УЗИ при фиброаденоме, кисте, папилломе и раке молочной железы
Когда делать УЗИ молочных желёз
Руками в молочной железе врач может достоверно обнаружить и охарактеризовать опухоль – только если она больше (1.0 –) 1.5 см. Всё что меньше – выявляется при помощи специального оборудования — маммографии, УЗИ, МРТ. Самые высокие риски заболеть онкологическим заболеванием у женщин с 45 до 60 лет. Поэтому в этом возрасте маммографию им необходимо выполнять ежегодно.
Как часто делать УЗИ молочных желёз
Профилактическое УЗИ молочной железы не заменяет маммографию. Нигде в мире с целью «просто проверится» УЗИ не используется! Маммография профилактически показана с 35-40 лет, а при уже обнаруженной опухоли — с 30 лет.
Чем отличается маммография от УЗИ молочных желёз
Маммография сопряжена с лучевой нагрузкой, тогда как УЗИ — нет.
Маммография даёт сразу цельное изображение всей молочной железы, тогда как УЗИ «показывает» лишь то, где стоит датчик — то есть при УЗИ необходима тщательность и постоянная внимательность врача — всего этого невозможно добиться «на потоке».
Снимки маммографии можно сравнивать между собой (старые и новые), тем самым повышается чувствительность методики — заметны самые мелкие изменения на снимках. При УЗИ такой возможности нет: всё зависит от настроек аппарата, опыта и внимания врача.
На маммографии видна только та часть железы, которая попала в снимок: при небольшой груди без птоза не все её части попадают в снимок, также при установленных имплантах — они закрывают часть ткани молочной железы и делают её недоступной оценке по маммографии. Этих недостатков лишена CESM-маммография (с томосинтезом).
При плотной молочной железе маммография на аналоговом аппарате может не выявить опухоль. Это послужило причиной ложной легенды, что у молодых маммография неинформативна. Цифровая маммография и особенно CESM лишены этих недостатков.
Достаточно делать УЗИ молочных желёз
УЗИ — дополнительный метод диагностики. УЗИ используется локально в том месте, в котором по маммографии «что-то заподозрили», или если женщина сама нашла что-то (опухоль) у себя при самообследовании или её что-то беспокоит. Вот это место и надо смотреть по УЗИ.
УЗИ используется локально в том месте, в котором по маммографии «что-то заподозрили», или если женщина сама нашла что-то (опухоль) у себя при самообследовании или её что-то беспокоит. Вот это место и надо смотреть по УЗИ.
Уплотнение в груди на УЗИ
Опыт врача и качество оборудования – имеют значение.
Любая опухоль молочной железы (рак, фиброаденома, киста) размером до 1.5 см (если маммолог прощупал её руками) – для него – одинаковы.
Врач может назвать её «образование», «опухоль», «уплотнение» — как угодно. Когда он рекомендует Вам УЗИ молочных желёз – он ждёт помощи от своего коллеги – чтобы он по признакам той или иной опухоли ответил ему – что за «очаговое образование» в груди у пациентки (хотя бы приблизительно).
Фото выше — как на УЗИ выглядит киста (cyst), фиброаденома и рак (cancer) молочной железы.
У кисты и фиброаденомы горизонтальный размер – больше вертикального, а контур — чёткий. Они никогда и ни у кого не перерождаются в рак.
Они никогда и ни у кого не перерождаются в рак.
У рака почти всегда вертикальный размер равен горизонтальному, а контур — нечёткий.
Посмотрите фото своего УЗИ: если то, что сфотографировано — в ширину больше чем в высоту — успокойтесь, 99.9% это доброкачественный процесс
ПРО РАК ПО УЗИ СМОТРИТЕ НИЖЕ
Киста диагностика
У кисты (под ней на УЗИ) имеется «дорожка» просветления – это отличает её от фиброаденомы. И у той, и у другой – чёткий контур на всём протяжении, в ширину — больше чем в высоту, чего нет при раке.
Если на УЗИ Вам в заключении Врач не написал какое именно «образование» он нашёл – не ходите к нему больше – Вы и так уже зря потратили своё время и деньги.
Норма УЗИ молочной железы
Если (как на этих фото УЗИ) Вам много чего сфотографировали и написали кучу всего, а снимки фотографий такие же нечёткие, и обозначенные на них объекты не подходят под другие снимки этой страницы с описанной патологией — значит у Вас всё хорошо. Но больше к этому врачу — не ходите. На всех этих снимках — норма
Но больше к этому врачу — не ходите. На всех этих снимках — норма
Вам написали «всякие подозрения» только чтобы ещё раз заставить вас прийти на УЗИ.
Гормоны и рак
Приём гормональных контрацептивов (особенно трёхфазных) — достоверно увеличивает риски рака молочных желёз. Поэтому те, кто их принимает — старше 35 лет — должны делать маммографию ежегодно. Те, кто моложе 35 лет — выполнять УЗИ молочных желёз перед назначением гормональных контрацептивов и далее — ежегодно.
Для операции в нашем Центре при фиброаденоме или кисте мы рекомендуем пройти следующие обследования:
Если у Вас заподозрили рак молочной железы, до действуйте по следующему алгоритму:
В нашем центре мы выполняем все виды операций на молочной железе:
при онкологии, доброкачественных опухолях,
а также все виды пластических операций, в том числе, и у онкологических больных.
Смотрите также
УЗИ или маммография
NB! Если Вам больше 35 — 40 лет – даже при отсутствии жалоб — нужно сделать первую маммографию. Последующие маммографии выполняются (для сравнения их с первой) каждые 2 года (до 45-50 лет). с 45-50 лет до 60 — ежегодно. После 60 лет — раз в 2 года.
Последующие маммографии выполняются (для сравнения их с первой) каждые 2 года (до 45-50 лет). с 45-50 лет до 60 — ежегодно. После 60 лет — раз в 2 года.
У молодых женщин редко бывает рак (разве что только у тех, у кого есть генетическая предрасположенность — как у Анджелины Джоли).
Про генетическую предрасположенность к раку молочной железы и профилактические операции СМОТРИТЕ ЗДЕСЬ
Чаще встречаются доброкачественные опухоли – кисты, фиброаденомы, папилломы протока, локализованный ФАМ.
До 35 лет с целью «просто проверится», или если женщина сама нашла «уплотнение молочной железы» — достаточно сделать УЗИ.
По УЗИ видят только ту часть железы – на которую ставят датчик – многое зависит от специалиста.
По маммографии и МРТ видят всю железу сразу – пропустить что-то сложнее.
При фиброаденоме мы можем совместить её удаление с пластической операцией.
При раке молочной железы мы делаем онкопластику или одномоментную реконструкцию.
Когда лучше делать УЗИ молочных желез
У многих женщин грудь в последние дни цикла «наливается» или нагрубает, становится чувствительной. Если это возникает у Вас – делайте УЗИ груди после месячных – после того, как указанные проявления предменструального напряжения исчезнут. У кого-то это – на 7 день цикла, у кого-то – на 5, … у кого-то их нет совсем. Им не важно когда делать УЗИ молочной железы – можно в любой день цикла.
На какой день цикла делать УЗИ молочных желёз
Хотя, имея хороший аппарат УЗИ, опытный специалист сделает УЗИ молочных желёз в любой день цикла.
Мы рекомендуем делать УЗИ у лучших специалистов города:
Киста молочной железы на УЗИ
Если Вы не рожали, пошли на УЗИ «на всякий случай, провериться» и у Вас нашли мелкие кисты до 6 мм – не пугайтесь – это нормальная грудь нерожавшей женщины. Вам рекомендован контроль УЗИ через 3-4 месяца только для того, чтобы Вы ещё раз пришли на исследование. После родов аналогичные кисты могут быть у тех, у кого был лактостаз при кормлении. |
Киста образование
Мелкие (до 4 мм) кисты с густым содержимым могут на УЗИ выглядеть как фиброаденомы или папилломы, или «какие-то» уплотнения. Если у Вас нашли всё сразу – избегайте этого врача. Эти «находки» – на грани разрешающей способности аппарата – не стоит им доверять. Если сильно волнуетесь – оцените их горизонтальный размер: если он больше вертикального – успокойтесь.
Ниже фото УЗИ кисты с «разрастаниями». Так может выглядеть папиллома и рак молочной железы.
После пункции такой кисты жидкость исчезнет и разрастания станут незаметными. Обязательно сделайте маммографию, МРТ или КТ до пункции при такой кисте!
Выше — 2 Фото УЗИ мелкой кисты молочной железы с перегородкой. Это не папилломы и не разрастания в кисте. Здесь не нужна ни пункция, ни операция, ни наблюдение!
УЗИ молочной железы с элластографией
Элластография – дополнительная, но совсем необязательная опция программного обеспечения аппарата УЗИ.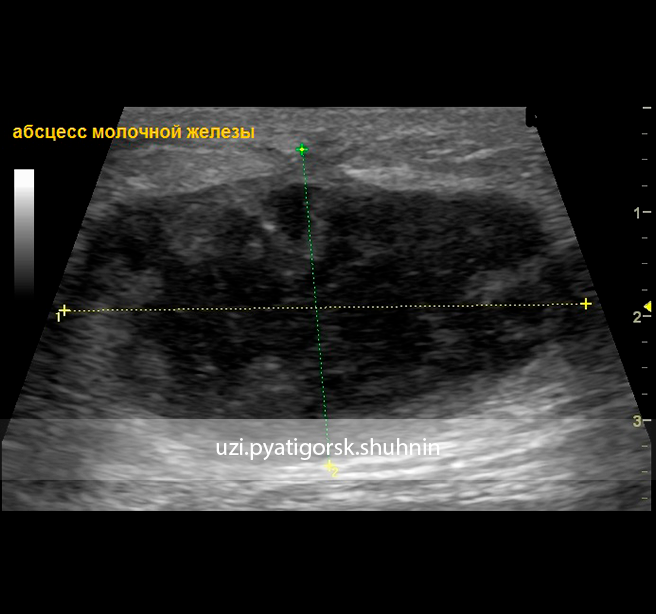
| УЗИ молочной железы с элластографией. Видна ненапряжённая киста молочной железы – стенки её волнистые. | УЗИ напряжённой кисты молочной железы. Она округлой формы, почти шаровидной |
У обеих кист – как у всех доброкачественных опухолей – горизонтальный размер больше вертикального. Вторую кисту желательно пропунктировать – чтобы снять напряжение и боль.
Если неоднократные пункции кисты (2-3 раза) не приводят к её исчезновению – можно рассмотреть вопрос о её удалении – иссечении стенок кисты.
Подробнее про лечение кист молочных желёз СМОТРИТЕ ЗДЕСЬ
Из-за чего киста в груди
Кисты в молочных железах появляются из-за изменений гормонального фона (яичники, щитовидная железа), дешёвые мясо и мясные полуфабрикаты из него (содержащие гормоны из корма для животных).
Кисты, фиброаденомы и расширенные протоки не являются предвестником рака молочной железы и не являются противопоказанием к ЭКО.
Как правило, мелкие кисты исчезают сами собой после родов и кормления грудью.
Фиброаденома на УЗИ
Фото фиброаденомы по УЗИ – горизонтальный размер больше вертикального, с чётким контуром на всём протяжении. В отличии от кисты – не даёт «дорожки» усиления звукового сигнала (нет просветления под ней).
Фиброаденома требует биопсии – чтобы быть уверенным в правильности диагноза. Доказанная по биопсии фиброаденома – никогда не перерождается в рак молочной железы.
Как часто наблюдаться при фиброаденоме
При фиброаденоме рекомендуется контроль УЗИ каждые 3-6 месяцев (оценка роста).
Удалять фиброаденому
При её росте рекомендуется её удалить, а не растить её до гигантских размеров. Также удаление показано, если по результатам тонкоигольной или трепан-биопсии выявлена дисплазия.
Фото пациентки после операции по удалению фиброаденомы из разреза по границе тёмной части соска
Фото пациентки с гигантской фиброаденомой молочной железы перед операций.
Как выглядит грудь после удаления фиброаденомы, кисты или папилломы смотрите здесь:
Фиброаденомы крайне редко растут во время беременности. Если же это случается — показана её трепанобиопсия для уточнения, что это не рак. Удаляют их, как правило, после родов и по завершению кормления грудью.
Если фиброаденома не растёт – делать контрольные УЗИ можно реже. С годами она может обызвествляться – накопить в себе кальций и стать заметной по маммограмме как белая плотная глыба кальция. Это тоже не признак её злокачественного перерождения.
Подробнее про лечение фиброаденомы СМОТРИТЕ ЗДЕСЬ
Маммография.
Многие пациенты в СПб обращаются сделать маммографию и очень переживают, когда на ней находят обызвествлённую опухоль или обизвествлённое уплотнение молочных желёз. Часто они убеждены, что из-за этого им нужна операция на молочной железе. На самом деле то, что Вы видите на этом снимке маммограммы — давно существующая фиброаденома молочной железы (точнее фиброаденомы, которые иногда ошибочно называют ФАМ, фиброаденомотоз или мастопатия). Эти доброкачественные опухоли молочных желёз настолько давно были у пациентки и не росли, что накопили в себе кальций (как в костях). Они были впервые выявлены на этой — первой в её жизни маммографии. Это не скопление микрокальцинатов, не угрожает её жизни, и удаление опухоли не требуется.
Фиброаденомы бывают множественные. Поэтому не стоит сразу удалять мелкую (до 1.0 – 2.0 см) фиброаденому: сделайте её биопсию и понаблюдайте – в процессе её роста могут стать заметны её «сёстры». Тогда вам удалят их все сразу.
Липома молочной железы
Фото УЗИ — липома молочной железы.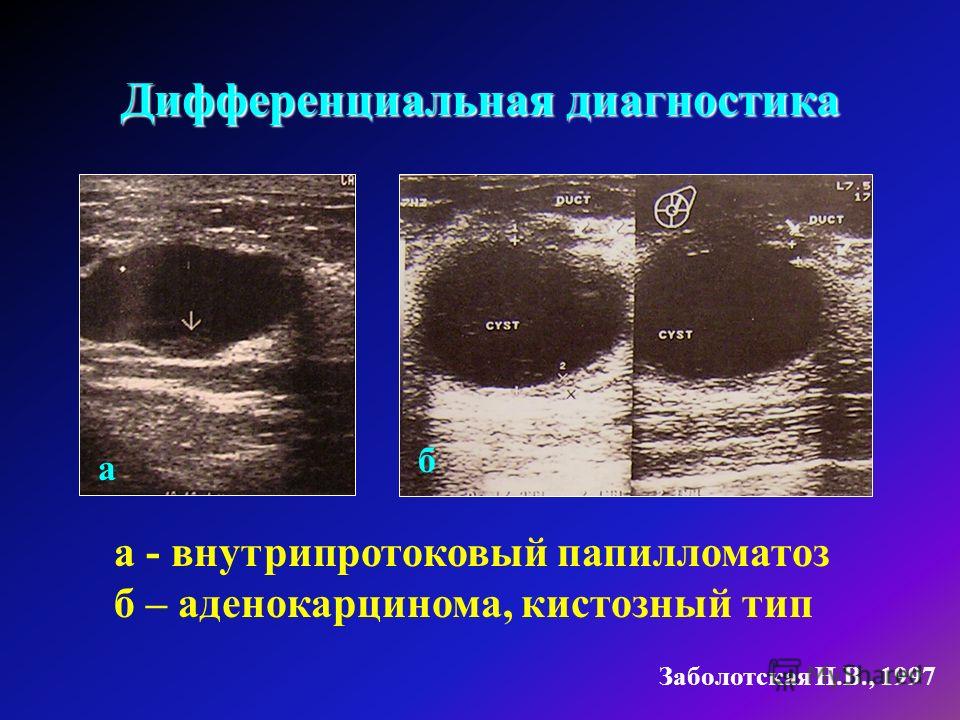 часто её путают с фиброаденомой, но в отличии от неё — липома располагается в подкожной клетчатке (между связок Купера) и имеет более неровный контур.
часто её путают с фиброаденомой, но в отличии от неё — липома располагается в подкожной клетчатке (между связок Купера) и имеет более неровный контур.
Когда жировая долька располагается в толще железы — от фиброаденомы её отличают заострённые боковые края. Так же характерна для липомы — плотность как у подкожного жира в других соседних местах (цвет липомы и жира справа и сверху от неё- аналогичные).
Папилломы на УЗИ
Внутрипротоковая папиллома или цистаденопапиллома выглядит как бородавка в протоке молочной железы. Когда она расположена недалеко от соска – она проявляется кровянистыми выделениями.
Если на Ваших фото УЗИ папиллома в протоке видна не столь чётко — значит, возможно, её на самом деле нет, или обследование проходило на несовременном оборудовании.
Протоковая папиллома на УЗИ
Когда она расположена далеко от соска – выделения могут накапливаться вокруг неё и тогда по УЗИ она выглядит как киста с разрастаниями. Часто неопытные специалисты с внутрипротоковой папилломой по УЗИ путают перегородку в кисте.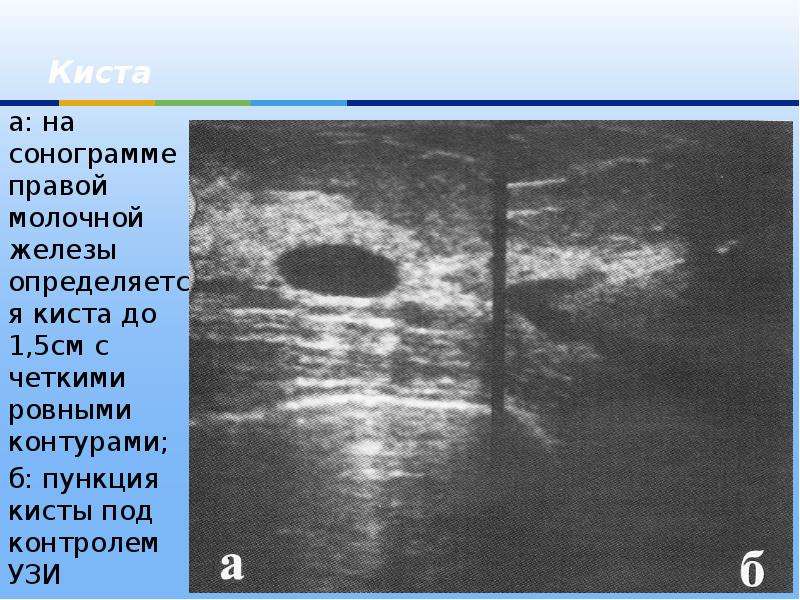
| Кровянистые выделения из соска при внутрипротоковой папилломе | В папилломе протока виден кровоток (на аппарате УЗИ, позволяющем это выявить) | Внутрипротоковая папиллома отличается от перегородки в кисте своей толщиной, округлость и неоднородностью |
Папиллома молочной железы на УЗИ
Помимо УЗИ при внутрипротоковой папилломе необходимо сделать микроскопическое исследование выделений. Для её обнаружения могут быть выполнены дуктография, дуктоскопия, МРТ. Удалить её можно только хирургическим путём.
Операция заключается в удалении протоков молочной железы (дуктэктомия или операция Кёнига) или кисты с разрастаниями (секторальная резекция молочной железы) – из разреза по границе тёмной части ареолы.
УЗИ папиллома молочной железы
Специалисты нашего Маммологического Центра владеют техникой операции Бэбкокка – удаления только протока с папилломой – для тех, кто после операции ещё планирует кормить грудью.
Для этого перед операцией выполняется УЗИ-разметка места расположения папилломы — чтбы её можно было удалить без излишней травматизации остальной железы:
Размеченный по УЗИ расширенный проток с папилломой.
Все эти операции можно безопасно совместить с любой пластической операцией: аугментацией, мастопексией или мамморедукцией.
УЗИ признаки рака молочной железы
Рак на УЗИ
NB! Даже если по УЗИ контур «образования» кажется чётким — основным фактором подозрения на рак является соотношение вертикального и горизонтального размеров!
Если вертикальный размер равен горизонтальному — обязательно делайте маммографию и трепано-биопсию и не смотрите, что вам написали «фиброаденома(?)».
На всех этих УЗИ — рак молочной железы, который коллеги сначала ошибочно приняли за доброкачественный процесс, не обратив внимание, что на всех фото высота и ширина «образования» примерно одинаковы. При доброкачественных процессах так бывает крайне редко. При таком результате УЗИ показана биопсия опухоли, а не наблюдение!
При доброкачественных процессах так бывает крайне редко. При таком результате УЗИ показана биопсия опухоли, а не наблюдение!
УЗИ молочных желез при раке
NB! Ни в коем случае не делайте биопсию подозрительной на рак опухоли, выявленной по УЗИ до того, как Вы сделаете маммографию и/или КТ (компьютерную томографию) грудной клетки, ПЭТ и/или МРТ молочных желёз!
От биопсии может появиться отёк и реакция лимфатических узлов (на травму). Зафиксированный отёк и увеличенные лимфоузлы – по маммографии, КТ, МРТ или ПЭТ — при выявленном раке – вынудит медиков относиться к Вам более агрессивно: наличие отёка и увеличение лимфатических узлов – признаки более запущенной стадии.
При подозрении на рак необходимо делать трепан-биопсию (кор-биопсию), так как тонкоигольная не даст полной информации о Вашей болезни.
УЗИ рак груди
Фото УЗИ опухоли одной и той же пациентки с интервалом 4 месяца.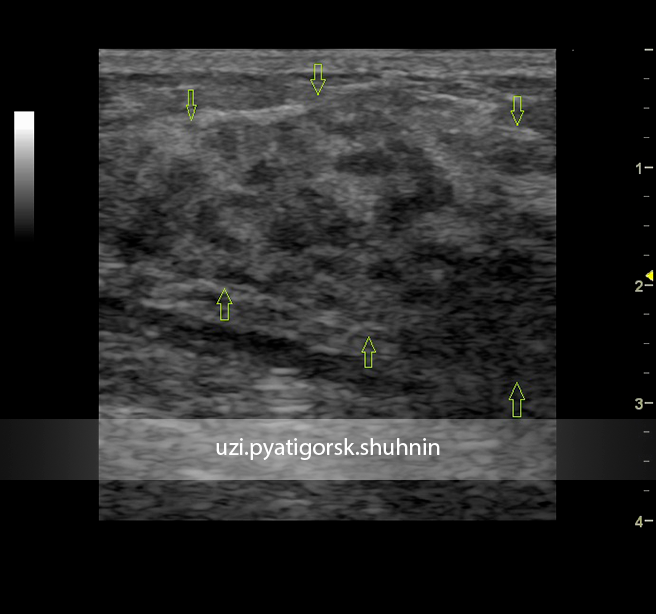 Первый раз врачом УЗИ был проигнорирован неровный контур опухоли и её большой вертикальный размер. Через 4 месяца был замечен рост образования, но снова проигнорирован вертикальный размер и неровный контур. На всех этих снимках УЗИ — рак молочной железы.
Первый раз врачом УЗИ был проигнорирован неровный контур опухоли и её большой вертикальный размер. Через 4 месяца был замечен рост образования, но снова проигнорирован вертикальный размер и неровный контур. На всех этих снимках УЗИ — рак молочной железы.
Когда делают УЗИ молочной железы при раке важно чтобы были осмотрены и описаны:
- Локальный отёк кожи над опухолью (при операции надо удалять эту кожу)
- Отёк подкожной жировой ткани над опухолью и её толщина: отличается ли от толщины не над опухолью (при операции надо удалять эту кожу)
- Максимальный размер самой опухоли
(до 2 см – Т1 стадия, 2-5 см – Т2 стадия) - Наличие неизменённой ткани железы над опухолью и её толщина или врастание опухоли в подкожную клетчатку (можно сохранить кожу над опухолью)
- Множественность опухолевых узлов (надо делать мастэктомию)
- Отёк самой молочной железы (надо начинать с химиотерапии или гормонотерапии, а не с операции)
Гиперваскуляризация
Гиперваскуляризация опухоли — это повышенное количество в ней сосудов — по сравнению с окружающей тканью молочной железы.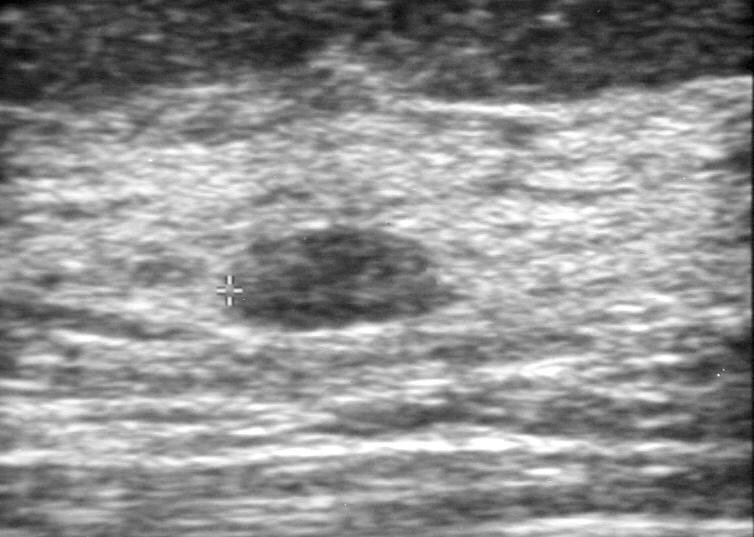
Узел с усиленным кровотоком
Однако этот признак несколько менее характерен при раке, чем соотношение вертикального и горизонтального размеров опухоли. Признак гиперваскуляризации должен насторожить — не рак ли это: им показана маммография и биопсия.
Часто недостаточно опытные доктора пишут признак «усиленный кровоток» необоснованно.
Все пациентки, у которых по УЗИ заподозрили рак молочной железы — должны выполнить маммографию до биопсии!
УЗИ лимфатических узлов при раке молочной железы
Когда делают УЗИ при раке молочной железы и смотрят лимфатические узлы – недостаточно их просто посчитать, померить и оценить на предмет сохранена ли их структура. Они должны сравниваться с противоположной стороной (той железы, где нет опухоли) на предмет их увеличения в сравнении!
УЗИ лимфоузлов молочной железы
Лимфатические узлы, расположенные рядом с молочной железой:
- Подмышечные
- Подлопаточные
- Подключичные
- Межпекторальные (между большой и малой грудными мышцами)
Если все эти узлы не увеличены (по сравнению с другой стороной) и структура их не изменена – пациент «подходит» для операции с биопсией сторожевых узлов.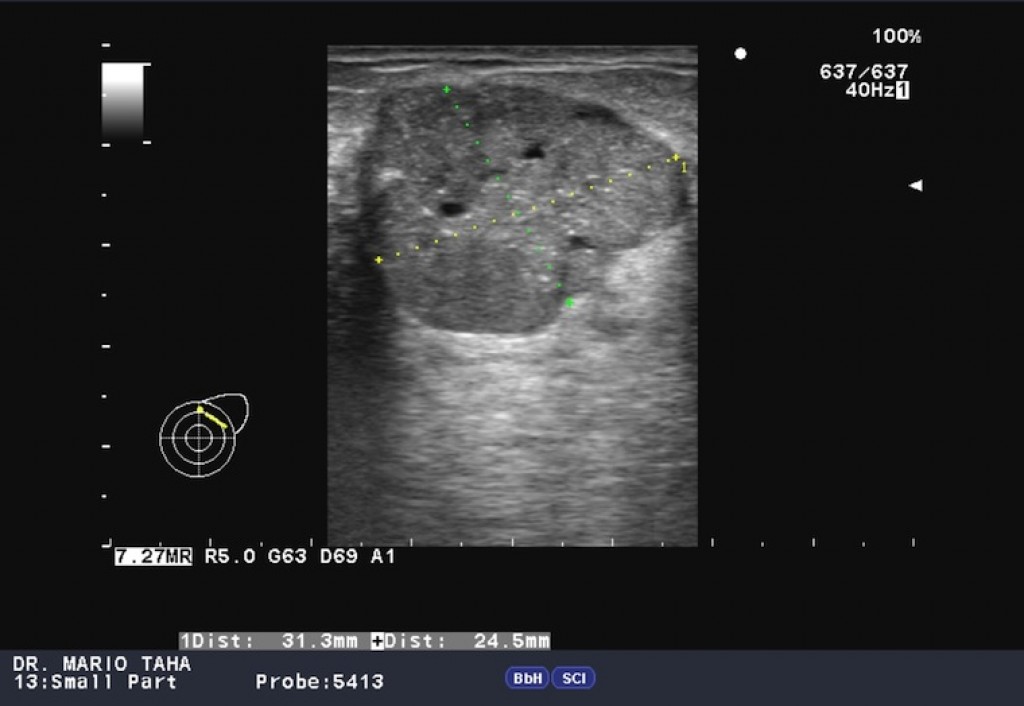 Если узлы увеличены или с изменённой структурой (за счёт поражения их метастазами) – их необходимо удалять.
Если узлы увеличены или с изменённой структурой (за счёт поражения их метастазами) – их необходимо удалять.
Если они значительно увеличены, бесструктурные или спаяны в конгломерат – лечение необходимо начинать не с операции, а с химиотерапии или гормонотерапии (системного лечения).
Когда делают УЗИ молочной железы при раке и находят увеличенные и бесструктурные лимфатические узлы:
- Надключичные
- Шейные
- Парастернальные (при расположении опухоли кнутри от соска – на уровне хрящей в межреберье)
- Контралатеральные
Это означает, что пациенту необходимо нехирургическое лечение: химиотерапия, гормонотерапия, лучевая терапия.
По сравнению с УЗИ – компьютерная томография (КТ) грудной клетки является более точным и достоверным методом диагностики состояния лимфатических узлов при раке молочной железы, также как МРТ и ПЭТ.
Молочные железы Bi Rads
Система BI-RADS применяется для короткого итогового-заключительного описания впечатлений врача, которые у него сложились в процессе исследования молочных желёз пациента (УЗИ, маммография или МРТ).
BiRads УЗИ
На практике в заключениях коллег мы встречаем 6 категорий BiRads:
Bi Rads 1
Подразумевает отсутствие каких-либо образований.
На практике такое значение шкалы почти никто никогда не ставит. В первую очередь это связано с тем, что при «отсутствии хоть чего-нибудь» нельзя закодировать «выявленную при исследовании» болезнь, а значит страховая компания не оплатит учреждению факт «напрасного исследования». Мотив их такой: раз ничего не нашли — то и делать не надо было. Во-вторых, «необнаружение ничего» может вызвать подозрения у пациента, желающего «чем-то болеть, но не сильно».
Бирадс молочной
В частных же центрах (где всё оплачивает сам пациент), как правило, вынуждены совмещать всё те же сотрудники государственных учреждений со сложившимися стереотипами в работе.
Пациентам с результатом Bi Rads 1 не нужны дополнительные обследования и консультации, равно как и более частые профилактические обследования (чем регламентировано им по возрасту)..jpg)
Bi Rads 2
Подразумевает обнаружение при исследовании явно доброкачественного процесса — ФАМ, кисты, фиброаденомы, липомы.
При таком значении шкалы BiRads у пациента нет признаков ничего плохого и он не должен проходить регламентные (контрольные) обследования чаще, чем положено при его возрасте. Другие дополнительные обследования и консультации таким пациентам тоже не показаны.
На практике так обозначают эти всегда доброкачественные заболевания только опытные специалисты. Менее опытные их коллеги (из-за дефицита знаний о невозможности их перерождения) и неуверенности в своих силах — всегда эти явно доброкачественные заболевания кодируют как BiRads 3.
Bi Rads 3
Этот вариант шкалы Birads подразумевает «вероятно доброкачественные изменения».
Как правило именно этим значением шкалы Bi-Rads маскируют в заключениях все свои страхи и сомнения неопытные специалисты: «А вдруг это не фиброаденома (Birads 2), а рак . .. или окажется наоборот …, а если напишу по серединке, так (вроде бы) и туда, и туда подойдёт…».
.. или окажется наоборот …, а если напишу по серединке, так (вроде бы) и туда, и туда подойдёт…».
Опытный врач никогда не ставит это значение своим пациентам чаще, чем 4 другие из 5 существующих по шкале Birads. Bi-Rads 3 (как минимум) требует дополнительных исследований — контрольного исследования через 3-6 месяцев или тонкоигольной биопсии выявленного образования (чего абсолютно не нужно при явной фиброаденоме, кисте, липоме или ФАМ).
Всё о биопсии СМОТРИТЕ ЗДЕСЬ
Bi Rads 4
Это значение шкалы BiRads означает «подозрение на рак». Внутри себя она делится на следующие подгруппы (при отсутствии явных признаков злокачественной опухоли):
- 4А — уровень подозрения на злокачественность до 2 %
- 4B — уровень подозрения на злокачественность до 10 %
- 4C уровень подозрения на злокачественность до 50 %
Эти подгруппы грамотно может выставлять только тот специалист, который давно работает в связке с оперирующими онкологами: у него должно быть время для анализа своей работы, чтобы по результатам своего исследования попадать в указанные проценты..jpg)
Если Вам по результатам УЗИ исследования поставили этот вариант шкалы BiRads и сразу там же предложили биопсию — бегите оттуда. По правилам, при Bi Rads 4 биопсия показана только после всех других регламентных обследованиях: маммографии, и/или МРТ и/или КТ грудной клетки — как при уже выявленном раке молочной железы. Биопсия (как травма) способна исказить состояние возможной опухоли в сторону усугубления её стадии. В последствии это может стать причиной (необоснованного) более агрессивного лечения.
Перед биопсией пациенту c Birads4 необходимо выполнить маммографию и проконсультироваться у онколога.
Правила обследования пациентов с Bi Rads 4 СМОТРИТЕ ЗДЕСЬ
NB! По опыту работы — некоторые нечестные специалисты УЗИ, имеющие возможность сами выполнять биопсию, освоив лишь эти 2 метода диагностики (работающие в частных центрах без лицензии для лечения онкологии, но с лицензией на выполнение биопсий) — заведомо используют страхи пациентов, чтобы навязать им обследования с целью личного заработка, а не для оказания адекватной медицинской помощи. Например, при явно доброкачественном процессе (birads2) или даже при отсутствии этого (birads1) они пишут в заключении BiRads4 и тут же предлагают биопсию или вакуумное удаление «подозрительного очага, пока он не переродился». Разумеется, частота случаев выявления рака после таких «процедур» никогда не соответствуют должной статистике, характерной для Birads4 (от 2 до 50%). Радость пациента от того, что «ничего не нашли» не даёт ему осознать, что изначально «ничего и не было».
Например, при явно доброкачественном процессе (birads2) или даже при отсутствии этого (birads1) они пишут в заключении BiRads4 и тут же предлагают биопсию или вакуумное удаление «подозрительного очага, пока он не переродился». Разумеется, частота случаев выявления рака после таких «процедур» никогда не соответствуют должной статистике, характерной для Birads4 (от 2 до 50%). Радость пациента от того, что «ничего не нашли» не даёт ему осознать, что изначально «ничего и не было».
Bi Rads 5
Birads 5 Подразумевает признаки рака молочной железы без всяких сомнений. Частота подтверждённых подозрений при этом — более 50 %. Это явные признаки рака молочной железы по УЗИ, МРТ или маммографии, и лишь отсутствие доказательств правоты его предположений по биопсии не позволяет специалисту поставить сразу Bi Rads 6.
Перед биопсией пациенту с Bi-Rads5 положено выполнить маммографию и показаться онкологу.
При Bi Rads 5 показаны все обследования, как при раке молочной железы. Биопсия — только после этих обследований (как и при Bi Rads 4).
Правила обследования пациентов с Bi Rads 5 СМОТРИТЕ ЗДЕСЬ
Где сделать УЗИ молочных желёз в СПб
В нашей стране не отсеивают неуспевающих студентов-медиков. Дипломы получают все. Хорошо работающие специалисты не получают ощутимых легальных материальных стимулов. УЗИ сегодня не делает «только ленивый».
Слабый специалист избегает точных формулировок в своём заключении: пишет по середине между раком и доброкачественным процессом; всегда назначает «контроль УЗИ через 3-4 месяца»; всем ставит Bi-RADS 3.
Мы рекомендуем делать УЗИ молочных желёз у НАШИХ ПАРТНЁРОВ
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Начните своё лечение прямо сейчас:
запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте
Анализы при раке молочной железы и подозрении на рак груди.
Рак железы как
Рак молочной железы (рмж) у женщин — самая частая онкологическая патология во всём мире. У мужчин РМЖ бывает в 100-170 раз реже.
Внешние признаки, тактика обследования, стадии и стратегия лечения у мужчин и женщин — аналогичны.
Как узнать есть ли у тебя рак или нет
Диагноз рака устанавливается на 100% только по результату биопсии — когда под микроскопом обнаружены раковые клетки. Все остальные обследования и анализы, симптомы и онкомаркеры и осмотры у самых выдающихся врачей — могут с разной долей вероятности лишь предполагать о наличии рака.
Диагностика рака молочной железы
Ранняя диагностика рака молочной железы успешна только в странах, наладивших действующую программу скрининга — профилактических маммографий у женщин: потому что обнаруженная руками опухоль (врачом или при самообследовании) — это чаще всего уже 2 или 3 стадия болезни.
По статистике пациентки сами находят у себя опухоль от 2 см, тогда как врач — от 1.5 см. Задача скрининга — найти раковую опухоль ещё меньшего размера: до того, как её сможет найти сама пациентка и врач.
Рак железы маммография
Пациенткам старше 35 лет маммографию необходимо выполнять при любой обнаруженной в груди опухоли (по УЗИ или руками).
Пациенткам до 35 лет маммографию надо делать, если по результатам осмотра обнаружена ямка или площадка кожи над опухолью, а по УЗИ высота опухоли равна её ширине — такая опухоль подозрительна на рак. При подозрении рака — возраст не является противопоказанием к маммографии.
Размер опухоли по маммографии определяет стадию болезни: до 2 см — первая; от 2 до 5 см — вторая; больше 5 см — третья. На маммографии фиксируется отёк железы или факт его отсутствия (поэтому её важно делать до биопсии). Маммография помогает обнаружить мультифокальность и мультицентричность опухоли (несколько очагов), выявить микрокальцинаты (их скопление — признак возможного рака).
При маммографии очень важно, чтобы обнаруженная опухоль попала между пластинками аппарата: когда опухоль расположена у края железы она может туда не попасть — тогда маммография «ничего не покажет». Если вы покажете рентген-технику где расположена опухоль, он может применить нестандартные методы укладки груди в аппарат, чтобы «вывести» опухоль.
Второй важный момент — архив предыдущих маммограмм. Если вы не обследовались, то новые снимки сравнивать не с чем, и польза от маммографии снижается.
Ещё имеет значение сам аппарат, опыт и мотивация рентген-техника и рентгенолога. Последние годы государство эти проблемы не заботят.
Рак молочной как
УЗИ при диагнозе рак молочной железы как метод диагностики является вспомогательным.
По УЗИ необходимо оценивать опухоль опухоль молочных желёз и состояние лимфатических узлов лишь после того, как эта опухоль была обнаружена (руками или при маммографии).
Анализ крови на рак
Анализов крови для достоверной диагностики рака молочной железы (да и вообще какого-либо рака) — не существует. Никаких специфических отклонений показателей в клиническом или биохимическом анализе крови при раке груди не будет, тем более на ранней стадии.
Кровь при раке реагирует изменением показателей лишь при достаточно сильном разрушении организма. Например:
- общий кальций может повышаться при массивных метастазах в кости — за счёт разрушения костной ткани и вымывания из неё кальция;
- снижение числа эритроцитов (анемия), лейкоцитов или тромбоцитов — при массивных метастазах в кости и угнетении ростков костного мозга, производящих эти клетки крови;
- повышение АЛТ, АСТ, билирубина, щелочной фосфотазы и лактат-дегидрогеназы — при метастазах в печень, разрушении её ткани и нарушении её функции.
Рак железы онкомаркеры
Онкомаркеры при раке молочной железы повышаются у очень незначительного числа пациенток.
Так, например, если у 5 пациенток с безнадёжно запущенным раком и метастазами взять кровь на онкомаркеры — они будут повышены только у одной из них.
Из-за низкой специфичности назначать кровь на онкомаркеры с целью исключить рак молочной железы — верх безграмотности. Как правило, это делают или по незнанию, или за гонорар от частных лабораторий (когда врач лишён возможности получать справедливый гонорар за свой труд и не может легально заработать — он это делает не совсем честно).
Рак молочной онкомаркеры
Анализы на онкомаркеры имеет смысл сдавать не для диагностики, а после уже доказанного по биопсии рака.
Если хотя бы один из онкомаркеров (РЭА, МСА, СА15-3) окажется повышенными — тогда именно этой пациентке можно попытаться по этому онкомаркеру косвенно следить об успешности лечения: при уменьшении или увеличении объёма опухолевых клеток уровень онкомаркера будет меняться.
Значит при неудалённой опухоли и назначенной химиотерапии — если схему подобрали правильно и объём опухолевой ткани будет уменьшаться — ожидается снижение уровня онкомаркера. При возврате болезни после операции уровень онкомаркера будет повышаться (при наблюдении после лечения).
Рак груди как
После того как маммография и/или УЗИ выявили подозрение или рак груди — необходимо с результатами этих обоих обследований явиться на консультацию к оперирующему онкологу-маммологу: он сможет реально оценить состояние вашей проблемы и обеспечить быстрое обследование у грамотных специалистов (не делая ненужных обследований и не тратя ваше время).
Онкопластика и сохранение груди при раке
NB! Обследования важно проходить у ПРОВЕРЕННЫХ СПЕЦИАЛИСТОВ!
Поликлиники и диагностические центры в нашей стране представляют самостоятельные учреждения и административно никак не связаны со стационарами, где проводится лечение пациентов. Поэтому дальнейшее обследование в поликлинике (кроме маммографии и УЗИ) скорее всего затянет процесс начала вашего лечения при сомнительном качестве (низкооплачиваемая работа не стимулирует персонал к качественному труду).
Если при осмотре онколог-маммолог подтвердит высокую вероятность рака молочной железы — до биопсии желательно выполнить УЗИ, МРТ, КТ или ПЭТ.
Рак железы тесты
При подозрении и раке молочной железы для установления точного диагноза рака сначала всегда используют неинвазивные методики для оценки опухоли в молочной железе: маммография, УЗИ, осмотр онколога, МРТ, КТ, ПЭТ;
параллельно при этом проверяют органы, в которые рак мог дать метастазы — лимфатические узлы, кости, лёгкие, печень: осмотр маммолога, УЗИ, КТ, МРТ, ПЭТ)
После неинвазивных тестов выполняют инвазивные — биопсию.
NB! После биопсии опухоли в груди может появиться отёк, гематома или реакция лимфатических узлов. Поэтому, если пациент планирует более современные обследования, чем банальные и дешёвые УЗИ и маммография — такие как МРТ, КТ, ПЭТ — эти обследования необходимо выполнить до биопсии!
Диагностика груди
После выполнения УЗИ молочных желёз, маммографии и консультации онколога — при высокой вероятности рака молочной железы — до биопсии — в идеале выполняется КТ грудной клетки (компьютерная томография), МРТ (магнитно-резонансная томография) или ПЭТ (позитронно-эмиссионная томография). Эти обследования по информативности превышают УЗИ и маммографию в плане обнаружения возможной второй опухоли (опухолей) в молочной железе, незамеченных при маммографии, УЗИ и осмотре, и дают более подробную информацию о метастазах (подробнее — ниже).
УЗИ при раке молочной железы стандартно применяется для проверки печени на предмет метастазов.
УЗИ почек — также стандартное обследование на предмет их состояния и возможной патологии (в плане предстоящего лечения необходимо знать об их состоянии).
УЗИ органов малого таза помогает оценить возможную патологию: при наследственном раке рак молочной железы может сочетаться с онкологической патологией придатков матки. Поэтому УЗИ органов малого таза актуально только при уже доказанном раке молочной железы у пременопаузыальных пациенток.
Все неинвазивные методики не являются абсолютно достоверными, но по ним у врача-специалиста складывается представление о возможном процессе, и на основании этого он назначает тот или иной способ биопсии: оптимальный по травматичности и информативности в каждом конкретном случае.
Например, при доброкачественном процессе достаточно тонкоигольной биопсии, а при раке или подозрении показана трепано-биопсия опухоли.
Рак железы анализы
На этапе обследования пациенткам с диагнозом рак молочной железы или подозрении на него не нужно сдавать никакие анализы крови: к моменту госпитализации они устареют!
Анализы необходимо сдавать под уже назначенную дату госпитализации и начала лечения.
Рак железы диагноз
Только биопсия гарантировано подтверждает или опровергает диагноз рака!
Разумеется, если при ней попали в опухоль, а под микроскопом образец рассматривал опытный специалист.
Причём, даже только при подозрении рака молочной железы показано выполнять трепано-биопсию или ВАБ: при такой биопсии для анализа получают необходимый по объёму фрагмент опухолевой ткани, достаточный не только для подтверждения или исключения рака, но и для определения его иммуногистохимических свойств — что определяет ПРОГНОЗ ПРИ РАКЕ
и влияет на ОПРЕДЕЛЕНИЕ ТАКТИКИ ЛЕЧЕНИЯ.
РМЖ как
Так как РМЖ может быть диагностирован по тонкоигольной биопсии, трепано-биопсии, ВАБ и прочим — пациентам необходимо быть информированными о тонкостях такой биопсии.
Смотрите:
Рак железы биопсия
Тонкоигольная аспирационная биопсия (ТАБ) пригодна (в большей степени) лишь при доброкачественных опухолях. При раке ТАБ достаточна только для подтверждения или опровержения подозрения на рак молочной железы. ИГХ (иммуногистохимический анализ) по ТАБ определить невозможно! Именно поэтому после ТАБ пациентам при раке приходится делать ещё и трепанобиопсию.
Тесты рак молочной железы
При подозрении на рак молочной железы обследования необходимо проводить как при уже выявленном раке: на случай, если рак подтвердиться — чтобы ничего не упустить. При таком диагнозе лучше сделать избыточные обследования и тесты, чем что-то недоглядеть.
В первую очередь проверяются молочная железа на предмет второй незамеченной опухоли; также проверяются лёгкие, печень, кости и лимфатические узлы — на предмет возможных при раке метастазов. Их обнаружение кардинально влияют на стадию и тактику лечения.
ПЭТ молочной
ПЭТ грудной клетки с целью поиска метастазов в лёгкие, печень, кости и лимфатические узлы, равно как и для обнаружения второй опухоли в молочной железе — наиболее информативен. Кроме состояния молочных желёз и их лимфатических узлов ПЭТ даст понимание о метастазах в кости и лёгкие в зоне сканирования. При этом он покажет не просто, например, увеличение лимфоузлов или какие-то образования в лёгких, костях или железе — а при наличии опухолевой активности в обнаруженных очагах они будут «светиться». То есть, вероятность, что эти очаги будут просмотрены и незамечены специалистом — гораздо ниже, чем при других обследованиях (КТ, МРТ, УЗИ и маммография).
Фото одной и той же пациентки с разметкой до и после ПЭТ КТ. На первом фото маркированы опухоли, обнаруженные по маммографии, МРТ и КТ. Вторая фотография — после ПЭТ. В результате было решено воздержаться от органосохраняющих операций справа и слева с биопсией сигнальных узлов. Пациентке назначена химиотерапия и после неё запланированы 2 мастэктомии с биопсией сторожевых узлов и одномоментным протезированием.
Если бы ей не сделали ПЭТ — после органосохраняющей операции у неё была бы высокая вероятность рецидива (из-за несовременного обследования, а не из-за плохой операции).
ПЭТ железы
ПЭТ всего тела при раке молочной железы заменяет все другие обследования, НО — дорого.
Кроме того, этот метод «подвязывает» пациента к данному методу диагностики в будущем: если по ПЭТ будут обнаружены признаки распространения болезни (метастазы), то в процессе системного лечения (химиотерапия, гормонотерапия, таргет) — для оценки его эффективности — будет нужно снова делать ПЭТ. Если же очаг виден и описан на более дешёвом обследовании — то для контроля будет достаточно выполнять это более дешёвое обследование.
Из-за стоимпости многие выполняют ПЭТ только грудной клетки.
Рак железы МРТ
МРТ при раке молочной железы используется для поиска второй опухоли в молочной железе и оценки состояния лимфатических узлов. Без контрастирования его информативность гораздо ниже. МРТ не обладает лучевой нагрузкой (по сравнению с ПЭТ и КТ), но у исследования есть минусы:
МРТ почти в 3 раза дороже КТ при почти аналогичной информативности,
на МРТ не видны лёгкие в отличии от КТ и ПЭТ,
описывать МРТ молочных желёз умеют не многие специалисты: малоопытные грешат гипердиагностикой (видят то, чего нет).
Рак груди КТ
КТ при раке груди необходимо выполнять с контрастом — тогда оно обладает такой же информативностью, как МРТ. Также по КТ можно оценить состояние лимфатических узлов на предмет метастазов, костной ткани в зоне сканирования, лёгких и возможной второй опухоли в молочной железе.
КТ гораздо дешевле ПЭТ. Отличие КТ от ПЭТ — очаги видны, но не «светятся»: опытный специалист крайне редко оставляет их незамеченными.
Более информативным исследованием является только ПЭТ (компьютерная томография вместе с позитронно-эмиссионной томографией). Но оба метода сопряжены с лучевой нагрузкой.
Если по результатам УЗИ, КТ, МРТ или ПЭТ не были обнаружены метастазы в лимфатические узлы — в развитых странах при операции пациенту всегда будет выполнена биопсия сторожевых узлов.
Если на фоне предварительного лечения признаки метастазов в узлы исчезли — биопсия сигнальных узлов тоже будет сделана (по рекомендациям Европейской Организацией по Изучению и Лечению Рака (EORTC).
Рентгенография
Рентгенография (как КТ и ПЭТ грудной клетки) используется для обнаружения метастазов в лёгкие, но по информативности проигрывает им (менее чувствительна).
При раннем раке (опухоль до 2 см, без МТС в лимфоузлы) допустимо выполнение рентгенографии в 2-х проекциях. Рентгенография не показывает метастазы в подмышечные и парастернальные лимфатические узлы (в отличии от КТ, МРТ или ПЭТ), метастазы в лёгкие видны только большего размера, как и метастазы в кости.
Флюорография для обследования онкологических пациентов не пригодна: она допустима только при доброкачественных опухолях (кисты, фиброаденомы, папилломы). Это связано с тем, что её информативность ещё хуже, чем у рентгенографии.
Рак молочной диагноз
Для установления окончательного диагноза рака молочной железы необходима биопсия. Её необходимо выполнять после вышеуказанных обследований: потому что от биопсии может появиться отёк, гематома, реакция лимфатических узлов.
Если всё это будет иметь реактивный характер (реакция организма на невовремя выполненную биопсию) — то это способно ложно усугубить стадию болезни и необоснованно спровоцировать более агрессивное лечение.
Остеосцинтиграфия
Остеосцинтиграфия показана только при раке молочной железы — для обнаружения метастазов в кости. Если биопсия не подтвердила рак — делать её не разумно: метод связан с лучевой нагрузкой и просто так получать дозу радиации — не оправдано.
Если вы уже делали ПЭТ всего тела, то остеосцинтиграфия Вам не нужна.
Необходимо учитывать, что этот метод не специфичен — он реагирует не только на метастазы, а и на артриты, места старых переломов и другую патологию костной ткани. Поэтому, если на остеосцинтиграфии было выявлено накопление радиофармпрепарата (РФП) в каких-то костях — необходимо дополнительно прицельно отснять эти кости на рентгенографии, КТ или ПЭТ — для точного понимания какой процесс вызвал накопления радиофармпрепарата в этом месте.
Если эти исследования уже выполнялись, но ничего не выявили — желательно вновь связаться со специалистом, чтобы он ещё раз прицельно обратил внимание на места накопления РФП.
ОСГ
ОСГ это то же самое, что и остеосцинтиграфия.
ОСГ показана всем пациентам с раком молочной железы при размере опухоли больше 1.5 см (при большой опухоли больше шансов, что она дала метастазы) и/или при наличии метастазов в лимфатические узлы и/или другие органы: коль уже выявлены признаки распространения опухоли — необходимо исключить метастазы в кости.
Если по результатам обследования не выявлено метастазов в лимфатических узлах, печени, костях и лёгких — это признаки раннего рака молочной железы — лечение может быть начато с операции.
Приоритет отдаётся операциям с сохранением молочной железы и биопсией сторожевых узлов.
NB! Если Вы проходили обследования по устаревшим алгоритмам на несовременном оборудовании у неподготовленных и немотивированных врачей — качество Вашего обследования может быть сомнительным.
Обследования на квоту
При раке молочной железы операция может быть организована по квоте на высокие технологии.
В нашем Центре выполняются все виды операций на молочной железе при раке
по квотам для граждан всех регионов РФ.
Существует 2 вида квот на операцию при раке молочной железы:
Разделение на 2 группы связано со статьями их финансирования.
Все квоты для наших пациентов мы оформляем сами.
Первый вариант квот (мастэктомия с восстановлением) требует подачи документов с результатами обследований пациентов заранее (не менее 7-10 дней до планируемой госпитализации).
Для этого пациенту необходимо явиться к 9:00 в наш Центр для оформления однодневной госпитализации (даже иногородним), замеров груди для заказа импланта (при одномоментной реконструкции) и подачи копий документов по списку:
- Паспорт, страховой медицинский полис, ксерокопия пенсионного страхового свидетельства (СНИЛС).
- Маммография снимки и их описание (или МРТ молочных желёз, как более информативный метод диагностики) – действительна 3 месяца.
- Рентгенография лёгких (в трёх проекциях) или компьютерная томография грудной клетки с контрастом (более информативна, чем рентгенография лёгких, желательна при размере опухоли более 1.5 см и при подозрении на или уже вовлечение подмышечных лимфатических узлов; по ней видно состояние парастернальных лимфатических узлов) – действительна 3 — 6 месяцев;
(ФЛГ – при раке не годится, так как не позволяет достоверно оценить наличие или отсутствие мелких метастазов в лёгкие и лимфатические узлы).
- УЗИ — ультразвуковое исследование органов брюшной полости: печени, почек (МРТ или компьютерная томография — более информативны, но показаны только при сомнительных результатах УЗИ брюшной полости) – действительно 3 месяца.
- УЗИ — ультразвуковое исследование молочной железы и её лимфатических узлов справа и слева (или МРТ молочных желёз — более информативна).
Врач, выполняющий УЗИ должен сравнить лимфатические узлы со стороны заболевания и с противоположной стороны, оценивая их структуру и размеры: подмышечных, подключичных и надключичных областей – действительно 3 месяца.
- Остеосцинтиграфия (ОСГ) – действительна 3 месяца.
При накоплении РФП в костях при ОСГ – обязательно рентгеновские снимки этих костей (при сомнительных результатах рентгена — КТ этих костей).Вместо 3, 4, 5, 6 пунктов может быть выполнено ПЭТ-КТ, но это менее удобно для последующего наблюдения за пациентом: разные обследования невозможно сравнивать между собой и Вы будете привязаны к дорогостоящему методу обследования — ПЭТ-КТ.
- Результат трепан — биопсии (гистологический анализ и ИГХ)
- В период пандемии и ограничений — анализ на Covid19 — не более 3 календарных дней от сдачи мазка.
На этапе подачи документов на квоту для мастэктомии с или без одномоментной реконструкции другие обследования и анализы не нужны!
Для подачи документов на квоту после после неоадьювантной химиотерапии пациентам необходимо предъявить все обследования по списку выше, которые они выполняли перед химиотерапией (сроки будут больше, чем указано в списке), но дополнительно будет нужно сделать повтор маммографии (или КТ, или МРТ или ПЭТ — для оценки эффективности проведённого неоадьювантного лечения).
Рак молочной анализы
Когда придёт назначенное время госпитализации на лечение по первой квоте (мастэктомия с или без одномоментной реконструкции) — в наше учреждение поступит подтверждение о выделении квоты и привезут заказанный имплант. В назначенный при подаче документов на квоту день пациенту необходимо приехать в наш Центр к 9:00, имея с собой снова копии всех вышеперечисленных обследований и документов (первый экземпляр был использован для получения квоты).
N.B. Обязательно предупредите своего врача, если Вы постоянно принимаете какие-либо препараты, изменяющие свёртывающие свойства крови (Аспирин, ТромбоАсс, Кардиомагнил, Варфарин, Ксарелто и т.п.). За 5 дней до операции некоторые из них необходимо отменять.
Кроме них необходимо иметь с собой и результаты следующих анализов и обследований, которые необходимо выполнить под назначенную дату госпитализации:
Анализы на квоту
Клинический анализ крови (гемоглобин, эритроциты, лейкоциты с формулой + тромбоциты) – действителен 2 недели.
Биохимические показатели крови: билирубин, мочевина, креатенин, АЛТ, АСТ, протромбин, общий белок, кальций (общ), щелочная фосфотаза, лактатдегидрогеназа (ЛДГ) – действительны 2 недели.
- Глюкоза крови; при повышенном результате, либо сахарном диабете + заключение эндокринолога – действительно 2 недели. Разбалансированный сахарный диабет часто осложняет лечение больных после операции при раке молочной железы: чаще возникают инфекционные осложнения, процесс заживления ран — более длительный, выздоровление — замедленное. Если Вы хотите всего этого избежать и помочь себе быстрее поправиться — постарайтесь нормализовать свои сахара, как написано ЗДЕСЬ.
- Коагулограмма: АПТВ, фибриноген, МНО, протромбин, – действительна 2 недели.
- Эпид минимум (при положительном результате – заключение инфекциониста и эпид-номер) на ВИЧ (форма 50), на гепатит В (HbsAg), на сифилис (RW)и на гепатит С (HCV)– действительны 3 месяца; (обязательно все 4 показателя).
- Группа крови, резус фактор – любой давности.
- Общий анализ мочи – действителен 2 недели.
- Электрокардиограмма – ЭКГ (заключение и лента) – действительны 2 недели.
- Заключение терапевта по результатам всех анализов о возможности плановой операции и/или лучевого/лекарственного лечения – действительно 2 недели
Не путайте заключение терапевта с направлением! - На операцию после инфаркта или при явной сердечной недостаточности – ЭХО сердца; после химиотерапии и/или при жалобах на дискомфорт в верху живота – ФГДС (действительны 2 недели).
- В период пандемии — анализ на Covid19 — действителен 3 дня от сдачи мазка.
Химиотерапия сопряжена с кардиотоксичностью и может провоцировать образование острых эррозий и язв в желудке и 12-пёрстной кишке. Если при контрольном обследовании к операции всплыли проблемы с сердцем (по ЭХО сердца) или при фиброгастродуоденоскопии — перед госпитализацией необходимо пройти соответствующее лечение у профильного специалиста (кардиолога или гастроэнтеролога).
Приходить с проблемами без их консультации — не логично: операцию отменят.
Сдавайте копии анализов и обследований, подлинники оставляйте себе.
Второй вариант квот — на органосохранные операции, онкопластику или отсроченную реконструкцию (имплантом, экспандером или собственными тканями — после мастэктомии выполненной ранее) требует тех же самых документов, обследований и анализов по двум спискам выше, но кроме них необходимо НАПРАВЛЕНИЕ из поликлиники по месту жительства НА ГОСПИТАЛИЗАЦИЮ, ЛЕЧЕНИЕ или ОПЕРАЦИЮ (не на консультацию) от любого врача, с печатью поликлиники.
Как правило, сначала на очной консультации (для квоты на органосохранную операцию, онкопластику или отсроченную реконструкцию) мы осматриваем пациента и все его обследования (первый список), определяемся со стратегией и тактикой лечения (вид операции) и назначаем дату госпитализации. Под эту дату пациент сдаёт анализы с коротким сроком годности (второй список) и привозит копии всего в день госпитализации вместе с направлением.
Онкологическая комиссия (хирург, радиолог и химиотерапевт) в нашем Центре рассматривает и обсуждает стратегию лечения всех онкологических пациентов в день госпитализации.
Квоту мы тоже оформляем сами прямо в день госпитализации для граждан всех регионов РФ.
Рак молочной тесты
Если Вы уже получаете химиотерапию перед операцией (неоадьювантно) и планируете органосохранную операцию в нашем Центре — необходимо максимально быстро (до завершения химиотерапии) приехать на очную консультацию к нашим специалистам и, возможно, пройти дополнительные диагностические тесты на расположение и маркировку раковой опухоли в молочной железе (УЗИ разметка и стереотаксическая маркировка). Дело в том, что Ваша опухоль может полностью исчезнуть на фоне лечения и для выполнения органосохранной или онкопластической резекции необходимо маркировать месторасположения опухоли до того, как она исчезнет — чтобы потом надёжно и точно удалить именно этот фрагмент молочной железы с опухолью.
Для мастэктомии и реконструкции (первый вариант квот) — также необходим предварительный очный визит для подачи документов на квоту, замеров для импланта и согласования даты госпитализации под последний цикл химиотерапии (3-5 недель после него).
Очная консультация перед госпитализацией также необходима для замеров и заказа имплантов перед операцией по отсроченному восстановлению груди.
Генетический анализ на рак
Генетический анализ на предрасположенность к раку молочной железы оправдан:
- если у Ваших кровных родственников (или у Вас ранее) уже были случаи рака молочной железы и/или яичников, и/или желудка, предстательной или поджелудочной желез
- если рак молочной железы возник у Вас до наступления менопаузы
- если по ИГХ у Вас был обнаружен трипл-негативный рак (трижды негативный рак: ER-, PR-, Her2-).
Генетическая мутация BRCA 1/2, PALB или CHEK2 может передаваться по наследству, но анализ на неё необходимо делать самому заболевшему. Только если у него будет обнаружена мутация — нужно проверить его кровных родственников.
При наличии рака молочной железы на фоне мутации и возрасте до 40 лет — не логично делать органосохраняющую операцию: риски появления рака в сохранённой железе снова будут достаточно высокими — рекомендуется мастэктомия с реконструкцией.
После 50 лет делать анализ на мутацию можно только для перспективы её обнаружения и профилактического обследования родственников. Тактически же, при обнаружении мутации после 50 лет можно выполнять органосохранную операцию.
Подробнее про рак молочной железы из-за мутации и про профилактическую мастэктомию СМОТРИТЕ ЗДЕСЬ.
Рак молочной железы Петербург
Пациентов, приехавших к нам на операцию по поводу рака молочной железы в наш Центр в С-Петербург, мы консультируем благотворительно в порядке живой очереди с 9 до 13:00 по будним дням в регистратуре приёмного отделения между нашей основной работой (операциями).
На консультации мы организуем Ваше быстрое недостающее обследование и (под дату готовности результатов) запишем на госпитализацию.
Иногородним можно записаться на операцию по второму варианту квоты без нашего осмотра: по телефону 8 (921) 939-18-00 и приехать с результатами обследований (выше по списку) и направлением на госпитализацию на несколько дней раньше — чтобы было время при необходимости переделать или доделать «проблемные» обследования.
По аналогичному алгоритму можно приехать к нам на операцию платно (без направления), предварительно записавшись на операцию, приехав с анализами на несколько дней раньше для замера и заказа импланта или доделки недостающих анализов.
Без направления можно оформить квоту только на первый вариант квоты (мастэктомия с или без реконструкции), для операции по квоте второго варианта необходимо направление (с печатью поликлиники по месту регистрации). Если направление не дают — заполните
и зарегистрируйте его у главного врача своей поликлиники с входящим номером. Такие действия демонстрируют Вашу решимость и направление выдадут.
Для госпитализации на квоту по первому варианту (мастэктомия с или без реконструкции) иногородним необходимо первый раз приехать с копиями обследований по первому списку — для подачи документов на квоту, замера импланта или экспандера и утверждения даты госпитализации на операцию. Второй раз — явиться на госпитализацию с копиями обследований и анализов по обоим спискам.
Или согласовать дату своей госпитализации по телефону +7 (921) 939-18-00, но приехать заранее (на 10-14 дней раньше) с первым списком обследований — для подачи документов, замеров импланта или экспандера — и дожидаться подтверждения квоты в Санкт-Петербурге, проживая в гостинице, сдавая анализы под дату госпитализации по второму списку уже в Санкт-Петербурге.
При получении неоадьювантной химиотерапии оптимальные сроки для операции — 3-5 недель после последнего введения химиопрепаратов.
Ещё один вариант для иногородних или областных — прикрепить свой страховой полис к поликлинике в Санкт-Петербурге по месту проживания: вселиться к родственникам или в гостиницу и обратиться в рядом расположенную поликлинику — мол, «живу — здесь, хотя прописана — там, а прописку менять не хочу». Тогда, как «жительнице» Санкт-Петербурга, Вам не придётся ехать к себе домой требовать направление из поликлиники по своему фактическому месту жительства в другой регион. Петербургские поликлиники дают направления более охотно.
Операция может осуществляться специалистами нашего Центра в ПСПбГМУ им. акад. И.П. Павлова или в частной клинике РАМИ (только второй вариант квот — при наличии направления и только для незарегистрированных в СПб граждан РФ; или платно — и в Первом Медицинском Университете, и в РАМИ).
Детали наших возможностей выполнения операций СМОТРИТЕ ЗДЕСЬ
Лечение в Израиле
Специалисты нашего Центра составляют обоснованную конкуренцию нашим коллегам в Европе и Израиле. Мы можем организовать Ваше обследование при раке молочной железы у лучших специалистов Санкт-Петербурга не менее качественно, комфортно и быстро — но в разы дешевле, чем за границей.
Полностью платное обследование (абсолютно как в Израиле), займёт максимум 3-4 дня и будет стоить в среднем 50-60 т.₽, включая ПЭТ КТ, которую как эксклюзив там «продают» всем нашим медицинским туристам.
Для иногородних время обследования рекомендуем снять жильё.
После обследования мы гарантируем Вам не менее качественное выполнение хирургического этапа (операции) и организацию проведения химиотерапии и лучевой терапии у лучших специалистов Санкт-Петербурга, прошедшим стажировки в ведущих онкологических центрах США и Европы.
Суммарно — без потерь качества — лечение Вам обойдётся в 2-3 раза дешевле!
При этом средства пойдут на оплату труда отечественных специалистов, а не будут вывезены из страны для финансирования медицины Израиля.
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Начните своё лечение прямо сейчас:
запишитесь к нам на консультацию по телефону: 8 (812) 939-18-00 или через ФОРМУ НА САЙТЕ
Современное лечение фиброаденомы молочной железы
Фиброаденома молочной
Фиброаденома появляется в груди чаще в возрасте 18 — 25 лет. Чаще всего девушка её находит случайно или при самообследовании.
Самым надёжным способом избавления от фиброаденомы является её удаление.
Фото груди через месяц после удаления фиброаденомы из разреза по границе тёмной части ареолы. Расположение разреза в этом месте делает послеоперационный рубец почти незаметным.
Фиброаденома и рак
Фиброаденома никогда и ни у кого не перерождается в рак и не является предвестником рака.
Случаи, когда «рак обнаружился из фиброаденомы» — это диагностические ошибки. Рак был изначально, просто не была выполнена биопсия и он некоторое время оставался невыявленным.
Фиброаденома и беременность
Фиброаденома во время беременности не перерождается, не растёт и не мешает потом кормить грудью! Во всяком случае — за 25 лет практики таких случаев не было.
Если фиброаденому обнаружили во время беременности или кормлении грудью — она подлежат биопсии — чтобы ошибочно не пропустить рак.
Фиброаденома железы
Удаление фиброаденомы и одномоментная подтяжка груди. Фото через один месяц после операции.
Из-за чего фиброаденома
Причины её возникновения связывают с повышенным эстрогеновым гормональным фоном (гормоны первой фазы менструального цикла). Иногда фиброаденома — это случайная находка при УЗИ или маммографии.
Может ли фиброаденома переродиться в рак
Фиброаденомы крайне редко перерождаются в злокачественную опухоль. За всё время нашей практики была всего одна такая пациентка, да и то, у неё был не рак молочной железы, а саркома.
Нередко обнаруженное у женщины уплотнение в груди наши коллеги без проверки называют «фиброаденомой», усыпляя бдительность пациентки и пропуская рак молочной железы (который был изначально). Поэтому, если в молочной железе обнаружена «фиброаденома» — необходимо обязательно выполнить её биопсию. Для доброкачественной опухоли биопсия абсолютно безопасна и не провоцирует её перерождение. Для выполнения биопсии Вы можете обратиться к нам.
Может ли фиброаденома исчезнуть
Фиброаденома состоит из клеток. Нет лекарств, которые заставили эти клетки изолированно исчезнуть. Роды и кормление не помогут. Но спешить с операцией — не нужно.
Наблюдение при фиброаденоме
Если доказать, что опухоль молочной железы является фиброаденомой — можно оставить её под наблюдение. Наблюдение при фиброаденоме заключается в регулярном (раз в 6 месяцев) УЗИ молочных желёз — для оценки её роста.
Аденома груди
Фото выше — до и через неделю после операции по удалению быстрорастущей фиброаденомы правой молочной железы. Операция сочеталась с подтяжкой груди. Со временем швы будут почти не заметны.
Фиброаденома молочной железы размеры для операции
- Если у Вас обнаружили небольшую фиброаденому (до 1.0 см) в молодом возрасте (до 30 лет) — не паникуйте. Сделайте её биопсию. Если это действительно фиброаденома — понаблюдайте за ней несколько месяцев: повторите УЗИ через 3, 6, 9 месяцев, далее — каждые 6 месяцев. Быть может у Вас не одна, а несколько фиброаденом (так бывает в 10% случаев). Тогда в процессе наблюдения «проявятся» и другие, и при операции Вам удалят сразу их все, если умеют — даже через один разрез.
- Если же опухоль от 1.5 до 3.0 см — скорее всего, разумнее рассмотреть вопрос удаления фиброаденомы.
- Если Вы планируете беременность, желательно удалить фиброаденому: возможно при беременности или кормлении грудью она начнёт расти — маловероятно что у Вас будут оптимальные условия и время для операции.
- Если в зрелом возрасте (после 40 лет) у вас обнаружили фиброаденому — скорее всего вы с ней живёте с юности. Не паникуйте. Выполните биопсию — докажите, что это не рак и наблюдайте за ней.
Удаление фиброаденомы
Удаление фиброаденомы и импланты фото.
Удаление фиброаденом левой молочной железы (обозначены точками при предоперационной разметке — чтобы их было удобно искать при операции) вместе с увеличением груди круглыми имплантами Ментор 300 мл.
Как удаляют фиброаденому
Удаление фиброаденомы из разреза в подмышке, видео
Фиброаденома фото после
Вы можете ознакомиться с результатами нашей работы на этой странице ниже.
Фиброаденома сколько
Удалить фиброаденому можно по полису ОМС, ДМС и платно. Для операции по полису ОМС или ДМС необходимо прийти на первичную консультацию для очного осмотра и согласования деталей операции: определения списка необходимых обследований, которые Вы самостоятельно подготовите под назначенную дату госпитализации.
В операцию «по полису» не входят различные эстетические дополнения (подтяжка или уменьшение груди).
Платно операция может быть выполнена сотрудниками Центра в ПСПбГМУ им. акад. И.П. Павлова и частной клинике РАМИ.
Прейскурант на платные операции в ПСПбГМУ им.акад. И.П. Павлова СМОТРИТЕ ЗДЕСЬ
Фиброаденома после операции
Удаление фиброаденомы в сочетании с мастопексией
Фото до и после. Точкой отмечена доброкачественная опухоль молочной железы.
Множественные фиброаденомы
Удаление множественных фиброаденом правой молочной железы совместно с одновременным увеличением груди круглыми имплантами Mentor 200 ml (чтобы избежать вертикального рубца при мастопексии и ограничиться швами вокруг ареол).
После удаления фиброаденомы фото
Фото молочной железы после удаления фиброаденомы.
Фиброаденома была удалена из разреза по границе тёмной части соска по верхней полуокружности левой молочной железы.
Лечение фиброаденомы
Фото груди после удаления фиброаденомы.
Фиброаденома удалена из разреза по границе тёмной части соска по верхней полуокружности правой молочной железы.
Фиброма молочной
Фото после.
Фиброаденома молочной железы удалена из разреза по границе тёмной части соска — по верхней полуокружности правой молочной железы.
Аденома молочной железы
Фото после операции.
Фиброаденома груди удалена из дугообразного доступа над опухолью на границе верхних квадрантов правой молочной железы (при увеличении виден послеоперационный рубец).
Фото груди после операции фиброаденомы из разреза над опухолью.
Фиброма железы
Фото груди до и после удаления гигантской фиброаденомы (филлоидная). Пациентке предлагали удалить всю грудь (в другом учреждении). Мы сохранили ей молочную железу. Фото сделано перед выпиской — со временем послеоперационный шрам будет как и у других наших пациенток.
Фото молочной железы после удаления фиброаденомы из разреза под грудью — по субмаммарной складке.
Фото груди после удаления фиброаденомы из разреза над опухолью. Вид послеоперационного рубца (шрам) через несколько лет. Фото сделано перед операцией по поводу новой появившейся фиброаденомы в другом месте молочной железы.
Фото молочной железы после удаления фиброаденомы (её место отмечено точкой) из разреза по границе тёмной части ареолы. Фото сделано в операционной сразу после операции — чтобы продемонстрировать, что даже если фиброаденома расположена далеко от ареолы — она может быть удалена из разреза по её краю — чтобы послеоперационный рубец потом был незаметен, как на других снимках.
Фиброаденома и имплант
Если после операции по увеличению груди имплантами появилась фиброаденома — её можно удалить без рисков повреждения имплантов из разреза по тому же рубцу — через который ставили импланты, или через разрез по границе тёмной части ареолы. В последствии такие шрамы наименее заметны.
Фото молочной железы после удаления фиброаденомы (под соском левой молочной железы) и одновременного увеличения груди круглыми имплантами.
Когда нужно удалять фиброаденому
Показанием к операции является:
- Рост фиброаденомы в динамике (УЗИ каждые 3-4 месяца или маммография через 8-12 месяцев)
- Подозрение на её злокачественное перерождение (или дисплазия по биопсии)
- Желание пациентки.
Операция при фиброаденоме
Некоторые женщины предпочитают удалить фиброаденому (фиброму), чем наблюдать за ней или делать её биопсию.
УЗИ-разметка
Иногда при операции мы удаляем несколько фиброаденом из одного разреза (как правило — по границе тёмной части ареолы). С крупными фиброаденомами — которые пальпируются руками — проблем не возникает. А мелкие требуют предоперационной разметки по УЗИ — чтобы без потерь времени и минимально травматично их найти и удалить при операции.
Фото УЗИ-разметки множественных фиброаденом перед операцией.
Какие операции делают при фиброаденоме
Операция по удалению фиброаденомы молочной железы мы выполняем в следующих вариантах:
- Вылущивание фиброаденомы (сегодня наиболее частый способ её удаления). При этом удаляется только фиброаденома, которая выросла, раздвигая ткани молочной железы. Эти ткани укладываются на своё исходное место. Такой вариант операции не подразумевает уменьшения объёма молочной железы и её формы. Видео удаления фиброаденомы молочной железы можно посмотреть на нашей странице в Facebook.
- Секторальная резекция молочной железы (когда фиброаденома удаляется в своей соединительнотканной капсуле с тканями молочной железы, окружающими её вокруг). Так операция выполняется при подозрении на перерождении фиброаденомы в рак молочной железы (по биопсии или по другим признакам), при филлоидной или листовидной фиброаденоме (так как при вылущивании она часто появляется снова).
- Удаление фиброаденомы вместе с подтяжкой, увеличением или уменьшением груди. В таком случае операция при фиброаденоме объединяется с любой пластической операцией.
Если пациентке не выполнялась биопсия фиброаденомы до операции, то во время её удаления всегда выполняется срочное гистологическое исследование опухоли (чтобы не пропустить рак молочной железы). Однако, такой подход увеличивает время операции (и наркоза).
Фиброаденома по полису
Мы выполняем хирургическое удаление фиброаденомы по полису ОМС, полису ДМС и платно. Источник финансирования определяет сумму, которая придёт в учреждение за выполненную работу по удалению фиброаденомы (например, по ОМС страховая компания перечисляет «за работу» 2.500). Исходя из этого используются различные расходные материалы для обеспечения операции, а также это влияет на способ её удаления и квалификацию хирурга, который будет это делать (ещё смотрите ЗДЕСЬ).
Фиброаденома ОМС
Из-за того, что страховая компания по ОМС за удаление фиброаденомы перечисляет средств меньше, чем тратится на эту операцию (из-за недофинансирования государством) — во многих учреждениях пациентам отказывают в операции при фиброаденоме по ОМС, или привлекают для этой операции молодых докторов.
Способы удаления фиброаденомы
параареолярный – по границе тёмной части соска – он наименее заметен в последствии и позволяет удалить опухоль при любой её локализации в молочной железе, так же этот доступ удобен при сочетании операции по удалению фиброаденомы с подтяжкой или аугментацией молочных желёз
субмаммарный – под молочной железой – актуален при расположении опухоли в нижних квадрантах молочной железы, либо когда женщина планирует сочетать операцию по удалению фиброаденомы с увеличением груди имплантами
- парамаммарный – сбоку от железы (при большой железе и опухоли в наружных квадрантах)
- над опухолью – при подозрительной на рак фиброаденоме, ещё он часто используется при применении съёмных (нерассасывающихся) шовных материалов.
- подмышечный – при желании максимально скрыть признаки операции (требует использования эндовидеохирургической техники)
- пункционный: вакум-аспирация фиброаденомы – выполняется без разрезов через прокол с применением специального оборудования под местной анестезией
Удобнее всего выполнять операцию по удалению фиброаденомы (фибромы) под общей анестезией: в ткань молочной железы не вводится анестетик и ничто не мешает обнаружению фиброаденомы при операции; ткани молочной железы не инфильтрированы — ничто не мешает качественно сопоставлять края раны. Это влияет на малозаметность послеоперационного рубца. При отработанной технике время операции занимает 10-15 мин.
Обследования для удаления фиброаденомы
Для лечения в нашем Центре Вам необходимо сначала придти к нам на консультацию в любой будний день с 9:00 до 14:00 без очереди и предварительной записи (М.Петроградская, ул. Льва Толстого 17, 6 этаж). Вы можете обратиться к злюбому врачу. Он осмотрит Вас и согласует Ваши обследования. Если Вам будет необходима операция — он выдаст Вам список необходимых обследований и анализов (список обследований смотрите ЗДЕСЬ).
Далее, определившись с удобной для Вас датой госпитализации (с учётом Вашей учёбы, работы, фазой менструального цикла) Вы должны заранее позвонить в наш Центр по телефону 939-18-00 и утвердить эту дату. Если желаемый Вами день уже занят — Вам предложат ближайший другой день. Под эту согласованную дату Вы должны выполнить анализы по выданному Вам при консультации списку, чтобы они были не просроченными в день Вашей операции (на следующий после госпитализации рабочий день).
В день госпитализации Вы оформляетесь в 9:00 непосредственно в Маммологическом Центре. Вас осматривает врач отделения, анестезиолог, готовят к операции. Операция выполняется на следующий день. При типичном варианте течения послеоперационного периода, уже на следующий день после операции Вас могут выписать домой.
Фиброаденома фото
Фото фиброаденомы молочной железы после её удаления.
Сотрудники нашего университетского маммологического центра в Санкт-Петербурге ежегодно выполняют более 150 операций при фиброаденоме молочной железы. В нашем центре удалить фиброаденому можно по полису ОМС, ДМС и платно.
Врачи онкологи-маммологи Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещая конференции и проходя стажировки у ведущих онкологов и пластических хирургов Европы и США. Данные сертификаты и дипломы — тому подтверждение |
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Начните своё лечение прямо сейчас:
запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте
Трёхмерное УЗИ молочной железы 3D УЗИ груди в Москве в клинике Хадасса
Вы, возможно, уже знаете эти 5 фактов о раке молочной железы:
- 98% — выживаемость женщин при раке молочной железы (РМЖ) в случае выявления опухоли и начале лечения на начальных стадиях T0─T1. Такие новообразования имеют диаметр до 20 мм, в большинстве случаев их можно выявить только при аппаратном исследовании (маммография, УЗИ, МРТ)
- 55% — выживаемость пациенток при раке груди стадий T2, T3, T4. На этих стадиях опухоли начинают пальпироваться, создавать дискомфорт, вызывать изменение кожных покровов, формы или цвета соска, появляются выделения, боль и другие сигналы, с которыми женщина в конечном счёте обращается к врачу ─ однако момент, когда онкологию можно было излечить с 98% вероятностью, необратимо упущен
- 40 лет — возраст, с которого для среднестатистической женщины по данным ВОЗ начинает ежегодно увеличиваться риск возникновения рака груди
- 9 лет — в среднем за такое время опухоль достигает размера 10 мм и начинает пальпироваться (у всех пациенток скорость роста разная)
- Каждая восьмая женщина заболеет раком молочной железы в течение своей жизни
А еще 5 фактов вам обязательно нужно узнать:
- Каждая вторая женщина моложе 50 лет (и каждая 3-я в возрасте 50 лет и старше) находится в зоне особого риска по раку груди из-за плотного рентгенологического фона ─ индивидуальных особенностей строения тканей железы, которые затрудняет обнаружение опухоли на маммографии
- До 30% случаев рака молочной железы ассоциированы с плотным рентгенологическим фоном. Для сравнения: с мутациями в генах BRCA1 и BRCA2 («ген Анджелины Джоли») ассоциировано всего 5-10% случаев
- В среднем в 2 раза возрастает выявляемость рака груди у пациенток с плотным рентгенологическим фоном при использовании комбинированного протокола «маммография + УЗИ» (с 30 при маммографии до 77,5% при комбинированном протоколе)
- По данным различных международных исследований применение 3D УЗИ у пациенток с плотным рентгенологическим фоном позволяет выявлять на 30 % больше РМЖ. В Москве есть всего 3 аппарата для 3D УЗИ груди ─ и один из них у нас, в Хадасса Медикал
Что такое трёхмерное УЗИ молочной железы
Маммологическая ультразвуковая система ACUSON S2000 ABVS от компании Siemens создаёт объемную цифровую карту молочной железы в трёх проекциях, которая выводится на мониторы рабочей станции врача и сохраняется в память компьютера.
Впервые в истории метода УЗИ врач, проводящий исследование, может в любой момент воспроизвести его в полном объёме или передать коллегам для получения второго мнения или проведения консилиума ─ не несколько снимков, а все ультразвуковые данные. Файл с 3D УЗИ сохраняется в электронной карте пациента и в дальнейшем может использоваться для оценки состояния железы в динамике.
Для наибольшей информативности исследование необходимо выполнять в первую фазу менструального цикла (с 7 по 12 день), в период климакса и в постменопаузе оно может проводиться в любое время.
Уникальные диагностические возможности
В отличие от традиционного ручного исследования при трёхмерном автоматизированном УЗИ сканирование молочной железы ультразвуком происходит не в одной, а в двух перпендикулярных плоскостях. Важной особенностью трёхмерного УЗИ является возможность получения фронтальной проекции изображения в дополнение к стандартным четырем, доступным при мануальном УЗИ. Врач может изучать ткани на любую необходимую глубину, от соска до грудной клетки.
При необходимости ультразвуковая 3D-реконструкция совмещается в компьютере с данными маммографического исследования. Влияние человеческого фактора и вероятность диагностических ошибок при трёхмерном УЗИ ─ рекордно низкие для такого операторозависимого метода исследования как ультразвук.
Непревзойдённый комфорт для пациента
3D УЗИ длится не более 15 минут. В отличие от традиционного ручного исследования здесь нет необходимости «искать» патологию датчиком. Врач изучает весь объём тканей, не оказывая давления на молочную железу.
Над грудью пациентки, лежащей на кушетке, размещается закрепленный на кронштейне датчик, который в автоматизированном режиме, под контролем рентгенлаборанта осуществляет сканирование. В момент, когда пациентка находится на кушетке и проходит 3D УЗИ, врач-маммолог за рабочей станцией изучает 3D модель железы на предмет отклонений от нормы ─ в режиме реального времени.
Процедура абсолютно безболезненна, грудь не подвергается сжатию, как при маммографии.
3D УЗИ может сохраняться и передаваться в цифровом формате
Полученные в ходе сканирования данные сохраняются в электронном виде на рабочей станции. Далее врач может сопоставлять их с данными других исследований (маммография, МРТ), оценивать состояние молочных желез в динамике, сравнивая данные разных периодов, а также передавать не снимки, а полноценную «ультразвуковую карту» молочной железы для консультации или консилиума с коллегами, в том числе зарубежными.
Почему каждой второй женщине старше 40 необходима не только маммограмма, но и УЗИ молочной железы?
Существует понятие рентгенологической плотности структуры ─ это индивидуальное для каждого пациента соотношение трёх типов тканей, формирующих железу на рентгенологическом изображении: жировой, железистой и фиброзной.
В возрасте до 35 лет в структуре молочной железы преобладает железистая ткань. На маммографии она выглядит как хлопок ─ белая. Рентгенолог классифицирует все белые участки снимка как плотные. Опухоль тоже плотная ─ а значит, тоже белая. Какие-то опухоли в силу особенностей строения видны на маммографии даже на фоне выраженной железистой ткани, но в большинстве таких случаев в молодом возрасте опухоли можно увидеть только на других видах исследований ─ на УЗИ и на МРТ.
После 35 лет начинается нарастание доли жировой ткани в молочной железе ─ естественный физиологический процесс, который заканчивается приблизительно к 55 годам. ВОЗ считает, что у среднестатистической 40-летней женщины доля жировой ткани уже достаточно высока для того, чтобы маммография была информативной.
Однако маммография недостаточно информативна во всех тех случаях, когда из-за индивидуальных особенностей пациентки замещение железистой и фиброзной ткани на жировую идёт медленнее статистической нормы или не происходит совсем.
В дополнение к маммографии женщинам всех возрастов с плотным рентгенологическим фоном должно назначаться УЗИ молочной железы. Это обязательная часть профилактического протокола.
Как понять, что у вас плотный рентгенологический фон?
Достаточно просто: спросить врача, описывающего маммографию, либо самостоятельно найти в протоколе исследования буквы ACR, рядом с которыми будут указаны либо цифры от 1 до 4, либо буквы A, B, C или D, либо значение в процентах: «до 25%», «до 50%», «до 75%» или «более 75%».
Цифры 3, 4 или буквы C, D являются указанием на плотный рентгенологический фон. Если в протоколе указаны проценты, то значения «до 75%» или «более 75%» также указывают на плотный рентгенологический фон. Если эти обозначения есть на вашей маммограмме, то вам показано ультразвуковое исследование груди в дополнение к маммографии.
На каком оборудовании мы проводим 3D УЗИ молочной железы?
Рак груди агрессивен. Ещё не успев обосноваться в тканях молочной железы, первичная опухоль уже может отправить в кровоток так называемые странствующие клетки, которые «проснутся» и запустят создание вторичных очагов даже после уничтожения первичной опухоли.
Профилактика и ранняя диагностика рака молочной железы — один из приоритетов медицинского исследовательского центра Хадасса Медикал. Вот почему мы приобрели новейшую ультразвуковую систему Siemens ACUSON S2000 ABVS с возможностью выполнения автоматизированного объёмного сканирования молочной железы (Automated Breast Volume Scanning).
ACUSON S2000 c модулем ABVS ─ система премиум-класса для маммологических исследований. Она позволяет быстро и точно получать, анализировать и документировать ультразвуковые объемные (трёхмерные) данные в автоматизированном режиме, а при необходимости переключается в режим ручного УЗИ с экспертными характеристиками.
Аппарат получил бронзовую награду IDEA (International Design Excellence Awards) в номинации «Предметы медицинского и научного назначения». Над эргономикой, функциональностью и дизайном системы по заказу Siemens Medical работали Клемент Боммель и известная международная студия Frog Design, которая занимается промышленным дизайном с 1969 года.
В Москве есть всего 3 системы для 3D УЗИ груди и всего 2 аппарата Siemens ACUSON S2000 ABVS — один из которых установлен в нашей клинике.
Мнение врачей о трёхмерном УЗИ молочной железы
Ольга Пучкова, маммолог, эксперт программы скрининга рака молочной железы в Москве и Северо-Западном федеральных округах
Качество УЗИ молочной железы складывается из нескольких составляющих. Важен класс аппарата ─ не все системы позволяют видеть образования минимальных размеров. Крайне важна квалификация врача ─ он должен иметь опыт диагностики заболеваний молочной железы, чтобы добиться максимальной информативности исследования. Однако экспертный уровень аппарата и врача тем не менее не решает проблему с воспроизводимостью ультразвукового исследования: никто другой, кроме специалиста, выполняющего УЗИ, не сможет увидеть его данные (как, например, при маммографии или МРТ).
В случае 3D УЗИ абсолютно все данные, поступающие с аппарата экспертного уровня, сохраняются на специальной рабочей станции. Их обрабатывает интеллектуальная система, их изучает врач-маммолог, проводящий исследование ─ а также их может в любой момент воспроизвести в полном объёме и просмотреть заново лечащий врач или любой другой специалист.
По данным различных международных исследований применение 3D УЗИ у пациенток с плотным рентгенологическим фоном позволяет выявлять на 30 % больше РМЖ. Я считаю, что всем женщинам с плотным рентгенологическим фоном должно быть рекомендовано проведение трёхмерного автоматизированного ультразвукового исследования молочных желез.
Валерий Ховрин, д.м.н., заведующий отделением лучевой диагностики Хадасса Медикал
Прорыв в неинвазивной диагностике заболеваний молочной железы ─ так я бы охарактеризовал новую методику объёмного ультразвукового исследования.
Система ABVS (объемного сканирования молочной железы) на базе экспертного ультразвукового аппарата Acuson 2000 позволяет в абсолютно комфортном для пациентки положении выполнить ультразвуковое исследование на необходимую глубину тканей с трехмерной реконструкцией полученных ультразвуковых данных. Высокопроизводительная рабочая станция помогает врачу определить и выявить самые минимальные изменения структуры ткани и точно координировать этапы диагностического процесса.
УЗИ молочной железы
Рак занимает ведущее место в структуре онкологической заболеваемости среди женщин. В диагностике рака молочной железы ультразвуковое исследование имеет существенное значение.
Исследование молочной железы выполняют с применением линейного датчика с частотой излучения 7,5–10 МГц. Какой-либо специальной подготовки пациентки к исследованию не требуется. Однако следует оговориться, что эхография предпочтительна для пациенток до 35 лет. Женщинам после 35 лет, особенно при больших размерах молочных желез и наличии жировой инволюции, обследование необходимо начинать с рентгеновской маммографии, которая у этой группы пациенток является более эффективней. Врачу, выполняющему исследование молочных желез данной возрастной группе больных, необходимо познакомиться с результатами маммографии, чтобы участки жировой инволюции в железе не были ошибочно приняты за патологические очаги.
Исследование выполняют в положении пациентки на спине. Также используют положение на боку вполоборота. Одноименную руку пациентка поднимает и в расслабленном положении кладет за голову. Молочную железу осматривают в радиальном направлении сканирования от периферии к центру, также используют продольное и поперечное сканирование. После этого отдельно осматривают субареолярную область.
Эхография молочной железы позволяет визуализировать кожу, премаммарную клетчатку, железистую ткань, связки Купера, ретромаммарную клетчатку, грудные мышцы, передние контуры костных отделов ребер, хрящевые отделы ребер, межреберные мышцы. Эхографическая структура молочных желез даже у практически здоровых женщин неодинакова. Так, у молодых женщин центральная часть молочной железы представляет собой зону однородной средней эхогенности, жировая ткань визуализируется в виде тонкого слоя низкой эхогенности. С возрастом увеличивается количество жировой ткани, эхогенность железистой ткани повышается. У женщин старше 40 лет в связи с атрофией железистой ткани и замещением ее жировой большая часть железы представлена зоной низкой эхогенности, которая прерывается более эхогенными тяжами, состоящими из соединительной ткани и остатков железистой. Участки жировой инволюции в такой молочной железе могут быть ошибочно приняты за патологические структуры.
Анализируя эхограммы при различных заболеваниях молочных желез, необходимо оценивать форму новообразования (правильная, неправильная), контуры (четкие, нечеткие, ровные, неровные), эхогенность (гиперэхогенная, средняя, гипоэхогенная, анэхогенная), внутреннюю структуру (гомогенная, гетерогенная), а также звукопроводимость образования (повышена, понижена, не изменена). Для рака молочной железы характерны округлая или неправильная форма. Контуры узла неровные, нередко нечеткие, структура обычно гипоэхогенная. Для рака молочной железы наиболее типична пониженная звукопроводимость, за опухолью часто видно затухание эхосигнала или акустическая тень. Нередко, особенно при опухолях небольшого размера, звукопроводимость узла не отличается от окружающей ткани железы. Изменений эхосигнала за опухолью у таких больных не отмечается. Иногда в структуре опухоли видны микрокальцинаты или (чаще в опухолях значительных размеров) анэхогенные участки некроза.
В отличие от рака, для фиброаденомы характерна овальная форма, ровные или волнистые контуры, отсутствие изменений дистального эхосигнала или его усиление, иногда в фиброаденомах встречаются крупные кальцинаты или массивное обызвествление. При раке молочной железы возможны инфильтрация кожи опухолью: при УЗИ вначале видно гиперэхогенное утолщение кожи возле опухоли, затем кожа замещается гипоэхогенной опухолевой тканью. Возможно также изъязвление кожи в зоне инфильтрации. Также возможно диагностировать инфильтрацию грудных мышц: при УЗИ видно нарушение структурности мышцы в месте прилежания опухоли, замещение мышечной ткани опухолью. Кроме основного узла опухоли в молочной железе могут выявляться дополнительные узлы, что характерно для мультицентричного роста и для внутриорганных метастазов. Выявление дополнительных узлов важно для планирования объема операции, а именно для решения вопроса о возможности органосохраняющего лечения.
Минимальные размеры опухоли молочной железы, видимые при УЗИ при благоприятных условиях, – 4-5мм, однако следует помнить, что опухолевый узел даже больших размеров виден не всегда, особенно если выражена железистая ткань, а структура узла изоэхогенная. Также часто не удается визуализировать узел при отечной форме рака молочной железы – видно только повышение эхогенности всех структур железы, смазанность, нечеткость их контуров, утолщение кожи, иногда значительное.
Обследовав молочную железу, приступают к исследованию областей регионарного лимфооттока – подмышечных, надключичных, подключичных и парастернальных. Независимо от стороны локализации патологического процесса выполняют осмотр областей регионарного лимфооттока с обеих сторон. Осмотр областей регионарного лимфооттока при раке молочной железы производится при положении пациентки на спине, исследование левой подмышечной области выполняется при повороте пациентки вполоборота лицом к исследователю. При осмотре над- и подключичных, парастернальных областей руки пациентки вытянуты вдоль тела, при осмотре подмышечных областей – закинуты за голову. Исследование над- и подключичных, подмышечных областей выполняется по стандартной методике исследования этой области. Исследование парастернальных областей менее распространено в практике, однако не представляет технических трудностей. Датчик для исследования мягких тканей устанавливается перпендикулярно коже у края грудины и проводится от уровня ключицы до нижнего края грудины. Сканирование проводится в двух проекциях – при расположении датчика параллельно и перпендикулярно грудине. Анатомическими ориентирами для выявления патологии являются хрящевые отделы ребер, край грудины, межреберные мышцы, внутренние грудные артерия и вена. Патологически измененные узлы визуализируются на уровне межреберий сзади от межреберных мышц возле внутренних грудных артерии и вены.
Метастатически пораженные лимфатические узлы при раке молочной железы обычно имеют пониженную эхогенность, могут быть увеличенными или иметь размеры в пределах нормы. Для подмышечных узлов достаточно характерно сохранение кортико-медуллярной дифференцировки узлов, при этом кортикальный слой утолщен, имеет пониженную эхогенность. Утолщение кортикального слоя может быть асимметричным, иногда – локальным. Если метастаз прорастает капсулу узла, контур последнего становится нечетким.
Обязательным этапом ультразвукового исследования при раке молочной железы является исследование печени для исключения ее метастатического поражения. При необходимости выполняется осмотр плевральных полостей и полости перикарда (исключение наличия плеврита, перикардита) и органов малого таза для исключения метастатического поражения яичников.
В настоящее время ультразвуковое исследование молочных желез широко используют не только для диагностики патологических образований, но и для получения материала для морфологического исследования – прицельной диагностической пункции под контролем эхографии.
Как вовремя «поймать» рак груди?
Рак молочной железы является одним из наиболее распространенных онкологических заболеваний у женщин. Медицинская статистика подтверждает один важный постулат – при своевременной диагностике его можно вылечить. Сегодня мы ведем разговор с маммологом, акушером-гинекологом вильнюсского Медицинского центра диагностики и лечения Юлией Витко.
«Статистика красноречива: при лечении рака молочной железы первой стадии наблюдается до 95% выздоровления пациентов, при второй стадии – на 10% меньше. Чем более «запущенно» заболевание, тем ниже вероятность выжить. На третьей стадии удается спасти лишь 50% пациентов. И только одну из пяти женщин с четвертой стадией можно вылечить», – начинает свой рассказ акушер-гинеколог Юлия Витко.
Регулярность профилактической диагностикиРегулярная ежегодная профилактическая диагностика может спасти жизнь многим женщинам. К сожалению, не каждая женщина должным образом заботиться о своем здоровье. «Рак молочной железы – тихий убийца. Как правило, в течение длительного времени женщина даже не подозревает о его пагубном развитии, так как не чувствует ни боли, ни даже дискомфорта. Изменения в груди становятся очевидными, в зависимости от размера груди и ткани, когда опухоль вырастет до 1,5–2 см. Это означает, что рак уже приближается ко второй стадии. Если женщина и дальше медлит с обращением к врачу, в процесс могут быть вовлечены лимфатические узлы подмышечной впадины, тогда лечение становится очень сложным», – говорит врач-маммолог Юлия Витко. Каждая женщина, начиная с двадцатилетнего возраста, один раз в год должна проходить медосмотр. Это особенно важно при планировании беременности, использовании противозачаточных средств или длительной гормональной терапии, а также, если у вас уже диагностированы доброкачественные изменения молочной железы, такие как кисты. Медицинский осмотр молочных желез необходим перед пластической операцией по увеличению или уменьшению груди. Во время ежегодного обследования молочной железы также оценивается состояние имплантатов.
УЗИ или маммография?Какое исследование вам назначить – решает врач. Ультразвуковое исследование, или УЗИ, – это более щадящее исследование, которое не подвергает организм женщины радиологическому (пусть и небольшому) облучению, в отличие от маммографии. «Оба этих исследования жизненно необходимы. Для молодых женщин, у которых ткань молочной железы очень плотная, в ней преобладает железистый компонент, который детально легче рассмотреть с помощью ультразвука, УЗИ более информативно. Ультразвуковое оборудование нового поколения, которым оснащен Медицинский центр диагностики и лечения, позволяет установить изменения в железе размером от 4-6 мм, которые, на самом деле, можно будет пропальпировать только через пару лет! Это очень важно, ведь беременным или кормящим женщинам можно назначит только ультразвуковое исследование», – пояснила акушер-гинеколог, маммолог Ю. Витко.
Фото маммолог, акушер-гинеколог вильнюсского
Медицинского центра диагностики и лечения Юлия Витко
Первую маммографию женщинам рекомендуется пройти по достижении 40 лет, чтобы в дальнейшем, во время последующих скрининговых исследований по программе превенции рака молочной железы, в которой участвуют все без исключения женщины в возрасте 50-70 лет, увидеть динамику изменений в молочной железе. «После наступления менопаузы меняется гормональный фон, железистая ткань в груди женщины заменяется жировой. Такая ткань лучше пропускает рентгеновские лучи, поэтому маммографию целесообразно делать в более старшем возрасте. Рентгенологическое исследование позволяет обнаружить изменения в груди размером от 2 мм.
«Точность при ультразвуковом исследовании составляет около 87 процентов, а ультразвук вместе с рентгеном фактически выявляет изменения в 100 процентах случаев», – рассказывает врач-маммолог Медицинского центра диагностики и лечения Ю. Витко.
Факторы рискаУвы, пока не найден метод, который со 100-процентной гарантией определял бы, заболеет та или иная женщина раком молочной железы, поэтому так важно проходить регулярные профилактические осмотры. Однако он может повышаться как при генетической предрасположенности, так и при определенном образе жизни, который зависит от осведомленности и нашего осознанного выбора.
В 5–10 процентах случаев рак молочной железы – это результат наследственных генных мутаций. Если более чем у двоих ваших близких родственников был диагностирован рак молочной железы, рекомендуется провести генетический анализ методом ПЦР на наличие изменений в генах BRCA1 и BRCA2. Это исследование можно заказать в Медицинском центре диагностики и лечения в Вильнюсе. Если исследование подтвердит мутацию в генах, то самым надежным методом для снижения риска рака молочной железы в этом случае будет взаимная мастэктомия – удаление обеих молочных желез.
Риск заболеть раком молочной железы выше у нерожавших или поздно родивших женщин, а также у тех, кто более 5 лет использовал гормонозаместительную терапию и более 10 лет употреблял контрацептивы. Также более высокий риск связывают с началом менструального цикла раньше положенного срока и поздней менопаузой.
Грудное вскармливание в течение более 3 месяцев значительно снижает риск рака молочной железы даже у женщин с мутациями генов BRCA1 и BRCA2.
Есть ли методы снижения негативных последствий при обнаружении рака молочной железы или методы по его профилактике?«Как я уже упоминала, самый лучший метод – ежегодные проверки груди и обнаружение новообразований на самой ранней стадии, когда с болезнью легко справиться. Это действительно очень важно», – подчеркнула акушер-гинеколог, маммолог Юлия Витко.
Избыточный вес и ожирение, особенно если они обнаруживаются в постменопаузальном периоде, напрямую связывают с более высоким риском развития рака молочной железы. Женщины должны заботиться о физической активности и контролировать свой вес не только ради красоты. Это, прежде всего, – здоровье. В неделю рекомендуется уделять не менее 150 минут тренировкам средней интенсивности или 75 минут с интенсивной нагрузкой (например, аэробике), а также двум силовым тренировкам. Снизить риск рака помогут полноценное, разнообразное питание, а также предотвращающие старение организма антиоксиданты, микроэлементы, витамины А, Е, D, бета-каротины.
Многочисленные научные исследования подтверждают связь между раком молочной железы и вредными привычками – алкоголем и, особенно, курением. По данным Всемирного фонда исследования рака, у женщин, которые здоровы, регулярно занимаются спортом, не имеют вредных привычек, чей индекс массы тела менее 30, риск возникновения рака молочной железы в три раза ниже, чем у тех, кто придерживается противоположного образа жизни. Снижение риска рака молочной железы находится, прежде всего, в собственных руках женщины. Оно начинается с того, как мы живем, что мы едим, и заканчивается регулярными медицинскими осмотрами.
Рак молочной железы: важны малейшие намёки
В каком возрасте женщине следует познакомиться с врачом-маммологом? Ответ многим покажется неожиданным: чем раньше — тем лучше. Почему это важно? Что лучше: УЗИ или маммография? Следует ли паниковать, если выявлена генетическая предрасположенность к раку молочной железы?
На эти и другие вопросы отвечает врач-онколог НМИЦ хирургии имени А.В.Вишневского, кандидат медицинских наук Наталья Юрьевна Германович.
— Наталья Юрьевна, в представлении большинства женщин маммолог — это врач, к которому имеет смысл обратиться после сорока пяти лет, не раньше. Да и то, если работодатель отправит на медосмотр.
— К маммологу нужно обращаться с 17-18-летнего возраста, когда у девушки окончательно сформирована молочная железа. К сожалению, даже в таком раннем возрасте мы можем обнаружить доброкачественные новообразования в молочной железе: фиброаденому, кисты, внутрипротоковые папилломы. Да и рак молочной железы значительно «помолодел». Поэтому, начиная с 17-18 лет, каждой женщине необходимо раз в год ходить не только к гинекологу, но также обязательно — к маммологу и на УЗИ молочных желёз.
— Предположим, вы обнаружили у пациентки фиброаденому или кисты в молочных железах. Насколько это тревожно?
— Это не означает, что, если у молодой женщины выявили доброкачественное новообразование в молочной железе, то, став старше, она непременно заболеет раком. Но в этом случае женщина должна быть более внимательна к своему здоровью. Необходимо постоянно наблюдаться у маммолога и проходить УЗИ молочных желёз не один раз в год, а два раза. Это даст врачу возможность наблюдать процесс в развитии и определиться, в какой момент необходимо удалять фиброаденому. Согласно современным стандартам онкомамологии, доброкачественную фиброаденому размером 1-1,5 сантиметра мы сейчас не удаляем, а наблюдаем при условии заранее выполненной верификации. И только когда она превысит размер 2 сантиметра, оперируем.
— Давайте ещё раз уточним, какие виды диагностики заболеваний молочной железы обязательно нужно походить каждой женщине, начиная с какого возраста, и с какой периодичностью?
— Ультразвуковое исследование следует проходить, начиная с 17-18 лет, раз в год.
Маммографическое исследование — с 40 лет. А что касается периодичности маммографии, здесь, я убеждена, не может быть единого правила для всех. Важен индивидуальный подход к каждой женщине не только в лечении, но и в диагностике. Если пациентке с фиброзно-жировой трансформацией молочной железы можно рекомендовать проходить маммографию раз в полтора-два года, то другой пациентке, у которой в молочной железе скопление микрокальцинатов или иные явления, которые настораживают врача, следует делать маммографию чаще — раз в год. Это несложное и недорогое исследование, которое может предостеречь женщину от серьёзных последствий.
— Когда человек вообще не считает нужным посещать врачей и периодически обследоваться — это одна крайность. Но есть и противоположная крайность — когда люди сами себе назначают обследование и начинают «на всякий случай» делать КТ или МРТ, УЗИ всех систем и органов, а также маммографию. Как вы к этому относитесь? В отношении методов обследования молочных желёз возможны какие-то действия «чересчур», которые могут навредить?
— Да, могут. К таким небезобидным методам как раз относится маммографическое исследование. В отличие от УЗИ, которое абсолютно безопасно, метод маммографии основан на использовании рентгеновского излучения, которое поглощается тканью молочной железы. Поэтому злоупотреблять им не следует.
В любой ситуации лучший советчик пациента — врач, только он знает, кому какую диагностику и какое лечение следует назначить.
— Какие возрастные рубежи или события в жизни женщины могут быть пусковыми механизмами для появления новообразований в молочной железе?
— Пик заболеваемости раком молочной железы (РМЖ) приходится на возраст от 40 до 60 лет. Однако заболевают РМЖ и более молодые женщины. Теперь о событиях, провоцирующих заболевания. Любые гормональные нарушения в организме женщины отражаются на ткани молочной железы, она на себя «принимает удар» всех сбоев эндокринной системы. Чем ближе к менопаузе, тем выше риск появления опухоли в молочной железе, и в это время визиты к маммологу должны быть регулярными. То же самое — после или во время острого либо хронического стресса.
Обязательно нужно показаться врачу после грудного вскармливания. И даже во время кормления ребёнка грудью, если женщина обнаружила в груди какие-то уплотнения, необходимо обязательно обратить на них внимание. К сожалению, нередко именно в период грудного вскармливания у женщин диагностируется опухоль, и не всегда она доброкачественная.
— Бытует представление, что рак молочной железы, как и опухоли половой сферы, чаще настигают женщин, которые не рожали и не кормили грудью. Особенно монашек. Есть такая статистическая закономерность?
— То, что монашки чаще других заболевают раком молочной железы, не более чем миф. В моей практике была пациентка с РМЖ, у которой пять детей, и всех она кормила грудью. Так что связывать возникновение опухоли с беременностью, родами и грудным вскармливанием, равно как с отсутствием таких событий в жизни женщины, никак не получается.
— Рак молочной железы вышел на первое место в структуре онкологических заболеваний у женщин. И заболеваемость РМЖ растёт. Почему? Какое-то объяснение этому есть?
— Предположений много: стрессы, экология, гормональная дисфункция. К числу наиболее высоких факторов риска РМЖ относится наследственный. Сегодня, к счастью, мы имеем возможность выполнить генетическое исследование и выявить у женщины наследственную предрасположенность к заболеванию раком молочной железы.
— Иными словами, если у женщины в семье раком молочной железы болели бабушка, мама или сестра, то она тоже непременно заболеет?
— Ни в коем случае нельзя понимать результаты генетического анализа именно так! Речь идёт лишь о предрасположенности, а не о 100-процентной вероятности заболеть.
Как и в случае с доброкачественными фоновыми патологиями молочной железы, положительный генетический анализ на предрасположенность к РМЖ — это повод и для самой женщины, и для врача-маммолога быть более внимательными и настороженными. Такие пациентки каждые три месяца проходят обследование, у них другая периодичность маммографического скрининга, им проводится трепанбиопсия из подозрительных участков железы для гистологического исследования.
Повторюсь, к каждой женщине должен быть индивидуальный подход. Врач должен расспросить у пациентки всё-всё о её здоровье и жизни, и правильно определить тактику динамического наблюдения: таким образом, чтобы при малейших намёках на появление «плохой» болезни можно было тут же среагировать и не допустить непоправимой беды.
— Опытный хирург-маммолог, как вы относитесь к реконструкции молочной железы после её удаления по поводу рака? Считаете ли это возможным и необходимым? И если да, то когда лучше это делать — сразу после операции мастэктомии или через какое-то время?
— Каждая женщина хочет оставаться женщиной, а мастэктомия — это физически и психологически калечащая операция. Поэтому к самой идее реконструкции молочно железы я, конечно, отношусь положительно. Но однозначного ответа на вопрос о сроках и методах реконструкции не существует. Здесь имеют значение много факторов: возраст женщины, размер удалённой опухоли, подтип опухоли, были ли задействованы лимфоузлы, проводилась ли предоперационная химиотерапия или нет. Когда вся информация у меня в руках, мы с каждой конкретной пациенткой определяем тактику реконструкции.
Возможна одномоментная реконструкция молочной железы, то есть сразу после удаления опухоли. Однако в некоторых случаях она сопровождается высоким риском осложнений. И наша задача — просчитать эти риски заранее, чтобы не допустить осложнений.
Выбор собственно метода реконструкции — будет ли это готовый имплантат, то есть искусственный протез молочной железы, или кожно-жировой лоскут, то есть собственные ткани пациентки — мы также обсуждаем вместе с женщиной, учитывая все факторы, перечисленные выше. Это та ситуация, когда мы хотим и должны вернуть женскому телу красоту и при этом не допустить серьёзных ошибок.
УЗИ груди | Johns Hopkins Medicine
Что такое УЗИ груди?
УЗИ груди — это визуализирующий тест, который использует звуковые волны для исследования внутренней части груди. Это может помочь вашему лечащему врачу найти проблемы с грудью. Это также позволяет вашему лечащему врачу увидеть, насколько хорошо кровь притекает к участкам вашей груди. Этот тест часто используется, когда изменение было замечено на маммограмме или когда изменение ощущается, но не обнаруживается на маммограмме.
Медицинский работник перемещает по вашей коже похожее на палочку устройство, называемое датчиком, для получения изображений вашей груди.Преобразователь излучает звуковые волны, которые отражаются от тканей груди. Звуковые волны слишком высоки, чтобы вы их слышали. Затем преобразователь улавливает отраженные звуковые волны. Они превращаются в изображения внутренней части вашей груди.
Ваш лечащий врач может добавить к датчику еще одно устройство, называемое доплеровским датчиком. Этот зонд позволяет вашему лечащему врачу слышать звуковые волны, которые излучает датчик. Он или она может слышать, как быстро кровь течет по кровеносному сосуду и в каком направлении она течет.Отсутствие звука или слабый звук могут означать, что поток заблокирован.
Ультразвук безопасно использовать во время беременности, потому что он не использует радиацию. Он также безопасен для людей, страдающих аллергией на контрастный краситель, потому что он не использует краситель.
Зачем мне нужно УЗИ груди?
УЗИ груди чаще всего проводится, чтобы выяснить, может ли проблема, обнаруженная при маммографии или физическом осмотре груди, быть кистой, заполненной жидкостью, или солидной опухолью.
УЗИ груди обычно не проводят для выявления рака груди.Это потому, что он может пропустить некоторые ранние признаки рака. Примером ранних признаков, которые могут не обнаружиться на УЗИ, являются крошечные отложения кальция, называемые микрокальцификациями.
Ультразвук можно использовать, если вы:
Имеют особенно плотную ткань груди. Маммограмма может не увидеть сквозь ткани.
Беременны. Маммография использует радиацию, а ультразвук — нет. Это делает его более безопасным для плода.
Моложе 25 лет
Ваш лечащий врач может также использовать ультразвук, чтобы осмотреть близлежащие лимфатические узлы, помочь направить иглу во время биопсии или удалить жидкость из кисты.
У вашего лечащего врача могут быть другие причины порекомендовать УЗИ груди.
Каковы риски УЗИ груди?
Ультразвук груди не имеет радиационного риска. Не представляет опасности для беременных.
Ультразвук молочной железы может пропустить небольшие уплотнения или солидные опухоли, которые обычно обнаруживаются при маммографии. Ожирение или очень большая грудь могут снизить точность ультразвукового исследования.
У вас могут быть риски в зависимости от вашего конкретного состояния здоровья.Обязательно поговорите со своим врачом о любых проблемах, которые у вас есть перед процедурой.
Как мне подготовиться к УЗИ груди?
Ваш лечащий врач объяснит вам процедуру. Задайте любые вопросы о процедуре.
Вас могут попросить подписать форму согласия, дающую разрешение на проведение теста. Внимательно прочтите форму и задавайте вопросы, если что-то непонятно.
Вам не нужно прекращать есть или пить перед обследованием.Вам также не понадобятся лекарства, чтобы расслабиться.
Вы не должны наносить на грудь какой-либо лосьон, порошок или другие вещества в день обследования.
Носите одежду, которую можно легко снять. Или носите одежду, которая позволяет рентгенологу или технологу дотянуться до вашей груди. Гель, нанесенный на кожу во время теста, не оставляет пятен на одежде, но вы можете носить старую одежду. После этого гель не удастся полностью удалить с кожи.
Следуйте любым другим инструкциям, которые дает вам ваш лечащий врач, чтобы подготовиться.
Что происходит во время УЗИ груди?
Вы можете пройти УЗИ груди амбулаторно или во время пребывания в больнице. Способы проведения теста могут различаться в зависимости от вашего состояния и практики вашего лечащего врача.
Обычно УЗИ молочных желез следует за этим процессом:
Вам будет предложено снять все украшения и одежду ниже пояса. Вам дадут платье.
Вы лягте на спину на экзаменационный стол.Вас попросят поднять руку над головой со стороны груди, на которую вы будете смотреть. Или вас могут посадить на вашу сторону.
Технолог нанесет прозрачный теплый гель на кожу в области груди, на которую будет проводиться осмотр.
Технолог прижмет датчик к коже и проведет им по исследуемой области.
После завершения теста технолог сотрет гель.
Что происходит после УЗИ груди?
После УЗИ груди вам не потребуется особый уход.Ваш лечащий врач может дать вам другие инструкции в зависимости от вашей ситуации.
УЗИ — Национальный фонд рака молочной железы
Как УЗИ помогает диагностировать уплотнение в груди?
При обнаружении подозрительного участка в груди при самообследовании груди или на маммограмме, ваш врач может запросить УЗИ ткани груди. Ультразвук груди — это сканирование, в котором используются проникающие звуковые волны, которые не влияют на ткани и не повреждают их и не могут быть услышаны людьми.Ткань груди отклоняет эти волны, вызывая эхо, которое компьютер использует, чтобы нарисовать картину того, что происходит внутри ткани груди (без радиации). Масса, заполненная жидкостью, проявляется иначе, чем твердая масса.
Результаты УЗИ: сонограмма груди
Детальное изображение, полученное с помощью ультразвука, называется «сонограммой». Ультразвук полезен, когда опухоль достаточно велика, чтобы ее можно было легко почувствовать, и изображения можно использовать для дальнейшей оценки аномалии.
Ультразвук груди может предоставить доказательства того, является ли опухоль твердой массой, кистой, заполненной жидкостью, или их комбинацией. Хотя кисты обычно не являются злокачественными, твердое уплотнение может быть раковой опухолью. Медицинские работники также используют этот диагностический метод, чтобы измерить точный размер и местоположение опухоли и более внимательно изучить окружающие ткани. Если установлено, что опухоль является раковой, измерение с помощью изображений определяет ее «клиническую» стадию.
Ненормальный результат маммографии? Будьте в курсе и задавайте правильные вопросы.
Если маммография показала отклонения от нормы, не паникуйте. На бесплатном ресурсе Abnormal Mammograms и What to Do Next подробно описаны различные виды анализов, которые могут вам понадобиться, и содержится список конкретных вопросов, которые следует задать врачу при следующем приеме. Будьте готовы понять свои результаты и получить важную информацию о ваших следующих шагах.
Куда мы можем отправить бесплатный путеводитель?
Материалы на этой странице любезно предоставлены Национальным институтом рака
Ультразвуковое исследование новообразований груди
Indian J Radiol Imaging.2009 Aug; 19 (3): 242–247.
Sudheer Gokhale
Сонографическая клиника доктора Гокхале, Индор, Индия
Сонографическая клиника доктора Гокхале, Индор, Индия
Copyright © Indian Journal of Radiology and ImagingЭто статья в открытом доступе, распространяемая на условиях Creative Commons Attribution Лицензия, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Эта статья цитируется в других статьях в PMC.Abstract
Шишка в груди вызывает серьезное беспокойство. В его оценке помогает УЗИ с высокой частотой и высоким разрешением. Это проиллюстрировано на примере женщин с плотной тканью молочной железы, где УЗИ полезно для обнаружения небольших опухолей молочной железы, которые не видны на маммографии. Несколько исследований, проведенных в прошлом, касались вопроса дифференциации доброкачественных и злокачественных образований в груди. Американский колледж радиологии также разработал систему классификации BIRADS-US для категоризации очаговых поражений груди.
Ключевые слова: УЗИ груди, масса груди, критерии ACR BIRADS-US
Введение
Рак груди сегодня является одной из наиболее частых причин смерти от рака, занимая пятое место после рака легких, желудка, печени и толстой кишки. Это наиболее частая причина смерти женщин от рака. [1] Только в 2005 году было зарегистрировано 519 000 смертей от рака груди [1]. Это означает, что одна из каждых 100 смертей в мире и почти каждая пятнадцатая смерть от рака были вызваны раком груди.Усовершенствование высокочастотной технологии, особенно с использованием датчиков 7,5–13 МГц, открыло совершенно новый аспект в УЗИ-визуализации молочных желез [2]. Например:
Зонды с высокой плотностью обеспечивают лучшее латеральное разрешение
Гармоническое изображение приводит к улучшенному разрешению и уменьшению реверберации и артефактов ближнего поля
Составное сканирование в реальном времени приводит к увеличению контрастного разрешения ткани
Расширенные или панорамные виды обеспечивают лучшую перспективу поражения по отношению к остальной части груди
Было показано, что гармоническая визуализация и составление в реальном времени улучшают разрешение изображения и характеристику поражения.[3,4] В последнее время довольно многообещающим представляется УЗИ-эластография. Первоначальные результаты показывают, что это может улучшить специфичность и положительную прогностическую ценность УЗИ при характеристике новообразований молочной железы. [5]
Причина, по которой любое поражение видно на маммографии или УЗИ, — это относительная разница в плотности и акустическом импедансе поражения, соответственно, по сравнению с окружающей тканью груди.
Это проиллюстрировано на женщинах с плотной тканью молочной железы, где УЗИ полезно для обнаружения малых форм рака молочной железы, которые не обнаруживаются при маммографии.[6]
Нормальный паттерн паренхимы груди
В молодой нелактирующей груди паренхима в основном состоит из фиброгландулярной ткани с небольшим количеством подкожного жира или без него. С возрастом и возрастом все больше и больше жира откладывается как в подкожном, так и в ретромаммарном слое [7] [].
Нормальная грудь. Среднее поперечное сканирование нормальной груди. Фиброгландулярная паренхима эхогенная (наконечники стрелок) и окружена гипоэхогенным жиром (*)
Аномальный внешний вид
Кисты груди
Кисты груди являются наиболее частой причиной образования уплотнений в груди у женщин в возрасте от 35 до 50 лет.[7] Киста возникает, когда жидкость накапливается из-за обструкции экстралобулярных терминальных протоков, либо из-за фиброза, либо из-за внутрипротоковой пролиферации эпителия. Киста видна на УЗИ как четко очерченная, круглая или овальная безэхогенная структура с тонкой стенкой []. Они могут быть одиночными или множественными [].
Кисты. Кисты обычно выявляют тонкие стенки и через передачу (А). Воспаленная киста (B) показывает толстую отечную стенку (стрелка) с внутренним слоем густой / тонкой жидкости (стрелка).Галактоцеле (C) выявляет диффузные эхо-сигналы низкого уровня в кисте. хронический абсцесс (D), видимый на этом расширенном виде, показывает неправильную псевдостенку (стрелка) с грязными внутренними эхосигналами из-за гноя или мусора (X).
Сложная киста : Когда видны внутренние отголоски или обломки, киста называется сложной кистой. Эти внутренние эхо-сигналы могут быть вызваны плавающими кристаллами холестерина, гноем, кровью или молоком с кристаллами кальция. [8] [].
Хронический абсцесс груди
Пациенты могут иметь жар, боль, болезненность при прикосновении и повышенное количество лейкоцитов.Абсцессы чаще всего располагаются в центральной или субареолярной области [9]. Абсцесс может иметь нечеткие или четко очерченные очертания. Он может быть безэховым или выявлять низкоуровневое внутреннее эхо и усиление заднего отдела [].
Фиброзно-кистозное заболевание молочной железы
Это состояние называют по-разному: фиброзно-кистозное заболевание, фиброзно-кистозное изменение, кистозное заболевание, хронический кистозный мастит или дисфазия молочной железы. Внешний вид УЗИ груди в этом состоянии чрезвычайно разнообразен, поскольку зависит от стадии и степени морфологических изменений.На ранних стадиях УЗИ может быть нормальным, даже если при клиническом обследовании можно пальпировать опухоли. Могут быть очаговые участки утолщения паренхимы с пятнистым повышением эхогенности или без него []. Отдельные одиночные кисты или скопления небольших кист могут быть замечены на некоторых [Рисунок и]. Очаговые фиброзно-кистозные изменения могут проявляться в виде твердых масс или тонкостенных кист. Около половины этих твердых образований обычно классифицируются как неопределенные и в конечном итоге потребуют биопсии. [10]
Фиброзно-кистозное изменение.Изображения в расширенном виде (A, B) показывают очаговую область утолщения паренхимы груди (A) с пятнистым увеличением эхогенности (стрелки) и рассеянными, дискретными тонкостенными кистами (стрелки в B). «Шишка» может показывать комбинацию сгруппированных крошечных кист и утолщенной паренхимы (стрелки на C)
Эктазия протока
Это поражение имеет различный вид. Как правило, эктазия протока может проявляться в виде единой трубчатой структуры, заполненной жидкостью, а иногда также может иметь несколько таких структур.Старые клеточные остатки могут иметь вид эхогенного содержимого. Если мусор заполняет просвет, его иногда можно принять за твердую массу, если только не подобрать трубчатую форму [11] [].
Хроническая эктазия протоков. Продольное изображение (A) показывает расширенный проток, содержащий уплотненный мусор (стрелка). На поперечном сечении (B) внутрипротоковый мусор может выглядеть как очаговое поражение (стрелки)
Фиброаденома
Фиброаденома — это опухоль, вызванная эстрогеном, которая образуется в подростковом возрасте. Это третье по частоте поражение груди после фиброзно-кистозной болезни и карциномы.Обычно он представляет собой твердую, гладкую, свободно перемещающуюся массу овальной формы. [12] Это редко бывает нежным или болезненным. Размер обычно менее 5 см, хотя известны более крупные фиброаденомы. Фиброаденомы бывают множественными в 10–20% и двусторонними в 4% случаев. Могут возникнуть кальцификации. На УЗИ это выглядит как четко выраженное поражение []. Капсулу обычно можно идентифицировать. Эхотекстура обычно однородная и гипоэхогенная по сравнению с паренхимой молочной железы, и могут быть внутренние эхо-сигналы низкого уровня. Обычно поперечный диаметр больше переднезаднего диаметра [].У небольшого числа пациентов образование может выглядеть сложным, гиперэхогенным или изоэхогенным. Подобный вид УЗИ может наблюдаться при медуллярной, муцинозной или папиллярной карциноме. [13]
Фиброаденома. Поперечное изображение показывает типичный поперечный диаметр больше, чем переднезадний, однородную эхотекстуру и тонкую капсулу (наконечники стрелок)
Cystosarcoma phyllodes
Это большое поражение, которое проявляется у пожилых женщин. Некоторые авторы считают это гигантской фиброаденомой. Масса может охватывать всю грудь.Обычно он выявляет четко очерченные края и неоднородную эхоструктуру, иногда с различными кистозными областями. Частота злокачественных изменений низкая. [7] [].
Цистосаркома филлод. Поперечное сканирование показывает большую четко очерченную массу. Неоднородная эхотекстура с небольшими участками кистозной дегенерации (стрелки)
Липома
Липома — это медленнорастущая, четко выраженная опухоль. Это может быть случайная находка, или пациентка может предъявить жалобы на увеличение размера пораженной груди, но при этом не может быть обнаружено какой-либо отдельной пальпируемой массы.Опухоль мягкая и может быть деформирована путем сдавливания датчиком. Обычно можно идентифицировать тонкую капсулу, и опухоль часто выявляет эхогенную структуру с точечным или пластинчатым видом [13] [Рисунок и].
Липома. Сагиттальный расширенный вид выявляет тонкую эхогенную массу с ретикулярным рисунком и четко очерченной тонкой капсулой (стрелки)
УЗИ груди: критерии доброкачественных образований
В нескольких исследованиях описаны сонографические характеристики, обычно наблюдаемые при доброкачественных поражениях груди: [14,15]
Гладкая и хорошо очерченная
Гиперэхогенная, изоэхогенная или слегка гипоэхогенная
Тонкая эхогенная капсула
Форма эллипсоида с максимальным диаметром
0 в поперечной плоскости
900 Три или менее мягких дольки
Отсутствие каких-либо злокачественных новообразований
Характеристики злокачественных образований
Злокачественные образования обычно представляют собой гипоэхогенные образования с нечеткими границами.Обычно злокачественное поражение представляет собой гипоэхогенное узловое поражение, которое «выше, чем шире», имеет шипастые края, заднюю акустическую тень и микрокальцификации [13] [Рисунок -]. Трехмерные сканеры с возможностью воспроизведения изображений с высоким разрешением в корональной плоскости предоставляют дополнительную важную информацию. Колючие расширения вдоль тканевых плоскостей хорошо видны на корональных изображениях [16] [Рисунки и]. Первоначально считалось, что цветное доплеровское сканирование повысит специфичность УЗИ исследования, но это не оказалось очень эффективным; однако в определенных ситуациях это действительно помогает решить проблему, особенно когда имеется значительная васкуляризация высококлеточных злокачественных новообразований [17] [].
Злокачественные образования. Поперечное сканирование (A) показывает типичный злокачественный узел, превышающий ширину, с гипоэхогенной эхотекстурой. Стрелки указывают на неровные края с шипами. Некоторые из узелков могут показывать узор ветвления (стрелки на B). Сагиттальный вид (C) показывает узелок с многодольчатыми краями; наличие более 3–4 долек подозрительно на злокачественное новообразование. Сагиттальное (D) и поперечное (E) сканирование показывает расширение протока (стрелки). «M» обозначает основной сайт. Удлинение воздуховода в поперечном сечении имеет гладкие очертания (стрелки на E).Поперечное сканирование (F) показывает типичное злокачественное поражение с неровными остроконечными краями, микрокальцификациями и структурой ветвления. Это поражение классифицируется как категория 4 US-BIRADS
Злокачественное поражение. Поперечное сканирование (A) показывает гладкие края, что указывает на поражение категории 3. Однако на трехмерном изображении в коронарной плоскости (B) видны колючие края с видом солнечных лучей, что указывает на поражение категории 4
Злокачественное поражение. Гладкий край и однородная эхотекстура указывают на поражение категории 3.Цветной допплер выявляет неоваскулярность неправильного ветвления.
В историческом исследовании 1995 года Ставрос и др. . установили критерии УЗИ для характеристики твердых новообразований груди []. [14]
Таблица 1
УЗИ с подозрением на злокачественное новообразование
| Результат: твердый узелок | Прогностическая ценность положительного | |
|---|---|---|
| Спикуляция | 91,8 | более широкая, чем | 9029 | 67.5 |
| Затенение | 64,9 | |
| Схема разветвления | 64,0 | |
| Гипоэхогенность | 60,1 | |
| 9029 9029 | 59,6 Duc | 48,0 |
| Микролобуляции | 48,2 |
Обсуждение
Хотя с помощью критериев УЗИ невозможно отличить все доброкачественные твердые узелки от всех злокачественных, разумной целью УЗИ груди является определение подгруппы твердых узлов. узелки с таким низким риском злокачественности, что возможность краткосрочного наблюдения может быть предложена в качестве жизнеспособной альтернативы биопсии.При 4-летнем наблюдении за пальпируемыми, ограниченными, некальцинированными твердыми образованиями молочной железы (аналогично категории 3 BI-RADS), Graf et al . обнаружили, что такие случаи можно адекватно лечить с помощью краткосрочного наблюдения с 6-месячными интервалами в течение 2 лет [18].
Комбинированные исследования, которые включали УЗИ и маммографию, продемонстрировали почти 100% отрицательную прогностическую ценность пальпируемых поражений груди, когда оба используются вместе. [19,20]
В исследовании, основанном на характеристике образований груди согласно BIRADS. -Критерии США, Kwak et al .не обнаружили статистических различий между цитологией тонкоигольной аспирации и УЗИ в отношении чувствительности и отрицательной прогностической ценности ( P > 0,05). [21] Хайниг и др. . также обнаружил высокую точность УЗИ-характеристики поражений груди с использованием критериев BIRADS-US [22].
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
Ссылки
1. Всемирная организация здравоохранения (февраль 2006 г.) Информационный бюллетень № 297: Рак.
2. Catarazzi S, Guispetti GM, Rissato G, Roselli Del Turo M. Studio Multicentrico для оценки эффективности диагностики маммографии и экологической неоплазии, не пальпируемой. Radiol Med. 1992; 84: 193. [PubMed] [Google Scholar] 4. Шапиро Р.С., Ваграйх Дж., Парсонс Р. Б. и др. Сонография с гармонической визуализацией тканей, оценка качества изображения по сравнению с обычной сонографией. AJR. 1998. 171: 1203–6. [PubMed] [Google Scholar] 5. Чжи Х., Оу Б., Ло Б.М., Фэн Х, Вэнь Ю.Л., Ян Х.Й.Сравнение ультразвуковой эластографии, маммографии и сонографии в диагностике солидных поражений груди. J Ultrasound Med. 2007; 26: 807–15. [PubMed] [Google Scholar] 6. Кристалл П, Страна С.Д., Щаринский С, Корец М.Ю. Использование сонографии для скрининга женщин с маммографически плотной грудью. AJR Am J Roentgenol. 2003. 181: 177–82. [PubMed] [Google Scholar] 7. Хоулетт, округ Колумбия, Марчбанк НДП, Аллан С.М. Сонографическая оценка симптоматической груди — иллюстрированный обзор. J Диагностическая радиография и визуализация. 2003; 5: 3–12.[Google Scholar] 8. Ставрос АТ. Грудь. В: Rumack CM, Wilson SR, Charboneau JW, редакторы. Диагностическое УЗИ. 3-е изд. Сент-Луис: М., Эльзевьер Мосби; 2005. с. 828. [Google Scholar] 9. Versluijs FNL, Roumen RMH, Goris RJA. Хронический рецидивирующий субареолярный абсцесс груди: частота возникновения и лечение. Британский журнал хирургии. 2002; 87: 952. [Google Scholar] 10. Шетти М.К., Шах Ю. Сонографические находки в очаговых фиброзно-кистозных изменениях молочной железы. УЗИ Ежеквартально. 2002; 18: 35–40. [PubMed] [Google Scholar] 11.Риццатто Г., Черсевани Р., Джузеппетти Г.М., Бальдассарре С., Бонифачино А., Раньери Э. Сонография. В: Гандольфи Л., редактор. УЗИ груди. Болонья: Эдиториал Гроссо; 1993. С. 15–80. [Google Scholar] 12. Валя FL, Кац VL. Заболевания груди: диагностика и лечение доброкачественных и злокачественных заболеваний. В: Кац В.Л., Ленц Г.М., Лобо Р.А., Гершенсон Д.М., редакторы. Комплексная гинекология. 5-е изд. Филадельфия, Пенсильвания: Мосби Эльзевьер; 2007. с. 15. [Google Scholar] 13. Ставрос АТ. Доброкачественные твердые узелки: специфический патологический диагноз.В: Ставрос А.Т., редактор. УЗИ груди. Vol. 13. Липпинкот Уильямс и Уилкинс; 2004. С. 528–96. [Google Scholar] 14. Ставрос А.Т., Тикман Д., Рапп С.Л., Деннис М.А., Паркер С.Х., Сисней Г.А. Твердые узелки груди: использование сонографии для различения доброкачественных и злокачественных образований. Радиология. 1995; 196: 123–34. [PubMed] [Google Scholar] 15. Maniero MB, Goldkamp A, Lazarus E, Livingston L, Koelikker SL, Schepps B, Mayo-Smith WW. Характеристика новообразований груди с помощью сонографии. J Ultrasound Med. 2005; 24: 161–7.[PubMed] [Google Scholar] 16. Meyberg-Solomayer GC, Kraemer B, Bergmann A, Kraemer E, Krainick U, Wallwiener D, Solomayer EF. Приносит ли 3-D сонография какие-либо преимущества неинвазивной диагностике груди? Ультразвук Med Biol. 2004; 30: 583–9. [PubMed] [Google Scholar] 17. Ли В.Дж., Чу Дж.С., Хуанг С.С., Чанг М.Ф., Чанг К.Дж., Чен К.М. Васкуляризация рака молочной железы: цветная допплерография и исследование гистопатологии. Исследование и лечение рака груди. 1996; 37: 291–8. [PubMed] [Google Scholar] 18. Граф O, Helbich TH, Fuchsjaeger MH, Hopf G, Morgun M, Graf C, Mallek R, Sickles EA.Последующее наблюдение за пальпируемыми некальцинированными твердыми образованиями молочной железы при маммографии и УЗИ: можно ли предотвратить биопсию? Радиология. 2004. 233: 850–6. [PubMed] [Google Scholar] 19. Шетти МК, Шах Ю.П., Шарман Р.С. Проспективная оценка ценности комбинированного маммографического и сонографического обследования у пациентов с пальпируемыми аномалиями груди. J Ultrasound Med. 2003. 22: 263–8. [PubMed] [Google Scholar] 20. Kaiser JS, Helvie MA, Blacklaw RL, Roubidoux MA. Пальпируемое утолщение груди: роль маммографии и УЗИ в выявлении рака.Радиология. 2002; 223: 839–44. [PubMed] [Google Scholar] 21. Kwak YJ, Kim EK, Park HL, Kim JY, Oh KK. Применение системы заключительной оценки системы отчетов и данных визуализации молочной железы в сонографии пальпируемых поражений груди и пересмотр модифицированного тройного теста. J Ultrasound Med. 2006; 25: 1255–61. [PubMed] [Google Scholar] 22. Хайниг Дж., Виттелер Р., Шмитц Р., Кизель Л., Стейнхард Дж. Точность классификации результатов УЗИ молочных желез на основе критериев, используемых для BI-RADS. Ультразвук в акушерстве и гинекологии.2008. 32: 573–8. [PubMed] [Google Scholar]Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки вашего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Диагностика рака груди | Онкологический совет Виктории
Если у вас есть какие-либо изменения груди или маммограмма показывает что-то подозрительное, ваш врач спросит вас о вашем медицинском анамнезе, включая семейный анамнез рака груди.Они также проведут медицинский осмотр, проверив вашу грудь, а также лимфатические узлы под вашими руками и над ключицей.
Чтобы выяснить, было ли изменение груди вызвано раком, ваш врач может назначить некоторые тесты, такие как маммография, УЗИ, МРТ груди
и, возможно, биопсия. Они могут направить вас к специалисту для проведения этих и других тестов.
Пути оказания помощи при онкологических заболеваниях
Чтобы получить обзор того, чего ожидать на всех этапах лечения рака, прочтите или загрузите руководство What To Expect для рака груди (также доступно на арабском, китайском, греческом, хинди, итальянском, тагальском и вьетнамском языках — см. Подробности на сайт).Справочник Чего ожидать — это краткое руководство о том, что рекомендуется для лучшей онкологической помощи в Австралии, от диагностики до лечения и не только.
Маммограмма
Маммограмма — это рентгеновский снимок ткани молочной железы с низкой дозой. Маммография может выявить уплотнение или другое изменение, обнаруженное при физикальном осмотре. Он также может показать изменения, которые нельзя почувствовать во время медицинского осмотра.
Ваша грудь помещена между двумя рентгеновскими пластинами. Пластины плотно прижимаются друг к другу на несколько мгновений, чтобы растянуть ткань груди и сделать четкие снимки.Вы почувствуете давление, которое может вызывать дискомфорт. Обе груди будут проверены. Если у вас есть грудные имплантаты, сообщите об этом персоналу до маммографии.
Томосинтез
Также известный как трехмерная маммография или цифровой томосинтез груди (DBT), томосинтез берет рентгеновские снимки груди под разными углами и использует компьютер для объединения их в трехмерное изображение. Эта форма визуализации груди иногда используется для обнаружения небольших форм рака груди, особенно у женщин с плотной тканью груди.
УЗИ
Ультразвук использует звуковые волны для создания изображения ткани груди. Это часто делают, если маммография выявляет изменения груди или если вы или ваш врач можете почувствовать уплотнение.
Человек, проводящий УЗИ, намазывает гель на вашу грудь, а затем перемещает небольшое устройство, называемое датчиком, по этой области и лимфатическим узлам в вашей подмышечной впадине. Преобразователь излучает звуковые волны, которые отражаются эхом, когда они встречаются с чем-то плотным, например, с органом или опухолью. Компьютер создает изображение из этих отголосков.Сканирование безболезненно и занимает от 15 до 20 минут.
МРТ груди
Магнитно-резонансная томография (МРТ) использует большой магнит и радиоволны для создания изображений ткани груди на компьютере. МРТ груди в основном используется для людей, которые подвержены высокому риску рака груди или имеют очень плотную ткань груди или имплантаты. Его также можно использовать, если результаты визуализационных тестов неясны, и для помощи в планировании операции на груди.
Перед МРТ вам сделают инъекцию контрастного красителя, чтобы легче было увидеть раковые ткани груди.Вы лягте лицом вниз на стол с мягкими отверстиями для груди. Стол вставляется в машину, которая имеет большой размер и имеет форму цилиндра. Сканирование может занять от 30 до 40 минут. Это безболезненно, но может быть шумным. Для прослушивания музыки вам обычно предлагают беруши или наушники. Некоторые люди испытывают тревогу или клаустрофобию в баллоне. Если вы думаете, что можете расстроиться, заранее сообщите об этом своей медицинской бригаде. Чтобы расслабиться, вам могут дать легкое успокаивающее средство.
Биопсия
При подозрении на рак груди берется небольшой образец клеток или ткани из опухоли или проблемной области.Врач-специалист по вызову патолога исследует образец и проверяет его на наличие раковых клеток под микроскопом.
Существуют разные способы взятия биопсии, и вам может понадобиться более одного вида биопсии. Биопсия может быть сделана в кабинетах специалиста, в радиологической практике, в больнице или в клинике груди. Синяки на груди — обычное явление после любого вида биопсии.
Центральная биопсия
Отрезок ткани (стержень) удаляется иглой. Местный анестетик используется для обезболивания этой области, а маммография, УЗИ или МРТ используются для ввода иглы на место.
Стереотаксическая центральная биопсия под вакуумом
Игла, прикрепленная к отсасывающему инструменту, вставляется в небольшой разрез на груди. С помощью вакуумной биопсии удаляется большее количество ткани, что в некоторых случаях делает ее более точной. Игла обычно вводится на место при маммографии, УЗИ или МРТ. Эта биопсия проводится под местной анестезией, но вы можете почувствовать некоторый дискомфорт.
Тонкая игла аспирации (FNA)
Тонкая игла вводится в аномальный лимфатический узел или другую ткань, часто с помощью ультразвука, чтобы направить иглу на место.Для обезболивания места введения иглы можно использовать местный анестетик.
Хирургическая биопсия
Если пункционная биопсия невозможна или результат биопсии не дает четкого диагноза, вам может быть сделана хирургическая биопсия, чтобы удалить всю опухоль или ее часть, обнаруженную на скрининговой маммограмме или другом методе визуализации. Вставляется проволока или другое устройство, которое будет служить проводником во время операции, а затем ткань удаляется под общим наркозом. Обычно это делается в дневном стационаре.
Дополнительные испытания
Если описанные выше тесты показывают, что у вас рак груди, можно сделать один или несколько тестов, чтобы проверить, распространился ли рак на другие части вашего тела. Сканирование костей и компьютерная томография не являются стандартными тестами на рак груди и проводятся только в том случае, если рак имеет высокий риск распространения.
Анализы крови
Могут быть взяты образцы крови для проверки вашего общего состояния здоровья и проверки функций костей и печени на наличие признаков рака.
Рентген грудной клетки
Ваш врач может сделать рентген грудной клетки, чтобы проверить легкие на наличие признаков рака.
Сканирование костей
Может быть выполнено сканирование костей, чтобы увидеть, распространился ли рак груди на ваши кости. Небольшое количество радиоактивного материала вводится в вену, обычно в руку. Этот материал притягивается к участкам кости, где есть рак. Через несколько часов кости просматриваются с помощью сканирующего устройства, которое отправляет изображения на компьютер. Это сканирование безболезненно, и радиоактивный материал не опасен. Вы должны пить много жидкости в день обследования и на следующий день.
КТ
КТ (компьютерная томография) использует рентгеновские лучи и компьютер для создания подробных изображений поперечного сечения внутренней части тела. Перед сканированием вы либо выпьете жидкий краситель, либо сделаете инъекцию красителя в вену на руке. Этот краситель, известный как контраст, делает изображения более четкими. Вы будете лежать на столе, пока компьютерный томограф, большой и круглый, как пончик, будет делать снимки. Этот безболезненный тест длится 30-40 минут.
Перед сканированием сообщите врачу, есть ли у вас аллергия или реакция на контраст во время предыдущего сканирования.Вы также должны сообщить им, если вы страдаете диабетом, заболеванием почек или беременны.
Прогноз
Прогноз означает ожидаемый исход болезни. Вы можете обсудить свой прогноз со своим врачом, но никто не может предсказать точное течение болезни. При разработке прогноза ваш врач будет учитывать стадию и степень рака (см. Ниже), а также его гормональные рецепторы и статус HER2.
Выживаемость людей с раком груди со временем значительно увеличилась благодаря лучшим тестам и сканированию, более раннему выявлению и улучшениям в методах лечения.Большинство людей с ранним или местнораспространенным раком груди успешно поддаются лечению.
Стадия рака груди
Описанные выше тесты показывают, распространился ли рак на другие части тела. Это называется постановкой.
| I этап | Опухоль менее 2 см, не распространившаяся на лимфатические узлы. |
| Стадия IIA | Опухоль менее 2 см, распространяющаяся на 1–3 лимфатических узла в подмышечной впадине; или опухоль 2–5 см и не распространяется на лимфатические узлы. |
| Стадия IIB | Опухоль 2–5 см, распространяющаяся на 1–3 лимфатических узла в подмышечной впадине; или опухоль более 5 см и не распространяется на лимфатические узлы. |
| Stage IIIA | Опухоль менее 5 см, но распространяется на 4–9 лимфатических узлов в подмышечной впадине или любые лимфатические узлы под грудиной; или опухоль более 5 см и распространяется на 1–9 лимфатических узлов. |
| Стадия IIIB | Опухоль любого размера, но распространяется на близлежащие мышцы и кожу. |
| Стадия IIIC | Опухоль любого размера, но распространяется по крайней мере на 10 лимфатических узлов в подмышечной впадине; или по крайней мере к 1 узлу под грудиной и по крайней мере к 1 в подмышечной впадине; или хотя бы к 1 узлу около ключицы. |
Стадии I и II называются ранним раком груди, а стадия III — местнораспространенным. Рак молочной железы стадии IV распространился на другие части тела и называется распространенным или метастатическим.
Оценка рака груди
Оценка показывает, насколько активны раковые клетки и насколько быстро рак будет расти.
| Сорт 1 (низкий) | Раковые клетки немного отличаются от нормальных клеток.Обычно они медленно растут. |
| 2 сорт (промежуточный) | Раковые клетки не похожи на нормальные клетки. Они растут быстрее, чем раковые клетки 1 степени. |
| 3 сорт (высший) | Раковые клетки сильно отличаются от нормальных клеток. Они быстро растут. |
Исследования тканей груди
Если анализы образца биопсии покажут, что это рак груди, будут проведены дополнительные анализы для определения указанных здесь факторов и помощи в планировании лечения.Ваш хирург может предложить оставить некоторые из этих анализов до тех пор, пока вся опухоль не будет удалена и исследована после операции. Результаты будут включены в отчет о патологии.
Статус рецепторов гормонов
Гормоны — это химические вещества в организме, передающие информацию. И женщины, и мужчины производят женские половые гормоны эстроген (ER) и прогестерон (PR), хотя их уровни ниже у женщин в постменопаузе и у мужчин.
Рецептор гормона — это белок в клетке. В большинстве случаев рака груди есть клетки с рецепторами гормонов, которые получают сигналы от эстрогена или прогестерона, поэтому эти гормоны могут способствовать развитию рака.Эти виды рака называются положительными по рецепторам гормонов (ER + и / или PR +) или гормонально-чувствительными раками. Они, скорее всего, отреагируют на гормональную терапию, блокирующую эстроген.
Статус HER2
HER2 (рецептор 2 эпидермального фактора роста человека) — это белок, который находится на поверхности клеток. Этот белок заставляет клетки бесконтрольно расти и делиться.
Опухоли с высоким уровнем этих рецепторов называются HER2-положительными (HER2 +). Опухоли с низким уровнем называются HER2-отрицательными (HER2-).Лечение таргетной терапией, такой как трастузумаб (торговая марка Герцептин, а также химиотерапия, обычно рекомендуется при раке молочной железы HER2 +.
Тройной негативный рак груди
Некоторые виды рака молочной железы являются отрицательными по рецепторам гормонов (ER- и PR-) и HER2-отрицательными (HER2-). Это называется тройным отрицательным раком.
Тройной отрицательный рак не поддается ни гормональной терапии, ни таргетной терапии, направленной на HER2. Однако тройной отрицательный рак часто хорошо поддается химиотерапии.
Поскольку тройной отрицательный результат — менее распространенная форма рака груди, вам может быть полезно поговорить с другими женщинами с аналогичным диагнозом. См. Информацию об услугах одноранговой поддержки.
Геномные анализы
Геномные анализы, также называемые молекулярными анализами, представляют собой тесты, которые изучают структуру определенных генов в раковых клетках. Эти закономерности помогают предсказать риск рецидива рака, и эта информация помогает направлять лечение. Например, если риск рецидива рака низкий, химиотерапия может не понадобиться.
Геномные анализы, доступные в настоящее время, предназначены только для рака груди, который является ER + и HER2-. К ним относятся Oncotype DX Breast Cancer Assay, EndoPredict и Prosigna. Эти тесты могут стоить до нескольких тысяч долларов и в настоящее время не покрываются программой Medicare или частными фондами здравоохранения.
Важно помнить, что стандартные патологические тесты, которые проводятся при любом раке груди, часто предоставляют достаточно информации для составления планов лечения. Если вы и ваш онколог решите, что стоит пройти геномный анализ, выбор теста будет зависеть от ряда факторов, включая опыт вашего врача.Ваш врач может предоставить вам дополнительную информацию.
Ключевые моменты диагностики рака груди
Основные испытания
Тесты для диагностики рака груди включают:
- медицинский осмотр
- маммограмма (рентген груди)
- УЗИ
- МРТ (для лиц с сильным семейным анамнезом)
- биопсия (взятие образца ткани).
Прочие испытания
Другие тесты могут дать дополнительную информацию о раке и помочь в лечении.Эти тесты могут включать:
- Анализы крови
- рентген грудной клетки
- сканирование костей
- Компьютерная томография.
Основная информация о раке
- Этап показывает, насколько далеко распространился рак. Ранний рак груди — это I или II стадия. Местнораспространенный рак груди — III стадия.
- Оценка указывает, насколько быстро рак может расти.
- Статус рецепторов гормонов (ER +/- и / или PR +/-) показывает, может ли рак реагировать на гормональную терапию. Статус
- HER2 (HER2 +/-) показывает, может ли рак ответить на таргетную терапию.
- Геномные анализы исследуют структуру генов в раковых клетках. Это может помочь в работе, если требуется химиотерапия.
Эксперты-рецензенты:
Профессор Кристобель Сондерс, профессор хирургической онкологии и заведующий отделением хирургии Университета Западной Австралии и хирург-консультант, больницы Royal Perth, Fiona Stanley и St John of God, Subiaco Hospitals, WA; Д-р Marie-Frances Burke, радиолог-онколог, медицинский директор Genesis CancerCare Queensland, QLD; Кайли Кэмпбелл, медсестра по уходу за грудью и клинический руководитель, Murraylands, McGrath Foundation, SA; Кармен Хиткот, 13 11 20 Консультант, Онкологический совет Квинсленда, QLD; Аннмари Митчелл, потребитель; Сара Пратт, координатор медсестер, Служба груди, Онкологический центр Питера МакКаллума, ВМЦ; Д-р Венди Винсент, врач-маммолог, Крис О’Брайен Лайфхаус и Королевский женский госпиталь, Рандвик, Новый Южный Уэльс, и клинический директор BreastScreen NSW, Королевский госпиталь принца Альфреда, Новый Южный Уэльс; A / Профессор Николас Вилкен, директор отделения медицинской онкологии больницы Вестмид и редактор-координатор Кокрановской группы по раку груди, Новый Южный Уэльс.
Скачать буклет Заказать буклет БЕСПЛАТНО
УЗИ груди (ABUS) | GW Hospital
Автоматизированное УЗИ груди (ABUS) — это новый подход к обнаружению на 30 процентов большего количества раковых заболеваний у женщин с плотной тканью груди (более волокнистой или железистой, чем жировой), даже если это их единственный дополнительный фактор риска.
ABUS можно использовать для выявления дополнительных раковых заболеваний у женщин, когда одной только маммографии может быть недостаточно из-за большей плотности груди.Использование ультразвука исключает ионизирующее излучение, а ABUS — это быстрый, безболезненный и эффективный способ визуализации плотной груди.
С помощью объемного трехмерного ультразвукового исследования и программного обеспечения U-Systems рентгенологи могут просматривать сотни «срезов» изображений ткани молочной железы, чтобы посмотреть на слои плотной ткани и найти раковые опухоли молочной железы, которые могли быть пропущены на маммограмме.
Полный экзамен ABUS занимает около 15 минут. Удобно расположившись на столе для осмотра, большинство пациентов сообщают, что процедура ABUS безболезненна; однако некоторые женщины с очень чувствительной тканью груди жаловались на незначительный дискомфорт во время процесса сканирования.
Перед началом исследования оператор ABUS прикрепляет прозрачную мембрану к ультразвуковому сканеру. Затем на грудь наносится слой лосьона, который обеспечивает хороший контакт между ультразвуковым датчиком и кожей. Чтобы гарантировать наилучшее качество изображения, прозрачная стабилизирующая мембрана somo • v ABUS располагается на груди во время сканирования, что мягко прижимает ткань груди к телу и предотвращает движение груди.
10-секундное предварительное сканирование автоматически определяет уникальную сигнатуру ткани груди пациента, поэтому оптимальные параметры ультразвуковой визуализации могут быть установлены с помощью программного обеспечения.Во время фактического сканирования изображения, которое занимает около 60 секунд, технолог следит за монитором в режиме реального времени, чтобы обеспечить надлежащий охват груди и контакт с тканями во время сканирования. Обычно для полного сканирования объема груди выполняется три сканирования каждой груди.
Специализированный рентгенолог интерпретирует сканирование ABUS вместе с маммографией и историей болезни женщины. В результате получается более точный способ обнаружения рака груди у женщин с плотной грудью.Женщины, перенесшие рак, операцию на груди или имплантаты, могут получить дополнительную информацию, которую предлагает ABUS.
Выявление рака груди с помощью сонографии у женщин с маммографически плотной грудью | BMC Medical Imaging
Мы приступили к изучению инкрементального выявления рака груди с помощью ультразвукового исследования груди в качестве дополнительного инструмента визуализации при оценке симптоматических женщин с плотной грудью (BIRADS 3 и 4). Мы обнаружили, что ультразвуковое сканирование обнаружило на 27% больше злокачественных новообразований, чем маммография.Вероятность того, что при маммографии не будет обнаружено злокачественное поражение груди у женщин с плотной грудью, была 1 к 4. Пропущенные поражения, вероятно, были 10 мм или меньше в их самом широком диаметре. Причины отсутствия этих злокачественных образований могут быть в плотных тканях, затрудняющих визуализацию этих опухолей небольшого размера при маммографии. Однако все пропущенные поражения были обнаружены при УЗИ, которое не ограничивается плотностью груди. Эти результаты важны, потому что небольшие поражения (менее 20 мм) в основном являются ранними поражениями рака молочной железы и поддаются лечению.Кроме того, в нашей среде ультразвук более доступен, чем маммография, поэтому становится привлекательным дополнением к маммографии [3].
Сонографический лексикон BI-RADS помог отличить доброкачественные твердые образования от злокачественных, с типичными признаками злокачественного новообразования неправильной формы, антипараллельной ориентацией, неограниченным краем, эхогенным ореолом и повышенной васкуляризацией очага поражения. Типичными признаками доброкачественности были овальная форма и ограниченный край (p <0,005).
Массовая эхо-текстура, задние акустические особенности и окружающие ткани массы, а также наличие или отсутствие лимфатических узлов не были надежными для дифференциации доброкачественных и злокачественных образований (P> 0.005).
Общий уровень злокачественности 14,9% (22/148) в три раза выше по сравнению с предыдущим исследованием Paulo et al. который показал распространенность 4,2% среди симптоматических пациентов с плотной маммограммой [16].
Рак груди возник у относительно молодых женщин в возрасте до 41 года (возрастной диапазон: 28-59 лет). Этот вывод согласуется с данными литературы, которая показывает, что более половины женщин в возрасте от 25 до 49 лет имеют плотную грудь с повышенным риском рака, как и примерно 29% женщин старше 50 лет [4], [5].
Почти у всех женщин были симптомы; 99% (n = 146) и только две женщины (1%) пришли на оценку рака груди.
Опухоли и ткань железы имеют такой же плотный вид на маммографии, что затрудняет различение метаболически активной нормальной ткани молочной железы от рака. В результате результаты маммографии у женщин с высокой плотностью груди плохие [3], [6] — [10]. Относительная доступность ультразвука делает его привлекательным методом визуализации для оценки рака груди у женщин в условиях ограниченных ресурсов, где другие методы, такие как МРТ, недоступны.
Корреляция сонографических характеристик с доброкачественным и злокачественным исходом
Стандартизированный словарь для сонографии был разработан в 2003 году ACR в свете все более широкого использования сонографии в клинической практике. Как и его маммографический аналог, сонографическая лексика BI-RADS была предназначена для предоставления единого языка для сонографических отчетов и исследований, а также для избежания двусмысленности в коммуникации и обучении сонографической интерпретации [12]. Эта лексика помогает радиологу описать сонографические особенности и определить окончательную категорию оценки, которая связана с наиболее подходящим клиническим ведением случая.
Сонографические дескрипторы BI-RADS, которые наиболее надежно характеризовали новообразование как злокачественное исследование, включают неправильную форму, неограниченный край, непараллельную ориентацию, эхогенный ореол вокруг новообразования и повышенную васкуляризацию внутри новообразования.
В этом исследовании дескрипторы сонографической системы BI-RADS, позволяющие прогнозировать доброкачественность новообразования, были ограниченными границами; 90,6% (48/53), параллельная ориентация; 80,6% (54/67) и овальной формы; 86,7 (13/15). Двухвариантный анализ этих дескрипторов (граница, форма, ориентация, граница поражения и выбранная васкуляризация были значимо надежными при дифференциации злокачественных и доброкачественных ( p <0.005).
Это соответствует результатам предыдущих исследований, согласно которым эти дескрипторы BI-RADS представляют собой патологический процесс заболевания в груди [11], [13].
Ограниченный край хорошо очерченный или резкий, с резким переходом между поражением и окружающей тканью обычно предсказывает доброкачественный исход.
Как и в маммографии, ультразвуковые свидетельства неограниченных краев (которые включают один из следующих вариантов: спикулированные, угловые, микролобулированные и нечеткие края) предполагают инфильтрирующий рост поражения в окружающую ткань, что в большинстве случаев является предиктором злокачественного исхода.
Неправильная форма указывает на непостоянный рост и продвижение края поражения, что обычно предсказывает злокачественный исход, в то время как доброкачественное образование обычно принимает овальную или круглую форму.
Параллельная ориентация — это когда длинная ось поражения параллельна линии кожи («шире, чем высокий» или горизонтальный), тогда как непараллельная ориентация относится к длинной оси, не ориентированной вдоль линии кожи («выше, чем ширина» или вертикальный, включает круглые массы).
Непараллельная ориентация на сонографии может указывать на распространение поражения через границы плоскости ткани, характеристика, которая с большей вероятностью связана со злокачественными поражениями.Напротив, ограниченные края и овальные формы представляют собой гладкий равномерный рост без вовлечения окружающих тканей и больше связаны с доброкачественным поражением. Точно так же параллельная ориентация предполагает удержание в одной плоскости ткани и указывает на доброкачественный процесс.
Граница поражения относится к разграничению между массой поражения и окружающими тканями. Идентификация окружающего эхогенного ореола была надежным дескриптором BI-RADS при прогнозировании злокачественного исхода в этом исследовании.Это согласуется с предыдущими исследованиями, которые показали, что идентификация эффектов окружающих тканей имеет высокую прогностическую ценность для злокачественных новообразований, предполагая, что распознавание таких особенностей может быть полезным при категоризации окончательной оценки при ультразвуковом исследовании [12], [13].
Повышенная васкуляризация в массовом поражении была надежным дескриптором BI-RADS злокачественности, открытие, которое согласуется с литературными данными.
Массовая эхо-текстура, задние акустические особенности и окружающие ткани массы, а также наличие или отсутствие лимфатических узлов не были надежными для дифференциации доброкачественных и злокачественных образований в этом исследовании.
Самым частым злокачественным новообразованием была инвазивная протоковая карцинома, на которую приходилось 54,5% (n = 12) результатов гистопатологического исследования. Это гистопатологическое открытие согласуется с предыдущими исследованиями [14], [15]. Выход рака сопоставим с ожидаемой частотой злокачественных новообразований в категориях окончательной оценки BI-RADS. Доброкачественные заболевания груди также не были редкостью, при гистологическом диагнозе фиброаденома была наиболее часто встречающейся.
Несколько факторов ограничивают использование маммографии для выявления рака груди в Уганде.Во-первых, рак груди достигает пика у молодых женщин, у которых грудь более плотная, и поэтому чувствительность маммографии снижается. Во-вторых, молодые женщины [17] более чувствительны к ионизирующему излучению. Несколько других преимуществ использования ультразвука включают его относительно более дешевую стоимость, его доступность в странах с ограниченными ресурсами, отсутствие ограничений фиброгландулярным составом груди, его способность использоваться для биопсии под визуальным контролем с относительно небольшим дополнительным обучением и оборудованием, а также его портативность [7 ] — [9].По этим причинам УЗИ является привлекательным методом визуализации для диагностики рака груди у женщин в такой стране с ограниченными ресурсами, как Уганда. Согласно последнему атласу BI-RADS, маммографически плотная ткань груди обязательно нуждается в дополнительной визуализации, чтобы переводящий рентгенолог мог поставить окончательный радиологический диагноз. Эта дополнительная визуализирующая оценка в большинстве случаев выполняется с использованием высокочастотного ультразвука молочных желез и редко требует МРТ [10].Это только пять маммографических аппаратов, которые неравномерно распределены в Уганде по сравнению с более чем 100 ультразвуковыми аппаратами в высокочастотном диапазоне, способными проводить сонографию груди. Это исследование было проведено с целью оценки использования двустороннего ультразвукового сканирования всей груди в качестве дополнительного инструмента визуализации для выявления рака у женщин с плотной грудью в больнице Мулаго. Обнаруженные новообразования груди были описаны в соответствии с лексиконом BI-RADS и окончательной категоризацией.

