Уретероцистоанастомоз
Имплантация мочеточника в новое место мочевого пузыря — наиболее распространенная пластическая операция при нарушении проходимости юкставезикального отдела мочеточника.
Показания. Эктопия мочеточника, ранения его, стенозы и свищи мочеточника различной этиологии, первичные опухоли мочеточника, резекция мочевого пузыря по поводу опухоли, располагающейся вблизи устья мочеточника, удаление дивертикула мочевого пузыря, в который открывается мочеточник, пузырно-мочеточниковый рефлюкс, трансплантация почки.
Противопоказания. Воспалительные заболевания мочевого пузыря и малая его емкость.
Предоперационная подготовка. Подавление мочевой инфекции.
Техника выполнения. Для уретероцистоанастомоза можно использовать различные поступы: абдоминальный, трансвезикальный, трансвагинальный и др. Последний применяют крайне редко, так как он не обеспечивает достаточного простора в операционном поле. Чаще всего применяют внебрюшинный чреспузырный доступ. Наиболее удобны косые подвздошные паховые разрезы без пересечения мышц живота, которые малотравматичны и создают хорошие условия для дренирования клетчатки таза. При обширных рубцовых процессах в тазовой клетчатке применяют трансперитонеальный путь. После обнажения мочеточника и мочевого пузыря приступают к формированию нового анастомоза. Известны два основных вида мочеточниково-пузырного анастомоза:
Распространен также метод Рикардо-Блохина, который заключается в создании манжетки на свободном конце мочеточника. Поскольку в ряде случаев после описанных выше анастомозов появляется пузырно-мочеточниковый рефлюкс, для предупреждения его применяют антирефлюксную методику: конец мочеточника помещают в подслизистый туннель длиной 2 см. В качестве шовного материала используют тонкий хромированный кетгут. Лучше применять узловые швы, поскольку они обеспечивают надежный герметизм и достаточный просвет анастомоза. Как правило, формирование анастомоза осуществляют на тонкой эластичной трубке — шине, которую оставляют в мочеточнике на глубине 12-15 см. В послеоперационном периоде основного внимания требует дренажная трубка, находящаяся в мочеточнике.
При неудовлетворительном функционировании можно промыть ее небольшим (1-2 мл) количеством дезинфицирующего раствора с антибиотиками. Удаляют трубку на 12-14-й день, проводят интенсивную антибактериальную терапию.
Осложнения. Наиболее распространенные непосредственно после операции — мочевые свищи, острый пиелонефрит в более позднем периоде — стеноз анастомоза и пузырно-мочеточниковый рефлюкс, прогрессирующий хронический пиелонефрит. Перечисленные осложнения наблюдаются в среднем в 10-15% случаев.
Уретероцистоанастомоз
Описание
Показаниями для проведения такого вмешательства являются:
- Свищи
- Сужение (стриктура) нижней части мочеточника
- Опухоли мочевого пузыря
- Дивертикулы
- Неправильное расположение устья мочеточника в мочевой пузырь (дистопия)
- Травма мочеточника
Описание операции
Вмешательство осуществляется под общим наркозом, через переднюю брюшную стенку в паховой области. Первоначально хирург выполняет ревизию внутренних органов, отделяет мочевой пузырь и мочеточник, определяет место патологического процесса. Далее мочеточник отсекается чуть выше места поражения и затем заново подшивается в мочевому пузырю.
В случае если патология мочеточника имеет значительную протяженность, то из стенки мочевого пузыря формируют замещающую мочеточник часть. Данная операция вполне физиологически обоснована, так как ткани мочевого пузыря и мочеточника вполне идентичны.
В завершении операции в мочеиспускательный канал вставляется катетер, операционный доступ ушивается, устанавливается дренаж. Продолжительность операции составляет около 1-2 часов.
Послеоперационный период
Продолжительность пребывания в условиях стационара может составлять около 14-21 дня и зависит от сложности выполняемого вмешательства. В первые дни рекомендуется соблюдать строгий постельный режим, затем можно понемногу вставать. В первое время необходимо соблюдать щадящую диету. Через 2-4 дня удаляют дренаж, а катетер –через 7-10 дней. Для полноценного восстановления может потребоваться несколько месяцев.
Научно-практический центр хирургии оснащен современным диагностическим и операционным оборудованием, позволяющим выполнять операции на мочевой системе любой сложности. Врачи-хирурги центра обладают высокой квалификацией, большим практическим опытом проведения операций на мочевом пузыре и знаниями передовых технологий хирургического лечения заболеваний мочевой системы.
Способ уретероцистоанастомоза
Изобретение относится к медицине, в частности к урологии, и может быть использовано при лечении стенозирующего и рефлюксирующего уретерогидронефрозов, требующих выполнения резекции устья мочеточника с созданием мочеточниково-пузырного анастомоза.
Врожденные аномалии мочевых путей, приводящие к нарушению уродинамики, являются ведущими факторами в формировании урологических заболеваний у детей (Н.А.Лопаткин, А.Г.Пугачев, 1990).
К этой группе заболеваний относится пузырно-мочеточниковый рефлюкс и другие виды суправезикальной обструкции мочеточников, такие как стенозирующий и рефлюксирующий уретерогидронефроз.
Реконструктивно-пластические операции на пузырно-мочеточниковом соустье могут привести к прогрессированию развития почечной недостаточности вплоть до летального исхода.
Несмотря на большое количество разработанных в настоящий момент методик коррекции пузырно-уретерального соустья, в том числе консервативные, до настоящего времени выбор метода коррекции остается дискутабельным.
Преимуществом оперативного лечения является быстрое восстановление уродинамики. В связи с этим в 60-х годах прошлого века реимплантация мочеточников стала очень распространенной операцией. Разработаны классические антирефлюксные операции по Политано-Лидбеттеру, Баирову, Бишофф, Коэна, Барри, Лич-Грегуара и другие. Несмотря на большое количество методик, частота неудовлетворительных результатов остается высокой (от 2 до 20% по данным различных авторов).
Выбор оптимального вида оперативной коррекции с учетом индивидуальных особенностей строения мочеточника и стенки мочевого пузыря, а также необходимость того или иного вида моделирования мочеточника, в настоящий момент остается актуальным.
Аналоги. В настоящее время в клинической практике при открытом хирургическом вмешательстве используются следующие виды операций, которые можно разделить на две группы: экстравезикальные (операция Политано-Лидбеттера, Коэна, Жиля-Верне) и интравезикальные (уретероцистоанастомоз с антирефлюксной защитой по методике Лич-Грегуара, операция Барри). Каждая из них имеет свои преимущества и недостатки. При наличии мегауретера проводится классическое моделирование мочеточника по Хендрену.
При операции по методике Политано-Лидбеттера (Детская оперативная хирургия: Практическое руководство / Под редакцией В.Д.Тихомировой. — М.: ООО «Издательство «Медицинское информационное агентство», 2011, с. 651-652, Детская урология: Руководство для врачей. — М.: ГЭОТАР-Медиа, 2009, А.Г. Пугачев, с. 361) после мобилизации передней стенки мочевого пузыря и наложения держалок, широко вскрывают мочевой пузырь в продольном направлении. Затем на держалку берут пораженное устье мочеточника и окаймляющим разрезом выделяют его терминальный отдел, мобилизуют и вытягивают в полость мочевого пузыря на 5-7 см. На 1-3 см выше ранее расположенного устья вскрывают слизистую оболочку. Специальным инструментом создают дефект в толще мышечной стенки мочевого пузыря, захватывают за предварительно наложенные на стенку мобилизованного мочеточника держалки и мочеточник выводят внутрь мочевого пузыря. Создают подслизистый тоннель длиной не менее 3 см, через него проводят мочеточник, где формируется новое устье в месте расположения старого устья. Дефект мышечного слоя и слизистой оболочки ушивают. Вновь созданное устье интубируют полихлорвиниловой трубкой, которую выводят через уретру или через отдельный прокол передней стенки мочевого пузыря и передней брюшной стенки. В мочевой пузырь устанавливают постоянный катетер, рану мочевого пузыря зашивают двухрядным швом. Устанавливают страховой дренаж. Послойное ушивание операционной раны.
К преимуществам данной методики можно отнести относительно низкий процент рецидивов. Эта методика имеет свои недостатки — операция выполняется полностью интравезикально и при проведении в слепую мочеточника из околопузырной клетчатки в мочевой пузырь возможно его введение в полость мочевого пузыря под острым углом, что вызывает в дальнейшем уродинамические нарушения. Также возможно повреждение брюшины вследствие интравезикального выделения мочеточника. Вертикальное расположение мочеточника после реимплантации снижает возможность катетеризации при возникающей необходимости (блок почки после удаления интубирующей трубки, мочекаменная болезнь и др.). Широкое вскрытие мочевого пузыря приводит к назначению наркотических анальгетиков ввиду высокой травматизации, удлиняет сроки катетеризации мочевого пузыря и, соответственно, сроки стационарного лечения.
При операции Коэна (Детская оперативная хирургия: Практическое руководство / Под редакцией В.Д.Тихомировой. — М.: ООО «Издательство «Медицинское информационное агентство», 2011, с. 655) производят нижний срединный разрез, послойно рассекают ткани, внебрюшинно вскрывают переднюю стенку мочевого пузыря. Тонкую полихлорвиниловую трубочку вводят в мочеточники, фиксируют к слизистой оболочке в области устья одним или двумя швами. Окаймляющим разрезом вокруг устья мочеточника, отступив от него на 1 см, мобилизуют 4-5 см дистального отдела мочеточника, потягивая за трубку. Затем параллельно межмочеточниковой складке проделывают подслизистый туннель в направлении контрлатерального устья. В канал протягивают дистальный отдел мобилизованного мочеточника и несколько ниже и медиальнее противоположного устья формируют новое с помощью узловых кетгутовых швов. Интубационную трубку выводят через переднюю стенку мочевого пузыря и через переднюю брюшную стенку. Стенку мочевого пузыря ушивают двухрядным швом. Операционную рану дренируют. В мочевой пузырь устанавливают катетер.
К преимуществам данной методики можно отнести относительно низкий процент рецидивов и послеоперационных осложнений в виде мочевых затеков, возможность проведения операции одновременно с двух сторон. Данная методика имеет свои недостатки — операция выполняется полностью интравезикально и не всегда возможно проведение моделирования мочеточника, изменение расположения устья после реимплантации снижает возможность катетеризации при возникающей необходимости (блок почки после удаления интубирующей трубки, мочекаменная болезнь и др.). Широкое вскрытие мочевого пузыря приводит к назначению наркотических анальгетиков ввиду высокой травматизации, удлиняет сроки катетеризации мочевого пузыря и, соответственно, сроки стационарного лечения. При нарушении техники операции возможно вовлечение в рубцовый процесс неизмененного устья мочеточника. Возможно развитие гемотампонады мочевого пузыря вследствие высокой травматизации слизистого слоя мочевого пузыря.
Операция Жиля — Верне (Детская оперативная хирургия: Практическое руководство / Под редакцией В.Д. Тихомировой. — М.: ООО «Издательство «Медицинское информационное агентство», 2011, с. 655-656): средним нижним разрезом внебрюшинно обнажают и вскрывают мочевой пузырь по передней поверхности. Мочеточники интубируют. Между устьями мочеточников производят поперечный разрез слизистой оболочки, края которой отсепаровывают вверх и вниз на 1,5-2 см. Затем узловыми кетгутовыми швами формируют складку мышечного слоя задней стенки мочевого пузыря в области пузырно-мочеточникового треугольника в сагиттальном направлении таким образом, чтобы устья мочеточников максимально сблизились. После этого сшивают слизистую оболочку продольно кетгутовыми швами. Интубационные трубки из мочеточников удаляют. Рану мочевого пузыря зашивают наглухо двухрядным швом. Операционную рану дренируют и послойно ушивают. В мочевой пузырь устанавливают постоянный катетер на 5-7 дней.
К преимуществам данной методики можно отнести простоту выполнения, малую травматичность, сохранение анатомического расположения устьев мочеточников.
К недостаткам данной методики относится высокий процент рецидивов пузырно-мочеточникового рефлюкса.
Операция Лич-Грегуара (Детская оперативная хирургия: Практическое руководство / Под редакцией В.Д.Тихомировой. — М.: ООО «Издательство «Медицинское информационное агентство», 2011, с. 656-657): срединным нижним разрезом внебрюшинно обнажают мочевой пузырь и терминальный отдел пораженного мочеточника. От места впадения мочеточника по направлению к верхушке мочевого пузыря рассекают его стенку до слизистой оболочки разрезом длиной 3-4 см, в образованную таким образом рану-борозду укладывают терминальный отдел мочеточника. Затем мышечный слой мочевого пузыря сшивают над мочеточником узловыми капроновыми швами. Операционную рану дренируют и послойно ушивают до дренажа.
К преимуществам данной методики относится малая травматичность, операция выполняется внепузырно, что позволяет сократить сроки постоянной катетеризации мочевого пузыря. При этом не производится вскрытие слизистой оболочки, что снижает риск развития мочевого затека.
К недостаткам данной методики можно отнести сложность выполнения у детей старшего возраста в связи с низким расположением устья мочеточника.
Прототип. Прототипом предлагаемого нами способа является операция Барри (Химан Ф. «Оперативная урология: Атлас». Второе издание. ГЭОТАР-Мед, 2015 г., с. 819-820): срединным нижним разрезом обнажают мочевой пузырь. После обнажения мочевого пузыря наполняют мочевой пузырь физиологическим раствором. С помощью шва-держалки мочевой пузырь отводят в медиальном направлении. Электроножом двумя параллельными разрезами, отстоящими друг от друга на расстоянии 3 см, рассекают серозную и мышечную оболочки мочевого пузыря. Скальпелем рассекают адвентицию и детрузор до подслизистого слоя, формируя 2 разреза длиной по 2 см. Изогнутым зажимом между этими разрезами формируют подслизистый туннель шириной 2 см. При случайном незначительном повреждении слизистой оболочки края дефекта поднимают пинцетом и сшивают тонкой рассасывающейся нитью. Если дефект большой, его ушивают непрерывным швом. Сосудистым пинцетом захватывают слизистую оболочку мочевого пузыря через дистальный разрез. Зажим с отводящего колена переходника снимают и опорожняют. В слизистой его оболочке вырезают небольшое овальное отверстие. Проводят мочеточник через подслизистый туннель. Конец мочеточника косо срезают, рассекают вдоль и фиксируют к отверстию в стенке мочевого пузыря тремя швами синтетической рассасывающейся нитью: один шов накладывают у верхушки косого среза, два других — в направлении на 9 и 3 ч. Четвертым швом захватывают всю толщу стенки на конце мочеточника; нити, не срезая, заряжают в изогнутые иглы. Один конец проводят через всю толщу стенки мочевого пузыря и выкалывают иглу на 1 см дистальнее, другой иглой захватывают серозный и мышечный слои мочевого пузыря. Концы нити завязывают. Дистальное отверстие в стенке мочевого пузыря ушивают синтетической рассасывающейся нитью 4-0, не захватывая в шов слизистую оболочку. Стенты не используют. Устанавливают вакуумный дренаж, который удаляют, когда количество отделяемого уменьшается. Уретральный катетер удаляют через 5 дней.
К преимуществам данной методики относится низкий процент рецидивов. К недостаткам данной методики относится высокий риск развития мочевого затека при недостаточной фиксации терминального отдела мочеточника, высокая вероятность повреждения слизистой оболочки при создании туннеля.
В настоящее время существует множество методик антирефлюксных операции, каждая из которых имеет свои преимущества и недостатки. В то же время нет эффективной методики, которая позволила бы, наряду с предотвращением рецидива пузырно-мочеточникового рефлюкса, уменьшить травматичность операции и снизить риски послеоперационных осложнений.
Задача изобретения — создание сфинктерно-клапанного антирефлюксного уретероцистоанастомоза.
Новизна изобретения заключается в том, что формируют уретероцистоанастомоз, который обладает одновременно сфинктерным и клапанным свойствами.
Раскрытие изобретения заключается в том, что внепузырно создается комплексно функционирующая сфинктерно-клапанная структура мочеточниково-пузырного анастомоза. Снижение травматичности операции и риска послеоперационных осложнений достигается тем, что операция осуществляется внепузырно и содержит минимальные действия, травмирующие оперируемые структуры мочевых путей. Срединным нижним разрезом внебрюшинно производят обнажение мочевого пузыря и терминального отдела пораженного мочеточника. Отсекают пораженный мочеточник у места впадения в мочевой пузырь, культю мочеточника прошивают и перевязывают лигатурой. Отступя на 1,5-2 см от оставшейся культи мочеточника к верхушке мочевого пузыря, рассекают стенку пузыря до пролабирования слизистой оболочки (на наполненном мочевом пузыре). Формируют рану-борозду длиной, равной четырем диаметрам пораженного мочеточника, путем препаровки мышечного слоя тупым методом. Затем в нижнем углу созданной раны, отступя на 5 мм, создают небольшое отверстие в слизистой оболочке. Культю мочеточника погружают в просвет опорожненного мочевого пузыря на 5-7 мм и фиксируют его открытый конец к слизистой оболочке мочевого пузыря по периметру четырьмя микрохирургическими швами атравматичным шовным материалом 6/0 на 3, 6, 9, 12 часах. После чего над зафиксированной частью мочеточника из мобилизованной слизистой оболочки создают «муфту» одним узловым микрохирургическим швом подслизистого слоя рассасывающимся атравматичным шовным материалом 6/0, что будет являться дополнительным элементом антирефлюксной защиты, препятствием для подтекания мочи и формирования мочевого затека. За счет мобильности и хорошего питания слизистой оболочки снижается риск стенозирования сформированного устья. Устанавливают страховой дренаж к месту анастомоза и постоянный катетер в мочевой пузырь. Производят послойное ушивание раны до дренажа. Катетер удаляют на 7-10 сутки после операции.
Технический результат достигается тем, что создается функционально эффективный клапанный механизм путем формирования протяженного мочеточникового инвагината в просвете мочевого пузыря и создается мышечный сфинктер за счет туннелизации мышечного слоя стенки пузыря, а также улучшается послеоперационное заживление анастомоза путем применения микрохирургической техники сшивания. Продольное направление создаваемого мышечного тоннеля, учитывая миоархитектонику мочевого пузыря, дополнительно усиливает сфинктерные свойства анастомоза. Созданный инвагинат мочеточника с «муфтой» из слизисто-подслизистого слоя усиливает клапанную функцию соустья, а наличие выраженной сосудистой сети подслизистого слоя улучшает условия заживления анастомоза и снижает вероятность рубцовых процессов. Созданный инвагинат способен выполнять активную функцию созданного мышечного сфинктера, но и пассивную клапанную функцию, что и обеспечивает однонаправленное прохождение мочи.
Внепузырная операция уменьшает вероятность осложнений: инфицирования раны, рубцовых изменений, стенозов, снижает тяжесть операции.
За счет формирования мышечного тоннеля вблизи прежнего устья мочеточника создается мышечный жом, а выступающая в просвет пузыря часть терминального отдела мочеточника создает клапанный механизм. В комплексе создается сфинктерно-клапанная структура, обеспечивающая арефлюксные свойства созданного уретероцистоанастомоза.
Предложенный способ создания внепузырного инвагинационного мочеточниково-пузырного анастомоза, наряду с низкой травматичностью операции и минимальным риском послеоперационных осложнений, обладает высокими антирефлюксными свойствами за счет совокупности предлагаемых технических приемов, каждый из которых необходим, а все вместе достаточны для осуществления предлагаемого способа.
Способ осуществляется следующим образом.
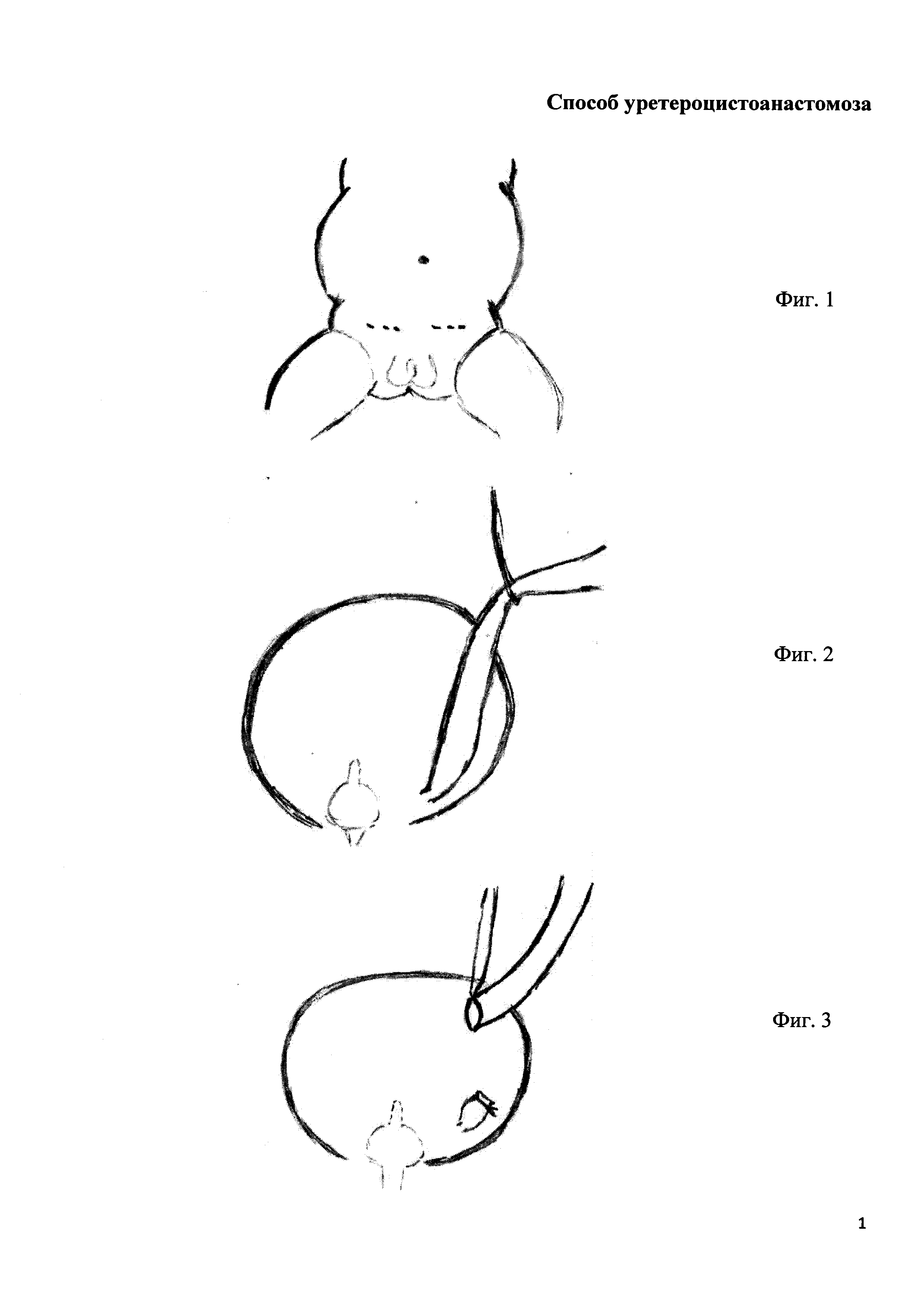
1. Выполняют надлонный нижний разрез передней брюшной стенки на стороне поражения (фиг. 1).
2. Внебрюшинно обнажают мочевой пузырь и терминальный отдел пораженного мочеточника (фиг. 2).
3. Отсекают пораженный мочеточник у места впадения в мочевой пузырь, культю мочеточника прошивают и перевязывают лигатурой (фиг. 3).
4. Отступя на 1,5-2 см от оставшейся культи мочеточника к верхушке мочевого пузыря, рассекают стенку пузыря до пролабирования слизистой оболочки (на наполненном мочевом пузыре). Формируют рану-борозду длиной, равной четырем диаметрам пораженного мочеточника (фиг. 4).
5. В нижнем углу созданной раны, отступя на 5 мм, создают небольшое отверстие в слизистой оболочке (фиг. 5).
6. Открытую культю мочеточника погружают в просвет опорожненного мочевого пузыря на 5-7 мм и фиксируют его по периметру к слизистой оболочке мочевого пузыря четырьмя микрохирургическими швами на 3, 6, 9, 12 часах (фиг. 6).
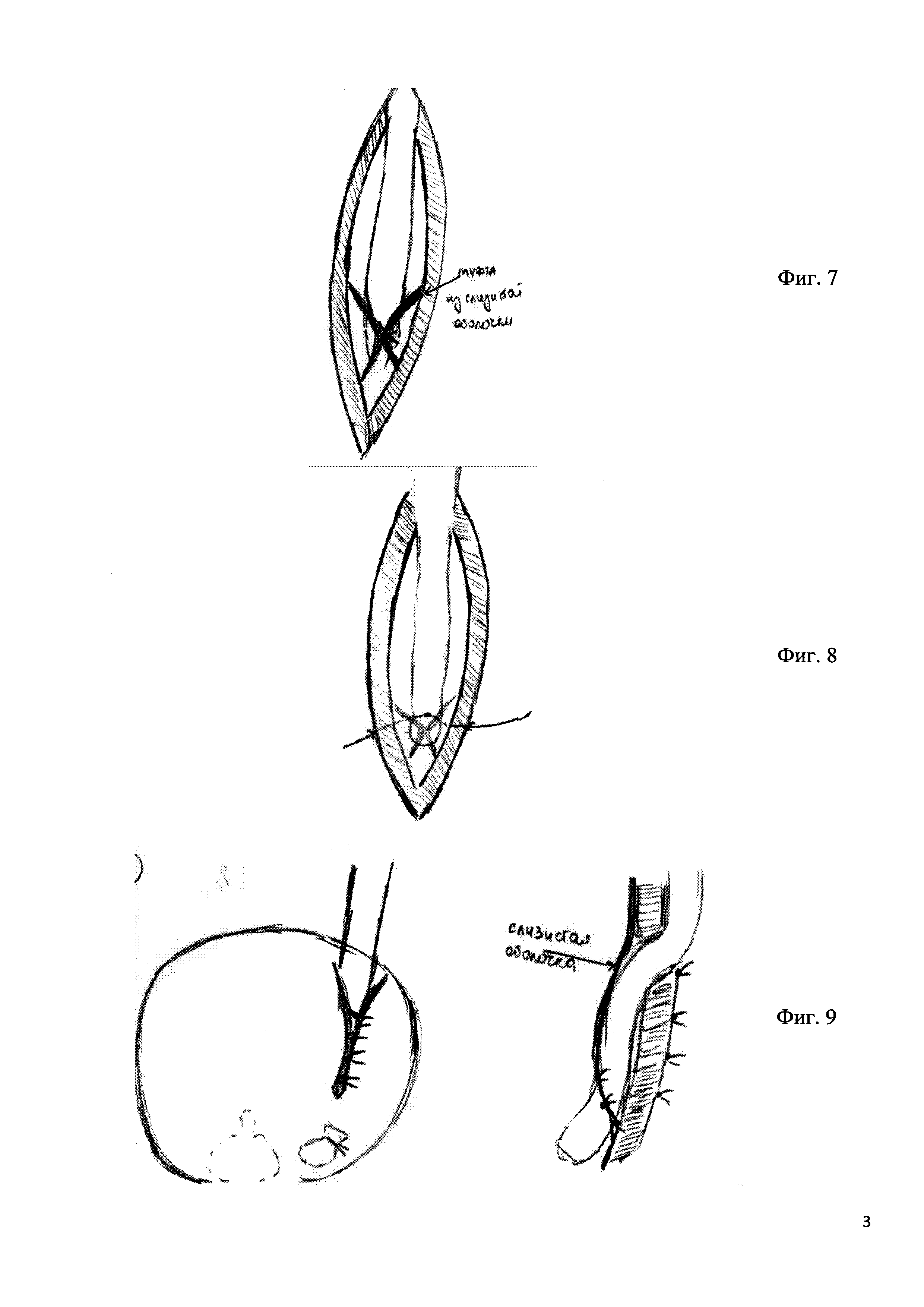
7. Над зафиксированной частью мочеточника из мобилизованной слизистой оболочки и подслизистого слоя создают «муфту» одним микрохирургическим швом подслизистого слоя (фиг. 7).
8. После создания «муфты» одним швом выполняют фиксацию мочеточника к мышечному слою для предотвращения его выпадения из мочевого пузыря при наполнении мочевого пузыря (фиг. 8).
9. Мышечный слой мочевого пузыря ушивается отдельными швами над мочеточником таким образом, чтобы не сдавить мочеточник (фиг. 9).
Пример использования. Способ выполнен у ребенка, 2-х лет.
Из анамнеза известно: с рождения на учете у уролога по месту жительства, по поводу врожденного уретерогидронефроза справа. Ребенку выполнено полное комплексное обследование.
По данным внутривенной урографии — слева функция почки на 10 минуте, собирательные полости не расширены, уродинамика не нарушена. К 120 минуте полная эвакуация контраста. Справа функция снижена, максимальное контрастирование на 60 минуте, контраствыделительная функция снижена, собирательные полости расширены, мочеточник расширен на всем протяжении до 20 мм. к 120 минуте контраст сохраняется в собирательных полостях (фиг. 10).
По данным УЗИ — расширение размеров правой почки с выраженным расширением мочеточника, лоханка расширена, чашечки увеличены до 12 мм.
Ренальных атак не было.
Под интубационным наркозом выполнена операция УЦНА справа с моделированием мочеточника с созданием «муфты» и фиксацией мочеточника с помощью первого шва. Течение послеоперационного периода без особенностей. Заживление первичное. Катетер удален на 9-е сутки. По данным УЗИ — положительная динамика — сокращение полостей. Выписана домой под наблюдение педиатром в удовлетворительном состоянии.
Пример применения представлен графически:
1. Этап внебрюшинного выделения мочеточника. Расширенный мочеточник взят на держалку (фиг. 11).
2. Этап формирования раны — борозды на передне-боковой стенке пузыря до пролабирования слизистой оболочки (фиг. 12).
3. Положение мочеточника в сформированной ране мочевого пузыря, после создания «муфты» из слизистой оболочки, перед первым фиксирующим швом, перед ушиванием мышечного слоя (фиг. 13).
Способ уретероцистоанастомоза, выполняемого внепузырно после отсечения мочеточника от мочевого пузыря путем формирования мышечного тоннеля и введения конца мочеточника в просвет пузыря, отличающийся тем, что мышечный тоннель формируется тупым путем из одного разреза, выполненного отступя на 1,5-2 см от оставшегося устья мочеточника к верхушке мочевого пузыря до пролабирования слизистой оболочки и в нижнем углу созданной раны, отступя от него на 5 мм оттягиванием мышечного слоя, создается небольшое отверстие в слизистой оболочке, через которое в просвет пузыря вводится терминальный отдел мочеточника на 5-7 мм и фиксируется к слизистой оболочке четырьмя микрохирургическими узловыми швами по периметру на 3, 6, 9, 12 часах, над зафиксированной частью мочеточника из мобилизованной слизистой оболочки создается «муфта» наложением на нее одного микрохирургического узлового шва подслизистого слоя, а сам мочеточник фиксируется к мышечной оболочке при ушивании мышечной раны.

|
Детская клиника ЕМЦ на Трифоновской
ул. Трифоновская, д. 26 |
ул. Трифоновская, д. 26 | ||||
|
|||||
|
Европейский МЦ на Щепкина
ул. Щепкина, д. 35 |
ул. Щепкина, д. 35 | ||||
|
|||||
|
Европейский МЦ в Спиридоньевском переулке
Спиридоньевский пер, д. 5 |
Спиридоньевский пер, д. 5 | ||||
|
|||||
|
Европейский МЦ в Орловском переулке
Орловский пер., д. 7 |
Орловский пер., д. 7 | ||||
|
|||||
|
Клинический госпиталь на Яузе
ул. Волочаевская, д. 15, стр. 1 |
ул. Волочаевская, д. 15, стр. 1 | ||||
|
|||||
|
К+31 на Лобачевского
ул. Лобачевского, д. 42, стр. 4 |
ул. Лобачевского, д. 42, стр. 4 | ||||
|
|||||
|
Клиническая больница УДП РФ на Лосиноостровской
ул. Лосиноостровская, д. 45 |
ул. Лосиноостровская, д. 45 | ||||
|
|||||
|
КДЦ МЕДСИ на Красной Пресне
ул. Красная Пресня, д. 16 |
ул. Красная Пресня, д. 16 | ||||
|
|||||
|
Госпиталь Одинцово
г. Одинцово (Московская область), ул. Маршала Бирюзова, д. 1 |
г. Одинцово (Московская область), ул. Маршала Бирюзова, д. 1 | ||||
|
|||||
|
НМХЦ им. Пирогова на Нижней Первомайской 70
ул. Нижняя Первомайская, д. 70 |
ул. Нижняя Первомайская, д. 70 | ||||
|
|||||
|
НИИ урологии им. Н.А. Лопаткина
ул. 3-я Парковая, д. 51, стр. 1 |
ул. 3-я Парковая, д. 51, стр. 1 | ||||
|
|||||
|
НКЦ ОАО “РЖД” на Волоколамском шоссе
Волоколамское шоссе, д. 84 |
Волоколамское шоссе, д. 84 | ||||
|
|||||
|
Волынская больница на Староволынской
ул. Староволынская, д. 10 |
ул. Староволынская, д. 10 | ||||
|
|||||
|
ФМБЦ им. А.И. Бурназяна на Маршала Новикова
ул. Маршала Новикова, д. 23 |
ул. Маршала Новикова, д. 23 | ||||
|
|||||
|
НКЦ ОАО “РЖД” на Часовой
ул. Часовая, д. 20 |
ул. Часовая, д. 20 | ||||
|
|||||
|
ФНКЦ ФМБА на Ореховом бульваре
Ореховый бульвар, д. 28 |
Ореховый бульвар, д. 28 | ||||
|
|||||
|
ДКБ №13 им. Н.Ф. Филатова
ул. Садовая-Кудринская, д. 15 |
ул. Садовая-Кудринская, д. 15 | ||||
|
|||||
|
Центральный клинический госпиталь ФТС
Открытое шоссе, д. 32 |
Открытое шоссе, д. 32 | ||||
|
|||||
|
Поликлиника №2 ФГБУ ФКЦ ВМТ ФМБА России
ул. Новозаводская, д. 14А |
ул. Новозаводская, д. 14А | ||||
|
|||||
|
ЦКБ УДП РФ
ул. Маршала Тимошенко, д. 15 |
ул. Маршала Тимошенко, д. 15 | ||||
|
|||||
|
КБ №119
Химки, мкр-н Новогорск |
Химки, мкр-н Новогорск | ||||
|
|||||
|
ГКБ им. М.П. Кончаловского
г. Зеленоград, Каштановая аллея, д. 2, стр. 1 |
г. Зеленоград, Каштановая аллея, д. 2, стр. 1 | ||||
|
|||||
|
Морозовская детская больница (ДГКБ)
4-й Добрынинский пер., д. 1/9 |
4-й Добрынинский пер., д. 1/9 | ||||
|
|||||
Уретеро-уретероанастомоз
Соединение концов рассеченного или резецированного мочеточника либо перекрестное соединение одного мочеточника с другим. Для гомолатерального уретеро-уретероанастомоза показаниями являются случайная травма мочеточника или вынужденное рассечение его, а также изолированный стеноз на небольшом протяжении.
Техника выполнения. Наиболее распространены анастомозы по типу конец в конец и инвагинационные. Для анастомоза конец в конец диаметры отделов мочеточников, подлежащих соединению, должны быть одинаковыми. После освобождения поврежденного мочеточника освежают его концы. Чтобы обнаружить дистальный конец мочеточника, иногда приходится прибегать к его катетеризации. При стенозе делается резекция мочеточника. Затем поперечно или косо срезанные концы сшивают на трубке, играющей роль «шины», 3-4 узловыми кетгутовыми швами. Анастомоз осуществляют маленькими круглыми атравматическими иглами. Механический шов особых преимуществ не имеет. Инвагинационный анастомоз чаще применяют при повторных реконструктивных операциях на мочеточниках. Пузырный конец мочеточника при помощи двух П-образных лигатур втягивают в почечный, а нити завязывают снаружи. Дополнительно концы мочеточника сшивают снаружи 2-3 кетгутовыми швами. Основным преимуществом инвагинационного способа анастомоза является большая надежность швов. При обоих способах анастомоза в мочеточнике оставляют интубационную трубку-шину. При восстановлении верхней половины мочеточника ее выводят через нефро- или пиелостомическое отверстие. При реконструкции нижней половины мочеточника интубационную трубку у женщин выводят по мочеиспускательному каналу, а у мужчин — через надлобковый мочепузырный свищ. В послеоперационном периоде необходимо тщательное наблюдение за функционированием дренажной трубки, находящейся в мочеточнике. Ее обычно удаляют на 12-14-й день. Наиболее серьезным осложнением является стеноз мочеточника в месте анастомоза.
Уретероцистоанастомоз — цены от 15000 руб. в Санкт-Петербурге, 8 адресов

Уретероцистоанастомоз — это операция соединения мочеточника с мочевым пузырем. Она проводится в случаях поражения дистального (предпузырного и внутрипузырного) отдела мочеточника: свищи, опухоли, дивертикулы, стриктуры, травмы, неправильное расположение места входа мочеточника в мочевой пузырь (дистопия устья). В ходе операции мочеточник отсекают в пределах незатронутых патологическим процессом тканей, а затем вшивают в мочевой пузырь, проводя конец мочеточника в подслизистом туннеле стенки мочевого пузыря.
Цены: от 15000р. до 154000р.
8 адресов, 8 цен, средняя цена 36075р.
|
Операция Боари Операция Брикера Уретерокутанеостомия Уретеропиелостомия Уретеросигмостомия Уретероуретероанастомоз Уретероцистоанастомоз |
Фильтр:
Сортировка
По рейтингу
По отзывам
Показать все фильтрыСбросить
По рейтингу
По отзывам
сбросить фильтр
Найдено 8 центров
Скрыть фильтр
|
ОрКли на Среднем проспекте В.О.
Средний пр-т В.О., д. 48/27 |
Средний пр-т В.О., д. 48/27 | ||||
|
|||||
|
ФГБУ КДЦ с поликлиникой
Морской пр-т, д. 3 |
Морской пр-т, д. 3 | ||||
|
|||||
|
Согаз на Малой Конюшенной
ул. Малая Конюшенная, д. 8А |
ул. Малая Конюшенная, д. 8А | ||||
|
|||||
|
Санкт-Петербургская больница РАН
пр-т Тореза, д. 72, лит. А |
пр-т Тореза, д. 72, лит. А | ||||
|
|||||
|
ВЦЭиРМ им. А.М. Никифорова МЧС РФ на Ак. Лебедева
ул. Академика Лебедева, д. 4/2 |
ул. Академика Лебедева, д. 4/2 | ||||
|
|||||
|
ВЦЭиРМ им. А.М. Никифорова МЧС РФ на Оптиков
ул. Оптиков, д. 54 |
ул. Оптиков, д. 54 | ||||
|
|||||
|
Александровская больница на проспекте Солидарности
пр-т Солидарности, д. 4 |
пр-т Солидарности, д. 4 | ||||
|
|||||
|
Клиника СПб ГПМУ
ул. Литовская, д. 2 |
ул. Литовская, д. 2 | ||||
|
|||||
Цены в других городах
Уретероцистоанастомоз в Краснодаре

Уретероцистоанастомоз — это операция соединения мочеточника с мочевым пузырем. Она проводится в случаях поражения дистального (предпузырного и внутрипузырного) отдела мочеточника: свищи, опухоли, дивертикулы, стриктуры, травмы, неправильное расположение места входа мочеточника в мочевой пузырь (дистопия устья).
Цены:
0 адресов, цен, средняя цена ?р.
|
Операция Боари Операция Брикера Уретерокутанеостомия Уретеропиелостомия Уретеросигмостомия Уретероуретероанастомоз Уретероцистоанастомоз |
Фильтр:
Сортировка
По рейтингу
По отзывам
Показать все фильтрыСбросить
По рейтингу
По отзывам
сбросить фильтр
Найдено 0 центров
Скрыть фильтр
Мы не смогли обнаружить ни одной клиники — возможно, плохо искали. Если у Вас есть информация о том, где выполняют уретероцистоанастомоз в Краснодаре — напишите нам.
