Препараты для лечения аритмии【Интернет-Аптека】 | E-apteka
Лекарство от аритмии сердца – какое лучше и подойдет именно вам?
Нормальный показатель сердцебиения человека – 60-80 ударов/минуту. Если наблюдаются отклонения, сердце работает со сбоями. В таком случае наблюдается нарушение ритмов, частоты, неравномерное сокращение. Когда доктор ставит диагноз «аритмия», попутно назначаются лекарственные препараты. А так как причины возникновения заболевания разные, и применяемые средства отличаются.
Нарушение сердечного ритма: как распознать, какие виды существуют?Если сердечные сокращения в состоянии покоя превышают показатель 100 уд./мин., человек испытывает неприятные ощущения в области сердца. Очень часто это встречается при сердечной недостаточности, миокардите, анемии, сбое в работе щитовидной железы и т.д.
Когда наблюдается менее 60 уд./мин., это свидетельствует о повышенном внутричерепном давлении, неврозе, инфаркте миокарда, возможно при вирусных заболеваниях, приеме некоторых видов лекарственных препаратов и пр.
При сбое в сокращении желудочков сердца наблюдается хаотичное сердцебиение. Довольно часто ситуация присуща проблемам кардиомиопатии, перикардитам, пороку сердца и т.д.
При заболеваниях миокарда, ишемической болезни, нарушениях работы клапанного аппарата ставится диагноз экстрасистолия (когда характерны внеочередные сокращения сердечной мышцы).Как отличить нарушения сердечного ритма?
Наблюдаются:
• одышка;
• обмороки;
• потеря сознания;
• головокружение;
• слабость;
• чувство возникновения толчков в области сердца и пр.
Схема лечения напрямую зависит от особенностей заболевания. Если наблюдается сбитый сердечный ритм, применяется Хинидин. Но назначает его исключительно лечащий врач. Пожилым людям необходимо принимать также препараты, которые нормализуют трофику миокарда, антиангинальные средства. Не обойтись без витаминов:
• В8 – регулирует жировой обмен, оптимизирует текучесть крови, снижает уровень холестерина в крови.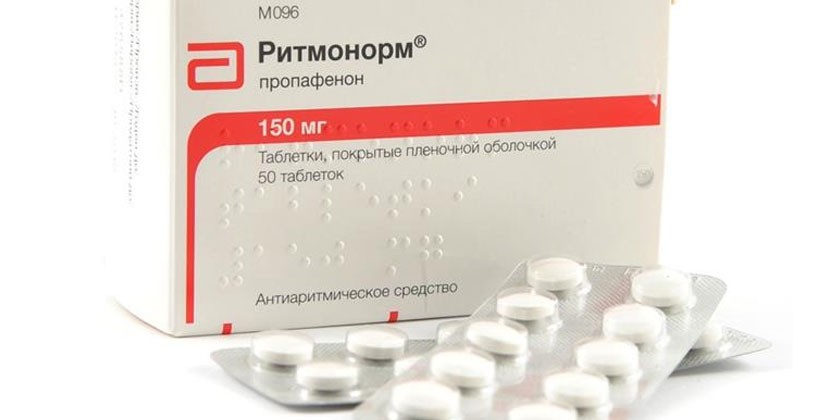
• Е – укрепляет капилляры, сердечную мышцу.
• Р – возвращает эластичность сосудам, предотвращает возникновение ломкости капилляров. В результате – гарантировано нормальное кровоснабжение сердца, сокращение мышцы.Препараты для лечения аритмии в интернет-аптеке Киева
Ассортимент эффективных средств против аритмии велик – фармацевтические компании не стоят на месте, всячески стараются удовлетворить потребности пациентов.
В «Аптеке гормональных препаратов» вы найдете:
• Средства от брадикардии (Физиотенс, Капли Зеленина, Рибоксин и т.д.).
• Препараты от сердечной аритмии – тахикардии. Представлены Кораксаном, Краталом, Кардиолином, Хомвиокорин-N-ом, Атенололом, А-Дистоном, Небилетом, Небиволол Сандозом, Аритмилом и др.
Уточняйте у провизоров «Аптеки гормональных препаратов» информацию о нужном товаре. Здесь представлено огромное многообразие лекарственных средств в виде таблеток, капсул, капель, инъекций по приемлемой стоимости.
Лечение нарушений ритма сердца | #12/02
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения.
Основные клинические формы нарушений ритма сердца
- Экстрасистолия.
- Тахиаритмии (тахикардии).
- Наджелудочковые.
- Желудочковые.
- Синдром слабости синусового узла.
- Нарушения атриовентрикулярной и внутрижелудочковой проводимости.
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии. Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Безопасные, бессимптомные или малосимптомные легко переносящиеся аритмии не требуют назначения специального лечения. В этих случаях основным лечебным мероприятием является рациональная психотерапия. Во всех случаях прежде всего проводится лечение основного заболевания.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии. В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
В ходе нескольких крупных клинических исследований было выявлено заметное повышение общей летальности и частоты случаев внезапной смерти (в 2 — 3 раза и более) среди больных с органическим поражением сердца (постинфарктный кардиосклероз, гипертрофия или дилатация сердца) на фоне приема антиаритмических препаратов класса I, несмотря на то что эти средства эффективно устраняли аритмии [7, 8, 9].
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии.
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта).
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.
Для восстановления синусового ритма наиболее эффективны следующие препараты:
- амиодарон — 300-450 мг в/в или однократный прием внутрь в дозе 30 мг/кг;
- пропафенон — 70 мг в/в или 600 мг внутрь;
- новокаинамид — 1 г в/в или 2 г внутрь;
- хинидин — 0,4 г внутрь, далее по 0,2 г через 1 ч до купирования (макс. доза — 1,4 г).
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами. Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва
Литература
- Джанашия П. Х., Назаренко В. А., Николенко С. А. Мерцательная аритмия: современные концепции и тактика лечения. М.: РГМУ, 2001.
- Сметнев А. С., Гросу А. А., Шевченко Н. М. Диагностика и лечение нарушений ритма сердца. Кишинев: Штиинца, 1990.
- Люсов В. А., Савчук В. И., Серегин Е. О. и др. Применение милдроната в клинике для лечения нарушений ритма сердца у больных ишемической болезнью сердца// Экспериментальная и клиническая фармакотерапия. 1991. № 19. С. 108.
- Brugade P., Guesoy S., Brugada J., et al. Investigation of palpitations// Lancet 1993. № 341: 1254.
- Calkins H., Hall J., Ellenbogen K., et al. A new system for catheter ablation of atrial fibrillation // Am. J. Cardiol 1999. 83(5): 1769.
- Evans S. J., Myers M., Zaher C., et al: High dose oral amiodarone loading: Electrophysiologic effects and clinical toleranse // J. Am. Coll. Cardiol. 19: 169. 1992.
- Greene H. L., Roden D. M., Katz R. J., et al: The Cardiac Arrythmia Supression Tryal: First CAST . . . then CAST-II // J. Am. Coll. Cardiol. 19: 894, 1992.
- Kendall M. J., Lynch K. P., Hyalmarson A., et al: Beta-blockers and Sudden Cardiac Death // Ann. Intern. Med. 1995. 123: 358.
- Kidwell G. A. Drug-induced ventricular proarrythmia // Cardiovascular Clin. 1992. 22: 317.
- Kim S. G., Mannino M. M., Chou R., et al: Rapid supression of spontanius ventricular arrythmias during oral amiodarone loading // Ann. Intern. Med. 1992. 117: 197.
- Mambers of Sicilian Gambit: Antyarrythmic Therapy. A Pathophysiologic Approach. Armonc, NY, Futura Publishyng Company, 1994.
- Middlecauff H. R., Wiener I., Stevenson W. G. Low dose amiodarone for atrial fibrillation // Am. J. Card. 1993. 72: 75F.
- Miller J. M. The many manifestations of ventricular tachycardia // J. Cardiovasc Electrophysiol. 1992. 3: 88.
- Roden D. M. Torsades de pointes // Clin. Cfrdiol. 1993. 16: 683.
- Russo A. M., Beauregard L. M., Waxman H. L. Oral amiodarone loading for the rapid treatment of friquent, refractory, sustained ventricular arrythmias associated with coronary artery disease // Am. J. Cardiol. 1993. 72: 1395.
- Summit J., Morady F., Kadish A. A comparision of standart and high dose regimes foe initiation of amidarone therapy // Am. Heart. J. 1992. 124: 366.
- Zipes D. P. Specific arrythmias. Diagnosis and treatment. In Heart Disease: A Textbook of Cardiovascular Medicine, 6th ed, Braunwald E (ed). Philadelphia, Saunders, 2001.
- Zipes D. P., Miles W. M. Assesment of patient with a cardiac arrythmia. In Cardiac Electrophysiology: From Cell to Bedside. 3rd ed. Zipes D. P., Jalife (eds). Philadelphia, Saunders, 2000.
Лекарства от аритмии — поиск лекарств и наличие в аптеках
Аритмия – патология, при которой отмечается нарушение нормальной частоты, регулярности и последовательности сокращений сердечной мышцы. Подобные нарушения сердечного ритма могут носить патологический или физиологический характер. Какие эффективные лекарства от аритмии сердца можно использовать при лечении патологии?
Особенности лечения аритмии
Лечение аритмии заключается в устранении первопричины развития патологии, а также в купировании проявляющихся симптомов. Лекарственные препараты, используемые в таком случае, делятся на несколько групп:
- антиаритмики
- адреноблокаторы
- бета-блокаторы
- натриевые, калиевые и кальциевые блокаторы
- препараты неотложной помощи
- седативные лекарственные средства
- сердечные гликозиды
- транквилизаторы
Лекарства – антиаритмики
Среди наиболее эффективных средств данной группы можно выделить:
- Аллапинин
- Пропанорм – лекарство от аритмии, используемое при лечении желудочковых аритмических нарушений
- Пропафенон
- Пульснорма
- Ритмонорм
- Хинидин
- Этмозин
Адреноблокаторы
Данные препараты понижают артериальное давление и уменьшают потребность миокарда в кислороде. Адреноблокаторы эффективны при лечении аритмии, которая протекает в сочетании с ишемической болезнью и гипертензией. Список лекарств-адреноблокаторов от аритмии:
- Атенолол
- Ацебуталол
- Беталок
- Вазокардин
- Метопролол
- Небиволол
Мембраностабилизирующие препараты
Эти лекарства от аритмии сердца стабилизируют электрический импульс. Подобные препараты делятся на три группы:
1.Средства, тормозящие транзит нервного импульса:
- Аймалин
- Гилуритмал
- Новокаиномид
- Норпэйс
- Прокаинамид
- Ритмилен
- Хинидин
2.Те, которые не оказывают воздействие на импульс:
- Катен
- Ксилокаин
- Мекситил
- Фенитоин
3.Препараты, тормозящие проводимость, но не оказывающие влияния на потенциал действия:
- Боннекор
- Этацизин
- Этмозин
Бета-блокаторы
Лекарственные средства этой группы необходимы для снижения сократительной частоты ритма миокарда, их применение способствует снижению нагрузки на сердце. Бета-блокаторы:
- Пропранолол — часто применяемый препарат, снижающий частоту и силу сокращений миокарда. Лекарственное средство эффективно проявляет себя при лечении синусовой тахикардии и экстрасистолии желудочков.
- Карведилол.
Вышеперечисленные лекарства от аритмииимеют широкий спектр побочных явлений (тошнота, сонливость, сухость во рту).
Сердечные гликозиды
Это достаточно действенные лекарственные средства на растительной основе, замедляющие ритм биения сердца. Сердечные гликозиды стимулируют работу миокарда таким образом, что он начинает потреблять меньшее количество кислорода. Пример сердечных гликозидов:
- Дигитоксин
- Дигоксин
- Строфантин
Кальциевые блокаторы
Кальциевые блокаторы – препараты, способствующие улучшению кровоснабжения сердца и уменьшению нагрузки на миокард. Кроме того, эти средства замедляют сердечный ритм. Пример кальциевых блокаторов:
- Верапамил эффективен при лечении тахикардии, предсердного мерцания и трепетания.
- Дилтиазем.
Натриевые и калиевые блокаторы
Натриевые блокаторы способствуют снижению возбудимости клеток миокарда, в результате чего сократительный период сердечной мышцы уменьшается. Список лекарств натриевых блокаторов от аритмии сердца:
- Галлопамил
- Лидокаин
- Новокаинамид
- Финоптин
Калиевые блокаторы препятствуют выходу калия из клеток:
- Амиодарон
- Бретилий
- Ибутилид
- Кордарон
- Нибентан
- Сотогексал
- Тедисамил
Транквилизаторы
Для лечения пациентов с индивидуальной непереносимостью антиаритмических препаратов применяются транквилизаторы. Подобные лекарства от аритмии оказывают сосудорасширяющий, седативный эффект, уменьшают частоту сердечных сокращений. Препараты-транквилизаторы:
- Грандаксин
- Диазепам
- Ксанакс
- Медазепам
- Седуксен
- Феназепам
- Элениум
Седативные средства
Пациентам с аритмией необходимо всегда иметь при себе седативные препараты:
- Антарес
- Валериана
- Валокардин
- Кардиофит
- Корвалол
- Кордевит
- Кратал
- Персен
Аритмия – серьезная патология, при неправильном лечении которой возникает риск не только для здоровья, но и для жизни. Перед началом приема каких-либо препаратов необходима консультация специалиста.
Фибрилляции Предсердий — Лечение Мерцательной Аритмии
Отделение кардиологии клиники Ихилов занимается диагностикой, лечением и мониторингом пациентов с фибрилляцией предсердий — мерцательной аритмией верхних отделов сердца.
Медикаментозное лечение фибрилляции предсердий
Лечение мерцательной аритмии в Израиле варьируется в зависимости от типа фибрилляции предсердий. При наличии нескольких факторов риска пациентов с фибрилляцией предсердий лечат лекарственными препаратами или антикоагулянтами (типа варфарин) для восстановления синусового ритма и профилактики инсульта.
Медикаментозное лечение для замедления частоты сердечных сокращений и частоты ритма, при котором применяются бета-блокаторы и кальциевые блокаторы.
Пациентам, которые постоянно страдают от фибрилляции предсердий, несмотря на лечение, с целью восстановления и поддержания синусового ритма можно сделать радиочастотную абляцию сердца.
Хирургическое лечение фибрилляции предсердий
К хирургическим методам лечения фибрилляции предсердий относятся:
- «Лабиринт» — хирургическая операция, при которой на нескольких участках предсердий наносят разрезы. Операция проводится под общим наркозом на открытом сердце.
- «Коридорный» – хирургическая операция, при которой левое и правое предсердия изолируют от межпредсердной перегородки. Операция также проводится под общим наркозом.
- Метод радиочастотной катетерной деструкции (абляции) – проводится в особо тяжелых случаях фибрилляции предсердий. Абляция является самым перспективным современный малоинвазивный методом лечения мерцательной аритмии, нейтрализующим крошечные области сердечной ткани, которые создают аномальные электрические сигналы, вызывающие фибрилляцию предсердий.
Абляция – это прижигание очага мерцательной аритмии внутри полости сердца, которая проводится с помощью компьютерной системы навигации, управляющей специальным гибким катетером. Составляется карта электрической активности сердца, на которой указываются точки (очаги), вызывающие фибрилляцию предсердий. Катетер вводится через вену в паху или на шее. Вся процедура длится около 3 часов.
Фокальный, круговой, нодальный (узловой) методы радиочастотной катетерной абляции применяются для эффективного лечения фибрилляции предсердий. Это безболезненные, малотравматичные методы восстановления правильного ритма сердца при мерцательных аритмиях.
В Израиле с целью контроля ритма сердца в некоторых случаях в желудочки сердца устанавливается кардиостимулятор, способствующий созданию нормальный сердечный ритма.
Обратиться в отдел медицинского туризма больницы Ихилов можно несколькими способами: отправив заявку на почту [email protected] или оставить заявку на официальном сайте больницы Ихилов. После получения заявки врачи больницы проведут ревизию результатов диагностических исследований, проведенных на родине, и в течении 24, максимум 48 часов, дадут ответ, можем ли мы помочь пациенту в условиях пандемии и предоставят предварительный прайс-лист, чтобы заранее понимать стоимость обследования/лечения.
Это позволяет избежать ненужных проверок по приезде, а также существенно экономит время и деньги пациента, прибывшего на лечение.
Что делать, если появилась аритмия и одышка?
Любое нарушение регулярности или частоты нормального сердечного ритма, а также электрической проводимости сердца, считается аритмией. Аритмия может протекать бессимптомно или ощущаться в виде сердцебиения, замирания или перебоев в работе сердца. Нормальное состояние сердца предполагает, что сокращение происходит через равные промежутки времени, частота сокращений — от 60 до 80 ударов в минуту. Однако бывает, что сердце замедляет либо ускоряет свою работу, что является признаком аритмии, когда ритм сердечной деятельности отличается от обычного нормального синусового ритма.
Сегодня аритмия достаточно распространенное явление, что подтверждается статистическими данными. 1% людей в возрасте 50 лет страдают аритмией в разных формах. К 60 годам распространенность заболеваемости аритмией составляет уже 10%. У представителей мужского пола аритмия развивается в 1,5 раза чаще, чем у женской половины населения. У 0,6% детей и подростков наблюдается врожденная аритмия, у 8% детей аритмия связана с различными патологиями. Значимый признак аритмии выражается появлении одышки – ощущения, что не хватает воздуха в сочетании с тахи- или брадиаритмией, что подтверждает нарушение способности сердца перекачивать кровь. Таким образом, становится очевидным, что проблема аритмии и одышки приобрела серьезные масштабы и требует срочного решения, предполагающего привлечение средств медицины.
Чем лечить одышку при аритмии?
Стоит понимать, что универсальная схема лечения недуга отсутствует. Чтобы избавить пациента от проблемы одышки при аритмии, врачи назначают:
— Анксиолитические средства, так как изменение восприятия больным данного симптома способствует уменьшению нарушения дыхания;
— Кислород: показано пациентам, у которых одышка наблюдается даже во сне.
— Респираторная помощь — вентиляция лёгких специальными масками.
Чтобы устранить одышку, человек должен не только соблюдать рекомендации по лечению, но и вести соответствующий образ жизни. Людям, желающим избавиться от одышки, надо научиться управлять своим стрессом, придерживаться диеты и соблюдать двигательную активность. Больной должен забыть о вредных привычках. Таким людям рекомендуется часто и много гулять в парках или в лесных массивах. Людям с одышкой надо выбирать одежду, не стесняющую движения. Лекарственные препараты всегда должны находиться на видном месте. Изголовье кровати следует приподнять на 40 градусов. Есть такие люди должны маленькими порциями.
Что нельзя делать при одышке:
— Принимать лекарственные препараты, которые задерживают жидкость;
— Изменять дозировку, не посоветовавшись с врачом;
— Игнорировать назначенный режим дня;
— Спать меньше 8 часов;
— Долго пребывать в душном помещении.
В России возникли перебои с лекарством от внезапной смерти при аритмии :: Общество :: РБК
Поставки в аптеки препарата амиодарон, основным производителем которого является Sanofi, осуществляются с перебоями. Лекарство относится к жизненно важным. Производители обещают вернуть его на рынок в апреле
Фото: Сергей Фадеичев / ТАСС
Лекарство от внезапной смерти
В российских аптеках возник дефицит кардиологического препарата амиодарон в таблетках, рассказал РБК заведующий отделением кардиореанимации Городской клинической больницы № 29 Алексей Эрлих. По словам врача, пациенты несколько недель не могут купить этот препарат.
Представитель основного поставщика амиодарона на российский рынок, французской Sanofi, подтвердил РБК, что у компании возникли перебои с поставками в Россию. Следующая поставка будет в апреле 2019 года. Причины перебоев в Sanofi не уточнили. Амиодарон входит в список жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП).
Амиодарон борется с нарушениями сердечного ритма и способен предотвратить внезапную смерть, указал Эрлих. «Препарат показан при различных нарушениях сердечного ритма, как неопасных, так и жизнеугрожающих. Его применение оговорено в клинических руководствах по предупреждению внезапной смерти и показано для предупреждения аритмий, после которых смерть наступает в течение нескольких секунд», — пояснил он.
Особенно препарат необходим людям, перенесшим инфаркт миокарда, пациентам со стенокардией, коронарной болезнью сердца, сердечной недостаточностью и т.д. Перерывы в приеме нежелательны, но если такой перерыв возник, есть небольшое время, пока лечебная концентрация вещества в крови сохраняется. Возобновление лечения после перерыва должно проходить под контролем врача, рассказал кардиолог. Он отметил, что для многих пациентов с мерцательной аритмией прием амиодарона не жизнеспасающее лечение, но оно позволяет предотвращать аритмию и отдаленные неблагоприятные осложнения.
21 шт. лекарства от аритмии
Лекарства от аритмии — препараты разного состава, которые используются для восстановления кардиального ритма. Они отличаются по группам, фармакологическим классам, назначаются как с лечебной целью, так и для профилактики повторного ухудшения состояния человека.
Они выпускаются в таблетированной форме, в растворенном виде (в ампулах).
Выбор зависит от тяжести заболевания, сопутствующей патологии у пациента. При отсутствии положительной динамики может потребоваться электрическая кардиоверсия в условиях стационара.
Важно помнить, что лекарства от аритмии сердца следует принимать строго под контролем врача, регулярно отслеживая динамику изменений. Доктор, благодаря частым обследованиям (электрокардиограмма, физикальный осмотр), подбирает оптимальную дозу, корректирует терапию и определяет ее длительность.
Самостоятельный прием медикаментов без учета дозы может привести к передозировке, развитию побочных реакций. Нарушения работы обусловлены хаотичным распространением нервных импульсов по миокарду. Дело в том, что каждый кардиомиоцит имеет множество каналов, которые пропускают ионы калия, натрия, что приводит к образованию потенциала действия. Сбой на каком-либо этапе сопровождается изменением регулярности в работе сердца.
Препараты необходимы для снижения активности «не физиологического» водителя ритма, блокировки импульса. Это осуществляется путем закрытия ионных проходов, уменьшения влияния симпатического отдела нервной системы.
Купить лекарство от аритмии в Киеве
Помощь в покупке интересующего товара может оказать сайт Liki 24. Он создан для людей, которые не хотят тратить свое время на поиск медикаментов, посещая десятки аптек. Сервис работает круглосуточно, поэтому каждый желающий оформляет заказ в любое удобное для него время. Получив заявку, сотрудники портала ищут товара с максимально низкой стоимостью и созваниваются с покупателем для уточнения данных получателя. В зависимости от типа курьерской службы, доставка занимает от часа до трех суток. Сервис предоставляет услугу доставки по индивидуальному адресу или на почту.
Выбор лекарств от аритмии в аптеке онлайн
Чтобы правильно выбрать средство, необходимо знать, какими они бывают. Список лекарств от аритмии сердца:
- Блокаторы натриевых каналов. Представителями данной группы является Лидокаин, Ритмонорм.
- На проницаемость калиевых — оказывает влияние Амиодарон, Соталол.
- Бета-блокаторы, такие как Бисопролол, Пропранолол (Анаприлин).
- Антагонисты кальция — Верапамил, Дилтиазем.
- Гликозиды, например, Дигоксин, Коргликон.
Кроме того, в лечении применяются седативные, нейротропные средства, транквилизаторы. Каждый их них имеет определенные показания, противопоказания, несоблюдение которых чревато возникновением серьезных осложнений, вплоть до асистолии, летального исхода.
Более подробно рассмотрим представленные на сайте Liki 24:
- Ритмонорм (Пропафенон) — не изменяет длительность реполяризации, стабилизирует мембраны. Показан при наличии внеочередных сокращений предсердий, желудочков. Противопоказан при индивидуальной непереносимости, брадикардии, обструктивных заболеваниях легких, печеночной недостаточности, миастении, инфаркте миокарда, давностью до трех месяцев.
- Этацизин — влияет на перемещение натрия, урежает частоту сокращений только при длительном приеме. Рекомендуется при экстрасистолиях, фибрилляции. Запрещен при гиперчувствительности, декомпенсированной кардиальной, ренальной, печеночной недостаточности, шоке, наличии постинфарктного кардиосклероза, остром коронарном синдроме, артериальной гипотонии, дилатационной кардиомиопатии
- Анаприлин — снижает артериальное давление, ЧСС, потребность в кислороде, стабилизирует клеточную мембрану, угнетает автоматизм синоатриального узла. Назначается при гипертензии, тахикардии, а также для профилактики повторных нарушений регулярности сокращений. Запрещен при стенокардии, шоке, бронхиальной астме, нарушении микроциркуляции, метаболическом ацидозе, сахарном диабете, феохромоцитоме, гиперчувствительности.
- Амиодарон — изменяет транспорт калия, угнетает электрические процессы, расширяет коронарные сосуды, снижает АД, частоту пульса. Он предотвращает развитие гипоксии. Применяется при ишемической болезни, суправентрикулярной, желудочковой формах тахикардии как с терапевтической, так и профилактической целью. Противопоказан при пульсе меньше 50 уд/мин, непереносимости йода, в лактационный период, при беременности (2, 3 триместры).
- Дигоксин — гликозид, полученный из наперстянки. Увеличивает силу миокарда, ударный объем, замедляет АВ-проводимость, пульс. Показан при застойной кардиальной недостаточности, суправентрикулярной пароксизмальной тахикардии, трепетании. Противопоказан при передозировке наперстянки, аневризме аорты, митральном стенозе, нестабильной стенокардии, констриктивном перикардите, гиперкальциемии, синдроме каротидного синуса.
- Верапамил — препятствует потоку кальция внутрь клеток, снижает потребность в кислороде, сопротивляемость периферических сосудов и, соответственно, постнагрузку, АД. Не принимается при шоке, слабости синусового узла, в острой фазе инфаркта.
лекарств от аритмии | Американская кардиологическая ассоциация
При правильном приеме лекарства могут творить чудеса. Они могут помочь предотвратить сердечный приступ и инсульт. Они также могут предотвратить осложнения и замедлить прогрессирование ишемической болезни сердца.
В этом разделе кратко описаны некоторые из основных типов часто назначаемых сердечно-сосудистых препаратов, используемых для лечения аритмий. Важно обсудить со своим врачом все лекарства, которые вы принимаете, и понять их желаемый эффект и возможные побочные эффекты.Никогда не прекращайте прием лекарств и никогда не меняйте дозу или частоту приема без предварительной консультации с врачом.
Антиаритмические препараты
Симптоматическую тахикардию и преждевременные сокращения можно лечить различными антиаритмическими препаратами. Их можно вводить внутривенно в экстренных случаях или перорально для длительного лечения. Эти препараты либо подавляют ненормальное срабатывание кардиостимулятора, либо подавляют передачу импульсов в тканях, которые либо проводят слишком быстро, либо участвуют в повторном входе.
Пациентам с фибрилляцией предсердий для снижения риска образования тромбов и инсульта обычно добавляют препарат *, разжижающий кровь (антикоагулянт или антиагрегант). Узнайте больше о лекарствах от AFib.
При частом возникновении тахикардии или преждевременных сокращений эффективность антиаритмической лекарственной терапии можно оценить с помощью электрокардиографического мониторинга в больнице, с помощью 24-часового монитора Холтера или путем серийной оценки лекарств с электрофизиологическим тестированием.
Относительная простота антиаритмической лекарственной терапии должна быть сбалансирована с двумя недостатками.Во-первых, лекарства нужно принимать ежедневно и бесконечно. Другой — риск побочных эффектов. Хотя побочные эффекты являются риском всех лекарств, побочные эффекты, связанные с антиаритмическими препаратами, могут быть очень сложными. Они включают проаритмию , , более частое возникновение ранее существовавших аритмий или появление новых аритмий, таких же или более тяжелых, чем те, которые лечат.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов, также известные как «антагонисты кальция», действуют, прерывая движение кальция в ткани сердца и кровеносных сосудов.Помимо того, что они используются для лечения высокого кровяного давления, они также используются для лечения стенокардии (боли в груди) и / или некоторых аритмий.
Бета-блокаторы
Бета-адреноблокаторы снижают частоту сердечных сокращений и сердечный выброс, что снижает кровяное давление, блокируя действие адреналина. Они также используются при лечении сердечных аритмий и стенокардии.
Антикоагулянты
Антикоагулянты (разжижители крови) действуют, затрудняя свертывание или свертывание крови.Они не предназначены для растворения имеющихся тромбов. Они предотвращают образование новых сгустков или увеличение размеров существующих сгустков. Поскольку распространенный тип инсульта вызван сгустком крови, препятствующим притоку крови к мозгу, людям с определенными состояниями часто назначают антикоагулянты, чтобы предотвратить возникновение первого инсульта или предотвратить рецидив, если у пациента уже был инсульт. Антикоагулянты также назначают людям с риском образования тромбов, например, с искусственными сердечными клапанами или с фибрилляцией предсердий.
Прием лекарств
- Принимайте все лекарства точно в соответствии с предписаниями.
- Никогда не прекращайте принимать какие-либо лекарства, отпускаемые по рецепту, без предварительной консультации с лечащим врачом.
- Если у вас есть какие-либо побочные эффекты, сообщите о них своему врачу.
- Сообщите своему врачу обо всех ваших лекарствах и добавках, включая лекарства, отпускаемые без рецепта, и витамины (и добавки холистического типа).
- Многие нарушения ритма, особенно тахикардии, поддаются лечению.В настоящее время доступно несколько лекарств, и еще больше находятся в стадии разработки. Эти препараты не могут вылечить аритмию, но могут улучшить симптомы. Они делают это, предотвращая начало эпизодов, снижая частоту сердечных сокращений во время эпизода или сокращая продолжительность эпизода.
- Иногда сложно найти лучшее лекарство для ребенка. Возможно, придется попробовать несколько препаратов, прежде чем будет найдено подходящее. Некоторым детям необходимо принимать лекарства каждый день; другим лекарства нужны только при приступе типа тахикардии.Очень важно принимать лекарства в соответствии с предписаниями.
- Все лекарства имеют побочные эффекты, в том числе лекарства для лечения аритмий. Большинство побочных эффектов не являются серьезными и исчезают при изменении дозы или прекращении приема лекарства. Но некоторые побочные эффекты очень серьезны. Вот почему некоторые дети попадают в больницу, чтобы начать лечение. Если вашему ребенку прописаны лекарства, очень важно, чтобы он принимал их так, как прописал врач.
- Часто необходимо следить за тем, сколько лекарства находится в крови вашего ребенка. Цель состоит в том, чтобы убедиться, что препарата достаточно, чтобы быть эффективным, но не настолько, чтобы возникли вредные побочные эффекты. Эти анализы крови требуют взятия небольшого количества крови из вены или пальца. Рекомендуется поговорить с ребенком об этом до посещения врача.
Обзор антиаритмических препаратов | LearntheHeart.com
Антиаритмические препараты — это те, которые действуют на систему электропроводности сердца, пытаясь поддерживать синусовый ритм.Они классифицируются по системе классификации Vaughan-Williams, как показано ниже:
Препараты класса IA : хинидин, амиодарон, прокаинамид, дизопирамид
Эти препараты блокируют сердечные натриевые каналы и снижают фазу 0 потенциала действия.
Хотя препараты класса IA эффективны для лечения фибрилляции предсердий, они обычно не используются для этой цели из-за побочных эффектов и значительной проаритмии, за исключением особых ситуаций.
Прокаинамид может вызвать лекарственную красную волчанку, обнаруженную путем измерения антигистоновых антител.Он используется для лечения фибрилляции предсердий при наличии синдрома Вольфа-Паркинсона-Уайта и может вызвать лекарственную красную волчанку. Дизопирамид используется при фибрилляции предсердий, опосредованной блуждающим нервом, и при гипертрофической обструктивной кардиомиопатии. Хинидин используется редко и вызывает синхонизм.
Амиодарон имеет больше свойств класса III, чем класса I, и используется в основном при фибрилляции предсердий и желудочковой тахикардии. Токсичность амиодарона вызывает беспокойство.
Препараты класса IB : лидокаин, мексилетин, токинид
Эти препараты блокируют сердечные натриевые каналы и сокращают потенциал действия.
Лидокаин используется внутривенно для лечения желудочковой тахикардии и фибрилляции желудочков. Токсичность лидокаина может возникнуть при более высоких дозах. Мексилетин доступен перорально для лечения желудочковой тахикардии. Токаинид больше не используется.
Препараты класса IC : флекаинид, пропафенон, энкаинид, морицизин
Эти препараты блокируют сердечные натриевые каналы и не влияют на потенциал действия.
Препараты класса IC обычно используются для поддержания синусового ритма у пациентов с фибрилляцией предсердий.Серьезная ишемическая болезнь сердца является противопоказанием к их применению, так как это увеличивает риск проаритмии и внезапной сердечной смерти. Эти агенты должны использоваться в сочетании с AV-блокатором для предотвращения быстрой фибрилляции предсердий или проведения трепетания предсердий (проводимость 1: 1) через AV-узел, что приводит к очень высокой желудочковой частоте, если происходит эпизод прорыва, поскольку препараты класса IC также действуют. для увеличения АВ-узловой проводимости. Эти препараты могут быть проаритмическими при гипертрофии левого желудочка (толщина стенки> 1.4 см).
Флекаинид можно применять по принципу «таблетка в кармане». Если документально подтверждено, что он успешен и безопасен во время госпитализации, флекаинид можно использовать по мере необходимости в амбулаторных условиях. Обратите внимание, что пропафенон выводится через печень (не рекомендуется при заболеваниях печени), а флекаинид выводится через почки. Энкаинид и морицизин используются редко.
Препараты II класса : метопролол, карведилол, атенолол, пропранолол, бисопролол
Эти препараты известны как бета-адреноблокаторы.Они противодействуют бета-рецепторам, подавляя действие симпатической нервной системы, что приводит к снижению хронотропии (частоты сердечных сокращений), инотропии (сократимости) и дромотропии (проводимости).
Препараты III класса : амиодарон, соталол, бретилиум, дофетилид, дронедарон, ибутилид
Эти препараты действуют, блокируя сердечные калиевые каналы.
Препараты класса III используются в первую очередь для лечения фибрилляции предсердий, однако амиодарон одобрен FDA только для лечения желудочковой тахикардии.
Амиодарон очень эффективен, однако токсичность амиодарона вызывает беспокойство. Период полувыведения амиодарона составляет 42 дня. Соталол проаритмичен при гипертрофии левого желудочка (толщина стенки> 1,4 см). Амиодарон и дофетилид предпочтительны у пациентов с систолической дисфункцией левого желудочка (сниженной фракцией выброса). Дронедарон небезопасен при систолической сердечной недостаточности или при постоянной фибрилляции предсердий. Бретилиум используется редко. Ибутилид можно использовать в качестве одноразовой внутривенной инфузии для химического лечения кардиоверсии фибрилляции предсердий до синусового ритма.
Препараты IV класса : Верапамил, Дилтиазем
Эти препараты известны как недигидропиридиновые блокаторы кальциевых каналов и действуют, блокируя усвоение кальция сердцем. Они используются для замедления AV-узловой проводимости, что снижает частоту сердечных сокращений. Они меньше влияют на активность синусового узла.
Препараты класса V : Те, для кого механизм действия неизвестен.
Стивен Ломе,
Антиаритмическое лечение при фибрилляции предсердий
РЕЗЮМЕ: Фибрилляция предсердий — одна из наиболее распространенных форм сердечных нарушений, диагностируемая примерно у 2 человек.От 7 до 6,1 миллиона человек в Соединенных Штатах, причем с возрастом распространенность увеличивается. В зависимости от симптомов пациента доступно медицинское лечение, которое помогает контролировать частоту сердечных сокращений и ритм и снижает риск образования тромбов или инсультов. Доказано, что успешные стратегии восстановления и поддержания синусового ритма улучшают симптомы и качество жизни. Однако выбор антиаритмических препаратов должен основываться на основном заболевании сердца и сопутствующих заболеваниях, из-за лекарственного взаимодействия, профиля побочных реакций и требований мониторинга антиаритмических средств.Фармацевты могут сыграть жизненно важную роль в выборе терапии и рекомендациях по ее продолжению.
Фарм США . 2020; 45 (2): 24-27.
Фибрилляция предсердий (ФП) — одна из наиболее распространенных форм сердечных нарушений, диагностированная примерно у 2,7–6,1 миллиона человек в Соединенных Штатах, причем с возрастом распространенность увеличивается. 1,2 AF — это аритмия или нерегулярное сердцебиение с нескоординированной активацией предсердий и неэффективным сокращением предсердий, что приводит к неадекватному кровотоку в желудочки. 1,2 Симптомы могут включать нерегулярное сердцебиение, учащенное сердцебиение, крайнюю усталость, одышку и боль в груди. 2 ФП связана с повышенным риском инсульта, сердечной недостаточности, деменции, госпитализации и смерти. 1 По мере роста уровня смертности за последние два десятилетия стоимость ФП в США также увеличилась: ежегодные медицинские расходы на пациента более чем на 8000 долларов США выше по сравнению с пациентами без ФП. 1-5
Для лечения AF необходим многосторонний подход.В зависимости от симптомов пациента доступно медицинское лечение, которое помогает контролировать частоту сердечных сокращений (контроль частоты сердечных сокращений) и ритм (контроль ритма) и снизить риск образования тромбов или инсульта (антикоагулянты). 1,2
Доказано, что успешные стратегии восстановления и поддержания синусового ритма улучшают симптомы и улучшают качество жизни; однако эти стратегии не улучшают выживаемость и не снижают риск инсульта. 1,6,7 Исследование последующего наблюдения за фибрилляцией предсердий в отношении управления ритмом (AFFIRM) не обнаружило доказательств в поддержку предотвращения инсульта или снижения смертности с помощью контроля ритма по сравнению со стратегией контроля частоты сердечных сокращений.Кроме того, стратегия контроля ритма может быть связана с увеличением количества госпитализаций, что требует ее использования только у подходящих кандидатов. 1 Стойкие симптомы, связанные с ФП, трудности с достижением адекватного контроля частоты сердечных сокращений, более молодые пациенты, первый эпизод ФП, опосредованная тахикардией кардиомиопатия и ФП, спровоцированная острым заболеванием, могут указывать на необходимость контроля ритма. 1 Раннее вмешательство со стратегией контроля ритма для предотвращения прогрессирования ФП также оказалось полезным. 1,8-10
Выбор антиаритмических препаратов должен основываться на основном сердечном заболевании и сопутствующих заболеваниях, а при терапии следует руководствоваться сначала безопасностью, а затем эффективностью. 1
Многие из этих агентов влияют на ионные каналы и адренергические рецепторы, вызывая ряд сердечных и внесердечных побочных эффектов. 10 Однако антиаритмические средства могут снизить частоту и продолжительность ФП и улучшить качество жизни. 1 В таблице 1 представлен обзор типичных дозировок антиаритмических средств, используемых для поддержания синусового ритма при ФП.Важные факторы, которые следует учитывать при выборе антиаритмического средства (, таблица 2, ), включают наличие у пациентов ишемической болезни сердца, сердечной недостаточности, гипертрофии левого желудочка, риска брадиаритмий или чрезмерного удлинения интервала QT, наличия в анамнезе пуантах де тона, а также влияние на распределение лекарств возраст, почечная / печеночная дисфункция и лекарственные взаимодействия (, таблица 3, ). 1,10
Антиаритмические средства действуют, блокируя натриевые, калиевые и кальциевые каналы или адренергические рецепторы.Система классификации Vaughan Williams определяет, где работают аритмические агенты: агенты класса I — блокаторы натриевых каналов, класс II — бета-блокаторы, класс III — блокаторы калиевых каналов и класс IV — блокаторы кальциевых каналов. 11
Vaughan Williams Класс IA
Хинидин и дизопирамид являются антиаритмическими агентами класса IA, которые воздействуют на натриевые каналы. Использование этих средств уменьшилось и не рекомендуется в качестве препаратов первого ряда. Хотя хинидин был одним из первых антиаритмических средств, используемых при ФП, в настоящее время он зарезервирован в качестве альтернативного лечения, когда новые антиаритмические средства противопоказаны. 1 Хинидин может удлинять интервал QT и вызывать пуанты. Дизопирамид также может удлинять интервал QT, и его следует избегать при структурных заболеваниях сердца. Хотя дизопирамид полезен при высоком тонусе блуждающего нерва, существует мало доказательств, подтверждающих его использование. 1 Систематический обзор также показал, что хинидин и дизопирамид могут увеличивать смертность. 12
Vaughan Williams Class IC
Флекаинид и пропафенон являются агентами класса IC, воздействующими на натриевые каналы.Из-за результатов исследования по подавлению сердечной аритмии (CAST) эти агенты не рекомендуются пациентам с сопутствующей дисфункцией левого желудочка и ишемической болезнью сердца. Флекаинид очень эффективен при лечении ФП и преждевременных сокращений желудочков, которые возникают у пациентов со структурно нормальным сердцем; не рекомендуется использовать при структурных заболеваниях сердца. Кроме того, вероятность проаритмической токсичности увеличивается при физической нагрузке, когда увеличивается частота сердечных сокращений. 11 Пропафенон показан при более тяжелых или опасных для жизни желудочковых аритмиях и должен использоваться вместе с агентами, блокирующими атриовентрикулярные узлы, из-за возможности преобразования в трепетание предсердий. Абсорбция обоих агентов может изменяться с пищей, особенно с молоком для флекаинида. 11
Воган Вильямс, класс III
Амиодарон, дофетилид, дронедарон и соталол являются агентами класса III, блокаторами калиевых каналов, которые приводят к удлинению интервала QT и возможным желудочковым аритмиям или torsades de pointes.Амиодарон считается наиболее сильнодействующим антиаритмическим средством. 11
Профиль нежелательных явлений при приеме амиодарона может быть непереносимым, при этом наиболее частым побочным эффектом являются желудочно-кишечные эффекты. 11,13 Другие побочные эффекты, которые могут возникнуть, включают воспаление легких, аномалии щитовидной железы, отложения сетчатки, застойную и воспалительную гепатопатию. 11 Амиодарон может также вызывать снижение проаритмических эффектов и эффективности в поддержании синусового ритма по сравнению с другими антиаритмическими средствами. 14 Дронедарон, аналог амиодарона, менее эффективен, чем амиодарон, но имеет улучшенный профиль побочных эффектов. Соталол и дофетилид эффективны для поддержания синусового ритма, но рекомендуется стационарная нагрузка. Оба препарата также показали свою эффективность в предотвращении аритмии у пациентов с основным структурным заболеванием сердца. 11 Из всех антиаритмических средств дофетилид и амиодарон оказались безопасными для пациентов с сердечной недостаточностью. 11
Фармацевты могут играть жизненно важную роль в ведении пациентов с ФП, принимающих антиаритмические препараты.Обсуждение нежелательных явлений и требований к применению, анализ лекарственных взаимодействий и рекомендации параметров мониторинга — это лишь некоторые из основных обязанностей. Был проведен ретроспективный обзор диаграммы, чтобы показать влияние аптечной амбулаторной клиники на пациентов, получающих антиаритмические препараты. 15 Исследование показало, что мониторинг фармацевта повысил приверженность пациента к необходимым параметрам мониторинга / тестирования после выписки, обнаружил нераспознанные нежелательные явления, такие как снижение легочной функции, удлинение интервала QT и лабораторные отклонения, в 38% посещений, а также выявил клинически значимые лекарственные взаимодействия.Аналогичное ретроспективное когортное исследование с совместной программой фармации и кардиологии было проведено для оценки антиаритмического лечения, а также завершено значительно большее количество клинических вмешательств ( P <0,01) в программе постинтервенции из-за корректировки дозы или отмены, требований мониторинга и добавления электролитов. . 16
ФП — наиболее частая аритмия, распространенность которой увеличивается с возрастом; для управления им доступно несколько агентов.Несмотря на отсутствие данных, подтверждающих благоприятные исходы по заболеваемости и смертности, восстановление синусового ритма может предотвратить прогрессирование ФП и улучшить качество жизни при раннем вмешательстве. Однако из-за характера побочных эффектов или требований к мониторингу антиаритмических средств выбор терапии должен основываться в первую очередь на безопасности, а затем на эффективности.
СПИСОК ЛИТЕРАТУРЫ
1. Январь CT, Ванн Л.С., Альперт Дж. С. и др. Руководство AHA / ACC / HRS, 2014 г., по ведению пациентов с фибрилляцией предсердий: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Общества сердечного ритма. Джам Колл Кардиол . 2014; 64 (21): e1-e76.
2. CDC. Информационный бюллетень о фибрилляции предсердий. 2017; www.cdc.gov/dhdsp/data_statistics/fact_sheets/fs_atrial_fibrillation.htm. По состоянию на 28 ноября 2019 г.,
3. Mozaffarian D, Benjamin EJ, Go AS, et al. Статистика сердечных заболеваний и инсульта — обновление 2015 г .: отчет Американской кардиологической ассоциации. Тираж . 2015; 131: e29-e322.
4. Агентство медицинских исследований и качества. Взвешенные национальные оценки. Национальный образец стационарного пациента HCUP [онлайн].2012 г. http://hcupnet.ahrq.gov/HCUPnet.jsp. Проверено 28 ноября 2019 г.
5. CDC. О множественной причине смерти 1999–2011 гг. База данных CDC WONDER Online. 2014. http://wonder.cdc.gov/mcd-icd10.html. По состоянию на 1 декабря 2019 г.
6. Corley SD, Epstein AE, DiMarco JP, et al; AFFIRM Следователи. Взаимосвязь между синусовым ритмом, лечением и выживаемостью в исследовании последующего исследования фибрилляции предсердий и управления ритмом (AFFIRM). Тираж . 2004; 109: 1509-1513.
7.Хагенс В.Е., Ранчор А.В., Ван Сондерен Э. и др. Влияние контроля частоты или ритма на качество жизни при стойкой фибрилляции предсердий: результаты исследования контроля частоты сердечных сокращений в сравнении с электрической кардиоверсией (RACE). Джам Колл Кардиол . 2004; 43: 241-247.
8. Кирххоф П., Бакс Дж., Бломстром-Лундквист С. и др. Раннее и комплексное лечение фибрилляции предсердий: краткое изложение материалов 2-й консенсусной конференции AFNET-EHRA «Перспективы исследований в ФП». Eur Heart J .2009; 30: 2969-2977c.
9. Van Gelder IC, Haegeli LM, Brandes A, et al. Обоснование и современные перспективы терапии раннего контроля ритма при фибрилляции предсердий. Europace . 2011; 13: 1517-1525.
10. Циметбаум П. Антиаритмическая медикаментозная терапия фибрилляции предсердий. Тираж . 2012; 125: 381-389.
11. Барекатаин А., Разави М. Антиаритмическая терапия при фибрилляции предсердий: показания, рекомендации и безопасность. Tex Heart Inst J . 2012; 39 (4): 532-534.
12.Лафуэнте-Лафуэнте С., Мули С., Лонгас-Техеро М.А. и др. Антиаритмические препараты для поддержания синусового ритма после кардиоверсии фибрилляции предсердий: систематический обзор рандомизированных контролируемых исследований. Arch Intern Med . 2006; 166: 719-728.
13. Дойл Дж. Ф., Хо К. М.. Преимущества и риски длительной терапии амиодароном стойкой фибрилляции предсердий: метаанализ. Mayo Clin Proc . 2009; 84 (3): 234-242.
14. Сингх Б.Н., Сингх С.Н., Реда Д.Д. и др., Для исследователей исследования эффективности фибрилляции предсердий соталола и амиодарона (SAFE-T).Амиодарон в сравнении с соталолом при фибрилляции предсердий. N Engl J Med . 2005; 352 (18): 1861-1872.
15. Снайдер М., Кальбфляйш С., Карнес, Калифорния. Первоначальный опыт мониторинга антиаритмических препаратов клиническими фармацевтами в амбулаторных условиях: ретроспективный обзор. Clin Ther . 2009; 31 (6): 1209-1218.
16. Киберт Дж. Л., Франк Дж. Б., Дитрих Н. М. и др. Влияние программы совместного управления фармацевтами и кардиологами при назначении антиаритмических препаратов. Дж. Ам Колл Клин Фарм .2019.
Чтобы прокомментировать эту статью, напишите по адресу [email protected].
CV Фармакология | Антиаритмические препараты
Терапевтическое использование и обоснование
Конечная цель антиаритмической лекарственной терапии — восстановить нормальный ритм и проводимость. Когда невозможно вернуться к нормальному синусовому ритму, можно использовать лекарственные препараты для предотвращения возникновения более серьезных и, возможно, летальных аритмий.Антиаритмические препараты применяют:
- уменьшение или увеличение скорости проводимости
- изменяют возбудимость сердечных клеток, изменяя продолжительность эффективного рефрактерного периода
- подавить ненормальный автоматизм
Все антиаритмические препараты прямо или косвенно изменяют ионную проводимость мембраны, что, в свою очередь, изменяет физические характеристики сердечного потенциала действия. Например, некоторые препараты используются для блокировки быстрых натриевых каналов.Эти каналы определяют, насколько быстро мембрана деполяризуется (фаза 0) во время потенциала действия. Поскольку скорость проводимости зависит от того, насколько быстро мембрана деполяризуется, блокаторы натриевых каналов снижают скорость проводимости. Снижение скорости проводимости может помочь устранить тахиаритмии, вызванные повторным входом в контур. Другие типы антиаритмических препаратов влияют на продолжительность потенциалов действия и особенно на эффективный рефрактерный период. Часто можно устранить повторную тахикардию, продлив эффективный рефрактерный период.Эти препараты обычно воздействуют на калиевые каналы и задерживают реполяризацию потенциалов действия (фаза 3). Лекарства, которые блокируют медленные входящие кальциевые каналы, используются для снижения частоты срабатывания кардиостимулятора за счет замедления скорости роста деполяризующих потенциалов кардиостимулятора (фаза 4 деполяризации). Эти препараты также снижают скорость проводимости в АВ-узле, потому что эти клетки, такие как узловые клетки СА, деполяризованы от внутреннего движения ионов кальция.
Поскольку симпатическая активность может вызвать аритмию, препараты, блокирующие бета- 1 -адренорецепторы, используются для подавления симпатического воздействия на сердце.Поскольку бета-адренорецепторы связаны с ионными каналами через определенные пути передачи сигнала, бета-адреноблокаторы косвенно изменяют ионную проводимость мембраны, особенно проводимость кальция и калия.
В случае AV-блокады иногда используются препараты, блокирующие влияние блуждающего нерва (например, атропин, антагонист мускариновых рецепторов). AV-блокада может возникнуть во время лечения бета-адреноблокаторами, и поэтому простое удаление бета-блокатора у пациентов, получающих такие препараты, может нормализовать AV-проводимость.
Иногда частота желудочковых сокращений чрезмерно высока, потому что она вызвана трепетанием или фибрилляцией предсердий. Поскольку очень важно обратить вспять желудочковую тахикардию, часто используются препараты для замедления проведения АВ-узлов. Блокаторы кальциевых каналов и бета-адреноблокаторы полезны при этом показании. Digitalis, благодаря своей способности активировать блуждающий нерв (парасимпатомиметический эффект), также может использоваться для снижения скорости AV-проводимости в попытке нормализовать желудочковый ритм во время трепетания или фибрилляции предсердий.
Классы препаратов, применяемых для лечения аритмий
Ниже приведены классы препаратов, применяемых для лечения аритмий. Щелкнув по классу препарата, вы перейдете на страницу с описанием фармакологии этого класса и конкретных препаратов. Обратите внимание, что многие препараты, входящие в первые пять перечисленных классов, имеют много общего по своим фармакологическим свойствам.
Классы антиаритмических препаратов:
Щелкните здесь, чтобы увидеть таблицу, в которой перечислены типы препаратов, которые могут использоваться для лечения различных типов аритмий.
Пересмотрена 14.03.07
Антиаритмические препараты — StatPearls — Книжная полка NCBI
Непрерывное обучение
Антиаритмические препараты обычно классифицируются в соответствии с системой классификации Vaughan-Williams (VW). Система классифицирует лекарства по основному механизму действия (хотя некоторые из агентов сохраняют свойства нескольких классов). Классификация VW традиционно делится на четыре основные категории, при этом в некоторых ссылках добавляется пятая.Это мероприятие охватывает основные классы антиаритмических препаратов, рассматривает показания, противопоказания, активность, нежелательные явления и важные взаимодействия, которые необходимы межпрофессиональной медицинской бригаде для лечения состояний, при которых показаны эти препараты.
Цели:
Определите четыре основных класса аритмических препаратов и приведите примеры каждого из них.
Обозначьте показания для каждого класса антиаритмических препаратов.
Обобщите общий механизм действия антиаритмических препаратов.
Опишите стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации для достижения соответствующих клинических результатов с помощью антиаритмической терапии для лечения сердечных аритмий и достижения оптимальных результатов.
Показания
Антиаритмические препараты обычно классифицируются в соответствии с системой классификации Vaughan-Williams (VW).Система классифицирует лекарства по основному механизму действия (хотя некоторые из агентов сохраняют свойства нескольких классов). Классификация VW делится на четыре основные категории, с некоторыми ссылками на пятую. [1] [2] [3]
Класс I
- Класс Ia: Вызывает умеренную блокировку быстрых натриевых каналов. К лекарствам относятся хинидин, новокаинамид и дизопирамид. Это наиболее проаритмичные блокаторы натриевых каналов из-за удлиненного интервала QTc; использование ограничено из-за проаритмического потенциала.Хинидин используется у отдельных пациентов с синдромом Бругада в качестве альтернативы установке имплантируемого кардиовертера-дефибриллятора (ИКД). Лечение хинидином может быть полезно у пациентов с синдромом короткого интервала QT и рецидивирующими желудочковыми аритмиями (VA). У пациентов с синдромом короткого интервала QT, которым был установлен ИКД, терапия хинидином может уменьшить количество разрядов. Дизопирамид по-прежнему иногда используется при гипертрофической обструктивной кардиомиопатии (HOCM). В частности, в комбинации с бета-адреноблокаторами или верапамилом при лечении таких симптомов, как стенокардия или одышка, у пациентов с HOCM, которые не реагируют на бета-адреноблокаторы или только верапамил.Прокаинамид можно использовать в качестве средства, помогающего разоблачить и диагностировать синдром Бругада у пациентов с подозрением на синдром Бругада, но без окончательного диагноза. Прокаинамид является рекомендованным средством для восстановления синусового ритма у пациентов с синдромом Вольфа-Паркинсона-Уайта (WPW), у которых фибрилляция предсердий (ФП) протекает без гемодинамической нестабильности в сочетании с широким комплексом QRS или с быстрым предвозбужденным желудочковым ответом. Это также может быть полезно при попытке купировать желудочковую тахикардию и аритмию.[4] [5] [6]
- Класс Ib: Вызывает легкую блокировку натриевых каналов. К лекарствам относятся лидокаин, мексилетин. Эти препараты сокращают интервал QTc, используются только для VA, особенно после инфаркта миокарда, VA, не полезны при предсердных аритмиях. При синдроме удлиненного интервала QT мексилетин укорачивает интервал QTc и используется для уменьшения повторяющихся аритмий и повторяющихся аритмий ИКД [4].
- Класс Ic: Вызывает заметную степень блокады натрия и не влияет на интервал QT.К лекарствам относятся флекаинид или пропафенон. Эти препараты подходят для постоянного лечения пациентов без структурной болезни сердца или ишемической болезни сердца, у которых есть симптоматическая суправентрикулярная тахикардия (СВТ), и которые не являются кандидатами или предпочитают не подвергаться катетерной аблации. Эти агенты также полезны для фармакологической кардиоверсии ФП. Некоторые пациенты могут использовать стратегию «таблетка в кармане». Таблетка в кармане относится к плану лечения, при котором пациент с пароксизмальной ФП не принимает регулярно запланированную поддерживающую дозу лекарства, а вместо этого носит с собой ударную дозу агента.Если пациент чувствует начало приступа ФП, он или она принимает свою ударную дозу соответствующего лечебного препарата в качестве одноразовой дозы и, по сути, пытается вернуться к более регулярному ритму химической кардиоверсии. Флекаинид, пропафенон — не следует применять пациентам с какими-либо «структурными заболеваниями сердца». Испытания по подавлению сердечной аритмии (CAST I и II) показали повышенную смертность у пациентов, перенесших ранее перенесенный инфаркт миокарда, получавших препараты класса I c (флекаинид, энкаинид, морицизин) по сравнению с плацебо при попытке снизить частоту преждевременных сокращений желудочков ( ПВХ).Значение этого исследования состоит в том, что препараты класса I c обычно не назначаются пациентам с дисфункцией левого желудочка. Эти данные по существу исключают большинство желудочковых аритмий для лечения препаратами класса Ic . [6] [7]
Класс II
Бета-адреноблокаторы показаны для контроля частоты сердечных сокращений у пациентов с пароксизмальной, стойкой или постоянной ФП и трепетанием предсердий. Пероральные бета-адреноблокаторы полезны для постоянного лечения пациентов с симптоматической наджелудочковой тахикардией (СВТ).Из-за их превосходного профиля безопасности и эффективности при лечении желудочковых аритмий бета-адреноблокаторы часто являются антиаритмической терапией первой линии. Терапия бета-адреноблокаторами снижает частоту нежелательных сердечных явлений, связанных с синдромом удлиненного интервала QT и катехоламинергической полиморфной желудочковой тахикардией. У пациентов с симптомами (ЖЭ) и нормальным сердцем лечение бета-блокаторами полезно для уменьшения повторяющихся аритмий и улучшения симптомов. [4] [7] [8]
Класс III
Блокаторы калиевых каналов уменьшают отток калия из клетки и удлиняют интервал QTc.
Амиодарон дополнительно проявляет симпатолитические, антагонистические свойства натрия и кальция, что снижает проводимость через AV и синусовый узел. Этот препарат рекомендуется пациентам с ФП для поддержания синусового ритма, особенно пациентам с систолической дисфункцией левого желудочка. Это также разумный вариант при фармакологической кардиоверсии. Этот агент может использоваться у пациентов в критическом состоянии без предварительного возбуждения для достижения контроля желудочкового ритма, хотя он менее эффективен, чем недигидропиридиновые блокаторы кальциевых каналов.Амиодарон — наиболее распространенный антиаритмический препарат, используемый для подавления VA. Пациентам с гемодинамически нестабильной стойкой ЖА после дефибрилляции следует вводить внутривенно амиодарон для достижения стабильного ритма. И он показал эффективность в подавлении VA у пациентов с ишемической болезнью сердца при продолжающемся лечении бета-адреноблокаторами.
Дронедарон снижает частоту госпитализаций по поводу ФП у пациентов с синусовым ритмом с непостоянной ФП в анамнезе.Дронедарон не следует назначать пациентам с ФП, которые не могут быть преобразованы в нормальный синусовый ритм (постоянная ФП). Согласно обзору FDA, он вдвое увеличивает уровень смертности от сердечно-сосудистых заболеваний, инсультов и сердечной недостаточности у таких пациентов.
Дофетилид применяется только при предсердных аритмиях. Пероральный дофетилид полезен при острой фармакологической кардиоверсии у пациентов с фибрилляцией предсердий или трепетанием предсердий.
Соталол разделяет эффекты как класса II, так и класса II, некардиоселективных бета-блокаторов и блокаторов калиевых каналов.Его можно использовать для лечения как желудочковых, так и наджелудочковых аритмий. Он не эффективен для преобразования ФП в синусовый ритм, но может использоваться для предотвращения повторной ФП. Соталол также показал свою эффективность в подавлении VA.
- Ибутилид показан только при ФП или трепетании предсердий. [4] [7]
Класс IV
Недигидропиридиновые блокаторы кальциевых каналов (дилтиазем, верапамил) снижают скорость проводимости, замедляют проводимость через АВ-узел и полезны для контроля желудочкового ритма как при острой, так и при хронической ФП и трепетании предсердий.Дилтиазем и верапамил являются вариантами лечения острых гемодинамически стабильных пациентов с СВТ, фокальной и мультифокальной предсердной тахикардией [7].
Другие антиаритмические препараты
Аденозин полезен для диагностики и прекращения СВТ, вызванного либо атриовентрикулярной узловой возвратной тахикардией (АВНРТ), либо ортодромной атриовентрикулярной возвратной тахикардией (АВРТ). Этот препарат также можно использовать в диагностике; аденозин помогает выявить трепетание предсердий или предсердную тахикардию (AT).Аденозин также полезен для прекращения фокальной AT триггерного механизма и дифференциации фокальной AT от AVNRT и AVRT.
Дигоксин. Хотя дигоксин обычно не является терапией первой линии для контроля частоты желудочков у пациентов с ФП, комбинация дигоксина и бета-блокаторов / или недигидропиридиновых блокаторов кальциевых каналов является разумной для контроля частоты сердечных сокращений у пациентов с ФП и сердечной недостаточностью.
Механизм действия
Сердечный потенциал действия — это цикл движения ионов, который приводит к последовательной деполяризации и реполяризации сердечного миоцита, ведущей к сокращению мышц.Фаза покоя сердечного миоцита имеет мембранный потенциал покоя от отрицательных 80 до отрицательных 90 мВ на исходном уровне. Антиаритмические препараты существенно замедляют движение ионов в различных фазах сердечного потенциала и распадаются следующим образом.
Фаза 0: фаза «деполяризации» потенциала действия; происходит за счет быстрого движения ионов натрия (Na +) в клетку по электрохимическому градиенту, что приводит к мембранному потенциалу примерно положительным 30 мВ.
Фаза 1: «Паз»; начальная или ранняя фаза реполяризации потенциала действия включает отток ионов калия (K +).
Фаза 2: Фаза «плато»; Эта фаза представляет собой баланс движения ионов кальция внутрь, который уравновешивает движение K + наружу.
Фаза 3: Фаза «реполяризации» потенциала действия; эта фаза в первую очередь вызвана движением ионов K + по их электрохимическому градиенту из ячейки, по существу забирая положительный заряд иона K + из ячейки.Восстанавливает отрицательный потенциал сердечного миоцита.
Фаза 4: Восстановление Na / K-АТФазы, которая восстанавливает мембранный потенциал покоя сердечного миоцита.
Антиаритмические препараты I класса — это быстрые блокаторы натриевых каналов. Они отвечают за фазу 0 быстрых сердечных потенциалов действия. Эти три подкласса различаются по своей эффективности для уменьшения наклона фазы 0, причем препараты I c имеют наибольшее влияние, а препараты I b имеют наименьшее влияние на фазу 0.Блокада натриевых каналов: I c > I a > I b . Класс I a увеличивает продолжительность потенциала действия (AP), что приводит к увеличению интервала QTc. Класс I b уменьшает продолжительность AP, вызывая сокращение интервала QTc, а препараты класса I c не влияют на продолжительность AP; таким образом, не влияет на интервал QTc.
Антиаритмические средства класса II подавляют бета-адренергическую активацию аденилатциклазы, снижают внутриклеточные уровни цАМФ и, следовательно, уменьшают приток Ca2 +, что приводит к снижению стимуляции синусового узла (SAN) и запускаемой активности, а также увеличению времени проведения и рефрактерности атриовентрикулярного узла (AVN).
Антиаритмические препараты класса III блокируют калиевые каналы, что приводит к длительному восстановлению потенциала действия миоцитов предсердий, Пуркинье и желудочков, увеличению ERP, снижению резерва реполяризации и удлинению интервалов QT. Амиодарон также проявляет симпатолитические, антагонистические свойства натрия и кальция, которые снижают проводимость через AV и синусовый узел. Соталол обладает антиаритмическими свойствами класса II и класса III.
Антиаритмические препараты класса IV подавляют медленные каналы Ca2 + и уменьшают наклон фаз 0 и 4, что приводит к подавлению стимуляции SAN, подавлению проводимости AVN, удлинению ERP и интервала PR.
Аденозин вызывает временную блокаду АВН, которая завершает СВТ через гиперполяризацию за счет увеличения оттока K + и ингибирования тока Ca2 +.
Дигоксин — ингибитор Na / K-АТФазы. Связываясь с натриевым насосом, он увеличивает внутриклеточную концентрацию Na +, которая стимулирует приток Ca2 +. Это приведет к увеличению сократимости сердца и продлению фазы 4 и фазы 0 сердечного потенциала действия, тем самым замедляя проводимость через АВН.
Администрация
Большинство антиаритмических препаратов можно вводить внутривенно и перорально, в зависимости от остроты состояния.Среди антиаритмических средств класса I прокаинамид и лидокаин относятся к препаратам, вводимым внутривенно, так как они в основном используются при лечении острых состояний. Мексилетин — пероральный аналог лидокаина. Хинидин доступен как для внутривенного, так и для перорального введения. Дизопирамид вводят в капсулах и капсулах с контролируемым высвобождением. Пероральное введение флекаинида или пропафенона возможно и безопасно и, по-видимому, эффективно для преобразования недавно развившейся фибрилляции предсердий в синусовый ритм. Аденозин следует вводить проксимально внутривенно в виде быстрой болюсной инфузии с последующей промывкой солевым раствором.Дигоксин может вводиться перорально или внутривенно, а также в виде внутримышечной инъекции. Внутривенное введение антиаритмических препаратов требует постоянного кардиологического мониторинга.
Побочные эффекты
У антиаритмических препаратов есть несколько проблем. Прежде всего, большинство агентов также обладают некоторой проаритмической способностью. Фактически, при попытке подавить аритмию с помощью лекарств, сами лекарства могут привести к другим (потенциально более опасным) аритмиям.Например, блокаторы натриевых каналов класса Ia (хинидин, прокаинамид и дизопирамид) эффективно удлиняют интервал QTc и, таким образом, увеличивают риск желудочковой тахикардии (torsades de pointes). Другие побочные эффекты антиаритмических средств класса I a более специфичны для лекарств. Прокаинамид может вызвать красную волчанку, которая обратима после прекращения приема лекарственного средства. Побочный эффект, вызванный лечением хинином, называется цинхонизмом и включает тошноту, головокружение, головную боль, шум в ушах и визуальные изменения.Дизопирамид обладает антихолинергическим действием и вызывает множество побочных эффектов, таких как покраснение и сухость кожи, жажда, гипертермия, мидриаз, спутанность сознания, возбуждение и задержка мочи. Из-за аритмогенных эффектов антиаритмические препараты класса I c противопоказаны пациентам, перенесшим инфаркт миокарда.
Терапия бета-адреноблокаторами может иметь побочные эффекты со стороны сердечно-сосудистой системы, такие как брадикардия и атриовентрикулярная блокада. Несердечные побочные эффекты бета-адреноблокаторов включают обострение астмы и ХОБЛ, летаргию и дислипидемию.
Все блокаторы каналов K + имеют этот потенциальный побочный эффект. Причина этого довольно проста, если сравнить фазы потенциала действия с ЭКГ. Зубец Т на ЭКГ представляет реполяризацию желудочков. Фаза 3 потенциала действия представляет реполяризацию. Если назначен блокатор K + -каналов, это продлит фазу 3 потенциала действия из-за медленного оттока ионов K +. Если фаза реполяризации потенциала действия продлевается, зубец T на соответствующей ЭКГ также удлиняется, что создает удлиненный интервал QTc.Побочные эффекты амиодарона разнообразны и включают микровыделения амиодарона в роговице, гипотиреоз, гипертиреоз, легочный фиброз, повышенные функциональные пробы печени, тошноту и миопатию. Дроденадрон не предназначен для лечения пациентов с тяжелой сердечной недостаточностью или декомпенсированной сердечной недостаточностью; его не следует использовать в случаях стойкой фибрилляции предсердий (см. исследование Палласа).
Наряду с необходимыми эффектами верапамил может вызывать некоторые нежелательные эффекты, такие как атриовентрикулярная блокада, брадикардия и запор.Наиболее частые побочные эффекты дилтиазема включают отек, головную боль и головокружение.
Незначительные побочные эффекты аденозина включают покраснение, чувство надвигающейся гибели и потоотделение, как правило, временные из-за короткого периода полувыведения препарата. Более серьезные побочные эффекты включают гипотензию, боль в груди, атриовентрикулярную блокаду и асистолию. Побочный эффект в виде бронхоспазма делает его противопоказанием пациентам с астмой. Следует избегать назначения аденозина пациентам с СВТ с вовлечением дополнительных путей (WPW, антидромный AVRT) из-за риска обострения тахикардии.
Предсердная тахикардия с атриовентрикулярной блокадой — это аритмия, специфичная для токсичности дигоксина. Токсичность дигоксина также характеризуется тошнотой, рвотой, болями в животе, усталостью, спутанностью сознания и изменениями цветового зрения. [9] [10] [11]
Мониторинг
Медсестры, фармацевты и другие медицинские работники, ухаживающие за пациентами с сердечными заболеваниями, должны хорошо знать различные антиаритмические средства. Все антиаритмические препараты также потенциально проаритмические. Внутривенное введение следует проводить только под контролем сердца.
Каждый агент в классификации Вона-Вильямса имеет характерные профили побочных эффектов, которые требуют индивидуального рассмотрения. Например, прокаинамид может вызывать синдром, подобный волчанке, в то время как хинидин, как известно, вызывает синхонизм. Преимущество классификации заключается в первичном механизме действия и в широких, предсказуемых побочных эффектах, вызываемых первичным механизмом. Примером могут служить блокаторы К + каналов класса III или блокаторы «реполяризации», вызывающие длительную фазу 3 потенциала действия и, по определению, также приводящие к удлинению интервала QT на соответствующей ЭКГ.
Амиодарон — отличное антиаритмическое средство, но длительное применение коррелирует с помутнением роговицы, проблемами щитовидной железы и инфильтратами легких. Вот почему амиодарон не является предпочтительным для молодых пациентов и предпочтительным выбором для пожилых людей. Дигоксин имеет узкий терапевтический индекс. Диапазон терапевтических уровней дигоксина в сыворотке составляет от 0,5 до 2 нг / мл. Концентрации сердечных гликозидов в сыворотке крови требуют тщательного мониторинга, чтобы избежать токсичности наперстянки. Амиодарон, верапамил, хинидин и дилтиазем повышают уровень дигоксина в сыворотке крови и могут привести к токсичности.Рекомендуется снизить дозу дигоксина на 25–50% при тщательном контроле уровня дигоксина еженедельно в течение нескольких недель. Рекомендуется периодическая оценка электролитов. Гипокалиемия может сделать пациента более восприимчивым к токсичности наперстянки. Только зная о побочных эффектах, можно снизить заболеваемость, связанную с этими агентами. [12] [13]
Улучшение результатов команды здравоохранения
Кардиолог, или, точнее, электрофизиолог, как правило, отвечает за назначение пациенту антиаритмических препаратов, но за пациентом необходимо наблюдение со стороны лечащего врача, медсестры и фармацевта.Эти лекарства не являются доброкачественными, и все медицинские работники, которые ухаживают за пациентами, принимающими антиаритмические средства, должны хорошо знать различные антиаритмические средства. Медсестры-кардиологи особенно полезны в мониторинге, поскольку они обучены распознавать нежелательные явления и понимать цели лечения, а также могут сообщить специалисту или другим врачам о любых проблемах. Фармацевт также может быть сертифицированным кардиологом и может помочь в выборе агента, а также в постоянном мониторинге, проверке взаимодействия лекарств и поддержании связи с врачом, выписывающим рецепт.Все это примеры динамики межпрофессиональной команды, которая может привести к положительным результатам для пациентов. [Уровень 5]
Каждый агент по классификации Вона-Вильямса включает в себя отличительные профили побочных эффектов, которые требуют индивидуального наблюдения. Если когда-либо возникают сомнения относительно лекарства, врач должен обратиться за консультацией к кардиологу.
Дополнительное обучение / обзорные вопросы
Рисунок
Иллюстрация антиаритмических препаратов в отношении потенциала сердечного действия.Предоставлено Амандипом Гоялом, врачом
Ссылки
- 1.
- Шанмугасундарам М., Лотун К. Устойчивый к остановке сердца вне больницы. Curr Cardiol Rev.2018; 14 (2): 109-114. [Бесплатная статья PMC: PMC6088448] [PubMed: 29737259]
- 2.
- Носс К., Агуэро С.М., Рейнакер Т. Оценка предписания и мониторинга привычек для пациентов, принимающих антиаритмические и сопутствующие антибиотики, пролонгирующие QTc. Аптека (Базель). 1 ноября 2017 г .; 5 (4) [Бесплатная статья PMC: PMC5748542] [PubMed: 29104235]
- 3.
- Лай Э, Чунг Э. Управление аритмией у спортсменов: фибрилляция предсердий, преждевременные сокращения желудочков и желудочковая тахикардия. Варианты лечения Curr Cardiovasc Med. 2017 Октябрь 09; 19 (11): 86. [PubMed: 289]
- 4.
- Аль-Хатиб С.М., Стивенсон В.Г., Акерман М.Дж., Брайант В.Дж., Калланс Д.Д., Кертис А.Б., Дил Б.Дж., Дикфельд Т., Филд М.Э., Фонаров Г.К., Гиллис А.М., Грейнджер С.Б., Хэммилл SC, Хлатки М.А., Джоглар Дж.А., Кей Г.Н., Мэтлок Д.Д., Майербург Р.Дж., Пейдж Р.Л. Руководство AHA / ACC / HRS по ведению пациентов с желудочковой аритмией и профилактике внезапной сердечной смерти, 2017 г.Сердечного ритма. 2018 Октябрь; 15 (10): e190-e252. [PubMed: 2
20] - 5.
- Фонд Американского колледжа кардиологов / Рабочая группа Американской кардиологической ассоциации. Американская ассоциация торакальной хирургии. Американское общество эхокардиографии. Американское общество ядерной кардиологии. Американское общество сердечной недостаточности. Общество сердечного ритма. Общество сердечно-сосудистой ангиографии и вмешательств. Общество торакальных хирургов. Герш Б.Дж., Марон Б.Дж., Боноу Р.О., Деарани Д.А., Файфер М.А., Линк М.С., Найду С.С., Нишимура Р.А., Оммен С.Р., Раковски Х., Сейдман К.Э., Таубин Д.А., Удельсон Д.Э., Янси К.В.Руководство ACCF / AHA 2011 г. по диагностике и лечению гипертрофической кардиомиопатии: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям. J Thorac Cardiovasc Surg. 2011 декабрь; 142 (6): e153-203. [PubMed: 22093723]
- 6.
- Fuster V, Rydén LE, Cannom DS, Crijns HJ, Curtis AB, Ellenbogen KA, Halperin JL, Kay GN, Le Huezey JY, Lowe J.E, Olsson SB, Prystowsky EN, Tamargo JL , Ванн LS. Актуальные обновления 2011 г., посвященные ACCF / AHA / HRS, включены в Руководство ACC / AHA / ESC 2006 г. по ведению пациентов с фибрилляцией предсердий: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям, разработанный в партнерстве с Европейское общество кардиологов и в сотрудничестве с Европейской ассоциацией сердечного ритма и Обществом сердечного ритма.J Am Coll Cardiol. 2011 15 марта; 57 (11): e101-98. [PubMed: 21392637]
- 7.
- Январь Коннектикут, Ванн Л.С., Альперт Дж. С., Калкинс Х., Сигарроа Дж. Э., Кливленд Дж. С., Конти Дж. Б., Эллинор П. Т., Эзековиц М. Д., Филд-ME, Мюррей К. Т., Сакко Р. Л., Стивенсон В. Г., Tchou PJ, Tracy CM, Yancy CW., Члены рабочей группы ACC / AHA. Руководство AHA / ACC / HRS от 2014 г. по ведению пациентов с фибрилляцией предсердий: краткое изложение: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации о практических рекомендациях и Обществе сердечного ритма.Тираж. 2014, 2 декабря; 130 (23): 2071-104. [PubMed: 24682348]
- 8.
- Page RL, Joglar JA, Caldwell MA, Calkins H, Conti JB, Deal BJ, Estes NA, Field ME, Goldberger ZD, Hammill SC, Indik JH, Lindsay BD, Olshansky B, Руссо А.М., Шен В.К., Трейси С.М., Аль-Хатиб С.М., председатель Комитета по обзору доказательств ‡ Руководство ACC / AHA / HRS 2015 года по ведению взрослых пациентов с суправентрикулярной тахикардией: Краткое содержание: Отчет Американского колледжа кардиологов / American Целевая группа Ассоциации кардиологов по клиническим рекомендациям и Общество сердечного ритма.Тираж. 2016 5 апреля; 133 (14): e471-505. [PubMed: 26399662]
- 9.
- Амджад В., Куреши В., Фарук А., Сохаил У, Хатун С., Первиз С., Нарра П., Хасан С.М., Али Ф., Уллах А., Гуттманн С. Желудочно-кишечные побочные эффекты антиаритмических препаратов : Обзор современной литературы. Cureus. 2017 Сентябрь 03; 9 (9): e1646. [Бесплатная статья PMC: PMC5669531] [PubMed: 29142794]
- 10.
- Irizarry-Alvarado JM. Периоперационное ведение бета-блокаторов и других антиаритмических препаратов.Curr Clin Pharmacol. 2017; 12 (3): 141-144. [PubMed: 28847276]
- 11.
- Long VP, Carnes CA, Vecchiet J, Houmsse M, Hirsch A, Snider MJ. Оценка протокола электролитов под руководством фармацевта у амбулаторных пациентов, принимающих антиаритмические препараты. J Am Pharm Assoc (2003). 2017 июль — август; 57 (4): 526-531. [PubMed: 28610942]
- 12.
- MacIntyre CJ, Sapp JL. Лечение стойкой желудочковой тахикардии: препараты или абляция? Trends Cardiovasc Med. 2017 Октябрь; 27 (7): 506-513. [PubMed: 28625728]
- 13.
- Beaty RS, Moffett BS, Hall S, Kim J. Оценка безопасности интраоперационных антиаритмических средств у педиатрических кардиохирургических пациентов. Pediatr Cardiol. 2015 Октябрь; 36 (7): 1465-9. [PubMed: 25981562]
Антиаритмические средства | Фонд Сердце и инсульт
Что такое антиаритмические средства?
Антиаритмические препараты предотвращают и лечат нарушения сердечного ритма (аритмии). Проблемы с сердечным ритмом вызваны нарушением работы электрической системы сердца.
Препарат под названием атропин может быть назначен, если ваше сердце бьется слишком медленно (брадикардия).
Антиаритмические препараты могут быть назначены, если ваше сердце бьется слишком быстро. Антиаритмические средства включают несколько классов препаратов, перечисленных ниже. В списке:
- Общие имена перечислены первыми.
- Канадские торговые марки указаны в скобках.
- Включены не все торговые марки.
Если лекарства, отпускаемые по рецепту, нет в списке, обратитесь к фармацевту за дополнительной информацией.
Блокаторы натриевых каналов замедляют проведение электрических импульсов в самой сердечной мышце. К препаратам этой группы относятся:
- Дизопирамид (ритмодан)
- Хинидин
- Микселитин (Тева-Микселитин)
- Флекаинид (апо-флейканид, мар-флецианид)
- Пропафенон (Ритмол)
Бета-адреноблокаторы замедляют частоту сердечных сокращений, замедляя проведение электрических импульсов в синоатриальном и атриовентрикулярном узлах.К препаратам этой группы относятся:
- Атенолол (апо-атенол, акт-атенолол)
- Метопролол (Апотекс)
- Эсмолол (Бревиблок)
Блокаторы калиевых каналов замедляют проведение электрических импульсов во всех клетках сердца. К препаратам этой группы относятся:
- Амиодарон — наиболее часто применяемый препарат этого класса.
- Дронедарон (Multaq)
- Соталол (Pro-Sotalol, ПМС-Соталол)
Блокаторы кальциевых каналов замедляют частоту сердечных сокращений, замедляя проведение электрических импульсов в синоатриальных и атриовентрикулярных узлах.К препаратам этой группы относятся:
- Дилтиазем (Акт-Дилтиазем, Апо-Дилтиазем)
- Верапамил (Изоптин, Апо-Верап)
Что делают антиаритмические препараты?
Аритмия вызвана нарушением работы электрической системы вашего сердца. Антиаритмические препараты замедляют электрические импульсы в вашем сердце, чтобы оно могло снова биться регулярно.
Антиаритмические препараты также могут помочь при других симптомах аритмии, например:
- учащенное сердцебиение
- легкомысленность
- обморок
- боль в груди
- одышка
Как мне принимать антиаритмические препараты?
Не существует единого лекарства, которое можно было бы использовать для лечения всех видов аритмии.Возможно, вам придется попробовать несколько разных лекарств, чтобы найти то, которое лучше всего подойдет вам.
Есть ли взаимодействия?
Лекарства, принимаемые для лечения других заболеваний, могут помешать правильному действию вашего лекарства от аритмии. Если вы по какой-либо причине посещаете врача, не забудьте рассказать ему о своих антиаритмических препаратах.
Всегда сообщайте своему врачу или фармацевту о любых других лекарствах, которые вы принимаете. Сюда входят:
- рецептурные препараты
- безрецептурных препаратов
- ингаляторы
- кремы или мази
- безрецептурные или натуральные продукты для здоровья
- альтернативные методы лечения
- витаминов, минералов или пищевых добавок
- лечебные травы
- гомеопатические препараты
- народных средств, таких как китайские лекарства
- пробиотики
- аминокислот или незаменимых жирных кислот
Есть ли побочные эффекты?
Как и любое лекарство, антиаритмические средства могут вызывать побочные эффекты.Некоторые побочные эффекты:
- Чувствительность к солнцу
- головокружение
- Задержка мочи
- нечеткое зрение
- Расстройство желудочно-кишечного тракта
- изъятий
Если у вас есть побочные эффекты, поговорите со своим фармацевтом или врачом.
Имейте в виду, , что некоторые антиаритмические средства делают вас более чувствительными к солнцу. Используйте солнцезащитный крем. Если вы получили солнечный ожог, обратитесь к врачу.
Имейте в виду, , что соталол и некоторые из бета-адреноблокаторов могут усугубить астму.Если у вас астма, обязательно сообщите врачу о своем заболевании.
Имейте в виду, , что вам не следует прекращать прием лекарств, если вам не сказал об этом ваш лечащий врач.
Изменения в образе жизни могут помочь
Выбор здорового образа жизни может помочь вам справиться с сердечными заболеваниями. Получите практические советы и рекомендации экспертов Heart & Stroke о том, как стать здоровым. Узнайте, как:
Поговорите со своим врачом об изменениях образа жизни, которые принесут вам наибольшую пользу.
Связанная информация
Ваш лечащий врач или фармацевт — ваши лучшие источники информации. Вы также можете узнать больше о лекарствах на любом из этих надежных сайтов.
Health Canada — Drugs and Health Products
Предоставляет медицинскую информацию для канадцев, чтобы поддерживать и улучшать свое здоровье.
Подробнее о:Ваше министерство здравоохранения также предлагает ресурсы здравоохранения в вашей провинции или на территории. Например, программа MedsCheck Онтарио предоставляет бесплатные консультации фармацевтов.На веб-странице Senior Healthcare в Британской Колумбии представлена информация о важных программах здравоохранения.
Покрытие лекарств
«Здоровая жизнь с сердечными заболеваниями» — это исчерпывающее руководство для таких пациентов, как вы, ваша семья и друзья, которое поможет вам улучшить процесс выздоровления, понять диагноз и лечение, которое вы получите, и внести здоровые изменения в свой образ жизни.
Вот несколько советов по использованию лекарств.
.Антиаритмические препараты — AMBOSS
Антиаритмические препараты класса IA
- Уменьшить или даже заблокировать проводимость (отрицательная дромотропия), особенно в деполяризованной ткани (например,г., при тахикардии)
- Зависимость от состояния: чем выше частота сердечных сокращений (например, тахикардия), тем больше эффект
- Более короткая диастола
- Натриевые каналы меньше времени проводят в состоянии покоя
- Уменьшает наклон фазы 0 деполяризации
- Стабилизировать мембрану
- Разделены на 3 подгруппы в зависимости от их влияния на канал Na + и длительность потенциала действия (AP).
- Умеренная блокировка каналов Na + (промежуточная ассоциация / диссоциация)
- Продолжительность увеличения потенциала действия (ПД) (сдвиг вправо)
- Медленная скорость проведения
- Продление эффективного рефрактерного периода (ERP) в желудочковых ПД
- Слабая блокада канала К +
- Хинидин
- Прокаинамид
- Дизопирамид
- Аджмалин
Антиаритмические препараты класса IB - Слабая блокада каналов Naoc2 +
- Уменьшить продолжительность AP
- Низкая скорость проведения
- Не влияет или незначительное удлинение ERP
- Наибольшее влияние на ишемические или деполяризованные сердечные клетки Пуркинье и миокард желудочков
Антиаритмические средства класса IC 8Антиаритмические препараты II класса Антиаритмические препараты III класса - Запретить запаздывание калиевых токов выпрямителя
- Удлинение интервала QT
- Увеличение продолжительности AP (зависимость от обратного использования) и ERP
- Не влияет на скорость проводимости
Антиаритмические препараты IV класса - Подавляет медленные кальциевые каналы
- Уменьшение наклона фазы 0 и 4 → более низкая скорость проведения → увеличение ERP
- Продление реполяризации АВ-узла
- Продление интервала PR
Антиаритмические препараты класса V - Ингибирует Na + / K + -АТФазы → более высокая внутриклеточная концентрация Na + → сниженная эффективность обменников Na + / Ca 2+ → более высокая внутриклеточная концентрация Ca 2+ → повышенная сократимость и снижение сердца частота
- Тошнота, рвота
- Боль в животе
- Расплывчатое зрение с желтым оттенком и ореолами
