Липидный профиль, базовый. Узнать стоимость в лаборатории KDL.
Липидный профиль – комплекс тестов, который включает в себя анализ на общий холестерин, ЛПВП (липопротеины высокой плотности), ЛПНП (липопротеины низкой плотности), ЛПОНП (липопротеины очень низкой плотности) и триглицериды. Знать свой липидный профиль необходимо каждому, кто заботится о здоровье своей сердечно-сосудистой системы и хочет снизить риск развития атеросклероза и заболеваний сердца, а также тем, кто проходит лечение. Контроль липидного профиля важен и при смене образа жизни, питания, физической нагрузки, при приеме лекарственных средств.
Показатели липидного профиля:
Общий холестерин – общий уровень холестерина в крови. Это вещество входит в состав мембран клеток и необходимо для функционирования всех систем организма, однако его избыток связывают с развитием атеросклероза и сердечно-сосудистых патологий.
ЛПВП – липопротеины высокой плотности. Их еще называют «хорошим холестерином». Высокий уровень ЛПВП снижает риск развития атеросклероза и сердечно-сосудистых заболеваний. ЛПВП помогают выводить часть холестерина из крови, возвращая его в печень. Следует стремиться к тому, чтобы уровень ЛПВП был как можно выше. Особенно это важно для пациентов, страдающих сердечно-сосудистыми заболеваниями.
ЛПНП и ЛПОНП – липопротеины низкой и очень низкой плотности. Именно этот тип холестерина считается «вредным» из-за доказанной связи между высоким содержанием ЛПНП и развитием сердечно-сосудистых заболеваний. Главная цель при лечении в случае нарушений липидного обмена состоит именно в снижении уровня ЛПНП и ЛПОНП.
Триглицериды — частицы жира, уровень содержания которых в крови повышается при таких состояниях, как неконтролируемый диабет и ожирение. Злоупотребление алкоголем и прием некоторых лекарственных препаратов также способны повысить уровень триглицеридов. Высокие уровни триглицеридов означают более высокий риск развития сердечно-сосудистых заболеваний.
В каких случаях обычно назначают исследование?
- При профилактическом обследовании здоровых людей
- При повышении уровня общего холестерина.
- При наличии у ближайших родственников следующих состояний: сахарный диабет, инсульт, инфаркт миокарда, артериальная гипертензия.
- При наличии других факторов риска развития атеросклероза и сердечно-сосудистых заболеваний (возраст более 45 лет для мужчин и 55 лет для женщин, курение, избыточный вес, нарушения углеводного обмена, повышенное артериальное давление).
- При контроле эффективности гиполипидемической диеты и/или медикаментозного лечения статинами.
Что именно определяется в процессе анализа?
Проводится измерение концентрации различных показателей липидного профиля (общий холестерин, ЛПНП, ЛПОНП, ЛПВП, триглицериды) колориметрическим фотометрическим методом.
Что означают результаты теста?
При выдаче результата анализа на бланке будет указано полученное значение, а также границы, к которым надо стремиться. Врачи при ведении пациентов с рисками сердечно- сосудистых осложнений в первую очередь руководствуются не референсными значениями, а порогом принятия решений — целевыми значениями показателей липидного профиля, которые рассчитаны в соответствии с популяционными и клиническими критериями, подкреплены многочисленными статистическими данными и утверждены ВОЗ.
Для общего холестерина оптимальное значение должно быть ниже 5,2 ммоль/л. Это усредненная верхняя граница, к которой надо стремиться. Значения в диапазоне 5,2–6,1 ммоль/л считаются пограничными. При значениях выше 6,1 ммоль/л можно говорить о серьезных рисках развития атеросклероза.
Для ЛПНП оптимальное значение составляет не более 2,6 ммоль/л. Пограничными считаются значения от 2,6 до 3,3 ммоль/л. Выше 3,3 ммоль/л — риск развития атеросклероза.
Значение уровня ЛПВП в норме должно быть не менее 1,03 ммоль/л для пациентов с низким риском развития атеросклероза. Для пациентов группы риска, а также для пациентов, уже страдающих атеросклерозом, целевой показатель выше — более 1,55 ммоль/л.
Для триглицеридов нормой считается значение до 1,7 ммоль/л. От 1,7 до 2,2 ммоль/л — пограничное значение, выше 2,2 ммоль/л — опасно повышенное, связанное с риском развития атеросклероза. Однако следует помнить, что само по себе повышение триглицеридов может и не быть признаком атеросклероза или нарушения липидного обмена. Так, это может быть связано с тем, что пациент неправильно подготовился к сдаче анализа (не выдержал 10–12-часового голодного перерыва) или иными патологическими процессами.
Сроки выполнения теста.
Результат можно получить через 1-2 дня после сдачи анализа.
Как подготовиться к анализу?
Для того, чтобы сдать анализ на липидный профиль, рекомендуется воздерживаться от еды в течение 10–12 часов непосредственно перед взятием крови. Также перед сдачей анализа врачи рекомендуют:
- в течение трех недель соблюдать свой обычный режим и рацион питания
- за 3 дня до сдачи анализа воздержаться от употребления алкоголя
- непосредственно перед сдачей анализа воздержаться от курения
- осуществлять физические нагрузки в обычном режиме
- сообщить врачу о приеме лекарственных препаратов, т. к. некоторые препараты могут иметь влияние на липидный профиль.
Липидограмма со скидкой до 50%
Интерпретация результатов исследования «Липидограмма»
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
В настоящее время является несомненной прогностическая значимость концентрации общего холестерина в крови в отношении риска смертности от основных заболеваний, связанных с атеросклерозом (ИБС и инсульты головного мозга). При содержании холестерина в крови ниже 5,2 ммоль/л риск развития атеросклероза наименьший. Если концентрация холестерина-ЛПНП в крови ниже 2,59 ммоль/л, атеросклеротические изменения коронарных артерий возникают редко.
Повышение холестерина-ЛПНП выше 2,59 ммоль/л отмечают при употреблении пиши, богатой животными жирами и холестерином. Гиподинамия, несбалансированное питание, развивающаяся вследствие этого избыточная масса тела, курение, артериальная гипертензия, сахарный диабет — факторы, повышающие риск ИБС. Наличие как минимум двух из вышеперечисленных факторов примерно на 10 лет ускоряет развитие коронарного атеросклероза критической степени.
Снижение концентрации общего холестерина в крови и повышение холестерина-ЛПВП уменьшает прогрессирование атеросклероза. Снижение концентрации общего холестерина в крови на 10% приводит к уменьшению смертности от заболеваний сердца на 20%. Повышение концентрации холестерина-ЛПВП на 0,03 ммоль/л снижает риск коронарной патологии на 2-3% у мужчин и женщин. Кроме того, вне зависимости от содержания общего холестерина в крови (в том числе и превышающего 5,2 ммоль/л) сохраняется обратная зависимость между содержанием холестерина-ЛПВП и частотой сердечной патологии.
Концентрации холестерина-ЛПВП менее 1,3 ммоль/л и триглицеридов в крови более 2,3 ммоль/л- независимые прогностические показатели вероятности смерти от ИБС. Поэтому уровень холестерина-ЛПВП следует считать более точным прогностическим показателем в отношении смертности от ИБС, чем концентрацию общего холестерина.
Исходя из выше сказанного, в клинической практике следует учитывать следующие аспекты:
- Снижение концентрации холестерина-ЛПНП и повышение концентрации холестерина-ЛПВП способствует уменьшению риска развития атеросклероза.
- Уровень тестостерона у мужчин и эстрогенов у женщин напрямую связан с нарушениями липидного обмена.
- Концентрация Лп(а) в сыворотке крови отражает активность атеросклеротического процесса.
- Низкая физическая активность (гиподинамия), избыточное питание , курение оказывают неблагоприятное воздействие на обмен липидов.
- Коррекция липидных нарушений должна быть направлена не только на снижение уровня холестерина в крови, но и на нормализацию липидного профиля.
- Физические упражнения и снижение массы тела снижают концентрацию холестерина-ЛПНП и триглицеридов и повышают концентрацию холестерина-ЛПВП в плазме.
- Здоровый образ жизни позволит предотвратить развитие атеросклероза, основы которого могут сформироваться еще в сравнительно молодом возрасте.
Оптимальные показатели липидограммы (липидного профиля):
- Общий холестерин
- Холестерин-ЛПВП > 1,3 ммоль/л.
- Холестерин-ЛПНП
- Триглицериды
- КА
- AIP
Исследование липидного обмена (липидограмма) должно проводится у лиц в диапозоне возраста от 20 до 80, каждые 5 лет. При этом необходимо помнить, что вероятность развития ИБС и кардиоваскулярных заболеваний увеличивается при наличии у обследуемых других факторов риска (курение, сахарный диабет, артериальная гипертензия, семейный анамнез по ИБС у родственников 1-й линии родства,развившейся у мужчин в возрасте до 55 лет, у женщин в возрасте до 65 лет). Поэтому для успешного снижения смертности от сердечно-сосудистых заболеваний данный контингент необходимо проверять на наличие всех этих факторов.
Липидограмма — что входит в анализ, подготовка, расшифровка в СПб — выгодная цена | Медицинский центр
Липидограмма — подвид биохимического анализа крови, который используется для оценки содержания различных фракций жиров в крови человека.
Липидограмма крови — что это такое и для чего сдают?
Вторым названием липидограммы является липидный профиль. В норме плазма насыщена липидами. Описываемая диагностическая процедура позволяет оценить отклонения жирового обмена крови, которые встречаются при ряде заболеваний.
 Что показывает липидограмма? Лабораторный тест демонстрирует увеличение или снижение базовых жировых фракций в плазме крови. Атеросклероз — наиболее распространенное заболевание, которое сопряжено с повышением концентрации липидов внутри сосудов. В результате прогрессирования данной патологии может развиваться инфаркт, инсульт, почечные заболевания и т. д.
Что показывает липидограмма? Лабораторный тест демонстрирует увеличение или снижение базовых жировых фракций в плазме крови. Атеросклероз — наиболее распространенное заболевание, которое сопряжено с повышением концентрации липидов внутри сосудов. В результате прогрессирования данной патологии может развиваться инфаркт, инсульт, почечные заболевания и т. д.
Понимая, что за анализ липидограмма, становится очевидным цель его проведения — необходимость оценки жирового обмена в организме человека. На основе полученных результатов проводится коррекция образа жизни пациента, а при наличии показаний назначается специфическая терапия.
Что входит в липидограмму крови?
Жиры в теле человека содержатся не только в подкожной клетчатке. Часть липидов постоянно пребывает в движении, перемещаясь по сосудам. Знание того, что показывает липидограмма, позволяет доктору ориентироваться в клинической ситуации и подбирать адекватное лечение.
Что включает в себя липидограмма?
- Общий холестерин. Биоактивное вещество, которое входит в состав мембраны каждой клетки. Холестерин является основой для создания стероидных гормонов и желчных кислот. Однако избыток описываемого соединения сопровождается его отложением в сосудах, что ведет к их постепенной закупорке с развитием сосудистых катастроф (инфаркт, инсульт).
- Триглицериды. Смесь эфиров жирных кислот с глицеролом. Небольшое количество этих веществ постоянно пребывает в сосудах, выполняя функцию одного из источников энергии.
- Липопротеиды высокой плотности (ЛПВП). Способствуют уменьшению концентрации свободного холестерола в плазме, связывая его и направляя в печень на переработку. ЛПВП помогают предотвращать риски неблагополучных сосудистых событий, т. е. условно это «хороший» холестерин.
- Липопротеиды низкой плотности (ЛПНП). Характеризуются способностью накапливания в сосудистой стенке с задержкой холестерина. Чем больше ЛПНП, тем выше шанс прогрессирования атеросклероза с развитием фатальных сосудистых событий, т. е. ЛПНП — это «плохой» холестерин.
- Коэффициент атерогенности (КА). Специально определяемый показатель, который рассчитывается для оценки риска развития сердечно-сосудистых патологий. КА рассчитывается по специально выведенной формуле. Чем выше показатель, тем хуже сердечно-сосудистый прогноз.
Подготовка к липидограмме
 Подготовка к сдаче крови на липидограмму требует воздержания от приема пищи за 8 часов до обследования. За 30 минут до лабораторной диагностики дополнительно следует исключить негативные психоэмоциональные реакции, курение и выполнение тяжелых физических нагрузок. Подготовка к анализу липидограммы не требует изменений образа жизни пациента. Врачу важно знать, как происходит жировой обмен в повседневных условиях.
Подготовка к сдаче крови на липидограмму требует воздержания от приема пищи за 8 часов до обследования. За 30 минут до лабораторной диагностики дополнительно следует исключить негативные психоэмоциональные реакции, курение и выполнение тяжелых физических нагрузок. Подготовка к анализу липидограммы не требует изменений образа жизни пациента. Врачу важно знать, как происходит жировой обмен в повседневных условиях.
Для липидограммы (холестерин, ЛПНП, ЛПВП, КА) используется венозная кровь пациента. С помощью колориметрического фотометрического метода в автоматическом режиме аппарат проводит подсчет жировых фракций. После получения результатов обследования доктор выполняет расшифровку липидограммы (норма или патология) у взрослых и детей.
Расшифровка липидограммы крови
В нашем медицинском центре результаты анализов с референтными значениями возможно получить по электронной почте (необходимо заполнить разрешение на отправку у администраторов центра) или забрать у администраторов в рабочие часы центра.
Расшифровка анализа крови (липидограммы) и постановка диагноза должна проводится только доктором. Традиционно у пациентов с повышенной вероятностью формирования кардиологической патологии наблюдается повышение активности общего холестерина, ЛПНП и-КА. ЛПВП могут уменьшаться.
Целью терапевтического лечения (модификация образа жизни и прием медикаментов при необходимости) является возвращение липидограммы к норме. На основе результатов этого обследования опытные врачи клиники «МедПросвет» помогут оценить риск развития патологии в будущем и эффективность проводимой терапии.
Что такое контроль липидограммы? В данном случае речь идет о динамическом наблюдении за изменениями в крови на фоне правильного образа жизни и принимаемого лечения. Уменьшение общего холестерина и в составе ЛПНП — положительный признак.
Цена липидограммы в клинике «МедПросвет» указана в прейскуранте внизу страницы. Также стоимость анализа можно уточнить у администраторов по тел. +7(812)374-84-00.
 Сдать анализы крови можно без предварительной записи ежедневно:
Сдать анализы крови можно без предварительной записи ежедневно:
- пн.-сб.: 08:30—13:00 (первый забор), 13:00—17:00 (второй забор)
- вс.: 09:30—14:00.
 Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Лабораторная оценка параметров липидного обмена в ИНВИТРО
Лаборатория ИНВИТРО с 01.07.2019 года перешла на новый формат предоставления результатов тестов липидного профиля для взрослых.Ранее на бланках результатов ИНВИТРО для ряда тестов липидного профиля мы приводили как референсные пределы (справочные границы популяционного интервала у практически здоровых людей), так и дополнительно рекомендации программы NCEP/ATPIII (National Cholesterol Education Program Adult Treatment Panel III) по их желательным значениям с профилактической точки зрения. С 01.07.2019 года при выдаче результатов исследования липидного профиля будут приводиться только комментарии, содержащие пороги желательного уровня с точки зрения профилактики сердечно-сосудистых рисков, обновленные в соответствии с текущими клиническими рекомендациями
Сердечно-сосудистые заболевания, связанные с атеросклеротическими изменениями сосудов, и их осложнения (инфаркт, инсульт) остаются ведущей причиной смерти населения как в нашей стране, так и во всем мире. На сегодняшний день основным подходом к снижению смертности, обусловленной этими причинами, считают профилактику – мероприятия, направленные на уменьшение воздействия факторов риска развития сердечно-сосудистых заболеваний. Некоторые факторы повышенного риска относятся к т. н. не модифицируемым (мужской пол, старший возраст). На другие (курение, артериальное давление, уровень холестерина) можно воздействовать, эффективно снижая риск смерти от осложнений сердечно-сосудистых заболеваний. Для выбора стратегии эффективной профилактики сначала следует определить степень риска для конкретного человека с учетом индивидуальных факторов. Для этого используют шкалу SCORE (Systematic COronary Risk Evaluation), которая позволяет рассчитать индивидуальный риск осложнений сердечно-сосудистых заболеваний в ближайшие 10 лет. Часть пациентов может быть сразу отнесена к категории высокого или очень высокого сердечно-сосудистого риска в соответствии с имеющимся кардиологическим диагнозом. В числе факторов риска при таком подсчете учитывается уровень общего холестерина и его фракций.
Интерпретация результата: референсный интервал или целевые значения
Любой результат лабораторного теста следует интерпретировать в зависимости от цели обследования и конкретной клинической ситуации, в совокупности с данными клинического осмотра и результатами других исследований.Результат пациента может оцениваться либо относительно референсных значений (пределов, в которые укладывается значения для 95% условно здоровых людей соответствующего пола и возраста), либо относительно клинических порогов, установленных в результате медицинских исследований для определенных целей (в т. ч. для подтверждения вероятного диагноза, при этом диагностический порог показателя может быть разным в зависимости от подозреваемого заболевания, оценки потенциального риска развития патологии, прогноза, контроля эффективности направленной терапии и пр.). Такие пороги значений показателя, используемые для определенных клинических заключений и принятия врачебных решений, могут не совпадать со статистически установленными референсными пределами.
Референсные интервалы и целевые пороги являются опорными значениями для интерпретации результата, но раскрывают его с разных позиций. Так, результат, который укладывается в статистически принятый референсный интервал, может отвечать на вопрос: «Здоров ли пациент, укладывается ли его результат в обычный популяционный интервал, отличается ли он от ожидаемого результата?». Оценка результата в таком формате используется при первичном обследовании, если отсутствуют общепринятые клинические пороги. Клинические пороги, исходя из названия, дают ответ на другой вопрос: «Есть ли у пациента риск/наличие подозреваемого заболевания, какова вероятность развития этого заболевания, исходя из порога?». Устанавливая клинические пороги, мы четко отвечаем на медицинский вопрос: превышение результатом порога может служить маркером конкретного заболевания или патологического состояния. При этом один и тот же тест может иметь несколько клинических порогов, исходя из задач интерпретации.
Применительно к показателям липидного профиля в настоящее время рекомендуется указывать на бланке результата установленные экспертами желательные пороги с точки зрения профилактики сердечно-сосудистых заболеваний. Эти пороговые значения можно рассматривать как границы вероятного повышения кардиориска или как целевые значения, которые необходимо достичь в ходе липидснижающей терапии.
Лаборатория ИНВИТРО с 01.07.2019 года расширила спектр выполняемых исследований в рамках липидного профиля:
- Расчет холестерина не-ЛПВП (сумма всех атерогенных фракций холестерина)
- Холестерин общий – используется для индивидуальной оценки кардиориска, показатель рекомендуется применять в сочетании с измерением уровня холестерина ЛПВП и в комплексе с другими факторами, в т. ч. используя таблицы SCORE (см. ниже). Желательные значения для практически здоровых лиц при отсутствии дополнительных факторов риска определены в комментариях по интерпретации. Целесообразно стремиться к их достижению, практикуя здоровый образ жизни и правильное питание, это снижает риск инфаркта и инсульта.
- Холестерин ЛПНП – атерогенная фракция холестерина в крови. Желательные значения ЛПНП для практически здоровых лиц при отсутствии дополнительных факторов риска определены в комментариях по интерпретации. Целевые значения ЛПНП при лечении для лиц групп высокого и очень высокого риска указывает лечащий врач. Наблюдение за концентрацией холестерина ЛПНП у пациента до и во время лечения (измеренное или рассчитанное) в идеале должно проводиться с использованием одного и того же метода исследования.
- Холестерин ЛПВП – «антиатерогенная» фракция холестерина, «полезный холестерин». Низкое значение этой фракции холестерина при оценке кардиориска рассматривается как неблагоприятный фактор, что рекомендовано учитывать в комплексной оценке индивидуальных рисков (см. уточнения на основе ЛПНП к таблицам SCORE).
- Холестерин не-ЛПВП – весь холестерин, за вычетом холестерина ЛПВП (понятие включает холестерин атерогенных фракций: липопротеидов низкой, очень низкой и промежуточной плотности – ЛПНП, ЛПОНП, ЛППП, ЛП(а)). Холестерин не-ЛПВП должен быть целью вторичной терапии у пациентов с гипертриглицеридемией от легкой до умеренной степени тяжести, у которых измерения или расчет холестерина ЛПНП менее точны.
- Триглицериды – в оценке кардиориска повышенный уровень триглицеридов указывает на необходимость комплексного анализа других факторов риска. Увеличение уровня триглицеридов связывают с повышением кардиориска.
- Аполипопротеин А1 (апоА1) – белок, входящий в состав липопротеинов высокой плотности. Как и при интерпретации результатов ХС ЛПВП, низкое значение апоА1 указывает на высокий кардиориск.
- Аполипопротеин В (апоВ) – белок, связанный с липопротеинами низкой, промежуточной, очень низкой плотности и ЛП(а). Высокая концентрация этого белка указывает на повышение количества частиц, которые содержат атерогенный холестерин, и может рассматриваться как независимый фактор кардиориска. Измерение апоВ, основного белкового компонента ЛПНП, также можно использовать для оценки количества частиц ЛПНП. Однако измерение апoB также включает ЛПОНП, ЛПНП, ЛП(а) и остатки хиломикронов.
- Липопротеин (а) (ЛП(а)) – атерогенные частицы, сходные с ЛПНП. Высокий уровень может свидетельствовать о наследственном нарушении липидного обмена.
- Холестерин ЛПОНП – холестерин липопротеинов очень низкой плотности – частиц, обогащенных триглицеридами. Используют расчетный показатель на основе измерения триглицеридов и известного соотношения триглицеридов и холестерина в ЛПОНП. В оценке кардиориска высокий уровень указывает на повышенный риск.
- Индекс атерогенности – отношение холестерина не-ЛПВП к холестерину ЛПВП. В оценке кардиориска повышенный индекс атерогенности свидетельствует о повышенном риске.
- апоА1/апоВ – отношение апоА1 к апоВ. В оценке кардиориска понижение этого соотношения свидетельствует о повышенном риске.
Текущие клинические рекомендации профессиональных сообществ, принятые за основу лабораторией ИНВИТРО, по интерпретации результатов тестов липидного профиля
С рекомендациями по определению категории риска с использованием показателей липидного профиля (включая таблицы SCORE), целям и стратегии липидснижающей терапии для пациентов групп высокого и очень высокого риска можно в деталях ознакомиться здесь:- Российское кардиологическое общество (РКО). Национальное общество по изучению атеросклероза (НОА). Российское общество кардиосоматической реабилитации и вторичной профилактики (РосОКР) Ежов М.В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VI пересмотр. Атеросклероз и дислипидемии. 2017;3:5-22.
- European Society of Cardiology/European Atherosclerosis Society (ESC/EAS) Catapano A.L. et al. 2016 ESC/EAS guidelines for the management of dyslipidaemias. European heart journal. 2016;37(39):2999-3058.
- 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA
American College of Cardiology Clinical Policy Approval Committee, American Heart Association Science Advisory and Coordinating Committee, American Association of Cardiovascular and Pulmonary Rehabilitation, American Academy of Physician Assistants, Association of Black Cardiologists, American College of Preventive Medicine, American Diabetes Association, American Geriatrics Society, American Pharmacists Association, American Society for Preventive Cardiology, National Lipid Association, and Preventive Cardiovascular Nurses Association
Grundy S.M. et al. Guideline on the Management of Blood Cholesterol. Journal of the American College of Cardiology. 2018:121. doi: https://doi.org/10.1016/j.jacc.2018.11.003.
Некоторые актуальные аспекты лабораторной оценки липидного обмена
В рамках современных стратегий по снижению смертности от сердечно-сосудистых заболеваний для активного выявления заболеваний и их факторов риска проводится скрининг населения, включающий оценку показателей липидного профиля. Комплексный анализ результатов обследования позволяет оценить индивидуальный риск (низкий, умеренный, высокий или очень высокий) и применить эффективные профилактические меры по его снижению.Рис. 1. Характеристика липопротеинов в зависимости от размеров и плотности и их лабораторные маркеры
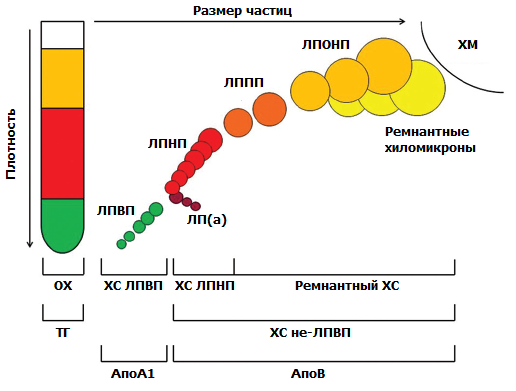
ХС ЛПНП как основной параметр при оценке атерогенного потенциала плазмы и определении целей липидснижающей терапии
Холестерин липопротеинов низкой плотности (ХС ЛПНП) является значимым фактором риска развития атеросклероза и осложнений сердечно-сосудистых заболеваний. Его можно регулировать применением лекарственной липидснижающей терапии, частично – диетой. Индивидуальные, целевые значения этого показателя указывают в качестве цели терапии. Отнесение пациентов к той или иной группе риска влияет на выбор индивидуальных целей ХС ЛПНП при липидснижающей терапии: пациентам с высоким риском нужна более интенсивная терапия и достижение более низких целевых значений ХС ЛПНП.
Для динамического контроля эффективности липидснижающей терапии, в соответствии с текущими рекомендациями, могут применяться как рутинный липидный профиль с расчетом ХС ЛПНП по формуле Фридвальда (с использованием результатов измерения общего холестерина, ХС ЛПВП и триглицеридов), так и методы прямого измерения ХС ЛПНП.
При расчете ХС ЛПНП с применением формулы Фридвальда используются данные о среднем соотношении триглицеридов/холестерина в остаточных липопротеинах. Поскольку это отношение постепенно увеличивается в ЛПОНП и хиломикронах по мере того, как усиливается степень выраженности гипертриглицеридемии и хиломикронемии, на некоторых их уровнях уравнение дает завышение для ХС ЛПОНП и, следовательно, занижение для ХС ЛПНП. Формула Фридвальда становится все более неточной при концентрации триглицеридов от 2,3 до 4,5 ммоль/л и считается не валидной, если уровень триглицеридов превышает 4,5 ммоль/л.
Альтернативой формулы Фридвальда для оценки ХС ЛПНП выступает исследование концентрации ХС ЛПНП прямым определением, что не требует выполнения дополнительных тестов для расчета. В настоящее время на рынке имеется широкий перечень реагентов для прямого определения, однако недостаток стандартизации методов приводит к появлению реагент-зависимых различий в получаемых результатах. В зависимости от используемого метода могут быть приняты различные решения о лечении или возникнуть противоречия в результатах, если образцы для мониторинга исследуются в нескольких лабораториях с использованием разных методов или при смене метода. Если оценка эффективности терапии проводится по результатам анализа ХС ЛПНП, выполненного прямым определением, то наблюдение за пациентом от первичного обследования до обследования в процессе липидснижающей терапии в идеале должно проводиться одним и тем же методом (предпочтительно в той же лаборатории на одном и том же оборудовании), чтобы минимизировать ошибочные классификации риска сердечно-сосудистых заболеваний.
На текущий момент существенного преимущества определения ХС ЛПНП прямым методом по сравнению с определением ХС ЛПНП по формуле Фридвальда в пробах крови с концентрацией триглицеридов <4,5 ммоль/л не установлено. При этом в большинстве клинических испытаний, демонстрирующих доказательную базу снижения ХС ЛПНП при терапии статинами, использовали уравнение Фридвальда.
Исторически сложившаяся концепция «классических» показателей липидного профиля, их оценка и интерпретация претерпели существенные изменения в современной липидологии. Образцы крови натощак были стандартом для определения липидов. Взятие крови натощак снижает концентрацию триглицеридов, что позволяет более точно оценить содержание ХС ЛПНП с помощью уравнения Фридвальда. Следует отметить, что первоначально разработанные клинические пороги для ХС ЛПНП были определены в популяционных исследованиях с использованием проб, взятых натощак, и расчетах ХС ЛПНП по формуле Фридвальда.
Роль холестерина не-ЛПВП и липопротеина (а) в оценке сердечно-сосудистых рисков и контроле терапии
Первым показателем, который использовался как критерий для выбора терапии и контроля ее эффективности, служил ХС ЛПНП. Однако накапливаются данные, указывающие на то, что использование исключительно ХС ЛПНП в качестве критерия эффективности липидснижающей терапии не является эффективной стратегией для всех пациентов, отчасти потому, что появились доказательства, что уровень ЛПОНП, ремнантный холестерин и липопротеин (а) также имеют связь с риском развития сердечно-сосудистых заболеваний.
Современная доказательная база рекомендаций рассматривает целевые терапевтические значения ХС ЛПНП в зависимости от степени риска возникновения осложнений сердечно-сосудистых заболеваний. Пациентам с отягощенным анамнезом и высоким риском требуется большее снижение уровня ХС ЛПНП. Однако нередко в индивидуальной практике и у пациентов, которые достигали целевых значений ХС ЛПНП и даже имели концентрацию <1,8 ммоль/л, развивались осложнения сердечно-сосудистых заболеваний или отмечалось прогрессирование атеросклероза. Это объясняется присутствием других атерогенных фракций липопротеинов, содержащих ремнантный (остаточный) холестерин. Накопление в крови ремнантных частиц, богатых триглицеридами, после приема пищи является важным фактором атерогенеза. Ремнантный холестерин соответствует холестерину, который не входит в состав ЛПНП и ЛПВП. В состоянии натощак это холестерин ЛПОНП и ЛППП, а в состоянии не натощак входит в состав ремнантных хиломикронов. Фракции, содержащие ремнантный холестерин, имеют остаточный, или «скрытый» риск, не определяемый при исследовании ХС ЛПНП, который вносит значительный вклад в смертность от сердечно-сосудистых заболеваний и подчеркивает необходимость применения персонализированного врачебного подхода с использованием дополнительных маркеров.
Выявить скрытый риск возможно с помощью расчетного показателя «холестерин не-ЛПВП». Этот показатель объединяет весь холестерин, за исключением ХС ЛПВП, то есть суммарно все атерогенные липопротеины: низкой (ЛПНП), очень низкой (ЛПОНП), промежуточной плотности (ЛППП), хиломикроны и ЛП(а). В отличие от ХС ЛПНП, ХС не-ЛПВП учитывает атерогенный потенциал ремнантных липопротеинов. Следовательно, ХС не-ЛПВП обеспечивает более полную оценку риска, чем ХС ЛПНП у пациентов с гипертриглицеридемией.
Современная лабораторная оценка липидного профиля сталкивается с двумя важными проблемами. Возрастающее количество лиц с ожирением, метаболическим синдромом, инсулинорезистентностью и сахарным диабетом увеличивает число пациентов с повышенной концентрацией триглицеридов даже в состоянии натощак. В пробах с выраженным повышением уровня триглицеридов корреляция между ХС не-ЛПВП и ХС ЛПНП значительно снижается. У пациентов с умеренной гипертриглицеридемией в диапазоне от 2,3-4,5 ммоль/л ХС не-ЛПВП показывает намного лучшее соответствие с классификацией риска сердечно-сосудистых заболеваний.
Другой, не менее важной проблемой расчетного метода оценки ХС ЛПНП, является низкая концентрация ХС ЛПНП в процессе липидснижающей терапии. Как неточность, так и смещение показателя ХС ЛПНП от истинного значения увеличиваются при более низких концентрациях ХС ЛПНП – аспект, который более актуален, поскольку доступны высокоэффективные методы снижения концентрации ЛПНП, включая комбинированные терапии (например, ингибиторами белка PCSK9 (пропротеин конвертаза субтилизин/кексин типа 9)). Первоначальное уравнение Фридвальда в 1972 году не было предназначено для пациентов, получающих такое лечение.
У пациентов с высоким уровнем триглицеридов и/или низким ХС ЛПНП существуют различия в стратификации риска между ХС ЛПНП и ХС не-ЛПВП. С учетом того, что ХС не-ЛПВП включает в себя ремнантный холестерин, в случае разночтений между показателями ХС не-ЛПВП надежнее предсказывает риск у таких пациентов.
ХС ЛПНП + аполипопротеин B – дополнительная информативность
Определение содержания холестерина в ЛПНП было первым критерием для оценки риска и эффективности проводимой терапии. Тем не менее появляются доказательства того, что не только содержание холестерина, но и количество частиц ЛПНП и их размер могут влиять на риск осложнений сердечно-сосудистых заболеваний. Все частицы ЛПНП обладают высокой атерогенностью, но их содержание не всегда отражается в измерениях ХС ЛПНП, особенно у пациентов с гипертриглицеридемией. Концентрация холестерина фракции ЛПНП не всегда отражает число частиц ЛПНП, поскольку содержание холестерина в частицах и их количество могут широко варьировать между индивидуумами. Оценка количества частиц ЛПНП превосходит исследование ХС ЛПНП в прогнозировании сердечно-сосудистых заболеваний, что согласуется с тем фактом, что многие люди с атерогенной дислипидемией имеют повышенное количество частиц ЛПНП без увеличения концентрации ХС ЛПНП (см. пояснение на рис. 2).
Рис. 2. Относительный размер и количество частиц ЛПНП и ремнантного ХС у трех пациентов с достигнутым низким уровнем ХС ЛПНП (1,8 ммоль/л), но с разными значениями ХС не-ЛПВП и апоВ
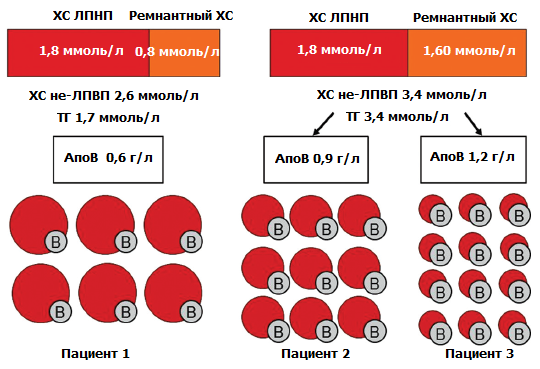
Пациент 1 достиг цели по всем трем показателям (ЛПНП преимущественно большего размера). Пациент 2 с умеренной гипертриглицеридемией имеет ХС не-ЛПВП выше целевого значения (2,6 ммоль/л) из-за повышенного уровня ремнантного ХС. Пациент 3 также имеет умеренную гипертриглицеридемию и повышенный ремнантный ХС, но одновременно более высокую концентрацию aпoB, чем пациент 2, из-за большого количества мелких плотных частиц ЛПНП, не обнаруживаемых стандартным измерением ХС ЛПНП.
Источник: Langlois, Michel R., et al. «Quantifying atherogenic lipoproteins: current and future challenges in the era of personalized medicine and very low concentrations of LDL cholesterol. A consensus statement from EAS and EFLM.» Clinical chemistry 64.7 (2018): 1006-1033.
Аполипопротеин B входит в состав атерогенных липопротеинов, формируя белковые части молекул. Этот показатель может использоваться для оценки количества частиц ЛПНП, ЛПОНП и ЛП(a), поскольку одна молекула апоВ связана с одной частицей ЛПНП. В соответствии с этим представлением риск осложнений сердечно-сосудистых заболеваний непосредственно связан с числом частиц, содержащих апоВ, чем с содержанием холестерина в ЛПНП.
Различия между определением холестерина в ЛПНП и числа их частиц находят отражение в интерпретации результатов при проведении липидснижающей терапии. Статины снижают уровень ХС ЛПНП и ХС не-ЛПВП значительно больше, чем уровень апоВ. Это связано с тем, что статины существеннее снижают концентрацию более крупных частиц ЛПНП, богатых холестерином, чем более мелких частиц с низким содержанием холестерина. Повышенная концентрация апоВ при достигнутом целевом значении ХС ЛПНП помогает идентифицировать пациентов с высоким риском, которые в противном случае были бы упущены из виду, т. к. достигнуты оптимальные значения ХС ЛПНП. Это несоответствие определяет остаточный риск у пациентов, принимающих статины, и влияет на возможность получения дополнительного эффекта от липидснижающей терапии, который теряется, если не измеряется aпoB.
Эти данные свидетельствуют о том, что для большинства пациентов клиническая эффективность целевых значений привычного ХС ЛПНП и альтернативных ХС не-ЛПВП и апоB аналогична. Тем не менее, среди подгруппы пациентов (до 25% населения) с несоответствием между ХС ЛПНП и ХС не-ЛПВП и апоB риск может быть завышен или занижен, если полагаться только на измерение ХС ЛПНП.
Текущие рекомендации экспертов для пациентов с гипертриглицеридемией и при низкой концентрации ХС ЛПНП предлагают сменить фокус маркеров эффективности липидснижающей терапии и определять ХС не-ЛПВП и aпoB, т. к. они являются более точными для оценки риска, чем прямо измеренный или рассчитанный по формуле Фридвальда ХС ЛПНП.
Рекомендуемые пороги для интерпретации показателей липидного профиля при профилактическом скрининге лиц с отсутствием дополнительных факторов риска
-
Холестерин общий. Рекомендации ESC/EAS/РКО*: желательный уровень <5,0 ммоль/л. В индивидуальной оценке кардиориска холестерин следует использовать в комплексе с другими факторами (см. таблицы SCORE).
-
Триглицериды. Рекомендации ESC/EAS/РКО по оценке кардиориска: уровень <1,7 ммоль/л указывает на низкий риск.
-
Холестерин ЛПВП. Рекомендации ESC/EAS/РКО по оценке кардиориска: уровень >1,2 ммоль/л для женщин и >1,0 ммоль/л для мужчин указывает на низкий риск.
-
Холестерин ЛПНП. Рекомендации ESC/EAS/РКО: при отсутствии дополнительных факторов кардиориска желательный уровень <3,0 ммоль/л.
-
Холестерин не-ЛПВП. Рекомендации ESC/EAS/РКО: при отсутствии дополнительных факторов кардиориска желательный уровень <3,8 ммоль/л.
-
Аполипопротеин А. Рекомендации ESC/EAS по оценке кардиориска: уровень >1,25 г/л указывает на низкий риск.
-
Аполипопротеин В. Рекомендации ESC/EAS: при отсутствии дополнительных факторов кардиориска желательный уровень <1,0 г /л.
-
Липопротеин (а). Рекомендации ESC/EAS по оценке кардиориска: уровень >0,5 г/л указывает на высокий риск.
-
Холестерин ЛПОНП. Рекомендации ESC/EAS по оценке кардиориска: <0,8 ммоль/л указывает на низкий риск.
Примечание:
* Рекомендации ESC/EAS/РКО – рекомендации европейских обществ кардиологов, атеросклероза, Российского кардиологического общества.
Приведенные выше пороги, используемые для интерпретации показателей липидного профиля, нацелены на оценку риска развития сердечно-сосудистых заболеваний и их осложнений для пациентов, которые проходят первичное обследование и не отнесены ранее к какой-либо категории риска развития сердечно-сосудистых заболеваний.
Выраженные сдвиги результатов этих исследований могут указывать и на возможные генетически обусловленные заболевания, которые проявляются аномальным повышением или снижением показателей.
Аномальные результаты, требующие углубленного обследования
| Тест | Порог | Комментарий |
| №30 Триглицериды | >10 ммоль/л | Синдром гиперхиломикронемии с высоким риском острого панкреатита |
| №33 Холестерин ЛПНП | <0,3 ммоль/л | Наследственная а-бета-липопротеинемия |
| №33 Холестерин ЛПНП (взрослые) | >5 ммоль/л | Семейная гиперхолестеролемия с высоким кардиориском (мутация в гетерозиготном состоянии) |
| №33 Холестерин ЛПНП (дети) | >4 ммоль/л | Семейная гиперхолестеролемия с высоким кардиориском (мутация в гетерозиготном состоянии) |
| №32 Холестерин ЛПВП | <0,2 ммоль/л | Наследственная гипо-альфа-липопротеинемия |
| №1071 Липопротеин (a) | >1,50 г/л | Высокий риск сердечно-сосудистых заболеваний (в т. ч. инфаркт миокарда и стеноз аортального клапана) |
| №220 Аполипопротеин В | <0,1 г/л | Наследственная а-бета-липопротеинемия |
| №219 Аполипопротеин А1 | <0,1 г/л | Наследственная гипо-альфа-липопротеинемия |
Приложения:
- Приложение 1 Данные по популяционному разбросу показателей липидного профиля и порогам липидных показателей NCEP/ATPIII (Национальной образовательной программы по холестерину, 2001).
- Бойцов С.А. и др. Кардиоваскулярная профилактика 2017. Российские национальные рекомендации. Российское кардиологическое общество, Национальное общество профилактической кардиологии, Российское общество профилактики неинфекционных заболеваний. Российский кардиологический журнал. 2018;23(6):7-122.
- Ежов М.В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VI пересмотр. Атеросклероз и дислипидемии. 2017;3:5-22.
- Catapano A.L. et al. 2016 ESC/EAS guidelines for the management of dyslipidaemias. European heart journal. 2016;37(39):2999-3058.
- Grundy S.M. et al. 2018 AHA/ ACC/ AACVPR/ AAPA/ ABC/ ACPM/ ADA/ AGS/ APhA/ ASPC/ NLA/ PCNA Guideline on the Management of Blood Cholesterol, Journal of the American College of Cardiology. 2018:121. doi: https://doi.org/10.1016/j.jacc.2018.11.003.
- Nordestgaard B.G. et al. Fasting is not routinely required for determination of a lipid profile: clinical and laboratory implications including flagging at desirable concentration cut-points—a joint consensus statement from the European Atherosclerosis Society and European Federation of Clinical Chemistry and Laboratory Medicine. European heart journal. 2016:37(25):1944-1958.
