Лечение ишемической болезни сердца препараты
Лечение ишемической болезни сердца: лекарства, образ жизни

Если пациент приходит к врачу с жалобами на боль в груди, отдающую в руку или связанную с нагрузками, недомогание, одышку, в качестве одной из возможных причин рассматривается ишемическая болезнь сердца. Для подтверждения диагноза необходимо обследование, включающее ряд анализов и диагностических процедур, которые оценивают строение и функциональную активность сердца. При выявлении патологи необходимо полноценное лечение, которое включает в себя не только прием лекарств, но и существенное изменение образа жизни, привычек и физических нагрузок, питания.
Диагностика ишемической болезни сердца

Если врач подозревает, что у пациента ишемическая болезнь сердца (сокращено ИБС), он назначает ряд анализов, инструментальных тестов, чтобы подтвердить свои подозрения. Диагностика включает:
- Рентгенографию грудной клетки
Обзорная рентгенограмма грудной клетки позволяет врачу увидеть сердце, легкие и другие органы в грудной клетке, чтобы оценить, есть ли участки повреждения или расширение границ органов.
Снятие электрокардиограммы — это обязательная процедура для любых пациентов, имеющих болезни сердца. Это исследование оценивает электрическую активность сердца, частоту сердечных сокращений и состояние миокарда, его функциональную активность.
Это ультразвуковое сканирование сердца, крупных сосудов и клапанов. В ходе исследования используются ультразвуковые волны, чтобы создать изображение сердца, которое может показать области повреждения или нарушения кровотока.
Дополнительные тесты, оценивающие работу сердца
Если врач не удовлетворен результатами проведенных исследований, или остаются вопросы, он может рекомендовать еще рад дополнительных процедур.
- Назначается стресс-тест. Во время этого теста пациента попросят ходить по беговой дорожке или крутить педали велотренажера, надевая различные датчики, чтобы врач мог видеть, как сердце ведет себя, когда на него ложится дополнительная нагрузка.
- Проводится катетеризация сердца. При выполнении этой процедуры используется тонкая, гибкая трубка, которая помещается в камеры сердца и крупные сосуды для измерения давления и скорости кровотока, забора образцов крови. Также катетеризация используется для введения красителей в артерии, чтобы выявлять область повреждения коронарных сосудов.
- Коронарная ангиограмма. Используя тот же инструмент, что и при катетеризации сердца, врач проводит коронарную ангиограмму. Она нужна для оценки кровотока через артерии после введения в сосуды красителя, видимого на рентгеновском снимке.
Как лечится ИБС: тактика врача
ИБС — это хроническое заболевание, которое должно тщательно контролироваться кардиологом. За последние годы смертность от ИБС немного снизилась в большинстве развитых стран, главным образом из-за успехов в лечении. Однако, во многом лечение ишемической болезни сердца зависит и от усилий самого пациента. Профилактические подходы являются наиболее важным средством борьбы с болезнью. Они включает в себя изменения образа жизни, привычек — отказ от курения, борьбу с избыточным весом и регулярную физическую нагрузку. Некоторым пациентам с повышенным уровнем холестерина и артериальным давлением также требуются лекарства, чтобы контролировать показатели.
Оперативное лечение, прием лекарств
Если симптомы ИБС возникают часто, нарушают состояние, врач может посоветовать хирургическое лечение — ангиопластику, которая используется для профилактики инфарктов и приступов стенокардии. Во время ангиопластики врач вводит тонкую трубку с расположенным на ее конце спущенным баллоном через кровеносный сосуд в руке или паху, размещая трубку в проблемном участке артерии. Как только конец трубки на месте, баллон надувается, что устраняет часть атеросклеротической бляшки из центра сосуда. Это позволяет крови протекать через сосуд в большем объеме. Данная процедура может устранить боль в груди и риск ишемии миокарда. Однако, после операции также понадобятся лекарства, снижающие уровень холестерина, иначе возможны рецидивы с повторным образованием бляшек. Помимо этого, подбираются препараты для контроля артериального давления, вносятся коррективы в образ жизни, привычки пациента. Важно понимать, что одни только лекарства и операции полностью не устраняют риск, необходима постоянная забота самого пациента о своем здоровье.
Лечение ИБС: препараты. Ишемическая болезнь сердца — лечение, препараты и симптомы
Ишемическая болезнь сердца – это патологическое состояние, обусловленное недостатком питания сердечной мышцы из-за сужения просвета коронарных сосудов или их спазма. Она объединяет под собой несколько диагнозов, таких как стенокардия, инфаркт миокарда, кардиосклероз, внезапная коронарная смерть и другие.
На сегодняшний день она является самой распространенной болезнью в своей категории в мире и занимает первое место среди причин смертности и инвалидности во всех развитых странах.
Предрасполагающие факторы
- Биологические:
— возраст старше 50 лет;
— пол – чаще болеют мужчины;
— генетическая предрасположенность к дисметаболическим заболеваниям. - Анатомия:
— повышенное артериальное давление;
— ожирение;
— наличие сахарного диабета. - Образ жизни:
— нарушение диеты;
— курение;
— гиподинамия или чрезмерные физические нагрузки;
— употребление алкоголя.
Развитие заболевания
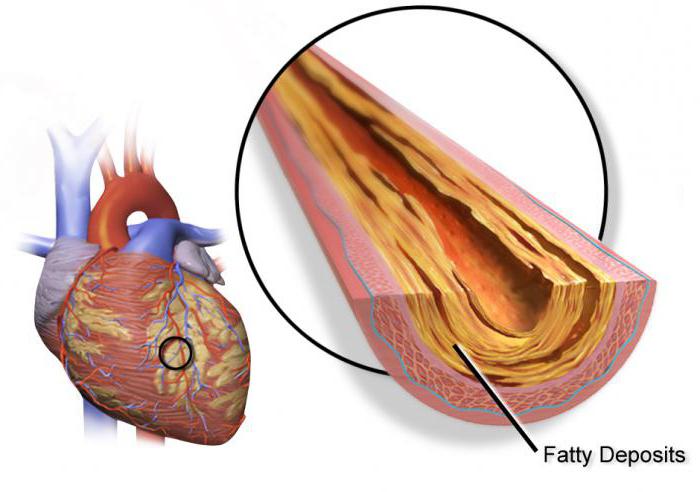
Следующим этапом идет фиксирование липидных комплексов в стенках сосудов и пропотевание их внутрь клеток эндотелия. Формируются атеросклеротические бляшки. Они разрушают стенку сосудов, делают ее более хрупкой. У данного состояния может быть два исхода — либо от бляшки отрывается тромб и закупоривает артерию выше по течению крови, либо диаметр сосуда становится таким маленьким, что кровь уже не может свободно циркулировать и питать определенную область. В этом месте формируется очаг ишемии, а затем и некроза. Если весь этот процесс происходит в сердце, то заболевание будет называться ИБС.
Существует несколько клинических форм и соответствующее им лечение ИБС. Препараты подбираются исходя из патофизиологического компонента.
Внезапная коронарная смерть
Стенокардия

- Стабильная стенокардия напряжения.
- Вазоспастическая стенокардия.
- Нестабильная стенокардия, которая, в свою очередь, делится на:
— прогрессирующую;
— впервые возникшую;
— раннюю постинфарктную. - Стенокардия Принцметалла.
Наиболее распространенным является первый вид. Ассоциацией кардиологов давно разработано лечение ИБС стенокардии напряжения. Препараты необходимо принимать регулярно и длительно, иногда всю жизнь. Если соблюдать рекомендации, то можно на некоторое время отдалить неприятные для здоровья последствия.
Инфаркт миокарда

Устанавливается с учетом данных электрокардиограммы, лабораторных и анамнестических показателей. Наиболее информативными считаются повышения таких ферментов как ЛДГ (лактатдегидрогеназа), АЛаТ (аланинаминотрансфераза) и АСаТ (аспартатаминотрансфераза), которые в норме заключены в пределах клетки и появляются в крови только при ее разрушении.
Инфаркт – это один их финалов, к которому может привести неконтролируемая ишемическая болезнь сердца. Лечение, препараты, помощь – все это может опоздать, ведь при остром приступе совсем мало времени отводится на то, чтобы обратить повреждения вспять.
Диагностика

Физикальное исследование содержит измерение давления, частоту дыхания и пульса и выслушивание сердца и легких. Врач пытается услышать патологические шумы, усиление сердечных тонов, а также хрипы и пузыри в легких, которые бы говорили о застойных процессах.
Далее доктор отправляет больного на лабораторное и физикальное обследование. Об анализах мы уже говорили, а из исследований самыми распространенными являются ЭКГ, ЭхоКГ и УЗИ сердца.
Лечение

Но кроме этого разработаны методы фармакологического устранения такой проблемы как ишемическая болезнь сердца. Лечение — препараты в виде таблеток, капсул, порошков и растворов. При грамотном подборе и регулярном применении можно добиться отличных результатов.
Антиагреганты
Группы препаратов для лечения ИБС делятся по нескольким классификациям, но самая распространенная – по механизму действия. Ей мы и будем пользоваться. Антиагреганты способствуют улучшению текучести крови. Они воздействуют на свертывающую и противосвертывающую системы, несколько разобщая их, и таким образом добиваются разжижения. К ним относятся «Аспирин», «Клопидогрел», «Варфарин» и другие. Назначая их, необходимо всегда контролировать показатель МНО (международное нормализованное отношение), чтобы не допустить появления у человека кровотечения.
Бета-адреноблокаторы
Оказывают действие на рецепторы в стенках сосудов, замедляя биение сердца. Как следствие, оно потребляет меньше кислорода и менее нуждается в крови, что при суженных коронарных артериях очень даже кстати. Это одни из самых распространенных лекарств при ИБС. Лечение, препараты выбора и доза зависят от сопутствующих условий. Существуют избирательные и неизбирательные бета-адреноблокаторы. Одни из них действуют более мягко, другие — чуть жестче, но абсолютным противопоказанием является наличие у пациента в анамнезе бронхиальной астмы или другого обструктивного заболевания легких. Среди наиболее распространенных препаратов — «Бипролол», «Вискен», «Карведилол».
Статины
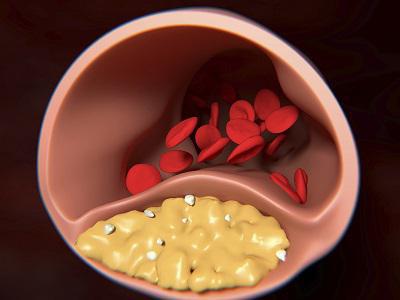
Нитраты
Работа этих препаратов является одним из диагностических признаков, помогающих подтвердить наличие заболевания. Но они нужны и как часть программы, которая входит в лечение ИБС. Лекарства и препараты тщательно выбираются, корректируется доза, кратность приема. Они влияют на гладкие мышцы в стенках сосудов. Расслабляясь, эти мышцы увеличивают диаметр просвета, таким образом, повышая количество поступаемой крови. Это помогает снять ишемию и болевой приступ. Но, к сожалению, нитраты не могут помешать развиться инфаркту в глобальном смысле слова, и не увеличивает продолжительность жизни, поэтому принимать эти лекарства рекомендуют только во время приступа («Динисорб», «Изокет»), а на постоянную основу выбрать что-то другое.
Антикоагулянты
Если кроме стенокардии у пациента существует угроза тромбообразования, то ему назначаются именно эти лекарства от ИБС. Симптомы и лечение, препараты зависят от того, насколько преобладает то или иное звено патологического процесса. Одним из самых известных средств этого ряда является «Гепарин». Его вводят в большой дозе однократно при остром инфаркте миокарда, а затем в течение нескольких дней поддерживают уровень в плазме крови. Необходимо тщательно следить за временем свертывания крови.
Диуретики
Препараты для лечения ИБС бывают не только патогенетическими, но и симптоматическими. Они влияют на такое звено как повышенное давление. Если увеличить количество жидкости, которое будет терять организм, то можно искусственно снизить давление до нормальных цифр и устранить угрозу повторного инфаркта. Но не стоит делать это слишком быстро, чтобы не спровоцировать коллапс. Существует несколько видов этих препаратов в зависимости от того, на какую часть петли Генле (участок нефрона) они воздействуют. Грамотный врач подберет необходимое в данной ситуации лекарство. Такое, которое не усугубит состояние пациента. Будьте здоровы!
Лечение ишемической болезни сердца и эффективные препараты
Ишемическая болезнь сердца или ИБС — очень распространенное тяжелое заболевание. Данная патология обуславливается невозможностью миокарда (сердечной мышцы) накапливать необходимый запас крови, что приводит к нарушению процесса кровообращения. Вследствие этого, организм человека сталкивается с таким нежелательным явлением, как кислородный голод. Основной причиной ишемии сердца принято считать появление атеросклеротических бляшек, которые препятствуют нормальному оттоку крови по сосудам.
Что такое?
Ишемия сердца часто становится причиной смертности среди людей самых различных возрастов. Однако, стоит отметить, что болезнь поражает в основном представителей мужской половины человечества. Такое явление объясняется выработкой у женщин гормонов, которые противоборствуют образованию атеросклеротических бляшек. Но после достижения пятидесятилетнего возраста, большинство женщин также находятся в зоне риска и могут заболеть рассматриваемой сердечной патологией.
Многие из тех, кто столкнулся с подобным заболеванием ищет средство для лечения при ишемии сердца, от ишемии сердца, к сожалению, целебных препаратов пока не существует. Многие медикаментозные средства попросту придерживают развитию такого неприятного недуга, и то на ранних стадиях заболевания. Самое ужасное, болезнь порой никак себя не проявляет, симптомы могут возникнуть неожиданно для больного человека.
Хотя большинство современных представителей медицины с полной уверенностью заверяют, что основной причиной развития ишемического недуга является атеросклероз, есть и некоторые другие факторы, ведущие к рассматриваемой патологии. К ним, например, можно отнести:
- Неправильное питание, которое, как правило, ведет к заметному повышению уровня холестериновых отложений. Под иррациональным питанием следуем понимать частое употребление жирной пищи и поедание продуктов из области фастфуда.
- Ожирение — медицинская статистика доказывает, что люди с избыточной массой тела, гораздо чаще подвержены влиянию сердечных заболеваний.
- Неактивный, малоподвижный образ жизни — данное явление получило статус одной из распространенных болезней двадцать первого века, медики именует такой образ жизни гиподинамией. Гиподинамия или сидячий образ жизни, часто становится причиной атеросклероза, что приводит к более тяжелым последствиям, в виде болезней сердечного органа.
- Продолжительные стрессовые ситуации — хроническая депрессия, постоянная психологическая перенапряженность способствуют развитию пороков сердца и приводит к ишемии.
- Пристрастия к вредным, пагубным привычкам — особняком стоит злоупотребление спиртными напитками, но в некоторых случаях, чрезмерное курение также способствует развитию недуга.
- Наследственность — часто ишемическую патологию выявляют у пациентов, родители которых страдали от пороков сердца, инфаркта миокарда и некоторых прочих сердечных болезней.
- Повышение артериальное давление (гипертония) — гипертоническая болезнь и патологии сердца часто сопровождают друг друга, но правильнее будет сказать, что одно становится следствием другого (гипертония способствует развитию ишемии).
- Сахарный диабет — болезнь сама по-себе очень неблагоприятная, но, что еще хуже, диабет становится одной из причин развития тяжелых сердечных патологий.
Как видно, факторов, способствующих развитию у человека ишемии сердца, достаточно немало. По этой причине стоит внимательно отнестись к своему здоровью, а при малейших подозрениях на болезнь обращаться за неотложной медицинской помощью. Игнорирование и неправильное лечение такой патологии, как сердечная ишемия чревата катастрофическими последствиями — стенки кровеносных сосудов ссужаться еще больше, что может стать причиной летального исхода.
Какие бывают симптомы ишемии сердца?
Болезни сердечного органа нередко протекают очень коварно, ничем не выявляя себя. Бессимптомное течение патологии только усугубляет и так нелегкую ситуацию, но если быть внимательным, любой человек может обнаружить некоторые частые признаки ишемической болезни сердца. К таким симптомам можно отнести:
- Самым первым признаком сердечных патологий является болезненность в области грудной клетки. Боль может быть режущей, ноющей или острой (нестерпимой). На ранних стадиях развития недуга отмечается только небольшой дискомфорт, который можно обнаружить после любых физических нагрузок.
- При развитии патологии, болезненность может заметно отдаваться на область шеи, руку, лопатки человека. Кроме этого, можно наблюдать появление одышки. Одышка по-началу будет беспокоить только после физических нагрузок, но затем она станет очень частым явлением, тревожа больного даже при обычной ходьбе.
- Пациентам с типичной патологий свойственно жаловаться на учащенное сердцебиение и частые перебои в работе сердечного органа.
- Иногда ишемическая патология сопровождается головокружением, беспричинной усталостью, редко могут быть обмороки и потеря сознания.
- Самым популярным симптомом ишемии сердца, по-праву принято считать стенокардию, которую еще называют «грудной жабой». При подобной аномалии наблюдаются — чувство стеснения в области груди, жгучую боль, становится тяжело дышать из-за нехватки кислорода. Стенокардия часто проявляет себя после физических нагрузок, а иногда становится следствием психоэмоционального расстройства.
Ишемическая болезнь сердца может протекать как в хронической форме, так и приобретать острую форму. Острая стадия данного недуга считается наиболее опасной для здоровья человека, часто становясь причиной летального исхода. Симптоматика острой ишемической болезни может проявиться внезапно для пациента, в подобных ситуациях, необходимо срочно вызвать «скорую помощь» и оказать человеку первую поддержку (сделать массаж сердца, дать нитроглицерин).
Лечение ишемической болезни сердца, какими бывают целебные препараты?
Оздоровительные мероприятия, направленные на улучшение состояния здоровья пациента при ишемической болезни сердца, достаточно многообразны. Помимо упомянутого приема нитроглицерина, способствующему расширению кровеносных сосудов и поступлению необходимого кислорода к миокарду, есть и некоторые другие, достаточно эффективные средства, позволяющие бороться с недугом. Для лечения патологии важно соблюдать все врачебные рекомендации, без упущений.
Многих людей волнует вопрос, какими бывают способы оздоровления при ишемической болезни сердца, от ишемической болезни сердца можно эффективно излечиться только после тщательной диагностики, которая позволит установить точную клиническую картину этого заболевания. Правильная терапия должна носить комплексный характер, не следует концентрировать внимание только на приеме лекарств. Методы лечения ишемической болезни сердца, напрямую зависят от формы, стадии недуга, а также возраста пациента.
В любом случае, для лечения болезни необходимо будет провести соответствующую медицинскую диагностику, по результатам которой опытный врач может указать правильный курс оздоровительных процедур и выписать необходимые медикаментозные средства. Ниже мы подробно рассмотрим наиболее действенные способы борьбы с болезнью.
Лечение ишемии сердца при помощи разнообразных медикаментозных препаратов
Применение некоторых лекарственных средств помогает снять многие тревожащие симптомы заболевания, способствуют улучшению здоровья пациента. Но медикаментозная терапия будет не эффективна, если больной не изменит свой образ жизни в лучшую сторону.
Для лечения недуга, очень важно сторониться алкогольных напитков, не курить, уделить время спортивным занятиям. Если затрагивать тему диету, то из рациона пациента стоит исключить все продукты, которые могут спровоцировать осложнение патологии. Питание должно быть щадящим, необходимо есть продукты с высоким содержанием калия, магния и натрия.
Таблетки для предотвращения развития сердечных заболеваний достаточно эффективны, но кроме них, можно использовать медикаменты, которые выпускаются в виде порошков, инъекций, суспензий. Из препаратов, способствующих выздоровлению при ишемической патологии можно выделить группы следующих медикаментозных средств:
1Антиагреганты — подобные лекарственные средства целесообразно применять для улучшения проходимости красных кровяных телец. Различные антиагреганты способствуют разжижению крови и значительно стабилизируют работу сердечного органа. Есть немало эффективных медикаментов данной группы, которые обязательны для использования людям с сердечными патологиями.Одним из самых известных антиагрегантов является — Аспирин. Большинство пациентов ошибочно полагают, что Аспирин, абсолютно безвредное лекарство, но на самом деле это не так.Длительное употребление Аспирина на голодный желудок может стать причиной язвенной патологии, к примеру. По этой причине подобные таблетки необходимо принимать после врачебных рекомендаций с учетом всех прописанных дозировок.
Еще одно лекарство из группы антиагрегантов для лечения ишемической болезни — это Варфарин. Данное средство эффективно борется с образованием тромбозов, но имеет ряд противопоказаний и побочных свойств, потому большинство врачей не рекомендуют Варфарин при борьбе с сердечными заболеваниями.
Кроме того, среди всех антиагрегантов можно выделить еще и Клопидогрел. Это средство выпускается в форме таблеток, способствует предотвращению развития тромбоза, улучшает свертываемость крови. Клопидогрел обычно назначают после перенесенного инфаркта миокарда или при осложненных формах недуга.
2Бета-адреноблокаторы — данные средства применяют, чтобы замедлить ритм работы сердца. За счет этого достигается уменьшение надобности кислорода, сократимость сердечной мышцы снижается, предотвращается образование атеросклеротических бляшек. Особенностью применения подобных препаратов является их постепенное превышение дозы. Ни в коем случае, не стоит резко прекращать применение бета-адреноблокаторов.Данные лекарственные средства обычно выписывают пациентам, у которых ишемия сердца сопровождается повышенным артериальным давлением (гипертонической болезнью). Самыми эффективными лекарствами подобной группы считаются — Метопролол, Картеолол, Ацебутолл, Бипролол.
Среди противопоказаний к применению бета-блокаторов можно отметить период вынашивания плода и послеродовое время, а также индивидуальную непереносимость подобных лекарств. Надо заметить, что отдельное использование бета-блокаторов приноси ничтожно мало пользы, их надо употреблять вкупе с другими медикаментозными средствами.
3Лекарственные средства группы статины — данные препараты отлично снижают количество холестериновых бляшек в сосудах, что способствует нормальному оттоку крови по ним. Применение статинов обязательно при лечении ишемической сердечной патологии.Наиболее эффективными лекарствами этой группы считаются — Правастатин, Ловастатин и Флувастатин. Из побочных свойств препаратов подобного типа можно отметить развитие желчнокаменной патологии, но это случается только при длительном применении статинов. Статины достаточно эффективно противоборствуют развитию атеросклероза и значительно улучшают здоровье сердечников.
4Нитраты — подобные лекарственные средства борются с приступами стенокардии, способствуют расширению коронарных сосудов, по которым кровь поступает к сердечной мышце. Основной задачей нитратов при ишемии является подавление болевого синдрома, уменьшение количества требуемого для работы кислорода.Среди наиболее распространенных целебных средств данной группы можно выделить — нитроглицерин (в любой форме), Кардикет, Мононитрат, Молсидомин, Эфокс, Эринит. подобные лекарственные препараты обычно рекомендуют принимать после приступа инфаркта миокарда или осложненных, запущенных формах сердечных заболеваний.
К сожалению, большинство нитратов обладает рядом негативных эффектов. При длительном приеме у больного могут появляться головокружение, ухудшиться память, возможно произойдет привыкание к препаратам подобного типа.
5Мочегонные средства при ишемии — применение диуретиков для борьбы с сердечными патологиями важно в целях выведения жидкости из организма больного человека. Кроме того, диуретики способствуют снижению развития отечности, которая появляется, вследствие ишемии, а также подобные лекарства уменьшают значение артериального давления пациента.Диуретики по степени воздействия делятся на три основных типа (сильно действующие, слабо действующие и средней силы действия). Назначение подобных средств зависит от формы заболевания, но самыми эффективными диуретиками считаются — Фуросемид, Гипотиазид, Индапамид. Применять мочегонные препараты необходимо в течение всего курса лечения, но при приступах они малоэффективны.
6Антикоагулянты — такие средства помогают улучшить процесс кровообращения, сжижают кровь. Аспирин-Кардио, Тиклопедин и Дипиридамол — наиболее эффективные препараты из данной группы лекарственных средств. Применение антикоагулянтов, также способствует предотвращению тромбовых образований. 7Антагонисты кальция — подобные средства применяют для предотвращения стенокардических приступов. Антагонисты кальция способствуют нормализации работы сердечного ритма, противоборствуют развитию аритмии. Среди распространенных препаратов данной группы можно выделить — Парнавел Амло, Верапамил, Нифедипин. 8В особо тяжелых случаях, целесообразно применение сердечных гликозидов. Сердечные гликозиды назначаются очень редко, так как считаются опасными для применения, по своей сути, являясь ядом. Но, когда нет иного выбора их можно использовать, после строгой врачебной рекомендации и под наблюдением лечащего специалиста. К самым известным сердечным гликозидам относятся — Коргликон и Дигоксин. 9Лекарственные средства, которые контролируют уровень глюкозы в организме пациента — часто такие медикаменты выписывают, когда ишемическая болезнь сердца сопровождается сахарным диабетом. Вообще, людям с сердечными патологиям необходимо регулярно сдавать анализ на определение уровня глюкозы. Если этот показатель превышает норму, то целесообразно применение лекарств, контролирующих уровень глюкозы. 10Совсем недавно стали применять липосомальные лекарственные препараты — такие средства очень эффективно борются с сужением коронарных сосудов, препятствуя образованию на их стенках, холестериновых бляшек.Как видно, против ишемической болезни сердца существуют самые различные лекарства, лекарство должно подбираться с учетом всех особенностей протекания патологии, назначить правильную медикаментозную терапию сможет, лишь достаточно опытный кардиолог.
Правильное питание и умеренные физические нагрузки при ишемии сердца
Медикаментозное лечение хоть и приносит свои плоды при лечении сердечных патологий, все же не стоит пренебрегать некоторыми прочими методами оздоровления от этого недуга. В первую очередь, стоит задуматься о рационе собственного питания, исключить из меню нежелательные продукты, проконсультироваться у специалиста-диетолога.
Рациональная диета подразумевает собой полный отказ от таких продуктов питания, как:
- Разнообразные жиры животного происхождения. Сало, жирное мясо, масло — особенно не рекомендуется употреблять в пищу людям, страдающим от сердечных недугов.
- Категорически запрещено есть копченную либо прожаренную пищу — такое питание способствует холестериновым отложениям и становится причиной атеросклероза.
- Кроме прочего, будет лучше отказаться от соленных продуктов, не есть рыбу, острые блюда, не добавлять в пищу различные пряности.
Питание должно быть насыщенным, но не чересчур калорийным (2500 килокалорий в день, не больше). Продукты с высоким содержанием сахара (торты, сладкое печение, пироги и т.д), также не рекомендуются больным ишемией.
Если говорить об физической нагрузке, то стоит ее ограничить во время курса лечения. Нагрузки можно постепенно наращивать, но только после длительного приема медикаментов (если состояние здоровья больного человека заметно улучшилось). Помимо этого, во время лечения необходимо отказаться от всевозможных вредоносных привычек.
Современные возможности лечения ИБС. Проф С. Ю. Марцевич
Статины при ишемической болезни сердца
Лечение ИБС — ПРОФИЛАКТИКА ИНФАРКТА И УХОД ОТ ЛЕКАРСТВ
Курс лечения гипертонической болезни и ишемической болезни сердца
Лечение ишемической болезни сердца препаратами
Лечение ишемической болезни сердца препаратами, которые при этом используются, зависит, в первую очередь, от того в какой форме находится патология – в хронической или в острой.
Помимо наличия стадии обострения, доктора учитывают и общую клиническую картину, наличие стенокардии или болезни миокарда либо же, каких-то других болезней, вносящих существенные коррективы в подбор медикаментов, которыми осуществляется лечение ишемии.
Что это за болезнь?
Ишемическая болезнь, или же, сокращенно – ИБС, это заболевание, развивающееся при нехватке кислорода в коронарных артериях и, соответственно, его недостаточном количестве в самой сердечной мышце.

Самой частой причиной нехватки обеспечения сердца кислородом является сужение просветов в коронарных артериях, засорение их бляшками, то есть – атеросклероз, соответственно, являющийся основной причиной появления ишемической болезни.
Ишемическая болезнь может протекать в двух формах:
- острой;
- хронической.
Стадии болезни достаточно часто сменяют друг друга. При хронической форме ишемической болезни возникают сопутствующие ей патологии, являющиеся ее прямыми последствиями, то есть, по сути – осложнениями при ИБС.
Проявлениями болезни, прямыми последствиями ишемии, являются:
- инфаркты и предынфарктные состояния;
- сердечная недостаточность в острой и хронической формах;
- стенокардия;
- аритмия любого типа.

Инфаркт миокарда
Ишемическая болезнь – очень опасное состояние, которое, согласно медицинским статистикам, ежегодно приводит к летальному исходу или состоянию инвалидности более миллиона человек. Поэтому очень важно своевременно обращаться к докторам, при малейшем подозрении на вероятность ишемических нарушений, ведь чем раньше болезнь будет выявлена, тем проще и легче будет ее лечение.
Как отличить болезнь?
При ишемической болезни сердца человека, как правило, беспокоят следующие ощущения:
- неприятное сжимающее болевое ощущение в груди и в самом сердце;
- периодические «щемящие» боли;
- приступы болевых спазмов в груди и загрудинном отделе при испытываемых эмоциональных или же физических нагрузках;
- монотонные, практически постоянные, болевые или же просто беспокоящие болевые ощущения в груди;
- не имеющая стоматологических или других причин боль в нижней челюсти, особенно у корней зубов;
- одышка при отсутствии физических нагрузок;
- периодически возникающая тошнота, сопровождающаяся учащенным сердцебиением;
- боль в руке, боль в половине тела, с чувством судороги и выкручивания.

Однако существует и полностью бессимптомное протекание ишемической болезни, то есть проявления болезни бывают столь малозначительны, что больные просто не придают им никакого значения. К сожалению, согласно медицинским статистикам, таким образом, протекает ишемическая болезнь примерно в трети случаев, и, как правило, у людей моложе сорокалетнего возраста. Заканчивается такое течение болезни всегда одинаково – инфарктом.
Почему развивается болезнь?
В лечении ишемической болезни сердца важны не только препараты, но и исключение тех факторов, которые способствуют развитию болезни, и, в общем то, являются причинами ее изначального возникновения.
С анатомической стороны, объясняется возникновение ишемической болезни очень просто. Сердце, хотя и является своего рода насосом, перекачивающим кровь, само тоже нуждается в питании этой же кровью. Его обеспечение всем необходимым осуществляется за счет двух коронарных артерий, других источников для поступления кислорода и питательных веществ у сердечной мышцы нет.
Поэтому коронарная болезнь и атеросклероз коронарных артерий, то есть, болезни, приводящие к закупоркам просветов артерий бляшками и их сужению, всегда приводят к развитию ишемической болезни.

Факторами, способствующими развитию ишемии, считаются:
- гипертония всех типов;
- сахарный диабет обоих типов;
- наличие излишнего веса;
- малоподвижный, сидячий образ жизни;
- наследственная предрасположенность к сердечным болезням;
- переутомления, носящие постоянный характер;
- регулярные стрессы, к примеру, на работе;
- чрезмерные психоэмоциональные, умственные или физические нагрузки.
Совокупность этих факторов, в сочетании с преобладанием в рационе продуктов, способствующих отложению холестерина, приводит с очень большой вероятностью к появлению и развитию ишемической болезни.
Какими симптомами сопровождается болезнь?
Картина симптомов ишемической болезни – комбинированная, то есть симптомы подразделяются на две группы:
- физические;
- психоэмоциональные.

С физической стороны симптоматические проявления достаточно разнообразны, но наиболее часто встречаются такие признаки болезни:
- ощущения сжатия самого сердца;
- приступы внезапной физической слабости;
- тошнота, носящая постоянный характер;
- аритмия;
- внезапное обильное холодное потоотделение, особенно на лице.
С психоэмоциональной стороны при ишемической болезни возникают такие симптомы:
- периодически возникающее беспокойство, не имеющее никаких причин;
- состояния паники, особенно при внезапном пробуждении по ночам;
- приступы апатии и полного безразличия ко всему, что происходит вокруг;
- часто возникающее ощущение тоски;
- чувство нехватки воздуха, духоты.
Эти симптомы объясняются недостаточностью кислорода. К сожалению, достаточно многие люди никак не связывают подобные проявления с возможностью ишемической болезни и пытаются решить их с помощью психотерапии и принимая соответствующие лекарства.
Как диагностируется болезнь?
При подозрении на патологию, прежде чем начать лечение ИБС, доктора всегда проводят ряд диагностических исследований, необходимых для уточнения клинической картины и, непосредственно, подтверждения предварительного диагноза.
Сама процедура диагностирования ишемической болезни начинается с записи на прием к кардиологу. После первичного приема, как правило, назначается ряд обследований, среди которых всегда присутствуют следующие:
- анализы крови;
- исследования мочи;
- диагностические специальные обследования.
Анализы крови включают в себя:
- общий анализ, дающий комплексную картину состояния организма;
- анализ на уровень наличия сахара и глюкозы;
- анализ определения липидного индекса, позволяющий четко определить уровень содержания холестерина, триглицерида и индекс атерогенности;
- анализ на креатинин, необходимый для получения картины работы почек и надпочечников.

Анализы мочи берутся для следующих исследований:
- микроальбуминурия, или, сокращенно – МАУ, проводимое с целью определения уровня концентрации в организме определенного вида белка – альбумина;
- протеинурия, исследование выявляет вероятность каких-либо патологий или болезней в почках.
Специальные диагностические процедуры включают в себя:
- суточный мониторинг показателей артериального давления, так называемый СМАД, и стресс-тестирование;
- рентгеновские снимки грудной клетки, это необходимо для визуальной оценки состояния формы и размеров сердечной мышцы и определения наличия застоя в легких, который часто сопутствует ишемической болезни;
- электрокардиограмма состояния покоя – процедура отражает степень активности миокарда и вероятность гипертрофирования функциональности сердечной мышцы в целом;
- ЭКГ в виде холтеровского мониторинга, то есть беспрерывное суточное считывание показателей работы сердечной мышцы, позволяющее уловить мельчайшие нарушения, которые пропускает ЭКГ состояния покоя;

- электрокардиограмма при физической нагрузке, то есть проводимая при нахождении больного на беговой дорожке или на велотренажере;
- исследование сердца с помощью УЗИ, то есть – ЭхоКГ, эта процедура выявляет дефекты в работе клапанов, области расширения ткани сердечной мышцы, зоны вероятного состояния инфаркта и многое другое, влияющее на то, какой будет терапия ишемической болезни;
- коронароангиографическое исследование, заключающееся в том, что непосредственно в сосуды сердца вводится окрашивающее контрастное вещество, после чего делается рентгеновский снимок. Эта процедура наиболее точно показывает количество артериальных бляшек и многое другое, позволяя определить, необходимо ли проведение оперативного вмешательства, или же медикаментозное лечение окажется достаточным.
Единственная цель всех проводимых диагностических мероприятий, это определение тактики лечения ишемической болезни и установление того, какие именно лекарства оптимальны, а какие – противопоказаны, в отдельно взятом, конкретном случае.

Как лечат болезнь?
Лечение ишемической болезни подразумевает два основных вида:
- лекарственная терапия;
- хирургическое вмешательство.
Разумеется, чем раньше человек обратится к докторам, тем больше вероятность того, что ему выпишут таблетки, а не направление на проведение операции.
Лекарственные средства, которые доктора используют при лечении ишемической болезни, разнятся в своем наборе, и напрямую зависят от общей клинической картины и тех видов сопутствующих болезни осложнений, которые наблюдаются у пациента.
Как правило, терапия при ишемической болезни включает в себя следующие медикаменты, которые надо принимать строго в соответствии с предписаниями докторов:
- антиагреганты – средства, разжижающие кровь и улучшающие состояние эритроцитов, обычно это Клопидогрел и Аспирин;
- бета-адреноблокираторы – средства, снижающие частотность сокращений сердечной мышцы и способствующие ее успешному насыщению кислородом, обычно используются – Бисопролол, Метопролол, Карведилол, разумеется при отсутствии противопоказаний к их приему;

- фибраторы или статины – препараты этих групп предназначены для снижения показателей уровня, содержащегося в крови, холестерина, обычно, доктора назначают – Аторвастатин, Фенофибат, Симвастатин, Ловастатин или Розувастатин;
- антикоагулянты – эти препараты предназначены для остановки процессов формирования тромбов, их рассасыванию и общему улучшению кровотока, основным, наиболее часто назначаемым средством является Гепарин;
- нитраты – это группа медикаментов, предотвращающих приступы и развитие стенокардии, то есть средства, расширяющие сосуды, как правило, назначаются – Нитроглицерин и Мононитрат изосорбида, разумеется при необходимости их использования и отсутствии противопоказаний;
- диуретики – лекарства, способствующие выведению лишней жидкости из человеческого организма, что снижает нагрузку на сердечную мышцу, обычно, доктора применяют при лечении такие диуретики, как Гипотазид, Фуросемид и Индапамид.

Терапию при ишемической болезни сердечной мышцы достаточно часто дополняют такими медикаментами:
- Лизиноприл;
- Каптоприл;
- Эналаприн;
- Амиодарон – антиаритмическое средство;
- антибактериальные препараты;
- Мексикор;
- Этилметилгидроксипиридин;
- Триметазидин;
- Милдронат.

Каждое лекарство бывает обусловлено индивидуальным состоянием больного ишемией, каких-либо универсальных наборов средств при ишемической болезни просто не существует.
Помимо использования лекарств, для лечения ишемической болезни необходима комплексная терапия, то есть охватывающая питание больного, его образ жизни и режим дня.
Что же касается оперативных вмешательств, то этот способ лечения – крайняя мера, к которой доктора прибегают исключительно при отсутствии благоприятного прогноза в использовании лекарственной терапии, и тех случаях, когда нужен каждый миг, чтобы сохранить больному жизнь, например, при отрыве холестериновой бляшки и полной закупорки ею артериального просвета.
Помогут ли гомеопатические средства?
Несмотря на двойственное отношение к народной медицине в целом у большинства докторов, ее проверенные временем рецепты, лежат в основе достаточно большого количества гомеопатических препаратов, предназначенных для профилактики ишемической болезни.

Гомеопатические препараты
Среди гомеопатических средств, наиболее часто рекомендуемых в качестве профилактического и дополнительного к основной терапии, воздействия на сердечную мышцу, такие препараты:
- арника;
- калькареа арсеникоза;
- аурум йодатум;
- калькареа флюорика;
- кратегус;
- барита карбоника;
- ацидум классический;
- ацидум гидроцианатум;
- самбукус;
- карбоникум;
- ликоподиум.

В основе этих гомеопатических препаратов лежат народные рецептуры. Что же касается схемы приема, то она абсолютно индивидуальна, и в отношении дозировки и непосредственно выбора препарата, следует строго выполнять все абсолютно рекомендации лечащего доктора. Обычно пить гомеопатические средства нужно дважды в день, утром и вечером, на голодный желудок.
Какие существуют народные рецепты?
Помимо лекарств и гомеопатии, с ишемической болезнью достаточно успешно справляются и методы народной медицины, но следовать этим методикам следует лишь имея полные данные о клинической картине ишемической болезни, и владея точной информацией о собственном состоянии, а еще лучше – после консультации с наблюдающим течение болезни доктором.
К самым действенным народным способам борьбы с ишемической болезнью можно отнести следующие:
- Настой из фенхеля. Плоды фенхеля заливают кипятком, в пропорции 1:3, дают настояться не менее 6 часов. Пьют при болезни по четверти стакана по утрам.
- Мед и хрен. Протертый хрен смешивают с медом, в пропорции 1:1, принимать смесь при болезни нужно ежедневно, по чайной ложке, за час до еды. Лучше всего это делать по утрам.
- Чай из болотной сушеницы. Сухая трава сушеницы болотной продается в любой аптеке, заваривают ее точно так же, как и простой чай. Пьют по 3–4 стакана в день, после еды.

- Боярышник. Использовать боярышник при болезни также можно по-разному. Либо же готовить настойки, для которых понадобится 100 грамм сухих плодов и 300 грамм спирта, настаивать следует около недели, а принимать по 2 ложки трижды в день, после еды. Либо же заваривать плоды боярышника, как простой чай, и соответственно, пить как обычный напиток.
- Боярышник и пустырник. Потребуется одинаковое количество боярышника с пустырником. Растительное сырье нужно залить кипятком в пропорции 1:10, то есть на 100 грамм сырья понадобится литр кипятка. Далее, следует томить отвар на медленном огне под крышкой, не допуская интенсивного кипения в течение 10–20 минут, после чего дать настоятся в течение суток. Принимать отвар при ишемической болезни нужно по стакану, трижды в день, перед едой.
- Укроп. Является одним из лучших профилактических средств при ишемической болезни. Полезно как заваривать и пить его зерна, так и просто постоянно употреблять в пищу.

- Шиповник. Плоды шиповника невероятно полезны для правильного функционирования сердечной мышцы. Можно приготовить отвар, в пропорции 1:100, а можно приобрести готовый сироп шиповника в любой аптеке. А также плоды шиповника, при ишемической болезни, можно заваривать в качестве чая, или же, готовить из него морсы и компоты.
- Лапчатка. Лапчатка, или же – лапчатка гусиная, продается практически в каждой аптеке. Растительное сырье следует заварить из расчета 3 ложки травы на стакан кипятка, дать настояться и выпить. Принимать при болезни сердца нужно трижды в день, за полчаса до еды.
А также большим количеством полезных для сердечной мышцы свойств, особенно при ишемической болезни, обладают:
- щавель;
- крапива;
- лесная земляника;
- грецкие орехи;
- чеснок;
- хрен;
- сельдерей;
- мелисса.

Достаточно лишь включить эти продукты в свой повседневный рацион, чтобы ощутить положительный эффект при ишемической болезни.
Выводы
Следует понимать, что ишемическая болезнь – это очень серьезный недуг, который проще предупредить, чем своевременно диагностировать и вылечить развившуюся болезнь.
Поэтому следует внимательно отнестись к своему образу жизни, пересмотреть собственное питание, отказаться от вредных привычек и, разумеется, регулярно посещать кардиолога, с целью проведения профилактического осмотра.
Особенно внимательными нужно быть людям с наследственной склонностью к ишемической болезни, людям, страдающим нарушениями в давлении, подверженным постоянному стрессу или же тем, кто испытывает излишние нагрузки и страдает наличием лишнего веса, или же – имеет какие-либо серьезные болезни, например, диабет.
Средства применяемые при ишемической болезни сердца.
Ишемическая болезнь сердца может проявлять стенокардией, инфарктом миокарда, постинфаркным кардиосклерозом. Основные усилия фармакотерапии сосредоточены на этапе стенокардии, почему и средства, применяемые при ишемической болезни сердца, иначе называются антиангинальными: стенокардия — angina pectoris.
Стенокардия — это состояние, возникающее в результате несоответствия между доставкой кислорода к миокарду и его потребностью в нем. Это несоотвествие можно ликвидировать 2 способами принципиально разными способами. Во — первых, можно повысить доставку кислорода к миокарду по коронарным сосудам, ликвидировав коронароспазм. Во — вторых, можно уменьшить кислородный запрос ткани миокарда, понизив его работу. Каждый способ важен при течении определенной формы стенокардии. При вазоспастической форме используем первый способ, а при типичной стенокардии напряжения — второй. Кроме того, при всех формах течения стенокардии может быть использован вспомогательный 3 способ — улучшение метаболизма миокарда. Для достижения этого используются следующие группы антиангинальных средств.
Классификация антиангинальных средств.
I. Препараты органических нитратов:
1) Препараты нитроглицерина:
а) быстрого, короткого действия: таблетки, капсулы, аэрозоль сублингвальные, раствор для парентерального введения.
б) медленного, длительного действия: таблетки для внутреннего применения (сустак, нитронг); трансдермальные формы (мазь, пластыри, диски и т.д.)
в) быстрого, длительного действия: пластинки буккальные (тринитролонг)
2) Препараты нитратов других групп: изосорбида динитрат и мононитрат.
II. Бета-адреноблокаторы: пропранолол, метопролол.
III. Антагонисты кальция: нифедипин, амлодипин, верапамил.
IV. Цитопротекторы метаболического действия: триметазидин.
V. Брадикардитические средства: ивабрадин.
Нитроглицерин на сегодняшний день самый древний, универсальный и широкоприменяемый антиангинальный препарат. Препарат хорошо всасывается в ЖКТ, в крови практически не связывается с белками плазмы. Метаболизируется нитроглицерин в печени с участием глутатион — зависимой редуктазы. Полученные водорастворимые метаболиты экскретируются с мочой. T ½ препарата зависит от лекарственной формы препарата.
Механизм его действия основан на превращении в организме больного в оксид азота NO — аналог эндотелиального релаксирующего фактора сосудов. Это приводит к активации гуанилатциклазы и увеличению внутриклеточной концентрации цГМФ, что, в свою очередь, уменьшает внутриклеточную концентрацию ионов Са2+ и вызывает релаксацию сосудов. Препарат в большей степени вызывает релаксацию вен, и в меньшей степени — артерий. При длительном систематическом применении нитроглицерин также понижает процесс агрегации тромбоцитов и подавляет процесс тромбообразования.
О.Э. 1) вызывает расширение коронарных сосудов, повышая тем самым доставку кислорода к миокарду.
2) вызывает расширение периферических артерий и вен, понижая тем самым пред — и постнагрузку на миокард, что снижает кислородный запрос ткани миокарда.
3) при длительном систематическом применении увеличивается количество сосудистых коллатералей, в т.ч. коронарных.
4) понижает потребность миокарда в кислороде.
5) при длительном систематическом применении понижается агрегация тромбоцитов и подавляется процесс тромбообразования.
П.П. 1) Сублингвально, буккально и в/в для купирования приступов стенокардии любой формы течения.
2) Перорально, буккально, трансдермально для профилактики приступов стенокардии любой формы течения.
П.Э. Головная боль, головокружение, понижение АД, ортостатические реакции, тахикардия, дурнота, обморочные состояния, может быть повышение внутричерепного и внутриглазного давлений, толерантность при длительном, систематическом применении.
Сублингвальные формы: таблетки по 0,0005, а также капсулы содержащие 0,0005 или 0,001 нитроглицерина в масляном растворе. Эти капсулы вначале раскусываются, а затем помещаются под язык. Также под язык делают ингаляцию аэрозолем. Эффект при таком пути введения лекарства развивается через 1 — 2 минуты, длится не более 30 минут. При использовании аэрозоля эффект наступает еще быстрее. Следует помнить о негерметичности сублингвальных таблеток и о высокой летучести нитроглицерина. Поэтому нужно рекомендовать больному как можно чаще обновлять эту лекарственную форму.
Тринитролонг выпускается в пластинках, содержащих по 0,001 или 0,002 нитроглицерина. Их крепят на слизистой полости рта, над клыками верхней десны. Эффект такой лекарственной формы развивается примерно через 2 минуты, длится около 4 часов. Пролонгация эффекта достигается применением особой технологии производства, Нитроглицерин помещают в состав тонкой полимерной пластинки, которые потом прессуются в одну более толстую. Постепенное расплавление лекарственной формы обеспечивает длительное поступление лекарства в кровь. Поэтому тринитролоног применяется как для оказания скорой помощи, так и для хронического лечения больного стенокардией любой формы течения, что очень удобно в обиходе.
Сустак и нитронг выпускаются в пероральных таблетках в форме «форте» с содержанием нитроглицерина 6,5 мг. Представляют собой микрокапсулированные или микрогранулированные лекарственной формы нитроглицерина. Постепенное расплавление носителей лекарства в ЖКТ обеспечивает длительное поступление нитроглицерина в кровь, повышая его T ½ до 4 часов. Биодоступность нитроглицерина при таком пути введения невысока из-за его выраженной пресистемной элиминации. Эффект данной лекарственной формы препарата развивается через 20 — 40 минут, длится несколько часов. Начинают с применения препарата 2 раза в сутки, при необходимости кратность применения увеличивают. Не следует забывать, что под торговой маркой сустак и нитронг могут выпускаться и другие лекарственные формы, применяемые и для купирования приступов, поэтому их не стоит путать.
Изосорбида динитрат (нитросорбид, изокет, изомак) — выпускается в сублингвальных таблетках по 0,0025; в пероральных таблетках по 0,005, 0,01 и 0,02; в ампулах, содержащих 0,1% раствор в количестве 10 мл.; в сублингвальном спрее.
Препарат хорошо всасывается в ЖКТ, в крови примерно на 40% связывается с белками плазмы. Метаболизируется нитроглицерин в печени с образованием глюкоронидных конъюгатов. T ½ препарата зависит от пути введения.
В организме больного, подобно нитроглицерину, превращается в оксид азота. Действует и применяется подобно соответствующим лекарственным формама нитроглицерина, отличия: 1) при сублингвальном применении эффект наступает медленнее, через 3 — 5 минут; 2) при пероральном применении эффект длится около 5 часов.
Изосорбида мононитрат (моночинкве, оликард) — выпускается в пероральных таблетках по 0,02, и 0,04; в ампулах, содержащих 1% раствор в количестве 1 мл.
Препарат более биодоступен при пероральном применении, так как почти не подвергается пресистемной элиминации. T ½ пероральной формы составляет около 5 часов, поэтому препарат назначают 2 — 3 раза в день, при необходимости кратность применения увеличивают. В организме больного, подобно нитроглицерину, превращается в оксид азота. Действует и применяется подобно соответствующим лекарственным формама нитроглицерина.
Препараты бета — адреноблокаторов применяются исключительно при типичной форме стенокардии, при вазоспастической форме противопоказаны, т.к. могут провоцировать коронароспазмы. Их антиангинальный эффект связан с ослаблением ССС и урежением ЧСС. Это вызывает уменьшение работы сердца и понижает кислородный запрос ткани миокарда. Поэтому, в конечном итоге по этой причине, бета — адреноблокаторы понижает потребность миокарда в кислороде. Учитывая то, что эти препараты действуют медленно, длительно, применяются они для профилактики приступов стенокардии. Более подробную характеристику препаратов см. выше.
Препараты антагонистов кальция подробно описаны выше. Особенности антиангинального эффекта каждой группы сильно отличаются, что приводит к особенности его использования у каждой группы антагонистов кальция.
Особенностью антиангинального эффекта производных дигидропиридина является их способность вызывать расширение коронарных сосудов, повышая тем самым доставку кислорода к миокарду. Они также могут вызывать релаксацию периферических артерий, что теоретически должно уменьшить постнагрузку на миокард и понизить кислородный запрос ткани сердца. Но из-за возможности развития компенсаторной тахикардии, подобное действие не всегда реализуется. Поэтому производные дигидропиридина применяют при вазоспастической форме стенокардии и они противопоказаны при типичной форме.
Особенностью антиангинального эффекта производных фенилалкиламина является, во — первых, их способность вызывать расширение коронарных сосудов, повышая тем самым доставку кислорода к миокарду. Кроме того, во — вторых, они способны понизить кислородный запрос ткани сердца, как врезультате урежения ЧСС и ослабления ССС, так и за счет релаксации периферических артерий, что уменьшает постнагрузку на миокард. Следует помнить, что сосудистая компонента действия уступает таковой производным дигидропиридина. Благодаря вышеизложенному, препараты этой группы можно, как и нитраты, применять при всех формах стенокардии, но все же считается, что они более предпочтительны при вазоспастической форме. Учитывая то, что эти препараты действуют медленно, длительно, применяются они для профилактики приступов стенокардии.
Ивабрадин (кораксан) — выпускается в таблетках по 0,005.
Назначается перорально 2 раза в сутки. Биодоступность перорального пути введения препарата составляет около 40% из — за выраженной пресистемной элиминации. Прием пищи ухудшает процесс абсорбции. В крови на 70% связывается с белками плазмы. Метаболизируется препарат в печени и кишечнике изоферментом CYP3A4 цитохрома Р450. Экскретируется через почки и кишечник. T ½ составляет около 11 часов.
В организме больного препарат селективно ингибирует if — каналы клеток синусного узла, которые контролируют процесс спонтанной диастолической деполяризации. Это приводит к урежению ЧСС, но не к падению ССС. Может также взаимодействовать с if — каналами сетчатки глаза, что приводит к развитию наиболее частого побочного эффекта препарата — фотопсии, когда нарушается восприятие яркости зрания.
О.Э. 1) урежает ЧСС, что уменьшает работу сердца и снижает О2 запрос ткани миокарда.
2) понижает потребность миокарда в кислороде.
П.П. 1) Профилактики приступов типичной стенокардии, особенно при непереносимости препаратов бета — адреноблокаторов.
2) Хроническое комбинированное лечение больных с явлениями сердечной недостаточности.
П.Э. Фотопсия, брадикардия, иногда тахиаритмии, тошнота, рвоты, диарея или запор, головная боль, головокружение, мышечные судороги, гиперурикемия, гиперкреатининемия, эозинофилия, аллергии.
Триметазидин (предуктал) — выпускается в таблетках по 0,02.
Применяется перорально, 3 раза в сутки. Биодоступность перорального пути введения препарата составляет около 90%. В крови незначительно, на 16% связывается с белками плазмы. Метаболизируется препарат в печени. Экскретируется через почки, на 60% в неизмененном виде. T ½ составляет около 6 часов.
В организме больного блокирует медленные Са-каналы, благодаря чему уменьшает внутриклеточную концентрацию ионов Са2+ и Na+, и увеличивает внутриклеточную концентрацию ионов К+. Это ведет к нормализации внутриклеточных энергетических процессов. Увеличиваются реакции окислительного декарбоксилирования, стимулируется анаэробный гликолиз, что нормализует внутриклеточное содержание АТФ и фосфокреатинина. Подавляя активность 3 кетоацетил — КоА — тиолазы, препарат подавляет окисление жирных кислот, косвенно препятствуя реализации процессов ПОЛ. Все это ведет к развитию следующих эффектов.
О.Э. 1) нормализуется энергопотенциал клеток.
2) цитопротекторный — уменьшаются процессы повреждения клеток.
3) понижает потребность миокарда в кислороде.
П.П. 1) Хроническое комбинированное лечение больных со стенокардией любой формы течения.
2) Хроническое комбинированное лечение больных с хореоретинальными сосудистыми нарушениями.
3) Хроническое комбинированное лечение больных с болезнью Меньера и другими сосудистыми нарушениями органа слуха.
П.Э. Тошнота, рвота, боль в эпигастрии, аллергии, чаще в виде кожной сыпи или зуда.
