критерии, причины и развитие, симптоматика, диагностика, лечение

Кровохарканье – проявление патологии респираторного тракта, представляющее собой выделение крови во время кашля. Плевок может состоять из одной крови, но чаще она содержится в мокроте в виде прожилок и сгустков. Кровохарканье нередко предшествует кровотечению из легких. Это потенциально опасное нарушение может закончиться летальным исходом и требует проведения всестороннего диагностического обследования. Кровохарканье и легочное кровотечение имеют аналогичные этиопатогенетические механизмы. Они отличаются количественно: в первом случае выделяется менее 50 мл крови в сутки, а во втором — более 100 мл. Когда больной теряет 600—800 мл крови, возникает угроза для жизни.
Причины данного симптома весьма многообразны. Это инфекционные недуги, болезни сердца и крови, паразитозы, травмы груди, онкопатологии, иммунологические, сосудистые и системные заболевания, врожденные аномалии.
Во время приступа кашля больной обнаруживает в мокроте кровавые следы. При этом он ощущает своеобразный запах и солоноватый привкус крови, которая окрашивает бронхолегочное отделяемое в различные оттенки красного цвета и придает ему пенистую или желеобразную консистенцию. Алая кровь, выделяемая систематически и в большом количестве, является признаком легочного кровотечения. Больные бледнеют, впадают в панику, ощущают слабость и головокружение. Частые приступы кровохарканья приводят к анемии.
Кровохарканье бывает истинным и ложным. В первом случае светлая и пенистая кровь выделяется из поврежденных сосудов дыхательных путей, а во втором — из носа, пищевода, желудка, десен. Чтобы определить конкретную причину расстройства, необходимо пройти лабораторно-инструментальные исследования – рентгенографическое, томографическое, эндоскопическое, параклиническое, микробиологическое. Лечение кровохарканья направлено на ликвидацию основного заболевания, которое привело к его появлению. При выделении большого количества крови необходимо вызвать скорую помощь, а до ее приезда сохранять покой — молча лежать на кровати с высоким изголовьем.
Кровохарканье имеет код по МКБ 10 — R04.2 «Кровавая мокрота».
Причины
Кровохарканье возникает под воздействием множества причин — различных заболеваний и экзогенных факторов. В 20% случаев этиология данного расстройства не определяется.
Патологические процессы, проявляющиеся выделением крови при кашле:

- Паразитозы – трихинеллез, стронгилоидоз, парагонимоз, аскаридоз, эхинококкоз.
- Новообразования органов дыхания — доброкачественные опухоли бронхов, рак легкого.
- Заболевания кардиоваскулярной системы – застойная кардиоваскулярная недостаточность, сужение левого атриовентрикулярного отверстия, ТЭЛА, гипертонический криз, инфаркт миокарда, сердечная астма.
- Травматические повреждения грудной клетки и инородные тела – ушиб легкого и его поражение при ранениях, переломе ребер.
- Системные и аутоиммунные болезни – синдром Рендю-Ослера, гранулематоз Вегенера, синдром Гудпасчера, системная красная волчанка, узелковый полиартериит, саркоидоз.
- Врожденные аномалии – муковисцидоз, геморрагическая болезнь, бронхиальная киста, гипоплазия легочных артерий.
- Нарушение обмена веществ — амилоидоз легких, авитаминоз С, уремия, холемия.
- Гематологические болезни – тромбоцитопения, лейкоз, гемофилия, геморрагический диатез.
- Инфекционные заболевания – коклюш, корь, геморрагическая лихорадка, сифилис.
Экзогенные факторы, способствующие появлению кровохарканья:
- Профессиональные вредности — постоянное вдыхание токсических веществ, дыма, газов;
- Чрезмерная инсоляция;
- Психоэмоциональное перенапряжение;
- Длительное лечение антикоагулянтами, которые нарушают процесс свертывания крови;
- Медицинские манипуляции – катетеризация легочной артерии, бронхоскопия, чрескожная пункция легкого, трансбронхиальная биопсия.
Лица с кровохарканьем, входящие в группу риска и имеющие неблагоприятный прогноз на выздоровление:
- Пожилые и старики,
- Имеющие хронические заболевания сердца в стадии декомпенсации,
- Страдающие тяжелыми дыхательными болезнями,
- Находящиеся в шоковом состоянии.
Респираторные патологии, сопровождающиеся деструкцией ткани легкого, проявляются выделением крови. Стенки кровеносных сосудов, расположенных в очаге поражения, разрушаются. Кровь из артерий, вен и капилляров бронхолегочной системы изливается в бронхиолы и альвеолы. От калибра поврежденного сосуда зависит величина кровопотери.
Симптоматика

Кашель — основной провокатор кровохарканья. Он является клиническим признаком заболеваний легких, сердца, крови, метаболических нарушений и аутоиммунных расстройств. Но чаще всего кровохарканье – это проявление инфекционных и онкологических болезней бронхолегочной системы. Его предвестниками являются: локальная болезненность и неприятное тепло в груди, соленый привкус мокроты во рту, беспокойство и бледность больных, появление над местом поражения в легких пузырчатых хрипов. Кровохарканье никогда не бывает во сне, поскольку кашель будит больного. Кровавая мокрота имеет различные оттенки красного цвета — розоватый, яркий, ржавый, коричневатый. Темный оттенок выделений указывает на распад гемоглобина в легочной ткани. Мокрота, напоминающая внешне малиновое или смородиновое желе, свидетельствует в пользу распада легочной ткани, обусловленного злокачественными процессами. Отек легкого сопровождается выделением светло-розового секрета с пеной.
- Кровохарканье — не обязательный, но частый признак опухолевых процессов в органах дыхания. Бронхолегочные неоплазии характеризуются сдавлением и разрушением крупных сосудистых стволов. Большая часть больных с онкопатологией обращаются к врачу с жалобой на повторяющееся кровохарканье. Ему сопутствуют следующие симптомы: мучительный, изнуряющий, частый кашель, дискомфорт в грудной клетке, похудание, свистящее дыхание, ночной гипергидроз, учащенное сердцебиение, периферический цианоз, тахипноэ, лихорадка, осиплость голоса, дисфагия, мышечная слабость, головокружение, аритмия.
 При туберкулезном поражении легких кровохарканье возникает у 80% больных. Это признак фиброзно-кавернозной формы инфекции, при которой в легких образуются большие полости. Мокрота представляет собой кровавые плевки. Кашель сопровождается жжением и болезненностью в груди, повышением температуры тела, гипергидрозом по ночам, похуданием, немотивированным головокружением, апатией и вялостью, нарушением сна, бледностью кожи, румянцем на щеках, отсутствием аппетита, одышкой и чувством нехватки воздуха, хрипами при аускультации, симптомами вегето-сосудистой дистонии.
При туберкулезном поражении легких кровохарканье возникает у 80% больных. Это признак фиброзно-кавернозной формы инфекции, при которой в легких образуются большие полости. Мокрота представляет собой кровавые плевки. Кашель сопровождается жжением и болезненностью в груди, повышением температуры тела, гипергидрозом по ночам, похуданием, немотивированным головокружением, апатией и вялостью, нарушением сна, бледностью кожи, румянцем на щеках, отсутствием аппетита, одышкой и чувством нехватки воздуха, хрипами при аускультации, симптомами вегето-сосудистой дистонии.- При пневмонии сначала появляются интоксикационные и катаральные симптомы – жар, озноб, миалгия и артралгия, вялость, упадок сил, хрипота и боль в горле, ринорея. Затем появляется кашель с обильным слизисто-гнойным отделяемым, содержащим включения крови. Мокрота при разных формах воспаления имеет свои особенности: при плевропневмонии она ржавая, при гриппозной инфекции — пенистая, красная. По мере прогрессирования основной патологии у больных появляются признаки респираторной недостаточности: одышка, удушье, цианоз, геморрагические проявления, помрачение сознания.

пневмония
- При абсцессе легкого повреждаются кровеносные сосуды, гной прорывается в просвет бронха. Во время кашля у больного выделяется гнойная мокрота, имеющая зловонный запах и содержащая примесь крови. Пациенты жалуются на боль в груди, лихорадку, интоксикацию и одышку, потерю аппетита, головную боль, истощение, повышенную потливость, стремительное ухудшение общего состояния.
 Бронхит
Бронхит- Бронхоэктатическая болезнь является осложнением хронического воспаления нижних отделов респираторного тракта. При разрушении кровеносных сосудов, питающих бронхи и легкие, в мокроте появляются прожилки крови. По утрам она выделяется в большом количестве – «полным ртом». У больных возникает анемия, похудание, общая слабость, бледность кожи, отставание детей в физическом и половом развитии.Со временем присоединяются признаки дыхательной недостаточности – цианоз, одышка, пальцы как «барабанные палочки», ногти в форме «часовых стекол», деформация грудной клетки. В осенний и весенний период патология обостряется. Врожденные бронхоэктазы – причина кровохарканья у детей. Часто этот симптом является единственным признаком патологии.
- Инородные тела и травмы дыхательных путей — причина кровохарканья у детей и взрослых. Посторонние предметы поражают слизистую оболочку бронхов и способствуют развитию бронхиального воспаления. У пострадавших возникает приступообразный коклюшеподобный кашель с кровохарканием, стридором и одышкой. При повреждении органов дыхания нарушается целостность кровеносных сосудов, легочная паренхима пропитывается кровью.
- Различные микозы и гельминтозы, поражающие легочную ткань, сопровождаются образованием кист и очагов деструкции. У больных возникает приступообразный кашель, сопровождающийся одышкой и бронхоспазмом. При микроскопическом исследовании слизисто-гнойной мокроты обнаруживаются крупные шаровидные клетки грибков или личинки гельминтов. Грибковые заболевания органов дыхания сопровождаются прорастанием мицелия и продукцией микробами факторов патогенности, которые расплавляют легочную ткань. Это приводит к образованию обильной мокроты с включениями крови. У больных кроме кашля возникает лихорадка и одышка.
- Заболевания сердца с застойными явлениями проявляются кровохарканьем, колющей болью за грудиной, быстрой утомляемостью, мышечной слабостью, одышкой, сердцебиением, ночным апноэ, цианозом, отеками конечностей, нарушением отделения мочи, набуханием вен шеи, геморрагиями на коже, выраженным удушьем, одутловатостью лица, страхом смерти, клокочущим дыханием, которое слышно на расстоянии.
Диагностические процедуры
Чтобы избавиться от кровохарканья, необходимо выяснить его причину. Поставить окончательный диагноз патологии, проявляющейся выделением крови во время кашля, довольно сложно. Трудности диагностирования обусловлены многообразием причин данного нарушения. Чтобы спасти больного, специалисты должны в кратчайшие сроки решить важнейшие диагностические задачи.

Методы, позволяющие определить этиологические факторы кровохарканья:
- Изучение клинических признаков,
- Сбор анамнестических данных,
- Общий осмотр,
- Физикальное обследование.
На основании результатов первичной диагностики терапевты ставят предварительный диагноз и направляют больного на консультацию к более узким специалистам в области пульмонологии, фтизиатрии, ревматологии, онкологии, кардиологии, гематологии.
Дополнительные лабораторные и аппаратные исследования позволяют получить объективные данные.
-

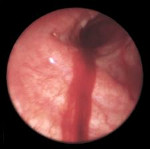
Рентгенограмма органов грудной клетки больного туберкулёзом лёгких
Рентген легких — выявление туберкулезных инфильтратов и каверн, очагов воспаления при пневмонии, неопластических признаков при онкопатологии, кист, паразитарных инвазий. Получить более детальную картину процесса поможет рентгеноконтрастное исследование.
- На томограмме грудной клетки можно обнаружить пораженный сосуд, небольшие опухоли, спадение доли легкого, расширение отдельных участков бронхов. Компьютерная томография с внутривенным введением контрастного вещества позволяет оценить состояния бронхолегочных сосудов.
- Бронхоскопия — методы выявления эндобронхиальной патологии, взятия материала на анализ, извлечения инородных тел, удаления опухолей и прижигания поврежденных сосудов.
- Ангиопульмонография и радиоизотопное сканирование легких позволяют выявить рецидивирующий инфаркт и нарастающий легочный тромбоз.
- Гемограмма — признаки воспаления и анемии.
- Коагулограмма – нарушение свертывания крови, изменение количества тромбоцитов.
- Анализ крови на показатели кислотно-щелочного состояния и газового состава.
- Микроскопия мокроты — обнаружение эритроцитов, атипичных клеток, туберкулезных палочек, грибов или паразитов.
- Микробиологическое исследование бронхиального секрета – бактериологический посев биоматериала на питательные среды с целью выделения возбудителя инфекции и определения его чувствительности к антибиотикам.
- ЭКГ и ЭхоКГ — обнаружение пороков сердца, последствий легочной гипертензии, ТЭЛА.
Когда перечисленные методы не позволяют выявить источник кровохарканья, проводят диагностические операции. Торакоскопия и торакотомия особенно актуальны при травматическом повреждении легкого и при усилении кровохарканья.
Лечение и профилактика
Целью лечебных мероприятий является прекращение кровохарканья и предотвращение его перехода в кровотечение. Незначительное выделение крови во время кашля проходит самостоятельно и не требует лечения. Часто повторяющееся и обильное кровохарканье опасно для жизни человека. Таким больным необходима неотложная медицинская помощь.
Если у человека кровохарканье началось дома, необходимо срочно вызвать скорую помощь. Больного следует уложить на кровать с высоким изголовьем и успокоить его. Важно следить, чтобы он спокойно дышал, не разговаривал и по возможности не кашлял. Желательно обеспечить приток свежего воздуха, расстегнув ворот одежды и открыв окно. На грудь больному необходимо положить лед и давать внутрь ледяные кубики через каждые полчаса.

Доврачебная помощь заключается также в применении:
- Анксиолитиков,
- Средств, понижающих артериальное давление,
- Препаратов, подавляющих кашлевой рефлекс,
- Лекарств, расширяющих кровеносные сосуды.
Врачи и фельдшеры, прибыв по вызову, оказывают пациенту неотложную медицинскую помощь с помощью лекарственных препаратов. Ему вводят внутривенно и внутримышечно гемостатические средства. До полного прекращения кровохарканья больным запрещена физическая активность, горячее питье и любая еда, алкоголь, курение, тепловые процедуры, прием различных медикаментов.
Все лица с кровохарканьем подлежат обязательной госпитализации. В стационаре после проведения диагностики и определения причины процесса больным назначают специализированное лечение. Оно направлено не только на устранение кровохарканья, но и на нормализацию работы легких и сердца, предотвращение асфиксии.
Медикаментозное лечение кровохарканья:
 Для подавления приступов кашля — внутривенно «Кодеин», «Промедол».
Для подавления приступов кашля — внутривенно «Кодеин», «Промедол».- Гемостатическая терапия — внутривенно «Аминокапроновая кислота», «Транексамовая кислота», переливание свежезамороженной плазмы.
- Для восполнения объема циркулирующей крови – внутривенно коллоидные и кристаллоидные растворы.
- Витаминотерапия.
- Седативные средства, транквилизаторы.
Хирургическое лечение проводится лицам, у которых был диагностирован абсцесс легкого, кавернозный туберкулез или рак.
Мероприятия, позволяющие предупредить развитие заболеваний, проявляющихся кровохарканьем:
- Своевременное и правильное выявление и лечение болезней респираторного тракта, сердца и сосудов, аутоиммунных расстройств,
- Отказ от курения и алкоголя,
- Сбалансированное питание,
- Ежедневные прогулки на свежем воздухе,
- Ведение здорового образа жизни.
Прогноз нарушения зависит от причинной патологии. Упорное кровохарканье нередко заканчивается профузным кровотечением, которое может стать причиной гибели больных.
Кровохарканье – достаточно тревожный симптом, к лечению которого необходимо отнестись очень серьезно. Даже его единичный эпизод требует незамедлительного обращения врачу и тщательного всестороннего обследования.
Видео: кровохарканье
Видео: три причины кровохарканья
Мнения, советы и обсуждение:
Кровоизлияние в легкие — Лечение кровотечений
Кровоизлияние в легкие: причины
При кровоизлиянии в лёгкие происходит выход крови из сосудов, расположенных в лёгких, и пропитывание ею тканей лёгких. У грудных детей подобное состояние может наблюдаться в самые первые дни их жизни, оно представляет собой тяжёлую форму пневмонии неинфекционного типа.
Среди причин кровоизлияния в лёгкие можно отметить такие факторы:
- травматические повреждения области грудной клетки;
- проблемы со сворачиваемостью крови у пациента;
- заболевания сердечно-сосудистой системы;
- образование опухолей в лёгких;
- болезни инфекционной природы, которые приводят к поражениям ткани лёгких, такие, как туберкулёз, абсцесс лёгкого, а также экстатическая болезнь бронхов.
Причина должна определяться после проведения специального медицинского обследования.
Симптомы кровоизлияния в легкие
Среди симптомов кровоизлияния в лёгкие выделяются побледнение пациента, сильный кашель, иногда с примесями крови, продолжительное повышение температуры тела. В ночное время наблюдается обильная потливость пациента, в груди появляются устойчивые, сильные боли, понижается аппетит.
Симптомы кровоизлияния в лёгкие определяются заболеванием, которое такие кровоизлияния вызывает. При абсцессе лёгкого у пациента отмечается обильное отделение гнойной мокроты при кашле, при этом в мокроте присутствуют кровяные прожилки. Если причиной кровоизлияния стал хронический бронхит, среди симптомов преобладает кашель, продолжающийся более трёх месяцев. Крови при этом выделяется мало. Температура повышается несущественно. При туберкулёзе существенно понижается вес пациента и аппетит, кашель продолжительный с кровью.
Особенности кровоизлияний в легкие
Особенностью кровоизлияния в лёгкие у детей является тот факт, что в основном они наблюдаются у недоношенных детей. Также такие кровоизлияния характерны для детей, которые родились с удушьем, при обвитии пуповины вокруг шеи ребёнка при родах, при врождённых пороках развития лёгких и несовместимости крови матери и ребёнка по резус-фактору. Именно биологическая недоразвитость лёгких и становится причиной возникновения кровоизлияния в них. Нередко кровотечения у детей и взрослых протекают на фоне врождённых лёгочных заболеваний, таких, как спадание лёгочной ткани, геморрагический синдром. Ребёнок, перенёсший кровоизлияние в лёгкие, как правило умирает на вторые сутки поле случившегося.
Кровоизлияние в легкие у новорожденного
Сравнительно редкими можно считать случаи кровоизлияния в лёгкие у новорожденных детей, однако они сопровождаются тяжёлыми последствиями, в результате которых ребёнок или умирает, или становится инвалидом.
У детей, родившихся в положенный срок, случаи лёгочных кровоизлияний сравнительно редки. До конца неизвестны причины, которые вызывают такие кровотечения. Они протекают на фоне расстройств дыхания, которые происходят неожиданно. При этом происходит инфильтрация обоих лёгких. В таких случаях бывает весьма эффективным лечение, направленность которого заключается в поддержании на должном уровне основных жизненно важных функций.
Кровоизлияние в лёгкие у ребёнка происходит по причине врождённых заболеваний систем дыхания. В подавляющем большинстве случаев, примерно 70% от общей массы, летальный исход наступает к истечению вторых суток после кровоизлияния.
Кровоизлияние в легкие у взрослых
У взрослого человека кровоизлияние в лёгкие происходит на фоне различных заболеваний или механических повреждений грудной области. При этом лёгкие пропитываются кровью и для нормализации жизнедеятельности требуется её выведение. Также причинами подобного состояния могут стать различные инфекционные поражения и проблемы сворачиваемости крови у пациента.
Симптомами кровоизлияния в лёгкие у взрослого человека являются кашель, порой не прекращающийся достаточно долго, одышка, болью в груди. Кровь при этом выделяется не всегда, её исход при кашле зависит от болезни, которая вызвала кровоизлияние. Возможны рецидивы кровоизлияния и повторение его спустя определённые промежутки времени.
Кровоизлияние в легкие: лечение
Для лечения кровоизлияния в лёгкие применяются следующие средства и методы:
- медицинские препараты, действие которых направлено на остановку крови;
- антибиотики, действие которых обеспечивают должный уровень профилактики инфекционных проявлений;
- средства для усиления отхаркивания, действие которых направлено на ускорение отхода мокроты при его затруднении;
- терапия при помощи кислорода, предусматривающая его доставку специальными масками и аппаратами;
- локализация и последующее полное устранение основного болезненного состояния, которое стало причиной лёгочного кровоизлияния;
- хирургическая операция, предполагающая удаление некоторого участка лёгкого.
Операционное вмешательство проводится в случае обильных кровоизлияний, и особенно тяжёлого состояния потерпевшего.
Похожие статьи:
Кровотечение при раке
Кровотечение при полипах
Кровотечения при циррозе печени
Язвенное кровотечение
Вторичное кровотечение
Кровь в легких причины и лечение
Кровоизлияние в легкие: причины
 При кровоизлиянии в лёгкие происходит выход крови из сосудов, расположенных в лёгких, и пропитывание ею тканей лёгких. У грудных детей подобное состояние может наблюдаться в самые первые дни их жизни, оно представляет собой тяжёлую форму пневмонии неинфекционного типа.
При кровоизлиянии в лёгкие происходит выход крови из сосудов, расположенных в лёгких, и пропитывание ею тканей лёгких. У грудных детей подобное состояние может наблюдаться в самые первые дни их жизни, оно представляет собой тяжёлую форму пневмонии неинфекционного типа.
Среди причин кровоизлияния в лёгкие можно отметить такие факторы:
- травматические повреждения области грудной клетки;
- проблемы со сворачиваемостью крови у пациента;
- заболевания сердечно-сосудистой системы;
- образование опухолей в лёгких;
- болезни инфекционной природы, которые приводят к поражениям ткани лёгких, такие, как туберкулёз, абсцесс лёгкого, а также экстатическая болезнь бронхов.
Причина должна определяться после проведения специального медицинского обследования.
Симптомы кровоизлияния в легкие
Среди симптомов кровоизлияния в лёгкие выделяются побледнение пациента, сильный кашель, иногда с примесями крови, продолжительное повышение температуры тела. В ночное время наблюдается обильная потливость пациента, в груди появляются устойчивые, сильные боли, понижается аппетит.
Симптомы кровоизлияния в лёгкие определяются заболеванием, которое такие кровоизлияния вызывает. При абсцессе лёгкого у пациента отмечается обильное отделение гнойной мокроты при кашле, при этом в мокроте присутствуют кровяные прожилки. Если причиной кровоизлияния стал хронический бронхит, среди симптомов преобладает кашель, продолжающийся более трёх месяцев. Крови при этом выделяется мало. Температура повышается несущественно. При туберкулёзе существенно понижается вес пациента и аппетит, кашель продолжительный с кровью.
Особенности кровоизлияний в легкие
Особенностью кровоизлияния в лёгкие у детей является тот факт, что в основном они наблюдаются у недоношенных детей. Также такие кровоизлияния характерны для детей, которые родились с удушьем, при обвитии пуповины вокруг шеи ребёнка при родах, при врождённых пороках развития лёгких и несовместимости крови матери и ребёнка по резус-фактору. Именно биологическая недоразвитость лёгких и становится причиной возникновения кровоизлияния в них. Нередко кровотечения у детей и взрослых протекают на фоне врождённых лёгочных заболеваний, таких, как спадание лёгочной ткани, геморрагический синдром. Ребёнок, перенёсший кровоизлияние в лёгкие, как правило умирает на вторые сутки поле случившегося.

Кровоизлияние в легкие у новорожденного
Сравнительно редкими можно считать случаи кровоизлияния в лёгкие у новорожденных детей, однако они сопровождаются тяжёлыми последствиями, в результате которых ребёнок или умирает, или становится инвалидом.
У детей, родившихся в положенный срок, случаи лёгочных кровоизлияний сравнительно редки. До конца неизвестны причины, которые вызывают такие кровотечения. Они протекают на фоне расстройств дыхания, которые происходят неожиданно. При этом происходит инфильтрация обоих лёгких. В таких случаях бывает весьма эффективным лечение, направленность которого заключается в поддержании на должном уровне основных жизненно важных функций.
Кровоизлияние в лёгкие у ребёнка происходит по причине врождённых заболеваний систем дыхания. В подавляющем большинстве случаев, примерно 70% от общей массы, летальный исход наступает к истечению вторых суток после кровоизлияния.
Кровоизлияние в легкие у взрослых
У взрослого человека кровоизлияние в лёгкие происходит на фоне различных заболеваний или механических повреждений грудной области. При этом лёгкие пропитываются кровью и для нормализации жизнедеятельности требуется её выведение. Также причинами подобного состояния могут стать различные инфекционные поражения и проблемы сворачиваемости крови у пациента.
Симптомами кровоизлияния в лёгкие у взрослого человека являются кашель, порой не прекращающийся достаточно долго, одышка, болью в груди. Кровь при этом выделяется не всегда, её исход при кашле зависит от болезни, которая вызвала кровоизлияние. Возможны рецидивы кровоизлияния и повторение его спустя определённые промежутки времени.
Кровоизлияние в легкие: лечение
Для лечения кровоизлияния в лёгкие применяются следующие средства и методы:
- медицинские препараты, действие которых направлено на остановку крови;
- антибиотики, действие которых обеспечивают должный уровень профилактики инфекционных проявлений;
- средства для усиления отхаркивания, действие которых направлено на ускорение отхода мокроты при его затруднении;
- терапия при помощи кислорода, предусматривающая его доставку специальными масками и аппаратами;
- локализация и последующее полное устранение основного болезненного состояния, которое стало причиной лёгочного кровоизлияния;
- хирургическая операция, предполагающая удаление некоторого участка лёгкого.
Операционное вмешательство проводится в случае обильных кровоизлияний, и особенно тяжёлого состояния потерпевшего.
Описание
Легочное кровотечение – заболевание, которое представляет собой кровяные выделения через дыхательные пути организма. Кровь выделяется из сосудов легких или бронхов. Легочные кровотечения происходят из-за нарушений целостности кровеносных сосудов данных органов, распада легочных тканей.

Интенсивность кровопотери определяет величину легочных кровотечений.
Легочные кровотечения, как правило, появляются у людей пожилого возраста, которые имеют большой опыт курения, переносили туберкулез и прочие легочные заболевания.
Легочные кровотечения опасны своими осложнениями на сердечнососудистой системе, дыхательной, кровеносной.
Существует классификация легочных кровотечений в зависимости от объема кровяной выделяемой мокроты: малые кровотечения из легких (при ежедневном объеме мокроты не более ста миллиграмм), средние легочные кровотечения (объем ежедневных выделений мокроты от ста до пятисот миллиграмм), и профузные кровотечения из легких (когда объем составляет более пятисот миллиграмм ежедневно).
Внезапные легочные кровотечения наиболее опасны, поскольку за короткий срок времени могут привести человека к удушью, летальности.

Причинами легочных кровотечений могут стать следующие заболевания: болезни сердца, туберкулез любого вида и формы, бронхит, частые воспаления легких, легочный абсцесс, грипп, гипертония, порок сердца, пневмосклероз, реберные травмы, попадание в легкие инородных тел, травмы грудной клетки, легочные инфекции и грибковые заболевания, злокачественные опухоли дыхательной системы.
Легочное кровотечение может быть следствием оперативного вмешательства в легкие и дыхательную систему организма пациента.
Симптомы
Главными симптомами состояния при легочном кровотечении являются:
- общая слабость организма;
- болевой синдром в области грудной клетки;
- развитие гипотонии;
- состояние обморока;
- головокружения, особенно во время подъема с постели пациента;
- явно слышные бронхиальные или легочные хрипы;
- потеря сознания;
- надрывный кашель с выделением соленой мокротой и примесями крови (кровь, как правило, выделяется в виде сгустков).

Как правило, легочные кровотечения начинаются нечастыми покашливаниями, при которых отделяется кровяная мокрота. Затем кашель становится постоянным, усиливается. Объем отделяемой мокроты увеличивается, кровь так же становится более ярко выраженной в отделяемом.
Именно увеличение объема крови в мокроте свидетельствует о легочном кровотечении.
Диагностика
Диагностическое обследование пациента с легочным кровотечением заключается в следующих мероприятиях: проводится бронхоскопия, рентген легких, ультразвуковое их исследование, гомография.
С учетом динамики прогрессирования заболевания могут быть назначены такие диагностические методы исследования: альгиография, бронхография, артериальная альгиопульмонография бронхов.
Чтобы остановить легочное кровотечение в период диагностирования так же проводится гемостатическая терапия.

Диагностика легочных кровотечений проводится одновременно несколькими специалистами: фтизиатром, онкологом, ревматологом, кардиологом, пульмонологом.
Во время комплексного обследования у пациента выявляется затрудненное дыхание, хрипы в легких.
Чтобы выявить источник кровотечения берется на анализ кровь, выделяемая с мокротой.
Подтверждение диагноза происходит с помощью инструментальных методов диагностики: рентгенография легких, ультразвуковое их исследование, магнитно-резонансная томография.
Бронхоскопия в данном случае является самым информативным диагностическим методом. Он позволяет врачу исследовать подробно источник кровотечения, сделать биопсию пораженной зоны.
Профилактика
К профилактике легочных кровотечений относятся своевременное выявление и проведение лечебных комплексов тех заболеваний, которые способны привести к данному состоянию. Важно вовремя обследовать и лечить такие системы организма, как сердечнососудистую, дыхательную, кровеносную.

Существует определенная группа риска легочных кровотечений, в которую попадают пациенты с туберкулезом, пневмонией, диабетом. Так же существует определенная социальная градация населения, определенные слои которой входят в группу риска. Сюда относятся мигранты, осужденные, беременные, те, кто принимают глюкокортикоидные препараты, дети с частыми заболеваниями легких, люди преклонного возраста и низкого экономического и социального статуса.
Лечение
При легочном кровотечении показано лечение в стационарных условиях. К лечебным методам относятся: местный гемостаз, консервативная терапия, хирургическое лечение.
В медикаментозное лечение входит соблюдение состояния покоя больного, накладывание на конечности венозных жгутов, метод аспирации для удаления крови из трахеи, прием гипотензивных препаратов, гемостатических лекарств, противосвертываемых лекарств и инъекции глюкозы, а так же переливание крови.
При неэффективности консервативной терапии применяется эндоскопический гемостаз, реже – бронхоскопия. В тяжелых случаях легочных кровотечения, под строгим врачебным контролем проводится бронхиальная эмболизация артерий.
Хирургическая операция применяется в случае необходимости устранения источника кровотечения. Во время операции могут быть удалены частично здоровые ткани и полностью пораженные участки легких.
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
МКБ-10
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.

Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Кровохарканье при пневмонии: причины, симптомы и лечение
Воспаление легких относится у докторов к тяжелым и среднетяжелым заболеваниям. Известна эта патология легочной системы и своими осложнениями, последствиями и усугубленным протеканием. Но в редких случаях сопутствующие проявления пневмонии вызывают у больного страх и панику, например, кровохарканье при пневмонии.
Больного пугает как сам по себе симптом, так и понимание того, что при нормальном и неосложненном течении воспалительного процесса таких проявлений не должно быть. Появление большого количества кровавых выделений с мокротой явно сигнализируют о прогрессирующем кровотечении, что само по себе достаточно опасно и даже угрожает жизни больного.

Дифференцирование проявления
Неожиданное появление кровавых сгустков в мокроте не всегда указывает на то, что кровотечение прогрессирует именно в легких. Причиной патологически окрашенных выделений могут выступать любые внутренние кровопотери и излияния крови в органах.
- Желудочное кровотечение при воспалении легких может быть спровоцировано медикаментозно. В том случае, если у пациента до заболевания пневмонией в анамнезе была язва желудка, вполне возможно её обострение, сопровождающееся кровоизлиянием из открывшейся эрозии. Произойти это может на фоне приема больным большого количества препаратов одновременно: антибиотиков, муколитических средств, жаропонижающих лекарств. Большинство из этих препаратов способны и сами по себе разъедать слизистую оболочку желудка и кишечника, а на готовую язву воздействуют тем более разрушительно.
- Кровотечение и последующее отхаркивание крови способны спровоцировать и такие патологии, как абсцесс миндалин или геморрагический диатез. И первое, и второе патологическое состояние легко может возникать при пневмонии, при этом больной на фоне плохого самочувствия может и не догадываться о том, что параллельно с воспалительными процессами в легочной системе развиваются такие сложные внутренние патологии.
- Особенно опасным считается кровотечение, спровоцированное прорывом аневризмы аорты в дыхательные пути. Происходит это и при пневмонии, но вследствие того, что общее состояние пациента само по себе тяжелое, этот осложнение способно быстро привести к летальному исходу. Нередко в таких случаях кашель, сопровождающийся сплевыванием алой крови, переходит в кровавую рвоту.
- Легочное кровохарканье диагностируется на фоне прогрессирование некоторых типов пневмонии и её осложнений. Симптом сам по себе неутешительный и требует быстрого врачебного реагирования.
Существуют и другие причины сплевывания кровавой мокроты, но они, чаще всего, не связаны с пневмонией и проявляются в основном, когда у человека нет пневмонии.
Симптомы легочного кровохарканья
На пневмонию, протекающую с кровохарканьем, указывает ряд характерных симптомов. В первую очередь, у больного выражены признаки воспалительного легочного процесса, которые проявляются:
- симптомами лихорадки, озноба;
- кашлем, сопровождающимся одышкой или синдромом обструкции;
- затрудненным дыханием;
- болью в грудине в области пораженного легкого;
- головной болью, слабостью, головокружением.
В том случае, если процесс воспалительного поражения легочных тканей протекает у больного без выраженного кровохарканья, то мокрота, как правило, отходит с гнойными или ржавыми прожилками. В поствоспалительный период восстановления функционирования дыхательной системы мокрота отходит пенистая и прозрачная.
Симптомами, указывающими на то, что у больного прогрессирует легочное кровохарканье, являются:
- отделение при кашле крови с примесями слизистой мокроты;
- сплевывание темных кровавых сгустков с возможными пенистыми добавками;
- сплевывание сгустков, напоминающих смородиновое желе при незначительных легочных кровотечениях.
Как правило, легочное кровохарканье всегда сопровождается продуктивным кашлем с отхождением большого количества слизистой мокроты.

Причины легочного кровохарканья
Терапевтических причин, провоцирующих легочное кровохарканье, медики дифференцируют немало. Практически все они относятся к сложным расстройствам здоровья. Сами заболевания классифицируются по степени сложности и распространенности симптома.
- Туберкулез является наиболее частой причиной появления кровавых выделений в мокроте больного. Ещё в прошлом веке этот симптом считался главным указателем на наличие развивающейся и прогрессирующей «чахотки» в организме больного.
- Казеозная пневмония, сопровождающаяся кроме кровохарканья, симптомами интоксикации, акроцианоза, одышкой и болью в груди со стороны воспаленного легкого, считается одной из распространенных форм пневмонии, провоцирующих сплевывание кровяных сгустков.
- Крупозное воспаление легких не всегда сопровождается сплевыванием кровавой мокроты. При этой форме заболевания кровавая мокрота выделяется редко, чаще наблюдаются выделения с ржавыми вкраплениями. Кроме этого, у больного наблюдаются герпетические высыпания, частое и поверхностное дыхание, кашель, лицевая гиперемия, лихорадка.
- Пневмония, спровоцированная палочкой Фридлендера, начинается стремительно, отличается ураганным течением. Высыпания герпеса отсутствуют, у больного прогрессируют симптомы лихорадки, выраженный цианоз кожных покровов, одышка, головная боль, острые боли в груди колющего характера. Мокрота выделяется вязкая с примесями крови.
- Пневмония, вызванная вирусами гриппа, характеризуется выраженной симптоматикой воспаления легких и сопровождается отхождением слизисто-гнойной мокроты с кровяными примесями.
В любом случае, появление кровяных выделений с мокротой сигнализирует о сложном обострении текущего воспаления в легких и требует неотложной врачебной помощи и лечения.

Диагностика патологического процесса
С того момента, как больной начал откашливать кровавыми выделениями или просто кровь в чистом виде, он может сам определить причину кровотечения, прислушавшись к своим ощущениям и общему состоянию. Если перед кашлем и в момент прокашливания чувствуются неприятные ощущения или болевой спазм в области горла, то, скорее всего, кровь поступает именно из легких или бронхов. При этом цвет самих выделений будет характерным алым негустой консистенции, возможно с примесями кровавой пены.
Характерным признаком желудочно-кишечного кровотечения являются сильные позывы к рвоте непосредственно перед кашлем, сопровождающиеся резкими болевыми ощущениями в области желудка или кишечника. Выделяемая при этом кровь обычно напоминает по консистенции густую краску.
Независимо от того, какие симптомы сопровождают кровохарканье, больному обязательно следует незамедлительно обратиться к доктору и пройти все необходимые диагностические процедуры для уточнения диагноза.
- Развёрнутый общий анализ крови проводится с целью определения степени воспалительной легочной патологии и исключения опухолевых процессов и заболеваний иммунной системы. Кровохарканье, в отличие от опухолевого прогрессирования, не вызывает анемии. Наличие у больного с кровохарканьем анемии указывает на злокачественный процесс или заболевание иммунной системы.
- Метод исследования с помощью коагулограммы поможет определить общую склонность организма пациента к кровопотерям в результате кровотечений.
- Общий анализ мочи показывает степень прогрессирования воспалительной патологии, общее состояние и степень микробного поражения организма больного человека.
- Биохимический анализ крови показывает уровень мочевины, креатинина, натрия, калия, тем самым помогает определить возможные изменения на фоне кровопотери.
- Исследование посева мокроты проводится с целью уточнения возбудителя пневмонии, неоднократное цитологическое исследование помогает исключить злокачественные опухолевые процессы в легких.
- Рентгенография грудной клетки имеет ведущее диагностическое значение при кровохаркании. Следует помнить, что обнаруженные на рентгенограмме патологические изменения не обязательно будут указывать на истинный источник кровохарканья. Поэтому, выявленную на рентгенографии патологию, следует уточнить при помощи компьютерной томографии. Однако, если стандартная рентгенограмма грудной клетки не обнаруживает каких-либо дисфункций или отклонений, проводить томографию лёгких или компьютерную томографию в качестве дополнительного исследования не следует.
- Бронхоскопия считается обязательным исследованием для больных с симптомами кровохарканья, поэтому доктор назначает эту процедуру в случае необходимости неоднократно.
- Компьютерная томография груди проводится как уточняющий метод исследования при диагностировании патологических отклонений на рентгенографии грудной клетки.
- Бронхография проводится только в тех случаях, когда доктор подозревает бронхоэктатическую болезнь, а данные бронхоскопии не показывают полной картины патологического состояния.
Полученная общая картина диагностического обследования позволяет докторам в короткие сроки скорректировать схему лечения и выбрать правильные медикаментозные средства воздействия на воспалительную патологию.

Медикаментозная терапия
Лечение воспаления легких, сопровождающегося кровохарканьем, проводится на основании полученных диагностических данных обследования.
В первую очередь, доктора назначают симптоматическое лечение, направленное устранение симптомов прогрессирования легочного воспаления. В качестве основной симптомотерапии доктора назначают:
- лекарственные формы направленного жаропонижающего спектра;
- препараты – муколитики, способствующие отделению и отхождению мокроты.
Симптомы лихорадки у больного снимаются медикаментозно только в тех случаях, когда температура тела очень высокая и не снижается народными средствами. Муколитический ряд лекарственных препаратов широко применяется для облегчения отхождения слизи и кровяных выделений из бронхов. Большинство муколитиков способны провоцировать повышенную действенную способность препаратов антимикробного ряда, которые широко используются в лечении легочных воспалительных патологий.
Специалисты рекомендуют при лечении пневмонии, сопровождающейся кровохарканьем, лечить больных муколитиками ряда цистеинов. Дозировка, схема приема и длительность курса лечения корректируется лечащим доктором.
Антимикробная терапия
Препараты антимикробного ряда считаются частым спутником и главным ведущим звеном в терапии воспалительных легочных патологий, особенно тех форм, которые сопровождаются отхождением кровавой мокроты. К сожалению, большинство антимикробных лекарственных форм утратили эффективность в отношении воздействия на патогенные микробы, провоцирующие воспаление легких. Поэтому больному часто требуется лечение сразу двумя препаратами противомикробного спектра.

Существует общий ряд правил назначения противомикробных препаратов при пневмонии, которые доктора учитывают при лечении пациентов.
- Воспаление легких, которое развивается и прогрессирует медленно, сопровождаясь отхождением вязкой мокроты с кровавыми сгустками, медики предпочитают лечить серосодержащими препаратами антимикробного ряда.
- При лечении пневмоний, вызванных аденовирусами, риновирусами, вирусами гриппа и парагриппа, антибиотики часто не дают выраженного терапевтического эффекта. В терапевтическую схему лечения таких форм пневмонии доктора добавляют противовирусные препараты.
- Воспалительные процессы в легких грибковой этиологии специалисты рекомендуют лечить антимикробными препаратами, локально действующими на каждый вид грибов.
Углубленная диагностика, проведенная докторами, даёт полную картину течения заболевания и причины патологического кровотечения в легочной системе. На основании полученных диагностических данных доктор подбирает пациенту эффективный противомикробный препарат и корректирует общую схему лечения.
Быстрая помощь при кровохаркании

При выраженном и резко прогрессирующем кровохаркании больному, в первую очередь, следует быстро оказать первую доврачебную помощь для того, чтоб избежать ощутимой кровопотери и осложнений.
- В первую очередь, пациента устраивают в полу сидячее положение.
- В зоне досягаемости устанавливают лоток с кубиками льда, при этом больному предлагают их глотать с интервалом в несколько минут.
- Пациенту обеспечивают обильный питьевой режим: дают пить прохладную воду без газа, чай со льдом.
- Экстренно вызывают неотложную помощь и госпитализируют больного в стационар, где ему оказывают последующую помощь.
В условиях стационара доктора проводят экстренное лечение, направленное на устранение симптомов кровотечения и угрожающей кровопотери.
- Симптоматическая терапия направлена на снятие болевого спазма и на уменьшение интенсивной выраженности кашля. К подавлению выраженного кашлевого спазма при кровохаркании доктора подходят с осторожностью, так как подавление кашля может спровоцировать застой крови в бронхолегочной системе и, как следствие – осложненное протекание аспирационной пневмонии.
- При мучительном и изматывающем кашле больному прописывают ряд препаратов, способных купировать сильные позывы и спазмы. Изначально доктора дают больному лекарственные формы перорально, в случае неэффективности такого лечения – назначают инъекционное введение сильнодействующих препаратов.
Эффективно также одновременное введение лекарственных форм и препаратов, способствующих остановке кровотечения. В том случае, если быстрое симптоматическое воздействие не дает желаемого эффекта, доктор принимает решение о процедуре переливания крови с целью предупреждения осложнений на фоне кровопотери.
На фоне оказания экстренной помощи при кровохаркании практикуется незамедлительная антимикробная терапия с целью предупреждения нагноения и последующего формирования абсцесса в легких. Быстрая антибиотикотерапия призвана также эффективно останавливать воспалительный легочный процесс и уничтожать микробы, провоцирующие кровохарканье.
Сопроводительная терапия
Кровохарканье при пневмонии – угрожающий симптом, сигнализирующий о серьезном патологическом сбое в дыхательной системе. Сам по себе симптом требует серьезного и длительного лечения, как и сама воспалительная патология. Основного лечения при таком протекании воспалительной патологии недостаточно, важно соблюдать ряд принципов сопроводительной терапии.
Диетотерапия

Организм человека, больного пневмонией сильно ослаблен токсическим воздействием пневмококковых агентов и лихорадочным состоянием. Не приносят пользу желудочно-кишечному тракту и иммунной системе и сильнодействующие антимикробные препараты, направленные на купирование острого прогрессирования патологического воспаления в легочной ткани. Негативные изменения в организме больного человека могут быть скорректированы с помощью определенной системы питания.
- Схема питания должна быть составлена с учетом необходимости частого потребления небольших порций пищи. Считается, что оптимальным вариантом будет шести-семиразовое питание небольшими объемами мягкой теплой пищей. В первые острые дни прогрессирования воспалительного процесса можно ограничить рацион больного теплыми бульонами, овощными пюре, жидкими кашами.
- В последующие дни заболевания следует обязательно вводить в меню кисломолочные продукты и белковую пищу. За счет этого можно решить вопрос с необходимой повышенной калорийностью питания больного.
- На фоне значительного ограничения потребления в пищу углеводов и жиров, следует обязательно увеличить и разнообразить фруктово-овощной рацион больного, в том числе за счет свежевыжатых соков. Исключить следует только цветную и белокачанную капусту, редьку, бобовые.
Не стоит забывать также и о том, что кровохарканье, сопровождающее воспалительный процесс может существенно снижать гемоглобиновые показатели, не провоцируя при этом полноценную анемию в рацион больных с симптомами кровохарканья обязательно вводят:
- отварную куриную или говяжью печень;
- нежирные сорта мяса отварные или приготовленные на пару;
- фруктовые соки: гранатовый, яблочный, апельсиновый;
- овощные соки: свекольный, морковный;
- гречневую кашу.
Не рекомендуется больным давать трудно перевариваемую, тяжелую пищу, жареные, острые и копченые блюда.
Терапия народными средствами

Средства народной терапии могут обеспечить действенный дополнительный эффект в том случае, если они согласованы с лечащим врачом. В острый период прогрессирования воспалительного легочного заболевания, сопровождаемого кровохарканьем, можно давать больному растительные лекарственные травы, настои и отвары из них.
- Из свежей травы тысячелистника выдавливают сок. Дают его больному пить по столовой ложке каждые полчаса до остановки симптомов острого легочного кровотечения.
- В том случае, если возможности использовать для лечения свежеприготовленный сок растения нет возможности, можно воспользоваться сушеной травой тысячелистника, заваренной из расчета пары столовых ложек на пол-литра кипятка. Такой настой дают больному пить по половине стакана каждые полчаса.
- Эффективным при легочных кровотечениях считается также настой травы цикория. Его готовят из расчета столовой ложки сухого сырья на полтора стакана кипятка, проваривают на медленном огне четверть часа. Больному дают пить охлажденным по трети стакана каждые полчаса.
Кровохарканье при пневмонии – серьезный симптом, требующий своевременного и экстренного реагирования. Не следует забывать, что терапия народными средствами не может заменить больному полноценное медикаментозное воздействие на очаги воспаления.
причины, симптомы, диагностика, лечение, профилактика
Это опасное для жизни осложнение различных заболеваний органов дыхания, обусловленное истечением крови из сосудов легких и выделением ее из дыхательных путей.
Причины
Развитие патологического состояния наблюдается при:
тяжелых инфекционных заболеваниях, вызывающих распад легкого;
гангрене легкого;
бронхоэктатической болезни;
пневмосклерозе;
абсцессе легкого;
грибковом либо паразитарном поражении;
сердечнососудистых патологиях;
злокачественных новообразованиях.
Также развитие данного симптома может наблюдаться при таких системных недугах, как болезнь анти-БМК-антител, синдрома Делена-Геллерстедта, гранулематоз с полиангиитом, травматическое поражение грудной клетки, нарушение гемостаза.
Факторами, которые провоцируют развитие патологии, являются эмоциональные и физические нагрузки, инфекционные заболевания, нарушение гемодинамики, длительная инсоляция, повышение легочного давления и менструация у женщин.
Симптомы
При данной патологии происходит выделение из дыхательных путей алой крови и ее сгустков при кашле. Следует отметить, что при этом состоянии часть крови, выделяющаяся из органов дыхания, имеет вид розовой пены.
В момент кровотечения кожа человека покрывается липким, холодным потом и становится бледной. Также у больного может отмечаться гипотония, возникновение одышки и учащенное сердцебиение. Пациенты могут жаловаться на возникновение головокружения, шума в ушах и выраженное чувство страха.
Общее состояние пациента определяется степенью кровопотери. При тяжелых формах недуга может наблюдаться возникновение нарушения зрения, возникновение рвоты, судорог, асфиксии и обморока. После перенесенного легочного кровотечения на вторые либо третьи сутки у больного может наблюдаться развитие симптомов аспирационной пневмонии.
Диагностика
Диагностирование кровотечения может осуществляться визуально: у таких больных наблюдается выделение алой крови и розовой пены через рот. Для осмотра органов дыхания и выявления области кровотечения проводится бронхоскопия. При помощи этого метода также иногда удается провести остановку кровотечения.
Для выявления истинной причины кровотечения может потребоваться назначения физикального осмотра, общего анализа крови и коагулограмма, рентгенография, исследование мокроты, компьютерная томография, ангиопульмонография.
Иногда для постановки либо подтверждения диагноза может потребоваться выполнение биопсии тканей легкого.
Лечение
При кровотечении лечебные мероприятия нацелены на его устранение, для этого больному необходимо придать полусидячее положение, удалении крои из дыхательной системы, применении кровеостанавливающих средств. В некоторых случаях применяют проведении терапевтической бронхоскопии, во время которой проводят закупорку поврежденного сосуда при помощи специальных средств. В экстренных случаях может потребоваться хирургическое лечение. При значительных кровопотерях пациенту назначают переливание крови либо ее компонентов. Для предупреждения развития инфекционного поражения легкого используют атибиотикотерапию.
После остановки кровотечения показано проведение корректного лечения основного заболевания.
Профилактика
Профилактика недуга основывается на своевременном диагностирование и лечении любых поражений дыхательной системы.
Легочное кровотечение — лечение, причины, диагностика


Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Тяжелым осложнением болезней и травм внутренних органов является легочное кровотечение (ЛК). Это полиэтиологическое состояние, при котором происходит haemorrhagia — истечение крови. Выделение кровянистой мокроты в просвет бронхов — крайне тяжелое неотложное состояние. Гемофтиз, гемоптоэ, диффузное альвеолярное легочное кровотечение — иные названия этого симптомокомплекса. Если гемоптоэ обусловлено химическими воздействиями либо травмами, в Международном классификаторе этот недуг рассматривается в качестве самостоятельного заболевания.

Этиология и патогенез гемоптоэ
Частота ЛК составляет около 1-4% от общего количества кровотечений. Очень многие люди ошибочно не обращаются к врачу при такой патологии.
Медицинская помощь срочно необходима больному, если появились признаки легочного кровотечения, поскольку летальность при этом осложнении легочных заболеваний достигает 50-80%.
Массивная аспирация крови обнаруживается в обоих легких. Это проникновение биологической жидкости в ткани органа дыхания при вдохе.
Причины заболевания
Легочное кровотечение чаще всего возникает у мужчин среднего и пожилого возраста.

В группу риска входят:
- дети с рецидивирующей пневмонией;
- пациенты, длительно принимающие стероидные гормоны;
- осужденные, отбывающие наказание;
- внешние мигранты;
- женщины, вынашивающие ребенка;
- больные диабетом;
- пациенты с туберкулезом легких;
- люди пожилого возраста;
- пациенты с острой пневмонией.
ЛК является проявлением многих недугов.
Легочные кровотечения вызываются следующими факторами:
- деструктивные патологические процессы в дыхательных путях;
- облучение;
- легочное сердце;
- инфекционные заболевания;
- психоэмоциональное перенапряжение;
- онкологические процессы;
- травмы легких и бронхов;
- абсцесс легкого;
- недуги пищевода;
- венозный застой;
- авитаминозы;
- системные недуги;
- болезни крови;
- развитие порока сердца;
- заболевания средостения.

При хроническом атрофическом бронхите, бронхоэктатической болезни, опухоли и туберкулезе легких такой опасный синдром возникает чаще всего. До 90% случаев кровопотери приходится на туберкулез.
Классификация гемоптоэ
Учитывается интенсивность выраженности этого тяжелого синдрома.
В клинической медицине принято различать 3 степени ЛК:
- Гемоптизис — кровохарканье. В слюне либо мокроте со слизью отмечается множество прожилок крови, сгустков биологической жидкости. Гемоптизис не угрожает жизни пациента.
- Массивное кровотечение. В процессе кашля сгусток крови из легких выделяется с большим трудом. Этот патологический процесс происходит с перерывами либо непрерывно.
- Профузное легочное кровотечение. Происходит истечение крови непрерывной струей. Это крайне тяжелое состояние пациента. Асфиксия с летальным исходом является частым осложнением такого симптома.
Клиническая картина недуга
Легочное кровотечение обычно развивается у больного внезапно. Начинается кровохарканье. Повреждение тканей органа дыхания вызывает покраснение патологической мокроты. При возникновении легочных кровотечений симптомы у больных могут быть различными. Сначала пациент изредка откашливается, со временем его состояние ухудшается.

В большом количестве может выделяться пенистая мокрота с кровью. Покашливания усиливаются, возникают чаще. При интенсивном кровотечении появляется тяжелый кашель, который невозможно остановить. При кровотечении в легких выделение крови происходит из дыхательных путей через нос либо рот. Свертывания крови не происходит, может выделиться пена.
Характерными проявлениями недуга являются:
- Сильный сухой кашель в начале приступа. Позже он становится влажным.
- Отмечается тахипноэ. Частота дыхательных движений в минуту возрастает до 60 и более.
- Дыхание учащенное, поверхностное. Одышка.
- Выделение холодного пота.
- При интенсивном кровотечении возникает потеря сознания.
- Кровохарканье.
- Шум в ушах.
- В груди ощущаются боль и дискомфорт.
- Поражение трахеобронхиального дерева.
- Может развиваться центральный цианоз. Артериальная кровь плохо насыщается кислородом.
- Нарушение зрения при массивном кровотечении.
- Гипотония — снижение АД.
- Ясно слышны дыхательные шумы — разнокалиберные влажные хрипы.
- Судорожный синдром.
- Лихорадка, субфебрилитет.
- Мраморность и бледность кожи.
- Возникает вертиго — головокружение, потеря равновесия.
- Слабость.
- Явления дыхательной недостаточности нарастают, развивается асфиксия.
- Больной охвачен страхом.
- При массивном легочном кровотечении развивается анемия.

Источник кровотечения можно определить по цвету откашливаемой крови. Пораженные ветви трахеи являются источником кровотечения. Больной откашливает ярко-красную пенистую кровь, проглатывает выделяющийся комок слизи. При разрушении структуры легких, травмах страдают ветви легочной артерии различного калибра. Струя темной крови при легочном кровотечении изливается из пораженных сосудов. При ЛК в организме пациента быстро возникают патологические изменения. Это характерно для тяжелой кровопотери.
Диагностические процедуры
Точное установление причины легочного кровотечения всегда вызывает большие сложности. Выявлением этого недуга занимаются медики различного профиля. Грамотная диагностика такой патологии всегда основывается на данных анамнеза, клинико-рентгенологических признаках.
Неопытные медики могут принять за диффузное альвеолярное легочное кровотечение истечение крови из носа. Желудочно-кишечное кровотечение может маскировать ЛК. Иногда больной заглатывает кровь, а не откашливает ее из легких.
Для диагностики используются современные информативные методики:
- аускультация, перкуссия в ходе проведения визуального осмотра;
- определить этиологию кровотечения позволяет посев мокроты на микрофлору;
- серологические тесты;
- магнитно-резонансная томография либо КТ позволяют проводить послойное исследование тканей;
- чтобы обнаружить источник истечения крови, проводится трахеобронхоскопия;
- с целью исключения митрального стеноза применяется эхокардиография;
- рентгенологическое исследование, УЗИ легких;
- общий анализ крови;
- ангиопульмонография — контрастное исследование сосудов;
- исследование показателей крови — коагулограмма;
- бронхиальная артериография;
- контрастная рентгенодиагностика проводится с целью обнаружения рецидивирующих легочных кровотечений;
- полимеразная цепная реакция — самый эффективный способ диагностики.

Как оказать первую помощь
Чрезвычайно необходима грамотная доврачебная помощь при легочном кровотечении. Близкие больного человека должны хорошо знать алгоритм оказания такой помощи в случае возникновения осложнения основного недуга.
Человек, который находится рядом с больным, должен выполнить следующие действия:
- При этом неотложном состоянии вызов скорой помощи может спасти жизнь пострадавшему.
- Больному должен быть обеспечен полный психический и физический покой.
- Чтобы кровь не проникла в здоровое легкое, требуется сидячее либо полусидячее положение пациента. Кровь естественным путем оттекает от верхнего отдела туловища.
- В месте пребывания пострадавшего необходима хорошая вентиляция, свежий воздух.
- Одежду, затрудняющую дыхание, необходимо снять.
- Дать больному противокашлевые препараты.
- Холодный компресс прикладывается к грудной клетке.
- Рекомендуется глотать кусочки льда.
Бригада скорой помощи срочно госпитализирует пациента в стационар. Неотложная помощь при легочном кровотечении оказывается специалистами в отделении грудной хирургии либо пульмонологии. Для временной остановки ЛК используют медикаментозную гипотонию. Специальным бронхоскопом либо аспиратором из органа дыхания удаляется кровь.
При высокой интенсивности кровотечения, применяя медицинскую аппаратуру, из легких откачивают жидкость. Такая процедура не нужна при кровохарканье. Пациенту внутримышечно вводится глюконат кальция. Кардиостимулирующее действие оказывает Сульфокамфокаин. Врач назначает антибиотики.
Консервативное лечение
Алгоритм терапии легочного кровотечения известен каждому специалисту.
Лечебный курс содержит комплекс мероприятий:
- Через носовой катетер осуществляется введение кислорода — оксигенотерапия.
- Показано введение диуретиков. Сильным и быстродействующим средством является Лазикс.
- Димедрол и Пипольфен обладают антигистаминным и седативным действием.
- Силу сердечных сокращений повышают Коргликон, Строфантин.
- Свертывание крови ускоряют Гордокс, этамзилат натрия, Викасол.
- Мучительный кашель подавляют Промедол, Дионин, Кодеин.
- Избавиться от боли помогают Кеторол, Анальгин.
- При большой потере крови проводится заместительная терапия. Пациентам вводят Рингер, Полиглюкин, Трисоль.
- Для снижения АД применяют Клонидин, Бензогексоний, Арфонад, Пентамин.
Эндоскопические методы и оперативное вмешательство
По жизненным показаниям для заживления поврежденного участка выполняется лечебная бронхоскопия с введением специального зонда. При необходимости проводится хирургическое лечение. Выполняется перевязка сосудов, пневмонэктомия либо резекция легкого. Экстренная интубация трахеи проводится при асфиксии.
Медицинское обследование требуется проходить регулярно. При каждом проявлении системных болезней, хронической патологии легких, сердца следует обращаться к специалистам. При легочных кровотечениях необходимо своевременное и эффективное лечение. Это позволит избежать возникновения осложнений и тяжелых последствий.
причины, симптомы, диагностика и лечение
Легочное кровотечение является весьма тяжелым состоянием, обусловленным истечением крови в район бронхов. Оно требует неотложной помощи медиков. Легочное кровотечение служит опасным осложнением различных респираторных, гематологических и кардиологических болезней. У этой патологии есть второе название — синдрома диффузных альвеолярных кровотечений. Кровянистые выделения из сосудов образуются из-за нарушения их целостности, а, кроме того, по причине распада легочных тканей. Интенсивная кровяная потеря может резко ухудшить самочувствие больного, нарушив работу сердца, респираторного тракта, а вместе с тем и органов кроветворения.

Основная информация о заболевании
Легочное кровотечение, которое вызвано травматическим повреждением или действием химических компонентов, является самостоятельным заболеванием. При этом опасность для организма пациента определяется степенью поражения, а, кроме того, его интенсивностью. Кровохарканье, как правило, не угрожает жизни и считается не столь опасным для здоровья. Оно появляется при повреждении трахеобронхиального дерева, а также на фоне заболеваний гортани или глотки. При этом кровопотеря составляет в среднем 50 миллилитров в сутки. Основной причиной заболевания является повреждение главного сосудистого легочного пучка.
Как правило, смертность из-за подобных кровотечений колеблется от десяти до семидесяти процентов. Данное заболевание чаще всего поражает лиц, которые старше пятидесяти лет. В основном патология затрагивает мужчин длительно курящих или тех, кто страдает легочной дисфункцией.
Формы
Легочное кровотечение в медицине подразделяется на три следующие формы:
- Малый тип кровотечения. При этом потеря крови составляет до 100 миллилитров в сутки.
- Средний тип. На фоне этой формы выделение крови составляет до 500 миллилитров в сутки.
- Большая форма выделения. На фоне этой формы выделение крови составляет больше 500 миллилитров в сутки.
Наиболее опасными считают массивные по общему объему кровотечения, возникающие спонтанно за короткий отрезок времени. Они очень часто заканчиваются смертельным исходом из-за острой асфиксии. Легочное кровотечение, помимо всего прочего, бывает внутренним с возникновением гемоторакса, наружным и смешанным.

Причины патологии
Легочное кровотечение является полиэтиологическим состоянием, обусловленным болезнями внутренних органов, травматическим повреждением, а также внешним и инвазивным химическим воздействием.
Ведущее место среди причин кровотечения принадлежит инфекционным патологиям бронхов и легких, возбудители которых разрушают стенки сосудов и альвеолы. Туберкулезные, стафилококковые, пневмококковые, менингококковые и паразитарные инфекции поражают паренхиму легких с последующим развитием инфильтратов и кист. В более редких случаях вызывать легочные кровотечения способны следующие патологии респираторного тракта:
- наличие пневмосклероза;
- присутствие доброкачественных новообразований бронхолегочной системы;
- развитие рака легких;
- появление инфаркта легкого;
- возникновение аррозии сосудов и пневмокониозов.
Следующие заболевания имеют непосредственное отношение к кровеносным путям легких, они и приводят к появлению кровотечений из этого органа. Речь идет о пороках сердца, тромбоэмболии легочных артерий, гипертонии, кардиосклерозе и ишемическом заболевании сердца. Легочные кровотечения возникают и при некоторых системных болезнях в виде васкулита, диатеза, ревматизма, капиллярита, легочного гемосидероза и синдрома Гудпасчера. К факторам, которые способствуют развитию кровотечений из легких, относят следующие причины:
- Проведение длительной и бесконтрольной антикоагулянтной терапии.
- Неполная остановка кровотечений во время раннего послеоперационного периода.
- Присутствие инородных предметов в бронхах.
- Присутствие психического и эмоционального перенапряжения.
- Облучение организма наряду с реакцией на лекарства.
- Влияние токсических компонентов на организм.
- Осуществление трансплантации костного мозга и прочих органов.
- Появление венозного застоя в малом круге кровообращения.
Группу риска, как правило, составляют те лица, которые страдают острой пневмонией, диабетом и туберкулезом легких. Также этому заболеванию подвержены беременные, лица, которые принимают глюкокортикоиды, а, кроме того, дети, часто болеющие пневмонией. К группе риска можно причислить пожилых людей и граждан с низким социально-экономическим статусом.
Каковы признаки легочного кровотечения?
Симптомы заболевания
Больные могут жаловаться на сильный, а вместе с тем и упорный сухой кашель. Со временем таковой может становиться влажным, возникает слизистая мокрота, которая, в свою очередь, смешана с пенистыми кровяными сгустками. У больных могут наблюдаться следующие симптомы легочного кровотечения:
- Наличие кровохарканья, одышки и слабости.
- Появление дискомфорта и боли в районе груди.
- Появление лихорадки.
- Наличие бледности и мраморности кожи.
- Развитие центрального цианоза.
- Появление учащенного сердцебиения.
- Возникновение хрипов, гипотонии, испуганного внешнего вида и головокружений.

Кровохарканье и легочное кровотечение часто сопровождают друг друга. При этом пациенты чувствуют себя вполне удовлетворительно, так как кровь крайне медленно и совсем понемногу выделяется из организма.
Легочные кровотечения обычно возникают внезапно, на фоне полного благополучия. На фоне этого больные поначалу нечасто откашливаются. Присутствие покраснения мокроты может указывать на незначительное тканевое повреждение. Постепенно покашливание может становиться более частым и сильным с выделением значительного количества кровавой мокроты. Признаки легочного кровотечения могут усугубляться.
Со временем кашель становится крайне тяжелым, его почти невозможно остановить. Массивные кровотечения могут проявляться нарушением зрения, судорожным синдромом, предобморочным состоянием, асфиксией и диспепсией.
Далее рассмотрим, при каких болезнях у людей могут возникать легочные кровотечения.
Неотложная помощь представлена ниже.
Туберкулезное поражение
Туберкулезное поражение легочных тканей с разрушением основной структуры органа может проявляться интоксикационным синдромом, а, кроме того, недомоганием, сухим кашлем, субфебрилитетом, болями в груди. Появление кровохарканье при этом способно ухудшить течение заболевания, возникает одышка наряду с акроцианозом, лихорадкой, ознобом и профузным потом. Кашель при этом становится влажным, а вся клиническая симптоматика патологии становится максимально выраженной.
Причины легочного кровотечения должен выяснять врач.

Бронхоэктатическое заболевание
Кровохарканье является одним из основных признаков бронхоэктатической патологии, свидетельствующей о выраженных деструктивных процессах. К клиническим признакам болезни относятся рецидивирующий кашель наряду с хрипами, одышкой, болью в груди, лихорадкой, снижением трудоспособности, истощением, отставанием в развитии, одутловатостью лица и так далее.
Неотложная помощь при легочном кровотечении очень важна.
Абсцесс легкого
Абсцесс легкого может проявляться кровохарканьем. При этом больной выделяет гнойную, а вместе с тем и зловонную мокроту, после чего может наступить временное облегчение. Клинически на фоне этой картины преобладает симптоматика выраженной интоксикации.
Рак легких
Рак легких может проявляться кровохарканьем, а, кроме того, легочным кровотечением. Разрастание опухолевых тканей и их распад приводят к прямому разрушению бронхов, а вместе с тем и к поражению кровеносных сосудов. На первой стадии заболевания пациентов беспокоит мучительный кашель, превращающийся со временем во влажный. Пациенты на фоне этой болезни резко худеют, а также у них происходит увеличение регионарных лимфоузлов. Легочные кровотечения при раке легких часто заканчиваются смертью больного. Диагностирование патологии основывается на клинической картине, а, кроме того, на характерных рентгенологических симптомах.

Силикоз
Наряду с прочими пневмокониозами проявляются кровохарканьем. Непосредственно на терминальных стадиях у больных возникает легочное кровотечение. Лица, которые работают в условиях запыленности частичками кварца, больше всего подвержены развитию этой патологии.
При легочном кровотечении алгоритм оказания неотложной помощи должен знать каждый.
Диагностика
Диагностикой и лечением столь опасного состояния, как легочные кровотечения, занимаются врачи самых различных специальностей. Наиболее информативными диагностическими методиками являются следующие способы исследования:
- Проведение общего визуального осмотра, перкуссии и аускультации.
- Выполнение рентгенологического или ультразвукового исследования легких.
- Проведение магнитно-резонансной или компьютерной томографии.
- Выполнение бронхиальной артериографии и ангиопульмонографии.
- Осуществление эхокардиографии, которая проводится в целях исключения митрального стеноза.
- Выполнение общего анализа крови наряду с коагулограммой.
- Проведение микробиологического исследования мокроты в целях определения этиологии кровотечений.
- Взятие биопсии наряду с изучением полимеразной цепной реакции.
- Выполнение серологических тестов.
Бронхоскопию чаще всего применяют для обнаружения источников кровотечения. В рамках этой процедуры медицинскими работниками берутся на анализы промывные воды, выполняется биопсия из патологически измененных районов, а также производится манипуляция по остановке кровотечений. Рецидивирующее легочное кровотечение обнаруживается путем проведения контрастных рентгенодиагностик. Контрастное вещество вводится через катетер в периферические артерии, и спустя некоторый промежуток времени делается серия снимков.
Алгоритм неотложной помощи при легочном кровотечении представлен далее.
Оказание неотложной помощи
Первая помощь на фоне внутреннего кровотечения носит крайне ограниченный характер. Таких пациентов экстренно госпитализируют в отделение хирургии или пульмонологии. Транспортировка осуществляется в сидячем положении с опущенными ногами.
Неотложная помощь предполагает удаление крови из дыхательных каналов посредством специального аспиратора. Вдобавок вводятся гемостатические препараты и антибиотики, осуществляется переливание компонентов крови наряду с проведением терапевтической бронхоскопии и оперативного лечения.
В алгоритм неотложной помощи при легочном кровотечении и лечения пациентов включаются общие рекомендации касательно проглатывания кусочков льда, питья холодной воды небольшими порциями и прикладывания к груди холодных компрессов. Таких больных очень важно успокоить, объяснив им необходимость откашливать мокроту. Чрезмерное эмоциональное перенапряжение может только усугубить ситуацию.

В отделении пациенты укладываются на больную сторону, им ингаляционно вводится кислород с необходимыми лекарственными препаратами. Выполняется бронхоскопия, и при наличии необходимости определяется оптимальный объем операционного вмешательства. При этом речь идет о резекции легкого или проведении пневмонэктомии.
Имеются временные и окончательные методы первой помощи при легочном кровотечении, направленные на его остановку. К временным относят медикаментозную гипотонию, гемостатические лекарства и эндобронхиальные методики гемостаза. А ко второй группе имеют отношение большинство операций таких, как проведение резекции легкого, перевязки сосудов и так далее.
Проведение консервативного лечения
Помощь при легочном кровотечении важно оказать своевременно.
Лечение направлено на ликвидацию основного заболевания. Сегодня медикаментозные средства применяются лишь в отношении малых и средних форм легочных кровотечений. Лекарства, которые при этом диагнозе назначаются пациентам, обычно следующие:
- Лечение гемостатическими препаратами в виде «Викасола», «Этамзилата натрия», «Гордокса» и «Контрикала».
- Применение гипотензивных средств сводится к использованию «Пентамина», «Бензогексония», «Арфонада» и «Клонидина».
- Производится лечение иммуносупрессантами и глюкокортикоидами, например, «Циклофосфамидом».
- Применяются и обезболивающие средства, к примеру, «Анальгин», некоторое наркотические анальгетики и «Кеторол».
- Для подавления мучительного кашля используются препараты в виде «Кодеина», «Дионина», «Промедола», «Строфантина» и «Коргликона».
- Лечение десенсибилизирующими препаратами в виде «Пипольфена» и «Димедрола».
- Среди диуретиков чаще всего предпочтение отдается «Лазиксу».
В рамках заместительной терапии эритроцитной массы на фоне значительных кровопотерь больным вводится «Полиглюкин» и «Реополиглюкин». Также могут применяться солевые растворы, «Трисоль» и «Рингер». В целях купирования бронхоспазмомв больным вводится «Алупент» наряду с «Салбутамолом» и «Беротеком».

Применение эндоскопических методов
На фоне неэффективности консервативного лечения врачи переходят к бронхоскопии, в рамках которой разными способами останавливается легочное кровотечение. Для этого специалисты применяют аппликации с лекарственными препаратами, устанавливается гемостатическая губка и коагулируются сосуды в районе поражения. Помимо всего прочего бронхи обтурируются пломбами и эмболизируются артерии. Но эти методики приносят только временное облегчение.
Рентгеноэндоваскулярная окклюзия кровоточащих сосудов проводится опытными рентгенологами, в совершенстве владеющими техникой ангиографии. Благодаря артериографии врачам удается определить источник кровотечений. В целях эмболизации сосудов применяется поливинилалкоголь. Данная методика лечения легочных кровотечений является достаточно высокоэффективной. Но она может вызывать ряд всевозможных осложнений, начиная от ишемии миокарда, заканчивая патологиями головного мозга.
Так что при легочном кровотечении неотложная помощь – это еще не все.
Проведение хирургического лечения
Основными видами операций являются:
- Паллиативные вмешательства в форме коллапсотерапии, торакопластики, перевязки легочных артерий и пневмотомии.
- К радикальным методикам относят частичную резекцию легкого наряду с сегментэктомией, лобэктомией, билобэктомией и пневмонэктомией.
Смерть больного с массивными кровотечениями чаще всего наступает из-за асфиксии, а не вследствие кровопотери.
Мы рассмотрели легочное кровотечение и алгоритм помощи.

 При туберкулезном поражении легких кровохарканье возникает у 80% больных. Это признак фиброзно-кавернозной формы инфекции, при которой в легких образуются большие полости. Мокрота представляет собой кровавые плевки. Кашель сопровождается жжением и болезненностью в груди, повышением температуры тела, гипергидрозом по ночам, похуданием, немотивированным головокружением, апатией и вялостью, нарушением сна, бледностью кожи, румянцем на щеках, отсутствием аппетита, одышкой и чувством нехватки воздуха, хрипами при аускультации, симптомами вегето-сосудистой дистонии.
При туберкулезном поражении легких кровохарканье возникает у 80% больных. Это признак фиброзно-кавернозной формы инфекции, при которой в легких образуются большие полости. Мокрота представляет собой кровавые плевки. Кашель сопровождается жжением и болезненностью в груди, повышением температуры тела, гипергидрозом по ночам, похуданием, немотивированным головокружением, апатией и вялостью, нарушением сна, бледностью кожи, румянцем на щеках, отсутствием аппетита, одышкой и чувством нехватки воздуха, хрипами при аускультации, симптомами вегето-сосудистой дистонии.
 Бронхит
Бронхит
 Для подавления приступов кашля — внутривенно «Кодеин», «Промедол».
Для подавления приступов кашля — внутривенно «Кодеин», «Промедол».