Осложнения после переливания крови
Переливания крови могут вести к развитию реакций и осложнений. Реакции проявляются в повышении температуры, ознобах, головной боли, некотором недомогании. Принято различать 3 вида реакций: легкую (повышение t° до 38°, небольшой озноб), среднюю (повышение t° до 39°, более выраженный озноб, небольшая головная боль) и тяжелую (повышение t° выше 40°, резкий озноб, тошнота). Для реакций характерна кратковременность их (несколько часов, реже дольше) и отсутствие нарушения функций жизненно важных органов. Терапевтические мероприятия сводятся к назначению симптоматических средств: сердечных, наркотиков, грелки, постельного режима. Когда реакции носят аллергический характер (уртикарная сыпь, зуд кожи, отек лица типа Квинке), то показано применение десенсибилизирующих средств (димедрол, супрастин, внутривенное вливание 10% раствора хлористого кальция).
Более грозная клиническая картина развивается при посттрансфузионных осложнениях. Причины их различны. Обычно они бывают обусловлены переливанием несовместимой крови (по групповой принадлежности или резус-фактору), значительно реже — переливанием недоброкачественной крови или плазмы (инфицирование, денатурирование, гемолиз крови) и нарушениями методики трансфузии (воздушная эмболия), а также ошибками в определении показаний к переливанию крови, выборе методики трансфузии и дозировки. Осложнения выражаются в виде острой сердечной недостаточности, отека легких, мозга.
Время развития трансфузионных осложнений различно и зависит во многом от их причин. Так, при воздушной эмболии катастрофа может наступить немедленно после проникновения воздуха в кровяное русло. Наоборот, осложнения, связанные с сердечной недостаточностью, развиваются в конце или вскоре после переливания больших доз крови, плазмы. Осложнения при переливании несовместимой крови развиваются быстро, часто уже после введения небольших количеств такой крови, реже катастрофа наступает в ближайшее время по окончании переливания.
Течение посттрансфузионных осложнений может быть подразделено на 4 периода: 1) гемотрансфузионный шок; 2) олигоанурия; 3) восстановление диуреза; 4) выздоровление (В. А. Аграненко).
Картина гемотрансфузионного шока (I период) характеризуется падением артериального давления, тахикардией, резким нарушением дыхания, анурией, повышенной кровоточивостью, что может привести к развитию кровотечения, особенно если несовместимое переливание крови производилось во время операции или в ближайшие часы после нее. При отсутствии рациональной терапии гемотрансфузионный шок может привести к смерти. Во II периоде состояние больного остается тяжелым из-за прогрессирующего нарушения функции почек, электролитного и водного обмена, нарастания азотемии и усиления интоксикации, что часто приводит к смерти. Длительность этого периода обычно от 2 до 3 недель и зависит от тяжести поражения почек. Менее опасен III период, когда восстанавливается функция почек, нормализуется диурез. В IV периоде (выздоровления) длительно держится анемизация.
В I периоде трансфузионных осложнений необходимо бороться с тяжелыми гемодинамическими нарушениями и предупреждать отрицательное воздействие токсических факторов на функции жизненно важных органов, в первую очередь почки, печень, сердце. Здесь оправданы массивные обменные переливания крови в дозе до 2—3 л с использованием одногруппной резус-совместимой крови малых сроков хранения, полиглюкина, сердечно-сосудистых средств. Во II периоде (олигурии, анурии, азотемии) терапия должна быть направлена на нормализацию водного, электролитного обмена и борьбу с интоксикацией и нарушением функции почек. Больному устанавливают строгий водный режим. Прием жидкостей ограничивают до 600 мл в сутки с добавлением такого количества жидкости, которое больной выделил в виде рвотных масс и мочи. В качестве трансфузионной жидкости показаны гипертонические растворы глюкозы (10—20% и даже 40%). Не менее 2 раз в сутки назначают промывания желудка и сифонные клизмы. При нарастании азотемии и усилении интоксикации показаны обменные переливания крови, внутрибрюшной и внутрикишечный диализ и особенно гемодиализ с применением аппарата «искусственная почка». В III и особенно в IV периодах проводят симптоматическую терапию.
Патологическая анатомия осложнений. Наиболее ранние патоморфологические изменения на высоте шока выявляются со стороны крово- и лимфообращения. Наблюдаются отек и очаги кровоизлияний в оболочках мозга и его веществе, в легких, геморрагический выпот в плевральных полостях, нередко мелкоточечные кровоизлияния в оболочках и мышце сердца, значительное полнокровие и лейкостазы в сосудах легких, печени.
В почках на высоте шока выявляется значительное полнокровие стромы. Однако сосудистая сеть клубочков остается свободной от крови. В печени на высоте шока резко выражены разволокнение и отек сосудистых стенок, расширение перикапиллярных пространств, часто выявляются поля светлых печеночных клеток, имеющих набухшую вакуолизированную протоплазму и эксцентрически расположенное ядро. Если смерть наступает не на высоте шока, а в последующие несколько часов, то в почках наблюдается набухание эпителия извитых канальцев, в просветах которых содержится белок. Крайне резко выражен отек стромы мозгового слоя. Некробиоз эпителия канальцев появляется через 8—10 час. и бывает наиболее выражен на вторые-третьи сутки. При этом во многих прямых канальцах обнажается основная мембрана, просвет заполняется скоплениями разрушенных клеток эпителия, лейкоцитами и гиалиновыми или гемоглобиновыми цилиндрами. В случае смерти через 1—2 суток после переливания крови в печени могут быть обнаружены обширные участки некроза. Если смерть наступила в первые часы после переливания крови несовместимой группы, наряду с резко выраженными расстройствами кровообращения выявляются скопления гемолизированных эритроцитов и свободного гемоглобина в просветах сосудов печени, легких, сердца и других органов. Продукты гемоглобина, освобождающегося в процессе гемолиза эритроцитов, обнаруживаются также в просветах почечных канальцев в виде аморфных или зернистых масс, а также гемоглобиновых цилиндров.
В случае смерти от переливания резус-положительной крови реципиенту, сенсибилизированному к резус-фактору, на первый план выступает массивный внутрисосудистый гемолиз. При микроскопическом исследовании в почках отмечается резкое расширение канальцев, в их просветах содержатся гемоглобиновые цилиндры, мелкозернистые массы гемоглобина с примесью распадающихся эпителиальных клеток и лейкоцитов (рис. 5). Через 1—2 суток и позже после переливания крови в почках наряду с отеком стромы выявляется некроз эпителия. Через 4—5 суток можно видеть признаки его регенерации, в строме — очаговые лимфоцитарные и лейкоцитарные инфильтраты. Поражение почек может сочетаться с изменениями других органов, характерными для уремии.
При осложнениях от введения недоброкачественной крови (инфицированной, перегретой и др.) признаки гемолиза выражены обычно нерезко. Основными бывают ранние и массивные дистрофические изменения, а также множественные кровоизлияния на слизистых и серозных оболочках и во внутренних органах, особенно часто в надпочечниках. При введении бактериально загрязненной крови характерными являются также гиперплазия и пролиферация клеток ретикулоэндотелия в печени. В сосудах органов могут обнаруживаться скопления микроорганизмов. При переливании перегретой крови часто наблюдается распространенный тромбоз сосудов.
В случаях смерти от посттрансфузионных осложнений, связанных с повышенной чувствительностью реципиента, изменения, свойственные гемотрансфузионному шоку, могут сочетаться с морфологическими признаками аллергического состояния. В небольшой части случаев гемотрансфузионные осложнения протекают без клинической картины шока и связаны с наличием у больных противопоказаний к переливанию крови. Наблюдаемые в этих случаях патологоанатомические изменения указывают на обострение или усиление основного заболевания.
Рис. 5. Гемоглобиновые цилиндры и зернистые массы гемоглобина в просвете канальцев почки.
После переливания крови человек меняется. Последствия и опасность переливания крови при низком гемоглобине
Французский врач Жан-Батист Дени известен тем, что был личным врачом короля Людовика XIV, и своим открытием — именно он 15 июня 1667 года впервые совершил задокументированное переливание крови человеку. Дени перелил чуть более 300 мл овечьей крови 15-летнему мальчику, который впоследствии выжил. Позже учёный совершил ещё одно переливание, и пациент также выжил. Позже Дени перелил кровь шведскому барону Густаву Бонде , но он скончался. По одной из версий, первые пациенты выжили благодаря небольшому количеству переливаемой крови. После ещё одного погибшего пациента Дени обвинили в убийстве, но, даже получив оправдательный приговор, врач оставил медицинскую практику.
Однако, хотя опыты по переливанию крови продолжались, проводить процедуру без смертельных осложнений стало возможным только после открытия групп крови в 1901 году и резус-фактора в 1940 году.Сама процедура называется гемотрансфузия.
Показания
Самое распространённое показание к переливанию — это потеря крови. Острой потерей считается потеря пациентом в течение пары часов более 30 % объёма крови. Кроме этого, среди абсолютных показаний к гемотрансфузии — шоковое состояние, непрекращающиеся кровотечения, тяжёлое малокровие, хирургические вмешательства.
Частыми показаниями к переливанию компонентов крови являются анемия, гематологические заболевания, гнойно-септические болезни, тяжёлые токсикозы, острые интоксикации.
Противопоказания
Гемотрансфузия была и остаётся крайне рискованной процедурой. Переливание крови может вызвать серьёзные нарушения жизненно важных процессов, поэтому даже при наличии показаний к этой процедуре медики всегда рассматривают наличие или отсутствие противопоказаний, среди которых — сердечная недостаточность при пороках, миокардите, кардиосклерозе, гнойное воспаление внутренней оболочки сердца, гипертония третьей стадии, нарушение кровотока головного мозга, общее нарушение белкового обмена, аллергическое состояние и другие заболевания.
Существует такое понятие как «кровяной допинг», иначе — аутогемотрансфузия. При этой процедуре производится переливание реципиенту его же собственной крови. Это достаточно распространенная методика в спорте, однако официальные структуры приравнивают её к применению допинга. «Кровяной допинг» ускоряет доставку кислорода к мышцам, увеличивая их производительность.
Большую роль играет информация о предыдущих переливаниях, если таковые были. Также в группу риска входят женщины, пережившие тяжёлые роды, выкидыши или рождение детей с желтухой, и пациенты с раковыми опухолями, патологиями крови, продолжительными септическими процессами.
Часто при абсолютных показаниях к переливанию крови процедуру производят несмотря на противопоказания, но при этом организуют профилактические мероприятия, например, для предупреждения аллергической реакции. Иногда при хирургических операциях применяется предварительно заготовленная собственная кровь пациента.
Технология
Перед переливанием крови пациента обязательно проверяют на противопоказания, ещё раз проверяют группу крови и резус-фактор и тестируют кровь донора на индивидуальную совместимость. После этого проводится биологическая проба — пациенту вводят 25-30 мл крови донора и наблюдают за состоянием больного. Если пациент чувствует себя хорошо, то кровь считается совместимой и проводится гемотрансфузия со скоростью 40-60 капель в минуту.
После переливания несовместимой крови могут возникнуть осложнения, сбой дают почти все системы организма. Например, возможно нарушение функций почек и печени, обменных процессов, деятельности желудочно-кишечного тракта, сердечно-сосудистой и центральной нервной систем, дыхания, кроветворения.
В 1926 году в Москве был организован первый в мире институт переливания крови (сегодня это Гематологический научный центр РАМН), была создана специальная служба крови.Прямое переливание крови, непосредственно от донора больному, в настоящее время практически запрещено из-за опасности заражения СПИДом и гепатитом и проводится лишь в особо экстремальных ситуациях.
Кроме этого, полностью запрещено переливание донорской крови и её компонентов, не исследованных на СПИД, поверхностный антиген гепатита В и сифилис.
И вопреки распространённому заблуждению, скорая помощь никогда не переливает кровь.
Ведущие специалисты в области гематологии
Редактор страницы : Крючкова Оксана Александровна — врач-травматолог-ортопед

Профессор Шатохин Юрий Васильевич
ДМН, Зав. кафедрой гематологии РостГМУ.
Переливание крови оказывает сложное и многогранное влияние на жизненные функции организма больного.
В настоящее время изучены многие стороны действия этого весьма эффективного метода терапии, причем прежние представления о гемотрансфузии как о простом замещении потерянной массы крови или способе «раздражения» различных функций организма в значительной степени изменены и дополнены данными клинических наблюдений и экспериментальных исследований.
Кроме того, в известной степени изучены особенности действия различных методов переливания крови, и, таким образом, клиницисты получили возможность более целеустремленно и индивидуально направленно применять те или другие способы гемотрансфузии, с учетом характера заболевания и особенностей реактивности больного.
Вместе с тем необходимо отметить, что до самого последнего времени в трактовке различных сторон
действия трансфузии крови преобладали гуморальные теории, объясняющие не всю совокупность влияния гемотрансфузий на организм больного, а лишь отдельные изменения, происходящие после этого сложного лечебного мероприятия.
Наиболее распространенной и принятой большинством (авторов являлась гипотеза коллоидоклазии, предложенная А. А. Богомольцем. Эта гипотеза была выдвинута А. А. Богомольцем после большого количества экспериментальных и клинических наблюдений, проведенных главным образом в Центральном институте гематологии и переливания крови.
Согласно этой гипотезе, вследствие индивидуальной несовместимости белков крови донора и реципиента при гемотрансфузии в организме реципиента происходит сложный биологический процесс коллоидоклазии, который является основой стимулирующего действия перелитой крови. В связи со старением клеточных биоколлоидов — процессом, весьма распространенном при ряде патологических состояний, -наблюдается уплотнение и уменьшение их дисперсности, обезвоживание клеток и понижение внутриклеточного обмена. При этом отмечается резкое укрупнение белковых молекул клеточной протоплазмы, появление в ней различных включений, пигментных частиц, продуктов дегенерации.
Переливание крови по А. А. Богомольцу приводит к осаждению белковых мицелл плазмы крови реципиента и их последующему ферментативном
когда и для чего требуется?

Переливание крови при онкологических заболеваниях — высокоэффективный метод восстановления ее состава и объема. Каковы показания к переливанию крови при онкологии, какие задачи помогает решить эта процедура и как она проходит?
Что такое гемотрансфузия и какие задачи решает переливание крови у онкобольных
Переливание крови, или гемотрансфузия, при онкологических заболеваниях применяется довольно часто. Переливание крови позволяет пополнить запас тромбоцитов, эритроцитов и белков. Сегодня эта процедура безопасна и для донора, и для реципиента. Все доноры в обязательном порядке проверяются на наличие ВИЧ, гепатитов и иных заболеваний, поэтому никакого риска для того, кому переливают кровь, нет.
При онкологических заболеваниях переливание крови чаще всего производят после курса химиотерапии, хотя для этой процедуры есть и другие показания.
Показания и противопоказания к переливанию крови при онкологии
В некоторых случаях гемотрансфузия необходима больным, прошедшим курс химиотерапии. Иногда у таких пациентов развивается анемия — уровень гемоглобина серьезно падает, и человеку необходимо его восстановление. Обычно о переливании крови начинают говорить, если уровень гемоглобина понижается до 70 г/дл. Показаниями к переливанию крови в этом случае становятся также такие симптомы малокровия, как быстрая утомляемость, ощущение нехватки воздуха и одышка даже при очень незначительных нагрузках, общее недомогание и сонливость.
Иногда анемия у онкологических больных развивается и без химиотерапии — таково воздействие самой опухоли.
Переливание крови жизненно необходимо и при такой форме рака, как лейкоз. Без регулярных переливаний крови исход болезни может быть трагическим, поскольку при лейкозе костный мозг почти перестает производить нормальные кровяные клетки.
Переливания также необходимы при внутренних кровотечениях, нередко сопровождающих онкологические заболевания.
Противопоказаниями к переливанию крови являются сердечная недостаточность, отек легких, серьезные нарушения мозгового кровообращения, гипертония III стадии, нарушения белкового обмена, клубочковый нефрит, тромбоэмболия, нарушения в работе печени.
При переливании донорской крови и ее препаратов также возможен риск аллергии, и его следует учитывать.
Интересный факт
Первые попытки переливания крови делались еще в XVII веке, но большинство из них заканчивалось неудачей. Гемотрансфузию начали использовать только в XX веке, когда выяснили, что кровь имеет разные группы.
Требования к компонентам крови
Кровь содержит плазму и три типа клеток:
- эритроциты, которые участвуют в транспортировке кислорода;
- тромбоциты, способствующие заживлению ран и остановке кровотечений;
- лейкоциты — «солдаты», которые сражаются с инфекциями.
Как правило, при онкологии переливают не цельную кровь, а ее компоненты. Выбор субстанции зависит от показаний.
При серьезных кровопотерях и снижении функции кроветворения обычно переливают плазму. Плазму для этих целей замораживают до -45 градусов и размораживают перед самым переливанием — это позволяет сохранить ее свойства.
При анемии, вызванной онкологическими поражениями, переливают суспензию, насыщенную эритроцитами. Это позволяет улучшить состояние пациента и подготовить его к курсу химиотерапии. После химиотерапии также показано переливание эритроцитарной суспензии.
Курс лечения
Обычно проводят не одну процедуру переливания крови, а несколько. Продолжительность курса и частота переливаний зависят от конкретных показаний, а также от цели, которой врач пытается достичь.
Обычно вливания производят через каждые 3–4 недели, но при кровопотере из-за разрушения опухолей переливания требуются еженедельно и даже чаще.
Описание процедуры
Переливание крови при всей кажущейся простоте — серьезная манипуляция, и она требует подготовки.
Перед каждым переливанием крови онкологическим больным проводится проверка ABO-группы крови и резус-фактора. Кроме того, кровь донора и реципиента проверяется на совместимость в лабораторных условиях. Если кровь подходит, пациенту вводят небольшое ее количество и еще около 15 минут наблюдают за реакцией. Кроме того, проводится обследование самого пациента: врач проверяет температуру, пульс, дыхание и давление.
Если все в порядке, начинается собственно переливание. Пациент располагается в специальном кресле, над которым подвешен контейнер с препаратом крови. Она поступает в вену через иглу с катетером или через инфузионный порт, если он уже установлен. Кровь переливается медленно, по капле, так что придется подождать.
Как правило, за один сеанс переливают небольшой объем крови. Доза определяется врачом, она зависит от проблемы, состояния пациента и препарата, но редко превышает 300 мл.
Продолжительность процедуры также зависит от типа препарата крови и от его общего объема. Например, переливание эритроцитарной массы требует 2–4 часов, переливание тромбоцитов быстрее — до 1 часа.
Во время переливания крови врачи постоянно следят за состоянием пациента. При появлении аллергии или ухудшении состояния процедура немедленно прекращается. Врач продолжает контролировать самочувствие больного и после переливания крови.
Процедура переливания крови безболезненна, неприятные ощущения вызывает только введение иглы, однако многие эту манипуляцию вообще не ощущают.
Эффект от переливания крови
Переливание крови онкобольным зачастую необходимо. Многие типы опухолей на поздних стадиях вызывают серьезные нарушения кроветворения, которые приводят к малокровию и проблемам со свертываемостью. Ситуация ухудшается, если больной проходит курс химиотерапии, который тоже плохо влияет на кровь.
С другой стороны, при анемии химиотерапия противопоказана, однако пройти курс такого лечения все же можно. Если у пациента, нуждающегося в химиотерапии, диагностировано малокровие, требуется курс гемотрансфузии — кровь будут переливать до тех пор, пока показатели не придут в норму. Лишь тогда можно начинать лечение.
Переливание крови требуется после проведения хирургических операций и во время распада опухоли, сопровождающегося кровотечением, — для восполнения кровопотери.
Нередко постоянные переливания крови и ее препаратов требуются для поддержания жизни онкологических больных на поздних стадиях развития болезни.

Осложнения при переливании крови и после процедуры
На сегодняшний день переливание крови достаточно распространилось в медицинской практике, поэтому ни для кого данная процедура не представляет новизны. Но, не смотря на это, оно является серьезным вмешательством для больного и для самого человека. В первую очередь речь идет о реабилитации после переливания и дальнейшего восстановления работы организма.
Если есть возможность обеспечить эффективное лечение без подобной процедуры, то лучше обойтись и без этого, так как медики все рекомендуют отдавать предпочтение переливанию уже в последний период. Это объясняется тем, что довольно часто наблюдаются характерные осложнения, которые не всегда аргументированы несоответствием крови, но и индивидуальными особенностями.
Главной задачей и целью данной процедуры является возмещение необходимого количества крови больному, дабы восстановить его работоспособность. Причин для переливания может быть очень много, главное в этом случае отличать особенности важности, то есть возможна ли замена другими медикаментами или исключительно донорская помощь.
Показания к переливанию крови
Помимо того, что достаточно часто в медицинской практике необходимо восстановление количества крови пациенту, так же существуют и другие показания. Сюда можно отнести острую кровопотерю после травмы или родов у женщины, различные шоки, тяжелая анемия, после тяжелых травматичных операций, а так же для искусственного кровообращения.
Есть еще ряд других показаний, более серьезных. Это тяжелые заболевания крови, различные воспалительные заболевания, анемии разного происхождения и тяжелые интоксикации после химиотерапии. Так же существует ряд других второстепенных проблем, при наличии которых могут назначаться подобные процедуры. Как правило, в таких ситуациях такое лечение назначается в качестве вспомогательного, чтобы как можно быстрее наступило выздоровление пациента.
Так же стоит отметить, что при использовании медикаментов, нужно быть предельно внимательным и сдавать анализы на возможные аллергические реакции и непереносимость. Но это уже ответственность самого врача.
Противопоказания при переливании крови
Даже не смотря на то, что сегодня переливание довольно распространенная процедура, существует ряд противопоказаний, которые в частности могут дать свои осложнения после этой процедуры. Отметим наиболее важные:
- декомпенсация сердечной деятельности после пороков сердца, миокарде и миокардите;
- при септическом эндокардите;
- гипертонические заболевания третьей стадии;
- нарушение кровообращения в мозгах;
- при отеке легких;
- тяжелая печеночная недостаточность;
- общий амилоидоз;
- различные аллергические состояния;
- бронхиальная астма.
Почему нельзя сдавать кровь при гипертоническом заболевании: https://krasnayakrov.ru/donorstvo/mozhno-li-sdavat-krov-gipertonikam.html
При наличии таких противопоказаний переливание крови делать строго не рекомендуется. Это касается в первую очередь самого больного, а так же добровольца, который согласился отдать кровь. К тому же стоит сказать, что могут возникнуть различные осложнения, если не брать во внимание наличие других сопутствующих заболеваний.
Известно, что для переливания необходимо установить группу крови, резус-фактор, но при этом не стоит забывать и о наличии аллергических заболеваний. Они могли быть вызваны нарушением работы кровеносной системы после предыдущих переливаний. Поэтому, в данном случае стоит с точностью определить все предыдущие операции, перенесенные заболевание и многие другие подробности, которые могут существенно повлиять на процедуру.
Осложнения при переливании крови чаще всего возникают после неправильно и непрофессионально проведенной процедуре. Чтобы такого не допустить, необходимо сначала провести все соответствующие анализы и только тогда назначать больному переливание.


Гемотрансфузионные осложнения при переливании
Гемотрансфузионные осложнения могут возникать только при переливании несовместимой крови, которая должна проходить проверку по специальной системе АВО и резус-фактору. Если не провести данную проверку, то после процедуры или сразу во время нее у пациента может возникнуть гемотрансфузионный шок. При этом стоит осуждать только врача, так как при проверке необходимо было выяснить наличие несовместимости крови и основные его ошибки. Так же это может касаться непосредственного самого переливания, которое и даст в будущем свои значимые осложнения.
В случае шока различают три его степени:
- Происходит снижение артериального давления до 90 мм. рт. ст.
- Вторая степень характеризуется снижением до 80 – 70, а
- Третья — ниже 70 мм. рт. ст.
Как правило, такие показатели появляются в течение 10-20 минут после переливания крови или даже во время данной процедуры. Можно отметить еще некоторые показания к осложнениям, например, одышка и затруднение дыхания, стеснения грудной клетки и побледнения лица. Так же возможна тошнота, рвота и непроизвольное мочеиспускание. Если подобные осложнения достаточно быстро нарастают и не прекращаются, пациент может умереть, поэтому срочно необходимо предпринимать меры.
Что такое гемотрансфузионный шок и причины его возникновения: https://krasnayakrov.ru/organizm-cheloveka/gemotransfuzionnyiy-shok-osobennosti-patologicheskogo-sostoyaniya.html
Нужно сказать, что и все препараты для устранения аллергической реакции должны быть подобраны правильно, чтоб не усугубить еще больше состояние больного.


Другие осложнения после переливания
К ряду других существующих осложнений после переливания можно отнести аллергические и пирогенные реакции. Пирогенные реакции чаще всего возникают при переливании крови с кровезаменителями. Еще это могут быть и другие жидкости, содержащие подобные раздражители.
Все пирогенные вещества являются продуктами жизнедеятельности бактерий и распада белков лейкоцитов и плазмы. Они могут самостоятельно образовываться на стенках аппаратуры, которая используется непосредственно для переливания. Чтобы предупредить такую пирогенную реакцию, нужно предварительно тщательно обрабатывать оборудование и после процедуры проводить все стерильные меры. Уже через 15 минут после переливания крови пациент будет жаловаться на недомогание, повышение температуры, могут появиться боли в пояснице, головные боли и соответствующие признаки нарушения кровообращения.
Что касается аллергической реакции, то она возникает при попадании чужеродного белка в состав крови. При этом так же наблюдается повышение температуры, учащенный пульс, озноб, тошнота и рвота и даже шок. Все симптомы могут быть и по одному, то есть не обязательно наблюдать полностью всю картину. После этого пациенту необходимо обязательно оказать помощь и удалить как можно быстрее все осложнения. Иначе даже аллергическая реакция может привести к смерти.
Стоит отметить, что наиболее опасными являются осложнения в виде гемотрансфузионного шока, а так же тромбоэмболия и воздушная эмболия. В данном случае пациенту потребуется срочная медицинская помощь и лечение. Про повторное переливание пока не может идти речь. Необходимо нормализовать состояние пациента, и только тогда брать пробы для дальнейшего лечения и восстановления.
Почему плазму крови сдавать полезно: https://krasnayakrov.ru/donorstvo/sdavat-plazmu-krovi.html
Вероятность осложнений
Можно сказать, что осложнения возникают не всегда. В больших случаях все проходит удачно и без дальнейших последствий. Для этого необходимо тщательно проверить совместимости крови пациента и донора, а так же провести все соответствующие анализы. Это один из наиболее подходящий залогов того, что все пройдет удачно.
Немало важную роль играет профессионализм и все гигиенические нормы. Перед процедурой необходимо проверить все необходимое оборудование и сделать предварительный анализ крови. Все дополнительные принадлежности должны быть запечатаны и стерильно обработаны. Такие особенности играют тоже немало важную роль, ведь именно пирогенные аллергии возникают при попадании в кровь посторонних бактерий. Если все эти правила соблюдать и правильно подобрать донора, то данная процедура не представляет особой опасности.
Стоит помнить, что именно переливание в некоторых случаях может спасти жизнь человека, ведь сейчас далеко не все медикаментозные препараты могут помочь в той или иной ситуации. Важно отличать значимые соотношения важности, когда кровь человеку требуется срочно и без дополнительных проверок. Но и при этом стоит быть предельно аккуратными, ведь в суете можно сделать что-то не так, а потом расплачиваться за это.
Как я стал врачом? Довольно-таки трудный вопрос… Если задуматься — выбора и не было. Я родился в семье врача реаниматолога, и каждый день за ужином я слышал рассказ отца о том, как же прошел его день. В детстве это всё казалось фантастичным, за гранью реальности. Оцените статью: Поделитесь с друзьями!Осложнения при переливании крови | Блог Medical Note о здоровье и цифровой медицине
История переливания крови
Переливание крови или гемотрансфузия позволяет спасать жизнь сотням тысяч людей по всему миру. Первые попытки перелить кровь от одного животного другому были проведены еще в эпоху средневековья, однако успешными их назвать сложно. В начале XIX века врач-акушер гинеколог Джеймс Бланделл удачно перелил кровь своей пациентке с тяжелым послеродовым кровотечением от ее супруга.
Однако в большинстве случаев процедура все равно заканчивалась фатально. Лишь спустя 80 лет австрийский доктор Карл Ландштейнер совершил феноменальное открытие, обнаружив, что существует 4 основные группы крови, и некоторые из них несовместимы.
В годы Второй мировой войны широко применялись специальные системы, позволяющие переливать кровь прямо от донора реципиенту. Предварительное исследование групп крови перед процедурой позволило значительно снизить риск от посттрансфузионных осложнений. Гемотрансфузия помогла сохранить жизнь солдатам после тяжелых травм и обширных операций.
Какую кровь сегодня переливают
Переливание цельной крови на сегодняшний день — устаревшая процедура. В цивилизованных странах ее не проводят по причине большого риска различных осложнений. Даже если у донора и реципиента будут правильно определены группа крови и резус фактор, велик риск того, что организм будет воспринимать ее, как чужеродное тело — все из-за наличия большого количества белковых молекул.
Исключение составляет аутопереливание крови, когда донор и реципиент — это одно и то же лицо. Процедура незаконно практикуется среди спортсменов непосредственно перед стартами, так как способствует ускорению доставки кислорода к мышцам. Ее приравнивают к допингу.
В современной медицине принято проводить гемотрансфузию отдельных компонентов крови: плазмы, эритроцитарной, лейкоцитарной, тромбоцитарной массы, отмытых эритроцитов, тромбовзвеси и т.д. Что именно необходимо — решает лечащий врач на основании диагноза и состояния пациента.
Существует даже особая медицинская специальность: врач-трансфузиолог. Этот специаалист знает все об особенностях переливания компонентов крови, выбирает оптимальный для больного компонент, объем, кратность процедур и занимается профилактикой осложнений.
Основные виды осложнений при гемотрансфузии
Любой пациент, которому предстоит переливание компонентов крови, должен понимать: это очень серьезная процедура. В его организм попадет множество чужеродных для него белков и прочих соединений, и ни один доктор, даже самый опытный, не гарантирует, что все на 100% пройдет гладко. Конечно, врачи владеют современными методами их профилактики, однако некоторые осложнения непредсказуемы и развиваются очень стремительно.
Ежегодно в России проводят около 10 миллионов всех видов гемотрансфузий. В каждом сотом случае возникают те или иные осложнения различной степени тяжести: от незначительного дискомфорта до полиорганной недостаточности и угрозы смерти. Чаще всего в переливании компонентов крови нуждаются пациенты отделений реанимации, ургентной или неотложной хирургии, акушерства и гинекологии, гематологии.
Перед каждой процедурой доктор обязан проверить группу крови и резус фактор как больного, так и донора. И даже если на емкости уже есть эта информация (их обязательно указывают на станции переливания крови), и в паспорте больного стоит соответствующая печать, врач все равно проверит ее еще раз.
После специалист может сделать пробу на индивидуальную совместимость, смешав несколько миллилитров крови пациента и эритроцитарной массы в пробирке или на специальном планшете. И только после приступить к гемотрансфузии.
Посттрансфузионные реакции
Посттрансфузионной реакцией называют немедленную реакцию организма человека на процедуру переливания компонентов донорской крови. Начинается она обычно в первые 20-30 минут с начала трансфузии и длится до нескольких часов. Возможны различные проявления посттрансфузионной реакции, наиболее часто встречаются следующие.
- внезапное повышение температуры тела до 39-40 градусов с ознобом;
- воли в мышцах, суставах, костях, напоминающие таковые при тяжелом гриппе;
- гиперемия или покраснение кожи лица и груди;
- головная боль, головокружение;
- сердцебиение, появление боли в груди, падение давления;
- боли в области поясницы;
- различные аллергические реакции: крапивница, отек Квинке губ, языка, шеи, глаз, появление стеснения в груди, затруднения дыхания, свистящих хрипов, цианоз губ.
Все эти симптомы могут быть разной степени выраженности, однако при появлении любого из них необходимо как можно быстрее связаться с врачом. Иногда они быстро прогрессируют. Особенно опасны явления гиперчувствительности: без неотложной помощи они могут приводят к остановке дыхания. Это происходит из-за отека гортани или аллергического бронхоспазма. Самым опасным является анафилактический шок, который без лечения становится причиной гибели больного.
Посттрансфузионные осложнения
Если посттрансфузионные реакции часто зависят от изначального состояния организма и реагирования его иммунной системы на введение компонентов крови, то посттрансфузионные осложнения имеют другое происхождение. Они, скорее, являются следствием неадекватного выбора компонента крови, его объема, переливания несовместимой крови либо других факторов.
Острое расширение сердца
Развивается в том случае, если объем гемотрансфузии оказался для пациента слишком велик. Иногда еще до переливания крови может проводиться инфузия других лекарств, но врач-трансфузиолог либо не учел этого факта, либо не знал о нем.
Повышенная нагрузка на сердце при наличии сердечной недостаточности, пороков сердца, приводит к тому, что кровь застаивается в сосудах легких, и в них развивается отек. Больной испытывает затруднение дыхания, в положении лежа вовсе задыхается, появляются влажные хрипы, страх смерти. Гемотрансфузия немедленно прекращается, оказывается неотложная помощь.
Тромбоэмболия
Переливание свежезамороженной плазмы — обязательный компонент лечения тромбоэмболических заболеваний. Однако вливание большого объема эритроцитарной массы может привести к формированию тромбов, которые с током крови разносятся по всему организму. Клинические проявления зависят от вида тромбоза, требуют немедленного прекращения гемотрансфузии и оказания помощи.
Гемотрансфузионный шок
Несмотря на как минимум трехкратную проверку группы крови и резус- фактора донора и реципиента, иногда все равно случаются ошибки. Переливание несовместимой крови приводит к развитию бурной реакции, получившей название гемотрансфузионный шок. Если не оказать помощь, больной может погибнуть.
Реакция на консервант (цитрат натрия)
Иногда реакция развивается не на сам компонент крови, а на консервант, который добавляют в него для продления срока хранения. У пациента появляются судороги, падает давление, на электрокардиограмме выявляются изменения. В этом случае переливание немедленно прекращают, больному оказывается помощь.
Инфицирование гепатитом С или ВИЧ
Положительный анализ на эти инфекции далеко не всегда проявляется сразу после заражения. Иногда проходит несколько месяцев, прежде чем человек узнает о своей болезни. Не исключено, что за это время он успеет обратиться на станцию переливания с целью стать донором. В этом случае вирусные частицы попадут в организм реципиента при гемотрансфузии, произойдет заражение.
Гораздо реже виной становится нарушение техники проведения процедуры. Применение одноразовых игл в больницах практически нивелирует этот риск.
Переливание компонентов крови должно проводиться только в надежном медицинском учреждении под строгим контролем доктора, в идеале — врача-трансфузиолога. Он знает о возможных осложнениях, готов к ним и сможет быстро их распознать и оказать помощь. Найти лучшего специалиста в этой области поможет мобильное приложение Medical Note.
какие могут быть, противопоказания, гемотрансфузионный шок, профилактика
Сейчас лечение переливаем крови весьма распространённая процедура и многие либо сами прошли через неё, либо стали донором для другого человека. Но, как и любое оперативное вмешательство, она является серьёзным испытанием для организма человека. Наряду с положительным эффектом от этой процедуры могут возникать и осложнения при переливании крови.
Если врач не настаивает на переливании и советует сначала пройти курс лечения с помощью обычных лекарственных препаратов, то лучше послушать его и отложить эту процедуру. Любой медик боится осложнений после переливания крови, могущих возникнуть после этой операции и это не только объясняется несовместимостью крови, но и индивидуальными особенностями организма больного.
Но, необходимо помнить, что целью переливания в любом случае является восстановление необходимого объёма крови больного и обновление всего организма.
Применение крови и ее компонентов
Показания к процедуре переливания крови делятся врачами на абсолютные и относительные. Не стоит забывать, что главная цель этой операции – восстановление необходимого количество крови в организме больного или восстановление отдельных её компонентов, а также повышение свёртываемости крови при тяжёлых кровопотерях. Но, если возможно отказаться от неё, то стоит это вовремя сделать.
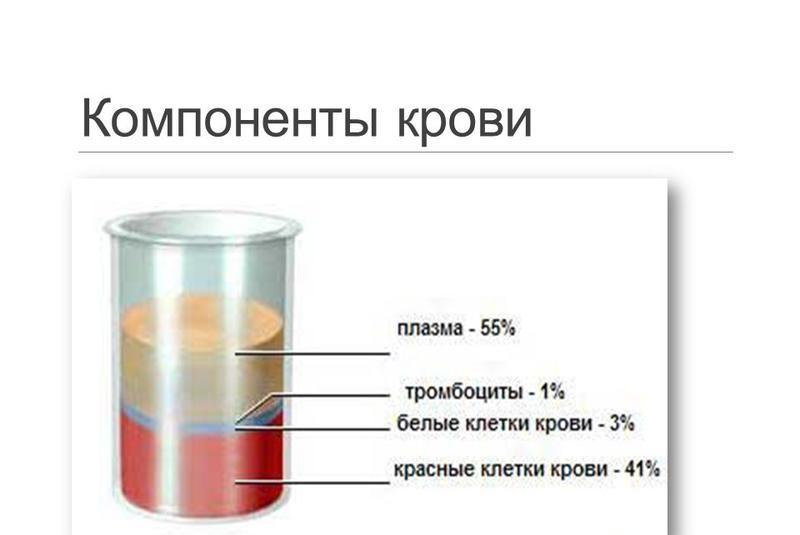 Компоненты крови
Компоненты кровиАбсолютные показания:
- Острая кровопотеря – это состояние организма, при котором значительно уменьшается артериальное давление и это состояние угрожает жизни человека. Если найден источник кровотечение, то стараются в первую очередь устранить его. Если источник не найден, то переливают кровь малыми дозами вместе с началом операции.
- Шок. Бывает двух видов: травматический и послеоперационный. При травматическом шоке переливается как кровь, так и плазма плюс противошоковые сыворотки. При операционном шоке, если состояние больного тяжёлое, переливание делят внутриартериальное вначале и лишь потом внутривенное.
- Форма анемии, сопровождающаяся истощающими болезнями, тяжелым кровотечением или различными нагноениями. Переливают кровь в этом случае небольшими дозами.
Относительными показаниями к переливанию крови являются:
- Анемии различного происхождения (это не тяжёлая форма анемии).
- Болезни крови.
- Тяжёлые интоксикации.
- Гнойно-воспалительные заболевания.
- Предоперационная подготовка – она проводится с целью увеличения иммунитета пациента, улучшения работы его сердечнососудистой системы и уменьшением признаков анемии. Производится с помощью небольших гемотрансфузий.
Противопоказания
Осложнения при переливании крови могут произойти, если не учитывать ряд противопоказаний к этой процедуре:
- Аллергия.
- Нарушение мозгового кровообращения.
- Бронхиальная астма.
- Тяжёлая печёночная недостаточность.
- Гипертония 3-й степени.
- Пороки сердца, миокардиосклероз, миокардит.
- Отёк лёгких.
- Острый гломерулонефрит.
- Общий амилоидоз.
- Тромбоэмболическая болезнь.
- Также операция противопоказана женщинам, в анамнезе которых есть неблагополучные роды или несколько выкидышей.
- Больным, которым меньше месяца назад делали подобную операцию.
- Септический эндокардит сердца.
- Также тем, у кого имеются нагноения, злокачественные распадающиеся опухоли и иные болезни крови.
Именно при данных противопоказаниях к переливанию крови категорически запрещено делать гемотрансфузию, потому что осложнений невозможно избежать.
Перед началом процедуры переливания необходимо проверить на совместимость крови донора и пациента, а именно – выявить группу крови, резус-фактор, узнать о наличии или отсутствии различных аллергических заболеваний у обоих. Необходимо выяснить проводились ли гемотрансфузии в прошлом, были ли какие-либо операции у пациента раньше и другие необходимые сведения – этим занимается лечащий врач.
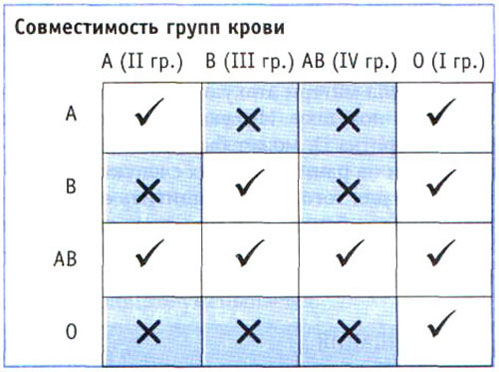 Таблица совместимости групп крови
Таблица совместимости групп кровиКстати, считается, что состояние пациента может значительно ухудшиться лишь тогда, когда процедура произведена непрофессионально. Следует провести необходимые анализы и только потом назначать процедуру гемотрансфузии человеку, действительно в ней нуждающемуся.
Гемотрансфузионные осложнения
Гемотрансфузионный шок — это осложнение после переливания крови возникает только в случае несовместимости крови и является виной лечащего врача, который взял не все анализы и не учёл все факторы. Гемотрансфузионные осложнения различается двух видов – собственно при несовместимости крови или при несовместимости резус-фактора (проявляется спазмами в течение 6-12 часов после операции).
Существуют три основных степени гемотрансфузионного шока:
- Артериальное давление снижается до 90 мм рт. ст.
- Затем до 70-80.
- Третья степень характеризуется снижением до – 70 мм рт. ст.
Можно увидеть данные симптомы гемотрансфузионного шока только в течение десяти или двадцати после гемотрансфузии или во время операции. Потом у больного наблюдаются такие признаки гемотрансфузионного шока, как: боли в пояснице, боли в груди, необычное возбуждение пациента. Потом, если причину не устранить, развиваются: тахикардия сердца, холодный пот, бледность кожных покровов и артериальное давление продолжает снижаться.
 Снижение артериального давления
Снижение артериального давленияЕсли не начать лечение вовремя, появятся признаки острой печёночной недостаточности и желтухи. Возможно непроизвольное мочеиспускание и дефекация, а также тошнота и рвота. Если не провести лечение, то всё может закончиться смертью больного.
Врач должен правильно подобрать все препараты, нужные для устранения данного синдрома.
Другие осложнения
К другим видам осложнений при переливании крови относят, так называемые, пирогенные реакции и аллергию. Пирогенные реакции возникают как ответ на воздействия микробов, содержащиеся либо в недостаточно чистой аппаратуре для гемотрансфузии, либо в самом кровезаменителе. Профилактикой таких реакций и осложнений является использование одноразовых пакетов для заготовки крови и одноразовых систем для гемотрансфузии.
Пирогенные вещества образуются из-за распада бактерий, белков, лейкоцитов и плазмы. Также следует внимательно следить за состоянием стенок аппаратуры, если её предварительно перед переливанием стерильно не обрабатывать, то на них образуются токсичные вещества. Наличие пирогенной реакции можно распознать в течение пятнадцати минут после того, как проведена операции. Больной чувствует повышение температуры, головные боли и тошноту.
Аллергия же характеризуется попаданием чужеродного белка в кровь пациента. Она проявляется как тошнота, пульс человека учащается, температура повышается, наблюдается рвота, пациент чувствует общее недомогание. Если врач наблюдает хотя бы несколько таких болезненных проявлений, то необходимо срочно оказать помощь больному, иначе такая реакция организма приводит к летальному исходу.
Но если врач наблюдает у своего пациента тромбоэмболию легочных артерий, гемотрансфузионный шок или воздушную эмболию, то он получает своевременное лечение. Повторную гемотрансфузию в этот момент лучше не делать, пока не нормализуются все рабочие процессы в его организме.
 Нехватка воздуха при тромбоэмболии
Нехватка воздуха при тромбоэмболииВероятность осложнений
Конечно, гемотрансфузии как побочного эффекта после процедуры переливания крови не стоит бояться, потому что в большинстве случаев никаких осложнений всё же не происходит. Врач обычно проводит тщательную сверку групп крови больного и донора, сверяет их резус-факторы и осуществляет все необходимые дополнительные анализы.
Следует помнить о том, что нужно доверять свою жизнь только профессионалам и следить за соблюдением санитарных и гигиенических норм. Посмотрите перед процедурой оборудование с помощью которой она будет проводиться, а также проследить, чтобы все необходимые принадлежности были запечатаны и стерильны. Такие предосторожности просто необходимы, ибо пирогенные аллергии представляют опасность для жизни пациента, потому что в кровь попадают патогенные бактерии.
Если вы проследите за правильностью соблюдения всех правил и процедур, выберете подходящего донора крови, то никакой опасности осложнений не возникнет.
Бывают такие случаи, когда только переливание может спасти жизнь человека, так как обычные лекарственные средства не помогают. Важно знать, что иногда кровь человеку может срочно потребоваться, как. Например, при острых кровотечениях и тогда у врача просто не будет времени на все необходимые проверки. Но, однако, всегда нужно помнить о том, что человеческая жизнь бесценна и предельно аккуратным быть просто необходимо.
Опасность переливания крови: возможные риски
По мнению врачей, всегда существует опасность переливания крови для здоровья человека. Своевременное выявление негативных факторов позволит избежать крайне тяжелых осложнений после проведения такой процедуры.
Издавна доказана ценность крови, благодаря которой организм ведет полноценную жизнедеятельность. В свою очередь, при проведении данной процедуры всегда велика опасность переливания крови. Поэтому необходимо иметь четкое представление о том, что такое переливание крови, чем опасно оно?
Процедура переливания крови, или гемотрансфузия — это иногда единственный и самый эффективный способ лечения многих тяжелых недугов человека. Дефицит крови (малокровие, анемия, кровотечения) — основное показание к применению такой процедуры.
Кроме того, непрекращающиеся кровотечения, болевой шок, операционные вмешательства, малокровие в тяжелых стадиях, почечная недостаточность, также не обходится без гемотрансфузии.
При применении такого курса лечения, стоит знать, что кроется в опасности при переливании крови.
По ряду причин данная процедура может спровоцировать необратимые процессы в жизнедеятельности человеческого организма.
Во избежание опасности переливания крови, медицинские работники рассматривают наличие или отсутствие противопоказаний, изучив при этом индивидуальные особенности организма.
Что же касается противопоказаний при такой процедуре, то к ним относятся:
— воспалительные процессы с гнойными образованиями во внутренней оболочке сердца;
— гипертоническая болезнь в тяжелых стадиях;
— сбои в кровотоке головного мозга;
— сердечная недостаточность;
— и многие другие болезни.
В случаях абсолютных показаний к гемотрансфузии, пациенту и врачу все же стоит помнить о том, чем опасны переливания крови.
Соблюдение определенных профилактических мероприятий, позволяет в период переливания крови обезопасить организм человека от различных аллергических реакций и воспалительных процессов.
Зная о том, чем опасно переливание крови, следует не только донести пациенту, до выполнения самой процедуры, подробную информацию о рисках такого процесса и осложнениях, но и получить его официальное согласие на гемотрансфузию.
Важно знать, о том, что проводить подобный метод лечения следует в учреждениях, которые оснащены специальными системами для нейтрализации угрожающих здоровью и жизни пациента факторов после переливания крови. Стоит отметить, что на сегодняшний день нормативами разрешено проводить процесс переливания крови только при наличии групповой резус-совместимости.
Переливание крови по всем параметрам сопоставимо с трансплантацией органов, поскольку кровь — это живая ткань.
Сегодня гемотрансфузия широко применяется в различных отраслях медицины. Кроме более распространенных показаний к переливанию крови, все большую популярность приобретает «кровяной допинг». В данном случае организм реципиента насыщается собственной кровью. Главным преимуществом такой процедуры является ускоренное обогащение кислородом мышц человека. Но как и любой другой вид переливания крови, он имеет свои факторы риска:
— иммунологический;
— инфекционный;
— метаболический;
— густота крови;
— несоблюдение техники и правил при переливании крови.
Так, неправильная оценка состояния пациента, неадекватное установление показаний и противопоказаний, нарушение основных правил транспортировки крови приводит к тяжелым последствиям и к фатальным случаям.
В связи с этим, основной задачей врача в период проведения такой процедуры, является доскональное наблюдение за состоянием реципиента и не допущение тяжелых последствий.
Правильное распознавание сбоев при перекачке крови и своевременное купирование необратимой реакции позволит избежать ряд серьезных последствий: шок, сердечные приступы, обмороки, почечную и печеночную недостаточности.Известно, что проведение проб крови и соответствие групп донора и реципиента позволяет не допустить необратимые процессы в организме человека — разрушение эритроцитов.
К сожалению, статистика нынешних дней неутешительна, так как из-за нарушения ряда правил по безопасности такой процедуры, показатели смертности пациентов не уменьшаются.В начале XX века был создан первый Гематологический научный центр (институт переливания крови). Сформированной на базе данного учреждения, специальной службой крови была проделана весомая работа по изучению данного процесса и его последствий. Ученые определили насколько сложным и необходимым веществом для человека является кровь. Также лабораторные исследования смогли подтвердить наличие разных групп крови и их совместимость.
Таким образом, имея представление о том, в чем опасность переливания крови, пациент сможет более глобально подготовиться к предстоящей процедуре. При несоответствии групп, в процессе переливания крови, в организме человека может произойти необратимая гемолитическая реакция. На сегодняшний день практически не практикуется прямое переливание крови, по причине огромного риска заражения различными смертельно опасными заболеваниями.
Советуем к прочтению
