Вода в печени — причины и последствия
Ещё в Древнем Вавилоне печень считалась самым главным органом человека. Существовало мнение, что именно там жила душа.
Ежедневно, словно вечный двигатель, она работает на благо всех систем: регулирует различные процессы, вбирает в себя токсины и вредные вещества, словно фильтр, вырабатывает ферменты. Контролирует выработку желчи и жировой обмен, помогает стабилизировать гормональный фон.
Поэтому нарушения работы печени не могут не сказываться на общем самочувствии человека.
Что это?
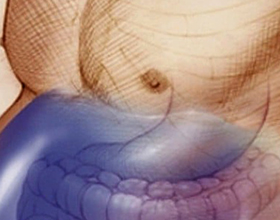
Патология, при которой в брюшной полости появляется свободная жидкость, называется асцит. Проявляется он в виде растяжения брюшной полости, а определяется с помощью осмотра и ультразвукового тестирования.
5% случаев заболевания приходится на сердечную недостаточность
Обычно лечится с помощью безнатриевой диеты и мочегонных средств, которые выводят лишнюю жидкость из организма. В тяжёлых случаях — а при запущенности болезни количество асцитической жидкости может достигать 25 литров — требуется хирургическое вмешательство.
Что приводит к появлению асцита?
Он возникает при нарушении обмена веществ. В брюшной полости здорового человека всегда есть определённое количество жидкости. Однако, в отличие от патологического состояния, она там не скапливается, а всасывается с помощью лимфатических капилляров. Многие хронические болезни увеличивают скорость образования этой жидкости, в то время как всасываемость уменьшается.
Основное заболевание и асцит непосредственно связаны: жидкость давит на внутренние органы и мешает их работе, из-за этого основное заболевание прогрессирует, а потом снова увеличивается количество асцитической жидкости. Также уменьшается объем циркулирующей крови, а это приводит к застою воды в организме.
Есть четыре основных заболевания печени, которые могут привести к развитию асцита: хронический гепатит В, жировая болезнь печени (безалкогольная), хронический гепатит С, алкогольный цирроз. Все эти заболевания вызывают опухоль органа, и в тот момент, когда масса опухоли замещает большую часть нормально функционирующей массы печени или когда происходит тромбоз воротной вены, появляется, собственно, асцит.
- Гепатит В. Асцит при гепатите В возникает, если он был либо врождённым, либо приобретён в раннем возрасте. Вирус передается, например, при родах от матери ребёнку. Также может появиться от других родственников. Заразиться гепатитом этого типа можно через переливание заражённой крови, проведение инвазии заражённым инструментами.
- Безалкогольная жировая болезнь печени. Связано с накоплением жировой ткани в области печени. В настоящее время жировой гепатоз (другое название болезни) — одна из самых распространенных проблем с печенью для мужчин и женщин различных возрастов. Появляется из-за сахарного диабета, ожирения, повышенного холестерина. Сложность постановки диагноза заключается в том, что даже на поздних стадиях внешне болезнь почти не проявляется (возможны общая слабость и боли в верхней части живота справа).
- Гепатит С. Вирус передается через кровь, реже через сексуальные контакты. Стоит понимать, что в настоящий момент вакцины от гепатита С нет.
- Цирроз. Это патология печени, в ходе развития которой здоровые клетки замещаются рубцовой тканью и не подлежат восстановлению. Из-за этого нарушается нормальная работа печени, в организме застаиваются желчь, вредные токсины. Возникает заболевание чаще всего из-за чрезмерного употребления алкоголя. Симптомы: общее недомогание, снижение веса, увеличение селезёнки, покраснение ладоней. Диагноз может поставить гепатолог и гастроэнтеролог.
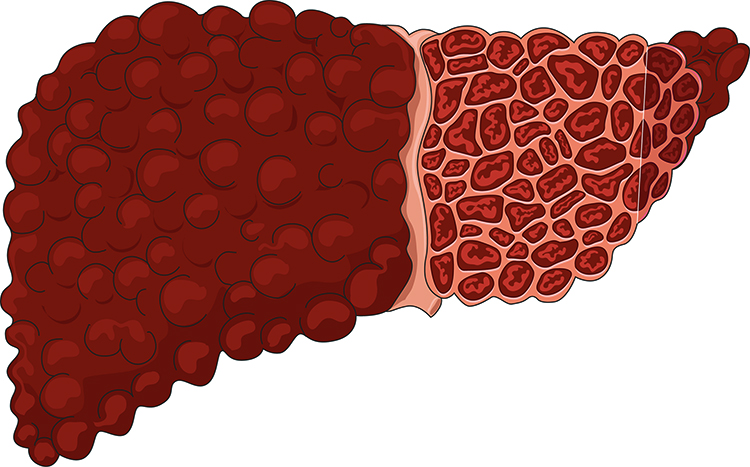 Цирроз печени
Цирроз печениПоследствия для организма
В принципе, при правильном и своевременном лечении (как медикаментозным, так и хирургическим способом) последствий для организма нет. Лекарства, применяемые для лечения заболевания, достаточно безопасны для остальных органов. Однако, если при асците произошёл спонтанный бактериальный перитонит, есть высокий риск — 74%, получить его снова в течение ближайших двух лет.
Тяжело протекает лечение у больных сахарным диабетом, у пожилых людей и людей с низким уровнем артериального давления, возможны рецидивы и даже смерть.
Стоит помнить, что для исключения повторения диагноза необходимо
Рекомендации по сохранению здоровья
- Для нормального функционирования всех систем человеку необходима вода. В день обычному человеку требуется выпивать не менее двух литров. За полчаса до еды и через два часа после следует выпивать стакан воды малой минерализации, чтобы пищеварительные процессы запускались правильно. Однако, точный объём воды стоит узнать у врача, так как избыток жидкостей приводит к нарушению работы почек.
- В печени синтезируется глаутатион — главный естественный антиоксидант организма человека. Он участвует в синтезе белка, ДНК, в устранении свободных радикалов и токсинов. Курение, неправильное питание, стресс снижают эффективность работы глаутатиона. Для нормальной выработки глаутотиона необходимы различные макро- и микроэлементы.
- Печени необходимы цинк и кальций.
- Овощи и фрукты, которые стоит употреблять для помощи печени: яблоки, морковку, свёклу, авокадо, тыкву, листовые салаты. Сахар нужно заменять сухофруктами. Полезны также кисломолочные продукты — ряженка, кефир; индейка. Всё это богато витаминами А, В2, Е, омега-3 жирными кислотами, клетчаткой.
- Переедание вредно для этого органа (как, в общем-то и для всего организма). А вот умеренные физические нагрузки, например, зарядка по утрам или лёгкая трусца в парке будут полезны.
- Алкоголь очень сильно вредит печени — при чрезмерном его употреблении человек может даже умереть.
Похожие записи
Осложнения цирроза печени. Печеночная энцефалопатия. Асцит
Если человек любит выпить, ему постоянно пророчат цирроз печени. Но в последние годы это заболевание всё чаще появляется у тех, кто к алкоголю равнодушен. Перерождением ткани печени из нормальной в соединительную – а именно это происходит при циррозе – в отсутствие лечения заканчивается большинство хронических печеночных патологий. Растущая статистика по циррозам связана, прежде всего, с глобальной эпидемией ожирения, распространением метаболического синдрома и неалкогольной жировой болезни печени. Под ударом находятся все люди с избыточным весом и ожирением. Далее мы рассказываем о наиболее частых осложнениях цирроза печени.
Что такое цирроз печени. Коротко
Цирроз печени – это тяжелое и пока неизлечимое заболевание печени, которое возникает, когда большая часть ткани органа перерождается. Она превращается из здоровой паренхиматозной в больную фиброзную. Кровь по такой ткани течёт медленно, с большим трудом пробивая себе дорогу: путь ей преграждают соединительнотканные узлы, которые пронизывают печень вдоль и поперек.
Печень становится сама не своя и перестает выполнять привычные функции: она не справляется с обезвреживанием ядов и токсинов, с выработкой желчи, билирубина и холестерина, с запасанием глюкозы и витаминов и многим другим.
Чем сильнее интоксикация, тем более ярко выраженной становится болезнь. Поначалу у больного может отмечаться повышение температуры тела, повышенная утомляемость, апатия. Дальше – больше. Желтуха, кожный зуд, скопление жидкости в брюшной полости (асцит), варикозные кровотечения, снижение массы тела, печёночная энцефалопатия.
За что такое наказание? До 41% всех циррозов печени вызваны злоупотреблением алкоголем. Вторая по частоте причина – вирусный гепатит С и другие заболевания гепатобилиарной системы. Третья – это метаболические нарушения (муковисцидоз, галактоземия, гликогеноз, гемохроматоз). К факторам риска также относят: приём гепатотоксичных препаратов, болезнь Вильсона-Коновалова, синдром Бадда-Киари, хроническую сердечную недостаточность, хирургические операции на кишечнике и паразитарное поражение печени и кишечника.
Печёночная энцефалопатия
Цирроз печени пока остаётся неизлечимым заболеванием, поэтому единственное, что могут сделать врачи – постараться максимально продлить жизнь больного. Для этого необходимо обеспечить стабильное функционирование оставшейся здоровой части печени и предупредить развитие серьёзных осложнений.
Одним из таких осложнений является печёночная энцефалопатия. Простым языком, это неврологические и психические нарушения, которые появляются из-за поражения токсинами центральной нервной системы (ЦНС).
Как проявляется печеночная энцефалопатия:
- расстройство сознания: патологическая сонливость, фиксация взгляда, заторможенность с последующим развитием сопора (оцепенение, вялость, стопор), комы;
- нарушения сна: в дневное время пациент патологически сонлив, а в ночное жалуется на бессонницу;
- нарушение поведения: раздражительность, эйфория, безучастность, апатия;
- нарушение интеллекта: забывчивость, рассеянность, нарушения письма;
- монотонность речи;
- астериксис – несимметричные крупноразмашистые аритмичные подергивания в мышцах конечностей, туловища и шеи при их тоническом напряжении;
- пониженная или повышенная температура, чередование эпизодов гипотермии и гипертермии.
- обмороки.
В терминальной стадии происходит угнетение сознания вплоть до сопора, но реакция на болевые раздражители у человека ещё сохраняется. Последняя стадия печеночной энцефалопатии – это кома. Больной не реагирует на раздражители, у него появляются судороги. На этом этапе погибает девять из 10 пациентов. Летальность на 1-2 стадиях печеночной энцефалопатии составляет 35%.
Асцит – скопление жидкости в брюшной полости
Асцит встречается больше чем у половины больных с 10-летней историей заболевания печени и значительно ухудшает прогноз жизни пациентов с циррозом. Это патологическое скопление жидкости в брюшной полости, которое видно невооруженным глазом.
В среднем в брюшной полости может скопиться от пяти до 20 литров жидкости.
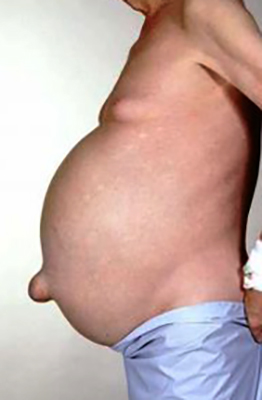
Сначала пациент обращает внимание на изменение размера одежды и невозможность застегнуть пояс. Увеличение объема талии сопровождается чувством распирания в животе, тяжестью, болями в брюшной полости, метеоризмом, изжогой, отрыжкой и тошнотой.
Дальше происходит следующее:
- по мере нарастания количества жидкости живот увеличивается в объеме, пупок выпячивается;
- появляется одышка, отеки на ногах, затрудняются движения, особенно повороты и наклоны туловища;
- повышение внутрибрюшного давления приводит к развитию пупочной или бедренной грыжи, варикоцеле (нарушение венозного оттока от яичка), геморрою, выпадению прямой кишки;
- печень и селезенка увеличиваются в размере;
- на коже живота появляется «голова медузы» – расширение венозной сети.
Чтобы полностью устранить асцит, необходимо вылечить заболевание-причину. Но так как при циррозе печени это невозможно, врачи стараются хотя бы уменьшить проявления асцита. Пациенту назначают бессолевую диету, мочегонную диету и ограничивают количество жидкости. Параллельно назначают приём гепатопротекторов (УДХК), антагонистов рецепторов ангиотензина II и ингибиторов АПФ. Статистика выживаемости при асците не обнадёживающая: в течение двух лет погибает половина больных.
Что означает жидкость в печени. Почему образуется жидкость под печенью и как ее видно на узи. Описание болезни – понятие, виды, симптомы, причины
Асцит при циррозе печени начинает проявляться на декомпенсированной стадии развития этого заболевания. Данное осложнение характеризуется скоплением выпота в брюшной полости. На фоне асцита велика вероятность присоединения вторичной инфекции и развития перитонита. При таком неблагоприятном течении летальный исход наблюдается почти в 100% случаев.
Особенности развития асцита
Асцит брюшной полости является распространенным осложнением течения цирроза печени, а не обязательным симптомом этого заболевания. Механизм появления такого нарушения, как асцит, при критическом циррозном поражении печени уже хорошо изучен. В этом случае наблюдается появление обширных очагов некроза и замещение отмерших участков фиброзом. Это приводит к нарастанию деформации органа и нарушению работы здоровых тканей.
Происходит формирование множества мелких сосудов, по которым кровоток пускается в обход поврежденных участков. Это ведет не только к более стремительному нарастанию циррозных изменений в печени, но и способствует появлению синдрома портальной гипертензии.
Данный эффект является одним из главных в процессе появления асцита. Кроме того, по мере поражения тканей печени наблюдается снижение выработки этим органов белков, что приводит к повышению проницаемости кровеносных сосудов. Еще одним фактором, повышающим риск появления асцита, является увеличение продукции гормонов на фоне поражения печени и застой лимфы, наблюдающиеся почти у всех больных циррозом.
Постепенно снижаются фильтрационные возможности печени, пораженной циррозом, и в крови повышается уровень токсинов. Данные вещества оказывают неблагоприятное воздействие на стенки сосудов, становясь причиной снижения их проницаемости.
Таким образом, асцит появляется, когда из-за воздействия сразу ряда неблагоприятных факторов, вызванных критическим поражением печени, из сосудов и лимфатической системы начинает пропотевать экссудат, скапливающийся в дальнейшем в животе. В тяжелых случаях в животе пациента может сохраняться до 20 л и выпота, который оказывает компрессионное воздействие на окружающие органы и ткани.

Причины
Появление асцита при циррозном поражении печени диагностируется не у всех людей, страдающих циррозным поражением печени. Выделяется ряд факторов, которые могут поспособствовать появлению подобной проблемы. Наиболее часто скопление экссудата выявляется у пациентов, у которых разрушение тканей печени произошло на фоне систематического употребления алкоголя.
Выше риск развития асцита, если даже после выявления циррозных изменений печени, пациент не может отказаться от приема спиртного и других вредных привычек. Кроме того, повышает вероятность скопления жидкости в брюшной полости при циррозных изменениях печени при несоблюдении пациентом прописанной ему диеты и водного режима. К факторам, способствующим появлению цирроза и асцита, относятся и вирусные гепатиты. Кроме того, способствуют быстрому развитию асцита следующие состояния:
- прием некоторых лекарственных средств;
- отравление;
- хронические или острые инфекционные процессы;
- присутствующие у пациента аутоиммунные заболевания.
Крайне высок риск патологического накопления выпота в животе у пациентов, имеющих, помимо цирроза, заболевания сердечно-сосудистой системы. Кроме того, чаще диагностируется подобная проблема и у тех, кто имеет хронические заболевания эндокринной системы.
Основные симптомы
Асцит отличается характерной клинической картиной, поэтому определить данное нарушение можно на основе имеющих симптомов. Первые клинические проявления могут быть отмечены у пациента уже после накопления хотя бы 1 л жидкости. Даже при таком незначительном объеме жидкости у пациентов нередко наблюдается вздутие живота, метеоризм и ухудшение работы органов ЖКТ.

Асцит сопровождается постепенным увеличением объема живота. Несмотря что мышечная ткань у пациентов стремительного атрофируется из-за прогрессирования цирроза, окружность живота и вес неуклонно растут. При этом все более отчетливым становится непропорциональность размеров живота относительно других частей тела.
Нередки случаи, когда окружность живота всего за сутки сильно увеличивается. Кожа на животе постепенно натягивается и становится гладкой и сильно натянутой. Нередко на ней появляются розовые растяжки. У большинства пациентов под кожей хорошо видны расширенные кровеносные сосуды. Появляются множественные сосудистые звездочки.
По мере усугубления асцита у больных появляются жалобы на сильнейший дискомфорт и боли в животе. Наблюдается симптом флюктуации, т. е. при легком толчке в бок пациента ощущается колебание жидкости внутри живота.
При асците возрастает давление в брюшной полости. Из-за этого сдавливается диафрагма и происходит уменьшение объема легких. Данный эффект приводит к появлению сильнейшей одышки и учащения дыхания. В горизонтальном положении ситуация усугубляется. Кроме того, на дыхательную недостаточность может указывать бледность кожных покровов, кашель и посинение губ.
Из-за постоянно сохраняющегося давления жидкости на желудок возникает чувство тяжести после каждого приема. Пациент насыщается меньшим количеством пищи. Частыми становятся случаи отрыжки и изжоги. Возможны приступы рвоты непереваренной пищей. Данный симптом возникает из-за компрессии области перехода из желудка в кишечник.
При асците кишечник по всей своей протяженности подвергается повышенному давлению со стороны скопившейся в животе экссудата, что приводит к появлению диареи или запоров. В тяжелых случаях возможна кишечная непроходимость. У некоторых пациентов отмечаются приступы рвоты с желчью.
Постоянное давление на мочевой пузырь приводит к появлению частых позывов к мочеиспусканию. Создаются условия для развития пиелонефрита и цистита. При асците нередко нарастают нарушения оттока лимфы, из-за чего почти у всех пациентов возникают сильнейшие отеки ног.
У большинства пациентов по мере прогрессирования данного осложнения наблюдается появление признаков нарушения работы сердечно-сосудистой системы. Возможны скачки АД, тахикардия, брадикардия и т. д. По мере накопления жидкости наблюдается выпячивание вперед пупка. Возможно формирование пупочной грыжи. При заражении экссудата бактериями происходит быстрое инфицирование органов. Данное состояние всего за сутки может стать причиной летального исхода.
Возможные стадии
В зависимости от степени запущенности выделяется 3 стадии асцита, развивающегося на фоне цир
Жидкость в печени причины — Лечим печень
Накопление жидкости в брюшной полости является вторичным заболеванием, свидетельствующим о серьезных нарушениях кровообращения и оттока лимфы. Подобное состояние носит название асцит и чаще всего является следствием цирроза. Накопленную жидкость под печенью на начальных стадиях можно обнаружить с помощью узи. Её образование опасно для больного и требует обязательного лечения.


Накопление жидкости в брюшной полости является вторичным заболеванием, свидетельствующим о серьезных нарушениях кровообращения и оттока лимфы
Что такое асцит и чем он опасен
Асцит — это патологический процес, характеризующиеся постепенным накоплением в области живота экссудата (жидкости).
Механизм развития асцита зависит от основного заболевания, но чаще всего появляется из-за тяжелых патологий печёночной функции, в том числе последних стадий цирроза. Объем брюшной водянки может быть различен, в запущенной стадии жидкость в животе достигает 25 л.
Скопление воды в брюшной полости часто является следствием развития рака печени, патологического истощения и белковой недостаточности, кардиальных заболеваний. При онкологии и циррозе полностью вылечить водянку сложно, потому что такое состояние проходит после полного излечения основного заболевания.
Выделяемое количество воды сдавливает желудок и другие внутренние органы, мешает их нормальному функционированию. Скопление выпота в брюшине усугубляет положение больного, особенно при онкологической опухоли печени. Сколько живут пациенты с водянкой, зависит от медикаментозного лечения и выполнения рекомендаций в питании.
Причины
В большинстве случаев развитие патологического процесса в брюшной полости вызывают тяжелые болезни печени (цирроз и рак). При циррозе из-за некроза гепатоцитов и разрастания фиброзной ткани, постепенно разрушаются кровеносные сосуды. Плазма понемногу просачивается из сосудов и наполняет собой брюшную полость. Обратного оттока вследствие нарушения печёночной функции не происходит.
Асцит при раке печени возникает из-за разрастания метастазов и увеличения давления на воротную вену. Опухолевый процесс приводит к нарушению кровотока в портальной венозной системе, что мешает нормальному оттоку жидкости из брюшины. Скопление выпота регистрируется примерно у 10 % онкологических больных. При онкологии других органов, экссудат появляется из-за развития портальной гипертензии — нарушении нормального кровообращения в печёночной ткани.
Основные причины скопления излишней воды:


Одной из причин скопления лишней воды является цирроз печени
- Портальная гипертензия, развившаяся из-за цирроза или рака.
- Нарушение кровотока при правожелудочковой сердечной недостаточности.
- Распространение раковых клеток по брюшной полости и появление в ней метастазов.
- Аномально низкое количество белка в крови.
Симптомы
Жидкость под печенью может накапливаться стремительно — в течение нескольких дней, либо постепенно. Больной может несколько недель, иногда и месяцев не подозревать о развитии патологического процесса.
В зависимости от телосложения пациента, скопление воды до 1 л литра зрительно незаметно. Вздутие живота происходит постепенно, кожа на нем становится гладкой, блестящей, нередко появляются растяжки. При образовании портальной гипертензии под кожей просвечивают синие разветвленные вены.
Характерные симптомы водянки следующие:
- Нарушенное дыхание, одышка, кашель вследствие сдавливания диафрагмы. Особенно это проявляется, когда больной принимает горизонтальное положение.
- Расстройство пищеварения. Появляется из-за нажима водянки на стенки желудка и кишечника. Пациент жалуется на отрыжку, изжогу, быстрое насыщение. Хронические запоры могут сменяться диареей, при сильном сжимании кишечника возникает полная непроходимость его содержимого.
- Затрудненное мочеиспускание. Могут фиксироваться частые позывы, постепенное развитие цистита, пиелонефрита и других инфекций мочеполовых органов.
- Отечность на ногах. Появляются из-за затрудненного оттока по нижней полой вене и лимфы.
- Снижение работоспособности.
При осмотре пациента врач обращает внимание на живот в зависимости от положения пациента. В вертикальном положении он провисает вниз. Если больной ложится на спину, живот спадает вниз, а стенки его выпячиваются («лягушачий живот»).
Кроме этого, специалист выявляет симптом флюктуации. Пациента кладут на спину, с одной стороны брюшины пациент прикладывает руку, с другой врач постукивает ладонью по боковой стенке. При скоплении выпота наблюдаются волнообразные движения на поверхности, которые появляются из-за колебания жидкости.
Асцит при беременности


В период вынашивания ребенка брюшная водянка является опасной
В период вынашивания ребенка брюшная водянка является опасной, она сдавливает плод и мешает его нормальному внутриутробному развитию. Наиболее опасным при беременности считается асцит, сформировавшийся из-за недостаточности работы печени, сердца и почек. Очень часто у будущих мам наблюдается сильное выпячивание пупка, образование паховой грыжи, варикоза, появление геморроидальных вен.
Усложняет заболевание и то, что большинство медикаментозных средств являются токсичными, а прокол брюшины для вывода экссудата может негативно сказаться на ребенке.
Основные лечебные меры — ограничение употребление соли и воды. Очень важна диета, способная поддержать нормальное функционирование печени и сердечно-сосудистой системы. При отсутствии противопоказаний можно употреблять целебные отвары трав, способствующие снятию отеков, обладающие желчегонным действием.
УЗИ при жидкости под печенью
С помощью ультразвукового обследования можно наиболее точно установить характер патологического процесса и причины его появления. При установлении диагноза асцит, выполняется диагностика следующих факторов:
- Объем образовавшегося экссудата.
- Расширение и тромбоз воротной вены.
- Размер печени при онкологическом заболевании.
- Увеличение селезёнки в случае портальной гипертензии и гемолитической анемии.
- Расширение полой вены в правом предсердии при сердечной недостаточности.
Перед проведением УЗИ рекомендуется не употреблять блюда и продукты в пищу, вызывающие брожение и вздутие живота. Процедура безболезненна и не вызывает негативных ощущений.
Лечение
Меры по ликвидации процесса должны быть предприняты как можно раньше, чем больше скопилось воды в брюшине, тем более длительным и сложным будет лечение. Принципы терапии водянки:
- Устранение основного заболевания.
- Прием медикаментозных средств.
- Лапароцентез — откачка экссудата через отверстие в брюшной полости.
- Соблюдение питьевого режима и рациона питания.
Инвазивный метод лечения путем прокола используется в случае запущенности болезни и риске для жизни пациента. Значительное скопление экссудата препятствует нормальному дыханию и вызывает сердечную недостаточность, поэтому лапароцентез является необходимой мерой. Прием лекарственных средств направлен на ликвидацию патологии, вызвавшей водянку, и снятие отечности.
Используемые категории медикаментов:


Для лечения асцита назначают диуретики
- Гепапротекторы. (Фосфолипиды, витамины, антиоксиданты, аминокислоты).
- Диуретики. (Спиронолактон, Фуросемид, Маннитол).
- Дополнительные источники калия и магния. (Панангин, Аспаркам).
- Капельные инъекции белковых препаратов в случае нехватки белка в крови. (Альбумин, нативная плазма).
- Антагонисты ангиотензина II и ингибиторов АПФ (Эналаприл, Лизиноприл).
- Стероидные противовоспалительные препараты (Преднизолон).
Кроме медикаментозного лечения, пациенты могут использовать альтернативные методы лечения. К ним относятся настои и отвары из лекарственных растений, фитопрепараты.
Диета
В период болезни требуется обязательное соблюдение ограничений в употреблении соли (не более 3-5 г в день) и воды (до 1,5 литров в сутки). Строгое соблюдение всех предписаний врача и лечебное питание при асците является гарантией для успешного излечения или значительного улучшения в случае, если основное заболевание вылечить невозможно. При скоплении выпота в брюшине следует питаться с соблюдением диеты стол №5.
Разрешенные продукты:


Овощи рекомендуются к употреблению при асците
- Нежирное мясо и рыба (телятина, курятина, индюшатина, крольчатина).
- Кисломолочная продукция невысокой жирности.
- Овощи.
- Некислые фрукты.
- Растительные масла.
- Каши (гречневая, рисовая, овсянка).
- Белковые омлеты.
- Ржаной или подсушенный хлеб.
- Взвары, компоты, пудинги, желе.
- Сухофрукты.
- Варенье, мед, зефир, пастила.
- Некрепкий чай, отвар шиповника.
Запрещено употреблять:
- Консервы.
- Копчёности.
- Соленья и маринады.
- Пряности и специи.
- Колбасу и все виды жирного мяса.
- Тугоплавкие жиры.
- Чеснок и лук (свежие), редис, редька.
- Грубо волоконные овощи, препятствующие пищеварению.
- Грибы в любом виде.
- Наваристые мясные и рыбные бульоны.
- Сдоба и кондитерские изделия.
- Шоколад.
- Кофе.
Рекомендованы фрукты и овощи, обладающие легким диуретическим эффектом: арбуз и дыня, огурцы, тыква, свекла, шпинат, имбирь, свежая зелень, клюква, калина, брусника.При нарастании болезни соль из рациона исключается полностью.
Для улучшения вкуса блюд можно использовать лимонный или томатный соки, лавровый лист. В случае появления печёночной недостаточности снижают количество потребляемого животного белка до 20-30 г в сутки. Для облегчения деятельности печени приоритетными способами приготовления блюд являются запекание, отваривание, тушение.
Видео
Цирроз печени. Асцит. Нити фибрина. Печеночная связка.
Source: pechen.org
Мы в соц.сетях:
Читайте также
Жидкость в печени причины — Лечим печень
Накопление жидкости в брюшной полости является вторичным заболеванием, свидетельствующим о серьезных нарушениях кровообращения и оттока лимфы. Подобное состояние носит название асцит и чаще всего является следствием цирроза. Накопленную жидкость под печенью на начальных стадиях можно обнаружить с помощью узи. Её образование опасно для больного и требует обязательного лечения.


Накопление жидкости в брюшной полости является вторичным заболеванием, свидетельствующим о серьезных нарушениях кровообращения и оттока лимфы
Что такое асцит и чем он опасен
Асцит — это патологический процес, характеризующиеся постепенным накоплением в области живота экссудата (жидкости).
Механизм развития асцита зависит от основного заболевания, но чаще всего появляется из-за тяжелых патологий печёночной функции, в том числе последних стадий цирроза. Объем брюшной водянки может быть различен, в запущенной стадии жидкость в животе достигает 25 л.
Скопление воды в брюшной полости часто является следствием развития рака печени, патологического истощения и белковой недостаточности, кардиальных заболеваний. При онкологии и циррозе полностью вылечить водянку сложно, потому что такое состояние проходит после полного излечения основного заболевания.
Выделяемое количество воды сдавливает желудок и другие внутренние органы, мешает их нормальному функционированию. Скопление выпота в брюшине усугубляет положение больного, особенно при онкологической опухоли печени. Сколько живут пациенты с водянкой, зависит от медикаментозного лечения и выполнения рекомендаций в питании.
Причины
В большинстве случаев развитие патологического процесса в брюшной полости вызывают тяжелые болезни печени (цирроз и рак). При циррозе из-за некроза гепатоцитов и разрастания фиброзной ткани, постепенно разрушаются кровеносные сосуды. Плазма понемногу просачивается из сосудов и наполняет собой брюшную полость. Обратного оттока вследствие нарушения печёночной функции не происходит.
Асцит при раке печени возникает из-за разрастания метастазов и увеличения давления на воротную вену. Опухолевый процесс приводит к нарушению кровотока в портальной венозной системе, что мешает нормальному оттоку жидкости из брюшины. Скопление выпота регистрируется примерно у 10 % онкологических больных. При онкологии других органов, экссудат появляется из-за развития портальной гипертензии — нарушении нормального кровообращения в печёночной ткани.
Основные причины скопления излишней воды:


Одной из причин скопления лишней воды является цирроз печени
- Портальная гипертензия, развившаяся из-за цирроза или рака.
- Нарушение кровотока при правожелудочковой сердечной недостаточности.
- Распространение раковых клеток по брюшной полости и появление в ней метастазов.
- Аномально низкое количество белка в крови.
Симптомы
Жидкость под печенью может накапливаться стремительно — в течение нескольких дней, либо постепенно. Больной может несколько недель, иногда и месяцев не подозревать о развитии патологического процесса.
В зависимости от телосложения пациента, скопление воды до 1 л литра зрительно незаметно. Вздутие живота происходит постепенно, кожа на нем становится гладкой, блестящей, нередко появляются растяжки. При образовании портальной гипертензии под кожей просвечивают синие разветвленные вены.
Характерные симптомы водянки следующие:
- Нарушенное дыхание, одышка, кашель вследствие сдавливания диафрагмы. Особенно это проявляется, когда больной принимает горизонтальное положение.
- Расстройство пищеварения. Появляется из-за нажима водянки на стенки желудка и кишечника. Пациент жалуется на отрыжку, изжогу, быстрое насыщение. Хронические запоры могут сменяться диареей, при сильном сжимании кишечника возникает полная непроходимость его содержимого.
- Затрудненное мочеиспускание. Могут фиксироваться частые позывы, постепенное развитие цистита, пиелонефрита и других инфекций мочеполовых органов.
- Отечность на ногах. Появляются из-за затрудненного оттока по нижней полой вене и лимфы.
- Снижение работоспособности.
При осмотре пациента врач обращает внимание на живот в зависимости от положения пациента. В вертикальном положении он провисает вниз. Если больной ложится на спину, живот спадает вниз, а стенки его выпячиваются («лягушачий живот»).
Кроме этого, специалист выявляет симптом флюктуации. Пациента кладут на спину, с одной стороны брюшины пациент прикладывает руку, с другой врач постукивает ладонью по боковой стенке. При скоплении выпота наблюдаются волнообразные движения на поверхности, которые появляются из-за колебания жидкости.
Асцит при беременности


В период вынашивания ребенка брюшная водянка является опасной
В период вынашивания ребенка брюшная водянка является опасной, она сдавливает плод и мешает его нормальному внутриутробному развитию. Наиболее опасным при беременности считается асцит, сформировавшийся из-за недостаточности работы печени, сердца и почек. Очень часто у будущих мам наблюдается сильное выпячивание пупка, образование паховой грыжи, варикоза, появление геморроидальных вен.
Усложняет заболевание и то, что большинство медикаментозных средств являются токсичными, а прокол брюшины для вывода экссудата может негативно сказаться на ребенке.
Основные лечебные меры — ограничение употребление соли и воды. Очень важна диета, способная поддержать нормальное функционирование печени и сердечно-сосудистой системы. При отсутствии противопоказаний можно употреблять целебные отвары трав, способствующие снятию отеков, обладающие желчегонным действием.
УЗИ при жидкости под печенью
С помощью ультразвукового обследования можно наиболее точно установить характер патологического процесса и причины его появления. При установлении диагноза асцит, выполняется диагностика следующих факторов:
- Объем образовавшегося экссудата.
- Расширение и тромбоз воротной вены.
- Размер печени при онкологическом заболевании.
- Увеличение селезёнки в случае портальной гипертензии и гемолитической анемии.
- Расширение полой вены в правом предсердии при сердечной недостаточности.
Перед проведением УЗИ рекомендуется не употреблять блюда и продукты в пищу, вызывающие брожение и вздутие живота. Процедура безболезненна и не вызывает негативных ощущений.
Лечение
Меры по ликвидации процесса должны быть предприняты как можно раньше, чем больше скопилось воды в брюшине, тем более длительным и сложным будет лечение. Принципы терапии водянки:
- Устранение основного заболевания.
- Прием медикаментозных средств.
- Лапароцентез — откачка экссудата через отверстие в брюшной полости.
- Соблюдение питьевого режима и рациона питания.
Инвазивный метод лечения путем прокола используется в случае запущенности болезни и риске для жизни пациента. Значительное скопление экссудата препятствует нормальному дыханию и вызывает сердечную недостаточность, поэтому лапароцентез является необходимой мерой. Прием лекарственных средств направлен на ликвидацию патологии, вызвавшей водянку, и снятие отечности.
Используемые категории медикаментов:


Для лечения асцита назначают диуретики
- Гепапротекторы. (Фосфолипиды, витамины, антиоксиданты, аминокислоты).
- Диуретики. (Спиронолактон, Фуросемид, Маннитол).
- Дополнительные источники калия и магния. (Панангин, Аспаркам).
- Капельные инъекции белковых препаратов в случае нехватки белка в крови. (Альбумин, нативная плазма).
- Антагонисты ангиотензина II и ингибиторов АПФ (Эналаприл, Лизиноприл).
- Стероидные противовоспалительные препараты (Преднизолон).
Кроме медикаментозного лечения, пациенты могут использовать альтернативные методы лечения. К ним относятся настои и отвары из лекарственных растений, фитопрепараты.
Диета
В период болезни требуется обязательное соблюдение ограничений в употреблении соли (не более 3-5 г в день) и воды (до 1,5 литров в сутки). Строгое соблюдение всех предписаний врача и лечебное питание при асците является гарантией для успешного излечения или значительного улучшения в случае, если основное заболевание вылечить невозможно. При скоплении выпота в брюшине следует питаться с соблюдением диеты стол №5.
Разрешенные продукты:


Овощи рекомендуются к употреблению при асците
- Нежирное мясо и рыба (телятина, курятина, индюшатина, крольчатина).
- Кисломолочная продукция невысокой жирности.
- Овощи.
- Некислые фрукты.
- Растительные масла.
- Каши (гречневая, рисовая, овсянка).
- Белковые омлеты.
- Ржаной или подсушенный хлеб.
- Взвары, компоты, пудинги, желе.
- Сухофрукты.
- Варенье, мед, зефир, пастила.
- Некрепкий чай, отвар шиповника.
Запрещено употреблять:
- Консервы.
- Копчёности.
- Соленья и маринады.
- Пряности и специи.
- Колбасу и все виды жирного мяса.
- Тугоплавкие жиры.
- Чеснок и лук (свежие), редис, редька.
- Грубо волоконные овощи, препятствующие пищеварению.
- Грибы в любом виде.
- Наваристые мясные и рыбные бульоны.
- Сдоба и кондитерские изделия.
- Шоколад.
- Кофе.
Рекомендованы фрукты и овощи, обладающие легким диуретическим эффектом: арбуз и дыня, огурцы, тыква, свекла, шпинат, имбирь, свежая зелень, клюква, калина, брусника.При нарастании болезни соль из рациона исключается полностью.
Для улучшения вкуса блюд можно использовать лимонный или томатный соки, лавровый лист. В случае появления печёночной недостаточности снижают количество потребляемого животного белка до 20-30 г в сутки. Для облегчения деятельности печени приоритетными способами приготовления блюд являются запекание, отваривание, тушение.
Видео
Цирроз печени. Асцит. Нити фибрина. Печеночная связка.
Source: pechen.org
Мы в соц.сетях:
Читайте также
Циклопентолат-СОЛОфарм инструкция по применению, отзывы и цена в России Циклопентолата гидрохлорид инструкция по применению, отзывы и цена в России Циклоплатин инструкция по применению, отзывы и цена в России Циклополи инструкция по применению, отзывы и цена в России Циклоптик инструкция по применению, отзывы и цена в России Циклорал-ФС инструкция по применению, отзывы и цена в России Циклорин инструкция по применению, отзывы и цена в России Циклосерин инструкция по применению, отзывы и цена в России Циклосерин-Ферейн инструкция по применению, отзывы и цена в России Циклоспорин инструкция по применению, отзывы и цена в России Циклоспорин ГЕКСАЛ инструкция по применению, отзывы и цена в России Циклоферон инструкция по применению, отзывы и цена в России Циклофосфамид инструкция по применению, отзывы и цена в России Циклофосфан инструкция по применению, отзывы и цена в России Циклофосфан-ЛЭНС быстрорастворимый инструкция по применению, отзывы и цена в России Цикомин-Альтфарм инструкция по применению, отзывы и цена в России Цилазаприл инструкция по применению, отзывы и цена в России Цилапенем инструкция по применению, отзывы и цена в России Циласпен инструкция по применению, отзывы и цена в России Цилоксан инструкция по применению, отзывы и цена в РоссииЗдоровье печени – всегда быть начеку
Все системы органов человека тесно взаимосвязаны. Их слаженная работа имеет большое значение для жизнедеятельности человека.
Такой орган, как печень является важнейшим звеном пищеварительной системы. Печень выполняет сразу несколько наиважнейших функций. Этот орган участвует в процессе переработки пищи. Также печень можно назвать маленькой химической лабораторией человеческого организма. Именно этот внутренний сегмент отвечает за чистоту и свободу человеческого организма от различных вредных веществ.
Нагрузка на рассматриваемый орган в течение всей жизни идет колоссальная. Именно поэтому указанная область организма наиболее подвержена различным воздействиям. Очень часто печень выходит из строя по самым разным причинам. Тут, стоит подчеркнуть, что потерять здоровье этого органа очень просто, а вот восстановить не всегда легко.
Одним из самых серьезных симптомов является скопление жидкости в печени. Такое проявление обычно говорит о развившемся патологическом процессе. Причины подобного симптома всегда серьезные. Заболевания, которым сопутствует указанный признак, носят весьма непростой характер.
Помимо такого проявления существует ряд менее опасных, при этом все равно крайне важных признаков нездоровья означенного органа. Чем раньше обнаруживается любое заболевание печени, тем больше шансов на успешное излечение.
Причины нездоровья печени
Что же является основными причинами расстройств указанного органа?
Принято считать, что следующие факторы способны вывести из строя рассматриваемую систему:
• Несбалансированное питание. Злоупотребление жирной, вредной, жареной и содержащей большое количество химических добавок пищи.
• Ненормированное употребление алкогольных напитков и присутствие в жизни индивида запрещенных препаратов.
• Лекарственная терапия. Слишком длительное принятие некоторых видов лекарств способно оказать разрушающее воздействие на печень.
• Инфекционные заболевания. Существует несколько видов гепатитов, способных практически полностью разрушить рассматриваемый орган. Точно так же некоторые другие виды инфекционных патологий способны оказывать на печень неблагоприятное воздействие.
• Врожденные патологии. Иногда человек рождается с уже неверно функционирующим органом. Однако стоит отметить, что подобная причина встречается гораздо реже остальных перечисленных.
• Отравление токсинами. Как уже выше говорилось, печень выполняет в организме роль своеобразного фильтра, отсеивающего все вредные вещества. Однако при перенасыщении этого органа токсинами может развиться серьезная патология.
• Паразитарные инвазии. Существует перечень паразитов, способных поражать человеческую печень. Для некоторых из них именно этот орган является наилучшей средой обитания.
• Генетическая предрасположенность. Некоторые хронические болезни печени возникают на фоне отягощенной наследственности.
Асцит
Отдельно хочется сказать о таком симптоме, как скопление жидкости в печени. У данного проявления совершенно иные причины. Вернее, этот признак нездоровья указанного органа не является самостоятельным заболеванием, а считается отдельным симптомом, который указывает на развитие таких патологических процессов, как цирроз и некоторые виды онкологических заболеваний.
Дело в том, что указанные болезни способны серьезно нарушить кровообращение в тканях. В стадии серьезной декомпенсации происходит накопление патологической жидкости внутри брюшной полости.
Обнаружив жидкость в печени, причины требуется выяснить незамедлительно. Этот симптом является крайне опасным. Устранить его и причину, вызывавшую такое осложнение, самостоятельно невозможно. Обнаружив у себя любые проявления нездоровья рассматриваемого органа, крайне важно обратиться к врачу.
Основные признаки
На различные заболевания рассматриваемого органа, как правило, могут указывать следующие признаки:
• Значительный дискомфорт или явный болевой синдром в области правого подреберья. Стоит отметить, что боли могут распространяться по всей эпигастральной области.
• Горечь во рту. Ощущение горьковатого привкуса в ротовой полости, даже в отсутствии приемов пищи. В некоторых ситуациях может присутствовать горькая отрыжка.
• Отечность. Данный симптом может обнаруживаться в случае асцита, а также признак сопутствует другим печеночным заболеваниям.
• Слабость, головокружение, тошнота.
• Нарушение аппетита, дискомфорт, связанный с принятием пищи.
• Увеличение размеров живота, не связанное с общим увеличением массы тела.
• Желтушность покровов дермы.
• Проблемы со стулом. Регулярные запоры, диарея (подробно) или изменение цвета стула, имеющее необычный характер часто свидетельствует о серьезных проблемах с указанным органом.
• Высыпания на кожных покровах. Очень часто при некоторых заболеваниях указанной системы появляется сыпь, причины, которой поначалу неясны.
Любые симптомы, указывающие на рассматриваемые заболевания, должны быть оценены специалистом. Самостоятельно поставить диагноз невозможно, так как требуется специальное обследование с применением современных методов тестирования и забором определенных анализов.
Как лечить печень?
Если рассматриваемый орган вышел из строя, и выяснен конкретный диагноз, не стоит отчаиваться. Необходимо пройти курс назначенной терапии. При болезнях печени необходимо придерживаться здорового образа жизни и определенной диеты.
Все болезни печени лечения требуют серьезного. Ведь этот орган очень трудно поддается восстановлению. И, конечно, проще его сберечь, чем устранить уже возникшие патологии. Однако при верном подходе многие терапевтические методы дают большие шансы на излечение указанного органа.
Народная медицина
Домашние средства являются неплохим подспорьем для сохранения здоровья печени. Но полностью пытаться излечить серьезные заболевания при помощи народных рецептов не стоит.
Ниже перечислены полезные натуральные компоненты, которые принято считать полезными для здоровья указанного органа.
Мед
Мед является прекрасным противовоспалительным средством, которое способно оказывать еще и иммуномодулирующее действие. Если на данный продукт пчеловодства нет аллергических реакций, то полезно время от времени съедать чайную ложку меда перед едой.
Бессмертника цветки
Сушеные цветы бессмертника лекарственного часто применяют, как прекрасное обезболивающее и противовоспалительное средство при различных печеночных заболеваниях. Данное растение обладает желчегонным эффектом, поэтому следует соблюдать особую осторожность в случае желчнокаменной болезни.
Кабачки
Этот овощ оказывает благоприятное воздействие на рассматриваемый орган. Кабачки улучшают пищеварительный процесс, способствуют оттоку желчи. Регулярно употребляя в пищу данный овощ можно избежать застоев желчи и, возникновения холецистита.
Стоит отметить, что сбалансированное питание и максимальный отказ от алкоголя и вредных продуктов способствует сохранению здоровья рассматриваемого органа и других прилегающих систем организма.
comments powered by HyperCommentsАсцит: причины, симптомы и лечение
Асцит — это скопление жидкости в брюшной полости.
Это скопление жидкости вызывает отек, который обычно развивается в течение нескольких недель, хотя это также может произойти всего за несколько дней.
Асцит вызывает очень неприятные ощущения и вызывает тошноту, усталость, одышку и чувство сытости.
Заболевания печени — наиболее частая причина асцита. Другие причины обычно включают рак и сердечную недостаточность.
В этой статье мы рассмотрим причины асцита, а также его симптомы и варианты лечения.
Краткие сведения об асците
- Асцит является симптомом другой основной причины.
- Вздутие живота и связанное с ним увеличение веса являются типичными симптомами асцита.
- Прогноз и вид асцита зависят от основного состояния.
- Оценить прогресс асцита можно путем регулярного измерения обхвата живота и контроля веса.
Асцит возникает при скоплении жидкости в брюшной полости. Это скопление происходит между двумя слоями мембраны, которые вместе составляют брюшину — гладкий мешок, в котором находятся органы тела.В полости брюшины обычно присутствует небольшое количество жидкости.
Поделиться на PinterestAscites относится к боли в животе и отекам в результате скопления жидкости.Многие основные заболевания могут быть причиной асцита, включая туберкулез, заболевание почек, панкреатит и недостаточную активность щитовидной железы. Однако основными причинами асцита являются сердечная недостаточность, цирроз печени и рак.
Асцит может развиться, если рак поражает:
- брюшину
- печень
- лимфатическая система
- яичники
- грудь
- кишечник
- желудок
- поджелудочная железа
- легкое
- матка
Асцит часто бывает болезненным и болезненным обычно вызывает у человека чувство:
- тошноту
- меньший голод, чем обычно
- усталость
- одышка
- позывы к мочеиспусканию и запор
Задержка жидкости вызывает давление на другие внутренние органы, что часто приводит к дискомфорту.Асцит также может вызывать вздутие живота, боли в животе и спине, а также затруднять сидение и движения.
Поделиться на Pinterest Болезни печени — основная причина асцита. Однако многие серьезные заболевания могут привести к скоплению жидкости в брюшной полости.Если цирроз вызвал асцит, человеку может быть полезно уменьшить потребление соли и принять водные таблетки (диуретики).
Водные таблетки вызывают более частое отхождение мочи и могут предотвратить дальнейшее задержание жидкости.
Хотя это эффективный подход во многих ситуациях, некоторые типы асцита устойчивы к диуретикам.
В тяжелых случаях лучшим вариантом может быть трансплантация печени. Другие методы лечения включают:
Парацентез
В резистентных случаях или при наличии значительного количества избыточной жидкости парацентез может быть эффективным методом лечения. При парацентезе врач вводит иглу в брюшную полость и сливает лишнюю жидкость.
Целью парацентеза является снижение давления в брюшной полости, чтобы человек чувствовал меньше дискомфорта. В некоторых случаях в брюшной полости человека может содержаться около 5 литров жидкости, но в некоторых крайних случаях асцита врачи слили из брюшной полости более 10 литров жидкости.
Шунты
Если асцит вызван раком, врачи могут использовать шунт (трубку) для перемещения жидкости из брюшной полости в кровоток.
Врач вводит иглу в вену на шее и помещает шунт вдоль грудной стенки. Шунт соединяет брюшную полость с шеей, где попадает в вену. Затем жидкость перемещается по трубке в кровоток.
Химиотерапия
Химиотерапия может помочь уменьшить или контролировать рак. Его можно вводить через трубку в брюшную полость, что иногда может остановить накопление жидкости.К сожалению, нет достаточных доказательств того, что это работает хорошо.
Поделиться на PinterestAscites обладает рядом желудочно-кишечных эффектов, включая тошноту, дискомфорт и отсутствие аппетита.Основные состояния, вызывающие асцит, часто являются серьезными заболеваниями, связанными с сокращением продолжительности жизни.
Первым методом диагностики обычно является обследование брюшной полости. Врач осмотрит живот человека, когда он лежит и встает. Форма живота обычно показывает, есть ли скопление жидкости.
Оценить прогресс асцита можно, регулярно измеряя обхват живота и отслеживая вес.
Эти измерения полезны, потому что колебания веса из-за изменений в жидкости в брюшной полости происходят намного быстрее, чем колебания веса, связанные с жировыми отложениями.
После подтверждения накопления жидкости могут потребоваться дальнейшие испытания для определения причины. К ним относятся:
- Анализы крови : Обычно они позволяют оценить функцию печени и почек.Если цирроз подтвердится, потребуются дополнительные тесты для выяснения причины, которые будут включать тесты на антитела к гепатиту B или C.
- Анализ образца жидкости : Образец брюшной жидкости может показать наличие раковых клеток или наличие инфекции . Врачи удаляют жидкость из брюшной полости с помощью шприца и отправляют ее в лабораторию на анализ.
- УЗИ брюшной полости : Это полезно для выявления основных причин асцита. Он может показать, есть ли у человека рак или рак распространился на печень.
Если ультразвуковое исследование не выявляет причину асцита, врачи могут порекомендовать МРТ (магнитно-резонансную томографию).
Рентгеновские лучи также являются отличным инструментом диагностической визуализации. Они могут подтвердить скопление жидкости в легких, рак, распространившийся на легкие, или сердечную недостаточность.
Прогноз и перспективы асцита зависят от основного состояния. Симптомы можно контролировать и уменьшать, но результат зависит от лечения причины асцита.
В настоящее время не существует удовлетворительного лечения людей с циррозом печени, а также с формой асцита, устойчивой к диуретикам.
Парацентез и шунтирование без трансплантации печени могут улучшить качество жизни человека, но, как считается, не могут значительно улучшить долгосрочную продолжительность жизни.
.Киста печени: симптомы, лечение и причины
Обзор
Кисты печени — это мешочки, заполненные жидкостью, которые образуются в печени. Это доброкачественные новообразования, что означает, что они не злокачественные. Эти кисты обычно не требуют лечения, если не развиваются симптомы, и они редко влияют на функцию печени.
По данным клиники Кливленда, кисты печени встречаются редко, поражая лишь около 5 процентов населения.
У некоторых людей бывает одиночная киста или простая киста, и при ее росте симптомы не возникают.
У других может развиться состояние, называемое поликистозной болезнью печени (ПБП), которое характеризуется множеством кистозных новообразований на печени. Хотя PLD вызывает множественные кисты, печень может продолжать нормально функционировать при этом заболевании, и наличие этого заболевания не может сократить продолжительность жизни.
Поскольку небольшая киста печени обычно не вызывает симптомов, она может оставаться невыявленной в течение многих лет. Некоторые люди испытывают боль и дискомфорт только после увеличения кисты. По мере увеличения кисты симптомы могут включать вздутие живота или боль в правом верхнем углу желудка.Если вы почувствуете значительное увеличение, возможно, вы почувствуете кисту снаружи желудка.
Если киста начинает кровоточить, может возникнуть резкая и внезапная боль в верхнем отделе желудка. Иногда кровотечение останавливается само по себе без лечения. В этом случае боль и другие симптомы могут исчезнуть в течение нескольких дней.
Среди тех, у кого развивается киста печени, только около 5 процентов имеют симптомы.
Кисты печени являются результатом порока развития желчных протоков, хотя точная причина этого порока неизвестна.Желчь — это жидкость, вырабатываемая печенью, которая помогает пищеварению. Эта жидкость перемещается из печени в желчный пузырь по протокам или трубчатым структурам.
Некоторые люди рождаются с кистами печени, тогда как у других кисты не развиваются, пока они не станут намного старше. Даже если кисты присутствуют при рождении, они могут оставаться незамеченными до тех пор, пока симптомы не появятся позже во взрослом возрасте.
Существует также связь между кистами печени и паразитом под названием эхинококк. Этот паразит встречается в местах обитания крупного рогатого скота и овец.Вы можете заразиться, если проглотите зараженную пищу. Паразит может вызвать развитие кист в разных частях тела, в том числе в печени.
В случае PLD это заболевание может передаваться по наследству, если имеется семейный анамнез этого состояния или заболевание может возникнуть без видимой причины.
Поскольку некоторые кисты печени не вызывают заметных симптомов, лечение не всегда необходимо.
Если вы решите обратиться к врачу по поводу боли в животе или увеличения живота, ваш врач может назначить визуализацию, чтобы проверить наличие каких-либо аномалий в вашей печени.Возможно, вам сделают УЗИ или компьютерную томографию брюшной полости. Обе процедуры создают изображения внутренней части вашего тела, которые ваш врач будет использовать для подтверждения или исключения кисты или образования.
Ваш врач может решить не лечить маленькую кисту, вместо этого предложив выжидательный подход. Если киста становится больше и вызывает боль или кровотечение, ваш врач может обсудить варианты лечения в это время.
Один из вариантов лечения включает в себя введение иглы в брюшную полость и хирургическое удаление жидкости из кисты.Эта процедура может дать только временное решение, и киста может наполняться жидкостью позже. Чтобы избежать рецидива, можно удалить кисту полностью хирургическим путем.
Ваш врач может завершить эту операцию, используя метод, называемый лапароскопией. Эта минимально инвазивная процедура требует всего двух или трех небольших разрезов, и ваш врач выполняет операцию с помощью небольшого инструмента, называемого лапароскопом. Обычно вы остаетесь в больнице всего на одну ночь, а для полного выздоровления требуется всего две недели.
Когда ваш врач диагностирует кисту печени, он может назначить анализ крови, чтобы исключить паразита. Если у вас паразит, вы пройдете курс лечения антибиотиками.
Некоторые инциденты с PLD очень серьезны. В этом случае кисты могут сильно кровоточить, вызывать сильную боль, рецидивировать после лечения или начать влиять на функцию печени. В этих ситуациях ваш врач может порекомендовать пересадку печени.
Не существует какого-либо известного способа предотвратить кисту печени.Кроме того, недостаточно исследований, чтобы определить, способствуют ли диета или курение развитию кист печени.
Даже когда кисты печени увеличиваются и вызывают боль, прогноз лечения положительный. Убедитесь, что вы понимаете свои варианты лечения, а также плюсы и минусы каждого варианта, прежде чем выбирать процедуру. Хотя диагноз кисты печени может быть поводом для беспокойства, эти кисты обычно не приводят к печеночной недостаточности или раку печени.
.Гиперволемия: симптомы, лечение и диагностика
Гиперволемия — это состояние, при котором в крови слишком много жидкости. Это также известно как перегрузка жидкостью. Хотя организму действительно нужно много жидкости, чтобы оставаться здоровым, слишком много жидкости может вызвать опасный дисбаланс.
Гиперволемия обычно является результатом серьезной проблемы со здоровьем. Однако легкая гиперволемия может возникнуть после употребления в пищу продуктов со слишком большим содержанием натрия или во время гормональных изменений. Легкая гиперволемия обычно проходит сама по себе, если нет других проблем со здоровьем.
Гиперволемия часто поддается лечению, если выявляется на ранней стадии, но необходимо устранить первопричину гиперволемии, чтобы предотвратить ее повторение.
Поделиться на Pinterest Легкая гиперволемия может быть вызвана употреблением слишком большого количества соли или гормональными изменениями.Гиперволемия обычно возникает из-за слишком большого количества натрия (соли) в организме.
Когда соли слишком много, организм удерживает воду, чтобы уравновесить ее.
Обычно гиперволемия возникает из-за того, что организм не может регулировать натрий и воду, но другие причины включают определенные лекарства или медицинские процедуры.
Застойная сердечная недостаточность
Застойная сердечная недостаточность — это состояние, при котором сердце не может перекачивать кровь, достаточную для удовлетворения потребностей организма. Когда способность сердца перекачивать кровь снижается, почки не могут работать должным образом, что приводит к избытку жидкости в организме.
В статье Cardiac Failure Review было обнаружено, что гиперволемия часто встречается у людей с хронической сердечной недостаточностью, а у некоторых людей гиперволемия никогда не проходит полностью, даже после лечения.
Почечная недостаточность
Почки помогают регулировать количество натрия и жидкости в организме, поэтому люди с проблемами почек подвержены риску гиперволемии.
В одном обзоре говорится, что гиперволемия относительно широко распространена у людей с тяжелыми заболеваниями почек, находящихся в отделениях интенсивной терапии в больнице. Авторы исследования предполагают, что медицинские работники очень внимательно следят за уровнем жидкости у этих людей, потому что гиперволемия может привести к застойной сердечной недостаточности, проблемам с заживлением ран и проблемам с кишечником.
Другая статья предполагает, что гиперволемия, вызванная сердечной недостаточностью или терминальной стадией заболевания почек, может привести к апноэ во сне.
Цирроз печени
Гиперволемия может возникать, когда печень не может должным образом хранить и обрабатывать питательные вещества и фильтровать токсины. Проблемы с печенью, как правило, вызывают задержку жидкости в области живота и конечностей.
Согласно статье в журнале Hepatology , скопление жидкости в брюшной полости является наиболее частым осложнением цирроза печени.Это специфическое скопление в брюшной полости называется асцитом.
Внутривенные жидкости
Внутривенные (внутривенные) жидкости спасают жизнь, когда кто-то обезвоживается или не может пить достаточное количество жидкости, например, после операции. Жидкости для внутривенного вливания обычно содержат натрий (соль) и воду для пополнения запасов жидкости в организме и уравновешивания уровней натрия.
Однако слишком много жидкости для внутривенного вливания может привести к гиперволемии, особенно при наличии других заболеваний.
Одно исследование показало, что слишком много жидкости внутривенно во время и после операции было связано с гиперволемией и повышенным риском смерти после операции.В исследовании принимали участие люди, перенесшие операцию по поводу рака пищевода.
Гормоны
Предменструальный синдром (ПМС) и беременность могут вызвать задержку в организме большего количества натрия и воды.
Это часто вызывает небольшой отек, вздутие живота и дискомфорт. Беременным женщинам, которые замечают чрезмерный отек или вздутие живота, следует обратиться за медицинской помощью, так как это может быть признаком высокого кровяного давления.
Лекарства
Лекарства, вызывающие гормональные изменения, также могут вызывать гиперволемию.Противозачаточные таблетки, заместительная гормональная терапия и аналогичные гормональные препараты могут вызывать задержку в организме слишком большого количества соли и жидкости.
Кроме того, некоторые антидепрессанты, лекарства от кровяного давления и нестероидные противовоспалительные препараты (НПВП) могут вызывать легкую гиперволемию.
Слишком много соли
Американская кардиологическая ассоциация утверждает, что средний американец потребляет 3400 миллиграммов (мг) натрия в день, что значительно превышает рекомендуемый предел в 2300 мг.
Избыточное потребление натрия заставляет организм удерживать воду.Это может привести к легкой гиперволемии и вздутию живота.
Один соленый обед вряд ли вызовет проблемы у здоровых людей. Однако чрезмерное потребление соли может быть опасным для жизни, особенно для маленьких детей, пожилых людей и людей с проблемами со здоровьем.
Многим людям с застойной сердечной недостаточностью, заболеваниями почек или печенью можно посоветовать соблюдать диету с низким содержанием соли, чтобы избежать или минимизировать гиперволемию.
Симптомы гиперволемии могут различаться в зависимости от того, где собирается жидкость и какие другие проблемы со здоровьем присутствуют.
Наиболее частые симптомы включают:
- необъяснимое и быстрое увеличение веса
- отек рук и ног
- вздутие живота, характерное для проблем с печенью
- одышка, вызванная жидкостью в легких
A Врач может диагностировать гиперволемию, проведя физический осмотр на предмет отека. Врач также может послушать легкие человека на предмет наличия жидкости.
Врач может также порекомендовать тесты для проверки содержания натрия в крови и моче.Поскольку гиперволемия часто вызывается другими проблемами со здоровьем, врач может также провести комплексное обследование для выявления основных заболеваний, таких как сердечная недостаточность, проблемы с почками и заболевания печени.
Существует несколько подходов к лечению гиперволемии. Одно из самых распространенных средств лечения гиперволемии — это диуретики. Диуретики — это препараты, которые увеличивают количество мочи, выделяемой организмом.
Тем не менее, необходимо также устранить любые основные проблемы со здоровьем. Например, человеку с сердечной недостаточностью может потребоваться принять меры для контроля своего состояния в дополнение к приему диуретиков.
Однако исследования показывают, что диуретики могут не работать для людей с серьезными проблемами с почками. Некоторым людям потребуется заместительная почечная терапия, например диализ или гемофильтрация.
Людям с заболеваниями сердца, почек или печени также может потребоваться диета с пониженным содержанием соли. Это помогает поддерживать уровень натрия в пределах нормы, что помогает избежать гиперволемии.
Людям с застойной сердечной недостаточностью может потребоваться ограничить количество жидкости, которую они пьют каждый день. Врач может порекомендовать необходимое количество жидкости и соли на основе истории болезни человека.
Небольшое вздутие живота после соленой еды или во время предменструальной фазы женского цикла — это нормально.
Ноги и ступни могут также немного опухнуть после долгого дня стояния или ходьбы и длительных перелетов. Обычно это не проблема для людей с хорошим здоровьем и разрешается в течение нескольких часов.
Любой, у кого наблюдается чрезмерный отек, увеличение веса или задержка воды без видимой причины, должен обратиться к врачу, особенно если у этого человека в семейном анамнезе были проблемы с сердцем, почками или печенью.
Причина гиперволемии обычно определяет долгосрочные перспективы человека. Иногда умеренная задержка воды обычно не опасна для людей без других проблем со здоровьем.
Гиперволемия, связанная с заболеванием сердца, почек или печени, требует медицинской помощи и тщательного лечения.
Следование рекомендациям врача по диете, лекарствам или другим методам лечения может помочь человеку уменьшить неприятные симптомы и вести более здоровый образ жизни.
.Удержание жидкости | Liver Doctor
Задержка жидкости — обычная проблема, особенно у женщин, и может вызвать общую отечность всего тела или, в частности, отек стоп и лодыжек. Также может возникнуть отечность рук и пальцев или век. У женщин задержка жидкости в течение предменструальной недели может вызвать болезненность груди и вздутие живота.
Конкретный тип задержки жидкости называется лимфодемой и представляет собой отек части тела, вызванный закупоркой или недостаточностью лимфатических сосудов.Наиболее частыми причинами хронической лимфодемы являются рак или хирургическое вмешательство по удалению лимфатических узлов или после лучевой терапии. Задержка жидкости может быть легкой или тяжелой и очень раздражает многих женщин.
Что вызывает задержку жидкости?
Удержание жидкости имеет ряд возможных причин, в том числе:
- Гормональный дисбаланс, например недостаточная активность щитовидной железы
- Беременность
- Прием оральных контрацептивов или сильнодействующей заместительной гормональной терапии (ЗГТ)
- Проблемы с почками
- Вялость функции печени
- Болезнь печени
- Сердечная недостаточность
- Проблемы с лимфатической системой (передаются по наследству)
- Варикозное расширение вен, вызывающее задержку жидкости в ногах
- Пищевая аллергия
- Избыточный вес
Лечение и общие рекомендации
- Задержка жидкости ухудшается из-за отсутствия упражнений и использования искусственных подсластителей.По возможности лучше избегать чрезмерного использования диуретиков, так как в долгосрочной перспективе они могут фактически увеличить задержку жидкости, а при прекращении приема диуретиков задержка жидкости часто ухудшается.
- Похудейте, если у вас избыточный вес.
- Физиотерапия с использованием специальных методик может улучшить лимфодему.
- Если вы принимаете пероральную синтетическую ЗГТ или оральные противозачаточные таблетки в высоких дозах, переход на гормональный крем уменьшит жидкость.
- Может быть полезен массаж с лимфодренажем — обратитесь к квалифицированному специалисту.
Диета
- Следуйте Принципам очищающей диеты, изложенным в главе 5 книги «Диета для очищения печени».
- По возможности и как можно чаще включайте в свой рацион продукты, обладающие мочегонным действием, включая сельдерей, огурцы, яблоки, арбуз, петрушку, свежую зелень одуванчика, кресс-салат, фенхель, папайю, ананас, чеснок и укроп.
- Напротив того, что вы думаете, вам также следует пить много воды, скажем, от 6 до 8 стаканов в день.Очень важно пить много воды и травяные чаи, особенно для предотвращения дальнейшего развития целлюлита. Если вы не добавляете в него сахар, подойдут кофе и обычный чай.
- При желании можно есть свежее постное красное мясо и рыбу, так как они являются хорошими источниками магния, уменьшающего задержку жидкости.
- Учитывать возможность пищевой аллергии; Исключительная диета, исключающая молочные продукты, сахар, пшеницу и другие злаки, содержащие глютен, может быть полезной и, по крайней мере, будет способствовать снижению веса.
- Горячие острые продукты, такие как горчица, перец чили, куркума, карри, чеснок, имбирь и т. Д., Хороши для удержания жидкости.
- Гречка и цитрусовые содержат ценный рутин, укрепляющий вены и лимфатические сосуды.
Продукты, которых следует избегать
- Ограничить молочные продукты. Выбирайте органическое несладкое соевое, миндальное или кокосовое молоко.
- Консервы (например, ветчина, бекон, колбаса, пицца, солонина, копчености).
- Обработанные продукты.
- Картофельные чипсы и закуски, например крендели.
- Газированные или газированные напитки.
- Аспартам или другие искусственные подсластители.
- Продукты питания, содержащие рафинированный сахар, мед и глюкозу.
Сырой сок
Сырой сок очень полезен, так как улучшает функцию почек. Рецепты приготовления сока, полезные для различных состояний здоровья, можно найти в статье
«Сырые соки могут спасти вашу жизнь».Рекомендуемый рецепт сырого сока, помогающего удерживать жидкость, содержит сельдерей, фенхель, петрушку, цитрусовые и огурцы.
Православное лечение
Могут быть прописаны мочегонные препараты, такие как «Лазикс» или «Модуретик», которые в некоторых случаях необходимы при сердечной недостаточности и гипертонии.
Резкие диуретики могут временно вымывать жидкость, но часто вызывают побочные эффекты, такие как недостаток минералов, судороги, головные боли, усталость и тягу к сахару. Когда они стираются, жидкость возвращается хуже, чем раньше! Так что в легких случаях лучше всего работают естественные альтернативы, упражнения и похудание.
Рекомендуемые добавки для удержания жидкости
- LivaTone Plus
Принимать по 1 капсуле два раза в день или по 2 капсулы два раза в день перед едой. Тоники для печени, содержащие чертополох зверобоя, витамины группы B и таурин, помогут стимулировать пути детоксикации 1 и 2 фазы в печени, а также стимулировать и повысить эффективность сжигания жира. - Fluid Relief
Они безопасны и эффективны — они содержат калий, uva ursi, ягоду можжевельника, бучу, корень черной редьки, лист петрушки и корень спаржи; доза составляет от одной до двух таблеток два раза в день. - Формула здоровья почек
Принимайте по 2 капсулы в день для улучшения функции почек.
Приведенные выше утверждения не были оценены FDA и не предназначены для диагностики, лечения или лечения каких-либо заболеваний.
.