Подхватить желтуху несложно. Как уберечь себя и своих детей от гепатита А? | Здоровая жизнь | Здоровье
Наша страна относится к территориям со средней распространенностью вирусного гепатита А (порядка 80–150 только зарегистрированных случаев на 100 тыс. населения). Хотя в некоторых регионах показатели просто зашкаливают (например, в ряде кавказских республик, Дальневосточном округе, Восточной Сибири).
Возможны осложнения
Болезнь эта очень распространенная: сегодня она находится на третьем месте после острых вирусных и острых кишечных инфекций. По данным ВОЗ, ежегодно в мире регистрируется примерно 1,4 млн случаев заболеваемости. А еще этот недуг крайне заразен. Но, к счастью, по сравнению с другими гепатитами, последствия желтухи не так страшны – у большинства заболевших в течение года после выздоровления функции печени восстанавливаются полностью, и формируется стойкий пожизненный иммунитет. Но если гепатит А наслаивается на другие заболевания, прежде всего на хронические поражения печени, например на гепатит В, то болезнь может закончиться фатально.
Особенно недуг опасен для пожилых и ослабленных людей. К счастью, дети чаще всего переносят эту инфекцию довольно легко. Но и они не гарантированы от развития осложнений, таких как холецистит, дискинезия, хронический панкреатит. Страдает и иммунитет.
Мойте руки перед едой
Подхватить желтуху несложно, путь ее передачи самый простой: орально-фекальный, иначе говоря, через грязные руки. Также вирус может находиться в продуктах питания и в воде (особенно если водопроводные трубы изношены, как это часто у нас бывает). Чтобы уберечь себя и своих детей от болезни Боткина:
- Ни в коем случае не пейте сырую воду (в том числе и водопроводную, так как вирус устойчив к хлору).
- Никогда не покупайте ничего съестного (кроме овощей и фруктов) на улице, с рук. Не пробуйте на рынке продукты.
- Фрукты и овощи не только мойте, но и обдавайте кипяченой водой.
- Хорошенько проваривайте и прожаривайте мясо и рыбу.
- Тщательно мойте посуду.

- Не забывайте каждый раз после посещения туалета и по приходе домой с улицы мыть руки с мылом и приучите к этому детей.
- Внимательно следите за малышами, особенно на прогулке, чтобы те ничего не поднимали на улице и, не дай бог, не тащили себе в рот.
Однако заразиться гепатитом А могут и чистюли. По статистике, это наиболее частое инфекционное заболевание путешественников. Особенно часто туристы привозят этот «сувенир» из стран Африки, Юго-Восточной и Средней Азии, Ближнего Востока, Южной Америки, Средиземноморья, Закавказья, Тувы, Якутии.
Осторожно, окрашено!
| Интересно | |
|---|---|
|
А как у них Не стоит думать, что гепатит А – это болезнь бедноты. Даже у постояльцев пятизвездочных отелей частота заболеваемости этим недугом достигает 3 случаев на 1000 человек за каждый месяц проживания. С этим недугом борются во всем мире. |
|
Проникая в кишечник, вирусы гепатита А вместе с кровью попадают в печень и внедряются в ее клетки – гепатоциты. Там они начинают усиленно размножаться, а затем попадают в желчные протоки и выделяются с желчью в кишечник. Клетки иммунной системы – Т-лимфоциты – распознают пораженные вирусом гепатоциты и, принимая за пришельцев, атакуют их. Это приводит к развитию воспаления (гепатит) и нарушению функции печени.
Острый вирусный гепатит может протекать по-разному: иногда бессимптомно, иногда очень тяжело. Частота и тяжесть симптомов увеличиваются с возрастом. Наиболее частыми проявлениями заболевания являются тошнота, слабость, повышение температуры, боль в правом подреберье, пожелтение белков глаз, увеличение печени, расстройства желудка, обесцвеченный стул, темная моча (цвета пива). Больные желтеют от того, что желчь, вырабатываемая в печени, вместо того чтобы обеспечивать процесс пищеварения, попадает в кровь и мочу. Кал, лишенный желчи, наоборот, становится бесцветным.
Больные желтеют от того, что желчь, вырабатываемая в печени, вместо того чтобы обеспечивать процесс пищеварения, попадает в кровь и мочу. Кал, лишенный желчи, наоборот, становится бесцветным.
Обычно с появлением желтухи болезнь идет на спад, с этого момента больной уже не заразен. У детей недуг часто протекает в безжелтушной форме. В связи с этим есть опасность проглядеть заболевание, спутав его, например, с гриппом. А давать при гепатите лекарства от гриппа – это двойная нагрузка на и без того больную печень. Поэтому при появлении соответствующих симптомов лучше сдать анализы.
Имеет смысл сразу исследовать кровь, потому что анализ мочи (особенно при безжелтушной форме заболевания) недостаточно информативен. На недуг указывает повышение в крови билирубина и печеночных ферментов. Окончательный диагноз позволяют установить серологические методы (анализ крови на анти-HAV IgG IgM), специальный иммуноферментный анализ сыворотки крови позволяет выявить болезнь с самых первых дней заражения и далее в течение полугода.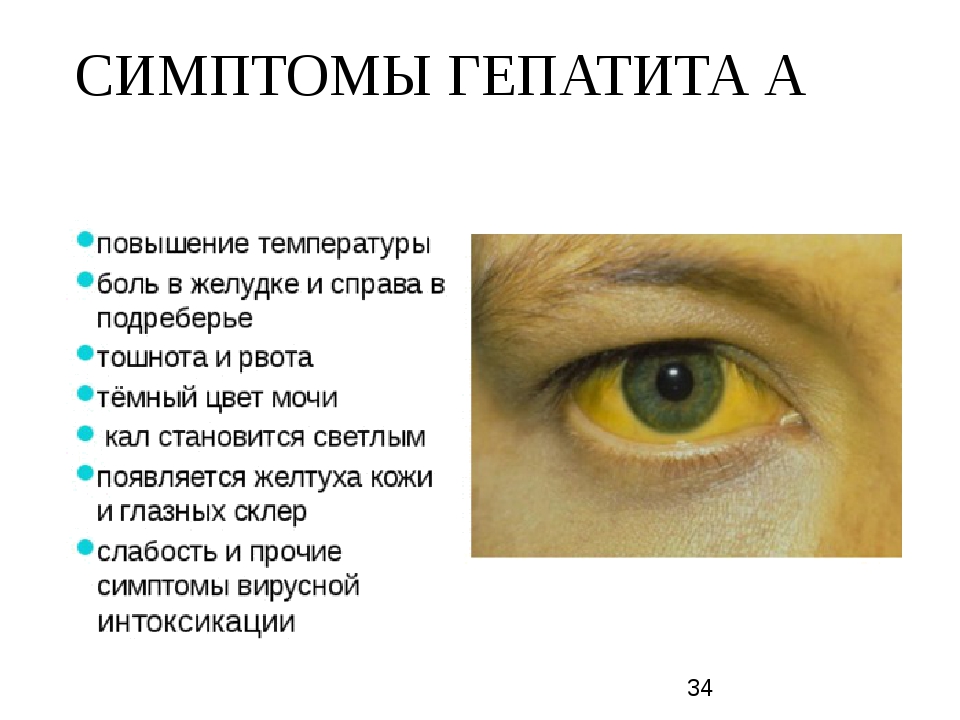
При лечении тяжелых форм недуга больным обычно назначают капельницы – чтобы нейтрализовать токсическое воздействие вируса на печень. Но чаще всего необходимости в госпитализации не возникает. Лечение направлено не на борьбу с вирусами (с этим справится сама иммунная система), а на удаление из организма токсинов. А для этого больным нужны постельный режим, диета и прием минеральной воды, витаминов С, В и липоевой кислоты. Иногда назначаются желчегонные препараты.
Уколоться и забыть
Больной гепатитом А человек в остром периоде представляет большую опасность для окружающих. Если в доме кто-то заболел желтухой, то его близкие могут использовать специальный препарат – иммуноглобулин. Лекарство вводят непосредственно перед возможным заражением или в течение 2 недель после него. Этот способ либо предотвратит инфицирование, либо убережет от развития заболевания.
Но самым надежным способом предотвратить эту беду является только вакцинопрофилактика. Сегодня вакцинация детей против гепатита А предусмотрена региональными календарями профилактических прививок Москвы и Свердловской области, что уже показало очевидную эффективность этой меры. Например, в Свердловской области, где был очень высокий показатель заболеваемости, сегодня он снизился до европейского. И в Москве этот уровень более чем в 2 раза ниже, чем в среднем по РФ.
Например, в Свердловской области, где был очень высокий показатель заболеваемости, сегодня он снизился до европейского. И в Москве этот уровень более чем в 2 раза ниже, чем в среднем по РФ.
| Важно | |
|---|---|
|
Важно В острый период заболевания и дальше (в идеале – в течение 5 недель) важно соблюдать диету. Как правило, больным гепатитом А рекомендуют лечебный стол № 5 – диету, разработанную доктором М.И. Певзнером. Она обеспечивает питание с полноценной калорийностью, но с ограничением в жирах и в холестеринсодержащих продуктах. Исключены жареные продукты, но много фруктов и овощей. Разрешенные продукты: хлеб из муки грубого помола, су- хие несдобные мучные изделия постные супы на овощном бульоне, с крупой и макаронами нежирное мясо, рыба белки яиц нежирные молочные и кисломолочные продукты картофель, морковь, свекла (в вареном или свежем виде) крупы, макароны растительное и сливочное масло свежие фрукты свежевыжатые соки, некрепкий чай, кофе. Запрещенные продукты: любые жареные блюда консервы острое, пряности, специи яичные желтки бобовые, редис, репа крепкие и жирные бульоны газированные напитки алкоголь. |
|
Сегодня созданы достаточно эффективные вакцины. Они содержат убитые вирусы гепатита А. Они вводятся двукратно с интервалом в 6–12 или 18 месяцев. После введения первой дозы антитела к вирусу гепатита А обычно появляются через 2 недели. Длительность защиты – не менее 10 лет. Против прививок есть лишь два абсолютных противопоказания: это тяжелая аллергическая реакция на предыдущее введение и иммунодефицитное состояние. Но есть и относительные противопоказания, при которых прививку нужно отложить на некоторое время. К таким относятся: повышенная температура, острые или хронические прогрессирующие заболевания, повышенная чувствительность к какому-либо компоненту вакцины. После вакцинации у человека могут возникнуть побочные эффекты.
Смотрите также:
Желтуха: заболевание или симптом? | HepatitisCgids
26 January 2015
При появлении желтухи можно начать искать симптомы этого явления. Но желтуха (иктерус) — это не болезнь, а именно симптом определенного заболевания печени, например, гепатита. Желтуха чаще проявляется при гепатите А, но является и одним из симптомов гепатита С. Но что же такое желтуха и что является ее причиной?
Что такое желтуха?
Желтуха или иктерус – это не болезнь, а явление, возникающее при различных заболеваниях печени. Желтуха проявляется пожелтением кожи и белков глаз. Сама по себе желтуха не заразна, но вирусное воспаление печени, вызвавшее желтуху, может представлять опасность заражения. Раньше желтухой называли гепатит А, потому что пожелтение кожи и белка глаз, как правило, указывает именно на это заболевание.
Желтуха проявляется пожелтением кожи и белков глаз. Сама по себе желтуха не заразна, но вирусное воспаление печени, вызвавшее желтуху, может представлять опасность заражения. Раньше желтухой называли гепатит А, потому что пожелтение кожи и белка глаз, как правило, указывает именно на это заболевание.
Другие симптомы желтухи
Наряду с пожелтением кожи и белка глаз желтуха может сопровождаться зудом, бесцветными каловыми выделениями и мочой темного цвета. Побочные жалобы при желтухе зависят от причины ее возникновения.
Причина
Geelzucht wordt veroorzaakt door een te hoog gehalte van de afvalstof bilirubine in het bloed. Билирубин является продуктом распада пигмента крови (гемоглобина) из красных кровяных телец. Здоровая печень забирает продукт распода из крови и преобразует его в пигмент желчи. Преобразованное вещество выводится через желчный пузырь и тонкий кишечник и покидает организм естественным путем, через каловые выделения. Поврежденная печень не может справляться с поглощением и преобразованием билирубина.
Поддается ли желтуха лечению?
Возможность лечения желтухи зависит от воспаления или заболевания печени, которое ее вызвало. Желтуха может проявляться при определенных заболеваниях печени, которые не нуждаются в лечении или не поддаются ему. Например, гепатит А проходит сам по себе. Для него не существует лечения. Номожно пройти вакцинацию против заражения вирусом гепатита А. При гепатите С возможно лечение, направленное на подавление вируса.
Желтуха и гепатит C
Одним из заболеваний, связанных с желтухой, является гепатит C. В начальном периоде воспаления печени большинство людей обычно не чувствуют каких-либо симптомов заболевания. Зачастую симптомы гепатита С проявляются на более поздней стадии. Обычно пациенты жалуются на усталость, хотя желтуха также может проявиться при гепатите С, но это случается редко.
У вас есть признаки желтухи и вы подозреваете заражение вирусом гепатита С? Обратитесь к вашему (участковому) врачу и сделайте анализы!
распечатать отправить почтой
Медикаментозное лечение и основные симптомы желтухи у взрослых и детей
Симптомы желтухи у взрослых и детей.
 Лечение
ЛечениеЖелтухой называется синдром, характеризующийся окрашиванием слизистых оболочек и кожных покровов в желтый цвет. Желтуха – это клиническое проявление различных патологических состояний.
Причины физиологической желтухи у новорожденных детей:
- незрелость ферментной системы печени;
- конфликт резус-фактора крови малыша и матери;
- адаптация к новым условиям среды;
- преждевременные роды;
- конфликт по группе крови.
Физиологическая желтуха не опасна для здоровья малыша и не требует терапевтического лечения.
Желтуха – это какой гепатит
В зависимости от патогенеза и причины происхождения есть несколько видов желтухи. Кроме того, различают псевдожелтуху и истинную желтуху. В первом случае речь о накоплении в коже большого количества каротина. При этом слизистые оболочки остаются белого цвета. Происходить это может при употреблении в пищу большого количества моркови, тыквы и апельсинов. При истиной желтухе в желтый цвет окрашивается не только кожа, но и слизистые. И причины здесь совсем другие.
При истиной желтухе в желтый цвет окрашивается не только кожа, но и слизистые. И причины здесь совсем другие.
Виды желтухи:
- гемолитическая;
- механическая;
- паренхиматозная;
- почечная;
- неонатальная;
- конъюгационная.
После уточнения причины, вызвавшей заболевание, крайне важно провести дифференциальную диагностику желтухи.
Причины и клинические проявления патологии
К общим симптомам желтухи можно отнести такие проявления:
- увеличение размеров печени;
- желтушность кожи и склер;
- увеличение эритроцитов в крови;
- изменение цвета мочи и кала.
Симптомы желтухи у взрослых: зуд кожных покровов, отсутствие аппетита и боль в правом подреберье.
Причины желтухи:
- патологии печени или желчного пузыря;
- послеоперационные осложнения;
- заражение паразитами;
- врожденные патологии;
- новообразования в печени;
- длительное использование определенных медпрепаратов;
- контакт с больным, зараженным гепатитом А.

На нашем сайте https://www.dobrobut.com/ вы сможете записаться на консультацию к специалисту, который ответит на вопрос «желтуха – это какой гепатит» и расскажет о лекарственной терапии этого заболевания.
Гемолитическая желтуха
Эта форма заболевания характеризуется патологическим разрушением эритроцитов, скоплением большого количества билирубина и сложностями с его выведением из организма. Спровоцировать такое состояние может анемия, тропическая малярия, лимфолейкоз и лимфосаркома. В некоторых случаях гемолитическая желтуха – результат токсического воздействия лекарственных препаратов на организм.
Конъюгационная желтуха
Симптомы желтухи у взрослых констатируются довольно редко, поскольку эта форма заболевания чаще всего встречается у детей. Развивается синдром в результате негативного воздействия на печень некоторых факторов, к примеру лекарственных препаратов. Кроме того, конъюгационная желтуха может быть следствием врожденных патологий.
Паренхиматозная желтуха
Наиболее распространенная форма болезни, спровоцировать которую может острый вирусный гепатит и цирроз печени. Признаки печеночной желтухи у больных – увеличение печени, желтый цвет кожи, который со временем становится красноватым, и телеангиэктазии (сосудистые звездочки на коже).
Признаки печеночной желтухи у больных – увеличение печени, желтый цвет кожи, который со временем становится красноватым, и телеангиэктазии (сосудистые звездочки на коже).
Как передается желтуха
Желтуха, возникшая в результате нарушений физиологических процессов в организме, не заразна. Она не передается ни воздушно-капельным путем, ни от человека к человеку. При вирусной этиологии заболевания желтуха может передаваться через воду, продукты питания, через кровь, половым путем, а также при непосредственном контакте с больным человеком. Более подробно о том, как передается желтуха разных форм, вам расскажет доктор на личном приеме.
Диагностика
Для постановки точного диагноза после тщательного осмотра больного врач назначит ряд дополнительных мероприятий, а именно: общий анализ крови и биохимию, кровь на билирубин, УЗИ, сканирование печени, МРТ и дуоденальное зондирование. После получения результатов специалист назначит курс лечения, который может быть дополнен.
Лечение механической желтухи
Лечение зависит от формы заболевания и стадии развития. Чтобы терапия была эффективной, необходимо установить причину болезни. Основным лечением является консервативная терапия. Хирургическое вмешательство (трансплантация печени) применяется лишь в запущенных случаях. Любая форма заболевания лечится в условиях стационара.
Лечение механической желтухи:
- лекарственные препараты;
- инфузионная терапия;
- плазмофорез;
- фототерапия;
- диета.
Как лечить желтуху с помощью фототерапии. Фототерапия – безопасный способ лечения, при котором используется свет для уменьшения количества билирубина в крови. Применяется фототерапия, как правило, для лечения желтухи у новорожденных. Время сеанса – от часа до четырех. Время воздействия зависит от степени патологии и общего состояния малыша.
Последствия синдрома желтухи, профилактика
При правильном и своевременном лечении желтуха излечивается полностью. Исключением являются запущенные случаи, результатом которых станет нарушение работы желчного пузыря и печени. Грозное последствие синдрома желтухи у детей – отставание в развитии.
Исключением являются запущенные случаи, результатом которых станет нарушение работы желчного пузыря и печени. Грозное последствие синдрома желтухи у детей – отставание в развитии.
Профилактические мероприятия направлены в первую очередь на профилактику заболеваний, вызвавших желтуху.
Напомним, что желтуха является достаточно распространенным нарушением и может сопровождать различные заболевания. В случае выявления желтушности кожи и боли в правом подреберье необходимо в срочном порядке обратиться за медицинской помощью. Только своевременное лечение поможет справиться с болезнью и избежать негативных последствий для здоровья. Запишитесь на консультацию прямо сейчас.
Физиологическая желтуха новорожденных/Врач-педиатр д/п №6 Лоев О.Н./статья от 19.11.19
Желтуха — это состояние, при котором в крови повышается уровень билирубина, который откладываясь в тканях, придает коже, слизистым и белкам глазных яблок оттенок от лимонного до апельсинового цвета.
Билирубин – это пигментное вещество, которое образуется при распаде красных кровяных телец (эритроцитов) в крови и выводится из организма при участии специальных ферментов вырабатываемых печенью. Этот процесс идет постоянно в организме каждого человека. Но у новорожденного ребенка, в силу ряда его физиологических особенностей, билирубин образуется в повышенном количестве и выводится более медленно. Существует множество причин приводящих к увеличению уровня билирубина, но основными из них можно считать:
- повышенное число особенных эритроцитов, необходимых для полноценного функционирования плода внутриутробно в условиях пониженного содержания кислорода и их быстрое разрушение при рождении ребенка, с избыточным освобождением пигмента билирубина;
- функциональную незрелость печени малыша, в силу чего наблюдается дефицит специального белка, обеспечивающего перенос билирубина через мембраны печеночных клеток и его выведение из организма.
Поэтому в норме у многих новорожденных детей может быть желтуха, называемая физиологической. Появляется физиологическая желтуха обычно на третий-четвертый день после рождения ребенка. Желтушность кожных покровов сохраняется приблизительно 2–3 недели, потом интенсивность желтухи постепенно уменьшается. У недоношенных детей желтуха может сохраняться до месяца, иногда на более долгий срок. Физиологическая желтуха новорожденных не заразна, общее состояние детей не страдает. Физиологическая желтуха новорожденных, как правило, не нуждается в каком-либо лечении и проходит без постороннего вмешательства.
Появляется физиологическая желтуха обычно на третий-четвертый день после рождения ребенка. Желтушность кожных покровов сохраняется приблизительно 2–3 недели, потом интенсивность желтухи постепенно уменьшается. У недоношенных детей желтуха может сохраняться до месяца, иногда на более долгий срок. Физиологическая желтуха новорожденных не заразна, общее состояние детей не страдает. Физиологическая желтуха новорожденных, как правило, не нуждается в каком-либо лечении и проходит без постороннего вмешательства.
Способствует более интенсивному нарастанию уровня билирубина позднее (позже суток) отхождение мекония (первородного кала), голодание или переохлаждение ребенка. Поэтому лучшей профилактикой и лечением физиологической желтухи новорожденных являются ранние и частые кормления грудью. Молозиво, или «раннее молоко» первых нескольких дней, действуя как слабительное, помогает быстрее выйти меконию и, как следствие, способствует более быстрому выведению из организма билирубина.
Следуя названию, физиологическая желтуха не является заболеванием и в лечении не нуждается, за исключением редких случаев, когда желтуха протекает в тяжелой форме.
заразна или нет для окружающих
Возникшие боли в правом боку, отдающие под лопатку, пожелтевшая кожа вынуждают срочно обратиться за помощью в медицинское учреждение. Врач ставит диагноз механическая желтуха, появляется вопрос — что это такое, заразна ли она, нет ли риска для родных?
О чем я узнаю? Содержание статьи…
Что такое механическая желтуха?
Желчь — жидкость, производимая гепатоцитами, собирается в протоках печени, поступает в желчный пузырь и двенадцатиперстную кишку для пищеварительных актов. Функции — смена желудочного пищеварения на кишечное, активация моторики, выведение билирубина, холестерина.
Билирубин — основной желчный пигмент. Существует в двух состояниях — связанный и несвязанный. Непрямой токсичен, способен проникать в клетки, нарушая жизнедеятельность. Прямой возникает в печени путем связывания с глюкуроновой кислотой, водорастворим. Выводится в тонкую кишку, окисляется до стеркобилина, который придает калу темный цвет.
Начало появления механической желтухи — нарушение оттока желчи. Непроходимость вызывает расширение желчных капилляров, попадание билирубина в кровь, ведущее к смене окраски кожных покровов и слизистых. Кал обесцвечивается из-за отсутствия стеркобилина, моча темнеет из-за излишков пигмента. Это синдром, указывающий на заболевание, поэтому не заразный.
Причины заболевания
Причины механической желтухи в нарушении оттока желчи в двенадцатиперстную кишку вследствие сдавливания, либо перекрытия желчных протоков. Это осложнение появляется при ряде заболеваний, больной при этом не заразный.
- При опухолях головки поджелудочной железы, злокачественных и доброкачественных. Новообразования сдавливают общий проток, мешая оттоку секрета.
- При сужении, вследствие образования рубцов после операций.
- Обструкция камнями, образованными в желчном пузыре. Камни образуются постепенно, если секрет содержит много холестерина, билирубина, либо не хватает солей жирных кислот.

- Панкреатиты, острые, хронические. Воспаление железы вызывает сужение каналов.
- Синдром Миризи. Образование свища вследствие сдавления извне камнем, осложнение желчекаменной болезни.
- Портальная билиопатия. Сдавление венозными коллатералями при тромбозе портальной вены.
- Глистные инвазии. Большое количество паразитов способны вызвать закупорку.
- Врожденные аномалии развития — недоразвитие и отсутствие протоков.
- Метастазы печени, раковой опухоли желудка.
Данные патологии не заразные, окружающим не угрожают.
Заразна или нет механическая желтуха?
Заразный ли пациент с проявлением желтухи, зависит от того, инфекционной природы она или нет. Пожелтение кожи и склер при вирусных гепатитах заразные, несут угрозу окружающим.
Механическая желтуха не передается от больного воздушно-капельным, трансмиссивным, парентеральным, алиментарным путями. Причины появления синдрома сугубо внутренние, связаны с нарушением функционирования органов. Такой вид желтухи не заразный, за здоровье близких опасаться не следует.
Такой вид желтухи не заразный, за здоровье близких опасаться не следует.
Симптомы
Желтуха, если она не заразная, характеризуется следующими признаками.
- Болевой синдром. При образовавшихся камнях острая колика, спазматического характера, в области правого подреберья, отдает за грудину, правую лопатку, подмышечную область. При опухолях боли тупые, в подложечной области, отдают в спину.
- Лихорадка до 39 градусов и выше.
- Кожный зуд, усиливающийся в ночное время, не поддающийся антигистаминным препаратам.
- Снижение аппетита, во рту вкус горечи.
- Диспепсические явления — тошнота, рвота.
- Угнетенное состояние, слабость, нарушение сна.
- Изменение кожных покровов, слизистых, склер в канареечный цвет, постепенно переходящий в коричневый.
- Потемнение мочи, высветление каловых масс.
- Образование ксантом на веках, результат отложения холестерина, желтоватые бляшки размеров несколько миллиметров.
При врачебном осмотре выявляется.
- Увеличение печени.
- Симптом Курвуазье — пальпаторное определение растянутого желчного пузыря, без болевых признаков.
- Положительный симптом Ортнера — поколачивание по ребру вызывает болезненный отклик.
- Положительный симптом Мерфи — надавливание на правое подреберье провоцирует задержку дыхания.
В биохимии следующие показатели.
- Превышение норм прямого, непрямого билирубина.
- Увеличение холестерина, щелочной фосфатазы.
- Тимоловая проба отрицательная, АЛТ, АСТ в норме.
При диагностических исследованиях определяется.
- Ультразвуковая диагностика. Показывает расширение протоков, камни или опухоли. Увеличение размеров органа, очаговые поражения.
- Гипотоническая (релаксационная) дуоденография — рентгенодиагностика после введения воздуха и раствора сульфата бария через катетер. Выявление опухолей.
- Эндоскопическая холангиопанкреатография — сочетание эндоскопического введения контраста с рентгеновским обследованием.
 Исследует опухоли, содержимое протоков, цитологию.
Исследует опухоли, содержимое протоков, цитологию. - Магнитно-резонансная холангиопанкреатография — исследование на томографе после введения контрастного вещества. Позволяет подробно рассмотреть состояние печени, пузыря, протоков.
Всестороннее обследование позволяет установить заразный ли пациент, причину желтухи.
Лечение механической желтухи
Так как пациент не заразный, изоляция не требуется. Методы лечения применяются в зависимости от причины, вызвавшей закупорку протоков. Бывают консервативные и хирургические. Консервативно применяют различные препараты.
- Гепатопротекторы, улучшающие работу печени.
- Антибиотики, снимающие воспаление.
- Витамины, аминокислоты, для улучшения общего состояния.
- Капельное введение дезинтоксикационных растворов.
- Гормоны, стимуляторы обмена веществ.
Хирургическим путем проводят дренирование протоков с помощью специальной трубки, отводящей желчь. Возможно эндопротезирование. Кардинально — резекция пузыря, долей печени, удаление камней из желчного пузыря.
Кардинально — резекция пузыря, долей печени, удаление камней из желчного пузыря.
Пациенту в обязательном порядке прописывается диета. Стол № 5.
- Водный режим два литра в сутки.
- Запрет на жареное, соленое, острое, копченое, жирное.
- Запрет алкоголя.
- Разрешены каши, термически обработанные овощи, фрукты.
- Рекомендуется нежирное мясо, рыба.
- Разрешается пить сладкий чай, компот.
- Нельзя употреблять продукты, обладающие повышенным газообразованием — бобовые, капуста, виноград.
- Нежелательны хлебобулочные изделия из дрожжевого теста.
- Прием пищи должен происходить каждые три часа, шесть раз в день, маленькими порциями.
- Температура продуктов не может превышать 60 градусов.
- Блюда употребляются в измельченном или протертом виде.
Осложнения и прогноз
Несмотря на то, что больной не заразный, осложнения, которые дает механическая желтуха, представляют угрозу для жизни.
- Печеночная энцефалопатия.
 Высокий билирубин способен проникать в ядерные структуры головного мозга, вызывая токсическое поражение. Пациент теряет ориентацию в пространстве, нарушается память, внимание. Возникают нервно-мышечные нарушения. В тяжелой стадии происходит угнетение сознания, больной впадает в кому.
Высокий билирубин способен проникать в ядерные структуры головного мозга, вызывая токсическое поражение. Пациент теряет ориентацию в пространстве, нарушается память, внимание. Возникают нервно-мышечные нарушения. В тяжелой стадии происходит угнетение сознания, больной впадает в кому. - Билиарный цирроз. Образование рубцовой ткани вместо паренхимы.
- Кровотечения, обусловленные снижением свертываемости крови.
- Острая почечно-печеночная недостаточность.
Прогноз зависит от причины, вызвавшей застой, осложнений, своевременности медицинской помощи.
Заразный или нет человек, у которого появились признаки желтухи, может определить только врач в специализированном лечебном учреждении. Любое нарушение в работе печени и желчного пузыря — повод к срочному обращению за помощью. Диагноз может быть механическая желтуха, а может — заразный гепатит.
Гепатит Б / В — симптомы, профилактика, как лечить гепатит б
Вирусный гепатит Б – это инфекционное заболевание печени, широко распространенное в мире. Его опасность заключается в том, что поражение печени, вызванное вирусом, может привести к тяжелым последствиям – циррозу и раку.
Его опасность заключается в том, что поражение печени, вызванное вирусом, может привести к тяжелым последствиям – циррозу и раку.
В случае, когда лечение пациента с диагнозом вирусный гепатит Б было назначено не своевременно или не было назначено вовсе, развитие болезни приводит к разрушению печени, причем не заметно для пациента. Именно по этой причине необходимо своевременно обратиться к специалисту гепатологу.
Чем раньше начато лечение гепатита Б / В, тем лучше его прогноз и выше вероятность сохранить здоровую печень на долгие годы.
Симптомы гепатита В
- усталость, повышенная утомляемость
- тяжесть в правом подреберье
- тошнота, потеря аппетита
- желтуха, желтый цвет кожи и пожелтение склеры глаза
- светлый цвет кала
- темный цвет мочи
- боли в суставах
Рис. 1 — Стадии развития хронического гепатита В
1 — Стадии развития хронического гепатита В
На сегодняшний день нет противовирусных препаратов, которые могли бы гарантировать выздоровление и полное удаление вируса из организма. Однако, терапия, дающая возможность сохранить здоровье печени надолго, существует и уже сейчас помогает миллионам пациентов с вирусом гепатита В. Подробнее о лечении гепатита Б / В и контроле над вирусом
Формы вирусного гепатита Б
Вирус гепатита В поражает печень в острой или хронической форме. При острой форме заболевания в течение 6 месяцев после заражения появляются характерные симптомы — желтизна кожи, тошнота, темная моча, повышенная утомляемость, температура, абдоминальные боли. Иногда острое течение вирусного гепатита В приводит к развитию печеночной недостаточности со смертельным исходом. У 15-20 % острый вирусный гепатит переходит в хроническую, бессимптомную форму, 30% из них — с прогрессирующим течением, из них в 70% случаев приводящим к циррозу печени в течение 2—5 лет. Гепатит В является высоким риском смерти от цирроза и гепатоцеллюлярной карциномы (рака печени).
Гепатит В является высоким риском смерти от цирроза и гепатоцеллюлярной карциномы (рака печени).
Как можно заразиться вирусным гепатитом Б?
Гепатит В может попасть в кровь при различных медицинских манипуляциях — хирургических операциях, переливании крови, лечении зубов. Также заразиться можно при пирсинге, нанесении татуировок, при введении наркотиков внутривенно, а также половым путем. Вероятность заражения от полового партнера составляет 30%. Кроме того, возможно заражение ребенка от инфицированной матери во время беременности и родов.
Обследования на вирус гепатита Б
Поскольку хронический вирусный гепатит В протекает бессимптомно, диагностика возможна только лабораторными методами. Основной показатель наличия вируса – антитела к поверхностному антигену – HbsAg.
Для острого гепатита характерно наличие антител класса IgM к ядерному антигену – anti-HBcor IgM, маркер высокого уровня активности и заразности вируса – HBeAg.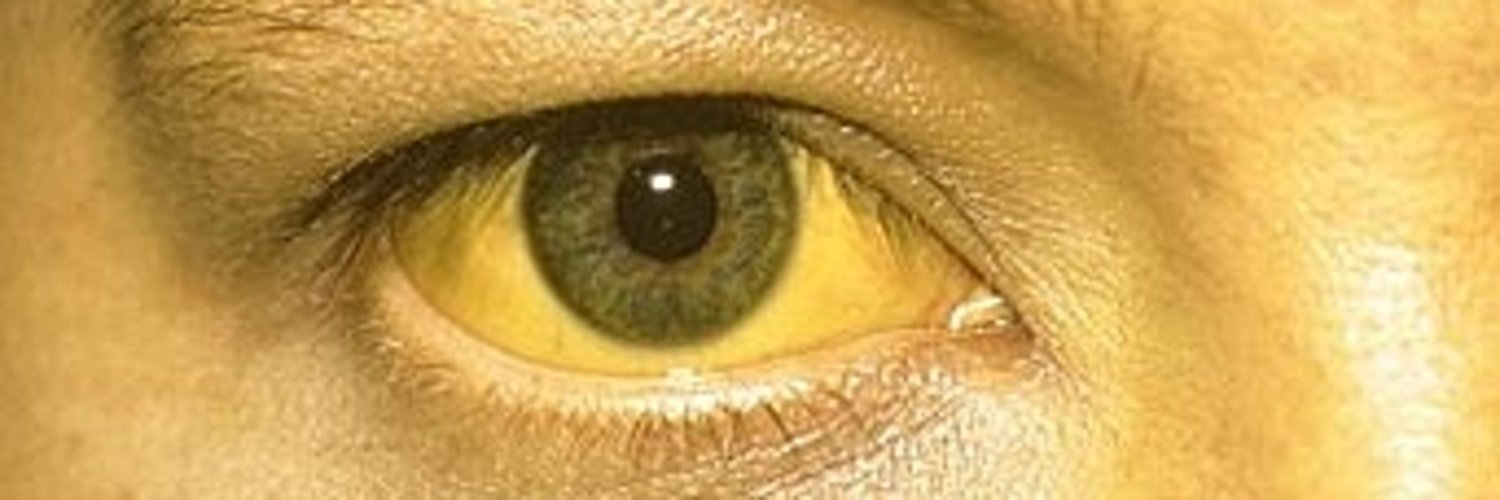 Главным показателем опасности вируса является вирусная нагрузка, которая определяется методом ПЦР с количественной оценкой концентрации вируса в мл крови – HBV-ДНК.
Главным показателем опасности вируса является вирусная нагрузка, которая определяется методом ПЦР с количественной оценкой концентрации вируса в мл крови – HBV-ДНК.
Для опредения в крови вируса гепатита В необходимо сдать три анализа :
- HBsAg — показывает наличие или отсутствие вируса в настоящее время;
- Анти-HBcor – показывает наличие или отсутствие вируса в прошлом;
- Анти-HBs – показывает наличие или отсутствие защитных антител.
- Стоимость комплексного обследования — 1850 руб.
Запишитесь на бесплатную консультацию для назначения обследования и возможности вакцинации. АНОНИМНО.
Пройти обследование вы можете:- с 9:00 до 17:30 по будням
- с 9:00 до 15:00 в субботу
Запишитесь по телефону
+7 (495) 255-10-60
Без выходных с 9:00 до 21:00
Возможен ли бытовой путь передачи вируса гепатита В?
Контактно-бытовым путем вирус гепатита В не передается. Для окружающих пациент не опасен. Подробнее о том как передается гепатит В (Б)
Для окружающих пациент не опасен. Подробнее о том как передается гепатит В (Б)
Насколько заразен вирус гепатита В?
Вирус гепатита В очень заразен. Кроме того, он устойчив во внешней среде и может сохраняться в ней в течении целой недели.
Гепатитом В болеет более 2 миллионов человек в мире, а носителей вируса около 350 миллионов. 1 миллион человек ежегодно погибает от этого заболевания. Острый вирусный гепатит В отмечается у 4 миллионов человек в год.
В развитых странах болеет в основном взрослое население. Дети до 9 лет защищены прививкой, которую им делают по закону в первые часы после рождения.
Что происходит после проникновения вируса гепатита В в кровь?
Вирус гепатита В попадает в печень, внутрь печеночных клеток (гепатоцитов), и начинает там размножаться. Это приводит к гибели гепатоцитов, повреждению тканей печени и, при отсутствии своевременного лечения, циррозу.
Как протекает гепатит В?
Гепатит В может быть острым и хроническим.
Острый гепатит наступает через короткое время после заражения (до 6 месяцев) и проявляется чаще всего выраженными симптомами: температурой, ознобом, тошнотой, желтухой. Он продолжается 6-8 недель и может закончится либо выздоровлением с формированием естественного иммунитета, либо переходом гепатита в хроническую форму. При этом хроническая форма может быть как неактивной, без размножения вируса, так и активной.
В первом случае противовирусное лечение не требуется, но необходим контроль заболевания, во втором случае может возникнуть необходимость в противовирусных препаратах.
Хронический гепатит В остается пожизненным диагнозом
Течение хронического гепатита В и его исход зависят от скорости прогрессирования заболевания. Более чем в половине случаев болезнь прогрессирует очень медленно, а риск развития цирроза и рака печени довольно низок.
При активно прогрессирующем заболевании, риск развития цирроза и рака печени составляет около 20 %, однако при злоупотреблении алкоголем он намного выше.
Поскольку оценить характер течения и опасность прогрессирования гепатита Б может только специалист, во избежании необратимых последствий необходимо, как можно раньше, обращаться к гепатологу для уточнения тактики лечения и контроля над вирусным гепатитом В.
Когда появляются первые признаки гепатита B?
Инкубационный (скрытый) период составляет от 3-х недель до 6 месяцев. Симптомы появляются у 70 % заболевших, чаще всего это усталость, повышенная утомляемость, желтуха, темная моча, светлый кал, боли в суставах.
Что может сопровождать вирусный гепатит В?
Для вирусного гепатита В также характерны внепеченочные проявления – поражения сосудов, почек, боли в суставах.
Какие анализы подтверждает наличие вирусного гепатита В?
HbsAg — положительный. Лабораторные маркеры вирусного гепатита В появляются в среднем через 4 недели после заражения. Кроме того в крови значительно увеличиваются биохимические показатели АЛТ и АСТ, при желтушной форме также повышается билирубин.
Как протекает острый вирусный гепатит В?
Острый вирусный гепатит В может иметь одну из трех форм: безжелтушную форму, желтушную с признаками холестаза и затяжную форму.
При безшелтушной форме характерно легкое течение заболевания с невысокими биохимическими показателями.
Желтушная форма сопровождается желтухой, интоксикацией, выраженными биохимическими изменениями показателей крови.
При холестатической форме острого гепатита Б значительно выражены признаки функционального поражения печени.
Вирус гепатита D / Д – возможная опасная сочетанная инфекция
Вирус гепатита В может сопровождаться вирусом гепатита D (Д, дельта-вирус) , который практически всегда вызывает в печени необратимые изменения (цирроз), поэтому во всех случаях выявления гепатита Б необходимо проводить исследование на вирус гепатита D.
Какие обследования надо делать при остром вирусном гепатите В?
К лабораторным маркерам вирусного гепатита В относятся следующие: HBsAg, anti-HBcor JgM, anti-HBcor JgG, HBeAg, anti-HBe, anti-HBs и HBV-ДНК.
Разные сочетания этих маркеров дают различную информацию, в том числе о давности заболевания, активности вируса, возможном выздоровлении. Анализы на гепатит В.
Отдельно необходимо провести оценку состояния печени. Для этого выполняют биохимический анализ крови с показателями АЛТ, АСТ, ГГТП, щелочная фосфатаза, общий белок и белковые фракции, билирубин, Также проводится УЗИ органов брюшной полости.
Какими препаратами лечат острый вирусный гепатит В?
При остром вирусном гепатите В противовирусные препараты не назначаются. Лечение направлено на детоксикацию и восстановление печени.
Каких результатов лечения вирусного гепатита В можно ожидать?
Большинство пациентов с острым вирусным гепатитом В выздоравливает. Если острый вирусный гепатит переходит в хроническую форму, полное выздоровление происходит крайне редко. Современные препараты позволяют рассчитывать на полное выздоровления в 10-15% случаев.
Как правило целью лечения хронического вирусного гепатита В является снижение вирусной нагрузки и предотвращение перехода гепатита в цирроз или рак печени.
Какие препараты используются для лечения хронического вирусного гепатита В?
В настоящее время нет противовирусных препаратов для лечение гепатита В, которые могут обеспечить полное удаление вируса. Поэтому существующие в мире противовирусные препараты – аналоги нуклеозидов (нуклеотидов) применяются с целью подавить репликацию вируса, чтобы остановить или замедлить развитие цирроза, сократить риск рака печени и увеличить продолжительность и качество жизни пациентов с вирусным гепатитом В. К таким препаратам относятся энтекавир, тенофовир и другие препараты. В ряде случаев назначается альфа-интерферон.
В настоящее время идет разработка нового препарата – МЕРКЛЮДЕКС.
Выбор схемы терапии проводит квалифицированный гепатолог в зависимости от результатов полного обследования. Обследование позволяет установить не только степень поражения печени, но и активность и агрессивность вируса у конкретного человека.
Обследование позволяет установить не только степень поражения печени, но и активность и агрессивность вируса у конкретного человека.
Кому может быть назначена противовирусная терапия при гепатите В.
Для назначения противовирусной терапии необходимы серьезные основания. Поводом для начала терапии является высокий уровень ДНК HBV в крови, повышенная активность печеночных ферментов и умеренно или сильно выраженный фиброз (больше F2 по шкале МЕТАВИР).
Длительность терапии не может быть меньше, чем 5 лет. Иногда курс лечения назначается пожизненно, если степень поражения печени близка к циррозу, или цирроз уже сформирован. Противовирусные препараты представляют собой таблетки, которые хорошо переносятся и редко вызывают лекарственную устойчивость. Препараты обладают противофиброзным действием (обратное развитие фиброза).
Решение о назначении терапии должен принимать врач-гепатолог после соответствующего обследования. По рекомендациям Европейской ассоциации по изучению печени, все пациенты с циррозом печени должны получать лечение независимо от уровня виремии, также как и пациенты с семейным анамнезом по раку печени и циррозу.
По рекомендациям Европейской ассоциации по изучению печени, все пациенты с циррозом печени должны получать лечение независимо от уровня виремии, также как и пациенты с семейным анамнезом по раку печени и циррозу.
Пациентам с уровнем виремии больше 20 000 МЕ в мл крови и АЛТ в 2 раза превышающим норму лечение назначается независимо от степени фиброза.
Пожизненный контроль при лечении
Если оснований для применения противовирусной терапии гепатита Б нет, то необходим регулярный контроль, не реже 1 раза в год. Под контролем должна быть вирусная нагрузка и состояние печени по биохимическим данным и степени фиброза
Побочные действия препаратов
Препараты интерферона имеют выраженные побочные действия (см. лечение вирусного гепатита С). Однако, преимуществом этой схемы лечения является ограниченный по срокам курс лечения (1 год).
Аналоги нуклеозоидов выраженными побочными действиями не обладают. Крайне редко отмечается головная боль.
Заразна ли кровь пациента, прошедшего курс противовирусной терапии?
После курса терапии противовирусными препаратами вирус сохраняется в организме, поэтому кровь пациента заразна.
Как нельзя лечить вирусный гепатит В?
В последнее время появилось много рекламных предложений чудодейственных, или так называемых «народных» средств для лечения гепатита В. Они якобы активизируют иммунную систему, восстанавливают печень и способны удалить вирус из организма. Однако никакими методами доказательной медицины эффективность этих средств не подтверждена.
К сожалению, препаратов, позволяющих быстро и гарантированно получить выздоровление, не существует и в ближайшее время не ожидается. Однако, при правильном и вовремя начатом лечении сохранить здоровье печени удается в подавляющем большинстве случаев. Подробнее о лечении гепатита В
Как можно защититься от гепатита В?
Для профилактики гепатита В в мире уже больше 20 лет делают прививки. Вакцина вводится в мышцу плеча по стандартной схеме: после первой вакцинации через месяц вторая и через 5 месяцев после этого – третья.
Вакцина вводится в мышцу плеча по стандартной схеме: после первой вакцинации через месяц вторая и через 5 месяцев после этого – третья.
Есть ли у вакцины побочные действия?
Крайне редко (примерно в 2 % случаев) возможно легкое повышение температуры.
Нужно ли специальное обследование для того, чтобы сделать прививку?
Прежде, чем вакцинироваться, необходимо пройти вирусологическое обследование, (анализы для прививки) подтверждающее отсутствие вируса не только в данный момент, но и в прошлом: HBsAg, anti-HBcor, anti-HBs.
Только при отрицательных значениях этих лабораторных показателей можно делать прививку.
Через полгода после вакцинации необходимо оценить результат прививки, сделав анализ anti-HBs количественный. Если титр составляет больше 100 МЕ/мл, можно считать себя защищенным от гепатита В.
Иммунитет сохраняется от 5 до 8 лет.
Кому нужно делать прививку от гепатита Б?
Всем. Учитывая легкость заражения, необходимость в вакцинации является актуальной для всех. По закону, согласно нормативным документам Минздрава, всем новорожденным делают первую прививку в течение 12 часов после рождения, вторую – в один месяц, третью – в шесть месяцев.
Учитывая легкость заражения, необходимость в вакцинации является актуальной для всех. По закону, согласно нормативным документам Минздрава, всем новорожденным делают первую прививку в течение 12 часов после рождения, вторую – в один месяц, третью – в шесть месяцев.
Детям, рожденным от инфицированной матери, прививку делают по особой схеме.
Гепатит В / Б (Видеоуроки)
Предупреждение о Желтой лихорадке (описание, симптомы, лечение и т.д.)
Желтая лихорадка (синонимы: Yellow fever — англ. Gelbfieber — нем. Fievre jaune — франц. Fiebre amarilla, Vomito negro — исп.) — острое вирусное заболевание, передаваемое комарами, характеризуется лихорадкой, тяжелой интоксикацией, тромбогеморрагическим синдромом, поражением почек и печени.
Причина. Возбудитель — вирус, относится к роду флавивирусов. Вирус быстро инактивируется при высокой температуре, под воздействием дезинфицирующих средств. Длительно сохраняется в замороженном состоянии и при высушивании.
Длительно сохраняется в замороженном состоянии и при высушивании.
Распространённость. Желтая лихорадка заразная болезнь. Встречается в Южной Америке (Боливия, Бразилия, Колумбия, Перу, Эквадор и др.), а также экваториальной Африки. Источником и резервуаром инфекции служат дикие животные (обезьяны, опоссумы, редко другие виды), а также больной человек. Переносчики — комары.
Различают 2 типа желтой лихорадки:
— городской (антропонозный) и
— сельский (желтая лихорадка джунглей).
При антропонозном типе заражение комара (Aedes aegypti) происходит при укусе больного человека в конце инкубационного периода или в первые 3 дня заболевания. При сельском типе желтой лихорадки источником инфекции являются обезьяны, а переносчиком комары — Aedes aficanus, Aedes simpsoni.
Процесс развития болезни. Вирус проникает в организм человека при укусе инфицированным комаром. Известны случаи заражения через воздух. От места внедрения возбудитель распространяется по лимфатическим путям, где происходит его размножение и накопление. Спустя несколько дней вирус проникает в кровь, где его можно обнаружить в течение 3-5 дней. Вирус проникает в различные органы (печень, селезенка, почки, костный мозг, лимфатические узлы), вызывая их поражение. Нарушается свёртываемость крови, что проявляется в виде множественных кровоизлияний в различных органах. Печень увеличивается, нарушается её нормальная работа. Поражение печени ведет к выраженной желтухе. Изменения обнаруживают в почках, селезенке, миокарде, лимфатических узлах. После перенесенной болезни развивается напряженный иммунитет, сохраняющийся в течение 6-8 лет.
Спустя несколько дней вирус проникает в кровь, где его можно обнаружить в течение 3-5 дней. Вирус проникает в различные органы (печень, селезенка, почки, костный мозг, лимфатические узлы), вызывая их поражение. Нарушается свёртываемость крови, что проявляется в виде множественных кровоизлияний в различных органах. Печень увеличивается, нарушается её нормальная работа. Поражение печени ведет к выраженной желтухе. Изменения обнаруживают в почках, селезенке, миокарде, лимфатических узлах. После перенесенной болезни развивается напряженный иммунитет, сохраняющийся в течение 6-8 лет.
Признаки. Инкубационный период колеблется от 3 до 6 суток. Болезнь начинается внезапно с появления сильной головной боли, выраженных болей в пояснице, спине, конечностях. Температура тела уже к концу 1-х суток достигает 39-40 град. С и выше. Появляется покраснение и одутловатость лица, отечность век, краснеют глаза. Пульс учащается до 100-130 ударов в 1 мин. На 2-й день состояние ухудшается, к описанным выше симптомам присоединяются мучительная жажда, тошнота, многократная рвота. Сухость во рту. К концу первого периода (3-4-й день болезни) могут появиться, желтуха, незначительная примесь крови в рвотных массах. На 4-5-й день болезни самочувствие больного улучшается, температура тела снижается. Однако, через несколько часов температура вновь повышается, состояние — наступает реактивный период. Появляется кровавая рвота, кровотечение из носа, кишечника, матки, на коже появляются кровоизлияния. Лицо становится бледным. Пульс редкий (до 50-40 уд/мин), снижается артериальное давление, количество мочи уменьшается. Нарастает слабость, появляется бред. В тяжелых случаях смерть наступает от почечной недостаточности или инфекционного шока. При благоприятном исходе с 7-9-го дня состояние больного постепенно улучшается.
Сухость во рту. К концу первого периода (3-4-й день болезни) могут появиться, желтуха, незначительная примесь крови в рвотных массах. На 4-5-й день болезни самочувствие больного улучшается, температура тела снижается. Однако, через несколько часов температура вновь повышается, состояние — наступает реактивный период. Появляется кровавая рвота, кровотечение из носа, кишечника, матки, на коже появляются кровоизлияния. Лицо становится бледным. Пульс редкий (до 50-40 уд/мин), снижается артериальное давление, количество мочи уменьшается. Нарастает слабость, появляется бред. В тяжелых случаях смерть наступает от почечной недостаточности или инфекционного шока. При благоприятном исходе с 7-9-го дня состояние больного постепенно улучшается.
Лечение. Какого-либо специального лечения не существует. Врачи могут только бороться с симптомами болезни.
Предупреждение болезни. Профилактическая вакцинация обеспечивает защиту в течение 10 лет. Невосприимчивость развивается через 10 дней после вакцинации.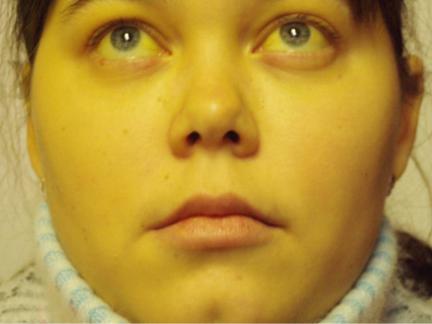 Прививка является обязательной при выезде в эндемичные страны. Наличие сертификата международного образца о вакцинации против желтой лихорадки является обязательным условием во многих странах Африки для прохождения паспортного и таможенного контроля при приезде в эндемичную страну.
Прививка является обязательной при выезде в эндемичные страны. Наличие сертификата международного образца о вакцинации против желтой лихорадки является обязательным условием во многих странах Африки для прохождения паспортного и таможенного контроля при приезде в эндемичную страну.
Почему это происходит у взрослых
Что такое желтуха?
Это заболевание, при котором кожа и белки глаз становятся желтыми. Новорожденные дети часто заболевают. Но взрослые тоже могут.
Немедленно обратитесь к врачу, если считаете, что у вас желтуха. Это может быть симптом проблемы с печенью, кровью или желчным пузырем.
Почему взрослые заболевают?
Желтуха возникает, когда в крови слишком много билирубина, желто-оранжевого вещества. Он находится в ваших красных кровяных тельцах.Когда эти клетки умирают, печень фильтрует их из кровотока. Но если что-то не так, и ваша печень не справляется, накапливается билирубин, и ваша кожа может стать желтой.
Желтуха у взрослых встречается редко, но может возникнуть по многим причинам. Вот некоторые из них:
Вот некоторые из них:
- Гепатит: В большинстве случаев эта инфекция вызывается вирусом. Он может быть кратковременным (острым) или хроническим, то есть длится не менее 6 месяцев. Гепатит могут вызывать лекарственные препараты или аутоиммунные заболевания.Со временем это может повредить печень и привести к желтухе.
- Болезнь печени, связанная с алкоголем: Если вы пьете слишком много в течение длительного периода времени — обычно от 8 до 10 лет — вы можете серьезно повредить свою печень. В частности, две болезни, алкогольный гепатит и алкогольный цирроз печени, наносят вред печени.
- Заблокированы желчные протоки : это тонкие трубки, по которым жидкость, называемая желчью, от печени и желчного пузыря попадает в тонкий кишечник. Иногда их блокируют камни в желчном пузыре, рак или редкие заболевания печени.Если они это сделают, у вас может возникнуть желтуха.
- Рак поджелудочной железы: Это 10-й по частоте рак у мужчин и 9-й среди женщин.
 Он может блокировать желчный проток, вызывая желтуху.
Он может блокировать желчный проток, вызывая желтуху. - Некоторые лекарства : Такие лекарства, как парацетамол, пенициллин, противозачаточные таблетки и стероиды, связаны с заболеваниями печени.
Как это диагностировать?
Ваш врач проведет тест на билирубин, который измеряет количество вещества в вашей крови, сделает общий анализ крови (CBC) и другие тесты печени.Если у вас желтуха, у вас будет высокий уровень билирубина.
Ваш врач спросит вас о ваших симптомах и истории болезни. Они также могут провести медицинский осмотр и назначить анализы для проверки вашей печени. И они проведут дополнительные тесты, в том числе тесты с визуализацией, чтобы выяснить, что его вызвало.
Как с этим обращаются?
У взрослых желтуха обычно не лечится. Но ваш врач вылечит причину заболевания.
Если у вас острый вирусный гепатит, желтуха пройдет сама по себе, когда печень начнет заживать.Если виноват закупоренный желчный проток, врач может предложить операцию по его открытию.
Заразна ли желтуха? Вот почему это происходит
Вы обеспокоены желтухой? Это состояние, вызывающее пожелтение кожи и глазных яблок, вызвано скоплением жидкости в организме. Само по себе состояние не опасно, но может указывать на несколько возможных состояний, которые должен лечить медицинский работник. Важно знать, что желтуха заразна. Это поможет вам узнать, чего ожидать в отношении того, можете ли вы заразиться от других людей или заразить других.Это обычное заболевание, которым страдает как минимум половина доношенных детей. Однако, как всегда, важно знать подробности о желтухе с точки зрения симптомов, причин и методов лечения.
Хорошая новость заключается в том, что в большинстве случаев желтуха не является серьезной проблемой. Состояние, связанное с клетками крови, обычно проходит в течение нескольких недель после начала лечения. Однако очень важно знать как можно больше об этом заболевании. Это может предоставить вам необходимую информацию о симптомах и лечении.Как и при других заболеваниях, желтуху важно лечить как можно скорее. Фактически, он может исчезнуть в течение одной недели после лечения, поэтому для пациента крайне важно как можно скорее получить эффективное лечение. Это может помочь предотвратить возможные осложнения, что является плюсом.
Что такое желтуха?Многие люди слышали об этом заболевании и могут распознавать такие симптомы, как желтоватая кожа и глазные яблоки. Однако может быть неясно, что вызывает состояние и проблемы, например, может ли оно передаться другим людям.
Желтуха возникает в результате накопления жидкого билирубина в организме пациента. Сама по себе болезнь не опасна. Однако это может быть признаком возможных заболеваний. Врачу важно диагностировать / лечить их, так как они могут вызвать различные осложнения.
Это состояние связано с эритроцитами. Обычно они живут около 4 месяцев, а затем умирают, прежде чем организм вымывает их наружу. Когда селезенка разрушает эритроциты, образуется билирубиновая жидкость.Скопление жидкости вызывает такие проблемы, как желтоватая кожа / глазные яблоки.
Есть три основных класса состояний желтухи. К ним относятся:
ПРЕДГЕПАТИЧЕСКИЕ
В этом состоянии организм разрушает слишком много красных кровяных телец. Это приводит к тому, что красные кровяные тельца разрушаются быстрее. Это состояние может быть результатом определенных генетических проблем, таких как анемия.
HEPATIC
Печень не обрабатывает билирубин должным образом. Есть несколько причин, таких как заболевание печени, которое часто бывает вызвано алкоголизмом.Неонатальная желтуха встречается у новорожденных и обычно длится около недели. обычно это безвредно и обычно проходит само по себе.
Если у ребенка есть признаки этого состояния, важно, чтобы врач его осмотрел. Новорожденным нужно около недели, чтобы их печень заработала правильно. Видимый желтый цвет не связан с заболеванием. Тем не менее, он по-прежнему классифицируется как печеночный, поскольку основная причина — орган печени.
ПОСТГЕПАТИЧЕСКИЙ
Это приводит к тому, что желчь не выходит должным образом.это происходит, когда желчь не отводится должным образом. Это состояние может быть вызвано различными факторами, такими как закупорка желчных протоков. Есть и другие факторы, связанные с желчью.
Заразна ли желтуха? Причины, по которым это может быть
Это ключевой вопрос, чтобы понять, можете ли вы получить или дать условие. На самом деле желтуха сама по себе не заразна. Однако условия, которые его вызывают, могут быть. Важно знать об этом факте, чтобы знать, могут ли состояния, которые вы или кто-то у вас есть, передать другому человеку.Они известны как «инфекционные заболевания» и включают:
- ГЕПАТИТ A: Это заболевание может передаваться через зараженную пищу / воду. Это чаще встречается в регионах, где мало качественной воды.
- ГЕПАТИТ B: Этот тип инфекции передается при контакте с кровью / жидкостями инфицированного человека. Он может передаваться через общие иглы или половую жизнь.
- ГЕПАТИТ C: Гепатит C также может передаваться так же, как и гепатит B.Другие риски включают в себя застревание игл, которыми пользовался инфицированный.
- ГЕПАТИТ D: Это состояние, которое возникает, когда человек контактирует с инфицированной кровью и уже имеет гепатит B. Чтобы получить гепатит D, сначала необходимо получить гепатит B.
- ГЕПАТИТ E: Заболевание передается через грязную питьевую воду. Обычно это не приводит к серьезным или длительным инфекциям.
Важно отметить, что некоторые причины желтухи не заразны.К ним относятся генетические нарушения и редкие заболевания. Бывают случаи, когда желтуха возникает у 2+ членов семьи одновременно. Это может быть связано с приемом обычных лекарств.
Сообщается, что более 150 лекарств могут привести к повреждению печени, достаточно серьезному, чтобы вызвать желтуху. Однако стоит отметить, что прием одних и тех же лекарств или наличие одного и того же генетического заболевания — не то же самое, что заболеть желтухой от кого-то.
Есть еще одно заболевание, при котором количество красных кровяных телец увеличивается.Причина в том, что в крови слишком много билирубина. Эти состояния обычно не заразны.
Заболевания печени также могут вызывать желтуху. Это связано с людьми, у которых печень повреждена из-за употребления алкоголя.
Основные советы по самообслуживанию при желтухе
1. Высыпайтесь достаточно
Это может помочь справиться с этим заболеванием, поскольку поможет укрепить иммунную систему вашего организма. Между тем, если вы не спите достаточно, это может ослабить ваше тело и увеличить вероятность таких заболеваний, как желтуха.Этой ситуации вам определенно следует избегать.
2. Пейте воду и жидкости
Убедитесь, что вы потребляете достаточно воды / жидкостей. сюда входят такие варианты, как черный кофе, зеленый чай и фруктовый / овощной сок. По возможности избегайте напитков, купленных в магазине. Они часто содержат добавки, такие как сахар и искусственные подсластители / красители.
3. Обеспечьте свет для новорожденных
Убедитесь, что вы разрешаете новорожденному зажигать много раз в течение дня. Это может снизить уровень жидкости, что может привести к желтухе.Он также предоставляет различные другие преимущества, так что в любом случае это хорошая идея.
4. Избегайте определенных трав, добавок и лекарств.
Избегайте тех, которые могут вызвать различные побочные эффекты. Это может привести к желтухе. Как всегда, очень важно поговорить со своим врачом, прежде чем начинать принимать какие-либо новые добавки или лекарства, отпускаемые без рецепта. Причина в том, что они могут «взаимодействовать» с другими людьми, которые вы принимаете, и вызывать нежелательные побочные эффекты. Этой ситуации вам, безусловно, следует избегать.
5. Принимайте прописанные лекарства.
Ваш врач может назначить различные лекарства, которые могут помочь в лечении этого состояния. Важно принимать лекарства в соответствии с предписаниями. Сюда входят типы, дозировка и время. Желтуха обычно проходит в течение нескольких недель после начала лечения. Предостережение — следовать указаниям врача до мелочей.
6. Соблюдайте здоровую диету
Убедитесь, что вы придерживаетесь сбалансированной диеты с низким содержанием жиров. Это должно включать чистое / постное мясо, цельнозерновые продукты, фрукты / овощи, орехи / семена и полезные масла.Этот базовый шаг может принести несколько преимуществ для здоровья. После того, как вы узнаете, что желтуха заразна, избегайте сильно обработанной пищи, содержащей белый сахар и рафинированные зерна.
Желтуха не заразна и может быть признаком возможных заболеваний. Однако условия, которые его вызывают, могут быть. Врачу необходимо диагностировать и лечить их, поскольку они могут вызвать различные осложнения.
Желтуха | Бостонская детская больница
Что такое желтуха?
У детей с желтухой часто бывает желтоватый оттенок глаз и кожи, который обычно начинается на лице и спускается по телу.
Желтуха — признак состояния, называемого гипербилирубинемией. У младенцев и детей гипербилирубинемия развивается, когда в их крови накапливается продукт жизнедеятельности, называемый билирубином. У новорожденных гипербилирубинемия часто является временным состоянием, хотя может быть симптомом более серьезного заболевания. Раннее распознавание и лечение важны для предотвращения повышения билирубина до опасного уровня.
Желтуха часто встречается у новорожденных, печень которых все еще развивается. Более чем у половины доношенных детей желтуха возникает в первую неделю жизни.До 80 процентов детей, рожденных недоношенными, страдают желтухой.
У детей старшего возраста желтуха может быть более серьезным симптомом заболевания печени.
Что вызывает желтуху у новорожденных?
Билирубин — это коричневатое, желтоватое вещество, образующееся при расщеплении красных кровяных телец. Во время беременности плацента выделяет билирубин. После рождения ребенка эту функцию должна взять на себя печень ребенка. Из-за окраски билирубина глаза и кожа ребенка становятся желтыми.
Есть несколько причин, по которым у новорожденных может развиться желтуха, в том числе:
- Физиологическая желтуха — нормальная реакция на ограниченную способность ребенка выводить билирубин в первые дни жизни.
- Желтуха грудного вскармливания возникает у некоторых детей в первую неделю из-за низкого потребления молока или обезвоживания.
- Желтуха грудного молока возникает у некоторых детей на второй неделе жизни или позже по неизвестным причинам. Это может быть связано с веществом в грудном молоке, которое облегчает повторное всасывание билирубина в кишечнике, или из-за незрелой обработки билирубина печенью.
- Желтуха вследствие гемолиза — это состояние, которое возникает в результате избыточного разложения красных кровяных телец из-за гемолитической болезни новорожденных (HDN), полицитемии или кровоизлияния.
- Нарушение функции печени из-за инфекции или других факторов.
В большинстве случаев желтухи грудного вскармливания и желтухи грудного молока врачи рекомендуют матери продолжать грудное вскармливание.
В небольшом количестве случаев желтуха у новорожденного может быть признаком:
- холестаз, редкое состояние, вызванное проблемами с выделением или выделением желчи
- атрезия желчевыводящих путей, редкое состояние, при котором канал, по которому желчь от печени до тонкого кишечника, заблокирован или поврежден
Что вызывает желтуху у детей старшего возраста?
Желтуха у детей старшего возраста может быть признаком непроходимости желчных протоков.Или это может быть связано с заболеванием печени, которое не позволяет печени должным образом обрабатывать билирубин.
Следующие условия также могут вызывать желтуху у детей старшего возраста:
- Камни в желчном пузыре (холелитиаз), кристаллы, которые накапливаются в желчном пузыре и закупоривают желчные протоки
- Инфекция, вызванная вирусами, вызывающими повреждение клеток печени, такими как вирус гепатита B или гепатита C
- аутоиммунный гепатит, заболевание иммунной системы, при котором иммунные клетки атакуют клетки печени, как если бы они были инфекцией
- Болезнь Вильсона, генетическое заболевание, при котором медь из пищи накапливается в печени
- Цирроз, поздняя стадия хронического заболевания печени, при котором рубцовая ткань заменяет мягкую здоровую ткань печени
Как мы лечим желтуху и гипербилирубинемию
Центр детских болезней печени при детской больнице Бостона специализируется на лечении младенцев, детей, подростков и молодых людей с различными заболеваниями печени, желчного пузыря и желчных протоков (также известными как гепатобилиарные).Врачи со всего мира направляют в нашу программу детей с заболеваниями печени.
Симптомы желтухи при вирусном гепатите
Желтуха — это ненормальный симптом, характеризующийся пожелтением кожи и / или белков глаз (склеры). Это связано с состоянием, известным как гипербилирубинемия, при котором в организме слишком много природного вещества, называемого билирубином.
Желтуха чаще всего связана с заболеваниями печени, включая вирусный гепатит, но также может быть вызвана злоупотреблением алкоголем, лекарствами и некоторыми аутоиммунными заболеваниями.
Медиа-продакшн / Getty ImagesКак развивается желтуха
Желтуха является следствием слишком большого количества билирубина в крови. Билирубин — это пигментированное вещество желтого цвета, получаемое из метаболизированных эритроцитов. Когда старые эритроциты попадают в селезенку, они расщепляются и превращаются в билирубины, которые печень использует для образования желчи.
Организм избегает накопления билирубина, выводя его избыток с мочой или калом. Однако, если система нарушена, в крови может быть больше билирубина, чем организм может обработать.Если это произойдет, накопление может привести к насыщению клеток и проявиться пожелтением, которое мы называем желтухой.
Гипербилирубинемия может быть вызвана чрезмерным производством и распадом красных кровяных телец (как это может происходить с новорожденными) или когда протоки печени становятся непроходимыми и менее способны обрабатывать билирубин. В последнем случае вирусный гепатит и запущенное заболевание печени (например, цирроз или рак печени) являются двумя главными состояниями, которые должен исследовать врач.
И не зря.Согласно статистике Центров по контролю и профилактике заболеваний, до 5,7 миллиона американцев могут быть хронически инфицированы гепатитом B и C, а 3,9 миллиона, как полагают, страдают той или иной формой хронического заболевания печени.
Диагностика желтухи
Самый очевидный способ диагностировать желтуху — по внешнему виду. Хотя у некоторых людей это может быть более заметно, чем у других, большинство из них распознает тонкие, а иногда и не очень тонкие изменения в их коже или цвете глаз.Более того, пожелтение часто сопровождается сильным истощением, а также потемнением мочи (часто описываемой как «цвет кока-колы») и бледным, глиняным стулом.
Иногда желтуху трудно увидеть в склере, и ее необходимо обследовать при флуоресцентном освещении. Пожелтение также обычно более заметно в тканях под языком.
Гипербилирубинизм можно подтвердить с помощью простого теста, который измеряет объем билирубина в образце крови.Высокие уровни (обычно более 7,0 мг / дл) являются убедительным признаком какого-либо заболевания печени.
Вирусный гепатит может быть подтвержден с помощью теста на антитела к гепатиту A, теста на антиген для гепатита B и теста на антитела к гепатиту C. Функциональные тесты печени (LFT) могут помочь оценить состояние печени или точно определить причины заболевания печени. не относится к вирусным гепатитам. Могут быть заказаны визуализирующие исследования и биопсия.
Лечение желтухи
В большинстве случаев появление желтухи при тревоге не считается чрезвычайной ситуацией.Даже при запущенном (декомпенсированном) циррозе или раке печени желтуха является скорее признаком прогрессирования заболевания, чем «чрезвычайной ситуацией».
Лечение желтухи обычно направлено на устранение или минимизацию основной причины. При остром гепатите это обычно означает строгий постельный режим без физических нагрузок. В зависимости от типа вируса симптомы могут исчезнуть через две недели, до месяца или дольше. За это время функция печени постепенно нормализуется и приведет к выведению билирубина из организма.
После исчезновения симптомов лицам, у которых сохраняется инфекция, могут быть прописаны хронические лекарства, которые либо снижают риск осложнений (как при гепатите B), либо, в идеале, излечивают болезнь (как при гепатите C).
Гепатит А — Симптомы и причины
Обзор
Гепатит А — очень заразная инфекция печени, вызываемая вирусом гепатита А. Вирус является одним из нескольких типов вирусов гепатита, которые вызывают воспаление и влияют на способность вашей печени функционировать.
Скорее всего, вы заразитесь гепатитом А от зараженной пищи или воды или от тесного контакта с инфицированным человеком или предметом. Легкие формы гепатита А не требуют лечения. Большинство инфицированных полностью выздоравливают без необратимого повреждения печени.
Соблюдение правил гигиены, в том числе частое мытье рук, — один из лучших способов защиты от гепатита А. Вакцины доступны для людей, которым грозит самый высокий риск.
Симптомы
Признаки и симптомы гепатита А обычно не проявляются до тех пор, пока у вас не появится вирус в течение нескольких недель.Но не у всех больных гепатитом А они развиваются. Если вы это сделаете, признаки и симптомы гепатита могут включать:
- Усталость
- Внезапная тошнота и рвота
- Боль или дискомфорт в животе, особенно в правом верхнем углу под нижними ребрами (возле печени)
- Глиняный стул
- Потеря аппетита
- Субфебрильная температура
- Темная моча
- Боль в суставах
- Пожелтение кожи и белков глаз (желтуха)
- Сильный зуд
Эти симптомы могут быть относительно легкими и исчезнуть через несколько недель.Однако иногда инфекция гепатита А приводит к тяжелому заболеванию, которое длится несколько месяцев.
Когда обращаться к врачу
Запишитесь на прием к врачу, если у вас есть признаки или симптомы гепатита А.
Вакцинация против гепатита А или инъекция иммуноглобулина (антитела) в течение двух недель после заражения гепатитом А может защитить вас от инфекции. Спросите у врача или в местном отделе здравоохранения о вакцинации против гепатита А, если:
- Вы недавно выезжали из страны, особенно в Мексику, Южную или Центральную Америку, или в районы с плохими санитарными условиями
- Ресторан, в котором вы недавно ели, сообщает о вспышке гепатита А
- У кого-то из ваших близких, например, соседа по комнате или опекуна, диагностирован гепатит А
- У вас недавно был половой контакт с больным гепатитом А
Причины
Гепатит А вызывается вирусом, который поражает клетки печени и вызывает воспаление.Воспаление может повлиять на работу вашей печени и вызвать другие признаки и симптомы гепатита А.
Вирус чаще всего распространяется, когда вы едите или пьете что-то, загрязненное фекалиями, даже в небольших количествах. Он не распространяется через чихание или кашель.
Вот некоторые из конкретных способов распространения вируса гепатита А:
- Употребление пищи, которую принимает человек, инфицированный вирусом, который не тщательно моет руки после посещения туалета
- Питьевая вода загрязненная
- Поедание сырых моллюсков из воды, загрязненной сточными водами
- Находиться в тесном контакте с инфицированным человеком, даже если у этого человека нет признаков или симптомов
- Заниматься сексом с зараженным вирусом
Факторы риска
У вас повышенный риск гепатита А, если вы:
- Путешествовать или работать в регионах мира, где распространен гепатит А
- Посещать детский сад или работать в детском саду
- Живете с другим человеком, больным гепатитом А
- Мужчина, имеющий половой контакт с другими мужчинами
- Имел какой-либо сексуальный контакт с больным гепатитом А
- ВИЧ-положительные
- Бездомные
- Страдаете нарушением фактора свертывания крови, например гемофилией
- Употреблять любые запрещенные наркотики (не только инъекционные)
Осложнения
В отличие от других типов вирусных гепатитов, гепатит А не вызывает долговременного поражения печени и не переходит в хроническую форму.
В редких случаях гепатит А может вызвать внезапную потерю функции печени, особенно у пожилых людей или людей с хроническими заболеваниями печени. Острая печеночная недостаточность требует госпитализации для наблюдения и лечения. Некоторым людям с острой печеночной недостаточностью может потребоваться пересадка печени.
Профилактика
Вакцина против гепатита А может предотвратить заражение вирусом. Вакцину обычно вводят двумя уколами. За первым следует ревакцинация через полгода.
Центры по контролю и профилактике заболеваний рекомендуют вакцину против гепатита А для следующих людей:
- Все дети в возрасте 1 года и дети старшего возраста, не получившие детской вакцины
- Бездомные лица в возрасте 1 года и старше
- Младенцы в возрасте от 6 до 11 месяцев, путешествующие за границу
- Семья и опекуны усыновленных из стран, где гепатит А распространен
- Люди, находящиеся в прямом контакте с другими больными гепатитом А
- Сотрудники лабораторий, которые могут контактировать с гепатитом А
- Мужчины, практикующие секс с мужчинами
- Люди, которые работают или путешествуют в частях света, где распространен гепатит А
- Люди, употребляющие любые запрещенные наркотики, а не только инъекционные
- Люди с нарушениями фактора свертывания крови
- Люди с хроническим заболеванием печени, включая гепатит В или гепатит С
- Всем желающим получить защиту (иммунитет)
Если вас беспокоит риск заражения гепатитом А, спросите своего врача, следует ли вам делать прививки.
Соблюдайте меры предосторожности во время путешествий
Если вы путешествуете в части мира, где происходят вспышки гепатита А, примите следующие меры для предотвращения заражения:
- Очистите и вымойте все свежие фрукты и овощи самостоятельно.
- Не ешьте сырое или недоваренное мясо и рыбу.
- Пейте воду в бутылках и используйте ее при чистке зубов.
- Избегайте всех напитков неизвестной чистоты, со льдом или без него.
- Если бутилированная вода недоступна, вскипятите водопроводную воду перед тем, как пить.
Соблюдайте правила гигиены
Часто тщательно мойте руки, особенно после посещения туалета или смены подгузника, а также перед приготовлением пищи или приемом пищи.
28 августа 2020 г.
Желтуха новорожденных
Желтуха новорожденных — это когда кожа ребенка и белые части его глаз выглядят желтыми. Это вызвано накоплением в крови вещества под названием билирубин.Желтуха новорожденных встречается очень часто — примерно у 3 из 5 детей (60 процентов) желтуха.
Желтуха обычно возникает через несколько дней после рождения. В большинстве случаев он мягкий, не причиняет вреда вашему ребенку и проходит без лечения. Но если у ребенка тяжелая желтуха, и его не вылечить быстро, это может привести к повреждению мозга.
Что вызывает желтуху у новорожденных?
В организме вашего ребенка каждый день перерабатывается некоторое количество красных кровяных телец. Билирубин — это желтое вещество, которое образуется при разрушении эритроцитов.Во время беременности печень выводит билирубин для вашего ребенка. После рождения печень вашего ребенка может быть недостаточно развита, чтобы самостоятельно должным образом вывести билирубин. На то, чтобы печень вашего ребенка могла это сделать, может потребоваться несколько дней.
Когда печень ребенка вызывает желтуху в первые дни жизни, это называется физиологической желтухой. Это наиболее частая разновидность желтухи у новорожденных. Но иногда состояние здоровья вашего ребенка может вызвать желтуху. Младенцы с такими заболеваниями с большей вероятностью нуждаются в лечении, чтобы снизить уровень билирубина, чем дети с физиологической желтухой.Эти условия включают:
- Несоответствие группы крови, например, резус-фактор. У небольшого числа младенцев группа крови отличается от группы крови их матерей. Эти несоответствия могут привести к более быстрому разрушению красных кровяных телец.
- Внутреннее кровотечение. Это кровотечение внутри тела.
- Проблема с печенью вашего ребенка. Печень вашего ребенка может плохо работать, если у него есть инфекция, например гепатит, или заболевание, такое как муковисцидоз, которое поражает печень.
- Проблема с эритроцитами вашего ребенка. У некоторых детей слишком много красных кровяных телец. Это чаще встречается у некоторых близнецов и младенцев, не достигших гестационного возраста. Это означает, что ребенок меньше обычного в зависимости от количества недель, которые он провел в утробе матери.
- Генетическое заболевание, такое как дефицит G6PD. Это состояние возникает, когда вашему организму не хватает G6PD, фермента, который помогает вашим эритроцитам работать правильно.
- Инфекция, похожая на сепсис . Это инфекция в крови вашего ребенка.
- Синяк при рождении . Синяк возникает, когда кровь вытекает из кровеносного сосуда. Иногда у младенцев появляются синяки во время схваток и родов. Когда заживут большие синяки, уровень билирубина может повыситься.
У одних детей желтуха выше, чем у других. К ним относятся:
- Недоношенные. Недоношенный ребенок — это ребенок, родившийся слишком рано, до 37 недель беременности.Недоношенный ребенок чаще других страдает желтухой, потому что его печень может быть не полностью развита.
- Дети, находящиеся на грудном вскармливании, особенно дети, которые плохо кормят грудью. Если вы кормите грудью, кормите ребенка, когда он голоден. Для большинства новорожденных это происходит каждые 2–3 часа (примерно 8–12 раз в день). Такое кормление часто помогает снизить уровень билирубина вашего ребенка. Если у вас возникли проблемы с кормлением грудью, обратитесь за помощью к врачу, медсестре или консультанту по грудному вскармливанию.Консультант по грудному вскармливанию — это человек, имеющий специальную подготовку, помогающий женщинам кормить грудью.
- Младенцы восточноазиатского или средиземноморского происхождения. Этническое происхождение — это часть света или этническая группа, из которой происходят ваши предки. Этническая группа — это группа людей, часто из одной страны, которые имеют общий язык или культуру. Предки — это члены семьи, которые жили очень давно, еще до ваших бабушек и дедушек.
Как узнать, есть ли у вашего ребенка желтуха?
Когда у ребенка желтуха, обычно сначала на его лице появляется желтоватый оттенок.Затем он может распространиться на его грудь, живот, руки, ноги и белые части глаз. Лучше всего увидеть желтуху при хорошем освещении, например, при дневном свете или при флуоресцентном освещении. Желтуху труднее увидеть у детей с более темной кожей.
Немедленно позвоните лечащему врачу вашего ребенка, если ваш ребенок:
- Очень желтый, оранжевый или зеленовато-желтый
- С трудом просыпается или вообще не засыпаю
- Проблемы с кормлением грудью или сосанием из бутылочки
- Очень суетливый
- Слишком мало мокрых или грязных подгузников
Позвоните в службу 911 или отвезите ребенка в больницу, если он:
- Не перестанет плакать или пронзительно кричит
- Дуга назад
- Имеет жесткий, вялый или гибкий корпус
- Имеет странное движение глаз
Это могут быть предупреждающие признаки опасно высокого уровня билирубина, которые требуют быстрого лечения для предотвращения ядерной желтухи.Это своего рода повреждение головного мозга, вызванное высоким уровнем билирубина. Ядерная желтуха встречается нечасто, потому что младенцев обычно лечат до того, как желтуха станет серьезной. При отсутствии лечения ядерная желтуха может вызвать:
- Атетоидный церебральный паралич. У младенцев с этим заболеванием неконтролируемые движения в руках, ногах, лице и других частях тела.
- Потеря слуха
- Проблемы со зрением
- Стоматологические проблемы
- Умственная отсталость
Как детей проверяют на желтуху?
Американская академия педиатрии (AAP) рекомендует проверять всех младенцев на желтуху после рождения в больнице.Поставщик вашего ребенка проверяет ее с помощью одного или нескольких из следующих тестов:
- Анализ крови. Это лучший способ измерить уровень билирубина. Чтобы провести этот анализ, врач берет у нее небольшой образец крови из пятки.
- Физический осмотр. Лечащий врач проверяет его тело на наличие признаков желтухи.
- Кожный тест. Лечащий врач прикладывает устройство ко лбу ребенка, чтобы проверить уровень билирубина.Устройство измеряет отражение особого света, который проходит через ее кожу.
AAP рекомендует снова проверять детей на желтуху в возрасте 3-5 дней. Это время, когда уровень билирубина самый высокий. Если ваш ребенок выписывается из больницы в возрасте до 72 часов (3 дней), его следует осмотреть в течение следующих 2 дней.
Как лечить желтуху?
Большинство детей с желтухой не нуждаются в лечении. Если у вашего ребенка желтуха легкой степени, врач может порекомендовать вам чаще кормить ребенка грудью, чтобы у него было больше испражнений.Это помогает избавиться от билирубина.
Желтуха обычно проходит в течение 2 недель у детей, находящихся на искусственном вскармливании. У детей, находящихся на грудном вскармливании, это может длиться более 2–3 недель. Если желтуха вашего ребенка длится более 3 недель, поговорите с его врачом.
Если у вашего ребенка более серьезная желтуха, ему может потребоваться лечение, включающее:
- Фототерапевтическое лечение (также называемое светотерапией или били-светом). Это когда вашего ребенка помещают под специальные лампы, которые помогают его организму преобразовывать билирубин в форму, от которой он может избавиться с мочой.Пока она находится под светом, ваш ребенок носит только подгузник и прикрывает глаза щитком. Некоторые младенцы могут лежать на одеяле для светотерапии (также называемом оптоволоконным одеялом), в котором есть крошечные яркие огоньки. Вы можете использовать одеяло вместо верхнего света или вместе с ним. Фототерапию можно проводить в больнице или дома, и это безопасно для вашего ребенка.
- Обменное переливание. Если фототерапия не работает, а уровень билирубина у вашего ребенка все еще очень высок, ему может потребоваться специальный тип переливания крови, называемый обменным переливанием.Обменное переливание избавляет от билирубина, заменяя кровь вашего ребенка свежей кровью в небольших количествах.
- Внутривенный иммуноглобулин (также называемый IVIg). Если у вас и вашего ребенка разные группы крови, ваш ребенок может получить иммуноглобулин (белок крови) через иглу в вену. Это может помочь ей вылечить желтуху и снизить вероятность необходимости обменного переливания крови.
См. Также: Недоношенные
Последняя проверка: апрель 2013 г.
Вирусный гепатит А и Е
Вирусный гепатит — это инфекции, вызываемые вирусами, поражающими печень.Вирусный гепатит включает пять различных заболеваний, вызываемых пятью различными вирусами. Различные вирусы называются буквенными названиями:
.Что такое гепатит А?
На гепатит А приходится от 20 до 25 процентов случаев гепатита в развитых странах. Гепатит А обычно передается фекально-оральным путем, то есть человек каким-то образом проглатывает зараженные фекалии инфицированного человека. Если инфицированный человек не вымыл руки после посещения туалета, болезнь может распространиться через руки человека.Инкубационный период составляет от двух до шести недель, в течение которых инфицированный человек заразен.
Другая причина гепатита А — употребление в пищу моллюсков, собранных из зараженной воды. В развивающихся странах наблюдаются эпидемии гепатита А, вызванные загрязнением питьевой воды неочищенными сточными водами.
Прогноз для пациентов с гепатитом А отличный, курс лечения проходит самостоятельно, выздоровление полное. Около 85 процентов людей с гепатитом А выздоравливают в течение трех месяцев, и почти все выздоравливают в течение шести месяцев.Заболевание не переходит в хроническую форму и не имеет долгосрочных последствий для здоровья.
Что такое гепатит Е?
Гепатит Е, также называемый кишечным гепатитом (кишечные средства, связанные с кишечником), похож на гепатит А и более распространен в Азии и Африке. Он также передается фекально-оральным путем. Как правило, это не смертельно, хотя более серьезно проявляется у женщин во время беременности и может вызвать осложнения у плода. Большинство пациентов с гепатитом Е полностью выздоравливают.
Симптомы гепатита А и Е
Гепатит А и гепатит Е проявляются схожими симптомами. Заболевания могут развиваться без каких-либо признаков или симптомов, или симптомы могут быть неспецифическими. Если вы испытываете какие-либо из перечисленных ниже симптомов более двух недель, запишитесь на прием к гастроэнтерологу.
Есть три фазы гепатита А и Е, и симптомы могут различаться в зависимости от стадии. В начале болезни, называемой продромальной фазой, симптомы могут включать:
- Лихорадка
- Боль в суставах или артрит
- Сыпь
- Отек (припухлость)
Симптомы следующей фазы, преджелтушной фазы, включают:
- Усталость
- Миалгия (мышечная боль)
- Анорексия
- Тошнота и / или рвота
- Лихорадка
- Кашель
- Боль в животе и / или диарея
- Темная моча и светлый цвет стула
Во время желтушной фазы:
- Развивается желтуха (пожелтение кожи и белков глаз)
- Анорексия, тошнота и рвота могут усиливаться
- Возможно развитие раздраженных кожных поражений
- Другие симптомы могут исчезнуть
Диагностика гепатита А и Е в больнице Джонса Хопкинса
Этап диагностики гепатита А и Е включает:
- Анамнез и физический осмотр
- Анализы крови
Анамнез и физический осмотр
Диагностика начинается с комплексного медицинского осмотра, во время которого вы описываете свои симптомы и историю болезни.Возможно, диагноз гепатита А и Е в большей степени, чем другие заболевания, зависит от истории болезни. Ваш врач уделит пристальное внимание вашим конкретным факторам риска и физическому осмотру.
Вас спросят о:
- Недавние путешествия
- Воздействие воды или моллюсков, которые могли быть загрязнены сточными водами
- Сексуальная активность
- Внутривенное употребление наркотиков
- Лекарства
Анализы крови
Гепатит A : Анализ крови покажет в вашей крови определенные антитела, называемые IgM к HAV.Эти антитела указывают на то, были ли вы инфицированы гепатитом А. Пиковые уровни наблюдаются на ранней стадии инфекции и сохраняются в течение примерно четырех-шести месяцев.
Гепатит E : Ваш врач может диагностировать гепатит E, проверив вашу кровь и / или стул на наличие определенных антител или обнаружив вирус.
Labs также будет искать:
- Наличие (или повышенный уровень) определенных ферментов в крови
- Высокий уровень билирубина
- Низкое количество лейкоцитов
Лечение гепатита А и Е в больнице Джонса Хопкинса
Гепатиты А и Е обычно проходят через четыре-восемь недель болезни.






 Исследует опухоли, содержимое протоков, цитологию.
Исследует опухоли, содержимое протоков, цитологию. Высокий билирубин способен проникать в ядерные структуры головного мозга, вызывая токсическое поражение. Пациент теряет ориентацию в пространстве, нарушается память, внимание. Возникают нервно-мышечные нарушения. В тяжелой стадии происходит угнетение сознания, больной впадает в кому.
Высокий билирубин способен проникать в ядерные структуры головного мозга, вызывая токсическое поражение. Пациент теряет ориентацию в пространстве, нарушается память, внимание. Возникают нервно-мышечные нарушения. В тяжелой стадии происходит угнетение сознания, больной впадает в кому. Он может блокировать желчный проток, вызывая желтуху.
Он может блокировать желчный проток, вызывая желтуху.