Рассеянный склероз на МРТ — точная своевременная диагностика
20 сен 2017 13:45 / рсРассеянный склероз — малоприятный недуг, и прогнозы его не всегда вселяют оптимизм. Более всего он нехорош тем, что почти ничем не проявляет себя на ранних этапах. В таких случаях важна своевременная диагностика, а лучше всего виден рассеянный склероз на МРТ.
В последнее десятилетие, как сообщает статистика, отмечается значительно большее количество случаев РС, чем в прошлом. Это связано с возросшим уровнем диагностики, благодаря чему патологические процессы удается выявить на ранних стадиях, и главную роль в этом играет МРТ.
МРТ-диагностика
Магнитно-резонансная томография одновременно является и самой дорогой, и самой лучшей диагностической процедурой, позволяющей в полной мере рассмотреть всю картину развития болезни.
В чем суть процедуры? МРТ основана на эффекте ядерного резонанса в магнитном поле. Если объяснять простыми словами — при включении мощного магнитного поля атомы водорода в тканях организма выстраиваются в одну линию. Этот эффект позволяет увидеть на снимке, как распределяются атомы водорода в тканях, то есть визуализировать жидкость внутри организма.
Томографы, основанные на ядерно-магнитном резонансе, имеют два режима работы — Т1 (низкоинтенсивный), на котором распределение жидкости отображается в виде темных пятен, и Т2 (высокоинтенсивный), где жидкость, наоборот, визуализируется ярко.
Чем это поможет при диагностике РС?
Что даст визуализация жидкости при рассеянном склерозе? Напомним, что это заболевание не имеет ничего общего со старческим склерозом. «Рассеянный» в данном случае означает, что патологические изменения возникают в самых разных местах, а «склероз» — замену паренхимы соединительной тканью. Причина, по которой он возникает, до сегодняшнего дня остается неизвестной.
РС — аутоиммунное заболевание. Это означает, что организм подвергается атаке своей собственной иммунной системы, и мишенью его становится в данном случае нервная система, а конкретно — миелиновые оболочки нервных путей. Как известно, большая часть нервов имеет строение, подобное проводам: осевое нервное волокно оплетено несколькими слоями миелина, выполняющего изолирующую и питающую функцию.
Миелин имеет жировой состав, поэтому в норме вода не может проникнуть внутрь. Однако последствия его воспаления в результате атаки иммунной системы и заживления в виде рубца (так называемые бляшки) позволяют жидкостям проникать в пораженные места, что на снимке МРТ выглядит темными или светлыми пятнами, в зависимости от выбора режима.
Также для более яркого отображения пораженного участка пациенту могут ввести вещество, проникающее в пораженную область и повышающее ее контрастность на снимках. В настоящее время для контрастной диагностики рассеянного склероза предпочитают вводить препараты на основе редкоземельного металла гадолиния, хорошо реагирующего на магнитное поле.
Высокое разрешение томографа, дающего картинку в трех проекциях, позволяет увидеть даже самые маленькие бляшки, то есть предупредить болезнь еще в зародыше. Между прочим, у пяти пациентов из ста, кому поставлен диагноз «рассеянный склероз», по результатам такого обследования ничего не обнаруживается.
Также МРТ головного мозга помогает дифференцировать рассеянный склероз от других заболеваний со сходной симптоматикой:
- синдрома Шегрена,
- волчанки,
- энцефаломиелита,
- миелоза,
- дефицита цианокобаламина.
Это не опасно?
Напротив, МРТ-диагностика относится к практически безопасным диагностическим процедурам. В процессе исследования не используются ни рентгеновские, ни какие-либо другие ионизирующие лучи. Магнитное поле же не наносит ровным счетом никакого вреда. Хотя такое исследование строго противопоказано тем, у кого в теле имеются импланты, которые могут среагировать на магнитное поле (например кардиостимуляторы или искусственные суставы).
Как выглядит рассеянный склероз на снимке?
Признаки рассеянного склероза на МРТ хорошо видны специалисту. Для получения ясной картины на томографе делают снимок головного и спинного мозга в трех проекциях. Сами миелиновые оболочки нервов имеют вид своеобразных «муфточек», но видны они только под микроскопом. Однако на снимках МРТ при рассеянном склерозе видны бляшки в виде темных (на Т1-снимках) и светлых (на Т2-снимках) пятен. К тому же при достаточно обширном воспалении наблюдаются отеки, которые имеют свойство сливаться друг с другом, достигая в диаметре нескольких сантиметров.
В заключение МРТ вносятся данные о структурах мозга, в которых наиболее вероятно появление бляшек, а также полное описание зафиксированных во время обследования патологических структур. Чаще всего патология проявляется в области мозолистого тела и мозговых желудочков.
Бляшки различны по размеру (более мелкие свидетельствуют о том, что заболевание началось недавно), по форме (более круглая означает острый склероз, овальная — хронический). Когда применяются контрастные препараты, медик смотрит на интенсивность изменения цвета — она может сказать о том, рецидивирует ли заболевание (в случае неравномерного окрашивания). Таким образом, рассеянный склероз на МРТ можно диагностировать с довольно высокой точностью.
Критерии РС по Макдональду
Последний пересмотр так называемых критериев Макдональда состоялся в 2011 году. По Макдональду, необходимо наличие не менее двух очагов развития склероза, достаточно удаленных друг от друга. При этом МРТ-диагностику необходимо проводить как минимум дважды, и патологические изменения должны прогрессировать.
В случае постановки диагноза по Макдональду проводится дополнительное исследование изменений в цереброспинальной жидкости.
Критерии РС по Пати
В этом случае заболевание определяется как рассеянный склероз, когда очагов развития насчитывается не менее четырех, каждый из которых имеет размер от 3 миллиметров. Допускается и вариант с тремя очагами, но один из них должен находиться в так называемой перивентрикулярной области, то есть в районе мозговых желудочков.
Резюмируя
Для верной постановки диагноза нельзя ограничиваться одним МРТ-обследованием. Помните, что любой анализ — это только половина дела. Необходим грамотный специалист, способный должным образом интерпретировать ваши результаты диагностического исследования. Диагностика рассеянного склероза — сложная многоэтапная процедура, и для получения практических рекомендаций врача вам предстоит пройти не только через магнитно-резонансный томограф. Заключение МРТ — лишь очень мощное подспорье для доктора, но ничто не заменит врачебный опыт.
МРТ при рассеянном склерозе
Когда в конце 80-х годов МРТ была внедрена в медицину, диагностика многих заболеваний, а заболеваний центральной нервной системы в особенности, вышла совершенно на новый уровень. За десятилетие до внедрения МРТ уже применялась компьютерная томография (КТ). Но между этими методами есть существенные различия. Компьютерная томография – по сути представляет собой серию рентгеновских снимков (физическая основа метода – электромагнитное излучение рентгеновского диапазона), подвергшихся специальной компьютерной обработке. А так как рентгеновские лучи проникают через ткани различной плотности по-разному, то на снимках мы видим более светлыми плотные ткани (например, кости), а более темными менее плотные (например, легкие). Поэтому, если в головном мозге возникло кровоизлияние, то область, содержащая более плотную жидкость (гематома), будет отличаться от зоны менее плотной сохранной нервной ткани головного мозга. Поэтому на компьютерных томограммах (так называются снимки КТ) гематома будет более светлой областью, чем оставшийся головной мозга, но более темной, чем кости черепа. Но, если в ткани происходят изменения, не приводящие к существенному изменению ее плотности, то эти изменения на компьютерной томографии никак не проявляются. К таким изменениям относятся и очаги демиелинизации: существенного изменения плотности в них не происходит, и на КТ они не видны.
В методе магнитно-резонансной томографии, исходя из названия, применяется иная физическая основа. Кратко опишем этот метод. Итак, из школьного курс физики мы знаем, что существует магнитное поле. Оно есть у всех тел в природе: у нашей Земли, у нашего с вами тела, у каждого атома нашего тела. Поэтому к каждому телу можно пририсовать стрелку, показывающую направление магнитного поля. Если к атому прилагается внешнее магнитное поле, более сильное, чем у атома, то магнитное поле атома стремиться выстроится вдоль внешнего магнитного поля, параллельно ему. Насколько быстро и насколько точно встанет стрелка магнитного поля атома зависит от свойств самого атома: одни атомы выстраиваются быстро и ровно по направлению внешнего поля, другие с отклонением и медленно. В магнитно-резонансном томографе подается мощнейшее магнитное поле, чаще всего его напряженность составляет 1,5 Тл. К примеру, магнитное поле всей Земли составляет 0,00005 Тл. Магнитно-резонансный томограф представляет собой очень большой магнит, в центре которого напряженность магнитного поля наибольшая. Вас кладут на кушетку, затем кушетка начинает двигаться к центру магнита, похожего на трубу. Когда вы достигаете центра магнита, то начинается процесс исследования. Магнитные поля всех атомов вашего тела выстраиваются вдоль поля большого магнита (все маленькие стрелки встают параллельно большой стрелке). Затем перепендикулярно к основному полю магнита подается кратковременный импульс другого сильного поля. Это приводит к наклону всех маленьких стрелок атомов вашего тела – они выстраиваются уже вдоль этого кратковременного, но очень сильного магнитного поля. Грубо говоря, все магнитные оси атомов ложатся на бок. Когда действие импульса заканчивается, магнитные стрелки атомов вновь возвращаются в положение вдоль направления магнитного поля основного магнита (вдоль трубы). Так вот, скорость возврата магнитных осей из положения на боку в вертикальное положение у разных атомов различно. У атомов водорода оно одно, у атомов кислорода другое, у атомов меди третье, у атомов железа четвертое. А так как каждый участок тела, каждый участок головного мозга состоит из разного количества разных атомов, то и возврат атомов к вертикальному положению осей будет от каждого микроскопического участка головного мозга разным. Существует два основных вида изображений: T1-взвешенное и T2-взвешенное. На Т1-взвешенном изображении фиксируется скорость возврата атомов из положения на боку в вертикальное положение. На Т2-взвешенном изображении время удержания атомов в положении на боку после кратковременного перпендикулярного импульса. Компьютерная программа обрабатывает микроскопические участки мозга по этим параметрам и формирует изображение. Участки демиелинизации существенно отличаются по количеству и спектру атомов от здоровой ткани и видны на Т2-взвешенном изображении в виде белых очагов.
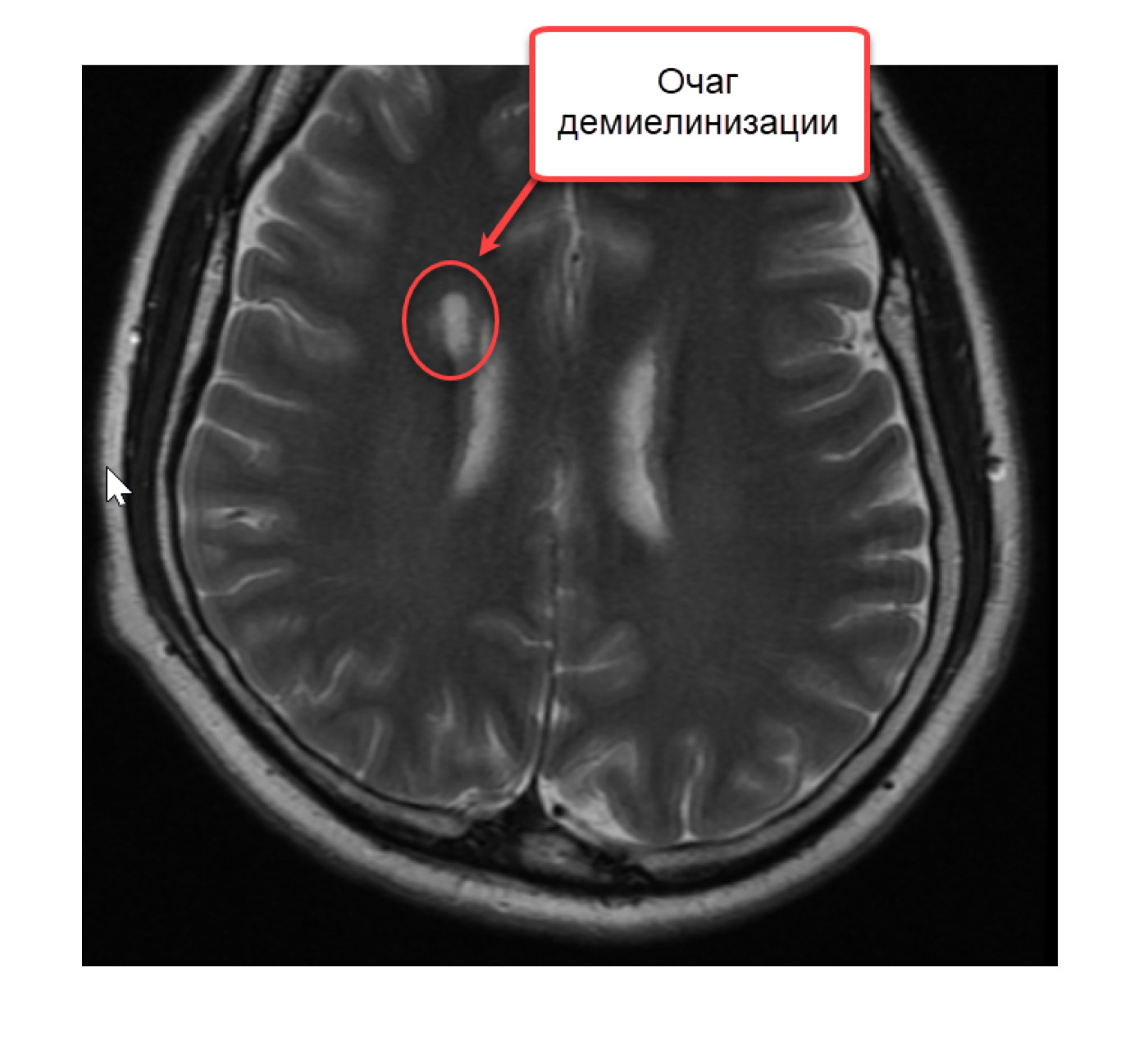
Следует упомянуть и про режим FLAIR: построение изображения в этом режиме происходит путем удаления (не учета) молекул воды, что дает более четкую и более полную картину очагов демиелинизации.

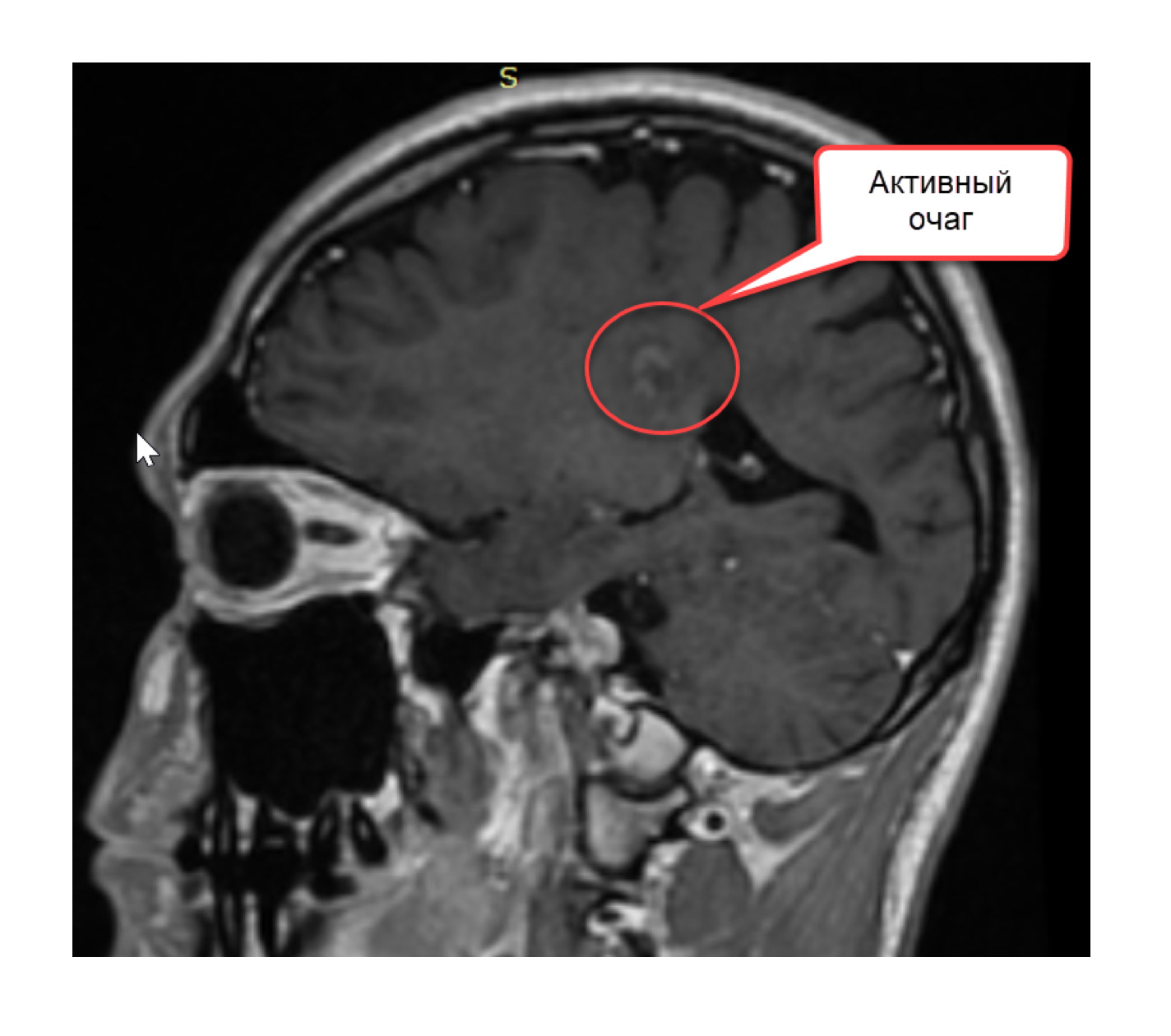
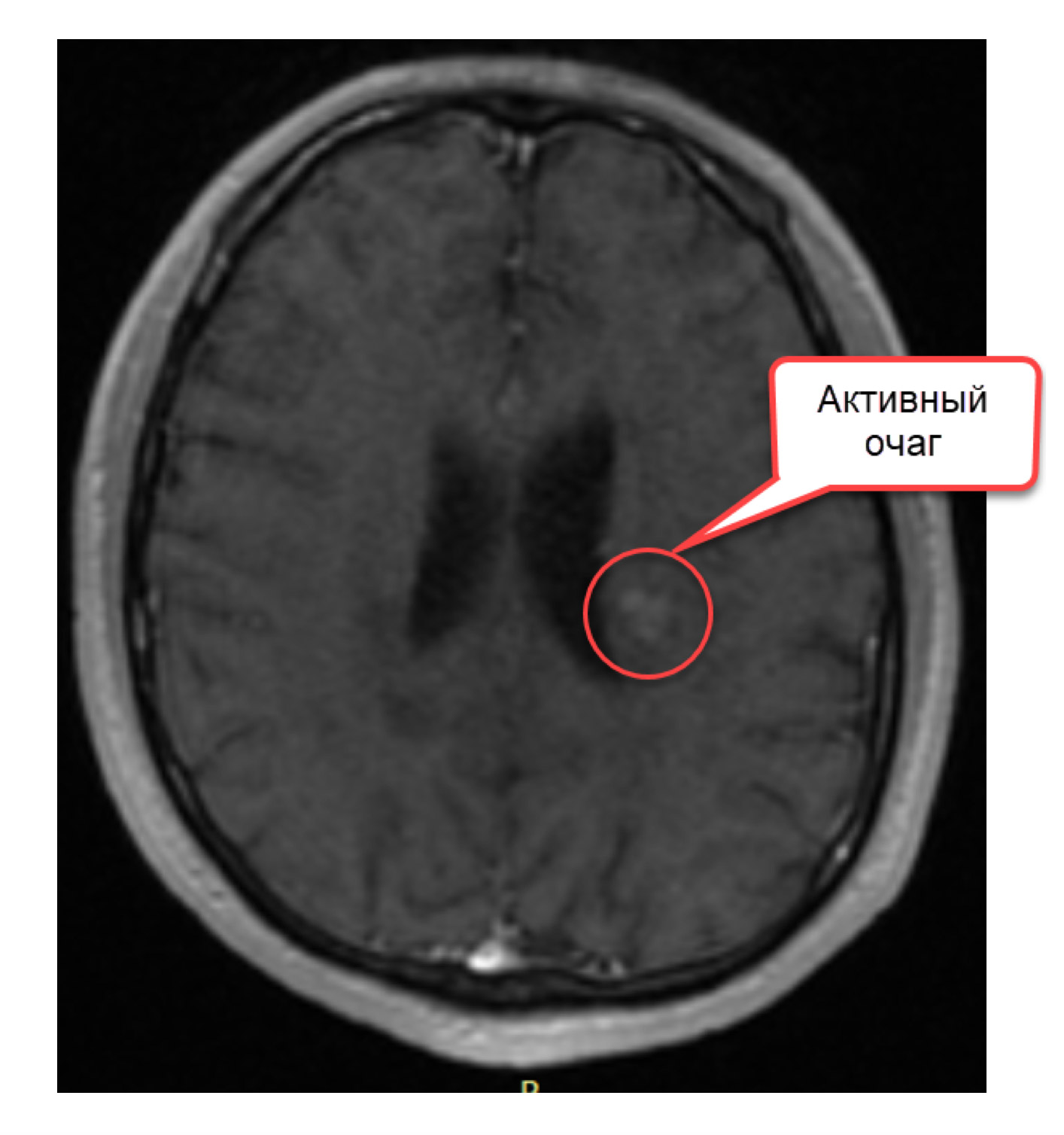
Наконец необходимо уточнить, что такое контрастное вещество. Это раствор, содержащий атомы гадолиния – металла, обладающего определенными магнитными свойствами. При его введении внутривенно, атомы металла проникают по кровяному руслу в сосуды головного мозга. Если очаг демиелинизации только появился, если в нем происходит воспаление, то мелкие сосуды, находящиеся в очаги проницаемы – у них не функционирует гематоэнцефалический барьер. И тогда в этот очаг начинают проникать атомы гадолиния, а в другие (старые) очаги не проникают, так как в сосудах старых очагов гематоэнцефалический барьер уже восстановился. На Т1-изображении зоны, где скапливаются атомы гадолиния, приобретают белый цвет, тогда мы говорим, что на изображении есть активные очаги.
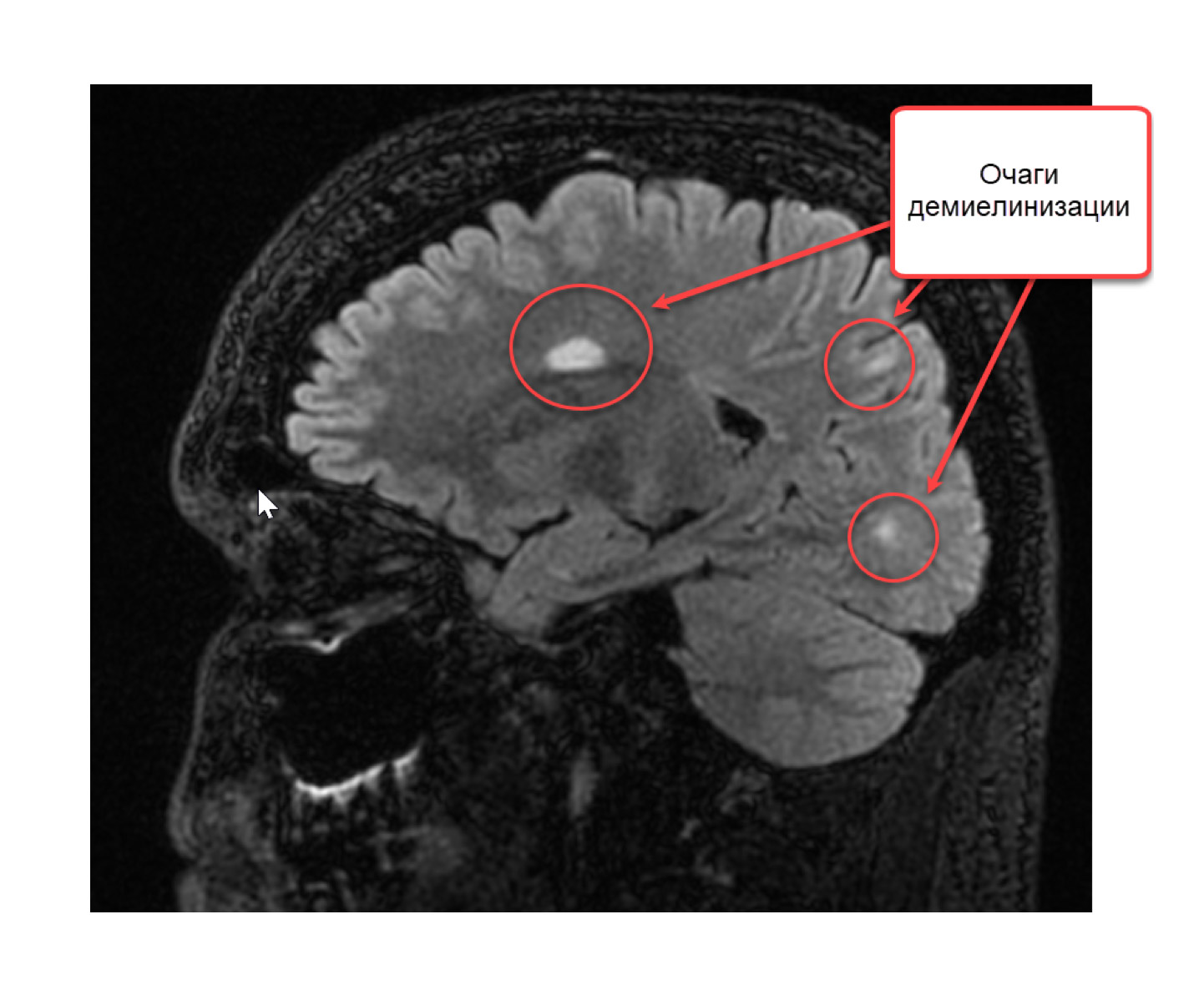
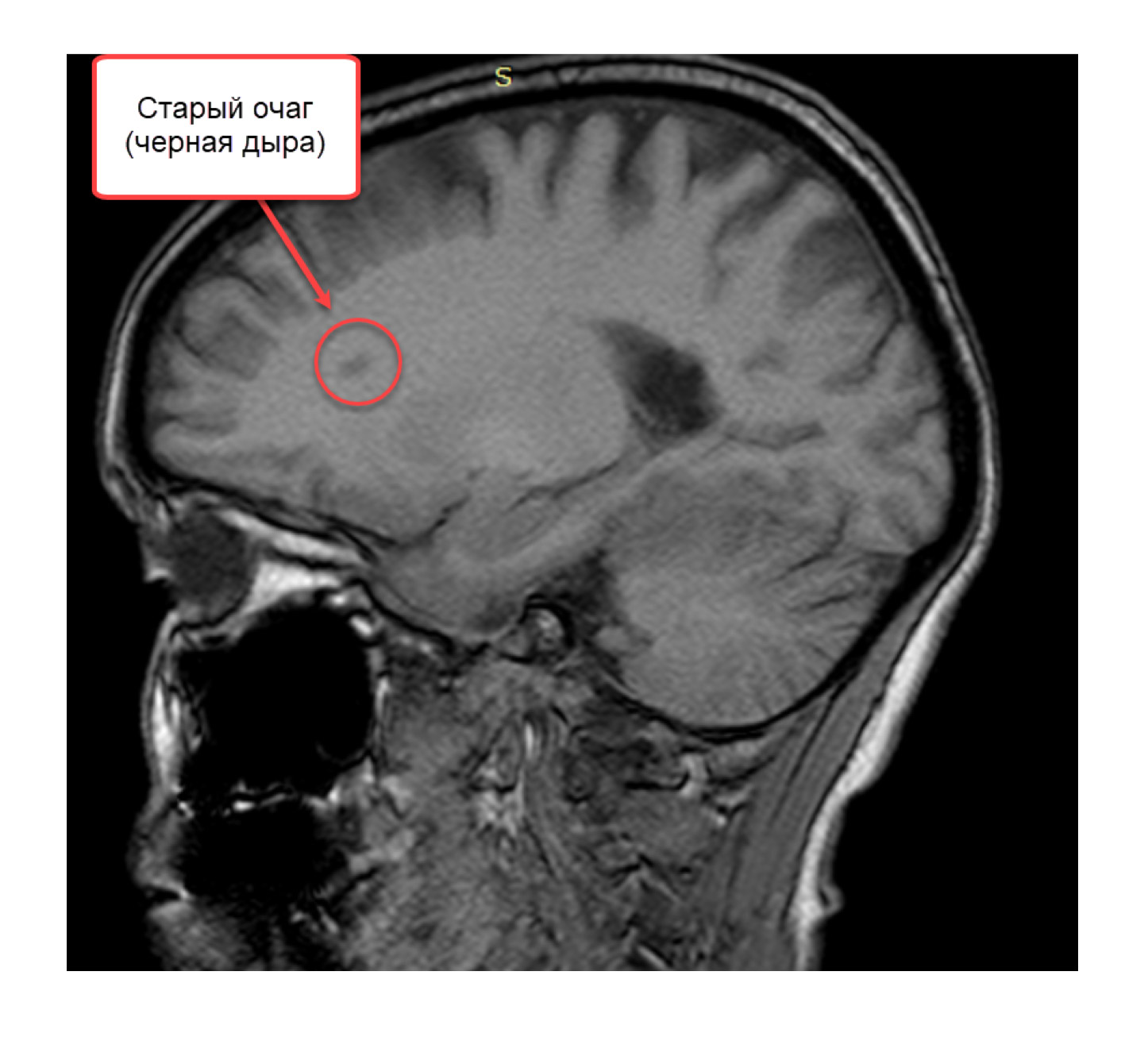
Кроме активных, копящих контраст очагов на T1-взвешенном изображении видны старые многолетние очаги, внутри которых идет или произошел процесс разрушения аксонов (отростков нейронов). Их обозначают термином «черная дыра» (black holes). При нахождении таких очагов мы говорим, что рассеянному склерозу уже несколько лет.

Безусловно, магнитно-резонанская томография дало в руки врачей бесценный метод диагностики. В большей степени благодаря этому методу мы существенно ускорили диагностику, а также смогли оценивать эффективность лечения. С другой стороны, в последнее время МР-диагностика стала несколько избыточной. Во-первых, люди сами, без обращения к врачу проводят МРТ-головного мозга. Хоть это и совершенно безопасная процедура, все же это исследование должно назначаться врачом.
Во-вторых, рентгенологи (специалисты, описывающие МРТ) зачастую слишком определенно утверждают, что у пришедшего к ним на обследование человека рассеянный склероз. Это далеко не так. Задача рентгенолога описать снимки, но трактовка и постановка диагноза остается за специалистом по рассеянному склерозу. Не редко МРТ-картина у разных заболеваний сходна, а точное разделение двух заболеваний возможно только при опросе пациента и проведении осмотра. Да, на снимках есть очаги, очаги демиелинизации, но заболевание ли это, рассеянный склероз, радиологически изолированный синдром или клинически изолированный синдром, а может быть нейрооптикомиелит решать клиницисту – неврологу, специализирующемуся на рассеянном склерозе.
Систематизация изменений на МРТ при рассеянном склерозе привела к созданию так называемых рекомендации MAGNIMS к критериям постановки диагноза рассеянного склероза Мак Дональда. По этим рекомендациям мы можем ускорить постановку диагноза, не дожидаясь очередного обострения:
- Рассеянность (диссеминация) в пространстве определяется при наличии очагов в двух из указанных ниже пяти областей центральной нервной системы:
- перивентрикулярно (в области, примыкающей к желудочкам головного мозга) более 3-х очагов
- кортикально-юкстакортикально (очаги, расположенные практически в коре головного мозга) ≥ 1 очага
- инфратенториально ≥ 1 очага
- в спинном мозге ≥ 1 очага
- в зрительном нерве ≥ 1 очага
- Рассеянность (диссеминация) во времени определяется следующим образом:
- появление нового очага по сравнению с предыдущим исследованием
- очаг на Т2-изображении, накапливающий контраст на Т1-изображении
- выявление при одном исследовании очагов накапливающих и не накапливающих контраст
Это МР-рекомендации к критериям Мак Дональда, позволяющие систематизировать данные МРТ и использовать их для диагностики заболевания. Например, у вас одно обострение, и вы с этим обострением пришли к врачу (например, с онемением руки). Клинических данных, подтверждающих рассеянность в пространстве и времени нет: одно обострение, один симптом, указывающий на поражение одного отдела головного мозга. Если бы у нас не было МРТ, то вас отправили бы домой ждать возникновения следующего обострения. При этом весь период ожидания вы бы не получали лечения. Если через несколько месяцев или лет у вас снова возникнет ухудшение, например, ослабеет правая нога, то критерии рассеянности во времени (наличие двух обострений) и в пространстве (клинические указания на поражение разных отделов ЦНС – сначала онемение руки, затем слабость ноги) будут соблюдены и вам выставят диагноз рассеянного склероза и только после этого начнут лечение. Но весь период между первым и вторым обострениями вы не получали лечение и рассеянный склероз продолжал у вас развиваться. В нынешнее время при первом обострении вас отправят на магнитно-резонансную томографию с контрастом, во время которой, например, обнаружат три перивентрикулярных очага, один очаг в спинном мозге, а из трех перивентрикулярных один будет копить контраст. Тогда будет доказана рассеянность в пространстве – очаги расположены в разных областях и во времени – на одном исследовании есть активный очаг и неактивные очаги. Тогда, не дожидаясь следующего обострения, вам выставят диагноз рассеянного склероза и начнут лечение раньше. А залог успеха в лечении – раннее его назначение. Другой пример: у вас было два оптических неврита слева. Клиническими данными за наличие двух обострений доказана рассеянность во времени, но, так как поражена только одна функциональная зона – левый зрительный нерв, то нам нужны дополнительные доказательства рассеянности в пространстве. Вас отправят на МРТ и найдут, например, один очаг в зрительном нерве и три перивентрикулярных. Таким образом, мы сможем доказать рассеянность в пространстве и выставить диагноз РС. Но все-таки на одних критериях диагноз не выставляется. Критерии Мак Дональда и рекомендации MAGNIMS нужны нам в качестве помощников, но в каждом случае с каждым пациентом нужно провести работу, обследовать, применить весь свой опыт и только после этого установить диагноз демиелинизирующего заболевания. Каждый случай диагностики по-своему уникален.
Врачи Московского центра рассеянного склероза, применяя в своей работе последние критерии постановки диагноза, тщательно изучат все ваши медицинские данные, при необходимости применят новые методы обследования и только после этого установят правильный диагноз и назначат подходящее вам лечение.
МРТ-критерии рассеянного склероза — Неврология — LiveJournal
 Магнитно-резонансная томография (МРТ) головного и спинного мозга является основным методом диагностики, который подтверждает клинический диагноз рассеянного склероза (РС). Для подтверждения диагноза РС необходимо определение двух основных ключевых характеристик: диссеминации патологического процесса в [1] пространстве и [2] времени. Именно они легли в основу МРТ-критериев [РС] МакДоналда (McDonald), которые появились еще в конце 80-х годов прошлого столетия и периодически пересматривались в связи с появлением новых знаний и результатов клинических исследований (обратите внимание: с формальной точки зрения диагноз РС может быть поставлен только на основании клинических проявлений, но МРТ-исследование необходимо для подтверждения вышеописанных ключевых характеристик и исключения другой патологии ЦНС).
Магнитно-резонансная томография (МРТ) головного и спинного мозга является основным методом диагностики, который подтверждает клинический диагноз рассеянного склероза (РС). Для подтверждения диагноза РС необходимо определение двух основных ключевых характеристик: диссеминации патологического процесса в [1] пространстве и [2] времени. Именно они легли в основу МРТ-критериев [РС] МакДоналда (McDonald), которые появились еще в конце 80-х годов прошлого столетия и периодически пересматривались в связи с появлением новых знаний и результатов клинических исследований (обратите внимание: с формальной точки зрения диагноз РС может быть поставлен только на основании клинических проявлений, но МРТ-исследование необходимо для подтверждения вышеописанных ключевых характеристик и исключения другой патологии ЦНС). Обратите внимание! Для постановки клинического диагноза «Рассеянный склероз» [!!!] важным в МРТ-диагностике является несколько составляющих: проведение МРТ-исследования квалифицированными специалистами с учетом использования стандартизированного МРТ-протокола, включающего введение контрастного вещества (для выявления активных очагов и дифференциальной диагностики с другими заболеваниями), а также интерпретация результатов сканирования врачом-рентгенологом, имеющим достаточный опыт в анализе подобных изображений. Безусловно, даже при наличии многоочагового поражения головного мозга с характерной для РС МРТ-картиной необходимо сопоставлять МРТ-данные с неврологической симптоматикой и исключать другие альтернативные заболевания.
Обратите внимание! Для постановки клинического диагноза «Рассеянный склероз» [!!!] важным в МРТ-диагностике является несколько составляющих: проведение МРТ-исследования квалифицированными специалистами с учетом использования стандартизированного МРТ-протокола, включающего введение контрастного вещества (для выявления активных очагов и дифференциальной диагностики с другими заболеваниями), а также интерпретация результатов сканирования врачом-рентгенологом, имеющим достаточный опыт в анализе подобных изображений. Безусловно, даже при наличии многоочагового поражения головного мозга с характерной для РС МРТ-картиной необходимо сопоставлять МРТ-данные с неврологической симптоматикой и исключать другие альтернативные заболевания.
История. Выделение РС в самостоятельную нозологическую форму связано с именем J. Charcot (1868). Им впервые были систематизированы литературные сведения, а также собственные наблюдения по клинической картине РС и сформулированы основные положения диагноза. Однако, указывая на наличие психических, зрительных и глазодвигательных расстройств, автор придавал основное значение в диагностике РС поражению мозжечковых систем головного мозга (нистагм, интенционное дрожание, скандированная речь). Многообразие клинических проявлений РС позволило O. Marburg (1936) дополнить диагностические критерии такими признаками, как поражение зрительных нервов (битемпоральная бледность) и пирамидных путей (нижний парапарез, отсутствие брюшных рефлексов).
Д.А. Марков и соавт. (1976) на основании наблюдения в динамике более 500 больных РС предложили использовать комплекс клинических признаков — секстаду, названную ими «синдромом клинической диссоциации» в оптической, вестибулярной, двигательной, рефлекторной, чувствительной и лабораторной (ликвор) системах. Авторы рекомендовали использовать «синдромы клинической диссоциации» в качестве опорного пункта ранней диагностики РС. Однако предложенная система распознавания РС не нашла широкого использования в клинической практике из-за сложности, громоздкости и необходимости применения широкого круга параклинических, инструментальных методов обследования, не обладающих диагностической специфичностью по отношению к данной нозологической форме.
Накопленные на протяжении десятилетий клинические данные были впервые систематизированы комиссией G. Schumacher et al. (1965) и послужили основой рекомендаций по критериям диагностики достоверного РС, которые включали следующие положения: [1] наличие объективных признаков поражения нервной системы; [2] неврологическим обследованием или анамнестическими данными должно быть подтверждено наличие не менее двух раздельно расположенных очагов в проводниковых системах нервной системы; [3] свидетельство преимущественного поражения белого вещества головного и (или) спинного мозга; [4] клинические симптомы должны иметь преходящий характер при одном из следующих требований: [1] два или более эпизодов ухудшения продолжительностью не менее 24 ч с промежуточным периодом в 1 месяц и более; [2] постепенное прогрессирование заболевания на протяжении 6 месяцев и более; [5] дебют заболевания в возрасте от 10 до 50 лет; [6] неврологические нарушения не могут быть объяснены другим патологическим процессом.
Введение в неврологическую практику таких понятий как «вероятный», «возможный», «ранний вероятный», «прогрессирующий вероятный» и т.д. свидетельствует о трудностях в диагностике РС, особенно при моносимптомном дебюте и атипичном течении заболевания. Это послужило предпосылкой к разработке систематизированных клинических критериев диагностики, которые в определенной степени повторяют клинические критерии комиссии Шумахера, акцентируя внимание на значимости каждого из положений в диагностике атипичных форм РС.
Широкое распространение в странах с высоким риском возникновения РС получили критерии C. Poser et al. (1983), которые, наряду с клиническими, рекомендуют использовать в диагностическом процессе лабораторно-инструментальные методы. Однако, несмотря на то, что при РС патологические изменения регистрируются при многочисленных лаборторно-инструментальных методах обследования, их специфичность для данного патологического состояния (РС) сомнительна. Позитивные данные инструментальных методов исследования (вызванные потенциалы мозга) в основном указывают на наличие скрытых очагов поражения нервной системы и при соответствующей клинической картине подтверждают многоочаговость патологического процесса. Лабораторные тесты, в частности, определение в ликворе IgG с индикацией его внутримозгового происхождения, не являются абсолютно специфичными для РС и встречаются при других инфекционно-воспалительных заболеваниях нервной системы.

Международной экспертной группой по РС (2001) внесены поправки в диагностические критерии С. М. Poser. Необходимость изменений продиктована особой ролью МРТ в подтверждении диагноза РС, возможностью подтвердить распространенность очагов демиелинизации во времени и пространстве. Внесению поправок в диагностические критерии РС предшествовало всестороннее совершенствование метода МРТ в течение 20 лет, как за счет создания аппаратов с более сильным магнитным полем, так и совершенствования программного обеспечения, применения методик с контрастным усилением, оказывающих влияние на чувствительность и специфичность метода.
Первые МРТ-критерии диагностики РС (то есть,
основные критерии диагноза — диссеминация в пространстве и времени) предложены F. Fazekas (1998), и D. Paty (1988), согласно которым для установления диагноза типично наличие 3 — 4 очагов, размером не менее 3 — 5 мм, расположенных перивентрикулярно и супратенториально. Для повышения специфичности метода в диагностике демиелинизирующего процесса F.Barkhof (1997) предложил учитывать наличие не менее 9 очагов с обязательным расположением в височных и затылочных долях больших полушарий головного мозга, субтенториально и субкортикально, в том числе выявленных с контрастированием Gd-DTPA. Данное положение расширило представление о МРТ-картине РС, однако существенно усложнило своевременную диагностику заболевания, что не вполне согласуется с современными подходами к патогенетической терапии. В последующие годы международная экспертная группа по изучению РС продолжала изменять (унифицировать) критерии диагностики РС (источник: статья «Диагностические критерии рассеянного склероза» Т.М. Шамова, Д.В. Бойко, Я.Я. Гордеев; Кафедра неврологии УО «Гродненский государственный медицинский университет»; УОЗ «Гродненская областная клиническая больница» (журнал ГрГМУ, №2, 2007) [читать]). читайте также пост: Клинически изолированный синдром (на laesus-de-liro.livejournal.com) [читать]
читайте также пост: Клинически изолированный синдром (на laesus-de-liro.livejournal.com) [читать]Впервые МРТ-критерии МакДоналда опубликованы в 2001. Один из существенных пересмотров МРТ-критериев МакДоналда произошел в 2005 г. Данные критерии существовали вплоть до 2010 г., когда с целью упрощения и ускорения постановки диагноза для широкого применения были рекомендованы МРТ-критерии МакДоналда 2010 г. (частично основаны на результатах работы группы MAGNIMS [Magnetic Resonance Imaging in Multiple Sclerosis]) Однако с момента обновления МРТ-критериев РС [в 2010 г.] не только появились новые данные использования МРТ в оценке диссеминации процесса в пространстве и времени, но улучшилась также МРТ-аппаратура в виде более широкого внедрения в практику высокопольных томографов (1,5 и 3 Тл) и новых импульсных последовательностей. Все это послужило причиной последнего пересмотра МРТ-критериев РС группой MAGNIMS в 2016 г. (изменения коснулись критериев диссеминации патологического процесса в пространстве).
2001

2005

2010

2005 — 2010

2016


подробнее в статье «Современный взгляд на МРТ-диагностику рассеянного склероза: обновленные МРТ-критерии 2016 г.» В.В. Брюхов, И.А. Кротенкова, С.Н. Морозова, М.В. Кротенкова; ФГБНУ «Научный центр неврологии», Москва, Россия (Журнал неврологии и психиатрии, №2, 2017; Вып. 2) [читать]

ИЗМЕНЕНИЯ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ [РС] МАКДОНАЛЬДА ВНЕСЕННЫЕ В ПЕРЕСМОТРЕ 2017 ГОДА [читать]
 читайте также:
читайте также:статья «Современные методы визуализации в патогенезе рассеянного склероза» В.В. Брюхов, С.Н. Куликова, М.В. Кротенкова, А.В. Переседова, И.А. Завалишин ФГБУ «Научный центр неврологии» РАМН, (Москва (журнал «Анналы клинической и экспериментальной неврологии» №3, 2013) [читать];
семинар «Рассеянный склероз: современные возможности диагностики» Л.А. Дзяк, заведующая кафедрой нервных болезней и нейрохирургии Днепропетровской государственной академии; Е.С. Цуркаленко, ассистент кафедры нервных болезней и нейрохирургии Днепропетровской государственной академии (журнал «Нейроnews: психоневрология и нейропсихиатрия» №7, 2013) [читать];
статья «МРТ в диагностике рассеянного склероза» Брюхов В.В., Куликова С.Н., Кротенкова И.А., Кротенкова М.В., Переседова А.В.; ФГБУ «Научный центр неврологии» РАМН, Москва, Россия (журнал «Медицинская визуализация» №2, 2014) [читать];
статья «Контрастные вещества для магнитно-резонансной томографии при диагностике рассеянного склероза» Т.О. Абакумова, Н.В. Нуколова, Е.И. Гусев, В.П. Чехонин; ФГБУ «Государственный научный центр социальной и судебной психиатрии им. В.П. Сербского», Москва; ГБОУ ВПО «Ро
Рассеянный склероз на МРТ: очаги и признаки заболевания
Рассеянный склероз (РС) – тяжелое, неизлечимое заболевание нервной системы, поражающее молодых людей, чаще женского пола, имеет тенденцию к росту преимущественно в европейских странах. При прогрессирующем течении быстро приводит к инвалидизации.
Современная диагностика рассеянного склероза основана на жалобах и данных инструментальных исследований, заболевание трудно диагностируется на начальном этапе, когда есть возможность вовремя начать лечение. Основную информацию на ранних стадиях рассеянного склероза предоставляют данные МРТ, позволяющие определить малейшие признаки заболевания и выявить очаги поражения, которые еще не проявляются на клиническом уровне.

Симптомы и признаки заболевания
Рассеянный склероз (или множественный склероз, sclerosis disseminata) сопровождается хроническим аутоиммунным воспалительным процессом в белом веществе центральной и периферической нервной системы, повреждением миелиновых оболочек нервных волокон в виде склеротических бляшек.
Одновременно с демиелинизацией происходит гибель нервных клеток. Рассеянный склероз характеризуется хроническим прогрессирующим течением, приводящим пациентов к инвалидности. Причины аутоиммунных заболеваний до конца не изучены, нет единого возбудителя или повреждающего фактора, вызывающего эти процессы.
Считают, что вирусные агенты могут являться пусковым моментом в развитии РС – стимулируют воспалительно-аутоиммунные реакции, разрушения миелина и повреждения нервных волокон, что выражается в разнообразных симптомах заболевания:
- Снижение остроты зрения, четкости изображения.
- Преходящая слепота (на один или оба глаза), пелена перед глазами.
- Расстройства движения глазных яблок, головокружения.
- Пирамидные симптомы – центральные парезы с высокими сухожильными рефлексами, клонусы стоп, патологические пирамидные рефлексы, отсутствие брюшных кожных рефлексов.
- Пошатывание при ходьбе, расстройство координации движений, чувствительности.
- Асимметрия сухожильных рефлексов.
- Повышенная утомляемость, перепады настроения, нарушения памяти.
- Интенсивные боли по ходу позвоночника, усиливающиеся при сгибании шеи.
- Нарушение функции тазовых органов.
- Психотические расстройства при поражении гиппокампа.
- Прогрессирующая утрата мышечной массы (амиотрофия).
Рассеянный склероз может начинаться с ретробульбарного неврита (воспаления зрительного нерва) и чувствительных расстройств, поражения пирамидных путей и мозжечка. По мере прогрессирования заболевания присоединяются новые проявления в виде полинейропатии, происходит атрофия клеток головного и спинного мозга. У одного пациента могут сочетаться признаки поражения нескольких проводящих путей на разных уровнях нервной системы.
Характерным для РС является ухудшение состояния при перегревании — так называемый синдром горячей ванны, феномен Ухтоффа. Такая разнообразная симптоматика, отсутствие специфических рентгенологических, электрофизиологических, лабораторных критериев, однозначно говорящих в пользу рассеянного склероза (выявление в цереброспинальной жидкости олигоклонального IgG не абсолютно специфично), вызывает трудности в диагностике на ранних этапах заболевания.
Диагностические критерии рассеянного склероза
Для обследования пациентов с подозрением на РС разработаны специальные диагностические протоколы, которые принимают во внимание клиническую картину, неврологический осмотр, офтальмологическое обследование, лабораторные и инструментальные методы диагностики, характер течения заболевания.
К характерным клиническим симптомам относят отсутствие брюшных рефлексов, наличие тазовых нарушений, побледнение височных половин диска зрительного нерва, пентада Марбурга, триада Шарко. Заболевание имеет несколько вариантов развития, к ним относятся:
- Реммитирующее течение – обострения сменяются полным отсутствием жалоб и прогрессирования заболевания. Спокойные периоды могут длиться на протяжении десяти лет.
- Первично-прогрессирующее – постоянное ухудшение течения с нарастанием симптоматики, ухудшением состояния пациента.
- Вторично-прогрессирующее – после периода мнимого улучшения наступает период прогрессивного ухудшения, приводящий к инвалидности.
- Доброкачественное течение – минимальное количество симптомов на протяжении многих лет, заболевания как бы замораживается на одном уровне.
- Злокачественное – рассеянный склероз убивает пациентов в течение года.
Неврологи выделяют несколько характерных стадий развития болезни — дебют, обострение (экзацербацию), ремиссию (затихание), хроническое прогрессирование, стабилизацию, декомпенсацию. При осмотре врач может заподозрить заболевание нервной системы на основании жалоб, изменений в неврологическом статусе, но для уточнения диагноза проводят дополнительные методы обследования.

Среди лабораторных методов исследования в диагностике рассеянного склероза имеют ценность только показатели цереброспинальной жидкости. Наиболее информативны — индекс IgG, олигоклональные полосы IgG, содержание и индекс свободных легких цепей иммуноглобулинов к-типа. В дополнение к пункции проводят исследования вызванных потенциалов мозга.
Все перечисленные методы обследования не всегда позволяют точно установить распределение очагов демиелинизации в головном и спинном мозге, это стало возможным благодаря магнитно-резонансной томографии (МРТ) головного мозга. Информативность метода в диагностике рассеянного склероза при сканировании головного мозга достигает 90-95%, поражения спинного мозга выявляют реже.
С 2001 г. для подтверждения диагноза рассеянного склероза используют диагностические критерии МакДональда с учетом результатов МРТ головного и спинного мозга, как доказательства распространения патологического процесса в месте (локализация и количество) и во времени (возраст очагов), которых достаточно для достоверной диагностики заболевания. В 2010 году они были упрощены.
- Распространение в месте подтверждается наличием более одного T2-очага (накопление контраста не обязательно) в двух из четырех отделов мозга:
- Перивентрикулярно(вблизи желудочков головного мозга).
- Юкстакортикально(вблизи коры головного мозга).
- Инфратенториально(в мозговых структурах, расположенных под наметом мозжечка).
- Спинном мозге(если у пациента имеются симптомы поражения ствола мозга или спинного мозга, эти очаги исключаются из подсчета).
- Распространение во времени:
- Появлениеновых Т2-очагов, накапливающих парамагнитный контраст на повторных томограммах, в сравнении с предыдущими, независимо от того, когда они были сделаны.
- Одновременное выявление накапливающих и не накапливающих парамагнитный контраст очаговна томограммах, независимо от времени, когда они были сделаны.

В соответствии с этими критериями диагноз рассеянного склероза может быть установлен лишь на основании данных МРТ, если выявляют одновременно накапливающие и не накапливающие контраст очаги в областях мозга, поражаемых рассеянным склерозом. Диагноз может быть установлен даже при отсутствии симптомов болезни.
Проведение томографии для диагностики рассеянного склероза
С помощью МРТ при рассеянном склерозе выявляют распределение очагов демиелинизации в пространстве и определяют их возраст. Исследование проводят в трех плоскостях при толщине срезов 1-3мм. Сканирование рекомендуют проводить на аппаратах с силой магнитного поля более 0.5 Тл, сочетая исследования в аксиальной (поперечный срез) и сагиттальной плоскостях (вид сбоку) – для МРТ головного мозга.
В настоящее время принято выделять несколько МРТ-проявлений рассеянного склероза в виде синдромов:
- Хронической воспалительной демиелинизации.
- Острой воспалительной демиелинизации.
- Мультифокально-дегенеративной лейкоэнцефалопатии.
- Мультифокально-диффузной лейкоэнцефалопатии.
Наиболее информативны для МРТ спинного мозга при рассеянном склерозе корональные (вид спереди) и сагиттальные срезы на томографах с силой поля 1-2Тл. Исследование проводят в горизонтальном положении, головой к магниту, без предварительной подготовки, соблюдая рекомендации радиологов.
Режимы сканирования
Обычно используют Т1 и Т2 взвешенные последовательности, они предназначены для использования различий тканей по Т1 и Т2 с целью создания максимального контраста между ними в норме и патологии, что позволяет получать большое количество типов изображений при МРТ диагностике рассеянного склероза.
| Взвешенные последовательности | Время эхо (ТЕ) | Время повторения (ТR) |
| Т1 | 15-30мс | 300-500мс |
| Т2 | 60-120мс | 1600-2500мс |
Обязательно используют методику турбо-спин-эхо, последовательность FLAIR (Т2 с подавлением сигнала от жидкости), а также трехмерную ангиографию – 3D TOF. По показаниям дополнительно проводят трехмерные градиентные последовательности с тонкими срезами, диффузионно-взвешенные (DWI).
Во время сканирования используют пульсовые последовательности с различными интервалами — «инверсию восстановления» (IR) и «спиновое эхо» (SE). Патологические изменения при МРТ проявляются по-разному, в зависимости от типа пульсовой последовательности:
- очаги демиелинизации при режиме IR выглядят черными;
- очаги демиелинизации при режиме SE выглядят белыми.
Нормальное белое вещество мозга визуализируется:
- на Т1 взвешенных изображениях светлым;
- на Т2 ВИ – темным.
Очаги демиелинизации за счет увеличения содержания воды имеют сигнал:
- пониженной интенсивности на Т1-ВИ;
- повышенной на Т2-взвешенных изображениях.
Перспективной является методика переноса намагниченности, основанная на обмене магнитными полями между несвязанными протонами воды и связанными протонами миелина, что значительно повышает контрастность изображения, позволяет лучше выявлять нервные волокна, лишенные миелина.
Особенно показана МРТ переноса намагниченности в ситуациях, когда имеются более двух атак заболевания, но клинически выявляют лишь один очаг в центральной нервной системе. Визуализация нескольких очагов в белом веществе головного мозга в этом случае помогает поставить точный диагноз.

Сомнение могут вызвать гигантские, похожие на опухоль участки, сопровождающиеся масс-эффектом (повреждающий эффект окружающих тканей от образования). Магнитно-резонансную томографию используют для контроля эффективности лечения РС — очаги демиелинизации изменяются в размерах с разной скоростью.
Некоторые из них полностью исчезают, в то время как другие возникают на новом месте. При динамическом сканировании видны обострения процесса на доклиническом уровне. Эффективность исследования повышается при применении методики контрастирования.
Применение контраста
Для усиления структур мозга с отсутствующим или поврежденным гематоэнцефалическим барьером применяют контрастирование. С этой целью используют водорастворимые парамагнитные вещества на основе гадолиния, они проявляют эффект с первой до пятнадцатой минуты после внутривенного введения.
Способность накапливать контраст связана с активностью воспалительного процесса в нервном волокне, он проникает в зону воспаления и отека, вызывает усиление сигнала на Т1-ВИ в виде кольца вокруг появившихся новых или растущих участков склероза.
Чем выраженней поражение нервного волокна – тем ярче изображение. Этот процесс происходит в старых очагах, патологических участках, локализующихся в коре и подкорковом сером веществе, где они обычно не видны на стандартных Т2-изображениях.
Применение Магневиста (парамагнитное контрастное вещество на основе гадолиниума) повышает процент выявляемых бляшек, что позволяет определять тяжесть заболевания, назначать адекватную терапию. Рассеянный склероз на МРТ выявляют в десять раз чаще по сравнению с клиническими проявлениями заболевания.
Как выглядят очаги рассеянного склероза на снимках?
В белом веществе спинного мозга и в глубинных отделах головного выявляют бляшки РС различного количества и размеров. Характерным является их расположение по краям мозолистого тела, в ножках, стволе, мозжечке.

В типичных случаях в структурах головного мозга в режиме Т2-взвешенных изображений выявляют очаги повышенной интенсивности овальной формы от 2 до 20 мм вдоль тел и рогов желудочков, в мозолистом теле, реже — в белом веществе полушарий головного мозга, стволе, мозжечке. Свежие очаги хорошо визуализируются при контрастировании.
Типичные МР-признаки склеротических бляшек в спинном мозге – располагаются на уровне первого-второго сегментов, диаметром не менее 3 мм, чаще в области задних и боковых столбов, без отечности спинного мозга.
Противопоказания для томографии
Магнитно-резонансная томография является безопасным методом диагностики, но существуют ограничения для ее проведения. Абсолютно противопоказана МРТ обладателям искусственного водителя ритма, эндопротезов с ферросплавами, металлических клипс на сосудах головного мозга, металлических осколков и пуль, дозаторов лекарств.
Исследование может быть сделано беременным женщинам в первые шесть месяцев беременности, людям, страдающим тяжелыми сердечно сосудистыми заболеваниями, клаустрофобией в том случае, если польза от полученной информации превысит риск.
МРТ диагностика рассеянного склероза – единственный метод, визуализирующий очаги поражения до клинических проявлений заболевания. Исследование позволяет определить точные размеры, локализацию, возраст патологического участка. В сомнительных случаях позволяет подтвердить диагноз, проследить динамику развития заболевания и эффективность проводимого лечения.
МРТ при рассеянном склерозе. Виден ли РС на магнитно-резонансной томографии.
Содержание:
Общая информация
Магнитно-резонансная томография (МРТ) – неинвазивный метод исследования головного, спинного мозга или других участков тела. В настоящее время это самый чувствительный метод визуализации, наиболее подходящий для диагностики рассеянного склероза и контроля течения болезни. МРТ помогает много узнать о причинах, лежащих в основе патологии заболевания.
Как это работает, виден ли на мрт рассеянный склероз
В отличие от компьютерной томографии (КТ) или обычного рентгена, в МРТ-исследовании не используется излучение. Вместо него — магнитные поля и радиоволны, которые измеряют относительное содержание воды в тканях — как нормальных, так и повреждённых — в организме.
МРТ работает следующим образом:
- Очень сильное магнитное поле заставляет небольшой процент протонов водорода в молекулах воды выстраиваться в направлении магнитного поля. Процент этих протонов сам по себе мал, но этого оказывается достаточно, чтобы дать сильный сигнал, позволяющий начать работу с изображением.
- После того, как протоны водорода выстроились, радиоволны и некоторые дополнительные, но более слабые магнитные поля выбивают их из линии.
- Когда прекращается воздействие радиоволн, протоны снова выстраиваются в линию. Как только это происходит, резонансные сигналы протонов регистрируются техникой.
Виды МРТ-сканирования
Существует несколько видов МРТ-сканирования, чаще всего используются Т1-и Т2-взвешенные сканирования – различие между ними заключается в длительности воздействия радиоволн. Компьютерные программы преобразуют полученные во время сканирования данные в изображение ткани тела в каком-либо сечении.
Показывает ли мрт рассеянный склероз Поскольку слой миелина, защищающего волокна нервных клеток, является жировым, он отталкивает воду. В тех местах, где этот слой повреждён из-за рассеянного склероза, разрушаются жировые клетки. Из-за их исчезновения ткань содержит больше воды, чем должна. Она отображается на скане МРТ или в виде яркого белого пятна, или затемненной области в зависимости от используемого типа сканирования.
Поскольку слой миелина, защищающего волокна нервных клеток, является жировым, он отталкивает воду. В тех местах, где этот слой повреждён из-за рассеянного склероза, разрушаются жировые клетки. Из-за их исчезновения ткань содержит больше воды, чем должна. Она отображается на скане МРТ или в виде яркого белого пятна, или затемненной области в зависимости от используемого типа сканирования.
Применение МРТ для диагностирования рассеянного склероза
Диагностика
МРТ оказывает огромную помощь в постановке диагноза «рассеянный склероз», т.к. аппарат особенно хорошо справляется с выявлением демиелинизации центральной нервной системы. Тем не менее, примерно у 5% людей с клинически установленным диагнозом «рассеянный склероз» в результатах МРТ сканирования отсутствуют повреждения в момент постановки диагноза. Если повторные исследования покажут отсутствие поражений, диагноз следует пересмотреть.
- Многие поражения, видимые на картине мрт при рассеянном склерозе, могут находиться в так называемых «тихих» участках мозга и не проявляться в виде привычных симптомов. Не всегда возможно проследить соотношение между тем, что видно на МРТ и клиническими признаками и симптомами, заметными у пациента.
- Кроме того, чем старше человек (вероятно, от 50 лет), тем чаще в результатах исследования у здоровых людей встречаются небольшие участки, похожие на повреждённые. На самом деле это связано не с заболеванием, а является следствием процесса старения.
Что означает дебют рассеянного склероза МРТ особенно необходимо пациентам, уже однажды столкнувшимся с демиелинизацией, поскольку данное явление наводит на мысль о рассеянном склерозе и называется «дебют рассеянного склероза».
МРТ особенно необходимо пациентам, уже однажды столкнувшимся с демиелинизацией, поскольку данное явление наводит на мысль о рассеянном склерозе и называется «дебют рассеянного склероза».
- Количество поражений, зарегистрированное во время проведения первого МРТ головного мозга (или спинного) может помочь врачу оценить риск повторной демиелинизации у пациента. Как следствие, понять развитие рассеянного склероза до такой степени, что его можно будет диагностировать клинически в будущем. Некоторые из методов лечения рассеянного склероза могут задержать начало повторной демиелинизации у людей, уже однажды её переживших.
- МРТ также позволяет обнаружить повторное возникновение явления демиелинизации в организме даже при отсутствии дополнительных симптомов – и тем самым помочь подтвердить диагноз как можно раньше.
Контроль развития заболевания
После того, как поставлен диагноз, не нужно никаких дополнительных МРТ исследований в диагностических целях. Однако последующие сканирования имеют важное значение для отслеживания хода заболевания и принятия решений, касающихся лечения. Например, невролог может определить скорость развития заболевания по данным МРТ, а также узнать о клинических симптомах и наличии рецидивов заболевания у человека. Это поможет выяснить, насколько эффективно текущее лечение или нет ли необходимости его корректировать.
Совет:
Специалисты в области здравоохранения расходятся во мнениях по поводу того, как часто следует делать МРТ в целях выявления рассеянного склероза. Большинство из них рекомендует проводить исследование ежегодно.
Если есть такая возможность, все исследования лучше проводить с помощью одного и того же аппарата — это поможет рентгенологу и лечащему врачу сравнивать полученные результаты.
Разные методы сканирования позволяют диагностировать различные заболевания
 Т1-взвешенное сканирование головного мозга, усиленное с помощью гадолиния (вводится внутривенно для повышения чувствительности сканирования) позволяет получить сведения о заболевании путем выделения воспалённых областей. Так как молекулы гадолиния достаточно велики, они, как правило, не могут пройти гематоэнцефалический барьер (клеточный слой вокруг кровеносных сосудов в головном и спинном мозге, который предотвращает попадание веществ из кровотока в центральную нервную систему). Тем не менее, при наличии воспаления, гематоэнцефалический барьер нарушается и гадолиний может попасть внутрь и выделить воспаленные участки.
Т1-взвешенное сканирование головного мозга, усиленное с помощью гадолиния (вводится внутривенно для повышения чувствительности сканирования) позволяет получить сведения о заболевании путем выделения воспалённых областей. Так как молекулы гадолиния достаточно велики, они, как правило, не могут пройти гематоэнцефалический барьер (клеточный слой вокруг кровеносных сосудов в головном и спинном мозге, который предотвращает попадание веществ из кровотока в центральную нервную систему). Тем не менее, при наличии воспаления, гематоэнцефалический барьер нарушается и гадолиний может попасть внутрь и выделить воспаленные участки.
- Эти области воспаления проявляются в качестве активных поражений, а это означает, что они являются новыми или увеличиваются в размерах.
- T1-взвешенные изображения также показывают темные области, которые, как полагают, являются индикатором мест повреждения нерва.
T2-взвешенные изображения предоставляют информацию о тяжести заболевания и о имеющихся повреждениях тканей (имеется в виду общая площадь поражения, т.е. старые, и новые повреждения).
Технология FLAIR (режим инверсии-восстановления с редукцией сигнала от свободной жидкости) подходит для более точного исследования поражений головного мозга, связанных с рассеянным склерозом.
МРТ спинного мозга помогает выявить патологии в мозге, а также диагностировать рассеянный склероз. С помощью картины мрт можно понять, что повреждение произошло в разных частях центральной нервной системы (распространение очагов в пространстве) в разные моменты времени (распространение во времени).
Хотя есть и другие типы сканирования, которые применяются в целях диагностики, выше описаны те из них, что наиболее часто используются в клинической практике.
Проблемы, с которыми можно столкнуться при применении контрастного вещества (гадолиний)
 Контрастный агент, содержащий гадолиний, часто вводят в вену перед проведением процедуры МРТ. Гадолиний используется для выявления областей активного воспаления, которые могут быть связаны с рассеянным склерозом. Существует несколько видов агентов на основе гадолиния. При исследовании органов людей с рассеянным склерозом или вероятностью его наличия агенты используются часто. Это помогает точнее определить активное воспаление в головном мозге.
Контрастный агент, содержащий гадолиний, часто вводят в вену перед проведением процедуры МРТ. Гадолиний используется для выявления областей активного воспаления, которые могут быть связаны с рассеянным склерозом. Существует несколько видов агентов на основе гадолиния. При исследовании органов людей с рассеянным склерозом или вероятностью его наличия агенты используются часто. Это помогает точнее определить активное воспаление в головном мозге.
Остаточные явления при использовании контраста
В сентябре 2015 года Агентство Министерства Здравоохранения и социальных служб США сообщило, что небольшое количество контрастного вещества может сохраняться в мозге у некоторых людей, получивших несколько доз. Необходимы дополнительные исследования, которые позволят установить, не склонны ли одни контрастные вещества к образованию остаточных явлений более, чем другие. И хотя в настоящее время нет никаких данных о том, что остатки вещества могут каким-либо образом навредить, Агенство заявило о своем намерении изучить этот вопрос для предотвращения возможных рисков.
Безопасности контрастных веществ
 Национальное общество больных рассеянным склерозом созвало рабочую группу. Она состоит из исследователей, специалистов по лечению рассеянного склероза, радиологов, людей с данным заболеванием и других заинтересованных сторон. Целью работы является рассмотреть вопросы, касающиеся безопасности контрастных веществ. Основная задача – дать страдающим заболеванием и поставщикам медицинских услуг более полную информацию и руководство к действию. Этим же вопросом озаботились не только в Агентстве, но в других организациях, например, Консорциум центров лечения рассеянного склероза.
Национальное общество больных рассеянным склерозом созвало рабочую группу. Она состоит из исследователей, специалистов по лечению рассеянного склероза, радиологов, людей с данным заболеванием и других заинтересованных сторон. Целью работы является рассмотреть вопросы, касающиеся безопасности контрастных веществ. Основная задача – дать страдающим заболеванием и поставщикам медицинских услуг более полную информацию и руководство к действию. Этим же вопросом озаботились не только в Агентстве, но в других организациях, например, Консорциум центров лечения рассеянного склероза.
Министерство здравоохранения призывает воздержаться
Агентство Министерства здравоохранения и социальных служб США рекомендует поставщикам медицинских услуг и пациентам воздержаться от использования гадолиния для обычных МРТ. Воздержаться в случаях, когда в применении контрастного вещества нет необходимости. Средства по-прежнему необходимы для диагностики и чтобы прояснить такие ситуации, как, например, возникновение аномальной активности болезни или быстрое ухудшение.
Вопросы:
Что я должен сделать, если врач дал направление на МРТ?
Ответ: Спросите у своего врача, осведомлён ли он о предписании Агентства, касающемся гадолиния, и действительно ли гадолиний необходим в исследовании, которое вам назначено.
Что произойдёт, если я сделаю несколько МРТ с применением контрастного вещества?
Ответ: На данный момент нет никакой информации о возможном риске для здоровья. Рабочая группа исследователей занимается этим вопросом и пытается выяснить причины сохранения остатков гадолиния и понять, могут ли они причинить вред здоровью.
Использование различных видов магнитов позволяет получить разную информацию.
Сила магнита, используемого в аппарате МРТ, имеет важное значение для качества изображений. Сила магнитного поля измеряется в Теслах (Т).
- У большинства обычных аппаратов МРТ этот показатель составляет 1.5 T или 2.0 Т.
- У аппаратов МРТ открытого типа сила магнитного поля меньше 1,5 Т, из-за чего получаемые изображения не лучшим образом подходят для диагностирования рассеянного склероза, но эти аппараты могут пригодиться тем, кто плохо переносит исследование в устройствах закрытого типа.
- Аппараты МРТ, используемые для научно-исследовательских целей, имеют гораздо более высокий показатель Т.
МРТ при рассеянном склерозе
МРТ головного и спинного мозга при рассеянном склерозе позволяет визуализировать даже самые мелкие очаги поражения (от 1 мм в диаметре), даёт возможность получить качественные и детальные снимки, отражающие патологические изменения в центральной нервной системе. Это исследование в совокупности с анализом всей клинической картины заболевания позволяет поставить точный диагноз и подобрать подходящее лечение.
Рассеянный склероз – заболевание аутоиммунного хронического характера, при котором основное поражение тканей приходится на миелиновую оболочку нервных волокон спинного и головного мозга. Причём эти патологические изменения характеризуются многоочаговостью и хаотичностью расположения поражённых участков.
Впервые выделил рассеянный склероз как отдельное заболевание французский невропатолог Жан Мартен Шарко. С тех пор изучение этой болезни очень сильно продвинулось вперёд. Статистические данные говорят о том, что болезнь очень распространена. Только на территории России зарегистрировано более 200 000 человек, страдающих от этого недуга. Болезнь обычно начинается в достаточно молодом возрасте и с течением времени прогрессирует. Чаще всего заболевание встречается у людей в возрасте – 14-40 лет, причём диагноз чаще ставят пациентам женского пола, чем у мужского.
Формы заболевания
Специалисты выделяют несколько основных форм рассеянного склероза:
- Ремитирующая. Эта форма чаще всего встречается на первых стадиях развития недуга и характеризуется чёткими границами между обострением и ремиссией болезни. Причём в период ремиссии часто утраченные функции организма восстанавливаются полностью.
- Вторично-прогрессирующая. Эта форма характеризуется нарастанием проявлений болезни, а границы между ремиссией и обострением малозаметны.
- Первично-прогрессирующая. Эта форма заболевания является самой тяжёлой, так как недуг постоянно прогрессирует, а периоды ремиссии очень редки и кратковременны.
Симптомы и проявления болезни
Иногда первая стадия болезни проходи бессимптомно, выявить её можно только при помощи различных медицинских исследований. В большинстве случаев болезнь имеет настолько разные признаки, что диагностировать её без проведения тестов и сканирований очень сложно. Основными симптомами рассеянного склероза можно считать следующие факторы:
- нарушение координации движений;
- проблемы со зрением различного характера;
- нарушения стула и мочеиспускания;
- болезненные ощущения различной локализации и степени выраженности;
- чувство онемения различных участков тела и покалывания, «мурашек»;
- тремор и дрожание;
- половая и эректильная дисфункция;
- скованность движений и тугоподвижность конечностей;
- симптомы эпилепсии;
- неполный и полный паралич конечностей;
- слабость и быстрая утомляемость;
- нарушение поведенческих факторов;
- снижение когнитивных функций, памяти, концентрации внимания.
МРТ как один из наиболее эффективных методов диагностики
На сегодняшний день рассеянный склероз можно диагностировать при помощи следующих способов:
- исследование ликвора на наличие иммуноглобулина;
- электромиография;
- МРТ головного и спинного мозга;
- анализ крови на наличие антител;
- исследование вызванных потенциалов: соматосенсорных, зрительных, слуховых.
Магнитно-резонансная томография – это наиболее точное исследование для выявления рассеянного склероза. На томограмме видно даже самые небольшие по величине и степени выраженности патологические изменения. Такое сканирование неинвазивно и нетравматично, даёт быстрые и предельно точные результаты. Детализированные снимки спинного и головного мозга позволяют отличить рассеянный склероз от сходных по симптоматике заболеваний, подобрать наиболее подходящую схему и методику лечения.
Использование контрастирования
МРТ с контрастом при рассеянном склерозе головного и спинного мозга даёт наиболее точный результат и позволяет выявить активные очаги РС, которые соответствуют периоду клинического обострения. Введение контрастного вещества, в состав которого входит гадолиний, помогает определить возраст найденных поражений. Это позволяет подтвердить заболевание по специальным МРТ-критериям, которые постоянно совершенствуются.
Как распознать рассеянный склероз на МРТ снимках?
На снимках МРТ рассеянный склероз проявляется как множество бляшек (очагов демиелинизации). Изображения делаются в двух режимах Т1 и Т2, что различает сделанные снимки по степени выраженности поражённых участков спинного и головного мозга. Каждый из режимов имеет определённое назначение:
- Режим Т1. Этот режим сканирования даёт сведения о том, есть ли аксонапатия, при которой нарушается обмен веществ в нейроне. При этом поражённые участки выглядят как «чёрные дыры».
- Режим Т2. Этот режим используется чаще предыдущего из-за большей точности результатов. Очаги разрушения белого вещества просматриваются лучше и выглядят как яркие объёмные пятна.
Клиническая картина рассеянного склероза и результаты сканирования часто схожи с другими заболеваниями. Для подтверждения диагноза может потребоваться не одно, а несколько процедур МРТ. Сканирование должно подтвердить наличие двух и более очагов поражения с различной локализацией. Очаги должны иметь разный возраст или должны быть выявлены с разницей во времени минимум в 1 месяц.
Диагноз рассеянный склероз может быть установлен только опытным врачом неврологом. При этом кроме данных МРТ должна еще обязательно учитываться клиническая картина заболевания.
Как проводится исследование?
Особой подготовки для проведения МРТ при рассеянном склерозе не требуется. Важно надеть свободную одежду без металлических элементов, выложить всё из карманов, воспользоваться предложенными врачом наушниками или берушами.
Для получения наиболее точных результатов МРТ при рассеянном склерозе требуется предварительное введение контрастного вещества. Это абсолютно безвредная процедура, которая лишь в редких случаях может стать причиной аллергических реакций. Тем не менее, перед введением контраста за несколько часов рекомендуется отказаться от приёма пищи и питья.
Сама процедура МРТ-сканирования проводится в несколько этапов:
- Подготовка пациента и предварительная консультация. В некоторых случаях делается тест на индивидуальную непереносимость контраста.
- Сама процедура. Вводится контрастное вещество, а затем человек ложится на выдвижную кушетку, фиксируется специальными ремнями и вместе с кушеткой заезжает в трубу томографа. Делается серия снимков, отражающих проблемную зону в разных плоскостях и ракурсах. Полученные данные передаются на компьютер. Длительность процедуры составляет 30-50 минут.
- Завершение сканирования. Кушетка выезжает из трубы томографа. Человек отстёгивается и может вести привычный образ жизни. В течение 1-2 часов врач обработает сделанные снимки, запишет их на электронный носитель и распечатает для дальнейшего исследования, приложит расшифровку сделанного исследования.
Противопоказания
Нельзя проводить МРТ-сканирование при наличии:
- любых вживлённых электронных устройств в теле пациента;
- использование больших металлических протезов и имплантатов;
- наличие несъемных металлических конструкций, например, аппарат Илизарова;
- период беременности до 14 недель при обычном МРТ и весь период вынашивания ребёнка при МРТ с контрастом;
- некоторые психические и нервные болезни;
- тяжёлые заболевания крови, сердца и других внутренних органов при необходимости введения контрастного вещества;
- индивидуальная непереносимость контраста (также при МРТ с контрастом).
диагностика головного (спинного) мозга, признаки
Рассеянный склероз относится к группе заболеваний, при которых повреждается покровный слой нервных волокон, состоящий из глиальных клеток.
В последующем, на месте распада образуются склеротические бляшки, а нервные клетки перестают функционировать.
Болезнь, постепенно прогрессируя, приводит к инвалидности. Ведущую роль в развитии рассеянного склероза отводят инфекции и нарушениям иммунной системы, при которых собственные клетки воспринимаются как чужеродные агенты и подвергаются атаке.
Дебют болезни приходится на возраст 15-40 лет, с преобладанием поражения лиц женского пола.
Клиническая картина рассеянного склероза
Первыми признаками рассеянного склероза является повышенная утомляемость и ощущение тяжести, скованности в ногах.
Поверхностные кожные рефлексы (брюшные, подошвенные) исчезают, а глубокие (сухожильные, периостальные) становятся более выраженными.
На ранних стадиях при поражении двигательного нейрона появляются патологические рефлексы (Бабинского, Оппенгейма).
При прогрессировании заболевания нарушается координация движений и функции тазовых органов.
Снижается мышечная сила, развивается паралич конечностей. Поражение зрительного нерва проявляется ощущением тумана, бликов перед глазами, падением зрения вплоть до слепоты.
При образовании патологических очагов в мозжечке речь становится медленной, отрывистой, разорванной на слоги.
Склероз гиппокампа сопровождается появлением судорожных припадков, снижением мыслительной функции.
Критерии МакДональда для распознавания рассеянного склероза
Диагностика основывается на данных клинической картины заболевания и МРТ центральной нервной системы.
Для постановки диагноза используются критериальный метод, разработанный МакДональдом, чувствительность которого составляет 85%:
- Рассеивание клинической симптоматики в пространстве (распространение на несколько проводящих систем) устанавливается при наличии на снимке более одного гиперинтенсивного очага в Т2-режиме, расположенных в двух отделах мозга из четырёх: в спинном мозге, вблизи желудочков и коры головного мозга, под намётом мозжечка.
- Рассеивание во времени устанавливается: при появлении на повторных снимках новых очагов в Т2-режиме с применением парамагнетиков и выявлении очагов разной давности.
Томография для диагностики и мониторинга рассеянного склероза
МРТ-диагностика выявляет локальные, диффузные изменения и время возникновения в головном, спинном мозге даже при отсутствии клинической симптоматики.
Обследование пациентов проводится на томографах, с электромагнитным источником 1,5-3 Тл, что исключает вероятность искажения результата за счёт артефактов.

Метод помогает исследовать трёхмерное изображение во взаимоперпендикулярных плоскостях.
Две из них стандартные — аксиальная и сагиттальная, одна дополнительная — коронарная. Рекомендуемая толщина срезов для получения точного изображения 3 и 5 мм.
Длительность сеанса 25-30 минут. Для контроля лечения в динамике и обнаружения новых очагов проводится повторное МРТ.
Второе и третье сканирование делается на том же аппарате, что и первичное исследование для сравнения показателей.
Возможности сканирования в Т1, Т2 режимах
Импульсные последовательности, или режимы помогают получить характеристику тканей на основании изменения их контрастности на МРТ-изображениях.
Сканирование, для получения изображения занимает 5-12 секунд. С помощью быстрых режимов получают Т2-взвешенные изображения за 120-180 секунд («быстрое SE») и за 20 секунд («сверхбыстрое SE»).
Режимы для выявления рассеянного склероза:
- T2, RD — вероятность распознавания очагов деструкции и склероза нервных волокон составляет 95%;
- 2D T2-FLAIR — выявляет рассеянный склероз на МРТ головного мозга, при локализации поражений возле желудочков и коры;
- совокупность T2-FLAIR и T2 применяют для обнаружения новых поражений очагового характера в задней черепной ямке, мозолистом теле, височной доле. Выявляет артефакты сосудистого генеза;
- 3D T2-FLAIR — используется для рутинного обследования пациентов с возможностью получения тонких срезов при поражении области под намётом мозжечка;
- DIR — выявляет очаги с локализацией в сером веществе;
- STIR T2 и PSIR T1 — на МРТ спинного мозга при рассеянном склерозе выявляет изменения локального и диффузного характера.
На T1-изображениях в виде интенсивного сигнала выявляются жировая ткань и участки со следами старых кровоизлияний.
С помощью T2-изображений получают информацию о местах со скоплением жидкости, в том числе и об очагах склероза, где произошло повреждение жировых клеток оболочки нейронов.
Значение контрастного вещества в комплексном исследовании
Применение контраста, содержащего гадолиний, выявляет активные (свежие) очаги склероза, с давностью возникновения 1 месяц.
Эта особенность обусловлена нарушением защитного барьера, при котором введённое вещество из крови попадает в нервную клетку через повреждённую миелиновую оболочку.
Диагностическая ценность метода заключается в возможности отличить старые очаги от новых и провести дифференциальную диагностику с другими заболеваниями за счёт выявления структурных повреждений.
 Препарат безвреден для организма. Не вызывает аллергических реакций.
Препарат безвреден для организма. Не вызывает аллергических реакций.
Изменения на МРТ при рассеянном склерозе
Рассеянный склероз, МРТ диагностика которого является основным инструментальным методом, имеет специфические признаки на снимках.
На Т1 взвешенных изображениях поражённые участки, из-за уменьшения липидного слоя и повышения содержания жидкости, имеют пониженную интенсивность сигнала.
На Т2 сигнал гиперинтенсивный. По мере прогрессирования атрофии вещества мозга за счёт демиелинизации и повреждения аксонов, желудочки увеличиваются в размерах, а мозолистое тело уменьшается.
К типичной локализации патологических очагов относится:
- нижняя граница мозолистого тела;
- дно IV и тело бокового желудочка;
- поверхностные отделы моста мозга;
- средние ножки мозжечка;
- белое вещество под корой и около желудочков;
- интрамедуллярное расположение, на уровне шейного отдела позвоночника.
Описание участков склероза на снимках
Патологические очаги выглядят как округлые образования размером до двух сантиметров.
При слиянии образуются зоны неправильной формы с повышенной интенсивностью сигнала.
Участки склероза, расположенные у нижней границы мозолистого тела имеют продолговатую форму, направленную к периферии (пальцы Доусона).
 В спинном мозге очаги напоминают форму сигар. Они занимают центральное положение с распространением на периферию и вовлечением в процесс задних рогов.
В спинном мозге очаги напоминают форму сигар. Они занимают центральное положение с распространением на периферию и вовлечением в процесс задних рогов.
В активных очагах по мере рассасывания отёка и стихания воспалительного процесса гипоинтенсивный сигнал исчезает, и образуются так называемые «острые чёрные дыры».
Хронические воспалительные очаги, расположенные в зоне выраженного повреждения аксонов, имеют сниженную интенсивность сигнала и называются «хронические чёрные дыры».
В каких случаях проведение томографии запрещено
Абсолютное ограничение исследования показано для пациентов, состояние которых соответствует хотя бы одному из пунктов:
- встроенные металлические, электронные импланты, конструкции, протезы в области исследования;
- установленный искусственный водитель ритма;
- состояние после установки клипс на сосуды головного мозга.


При неадекватном поведении исследуемого, состоянии опьянения, в первом триместре беременности, сердечной патологии в стадии декомпенсации вопрос о проведении исследования решается индивидуально.
Достоверность МРТ среди параклинических методов обследования рассеянного склероза составляет 95-100%.
С его помощью возможна постановка диагноза на ранних стадиях, путём выявления и идентификации патологических очагов.
Динамическое наблюдение за болезнью помогает назначить адекватное лечение и повысить качество жизни пациентов.
