Хроническая сердечная недостаточность Хроническая сердечная недостаточность (хсн)
Хроническая сердечная недостаточность (ХСН)– это патофизиологический синдром, при котором в результате сердечно-сосудистых заболеваний происходит снижение насосной функции сердца, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца.
ХСН — это заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
Эпидемиология
В РФ страдает ХСН – 5,6%
50% больных с ХСН умирает в течение 4-х лет с момента манифестации декомпенсации.
При тяжелой ХСН – 50% больных умирает в течение 1 года.
Риск ВС при ХСН в 5 раз выше, чем в популяции
Средняя продолжительность жизни у мужчин – 1,66г., у женщин – 3г.
Максимальная распространенность ХСН – в возрасте 60-70лет.
Этиология
ИБС, в том числе инфаркт миокарда (67%)
Артериальная гипертензия (80%)
Приобретенные и врожденные пороки сердца
Кардиомиопатия
Поражения миокарда установленной этиологии (алкогольные и др.)
Выпотной и констриктивный перикардит
Факторы, провоцирующие прогрессирование ХСН:
ИБС
Артериальные гипертензии
Кардиомиопатии, миокардиодистрофии
Заболевания эндокринной системы (СД, заболевания щитовидной железы, акромегалия)
Нарушение питания (дефицит тиамина, селена, ожирение)
Инфильтративные заболевания (саркоидоз, амилоидоз, коллагенозы)
Тахи- и брадиаритмии
ТЭЛА
Пороки сердца
Побочные эффекты лекарственных веществ (в-блокаторы, антиаритмические, цитотоксические)
Патогенез
Этиологические факторы приводят к уменьшению ударного объема, снижению сердечного выброса, что уменьшает кровоснабжение органов и тканей (почек, головного мозга и др.). Включаются компенсаторные механизмы:
— увеличивается активность симпатоадреналовой системы для поддержания на оптимальном уровне АД.
— увеличивается продукция антидиуретического гормона (АДГ).
— увеличивается уровень венозного возврата к сердцу, ОЦК,
— гипертрофируется и дилатируется миокард,
— нарушается продукция вазодилатирующих средств.
В результате при прогрессировании заболевания увеличивается и нарастает ОЦК, в сосудистом русле скапливается большой объем крови, нарушается проницаемость стенок сосудов, и жидкая часть крови пропотевает в ткани. Накопившаяся углекислота в крови при замедлении движения крови раздражает рецепторы и рефлекторно вызывает учащение дыхания.
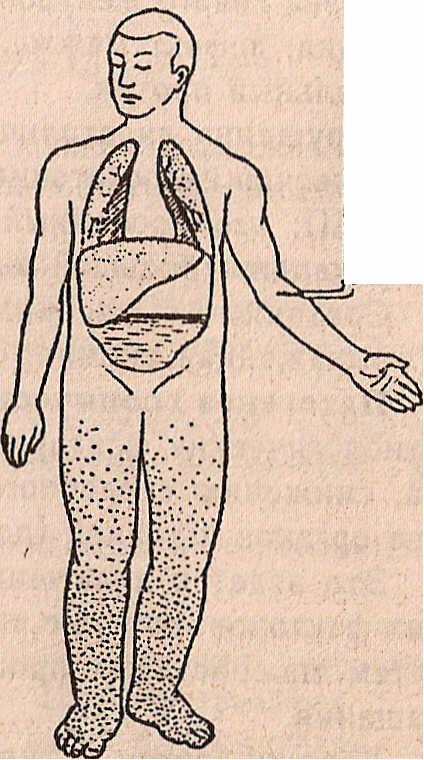
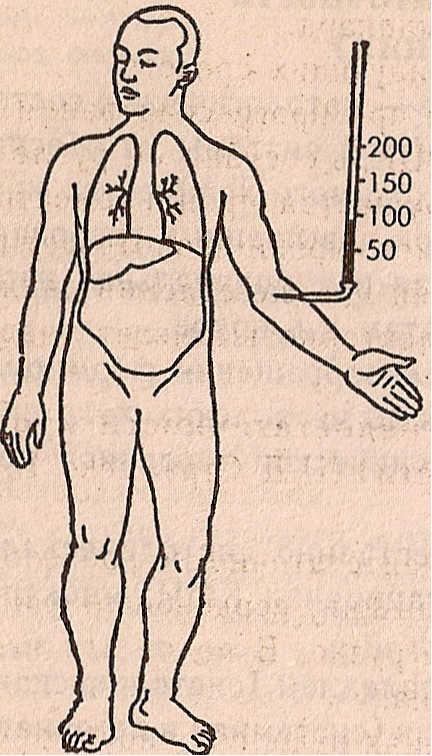
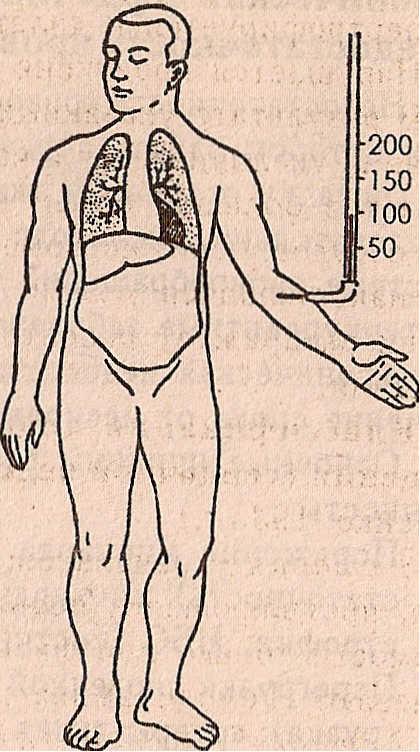
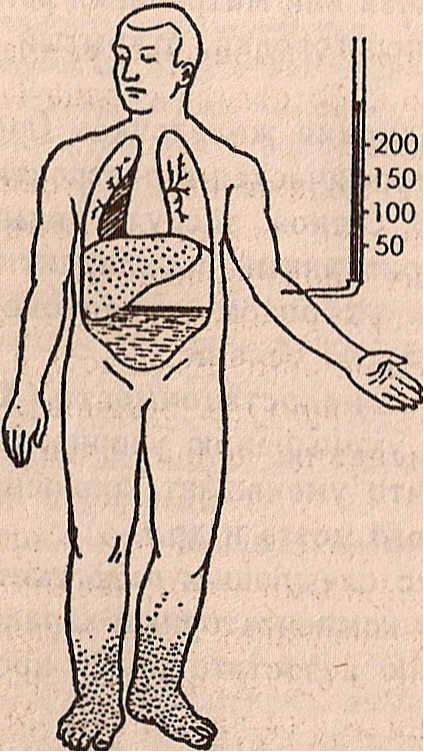
Схематическое изображение различных типов недостаточности сердца:
а — норма, б — левожелудочная , в — правожелудочная, г ,- тотальная недостаточность
Классификация хронической сердечной недостаточности по Стражеско и Василенко (1935, с дополнениями)
Стадия I начальная, скрытая НК, | Проявляется развитием одышки, сердцебиения и утомляемости только при физической нагрузке. В покое эти симптомы исчезают. Гемодинамика не нарушается. Трудоспособность несколько снижена. |
Стадия II выраженная НК | |
Признаки НК в покое выражены умеренно, толерантность к физической нагрузке снижена. Нарушения гемодинамики в БКК или МКК, выраженность их умеренная. | |
Период Б: | Выраженные признаки сердечной недостаточности в покое. Тяжелые гемодинамические нарушения в МКК и БКК. |
Стадия III конечная, дистрофическая стадия ХСН | С выраженными нарушениями гемодинамики, нарушениями обмена веществ, необратимыми изменениями в органах и тканях. |
причины, симптомы и признаки, лечение патологии
Из статьи вы узнаете особенности сердечной недостаточности, причины и симптомы патологии у мужчин и женщин, способы диагностики, способы лечения и профилактики.

Суть и причины патологии
Сердечная недостаточность – это падение минутного выброса и нового поступления крови в артерии. Утрата миокардом нормальной сократительной способности может быть врожденной или приобретенной.
Приобретенная сердечная недостаточность – удел пожилых людей. Однако патология может возникнуть и у подростков, если их физическая активность чрезмерна, а нагрузка на сердце из-за роста всех органов высока. Иногда занятия профессиональным спортом врачи запрещают года на два, до стабилизации всех физиологических показателей.
Причины врожденной и приобретенной сердечной недостаточности разные, представлены в таблице:
| Причины врожденной СН | Причины приобретенной СН |
|---|---|
| Гипертрофия миокарда (чаще левого желудочка) | Хроническая гипертензия на фоне сосудистого спазма |
| Недоразвитие желудочков | Стеноз сосудов или клапанов сердца |
| Дефекты межпредсердной или межжелудочковой перегородки | Воспаление оболочек сердца |
| Аномальное расположение атриовентрикулярного клапана (синдром Эбштейна) | Опухоли средостения |
| Сужение аорты (коарктация) | Постинфарктное состояние |
| Незакрытый артериальный Боталлов проток | Нарушенный обмен веществ |
| Синдромы преждевременной активизации желудочкового возбуждения | Вредные привычки |
Симптомы и клинические проявления
Распознать сердечную недостаточность сложно, ведь симптомы у заболевания зависят от формы патологии: лево- или правожелудочковой, в остром и хроническом варианте. У мужчин и женщин они имеют некоторые отличия.
У женщин

СН у женщин чаще всего проявляется постоянным непродуктивным подкашливанием, одышкой при небольшом усилии, хронической усталостью, чувством разбитости, недомоганием, пастозностью лица и конечностей, набором веса.
Другие симптомы представлены в таблице.
| Проявления левожелудочковой недостаточности у женщин | |
|---|---|
| Острой | Хронической |
| Одышка, усиливающаяся в положении лежа | Одышка, кашель – итог застоя в легких |
| Пароксизмальная одышка в ночное время | Утомляемость – симптом, который беспокоит женщин из-за гипоксии тканей |
| Слабость – симптом, на который часто жалуются женщины с ОСН | Просыпания по ночам из-за нехватки воздуха (пароксизмальная одышка) |
| Клокочущие хрипы в легких, которые слышны на расстоянии | Тахикардия – компенсация гипоксии (частые сокращения пытаются восстановить необходимое питание тканей) |
| Цианоз | Потеря аппетита – результат обескровливания пищеварительной трубки |
| Гипотония | Набор лишних килограммов из-за задержки жидкости в организме |
| Проявления правожелудочковой недостаточности у женщин | |
| Острой | Хронической |
| Одышка – следствие потери способности желудочком перекачивать кровь через легкие (гипоксия) | Отеки ног вследствие повышенного гидростатического давления в венах большого круга кровообращения – чаще диагностируются у женщин |
| Цианоз губ, ногтей – причина в кислородном голодании (кровь не поступает в достаточном количестве на периферию) | Асцит – плохой прогностический признак |
| Набухание яремных вен на шее возникает у женщин из-за высокого давления в правых камерах сердца | Гидроторакс – скопление жидкости невоспалительного характера в плевральной полости |
| Тахикардия у женщин – компенсаторный механизм | Гепатомегалия |
| Увеличение размеров печени, болезненность в правом подреберье | Расширение вен на шее |
| Отеки ног | Набор веса из-за скопления жидкости внутри организма |
| Асцит – жидкость в брюшной полости | При постинфарктном кардиосклерозе у женщин или тромбоэмболии – причины СН – сердечные боли |
| Боль за грудиной – результат инфаркта или ТЭЛА | Хроническая усталость – самая частая жалоба женщин при ХСН |
У мужчин

СН у мужчин в большинстве случаев дает следующую симптоматику: отеки голеней, аритмия, загрудинный дискомфорт, кашель с небольшим количеством мокроты, одышка, акроцианоз, дизурия.
Полная симптоматика СН представлена в таблице.
| Проявления левожелудочковой недостаточности у мужчин | |
|---|---|
| Острой | Хронической |
| Боли в грудной клетке давящего или жгучего характера, которые напоминают ОИМ. Причина – ишемия миокарда. | Отеки ног |
| Аритмия – в результате нарушения питания, гипоксии | Одышка (по мере скопления жидкости в груди) |
| Подташнивание, рвота – симптомы интоксикации из-за некроза тканей сердца | Акроцианоз |
| Сухие, затем, влажные хрипы – интерстициальный отек легких | Бледность губ |
| Надсадный кашель с пенистой мокротой розового цвета (примесь крови) | Задержка мочи |
| Бледность кожи, липкий пот | Бессонница, ночные апноэ |
| Потеря сознания | Боли в грудной клетке (скопление жидкости) |
| Скачки АД (маятник) | |
| ЧСС выше 30/минуту | |
| Проявления правожелудочковой недостаточности у мужчин | |
| Острой | Хронической |
| Удушье на фоне кашля с тяжело отходящей мокротой | Синюшный или желтоватый оттенок кожи |
| ЧСС более 40/минуту | Пастозность кожи |
| Боль в правом подреберье (застой в печени, билиарной системе) | Набухание шейных вен (застой в большом круге кровообращения) |
| Акроцианоз | Сердечная кахексия (обменные нарушения, диспепсия) |
| Коллапс | Трофические язвы голеней |
Стадии СН по Василенко – Стражеско
Признаки сердечной недостаточности зависят от степени тяжести состояния и лежат в основе одной из основных классификаций ХСН по Василенко – Стражеско. Она принята еще в 1935 году, но с дополнениями успешно применяется и сегодня. На основании клинической симптоматики выделяют три стадии патологии.
Первая (начальная, скрытая): А и Б
Суть – недостаточность кровообращения без сопутствующих нарушений гемодинамики. Признаки сердечной недостаточности появляются внезапно при непривычной или сверхтяжелой нагрузке: тахикардия, слабость, одышка.
При 1А стадии функциональные нарушения в работе сердца практически не влияют на общее самочувствие человека. Это так называемый доклинический вариант ХСН. Никаких ограничений в плане физических нагрузок, работы – нет. Обязателен осмотр у врача раз в полгода с назначением при необходимости соответствующей терапии. Единственный признак заболевания – увеличенная фракция выброса крови при серьезном усилии.
1Б стадия латентной ХСН имеет стертые симптомы, которые исчезают после непродолжительного отдыха.
Вторая А и Б
Суть – нарушение кровообращения в малом или большом круге, иногда – в обоих.
Симптомы 2А: акроцианоз, хроническая усталость, кашель, пастозность. В состоянии покоя не проходят, хотя в процесс вовлечен только малый круг кровообращения. Занятия спортом запрещены, но умеренная физическая активность не противопоказана.
Симптомы стадии 2Б нарастают, поскольку в процесс вовлекается и большой круг кровообращения. Присоединяются хрипы в легких, отеки ног, загрудинные боли, гепатомегалия. Любая физическая нагрузка изматывает, даже интимная близость. Человек теряет трудоспособность.
Третья (конечная, дистрофическая): А и Б
Суть – тяжелая гипоксия из-за нарушения кровообращения в обоих кругах в результате утраты сократительной способности обоими желудочками. Симптомы – полиорганная недостаточность (кардиальный цирроз печени, диффузный пневмосклероз, синдром застойной почки). Пациенты не способны выполнять самые простые задачи: уборка, стирка, готовка.
Тяжесть симптомов ХСН приводит к тому, что лечение – малоэффективно. На стадии 3А еще возможно частичное восстановление функций, но уже назначается группа инвалидности. Прогрессирование ХСН до 3Б стадии может привести к смерти.
Согласно Нью-Йоркской классификации ХСН – NYHA по признакам сердечной недостаточности выделяют 4 функциональных класса:
- Повседневные физические нагрузки не вызывают никаких признаков ХСН, которые возникают только после неожиданных или слишком больших физических усилий.
- Предполагает частичное ограничение физической активности, поскольку даже привычные нагрузки вызывают симптомы, характерные для сердечной недостаточности: одышку, слабость, тахикардию, которые исчезают после кратковременного отдыха.
- Требует существенное ограничения физической активности, так как повседневные дела пациент выполнять не в состоянии.
- Класс, который характеризует ХСН, возникающую практически в состояния покоя.
Обе классификации относительно соответствуют друг другу. Функциональная удобна для оценки состояния человека в процессе лечения. При диагностике ХСН указываются оба критерия классификации: стадия и класс.
| Василенко – Стражеско | NYHA |
|---|---|
| ХСН 1А | 1 ФК |
| ХСН 1Б | 2 ФК |
| ХСН 2А | 3 ФК |
| ХСН 2Б | 4 ФК |
Диагностика
Цель – определение степени тяжести, этиологии СН. Для этого необходимо:
- собрать анализ;
- провести физикальный осмотр;
- ЭКГ, ЭхоКГ, Холтер;
- пульсометрия, тонометрия;
- ОАК, ОАМ, биохимия;
- обзорный рентгеновский снимок органов грудной клетки;
- УЗИ печени, почек;
- КТ, МСКТ, МРТ сердца;
- консультация узких специалистов.
Отдельно проводится тестирование реакции сердца на физические нагрузки. Исследований всего два – с 20 приседаниями и проба Руфье–Диксона. Тестирование проводят, если у пациентов есть небольшие хрипы в легких. При выраженных хрипах – оценка не требуется:
| Ход теста | Оценка результатов |
|---|---|
| 20 приседаний: все замеры проводят в течение минуты, ЧСС фиксируют в покое (сидя) – результат №1, затем время приседаний сокращается до 30 секунд – результат №2, наконец, замеры проводят спустя минуту после приседаний – результат №3 и через 2 минуты после них – результат №4 | Реакция сердца на нагрузку оценивается на отлично, если результат №2 больше на 25% №1, если больше на 50% –удовлетворительно, если более 50% – плохо. Реакция восстановления сердца после приседаний оценивается на отлично, если результат №3 практически равен №1, удовлетворительно, если результат №4 близок к №1, плохо, если результат №4 значительно больше №1. |
| Проба Руфье–Диксона: приседают 15 секунд и после пятиминутного отдыха в положении лежа – фиксируют результат №1. Результат №2 – замеры после 30 приседаний за 45 секунд, первый раз после нагрузки сразу, второй через 30 секунд, третий спустя 15 секунд | Итог считают по формуле: (4 х (Р1+Р2+Р3) – 200):10 Меньше 3 – отлично, до 6 – хорошо, до 9 – удовлетворительно, более 10 – плохо. Например, Р1=75, Р2 = 100, Р3 =90 Получается: 4 х {(65+100+85) – 200}: 10 = 20, что очень плохо. Но этот тест не применяют у пациентов с тахикардией из-за априори необъективного результата. Используют первый вариант с 20 приседаниями |
Особенности лечения
Лечение хронической СН лекарственными средствами включает прием препаратов различных фармакологических групп: комбинация зависит от степени тяжести симптомов. Основные препараты представлены в таблице:
| Группа, название препарата | Оказываемый эффект |
|---|---|
| Сердечные гликозиды: Дигоксин, Строфантин, Дигитоксин | Повышают сократительную способность миокарда |
| Нитраты: Нитроглицерин, Нитронг, Сустак | Расширяют вены, снимают ангиоспазм, болевые ощущения |
| Ингибиторы АПФ: Каптоприл, Лизиноприл, Фозиноприл | Расширяют сосуды, снижают давление, являются профилактическими средствами, снижающими риск остановки сердца |
| Бета-блокаторы: Беталок, Атенолол, Метопролол | Урежают ритм сердца, снижают АД |
| Блокаторы кальциевых каналов: Дилтиазем, Амлодипин, Нитрендипин | Расширяют просвет артерий, купируют аритмии, снижают артериальное давление |
| Мочегонные средства: Фуросемид, Лазикс, Альдактон | Снимают отечность, выводя лишнюю жидкость из организма |
| Средства стимулирующие обменные процессы: АТФ, Рибоксин, Карнитин | Поддерживают миокард на клеточном уровне, обеспечивая всеми необходимыми питательными веществами, энергией |
| Витамины: А, Е, С, группа В | Улучшают метаболизм сердечной мышцы, выводят свободные радикалы из организма, омолаживают клетки |
| Тиреостатики (если причина – гипертиреоз): Мерказолил, Пропицил, Тирозол | Снижают уровень Т4, после чего блокируют выработку новых гормонов |
Хирургическое вмешательство
Оперативное лечение сердечной недостаточности показано только в случае отсутствия результатов от консервативной терапии. Например, если причиной СН становятся пороки сердца разной этиологии или нарушение функции щитовидной железы. Медикаментозное лечение не эффективно, поскольку не устраняет причину патологии, а лишь ненадолго снимает симптомы болезни. В этом случае без операции не обойтись. В таблице перечислены заболевания, которые приводят к СН и корректируются только оперативным лечением:
| Название заболевания | Вид оперативного вмешательства |
|---|---|
| Клапанные дефекты | Клапанное протезирование |
| Стеноз артерий | Стентирование – установка специального каркаса, который не дает сосуду суживаться |
| Незакрытый артериальный проток | Установка окклюдера – специального герметичного «пластыря» |
| Синдромы преждевременного возбуждения желудочков | Намеренное локальное разрушение ткани водителя ритма сердца без ее физического удаления – абляция проводящих путей катетером |
| Максимальные структурные изменения миокарда, угрожающие жизни пациента | Пересадка органа (эффективность сопоставима с риском смерти: в первый месяц и во время операции около 10% случаев заканчиваются летальным исходом) |
| Гипертиреоз | Либо полное удаление органа хирургическим путем, либо лучевое (при помощи радиоактивного йода) разрушение железы с последующей заместительной терапией в течение всей жизни |
Полезные продукты
При сердечной недостаточности корректировка рациона питания является важнейшей составной частью общей схемы лечения патологии. В таблице представлены запрещенные и полезные продукты, которые должны входить в ежедневное меню пациентов с СН:
| Полезные продукты | Запрещенные продукты |
|---|---|
| Все свежие овощи и фрукты желтого цвета | Соль |
| Фреши овощные, ягодные, фруктовые | Виноград, виноградный сок, кофе, крепкий чай, алкоголь, газировка |
| Все кисломолочные продукты | Любая рыба, мясо, кроме грудки курицы |
| Отварной картофель | Грибы |
| Отварная куриная грудка | Жареное, копченое |
| Греча, овсянка | Шоколад |
| Икра | Специи |
Воду рекомендуют пить не более 1 литра/день. Спать для уменьшения пастозности, отеков – на высоких подушках с еще одной подушкой под ногами.
Здоровый образ жизни – единственная профилактика патологии.
Прогноз
Прогноз при сердечной недостаточности зависит от своевременности начатого лечения, этиологии. При 2-3 стадии – выживаемость составляет не более 7 лет. Начальные стадии болезни хорошо поддаются терапии, гарантируют увеличение продолжительности жизни при ее хорошем качестве.

Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об автореХроническая сердечная недостаточность (ХСН): классификация, степени и стадии
Заболевания кардиальных структур представлены большой группой нарушений. Большая часть несет опасность, но отсроченную. Состояние развивается, прогрессирует, но до определенного момента симптомов нет или они насколько скудные, что пациент не обращает внимания на отклонение. Так бывает не всегда.
Хроническая сердечная недостаточность (ХСН) — это вялотекущее нарушение насосной функции сердца, невозможность нормально перекачивать кровь по большому и малому кругам в результате падения сократительной способности миокарда. Отклонение имеет собственный код по МКБ-10. I50 и признано самостоятельным диагнозом.
Развивается по двум сценариям:
- В первом случае прогрессирует исподволь, многие годы. Точный момент начала не в силах назвать даже врач, не говоря о самом пациенте.
- Другой вариант — развитие с предшествующим острым эпизодом. Например, в результате инфаркта или воспалительных патологий со склерозированием (рубцеванием) тканей.
Хроническая сердечная недостаточность имеет типичные симптомы, ее довольно просто диагностировать, если знать, что искать.
В отличие от большинства состояний симптомы не проходят вообще. Они сопровождают больного постоянно. В то же время до тотальной декомпенсации, когда организм уже не в состоянии удержать баланс функциональной активности, они недостаточно тяжелы и не ведут к смерти человека.
При длительном развитии прогноз неблагоприятный. Потому нужно обращаться к врачу как можно раньше.
Механизмы развития
Становление патологического процесса происходит в результате влияния стороннего фактора. Какого именно — нужно смотреть, проверять пациента инструментальными методами.
Классические причины начала заболевания — инфаркт миокарда, перенесенный воспалительный процесс в области мышечного органа, артериальная гипертензия, без должного лечения. Помимо возможны и эндокринные патологии (много реже).
Негативный фактор влечет снижение сократительной способности миокарда. До определенного момента организм в силах компенсировать нарушение, ускорить кардиальную активность. Внешне это проявляется ростом частоты сокращений.
При накоплении определенной критической массы, процесс не требует первичного фактора для прогрессирования. Болезнь зацикливается, замыкается на себя.
Падение сократительной способности приводит к слабому, недостаточному выбросу в большой круг кровообращения.
Через аорту выбрасывается основной объем жидкой соединительной ткани, которая питает органы. По нему же через коронарные артерии осуществляется питание миокарда.
Трофика недостаточная, сама кардиальная структура недополучает кислорода и полезных веществ. Отсюда дальнейшее усугубление состояния.

Это происходит не в один момент, а в течение, по крайней мере, нескольких месяцев (при агрессивном развитии) или лет (намного чаще).
При грамотном терапевтическом подходе можно разорвать порочный цикл и компенсировать состояния. Но полного излечения быть уже не может. Потому как причина в основном органическая, сердце трансформируется, изменяется в патологическом русле.
Классификация ХСН
Типизация проводится по группе оснований. Все используются в рамках определения тактики терапии. Тяжести патологического процесса и вероятного исхода.
В зависимости от локализации и основного характера заболевания:
- С систолической дисфункцией. Возникает особенно часто. Суть заключается в падении способности миокарда к полноценному сокращению и выбросу крови в большой круг. Объективно проявляется падением верхнего артериального давления при сохранности нижнего, изолированной систолической гипотензией. Влечет раннее развитие органических изменений.

- С диастолической дисфункцией. Выброс нормальный. Проблема существует в момент возвращения крови в сердце. Орган не может расслабиться, что приводит к задержке значительной части жидкой соединительной ткани в камерах. Выбрасывается в итоге меньший объем, чем должен.
Исходя из типа, нужно выбирать тактику терапии.

Вторая классификация ХСН основывается на тяжести патологического процесса, соответственно, речь о стадии заболевания:
- Первая или латентная (скрытая). Не дает симптомов, не считая момент выраженной физической активности. После нагрузки возникает одышка, боль в груди, нарушение ритма, посинение кожных покровов. Пациент испытывает слабость и сонливость.
Это лучший момент для начала лечения. Фракция выброса пока еще нормальная, нарушение имеет обратимый характер.
- Вторая. Стадия клинических симптомов. Пациент испытывает постоянные проявления хронической сердечной недостаточности, наблюдаются застойные явления в малом и большом кругах кровообращения.
Дискомфорт существует постоянно, хотя и не в такой мере, как позже. Однако этого хватает, чтобы резко понизить способность к труду, общую выносливость организма во всех отношениях (в том числе психическом).
Сама по себе подразделяется на две стадии:
- А). Сопровождается симптомами в минимальной степени, гемодинамические нарушения выражены несущественно.
- Б). Клиническая картина яркая, заканчивается инвалидностью. Начиная с этого момента кардинальным образом помочь уже нельзя, компенсировать состояние врачи в силах лишь частично.
Лечение вероятно с помощью трансплантация сердца, но в условиях реальности России и стран бывшего Союза это малореалистично.
- Третья. Не некоторой классификации четвертая. Конечное состояние. Трудоспособность полностью утрачивается, симптомы тяжелые, сводят на нет даже привычную активность. В быту, по дому. Ходить тоже трудно, если не невозможно. Летальность на этой стадии максимальна.
Используется и довольно старая классификация, основанная на переносимости физической нагрузки, так называемой толерантности к активности. Она создана еще в 1964 году.
Выделяют четыре функциональных класса сердечной недостаточности:
- ФК 1. Повседневная деятельность не вызывает дискомфорта, не провоцирует патологических проявлений.
- ФК 2. Стандартная физическая нагрузка приводит к нарушению нормальной активности сердца, снижение качества жизни, ухудшение самочувствия.
- Третий функциональный класс. Стандартная привычная деятельность невозможна. Приводит к развитию опасных симптомов.
- ФК 4. Полная невозможность физической нагрузки. Толерантность минимальна. Пациент становится глубоким инвалидом.
Обычно врачи пользуются всеми классификациями сразу. Это более информативно, позволяет качественно стадировать патологию и понять, на какой фазе она находится. Что нужно предпринять для коррекции состояния, есть ли шансы кардинальным образом повлиять на ситуации.
Внимание:Стадии ХСН неодинаковы по проявлениям, определение на ранних этапах возможно с помощью велоэргометрии и нагрузочных тестов.
Кардиальные признаки
Признаки неспецифичны, но патологический процесс с головой выдает постоянное течение клиники. На ранних этапах, однако, проявления можно обнаружить, только если специально спровоцировать повышение активности сердца.
Классические признаки:
- Боли в грудной клетке. Незначительные на ранних стадиях. Более выраженные по мере прогрессирования состояния. Жгучие, давящие. Возможен разлитой дискомфорт. Указывает на ишемию кардиальных структур. Неблагоприятный признак. Требует обратить на себя внимание.
- Нарушения частоты сердечных сокращений. По типу тахикардии, роста показателя ЧСС до 100 ударов в минуту и свыше того. Применение бета-блокаторов дает результат, но на время. Вопрос это не решает. Симптоматическая терапия может сгладить дискомфорт, но основной процесс продолжает свое течение.
- Одышка. Нарушение нормального газообмена приводит рефлекторному росту ЧДД в минуту (количество дыхательных движений).
На ранних этапах требуется существенная физическая активность, чтобы симптом проявил себя.
На поздних — достаточно встать с постели и пройти легким шагом по комнате, чтобы развилось удушье. Это опасно, возможна асфиксия и смерть. Неотложное состояние купируется в условиях стационара.
Подробнее об одышке при СН читайте здесь.
- Тошнота, рвота. Нечастые спутники больного, но встречается и они. Итог ишемии особых центров головного мозга.
- Бледность кожных покровов. Также и слизистых оболочек. Хорошо проявление заметно при осмотре десен.
- Цианоз носогубного треугольника. Посинение области вокруг рта. Визитная карточка заболеваний сердечнососудистой системы.
- Повышенная потливость. В момент ухудшения состояния гипергидроз усиливается.
- Головная боль. Цефалгия. Локализуется в затылочной области или висках. Стучит, пульсирует в такт биению сердца.
Купировать симптом можно с помощью анальгетиков. Это результат не повышенного артериального давления, а нарушения питания мозговых тканей. Хотя и параллельный рост АД возможен, но на фоне ХСН это редкость. Скорее возникнет гипотония. Только если на ранних стадиях.

Симптомы со стороны других органов
На поздних этапах возникают проявления со стороны прочих органов и тканей:
- Увеличение печени. Соответственно, выпирание из-под края реберной дуги, боли тупого, ноющего характера справа в боку, увеличение размеров живота в результате скопления жидкости (асцит), пожелтение склер глаз и кожных покровов.
- Отеки ног, рук, лица. Следствие снижения фильтрующей функции почек и сердечного застоя. Может привести к гибели больного от дисфункциональных расстройств довольно быстро. Вероятно развитие злокачественной гипертензии. Стремительного, бесконтрольного роста артериального давления до существенных отметок.

- Психические расстройства. Не психотического уровня. Обычно неврозы, депрессивные явления со сниженным эмоциональным фоном, апатичностью, слабостью. Сонливостью, тревожностью, плаксивость и прочими моментами.
- У женщин — нарушение нормального менструального цикла. По типу задержки, ановуляции, то есть ложного, непродуктивного процесса.
- У мужчин. Временное ослабление потенции (до коррекции состояния), неспособность к половому акту. Снижение либидо, то есть влечения.
- Независимо от демографической характеристики. Нарушение способности к зачатию детей. Даже при наступлении беременности далеко не факт, что организм выдержит такую нагрузку. Риск спонтанного прерывания гестации (выкидыша) много выше чем обычно.
ХСН 1 степени сопровождается минимальной клинической картиной. Приходится провоцировать симптомы для ранней диагностики. На поздних этапах проблем с этим нет. Вопрос стоит как устранить или хотя бы частично компенсировать отклонение от нормы.
Основные причины
Основной фактор развития патологического процесса — перенесенный инфаркт миокарда. Острое нарушение питания сердечной мышцы.
Приводит к рубцеванию функционально активных тканей, снижению объема мышечного органа.
Про постинфарктный кардиосклероз и методы его лечения читайте здесь.
Восстановлению в анатомическом плане сердце не подлежит. Но если своевременно назначать препараты, есть шанс полностью компенсировать нарушение.

Второй возможный фактор — длительное течение артериальной гипертензии. Повышенное давление сказывается на состоянии сосудов и сердца. Коррекция на ранних стадиях входит в рамки профилактики сердечной недостаточности.
Миокардит. Воспалительное поражение мышечного слоя органа. Приводит к тому же эффекту, что и инфаркт, а порой и более тяжелым с деструкцией миокарда на определенном участке. Требуется протезирование.
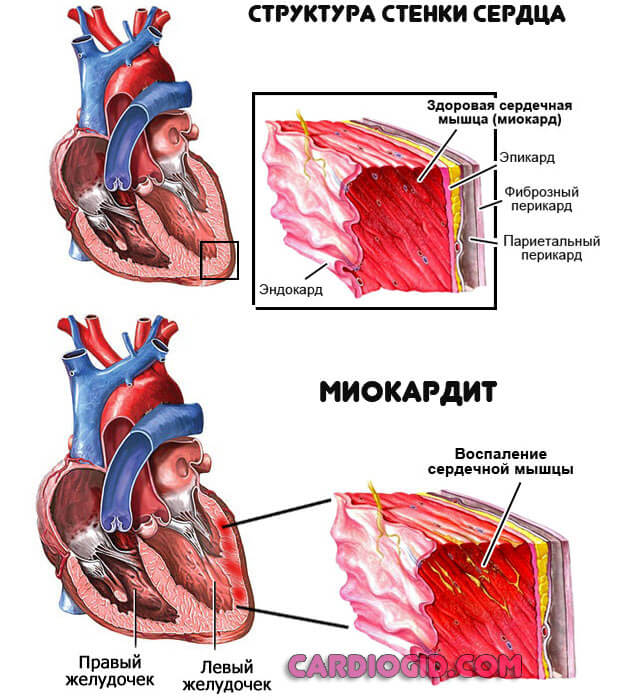
Намного реже встречаются гормональные нарушения. Гипертиреоз, сахарный диабет и прочие состояния. Они устраняются под контролем врача эндокринолога.
Причин множество. Выявление основного фактора составляет главную задачу диагностики. Сказывается он и на выборе тактики терапии.
Диагностика
Клинические рекомендации предписывают госпитализировать пациентов с подозрениями на хроническую сердечную недостаточность для тщательного обследования инструментальными методами. Лабораторные не имеют большого смысла.
Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб и их характера. Требуется для объективизации симптомов и определения возможной причины состояния.
- Измерение артериального давления. Косвенно на развитый процесс указывает падение уровня. Также оценка частоты сердечных сокращений.
- Электрокардиография. Для выявления аритмий любого типа. Специфических признаков нет. Но обнаруживается падение сократительной способности.
- Эхокардиография. Визуализация тканей мышечного органа. Используется для раннего выявления пороков, анатомических дефектов, которые неминуемо формируются в результате течения нарушения.
- МРТ по мере надобности.
На ранних стадиях — нагрузочные тесты. Велоэргометрия. Важно наблюдать за человеком, при необходимости оказать первую помощь.
Лечение
Проводится под контролем кардиолога. Основу составляет медикаментозная курация. Она направлена как на устранение симптомов, так и на коррекцию первопричины.
Назначаются средства нескольких фармацевтических групп:
- Тонизирующие. Для повышения артериального давления (по мере необходимости). На основе кофеина.
- Сердечные гликозиды. Составляют суть терапии. Используются для повышения сократительной способности миокарда. В то же время, после перенесенного инфаркта они не назначаются, возможно усугубление течения реабилитационного периода. Только по окончании и частичной стабилизации состояния. Настойка ландыша или Дигоксин.
- Антиаритмичские. Амиодарон как основной, прочие используются реже.
- Бета-блокаторы. При развитии тахикардии.
- Антиагреганты. Нормализуют текучесть крови, облегчают ток по сосудистому руслу, предотвращают образование тромбов. Гепарин, Аспирин-Кардио.
- Статины. Для коррекции уровня холестерина. Аторис и аналоги.
Прогноз
Зависит от стадии и формы патологического процесса. В расчет берется масса моментов. От возраста пациента, пола, до эффекта от препаратов, семейной истории кардиальных патологий и прочих.
На ранних стадиях (первой и второй) есть шансы на полное излечение заболевания. Выживаемость близится к 100%. Летальные исходы крайне редки, почти никогда не связаны с сердечной недостаточностью напрямую.
Начиная с 3 стадии смерть встречается в 35-40%. В терминальной фазе фатального результате избежать не удается, даже трансплантация сердца не помогает, поскольку органы и системы находятся в измененном, крайне плачевном состоянии.
Таким образом, лечение хронической сердечной недостаточности должно начинаться как можно раньше. Лучше с самого первого этапа.
Профилактика
Рекомендации классические.
- Регулярно посещать кардиолога, проходить осмотры раз в полгода-год. Особенно, если присутствует предрасположенность к патологиям. Есть шанс выявить отклонение на первом же этапе.
- Отказаться от курения, спиртного, психоактивных веществ и бесконтрольного применения препаратов. Особенно противовоспалительных.
- Нормализовать уровень физической активности. Избыток и недостаток одинаково вредны. Лучше ограничиться пешими прогулками 1-2 часа в сутки.
- Полноценно отдыхать. Спать не менее 7 часов за ночь.
- Освоить способы релаксации, избегать стрессов. По возможности.
Хроническая сердечная недостаточность в большинстве случаев развивается много лет, не дает о себе знать длительный период времени. Качественное лечение на ранних стадиях гарантирует благоприятный исход.
Сердечная недостаточность: симптомы, лечение | Азбука здоровья
Сердечной недостаточностью принято считать патологическое состояние, которое связано с ослаблением силы, частоты или регулярности сердечных сокращений.
Подобные нарушения работы сердца ведут к недостаточному кровотоку в тканях и органах, их кислородному голоданию и проявляются определенной совокупностью симптомов, свидетельствующих о застое в кругах кровообращения. Симптомы сердечной недостаточности у женщин встречаются столь же часто, как у мужчин.
Почему слабеет сердце
При самых разных кардиальных патологиях к сердцу может притекать слишком много крови, оно может быть слабым или затрудняется качать кровь против повышенного давления в сосудах (см. также причины боли в сердце). В любом из этих случаев основное заболевание может осложниться сердечной недостаточностью, об основных причинах которой стоит рассказать.
Миокардиальные причины
Они связаны с непосредственной слабостью сердечной мышцы в результате:
- воспаления (миокардит)
- некроза (острый инфаркт миокарда)
- расширения полостей сердца (дилятационная миокардиопатия)
- истощения мышцы (миокардиодистрофии)
- нарушений питания миокарда (ишемическая болезнь, атеросклероз венечных сосудов, сахарный диабет).
Среди причин:
- сдавление сердца воспалительным выпотом в сердечной сумке (перикардит)
- кровью (при ранениях или разрывах сердца)
- фибрилляции на фоне поражений током
- мерцательная аритмия
- пароксизмальная тахикардия
- фибрилляция желудочков
- передозировка сердечных гликозидов, антагонистов кальция, адреноблокаторов
- алкогольная миокардиопатия
Перегрузка объемом также приводит к симптомам недостаточности сердца
В ее основе — ухудшение условий кровотока при увеличении венозного возврата к сердцу при недостаточности сердечных клапанов, дефектах перегородок сердца, гиперволемии, полицитемии или сопротивление тока крови сердечному выбросу при артериальной гипертензии, врожденных и приобретенных (ревматических) пороках сердца со стенозом клапанов и крупных сосудов, констриктивной миокардиопатии. Еще перегрузка может быть при тромбэмболии легочной артерии, пневмонии, обструктивных болезнях легких и бронхиальной астме.
Комбинированные варианты развиваются при слабости сердечной мышцы и возрастании нагрузки на сердце, например, при сложных пороках сердца (тетраде Фалло)
Как быстро развивается проблема
В зависимости от того, как быстро нарастают симптомы сердечной недостаточности, говорят об остром или хроническом ее вариантах.
- Острая сердечная недостаточность нарастает в течение нескольких часов или даже минут. Ей предшествуют различные сердечные катастрофы: острый инфаркт миокарда, тромбэмболия легочной артерии. При этом в патологический процесс может вовлекаться левый или правый желудочек сердца.
- Хроническая недостаточность сердца – это результат длительных заболеваний. Она прогрессирует постепенно и утяжеляется от минимальных проявлений до тяжелой полиорганной недостаточности. Она может развиваться по одному из кругов кровообращения.
Острая недостаточность левого желудочка
Острая недостаточность левого желудочка – это ситуация, которая может развиваться по двум вариантам (сердечной астме или отеку легких). Оба они характеризуются застойными явлениями в сосудах малого (легочного) круга.
Основа их – нарушенный коронарный кровоток, который боле менее адекватным остается только в момент расслабления сердечной мышцы (диастолу).
В момент сокращения (систолу) кровь не полностью поступает в аорту, застаиваясь в левом желудочке. Нарастает давление в левых отделах сердца, а правые переполняются кровью, провоцируя легочный застой.
Сердечная астма
Сердечная астма это, по сути, сердечно-легочная недостаточность. Симптомы ее могут нарастать исподволь:
- Патология проявляется на ранних стадиях одышкой. Возникает вначале при физической нагрузке, толерантность к которой постепенно снижается. Одышка носит инспираторный характер и при ней, в отличие от бронхиальной астмы, затруднен вдох. При дальнейшем развитии процесса, одышка появляется в покое, заставляя пациентов спать на более высоких подушках.
- Затем одышка сменяется эпизодами удушья, которые часто сопровождают ночной сон. При этом пациенту приходится садиться в кровати, занимать вынужденное положение со спущенными с кровати ногами и опорой на руки, чтобы дать возможность работать вспомогательной дыхательной мускулатуре.
- Часто приступы сочетаются со страхом смерти, сердцебиениями и потливостью.
- Кашель при сердечной недостаточности — со скудной, трудно отделяемой мокротой. Если посмотреть на лицо человека в момент приступа, то можно увидеть посинение носогубного треугольника на фоне бледной ли сероватой кожи. Также отмечаются и частые дыхательные движения грудной клетки, синюшность пальцев. Пуль чаще неритмичный и слабый, артериальное давление снижено.
Сравнительная характеристика удушья при сердечной и бронхиальной астме
| Сердечная астма | Бронхиальная астма | |
| Характер дыхания | Шумное, клокочущие | Сухие свистящие хрипы |
| Характер затруднений дыхания | Проблемы с вдохом | Затруднен выдох |
| Отделяемое | Скудная мокрота, при переходе в отек легкого – розоватая пена | Много прозрачной “стеклянной мокроты”, которая плохо отходит |
| Влияние мочегонных | Уменьшают проявления астмы | Ухудшают состояние |
| Результат выслушивания грудной клетки | Влажные мелкопузырчатые хрипы | Резкое ослабление дыхания. Свистящие хрипы |
Отек легкого
Отек легкого – это значительный выпот жидкой части крови в ткань легкого. В зависимости от того, куда попадает эта жидкость, отек легкого делят на интерстициальный и альвеолярный. При первом выпот занимает всю легочную ткань, при втором – преимущественно альвеолы, которые забиваются кровянистой мокротой. Развивается отек легкого в любое время дня или ночи, как приступ резкого удушья. Состояние пациента быстро прогрессивно ухудшается:
- нарастает нехватка воздуха, одышка,
- синюшность конечностей и лица,
- отмечается сердцебиение, холодный пот
- нарушения сознания от двигательного и речевого возбуждения вплоть до обморока.
- хриплое клокочущее дыхание слышно на расстоянии.
- при альвеолярном отеке выделяется большое количество розовой пены.
- если отек развивается на фоне снижения сердечного выброса (при инфаркте миокарда, миокардите), то есть риск развития кардиогенного шока.
Острая недостаточность правого желудочка
Это острое легочное сердце, которое приводит к застойным явлениям в большом круге кровообращения. Наиболее вероятные причины ее возникновения:
- тромбэмболия крупной ветви легочной артерии
- пневмоторакс
- ателектаз легкого
- астматический статус
Также так может осложниться инфаркт миокарда или острый миокардит. Повышенное давление в легочном круге кровообращения увеличивает нагрузку на правый желудочек и уменьшение притока крови к левым отделам сердца, что снижает сердечный выброс. В результате страдает коронарный кровоток и падает легочная вентиляция.
При такой острой сердечной недостаточности, симптомы следующие:
- Пациента начинает беспокоить одышка и чувство нехватки воздуха.
- У него надуваются вены шеи, что более заметно на вдохе.
- Лицо и пальцы приобретают синюшность.
- Далее присоединяется пульсация в надчревье, увеличение печени и тяжесть в правом подреберье.
- Развивается пастозность, а затем и отеки голеней, лица и передней брюшной стенки.
Как разделяют хроническую сердечную недостаточность
Во всех случаях, когда сердечная недостаточность (симптомы и органные нарушения) развиваются медленно, говорят о ее хронической форме. По мере нарастания симптомов этот вариант разделяют на стадии. Так, по Василенко-Стражеско их три.
- Начальная стадия
- I – в покое проявлений патологии нет.
- IA – доклиническая стадия, выявляющаяся только функциональными пробами.
- IB – симптомы сердечной недостаточности проявляют себя при физической нагрузке и полностью проходят в покое.
- Стадия вторая
- II характеризуется наличием признаков патологии в покое.
- IIA – застой по большому или малому кругу с умеренными проявлениями в покое.
- IIB- нарушения выявляются по обоим кругам кровообращения.
- Стадия третья
- III – дистрофические изменения в органах и тканях на фоне расстройств кровообращения по обоим кругам.
- IIIA – Органные расстройства поддаются лечению.
- IIIB- Дистрофические изменения необратимы.
Современная классификация хронической сердечной недостаточности учитывает переносимость физических нагрузок и перспективность терапии. Для этого используются функциональные классы, которые могут меняться при успешной терапии.
- I класс – это отсутствие ограничений при привычной физической нагрузке. Повышенная нагрузка может сопровождаться минимальными проявлениями одышки.
- II класс предполагает незначительное ограничение физической активности: в покое симптомов нет, а привычная нагрузка может сопровождаться одышкой или сердцебиением.
- III класс – это появление симптомов при минимальной нагрузке и отсутствие их в покое.
- IV функциональный класс не позволяет выдерживать даже минимальную нагрузку, симптомы есть и в покое.
Симптомы хронической сердечной недостаточности
Такой вариант сердечной недостаточности – это, зачастую, исход многих хронических сердечных заболеваний. Он протекает по право- или левожелудочковому типу, а может быть тотальным. Механизмы ее развития аналогичны острым формам, но растянуты во времени, за счет чего на первое место выступает кислородное голодание и дистрофия органов и тканей.
Недостаточность правых сердечных камер
приводит к нарушениям в малом круге кровообращения и проявляется легочной симптоматикой. На первое место среди жалоб пациентов выступает:
- одышка, которая прогрессирует и снижает качество жизни
- появляется потребность спать с приподнятой головой, занимать периодически положение ортопноэ (сидеть с опорой на руки).
- постепенно к одышке присоединяется покашливание с отделением малого количества прозрачной мокроты.
- по мере прогрессирования сердечной недостаточности могут возникать эпизоды удушья.
- для пациентов характерен серовато-синюшный цвет кожи, синюшность в области носогубного треугольника, кистей и стоп. Пальцы приобретают форму барабанных палочек. Ногти становятся чрезмерно выпуклыми и утолщенными.
Левожелудочковая слабость ведет к изменениям в большом круге
- Пациентов беспокоят сердцебиения (пароксизмальная тахикардия, мерцательная аритмия, экстрасистолии), слабость и утомляемость.
- Появляется отечный синдром. Постепенно отеки при сердечной недостаточности нарастают, распространяясь на ноги, переднюю брюшную стенку, поясницу и половые органы. Массированные отеки носят название анасарки.
- Сначала это пастозность стоп и голеней и скрытые отеки, выявляемые при взвешивании.
- Нарушения кровотока в почках становятся причиной снижения количества отделяемой мочи вплоть до анурии.
- Увеличением печени проявляется длительная застойная сердечная недостаточность. Симптомы ее — это тяжесть и боль в правом подреберье из-за натяжения отечной печенью своей капсулы.
- Проблемы с мозговым кровообращением ведут к нарушениям сна, памяти и даже расстройствам мышления и психики.
Сравнительные особенности сердечных и почечных отеков
| Сердечная недостаточность | Почечные патологии | |
| Расположение на ранних стадиях | Стопы, голени | Веки, лицо |
| Время появления | Во второй половине дня, вечером | Утром |
| Локализация на поздних стадиях | Ноги до бедер, поясница, передняя брюшная стенка, половые органы | Лицо, поясница, обширные по типу анасарки |
| Скорость нарастания | Нарастают более медленно и хуже сходят | Быстро распространяются и легче разрешаются |
| Плотность | Плотные отеки | Рыхлые, “водянистые” |
| Увеличение печени | Характерно | Нетипично |
Лечение при сердечной недостаточности
Терапия сердечной недостаточности проводится по двум направлениям. Острые формы требуют неотложной помощи. Хронические варианты подвергаются плановому лечению с коррекцией декомпенсаций и длительным приемом поддерживающих дозировок лекарств (см. новые исследования ученых о влиянии физ. нагрузки на сердце).
Первая помощь
Неотложная терапия включает догоспитальный этап, осуществляемый скорой помощью или врачом на амбулаторном приеме и стационарное лечение.
- Купирование острой левожелудочковой недостаточности в форме отека легкого начинается с придания пациенту положения с приподнятым изголовьем. Проводятся ингаляции кислорода с парами спирта. Внутривенно вводится лазикс и изосорбида динитрат на 5% глюкозе. При кислородном голодании тканей пациента переводят на искусственную вентиляцию легких (интубируют трахею, предварительно введя сульфат атропина, дормикум, реланиум и кетамин).
- Симптомы острой правожелудочковой недостаточности на фоне тромбэмболии легочной артерии включают оксигенотерапию, введение реополиглюкина и гепарина (при стабильном артериальном давлении). В случае гипотонии вводят допамин или адреналин. Если наступает клиническая смерть, проводят сердечно-легочную реанимацию.
Лечение хронической сердечной недостаточности
Хроническая сердечная недостаточность требует комплексного подхода. Лечение включает не только препараты, но предполагает диету с уменьшением жидкости (до 2,5 л в сутки) и соли (до 1 г на сутки). Терапия ведется с применением следующих групп лекарственных средств.
Они снижают венозный возврат к сердцу и позволяют справиться с отеками. Предпочтение отдается салуретикам (фуросемиду, лазиксу, торасемиду, индапамиду) и калийсберегающим (триампур, спиронолактон, верошпирон). Антагонисты альдостерона (верошпирон) — препарат выбора в лечении рефрактерных отеков.
- Ингибиторы АПФ
Они снижают преднагрузку и застой в легких, улучшают почечный кровоток и ремоделируют сердечную мышцу, увенличивая сердечный выброс:
— Используются каптоприл (капотен), эналаприл (энап), периндоприл (престариум), лизиноприл (диротон).фозиноприл (моноприл), рамиприл (тритаце). Это основная группа, которой поддается хроническая сердечная недостаточность. Лечение проводится минимальными поддерживающими дозировками.
— Сердечные гликозиды среднего и длительного действия: дигоксин (цедоксин) и дигитоксин (дигофтон). Наиболее предпочтительны сердечные гликозиды, когда на фоне мерцательной аритмии есть сердечная недостаточность. Лечение III и IV функциональных классов также требует их назначения. Препараты увеличивают силу сокращений митокарда, урежают частоту сокращений, снижают размеры расширенного сердца.
- Бета-адреноблока
торы
уменьшают тахикардию и нуждаемость миокарда в кислороде. После двух недель адаптации к препаратам сердечный выброс увеличивается. Метопролола сукцинат (беталок ЗОК), бисопролол (конкор), небиволол (небилет).
Лечение сердечной недостаточности проводится длительно под наблюдение кардиолога и терапевта. При соблюдении всех рекомендаций специалистов удается компенсировать патологию, сохранять качество жизни и не допускать развитие декомпенсаций.
Сердечная недостаточность. Классификация, стадии и лечение сердечной недостаточности.
Хроническая сердечная недостаточность — это одно из самых частых осложнений болезней сердечно-сосудистой системы. Любая болезнь сердца приводит к снижению способности сердца обеспечивать организм достаточным притоком крови. Т.е. к уменьшению его насосной функции. Нарастающая сердечная недостаточность с течением времени превышает по опасности для жизни больного то заболевание, которое вызвало это сердечную недостаточность.
Чаще хроническую сердечную недостаточность вызывают ишемическая болезнь сердца (ИБС), инфаркт миокарда, артериальная гипертензия, кардиомиопатии, пороки клапанов сердца. Во многих случаях именно сердечная недостаточность становится причиной смерти и по данным американских исследователей снижает качество жизни пациента на 81%. Обычно сердечная недостаточность развивается медленно.
Механизм ее развития включает много этапов.
Имеющиеся у пациента заболевания сердца приводят к увеличению нагрузки на левый желудочек. Чтобы справиться с повышенной нагрузкой мышца сердца гипертрофируется (увеличивается в объеме, утолщается) и некоторое время поддерживает нормальное кровообращение.
Однако в самой гипертрофированной сердечной мышце нарушается питание и доставка кислорода, потому что сосудистая система сердца не рассчитана на его увеличивающийся объем. Происходит склероз мышечной ткани и целый каскад других изменений, которые, в конце концов, приводят к нарушению функции мышца сердца, в первую очередь к нарушению его сокращения, что вызывает недостаточность выброса крови в сосуды, и расслабления, что вызывает ухудшение питания самого сердца.
Какое-то время организм пытается помочь сердцу: изменяется количество гормонов в крови, сжимаются мелкие артерии, изменяется работа почек, легких и мышц.
При дальнейшем течении болезни запас компенсаторных возможностей организма истощается. Сердце начинает биться чаще. Оно не успевает перекачивать всю кровь сначала из большого круга кровообращения (потому что более нагруженный левый желудочек страдает первым), а затем из малого.
Типичные симптомы сердечной недостаточности.
1) Появляются одышка, особенно ночью в положении лежа. Это следствие застоя крови в легких.
2) Из-за застоя крови в большом круге кровообращения у больного мерзнут руки и ноги, появляются отеки. Сначала они бывают только на ногах, к вечеру могут стать общими.
3) Увеличивается печень и появляются боли в правом подреберье.
4) При осмотре у пациента выявляют цианоз – голубой оттенок окраски кистей и стоп.
5) При выслушивании сердца вместо двух тонов сердца выслушивают три. Это называется «ритм галопа».
На электрокардиограмме наблюдаются признаки заболевания, которое привело к хронической сердечной недостаточности: инфаркт миокарда, нарушение ритма или признаки увеличения левых отделов сердца.
На рентгенограмме выявляют увеличение размеров сердца, отек легких.
На эхокардиограмме находят перенесенный инфаркт миокарда, пороки сердца, кардиомиопатии, поражение наружной оболочки сердца (перикардит). Эхокардиограмма позволяет оценить степень нарушения работы сердца. ХСН развивается постепенно, поэтому различают несколько стадий этого заболевания.
Стадии сердечной недостаточности.
Существуют разные принципы деления сердечной недостаточности на стадии, одна из наиболее удобных и понятных классификаций разработана Нью-Йоркской сердечной ассоциацией.
В ней выделяют четыре функциональных класса больных с ХСН.
- I ФК — больной не испытывает ограничений в физической активности. Обычные нагрузки не провоцируют возникновения слабости (дурноты), сердцебиения, одышки или ангинозных болей.
- II ФК — умеренное ограничение физических нагрузок. Больной комфортно чувствует себя в состоянии покоя, но выполнение обычных физических нагрузок вызывает слабость (дурноту), сердцебиение, одышку или ангинозные боли.
- III ФК — выраженное ограничение физических нагрузок. Больной чувствует себя комфортно только в состоянии покоя, но меньшие, чем обычно, физические нагрузки приводят к развитию слабости (дурноты), сердцебиения, одышки или ангинозных болей.
- IV ФК — неспособность выполнять какие-либо нагрузки без появления дискомфорта. Симптомы сердечной недостаточности или синдром стенокардии могут проявляться в покое. При выполнении минимальной нагрузки нарастает дискомфорт.
Цель лечения сердечной недостаточности увеличить продолжительность жизни больного и улучшить качество его жизни. Прежде всего, пытаются лечить основное заболевание, которое привело к этому состоянию. Часто применяются хирургические методы. В лечении собственно сердечной недостаточности важно снизить нагрузку на сердце и увеличить его сократительную способность. Пациенту рекомендуют уменьшить физическую нагрузку, больше отдыхать. Уменьшить количество соли и жира в пище. Вести здоровый образ жизни. Раньше у всех пациентов применялись сердечные гликозиды (дигоксин). Сейчас их используют реже.
- Сердечные гликозиды (дигоксин, дигитоксин, строфантин, целанид и пр.) усиливают работу мышцы сердца, увеличивают переносимость физической нагрузки.
Прием сердечных гликозидов, длительность их приема, дозировка обязательно должны быть под постоянным контролем врача.
Больной должен знать, что при применении сердечных гликозидов происходит кумуляция (накопление лекарства в организме). Если лекарства накапливается много, может наступить отравление сердечными гликозидами. Признаки отравления: уменьшение аппетита, тошнота, замедление пульса, иногда перебои в сердце. В этих случаях необходимо срочно обратиться к врачу.
- Второй класс лекарств – это Диуретики (мочегонные).
Они назначаются при признаках задержки жидкости в организме (отеки ног, легких, резкое увеличение массы тела, резкое увеличение размера живота). Это препараты фуросемид, гипотиазид, диакарб, верошпирон и др.
- В течение последних лет основными препаратами для лечения сердечной недостаточности считаются Ингибиторы ангиотензинпревращающего фермента (эналаприл, каптоприл, берлиприл, лизиноприл).
Эти препараты вызывают расширение артерий, уменьшают периферическое сопротивление сосудов, облегчая работу сердца по проталкиванию в них крови. Они восстанавливают нарушенную функцию внутренней оболочки сосудов. Ингибиторы ангиотензинпревращающего фермента назначают почти всем больным.
- У некоторых больных применяются Бета-блокаторы (метопролол, конкор, карведилол).
Они урежают частоту сердечных сокращений, уменьшают кислородное голодание сердечной мышцы, снижают давление.
Применяются и другие классы препаратов. Очень важно, чтобы больной вовремя обращался к врачу, постоянно находился под наблюдением.
причины, виды, симптомы, диагностика, лечение, прогноз
Сердечная недостаточность – это заболевание, при котором нарушается способность сердца перекачивать кровь. В результате этого все органы и ткани не получают достаточно кислорода и питательных веществ, и их работа ухудшается. Острый приступ может вызвать отек легких и кардиогенный шок, которые обычно заканчиваются летальным исходом. Поэтому при первых признаках проблемы необходимо обратиться за медицинской помощью.
Что это за болезнь и ее развитие
Большинство смертей возникает по причине сердечной недостаточности. В результате снижения насосной функции, сердце не может удовлетворить потребность организма в кровоснабжении.
Недостаточность жизненно важного органа не считается самостоятельной болезнью, а состоянием вызванным пороками сердца, ишемическими нарушениями, кардиомиопатией, артериальной гипертензией и другими. В некоторых случаях патологический процесс может развиваться годами, ослабляя работу сердца. Но при остром инфаркте миокарда, когда гибнут клетки, недостаточность формируется за считанные дни. В этом случае диагностируют острую стадию патологии. Все остальные страдают от хронических проявлений проблемы.

Острая форма может быть связана с миокардитами или тяжелыми аритмиями. В этом случае резко снижается минутный выброс и поступление крови в артерии.
При хронической недостаточности патологические изменения развиваются долго и компенсируются его усиленной работой и способностью сосудистой системы приспосабливаться: сила сокращений сердца увеличивается, ритм учащается, капилляры и артериолы расширяются, из-за чего давление в диастолу уменьшается, перфузия тканей повышается, что облегчает опорожнение сердца в систолу.
Со временем патологический процесс нарастает, при этом уменьшается сердечный выброс, в желудочках остается все больше крови, во время диастолы они переполняются и растягиваются.
Из-за того, что сердечная мышца постоянно перенапрягается, пытаясь вытолкнуть кровь в сосудистое русло, происходит компенсаторная гипертрофия. Но постепенно возникает декомпенсация в связи с ослаблением миокарда, развитием дистрофического процесса, склерозирование. Сердечные мышцы начинают страдать от недостаточного притока крови.
На этой стадии в дело вступают нейрогуморальные механизмы. Симпатико-адреналовая система активизируется и сосуды по периферии сужаются, поддерживая стабильные показатели артериального давления в большом круге кровообращения при маленьком объеме сердечного выброса.
Патологический процесс сопровождается сужением почечных сосудов, что приводит к развитию ишемии и нарушению функций органа. Это проявляется в снижении суточного диуреза и задержке жидкости. Вода накапливается в органах и тканях, увеличивает количество крови, вызывает повышение внутрисосудистого давления.
Для последних стадий сердечной недостаточности характерны грубые нарушения гемодинамики:
- Расстраивается газовой обмен. Кровоток замедляется и ткани поглощают больше кислорода из капилляров. Увеличивается артериовенозная разница насыщения крови кислородом, что вызывает ацидоз. Недоокисленные метаболиты накапливаются в крови, дыхательная мускулатура работает усиленно, что активизирует основной обмен. Из-за этого организм страдает от повышенной потребности в кислороде, а кровообращение не может ее удовлетворить. Развивается кислородная задолженность, сопровождающаяся одышкой и цианозом.
- Возникают отеки. Они связаны с повышением капиллярного давления и замедлением кровотока. Сначала припухлости незаметны невооруженным глазом, но постепенно количество мочи уменьшается и появляются видимые отеки ног. В дальнейшем накапливается жидкость в брюшной полости, плевре, перикарде.
- Наблюдаются застои во внутренних органах. При нарушении тока крови в малом круге кровообращения в легких наблюдается застой, из-за чего развивается бронхит, кардиогенный пневмосклероз, кровохарканье. Застои в большом круге кровообращения приводят к увеличению размеров печени, из-за чего наблюдается тяжесть и боль справа под ребрами, постепенно возникает замещение соединительной ткани. Возникает застойный гастрит. Нарушаются функции почек, центральной нервной системы.
Изменения постепенно приводят к гибели больного. Человек должен на протяжении всей жизни принимать препараты для поддержки работы сердца.
По каким причинам возникает
Развитию сердечной недостаточности способствуют патологии сердечно-сосудистой системы.
Чаще всего проблема возникает в результате сужения артерий, которые снабжают миокард кислородом. Появляются такие патологии в молодом возрасте и остаются без внимания, пока человек не достигнет пожилого возраста. Недостаточностью могут осложняться практически все болезни сердца и сосудов. В половине случаев патология вызывается ишемической патологией и артериальной гипертонией.
Инфаркты и стенокардии играют не меньшую роль в снижении насосной функции сердца.
Также недостаточность возникает при:
- изменениях в структуре клапанов;
- гормональных нарушениях в организме, например, при гипертиреозе;
- инфекционных заболеваниях сердечной мышцы.
У женщины во время беременности при патологиях сердечно-сосудистой системы повышается нагрузка на сердце, что может привести к недостаточности.
 Хроническая форма болезни возникает в связи с алкогольной и наркотической зависимостью, чрезмерными нагрузками и малоподвижным образом жизни. Длительное пребывание в неподвижном положении способствует образованию тромбов и блокаде кровеносных сосудов.
Хроническая форма болезни возникает в связи с алкогольной и наркотической зависимостью, чрезмерными нагрузками и малоподвижным образом жизни. Длительное пребывание в неподвижном положении способствует образованию тромбов и блокаде кровеносных сосудов.
Сахарный диабет и заболевании эндокринной системы повышают риск развития проблемы.
Прогрессирование патологического состояния наблюдается:
- если обострилось основное заболевание;
- при физическом перенапряжении;
- в связи с неправильным питанием и недостатков витаминов;
- при интоксикациях;
- во время сильных стрессов.
Некоторые антиаритмические препараты, обладающие отрицательным инотропным действием, способствуют развитию проблемы, если человек употребляет их на протяжении длительного времени без ведома врача.
Какие виды бывают
В зависимости от скорости развития заболевания патология бывает:
- Острой. Ее появление происходит на протяжении нескольких минут или часов. При этом наблюдается отек легких, кардиогенный шок, сердечная астма. Обычно это состояние вызывается инфарктом миокарда, разрывом стенок левого желудочка, острой недостаточностью митрального или аортального клапана.
- Хронической. Патология формируется неделями, месяцами, годами. Проблема возникает при пороках сердца, артериальной гипертензии, хронической дыхательной недостаточности, продолжительной анемии.
Хроническая сердечная недостаточность делится на несколько классов:
- Первый. Больной страдает от одышки во время подъема по лестнице. Физическая активность при этом не нарушается.
- Второй. Когда человек быстро ходит или поднимает на первый этаж, дыхание затрудняется. Обычные нагрузки вызывают проявления недостаточности.
- Третий. Малые нагрузки и даже ходьба сопровождаются ухудшением самочувствия.
- Четвертый. Даже в состоянии покоя человек ощущает одышку и другие симптомы, а малейшие нагрузки серьезно ухудшают состояние сердца.
Хроническая недостаточность считается самой распространенной патологией среди нарушений сердечно-сосудистой системе.

В зависимости от места поражения наблюдают:
- Левожелудочковую недостаточность. Ее развитие связано с перегрузкой левого желудочка в связи с ухудшением сократительных способностей миокарда. Перегрузка наблюдается при сужении аорты, а нарушения сократительных функций происходит во время инфаркта. В этом случае развиваются застойные процессы в малом круге кровообращения.
- Правожелудочковую. Она связана с перегрузкой правого желудочков в связи с легочной гипертензией. Последней стадией являются дистрофические процессы. Больной страдает от отеков, кахексии, изменений кожного покрова.
- Смешанную. В этом случае сочетаются поражения правого и левого желудочков.
В зависимости от особенностей происхождения патологический процесс бывает:
- Миокардиальной. При этом нарушения связаны с непосредственным поражением стенок сердца, которые ухудшают энергетический обмен. Состояние характеризуется ослаблением систолы и диастолы сердца.
- Перегрузочной. Ее вызывают чрезмерные нагрузки на орган. Это происходит при пороках и болезнях с нарушением нормального тока крови.
- Комбинированной. Поражения миокарда сочетаются с повышенной нагрузкой на сердце.
Клиническая картина
При острой сердечной недостаточности слабеют функции левого предсердия и или желудочка, или правого желудочка.
Левожелудочковая недостаточность сопровождается сердечной астмой и альвеолярным отеком легких. Приступ начинается под влиянием физических и эмоциональных нагрузок. Больной страдает от удушья, которое возникает ночью и заставляет проснуться. При сердечной астме учащается сердцебиение, появляется нехватка воздуха, кашель, резкая слабость, появляется холодный пот. Больной вынужден находиться в сидячем положении с опущенными вниз ногами. Наблюдается побледнение кожного покрова с серым оттенком, акроцианоз, одышка.
Постепенно застойные явления в малом круге кровообращения нарастают, и возникает отек легких. При резком удушье человек начинает сильно кашлять и выделяется большое количество розовой мокроты. На расстоянии слышно клокотание и влажные хрипы во время дыхания. Развитие отека легких требует немедленной помощи врача, в противном случае наступает смерть.
 При правожелудочковой недостаточности происходит развитие застойных явлений в большом круге кровообращения. В этом случае отекают ноги, болит справа под ребрами, появляется распирающее чувство, набухают и пульсируют вены на шее, мучает одышка, посинение кожного покрова, давящие боли в области сердца. Происходит ослабление и учащение периферического пульса, резкое снижение артериального давления, расширение жизненно важного органа вправо.
При правожелудочковой недостаточности происходит развитие застойных явлений в большом круге кровообращения. В этом случае отекают ноги, болит справа под ребрами, появляется распирающее чувство, набухают и пульсируют вены на шее, мучает одышка, посинение кожного покрова, давящие боли в области сердца. Происходит ослабление и учащение периферического пульса, резкое снижение артериального давления, расширение жизненно важного органа вправо.
Развитие хронической патологии наблюдается у людей с аортальным пороком, поражением митрального клапана, артериальной гипертензией, коронарной недостаточностью. При ней происходят сосудистые и газовые изменения в легких.
Симптомы сердечной недостаточности этой формы проявляются в одышке, приступах удушья в ночное время суток, цианоза, учащенного сердцебиения, сухого кашля, сниженной работоспособности.
Более ярко застойные явления проявляются, если возникла хроническая недостаточность левого желудочка. Больные в этом случае страдают от одышки, цианоза, кашля, кровохарканья. Длительный венозный застой в малом круге приводит к склерозированию легких и сосудов. Это создает дополнительное препятствие на пути тока крови в малом круге. В связи с повышением давления в системе легочной артерии увеличивается нагрузка на левый желудочек.
При правожелудочковой недостаточности больной страдает от:
- болезненных ощущений и тяжести справа под ребрами;
- отеков;
- уменьшения выработки мочи;
- распирания и увеличения живота;
- одышки во время движений;
- посинения кожного покрова с желтоватым оттенком;
- накопления жидкости в брюшной полости;
- набухания шейных и периферических вен;
- увеличения размера печени.
Постепенно патологический процесс, протекающий в одном отделе сердца, распространяется на другой. Происходит развитие тотальной хронической недостаточности с застоями в обоих кругах кровообращения.
Методы диагностики
Так как недостаточность сердца развивается при других патологиях в качестве осложнения, то диагностирование должно осуществляться, даже, если явные проявления проблем отсутствуют.
Во время сбора анамнеза выявляют наличие утомления, что говорит о начале развития проблемы. Также выявляют отеки, асцит, выслушивают тоны сердца и смещение границ.
Если есть подозрения на недостаточность:
- Определяют электролитный и газовый состав крови.
- Выявляют кислотно-щелочное равновесие.
- Исследуют уровень креатинина и мочевины, кардиоспецифические ферменты, показатели белково-углеводного обмена.
- Назначают электрокардиографию. Исследование показывает наличие специфических изменений, выявить гипертрофические процессы, ишемические нарушения и нарушения ритма. Также проводят ЭКГ с нагрузкой, при котором человек должен заниматься на велоэргометре или тредмиле. Такие тесты позволяют определить резервные возможности функций сердца.
- Проводят ультразвуковую эхокардиографию для установления возможных причин сердечной недостаточности и оценки насосных функций органа.
- Выполняют магнитно-резонансную томографию для диагностики ишемической болезни, врожденных и приобретенных пороков, артериальной гипертензии и других патологий.
- Назначают рентгенографию для определения застойных процессов в малом круге кровообращения и кардиомегалии.
- Делают радиоизотопную вентрикулографию. Процедура помогает точно оценить объем желудочков и их сократительные возможности.
В тяжелых случаях назначают дополнительные методики для оценки степени поражений внутренних органов.
Лечение
Если появились признаки сердечной недостаточности, и диагноз подтвердили лабораторные и инструментальные исследования, подбирают подходящие методы лечения. Терапия направлена на устранения ишемической болезни сердца, гипертонии, ревматизма, миокардита и других патологий, которые могли бы стать причиной недостаточности.
Если у человека выявили порок, сердечную аневризму, слипчивый перикардит, которые создают механический барьер в функционировании сердца, не обойтись без хирургического вмешательства.
 В случае с острой формой и тяжелым течением сердечной недостаточности больной должен соблюдать постельный режим, избегать любых эмоциональных и физических нагрузок. В других ситуациях разрешены умеренные нагрузки, которые не приводят к ухудшению самочувствия.
В случае с острой формой и тяжелым течением сердечной недостаточности больной должен соблюдать постельный режим, избегать любых эмоциональных и физических нагрузок. В других ситуациях разрешены умеренные нагрузки, которые не приводят к ухудшению самочувствия.
Необходимо снизить потребление жидкости до пол-литра в сутки. Соли разрешено не больше двух грамм. Больной должен придерживаться принципов витаминизированного, легкоусвояемого и диетического питания.
Терапия медикаментами способствует улучшению состояния и качества жизни больного. Для этого рекомендуют употребление:
- Сердечных гликозидов, которые обладают способностью повышать сократительные возможности сердечной мышцы, увеличивать насосную функцию, позволяют лучше переносить физические нагрузки.
- Вазодилататоров и ингибиторов ангиотензинпревращающего фермента. Подобными препаратами добиваются снижения тонуса сосудов, расширения артерий и вен, уменьшения сопротивления сосудов во время сокращений сердца и увеличению сердечного выброса.
- Нитратов. Проводят лечение Нитроглицерином и его пролонгированными формами. Они способствуют улучшению кровенаполнения желудочков, увеличению сердечного выброса и расширению коронарных артерий.
- Мочегонных препаратов. Они позволяют ускорить выведение избыточной жидкости и тем самым уменьшают отеки.
- Бета-адреноблокаторов для снижения частоты сокращений, повышения сердечного выброса и улучшения кровенаполнения сердца.
- Антикоагулянтов. Под их влиянием снижается вероятность закупорки сосудов тромбом.
- Препаратов для улучшения обменных процессов. В таких целях пользуются витаминами группы В, аскорбиновой кислотой, инозином, препаратами калия.
Если развивается острый приступ в виде отека легких, больного необходимо срочно доставить в медучреждение, где ему окажут неотложную помощь: введут диуретики, нитроглицерин, средства для повышения сердечного выброса, выполняют кислородные ингаляции. Если в брюшной полости скопилась жидкость, то ее удаляют методом пункции. Развитие гидроторакса требует применения плевральной пункции. Пациентам, страдающим сердечной недостаточностью, в связи с выраженным кислородным голоданием показана кислородотерапия.
Прогноз и меры профилактики
Сердечная недостаточность – это тяжелая патология. Пятилетняя выживаемость наблюдается у 50% больных. Спрогнозировать последствия можно с учетом степени тяжести болезненного процесса, сопутствующего фона, эффективности назначенного терапии, образа жизни и других факторов.
Если начать лечение на начальной стадии, то можно добиться полной компенсации состояния пациента. Вероятность благоприятного исхода очень невелика при третьей стадии появления болезни.
Чтобы избежать развития патологии, необходимо оградить себя от влияния факторов, способствующих появлению ишемической болезни сердца, гипертонии, пороков сердца и других. Чтобы имеющаяся сердечная недостаточность не прогрессировала, нужно придерживаться оптимального режима физической активности, употребления назначенных лекарственных средств, регулярно проходить осмотр у кардиолога.
Сердечная недостаточность — Дорожная клиническая больница на ст. Горький
Далеко не всем известно — сердечная недостаточность, что это такое. Это заболевание представляет собой состояние, к которому приводит уменьшение сократительной способности сердечной мышцы. Другая причина — застой кровообращения малого или большого круга. Проявления недуга могут быть самыми разнообразными. Беспокойство должна вызвать одышка, проявляющаяся даже при незначительной физической нагрузке либо когда человек находится в состоянии покоя. Симптомами является быстрая утомляемость, синюшный оттенок ногтей, кончика носа.
Что такое сердечная недостаточность
Существует острая и хроническая форма недуга. Острая очень опасна тем, что может развиться отек легких, и также кардиогенный шок. Хроническая приводит к тому, что со временем развивается гипоксия различных органов. От сердечной недостаточности ежегодно умирает много людей, она считается одной из наиболее частых причин смерти.
После того, как в случае сердечной недостаточности снижается насосная функция сердца, появляется разница между потребностями организма в снабжении его кровью и тем, что сердце не может его обеспечить. Такая разница выражается в тем, что венозный приток увеличивается. Сопротивления, которое следует преодолеть сердечной мышце для того, чтобы направить кровь в сосудистое русло, повышается.
Сердечная недостаточность не считается самостоятельной болезнью. Она является следствием разных поражений сердца и сосудов. Среди них ишемия, артериальная гипертензия, пороки клапанов и т.д.
Есть болезни, среди которых, в частности, артериальная гипертония, при которых признаки сердечной недостаточности у женщин и мужчин нарастают постепенно. Это может происходить на протяжении нескольких лет. При других заболеваниях, к примеру, остром инфаркте, при котором гибнет часть работающих клеток, это случается довольно быстро. Этот период составляет от нескольких дней до нескольких часов. Если сердечная недостаточность развивается очень быстро, присутствует ее острая форма, если медленно — хроническая.
Что такое сердечная недостаточность в хронической форме на своем опыте знают 0,5-2 процента всех людей. После 75 лет число случаев возрастает до 10 процентов. Проблема профилактики и лечения этого заболевания очень важна, ведь количество пациентов постоянно увеличивается. К тому же болезнь часто приводит к инвалидности и смерти людей.
Причины возникновения заболевания
У двух третьих частей всех людей, больных сердечной недостаточностью, причиной появления этого заболевания является инфаркт миокарда и ишемия. 14 процентов случаев вызваны пороками сердца, 11 — дилатационной кардиомиопатией.
Среди людей, чей возраст превысил 60 лет, четыре процента случаев вызваны гипертонией. У больных преклонного возраста нередкая причина — сахарный диабет второго типа, особенно если одновременно с этим присутствует артериальная гипертония. От конкретной причины зависит как лечить сердечную недостаточность.
Существует несколько факторов, которые способствуют формированию болезни. Обычно она проявляется, если происходит уменьшение компенсационных механизмов сердца. От причин эти факторы отличаются своей обратимостью. В случае, если они будут ликвидированы или даже уменьшены, развитие болезни можно приостановить. Бывают случаи, что это приводит к спасению жизни больного.
К подобным факторам относится сильный физические нагрузки, стрессовые ситуации. Среди них тромбоэмболия легочной артерии, аритмия, прогрессирующая ишемическая болезнь. К факторам относится воспаление легких, ОРВИ, почечная недостаточность. Негативные последствия вызывает прием кардиотоксических средств, а также лекарственный препаратов, которые задерживают жидкость в организме, повышают артериальное давление. Отрицательно сказывается склонность к алкоголю, резкое увеличение веса. Предрасполагающими факторами становятся миокардиты, ревматизм, а также пренебрежение рекомендациями специалиста по лечению.
Как развивается сердечная недостаточность
Острая форма сердечной недостаточности нередко формируется на основе инфаркта. К ее появлению приводит острый миокардит, серьезные аритмии. При этих заболеваниях довольно резко сокращается минутный выброс, в результате чего крови в артерии поступает значительно меньше. Данная форма по своим клиническим проявлениям напоминает острую сосудистую недостаточность. Поэтому в некоторых случаях такие явления носят обозначение острого коллапса сердца.
В случае хронической формы сердечной недостаточности патологические процессы, которые формируются в сердце, достаточно долгое время уравновешиваются его усиленной работой. Одновременно с тем действуют приспособительные механизмы сердечно-сосудистой системы. Ритм становится чаще, сила сокращений увеличивается. Вследствие расширения сосудов уменьшается давление в диастолу.
При последующем развитии проявлений сердечной недостаточности происходит снижение объема сердечного выброса. В желудочках становится больше крови. При расслаблении сердечной мышцы они переполняются. Миокард постоянно находится в напряженном состоянии, так как стремится поддержать нормальную циркуляцию крови и направить ее в сосудистое русло. В результате происходит компенсаторная гипертрофия этой сердечной мышцы. Но приходит время и миокард ослабляется, что приводит к возникновению декомпенсации. В результате в сердечной мышце развивается процесс дистрофии, она сама начинает испытывать нехватку снабжения кровью и энергии.
На данном этапе в этом процессе оказываются задействованными нейрогуморальная регуляция. Это явление приводит к сужению периферических сосудов. В результате объем сердечного выброса становится меньше, артериальное давление в большом круге остается на одном и том же уровне. A почках происходит сужение просвета сосудов, что, в свою очередь, вызывает ишемию этого органа. В результате задерживается жидкость внутри тканей.
Гипофиз вырабатывает большее количество антидиуретического гормона. Следствием этого является повышение всасывания жидкости. В результате количество циркулирующей крови становится больше, возрастает давление в венах и капиллярах. Транссудация увеличивается.
Таким образом, сердечная недостаточность становится причиной серьезных гемодинамических поражений организма:
Нарушение обмена газов.
Когда циркуляции крови замедляется, ткань начинает больше поглощать воздуха из капилляров. Если обычно этот показатель составляет 30 процентов, то в данном случае он возрастает до 70. В результате формируется ацидоз. Вследствие того, что система дыхания начинает функционировать более сильно, активизируется основной обмен. В результате происходит движение по замкнутому кругу. Человеческому организму требуется все большее количество кислорода, а система кровообращения не может его предоставить.
Такое явление носит название кислородной задолженности. Ее развитие приводит к возникновению одышки и цианоза. Последний бывает двух видов: центральным или периферическим. Центральный образуется при застойных явлениях в малом круге. Периферический — следствие замедления циркуляции крови. Из-за того, что недостаток кровообращения более заметен в периферийных местах, у больных появляется посинение рук и ног, кончика носа, ушей.
Отеки.
Такое явление как отек появляется вследствие действия нескольких обстоятельств. Среди них увеличение капиллярного давления, замедление циркуляции крови. Если есть расстройство водно-солевого баланса, задерживается жидкость и натрий. При неправильном обмене белков нарушается давление кровяной плазмы. Если понижена функция печени, наблюдается потеря активности некоторых гормонов, в частности, альдостерона.
В первое время отечность протекает скрытно. О ее наличии можно догадаться по увеличению веса, одновременно с тем мочи выделяется меньше. Сначала становится заметным, что отекают ноги, если человек ходит. Если он находится в горизонтальном положении, отекает крестец. Болезнь прогрессирует, через некоторое время появляется полостная водянка. Жидкость скапливается в брюшной, плевральной, перикардиальной полости.
Застой в органах.
Это явление в легких вызвано нарушением движения крови по сосудам малого круга. При этом повышается мышечный тонус, уменьшается разница между объемом грудной клетки на максимальном вдохе и таком же выдохе. Подвижность краев легких становится ниже. Проявления заболевания у пациентов — харканье кровью, застойный бронхит, пневмосклероз.
Застой в большом круге приводит к сильному увеличению объема печени. Это выражается в том, что человек испытывает тяжесть и боль под правым ребром. После этого возникает сердечный фиброз этого органа, в нем формируется соединительная ткань.
Если при сердечной недостаточности полости отделов сердца расширяются, последствием этого могут стать поражения предсердно-желудочковых клапанов. У пациента происходит набухание шейных вен, тахикардия и т.д.
Если наблюдается застойный гастрит, человек страдает от того, что его начинает тошнить, рвать, у него пропадает аппетит, он начинает худеть. В случае, когда недостаточность прогрессирует, пациент сильно истощается. Это состояние носит название сердечной кахексии.
Застой в почках приводит к тому, что они начинают отделять очень мало мочи, плотность последней повышается, в ней появляется белок, кровь. Поражение ЦНС при недостаточности выражается в том, что больной быстро утомляется, у него снижается активность, как физическая, так и умственная, он плохо спит, у него развивается депрессия.
Классификация заболевания
По длительности развития симптомов поражения сердечная недостаточность делится на острую и хроническую. Первая из них может развиваться по одному из двух типов:
- Левому — левожелудочковая или левопредсердная.
- Правому — правожелудочковая.
Сердечно сосудистая недостаточность классифицируется, согласно Василенко-Стражеско на три стадии:
- Первая. Это начальная стадия, характеризующаяся тем, что скрытые симптомы становятся заметными только, если человек физически активен. У него появляется одышка, учащенное сердцебиение. Больной быстро утомляется. При отсутствии физических нагрузок эти признаки отсутствуют.
- Вторая. Симптомы долгой недостаточности кровообращения и застоя всей сердечно-сосудистой системы проявляются и тогда, когда человек находится в состоянии покоя. Пациент считается нетрудоспособным. У этой стадии есть два периода. 2-й А характеризуется умеренными гемодинамическими поражениями в одном из разделов органа. Это левый или правый желудочек. Проявления одышки наблюдается даже при нормальной физической нагрузке. Работоспособность у пациента падает. Другие проявления — цианотичный цвет кожи, отечность ног, тяжелое дыхание. 2-й Б А характеризуется серьезными нарушениями. В этот процесс втянуты вся сердечно-сосудистая система. Внешние проявления — человек ощущает одышку даже находясь в состоянии покоя. Появляются отеки, цианоз. Пациент полностью нетрудоспособен.
- Третья. Эта конечная стадия характеризуется значительным ухудшением циркуляции крови и обмена веществ. Структура многих органов, в частности, печени, легких, безвозвратно нарушается. У пациента наблюдается истощение.
Признаки, свидетельствующие о наличии сердечной недостаточности
В случае, если у больного наблюдается острая сердечная недостаточность, у него ослаблена деятельность какого-либо отдела сердца. Это может быть левое предсердие, один из желудочков. Недостаточность левого желудочка появляется при наличии болезни, оказывающей нагрузку на этот отдел. Это может быть гипертония, инфаркт.
При этом наблюдается повышение давления в некоторых кровеносных сосудах, увеличение их проницаемости. Следствием этого является отек интерстициальный, переходящий в альвеолярный. Проявляется подобный вид недостаточности в виде сердечной астмы. Наблюдается также альвеолярный отек легких.
Обострение астмы, как правило, побуждает чрезмерная физическая активности либо большое эмоциональное напряжение. Чаще всего человек ощущает сильное и внезапное удушье ночью, во время сна. В результате больной в ужасе просыпается.
Проявляется подобный вид астмы ощущением недостатки кислорода, повышенным сердцебиением, мокрым кашлем, сильной слабостью. Пациент во время приступа покрывается холодным потом, в положении лежа у него появляется сильная одышка. Специалист, проводящий осмотр, отмечает, что поверхность кожи посерела, становится синюшной, у человека одышка, холодный пот. Пульс становится слабым, аритмичным. Границы сердца расширяются влево. Артериальное давление уменьшается. При прослушивании легких наблюдается жесткое дыхание.
Происходит увеличения застоя в малом круге кровообращения. В результате развивается отек легких. Больной испытывает состояние удушья, при этом выделяется мокрота. Она пенистая, имеет розоватый оттенок, очень обильная. Это происходит из-за того, что в ней присутствует кровь. Даже посторонние люди слышат тяжелое хриплое дыхание с клокотанием. Пациент вынужден находиться в вертикальном положении, так как в горизонтальном у него усиливается одышка.
Лицо приобретает синюшный оттенок, вены на шее набухают, пациент покрывается холодным потом. Пульс учащенный, нитевидный, давление понижено, при дыхании раздаются хрипы. Если появляется отек легких, требующий неотложного вмешательства, необходимо принимать меры интенсивной терапии. Иначе все может кончиться очень печально.
Острая сердечная недостаточность левого предсердия наблюдается в случае митрального стеноза. Проявление заболевания аналогичны тем, что встречаются при заболевании левого желудочка.
Поражение правого желудочка обычно является следствием тромбоэмболии сосудов легочной артерии. В большом круге кровообращения появляются застойные явления. В результате начинают отекать ноги, набухать вены шеи, появляется одышка, кожа приобретает синюшный оттенок, в области сердца давит и болит. Происходит резкое снижение артериального давления, расширение сердца вправо.
Если у пациента болезнь, приводящая к неправильному функционированию правого желудочка, проявление сердечной недостаточности появляется раньше, чем, если то же самое происходит с левым желудочком. Ведь этот отдел сердца считается самым мощным. Но, если наблюдается снижение его функций, развитие сердечной недостаточности идет очень быстро.
Хроническая сердечная недостаточность характеризуется тем, что на в самом начале ее развитие может осуществляться по любому типу — право- и левопредсердному, право- и леаожелудочковому. Если есть порок аорты, артериальная гипертензия, некоторые другие недуги, в сосудах малого круга кровообращения отмечаются застойные явления, приводящая к недостаточности левого желудочка. При этом в легких происходят изменения сосудов. У человека появляется одышка, удушье (обычно в ночное время), синюшный цвет кожи. Отмечается повышенной сердцебиение, сухой кашель, пациент очень быстро утомляется.
При проблемах с левым предсердием появляется сильный застой малого круга. Это случается у людей, имеющим стеноз митрального клапана. У пациента наблюдается одышка, он постоянно кашляет, начинает харкать кровью. Если застой в венах продолжается долгое время, в сосудах и легких отмечается склероз. Циркуляция крови в малом круге ухудшается, так как появляется дополнительное препятствие. Нагрузка на правый желудочек возрастает, именно этим обстоятельством объясняется возникновение недостаточности.
Если в основном поражению подвергся правый желудочек, застой охватывает большой круг. Заболевание такого типа может явиться следствием митральных сердечных пороков, пневмосклероза, других недугов. Пациент начинает жаловаться на то, что под правым ребром у него болит, чувствуется тяжесть. У него появляются отеки, увеличивается живот, при даже небольшой физической активности возникает одышка. Снижается диурез, кожа приобретает цианотичный оттенок. Наблюдается набухание вен шеи, увеличение печени.
Поражение, которое касается лишь одного отдела сердца, через некоторое время распространяется и на другие. Так возникает тотальная хроническая сердечная недостаточность, симптомы и лечение которой проводить должен специалист кардиолог. Застой в венах наблюдается как в малом, так и в большом кругах. Подобная проблема возникает в следующих случаях: при поражении мышцы сердца, миокардитах, ишемической болезни, некоторых других.
Диагностика заболевания
Так как подобный недуг считается вторичным и его развитие происходит при наличии других заболеваний, которые уже известны специалистам, цель диагностики — определить его на ранней стадии, даже если при этом нет явных симптомов.
Первые симптомы сердечной недостаточности у женщин и мужчин —утомляемость и одышка. Поэтому, в первую очередь следует обратить внимание на них. Нужно следить за пациентами с гипертензией, ишемической болезнью. В группе риска находятся люди, пережившие инфаркт, ревматические атаки. Специфическими симптомами болезни считаются отеки голеней, скопление жидкости в рюшной полости. Насторожиться нужно при появлении 3-го тона сердца, смещения его границ.
Если появились опасения, что у пациента развивается сердечная недостаточность, анализируют газовый и электролитный состав крови. Проводятся исследования кислотно-щелочного равновесия, берутся другие анализы.
Наличие ишемической болезни сердца, аритмии, миокарда позволяет определить электрокардиограмма. Помимо этого, часто используются разнообразные тесты с нагрузкой. Для этого прибегают к помощи бегущих дорожек и велотренажеров. Подобное тестирование, при котором нагрузка постепенно увеличивается, свидетельствуют о резервах работы сердца.
Применение ультразвуковой эхокардиографии помогает определить причину возникновения сердечной недостаточности. Кроме того, таким образом производится оценка насосной деятельности миокарда. Проводимое на этом органе МРТ помогает выявить ишемию, различные сердечные пороки и т.д.
С помощью рентгеновского исследования легких, других органов можно установить наличие застоя крови в малом круге кровообращения. Радиоизотопная вентрикулография, проводимая у больных, имеющих признаки сердечной недостаточности, дает возможность достаточно точно определить сократительную способность миокарда. Помимо этого, с помощью этого способа можно установить из вместимость.
Если присутствует серьезная форма заболевания, для оценки состояния внутренних органов проводят ультразвуковое исследование печени, поджелудочной железы, других важных органов.
Способы лечения болезни
Основная цель лечения пациентов — исключение факторов, ставших причиной сердечной недостаточности. Среди них ревматизм, ишемия, гипертония и т.д. В некоторых случаях требуется хирургическая операция, это бывает при пороках сердца, аневрезме, других проблемах, из-за которых появляется механический барьер при функционировании органа.
Если у больного тяжелая или острая сердечно сосудистая недостаточность, специалист прописывает ему придерживаться постельного режима. Кроме того, ему рекомендуется полный покой. Если состояние не так серьезно, нагрузки могут быть, но умеренными, не влияющими на самочувствие.
Пациенту нежелательно употреблять более 600 мл жидкости в день, соль нужно или совсем исключить из рациона или ограничить ее до 1-2 грамм. Еда должна быть легкоусвояемой, с большим количеством витаминов.
Хороший результат приносит фармакотерапия, она дает возможность заметно улучшить состояние больных, повысить качество их жизни. Лечение сердечной недостаточности предполагает прием нескольких групп медикаментозных средств:
- Сердечные гликозиды. Они нужны для улучшения сократимость миокарда. В результате повышается его насосная функция, диурез. Средства помогают нормально переносить физические нагрузки. Среди препаратов — строфантин, дигоксин и т. д.
- Ингибиторы, вазодилататоры АПФ. Их действие — понижение тонуса сосудов. Препараты приводят к расширению кровеносных сосудов. Таким образом, при сокращениях сердца уменьшается их сопротивление, следовательно, сердечный выброс становится больше.
- Нитраты. Предназначение средств — улучшение наполнения кровью желудочков. Их применение позволяет увеличить сердечный выброс, сделать коронарные артерии шире. Среди них сустак, нитроглицерин и т.д.
- Диуретики. Препятствуют задержке излишней воды в организме. Это фуросемид и т.д.
- Бета-адреноблокаторы. Их использование приводит к уменьшению биений сердца, улучшению его наполнения кровью, повышению сердечного выброса.
- Антикоагулянты. Противодействуют образованию тромбов в сосудах. Это, в частности, аспирин.
- Средства, приводящие к улучшению метаболизма миокарда. Это витамины В, С, рибоксин.
Если у больного появляется отек легких, он должен быть помещен в стационар, где ему будет оказано неотложное лечение. Он нужно будет принимать диуретики, нитраты. Пациенту вводят средства, которые повышают сердечный выброс. Помимо этого, ему назначаются кислородные ингаляции.
При скоплении воды в брюшной полости ее выводят с помощью пункций. Если образуется пневмоторакс, необходима плевральная пункция. Если у больного наблюдается пониженное содержание кислорода в тканях, ему рекомендуется кислородная терапия. То есть, если присутствует сердечная недостаточность с симптомами, лечение — таблетки, другие препараты, должен назначать специалист.
Что ожидает больных
Половина всех больных, которым поставлен диагноз сердечная недостаточность, живут более пяти лет. Говорить о максимально продолжительности жизни трудно, этот показатель обусловлен многими факторами. Среди них тяжесть заболевания, сопутствующий фон, эффективность назначенного лечения. Большое значение имеет то, какой образ жизни ведет пациент, многое другое.
Если болезнь выявлена в начальной стадии, с помощью терапии состояние больного может быть полностью скомпенсировано. На 3-й стадии заболевания специалисты говорят о более плохом прогнозе.
Профилактические меры
В профилактических целях для предупреждения появления подобного недуга необходимо не допускать развития болезней, приводящих к нему. Среди них ишемия, гипертония, сердечные пороки. Помимо того, нужно максимально препятствовать возникновению факторов, которые благоприятствуют из появлению.
Если есть сердечная недостаточность, симптомы которой уже проявились, нужно, прежде всего, стараться предотвратить ее прогрессирование. Для этого следует не превышать рекомендованных физических нагрузок, принимать все назначенные врачом средства, регулярно проходить обследование у кардиолога. Помогут вам следить за здоровьем врачи «Дорожной клинической больницы» в Нижнем Новгороде.
