плохой и хороший, норма холестерина в крови и коэффициент атерогенности
Содержание[показать]
Холестерин – важный компонент биохимических процессов в теле человека, один из основных показателей здоровья. Каждому человеку врачи рекомендуют проходить анализ на липидный спектр. Поэтому важно знать, что такое холестерин, какие его фракции существуют, как снизить плохой холестерин и повысить хороший. Это поможет избежать патологий сердечно-сосудистой системы, гормональных сбоев.
Холестерин относится к органическим соединениям природного происхождения. По своему строению холестерин относится к жирорастворимым спиртам. Вещество имеется в клетках человека и животных, в растительных клетках оно не содержится.


Структурная формула холестерина. Фото: yandex.ru
Холестерин в организме человека
- незаменимый компонент клеточных мембран, он делает их эластичными и в то же время прочными;
- синтез витамина Д, метаболизм кальция и фосфора;
- холестерин играет большую роль в метаболизме гормонов. Он участвует в выработке адренокортикотропных и половых гормонов;
- данное вещество также участвует в работе нервных синапсов, системы иммунитета;
- холестерин в организме превращается в холевую кислоту. Данное вещество играет роль в обмене жиров, способствуя их перевариванию в органах пищеварения;
- оказывает протективное действие на эритроциты. При отравлении гемолитическими ядами данное соединение будет защищать красные кровяные клетки от их деструктивного воздействия.


Роль холестерина в организме. Фото: gidbody.ru
Большая часть холестерина вырабатывается органами человека, только около 20 % поступают в организм извне.
Плохой и хороший холестерин
Для того, чтобы понять, что такое плохой и хороший холестерин, следует узнать, что у данного соединения имеется несколько фракций. Они следующие: липопротеины очень низкой (ЛПОНП), низкой (ЛПНП) и высокой плотности (ЛПВП).


Плохой и хороший холестерин. Фото: kardiobit.ru
Липопротеины низкой и очень низкой плотности
Следующий вопрос – ЛПВП – это плохой или хороший холестерин. Липопротеины высокой плотности, наоборот, обеспечивают профилактику сердечно-сосудистых катастроф. Они доставляют холестерин (его избыток) назад в печень, где он метаболизируется. Этим механизмом обеспечивается протективное действие на сосуды.
Норма холестерина в крови
Норму в организме помогает узнать специальный биохимический анализ – проверка липидограммы. Она позволяет узнать значения плохого и хорошего холестерина в крови. Помимо значений ЛПНП, ЛПОНП, ЛПВП, анализ помогает узнать уровень триглицеридов и рассчитать коэффициент атерогенности. Также липидограмма показывает значение общего холестерина.
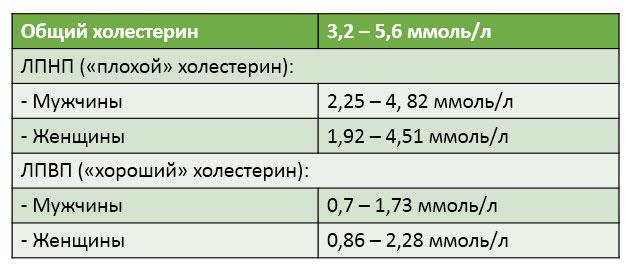
Нормальные значения общего холестерина для мужчин и женщин находится в пределах 3,22-5,66. Эти цифры подходят для лиц старше 14-15 лет.Норма холестерина в крови у мужчин
- ЛПНП 2,25-4,82
- ЛПОНП 0,26-1,07
- ЛПВП 0,7-1,73
- Триглицериды 0,39-1,76
Норма холестерина в крови у женщин
- ЛПВП 0,86-2,28
- ЛПНП 1,92-4,51
- ЛПОНП 0,26-1,27
- Триглицериды 0,39-1,76
Важно отметить, что сами показатели могут отличаться на несколько единиц в различных лабораториях. На результат также влияет качество инструментов и реактивов.


Таблица 1 — Норма холестерина в крови у мужчин и женщин. Липидограмма — расшифровка. Фото: davlenie.guru
Анализ крови на холестерин
Объективная интерпретация обеспечивается правильной подготовкой. Анализы на плохой и хороший холестерин требуют выполнения следующих требований:
- За 12-14 часов до исследования нельзя ничего есть. Пить можно только обычную воду.
- Утром, накануне анализа, пища и питье запрещены. Курение также исключается.
- Нельзя употреблять спиртные напитки за 3 суток до анализа.
- В течение 3 дней следует избегать физических нагрузок, стрессовых ситуаций.
- За 3 суток до анализа необходимо исключить из меню продукты животного происхождения. Перед забором крови нужно 5-10 минут спокойно посидеть перед кабинетом.
Выполнение этих требований позволит наиболее достоверно определить уровень плохого и хорошего холестерина, а после этого – тактику лечения.
Коэффициент атерогенности
Помимо выяснения нормы плохого и хорошего холестерина, имеется показатель коэффициента атерогенности. Он рассчитывается по специальной формуле. Для того, чтобы получить показатель коэффициента атерогенности, от значения общего холестерина следует отнять значение ЛПВП. Полученную цифру делят на показатель ЛПВП.


Коэффициент атерогенности. Фото: holesterin.guru
- Если в результате расчетов появилась цифра 3, то это говорит о низком риске формирования атеросклеротических бляшек.
- Цифры от 3 до 5 обозначают, что предпосылки для развития атеросклероза имеются у данного пациента.
- Если коэффициент атерогенности выше 5, то это говорит о наличии атеросклероза у человека, лечение нужно начинать немедленно.
После того, как удалось определить, какой холестерин хороший, а какой – плохой, важно понять, от чего возникают изменения в анализе. Состояний, провоцирующих изменения в анализе крови, много. Для выяснения точной причины повышения плохого холестерина нередко требуется проведение дополнительных исследований. Пациентам также желательно повторно пересдать липидограмму.
Одна из причин, почему печень вырабатывает много плохого холестерина, заключается в неправильном питании.


Холестерин. Фото: mlone.ru
Причины повышенного холестерина
- ожирение;
- злоупотребление алкоголем;
- курение;
- стрессовые ситуации;
- патологии органов пищеварения и гормональной системы;
- генетическая предрасположенность.
Важный вопрос: низкий холестерин – это хорошо или плохо? Понижение уровня соединения и его фракций также может быть вызвано патологическими причинами.
Причины низкого холестерина
- тяжелые ожоги;
- инфекционные заболевания;
- анемия;
- гормональные нарушения;
- наличие злокачественных опухолей;
- аутоиммунные воспаления;
- цирроз печени;
- хроническая обструктивная болезнь легких.
Диета для нормализации уровня холестерина в крови
Необходимо знать, как повысить хороший холестерин и понизить плохой. Имеется ряд эффективных рекомендаций. Первая из них – коррекция питания.
Продукты, в которых много плохого холестерина: жирные сорта мяса (свинина, баранина), устрицы, яйца, сливочное масло, сало, колбасные изделия, копчености, выпечка, торты, майонез. Также к этим продуктам относится любая жареная пища, консервы, пряности, фастфуд.
Продукты, снижающие плохой холестерин: нежирные сорта рыбы и мяса (мясо птицы), овощи и фрукты, отруби, крупы, орехи. Пищу следует готовить на пару или методом варки.
Диета при высоком плохом холестерине включает в себя рацион, составленный из продуктов, описанных выше.


Содержание холестерина в продуктах. Фото: estet-portal.com
Вегетарианцы получают растительный белок, но в силу своей диеты испытывают недостаток животного белка. Последний содержит такие компоненты, как витамины группы В (особенно В12), цинк, железо, незаменимые жирные кислоты.
Также продукты животного происхождения обеспечивают организм жирами, которые снабжают человека так называемым хорошим холестерином. Последний оказывает протективное влияние на сосуды, предотвращает образование на них бляшек, которые являются причиной инфарктов и инсультов.
Кроме изменения рациона, важно регулярно заниматься спортом, выпивать 1,5 л воды в сутки. Прием пищи — 4-5 раз в день, маленькими порциями.
Эти рекомендации помогают узнать и понять, как убрать плохой холестерин из организма. Помимо этого, врачи рекомендуют отказаться от курения, количество спиртного – 100 мл сухого вина в неделю.
Препараты для снижения холестерина
Пациентам назначается прием препаратов – статинов (например, Аторвастатин, Розувастатин). Они снижают уровень фракций низкой плотности. Статины принимаются пожизненно, при этом рекомендации по меню и изменению образа жизни должны соблюдаться.


Аторвастатин. Фото: aptekirls.ru
Кроме статинов, имеются другие группы препаратов, снижающих уровень холестерина: фибраты, секвестранты желчных кислот. Они назначаются реже, строго по показаниям.
Все препараты с данным механизмом действия должны применяться только после консультации врача. Их назначение уместно в случае неэффективности образа жизни. Также важно контролировать липидограмму каждые 3 месяца.
Вывод
Опасность для жизни человека представляет не только высокий, но и слишком низкий холестерин. Низкий уровень может провоцироваться недостаточным потреблением мяса. Как следствие этого состояния – высокий риск сердечно-сосудистых катастроф в виде инсульта или инфаркта.
Каждому человеку, следящему за своим здоровьем, следует знать, как обозначается плохой и хороший холестерин в анализе, что эти соединения собой представляют и что делать в случае неблагоприятных результатов лабораторного исследования. Важно знать, что не всегда холестерин – это плохо, без этого соединения полноценное и нормальное функционирование нашего организма невозможно. Но поскольку все хорошо в меру, то и за уровнем холестерина следует тщательно следить и при необходимости обращаться к врачу за назначением лечения.
Холестерин плохой и хороший — что это такое и какие нормы?
Холестерин, как вещество, присутствующее в организме человека, может быть хороший и плохой. Важно знать, как следить за их соответствием нормам, так как это возможность сохранения здоровья.
Для многих холестерин ассоциируется с негативными признаками, его считают медленным убийцей человека. Это достаточно ошибочное понятие, которое внушается современным людям для повышения прибыли фармацевтических компаний. Стоит знать, что холестерин может оказывать на организм не только пагубное воздействие, но также полезное, то есть хороший холестерин, а есть плохой.
Представленная ниже информация поможет понять, что такое плохой и хороший холестерин, что такое завышенные показатели данного вещества и причины его образования. Также можно узнать, как эффективно при помощи смены образа жизни привести показатели холестерина в норму.

Что такое холестерин?
Холестерин плохой и хороший — это соединение химических компонентов, которое требуется каждому организму в качестве уникального строительного биологического материала. Он идет на восстановление клеточной мембраны и гормонов, среди которых можно отметить тестостерон и эстроген.
Процесс выработки вещества осуществляется в печени, это примерно 70-85%, остальное небольшое его количество можно получить из пищи, употребляя яйца, мясо, рыбу, молочные продукты, то есть пищу животного происхождения, так как в растительных продуктах нет данного вещества.
Печень не только вырабатывает холестерин, но также регулирует его общее количество. Процесс передвижения  вещества в организме осуществляется по следующей схеме. Сразу после еды вещество всасывается в печень. Оттуда оно секретируется в организм по мере надобности.
вещества в организме осуществляется по следующей схеме. Сразу после еды вещество всасывается в печень. Оттуда оно секретируется в организм по мере надобности.
Если холестерина накапливается очень много, он преобразуется в так называемые бляшки, располагаясь вдоль внутренних стенок сосудов и вен. На этом основании они сильно сужаются, отчего важные органы получают намного меньше, чем нужно питательных веществ, отчего автоматически осуществляется сбой в их работе, принося большой вред всему организму.
Основные виды холестерина
Сам по себе холестерин не может передвигаться по сосудам в составе крови, он присоединяется к белку, образуя вместе с ним липопротеинлипазы. Это особая форма жира, которая имеет название липопротеиды. Они в свою очередь подразделяются на категории по признаку, какое количества белка в них присутствует. Говоря иными словами, холестерин может быть трех основных видов – плохой – липопротеиды низкой плотности, хороший – липопротеиды высокой плотности и общий.
Вещества, которые характеризуются низкой плотностью, содержат более высокое процентное соотношение жира относительно белка – это и есть плохой холестерин.
Повышенный уровень данного компонента при полном отсутствии лечения повышает риск возникновения таких заболеваний, как:
- Сердечно-сосудистые патологии;
- Инсульт;
- Проблемы с периферическими артериями.
Проблемы с венами и сосудами в состоянии значительно ухудшить общее состояние здоровья.
Получается пагубный замкнутый круг – образуется бляшка, сосуд сужается, кровь течет медленнее, бляшка становится еще больше. Данные жировые образования могут через определенное время привести к появлению тромбов. Они в свою очередь становятся причиной сердечного приступа, инсульта или инфаркта, то есть приводит если не к летальному исходу, то к инвалидизации человека.
Описывая липопротеиды более высокого уровня плотности, можно отметить, что они состоят из небольшого количества жира и большого объема белка. Это хороший холестерин, который характеризуется способностью извлекать плохой холестерин из стеной вен и артерий, а также избавляться от них в печени.
Важно! Чем более высоким является соотношение полезного и хорошего холестерина к плохому в человеческом организме, тем более благоприятное воздействие он будет оказывать на весь организм в целом. Необходимое количество полезного холестерина способно эффективно защитить человека от проблем с сердцем и сосудами, от инсульта.
Допустимый уровень холестерина
Для точного измерения уровня холестерина в крови человека врач назначает анализы крови. Пациент на сдачу должен прийти, не позавтракав, желательно не принимать пищу за 12 часов до проводимого исследования. На основании полученных анализов врач делает выводы относительно степени развития заболевания и методов его устранения. Современной медициной установлены определенные нормы хорошего и плохого холестерина в крови.
Общий холестерин:
- Больше 200 – желательно;

- От 200 до 239 – погранично высокий;
- От 240 – высокий.
Липопротеид высокой плотности — хороший холестерин:
- Меньше 40 – низкий;
- Выше 60 – высокий.
Липопротеид низкой плотности — плохой холестерин:
- Меньше 100 – оптимальный;
- От 100 до 129 – близкий к нормальному;
- От 130 до 159 – погранично повышенный;
- От 160 до 189 – рядом с повышенным;
- Более 190 – критично высокий.
При отклонениях от нормы врач в обязательном порядке назначает качественное лечение современными препаратами, народными средствами лечения и изменением питания. Основная цель управления веществом заключается в том, чтобы получить такое изменение образа жизни и питания, которое позволит долгое время поддерживать холестерин в границах допустимого.
Важно! Стоит помнить, что высокой плотности липопротеиды, то есть хороший холестерин, в состоянии эффективно защитить проблем с сердцем. Это основная задача назначенного лечения и заключается она в повышении низкого уровня липопротеидов высокой плотности.
Продукты для снижения плохого холестерина
Существуют на международном уровне установленные принципы питания, которые позволяют снизить общий уровень плохого холестерина в составе крови и увеличить количество хорошего.
Чтобы оздоровить свой организм и гарантированно защитить себя от инсульта и сердечного приступа, стоит придерживаться следующих правил питания:
- Ограничение количества потребляемых животных жиров до 25-30%. Все зависит от общего количества потребляемых калорий.
- Количество насыщенных жиров нужно сократить до 7% от всей потребляемой пищи.
- Объем транс-жиров не должен быть более 1% от всех потребляемых калорий.
Оставшиеся жиры нужно пополнять из разных источников полиненасыщенных и мононенасыщенных жиров. Сюда можно отнести семена льна, разные виды орех, рыбу, причем более жирную, например, лосось, форель, сельдь, а также растительные масла.
можно отнести семена льна, разные виды орех, рыбу, причем более жирную, например, лосось, форель, сельдь, а также растительные масла.
В процессе лечения и соблюдения диеты важно следить за тем, чтобы в организм не поступало более 300 мг холестерина в сутки – это для здоровых людей. Для тех, кто имеет проблемы с сердцем и сосудами, данный показатель не должен превышать 200 мг.
Для достижения данной цели стоит отдать предпочтение продуктам, которые сами по себе вызывают снижение уровня плохого холестерина и повышение хорошего. Это пища, в составе которой содержится большое количество стеролов растительного происхождения, пищевые продукты с высоким содержанием пищевых волокон.
Стоит употреблять, как можно больше орех, рыбы, груш и яблок, а овощные салаты желательно заправлять оливковым маслом. При этом стоит понимать, что многие из этих продуктов отличаются высокой калорийностью, потому желательно соблюдать некоторую осторожность в их потреблении.
Лекарственные препараты от повышенного холестерина
Если уровень плохого холестерина в крови является критически высоким, врач назначает современные лекарственные препараты, направленные на быстрое его снижение.
Это такие категории современных препаратов, как:
- Ниацин;
- Статины;
- Фиброевая кислота и ее производные;
- Секвестранты желчных кислот.
Решение, какой лучше препарат подобрать для снижения повышенного плохого холестерина, что наиболее подходит для каждого пациента индивидуально, в состоянии решить только квалифицированный специалист.
Назначаемые лекарственные средства должны быть тщательно откорректированы и обязательно должны контролироваться на предмет разных побочных эффектов.
Все перечисленные категории медицинских препаратов играют определенную роль в процессе нормализации общего уровня холестерина. При сочетании лечения с диетами, полноценными физическими упражнениями и полным отказом от вредных привычек можно быстро добиться оптимального результата. Три категории препаратов в состоянии улучшить общее самочувствие, но вот полностью защитить от сердечного приступа могут только статины.
По мнению профессионалов, даже те пациенты, которые имеют 10-летний стаж в болезнях сердца, защищены от  приступа на 80%. В этом заключается основное преимущество применения статинов. Посредством снижения плохого холестерина на 50% и увеличения хорошего, значительно увеличивается вероятность отступления всех сердечных заболеваний.
приступа на 80%. В этом заключается основное преимущество применения статинов. Посредством снижения плохого холестерина на 50% и увеличения хорошего, значительно увеличивается вероятность отступления всех сердечных заболеваний.
Не менее действенным при понижении плохого холестерина и повышении хорошего является Ниацин. Данный препарат назначается в небольших дозировках, которые постепенно увеличиваются со 100 мг до 3-6 грамм. При этом повышение можно проводить на протяжении нескольких недель.
Это важное правило в процессе лечения ниацином, так как резкое увеличение дозировки в состоянии вызвать серьезные аллергические реакции организма, кишечное расстройство, а также сбой в работе печени. Объем первоначальной дозы и ее последующее увеличение обязательно должно назначаться и контролироваться врачом.
Возможные риски и профилактика
Для эффективного снижения уровня плохого холестерина в крови стоит не только четко принимать все назначенные лекарственные препараты и потреблять полезные продукты питания, нужно также кардинально поменять привычный образ жизни.
Необходимо постараться избавиться от лишних килограмм, в чем может помочь только диета и определенная физическая активность. Снизить общий уровень плохого холестерина можно при помощи элементарного отказа но никотина.

Курение является основным фактором, повышающим риск возникновения разных сердечно-сосудистых патологий, инсульта и инфаркта, он просто убивает хороший холестерин. Не менее вредно и употребление спиртного, но при этом в минимальных количествах оно оказывает прямо противоположное воздействие на организм. Пара глотков вина на ужин позволяет значительно увеличить количество хорошего холестерина, одновременно с этим снизив плохой.
Положительный эффект в понижении плохого холестерина оказывает простое ежедневное расслабление. Для этого можно использовать специальные техники, а можно просто выстроить так режим дня, чтобы всегда оставалось время на отдых.
Как показали медицинские исследования, люди которые проходили лечение и наладили свой отдых, намного быстрее приводили в норму повышенный холестерин, чем те, что принимали то же лечение, но при этом продолжали жить в привычном напряженном графике.
«Плохой» и «хороший» холестерин. Честный разговор

Дорогие друзья, здравствуйте!
Недавно получила письмо от одной читательницы:
«Не могли бы вы рассказать о препарате Крестор, его плюсах, минусах и о том, как его продавать и применять».
Как вы думаете, что меня больше всего удивило в этом сообщении?
Фраза «как его продавать?»
Я попыталась представить себе покупателя и его запрос, чтобы понять, в каком случае сотрудник аптеки может самостоятельно предложить рецептурный препарат, для назначения которого нужно тщательно выяснить анамнез, сопутствующие заболевания, принимаемые лекарства и, как минимум, взглянуть на липидный профиль клиента.
Забегая вперед, скажу, что Крестор может вызывать более 30 побочных реакций, среди которых сахарный диабет 2 типа, панкреатит и рабдомиолиз, т.е. разрушение мышц.
Однако, нарисовать в своем воображении портрет такого посетителя у меня не получилось.
Может, читательница имела ввиду что-то другое?
По правде говоря, я не люблю здесь говорить о рецептурных средствах, т.к. блог посещают не только сотрудники аптек. Очень боюсь, что кто-то неправильно использует ту информацию, которую здесь найдет, и навредит себе или своим близким. Понимаю, что нужно делать некоторые статьи закрытыми, доступными только сотрудникам аптек. Как это осуществить, пока не знаю.
Но просьба поговорить о статинах, поступала ко мне от вас неоднократно. И я решила, наконец, с ними разобраться.
А так как разговор на эту тему невозможен без самых элементарных знаний о холестерине и его роли в нашем организме, сегодня я вам об этом расскажу, чтобы в следующий раз побеседовать о статинах.
Мы разберем:
- Что такое холестерин?
- Как он попадает в кровь?
- Зачем он нам нужен?
- Что такое «плохой» и «хороший» холестерин?
- Так ли плох «плохой» холестерин, как его малюют?
- Как пища влияет на его уровень?
- Что такое атеросклероз?
- Как он возникает?
Итак, поехали!
Что такое холестерин, и как он попадает в кровь?
Холестерин – это жироподобное вещество, которое может оказаться в крови двумя способами:
Способ первый. 20% поступает с пищей, содержащей животные жиры. Это масло, творог, яйца, сыры, мясо, рыба и пр.
Способ второй. 80% образуется в организме, и главная фабрика по производству холестерина – печень.
А теперь внимание:
Многочисленными исследованиями было доказано: содержание холестерина в пище значимого влияния на его уровень в крови не оказывает, поскольку бОльшая его часть – это эндогенный холестерин.
В 1991 году авторитетный медицинский журнал «The new England journal of medicine» опубликовал статью профессора Фреда Керна. В ней рассказывалось о 88-летнем дедуле, который съедал по 25 яиц в день в течение 15 лет. В его медицинской карте было множество анализов крови на холестерин с абсолютно нормальными значениями: 3,88 – 5,18 ммоль/л.
Были проведены дополнительные исследования и выявлено, что при такой любви мужчины к яйцам его печень попросту на 20% снизила синтез холестерина.
Истории известны также результаты вскрытия тысяч трупов узников фашистских концлагерей: у всех был обнаружен атеросклероз, причем в самой тяжелой форме. Откуда, если они голодали?
Гипотезу о том, что от жирной пищи развивается атеросклероз, выдвинул 100 лет назад русский ученый Николай Аничков, проводя опыты над кроликами. Он кормил их смесью яиц с молоком, и бедолаги померли от атеросклероза.
Как ему пришла в голову идея кормить вегетарианцев не свойственными для них продуктами, неизвестно. Но эту гипотезу с тех пор никто так и не подтвердил, хотя и не «задвинул».
Зато появился повод «лечить» холестерин.
Уже много лет его считают главным виновником смертей от сердечно-сосудистых заболеваний. И никого почему-то не смущает, что половина людей, умирающих от инфаркта миокарда, имеет нормальные показатели холестерина.
Кстати, сам Аничков тоже умер от инфаркта миокарда.
Зачем нам нужен холестерин, и нужен ли?
Давайте подойдем к этой проблеме с другого боку: если холестерин — основной враг человечества, как заявляют многие деятели медицины, то зачем его синтезирует наша печень? Неужели Творец, создавая человека, так просчитался?
Разумеется, нет!
Холестерин нам нужен, да еще как!
Во-первых, он входит в состав мембраны каждой клетки, наподобие цемента «скрепляя» фосфолипиды и др. вещества, из которых состоит клеточная оболочка. Он придает ей жесткость и препятствует разрушению клетки.
Во-вторых, он необходим для синтеза половых гормонов (эстрогенов, прогестерона, тестостерона), минералокортикоидов и глюкокортикоидов.
В-третьих, без него невозможна выработка витамина D, который нужен нам, в первую очередь, для крепости костей.
В-четвертых, холестерин содержится в желчи, которая участвует в переваривании жиров.
В-пятых, холестерин входит в состав миелиновой оболочки, покрывающей нервные волокна. Он защищает от болезни Альцгеймера. Без него невозможно образование связей (синапсов) между нервными клетками. А это отражается на уровне интеллекта, памяти.
А еще холестерин необходим для выработки серотонина, или «гормона счастья». Оказывается, при низком содержании холестерина у людей на 40% повышается уровень агрессии и склонности к суициду, развивается депрессия.
Люди с пониженным холестерином на 30% чаще попадают в ДТП, т.к. у них в мозгу медленнее передаются нервные импульсы.
Холестерин необходим также для нормальной работы иммунной системы, поэтому неудивительно, что у больных СПИДом, онкологическими заболеваниями его уровень в крови ниже нормы.
А знаете ли вы, что новорожденный малыш с самых первых дней получает внушительные дозы холестерина? Грудное молоко содержит его в 2 раза больше, чем коровье! И это жизненно необходимо для роста и развития ребенка!
Вы когда-нибудь встречали младенца с атеросклерозом?
Вот и я нет.
Возможно, вы спросите:
О каком холестерине идет речь: о плохом или хорошем?
На самом деле, не существует плохого или хорошего холестерина. Он никакой. Нейтральный.
Хотя, учитывая все то, что он делает для нас, он великолепный! Он замечательный! Он классный!
Вы только представьте, как бы мы выглядели без холестерина: развалина из груды мышц и хрупких костей, неопределенного пола, дура дурой, вечно пребывающая в депрессии. 
Но у нас есть чудесный холестерин и удивительная система регуляции его уровня в крови. Если человек вегетарианец, его печень все равно будет вырабатывать холестерина столько, сколько требуется организму для покрытия его нужд.
А если он любитель жирной пищи, печень попросту сократит его производство.
Это в норме, когда все системы «корабля» работают нормально.
«Плохой» и «хороший» холестерин
Так все-таки, как холестерин попадает в разряд «хорошего» или «плохого», если сам по себе он такой замечательный?
Это зависит от его «транспортёра».
Дело в том, что холестерин не растворяется в крови, поэтому самостоятельно путешествовать по организму не может. Для этого ему нужны переносчики – своего рода «такси», которые «посадят» его и повезут, куда нужно.
Они называются липопротеидами, или липопротеинами, что одно и то же.
Как ясно из названия, они состоят из жира и белка.
Жир – легкий, но объемный. Белок тяжелый и плотный.
Существует несколько видов «такси», т.е. липопротеидов, которые тоже вырабатываются в печени (и не только).
Но для простоты упомяну лишь два основных:
- Липопротеиды низкой плотности.
- Липопротеиды высокой плотности.
Липопротеиды низкой плотности (ЛПНП) большие и рыхлые. В них много жира, мало белка. Они доставляют холестерин ко всем клеткам, органам и тканям, где он нужен. В нашем организме постоянно идут процессы обновления клеток. Одни стареют и умирают, другие рождаются, и для их мембран нужен холестерин.
Липопротеиды низкой плотности называют «плохим» холестерином, потому что при определенных условиях он (в составе своих переносчиков) может откладываться в стенках сосудов и формировать те самые злосчастные холестериновые бляшки.
Хотя лично у меня язык не поворачивается назвать его «плохим»: он столько полезного делает в организме! Между прочим, намного больше «хорошего».
Липопротеиды высокой плотности (ЛПВП) маленькие и плотные, т.к. в них жира мало, а белка много. Их задача — собирать в организме излишки холестерина и доставлять обратно в печень, откуда они затем будут выведены с желчью.
Вот почему их называют «хорошим» холестерином.
Нормы холестерина
Приведу средние нормы холестерина, хотя в разных лабораториях они могут незначительно отличаться:
А если посмотреть нормы по возрастам, мы увидим, что с возрастом они повышаются. По крайней мере, так должно быть.
Что такое атеросклероз?
Вы обратили внимание на одну фразу несколькими строками выше?
Я сказала, что липопротеиды низкой плотности при определенных условиях могут откладываться в стенках сосудов.
Что же это за условия?
Пока стенки сосудов не повреждены, холестерин к ним не прилипает.
Но однажды по каким-либо причинам в эндотелии сосуда образуется микротрещина. Это повреждение не остается незамеченным для иммунных клеток. Они устремляются туда. А чтобы «зашпаклевать» повреждение, им нужен строительный материал. С этой целью они хватают проплывающие мимо липопротеиды низкой плотности («плохой» холестерин).
(Липопротеиды высокой плотности, для этого не подходят – у них другие задачи).
«Пойманные» иммунными клетками ЛПНП оседают на стенке сосуда. Формируется холестериновая бляшка, т.е. развивается атеросклероз – хроническое заболевание артерий, при котором во внутренней оболочке сосудов откладывается холестерин. Но кровоток еще сохранен, и человек никаких проблем со здоровьем не ощущает.
Проходят годы. Бляшка увеличивается в размерах, замещается соединительной тканью, пропитывается солями кальция. В конце концов она разрывается, а стенка сосуда еще больше повреждается. На повреждение «сбегаются» тромбоциты. Формируется тромб, который увеличивается в размерах, все сильнее перекрывая кровоток и нарушая питание органа, к которому идет этот сосуд.
Это выглядит примерно так:
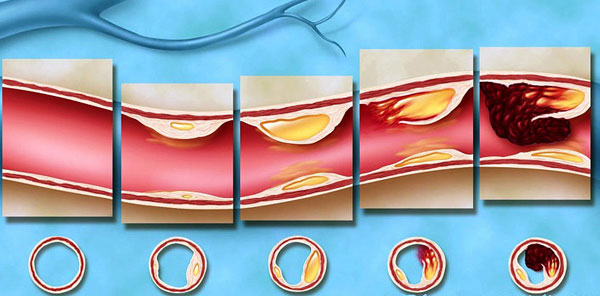
Не получая питательных веществ и кислорода, орган «голодает». По-научному это называется «ишемия», что в переводе с греческого означает «задерживаю кровь».
Если дело происходит в коронарных сосудах (т.е. в тех, которые снабжают сердце), говорят об ишемической болезни сердца (ИБС).
ИБС имеет несколько форм. Если тромб полностью перекрыл сосуд, часть миокарда, которая снабжается этим сосудом, без питания «умирает». Это и есть инфаркт. Если тромб закрыл просвет сосуда частично, развивается стенокардия.
Если тромб находится в сосуде, который несет кровь в головной мозг, ухудшается память, появляются головные боли и головокружения, шум в ушах, нарушения речи, а если тромб полностью закрывает просвет такого сосуда, участок мозга лишается питания, и развивается ишемический инсульт.
При атеросклерозе сосудов нижних конечностей немеют и мерзнут стопы, болят ноги, часто бывают судороги, отмечается перемежающаяся (т.е. непостоянная) хромота.
Одним словом, симптоматика атеросклероза зависит от того, какой сосуд поражен.
Выводы:
- Чтобы на стенке сосуда отложился холестерин, она должна быть повреждена.
- Для развития атеросклероза не имеет значения, сколько в крови холестерина.
От чего стенки сосудов могут повреждаться?
Вот основные причины:
- Гипертония.
- Воздействие некоторых вирусов (герпеса, цитомегаловируса и др.), бактерий (хламидии и др.).
- Свободные радикалы, которые образуются в нашем организме в огромных количествах от курения, вдыхания выхлопных газов, солнечной радиации, воспалительных процессов, регулярного употребления жареной пищи и пр.
- Сахарный диабет («сладкая» кровь).
- Недостаток некоторых витаминов, и прежде всего, группы В и фолиевой кислоты.
- Стрессы.
- Некоторые диеты.
На этом я сегодняшний разговор закончу.
Но мне хочется, чтобы каждая статья побуждала вас думать.
В связи с этим я задам вам несколько вопросов:
- Как вы думаете, почему с возрастом повышаются нормы холестерина?
- Как уберечь себя от атеросклероза?
- Что может случиться, если препарат для снижения холестерина рекомендовать при остеопорозе?
- Почему у статинов так много побочных?
- О чем может свидетельствовать повышенное содержание холестерина в крови? Ответ «о том, что высок риск инфаркта/инсульта» не принимается.
- Почему был обнаружен атеросклероз у заключенных фашистских концлагерей?
И еще, в преддверии следующего разговора, я очень прошу вас написать мне, какие вопросы задают вам покупатели по этой теме или по препаратам для снижения холестерина.
И что может означать вопрос читательницы «как продавать Крестор»?
Ваши ответы, вопросы, дополнения, комментарии пишите в окошечке комментариев ниже.
Если вы еще не являетесь подписчиком блога, вы можете им стать, заполнив форму подписки, которую видите в конце каждой статьи и в правой боковой колонке. Далее следуйте инструкциям.
После подписки вам на почту придет письмо со ссылкой на скачивание полезных для работы шпаргалок. Если вдруг письма нет, пишите.
Став подписчиком блога, вы будете получать письма-уведомления о выходе новой статьи, чтобы не пропустить ничего важного и полезного.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
что это такое, высокая и низкая плотность содержания
Холестерин, иначе его называют «холестерол», является жирным спиртом и растворяется не в воде, а в жирах. В крови он переносится в липидах. Организм человека нуждается в жире, что содержится в виде холестериновых соединений высокой и низкой плотности. По-простому, их принято называть плохой и хороший холестерин. Людям известно о вреде холестерина, в то время как о его пользе знают немногие.
Холестерол – один из главных компонентов клеточной мембраны, он участвует в формировании оболочки нервных волокон, необходим для нормального функционирования иммунной системы, участвует в синтезе витамина Д. В то же время нарушение баланса между хорошим и плохим холестерином в пользу последнего приводит к атеросклерозу сосудов, и, как следствие, к тяжелым сердечно-сосудистым патологиям.
Холестерин и его виды
Липопротеины представляют собой сложные белково-липидные соединения, которые входят в состав живых организмов и являются неотъемлемой частью клеточной структуры. Они выполняют транспортную функцию. По показателям их содержания в крови можно определить наличие заболевания. Несмотря на то что в народе принято считать, что холестерин вреден для организма, он выполняет важные функции.
Этот компонент активно участвует в пищеварении: без него невозможна выработка пищеварительных соков. И также он участвует в выработке женских и мужских половых гормонов, таких как прогестерон, эстроген и тестостерон. Только при участии холестерина надпочечники способны стабильно вырабатывать гормон кортизол и синтезировать витамин Д.
Изменение концентрации холестерина вызывает ослабление иммунитета и другие сбои в его функционировании. Около 80% холестерина вырабатывается печенью самостоятельно и 20% поступают вместе с пищей. Холестерин подразделяется на 2 основные вида: низкой плотности и высокой плотности. Содержание первого не должно превышать определенных показателей, иначе его излишек начинает оседать на стенках сосудов, образуя атеросклеротические бляшки.
Из-за этого просвет сосудов сильно сужается, создается препятствие на пути движения крови. Это приводит к тому, что органы и ткани начинают испытывать дефицит в питательных веществах, которые поступают к ним током крови. Подобный недостаток приводит к сбоям в их работе. Сам по себе холестерин неспособен передвигаться по сосудам вместе с кровью. Для этого он присоединяется к белку, и эти соединения называются липопротеинами.
В зависимости от того, какое количество белка присутствует в них, холестерин подразделяется на общий, плохой (липопротеины низкой плотности ЛПНП) и хороший (липопротеины высокой плотности ЛПВП). И также отдельной разновидностью выделяют липопротеины очень низкой плотности.
Важно соотношение пропорций липопротеинов высокой и низкой плотности. Отклонение от нормы указывает на нарушение липидного обмена, что является одной из причин развития атеросклероза. Нарушение жирового обмена делает возможным увеличение липидов с низкой плотностью.
Снижение уровня жиров высокой плотности тоже повышать риск развития этого заболевания. При этом не имеет значения, что показатели ЛПНП находятся в пределах нормы. Поэтому важно соблюдение баланса. Оценка риска развития атеросклероза сосудов происходит по следующим нормам уровня общего холестерина в крови:
- низкий риск – меньше 5,0 ммоль/л;
- умеренный риск – 5,0–6,3 ммоль/л;
- высокий риск – больше, чем 6,3 ммоль/л.
Индивидуальные показатели холестерина могут варьироваться по возрасту человека. Низкий уровень общего холестерина может привести к развитию следующих заболеваний:
- геморрагический инсульт;
- хроническое заболевание желудка;
- ожирение;
- авитаминоз;
- гипертиреоз;
- бесплодие и снижение либидо.
Холестерин участвует в формировании клеточной мембраны
Полезный холестерин или липопротеины высокой плотности
Липопротеины высокой плотности или полезный холестерин обладают антиандрогенными свойствами: снижают риск образования холестериновых бляшек и развития сердечно-сосудистых заболеваний. Поэтому эти вещества необходимы организму для борьбы с атеросклерозом, и такой вид холестерина считается полезным.
ЛПВП выступают в качестве регулятора уровня холестерина низкой плотности и способствуют его выведению из организма. Снижение, как и повышение, его уровня относительно нормальных показателей рассматривается в качестве патологии и требует принятия мер для его повышения.
Источником хорошего холестерина являются полезные мононенасыщенные жиры, что содержатся в бобовых, орехах и кукурузе, а также полиненасыщенные жирные кислоты. Последние в большом количестве содержатся в растительных маслах и рыбе.
Липопротеины низкой плотности или вредный холестерин
Плохой холестерин, или липопротеины низкой плотности состоят в основном из эфира холестерина, в нем также присутствует белок, свободный холестерин и триглицеролы. Основная их задача заключается в транспортировке холестерина к тканям и органам для создания клеточных мембран.
При нарушениях жирового обмена, которые происходят под воздействием определенных факторов, липопротеиды низкой плотности начинают скапливаться на сосудистой стенке, постепенно расслаивая ее. Это, в свою очередь, служит благоприятным условием для прикрепления в местах повреждения излишков холестерина. Так образуется атеросклеротическая бляшка.
Для ЛПНП характерно то, что он задерживает холестерин в крови. Чтобы уменьшить содержание липидов низкой плотности, которые оказывают негативное влияние на здоровье, нужно снизить потребление жирной пищи, увеличить физическую активность и соблюдать принципы правильного питания. Важно выяснить, почему происходит повышение ЛПНП в крови.
Этому способствуют следующие факторы:
- курение;
- нерациональное питание;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- ожирение.
Норма и отклонения ЛПНП в анализе крови
Липопротеины низкой плотности сочетаются вредным холестерином, поскольку именно он вызывает образование атеросклеротических бляшек на стенках сосудов, которое препятствует кровотоку. При образовании холестериновых отложений происходит деформация сосудов. В результате атеросклеротического процесса развивается сердечно-сосудистая недостаточность.
Для получения максимально достоверных результатов анализа крови на липидограмму необходимо соблюсти несколько условий. Последний прием пищи до взятия биологического материала должен произойти не позднее, чем за 12 часов. Накануне перед исследованием исключают любые эмоциональные и физические перегрузки.
Нельзя курить перед взятием крови, нужно выдержать временной промежуток хотя бы в 30 минут. Такой анализ назначают для определения вероятности развития атеросклероза и ишемической болезни сердца. Определение ЛПНП необходимо и для пациентов, соблюдающих диету со сниженным потреблением животных жиров, а также для контроля за уровнем липидов на фоне приема лекарственных средств, снижающих холестерин.
Анализ необходим при нарушении жирового обмена. Один раз в 6 месяцев сдают расширенную липидограмму люди с ишемической болезнью сердца, пациенты с инфарктом или инсультом. Уровень вредного холестерина в цифрах оценивается следующим образом:
- 2,6–3,3 ммоль/л – оптимальное значение;
- от 3,4 до 4,1 ммоль/л – пограничное значение;
- 4,1–4,9 ммоль/л – повышенное значение;
- более 4,9 ммоль/л – очень высокое.
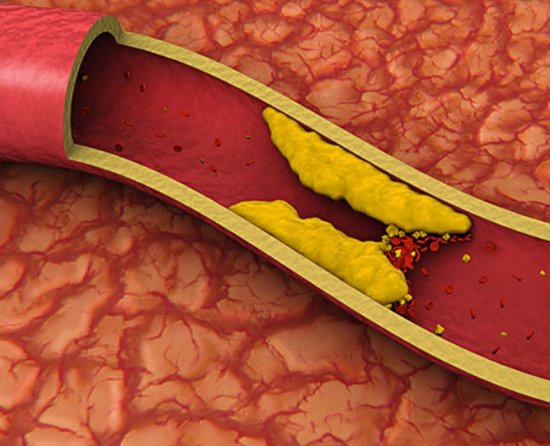
Излишки вредного холестерина образуют на стенках сосудов холестериновые бляшки
Если по результату анализа вредный холестерин значительно повышен, то причины этого могут быть связаны с такими патологиями, как гипотиреоз, гепатит, болезни надпочечников, воспаление почек, хроническая почечная недостаточность, рак простаты, ожирение, алкоголизм. Превышение уровня липопротеинов низкой плотности значит, что у пациента высокий риск развития ишемической болезни сердца.
Для того чтобы снизить уровень вредных липопротеинов и убрать холестериновые бляшки с сосудов, необходимо особое лечение. Терапия может проводиться лекарствами или хирургическими методами. Применять народные средства для нормализации уровня ЛПНП лучше совместно с предназначенными для этого медикаментами (статинами, фибратами, никотиновой кислотой, секвестрантами желчных кислот).
Причины пониженного холестерина низкой плотности могут быть связаны с гиперфункцией щитовидной железы. При эндокринных нарушениях наблюдается угнетение выработки холестерина. Кроме того, при тяжелых патологиях печени происходит нарушение метаболизма, что, в свою очередь, влияет на выработку липопротеинов низкой или высокой плотности.
Читайте также:
ЛПВП в анализе крови
Определить количественный эквивалент содержания липопротеинов высокой плотности можно также посредством сдачи анализа крови на липидограмму. Анализ крови для определения ЛПВП назначается при выявлении повышения общего холестерина и в процессе профилактического обследования.
Рекомендуемая частота проведения липидограммы для лиц старше 20 лет – 1 раз в 5 лет. Чаще такой анализ сдают люди, принимающие лекарственные средства для снижения уровня холестерина. В анализе крови холестерин высокой плотности обозначается аббревиатурой латинскими буквами HDL.
Международной Организацией Здравоохранения не определена точная норма ЛПВП. Это обусловлено тем, что для людей с различными факторами риска нормальное значение этого показателя будет отличаться. Поэтому принято оценивать значение липопротеинов высокой плотности в зависимости от возможного риска развития атеросклероза.
Выглядит это следующим образом:
- менее 1,0 ммоль/л и 1,3 ммоль/л соответственно у мужчин и женщин – означает высокий риск развитие атеросклероза;
- от 1,3 ммоль/л до 1,3 ммоль/л у мужчин и 1,3–1,5 ммоль/л у женщин – средний риск;
- у обоих полов выше, чем 1,55 ммоль/л – низкая вероятность развития атеросклероза.
Выявление по результатам липидограммы понижения или значительного повышения уровня липопротеидов высокой плотности указывает на те или иные патологии. Так, причины понижения ЛПВП могут быть связаны с:
- особенностями наследственности;
- застоем желчи и холестазом;
- тяжелым поражением печени;
- недолеченным сахарным диабетом;
- нефротическим синдромом;
- хронической почечной недостаточностью.
Завышенные показатели ЛПВП могут быть обусловлены наследственной предрасположенностью, хроническим алкоголизмом, хроническими заболеваниями печени либо интенсивными и частными аэробными нагрузками.
Важно знать, что уровень хорошего холестерина способен меняться время от времени. Вариации и нормальные колебания при снижении уровня могут происходить, когда пациент столкнулся со стрессом либо недавно перенес болезнь. В этом случае нужно пересдать анализ минимум через 6 недель.
Снижение ЛПВП также может происходить, когда анализ крови был взят на фоне приема анаболических стероидов, кортикостероидов или андрогинов.
Дефицит хорошего холестерина может привести к преобладанию липопротеинов низкой плотности. Чтобы повысить уровень ЛПВП нужно:
- бросить курить;
- повысить физическую активность;
- снизить содержание углеводов в питании;
- организовать дробное и частое питание;
- включить в рацион продукты, богатые моно- и полиненасыщенными жирами;
- начать худеть, если имеется лишний вес.

Анализ крови позволяет определить содержание плохого и хорошего холестерина в крови
Сдача липидограммы в период беременности может дать результат с повышенным уровнем ЛПВП. Это необъективные данные, поэтому анализ необходимо будет повторить через 6 недель после рождения ребенка. Ложное повышение может быть связано с приемом инсулина, фибратов, статинов и препаратов на основе эстрогена.
Несмотря на то что холестерин нужен организму, его избыточное поступление с жирной пищей животного происхождения способно перейти в опасное для жизни и здоровья заболевание. Поэтому важен контроль его показателей. Главное условие для предотвращения сосудистой патологии заключается в сохранении баланса между липопротеинами высокой и низкой плотности. Тогда плохой холестерин не сможет стать для человека проблемой номер один.
что это такое, нормы полезных и вредных липопротеинов
Достаточно часто мы слышим о двух диаметрально противоположных фракциях холестерина. И по самим названиям понятно, что одна приносит пользу, а другая – вред. В норме в организме все уравновешено, и внутренние органы своевременно реагируют на изменение холестеринового обмена. Но на фоне постоянных погрешностей в диете, неправильного образа жизни, негативных факторов окружающей среды развивается дисхолестеринемия. Что это такое? Какой холестерин называют «хорошим», а какой «плохим». И что делать, если нормы содержания разных его фракций в крови нарушены? Об этом и пойдет речь.

Полезный и вредный холестерин
Немного о том, что вообще такое холестерин, и зачем природа его создала.
- Холестерин – это органический жирный спирт, который по традиции относят к липидам.
- Он присутствует в организме многих живых существ (кроме растений и безъядерных).
- Холестерол вырабатывается внутренними органами (в первую очередь – печенью), и частично поступает с едой животного происхождения.
- Он входит в состав цитоплазматических мембран всех клеток живого организма, обеспечивая им устойчивость к перемене температуры, прочность, упругость, избирательную проницаемость.
- Холестерин также участвует в синтезе жирорастворимого витамина D, стероидных гормонов (альдостерона, кортизола, тестостерона, прогестерона, эстрогена), входит в состав желчных кислот.
Казалось бы, что же тут плохого? Он предотвращает гормональный дисбаланс и гиповитаминоз, опосредованно поддерживает артериальное давление и детородную функцию, восстанавливает целостность клеточных оболочек… Именно последняя функция холестерола в определенных условиях начинает «работать» против организма. И это условие – повреждение внутренней сосудистой оболочки.
Каждую микротрещинку, царапину, голую стенку артерии после слущивания клеток он незамедлительно начинает пломбировать. И при повышенной концентрации холестерин делает это бесконтрольно. Т. е. процесс не ограничивается восстановлением целостности: стериновые массы откладываются в глубжележащих сосудистых слоях с образованием атеросклеротической бляшки. Впоследствии они тянут на себя липиды, белки, соли кальция, усугубляя состояние сосуда.
В результате стенка артерии утолщается, выбухая в просвет, чем его и сужает. К питаемым тканям поступает меньше крови, а, следовательно, – кислорода и питательных веществ. В медицине эти состояния называются гипоксией и гипотрофией. Каждая обделенная клетка начинает страдать, ее функция постепенно угасает, и, в конечном итоге структурная тканевая единица умирает.

По сути, сейчас был расписан патогенез распространенного заболевания сердечно-сосудистой системы – атеросклероза, осложняющегося инфарктом головного мозга, миокарда, мягких тканей конечностей, стенки кишечника. Это – самые угрожающие жизни состояния. А ведь им предшествуют и сопутствуют менее опасные сегодня, но смертельные завтра изменения внутренних органов. Поэтому проход для крови необходимо «держать открытым», и лишний холестерин – выводить из организма.
Свободно жиры в кровеносном русле не курсируют, иначе бы жировые капли застревали в мелких сосудах. Они связываются с транспортными белками в месте синтеза и поступления с образованием липопротеидов, растворяющихся в крови. Белковый компонент уплотняет соединение, и, чем его больше, тем оно плотнее. Т. е. низкоплотные жиробелковые комплексы состоят практически из большой жирной капли, окруженной единичными молекулами белка. И наоборот, высокоплотные – содержат мало жира и состоят, в основном, из белкового компонента.
Липиды, способные проникать в толщу сосудистой стенки, содержатся в липопротеинах низкой плотности (ЛПНП), а предназначенные для утилизации – в липопротеинах высокой плотности (ЛПВП). «Хороший» (альфа-, hdl) холестерин низкоплотных липопротеинов и «плохой» (бета-, ldl) – являются основными показателями жирового обмена. По соотношению между его общими показателями, содержащегося в ЛПНП и ЛПНП в анализе крови высчитывают степень риска атеросклеротического поражения сосудов – коэффициент атерогенности.
Плохой: липопротеины низкой плотности (ЛПНП)

Изначально холестерин не синтезируется «плохим». Он вырабатывается в необходимых количествах чисто для потребностей организма. Увеличение его концентрации в крови начинается при избыточном поступлении, неполном употреблении, нарушенном разрушении и неполноценном выведении. Снижение его уровня развивается при патологии синтезирующих органов: печени, кишечника, почек, надпочечниковых и половых желез.

Образуются ЛПНП в этих органах в несколько этапов, но именно они массово поступают в кровоток: предшествующие фракции проникают за пределы клеток в меньших количествах.
- Первичным соединением является липопротеин очень низкой плотности (ЛПОНП). Он образуется из принесенных компонентов, поступивших с пищей, и синтезированных на месте. Больше, чем наполовину соединение состоит из триглицеридов, его оно и переносит на периферию.
- ЛПОНП как внутриклеточно, так и в общем кровотоке обогащается белком, холестерином, фосфолипидами и превращается в липопротеин промежуточной плотности. Единственное его призвание – стать основой для образования ЛПНП.
- Синтезированный низкоплотный липопротеин поставляет бета-холестерин и липиды нуждающимся клеткам. Он фиксируется на специфичных рецепторах периферических тканей и совершает «пожертвование», беднея и увеличивая плотность за счет роста процента неиспользуемого белкового компонента.
➜ Подробнее о ЛПНП
Хороший: липопротеины высокой плотности (ЛПВП)

Неиспользованный обнищавший комплекс присоединяет транспортный белок и становится полноценным высокоплотным липопротеином. ЛПВП отсоединяется от рецептора и направляется в печень, транспортируя альфа-холестерин на утилизацию. В печеночных клетках под действием липаз ЛПВП распадается на простые соединения. Холестерин используется в синтезе желчных кислот.
По внутрипеченочным желчным протокам желчные кислоты поступают в резервуар – желчный пузырь – и в составе желчи хранятся до очередного приема пищи. Как только начинается процесс пищеварения, желчный пузырь сокращается, выталкивая желчь в просвет кишечника. Желчные кислоты расщепляют пищевой комок на всасываемые элементы, и сами тоже разрушаются.
Если состав пищи беден на жиры, желчные кислоты используются не в полном объеме. Часть их выводится с каловыми массами, а часть – всасывается назад в кровь и вступает в новый цикл образования липопротеидов.

➜ Подробнее о ЛПВП
Соотношение ЛПВП – ЛПНП и риск развития проблем с сосудами
Для определения степени риска формирования атеросклеротических бляшек мало знать концентрацию, важно соотношение «хорошего» и «плохого» холестерола. У женщин оно приблизительно равно 2:1, у мужчин – 2,8:1. Более подробно узнать о его нормальном содержании можно из специальных таблиц. Но врачей интересует даже не это: им необходимо знать индекс атерогенности. Вот его рост, действительно, указывает на угрозу атеросклероза.
Анализ крови на уровень hdl и ldl называется липидограммой. В нее включен не только вредный и полезный холестерин, но и общий, триглицериды, коэффициент атерогенности. Исследование назначается при подозрении на нарушение липидного обмена, а также с целью контроля лечения при уже существующих изменениях. А вообще, его рекомендуют делать хотя бы раз в 5 лет в молодом возрасте, и 1–2 раза в год после 45.
Нормы холестерина высокой и низкой плотности
В отличие от других лабораторных показателей, нормы «хорошего» и «плохого» холестерина меняется каждую пятилетку. Самые низкие цифры наблюдаются при рождении. Затем они растут, причем у разных полов: у женщин физиологические скачки происходят во время беременностей, у мужчин наибольшая концентрация определяется во время половой зрелости (к старости уровень холестерина у сильного пола несколько снижается по сравнению с пиком). Но соотношение «плохого» и «хорошего» холестерола должно быть константой в любом случае.
Читайте также: Норма холестерина по возрасту и полу [наглядная таблица]
Индекс атерогенности
Формула подсчета достаточно проста: (общий холестерол – холестерол ЛПВП)/холестерол ЛПВП, в которой общий холестерин – это сумма показателей холестерина во всех соединениях. Нормой считается цифра ≤3,5, большие значения свидетельствуют о повышении риска развития атеросклероза.

При отсутствии переносчиков поступившего с пищей холестерина (хиломикронов) его содержание в ЛПНП вычисляют математически по Фридвальду:
- в мг/дл – общий холестерол – холестерол ЛПВП – триглицериды/5;
- в ммоль/л – общий холестерол – холестерол ЛПВП – триглицериды/2,2.
➜ Подробнее о коэффициенте атерогенности
Почему нарушается липидный баланс крови
Как и другие патологические изменения в организме, нарушение обмена жиров может носить наследственный или приобретенный характер. К липидному дисбалансу бывает и предрасположенность, передающаяся от родителей детям. В последнем случае дислипидемия возникает только при наличии дополнительных атерогенных факторов.
- Наследственные нарушения связаны с недостаточностью или полным отсутствием расщепляющих жиры ферментов или же с дефектом специфических рецепторов, фиксирующих альфа-липопротеиды на поверхности печеночных клеток.
- Алиментарный дисбаланс липидов связан с постоянным перееданием жирной пищи животного происхождения. Причем триглицериды ЛПНП и ЛПВП повышаются сразу после приема пищи, и через несколько часов их уровень восстанавливается. Что не скажешь про холестерин: погрешность в диете вызывает суточною гиперхолестеринемию. А при частых кулинарных излишествах происходит истощение ферментных систем, и концентрация холестерола уже перестает опускаться до нормальных показателей.
- Действие химических и инфекционных токсинов всегда вызывает гиперхолестеринемию, так как они повреждают клеточные оболочки, которые начинают нуждаться в ремонте. А поражение печеночных клеток особенно негативно сказывается на липидном обмене. К токсинам, кстати, относится и алкоголь, и никотин. Любой токсин не только повышает уровень холестерола, но и одновременно ранит внутреннюю сосудистую выстилку.
- К липидному дисбалансу приводят заболевания, сопровождающиеся нарушением обмена любых веществ:
- сахарный диабет;
- желчнокаменная болезнь;
- ожирение;
- патология щитовидной железы с изменением ее гормональной активности;
- нарушения функций печени с развитием недостаточности;
- болезни почек с нарушением фильтрации.
Читайте также: При каких заболеваниях печень вырабатывает много холестерина?
Обычно повышены низкоплотные липопротеины и понижены высокоплотные, а это значит, липидный дисбаланс неизменно приводит к атеросклерозу сосудов, отложению холестерина под эпидермисом кожи, желчнокаменной болезни. Гипер- и гипохолестеринемия – состояния полиэтиологические, вызванные несколькими причинами, поэтому и терапевтический подход к коррекции комплексный.
Как снизить плохой (бета) холестерин и повысить хороший (альфа)
Считается, что снижения уровня бета-холестерина можно добиться терапевтическими методами (альфа- редко бывает повышен). Но это работает только в случае приобретенной гиперхолестеринемии. К таким методам относятся:
Наследственные поломки симптоматической терапией не исправишь. В этой ситуации на помощь приходит аппаратное очищение плазмы крови.
Как бы не называли фракции холестерина, его концентрацию необходимо периодически контролировать. Делать это нужно в проверенных лабораториях или клиниках. И не пренебрегать правильной подготовкой к исследованию. Только так можно получить объективные результаты.
что это такое, норма и разница

 Холестерин, очень важное вещество в организме человека, но только когда уровень липидов в составе крови в норме, человек себя чувствует здоровым.
Холестерин, очень важное вещество в организме человека, но только когда уровень липидов в составе крови в норме, человек себя чувствует здоровым.
Хороший холестерин служит строительным фундаментом для всех клеточных мембран в человеческом организме.
Плохой низкомолекулярный холестерин способен навредить системе кровотока, а также вызвать целый ряд серьезных патологий у человека.
Плохой холестерин (ЛПНП) — это низкомолекулярные липопротеиды, которые не имеют активных транспортных свойств и оседают на внутренних артериальных оболочках, провоцируя образование холестериновых бляшек, и препятствуют нормальному кровотоку в системе.
Польза хорошего холестерина
Функциональные особенности хорошего холестерина в человеческом организме проявляются во многих биологических процессах:
- При помощи высокомолекулярных липопротеидов происходит укрепление клеточных мембран во всех органах, а также холестерин придает им эластичность;
- Липопротеиды высокой молекулярной плотности придают проницаемость клеточных оболочек и защищают их от влияния внешней среды;
- Высокоплотные липиды принимают активное участие в синтезировании гормонов стероидного типа, которые вырабатываются органом эндокринной системы — надпочечниками;
- Холестерин способствует выработке витамина д клетками печени;
- ЛПВП обеспечивает нормальную выработку жёлчи;
- Свойства хороших липидов — это связь между клетками нейронов в спинном и в головном мозге;
- ЛПВП входят в состав оболочки, что покрывает нервные волокна и пучки в нервной системе.
80,0% всего холестерина, который есть в человеческом организме, синтезируется клетками печени.

 Организм способен сам обеспечить себя необходимым количеством липопротеинов.к содержанию ↑
Организм способен сам обеспечить себя необходимым количеством липопротеинов.к содержанию ↑Влияние высокого холестерина
Любые нарушения в обмене липидов в человеческом организме — это плохо. Повышение индекса общего холестерина в составе плазмы крови, вызывает ряд нарушений в системе кровотока, а также в сердечном органе.
Очень часто доктора связывают высокий индекс липидов в крови с развитием таких сложных патологий в организме:
- Инфаркт миокарда;
- Возникновение и прогрессирование нестабильной стенокардии;
- Транзиторные атаки ишемического типа;
- Ишемические нарушения в клетках головного мозга;
- Кровоизлияние мозговых сосудов — инсульт.
Разница между хорошими и плохими липидами
Все дело в структуре молекул холестерина. Молекулы липопротеидов не растворимы в воде, и они движутся по системе кровотока при помощи белковых соединений (аполипротеинами), которые являются транспортным перевозчиком липидных молекул.
От количества белка в составе жировой молекулы липопротеида, холестерин и делится на фракции:
| наименование | размер молекулы | состав молекулы | особенности молекул |
|---|---|---|---|
| ХМ — хиломикроны | 7,50 нм. — 1,20 нм. | триглицериды экзогенного типа (85,0%), а также холестерин и эфир липидов | Молекулы формируются в части тонкой кишки. Данного типа липиды всасываются стенками кишечника из продуктов питания, которые попадают в организм. Хиломикроны, попадая в состав крови, достаточно быстро связываются с белковыми соединениями. Функциональность хиломикронов — это транспортировка молекул липидов из органа в кишечнике в клетки печени. В венозном составе крови, и в капиллярах — молекулы хиломикронов не диагностируются. |
| ЛПОНП — липопротеиды очень низкой плотности молекул | 30,0 нм. — 80,0 нм. | триглицериды эндогенного типа, а также в состав молекулы входит фосфолипиды, эфир липидов | ЛПОНП — это переносчики липопротеинов, что синтезируются в клетках печени в другие клетки тканей организма. Триглицериды в молекуле ЛПОНП, могут быть энергетическими источниками для организма, а также могут проявлять свойства оседать на внутренних оболочках артерий в виде жирового пятна, из которого формируется холестериновая бляшка. |
| ЛПНП низкомолекулярные липиды | 18,0 нм — 26,0 нм | холестерин | в процессе липолиза происходит формирование ЛПНП из молекул ЛПОНП. В молекуле очень низкая концентрация триглицеридов, а холестерин занимает всю площадь молекулы. Свойства ЛПНП — это транспортировка эндогенного типа ХС в периферию. |
| ЛПВП — молекулы хорошего холестерина | 8,0 нм. — 11,0 нм. | аполипротеиды А1 и аполипротеиды А2, молекулы фосфолипидов | это главный транспортировщик и свободного ХС в клетки печени для последующей утилизации. ЛПВП очищает русло кровотока от остатков низкомолекулярных липопротеинов. |

 Высокоплотные липиды принимают активное участие в синтезировании гормонов стероидного типак содержанию ↑
Высокоплотные липиды принимают активное участие в синтезировании гормонов стероидного типак содержанию ↑Атерогенное воздействие молекул ЛПНП на организм
Научно доказано, что молекулы ЛПНП и меньше ЛПОНП имеют на человеческий организм атерогенное воздействие.
Данные молекулы имеют в своем составе холестерин, но двигаясь по руслу кровотока, они способны терять частицы холестеринового жира.
Молекулы свободного холестерина, выпадая в осадок на внутренних оболочках артерий, цепляются за места микротравм оболочки. Так они образуют холестериновое пятно, которое становится началом процесса формирования патологии атеросклероз.
За то, что молекулы ЛПНП провоцируют развитие такой тяжелой и сложной патологии, как атеросклероз, низкомолекулярные липопротеиды и получили свое название — плохой холестерин.
Высокомолекулярные липопротеиды (ЛПВП), наоборот имеют антиатерогенные воздействия на организм.
Они движутся по руслу кровотока и собирают свободные частицы жира (ХС) и доставляют их в клетки печёночного органа для их утилизации при помощи жёлчи. По этой причине ЛПВП — это хороший ХС.
Развитие патологий в организме человека зависит от того, какая концентрация хорошего и плохого ХС находится в составе крови.

 Атеросклероз развивается при повышенном плохом ХС, когда высокоплотные молекулы липопротеидов не успевают собрать все свободные частицы жира с молекул ЛПНП.к содержанию ↑
Атеросклероз развивается при повышенном плохом ХС, когда высокоплотные молекулы липопротеидов не успевают собрать все свободные частицы жира с молекул ЛПНП.к содержанию ↑Норма ХС в липограмме
Организму человека нужен плохой и хороший ХС. Пользу приносят холестериновые молекулы разных фракций только тогда, когда они находятся в нормативных показателях в составе крови.
Для того чтобы узнать уровень, и насколько холестерин приближён к нормативу, необходимо сдать биохимический анализ на холестерин, и в анализе крови в липограмме будут показаны все холестериновые фракции.
Доктор по липограмме определяет, насколько уровень ХС опасен для развития патологий сердечного органа, а также заболевания атеросклероз.
Нормативные индексы холестерина в составе крови:
| нормы ХС | показатель ХС — в ммоль/литр | |
|---|---|---|
| полезный ХС норма (ЛПВП) | плохой ХС норма (ЛПНП) | |
| мужчины | 0,780 — 1,810 | 1,550 — 4,920 |
| женщины | 0,780 — 2,210 | 1,550 — 5,570 |
| женщины в период беременности | 0,80 — 2,0 | 1,830 — 6,090 |
| детский организм до 14-летия | 0,780 — 1,680 | 1,50 — 3,890 |
Соотношение холестериновых фракций
Соотношение фракции хорошего ХС и фракции плохого ХС, называется коэффициентом, или индексом атерогенности (КА).
Атерогенность фракций холестерина просчитывается по специальной формуле и данный показатель, очень важен для доктора, чтобы определить риск развития патологий сердечного органа и заболеваний системы кровотока.
Значение атерогенности — это главный показатель риска формирования патологии атеросклероз.
Коэффициент рассчитывается по такой формуле: (общий индекс холестерина – ЛПВП)/ЛПВП. Согласно данному расчету по формуле, нормой считают индекс от 2,20, а допустимый индекс — до 3,50.
Чем ниже коэффициент, тем ниже риск развития в организме таких патологий, как ишемия сердечного органа — инфаркт, и заболевание мозговых сосудов, которое может привести к инсульту.
По расшифровке индекса атерогенности — если этот показатель выше установленной нормы, тогда в составе крови преобладает плохой низкомолекулярный холестерин.
При высоком показателе атерогенности в анализе крови на холестерин, необходимо пройти полную диагностику организма, и при выявлении атеросклероза на первоначальной стадии развития, срочно принять меры терапии — немедикаментозной (диета) и если патология прогрессирует, тогда медикаментозная терапия препаратами группы статинов.

 Статинык содержанию ↑
Статинык содержанию ↑Причины повышения индекса плохой фракции
Довольно часто в результатах липограммы наблюдается повышение индекса низкомолекулярных липопротеидов.
Такое повышение может иметь такие причины:
- Генетическая наследственная дислипопротеинемия;
- Неправильное питание, когда употребляется много жирных продуктов, а также продуктов, которые приготовлены методом жарки;
- Оперативная коррекция артерий в системе кровотока — методика стентирования;
- Никотиновая зависимость;
- Постоянное психическое и эмоциональное напряжение;
- Алкогольная зависимость в хронической стадии;
- Патологии клеток печени — цирроз печени, гепатоз печеночных клеток;
- Заболевания в желчном пузыре — холецестаз клеток желчного пузыря;
- Период вынашивания женщиной младенца;
- Постродовой период у женщины.
Во время беременности женщины, повышенное содержание липидов высокой и низкой плотности, обусловлено гормональной перестройкой, а также биологическими изменениями в организме. Повышенный индекс холестерина — это подготовка организма для формирования, будущего малыша.
У мужчин, и у женщин вне беременности, высокий показатель холестерина — это риск развития патологий сердечного органа, а также атеросклероза.
Еще могут быть такие последствия:
- Снижается сосудистый тонус и сосуды теряют свою эластичность. Это может быть причиной ломкости сосудистых оболочек;
- Возрастает количество возникновения кровяных сгустков в пораженных артериях, что есть причиной патологии — тромбоз;
- Возрастает риск развития ишемии миокарда — инфаркт;
- Риск возникновения кровоизлияния в головной мозг (инсульт геморрагического типа), или ишемии головного мозга — инсульт ишемического типа.
Опасность развития гиперхолестеринемии — это ее бессимптомное лечение. Не многие могут связать отклонения в состоянии здоровья с плохим высоким холестерином. Многие обращаются к доктору уже тогда, когда патология прогрессирует и ее очень сложно остановить.
Если заняться борьбой с плохим ХС на ранней стадии развития гиперхолестеринемии, тогда можно избежать осложнённой формы патологии и последствий ее прогрессирования.

 Алкогольная зависимость в хронической стадии причина повышения плохого холестеринак содержанию ↑
Алкогольная зависимость в хронической стадии причина повышения плохого холестеринак содержанию ↑Причины повышения хорошего ХС (ЛПВП)
При повышенном хорошем индексе холестерина развивается патология дислипидемия. Так что между уровнем высокомолекулярного холестерина и атеросклерозом, также существует взаимосвязь.
Если происходит снижение хорошего типа липидов на каждые 0,130 ммоль/на литр, от нормативного уровня, риск возникновения патологии ишемия сердечного миокарда возрастает на 25,0%.
Причинами развития патологии дислипидемия, могут быть:
- Заболевания эндокринной системы — патологии гипотиреоз и патология сахарный диабет;
- Хронические патологии, которые развиваются в клетках печени и в клетках почечного органа;
- Наследственные патологии, вызванные аномальными нарушениями в генах;
- Инфекционные патологии по причине вторжения инфекционных агентов и вирусов.
Если превышение в составе крови индекса хорошего типа холестерина, тогда значительно снижается риск возникновения патологий системы сосудов, а также патологий сердечного органа.
Хороши эти изменения в липидном обмене, если они стали следствием правильного и сбалансированного питания и нагрузок на организм, а также отказе от факторов-провокаторов (курения, и алкогольного возлияния).

 Если повышенный индекс ЛПВП вызывают патологические изменения, тогда такой холестерин будет в организме бесполезным.к содержанию ↑
Если повышенный индекс ЛПВП вызывают патологические изменения, тогда такой холестерин будет в организме бесполезным.к содержанию ↑Лечение плохого ХС
Если индекс плохого ХС в составе крови поднимается к критическим единицам, и методика антихолестериновой диеты не снизила индекс плохих липидов, доктор назначает курс медикаментозной терапии.
Группы препаратов, которые применяются в качестве медикаментов, снижающих плохой ХС:
- Препараты группы статинов;
- Секвестранты жёлчи;
- Группа фибратов.
Прежде, чем доктор подерёт необходимую методику лечения, необходимо пройти диагностическое лабораторное исследование, чтобы определить какой индекс холестерина и насколько много ЛПНМ.
Решение доктором, какой препарат подбирать для терапии снижения плохих липопротеидов, а также врач определяет длительность курса терапии и дозировку медикаментозных препаратов.
Препараты должны быть тщательно подобраны индивидуально, потому что они имеют очень много пагубного воздействия на организм.
Правильно откорректированная дозировка значительно снижает риск возникновения побочных эффектов.
Также необходимо помнить о том, что принимать медпрепараты для снижения плохого холестерина, необходимо в комплексе с диетическим питанием.

 Каждая группа медикаментов имеет свои функции, но защитить систему кровотока и сердечный орган от осложнений помогут только статины.к содержанию ↑
Каждая группа медикаментов имеет свои функции, но защитить систему кровотока и сердечный орган от осложнений помогут только статины.к содержанию ↑Немедикаментозное лечение высокого индекса плохого ХС
Немедикаментозные методы снижения ХС и профилактические мероприятия против повышения плохого ХС, довольно тесно связаны друг с другом.
Если раньше начать профилактику атеросклероза и высокого ХС, можно избежать развития не только патологии атеросклероз, но и гипертонической болезни, и сердечных патологий.
Прежде всего, в профилактические мероприятия, а также эти методы являются и немедикаментозной терапией, необходимо:
- Корректировка питания. Нужно отказаться от употребления холестерин содержащих продуктов, а также тех продуктов, которые могут нарушить липидный обмен в организме;
- Активный образ жизни. Ежедневно необходимо загружать организм адекватными нагрузками;
- Отказаться от никотиновой зависимости;
- «завязать» с алкоголем;
- Постоянно измерять индекс АД и своевременно его корректировать при помощи медикаментов;
- Систематически измерять индекс в составе крови глюкозы. При отклонениях, необходимо при помощи питания и медпрепаратов снижать сахар до нормативных показателей.
Прогноз
Повышенный индекс плохого ХС безопасен в организме, если он находится под постоянным контролем. Если не контролировать холестерин, тогда прогноз на жизнь будет не утешительным — развитие инсульта, или же инфаркта, что могут спровоцировать смерть.
Хороший и плохой холестерин: нормы, причины нарушений
Хороший и плохой холестерин в крови образуют общую фракцию этого вещества. Такое деление основано характеристиками реакций, которые они запускают. Нельзя думать, что липиды несут только вред для организма. Они является неотъемлемой частью обмена веществ и многих реакций. Важно понимать, как различить друг от друга полезный и вредный холестерин и держать в норме его концентрацию.
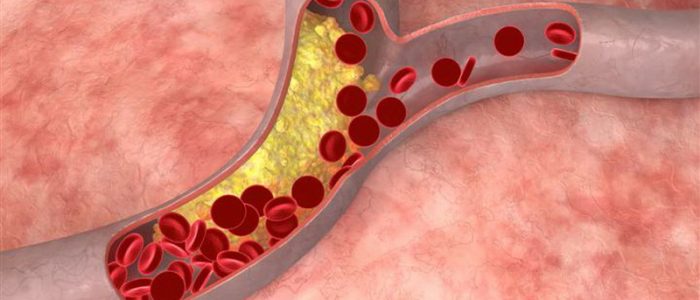
Что это такое?
Это соединение являет собой липофильную субстанцию органического происхождения со спиртовыми компонентами. Холестерол поступает в организм из продуктов питания и образуется разными органами — печень, почками, клетками желудочно-кишечного тракта. Для определения его уровня у человека выполняют биохимический и липидный спектральный анализ.
Вернуться к оглавлениюВрачи напоминают, что показатели холестерина нужно проверять ежегодно всем, кто старше 40 лет, поскольку именно эта возрастная категория чаще страдает атеросклерозом сосудов.
Что такое «плохой» холестерин?
Так называется образования вещества, связанного с липопротеидами низкой плотности. Особенности состоят в том, что такое сочетание значит дальнейший транспорт сосудистой системой и формирование атеросклеротических бляшек на внутренней стенке капилляров. В результате возникает обтурация сосуда, отрыв тромбов, развитие таких тяжелых осложнений, как инсульт, инфаркт миокарда и ТЭЛА. Плохой холестерин ЛПНП чаще формируется из экзогенной фракции при неправильном питании.
Вернуться к оглавлению«Хорошая» фракция
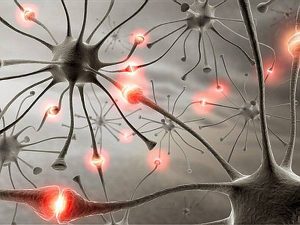 Липиды высокой плотности участвуют в жизненно важных процессах, таких как обеспечение передачи нервных импульсов.
Липиды высокой плотности участвуют в жизненно важных процессах, таких как обеспечение передачи нервных импульсов.Липиды высокой плотности обеспечивают транспорт холестерола в клетки с развитием положительных эффектов. Сокращенно хороший холестерин имеет название ЛПВП. К его функциям относятся:
- формирование мембран клеточной стенки;
- участие в синтезе гормонов;
- проведение нервных импульсов;
- нормализация пассажа желчи;
- укрепление миелиновой оболочки.
Причины нарушений
К факторам развития высокого холестерина относятся:
- генетическая склонность;
- ожирение;
- нерациональное питание;
- употребление алкоголя и курение;
- гиподинамия;
- артериальная гипертензия;
- диабет;
- патологии эндокринной системы;
- заболевания печени.
Анализы крови
Какие нормы?
Плохой и хороший холестерин в анализе крови у здорового человека имеет такое обозначение:
| Пол | Хороший холестерин (ммоль/л) | Плохой холестерин (ммоль/л) |
|---|---|---|
| Норма у женщин | 0,78—2,2 | 1,55—5,75 |
| У мужчин | 0,78—1, 81 | 1,55—4,92 |
 Холестериновый индекс нельзя измерить, его рассчитывают с помощью математической формулы.
Холестериновый индекс нельзя измерить, его рассчитывают с помощью математической формулы.Существует «холестериновый индекс» — результат липидограммы, который рассчитывается математическим путем и обозначает отношение разновидностей липидов. Формула считается с использованием таких показателей: общий холестерин минус липопротеиды низкой плотности и разделить на липиды высокой. Соотношение ЛПВП и ЛПНП в норме должно быть 2,1—3,4.
В журнале «Современное лечение атеросклероза» опубликованы результаты исследования, подтверждающие повышенный уровень соотношения липопротеидов у 75% людей после 40 лет.
Холестерин ЛПНП и ЛПВП называются липидограммой. Сумма этих показателей дает возможность определить общий результат, который обозначается в биохимическом анализе крови. Низкий холестерин у здорового человека может свидетельствовать о нарушении питания. Другие причины таких показателей — инфекционные процессы, органические нарушения работы печени. Поднять уровень часто помогает лишь нормализация рациона.
Вернуться к оглавлениюКак понизить уровень плохого холестерина?
Консервативные методы
Уменьшить концентрацию ЛПНП можно с помощью таких групп препаратов:
 Применение препарата Ловастатин способствует нормализации уровня ЛПНП, снижая концентрацию ингибиторов.
Применение препарата Ловастатин способствует нормализации уровня ЛПНП, снижая концентрацию ингибиторов.- Статины — «Аторвастатин», «Розувастатин», «Ловастатин». Это ингибиторы ГМГ-КоА-редуктразы — главного фермента липидного синтеза. Снижение его концентрации тормозит возникновение этих веществ и нормализует анализ крови. Прием лекарственных средств осуществляется вечером после еды, что совпадает со временем синтеза холестерола.
- Секвестранты желчных кислот — «Холестерамин», «Колестипол». Способны увеличить уровень липидов высокой плотности и уменьшить — низкой. Эти препараты выводят избыток плохих веществ через желудочно-кишечный тракт, нормализуют пассаж желчи и моторику пищеварительных органов.
- Препараты никотиновой кислоты — «Ниацин», «Эндурацин», «Никобид». Имеют способность увеличить концентрацию липидов высокой плотности. Они блокируют расщепление жирных кислот и, таким образом, снижают синтез триглицеридов и липопротеидов печенью.
- Фибраты — «Фенофибрат», «Гемфиброзил», «Мисклерон» — нормализуют соотношение ЛПНП и ЛПВП, чем способны понизить холестерин крови.
Особенности питания
Снизить плохой уровень холестерина поможет нормализация рациона. Консервативные методы, операции или физиотерапевтические способы борьбы с атеросклерозом бессильны, если пациент неправильно питается. Он должен исключить жирную, соленую, копченую пищу, алкоголь, пряности, легкоусвояемые углеводы и фастфуды. Употребление пищи должно быть ежедневно в одно время, чтобы сформировать нормальный ритм биологических часов.
 Правильное питание, в которое включены свежие овощи, фрукты и зелень, помогает стабилизировать коэффициент холестерина.
Правильное питание, в которое включены свежие овощи, фрукты и зелень, помогает стабилизировать коэффициент холестерина.В рацион необходимо включить нежирные сорта мяса, свежие овощи и фрукты, зелень, крупы, орехи, свежевыжатые соки, кисломолочные продукты. Частота питание должна быть 5—6 раз в день небольшими порциями. Перед приемом пищи рекомендуется выпивать стакан минеральной воды комнатной температуры, чтобы подготовить желудочно-кишечный тракт к функциональной нагрузке.
Вернуться к оглавлениюОбраз жизни
Нормализация режима дня включает также питьевые режим. Количество воды должно составлять не менее 2 литров в день. Если повышен показатель веса, нужно делать все, чтобы масса тела соответствовала возрасту и роста. Для этого нужно заниматься спортом, ежедневными прогулками, плаваньем, делать разминку среди рабочего дня. Физические упражнения должны доставлять удовольствие и повышать настроение, нельзя изнурять организм до истощения. Необходимо категорически отказаться от алкоголя, курения и других вредных привычек.

