Водянка при циррозе печени: асцит, гидроторакс, отеки


Наиболее часто жидкость скапливается в полости живота – асцит, но могут быть и отеки верхних и нижних конечностей, а также накопление жидкости в плевральной полости – гидроторакс. Рассмотрим все эти состояния подробнее.
Асцит как проявление водянки при циррозе печени
Появление асцита при циррозе печени связано с несколькими факторами:
- Повышенное образование лимфы в печени.
- Повышение проницаемости печеночных сосудов.
- Повышение давления в сосудах печени и, как следствие, повышенное проникновение жидкости в ткани.
- Нарушение функции почек, что рано или поздно происходит при циррозе печени: изменяется кровоток в почках, происходит задержка натрия в тканях.
Отчасти асцит связан с основным осложнением цирроза печени – портальной гипертензией, отчасти вызван и другими причинами. Проявляется асцит следующими симптомами:
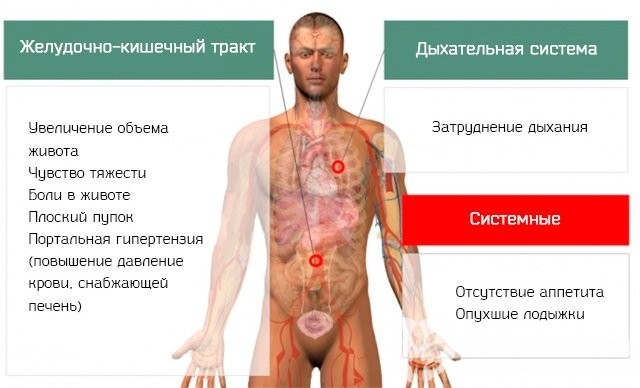
- Увеличение объема живота.
- Отвисание живота на ранних стадиях процесса.
- Появление пупочных, паховых, а также бедренных грыж (из-за повышения внутрибрюшного давления).
- Перкуссия живота дает тупой звук, тогда как в норме звук «тимпанический», или барабанный – звонкий.
- Иногда, на начальных стадиях асцита, когда жидкости скопилось еще немного, звук не по всей поверхности притупляется, а только в нижних отделах живота, если перкуссия проводится стоя, и в боковых, если лежа.


Обычно для диагностики асцита достаточно опроса, анамнеза и объективного осмотра. В некоторых случаях необходимо провести пункцию жидкости (лапароцентез).
Эту процедуру выполняют, если асцит возник впервые, есть симптомы развития инфекции, а также рака печени.
Нередко асцит может осложняться перитонитом из-за инфицирования асцитической жидкости.
Перитонит – это серьезное осложнение, которое при отсутствии медицинской помощи может привести к летальному исходу.
Его признаками являются боли в животе, высокая температура с ознобом, отсутствие или ослабление кишечных шумов и движений, лейкоцитоз в крови, а также ухудшение симптомов энцефалопатии.
Кроме перитонита, при асците могут развиться следующие состояния:
- Гидроторакс (выпот жидкости в полость плевры).
- Развитие геморроя за счет повышения внутрибрюшного давления.
- Смещение внутренних органов.
- Диафрагмальные грыжи.
- Пищеводный рефлюкс, т.е. попадание содержимого желудка в пищевод (также из-за повышенного давления в брюшной полости).
Лечение асцита включает следующие мероприятия:
- Госпитализация.
- Постельный режим.
- Назначение диеты с ограничением соли не более 5 г в день.
- Препараты калия (оротат калия, панангин).
- Мочегонные калийсберегающего ряда (верошпирон).
- Антибиотики при развитии перитонита.
- Лечение портальной гипертензии.
- Лечение цирроза печени.
Гидроторакс при циррозе печени
Скопление жидкости в плевральной полости – гидроторакс – не частое, но возможное осложнение цирроза печени. Развитие этого состояния связано с повышением тока лимфы в печени, попаданием жидкости из брюшной полости при асците.


Гидроторакс проявляется сухим кашлем, одышкой. При инфицировании жидкости развивается плеврит, часто он является правосторонним.
При плеврите поднимается температура тела, появляется боль в грудной клетке, сильная слабость.
При подозрении на гидроторакс из-за цирроза печени обычно проводится торакоцентез – взятие жидкости из плевральной полости для ее дальнейшего исследования.
Лечение гидроторакса схоже с лечением асцита: госпитализация, диета с ограничением соли, диуретики. При необходимости эвакуцию жидкости производят с помощью торакоцентеза.
Также рассматривают вопрос о пересадки печени.
Отеки при циррозе печени
При циррозе в стадию декомпенсации нередко развиваются отеки конечностей, в особенности нижних. Это происходит по следующим причинам:
- Асцит затрудняет отток крови от нижних конечностей.
- Снижается уровень альбуминов, которые помогаю жидкой части крови удерживаться в сосудах.
- Из-за портальной гипертензии и связанных с ней нарушений кровотока осложняется отток крови от ног.
При циррозе печени отеки характеризуются следующими признаками: увеличение конечностей в размерах, не подходит привычная обувь, а также украшения (на руках), конечности уплотнены, теплые на ощупь.
Отеки не зависят от времени суток, они существуют постоянно.
Кроме отеков, может также наблюдаться асцит и гидроторакс (но не обязательно).
Для лечения отеков верхних и нижних конечностей в первую очередь назначается диета с ограничением соли, а также мочегонные препараты.
Кроме того, необходимо лечение основного заболевания – цирроза печени, и его осложнений.
The author has not yet added any personal or biographical info to his author profile.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
 Загрузка…
Загрузка…сколько живут с водянкой живота, можно ли вылечить
Асцит – это патологическое состояние, при котором свободная жидкость скапливается в брюшной полости, что приводит к увеличению живота в размерах. В народе его еще называют водянкой. Это не отдельное заболевание, а проявление приспособительных механизмов организма. В большинстве случаев водянка живота возникает на фоне цирроза печени. Можно ли вылечить патологию? Сколько живут люди с таким диагнозом? Обо всем этом и многом другом речь пойдет в нашей статье.
Причины возникновения
Появление асцита при циррозе печени является явным признаком того, что организм больного уже просто не в силах бороться, а его защитные механизмы исчерпаны, то есть заболевание перешло на стадию декомпенсации. Специалисты выделяют три основных причины возникновения водянки:
- портальная гипертензия;
- вторичный гиперальдостеронизм;
- гипоальбуминемия.
Рассмотрим детальнее эти три пусковых фактора, участвующих в развитии асцита. Их специалисты относят к системным, или общим, причинам. Для начала поговорим о портальной гипертензии.
Портальная гипертензия
Происходит нарушение нормального кровотока по воротной вене печени. Это вызывает развитие застойных явлений и увеличение внутрибрюшного давления. Гипертензия затрагивает даже мелкие кровеносные сосуды. Их стенки не могут справиться с повышенной нагрузкой, что провоцирует увеличение проницаемости. В итоге жидкость пропотевает и без труда проникает в абдоминальную полость.
Вторичный гиперальдостеронизм
Печень несет ответственность за выработку биологически активных веществ, отвечающих за расширение кровеносных сосудов. В результате повреждения гепатоцитов (клетки печени) эти субстанции в значительном количестве проникают в системный кровоток. Это приводит к расслаблению гладкой мускулатуры кровеносных сосудов, нарушению кровотока и снижению давления.
Наиболее уязвимыми к таким изменениям в организме оказываются почки. Они начинают выделять ренин – вещество, стимулирующее выработку гормона надпочечников, альдостерон. Это приводит к задержке натрия и воды в организме.
Гипоальбуминемия
Ученые не зря называют печень химической лабораторией нашего организма. Орган отвечает за продуцирование белка, в частности, иммуноглобулина. Вещество удерживает жидкость, не давая ей возможности выходить за пределы сосудистого русла.
На фоне разрушения печеночных клеток синтез белка нарушается. В результате этого преград для выхода воды уже не существует. Так и развивается асцит.
Также стоит упомянуть и о некоторых дополнительных причинах, ответственных за развитие водянки. В результате патологии происходит снижение объема циркулирующей крови. Для задержки натрия и воды организм подключает механизм компенсации кислородного голодания тканей. Происходит выброс антидиуретического гормона и альдостерона.
Снижение объема циркулирующей крови вызывает кислородное голодание сердечной мышцы. В итоге сила выброса крови значительно снижается. Это приводит к застойным явлениям в нижней полой вене, а также отекам ног за счет задержки крови на периферии.
Кроме системных провоцирующих факторов, специалисты выделяют и местные причины асцита. К ним можно отнести увеличение сосудистого сопротивления внутри гепатоцитов, а также внутрипеченочный блок, способствующий усилению образования лимфы.
ЗАПОМНИТЕ! Асцит при циррозном поражении печени диагностируется не у всех пациентов. Чаще всего патология обнаруживается у людей, разрушение тканей печени которых произошло на фоне систематического употребления алкоголя.
Как показывает статистика, асцит при циррозе возникает у больных в пятидесяти процентах случаев. Риск возникновения этого осложнения в разы увеличивают такие факторы:
- наличие сердечных патологий;
- малоактивный образ жизни;
- неправильно подобранное лечение;
- несвоевременная диагностика заболевания;
- почечная недостаточность;
- хронические патологии эндокринной системы;
- аутоиммунные заболевания;
- отравление;
- прием некоторых препаратов;
- вирусные гепатиты;
- погрешности в питании.
Водянка живота – это осложнение цирроза, а не его обязательный симптом
Патогенез (механизм развития)
Цирроз печени – это тяжелое неизлечимое заболевание, в основу развития которого ложится повреждение ткани органа и последующее замещение ее рубцами. Водянка чаще всего развивается на последних стадиях заболевания и значительно ухудшает прогнозы.
На заметку! Асцит при циррозе печени – это серьезное осложнение, требующее экстренной медицинской помощи. Его развитие указывает на переход патологии в терминальную стадию.
Механизм появления данного нарушения уже хорошо изучен. В этом случае наблюдается появление обширных очагов некроза и замещение отмерших участков фиброзом. Это приводит к нарастанию деформации печени и, как следствие, к нарушению работы здоровых тканей.
Нормально функционирующие клетки печени замещаются аномальными. Мало того, что рубцы не могут выполнять никаких функций, они еще мешают оставшимся гепатоцитам. В итоге нормальные клетки недополучают питательные вещества из крови и отмирают.
Ситуация усугубляется еще и тем, что аномальные гепатоциты провоцируют выброс веществ, приводящих к расширению сосудов, которые к тому же организм усиленно наполняет кровью. Это приводит к увеличению объема циркулирующей крови и оказанию постоянного давления на стенки вен и артерий. В итоге в организме скапливаются соли и вода. Выйти естественным путем у них нет возможности. Это приводит к уменьшению эластичности сосудистых стенок и образованию пор, через которые выделяемая жидкость может попадать в брюшную полость.
Происходит формирование множества мелких сосудов, по которым кровоток пускается в обход поврежденных участков. Это ведет не только к более стремительному нарастанию циррозных изменений в печени, но и способствует появлению синдрома портальной гипертензии.
Постепенно снижаются фильтрационные возможности пораженного циррозом органа. Это вызывает повышение в крови токсических веществ, которые оказывают неблагоприятное воздействие на стенки сосудов, становясь причиной снижения их проницаемости. Таким образом, асцит появляется из-за воздействия сразу ряда неблагоприятных факторов, вызванных критическим поражением печени.
Характерные симптомы
На первых стадиях осложненного цирроза живот не выглядит вздутым. Обнаружить патологические изменения можно только при помощи инструментальных методов диагностики, например, УЗИ. На начальной стадии жидкость может распределяться по кровеносным и лимфатическим сосудам. Несмотря на отсутствие клинических симптомов, кровеносные сосуды расширяются, давление в системе воротной вены повышается, а клетки печени замещаются не функционирующими рубцами.
ВАЖНО! Вода вытекает в брюшную полость на этапе, когда сосуды не выдерживают избыточной нагрузки. Всего в животе может скапливаться до десяти литров жидкости.
Асцит сопровождается постепенным увеличением живота в размерах. По мере прогрессирования цирроза мышечная ткань подвергается атрофическим изменениям. Однако, несмотря на это, вес и окружность талии неуклонно растут. Обращает на себя внимание непропорциональность размеров живота относительно других частей тела.
Кожные покровы передней брюшной стенки растягиваются и становятся гладкими. Нередко на ней появляются розовые растяжки. Под эпидермисом хорошо виднеются расширенные кровеносные сосуды, а также появляются множественные сосудистые звездочки.
По мере усугубления водянки у пациентов появляются жалобы на сильнейший дискомфорт и боли в животе. Наблюдается симптом флюктуации, то есть даже при легком толчке в бок пациента ощущается колебание жидкости внутри живота.
Повышение внутрибрюшного давления приводит к сдавливанию диафрагмы и уменьшению объема легких. Клинически это проявляется в виде сильнейшей одышки и учащенного дыхания. В положении лежа неприятные симптомы усугубляются. Без высокого подголовника или подушки пациенты не могут уснуть. Возникновение влажного кашля, посинение губ (цианоз), а также бледность кожных покровов указывают на развитие дыхательной недостаточности.
После каждого приема пищи человек ощущает неприятную тяжесть. Насыщение происходит от небольшого количества еды. Отрыжка и изжога становятся для таких пациентов постоянными спутниками. В некоторых случаях возникают приступы рвоты непереваренной пищей. Это связано с компрессией в области перехода из желудка в кишечник. Также в рвотных массах могут появляться примеси желчи.
Из-за скопившегося в животе экссудата кишечный тракт по всей своей протяженности испытывает повышенное давление. Это вызывает появление диарее или, наоборот, запоров. В тяжелых случаях возможно развитие кишечной непроходимости.
Скопившийся экссудат давит и на мочевой пузырь, что проявляется в виде частых и болезненных позывов к мочеиспусканию. Это создает идеальные условия для развития пиелонефрита и цистита.
Пациенты с асцитом страдают от сильного отека нижних конечностей. Появление данного симптома объясняется нарушенным оттоком лимфы. Состояние усугубляется сбоями в работе сердечно-сосудистой системы. Возможны скачки артериального давления.
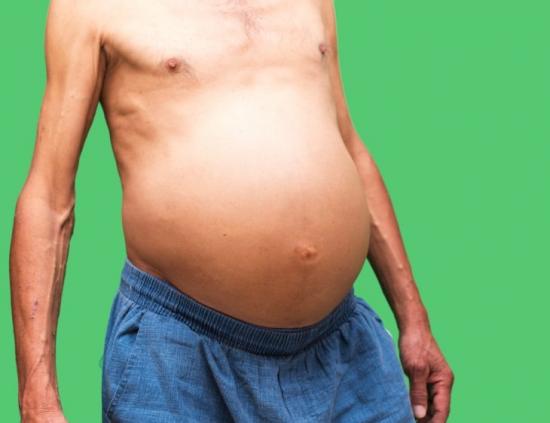
Увеличение веса при асците не сопровождается ожирением. На фоне большого живота бросаются в глаза худые руки и ноги
Когда пациент стоит, жидкость под влиянием силы тяжести притягивается в нижние отделы живота. В лежачем положении она «растекается» к боковым его стенкам, напоминая «лягушачий живот».
Увеличение объема свободной жидкости в абдоминальной полости приводит к выпячиванию пупка вперед. Часто формируется пупочная грыжа. Выпотная жидкость может инфицироваться болезнетворными микроорганизмами, что может послужить причиной развития летального исхода.
В медицинской терминологии применяется общее название «отечно-асцитический синдром», который включает все нарушения при циррозе. Таким образом, это заболевание печени проявляется следующими симптомами:
- боль в правом подреберье;
- тяжесть после приема пищи;
- слабость, недомогание, сонливость, безразличие ко всему, что окружает;
- ухудшение памяти и работоспособности;
- точечные кровоизлияния;
- пятнистое покраснение ладоней;
- кровотечение;
- вздутие, урчание в животе;
- желтуха;
- импотенция и рост груди у мужчин;
- нарушение менструации, бесплодие у женщин;
- зуд кожи;
- «лакированный язык» за счет покраснения и отечности;
- сосудистые звездочки на лице;
- периодическое повышение температуры тела;
- эпидермис становится сухим, бледным, с желтоватым оттенком.
Сама по себе водянка не приводит к летальному исходу. Опасны осложнения, к возникновению которых она приводит. Скопившаяся жидкость сильно сдавливает жизненно важные органы, нарушая их нормальное функционирование. Особо уязвимой оказывается сердечно-сосудистая система.
Асцит опасен возникновением таких осложнений:
- Перитонит (воспаление брюшины). Обсеменение полости болезнетворными микроорганизмами вызывает развитие гнойного воспаления.
- Гидроторакс. В грудную полость проникает жидкость.
- Непроходимость кишечника. Возникает на фоне сдавливания органа большим количеством жидкости.
- Пупочная грыжа. Даже после вправления она выпадает обратно.
Прогноз жизни
Сколько живут с асцитом при циррозе печени? Сложно однозначно ответить на этот вопрос. То, сколько сможет прожить пациент, во многом зависит от состояния сердечно-сосудистой системы, почек и печени. При циррозе на стадии компенсации прогноз в целом благоприятный. Как показывает практика, люди с таким диагнозом живут дольше при своевременно начатом лечении. Для того чтобы составить правильный прогноз, необходимо учитывать несколько важных критериев: возраст, скорость прогрессирования патологии, развитие сопутствующих заболеваний, соблюдение диеты.
В случае развития почечной недостаточности без проведения гемодиализа больные умирают в течение первых недель. При развитии декомпенсированного цирроза лишь в двадцати процентах случаев пациенты могут прожить до пяти лет.
На заметку! При соблюдении бессолевой диеты и рекомендаций лечащего врача больной человек может рассчитывать на хороший прогноз.
Наиболее эффективным методом избавления от последствий брюшной водянки является трансплантация печени. В некоторых случаях это является единственной возможностью вылечить асцит. При удачном проведении операции пациенты могут прожить еще не один десяток лет.
Специалисты выделяют категорию пациентов, для которых последствия отечно-асцитического синдрома являются наименее неблагоприятными. В группе риска находятся:
- пожилые люди;
- лица, страдающие гипотонией;
- онкологические пациенты;
- больные, имеющие сахарный диабет.
В настоящее время специалисты научились компенсировать состояние пациентов грамотно подобранными лекарственными препаратами и диетой. Однако следует учитывать, что существуют такие формы заболевания, которые плохо поддаются терапии. В этих случаях продлить жизнь хотя бы на несколько лет практически невозможно.

Прогноз жизни во многом зависит от того, следует ли пациент рекомендациям лечащего врача
Как лечить?
Лечение асцита при циррозе печени назначается в зависимости от стадии запущенного патологического процесса. На начальных этапах применяется консервативная терапия. Для улучшения состояния функционирования печени назначаются препараты с гепатопротекторным действием.
С целью выведения лишней жидкости и во избежание увеличения ее объема в брюшной полости показаны диуретические средства. Для недопущения бактериального перитонита могут быть назначены антибиотики.
В горизонтальном положении усиливается деятельность почек и повышается их фильтрационная способность. Это способствует очищению крови от скапливающихся токсических веществ. Поэтому больным с асцитом показан постельный режим.
При неэффективности консервативного лечения к терапии назначается лапароцентез. Это малоинвазивная манипуляция, предполагающая откачивание жидкости из брюшной полости. При проведении процедуры может быть отобрано не более пяти литров жидкости. При одноразовом заборе большего количества жидкости присутствует высокий риск развития осложнений и шокового состояния.
При асците рекомендуется включать в рацион молочную и кисломолочную продукцию, телятину и постную говядину, нежирную рыбу. Меню должно включать блюда из яичных белков, гречневой и пшенной круп, а также соевой муки. Такой тип питания обусловлен способностью организма перерабатывать белки в достаточных количествах.
При декомпенсированном циррозе происходит резкое снижение способности к переработке протеинов. На этом этапе потребление белка ограничивается. В случае развития печеночной комы протеины и вовсе исключаются из рациона.
Избавиться от асцита народными средствами невозможно. Советы лекарей могут применяться в качестве вспомогательной помощи для облегчения симптомов.
Подведение итогов
Асцит – это скопление выпотной жидкости в брюшной полости, главным проявлением которого является увеличенный в размерах живот. Развитие патологии в большинстве случаев связано с такими причинами: повышение давления в системе портальной вены, недостаток белка в крови, повышенная выработка сосудорасширяющих гормонов и застой лимфы. Шансы развития водянки увеличиваются при несоблюдении диеты, гиподинамии, несвоевременно проведённой диагностике, сопутствующих патологиях сердца и почек. Выявить патологию на начальных стадиях довольно трудно, так как первые симптомы появляются при скоплении примерно полулитра экссудата.
К главным признакам осложненного цирроза можно отнести чувство распирания, метеоризмы, приступы тошноты, увеличение живота и проблемы с пищеварением. Продолжительность жизни во многом зависит от самого больного, который должен строго соблюдать питьевой режим и диету. В настоящее время не изобретены медикаменты, с помощью которых можно было бы восстановить функциональную активность печени. При скоплении большого количества жидкости в брюшной полости совершается лапароцентез – прокол брюшной стенки с последующей откачкой экссудата из организма. Своевременное хирургическое вмешательство позволяет предупредить развития опасных для жизни осложнений.
Симптомы цирроза печени водянка — Здоровье и печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Цирроз печени является смертельно опасным недугом, возникающим по многим причинам. Одним из основных провоцирующих факторов является гепатит С. Также причинами часто становятся злоупотребление вредной пищей, алкогольная и наркотическая зависимость. Печень является важнейшим внутренним органом, поэтому при нарушениях в его работе страдает весь организм. Циррозом медики называют болезнь, характеризующуюся разрушением гепатоцитов (клеток печени), на месте которых разрастаются соединительные волокна, делающие орган бугристым.
Осложнения цирроза могут быть разными, но все они опасны для жизни больного. К таким последствиям можно отнести печеночную недостаточность, энцефалопатию, внутренние кровотечения и асцит. Терапия осложнений полностью зависит от степени прогрессирования основного недуга, вызвавшего эти нарушения, поэтому все эти патологии, и асцит в том числе, полностью вылечить практически невозможно. Для нормализации состояния больного важно начать курс терапии на ранней стадии заболевания, тогда прогноз для пациента будет более благоприятным.
Содержание статьи:
Что представляет собой заболевание?
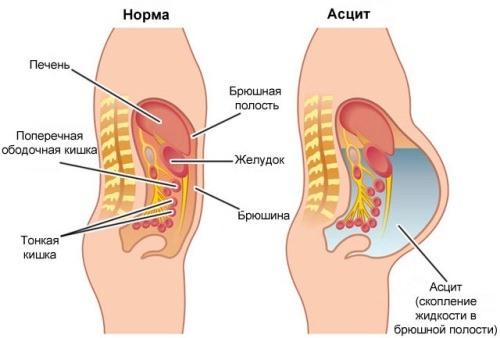
Асцитом, или брюшной разновидностью водянки, называют болезнь, которая характеризуется скоплением экссудата в животе. Механизм развития такой патологии сложный и зачастую связан с повышением давления, оказывающего влияние на область портальной вены и всей ее системы. Застой в сосудах печени провоцирует образование выпотов межклеточного экссудата в брюшном отделе.
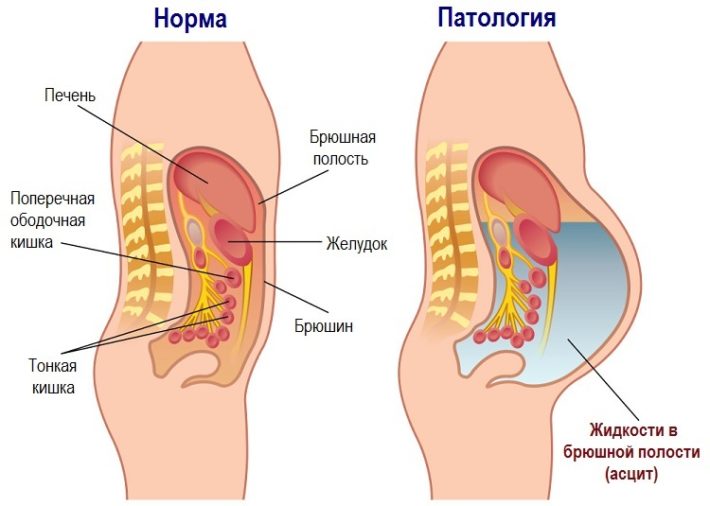
Схематическое изображение асцита
Главный вопрос, волнующий всех больных этим заболеванием, касается того, излечим ли этот недуг. Врачи не могут однозначно ответить на него, так как чаще всего патологию устранить невозможно.
Проблема заключается в том, что асцит является результатом тяжелых патологий печени, которые в большинстве случаев необратимы.
Факторы, приводящие к асциту:
- Застойные процессы крови в области пищеварительной железы.
- Снижение альбумина в крови.
- Уменьшение тонуса сосудов в венах печени.
- Увеличение синтеза альдостерона и количества ионов натрия, снижение уровня ионов калия.
- Снижение в системном кровотоке уровня онкотического давления.
Для поддержания нормального показателя онкотического давления необходимы белковые фракции или альбумин. Если количество этих веществ в крови сильно снижено, то в брюшной полости развивается процесс скапливания жидкости. К таким патологиям нередко приводят серьезные сбои в работе печени, в результате чего жидкая часть крови поступает во внутренние полости и ткани через капиллярные стенки.
Механизм развития:
Виды патологии
Существует классификация асцита, которая позволяет медикам различать заболевание по степени распространенности патологического процесса и другим критериям (Табл. 1). Как самостоятельный недуг водянка врачами не рассматривается, так как данное нарушение вторично и указывает на наличие воспаления в печени. Разновидности асцита выделяют в зависимости от общего количества экссудата, сконцентрированного в полости брюшины.
Таблица 1 – Классификация асцита
| Название вида | Характеристика |
|---|---|
| Транзиторный | Экссудат, скопившийся в брюшине, составляет менее 0,5 литра. На этой стадии развития патологии признаки отсутствуют. Выявить болезнь можно на УЗИ, а также полностью ее вылечить. Прогноз для такого пациента будет зависеть от нескольких факторов, а именно от интенсивности проявлений цирроза и степени поражения органа. |
| Умеренный | Объем жидкости в брюшной полости составляет от 0,5 до 5 литров. Живот уже увеличен, но стенки его еще не растянуты. Появляются первые признаки. Патологический процесс еще можно обратить вспять с помощью медикаментозных средств. |
| Стационарный | Жидкость скапливается уже в значительных объемах 5-10 литров. Живот большой, мягкий. Прием мочегонных препаратов действия не оказывает. На фоне таких нарушений нередко возникают другие осложнения в виде энцефалопатии, недостаточности печени. Появляется опасность развития перитонита. Помочь такому больному можно только хирургически (лапароцентез). |
| Напряженный | Экссудат составляет около 10-20 литров. Такой вид асцита возникает в результате других тяжелых осложнений и терапии практически не поддается. Медики откачивают жидкость хирургическим путем, но выживаемость таких пациентов чрезвычайно низкая, менее 10 % от всех случаев. |
Изучение особенностей каждой из стадий патологии показывает, насколько важно обратиться к врачу сразу, как только появились подозрения на асцит или первые симптомы этого недуга. Признаки цирроза сами по себе приносят существенный дискомфорт человеку, поэтому многие не понимают, когда проявляется цирроз, а когда развиваются осложнения. Разобраться в ситуации может только специалист, поэтому такие больные обязательно ставятся на учет и посещают врача регулярно.
Клиническая картина
На первой стадии асцит не всегда заметен. Это осложнение цирроза печени можно заметить только после того, как количество жидкости в брюшине превысит 1 литр. До этого момента больному самостоятельно обнаружить такой патологический процесс практически невозможно.
Медики предупреждают, что перед проявлением асцита, всегда усиливаются симптомы самого цирроза. Чем больше объем скопившейся жидкости в полости брюшины, тем ярче будут признаки.
Симптомы:
- Живот увеличивается в размерах. Можно заметить, что даже за небольшой промежуток времени объем живота стал больше, а кожный покров этой зоны приобретает гладкую поверхность с заметным рисунком сосудов. Если больной принимает лежачее положение, то живот не растекается, а выпячивается. При ударе этой области или надавливании появляется колебание.
- Возникают неприятные ощущения в брюшине, чувство сдавливания внутренних органов. У пациента быстро увеличивается масса тела.

Симптомы асцита
- Поскольку экссудат давит на диафрагму, у больных зачастую развиваются нарушения в дыхательной системе. Из-за подобных расстройств появляется кашель, особенно при смене положения тела, затруднение дыхания, ощущение нехватки воздуха. Воздействие таких факторов приводит к посинению губ.
- Давление экссудата на желудок тоже не остается незамеченным – возникают различные нарушения в этой области: быстрое насыщение пищей, даже при небольших порциях, рвота, чувство тяжести в животе, изжога, отрыжка. Если давление распространилось на кишечную зону, то появляются запоры и непроходимость кишечника.
- Когда жидкость давит на мочевой пузырь, наблюдаются задержка мочеиспускания или слишком частые позывы в туалет, на фоне чего нередко возникает пиелонефрит, а также цистит.
- Отечность нижних конечностей.
- Пупок выпячивается, в некоторых случаях появляется пупочная грыжа.
После того как собранная в брюшине жидкость превысила объем в 1 литр начинают проявляются симптомы. Чем больше экссудата скопилось в животе, тем ярче признаки. Наибольшее количество жидкости в полости живота у одного человека может составлять около 24 литров. Температура тела при водянке обычно не повышается, но если все же она поднялась, то это чаще симптом цирроза. В редких случаях, когда присоединяется бактериальная инфекция к асциту, наблюдается повышение температурных показателей.
Диагностические мероприятия
Для выявления асцита применяется множество методик. При первичном осмотре пациента врач уже может заподозрить такое отклонение, применив некоторые способы диагностики. Дополнительно используются более точные методики обследования, которые достоверно могут подтвердить или опровергнуть развитие этой патологии.
Способы диагностики асцита:
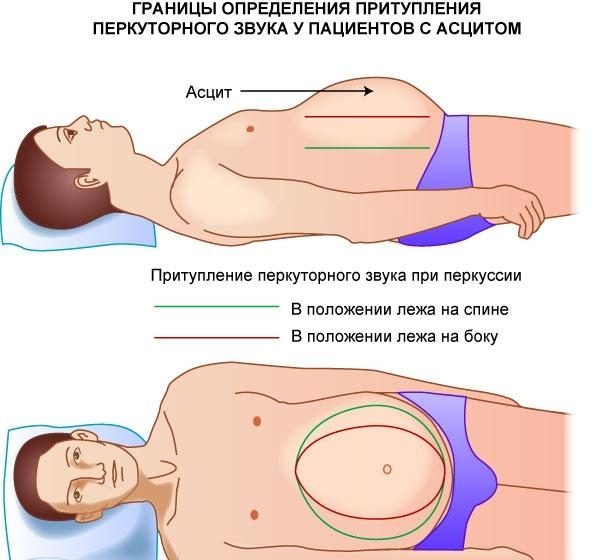
- Пальпация области живота.
- Перкуссия брюшины.
- Назначение лабораторных исследований (анализы).
- УЗИ.
- МРТ.
- Прокол брюшины (лапароцентез).
Диагностика асцита
С помощью пальпации доктор может выявить несколько признаков, указывающих на скопление жидкости в животе, а также оценить состояние практически всех внутренних органов. Увеличение печени и селезенки, которые могут свидетельствовать о циррозе печени или онкологических процессах в этих органах, косвенно указывают на развитие асцита. Перитонит тоже врач способен выявить с помощью симптома Щеткина-Блюмберга. Если асцит выражен, то передняя стенка брюшины будет сильно напряжена, и все тесты провести не получится.
Посредством перкуссии, то есть особого способа постукивания живота, можно выявить асцит. При проведении манипуляции жидкость в брюшине, если она имеется, будет перемещаться, а звук постукиваний меняться, указывая на присутствие или отсутствие экссудата. В зависимости от степени распространенности заболевания характерный звук будет слышен над всей поверхностью брюшины или в отдельных ее частях.
Также назначаются анализы, необходимые для определения полной клинической картины и исключения других болезней:
- ОАМ (общий анализ мочи).
- ОАК (общий анализ крови).
- БАК (биохимический анализ крови).
- Бактериологическое исследование.
- Биопсия печени.
Наиболее точные методики обследования – это УЗИ и МРТ, они абсолютно безболезненны и могут применяться много раз, не причинив вреда больному. В результате такой диагностики можно увидеть даже небольшие объемы экссудата, скопившиеся в брюшине. Прокол живота осуществляется в случае, когда остальные методики не дали точных результатов и при необходимости исследования самой жидкости.
Методы терапии
После проведения диагностики врач назначает комплексную терапию, включающую медикаментозное и физиотерапевтическое воздействие. На последних стадиях асцита может применяться оперативное вмешательство. Также обязательно назначается специальная диета.
Основная схема
Медикаментозное лечение эффективно на начальных стадиях патологии. Эти средства применяются как для терапии цирроза печени, так и в качестве лечения водянки:
- эссенциальные фосфолипиды (Эссенциале Форте, Фосфоглив). Данные препараты стимулируют рост новых печеночных клеток, восстанавливают нормальный обменный процесс белка и устраняют признаки интоксикации организма;
 желчегонные гепатопротекторы (Карсил или Аллохол) – нормализуют пищеварение и восстанавливают кишечную моторику;
желчегонные гепатопротекторы (Карсил или Аллохол) – нормализуют пищеварение и восстанавливают кишечную моторику;- мочегонные (Альдактон или Диакарб) увеличивают скорость выведения соли вместе с уриной, чем препятствуют формированию асцита;
- аминокислоты (Орнитин или Метионин) – снижают симптомы цирроза, нормализуют обмен липидов и углеводов в пищеварительной железе.
Самыми лучшими средствами для лечения асцита признаны медикаменты на основе альбумина (Альбумин-биофарма), так как в них высокое содержание белковых фракций, которые необходимы для повышения онкотического давления в крови. Увеличение плотности межклеточной жидкости позволяет снизить отечность и асцитический синдром, что в результате препятствует появлению осложнений.
В терапии важно также воздействовать на причину, спровоцировавшую водянку, а именно, цирроз печени. Если основное заболевание прогрессирует, то бороться только с асцитом бесполезно. Современная медицина предлагает несколько методик терапии: с применением интерферонов.
Полностью вылечить асцит возможно, но только на ранней стадии его формирования, когда общий объем скопившейся жидкости не превышает 1 литр. Когда экссудата много, то устранить болезнь полностью не получится. При этом важно соблюдать все рекомендации врача, касающиеся диеты, образа жизни и других аспектов, если эти правила будут нарушаться, то лечение не принесет положительных результатов.
На поздних стадиях единственным способом помочь больному циррозом печени и асцитом является пересадка печени, тогда можно надеяться на полное избавление от этих недугов. Однако проблемой становится поиск донорского органа, которого пациенты часто не успевают дождаться.
Диета
Питание таких больных очень ограничено, но проявив смекалку, можно готовить довольно разнообразные блюда. Допустимые продукты:
- Кисломолочные напитки и продукты, но с небольшим содержанием жиров.
- Бульоны, приготовленные на нежирных сортах мяса.
- Орехи.
- Сухофрукты.
- Мясо, а также рыба, но нежирные.
- Желе, зефир.
- Варенье.
- Яйца допустимы, но не более 3 штук в неделю.
- Овощи в любом виде.
Нельзя забывать, что соль полностью исключена при асците, она задерживает жидкость в организме, что отрицательно сказывается на результатах лечения и ухудшает самочувствие пациента. Существуют запрещенные продукты, которые таким больным нельзя употреблять даже в небольших количествах.
Что нельзя есть:
- консервы;
- жирные рыба и мясо;
- острые приправы, чеснок;
- маринад;
- майонез;
- капуста;
- щавель;
- редис;
- грибы;
- копчености.
Готовить еду при асците надо только на пару, запекать или варить, жарка категорически недопустима. Общее количество воды, выпиваемой за сутки, составляет около 1 литра.
Опасность патологии
Сам по себе асцит не приводит к смерти больного. Летальный исход провоцируют осложнения этого недуга. Большое скопление жидкости в брюшине приводит к сдавливанию внутренних органов, находящихся в этой зоне, и, как следствие, нарушению их деятельности. Картину ухудшает нарушение водно-электролитного баланса, это значительно усиливает негативное воздействие патологии на весь организм.
Осложнения и их профилактика
Самые часты осложнения асцита:
- Непроходимость кишечника.
- Пупочная грыжа.
- Спонтанный бактериальный перитонит.
- Гепаторенальный синдром.
- Дыхательная недостаточность, а также гидроторакс.
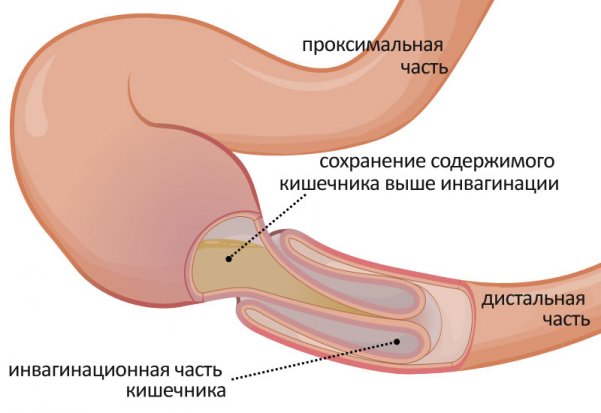
Непроходимость кишечника как осложнение асцита
Любое из этих осложнений может спровоцировать наступление летального исхода. Чтобы прогнозировать течение асцита и его воздействие на здоровье в целом, нужно брать в расчет основной недуг, а именно цирроз, его особенности и стадию.
Профилактические мероприятия при асците и циррозе печени включают в себя несколько аспектов:
- регулярное посещение врача и прохождение диагностических мероприятий;
- соблюдение всех рекомендаций лечащего врача;
- строгое соблюдение принципов лечебной диеты;
- полный отказ от употребления алкоголя и курения;
- при длительном приеме большого количества лекарственных препаратов дополнительное употребление средств для защиты печени;
- прогулки на свежем воздухе и активное движение. Малоподвижный образ жизни при циррозе печени провоцирует развитие асцита.
Важными факторами, располагающими к формированию асцита, считаются преклонный возраст пациента, а также наличие сопутствующих болезней, таких как гипертония, сахарный диабет, недостаточность почек и печени.
Опыт пациентов
О тяжести развития и последствий асцита говорят и отзывы пациентов и их близких:
Екатерина Совкова, 31 год: «У моего папы цирроз печени, обнаружили недавно и вот практически сразу у него начал появляться асцит. Живот увеличился, самочувствие ухудшилось. Положили его в больницу и назначили разные лекарства. Лежит он уже около недели, а живот практически не уменьшился. Очень переживаю за него. Может, кто подскажет, чем еще можно ему помочь?».
Владимир Рыжков, 44 года: «У меня цирроз уже много лет, около 6 наверное. Все это время я лечился, интерферонами, гепатопротекторами, изучил все лекарства, их действие. Состояние мое было стабильным, серьезных ухудшений не было. Недавно обнаружил, что живот у меня стал больше, не могу сказать, что сильно, но я заметил. Обратился к врачу и меня сразу обследовали, УЗИ, анализы.
Да, у меня асцит, что просто шокировало, но жидкости было мало, немного меньше литра. Врачи просто молодцы, спасли меня, таблетки, уколы и все пришло в норму. Могу сказать, что надо следить за своим здоровьем, соблюдать диету, не пить и регулярно ходить к врачу, только так можно надеяться на хороший исход лечения».
Елизавета Морозняк, 52 года: «Раньше я много пила, поэтому заработала цирроз печени. К врачу не ходила почти, ела все подряд, хотя от спиртного отказалась, и вот, пожалуйста, еще и асцит появился. Живот стал как арбуз просто, появились боли, тошнило, еще с туалетом возникли проблемы в виде запоров.
Пришлось ехать в больницу и меня сразу положили на лечение. Лежу уже 10 дней, живот стал меньше, но врачи говорят, что прогнозы мои неутешительны, раньше надо было думать о своем здоровье. Посмотрела фотографии людей с этим заболеванием в интернете и ужаснулась, неужели и меня это ждет».
Валерий Гуденко, 42 года: «Помочь больным асцитом и циррозом печени могут только врачи, поэтому нужно на них надеяться. У меня у самого был асцит на фоне цирроза. Лечение было трудным, хотя жидкости скопилось то немного, около полулитра.
Самочувствие было плохим, постоянно тошнило, что не съем, ощущение, как будто лопну сейчас. Выписали из больницы меня через 3 недели, и с тех пор я занялся своим здоровьем. Соблюдаю лечебную диету, регулярно пролечиваюсь, полностью оказался от алкоголя и бросил курить. Состояние мое становится все лучше, главное – верить в выздоровление».
Асцит считается опасным состоянием, говорящим о серьезных нарушениях в организме человека. Скопление жидкости в брюшине мешает работе других органов, в результате чего страдает не только печень, но и все остальные отделы тела. Вылечить полностью водянку можно, но это зависит от общего количества экссудата в животе, чем его меньше, тем благоприятнее прогноз для такого больного. Терапия цирроза играет важнейшую роль для этих пациентов, поскольку развитие асцита зачастую начинается на фоне этого заболевания.
Смотрите также:
Поставьте оценку статье!
Проголосуйте первым
 Загрузка…
Загрузка…
Поделитесь в сетях!

Эксперт проекта (терапевт, ревматолог )
Образование:
- 2009 — 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 — 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 — наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Читайте дальше:
Источник: simptomov.com
Читайте также
Народное домашнее лечение — водянка печени. Асцит (водянка) при циррозе печени: признаки, лечение и диета
При циррозе печени асцит возникает довольно часто, примерно в 60% случаев. Это обусловлено некоторыми негативными факторами и механизму развития этой болезни.
Почему в брюшной полости скапливается жидкость:
- Нарушается выделительная функция почек.
- Побочный эффект развития портальной гипертензии.
- Патологии обменных процессов в организме.
- Дисфункция печени в процессах кроветворения.
По составу жидкость, скапливающаяся в брюшном пространстве, соответствует плазме крове. По большому счету это действительно составляющая крови, ведь механизм образования асцита предполагает увеличение жидкости в брюшной полости за счет недостаточной фильтрации крови через печень.
Признаки асцита при циррозе печени
На ранних возникновения асцит поможет определить проблемы в организме, ведь обычно начало этого заболевания проходит бессимптомно. Обычно скопления жидкости, объемом менее литра проходит незаметно для пациента и не вызывает дискомфорта и ухудшения качества жизни.
Различают следующую классификацию асцита:
- Легкая степень. Объем скапливающейся жидкости не превышает двух литров. Объем живота может быть несколько увеличен, но такие состояния легко поддаются медикаментозной корректировке.
- Средняя степень. Объем жидкости варьируется от двух до пяти литров. Становятся заметны внутренние нарушения, ухудшается общее состояние и самочувствие больного. Обычно эти симптомы не влияют на дыхание и мышечные функции.
- Тяжелая степень. Характеризуется скоплением жидкости до двадцати литров, объем живота заметно увеличен, в вертикальном положении он даже свисает вниз. Нарушаются функции дыхания, пациент жалуется на сильную отдышку, нарушения пищеварения и невозможность вести нормальный образ жизни.
Помимо увеличенного объема талии, у пациента при осмотре обнаруживаются и другие характерные признаки асцита. В первую очередь это блестящая и будто натянутая кожа живота, но которой отчетливо виден венозный рисунок.
В медицине его часто называют «голова медузы», ведь узоры состоят из сходящихся линий.
Кроме того, область пупка часто бывает выпячена, но ее месте могут даже образовываться , ведь давление изнутри будет довольно сильным. Повышенный объем жидкости может привести к смещению и деформации внутренних органов.
Чаще всего страдают почки и сердце, но нередко в результате развития асцита могут возникнуть патологические изменения в легких, мочеполовой системе и сосудистом сообщении. Пациента могут волновать постоянные , а также характерные симптомы анемии, ведь развитию асцита обычно предшествуют нарушения кроветворной функции
Диагностика жидкости в животе
 При обнаружении любого из тревожных состояний, следует немедленно посетить врача. При , могут насторожить характерные изменения крови и мочи, которые свидетельствуют о нарушении функции печени.
При обнаружении любого из тревожных состояний, следует немедленно посетить врача. При , могут насторожить характерные изменения крови и мочи, которые свидетельствуют о нарушении функции печени.
Диагностика заключается в следующих этапах:
- Личный осмотр и опрос пациента. Помогает выявить возможные причины патологии, область локализации болезненности и негативные факторы и группу риска (злоупотребление алкоголем, наследственная предрасположенность, перенесенные заболевания и другое).
- Лабораторные исследования. Обычно для подтверждения диагноза достаточно сдать общий анализ крови (анемия, увеличение СОЭ и количества лейкоцитов), (белок как следствие нарушения функции почек), а также (повышение билирубина, АЛТ и АСТ).
- Инструментальная диагностика. Помимо и , это могут быть и современные методы диагностики: и .
При обнаружении скопления жидкости, обязательно делается для определения ее состава.
Зачастую при асците проявляются и дополнительные осложнения, вызванные попаданием бактерий внутрь брюшной полости. Инфекция в этом случае очень быстро распространяется по всему организму, вызывая заражение других органов и систем.
Способы лечения
Результативность лечения во многом зависит от скорости развития основного заболевания. Если асцит был вызван , следует особое внимание уделить поддержке этого органа.
Что используется при лечении асцита:
- Гепатопротекторы синтетического и растительного происхождения. Такие препараты защищают здоровые клетки печени и помогают улучшить кровоснабжение пораженного органа. Кроме того, они оказывают мягкий желчегонный эффект и способствуют улучшению функции пищеварения.
- Фосфолипиды — особые препараты, стимулирующие рост гепатоцитов (клеток печени), снимают симптомы интоксикации организма, а также помогают регулировать водный и жировой обмен.
- Диуретики , помогающие вывести лишнюю жидкость из организма. К таковым относят не только аптечные препараты, но и травяные сборы, употребление которых необходимо согласовать с врачом.
- Альбумин , который помогает восстановить нормальный объем белка в крови и нормализовать давление.
- Стероидные противовоспалительные средства используются, если цирроз имеет аутоиммунную природу происхождения.
- Аминокислоты помогают поддержке организма в период лечения.
- Противовирусные средства используются для лечения гепатитов и других сопутствующих заболеваний.
- Антибиотики используются, если скопление жидкости может привести к инфицированию внутренних органов.
Дозировка и подходящая ко
Цирроз печени осложненный водянкой. Асцит (водянка) при циррозе печени: признаки, лечение и диета
Цирроз печени — многофакторное заболевание, результатом патологических изменений является отмирание печеночных клеток гепатоцитов и разрастание на их месте грубой соединительной ткани в виде бугров.
В стадии декомпенсации клинические проявления уже не зависят от причин. Возможно развитие поражения головного мозга (энцефалопатии), формирование печеночной недостаточности, возникновение кровотечения из расширенных вен пищевода и желудка. Асцит при циррозе печени (увеличение живота за счет накопления жидкости) образуется при застое и повышении давления в венозной системе брюшной полости.
Почему образуется асцит
Для полноценного выполнения своих задач печень снабжена массой кровеносных сосудов, от мельчайших капилляров до крупных региональных. По венозной системе в дольки поступает «отработанная» кровь, содержащая вещества для переработки и уничтожения. Артерии собирают из клеток все полезные продукты, синтезированные в печени.
И те, и другие сосуды расположены вместе в междольковых перегородках, образующих каркас печеночной ткани. При циррозе соединительнотканные клетки начинают разрастаться и сдавливать проходящие между ними сосуды.
В результате рушится вся система кровоснабжения: сдавление артериол проводит к ишемии и некрозу ткани, венулы быстро тромбируются, резко снижается прохождение венозной крови через печеночную вену.
По цепочке застой и повышение давления распространяется на все нижележащие венозные пути, собирающие кровь из брюшной полости и нижних конечностей.
Жидкость из кровяного русла способна проникать через стенки вен, она накапливается между листками брюшины. Белковая недостаточность и рост натрия в крови усугубляет задержку жидкой части крови.
Лимфатический отток также нарушается, а в печени скапливается до 70% лимфы организма. Она начинает просачиваться сквозь сосуды в полость живота.
В нормальных условиях в малом тазу находится до 200 мл жидкости. При циррозе печени асцит накапливает несколько литров содержимого.
Признаки асцита
Проявление асцита наступает не внезапно, а в результате длительного хронического процесса. Это неострый симптом. Он возникает, когда больной достаточно сильно похудел, имеется желтушность кожи и склер, значительно увеличена и болезненна печень.
До асцита проявляются другие признаки венозного застоя: сосудистые «звездочки» на коже верхних отделов, кровотечение из вен пищевода, носа.
О накоплении жидкости можно объективно судить по ежедневному измерению окружности живота. Пупок выворачивается наружу, растягивается пупочное кольцо мышц. На коже живота становятся видными вены, они располагаются с ответвлениями вокруг пупка, образуя симптом «головы Медузы». Одновременно нарастают отеки на голенях.
Главный симптом — значительно увеличенный живот, который вызывает рост внутрибрюшного давления, подъем диафрагмы, нарушение дыхания (одышку).

Резко возрастает нагрузка на сердце, проявляется частый ритм сердечных сокращений, возникает аритмия, боли в области сердца. Воздействие на диафрагму вызывает отрыжку, изжогу.
При осмотре в вертикальном положении живот выглядит обвисшим, в положении лежа он распластывается «по-лягушачьему».
Разновидности асцита
Асцит при циррозе печени определяется на УЗИ или при проведении диагн
Что такое водянка: разновидности, лечение, профилактика
Содержание статьи
Болезнь водянка получила свое наименование из-за патологического скопления воды, обусловленного недостаточным жидкостным оттоком в тканях, подкожно-жировой клетчатке или серозных полостях. Она может поразить единичный орган или быть во всем теле. Водянка – это патологическое состояние, которое не появляется само по себе, оно становиться следствием другой болезни.
Что это за болезнь?
Водянка – это отек, скопление транссудата может произойти в разных органах, либо во всем теле, что определяет вид патологии. В результате нарушенного оттока, начинается разбухание кожи. Содержимое отека представляет собой прозрачную жидкость с высоким содержанием белка. Несмотря на то, что человек на 80% состоит из воды, ее застой опасен.Причины, симптомы и лечение водянки зависят от ее локализации. В процессе лечения, не зависимо от первичного заболевания, рекомендовано питаться едой, с низким содержанием белка, уменьшить употребление воды.

Причины появления
Признаки водянки разные, в зависимости от формы они могут быть следующими.
| Вид водянки | Причины |
| Гидроцеле | Опухоли, механические повреждения, воспаления, гонорея, туберкулез.
|
| Водянка беременных | Нарушение водно-солевого баланса и капиллярного кровообращения, возникшие из-за изменения нейроэндокринной регуляции биохимических процессов |
| Гидроторакс | Опухоль в средостении, болезни мочеполовой системы, дистрофия на фоне авитаминоза, нарушения лимфатического оттока. |
| Гидроперикард | Болезни сердечной мышцы, онкология, туберкулез, миксидемы. |
| Гидрартроз | Механические повреждения мениска, анкилозирующий спондилоартрит, сифилис, туберкулез. |
| Асцит | Сердечная недостаточность, дистрофия, почечные болезни, туберкулез, онкология, тромбоз воротной вены. |
| Гидроцефалия | Недоразвитость мозга, спинномозговая грыжа, раковые и паразитарные мозговые поражения, менингит, энцефалит, повреждения черепа. |
| Водянка желчного пузыря | Наличие камней, хронический холецистит, дискинезия желчевыводящих путей, аномальное строение желчного пузыря. |
| Водянка слезного мешка | Дакриоцистит. |
| Гидросальпинкс | Внутриматочная спираль, аборты с выскабливанием, частые переохлаждения, воспаления, инфекции, частая смена половых партнеров, миоматозные узлы, недоразвитость половых органов, эндокринные нарушения, дисбактериоз. |
| Кистома яичника | Истинные признаки водянки яичника не выявлены, считается, что патология может быть спровоцирована: · вирусом папилломы и герпесом 2 типа; · гормональными нарушениями функций яичников; · абортами; · внематочной беременностью; · операциями; · онкологией молочной железы; · нерегулярным менструальным циклом и некоторыми другими женскими болезнями. |
| Фуникулоцеле | Патология может быть врожденной или появиться в результате: · травм; · воспалений в мошонке; · варикоцеле; · новообразований; · прилива венозной крови в период полового созревания. |
| Гидронефроз | Мочекаменная болезнь, опухоли, аномалии строения мочеполовой системы. |
| Гидрофтальм | Болезнь врожденная, наследственная, появившаяся из-за закрытия угла передней камеры эмбриональной тканью, недоразвития венозного синуса склеры. |
| Гемолитическая болезнь новорожденных | Несовместимость крови матери и ребенка. |
Виды водянки
Патологию различают на 2 формы. При общей водянке отеку подвержено все тело, начиная с лица и пускаясь к ногам, при сердечной недостаточности, отечность начинается с нижних конечностей, у человека появляется синдром «слоновых ног». Местной водянке характерно поражение одного органа, в зависимости от локализации она имеет несколько разновидностей:
- водянка беременных, новорожденных и ложная;

- асцит;
- гидрофтальм;
- гидроцефалия;
- гидроторакс;
- гидроцеле;
- гидроперикард;
- гидронефроз;
- фуникулоцеле
- гидрартроз;
- гемолитическая болезнь новорожденных;
- кистома яичника;
- гидросальпинск;
- водянка желчного пузыря;
- водянка слезного мешка.

Также патологию различают на:
- Механическую, которую вызывает высокое гидростатическое давление в мелких, кровеносных сосудах из-за закупоривания или физического давления.
- Гипоонкотическую, появляющуюся в результате понижения белкового уровня в крови.
- Мембраногенную, возникающую на фоне острого нефрита, сердечной или дыхательной недостаточности и прочего.
- Лимфатическую, спровоцированную нарушенной циркуляцией лимфы.
Основные признаки
Главное проявление водянки – это отек, в этом месте ухудшается кровообращение, кожа становиться бледной, серой или синюшной. При надавливании, ямка сходит медленно.
Наполняясь водой, орган начинает ныть из-за распирания. У больного появляются общие симптомы водянки: жажда, жар, слабость, отдышка.
Остальные проявления будут зависеть от локализации.| Вид патологии | Пораженный орган | Симптомы |
| Водянка беременных | · ноги · руки · лицо · живот | Первое, на что обращают внимание, это прибавка веса, еженедельная норма увеличивается в 2 раза или больше. Отек ног и пальцев определяют по кольцу и обуви, они становятся тесными. Если при первых проявлениях не принять меры, отечность станет видна.
Водянка беременных может проходить 4 стадии, начинается с ног, поднимается к животу, рукам, лицу. Отекание всего тела говорит о последней стадии.
У женщины в положении уменьшается объем мочи, при этом анализы остаются в норме, работа почек и печени не нарушена. Отличительная особенность водянки от нарушений в работе почек – это глянцевая кожа, во втором случае, она становиться бледной.
Возможно, но не всегда появление при выраженных отеках быстрой утомляемости, тахикардии, ощущения тяжести, отдышки, жажды. |
| Гемолитическая болезнь новорожденных | Врожденная водянка является самой тяжелой формой ГБН, для нее характерно появление: · бледности и сильного отека кожи; · увеличенного живота; · увеличенной печени и селезенки; · мышечной вялости; · приглушенных сердечных тонов; · расстройства дыхания; · тяжелой анемии. Гемолитическая болезнь в отечной форме является причиной выкидышей и мертворождений. | |
| Асцит | живот | Признаки поражения брюшины определяет первичная патология, объем и скорость образования транссудата, состоянию характерно: · рост живота; · распирающая боль; · изжога и отрыжка; · тошнота; · метеоризм; · отдышка; · лихорадка; · расширение вен на увеличенном месте; · посинение конечностей. |
| Гидрофтальм | глаза | Водянка глаза является врожденной патологией, она проявляется: · повышенным внутриглазным давлением; · растяжением склеры и приобретением ей голубого цвета; · нарушением зрения; · отечностью роговицы; · расширением зрачка; · светобоязнью; · слезотечением; · блефароспазмами и прочим. |
| Гидроцефалия | головной мозг | Гидроцефалия у взрослых проходит тяжелее, так как сросшиеся кости черепа возле родничка не раздвигаются, и скопившаяся жидкость оказывает давление на мозг. Заболевание проявляет себя: · распирающей головной болью; · тошнотой и рвотой; · жжением в глазах; · нарушением зрительных функций, движения глаз, дыхания; · сонливостью; · неестественным положением головы; · эпилепсией; · слабоумием; · нарушением походки; · недержанием мочи и каловых масс; · потерей равновесия; · мышечным недомоганием; · комой.
|
| Гидроторакс | грудь | Симптомы гидроторакса нарастают по мере прибавления объема транссудата и проявляются: · тяжестью в грудной клетке; · ощущением малого количества кислорода в легких, в следствие учащенным дыханием; · цианозом; · понижением температуры; · выпиранием грудной клетки. Часто водянка груди протекает вместе с асцитом и гидроперикардом. |
| Гидроцеле | яички | Заболевание встречается примерно у 15% новорожденных мальчиков и проходит самостоятельно спустя несколько месяцев. Взрослым требуется лечение, в его отсутствии патология прогрессирует.
Симптомами гидроцеле у детей является уменьшение после сна и увеличение в дневное время мошонки без боли, у взрослых для него характерно появление: · острой боли; · повышенной температуры; · резкого увеличения мошонки с одной или двух сторон. Форма и размер мошонки бывают разными, из-за образовавшейся жидкости яичко не прощупывается. |
| Гидроперикард | сердце | Признаки отличаются в зависимости от причины и нарастают с каждой последующей стадией. Гидроперикард проявляется: · отдышкой; · тахикардией; · одутловатостью лица; · отеком рук и ног; · холодным потом; · низким артериальным давлением; · частым, поверхностным дыханием; · синюшностью кожи. Увеличенный орган сдавливает пищевод, препятствует прохождению пищи, провоцирует длительную икоту. Состояние несет опасность для жизни без быстрой медицинской помощи. |
| Гидронефроз | почки | Если причиной состояния становятся камни в почках, то в моче больного будет присутствовать кровь, состоянию также характерно: · повышение температуры при инфекции мочевых путей; · повышение артериального давления на поздних стадиях; · отеки; · снижение суточного количества мочи; · присутствие тупых, ноющих или острых болей; · наличие белка в моче; · задержка мочевины и других обменных продуктов. |
| Фуникулоцеле | семенной канатик | Фуникулоцеле может долго не проявлять симптомов и обнаружиться случайно при осмотре. Признаками болезни являются: · округлое уплотнение, в мошонке; · в некоторых случаях появляется тянущая боль, нарастающая при физической активности, при увеличении объемов, боль в паховой области становится острой. |
| Гидрартроз | суставы | Чаще всего водянка локализуется в коленях и проявляется: · отеком; · дискомфортом при ходьбе. Общие признаки воспаления отсутствуют. |
| Кистома яичника | водянка яичника | Признаками доброкачественных образований яичников считаются: · боль в низу живота, которая с увеличением кисты может отдавать в промежность, крестец, поясницу; · нарушения мочеиспускания; · хронические запоры, метеоризм, тяжесть и вздутие; · тошнота; · увеличение живота. При перерождении образования в злокачественное, также характерно: · снижения веса без причины; · постоянная слабость; · повышение температуры длительный период. |
| Гидросальпинкс | маточные трубы | Патология проявляется: · тянущимися болями в области живота или поясницы; · нарушениями менструального цикла; · температурой; · выделениями белей или слизи; · неудачными попытками зачатия или не вынашиванием. |
| Водянка желчного пузыря | желчный пузырь | Заболеванию свойственно вялое течение, тяжелые нарушения проявляются: · тяжестью или острой болью под ребрами справа; · появлением желтого цвета на коже и глазах; · темной уриной и светлым калом; · рвотой желчью; · лихорадкой и температурой; · кишечными коликами; · потерей аппетита; |
| Водянка слезного мешка | слезный мешок | В уголке глаза у больного появляется выпуклость, гной, покраснение кожи, нарушение зрения, температура, ощущение распирания. |

Гидрартроз
Диагностика
Определить патологию помогут комплексные медицинские обследования, кроме визуального осмотра и пальпации, пациенту будет необходимо:
- сдать общий анализ мочи и крови;
- сделать рентген отекшей области;
- выполнить УЗИ для определения количества жидкости.
Метод дифференцирования патологии от других – это пункция из отечного места и их гистологическое исследование, на основе которого подбирается терапия.
Методы лечения
Острую форму лечат медикаментами, назначается прием противовоспалительных и обезболивающих средств, холодных и теплых компрессов, ношение суспензории. В случае с хроническим течением, применяют:
- Пункцию, заключающуюся в удалении содержимого посредством шприца. Процедура эффективна, когда больному необходима экстренная помощь, минус в том, что жидкость может скапливаться вновь.
- Гидрокортизоновые инъекции, способствующие рубцеванию оболочек.
- Хирургическое лечение выполняется с применением общего или местного наркоза. Суть процедуры заключается в проделывании проколов, для удаления содержимого и установки дренажной системы.
Вылечить отеки не получиться, не устранив первичную патологию, в противном случае они будут появляться снова.
Народная медицина
Лечение водянки народной медициной допустимо в комплексе с основной терапией и после врачебной консультации. В борьбе с патологией применяют следующие рецепты:
- Черная редька. Эффективным в лечении считают сок черной редьки с медом. Изначально, суточная доза лекарства составляет 1/3 стакана, через некоторое время ее увеличивают до 500 мл.

- Виноград. Лечение заключается в съедании утром 10 ягод свежего винограда, после чего прием пищи нужно начинать как можно позже.
- Крапива. Народные целители рекомендуют употреблять чай из корней крапивы. Для его приготовления понадобиться 1 маленькая ложка сырья на 250 мл кипятка. Суточная доза 500 мл, чай пьют по 1 стакану утром и вечером.
Последствия водянки
Последствия водянки разные и зависят от локализации. Вследствие асцита, происходит сдвиг диафрагмы вверх, затрудняется работа легких, появляется дыхательная недостаточность, нарушается кровообращение, развиваются другие патологии. Водянка яичка может привести к бесплодию, атрофии. Гидроцефалия влечет за собой умственную отсталость, психическое и эмоциональное расстройство, недоразвитость речи.
Профилактика заболевания
В целях профилактики водянки, беременные женщины должны правильно питаться, наладить режим труда и отдыха, не допускать попадания в организм токсинов, укреплять иммунитет, чтобы снизить риск инфекций, регулярно проходить обследования.

Чтобы не допустить водянку органов, необходимо своевременно лечить все болезни, которые могут ее провоцировать, быть осторожными, чтобы не допустить травм мошонки и черепа.
Полезное видео
Что такое асцит при циррозе печени, в каких случаях он возникает, причины его возникновения
Асцит при развитии цирроза являет собой накопление секреции в брюшной полости. Этот процесс имеет невоспалительный характер. Асцит при циррозе печени встречается очень часто, это один из симптомов заболевания, который появляется на втором этапе болезни. Вследствие большого количества секрета, живот увеличивается в размерах, возникает застой кровяной жидкости, ухудшение оттока лимфы. Это не самостоятельная болезнь, а один из симптомов патологических процессов в печени.

Что такое асцит
Что такое асцит? Асцит при циррозе печени или водянка характеризуется тем, что скапливается жидкость в животе. В итоге отмечается интенсивно выраженное вздутие живота. Это одно из осложнений, которым сопровождается цирроз печени.
Этот синдром отрицательно сказывается на здоровье. Но при своевременной диагностике и начатой терапии его можно успешно купировать. По международной классификации болезней заболевания печени имеют код по мкб 10. Асцит мкб 10 имеет также свой код, несмотря на то, что это не самостоятельное заболевание, а только сопровождающий симптом основной патологии. По мкб 10 его код R18. Эту патологию часто называют водянкой.
В преимущественном количестве ситуаций возникает такой симптом на фоне печёночной недостаточности и цирроза. Отёчно-асцитический синдром при циррозе печени возникает на фоне того, что между двумя слоями брюшины возникает разное давление, через эти слои просачивается жидкости, где и происходит ее накопление. Лечение асцита при циррозе печени должно быть своевременным, назначенным только доктором. Недопустимо использовать самостоятельно какие-либо лекарственные средства или сомнительные методы при циррозе печени с асцитом.
Классификация
Патогенез асцита при циррозе печени обусловлен количеством жидкости. Согласно классификатора, существуют определенные разновидности симптома:

- Начальная форма. Характеризуется накоплением менее 2 литров жидкости.
- Умеренная. Накапливается до трех с половиной литров жидкости. Такое состояние сопровождается трудностями с опорожнением кишечника, нарушениями в органах пищеварительной системы, растёт в размерах грудная клетка, образуется сильная отечность нижних конечностей.
- Массивная форма. Происходит накопление жидкости, объемом до пяти литров. Живот сильно напряжённый, увеличен в размерах. Вследствие чего повышается кровяное давление, развивается сильный воспалительный процесс.
Первые признаки водянки у взрослых образуются тогда, когда жидкости становится более одного литра.
Признаки
Наличие небольшого количества жидкости в брюшной полости обычно не доставляет больному неудобств. По мере того, насколько быстро развивается цирроз, появляются следующие признаки:

- Брюшная полость увеличивается в диаметре. Цирроз может перейти в водянку буквально в течение нескольких дней.
- Кожный покров становится гладким с редкими сосудистыми звёздочками, иногда отчетливо видны расширенные сосуды или вены.
- В вертикальном положении живот немного висит вниз, а в лежачем положении бока торчат в стороны, это напоминает живот у лягушки.
- Человек ощущает дискомфорт, болезненность в животе, начинает набирать массу тела.
- Появляется ощущение «переливания воды» или «бульканья».
- Появляется одышка из-за образовавшихся перепадов давления, повышенного давления на диафрагму.
- Повышается частота сердечных сокращений, человек испытывает нехватку кислорода. Особенно остро такие симптомы выражены в положении лёжа, поэтому больной всячески старается облегчить свое состояние (например, спит полусидя, подставляя подушку под спину).
- Иногда наблюдается и синюшность губ, сухой приступообразный кашель.
- Появляются дисфункции в органах пищеварительной системы.
- При постоянном давлении на живот появляется быстрое насыщение во время приема пищи, появляется тяжесть в эпигастральном отделе, изжога, частая отрыжка.
- В некоторых случаях появляются приступы рвоты, в массах видны частицы непереваренной пищи.
- Кишечный тракт может реагировать запорами, расстройством стула, развитием кишечной непроходимости.
- Наблюдаются нарушения в функции мочевого пузыря – появляются частые позывы к его опорожнению, нередко развиваются воспаления почек и мочеполовых путей.
- Появляются отеки голеней.
- В некоторых случаях возникающее давление провоцирует образование пупочной грыжи.
Первые признаки водянки наблюдаются в тот период, когда жидкости скопилось более одного литра. Кроме ее симптоматики, пациент страдает тем, что дальше прогрессирует цирроз. Вследствие этого состояние усугубляется.
Причины возникновения
Почему появляется синдром? Цирроз – это главная причина развития водянки. Этиология, по которой развивается болезнь и ее признаки, следующая:
Когда развивается цирроз печени, гибнут клетки органа, вследствие чего на их месте образуются уплотнения, которые затрудняют отток секрета. Другой причиной является формирование заместительных волокон на месте погибших клеток печени, отток кровяной и лимфатической жидкости нарушен, давление внутри повышается, состояние усугубляется. Длительность подобных процессов бывает разной, в зависимости от того, происходит ли лечение цирроза.
Дополнительно осуществляется повышенная нагрузка на сердечный аппарат, на фоне этого может развиваться недостаточность его функции.
Диагностика заболевания
Обнаружить асцитический синдром несложно, поскольку клиника его очень выражена. Но чтобы установить достоверный диагноз, врач назначает дополнительные диагностические мероприятия.
Врач проводит пальпацию, назначает коагулограмму, биохимические показатели кровяной жидкости, общий анализ крови. От своевременности обнаруженной патологии будет напрямую зависеть, можно ли вылечить, сколько человек сможет с ней прожить.
Возможные осложнения
Осложнения являются нередкими спутниками, если развивается цирроз и водянка. Основными последствиями считаются:

- развитие печёночной энцефалопатии,
- дисфункции в работе почек,
- перитонит бактериального происхождения,
- формирование пупочной грыжи,
- отёчность головного мозга,
- инфицирование секрета.
Чтобы вылечить цирроз и водянку, важно как можно раньше поставить правильный диагноз на основании диагностики и врачебного осмотра.
Лечение
Прогноз на выздоровление напрямую зависит от того, насколько вовремя начато лечение. Если болезнь находится на первой стадии, при правильно назначенных терапевтических мероприятиях, можно остановить ее дальнейшее прогрессирование, предотвратить развитие последствий. Лечить асцит начинают после того, как поставлен диагноз. Лечить цирроз и водянку необходимо комплексно, назначаются медикаментозные средства (гепатопротекторы, диуретики – мочегонные средства), дополнительно может использоваться лечение народными средствами (отвар овса, расторопша, льняные семена).
Как лечить? Основной задачей терапии по мнению лечащего врача является вылечить цирроз. Продолжительность жизни пациента также зависит от своевременно начатого терапевтического воздействия.
Самыми первыми назначениями лечащего доктора являются:

- Гепатопротекторное средство (Карсил, Эссенциале, Энерлив).
- Лекарства на основе аминокислот в составе – Орнитин, Метионин.
- Противовирусные медикаментозные средства – Рибавирин.
- Стероидные лекарства – Преднизолон. Альбумин.
- Мочегонные препараты – Диакарб, Лазикс.
- Мочегонные лекарства также могут назначаться в качестве профилактических при наличии цирроза.
Обязательным является правильное питание при циррозе печени. Диета при циррозе печени – это стол No 5. Диета при асците цирроза печени аналогична, дополнительно следует наладить питьевой режим, выпивая не менее двух литров чистой питьевой воды в течение дня (это диуретическая терапия, помимо лекарств).
Сколько живут с асцитом при циррозе печени
Сколько живут с асцитом при циррозе печени, зависит от того, на какой стадии находится заболевание. Продолжительность жизни у пациентов компенсированной стадии – более 10 лет, поскольку на этом этапе все функции печени не утрачены.
Пять лет могут прожить пациенты с декомпенсированной формой, если трансплантация органа не осуществляется вовремя.
Профилактика
Чтобы предотвратить развитие печёночных патологий, следует придерживаться простых правил – вести правильный образ жизни, своевременно лечить заболевания, принимать все лекарства по назначенной схеме. При соблюдении профилактики длительность жизни составляет более 10 лет.
Назначать лечение может только врач, самостоятельно запрещается использовать какие-либо препараты или народные методы лечения.
Видео
Что такое асцит?
 Загрузка…
Загрузка…
 желчегонные гепатопротекторы (Карсил или Аллохол) – нормализуют пищеварение и восстанавливают кишечную моторику;
желчегонные гепатопротекторы (Карсил или Аллохол) – нормализуют пищеварение и восстанавливают кишечную моторику;
