Внутричерепное кровоизлияние у новорожденных | Компетентно о здоровье на iLive
Внутричерепное кровоизлияние в ткань мозга или в окружающие ткани может возникать у любых новорожденных, однако особенно часто развиваются у недоношенных; около 20 % недоношенных новорожденных с массой тела при рождении менее 1500 г имеют внутричерепное кровоизлияние.
Гипоксическая ишемия, колебания артериального давления и давление, оказываемое на головку во время родов, являются основными причинами. Наличие зародышевого слоя хвостатого ядра (эмбриональные клетки, располагающиеся над хвостатым ядром на латеральной стенке боковых желудочков, которые обнаруживают только у плода) делает кровоизлияние более вероятным. Риск также повышается при наличии гематологических нарушений (например, недостаток витамина К, гемофилия, синдром диссеминированного внутрисосудистого свертывания — ДВС).
Такая родовая травма, как внутричерепное кровоизлияние у новорожденных может происходить в несколько пространств ЦНС. Небольшие кровоизлияния в субарахноидальное пространство, серп и намет мозжечка часто являются случайными находками на аутопсии новорожденных, умерших от причин, не связанных с ЦНС. Большие по размеру кровоизлияния в субарахноидальное или в субдуральное пространство, паренхиму мозга или желудочки встречаются реже, однако являются более тяжелыми.
Субарахноидальное кровоизлияние достоверно является наиболее частым видом внутричерепного кровоизлияния. Может проявляться апноэ, судорогами, нарушением сознания или неврологическими нарушениями у новорожденных. При больших кровоизлияниях сопутствующее воспаление мягкой мозговой оболочки может привести к развитию сообщающейся гидроцефалии по мере роста младенца.
Субдуральное кровоизлияние, которое сейчас встречается реже благодаря совершенствованию акушерской помощи, развивается в результате разрыва серпа твердой мозговой оболочки, наметов мозжечка или вен, впадающих в поперечный и верхний сагиттальный синусы. Такие разрывы имеют тенденцию возникать у новорожденных при первых родах, у больших новорожденных или после тяжелых родов это состояния, при которых отмечается повышенное давление на внутричерепные сосуды. Первым проявлением могут быть судороги; быстро увеличивающиеся размеры головы или неврологические нарушения — гипотония, слабый рефлекс Моро или распространенное кровоизлияние в сетчатку глаза.
Внутрижелудочковое и/или кровоизлияние в ткань мозга обычно возникает в течение первых 3 дней жизни и является наиболее тяжелым видом внутричерепного кровоизлияния. Кровоизлияния наиболее часто возникают у недоношенных новорожденных, часто являются двусторонними и обычно происходят в зародышевый слой хвостатого ядра. Большинство кровоизлияний субэпендимальные или внутрижелудочковые и небольшие по объему. При больших кровоизлияниях может отмечать кровоизлияние в паренхиму или желудочки мозга с большим количеством крови в большой и базальных цистернах. Гипоксия-ишемия часто предшествует внутрижелудочковому и субарахноидальному кровоизлиянию. Гипоксическая ишемия приводит к повреждению эндотелия капилляров, нарушает сосудистую мозговую ауторегуляцию и может увеличивать мозговой кровоток и венозное давление, каждый из которых может делать кровоизлияние более вероятным. Большинство внутрижелудочковых кровоизлияний являются бессимптомными, однако большие кровоизлияния могут вызывать апноэ, цианоз или внезапный коллапс.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Внутричерепная родовая травма — причины, симптомы, диагностика и лечение
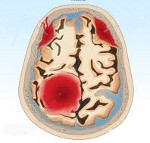
Внутричерепная родовая травма – это травматическое повреждение ЦНС плода и новорожденного, приводящее к кровоизлияниям и деструкции ткани головного мозга. Внутричерепная родовая травма может включать эпидуральное, субдуральное, внутрижелудочковое, паренхиматозное, субарахноидальное кровоизлияние; характеризуется общемозговыми и очаговыми симптомами. При постановке диагноза принимается во внимание течение беременности и родов, данные осмотра новорожденного, результаты инструментальной диагностики (спинномозговой пункции, офтальмоскопии, ЭЭГ, ЭхоЭГ, РЭГ). Лечение внутричерепной родовой травмы включает физический покой, краниоцеребральную гипотермию, оксигенотерапию, гемостатическую, дегидратационную, метаболическую терапию.
Общие сведения
Внутричерепная родовая травма — разновидность родовой травмы новорожденных, обусловленная механическим фактором и сочетающаяся с вторичным геморрагическим повреждением мозга. На долю повреждений ЦНС приходится около 70% всех родовых травм ребенка. Несмотря на определенные успехи, достигнутые в области родовспоможения и неонатологии, частота внутричерепной родовой травмы остается высокой, что делает ее ведущей причиной нежизнеспособности и ранней гибели новорожденных (24-54%). Многие выжившие дети в дальнейшем страдают физической и умственной отсталостью, детским церебральным параличом, судорожными припадками, обусловливающими глубокую инвалидизацию. Внутричерепная родовая травма в 2,5 раза чаще встречается у недоношенных детей.
Внутричерепная родовая травма
Причины внутричерепной родовой травмы
Специалистам в области педиатрии и детской неврологии известно, что ведущей причиной внутричерепной родовой травмы является хроническая внутриутробная гипоксия плода и асфиксия новорожденных. Существуют научно подтверждено данные, свидетельствующие о том, что наличие гипоксии (даже при отсутствии какого-либо механического воздействия на мозг) может послужить причиной поражения сосудистой системы плода и множественных внутримозговых кровоизлияний.
Вследствие гипоксии в организме плода развиваются глубокие метаболические и функциональные изменения, сопровождающиеся отеком тканей мозга, венозным застоем, нарушением регуляции внутричерепного давления, повышением проницаемости сосудистых стенок и возникновением мелкоочаговых диапедезных кровоизлияний.
В свою очередь, внутриутробная гипоксия плода является следствием отягощенного соматического и акушерско-гинекологического анамнеза женщины, неблагополучного течения беременности. Предрасполагающими к развитию внутричерепной родовой травмы факторами выступают анатомо-физиологические особенности новорожденных: тонкие и податливые кости черепа, широкие черепные швы, слабая резистентность стенок сосудов, несовершенная регуляция сосудистого тонуса, функциональная незрелость свертывающей системы крови (физиологическая гипопротромбинемия, дефицит витамина К).
Дополнительное повреждение ткани мозга обусловлено механическим воздействием на головку плода в процессе родового акта. Механизм происхождения внутричерепной родовой травмы может быть вызван несоответствием между родовыми путями и размерами головки плода (узкий таз, крупный плод), тракцией плода за головку, применением травмирующих плод акушерских пособий, неправильным вставлением головки или чрезмерными поворотами при ее выведении, затяжными родами, чрезмерно сильной родовой деятельностью и др.
Классификация внутричерепной родовой травмы
По тяжести повреждения внутричерепная родовая травма может быть легкой, среднетяжелой и тяжелой. С учетом воздействующего фактора и распространенности повреждения выделяют изолированную внутричерепную родовую травму (при механическом повреждении головы плода), сочетанную (при механическом повреждении головы и других частей тела плода – краниоабдоминальная, краниоспинальная травма) и комбинированную внутричерепную родовую травму (при воздействии механических и других факторов — гипоксических, инфекционных, токсических).
В зависимости от локализации выделяют следующие виды внутричерепных кровоизлияний, обусловленных родовой травмой:
- эпидуральные (внутренние кефалогематомы), расположенные между твердой мозговой оболочкой и внутренней поверхностью черепных костей и вызванные повреждением свода черепа, разрывом ствола и ветвей средней оболочечной артерии;
- субдуральные, расположенные между твердой и паутинной мозговыми оболочками и связанные с разрывом серпа мозга, прямого и поперечного синусов, намета мозжечка либо большой мозговой вены;
- субарахноидальные, расположенные в подпаутиннном пространстве и обусловленные разрывом мелких вен, впадающих в верхний сагиттальный и поперечный синусы;
- интравентрикулярные, распространяющиеся в полость боковых, реже – III и IV желудочков и происходящие из собственных сосудистых сплетений;
- паренхиматозные — кровоизлияние в вещество головного мозга, носящие характер гематомы или пропитывания;
- смешанные — множественные кровоизлияния в оболочки мозга, желудочки, мозговое вещество.
Тяжелые нетипичные внутричерепные кровоизлияния могут отмечаться даже при минимальной родовой травме у новорожденных с артериальными аневризмами, коарктацией аорты, опухолями головного мозга (тератомой, глиомой, медуллобластомой), геморрагическими диатезами (К-витаминодефицитным геморрагическим синдромом, гемофилией А, тромбоцитопенической пурпурой).
В течении внутричерепной родовой травмы выделяют период ранних проявлений (от рождения до 7-10 суток), репарации (с 7-10 суток до 1-1,5 месяцев) и ближайших последствий (после 1,5 месяцев).
Симптомы внутричерепной родовой травмы
Внутричерепная родовая травма характеризуется многообразными клиническими проявлениями, которые зависят от локализации и размеров области поражении.
Симптоматика эпи- и субдуральных кровоизлияний обусловлена увеличением внутричерепного давления, сдавлением жизненно важных центров, расположенных в стволе, подкорковых образованиях и коре мозга, смещением ликворных путей образовавшейся гематомой. При данных видах внутричерепной родовой травмы после кратковременного «светлого промежутка» (3-6 часов) возникает рвота, судороги, аритмичное учащенное дыхание, брадикардия, мышечная гипотония, птоз. Отмечается быстрое увеличение размеров головы, выбухание родничков, иногда — расхождение черепных швов, кровоизлияние в сетчатку глаза. Без своевременного хирургического удаления гематомы ребенок может погибнуть в считанные дни.
Внутричерепная родовая травма, сопровождающаяся субарахноидальным кровоизлиянием, может проявляться нерегулярным поверхностным дыханием, приступами апноэ, аритмичным пульсом, нарушением сна, косоглазием, судорогами, вялым сосанием, мышечной гипотонией. Ребенок, как правило, беспокоен, лежит с открытыми глазами и напряженным выражением лица. Данный вид внутричерепной родовой травмы при своевременном лечении совместим с жизнью.
Внутричерепные родовые травмы, осложненные внутрижелудочковым или паренхиматозным кровоизлиянием, как правило, возникают у недоношенных новорожденных. Большие внутрижелудочковые кровоизлияния могут вызывать цианоз, апноэ, внезапный коллапс, гипертермию, глубокое расстройство сердечной деятельности и кому. Мелкоточечные внутримозговые геморрагии проявляются слабо выраженной симптоматикой: срыгиваниями, вялостью, снижением рефлексов и мышечного тонуса, нистагмом, симптомом Грефе. Крупные внутримозговые гематомы дают отчетливую клинику, характерную для периинтравентрикулярных кровоизлияний.
Кроме повреждения ЦНС, при тяжелой внутричерепной родовой травме может отмечаться полиорганное поражение (сердечно-сосудистая, дыхательная, надпочечниковая недостаточность), нарушение КЩС, водно-солевого обмена, иммунитета и т. д.
Диагностика внутричерепной родовой травмы
Диагноз внутричерепной родовой травмы основывается на тщательном изучении акушерского анамнеза, данных обследования ребенка неонатологом, детским неврологом, детским офтальмологом, при необходимости – нейрохирургом. Внутричерепная родовая травма, осложненную кровоизлиянием, подтверждается результатами нейросонографии, рентгенографии черепа, диафаноскопии черепа, эхоэнцефалографии, ЭЭГ, реоэнцефалографии, КТ или МРТ головного мозга. При сомнительном диагнозе прибегают к спинномозговой пункции и исследованию ликвора для обнаружения эритроцитов. При офтальмоскопии выявляется отек сетчатки и кровоизлияния.
Расширенное обследование ребенка с внутричерепной родовой травмой включает исследование коагулограммы, тромбоцитов, биохимического анализа крови, КОС и газов крови. При подозрении на внутричерепную родовую травму следует исключить внутриутробный энцефалит, менингит, наследственные нарушения обмена веществ (фенилкетонурию, галактоземию), краниостеноз и др.
Лечение внутричерепной родовой травмы
При эпидуральных и субдуральных кровоизлияниях показано экстренное хирургическое вмешательство – субдуральная пункция и аспирация, эндоскопическое или транскраниальное удаление гематомы. Выжидательная консервативная тактика может быть оправдана при отсутствии данных за нарастание неврологической симптоматики по данным динамического мониторинга внутричерепного состояния.
В остальных случаях в остром периоде внутричерепной родовой травмы ребенок нуждается в полном физическом покое, ингаляциях кислорода или гипербарической оксигенации, краниоцеребральной гипотермии. Медикаментозное лечение включает проведение гемостатической, дегидратационной, противосудорожной терапии; коррекцию метаболического ацидоза, дефицита калия, дыхательных расстройств. При развитии реактивного менингита проводится антибактериальная терапия. С целью снижения внутричерепного давления прибегают к люмбальной пункции. При прогрессировании гидроцефалии решается вопрос о проведении шунтирующей операции.
В восстановительном периоде детям с внутричерепной родовой травмой назначается массаж и ЛФК.
Прогноз и профилактика внутричерепной родовой травмы
На исход и прогноз внутричерепных родовых травм влияет тяжесть поражения, адекватность терапии, организация последующей реабилитационной работы. Тяжелые внутричерепные родовые травмы несовместимы с жизнью. В легкой и среднетяжелой степени, учитывая высокие компенсаторные возможности детского организма, в большинстве случаев можно рассчитывать на восстановление утраченных функций в той или иной степени. Последствия внутричерепных родовых травм могут заявить о себе спустя месяцы и даже годы развитием гидроцефалии, детского церебрального паралича, энцефалопатии, эпилепсии, гиперактивности, нарушений речи (алалии, заикания), ЗПР, олигифрении.
Дети, перенесшие внутричерепные родовые травмы, относятся к категории часто болеющих и на первом году жизни должны каждые 2-3 мес. осматриваться педиатром и детским неврологом. При нарушении речевого развития они нуждаются в помощи логопеда с раннего возраста. Дети с внутричерепной родовой травмой в анамнезе имеют индивидуальный календарь вакцинации или освобождение от профилактических прививок. Профилактика внутричерепной родовой травмы заключается в предупреждении патологии беременности, гипоксии плода, рациональном ведении родов с учетом состояния и гестационного возраста плода.
Родовые кровоизлияния новорожденных | Нейродети
Родовые кровоизлияния новорожденных.
Кефалогематома наблюдается у порядка 0,5% новорожденных. Характеризуется кровоизлиянием между плоскими костями черепа и соединительной тканью, выражена в виде припухлости на голове. Покраснения могут отсутствовать вовсе.
Происходит она по следующим причинам: при прохождении головки малыша по родовому каналу при некотором нарушении сократительных действий матки матери и процесса выталкивания сдавливаются кости черепа ребенка, кожа смещается вслед за надкостницей и происходит разрыв сосудов. Далее на месте разрыва скапливается некоторое количество крови.. Объем крови в кефалогематоме колеблется от 5 до 150мл. Обычно кефалогематома новорожденного расположена на одной или двух теменных костях, редко на лобной и затылочной, практически никогда – на височной части.
Внутричерепные кровоизлияния.
Субдуральные гематиомы чаще возникают при стремительных родах, когда имеет место резкое смещение костей черепа. Наиболее часто травмируются сосуды, впадающие в верхний сагиттальный и поперечный синусы и сосуды намета мозжечка. Субдуральные гематомы могут быть одно- или двусторонними. Непосредственно после рождения неврологические нарушения выражены не резко, и это состояние обычно диагностируют как нарушение мозгового кровообращения I-II степени. Состояние ребенка постепенно ухудшается. Образовавшаяся гематома вызывает сдавление жизненно важных центров мозга, вызывает дислокацию ликворных путей. Кожные покровы бледные, холодные, дыхание учащенное, нерегулярное, пульс аритмичный. Мышечный тонус снижен. Безусловные рефлексы отсутствуют или угнетены. Корнеальный и конъюнктивальный рефлексы отсутствуют. Ребенок не сосет, не глотает. Постепенно нарастают симптомы внутричерепной гипертензии, набухают роднички, может возникнуть расхождение черепных швов. Могут быть очаговые или генерализованные клонико-тонические судорожные приступы. При нераспознанной гематоме через 7-10 дней происходит ее инкапсуляция с последующей атрофией мозговой ткани. Лечение нейрохирургическое. Субтенториальные субдуральные кровоизлияния (кровоизлияния в заднюю черепную ямку) характеризуются особой тяжестью. С момента рождения нарастают симптомы сдавления ствола мозга: ригидность затылочных мышц, анизокория, стойкое отведение глаз в сторону, грубый нистагм, тонические судороги. Прогрессируют брадикардия, расстройство дыхания, вялость, гипо- и арефлексия, расстройство сосания и глотания.
Тяжесть и прогноз определяются своевременностью диагностики и нейрохирургического лечения. Возможен благоприятный исход, но с последующим появлением гидроцефалии, минимальной мозговой дисфункции.
Лечение: при поверхностной субдуральной гематоме исход благоприятный, если своевременно проведено хирургическое лечение.
Эпидуральные кровоизлияния
Эпидуральные кровоизлияния возникают из сосудов надкостницы вследствие перелома или трещины костей свода черепа. Располагаются между внутренней поверхностью костей черепа и твердой мозговой оболочкой, как правило, сочетаются с наружной кефалогематомой. В клинике после «светлого промежутка» от 3 до 6 часов развивается синдром сдавления мозга — резкое беспокойство, мидриаз на пораженной стороне, судороги чаще клонико-тонического характера, гемипарез на противоположной стороне, брадикардия, брадипноэ вплоть до асфиксии, снижение артериального давления. Лечение нейрохирургическое.
Если гематома не прооперирована, то ребенок может умереть.
Субарахноидальные кровоизлияния – один из наиболее часто встречающихся видов нарушений мозгового кровообращения у новорожденных. В 75% случаев субарахноидальные кровоизлияния отмечаются у недоношенных детей. Причиной этих кровоизлияний могут быть асфиксия, повышающая сосудистую проницаемость, наложение щипцов, вакуум-экстрактора. Происходит разрыв капилляров и мелких сосудов. Возникают частые срыгивания, рвота. Мышечный тонус высокий. Появляются симптомы повышения внутричерепного давления – расхождение черепных швов, напряжение большого родничка, косоглазие. Наблюдаются выраженная общая гиперестезия, тремор, ригидности мышц затылка. При люмбальной пункции в спинномозговой жидкости обнаруживают приместь крови.
Мелкие множественные кровоизлияния чаще встречаются при затяжных родах, преждевременном отхождении вод, слабости родовой деятельности; их можно обнаружить в полушариях, мозжечке, стволе мозга. Причиной множественных петехиальных кровоизлияний является кислородное голодание мозга. Новорожденные беспокойны, выражение лица у них болезненное, отмечаются судороги мышц лица и конечностей, рвота, угнетение безусловных рефлексов. Такое состояние может длиться несколько недель. В последующем не редко обнаруживаются двигательные расстройства, эпилептические припадки, задержка умственного развития.
Субэпендимарные кровоизлияния чаще являются результатом разрыва мелких вен между хвостатым ядром и зрительным бугром. Кровоизлияние нередко разрушает головку хвостатого ядра. Отмечаются глубокие расстройства функций центральной нервной системы, нарушение регуляции вегетативно-трофических функций. При прорыве крови в боковой желудочек развивается картина внутрижелудочкового кровоизлияния.
Внутрижелудочковые кровоизлияния типичны для недоношенных, но встречаются и у доношенных новорожденных. Клиническая картина характеризуется угнетенем сознания, расстройством дыхания, тоническими судорогами, Дети не сосут, не глотают. Большой родничок напряжен. Характерны гипертермия, центральные нарушения вегетативно- трофических функций. Эти кровоизлияния могут быть острыми и подострыми. Для первых характерны нарастающие в сроки от нескольких минут до 2-3 суток анемия, диффузная мышечная гипотония, тремор, тонические судороги, пронзительный крик, угнетение сосания и глотания, глазодвигательные расстройства (открытые глаза, парез взора, вертикальный нистагм). При перемене положения тела отмечается резкое ухудшение состояния. Подострое течение внутрижелудочкового и перивентрикулярных кровоизлияний наблюдается при наличии постнатальных причин гипоксии Для них характерны повторные апное, мышечная гипер- или гипотония, гипорефлексия, стойкие «глазные» симптомы (нистагм, Грефе, «заходящего солнца», косоглазие), псевдобульбарные расстройства. Судорожный синдром наблюдается реже, чем при остром течении. Избыточное кровенаполнение мозга с увеличением венозного давления характеризуется выбуханием и напряжением родничков.
У новорожденных не редко встречаются комбинации различных видов кровоизлияний.
Диагностика родовых кровоизличяний основывается на тщательном изучении акушерского анамнеза, течения родов, детальном неврологическом обследовании и применении специальных методов исследования УЗИ, КТ, МРТ головного мозга
Лечение ребенка, перенесшего родовое кровоизлияние, должно быть комплексным и непрерывным с первых дней жизни. Эффективность лечебных мероприятий зависит от ранней диагностики неврологических нарушений. Лечение родовых кровоизлияний в остром периоде должно быть безотлагательном и активным и проводится в специализированном стационаре. Очень важной, определяющей тактику лечения, является консультация детского нейрохирурга проведенная в первые недели после кровоизлияния.
Проводится интенсивная терапия включающая дегидратационную, сосудистую, противосудорожную терапию, рассасывающую терапию иногда наружное дренирование боковых желудочков мозга с проведением фибринолиза. При нарастании размеров желудочковой системы на фоне проводимой консервативной проводится ликворошунтирующие операции. Раннее и адекватное проведение хирургического лечения обеспечит Вашему ребенку высокие шансы на нормальное интеллектуальное и физическое развитие.
симптомы, причины, лечение, профилактика, осложнения
Перед тем, как ответить на вопрос от чего может быть кровоизлияние в полости черепа у грудного ребёнка, стоит отметить, что особенно часто эта патология встречается среди недоношенных малышей. Примерно 20 процентов от общего числа недоношенных младенцев, чья масса тела составляла до 1500 граммов на момент появления на свет, страдают от внутричерепного кровоизлияния. Аналогичным образом, заметить, как проявляется патология можно при наличии таких отягощающих факторов, как:
- ишемия гипоксического типа,
- скачки артериального давления,
- оказание давления на головку малыша при родах.
Кровоизлияние в полости черепа грудничка может вызвать и зародышевый слой эмбриональных клеток или гематологические нарушения. К списку последних можно отнести дефицит витаминов категории К, заболевание гемофилию, синдром ДВС.
Происхождение кровоизлияния в полости черепа возможно в разных пространствах центральной нервной системы. Например, можно определить, как небольшие очаги распространяются на субарахноидальное пространство. Нередко, их распознают в серпе и намете гипофиза. Наиболее крупные проявления кровоизлияний начинают проявляться в субарахноидальном и субдуральном пространствах. Реже, первые признаки в процессе диагностики можно заметить в мозговой паренхиме или желудочках. При этом, последние случаи являются особенно тяжёлыми.
В зависимости от типа и локализации кровоизлияния, его признаки могут различаться. Например, при субарахноидальном – самым распространенным вариантом кровоизлияния внутри черепа, – отмечаются судороги, потеря сознания, прочие неврологические расстройства малыша. Большие кровоизлияния влекут за собой начало воспалительного процесса, который поражает мягкую оболочку мозга. Это грозит развитием гидроцефалии в процессе роста грудного ребёнка.
Что касается субдурального типа внутричерепного кровоизлияния, то на сегодняшний день оно встречается реже, что обуславливается более качественным уровнем работы акушеров. Субдуральное кровоизлияние является следствием повреждения серпа твёрдых оболочек мозга или прочих частей, включая наметы гипофиза и вены. Разрывы особенно распространены среди малышей, которые являются первенцами, крупных грудничков, детей, появившихся на свет в результате осложненной родовой деятельности, сопровождающейся давлением на сосуды внутри черепа. Патологию можно распознать по судорогам, которые начинаются практически сразу после рождения. У малыша увеличиваются объёмы головы, и это увеличение происходит в стремительном темпе. Отмечаются сопутствующие неврологические расстройства, включая кровоизлияния в глазную сетчатку, низкое артериальное давление и т. д.
Наиболее опасным видом внутричерепного кровоизлияния является внутрижелудочковое. Также, к этому списку относятся излияния крови в мозговые ткани. Они распространены среди недоношенных малышей и происходят в течение 3-4-х дней с момента появления малыша на свет. Большие кровоизлияния сопровождаются кровоизлияниями в различные части мозга в больших объёмах. Внешние симптомы патологий могут отсутствовать. В некоторых случаях, у грудничков отмечается апноэ, проявления цианоза или спонтанный коллапс.
Диагностика внутричерепного кровоизлияния у новорождённых
Основаниями для подозрения на диагноз излияния крови в полости черепа является наличие таких признаков, как апноэ, судорожные приступы, неврологические проблемы. Для того чтобы подтвердить или опровергнуть факт наличия патологии, врачи выполняют:
- компьютерную томографию головы новорождённого,
- коагулограмму,
- лабораторные анализы чтобы диагностировать эритроциты в ликворе,
- ЭЭГ и т. д.
Чем опасно внутричерепное кровоизлияние у грудничков, так это высоким риском летального исхода или инвалидизации.
Что можете сделать вы
Как правило, оказывать первую помощь малышу родителям не приходится. Кровоизлияния обнаруживаются ещё при нахождении матери и грудного ребёнка в роддоме. В остальных случаях необходимо обращать внимание на состояние и поведение малыша, при любых подозрениях обращаясь к специалисту. Врач подробно исследует состояние ребёнка и расскажет, что делать, чтобы избавиться от патологии в случае её обнаружения.
Что делает врач
Первостепенной задачей врачей является проведение тщательной диагностики с подтверждением самого факта наличия кровоизлияния, его типа и локализации. В большинстве случаев лечить младенца необходимо, используя поддерживающую терапию. Исключением являются ситуации, когда кровоизлияние обуславливается гематологическими причинами. В обязательном порядке ребёнку назначается витаминотерапия с введением элемента категории К. На основании результатов анализов крови к разработке стратегии, позволяющей вылечить младенца, привлекают нейрохирургов. При наличии субдуральных гематом может потребоваться удаление остатков излияния.
Предотвратить излияние крови в полость черепа у малыша обычными способами практически невозможно. Для того чтобы снизить риски обнаружения патологии, будущая мама должна тщательно следить за своим здоровьем, избегая факторов, которые могут спровоцировать преждевременные роды недоношенного грудничка. Необходимо регулярно проходить обследования у врача, отказаться от вредных привычек, своевременно лечить все возникшие в период беременности заболевания.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании внутричерепное кровоизлияние у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг внутричерепное кровоизлияние у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как внутричерепное кровоизлияние у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга внутричерепное кровоизлияние у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить внутричерепное кровоизлияние у новорожденных детей и не допустить осложнений. Будьте здоровы!
причины, лечение. Кровоизлияние у новорождённого
Ишемия-гипоксия, изменения АД и давление. Наличие зародышевого матрикса делает кровотечение более вероятным. Риск также увеличивается при гематологических заболеваниях (например, дефиците витамина К, гемофилии, ДВС-синдроме).
Субарахноидальное кровоизлияние, вероятно, является наиболее частым типом внутричерепного кровоизлияния. Для таких новорожденных характерны апноэ, судороги, вялость или необычные результаты неврологического обследования. Большие кровотечения, связанные с менингеальным воспалением, могут привести к гидроцефалии в процессе роста младенца.
Субдуральное кровоизлияние, в настоящее время встречающееся реже в связи с совершенствованием акушерских методов, возникает в результате кровотечения в серповидное пространство, тенториум или комиссурувен. Такое кровотечение, как правило, возникает у новорожденных от первородящих матерей, у больших новорожденных или после осложненных родов — состояний, которые могут производить необычное давление на внутричерепные сосуды. Симптомы могут быть представлены судорогами; быстрым увеличением головы или ненормальными результатами неврологического обследования.
Внутрижелудочковые и/или внутрипаренхимные кровоизлияния являются самым серьезным видом внутричерепных кровотечений. Часто бывают двусторонними и обычно развиваются в зародышевом матриксе. Гипоксия — ишемия повреждает эндотелий капилляров, снижает ауторегуляцию сосудов головного мозга и может увеличить мозговой кровоток и венозное давление, которые делают кровотечение более вероятным. В большинстве случаев внутрижелудочковые кровоизлияния протекают бессимптомно.
Риск : у недоношенных новорожденных риск внутримозгового кровоизлияния и его тяжесть прямо пропорциональны степени незрелости:
- 25 недель гестации — риск 50 %.
- 26 недель — 38 %.
- 28 недель — 20 %.
- Статистика варьирует, иногда значительно, между клиниками.
Время проявления. У недоношенных около 50 % кровоизлияний проявляются в 1 день жизни, 25 % на второй и 15 % на третий.
Источники кровотечения:
У недоношенных имеется герминальный матрикс (регрессирует к 32-36 неделям гестации) с уязвимыми сосудами (чувствительны к колебаниям давления, ишемии, гипоксии, ацидозу, нарушениям свертывания). На 28-32 неделях гестации большая часть терминального матрикса расположена в каудоталамическом переходе, сразу сзади отверстия Монро. В IV желудочке также есть уязвимый герминальный матрикс.
По мере созревания новорожденного значение герминального матрикса как источника внутримозгового кровоизлияния снижается, а сосудистых сплетений — возрастает.
Классификация внутримозгового кровоизлияния у новорожденных детей
Совет . Вместо приведенных классификаций (существуют и другие) лучше использовать краткое точное описание с использованием терминов «герминальный матрикс», «внутрижелудочковое», «паренхиматозное» и указанием локализации.
Классификация Papile — наиболее часто используемая классификация кровоизлияний у НН, основана на данных компьютерной томографии:
- Кровоизлияние II степени: с прорывом в желудочек без его расширения.
- Кровоизлияние III степени: с прорывом в желудочек и его расширением.
- Кровоизлияние IV степени: сочетание кровоизлияния I-III степени с кровоизлиянием в паренхиму мозга.
Классификация DEGUM (Немецкое общество медицинского ультразвука). Разработана педиатрическим отделом DEGUM в 1998 г и построена на основании данных УЗИ:
- Кровоизлияние I степени: субэпендимальное.
- Кровоизлияние П степени: внутрижелудочковое с заполнением
- Кровоизлияние 111 степени: внутрижелудочковое с заполнением > 50 % просвета.
- Паренхиматозные кровоизлияния (большой мозг, мозжечок, базальные ганглии, ствол мозга) описываются отдельно (локализация и размеры).
Диагностика внутримозгового кровоизлияния у новорожденных детей
Внутричерепные кровоизлияния следует подозревать у новорожденного с апноэ, судорогами, вялостью или необычными неврологическими симптомами; таким детям нужно провести КТ головы. Хотя УЗИ черепа не представляет опасности, КТ является более чувствительным методом для тонких слоев крови. Тем не менее для скрининга очень недоношенных детей (например,
Кроме того, должны быть проведены исследования крови, клинический анализ крови и метаболические исследования.
Ультразвуковое исследование
Недоношенным необходимо выполнять краниальное УЗИ на первые, третьи и седьмые сутки жизни. Имеет смысл также выполнять УЗИ после поступления ребенка в отделение (на случай судебных расследований для уточнения времени первого проявления поражения).
При обнаружении поражения необходимо тщательное исследование среднего мозга и инфратенториальных структур через дополнительные доступы (передние и задние боковые роднички). Примерно у 10 % недоношенных с постгеморрагическим расширением желудочков выявляются мелкие кровоизлияния в мозжечок, которые плохо видны через большой родничок (эта клиническая проблема недооценивается).
При обнаружении кровоизлияния около артерий, особенно у доношенного новорожденного, н
Внутричерепное кровоизлияние у новорожденных
Кровоизлияния в ткань мозга или в окружающие ткани могут возникать у любых новорожденных, однако особенно часто развиваются у недоношенных; около 20 % недоношенных новорожденных с массой тела при рождении менее 1500 г имеют внутричерепное кровоизлияние. Гипоксическая ишемия, колебания АД и давление, оказываемое на головку во время родов, являются основными причинами. Наличие зародышевого слоя хвостатого ядра (эмбриональные клетки, располагающиеся над хвостатым ядром на латеральной стенке боковых желудочков, которые обнаруживают только у плода) делает кровоизлияние более вероятным. Риск также повышается при наличии гематологических нарушений (например, недостаток витамина К, гемофилия, синдром диссеминированного внутрисосудистого свертывания — ДВС).
Кровоизлияние может происходить в несколько пространств ЦНС. Небольшие кровоизлияния в субарахноидальное пространство, серп и намет мозжечка часто являются случайными находками на аутопсии новорожденных, умерших от причин, не связанных с ЦНС. Большие по размеру кровоизлияния в субарахноидальное или в субдуральное пространство, паренхиму мозга или желудочки встречаются реже, однако являются более тяжелыми.
Субарахноидальное кровоизлияние достоверно является наиболее частым видом внутричерепного кровоизлияния. Может проявляться апноэ, судорогами, нарушением сознания или неврологическими нарушениями у новорожденных. При больших кровоизлияниях сопутствующее воспаление мягкой мозговой оболочки может привести к развитию сообщающейся гидроцефалии по мере роста младенца.
Субдуральное кровоизлияние, которое сейчас встречается реже благодаря совершенствованию акушерской помощи, развивается в результате разрыва серпа твердой мозговой оболочки, наметов мозжечка или вен, впадающих в поперечный и верхний сагиттальный синусы. Такие разрывы имеют тенденцию возникать у новорожденных при первых родах, у больших новорожденных или после тяжелых родов это состояния, при которых отмечается повышенное давление на внутричерепные сосуды. Первым проявлением могут быть судороги; быстро увеличивающиеся размеры головы или неврологические нарушения — гипотония, слабый рефлекс Моро или распространенное кровоизлияние в сетчатку глаза.
Внутрижелудочковое и/или кровоизлияние в ткань мозга обычно возникает в течение первых 3 дней жизни и является наиболее тяжелым видом внутри-черепногокровоизлияния. Кровоизлияния наиболее часто возникают у недоношенных новорожденных, часто являются двусторонними и обычно происходят в зародышевый слой хвостатого ядра. Большинство кровоизлияний субэпендимальные или внутрижелудочковые и небольшие по объему. При больших кровоизлияниях может отмечать кровоизлияние в паренхиму или желудочки мозга с большим количеством крови в большой и базальных цистернах. Гипоксия-ишемия часто предшествует внутрижелудочковому и субарахноидальному кровоизлиянию. Гипоксическая ишемия приводит к повреждению эндотелия капилляров, нарушает сосудистую мозговую ауторегуляцию и может увеличивать мозговой кровотоки венозное давление, каждый из которых может делать кровоизлияние более вероятным. Большинство внутрижелудочковых кровоизлияний являются бессимптомными, однако большие кровоизлияния могут вызывать апноэ, цианоз или внезапный коллапс.
Диагноз при внутричерепном кровоизлиянии
Внутричерепное кровоизлияние нужно подозревать у любого новорожденного с апноэ, судорогами, нарушением сознания или неврологическими нарушениями.
Необходимо назначить КТ головы. Несмотря на то что УЗИ головного мозга безопасно, не требует седации и может легко обнаружить кровь в желудочках или ткани мозга, КТ более чувствительно для обнаружения небольшого количества крови в субарахноидальном или субдуральном пространстве. Если диагноз сомнителен, можно исследовать ликвор для обнаружения эритроцитов: обычно ликвор содержит кровь. В то же время в ликворе у доношенных новорожденных часто присутствует небольшое количество эритроцитов. При субдуральном кровоизлиянии диафаноскопия черепа может выявить диагноз после того, как кровь лизировалась.
В дополнение следует провести коагулограмму, развернутый общий анализ крови и биохимический анализ крови для выявления других причин неврологической дисфункции (например, гипогликемия, гипокальциемия, электролитные расстройства). ЭЭГ может помочь установить прогноз, если ребенок переживет острый период кровоизлияния.
Прогноз
При субарахноидальном кровоизлиянии прогноз, как правило, хороший. При субдуральном кровоизлиянии следует подходить к прогнозу с осторожностью, однако некоторые младенцы поправляются. Большинство младенцев с небольшими внутрижелудочковыми кровоизлияниями переживают острый период и затем поправляются. Для младенцев с большими внутрижелудочковыми кровоизлияниями прогноз неблагоприятный, особенно если кровоизлияние распространяется на паренхиму. У многих остается неврологическая резидуальная симптоматика.
Внутричерепное кровоизлияние: лечение
В большинстве случаев лечение поддерживающее, кроме гематологических причин кровоизлияния. Все дети должны получить витамин К, если его не вводили до этого. По результатам исследования свертывающей системы крови назначают тромбомассу или факторы свертывания крови. Субдуральные гематомы должны лечиться нейрохирургом; может потребоваться удаление крови.
Данная статья размещена исключительно в общих познавательных целях посетителей и не является научным материалом, универсальной инструкцией или профессиональным медицинским советом, и не заменяет приём доктора. За диагностикой и лечением обращайтесь только к квалифицированным врачам.
Внутричерепные кровоизлияния у новорожденных — Чемпионы и Маленькие Гении
Не только частота, но еще и тяжесть внутричерепных кровоизлияний у новорожденных оказывают большое влияние на величину смертности в перинатальном периоде. Кроме этого, кровоизлияния относятся к одним из главных причин, в результате которых происходят необратимые повреждения мозга.
Причины внутричерепных кровоизлияний.
Основной причиной внутричерепного кровоизлияния является травма. Но они могут также произойти и при родах, и при кесаревом сечении, и даже у недоношенных детей. Кроме того, у таких детей они появляются и без каких-либо травм.
Кровоизлияния у новорожденных бывают: внутрижелудочковые, эпидуральные и субарахноидальные. Также существуют и кровоизлияния в вещество головного мозга.
Клинические проявления, которые зависят от локализации и величины кровоизлияния, могут быть отчетливыми сразу же после рождения ребенка, но в некоторых случаях они начинают проявляться только в 1-2 дня.
Клиническая картина кровоизлияний у новорожденных.
При незначительных кровоизлияниях у малышей при рождении появляется сонливость и вялость. Происходит нарушение глотания и сосания.
При субарахноидальных кровоизлияниях основным симптомом являются довольно частые приступы асфиксии, то есть, удушья. Тихо плачущий ребенок лежит, не шевелясь, с открытыми глазами. Появляются тонические судороги, Начинаются судорожные подергивания лицевых мышц или же конечностей.
Внутричерепные кровоизлияния у новорожденных Диагностика.
Врач ставит диагноз на основании общих симптомов кровоизлияния. К ним относятся: стонущий и слабый плач малыша, сонливость, вскрикивание ребенка и страдальческое выражение лица. Также учитывается и сосательный рефлекс – малыш сосет слабо или же этот рефлекс полностью отсутствует.
К наиболее выраженным признакам относятся: повышенный или, наоборот, пониженный тонус, понижение или повышение температуры, приступы апноэ с цианозом, подергивание мышц, а также нарушение сердечного ритма – тахикардия или же брадикардия.
Внутричерепные кровоизлияния у новорожденных Лечение.
Основным моментом в лечении – это создание для малыша полного покоя после рождения. Туалет новорожденных нужно проводить очень аккуратно, чтобы его сильно не тревожить. Назначается проведение противосудорожной терапии, витаминной терапии и оксигенотерапии.
Чтобы снизить внутричерепное давление, делают пункцию – прокол спинномозговых оболочек и удаление лишней жидкости из полости, которая начинает резко возрастать при отеке мозга, что создает большую угрозу для жизни ребенка.
Если повышена кровоточивость – назначают кровоостанавливающие препараты – хлорид кальция, аскорутин, дицинон.
Если выявлена недостаточность надпочечников – назначают их гормон, то есть, гидрокортизон.
Внутричерепные кровоизлияния у новорожденных Осложнения.
В дальнейшем у ребенка могут быть эпилепсия, гидроцефалия, а также ДЦП и отставания в нервно-психическом развитии.
Внимание, не занимайтесь самолечением! Обязательно обращайтесь к врачу!
