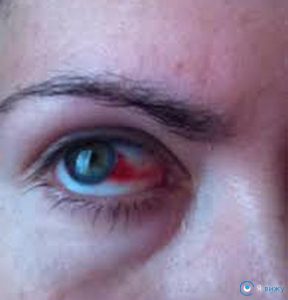
Покраснение глаз
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу. Покраснение глаз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Выражение «красные глаза» или «синдром красного глаза» употребляют, когда мелкие кровеносные сосуды глаз сильно расширяются, а иногда и лопаются, вызывая общую гиперемию тканей глаза.
Разновидности
Гиперемия, или покраснение глаз (глаза), может ограничиваться очаговыми проявлениями (точечные кровоизлияния) либо носить тотальный характер (покраснение склеры, конъюнктивы и роговицы глаза). В некоторых случаях покраснение не сопровождается дополнительными симптомами, тогда как в других возникают зуд, слезотечение, отек окружающих глаз тканей.
Главными критериями, определяющими необходимость срочной врачебной консультации в таких случаях, служат боль и нарушение зрения.
При описании покраснения глаз офтальмологи используют термин «инъекция». Локализация гиперемированных участков в области глаза позволяет определить, где находится очаг воспаления. Конъюнктивальная, или поверхностная, инъекция сопровождается покраснением конъюнктивы вследствие ее воспалительных изменений. Перикорнеальная (глубокая, цилиарная) инъекция возникает при воспалении наружного слоя склеры или роговицы. Возможна также смешанная инъекция, при которой гиперемированы сосуды конъюнктивы и эписклеры. Если воспалительный процесс захватывает склеру глаза, возникает склеральная инъекция. При глаукоме возможно появление застойной инъекции.При каких заболеваниях возникает покраснение глаз
Покраснение глаз далеко не всегда свидетельствует о заболевании.
Причины такого состояния могут заключаться в переутомлении глаз из-за высоких нагрузок, особенно при длительной работе за компьютером или при плохом освещении, при использовании неправильно подобранных очков или контактных линз, при плавании под водой, при нахождении на сильном ветру, воздействии раздражающих веществ и употреблении алкоголя.
Собственно глазные заболевания также сопровождаются покраснением, или инъекцией сосудов. В первую очередь следует исключить
Даже незначительное повреждение глаза сопровождается болью, покраснением конъюнктивы, резью, слезотечением, светобоязнью.
Одной из самых распространенных причин покраснения глаза служат инфекционные заболевания: грипп, корь, краснуха, ветряная оспа и скарлатина.Вирус кори проникает в организм через дыхательные пути и распространяется кровью по всему организму. Он поражает не только кожу, но и слизистые оболочки, вызывая в том числе и покраснение конъюнктивы глаз. При тяжелом течении заболевания появляются слезотечение и светобоязнь, возможно возникновение точечных изъязвлений конъюнктивы и роговицы.
Он поражает не только кожу, но и слизистые оболочки, вызывая в том числе и покраснение конъюнктивы глаз. При тяжелом течении заболевания появляются слезотечение и светобоязнь, возможно возникновение точечных изъязвлений конъюнктивы и роговицы.
К опасным осложнениям кори относится кератоконъюнктивит, который грозит потерей зрения.
Вирус краснухи, распространяясь по лимфатической системе, проникает в кожу и слизистые оболочки. Попадая на конъюнктиву глаз, вирус вызывает ее покраснение с образованием пузырьков и слезотечение. В переходной складке конъюнктивы возможно скопление слизистого отделяемого.Ветряная оспа, возбудителем которой является вирус герпеса, также поражает слизистую оболочку глаза. Клинические симптомы заболевания сходны с конъюнктивитом, кератитом и другими воспалительными процессами и включают покраснение конъюнктивы и кожи век, помутнение зрения, боль и слезотечение.
Гиперемия и отек конъюнктивы часто свидетельствуют об инфекционном или аллергическом конъюнктивите.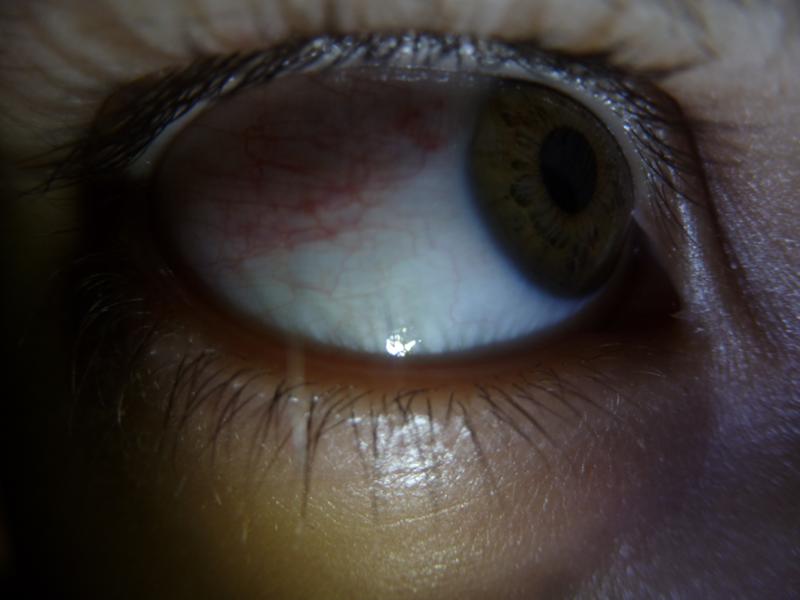 Заболевание начинается внезапно и поражает сначала один глаз, а потом и другой. Конъюнктива век и переходных складок отекает и становится темно-красной. Заметно гнойное отделяемое, особенно после сна. Одновременно возможно воспаление роговой оболочки с появлением сероватых инфильтратов по краю роговицы.
Заболевание начинается внезапно и поражает сначала один глаз, а потом и другой. Конъюнктива век и переходных складок отекает и становится темно-красной. Заметно гнойное отделяемое, особенно после сна. Одновременно возможно воспаление роговой оболочки с появлением сероватых инфильтратов по краю роговицы.
Среди специфических конъюнктивитов наиболее опасен гонорейный конъюнктивит (бленнорея), который чреват поражением роговицы.
Конъюнктивиты вирусной природы сопровождаются гиперемией слизистой оболочки глаза и склеры, однако при этом чаще выделения не гнойные, а слизистые.Для аллергического конъюнктивита характерно острое начало, сопровождаемое сильным зудом, отеком, покраснением конъюнктивы и развитием роговичного синдрома. При тяжелом течении поражается роговица.
При воспалении поверхностного слоя склеры (эписклерит) и вовлечении в процесс всей фиброзной оболочки глаза (склерит) гиперемию дополняют такие симптомы, как отек, болезненность при надавливании и движении глазного яблока.
Воспаление роговой оболочки, или кератит, также сопровождается покраснением глаза (перекорнеальная и смешанная инъекция). Помимо этого, для кератита характерны симптомы раздражения роговицы (боль, слезотечение, светобоязнь и блефароспазм – прищуривание), а при отсутствии адекватного лечения – помутнение роговицы.
Чаще всего воспаление на роговице вызывает герпетическая инфекция.
При отсутствии или неправильном лечении воспалительный процесс может переходить на глубоколежащие структуры глаза – радужку, цилиарное тело.
В этих случаях развивается кератоирит, кератоиридоциклит или кератоувеит. Раздражение и покраснение глаза резко усиливаются. Наблюдается отек век и роговицы. Помутнение роговицы сопровождается ухудшением зрения, а при отсутствии лечения – полной потерей зрения. Застойные явления в сосудах, расположенных вблизи лимба (узкая полоска, разграничивающая роговицу и склеру), выявляются при остром приступе глаукомы и характеризуются локальным покраснением у лимба.
Это заболевание редко начинается остро, и чаще сначала поражается один глаз.
Если покраснение глаз проявляется как самостоятельный симптом, необходимо незамедлительно посетить офтальмолога. Покраснение глаз, возникающее при таких инфекционных заболеваниях, как корь, краснуха, ветряная оспа требует консультации
педиатра или
терапевта.
Диагностика и обследование
Диагностика заболеваний, которые сопровождаются покраснением глаз, проводится на основании жалоб, опроса и осмотра пациента.
Обращают внимание на возможные провоцирующие факторы (травмы, цветение растений, длительную работу за компьютером) и локализацию гиперемии.
Роговицу, переднюю камеру, радужную оболочку и зрачок исследуют методом бокового освещения и с помощью щелевой лампы. Обязательно измеряют глазное давление с помощью тонометров. При подозрении на синдром сухого глаза врач с помощью специального красителя оценивает состояние слезной пленки, конъюнктивы, мейбомиевых желез. При конъюнктивитах иногда трудно определить этиологию, поэтому необходим анализ крови с определением эозинофилов и СОЭ.Красные глаза: причина, что делать
Содержание:
Покраснение глаз — серьезный повод для визита к врачу офтальмологу. Ведь краснота всегда имеет причину и нередко говорит о проблемах со здоровьем.
Почему краснеют глаза
Покраснение может возникать под действием раздражающих факторов: сигаретного дыма, частичек пыли, сильных порывов ветра. В таком случае появляется легкое слезотечение и гиперемия конъюнктивы — слизистой оболочки, которая покрывает снаружи глазное яблоко. Симптомы возникают быстро и так само быстро исчезают, как только прекращается действие раздражителя.
Ярко выраженная гиперемия чаще всего говорит об офтальмологической патологии. Больного беспокоит покраснение белков глаз, обильное слезотечение, чувство жжения и дискомфорта. Симптомы могут присутствовать постоянно или возникать периодически: после длительной работы за компьютером, пребывания в кондиционируемом помещении, контакта с аллергеном. Гиперемия появляется вследствие расширения сосудов конъюнктивы под действием разных факторов.
Возникновение симптомов могут спровоцировать:
-
✔ аллергический конъюнктивит;
-
✔ инфекционный кератит, конъюнктивит, блефарит;
-
✔ эрозия или язва роговицы;
-
✔ синдром сухого глаза;
-
✔ аутоиммунные заболевания;
-
✔ интоксикация;
-
✔ грипп или ОРВИ;
-
✔ отсутствие коррекции при плохом зрении;
-
✔ неправильный уход и режим ношения (МКЛ) или реакция на определенный раствор.

При инфекциях и аллергии симптомы выражены особенно ярко и доставляют человеку немало страданий. В остальных случаях глаза краснеют менее интенсивно, а зуд, жжение и дискомфорт выражены в гораздо меньшей степени. И тем не менее краснота все равно доставляет массу неудобств.
Что делать, если краснеют глаза
Красные сосуды в глазах выглядят не только непривлекательны, но еще и опасны. Ведь они могут привести к осложнениям со стороны глаз. Так как же бороться с покраснением и чем лечить, что делать, чтобы от него избавиться?
Все зависит от причины гиперемии. Если глаза покраснели после бессонной ночи или прогулки в ветреную погоду, то делать ничего не нужно. Краснота вскоре исчезнет сама собой. Но в случае систематического покраснения глаз необходимо обязательно обратится к врачу.
Когда причина красных глаз непонятна, необходимо сразу же обращаться к офтальмологу. Врач проведет обследование, поставит диагноз и расскажет, что нужно делать.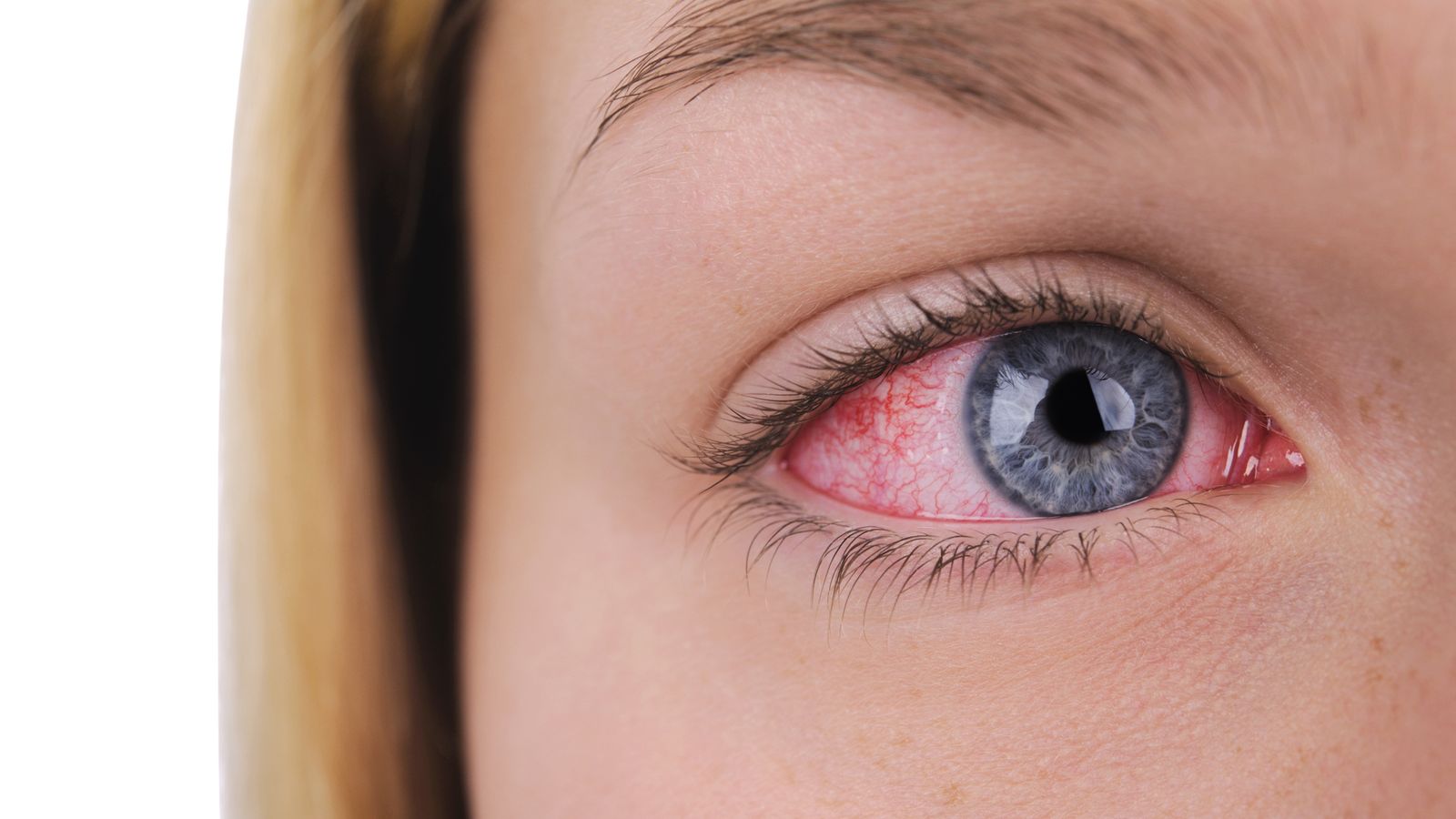 Тактика лечения в разных случаях может сильно отличаться. Она напрямую зависит от того, чем спровоцировано появление красноты. Например, при аллергии и инфекции необходимы совершенно разные лекарственные препараты.
Тактика лечения в разных случаях может сильно отличаться. Она напрямую зависит от того, чем спровоцировано появление красноты. Например, при аллергии и инфекции необходимы совершенно разные лекарственные препараты.
Если покраснение и раздражение глаз появилось при ношении контактных линз, нужно идти к специалисту по подбору контактной коррекции. Он определит, чем именно вызваны неприятные симптомы: аллергией на материал линз, непереносимостью раствора или сухостью глаз. После этого врач назначит лечение и даст рекомендации, которые в будущем помогут избежать повторения ситуации.
Капли для глаз от покраснения
При инфекционных заболеваниях назначают антибактериальные, противовирусные и противогрибковые капли и мази. Для лечения аллергии используют гипосенсибилизирующие и стероидные глазные капли.
При синдроме сухого глаза (недостаточной увлажненности глаз) назначают увлажняющие капли:
Что нужно помнить при выборе МКЛ
Чтобы контактные линзы не вызывали покраснения и раздражения глаз, подбирать их нужно с помощью офтальмолога. Специалист определит нужные параметры изделий, что сведет к минимуму риск того, что они не подойдут. Вместе с тем врач посоветует хороший многофункциональный раствор, который не будет вызывать раздражения и аллергических реакций.
Специалист определит нужные параметры изделий, что сведет к минимуму риск того, что они не подойдут. Вместе с тем врач посоветует хороший многофункциональный раствор, который не будет вызывать раздражения и аллергических реакций.
При выборе линз лучше отдавать предпочтение силикон-гидрогелевым изделиям с небольшим сроком ношения (однодневные, двухнедельные, ежемесячные). Делая выбор, нужно помнить о том, что МКЛ длительного ношения (квартальные, традиционные) плохо пропускают воздух, поэтому могут вызывать кислородное голодание роговицы и покраснение глаз.
Если при ношении линз возникает сухость глаз, можно обратиться к врачу и подобрать МКЛ с лучшей увлажненностью поверхностей. Или же приобрести капли для увлажнения глаз в течение дня.
Заботьтесь о здоровье своих глаз, а мы вам в этом поможем. Ведь в нашем интернет-магазине представлен большой ассортимент контактных линз, средств по уходу и аксессуаров с бесплатной доставкой по Киеву и другим городам Украины.
Воспользуйтесь выгодными акциями и скидками на наборы. А также присоединяйтесь к дисконтной программе, чтобы получать еще больше удовольствия от покупок с персональной скидкой от 3 до 10%.
Капилляры на лице
Причины появления капилляров на лице
Красные «прожилки» на коже лица, расширенные сосуды дермы, купероз – все это дерматологи называют термином телеангиэктазия. Какие же причины того, что на вашем лице появилось столь сомнительное украшение? Вы оказываетесь в зоне риска, если являетесь обладателем чувствительной, тонкой и сухой дермы. Но и хозяину жирной кожи лица тоже расслабляться рано, для вас характерно проявление одиночных узорных рисунков, в особенности на крыльях носа.
Так что вызывает капилляры на лице?
1. Генетика. Родители, страдающие этим довольно неприятным недугом, вероятнее всего, передадут эту проблему своим детям по наследству.
2. Температурные колебания. Скачки температур негативно сказываются на любой коже./GettyImages-510964845-56ad23885f9b58b7d00af0b6.jpg) Причем, будь то слишком высокая или низкая температура – дерме не важно, она негативно откликнется на такие перепады.
Причем, будь то слишком высокая или низкая температура – дерме не важно, она негативно откликнется на такие перепады.
3. Воздействие ультрафиолетовыми лучами. Излишнее увлечение загаром, в том числе и использование солярия, приведет к ослаблению защитных свойств вашего кожного покрова, что ускорит процессы старения и станет причиной купероза.
4. Увлечение спиртными напитками и табачными изделиями. Для того, чтобы увидеть появление «сеточки» на лице, не обязательно быть заядлым алкоголиком, нежная кожа лица может существенно пострадать и от весьма небольших порций алкоголя. Что же касается курения, то на пачках сигарет всем сообщается о негативном воздействии данной продукции на сердечно-сосудистую систему. А ведь капилляры на лице – это тоже маленькие, но сосуды. Поэтому, как говорится «вас предупреждали».
5. Различные заболевания внутренних органов. Не всегда купероз – это единственная проблема организма. Чаще всего, это только проявление более серьезных неполадок в организме. Так, особое внимание необходимо уделить печени и проверить давление.
Так, особое внимание необходимо уделить печени и проверить давление.
6. Ошибки в уходе за лицом. Обезвоживание дермы, ее истончение вследствие неправильно подобранных косметических процедур, могут нанести непоправимый урон сосудистой системе кожи.
Удаление капилляров на лице
Прежде всего, обратите внимание на профилактику. Определить предрасположенность к куперозу вы можете и самостоятельно. Вам необходимо ответить на следующие вопросы:
- является ли ваша кожа чувствительной?
- видны ли мелкие капилляры на лице при пристальном рассмотрении?
- на портретных фото бросаются ли в глаза расширенные сосуды, в особенности на крыльях носа?
Преимущественно позитивные ответы? Вероятно, вы предрасположены к телеангиэктазии. Для минимизации ее проявлений необходим будет правильный уход за кожей лица, а также забота обо всем организме.
Лечение же купероза должен заниматься врач-дерматолог. Самолечение не только не принесет желаемого эффекта, но и способно усугубить ситуацию.
Опытные специалисты медицинского центра ИмиджЛаб, изучив особенности вашего случая, могут порекомнедовать вам следующие средства от купероза на лице:
- Метод электрокоагуляции (прижигание капилляров волосковым электродом). Негативными последствиями такого способа могут стать точечные рубцы или локальная пигментация. Тем не менее, этот метод остается наиболее популярным.
- Метод озонотерапии (воздействие озоно-кислородной смеси на лопнувшие капилляры). Процедура проводится с помощью иглы, которая вводит смесь в места локализации сосудов. Преимуществом этого метода является полное устранение эстетического дефекта, видимых последствий процедуры на лице не остается.
- Метод лазерной терапии (блокада кровоснабжения сосуда с помощью вспышки лазера). Такая процедура рекомендуется пациентам с формами глубинного купероза.
- Метод фотоомоложения (лечение дермы высокоинтенсивными импульсами света). Процедура, которая совмещает в себе «приятное с полезным». Помимо того, что она устраняет «красную сетку», она к тому же помогает бороться с последствиями акне, с мелкими морщинками, пигментными пятнами, расширением пор, а также другими эстетическими дефектами кожных покровов.

Рекомендации
Вы склонны к куперозу или страдаете от его проявлений? Тогда возьмите на вооружение несколько рекомендаций:
- используйте только спецсредства для чувствительной кожи и препараты с антикуперозным действием;
- регулярно увлажняйте кожу;
- умывайтесь только прохладной или теплой водой, горячая и холодная вызовет рецидив;
- не перегревайтесь и не перемерзайте;
- принимайте витаминно-минеральные комплексы;
- укрепляйте капилляры с помощью контрастного душа и лицевой гимнастики;
- придерживайтесь диеты, богатой витамином С.
Как лечить сосудистые звёздочки — «Институт Вен» лечение варикоза в Киеве и Харькове
Они появились внезапно.
Маленькие тонкие линии на лице и ногах. Или целые узоры из сосудов.
Они опасны? Можно ли убрать сосудистые звёздочки?
Мы постараемся ответить на эти вопросы в нашей статье.
Сосудистые звёздочки (телеангиоэктазии) — это повреждённые и расширенные сосуды кожи.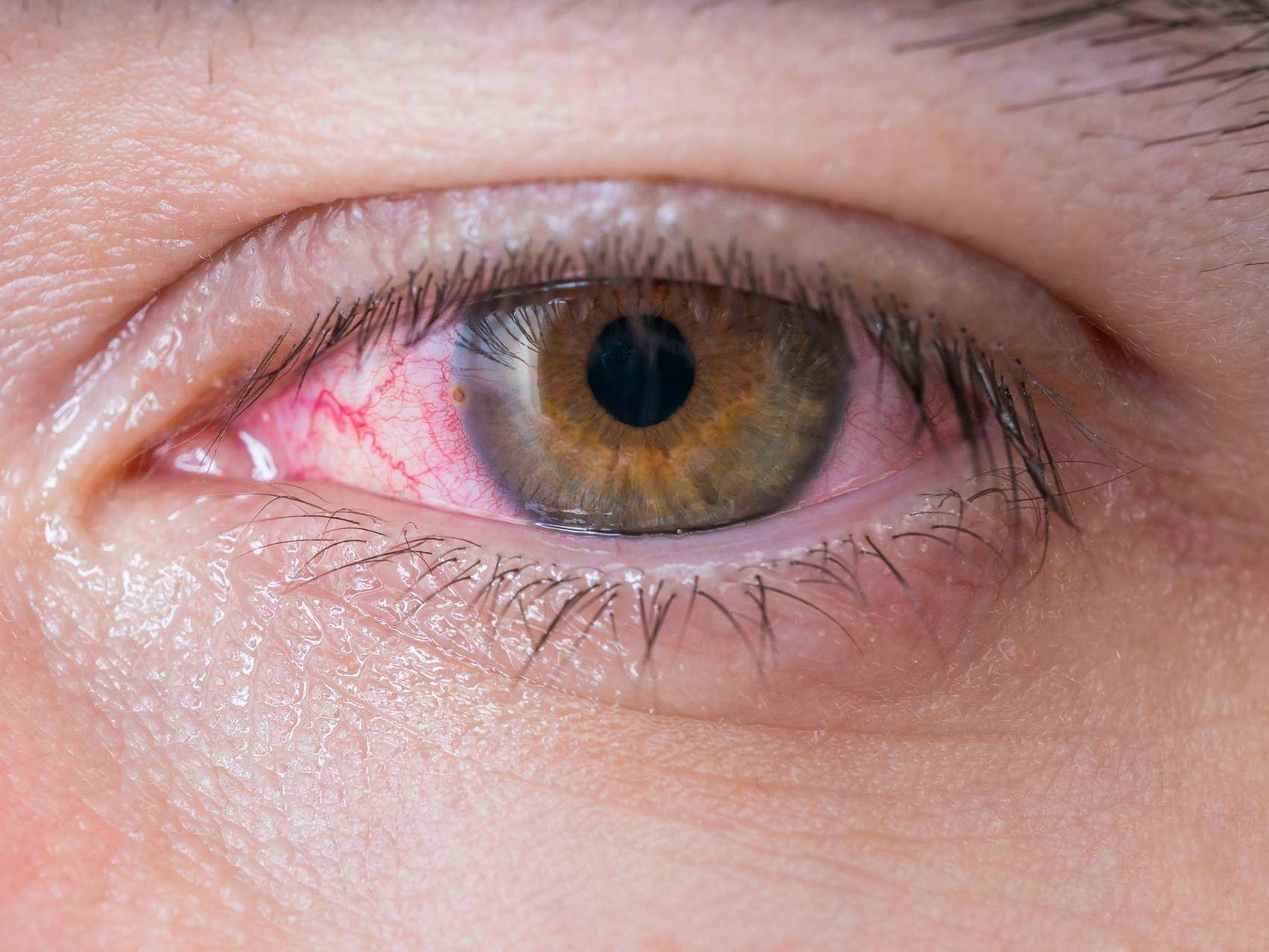 Обычно такие узоры фиолетовые, синие или красные.
Обычно такие узоры фиолетовые, синие или красные.
Сразу удалять такие косметические дефекты не обязательно, поскольку они не вредят здоровью.
Телеангиоэктазии похожи на варикозные вены причинами возникновения. Эти явления — разные формы венозной недостаточности. Но их степени угрозы различается.
Варикозные вены вызывают тяжёлые осложнения — иногда вплоть до смертельного исхода, а телеангиоэктазии всегда остаются исключительно косметической проблемой.
Многие люди стремятся узнать, как вылечить сосудистые звёздочки на ногах. Просто из-за их непривлекательного вида. Да и вряд ли кому-то понравится, что на его чистой коже внезапно нарисовались непонятные узоры. Особенно на лице.
Впрочем, для таких людей есть приятная новость — избавиться от телеангиоэктазий очень просто. Доктора убирают их несколькими эффективными методами. О них мы расскажем позднее.
Какой врач лечит сосудистые звёздочки на ногах?
В первую очередь сходите к сосудистому хирургу или к флебологу. Эти доктора специализируются на сосудах и легко выявят причину появления телеангиоэктазий. А вот убрать неприятные узоры можно у многих врачей, поскольку речь идёт о косметической процедуре и её выполняют не только в клиниках, но и в салонах.
Эти доктора специализируются на сосудах и легко выявят причину появления телеангиоэктазий. А вот убрать неприятные узоры можно у многих врачей, поскольку речь идёт о косметической процедуре и её выполняют не только в клиниках, но и в салонах.
Главное — не избавляйтесь от сосудистых звёздочек без диагностики. Узнайте, почему возник дефект, и тогда сможете предотвратить развитие других, более серьёзных заболеваний.
Причины появления сосудистых звёздочек
На лице и ногах телеангиэктазии выскакивают по разным причинам. На голове сосуды повреждаются из-за сильного давления и влияния ультрафиолетовой радиации. То есть после долгого пребывания на солнце лицо часто получает парочку неприятных украшений в виде красных узоров.
У сосудов на ногах другая проблема.
По венам кровь течёт от ног к сердцу. Она должна преодолеть силу притяжения и потому часть крови нередко стекает вниз. Этому препятствуют клапаны внутри сосудов. Они останавливают стекающую кровь и возвращают её в кровоток, так что в венах не формируются скопления крови.
Когда клапаны ослабевают или повреждаются, кровообращение ухудшается. Кровь переполняет сосуды. Поэтому такие вены на поверхности кожи сразу бросаются в глаза.
Вероятность появления сосудистых звёздочек зависит от факторов риска:
- Пожилой возраст
Из-за старения клапаны в сосудах ослабевают и часто пропускают кровь вниз Также у людей старше 60-ти лет хуже работают мышцы ног, которые помогают венам перекачивать кровь к сердцу.
- Беременность и ожирение
Эти факторы увеличивают количество крови в организме и повышают давление на сосуды в ногах.
- Гормональный дисбаланс
Гормональные препараты с эстрогеном ослабляют венозные клапаны. Для сосудов опасны противозачаточные и некоторые виды гормональной терапии.
- История повреждения вен или тромбоза
Травмы сосудов и твёрдые сгустки крови часто наносят венозным клапанам большой урон.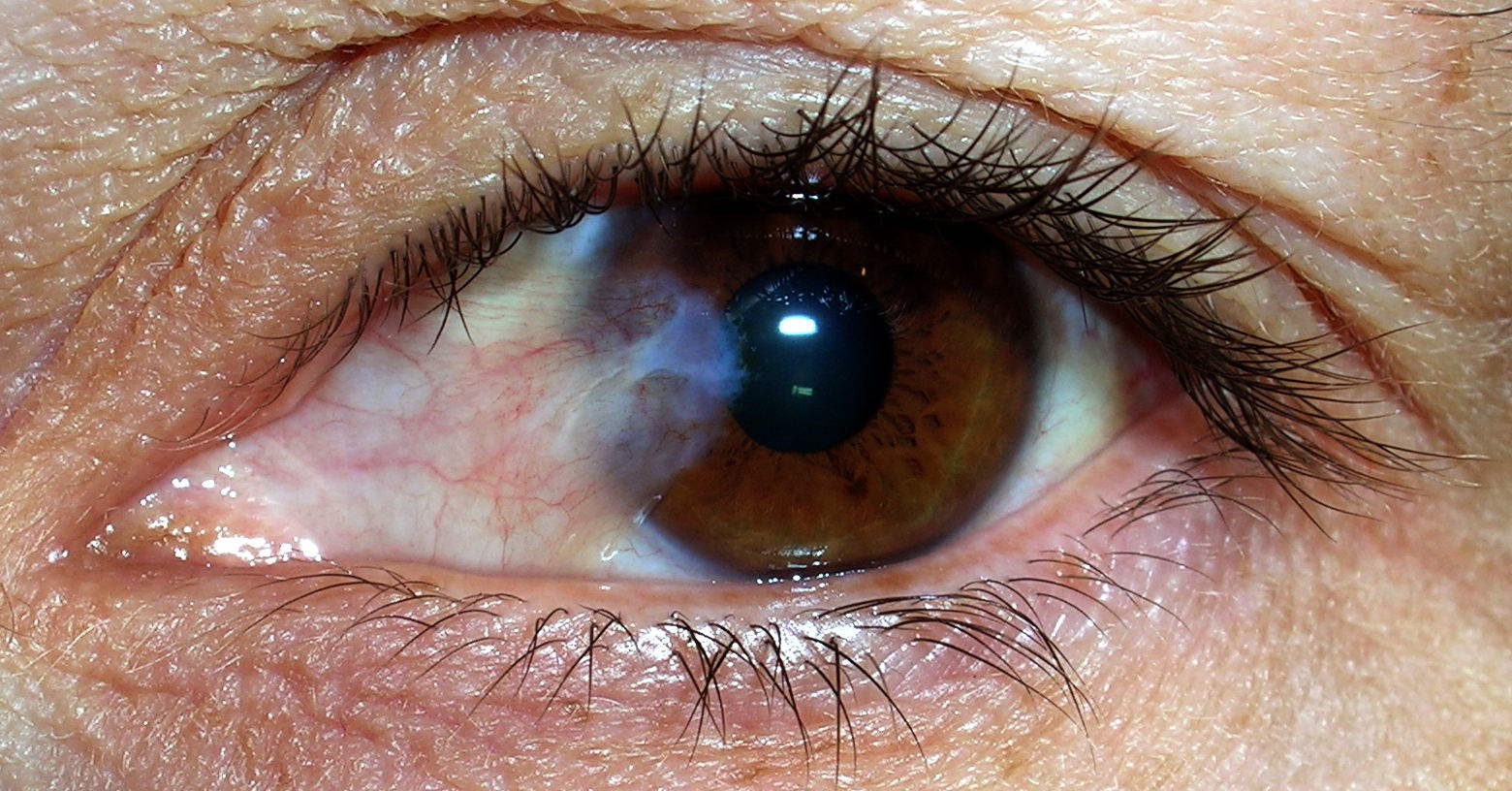 От этого клапаны перестают нормально задерживать кровь.
От этого клапаны перестают нормально задерживать кровь.
- Повышенное давление на сосуды лица
Во время сильной рвоты, кашля и чихания сосуды подвергаются большим нагрузкам и нередко повреждаются. Схожая проблема возникает при родах, когда женщина тужится.
- Долгая неподвижность в стоячем или сидячем положении
В этих позах мышцы ног не работают и вены плохо перекачивают кровь, которая скапливается на отдельных участках и давит на венозные стенки.
Важно сказать о наследственном факторе. Он — наиболее важный. Сосудистые звёздочки появляются у 90% людей, чьи родители также страдали от этой проблемы. Поэтому люди с генетической предрасположенностью к ослаблению венозных клапанов не смогут полностью избавиться от опасности телеангиоэктазий.
Впрочем, борьба с факторами риска всё равно важна. При правильной профилактике частое лечение сосудистых звёздочек не понадобится даже в пожилом возрасте.
Кстати, эти узоры делятся на несколько разновидностей.
Виды телеангиоэктазий.
В среднем диаметр сосудистых звёздочек 0,1-0,3 мм. Как уже говорилось, они бывают красными, синими или фиолетовыми, а окраска зависит от цвета крови, которая течёт по сосудам. Красные телеангиоэктазии подпитываются от артериальной системы, синие и фиолетовые — от венозной.
Врачи выделяют разновидности сосудистых звёздочек по форме:
- Линейные — одна или несколько линий, идущих параллельно.
- Древовидные — телеангиоэктазии похожи на дерево, с такой же ветвящейся структурой.
- Паукообразные — присутствует чёткий центр, от которого в разные стороны расходятся лучи.
Самое любимое место появления болезненных узоров — это область под коленом, а ещё они нередко выскакивают на бедре, голени и лодыжке.
Врач назначает лечение в зависимости от вида сосудистых звёздочек. Одни методы лучше подходят для артериальных телеангиоэктазий, а другие для венозных. Ещё он учитывает симптомы болезни.
Ещё он учитывает симптомы болезни.
Симптомы сосудистых звёздочек
Главная проблема с узорами из сосудов — внешний вид. Их сложно назвать украшением для кожи. Обычно телеангиоэктазии плоские или чуть приподнятые, и даже на ощупь их сложно обнаружить.
О лечении варикозных звёздочек в закрытых одеждой местах люди думают редко, ведь в большинстве случаев эти узоры не доставляют дискомфорта.
Не самое мудрое решение.
Телеангиоэктазии могут быть первым признаком более серьезной болезни. В этом случае к звёздочкам скоро добавляются симптомы:
- Боль
- Зуд
- Кровотечение
- Отёк
- Тяжесть в ногах
Поэтому да, вы можете повременить с лечением. Но в таком случае через месяц или через несколько лет состояние сосудов сильно ухудшится и для устранения проблемы может потребоваться даже хирургическое вмешательство.
Обратитесь к врачу при первых сосудистых звёздочках. Так вы сможете избавиться от них самым безопасным способом.
Методы лечения сосудистых звёздочек
Людям с телеангиоэктазиями вовсе не обязательно ложиться под скальпель хирурга, чтобы избавиться от узоров на коже.
На самом деле это даже вредно.
Обычно лечение сосудистых звёздочек нижних конечностей выполняется без хирургического вмешательства. Хотя такие операции эффективны на крупных венах, мелкие сосуды быстро лечат и менее грубыми способами.
Врач может выписать пациенту компрессионный трикотаж. Специальные чулки — это не совсем лечение. Бельё давит на вены с определённой силой, в результате чего сосуды сужаются, а проявления на коже исчезают.
Однако трикотаж — лишь часть комплексной терапии. Он останавливает развитие болезни, но её причину можно устранить только другими методами.
Ещё доктора лечат сосуды лазером. С помощью такой терапии устраняют телеангиоэктазии диаметром меньше трёх миллиметров, у самой поверхности кожи. Врач разрушает больные сосуды мощным лучом света. Проявления на коже сразу пропадают.
Одним из лучших способов борьбы с сосудистыми звёздочками продолжает оставаться склеротерапия и её разновидности.
Микросклеротерапия
Микросклеротерапия — это процедура, которая разрушает стенки сосудов и прекращает в нём кровообращения. Такой малотравматичный метод позволяет легко избавиться от синих и красных узоров на коже. Впрочем, лучше всего он работает против венозных телеангиоэктазий.
Главные особенности операции:
Микросклеротерапия назначается только против сосудистых звёздочек. Она не лечит варикоз. Операция убирает сосудистые узоры любой формы.
- Ход процедуры
Врач вводит в сосуды склерозант — специальное вещество, которое разрушает венозные стенки. Используется игла диаметром 0,3 мм. Поэтому флеболог вкалывает склерозант в самые тонкие поверхностные сосуды. Повреждённые стенки воспаляются и перекрывают вену. Кровообращение в ней прекращается, и кровь движется в обход по другим сосудам.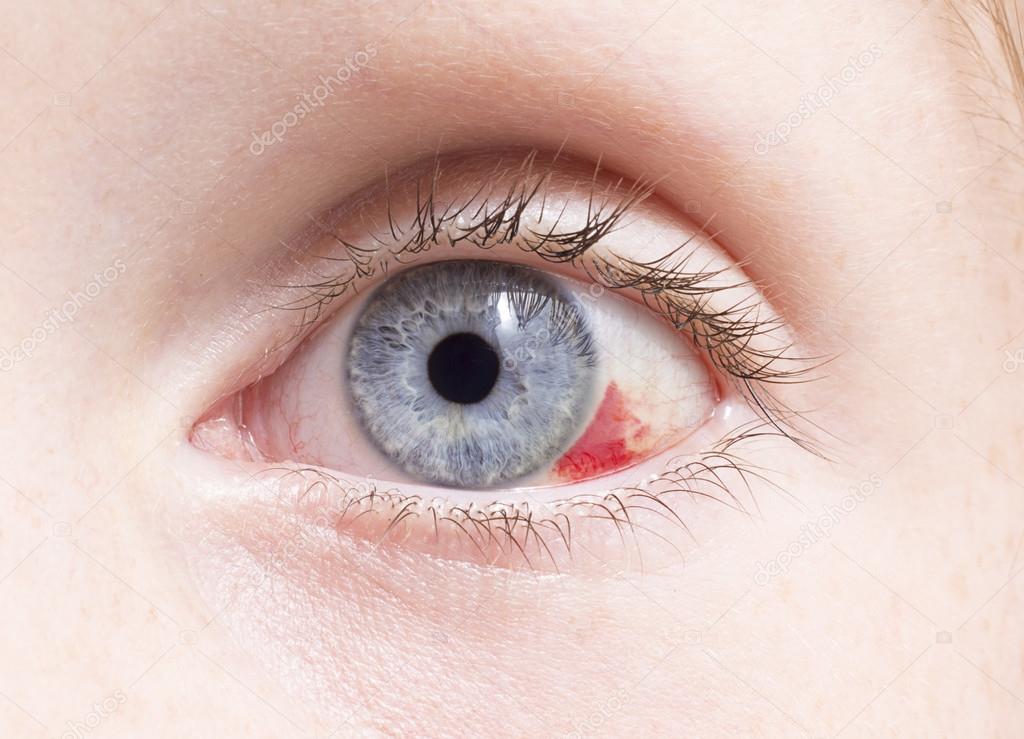 Узоры на коже исчезают.
Узоры на коже исчезают.
Операция сразу устраняет почти все проявления — до 98%. Оставшиеся следы пропадают за четыре недели. Иногда раньше. Процедура безопасна и безболезненна даже для людей с высокой чувствительностью.
- Противопоказания
К сожалению, микросклеротерапия подойдёт не для всех людей из-за различных заболеваний и других внешних факторов. Она не проводится при беременности и кормлении грудью. Не проводится у людей с аллергией на склерозант. Ещё одно противопоказание — почечная, сердечная, лёгочная и печёночная недостаточность. Инфекция кожи и мягких тканей, острое воспаление и сахарный диабет первых двух типов также препятствует выполнению микросклеротерапии.
Как видите, эта операция устраняет сосудистые звёздочки всего за один сеанс. Повторное лечение требуется редко.
Перед процедурой врач должен убедиться в отсутствии противопоказаний у пациента. Только при этом условии микросклеротерапия безопасна.
Отнеситесь к выбору клиники ответственно и лечитесь у опытных докторов, которые проведут операцию по всем правилам.
Флебологи клиники «Институт Вен» уберут телеангиоэктазии с лица и ног без боли и шрамов
Разобраться с сосудистыми звёздочками не так сложно, как может показаться некоторым людям из-за разговоров про операцию. Да, она необходима. Но обычно лишь одна.
Очень важно проконсультироваться с флебологом до процедуры.
Микросклеротерапия устраняет внешние дефекты, но не убирает причину их появления. Поэтому лечение само по себе не решает проблему, а лишь откладывает её на более поздний срок.
Например, человек удаляет несколько телеангиоэктазий. Вроде всё хорошо. Но вот через несколько месяцев на коже возникают новые узоры. Начинает казаться, что вызваться из замкнутого круга больных сосудов просто невозможно.
К счастью, предотвратить эту проблему не сложно. Нужно пройти курс лечения сосудистых звёздочек во время комплексной терапии — так вы одновременно боретесь с причиной болезни и её внешними проявлениями.
Не стоит доверять косметическим салонам, где телеангиоэктазии просто удаляют.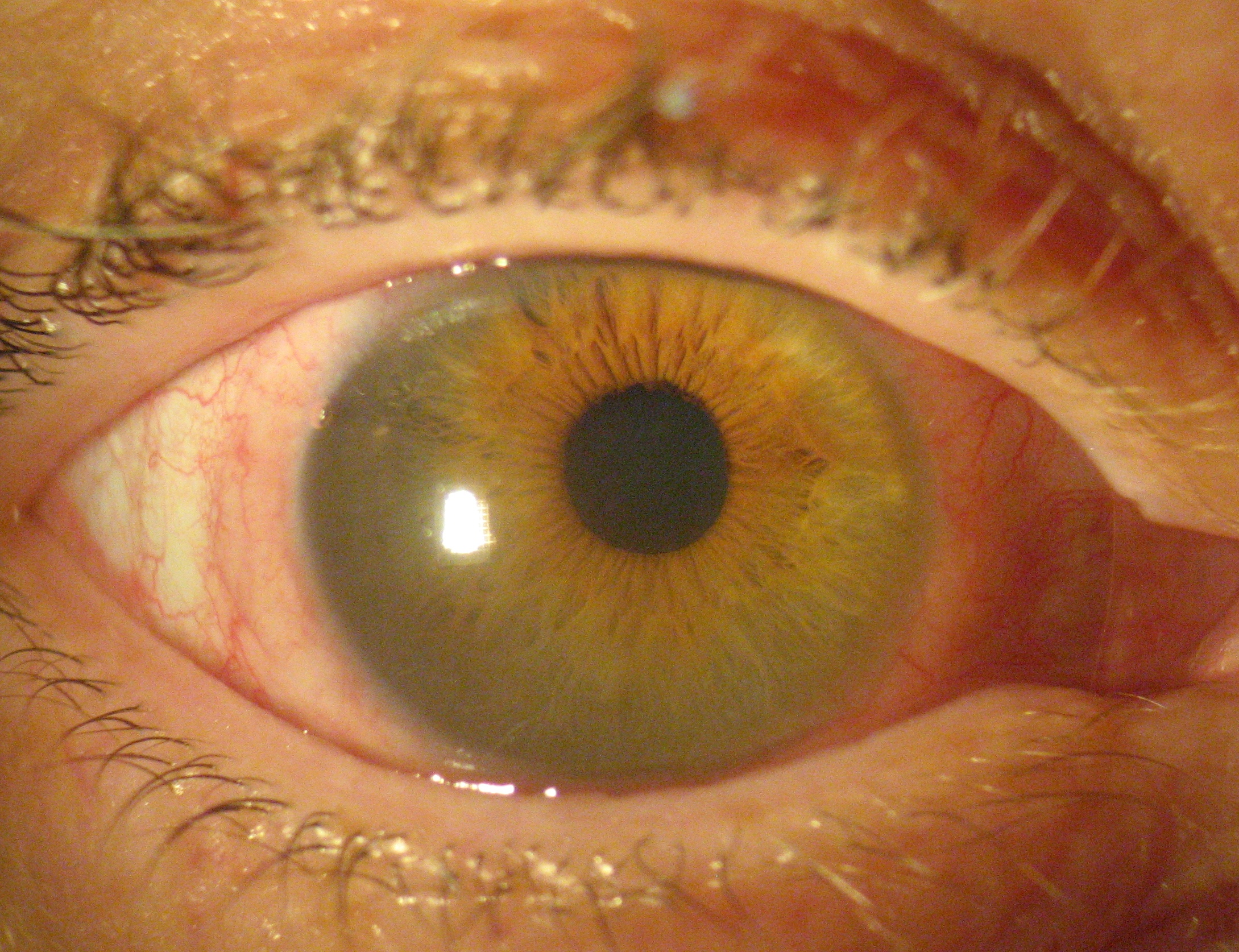 Это не полноценное лечение. Долговременных результатов оно не даст.
Это не полноценное лечение. Долговременных результатов оно не даст.
Мы рекомендуем обратиться в клинику «Институт Вен».
Наши врачи накопили обширный опыт борьбы с разными болезнями сосудов. Многие из них лечат варикоз и другие заболевания больше 20-ти лет и успешно прооперировали свыше 4 000 пациентов. И это лишь те люди, которым понадобилась операция. Очень часто флебологи «Института Вен» возвращают пациентам здоровье консервативными методами. То есть без хирургического вмешательства.
Доктора нашей клиники — самые опытные специалисты по болезням сосудов в Киеве и Харькове. Благодаря десяткам тысяч вылеченных пациентов и сотням тысяч обследований. Ещё они занимаются не только лечебной, но и научно-исследовательской работой.
Также наши доктора участвуют в международных конференциях. Для разных специальностей.
Обращайтесь в «Институт Вен». Наши флебологи избавят вас от сосудистых звёздочек и других проблем с сосудами малотравматичными методами — без шрамов и боли.
Врачи-флебологи клиники «Институт Вен»
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Десять причин покраснения глаз — Новости Барановичей, Бреста, Беларуси, Мира.
 Intex-press
Intex-pressСклера (белок) и слизистая оболочка глаза снабжены кровеносными сосудами, задача которых − насыщать нервные ткани органа питательными веществами и кислородом. В нормальном состоянии сосуды практически не заметны, однако при расширении (вследствие истончения стенок) становятся видны, поскольку окрашивают склеру в красный цвет. Нередко красные глаза – сигнал наличия какого-либо неблагополучия в организме, что может быть обусловлено как внешними раздражителями, аллергенами, так и болезнями, которые необходимо исследовать и лечить. Рассмотрим, из-за чего возникают нарушения такого рода.
Внешние раздражители
Физический фактор – частая и не всегда безобидная причина покраснения глаз. Постоянное внешнее воздействие может привести к стойким нарушениям зрения. В результате влияния солнца, порывов ветра, мороза появляется несильное и непродолжительное покраснение глаз, которое, как правило, проходит в течение часа. Кроме неблагоприятных погодных условий на слизистую оболочку глаза могут воздействовать городской смог, сигаретный дым, инородные предметы, присутствующие в воздухе (пыль, песчинки, соринки, шерсть животных и т. д.), а также различные аэрозоли. В этих случаях скорость исчезновения красноты индивидуальна и зависит от объема повреждения. Кроме того, причиной покраснения могут стать травма (нанесенная рукой, палкой, другим предметом) или ожог, и в подобных ситуациях при выраженном воспалении рекомендуется обратиться к врачу, сообщается на сайте neboleem.net.
д.), а также различные аэрозоли. В этих случаях скорость исчезновения красноты индивидуальна и зависит от объема повреждения. Кроме того, причиной покраснения могут стать травма (нанесенная рукой, палкой, другим предметом) или ожог, и в подобных ситуациях при выраженном воспалении рекомендуется обратиться к врачу, сообщается на сайте neboleem.net.
Перенапряжение и усталость глаз
Усталость глаз нередко вызывает сбой в их нормальном функционировании, сопровождающийся неприятным чувством сухости, болезненностью, покраснением. Она возникает, как правило, при длительной концентрации на каком-либо предмете: странице книги, экране телевизора, мониторе компьютера и т.д. Усиливает нагрузку на зрение и неправильная освещенность во время работы (слишком яркий или, напротив, тусклый свет).
Глаза быстро устают в результате недостатка ночного сна или его отсутствия, а также психического перенапряжения, во время которого повышается внутриглазное давление. Если чрезмерное напряжение происходит в течение значительного периода, оно может привести к миопии (близорукости), а покраснение глаз – стать хроническим.
Алкоголь
Прием алкоголя – еще одна распространенная причина расширения сосудов, причем не только в глазах, но и в коже и внутренних органах. Большая доза алкоголя провоцирует выброс в кровь повышающих артериальное давление норадреналина и ренина, из-за чего у пьющих людей зачастую появляется капиллярная сеточка на белках глаз, а в некоторых случаях происходят кровоизлияния в глазное яблоко.
Конъюнктивит
Покраснение слизистой оболочки глаза – один из симптомов конъюнктивита любой природы (бактериальной, вирусной, герпетической, аллергической и других). Вместе с воспалением при заболевании могут наблюдаться раздражение, жжение, слезотечение, повышенная утомляемость глаз, а также отек век и светобоязнь. Конъюнктивит возникает в том числе как следствие несоблюдения гигиены, то есть пользования чужими платками, полотенцами, редкого мытья рук, и может быть передан не только контактным, но и воздушно-капельным путем (вирусный конъюнктивит). Лечение болезни зависит от ее формы, однако в любом случае для снижения остроты воспаления полезно промывать глаза свежей чайной заваркой или отваром ромашки.
Аллергическая реакция
Глаза – чувствительный орган, легко поддающийся воздействию раздражающих факторов, одним из которых являются аллергены. Вещества, провоцирующие сильную ответную реакцию слизистой оболочки глаза, могут входить в состав косметики, бытовой химии, лекарственных препаратов, пыльцы растений, шерсти, перьев животных, а также домашней пыли, которая обычно содержит в себе плесневые грибки и инородные тела. В некоторых случаях аллергическая реакция может возникнуть на не пропускающие воздух контактные линзы и средства для их промывания. Устранение покраснения в подобных ситуациях, как правило, происходит с помощью противоаллергического средства, применяемого по назначению врача.
Воспаление роговицы
Покраснение глаза (вместе с отеком, слезоточивостью, снижением прозрачности роговицы) – характерный симптом воспаления роговицы, или кератита. Это заболевание имеет различную природу: оно вызывается простудными, вирусными заболеваниями, паразитическими грибами, а также травмами роговицы. При неполноценной или неадекватной терапии кератит может привести к потере зрения, поэтому лечить его необходимо в стационаре под наблюдением врача.
При неполноценной или неадекватной терапии кератит может привести к потере зрения, поэтому лечить его необходимо в стационаре под наблюдением врача.
Гипертония
Артериальная гипертензия (гипертония) – одно из общих заболеваний, которые могут оказать влияние на состояние сетчатой оболочки глаза. Наиболее часто встречается ангиопатия сетчатки – увеличенная ветвистость и извилистость вен, за счет чего становятся видны мелкие артерии, а также обнаруживаются точечные кровоизлияния в оболочке органа.
Ангиопатия характерна для 1-й (нестойкой) стадии гипертонической болезни и, как правило, проходит при правильном подборе антигипертензивных средств. Ангиопатия при 2-й стадии гипертонической болезни может развиться в ангиосклероз (утолщение и сужение просвета сосудов), который в некоторых случаях приводит к их полной закупорке. Вместе с покраснением глаз признаками заболевания являются мушки, темные пятна перед глазами, зуд, боль в глазах. Проблемы с глазами при тяжелой гипертонии иногда сопровождаются отеками, носовыми и ушными кровоизлияниями, кровью в моче. Важно помнить, что поражение сосудов может затронуть зрительный нерв и привести к потере зрения, поэтому заболевание нельзя оставлять без врачебного контроля.
Важно помнить, что поражение сосудов может затронуть зрительный нерв и привести к потере зрения, поэтому заболевание нельзя оставлять без врачебного контроля.
Сахарный диабет
Повреждение сосудов, приводящее к покраснению глаз, при сахарном диабете происходит вследствие характерных для болезни регулярных колебаний уровня глюкозы в крови. Проблемы с сосудами при диабете, как и при гипертонии, становятся причиной развития ангиопатии, которая в более тяжелых случаях сменяется ретинопатией, то есть помутнением и деструкцией сетчатки. Чтобы предотвратить потерю зрения, важно контролировать уровень сахара и холестерина в крови и как можно раньше диагностировать нарушения зрения, обращая внимание на симптомы болезни (появление покраснения склер, возникновение сосудистой сеточки, кровоизлияний, темных пятен перед глазами и т.д.).
Синдром сухого глаза (ксерофтальмия)
Ксерофтальмия – одна из причин покраснения, сухости, раздражения, зуда в глазах. Они возникают из-за недостаточной выработки слезной жидкости при некоторых болезнях (патологиях щитовидной железы, лимфоме, болезни Шегрена). Симптомы недуга схожи с признаками конъюнктивита, однако лечение в данном случае заключается в устранении общих заболеваний либо назначении глазных капель, дополняющих естественное слезотечение или заменяющих его.
Симптомы недуга схожи с признаками конъюнктивита, однако лечение в данном случае заключается в устранении общих заболеваний либо назначении глазных капель, дополняющих естественное слезотечение или заменяющих его.
Глаукома
Безобидное покраснение глаз может служить симптомом глаукомы – нарушения, вызванного повышением внутриглазного давления. Данное заболевание зачастую грозит ухудшением или полной потерей зрения. Важно помнить, что острый приступ глаукомы (он обычно сопровождается тошнотой, рвотой, снижением частоты ударов сердца, светобоязнью) требует неотложной медицинской помощи для экстренного снижения внутриглазного давления с помощью медикаментозных средств. В некоторых случаях глаукома развивается медленно, заявляя о себе покраснением, появлением радужных кругов перед глазами, ухудшением периферического зрения (человек плохо видит объекты, расположенные сбоку), появлением темных пятен перед глазами, поэтому при появлении вышеперечисленных симптомов необходимо вовремя посетить офтальмолога и пройти обследование.
Автор: neboleem.net
Покраснение глаз — может быть симптомом COVID-19, но нечасто
В начале октября прошли первые теледебаты кандидатов в вице-президенты США Камалы Харрис и Майка Пенса. Вполне естественно, что основное внимание политиков во время публичной дискуссии занимала глобальная пандемия коронавируса. Пока они страстно пикировались, периодически переходя на личности, главным предметом интереса зрителей, наблюдавших за прениями сторон, стал левый (красный) глаз действующего вице-президента.
Зная о том, что вирус в настоящее время распространяется по Белому дому, пользователи социальных сетей поспешили предположить, что красный глаз Майка Пенса — признак наличия у него коронавирусной инфекции (спойлер — нет, на самом деле следствие разрыва конъюнктивального сосуда). Сейчас об этом новом симптоме COVID-19 достаточно часто пишут в прессе. Но нужно ли связывать каждый случай покраснения глаз с коронавирусом?
Действительно ли покраснение глаз может свидетельствовать о заражении коронавирусом?
Причиной покраснения глаза может быть конъюнктивит, который, в свою очередь, может являться одним из симптомов коронавирусной инфекции. Об этом еще в марте заявила Американская академия офтальмологии. Но Центры по контролю и профилактике заболеваний США (CDC) не включают конъюнктивит в список частых симптомов COVID-19. Мета-анализ, опубликованный в Журнале медицинской вирусологии в мае, предоставил данные об 1,1% случаев конъюнктивита среди всех случаев COVID-19. Исследование показало, что конъюнктивит чаще встречается в тяжелых случаях коронавируса (3% по сравнению с 0,7% легких случаев).
Об этом еще в марте заявила Американская академия офтальмологии. Но Центры по контролю и профилактике заболеваний США (CDC) не включают конъюнктивит в список частых симптомов COVID-19. Мета-анализ, опубликованный в Журнале медицинской вирусологии в мае, предоставил данные об 1,1% случаев конъюнктивита среди всех случаев COVID-19. Исследование показало, что конъюнктивит чаще встречается в тяжелых случаях коронавируса (3% по сравнению с 0,7% легких случаев).
Таким образом, конъюнктивит не является одним из основных симптомов COVID-19, равно как и не является самой распространенной причиной покраснения глаз.
Дальше попробуем разобраться, каковы же наиболее частые причины этого явления.
Причины покраснения глаз
Покраснение глаза возникает, когда сосуды на его поверхности (сосуды конъюнктивы, эписклеры, склеры) расширяются, что придает белкам глаз красный или розовый оттенок. Расширяться они могут по разным причинам, например, при подъеме артериального давления, употреблении алкоголя, зрительном перенапряжении, неполноценном сне и недосыпе, во время плача. Кроме того, глаза могут краснеть при их раздражении сигаретным дымом, пылью, при контакте с хлорированной водой в бассейне. Также глаза краснеют при механической травме глаза и окружающих его структур, попадании инородного тела в глаза.
Кроме того, глаза могут краснеть при их раздражении сигаретным дымом, пылью, при контакте с хлорированной водой в бассейне. Также глаза краснеют при механической травме глаза и окружающих его структур, попадании инородного тела в глаза.
Среди других частых причин покраснения глаз рассматриваются следующие:
Синдром сухого глаза (ССГ) — наиболее частая причина продолжительного покраснения глаз. Это состояние возникает, когда собственных слез недостаточно или страдает качество слезной пленки на поверхности глаза, вследствие чего слеза быстро испаряется с глазной поверхности. В результате глаз становится сухим, что приводит к его раздражению и появлению покраснения. Также сухость и раздражение глаз может возникнуть, если вы смотрите на экран компьютера в течение длительного времени (компьютерный зрительный синдром). Спровоцировать сухость в глазах может постоянный прием некоторых лекарственных препаратов, гормональные изменения в организме и сопутствующие заболевания (синдром Шегрена, сахарный диабет, аутоиммунные заболевания и др. ).
).
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), при котором помимо покраснения глаз может наблюдаться отек, боль, зуд, жжение в глазах, слезотечение, выделения из глаз (слизистые, гнойные). Конъюнктивит бывает инфекционным (около 80% всех случаев острого конъюнктивита вирусные, также встречается бактериальный, реже хламидийный и грибковый) и аллергическим. В зависимости от причины, вызвавшей воспаление, тактика лечения различается.
Блефарит — воспаление века, частая причина покраснения и раздражения глаз вследствие нарушения работы «слезных» желез, располагающихся в толще век и продуцирующих секрет, который участвует в создании слезной пленки. Часто причиной блефарита (помимо инфекционных) является плохая гигиена век или использование некачественной косметики.
Увеит — воспаление сосудистой оболочки глаза, помимо покраснения может вызвать боль, ухудшение зрения, повышенную светочувствительность и светобоязнь. Симптомы часто возникают внезапно и быстро прогрессируют. При появлении признаков увеита следует незамедлительно обратиться к офтальмологу, так как промедление с лечением может привести к серьезным повреждениям глаза и необратимым последствиям, вплоть до слепоты.
Симптомы часто возникают внезапно и быстро прогрессируют. При появлении признаков увеита следует незамедлительно обратиться к офтальмологу, так как промедление с лечением может привести к серьезным повреждениям глаза и необратимым последствиям, вплоть до слепоты.
Частое использование глазных капель (от покраснения глаз) — капли вызывают косметический эффект «отбеливания» глаз за счет содержащихся в них сосудосуживающих компонентов. Удивительно, но частое использование этих капель может сделать глаза еще более красными — за счет эффекта «обратного расширения» конъюнктивальных сосудов на фоне их постоянного применения. Перед закапыванием любых глазных капель следует сначала проконсультироваться с офтальмологом, чтобы установить причину покраснения глаз.
Контактные линзы — могут быть причиной покраснения и раздражения глаз за счет неправильной «посадки» линзы в глазу (плохо подобранные линзы), при слишком долгом их ношении, плохой гигиене линз. Более тяжелое осложнение, связанное с контактными линзами, включает в себя бактериальную инфекцию роговицы глаза, которая может угрожать зрению.
Более тяжелое осложнение, связанное с контактными линзами, включает в себя бактериальную инфекцию роговицы глаза, которая может угрожать зрению.
Субконъюнктивальное кровоизлияние — появляется вследствие разрыва кровеносного сосуда под конъюнктивой глаза, что часто выглядит довольно устрашающе, но обычно не причиняет непоправимого вреда глазу. Может быть следствием избыточного напряжения, поднятия слишком тяжелых предметов, сильного чихания и кашля, а также подъемов АД (часто у пожилых).
Острый приступ закрытоугольной глаукомы — серьезное заболевание глаз, при котором, помимо покраснения глаза, наблюдается резкая выраженная боль в глазу, головная боль, помутнение зрения, появление радужных кругов перед глазом. Обычно подобное состояние наблюдается в одном глазу, возникает вследствие быстрого повышения внутриглазного давления и требует неотложной медицинской помощи.
Эписклерит — воспалительное заболевание эписклеры, ткани между конъюнктивой и склерой. Характерно диффузное или локальное покраснение глазного яблока за счет расширения не только конъюнктивальных сосудов, но и эписклеральных сосудов, лежащих глубже. Реже встречается узелковая форма эписклерита, когда на глазном яблоке формируется узелок под конъюнктивой, окруженный расширенными сосудами. Часто эписклерит является самокупирующимся заболеванием, не требующим активного лечения. Зачастую причина эписклерита неизвестна, но в 1/3 случаев он возникает у пациентов с системными заболеваниями.
Это наиболее частые причины покраснения глаз, большинство из них не приводят к серьезным осложнениям для органа зрения. В случаях, если покраснение не проходит в течение нескольких дней или сопровождается болью, ухудшением зрения, светобоязнью, следует незамедлительно обратиться к офтальмологу.
Часто «красный глаз» пытается сказать нам что-то важное, не нужно этим пренебрегать, но и пугаться не стоит. Лучше всего — обратиться к специалисту и определить причину, даже если в итоге покраснение глаза не принесет никакого вреда.
Покраснение глаз у детей
Покраснение глаза у ребенка: каковы причины возникновения?
Как подсчитали врачи-офтальмологи, поводов для покраснения глаз у детей имеется не менее полусотни. Все их можно разделить на три условные группы:
- внешние факторы
- глазные болезни
- проявления других процессов, происходящих в организме.
Негативным воздействием извне может быть:
- попадание инородных предметов, например, ресниц или песка
- влияние дыма, вредных паров
- ожог (например, из-за попадания кислот, щелочей, содержащихся в средствах бытовой химии)
- природные факторы — яркое солнце, сильный ветер, мороз
- травмы или микротравмы
- сухой воздух в помещении
Таким же образом может выражаться реакция на сильную нагрузку, в том числе зрительную, а также неправильно подобранные линзы.
Среди офтальмологических заболеваний, вызывающих покраснения глаза у ребенка, печальным лидером является конъюнктивит. Воспаление конъюнктивы может носить вирусный, бактериальный и аллергический характер. Оно также может проявляться отеками век, выделением гноя (если источником заражения были бактерии), обильным и неконтролируемым слезотечением, болезненными ощущениями. Часто конъюнктивит также сопровождается зудом глаз у ребенка. При этом если лечить его «народными средствами», а не обращаться за врачебной помощью, может воспалиться роговица (кератит).
Также белки краснеют при следующих болезнях:
- блефарите — воспалении век, вызываемом различными инфекциями и длительной реакцией на аллергены
- дакриоцистите — воспалительном процессе в слезном мешке, спровоцированном нарушением оттока слезы по носослезному каналу. Отдельно выделяют дакриоцистит новорожденных, обычно начинающийся из-за сохранения зародышевой пленки в слезопроводящих путях
- демодекозе (инфицирование ресниц клещом Demodex).
- птеригиуме — разрастание конъюнктивы в виде треугольной складки по направлению к центру роговицы
Причинами расширения сосудов также могут быть:
- аллергия. Покрасневшие, слезящиеся, опухшие органы зрения, а также зуд глаз у ребенка — один из классических признаков аллергического конъюнктивита
- повышенное артериальное давление (гипертония)
Видимых красных или синих вен под глазами: опасно? Сможете ли вы от них избавиться?
Помимо многих других важных частей, ваш глаз содержит одну главную артерию и одну главную вену. Оба они разветвляются, чтобы снабжать кровью остальную часть глаза.
Обычно эти ветви невидимы. Определенные проблемы, некоторые незначительные, а некоторые более серьезные, могут привести к тому, что они станут заметными. (Подробнее)
Покраснение глаз, которое может привести к появлению видимых вен, — довольно распространенная проблема, которая может быть вызвана такими незначительными вещами, как аллергия или пыль.Если ваши симптомы серьезны или не проходят через день или два, это обычно указывает на что-то достаточно серьезное, чтобы обратиться к врачу. Поскольку серьезные проблемы со зрением могут привести к проблемам, угрожающим зрению, важно не откладывать, если проблема не решается быстро. (Подробнее)
Хотя этому могут способствовать многие заболевания, вены становятся видимыми из-за расширения крошечных кровеносных сосудов в глазу. Это делает очевидными обычно скрытые вены на глазу. (Подробнее)
Дома сокращение определенных привычек, таких как употребление алкоголя и просмотр цифровых экранов, может снизить нагрузку на глаза, равно как и переключение на некоторое время с контактов на очки.Когда вы находитесь в точке, где вы ищете решения для решения проблемы с глазами, это обычно означает, что достаточно серьезно пойти к врачу, хотя бы для того, чтобы убедиться, что вы поставили точный диагноз. (Подробнее)
Врач может убедиться, что у вас нет серьезных заболеваний глаз, вызывающих покраснение. Они могут назначить лечение по мере необходимости, независимо от первопричины. В зависимости от вашей проблемы, они могут просто предложить изменить образ жизни и, возможно, добавить глазные капли или назначить вам лекарство. (Подробнее)
Синие жилки под глазами обычно не о чем беспокоиться. Кожа вокруг глаз чувствительна к истиранию, и даже нормальное старение может вызвать появление синих вен. Если эти линии вас беспокоят, можно провести косметическую операцию, чтобы хотя бы частично исправить их. (Подробнее)
Красные и голубые вены под глазами
Анатомия глаза относительно сложна. Внутри глаза есть много частей, которые работают вместе, чтобы человек мог видеть.Эти системы довольно точны. Если что-то пойдет не так, это может сигнализировать о проблеме, угрожающей зрению, если ее не устранить.
Вот почему важно быть в курсе любых изменений или проблем, происходящих с вашими глазами или зрением. Одна из наиболее распространенных проблем, которые люди замечают глазами, — это внезапно видимые красные вены или вены.
В каждом глазу есть одна главная артерия и одна главная вена. Они оба разветвляются, как многие ветви дерева, выходящие из главного ствола.Это позволяет вене и артерии более равномерно доставлять кровь по всему глазу.
При определенных проблемах ваши обычно ясные глаза могут выглядеть так, будто в них текут вены. Проще говоря, у них от до проходят вены и артериальные ветви; они просто обычно не особенно заметны.
Синие вены, которые иногда видны под глазами, — это другая проблема, связанная с кожей. Это обычное явление с возрастом. Эти синие прожилки обычно не представляют проблемы, но некоторые люди считают их непривлекательными с эстетической точки зрения.
Стоит ли беспокоиться о видимой вене и артериальных ветвях?
Следует ли беспокоиться о видимых венах на глазу, как правило, вопрос серьезности . Большинство людей иногда имеют дело с покраснением глаз без каких-либо негативных последствий.
Покраснение глаз, которое иногда проявляется в виде четко видимых красных жилок в глазу, имеет ряд общих причин, в том числе:
- Передержка на солнце.
- В глаза попадают частицы, похожие на пыль.
- Сухость глаз.
- Аллергия.
- Инфекция.
- Травма глаза.
Это покраснение (часто безболезненное), особенно при травме глаза, иногда может сигнализировать о более серьезной проблеме. Вам следует обратиться к врачу, если вы заметили:
- Покраснение, которое держится более двух дней.
- Выделения из глаза.
- Светобоязнь, то есть боль при взгляде на свет.
- Боль в глазах или изменение зрения.
- Объект, состоящий из мелких частиц, застрял в вашем глазу.
Вам также необходимо обратиться к врачу, если вы принимаете разбавитель крови при покраснении глаз, даже если у вас нет других симптомов.
Вам следует немедленно обратиться в больницу, если ваш глаз каким-либо образом явно проникает, например, острыми предметами, особенно если вы сразу же испытываете покраснение или проблемы со зрением. Вы должны быть очень осторожны, чтобы не перемещать мусор и не тереть глаз. Это может привести к большему риску необратимой потери зрения.
Как правило, если не ясно, нужна ли вам медицинская помощь, на всякий случай обратитесь к врачу. Если ваши глаза кажутся сильно налитыми кровью или вы испытываете какой-либо существенный дискомфорт по другим причинам, лучше убедиться, что с вашими глазами нет серьезных проблем.
Почему становятся видны вены?
Красный глаз возникает из-за расширения крошечных кровеносных сосудов в глазу. Кровеносные сосуды, которые обычно невидимы или почти невидимы, могут внезапно опухнуть. Таким образом, в глазу становятся видны красные вены.
Вы подвергаетесь большему риску появления эффекта красных глаз, если при этом придерживаетесь определенных нездоровых привычек. Чрезмерное употребление алкоголя или курение, недостаток сна и слишком долгое наблюдение за цифровыми устройствами часто связаны с усилением эффекта красных глаз.
Что делать и чего избегать
Когда вы пытаетесь устранить эффект красных глаз, первое, что вы должны сделать, это прекратить использование контактов . Они могут раздражать глаза, а иногда и могут быть основной причиной проблемы.Очки должны идеально подходить для использования даже при раздраженных глазах.
Вы можете увлажнять глаза смазывающими глазными каплями без консервантов, которые уменьшают сухость и в целом безопасны. В некоторых случаях это может даже решить проблему. Опять же, если вы дошли до стадии, когда чувствуете, что это необходимо, все же лучше обратиться к врачу.
Примите изменения в образе жизни и привычках, которые более благоприятны для ваших глаз. Выполните следующие действия:
- Избегайте алкоголя и других наркотиков.
- Обеспечьте более здоровый сон, соблюдая установленный график сна.
- Стремитесь не допускать попадания аллергенов и раздражителей в глаза.
- Следите за своим экранным временем. По возможности делайте перерывы как минимум каждые 30 минут.
- Избегайте обезвоживания.
Избегайте глазных капель, содержащих сосудосуживающие средства, которые часто продаются как средство для удаления эффекта красных глаз . Они сужают кровеносные сосуды глаза и могут скрыть проблему. Часто для достижения того же результата вам постепенно потребуется все больше и больше.Эти капли могут даже вызвать более сильный эффект красных глаз, когда вы перестанете их использовать.
Чем может помочь врач?
Врач может выяснить первопричину того, почему у вас красные глаза. В некоторых случаях покраснение может быть вызвано опасными для зрения состояниями, такими как язвы роговицы. Даже если ваша проблема менее серьезна, может быть полезно, чтобы профессионал определил проблему, чтобы успокоить вас.
Врач может промыть глаза, если в них есть инородные тела.Если не лечить эти инородные тела, они могут вызвать серьезное повреждение глаз. Врач может прописать любые необходимые лекарства или посоветовать вам использовать глазные капли и внести незначительные изменения в образ жизни, как описано выше. Как и все в медицине, правильное лечение зависит от того, что вызывает ваши симптомы.
При посещении врача опишите любые симптомы, которые у вас есть, и все соответствующие подробности вашего образа жизни, такие как состояние здоровья, употребление наркотиков и аллергии. Если вы носите их, принесите свои контактные линзы, чтобы врач мог проверить, нет ли на них бактерий или других проблем, вызывающих покраснение.
А как насчет синих жилок под глазом?
Кожа вокруг глаз — одно из самых нежных мест на теле. Это делает его склонным к износу, что иногда может означать, что вены в этой области (периорбитальные вены) становятся видимыми с возрастом или травмой.
Хотя эти вены не опасны, многие люди считают эти вены неприглядными и связывают их со старением. Если эти синие вены беспокоят вас, существуют косметические процедуры, которые могут их исправить, например микрофлебэктомия, лазерное лечение или склеротерапия.
Из этих процедур часто предпочтительнее склеротерапия. С помощью этой процедуры в вены вводится раствор, который заставляет их разрушаться и исчезать. Склеротерапия обычно вызывает небольшие синяки. Обычно это не очень болезненно и сопряжено с небольшим риском.
Каталожные номера
Анатомия глаза. Глазной центр Келлогг.
Что такое окклюзия ветвей сетчатки (BRVO)? (Ноябрь 2018 г.). Американская академия офтальмологии (AAO).
Мышцы, нервы и кровеносные сосуды глаз.(Март 2019 г.). Merck Sharp & Dohme Corp.
Красные глаза (налитые кровью глаза): как избавиться от красных глаз. (Июль 2019 г.). AAV Media.
Покраснение глаз. (Август 2018). MedlinePlus.
Большие синие вены возле глаза. (Август 2014 г.). Калифорнийские специалисты по венам.
Red Eyes Specialist — Colts Neck, NJ: John Ghobrial, MD: сертифицированный офтальмолог: Eye Associates of Monmouth
Почему у меня красные глаза?
Красный глаз — это состояние, при котором белая часть глаза (склера) становится красной.Иногда на поверхности глаза можно увидеть волнистые линии, такие как вены, из-за чего один или оба глаза кажутся налитыми кровью. Покраснение возникает из-за расширенных кровеносных сосудов в результате раздражения или инфекции.
К многочисленным причинам красных глаз относятся:
- Аллергия
- Сухие глаза
- Глаукома
- Повреждение глаза
- Блефарит (воспаление век)
- Розовый глаз (конъюнктивит)
- Ячмень (шишка) в глазу
- Посторонний предмет в глазу
- Кератит (воспаление)
- Дым и загрязнение воздуха
- Цифровое напряжение глаз
- Язва роговицы
- Употребление алкоголя
- Недостаток сна
- Субконъюнктивальное кровоизлияние
Во многих случаях покраснение проходит сам по себе, но если это не так или один глаз выглядит сильно красным и прожилками, это может быть признаком основного серьезного заболевания глаз.Рекомендуется как можно скорее обратиться за лечением, поскольку некоторые нелеченые глазные болезни могут привести к необратимой потере зрения.
Когда мне следует обратиться к врачу по поводу красных глаз?
Если покраснение сопровождает внезапные изменения зрения наряду с покраснением глаз, или у вас сильная головная боль или боль в глазах, обратитесь за неотложной медицинской помощью. Однако если у вас один красный глаз и симптомы распространились на другой глаз, это может быть признаком конъюнктивита, который очень заразен. Кроме того, если у вас красный глаз, который не проходит через несколько дней, или ваш глаз постоянно ощущает раздражение, пора записаться на прием к доктору.Гобриал.
Доктор Гобриал предлагает квалифицированную диагностику и лечение основных причин красных глаз, чтобы вы могли быстро избавиться от дискомфорта. И, если вам требуется дальнейшая оценка и тестирование на более серьезные заболевания, такие как глаукома или синдром сухого глаза, доктор Гобриал имеет многолетний опыт работы в качестве офтальмолога в лечении этих состояний.
Могу ли я продолжать носить контактные линзы, если у меня красные глаза?
Лучше прекратить носить контактные линзы, если у вас не проходит красный глаз.Во многих случаях контактные линзы ухудшают самочувствие глаз и вызывают еще большее раздражение. Иногда ваши контактные линзы также могут быть причиной красных глаз. Доктор Гобриал рекомендует носить очки и брать контактные линзы с собой на глазной осмотр, чтобы он мог определить, является ли ваш контакт фактором, способствующим появлению ваших красных глаз.
Позвоните, чтобы назначить экзамен или забронировать онлайн-курс лечения красных глаз уже сегодня.
Красные вены в твоих глазах
Глаза | 2 июля 2018 г. | Автор: Натуропат
Глаза
Красные глаза — это общий термин для описания красных, налитых кровью глаз.Обычно, если в белках глаз есть красные вены, это из-за усталости, недосыпания, вирусной инфекции или раздражения . Если очевидные красные кровеносные сосуды сохраняются, это может указывать на основное заболевание или инфекцию. Прежде чем пытаться избавиться от них, вы должны сначала попытаться выяснить, почему они могут быть там.
Налитые кровью глаза
Налитые кровью или красные глаза возникают, когда мелкие кровеносные сосуды на поверхности глаза увеличиваются и переполняются кровью.Это происходит из-за пониженного количества кислорода, поступающего в роговицу или ткани, покрывающие глаз. Эффект красных глаз варьируется от ярко-красного, полностью покрывающего склеру, до нескольких увеличенных кровеносных сосудов, которые выглядят как волнистые красные линии на белке глаза.
Симптомы красных глаз
Красные глаза могут возникать на одном или обоих глазах и могут сопровождаться:
- боль в глазах
- зуд
- выделения из глаза
- опухшие глаза
- нарушения зрения, такие как нечеткое зрение
Или совсем не раздражаюсь.
Распространенные причины красных вен на глазах
Красные кровеносные сосуды, очевидные в склере, могут быть вызваны множеством различных причин. Вот некоторые из наиболее распространенных причин.
Контактные линзыОдной из основных причин раздражения и покраснения глаз является чрезмерное ношение или неправильный уход за контактными линзами. Это может вызвать накопление раздражающих поверхностных отложений и микробов в глазу.
Если ваши глаза налились кровью при ношении контактных линз, немедленно снимите контактные линзы и обратитесь к окулисту.
АллергияАллергическая реакция на пыль, пыльцу, шерсть животных или плесень может привести к появлению красных кровеносных сосудов в глазах. Если у вас сенная лихорадка, глаза обычно зудят и раздражаются, и у вас могут быть другие симптомы, такие как чихание и заложенность носа.
Сухие глаза Если у вас недостаточно смазки в глазах, это может привести к раздражению, покраснению и ощущению песка. Если сухость глаз является хронической проблемой, это может указывать на синдром Шегрена, который является аутоиммунным заболеванием, поражающим слезные протоки.
Щелкните здесь для дальнейшего чтения в
Конъюнктивит — одна из самых распространенных и заразных глазных инфекций, особенно среди школьников. Это происходит при инфицировании конъюнктивы. Конъюнктива — это тонкая, обычно прозрачная мембрана, которая покрывает склеру и выстилает веки. Когда конъюнктива инфицирована, кровеносные сосуды внутри нее раздражаются и опухают, придавая глазу красный или розовый цвет. Фактически, красновато-розовые глаза — контрольный симптом конъюнктивита.
Щелкните здесь для дальнейшего чтения
При травме или повреждении глаза глаза могут покраснеть и налиться кровью. В качестве воспалительной реакции на травму кровеносные сосуды в глазу расширяются, позволяя большему притоку крови к месту травмы и более быстрому заживлению. Это расширение (а иногда и разрыв) кровеносных сосудов глаза и вызывает покраснение.
Травмы глаза могут варьироваться от мелких царапин (ссадин роговицы) до глубоких колотых ран и химических ожогов.Независимо от источника, всегда относитесь к травме глаза как к неотложной медицинской помощи и немедленно обращайтесь к окулисту.
Рекомендации по лечению
Контактные линзыВы можете минимизировать риск появления эффекта красных глаз, вызванного контактными линзами, если будете держать линзы в чистоте и дезинфицировать, а также заменять их в соответствии с указаниями врача-окулиста. Ваш врач также может посоветовать вам попробовать одноразовые линзы или другой материал для контактных линз, например, газопроницаемые линзы.
Поддержка аллергиков В этом случае большинство людей потянулись бы за антигистаминным препаратом или глазными каплями для облегчения. Другие альтернативы включают прием натурального противоаллергенного продукта, который содержит цинк, витамин D, кверцетин, периллу или альбицию.
Щелкните здесь, чтобы просмотреть предложения по продукту
Какие глазные капли вы выберете, будет зависеть от причины ваших симптомов. Обычно смазывающий гель для глаз или капли могут помочь облегчить покраснение и неприятные симптомы сухости глаз.Если есть инфекция, вы можете попробовать глазные капли с медом манука. Для аллергий, поражающих глаза, существуют специальные рецептуры для лечения этих симптомов.
Ищете глазные капли для снятия и снятия покраснения в раздраженных глазах?
Нажмите здесь для просмотра наших продуктов
Рыбий жирДобавление рыбьего жира в метаанализ рандомизированных контролируемых исследований признано эффективным средством лечения синдрома сухого глаза.Рыбий жир богат омега-3, который уменьшает воспаление и помогает поддерживать естественное производство слез.
Опора кровеносных сосудовКровеносные сосуды в наших глазах очень нежные и склонные к поломкам. Для поддержания здоровья капилляров глаз рассмотрите возможность приема:
- черника
- витамин C
- биофлавоноиды
- витамин E
Все эти питательные вещества являются антиоксидантами, которые предотвращают воспаление глаз, поддерживают здоровое кровообращение и повышают иммунитет, обеспечивая защиту от инфекций.
Олигомерные проантоцианидины (OPC) являются активным ингредиентом экстракта виноградных косточек. Thiese может помочь укрепить капилляры и предотвратить утечку кровеносных сосудов.
Щелкните здесь, чтобы просмотреть предложения по продукту
Если есть инфекция или раздражение в глазу, вызывающее видимое покраснение, вы можете попробовать ванночку для глаз с каплями календулы и очанки. Убедитесь, что вы приготовили разные растворы для каждого глаза, и что используемая вода и оборудование правильно стерилизованы.
Теплый компрессНакладывание теплового компресса или теплой жидкости на глаза может облегчить сухие раздраженные глаза. Тепло улучшает кровообращение и стимулирует выработку натурального масла для смазывания глаз. Повторяйте по мере необходимости в течение дня. В отличие от теплого компресса, приложите холодный чайный пакетик или ткань к глазам, чтобы уменьшить воспаление и зуд.
В заключение
Если вы заметили красные вены на глазах, не нужно паниковать.Подумайте о том, какие вещи в вашем повседневном распорядке и образе жизни могут влиять на ваши глаза, и передайте эту информацию своему врачу. Существует множество различных причин появления нескольких кровеносных сосудов в глазах, и решить проблему можно только в том случае, если причина будет выявлена.
Список литературы
https://www.medicalnewstoday.com/articles/316179.php
https://www.healthline.com/health/eye-health/how-to-get-rid-of-red-eyes#shortterm-solutions
Ариано Р.Эффективность новой пищевой добавки в облегчении признаков и симптомов сезонного аллергического ринита и в снижении потребления противоаллергических препаратов. Acta Biomed. 2015 27 апреля; 86 (1): 53-8
https://www.ncbi.nlm.nih.gov/pubmed/25948028
Лю А., Джи Дж. Терапия незаменимыми жирными кислотами омега-3 для синдрома сухого глаза: метаанализ рандомизированных контролируемых исследований. Med Sci Monit. 2014 6 сентября; 20: 1583-9
https://www.ncbi.nlm.nih.gov/pubmed/25193932
Монография.Vaccinium myrtillus (черника). Альтернативная медицина, октябрь 2001 г .; 6 (5): 500-4.
https://www.ncbi.nlm.nih.gov/pubmed/11703171
Покраснение глаз: MedlinePlus Medical Encyclopedia
Налитые кровью глаза кажутся красными из-за опухания сосудов на поверхности белой части глаза (склеры). Сосуды могут опухать из-за:
- Сухости глаз
- Слишком много солнечного света
- Пыль или другие частицы в глазах
- Аллергия
- Инфекция
- Травма
Глазные инфекции или воспаления могут вызывать покраснение, а также зуд , выделения, боль или проблемы со зрением.Это может быть связано с:
- Блефарит: припухлость по краю века.
- Конъюнктивит: отек или инфекция прозрачной ткани, выстилающей веки и покрывающей поверхность глаза (конъюнктиву). Это часто называют «розовым глазом».
- Язвы роговицы: Язвы на роговице, чаще всего вызванные серьезной бактериальной или вирусной инфекцией.
- Увеит: воспаление сосудистой оболочки, которая включает радужку, цилиарное тело и сосудистую оболочку. Причина чаще всего неизвестна.Это может быть связано с аутоиммунным заболеванием, инфекцией или воздействием токсинов. Тип увеита, который вызывает самый сильный красный цвет глаз, называется иритом, при котором воспаляется только радужная оболочка.
Другие возможные причины покраснения глаз:
- Простуда или аллергия.
- Острая глаукома: внезапное повышение глазного давления, которое вызывает сильную боль и вызывает серьезные проблемы со зрением. Это неотложная медицинская помощь. Наиболее распространенная форма глаукомы — длительная (хроническая) и постепенная.
- Царапины роговицы: травмы, вызванные песком, пылью или чрезмерным использованием контактных линз.
Иногда на белке глаза появляется ярко-красное пятно, называемое субконъюнктивальным кровоизлиянием. Это часто происходит после натуживания или кашля, в результате чего на поверхности глаза ломается кровеносный сосуд. Чаще всего боли нет, зрение в норме. Это почти никогда не бывает серьезной проблемой. Это может быть чаще у людей, принимающих аспирин или антикоагулянты. Поскольку кровь просачивается в прозрачную конъюнктиву, вы не можете стереть или смыть кровь.Как и синяк, красное пятно исчезнет в течение недели или двух.
Окклюзия вены сетчатки: причины, симптомы и лечение
Сетчатка представляет собой тонкий слой ткани, выстилающий заднюю часть глазного яблока. Он превращает свет в сигналы для мозга, который интерпретирует их как зрение. Когда вена сетчатки блокируется, это называется окклюзией вены сетчатки. Это может вызвать нечеткое зрение или даже внезапную необратимую слепоту на этот глаз. Это похоже на окклюзию артерии сетчатки, которую иногда называют глазным инсультом.
Повреждение происходит, когда закупоренная вена препятствует оттоку крови от сетчатки. Это повышает давление внутри глаза, что может вызвать кровотечение, отек и утечку жидкости. Окклюзия вены сетчатки может нанести вред вашему глазу за считанные минуты.
Обычно вену закупоривает тромб. Иногда проблема может быть в соседней артерии. В сетчатке артерии и вены пересекают друг друга. Когда артерия затвердевает, она может давить на вену и сужать отверстие. Это вызывает прерывистый кровоток, что может привести к тромбообразованию.Поэтому, если у вас диабет, высокое кровяное давление и другие состояния, влияющие на кровеносные сосуды, у вас больше шансов окклюзии вены сетчатки.
Другие факторы также могут повысить ваши шансы на заболевание:
Симптомы
Возможно, вы не всегда знаете, что у вас будет окклюзия вены сетчатки. Почти всегда это происходит только в одном глазу. У некоторых людей, особенно с закупоркой более мелких кровеносных сосудов, нет никаких симптомов.
Однако обычно вы можете заметить:
- Расплывчатое или нечеткое зрение частично или полностью в глазу
- Темные пятна или линии, плавающие в поле зрения
- Боль и давление в глазу
При появлении этих симптомов немедленно обратитесь к врачу.
Диагноз
Врач осмотрит ваши глаза и спросит о вашей истории болезни. Они закапают вам глаза, чтобы открыть зрачки. Они воспользуются офтальмоскопом, чтобы проверить сетчатку на наличие признаков закупорки или кровотечения.
Ваш врач может также назначить тест, называемый флюоресцентной ангиографией. Вам в руку введут безвредный краситель. Когда он проходит через ваш кровоток и достигает сетчатки, специальная камера делает снимки вашего глаза.Ваш врач сможет увидеть любые утечки жидкости в ваших кровеносных сосудах.
Иногда может потребоваться тест, называемый оптической когерентной томографией. Вы можете использовать капли для расширения зрачков, а затем аппарат просканирует ваши глаза лучами света, чтобы получить подробное изображение вашей сетчатки.
Лечение
Нет лекарства от окклюзии вены сетчатки. Ваш врач не может разблокировать вены сетчатки. Они могут лечить любые осложнения и защищать ваше зрение. Они могут порекомендовать:
Инъекции. Препарат, называемый антиваскулярным фактором роста эндотелия, нацелен на вещества, которые вызывают накопление жидкости в части вашей сетчатки, называемой макулой, которая обеспечивает ваше центральное зрение и помогает вам видеть детали, такие как мелкий шрифт. Это помогает уменьшить отек. Или ваш врач может вместо этого сделать вам инъекции стероидов в глаз. Ваш врач сначала применит обезболивающее и воспользуется очень тонкой иглой, поэтому вы не должны испытывать особого дискомфорта.
Фокальная лазерная терапия. Лазер выжигает и закрывает кровеносные сосуды возле желтого пятна.Это предохраняет их от протекания. Сетчатка не имеет болевых нервов, поэтому вы не должны испытывать особого дискомфорта.
Лазерная хирургия: Вам может понадобиться это, если у вас разрастутся новые кровеносные сосуды в глазу. Ваш врач нанесет на сетчатку крошечные ожоги с помощью лазера. Он не дает сосудам течь и разрастаться.
Эти процедуры могут помочь вам вернуть зрение. У большинства людей зрение улучшится через несколько месяцев.Но некоторые могут не увидеть никаких улучшений.
Профилактика
Обычно причиной окклюзии вены сетчатки является основное заболевание. Поэтому важно контролировать кровяное давление, холестерин и сахар в крови. Если у вас диабет, проверяйте глаза каждый год.
Если вы принимаете противозачаточные таблетки, поговорите со своим врачом. В редких случаях они могут привести к окклюзии вены сетчатки.
Большие синие прожилки возле глаза
Кожа под глазами — самый нежный участок тела.Поскольку кожа тонкая и очень склонна к повреждениям, часто с возрастом на ней в первую очередь появляются видимые вены. Эти неприглядные синие линии, которые появляются рядом или под глазом, называются периорбитальными венами. Обычно они появляются в нижней части века и распространяются по скулам. У некоторых пациентов периорбитальные вены могут создавать вид темных кругов под глазами, из-за чего вы выглядите измученным или более уставшим, чем вы чувствуете.
В Калифорнийских специалистах по венам в Ньюпорт-Бич, Калифорния, Dr.Лири работал с бесчисленным количеством пациентов и помогал им справляться со всеми видами лицевых вен и венозными проблемами. Он предлагает ряд вариантов лечения для тех, кто хочет устранить голубые вены под глазами, и может работать с вами, чтобы определить наиболее подходящее решение в соответствии с вашим состоянием и эстетическими целями.
Что вызывает синие вены под глазами?
Вены под глазами становятся заметными по разным причинам. Наиболее частые причины периорбитальных вен включают генетику, многократное пребывание на солнце и преклонный возраст.Со временем кожа под глазами теряет эластичность, становится тоньше и нежнее, из-за чего вены становятся более заметными. Эти неприглядные синие вены могут быть серьезной косметической проблемой для многих пациентов, поскольку они, как правило, вызывают утомление и старение, и их трудно скрыть с помощью макияжа. По этой причине многие пациенты ищут постоянное решение для удаления этого типа вен и восстановления менее изношенного и более яркого внешнего вида под глазами.
Виды лечения периорбитальных вен
Калифорнийский специалист по венам, д-р.Лири предлагает пациентам ряд вариантов удаления вен под глазами. Перед лечением он изучит ваше состояние и определит, что вас больше всего беспокоит, чтобы определить наиболее подходящий метод удаления периорбитальных вен.
Склеротерапия
Основываясь на многолетнем опыте доктора Лири, склеротерапия — самый безопасный и эффективный способ избавиться от синих вен из-под глаз. Во время этой процедуры с помощью маленькой иглы вводят раствор в вены, в результате чего они разрушаются и исчезают.Эта процедура занимает около 15 минут, и пациенты испытывают минимальную боль в процессе. Периорбитальные вены особенно хорошо поддаются склеротерапии, которая обычно приводит к небольшому синяку по сравнению с другими методами.
В склеротерапии используется безопасный раствор, который отводит вены от глаза, поэтому нет взаимодействия с центральной веной сетчатки или офтальмологической веной. В зависимости от вашего состояния и выраженности периорбитальных вен вам может потребоваться несколько процедур для достижения оптимальных результатов.Эти сеансы обычно проходят с интервалом от трех до четырех недель. Многие пациенты, прошедшие склеротерапию, сообщили о весьма удовлетворительных и стойких результатах. В California Vein Specialist это одна из наиболее популярных процедур, поскольку она помогает освободить тело от некрасивых вен, не нанося вреда окружающим тканям, и в конечном итоге восстанавливает более гладкий и эстетичный цвет лица.
Лазерное лечение
Доктор Лири также предлагает ряд лазерных методов лечения выступающих или выпуклых вен.Хотя эта технология удобна и неинвазивна, лазеры часто более подходят для других областей тела, например ног. Периорбитальные вены обычно большие и имеют избыточный объем крови, что делает лазер менее подходящим вариантом. Фактически, этот вид лечения может вызвать появление пятен или рубцов, которые могут отрицательно повлиять на вашу внешность. Кроме того, проводить лазерное лечение так близко к глазу рискованно. По мнению эксперта доктора Лири, существуют более приемлемые способы лечения синих вен, и он не рекомендует использовать этот метод при этом конкретном состоянии.
Какое лечение вам подходит?
Наиболее подходящее лечение для вас будет зависеть от различных факторов, начиная с вашего текущего состояния. Доктор Лири также изучит выступающие вены и близость к глазам, чтобы определить наиболее безопасный и подходящий метод удаления вены.
Лучший способ определить, какое лечение наиболее подходит, — это назначить обследование вен у доктора Лири. Как высококвалифицированный и опытный специалист по венам, он может работать с вами, чтобы определить причину проблемы и выбрать лучший курс лечения.Чтобы обеспечить вам комфорт и душевное спокойствие, он проведет вас через каждый этап процесса и окажет постоянную поддержку.
Запишитесь на обследование вен у доктора Лири — одного из ведущих специалистов по венам округа Ориндж
Глаза — одна из самых чувствительных и нежных частей тела. При обращении за лечением вен лица крайне важно проконсультироваться со специалистом с большим опытом удаления и удаления вен. Обладая почти двадцатилетним опытом, доктор Лири был признан одним из ведущих флебологов в округах Лос-Анджелес и Ориндж.Он помог бесчисленному количеству пациентов в Южной Калифорнии лечить различные венозные заболевания и состояния. Фактически, он является предпочтительным специалистом для многих врачей, спортсменов и знаменитостей, и он тесно сотрудничает с другими медицинскими экспертами, чтобы обеспечить беспроблемное и успешное лечение.
В California Vein Specialists мы стремимся к достижению превосходных и весьма удовлетворительных результатов. Наша практика предлагает широкий спектр минимально инвазивных безоперационных методов лечения пациентов со всеми видами заболеваний вен, от выпуклых варикозных вен до периорбитальных вен.Сочетая превосходный уход за пациентом с новейшими технологиями, мы стремимся помочь вам улучшить состояние вен и сделать кожу более естественной. Если вы косметически или эмоционально обременены синими венами возле глаз, назначьте обследование вен сегодня, позвонив в нашу клинику в Ньюпорт-Бич, Калифорния, по телефону (949) 515-9377. Забудьте о проблемах с венами!
глазных болезней | Типы, диагностика, методы лечения и факты
Воспалительные состояния
Хроническое воспаление краев век, известное как блефарит, является распространенным и потенциально опасным заболеванием.Воспаление может быть легким, вызывая простое покраснение края века с шелушением кожи, или может быть тяжелым, вызывая сильное раздражение и жжение, а также деструкцию и деформацию ресниц. Блефарит обычно связан с жирностью кожи и перхотью. Кожа век особенно чувствительна к аллергическим процессам, а зуд, шелушение и покраснение век — частые реакции на лекарства или косметические средства, наносимые на глаза сенсибилизированного человека.
Еще одним распространенным воспалительным заболеванием века является ячмень, при котором по краю века возникает воспаление определенных сальных желез или фолликулов ресниц.Стебли, возникающие в фолликулах ресниц, обычно являются инфекционными и начинаются с болезненного отека века. Сначала может быть трудно найти локализованное поражение, но вскоре одна область становится более опухшей, и по мере образования гноя у края века можно увидеть желтую точку. Довольно похожий вид может быть вызван воспалением крошечных желез во внутреннем веке, называемых мейбомиевыми железами, которые открываются на краю века. Поскольку железы находятся в плотной фиброзной ткани, боль и реакция могут быть более сильными, чем в ячмене фолликула ресницы.При осмотре внутренней поверхности века часто обнаруживается красная бархатистая область с желтым пятном в центре, через которое позже может выделяться гной. Иногда мейбомиевые железы страдают от хронической инфекции, и на веках появляется безболезненное твердое уплотнение, называемое халязионным, которое постепенно увеличивается в размерах.