Эктопический Предсердный Ритм: Причины, Симптомы, Лечение
Многих интересует, что такое эктопический предсердный ритм? Это та ситуация, когда электрические импульсы вырабатываются атипичными кардиомиоцитами. Нормально ли это и требуется ли лечение мы рассмотрим ниже.

Результаты анализов в каждом случае расшифровывает специалист
Происхождение заболевания
Эктопия – это аномальное расположение чего-то. Иными словами источник возбуждения сердечной мышцы начинает появляться не в том месте, где положено. Располагаться подобные очаги могут в любом месте миокарды.
Частота сокращений органа и последовательность будет нарушена. Иначе назвать эктопический ритм сердца можно замещающим, ведь он выполняет функцию автоматического центра.
Интересно! Вариантов предсердного ритма два: замедленный и ускоренный.
Первый возникает тогда, когда из-за блокады синусового узла генерация импульсов начинает слабеть. Второй – это результат того, что эктопические центры быстро возбуждаются, в результате основной ритм сердца перекрывается.

Пример того как выглядят эктопические ритмы
Аномальные сокращения возникают не так часто, но в любом случае они начинают совмещаться с синусовым ритмом. Подобные нарушения могут длиться разное количество времени – от одних суток и более. В некоторых случаях сердце может работать под началом эктопических очагов всю оставшуюся жизнь.
Причины заболевания
Эктопический предсердный ритм возникает потому, что есть много провоцирующих факторов как внешних, так и внутренних. Услышать подобный диагноз могут люди всех возрастов.
Однако отклонением сбой считается не всегда. Есть физиологическая аритмия, считающаяся нормой, лечения для нее не требуется, состояние нормализуется самостоятельно спустя некоторое время.
Разновидности нарушений, которые могут быть вызваны нижним ритмом предсердий:
- фибрилляция;
- экстрасистолы.
Предсердный ритм может ничем не отличаться от синусового. Зачастую сбой обнаруживается случайно во время проведения ЭКГ. О наличии патологии многие люди не догадываются именно поэтому не предпринимают ни каких действий.

Одна из причин появления проблемы
Эктопический предсердный ритм может развиваться по многим причинам, выделить среди которых можно:
- артериальное давление повышенное;
- синусовый узел ослаблен;
- миокардит;
- побочное действие от приема некоторых лекарственных препаратов;
- отравление организма угарным газом;
- ревматизм;
- развитие сахарного диабета;
- врожденные аномалии;
- воздействие спиртных напитков и табака.
У детей эктопический ритм может быть как врожденным, так и приобретенным. В первом случае малыш появляется на свет с наличием эктопических очагов.
Это может быть результатом кислородного голодания в утробе, а также пороков развития. С возрастом нарушения могут нормализовываться, но ребенок должен будет находиться под наблюдением врача постоянно.

Менее распространенная причина заболевания
Подростковый возраст – это совершенно другая ситуация. Так, например, девушки испытывают изменения связанные с гормональным фоном, поэтому сердечный ритм может на некоторое время замещаться предсердным. Как только половое созревание будет закончено проблема исчезнет самостоятельно.
Стать причиной эктопического ритма может профессиональный спорт. Возникает потому, что организм подвергается постоянным физическим нагрузкам.
Симптомы заболевания
Актопический предсердный ритм может развиваться бессимптомно.
Если же симптомы нарушенного ритма есть, они будут отражать то заболевание, из-за которого и начали появляться:
- больной периодически слышит толчки сердца;
- повышается потоотделение;
- на время сердце может «замирать»;
- появление темноты перед глазами;
- появление синего оттенка на губах, кожа приобретает бледный цвет;
- появление боли в области груди;
- учащаются позывы к мочеиспусканию;
- появление страха за свою жизнь;
- больной находится в предобморочном состоянии.

Характер боли может быть очень сильным
После появления подобных симптомов следует обратиться за помощью в медицинское учреждение.
Диагностика
Для выявления проблемы проводится УЗИ диагностика, а также электрокардиограмма. Так как проблема может давать о себе знать только в определенное время суток, то для получения более точной клинической картины проводится исследование ЭКГ по Холтеру. На теле пациента крепятся датчики, любые изменения фиксируются круглосуточно.

Один из методов исследования
Симптомы на электрокардиограмме
ЭКГ – это самый доступный и безопасный метод исследования. На кардиограмме врач оценивает следующие показатели:- Зубец Q. Показатель отвечает за начальную стадию возбуждения в желудочках.
- Состояние зубца Р. В этом случае отражаются электрические импульсы в предсердиях.
- Комплекс QRS. В медицине называется желудочковым, отражает этапы возбуждения во всех отделах.
После получения необходимых сведений врач сможет объяснить особенности сердечного ритма.
О наличии эктопического предсердного ритма могут говорить следующие изменения в ЭКГ:
- интервалы и зубцы с большой длительностью;
- зубец Р отрицательный, при этом изменений в желудочковых комплексах нет.
Показатели могут отличаться в зависимости от индивидуального случая.
Методы лечения

Лечением заболевания может заниматься только врач
Лечение не потребуется, если взрослый человек или ребенок после появлении аномалии не испытывает никакого дискомфорта. Предсердный ритм в этом случае не несет угрозы ни здоровью, ни жизни.
В других случаях терапия может иметь следующие направления:
- Для лечения ускоренного предсердного ритма применяются бета-блокаторы, например, Анаприлин. Могут быть назначены иные препараты для снижения частоты сердцебиения.
- При появлении брадикардии назначаются препараты, для ускорения замедленного ритма. Рекомендуется использовать растительные экстракты, например, женьшень или элеутерококк.
- Для лечения вегетососудистых нарушений назначаются седативные препараты, например, валериана, настойка пустырника, Новопассит.
- Для того, чтобы предотвратить развитие инфаркта, может быть назначен Панангин.

Один из препаратов для лечения
В особо тяжелых случаях, когда стандартные методы лечения не помогают либо не могут быть использованы, может применяться кардиоверсия, иными словами устанавливается искусственный водитель ритма.
Народные методы лечения
Для лечения эктопического предсердного ритма могут использоваться не только традиционные, но и народные методы.
Важно! Народные рецепты не избавляют от причины развития заболевания, но значительно улучшают состояние больного.
Самыми безопасными и эффективными считаются следующие рецепты:
- Сок, полученный от грейпфрута, смешайте с оливковым маслом (три ложки). В свежем виде один раз в сутки употребляйте полученное средство. Рекомендуемый курс лечения составляет один месяц.
- В равном количестве возьмите ядра грецких орехов, инжир и изюм, перемешайте, добавьте мед, оставьте настаиваться на сутки. Два раза в день по 20 грамм съедайте полученное лекарство. Терапию следует продолжать в течение двух месяцев.
- Для лечения нарушенного ритма подходит календула. Двадцать грамм сухих цветков поместите в большую емкость. Залейте все кипятком, оставьте настаиваться на двенадцать часов. За один раз выпивайте по сто грамм средства, повторяйте несколько раз в день.
- Молодые побеги спаржи мелко измельчите. Стаканом воды залейте одну ложку, закройте и дайте настояться. В день принимайте полученное лекарство пять раз по две столовых ложки. Длительность лечения составляет минимум один месяц.
- Пол килограмма грецких орехов смешайте со стаканом сахара, добавьте пятьдесят грамм кунжутного масла. Ингредиенты после смешивания должны немного постоять. В отдельной емкости заварите четыре измельчённых с цедрой лимона. Соедините обе смеси, тщательно перемешайте, консистенция должна быть однородной. Три раза в день по столовой ложке принимайте снадобье.
- В течение трех недель настаивайте картофельные соцветия на водке или спирте. Выжмите из сырого картофеля сок (должно получиться 150 миллилитров), добавьте ложку меда и пол ложки спиртовой настойки. Полученное средство принимайте два раза в день. Каждый раз рекомендуется готовить новое снадобье.
- Смешайте пол килограмма ягод клюквы и пятьдесят грамм чеснока, ингредиенты должны быть тщательно измельченными. Оставьте настаиваться на трое суток в герметичной посуде. В готовую смесь добавьте пол стакана меда. От полученного лекарства отделите две ложки, разбавьте тремя стаканами воды, в течение дня выпейте все.

Народные методы лечения эффективны и безопасны
Эктопический предсердный ритм должен находиться под постоянным контролем лечащего врача. Даже если опасные или подозрительные симптомы отсутствуют, это вовсе не повод халатно относиться к своему здоровью.
Если же эктопический ритм был спровоцирован заболеваниями, важно как можно скорее выявить причины патологии и заняться ее устранением. В запущенных случаях опасность может быть не только для здоровья, но и жизни человека.
Частые вопросы к врачу
Прогноз и профилактика
Здравствуйте, мне был поставлен диагноз, эктопический предсердный ритм, скажите, какая профилактика может быть полезной и каков прогноз на выздоровление?
Пациенты с подобным диагнозом должны находиться под наблюдением лечащего врача. Все дело в том, что из-за эмоционального напряжения, сопутствующих патологий, аритмия может перерасти во что-то более серьезное.
Больным показано делать следующее:
- раз в полгода рекомендуется делать УЗИ сердца, а также проходить коагулограмму;
- каждый день следует измерять давление и пульс;
- минимум раз в квартал следует делать ЭКГ.
Спортсменам или людям с похожими профессиями, где возлагается нагрузка на сердце, могут быть введены ограничения, иногда такой род деятельности и вовсе запрещается. При выполнении всех рекомендаций лечащего врача и прохождения своевременного лечения прогноз благоприятный.
Эктопический предсердный ритм: что это такое?
Правильную работу здорового сердца в норме задет синусовый ритм. Его источником является основной пункт проводящей системы – синоатриальный узел. Но так бывает не всегда. Если центр автоматизма первого уровня по какой-то причине не может полноценно выполнять свою функцию, или он вовсе выпадает из общей схемы проводящих путей, появляется другой источник генерации сократительных сигналов – эктопический. Что такое эктопический предсердный ритм? Это ситуация, в которой электрические импульсы начинают вырабатываться атипичными кардиомиоцитами. Указанные мышечные клетки тоже обладают способностью рождать волну возбуждения. Они группируются в особые очаги, именуемые эктопическими зонами. Если такие участки локализуются в предсердиях, то на смену синусовому ритму приходит предсердный.
Содержание статьи:
Происхождение недуга
 Предсердный ритм – это разновидность эктопических сокращений. Эктопия – это аномальное расположение чего-либо. То есть источник возбуждения сердечной мышцы появляется не там, где ему положено быть. Такие очаги могут образовываться в любом участке миокарда, вызывая нарушение нормальной последовательности и частоты сокращений органа. Эктопический ритм сердца иначе называется замещающим, так как он берет на себя функцию главного автоматического центра.
Предсердный ритм – это разновидность эктопических сокращений. Эктопия – это аномальное расположение чего-либо. То есть источник возбуждения сердечной мышцы появляется не там, где ему положено быть. Такие очаги могут образовываться в любом участке миокарда, вызывая нарушение нормальной последовательности и частоты сокращений органа. Эктопический ритм сердца иначе называется замещающим, так как он берет на себя функцию главного автоматического центра.
Возможны два варианта предсердного ритма: замедленный (он вызывает снижение сократительной способности миокарда) и ускоренный (частота сердцебиений увеличивается).
Первый возникает, когда блокада синусового узла становится причиной слабой генерации импульсов. Второй является результатом повышенной патологической возбудимости эктопических центров, он перекрывает основной ритм сердца.
Аномальные сокращения бывают редкими, тогда они совмещаются с синусовым ритмом. Или же предсерный ритм становится ведущим, а участие автоматического водителя первого порядка полностью анулируется. Такие нарушения могут быть характерны для разных временных периодов: от суток до месяца и более. Иногда сердце работает под началом эктопических очагов постоянно.
Что такое нижнепредсердный ритм? Активные атипичные соединения клеток миокарда могут располагаться как в левом, так и в правом предсердии, причем в нижних участках этих камер. Соответственно различают нижний правопредсердный и левопредсердный ритмы. Но при постановке диагноза нет особой нужды разграничивать эти два вида, важно только установить, что возбуждающие сигналы исходят из предсердий.
Источник генерации импульсов может менять свое местоположение в пределах миокарда. Такое явление называется миграцией ритма.
Причины заболевания
 Нижнепредсердный эктопический ритм возникает под воздействием различных внешних и внутренних условий. Подобное заключение может быть поставлено пациентам всех возрастных категорий. Не всегда такой сбой в работе сердечной мышцы считается отклонением. Физиологическая аритмия, как вариант нормы, в лечении не нуждается и проходит сама по себе.
Нижнепредсердный эктопический ритм возникает под воздействием различных внешних и внутренних условий. Подобное заключение может быть поставлено пациентам всех возрастных категорий. Не всегда такой сбой в работе сердечной мышцы считается отклонением. Физиологическая аритмия, как вариант нормы, в лечении не нуждается и проходит сама по себе.
Разновидности нарушений, вызываемых нижним ритмом предсердий:
- тахикардия пароксизмального и хронического характера;
- экстрасистолы;
- трепетания и фибрилляция.
Иногда правопредсердный ритм ничем не отличается от синусового и адекватно организует работу миокарда. Обнаружить такой сбой можно совершенно случайно при помощи ЭКГ на очередном плановом медосмотре. Человек при этом совсем не догадывается о существующей патологии.
Основные причины развития эктопического нижнего предсердного ритма:
- миокардит;
- слабость синусового узла;
- повышенное артериальное давление;

- ишемия миокарда;
- склеротические процессы в мышечных тканях;
- кардиомиопатия;
- ревматизм;
- сердечный порок;
- воздействие никотина и этанола;
- отравление угарным газом;
- побочное действие лекарств;
- врожденная особенность;
- вегетососудистая дистония;
- сахарный диабет.
Нижнепредсердный ритм у детей может быть как врожденным, так и приобретенным. В первом случае ребенок уже рождается с наличием эктопических очагов. Это результат кислородного голодания во время родов или последствие аномалий внутриутробного развития. Функциональная незрелость сердечно-сосудистой системы, особенно у недоношенных детей, тоже является причиной образования эктопического ритма. Подобные нарушения с возрастом могут нормализоваться сами собой. Однако наблюдение врача таким малышам необходимо.
Другая ситуация – подростковый возраст. Юноши и девушки в этот период испытывают серьезные изменения в организме, гормональный фон нарушается, синусовый сердечный ритм временно может замещаться предсердным. С окончанием полового созревания все неприятности со здоровьем, как правило, заканчиваются. У взрослых проблемы с гормонами могут быть связаны со старением организма (например, менопауза у женщин), что также влияет на появление эктопического сердечного ритма.
гормональный фон нарушается, синусовый сердечный ритм временно может замещаться предсердным. С окончанием полового созревания все неприятности со здоровьем, как правило, заканчиваются. У взрослых проблемы с гормонами могут быть связаны со старением организма (например, менопауза у женщин), что также влияет на появление эктопического сердечного ритма.
Профессиональный спорт тоже может рассматриваться как причина развития предсердного ритма. Такой признак является следствием дистрофических процессов миокарда, возникающих под воздействием чрезмерных нагрузок у спортсменов.
Симптомы
Нижнепредсердный аномальный ритм может развиваться бессимптомно. Если же признаки нарушения работы сердца присутствуют, они будут отражать заболевание, послужившее причиной такого состояния.
- Человек начинает ощущать сокращения миокарда, «слышать» его толчки.
- Число минутных ударов органа растет.
- Сердце словно «замирает» на время.
- Наблюдается повышенное отделение пота.
- Перед глазами возникает темная сплошная пелена.
- Резко закружилась голова.
- Кожа стала бледной, появился синий оттенок на губах и кончиков пальцев.
- Стало трудно дышать.
- Появилась боль в загрудинном пространстве.

- Беспокоят частые мочеиспускания.
- Человек испытывает сильный страх за свою жизнь.
- Возможны тошнота или рвота.
- Нарушения работы желудочно-кишечного тракта.
- Развивается обморочное состояние.
Короткие приступы застают больного врасплох, но заканчиваются также быстро, как и начинаются. Часто подобные сбои ритма возникают по ночам во сне. Человек просыпается в панике, чувствуя тахикардию, боли в груди или жар в области головы.
Диагностика
Выявить наличие предсердного ритма можно, исходя из данных полученных при проведении УЗИ сердца или снятия электрокардиограммы.
Так как патология может проявлять себя время от времени, и часто это случается ночью, то для получения более полной клинической картины используется мониторинг ЭКГ по Холтеру. Специальные датчики закрепляются на теле пациента и круглосуточно фиксируют изменения, происходящие в сердечных камерах. По результатам подобного исследования врач составляет протокол наблюдений за состоянием миокарда, позволяющий обнаружить как дневные, так и ночные пароксизмы нарушений ритма.
Применяется также чреспищеводное электрофизиологическое исследование, коронарная ангиография, снятие ЭКГ под нагрузкой. Обязательно назначается стандартный анализ биологических жидкостей организма: общее и биохимическое исследование крови и мочи.
Признаки на электрокардиограмме
ЭКГ является доступным, простым и достаточно информативным способом получения данных о различных нарушениях сердечного ритма. Что оценивает врач на кардиограмме?
- Состояние зубца Р, отражающего процесс деполяризации (появления электрического импульса) в предсердиях.
- Участок P-Q демонстрирует особенности волны возбуждения, идущей от предсердий к желудочкам.
- Зубец Q отмечает начальную стадию возбуждение желудочков.
- Элемент R отображает максимальный уровень деполяризации желудочков.
- Зубчик S указывает на заключительную стадию распространения электрического сигнала.
- Комплекс QRS называется желудочковым, он показывает все этапы развития возбуждения в этих отделах.
- Элемент Т регистрирует фазу спада электрической активности (реполяризацию).
При помощи имеющихся сведений специалист определяет особенности сердечного ритма (частота и периодичность сокращений), очаг генерации импульсов, расположение электрической оси сердца (ЭОС).

О наличии предсердного ритма говорят следующие признаки на ЭКГ:
- отрицательный зубец Р при неизмененных желудочковых комплексах;
- правопредсердный ритм отражается деформацией зубца Р и его амплитуды в дополнительных отведениях V1-V4, левопредсрдный – в отведениях V5-V6;
- зубцы и интервалы имеют увеличенную длительность.
ЭОС отображает электрические параметры сердечной деятельности. Положение сердца как органа, имеющего трехмерную объемную структуру, можно представить в виртуальной системе координат. Для этого данные, полученные электродами при ЭКГ, проецируются на координатную сетку, чтобы рассчитать направление и угол расположения электрической оси. Эти параметры соответствуют локализации источника возбуждения.
В норме она имеет вертикальное (от +70 до +90 градусов), горизонтальное (от 0 до +30 градусов), промежуточное (от +30 до + 70 градусов) положение. Отклонение ЭОС вправо (свыше +90 градусов) говорит о развитии эктопического аномального правопредсердного ритма, уклон влево (до -30 градусов и дальше) – это показатели левопредсердного ритма.
Лечение
 Лечебные мероприятия не потребуются, если взрослый человек или ребенок не испытывают каких-либо неприятных ощущений при развившейся аномалии, и у них не выявлены сердечные или другие заболевания. Возникновение предсердного ритма в этой ситуации не опасно для здоровья.
Лечебные мероприятия не потребуются, если взрослый человек или ребенок не испытывают каких-либо неприятных ощущений при развившейся аномалии, и у них не выявлены сердечные или другие заболевания. Возникновение предсердного ритма в этой ситуации не опасно для здоровья.
В обратном случае терапевтическое воздействие осуществляется в следующих направлениях:
- Ускоренный патологический предсердный ритм лечится бета-блокаторами («Пропраналол», «Анаприлин») и другими средствами, снижающими частоту сердцебиений.
- При брадикардии назначаются лекарства, способные ускорить замедленный ритм: препараты на основе атропина, «Кофеинбензоат натрия», применяются растительные экстракты (элеутерококк, женьшень).
- Вегетососудистые нарушения, ставшие причиной эктопического ритма, нуждаются в приеме седативных препаратов «Новопассит», «Валокордин», настойки пустырника, валерианы.
- Для профилактики инфаркта сердца предлагается использовать «Панангин».
- Помимо антиаритмических средств («Новокаинамид», «Верапамил»), при нерегулярном ритме назначается специфическое лечение по факту установления конкретной причины развившихся нарушений.
- В тяжелых случаях, не поддающихся стандартному медикаментозному лечению, применяется кардиоверсия, установка искусственного водителя ритма.
Народные способы
- Грейпфрутовый сок смешать с маслом из оливок (3 чайных ложки). Средство употребляют раз в сутки в свежем виде. Общий курс – 4 недели.
- Инжир, изюм, ядра грецкого ореха взять в равном количестве. Смешать с медом и оставить на сутки. Съедать лечебную смесь по две дозы в день. Один прием равен 20 г. Продолжают терапию в течение двух месяцев.
- Хорошо помогает при нарушениях ритма календула. Сухие соцветия (20 г) засыпать в емкость объемом в 300 мл. Залить кипятком и настоять, достаточно 10-12 часов. 100 г надо выпивать за один раз, повторить трижды в день.
- Нарезать молодые спаржевые побеги, измельчить. Столовую ложку заварить в стакане воды, плотно закрыть и настоять. Разовая доза составит 2 ст. л., пить можно 5-6 раз в день. Лечение должно длиться минимум месяц.
- Зверобой (15 г), мелисса (10 г), боярышник – листки и соцветия (40 г), лепестки от розы (5 г) соединяют в одну смесь. Заваривают в 100 г воды в течение 15 минут. Пить вместо чая после каждого приема пищи в количестве стакана.
 Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.
Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.- Картофельные соцветия настоять на спирту или водке три недели. Выжать сок из сырых картофелин (150 мл). Смешать его с медом (столовая ложка) и спиртовым настоем (0, 5 ч. л.). Употреблять утром и вечером в свежеприготовленном виде.
- Ягоды клюквы (500 г) соединить с чесноком (50 г), предварительно измельчив ингредиенты. Поместить в герметичную посуду и оставить на 3 суток. Добавить в готовую смесь пол стакана меда. Взять из лекарства 2 столовые ложки и разбавить их водой (три стакана). Все это выпить небольшими порциями за весь день.

Предсердный ритм как одна из разновидностей нарушений сердечной деятельности нуждается в постоянном контроле врача. Даже отсутствие тревожных симптомов – не повод халатно относиться к подобному состоянию. Если развитие эктопических сокращений вызвано заболеваниями – обязательно нужно выяснить причину патологии и лечить ее со всей серьезностью. Запущенные тяжелые формы предсердных аритмий могут угрожать жизни человека.
что это на ЭКГ, причины, лечение
Автор: Сазыкина Оксана Юрьевна, кардиолог
Сердце сокращается непрерывно на протяжении десятилетий человеческой жизни. Его работа может продолжаться даже тогда, когда мозг уже не посылает сигналов по нервной системе, благодаря функции автоматизма. Эта особенность органа поддерживается высоко специализированными клетками проводящих путей, которые формируют крупные узлы и длинные волокна, оплетающие миокард от предсердий до самых отдаленных участков желудочков.
Автоматизм сохраняется даже при самой тяжелой патологии внутренних органов, если при этом кровоснабжение сердца не нарушено, однако такой тонкий механизм может давать сбой при метаболических и других изменениях, провоцируя аритмии — предсердный ритм, экстрасистолии, блокады и т. д.
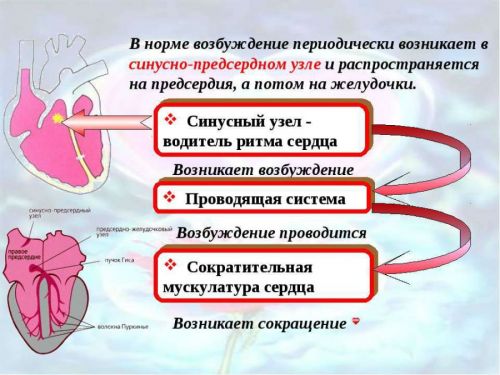
Импульсы по проводящей системе идут от главного водителя ритма — синусового узла, который расположен в правом предсердии. Главный генератор нервных сигналов задает частоту ритма, с которой сокращаются сначала предсердия, а затем — желудочки. Эти процессы происходят непрерывно, причем, синусовый узел реагирует на многообразные внешние и внутренние изменения, корректируя в зависимости от ситуации скорость сокращений сердца.

работа проводящей системы в норме – первичный электрический импульс происходит из синусового узла (СУ)
В случае, когда автоматизм синусового узла нарушается, импульсы начинают поступать из других источников — эктопических, которые тоже представлены своеобразными клетками проводящей системы, способными к воспроизводству электрических разрядов. Сокращения из эктопических очагов могут носить как ритмичный, так и хаотичный характер, различаться частотой и силой, тем не менее, иногда именно эктопические очаги помогают сердцу продолжать работать.
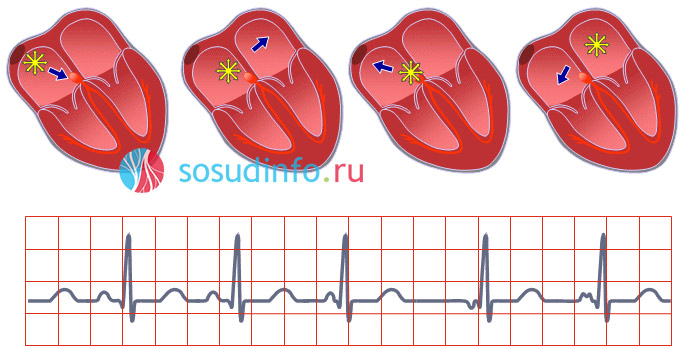
эктопический ритм из различных очагов в предсердии при миграции водителя ритма
Эктопический ритм из предсердий называют предсердным, он не всегда считается нормой и отличается от такового, генерируемого синусовым центром. Источником импульсов становятся активизировавшиеся предсердные клетки, которые «молчали» в условиях благополучия.
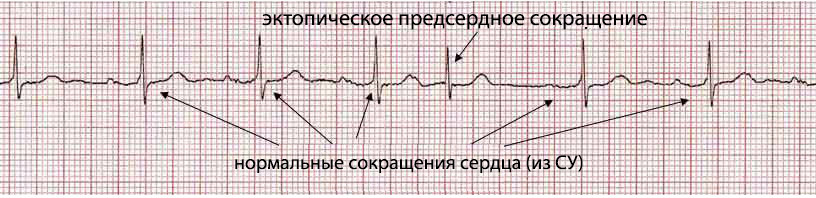
пример эктопического предсердного сокращения на фоне нормального синусового ритма
Предсердный ритм не является аномалией, характерной преимущественно для пожилого возраста, хотя свойственные последнему склеротические и ишемические изменения вносят свою лепту в формирование патологии. Это расстройство довольно часто диагностируется у детей и подростков, отражая функциональные сдвиги со стороны нервно-гуморальных механизмов регуляции в растущем организме. Оно же характеризует широкий спектр структурных изменений при органической патологии сердца.
Предсердный ритм не всегда дает выраженную симптоматику и даже может быть обнаружен случайно, однако его наличие — повод для проведения серьезного обследования и постоянного контроля над сердечной деятельностью пациента.
Почему появляется и каким бывает предсердный ритм?
Появление эктопического предсердного ритма всегда настораживает кардиолога или педиатра и требует определения его причины. Факторами, которые могут сыграть роль в нарушении автоматизма синусового узла, считаются:
- Структурные изменения со стороны миокарда — кардиосклероз, гипертрофия при гипертонии, кардиомиопатия или дистрофия сердечной мышцы, воспалительный процесс и другие;
- Пороки клапанов и врожденные аномалии строения сердца;
- Электролитные нарушения — при обезвоживании, патологии почек и эндокринной системы, печеночной недостаточности;
- Метаболические сдвиги — сахарный диабет;
- Отравления функциональными ядами и токсическими веществами — этанолом, угарным газом, сердечными гликозидами, никотином;
- Повреждения грудной клетки и органов средостения при тяжелых травмах.
Описанные расстройства чаще становятся причиной эктопической предсердной импульсации у взрослых. В других случаях синусовый автоматизм теряется из-за функциональных расстройств вегетативной иннервации — вегетативная дисфункция, которая больше свойственна подростковому и молодому возрасту и не сопровождается патологией внутренних органов.
Реже предсердный ритм обнаруживается случайно, при плановом профилактическом обследовании, у совершенно здоровых людей. Как правило, в этих случаях на ЭКГ заметны единичные импульсы из предсердий при сохранном синусовом автоматизме. При патологии ритм сердца может стать полностью предсердным и постоянным.
В том случае, если симптоматика нарушений сердечного ритма отсутствует, жалоб нет, а само сердце при всестороннем обследовании не показало никаких отклонений, эктопический ритм из предсердий может быть расценен как вариант нормы. Лечение при этом не показано.
В зависимости от скорости, с которой сокращается сердце при генерации импульсов из предсердий, различают:
- Ускоренный предсердный ритм;
- Замедленный.
По времени возникновения он бывает:
- Постоянным;
- Временным, возникающим через определенные промежутки времени.
В зависимости от источников нервных сигналов, ритм может стать право- или левопредсердным. Это обстоятельство не несет клинической значимости, так как не влияет на характер последующего лечения и течение патологии.
Медленный предсердный ритм характерен для ситуаций, когда происходит угнетение синусного автоматизма, а для замещения его функции активизируются клетки предсердий. Скорость сокращений сердца при этом падает, наблюдается брадикардия.
Когда эктопические источники импульсации проявляют чрезмерную активность, регистрируется ускоренный предсердный ритм — частота сокращений возрастает и становится выше нормальных значений.
Предсердный ритм на ЭКГ
Основной и самый доступный способ обнаружения эктопических источников ритма сердца — электрокардиография. ЭКГ показывает отклонения даже тогда, когда их носитель не ощущает ни малейшего дискомфорта. Кардиолог определяет наличие расстройств автоматизма в виде замедленного предсердного ритма, если:
- Миокард сокращается регулярно и правильно, с равномерной частотой и скоростью 45-60 сокращений за минуту;
- Перед желудочковыми комплексами присутствуют предсердные зубцы Р, однако они становятся деформированными либо отрицательными;
- Интервал между предсердным зубцом и началом желудочкового комплекса в норме или меньшей продолжительности;
- Желудочковые комплексы в норме.
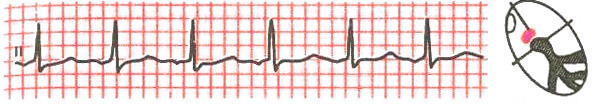
нижнепредсердный ритм на ЭКГ – эктопические импульсы из очага в нижней части предсердия
Об ускоренном предсердном ритме на ЭКГ говорят:
- Скорость сокращений органа достигает 130, но регулярность их сохранена;
- Перед сокращениями желудочков неизменно «работают» предсердия — есть зубец Р, однако он изменяет форму, может стать 2-фазным, отрицательным, сниженной амплитуды;
- Возможно увеличение продолжительности интервала между предсердным зубцом и началом сокращений желудочкового миокарда;
- Комплексы желудочков в норме.
Каковы симптомы предсердного ритма?
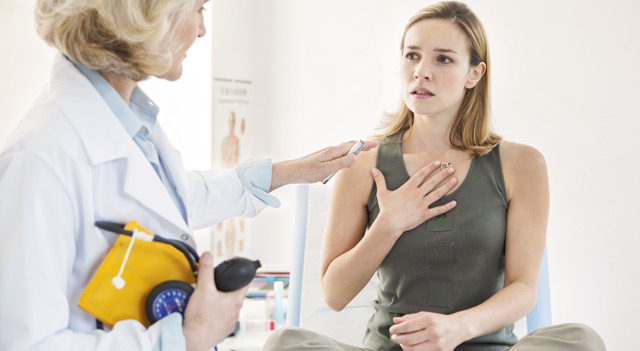
Симптоматика предсердного ритма вариабельна: от полного благополучия до серьезного дискомфорта. В первом случае признаков аномальной сердечной деятельности нет, а изменения ритма констатирует лишь запись ЭКГ. Во втором симптоматика вызвана основным заболеванием, повлекшим расстройства синусового автоматизма и может складываться из:
- Чувства перебоев, замирания в груди;
- Слабости и снижения работоспособности;
- Одышки;
- Кардиалгии;
- Отечного синдрома.
Периодические и кратковременные предсердные сокращения могут сопровождаться некоторым дискомфортом, чувством замирания и толчка в груди, ускорением дыхания, но существенным образом на жизнедеятельности не сказываются.
Затяжные эпизоды предсердной импульсации протекают более тяжело: пациент чувствует страх, стремится поудобнее лечь или сесть, затем нарастает ощущение немотивированной тревоги, появляется дрожь, может закружиться голова, ощущаются сердечные перебои, выступает холодный липкий пот, нарушается работа пищеварительного тракта.
Длительные периоды аритмии опасны не только нарушением кровообращения в сердце и других органах, но и возможностью тромбообразования в предсердиях, особенно, если патология связана с органическими изменениями — порок, миокардиальный рубец, дистрофия миокарда.
Предсердный ритм у ребенка — не такая уж редкость. Особенно часто его замечают у новорожденных малышей, проводящие пути которых недостаточно развиты и незрелые, равно как и вегетативная иннервация, отличающаяся непостоянством. Такое состояние можно расценить как вариант возрастной нормы, а по мере достижения баланса нервной импульсации предсердный ритм сменится синусовым.
В то же время, эктопические источники ритма в предсердиях могут активизироваться и при некоторых особенностях в сердце — добавочная хорда, пролапс двухстворчатого клапана. Эти изменения обычно не представляют угрозы, тогда как врожденные пороки, миокардит, тяжелая гипоксия или интоксикация, приводящие к формированию предсердного ритма у ребенка, – серьезная проблема, требующая активных действий специалистов.
К активизации предсердных источников сокращений у детей подталкивают внутриутробное инфицирование, действие этанола и курение матери во время беременности, недоношенность, гестозы, осложненные роды. Малыши с патологическим предсердным ритмом требуют постоянного контроля со стороны кардиолога.
Еще одна частая причина предсердного автоматизма — вегетативная дисфункция (вегето-сосудистая дистония). Это состояние очень распространено, может быть диагностировано у подростка, малыша или взрослого и характеризуется чрезвычайным разнообразием симптомов, среди которых нередко превалирует кардиальная симптоматика. При разобщении в работе симпатического и парасимпатического отделов вегетативной нервной системы наблюдается преобладание тонуса одного из них — ваго- или симпатикотония.
Симпатикотония сопровождается частым пульсом, бледностью кожи, ознобами, головными болями, психологическим дискомфортом вплоть до панических атак и тревожного расстройства. На ЭКГ регистрируется тахикардия, увеличение амплитуды зубца Р.
Ваготоники, напротив, склонны к брадикардии, потливы, испытывают головокружения и приступы тошноты, могут терять сознание от снижения артериального давления, страдают от дисфункции пищеварительной системы, ощущают сердечные перебои. На ЭКГ обнаруживается урежение ритма сердца, снижение выраженности предсердных зубцов.
Как обнаружить и чем лечить предсердный ритм?

Вне зависимости от возраста и симптоматики, во всех случаях выявления предсердного ритма проводится тщательное обследование. Чтобы исключить функциональные расстройства со стороны вегетатики, проводят различные пробы — с физической нагрузкой, фармпрепаратами. Если имеет место структурное поражение миокарда, пробы будут негативными.
Первейшим способом, позволяющим говорить о наличии эктопических ритмов из предсердий, является электрокардиография. Она проводится в качестве обязательного исследования при любой кардиальной патологии и в рамках профилактических осмотров. Помимо нее в арсенале кардиологов — чреспищеводная ЭхоКГ, холтеровское мониторирование, эхокардиография. Обследование дополняется анализами крови с определением показателей электролитного обмена и газового состава крови.
В случае, когда после всестороннего обследования никаких отклонений в сердце не было обнаружено, а пациент не испытывает субъективных беспокойств, лечение не показано. Если причина все-таки найдена — она по возможности ликвидируется медикаментозно вместе с симптомами аритмии.
При функциональных нарушениях со стороны нервной системы могут применяться успокоительные средства, адаптогены, важно нормализовать режим дня и продолжительность сна. При тахикардии кардиолог может прописать замедляющие ритм средства (бета-блокаторы анаприлин, атенолол и др.). Брадикардия устраняется применением атропина, кофеина, растительными средствами (женьшень, элеутерококк).
При тяжелой патологии сердца лечение назначает кардиолог в зависимости от характера заболевания. Это могут быть и мочегонные, и бета-блокаторы, и препараты для нормализации жирового обмена при ишемической болезни сердца у пожилых, и антиаритмические средства. Вне зависимости от причин патологии, за помощью следует обращаться к специалисту. Шутить с сердцем опасно, а самолечение — под строгим запретом.
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Эктопический ритм предсердный, идиовентрикулярный, АВ узловой и др.
Автор: Сазыкина Оксана Юрьевна, кардиолог
Если бы сердце человека всегда работало правильно и сокращалось с одинаковой регулярностью, не было бы таких болезней, как нарушения ритма, и не существовало бы обширного подраздела кардиологии под названием аритмология. У тысяч пациентов по всему миру возникают те или иные виды аритмий, обусловленные разными причинами. Не обошли аритмии и совсем маленьких пациентов, у которых тоже довольно часто встречается регистрация нерегулярного сердечного ритма по кардиограмме. Одним из частых видов аритмий являются такие нарушения, как эктопические ритмы.
Что происходит при эктопическом ритме сердца?
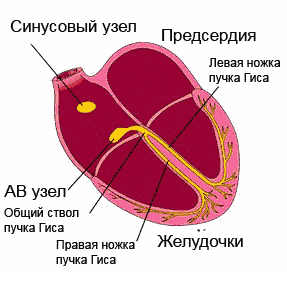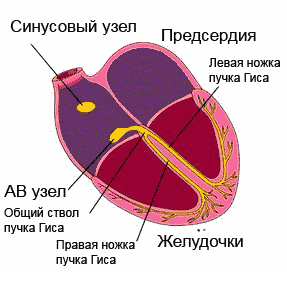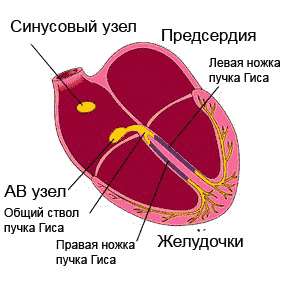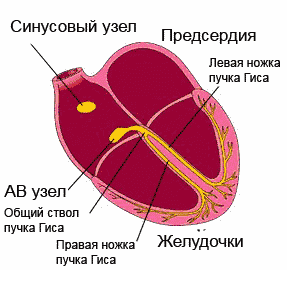
сердечный цикл в норме – первичный импульс исходит ТОЛЬКО из синусового узла
В нормальном сердце человека существует только один путь проведения электрического импульса, приводящий к последовательному возбуждению разных отделов сердца и к продуктивному сердечному сокращению с достаточным выбросом крови в крупные сосуды. Этот путь начинается в ушке правого предсердия, где располагается синусовый узел (водитель ритма 1-го порядка), далее проходит по проводящей системе предсердий к предсердно-желудочковому (атрио-вентрикулярному) соединению, а затем по системе Гиса и волокон Пуркинье достигает самых удаленных волокон в ткани желудочков.
Но иногда, в силу действия разнообразных причин на сердечную ткань, клетки синусового узла не способны генерировать электричество и выпускать импульсы в нижележащие отделы. Тогда процесс передачи возбуждения по сердцу меняется – ведь для того, чтобы сердце не остановилось совсем, ему следует разработать компенсаторную, замещающую систему генерации и передачи импульсов. Так возникают эктопические, или замещающие ритмы.
Итак, эктопический ритм – это возникновение электрического возбуждения в любой части проводящих волокон миокарда, но только не в синусовом узле. Дословно, эктопия означает возникновение чего-либо не в том месте.

Эктопический ритм может исходить из ткани предсердий (предсердный эктопический ритм), в клетках между предсердиями и желудочками (ритм из АВ-соединения), а также в ткани желудочков (желудочковый идиовентрикулярный ритм).
Почему появляется эктопический ритм?
Эктопический ритм возникает вследствие ослабления ритмичной работы синусового узла, или полного прекращения его деятельности.
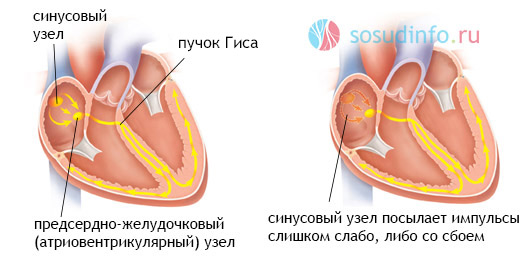
В свою очередь, полное или частичное угнетение синусового узла является результатом разных заболеваний и состояний:
- Воспаление. Воспалительные процессы в сердечной мышце могут затрагивать и клетки синусового узла, и мышечные волокна в предсердиях и желудочках. Вследствие этого нарушается способность клеток производить импульсы и передавать их в нижележащие отделы. В то же время ткань предсердий начинает усиленно генерировать возбуждение, которое подводится к атрио-вентрикулярному узлу с частотой выше или ниже обычной. Такие процессы обусловлены в основном, вирусными миокардитами.
- Ишемия. Острая и хроническая ишемия миокарда также способствует нарушенной деятельности синусового узла, так как клетки, лишенные достаточного количества кислорода, не могут функционировать в нормальном режиме. Поэтому ишемия миокарда занимает одно из ведущих мест в статистике возникновений нарушений ритма, и эктопических ритмов в том числе.
- Кардиосклероз. Замещение нормального миокарда разрастающейся рубцовой тканью вследствие перенесенных миокардитов и инфарктов препятствует нормальной передаче импульсов. В этом случае у лиц с ишемией и постинфарктным кардиосклерозом (ПИКС), к примеру, значительно повышается риск появления эктопического ритма сердца.
Кроме патологии сердечно-сосудистой системы, привести к эктопическому ритму могут вегето-сосудистая дистония, а также нарушения гормонального фона в организме – сахарный диабет, патология надпочечников, щитовидной железы и др.
Симптомы эктопического ритма

Клиническая картина замещающих ритмов сердца может быть отчетливо выраженной или не проявляющейся совсем. Обычно на первое место в клинической картине выходят симптомы основного заболевания, например, одышка при нагрузке, приступы жгучих болей за грудиной, отеки нижних конечностей и т. д. В зависимости от характера эктопического ритма, симптомы могут быть разными:
- При эктопическом предсердном ритме, когда очаг генерации импульсов располагается полностью в одном из предсердий, в большинстве случаев симптомы отсутствуют, а нарушения выявляются по кардиограмме.
- При ритме из АВ-соединения наблюдается ЧСС, близкая к нормальной – 60-80 ударов в минуту, или ниже нормы. В первом случае симптомов не наблюдается, а во втором отмечаются приступы головокружения, чувство дурноты и мышечная слабость.
- При экстрасистолии пациент отмечает чувство замирания, остановки сердца с последующим резким толчком в груди и дальнейшим отсутствием ощущений в грудной клетке. Чем чаще или реже экстрасистолы, тем разнообразнее симптомы по длительности и интенсивности.
- При предсердной брадикардии, как правило, частота сердечных сокращений не сильно ниже нормальной, в пределах 50-55 в минуту, вследствие чего пациент может не отмечать никаких жалоб. Иногда его беспокоят приступы слабости, резкой утомляемости, что обусловлено сниженным поступлением крови к скелетной мускулатуре и к клеткам головного мозга.
- Пароксизмальная тахикардия проявляет себя гораздо ярче. При пароксизме пациент отмечает резкое и внезапное ощущение ускоренного сердцебиения. Со слов многих пациентов, сердце трепещет в груди, как «заячий хвост». Частота сердечных сокращений может достигать 150 ударов в минуту. Пульс ритмичный, и может оставаться в пределах 100 в минуту, из-за того, что не все сердечные сокращения достигают периферических артерий на запястье. Кроме этого, возникают чувство нехватки воздуха и загрудинные боли, обусловленные недостаточным поступлением кислорода к сердечной мышце.
- Мерцание и трепетание предсердий могут иметь пароксизмальную или постоянную формы. В основе мерцательной аритмии заболевания лежит хаотичное, неритмичное сокращение разных участков ткани предсердий, а частота сердечных сокращений составляет при пароксизмальной форме более 150 в минуту. Однако, встречаются нормо- и брадисистолические варианты, при которых ЧСС в пределах нормы или менее 55 в минуту. Симптоматика пароксизмальной формы напоминает приступ тахикардии, только с неритмичным пульсом, а также с чувством неритмичного сердцебиения и перебоев в работе сердца. Брадисистолическая форма может сопровождаться головокружением и предобморочным состоянием. При постоянной форме аритмии на первый план выходят симптомы основного заболевания, приведшего к ней.
- Идиовентрикулярный ритм почти всегда является признаком серьезной патологии сердца, например, тяжелого острого инфаркта миокарда. В большинстве случаев отмечаются симптомы, так как миокард в желудочках способен генерировать электричество с частотой, не более 30-40 в минуту. В связи с этим у пациента могут возникать эпизоды Морганьи-Эдемса-Стокса (МЭС) – приступы потери сознания длительностью несколько секунд, но не более одной-двух минут, так как за это время сердце «включает» компенсаторные механизмы, и начинает сокращаться вновь. В таких случаях говорят, что пациент «мэсует». Такие состояния очень опасны в связи с возможностью наступления полной остановки сердца. Пациенты с идиовентрикулярным ритмом угрожаемы по риску развития внезапной сердечной смерти.
Эктопические ритмы у детей

У детей данный вид аритмии может иметь врожденный и приобретенный характер.
Так, эктопический предсердный ритм возникает чаще всего при вегето-сосудистой дистонии, при гормональной перестройке в пубертатный период (у подростков), а также при патологии щитовидной железы.
У новорожденных детей и детей раннего возраста правопредсердный, лево- или нижнепредсердный ритм могут быть следствием недоношенности, гипоксии или патологии в родах. Кроме этого, нейро-гуморальная регуляция деятельности сердца у совсем маленьких детей отличается незрелостью, и по мере роста малыша все показатели сердечного ритма могут прийти в норму.
Если у ребенка не выявлено никакой патологии сердца или центральной нервной системы, то предсердный ритм следует считать преходящим, функциональным расстройством, но малыш должен регулярно наблюдаться у кардиолога.
Но наличие более серьезных эктопических ритмов – пароксизмальной тахикардии, мерцательной аритмии, атрио-вентрикулярного и желудочкового ритмов – требуют более детальной диагностики, так как это может быть обусловлено врожденной кардиомиопатией, врожденными и приобретенными пороками сердца, ревматической лихорадкой, вирусными миокардитами.
Диагностика эктопического ритма
Ведущим методом диагностики является электрокардиограмма. При выявлении на ЭКГ эктопического ритма врачу следует назначить план дообследования, в который входят УЗИ сердца (ЭХО-КС) и проведение суточного мониторирования ЭКГ. Кроме этого, лицам с ишемией миокарда назначается коронароангиография (КАГ), а пациентам с другими аритмиями – чрезпищеводное электрофизиологическое исследование (ЧПЭФИ).
Признаки по ЭКГ при разных видах эктопического ритма различаются:
- При предсердном ритме появляются отрицательные, высокие, или двухфазные зубцы Р, при правопредсердном ритме – в дополнительных отведениях V1-V4, при левопредсердном – в V5-V6, которые могут предшествовать или накладываться на комплексы QRST.
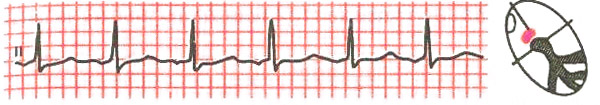
ускоренный эктопический предсердный ритм
- Для ритма из АВ-соединения характерно наличие отрицательного зубца Р, наслаивающегося на комплексы QRST, или имеющегося после них.
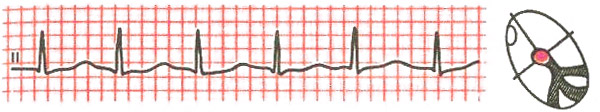
АВ-узловой ритм
- Идиовентрикулярный ритм отличается малой частотой сердечных сокращений (30-40 в минуту) и наличием измененных, деформированных и уширенных комплексов QRST. Зубец P отсутствует.
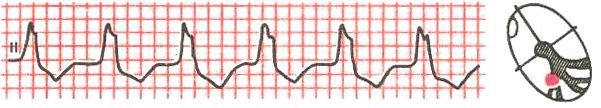 идиовентрикулярный (желудочковый) эктопический ритм
идиовентрикулярный (желудочковый) эктопический ритм- При предсердной экстрасистолии появляются преждевременные, внеочередные неизмененные комплексы PQRST, а при желудочковой – измененные комплексы QRST и следующая за ними компенсаторная пауза.
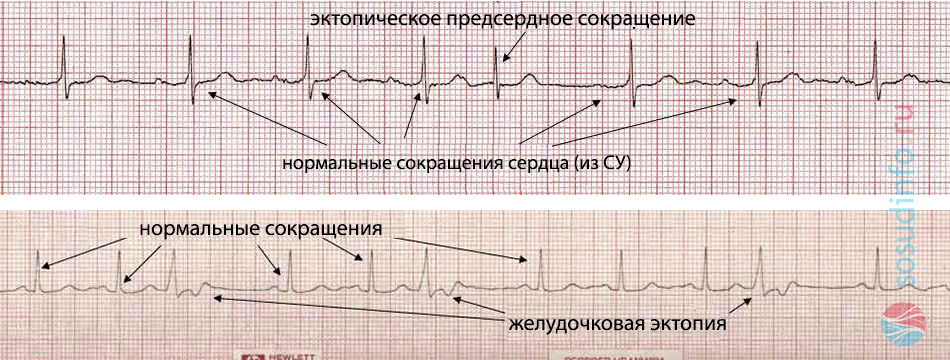
предсердная и желудочковые эктопии (экстрасистолии) на ЭКГ
- Пароксизмальная тахикардия отличается регулярным ритмом с высокой частотой сокращений (100-150 в минуту), зубцы Р часто довольно тяжело определить.
- Для мерцания и трепетания предсердий на ЭКГ характерен нерегулярный ритм, зубец Р отсутствует, характерны волны мерцания f или волны трепетания F.
Лечение эктопического ритма
Лечение в том случае, когда у пациента наблюдается эктопический предсердный ритм, не вызывающий неприятных симптомов, а патологии сердца, гормональной и нервной систем не выявлено, не проводится.
В случае наличия умеренной экстрасистолии показано назначение седативных и общеукрепляющих препаратов (адаптогенов).
Терапия брадикардии, например, при предсердном ритме с малой частотой сокращений, при брадиформе мерцательной аритмии, заключается в назначении атропина, препаратов женьшеня, элеутерококка, лимонника и других адаптогенов. В тяжелых случаях, с ЧСС менее 40-50 в минуту, с приступами МЭС, оправдана имплантация искусственного водителя ритма (электрокардиостимулятора).
Ускоренный эктопический ритм, например, пароксизмы тахикардии и мерцания-трепетания предсердий требуют оказания экстренной помощи, например, введения 4%-ного раствора калия хлорида (панангина) внутривенно, или 10%-ного раствора новокаинамида внутривенно. В дальнейшем пациенту назначаются бета-блокаторы или антиаритмические препараты – конкор, коронал, верапамил, пропанорм, дигоксин и др.
В обоих случаях – и замедленных, и ускоренных ритмов, показано лечение основного заболевания, если таковое имеется.
Прогноз
Прогноз при наличии эктопического ритма определяется наличием и характером основного заболевания. К примеру, если у пациента регистрируется по ЭКГ предсердный ритм, а болезней сердца не выявлено, прогноз благоприятный. А вот появление пароксизмальных ускоренных ритмов на фоне острого инфаркта миокарда ставит прогностическое значение эктопии в разряд относительно неблагоприятного.
В любом случае, прогноз улучшается при своевременном обращении к врачу, а также при выполнении всех врачебных назначений в плане обследования и лечения. Иногда лекарства приходится принимать всю жизнь, но благодаря этому несравнимо улучшается качество жизни и увеличивается ее продолжительность.
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
что это значит, причины, симптомы
Предсердный ритм является состоянием, при котором происходит ослабление функции синусового сокращения. При этом выступает источниками импульсов нижепредсердный центр. Наблюдается ослабленная частота сердца, с сердечными ударами варьирующимися в пределах 90–160 за минуту. В данной статье говорится, как определяется предсердный ритм на ЭКГ.
О чем речь?
Многим людям, которым выставлено наличие предсердного ритма, непонятно, что это значит. У здорового человека имеется единственный путь передачи электрических импульсов, вызывающих последовательное возбуждение всех сердечных отделов. Благодаря чему происходит продуктивное сокращение, приводящее к удовлетворительному кровяному выбросу в артерии.
Данный маршрут берет свое начало в правом предсердии. После чего переходит в наиболее удаленные желудочковые ткани по проводящей системе. Однако в силу разных причин, синусовый узел теряет возможность вырабатывать электричество, необходимое для выпускания импульсов в дальние отделы.
Происходит смена процесса передачи сердечного возбуждения. Формируется замещающее сокращение. Получается, что импульс возникает вне положенного места. К сведению, предсердный ритм – появление столь необходимого возбуждения в любом месте сердца, только в нерасположении синусового узла.
Как возникает предсердный ритм
Вне границы синусового узла появляется посторонний импульс, возбуждающий сердце раньше сигнала, исходящего от основного. Данная ситуация говорит об опережении второстепенного предсердного сокращения. Исходя из теории повторного входа, не происходит параллельного возбуждения. На это оказывает влияние локальная блокировка нервных импульсов. Во время активации у данной области возникает лишнее внеочередное сокращение, которое сбивает основной сердечный импульс.
Диагностика позволяет определить наличие патологий со стороны сердечной мышцы
Согласно некоторым теориям, предполагается эндокринная, вегетативная природа формирования предсердечного импульса. Обычно данная ситуация возникает у ребенка, находящегося в подростковом возрасте или же у взрослого, страдающего от гормональной перестройки, которая может возникать вследствие возраста или патологических проявлений.
Кроме того, имеется теория возникновения импульса, формируемого предсердиями в результате гипоксических, воспалительных процессов, происходящих в миокарде. Данная патология может возникать при регулярных воспалительных заболеваниях. Замечено, что у детей, страдающих от гриппа, ангины, повышается вероятность возникновения миокардита с дальнейшей измененностью предсердного сокращения.
У сердца, которое является главной мышцей организма, есть особое свойство. Оно имеет способность к сокращению независимо от нервного импульса, исходящего от главного органа ЦНС. Поскольку именно он производит контроль за деятельностью нервно-гуморальной системы. У верного маршрута берется начало в области правого предсердия. Затем происходит распространение по перегородке. Импульсы, не проходящие по данному маршруту, называют эктопическими.
Виды предсердного сокращения
Исходя из неравномерности интервалов, предсердный ритм бывает следующих типов:
- Экстрасистолия характеризуется внеочередными сокращениями, возникающими при нормальном сердечном ритме. Данное состояние не всегда имеет клиническую картину. Бывает, что у здорового человека по тем или иным причинам возникает экстрасистолия. При этом порой не требуется обращение к кардиологу. Проявляется страхом, покалыванием в области сердца, желудка.
- При мерцательной аритмии сердечные сокращения могут доходить до 600 за минуту. Предсердные мышцы отличаются отсутствием ритмичности, появляется мерцание, с характерной хаотичностью. В результате чего желудочки сердца полностью выходят из ритма. Данное состояние довольно серьезно, может привести к инфаркту. При этой патологии больной страдает от одышки, паники, головокружения, потливости, страха смерти. Может возникнуть потеря сознания.
- При миграции водителя ритма источник сокращений словно передвигается по предсердиям. Происходит проявление последовательных импульсов, исходящих из разных предсердных отделов. Больной испытывает тремор, страх, желудочную пустоту.
- Предсердные трепетания характеризуются частыми регулярными сокращениями предсердий, систематическими желудочковыми сокращениями. При данном состоянии возникает больше 200 ударов в минуту. Оно пациентом переносится легче мерцания, поскольку имеет менее выраженное расстройство кровообращения. Проявляется учащенным сердцебиением, набухшими шейными венами, повышенной потливостью, отсутствием сил.
Как отличить предсердный ритм от синусового
Предсердный ритм бывает медленный, замещающий. Он возникает во время угнетения работы синусового узла. Обычно при таком расположении дел сердце сокращается меньше своей нормы. Кроме того, бывают ускоренные импульсы, при которых возрастает патологическая активность центра предсердной автоматизации. В данной ситуации частоты сердечных сокращении выше сердечной нормы.
Исходя из того, где происходит активность эктопического центра, выделяются левопредсердные, правопредсердные сокращения. Для облегчения состояния больного электрокардиография необязательно должна определить, какое именно предсердие выдает патологический импульс. Врачу необходима будет диагностика измененных сокращений.
Предсердный ритм на ЭКГ замещающего типа имеет следующие признаки:
- правильное сокращение желудочков с одинаковыми интервалами;
- частота сокращений варьируется от 45 до 60 в минуту;
- каждый желудочковый комплекс имеет деформированный, отрицательный зубец;
- интервалы характеризуются укороченностью или обычной продолжительностью;
- комплекс желудочков не изменен.
Предсердный ритм ускоренного типа имеет следующие признаки на ЭКГ:
- сердечные импульсы варьируются от 120 до 130 в минуту;
- каждое желудочковое сокращение имеет деформированный, двухфазный, отрицательный, зазубренный зубец;
- интервалы удлинены;
- желудочковый комплекс неизменен.
Предсердная экстрасистолия определяется преждевременным, внеочередным сокращением. Желудочковой экстрасистолии характерно изменение сократительного комплекса с последующей компенсаторной паузой.

Особенности предсердного и желудочкового ритма, которые следует дифференцировать между собой
Признаки на ЭКГ
На электрокардиограмме врач судит о предсердном ритме по наличию деформации зубца Р. Диагностика регистрирует нарушенную амплитуду, ее направление в сравнении с нормальным импульсом. Обычно данный зубец укорочен. Правопредсердное сокращение проявляется на ЭКГ отрицательным типом. Левопредсердный ритм имеет положительный зубец и довольно причудливую форму. Он выглядит словно щит с мечом.
Важно! При предсердном ритме зубец Р может быть как отрицательным, так и положительным.
Если пациент страдает от миграции водительского ритма, тогда на электрокардиограмме наблюдается измененная форма зубца и более продолжительный сегмент Р Q. Причем данное изменение циклично. Мерцательная аритмия характеризуется полным отсутствием зубца. Что объясняется неполноценностью систолы.
Однако на ЭКГ присутствует волна F, характеризующаяся неравномерной амплитудой. При помощи данных волн определяются эктопические сокращения. Бывают случаи, когда предсердный ритм протекает бессимптомно, проявляясь лишь на ЭКГ. Тем не менее, если у пациента обнаружилась данная патология, ему требуется наблюдение специалиста.
причины, симптомы, диагностика и лечение
 Неравномерный ритм сердца
Неравномерный ритм сердцаЭктопические, также характеризующиеся как замещающие, ритмы – это сокращения сердца, обусловленные автоматизмом, проявляемым в других отделах миокарда или проводящей системы. Возникают, если деятельность синусового узла прекращена или ослаблена, что может происходить как постоянно, так и временно. Чем дальше находится источник несинусового ритма (такое название мы будем применять к ритмам эктопического характера), тем частота его обычно меньше и реже импульсов синусового узла.

Причины изменения ритма
Несинусовые ритмы могут возникнуть при изменениях, происходящих в области синусового узла, а также в других проводящих отделах. Данные модификации могут быть:
- склеротические;
- ишемические;
- воспалительные.
Эктопические нарушения классифицируются по-разному. Различают несколько форм:
- Наджелудочковый ритм эктопического характера. Его причинами становятся передозировка сердечными гликозидами, а также вегетативная дистония. Редко бывает, что данная форма обусловлена повышением автоматизма эктопического очага. В этом случае частота сокращений сердца будет выше, чем при ускоренном или замещающем ритме эктопического характера.
- Желудочковый ритм. Обычно данная форма указывает на то, что в миокарде произошли значительные изменения. Если частота желудочковых сокращений очень низкая, то может возникнуть ишемия, затрагивающая важные органы.
- Предсердный ритм. Возникает часто при наличии ревматизма, порока сердца, гипертонии, сахарного диабета, ишемии, нейроциркуляторной дистонии, также даже у здоровых людей. Как правило, присутствует временно, но иногда растягивается на длительный период. Бывает, что предсердный ритм носит врожденный характер.
Изменения, происходящие в миокарде из-за нейроэндокринных влияний, могут встречаться и у детей. Это значит, что в сердце ребенка есть дополнительные очаги возбуждения, функционирующие независимо друг от друга. Такие нарушения делятся на несколько форм:
 Заболевание может возникнуть даже у ребенка
Заболевание может возникнуть даже у ребенкаЖелудочковые экстрасистолы в детском возрасте начинают развиваться в случаях кардиальной органической патологии. Очень редко, но есть случаи, когда данный вид может быть диагностирован у здорового ребенка, даже у новорожденного.
На фоне инфекции вирусного характера в раннем возрасте происходят приступы пароксизмальной тахикардии, которые могут проходить в очень тяжелой форме, называемой суправентрикулярной. Это возможно при врожденных сердечных пороках, передозировке атропина и при кардитах. Приступы данной формы часто возникают при пробуждении больного и смене положения тела.
к содержанию ↑Симптомы заболевания
Мы узнали, что несинусовые ритмы зависят от основного заболевания и его причин. Это значит, что специфических симптомов не наблюдается. Рассмотрим некоторые признаки, которые говорят о том, что пора обратиться к врачу самому или же вместе с ребенком при ухудшении его состояния.
Возьмем в качестве примера пароксизмальную тахикардию. Чаще всего она начинается также неожиданно, как и заканчивается. При этом не наблюдается ее предвестников, таких как головокружение, боль в груди и так далее. В самом начале криза обычно нет одышки и сердечных болей, однако эти симптомы могут проявиться при продолжительном приступе. Вначале возникают: чувство тревоги и страха, что с сердцем происходит что-то серьезное, двигательное беспокойство, при котором человек хочет найти положение, при котором беспокоящее состояние прекратится. Далее может начаться дрожание рук, потемнение в глазах и головокружение. Затем наблюдается:
 Усиленное потоотделение может говорить о заболевании сердца
Усиленное потоотделение может говорить о заболевании сердца- усиленное потоотделение;
- тошнота;
- вздутие живота;
- позывы на мочеиспускание, даже если человек не употреблял много жидкости, происходят через каждые пятнадцать или десять минут, и каждый раз выделяется около 250 мл светлой прозрачной мочи; данная особенность держится и после приступа, затем постепенно исчезает;
- позыв на дефекацию; данный симптом наблюдается не часто и возникает после начала припадка.
Приступы короткой продолжительности могут возникать во время сна, при этом больной может ощущать резко учащенное сердцебиение из-за какого-то сновидения. После того, как он заканчивается, деятельность сердца приходит в норму, исчезает одышка; человек ощущает «замирание» сердца, после чего следует толчок сердца, который свидетельствует о начале нормального синусового ритма. Бывает, что данный импульс сопровождается болезненным ощущением. Однако это не означает, что приступ всегда оканчивается так обрывисто, иногда сердечные сокращения замедляются постепенно.
Отдельно стоит рассмотреть симптомы, возникающие у детей при развитии эктопического ритма. Каждой упомянутой форме нарушений данного характера присущи свои симптомы.
Экстрасистолы характеризуются:
- перебоями в сердечной работе;
- чувством «замирания» сердца;
- ощущением жара в горле и сердце.
Однако симптомы могут вообще отсутствовать. Ваготопические экстрасистолы у детей сопровождаются избыточной массой тела и гиперстенической конституцией. Пароксизмальная тахикардия в раннем возрасте имеет следующие признаки:
 Обморочное состояние у ребенка
Обморочное состояние у ребенка- обморочное состояние;
- чувство напряжения и тревоги;
- головокружение;
- бледность;
- цианоз;
- одышка;
- боли в животе.
Диагностика болезни
Диагностика заболевания, кроме указанных больным симптомов, основывается на данных ЭКГ. У некоторых форм эктопических нарушений ритма есть свои особенности, которые видны при этом исследовании.
 Заболевание диагностируется при помощи ЭКГ
Заболевание диагностируется при помощи ЭКГПредсердный ритм отличается тем, что изменяется конфигурация зубца R, его диагностические признаки не являются четкими. При левопредсердном ритме не отмечается изменений интервала PQ, также он равен 0,12 с или превышает этот уровень. Комплекс QRST не имеет отличий, так как возбуждение по желудочкам происходит обычным образом. Если водитель ритма расположен в нижних отделах левого или правого предсердия, то на ЭКГ будет такая же картина, как и при ритме коронарного синуса, то есть положительный PaVR и отрицательный P в третьем и втором отведениях aVF. В таком случае речь идет о нижнепредсердном ритме, и выяснить точную локализацию очага эктопического характера очень сложно. Правопредсердный ритм характеризуется тем, что источник автоматизма — это Р-клетки, которые находятся в правом предсердии.
В детском возрасте также проводится тщательная диагностика. Предсердные экстрасистолы характеризуются измененным зубцом Р, а также укороченным интервалом P-Q при неполной компенсаторной паузе и узком желудочковом комплексе. Экстрасистолы соединения атриовентрикулярного характера отличаются от предсердной формы тем, что перед желудочковым комплексом отсутствует зубец Р. Правожелудочковая экстрасистола характеризуется тем, что основной зубец R имеет стандартное отведение вверх, а левожелудочковая отличается отведением этого же зубца вниз.
При пароксизмальной тахикардии во время обследования выявляется эмбриокардия. Пульс при этом имеет малое наполнение и плохо поддается подсчету. Также наблюдается сниженное артериальное давление. На ЭКГ прослеживается ригидный ритм и желудочковые аберрантные комплексы. В периоде между приступами и при суправентрикулярной форме иногда фиксируется экстрасистолия, а в период самого криза картина такая же, как при групповой экстрасистолии с узким QRS комплексом.
к содержанию ↑Методы лечения
 При вегето-сосудистых расстройствах назначают седативные средства
При вегето-сосудистых расстройствах назначают седативные средстваПри диагностировании несинусовых ритмов лечение направлено на основное заболевание. Соответственно, очень важно выявить причину нарушений в работе сердца. При вегетососудистых расстройствах обычно назначают седативные средства, при при усилении вагуса – препараты белладонны и атропина. Если есть склонность к тахикардии, эффективными считают бета-адреноблокаторы, например, обзидан, анаприлин и пропранолол. Известны такие средства, как кордарон и изоптин.
Экстрасистолы органического происхождения обычно лечатся панангином и хлоридом калия. Иногда могут использовать противоаритмические средства, такие как аймалин и новокаинамид. Если экстрасистолия сопровождается инфарктом миокарда, возможно применение панангина вместе с лидокаином, которые вводятся внутривенным капельным вливанием.
Интоксикация наперстянкой может привести к возникновению политопных экстрасистол, из-за чего происходит фибрилляция желудочков. В таком случае нужно срочно отменить препарат, а в качестве лечения использовать препараты калия, индерал, лидокаин. Чтобы снять интоксикацию, связанную с сердечными гликозидами, врач может назначить диуретики и унитиол.
 Для лечения доктор может назначить бета-адреноблокаторы
Для лечения доктор может назначить бета-адреноблокаторыПри наджелудочковой форме можно делать массаж каротидного синуса слева и справа продолжительностью около двадцати секунд. Также выполняют надавливание на брюшной пресс и глазные яблоки. Если данные методы не приносят облегчения, врач может назначить бета-адреноблокаторы, например, верапамил или новокаинамид. Препараты должны вводиться медленно, контролируя пульс и артериальное давление. Чередовать пропанол и верапамил внутривенным путем не советуется. Наперстянку можно использовать только в том случае, если ближайшие несколько дней перед приступом она не поступала в организм больного.
При ухудшении состояния больного применяется электроимпульсная терапия. Однако ее нельзя использовать в случае интоксикации сердечными гликозидами. Электрокардиостимуляция может применяться постоянно, если приступы протекают тяжело и часто.
Осложнениями могут являться сердечные проблемы, точнее их обострение. Чтобы избежать этого, следует вовремя обращаться за медицинской помощью и не запускать лечение основных заболеваний, провоцирующих развитие эктопического ритма. Для четкой и слаженной работы сердца просто необходимо вести здоровый образ жизни и избегать стрессов.
Предсердный ритм на экг у ребенка
Правильную работу здорового сердца в норме задет синусовый ритм. Его источником является основной пункт проводящей системы – синоатриальный узел. Но так бывает не всегда. Если центр автоматизма первого уровня по какой-то причине не может полноценно выполнять свою функцию, или он вовсе выпадает из общей схемы проводящих путей, появляется другой источник генерации сократительных сигналов – эктопический. Что такое эктопический предсердный ритм? Это ситуация, в которой электрические импульсы начинают вырабатываться атипичными кардиомиоцитами. Указанные мышечные клетки тоже обладают способностью рождать волну возбуждения. Они группируются в особые очаги, именуемые эктопическими зонами. Если такие участки локализуются в предсердиях, то на смену синусовому ритму приходит предсердный.
Происхождение недуга
 Предсердный ритм – это разновидность эктопических сокращений. Эктопия – это аномальное расположение чего-либо. То есть источник возбуждения сердечной мышцы появляется не там, где ему положено быть. Такие очаги могут образовываться в любом участке миокарда, вызывая нарушение нормальной последовательности и частоты сокращений органа. Эктопический ритм сердца иначе называется замещающим, так как он берет на себя функцию главного автоматического центра.
Предсердный ритм – это разновидность эктопических сокращений. Эктопия – это аномальное расположение чего-либо. То есть источник возбуждения сердечной мышцы появляется не там, где ему положено быть. Такие очаги могут образовываться в любом участке миокарда, вызывая нарушение нормальной последовательности и частоты сокращений органа. Эктопический ритм сердца иначе называется замещающим, так как он берет на себя функцию главного автоматического центра.
Возможны два варианта предсердного ритма: замедленный (он вызывает снижение сократительной способности миокарда) и ускоренный (частота сердцебиений увеличивается).
Первый возникает, когда блокада синусового узла становится причиной слабой генерации импульсов. Второй является результатом повышенной патологической возбудимости эктопических центров, он перекрывает основной ритм сердца.
Аномальные сокращения бывают редкими, тогда они совмещаются с синусовым ритмом. Или же предсерный ритм становится ведущим, а участие автоматического водителя первого порядка полностью анулируется. Такие нарушения могут быть характерны для разных временных периодов: от суток до месяца и более. Иногда сердце работает под началом эктопических очагов постоянно.
Что такое нижнепредсердный ритм? Активные атипичные соединения клеток миокарда могут располагаться как в левом, так и в правом предсердии, причем в нижних участках этих камер. Соответственно различают нижний правопредсердный и левопредсердный ритмы. Но при постановке диагноза нет особой нужды разграничивать эти два вида, важно только установить, что возбуждающие сигналы исходят из предсердий.
Источник генерации импульсов может менять свое местоположение в пределах миокарда. Такое явление называется миграцией ритма.
Причины заболевания
 Нижнепредсердный эктопический ритм возникает под воздействием различных внешних и внутренних условий. Подобное заключение может быть поставлено пациентам всех возрастных категорий. Не всегда такой сбой в работе сердечной мышцы считается отклонением. Физиологическая аритмия, как вариант нормы, в лечении не нуждается и проходит сама по себе.
Нижнепредсердный эктопический ритм возникает под воздействием различных внешних и внутренних условий. Подобное заключение может быть поставлено пациентам всех возрастных категорий. Не всегда такой сбой в работе сердечной мышцы считается отклонением. Физиологическая аритмия, как вариант нормы, в лечении не нуждается и проходит сама по себе.
Разновидности нарушений, вызываемых нижним ритмом предсердий:
- тахикардия пароксизмального и хронического характера;
- экстрасистолы;
- трепетания и фибрилляция.
Иногда правопредсердный ритм ничем не отличается от синусового и адекватно организует работу миокарда. Обнаружить такой сбой можно совершенно случайно при помощи ЭКГ на очередном плановом медосмотре. Человек при этом совсем не догадывается о существующей патологии.
Основные причины развития эктопического нижнего предсердного ритма:
- миокардит;
- слабость синусового узла;
- повышенное артериальное давление;

- ишемия миокарда;
- склеротические процессы в мышечных тканях;
- кардиомиопатия;
- ревматизм;
- сердечный порок;
- воздействие никотина и этанола;
- отравление угарным газом;
- побочное действие лекарств;
- врожденная особенность;
- вегетососудистая дистония;
- сахарный диабет.
Нижнепредсердный ритм у детей может быть как врожденным, так и приобретенным. В первом случае ребенок уже рождается с наличием эктопических очагов. Это результат кислородного голодания во время родов или последствие аномалий внутриутробного развития. Функциональная незрелость сердечно-сосудистой системы, особенно у недоношенных детей, тоже является причиной образования эктопического ритма. Подобные нарушения с возрастом могут нормализоваться сами собой. Однако наблюдение врача таким малышам необходимо.
Другая ситуация – подростковый возраст. Юноши и девушки в этот период испытывают серьезные изменения в организме,  гормональный фон нарушается, синусовый сердечный ритм временно может замещаться предсердным. С окончанием полового созревания все неприятности со здоровьем, как правило, заканчиваются. У взрослых проблемы с гормонами могут быть связаны со старением организма (например, менопауза у женщин), что также влияет на появление эктопического сердечного ритма.
гормональный фон нарушается, синусовый сердечный ритм временно может замещаться предсердным. С окончанием полового созревания все неприятности со здоровьем, как правило, заканчиваются. У взрослых проблемы с гормонами могут быть связаны со старением организма (например, менопауза у женщин), что также влияет на появление эктопического сердечного ритма.
Профессиональный спорт тоже может рассматриваться как причина развития предсердного ритма. Такой признак является следствием дистрофических процессов миокарда, возникающих под воздействием чрезмерных нагрузок у спортсменов.
Симптомы
Нижнепредсердный аномальный ритм может развиваться бессимптомно. Если же признаки нарушения работы сердца присутствуют, они будут отражать заболевание, послужившее причиной такого состояния.
- Человек начинает ощущать сокращения миокарда, «слышать» его толчки.
- Число минутных ударов органа растет.
- Сердце словно «замирает» на время.
- Наблюдается повышенное отделение пота.
- Перед глазами возникает темная сплошная пелена.
- Резко закружилась голова.
- Кожа стала бледной, появился синий оттенок на губах и кончиков пальцев.
- Стало трудно дышать.
- Появилась боль в загрудинном пространстве.

- Беспокоят частые мочеиспускания.
- Человек испытывает сильный страх за свою жизнь.
- Возможны тошнота или рвота.
- Нарушения работы желудочно-кишечного тракта.
- Развивается обморочное состояние.
Короткие приступы застают больного врасплох, но заканчиваются также быстро, как и начинаются. Часто подобные сбои ритма возникают по ночам во сне. Человек просыпается в панике, чувствуя тахикардию, боли в груди или жар в области головы.
Диагностика
Выявить наличие предсердного ритма можно, исходя из данных полученных при проведении УЗИ сердца или снятия электрокардиограммы.
Так как патология может проявлять себя время от времени, и часто это случается ночью, то для получения более полной клинической картины используется мониторинг ЭКГ по Холтеру. Специальные датчики закрепляются на теле пациента и круглосуточно фиксируют изменения, происходящие в сердечных камерах. По результатам подобного исследования врач составляет протокол наблюдений за состоянием миокарда, позволяющий обнаружить как дневные, так и ночные пароксизмы нарушений ритма.
Применяется также чреспищеводное электрофизиологическое исследование, коронарная ангиография, снятие ЭКГ под нагрузкой. Обязательно назначается стандартный анализ биологических жидкостей организма: общее и биохимическое исследование крови и мочи.
Признаки на электрокардиограмме
ЭКГ является доступным, простым и достаточно информативным способом получения данных о различных нарушениях сердечного ритма. Что оценивает врач на кардиограмме?
- Состояние зубца Р, отражающего процесс деполяризации (появления электрического импульса) в предсердиях.
- Участок P-Q демонстрирует особенности волны возбуждения, идущей от предсердий к желудочкам.
- Зубец Q отмечает начальную стадию возбуждение желудочков.
- Элемент R отображает максимальный уровень деполяризации желудочков.
- Зубчик S указывает на заключительную стадию распространения электрического сигнала.
- Комплекс QRS называется желудочковым, он показывает все этапы развития возбуждения в этих отделах.
- Элемент Т регистрирует фазу спада электрической активности (реполяризацию).
При помощи имеющихся сведений специалист определяет особенности сердечного ритма (частота и периодичность сокращений), очаг генерации импульсов, расположение электрической оси сердца (ЭОС).

О наличии предсердного ритма говорят следующие признаки на ЭКГ:
- отрицательный зубец Р при неизмененных желудочковых комплексах;
- правопредсердный ритм отражается деформацией зубца Р и его амплитуды в дополнительных отведениях V1-V4, левопредсрдный – в отведениях V5-V6;
- зубцы и интервалы имеют увеличенную длительность.
ЭОС отображает электрические параметры сердечной деятельности. Положение сердца как органа, имеющего трехмерную объемную структуру, можно представить в виртуальной системе координат. Для этого данные, полученные электродами при ЭКГ, проецируются на координатную сетку, чтобы рассчитать направление и угол расположения электрической оси. Эти параметры соответствуют локализации источника возбуждения.
В норме она имеет вертикальное (от +70 до +90 градусов), горизонтальное (от 0 до +30 градусов), промежуточное (от +30 до + 70 градусов) положение. Отклонение ЭОС вправо (свыше +90 градусов) говорит о развитии эктопического аномального правопредсердного ритма, уклон влево (до -30 градусов и дальше) – это показатели левопредсердного ритма.
Лечение
 Лечебные мероприятия не потребуются, если взрослый человек или ребенок не испытывают каких-либо неприятных ощущений при развившейся аномалии, и у них не выявлены сердечные или другие заболевания. Возникновение предсердного ритма в этой ситуации не опасно для здоровья.
Лечебные мероприятия не потребуются, если взрослый человек или ребенок не испытывают каких-либо неприятных ощущений при развившейся аномалии, и у них не выявлены сердечные или другие заболевания. Возникновение предсердного ритма в этой ситуации не опасно для здоровья.
В обратном случае терапевтическое воздействие осуществляется в следующих направлениях:
- Ускоренный патологический предсердный ритм лечится бета-блокаторами («Пропраналол», «Анаприлин») и другими средствами, снижающими частоту сердцебиений.
- При брадикардии назначаются лекарства, способные ускорить замедленный ритм: препараты на основе атропина, «Кофеинбензоат натрия», применяются растительные экстракты (элеутерококк, женьшень).
- Вегетососудистые нарушения, ставшие причиной эктопического ритма, нуждаются в приеме седативных препаратов «Новопассит», «Валокордин», настойки пустырника, валерианы.
- Для профилактики инфаркта сердца предлагается использовать «Панангин».
- Помимо антиаритмических средств («Новокаинамид», «Верапамил»), при нерегулярном ритме назначается специфическое лечение по факту установления конкретной причины развившихся нарушений.
- В тяжелых случаях, не поддающихся стандартному медикаментозному лечению, применяется кардиоверсия, установка искусственного водителя ритма.
Народные способы
- Грейпфрутовый сок смешать с маслом из оливок (3 чайных ложки). Средство употребляют раз в сутки в свежем виде. Общий курс – 4 недели.
- Инжир, изюм, ядра грецкого ореха взять в равном количестве. Смешать с медом и оставить на сутки. Съедать лечебную смесь по две дозы в день. Один прием равен 20 г. Продолжают терапию в течение двух месяцев.
- Хорошо помогает при нарушениях ритма календула. Сухие соцветия (20 г) засыпать в емкость объемом в 300 мл. Залить кипятком и настоять, достаточно 10-12 часов. 100 г надо выпивать за один раз, повторить трижды в день.
- Нарезать молодые спаржевые побеги, измельчить. Столовую ложку заварить в стакане воды, плотно закрыть и настоять. Разовая доза составит 2 ст. л., пить можно 5-6 раз в день. Лечение должно длиться минимум месяц.
- Зверобой (15 г), мелисса (10 г), боярышник – листки и соцветия (40 г), лепестки от розы (5 г) соединяют в одну смесь. Заваривают в 100 г воды в течение 15 минут. Пить вместо чая после каждого приема пищи в количестве стакана.
 Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.
Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.- Картофельные соцветия настоять на спирту или водке три недели. Выжать сок из сырых картофелин (150 мл). Смешать его с медом (столовая ложка) и спиртовым настоем (0, 5 ч. л.). Употреблять утром и вечером в свежеприготовленном виде.
- Ягоды клюквы (500 г) соединить с чесноком (50 г), предварительно измельчив ингредиенты. Поместить в герметичную посуду и оставить на 3 суток. Добавить в готовую смесь пол стакана меда. Взять из лекарства 2 столовые ложки и разбавить их водой (три стакана). Все это выпить небольшими порциями за весь день.

Предсердный ритм как одна из разновидностей нарушений сердечной деятельности нуждается в постоянном контроле врача. Даже отсутствие тревожных симптомов – не повод халатно относиться к подобному состоянию. Если развитие эктопических сокращений вызвано заболеваниями – обязательно нужно выяснить причину патологии и лечить ее со всей серьезностью. Запущенные тяжелые формы предсердных аритмий могут угрожать жизни человека.
Многих интересует, что такое эктопический предсердный ритм? Это та ситуация, когда электрические импульсы вырабатываются атипичными кардиомиоцитами. Нормально ли это и требуется ли лечение мы рассмотрим ниже.

Происхождение заболевания
Эктопия – это аномальное расположение чего-то. Иными словами источник возбуждения сердечной мышцы начинает появляться не в том месте, где положено. Располагаться подобные очаги могут в любом месте миокарды.
Частота сокращений органа и последовательность будет нарушена. Иначе назвать эктопический ритм сердца можно замещающим, ведь он выполняет функцию автоматического центра.
Интересно! Вариантов предсердного ритма два: замедленный и ускоренный.
Первый возникает тогда, когда из-за блокады синусового узла генерация импульсов начинает слабеть. Второй – это результат того, что эктопические центры быстро возбуждаются, в результате основной ритм сердца перекрывается.

Аномальные сокращения возникают не так часто, но в любом случае они начинают совмещаться с синусовым ритмом. Подобные нарушения могут длиться разное количество времени – от одних суток и более. В некоторых случаях сердце может работать под началом эктопических очагов всю оставшуюся жизнь.
Причины заболевания
Эктопический предсердный ритм возникает потому, что есть много провоцирующих факторов как внешних, так и внутренних. Услышать подобный диагноз могут люди всех возрастов.
Однако отклонением сбой считается не всегда. Есть физиологическая аритмия, считающаяся нормой, лечения для нее не требуется, состояние нормализуется самостоятельно спустя некоторое время.
Разновидности нарушений, которые могут быть вызваны нижним ритмом предсердий:
- фибрилляция;
- экстрасистолы.
Предсердный ритм может ничем не отличаться от синусового. Зачастую сбой обнаруживается случайно во время проведения ЭКГ. О наличии патологии многие люди не догадываются именно поэтому не предпринимают ни каких действий.

Эктопический предсердный ритм может развиваться по многим причинам, выделить среди которых можно:
- артериальное давление повышенное;
- синусовый узел ослаблен;
- миокардит;
- побочное действие от приема некоторых лекарственных препаратов;
- отравление организма угарным газом;
- ревматизм;
- развитие сахарного диабета;
- врожденные аномалии;
- воздействие спиртных напитков и табака.
У детей эктопический ритм может быть как врожденным, так и приобретенным. В первом случае малыш появляется на свет с наличием эктопических очагов.
Это может быть результатом кислородного голодания в утробе, а также пороков развития. С возрастом нарушения могут нормализовываться, но ребенок должен будет находиться под наблюдением врача постоянно.

Подростковый возраст – это совершенно другая ситуация. Так, например, девушки испытывают изменения связанные с гормональным фоном, поэтому сердечный ритм может на некоторое время замещаться предсердным. Как только половое созревание будет закончено проблема исчезнет самостоятельно.
Стать причиной эктопического ритма может профессиональный спорт. Возникает потому, что организм подвергается постоянным физическим нагрузкам.
Симптомы заболевания
Актопический предсердный ритм может развиваться бессимптомно.
Если же симптомы нарушенного ритма есть, они будут отражать то заболевание, из-за которого и начали появляться:
- больной периодически слышит толчки сердца;
- повышается потоотделение;
- на время сердце может «замирать»;
- появление темноты перед глазами;
- появление синего оттенка на губах, кожа приобретает бледный цвет;
- появление боли в области груди;
- учащаются позывы к мочеиспусканию;
- появление страха за свою жизнь;
- больной находится в предобморочном состоянии.

После появления подобных симптомов следует обратиться за помощью в медицинское учреждение.
Диагностика
Для выявления проблемы проводится УЗИ диагностика, а также электрокардиограмма. Так как проблема может давать о себе знать только в определенное время суток, то для получения более точной клинической картины проводится исследование ЭКГ по Холтеру. На теле пациента крепятся датчики, любые изменения фиксируются круглосуточно.

Симптомы на электрокардиограмме
ЭКГ – это самый доступный и безопасный метод исследования. На кардиограмме врач оценивает следующие показатели:
- Зубец Q. Показатель отвечает за начальную стадию возбуждения в желудочках.
- Состояние зубца Р. В этом случае отражаются электрические импульсы в предсердиях.
- Комплекс QRS. В медицине называется желудочковым, отражает этапы возбуждения во всех отделах.
После получения необходимых сведений врач сможет объяснить особенности сердечного ритма.
О наличии эктопического предсердного ритма могут говорить следующие изменения в ЭКГ:
- интервалы и зубцы с большой длительностью;
- зубец Р отрицательный, при этом изменений в желудочковых комплексах нет.
Показатели могут отличаться в зависимости от индивидуального случая.
Методы лечения

Лечение не потребуется, если взрослый человек или ребенок после появлении аномалии не испытывает никакого дискомфорта. Предсердный ритм в этом случае не несет угрозы ни здоровью, ни жизни.
В других случаях терапия может иметь следующие направления:
- Для лечения ускоренного предсердного ритма применяются бета-блокаторы, например, Анаприлин. Могут быть назначены иные препараты для снижения частоты сердцебиения.
- При появлении брадикардии назначаются препараты, для ускорения замедленного ритма. Рекомендуется использовать растительные экстракты, например, женьшень или элеутерококк.
- Для лечения вегетососудистых нарушений назначаются седативные препараты, например, валериана, настойка пустырника, Новопассит.
- Для того, чтобы предотвратить развитие инфаркта, может быть назначен Панангин.

В особо тяжелых случаях, когда стандартные методы лечения не помогают либо не могут быть использованы, может применяться кардиоверсия, иными словами устанавливается искусственный водитель ритма.
Народные методы лечения
Для лечения эктопического предсердного ритма могут использоваться не только традиционные, но и народные методы.
Важно! Народные рецепты не избавляют от причины развития заболевания, но значительно улучшают состояние больного.
Самыми безопасными и эффективными считаются следующие рецепты:
- Сок, полученный от грейпфрута, смешайте с оливковым маслом (три ложки). В свежем виде один раз в сутки употребляйте полученное средство. Рекомендуемый курс лечения составляет один месяц.
- В равном количестве возьмите ядра грецких орехов, инжир и изюм, перемешайте, добавьте мед, оставьте настаиваться на сутки. Два раза в день по 20 грамм съедайте полученное лекарство. Терапию следует продолжать в течение двух месяцев.
- Для лечения нарушенного ритма подходит календула. Двадцать грамм сухих цветков поместите в большую емкость. Залейте все кипятком, оставьте настаиваться на двенадцать часов. За один раз выпивайте по сто грамм средства, повторяйте несколько раз в день.
- Молодые побеги спаржи мелко измельчите. Стаканом воды залейте одну ложку, закройте и дайте настояться. В день принимайте полученное лекарство пять раз по две столовых ложки. Длительность лечения составляет минимум один месяц.
- Пол килограмма грецких орехов смешайте со стаканом сахара, добавьте пятьдесят грамм кунжутного масла. Ингредиенты после смешивания должны немного постоять. В отдельной емкости заварите четыре измельчённых с цедрой лимона. Соедините обе смеси, тщательно перемешайте, консистенция должна быть однородной. Три раза в день по столовой ложке принимайте снадобье.
- В течение трех недель настаивайте картофельные соцветия на водке или спирте. Выжмите из сырого картофеля сок (должно получиться 150 миллилитров), добавьте ложку меда и пол ложки спиртовой настойки. Полученное средство принимайте два раза в день. Каждый раз рекомендуется готовить новое снадобье.
- Смешайте пол килограмма ягод клюквы и пятьдесят грамм чеснока, ингредиенты должны быть тщательно измельченными. Оставьте настаиваться на трое суток в герметичной посуде. В готовую смесь добавьте пол стакана меда. От полученного лекарства отделите две ложки, разбавьте тремя стаканами воды, в течение дня выпейте все.

Эктопический предсердный ритм должен находиться под постоянным контролем лечащего врача. Даже если опасные или подозрительные симптомы отсутствуют, это вовсе не повод халатно относиться к своему здоровью.
Если же эктопический ритм был спровоцирован заболеваниями, важно как можно скорее выявить причины патологии и заняться ее устранением. В запущенных случаях опасность может быть не только для здоровья, но и жизни человека.
Частые вопросы к врачу
Прогноз и профилактика
Здравствуйте, мне был поставлен диагноз, эктопический предсердный ритм, скажите, какая профилактика может быть полезной и каков прогноз на выздоровление?
Пациенты с подобным диагнозом должны находиться под наблюдением лечащего врача. Все дело в том, что из-за эмоционального напряжения, сопутствующих патологий, аритмия может перерасти во что-то более серьезное.
Больным показано делать следующее:
- раз в полгода рекомендуется делать УЗИ сердца, а также проходить коагулограмму;
- каждый день следует измерять давление и пульс;
- минимум раз в квартал следует делать ЭКГ.
Спортсменам или людям с похожими профессиями, где возлагается нагрузка на сердце, могут быть введены ограничения, иногда такой род деятельности и вовсе запрещается. При выполнении всех рекомендаций лечащего врача и прохождения своевременного лечения прогноз благоприятный.
Ежедневно, без устали и отдыха, сердце проделывает огромную работу — путем мышечных сокращений заставляет течь кровь по организму. Сердце сокращается с определенной частотой, около 60-90 ударов в минуту.

Особенность сердечной мышцы в том, что она обладает собственной, никому никому не подвластной функцией автоматизма. Это означает, что в сердце есть определенные клетки, которые сгруппированы в центры автоматизма.
Клетки, вырабатывающие импульсы, заставляющие сердце биться, называются проводящей системой. Благодаря этим центрам генерируется импульс, который передается на нижележащие центры.

Сердце сокращается с такой частотой, с какой возникают импульсы. Самым главным центром автоматизма первого порядка является синусовый или синоатриальный узел. Он расположен в правом предсердии. Именно там, в здоровом сердце возникает импульс, приводящий к сокращению предсердий, а затем и желудочков. Но возникают ситуации, когда работа синусового узла прекращается или нарушается. Тогда активизируются другие атипичные клетки сердца, которые также способны продуцировать импульсы, но являющиеся неактивными при нормальной работе синусового узла.
Эти клетки или группы клеток называются эктопическими центрами. Они задают темп сердцу. Если функцию водителя ритма берут на себя клетки предсердий, то эктопический ритм, который они вырабатывают, называется предсердным. То есть источником импульсации являются особые клетки предсердий, которые активизировались и начали вырабатывать эктопические ритмы в результате нарушения или прекращения работы центра автоматизма первого порядка — синусового узла.
1 Причины возникновения

Ишемическая болезнь сердца
Почему возникает предсердный ритм? Из-за угнетения работы или прекращения выработки импульсов в синусовом узле. Это может происходить при органических поражениях сердца (ишемическая болезнь сердца, артериальная гипертензия, кардиомиопатии, синдром слабости синусового узла, миокардиты, кардиосклероз), пороках сердца, ревматизме, при дисбалансе электролитов в организме, дисфункции вегетативной нервной системы, интоксикации алкоголем, никотином, угарным газом, некоторыми лекарственными препаратами.
Предсердный ритм может сопровождать эндокринные нарушения (сахарный диабет), травмы грудной клетки, может возникать у детей при рождении. Также он может быть обнаружен и у здорового человека как случайная находка на ЭКГ при прохождении профосмотра. Следует отметить, что предсердными эктопические сокращения могут быть как единичными при большинстве сокращений из синусового узла, а может наблюдаться только предсердные сокращения, если работа синусового узла полностью блокирована. Предсердный ритм может быть постоянным, а может возникать на больший или меньший промежуток времени.
2 Отличия предсердного ритма от синусового

ЭКГ-признаки предсердного замещающего ритма
Предсердные ритмы могут быть медленными, замещающими. Они возникают при угнетении функции синусового узла. При таких ритмах частота сокращений сердца меньше нормы. А могут наблюдаться ускоренные, когда имеет место возрастание патологической активности эктопических центров автоматизма предсердий. В этом случае ЧСС будет выше нормы. В зависимости от того, где наблюдается активность эктопических центров, выделяют правопредсердный либо левопредсердный ритм. Но для врача не обязательно знать из какого предсердия возникает импульс, достаточно просто диагностировать ритм из предсердий.
ЭКГ-признаки предсердного замещающего ритма:
- сокращения желудочков правильные, интервалы R-R одинаковы, ЧСС 45-60 ударов в минуту;
- каждому желудочковому комплексу предшествует зубец Р, но он деформирован или отрицательный;
- интервал Р-Q укорочен или нормальной продолжительности;
- желудочковые комплексы не изменены.
ЭКГ-признаки предсердного ускоренного ритма:
- ЧСС 120-130 в мин, интервалы R-R одинаковы
- каждому желудочковому комплексу предшествует зубец Р, но он деформирован, двухфазный или отрицательный, зазубренный или сниженный
- интервал Р-Q может быть удлинённым
- желудочковые комплексы не изменены.
Таковы основные отличия предсердного ритма от синусового на ЭКГ.
3 Симптомы при предсердном ритме

Боль в грудной клетке
Предсердный ритм может никак себя клинически не проявлять и обнаруживаться случайно, при проведении ЭКГ. Специфических жалоб и симптомов нет. Чаще симптомы связаны с проявлением основного заболевания. Жалобы могут быть на ощущение сердцебиения, перебоев в работе сердца, замирания сердца. Беспокоит общая слабость, утомляемость. При поражении сердца может иметь место нарастание одышки, боли в грудной клетке различной выраженности и продолжительности, отеки. Следует отметить, что если жалоб у пациента нет, заболеваний со стороны сердца и других органов не обнаружено, то предсердный ритм следует рассматривать как вариант нормы.
4 Дети и предсердный ритм

У новорожденного ребенка проводящая система сердца не совершенна, так же как и регуляция вегетативной нервной системы. Это приводит к тому, что у ребенка при рождении, либо у маленьких детей может наблюдаться предсердный ритм. Это может быть вариантом нормы и при дозревании центров автоматизма, а так же при урегулировке баланса вегетативной нервной системы предсердный ритм может замещаться синусовым.
Предсердный ритм может наблюдаться у детей с малыми аномалиями развития сердца — наличием добавочной хорды, пролапсе митрального клапана. Но иногда предсердный ритм у новорожденного ребенка либо у детей раннего детского возраста может быть не безобидным симптомом, а свидетельством о более серьезных проблемах с сердцем — пороках сердца, инфекционных поражений сердечной мышцы, интоксикации, гипоксии. В этом случае можно говорить о патологии.
Она наблюдается у новорожденных детей, перенесших внутриутробно инфекции, подвергавшихся интоксикации никотином или алкоголем со стороны матери, у недоношенных детей, при неблагоприятном течении беременности, осложнениях в родах. Дети с диагностированным предсердным ритмом обязательно должны быть обследованы и проконсультированы у кардиолога. Очень часто ритм из предсердий носит функциональный характер и сопровождает нарушения вегетативной нервной системы.

Симптомы при дисбалансе вегетативной НС
При дисбалансе вегетативной НС может наблюдаться преобладание симпатического отдела — симпатикотония, или парасимпатического отдела — ваготония. При симпатикотонии будут иметь место жалобы на учащенное сердцебиение, бледность кожных покровов, познабливание, головную боль, тревожность. ЭКГ-признаки предсердного ритма при преобладании симпатического отдела ВНС: интервалы R-R одинаковы, ЧСС зависит от возраста ребенка, наблюдается учащение ЧСС относительно нормы, высокие зубцы Р, укорочение интервала Р-Q.
При ваготонии дети могут жаловаться на перебои в работе сердца, головокружение, тошноту, могут наблюдаться обморочные состояния, потливость, нарушения в работе желудочно-кишечного тракта, может понижаться артериальное давление. ЭКГ-признаки при преобладании парасимпатического отдела ВНС: нормальные сокращения желудочков, ЧСС меньше нормы, уплощенные зубцы Р, удлинение интервала Р-Q.
Для определения причины нарушения ритма педиатры или кардиологи проводят функциональные пробы, которые позволяют определить характер нарушений — функциональные (дисбаланс вегетативной НС) или органические (поражение сердца). Если нарушения функциональные, то пробы с физической нагрузкой, ортостатическая, с атропином будут положительными.
Какая бы ни была причина нарушения ритма сердца у детей, она требует активного обследования и консультации с врачом.
5 Диагностика

Чрезпищеводное электрофизиологическое исследование
Самым доступным инструментальным методом является проведение ЭКГ. ЭКГ входит в обязательный перечень обследований при диспансеризации. Позволяет оценить работу сердца и выявить источник нарушений, состояние миокарда, оценить проводимость. Для более точной диагностики применяют:
- суточное мониторирование ЭКГ по Холтеру,
- чреcпищеводное электрофизиологическое исследование.
6 Лечение предсердного ритма

Медикаментозное лечение по рецепту врача
Если предсердный ритм не сопровождается никакой другой патологией со стороны сердечно-сосудистой системы или других органов и систем, пациент чувствует себя хорошо и полностью здоров — это является вариантом нормы, и никакое лечение не требуется. Во всех других случаях проводится лечение основного заболевания. Если произошли нарушения вегетативной нервной системы, могут назначаться успокоительные средства, адаптогены.
Если у пациента наблюдается тахикардия, врач может назначить препараты, урежающие ЧСС, к примеру, b-блокаторы. При склонности к замедлению ЧСС — лекарственные средства, способные усиливать сердечные сокращения: препараты атропина, настойка элеутерококка, женьшеня, кофеинбензоат натрия. Нужно помнить, что самолечением заниматься нельзя. Лечение как взрослым, так и детям, должен назначать только специалист, после полного обследования и установки точного диагноза, с учетом противопоказаний и сопутствующей патологии.

 Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.
Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.