Трофическая венозная экзема нижних конечностей
Содержание:
- Трофическая венозная экзема – что это такое?
- Почему возникает трофическая венозная экзема
- Причины появления трофической венозной экземы
- Трофическая венозная экзема – это очень плохо
- Трофическая венозная экзема – симптомы
- Почему трофическая венозная экзема практически всегда появляется на нижних конечностях?
- Трофическая варикозная экзема – варианты течения
- Трофическая венозная экзема — диагностика
- Трофическая экзема, лечение в Москве
- Трофическая экзема — лечение в домашних условиях, лечение народными средствами
- Трофическая варикозная экзема – лечение без операции
- Трофическая венозная экзема — лечение лазером (ЭВЛО, ЭВЛК), лечение радиочастотой (РЧА, РЧО)
- Варикозная экзема профилактика
- Результаты лечения трофической венозной экземы. Фото до и после лечения
- Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Трофическая венозная экзема – что это такое?
Трофическая венозная экзема – это патологическое состояние, протекающее в виде аутоимунного дерматита, то есть, серозного неинфекционного воспаления кожи (по большей части сосочкового слоя дермы и эпидермиса), сопровождающееся симптомами отёка, покраснения, зуда и боли.


Трофическая венозная экзема
Венозная экзема является разновидностью и распространённой формой экземы, которая обусловлена застойными явлениями в коже, вследствие нарушения венозного оттока. Венозную экзему также называют варикозной, застойной или гравитационной. Она чаще всего имеет хроническое (рецидивирующее) течение. Патология поражает одну или обе нижние конечности в сочетании с венозной недостаточностью. В современной европейской, и наиболее востребованной ведущими специалистами, классификации хронических заболеваний вен – CEAP, данная патология обозначается как С4а. Это означает достаточно тяжёлое поражение тканей вследствие хронического венозного отёка.
Почему возникает трофическая венозная экзема
Венозная экзема чаще всего наблюдается у пациентов среднего и пожилого возраста — по данным ведущих европейских дерматологов, она поражает до 20% пациентов старше 70 лет. Это связывают со следующими причинами:
- Варикозное расширение вен.
- Перенесённый тромбоз глубоких вен пораженной конечности.
- Наличием венозных трофических язв.
- Перенесённый целлюлит на пораженной конечности.
- Хронический отеком голени, усугубляемым жаркой погодой и длительным статическим положением (стоянием).
Главной же причиной появления патологии является варикозная болезнь, поэтому иногда можно встретить термин «Варикозная экзема».


Венозная экзема нетипичной локализации
Достаточно часто признаки экземы можно обнаружить и у молодых пациентов с длительным анамнезом варикозной болезни. Нет доктора, как в государственной, так и в частной клинике, который бы не наблюдал венозную экзему у пациентов до 40 лет.
Причины появления трофической венозной экземы
В чём же главные причины появления венозной экземы:
- Нарушение работы венозных клапанов в связи расширением венозных сосудов.
- Изменения венозного оттока, формирование патологического сброса (рефлюкса) крови.
- Патологическое депонирование крови в дистальных отделах нижних конечностей.
- Формирование атипичного иммунного ответа в коже с нарушенным кровотоком и появление реакции воспаления.
Трофическая венозная экзема – это очень плохо
Варикозная экзема имеет хроническое, рецидивирующее течение и склонность к прогрессированию. Достаточно часто можно встретить ситуацию, особенно, в государственных больницах, когда лечением венозной экземы занимаются только дерматологи. Учитывая главную этиологическую составляющую патологии, нарушение венозного оттока, лечение таких пациентов занимают годы.


Хроническая рецидивирующая экзема на правой нижней конечности
Болезнь медленно отступает, но неизменно появляется вновь. Более того, трофические изменения нижних конечностей прогрессируют, присоединяется липодерматосклероз, а затем появляется язва.
Трофическая венозная экзема – симптомы
Застойная экзема, являясь разновидностью дерматита, имеет характерные для него симптомы:
- отёк,
- покраснение,
- зуд,
- болевые ощущения.
Так же, присутствуют симптомы варикозной болезни: варикозные узлы, ультразвуковые признаки варикозной болезни.
Почему трофическая венозная экзема практически всегда появляется на нижних конечностях?
Ответ на данный вопрос кроется в патогенезе варикозной болезни, доминирующей причине венозной экземы. Варикозная болезнь поражает исключительно нижние конечности, где по градиенту гравитации именно в их дистальных отделах возникают трофические нарушения. Одним из которых является венозная экзема.


Трофическая экзема нижних конечностей
Патологические экзематозные изменения в коже нижних конечностей чаще всего обусловлены именно варикозной болезнью, так как именно она является причиной нарушения венозного оттока (до 90 % по данным ведущих экспертов области).
Трофическая варикозная экзема – варианты течения
Венозная экзема имеет тенденцию к рецидивированию и хроническому течению заболевания в течение всей жизни. Также экзема прогрессирует, вовлекая всё новые участки кожного покрова, нередко происходит присоединение инфекции, что даже может привести к развитию жизнеугрожающего состояния. Если не лечить венозную патологию, ведущий фактор развития экземы, трофические изменения кожи приводят к формированию уже застойной язвы. Лечить которую много сложнее.
Трофическая венозная экзема – диагностика
Диагностика венозной экземы в государственных и частных городских медицинских учреждениях нередко начинается в кабинете дерматолога, где специалист оценивает локальные изменения кожного покрова. Здесь очень важно, чтобы пациент был вовремя направлен к хорошему флебологу. Если экзематозные изменения связаны с венозной патологией, то лечение только кожных проявлений, скорее всего, будет малоэффективно. Даже визуальный осмотр флеболога с применением всевозможных функциональных проб, часто не выявляет истинную причину патологии. На данном этапе лучшим решением будет хорошее ультразвуковое исследование вен нижних конечностей.


Ультразвуковая диагностика трофической венозной экземы
Только грамотная современная диагностика венозной системы поможет определиться с верной тактикой лечения.
Трофическая экзема, лечение в Москве
Хорошее лечение венозной экземы в Москве можно условно разделить на местное (топическое воздействие на кожное воспаление) и лечение венозной системы. В первом, нередко, активно участвует врач-дерматолог. Местное лечение включает:
- Мази и кремы, стероидные препараты, как в составе последних, так и в составе системного лечения.
- Применение антибиотиков и антисептиков при присоединении инфекции.
Нередко, в условиях государственной медицины, помощь пациенту заканчивается на этапе вышеуказанного топического лечения. Это не самое лучшее решение, так как в основе болезни лежат совершенно другие причины и рецидив болезни не заставит себя долго ждать. А именно, венозный стаз, требующий несколько другого подхода. Очень важно, чтобы пациент в Москве вовремя попал на приём и диагностику к хорошему флебологу, который сможет определить правильную тактику ведения пациента. В основе лечения венозной экземы лежит устранение стаза и улучшение венозного оттока крови. Коррекция последнего, чаще всего, заключается в удалении патологически изменённых варикозных вен. Наличие в современных московских центрах инновационных технологий позволяет эффективно лечить даже осложнённые формы варикозной болезни, причём, в амбулаторных условиях.


Лечение трофической экземы в нашем центре флебологии
Ведущие медицинские центры в Москве по лечению венозной патологии для этих целей используют методики термооблитерации. В хорошем городском медицинском флебологическом центре можно рассчитывать на безопасное эффективное лечение. Современные процедуры удаления вен выполняются под местной анестезией через проколы кожи с минимальной операционной травмой.
Трофическая экзема — лечение в домашних условиях, лечение народными средствами
Ведущие специалисты Московского Инновационного Флебологического Центра категорически не рекомендуют самостоятельно заниматься лечением венозной экземы в домашних условиях, особенно при помощи пресловутых народных методик. Так как в этом случае, вы не только не получите эффект от лечения, но и можете столкнуться с рядом новых и даже более серьёзных осложнений.
Трофическая варикозная экзема – лечение без операции
Главным фактором развития застойной экземы является патология венозной системы. Поэтому ни о каком эффективном лечении без радикального вмешательства говорить не приходится. Лучшим решением будет купировать воспаление и провести процедуру удаления варикозных вен. Но так ли страшна операция?


Трофическая экзема — лечение лазером в нашем центре
Современные европейские технологии удаления вен по минимальности операционной травме и возможным побочным эффектам не уступают продвинутым манипуляциям в стоматологии. Но никому и в голову сегодня не придёт отказываться от лечения кариеса из-за страха перед вмешательством.
Трофическая венозная экзема — лечение лазером (ЭВЛО, ЭВЛК), лечение радиочастотой (РЧА, РЧО)
Учитывая, что радикальное лечение варикозной экземы – это лечение венозной патологии, именно современные способы удаления варикозных вен и будут главным способом борьбы с самой экземой. Сегодня, бесспорными лидерами, находящимися в авангарде инновационного лечения варикоза являются методики термооблитерации, лазерная и радиочастотная. Если сравнивать обе технологии, то каких-либо принципиальных различий для пациента попросту нет.


Лечение трофической экземы радиочастотой
Какими же преимуществам обладают технологии термооблитерации:
- Радикальность и эффективность (при использовании опытными специалистами, результат, практически, 100 %).
- Малая инвазивность, процедура осуществляется через проколы кожи.
- Высочайшая косметичность.
- Полная амбулаторность, нет нужды в наркозе и госпитализации.
- Безопасность и комфорт проведения процедуры для пациента.


Результат лечения трофической экземы лазером через 1 месяц
После проведённого эндоваскулярного лечения симптомы экземы достаточно быстро самостоятельно купируются.
Варикозная экзема профилактика
Профилактировать венозную экзему можно, если своевременно обследоваться у хорошего флеболога и лечить варикозную болезнь.
Также количество и тяжесть вспышек экземы могут быть уменьшены с помощью следующих мер:
- Избегать длительного стояния или сидения с опущенными ногами.
- Носить компрессионные носки или чулки при длительных статических нагрузках
- Регулярно наносить смягчающие средства на сухую кожу, склонную к раздражению.
Результаты лечения трофической венозной экземы. Фото до и после лечения
Результат лечения пациента с трофической экземой методом эндовенозной лазерной коагуляции (ЭВЛК) по немецкой технологии Biolitec
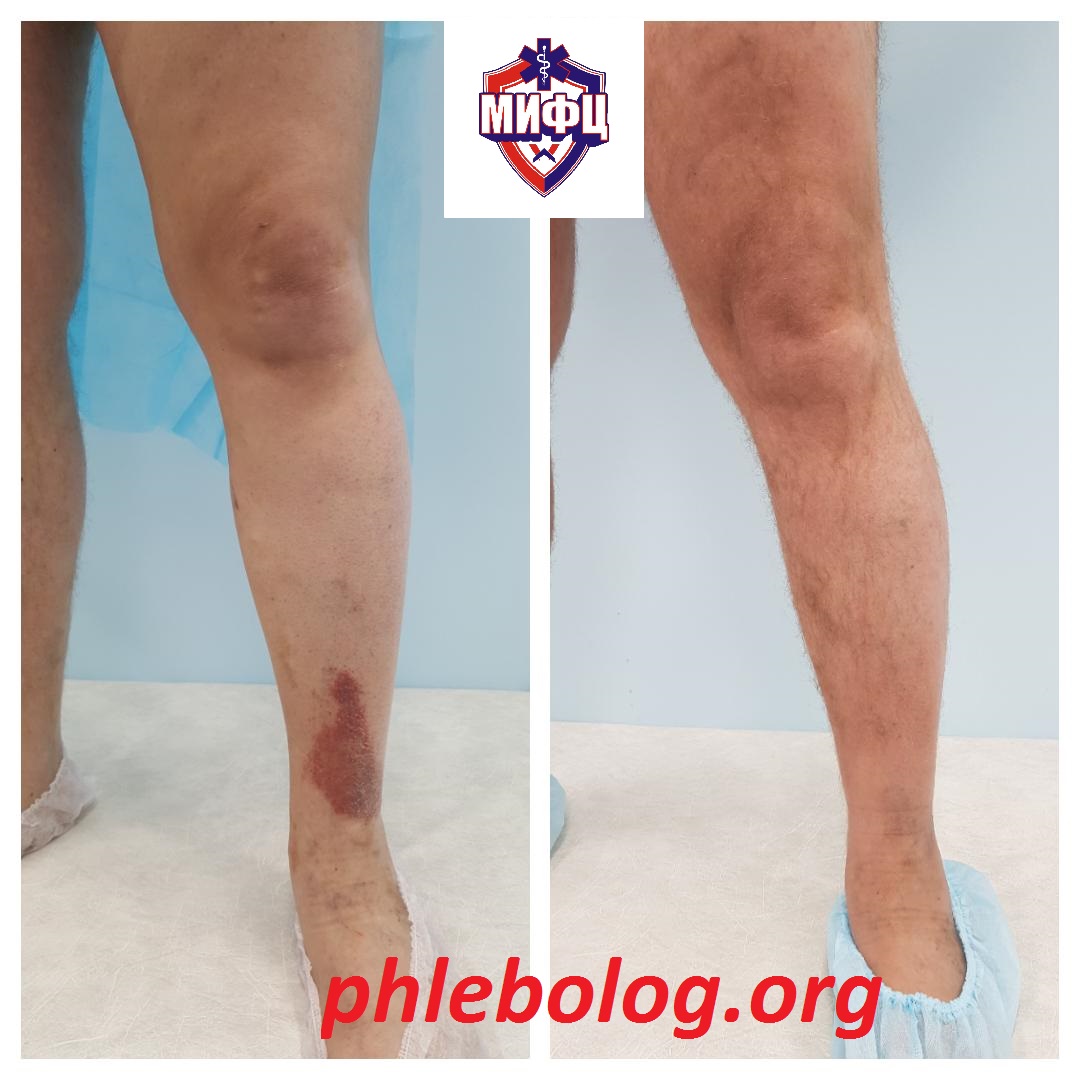

Фото до и после лечения трофической экземы на левой нижней конечности
Результат лечения пациентки с трофической венозной экземой методом радиочастотной абляции (РЧА)
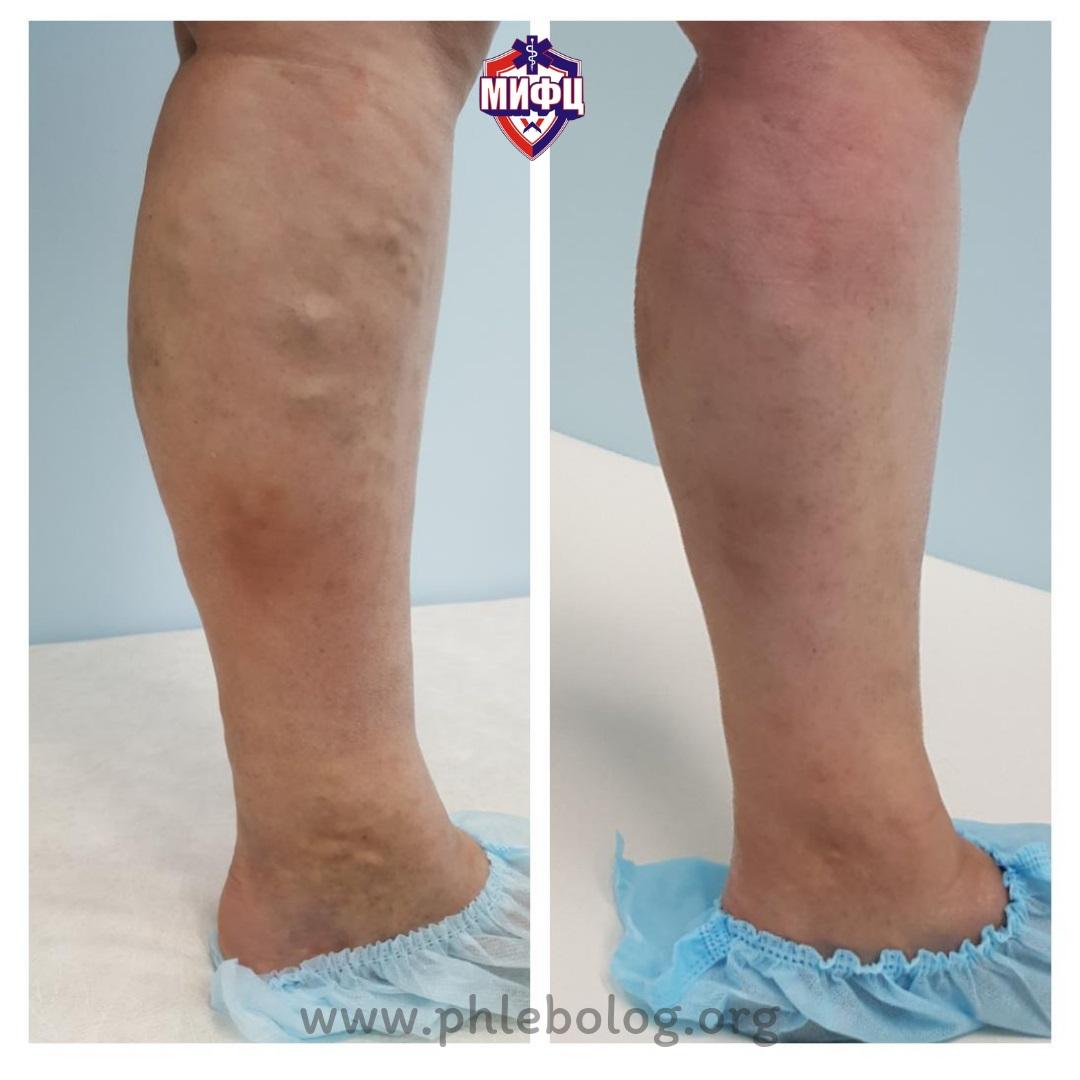

Фото до и после лечения трофической венозной экземы на левой нижней конечности
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Наталья из Москвы спрашивает: как лечить венозную экзему ног в Москве?
Уважаемая Наталья! Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Екатерина из Москвы интересуется: какое современное лечение венозной экземы ног в Москве?
Уважаемая Екатерина! В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Елена из Екатеринбурга спрашивает: как лечить венозную экзему народными средствами?
Уважаемая Елена! Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
Николай из Брянска спрашивает: у моей мамы на ногах появилась венозная экзема, к какому врачу лучше обратиться?
Уважаемый Николай! Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Ольга из Иваново интересуется: какие причины лежат в основе венозной экземы?
Уважаемая Ольга! С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Варикозная экзема нижних конечностей: симптомы, лечение
Болезни вен не проходят бесследно. В большинстве случаев они приносят не только неприятные ощущения, но и приводят к видимому косметическому дефекту.
Причины и стадии

Варикозная экзема нижних конечностей представляет собой особый вид кожного недуга, вызванного застоем венозной крови.
Факторы, вызывающие сыпь:
- изменение тонуса сосудистых стенок;
- нарушение работы клапанов;
- скопление крови, содержащей продукты распада.
Дополнительные причины развития болезни:
- постоянная нагрузка на ноги, тяжелые условия труда, спортивные перегрузки;
- ожирение;
- травмы конечностей;
- сердечно-сосудистые заболевания;
- нарушение эндокринного обмена;
- варикозное расширение вен;
- склонность к тромбообразованию;
- наследственная причина;
- состояние после родов, частые беременности;
- воспалительные патологии кожи в запущенной стадии;
- аллергические реакции на бытовую химию, пыль, шерсть;
- частые простудные болезни, снижение иммунной защиты;
- отсутствие личной гигиены.
Экзему варикозной этиологии принято разделять на несколько этапов:
- В первой фазе проявляются начальные симптомы застоя кровообращения – зуд, сухость и изменение цвета наружных покровов в области пораженной вены.
- Вторая стадия характеризуется отеком конечностей, выраженным воспалением и гиперемией, на коже появляются признаки эрозии, пузырьки, заполненные прозрачной жидкостью, трещины.
- В третьей фазе происходит отслаивание верхнего слоя эпидермиса, пузыри вскрываются, кожные покровы влажные, возможно присоединение инфекции.
- В четвертой стадии патологический процесс затухает, поверхность раны покрывается корками, образуются рубцы. Заболевание переходит в хроническую форму.
Симптомы

Излюбленная локализация экземы варикозной – область голеностопного сустава. Болезнь начинается постепенно с небольшой отечности после работы или длительной ходьбы. В течение дня человек ощущает зуд, отмечается отличие по цвету пораженной кожи от здоровой в области вздутых вен.
В стадии обострения больной испытывает постоянное зудение в конечностях, вследствие этого ему сложно носить носки или чулки из-за сильной болезненности при прикосновениях. Цвет кожи становится синюшным, возникают мокнущие пузырьки, язвы, увеличивается отек.
Развитие варикозной патологии существенно влияет на походку. Пациент старается не нагружать больную ногу, появляется хромота. Кожные высыпания влияют на общее состояние организма: отмечается повышение температуры, лихорадка, нарушение сна, раздражительность и нервозность.
При отсутствии оздоровительных мероприятий появляются варикозные язвы, которые проникают вглубь тканей, и развиваются очаги некроза. Присоединение инфекции может привести к сепсису и выраженному венозному застою.
Способы лечения
Лечение варикозной экземы на ногах требует комбинирования нескольких видов терапии. При своевременном обращении к врачу можно обойтись без хирургического вмешательства.
Местное воздействие

Метод основывается на применении кремов, гелей или примочек для снятия симптомов воспаления. Основной целью является увлажнение и дезинфекция кожи. Врач назначает регулярное протирание сухих кожных покровов увлажняющими кремами и специальными маслами. В этом периоде нежелательно использовать мыло, так как оно может сушить пораженные участки.
Обязательно стоит соблюдать личную гигиену в этот период для снижения риска занесения инфекции. После ванночки кожные покровы высушивают с использованием стерильных салфеток, после чего обрабатывают антисептическим раствором.
Прорвавшиеся пузырьки экземы необходимо смазывать подсушивающими средствами, которые изготавливаются в аптеке по рецепту специалиста. Наиболее эффективны примочки, имеющие в своем составе стероиды. Они обладают хорошим противовоспалительным действием и помогают устранить симптомы зуда.
Для поддержки стенки вен следует носить компрессионное белье или бинтовать голень эластичным бинтом. После рабочего дня отдыхать необходимо с возвышенным положением ног.
Во многих случаях начальные стадии заболевания проходят после местного воздействия.
Медикаментозное лечение

Основное направление лечения экземы при варикозе – улучшение общего состояния больного и устранение венозного застоя крови.
Дополнительно с местным воздействием назначают антигистаминные средства, антибиотики, венотоники, мочегонные, успокоительные препараты. Лекарства следует принимать после консультации с врачом и следовать дозировке, прописанной в рецепте.
Гормональные средства
Стероидные мази способствуют купированию воспалительных процессов и зуда. Применять их нужно небольшими курсами, в зависимости от проявления симптоматики. Препараты имеют много противопоказаний и побочных эффектов.
Наиболее популярны при лечении варикозной экземы следующие мази:
- Тридерм – устраняет аллергические реакции, снимает воспаление;
- Гидрокортизоновая мазь – довольно эффективный и недорогой препарат, используемы для местного применения. Хорошо снимает симптомы варикозной экземы;
- Синофлан – выводит отеки и не дает патологическому процессу распространяться.
Мази

Линимент назначают с учетом течения заболевания:
- при отсутствии на пораженных участках кожи пузырьков назначаются препараты для смягчения и увлажнения на жировой основе;
- подсушивающие средства при вскрывшихся элементах и появлении мокнущей экземы.
Мази можно использовать в качестве компресса на ночь: укутать место нанесения, предварительно наложив повязку.
Наиболее часто используют препараты, содержащие цинк, салициловую и борную кислоты, нитраты серебра, ихтиол. В отличие от стероидных средств, данные мази можно применять длительное время без риска возникновения побочных эффектов.
Физиотерапия
Положительный эффект при экземе варикозной этиологии оказывают физиопроцедуры:
- электрофорез;
- гидротерапия;
- лазер;
- воздействие магнитного поля;
- УФО;
- озонотерапия.
Цели метода – восстановление трофики в тканях и снижение воспаления и отеков. Физиотерапию следует выполнять только после назначения специалиста, так как неправильное проведение процедур может привести к ухудшению состояния.
Хирургический метод

Оперативные вмешательства используют при тяжелых и запущенных случаях болезни, когда консервативное лечение не принесло результата.
Чаще используются операции:
- склеротерапия – введение в пораженную вену склерозанта, который склеивает стенки сосуда, тем самым убирая его из общего кровотока;
- флебэктомия – удаление пораженной вены;
- тромбэктомия – устранение тромба, ставшего причиной нарушения нормального тока крови.
Современная медицина для проведения хирургических операций использует лазер или токи высокой частоты, которые можно применять при варикозном дерматите. Все нарушения целостности кожи проводятся на расстоянии от трофических изменений и не приносят неприятных ощущений в послеоперационном периоде.
Народная медицина
Лечение варикозной экземы народными средствами:
- Компресс из полыни обладает противовоспалительным действием и устраняет чувство сухости. Столовая ложка перетертого растения смешивается с кефиром. Средство наносят на стерильную салфетку и прикладывают к экземе на 20 мин.
- Картофель натирают на терке или пропускают через мясорубку и прикладывают к пораженной коже на полчаса. Рецепт подходит людям с образовавшимися трофическими язвами.
- Капустный лист слегка отбивают рукояткой ножа и накладывают на место поражения. Держать такой компресс можно до двух суток.
- Для приготовления мази необходимо взять в равных пропорциях листья лопуха, цветки ромашки и иван-чая. Добавляют 4 стакана воды, масло (сливочное), отвар сенной трухи и готовят на водяной бане до загустения. Готовую смесь остужают, вливают глицерин и используют на пораженной коже.
- Ложка шишек хмеля заливается кипящей водой и готовится на водяной бане. Отвар принимать внутрь три раза в день или использовать в качестве растирок для лечения варикозной экземы.
Диета

Питание при венозной экземе влияет на состояние кровеносных сосудов и может снижать образование застойных явлений в ногах.
В ежедневном рационе должны присутствовать продукты:
- Фрукты, содержащие витамин С – киви, апельсины, лимоны. Их употребление способно укрепить стенки вен и снижает риск распространения отеков.
- Морепродукты, содержащие йод и полезные микроэлементы, препятствующие растяжению сосудов.
- Овощи, содержащие клетчатку для нормализации работы желудочно-кишечного тракта и выведения токсинов из организма.
- Продукты, способствующие разжижению крови и активизирующие иммунную защиту человека (лук, чеснок, имбирь).
В период обострения болезни и для профилактики следует исключить:
- острые или маринованные продукты;
- жареное мясо;
- соль;
- кондитерские изделия, выпечку;
- трансжиры, фаст-фуд, снеки.
Компрессионный трикотаж
- Лечебное действие специализированного белья обусловлено поддерживанием расширенной вены, благодаря чему кровь перераспределяется и уходит по здоровым анастомозам в обход пораженных сосудов.
- Ношение компрессионного белья способствует улучшению микроциркуляции в тканях и активизирует регенерационные процессы.
- При правильно подобранном размере снижается риск тромбообразования.

Специальная одежда имеет несколько степеней давления и подбирается индивидуально в зависимости от пола, возраста, состояния сосудистой системы и характера заболевания.
Носить белье следует ежедневно, особенно при тяжелых условиях труда, стоячей работе или беременности.
Общие рекомендации и правила
- При сидячем или стоячем характере работы следует менять положение тела каждый час, делать легкую зарядку или самомассаж ступней, голени.
- Отдыхать, подложив под ноги валик.
- Носить одежду из натуральных материалов.
- Исключить ношение обуви на высоком каблуке или сапог с длинным тесным голенищем.
- Рекомендовано ее допускать пересыхания и травмы кожи в период начальных симптомов варикозной экземы.
Профилактика
Избежать рецидива болезни поможет выполнение предупредительных мер:
- отказ от вредных привычек;
- правильное и рациональное питание;
- снижение веса при ожирении;
- регулярное занятие спортом – езда на велосипеде, плавание, зарядка, пешие прогулки на свежем воздухе;
- соблюдение личной гигиены – контрастный душ, уход за кожей голени с помощью специальных мазей, кремов;
- прием витаминных комплексов, которые укрепляют стенки сосудов;
- ношение удобной обуви по сезону;
- изменение условий труда, обязательное ношение компрессионного белья;
- своевременное пролечивание хронических заболеваний.
Осложнения и прогноз

Если варикозную экзему не лечить, то могут развиться серьезные последствия, несущие угрозу жизни человека:
- трофические язвы;
- гангрена;
- абсцесс или сепсис (при присоединении инфекции).
Прогноз патологии чаще всего благоприятный при обращении к врачу в начальных стадиях недуга.
После курса лечения требуется регулярное наблюдение у дерматолога и самоконтроль.
Варикозная экзема – сложное заболевание, которое требует тщательного подбора терапии и приносит множество болезненных ощущений. При ведении здорового образа жизни недуг можно полностью искоренить и вернуться к повседневной деятельности без боли.
Трофическая экзема – что это, диагностика, лечение и профилактика
Венозная трофическая экзема – это патологическое состояние, возникающее вследствие длительного нарушения венозного оттока и проявляющееся симптомами дерматита. Нарушение венозного кровообращения характерно больше для нижних конечностей, поэтому экзематозные явления чаще затрагивают именно их.

Трофическая венозная экзема
Пациенты с явлениями трофической венозной экземы являются частыми гостями на приёме у специалистов различных специальностей как в Москве и Московской области, так и других регионах нашего государства. От венозной экземы страдают как городские, так и сельские жители. Но далеко не всегда пациенты с этой патологией сразу получают необходимую медицинскую помощь. Не секрет, что пациенты с венозной экземой могут длительно и безуспешно лечиться у хирургов и дерматологов государственных поликлиник, даже Москвы и Московской области. Секрет хорошего лечения – экспертная диагностика. Для профессиональной диагностики лучше обратиться к хорошему специалисту.
Венозная трофическая экзема. Диагностика
Диагностика экземы заключается в грамотном обследовании мягких тканей, оценки состояния кожного покрова, сбора данных анамнеза. Все эти медицинские диагностические приёмы требуют опыта и хорошего знания патологии. Но главным в диагностике венозной экземы будет ультразвуковое исследование венозной системы нижних конечностей.

Диагностика трофической экземы нижних конечностей
Именно эта методика даст необходимую информацию для проведения действительно современного европейского лечения. С помощью данных УЗИ можно получить исчерпывающую информацию о состоянии венозного кровотока нижних конечностей. От этих данных зависит очень многое, ведь только хорошая диагностика позволит найти действительно лучший способ помочь пациенту.
Лечение венозной трофической экземы
Современное лечение венозной трофической экземы в Москве, это комплексный подход. Естественно необходимо хорошее местное лечение повреждённых и воспалённых кожных покровов. Для этой цели используются современные мазевые формы медицинских лекарственных средств. Хороший эффект также оказывает компрессионная терапия. Но все эти мероприятия носят только временный характер. Ведущее значение в терапии венозной трофической экземы имеют инновационные методики лечения варикозной болезни. Бесспорно, лучшими на сегодня для этой цели будут методики эндовенозной термической облитерации вен (лазерная коагуляция и радиочастотная абляция).

Лечение трофической экземы лазером
Вспомогательное, но немаловажное значение, имеют методы минифлебэктомии и склеротерапии (склерооблитерации). При грамотном и профессиональном использовании перечисленные технологии помогают быстро вернуться к нормальной жизнедеятельности. Всё же, даже самые лучшие инновационные технологии дают хороший эффект только в опытных руках эксперта европейского класса.
Профилактика венозной трофической экземы
Ведущее значение в профилактике венозной трофической экземы имеет диагностика и своевременное лечение варикозной болезни. Само наличие трофических нарушений, связанных с патологией вен, говорит о запущенном характере венозной патологии. сегодня у современного пациента Москвы и Московской области есть хороший выбор. Можно обратиться в государственную поликлинику к хирургу или дерматологу, который назначит своё лечение. Как показывает практика, далеко не всегда это приведёт к выздоровлению. Но у любого пациента в Москве есть возможность посетить современный Московский городской флебологический центр. Здесь гарантированно будет проведена современная диагностика венозной системы, назначено и выполнено инновационное лечение. В хорошем городском флебологическом центре работают ведущие и лучшие специалисты Москвы и Московской области.

Лечение трофической экземы в клинике доктора Семенова А.Ю.
Ведущий флеболог и заведующий Московского городского флебологического центра, Артём Юрьевич Семёнов, помог справиться с симптомами венозной трофической экземы сотням пациентов. Они навсегда забыли об этой проблеме. Хорошее лечение по европейским стандартам, но по приемлемым для России ценам, в Московском городском флебологическом центре сегодня доступно каждому.
Записаться на консультацию к ведущему специалисту Вы можете в любое удобное для Вас время по телефону: 8-495-641-62-55 или онлайн на сайте: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
✅ Методы лечения варикозной экземы на ногах ❗️
Автор Алина Никовская На чтение 8 мин. Просмотров 2.7k.
У людей, страдающих варикозом и имеющих большой вес, часто развивается варикозная экзема. В группе риска находятся женщины пожилого возраста, мужчины также подвержены этому недугу, но намного реже. Что же это за болезнь? Она поражает кожные поверхности нижних конечностей, в основном, в области стоп и икр. Рассмотрим подробно, как проявляется заболевание, как лечится, каковы меры профилактики.
Какими причинами вызывается?
Первопричиной появления этого вида экземы считаются запущенные состояния вен, которые могут возникать вследствие слабого функционирования сердечных клапанов, а в передвижении крови наблюдаются сбои. В результате нарушается нормальное кровоснабжение нижних конечностей – кровь, пройдя по нижним отделам ног, не может следовать дальше, задерживается в них, из-за этого развиваются застойные явления.
 Признаки развития варикозной экземы на ногах
Признаки развития варикозной экземы на ногахТакие нарушения отражаются на коже, проявляясь отеками. Капиллярное давление повышается, и сосуды становятся чрезмерно проницаемыми. Это приводит к тому, что кровь проходит сквозь мельчайшие сосуды. Позже в таких местах возникают эрозии и гнойники.
Факторы, влияющие на проявления симптомов:
- большой вес;
- наследственность;
- большое число беременностей;
- тромбоз на ногах;
- недостаточность сердечной деятельности;
- травмирование ног;
- запущенность кожных болезней;
- аллергические реакции на косметические и лечебные средства для нанесения на кожу;
- частые инфекционные болезни;
- ходьба в обуви с высоким каблуком или в узкой обуви.

Данные причины приводят к появлению на кожной поверхности мельчайших трещинок, на месте которых позже возникают обширные ранки. При этом кожные покровы становятся тоньше и чувствительнее. В открытые раны могут попадать всевозможные инфекции и вирусы. Поверхность со временем превращается в трофическую язву. Вот почему так важно своевременно распознать экзему, выявив ее причины и начав незамедлительное лечение.
Как распознать болезнь?
Какие же симптомы характерны для данной патологии? Прежде всего, стоит помнить, что это поражение кожных покровов нижних отделов ног. На поверхности становятся заметны микротрещины и мелкие повреждения, кожные покровы высыхают, истончаются, при отсутствии лечения на таких участках характерно появление трофических язв.
Варикозная экзема нижних конечностей распознается по таким симптомам:
- Основной момент связан с варикозным расширением вен.
- На больных кожных поверхностях появляется зуд, который более явно проявляется в вечернее время.
- Чувствуется тяжесть в нижних конечностях независимо от физической нагрузки.
- Часто пораженные поверхности приобретают синеватый или красноватый оттенки. В этих местах позже возникают волдыри, которые со временем лопаются и из них выходит жидкообразное вещество со специфическим запахом, имеющее мутный вид. После этого кожа над волдырями затягивается корочкой, которая загрубевает и приобретает темный цвет. В этом месте по истечении времени образуются толстые складки.
- Иногда возникают болевые ощущения, которые то исчезают, то снова появляются.
 Лечение и уход за венозными трофическими язвами
Лечение и уход за венозными трофическими язвамиВсе симптомы могут сопровождаться повышением температуры всего тела или только на поврежденной кожной поверхности.
Как развивается болезнь?
Экзема варикозная в своем развитии проходит четыре стадии.
- На начальном этапе возможно проведение лечения народными способами. Но посещение медицинского учреждения необходимо, чтобы вовремя принять соответствующие меры для предотвращения дальнейшего течения недуга.
- На второй стадии кровообращение в венах дает серьезные сбои, на ногах образуются отеки. Присоединяются к этому и остальные симптомы.
- На третьей стадии происходит растрескивание волдырей, кожа в этих местах мокнет. Если на нее попадет любая инфекция, возникнут серьезные последствия. Поэтому нужно придерживаться курса лечения.
- На последней стадии на месте волдырей образуются корочки, болезнь идет на убыль. Следует выполнять все рекомендации врача, чтобы не допустить повторного развития патологии.
Как проходит диагностирование?
Специальных методов диагностики заболевания нет. Определяется оно просто при визуальном осмотре. Такой внешний вид имеет только варикозная экзема. Фото наглядно показывает это. После осмотра врачом у пациента берут на исследование анализы мочи и крови.
 Специальных методов диагностики заболевания нет
Специальных методов диагностики заболевания нетВ качестве дополнительных методов назначают исследование вен – ультразвуковую допплерографию и флебографию.
Как лечится экзема?
При варикозной экземе лечение направляется на восстановление нормальной работы кровообращения в венах. Для достижения этих задач применяются медикаментозные методы, ряд иных комплексных процедур.
К ним относится ношение специальных чулок (или колгот), которые не дают сосудам растягиваться. Следует заниматься физическими упражнениями, отличные результаты для восстановления кровотока в нижних конечностях дают плавание, фитнес, курс массажа.
Важно придерживаться правильного питания, исключающего острые, кислые продукты, отказаться от вредных привычек (табакокурения, злоупотребления алкоголем).
Терапия медикаментами
Лечение экземы проводится одновременно с лечением варикозного расширения вен.
 Варикозное расширение вен на ногах
Варикозное расширение вен на ногахЦель терапии с использованием медикаментов – предупреждение развития на кожной поверхности различных инфекций. Для этого смягчают кожу, устраняют отеки и зуд. Если этого не делать, то больной расчесывает раны, они инфицируются, и дальнейшее лечение проходит очень трудно. Поэтому нужно стараться снять первичные симптомы, не доводя до появления тяжелых форм.
Со снятием сухости кожи хорошо справляется при экземе мазь (стероидная или нестероидная). Из стероидных чаще всего используют:
- «Элоком»;
- «Адвантаном»;
- «Локоидом».
Для устранения зуда назначают антигистаминные препараты:
- «Клемастин»;
- «Лоратадин»;
- «Эриус»;
- «Прометазин»;
- «Цетеризин».
В этих же целях можно применять повязки с использованием бензокаина, ментола, камфары.
 Красные пятна на ногах
Красные пятна на ногахИз других медикаментов назначают препараты, обладающие седативным действием. Такие лекарства имеют в своем составе натуральные составляющие – корень валерианы, пустырник и другие. В редких случаях выписывают транквилизаторы.
Если на кожных покровах развивается инфекция, то применяют препараты-антибиотики. Их назначают как для внутреннего приема, так и для применения непосредственно на пораженную область. Сильное противомикробное действие имеют такие вещества, как фурацилин, бензоил, серебро, которые используются для накладывания на кожу в виде примочек.
При подостром течении варикозной экземы на ногах лечение проводят с использованием мазей щадящего типа воздействия. Здесь важно получить смягчение кожных покровов и добиться результата отшелушивания сухих участков кожи. Это будет способствовать снятию корочек, которые образуются вокруг лопнувших волдырей.
Другие методы лечения
Существуют и другие дополнительные немедикаментозные способы терапии варикозной экземы:
 Лечение варикоза вен на ногах лазером
Лечение варикоза вен на ногах лазером- Воздействие на пораженные вены радиоизлучением. Используется метод для излечения варикозного расширения вен. Если эта проблема будет устранена, то в разы снижается возможность появления экземы.
- Лечению больных вен помогает лазерная коагуляция. Суть метода состоит в том, что лазерный луч возвращает сосуды в нормальное положение, сужая их и не допуская склеивания. В результате такого воздействия сосуды не расширяются в дальнейшем.
Использование народного лечения
Хорошим подспорьем для медикаментозной терапии станет применение народных методов для борьбы с экземой ног. Несмотря на безобидность этих методов, обязательно об их использовании нужно сообщить врачу и получить его рекомендации. Перечислим самые популярные народные рецепты:
- Прикладывание на больные участки свежих капустных листьев для избавления от отеков.
- Компресс из сырого натертого картофеля. Массу заворачивают в марлю, накладывают на раны, время от времени меняют повязку свежей. Это средство ускоряет процесс заживления ран.
- Отвар для приема внутрь. Шишки хмеля (1 ст. л.) заливают стаканом кипятка, выдерживают на водяной бане. Употреблять трижды в день. Из этого же отвара делают примочки на больные места.
- Компресс. Высушенные и измельченные листья полыни смешивают с молоком в равных количествах, наносят на марлю и накладывают на пораженную кожу. Компресс делают в течение 4-х дней, затем пауза на 4 дня и повтор процедуры.
- Домашняя мазь. Взять по столовой ложке лопуха, ромашки, иван-чая. Добавить в отвар из сена (200 мл) и столовой ложки сливочного масла. В остывшую смесь добавить глицерин. Намазывать пораженные экземой участки кожи.
 Использование народного лечения
Использование народного леченияОдновременное использование медикаментов и народных средств помогает повысить иммунитет, улучшить работу кровотока нижних конечностей.
Профилактические меры
Для быстрого выздоровления и недопущения рецидива заболевания следует откорректировать питание. В первую очередь оно должно поддерживать работу сердечной мышцы. Нужно отказаться от курения и употребления спиртных напитков, жаренных и копченых продуктов. Обязательно пить много жидкости (до двух литров в сутки), чтобы кровь не загущалась и не образовывались тромбы.
Для уменьшения потоотделения лучше подобрать гардероб из натуральных материалов. Стараться чаще менять комплект одежды, чтобы не допустить размножения на ней грибков и других инфекций и при этом избегать их попадания на раны. Постоянно содержать ноги в чистоте и обеззараживать кожу, так как попавшая на экзему инфекция быстро достигает подкожного слоя, вызывая повторные заболевания.
Следует больше времени проводить на свежем воздухе. Способствуют профилактике и соответствующие физиопроцедуры.
 Диета при экземе для взрослых и детей
Диета при экземе для взрослых и детейКакие могут быть осложнения?
Варикозная экзема – это, по сути, осложнение заболевания варикозного расширения вен. Она может усугубиться в случае инфицирования ран, что проявится трофическими язвами и гнойниками. Такие признаки считаются наиболее сложными последствиями, которые требуют продолжительного лечения. Тяжелые случаи могут закончиться хирургическим вмешательством.
Самыми небезопасными являются прогрессирующие формы экземы, которые подвергают риску здоровье и жизнь пациентов.
Каковы прогнозы?
Венозная экзема – сложная патология, с трудом поддающаяся полному излечению. Но при правильно подобранном курсе терапии и выполнении больным всех указаний врача шансы избавиться от острых проявлений высоки.
В период ремиссии важно быть под постоянным контролем врача, а также производить самоконтроль.
И помните: чем раньше диагностировать болезнь и начать лечение, тем успешнее будет результат.
нижних конечностей, как лечить, венозная, на ногах, причины, симптомы и стадии развития
Варикозная экзема — хроническое воспалительное заболевание, характеризующееся воспалением кожи на фоне варикозного расширения вен. Чаще всего поражаются нижние конечности. Данная патология является осложнением варикоза и развивается на фоне инфицирования кожи микробами. При отсутствии должного лечения экзема может стать причиной некроза тканей, формирования трофических язв и нагноения глубокого расположенных тканей.


Причины
Факторами риска развития экземы при варикозе являются:
- Несоблюдение рекомендаций врача по лечению основного заболевания (несоблюдение схемы приема лекарств, нерациональное использование мазей, кремов и гелей). На поздних стадиях варикозной болезни нижних конечностей нередко требуются радикальные меры лечения (склеротерапия, воздействие лазером, удаление пораженного сосуда, радиотерапия). Отказ от хирургического вмешательства может привести к инфекционным осложнениям и развитию микробной экземы.
- Несвоевременное обращение к специалисту.
- Самолечение.
- Интенсивный кожный зуд. Приводит к расчесам, микроповреждениям кожи и занесению инфекции.
В основе развития экземы лежат следующие нарушения:
- ухудшение микроциркуляции;
- снижение местного иммунитета;
- застой крови;
- отек тканей;
- механическое повреждение кожи;
- венозная недостаточность.
Сама варикозная болезнь развивается на фоне повышенной статической нагрузки, застоя крови, повышения ее вязкости, нарушения работы клапанов, ожирения, низкой двигательной активности, больших физических нагрузок, гормонального дисбаланса, а также при беременности.
Симптомы и стадии развития
В развитии дерматита выделяют несколько стадий. Вначале появляются признаки нарушения трофики тканей в виде кожного зуда шелушения и изменения цвета кожи (покраснения или синюшности). Вторая стадия характеризуется отеком тканей, появлением эрозий или пузырьковых высыпаний, расчесами и гиперемией кожи.


Третья стадия экземы отличатся появлением пузырей и мокнутием кожи (происходит в результате вскрытия пузырей и выхода жидкого экссудата наружу). 4 стадия характеризуется уменьшением воспалительной реакции. На коже появляются корочки, и образуются рубцы.
Общими признаками варикозной экземы нижних конечностей являются:
- Мелкие, множественные везикулы (пузырьки) с серозным содержимым.
- Зуд. Вначале он периодический, но по мере прогрессирования экземы зуд становится постоянным и мучительным. Нередко он затрудняет сон.
- Шелушение кожи.
- Эрозии.
- Участки покраснения. Они расположены в проекции расширения вен. Излюбленная локализация — нижние конечности. Границы пятен неровные и имеют синюшный оттенок.
- Гнойные корочки.
- Повышение местной температуры. Кожа пораженных участков становится горячей на ощупь.
- Жжение.
- Отек. При надавливании на ткани в течение нескольких секунд остается вдавление (ямка).


Исходом варикозной экземы может стать склероз тканей, их уплотнение, истончение кожи и образование трофических, трудно заживающих язв.
Как лечить
Лечение варикозной экземы на ногах проводится после уточнения диагноза. Для этого понадобится опрос, осмотр кожи, сканирование вен, флебография (рентгенологическое исследование) и допплерография. Лечение предполагает:
- устранение воспаления;
- улучшение трофики тканей;
- борьбу с инфекцией;
- улучшение оттока венозной крови;
- укрепление вен;
- устранение зуда и других симптомов.
Главными аспектами терапии являются:
- Применение наружных и системных лекарственных препаратов.
- Дезинфекция кожи.
- Увлажнение кожи.
- Ношение бандажных повязок. Они необходимы при мокнущей варикозной экземе.
- Отказ от ношения синтетической и неудобной одежды, а также тесной обуви.
- Правильное питание.
- Отказ от курения и спиртных напитков.
- Гигиенические процедуры. Включают в себя очищение пораженной кожи с последующим просушиванием кожи стерильными салфетками.
- Плазмаферез (очищение крови).
- Физиопроцедуры.
- Применение народных средств.
- Хирургическое вмешательство.


Дополнительно проводятся мероприятия по лечению варикозной болезни.
Местное воздействие
Местное лечение предполагает использование различных нейтральных мазей, кремов, болтушек, пудры, ванночек и примочек. Для дезинфекции применяются антисептики в форме раствора. Обработка пораженной кожи водой, маслом и агрессивными дезинфицирующими средствами нецелесообразна. При появлении на коже мокнущих пузырьков используются подсушивающие мази на основе цинка и нафталана. Если у человека венозная экзема, то эффективны препараты серебра (Сульфаргин, Эбермин).
Медикаментозное лечение
При варикозной экземе лечение включает применение медикаментозных средств. Могут назначаться:
- Антигистаминные препараты (Цетрин, Зодак, Зиртек). Помогают уменьшить аллергию и зуд.
- Антибиотики. Назначаются в случае присоединения инфекции.
- Средства, способствующие улучшению трофики тканей и их заживлению (Солкосерил, Метилурацил).
- Мази и кремы на основе кортикостероидов (Дермовейт, Кловейт).
- Успокоительные средства.
- Венотоники (Детралекс, Венарус, Флебофа, Троксерутин, Троксевазин). Используются с целью повышению тонуса расширенных вен и предупреждения прогрессирования заболевания.
- Антибактериальные мази (Левомеколь). Показаны при нагноении тканей.
- Антиагреганты и антикоагулянты. Назначаются для предупреждения тромбоза на фоне варикозной болезни и снижения вязкости крови. Могут назначаться Гепарин и Аспирин.


Терапия должна быть комплексной. Лекарства подбирают индивидуально для каждого пациента.
Хирургия
Хирургическое вмешательство требуется в том случае, если экзема ног не поддается консервативной терапии. Может проводиться лазерная терапия, склеротерапия, радиохирургическое вмешательство или минифлебэктомия. Для нормализации кровотока может потребоваться шунтирование. При наличии трофических язв хирургическое лечение проводится только после их заживления.
Народная медицина
Лечить экзему можно с помощью средств народной медицины, оказывающих венотонизирующее, противомикробное, противовоспалительное и ранозаживляющее действие. К ним относятся:
- Мазь на основе лопуха, иван-чая, сливочного масла, глицерина и аптечной ромашки. Ей нужно обрабатывать воспаленные участки.
- Отвар на основе череды и ягод брусники.
- Отвар на основе корня лопуха.
- Мазь с медом и чесноком.


Для борьбы с варикозной болезнью могут использоваться следующие средства:
- Сок сырого картофеля.
- Мазь на основе календулы.
- Разведенный яблочный уксус.
- Натертый мускатный орех.
- Компрессы с капустой.
Физиотерапия
К физиотерапевтическим методам лечения венозной экземы на ногах относятся:
- Криотерапия (воздействие холодом).
- Воздействие магнитными полями.
- Озонотерапия. Озон способствует более быстрому заживлению тканей.
- Лазерная терапия.
- Облучение ультрафиолетом.
- Ультразвуковая кавитация. Показана при наличии трофических язв.
- Гипербарическая оксигенация (воздействие на кожу кислородом под давлением).
Комплексное лечение позволяет предупредить тромбофлебит, пиодермию и некроз тканей.
Трофические язвы | Симптомы и лечение трофических язв
Что вызывает трофические язвы?
Самая частая причина — варикозная недостаточность, за которой следуют артериальная недостаточность, невропатия, сахарный диабет. Факторы риска — малоподвижный образ жизни, травмы, истощение.
Варикозные трофические язвы возникают после тромбоза глубоких вен, недостаточности клапанов поверхностных или прободающих вен. При венозной гипертензии капилляры становятся извитыми, их проницаемость для крупных молекул увеличивается, а фибрин откладывается в периваскулярном пространстве.Из-за этого нарушается диффузия кислорода и питательных веществ, что способствует ишемии и некрозу. Незначительные травмы (ушибы и царапины) и контактный дерматит провоцируют образование язв.
Нейротрофические язвы (диабетическая стопа) возникают в результате ишемии в сочетании с сенсорной нейропатией. Из-за неправильного распределения давления на стопу костный мозг образуется на костных выступах, которые впоследствии изъязвляются и быстро инфицируются.
Кроме того, большое значение имеет наследственный фактор.Как правило, половина больных с трофическими язвами голеней также страдает от близких родственников. Не исключено, что слабость соединительной ткани и сформированных ею клапанов венозных клапанов передается по наследству.
Смешанные трофические язвы
Смешанные трофические язвы — результат воздействия нескольких этиологических факторов на процесс изъязвления. На их долю приходится не менее 15% всех язвенных дефектов нижних конечностей. Наиболее распространены варианты, сочетающие патологию артерий и вен, артерий и диабетическую невропатию, патологию вен и тяжелую недостаточность кровообращения.
При диагностике смешанных язв, прежде всего, необходимо определить роль каждого из этиологических факторов, выявить приоритетную патологию. Лечение должно быть направлено на исправление всех патогенетических звеньев, образующих кожную язву. При наличии артериальной патологии определение степени артериальной недостаточности считается решающим фактором, определяющим тактику хирургического вмешательства, ввиду реальной или потенциальной опасности потери конечности.
При застойной сердечной недостаточности обычно развиваются трофические язвы на обеих конечностях, они многочисленные, обширные, обильно экссудатные.Этот вид кожных язв обычно поражает пациентов пожилого и старческого возраста. Реальные перспективы заживления таких язв можно оценить только после компенсации недостаточности кровообращения и устранения отека. Ввиду наличия огромного количества поражений тканей конечностей, развивающихся на фоне тяжелой недостаточности кровообращения в сочетании с хронической венозной недостаточностью или артериальной недостаточностью, перспективы заживления таких язв крайне малы. В большинстве случаев успехом следует считать устранение воспалительного процесса, уменьшение экссудации, переход раневого процесса во II стадию и устранение болевого синдрома.
Особое значение имеют смешанные трофические язвы артериально-венозной этиологии, которые выявляются наиболее часто. Они представляют определенные трудности для диагностики и лечения.
Гипертонически-ишемическая трофическая язва
Гипертонически-ишемическая трофическая язва (Марторел) составляет не более 2% всех язвенно-некротических поражений нижних конечностей. Возникает у пациентов с тяжелыми формами артериальной гипертензии в результате гиалиноза мелких артериальных стволов в коже нижних конечностей.Изъязвления данной этиологии обычно выявляются у женщин в возрасте 50-60 лет.
Затяжная гипертония приводит к поражению артериол, в результате чего кровоток в этом участке кожи ослабевает. При нарушениях микроциркуляции крови, повышенной проницаемости сосудистой мембраны, формировании локальных микротромбозов, в результате чего формируются некрозы мягких тканей. Трофическая язва обычно располагается на внешней или задней поверхности большеберцовой кости. Часто возникает на симметричных участках голеней.Для язв характерна резкая болезненность как в покое, так и при пальпации. Изъязвление начинается с образования фиолетовых папул или бляшек, которые затем превращаются в геморрагические буллы. Первичные элементы кожи со временем высыхают и трансформируются в сухой некротический струп, вовлекающий в патологический процесс кожу и верхние слои подкожной клетчатки. Перифокальное воспаление обычно не выражено.
При трофической язве Марторел гемодинамически значимых нарушений основного артериального кровотока патологического вено-венозного рефлюкса, определяемого клинически, с помощью ультразвуковой допплерографии и дуплексного ангиосканирования нет.Для постановки правильного диагноза необходимо исключить все другие причины, которые могут привести к развитию язвенного дефекта голени (сахарный диабет, облитерирующий тромбангиит и атеросклероз, хроническая венозная недостаточность и др.), За исключением гипертонической болезни.
Трофическая язва Марторела характеризуется длительностью течения I фазы раневого процесса, устойчивостью к различным методам и средствам местной и общей терапии. Без стабильной стабилизации АД лечение мало перспективно.При местной терапии при наличии сухой некротической струпа предпочтительны гидрогелевые повязки. При обширных трофических язвах, находящихся во II стадии раневого процесса, рассматривается вопрос о возможности проведения аутодермопластики.
Пиогенные трофические язвы
Пиогенные трофические язвы возникают на фоне неспецифических гнойных заболеваний мягких тканей (пиодермия, инфицированные раны и др.) У пациентов из социально незащищенных слоев населения.К этому виду язв можно отнести и длительно заживающие дефекты кожи, возникшие после сложного осложнения ржи, карбункула, абсцесса и флегмоны. В классическом варианте гнойно-трофические язвы представляют собой множественные поверхностные гнойные очаги округлой формы, покрытые толстым гнойным налетом с выраженной перифокальной воспалительной реакцией. Важным диагностическим критерием считается синдром системной воспалительной реакции при отсутствии признаков поражения сосудистой системы конечности и других причин язвенного образования.Развитие трофических язв обычно вызывают грамположительные кокки Staphylococcus aureus, Streptococcus spp., Значительно реже — синегнойная палочка и другие грамотрицательные палочки.
Пиогенные трофические язвы обычно длятся долго, стойко. Основные методы лечения: хирургическое лечение гнойных очагов, антибактериальная терапия (защищенные полусинтетические пенициллины (амоксиклав 625 мг 2 раза в сутки), цефалоспорины II-III поколения и др.), Общеукрепляющая и местная терапия.При образовании обширных кожных дефектов кожный покров пластифицируется.
Посттравматические трофические язвы
Посттравматические трофические язвы — довольно разнородная группа хронических дефектов кожи, возникающих после хирургических вмешательств, различных механических, термических, лучевых и других поражений кожи. В последние годы увеличилась частота постинъекционных язв конечностей у пациентов с лекарственной зависимостью. Следует различать трофические язвы, возникшие после достаточно сильного воздействия травмирующего агента, вызвавшего тяжелые местные нарушения микроциркуляции, от язвенных дефектов, развившихся после травмы на фоне венозной, артериальной, неврологической и других патологий.
Основным методом лечения посттравматических язв является иссечение рубцовой и трофической тканей с пластикой кожных дефектов. Для закрытия большинства дефектов используют пластику местными тканями, комбинированные методы. При необходимости закрытия язв на опорных поверхностях конечности, в области суставов, а также при лучевых язвах применяют пластику полнослойными васкуляризированными лоскутами, с использованием дозированной растяжки тканей, ротационной кожно-фасциальные лоскуты, итальянская пластика кожи, ножка Филатова, трансплантация свободных лоскутов в микрососудистые анастомозы.
Трофические язвы на фоне злокачественных новообразований
Трофические язвы на фоне злокачественных новообразований обнаруживаются примерно в 1–1,5% случаев. Они возникают в результате распада и изъязвления опухолей кожи (меланома, базальноклеточный рак и др.), Злокачественных опухолей мягких тканей и костей (аденокарцинома молочной железы, фибросаркома, рабдомисаркома, остеосаркома и др.), Метастазов различных опухолей в кожа и подкожные лимфатические узлы. У ряда больных с опухолями внутренних органов и лейкозами трофические язвы развиваются в результате язвенно-некротического васкулита, который считается одним из самых ярких проявлений паранеопластического синдрома.
Такие трофические язвы имеют неровные, подорванные края, дно глубокое, кратерообразное, инфильтрированное, заполненное некрозами, обильный зловонный отделяемый. Для проверки диагноза проводится гистологическое исследование взятых с краев биоптатов. Лечение таких пациентов в основном проводят онкологи и дерматологи.
Методы лечения этой обширной и разнородной группы зависят от стадии злокачественного заболевания. При отсутствии отдаленных метастазов обширное иссечение пораженной ткани с кожной пластикой раневого дефекта или ампутацией (экзартикуляцией) конечности, регионарной лимфаденэктомией.При возникновении осложнений в виде кровотечения, распада опухоли с интоксикацией возможны паллиативные вмешательства в виде частичного или полного удаления опухоли, ампутации конечности, простой мастэктомии. Эти вмешательства позволяют пациентам продлить свою жизнь и улучшить ее качество.
Прогноз выздоровления зависит от стадии онкологического процесса и связан с возможностью проведения радикального вмешательства. Поскольку изъязвление кожи при злокачественных заболеваниях в большинстве случаев является признаком поздней стадии заболевания, прогноз в большинстве случаев неблагоприятен не только для заживления трофической язвы, но и для продолжительности и качества жизни.
Трофические язвы на фоне системных заболеваний соединительной ткани
Трофические язвы на фоне системных заболеваний соединительной ткани обычно не имеют специфических признаков. Для познания природы большое значение имеет диагностика основного заболевания. Целенаправленное обследование пациентов следует проводить с затяжными атипичными язвами без тенденции к регенерации, а также при синдромах, проявляющих системное аутоиммунное поражение органов и тканей (полиартрит, полисерозит почек, сердца, легких, глаз и др.)). Трофические язвы возникают на фоне кожного синдрома, в некоторой степени присутствуют у больных коллагенозами. Кожный дефект возникает в результате некротического васкулита. Чаще трофические язвы поражают нижние конечности (голень, стопа), но возможна и атипичная локализация (бедра, ягодицы, туловище, верхние конечности, голова, слизистая рта).
Трофические язвы на фоне других заболеваний
Некоторые клинические особенности имеют трофические язвы, возникшие на фоне гангренозной пиодермии.Чаще всего они возникают у пациентов с болезнью Крона, язвенным колитом. Примерно у 10% этих пациентов наблюдается гангренозная пиодермия — одно из самых тяжелых внекишечных проявлений. Для таких язв характерно наличие множественных резко болезненных гнойно-некротических дефектов кожи, которые постепенно увеличиваются в размерах. Края трофической язвы имеют синюшные беззубые края и кольцо гиперемии. Локализуются трофические язвы преимущественно на стопах и голенях.
У 30% больных возможно образование язвенных дефектов на ягодицах, туловище, верхних конечностях.
Трофические язвы отличаются постоянным течением красной волчанки. При затяжной I фазе раневого процесса. Возможности регенератора резко снижаются, что связано как с течением основного заболевания, так и со стандартной терапией (кортикостероидные гормоны, цитостатики и др.). При стабилизации состояния пациента с достижением стойкой ремиссии аутодермопластика не только значительно ускоряет заживление обширных язвенных дефектов, но и делает это заживление единственно возможным.У пациентов с прогрессирующим характером основного заболевания вероятность их закрытия крайне мала.
Трофические язвы на фоне других, более редких заболеваний выявляются не более чем в 1% случаев, но они вызывают наибольшие трудности в диагностике.
Диагностика их требует тщательного изучения анамнеза, распознавания основного заболевания. Специальное обследование следует проводить при длительном атипичном или прогрессирующем изъязвлении без тенденции к регенерации.В сомнительных случаях показаны биохимические, серологические, иммунологические, гистологические и другие методы исследования, позволяющие выявить характер основного заболевания.
.Нижняя конечность: определение и анатомия
Нижняя конечность
Когда медицинский работник обращается к вашей нижней конечности, он обычно имеет в виду все, что находится между вашим бедром и пальцами ног.
Ваша нижняя конечность представляет собой комбинацию частей:
- бедра
- бедра
- колена
- ноги
- голеностопного сустава
- стопы
- пальцев ног
В каждой из ваших нижних конечностей более 30 костей, включая:
Бедро
Верхняя нога
Голень
Средняя часть стопы / задняя часть стопы
Передняя часть стопы
- плюсневые кости: хотя и расположены в середине стопы, они обычно считаются частью передней части стопы
- фаланги (пальцы): каждый палец имеет три кости, кроме большого пальца ноги, у которого две.
Мышцы нижней конечности сокращаются и расслабляются, чтобы двигать скелетные кости и, следовательно, тело.Каждая из ваших нижних конечностей имеет более 40 мышц.
Бедро
Существует 17 мышц бедра, которые можно разделить на четыре основные группы:
- Ягодичные мышцы. Эти мышцы помогают вам оставаться в вертикальном положении и поднимать бедро в сторону, толкать бедра вперед и вращать ногу. Эта группа включает большую ягодичную мышцу (ягодицы), малую ягодичную мышцу, среднюю ягодичную мышцу и растягивающую широкую фасцию.
- Отводящие мышцы. Эти мышцы помогают двигать бедрами вместе.В эту группу входят короткая приводящая мышца, длинная приводящая мышца, большая приводящая мышца, пектинус и тонкая мышца.
- Подвздошно-поясничные мышцы. Подвздошная мышца и большая поясничная мышца помогают согнуть бедра (подтянуть бедра к животу).
- Боковые вращающие мышцы. Эта группа мышц помогает раздвигать бедра. Боковые вращающие мышцы включают внешнюю и внутреннюю запирательные мышцы, грушевидную мышцу, верхнюю и нижнюю гемелли и квадратную мышцу бедра.
Верхняя нога
Квадрицепс включает четыре мышцы передней части ноги, которые помогают выпрямить ногу:
Подколенные сухожилия включают три мышцы спины, которые разгибают бедро и сгибают колено:
Голень
К икроножным мышцам относятся три мышцы, которые имеют решающее значение для движения голеностопного сустава, стопы и пальца ноги:
- икроножная мышца: сгибает и разгибает стопу, лодыжку и колено
- камбаловидная мышца: важна при ходьбе и стоянии
- подошвенная мышца: действует вместе с икроножной мышцей
- popliteus: инициирует сгибание / сгибание колена
Foot
Из 20 мышц каждой стопы основными являются:
- tibialis anterior: перемещает ступню вверх, перемещает ее вверх
- tibialis posterior: поддерживает свод стопы и сгибает ступню
- малоберцовых суставов: перемещайте голеностопный сустав и стопу в боковом направлении
- разгибатели: поднимайте пальцы ног на уровне лодыжек для шага вперед
- сгибатели: стабилизируйте пальцы ног относительно стопы e Ground
Ваши нижние конечности представляют собой сложную комбинацию связок, сухожилий, мышц, костей, кровеносных сосудов, нервов и многого другого.Вот некоторые важные компоненты нижних конечностей:
Ахиллово сухожилие
Ахиллово сухожилие — самое большое сухожилие в организме — соединяет мышцы задней части голени с пяточной костью. Когда ваша икроножная мышца сгибается, ахиллово сухожилие тянет вас за пятку, чтобы вы могли стоять, ходить или бегать на пальцах ног.
Бедренная артерия
Бедренная артерия является основным артериальным кровоснабжением ноги. Он расположен на передней части бедра.
Седалищный нерв
Седалищный нерв разветвляется от нижней части спины, через бедра и заднюю часть и вниз по каждой ноге.
Вы можете называть область между бедром и пальцами ног своей ногой, но медицинский работник будет называть ее нижней конечностью, считая ногу областью между коленом и лодыжкой.
.Хроническая болезнь вен нижних конечностей — redbacteria
Определение
Это относится к широкому спектру морфологических и / или функциональных аномалий, которые могут варьироваться от бессимптомных до вызывающих значительную заболеваемость и смертность.
Венозная анатомия ног — http://totalveinrx.com/venous-anatomy-physiology/ Венозный насос — http://totalveinrx.com/venous-anatomy-physiology/Классификация CEAP
Клиническая
C0: без видимых или ощутимых признаков.
C1: телеангиэктазии (также известные как сосудистые звездочки) и / или ретикулярные вены.
- Телеангиэктазии — это сливающиеся расширенные внутрикожные венулы диаметром менее 1 мм.
- Ретикулярные вены — это расширенные подкожные вены диаметром 1-3 мм.
C2: варикозное расширение вен.
- Это расширенные, извилистые и часто пальпируемые подкожные вены с обратным кровотоком, диаметр которых превышает 3 мм.
C3: отек из-за увеличения объема жидкости в коже и подкожных тканях.
C4a: отложение гемосидерина и пигментация.
- Венозная экзема — эритематозный дерматит, который может прогрессировать до пузырей, мокнущих или шелушащихся высыпаний на ноге.
C4b: липодерматосклероз (ЛДС) и атрофия бланш.
- LDS — тяжелый фиброзный панникулит подкожной клетчатки.
C5: зажила венозная язва.
C6: активная венозная язва
Венозный сосуд — гипертекстовый учебник по биопленкамЭтиология
Ec: врожденный
Ep: первичный.Это составляет большинство.
Es: вторичный, т.е. после венозного тромбоза или травмы.
Анатомия
As: поверхностная венозная система.
Ап: перфорация жил
Ad: глубокая венозная система. Клинически более важную роль в развитии ССЗ играют межмышечные вены.
Патофизиология
Pr: венозный рефлюкс
- Это связано с врожденными пороками клапанов или приобретенными повреждениями клапанов в результате травмы или венозного тромбоза, которые затем могут привести к различной степени ретроградного кровотока.
Po: венозная обструкция из-за тромбоза
Пр, о: обе вышеуказанные патологии.
Этиология
Хроническая болезнь вен является следствием венозной обструкции, недостаточности клапана или недостаточного сокращения мышц или их комбинации. В результате этого амбулаторное венозное давление повышается до 60–90 мм рт. Ст. (От нормального давления в пределах 20–30 мм рт. Ст.). Эта венозная гипертензия вызывает:
- Вздутие вен, вызывающее дальнейшую недостаточность клапана.
- Потеря рефлекторного сужения прекапиллярных артериол, которые защищают капиллярное русло от скачков венозного гидростатического давления при принятии положения стоя.
- Гистологические изменения, ослабляющие стенку сосуда.
- Хроническое высвобождение медиаторов воспаления, приводящее к трофическим заболеваниям.
- Экстравазация и деградация эритроцитов в периваскулярную ткань. Результирующее высвобождение ферритина вызывает пигментацию и может привести к окислительному стрессу.
- Повышенная экспрессия металлопротеиназы приводит к разрушению сосудистого ECM и приводит к аномальной проницаемости сосудов.
Эпидемиология
До 50% людей имеют хронические венозные аномалии.
C1 (телеангиэктазии и ретикулярные вены) встречаются у 50-66% населения в целом.
C2 (варикозное расширение вен) присутствует у 10-30% населения.
К факторам риска относятся:
- Пожилой возраст
- Семейная история
- Дряблость связок
- Травма нижней конечности
- Тромбофилия
- Предыдущий венозный тромбоз
- Длительное стояние
- Сидячий образ жизни
- Повышенный ИМТ
- Высокие эстрогеновые состояния и беременность
- Курение
Хроническое заболевание вен и заболевание артериальных сосудов имеют некоторые общие факторы риска, и в некоторых исследованиях сообщается о повышенном риске развития ИБС у мужчин с варикозным расширением вен.
Клинические характеристики
- Боль, которая обычно усиливается при длительном стоянии или сидении и улучшается при поднятии ноги и ходьбе.
- Тяжесть или ноющая боль в ногах. Судороги
- Отек и стеснение, которые также усиливаются при длительном стоянии и улучшаются при поднятии ног и упражнениях.
- Это может обостриться при менструации или беременности.
- Она ограничена нижними конечностями и часто бывает односторонней.
- Раздражение кожи.
- Сухая кожа.
- Зуд.
- Видимые расширенные вены
- Язвенный отек
- Липодерматосклероз
- Пигментация
- Венозная язва (см. Язвы ног)
Расследования
Во многих случаях достаточно последовательного анамнеза и медицинского осмотра.
Duplex US можно использовать, когда симптомы явно наводят на мысль, но если диагноз не может быть окончательно установлен, в атипичных случаях (например, в необычно раннем возрасте начала), язве или когда заболевание не поддается стандартным консервативным мерам.
ABPI
Консервативный менеджмент
Подъем ноги по крайней мере до уровня сердца на 30-минутные периоды три-четыре раза в день. Подъем на уровни ниже (например, скамеечка для ног) неэффективен.
Регулярно выполняет упражнения и меняет позу.
Чулочно-носочные изделия компрессионные.
Экстракт конского каштана 300 мг (стандартизован до 50 мг эсцина) дважды в день для пациентов, которые не переносят компрессию или противопоказаны против нее.
Предотвращение сухости кожи, растрескивания и уменьшения зуда с помощью смягчающих средств и мягких, не содержащих мыла очистителей кожи и / или барьерных препаратов.
- Однако следует соблюдать осторожность, так как пациенты с дерматитом имеют более высокую предрасположенность к контактному дерматиту с обычными сенсибилизаторами.
Абляционная терапия
Перед тем, как продолжить абляционную терапию, требуется минимум 3 месяца консервативной терапии.
Обычно для достижения желаемого результата требуется более одного сеанса лечения.
Опции включают:
- Эндоваскулярная лазерная абляция (94% через 3 года)
- Радиочастотная абляция (84% через 3 года)
- Жидкая или пенная склеротерапия (77% через 3 года)
- Удаление жилок (78% через 3 года)
Минимально инвазивные методы лечения не менее эффективны, чем механическое удаление, и обычно связаны с меньшим количеством осложнений.Следовательно, для С1 достаточно поверхностной терапии.
Жидкая склеротерапия является предпочтительным начальным методом лечения С1 и небольшого варикозного расширения вен. Пенная склеротерапия используется при более крупных варикозных узлах.
Для пациентов с C3 или хуже, сначала пробная консервативная терапия. Если рефрактерный, рассмотрите возможность применения Duplex US, чтобы оценить его пригодность для абляции.
- Если присутствует поверхностный рефлюкс, они являются кандидатами на удаление подкожной вены. Эндоваскулярная абляция предпочтительнее стриптиза.
- Если задействованы перфораторы, предпочтительнее склеротерапия под ультразвуковым контролем или эндоваскулярная абляция.
- Если поражена глубокая система, эти пациенты не являются хорошими кандидатами, и их следует продолжать лечить с медицинской точки зрения.
Нравится:
Нравится Загрузка …
.| Активный компаратор: обычное лечение Только обычное лечение.
| Другое: обычная терапия
| Экспериментально: традиционная терапия и комбинированная НИЛИ. Проведена традиционная терапия и комбинированная НИЛИ (аппарат ЛАЗМИК).Наружное воздействие производилось на 1-4 пораженные участки в течение одного сеанса по 2 минуты на зону в импульсном режиме, длительность светового импульса — 100-130 нс, длина волны — 635 нм, матричным излучателем, состоящим из восьми лазерных диодов с площадью поверхности 8 см2. , на расстоянии до 7см, с импульсной мощностью 40Вт. ВЛОК проводили в непрерывном режиме с длиной волны от 365-405 нм (УФ-спектр) до 520-525 нм (зеленый спектр) попеременно в течение 12 ежедневных сеансов лечения по схеме:
| Устройство: LASMIK Аппарат физиотерапевтический ЛАЗМИК (Свидетельство о регистрации в России № РЗН 2015/2687 от 25.05.2015). Другое: обычная терапия
|
