Инсульт: статистика по возрасту
Сердечно-сосудистые заболевания всегда лидировали по количеству летальных исходов, а инсульт прочно удерживает второе место в этом списке. Он же занимает третье место среди всех заболеваний нервной системы – об этом говорит статистика ВОЗ. В России ежегодно регистрируется порядка 400 тысяч случаев инсульта, и 35% из них с летальным исходом. И речь идет о людях всех возрастов, а не только о пожилых, как принято считать.
СодержаниеСвернуть
Статистика последствий инсультов неутешительна
Сегодня инсульт не имеет возрастных ограничений, и среди пациентов клиник можно встретить даже 5-6-летних детей, которым поставили этот страшный диагноз. Самое страшное в этом то, что в молодом возрасте чаще всего развивается наиболее тяжелый вид инсульта – геморрагический, сопровождающийся обширными внутримозговыми кровоизлияниями. В самом юном возрасте причиной этому становятся врожденные аномалии внутримозговых сосудов.
Знать, что такое инсульт необходимо с самого раннего возраста – о тех причинах, которые служат провоцирующими факторами и мерах профилактики.
Кому проще заболеть?
Наиболее часто регистрируется ишемический инсульт, доля которого составляет порядка 80% от общего числа, и он часто становится причиной инвалидности. По среднестатистическим данным только порядка 13% пациентов могут восстановиться в полном объеме. Остальные же случаи заканчиваются летально либо инвалидностью. Порядка 30% от лиц, перенесших инсульт впоследствии требуют посторонней помощи, поскольку обслуживать себя оказываются не в состоянии.
Определенная последовательность прослеживается и с профессиональными занятиями заболевших. «Рейтинг» выглядит следующим образом:
- работники умственного труда – 40%;
- физический труд – 33%.
- люди, совмещающие умственные и физические нагрузки – 27%.
Молодые люди в возрасте до 40-45 лет оказываются под ударом из-за бешеного ритма современной жизни – постоянные стрессы, отсутствие отдыха и огромного количества вредных привычек, включая алкоголь и наркотики. То, что такой нездоровый образ жизни большинство молодежи считают нормой, подтверждает масштабное исследование, которое проводилось в США в период с 1995 по 2008 г. В нашей стране ситуация не слишком отличается в лучшую сторону.
Тем не менее, смертность пациентов любого возраста от инсульта в нашей стране в четыре раза превышает показатели тех же США и Канады, что в цифрах выглядит следующим образом – 175 смертей на 100 тысяч заболевших. При этом процентное соотношение мужчин и женщин составляет 39/25 соответственно. Если же говорить о возрасте, то сегодня он уже не играет ключевой роли в развитии инсульта – на первый план выходит неправильный образ жизни.
Понятие неправильный образ жизни включает в себя не только курение, алкоголь, наркотики или переедание. Это и отсутствие нормальной физической активности, и игнорирование собственных болезней, о которых уже известно человеку. Так, постоянно повышенное давление очень быстро приводит к потере сосудами головного мозга былой эластичности, что часто и является причиной геморрагического инсульта, а различные нарушения сердечного ритма способствуют тромбообразованию.
Инсульт как причина инвалидности
Инсульт — одна из ведущих причин инвалидности
В России традиционно после инсульта остается большое количество тяжелых инвалидов. Этому способствует сразу несколько факторов. К примеру, число экстренно госпитализированных в стационар пациентов не превышает 30% от общего числа заболевших, малое количество палат интенсивной терапии в неврологических отделениях, а также частое игнорирование необходимости в интенсивной реабилитации, проводимой в специализированных центрах.
Среди прочих проблем, способствующих распространенности инсульта среди пациентов разных возрастов, отмечается недостаточное использование методов нейровизуализации для дифференциальной диагностики характера инсульта. По официальным данным, они используются не более чем в 20% случаев даже в крупных городах и хорошо оборудованных больницах. А они необходимы, поскольку среди всех инсультов 3,4% протекают с субарахноидальными, а 16,8% с внутримозговыми кровоизлияниями.
После первичного инсульта в пожилом возрасте пациенты живут 8-9 лет полностью обслуживая себя, если же нарушение наступает повторно, этот срок сокращается до двух лет, и качество жизни оставляет желать лучшего.
У пациентов пожилого возраста ОНМК может иметь сразу несколько патогенетических видов – диагностика каждого имеет свои особенности. Атеротромботический либо гемодинамический виды составляют порядка 50%, лакунарные инсульты занимают 22%, кардиоэмболический инсульт «забирает» оставшуюся часть.
Почему болеет молодежь?
В последнее время инсульт все чаще встречается у молодых людей
В нашей стране порядка 20% всех случаев зарегистрированных цереброваскулярных патологий составляют люди трудоспособного возраста – 20-59 лет. Тем не менее, несмотря на изрядно «помолодевший» инсульт, он все же имеет тенденцию к «взрослению». Об этом говорит Регистр инсульта НАБИ – согласно ему, частота инсультов увеличивается каждое десятилетие в три раза практически в каждом регионе нашей страны.
Тем не менее растет частота инсульта и в возрасте 15-45 лет. За последнее десятилетие показатель заболевших возрос приблизительно на 30%. При этом основная часть таких пациентов страдала от артериальной гипертензии, избыточной массы тела или сахарного диабета – адекватной терапии такие пациенты, как правило, не получали. Чаще стал встречаться ишемический инсульт и в возрасте 5-14 лет – «увеличение» составило около 31%. Участились на 37% случаи инсульта в возрасте 35-47 лет, на 30% в возрасте 15-34 года.
Во многом такая тенденция связана с отсутствием полноценной профилактики. Тем людям, кто уже перенес транзиторную ишемическую атаку или инсульт, вне зависимости от своего возраста, необходима огромная профилактическая работа, нацеленная на недопущение повторного приступа. Достигается это точным соблюдением рекомендаций врача, отказом от вредных привычек и ведением здорового образа жизни.
Статистика инсульта — Новости — СЗГМУ им. И.И. Мечникова
Инсульт является вторым по частоте «убийцей» людей во всем мире. В современной России среди причин смертности на втором месте после инфаркта миокарда стоит инсульт головного мозга. Ежегодно 450000 человек переносят инсульт, фактически это население большого города. Показатели смертности населения в России в 4 раза выше, чем в США и Канаде. Среди европейских стран показатель смертности от цереброваскулярных заболеваний в России самый высокий. По данным Всероссийского центра профилактической медицины, в нашей стране от цереброваскулярных заболеваний умирает 25% мужчин и 39% женщин.
Частота инсульта колеблется от 460 до 560 случаев на 100000 населения. В крупнейших городах страны ситуация с данным видом патологии крайне неблагоприятная. В Санкт–Петербурге, например, частота инсульта в 2008 году составила 528 случаев на 100000 населения, при этом летальность при ишемическом инсульте в том же году равнялась 39%. В Москве количество больных с инсультом в течение уже длительного времени (почти 20 лет) не снижается меньше 36000 пациентов ежегодно. Следует подчеркнуть катастрофические последствия ишемического инсульта – до 84–87% больных умирают или остаются инвалидами и только 16–13% пациентов полностью выздоравливают. Но даже среди выживших больных у 50% наступают повторный инсульт в последующие 5 лет жизни.
Среди всех инсультов 80% составляют инсульты ишемического характера. Причем 95% ишемических инсультов и транзиторных ишемических атак (ТИА) связаны с осложнениями эмболического характера из бляшек, локализующихся в экстракраниальных отделах артериальной системы. Необходимо также подчеркнуть, что только 15% больных, перенесших инсульт, имели в анамнезе четкие указания на наличие неврологической симптоматики в виде ТИА. В последние годы частота ишемических инсультов стала превышать в 2–3 раза количество инфарктов миокарда.
Инсульт является одной из основных проблем здоровья взрослого населения и занимает третье место среди причин смерти в развитых странах. 31% пациентов, перенесших инсульт, требуют посторонней помощи для ухода за собой, а 20% не могут самостоятельно ходить. Лишь около 20% больных могут вернуться к прежней работе. Инсульт накладывает особые обязательства на членов семьи больного и ложится тяжелым социально-экономическим бременем на общество. В Санкт-Петербурге ежегодно регистрируется 12 тысяч случаев инсульта, причем каждый четвертый пациент — моложе 65 лет. Эти показатели выше, чем в среднем по России.
Острый ишемический инсульт – одна из наиболее частых причин смерти и инвалидности во всем мире. В России эта проблема стоит особенно остро. Смертность от инсульта – 175 случаев на 100000 населения в год.
По данным Национальной Ассоциации по борьбе с инсультом (НАБИ), 31% пациентов, перенесших инсульт, нуждаются в специальном уходе, 20% не могут самостоятельно ходить и лишь 8% могут вернуться к прежней полноценной жизни.
Обнаружив в тексте ошибку, выделите ее и нажмите Ctrl + Enter
Статистика и динамика заболеваемости инсультом на в течение последних десятилетий. Инсульт в цифрах.
Цифры, цифры, цифры…
«Разбил паралич», «хватил удар», кровоизлияние в мозг, размягчение мозга, апоплексия – все это инсульт.
Каждый год в нашей стране от острого нарушения мозгового кровообращения погибает полмиллиона человек. У каждого пятого, перенесшего инсульт, в течение года развивается повторное острое нарушение мозгового кровообращения, при котором вероятность летального исхода увеличивается. По статистическим данным в структуре общей смертности населения инсульт как причина смерти занимает третье место после ишемической болезни сердца и злокачественных новообразований.
Инсульт – заболевание, которое может сделать человека инвалидом. Инвалидами после него становятся примерно 60 процентов больных. Многие из них оказываются пожизненно прикованными к койке, не могут самостоятельно передвигаться и даже обслуживать себя по минимуму.
В представлении обывателя инсульт — болезнь пожилых людей. Возможно, так и было лет двадцать назад. В наше время инсульт молодеет с каждым годом. Не редкость случаи инсульта у 30-40–летних людей. Одна треть всех больных — люди трудоспособного возраста. В то же время необходимо подчеркнуть, что чем старше человек, тем выше риск развития инсульта. Каждые десять лет риск развития острого нарушения мозгового кровообращения увеличивается примерно в два раза.
Россия занимает 2-ое место в мире по количеству инсультов. На первом месте Болгария, на третьем — Китай. В России в последние годы рост заболеваемости инсультом в 5 раз выше, чем, например, в США. Только в Москве каждый день инсульт случается у 80-120 человек. В нашей стране живут 1,5 млн. человек, перенесших инсульт.
 На диаграмме представлена динамика заболеваемости инсультом на 1000 человек населения в течение последних десятилетий.
На диаграмме представлена динамика заболеваемости инсультом на 1000 человек населения в течение последних десятилетий.Почему инсульт наступает?
Эксперты ВОЗ считают, что в XXI веке инсульт станет наиболее распространенным заболеванием.
Увеличение темпа и напряженности жизни, загрязнение воды и воздуха, воздействие профессиональных факторов, употребление алкоголя и курение, избыточное по калорийности и недостаточное по качеству питание, малоподвижный образ жизни, плохая наследственность – этого вполне достаточно, но существуют и другие причины, главная из которых – старение населения.
Увеличение случаев инсульта в структуре населения старших возрастных групп могло бы все объяснить, но…
- За последние 5 лет третью часть от общего числа больных с нарушениями мозгового кровообращения составляли люди в возрасте до 50 лет;
- Артериальная гипертония у подростков обнаруживается в 3 раза чаще;
- С 1990 по 2000 год в России абсолютное число ежегодно умирающих от болезней системы кровообращения возросло на 307000
Выход есть
В 2002 году впервые в России в многопрофильной клинике ЦЭЛТ для эффективного предотвращения сосудистых катастроф была создана специализированная междисциплинарная служба «СТОП-Инсульт». За три года в программе по профилактике инсульта приняли участие более 2000 человек.
Создание службы превентивной ангионеврологии стало возможным благодаря тому, что в ЦЭЛТ созданы все необходимые условия для своевременной диагностики изменений со стороны сердца, крови или сосудов мозга, способных привести к острому нарушению мозгового кровообращения. Современная лаборатория в короткие сроки определяет показатели уровня холестерина, вязкости и свертываемости крови. Безопасные и информативные методы ультразвуковой диагностики дают представление о состоянии сосудов мозга, позволяют своевременно обнаружить опасные атеросклеротические бляшки, критические сужения артерий. Эхокардиография и суточное мониторирование ЭКГ и артериального давления дают полное представление о работе сердца. В необходимых случаях компьютерная томография и ангиография дополняют мнения врачей о состоянии сосудов и головного мозга.
Когда еще не поздно
Если у вас повышается артериальное давление, отмечаются «перебои» в работе сердца, если вы страдаете частыми головными болями, то вам пора обратиться к врачу. К другим «звоночкам» относятся:
— внезапная, временная слабость руки или ноги;
— временные затруднения речи, трудности в понимании речи;
— внезапная, временная потеря или ухудшение зрения;
— «двоение» в глазах;
— временное головокружение или потеря равновесия;
Проверьте себя!
Опасность возникновения инсульта вы можете оценить самостоятельно с помощью Анкеты-500.
- Если у Вас 100 – 150 баллов – подумайте об изменении образа жизни и режима питания
- Если у Вас 150 – 300 баллов – Вам не следует пренебрегать обследованием и лечением
- Если у Вас 300 – 500 баллов – Вы в группе высокого риска, Вам необходимо углубленное обследование и разработка индивидуальных мер предупреждения острых заболеваний сердечно-сосудистой системы
С какими проблемами столкнулась неврология в ХХI веке
ХХI век породил настоящий вал неврологических заболеваний. Головные боли, невралгии, инсульты, метеозависимость — вот далеко не полный перечень диагнозов. О том, как с этим справляется отечественная медицина, «Огоньку» рассказал главный невролог Москвы Николай Шамалов.
Беседовала Ольга Волкова
— Какие неврологические заболевания встречаются чаще всего у россиян и как это соотносится с неврологическими диагнозами жителей других стран?
— В неврологии на первом месте по социальной значимости сегодня сосудистые заболевания головного мозга — инсульты. Каждый год в России такой диагноз получает порядка полумиллиона человек. Это достаточно большие цифры. В западных странах заболеваемость меньше, поскольку там гораздо раньше начали программы по профилактике. Можно сказать, что уровень заболеваемости в России соответствует странам Восточной Европы.
— Кажется, что неврологи должны заниматься в первую очередь нервами, а не сосудами…
— На самом деле спектр заболеваний, которыми мы занимаемся, чрезвычайно широк, и это обусловлено схожими причинами их возникновения. Весьма распространенными заболеваниями являются головные боли, поражения периферической нервной системы, эпилепсия, рассеянный склероз, болезнь Паркинсона и так далее.
— Изменились ли диагнозы по сравнению с тем, что было в советское время?
— По спектру заболеваний принципиальной разницы нет, зато существенно изменились возможности невролога. Буквально 20–25 лет назад эпилепсия, рассеянный склероз, тот же инсульт или болезнь Паркинсона были приговором. А сейчас кардинально изменились подходы к лечению этих заболеваний. Речь не только о новых препаратах, которые в ряде случаев помогают приостановить развитие заболевания либо полностью убрать его симптомы. Появились и другие технологии, прежде всего реабилитационные.
— В целом число неврологических заболеваний сегодня растет?
— Так сказать можно. Но здесь работает несколько факторов: прежде всего существенно улучшилась диагностика. За 20–25 лет произошел скачок в диагностике — в широкую практику внедрили томографию. Сейчас каждый невролог обязан уметь читать изображения. Поэтому мы стали диагностировать заболевания на более ранних этапах, а главное, в более раннем возрасте.
Во-вторых, продолжает расти число людей, перенесших инсульт, в том числе за счет молодых пациентов. Хотя в целом за последние 10 лет смертность от инсульта в РФ снизилась на 35 процентов.
И третье. Население стареет, продолжительность жизни увеличивается, накапливается груз болезней, растет вероятность инсультов, болезни Альцгеймера и Паркинсона.
— Но ведь и время-то более нервное…
— Если говорить об условиях жизни современных городских жителей, то они, конечно, психически перегружены.
Когда человек постоянно в напряжении, у него возникает срыв адаптационных резервов, что прежде всего выражается в повышении артериального давления. Плюс, если человек особо не следит за режимом питания и физическо
Инсульт. Немного статистики — Стационар Экстрамед
Инсульт является одним из наиболее распространенных сердечно-сосудистых заболеваний. Во всем мире ежегодно происходит 6 миллионов инсультов, из них 450 тысяч – в России. Таким образом, каждые полторы минуты у одного из жителей нашей страны случается инсульт. Частота заболевания варьирует в различных регионах от 460 до 560 случаев на 100 тысяч человек. В Москве ежегодно происходит примерно 36 тысяч инсультов, в Санкт-Петербурге – 12 тысяч случаев в год. В последние годы частота инсультов стала в 2-3 раза превышать частоту инфарктов миокарда.
В остальном мире частота инсультов, наряду с прочим, зависит от национального и расового состава населения. В наибольшей степени этому заболеванию подвержены представители негроидной расы, в меньшей степени – монголоидной, и в наименьшей – европеоидной.
Так в США риск инсульта убывает в такой последовательности: афроамериканцы, азиаты, испаноговорящие, белые американцы.
Что касается образа жизни, то вероятность инсульта напрямую не связана с профессиональной деятельностью. Согласно статистике 30% перенесших инсульт занимались до удара умственной деятельностью, 31-33% физическим трудом, а 27-29% совмещали интеллектуальную и физическую работу.
Возрастная зависимость заболеваемости инсультом, напротив, четко прослеживается – после 55 лет его риск значительно повышается и каждые последующие десять лет удваивается.
Одновременно инсульт является одной из главных причин преждевременной смертности, занимая в списке ВОЗ второе место после ишемической болезни сердца и обгоняя раковые заболевания.
К сожалению, смертность от инсульта в нашей стране в 4 раза превышает показатели США, Канады и Западной Европы – 175 случаев на 100 тыс. человек ежегодно. По данным Всероссийского центра профилактической медицины, от этого заболевания умирает 39% женщин и 25% мужчин.
Наиболее распространенным видом инсульта является ишемический инсульт, который составляет 80% от общего их числа, и является одной из наиболее частых причин инвалидности. По данным статистики только 10-13% перенесших инсульт полностью выздоравливают, а остальные умирают или остаются инвалидами в той или иной степени. При этом 31% перенесших инсульт нуждаются в посторонней помощи для ухода за собой, а 20% не могут самостоятельно ходить (данные Национальной Ассоциации по борьбе с инсультом).
В связи с этим огромное значение имеет реабилитация после инсульта, которая наряду с восстановлением работоспособности призвана снизить риск рецидивов заболевания. Ведь в среднем у 50% выживших после инсульта в последующие 5 лет наступает повторный инсульт; в первый год его вероятность составляет 10%, после чего каждый год возрастает на 5-8%.
Наиболее часто инсульт поражает людей, страдающих атеросклерозом, артериальной гипертонией и аневризмой сосудов головного мозга. В 95% случаев причиной ишемического инсульта становится тромб, образовавшийся из атеросклеротической бляшки в одной из артерий и проникший в головной мозг с кровотоком.
Исходя из анамнеза, у 15% больных инсультом удару предшествовал мини-инсульт или транзиторная ишемическая атака. Однако эти данные имеют явно заниженный характер, так как большинство перенесших мини-инсульт не обращаются за медицинской помощью, не придавая значения возникшим симптомам. Это связано с тем, что симптомы мини-инсульта проходят самостоятельно в течение часа, максимум 24 часов.
Между тем именно профилактика инсульта играет важнейшую роль для его предотвращения, как и для предупреждения повторных инсультов. Так снижение систолического давления при гипертонической болезни на 6-8 мм рт. ст. и диастолического на 3-4 мм рт. ст. снижает вероятность повторного инсульта на целых 28%.
Не меньшее значение, чем профилактика имеет своевременное лечение и правильная реабилитация после перенесенного инсульта. В последние десятилетия в нашей стране наряду с государственными специализированными центрами появились частые неврологические стационары. Кроме того, появилась такая услуга как платная госпитализация в стационар, которую некоторые путают с платным частным стационаром. На деле все обстоит с точностью до наоборот. Платная госпитализация проводится, как правило, в государственные медицинские учреждения. Она помогает правильно выбрать неврологическое отделение или центр, избежать очередей и ускорить размещение в стационаре, а также оперативно решать все возникающие спорные вопросы на протяжении лечебного курса. По окончании основного лечения служба платной госпитализации помогает пройти оптимальный реабилитационный курс.
Платный стационар – это просто частный медицинский центр. Стоимость лечения в нем определяется курсом терапии и высоким качеством медицинского ухода. Как показывает статистика, более 40% пациентов, перенесших инсульт, наряду с лечением, ожидают от медицинского персонала эмоциональной помощи, а 30% — ихологической поддержки, что в значительной степени объясняет растущую популярность частных медицинских учреждений.
Основные характеристики инсульта
Характеристика инсульта
Инсульт (И) является гетерогенным клиническим синдромом очагового повреждения головного мозга, связанным с острым нарушением его кровоснабжения. Инсульт может стать тяжелым осложнением или фатальным исходом разнообразных патологических процессов, наиболее значимыми из которых являются атеросклероз и артериальная гипертония (АГ). В ряде случаев острое нарушение мозгового кровообращения (ОНМК) связано с заболеваниями сердца и изменениями в системе свертывания крови. Существует множество других заболеваний и синдромов способных, при определенных обстоятельствах, привести к нарушению кровоснабжения определенных участков головного мозга или кровоизлиянию в ткани мозга. Как правило, И становится финалом развития взаимосвязанных патологических процессов, приводящих к декомпенсации мозгового кровообращения. Выраженная гетерогенность инсульта, по-видимому, и является основной причиной высокой распространенности заболевания в популяции [1].
Ежегодно в мире регистрируется более 30 миллионов случаев инсульта. Хотя мозговой удар всегда был заметной причиной тяжелого страдания или внезапной смерти, проблема инсульта стала особенно актуальной в последнее время. На протяжении веков основная опасность для здоровья человека была связана с инфекционными заболеваниями. Развитие естественных наук в ХIХ и ХХ веках, появление новых возможностей диагностики и лечения предопределило убедительную победу homo sapiens над патогенными микроорганизмами. Насколько эта победа будет долговременной, покажет время, но последнее столетие характеризовалось существенным снижением доли опасных инфекций в общей структуре болезней человека. Достижения медицинской науки и практики решили острейшие проблемы популяции, среди которых наиболее значимой была проблема высокой смертности при различных заболеваниях, в том числе детской смертности. Увеличение средней продолжительности жизни – наиболее очевидный успех современной медицинской науки. За последние 100 лет средняя продолжительность жизни человека увеличилась в 2 раза. С другой стороны, ХХ век впервые за миллионы лет существования и развития цивилизации радикально изменил способ существования человека: стрессы, загрязнение окружающей среды, неблагоприятные изменения качества продуктов питания, снижение физической активности – далеко не полное перечисление вредоносных факторов, оказавших значительное влияние на изменение характера болезней и структуры заболеваемости. Увеличение продолжительности жизни привело к увеличению доли болезней, характерных для старших возрастных групп – болезней нервной системы, артериальной гипертонии, ишемической болезни сердца и сахарного диабета. Во второй половине ХХ века основную проблему для здравоохранения стали представлять неинфекционные заболевания, и в первую очередь, болезни системы кровообращения. В настоящее время эта патология занимает первое место среди причин смерти в большинстве экономически развитых стран [2].
Современные тенденции изменения заболеваемости стали характерными и для России. С начала 90-х годов прошлого столетия в стране ежегодно наблюдается 18-19 млн. человек с заболеваниями сердечно-сосудистой системы. В 2000 г число умерших от болезней сердца и сосудов достигло 1,2 млн. (884 случая на 100 000 населения). На долю системы кровообращения приходится более половины всех случаев смерти и 46% всех случаев инвалидности. С 1990 по 2000 год абсолютное число больных, ежегодно умирающих от болезней сердечно-сосудистой системы, возросло более чем на 300 000 человек. Статистические данные свидетельствуют, что первичная заболеваемость (включая инфаркт и инсульт) только в период с 1997 по 2000 год возросла с17,2 до 20,1 ‰ [2,3].
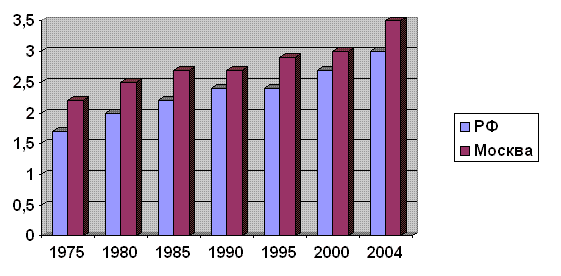
В общей структуре заболеваний сердечно-сосудистой системы нарушения мозгового кровообращения отличаются наиболее тяжелыми медицинскими, социальными и экономическими последствиями. Инсульт занимает одно из ведущих мест среди причин смерти и всегда первое место среди причин стойкой утраты трудоспособности [4,5]. Изучение динамики заболеваемости И за последние десятилетия указывает на существование стойкой тенденции к росту, который составляет 0,5-1% в год [3,6]. В 1975 году показатель заболеваемости ОНМК не превышал 2,0 на 1000 населения. В течение последних 10 лет он существенно увеличился и достиг 2,5 – 3,0 на 1000 населения. Уровень заболеваемости инсультом в Москве за последние 20 лет вырос с 2,2 до 3,5 на 1000 населения [7]. В большинстве стран Европы в 80 годах прошлого столетия показатель заболеваемости инсультом был близок к 2,0. Но уже в конце 90-х он обнаруживает отчетливую тенденцию к росту, в том числе и в «благополучных» странах [8,9]. На этом в целом неблагоприятном фоне, национальные программы по борьбе с инсультом, активно претворявшиеся в жизнь в 60-е – 70-е годы, демонстрировали обнадеживающие результаты. Но уже в следующем десятилетии число инсультов стало увеличиваться и в некоторых странах впервые превысило число инфарктов миокарда [9,10]. В Финляндии ежегодно И заболевают 0,2% населения [8]. В США в течение последних десятилетий регистрируется более 700 тысяч случаев ОНМК в год, несмотря на развитую систему здравоохранения, популяризацию здорового образа жизни и широкое применение технологичных методов диагностики и лечения [11].
Статистика
По данным современных крупных международных исследований (STONE, Syst-Eur, NICS) в структуре сердечно-сосудистой патологии инсульты стали преобладать над инфарктами миокарда по частоте примерно на 30% («инсультный парадокс») [12].
Таким образом, статистический показатель заболеваемости, рассчитываемый как число учтенных случаев первичного заболевания на 1000 населения, увеличивается, и эта тенденция в последние десятилетия носит закономерно устойчивый характер.
Полноценный анализ проблемы сосудистых заболеваний сердца и мозга требует оценки и другого статистического показателя – смертности. Трудно достоверно судить об исходах сердечно-сосудистых заболеваний в отдаленном прошлом, но с разработкой и принятием специалистами общих взглядов на классификации болезней, становлением общепринятых методов статистики, появились возможности более или менее достоверного обобщения сведений о таких сосудистых катастрофах как инфаркт миокарда и инсульт. Опубликованы статистические данные (Howard G., Howard, 2002), характеризующие показатели смертности от кардиоваскулярной патологии в целом (КВП), болезней сердца (включая болезни сердца) и инсульта в США в течение относительно длительного периода времени — с 1900 по 1996 г (Рис 1).
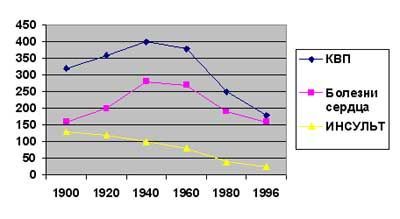 |
| Рис.1. Смертность от заболеваний сердечно-сосудистой системы (на 100 000 населения) в США в период с 1900 по 1996 год (Howard G., Howard V.J.,2002). |
Таким образом, два важнейших статистических показателя, характеризующие цереброваскулярную патологию, заболеваемость и смертность на современном этапе имеют противоположенную направленность – заболеваемость растет, смертность уменьшается. Если построить график исходя из динамики усредненных значений заболеваемости (0,7% в год) и смертности (1,7% в год), начиная с 1980 г (100%), то можно обнаружить, что за последние 20 лет эта тенденция не только сохраняется, но и углубляется (Рис 2).
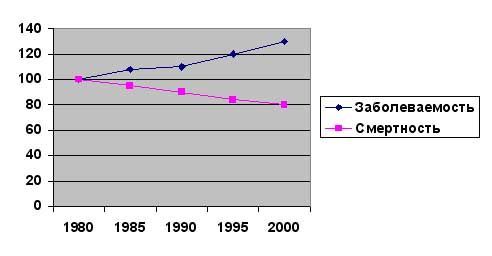 |
| Рис.2. Динамика заболеваемости и смертности от инсульта в период с 1980 по 2000 год |
Прогнозы
Как это ни парадоксально, снижение смертности от инсульта не может служить основанием для надежд на скорое решение проблемы одного из наиболее тяжелых заболеваний. Легко предположить, что с увеличением численности населения и продолжительности жизни абсолютное число людей, умерших от инсульта будет расти, как будет расти и заболеваемость. Прогноз US Census Bureau (США) предполагает, что количество больных, умерших от инсульта в 2050 будет в 3 раза больше, чем в 2000 (Рис.3).
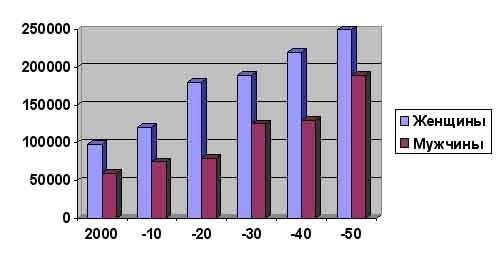 |
| Рис.3. Прогноз числа умерших от инсульта до 2050 г (США). |
С разной степенью отклонения, но эта тенденция будет характерна и для других стран. Сегодня в Китае абсолютное число инсультов сопоставимо с количеством ОНМК во всем остальном мире. Необходимо иметь в виду, что снижение смертности влечет за собой увеличение вероятности повторных нарушений мозгового кровообращения и, увеличение количества больных с хроническими формами недостаточности мозгового кровообращения.
Существует множество убедительных объяснений «инсультного парадокса». Наиболее обоснованной представляется связь инсульта с продолжительностью жизни [12,17]. Ежегодный риск инсульта в возрастной группе 45-54 года составляет 0,1%, 65-74 –1%, старше 80 лет –5% [18]. Следовательно, если в среднем возрасте инсульт настигает только одного из 1000 человек, то после 80 лет каждый четвертый становится жертвой мозгового удара. По данным Фрамингемского исследования, вероятность инсульта удваивается каждое десятилетие жизни после 55 лет. По другим расчетам, вероятность смерти от инсульта увеличивается на 11% в год начиная с 69 лет, этот риск удваивается каждые 6,6 лет [11]. Совершенно очевидно, что с увеличением средней продолжительности жизни возрастает и абсолютное число больных с ОНМК. Изменяется и «половая принадлежность» инсульта – в старших возрастных группах инсульт чаще встречается у женщин, что связано с двумя обстоятельствами: большей продолжительностью жизни женщин и отсутствием протективного влияния женских половых гормонов в старших возрастных группах.
Относительно быстрые изменения демографической ситуации (в сопоставлении с тысячелетиями становления и развития цивилизации) оказались характерными для ХХ столетия. Они заключались не только в быстром приросте населения, но и в изменениях соотношений разных возрастных групп. За последние 40 лет число жителей планеты увеличилось вдвое и достигло 6 млрд. человек [12]. В странах с развитой экономикой уменьшилась рождаемость, но увеличилась продолжительность жизни. В развивающихся странах, с меньшими темпами, но продолжительность жизни так же увеличивалась, кроме того, высокой сохранялась рождаемость. Средняя продолжительность жизни в ряде Европейских стран достигла 78-84 лет. В середине 50-х годов прошлого века средний американец мог рассчитывать только на 47 лет жизни. По данным национального центра медицинской статистики США в 2005 г средняя продолжительность жизни американцев достигла 77,5 лет. В 2000 г в этой стране было 4,3 млн. человек старше 85 лет, предполагается, что в 2050 году их будет – 19,4 млн. В России отчетливо прослеживается основная мировая демографическая тенденция последних десятилетий — быстрое увеличение доли пожилых в общей структуре населения. Уже сегодня пятую часть населения страны составляют люди пенсионного возраста, из которых около 11% — старше 80 лет. В крупных городах около 20% жителей – пожилые люди. По сравнению с 1979 годом численность лиц старше 85 лет удвоилась. В 1939 году в Росси пожилых людей было 4,1%, в 1999 – 12,2%. Общие мировые тенденции роста старших возрастных групп в структуре населения некоторых стран представлена в Таблице 1 [12].
 |
Необходимо отметить, что даже эта картина не вполне корректна, поскольку в прошлом веке «пожилыми» считались те представители популяции, которые в настоящее время относятся к людям среднего возраста. Пересмотр возрастных критериев в сторону их увеличения (Доклад ВОЗ «Старение и здоровье человека», 2001), который относит к категории пожилых людей старше 65 лет, не меняет сути дела, хотя и представляет ситуацию не такой тревожной [12]. В ближайшей перспективе существующая демографическая тенденция, по-видимому, сохранится. В среднем, продолжительность жизни человека в последние десятилетия увеличивается на 0,5-1% в год.
На первый взгляд демографическая ситуация последних лет легко объясняет обостряющуюся ситуацию с цереброваскулярной патологией. Однако современная картина инсульта содержит множество противоречий и труднообъяснимых фактов, которые необходимо понять для того, чтобы построить эффективную систему профилактики [17].
Одно из таких противоречий заключается в том, что не весь рост заболеваемости И можно связать с увеличением доли пожилых в структуре населения. Инсульт молодеет — за последние пять лет третью часть от общего числа больных с нарушениями мозгового кровообращения составляли люди в возрасте до 50 лет [2,10]. В последние годы артериальная гипертония у подростков стала обнаруживаться в 3 раза чаще. За период с 1990 по 2000 год в России абсолютное число ежегодно умирающих от болезней системы кровообращения возросло более чем на 307 тысяч человек, при этом сохраняется устойчивая тенденция к уменьшению возраста заболевших [2,7]. За эти годы смертность в возрасте от 20 до 24 лет выросла на 82%, в возрасте 25 – 29 лет – на 76%, 30 – 35 лет – на 63%. В 2003 году в нашей стране умерло в связи с заболеваниями сердца и сосудов 1 млн. 330 тысяч человек (Чазов Е.И., 2004). Очевидно, что заболеваемость инсультом увеличивается вместе с увеличением кардиоваскулярной патологии в общей структуре заболеваемости. Следовательно, заболеваемость инсультом зависит не столько от возраста, сколько от синдромов кардиоваскулярной патологии, характерных для определенного возраста, но все чаще проявляющих себя в разных возрастных группах. И если эти синдромы обнаруживаются в молодом возрасте, то возрастает и абсолютное число ОНМК. Этот предварительный вывод поддерживают результаты Фрамингемского исследования, которое выявляет связь инсульта с артериальной гипертонией, нарушениями ритма сердца, гипертрофией левого желудочка сердца [15].
Динамика смертности от заболеваний сердечно-сосудистой системы (Рис. 1) иллюстрирует не только факт очевидных достижений в борьбе с сердечно-сосудистой патологией в конце прошлого века, но и труднообъяснимое благополучие в начале века.
Есть все основания полагать, что могут существовать и общие, не зависящие от человека, причины повышения уровня сердечно-сосудистой патологии. Известно, что заболеваемость (как и многие другие биологические процессы на планете) подвержена флюктуациям. Периодичность и цикличность глобальных процессов, связанных с солнечной активностью, геомагнитными изменениями, оказывают определенное влияние на заболеваемость. Интересно, что периоды роста заболеваемости в целом совпадает с периодами солнечной активности, отмеченными еще в работах А.Л.Чижевского [19]. Если расчетные таблицы, оканчивающиеся у автора в начале 30-х годов продолжить, сохранив выявленные закономерности, то пики солнечной активности попадают на начало 50-х годов и начало 80-х прошлого столетия. Современный период характеризуется выраженной солнечной активностью, сохраняющейся с начала 90-х годов ХХ века. Разумеется, влияние глобальных космических и геофизических процессов на заболеваемость инсультом связано гемодинамическими, биохимическими, иммунными, гематологическими и другими системными изменениями. Странно, что существующие прогностические концепции полностью игнорируют внешние биофизические факторы, способствующие декомпенсации мозгового кровообращения. Современные исследования полностью подтверждают наблюдения естествоиспытателей прошлого века Н.П.Кравкова, Ш. Нордманна и других, обнаруживших сосудодвигательные реакции, изменения вязкости крови и микроциркуляции при воздействии электромагнитных полей. Установлено, что колебания электромагнитного поля Земли влияет на продукцию мелатонина, секреция которого оказывает влияние на выделение оксида азота и состояние агрегации эритроцитов [20].
Увеличение показателя заболеваемости, как ни парадоксально, можно связать с развитием новых медицинских технологий. Последние десятилетия прошлого века характеризовались революционными изменениями в диагностике заболеваний сердечно-сосудистой системы. Широкое внедрение в медицинскую практику ультразвуковых методов исследования сделало доступным многократное, безопасное исследование сердца и сосудов. КТ и МРТ, ангиография – лишь некоторые, наиболее яркие технологические достижения, переместившие диагностику сосудистых заболеваний сердца и мозга на совершенно новый качественный уровень. Считается, что примерно 40% ОНМК с очаговыми повреждениями мозга, не могли быть верифицированы без КТ и МРТ [11]. Нагрузочные пробы и различные методы мониторирования электрокардиограммы и артериального давления, безусловно, улучшили диагностику сердечно-сосудистой патологии и, в некоторой степени… увеличили статистический показатель заболеваемости.
Новые функциональные и лабораторные методы исследования сделали раннюю диагностику достоянием клинической практики. Полноправным стало понятие доклинической диагностики заболеваний и синдромов. Ранняя диагностика отразилась не только на увеличении первичной заболеваемости, но и на уменьшении смертности, поскольку своевременное лечение улучшает исходы заболеваний и предупреждает осложнения. По-видимому, благодаря развитию методов ранней диагностики в последние десятилетия изменилась и структура ОНМК: снизилась доля больных с кровоизлияниями в мозг, уменьшилось количество фатальных инсультов. В целом риск смерти при инсульте уменьшился по сравнению с 1971 годом на 25% [13,15,16].
Отчасти увеличение показателей заболеваемости можно объяснить улучшением выявления и учета случаев ОНМК. Этому способствовало развитие информационных технологий и общих взглядов специалистов, стандартов диагностики и лечения наиболее распространенных заболеваний и синдромов. Определенную роль сыграли и ставшие массовыми клинические испытания лекарственных средств, многоцентровые межнациональные исследования, проводившиеся по высоким стандартам диагностики.
Весьма существенными в объяснении снижения смертности и летальности в госпитальном периоде следует считать причины, связанные с более эффективным предупреждением и лечением осложнений инсульта. Появление новых поколений антибиотиков, антикоагулянтов и дезагрегантов, наряду с улучшением ухода, питания — существенно повлияли на динамику этих показателей. Наиболее значительно смертность снизилась в начале 80 годов и вышла на плато с начала 90-х. Но, летальность от инсультов достигла низшей точки в 1992-1993 году, после этого впервые после 1915 года отмечается повышение [2,21]. По-видимому, снижение летальности в остром периоде заболевания ниже порога в 8-10% в ближайшие годы маловероятно. Принципиально новых методов лечения инсульта и его осложнений в настоящее время нет. Основные возможности уже существующих методов (и лекарственных средств) исчерпаны. В Обновлениях, разработанных Советом по инсульту Американской ассоциации сердца в 2003 году, анализируются методы лечения инсульта и их эффективность. Характеризуя эффективность наиболее распространенных методов лечения инсульта, Совет признает, что в настоящее время не существует лекарственных средств, доказавших свое влиняие на исходы заболевания. Не улучшают исходов и хирургические вмешательства на сосудах мозга в остром периоде инсульта [22]. Современные медицинские технологии, применяемые в реанимационных отделениях, мало изменяют общую картину. В большинстве случаев тяжелые исходы заболевания наступают вне стен неврологического стационара в течение первого года. Но именно эти потери сокращают число людей, выживших после инсульта до 60%. Недавние популяционные исследования показали, что новые методы исследования, существенно повлияв на диагностику, не привели к заметному увеличению выживаемости после инсульта [21,22].
С учетом роста заболеваемости И, даже наиболее очевидное достижение в борьбе с этим заболеванием (снижение летальности) выглядит достаточно скромно. Обращает на себя внимание очевидное несоответствие фундаментальных теоретических, а так же технологических достижений в медицине с конечными результатами (Табл. 2).
| Наиболее значимые достижения | Новые методы диагностики | Новые возможности лечения | Результаты |
|
|
Ангиография, ультразвуковая допплерография, КТ, МРТ, ПЭТ, качественно новые лабораторные методы исследования; |
Хирургия коронарных и церебральных сосудов; Новые высокоэффективные лекарственные средства для коррекции артериального давления, гемостаза, дислипидемий и лечения недостаточности кровообращения; |
Снижение летальности в остром периоде инсульта |
Последние десятилетия ХХ столетия существенно изменили взгляды ученых на проблему инсульта. Фундаментальные исследования в области атерогенеза, патогенеза артериальной гипертонии, концепция факторов риска, концепция гетерогенности инсульта – лишь небольшая часть фундаментальных теоретических исследований и обобщений в области кардиологии и ангионеврологии. Принципиально новые методы диагностики и фантастические возможности сосудистой хирургии казалось бы, должны привести к закономерной победе над инсультом, оставив это заболевание в истории как малярию или чуму. Но этого не произошло. Достижения медицинской науки не только существенно не повлияли на эффективность профилактики инсульта, но не принесли в практику надежных методов лечения.
Увеличение заболеваемости и стабилизация показателя смертности в течение последнего десятилетия неизбежно ставит вопрос о нагрузке от инсульта, которая зависит от абсолютного числа заболевших и выживших. В самых общих чертах это понятие можно определить как сумму экономических, медицинских и социальных затрат, связанных с диагностикой, лечением и реабилитацией больного с ОНМК. Поскольку число заболевших и выживших увеличивается, увеличивается и нагрузка от инсульта [23]. Увеличение нагрузки от инсульта неизбежно приводит к снижению качества медицинской помощи в связи с возрастающей экономической составляющей проблемы. Попытка более детального анализа нагрузки от инсульта приводит к дальнейшему углублению инсультного парадокса. Несомненно, диагностика цереброваскулярной патологии становится более надежной, однако и стоимость диагностических исследований возрастает многократно. Достаточно сравнить объем диагностических исследований больного с инсультом в середине и в конце ХХ века. В первом случае это рутинные анализы крови и в некоторых случаях рентгенография органов грудной клетки, во втором – развернутые биохимические тесты с исследованием показателей гемостаза, рентгенкомпьютерная и магнитнорезонансная головного мозга, ультразвуковые исследования сосудов. В лечении больных ОНМК применяются современные антибиотики, фракционированные гепарины, активаторы плазминогена, разнообразные средства коррекции гемодинамики и нейрометаболические препараты. Все эти прогрессивные изменения повлияли на результаты лечения, но не в такой степени как увеличились затраты на ведение больных с ОНМК. Не менее драматична ситуация с лечением больных, перенесших инсульт. В России основная нагрузка по экономическим затратам и уходу за больными падает на родственников пострадавших. Реальное время ухода за больными на дому составляет 10 – 15 часов в день в течение каждого дня недели. Непрямые затраты семьи, связанные с лечением больного, перенесшего инсульт, трудно учитываемы. По существу они должны учитывать потерю зарплаты опекунов, оплату консультаций и ухудшение состояния здоровья лиц, ухаживающих за больными [24]. Дальнейшее развитие инсультного парадокса заключается в том, что больные, перенесшие инсульт увеличивают нагрузку от инсульта. Другими словами, любые достижения в области повышения эффективности лечения инсульта при увеличении заболеваемости только увеличивают значение этого показателя. Активное лечение и реабилитация в течение первого года заболевания составляет примерно 22% общих затрат [25].
Учитывая сложившуюся ситуацию и современные тенденции, можно сделать обоснованный, хотя и банальный по своей конечной формулировке вывод: предупреждение инсульта – самый надежный и наименее затратный способ решение проблемы, имеющей национальное значение. Очевидно и другое – упрощенно-примитивный подход к организации первичной и вторичной профилактики инсульта, основанный на рекомендациях по здоровому образу жизни и устранению так называемых факторов риска – недостаточно эффективен. Профилактические программы работают там, где в полной мере используются возможности превентивной кардиологии и ангионеврологии в рамках вновь организованных центров по борьбе с инсультом. Уже организованные и активно действующие в течение последних лет центры инсульта в разных регионах России демонстрируют новые возможности предупреждения тяжелой цереброваскулярной патологии. С 2002 г в Центре эндохирургии и литотрипсии функционирует специализированная междисциплинарная служба «СТОП-ИНСУЛЬТ». В течение трех лет по специальной программе в этом центре прошли комплексное обследование более 3 000 пациентов с высоким риском инсульта. Современные лабораторные тесты, ультразвуковые методы исследования сердечно-сосудистой системы, суточное мониторирование АД и ЭКГ включены в скрининговые исследования для пациентов определенных возрастных групп. Коронарная и церебральная ангиография и малоинвазивная ангиопластика составляют неотъемлемую часть превентивной программы лечения для больных с высоким риском инсульта. В результате заболеваемость инсультом среди пациентов, находящихся под наблюдением не превышает 1,7 на 1000. Опубликованы результаты профилактической программы Краснодарского центра инсульта [25]. Заболеваемость ОНМК в регионе снизилась на 54% — с 3,2 до 2,1 на 1000 населения, смертность от инсульта — на 20%.
Таким образом, нарастающая угроза инсульта требует развития индивидуального направления профилактики, основанного на современных методах диагностики доклинических проявлений наиболее опасных патологических процессов и синдромов. Практика показывает, что лечебная коррекция выявленных нарушений может быть весьма эффективной и способна существенно повлиять на заболеваемость инсультом.
Литература
1. Mancia G. Prevention and treatment of stroke in patients with hypertension. Clin Ther. 2004; 26(5):631-48.
2. Медик В.А. Заболеваемость населения: история, современное состояние и методология изучения. – М.: Медицина, 2003. – 512 с.
3. Гусев Е.И. Проблема инсульта в России//Журнал неврологии и психиатрии
им.С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003; 9: 3-7.
4. Sarti C, Rastenyte D, Cepaitis Z, Tuomilehto J. International trends in mortality from
stroke, 1968 to 1994. Stroke 2000; 31:1588-601.
5. Cкворцова В.И., Чазова И.Е., Стаховская Л.В. Вторичная профилактика инсульта.
М.: ПАГРИ, 2002.-120 с.
6. Кадырмаева Д.Р. Клиническое значение комплекса факторов среды обитания
населения промышленного города в распространении острых нарушений мозгового кровобращения. Автореферат дисс….к.м.н. — 2004.-25 с.
7. Виленский Б.С. Инсульт. СПб: Медицинское информационное агентство, 1995. –288 с.
8. Касте М. Как улучшить качество медицинской помощи больным с инсультом в общенациональном масштабе? Опыт Финляндии. Журнал неврологии и психиатрии им.С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003; 9: 65-68.
9. Ямагучи Т. Современное состояние проблемы острого ишемического инсульта в Японии: результаты общенационального госпитального исследования 1999-2000//Журнал неврологии и психиатрии им.С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003;9:С.72-74.
10. Antonicelli R, Germano G. What is new about stroke prevention? Ital Heart J. 2003; 4(12):958-64.
11. Howard G., Howard V.J. Stroke incidence, mortality, and prevalence/The prevention of stroke/edited by Philip B. Gorelick and Milton Alter . The Parthenon Publishing Group, 2002; 1:1-10.
12. АРГУС. Артериальная гипертония у лиц старших возрастных групп. Монография. –М.: «Медицинское информационное агентство», 2002.-448 с.
13. Centers for Disease Control. Achievements in public health, 1900-1999:decline in deaths from heart disease and stroke – United States, 1900-1999. Morbid Mortal Weekly Rep. 1999; 48:649-56.
14. Straus SE, Majumdar SR, McAlister FA. New evidence for stroke prevention: clinical applications. JAMA. 2002; 18: (11): 396-8.
15. Wolf P.A., D’Agostino R.B.,Balander A.J., Kannel W.B. Probability of stroke: a risk profile from the Framingham Study. Stroke. 1991; 22: 312-18.
16. US Census Bureau. Population projections program, population division, US Census Bureau, Washington, DC: 20233, 2001.
17. Howard V.J. Howard G., «Nonmodifiable» risk factors for stroke: age, race, sex, and geography/The prevention of stroke/edited by Philip B. Gorelick and Milton Alter . The Parthenon Publishing Group, 2002. Ch. 2. P.-11-20.
18. Шевченко О.П., Праскурничий Е.А. Распространенность инсульта в популяции. Значение артериальной гипертензии//Вторичная профилактика инсульта у больных с артериальной гипертензией. Результаты MOSES, 2005
19. Чижевский А.Л. Земля в объятиях солнца.- М.: Изд-во Эксмо, 2004. – 928 с.
20. Мелатонин в норме и патологии/Под редакцией Ф.И.Комарова, С.И.Рапопорта, Н.К.Малиновской, В.Н.Анисимова. –М.: ИД Медпрактика-М, 2004. –308 с.
21. Hankey G.J., Warlow C.P. Treatment and secondary prevention of stroke: evidence, costs, and effects on individuals and populations. The Lancet. 1999; 354: 1457-63.
22. Обновление американских рекомендаций по раннему ведению пациентов с ишемическим инсультом. Фарматека. 2005; 17: 66-69.
23. Плавинский С.Л. Конец героической медицины. Медицинский вестник. 2005; 29: 4.
24. Гаврилова С.И. Фармакотерапия болезни Альцгеймера. –М.: Пульс, 2003. –320 с.
25. Скворцова В.И Алгоритм спасения. Медицинский вестник. 2005; 29: 9-10.
29 октября — Всемирный день борьбы с инсультом
В 2006 году была образована Всемирная организация по борьбе с инсультом, а 29 октября был объявлен Всемирным днем борьбы с инсультом в целях информирования общества об этой серьезной болезни. В 2019 году Всемирный День борьбы с инсультом пройдет под девизом: «Стоп инсульт! Правила жизни».
Всемирный день борьбы с инсультом отмечается, как напоминание о необходимости своевременно проинформировать и обезопасить себя и своих близких от недуга. Инсульт сегодня — это болезнь не пожилых, а людей среднего возраста. Наиболее подверженный инсульту возраст — 35-65 лет.
Инсульт — это состояние, при котором в результате прекращения поступления крови в головной мозг из-за закупорки артерии или излития крови через разрыв стенки сосуда происходит повреждение или гибель нервных клеток; это быстро развивающееся нарушение мозгового кровообращения, с одновременным повреждением ткани мозга и расстройством его функций. Три четверти всех случаев заболевания – ишемический инсульт. Это состояние, при котором тромб закупоривает сосуд и блокирует приток крови к определенной части мозга. Вторая разновидность инсульта – геморрагический инсульт. Он происходит, когда в головном мозге разрывается кровеносный сосуд. Результат – нарушение притока крови к нервным клеткам и давление скопившейся крови на ткань мозга. Поражение небольшого участка головного мозга приводит к небольшим нарушениям – слабости конечностей. Нарушение кровообращения в больших областях мозга вызывает паралич и даже смерть: степень поражения зависит не только от масштабов, но и от локализации инсульта. У многих людей, перенесших инсульт, остается частично или полностью парализованной одна сторона тела, появляются нарушения речи и другие расстройства. Страдают и интеллектуальные способности – память, познавательные функции.
Инсульт находится на втором месте в списке наиболее частых причин смерти и инвалидности человека. По данным медицинской статистики, вернуться к нормальной жизни могут только 8% перенесших инсульт людей, около 20% не могут самостоятельно ходить и чуть больше 30% нуждаются в особом уходе и помощи близких. Поэтому крайне важно уделить особое внимание профилактике и своевременной диагностике. В России действует федеральный социально-образовательный проект «Стоп-инсульт», который организует Национальная ассоциация по борьбе с инсультом при поддержке Министерства здравоохранения РФ и Союза реабилитологов России.
По данным ВОЗ, инсульт является причиной смерти 6,7 млн. человек в год во всем мире, уступая лишь ишемической болезни сердца (ИБС).
Начало инсульта обычно проходит бессимптомно. Но через несколько минут клетки мозга, лишенные питания, начинают гибнуть и последствия инсульта становятся заметными. Очень важно сразу распознать симптомы инсульта, чтобы как можно быстрее вызвать бригаду скорой помощи. Ведь чем раньше начато лечение, тем лучше человек восстанавливается после инсульта.
Как предотвратить инсульт?
По данным Всемирной организации здравоохранения, до 80% инсультов можно предотвратить. Профилактика инсульта основывается на принципах здорового образа жизни:
- Знайте и контролируйте свое артериальное давление.
- Не начинайте курить или откажитесь от курения.
- Добавляйте в пищу о меньше соли и откажитесь от консервов и полуфабрикатов, которые содержат ее в больших количествах.
- Контролируйте уровень холестерина и глюкозы в крови.
- Соблюдайте основные принципы здорового питания – ешьте больше овощей и фруктов, откажитесь от добавленного сахара и насыщенных животных жиров.
- Не употребляйте алкогольные напитки.
- Регулярно занимайтесь спортом. Даже умеренная физическая нагрузка – прогулка или катание на велосипеде – уменьшает риск развития сердечно-сосудистых заболеваний, в том числе и инсульта.
- Повышайте толерантность к стрессу (ограничивайте стресс от информационного потока, практикуйте полноценный сон).
Берегите себя и своих близких!
При полном или частичном копировании информационного материала ссылка на сайт Управления Роспотребнадзора по Волгоградской области обязательна:
