Пункция почек: определение, противопоказания, подготовка, методика проведения, реабилитация и последствия
Пункция почки — что это? Данная процедура, как правило, проводится в целях диагностики, для пациентов, у которых обнаружены новообразования на почках. Медик при помощи специального инструмента прокалывает кисту, и отсасывает ее патологическое содержимое.
При этом размеры опухоли значительно уменьшаются. Пункция почки – это довольно сложная процедура, которая имеет свои показания и противопоказания. Читайте статью до конца, чтобы узнать обо всех особенностях данного метода диагностики.
Что такое пункция почки? Пункция из почки – это распространенный метод диагностики, при котором медики выполняют забор тканей органа или содержимого кисты у пациента. При помощи пункции можно не только поставить точный диагноз, но и ускорить процесс выздоровления. Данная процедура особенно эффективна при следующих почечных патологиях.
- Гломерулонефрите или пиелонефрите.
- Выявлении доброкачественного или злокачественного новообразования на почках.
- Хронической почечной недостаточности.
- Сахарном диабете, красной волчанке, амилоидозе.
- Необходимости дифференциальной диагностики патологий со схожими симптомами.
- При подготовке к трансплантации почки.
Операция малоинвазивна, выполняется достаточно быстро и редко приводит к проявлнию побочных эффектов. Все манипуляции осуществляются под точным контролем УЗИ или рентгена.В группу риска образования кисты на почке входят люди, часто страдающие от гипертонии, инфекционно-воспалительных заболеваний органов мочевыделительной системы, туберкулеза или плеврита. Причиной образования опухоли на почке может стать травмирование после оперативного вмешательства.

Пункция почки. Источник: 1opochkah.ru
Противопоказания
При некоторых состояниях пункция из почек невозможна. Чаще всего от такого метода диагностики отказываются при коликистозе, кальцинозе (уплотнении оболочки опухоли), парапельвикальной кисте, наличии новообразования большого размера. Кроме того, противопоказаниями к получению пункции из почки являются:
- Высокая вероятность разрыва кисты и сильного кровотечения;
- Наличие только одной почки;
- Врожденные аномалии в развитии внутренних органов;
- Некоторые виды новообразований;
- Наличие большого количества крупных конкрементов в почках;
- Инфекционное заболевание в острой или хронической форме;
- Атеросклероз, заболевания сердечно-сосудистой системы, нарушение кровообращения в почке.
Если операция назначена на период менструального кровотечения у женщины, ее придется отложить на несколько дней. В любом случае, пункция берется только после полного обследования пациента, и назначается квалифицированным врачом.
Подготовка к процедуре
Чтобы процедура оказалась максимально эффективной, а результаты диагностики точными, нужно правильно подготовиться к пункции почки. Инструкция достаточно проста, и состоит всего из нескольких пунктов.
- За 3 дня до диагностики перестаньте принимать любые лекарственные препараты, которые могут разжижить кровь.
- Постарайтесь максимально защитить себя от простудных заболеваний, так как в противном случае процедуру придется отложить до полного выздоровления.
- За сутки до операции пересмотрите свой рацион питания. Исключите из меню свежие фрукты, овощи, сладости.
- Накануне контрольного дня нужно поставить клизму для полного очищения кишечника.
- За 10 часов до пункции запрещено употреблять любую еду. Утром также стоит отказаться от курения и приема лекарственных препаратов.
Методика проведения
Помните о том, что пункция и биопсия почки – это разные понятия. Биопсия – это изъятие небольшого участка почки, выполняется при полостной операции. Пункция осуществляется через небольшой прокол в теле пациента, при помощи длинной иглы. Процедура осуществляется в стационаре, под местной анестезией.
Накануне пункции почки пациент должен пройти комплексную диагностику. Стандартное обследование включает УЗИ и рентген внутренних органов, допплерографию сосудов, КТ или МРТ. Также больной в обязательном порядке сдает кровь и мочу для определения свертываемости и аллергии на лекарственные препараты.
Процедура состоит из нескольких последовательных этапов.
- Пациент размещается на операционном столе. В зависимости от локализации кисты, больной может лежать на боку или животе. Медик определяет точное место введение иглы, угол наклона инструмента. Важно выполнить все правильно, чтобы случайно не повредить лоханку или чашечку почки. На игле монтируется специальный фиксатор. Пациенту вводится анестезия.
- При помощи скальпеля на коже делается надрез, и его края фиксируются зажимами. Это дополнение позволяет тканям быстрее восстанавливаться и сокращает время на реабилитацию.
- Далее непосредственно выполняется аспирация кистозной жидкости. Если в изъятом биоматериале нет патологических клеток, киста сразу же заполняется склерозантом. Это может быть спирт с антисептиком или антибактериальным средством. Заполнение кисты позволит предотвратить рецидив заболевания. Склерозант остается в организме от 8 до 120 минут, а затем выводится.
Если во время пункции почек медики обнаружили гной в новообразовании, рекомендуется установка дренажной системы. Склерозирующее вещество остается в полости в течение 4-5 дней. Если стенки кисты склеились, можно оценить результат операции, как положительный. Постепенно новообразование будет уменьшаться в размерах, а затем совсем исчезнет.
Реабилитация
Процесс восстановления после пункции почки достаточно быстрый, так как операция малоинвазивная. Если в течение 3-х дней никаких осложнений не обнаружено, пациента выписывают. Медик дает больному полезные рекомендации для эффективной реабилитации. Через 2 недели нужно обязательно посетить больницу, и пройти контрольное УЗИ. Медик оценит динамику выздоровления, оценит размеры и состояние кисты.
Если через несколько месяцев жидкость снова начинает скапливаться в кисте на почке, пациенту рекомендуется амбулаторное наблюдение. Повторная пункция может назначаться только через 6 месяцев, при полном отсутствии положительных изменений.
Последствия пункции почки
Пункция почки проводится под местной анестезией или под общим наркозом. Когда обезболивающее перестает действовать, у больного могут появиться незначительные болезненные ощущения, которые в скором времени должны исчезнуть. Если состояние наоборот ухудшается, можно утверждать о развитии осложнений.
Неприятными последствиями пункции почки могут быть:
- Пневмоторакс. Это патология, характеризующаяся скоплением газов в плевральной полости. Это приводит к серьезным проблемам – нарушению кровообращения и дыхательной функции.
- Почечные колики. Резкая и острая боль в почках возникает из-за закупорки мочевыводящих путей и проблем с оттоком мочи.
- Повышение температуры тела. Развитие инфекционного воспаления.
- Инфаркт почки, гипотония.
- Паранефрит гнойного типа.
- Артериовенозная фистула.
Все эти осложнения возникают очень редко. В первые дни после операции медик сможет с легкостью заметить развитие патологий, и предотвратить их прогрессирование. Предотвратить развитие осложнений поможет курс антибиотиков. В первые дни после пункции пациент может жаловаться на плохое самочувствие. Время от времени возникают приступы тошноты и головной боли, повышение температуры, болевой синдром, наличие крови в моче. О любых отклонениях от нормы нужно незамедлительно сообщать врачу.
Дата обновления: 13.11.2018, дата следующего обновления: 13.11.2021
Пункция почки последствия
Пункция почки — что это? Данная процедура, как правило, проводится в целях диагностики, для пациентов, у которых обнаружены новообразования на почках. Медик при помощи специального инструмента прокалывает кисту, и отсасывает ее патологическое содержимое.При этом размеры опухоли значительно уменьшаются. Пункция почки – это довольно сложная процедура, которая имеет свои показания и противопоказания. Читайте статью до конца, чтобы узнать обо всех особенностях данного метода диагностики.
Что такое пункция почки? Пункция из почки – это распространенный метод диагностики, при котором медики выполняют забор тканей органа или содержимого кисты у пациента. При помощи пункции можно не только поставить точный диагноз, но и ускорить процесс выздоровления. Данная процедура особенно эффективна при следующих почечных патологиях.
- Гломерулонефрите или пиелонефрите.
- Выявлении доброкачественного или злокачественного новообразования на почках.
- Сахарном диабете, красной волчанке, амилоидозе.
- Необходимости дифференциальной диагностики патологий со схожими симптомами.
- При подготовке к трансплантации почки.
Операция малоинвазивна, выполняется достаточно быстро и редко приводит к проявлнию побочных эффектов. Все манипуляции осуществляются под точным контролем УЗИ или рентгена.В группу риска образования кисты на почке входят люди, часто страдающие от гипертонии, инфекционно-воспалительных заболеваний органов мочевыделительной системы, туберкулеза или плеврита. Причиной образования опухоли на почке может стать травмирование после оперативного вмешательства.
Пункция почки. Источник: 1opochkah.ru
Противопоказания
При некоторых состояниях пункция из почек невозможна. Чаще всего от такого метода диагностики отказываются при коликистозе, кальцинозе (уплотнении оболочки опухоли), парапельвикальной кисте, наличии новообразования большого размера. Кроме того, противопоказаниями к получению пункции из почки являются:
- Высокая вероятность разрыва кисты и сильного кровотечения;
- Наличие только одной почки;
- Врожденные аномалии в развитии внутренних органов;
- Некоторые виды новообразований;
- Наличие большого количества крупных конкрементов в почках;
- Инфекционное заболевание в острой или хронической форме;
- Атеросклероз, заболевания сердечно-сосудистой системы, нарушение кровообращения в почке.
Если операция назначена на период менструального кровотечения у женщины, ее придется отложить на несколько дней. В любом случае, пункция берется только после полного обследования пациента, и назначается квалифицированным врачом.
Подготовка к процедуре
Чтобы процедура оказалась максимально эффективной, а результаты диагностики точными, нужно правильно подготовиться к пункции почки. Инструкция достаточно проста, и состоит всего из нескольких пунктов.
- За 3 дня до диагностики перестаньте принимать любые лекарственные препараты, которые могут разжижить кровь.
- Постарайтесь максимально защитить себя от простудных заболеваний, так как в противном случае процедуру придется отложить до полного выздоровления.
- За сутки до операции пересмотрите свой рацион питания. Исключите из меню свежие фрукты, овощи, сладости.
- Накануне контрольного дня нужно поставить клизму для полного очищения кишечника.
- За 10 часов до пункции запрещено употреблять любую еду. Утром также стоит отказаться от курения и приема лекарственных препаратов.
Методика проведения
Помните о том, что пункция и биопсия почки – это разные понятия. Биопсия – это изъятие небольшого участка почки, выполняется при полостной операции. Пункция осуществляется через небольшой прокол в теле пациента, при помощи длинной иглы. Процедура осуществляется в стационаре, под местной анестезией.
Накануне пункции почки пациент должен пройти комплексную диагностику. Стандартное обследование включает УЗИ и рентген внутренних органов, допплерографию сосудов, КТ или МРТ. Также больной в обязательном порядке сдает кровь и мочу для определения свертываемости и аллергии на лекарственные препараты.
Процедура состоит из нескольких последовательных этапов.
- Пациент размещается на операционном столе. В зависимости от локализации кисты, больной может лежать на боку или животе. Медик определяет точное место введение иглы, угол наклона инструмента. Важно выполнить все правильно, чтобы случайно не повредить лоханку или чашечку почки. На игле монтируется специальный фиксатор. Пациенту вводится анестезия.
- При помощи скальпеля на коже делается надрез, и его края фиксируются зажимами. Это дополнение позволяет тканям быстрее восстанавливаться и сокращает время на реабилитацию.
- Далее непосредственно выполняется аспирация кистозной жидкости. Если в изъятом биоматериале нет патологических клеток, киста сразу же заполняется склерозантом. Это может быть спирт с антисептиком или антибактериальным средством. Заполнение кисты позволит предотвратить рецидив заболевания. Склерозант остается в организме от 8 до 120 минут, а затем выводится.
Если во время пункции почек медики обнаружили гной в новообразовании, рекомендуется установка дренажной системы. Склерозирующее вещество остается в полости в течение 4-5 дней. Если стенки кисты склеились, можно оценить результат операции, как положительный. Постепенно новообразование будет уменьшаться в размерах, а затем совсем исчезнет.
Реабилитация
Процесс восстановления после пункции почки достаточно быстрый, так как операция малоинвазивная. Если в течение 3-х дней никаких осложнений не обнаружено, пациента выписывают. Медик дает больному полезные рекомендации для эффективной реабилитации. Через 2 недели нужно обязательно посетить больницу, и пройти контрольное УЗИ. Медик оценит динамику выздоровления, оценит размеры и состояние кисты.
Если через несколько месяцев жидкость снова начинает скапливаться в кисте на почке, пациенту рекомендуется амбулаторное наблюдение. Повторная пункция может назначаться только через 6 месяцев, при полном отсутствии положительных изменений.
Последствия пункции почки
Пункция почки проводится под местной анестезией или под общим наркозом. Когда обезболивающее перестает действовать, у больного могут появиться незначительные болезненные ощущения, которые в скором времени должны исчезнуть. Если состояние наоборот ухудшается, можно утверждать о развитии осложнений.
Неприятными последствиями пункции почки могут быть:
- Пневмоторакс. Это патология, характеризующаяся скоплением газов в плевральной полости. Это приводит к серьезным проблемам – нарушению кровообращения и дыхательной функции.
- Почечные колики. Резкая и острая боль в почках возникает из-за закупорки мочевыводящих путей и проблем с оттоком мочи.
- Повышение температуры тела. Развитие инфекционного воспаления.
- Инфаркт почки, гипотония.
- Паранефрит гнойного типа.
- Артериовенозная фистула.
Все эти осложнения возникают очень редко. В первые дни после операции медик сможет с легкостью заметить развитие патологий, и предотвратить их прогрессирование. Предотвратить развитие осложнений поможет курс антибиотиков. В первые дни после пункции пациент может жаловаться на плохое самочувствие. Время от времени возникают приступы тошноты и головной боли, повышение температуры, болевой синдром, наличие крови в моче. О любых отклонениях от нормы нужно незамедлительно сообщать врачу.
Редактор
Дата обновления: 13.11.2018, дата следующего обновления: 13.11.2021
Киста почки в большинстве случаев протекает без выраженной симптоматики и не требует лечения. Если же патология сопровождается болевым синдромом, повышением АД или расстройствами выделительной функции, то пациенту показана операция. В наши дни врачи стараются обойтись без резекции органа и чаще всего проводят пункцию кисты почки. Это безболезненный и малотравматичный метод хирургического лечения. Как проходит процедура? И насколько она эффективна? Эти вопросы мы рассмотрим в статье.
Описание процедуры
Врач проводит пункцию кисты почки под контролем УЗИ. Хирург делает небольшой надрез на коже, вводит иглу в кистозную полость и удаляет жидкость. Содержимое отправляют в лабораторию на гистологическое исследование. На месте кисты остается пустая полость, которая впоследствии зарастает.
Этот метод оперативного лечения обладает следующими достоинствами:
- малой травматичностью;
- низкой вероятностью осложнений;
- быстрым восстановлением здоровья пациента после операции.
Однако пункция кисты почки имеет и недостатки. После такой операции нельзя исключать рецидив патологии. Чтобы избежать повторного появления кисты, во время пункции в полость вводят склерозирующие препараты.
Кроме этого, при проколе в органы выделения может попасть инфекция. Поэтому процедуру необходимо проводить, строго соблюдая правила асептики. Также для предотвращения инфицирования назначают послеоперационный курс антибиотикотерапии.
Показания
Если киста имеет маленькие размеры и не влияет на работу почек, то операцию не проводят. В этом случае пациенту назначают динамическое наблюдение. Ему необходимо периодически посещать уролога, а также проходить лабораторные и инструментальные обследования.
Если же патология протекает неблагоприятно, то пациенту необходима пункция кисты почки. Показания к операции следующие:
- выраженный болевой синдром;
- расстройства мочеиспускания;
- стойкая артериальная гипертензия почечного происхождения;
- крупные размеры кисты;
- высокий риск озлокачествления клеток кистозной полости.
В прежние времена при наличии такой симптоматики приходилось проводить иссечение или полное удаление почки. В наши дни оперативное лечение кисты осуществляют чаще всего путем пункции. Резекцию применяют только в крайних случаях.
Противопоказания
Пункцию кисты почки можно делать далеко не всем пациентам. Это хирургическое вмешательство имеет противопоказания. Поэтому перед операцией необходимо пройти комплексное обследование, чтобы уточнить размеры, локализацию и структуру новообразования,
Противопоказания к проведению пункции следующие:
- Чрезмерно крупные размеры кистозной полости (более 7- 8 см). В таких случаях киста часто рецидивирует, даже при введении склерозирующих препаратов. Таким пациентам показана резекция почки.
- Уплотненные стенки кисты. Такую полость практически невозможно склерозировать, так как ее плотные стенки не склеиваются. Пункция в данном случае неэффективна.
- Локализация кисты в почечных лоханках или синусах. В такие труднодоступные участки органа невозможно проникнуть через надрез в коже.
- Киста сообщается с системой почечных канальцев. В этом случае невозможно провести склеивание стенок полости. Склерозирующее вещество неизбежно попадет в канальцы и распространится по всему органу, что приведет к тяжелому поражению почки.
- Множественные и многокамерные кисты. Во время пункции хирургу приходится удалять содержимое из каждого новообразования или камеры. Затем пораженные участки необходимо склерозировать. Проведение пункции существенно усложняется и редко приводит к положительным результатам.
Кроме этого, пункцию не делают в острый период любых заболеваний. Процедуру откладывают до полного выздоровления пациента.
Правила подготовки
Если пациенту назначили пункцию, то необходимо тщательно подготовиться к процедуре. Врачи-хирурги рекомендуют придерживаться следующих правил:
- За неделю до операции нужно перестать принимать лекарства, разжижающие кровь.
- За несколько дней до процедуры из рациона исключают овощи, фрукты и мучные изделия.
- Пункцию проводят натощак. Последний прием еды допускается не ранее, чем за 8 — 9 часов до операции.
- Если процедура назначена на утро, то вечером накануне пункции нужно очистить кишечник с помощью клизмы.
Необходимо также подстричь волосы внизу живота и в лобковой зоне. Сбривать растительность не рекомендуется. Это может привести к раздражению эпидермиса, а кожа в операционном поле должна быть здоровой.
Если пациент страдает варикозным расширением вен, то следует взять с собой компрессионное белье. Его необходимо надеть перед процедурой и носить после проведения пункции.
Методика проведения
Пациент ложится на операционный стол. Положение тела зависит от локализации новообразования. Затем врач обрабатывает операционное поле антисептиками и делает инъекции местных анестетиков.
При проведении пункции необходима точность. Очень важно не задеть иглой паренхиму почек и кровеносные сосуды. Поэтому вся процедура проходит под контролем УЗИ. С помощью ультразвука хирург определяет необходимую глубину и локализацию введения инструмента. После этого врач надевает на иглу специальный фиксатор. Это устройство регулирует глубину прокола. Кроме этого, игла снабжена специальным наконечником, который виден на мониторе УЗИ-аппарата. Это обеспечивает высокую точность и безопасность процедуры.
Хирург делает скальпелем небольшой разрез на коже. Затем врач раздвигает ткани и закрепляет их с помощью зажимов. Через надрез в кистозную полость помещают иглу и проводят эвакуацию содержимого.
Пункцию дополняют следующими процедурами:
Как уже упоминалось, новообразование может появиться вновь после пункции. Киста почки 3 см и более нередко рецидивирует. Поэтому во многих случаях процедуру дополняют склерозированием. В кистозную полость вводят раствор этанола. Количество склерозирующего вещества должно составлять 1/4 часть объема удаленной жидкости.
Этиловый спирт оставляют в полости кисты на 5 — 20 минут. За это время клетки стенок кисты отмирают и перестают продуцировать жидкость. Затем этанол удаляют. Если процедура была проведена удачно, то стенки кистозной полости склеиваются. Это минимизирует вероятность рецидивов патологии.
Если в удаленной кистозной жидкости обнаруживается гной или кровь, то немедленное склерозирование противопоказано. В этом случае сначала делают дренирование. В полость вставляют специальные трубки и проводят ее очищение и промывание.
Дренаж оставляют на 3 — 5 дней до полного исчезновения признаков воспаления. В течение этого времени санацию повторяют еще несколько раз. Затем вводят склерозирующее вещество и убирают дренажные трубки.
Насколько болезненна процедура? Этот вопрос интересует многих больных. Приведем мнение тех пациентов, кто делал пункцию кисты почки. В отзывах сообщается, что во время прокола и удаления жидкости никаких болезненных ощущений не возникает. Это связано с тем, что процедура проводится под местной анестезией. Однако при введении склерозирующего вещества большинство пациентов испытывают сильное жжение.
Возможные осложнения
Если операция была проведена квалифицированным хирургом, то осложнения отмечаются крайне редко. Если же во время пункции допускались врачебные ошибки, то это может привести к травматизации сосудов и кровоизлиянию в кистозную полость или клетчатку почки. Иглой также можно повредить паренхиму органа, что в дальнейшем может спровоцировать воспалительный процесс. Однако серьезные ошибки в ходе операции встречаются очень редко, так как процедура осуществляется под наблюдением УЗИ.
При нарушении правил асептики в почку может проникнуть инфекция. Это приводит к развитию гнойного воспаления. У части пациентов может возникать аллергическая реакция на анестетик или раствор этанола для склерозирования.
Послеоперационный период
В отзывах об удалении кисты почки пункцией отмечается, что после процедуры у многих пациентов повышалась температура. Кроме этого, в месте прокола, как правило, образуется крупная гематома. Однако такая симптоматика не должна вызывать опасений. Это естественная реакция организма на хирургическое вмешательство. Через несколько дней лихорадка проходит, а гематома рассасывается в течение 1 — 2 недель.
Если пункция прошла без осложнений, то пациента выписывают из стационара через 2 — 3 дня после процедуры. Если в ходе операции применялось дренирование, то пребывание в больнице может затянуться до 7 дней.
В домашних условиях больному необходимо принимать антибиотики для предотвращения возможного инфицирования.
В течение 7 — 10 дней после выписки из стационара нужно также соблюдать следующие рекомендации:
- Носить специальный бандаж.
- Избегать физических нагрузок.
- Не принимать алкоголь и мочегонные средства.
- Исключить из рациона острую и соленую пищу.
Через 2 недели после пункции пациенту необходимо явиться к врачу на УЗИ-обследование. Это необходимо для контроля за состоянием полости.
Если у пациента во время ультразвукового обследования определяется повторное продуцирование кистозной жидкости, то необходимо динамическое наблюдение в течение 2 месяцев. Если такой процесс продолжается полгода, то пункцию проводят еще раз. Однако рецидивы патологии после склерозирования отмечаются довольно редко.
Мнение пациентов
Можно встретить немало положительных отзывов о пункции кисты почки. В сообщениях отмечается, что процедура прошла практически безболезненно. Небольшие неприятные ощущения возникали только во время воздействия этанола на стенки кисты. Однако жжение исчезало сразу же после удаления склерозирующего вещества.
Отзывы пациентов о пункции кисты почки свидетельствуют о том, что организм довольно быстро восстанавливается после вмешательства. Примерно через 2 недели после процедуры больные смогли вернуться к привычному образу жизни.
Рецидивы патологии отмечались очень редко. Повторное выделение кистозной жидкости диагностировалось в основном у тех пациентов, которым не было проведено склерозирование. Склеивание стенок кисты противопоказано больным с сопутствующими почечными патологиями. Этой группе пациентов приходилось делать повторную пункцию. В таких случаях целесообразно применять другие хирургические методы лечения кисты.
Информативность многих диагностических методов еще далека от совершенства, поэтому в некоторых случаях врачу приходится брать пункцию. Биопсия представляет собой забор небольшого участка почки с помощью хирургических инструментов. Полученный образец сразу отправляется на тщательное микроскопическое и гистологическое исследование.
Биопсия почек – показания и противопоказания
Описываемая технология помогает доктору уточнить предполагаемый диагноз, выяснить тяжесть и причины обнаруженной патологии и разработать эффективный план терапии. Дополнительно она используется с целью дифференциации болезней. Биопсия почки при гломерулонефрите обеспечивает его разграничение с другими поражениями органа:
При каком заболевании почек назначают биопсию?
Забор внутренних тканей не осуществляется по желанию пациента, его может рекомендовать только специалист исключительно при наличии веских оснований для процедуры. Биопсия почек – показания:
- органическая клубочковая или канальцевая протеинурия;
- двусторонняя гематурия;
- нефротический синдром;
- почечная недостаточность, гломерулонефрит с быстрым прогрессированием;
- тубулопатия невыясненного происхождения;
- подозрение на присутствие новообразования;
- некорректное функционирование пересаженного органа.
Терапевтическая биопсия почки проводится в следующих целях:
- подбор адекватного лечения;
- контроль эффективности выбранного курса;
- мониторинг состояния трансплантата.
Биопсия почки – противопоказания
Существуют болезни и патологические состояния, при которых нельзя проводить данную манипуляцию:
- непереносимость содержащих новокаин препаратов;
- работает только одна почка;
- нарушение свертываемости крови;
- гидронефроз;
- аневризма почечной артерии;
- правожелудочковая недостаточность;
- кавернозный туберкулез;
- тромбоз почечных вен;
- гнойный перинефрит;
- опухоль;
- психоз;
- деменция;
- пребывание в коме.
В некоторых случаях пункционная биопсия почек допустима, но должна выполняться с особой осторожностью:
- почечная недостаточность в тяжелой стадии;
- узелковый периартериит;
- диастолическая гипертония с показателями выше 110 мм ртутного столба;
- миеломная болезнь;
- выраженная степень атеросклероза;
- атипичная подвижность органа;
- нефроптоз.
Биопсия почки – за и против
Рассматриваемая процедура сопряжена с опасными осложнениями, поэтому вопрос о ее целесообразности решает квалифицированный врач. Пункция может предоставить максимальный объем информации о причинах, характере течения и тяжести болезни, помогает установить точный и безошибочный диагноз. Одновременно она способна спровоцировать негативные последствия, особенно если сделана при наличии противопоказаний.
Отдельно нефрологами обсуждается биопсия опухоли почки. Присутствие новообразований в указанном органе диагностируется и другими способами без необходимости проводить пункцию. Почти все обнаруженные наросты подлежат удалению, что обеспечивает максимальный доступ и к тканям почки, и к самой опухоли. В связи с этим специалисты очень редко назначают описываемую инвазивную манипуляцию для исследования новообразований.
Больно ли делать биопсию почки?
Представленный процесс осуществляется под действием местного обезболивающего (реже – седации или общего наркоза). Даже зная об анестезии, некоторые пациенты продолжают выяснять, насколько неприятна биопсия почки – больно или нет непосредственно во время сеанса и после него. Если процедура выполняется опытным специалистом, она вызывает только легкий дискомфорт. Правильное применение анестетика обеспечивает минимальную травматизацию.
Чем опасна биопсия почки?
Распространенным осложнением (у 20-30% пациентов) манипуляции является слабое кровотечение, которое самостоятельно прекращается в течение 2-х суток. Иногда более тяжело протекает биопсия почки – последствия могут проявится так:
- пневмоторакс;
- инфицирование мышечной ткани;
- повреждение прилегающих внутренних органов;
- интенсивное кровоизлияние;
- почечная колика;
- лихорадка;
- инфаркт органа;
- сильные боли;
- разрыв нижнего полюса почки;
- возникновение периренальной гематомы;
- снижение артериального давления;
- гнойный паранефрит;
- образование внутренней артериовенозной фистулы.
Крайне редко (менее 0,2% случаев) биопсия почки заканчивается плачевно. Самые опасные осложнения процедуры:
- прекращение функционирования органа;
- необходимость нефрэктомии;
- летальный исход.
Что может заменить биопсию почки?
Полноценных, но менее инвазивных и травматичных, аналогов описываемой технологии исследования пока не изобрели. Биопсия почки как метод диагностики отличается максимальной информативностью и точностью. Другие способы выявления патологий мочевыделительной системы не так надежны и могут давать ложные результаты. В качестве альтернативы представленной манипуляции часто используется ультразвуковое исследование, но в продвинутых клиниках биопсия почки замещается более современными технологиями:
- компьютерной томографией;
- внутривенной урографией;
- радиоизотопной ренографией;
- вено- и артериографией;
- ангиографией;
- обзорной рентгенографией с контрастированием.
Как делается биопсия почки?
Классический вариант пункции осуществляется закрытым способом. С помощью ультразвукового или рентгеновского аппарата отображается расположение почки. В соответствии с ним врач вводит специальную иглу прямо над исследуемым органом, проникая сквозь предварительно обезболенные кожу и мышечные ткани. Достигнув цели, пункционное приспособление производит автоматический забор образца. Иногда для корректного исследования нужно много биологического материала, и приходится вводить иглу несколько раз (через одно отверстие).
Есть другие методы, как делают биопсию почек:
- Открытый. Пробы ткани и последующий их анализ делаются во время оперативного вмешательства под общей анестезией.
- С доступом через яремную вену. Данная техника предпочтительна для пациентов с нарушениями сворачиваемости крови, дыхательной недостаточностью или врожденными аномалиями строения почки.
- Уретроскопия с пункцией. Способ назначается при наличии камней в лоханке и мочеточнике, трансплантированных органов, рекомендуется беременным и детям.
От чего появляется температура после биопсии почки?
Лихорадочное состояние или незначительные изменения терморегуляции часто наблюдаются спустя несколько часов или дней с проведения пункции. Жар после биопсии почки может возникнуть по следующим причинам:
- воспалительные процессы в тканях органа или мышцах;
- инфицирование кожного покрова в месте прокола;
- гнойные патологии;
- повреждения близлежащих структур.
Типичная проблема, сопряженная с биопсией почки – интенсивное и обильное внутреннее кровотечение в паранефральную клетчатку и под капсулу органа (периренальная гематома). Когда последствия этой патологии исчезают, и скопление свернувшейся биологической жидкости рассасывается, может возникнуть лихорадка. Не следует пытаться самостоятельно выяснить ее причины, лучше сразу попасть на очный прием к нефрологу.
Гематома после биопсии почки
Описываемое осложнение процедуры наблюдается редко, на него приходится меньше 1,5% случаев. Вероятность возникновения внутреннего массивного кровоизлияния и образования крупной гематомы зависит от того, насколько грамотно была выполнена биопсия почек – как проводится данная манипуляция (выбор способа), хорошо ли проведена предварительная анестезия и антисептическая обработка.
Периренальная гематома не относится к опасным побочным явлениям диагностики и не требует хирургического вмешательства, но всегда сопровождается повышением температуры тела и дополнительными неприятными симптомами:
- снижение артериального давления;
- режущие, сильные боли в области поясницы;
- появление крови в мочи или изменение ее цвета на розовый, красноватый;
- уменьшение концентрации гемоглобина в анализах крови;
- слабость, сонливость;
- отсутствие аппетита;
- нарушения мочеиспускания.
Пункция почки последствия — Пищеварительная система
Пункция почек: определение, противопоказания, подготовка, методика проведения, реабилитация и последствия

Пункция почки — что это? Данная процедура, как правило, проводится в целях диагностики, для пациентов, у которых обнаружены новообразования на почках. Медик при помощи специального инструмента прокалывает кисту, и отсасывает ее патологическое содержимое.
При этом размеры опухоли значительно уменьшаются. Пункция почки – это довольно сложная процедура, которая имеет свои показания и противопоказания. Читайте статью до конца, чтобы узнать обо всех особенностях данного метода диагностики.
Что такое пункция почки? Пункция из почки – это распространенный метод диагностики, при котором медики выполняют забор тканей органа или содержимого кисты у пациента. При помощи пункции можно не только поставить точный диагноз, но и ускорить процесс выздоровления. Данная процедура особенно эффективна при следующих почечных патологиях.
- Гломерулонефрите или пиелонефрите.
- Выявлении доброкачественного или злокачественного новообразования на почках.
- Хронической почечной недостаточности.
- Сахарном диабете, красной волчанке, амилоидозе.
- Необходимости дифференциальной диагностики патологий со схожими симптомами.
- При подготовке к трансплантации почки.
Операция малоинвазивна, выполняется достаточно быстро и редко приводит к проявлнию побочных эффектов. Все манипуляции осуществляются под точным контролем УЗИ или рентгена.
В группу риска образования кисты на почке входят люди, часто страдающие от гипертонии, инфекционно-воспалительных заболеваний органов мочевыделительной системы, туберкулеза или плеврита.
Причиной образования опухоли на почке может стать травмирование после оперативного вмешательства.
Пункция почки. Источник: 1opochkah.ru
Противопоказания
При некоторых состояниях пункция из почек невозможна. Чаще всего от такого метода диагностики отказываются при коликистозе, кальцинозе (уплотнении оболочки опухоли), парапельвикальной кисте, наличии новообразования большого размера. Кроме того, противопоказаниями к получению пункции из почки являются:
- Высокая вероятность разрыва кисты и сильного кровотечения;
- Наличие только одной почки;
- Врожденные аномалии в развитии внутренних органов;
- Некоторые виды новообразований;
- Наличие большого количества крупных конкрементов в почках;
- Инфекционное заболевание в острой или хронической форме;
- Атеросклероз, заболевания сердечно-сосудистой системы, нарушение кровообращения в почке.
Если операция назначена на период менструального кровотечения у женщины, ее придется отложить на несколько дней. В любом случае, пункция берется только после полного обследования пациента, и назначается квалифицированным врачом.
Подготовка к процедуре
Чтобы процедура оказалась максимально эффективной, а результаты диагностики точными, нужно правильно подготовиться к пункции почки. Инструкция достаточно проста, и состоит всего из нескольких пунктов.
- За 3 дня до диагностики перестаньте принимать любые лекарственные препараты, которые могут разжижить кровь.
- Постарайтесь максимально защитить себя от простудных заболеваний, так как в противном случае процедуру придется отложить до полного выздоровления.
- За сутки до операции пересмотрите свой рацион питания. Исключите из меню свежие фрукты, овощи, сладости.
- Накануне контрольного дня нужно поставить клизму для полного очищения кишечника.
- За 10 часов до пункции запрещено употреблять любую еду. Утром также стоит отказаться от курения и приема лекарственных препаратов.
Методика проведения
Помните о том, что пункция и биопсия почки – это разные понятия. Биопсия – это изъятие небольшого участка почки, выполняется при полостной операции. Пункция осуществляется через небольшой прокол в теле пациента, при помощи длинной иглы. Процедура осуществляется в стационаре, под местной анестезией.
Накануне пункции почки пациент должен пройти комплексную диагностику. Стандартное обследование включает УЗИ и рентген внутренних органов, допплерографию сосудов, КТ или МРТ. Также больной в обязательном порядке сдает кровь и мочу для определения свертываемости и аллергии на лекарственные препараты.
Процедура состоит из нескольких последовательных этапов.
- Пациент размещается на операционном столе. В зависимости от локализации кисты, больной может лежать на боку или животе. Медик определяет точное место введение иглы, угол наклона инструмента. Важно выполнить все правильно, чтобы случайно не повредить лоханку или чашечку почки. На игле монтируется специальный фиксатор. Пациенту вводится анестезия.
- При помощи скальпеля на коже делается надрез, и его края фиксируются зажимами. Это дополнение позволяет тканям быстрее восстанавливаться и сокращает время на реабилитацию.
- Далее непосредственно выполняется аспирация кистозной жидкости. Если в изъятом биоматериале нет патологических клеток, киста сразу же заполняется склерозантом. Это может быть спирт с антисептиком или антибактериальным средством. Заполнение кисты позволит предотвратить рецидив заболевания. Склерозант остается в организме от 8 до 120 минут, а затем выводится.
Если во время пункции почек медики обнаружили гной в новообразовании, рекомендуется установка дренажной системы. Склерозирующее вещество остается в полости в течение 4-5 дней. Если стенки кисты склеились, можно оценить результат операции, как положительный. Постепенно новообразование будет уменьшаться в размерах, а затем совсем исчезнет.
Реабилитация
Процесс восстановления после пункции почки достаточно быстрый, так как операция малоинвазивная. Если в течение 3-х дней никаких осложнений не обнаружено, пациента выписывают.
Медик дает больному полезные рекомендации для эффективной реабилитации. Через 2 недели нужно обязательно посетить больницу, и пройти контрольное УЗИ.
Медик оценит динамику выздоровления, оценит размеры и состояние кисты.
Если через несколько месяцев жидкость снова начинает скапливаться в кисте на почке, пациенту рекомендуется амбулаторное наблюдение. Повторная пункция может назначаться только через 6 месяцев, при полном отсутствии положительных изменений.
Последствия пункции почки
Пункция почки проводится под местной анестезией или под общим наркозом. Когда обезболивающее перестает действовать, у больного могут появиться незначительные болезненные ощущения, которые в скором времени должны исчезнуть. Если состояние наоборот ухудшается, можно утверждать о развитии осложнений.
Неприятными последствиями пункции почки могут быть:
- Пневмоторакс. Это патология, характеризующаяся скоплением газов в плевральной полости. Это приводит к серьезным проблемам – нарушению кровообращения и дыхательной функции.
- Почечные колики. Резкая и острая боль в почках возникает из-за закупорки мочевыводящих путей и проблем с оттоком мочи.
- Повышение температуры тела. Развитие инфекционного воспаления.
- Инфаркт почки, гипотония.
- Паранефрит гнойного типа.
- Артериовенозная фистула.
Все эти осложнения возникают очень редко. В первые дни после операции медик сможет с легкостью заметить развитие патологий, и предотвратить их прогрессирование. Предотвратить развитие осложнений поможет курс антибиотиков.
В первые дни после пункции пациент может жаловаться на плохое самочувствие. Время от времени возникают приступы тошноты и головной боли, повышение температуры, болевой синдром, наличие крови в моче.
О любых отклонениях от нормы нужно незамедлительно сообщать врачу.
Источник: https://uran.help/surveys/punktsiya-pochek.html
Пункция почки: показания, противопоказания, техника проведения и возможные осложнения

Прокол почечного новообразования и отсасывание патологического содержимого называется пункцией. Проведение этой процедуры способствует уменьшению размера кисты.
В этой статье мы ответим на вопрос о показаниях и противопоказаниях к проведению процедуры, а также рассмотрим основные последствия пункция почки.
Пункция является малоинвазивным диагностическим методом
Общие сведения
Киста почки выявляется у 28% людей, перешагнувших сорокалетний порог
В серьезном лечении нуждаются только 5% больных.
Пункция является популярнейшим диагностическим методом. Главным преимуществом считается малоинвазивность. Процедура выполняется под контролем ультразвукового или рентген-аппарата.
Группа риска
Кисты в почках появляются у лиц, страдающих:
- инфекционными патологиями мочевыделительной сферы;
- туберкулезом;
- плевритом;
- гипертонией.
Также новообразования появляются в почках после проведения травмирующей операции.
Когда проводится пункция?
В табличке представлены основные показания к проведению пункции.
Таблица 1. Кому назначается пункция почки?
| Заболевание | Описание |
| Воспалительный процесс, поражающий чашечно-лоханочную систему, а также почечную паренхиму. | |
| Сочетание нескольких патологий, которые проявляются 2-сторонним поражением парных органов. Главный признак – поражение почечных клубочков. В 80% случаев наблюдается развитие постстрептококкового гломерулонефрита. | |
| Для этого заболевания характерна утрата способности почек к образованию и выделению мочи. В результате нарушается осмотический, кислотно-щелочной и водно-солевой гомеостаз организма. Это приводит к постепенному поражению всех жизненно-важных систем. | |
| Нарушение белкового обмена. Сопровождается отложением в тканях почки специфических белковых соединений. | |
| Системная красная волчанка | Тяжелая системная патология, затрагивающая соединительную ткань. Природа заболевания – иммунная. Наблюдается поражение кожного покрова и внутренних органов. |
| Эндокринное заболевание, характеризующееся повышением уровня глюкозы. |
Основные противопоказания
В табличке представлены основные противопоказания к проведению пункции почки.
Таблица 2. Противопоказания к проведению пункции почки.
| Противопоказание | Почему нельзя? |
| Для получения точного результата требуется удаление содержимого и склерозирование всех новообразований. | |
| Кистозная оболочка уплотняется. Спадания после удаления жидкости не происходит. Эффект от пункции минимален. | |
| Парапельвикальное расположение кисты | На фоне неудобного местоположения новообразования затрудняется осуществление чрезкожного доступа. |
| «Сотрудничество» новообразования с полостной системой парного органа | Врач не может ввести склерозирущее средство. |
| Если размер новообразования больше 8 см, то пункция может спровоцировать рецидив. |
Особенности процедуры
Пациент обязуется готовиться к пункции по следующей инструкции:
- За 3 дня до процедуры запрещен прием лекарственных средств, способствующих разжижению крови.
- Избегать сквозняков. На фоне простуды пункция не проводится.
- За 24 часа до манипуляции отказаться от употребления фруктов, овощей, сладкого.
- Вечером перед пункцией необходимо очистить кишечник при помощи клизмы.
- Последний прием пищи – за 10 ч до процедуры.
Обратите внимание! Утром перед процедурой нельзя курить и принимать любые лекарственные средства.
Как проводится пункция почки?
Пункция проводится при помощи специальной иглы
Действия врача выглядят следующим образом:
- Поместить пациента на операционный стол. Если киста находится на латеральной поверхности снизу, посредине или сбоку, то больной укладывается лицом вниз. Если новообразование находится на медиальной поверхности парного органа, пациент укладывается на другой бок.
- Определиться с местом введения иглы и углом наклона. Важно избегать повреждения ткани парного органа, а также проведения иглы через лоханочно-чашечную систему.
- Установить на иглу фиксатор.
- Ввести болеутоляющее средство.
- Сделать на кожном покрове надрез, при помощи специального зажима аккуратно раздвинуть слои кожного покрова. Такой подход облегчает процесс тканевого восстановления и сокращает время реабилитационного периода.
- Провести аспирацию кистозной жидкости.
- При отсутствии в жидкости патологических примесей заполнить кистозную полость склерозантом. Обычно впрыскивается чистый этиловый спирт. Он может сочетаться с антибактериальными или антисептическими препаратами.
- Объем вводимого вещества составляет 23% от изначального объема. Введение склерозанта предотвращает рецидив. Через 8-17 минут вещество выводится из кистозной полости. В 10% случаев оно остается там на 120 минут.
- Если в новообразовании имеется гной, ставится дренаж методом Сельдингера. Полость тщательно санируется. Склерозирующее вещество вводится на 4-5 сутки.
Через 12 часов процедура может быть повторена. Это способствует обеспечению стабильного результата и снижению риска рецидива.
О результативности проведения манипуляции можно судить по слипанию стенок кистозного новообразования. Если оно уменьшилось в размере, прогноз благоприятен.
Наблюдение после операции
Подробная информация об этапах наблюдения за прооперированным пациентом представлена в табличке.
Таблица 3. Этапы послеоперационного наблюдения.
| Срок после оперативного вмешательства | Что происходит? |
| При отсутствии осложнений – выписка. Послеоперационные рекомендации даются в индивидуальном порядке. | |
| Прохождение УЗИ. Наблюдается динамика и состояние кисты. | |
| При повторном скапливании жидкости в кисте – амбулаторное наблюдение. |
Обратите внимание! Повторная пункция назначается на фоне отсутствия положительной динамики в течение полугода.
Возможные осложнения
Перед пункцией больному вводится болеутоляющее средство. В 15% случаев операция осуществляется под общим наркозом.
Незначительные болезненные ощущения появляются после отхождения наркоза. Если боль усиливается и сопровождается дополнительной симптоматикой, это сигналит о развитии осложнений.
Распространенные осложнения
В табличке представлены осложнения, встречающиеся в 20-30% случаев.
Таблица 4. Распространенные осложнения.
| Осложнение | Описание |
| В плевральной полости скапливается газ. Это приводит к спаданию легочной ткани и смещению средостения в здоровую сторону.Кровеносные сосуды средостения сдавливаются, купол диафрагмы опускается. На этом фоне нарушается дыхательная функция. | |
| Симптомокомплекс, обусловленный закупориванием верхних мочевыводящих путей и нарушением оттока урины из одного парного органа в мочеточник. | |
| Повышение температуры тела до 37 градусов и выше. Симптом свидетельствует о наличии инфекции. | |
| Разновидность почечной ишемии. Провокатором является полное и внезапное прекращение кровотока по почечной артерии. На этом фоне возникает риск развития вазоренальной гипертензии или хронической почечной недостаточности. | |
| Длительное понижение АД, сопровождающееся вегетативной симптоматикой. | |
| Гнойный воспалительный процесс, затрагивающий околопочечную жировую клетчатку. Характеризуется острым развитием. Провокатором является штамм стафилококка, проникший внутрь органа гематогенным образом. | |
| Внутренняя артериовенозная фистула | Представляет собой прямое соединение между сосудами без участия капиллярной сетки. Одна из форм артериовенозной мальформации.Провокатором ее появления считается травмирование кровеносных сосудов. Развивается фистула в течение 3-4 ч. |
Редкие осложнения
В табличке представлены осложнения, которые встречаются в 0,3% случаев.
Таблица 5. Опасные осложнения.
| Осложнение | Описание |
| Тяжелейшее нарушение, при котором оба органа оказываются неспособны поддерживать химическое постоянство внутренней среды.Появляются нарушения в кислотно-щелочном, осмотическом и водно-солевом балансе. | |
| Гнойный воспалительный процесс. На фоне обширной деструкции ткани наблюдается ее трансформация в тонкостенную полость, заполненную гноем. |
Обратите внимание! Гибель больного в 90% случаев наступает на фоне отказа почек.
Неопасные последствия пункции
После пункции пациент проходит профилактический курс антибактериальной терапии. Риск развития инфекционных осложнений составляет 1,8%.
Таблица 6. Неопасные симптомы:
| Признак | Описание |
| Не зависит от приема пищи. Может сопровождаться незначительными головными болями. Присутствует слабость, возможно усиление потливости. | |
| Иногда показатели дорастают до 37 градусов. Может присутствовать небольшая лихорадка. | |
| Появляются незначительные почечные колики. Тревогу следует бить в том случае, если болевой синдром усиливается. | |
| В 90% случаев в моче присутствуют кровянистые примеси. Симптом считается опасным только на фоне сочетания с другими признаками. |
Если пункция сделана правильно, а серьезные осложнения отсутствуют, эти симптомы исчезают по истечении 2-3 дней.
Появление гематомы
Развитие периренальной гематомы наблюдается в 1,6% случаев. Это неопасное осложнение, не требующее оперативного вмешательства.
Таблица 7. Сопутствующая симптоматика:
| Симптом | Описание |
| Сопровождается слабостью, сонливостью, отсутствием аппетита. Сон может быть беспокойным. Может присутствовать тошнота. | |
| Присутствует в поясничной зоне. Его характер – сильный, резкий. В течение длительного времени боль может усиливаться и ослабевать. | |
| Она становится красноватой или розовой. В 15% случаев в урине присутствуют кровянистые нити. |
Иные диагностические методы
В табличке представлены альтернативные методы диагностики.
Таблица 8. Другие диагностические методы.
| Метод | Описание |
| Ультразвуковое исследование | Позволяет выявить наличие новообразования в парном органе, помогает отследить динамику изменения кисты. Это безопасный, но неинформативный метод диагностики. |
| Устанавливает размер пораженного парного органа. Помогает определить конфигурацию почки, выявляет наличие патологических изменений как в самом органе, так и в мочеточнике. | |
| На фото компьютерная томография | Определяет степень работоспособности пораженного парного органа. Позволяет отличить кистозное новообразования от злокачественной опухоли. Помогает осуществлять контроль за лечением. |
| Биохимическое исследование | Позволяет выявить провокатора, повлиявшего на «рождение» кистозного новообразования. Помогает оценить степень снижения работоспособности исследуемого парного органа. |
| Помогает оценить степень кровоснабжения пораженного парного органа. Относится к наиболее информативным методам диагностики. |
Обратите внимание! Решение о проведении альтернативной диагностики принимается лечащим врачом.
Заключение
Если размер кистозного новообразования превышает 8 см, пункция неэффективна. По этой причине врач прибегает к лапароскопии или к удалению кисты через открытый доступ.
Более подробную информацию о пункции кисты парного органа можно узнать из видео в этой статье.
Источник: https://bolyatpochki.ru/diagnostika/drugie-metodi/pochki-punktsiya-381.html
Биопсия почки – все, что нужно знать об исследовании

Информативность многих диагностических методов еще далека от совершенства, поэтому в некоторых случаях врачу приходится брать пункцию. Биопсия представляет собой забор небольшого участка почки с помощью хирургических инструментов. Полученный образец сразу отправляется на тщательное микроскопическое и гистологическое исследование.
Биопсия почек – показания и противопоказания
Описываемая технология помогает доктору уточнить предполагаемый диагноз, выяснить тяжесть и причины обнаруженной патологии и разработать эффективный план терапии. Дополнительно она используется с целью дифференциации болезней. Биопсия почки при гломерулонефрите обеспечивает его разграничение с другими поражениями органа:
При каком заболевании почек назначают биопсию?
Забор внутренних тканей не осуществляется по желанию пациента, его может рекомендовать только специалист исключительно при наличии веских оснований для процедуры. Биопсия почек – показания:
- органическая клубочковая или канальцевая протеинурия;
- двусторонняя гематурия;
- нефротический синдром;
- почечная недостаточность, гломерулонефрит с быстрым прогрессированием;
- тубулопатия невыясненного происхождения;
- подозрение на присутствие новообразования;
- некорректное функционирование пересаженного органа.
Терапевтическая биопсия почки проводится в следующих целях:
- подбор адекватного лечения;
- контроль эффективности выбранного курса;
- мониторинг состояния трансплантата.
Биопсия почки – противопоказания
Существуют болезни и патологические состояния, при которых нельзя проводить данную манипуляцию:
- непереносимость содержащих новокаин препаратов;
- работает только одна почка;
- нарушение свертываемости крови;
- гидронефроз;
- аневризма почечной артерии;
- правожелудочковая недостаточность;
- кавернозный туберкулез;
- тромбоз почечных вен;
- гнойный перинефрит;
- опухоль;
- психоз;
- деменция;
- пребывание в коме.
В некоторых случаях пункционная биопсия почек допустима, но должна выполняться с особой осторожностью:
- почечная недостаточность в тяжелой стадии;
- узелковый периартериит;
- диастолическая гипертония с показателями выше 110 мм ртутного столба;
- миеломная болезнь;
- выраженная степень атеросклероза;
- атипичная подвижность органа;
- нефроптоз.
Биопсия почки – за и против
Рассматриваемая процедура сопряжена с опасными осложнениями, поэтому вопрос о ее целесообразности решает квалифицированный врач.
Пункция может предоставить максимальный объем информации о причинах, характере течения и тяжести болезни, помогает установить точный и безошибочный диагноз.
Одновременно она способна спровоцировать негативные последствия, особенно если сделана при наличии противопоказаний.
Отдельно нефрологами обсуждается биопсия опухоли почки. Присутствие новообразований в указанном органе диагностируется и другими способами без необходимости проводить пункцию.
Почти все обнаруженные наросты подлежат удалению, что обеспечивает максимальный доступ и к тканям почки, и к самой опухоли.
В связи с этим специалисты очень редко назначают описываемую инвазивную манипуляцию для исследования новообразований.
Больно ли делать биопсию почки?
Представленный процесс осуществляется под действием местного обезболивающего (реже – седации или общего наркоза).
Даже зная об анестезии, некоторые пациенты продолжают выяснять, насколько неприятна биопсия почки – больно или нет непосредственно во время сеанса и после него.
Если процедура выполняется опытным специалистом, она вызывает только легкий дискомфорт. Правильное применение анестетика обеспечивает минимальную травматизацию.Распространенным осложнением (у 20-30% пациентов) манипуляции является слабое кровотечение, которое самостоятельно прекращается в течение 2-х суток. Иногда более тяжело протекает биопсия почки – последствия могут проявится так:
- пневмоторакс;
- инфицирование мышечной ткани;
- повреждение прилегающих внутренних органов;
- интенсивное кровоизлияние;
- почечная колика;
- лихорадка;
- инфаркт органа;
- сильные боли;
- разрыв нижнего полюса почки;
- возникновение периренальной гематомы;
- снижение артериального давления;
- гнойный паранефрит;
- образование внутренней артериовенозной фистулы.
Крайне редко (менее 0,2% случаев) биопсия почки заканчивается плачевно. Самые опасные осложнения процедуры:
- прекращение функционирования органа;
- необходимость нефрэктомии;
- летальный исход.
Что может заменить биопсию почки?
Полноценных, но менее инвазивных и травматичных, аналогов описываемой технологии исследования пока не изобрели. Биопсия почки как метод диагностики отличается максимальной информативностью и точностью.
Другие способы выявления патологий мочевыделительной системы не так надежны и могут давать ложные результаты.
В качестве альтернативы представленной манипуляции часто используется ультразвуковое исследование, но в продвинутых клиниках биопсия почки замещается более современными технологиями:
- компьютерной томографией;
- внутривенной урографией;
- радиоизотопной ренографией;
- вено- и артериографией;
- ангиографией;
- обзорной рентгенографией с контрастированием.
Как делается биопсия почки?
Классический вариант пункции осуществляется закрытым способом. С помощью ультразвукового или рентгеновского аппарата отображается расположение почки.
В соответствии с ним врач вводит специальную иглу прямо над исследуемым органом, проникая сквозь предварительно обезболенные кожу и мышечные ткани. Достигнув цели, пункционное приспособление производит автоматический забор образца.
Иногда для корректного исследования нужно много биологического материала, и приходится вводить иглу несколько раз (через одно отверстие).
Есть другие методы, как делают биопсию почек:
- Открытый. Пробы ткани и последующий их анализ делаются во время оперативного вмешательства под общей анестезией.
- С доступом через яремную вену. Данная техника предпочтительна для пациентов с нарушениями сворачиваемости крови, дыхательной недостаточностью или врожденными аномалиями строения почки.
- Уретроскопия с пункцией. Способ назначается при наличии камней в лоханке и мочеточнике, трансплантированных органов, рекомендуется беременным и детям.
От чего появляется температура после биопсии почки?
Лихорадочное состояние или незначительные изменения терморегуляции часто наблюдаются спустя несколько часов или дней с проведения пункции. Жар после биопсии почки может возникнуть по следующим причинам:
- воспалительные процессы в тканях органа или мышцах;
- инфицирование кожного покрова в месте прокола;
- гнойные патологии;
- повреждения близлежащих структур.
Типичная проблема, сопряженная с биопсией почки – интенсивное и обильное внутреннее кровотечение в паранефральную клетчатку и под капсулу органа (периренальная гематома).
Когда последствия этой патологии исчезают, и скопление свернувшейся биологической жидкости рассасывается, может возникнуть лихорадка.
Не следует пытаться самостоятельно выяснить ее причины, лучше сразу попасть на очный прием к нефрологу.
Гематома после биопсии почки
Описываемое осложнение процедуры наблюдается редко, на него приходится меньше 1,5% случаев. Вероятность возникновения внутреннего массивного кровоизлияния и образования крупной гематомы зависит от того, насколько грамотно была выполнена биопсия почек – как проводится данная манипуляция (выбор способа), хорошо ли проведена предварительная анестезия и антисептическая обработка.
Периренальная гематома не относится к опасным побочным явлениям диагностики и не требует хирургического вмешательства, но всегда сопровождается повышением температуры тела и дополнительными неприятными симптомами:
- снижение артериального давления;
- режущие, сильные боли в области поясницы;
- появление крови в мочи или изменение ее цвета на розовый, красноватый;
- уменьшение концентрации гемоглобина в анализах крови;
- слабость, сонливость;
- отсутствие аппетита;
- нарушения мочеиспускания.
| Микобактерии туберкулеза – все, что нужно знать о палочке Коха Микобактерии туберкулеза отличаются высокой устойчивостью к внешней среде. При неправильно подобранном препарате сложно вылечиться от недуга, провоцируемого палочкой Коха. Данная статья знакомит со свойствами этих микроорганизмов, способами их выявления и путями распространения. | Магнитно-резонансная томография – современная диагностика всего организма Магнитно-резонансная томография – безболезненная технология для точной и подробной диагностики любых органов и систем. Прочитайте в новой статье, для чего назначается МРТ и что показывает данное исследование. Узнайте о противопоказаниях к проведению манипуляции. |
| Генетический анализ – о чем можно узнать с его помощью и как это сделать? Хотите сдать генетический анализ, но не знаете, как проводится исследование, что устанавливает, какой материал необходим? Читайте статью, которая содержит полную информацию о разновидностях такого лабораторного метода, рассматривает заболевания, выявляемые этим путем. | КТ-ангиография – современный взгляд на сосуды изнутри Высокая эффективность такого метода диагностики как КТ-ангиография, позволяет современным медикам справиться с такими сложными сосудистыми проблемами, которые раньше выявить было проблематично. К ним относятся: рак, туберкулез, заболевания сердца, цирроз и многие другие. |
Источник: https://womanadvice.ru/biopsiya-pochki-vse-chto-nuzhno-znat-ob-issledovanii
Пункция кисты почки: процедура проведения, показания и последствия

Киста почки в большинстве случаев протекает без выраженной симптоматики и не требует лечения. Если же патология сопровождается болевым синдромом, повышением АД или расстройствами выделительной функции, то пациенту показана операция.
В наши дни врачи стараются обойтись без резекции органа и чаще всего проводят пункцию кисты почки. Это безболезненный и малотравматичный метод хирургического лечения.
Как проходит процедура? И насколько она эффективна? Эти вопросы мы рассмотрим в статье.
Описание процедуры
Врач проводит пункцию кисты почки под контролем УЗИ. Хирург делает небольшой надрез на коже, вводит иглу в кистозную полость и удаляет жидкость. Содержимое отправляют в лабораторию на гистологическое исследование. На месте кисты остается пустая полость, которая впоследствии зарастает.
Этот метод оперативного лечения обладает следующими достоинствами:
- малой травматичностью;
- низкой вероятностью осложнений;
- быстрым восстановлением здоровья пациента после операции.
Однако пункция кисты почки имеет и недостатки. После такой операции нельзя исключать рецидив патологии. Чтобы избежать повторного появления кисты, во время пункции в полость вводят склерозирующие препараты.
Кроме этого, при проколе в органы выделения может попасть инфекция. Поэтому процедуру необходимо проводить, строго соблюдая правила асептики. Также для предотвращения инфицирования назначают послеоперационный курс антибиотикотерапии.
Показания
Если киста имеет маленькие размеры и не влияет на работу почек, то операцию не проводят. В этом случае пациенту назначают динамическое наблюдение. Ему необходимо периодически посещать уролога, а также проходить лабораторные и инструментальные обследования.
Если же патология протекает неблагоприятно, то пациенту необходима пункция кисты почки. Показания к операции следующие:
- выраженный болевой синдром;
- расстройства мочеиспускания;
- стойкая артериальная гипертензия почечного происхождения;
- крупные размеры кисты;
- высокий риск озлокачествления клеток кистозной полости.
В прежние времена при наличии такой симптоматики приходилось проводить иссечение или полное удаление почки. В наши дни оперативное лечение кисты осуществляют чаще всего путем пункции. Резекцию применяют только в крайних случаях.
Правила подготовки
Если пациенту назначили пункцию, то необходимо тщательно подготовиться к процедуре. Врачи-хирурги рекомендуют придерживаться следующих правил:
- За неделю до операции нужно перестать принимать лекарства, разжижающие кровь.
- За несколько дней до процедуры из рациона исключают овощи, фрукты и мучные изделия.
- Пункцию проводят натощак. Последний прием еды допускается не ранее, чем за 8 – 9 часов до операции.
- Если процедура назначена на утро, то вечером накануне пункции нужно очистить кишечник с помощью клизмы.
Необходимо также подстричь волосы внизу живота и в лобковой зоне. Сбривать растительность не рекомендуется. Это может привести к раздражению эпидермиса, а кожа в операционном поле должна быть здоровой.
Если пациент страдает варикозным расширением вен, то следует взять с собой компрессионное белье. Его необходимо надеть перед процедурой и носить после проведения пункции.
Послеоперационный период
В отзывах об удалении кисты почки пункцией отмечается, что после процедуры у многих пациентов повышалась температура. Кроме этого, в месте прокола, как правило, образуется крупная гематома.
Однако такая симптоматика не должна вызывать опасений. Это естественная реакция организма на хирургическое вмешательство.
Через несколько дней лихорадка проходит, а гематома рассасывается в течение 1 – 2 недель.
Если пункция прошла без осложнений, то пациента выписывают из стационара через 2 – 3 дня после процедуры. Если в ходе операции применялось дренирование, то пребывание в больнице может затянуться до 7 дней.
В домашних условиях больному необходимо принимать антибиотики для предотвращения возможного инфицирования.
В течение 7 – 10 дней после выписки из стационара нужно также соблюдать следующие рекомендации:
- Носить специальный бандаж.
- Избегать физических нагрузок.
- Не принимать алкоголь и мочегонные средства.
- Исключить из рациона острую и соленую пищу.
Через 2 недели после пункции пациенту необходимо явиться к врачу на УЗИ-обследование. Это необходимо для контроля за состоянием полости.
Если у пациента во время ультразвукового обследования определяется повторное продуцирование кистозной жидкости, то необходимо динамическое наблюдение в течение 2 месяцев. Если такой процесс продолжается полгода, то пункцию проводят еще раз. Однако рецидивы патологии после склерозирования отмечаются довольно редко.
Мнение пациентов
Можно встретить немало положительных отзывов о пункции кисты почки. В сообщениях отмечается, что процедура прошла практически безболезненно. Небольшие неприятные ощущения возникали только во время воздействия этанола на стенки кисты. Однако жжение исчезало сразу же после удаления склерозирующего вещества.
Отзывы пациентов о пункции кисты почки свидетельствуют о том, что организм довольно быстро восстанавливается после вмешательства. Примерно через 2 недели после процедуры больные смогли вернуться к привычному образу жизни.
Рецидивы патологии отмечались очень редко. Повторное выделение кистозной жидкости диагностировалось в основном у тех пациентов, которым не было проведено склерозирование.
Склеивание стенок кисты противопоказано больным с сопутствующими почечными патологиями. Этой группе пациентов приходилось делать повторную пункцию.В таких случаях целесообразно применять другие хирургические методы лечения кисты.
Источник: https://FB.ru/article/452828/punktsiya-kistyi-pochki-protsedura-provedeniya-pokazaniya-i-posledstviya
Пункция кисты почки под контролем УЗИ: последствия прокола
Статистические медицинские данные подтверждают наличие одной или множественной кисты почек у четверти населения планеты. Патология не знает границ, различия пола и возраста, однако может остаться в малых размерах, не требующих вмешательства или разрастаться, доставляя пациенту определенные неудобства. Частота заболевания увеличивается с возрастом: чем старше человек, тем чаще диагностируется образование. Тем не менее, всего 8% пациентов требуют лечения, всем остальным достаточно наблюдения и профилактических мер.
Что такое пункция почки?
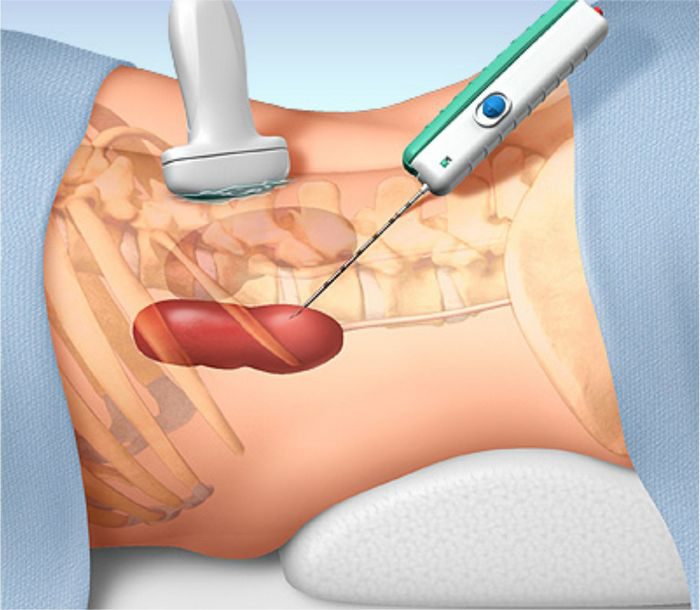 Являясь одним из самых эффективных методов исследований, пункция почки имеет минимальную инвазивность
Являясь одним из самых эффективных методов исследований, пункция почки имеет минимальную инвазивностьСохраняясь в малоформатном состоянии, патология почек никак не воздействует на организм, но если появляются такие симптомы, как:
- болевые ощущения, дискомфорт в области поясницы или больного органа;
- проблемы с мочеиспусканием, изменение характеристик урины;
- беспричинное повышение давления.
Следует обратиться к доктору, который может выписать назначение на анализ пункции. Являясь одним из самых эффективных методов исследований, пункция почки имеет минимальную инвазивность и представляет собой малый прокол образования с отсасыванием жидкости через иглу. Иногда процедура проводится с введением склерозанта. Процесс контролируется ультразвуковой или рентгеновской визуализацией, поэтому риск ошибки минимизирован.
Важно! В недалеком прошлом процедура в более ,чем 50% случаев приводила к повторному рецидиву и быстрому накоплению жидкости в биологической полости. Сегодня проблема решена. Благодаря введению склерозанта, единожды дренированная полость больше не наполняется и не представляет угрозы развития и перерождения в злокачественную опухоль.
Склерозирование – введение в полость чистого этанола в объеме примерно четверти откачанной жидкости. Может применяться смесь спирта и антибиотиков, антисептиков. Откачка лекарства производится через 5-7 минут или, как советуют некоторые специалисты, через 2 часа после начала введения. Исследования показывают, что повторное введение склерозанта через 12 часов дает более ярко выраженный эффект процедуры и минимизирует вероятность рецидива кистоза.
Рекомендуем к прочтению:
Когда без пункции не обойтись?
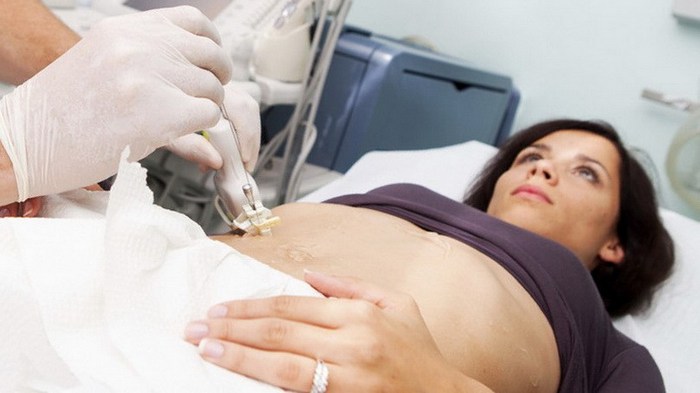 На сегодняшний день пункция почек под контролем УЗИ считается одним из самых передовых методов исцеления пациентов
На сегодняшний день пункция почек под контролем УЗИ считается одним из самых передовых методов исцеления пациентовПростая киста почки, не вызывающая продуктивной динамической симптоматики не требует вмешательства, но если присутствует ярко выраженный болевой симптом, нарушение мочевыделительной функции, повышение температуры тела, проводится пункция кисты почки. Показаниями к удалению образования служит также большой размер биологической полости и высокий риск угрозы жизни пациенту.
Важно! Не следует путать пункцию и пункционную биопсию. Биопсия – это прижизненное взятие ткани органа на исследование. Проводится для подтверждения диагноза, подбора наиболее эффективного лечения, контроля донорского органа при пересадке. Вся процедура напоминает прокол с вытяжкой жидкости, но дополнена забором ткани. Биопсия – процесс диагностический, пункция – лечебный.
На сегодняшний день пункция почек под контролем УЗИ считается одним из самых передовых методов исцеления пациентов. Укороченный период воздействия, минимальный прокол, высокая эффективность и отсутствие осложнений – явные плюсы методики перед любым другим лечением.
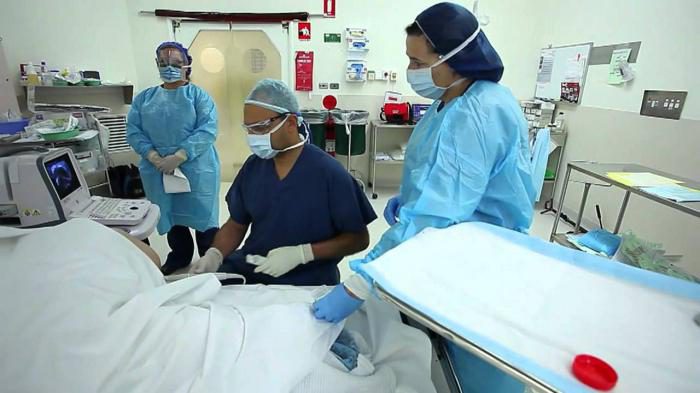
Как проводится процедура и противопоказания к ней
 Для проведения лечения больной не проходит длительного подготовительного курса и выполняет только минимальные назначения лечащего доктора
Для проведения лечения больной не проходит длительного подготовительного курса и выполняет только минимальные назначения лечащего доктораДля проведения лечения больной не проходит длительного подготовительного курса и выполняет только минимальные назначения лечащего доктора. Визит к специалисту занимает не более 40 минут, вся процедура проводится под местным обезболиванием. Пациент укладывается на бок на кушетку, место прокола обрабатывается анестетиком, специальной иглой осуществляется прокол кожи и тканей, затем из кисты отсасывается жидкость.
Важно! Пунктат обычно имеет желтоватый оттенок, но может быть бурым или красноватым. Ультразвуковое сопровождение, обязательное при процедуре, минимизирует риск погрешностей и гарантирует откачку жидкости в полном объеме.
После проведения процедуры, часть жидкости отправляется на биохимическое, цитологическое исследование, а киста наполняется контрастным веществом для проверки сообщения с чашей, лоханкой почки. Если изоляция полная, мешочек заполняется склерозирующим составом, удаляемым через установленный промежуток времени. Процедура окончена, стенки кисты спадают, срастаются и рубцуются. Следует отметить, что ткани кисты очень тонкие, поэтому никаких последствий при правильном проведении пункции, пациент не ощущает.
Рекомендуем к прочтению:
Противопоказания:
- в случае множественных или многокамерных кист почек пункция не проводится, так как сложно провести нужные манипуляции в должном объеме;
- при наличии кальциноза или склероза стенок образования стенки утолщаются и после выкачки содержимого, не спадают, поэтому процедура в данном случае малоэффективна;
- при парапельвикальном расположении образования чрезкожный доступ затруднен;
- в случае сообщения биологической полости с системой почек нельзя вводить склерозирующее вещество, а значит, эффективность процедуры предельно мала;
- при достижении образованием размеров от 8 см, требуется операция по удалению;
- процедура невозможна, если есть заболевания с риском кровотечения, разрыва почки или при единичной почке у пациента;
- некоторые виды опухолевых патологий органа, наличие камней;
- лихорадочное состояние больного, инфекционные заболевания;
- атеросклероз, нарушения со стороны сердечнососудистой системы;
- цикличные выделения у женщин.
Важно! Чем меньше размер полости, тем лучше прогнозы полного излечения. В некоторых случаях введение этанола невозможно, поэтому пункция также отменяется по показаниям индивидуальной непереносимости.
Последствия и возможные осложнения
 При правильном проведении пункции почек нет никаких серьезных последствий и осложнений для здоровья пациента
При правильном проведении пункции почек нет никаких серьезных последствий и осложнений для здоровья пациентаПри правильном проведении пункции почек нет никаких серьезных последствий и осложнений для здоровья пациента. Постоянный контроль ультразвуком исключает вероятность ошибки, повреждение сосудов или системы органов. Предварительный прием антибактериальных препаратов снижает возможность заражения, инфицирования. Но все же есть некоторые последствия:
- тошнота, позывы рвоты, головокружение;
- кратковременное повышение температуры;
- образование гематомы в месте прокола;
- изменение цвета урины;
- общая слабость.
Абсолютно все симптомы отличаются кратковременностью и проходят через 5-12 часов.
Важно! Пункция кистоза почек имеет высокую вероятность полного излечения. Примерно в 75% пациентам достаточно одноразового введения склерозирующего вещества и 94% пациентов никогда больше не испытывают проблем с кистозом после повторного процесса (можно делать только через 12 часов).
Биопсия почки – как делается, «за« и «против» процедуры

Информативность многих диагностических методов еще далека от совершенства, поэтому в некоторых случаях врачу приходится брать пункцию. Биопсия представляет собой забор небольшого участка почки с помощью хирургических инструментов. Полученный образец сразу отправляется на тщательное микроскопическое и гистологическое исследование.
Биопсия почек – показания и противопоказания
Описываемая технология помогает доктору уточнить предполагаемый диагноз, выяснить тяжесть и причины обнаруженной патологии и разработать эффективный план терапии. Дополнительно она используется с целью дифференциации болезней. Биопсия почки при гломерулонефрите обеспечивает его разграничение с другими поражениями органа:
При каком заболевании почек назначают биопсию?
Забор внутренних тканей не осуществляется по желанию пациента, его может рекомендовать только специалист исключительно при наличии веских оснований для процедуры. Биопсия почек – показания:
- органическая клубочковая или канальцевая протеинурия;
- двусторонняя гематурия;
- нефротический синдром;
- почечная недостаточность, гломерулонефрит с быстрым прогрессированием;
- тубулопатия невыясненного происхождения;
- подозрение на присутствие новообразования;
- некорректное функционирование пересаженного органа.
Терапевтическая биопсия почки проводится в следующих целях:
- подбор адекватного лечения;
- контроль эффективности выбранного курса;
- мониторинг состояния трансплантата.
Биопсия почки – противопоказания
Существуют болезни и патологические состояния, при которых нельзя проводить данную манипуляцию:
- непереносимость содержащих новокаин препаратов;
- работает только одна почка;
- нарушение свертываемости крови;
- гидронефроз;
- аневризма почечной артерии;
- правожелудочковая недостаточность;
- кавернозный туберкулез;
- тромбоз почечных вен;
- гнойный перинефрит;
- опухоль;
- психоз;
- деменция;
- пребывание в коме.
В некоторых случаях пункционная биопсия почек допустима, но должна выполняться с особой осторожностью:
- почечная недостаточность в тяжелой стадии;
- узелковый периартериит;
- диастолическая гипертония с показателями выше 110 мм ртутного столба;
- миеломная болезнь;
- выраженная степень атеросклероза;
- атипичная подвижность органа;
- нефроптоз.
Биопсия почки – за и против

Рассматриваемая процедура сопряжена с опасными осложнениями, поэтому вопрос о ее целесообразности решает квалифицированный врач. Пункция может предоставить максимальный объем информации о причинах, характере течения и тяжести болезни, помогает установить точный и безошибочный диагноз. Одновременно она способна спровоцировать негативные последствия, особенно если сделана при наличии противопоказаний.
Отдельно нефрологами обсуждается биопсия опухоли почки. Присутствие новообразований в указанном органе диагностируется и другими способами без необходимости проводить пункцию. Почти все обнаруженные наросты подлежат удалению, что обеспечивает максимальный доступ и к тканям почки, и к самой опухоли. В связи с этим специалисты очень редко назначают описываемую инвазивную манипуляцию для исследования новообразований.
Больно ли делать биопсию почки?
Представленный процесс осуществляется под действием местного обезболивающего (реже – седации или общего наркоза). Даже зная об анестезии, некоторые пациенты продолжают выяснять, насколько неприятна биопсия почки – больно или нет непосредственно во время сеанса и после него. Если процедура выполняется опытным специалистом, она вызывает только легкий дискомфорт. Правильное применение анестетика обеспечивает минимальную травматизацию.
Чем опасна биопсия почки?
Распространенным осложнением (у 20-30% пациентов) манипуляции является слабое кровотечение, которое самостоятельно прекращается в течение 2-х суток. Иногда более тяжело протекает биопсия почки – последствия могут проявится так:
- пневмоторакс;
- инфицирование мышечной ткани;
- повреждение прилегающих внутренних органов;
- интенсивное кровоизлияние;
- почечная колика;
- лихорадка;
- инфаркт органа;
- сильные боли;
- разрыв нижнего полюса почки;
- возникновение периренальной гематомы;
- снижение артериального давления;
- гнойный паранефрит;
- образование внутренней артериовенозной фистулы.
Крайне редко (менее 0,2% случаев) биопсия почки заканчивается плачевно. Самые опасные осложнения процедуры:
- прекращение функционирования органа;
- необходимость нефрэктомии;
- летальный исход.
Что может заменить биопсию почки?

Полноценных, но менее инвазивных и травматичных, аналогов описываемой технологии исследования пока не изобрели. Биопсия почки как метод диагностики отличается максимальной информативностью и точностью. Другие способы выявления патологий мочевыделительной системы не так надежны и могут давать ложные результаты. В качестве альтернативы представленной манипуляции часто используется ультразвуковое исследование, но в продвинутых клиниках биопсия почки замещается более современными технологиями:
- компьютерной томографией;
- внутривенной урографией;
- радиоизотопной ренографией;
- вено- и артериографией;
- ангиографией;
- обзорной рентгенографией с контрастированием.
Как делается биопсия почки?
Классический вариант пункции осуществляется закрытым способом. С помощью ультразвукового или рентгеновского аппарата отображается расположение почки. В соответствии с ним врач вводит специальную иглу прямо над исследуемым органом, проникая сквозь предварительно обезболенные кожу и мышечные ткани. Достигнув цели, пункционное приспособление производит автоматический забор образца. Иногда для корректного исследования нужно много биологического материала, и приходится вводить иглу несколько раз (через одно отверстие).
Есть другие методы, как делают биопсию почек:
- Открытый. Пробы ткани и последующий их анализ делаются во время оперативного вмешательства под общей анестезией.
- С доступом через яремную вену. Данная техника предпочтительна для пациентов с нарушениями сворачиваемости крови, дыхательной недостаточностью или врожденными аномалиями строения почки.
- Уретроскопия с пункцией. Способ назначается при наличии камней в лоханке и мочеточнике, трансплантированных органов, рекомендуется беременным и детям.
От чего появляется температура после биопсии почки?
Лихорадочное состояние или незначительные изменения терморегуляции часто наблюдаются спустя несколько часов или дней с проведения пункции. Жар после биопсии почки может возникнуть по следующим причинам:
- воспалительные процессы в тканях органа или мышцах;
- инфицирование кожного покрова в месте прокола;
- гнойные патологии;
- повреждения близлежащих структур.
Типичная проблема, сопряженная с биопсией почки – интенсивное и обильное внутреннее кровотечение в паранефральную клетчатку и под капсулу органа (периренальная гематома). Когда последствия этой патологии исчезают, и скопление свернувшейся биологической жидкости рассасывается, может возникнуть лихорадка. Не следует пытаться самостоятельно выяснить ее причины, лучше сразу попасть на очный прием к нефрологу.
Гематома после биопсии почки
Описываемое осложнение процедуры наблюдается редко, на него приходится меньше 1,5% случаев. Вероятность возникновения внутреннего массивного кровоизлияния и образования крупной гематомы зависит от того, насколько грамотно была выполнена биопсия почек – как проводится данная манипуляция (выбор способа), хорошо ли проведена предварительная анестезия и антисептическая обработка.
Периренальная гематома не относится к опасным побочным явлениям диагностики и не требует хирургического вмешательства, но всегда сопровождается повышением температуры тела и дополнительными неприятными симптомами:
- снижение артериального давления;
- режущие, сильные боли в области поясницы;
- появление крови в мочи или изменение ее цвета на розовый, красноватый;
- уменьшение концентрации гемоглобина в анализах крови;
- слабость, сонливость;
- отсутствие аппетита;
- нарушения мочеиспускания.
Пункция Почки: Показания к Назначению, Проведение
Прокол почечного новообразования и отсасывание патологического содержимого называется пункцией. Проведение этой процедуры способствует уменьшению размера кисты.
В этой статье мы ответим на вопрос о показаниях и противопоказаниях к проведению процедуры, а также рассмотрим основные последствия пункция почки.

Пункция является малоинвазивным диагностическим методом
Общие сведения

Киста почки выявляется у 28% людей, перешагнувших сорокалетний порог
В серьезном лечении нуждаются только 5% больных.
Пункция является популярнейшим диагностическим методом. Главным преимуществом считается малоинвазивность. Процедура выполняется под контролем ультразвукового или рентген-аппарата.
Группа риска
Кисты в почках появляются у лиц, страдающих:
- инфекционными патологиями мочевыделительной сферы;
- туберкулезом;
- плевритом;
- гипертонией.
Также новообразования появляются в почках после проведения травмирующей операции.
Когда проводится пункция?
В табличке представлены основные показания к проведению пункции.
Таблица 1. Кому назначается пункция почки?
| Заболевание | Описание |
 Пиелонефрит | Воспалительный процесс, поражающий чашечно-лоханочную систему, а также почечную паренхиму. |
 Гломерулонефрит | Сочетание нескольких патологий, которые проявляются 2-сторонним поражением парных органов. Главный признак – поражение почечных клубочков. В 80% случаев наблюдается развитие постстрептококкового гломерулонефрита. |
 Почечная недостаточность | Для этого заболевания характерна утрата способности почек к образованию и выделению мочи. В результате нарушается осмотический, кислотно-щелочной и водно-солевой гомеостаз организма. Это приводит к постепенному поражению всех жизненно-важных систем. |
 Амилоидоз | Нарушение белкового обмена. Сопровождается отложением в тканях почки специфических белковых соединений. |
 Системная красная волчанка | Тяжелая системная патология, затрагивающая соединительную ткань. Природа заболевания – иммунная. Наблюдается поражение кожного покрова и внутренних органов. |
 Сахарный диабет | Эндокринное заболевание, характеризующееся повышением уровня глюкозы. |
Основные противопоказания
В табличке представлены основные противопоказания к проведению пункции почки.
Таблица 2. Противопоказания к проведению пункции почки.
| Противопоказание | Почему нельзя? |
 Множественные кисты | Для получения точного результата требуется удаление содержимого и склерозирование всех новообразований. |
 Кальциноз | Кистозная оболочка уплотняется. Спадания после удаления жидкости не происходит. Эффект от пункции минимален. |
 Парапельвикальное расположение кисты | На фоне неудобного местоположения новообразования затрудняется осуществление чрезкожного доступа. |
 «Сотрудничество» новообразования с полостной системой парного органа | Врач не может ввести склерозирущее средство. |
 Большой диаметр кисты. | Если размер новообразования больше 8 см, то пункция может спровоцировать рецидив. |
Особенности процедуры
Пациент обязуется готовиться к пункции по следующей инструкции:
- За 3 дня до процедуры запрещен прием лекарственных средств, способствующих разжижению крови.
- Избегать сквозняков. На фоне простуды пункция не проводится.
- За 24 часа до манипуляции отказаться от употребления фруктов, овощей, сладкого.
- Вечером перед пункцией необходимо очистить кишечник при помощи клизмы.
- Последний прием пищи – за 10 ч до процедуры.
Обратите внимание! Утром перед процедурой нельзя курить и принимать любые лекарственные средства.
Как проводится пункция почки?

Пункция проводится при помощи специальной иглы
Действия врача выглядят следующим образом:
- Поместить пациента на операционный стол. Если киста находится на латеральной поверхности снизу, посредине или сбоку, то больной укладывается лицом вниз. Если новообразование находится на медиальной поверхности парного органа, пациент укладывается на другой бок.
- Определиться с местом введения иглы и углом наклона. Важно избегать повреждения ткани парного органа, а также проведения иглы через лоханочно-чашечную систему.
- Установить на иглу фиксатор.
- Ввести болеутоляющее средство.
- Сделать на кожном покрове надрез, при помощи специального зажима аккуратно раздвинуть слои кожного покрова. Такой подход облегчает процесс тканевого восстановления и сокращает время реабилитационного периода.
- Провести аспирацию кистозной жидкости.
- При отсутствии в жидкости патологических примесей заполнить кистозную полость склерозантом. Обычно впрыскивается чистый этиловый спирт. Он может сочетаться с антибактериальными или антисептическими препаратами.
- Объем вводимого вещества составляет 23% от изначального объема. Введение склерозанта предотвращает рецидив. Через 8-17 минут вещество выводится из кистозной полости. В 10% случаев оно остается там на 120 минут.
- Если в новообразовании имеется гной, ставится дренаж методом Сельдингера. Полость тщательно санируется. Склерозирующее вещество вводится на 4-5 сутки.
Через 12 часов процедура может быть повторена. Это способствует обеспечению стабильного результата и снижению риска рецидива.
О результативности проведения манипуляции можно судить по слипанию стенок кистозного новообразования. Если оно уменьшилось в размере, прогноз благоприятен.
Наблюдение после операции
Подробная информация об этапах наблюдения за прооперированным пациентом представлена в табличке.
Таблица 3. Этапы послеоперационного наблюдения.
| Срок после оперативного вмешательства | Что происходит? |
 3 сутки | При отсутствии осложнений – выписка. Послеоперационные рекомендации даются в индивидуальном порядке. |
 14 суток | Прохождение УЗИ. Наблюдается динамика и состояние кисты. |
 60 суток | При повторном скапливании жидкости в кисте – амбулаторное наблюдение. |
Обратите внимание! Повторная пункция назначается на фоне отсутствия положительной динамики в течение полугода.
Возможные осложнения
Перед пункцией больному вводится болеутоляющее средство. В 15% случаев операция осуществляется под общим наркозом.
Незначительные болезненные ощущения появляются после отхождения наркоза. Если боль усиливается и сопровождается дополнительной симптоматикой, это сигналит о развитии осложнений.
Распространенные осложнения
В табличке представлены осложнения, встречающиеся в 20-30% случаев.
Таблица 4. Распространенные осложнения.
| Осложнение | Описание |
 Пневмоторакс | В плевральной полости скапливается газ. Это приводит к спаданию легочной ткани и смещению средостения в здоровую сторону. Кровеносные сосуды средостения сдавливаются, купол диафрагмы опускается. На этом фоне нарушается дыхательная функция. |
 Почечная колика | Симптомокомплекс, обусловленный закупориванием верхних мочевыводящих путей и нарушением оттока урины из одного парного органа в мочеточник. |
 Лихорадка | Повышение температуры тела до 37 градусов и выше. Симптом свидетельствует о наличии инфекции. |
 Инфаркт почки | Разновидность почечной ишемии. Провокатором является полное и внезапное прекращение кровотока по почечной артерии. На этом фоне возникает риск развития вазоренальной гипертензии или хронической почечной недостаточности. |
 Гипотония | Длительное понижение АД, сопровождающееся вегетативной симптоматикой. |
 Гнойный паранефрит | Гнойный воспалительный процесс, затрагивающий околопочечную жировую клетчатку. Характеризуется острым развитием. Провокатором является штамм стафилококка, проникший внутрь органа гематогенным образом. |
 Внутренняя артериовенозная фистула | Представляет собой прямое соединение между сосудами без участия капиллярной сетки. Одна из форм артериовенозной мальформации. Провокатором ее появления считается травмирование кровеносных сосудов. Развивается фистула в течение 3-4 ч. |
Редкие осложнения
В табличке представлены осложнения, которые встречаются в 0,3% случаев.
Таблица 5. Опасные осложнения.
| Осложнение | Описание |
 Отказ почки | Тяжелейшее нарушение, при котором оба органа оказываются неспособны поддерживать химическое постоянство внутренней среды. Появляются нарушения в кислотно-щелочном, осмотическом и водно-солевом балансе. |
 Обширный пионефроз | Гнойный воспалительный процесс. На фоне обширной деструкции ткани наблюдается ее трансформация в тонкостенную полость, заполненную гноем. |
Обратите внимание! Гибель больного в 90% случаев наступает на фоне отказа почек.
Неопасные последствия пункции
После пункции пациент проходит профилактический курс антибактериальной терапии. Риск развития инфекционных осложнений составляет 1,8%.
Таблица 6. Неопасные симптомы:
| Признак | Описание |
 Тошнота | Не зависит от приема пищи. Может сопровождаться незначительными головными болями. Присутствует слабость, возможно усиление потливости. |
 Подъем температуры тела | Иногда показатели дорастают до 37 градусов. Может присутствовать небольшая лихорадка. |
 Болевой синдром | Появляются незначительные почечные колики. Тревогу следует бить в том случае, если болевой синдром усиливается. |
 Примеси в моче | В 90% случаев в моче присутствуют кровянистые примеси. Симптом считается опасным только на фоне сочетания с другими признаками. |
Если пункция сделана правильно, а серьезные осложнения отсутствуют, эти симптомы исчезают по истечении 2-3 дней.
Появление гематомы
Развитие периренальной гематомы наблюдается в 1,6% случаев. Это неопасное осложнение, не требующее оперативного вмешательства.
Таблица 7. Сопутствующая симптоматика:
| Симптом | Описание |
 Снижение АД | Сопровождается слабостью, сонливостью, отсутствием аппетита. Сон может быть беспокойным. Может присутствовать тошнота. |
 Болевой синдром | Присутствует в поясничной зоне. Его характер – сильный, резкий. В течение длительного времени боль может усиливаться и ослабевать. |
 Изменение оттенка мочи | Она становится красноватой или розовой. В 15% случаев в урине присутствуют кровянистые нити. |
Иные диагностические методы
В табличке представлены альтернативные методы диагностики.
Таблица 8. Другие диагностические методы.
| Метод | Описание |
 Ультразвуковое исследование | Позволяет выявить наличие новообразования в парном органе, помогает отследить динамику изменения кисты. Это безопасный, но неинформативный метод диагностики. |
 Рентген-исследование | Устанавливает размер пораженного парного органа. Помогает определить конфигурацию почки, выявляет наличие патологических изменений как в самом органе, так и в мочеточнике. |
 На фото компьютерная томография | Определяет степень работоспособности пораженного парного органа. Позволяет отличить кистозное новообразования от злокачественной опухоли. Помогает осуществлять контроль за лечением. |
 Биохимическое исследование | Позволяет выявить провокатора, повлиявшего на «рождение» кистозного новообразования. Помогает оценить степень снижения работоспособности исследуемого парного органа. |
 Допплерография | Помогает оценить степень кровоснабжения пораженного парного органа. Относится к наиболее информативным методам диагностики. |
Обратите внимание! Решение о проведении альтернативной диагностики принимается лечащим врачом.
Заключение
Если размер кистозного новообразования превышает 8 см, пункция неэффективна. По этой причине врач прибегает к лапароскопии или к удалению кисты через открытый доступ.
Более подробную информацию о пункции кисты парного органа можно узнать из видео в этой статье.
процедура проведения, показания и последствия
Киста почки в большинстве случаев протекает без выраженной симптоматики и не требует лечения. Если же патология сопровождается болевым синдромом, повышением АД или расстройствами выделительной функции, то пациенту показана операция. В наши дни врачи стараются обойтись без резекции органа и чаще всего проводят пункцию кисты почки. Это безболезненный и малотравматичный метод хирургического лечения. Как проходит процедура? И насколько она эффективна? Эти вопросы мы рассмотрим в статье.
Описание процедуры
Врач проводит пункцию кисты почки под контролем УЗИ. Хирург делает небольшой надрез на коже, вводит иглу в кистозную полость и удаляет жидкость. Содержимое отправляют в лабораторию на гистологическое исследование. На месте кисты остается пустая полость, которая впоследствии зарастает.
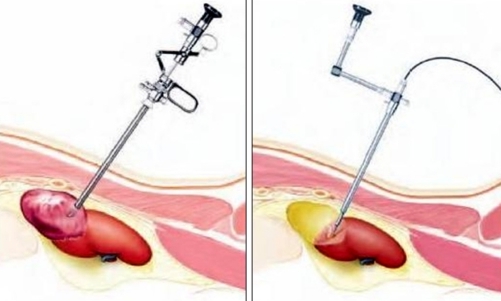
Этот метод оперативного лечения обладает следующими достоинствами:
- малой травматичностью;
- низкой вероятностью осложнений;
- быстрым восстановлением здоровья пациента после операции.
Однако пункция кисты почки имеет и недостатки. После такой операции нельзя исключать рецидив патологии. Чтобы избежать повторного появления кисты, во время пункции в полость вводят склерозирующие препараты.
Кроме этого, при проколе в органы выделения может попасть инфекция. Поэтому процедуру необходимо проводить, строго соблюдая правила асептики. Также для предотвращения инфицирования назначают послеоперационный курс антибиотикотерапии.
Показания
Если киста имеет маленькие размеры и не влияет на работу почек, то операцию не проводят. В этом случае пациенту назначают динамическое наблюдение. Ему необходимо периодически посещать уролога, а также проходить лабораторные и инструментальные обследования.
Если же патология протекает неблагоприятно, то пациенту необходима пункция кисты почки. Показания к операции следующие:
- выраженный болевой синдром;
- расстройства мочеиспускания;
- стойкая артериальная гипертензия почечного происхождения;
- крупные размеры кисты;
- высокий риск озлокачествления клеток кистозной полости.

В прежние времена при наличии такой симптоматики приходилось проводить иссечение или полное удаление почки. В наши дни оперативное лечение кисты осуществляют чаще всего путем пункции. Резекцию применяют только в крайних случаях.
Противопоказания
Пункцию кисты почки можно делать далеко не всем пациентам. Это хирургическое вмешательство имеет противопоказания. Поэтому перед операцией необходимо пройти комплексное обследование, чтобы уточнить размеры, локализацию и структуру новообразования,
Противопоказания к проведению пункции следующие:
- Чрезмерно крупные размеры кистозной полости (более 7- 8 см). В таких случаях киста часто рецидивирует, даже при введении склерозирующих препаратов. Таким пациентам показана резекция почки.
- Уплотненные стенки кисты. Такую полость практически невозможно склерозировать, так как ее плотные стенки не склеиваются. Пункция в данном случае неэффективна.
- Локализация кисты в почечных лоханках или синусах. В такие труднодоступные участки органа невозможно проникнуть через надрез в коже.
- Киста сообщается с системой почечных канальцев. В этом случае невозможно провести склеивание стенок полости. Склерозирующее вещество неизбежно попадет в канальцы и распространится по всему органу, что приведет к тяжелому поражению почки.
- Множественные и многокамерные кисты. Во время пункции хирургу приходится удалять содержимое из каждого новообразования или камеры. Затем пораженные участки необходимо склерозировать. Проведение пункции существенно усложняется и редко приводит к положительным результатам.
Кроме этого, пункцию не делают в острый период любых заболеваний. Процедуру откладывают до полного выздоровления пациента.
Правила подготовки
Если пациенту назначили пункцию, то необходимо тщательно подготовиться к процедуре. Врачи-хирурги рекомендуют придерживаться следующих правил:
- За неделю до операции нужно перестать принимать лекарства, разжижающие кровь.
- За несколько дней до процедуры из рациона исключают овощи, фрукты и мучные изделия.
- Пункцию проводят натощак. Последний прием еды допускается не ранее, чем за 8 — 9 часов до операции.
- Если процедура назначена на утро, то вечером накануне пункции нужно очистить кишечник с помощью клизмы.
Необходимо также подстричь волосы внизу живота и в лобковой зоне. Сбривать растительность не рекомендуется. Это может привести к раздражению эпидермиса, а кожа в операционном поле должна быть здоровой.
Если пациент страдает варикозным расширением вен, то следует взять с собой компрессионное белье. Его необходимо надеть перед процедурой и носить после проведения пункции.
Методика проведения
Пациент ложится на операционный стол. Положение тела зависит от локализации новообразования. Затем врач обрабатывает операционное поле антисептиками и делает инъекции местных анестетиков.
При проведении пункции необходима точность. Очень важно не задеть иглой паренхиму почек и кровеносные сосуды. Поэтому вся процедура проходит под контролем УЗИ. С помощью ультразвука хирург определяет необходимую глубину и локализацию введения инструмента. После этого врач надевает на иглу специальный фиксатор. Это устройство регулирует глубину прокола. Кроме этого, игла снабжена специальным наконечником, который виден на мониторе УЗИ-аппарата. Это обеспечивает высокую точность и безопасность процедуры.
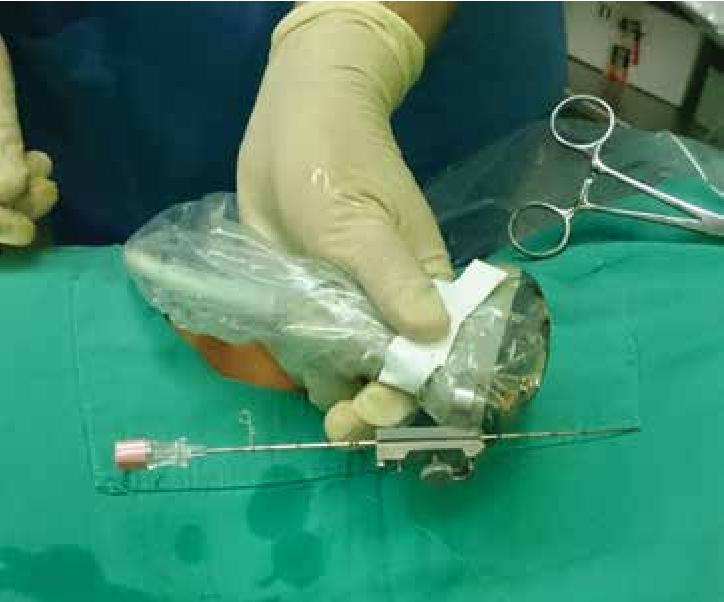
Хирург делает скальпелем небольшой разрез на коже. Затем врач раздвигает ткани и закрепляет их с помощью зажимов. Через надрез в кистозную полость помещают иглу и проводят эвакуацию содержимого.
Пункцию дополняют следующими процедурами:
- склерозированием;
- дренированием.
Как уже упоминалось, новообразование может появиться вновь после пункции. Киста почки 3 см и более нередко рецидивирует. Поэтому во многих случаях процедуру дополняют склерозированием. В кистозную полость вводят раствор этанола. Количество склерозирующего вещества должно составлять 1/4 часть объема удаленной жидкости.
Этиловый спирт оставляют в полости кисты на 5 — 20 минут. За это время клетки стенок кисты отмирают и перестают продуцировать жидкость. Затем этанол удаляют. Если процедура была проведена удачно, то стенки кистозной полости склеиваются. Это минимизирует вероятность рецидивов патологии.

Если в удаленной кистозной жидкости обнаруживается гной или кровь, то немедленное склерозирование противопоказано. В этом случае сначала делают дренирование. В полость вставляют специальные трубки и проводят ее очищение и промывание.
Дренаж оставляют на 3 — 5 дней до полного исчезновения признаков воспаления. В течение этого времени санацию повторяют еще несколько раз. Затем вводят склерозирующее вещество и убирают дренажные трубки.
Насколько болезненна процедура? Этот вопрос интересует многих больных. Приведем мнение тех пациентов, кто делал пункцию кисты почки. В отзывах сообщается, что во время прокола и удаления жидкости никаких болезненных ощущений не возникает. Это связано с тем, что процедура проводится под местной анестезией. Однако при введении склерозирующего вещества большинство пациентов испытывают сильное жжение.
Возможные осложнения
Если операция была проведена квалифицированным хирургом, то осложнения отмечаются крайне редко. Если же во время пункции допускались врачебные ошибки, то это может привести к травматизации сосудов и кровоизлиянию в кистозную полость или клетчатку почки. Иглой также можно повредить паренхиму органа, что в дальнейшем может спровоцировать воспалительный процесс. Однако серьезные ошибки в ходе операции встречаются очень редко, так как процедура осуществляется под наблюдением УЗИ.
При нарушении правил асептики в почку может проникнуть инфекция. Это приводит к развитию гнойного воспаления. У части пациентов может возникать аллергическая реакция на анестетик или раствор этанола для склерозирования.
Послеоперационный период
В отзывах об удалении кисты почки пункцией отмечается, что после процедуры у многих пациентов повышалась температура. Кроме этого, в месте прокола, как правило, образуется крупная гематома. Однако такая симптоматика не должна вызывать опасений. Это естественная реакция организма на хирургическое вмешательство. Через несколько дней лихорадка проходит, а гематома рассасывается в течение 1 — 2 недель.
Если пункция прошла без осложнений, то пациента выписывают из стационара через 2 — 3 дня после процедуры. Если в ходе операции применялось дренирование, то пребывание в больнице может затянуться до 7 дней.
В домашних условиях больному необходимо принимать антибиотики для предотвращения возможного инфицирования.

В течение 7 — 10 дней после выписки из стационара нужно также соблюдать следующие рекомендации:
- Носить специальный бандаж.
- Избегать физических нагрузок.
- Не принимать алкоголь и мочегонные средства.
- Исключить из рациона острую и соленую пищу.
Через 2 недели после пункции пациенту необходимо явиться к врачу на УЗИ-обследование. Это необходимо для контроля за состоянием полости.
Если у пациента во время ультразвукового обследования определяется повторное продуцирование кистозной жидкости, то необходимо динамическое наблюдение в течение 2 месяцев. Если такой процесс продолжается полгода, то пункцию проводят еще раз. Однако рецидивы патологии после склерозирования отмечаются довольно редко.
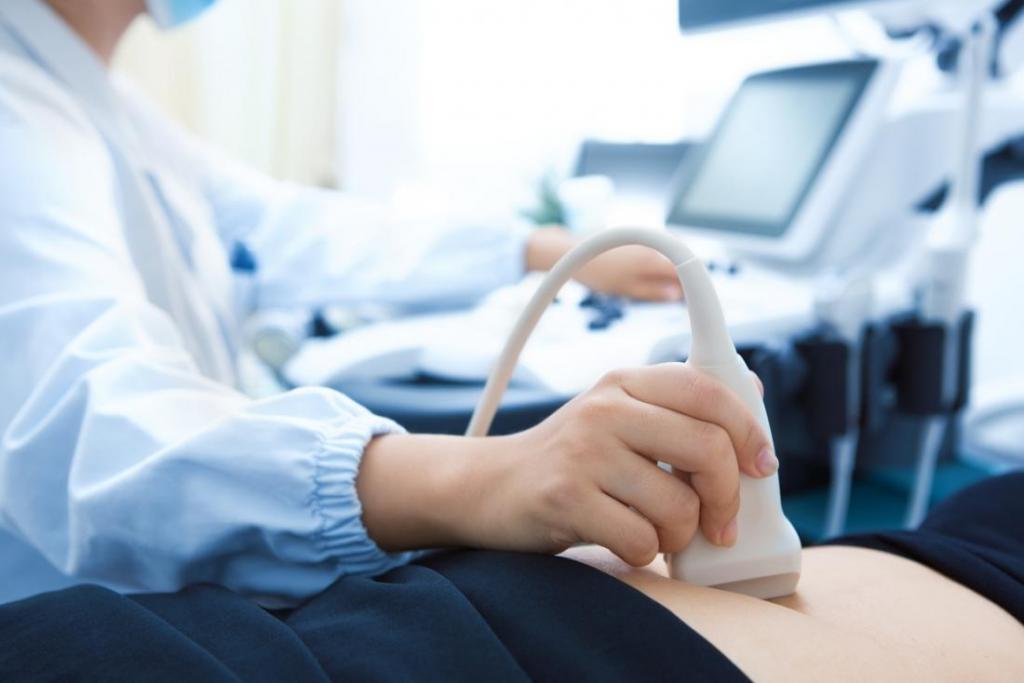
Мнение пациентов
Можно встретить немало положительных отзывов о пункции кисты почки. В сообщениях отмечается, что процедура прошла практически безболезненно. Небольшие неприятные ощущения возникали только во время воздействия этанола на стенки кисты. Однако жжение исчезало сразу же после удаления склерозирующего вещества.
Отзывы пациентов о пункции кисты почки свидетельствуют о том, что организм довольно быстро восстанавливается после вмешательства. Примерно через 2 недели после процедуры больные смогли вернуться к привычному образу жизни.
Рецидивы патологии отмечались очень редко. Повторное выделение кистозной жидкости диагностировалось в основном у тех пациентов, которым не было проведено склерозирование. Склеивание стенок кисты противопоказано больным с сопутствующими почечными патологиями. Этой группе пациентов приходилось делать повторную пункцию. В таких случаях целесообразно применять другие хирургические методы лечения кисты.
