Почечный рефлюкс — Здоровье и печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.В урологии встречается такое заболевание, как пузырно-мочеточниковый рефлюкс (ПМР). Это довольно редкий недуг, который чаще всего наблюдается у детей. Однако патология может обнаруживаться и у взрослого населения. Давайте разберем, что представляет собой ПМР, чем он опасен и какими методами с ним бороться.
Содержание статьи:
Описание болезни
Чтобы понять, какая патология называется пузырно-мочеточниковый рефлюкс, необходимо немного углубиться в анатомическое строение человека.
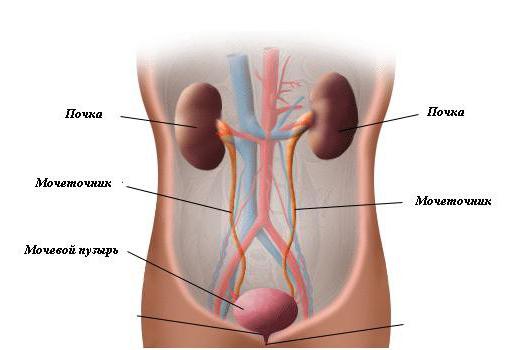
Мочевой пузырь — это полый мышечный орган. Он предназначен для скопления урины до того времени, пока не произошел акт мочеиспускания. Пузырь имеет 3 отверстия. Два из них соединяются с мочеточниками. По этим каналам урина поступает из почек в пузырь. Третье отверстие предназначено для опорожнения. Это место соединения мочеиспускательного канала с пузырем.
Мочеточники являются воронкообразными трубами. Они входят в пузырь под острым углом. Мочеточники обладают односторонней специфической клапанной системой. Именно она предотвращает обратное движение урины в мочеточник и далее в почку. Так функционирует здоровая система.
Если у человека диагностируется пузырно-мочеточниковый рефлюкс, то механизм, защищающий организм от обратного движения мочи, не функционирует. Соответственно, урина может двигаться в одном и другом направлении. Таким образом, в результате нарушенного оттока мочи жидкость скапливается в пузыре, а затем забрасывается в мочеточники. Это приводит к растяжению, деформации последних. При тяжелых формах рефлюкса моча способна доходить даже до почек.
Причины патологии
Источники возникновения заболевания полностью не изучены. Медики связывают пузырно-мочеточниковый рефлюкс у детей с врожденным аномальным развитием данного сегмента. Поэтому у них чаще диагностируется первичная патология. Это недуг, проявившийся на фоне врожденных аномалий.
Пузырно-мочеточниковый рефлюкс у взрослых в большинстве случаев вторичный. Развитие патологии продиктовано имеющимися заболеваниями.
Первичными причинами являются:
- неправильная локализация устья мочеточника;
- дивертикул пузыря;
- незрелость смыкательных аппаратов устья;
- укорочение подслизистого туннеля интрамурального отдела мочеточников;
- патологическая форма устья;
- удвоение мочеточника, в результате чего канал располагается вне треугольника пузыря.
К вторичным факторам, приводящим к развитию недуга, в результате которого нарушается нормальный отток мочи, относят следующие патологии:
- инфравезикальная обструкция;
- аденома простаты;
- склероз шейки пузыря;
- цистит в районе устьев;
- стеноз либо стриктура мочеиспускательного канала;
- инфекционные недуги клапанов мочеиспускательного канала;
- дисфункция пузыря.
Классификация заболевания
Патология разделяется на три разновидности:
- Активный ПМР. Его появление продиктовано исключительно актом мочеиспускания.
- Пассивный. Проявляется во время заполнения пузыря.
- Смешанный или пассивно-активный. Для недуга характерно сочетание вышеназванных состояний.
Кроме того, отдельно выделяют такую патологию, как интермитирующий рефлюкс. Проявляется данное заболевание как рецидивирующий пиелонефрит.
Степени патологии
Болезнь может характеризоваться различной формой тяжести.
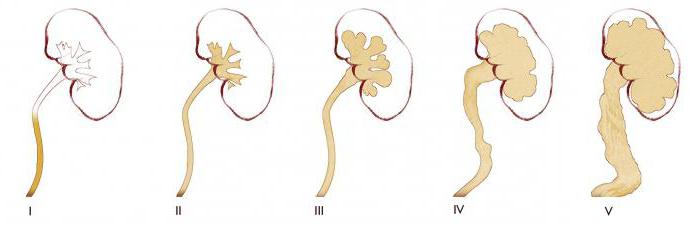
По протеканию выделяют следующие степени пузырно-мочеточникового рефлюкса:
- Данный вид характеризуется забросом урины в тазовую зону мочеточника. При первой степени не происходит расширение канала.
- Обратный отток охватывает весь мочеточник. Кроме того, наблюдается заброс урины в чашечку, лоханку. Однако ни сам канал, ни отделы почки не расширяются.
- Для данной степени характерен заброс мочи в чашечно-лоханочную систему почки. Последняя значительно расширяется. Но мочеточник не изменяется. Его диаметр соответствует норме.
- Для данной стадии характерно расширение и чашечно-лоханочного аппарата, и мочеточника в результате обильного заброса урины.
- При этой степени снижается функционирование почки. Такая клиника продиктована истончением отдела, вырабатывающего мочу.
Симптомы заболевания
К сожалению, очень сложно выявить на начальной стадии пузырно-мочеточниковый рефлюкс. Симптомы патологии, как правило, стертые. Именно поэтому диагностируется заболевание чаще всего тогда, когда развились уже осложнения.
Однако существует определенная группа признаков, по которым можно заподозрить развитие недуга у детей:
- недостаточная масса тела младенца при рождении;
- задержка в физическом развитии;
- нарушение функционирования мочевого пузыря.
У взрослых несколько иначе проявляется пузырно-мочеточниковый рефлюкс. Симптомы, характеризующие заболевание, как правило, следующие:
- срочно и часто возникают позывы к мочеиспусканию;
- болевой дискомфорт в области живота либо таза;
- небольшое количество урины;
- моча мутная, с плохим запахом;
- во время мочеиспускания появляется ощущение жжения;
- протекание урины;
- наличие крови в моче;
- частые ночные пробуждения, чтобы сходить в туалет;
- лихорадка, озноб;
- болевые ощущения в спине, боковых ребрах.
Осложнения болезни
Пузырно-мочеточниковый рефлюкс может привести к крайне негативным последствиям. Данная патология часто провоцирует вторичные поражения почки. Органы сморщиваются, наблюдается ухудшение их основной функции – фильтрации.
В результате рефлюкса происходит нарушение нормального удаления мочи. Урина, содержащая микробную флору, беспрепятственно проникает в мочеточники и почки. Поэтому в органах постоянно наблюдается инфекция и воспаление.
Кроме того, во время мочеиспускания в районе лоханок увеличивается давление. Это приводит к еще большему повреждению почечных тканей.
Сморщивание почки и ее склероз приводят к появлению вторичной гипертензии. Эта патология крайне плохо поддается лечению. При таком состоянии нередко приходится удалять почку с мочеточником.
Диагностика заболевания
При упорных пиелонефритах можно заподозрить пузырно-мочеточниковый рефлюкс. Диагностика включает в себя ряд обследований:
- УЗИ.
- Анализ крови и мочи.
- КТ.
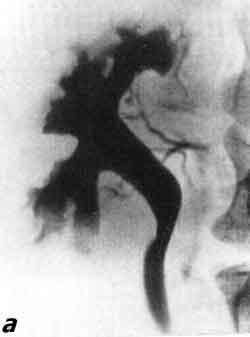
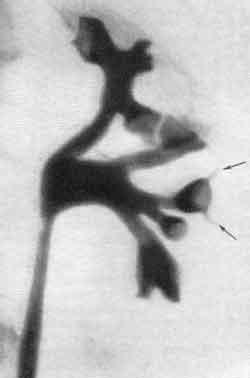
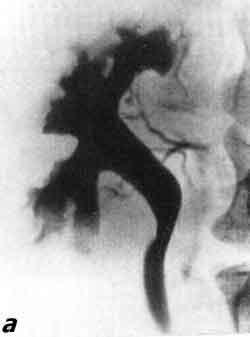
- Цистоуретрография. Через катетер в пузырь вводят жидкость. Как только он заполнится, делается ряд снимков. Рентген выполняется и во время мочеиспускания.
- Внутривенная пиелограмма. При данном обследовании жидкость, различимую на рентгеновских снимках, вводят внутривенно. В этом случае необходимо подождать, пока вещество из крови поступит в почки и пузырь.
- Ядерное сканирование. Для обследования применяются различные радиоактивные материалы. Их могут вводить непосредственно в пузырь либо в вену. Данное обследование позволяет определить степень функционирования мочевыделительной системы.
Лечебные мероприятия
Только врач может определить стратегию борьбы с такой патологией, как пузырно-мочеточниковый рефлюкс. Лечение направлено на устранение причины заболевания и профилактику осложнений.
Самое тяжелое последствие, которое может развиться на фоне недуга, — это рефлюкс-нефропатия. Патология представляет собой воспалительный деструктивный процесс, протекающий в паренхиме почки.
Тактика лечения зависит от причины недуга и его тяжести.
Консервативное лечение
Данная тактика крайне эффективна при ранних стадиях болезни. Особенно успешно лечится пузырно-мочеточниковый рефлюкс у детей. У взрослых пациентов в 70 % всех случаев наступает улучшение.
Главная задача консервативной терапии заключается в своевременной борьбе с инфекциями, охватывающими мочевыделительную систему.
Лечение включает следующие направления:
- Физиотерапия. Мероприятия позволяют устранять метаболические нарушения, происходящие в пузыре.
- Назначение антибактериальных препаратов. Их выписывают пациентам, у которых диагностируются инфекции в мочевыводящих путях.
- Соблюдение диеты. Больным обязательно рекомендуется коррекция питания. Диета подразумевает ограничение употребления белка и соли.
- Катетеризация пузыря.
- Применение гипотензивных лекарств. Применяются такие медикаменты в том случае, если в результате ПМР у пациента повышается давление.
- Рекомендовано регулярное мочеиспускание. Такие мероприятия необходимо осуществлять каждые 2 часа, независимо от позыва в туалет.

Если подозревается пузырно-мочеточниковый рефлюкс у детей, лечение должно происходить в условиях стационара. Изначально ребенка обследуют. Определив причину патологии, назначают соответствующее лечение, направленное на устранение источника болезни.
В случае подтверждения врожденной аномалии детям рекомендуется хирургическое вмешательство.
Эндоскопическая операция
Данное вмешательство рекомендуется в том случае, если консервативное лечение не дало желаемого результата либо при врожденной патологии у детей. Однако эндоскопическая коррекция пузырно-мочеточникового рефлюкса проводится исключительно при 1, 2, 3-й степенях заболевания. И только в том случае, если сохранилась сократительная активность устья.
Данная операция является минимально инвазивной хирургией. Заключается она в следующем. Под нижнюю полуокружность устья вводится специальный имплантат. Он позволяет сомкнуться верхней и нижней губе. В результате этого усиливается пассивный компонент антирефлюксного механизма.
Хирургическое лечение
К открытым операциям прибегают в следующих случаях:
- если ни консервативное, ни эндоскопическое лечение не дали необходимых результатов;
- при патологиях 4-й, 5-й степени;
- в случае врожденных аномалий у детей, которые невозможно устранить эндоскопическим методом.
Коррекция пузырно-мочеточникового рефлюкса проводится в большинстве случаев на открытом пузыре. Основная цель хирургического вмешательства – это формирование под слизистой пузыря, где локализуется мочеточник, необходимого прохода.
После такой операции создается определенная преграда, защищающая мочеточник и пузырь от поступления в них урины.
Хирургическое лечение обеспечивает отличные результаты, согласно статистике, в 75-98 % всех случаев. Однако оперативное вмешательство не лишено и недостатков.
Минусами процедуры являются:
- длительный наркоз;
- долгий реабилитационный период;
- в случае рецидива повторная операция протекает значительно сложнее.
Профилактические мероприятия
Способен ли рефлюкс исчезнуть самостоятельно? Если патология диагностируется у ребенка на начальной стадии, то она действительно может пройти по мере развития и роста малыша. Однако для этого нужно уберечь кроху от обострений и инфекций. Если такие условия соблюдены, то практически у 10-50 % детей патология проходит самостоятельно. Но она способна оставить после себя на тканях рубцовые изменения.
При ПМР 3-й степени или выше не следует уповать на самостоятельное исчезновение. Такие дети нуждаются в адекватной терапии, назначенной врачом.
Чтобы предупредить развитие и прогрессирование ПМР, нужно:
- Своевременно лечить все воспалительные недуги мочевой системы.
- Любое нарушение акта мочеиспускания требует обязательного обращения к врачу.
- Беременным следует обязательно посещать своего доктора. Кроме того, женщина, ждущая ребенка, должна придерживаться здорового образа жизни и правильного, полноценного питания.
ПМР – это очень серьезная патология. Данную болезнь нужно лечить на начальных стадиях, не допуская ее прогрессирования. Поэтому обязательно обращайтесь к компетентным специалистам.
Источник: FB.ru
Читайте также
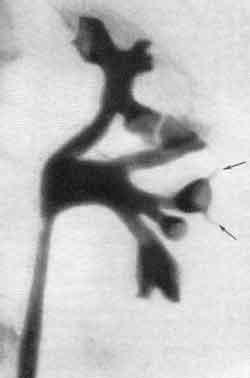
Лоханочно-почечные рефлюксы
В связи с широким применением в медицинской практике ретроградной пиелографии возникло учение о лоханочно-почечных рефлюксах. В основу этого учения положены наблюдения над обратным затеканием контрастной жидкости из лоханки в почечную паренхиму с последующим оттоком в общую систему кровообращения. В одних случаях это обратное затекание содержимого лоханки осуществляется вследствие небольших надрывов чашечек в области их форниксов, в других — содержимое лоханки проникает из вершины сосочков глубоко в канальцевую систему почки.
Знание современного учения о лоханочно-почечных рефлюксах крайне необходимо врачу, ибо оно предотвращает диагностические ошибки при интерпретации пиелограмм и содействует углубленному изучению патогенеза многих заболеваний почек и верхних мочевых путей.
Многочисленными экспериментальными и клиническими наблюдениями установлено, что форникальная зона чашечек нормальной почки человека вследствие особого ее строения обнаруживает повышенное предрасположение к разрыву, даже при сравнительно небольшом повышении внутрилоханочного давления. Обычно после того, как наступает нарушение целости форникса, моча или контрастная жидкость легко проникает за пределы лоханки и прежде всего в почечный синус.
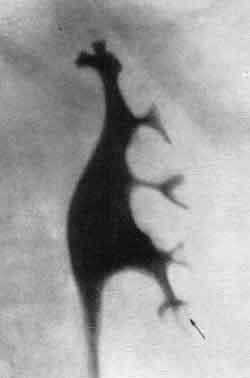
Явление проникновения содержимого лоханки в почечную интерстициальную ткань и ее сосуды в результате нарушения целости слизистой чашечки в области форникса называется форникальным рефлюксом (рис. 226, 1). Если же происходит затекание лоханочного содержимого в канальцы сосочка без надрыва слизистой чашечки и затем это содержимое проникает далее из канальцев в межуточную почечную ткань, то такой рефлюкс называется тубулярным (рис. 226, 2). Это два основных вида лоханочно-почечных рефлюксов. Они отличаются друг от друга как различным местом проникновения содержимого лоханки в почечную паренхиму, так и различной морфологической и рентгенологической картиной.
Рефлюкс на пиелограмме — это в большинстве случаев видимое выражение нарушенного опорожнения почечной лоханки и; следовательно, чрезмерно повышенного внутрилоханочного давления. Повышенное давление в лоханке может возникнуть в результате внезапной закупорки мочеточника конкрементом либо от переполнения контрастной средой лоханки при производстве пиелографии, либо в результате нарушенного нервно-мышечного тонуса верхних мочевых путей, приводящего к гиперкинезу.
Рис.
226. Основные; пути проникновения
содержимого чашечки и лоханки в почечную
ткань.
1 — при форникальном рефлюксе; 2 — при тубулярном рефлюксе. а — v. arcuata; б — v. stellata; в — vv. interlobulares.
Частота рефлюксов при ретроградной пиелографии, но данным разных авторов, колеблется от 1,33 до 28%. Kohler в 1953 г. сообщил о 21,8% лоханочно-почечных рефлюксов. По нашим данным (А. Я. Пытель, 1959), рефлюксы при ретроградной пиелографии наблюдаются в 15%. Bossi и Viviani (1962) сообщили о 97 случаях рефлюксов на 546 ретроградных пиелографии, что соответствует 17,7% . Рефлюксы при экскреторной урографии, производимой с компрессией мочеточников, по данным Olsson (1948), встречаются в 3,7%, а по данным Boyarsky (1957), в 2,5%. Вообще среди всех случаев экскреторной урографии лоханочно-почечиые рефлюксы наблюдаются от 2,5% (Olsson, 1948) до 4,13% (Bossi и Viviani, 1962). Среди всех видов рефлюксов форникальные наблюдаются в 76,2%., а тубулярные в 23,8%. Как форникальный, так и тубулярный рефлюкс может проявляться в различных формах и степенях интенсивности инфильтрации почечной ткани (см. ниже классификацию рефлюксов). Они могут иметь место и в одной и той же почке, но в разных чашечках. Известное значение в возникновении рефлюксов, очевидно, имеет и форма лоханки, и ее положение. Согласно нашим наблюдениям, у больных, на пиелограммах которых были выявлены рефлюксы, последние в 73% исходили из лоханки ампулярной экстраренальной формы и в 27% — из лоханки интраренального вида.
ФОРНИКАЛЬНЫЙ РЕФЛЮКС
В начальных фазах повышенного внутрилоханочного давления имеется форникальная резорбция, которая может достигнуть больших степеней. В дальнейшем, если повышение внутрилоханочного давления продолжается, и заполнение почечной лоханки все усиливается, возникает разрыв форникса, что обусловливает затекание мочи и контрастной жидкости в почечный синус, окружающий чашечки. Так возникает пиело-синусный рефлюкс.
Пиелографически этот вид рефлюкса распознается по тени, располагающейся по краю форникса, т. е. на чашечной нише в виде маленького рога (рис. 227, а). В том случае, если в синус проникнет большое количество содержимого лоханки, рогообразный начальный экстравазат приобретает более грубые очертания и имеет вид неправильной формы глыбок, которые могут иногда окружать даже шейку чашечки (рис. 227, б). Если же содержимое лоханки продолжает оставаться под повышенным давлением, то поступающее в почечный синус количество мочи или контрастной жидкости будет увеличиваться и станет, затем распространяться вдоль сосудов, но периваскулярным щелевым пространствам, главным образом по ходу разветвляющихся вен почки: интерлобарным, дугообразным, радиальным — кортикальным. Рентгенологически прохождение контрастной жидкости на пиелограммах в этих случаях обозначается наличием тонких полос соответственно периваскулярным пространствам по ходу вен. Этот вариант форникального рефлюкса называется перивенозным или периваскулярным рефлюксом. При дальнейшем переполнении контрастной жидкостью периваскулярных пространств наступает диффузная инфильтрация почечной паренхимы. Иногда периваскулярное распространение контрастной жидкости соответствует vv. arciformes, в результате чего на пиелограмме становятся видимыми так называемые аркады, часто неправильно расцениваемые в литературе как вторжение или прорыв контрастной жидкости непосредственно в вены. При периваскулярном рефлюксе речь может идти только о заполнении периваскулярных пространств дугообразных вен при одновременном сжатии этих сосудов.
Рис.
227. Пиело-синусный рефлюкс. а — тень в
виде рога; б — тень в виде глыбок.
Истинный пиело-венозный рефлюкс, когда контрастная жидкость проникает в кровяное русло путем отрыва или разрыва сжатых сосудов (что имеет место чаще всего в области кортико-медуллярной зоны почечной паренхимы), сравнительно редок. Явление, называемое в литературе и в повседневной практике пиело-венозным рефлюксом, на самом деле чаще всего является перивенозным рефлюксом. Если контрастная жидкость действительно вторгается в венозное кровяное русло, то она быстро в нем разбавляется кровью и столь же быстро отводится по почечной вене в нижнюю полую вену. К пиело-венозному рефлюксу должны быть отнесены и такие виды обратного тока содержимого лоханки, когда последнее, проникнув сквозь поврежденный свод чашечки, приводит к нарушению стенки одной из вен форникального венозного сплетения. Истинные пиело-венозные рефлюксы на пиелограмме удается видеть редко (рис. 228, 229). При проникновении контрастной жидкости в почечный синус и в нериваскулярные (перивенозные) пространства возникающие при этом на рентгенограммах тени можно видеть в течение 10—20 минут. Наоборот, при пиело-венозном рефлюксе тени контрастной жидкости, находящейся в венах, быстро исчезают по указанным выше причинам.
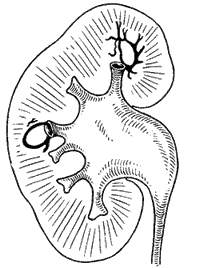
Рис. 228. Периваскулярный рефлюкс. Аркадообразные тени соответствуют околовенозным пространствам v. arciformes.
|
|
Рис. 229. а — ретроградная пиелограмма. Пиело-венозный рефлюкс; б — схематическое изображение пиело-венозного рефлюкса. | |
Итак, морфологически синусный рефлюкс выявляется в виде рогообразной тени (рис. 230, 231) по краям форникса или в виде неправильной формы глыбок. Периваскулярный рефлюкс характеризуется аркадообразными очертаниями и тонкими линейными полосами. Для собственно пиело-венозного рефлюкса на рентгенограмме характерны полосы, направляющиеся в медиальную сторону к позвоночнику и частично соединяющиеся дихотомически (рис. 229, а, б).
|
|
Рис. 230. Ретроградная пиелограмма. Роговидный рефлюкс в области форникса нижней чашечки. | Рис. 231. Ретроградная пиелограмма. Роговидные рефлюксы, исходящие из средней чашечки. |
В той большой легкости и быстроте, с какой лоханочное содержимое может проникнуть в почечную вену, а затем в нижнюю полую вену и далее, можно убедиться, если произвести предложенную нами пробу на проходимость форникального аппарата в только что оперативно удаленных почках по поводу различных заболеваний. Эта проба может быть проведена в двух вариантах:
проба с краской,
проба с воздухом.
Если в лоханку по мочеточнику под повышенным давлением (примерно 60 мм рт. ст.) ввести раствор какой-либо краски, например метиленовой синьки, то вскоре краска начнет отчетливо выделяться из основного ствола почечной вены или ее ветвей, расположенных в области почечного синуса (рис. 232). Если же нормальную или мало измененную патологическим процессом почку поместить в сосуд, наполненный водой, а затем в лоханку нагнетать воздух при помощи резинового баллона или шприца (рис. 233), то вскоре после того, как лоханка окажется туго наполненной воздухом, последний начнет выделяться из почечной вены в виде пузырьков. Если же в почке имеются изменения в форниксах типа фибросклероза или воспалительной инфильтрации, задерживающие проникновение краски или воздуха в вены, то получить такого рода феномен не удается.
Рис. 232. Проба на проницаемость форникального аппарата почки с метиленовой синькой (зарисовка с натуры).

Рис. 233. Проба на проницаемость форникального аппарата почки с воздухом (зарисовка с натуры).
Сравнительно редко приходится наблюдать субкапсулярный рефлюкс. Он имеет место тогда, когда содержимое лоханки, попав в почечный синус, проникает затем периваскулярно под все увеличивающимся давлением до сосудистых аркад и далее сквозь корковый слой под фиброзную капсулу, отслаивая ее. Отсюда лоханочное содержимое отводится в ток крови системой звездчатых вен или по соединительнотканным щелям ламеллярных пространств фиброзной капсулы в лимфатическую систему. Субкапсулярный рефлюкс выявляется на пиелограммах в виде серповидной тени, располагающейся обычно по латеральной поверхности почки (рис. 234).
Рис.
234. Субкапсулярный рефлюкс.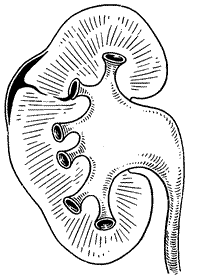
Значительно чаще, нежели истинный пиело-венозный рефлюкс, наблюдается пиело-лимфатический рефлюкс, который возникает при исключительно быстрой резорбции интерстициального экстравазата лимфатической системой почки. В этих случаях на рентгенограмме часто уже через несколько минут становятся видимыми узкие, четкообразные извилистые контуры, идущие в медиальную сторону от тени почки. Эти нитевидные тени есть не что иное, как заполненные контрастной жидкостью лимфатические сосуды. Точки соединения таких лимфатических сосудов— лимфатические узлы — видны на пиелограмме как тени величиной с зерно риса или горошину вблизи позвоночника (рис. 235, 236). Пиело-лимфатический рефлюкс обнаруживается на пиелограмме в течение длительного времени, так как продвижение к центру контрастной жидкости лимфатическим путем происходит гораздо медленнее, чем при пиело-венозном рефлюксе.
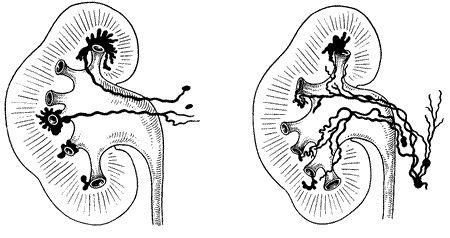
Рис. 235. Пиело-лимфатические рефлюксы.
Рис.
236. Ретроградная пиелограмма.
Пиело-лимфатический рефлюкс. От верхней
чашечки отходят медиально четкообразные
извилистые тени в виде узких полос,
оканчивающиеся в лимфатических узлах
вблизи позвоночника.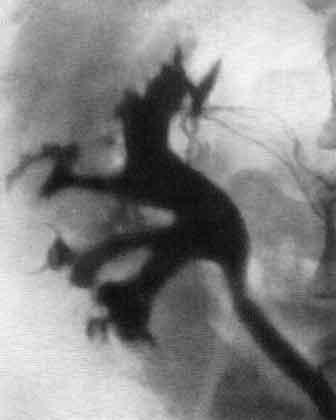
Наконец, наблюдается еще одна разновидность форникального рефлюкса — пиело-ретроперитонеальный рефлюкс. При нем содержимое лоханки, проникнув из форникса в большом количестве в почечный синус, нарушает целость капсулы, одевающей как его, так и ворота почки, и распространяется затем в клетчатке ретроперитонеального пространства вдоль позвоночника, вниз к малому тазу. Этот рефлюкс наблюдается чаще при экскреторной урографии с компрессией мочеточников, чем при ретроградной пиелографии. Известен пиело-ретроперитонеальный рефлюкс при экскреторной урографии и без мочеточниковой компрессии, например во время острой почечно-мочеточниковой колики, при закупорке мочеточника конкрементом и т. п.
Приведенные варианты форникального рефлюкса по существу представляют собой единый процесс, но в зависимости от степени и массивности экстравазации и быстроты резорбции контрастной жидкости из почечной паренхимы выявляются на пиелограммах в различных формах. Так, пиело-синусный рефлюкс составляет переходную стадию на пути к завершенному пиело-перивенозному (периваскулярному) или пиело-лимфатическому рефлюксу и т. д.
ТУБУЛЯРНЫЙ РЕФЛЮКС
Этот рефлюкс возникает чаще всего тогда, когда сосочки уплощены и форникальная зона чашечек патологически изменена, когда имеет место форникальный и субфорникальный фиброз чашечек с расширением форникальных ниш со склерозом их подслизистой ткани. Это обстоятельство и не позволяет при введении контрастной жидкости в лоханку даже под большим давлением получить форникальный рефлюкс. В таких случаях содержимое лоханки может только проникнуть в канальцы почечных сосочков. В них происходит как бы впрыскивание контрастной жидкости на значительном протяжении канальцевой системы.
Жидкость из канальцев может в дальнейшем уйти одним из следующих путей:
она может снова утечь обратно в лоханку как только прекратится повышенное внутрилоханочное давление;
из канальцев она может быть абсорбирована эпителием последних;
находясь в канальцевой системе, она может частично абсорбироваться венозными или лимфатическими сосудами, окружающими канальцы.
На пиелограммах тубулярный рефлюкс выявляется и виде тени пучка, метелки или клина. Эта тень иногда выглядит как широкий веерообразный участок, а иногда как узкие клинья (рис. 237,238). Такие тени, в противоположность форникалыюму рефлюксу, исходят из середины чашечки со стороны сосочка, а не из боковой стороны ее и распространяются по направлению к корковому слою соответственно ходу мочевых канальцев. В зависимости от степени заполнения почечного вещества контрастной жидкостью возникают различные варианты пиело-тубулярного рефлюкса. Так, в одних случаях распространение веерообразной тени в виде кустика или пучка достигает своим основанием кортико-медуллярной границы, тогда как в других случаях тубулярная инфильтрация доходит до самой поверхности почки, захватывая и корковый ее слой (рис. 239).
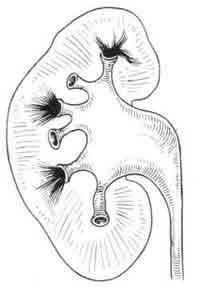
Рис. 237. Пиело-тубулярный рефлюкс.

Рис. 238. Ретроградная пиелограмма. Диффузный тубулярный рефлюкс в верхнем полюсе почки. Калькулезный пиелонефрит.
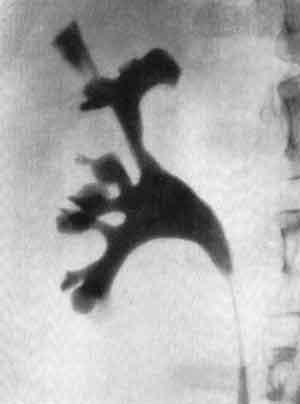
Рис. 239. Ретроградная пиелограмма. Тубулярный рефлюкс, исходящий из верхней чашечки. Хронический пиелонефрит.
Таким образом, при сильной степени тубулярного проникновения содержимого лоханки на рентгенограмме могут быть представлены типичные контуры целых почечных долек — ренкулюсов—в виде треугольных теней, основание которых располагается в латеральной зоне коркового слоя почки, а вершина — в области чашечки.
В случаях, когда тубулярный рефлюкс ограничивается только участком мозгового слоя почки, на рентгенограмме нередко выявляется так называемая свободная зона — отсутствие теней контура в области основания сосочка (рис. 240). Это зависит от сокращения форникального сфинктера, сдавливающего собирательные канальцы в области основания сосочка и тем самым изгоняющего из него контрастную среду. Границы этой “свободной зоны” обычно ровные, резко очерченные. Эта “свободная зона” характерна для тубулярного рефлюкса и позволяет отличать от него диффузную инфильтрацию контрастной жидкостью почечного синуса в области форникальной зоны. Эти же пучкообразные тени могут представить диагностические трудности, так как они подобны нерегулярным синусным экстравазатам при папиллярном туберкулезном процессе или неспецифическом папиллите. В таких случаях только повторные пиелографические исследования позволяют окончательно установить диагноз. Тени контрастной жидкости в канальцевой системе при пиело-тубулярном рефлюксе остаются на пиелограмме 5—15 минут после прекращения введения ее в лоханку.

Рис. 240. Ретроградная пиелограмма. Множественный тубулярный рефлюкс. В верхнелатеральной чашечке видна “свободная зона” и спазм чашечного сфинктера. Калькулезный пиелонефрит.
Приведенные выше варианты двух основных видов рефлюксов — форникального и тубулярного — достаточно демонстративно выявляются на пиелограммах; они имеют определенную картину, позволяющую отличить один вариант или вид рефлюкса от другого. Отдельные формы двух основных видов почечных рефлюксов представлены в нижеследующей классификации.
КЛАССИФИКАЦИЯ ЛОХАНОЧНО-ПОЧЕЧНЫХ РЕФЛЮКСОВ
А. Рефлюксы при ретроградной пиелографии | |
Форникалъные рефлюксы | Тубулярные рефлюксы |
а) пиело-синусный; б) пиело-периваскулярный; в) пиело-венозный; г) пиело-лимфатический; д) пиело-субкапсулярный; е) пиело-ретроперитонеальный; ж) пиело-интерстициальный. | а) рефлюкс, ограниченный участком мозгового слоя почки; б) рефлюкс, захватывающий участок мозгового и коркового слоя почки; в) тубуло-венозный; г) тубуло-лимфатический. |
Смешанный (комбинированный) — Комбинация форникального и тубулярного рефлюксов в одной почке | |
Б. Рефлюксы при экскреторной урографии (форникальные) а) пиело-синусный; б) пиело-лимфатический; в) пиело-венозный; г) пиело-ретроперитонеальный; д) смешанный (комбинированный). | |
Обнаружение на пиелограмме форникального рефлюкса в различных его видах указывает в большинстве случаев на то, что в чашечно-лоханочной системе было повышенное давление. Появление тубулярного рефлюкса говорит о наличии склеротических изменений в форникальных зонах чашечек, указывает на облитерацию или воспалительную инфильтрацию форникального аппарата и, следовательно, характеризует давность болезненного процесса. Следовательно, как форникальный, так и тубулярный рефлюкс имеет известное диагностическое и прогностическое значение.
Если при очень осторожном выполнении пиелографии появляется рефлюкс, то это указывает на существование функциональных или морфологических изменений со стороны почки и верхних мочевых путей. Наличие в лоханке или чашечке конкремента или небольшого деструктивного очага, даже не нарушающего оттока мочи, способствует возникновению рефлюксов.
Весьма легко возникают форникальные рефлюксы при пиелографии единственной почки (когда вторая почка удалена в связи с заболеванием или травмой ее). Большая легкость появления рефлюксов вообще характерна для компенсаторно гипертрофированной почки.
При правильно производимой пиелографии возникновение рефлюкса — явление патологическое. Предшествовавшая почечная колика чаще всего выявляется на пиелограмме форникальным рефлюксом. Рефлюксы могут возникнуть и при экскреторной урографии в случаях острой задержки мочи в лоханке или в большой чашечке, например в первые часы почечной колики, при окклюзии мочеточника конкрементом и т. д.
Наиболее частыми осложнениями и побочными реакциями, в основе которых лежат лоханочно-почечные рефлюксы, являются: боль в области почки, гематурия, повышение температуры в день выполнения пиелографии, тошнота, рвота и икота, редко коллапс и распространение инфекции.
Клинические наблюдения показывают, что ряд патологических процессов и болезненных состояний, наблюдаемых со стороны почек и верхних мочевых путей, может быть объяснен явлениями лоханочно-почечных рефлюксов. Несомненно, что лоханочно-почечные рефлюксы, особенно их форникальные виды, часто сопровождаются повышением температуры, общим недомоганием, даже при отсутствии инфекции в мочевых путях. Наличие лоханочно-почечных рефлюксов опасно для больного чаще всего при инфицированной моче. В этих случаях инфекция из лоханки вследствие рефлюкса легко проникает в ткань почки и из нее столь же быстро — в общий круг кровообращения (особенно при пиело-венозном рефлюксе), давая клиническую картину уросептического состояния и одновременно приводя к приступам пиелонефрита.
Признавая, что в возникновении рефлюксов весьма большую роль играет чрезмерное и быстрое наполнение лоханки контрастной жидкостью, особое значение в этом процессе следует придавать также нарушениям нервно-мышечного тонуса верхних мочевых путей. Эти нарушения могут приводить к несогласованной ритмической деятельности, сфинктеров чашечек и лоханки, различным дискинезам, спазмам мочевых путей. Все это Проявляется расстройствами кровообращения, лимфообращения и другими процессами в почке, создавая условия, способствующие возникновению рефлюксов.
Что же касается экскреторной урографии, то она позволяет выявить рефлюксы в тех случаях, в которых имеет место острое нарушение пассажа мочи по верхним мочевым путям, например в момент почечной колики или вскоре после нее. Усиление рефлюксов возможно при компрессионной урографии, поэтому последнюю при указанных процессах следует применять лишь по строгим показаниям.
При правильном и осторожном выполнении пиелографического исследования появление лоханочно-почечного рефлюкса в любой форме говорит о нарушении функциональной деятельности почки о ее заболевании, либо первичном, либо сопутствующем. Однако возникновение рефлюкса еще не имеет абсолютно патогномоничного значения для какой-либо определенной болезни, кроме некоторых видов форникального кровотечения.
Наличие тубулярного рефлюкса указывает на заболевание форникального аппарата, а множественные тубулярные рефлюксы характеризуют далеко зашедший патологический процесс в почке.
При интерпретации пиелограмм, на которых выявляется диффузное распространение контрастного вещества в почечную паренхиму, необходимо дифференцировать рефлюкс от перфорации катетером лоханки или почечной паренхимы. Наряду с этим при интерпретации рефлюксов следует иметь в виду такие заболевания, как некротический папиллит, хронический пиелонефрит, туберкулез сосочка, инфаркт почки и др. (Интересующихся более подробно проблемой почечных рефлюксов отсылаем к монографии А. Я. Пытеля “Лоханочно-почечные рефлюксы и их клиническое значение” (М., 1959). В ней, помимо анализа собственных наблюдений, дан критический очерк огромной литературы, посвященной почечным рефлюксам.)
Пузырно-мочеточниковый рефлюкс: причины и методы лечения
Время на чтение: 4 минуты
АА
В мочеполовой системе может быть множество патологий, но чаще всего встречается пузырно-мочеточниковый рефлюкс, имеющий в общей классификации свой код (ПМР, международная классификация болезни: код МКБ-10 — 13.7). Его особенностью является нарушение в работе органов вывода мочи, когда урина забрасывается в мочеточник из мочевого пузыря. Для нормального человека это не нормально, поскольку между этими органа есть замыкательный механизм, сфинктер, предотвращающий обратный ток жидкости в мочеточник и почки.
 Загрузка …
Загрузка …ПМР встречается и в детском возрасте, и во взрослом, но дети подвержены этой патологии в несколько раз чаще. При отсутствии своевременной диагностики и лечения могут развиваться осложнения в виде гидроуретеронефрозов и пиелонефрита, полная дисфункция почек.
Что такое пузырно-мочеточниковый рефлюкс?
Рефлюкс мочевого пузыря представляет собой патологию, при которой моча забрасывается в почку из полости мочевого пузыря. сфинктер, который служит барьером на пути обратного движения жидкости, закрывает просвет не до конца. Происходит это по причине воспаления в мочевом пузыре.

Обнаружение ПМР пациентом происходит самостоятельно, в процессе деуринации. Движение урины затрудненное. Рефлюкс мочеточника провоцирует удержание жидкости внутри мочевого пузыря, что создает благоприятные условия для патогенных микроорганизмов. Бактерии начинают делиться и вызывают воспаление.
Специалисты отмечают, что со временем пациенты с подобным диагнозом жалуются на высокое давление, на обследования обнаруживаются рубцы в почечной паренхиме. Рефлюкс в мочеточнике разрушает почечную ткань и приводит к сбою работы почечной системы.
Виды мочеточникового рефлюкса
Классификация релюфкса производится по нескольким признакам. Исходя от тяжести протекания болезни, различают пассивную, активную и смешанную форму. Каждая из них обладает рядом особенностей:
- Пассивная форма отличается проникновением урины в почку в независимости от акта деуринации;
- Активная форма характеризуется выбросом мочи только при посещениях уборной;
- Смешанная форма имеет признаки обеих форм, и заброс урины происходит как при деуринации, так и в состоянии покоя.
Патология может быть первичной или вторичной. При врожденных дефектах в устье мочеточника и мочевике патология развивается первичного вида (врожденный). Вторичный появляется на фоне воспалений органов мочевыводящей системы — цистите, уретрите, пиелонефрите и др. Часто вторичный ПМР встречается после перенесенного хирургического вмешательства.
Рефлюкс различается и по времени возникновения. В этой группе он может быть транзиторного или постоянного типа. Транзиторный тип ПМР непостоянен, появляется только при обострении простатита и цистита. Когда у мужчин воспаляется предстательная железа, происходит сбой в выделении мочи, урина застаивается и проникает в почки. Постоянный пузырно мочеточниковый рефлюкс присутствует у человека в течение всей его жизни и отличается хронической формой.
Почему возникает рефлюкс?
Выяснить все факторы, провоцирующие возникновение рефлюкса, клинической медицине ещё не удалось. Известно, что пузырно-мочеточниковый рефлюкс у детей возникает из-за врожденных аномалий, которые воздействуют на работу органов мочеполовой системы. Как правило, это врождённый рефлюкс.
Причины первичного рефлюкса:
- выпячивание стенок мочевого пузыря;
- неправильное расположение устьев мочеточников;
- недоразвитость смыкающего аппарата в устьях;
- аномалии в строении устьев;
- короткий туннель внутри мочеточника;
- мочеиспускательный канал расположен вне мочепузырного треугольника из-за удвоения мочеточников.
У взрослых пациентов отмечается, как правило, вторичный ПМР, возникший из-за патологий и болезней органов малого таза или мочевыделительной системы. Чаще всех провоцирует рефлюкс цистит с воспалением слизистых оболочек мочевика.

Рефлюкс может развиться из-за препятствий на пути естественного оттока урины при стриктуре уретрального канала, стенозах и аденоме в предстательной железе. В почки урина забрасывается при шейном склерозе мочевого пузыря, когда стенки внутри органа сильно утолщены и мешают оттоку жидкости.
Вторичный рефлюкс бывает при сбое в работе мочевика – гипеарктивности с частыми позывами или энурезе. Также ПМР выявляют при уменьшении размеров этого органа, что бывает при возникшем сморщивании.
Какие стадии патологии возможны?
При развитии рефлюкса почечно-лоханочная система растягивается, в работе почек происходит сбой, что нарушает деятельность других органов. Бывает 5 стадий мочеточниково-пузырной патологии, причем первая считается самой безопасной – урина из мочевого пузыря поступает в среднюю треть мочеточниковой трубки. Структура органа не меняется и не увеличивается.
На второй степени заброс урины затрагивает лоханки в почках. Первые две степени ПМР не считаются опасными и не требуют лечения. Патология отслеживается и ведет учет затухания процессов.
Третья стадия расширяет и увеличивает внутренние поверхности мочеточника, но его просвет остается неизменным. Четвертая степень мочеточниково-пузырной патологии меняет структуру органа, прямая трубка мочеточника становится извилистой, лоханки в почках расширяются. Самая опасная – пятая степень, поскольку паренхима почек истощается и почечная система перестает функционировать.
Симптоматика рефлюкса
Симптомов самого рефлюкса практически нет. Все проявления обусловлено осложнениями со стороны органов мочевыводящей системы. Чаще всего пациенты жалуются на болевой синдром в пояснице, усиливающийся после деуринации.
Пузырно мочеточниковый рефлюкс симптомы имеет следующие:
- распирание в области почек;
- мутность мочи, пена и гематурия;
- очень высокая температура;
- сильные головные боли;
- отеки лица и нижних конечностей.
Самочувствие пациента ухудшается, присутствует утомляемость, слабость и вялость, нездоровый внешний вид. Начинает повышаться давление, что для врачей сигнализирует о рубцевании тканей в почках. Симптоматика не всегда выражена ярко, поэтому заниматься лечением самостоятельно или диагностировать мочеточниково-пузырную патологию без врача категорически запрещено.
Чем отличается ПМР у детей?
Дети подвержены этой патологии чаще, чем другие пациенты старшего возраста. Рефлюкс мочевого пузыря у детей выражается, прежде всего, температурой до 39 градусов, которая не сбивается обычными лекарствами.

Следует обратить внимание на другие симптомы:
| № | Полезная информация |
|---|---|
| 1 | рези при деуринации |
| 2 | боли и колики в области живота |
| 3 | гематурия в выделенной моче |
| 4 | общее плохое самочувствие |
| 5 | отставание от сверстников в развитии |
Диагностируется ПМР у новорожденных от 3-х месяцев и старше. При этой патологии вес у ребенка будет существенно меньшим, чем допустимо по нормам. С использованием рентгена определяют изменения в форме мочевого пузыря, на анализах выявляют лейкоциты. Важно определить наличие у ребёнка патологии на ранней стадии, что даст положительные результаты от лечения и отсутствие осложнений.
Последствия и возможные осложнения
Рефлюкс протекает без ярких симптомов, а их наличие говорит о развитии осложнений. Чаще всего возникает пиелонефрит острой стадии. Это осложнение обусловлено застоем мочи и выбросом жидкости в мочеточник и лоханки почек. Заболевание требует экстренного лечения антибактериальными препаратами, чтобы избежать абсцесса почки.
Ещё одно неприятное осложнение – почечная недостаточность в хронической стадии, что бывает только на последней стадии мочеточниково-пузырного рефлюкса. При запущении болезни развивается почечно каменная болезнь, вызывающая сильные поясничные боли. На фоне этого повышается давление, интенсивно выделяется ренин от застоев жидкости. Лечить такую форму отклонений проблематично, улучшение возможно только при устранении ПМР.
Как выявить ПМР?
Постановкой диагноза занимается уролог, знающий причины и методы лечения. Врач выясняет анамнез, симптоматику, выясняет место болей и их характер. Если есть наследственная предрасположенность, доктор о ней должен узнать. После этого назначаются следующие обследования:
- Общие клинические исследования урины и крови с целью выявления воспалений;
- УЗИ мочевыделительной системы для получения информации об изменениях в структуре органов, камней или новообразованиях;
- Экскреторная урография с внутривенным контрастом. Выявляется проблемы с оттоком урины;
- Урофлоуметрия измеряет скорость жидкости, выводимой из мочевого пузыря, и фиксирует проблемы на её пути;
- Цистоуретрография микционного типа. Контрастное вещество на рентгене выявляет вид и степень развития ПМР.
Пациент проходит цистоскопию, изучающую внутреннее обустройство органа и входы мочеточников. Комплексная диагностика нужна для понимания полной картина патологии, что способствует эффективной назначаемой схеме лечения и скорому выздоровлению.
Основные способы лечения ПМР
Исходя из общего самочувствия пациента и состояния его различных систем, методы лечения могут быть разными. Мочеточниково-пузырный рефлюкс лечат, как правило, консервативно, эндоскопически или хирургически. Все эти способы устраняют причины и симптомы патологии, снижая возможность рецидива.
Консервативное лечение
Консервативная схема нужна на любой стадии ПМР. Физиотерапия при этом назначается для корректирования метаболических процессов внутри органа. При инфекция в мочеполовой системе пациенту назначают антибактериальные препараты и лекарства для повышения иммунной защиты. Консервативное лечение предполагает также прием уросептиков и растительных медикаментов.
Антибиотики назначают с целью предотвращения пиелонефрита. При первых трех стадиях ПМР консервативные методы эффективны на 75% среди всех случаев патологии. Лечение мочеточникового рефлюкса у детей консервативной схемой успешно в 100%. После лечения лекарствами пациент вторично проходит комплексную диагностику спустя год или полгода. При рецидиве потребуется уже хирургическое вмешательство.
Эндоскопические операции
Операция, выполняемая эндоскопически, предполагает внедрение вещества, заполняющего просвет в клапане, перекрывающем просвет мочеточника против обратного заброса жидкости. Материалы при этом используются исключительно гетерологические. Эта методика менее болезненна, чем хирургическая операция, при этом возможна повторное вмешательство.
Недостатком является отсутствие в ходе операции контроля за эффективностью сделанного клапана, его деградации или смещения. Только после операции на обследованиях выявляют недостатки и проводят процедуру повторно.

Хирургическое вмешательство
Хирургическая операция назначается только при двустороннем ПМР или на последней стадии его развития. В ходе вмешательства создается эффективный клапанный механизм, не пропускающий урину в обратном направлении. Как правило, хирург создает новый калапан методом формирования слизистых оболочек удвоенного типа.
Внутренность органа прошивается с обратной стороны нитью из капрона, формирует узел, проступающий через просвет. Складка выполняет функцию нового клапана, предупреждающего заброс урины из мочевого пузыря.
Пузырно-мочеточниковый рефлюкс. Что это? Советы родителям.
Рейтинг автора
Написано статей
 Загрузка…
Загрузка…Лоханочно-почечные рефлюксы
В связи с широким применением в медицинской практике ретроградной пиелографии возникло учение о лоханочно-почечных рефлюксах. В основу этого учения положены наблюдения над обратным затеканием контрастной жидкости из лоханки в почечную паренхиму с последующим оттоком в общую систему кровообращения. В одних случаях это обратное затекание содержимого лоханки осуществляется вследствие небольших надрывов чашечек в области их форниксов, в других — содержимое лоханки проникает из вершины сосочков глубоко в канальцевую систему почки.
Знание современного учения о лоханочно-почечных рефлюксах крайне необходимо врачу, ибо оно предотвращает диагностические ошибки при интерпретации пиелограмм и содействует углубленному изучению патогенеза многих заболеваний почек и верхних мочевых путей.
Многочисленными экспериментальными и клиническими наблюдениями установлено, что форникальная зона чашечек нормальной почки человека вследствие особого ее строения обнаруживает повышенное предрасположение к разрыву, даже при сравнительно небольшом повышении внутрилоханочного давления. Обычно после того, как наступает нарушение целости форникса, моча или контрастная жидкость легко проникает за пределы лоханки и прежде всего в почечный синус.
Явление проникновения содержимого лоханки в почечную интерстициальную ткань и ее сосуды в результате нарушения целости слизистой чашечки в области форникса называется форникальным рефлюксом (рис. 226, 1). Если же происходит затекание лоханочного содержимого в канальцы сосочка без надрыва слизистой чашечки и затем это содержимое проникает далее из канальцев в межуточную почечную ткань, то такой рефлюкс называется тубулярным (рис. 226, 2). Это два основных вида лоханочно-почечных рефлюксов. Они отличаются друг от друга как различным местом проникновения содержимого лоханки в почечную паренхиму, так и различной морфологической и рентгенологической картиной.
Рефлюкс на пиелограмме — это в большинстве случаев видимое выражение нарушенного опорожнения почечной лоханки и; следовательно, чрезмерно повышенного внутрилоханочного давления. Повышенное давление в лоханке может возникнуть в результате внезапной закупорки мочеточника конкрементом либо от переполнения контрастной средой лоханки при производстве пиелографии, либо в результате нарушенного нервно-мышечного тонуса верхних мочевых путей, приводящего к гиперкинезу.
Рис.
226. Основные; пути проникновения
содержимого чашечки и лоханки в почечную
ткань.
1 — при форникальном рефлюксе; 2 — при тубулярном рефлюксе. а — v. arcuata; б — v. stellata; в — vv. interlobulares.
Частота рефлюксов при ретроградной пиелографии, но данным разных авторов, колеблется от 1,33 до 28%. Kohler в 1953 г. сообщил о 21,8% лоханочно-почечных рефлюксов. По нашим данным (А. Я. Пытель, 1959), рефлюксы при ретроградной пиелографии наблюдаются в 15%. Bossi и Viviani (1962) сообщили о 97 случаях рефлюксов на 546 ретроградных пиелографии, что соответствует 17,7% . Рефлюксы при экскреторной урографии, производимой с компрессией мочеточников, по данным Olsson (1948), встречаются в 3,7%, а по данным Boyarsky (1957), в 2,5%. Вообще среди всех случаев экскреторной урографии лоханочно-почечиые рефлюксы наблюдаются от 2,5% (Olsson, 1948) до 4,13% (Bossi и Viviani, 1962). Среди всех видов рефлюксов форникальные наблюдаются в 76,2%., а тубулярные в 23,8%. Как форникальный, так и тубулярный рефлюкс может проявляться в различных формах и степенях интенсивности инфильтрации почечной ткани (см. ниже классификацию рефлюксов). Они могут иметь место и в одной и той же почке, но в разных чашечках. Известное значение в возникновении рефлюксов, очевидно, имеет и форма лоханки, и ее положение. Согласно нашим наблюдениям, у больных, на пиелограммах которых были выявлены рефлюксы, последние в 73% исходили из лоханки ампулярной экстраренальной формы и в 27% — из лоханки интраренального вида.
ФОРНИКАЛЬНЫЙ РЕФЛЮКС
В начальных фазах повышенного внутрилоханочного давления имеется форникальная резорбция, которая может достигнуть больших степеней. В дальнейшем, если повышение внутрилоханочного давления продолжается, и заполнение почечной лоханки все усиливается, возникает разрыв форникса, что обусловливает затекание мочи и контрастной жидкости в почечный синус, окружающий чашечки. Так возникает пиело-синусный рефлюкс.
Пиелографически этот вид рефлюкса распознается по тени, располагающейся по краю форникса, т. е. на чашечной нише в виде маленького рога (рис. 227, а). В том случае, если в синус проникнет большое количество содержимого лоханки, рогообразный начальный экстравазат приобретает более грубые очертания и имеет вид неправильной формы глыбок, которые могут иногда окружать даже шейку чашечки (рис. 227, б). Если же содержимое лоханки продолжает оставаться под повышенным давлением, то поступающее в почечный синус количество мочи или контрастной жидкости будет увеличиваться и станет, затем распространяться вдоль сосудов, но периваскулярным щелевым пространствам, главным образом по ходу разветвляющихся вен почки: интерлобарным, дугообразным, радиальным — кортикальным. Рентгенологически прохождение контрастной жидкости на пиелограммах в этих случаях обозначается наличием тонких полос соответственно периваскулярным пространствам по ходу вен. Этот вариант форникального рефлюкса называется перивенозным или периваскулярным рефлюксом. При дальнейшем переполнении контрастной жидкостью периваскулярных пространств наступает диффузная инфильтрация почечной паренхимы. Иногда периваскулярное распространение контрастной жидкости соответствует vv. arciformes, в результате чего на пиелограмме становятся видимыми так называемые аркады, часто неправильно расцениваемые в литературе как вторжение или прорыв контрастной жидкости непосредственно в вены. При периваскулярном рефлюксе речь может идти только о заполнении периваскулярных пространств дугообразных вен при одновременном сжатии этих сосудов.
Рис.
227. Пиело-синусный рефлюкс. а — тень в
виде рога; б — тень в виде глыбок.
Истинный пиело-венозный рефлюкс, когда контрастная жидкость проникает в кровяное русло путем отрыва или разрыва сжатых сосудов (что имеет место чаще всего в области кортико-медуллярной зоны почечной паренхимы), сравнительно редок. Явление, называемое в литературе и в повседневной практике пиело-венозным рефлюксом, на самом деле чаще всего является перивенозным рефлюксом. Если контрастная жидкость действительно вторгается в венозное кровяное русло, то она быстро в нем разбавляется кровью и столь же быстро отводится по почечной вене в нижнюю полую вену. К пиело-венозному рефлюксу должны быть отнесены и такие виды обратного тока содержимого лоханки, когда последнее, проникнув сквозь поврежденный свод чашечки, приводит к нарушению стенки одной из вен форникального венозного сплетения. Истинные пиело-венозные рефлюксы на пиелограмме удается видеть редко (рис. 228, 229). При проникновении контрастной жидкости в почечный синус и в нериваскулярные (перивенозные) пространства возникающие при этом на рентгенограммах тени можно видеть в течение 10—20 минут. Наоборот, при пиело-венозном рефлюксе тени контрастной жидкости, находящейся в венах, быстро исчезают по указанным выше причинам.
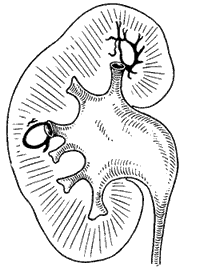
Рис. 228. Периваскулярный рефлюкс. Аркадообразные тени соответствуют околовенозным пространствам v. arciformes.
|
|
Рис. 229. а — ретроградная пиелограмма. Пиело-венозный рефлюкс; б — схематическое изображение пиело-венозного рефлюкса. | |
Итак, морфологически синусный рефлюкс выявляется в виде рогообразной тени (рис. 230, 231) по краям форникса или в виде неправильной формы глыбок. Периваскулярный рефлюкс характеризуется аркадообразными очертаниями и тонкими линейными полосами. Для собственно пиело-венозного рефлюкса на рентгенограмме характерны полосы, направляющиеся в медиальную сторону к позвоночнику и частично соединяющиеся дихотомически (рис. 229, а, б).
|
|
Рис. 230. Ретроградная пиелограмма. Роговидный рефлюкс в области форникса нижней чашечки. | Рис. 231. Ретроградная пиелограмма. Роговидные рефлюксы, исходящие из средней чашечки. |
В той большой легкости и быстроте, с какой лоханочное содержимое может проникнуть в почечную вену, а затем в нижнюю полую вену и далее, можно убедиться, если произвести предложенную нами пробу на проходимость форникального аппарата в только что оперативно удаленных почках по поводу различных заболеваний. Эта проба может быть проведена в двух вариантах:
проба с краской,
проба с воздухом.
Если в лоханку по мочеточнику под повышенным давлением (примерно 60 мм рт. ст.) ввести раствор какой-либо краски, например метиленовой синьки, то вскоре краска начнет отчетливо выделяться из основного ствола почечной вены или ее ветвей, расположенных в области почечного синуса (рис. 232). Если же нормальную или мало измененную патологическим процессом почку поместить в сосуд, наполненный водой, а затем в лоханку нагнетать воздух при помощи резинового баллона или шприца (рис. 233), то вскоре после того, как лоханка окажется туго наполненной воздухом, последний начнет выделяться из почечной вены в виде пузырьков. Если же в почке имеются изменения в форниксах типа фибросклероза или воспалительной инфильтрации, задерживающие проникновение краски или воздуха в вены, то получить такого рода феномен не удается.
Рис. 232. Проба на проницаемость форникального аппарата почки с метиленовой синькой (зарисовка с натуры).

Рис. 233. Проба на проницаемость форникального аппарата почки с воздухом (зарисовка с натуры).
Сравнительно редко приходится наблюдать субкапсулярный рефлюкс. Он имеет место тогда, когда содержимое лоханки, попав в почечный синус, проникает затем периваскулярно под все увеличивающимся давлением до сосудистых аркад и далее сквозь корковый слой под фиброзную капсулу, отслаивая ее. Отсюда лоханочное содержимое отводится в ток крови системой звездчатых вен или по соединительнотканным щелям ламеллярных пространств фиброзной капсулы в лимфатическую систему. Субкапсулярный рефлюкс выявляется на пиелограммах в виде серповидной тени, располагающейся обычно по латеральной поверхности почки (рис. 234).
Рис.
234. Субкапсулярный рефлюкс.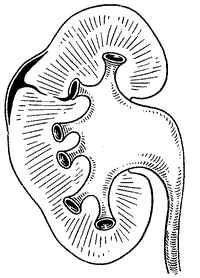
Значительно чаще, нежели истинный пиело-венозный рефлюкс, наблюдается пиело-лимфатический рефлюкс, который возникает при исключительно быстрой резорбции интерстициального экстравазата лимфатической системой почки. В этих случаях на рентгенограмме часто уже через несколько минут становятся видимыми узкие, четкообразные извилистые контуры, идущие в медиальную сторону от тени почки. Эти нитевидные тени есть не что иное, как заполненные контрастной жидкостью лимфатические сосуды. Точки соединения таких лимфатических сосудов— лимфатические узлы — видны на пиелограмме как тени величиной с зерно риса или горошину вблизи позвоночника (рис. 235, 236). Пиело-лимфатический рефлюкс обнаруживается на пиелограмме в течение длительного времени, так как продвижение к центру контрастной жидкости лимфатическим путем происходит гораздо медленнее, чем при пиело-венозном рефлюксе.
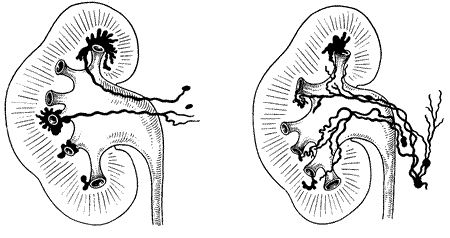
Рис. 235. Пиело-лимфатические рефлюксы.
Рис.
236. Ретроградная пиелограмма.
Пиело-лимфатический рефлюкс. От верхней
чашечки отходят медиально четкообразные
извилистые тени в виде узких полос,
оканчивающиеся в лимфатических узлах
вблизи позвоночника.
Наконец, наблюдается еще одна разновидность форникального рефлюкса — пиело-ретроперитонеальный рефлюкс. При нем содержимое лоханки, проникнув из форникса в большом количестве в почечный синус, нарушает целость капсулы, одевающей как его, так и ворота почки, и распространяется затем в клетчатке ретроперитонеального пространства вдоль позвоночника, вниз к малому тазу. Этот рефлюкс наблюдается чаще при экскреторной урографии с компрессией мочеточников, чем при ретроградной пиелографии. Известен пиело-ретроперитонеальный рефлюкс при экскреторной урографии и без мочеточниковой компрессии, например во время острой почечно-мочеточниковой колики, при закупорке мочеточника конкрементом и т. п.
Приведенные варианты форникального рефлюкса по существу представляют собой единый процесс, но в зависимости от степени и массивности экстравазации и быстроты резорбции контрастной жидкости из почечной паренхимы выявляются на пиелограммах в различных формах. Так, пиело-синусный рефлюкс составляет переходную стадию на пути к завершенному пиело-перивенозному (периваскулярному) или пиело-лимфатическому рефлюксу и т. д.
ТУБУЛЯРНЫЙ РЕФЛЮКС
Этот рефлюкс возникает чаще всего тогда, когда сосочки уплощены и форникальная зона чашечек патологически изменена, когда имеет место форникальный и субфорникальный фиброз чашечек с расширением форникальных ниш со склерозом их подслизистой ткани. Это обстоятельство и не позволяет при введении контрастной жидкости в лоханку даже под большим давлением получить форникальный рефлюкс. В таких случаях содержимое лоханки может только проникнуть в канальцы почечных сосочков. В них происходит как бы впрыскивание контрастной жидкости на значительном протяжении канальцевой системы.
Жидкость из канальцев может в дальнейшем уйти одним из следующих путей:
она может снова утечь обратно в лоханку как только прекратится повышенное внутрилоханочное давление;
из канальцев она может быть абсорбирована эпителием последних;
находясь в канальцевой системе, она может частично абсорбироваться венозными или лимфатическими сосудами, окружающими канальцы.
На пиелограммах тубулярный рефлюкс выявляется и виде тени пучка, метелки или клина. Эта тень иногда выглядит как широкий веерообразный участок, а иногда как узкие клинья (рис. 237,238). Такие тени, в противоположность форникалыюму рефлюксу, исходят из середины чашечки со стороны сосочка, а не из боковой стороны ее и распространяются по направлению к корковому слою соответственно ходу мочевых канальцев. В зависимости от степени заполнения почечного вещества контрастной жидкостью возникают различные варианты пиело-тубулярного рефлюкса. Так, в одних случаях распространение веерообразной тени в виде кустика или пучка достигает своим основанием кортико-медуллярной границы, тогда как в других случаях тубулярная инфильтрация доходит до самой поверхности почки, захватывая и корковый ее слой (рис. 239).

Рис. 237. Пиело-тубулярный рефлюкс.
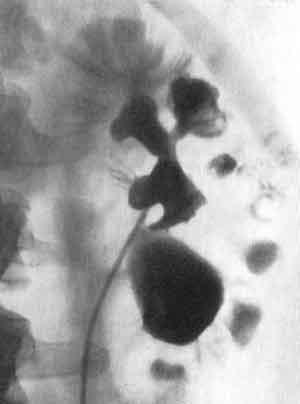
Рис. 238. Ретроградная пиелограмма. Диффузный тубулярный рефлюкс в верхнем полюсе почки. Калькулезный пиелонефрит.
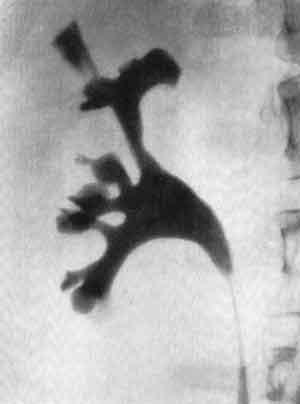
Рис. 239. Ретроградная пиелограмма. Тубулярный рефлюкс, исходящий из верхней чашечки. Хронический пиелонефрит.
Таким образом, при сильной степени тубулярного проникновения содержимого лоханки на рентгенограмме могут быть представлены типичные контуры целых почечных долек — ренкулюсов—в виде треугольных теней, основание которых располагается в латеральной зоне коркового слоя почки, а вершина — в области чашечки.
В случаях, когда тубулярный рефлюкс ограничивается только участком мозгового слоя почки, на рентгенограмме нередко выявляется так называемая свободная зона — отсутствие теней контура в области основания сосочка (рис. 240). Это зависит от сокращения форникального сфинктера, сдавливающего собирательные канальцы в области основания сосочка и тем самым изгоняющего из него контрастную среду. Границы этой “свободной зоны” обычно ровные, резко очерченные. Эта “свободная зона” характерна для тубулярного рефлюкса и позволяет отличать от него диффузную инфильтрацию контрастной жидкостью почечного синуса в области форникальной зоны. Эти же пучкообразные тени могут представить диагностические трудности, так как они подобны нерегулярным синусным экстравазатам при папиллярном туберкулезном процессе или неспецифическом папиллите. В таких случаях только повторные пиелографические исследования позволяют окончательно установить диагноз. Тени контрастной жидкости в канальцевой системе при пиело-тубулярном рефлюксе остаются на пиелограмме 5—15 минут после прекращения введения ее в лоханку.
Рис. 240. Ретроградная пиелограмма. Множественный тубулярный рефлюкс. В верхнелатеральной чашечке видна “свободная зона” и спазм чашечного сфинктера. Калькулезный пиелонефрит.
Приведенные выше варианты двух основных видов рефлюксов — форникального и тубулярного — достаточно демонстративно выявляются на пиелограммах; они имеют определенную картину, позволяющую отличить один вариант или вид рефлюкса от другого. Отдельные формы двух основных видов почечных рефлюксов представлены в нижеследующей классификации.
КЛАССИФИКАЦИЯ ЛОХАНОЧНО-ПОЧЕЧНЫХ РЕФЛЮКСОВ
А. Рефлюксы при ретроградной пиелографии | |
Форникалъные рефлюксы | Тубулярные рефлюксы |
а) пиело-синусный; б) пиело-периваскулярный; в) пиело-венозный; г) пиело-лимфатический; д) пиело-субкапсулярный; е) пиело-ретроперитонеальный; ж) пиело-интерстициальный. | а) рефлюкс, ограниченный участком мозгового слоя почки; б) рефлюкс, захватывающий участок мозгового и коркового слоя почки; в) тубуло-венозный; г) тубуло-лимфатический. |
Смешанный (комбинированный) — Комбинация форникального и тубулярного рефлюксов в одной почке | |
Б. Рефлюксы при экскреторной урографии (форникальные) а) пиело-синусный; б) пиело-лимфатический; в) пиело-венозный; г) пиело-ретроперитонеальный; д) смешанный (комбинированный). | |
Обнаружение на пиелограмме форникального рефлюкса в различных его видах указывает в большинстве случаев на то, что в чашечно-лоханочной системе было повышенное давление. Появление тубулярного рефлюкса говорит о наличии склеротических изменений в форникальных зонах чашечек, указывает на облитерацию или воспалительную инфильтрацию форникального аппарата и, следовательно, характеризует давность болезненного процесса. Следовательно, как форникальный, так и тубулярный рефлюкс имеет известное диагностическое и прогностическое значение.
Если при очень осторожном выполнении пиелографии появляется рефлюкс, то это указывает на существование функциональных или морфологических изменений со стороны почки и верхних мочевых путей. Наличие в лоханке или чашечке конкремента или небольшого деструктивного очага, даже не нарушающего оттока мочи, способствует возникновению рефлюксов.
Весьма легко возникают форникальные рефлюксы при пиелографии единственной почки (когда вторая почка удалена в связи с заболеванием или травмой ее). Большая легкость появления рефлюксов вообще характерна для компенсаторно гипертрофированной почки.
При правильно производимой пиелографии возникновение рефлюкса — явление патологическое. Предшествовавшая почечная колика чаще всего выявляется на пиелограмме форникальным рефлюксом. Рефлюксы могут возникнуть и при экскреторной урографии в случаях острой задержки мочи в лоханке или в большой чашечке, например в первые часы почечной колики, при окклюзии мочеточника конкрементом и т. д.
Наиболее частыми осложнениями и побочными реакциями, в основе которых лежат лоханочно-почечные рефлюксы, являются: боль в области почки, гематурия, повышение температуры в день выполнения пиелографии, тошнота, рвота и икота, редко коллапс и распространение инфекции.
Клинические наблюдения показывают, что ряд патологических процессов и болезненных состояний, наблюдаемых со стороны почек и верхних мочевых путей, может быть объяснен явлениями лоханочно-почечных рефлюксов. Несомненно, что лоханочно-почечные рефлюксы, особенно их форникальные виды, часто сопровождаются повышением температуры, общим недомоганием, даже при отсутствии инфекции в мочевых путях. Наличие лоханочно-почечных рефлюксов опасно для больного чаще всего при инфицированной моче. В этих случаях инфекция из лоханки вследствие рефлюкса легко проникает в ткань почки и из нее столь же быстро — в общий круг кровообращения (особенно при пиело-венозном рефлюксе), давая клиническую картину уросептического состояния и одновременно приводя к приступам пиелонефрита.
Признавая, что в возникновении рефлюксов весьма большую роль играет чрезмерное и быстрое наполнение лоханки контрастной жидкостью, особое значение в этом процессе следует придавать также нарушениям нервно-мышечного тонуса верхних мочевых путей. Эти нарушения могут приводить к несогласованной ритмической деятельности, сфинктеров чашечек и лоханки, различным дискинезам, спазмам мочевых путей. Все это Проявляется расстройствами кровообращения, лимфообращения и другими процессами в почке, создавая условия, способствующие возникновению рефлюксов.
Что же касается экскреторной урографии, то она позволяет выявить рефлюксы в тех случаях, в которых имеет место острое нарушение пассажа мочи по верхним мочевым путям, например в момент почечной колики или вскоре после нее. Усиление рефлюксов возможно при компрессионной урографии, поэтому последнюю при указанных процессах следует применять лишь по строгим показаниям.
При правильном и осторожном выполнении пиелографического исследования появление лоханочно-почечного рефлюкса в любой форме говорит о нарушении функциональной деятельности почки о ее заболевании, либо первичном, либо сопутствующем. Однако возникновение рефлюкса еще не имеет абсолютно патогномоничного значения для какой-либо определенной болезни, кроме некоторых видов форникального кровотечения.
Наличие тубулярного рефлюкса указывает на заболевание форникального аппарата, а множественные тубулярные рефлюксы характеризуют далеко зашедший патологический процесс в почке.
При интерпретации пиелограмм, на которых выявляется диффузное распространение контрастного вещества в почечную паренхиму, необходимо дифференцировать рефлюкс от перфорации катетером лоханки или почечной паренхимы. Наряду с этим при интерпретации рефлюксов следует иметь в виду такие заболевания, как некротический папиллит, хронический пиелонефрит, туберкулез сосочка, инфаркт почки и др. (Интересующихся более подробно проблемой почечных рефлюксов отсылаем к монографии А. Я. Пытеля “Лоханочно-почечные рефлюксы и их клиническое значение” (М., 1959). В ней, помимо анализа собственных наблюдений, дан критический очерк огромной литературы, посвященной почечным рефлюксам.)
Только лечение! Пузырно-мочеточниковый рефлюкс уничтожает почку
Это одна из распространенных патологий мочевыводящих путей. При пузырно-мочеточниковом рефлюксе происходит обратный заброс мочи из мочевого пузыря в мочеточник из-за сбоя в работе сфинкров (клапанов) в мочеточнике. Это врожденная патология. Проявляется чаше всего в виде воспаления почек (пиелонефрита).
У девочек на фоне хронического цистита часто возникает рефлюкс. Заболевание можно заподозрить по анализу мочи либо на УЗИ, если узист опытный. УЗИ делается с полным мочевым пузырем и после мочеиспускания. Диагноз можно поставить на основании цистографии. При пузырно-мочеточниковом рефлюксе так же, как и при гидронефрозе, возникает избыточное давление на почку, расширяющее ее полость.
Тревожный симптом:
- ни с чем не связанный подъем температуры до 40 градусов, когда нет ни насморка, ни кашля.
По словам известного детского уролога ОКБ № 1 Алексея Луткова, пузырно-мочеточниковый рефлюкс у детей пропускают чаще всего. Либо не лечат вовремя.
— У меня было несколько пациентов возрастом до 25 лет, у которых сохранялся рефлюкс, — пояснил врач-уролог. — Раньше была такая тактика, она и сейчас присутствует во многих клиниках страны, когда пациентам говорили — ребенок вырастет, клапан сформируется и все пройдет. На самом деле к тому времени, когда клапан сформируется, почки уже отказывают. Нужно понимать, что рефлюкс очень быстро уничтожает почку. Пациенту грозит хроническая почечная недостаточность и гемодиализ. Поэтому если есть хоть какие-то подозрения на наличие пиелоэктазии (увеличение почечных лоханок — полостей), лучше провести дополнительное обследование и направить на лечение.
При пузырно-мочеточниковом рефлюксе проводится либо эндоскопическая (без разрезов) операция либо открытая — пересадка мочеточников. Все зависит от возраста, степени расширения мочеточников или лоханок. Есть и лапароскопический вариант операции, при котором операция выполняется через три прокола.
Первый способ — это эндоскопическая коррекция. Через мочевыводящий канал вводится специальный прибор, из которого выдвигается игла, и через нее в область устья мочеточника под контролем зрения вводится специальный состав, который уменьшает диаметр устья мочеточника, тем самым формируется клапан. Таким образом, в мочеточнике восстанавливается одностороннее движение. Операция делается один раз и на всю жизнь.
Второй способ — пересадка мочеточника, операция длится в среднем полтора-два часа. Еще неделю пациент находится в стационаре. Дальнейший контроль — через два месяца, через полгода.
2010-03-03 21:45:56
Как лечить почечный рефлюкс | По почкам
Оглавление: [скрыть]
- Что стоит знать о рефлюксе почек у малышей
- Признаки рефлюкса почек
- Осложнения у маленьких больных
- Этапы развития почечной недостаточности
Многие родители начинают впадать в панику в тот момент, когда их детям выставляется диагноз почечный рефлюкс-нефропатия у детей. Такое состояние вряд ли можно назвать безосновательным, так как появление в растущем детском организме различных заболеваний – это далеко не благоприятный прогноз.

Детская иммунная система достаточно часто подвержена заболеваниям почек, таким как цистит и пиелонефрит.
Рефлюкс-нефропатия диагностируется у большого количества малышей, причем 37% взрослых людей, страдающих этой болезнью, первые симптомы обнаружили именно в детском возрасте.
Что стоит знать о рефлюксе почек у малышей
Чем раньше проводится диагностирование заболевания, тем скорее назначается его лечение. Многие люди не имеют представления о том, что их дети обладают определенными проблемами с организмом, в частности с почками, так как у малышей почечная недостаточность на ранней стадии развития не имеет никаких видимых симптомов проявления.
 Рефлюкс почек на начальном этапе может проявляться признаками, позволяющими спутать эту болезнь с диагнозом острого пиелонефрита. Именно это добавляет проблем при исследовании. Не менее важно то, что если ранее был выставлен цистит или другая болезнь мочеполовой системы, то рефлюкс-нефропатия диагностируется достаточно сложно. Нередко для выявления точной болезни стоит использовать несколько видов исследования организма.
Рефлюкс почек на начальном этапе может проявляться признаками, позволяющими спутать эту болезнь с диагнозом острого пиелонефрита. Именно это добавляет проблем при исследовании. Не менее важно то, что если ранее был выставлен цистит или другая болезнь мочеполовой системы, то рефлюкс-нефропатия диагностируется достаточно сложно. Нередко для выявления точной болезни стоит использовать несколько видов исследования организма.
Вернуться к оглавлению
Признаки рефлюкса почек
Как правило, у детей проявляется не один, а сразу несколько симптомов, которые могут свидетельствовать о появлении рефлюкса почек:
- Появление высокой температуры. Некоторые родители могут спутать температуру с простудными симптомами, что приводит к неправильному лечению.
- Продолжительный озноб всего тела.
- Отсутствие воспалительных процессов в носоглотке. Именно такой признак позволяет соотнести вышеуказанные симптомы с рефлюксом, а не ОРЗ.
- Болевые ощущения при мочеиспускании. Именно такая жалоба должна насторожить родителя, с подобным признаком болезни стоит незамедлительно начинать лечение.
- Симптомы боли могут проявляться по всему организму, но преимущественно в боковой области, а именно в том месте, где находится очаг рефлюкса почек.
- У некоторых детей могут быть кратковременные спазмы в поясничной области, что несвойственно малышам.
 Очень сложно выявлять рефлюкс в почках у тех детей, которые не могут внятно описать свое состояние и обозначить места расположения болевых точек. В этих ситуациях доктора полагаются исключительно на исследование мочевой жидкости, так как объем, выходящий за сутки, значительно увеличивается.
Очень сложно выявлять рефлюкс в почках у тех детей, которые не могут внятно описать свое состояние и обозначить места расположения болевых точек. В этих ситуациях доктора полагаются исключительно на исследование мочевой жидкости, так как объем, выходящий за сутки, значительно увеличивается.
В медицинской практике встречаются такие пациенты, у которых диагностирование почечного рефлюкса проводится при помощи анализа крови, а именно: в ее составе в большом количестве находятся лейкоциты.
Также в диагностировании у малышей часто применяется биопсия, ультразвуковое исследование, цистограмма и цистоуретрограмма.
Вернуться к оглавлению
Осложнения у маленьких больных
Рефлюкс нефропатия, по множественным научным исследованиям, может иметь наследственный характер, а именно передаваться от ближайших родственников по генам. По таким выводам, появилась теория о том, что совокупность предрасположенности как у ребенка, так и у матери, может стать причиной аномального развития плода еще во внутриутробном состоянии.
У рефлюкса различают два вида:
- Односторонний.
- Двусторонний.
 Оба вида достаточно опасны, так как они могут приводить к хронической почечной недостаточности. При обострении заболевания у малышей нарушается функционирование тканей в пораженном органе. Для рефлюкс-нефропатии характерно появление рубцов и атрофий на очагах возбуждения болезни. Моча проходит путь обратно в почки, что приводит к сбою в работе не только этих органов, но и остальных. Одновременно может возникать и развиваться, достаточно быстро, аномалия мочевыводящего канала. Не менее важно то, что нефропатия приводит к обострению инфекционных болезней, находящихся на начальном этапе развития в мочеполовой системе у детей, ранее сталкивающихся с воспалениями в пузыре.
Оба вида достаточно опасны, так как они могут приводить к хронической почечной недостаточности. При обострении заболевания у малышей нарушается функционирование тканей в пораженном органе. Для рефлюкс-нефропатии характерно появление рубцов и атрофий на очагах возбуждения болезни. Моча проходит путь обратно в почки, что приводит к сбою в работе не только этих органов, но и остальных. Одновременно может возникать и развиваться, достаточно быстро, аномалия мочевыводящего канала. Не менее важно то, что нефропатия приводит к обострению инфекционных болезней, находящихся на начальном этапе развития в мочеполовой системе у детей, ранее сталкивающихся с воспалениями в пузыре.
По исследованиям было выявлено, что появление почечного рефлюкса может привести к почечнокаменной болезни, а при отсутствии своевременного лечения почечная недостаточность становится провоцированием к разрушению тканей на внутренних органах, что приобретает хронический и практически необратимый характер.
В большинстве случаев заболеванием почечной недостаточности страдают дети в возрасте до 2 лет, причем тяжелейшие формы проявляются преимущественно у девочек. В некоторых случаях рефлюкс провоцирует появление склеротических изменений.
 Осложнения на рефлюкс почек могут дать различные болезни, причем не только инфекция в мочеполовой системе, но и травмирование или отеки на мочеточнике. Появление артериальной гипертензии ускоряет развитие рефлюкса почек.
Осложнения на рефлюкс почек могут дать различные болезни, причем не только инфекция в мочеполовой системе, но и травмирование или отеки на мочеточнике. Появление артериальной гипертензии ускоряет развитие рефлюкса почек.
Именно по медицинским наблюдениям установили, что те дети, которым поставлен диагноз артериальная гипертензия, большую часть времени болели почечной недостаточностью.
Вернуться к оглавлению
Этапы развития почечной недостаточности
Разделяют два вида рефлюкса нефропатии:
- Пузырно-мочеточниковый. Этот вид болезни характерен транспортировкой мочи от мочевого пузыря обратно в мочеточник.
- Пиелорентальный. Для этого вида рефлюкса характерной чертой считается ухудшение функционирования почек и органов мочеполовой системы.
Лечение назначают только при точном выявлении диагноза, а именно при фиксировании первых симптомов. Почечная недостаточность довольно несложно поддается лечению и может удаляться при помощи консервативных методов.
В основном лечение болезни проводится под действием антибиотиков, так как именно эти лекарственные препараты дают возможность провести прекращение везико-уретального и лохано-почечного рефлюкса.
При приеме антибиотиков степень тяжести проявляющихся осложнений рефлюкса почек становится намного ниже.
В том случае, когда у детей диагностируется начальная стадия рефлюкса почек, антибиотики применяются в виде профилактической меры. Подобное воздействие препаратами считается достаточно эффективным при избавлении от почечной недостаточности различной степени проявления. Некоторым пациентам назначается прием антибиотиков в течение достаточно длительного периода, так как таким образом проводится регулирование определенной степени рефлюкса, для того чтобы исключить его ухудшение и возникновение болезни в мочеполовой системе.
В некоторых случаях докторам приходится прибегать к оперативному вмешательству, так как эти крайние меры считаются не просто важными, а критически необходимыми. Именно таким образом можно помочь детям справиться с заболеванием. Для самого эффективного воздействия на болезнь нередко используют инвазивную хирургию, которая проводится при помощи введения цистоскопа в мочеиспускательный канал и проталкивания его вплоть до мочевого пузыря.
На месте, где соединяется пузырь и мочеточник, делают заплатку, играющую роль клапана, что позволяет направить мочу в нужное направление.
Стоит отметить, что применение инвазивной хирургии может проводиться у детей любого возраста, так как «заплатка» не отторгается организмом. Мерой предосторожности для исключения отторжения послужило изготовление клапана из биоразлагаемого материала. Сама процедура по оперативному вмешательству занимает не больше 15 минут, а после процедуры не остаются шрамы.
Рефлюкс почки и мочевого пузыря у детей: симптомы, лечение
Рефлюкс почки — это патологический процесс, при котором происходит обратный заброс мочи из мочевого пузыря в мочеточники и почки.
Данное заболевание может быть как врожденным дефектом, так и приобретенным в результате воспалительного процесса в мочевых путях. У детей данная проблема со здоровьем диагностируется чаще, чем у взрослых.
Виды патологии и ее симптомы
Форма заболевания характеризуется местом локализации патологического процесса:
- Лоханочно-почечная. Содержимое лоханки попадает в другие части почки.
- Пузырно-мочеточниковая. Урина забрасывается в мочеточники.
Также в медицине выделяют пассивную форму рефлюкса, при которой заброс мочи в почку происходит независимо от процесса опорожнения мочевого пузыря, и активную форму — обратное попадание урины в почку происходит в момент опорожнения. Рефлюкс может быть как односторонним, так и двусторонним.
По степени тяжести заболевание подразделяют:
- I степень характеризуется забросом мочи из мочевого пузыря в дистальный отдел мочеточника. Мочеточник не имеет расширений.
- II степень диагностируется при забросе урины в чашечку, лоханку и мочеточник. У ребенка не наблюдается изменений со стороны анатомических структур малых чашечек, в которых находятся почечные сосочки. Расширений тоже нет.
- III степени свойственно обратное забрасывание мочи при умеренных расширениях. Наблюдается образование форниксами прямого угла.
- IV степень характеризуется выраженным расширением мочеточников, чашечек и лоханок.
- V степень диагностируется при выраженном огрублении острого угла сводов малых чашечек.
Заподозрить наличие болезни у ребенка можно на основании следующих симптомов:
- изменение цвета мочи;
- появление в урине пены, иногда наблюдается примесь крови;
- рост температуры тела;
- чувство сдавленности в области почек;
- боль в пояснице после мочеиспускания;
- постоянная жажда;
- повышенное артериальное давление;
- отечность;
- признаки интоксикации.
Достаточно сложно выявить врожденный рефлюкс у грудных детей, так как они не в состоянии описать симптомы недомогания. Поэтому единственным способом определения проблемы у грудничков является анализ мочи на содержание в ней белка.
Данное заболевание является опасным для здоровья, так как может привести к ряду различных осложнений. Поэтому, если был диагностирован рефлюкс мочевого пузыря у детей, рекомендуется начинать лечение как можно раньше.

Опасность рефлюкса у детей
Независимо от того, является болезнь врожденной или стала результатом осложнения другого патологического процесса, она несет в себе такую опасность, как развитие почечной недостаточности.
Под действием болезни у ребенка изменяется нормальная функциональность почечной ткани.
С течением времени такие нарушения могут стать необратимыми, так как на пораженных участках способна образовываться рубцовая ткань. Такие изменения нередко становятся причиной возникновения мочекаменной болезни.
Нарушенная деятельность почек автоматически приводит к снижению нормальной работоспособности всего организма. У ребенка начинают возникать другие проблемы со здоровьем.
На сегодняшний день медициной еще до конца не изучены все возможные осложнения, к которым может привести рефлюкс почек.
Лечение заболевания
Перед тем как назначить лечение, пациенту предстоит пройти ряд обследований. Только после того как будет поставлен точный диагноз, подтвержденный лабораторными исследованиями, и определена причина, вызывавшая рефлюкс, ребенку назначают соответствующий терапевтический курс.
Все лекарственные препараты, длительность их приема и дозировка прописываются врачом в индивидуальном порядке для каждого ребенка. В учет берется степень тяжести заболевания, возраст и другие особенности пациента.
Когда патология вызывается воспалительным процессом, протекающим в мочевыводящих путях, пациенту рекомендуется лечить патологию с помощью антибиотиков.
Видео про лечение рефлюкса у детей:
Залогом успешного выздоровления является своевременное опорожнение мочевого пузыря. Для этого пациенту периодически проводится его катетеризация. Положительных результатов в борьбе с рефлюксом помогают добиться физиотерапевтические процедуры, а именно электрофорез.
Рефлюкс мочеточника, связанный с дефектом строения (сужение просвета рубцовой тканью), лечат с помощью хирургического вмешательства. Как правило, операция проводится с помощью цистоскопа, который минимизирует травматизм.
Радикальным хирургическим лечением считается установка специального клапана, который изготавливается из биоматериала. Его размещают на месте соединения мочевого пузыря с мочеточником. Клапан служит своеобразным барьером, который не дает урине забрасываться обратно.
Продолжительность данной операции, как правило, не превышает 20 минут. Процедура считается максимально безопасной и очень редко вызывает какие-то осложнения.
Во время лечения особое внимание уделяют продуктам питания.
Составление правильной диеты рекомендуется доверить специалисту, но единственное правило, которое распространяется на всех, — суточная норма соли не должна превышать 3 г.
Согласно статистическим данным, лечение 1-3 степени заболевания у детей консервативным способом практически всегда проходит успешно, то есть нет необходимости в хирургическом вмешательстве. Поэтому, если ребенок начал жаловаться на один из вышеперечисленных симптомов, родители не должны игнорировать возникшую проблему, а также не заниматься самолечением.