Биохимический анализ крови
9 месяцевЗдоровье
Беременность / Анализы и обследования
Во время беременности женщина, как правило, сдает множество различных анализов. Одним из важных исследований крови является биохимический анализ.
Елена Трифонова, врач акушер-гинеколог, канд. мед. наук, ФГБУ НЦ акушерства, гинекологии и перинатологии им. акад. В. И. Кулакова Минздравсоцразвития, г. МоскваБиохимический анализ крови позволяет оценить работу внутренних органов и систем организма – печени, почек, соотношение микроэлементов в организме, их недостаток или избыток. Биохимический анализ крови сдается строго утром натощак, минимум после восьмичасового голодания. Кровь берется из локтевой вены. Во время беременности биохимический анализ обязательно сдается дважды: при постановке на учет и в 30 недель беременности.
Биохимический анализ крови сдается строго утром натощак, минимум после восьмичасового голодания.На раннем сроке беременности, то есть при постановке на учет в женскую консультацию, данный анализ крови показывает изменения в организме беременной женщины, существовавшие до беременности, выявляет хронические заболевания или патологические состояния различных органов или систем организма.
Исследование биохимии крови в 30 недель показывает, насколько правильно организм женщины адаптируется к состоянию беременности, выявляет сбои в адаптационных процессах и помогает в своевременной диагностике патологических состояний, возникающих в организме будущей мамы, позволяя предотвратить серьезные осложнения беременности.
Во время беременности биохимический анализ обязательно сдается дважды: при постановке на учет и в 30 недель беременности.При различных заболеваниях беременной женщины может изменяться кратность сдачи биохимического анализа крови, а также перечень исследуемых показателей. К примеру, при раннем токсикозе исследуются в основном ферменты печени и электролитный состав крови (концентрация в ней микроэлементов), а при заболеваниях почек – белок, мочевина и креатинин.
При различных заболеваниях беременной женщины может изменяться кратность сдачи биохимического анализа крови, а также перечень исследуемых показателей.Стандартный биохимический анализ крови включает обычно оценку следующих показателей: общего белка, билирубина, глюкозы, АЛТ, АСТ, щелочной фосфатазы, мочевины, креатинина, железа, кальция.
Общий белок
Это важнейший показатель белкового обмена в организме беременной. У беременных оценивают обычно содержание общего белка. В норме оно составляет 64–83 г/л (нужно помнить, что в некоторых лабораториях нормативные значения могут немного отличаться, что обусловлено технологией выполнения анализов).
Возможные отклонения
В третьем триместре может отмечаться небольшое снижение концентрации белка в крови за счет так называемого разбавления крови, то есть увеличения объема жидкой ее части – плазмы, а также за счет усиленного использования альбумина на строительство тканей плода. Кроме того, снижение белка отмечается при недостаточном поступлении его с пищей (например, при неправильном питании беременной, при токсикозе первой половины), при заболеваниях кишечника, печени и поджелудочной железы, кровотечении, заболеваниях почек.
Повышение количества белка может быть при обезвоживании, острых и хронических инфекционных заболеваниях.
Липидный (жировой) обмен
Из липидов (жиров) при беременности определяют в основном холестерин (холестерол), иногда триглицериды. Холестерол является важнейшим показателем липидного обмена, служит структурным компонентом клеточных мембран, участвует в синтезе половых гормонов, желчных кислот, витамина D. Содержание холестерина в крови в значительной степени зависит от возраста. Нормальный уровень холестерина в крови молодой женщины 3,15–5,8 ммоль/л. Во время беременности, во втором и третьем триместрах, наблюдается физиологическое увеличение уровня общего холестерина до 6,0–6,2, которое обусловлено повышенным образованием холестерина в печени, поскольку увеличивается потребность в нем для построения сосудистого русла плаценты и плода, повышенным синтезом гормонов. В крови холестерин находится в виде хорошо растворимых комплексных соединений с особыми транспортными белками – липопротеинами. Различают липопротеины низкой плотности (ЛПНП), липопротеины высокой плотности (ЛПВП) и липопротеины очень низкой плотности (ЛПОНП). Во время беременности увеличение уровня холестерина происходит в основном за счет липопротеинов низкой плотности, в то время как уровень ЛПВП практически не изменяется. Уровень ЛПВП в норме составляет 0,9–1,9 ммоль/л, не зависит от возраста и не изменяется во время беременности. ЛПНП у женщин в возрасте от 18 до 35 лет примерно 1,5–4,1 ммоль/л, во время беременности уровень ЛПНП увеличивается примерно до 5,5 ммоль/л.
Во время беременности увеличение уровня холестерина происходит в основном за счет липопротеинов низкой плотности, в то время как уровень ЛПВП практически не изменяется. Уровень ЛПВП в норме составляет 0,9–1,9 ммоль/л, не зависит от возраста и не изменяется во время беременности. ЛПНП у женщин в возрасте от 18 до 35 лет примерно 1,5–4,1 ммоль/л, во время беременности уровень ЛПНП увеличивается примерно до 5,5 ммоль/л.
Триглицериды – это жиры, которые являются основным источником энергии в клетках организма. Они поступают в организм с пищей, а также синтезируются клетками жировой ткани, печени, кишечника. Нормальное значение содержания триглицеридов в крови зависит от возраста и составляет у молодых женщин примерно
что показывает биохимический анализ крови и как он проводится?
Биохимический анализ крови — это информативный анализ, который часто назначают врачи разного профиля. Процедура состоит в заборе крови из вены и тестировании ее показателей. Результаты биохимического анализа крови сводятся в довольно обширную таблицу, и расшифровка значений неизменно вызывает любопытство у пациента. В чем заключаются особенности исследования, как к нему подготовиться и где можно пройти?
Процедура состоит в заборе крови из вены и тестировании ее показателей. Результаты биохимического анализа крови сводятся в довольно обширную таблицу, и расшифровка значений неизменно вызывает любопытство у пациента. В чем заключаются особенности исследования, как к нему подготовиться и где можно пройти?
В чем особенности биохимического анализа крови
Это диагностический лабораторный метод, позволяющий оценить работу внутренних органов и систем, определить потребность организма в микро- и макроэлементах, витаминах, гормонах и ферментах, распознать патологии метаболизма. Биохимия крови представляет интерес в диагностике практически любой болезни. Это более подробный анализ крови, чем клинический. Также важен биохимический анализ крови при наблюдении беременности. При нормальном самочувствии женщины его назначают в первом и третьем триместре. Если наблюдается токсикоз, есть угроза выкидыша или женщина жалуется на недомогание, его проводят чаще.
Подготовка к биохимическому анализу крови
- Следует уточнить у врача, не требуется ли перерыв в приеме лекарственных препаратов, и если требуется, то на какое время.
 Кровь очень чувствительна к медикаментам, они могут исказить результаты анализа.
Кровь очень чувствительна к медикаментам, они могут исказить результаты анализа. - Тем, кто проходит курс физиотерапии, необходимо спросить у врача, не следует ли отложить анализ крови на биохимию.
- Физические и эмоциональные нагрузки накануне следует снизить. Непосредственно перед взятием крови рекомендуется спокойно посидеть возле кабинета минут 10–20.
- Не следует курить перед процедурой как минимум час. Алкоголь нельзя принимать в течение суток до процедуры.
- Кровь сдается натощак утром, между 8:00 и 11:00. Накануне и в день процедуры рекомендуется пить негазированную воду, другие напитки следует исключить, как и тяжелую пищу.
Динамику лабораторных показателей лучше отслеживать в одном медицинском учреждении и при максимально сходных условиях, тогда результаты, скорее всего, будут корректны.
Расшифровка результатов биохимического анализа крови
С появлением современных лабораторных анализаторов, которые способны предоставить полные данные о биохимическом составе крови в течение пары часов, расшифровка существенно ускорилась. В течение максимум трех дней пациент получает на руки распечатанную таблицу, где отмечено, какие показатели изучались, какие значения получены и как они соотносятся с нормой. Следует знать, что нормы биохимического анализа крови у женщин и мужчин по ряду показателей могут различаться, также некоторые цифры зависят от возраста пациента.
В течение максимум трех дней пациент получает на руки распечатанную таблицу, где отмечено, какие показатели изучались, какие значения получены и как они соотносятся с нормой. Следует знать, что нормы биохимического анализа крови у женщин и мужчин по ряду показателей могут различаться, также некоторые цифры зависят от возраста пациента.
- Альбумин. Этот белок продуцируется печенью, он составляет до 65% плазмы крови. В разном возрасте референтные значения отличаются, по половому признаку они не варьируются. До 14 лет норма составляет 38–54 г/л, после 14 и до 60 лет — 35–50 г/л, а у людей старше 60 лет — 34–38 г/л[1]. Повышение альбумина в крови может быть следствием обезвоживания организма при заболеваниях ЖКТ или ротавирусных инфекциях. Также растет этот показатель во время цирроза, диабета, волчанки. Падение альбумина обычно обусловлено неполноценным питанием, табакокурением, печеночной недостаточностью[2].
- Гликированный гемоглобин.
 Это химически связанная с глюкозой составляющая гемоглобина. Показатель нужен для диагностики и лечения диабета первого и второго типов. В норме гликирировано должно быть не более 5,9% от всего гемоглобина в крови[3]. 5,9–6,4% говорят о риске развития сахарного диабета. 6,5% и более — выраженный диабет. Гликированный гемоглобин отражает среднее содержание сахара в крови за длительный период — от трех до четырех месяцев[4].
Это химически связанная с глюкозой составляющая гемоглобина. Показатель нужен для диагностики и лечения диабета первого и второго типов. В норме гликирировано должно быть не более 5,9% от всего гемоглобина в крови[3]. 5,9–6,4% говорят о риске развития сахарного диабета. 6,5% и более — выраженный диабет. Гликированный гемоглобин отражает среднее содержание сахара в крови за длительный период — от трех до четырех месяцев[4]. - Железосвязывающая способность сыворотки. Показатель способности крови к переносу железа важен для диагностики анемий. Норма — 45,3–77,1 мкмоль/л[5]. Снижение говорит о высокой концентрации железа в крови, повышение — о низкой.
- Миоглобин. Белок, содержащий железо. В крови его концентрация повышается при сердечных патологиях, особенно при инфаркте миокарда. Понижение миоглобина наблюдается при полиомиелите и ревматоидном артрите. Референтные значения имеют широкие пределы: у мужчин 19–92 мкг/л, у женщин 12–76 мкг/л.

- Общий белок. В плазме крови насчитывается около 150 разных белков. Общий белок проверяют, чтобы исключить патологии обмена веществ, наличие злокачественных опухолей, фактор неправильного питания. Высокий уровень белка в крови — повод заподозрить инфекционное заболевание, ревматоидный артрит, злокачественные образования. Снижают белок панкреатит, патологии печени и ЖКТ, серьезные травмы и ожоги.
- Ревматоидный фактор. В норме его в биохимическом анализе крови быть не должно, сколько бы лет ни было пациенту. От пола это тоже не зависит. Ревматоидный фактор — это антитела, которые выбрасываются в кровь при заболеваниях мышечных и соединительных тканей, вирусных инфекциях, развитии злокачественных опухолей, системных и аутоиммунных заболеваниях. Их наличие — тревожный сигнал для врача.
- C-реактивный белок (CRP, СРБ). Скачок C-реактивного белка — показатель воспалительного процесса. Этот белок является стимулятором защитных реакций организма.
 В любом возрасте его концентрация должна быть не более 0,5 г/л, хотя прием оральных контрацептивов может его немного повышать — и это считается нормой.
В любом возрасте его концентрация должна быть не более 0,5 г/л, хотя прием оральных контрацептивов может его немного повышать — и это считается нормой. - Трансферрин. Белок, который является основным переносчиком железа[6]. Его концентрация в крови снижается при анемиях, циррозе печени, избытке железа в организме, хронических воспалительных процессах. Референтные значения колеблются в пределах 2–4 г/л для мужчин, для женщин допустимо 2,2–4,4 г/л. С возрастом содержание трансферрина в крови естественным образом понижается.
- Ферритин. Если метаболизм железа в организме нарушен, это обязательно скажется на содержании ферритина в плазме крови. Норма у взрослых женщин — 13–150 мкг/л, у мужчин — 30–400 мкг/л. Выше референтных значений ферритин может быть при заболеваниях печени, хронической почечной недостаточности, раковых заболеваниях.
- Триглицериды. Продукты углеродного обмена в печени.
 Также могут поступать в кровь с пищей. Для мужчин от 20 до 60 лет норма составляет 0,5–3,23 ммоль/ л, для женщин того же возраста — 0,41–2,96 ммоль/л. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается.
Также могут поступать в кровь с пищей. Для мужчин от 20 до 60 лет норма составляет 0,5–3,23 ммоль/ л, для женщин того же возраста — 0,41–2,96 ммоль/л. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается. - Холестерин-ЛПВП. Показатель риска развития атеросклероза. Липопротеины высокой плотности используются при переработке и выведении жиров организмом, за это они получили название «хорошего» холестерина. Норма — 1,03–1,55 ммоль/л[7]. При высоких значениях меньше риск появления сосудистых бляшек, при низких — возможно прогрессирование атеросклероза даже при нормальном общем холестерине.
- Холестерин-ЛПНП. Липопротеины низкой плотности — основные переносчики «вредного» холестерина, который поступает в организм с пищей. Норма колеблется в пределах 0–3,3 ммоль/л, повышение уровня говорит о риске атеросклероза.

- Общий холестерин. Сумма значений ЛПВП и ЛПНП. В норме составляет 5,2 ммоль/л. Понижение общего холестерина может привести к психофизиологическим расстройствам, нарушениям репродуктивной функции, повышение — к сахарному диабету и атеросклерозу.
Это интересно!
Слишком ожесточенная борьба с холестерином в крови способна навредить здоровью. Холестерин участвует в синтезе половых гормонов, важен для правильного формирования плода у беременных, является жизненно необходимым компонентом клеточных мембран, нормализует мозговую деятельность. Излишне жесткие диеты, направленные на полное «изгнание» холестерина из организма, способны существенно снизить половую функцию как у мужчин, так и у женщин[8].
Углеводы- Глюкоза. Источник энергии для всех клеток и тканей организма. Нормальным считается показатель глюкозы в крови на уровне 3,3–5,5 ммоль/л. Более высокие значения наблюдаются при сахарном диабете, низкие могут отмечаться на фоне приема инсулина или развития опухолевых заболеваний поджелудочной железы.

- Фруктозамин. Это соединение белка с глюкозой. Его уровень помогает определить колебания глюкозы в крови в среднем за две–три недели до сдачи анализа. В норме фруктозамин в крови содержится в концентрации 0–285 мкмоль/л. Если значение выше — это признак сахарного диабета.
- Витамин B12. Участвует в процессах продуцирования эритроцитов красным костным мозгом и их созревания. Норма — 208–963,5 пг/мл. Лейкоз, заболевания печени и почек приводят к повышению содержания B12 в крови, а вегетарианское питание, паразитарные заболевания, воспаления ЖКТ — к снижению[9].
- Железо. Требуется для кислородного обмена. Референтные значения для детей до двух лет — 7–18 мкмоль/л, от двух до 14 лет — 9–22 мкмоль/л. У мальчиков-подростков и взрослых мужчин норма составляет 11–31 мкмоль/л; у девочек-подростков и взрослых женщин — 9–30 мкмоль/л. При дефиците железа в крови обычно следует проверить рацион пациента и обмен веществ, при избытке — функции кишечника.

- Калий. Обеспечивает естественную сердечную деятельность. В норме в крови концентрация калия составляет 3,5–5 ммоль/л. Заболевания сердечно-сосудистой системы и ЖКТ, неправильное питание, диабет, опухолевые заболевания могут существенно снизить этот показатель.
- Кальций. Используется в работе мышц, нервов, сердца и сосудов, участвует в образовании костной ткани. Референтные значения — 2,25–2,5 ммоль/л. Если пациенту не хватает витамина D, он питается несбалансированно, страдает эндокринными расстройствами или заболеваниями почек и печени, концентрация кальция в крови снижается[10]. Повышенный уровень кальция — признак развития опухолевых заболеваний.
- Магний. Внутриклеточные обменные процессы и передача импульсов от нервов к мышцам невозможны без магния. Норма в крови составляет 0,75–1,25 ммоль/л. При почечной недостаточности магний повышается, при неправильном питании и патологиях печени — снижается.

- Натрий. Вместе с магнием отвечает за передачу нервных импульсов в мышцы, также необходим для кальциевого обмена. В норме натрия в крови должно быть 136–145 ммоль/л. Повышенные значения характерны для несахарного диабета и болезней мочевыводящей системы, пониженные отмечаются при сахарном диабете, печеночной или почечной недостаточности.
- Фосфор. Нужен нервно-мышечной и костной системам организма для нормальной работы. Референтные значения: в возрасте до двух лет — 1,45–2,16 ммоль/л, от двух до 12 лет — 1,45–1,78 ммоль/л, далее до 60 лет — 0,87–1,45 ммоль/л. В возрасте старше 60 лет женская норма — 0,90–1,32 ммоль/л, мужская — 0,74–1,2 ммоль/л. Слишком много фосфора в крови бывает у людей, злоупотребляющих фастфудом и газированными напитками. При избытке фосфора возможны проблемы с иммунитетом за счет подавления выработки лейкоцитов. Пониженное содержание фосфора приводит к нервному истощению и депрессиям.
- Фолиевая кислота.
 Требуется для осуществления многих жизненно важных процессов — от вынашивания плода до кроветворения и усвоения аминокислот, сахара[11]. Нормальное значение — 10–12 мкмоль/л. Если пациент страдает алкоголизмом или долгое время принимает антибиотики, уровень фолиевой кислоты, скорее всего, будет понижен. То же наблюдается и при беременности. Повышенные значения могут отмечаться при серьезных болезнях почек.
Требуется для осуществления многих жизненно важных процессов — от вынашивания плода до кроветворения и усвоения аминокислот, сахара[11]. Нормальное значение — 10–12 мкмоль/л. Если пациент страдает алкоголизмом или долгое время принимает антибиотики, уровень фолиевой кислоты, скорее всего, будет понижен. То же наблюдается и при беременности. Повышенные значения могут отмечаться при серьезных болезнях почек. - Хлор. Нужен для регулировки кислотно-щелочного баланса крови и поддержания осмотического давления. Референтные значения — 98–107 ммоль/л. Повышенный уровень хлора — признак обезвоживания организма, проблем с почками и надпочечниками, несахарного диабета. Гормональные нарушения, травмы головы, почечная недостаточность приводят к снижению концентрации хлора в крови.
Важно понимать!
Витаминно-минеральные комплексы следует принимать курсами по назначению врача, самостоятельный их прием может негативно сказаться на здоровье. Прием витаминов круглый год возможен только при доказанной их нехватке и контроле их содержания в крови при помощи лабораторных тестов. Профилактические курсы обычно составляют три–четыре недели, в отдельных случаях — до двух месяцев.
Низкомолекулярные азотистые вещества- Креатинин. Образуется в результате белкового обмена, выводится из организма с мочой. У женщин концентрация креатинина в крови может в норме составлять 53–97 мкмоль/л, у мужчин — 62–115 мкмоль/л. Низкие значения креатинина в крови могут свидетельствовать о голодании, снижении мышечной массы. Высокие — результат проблем с почками, заболеваний щитовидной железы, следствие лучевой болезни.
- Мочевая кислота. Образуется в печени, выводится почками. Референтные значения для детей составляют 120–320 мкмоль/л, для взрослых женщин — 150–350 мкмоль/л, для взрослых мужчин — 210–420 мкмоль/л. Скачок концентрации вверх — один из симптомов подагры, алкоголизма, патологий печени и почек. Уровень мочевой кислоты снижается при неправильном питании.
- Мочевина. Образуется после распада аммиака, который для организма токсичен. Женская норма — 2,2–6,7 ммоль/л, мужская — 3,8–7,3 ммоль/л. При почечной недостаточности и высокобелковом рационе концентрация мочевины в крови повышается, а при вегетарианском питании, циррозе печени и беременности — снижается.
- Билирубин общий. Желтый пигмент, состоящий из прямого и непрямого билирубина. Референтные значения — 3,4–17,1 мкмоль/л. Высокие значения наблюдаются прежде всего при серьезных нарушениях работы печени.
- Билирубин прямой. В норме концентрация в крови составляет 0–7,9 мкмоль/л. Превышение говорит о тяжелых патологиях желчевыводящих путей и печени.
- Билирубин непрямой. Токсичный продукт распада гемоглобина, нарушающий нормальную работу клеток. Высчитывается как разность общего и прямого билирубина. Повышение непрямого билирубина бывает при анемиях, малярии.
- Аланинаминотрансфераза (АЛТ). Один из важных ферментов печени, необходимый для аминокислотного обмена. У женщин в норме может составлять до 31 Ед/л, у мужчин — до 41 Ед/л. Более высокие показатели отмечаются во время серьезных проблем с печенью, сердцем, сосудами.
- Амилаза. Фермент, синтезируемый в слюнных железах для переваривания углеводов. Нормальный показатель колеблется в пределах 28–100 Ед/л. При нарушении работы ЖКТ показатели выходят за указанные пределы.
- Панкреатическая амилаза. Также участвует в переваривании углеводов. Референтные значения — 0–50 Ед/л. Если нарушена работа поджелудочной железы, показатель растет.
- Аспартатаминотрансфераза (АСТ). Фермент, который выбрасывается в кровь в существенных количествах только при повреждениях печени или сердечной мышцы. До четырех лет норма АСТ — не более 59 Ед/л, с четырех до семи — не более 48 Ед/л, с 13 до 18 — в пределах 39 Ед/л. Далее «женский» показатель еще немного снижается — до 32 Ед/л.
- Гамма-глутамилтрансфераза (Гамма-ГТ). Вырабатывается поджелудочной железой и печенью, ее концентрация растет при патологиях печени и алкоголизме. С рождения и до года норма составляет до 203 Ед/л, затем показатель снижается. После 18 лет норма для мужчин — до 60 Ед/л, для женщин — до 40 Ед/л.
- Креатинкиназа. Проверяется при подозрении на системные болезни соединительной ткани, инфаркт миокарда, почечную недостаточность. Для мужчин норма — до 190 Ед/л, для женщин — до 170 Ед/л.
- Лактат (молочная кислота). Вырабатывается в ходе сжигания энергии. Норма — 0,5–2,2 ммоль/л. Повышается при физических нагрузках, сахарном диабете, алкогольных отравлениях, снижении функции печени и почек, передозировке аспирином. Всем знакомые боли в мышцах после тренировок возникают из-за активного выброса в кровь молочной кислоты.
- Лактатдегидрогеназа (ЛДГ). Фермент, необходимый для образования лактата. У людей старше 12 лет нормальное значение ЛДГ составляет 250 Ед/л. У беременных женщин и новорожденных немного повышенный уровень ЛДГ не является патологией, для остальных он может быть одним из проявлений заболеваний кровеносной системы, печени, почек.
- Липаза. Помогает перевариванию жиров. Концентрация липазы в крови в пределах 0–190 Ед/л нормальна, отклонение указывает на проблемы с поджелудочной железой. Близкие к нулю показатели — повод пересмотреть рацион питания и провериться на онкологические заболевания.
- Фосфатаза щелочная. Помогает фосфорному обмену. Нормальные показатели для женщин 35–104 Ед/л, у мужчин нормой считается 55–149 Ед/л. Патологии почек, желчевыводящих путей, печени, проблемы с костной системой проявляются повышением уровня фосфатазы в крови.
- Холинэстераза. Вырабатывается печенью, требуется нервным и мышечным волокнам. В крови у мужчин в норме концентрация составляет 5800–14 600 Ед/л, для женщин нормален показатель 5860–11 800 Ед/л. Уровень холинэстеразы снижается при инфаркте миокарда, заболеваниях печени, злокачественных опухолях, а повышается при сахарном диабете, ожирении, артериальной гипертонии маниакально-депрессивном психозе.
Приведенные данные имеют справочный характер, вопросы диагностики следует оставить врачу. Если необходимо скорее узнать диагноз, можно обратиться в лабораторию, где результаты биохимического анализа крови предоставляются в максимально короткие сроки.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Анализ крови при беременности — mama.ru
Кровь необходимо сдавать несколько раз за беременность, обычно не менее четырех. Обязательна сдача крови при постановке на учет, а также перед родами.
Клинический анализ крови
Клинический, или общий анализ показывает общее состояние клеток крови: уровень гемоглобина, эритроцитов, лейкоцитов, а также процентное соотношение их видов. В поликлинике и женской консультации он может по-старинке браться из пальца, в современных лабораториях — только из вены.
.table-01{border:1px solid #ccc; font-size:12px; margin-bottom:5px;}
.table-01 th{border:1px solid #ccc; text-align:left; background-color:#CCC; padding:2px 5px;}
.table-01 td{border:1px solid #ccc;padding:2px 5px;}
Показатели
Обозначение
Норма для беременных
Отклонения
Гемоглобин
Hb, HGB
120 — 140 г/л
Понижение говорит об анемии
Эр, RBC
3,5 — 4,5×1012
Понижение говорит об анемии
Лейкоциты
L, WBC
4,0 — 9,0×109
Повышение говорит о воспалении в организме
Скорость оседания эритроцитов
СОЭ, ESR
до 15 мм/час
Повышение говорит о воспалении в организме
Гематокрит
Ht, HCT
0,39 — 0,49
Повышение чаще всего говорит об обезвоживании, например при рвоте беременных
Тромбоциты
Тр, PLT
150 — 400×109
Понижение или повышение может говорить о плохой свертываемости крови
Эритроцитарные индексы
MCV, MCH, MCHC и др.
Расшифровываются врачом. Обозначают такие показатели, как ширина распределения эритроцитов, их объем, концентрация гемоглобина в эритроците и др.
Группа крови и резус фактор
Ошибки в определении группы крови и резус-фактора возникают редко, но все же бывают. Поэтому перед переливанием крови (если оно понадобится) врач обязательно сделает это еще раз.
Кроме того, отрицательный резус-фактор у матери может стать причиной резус-конфликта между мамой и малышом при повторных беременностях. Таким женщинам в течение 72 часов после родов обязательно вводят антирезусный иммуноглобулин.
Биохимический анализ
С помощью биохимического анализа определяются вещества, находящиеся в крови. Это продукты обмена веществ, глюкоза, белки (ферменты). По их отклонению от нормы можно выявить нарушения в работе различных органов.
Анализ берется только из вены. Основные показатели биохимического анализа:
.table-01{border:1px solid #ccc; font-size:12px; margin-bottom:5px;}
.table-01 th{border:1px solid #ccc; text-align:left; background-color:#CCC; padding:2px 5px;}
.table-01 td{border:1px solid #ccc;padding:2px 5px;}
Показатель
Норма
Расшифровка
Глюкоза (сахар крови)
3,3 — 5,5 ммоль/л
Небольшое повышение может наблюдаться, если вы сдавали кровь не натощак или принимали мочегонные. Сильное повышение обычно признак диабета беременных
АСТ, АЛТ
< 31 Ед/л
Общий белок
64 — 83 г/л
Понижение говорит о недостаточном поступлении белка с пищей или о его чрезмерном выведении, например при сильном гестозе с поражением почек
Креатинин
53 — 97 мкмоль/л
Показатель функции почек. Значительное повышение может говорить о нарушении их работы. Небольшое повышение бывает при чрезмерном употреблении мяса накануне сдачи
Мочевина
2,5 — 6,4 ммоль/л
Также является показателем функции почек.
Билирубин общий
5 — 21 мкмоль/л
Показатель работы печени и ее поражения, а также желтухи
Билирубин прямой
0 — 7,9 мкмоль/л
Повышается при желтухе беременных, застое желчи, поражениях печени.
Холестерин общий (холестерол)
3,1 — 6,2 ммоль/л, зависит от возраста
Небольшое повышение холестерина бывает нормальным при беременности. В случае сильного повышения необходим более подробный анализ
Триглицериды
0,4 — 2,1 ммоль/л, зависит от возраста
Повышается при ожирении. Также может быть несколько повышен в норме при беременности
Обратите внимание на единицы измерения! Во многих лабораториях они бывают разные, тогда их надо переводить.
Анализ на свертываемость (коагулограмма)
Коагулограмма — это специальное исследование на свертываемость крови. Она состоит из нескольких показателей, правильно оценить которые может только врач. В норме при беременности часто бывает повышение свертываемости крови.
Основные показатели коагулограммы:
- Время кровотечения (время свертываемости) м норма от 2 до 3 минут.
- ПТИ (норма 78 — 142%) — протромбиновый индекс. Его повышение говорит о склонности к тромбозу.
- Фибриноген — норма 2 — 4 г/л. Повышение говорит о склонности к тромбозу. Понижение фибриногена может наблюдаться при токсикозе.
- АЧТВ — норма 25 — 36 секунд. Увеличение говорит о плохой свертываемости крови.
Твитнуть
Класс
Поделиться
Физиологические изменения показателей крови при беременности
Изменение показателей коагулограммы и клинического анализа крови.Изменения в коагулограмме (№№ 1, 2, 3, 4, 190, 164, 194)* беременной это физиологический процесс, связанный с появлением маточно-плацентарного круга кровообращения. Данный процесс связан с эволюционными, приспособительными реакциями организма беременной женщины. Организм женщины готовиться к затратам во время вынашивания плода и возможной кровопотери во время родов. При физиологическом течении беременности повышается активность прокоагулянтного звена. Уже на 3-м месяце беременности повышается фибриноген (это фактор I (первый) свёртывающей системы плазмы) и достигает максимальных значений накануне родов. Поэтому гинекологи обоснованно рекомендуют контролировать данный показатель во время беременности (1 раз в триместр, при наличии отклонений данных показателей чаще, 1 раз в неделю). В конце III триместра беременности в сыворотке повышается концентрация фибриногена, что может соответствовать усилению процессов внутрисосудистого свёртывания крови в маточно-плацентарном кровотоке. Одновременно с повышением фибриногена и активности внешнего пути коагуляции повышается и активность внутреннего механизма свёртывания крови, при этом отмечается укорочение АЧТВ. Изменяются во время беременности и другие звенья системы гемостаза, такие как ингибитор свёртывания — антитромбин III, который имеет белковую структуру и обладает способностью ингибировать два и более факторов свёртывания фибринолиза и систему комплимента. По мере развития беременности происходит постепенное снижение активности антитромбина III. У беременных женщин, начиная с ранних сроков беременности, уровень D-димера в крови постепенно повышается. К концу срока беременности значения его могут быть в 3 — 4 раза выше исходного уровня. Волчаночный антикоагулянт не должен вырабатываться в норме у беременной. У беременных могут наблюдаться незначительные изменения общего анализа крови (№5)*. Такие показатели как гемоглобин, гематокрит могут снижаться во второй половине беременности, а лейкоциты повышаться (№119)*.
Изменения биохимических показателей
При беременности снижение общей концентрации белка в плазме крови обусловлено как частичным разведением, в результате задержки жидкости в организме, так и понижением концентрации альбумина (№10)*. Снижение альбумина обусловлено усиленным расходованием его на биосинтетические процессы. Однако нельзя исключить фактор повышения проницаемости сосудов и перераспределение жидкости и белка в межклеточном пространстве, нарушение гемодинамики. Изменение концентрации белков крови обнаруживаются и на протеинограмме. В первый и во второй триместр беременности уменьшается альбумин, что связано с физиологической гиперволемией. В третьем триместре выявляется увеличение альфа-1-глобулиновой фракции (№29)*, альфа-фетопротеина (№ 92)*. Альфа-2-глобулиновая фракция (№29)* может повышаться за счет белков, связанных с беременностью (начинают повышаться с 8-12 недели беременности и достигают максимума в III триместре). Бетта-глобулины (№29)* увеличиваются из-за роста концентрации трансферрина (№50)*. Также в большинстве случаев наблюдается незначительное увеличение уровня гамма-глобулинов (№29)*.
Незначительные изменения С-реактивного белка (№43)*, наблюдаемые чаще в ранние сроки беременности, могут быть реакцией организма на процессы пролиферации (усиленного деления клеток). Изменение объёма циркулирующей крови (ОЦК) и кровоснабжения почек приводит к изменениям азотовыделительной функции почек. Происходит задержка и накопление азотистых веществ, при этом количество мочевины (№26)* снижается, особенно в поздние сроки беременности в связи с повышением утилизации белка (положительный азотистый баланс).
Креатинин (№22)* снижается максимально в I — II триместре (его концентрация может снижаться почти в 1,5 раза), что связано с ростом объёма мышечной массы матки и плода. Уровень мочевой кислоты (№27)* чаще снижен за счёт усиления кровоснабжения почек, но даже незначительные нарушения функции почек могут привести к повышению данного показателя, и это расценивается как симптомы токсемии.
Существенно изменяется во время беременности липидный обмен (профиль №53)*. Так как усиливаются окислительные процессы, происходит повышенная утилизация холестерина в надпочечниках, плаценте. Это приводит к компенсаторной транзиторной гиперхолестеринемии, характеризующаяся увеличением показателей холестерола, ЛПВП. Уровень ЛВПП практически не изменяется. Повышение уровня эстрогенов приводит к гипертриглицеридемии, чему способствует гипопротеинемия, функциональный холестаз. При этом усиливается отложение жира в молочных железах, подкожно-жировой клетчатке, данный процесс также связан с увеличением перехода углеводов в жиры за счёт повышения выработки инсулина.
Показатель, отражающий уровень эндогенной секреции инсулина это С-пептид (№148)*. Показатели глюкозы (№16)* могут меняться незначительно, не достигая при этом уровня гипергликемии. Так как во время беременности повышается скорость клубочковой фильтрации и повышается проницаемость эпителия почечных канальцев, то периодически может наблюдаться глюкозурия (физиологическая). Чаще глюкозурия появляется на сроке беременности 27 — 36 недели. Особенностями минерального обмена у здоровых беременных по сравнению с небеременными женщинами является задержка в организме солей натрия, калия, хлора (№39)*, фосфора (№41)*, именно изменения показателей фосфора в организме беременной связано с повышением щёлочной фосфатазы (№36)*. Это обусловлено изменениями во время беременности со стороны костной ткани и изменениями со стороны печени. Как известно, во время беременности повышается потребность в солях кальция, которые необходимы для формирования скелета плода, и у мамы может наблюдаться дефицит кальция (№37)*. Гипокальциемия у беременных может проявляться в судорогах мышц, спастических явлениях. Повышение потребления железа во время беременности может приводить к анемии. Характеризуется данное состояние снижением железа (№48)*, ферритина (№51)*, витаминов: В12 (№117)*, фолиевой кислоты (№118)*. Изменения в эндокринной системе
Гипофиз, особенно передняя доля, увеличивается. Гормоны гипофиза АКТГ (№100)*, пролактин (№61)* играют большую роль в изменении обменных процессов организма беременной. Поэтому эти гормоны могут быть повышены. Плацента, также обладает гормональной активностью. В ней вырабатывается прогестерон (№63)*, эстриол свободный (№134)*, б-ХГЧ (№66)*, данные гормоны схожи по своему действию с соматотропином (№99)*. Претерпевает изменения и щитовидная железа, она несколько увеличивается, и в первой половине беременности отмечается её гиперфункция. Наблюдается повышение Т4 свободного (№55)*, при нормальных показателях Т4 (№54)*. Также отмечается усиление функции паращитовидных желёз относительным повышением паратгормона (№102)*. Выработка ФСГ (№59)* во время беременности снижается.
* — Номера исследований в Независимой лаборатории ИНВИТРО.
При подготовке статьи использовались данные «Бюллетеня Лабораторной Службы» №9, 2001 г.
АНЕМИЯ и БЕРЕМЕННОСТЬ, АМБУЛАТОРНАЯ ПРАКТИКА
Анемии беременных – это ряд анемических состояний, возникающих во время беременности, осложняющих её течение и обычно исчезающих вскоре после родов или после её прерывания. Поскольку распространенность анемий у беременных женщин гораздо более высокая, чем у небеременных, логично предположить, что большинство этих анемий связано с самой беременностью. Выделение в МКБ-10 анемий беременных (это код О 99.0) в отдельную рубрику подчеркивает особенность этой группы анемий, заключающуюся в существовании характерных для беременности физиологических и патофизиологических изменений, которые способствуют развитию анемии.
Наиболее частыми последствиями анемий беременных являются – выкидыши, преждевременные роды, задержка внутриутробного развития плода и повышенный риск рождения маловесных новорожденных детей. Развитие анемии в 1 и 2 триместрах беременности ассоциируется с двухкратным увеличением риска преждевременных родов.
Большинство исследователей считают, что запасы железа у плода не зависят от содержания железа в организме матери. Перенос железа от матери через плаценту регулируется потребностями плода, осуществляется даже против градиента концентрации и главным образом происходит в 3 триместре беременности. Вот почему развитие дефицита железа возможно лишь у недоношенных детей.
Указанные неблагоприятные последствия анемий беременных, как правило, ассоциируются с уровнем гемоглобина < 90г/л. При уровне гемоглобина 90-110г/л во второй половине беременности прогноз для женщины и ребенка благоприятный. В то же время повышение концентрации Нb выше 120г/л в этом периоде гестации чревато высоким риском развития осложнений (в частности преэклампсии).
Любая беременность приводит к увеличению объема плазмы, которое составляет в среднем 1250 мл. Это приблизительно в 1,5 раза превышает объем плазмы у небеременных женщин. Это состояние является одной из главных причин относительного снижения уровня Нb у беременных женщин.
На сегодняшний день нижней границей нормы концентрации Нb у беременных женщин считается 110 г/л, Нb от 90 до 110г/л – это анемия 1 ст., от 70 до 90 г/л – анемия 2 ст, < 70 г/л – анемия 3 ст.
Согласно данным ВОЗ ежегодно у 35-75% беременных женщин в мире выявляется анемия. В отечественной акушерской практике распространенность дефицита железа у беременных женщин принято считать высокой.
Анемии беременных имеют мультифакторный характер, а дефицит железа является важной, но далеко не единственной причиной развития анемии во время беременности.
ФОРМЫ АНЕМИИ.
Приобретенные | Наследственные |
1. Железодефицитная 2. Постгеморрагическая 3. Фолиеводефицитная 4. Анемия воспаления 5. Гемолитическая 6. Апластическая или гипопластическая | 1. Талассемии 2. Серповидно-клеточные 3. Анемии при других гемоглобинопатиях 4. Гемолитические анемии вне гемоглобинопатий |
К наиболее частым видам анемий беременных относятся железо-дефицитная анемия (ЖДА) и фолиево-дефицитная анемия, к менее частым – апластические, мегалобластные, гемолитические анемии и талассемии.
К развитию ЖДА у беременных предрасполагают такие факторы, как часто повторяющиеся кровотечения при предлежании плаценты; анемия, существовавшая у матери пациентки во время беременности и недоношенность пациентки, а также сезонность и связанные с нею изменения состава пищи (дефицит витаминов в зимнее-весенний период).
Анемия воспаления – в последние годы растет число женщин с урогенитальными инфекциями (кольпиты, цервициты, бактериальный вагиноз, пиелонефрит и т.д.), которые часто протекают латентно. При этом около 30% беременных женщин с урогенитальными инфекциями подходит к родам в состоянии анемии, несмотря на неоднократно проводимую коррекцию препаратами железа. Эта анемия определяется как «гипохромная анмия без дефицита железа» с нормальными или повышенными запасами железа в организме.
Жалобы при анемиях во время беременности обычно выявляются редко, как правило, при наличии сопутствующей патологии. Наиболее характерными являются жалобы на слабость, головокружение, повышенную утомляемость, в более тяжелых случаях одышка, беспокойство и нарушения сознания.
Обследование и лечение на амбулаторном этапе пациенток с анемиями беременных осуществляется в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
Обследование на амбулаторном этапе:
1) Общеклинический анализ крови развернутый 1 раз в месяц с лейкоцитарной формулой, подсчетом ретикулоцитов и тромбоцитов.
2) ЭКГ в каждом триместре.
3) Биохимический анализ крови (общий белок, сывороточное железо, ферритин, трансферрин, билирубин общий и прямой).
4) Консультация врача-терапевта (врача-гематолога) и в дальнейшем динамическое наблюдение (1-2 раза в месяц).
5) Уточнение диагноза и решение вопроса о возможности продолжения беременности при сроке до 10 недель.
6) Пункция костного мозга (по назначению врача-гематолога).
7) КТГ и допплерометрия в динамике.
Лечение на амбулаторном этапе:
1) Диета, богатая белками, железом, витаминами и фоллатами.
2) Препараты, содержащие железо (в соответствии с Распоряжением Правительства РФ от 26 декабря 2015 г. N 2724-р, в котором указан перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2016 год) – это пероральные препараты железа 3 валентного – железа 3 гидроксид полимальтозат (мальтофер, фенюльс, феррум лек). Не рекомендуется прекращать прием препаратов железа после нормализации уровня гемоглобина.
3) Лечение основного и сопутствующих заболеваний.
Показания для госпитализации:
1) Ухудшение состояния беременной женщины, отсутствие эффекта от амбулаторного лечения осложнений беременности.
2) Плановая госпитализация для родоразрешения в сроке 38-39 недель.
Профилактика анемий беременных.
Для поддержания нормального баланса железа во время беременности необходимо, чтобы:
1. запасы железа в организме женщины к началу беременности были адекватными;
2. диета беременной содержала достаточное количество биодоступного железа для обеспечения высокого уровня кишечной абсорбции во 2 половине беременности.
Суточная потребность в железе беременной женщины оценивается как 27 мг. Более низкий уровень потребления у женщин с недостаточными запасами железа может приводить к развитию анемии. Всасывание железа значительно повышается в присутствии аскорбиновой кислоты. Поэтому наиболее полезно употребление продуктов, содержащих железо, в сочетании с пищей, обогащенной витамином С.
ВОЗ рекомендует назначение 60 мг железа в сутки всем беременным в местности, где распространенность ЖДА меньше 20% и 120 мг – там, где она превышает это значение.
Профилактика дефицита железа в период планирования беременности является идеальной формой профилактики ЖДА у беременных женщин.
Первичная профилактика ЖДА у беременных женщин направлена на уменьшение распространенности дефицита железа во время беременности и предупреждение тех неблагоприятных последствий для женщины и плода, которые он может вызывать.
Статистические данные по заболеваемости анемиями беременных в женской консультации ГБУ РО «Городской клинический родильный дом № 2» за 3 года.
Год | Закончили беременность | Анемии беременных | % |
2013 | 1792 | 475 | 26,5 |
2014 | 1803 | 382 | 21,2 |
2015 | 1782 | 462 | 26 |
Статистические данные по заболеваемости анемиями за 6 мес. 2015 года и 6 мес. 2016 г.
Закончили беременность | Анемии беременных | % | |
6 мес. 2015 г. | 845 | 155 | 18% |
6 мес. 2016 г. | 1118 | 250 | 22,3% |
Если проанализировать приведенные показатели заболеваемости анемией у беременных женщин за последние 3 года, то можно сказать следующее, что в 2013г. и в 2015г. % указанной патологии среди беременных женщин оставался приблизительно на одном уровне, в 2014 году отмечалось незначительное снижение данного показателя до 21,2%.
Ведение пациенток с анемией беременных в ж/к № 2.
1. Обследование пациенток с анемией беременных проводим в соответствии с Приказом МЗ РФ от 01.11.2012г. № 572н.
2. При установлении диагноза анемия беременных пациентка направляется на консультацию к врачу-терапевту ж/к.
3. При анемиях 2-3 ст. и не поддающейся коррекции анемии 1 ст. женщина направляется на консультацию к врачу-гематологу.
4. В рамках программы Родовой сертификат пациенткам с анемией беременных выписываем бесплатно пероральные препараты железа.
5. В соответствии с приказом МЗ РО от 21.01.2009г. № 54 «Об обеспечении полноценным питанием беременных женщин, кормящих матерей, а также детей в возрасте до 3 лет в Рязанской области» выдаем справки для получения ежемесячной денежной компенсации до родов беременным женщинам с диагнозом анемия 2-3 ст.
В целях профилактики анемии беременных при проведении предгравидарной подготовки, с учетом уровня исходного гемоглобина, пациенткам назначаются препараты железа.
А также в рамках занятий в «Школе беременных» женщинам с ранних сроков беременности рассказывают о необходимости полноценного, рационального питания при беременности в целях профилактики анемий.
Гемостаз при беременности — норма, причины нарушений
Нормальная беременность сопровождается множеством изменений, направленных на обеспечение роста плода. Перемены происходят и в системе гемостаза, при этом любые отклонения от нормы могут быть чреваты серьезными осложнениями как для матери, так и для ребенка.
Изменения гемостаза при беременности
Перемены в системе гемостаза у беременных женщин в первую очередь связаны с появлением нового круга кровообращения — маточно-плацентарного, необходимого для полноценного обеспечения плода кислородом и питательными веществами.
Изменения уровня тромбоцитов
В большинстве случаев содержание в крови тромбоцитов остается неизменным, однако примерно у 10% женщин1 концентрация этих клеток снижается — развивается тромбоцитопения. Обычно она связана с тремя состояниями2:
- Гипертонические расстройства, например, преэклампсия
- Гестационная тромбоцитопения, вызванная увеличением общего объема крови
- Идиопатическая (то есть развившаяся по невыясненным причинам) тромбоцитопеническая пурпура.
Изменения свертывающей системы крови
В период беременности происходят существенные изменения в системе гемостаза, направленные на усиление суммарной активности факторов свертывания крови3. Это обусловлено тем, что в стенках сосудов, обеспечивающих плацентарный кровоток и, следовательно, жизнедеятельность плода, нет слоя, который позволяет предотвратить свертывание крови внутри сосудов. На тканях плаценты регулярно скапливаются нити фибрина. Чтобы они не нарушали кровоток, необходимо постоянно их растворять, а для этого фибринолитическая система крови должна быть гораздо более активна, чем до зачатия. Именно поэтому показатели, отражающие уровень коагуляции и фибринолиза у здоровых женщин, которые ждут ребенка, повышены.
С увеличением коагуляционного потенциала и связано значительное повышение уровня почти всех факторов свертывания крови, кроме факторов XI и XIII. Кроме того, увеличивается и концентрация в плазме фибриногена.
Изменения в показателях гемостаза у беременных женщин, общая картина1:
- Уровень плазменного фибриногена в конце беременности может быть выше нормы
- Содержание фактора VII может увеличиваться в несколько раз
- Уровень фактора фон Виллибранда и фактора VIII повышается в поздние сроки, когда активность коагуляционной системы увеличивается более чем вдвое по сравнению с небеременным состоянием
- Уровень фактора IX увеличивается незначительно
- Уровень фактора XI незначительно снижается
- Содержание фактора XIII после первоначального увеличения постепенно снижается, достигая половины нормального значения для небеременных женщин
- Уровень факторов II и V существенно не изменяется
- Антитромбин часто остается на прежнем уровне
- Активность протеина С, предположительно, не изменяется
- Антигены протеина С имеют тенденцию к увеличению во втором триместре, тем не менее они остаются в пределах нормы
- Общий и свободный протеин S снижается с увеличением срока гестации.
- Фибринолитическая активность при беременности снижается, оставаясь низкой в родах ив послеродовый период.
Из важных изменений, происходящих в системе гемостаза у здоровых женщин, необходимо отметить рост концентрации D-димера по мере увеличения сроков беременности.
Таким образом, при беременности наблюдаются физиологические изменения системы гемостаза в сторону гиперкоагуляци.
Какие лабораторные параметры позволяют оценить систему гемостаза при беременности?
Большинство специалистов сходится во мнении, что оценку гемостаза обязательно проводить на разных сроках беременности, начиная с момента первичного обследования.
Для оценки гемостаза исследуется уровень нескольких показателей, каждый из которых играет важное значение в функционировании системы свертывания крови.
Минимальное обследование гемостаза включает в себя определение следующих параметров:
АЧТВ — активированное частичное тромбопластиновое время. В некоторых лабораториях этот показатель называют АПТВ (активированное парциальное тромбопластиновое время). АЧТВ — это время, необходимое для сворачивания плазмы крови после добавления к ней кальция, фосфолипидов и каолина.
Укорочение АЧТВ говорит об ускорении свертывания и увеличении вероятности развития ДВС-синдрома, а также о возможном наличии антифосфолипидного синдрома или недостаточности факторов свертывания.
Удлинение АЧТВ характерно для недостаточной коагуляционной способности крови и риске кровотечений во время родов или в послеродовой период.
Протромбиновое время — показатель гемостаза, показывающий, сколько времени нужно для свертывания плазмы крови при добавлении к ней кальция и тканевого фактора. Отражает внешний путь свертывания.
Укорочение протромбинового времени характерно для ДВС-синдрома.
Удлинение может говорить об увеличении вероятности послеродового кровотечения вследствие дефицита ряда факторов свертывания, заболеваний печени, недостаточности витамина К и некоторых других состояний и заболеваний.
В различных лабораториях протромбиновое время может быть представлено тремя способами:
- Протромбиновый индекс, представляющий собой отношение данного результата протромбинового времени к результату нормальной плазмы крови.
- Протромбин по Квику, который отражает уровень различных факторов свертывания в процентах.
- МНО, или INR — международное нормализованное отношение, показатель, отражающий сравнение свертывания крови исследуемого образца со свертыванием стандартизированной крови в норме.
Фибриноген — белок, из которого образуется фибрин, участвующий в формировании красного тромба.
Снижение содержания этого белка наблюдается при ДВС-синдроме, патологии печени.
Повышение уровня фибриногена во время беременности — вариант нормы. Также следует определять количество тромбоцитов в крови для исключения тромбоцитопатий.
D-димер — это продукт распада фибрина, небольшой фрагмент белка, присутствующий в крови после разрушения тромба. То есть его повышение говорит об активном процессе тромбообразования. В то же время этот показатель физиологически повышается при беременности.
Однако для того, чтобы подтвердить, что у пациента развился тромбоз, только измерения уровня D-димера недостаточно. Для подтверждения диагноза следует провести дополнительные инструментальные методы исследования (ультразвуковое дуплексное ангиосканирование, КТангиография) и оценить наличие клинических признаков заболевания.
При подозрении на наличие антифосфолипидного синдрома (АФС) врачи могут определять наличие волчаночного антикоагулянта, антикардиолипиновых антител и антител к β2-гликопротеину 1.
Также в некоторых случаях врачи могут предполагать наличие наследственной тромбофилии (генетически обусловленной способности организма к формированию тромбов). С более подробной информацией о наследственных тромбофилиях вы можете ознакомиться в соответствующем разделе.
Список литературы
- Prisco D., Ciuti G., Falciani M. Hemostatic changes in normal pregnancy // Hematol. Meet.Reports (formerly Haematol. Reports). 2009;1(10):1-5.
- Katz D., Beilin Y. Disorders of coagulation in pregnancy // Br. J. Anaesth. / ed. Hemmings H.C.Oxford University Press. 2015;115(suppl 2):ii75-ii88.
- Иванов А.В. Нарушение системы гемостаза при беременности: клинико-диагностическиеаспекты // Лабораторная медицина — 2014. — Т. 4. — № 11. — С. 60–63.
SARU.ENO.19.03.0436
Анемия при беременности
Под анемией понимают снижение уровня гемоглобина в крови.
Во время беременности в организме женщины увеличивается количество жидкости, а значит, и объем циркулирующей крови. За счет этого кровь «разжижается» и доля гемоглобина в ее общем объеме падает. Это считается нормальным явлением, в связи с чем нижняя граница количества гемоглобина при беременности установлена на уровне 110 г/л (при норме для небеременной женщины в 120–140 г/л). Но дальнейшее падение уровня гемоглобина является опасным для здоровья и даже жизни будущей матери.
В зависимости от значений этого показателя анемия при беременности может быть:
- легкой степени тяжести — 110–90 г/л;
- умеренно выраженной — 89–70 г/л;
- тяжелой — 69–40 г/л.
Наиболее частыми осложнениями при анемии во время беременности считаются:
- угроза прерывания беременности;
- гестоз;
- пониженное артериальное давление;
- преждевременная отслойка плаценты;
- задержка развития плода;
- преждевременные роды;
- анемия в первый год жизни ребенка.
Так что анемия при беременности — отнюдь не безобидное состояние. Оно имеет серьезные последствия и для матери, и для плода.
Во время беременности железо расходуется не только на кроветворение матери, но и на нужды плода. Особенно активно этот расход возрастает на 16–20-й неделях, когда запускается процесс кроветворения у плода. К концу беременности запасы железа истощаются у любой женщины и для их полного восстановления необходимо 2–3 года.
Другими причинами анемии при беременности являются:
- дефицит железа в пище главным образом из-за недостаточного количества мяса в рационе;
- дефицит витаминов группы B и C, необходимых для нормального усвоения железа;
- болезни, при которых возникает недостаток белков, участвующих в обмене железа, включая тяжелый гестоз;
- ранний гестоз (токсикоз), мешающий полноценно питаться;
- частые роды с небольшим интервалом.
Если же говорить о группах риска развитии анемии во время беременности, то к ним можно причислить женщин: с многоплодной беременностью и многорожавших; имевших до наступления беременности менструации длительностью более 5 дней; у которых были симптомы анемии во время предыдущей беременности; с гестозом; с хроническими заболеваниями желудочно-кишечного тракта, печени, хроническими инфекциями; вегетарианок. Все, попавшие в группу риска, должны особенно тщательно следить за своим состоянием и по возможности позаботиться о профилактике анемии во время беременности.
Учитывая, что во время беременности потребность организма женщины в микроэлементе возрастает на 15–33%, на передний план обычно выходят симптомы, указывающие на гипоксию: слабость, быстрая утомляемость; нарушение сна: днем — сонливость, ночью — бессонница; головные боли; головокружения, шум в ушах; одышка; сердцебиение; обмороки.
Переносимость симптомов анемии индивидуальна: кто-то падает в обморок при относительно высоких значениях гемоглобина, кто-то отказывается от госпитализации с гемоглобином на уровне около 70 г/л, искренне не понимая всей тяжести анемии и ее опасности при беременности. Именно поэтому клинический анализ крови во время беременности проводится обязательно и несколько раз. Имеет значение и падение значений железа в сыворотке крови и сывороточного ферритина. Снижение количества последнего до 12 мкг/л говорит о дефиците железа, даже если гемоглобин еще в норме.
Лечение анемии в период ожидания малыша включат в себя диетотерапию. Одна из основ как профилактики, так и лечения анемии при беременности — правильное питание. Питание для профилактики анемии при беременности должно содержать в достаточном количестве вещества, необходимые для нормального кроветворения, — это мясо, рыба. В этих продуктах железо изначально двухвалентное, поэтому легко всасывается. Но одной диеты может быть недостаточно даже для профилактики.
Для лечения анемии назначаются препараты железа. Обычно ограничиваются средствами для перорального приема (т.е. внутрь) — препараты железа в инъекциях рекомендуют только в тяжелых случаях и только в условиях стационара.
Как российские, так и зарубежные эксперты отмечают, что профилактика анемии у беременных эффективней, чем ее лечение, и чем выше уровень гемоглобина, тем проще привести его к норме. Впрочем, о том же говорит и здравый смысл. Поэтому, планируя беременность и тем более уже ожидая ребенка, лучше заняться профилактикой анемии не дожидаясь, пока недостаток железа станет заметен.
Врач-гематолог (заведующий),
консультационным отделением Рачкова Т.А.
Беременность: лабораторные измерения
Беременность, как известно, представляет собой состояние «физиологической анемии» из-за непропорционального увеличения объема плазмы по сравнению с объемом эритроцитов. Это увеличение объема крови необходимо для снабжения плода и плаценты и начинается на очень ранних сроках беременности. Объем плазмы увеличивается на 10-15% уже на 6 неделе беременности и увеличивается на 30-50% по сравнению с объемом до беременности к сроку. Объем эритроцитов, в отличие от этого, увеличивается только на 20-30% в срок.Это повышение вызвано более высоким уровнем эритропоэтина. Таким образом, несмотря на более высокий объем эритроцитов, гематокрит во время беременности будет падать. Наибольшее время диспропорции между объемом плазмы и изменениями объема эритроцитов будет на 28-36 неделях. Анемия во время беременности определяется иначе, чем у небеременных. Чтобы считаться анемией во время беременности, гемоглобин должен быть ниже 11 г / дл в 1 или 3 триместрах.
Другие гематологические изменения во время беременности включают увеличение лейкоцитов, особенно нейтрофилов, и небольшое снижение количества тромбоцитов.Среднее количество лейкоцитов во время беременности составляет около 9-15 тыс. Он увеличивается до срока и может доходить до 25k во время родов. С другой стороны, тромбоциты остаются в пределах нормы для небеременных, но среднее количество тромбоцитов может быть немного ниже, чем у здоровых небеременных женщин. Считается, что «нижний нормальный» диапазон составляет около 106-120k.
Также есть много изменений в химическом составе крови во время беременности, в основном из-за того же механизма разведения, что и гематокрит. Среди них важны альбумин, общий белок и креатинин.И альбумин, и общий белок уменьшаются примерно на 1 г / дл к середине беременности, а креатинин снижается примерно на 0,3 мг / дл. Для других изменений химического состава см. Таблицу (ниже).
| Тест | Диапазон для небеременных | Эффект беременности | Срок беременности |
|---|---|---|---|
| Химия крови | |||
| Альбумин | 3,5-4,8 г / дл | Уменьшение на 1 г / дл | к середине беременности |
| Кальций | 9.0-10,3 мг / дл | 10% уменьшение | Падение постепенно |
| Хлорид | 95-105 мэкв / л | Без изменений | |
| Холестерин | 200-240 мг / дл | Увеличение на 50% | Постоянно поднимается |
| Креатинин | 0,6–1,1 мг / дл | Увеличение на 0,3 мг / дл | к середине беременности |
| Фибриноген | 200–400 мг / дл | 1.5-3x увеличение | Сроком |
| Глюкоза, натощак | 65–105 мг / дл | 10% уменьшение | Постепенное падение |
| Калий (плазма) | 3,5–4,5 мэкв / л | Уменьшение на 0,2–0,3 мэкв / л | к середине беременности |
| Белок (общий) | 6,5–8,5 г / дл | Уменьшение на 1 г / дл | к середине беременности |
| Натрий | 135–145 мэкв / л | Уменьшение на 2–4 мэкв / л | к середине беременности |
| Азот мочевины | 12–30 мг / дл | Уменьшение на 50% | Первый триместр |
| Мочевая кислота | 3.5-8 мг / дл | снижение на 33% | Первый триместр |
| Химический анализ мочи | |||
| Креатинин | 15–25 мг / кг / сут | Без изменений | |
| Белок | до 150 мг / сут | До 250–300 мг / сут | к середине беременности |
| Клиренс креатинина | 90–130 мл / мин / 1,73 м 2 | Увеличение на 40–50% | К 16 неделям |
| Ферменты сыворотки | |||
| Щелочная фосфатаза | 30–120 Ед / л | Увеличение в 2–4 раза | К 20 неделям |
| Амилаза | 60–180 Ед / л | Спорный | |
| Креатининфосфокиназа | 26–140 Ед / л | Увеличение в 2–4 раза | После родов (также полосы MB) |
| Липаза | 10–140 Ед / л | Без изменений | |
| Аспартатаминотрансфераза (AST) | 5–35 мЕд / мл | Без изменений | |
| Аланинаминотрансфераза (ALT) | 5–35 мЕд / мл | Без изменений | |
| Сформированные элементы крови | |||
| Гематокрит | 36–46% | Уменьшение на 4–7 пунктов | Надир 30–34 недели |
| Гемоглобин | 12–16 г / дл | 1.Уменьшение на 4–2,0 г / дл | Надир 30–34 недели |
| Количество лейкоцитов | 4,8–10,8 x 10 3 / мм 3 | 3,5 x 10 3 / мм 3 увеличение | Постепенное увеличение до срока до 25 x 10 3 / мм 3 в роженице |
| Тромбоциты | 150–400 x 10 3 / мм 3 | Незначительное уменьшение | Постепенный |
Общий белок и соотношение A / G
Есть ли у этого теста другие названия?
Соотношение альбумин / глобулин
Что это за тест?
Это анализ крови для измерения уровня белка в организме.Ваша печень производит большую часть белков, содержащихся в вашей крови. Альбумин — один из основных типов белка. Альбумин переносит множество других веществ в ваш организм, включая лекарства и продукты, производимые вашим организмом. Другой вид белка, называемый глобулином, выполняет в организме другие функции.
Этот тест предоставляет информацию о количестве альбумина по сравнению с глобулином. Это сравнение называется отношением A / G. Этот тест полезен, когда ваш лечащий врач подозревает, что у вас заболевание печени или почек.
Зачем мне нужен этот тест?
Вам может понадобиться этот тест, чтобы узнать, есть ли у вас заболевание печени, например, цирроз. Симптомы цирроза печени включают:
Накопление жидкости в животе, вызывающее боль и отек
Накопление жидкости в ступнях, лодыжках или ногах
Усталость
Зуд
Тошнота и рвота
Отсутствие аппетита
Похудание
Паукообразные кровеносные сосуды на коже
Пожелтение кожи и глаз (желтуха)
Этот тест также может помочь медицинским работникам диагностировать нефротический синдром — состояние, поражающее ваши почки.У взрослых эта проблема может быть вызвана диабетом или волчанкой. Нефротический синдром вызывает отечность вокруг глаз, рук и ног. При этом состоянии вы теряете слишком много белка с мочой. Тестирование белка также может показать ненормальные результаты, если у вас есть проблема, из-за которой вы теряете белок из пищеварительного тракта.
Какие еще тесты я мог бы пройти вместе с этим тестом?
В зависимости от ваших симптомов вы также можете сдать другие анализы крови и мочи.
Что означают мои результаты теста?
Результаты теста могут отличаться в зависимости от вашего возраста, пола, истории болезни, метода, использованного для тестирования, и других факторов. Результаты вашего теста могут не означать, что у вас есть проблема. Спросите своего лечащего врача, что для вас значат результаты анализов.
Определенные заболевания имеют тенденцию снижать уровень альбумина и повышать уровень одного или нескольких типов глобулинов. Нормальный диапазон общего белка составляет от 60 до 80 граммов на литр (г / л).Нормальный диапазон альбумина составляет от 35 до 52 г / л. Нормальный диапазон глобулинов зависит от типа.
Если у вас низкий уровень белка, у вас могут быть проблемы с печенью или почками.
Если у вас высокий уровень белка, у вас могут быть проблемы с желудочно-кишечным трактом.
Низкое или высокое соотношение A / G может помочь вашим поставщикам медицинских услуг определить другие проблемы со здоровьем, включая определенные виды рака, аутоиммунные заболевания или некоторые генетические нарушения.
Как проводится этот тест?
Тест проводится с образцом крови.Игла используется для взятия крови из вены на руке или кисти.
Представляет ли этот тест какие-либо риски?
Взятие образца крови с помощью иглы сопряжено с риском кровотечения, инфекции, синяков или головокружения. Когда игла уколола вашу руку, вы можете почувствовать легкое покалывание или боль. После этого сайт может немного болеть.
Что может повлиять на результаты моих тестов?
Продолжительный постельный режим может снизить уровень протеина.Если вы обезвожены, ваш уровень белка может оказаться выше, чем он есть на самом деле. Обезвоживание также может привести к повышению уровня альбумина. Убедитесь, что у вас достаточно воды перед тестом, чтобы получить точный результат. Если повязка (жгут) наложена на руку слишком долго во время сбора крови, это также может сделать ваш уровень альбумина высоким.
Как мне подготовиться к этому тесту?
Сообщите своему врачу о любых симптомах, которые у вас есть. Убедитесь, что ваш лечащий врач знает обо всех лекарствах, травах, витаминах и добавках, которые вы принимаете.Сюда входят лекарства, рецепт на которые не требуется, и любые запрещенные препараты, которые вы можете употреблять.
Тесты на преэклампсию
Преэклампсия — это осложнение беременности, которое может случиться с любой женщиной, при любой беременности. Хотя преэклампсия чаще всего возникает во время первой беременности, она может возникнуть при любой беременности. Преэклампсия диагностируется по стойкому высокому кровяному давлению, которое впервые развивается в середине беременности или сразу после родов. Обычно это связано с высоким уровнем белка в моче и / или новым развитием пониженных тромбоцитов, проблемами с почками или печенью, жидкостью в легких или признаками заболевания головного мозга, такими как сильная головная боль и / или нарушения зрения. .
Когда вы забеременеете, вы будете регулярно посещать врача, который регулярно проверяет ваше кровяное давление, чтобы убедиться, что оно не слишком высокое. Образец мочи также обычно проверяется при каждом посещении с помощью индикаторной полоски, чтобы убедиться, что ваши почки здоровы. Любое избыточное количество белка, обнаруженное в образце мочи, называется протеинурией и может присутствовать или отсутствовать у пациентов с преэклампсией.
Дородовые посещения запланированы ближе к концу беременности.На 32 неделе при неосложненной беременности посещения обычно каждые две недели; на 36 неделе они становятся еженедельными. Пациенты с более высоким риском наблюдаются чаще.
Артериальное давлениеВаш лечащий врач должен измерять ваше кровяное давление на каждом приеме у врача. Это следует сделать после того, как вы в течение нескольких минут удобно сидите, с манжетой на плече обнаженной руки на уровне сердца, с опорой для руки и спины и стопами на полу. Давление может варьироваться в разных руках, поэтому попросите тех, кто ухаживает, каждый раз использовать одну и ту же руку.Высокое кровяное давление традиционно определяется как кровяное давление 140/90 или выше, измеренное в двух разных случаях с интервалом в шесть часов. Сильно высокое кровяное давление, значение которого составляет 160/110 или выше, требует немедленного лечения как во время беременности, так и в первые недели после родов.
Анализ мочиЗдоровые почки не пропускают значительное количество белка с мочой. Если при скрининговом тесте с помощью индикаторной полоски будет обнаружен белок, вас могут попросить собрать всю мочу в кувшин в течение 12 или 24 часов, чтобы определить количество теряемого белка.(Храните кувшин в холодильнике или холодильнике со льдом в вашей ванной комнате.) Эта моча будет проверена, чтобы определить, выделяете ли вы более 300 мг белка в день. Любое количество белка в моче, превышающее 300 мг за один день, может указывать на преэклампсию. Однако количество белка не определяет, насколько серьезна преэклампсия или насколько серьезной может быть преэклампсия.
В качестве альтернативы, ваш врач может провести «выборочную проверку», чтобы немедленно проверить уровень белка по сравнению с креатинином, который также является индикатором здоровья почек.Соотношение белок: креатинин более 0,3 мг / дл примерно эквивалентно 300 мг протеинурии (или более) в течение 24 часов.
Анализы кровиЖенщины могут сдать кровь и сдать анализ на общий анализ крови (ОАК) с подсчетом тромбоцитов и оценкой уровня креатинина, ферментов печени и иногда мочевой кислоты. Этот анализ крови обеспечивает исходный уровень, который могут контролировать ваши поставщики.
Если вы испытываете симптомы тяжелой преэклампсии, большинство медработников повторно возьмут кровь для сравнения и выявления изменений в вашей печени и тромбоцитах.При тяжелых формах преэклампсии (таких как HELLP-синдром) ваши эритроциты могут быть повреждены или разрушены, что приведет к анемии. Ферменты печени (АСТ и АЛТ) могут значительно повыситься, а количество тромбоцитов может упасть ниже нормального диапазона (чаще всего 150 000–400 000), определенного в лаборатории. Поставщики медицинских услуг могут называть этот анализ крови «панелью преэклампсии», «обследованием HELLP» или «лабораториями PIH».
ВесБольшинство медработников также регулярно взвешивают вас, чтобы оценить, находится ли ваш вес в пределах нормы.Хотя отек может быть нормальным во время беременности, отек лица и рук и резкое увеличение веса (от трех до пяти фунтов и более в неделю) иногда предшествуют признакам преэклампсии.
Дополнительные скрининговые тестыРазрабатывается множество тестов на биомаркеры для прогнозирования или диагностики преэклампсии. Хотя ни один из них не получил широкого распространения на практике в США, ваш поставщик медицинских услуг может использовать такой тест, чтобы улучшить свое клиническое суждение.
Один из этих тестов измеряет уровень белка под названием PAPP-A.Низкий уровень PAPP-A связан с такими осложнениями беременности, как преэклампсия, но он не очень хорошо помогает предсказать, заболеете ли вы. Низкий уровень PAPP-A может быть маркером более высокого риска, но это не означает, что вы обязательно заболеете преэклампсией.
С помощью другого скринингового теста можно проверить беременную женщину на уровень АФП у плода. Сокращенно от альфа-фетопротеина, АФП — это белок плазмы, обнаруженный у плода. Высокий уровень АФП предполагает повреждение плаценты и риск внутриутробного ограничения роста (ЗВУР), которое относится к состоянию, при котором будущий ребенок меньше, чем должен быть, потому что он не растет с нормальной скоростью внутри матки.
В некоторых странах анализ крови (пока недоступен в США) измеряет соотношение между двумя белками, обнаруженными в плаценте (sFLT и PIGF), чтобы предсказать, у каких женщин с подозрением на преэклампсию разовьется заболевание в ближайшем будущем или у них будут неблагоприятные результаты.
Если клиническая оценка вашего врача, с или без любого из этих тестов, предполагает, что у вас может развиться преэклампсия, ваш врач может порекомендовать более частое и тщательное наблюдение за вами и вашим ребенком.
Наблюдение за вашим малышомЧасто признаки (например, отклонения лабораторных показателей или высокое кровяное давление) и симптомы (такие как головная боль, отек, проблемы со зрением и т. Д.) Преэклампсии означают, что за вашим ребенком также можно более внимательно наблюдать. Вам могут назначить более частые ультразвуковые исследования или нестрессовые тесты (НСТ), чтобы убедиться, что рост ребенка не нарушен и кровоток через пуповину и плаценту в норме. Если симптомы проявляются быстро к концу беременности или во время родов, вы можете получить постоянное наблюдение за плодом в больнице.
Тест на общий белок: нормальный диапазон + низкий и высокий уровни
Не знаете, что такое общий белок, альбумин, глобулин или соотношение A / G? Не уверены, что ваши результаты нормальные и что означают эти значения? Читайте дальше, чтобы понять, что такое тест на общий белок, почему у вас низкий или высокий уровень и что вы можете с этим поделать.
Что такое общий белок?Белки — один из строительных блоков каждой клетки. Они также играют важную роль во многих биологических процессах. Они необходимы для роста и развития, транспорта питательных веществ и гормонов, а также для иммунной функции [1].
Обычно альбумин составляет чуть более половины белков в крови (сыворотка, жидкая часть крови) , а остальная часть белков — это глобулины [2].
АльбуминАльбумин вырабатывается в печени. Он помогает транспортировать гормоны, билирубин, металлы, витамины и лекарства. Он также способствует метаболизму жиров и привлекает жидкости, предотвращая их утечку из кровеносных сосудов [2].
ГлобулиныБелки глобулина представляют собой смесь ферментов, антител, носителей и других белков.Большинство из них вырабатываются в печени, хотя некоторые типы лейкоцитов вырабатывают антитела. Уровень глобулинов часто повышается из-за увеличения выработки антител (иммуноглобулинов) [2].
Общий белок — это сумма альбумина и глобулина в сыворотке. Альбумин переносит гормоны и питательные вещества, а глобулины являются ферментами, переносчиками или антителами.
Отношение A / GОтношение A / G измеряет относительное отношение альбумина к глобулину .Это соотношение может дать важные подсказки о том, что может быть не так с вашим здоровьем при аномальном уровне общего белка. Обычно уровни альбумина лишь немного выше, чем у глобулина, что дает соотношение A / G немного больше 1 [2].
Низкое соотношение A / G может указывать на вирусные инфекции, заболевания печени и почек или аутоиммунные заболевания. Эти заболевания увеличивают глобулин и снижают уровень альбумина, таким образом снижая соотношение A / G [3].
Высокое соотношение A / G может указывать на заболевания, которые заставляют организм вырабатывать меньше глобулина, например генетические нарушения, или могут возникать в результате использования иммунодепрессантов [2, 3].
Тест общего белкаЭтот тест измеряет альбумин и общий глобулин уровни в вашей крови . Медицинский работник возьмет образец крови из вашей вены и отправит его в лабораторию для анализа. Тест обычно заказывается как часть комплексной метаболической панели (CMP).
Почему проводится тест?Тест на общий белок часто используется для проверки заболеваний печени или почек .Ваш врач может назначить тест на общий белок, если у вас есть симптомы недоедания или дисфункции печени или почек, такие как [2, 4, 5]:
- Желтуха
- Тошнота и рвота
- Зуд
- Усталость
- Накопление жидкости в животе, ступнях и ногах
- Потеря аппетита
- Потеря веса
- Паукообразные кровеносные сосуды на коже
Обезвоживание может повлиять на тест, поэтому убедитесь, что вы выпьете достаточно воды перед тем, как отправиться в кабинет врача.Кроме того, поговорите со своим врачом, чтобы убедиться, что вы не принимаете какие-либо лекарства, которые могут помешать проведению теста. К потенциально опасным лекарствам относятся [6]:
- Анаболические стероиды и гормоны (андрогены, эстрогены, прогестерон, гормон роста)
- Кортикостероиды
- Инсулин
Нормальный диапазон для взрослых может незначительно варьироваться , но обычно они составляют около от 6,0 до 8,3 г / дл (от 60 до 83 г / л) [7, 8].
У новорожденных общий белок ниже: от 4,6 до 7,0 г / дл в норме. Общий белок медленно увеличивается в течение первых трех лет жизни, после чего значения становятся такими же, как у взрослых [9].
Низкий уровень общего белка ПричиныПоказанные здесь причины обычно связаны с низким уровнем белка. Проконсультируйтесь со своим врачом или другим медицинским работником, чтобы поставить точный диагноз.
Результат ниже нормы не обязательно означает, что у вас есть заболевание, требующее лечения.Ваш врач интерпретирует ваш результат по белку с учетом вашей истории болезни, симптомов и других результатов анализов.
Возможные причины низкого уровня белка включают:
- Недоедание или недостаток питательных веществ в рационе [2]
- Расстройства кишечника, такие как целиакия и воспалительное заболевание кишечника (ВЗК), которые могут нарушать всасывание белка [2] , 10, 11]
- Тяжелое заболевание печени [2]
- Заболевание почек [2]
- Сердечная недостаточность [12]
- Тяжелые ожоги [2]
- Врожденный иммунодефицит [2]
Низкий уровень общего белка может быть вызванными основными заболеваниями, включая дефицит белка, заболевания почек и печени или врожденный иммунодефицит.
Повышение общего уровня протеинаСамое важное — работать с врачом, чтобы выяснить, что вызывает у вас низкий уровень протеина, и вылечить любые сопутствующие заболевания. Ваш врач может взглянуть на другие тесты, такие как альбумин и глобулин, чтобы выяснить, какой из них снижает уровень белка.
Кроме того, убедитесь, что вы придерживаетесь сбалансированной и питательной диеты. Это предотвратит слишком низкий уровень белка [2].
Высокий уровень общего белка ПричиныПоказанные здесь причины обычно связаны с высоким уровнем белка.Проконсультируйтесь со своим врачом или другим медицинским работником, чтобы поставить точный диагноз.
Результат выше нормы не обязательно означает, что у вас есть заболевание, требующее лечения. Ваш врач интерпретирует ваш результат по белку с учетом вашей истории болезни, симптомов и других результатов анализов.
Причины высокого уровня общего белка включают:
- Обезвоживание [2, 13]
- Вирусные инфекции [3]
- Аутоиммунные расстройства [3]
- Хроническое воспаление [3]
- Заболевания костного мозга, такие как множественная миелома [2]
Общий уровень белка может увеличиваться из-за обезвоживания, вирусных инфекций, аутоиммунных заболеваний, воспалений или заболеваний костного мозга.
Снижение общего уровня протеинаСамое важное — работать со своим врачом, чтобы выяснить, что вызывает у вас высокий уровень протеина, и лечить любые сопутствующие заболевания, такие как инфекции или воспаление! Ваш врач, скорее всего, проведет дальнейшие анализы.
Убедитесь, что вы пьете достаточно воды, чтобы предотвратить обезвоживание [2, 13]. Кроме того, ограничьте потребление алкоголя: алкоголь является мочегонным средством, которое вызывает потерю воды в организме, что может привести к обезвоживанию [14].
Помните, диетические белки не могут повысить уровень белков в крови. Не экономьте на белках и убедитесь, что ваша диета хорошо сбалансирована.
На вынос
Тест на общий белок измеряет уровень альбумина и общего глобулина в крови. Его часто используют для проверки на плохой статус питания и заболевания печени или почек.
Часть альбумина составляет чуть более половины белков сыворотки, а остальная часть белков — это общие глобулины.
Если соотношение альбумина к глобулину необычно низкое, это может указывать на вирусные инфекции, миелому, заболевание печени и почек или аутоиммунные нарушения.Если это соотношение необычно велико, это может указывать на заболевания, которые не производят глобулин, такие как генетические нарушения или лейкемия.
Чтобы нормализовать уровень белков в крови, соблюдайте питательную противовоспалительную диету и избегайте мочегонных веществ, таких как алкоголь.
Преэклампсия | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
августа 2019 года. Преэклампсия и эклампсия. Руководства Merck. Доступно в Интернете по адресу https://www.merckmanuals.com/home/women-s-health-issues/complications-of-pregnancy/preeclampsia-and-eclampsia?query=Preeclampsia%20and%20Eclampsia.Доступ 29.05.20.
17 января 2020 года. Синдром АД. Фонд преэклампсии. Доступно на сайте https://www.preeclampsia.org/hellp-syndrome. Доступ 29.05.20.
29 мая 2019 г. Эклампсия (судороги) и преэклампсия. Мичиганский медицинский университет Мичигана. Доступно на сайте https://www.uofmhealth.org/health-library/tn5187. Доступ 29.05.20.
18 января 2020 года. Отслойка плаценты. Клиника Майо. Доступно в Интернете по адресу https://www.mayoclinic.org/diseases-conditions/placental-abruption/symptoms-causes/syc-20376458.Доступ 29.05.20.
17 января 2020 года. Послеродовая преэклампсия. Фонд преэклампсии. Доступно на сайте https://www.preeclampsia.org/postpartum-preeclampsia. Доступ 29.05.20.
28 января 2020 года. Повышенное артериальное давление при беременности. Центры по контролю и профилактике заболеваний. Доступно в Интернете по адресу https://www.cdc.gov/bloodpressure/pregnancy.htm. Доступ 29.05.20.
31 января 2017 г. Кто подвержен риску преэклампсии? Национальный институт детского здоровья и развития человека.Доступно в Интернете по адресу https://www.nichd.nih.gov/health/topics/preeclampsia/conditioninfo/risk. Доступ 29.05.20.
августа 2019 года. Преэклампсия и эклампсия. Руководство Merck для потребителей. Доступно в Интернете по адресу https://www.merckmanuals.com/home/women-s-health-issues/complications-of-pregnancy/preeclampsia-and-eclampsia?query=Preeclampsia%20and%20Eclampsia. Доступ 29.05.20.
17 января 2020 г. Признаки и симптомы. Фонд преэклампсии. Доступно в Интернете по адресу https: // www.preeclampsia.org/signs-and-symptoms. Доступ 29.05.20.
16 августа 2018 г. Самостоятельная помощь при преэклампсии. MedlinePlus. Национальная медицинская библиотека США. Доступно в Интернете по адресу https://medlineplus.gov/ency/patientinstructions/000606.htm. Доступ 29.05.20.
Авторские права, октябрь 2019 г., Американская коллегия акушеров и гинекологов. Преэклампсия и высокое кровяное давление во время беременности. Доступно в Интернете по адресу https://www.acog.org/patient-resources/faqs/pregnancy/preeclampsia-and-high-blood-pressure-during-pregnancy.По состоянию на август 2020 г.
19 марта 2020 года. Преэклампсия. Клиника Майо. Доступно в Интернете по адресу https://www.mayoclinic.org/diseases-conditions/preeclampsia/symptoms-causes/syc-20355745#:~:text=Preeclampsia%20is%20a%20pregnancy%20complication,blood%20pressure%20had%20been% 20нормально. По состоянию на август 2020 г.
Tubbergen P, et al. Изменение отцовства: фактор риска преэклампсии у повторнородящих женщин? Дж Репрод Иммунол . 1999 ноя; 45 (1): 81-8. Доступно в Интернете по адресу https: // pubmed.ncbi.nlm.nih.gov/10660264/ По состоянию на сентябрь 2020 г.
(29 января 2018 г.) Кливлендская клиника послеродовой преэклампсии: ведение и лечение. Доступно на сайте https://my.clevelandclinic.org/health/diseases/17733-postpartum-preeclampsia/management-and-treatment. По состоянию на сентябрь 2020 г.
(9 сентября 2014 г.) Целевая группа превентивных служб США. Использование низких доз аспирина для предотвращения заболеваемости и смертности от преэклампсии: профилактическое лечение. Доступно в Интернете по адресу https: // www.uspreventiveservicestaskforce.org/uspstf/recommendation/low-dose-aspirin-use-for-the-prevention-of-morbidity-and-mortality-from-preeclampsia-preventive-medication. По состоянию на сентябрь 2020 г.
Источники, использованные в предыдущих обзорах
Бейнбридж, С.А. и Робертс, Дж. М. (2008, март). Мочевая кислота как патогенный фактор преэклампсии. Общественный доступ HHS. Доступно в Интернете по адресу http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3319018/. Дата обращения 31.01.2016.
Персонал клиники Мэйо.(2013 27 февраля). Нестрессовый тест. Клиника Майо. Доступно в Интернете по адресу http://www.mayoclinic.org/tests-procedures/nonstress-test/basics/why-its-done/prc-20012971. Дата обращения 31.01.2016.
Roberts, J.M., et al. (2013) Гипертония при беременности. Американский колледж акушеров и гинекологов. Доступно в Интернете по адресу http://www.acog.org/Resources_And_Publications/Task_Force_and_Work_Group_Reports/Hypertension_in_Pregnancy. Дата обращения 31.01.2016.
Дулай, A.T. (Проверено в январе 2014 г.).Преэклампсия и эклампсия. Руководство Merck. Доступно в Интернете по адресу http://www.merckmanuals.com/professional/gynecology-and-obstetrics/abnormalities-of-pregnancy/preeclampsia-and-eclampsia. Дата обращения 31.01.2016.
Персонал клиники Мэйо. (3 июля 2014 г.). Преэклампсия. Клиника Майо. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/preeclampsia/basics/risk-factors/con-20031644. Дата обращения 31.01.2016.
White, C. (Обновлено 28 июля 2014 г.). Преэклампсия. MedlinePlus. Доступно в Интернете по адресу https: // www.nlm.nih.gov/medlineplus/ency/article/000898.htm. Дата обращения 31.01.2016.
(сентябрь 2014 г.). Часто задаваемые вопросы: преэклампсия и высокое кровяное давление во время беременности. Американский колледж акушеров и гинекологов. Доступно в Интернете по адресу http://www.acog.org/Patients/FAQs/Preeclampsia-and-High-Blood-Pressure-During-Pregnancy. Дата обращения 31.01.2016.
ЛеФевр, М.Л. (2 декабря 2014 г.). Аспирин для предотвращения осложнений и смерти, связанных с преэклампсией: Рекомендация рабочей группы США по профилактическим службам. Анналы внутренней медицины . Доступно в Интернете по адресу http://annals.org/article.aspx?articleid=1
(24 марта 2015 г.). АДРЕСНЫЙ синдром. Фонд преэклампсии. Доступно в Интернете по адресу http://www.preeclampsia.org/health-information/hellp-syndrome. Дата обращения 31.01.2016.
(обновлено в августе 2015 г.). Преэклампсия. Американская ассоциация беременности. Доступно в Интернете по адресу http://americanpregnancy.org/pregnancy-complications/preeclampsia/. Дата обращения 31.01.2016.
Умасатясри, Ю., Вани, И., Шамита, П. (9 сентября 2015 г.) Роль ЛДГ (лактатдегидрогеназы) в преэклампсии — эклампсии как прогностический маркер: обсервационное исследование. Международный архив комплексной медицины . Доступно в Интернете по адресу http://iaimjournal.com/wp-content/uploads/2015/09/iaim_2015_0209_14.pdf. Дата обращения 31.01.2016.
Комитет акушерской практики. (2015, сентябрь). Резюме заключения Комитета № 638: Оценка риска преэклампсии в первом триместре. Акушерство и гинекология . Доступно в Интернете по адресу http://journals.lww.com/greenjournal/Fulltext/2015/09000/Committee_Opinion_Summary_No__638__.43.aspx. Дата обращения 31.01.2016.
Лим, KH. (Обновлено 28 декабря 2015 г.). Преэклампсия. Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/1476919-overview#a14. Дата обращения 31.01.2016.
Росс, М. (Обновлено 28 декабря 2015 г.). Эклампсия. Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/253960-overview.Дата обращения 16.02.16.
Регулярные лабораторные исследования во время беременности
Большинство врачей общей практики больше не предлагают услуги по уходу за беременными женщинами, однако они могут участвовать в первоначальном подтверждении беременности и первых лабораторных анализов и общего ухода во время беременности. В следующей статье приведены рекомендации по соответствующее тестирование на ранних сроках беременности, в течение всей беременности и информация об общих изменениях в рекомендациях по тестированию колеблется во время беременности.
Анализы крови включены в первый дородовой скрининг
Когда женщина забеременеет, ей рекомендуется пройти ряд стандартных обследований. Первый дородовой обследование требуется, даже если женщина рассматривает возможность прерывания беременности.
«Первый дородовой скрининг» может запросить терапевт при первом посещении, когда беременность подтверждена, и результаты позже отправляются выбранному ведущему специалисту по родовспоможению (LMC).Если женщина может записаться в LMC в В ближайшем будущем тесты могут быть отложены по просьбе пациентки до ее первого визита в LMC.
Тесты, включенные в первый дородовой скрининг, включают:
- Общий анализ крови
- Анализ группы крови и антител
- Статус антител к краснухе
- Серология на сифилис
- Серология на гепатит В
- ВИЧ
Перед всеми лабораторными исследованиями во время беременности беременной женщине следует предоставить информацию о том, почему этот тест рекомендуется, последствия как положительного, так и отрицательного результата, риск передачи заболевания плоду (если применимо) и как будут получены результаты.Устное согласие (или отказ) пациента должно быть документально подтверждено. заметки. 1
Хотя первый дородовой скрининг обычно проводится на ранних сроках беременности, его можно запросить на любом этапе беременности. то есть, если женщина впервые обращается к врачу на поздних сроках беременности, она все равно должна пройти первый дородовой скрининг.
Общий анализ крови
Общий анализ крови (CBC) дает информацию о ряде гематологических параметров, но обычно во время беременности наиболее полезными являются показатели гемоглобина, тромбоцитов и лейкоцитов.Большинство лабораторий предоставят контрольные диапазоны скорректированы с учетом беременности, чтобы облегчить интерпретацию.
Очень низкий или высокий уровень гемоглобина связан с повышенным риском для плода. 2 Гестационные при оценке гемоглобина следует учитывать возраст, так как его уровень снижается во время беременности из-за гемодилюции. вызвано увеличением объема плазмы. 2 Нижний предел гемоглобина обычно составляет 115 г / л, но для беременных нижний предел обычно составляет 100 г / л.
Железодефицитная анемия является наиболее частой гематологической проблемой во время беременности и обычно характеризуется пониженным уровнем гемоглобина, среднего клеточного объема (MCV) и среднего клеточного гемоглобина (MCH). При дефиците железа есть подозрение, что для подтверждения диагноза следует использовать измерение сывороточного ферритина. 2
Изменения уровня тромбоцитов часто наблюдаются во время беременности. Уменьшение количества тромбоцитов — это чаще, чем повышение, и наиболее очевидно у женщин, у которых до беременности был низкий уровень.Тромбоциты обычно уменьшаются в результате гемодилюции, и это может стать более выраженным по мере того, как беременность прогрессирует со второго до третьего триместра. 3 Уровень тромбоцитов 150 x 109 / л или меньше является аномально низким и должен быть обсужден с гематолог.
Повышенный уровень тромбоцитов во время беременности, как правило, является реакцией на беременность и обычно не предполагает клиническая проблема. Однако из-за немного повышенного риска свертывания крови рекомендуется, чтобы уровень тромбоцитов выше 600 x 109 / л, чтобы обсудить результаты с гематологом.
Общее количество лейкоцитов часто повышается во время беременности из-за увеличения количества нейтрофилов. Нейтрофилы также могут демонстрировать «сдвиг влево» (увеличение количества палочкоядерных нейтрофилов). Однако эта нейтрофилия обычно не ассоциируется с инфекцией или воспалением.
Общее количество лейкоцитов также может вводить в заблуждение у беременных женщин, и его следует интерпретировать с осторожностью, например возвышенный нейтрофилы с низким количеством лимфоцитов могут давать общее количество лейкоцитов, которое находится в пределах нормы.Следовательно абсолютное количество клеток каждого типа более полезно, чем общее количество лейкоцитов.
Финансирование родильного дома общей практики
В рамках финансирования первичных служб родовспоможения в Новой Зеландии врач-клиницист, не являющийся ведущим специалистом по родовспоможению, может доступ к финансированию для одного визита по поводу беременности в течение первого триместра. В общей практике это финансирование может быть использовано, например, когда пациентка обращается для подтверждения беременности и первого дородового скрининга.
N.B. Консультации относительно возможной беременности не имеют права на это финансирование, если беременность не подтверждена.
Анализ группы крови и антител
Определение группы крови ABO, резус-статуса D и антител к эритроцитам у беременных женщин важно для предотвращения «гемолитических» заболеваний. болезнь новорожденного »при последующих беременностях.
Если у плода резус-D-положительный (а у матери отрицательный), у матери могут образовываться анти-D-антитела, которые могут влиять на последующий резус-D-положительный плод.Антитела Anti-D могут образовываться в различных ситуациях, включая амниоцентез, отбор проб ворсинок хориона (CVS), внешний головной вариант (ECV), кровотечение во время беременности, обширная травма живота и поздний выкидыш.
Гемолитической болезни новорожденных при последующих беременностях можно избежать с помощью антенатальной профилактики коммерческими анти-D во втором и третьем триместрах и послеродовом периоде. 2
Статус антител к краснухе
Все беременные женщины должны пройти скрининг на антитела к краснухе.Заражение краснухой во время беременности представляет собой высокий риск вреда для плода. Синдром врожденной краснухи возникает, когда вирус краснухи поражает развивающийся плод, особенно в течение первого триместра, когда до 85% пораженных младенцев будут рождаться с врожденным дефектом, например глухота, пороки зрения, пороки сердца, умственная отсталость. Риск врожденных дефектов снижается, если инфицирование происходит после 20 недель беременности. 4
Целью скрининга является выявление женщин, которые не были вакцинированы или имеют пониженный иммунитет и являются восприимчивыми для заражения краснухой, поэтому им можно сделать прививку в послеродовой период для защиты будущих беременностей. 2,5 Краснуха нельзя делать вакцинацию во время беременности (так как это живая вакцина) и если мать заразилась краснухой во время беременности невозможно предотвратить передачу инфекции младенцу. 2
Титры антител к краснухе следует измерять при каждой беременности, так как уровни могут снижаться и опускаться ниже защитных уровней. Это чаще наблюдается у людей, подвергшихся воздействию вируса только в результате иммунизации. 6
Интерпретация низких титров краснухи у ранее иммунизированных женщин
Уровень антител к краснухе выше 10 МЕ / мл обычно указывает на защиту от болезни, однако повторное инфицирование с краснухой все еще сообщалось у женщин с уровнем антител выше 15 МЕ / мл.Поэтому беременным с краснухой Следует рекомендовать уровень антител менее 15 МЕ / мл, чтобы избежать контакта с людьми, больными краснухой. Женщины с Уровни антител менее 25 МЕ / мл, получившие только одну дозу MMR, могут посоветовать принять вторую дозу после Доставка. 7
Серология на сифилис
Все беременные женщины должны пройти обследование на сифилис. 2 Матери, инфицированные сифилисом, могут иметь заболеваемость и осложнения беременности значительны; От 70 до 100% младенцев будут инфицированы, и одна треть будет инфицирована. быть мертворожденным. 2 В последние годы заболеваемость сифилисом в Новой Зеландии увеличивалась (2006–2009 годы). 8 Однако, Последние данные эпиднадзора показывают, что, хотя инфекция сифилиса по-прежнему вызывает беспокойство, в настоящее время показатели, похоже, снижаются. 9
Передача сифилиса от матери ребенку во время беременности связана с неиммунным водянкой (опасным для жизни состоянием). тяжелых отеков у плода и новорожденного), задержка внутриутробного развития, пороки развития и перинатальная смерть.Выжившие инфицированные младенцы часто имеют длительную инвалидность. 2
Универсальный скрининг на сифилис у недавно беременных женщин рекомендован Королевским колледжем Австралии и Новой Зеландии акушеров и гинекологов (RANZCOG). Женщины с положительным результатом теста могут получить профилактическое лечение антибиотиками. Пенициллин является безопасным и эффективным средством лечения сифилиса во время беременности и может предотвратить врожденный сифилис. 10
RANZCOG рекомендует провести трепонемный тест, например.грамм. Анализ частиц Treponema pallidum (TPPA) используется для скрининга сифилис, поскольку он может выявить первичную или вторичную инфекцию. 6
Серология на гепатит В
До 85% младенцев, рожденных от матерей, инфицированных гепатитом В (особенно от матерей с положительным HBeAg, т.е. активная инфекция), станут носителями и с большей вероятностью разовьются хронические заболевания печени, включая цирроз, печеночная недостаточность или рак печени. 2,11 Передачу вируса гепатита В от матери ребенку можно предотвратить путем введения вакцины против гепатита В и иммуноглобулина младенцу при рождении, поэтому скрининг важен. 11,12
Женщины с повышенным риском заражения гепатитом В, например женщины с половыми партнерами, инфицированными гепатитом В или лицам, употребляющим наркотики внутривенно, рекомендуется сделать прививку во время беременности. 5
Скрининг на ВИЧ
Все беременные женщины должны пройти обследование на ВИЧ.ВИЧ-инфицированным женщинам может быть назначено лечение для снижения риска. передачи ВИЧ их младенцу (риск снижен с 32% до менее 1%). 1 Меры по сокращению Передача ВИЧ-инфекции от матери ребенку включает антиретровирусную терапию, плановое кесарево сечение и отказ от грудного вскармливания. 1,2
Любой человек, проходящий тест на ВИЧ, должен быть должным образом проинформирован о значении теста и его результатах, в том числе: как они хотят получить результаты.
Если считается, что пациент находится в группе риска заражения ВИЧ, следует также рассмотреть возможность скрининга на гепатит С.
Передовой совет: в некоторых регионах DHB тестирование на ВИЧ проводится автоматически. включены как часть дородового скрининга, в то время как в других случаях матери должны «выбрать» скрининг. Стандарт Отметка для первого дородового скрининга не всегда включает скрининг на ВИЧ. Практики могут пожелать изменить свои электронные лабораторная форма с отметкой о ВИЧ в качестве напоминания для консультирования пациентов по вопросам скрининга на ВИЧ и добавления теста к стандартному экран.
Дополнительное тестирование на ранних сроках беременности
Рассмотреть возможность проверки статуса антител к ветряной оспе у беременных женщин без (или неустановленных) истории болезни (например, ветряная оспа или опоясывающий лишай) или вакцинация. 6 Заболевание ветряной оспой во время беременности связано с значительный риск причинения вреда как матери, так и младенцу. Риск врожденного синдрома ветряной оспы составляет 0,7–2%, если ветряная оспа заразился матерью на сроке от 8 до 20 недель беременности. 13 Синдром врожденной ветряной оспы может вызывать слепота, задержка роста, пороки развития конечностей и черепа, задержка развития, умственная отсталость, самопроизвольный аборт или гибель плода. Заражение ветряной оспой на сроке от 25 до 36 недель беременности увеличивает риск развития герпеса у младенца. инфекция опоясывающего лишая (опоясывающий лишай) после рождения. 13 Риск серьезного заболевания у новорожденного составляет 17–30%, если мать заболевает ветряной оспой за пять дней до родов и через два дня после них. 13
Как и вакцина против краснухи, вакцина против ветряной оспы является живой, поэтому ее нельзя вводить во время беременности. Матери без (или уменьшенные) иммунитет к ветряной оспе следует рассмотреть возможность вакцинации для защиты последующих беременностей.
Если мать, не болевшая ветряной оспой (и / или не имеющая антител), подверглась воздействию ветряной оспы во время беременности, ей могут быть предложены либо иммуноглобулин (Zoster Immunoglobulin-VF) в течение 96 часов после воздействия, либо ацикловир в начале симптомов.Лечение следует обсудить с врачом-инфекционистом. Также рекомендуется Zoster Immunoglobulin-VF для: 14
- Новорожденные дети, мать которых переболела ветряной оспой от семи дней до родов до семи дней после родов (не опоясывающий лишай)
- Госпитализированные недоношенные дети, матери которых не болели ветряной оспой
Мазок из шейки матки может быть рассмотрен при первом дородовом посещении, если женщина должна пройти плановую процедуру тест во время беременности (поскольку по мере того, как беременность прогрессирует, выполнение теста может вызвать больший дискомфорт). 6 Это рекомендуется RANZCOG, который также заявляет, что нет никаких доказательств того, что выполнение мазка вредно для плода. во время беременности. 6 Однако другие страны, такие как Великобритания, рекомендуют беременным в большинстве случаев женщинам не следует проходить скрининговый тест шейки матки, так как беременность может затруднить интерпретацию результатов теста и потенциально неточные. 15 Решение о проведении стандартного скринингового обследования шейки матки во время беременности должны основываться на клинической оценке и предпочтениях пациента, принимая во внимание такие факторы, как предыдущие отклонения от нормы. результаты мазка и время с момента последнего анализа.
Обследование на хламидиоз и гонорею следует рассмотреть тем, кто может относиться к группе повышенного риска. по возрасту (например, менее 25 лет) и сексуальному анамнезу. 6
Витамин D необходим для нормального развития костей у плода. Матери с известным витамином D с дефицитом или те, кто находится в группе риска дефицита (например, темнокожие женщины, женщины, которые носят чадру), должны получать витамин Добавка D (холекальциферол) без необходимости тестирования.
Для получения дополнительной информации см. «Добавки витамина D: навигация. дебаты », BPJ 36 (июнь, 2011 г.) и« Переписка: использование витамина D во время беременности », BPJ 38 (сентябрь, 2011 г.).
N.B. Скрининг на токсоплазмоз или ЦМВ-инфекцию во время беременности в Новой Зеландии обычно не рекомендуется.
Анализы крови включены во второй дородовой скрининг
На 26–28 неделе беременности проводится второй цикл анализов крови, обычно называемый «вторым антенатальным» тестом. рекомендуется беременным.В большинстве случаев эти испытания организует LMC.
Второй дородовой экран включает:
- Тест на толерантность к глюкозе 50 г (тест «поликоза»)
- CBC
- Антитела группы крови
Скрининг гестационного диабета
Обновленную информацию о скрининге на гестационный диабет можно найти здесь: http://www.bpac.org.nz/BT/2015/July/diabetes.aspx
Гестационный диабет встречается у 5–8% беременных женщин и связан с гипертоническими расстройствами, макросомией, плечевым суставом. дистоция, повышенная частота кесарева сечения и развитие диабета у матери в более позднем возрасте. 5,16
В Новой Зеландии рекомендуется проводить тестирование на гестационный диабет всем женщинам в возрасте от 26 до 28 недель. беременности. Женщины с особенно высоким риском гестационного диабета могут пройти обследование раньше. 17 Факторы, которые увеличить риск гестационного диабета включают; гестационный диабет при предыдущей беременности, диабет в семейном анамнезе, принадлежность к этнической группе высокого риска диабета, например Маори, тихоокеанский или южноазиатский (индийский). 17
Тест на толерантность к глюкозе 50 г (тест на поликозу) используется для выявления гестационного диабета. Загрузка 50 г глюкозы — это назначается пациенту, не соблюдающему голодание, и уровень глюкозы определяется через один час. Женщинам с повышенным результатом следует за ним следует провести пероральный тест на толерантность к глюкозе 75 г (OGTT).
Женщины, у которых был гестационный диабет во время беременности, должны пройти OGTT через шесть-восемь недель после родов. Четный если в настоящее время не обнаружено, что у них диабет, у женщин с гестационным диабетом повышается риск развития сахарный диабет 2 типа в течение 15 лет, 18 , и каждые 1-2 года следует проверять уровень глюкозы натощак. 17
Повторный общий анализ крови и скрининг антител
Общий анализ крови следует повторить на 28 неделе беременности, в частности, для проверки уровня гемоглобина и тромбоцитов (см. Комментарий в предыдущем разделе о том, как интерпретировать эти уровни во время беременности и управлять ими).
Скрининг на антителатакже следует повторить на 28 неделе беременности, чтобы убедиться в отсутствии выработки дополнительных антител. Хотя нет необходимости повторять анализ группы крови при последующих беременностях, тест на антитела все же следует проводить. повторяется. 2,6
Резюме стандартных дородовых обследований
Дополнительные анализы при беременности
Субклиническая инфекция мочи
Всем женщинам рекомендуется сделать посев мочи в середине потока во время первого дородового обследования, снова при второй антенатальный скрининг, а затем на 36 неделе беременности, чтобы исключить субклиническую инфекцию мочи (бессимптомную бактериурию). Бессимптомная бактериурия встречается в 2-10% беременностей и может привести к пиелонефриту матери и может способствовать младенцам с низкой массой тела при рождении и недоношенным (≤ 37 недель). 19
Скрининг на стрептококки группы B
Стрептококковая инфекция группы B (GBS) является серьезной причиной серьезной неонатальной инфекции. Примерно 15–25% женщины будут носителями, и у каждой 200 из этих женщин будет младенец, у которого разовьется неонатальный сепсис. 20
Женщины могут получить вагиноректальный посев на сроке от 35 до 37 недель беременности. Пациент может брать мазки, которому было рекомендовано сначала взять мазок из нижней части влагалища, а затем протереть мазок по полу промежности до заднего прохода, я.е. в направлении спереди назад. Если положительный результат на СГБ, мать должна получить антибиотикопрофилактику во время родов. 20
Факторы риска для СГБ, которые могут определить необходимость во внутриродовой антибиотикопрофилактике, включают: 20
- Преждевременные роды, срок беременности ≤ 37 недель
- Длительный разрыв плодных оболочек ≥ 18 часов
- Лихорадка матери ≥ 38 ° C
- Младенец, ранее инфицированный СГБ (профилактика требуется при всех последующих беременностях)
- GBS бактериурия во время беременности (профилактика требуется при всех последующих беременностях)
Тестирование на синдром Дауна и другие генетические состояния
Скрининг на синдром Дауна, другие хромосомные аномалии и дефекты нервной трубки предлагается всем беременным женщинам. в Новой Зеландии и тестирование может проводиться как в первом, так и во втором триместре беременности.
Женщинам необходимо предоставить достаточно информации для принятия информированного решения о проверке. Информация должна включать следующее:
- Подтверждение того, что проверка является добровольной
- Подробная информация о доступных вариантах скрининга, задействованных тестах, сроках проведения тестов и о том, где их можно получить. тесты
- Ограничения тестов, например не все младенцы с проверяемыми состояниями будут идентифицированы, ложноположительные результаты возможны, тестирование проводится только при определенных условиях, могут присутствовать другие отклонения
- Брошюры, объясняющие различные варианты проверки, доступны в Национальном отделе проверки: www.nsu.govt.nz
Скрининг в первом триместре основан на сочетании результатов следующих тестов:
- Связанный с беременностью белок плазмы A (PAPP-A)
- Бета-хорионический гонадотропин человека (βhCG))
- Сканирование полупрозрачной затылочной кости (NT)
Тесты на PAPP-A и βhCG необходимо сдавать на сроке от девяти до 13 недель беременности (в идеале от 10 до 12 недель), и сканирование NT, проведенное после 11 и до 14 недель беременности.
Скрининг второго триместра может быть предложен всем женщинам, обратившимся после 14 недель беременности, но раньше 20 недель, у которых не завершен скрининг в первом триместре (в идеале кровь берут на сроке от 14 до 18 недель). Этот скрининг сыворотки измеряет βhCG, альфа-фетопротеин (AFP), неконъюгированный эстриол (µE3) и ингибин A.
Если результаты скрининга в первом или втором триместре указывают на повышенный риск аномалий плода, мать должна быть направлена к акушеру.
N.B. Женщины могут получить доступ только к одному варианту скрининга, финансируемому государством. Если у них есть вариант скрининга в первом триместре, анализы крови будут полностью оплачены, и пациенту не придется платить за это, однако сканирование NT может быть частичным. Анализы крови во втором триместре будут полностью профинансированы, если женщины еще не прошли первый триместр. скрининг. Необходимо заполнить все разделы бланка направления в лабораторию (включая возраст и вес матери, срок беременности). и семейный анамнез) для точного прогнозирования риска.
Женщина с повышенным риском хромосомной аномалии плода , т.е. в возрасте 35 лет и старше или имеющая семью история хромосомного нарушения, следует направить к акушеру на ранних сроках беременности, чтобы обсудить вариант биопсии ворсин хориона (БВХ) или амниоцентеза. CVS обычно проводится на сроке беременности 11–12 недель и проводится амниоцентез. на 14–18 неделе беременности. Эти тесты позволяют более точную пренатальную диагностику хромосомных аномалий, но связаны с повышенным риском причинения вреда плоду в том числе; инфекция, подтекание околоплодных вод и выкидыш.
Ультразвуковое сканирование предлагается всем беременным женщинам на сроках от 18 до 19 недель для проверки анатомии плода. на предмет каких-либо отклонений.
Изменения референсных диапазонов во время беременности (адаптировано из Kyle, 2008)
21Протеинурия во время беременности: определение, патофизиология, методология и клиническое значение
Качественное и количественное измерение экскреции белка с мочой — один из наиболее распространенных тестов, выполняемых во время беременности.Более 100 лет протеинурия была необходима для диагностики преэклампсии, но недавние руководства рекомендуют, чтобы протеинурия была достаточной, но не обязательной для диагностики. Тем не менее, в клинической практике у большинства пациентов с гестационной гипертензией будет диагностирована преэклампсия на основании протеинурии. Хотя эталонным стандартом для измерения экскреции белка с мочой является 24-часовой сбор мочи, точечное соотношение белок / креатинин в моче является разумным тестом для исключения протеинурии.Скрининг мочи на протеинурию не дает клинической пользы и не должен использоваться для диагностики протеинурии. Классическим пороговым значением для определения протеинурии во время беременности является значение> 300 мг / 24 часа или соотношение белка к креатинину в моче не менее 0,3. Используя это пороговое значение, частота изолированной протеинурии во время беременности может достигать 8%, тогда как преэклампсия встречается от 3% до 8% беременностей. Хотя этот порог широко признан, его происхождение основано не на данных о неблагоприятных исходах беременности, а на мнении экспертов и результатах небольших исследований.После анализа доступных данных, наиболее важным фактором, влияющим на исходы у матери и новорожденного, является тяжесть артериального давления и наличие повреждения органов-мишеней, а не избыточная экскреция белка. Поскольку лечение гестационной гипертензии и преэклампсии без тяжелых симптомов практически идентично по частоте наблюдения и времени родов, разделение на 2 расстройства не требуется. Если лечение женщин с гестационной гипертензией с положительной оценкой протеинурии не изменится, мы полагаем, что оценка мочи на протеинурию не нужна женщинам, у которых впервые появляется артериальное давление на или после 20 недель беременности.Кроме того, мы не рекомендуем повторное измерение протеинурии у женщин с преэклампсией, количество протеинурии, по-видимому, не связано с плохими исходами для матери и новорожденного, а мониторинг протеинурии может привести к невыявленным преждевременным родам и связанным с ними неонатальным осложнениям. Наш текущий диагноз преэклампсии у женщин с хроническим заболеванием почек может быть основан на изменении экскреции белка, исходная оценка экскреции белка имеет решающее значение при определенных состояниях, таких как хроническая гипертензия, диабет, аутоиммунные или другие почечные заболевания.

 Кровь очень чувствительна к медикаментам, они могут исказить результаты анализа.
Кровь очень чувствительна к медикаментам, они могут исказить результаты анализа. Это химически связанная с глюкозой составляющая гемоглобина. Показатель нужен для диагностики и лечения диабета первого и второго типов. В норме гликирировано должно быть не более 5,9% от всего гемоглобина в крови[3]. 5,9–6,4% говорят о риске развития сахарного диабета. 6,5% и более — выраженный диабет. Гликированный гемоглобин отражает среднее содержание сахара в крови за длительный период — от трех до четырех месяцев[4].
Это химически связанная с глюкозой составляющая гемоглобина. Показатель нужен для диагностики и лечения диабета первого и второго типов. В норме гликирировано должно быть не более 5,9% от всего гемоглобина в крови[3]. 5,9–6,4% говорят о риске развития сахарного диабета. 6,5% и более — выраженный диабет. Гликированный гемоглобин отражает среднее содержание сахара в крови за длительный период — от трех до четырех месяцев[4].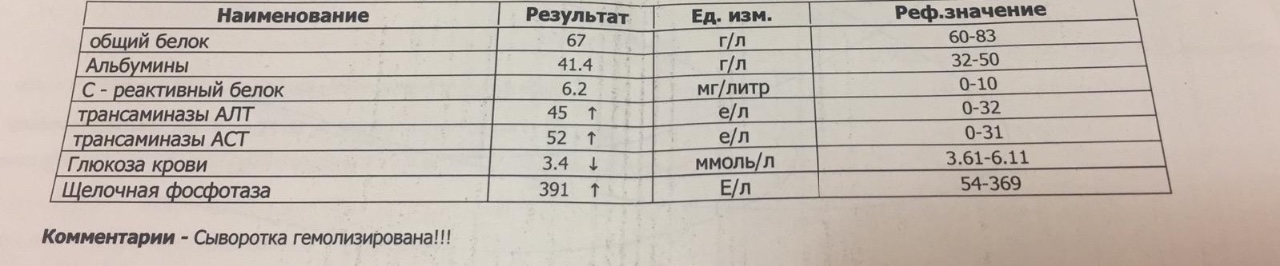
 В любом возрасте его концентрация должна быть не более 0,5 г/л, хотя прием оральных контрацептивов может его немного повышать — и это считается нормой.
В любом возрасте его концентрация должна быть не более 0,5 г/л, хотя прием оральных контрацептивов может его немного повышать — и это считается нормой. Также могут поступать в кровь с пищей. Для мужчин от 20 до 60 лет норма составляет 0,5–3,23 ммоль/ л, для женщин того же возраста — 0,41–2,96 ммоль/л. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается.
Также могут поступать в кровь с пищей. Для мужчин от 20 до 60 лет норма составляет 0,5–3,23 ммоль/ л, для женщин того же возраста — 0,41–2,96 ммоль/л. При сахарном диабете и сердечно-сосудистых патологиях, а также при беременности уровень триглицеридов повышается. В терминальных стадиях поражения печени, при заболеваниях щитовидной железы, недостаточном питании — понижается.



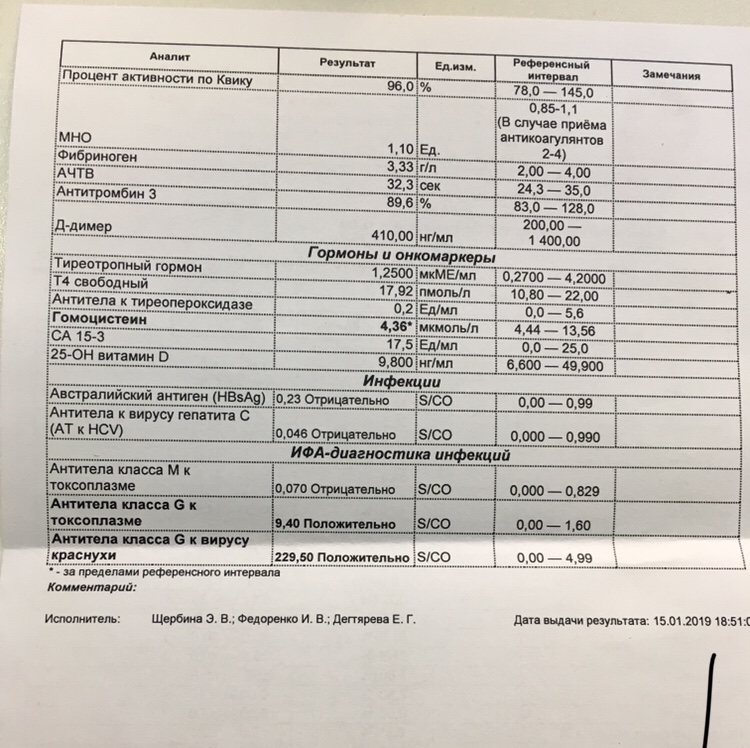 Требуется для осуществления многих жизненно важных процессов — от вынашивания плода до кроветворения и усвоения аминокислот, сахара[11]. Нормальное значение — 10–12 мкмоль/л. Если пациент страдает алкоголизмом или долгое время принимает антибиотики, уровень фолиевой кислоты, скорее всего, будет понижен. То же наблюдается и при беременности. Повышенные значения могут отмечаться при серьезных болезнях почек.
Требуется для осуществления многих жизненно важных процессов — от вынашивания плода до кроветворения и усвоения аминокислот, сахара[11]. Нормальное значение — 10–12 мкмоль/л. Если пациент страдает алкоголизмом или долгое время принимает антибиотики, уровень фолиевой кислоты, скорее всего, будет понижен. То же наблюдается и при беременности. Повышенные значения могут отмечаться при серьезных болезнях почек.