симптомы у взрослых, у детей, исход, прогноз, продолжительность жизни
Заболевание, сопровождающееся дистрофическими изменениями в почечных канальцах. Некронефроз – резкое нарушение функции почек. Возникает данное заболевание в результате воздействия на организм различных неблагоприятных факторов. Может быть причиной отравления химическими веществами.
Какие же именно химические вещества вызывают данные патологические процессы? Чаще всего к химическим веществам относят ртуть и висмут. Также негативно воздействовать на организм могут следующие соединения:
- сулема;
- мышьяковистые соединения;
- барбитуратам;
- сульфаниламиды
Этиология заболевания может быть связана с инфекционными процессами. Чаще всего инфекционный процесс затрагивает наиболее острое воздействие агентов инфекции. К часто встречающимся инфекциям относят:
- холера;
- сепсис;
- брюшной тиф;
- острый гастроэнтерит;
Может быть уместно состояние шока. Преимущественно наиболее тяжелое шоковое состояние в результате многочисленных повреждений. Ожоги – механический фактор поражения. Им отводят также существенную роль.
Некронефроз возникает на фоне острого нарушения почечного кровообращения. Развивается аноксия элементов почечной ткани. Осложнением данного заболевания является острая уремия. Именно в данном случае болезнь заканчивается смертельным исходом.
Играет роль острая почечная недостаточность. Поэтому выделяют несколько стадий заболевания. Течение болезни тяжелое. Но может и заканчиваться выздоровлением. Многое зависит от тяжести поражения.
Если состояние больного улучшается, то болезнь заканчивается выздоровлением. Однако для данного заболевания свойственно длительное течение патологического процесса. Процесс длительного нарушения функции почек.
Обычно нефронекрозу не свойственна хроническая стадия. Это объясняется локализацией поражения. Клинические симптомы проявляются достаточно остро. Более подробно о симптомах вы узнаете далее.
Симптомы
Наиболее характерным симптомом некронероза является анурия. Данный процесс характеризуется прекращением выделения мочи. Значит, продукты выделения остаются в организме. Происходит острая интоксикация.
Исходя из состояния острой интоксикации, у больного возникают соответствующие клинические признаки. К симптомам нефронекроза относят:
- слабость;
- тошнота;
- рвота;
- болевые ощущения в мышцах;
- головная боль
К тому же может повышаться артериальное давление. Что в данном случае является патологическим признаком изменения в почках. Быстро и резко увеличивается остаточный азот в крови. Что также характеризует почечную патологию.
Остаточный азот должен непосредственно выводиться с мочой. Но этого не происходит. Соответственно страдает вся система организма. Однако отеков не бывает. Течение болезни зависит от назначенного лечения.
При адекватном лечении постепенно начинает выделяться моча. Ее количество увеличивается. В конце концов, наступает выздоровление. Но может сохраниться недостаточность почек.
При тяжелом течении некронефроза в крови сохраняется азот. Возникает азотемическая уремия. Соответственно данному состоянию у больного возникает определенная симптоматика. Клинические признаки характеризуются:
- апатия;
- судороги;
- рвота;
- зуд кожи;
- стоматит;
- гастрит.
Может развиться перикардит. Как наиболее частое проявление осложнений. Также больному свойственны признаки колита. В виду перечисленных клинических симптомов быстро наступает смерть.
Более подробную информацию вы можете получить на сайте: bolit.info
Срочно требуется консультация специалиста!
перейти наверхДиагностика
Некронефроз диагностируется благодаря применению нескольких методик. Многое зависит от этиологии заболевания. Проводится сбор анамнеза. Он предполагает сбор необходимых сведений.
Данное следование позволяет выявить основную причину некронефроза. А также исследуется начальный этап заболевания. Большое значение в диагностике имеют жалобы больного. В данном случае жалобы включают состояние диспепсии, повышение артериального давления.
Тонометрия необходима для диагностирования некронефроза. Благодаря чему, диагностируется повышение артериального давления. Также используется метод лабораторного исследования.
Метод лабораторного исследования позволяет определить картину крови и мочи. Используется также метод исследования диуреза. Это позволяет выявить количество выпитой и выделенной жидкости.
Для диагностики почечной патологии используется метод исследования мочи по Зимницкому и по Нечипоренко. Биохимическое исследование крови широко используется в диагностике некронефроза. Как наиболее подробное исследование патологических состояний в системе крови. Обнаруживается превышение продуктов мочевыделения.
Для дополнительных диагностических методов весьма актуально применение электрокардиографии. Так как в сердечно-сосудистой системе наблюдаются патологические состояния, как осложнение тяжелого течения заболевания. Актуально и ультразвуковая диагностика.
При ультразвуковой диагностике наиболее часто выявляется патология почечных канальцев. Ткань почек повреждена, подвержена дистрофическим и некротическим изменениям. Что является наиболее частым признаком некронефроза.
перейти наверхПрофилактика
Исходя из этиологии заболевания, существуют методы предупреждения некронефроза. Эти методы направлены на предотвращение механического и термического воздействия на почки. Главным образом, важно предупредить травматизацию почечной системы.
Профилактика будет заключаться в предупреждении ожогов. Особенно, если ожоги обширные. Также необходимо вовремя излечивать инфекционные заболевания. Что является наиболее частой причиной некронефроза.
Важно предотвратить интоксикацию организма. Особенно в случае воздействия химических соединений. Профилактика будет направлена на снижение данного воздействия или же непосредственного своевременного очищения организма от данных соединений.
При шоковом состоянии необходимо оказать больному незамедлительную медицинскую помощь. Так как несвоевременное оказание помощи больному приводит к развитию осложнений. В том числе развитию некронефроза.
Септические состояния организма наиболее часто приводят к заболеванию. Сепсис – тяжелое состояние всего организма. Чаще всего его тяжелое течение обусловлено снижением иммунитета. Поэтому важно укреплять защитные свойства организма.
Иммунитет укрепляется благодаря различным методикам. В том числе имеет значение двигательная активность, питание и вредные привычки. В профилактике данных состояний необходимо:
- заниматься спортом;
- полноценно питаться;
- закаливать организм;
- принимать витамины и микроэлементы;
- избегать стрессов
Именно стрессовое состояние организма воздействует на все системы и органы человека. Стресс значительно ослабляет иммунитет. Способствует проникновению различных инфекций в организм человека.
перейти наверхЛечение
Если в этиологии заболевания имеет значение отравление, то лечение организма направлено на устранение ядов и токсинов в организме. Как необходимый метод лечебной терапии.
Добиться выведения токсинов и ядов с организма можно с помощью промывание желудка. Конечно, данная процедура рассчитана на медицинский персонал. Самостоятельно промывать желудок не рекомендуется!
Хороший эффект имеют солевые слабительные. Также уместно применение противоядий и абсорбентов. Абсорбенты способствует выведению токсических веществ из организма. К ним относят активированный уголь.
Если мочеиспускание прекращается, то в лечении некронефроза используют нормализацию электролитного баланса крови. Это способствует выведению продуктов азотистого обмена. Может широко использоваться гемодиализ.
Гемотрансфузия используется в наиболее тяжелых случаях. Переливание весьма эффективно при данном заболевании. Особенно при недопустимых значениях содержания азота в крови.
Если данное заболевание вызвано обильным кровотечением, то необходимо его остановить. Для этого применяются различные методики остановки кровотечения. Но также необходимо устранить дефицит крови в организме.
Чаще всего больные находятся на необходимом врачебном контроле. Они наблюдаются у нефролога. Что помогает им справиться с данным заболеванием. А при длительном нарушении функций почек позволяет контролировать и назначать определенное лечение.
перейти наверхУ взрослых
Некронефроз у взрослых является процессом нарушения выделения продуктов почечной системы. Взрослые люди наиболее подвержены данному заболеванию. В большей степени заболеванию подвержены женщины.
Чем же можно это объяснить? Женщины подвержены заболеванию в виду определенных физиологических характеристик. Мужчины также страдают некронефрозом, но значительно реже.
Причиной заболевания у взрослых может быть наследственный фактор. Также большое значение отводят и новообразованиям. Особенно в случае злокачественного поражения.
Если некронефроз развивается у мужчин, то он может быть следствием заболевания предстательной железы. Особенно, если к данному процессу присоединяется инфекция. Некронефроз у взрослых развивается в любом возрасте.
Преимущественно страдают люди среднего возраста. Но болезнь значительно молодеет. Это может быть связано со сниженным иммунитетом. Снижение иммунитета может значительно ослаблять организм.
К тому же, взрослые люди чаще подвержены стрессовым ситуациям. Стресс подстерегает взрослого человека на каждом шагу. Бешеный ритм жизни и неправильное питание способствует развитию некронефроза.
В лечении заболевания у взрослых огромное значение имеет питание. Питание должно быть полноценным, но также играет роль и назначенная диета. Исключают из рациона следующие продукты:
- соль в большом количестве;
- значительное количество жидкости;
Необходимо употреблять витамины и контролировать содержание белка. Насыщенная белками пища не приводит к благоприятному исходу заболевания. Именно поэтому требуется непосредственная коррекция питания.
перейти наверхУ детей
Некронефроз у детей может быть следствием патологических процессов. Это может быть инфекционный процесс, травмы и ожоги. Также большую роль играет наследственный фактор.
Например, если болезнь обнаруживается в период новорожденности, то большое значение имеют внутриутробные инфекции. Или же врожденная патология почек. Болезнь в ряде случаев диагностируется после осложненной беременности. Иногда во время родов ребенок заражается различными инфекционными процессами.
Если во время родов болезнь своевременно не диагностируется, то процесс усугубляется. Впоследствии развиваются некротические изменения в почечных канальцах. Причиной заболевания у детей старшего возраста может быть воздействие механических и термических факторов.
В данном случае это ожоги и травмы. Нередко причина некронефроза у детей в новообразованиях. Причем данные новообразования имеют злокачественный характер. И непосредственно влияют на факт мочевыделения.
Родители при подозрении на некронефроз должны срочно обратиться к врачу. Чем раньше будет проведена диагностика, тем больше шансов на выздоровление. При своевременном лечении удается достичь благоприятных исходов.
У детей болезнь встречается в различном возрасте. Чаще всего диагностируется у мальчиков, реже у девочек. Хотя у взрослых все наоборот. Некронефроз у детей имеет сходство признаков с взрослыми людьми. Симптомы характеризуются следующими признаками:
- повышение артериального давления;
- рвота;
- слабость;
- боль в мышцах;
- головная боль
Нередко основным признаком является стоматит. Чаще всего данное заболевание является предвестником некронефроза. У детей старшего возраста диагностируется гастрит. Как сопутствующий фактор заболевания.
перейти наверхПрогноз
При некронефрозе прогноз может зависеть от течения заболевания. Также от наличия осложнений. При тяжелом течении прогноз наихудший.
Если оказана своевременная терапевтическая помощь, то прогноз улучшается. Однако может длительно существовать процесс нарушения функции почек. Что значительно оказывает влияние на состояние больного.
В ряде случае болезнь имеет достаточно серьезные прогнозы. Особенно при наличии длительно протекающего инфекционного процесса. Также при злокачественном новообразовании прогноз наихудший.
перейти наверхИсход
Смертельный исход возможен при осложнениях. В данном случае нередко возникает азотемическая уремия, вызванная большим содержанием азота в крови. Если больной вовремя провел лечение, то исход более благоприятный.
Осложнением некронефроза может являться острая почечная недостаточность. Что в дальнейшем сказывается на исходе заболевания. И ведет к летальному концу.
Если заболевание удалось вылечить, но надо полагать, что процесс лечения длительный. Также уместен комплексный подход к болезни. Большое значение имеет и возраст больного.
перейти наверхПродолжительность жизни
Длительность жизни напрямую зависит от многих факторов. Это коррекция питания, медикаментозная терапия, гемодиализ и много другое. Если больной следует принципам лечения, то продолжительность жизни увеличивается.
Также непосредственно улучшается качество жизни. Качество жизни выше, если больной внимательно относится к своему здоровью. Не пренебрегает рекомендациям врача. Строго соблюдает режим дня и его распорядок.
Продолжительность жизни увеличивается при лечении сопутствующего заболевания. Особенно в плане предотвращения инфекционного агента. Также имеет место иммунитет. Поддержание иммунитета гарантирует выздоровление и увеличивает длительность жизни!
Некронефроз (некротический нефроз)
Острое шокогенное, токсическое или инфекционное поражение почек, сопровождающееся нарушением кровоснабжения, ишемией почек с последующим некрозом эпителия почечных канальцев (дистального либо проксимального отдела).
Этиология и патогенез. При шоке нарушение кровоснабжения почечных канальцев возникает в результате спазма тубулярных артериальных сосудов и падения почечного кровотока вследствие шунтирования крови по артериовенозным анастомозам юкстамедуллярного слоя почки, минуя клубочки. Нарушение кровообращения в почке приводит к аноксии и последующему некрозу эпителия канальцев.
К этиологическим факторам некротического нефроза относятся также отравления солями тяжелых металлов (ртуть, соединения свинца, уран, хром, золото, нитрат висмута и др.), этиленгликолем (антифриз), тормозной жидкостью, четыреххлористым углеродом, крепкими неорганическими и органическими кислотами (серная, хлористоводородная, фосфорная, щавелевая, уксусная и др.). Особую группу составляют некронефрозы, обусловленные переливанием несовместимой иногруппной крови, вызванные гемоглобинурийной лихорадкой и другими видами острого внутрисосудистого гемолиза. Причиной некронефрозов могут быть также анаэробный сепсис, возникающий после внебольничных абортов или патологических родов, тяжелые инфекции (холера, токсическая дизентерия и дифтерия, лептоспироз, малярия и др.), а также тяжелые травмы, сопровождающиеся сдавленней больших мышечных групп (
Глубина дегенеративных поражений канальцевого эпителия зависит от непосредственного действия на эпителий различных токсических веществ (особенно солей тяжелых металлов) и токсинов бактериального происхождения. Вследствие тубулярной реабсорбции концентрация указанных веществ в просвете канальцев резко возрастает и при контакте их с канальцевым эпителием в нем возникает коагуляционный некроз. Характерно для некронефроза, независимо от вида повреждающего фактора, падение мочеотделения и развитие острой почечной недостаточности.
Симптоматика идентична клиническим проявлениям острой почечной недостаточности.
Диагностика основывается на данных анамнеза и клинико-лабораторного обследования.
Лечение при некронефрозе на почве отравления ядами в первую очередь должно быть направлено на выведение их из организма или инактивацию ядов (промывание желудка и кишечника, введение внутрь солевых слабительных и адсорбентов — активированный уголь, мел и др.). При отравлении солями тяжелых металлов, в том числе сулемой, срочно вводят в качестве антидота 5% раствор унитиола (по 5 мл внутривенно или внутримышечно). С наступлением олигоанурического периода острой почечной недостаточности лечение должно быть направлено на снижение уровня гиперазотемии и нормализацию электролитного баланса (см. Острая почечная недостаточность). После ликвидации острой почечной недостаточности и восстановления диуреза больные, перенесшие некротический нефроз, должны находиться под диспансерным наблюдением нефролога и соблюдать рекомендации но диете, режиму труда и отдыха.
Прогноз в большинстве случаев при условии своевременного применения необходимого комплекса лечения, включая гемодиализ, благоприятный.
как выглядит микропрепарат, причины и симптомы
Некротический нефроз – это один из видов нефроза почек, обусловленный повреждением почки и нарушением ее фильтрующей функции. Это заболевание имеет токсическое и инфекционное происхождение. При данной патологии токсические вещества накапливаются в организме и не могут быть выведенными из него. Это влечет за собой интоксикацию, и в случае отсутствия адекватных мер лечебного воздействия может привести к самым неблагоприятным для больного последствиям – летальному исходу.
Отчего возникает и в чем проявляется заболевание?
Некротический нефроз характеризуется острым поражением органа, сопровождающимся нарушением кровообращения в почках и развитием некроза эпителия почечных канальцев. Результатом такого состояния является развитие острой почечной недостаточности.
Часто такую патологию называют «токсическая почка», поскольку основной причиной ее возникновения становятся отравления сильнодействующими химическими веществами, вызывающими мощную интоксикацию. Такое состояние также может быть вызвано тяжелыми инфекционными заболеваниями, такими как малярия, сепсис, дифтерия.

Микропрепарат – острый тубулонекроз почки (некротический нефроз)
Нередко некроз почки вызывается массивным обезвоживанием организма или значительной потерей солей. Он может развиться и в результате проведения внестационарных абортов, вследствие сепсиса. Различного рода хирургические вмешательства, в большинстве своем урологической направленности, тоже могут стать причиной рассматриваемой патологии.
Специалисты выделяют различные факторы, способствующие развитию нефротического некроза почки.
Среди них определяющими являются следующие:
- патологии кишечника, в частности, его непроходимость;
- переливание неподходящей по группе крови;
- очаги хронических инфекций;
- инфекционные заболевания, отягощенные осложнением;
- состояния острого отравления токсического характера;
- тяжелые травмы и ожоги.
У пациентов с некротическим нефрозом начало течения заболевания напоминает отравление. Течение болезни проходит несколько стадий, это олигурия, анурия и протеинурия. Олигурия – это состояние, при котором уменьшается количество мочи. При некронефрозе оно сокращается до 300- 400 мл в сутки. Следующей стадией является анурия, она может длиться до 1 недели.
Это состояние характеризуется полным отсутствием поступления мочи в мочевой пузырь. Третья стадия – это протеинурия, состояние, при котором в моче обнаруживается белок в количестве, значительно превышающем норму. Впоследствии может развиться почечная недостаточность, в крови больного будут накапливаться продукты обмена, результатом чего будет ацидоз. Он проявляется такими симптомами, как рвота, общая слабость, уремическая кома, гипотермия. Такие проявления сопровождаются нарушениями работы сердца.

Некротический нефроз может привести к острой почечной недостаточности и необходимости в срочном гемодиализе
Следующая стадия – это полиурия, она длится до 2-х недель. В этот период количество выделяемой мочи может достигать 3-х литров в сутки. Несмотря на то что клиническая картина весьма тяжелая, заболевание может завершиться полным выздоровлением больного при условии отсутствия осложнений со стороны других органов. Восстановление достаточно длительное, от 3-х месяцев до 1-го года.
Диагностика патологии и методы лечения
Своевременное выявление заболевания и раннее начало лечения позволит избежать осложнений некронефроза и полностью восстановить нормальное функционирование почек. Диагностика осуществляется на основе общего и биохимического анализа крови и мочи. Кроме того, проводится проба Реберга и анализ мочи по Нечипоренко и Зимницкому. Определить наличие рассматриваемой патологии можно, измерив суточный диурез и количество выпитой жидкости. Такое исследование необходимо проводить в течение нескольких дней. Диагностирование осуществляется и с помощью инструментальных методов, таких как УЗИ и ЭКГ.

Анализ мочи позволяет заподозрить некротический нефроз
Основные лечебные мероприятия должны быть направлены на устранение причин, вызвавших некронефроз. Если заболевание было вызвано воздействием ядов и химических вредных веществ, то необходимо в первую очередь принять меры по выведению их из организма и таким образом предотвратить дальнейшее токсическое отравление. В этих целях проводится промывание кишечника и желудка, больному вводятся абсорбенты и слабительные растворы.
Некротический синдром, вызванный отравлением солями тяжелых металлов, требует срочного введения антидота. В качестве такового применяется 5% раствор унитиола. Если некротический нефроз был вызван травмой и произошла обильная кровопотеря, то первоочередной задачей является остановка кровотечения и восстановление потерянной крови. В этом случае проводится кровозаместительная терапия.
Когда резко снижается или останавливается мочеотделение, необходимо принять меры по выведению азотистых шлаков из организма и восстановлению электролитного баланса. В этих целях проводится интраперитонеальный диализ и гемодиализ. При необходимости прибегают к переливанию крови.
Если возникла острая почечная недостаточность, больному показана диета с максимальным ограничением потребления белка. Но при этом калорийность питания возмещается за счет жиров и углеводов. Для предупреждения отеков рекомендуется сократить прием соли, а жидкость разрешена в объеме не более 700 мл в день. После перенесенного некротического нефроза пациентов ставят на учет к нефрологу.
Некротический нефроз — клиническая картина и методы лечения
Нефроз включает болезни, сопровождающиеся дистрофическими изменениями в почках. Клиническая картина такого патологического состояния включает различные аномалии экскреторной функции организма. Некротический нефроз является острым заболеванием и может привести к серьезным осложнениям, если не начать своевременную терапию.
Что это
Некронефроз — это острое токсическое или инфекционное, шокогенное заболевание, которое сопровождается нарушением движения крови по кровеносным сосудам почек и ишемией данного органа. В результате гибели эпителия почечных канальцев происходит развитие острой почечной недостаточности — уремии.
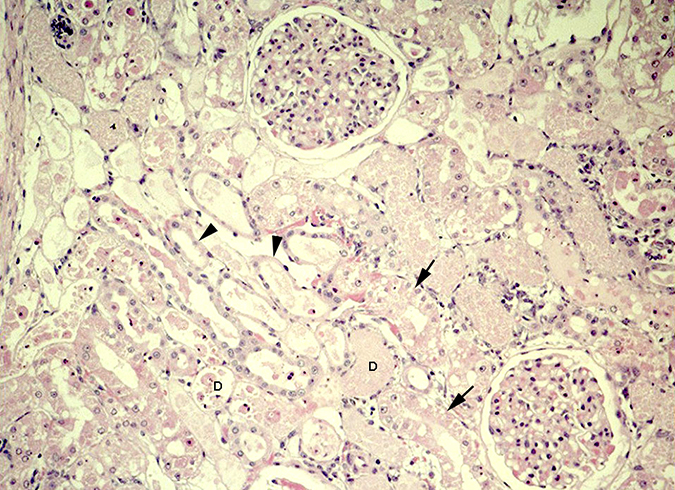
При некротическом нефрозе возникают явления нефрогенного шока, потому что степень повреждения крови и лимфатического потока может быть очень высокой. У человека есть различные симптомы интоксикации.
Причины
Этиология нефроза разнообразна, но чаще всего заболевание вызывает отравление или инфекция. Интоксикация может привести к быстрому прогрессированию повреждения почек.
Непосредственными причинами некротического нефроза являются токсичные вещества, попадающие в организм в больших количествах. К ним относят:
- Уран.
- Ртуть.
- Свинец.
- Нитрат висмута.
- Серную и соляную кислоту.
- Хлороформ.
- Антифриз.
- Уксус.
- Барбитураты.
- Мышьяк.
- Сульфатные препараты.
Нарушение кровообращение в почках также может привести к серьезной травме, часто сопровождающейся множественной дисфункцией органа, обезвоживанием организма и тяжелой обструкцией кишечника.
Клиническая картина
Олиэринуриновая стадия (до 6 дней) характеризуется значительным уменьшением количеством выделяемой мочи за сутки. Выделяется до 400 мл, позже возникает анурия (прекращение выделения биологической жидкости).
На этой же стадии добавляется миоглобинурия, синдром протеинурии (присутствие белка в моче). Почечная недостаточность растет, кровь насыщается азотсодержащими веществами, развивается ацидоз, гиперкалиемия.
Клиническая картина характеризуется следующим образом:
- Появляются отеки вокруг глаз.
- Отеки распространяются по всему телу.
- Жидкость скапливается вокруг внутренних органов.
- На коже образуются растяжки.
- Пациента могут беспокоить боли в мышцах.
- Поражаются суставы.
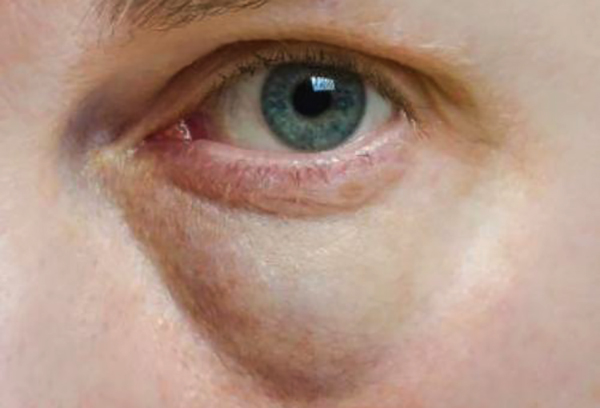
Характер патологических изменений зависит от влияния химических и бактериальных токсинов на эпителиальные клетки почек. Также состояние больного может ухудшится, если ранее были проблемы с этим органов и появятся новые симптомы. Например, рвота, головокружение, ступор, уремическая кома, апатия.
Полиурическая стадия характеризуется увеличение количества выделяемой мочи до 3 литров в сутки. Жидкость светлая. При отсутствии осложнений почечная функция начинает восстанавливаться постепенно, состав крови приходит в норму.
Реабилитация пациента длится от 3 до 12 месяцев. Больной идет на поправку, функционирование почек улучшается. В конце орган снова работает без сбоев, но требуется дальнейшее наблюдение у доктора.
Диагностика
Диагноз ставят на основании симптомов, физического осмотра, результатах анализов.
Для постановки диагноза проводят следующее:
- Сдача общих анализов крови, мочи и кала.
- Пациенту ежедневно измеряют диурез (объем мочи), поэтому пребывание больного в медицинском учреждении обязательно.
- Проводят пробу Зимницкого. Анализ определяет способность почек концентрировать и выводить мочу в условиях обычного режима.
- Пациенту с подозрение на некротический нефроз предстоит сдать кровь для определения количества азота. Этот анализ выявить почечную недостаточность. При ней азот в крови больного будет выше нормы. Состояние называется азотемия.
- Кровь для выявления уровня креатинина. Этот анализ тоже позволяет обнаружить почечную недостаточность. Обычно повышение креатинина происходит параллельно нарастанию азотемии.
- В число обязательных обследований входит проба Реберга. Этот анализ необходим для дифференциальной диагностики функционального и тканевого поражения почек. Проба Реберга расскажет о состоянии органа, а также выявит некротический нефроз на ранней стадии.

Диагностика осуществляется и с помощью инструментальных методов обследования. К ним относят УЗИ и ЭКГ. Ультразвуковое обследование выявляет увеличение почек.
Методы лечения
Чем раньше выявить и начать лечение болезни, тем лучше прогноз. Цель терапии — устранить причину, которая привела к развитию некротического нефроза.
Первым этапом в лечении является промывание желудочно-кишечного тракта. Эта процедура необходима, чтобы ускорить выведение токсинов и ядов. Промывание осуществляется с помощью солевых растворов, слабительных медикаментов и сорбентов.
Если пациент отравился ртутью или свинцом, в организм принудительно вводят специальные антидоты. В каждом случае антидот разный, учитывается возраст пациента, хронические и острые болезни, а также вес.
Далее некротический нефроз лечится с помощью чаев, обладающих мочегонным эффектом. Пациентам назначают кортикостероидные препараты в сочетании с иммунодепрессантами.

На протяжении всей терапии больному приходится соблюдать питьевой и пищевой режим. Диетическое питание — лишь небольшая часть комплексного лечения, которая тоже позволяет пациенту быстрее выздороветь.
Одновременно с диетой и мочегонными чаями, пациенту назначают употребление мочегонных препаратов. Дозировка и длительность применения определяется лечащим врачом. Лучшие мочегонные медикаменты — Новазурол, Лазикс, Салирган.
При появлении побочных эффектов не нужно бояться идти на повторный прием. Их появление может привести к серьезным осложнениям. Может развиться не только почечная недостаточность, появятся проблемы в работе сердца.
Похожие статьи:
 Нефроз почек: что это такое, виды, симптомы и лечение
Нефроз почек: что это такое, виды, симптомы и лечение Мирамистин при цистите: лечебный свойства и особенности применения
Мирамистин при цистите: лечебный свойства и особенности применения Инфекция мочевыводящих путей (имвп) у детей: что это, симптомы и лечение
Инфекция мочевыводящих путей (имвп) у детей: что это, симптомы и лечение- Изостенурия: что это, диагностика и что нужно делать
 Гиперваскулярное образование на почке: что это, виды и лечение
Гиперваскулярное образование на почке: что это, виды и лечение Гормональный цистит: симптомы, диагностика и методы лечения
Гормональный цистит: симптомы, диагностика и методы лечения Мочекислый диатез — что это, симптомы и лечение
Мочекислый диатез — что это, симптомы и лечение Кетоновые тела в моче: что это, нормы и причины повышения
Кетоновые тела в моче: что это, нормы и причины повышения- Синдром Кушинга — что это, симптомы, диагностика и лечение
 Светлоклеточный рак почки: симптомы, лечение и прогноз
Светлоклеточный рак почки: симптомы, лечение и прогноз
Некротический нефроз — клиническая картина и методы лечения
Нефроз включает болезни, сопровождающиеся дистрофическими изменениями в почках. Клиническая картина такого патологического состояния включает различные аномалии экскреторной функции организма.
Некротический нефроз является острым заболеванием и может привести к серьезным осложнениям, если не начать своевременную терапию.
Что это
Некронефроз — это острое токсическое или инфекционное, шокогенное заболевание, которое сопровождается нарушением движения крови по кровеносным сосудам почек и ишемией данного органа. В результате гибели эпителия почечных канальцев происходит развитие острой почечной недостаточности — уремии.

При некротическом нефрозе возникают явления нефрогенного шока, потому что степень повреждения крови и лимфатического потока может быть очень высокой. У человека есть различные симптомы интоксикации.
Причины
Этиология нефроза разнообразна, но чаще всего заболевание вызывает отравление или инфекция. Интоксикация может привести к быстрому прогрессированию повреждения почек.
Непосредственными причинами некротического нефроза являются токсичные вещества, попадающие в организм в больших количествах.
К ним относят:
- Уран.
- Ртуть.
- Свинец.
- Нитрат висмута.
- Серную и соляную кислоту.
- Хлороформ.
- Антифриз.
- Уксус.
- Барбитураты.
- Мышьяк.
- Сульфатные препараты.
Нарушение кровообращение в почках также может привести к серьезной травме, часто сопровождающейся множественной дисфункцией органа, обезвоживанием организма и тяжелой обструкцией кишечника.
Клиническая картина
В самом начале заболевания симптомы малозаметны и не вызывают беспокойства. На первом этапе развития (1-2 дня) у пациентов может присутствовать признак шока, отравления и интоксикации.
Олиэринуриновая стадия (до 6 дней) характеризуется значительным уменьшением количеством выделяемой мочи за сутки. Выделяется до 400 мл, позже возникает анурия (прекращение выделения биологической жидкости).
На этой же стадии добавляется миоглобинурия, синдром протеинурии (присутствие белка в моче). Почечная недостаточность растет, кровь насыщается азотсодержащими веществами, развивается ацидоз, гиперкалиемия.
Клиническая картина характеризуется следующим образом:
- Появляются отеки вокруг глаз.
- Отеки распространяются по всему телу.
- Жидкость скапливается вокруг внутренних органов.
- На коже образуются растяжки.
- Пациента могут беспокоить боли в мышцах.
- Поражаются суставы.

Характер патологических изменений зависит от влияния химических и бактериальных токсинов на эпителиальные клетки почек. Также состояние больного может ухудшится, если ранее были проблемы с этим органов и появятся новые симптомы. Например, рвота, головокружение, ступор, уремическая кома, апатия.
Полиурическая стадия характеризуется увеличение количества выделяемой мочи до 3 литров в сутки. Жидкость светлая. При отсутствии осложнений почечная функция начинает восстанавливаться постепенно, состав крови приходит в норму.
Реабилитация пациента длится от 3 до 12 месяцев. Больной идет на поправку, функционирование почек улучшается. В конце орган снова работает без сбоев, но требуется дальнейшее наблюдение у доктора.
Диагностика
Диагноз ставят на основании симптомов, физического осмотра, результатах анализов.
Для постановки диагноза проводят следующее:
- Сдача общих анализов крови, мочи и кала.
- Пациенту ежедневно измеряют диурез (объем мочи), поэтому пребывание больного в медицинском учреждении обязательно.
- Проводят пробу Зимницкого. Анализ определяет способность почек концентрировать и выводить мочу в условиях обычного режима.
- Пациенту с подозрение на некротический нефроз предстоит сдать кровь для определения количества азота. Этот анализ выявить почечную недостаточность. При ней азот в крови больного будет выше нормы. Состояние называется азотемия.
- Кровь для выявления уровня креатинина. Этот анализ тоже позволяет обнаружить почечную недостаточность. Обычно повышение креатинина происходит параллельно нарастанию азотемии.
- В число обязательных обследований входит проба Реберга. Этот анализ необходим для дифференциальной диагностики функционального и тканевого поражения почек. Проба Реберга расскажет о состоянии органа, а также выявит некротический нефроз на ранней стадии.

Диагностика осуществляется и с помощью инструментальных методов обследования. К ним относят УЗИ и ЭКГ. Ультразвуковое обследование выявляет увеличение почек.
Методы лечения
Чем раньше выявить и начать лечение болезни, тем лучше прогноз. Цель терапии — устранить причину, которая привела к развитию некротического нефроза.
Первым этапом в лечении является промывание желудочно-кишечного тракта. Эта процедура необходима, чтобы ускорить выведение токсинов и ядов. Промывание осуществляется с помощью солевых растворов, слабительных медикаментов и сорбентов.
Если пациент отравился ртутью или свинцом, в организм принудительно вводят специальные антидоты. В каждом случае антидот разный, учитывается возраст пациента, хронические и острые болезни, а также вес.
Далее некротический нефроз лечится с помощью чаев, обладающих мочегонным эффектом. Пациентам назначают кортикостероидные препараты в сочетании с иммунодепрессантами.

На протяжении всей терапии больному приходится соблюдать питьевой и пищевой режим. Диетическое питание — лишь небольшая часть комплексного лечения, которая тоже позволяет пациенту быстрее выздороветь.
Одновременно с диетой и мочегонными чаями, пациенту назначают употребление мочегонных препаратов. Дозировка и длительность применения определяется лечащим врачом. Лучшие мочегонные медикаменты — Новазурол, Лазикс, Салирган.
При появлении побочных эффектов не нужно бояться идти на повторный прием. Их появление может привести к серьезным осложнениям. Может развиться не только почечная недостаточность, появятся проблемы в работе сердца.
 Загрузка…
Загрузка…Нефрозы | Болезни почек и мочевого пузыря
 Профилактика
Профилактика
Нефрозом или нефротическим синдромом называется дистрофия почек, характеризующаяся хроническими дегенеративными поражениями почечных канальцев с одновременным нарушением водно-солевого, белкового и жирового обменов в организме. Заболевание встречается нечасто. В его основе лежат аллергические и аутоиммунные процессы, вызванные самыми разными причинами. В группу нефрозов входят простые и некротические нефрозы (некронефрозы). Простые бывают липоидными и амилоидно-липоидными, а некронефрозы могут развиваться на почве токсических и инфекционных поражений почек, при нефропатии беременных и в результате переливания крови.
Сам по себе нефроз редко бывает первичным заболеванием. Чаще всего он развивается как осложнение при некоторых хронических болезнях: туберкулезе, сифилисе, длительных нагноительных процессах в легких, костях и других органах. Эти заболевания приводят к тяжелым нарушениям в обмене веществ и определяют характер течения самого нефроза.
Основными проявлениями нефроза являются отеки, выделение большого количества белка с мочой и повышение количества липоидов, в первую очередь – холестерина в крови. Часто отеки достигают огромных размеров и обычно резко выражены в нижней части туловища: в пояснице, на животе, наружных половых органах и ногах. Зачастую отечная жидкость скапливается не только в подкожной клетчатке, но и в брюшной полости и в полости плевры. Могут наступить затрудняющий дыхание отек гортани или служащий причиной очень упорных поносов отек стенок кишечника.
Существенным отличием нефроза от нефрита является сохранение функции почек по выделению шлаков из организма. Поэтому у больных нефрозом очень редко бывают почечная недостаточность или уремия. Кровяное давление у них также не повышается, вследствие чего им не грозит сердечная недостаточность.
Нефроз – длительное заболевание, нередко излечиваемое полностью. В этом случае отеки спадают, общее состояние улучшается и восстанавливается трудоспособность. Однако необходимо помнить, что у больных нефрозом понижена сопротивляемость к инфекциям, а в тяжелых и затяжных случаях заболевания возможно сморщивание почек, которое способно закончиться уремией.
Липоидный нефроз
Липоидный нефроз – редкое заболевание. Это одна из форм нефротического синдрома, при котором происходит поражение почек преимущественно дистрофического характера. Раньше липоидный нефроз считался самостоятельным заболеванием, но в дальнейшем выяснилось, что его причиной почти всегда является какая-либо общая болезнь (туберкулез, остеомиелит, сифилис, малярия, дифтерия, дизентерия, хронический энтероколит, полиартрит, лимфогранулематоз, свинцовая и ртутная интоксикации и т. д.). В тех случаях, когда причину возникновения дистрофических изменений в почках выявить не удается, болезнь обозначают как липоидный нефроз.
Предполагают, что его причинами становятся резкие расстройства обмена веществ в организме, главным образом жирового и белкового. В результате нарушаются процессы клеточного питания и проницаемость стенок капилляров почечных клубочков. Белковые частицы и липоиды, в большом количестве содержащиеся в первичной моче больных, проникают через стенку канальцев, вызывая сильные дистрофические изменения в эпителиальных клетках. Кроме того, в последнее время выявлено большое влияние на развитие данной патологии почек аутоиммунного механизма.
Симптомы и протекание липоидного нефроза
Липоидный нефроз развивается постепенно. Никаких болей и неприятных ощущений пораженные им люди обычно не испытывают. Жалобы бывают лишь на значительные отеки, которые стесняют и беспокоят. У больного липоидным нефрозом увеличиваются почки, масса одной достигает 250 г. Капсула легко снимается, поверхность обычно гладкая, бледно-серого цвета. Корковый слой значительно расширен и имеет желтовато-серый цвет. Такую почку врачи называют большой белой почкой.
Верный симптом липоидного нефроза – повышенное содержание белка в моче. Его количество может доходить до 20—50% и более, что приводит к сильному уменьшению содержания белка в крови. Это, в свою очередь, ведет к образованию больших отеков. Но так как сосудистая система почек не поражена, артериальное давление остается нормальным, эритроциты в моче отсутствуют, и концентрационная способность почек не нарушается.
Кроме белка в моче содержатся лейкоциты, клетки почечного эпителия и различные цилиндры: эпителиальные, зернистые, гиалиновые, а иногда и восковидные. Последние появляются в моче при тяжелых хронических почечных заболеваниях.
Обычно больные с липоидным нефрозом обращаются к врачу в связи с появлением сильных отеков по всему телу, одновременно с этим жалуясь на слабость, снижение работоспособности, потерю аппетита, сильную жажду, зябкость. Обильные отеки появляются не сразу. Сначала количество белка в моче начинает превышать нормальные значения. Потом бледнеет лицо, возникают слабая отечность и снижение мимики. Постепенно отеки нарастают, охватывая всю подкожную клетчатку. Начинается деформация лица и туловища. Но особенно сильно отеки видны на лице: оно становится одутловатым, веки набухают, глаза сужаются и по утрам открываются с трудом.
Жидкость, накапливаясь во внутренних органах, в брюшной и плевральной полостях, иногда в перикарде, поддерживает отеки месяцами и даже годами. Они становятся очень мягкими, подвижными, а при надавливании пальцем на этом месте остается быстро исчезающая глубокая ямка. Кожа в местах отеков натягивается, делается блестящей и может лопаться с выделением жидкости молочного цвета. В отечной жидкости мало белков и много солей, в частности хлоридов, а количество липопротеинов повышено. Объем отечной жидкости в некоторых случаях достигает 20 л и более. Прорывы кожи очень опасны, так как возможно инфицирование, приводящее к рожистому воспалению и другим заболеваниям.
Артериальное давление при липоидном нефрозе нормальное или пониженное. Возможны приглушение сердечных тонов и брадикардия, но ангиоспастические симптомы и признаки сердечной недостаточности отсутствуют. Иногда слегка увеличивается печень. На поздних сроках заболевания при выраженных отеках наблюдаются уменьшение выделяемой мочи (до 400—300 мл в сутки) и значительное увеличение ее относительной плотности.
Липоидному нефрозу свойственны диспротеинемия и гипопротеинемия. Особенно сильно снижается содержание альбуминов в плазме крови, что приводит к уменьшению альбумин-глобулинового коэффициента до 1—0,5 и ниже. Соответственно в крови увеличивается количество глобулинов, преимущественно за счет альфа-2– и бета-глобулинов. Уровень гамма-глобулинов снижен.
Постоянными симптомами заболевания являются резкая липидемия и холестеринемия. Уровень холестерина в плазме крови повышается до 500 мг и более, возрастает количество лецитина и жирных кислот. Одновременно с этим наблюдаются гипохромная анемия, лимфоцитоз, эозинофилия, увеличение СОЭ.
На поздних стадиях заболевания происходит разрушение эпителиальных клеток канальцев с развитием соединительной ткани, последующей атрофией и гиалинизацией клубочков. В результате почки уменьшаются в объеме – образуется нефротически сморщенная почка. Аналогичные симптомы и такое же течение болезни замечены при хроническом нефрите нефротического типа.
Заболевание может длиться 15—20 лет и более. В это время происходит чередование длительной предотечной стадии с отечной, во время которой больные теряют трудоспособность.
Диагностика липоидного нефроза
Диагноз липоидного нефроза основывается на наличии в моче больного белка, количество которого превышает нормальные значения, уменьшении общего белка в крови и повышении содержания в ней холестерина, а также жалобах на длительные не спадающие отеки в отсутствие гематурии, артериальной гипертонии и азотемии.
Врачи должны провести дифференциальную диагностику с амилоидозом почек, нефротической формой хронического диффузного гломерулонефрита, диабетическим гломерулосклерозом и некоторыми васкулитами. Для выявления амилоидоза почек имеет значение отсутствие хронической, гнойной, сифилитической, туберкулезной или другой инфекции в организме.
Лечение и профилактика липоидного нефроза
Больному с липоидным нефрозом назначаются белковая диета(из расчета 2—2,5 г белка на 1 кг массы его тела без учета отеков) и витамины. Количество поваренной соли снижается до 1,5—2,5 г в сутки, умеренно ограничивается объем потребляемой жидкости. Также с помощью антибиотиков проводится активное лечение очагов инфекции.
Для борьбы с отеками больному прописывают постельный режими диуретические средства: лазикс, гипотиазид, новурит и другие. В последнее время главное место в лечении стали занимать кортикостероидные препаратыи иммунодепрессанты. Прием кортикостероидов обычно приводит к длительной ремиссии, спаданию отеков, нормализации структуры стенок капилляров клубочков с уменьшением их проницаемости и снижению выделения белка почками. В качестве средства, повышающего коллоидно-осмотическое давление плазмы, рекомендуется введение полиглюкина. После исчезновения отеков для улучшения синтеза белка можно использовать стероидные гормоны. Во все периоды болезни необходимо применять средства заместительной терапии: витамины и ферменты.
Что касается профилактики заболевания, то, как уже отмечалось, липоидный нефроз в качестве самостоятельной болезни развивается очень редко. Поэтому вся его профилактика сводится к профилактике и своевременному избавлению от болезней, его вызывающих, а также лечению очаговой или хронической инфекции. Кроме того, в период относительной ремиссии рекомендуется санаторно-курортное лечение в местах с сухим климатом, наподобие Байрам-Али в Средней Азии.
Амилоидный нефроз
Амилоидный нефроз – одно из проявлений общего заболевания: амилоидной болезни или амилоидоза (синонимы – амилоидоз почек и амилоидная дистрофия почек). В основе этой патологии лежит нарушение белкового обмена, приводящее к образованию особого вещества – амилоида, который у здоровых людей не встречается и является глюкопротеидом. До 96—98% амилоида составляет белковый компонент, в котором преобладает гамма-глобулин. Амилоидоз чаще бывает у мужчин среднего возраста.
Различают амилоидоз генетический или наследственный, первичный и вторичный. Генетический возникает по причине наследственных изменений в ферментных системах, участвующих в синтезе белка. Наибольшее распространение эта форма болезни получила в странах Средиземноморского бассейна. В нашей стране встречаются единичные случаи этого заболевания.
Причина появления первичного амилоидоза до настоящего времени не установлена, он регистрируется очень редко. Вторичный амилоидоз встречается чаще и протекает на фоне нарушений белкового обмена, часто в результате таких хронических инфекций, как туберкулез, сифилис, малярия, длительных воспалительных процессов в легких, остеомиелита. Реже бывает при деформирующем полиартрите, лимфогранулематозе, актиномикозе, миеломной болезни.
По частоте поражения амилоидом органы и системы организма можно расположить в следующем порядке: селезенка, почки, надпочечники, печень, желудочно-кишечный тракт, лимфатические узлы, поджелудочная железа, предстательная железа.
Симптомы и протекание амилоидного нефроза
Под воздействием инфекции и токсических веществ изменяется процесс синтеза белка – появляются видоизмененные белки. Организм в ответ включает аутоиммунные механизмы и начинает вырабатывать антитела к этим видоизмененным белкам. В результате образуется особая плотная амилоидная субстанция, состоящая из комплексов «антиген + антитело», которая откладывается в различных органах. При первичном амилоидозе – вокруг коллагеновых волокон, при вторичном – периретикулярно. В связи с этим в первом случае чаще страдают миндалины, пищеварительный тракт, кожа, поперечно-полосатая мускулатура, сердце, нервы, крупные сосуды, а во втором – паренхиматозные органы (печень, селезенка, легкие и др., имеющие мелкие сосуды).
Развитие генетического амилоидоза происходит в первые 2—3 десятка лет жизни больного. В клинической картине выделяют три синдрома: нефропатический, протекающий с поражением почек, нейропатический, характеризующийся преимущественным поражением нервной системы, и кардиопатический, проявляющийся изменениями в деятельности сердца.
Симптомы генетического амилоидоза – лихорадка, отеки, протеинурия, анемия, суставные и кожные изменения, миалгия (боли в мышцах), поражение желудочно-кишечного тракта. Им может предшествовать мочевой синдром (впрочем, он способен развиться и значительно позже).
Кровяное давление у больных обычно нормальное и не повышается даже в стадии хронической почечной недостаточности. Однако наблюдается диспротеинемия – нарушение нормального соотношения между различными фракциями белков крови и увеличение СОЭ. Также отмечается относительно раннее снижение почечного кровотока и клубочковой фильтрации. У многих больных за счет отложения амилоидной субстанции обнаруживаются увеличение печени и селезенки, нарушение функции печени.
Первичный амилоидоз проявляется в виде локализации отложений амилоида, а также функциональными нарушениями и тромбозами сосудов, возникающими в соответствующих органах. Его начальные стадии могут быть похожи на злокачественные новообразования, цирроз печени, сердечно-сосудистую недостаточность и другие заболевания. Все это сильно затрудняет диагностику недуга.
Для первичного амилоидоза на ранних сроках заболевания не характерно отложение амилоида в почках. Их поражение происходит не в начале болезни, а позже. Из-за этого прижизненная диагностика первичного амилоидоза почек сложна и требует большого опыта врача и всех имеющихся в наличии диагностических средств.
Вторичный амилоидоз почек можно разделить на 3 стадии: начальную, нефротическую и азотемическую. На начальной у больного нет каких-либо жалоб и признаков, характерных для поражения почек. По крайней мере, при физическом обследовании пациентов их не находят. Главными в этот период являются симптомы основного заболевания, а изменения в почках не оказывают существенного влияния на общее состояние человека.
Однако исследование мочи позволяет выявить небольшую протеинурию, периодическую эритроцитурию, единичные цилиндры и лейкоциты. Иногда незначительно снижаются почечный плазмоток и клубочковая фильтрация, которая также может быть повышенной и сочетаться с полиурией – увеличенным количеством выделяемой мочи. В этом случае ночной диурез устойчиво превосходит дневной. Кроме того, в результате преобладания глобулиновой фракции в крови отмечается умеренное увеличение СОЭ.
Начальная стадия может продолжаться долго: от 6 месяцев до 5 лет. Сроки зависят от природы основного заболевания. Их сокращение происходит при туберкулезе, а удлинение – при воспалительных и нагноительных процессах.
На нефротической стадии симптомы основного заболевания уже не играют главной роли. В клинической картине преобладают протеинурия, отеки, гипотеинемия, диспротеинемия и гиперлипидемия. Нарастает альбуминурия, причем количество белка в моче в течение суток значительно колеблется. Среди белков в моче преобладают глобулины, особенно их крупнодисперсные фракции. Кроме того, в осадке мочи отмечается большое количество холестеринэстеров, что говорит о присоединении к амилоидозу вторичного липоидного нефротического синдрома.
В этот период у больного отмечаются олигурия – уменьшение суточного количества мочи и устойчивое преобладание ночного диуреза над дневным. Из-за гипотонии, обусловленной поражением надпочечников, снижается фильтрационная функция почек. Иногда в крови может наблюдаться повышенное содержание холестерина и умеренное повышение креатинина – конечного продукта обмена белков, мочевины и остаточного азота. Также возможны небольшая анемия и нейтрофильный лейкоцитоз. СОЭ всегда увеличена.
Азотемический или третий период протекания вторичного амилоидоза почек характеризуется хронической почечной недостаточностью, развившейся в результате сморщивания клубочков. На этой стадии заболевания у больного снижаются концентрационная и фильтрационно-реабсорбционная функции почек и усиливается расстройство желудочно-кишечного тракта. Часто бывают тошнота, рвота, понос, наблюдаются полиурия и гипоизостенурия – снижение удельного веса мочи.
Обследования больного показывают, что остаточный азот не превышает 100 мг, а артериальное давление нормальное или незначительно повышенное. Уровень холестерина приходит в норму, усиливается анемия, отеки остаются только на ногах и лодыжках. Из-за накопления глобулинов и фибриногена в клубочках на фоне замедления почечного кровотока может развиться осложнение в виде тромбоза почечных вен. При этом быстро уменьшается диурез, нарастает гематурия, остро развиваются гипертония и азотемия.
На третьей стадии вторичного амилоидоза почек вследствие азотемической уремии, гнойно-септических процесов, пневмонии, гнойного перитонита, тромбоза почечных вен, рожистого воспаления, абсцесса легкого или других осложнений может наступить смерть больного.
Диагностика амилоидного нефроза
Поставить диагноз амилоидный нефроз почек не составит большого труда, если клиническая картина выражена достаточно ясно. Показательны протеинурия, холестеринемия, гипопротеинемия, гипоальбуминемия, наличие у больного в органах и тканях хронических гнойных очагов, коллагенозов, заболевание сифилисом или туберкулезом, увеличенные печень и селезенка, диспепсические расстройства, а также другие признаки амилоидного поражения различных органов.
Гораздо труднее диагностировать амилоидный нефроз на его ранней стадии, проявляющейся только небольшой альбуминурией. Помочь разобраться и поставить правильный диагноз помимо этиологических факторов могут пробы с красками. Больному подкожно вводят метиленовый синий или конгорот, а затем в течение 5—6 часов через каждый час берут пробы мочи. У здорового человека она должна быть окрашена в зеленый цвет. При амилоидозе почек изменение цвета мочи незначительное или его нет совсем.
Биопсия почек и выявление амилоидной субстанции в других органах также помогает в диагностике.
Если у больного заметны отеки, амилоидоз почек крайне сложно отличить от липоидного нефроза и нефротической формы хронического диффузного гломерулонефрита. Но присутствие очагов хронической инфекции в организме и наличие признаков отложения амилоидной субстанции в других органах говорит об амилоидозе почек. Постоянная, хотя и небольшая гематурия, признаки снижения фильтрационной функции почек, а также повышенное содержание гаммаглобулина свидетельствуют о липоидном нефрозе. Кроме того, уточнить диагноз помогают результаты рентгенологических и радиоиндикационных методов исследования.
Лечение и профилактика амилоидного нефроза
Амилоидный нефроз в большинстве случаев заканчивается амилоидным сморщиванием почки и хронической почечной недостаточностью. Больные часто умирают. Причина смерти зависит от сосредоточения амилоидных масс и степени нарушения функций пораженных органов. Случаи выздоровления крайне редки, они возможны только при своевременном лечении основного заболевания, вызвавшего развитие амилоидоза почек, и отсутствии грубых изменений в органах.
Лечение амилоидного нефроза включает в себя щадящий режим, диету, санацию очагов хронической инфекции, назначение патогенетических и симптоматических лекарственных средств. Режим жизни полностью исключает тяжелые физические нагрузки, переохлаждение и воздействие токсических веществ. Женщинам с данным заболеванием противопоказана беременность.
Что касается питания, то оно зависит от стадии болезни. В начальной стадии назначается малобелковая диета с повышенным количеством углеводов, получаемых главным образом за счет крахмалсодержащих продуктов. Ее длительное применение может способствовать рассасыванию амилоидных масс и замедлить дальнейшее развитие патологии.
Если же заболевание находится в нефротической стадии, когда больной потерял много белка, диета должна быть полноценной, с содержанием 1,5 г белка на 1 кг его веса. Рекомендуются мясо, яйца, молочные продукты. Жиры и углеводы в этом случае нужны в обычных количествах. Также очень полезны в любом виде овощи и фрукты, особенно содержащие витамин С и калийные соли. В период больших отеков противопоказано употребление поваренной соли, ограничивается прием жидкости. В день можно употреблять такое ее количество, которое соответствует выведенной за предыдущие сутки мочи.
Санация очагов хронической инфекции должна делаться консервативными методами, а при отсутствии реального эффекта – хирургическим путем. При назначении антибиотиков и химиопрепаратов врачу необходимо учитывать то, что больным с амилоидным нефрозом противопоказаны препараты, обладающие нефротоксичностью, то есть отрицательно влияющие на деятельность почек.
Для борьбы с нефротическим синдромом из патогенетических средств используются десенсибилизирующие препараты: димедрол, диазолин, пипольфрен, супрастин и другие, а также резохиновые производные, аскорбиновая кислота и кислород. В качестве симптоматических средств применяют переливания нативной и сухой плазмы и плазменного альбумина, а также диуретические препараты: альдактон, гипотиазид, урегит, лазикс, раствор маннита.
Профилактика вторичного амилоидоза почек сводится к раннему выявлению и лечению заболеваний, которые могут стать причиной его развития. Полезно также санаторно-курортное лечение. Но его рекомендуют при отсутствии противопоказаний со стороны других органов и систем.
Некротический нефроз
Некротический нефроз или некронефроз почек – это острое шокогенное, инфекционное или токсическое поражение почек, сопровождающееся нарушением кровоснабжения, ишемией почек с последующим некрозом эпителия почечных канальцев и развитием острой почечной недостаточности. Особую группу составляют некронефрозы, вызванные острым внутрисосудистым гемолизом – разрушением эритроцитов крови с выделением в окружающую среду гемоглобина, возникающие в результате переливания несовместимой крови.
Во время болезни происходит развитие так называемой шоковой почки, в которой нарушается кровообращение и уменьшается фильтрация воды в почечных канальцах, что приводит к олигурии и анурии, а в дальнейшем – к уремии.
Причинами возникновения шоковой почки могут стать ожоги, тяжелые травмы, непроходимость кишечника, септическое состояние после родов или абортов, а также такие тяжелые инфекционные заболевания, как малярия, холера, токсическая дизентерия, лептоспироз, дифтерия и другие. Независимо от вызвавшей некронефроз причины для него характерно развитие острой почечной недостаточности.
Симптомы и протекание некротического нефроза
В первые два дня заболевания некротическим нефрозом у больного преобладают симптомы отравления и шока, быстро развиваются нарушения мочеотделения: олигурия до 300—400 мл мочи в сутки и анурия, которая может длиться до 6 дней. Также возможны небольшая протеинурия, а в осадке мочи могут присутствовать гиалиновые и зернистые цилиндры, умеренное количество эритроцитов, обилие эпителиальных клеток и единичные лейкоциты. Относительная плотность мочи ниже нормы.
По мере нарастания патологического процесса происходит быстрое развитие почечной недостаточности. Наступает фаза азотемической уремии с увеличением в крови количества азотистых шлаков и минеральных веществ и образованием ацидоза. В этот период у больного появляются регулярные приступы рвоты, он испытывает общую слабость, апатию, ступор, развивается уремическая кома и гипотермия. Вслед за этим нарушается работа сердца, могут начаться перикардит, плеврит, дыхание Куссмауля – патологическое дыхание, характеризующееся равномерными редкими дыхательными циклами, глубоким шумным вдохом и усиленным выдохом. Иногда повышается артериальное давление, появляются небольшие отеки.
Следующий этап заболевания – гиперкалиемия (в крови происходит задержка калия). При норме 16—22 мг% она доходит до 30—45 мг%. При снятии электрокардиограммы также отмечаются ее характерные признаки. Это приводит к тяжелой интоксикации нервной системы, проявляющейся в виде парестезии, снижения сухожильных рефлексов, параличей конечностей, брадикардии, аритмии.
После периода олигурии и анурии начинается полиурия, длящаяся около 2 недель. Моча у больного в это время светлая, с низкой относительной плотностью, содержит небольшое количество белка. Ее количество в сутки может доходить до 3 л.
Если нет осложнений, то через некоторое время функции почек постепенно начинают восстанавливаться: приходит в норму количество выводимой мочи, улучшается концентрационная способность почек, убывает азотемия. Затем нормализуется состав крови, понижается СОЭ, исчезают все признаки некротического нефроза. Однако период выздоровления может затянуться на несколько месяцев, а при тяжелом течении заболевания не исключена смерть от уремии.
Диагностика некротического нефроза
Диагноз некронефроз ставится сравнительно легко. Все зависит от вызвавшей его причины. Но в общем виде программа обследования больного выглядит следующим образом.
1. Общие анализы крови, мочи, кала.
2. Ежедневное измерение суточного диуреза и количества выпитой жидкости.
3. Исследование мочи по Зимницкому и Нечипоренко.
4. Биохимическое исследование крови: определение содержания мочевины, креатинина, общего белка, белковых фракций, холестерина, бета-липопротеина, сиаловых кислот, фибрина, серомукоида.
5. Проба Реберга – Тареева: определение клубочковой фильтрации и канальцевой реабсорбции по эндогенному креатинину.
6. Исследование суточной протеинурии.
7. ЭКГ.
8. Ультразвуковое и радиоизотопное сканирование почек.
9. Исследование глазного дна.
Лечение и профилактика некротического нефроза
Лечение некротического нефроза необходимо начинать как можно раньше. В первую очередь оно должно быть направлено на устранение причин, вызвавших заболевание. Чаще всего – это отравление ядами или другими вредными веществами. В этом случае необходимо как можно скорее вывести из организма токсины или сделать их менее опасными. Для этого делают промывание желудка и кишечника, вводят солевые слабительные, принимают противоядия и адсорбенты.
При отравлении солями тяжелых металлов необходимо срочно ввести антидот: 5%-ный раствор унитиола. Также в качестве неспецифических средств могут быть использованы концентрированные растворы глюкозы и промывание желудка. С наступлением олигоанурической стадии, когда происходит резкое снижение мочеотделения вплоть до почти полного отсутствия мочи, лечение должно быть направлено на выведение из организма азотистых шлаков и нормализацию электролитного баланса. Наиболее эффективны при этом интраперитонеальный – внутрибрюшинный – диализ и гемодиализ с помощью аппарата «искусственная почка». Также применяют обменные переливания крови.
Если причиной некротического нефроза является гиповолемический шок (от потери крови), необходимо остановить кровотечение и принять меры к устранению дефицита циркулирующей в организме крови. Для этого проводят вливания эритроцитарной массы, плазмы, кровезаменителей и т. д.
После ликвидации острой почечной недостаточности и восстановления диуреза больные, перенесшие некронефроз, должны находиться под диспансерным наблюдением нефролога.
Посттрансфузионный некронефроз
Посттрансфузионный некронефроз возникает во время переливания крови, если были неправильно определены группы и резус-фактор крови донора и реципиента. При попадании в организм больного крови, несовместимой по групповым факторам АВО или резус-антигенам, у него развиваются иммунологические осложнения, возникают гемолиз и гемолитический шок, вследствие чего появляются выраженные гемодинамические сдвиги. Эти явления также наблюдаются при избытке естественных или иммунных агглютининов анти-А или анти-В.
Нарушение почечной гемодинамики является одной из причин образования так называемой гемолитической почки и развития острой почечной недостаточности. Кроме того, переливание крови с неправильно определенными параметрами вызывает поражение эпителия канальцев и закупорку их гемоглобиновыми цилиндрами.
Симптомы и протекание посттрансфузионного некронефроза
Как правило, ответная бурная реакция организма на попадание в него крови, несовместимой по АВО-факторам, возникает очень быстро. Иногда бывает достаточно ввести всего лишь 10—15 мл, и у больного начинаются потрясающий озноб, боли в пояснице и за грудиной, головная боль, тошнота, бронхоспазм. Кожные покровы вначале краснеют, затем бледнеют и покрываются потом. Быстро повышается температура тела, появляется затрудненное, с хрипами при выдохе дыхание и резко падает артериальное давление. У пациента могут произойти потеря сознания, начаться судороги, непроизвольное мочеотделение и выход каловых масс. Моча у таких больных приобретает сначала красный цвет, а затем становится бурой. Через 18—20 часов после выведения больного из шока появляются прогрессирующая желтуха и олигурия, переходящая в анурию, увеличиваются селезенка и печень. Иногда это случается раньше.
Особой формой посттрансфузионных осложнений является так называемый синдром гомологичной крови, развивающийся после введения человеку в течение короткого времени больших объемов крови от разных доноров. На его фоне происходит развитие шокового легкого, шоковой почки и недостаточность других паренхиматозных органов.
Помимо вышеперечисленных симптомов в крови больного отмечаются анемия, лейкопения (уменьшение числа лейкоцитов в крови), тромбоцитопения (снижение количества тромбоцитов) и повышается концентрации калия. Ухудшается свертываемость крови, и через 2—3 дня могут появиться признаки шокового легкого, тяжелой дыхательной недостаточности и гипоксемии – пониженного содержания кислорода в крови. При неблагоприятном течении болезни нарастает азотемическая уремия.
В протекании посттрансфузионного некронефроза можно выделить 4 периода – это гемотрансфузионный шок, олигоанурия, восстановление диуреза, выздоровление.
Период гемотрансфузионного шока весьма опасен и может закончиться смертью больного, если вовремя не принять мер к правильному лечению. Во время олигоанурии прогрессирующее нарушение функций почек способно спровоцировать острую почечную недостаточность, что зачастую также приводит к летальному исходу. Длительность этого периода составляет 2—3 недели и зависит от тяжести поражения почек. Период восстановления диуреза менее опасен для жизни больного, а на этапе выздоровления длительно держится анемизация.
Лечение и профилактика посттрансфузионного некронефроза
Прогноз на лечение посттрансфузионного некронефроза в настоящее время благодаря применению современных методов лечения и прежде всего гемодиализа улучшился.
При появлении первых симптомов заболевания больному необходимо оказать неотложную помощь. Нужно прекратить переливание крови и срочно внутривенно ввести 2%-ный раствор промедола, 1%-ный раствор морфина или 0,005%-ный раствор фентанила в сочетании с такими антигистаминными препаратами, как димедрол, супрастин, пипольфен. Также внутривенно вводят преднизолон и 10%-ный раствор глюконата кальция.
При развитии гемолиза больному показана инфузия – медленное или длительное внутрисосудистое введение гидрокарбоната натрия. Для стимуляции диуреза назначается лазикс, 15%-ный раствор маннитола по 1 – 1,5 г на 1 кг его веса. Также можно через капельницу вводить 5%-ный раствор глюкозы или раствор Рингера. С целью улучшения почечного кровотока и устранения спазма сосудов после стабилизации артериального давления каждые 1—2 часа вместе с переливанием глюкозы и реополиглюкина вводят смесь глюкозы и новокаина.
Больному может быть сделана двусторонняя поясничная новокаиновая блокада, а при тяжелом течении заболевания необходимо повторное введение преднизолона или гидрокортизона и антигистаминных препаратов. При развитии острой почечной недостаточности делают экстракорпоральный гемодиализ.
Основной мерой профилактики посттрансфузионного некронефроза является недопущение попадания в организм больного крови, несовместимой по группе и резус-фактору. Для этого необходимо очень тщательно делать анализы крови донора и реципиента и проводить биологическую пробу.
гломерулонефрит, некротический нефроз, нефротический синдром.
Болезни почек до недавнего времени в зависимости от локализации патологического процесса (клубочки, канальцы, интерстиций) разделяли на 3 основные группы: нефриты, нефрозы, нефросклерозы.
Нефрит — это воспаление почек с преимущественным поражением клубочкового аппарата (гломерулонефрит). Нефроз — дистрофия почек и дегенеративные изменения в них, в основе которых лежит преимущественное поражение почечных канальцев. Нефросклероз — это сморщивание и уплотнение почки вследствие развития в ней соединительной ткани.
В настоящее время болезни почек, обусловленные патологическими изменениями в нефроне, делят на 2 группы:
1) с преимущественным поражением клубочков — гломерулопатии;
2) с преимущественным поражением канальцев — тубулопатии.
Кроме того, важное значение в патологии имеют такие болезни, как пиелонефрит, почечнокаменная болезнь, нефросклероз, воспаление мочевого пузыря и мочеиспускательного канала.
Рассмотрим некоторые, наиболее часто встречающиеся заболевания почек.
А.Гломерулонефрит (нефрит) — это болезнь из группы гломерулопатий, характеризующиеся двусторонним диффузным или очаговым негнойным воспалением клубочков почек. Воспалительная реакция может возникать преимущественно в капиллярах клубочка — интракапиллярный гломерулонефрит (экссудативный или пролиферативный) или в полости капсулы клубочка — экстракапиллярный гломерулонефрит (экссудативный или пролиферативный). По иечению различают острый, подострый (злокачественный) и хронический гломерулонефрит.
Острый гломерулонефрит длится около года, носит характер интракапиллярного. При этом наблюдается полнокровие капилляров клубочков со значительным увеличением размеров последних в 2-3 раза по сравнению с нормой, наличие большого количества сегментоядерных нейтрофилов в них, пролиферация эндотелия и мезангиальных клеток. Макроскопически почки набухают, увеличиваются в размерах, их поверхность имеет серовато-коричневый цвет, на разрезе видны увеличенные гломерулы в виде красноватых или сероватых точек (так называемая «пестрая почка»).
Подострый, или злокачественный, гломерулонефрит неуклонно прогрессирует. Он характеризуется экстракапиллярной продуктивной воспалительной реакцией в капсулах клубочков почек. В результате пролиферации эпителия капсул в них образуются характерные «полулуния», сдавливающие клубочки. При этом капилляры тромбируются, некротизируются, а появляющийся в клубочках фибрин способствует развитию их гиалиноза. Почки увеличены, дряблые, корковый слой широкий, набухший, желто-серый, тусклый, с красным крапом («большая пестрая почка»), либо красный и сливается с полнокровными пирамидами («большая красная почка»),
При хроническом гломерулонефрите изменения клубочков почек связаны с отложением в базальных мембранах их капилляров иммунных комплексов, которые не фагоцитируются лейкоцитами, а обволакиваются веществом базальной мембраны. Последняя при этом диффузно утолщается. В ряде случаев развивается выраженная пролиферация мезангиоцитов, расщепление утолщенных мембран капилляров, петли клубочков сдавливаются, приобретают «лапчатый» вид, смещаются ближе к капсулам и гиалинизируются. В результате прогрессирующего гиалиноза клубочков, атрофии нефронов и склероза стромы хронический гломерулонефрит заканчивается склерозом и сморщиванием почек (вторично-сморщенная почка).
Клинически гломерулонефрит проявляется олигурией, протеинурией, гематурией, цилиндрурией, отеками, артериальной гипертонией, нарушением функции почек и т.д. На заключительном этапе болезни появляются гиперазотемия и уремия. Хронический гемодиализ и пересадка почки — единственные способы продления жизни больным гломерулонефритом.
Б. Некротический нефроз (некронефроз), или острый тубулярный некроз — наиболее частая морфологическая основа острой почечной недостаточности. Представляет собой синдром, морфологически характеризующийся некрозом эпителия канальцев и глубокими нарушениями почечного крово- и лимфообращения. В развитии некротического нефроза различают 3 стадии: начальную (шоковую), оглигоанурическую и стадию восстановления диуреза. Внешний вид почек независимо от стадии заболевания одинаков: они увеличины, набухшие, отечные, фиброзная капсула напряжена, легко снимается. Широкий бледно-серый корковый слой резко отграничен от темно-красного пирамид, в промежуточной зоне почки и лоханке нередко возникают кровоизлияния.
Наиболее грозным осложнением некротического нефроза является сегментарный или тотальный некроз коркового вещества почек (при длтельной ишемии).
В. Нефроз, или дистрофия почек — общее название поражения почек с патологическими изменениями преимущественно канальцев, проявляющимися главным образом нефротическим синдромом. В связи с этим термин «нефроз» в настоящее время в клинической практике заменен термином «нефротический синдром». Прежнее значение сохранил лишь термин «некротический нефроз» как морфологическое выражение острой почечной недостаточности.
Нефротический синдром — это клинико-лабораторный симптомокомплекс, ключающий массивную протеинурию (более 3,5 г белка в сутки), нарушения белково-липидного обмена, а также отеки вплоть до анасарки. Различают первичный, или идиопатический, нефротический синдром, который является самостоятельным заболеванием (например, липоидный нефроз, мембранозная нефропатия, гиалиноз) и вторичный нефротический синдром как выражение почечного заболевания (например, гломерулонефрита, амилоидоза).

 Нефроз почек: что это такое, виды, симптомы и лечение
Нефроз почек: что это такое, виды, симптомы и лечение Мирамистин при цистите: лечебный свойства и особенности применения
Мирамистин при цистите: лечебный свойства и особенности применения Инфекция мочевыводящих путей (имвп) у детей: что это, симптомы и лечение
Инфекция мочевыводящих путей (имвп) у детей: что это, симптомы и лечение Гиперваскулярное образование на почке: что это, виды и лечение
Гиперваскулярное образование на почке: что это, виды и лечение Гормональный цистит: симптомы, диагностика и методы лечения
Гормональный цистит: симптомы, диагностика и методы лечения Мочекислый диатез — что это, симптомы и лечение
Мочекислый диатез — что это, симптомы и лечение Кетоновые тела в моче: что это, нормы и причины повышения
Кетоновые тела в моче: что это, нормы и причины повышения Светлоклеточный рак почки: симптомы, лечение и прогноз
Светлоклеточный рак почки: симптомы, лечение и прогноз