Экстрасистолия нарушение ритма сердца – причины и способы лечения, диагностика в СПб
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного.
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного. Экстрасистолы можно обнаружить более чем у 75% людей.
Экстрасистолия — причины развития
Причинами развития экстрасистолии могут быть как заболевания самого сердца: кардиосклероз, инфаркт миокарда, воспалительные заболевания сердечной мышцы, пороки сердца, так и болезни других органов и систем.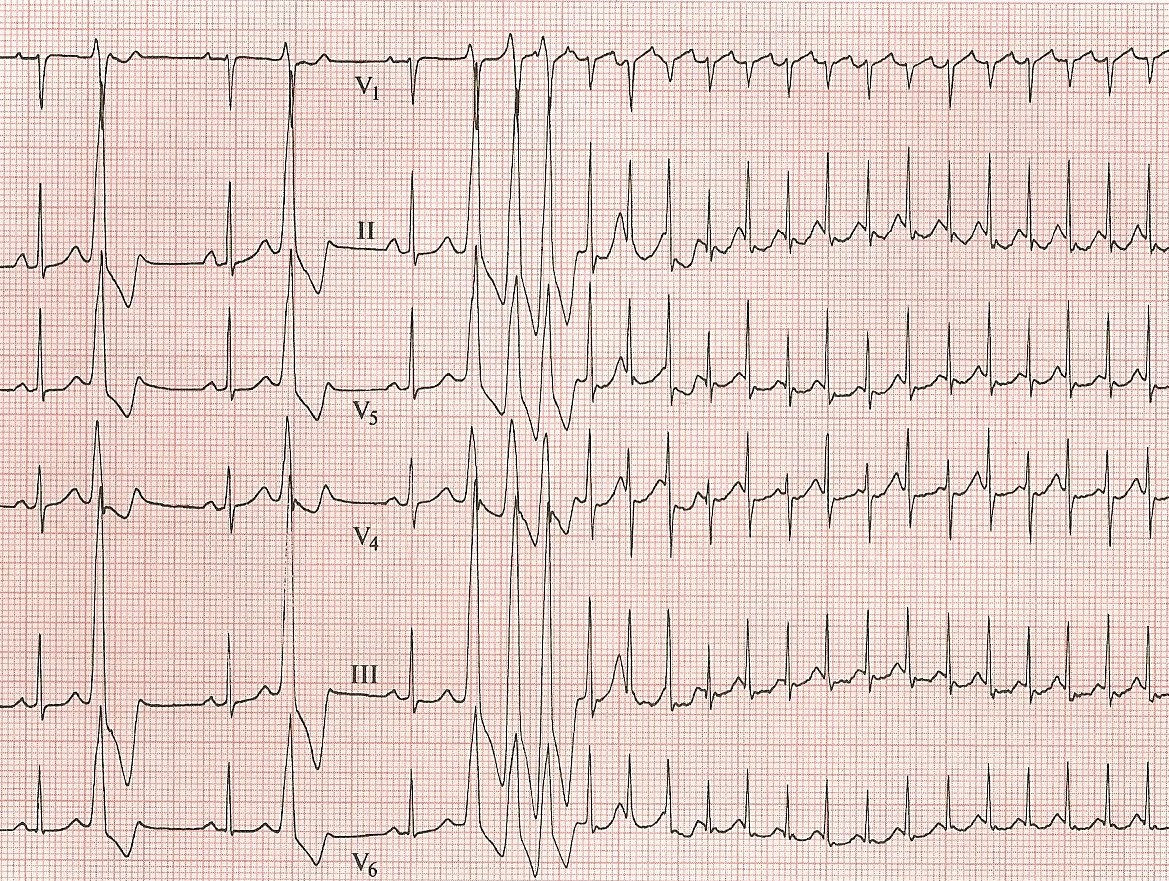
Симптомы экстрасистолии
Пациент может предъявлять жалобы на «толчки» и сильные удары сердца, обусловленные энергичной внеочередной систолой желудочков после компенсаторной паузы, чувство «замирания» в груди, «кувыркания сердца», ощущение остановившегося сердца. Для пациентов, страдающих экстрасистолией функционального происхождения, более характерны симптомы невроза и дисфункции вегетативной нервной системы: тревога, бледность, потливость, страх, чувство нехватки воздуха.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях — позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия — лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция («прижигание») очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
В кабинете рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова необходимо обращаться:
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Насколько опасна желудочковая экстрасистолия? Интервью с заведующим отделением хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции ФГБУ «НМИЦ ТПМ» Минздрава России Алексеем Владимировичем Тарасовым.
Желудочковая экстрасистолия (ЖЭС) — разновидность нарушения ритма сердца, проявляется преждевременными сокращениями сердца, активация которых происходит из миокарда желудочков.
Об экстрасистолиях мы поговорим с заведующим отделением хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции ФГБУ «НМИЦ ТПМ» Минздрава России Алексеем Владимировичем Тарасовым.
Как часто Вы в своей практике сталкиваетесь с экстрасистолиями?
Врачи ежедневно сталкиваются с этим диагнозом. Экстрасистолии диагностируются у 50-70% всех пациентов с нарушением ритма, с ишемической болезнью сердца и сердечной недостаточностью.
Расскажите поподробнее о причинах возникновения ЖЭС
ЖЭС — это всегда вторичное нарушение ритма сердца, а, значит, есть какая-то первопричина. Вот ее надо найти врачу, и на нее воздействовать.
Причины могут быть разные: от стресса и наличия вредных привычек – курения, алкоголя, переедания, до патологий сердечно-сосудистой системы – ИБС, стенокардия, гипертония, кардиомиопатия, пороки сердца, миокардит. Также причина может быть в патологиях других внутренних органов – легких, желудочно-кишечного тракта, онкологических заболеваниях.
Также причина может быть в патологиях других внутренних органов – легких, желудочно-кишечного тракта, онкологических заболеваниях.
Насколько желудочковая экстрасистолия опасное заболевание?
Мы никогда не говорим пациенту, что его жизни что-то угрожает, пока не проведем всестороннюю диагностику и не выявим первопричину заболевания. Бывают экстрасистолы безопасные, которые не стоит даже начинать лечить, бывают те, которые требуют немедленных действий!
Какая диагностика ЖЭС?
Главное — понять, угрожает ли экстрасистолия жизни пациента, может ли привести к самому грозному осложнению — внезапной сердечной смерти!
Сначала мы фиксируем жалобы пациента, потом направляем на функциональные исследования сердца. В первую очередь, на ЭКГ в 12 отведениях, затем на суточное холтеровское мониторирование, УЗИ сердца. Для исключения коронарной патологии — нагрузочные тесты. В зависимости от полученных результатов, можем назначить КТ, МРТ, гастроскопию, анализы крови, внутрисердечное электрофизиологическое исследование или генетическое обследование.
То есть, не всем пациентам показано лечение? Расскажите подробнее
Не каждая ЖЭС требует коррекции. Иногда, наоборот, не стоит ее трогать, так как терапия может нанести еще больший вред здоровью. В нашем центре были такие случаи. Не раз мы отменяли антиаритмическую терапию, назначенную другим врачом и отмечали положительную динамику.
Выбор тактики лечения зависит от того, есть ли у пациента органические поражения сердца или оно структурно нормальное.
В лечении мы добиваемся трех целей: уменьшения симптомов, устранения гемодинамических нарушений, улучшения прогноза.
Но наша ключевая цель — профилактика внезапной сердечной смерти. Еще раз подчеркну, главное — определить, имеется ли у пациента на фоне экстрасистолии риск внезапной сердечной смерти!
Какие подходы и методики лечения применяются в вашем отделении?
В самом начале нашей беседы я говорил и сейчас акцентирую на этом внимание, что ЖЭС имеет вторичную природу.
Далее, это назначение лекарственных препаратов, в том числе антиаритмических, седативных, препаратов калия, магния и др.
При неэффективности лекарственной терапии – радиочастотная аблация или имплантация кардиовертер-дефибриллятора, если аритмия прогностически опасная.
Если нет поражения сердца, пациентам рекомендуется смена образа жизни. Исключение перееданий, тяжелой пищи, алкоголя, курения. Иногда экстрасистолия может уйти даже после отдыха, поездки в отпуск.
А если есть поражение сердца?
Здесь сложнее. У таких пациентов происходят изменения электрофизиологических свойств миокарда, потеря электрической стабильности миокарда, электролитный дисбаланс в миокарде (потеря кардиомиоцитами калия, магния), гиперкатехоламинемия. Главное — назначить бета-адреноблокаторы, так как они выполняют «защитную» функцию от электрической нестабильности у таких больных.
В зависимости от патологии и опасности аритмии мы можем рекомендовать им хирургическое лечение.
В заключении расскажите немного о своем отделении
У нас в отделении хирургического лечения сложных нарушений ритма сердца и электрокардиостимуляции накоплен большой опыт в лечении таких пациентов.
В работе мы опираемся на доказательную медицину, национальные и международные рекомендации, прибегаем к консультациям научного и профессорско-преподательского состава нашего Центра.
У нас есть все необходимые условия для быстрой диагностики, качественного лечения и наблюдения пациентов.
По вопросам отбора пациентов для стационарного лечения и высокотехнологичной помощи, консультаций, по любым вопросам относительно работы отделения:
+7 (499) 553-68-79 (зав. отделением Тарасов Алексей Владимирович)
По вопросам состояния госпитализированных пациентов, общение с лечащими врачами:
+7 (499) 553-68-97 (после 14:00) ординаторская
Отдел организации платных медицинских услуг и госпитализации:
+7 (499) 553-68-44, +7(495) 628-07-23
Экстрасистолы в сердце — лечение в Ростове-на-Дону.
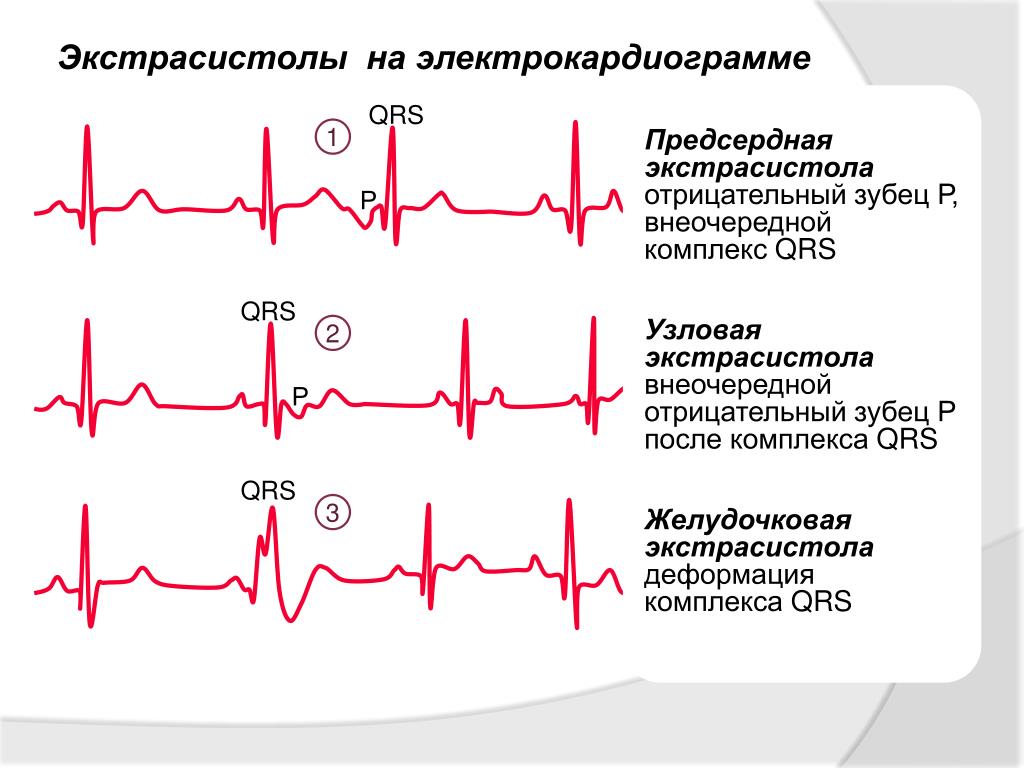 Что такое экстрасистолы и чем они опасны
Что такое экстрасистолы и чем они опасныЭкстрасистолы – это преждевременные по отношению к нормальному ритму сердца сокращения сердечной мышцы. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с провалом или замиранием после него, ощущение «переворачивания» сердца в груди, а некоторые даже говорят о кратковременной «остановке сердца». При прощупывании пульса в это время вы можете почувствовать выпадение пульсовой волны. В то же время, некоторые экстрасистолы могут возникать незаметно для больного.
Причина экстрасистол— дополнительно возникший или по какой-то причине активировавшийся фрагмент сердечной мышцы, способный генерировать электрический импульс. Этот очаг возбуждения может появиться в любом месте сердца. К образованию подобного очага приводят как заболевания самого сердца (кардиосклероз, инфаркт миокарда, воспалительные заболевания сердечной мышцы, пороки сердца), так и болезни других органов.
Виды экстрасистол
Экстрасистолы различаются по частоте: редкие экстрасистолы, менее 5 экстрасистол в минуту; экстрасистолы средней частоты, от 6 до 15 в минуту; частые экстрасистолы, более 15 в минуту.
Экстрасистолы могут быть единичные или групповые, а также наджелудочковые (они же суправентрикулярные, они же предсердные) и желудочковые.
Более опасны экстрасистолы, возникающие в желудочках. Они могут трансформироваться в угрожающее жизни больного осложнение – фибрилляцию желудочков. Фибрилляция желудочков возникает, когда отдельные волокна сердечной мышцы сокращаются каждое в своем ритме, беспорядочно. При этом работа сердца резко нарушается, и возникают тяжелые нарушения кровообращения. При некоторых желудочковых экстрасистолах считается высоким риск внезапной смерти, особенно если у пациента имеются тяжелые заболевания сердца.
Задача нашего кардиолога, зная все заболевания и риски пациента, не допустить возникновение таких нарушений ритма, а в случае когда экстрасистолы уже есть подобрать препарат не только избавляющий от симптомов, но и уменьшающий риск возникновения жизнеугрожающих нарушения ритма.
Диагностика и лечение экстрасистол
Обнаружить экстрасистолы можно на электрокардиограмме, а также при суточном Холтеровском мониторировании.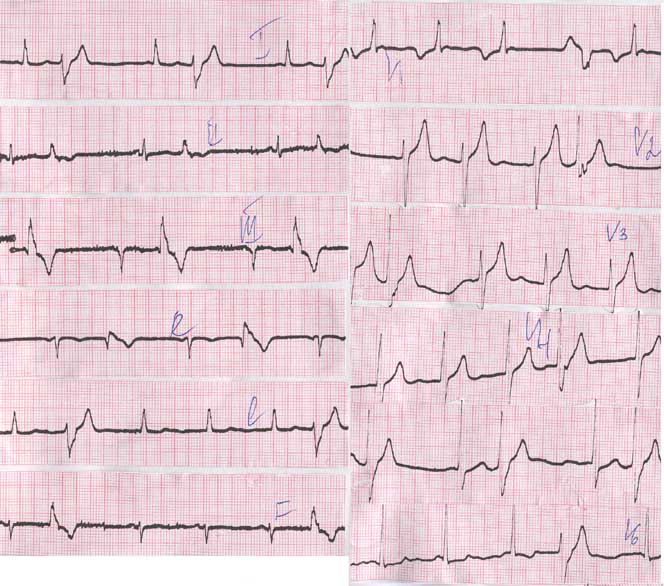 Редкие экстрасистолы не требуют лечения, если после обследования пациента не выявлено заболеваний сердца. Если при обследовании выясняется, что экстрасистолы связаны с каким-либо другим заболеванием (заболевания желудочно-кишечного тракта, эндокринные заболевания, воспалительные заболевания сердечной мышцы), проводится лечение основного заболевания.
Редкие экстрасистолы не требуют лечения, если после обследования пациента не выявлено заболеваний сердца. Если при обследовании выясняется, что экстрасистолы связаны с каким-либо другим заболеванием (заболевания желудочно-кишечного тракта, эндокринные заболевания, воспалительные заболевания сердечной мышцы), проводится лечение основного заболевания.
Врач должен объяснить, чего следует избегать больному и какие немедикаментозные методы могут облегчить состояние и избавить от экстрасистол. Очень важно, что экстрасистолия, вызванная нарушениями нервной системы, психоэмоциональными перегрузками лечится назначением успокоительных сборов или седативными препаратами. В наш век стресса правильно подобранный успокоительный препарат часто полностью избавляет пациента от экстрасистол.
Назначение антиаритмических препаратов происходит с обязательным учетом видов экстрасистол и частоты сердечных сокращений. Подбор антиаритмических препаратов производится строго индивидуально и только врачом. Помните! Все антиаритмические лекарства обладают проаритмическим эффектом, то есть сами могут вызывать или усиливать аритмию.
Помните! Все антиаритмические лекарства обладают проаритмическим эффектом, то есть сами могут вызывать или усиливать аритмию.
Наши врачи подбирают препараты на основании последних Российских и международных рекомендаций. Более того у них есть возможность осуществлять подбор препарата под контролем ЭКГ и при этом пациенту не надо постоянно находиться в кардиоцентре. Для этого мы используем систему дистанционного анализа ЭКГ. Кроме того, контроль лечения осуществляется с помощью Холтеровского мониторирования в среднем один раз в месяц.
Если эффект препарата хороший, экстрасистолы исчезают или значительно урежаются. Как правило, препараты нужно принимать постоянно. В ряде случаев возможна отмена лекарства. Но при этом длительно постепенно снижают дозу лекарства, так как резкая отмена лечения приводит к повторному возникновению экстрасистол.
Экстрасистолия — Симптомы, лечение — Медицинский справочник АМК
Экстрасистолия – один из наиболее часто встречаемых видов аритмии у людей старше 50 лет.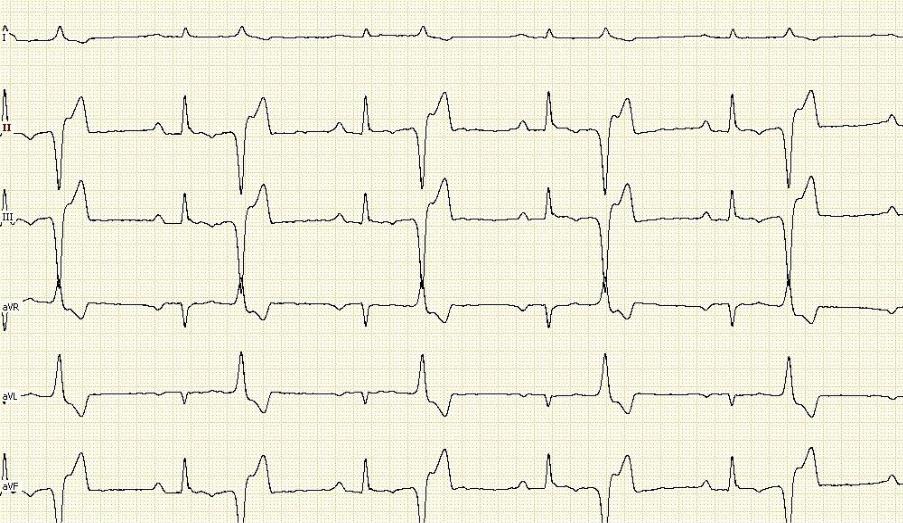 Он формируется в результате преждевременного сокращения сердечной мышцы и является следствием гетеротропного возбуждения миокарда.
Он формируется в результате преждевременного сокращения сердечной мышцы и является следствием гетеротропного возбуждения миокарда.
Обнаружить патологию может терапевт во время профилактического осмотра пациента. Так же она хорошо видна на электрокардиограмме сердца.
Признаки экстрасистолии
Признаки патологии пациенты могут почувствовать самостоятельно. При экстрасистолии наблюдаются сбои в работе сердца, сильные неестественные толчки, ускорение или замедление сердечного ритма.
Аритмия может проявляться так же иными симптомами – проблемами с дыханием, отдышкой, внезапным чувством тревоги. При этом кожные покровы внезапно бледнеют, усиливается потливость.
Симптомы экстрасистолии могут проявляться только перед сном. Уже находясь в кровати, человек может почувствовать легкие толчки в груди. При этом их интенсивность зависит от положения тела.
Виды экстрасистолии
В медицине выделяются следующие виды экстрасистолии:
- функциональная;
-
органическая.

Первый вид чаще всего наблюдается во время депрессии, неврологических или вегетативных расстройств. Признаки патологии проявляются перед сном или утром после пробуждения. Иногда толчки в груди можно почувствовать во время чтения книг или работы за компьютером. Во время занятий спортом аритмия не наблюдается.
Чаще всего экстрасистолия появляется как следствие:
- нервной перегрузки;
- эмоциональных стрессов;
- на фоне курения табака;
- после приема кофеина;
- как следствие употребления алкогольных напитков.
Многие больные отмечают, что признаки функциональной экстрасистолии проходят после смены эмоционального фона.
Органическая экстрасистолия чаще всего встречается у людей старше 50 лет. Признаки патологии проявляются после физического перенапряжения. В состоянии покоя аритмия не проявляется и больные ее не замечают.
Причинами формирования органической формы экстрасистолии являются патологии эндокринной системы или заболевания сердечно-сосудистой системы.
Причины экстрасистолии
- Патологии нервной системы.
- Эндокринные нарушения, особенно щитовидной железы.
- Сильные интоксикации.
- Органические поражения миокарда.
- Пороки клапанов сердца.
- Сильные аллергические реакции.
- Вирусные или инфекционные заболевания.
Как лечить экстрасистолию?
Прежде чем назначить терапию, больной должен пройти обследование. Чаще всего при подозрении на аритмию, врач назначает электрокардиограмму, эхокардиограмму, холтеровский суточный мониторинг сердечного ритма. Если будет выявлено, что экстрасистолы единичны, и они не носят системный характер, то в лечении пациент не нуждается. Если экстрасистолы появляются регулярно, стоит установить причину их появления. Чаще всего для устранения симптомов болезни достаточно отказаться от вредных привычек и нервных перенапряжений.
Чаще всего для устранения симптомов болезни достаточно отказаться от вредных привычек и нервных перенапряжений.
Если же аритмия вызвана болезнями сердечной или сосудистой системы, эндокринными или нервными патологиями, требуется лечение основного заболевания. Чаще всего пациента направляют к узкому специалисту.
Иногда причиной появления экстрасистолов является прием тех или иных лекарственных препаратов. Если такой факт установлен, то принимать провоцирующие аритмию таблетки категорически запрещено.
Прием медикаментов при экстрасистолии показан только при наличии объективных жалоб. Кардиолог подбирает дозировку по самочувствию больного и тяжести симптомов. Как правило, для лечения этого вида аритмии назначают новокаинамид, лидокаин, хинидин, кордарон, мексилен, соталол, дилтиазем. А так же препараты калия и магния.
Курс лечения длится от нескольких месяцев до пожизненного приема.
Как избежать развития экстрасистолии?
Главным принципом профилактики экстрасистолии является предупреждение провоцирующих заболеваний – неврологических, эндокринных и сердечно-сосудистых. Так же следует избегать передозировки лекарственных препаратов.
Так же следует избегать передозировки лекарственных препаратов.
К мерам профилактики относится ведение здорового образа жизни, отказ от курения и приема алкогольных напитков, регулярные физические нагрузки.
Смотрите также:
Экстрасистолия | Медицинский дом Odrex
Нарушение сердечного ритма, которое напоминает ощущение сильных ударов в сердце, сопровождается ощутимой нехваткой воздуха и чувством усиливающегося беспокойства.
Симптомы экстрасистолии
Экстрасистолы наблюдаются и у абсолютно здоровых людей в 80% случаев. Норма — 200 желудочковых экстрасистол в сутки. Но даже если их число превышает норму, то это еще не повод говорить о заболевании. Насколько опасны экстрасистолы — можно утверждать, лишь опираясь на функциональное состояние миокарда, степень органического поражения сердца и характер основного заболевания, которое сопровождает явление экстрасистолии.
Причины возникновения экстрасистолии
Экстрасистолы могут представлять собой временные нарушения сердцебиения у здоровых людей, вызванные внезапным стрессом.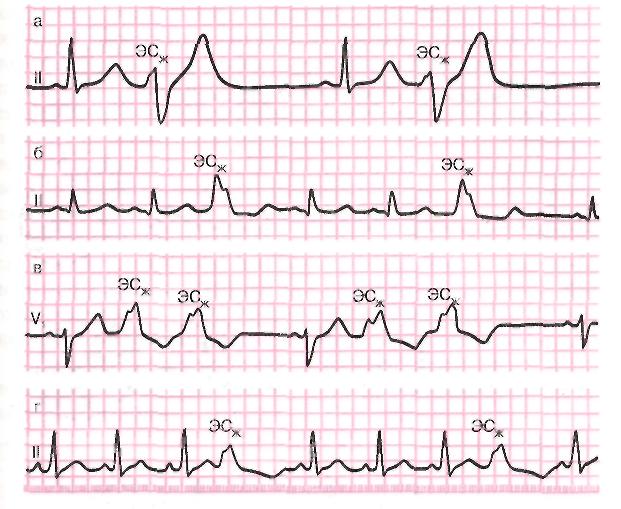 Такие вполне закономерные сбои следует отличать от болезненных хронических.
Такие вполне закономерные сбои следует отличать от болезненных хронических.
Что вызывает экстрасистолию
- невротические состояния,
- злоупотребление алкоголем, курением, употребление наркотических веществ,
- остеохондроз шейного отдела позвоночника,
- сосудистые болезни,
- чрезмерное физическое напряжение, которое дает непосильную нагрузку на мышцу миокарда, появляется феномен так называемого «сердца спортсмена»,
- тиреотоксикоз — стабильное повышение в организме концентрации гормонов щитовидной железы,
изменение пропорционального содержания в клетках миокарда ионов натрия, магния, кальция и калия, что нарушает координацию сокращения предсердий и желудочков, выводя из строя автоматизм сердца.
Разновидности экстрасистолии
В зависимости от локации
- предсердные — неритмичные сокращения предсердий;
- желудочковые — внеочередные сокращения желудочков — наиболее распространенный вид экстрасистолий;
- предсердно-желудочковые — возникают на месте соединения предсердий и желудочков.
По регулярности вспышек
- редкие — менее 5 раз в минуту,
- средние — от 6 до 15 раз в минуту,
- частые — более 15 раз в минуту.
По формату проявления
- парные — проявление двух подряд экстрасистол,
- групповые — проявление более двух подряд экстрасистол, целая череда вспышек неритмичных сердечных импульсов.
Диагностика
Преимущественно главным методом диагностики является электрокардиограмма. Для более точной информации может понадобиться суточное мониторирование ЭКГ по Холтеру. Портативное устройство, закрепленное на теле пациента, в течение 24-48 часов регистрирует нервные импульсы, которые поступают в сердечную мышцу.
Предварительно доктор знакомится с анамнезом пациента, узнает факторы, повлиявшие на возникновение заболевания. Если нарушения в сердцебиении не удается зафиксировать в состоянии покоя и во время холтеровского мониторирования, то пациенту назначают тредмил-тест — определение кардиограммы с нагрузкой. Также врач иногда направляет пациента на УЗИ сердца и МРТ сердца для получения более полной базы сведений.
Лечение экстрасистолии
Если развитие экстрасистолии вызвано заболеваниями эндокринной, нервной или пищеварительной систем, то начинать лечение следует с терапии исходных заболеваний. Врач назначает необходимые медикаменты или же отменяет ряд лекарственных средств, применение которых непосредственно спровоцировало заболевание.
Существует и метод лечения желудочковой экстрасистолии — радиочастотная аблация очага эктопической активности, во время которой радиочастотными импульсами разрушают участок ткани, отвечающей за неправильный ритм.
Лечение экстрасистолии посредством антиаритмических препаратов не улучшает прогноз.
Бессимптомные или малосимптомные экстрасистолы не нуждаются в проведении специального лечения. Таким больным показано диспансерное наблюдение с проведением эхокардиографии примерно дважды в год. Это обследование нужно для того, чтобы определить возможные структурные изменения и ухудшение функционального состояния левого желудочка.
Иногда замирание сердца возникает при гипертиреозе — повышенной функции щитовидной железы. Или же небольшие сбои в сердечном ритме могут быть причиной остеохондроза шейного отдела позвоночника, признаком невроза. В таком случае достаточно устранить главную проблему недуга.
Какая существует профилактика экстрасистолии?
Врачи рекомендуют диету на основе солей калия и магния, отказ от курения, злоупотребления алкоголем и крепким кофе, сохранение физической активности в умеренном режиме, правильный режим сна и чередование труда с обязательным отдыхом, нормализация массы тела, обогащение организма микроэлементами и витаминами, регулирование содержания сахара в крови, частые прогулки на свежем воздухе, избегание резких поворотов головы и корпуса.
Какие известны осложнения экстрасистолии?
Групповые экстрасистолии способны переходить в трепетание предсердий, пароксизмальную тахикардию, мерцательную аритмию (при выраженных структурных изменениях миокарда). Часто повторяющиеся экстрасистолии вызывают хроническую недостаточность коронарного, почечного и мозгового кровообращения. Самым грозным последствием экстрасистолии является внезапная смерть.
Ставить вообще какие-либо прогнозы относительно развития экстрасистолии возможно в зависимости от степени нарушения функциональной способности желудочков или предсердий.
Существует ли какое-то оказание себе самостоятельной помощи при приступах экстрасистолии?
Следует успокоиться, расположиться в удобной позе, при головокружении или резкой слабости — прилечь. Обеспечить себе доступ к кислороду — открыть окно или расстегнуть одежду, которая затрудняет дыхание. Можно принять успокоительное, которые рекомендовал врач. Если приступ сопровождается резкой слабостью, удушьем, болью в сердце, то необходимо срочно вызвать скорую помощь. Не занимайтесь самолечением — все лекарственные препараты обязательно назначает врач.
ЭКСТРАСИСТОЛИЯ: клиническое значение, диагностика и лечение | #03/07
Экстрасистолами называют преждевременные комплексы (преждевременные сокращения), выявляемые на ЭКГ. По механизму возникновения преждевременные комплексы подразделяются на экстрасистолы и парасистолы. Различия между экстрасистолией и парасистолией являются чисто электрокардиографическими или электрофизиологическими. Клиническое значение и лечебные мероприятия при экстрасистолии и парасистолии абсолютно одинаковы. По локализации источника аритмии электросистолы разделяют на наджелудочковые и желудочковые.
Экстрасистолы, несомненно, являются самым распространенным нарушением ритма сердца. Они часто регистрируются и у здоровых лиц. При проведении суточного мониторирования ЭКГ статистической «нормой» экстрасистол считается примерно до 200 наджелудочковых экстрасистол и до 200 желудочковых экстрасистол в сутки. Экстрасистолы могут быть одиночными или парными. Три и более экстрасистолы подряд принято называть тахикардией («пробежки» тахикардии, «короткие эпизоды неустойчивой тахикардии»). Неустойчивой тахикардией называют эпизоды тахикардии продолжительностью менее 30 с. Иногда для обозначения 3–5 экстрасистол подряд используют определение «групповые», или «залповые», экстрасистолы. Очень частые экстрасистолы, особенно парные и рецидивирующие «пробежки» неустойчивой тахикардии, могут достигать степени непрерывно-рецидивирующей тахикардии, при которой от 50 до 90% сокращений в течение суток составляют эктопические комплексы, а синусовые сокращения регистрируются в виде единичных комплексов или коротких кратковременных эпизодов синусового ритма.
В практической работе и научных исследованиях основное внимание уделяют желудочковой экстрасистолии. Одной из наиболее известных классификаций желудочковых аритмий является классификация B. Lown и M. Wolf (1971).
- Редкие одиночные мономорфные экстрасистолы — менее 30 в час.
- Частые экстрасистолы — более 30 в час.
- Полиморфные экстрасистолы.
- Повторные формы экстрасистол: 4А — парные, 4Б — групповые (включая эпизоды желудочковой тахикардии).
- Ранние желудочковые экстрасистолы (типа «R на Т»).
Предполагалось, что высокие градации экстрасистол (классы 3–5) являются наиболее опасными. Однако в дальнейших исследованиях было установлено, что клиническое и прогностическое значение экстрасистолии (и парасистолии) практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) экстрасистолия, включая эпизоды неустойчивой желудочковой тахикардии и даже непрерывно-рецидивирующей тахикардии, не влияет на прогноз и не представляет опасности для жизни. Аритмии у лиц без признаков органического поражения сердца называют идиопатическими. У больных с органическим поражением миокарда (постинфарктный кардиосклероз, дилатация и/или гипертрофия левого желудочка) наличие экстрасистолии считается дополнительным прогностически неблагоприятным признаком. Но даже в этих случаях экстрасистолы не имеют самостоятельного прогностического значения, а являются отражением поражения миокарда и дисфункции левого желудочка.
В 1983 г J. T. Bigger предложил прогностическую классификацию желудочковых аритмий.
- Безопасные аритмии — любые экстрасистолы и эпизоды неустойчивой желудочковой тахикардии, не вызывающие нарушений гемодинамики, у лиц без признаков органического поражения сердца.
- Потенциально опасные аритмии — желудочковые аритмии, не вызывающие нарушений гемодинамики, у лиц с органическим поражением сердца.
- Опасные для жизни аритмии («злокачественные аритмии») — эпизоды устойчивой желудочковой тахикардии, желудочковые аритмии, сопровождающиеся нарушениями гемодинамики, или фибрилляция желудочков. У больных с опасными для жизни желудочковыми аритмиями, как правило, имеется выраженное органическое поражение сердца (или «электрическая болезнь сердца», например синдром удлиненного интервала Q–T, синдром Бругада).
Однако, как было отмечено, независимого прогностического значения желудочковая экстрасистолия не имеет. Сами по себе экстрасистолы в большинстве случаев безопасны. Экстрасистолию даже называют «косметической» аритмией, подчеркивая этим ее безопасность. Даже «пробежки» неустойчивой желудочковой тахикардии тоже относят к «косметическим» аритмиям и называют «энтузиастическими выскальзывающими ритмами» (R. W. Campbell, K. Nimkhedar, 1990). В любом случае лечение экстрасистолии с помощью антиаритмических препаратов (ААП) не улучшает прогноз. В нескольких крупных контролируемых клинических исследованиях было выявлено заметное повышение общей смертности и частоты внезапной смерти (в 2–3 раза и более) у больных с органическим поражением сердца на фоне приема ААП класса I, несмотря на эффективное устранение экстрасистол и эпизодов желудочковой тахикардии. Наиболее известным исследованием, в котором впервые было выявлено несоответствие клинической эффективности препаратов и их влияния на прогноз, является исследование CAST. В исследовании CAST («исследование подавления аритмий сердца») у больных, перенесших инфаркт миокарда, на фоне эффективного устранения желудочковой экстрасистолии препаратами класса I С (флекаинид, энкаинид и морицизин) выявлено достоверное увеличение общей смертности в 2,5 раза и частоты внезапной смерти в 3,6 раза по сравнению с больными, принимавшими плацебо. Результаты исследования заставили пересмотреть тактику лечения не только пациентов с нарушениями ритма, но и кардиологических больных вообще. Исследование CAST является одним из основных в становлении «медицины, основанной на доказательствах». Только на фоне приема β- адреноблокаторов и амиодарона отмечено снижение смертности больных с постинфарктным кардиосклерозом, сердечной недостаточностью или реанимированных пациентов. Однако положительное влияние амиодарона и особенно β-адреноблокаторов не зависело от антиаритмического действия этих препаратов.
Выявление экстрасистолии (как и любого другого варианта нарушений ритма) является поводом для обследования, направленного прежде всего на выявление возможной причины аритмии, заболевания сердца или экстракардиальной патологии и определения функционального состояния миокарда.
ААП не излечивают от аритмии, а только устраняют ее на период приема препаратов. При этом побочные реакции и осложнения, связанные с приемом практически всех препаратов, могут быть гораздо более неприятными и опасными, чем экстрасистолия. Таким образом, само по себе наличие экстрасистолии (независимо от частоты и «градации») не является показанием для назначения ААП. Бессимптомные или малосимптомные экстрасистолы не требуют проведения специального лечения. Таким больным показано диспансерное наблюдение с проведением эхокардиографии примерно 2 раза в год для выявления возможных структурных изменений и ухудшения функционального состояния левого желудочка. Л. М. Макаров и О. В. Горлицкая (2003) при длительном наблюдении за 540 больными с идиопатической частой экстрасистолией (более 350 экстрасистол в час и более 5000 в сутки) выявили у 20% больных увеличение полостей сердца («аритмогенная кардиомиопатия»). Причем более часто увеличение полостей сердца отмечалось при наличии предсердной экстрасистолии.
Показания для лечения экстрасистолии:
- очень частые, как правило, групповые экстрасистолы, вызывающие нарушения гемодинамики;
- выраженная субъективная непереносимость ощущения перебоев в работе сердца;
- выявление при повторном эхокардиографическом исследовании ухудшения показателей функционального состояния миокарда и структурных изменений (снижение фракции выброса, дилатация левого желудочка).
Лечение экстрасистолии
Необходимо объяснить больному, что малосимптомная экстрасистолия безопасна, а прием антиаритмических препаратов может сопровождаться неприятными побочными эффектами или даже вызвать опасные осложнения. Прежде всего необходимо устранить все потенциально аритмогенные факторы: алкоголь, курение, крепкий чай, кофе, прием симпатомиметических препаратов, психоэмоциональное напряжение. Следует немедленно приступить к соблюдению всех правил здорового образа жизни.
При наличии показаний для назначения ААП у больных с органическим поражением сердца используют β-адреноблокаторы, амиодарон и соталол. У больных без признаков органического поражения сердца, кроме этих препаратов, применяют ААП класса I: Этацизин, Аллапинин, Пропафенон, Кинидин Дурулес. Этацизин назначают по 50 мг 3 раза в день, Аллапинин — по 25 мг 3 раза в день, Пропафенон — по 150 мг 3 раза в день, Кинидин Дурулес — по 200 мг 2–3 раза в день.
Лечение экстрасистолии проводят методом проб и ошибок, последовательно (по 3–4 дня) оценивая эффект приема антиаритмических препаратов в средних суточных дозах (с учетом противопоказаний), выбирая наиболее подходящий для данного больного. Для оценки антиаритмического эффекта амиодарона может потребоваться несколько недель или даже месяцев (применение более высоких доз амиодарона, например по 1200 мг/сут, может сократить этот период до нескольких дней).
Эффективность амиодарона в подавлении желудочковых экстрасистол составляет 90–95%, соталола — 75%, препаратов класса I C — от 75 до 80% (B. N. Singh, 1993).
Критерий эффективности ААП — исчезновение ощущения перебоев, улучшение самочувствия. Многие кардиологи предпочитают начинать подбор препаратов с назначения β-адреноблокаторов. У больных с органическим поражением сердца при отсутствии эффекта от β-адреноблокаторов применяют Амиодарон, в том числе в комбинации с первыми. У больных с экстрасистолией на фоне брадикардии подбор лечения начинают с назначения препаратов, ускоряющих ЧСС: можно попробовать прием пиндолола (Вискен), эуфиллина (Теопек) или препаратов класса I (Этацизин, Аллапинин, Кинидин Дурулес). Назначение холинолитических препаратов типа белладонны или симпатомиметиков менее эффективно и сопровождается многочисленными побочными явлениями.
В случае неэффективности монотерапии оценивают эффект комбинаций различных ААП в уменьшенных дозах. Особенно популярны комбинации ААП с β-адреноблокаторами или амиодароном.
Есть данные, что одновременное назначение β-адреноблокаторов (и амиодарона) нейтрализует повышенный риск от приема любых антиаритмических средств. В исследовании CAST у больных, перенесших инфаркт миокарда, которые наряду с препаратами класса I C принимали β-адреноблокаторы не было отмечено увеличения смертности. Более того, было выявлено снижение частоты аритмической смерти на 33%!
Особенно эффективна комбинация β-адреноблокаторов и амиодарона. На фоне приема такой комбинации наблюдалось еще большее снижение смертности, чем от каждого препарата в отдельности. Если ЧСС превышает 70–80 уд./мин в покое и интервал P–Q в пределах 0,2 с, то проблемы с одновременным назначением амиодарона и β-адреноблокаторов нет. В случае брадикардии или АВ-блокады I–II степени для назначения амиодарона, β-адреноблокаторов и их комбинации необходима имплантация кардиостимулятора, функционирующего в режиме DDD (DDDR). Есть сообщения о повышении эффективности антиаритмической терапии при сочетании ААП с ингибиторами АПФ, блокаторами рецепторов ангиотензина, статинами и препаратами омега-3-ненасыщенных жирных кислот.
Некоторые противоречия существуют в отношении применения амиодарона. С одной стороны, некоторые кардиологи назначают амиодарон в последнюю очередь — только при отсутствии эффекта от других препаратов (считая, что амиодарон довольно часто вызывает побочные явления и требует длительного «периода насыщения»). С другой стороны, возможно, более рационально начинать подбор терапии именно с амиодарона как наиболее эффективного и удобного для приема препарата. Амиодарон в малых поддерживающих дозах (100–200 мг в день) редко вызывает серьезные побочные явления или осложнения и является скорее даже более безопасным и лучше переносимым, чем большинство других антиаритмических препаратов. В любом случае при наличии органического поражения сердца выбор небольшой: β-адреноблокаторы, амиодарон или соталол. При отсутствии эффекта от приема амиодарона (после «периода насыщения» — как минимум по 600–1000 мг/сут в течение 10 дней) можно продолжить его прием в поддерживающей дозе — 0,2 г/сут и, при необходимости, оценить эффект последовательного добавления препаратов класса I С (Этацизин, Пропафенон, Аллапинин) в половинных дозах.
У больных с сердечной недостаточностью заметное уменьшение количества экстрасистол может отмечаться на фоне приема ингибиторов АПФ и Верошпирона.
Следует отметить, что проведение суточного мониторирования ЭКГ для оценки эффективности антиаритмической терапии утратило свое значение, так как степень подавления экстрасистол не влияет на прогноз. В исследовании CAST выраженное увеличение смертности отмечено на фоне достижения всех критериев полного антиаритмического эффекта: уменьшения общего количества экстрасистол более чем на 50%, парных экстрасистол — не менее чем на 90% и полное устранение эпизодов желудочковой тахикардии. Основным критерием эффективности лечения является улучшение самочувствия. Это обычно совпадает с уменьшением количества экстрасистол, а определение степени подавления экстрасистолии не имеет значения.
В целом последовательность подбора ААП у больных с органическим заболеванием сердца, при лечении рецидивирующих аритмий, включая экстрасистолию, можно представить в следующем виде.
- β-адреноблокатор, амиодарон или соталол.
- Амиодарон + β-адреноблокатор.
- Комбинации препаратов:
- β-адреноблокатор + препарат класса I;
- амиодарон + препарат класса I С;
- соталол + препарат класса I С;
- амиодарон + β-адреноблокатор + препарат класса I С.
У больных без признаков органического поражения сердца можно использовать любые препараты, в любой последовательности или использовать схему, предложенную для больных с органическим заболеванием сердца.
Краткая характеристика ААП
β-адреноблокаторы. После исследования CAST и опубликования результатов метаанализа исследований по применению ААП класса I, в котором было показано, что практически все ААП класса I способны увеличивать смертность у больных с органическим поражением сердца, β-адреноблокаторы стали самыми популярными антиаритмическими препаратами.
Антиаритмический эффект β-адреноблокаторов обусловлен именно блокадой β-адренергических рецепторов, т. е. уменьшением симпатико-адреналовых влияний на сердце. Поэтому β-адреноблокаторы наиболее эффективны при аритмиях, связанных с симпатико-адреналовыми влияниями — так называемые «катехоламинзависимые» или «адренергические аритмии». Возникновение таких аритмий, как правило, связано с физической нагрузкой или психоэмоциональным напряжением.
Катехоламинзависимые аритмии в большинстве случаев одновременно являются «тахизависимыми», т. е. возникают при достижении определенной критической частоты сердечных сокращений, например во время физической нагрузки частая желудочковая экстрасистолия или желудочковая тахикардия возникают только при достижении частоты синусового ритма 130 сокращений в минуту. На фоне приема достаточной дозы β-адреноблокаторов больной не сможет достичь частоты 130 уд./мин при любом уровне физической нагрузки, таким образом предотвращается возникновение желудочковых аритмий.
β-адреноблокаторы являются препаратами выбора для лечения аритмий при врожденных синдромах удлинения интервала Q–T.
При аритмиях, не связанных с активацией симпатической нервной системы β-адреноблокаторы гораздо менее эффективны, но добавление β-адреноблокаторов нередко значительно увеличивает эффективность других антиаритмических препаратов и снижает риск аритмогенного эффекта ААП класса I. Препараты класса I в сочетании с β-адреноблокаторами не увеличивают смертность у больных с им поражением сердца (исследование CAST).
При так называемых «вагусных» аритмиях β-адреноблокаторы оказывают аритмогенное действие. «Вагусные» аритмии возникают в состоянии покоя, после еды, во время сна, на фоне урежения ЧСС («брадизависимые» аритмии). Вместе с тем в некоторых случаях при брадизависимых аритмиях эффективно применение пиндолола (Вискен) — β-адреноблокатора с внутренней симпатомиметической активностью (ВСА). Кроме пиндолола к β-адреноблокаторам с ВСА относятся окспренолол (Тразикор) и ацебутолол (Сектраль), однако в максимальной степени внутренняя симпатомиметическая активность выражена именно у пиндолола.
Дозы β-адреноблокаторов регулируют в соответствии с антиаритмическим эффектом. Дополнительным критерием достаточной β-блокады является снижение ЧСС до 50 уд./мин в состоянии покоя. В прежние годы, когда основным β-адреноблокатором был пропранолол (Анаприлин, Обзидан), известны случаи эффективного применения пропранолола при желудочковых аритмиях в дозах до 960 мг/сут и более, например до 4 г в день! (R. L. Woosley et al., 1979).
Амиодарон. Амиодарон таблетки 0,2 г. (оригинальным препаратом является Кордарон) обладает свойствами всех четырех классов ААП и, кроме того, оказывает умеренное a-блокирующее действие. Амиодарон, несомненно, является самым эффективным из существующих антиаритмических препаратов. Его даже называют «аритмолитическим препаратом».
Основным недостатком амиодарона является высокая частота экстракардиальных побочных эффектов, которые при длительном приеме наблюдаются у 10–75% больных. Однако необходимость в отмене амиодарона возникает у 5–25% (J. A. Johus et al., 1984; J. F. Best et al., 1986; W. M. Smith et al., 1986). К основным побочным эффектам амиодарона относятся: фотосенсибилизация, изменение цвета кожи, нарушение функции щитовидной железы (как гипотиреоз, так и гипертиреоз), повышение активности печеночных трансаминаз, периферические нейропатии, мышечная слабость, тремор, атаксия, нарушения зрения. Большинство этих побочных эффектов обратимы и исчезают после отмены или при уменьшении дозы амиодарона. Гипотиреоз можно контролировать с помощью приема левотироксина. Наиболее опасным побочным эффектом амиодарона является поражение легких («амиодароновое поражение легких») — возникновение интерстициального пневмонита или, реже, легочного фиброза. У большинства больных поражение легких развивается только при длительном приеме сравнительно больших поддерживающих доз амиодарона — более 400 мг/сут. Такие дозы крайне редко применяют в России. Поддерживающая доза амиодарона в России обычно составляет 200 мг/сут или даже меньше (по 200 мг в день 5 дней в неделю). B. Clarke и соавторы (1985) сообщают лишь о трех случаях из 48 наблюдений возникновения этого осложнения на фоне приема амиодарона в дозе 200 мг в сутки.
В настоящее время изучается эффективность дронедарона, деривата амиодарона без йода. Предварительные данные свидетельствуют об отсутствии экстракардиальных побочных эффектов у дронедарона.
Соталол. Соталол (Соталекс, Сотагексал) таблетки 160 мг применяется в средней суточной дозе 240–320 мг. Начинают с назначения 80 мг 2 раза в день. При рефрактерных аритмиях иногда используют прием соталола до 640 мг/сут. β-адреноблокирующее действие соталола проявляется начиная с дозы 25 мг.
На фоне приема соталола имеется повышенный риск развития желудочковой тахикардии типа «пируэт». Поэтому прием соталола желательно начинать в стационаре. При назначении соталола необходимо тщательно контролировать величину интервала Q–T, особенно в первые 3 дня. Корригированный интервал Q–T не должен превышать 0,5 с. В этих случаях риск развития тахикардии типа «пируэт» менее 2%. С увеличением дозы соталола и степени удлинения интервала Q–T значительно увеличивается риск развития тахикардии типа «пируэт». Если корригированный интервал Q–T превышает 0,55 с — риск тахикардии типа «пируэт» достигает 11%. Поэтому при удлинении интервала Q–T до 0,5 с необходимо уменьшить дозу соталола или отменить препарат.
Побочные эффекты соталола соответствуют типичным побочным эффектам β-адреноблокаторов.
Этацизин. Этацизин таблетки 50 мг. Наиболее изученный отечественный препарат (создан в СССР). Для лечения аритмий применяется с 1982 г. Быстрое достижение клинического эффекта позволяет с успехом использовать Этацизин у лиц без органического поражения сердца для лечения желудочковых и наджелудочковых нарушений ритма: экстрасистолии, всех вариантов пароксизмальных и хронических тахиаритмий, в том числе мерцательной аритмии, при синдроме Вольфа–Паркинсона–Уайта. Наиболее эффективен Этацизин у пациентов с ночными аритмиями, а также при желудочковой экстрасистолии.Средняя суточная доза Этацизина составляет 150 мг (по 50 мг 3 раза в день). Максимальная суточная доза — 250 мг. При назначении этацизина для предупреждения рецидивирования мерцательной аритмии, наджелудочковых и желудочковых тахикардий его эффективность, как правило, превосходит эффективность других АПП класса I. Препарат хорошо переносится, необходимость в отмене возникает примерно у 4% больных. Основные побочные эффекты: головокружение, головная боль, «онемение» языка, нарушение фиксации взора. Обычно побочные реакции наблюдаются сравнительно редко, и их выраженность уменьшается после первой недели приема Этацизина.
Аллапинин. Отечественный препарат Аллапинин, таблетки 25 мг (создан также в СССР) применяется в клинической практике с 1986 г. Назначают по 25–50 мг 3 раза в день. Максимальная суточная доза составляет 300 мг. Аллапинин довольно эффективен при наджелудочковых и желудочковых аритмиях. Основные побочные явления — головокружение, головная боль, нарушение фиксации взора. Необходимость в отмене возникает примерно у 6% больных. Одной из особенностей аллапинина и теоретически его недостатком является наличие β-адреностимулирующего действия.
Пропафенон (Ритмонорм, Пропанорм), таблетки 150 мг, ампулы 10 мл (35 мг). Назначают по 150–300 мг 3 раза в день. При необходимости дозу увеличивают до 1200 мг/сут. Пропафенон, кроме замедления проведения, слегка удлиняет рефрактерные периоды во всех отделах сердца. Кроме того, пропафенон обладает небольшим β-адреноблокирующим действием и свойствами антагонистов кальция.
К основным побочным эффектам пропафенона относятся головокружение, нарушение фиксации взора, атаксия, тошнота, металлический вкус во рту.
Хинидин. В настоящее время в России используют в основном Кинидин Дурулес, табл. по 0,2 г. Разовая доза составляет 0,2–0,4 г, средняя суточная доза — от 0,6 до 1,0 г. Максимальная суточная доза хинидина в прежние годы (когда хинидин был основным антиаритмическим препаратом) достигала 4,0 г! В настоящее время такие дозы не используются и примерной максимальной суточной дозой хинидина можно считать 1,6 г.
В небольших дозах (600–800 мг/сут) хинидин хорошо переносится. Побочные явления возникают обычно при более высоких дозах. К наиболее частым побочным эффектам при приеме хинидина относятся нарушения функции желудочно-кишечного тракта: тошнота, рвота, понос. Реже отмечаются головная боль, головокружения, ортостатическая гипотония. Самое опасное осложнение от приема хинидина — возникновение желудочковой тахикардии типа «пируэт». По данным литературы, это осложнение наблюдается у 1–3% больных, принимающих хинидин.
П. Х. Джанашия, доктор медицинских наук, профессор
С. В. Шлык, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
РГМУ, Москва
|
Классификация
Поскольку достаточно затруднительно объяснить неспециалисту суть данных нарушений, мы расшифруем лишь основные понятия. Экстрасистолия — внеочередное сокращение сердца. Различают предсердные экстрасистолии («неправильный» импульс возникает в предсердиях) и желудочковые («неправильный» импульс возникает в желудочках). Пациентом экстрасистолии воспринимаются как паузы в работе сердца. У здоровых людей в сутки регистрируется небольшое количество экстраситол. Фибриляция предсердий (мерцательная аритмия) — частое, хаотичное, нерегулярное сокращение предсердий и неправильный ритм желудочков. Основные причины мерцательной аритмии — поражение митрального клапана, тиреотоксикоз (патология щитовидной железы), кардиосклероз. Для лечения нарушений ритма имеются противоаритмические препараты нескольких групп, в некоторых случаях проводят разрушение патологических очагов или нервных путей. Нарушения проводимости — задержка проведение импульсов по проводящей системе сердца — блокады, или наоборот, ускоренное проведение импульса по добавочным проводящим путям. Задержка проведения — блокада, различают синоаурикулярные, атриовентрикулярные блокада, блокады ножек пучка Гисса. Ускоренное проведение — чаще встречается синдром WPW (Вольф-Паркинсон-Уайта). | Вступить в РМОАГ |
Экстрасистолия. Желудочковые комплексы. Информация о VPC. Пациент
Синонимы: эктопические сокращения, преждевременные сокращения, преждевременные предсердные или желудочковые комплексы
Нормальная частота сердечных сокращений и ритм определяются сино-предсердным узлом в правом предсердии, который действует как кардиостимулятор сердца. Этот узел разряжает электрический ток через предсердия, заставляя их сокращаться. Затем электрический ток проходит через атриовентрикулярный (АВ) узел, который находится внутри нижней межпредсердной перегородки.Отсюда электрические импульсы проходят в сеть Пуркинье по правому и левому пучкам Гиса и возбуждают мышцы желудочков, вызывая их сокращение. Проводящая система и миокард имеют нервную систему и чувствительны к гормонам (к катехоламинам), что позволяет регулировать сердцебиение в зависимости от активности, стресса и возбуждения.
Экстрасистолия — это, по сути, дополнительные удары или сокращения, которые нарушают нормальный ритм сердца.Они возникают, когда возникает электрический разряд откуда-то в сердце, кроме сино-предсердного узла. В зависимости от места происхождения они классифицируются как предсердные или желудочковые экстрасистолии.
Эпидемиология
Предсердные и желудочковые экстрасистолии распространены в любом возрасте.
Предсердные экстрасистолы
- Часто встречаются у здоровых людей с нормальным сердцем. Они часто наблюдаются при 24-часовом холтеровском мониторировании более чем у 60% здоровых взрослых.
- Они также могут возникать при повышенном давлении на предсердия, например, при сердечной недостаточности или заболевании митрального клапана, и могут возникать до развития фибрилляции предсердий.Они усугубляются алкоголем и кофеином.
Желудочковые экстрасистолии
- Они распространены и могут возникнуть в любом возрасте.
- Преждевременные сокращения желудочков были описаны у 1% клинически здоровых людей, обнаруженных с помощью стандартной ЭКГ, и у 40-75% практически здоровых людей, обнаруженных с помощью 24-48-часовой амбулаторной записи ЭКГ [1] .
- Они чаще встречаются у людей со структурными заболеваниями сердца. Желудочковые экстрасистолии — наиболее распространенный вид аритмии, возникающий после инфаркта миокарда.Они также могут возникать при тяжелой гипертрофии левого желудочка (ЛЖ), гипертрофической кардиомиопатии и застойной сердечной недостаточности.
Существуют различные системы классификации желудочковых эктопий с точки зрения их клинического риска, частоты или очага происхождения.
Дети
- Предсердные экстрасистолии очень распространены и редко связаны с какими-либо заболеваниями.
- Желудочковые экстрасистолии также распространены. В структурно нормальном сердце они почти всегда доброкачественные.
- Оба обычно отменяются физическими упражнениями.
Значение экстрасистолии
Экстрасистолия часто возникает у людей с полностью нормальным сердцем и часто не вызывает никаких проблем. Однако они также могут быть признаком некоторых сердечных заболеваний.
Значение предсердной экстрасистолии
- Обычно предсердные экстрасистолии не вызывают проблем.
- Однако метаанализ 2017 года показал, что частые преждевременные предсердные комплексы были связаны с повышенным риском инсульта и смерти от всех причин, сердечно-сосудистых заболеваний и ишемической болезни сердца. [2] .
- В некоторых случаях эктопия предсердий может привести к пароксизму мерцательной аритмии.
Значение желудочковой экстрасистолии
Пациенты без сердечных заболеваний
Желудочковые экстрасистолии часто встречаются в клинической практике. При отсутствии сердечных заболеваний они обычно доброкачественные, и прогноз считается благоприятным.
Однако в исследовании 2017 года 5778 субъектов, у которых не было кардиостимулятора и тахикардии, получали 24-часовой мониторинг ЭКГ [3] .Те, у кого частота преждевременных желудочковых комплексов составляла> 12 ударов в день, имели повышенный риск сердечной смерти, связанной с сердечной недостаточностью и внезапной сердечной смертью. Показатели смертности и сердечной недостаточности были значительно выше там, где была повышенная частота ЖЭ.
Пациенты с сердечными заболеваниями
При наличии серьезных структурных заболеваний сердца частые желудочковые экстрасистолии указывают на повышенный риск внезапной сердечной смерти, и следует обращаться за консультацией к специалисту.
Факторы риска экстрасистолии
- Может возникнуть в нормальном сердце, где распространенность экстрасистолии увеличивается с возрастом.
- Гипертония.
- Болезни сердца, включая острый инфаркт миокарда, порок клапанов сердца, кардиомиопатию, гипертрофию желудочков и сердечную недостаточность.
- Электролитные нарушения, включая гипокалиемию, гипомагниемию, гиперкальциемию.
- Лекарственные средства, включая дигоксин, аминофиллин, трициклические антидепрессанты, кокаин, амфетамины.
- Избыток спирта.
- Заражение.
- Напряжение.
- Хирургия.
- Гипертиреоз.
- Возможно, центральное апноэ сна связано с желудочковой эктопией.
- Стимуляторы, такие как кофеин, могут иметь значение, хотя это не было доказано при желудочковой экстрасистолии.
Презентация
Может быть, это совпадение при обычной ЭКГ.
Возможные симптомы
- Сердцебиение является основным симптомом, о котором сообщают:
- Присутствует осознание изменения силы, частоты или ритма сердцебиения.
- Экстрасистолия обычно возникает после нормального сердцебиения и сопровождается паузой до восстановления нормального сердечного ритма. Поэтому они могут ощущаться как «пропущенные» или «пропущенные» удары или «ощущение остановки сердца».
- В качестве альтернативы они могут ощущаться как глухой удар или странное ощущение, такое как сальто в груди, или как дополнительные удары. У некоторых людей они могут вызывать дискомфорт и вызывать сильное беспокойство.
- Симптомы обычно усиливаются в покое и могут исчезнуть при физической нагрузке.Симптомы, усиливающиеся при выполнении упражнений, вызывают большее беспокойство и вызывают большее беспокойство.
- Другие возможные симптомы:
- Обморок или близкое к обмороку (головокружение).
- Атипичная боль в груди.
- Усталость.
- Имеются сообщения о случаях, в которых хронический кашель-обморок являлся симптомом экстрасистолии.
Возможные признаки
- Может и не быть.
- Переменная или пониженная интенсивность сердечных тонов; может быть слышен усиленный удар, следующий за пропущенным ударом.
- Изменчивый ритм пульса.
- Видимый яремный пульс (пушечная волна) от потери AV синхронности.
Оценка
История
- Подробная история имеющихся симптомов, включая начало, продолжительность, сопутствующие симптомы и выздоровление.
- Проверьте наличие других сердечных симптомов, включая боль в груди, одышку, обморок или близкое к обмороку (например, головокружение) и симптомы аритмии (например, продолжительное учащенное сердцебиение).
- Если в анамнезе есть обмороки, обратите внимание, что:
- Обморок при физической нагрузке всегда должен вызывать тревогу по зловещей причине.
- Быстрое выздоровление после обморока, без спутанности сознания или сонливости, характерно для сердечного обморока.
- Семейный анамнез — ранняя сердечная недостаточность или внезапная смерть.
- Факторы риска перенесенного сердечного заболевания или ишемической болезни сердца (ИБС).
Обследование
- Сердечно-сосудистая система, включая артериальное давление, шумы в сердце и любые признаки сердечной недостаточности.
Обследования
У пациентов с учащенным сердцебиением начальное обследование: [4] :
- ЭКГ в 12 отведениях в покое.
- FBC и TFT.
- Электролиты.
Другие исследования:
- Кальций и магний в сыворотке крови.
- Если симптомы продолжительны (много часов), посоветуйте пациенту посетить терапевт или отделение неотложной помощи для ЭКГ в 12 отведениях во время следующего эпизода.
- Амбулаторный мониторинг ЭКГ:
- Если симптомы кратковременные, но частые (> 2–3 раз в неделю), используйте 24-часовой монитор Холтера.
- Если симптомы кратковременные и нечастые (<1 в неделю), используйте монитор событий или транстелефонный рекордер.
- Эхокардиография — для оценки функции ЛЖ и структуры сердца.
- Нагрузочное тестирование с физической нагрузкой — связь экстрасистолии с физической нагрузкой может иметь прогностическое значение.
- Может потребоваться дополнительная неинвазивная визуализация сердца.
Результаты ЭКГ
Предсердные экстрасистолы
Это преждевременные зубцы P, которые выглядят не так, как нормальные зубцы P. Они могут быть скрыты в сегменте ST или зубце Т предыдущего синусового удара.За ними может следовать либо нормальный комплекс QRS, либо интервал PR может быть удлинен, либо импульс может вообще не проводиться.
Желудочковые экстрасистолы
Это широкие комплексы QRS неправильной формы. Экстрасистолия, возникающая при каждом втором или третьем сокращении, называется бигеминией или тригеминией соответственно.
Примеры см. В библиотеке ЭКГ (ссылка приведена в разделе «Дополнительная литература и ссылки» ниже).
Какие пациенты нуждаются в направлении?
В связи с сердцебиением или подозрением на аритмию, требуется направление на вторичную помощь для [5] :
- Неотложные симптомы (например, боль в груди, одышка или потеря сознания) обычно требуют госпитализации для оценки.
- Обморок или предобморочное состояние (особенно обморок при физической нагрузке — красный флаг).
- Симптомы, указывающие на патологическую тахикардию — например, при наличии точного описания очень быстрого сердцебиения с внезапным началом и смещением.
- Значительное отклонение ЭКГ.
- Серьезное заболевание сердца.
- Существенная основная проблема — например, эндокринное нарушение или нарушение обмена веществ, инфекция.
- В семейном анамнезе внезапная смерть или болезнь сердца в молодом возрасте:
- Необъяснимая внезапная смерть в возрасте> 30 лет и все внезапные смерти в возрасте <30 лет должны вызывать сердечно-сосудистое обследование родственников первой степени родства (на предмет наследственных аритмий или кардиомиопатий) .
- Семейный анамнез ранних сердечных заболеваний (возраст <40) предполагает возможное повышение сердечного риска, и может потребоваться дальнейшая оценка.
- Также обратитесь, если симптомы вызывают беспокойство, чтобы можно было рассмотреть варианты лечения.
Срочность направления зависит от клинической оценки, принимая во внимание частоту и продолжительность симптомов и других заболеваний. Обсуждение со специалистом может быть полезным, если есть неуверенность в срочности или полезности направления.Обычно обращайтесь в клинику по лечению аритмии, если таковая имеется.
Менеджмент
В качестве обзора:
- Пациенты из группы низкого риска без других сердечных проблем и симптомов (или только незначительные симптомы) могут быть успокоены.
- Другие пациенты (с сердечными заболеваниями, сердечным риском или значительными симптомами) обычно нуждаются в дальнейшем обследовании, лечении или последующем наблюдении.
- Варианты лечения:
- Препараты — бета-адреноблокаторы (например, атенолол, метопролол).
- Радиочастотная катетерная абляция эктопического очага (в подходящих случаях).
- Пациентам с высоким потреблением кофеина или других стимуляторов можно посоветовать попробовать уменьшить их потребление, чтобы увидеть, улучшит ли это их симптомы или экстрасистолию.
Ведение предсердной экстрасистолии
- Управлять факторами риска сердечно-сосудистых заболеваний и давать советы по образу жизни [5] .
- Если симптомы вызывают беспокойство, попробуйте бета-адреноблокаторы (атенолол или метопролол).
- Предсердные экстрасистолы, возникающие из легочных вен, можно лечить с помощью процедуры изоляции легочных вен.
Ведение желудочковой экстрасистолии
Это зависит от [5] :
- Имеется ли основное заболевание сердца.
- Частота экстрасистолии и наличие документально подтвержденной желудочковой тахикардии.
- Частота и тяжесть симптомов.
- Пациенты без симптомов / только незначительные симптомы — без сердечных заболеваний (включая нормальную функцию ЛЖ), нечастые желудочковые экстрасистолии, желудочковые экстрасистолии, частота которых уменьшается при нагрузочных тестах, и отсутствие документально подтвержденной желудочковой тахикардии:
- Этих пациентов можно успокоить.
- Можно попытаться уменьшить потребление кофеина (если оно высокое), чтобы увидеть, уменьшит ли это симптомы.
- Если необходимо лечение, рассмотрите возможность применения бета-адреноблокаторов.
- Пациенты без сердечных заболеваний, но с частыми желудочковыми экстрасистолами (> 1000 за 24 часа) :
- Никакого лечения не требуется, но эти пациенты могут заслуживать длительного наблюдения с периодической переоценкой функции ЛЖ , особенно для людей с очень частыми экстрасистолиями.
- Пациенты без сердечных заболеваний, с частыми унифокальными желудочковыми экстрасистолами и, особенно, если желудочковая тахикардия или залпы вызваны физической нагрузкой :
- Рассмотрите возможность катетерной аблации — это может быть излечивающим и часто дает хорошие результаты.
- Пациенты с сердечными заболеваниями :
- Желудочковые экстрасистолии могут указывать либо на риск аритмии, либо на тяжесть основного заболевания; поэтому учитывайте уровень риска внезапной сердечной смерти.
- Бета-адреноблокаторы могут быть показаны либо при основном сердечном заболевании, либо потому, что они могут уменьшить частоту или симптомы желудочковой экстрасистолии.
- Рассмотрите возможность имплантации сердечных дефибрилляторов, если имеется высокий риск серьезной желудочковой аритмии.
- Считайте катетерную абляцию дополнительным лечением.
Рекомендации по образу жизни
При необходимости проконсультируют по вопросам вождения и работы.
Правила Управления водителей и транспортных средств (DVLA) гласят, что:
Для группы 1 вождение должно быть прекращено, если аритмия вызвала или может привести к потере трудоспособности.Вождение может быть разрешено, если основная причина была выявлена и устранена в течение как минимум четырех недель.
Для группы 2 водитель лишается права управлять автомобилем, если аритмия вызвала или может привести к потере трудоспособности. Вождение автомобиля может быть разрешено, если аритмия находится под контролем в течение как минимум трех месяцев.
Категории аритмий | Техасский институт сердца
Аритмии обычно делятся на две категории: желудочковые и наджелудочковые.
Желудочковые аритмии возникают в нижних камерах сердца, называемых желудочками. Наджелудочковые аритмии возникают в области над желудочками, обычно в верхних камерах сердца, называемых предсердиями.Нерегулярные сокращения могут быть либо слишком медленными (брадикардия), либо слишком быстрыми (тахикардия).
Брадикардия
Брадикардия — это очень медленное сердцебиение менее 60 ударов в минуту. Это происходит, когда электрический импульс, который сигнализирует сердцу о сокращении, не формируется в естественном кардиостимуляторе вашего сердца, синоатриальном узле (узле SA) или не отправляется в нижние камеры сердца (желудочки) по надлежащим каналам.
Брадикардия чаще всего поражает пожилых людей, но может поражать даже очень молодых.Это может быть вызвано одним из двух источников: центральная нервная система не сигнализирует о том, что сердцу нужно перекачивать больше крови, или может быть поврежден узел SA. Это повреждение может быть связано с сердечными заболеваниями, старением, наследственными или врожденными дефектами или может быть вызвано определенными лекарствами, в том числе теми, которые используются для контроля аритмий и высокого кровяного давления.
Тахикардия
Тахикардия — это очень учащенное сердцебиение, превышающее 100 ударов в минуту. Многие формы тахикардии зависят от того, где начинается учащенное сердцебиение.Если он начинается в желудочках, это называется желудочковой тахикардией. Если он начинается выше желудочков, это называется наджелудочковой тахикардией.
Желудочковая тахикардияЖелудочковая тахикардия — это состояние, при котором узел SA больше не контролирует биение желудочков. Вместо этого другие области нижнего электрического пути берут на себя роль кардиостимулятора. Поскольку новый сигнал не проходит через сердечную мышцу обычным путем, сердечная мышца не бьется нормально.Ваше сердцебиение учащается, и вы чувствуете, как будто ваше сердце «пропускает удары». Этот ритм может вызвать сильную одышку, головокружение или обморок (обморок).
Фибрилляция желудочков
Самая серьезная аритмия — фибрилляция желудочков, то есть неконтролируемое нерегулярное сердцебиение. Вместо одного неуместного удара желудочков у вас может быть несколько импульсов, которые начинаются в одно и то же время из разных мест, и все они говорят сердцу биться. Результатом является гораздо более быстрое и хаотичное сердцебиение, которое иногда достигает 300 ударов в минуту.Это хаотичное сердцебиение означает, что от сердца к мозгу и телу перекачивается очень мало крови, что может привести к обмороку. Срочно нужна медицинская помощь. Если сердечно-легочная реанимация (СЛР) может быть начата, или если электрическая энергия используется для «разряда» сердца, чтобы вернуть нормальный ритм, то сердце может быть не слишком повреждено. Считается, что около 220 000 случаев смерти от сердечных приступов ежегодно вызваны фибрилляцией желудочков. Люди с сердечными заболеваниями или инфарктами в анамнезе имеют самый высокий риск фибрилляции желудочков.
Преждевременные сокращения желудочковМенее серьезный тип желудочковой аритмии — это преждевременное сокращение желудочков (PVC). Как следует из названия, это состояние возникает, когда желудочки сокращаются слишком рано, что не соответствует нормальному сердцебиению. ЖЭ (иногда называемые ПВБ при преждевременном сокращении желудочков) обычно не являются поводом для беспокойства и часто не нуждаются в лечении. Но если у вас есть заболевание сердца или желудочковая тахикардия в анамнезе, ЖЭ могут вызвать более серьезную аритмию.Хотя большинство ЖЭ возникают быстро и без предупреждения, они также могут возникать в ответ на кофеин, который содержится в кофе, чае, газированных напитках и шоколаде. Некоторые виды безрецептурных лекарств от кашля и простуды также могут вызывать ЖЭ.
Наджелудочковые аритмии
Наджелудочковые аритмии начинаются в областях над нижними камерами сердца, таких как верхние камеры (предсердия) или проводящие пути предсердий. Как правило, наджелудочковые или «предсердные аритмии» не так серьезны, как желудочковые аритмии.Иногда они даже не требуют лечения. Как и ЖЭ, предсердные аритмии могут возникать в ответ на ряд факторов, включая табак, алкоголь, кофеин, а также лекарства от кашля и простуды. Расстройство также может быть результатом ревматической болезни сердца или сверхактивной щитовидной железы (гипертиреоз). Наджелудочковые аритмии могут вызывать одышку, учащенное сердцебиение, стеснение в груди и очень учащенный пульс.
Наджелудочковая тахикардия (СВТ) или пароксизмальная наджелудочковая тахикардия (ПСВТ)Наджелудочковая тахикардия (СВТ) — это учащенное регулярное сердцебиение, при котором в предсердиях сердце сокращается примерно 150–250 раз в минуту.Другое название СВТ — пароксизмальная наджелудочковая тахикардия (ПСВТ). Слово «приступообразный» означает иногда или время от времени.
Наджелудочковая тахикардия или ПВСТ возникает, когда электрические сигналы в верхних камерах сердца возникают ненормально, что мешает электрическим сигналам, исходящим от узла SA (естественного водителя ритма сердца). Затем удары в предсердиях учащают сердцебиение.
Этот тип аритмии чаще встречается у младенцев и молодых людей. Это также чаще встречается у женщин, тревожных молодых людей и людей, которые очень устали (утомлены).Люди, которые пьют много кофе или алкоголя или заядлые курильщики, также подвергаются большему риску.
Фибрилляция предсердий — это быстрый нерегулярный ритм, при котором отдельные мышечные волокна сердца подергиваются или сокращаются. Это основная причина инсульта, особенно у пожилых людей. Фибрилляция предсердий может вызвать скопление крови в верхних камерах сердца. Объединенная кровь может привести к образованию сгустков крови, называемых тромбами. Инсульт может произойти, если сгусток крови выходит из сердца и блокирует меньшую артерию в головном мозге (церебральную артерию).
По этой причине многим пациентам с фибрилляцией предсердий требуется антиагрегантная терапия. Эти лекарства могут предотвратить образование тромбов и инсульт.
Синдром Вольфа-Паркинсона-УайтаСиндром Вольфа-Паркинсона-Уайта (WPW) — это группа аномалий, вызванных дополнительными мышечными путями между предсердиями и желудочками. Благодаря этим проводящим путям электрические сигналы слишком рано поступают в желудочки, а сигналы отправляются обратно в предсердия.Результат — очень учащенное сердцебиение. Люди с этим синдромом могут чувствовать головокружение, учащенное сердцебиение или обмороки. У людей с WPW также может быть больше шансов иметь приступы пароксизмальной наджелудочковой тахикардии (PSVT).
Трепетание предсердий
Трепетание предсердий происходит, когда предсердия бьются очень быстро, в результате чего желудочки также бьются неэффективно.
Преждевременные наджелудочковые сокращения
Также называемые «преждевременными сокращениями предсердий» (PAC), они происходят, когда предсердия сокращаются слишком рано, в результате чего сердце бьется не по порядку.
Синдром постуральной ортостатической тахикардии (POTS)
Обычно, когда человек встает, тело вносит любые необходимые изменения, чтобы компенсировать гравитационное напряжение при изменении положения тела. Чтобы кровь, богатая кислородом, поступала в мозг и верхнюю часть тела, частота сердечных сокращений увеличивается, а кровеносные сосуды в нижней части тела сужаются. У некоторых людей этого не происходит, что влияет на их способность стоять или оставаться на ногах. Это называется ортостатической непереносимостью.POTS — это один из видов ортостатической непереносимости.
У пациентов с POTS кровеносные сосуды в нижней части тела не сужаются во время стояния. Из-за силы тяжести в нижнюю часть тела поступает больше крови, чем обычно. Сердце будет пытаться восполнить это более быстрым сокращением. Если более высокая частота сердечных сокращений не помогает, кровь может скапливаться в нижней части тела, а это означает, что менее богатая кислородом кровь может попасть в мозг. Это может привести к усталости, головокружению, головным болям, нечеткости зрения и обморокам.
Блок сердца
Блокада сердца имеет место, когда узел SA посылает свой электрический сигнал должным образом, но сигнал не передается через атриовентрикулярный (AV) узел или нижние электрические пути так быстро, как должен.Заболевание чаще всего вызвано старением или отеком или рубцеванием сердца, которые иногда возникают в результате ишемической болезни сердца. Это также может быть вызвано сердечным амилоидозом, при котором отложения белка (так называемые отложения амилоида) заменяют нормальную сердечную мышцу. Существует несколько типов сердечной блокады, и они названы по степени тяжести.
- Блокада сердца первой степени означает, что импульсы проходят через AV-узел слишком медленно.
- Блокада сердца второй степени означает, что импульсы проходят через предсердия сердца, но задерживаются в АВ-узле.Из-за этой задержки желудочки не бьются в нужный момент.
- Сердечная блокада третьей степени означает, что никакие импульсы не достигают желудочков. Чтобы компенсировать это, желудочки используют собственный «резервный» кардиостимулятор с его более низкой частотой. Поскольку между импульсом от предсердий и импульсом от «резервного» кардиостимулятора в желудочках может возникнуть разрыв во времени, человек может упасть в обморок. Это известно как атака Стокса-Адамса. Блокада сердца третьей степени очень серьезна и может привести к сердечной недостаточности или смерти.
Преждевременные сокращения желудочков (ПВХ): симптомы, причины
Обзор
Желудочковые аритмииПреждевременные сокращения желудочков (ЖЭ) являются наиболее частой причиной нерегулярного сердечного ритма.Сердцебиение создается электрическим сигналом, который исходит из области специализированных клеток в верхней правой камере сердца, правом предсердии. Электрический сигнал проходит через сердце к атриовентрикулярному (АВ) узлу, кластеру специализированных клеток в центре сердца. От AV-узла сигнал проходит по специальным волокнам, встроенным в стенки сердца, к желудочкам, нижним камерам. Когда электрический ток поступает в желудочки, он заставляет их сокращаться и перекачивать богатую кислородом кровь в тело.
Что такое преждевременные сокращения желудочков?
Преждевременное сокращение желудочков (PVC) — это слишком раннее сердцебиение, которое возникает в желудочках и нарушает нормальный ритм сердца. Паттерн представляет собой нормальный ритм, дополнительный бит (PVC), небольшую паузу, затем более сильный, чем обычно, ритм. Сердце наполняется кровью во время паузы после ЖЭ, придавая следующему удару дополнительную силу. Эта закономерность может возникать случайно или через определенные промежутки времени.
Симптомы и причины
Каковы симптомы ПВС?
Когда ЖЭ возникает как однократное преждевременное сердцебиение, пациенты могут описать это ощущение как «сердцебиение» или «пропущенное сердцебиение».«Биение, следующее за ЖЭ, может быть достаточно сильным, чтобы вызвать боль или дискомфорт в груди. Лица, у которых есть частые ЖЭ или их серия, могут испытывать ощущение трепетания в груди или шее. Если ЖЭ достаточно часты, чтобы уменьшить пульсацию сердца способности, человек может испытывать слабость, головокружение или обморок.
Что вызывает ЖЭ?
ЖЭ могут быть у здоровых людей любого возраста. В большинстве случаев нерегулярных ЖЭ не удается определить основную причину.ЖЭ, которые возникают часто или в течение более длительных периодов времени, с большей вероятностью связаны с сердечными заболеваниями, повреждениями сердца или другими не сердечными состояниями, такими как химический дисбаланс в организме. Некоторые лекарства, алкоголь, запрещенные наркотики и высокий уровень адреналина из-за стресса, физических упражнений или кофеина также могут вызывать ЖЭ.
Диагностика и тесты
Как диагностируется ЖЭ?
PVC может быть трудно диагностировать, потому что они возникают с непредсказуемыми интервалами.В большинстве случаев врачу трудно обнаружить ЖЭ во время обычного медицинского осмотра, если только пациент не имеет его во время обследования или имеет другие признаки структурных проблем с сердцем. У людей без каких-либо заболеваний сердца ЖЭ часто обнаруживаются случайно во время обычной электрокардиограммы (ЭКГ). У пациентов с известным заболеванием сердца ЖЭ могут быть обнаружены во время других диагностических тестов для этого состояния.
Пациенту с симптомами ЖЭ, который обращается к кардиологу, будет сделана ЭКГ — стандартный тест для диагностики ЖЭ.Это относительно недорого, неинвазивно и точно. Монитор Холтера, портативная ЭКГ, обеспечивающая непрерывную запись в течение 24 или 48 часов, может использоваться для пациентов, у которых наблюдается ЖЭ хотя бы один раз в день. Информация с холтеровского монитора очень полезна для определения частоты ЖЭ и корреляции таких симптомов, как обморок или головокружение, с аритмией.
Американский колледж кардиологии рекомендует некоторым пациентам с ЖЭ, диагностированным с помощью ЭКГ, пройти тестирование с физической нагрузкой — измерение частоты сердечных сокращений во время ходьбы на беговой дорожке.
В крупных кардиологических центрах, таких как клиника Кливленда, также есть другие специализированные тесты более высокого уровня, доступные для пациентов с ЖЭ, которые не могут пройти тесты с физической нагрузкой или которые имеют высокий риск более сложных проблем с сердцем. Эти тесты могут включать в себя МРТ сердца, КТ сердца, ОФЭКТ перфузии миокарда, коронарную ангиографию или электрофизиологическое исследование. Электрофизиологи Cleveland Clinic ежегодно проводят более 4000 диагностических тестов на аритмию, что является одним из самых высоких показателей по количеству пациентов в стране.
Ведение и лечение
Как обрабатывают ПВХ?
Лицам, у которых периодически возникают ЖЭ без других симптомов, сердечных заболеваний или структурных проблем, лечение не требуется. Вы можете помочь контролировать свои ЖЭ, уменьшив или исключив потребление кофеина, табака и алкоголя, а также снизив уровень стресса и беспокойства.Если лекарства, которые вы регулярно принимаете, вызывают у вас ЖЭ, обсудите возможное изменение приема лекарств со своим врачом. Когда ЖЭ вызваны какой-либо формой, сердечным заболеванием или структурной аномалией, лечение этой проблемы часто приводит к исчезновению ЖЭ.
Бета-блокатор может быть прописан пациентам с ЖЭ, страдающим сердечной недостаточностью или перенесшим сердечный приступ. Бета-адреноблокаторы — безопасные и эффективные препараты, которые часто используются для лечения сердечных аритмий. Другие препараты, которые можно использовать для лечения частых ЖЭ, включают блокаторы кальциевых каналов и другие более сильнодействующие препараты, влияющие на сердечный ритм.
Абляция — еще один вариант лечения для некоторых пациентов с частыми или длительными ЖЭ. В абляционной терапии радиочастотные волны используются для испарения крошечных количеств ткани в области сердца, где возникает дополнительное сокращение. Это минимально инвазивная процедура, предназначенная для пациентов, которые не переносят бета-адреноблокаторы, у которых лечение неэффективно или которые не могут соблюдать длительную медикаментозную терапию. Интервенционные кардиологи Cleveland Clinic являются экспертами в области радиочастотной абляции, ежегодно выполняя более 1200 абляций для лечения различных аритмий.
Пациентам с сердечными заболеваниями, у которых часто возникают ЖЭ или повышенные ЖЭ во время упражнений, может быть целесообразна ангиопластика или шунтирование.
Профилактика
Кто подвержен риску заражения ПВХ?
Почти каждый человек когда-либо страдает ЖЭ, от детства до взрослого возраста.В исследовании, проведенном среди здоровых военнослужащих, частота ЖЭ составила 0,5% среди лиц моложе 20 лет и 2,2% среди лиц старше 50 лет. Это исследование показывает рост ЖЭ, как и при всех типах сердечных аномалий. ритмы — это происходит с возрастом. ЖЭ чаще встречаются у пожилых людей и у людей с сердечными заболеваниями, включая инфаркт в анамнезе. Люди с семейным анамнезом сердечных аритмий (нарушений сердечного ритма) также имеют более высокий риск ЖЭ.
Какие риски связаны с ПВХ?
Большинство ЖЭ возникают нечасто и являются доброкачественными.Частые ЖЭ могут увеличить риск развития других, более серьезных сердечных аритмий. Люди с частыми ЖЭ, имеющие основное заболевание сердца, структурные аномалии сердца или перенесшие ранее сердечный приступ, имеют более высокий риск смерти.
Жить с
Когда мне следует обратиться за медицинской помощью по поводу ЖЭ?
У большинства людей ЖЭ возникают нечасто и являются доброкачественными.Вам следует проконсультироваться со специалистом-кардиологом, если вы испытываете частые, регулярные или продолжительные (продолжительностью несколько минут) ЖЭ, ЖЭ, структурные проблемы с сердцем, сердечные заболевания или сердечный приступ.
Ресурсы
Лечащие врачи
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем больше становятся эти различия в качестве и тем больше они имеют значение. Очевидно, что врач и больница, которые вы выберете для комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Кардиологи и хирурги
Выбор врача для лечения нарушения сердечного ритма зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие секции и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов с аритмией:
- Секция электрофизиологии и кардиостимуляции: кардиологическое обследование для медицинского управления или электрофизиологические процедуры или устройства. Позвоните на прием к кардиологу по бесплатному телефону 800.223.2273, добавочный номер 4-6697 или запишитесь на прием через Интернет.
- Отделение торакальной и сердечно-сосудистой хирургии: оценка хирургического вмешательства при хирургическом лечении фибрилляции предсердий, установка эпикардиального электрода и, в некоторых случаях, при необходимости, имплантация и удаление электрода и устройства.Для получения более подробной информации, пожалуйста, свяжитесь с нами.
- Вы также можете воспользоваться нашей консультацией MyConsult «второе мнение» через Интернет.
Институт сердца, сосудов и грудной клетки имеет специализированные центры для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении аритмий.
Для молодых пациентов с нарушениями сердечного ритма:
См. Раздел «О нас», чтобы узнать больше о Семейном кардиологическом, сосудистом и торакальном институте Сиделла и Арнольда Миллеров.
Ресурсы и информация для пациентов
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните в Ресурсную и информационную медсестру Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
T
Направляющие обработкиДиагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Преждевременные сокращения желудочков (ПВЖ): симптомы, причина, лечение
Если ваше сердце кажется сбитым с ритма или «трепещет», особенно при сильном беспокойстве, это может быть вызвано преждевременными сокращениями желудочков или ЖЭ.
Это наиболее частая причина аритмии или нерегулярного сердечного ритма.
Некоторые другие названия ЖЭ:
- Преждевременные желудочковые комплексы
- Желудочковые преждевременные сокращения
- Экстрасистолии
ЖЭ не являются поводом для беспокойства, если в остальном вы здоровы. Фактически, большинство из нас в какой-то момент их получает. Но если они у вас часто возникают, это может быть признаком болезни сердца или другой проблемы со здоровьем.
Симптомы
Если вы время от времени получаете ЖЭ, вы можете почувствовать, что ваше сердце «екнуло», но это не то, что происходит.Они фактически вызывают дополнительный удар. Ощущение пропуска возникает из-за силы удара после PVC.
Если вы получаете их чаще, у вас может быть больше трепетания. И если они произойдут настолько, что повлияют на способность вашего сердца перекачивать кровь, вы можете почувствовать головокружение или слабость.
Поговорите со своим врачом, если у вас были какие-либо из этих симптомов. Они могут быть вызваны безвредными ПВХ. Или они могут быть связаны с другими состояниями, например:
Причины
В вашем сердце четыре камеры, по которым перекачивается кровь.Два сверху называются предсердиями, а два снизу — желудочками. Сердцебиение вызывается электрическими зарядами, которые заставляют четыре камеры сжимать и перекачивать кровь. ЖЭ — это дополнительные сердечные сокращения, которые начинаются в одном из желудочков.
Если у вас есть ЖЭ, картина вашего сердцебиения выглядит следующим образом: нормальное сердцебиение, дополнительное сердцебиение (ПВК), небольшая пауза, а затем более сильное сердцебиение. Этот последний удар имеет дополнительный «удар», потому что ваше сердце наполняется кровью во время паузы.
Эксперты не уверены, что вызывает дополнительное биение, известное как PVC.Они, как правило, происходят без реальной причины, но определенные триггеры и состояния здоровья могут иметь значение. К ним относятся:
Диагноз
Даже если у вас никогда не было симптомов, у вас могут быть диагностированы ЖЭ во время обычного сердечного теста, называемого электрокардиограммой (ЭКГ). Это тот же тест, который вам назначил бы врач, если бы вы обратились с определенными симптомами ЖЭ. Во время этого теста вам на грудь надевают липкие пластыри с датчиками, называемыми электродами. Они записывают электрические импульсы, проходящие через ваше сердце.
Продолжение
Тест занимает всего несколько минут, и этого может быть недостаточно, чтобы заметить случайный PVC. В этом случае вы можете получить портативную ЭКГ. Есть два типа:
- Монитор Холтера: устройство, которое можно носить в кармане или носить на поясе. Он записывает активность вашего сердца за период от 24 до 48 часов.
- Регистратор событий: когда вы чувствуете симптомы, вы нажимаете кнопку, чтобы записать активность своего сердца, чтобы врач мог видеть ее ритм в течение этого времени.
Другой тип ЭКГ — это тест с физической нагрузкой. Это похоже на стандартную ЭКГ, но это делается, когда вы едете на велосипеде или на беговой дорожке. Если во время этого теста ЖЭ возникают нечасто, обычно считается, что они безвредны. Если кажется, что упражнения вызывают дополнительные удары, у вас может быть более высокий риск других проблем с сердечным ритмом.
Лечение
Возможно, вам не понадобится лечение ЖЭ, если они случаются нечасто и у вас нет других заболеваний.Но некоторые изменения в образе жизни могут помочь вам контролировать их: ограничьте употребление кофеина, табака и алкоголя и справитесь со стрессом и тревогой.
Если ваш врач обнаружит, что ваши ЖЭ вызваны сердечным заболеванием или проблемой со структурой вашего сердца, они должны исчезнуть, если эти состояния будут вылечены.
Аритмии у детей; Причины, симптомы, лечение и лечение
Обзор
Нормальный путь электрической системыЧто такое аритмия?
Аритмия — это любое изменение регулярного, равномерного ритма сердцебиения.Если у вашего ребенка аритмия, его или ее сердце может биться слишком быстро или слишком медленно, или оно может пропускать удары или иметь дополнительные удары. Аритмия может быть результатом физического состояния, например порока сердца, или реакции на внешние факторы, такие как лихорадка, инфекция и прием некоторых лекарств. Даже плач и игра могут на короткое время изменить частоту сердечных сокращений ребенка.
Большинство аритмий безвредны, но некоторые могут быть серьезными и даже опасными для жизни. Если сердце вашего ребенка бьется слишком быстро (состояние, известное как тахикардия) или слишком медленно (брадикардия), это может повлиять на способность сердца эффективно перекачивать кровь к остальным частям тела.Нерегулярный кровоток может повредить органы, включая почки, печень, сердце и мозг.
Как возникает аритмия?
Насосное действие сердца обеспечивается за счет электрического пути, который проходит через нервы в стенках сердца. С каждым ударом сердца генерируется электрический сигнал, который проходит от верха сердца к низу.
Сигнал начинается в группе клеток в правом предсердии (верхняя правая камера сердца), которая называется синоатриальным узлом (узлом SA).Оттуда сигнал проходит по специальным путям, чтобы стимулировать правое и левое предсердия, заставляя их сокращаться и посылать кровь в желудочки (нижние камеры сердца).
Ток продолжается по своей цепи к другой группе клеток, называемой атриовентрикулярным узлом (АВ-узлом), которая находится между предсердиями и желудочками. Оттуда электрический ток переходит в другой путь, называемый пучком Гиса, где разветвляется сигнал, чтобы стимулировать правый и левый желудочки, заставляя их сокращаться и посылать кровь в легкие и остальную часть тела.
Когда схема работает правильно, сердце бьется в регулярном, плавном ритме. Когда что-то прерывает цепь, сердцебиение может стать нерегулярным, и возникает аритмия.
Виды аритмий
Существует множество типов аритмий, которые можно сгруппировать в три основные категории: наджелудочковые (предсердные) аритмии, желудочковые аритмии и брадиаритмии.
Предсердные аритмии у детей включают:
- Преждевременные сокращения предсердий (PAC) — ранние сокращения, начинающиеся в предсердиях
- Суправентрикулярная тахикардия (СВТ) — быстрый, обычно регулярный ритм, начинающийся сверху над желудочками (СВТ начинается и заканчивается внезапно)
- AV-узловая возвратная тахикардия (AVNRT) — учащенное сердцебиение из-за более чем одного пути через AV-узел
- Фибрилляция предсердий — состояние, при котором множество импульсов начинается и распространяется через предсердия, конкурируя за возможность пройти через атриовентрикулярный узел
- Трепетание предсердий — аритмия, вызванная одним или несколькими быстрыми циклами в предсердии
- Синдром Вольфа-Паркинсона-Уайта — состояние, при котором электрический сигнал может достигать желудочка слишком быстро из-за наличия дополнительного проводящего пути или короткого пути от предсердий к желудочкам
Желудочковые аритмии у детей включают:
- Преждевременные сокращения желудочков (ЖЭ) — ранние дополнительные сокращения, начинающиеся в желудочках.Это происходит, когда электрический сигнал запускается в желудочках, заставляя их сокращаться до получения сигналов от предсердий .
- Желудочковая тахикардия (V-tach) — опасное для жизни состояние, при котором электрические сигналы исходят из желудочков с быстрой и нерегулярной частотой
- Фибрилляция желудочков — нерегулярная, неорганизованная генерация импульсов из желудочков
Брадиаритмии
- Дисфункция синусового узла — замедленный сердечный ритм из-за аномального узла SA
- Блокада сердца — задержка или полная блокада электрического импульса от узла СА к желудочкам
Симптомы и причины
Что вызывает аритмию у детей?
Аритмия может возникать в результате внутренних факторов, таких как заболевание самой сердечной мышцы (кардиомиопатия) или порок сердца, который был у ребенка при рождении (врожденный порок сердца).Другие частые причины аритмии у детей включают:
- Инфекции
- Химический дисбаланс
- Лихорадка
- Лекарства
Как я узнаю, что у моего ребенка аритмия? Какие симптомы?
Распознавание симптомов аритмии зависит от возраста и зрелости вашего ребенка. Дети постарше могут рассказать вам о головокружении, ощущении трепетания сердца или «пропуске ударов». У младенцев и малышей вы можете заметить такие изменения, как бледность кожи, раздражительность и отсутствие интереса к еде.Некоторые общие симптомы аритмий включают:
Диагностика и тесты
Как диагностируют аритмию?
Врач начнет с тщательного сбора анамнеза, включая анализ симптомов и физический осмотр. Он или она могут назначить анализы крови, чтобы исключить лекарства и инфекции как причину аритмии.Врач может сделать тест, называемый электрокардиограммой (ЭКГ), который регистрирует сердцебиение, чтобы проверить, регулярно ли оно бьется. Врач может проконсультироваться с детским кардиологом, врачом, специализирующимся на детских сердечных заболеваниях.
Если у вашего ребенка нет симптомов аритмии во время ЭКГ, врач может заказать другой тип устройства для записи сердцебиения вашего ребенка. К ним относятся переносные мониторы, которые вы берете с собой домой, и которые непрерывно регистрируют сердцебиение вашего ребенка в течение нескольких дней или месяцев.Также доступны имплантируемые мониторы, которые можно носить до года и более.
Другие тесты, которые могут потребоваться в зависимости от ситуации вашего ребенка, включают:
- Электрофизиологические тесты — Во время этого теста небольшая тонкая трубка вводится в кровеносный сосуд в ноге или руке и продвигается к сердцу. Это позволяет врачу найти источник аритмии в тканях сердца.
- Тест на наклонный стол — Этот тест часто используется у детей, у которых часто случаются обмороки.Тест с наклоном стола показывает, как частота сердечных сокращений и артериальное давление реагируют на изменение положения — от положения лежа к вставанию.
Ведение и лечение
Как лечат аритмию?
Многие аритмии у детей единичны, безвредны и не нуждаются в лечении.Во многих случаях аритмию лечат путем лечения основной проблемы, такой как лихорадка.
Лечение при необходимости зависит от возраста ребенка, типа и причины аритмии. Варианты лечения включают:
- Медицина : Многие аритмии поддаются лечению и не нуждаются в другом лечении. Однако у лекарств есть побочные эффекты, и за ними нужно внимательно следить.
- Радиочастотная абляция : Эта процедура включает катетеризацию сердца и использует радиочастотную энергию, прикладываемую к области, где начинается аритмия, нагревая ее и вызывая гибель тканей.Обычно это используется для лечения многих форм тахикардии.
- Кардиоверсия : это процедура, при которой в сердце прикладывается электрический разряд, чтобы преобразовать нерегулярный или учащенный сердечный ритм в нормальный.
- Имплантируемые устройства:
- Кардиостимуляторы : это небольшие устройства, размещаемые непосредственно под кожей, которые используют электрические импульсы для контроля ненормального сердечного ритма.
- Имплантируемый кардиовертер-дефибриллятор (ICD) : Эти устройства также помещаются под кожу.Они используют электрические импульсы или разряды разряда, чтобы контролировать опасные для жизни аритмии.
- Хирургия — Для лечения фибрилляции предсердий может использоваться процедура, называемая «лабиринтная хирургия». Во время операции лабиринта хирург делает небольшие порезы или ожоги в предсердиях, чтобы предотвратить распространение дезорганизованных сигналов.
Перспективы / Прогноз
Каков прогноз (перспективы) для ребенка с аритмией?
Большинство аритмий у детей безвредны и не приводят к серьезным проблемам со здоровьем в будущем.Можно успешно лечить даже серьезные аритмии. В зависимости от основного заболевания сердца прогноз для детей с аритмией положительный.
Жить с
Когда мне следует отвести ребенка к врачу?
Во многих случаях аритмии у детей безвредны.Однако, если аритмия возникает вне физических упражнений и игр, возникает часто или продолжается долгое время, особенно в сочетании с любым из перечисленных выше симптомов, вам следует отвести ребенка к врачу.
Лечение общих аритмий: Часть II. Желудочковые аритмии и аритмии у особых групп населения
1. Schulze RA Jr, Штраус HW, Питт Б. Внезапная смерть через год после инфаркта миокарда. Ам Дж. Мед. . 1977; 62: 192–9 ….
2. Bigger JT Jr, Флейсс JL, Клейгер Р, Миллер JP, Рольницкий Л.М. Взаимосвязь желудочковых аритмий, дисфункции левого желудочка и смертности через 2 года после инфаркта миокарда. Тираж . 1984; 69: 250–8.
3. Kennedy HL, Уитлок Дж. А., Спраг МК, Кеннеди LJ, Букингемская TA, Goldberg RJ. Долгосрочное наблюдение за бессимптомными здоровыми людьми с частой и сложной желудочковой эктопией. N Engl J Med . 1985; 312: 193–7.
4. Echt DS, Либсон PR, Митчелл Л.Б., Питерс Р.В., Обиас-Манно Д, Баркер А.Х., и другие. Смертность и заболеваемость у пациентов, получавших энкаинид, флекаинид или плацебо. Испытание подавления сердечной аритмии. N Engl J Med . 1991; 324: 781–8.
5. Влияние антиаритмического средства морицизина на выживаемость после инфаркта миокарда. Исследователи исследования II испытания подавления сердечной аритмии. N Engl J Med . 1992; 327: 227–33.
6. Wilber DJ, Гаран Х, Финкельштейн Д, Келли Э, Ньюэлл Дж, Макговерн Б, и другие. Остановка сердца вне больницы. Использование электрофизиологического тестирования для прогнозирования отдаленных результатов. N Engl J Med . 1988. 318: 19–24.
7. Мосс А.Дж., Зал WJ, Cannom DS, Добер Дж. П., Хиггинс С.Л., Кляйн Х, и другие.Повышение выживаемости с имплантированным дефибриллятором у пациентов с ишемической болезнью сердца с высоким риском желудочковой аритмии. Исследователи по испытаниям многоцентровой автоматической имплантации дефибриллятора. N Engl J Med . 1996; 335: 1933–40.
8. Сравнение антиаритмической лекарственной терапии с имплантируемыми дефибрилляторами у пациентов, реанимированных после почти смертельных желудочковых аритмий. Исследователи антиаритмических средств и имплантируемых дефибрилляторов (AVID). N Engl J Med .1997; 337: 1576–83.
9. Руководство 2000 по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи. Международный консенсус по науке. Американская кардиологическая ассоциация в сотрудничестве с Международным комитетом по связи по реанимации (ILCOR). Тираж . 2000; 102 (8 доп.): I1–370.
10. Gregoratos G, Чейтлин MD, Конилл А, Эпштейн А.Е., Стипендиаты C, Фергюсон ТБ младший, и другие.Рекомендации ACC / AHA по имплантации кардиостимуляторов и антиаритмических устройств: краткое изложение — отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по имплантации кардиостимуляторов). Тираж . 1998. 97: 1325–35.
11. Тавам М, Левин Дж, Мендельсон М, Гольдбергер Дж. Дайер А, Кадиш А. Влияние беременности на пароксизмальную наджелудочковую тахикардию. Ам Дж. Кардиол . 1993; 72: 838–40.
12. Бродский М, Дориа Р, Аллен Б, Сато Д, Томас Г, Сада М. Новорожденная желудочковая тахикардия при беременности. Am Heart J . 1992; 123 (4 ч. 1): 933–41.
13. Чау Т, Гэлвин Дж. Макговерн Б. Антиаритмическая медикаментозная терапия при беременности и кормлении грудью. Ам Дж. Кардиол . 1998; 82 (4A): 58I – 62I.
14. Onuigbo M, Алихан М.Симпатомиметики, отпускаемые без рецепта: фактор риска сердечных аритмий во время беременности. Саут Мед Дж. . 1998. 91: 1153–5.
15. Eliahou HE, Сильверберг Д.С., Reisin E, Ромем I, Машиах С, Серр DM. Пропранолол для лечения гипертонии при беременности. Br J Obstet Gynaecol . 1978; 85: 431–6.
16. Lydakis C, Губа GY, Биверс М, Биверс Д.Г. Атенолол и рост плода при беременности, осложненной артериальной гипертензией. Ам Дж. Гипертенз . 1999; 12: 541–7.
17. Ссылка MS, Ольшанский Б, Estes NA 3d. Сердечные аритмии и атлет. Curr Opin Cardiol . 1999; 14: 24–9.
18. Марон Б.Дж., Ширани Дж. Полиак ЛК, Матендж Р, Робертс WC, Мюллер ФО. Внезапная смерть молодых конкурентоспособных спортсменов. Клинические, демографические и патологические профили. JAMA . 1996. 276: 199–204.
19.Марон Би Джей, Иснер Дж. М., Маккенна WJ. 26-я конференция Bethesda: рекомендации по определению допуска к соревнованиям спортсменов с сердечно-сосудистыми нарушениями. Целевая группа 3: гипертрофическая кардиомиопатия, миокардит и другие миоперикардиальные заболевания и пролапс митрального клапана. Дж. Ам Кол Кардиол . 1994; 24: 880–5.
20. Митчелл Дж. Х., Haskell WL, Ворон ПБ. Классификация видов спорта. Дж. Ам Кол Кардиол . 1994; 24: 864–6.
21. Ящик CL. Диагностика и лечение аритмий у детей. Педиатр Клиника North Am . 1999; 46: 347–54.
22. Дэнфорд Д.А., Куглер JD, Сделка Б, Случай C, Фридман Р.А., Саул JP, и другие. Кривая обучения радиочастотной абляции тахиаритмий у педиатрических пациентов. Участвующие члены Общества педиатрической электрофизиологии. Ам Дж. Кардиол . 1995; 75: 587–90.
23. Aufderheide TP. Аритмии, связанные с острым инфарктом миокарда и тромболизисом. Emerg Med Clin North Am . 1998. 16: 583–600.
24. Антман Э.М., Браунвальд Э. Острый инфаркт миокарда. В: Braunwald E, ed. Болезни сердца: учебник сердечно-сосудистой медицины. 6-е изд. Филадельфия: Сондерс, 2001: 1114–28.
25. Райан Т.Дж., Андерсон Дж. Л., Антман Э.М., Бранифф Б.А., Брукс NH, Калифф Р.М., и другие.Рекомендации AHA / ACC по ведению пациентов с острым инфарктом миокарда: краткое изложение. Отчет рабочей группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по ведению острого инфаркта миокарда). Тираж . 1996; 94: 2341–50.
26. Эльдар М, Зиевнер З, Goldbourt U, Райхер-Райсс Х, Каплинский Е, Бехар С. Первичная желудочковая тахикардия при остром инфаркте миокарда: клиническая характеристика и летальность.Исследовательская группа СПРИНТ. Энн Интерн Мед. . 1992; 117: 31–6.
27. Гольдберг Р.Дж., Сили Д, Беккер RC, Брэди П, Чен З.Ы., Осганян В, и другие. Влияние фибрилляции предсердий на выживаемость в стационаре и долгосрочную выживаемость пациентов с острым инфарктом миокарда: взгляд в масштабах всего сообщества. Am Heart J . 1990; 119: 996–1001.
Обзор сердечных аритмий — AMBOSS
Последнее обновление: 15 апреля 2021 г.
Ссылки
- Ле Т, Бхушан В, Багга Х.С. Первая помощь для USMLE Step 2 CK . McGraw-Hill Medical ; 2009 г.
- Manolis AS. Суправентрикулярные преждевременные сокращения. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/supraventricular-premature-beats . Последнее обновление: 14 марта 2016 г. Дата обращения: 19 февраля 2017 г.
- Бакстон А. Мультифокальная предсердная тахикардия. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https: // www.uptodate.com/contents/multifocal-atrial-tachycardia . Последнее обновление: 30 сентября 2015 г. Дата обращения: 3 апреля 2017 г.
- Horenstein MS. Узловая эктопическая тахикардия. В: Berger S, Junctional Ectopic Tachycardia . Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/898989 . Обновлено: 13 сентября 2016 г. Дата обращения: 3 апреля 2017 г.
- Ganz LI. Клинические проявления, диагностика и оценка тахикардий с узким комплексом QRS. В: Сообщение TW, под ред. Дата обновления .Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/clinical-manifestations-diagnosis-and-evaluation-of-narrow-qrs-complex-tachycardias . Последнее обновление: 28 сентября 2016 г. Дата обращения: 3 апреля 2017 г.
- Goodacre S, Irons R. Азбука клинической электрокардиографии: предсердные аритмии. BMJ . 2002; 324 (7337): с.594-597.
- Rosen KM. Узловая тахикардия: механизмы, диагностика, дифференциальная диагностика и лечение. Тираж . 1973; 47 (3): с.654-664. DOI: 10.1161 / 01.cir.47.3.654. | Открыть в режиме чтения QxMD
- Бен-Тал А., Шамайлов С.С., Патон Ю.Ф. Оценка физиологического значения респираторной синусовой аритмии: не ограничиваясь эффективностью вентиляции и перфузии. Дж. Физиология . 2012; 590 (8): с.1989-2008. DOI: 10.1113 / jphysiol.2011.222422. | Открыть в режиме чтения QxMD
- Sauer WH. Нормальный синусовый ритм и синусовая аритмия.В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/normal-sinus-rhythm-and-sinus-arrhythmia . Последнее обновление: 15 ноября 2016 г. Дата обращения: 22 февраля 2017 г.
- Homoud MK. Синоатриальная узловая пауза, арест и блокировка выхода. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/sinoatrial-nodal-pause-arrest-and-exit-block . Последнее обновление: 22 января 2018 г. Дата обращения: 13 апреля 2018 г.
- Цзе Г., Лю Т., Ли КХК и др. Синдром тахикардии-брадикардии: электрофизиологические механизмы и будущие терапевтические подходы (обзор). Инт Дж Мол Мед . 2017; 39 (3): с.519-526. DOI: 10.3892 / ijmm.2017.2877. | Открыть в режиме чтения QxMD
- Homoud MK. Синусовая брадикардия. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/sinus-bradycardia Последнее обновление: 11 января 2017 г.Доступ: 3 апреля 2017 г.

