Заболевания надпочечников: осмотр врачом, диагностика и лечение
Надпочечники являются парными железами, непосредственно прилегающими к верхним полюсам почек.
Этот эндокринный орган имеет жизненно важное значение. Гормоны надпочечников отвечают за адаптивные и защитные механизмы, обеспечивают выживание организма в условиях стресса и повышенной нагрузки, отвечают за уровень артериального давления и сопротивления сосудов, регулируют водно-электролитный баланс, определяют реакцию организма на аллергены и воспалительные процессы, участвуют в регуляции обмена веществ, синтезе коллагена и работе репродуктивной системы.
Заболевания надпочечников, как и любых других эндокринных органов, могут проявляться как повышением, так и снижением продукции собственных гормонов. При этом патологический процесс может ограничиваться нарушением синтеза как одного, так и нескольких гормонов надпочечников.
В связи с этим жалобы пациентов с заболеваниями этих органов могут быть очень разнообразными и включать:
- прибавку или снижение веса (при синдроме Кушинга или хронической надпочечниковой недостаточности)
- повышение или снижение артериального давления (при феохромоцитоме, синдроме Конна или болезни Аддисона)
- приступы сердцебиения и жара (при феохромоцитоме)
- боли в животе, тошнота и рвота (при феохромоцитоме, надпочечниковой недостаточности)
- слабость и упадок сил (при хронической надпочечниковой недостаточности)
- потемнение кожных покровов или образование «растяжек» (при болезни Аддисона или синдроме Кушинга)
- характерное перераспределение жировой ткани с изменением внешности (при гиперкортицизме)
- боли в мышцах, парезы и параличи (при первичном гиперальдостеронизме)
- избыточное оволосение и алопеция (при нарушениях продукции половых стероидов) и многое другое
Из-за неспецифичности жалоб при многих заболеваниях надпочечников, такие пациенты, как правило, обращаются не к профильному специалисту (эндокринологу), проходят ненужные обследования и получают неадекватное лечение. Важно отметить, что при обращении пациента с заболеваниями надпочечников от врача требуются определенные знания, позволяющие объединить разрозненные симптомы в единую диагностическую концепцию эндокринного заболевания и назначить адекватное обследования.
Важно отметить, что при обращении пациента с заболеваниями надпочечников от врача требуются определенные знания, позволяющие объединить разрозненные симптомы в единую диагностическую концепцию эндокринного заболевания и назначить адекватное обследования.
Как правило, простого лабораторного определения уровня гормонов надпочечников бывает недостаточно. Об этом важно знать. Информативность эти тесты приобретают лишь в определенных условия, в ходе проведения диагностических проб, в том числе с введением ряда фармакологических препаратов.
Специалисты клиники Рассвет постоянно пополняют и обновляют свои навыки в области диагностики функциональных нарушений надпочечников, что позволяет эффективно, достоверно и с наименьшими затратами поставить верный диагноз и рекомендовать лечение.
Заболевание надпочечников: описание болезни, причины, симптомы, стоимость лечения в Москве
Надпочечники – это парный орган, выполняющий важную роль в работе организма человека. Основная роль – синтез гормонов, отвечающих за функционирование всех систем. Сбой в работе надпочечников вызывает развитие тяжелых заболеваний вплоть до летального исхода.
Основная роль – синтез гормонов, отвечающих за функционирование всех систем. Сбой в работе надпочечников вызывает развитие тяжелых заболеваний вплоть до летального исхода.
Анатомически надпочечники расположены прямо над почками, что и дало им название. Правый имеет треугольную форму, левый – форму полумесяца.
Строение и функционирование надпочечников
В основе надпочечников – две структуры:
Они регулируются нервной системой.
Мозговое вещество
Мозговое вещество – основной источник катехоламиновых гормонов в организме — адреналина и норадреналина.Адреналин – главный гормон при борьбе со стрессами. Увеличение его выработки происходит при положительных и негативных эмоциях, например, при травме, стрессовой ситуации.
При воздействии адреналина организм использует запасы накопленного гормона, что проявляется такими реакциями:
-
резкий прилив сил;
-
учащение дыхания;
-
расширение зрачков.

Человек ощущает себя более сильным, чем обычно, значительно снижается болевой порог.
Норадреналин – тоже гормон стресса, но его выработка происходит перед выработкой адреналина. По воздействию намного слабее. Его функция – регуляция кровяного давления, что стимулирует работу миокарда – сердечной мышцы.
Корковое вещество
Корковое вещество надпочечников состоит из нескольких слоев, каждый из которых выполняет определенную функцию.
-
Сетчатая зона.
-
Пучковая зона.
-
Клубочковая зона.
В сетчатой зоне синтезируются андрогены – половые гормоны. Они ответственны за развитие вторичных половых признаков и влияют на:
-
состояние либидо – полового влечения у мужчин и женщин;
-
уровень холестерина и липидов в крови;
-
отложение жира;
-
увеличение силы и массы мышц.

Независимо от пола, в каждом организме вырабатываются и мужские, и женские половые гормоны. Разница – в их количестве. Например, у женщин синтезируются эстроген и прогестерон, ответственные за репродуктивную функцию – зачатие и рождение детей, но также и тестостерон в небольшом объеме, который считается мужским гормоном.
Пучковая зона
Эта зона ответственна за синтез глюкокортикостероидов. Они отвечают за белковый, углеводный и жировой обмены в организме. Тесно взаимосвязаны с выработкой инсулина и катехоламинов.
Глюкокортикостероиды снижают иммунный ответ, угнетают воспалительные процессы, постепенно подавляя их.
Один из гормонов пучковой зоны – кортизол. Он принимает участие в углеводном обмене, сохраняет энергетические ресурсы организма. Уровень кортизола в организме постоянно меняется – в утренние часы его больше, чем в вечерние или ночью.
Клубочковая зона
Клубочковая зона коры надпочечников отвечает за минеральный обмен в организме.
В клубочковой зоне происходит секреция таких гормонов:
-
Альдостерон. Его функция – в поддержании баланса ионов натрия и калия в крови. Гормон принимает участие в водно-солевом обмене, улучшает циркуляцию крови, увеличивает кровяное давление.
-
Кортикостерон – гормон с малой активностью, участвует в минеральном балансе.
-
Дезоксикортикостерон – тоже регулирует водно-солевой баланс, придает силу скелету и мышечной ткани.
Как проявляются заболевания надпочечников?
При нарушении баланса гормонов в организме происходит сбой в его работе. Симптомы появляются по схеме зависимости, то есть конкретное продуцируемое в надпочечниках вещество отвечает за присущий только ему симптом.
Чтобы избежать тяжелых последствий, необходимо обратиться к врачу при первых признаках заболеваний надпочечников. К ним относятся:
-
слабость в мышцах;
-
постоянную усталость;
-
сильное похудение следствие снижения аппетита;
-
низкую стрессоустойчивость;
-
высокую раздражительность;
-
-
проблемы со сном;
-
головокружение, головные боли.
Далее – наиболее распространенные заболевания надпочечников, которые имеют свои симптомы и причины, требуют определенной тактики лечения.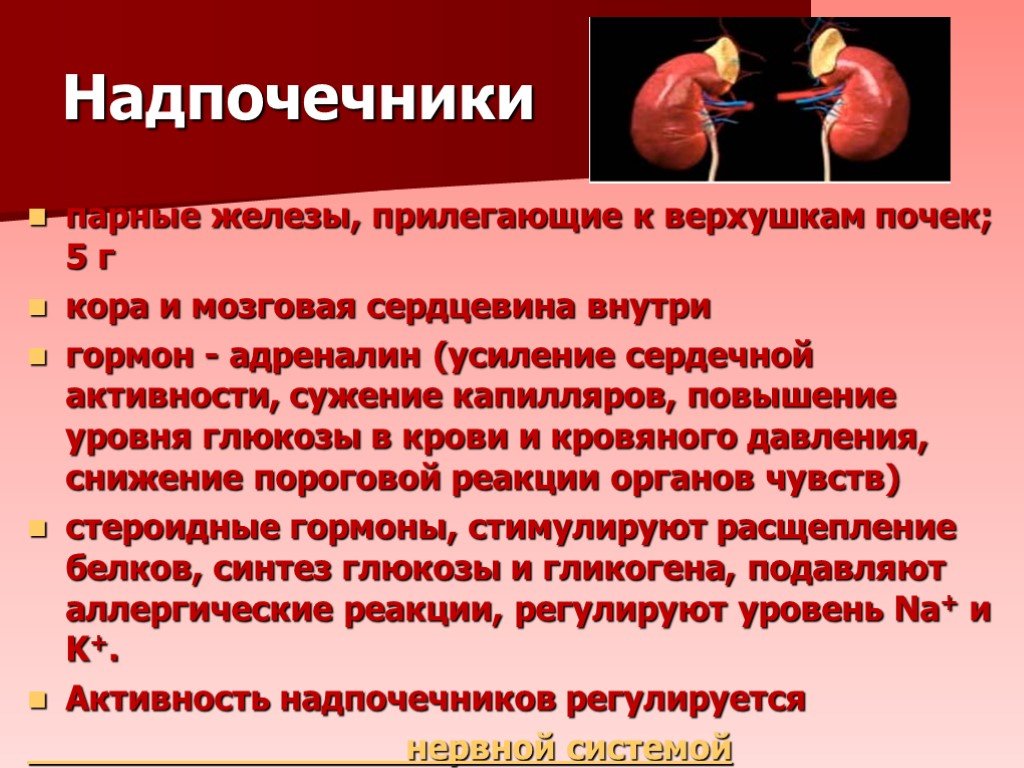
Болезнь Аддисона
Другие названия болезни Аддисона – первичная надпочечниковая недостаточность и гипокортицизм.
Редкая патология, на которую приходится 50 – 100 случаев на один миллион в год. Диагностируют и у женщин, и у мужчин. Средний возраст – от 20 до 40 лет.
При заболевании происходит поражение всех трех зон надпочечниковой коры. Характеризуется дефицитом выработки кортикостероидов. Нарушение синтеза гормонов вызывает серьезные осложнения в организме.
Причина разрушения коры надпочечников – попавшие в организм болезнетворные микроорганизмы – вирусы, бактерии, грибки, а также иммунные нарушения.
Проявления болезни Аддисона:
-
снижение показателей артериального давления;
-
быстрая утомляемость, слабость, отсутствие физических сил;
-
отсутствие аппетита;
-
нарушение работы пищеварительной системы;
-
пигментация кожных покровов, появление темных пятен на слизистых оболочках;
-
озноб;
-
повышение температуры тела.

Для выявления заболевания необходима сдача анализов на уровень кортизола в крови. Проводят обследование состояния коры надпочечников, функционирования желез.
Лечение – прием препаратов с содержанием кортикостероидов на протяжении всей жизни. Возможно введение гидрокортизона внутримышечно.
Болезнь Иценко-Кушинга
Относится к нейроэндокринным патологиям. Причина – сбой работы гипоталамо-гипофизарной системы в результате травмирования головного мозга или перенесенных человеком инфекций. Характеризуется продуцированием излишнего объема кортикостероидов надпочечниками.
Болезнь Иценко-Кушинга – редкая патология. Диагностируют преимущественно у женщин в возрасте от 30 до 45 лет.
Сбой в работе гипоталамо-гипофизарной системы провоцирует нарушения в организме. Утрачивается связь между надпочечниками, гипоталамусом и гипофизом. Сигналы, идущие в гипоталамус, провоцируют избыточную выработку гормонов, высвобождающих адренокортикотропный гормон (АКТГ) в гипофизе, что стимулирует выброс вещества в кровь. Излишнее количество АКТГ влияет на надпочечники, которые начинают усиленного вырабатывать много кортикостероидов.
Излишнее количество АКТГ влияет на надпочечники, которые начинают усиленного вырабатывать много кортикостероидов.
При прогрессировании патологии происходит видимое увеличение гипофиза и надпочечников в размерах.
Признаки болезни Иценко-Кушинга:
-
головные боли, мигрени;
-
прогрессирующая гипертония;
-
атрофия мышц;
-
формирование лунообразной формы лица;
-
отсутствие менструации у женщин;
-
развитие остеопороза;
-
рост волос на лице у женщин.
Для выявления заболевании назначают сдачу анализов крови и мочи, в которых определяется избыточное количество АКТГ и кортизола. Дополнительно проводят инструментальное обследование.
Цель терапии – восстановление нарушенного обмена веществ, нормализация работы гипоталамуса, приведение в норму синтеза кортикостероидов.
Синдром Нельсона
Развивается как следствие операции по удалению надпочечников при прогрессирующей болезни Иценко-Кушинга.
Симптомы заболевания:
-
регулярные головные боли;
-
снижение чувствительности рецепторов вкуса;
-
понижение остроты зрения;
-
гиперпигментация кожных покровов.
Феохромоцитома
Феохромоцитома представляет собой опухоль, развивающуюся в мозговом веществе надпочечников. В ее основе – хромаффинные тела, которые способствует синтезу большого количества катехоламинов.
Причина – артериальная гипертензия и катехоламиновые кризы.
Симптомы феохромоцитомы:
-
высокое артериальное давление, гипертонические кризы;
-
головная боль;
-
повышенное потоотделение;
-
одышка;
-
обезвоживание организма;
-
судороги;
-
кардиомиопатия;
-
высокий уровень сахара в крови.

Для диагностики заболевания назначают анализы для определенияметаболитов катехоламинов в моче и крови. Для выявления образования применяются аппаратные методы – МРТ и ультразвуковое сканирование.
Лечение медикаментозное, направлено на снижение степени выраженности пароксизмальных приступов.
Гиперальдостеронизм
Другие название патологии – синдром Кона. Состояние, при котором в коре надпочечников вырабатывается излишнее количество альдостерона и дезоксикортикостерона.
Причины гиперальдостеронизма – злокачественное образование в коре надпочечников или гиперплазия тканей коры.
Синдром Кона имеет первичную и вторичную степени развития. Симптомы первичной степени заболевания:
-
повышение артериального давления;
-
головные боли;
-
нарушение сердечного ритма;
-
кардиалгия – боли в левой части груди;
-
снижение остроты зрения.

Симптомы вторичной степени возникают в результате избытка калия и дефицита натрия:
-
отеки;
-
хроническая почечная недостаточность;
-
деформация глазного дна;
-
артериальная гипертензия.
Диагностические мероприятия включают определение уровня калия и натрия, альдостерона в крови и моче.
Терапия зависит от результатов проведенного обследования. Чаще это медикаментозное лечение с назначением гормональных препаратов. При наличии опухоли возможно проведение операции.
Гиперплазия коры надпочечников
Это увеличение в размере коры надпочечников, что ведет к усиленному синтезу андрогенов. Основная причина – генетическая, то есть заболевание является врожденным.
Выделяют три основные формы гиперплазии:
-
Простая вирилизирующая.
 Происходит усиление синтеза андрогенов, в результате увеличиваются половые органы, мышечная ткань, ускоренно растут волосы на всем теле независимо от пола больного человека.
Происходит усиление синтеза андрогенов, в результате увеличиваются половые органы, мышечная ткань, ускоренно растут волосы на всем теле независимо от пола больного человека.
-
С синдромом утраты соли. Характеризуется избытком калия и дефицитом других гормонов.
-
Гипертоническая. Происходит избыточное продуцирование андрогенов и кортикостероидов, в результате развивается артериальная гипертензия, ухудшается зрительная функция.
Симптомы гиперплазии коры надпочечников:
-
ранний рост волос на теле и на половых органах;
-
рост меньше нормы;
-
грубый голос;
-
проблемы с памятью;
-
частые психозы;
-
слабость мышечной системы.
Признаки появляются в детском возрасте. Для уточнения диагноза назначают сдачу анализов, лабораторные исследования.
Для уточнения диагноза назначают сдачу анализов, лабораторные исследования.
Лечение медикаментозное, включает постоянный прием гормональных препаратов. При тяжелом течении заболевания показано хирургическое вмешательство.
Недостаточность коры надпочечников
Это нарушение функционирования надпочечников аутоиммунной природы. Бывает двух видов – острая и хроническая.
Хроническая недостаточность коры надпочечников возникает в результате деструктивных изменений в железистых тканях органа. Основные причины – перенесенные инфекционные заболевания, опухоль гипофиза или макроаденома, омертвление или угнетение передней доли гипофиза.
Острая форма развивается на фоне хронической. Самостоятельно почти не возникает, исключение – сепсис или внезапное кровоизлияние в надпочечниках.
Симптомы надпочечниковой недостаточности:
-
слабость, постоянный упадок сил;
-
снижение аппетита, в результате этого – резкое снижение массы тела;
-
гиперпигментация кожных покровов;
-
артериальная гипотензия;
-
снижение уровня сахар в крови;
-
частое мочеиспускание;
-
тошнота, переходящая в рвоту;
-
нехарактерный стул.

Воспаление надпочечников
Воспалительные процессы в надпочечниках возникают чаще всего на фоне туберкулезного поражения их коры. Особенность патологии – в медленном развитии.
Характерные симптомы воспаления:
-
ощущение постоянной усталости;
-
низкая стрессоустойчивость;
-
регулярные ноющие головные боли;
-
неприятный запах изо рта;
-
тошнота, переходящая в рвоту.
При запущенной форме высока вероятность развития хронического воспалительного процесса.
Туберкулез надпочечников
Туберкулез надпочечников – редкая патология. Для нее характерно накапливание кальцинатов в тканях надпочечников.
Чаще диагностируют в детском и подростковом возрасте. Причина – проникновение туберкулезной палочки из зараженных легких в надпочечники через общий кровоток.
Причина – проникновение туберкулезной палочки из зараженных легких в надпочечники через общий кровоток.
Симптомы туберкулеза надпочечников:
-
низкое артериальное давление;
-
нарушение работы желудочно-кишечного тракта, выражающееся диарей, тошнотой с рвотными приступами;
-
гипогликемия;
-
постоянная слабость, ощущение усталости;
-
дистрофия миокарда.
Киста
Это доброкачественное образование в тканях надпочечников. Опухоль появляется редко и становится опасной только при перерождении в злокачественную. Опасно состояние, при котором происходит разрыв кисты надпочечника.
Симптомы опухоли:
-
боли в пояснице, спине, по бокам;
-
нарушение функционирования почек;
-
увеличение надпочечников в размере;
-
повышение артериального давления в результате сдавливания почечной артерии.
Диагностика кисты надпочечников затруднена из-за ее небольших размеров. Выявить патологию можно только при прогрессировании и росте опухоли.
Опасные опухоли
Если киста является доброкачественным образованием, то есть ряд опухолей, склонных к озлокачествлению.
Наиболее частые из них:
-
альдостерома;
-
андостерома;
-
глюкокортикостерома;
-
кортикоэстрома.
Точные причины развития образований установить сложно, но высока вероятность их гормональной активности на фоне следующих провоцирующих факторов:
-
гиперплазия клеток и разрастание тканей надпочечников;
-
избыточное количество продуцируемых гормонов;
-
онкологические заболевания щитовидной железы;
-
заболевания, связанные с врожденными патологиями кожи, глазной оболочки, сосудов головного мозга.
Локализация опухолей различна. Они могут формироваться и в мозговом, и в корковом слоях. Характерные симптомы:
-
высокие показатели артериального давления;
-
опоздание процесса полового развития;
-
частая тошнота, переходящая в рвоту;
-
боли в животе, в области груди;
-
изменение цвета кожи на лице – бледнеет, краснеет, приобретает синюшный оттенок;
-
резкое изменение уровня глюкозы в крови;
-
сухость во рту;
-
судороги;
-
тремор конечностей;
-
повышенная раздражительность, возбудимость;
-
повышенная тревожность, постоянное чувство страха.
Диагностика
Возможности современной медицины позволяют выявить заболевания надпочечников в короткие сроки. При обращении к эндокринологу будет назначено обследование.
Основные лабораторные методы включают:
-
общий анализ крови;
-
общий анализ мочи;
-
сдача проб на содержание гормонов (тестостерон, альдостерон, кортизол, ДЭА-с, АКТГ).
Инструментальные методы диагностики, которые применяют для выявления патологий надпочечников:
-
МРТ или компьютерная томография;
-
ультразвуковое исследование;
-
рентгенологическое исследование головного мозга для определения размеров гипофиза;
-
флебография;
-
лучевое обследование, позволяющее получить полную картину состояния органа.
Как проходит диагностика надпочечников | Блог о здоровье
Некоторые органы можно осмотреть без специальных приборов, но далеко не все. Как осмотреть органы брюшной полости, например, надпочечники, куда инструментами не добраться? Диагностика надпочечников регулярно проводится пациентам с гормональными отклонениями, поэтому и способов определить заболевания этих органов сейчас довольно много.
Роль надпочечников в организме
Надпочечники — органы эндокринной системы. Они вырабатывают одни из самых важных гормонов: адреналин, норадреналин, кортикостероиды и андрогены. Через них надпочечники влияют на:
- физическую и эмоциональную активность,
- кровеносную систему,
- метаболизм,
- иммунитет,
- первичные и вторичные половые признаки.
В каких случаях необходимо пройти обследование?
Если учесть, какую высокую роль надпочечники играют во всех процессах организма, признаки отклонений в их работе очень разнообразны. Обычно, специалисты назначают обследования при следующих симптомах:
- неестественный цвет кожи, её истончение и сухость;
- появление тёмных растяжек в области бёдер;
- похудение конечностей при жировых отложениях на лице и животе;
- повышение артериального давления;
- нарушения водного обмена при нормальном уровне сахара в крови;
- проблемы с половым созреванием у подростков;
- нарушение менструального цикла и бесплодие у женщин, импотенция у мужчин;
- депрессивные и суицидальные настроения.
Все эти симптомы указывают на нарушение гормонального фона. При отсутствии лечения проблемы будут усугубляться. Через гормоны надпочечники влияют на весь организм, а значит и болезни будут прогрессировать во всём теле.
Диагностика надпочечников: какие исследования помогут?
Исследовать состояние этих органов можно при помощи анализов и специального оборудования. Сочетание этих способов диагностики даёт точный результат, по которому специалист сможет назначить верное лечение.
На УЗИ брюшной полости надпочечники рассмотрит только высококвалифицированный врач. Дело в их расположении: они находятся под мышцами, жировой прослойкой и всеми органами. Тем не менее, с помощью УЗИ проверяют железы на наличие опухолей и изменение структуры — и то, и другое на ультразвуковом исследовании видно хорошо.
МРТ органов брюшной полости позволяет сделать чёткие снимки на любом уровне. Магнитно-резонансная томография противопоказана пациентам с металлическими предметами внутри тела (кардиостимуляторы и так далее). Помимо этого, в замкнутых конструкциях может ухудшиться самочувствие у людей, страдающих клаустрофобией. Но, если у вас нет противопоказаний, этот способ диагностики надпочечников окажется очень информативным.
Компьютерная томография считается самым точным методом исследования. В ходе процедуры будет создана объёмная модель надпочечников, что позволит подробно их осмотреть. Обследование занимает совсем мало времени — если МРТ брюшной полости займёт 40 минут, то на КТ уйдёт всего 15 минут. Но есть противопоказания людям, которые весят больше 120 кг, детям и беременным женщинам.
Что касается сдачи анализов, то это может быть:
- общий анализ крови для определения состояния организма;
- анализ крови на гормоны: кортизол, альдостерон, андростендион, прогестерон, тестостерон, АКТГ;
- анализ мочи на гормоны: кортизол, метанефрин, норметанефрин;
- анализ слюны на кортизол.
По содержанию гормонов в крови можно определить, в какую сторону отклонена работа надпочечников. Каждый гормон вырабатывается определённой частью органа. А значит, по результатам анализа можно понять, что именно сейчас работает не так.
Подготовка к обследованию
Перед УЗИ предстоит за пару дней исключить все продукты, провоцирующие метеоризм. Это сырые овощи и фрукты, хлеб, бобовые и газированные напитки. Перед МРТ и КТ подобной подготовки не требуется. Однако, для проведения всех этих исследований, кишечник должен быть пуст.
Анализы на гормоны требуют не только тщательной подготовки, но и конкретного времени забора материала:
- анализы сдаются с утра до 9 часов;
- за два-три дня придётся отказаться от пищи, вызывающей концентрацию адреналина: это бананы, цитрусовые, кофе и шоколад;
- в последние сутки избегайте спорта и физических нагрузок, чтобы не повлиять на уровень кортизола;
- по этой же причине перед сдачей анализа надо хорошо выспаться и прийти в больницу в спокойствии. Если вы за пару дней до назначенного времени испытали сильный стресс или потрясение, то исследование придётся отложить;
- перед сдачей мочи следует тщательно провести все гигиенические процедуры;
- на уровень гормонов могут повлиять лекарства. Обязательно проконсультируйтесь с эндокринологом о сдаче анализов, если вы принимаете что-то каждый день.
Возможно, ваш врач даст дополнительные комментарии, в зависимости от вашего заболевания. Основные рекомендации для успешного обследования:
- отсутствие стресса,
- хорошее настроение,
- правильное питание накануне.
Если хорошо подготовиться, диагностика надпочечников пройдёт успешно, обследования покажут верные результаты и существенно помогут в диагностике заболеваний.
Заболевания надпочечников: симптомы и лечение в Выборгском районе Санкт-Петербурга
О функции надпочечников
Надпочечники – это две железы внутренней секреции, расположенные на вершинах почек. Хоть размер этих желез совсем незначительный и общая масса составляет до 12 грамм, в организме они выполняют очень важные функции. От правильной работы надпочечников зависит функционирование всего организма.
Для чего нужны надпочечники
Надпочечники состоят из наружной оболочки (коры) и внутренней части (мозговое вещество). Кора занимает около 90% объема всей железы, и лишь 10% приходится на мозговое вещество. Вырабатываемые корой и мозговым веществом гормоны абсолютно разные.
Кора синтезирует:
- гормоны, ответственные за водно-солевой обмен
- гормоны, ответственные за обмен углеводов
- половые гормоны.
Мозговое вещество вырабатывает:
- адреналин
- норадреналин
- пептиды.
Каждая из функций надпочечников критически важна для человеческого организма, и сбой при синтезе любого гормона может привести к летальному исходу или к инвалидности.
Заболевания надпочечников
Болезни надпочечников обычно делятся на две подгруппы, в зависимости от строения этого органа:
- заболевания коры
- заболевания мозгового вещества.
Основные группы болезней
- болезни с избыточным синтезом гормонов (гиперфункция), в частности, синдром Иценко-Кушинга, кортикоэстрома, андростерома и др.;
- болезни с недостаточным синтезом гормонов (гипофункция): хроническая и острая надпочечниковая недостаточность;
- дисфункция надпочечников (снижение выработки одних и избыточный синтез других гормонов): различные формы врожденной дисфункции коры надпочечников.
Симптоматика
Симптомы заболеваний надпочечников появляются постепенно.
Вы можете заметить у себя
- повышенную утомляемость,
- слабость в мышцах,
- снижение массы тела,
- тошноту,
- пониженное артериальное давление.
Признаками нарушения работы надпочечников также могут быть: нарушение сна, половая слабость у мужчин, изменение цикла у женщин, шум в ушах, остеопороз и др.
Одним из признаков недостаточной выработки гормонов надпочечниками является потемнение на некоторых участках кожи (складки на руках, локтях, вокруг сосков и др.).
Диагностика и лечение заболеваний надпочечников
Диагностика
1. Для постановки точного диагноза доктор вам обязательно назначит исследование крови на содержание гормонов.
2. Для уточнения структуры надпочечников, их размеров и возможных отклонений следует пройти и УЗИ надпочечников.
3. При недостатке информации назначается томография или рентгенография.
Все эти лабораторные и аппаратные исследования вы можете пройти в нашей клинике в Санкт-Петербурге.
Лечение
Лечение болезней надпочечников назначается после тщательного и всестороннего обследования и определения точного диагноза.
При заболеваниях, характеризующихся недостаточной выработкой гормонов, основным методом лечения является прием гормональных препаратов.
При заболеваниях, сопровождающихся избыточной выработкой гормонов, выяснить причину иногда не удается.
В некоторых случаях причиной избытка гормонов являются новообразования, почти всегда доброкачественные и часто перерастающие в кисту. Лечение новообразований проводят при помощи гамма-облучения, но только после определения точного местоположения при помощи МРТ. В некоторых случаях лечение включает в себя и хирургическое вмешательство.
Заболевания, характеризующиеся избыточной выработкой адреналина, часто вызваны новообразованием в мозговом веществе надпочечников и лечатся удалением опухоли.
Профилактика заболеваний надпочечников
- Основной причиной большинства заболеваний надпочечников являются стрессы и нервное истощение. Исходя из этого, лучшей профилактикой является уменьшение количества стрессовых ситуаций за счет нормализации обстановки в семье и в рабочем коллективе.
- Чрезмерное применение антибиотиков также приводит к нарушениям в работе железы.
- Болезни надпочечников часто возникают как следствие других заболеваний организма.
Внимательно относитесь к своему здоровью, своевременно обращаясь к врачу эндокринологу при появлении любых симптомов, и это позволит вам сохранить здоровье на долгие годы.
Городская клиническая больница им. Ф.И. Иноземцева
Надпочечники – парный орган, справа и слева они расположены над почками, лежат в забрюшинной клетчатке. Правый надпочечник треугольной формы, расположен над верхним полюсом правой почки, непосредственно примыкая к нижней полой вене. Левый надпочечник имеет полулунную форму, расположен частично над верхним полюсом левой почки, соприкасается с поджелудочной железой, селезенкой, кардиальной частью желудка. Кровоснабжаются надпочечники большим количеством артерий. Венозная кровь оттекает по центральной надпочечниковой вене (справа впадает непосредственно в нижнюю полую вену, слева – в левую почечную вену).
Гормоны надпочечников
В мозговом слое надпочечника вырабатываются:
- Адреналин – важный гормон в борьбе со стрессом. Активация данного гормона и его выработка увеличивается как при положительных эмоциях, так и стрессе, травмах. Под влиянием адреналина могут увеличиваться и расширяться зрачки, дыхание становится учащенным, увеличивается артериальное давление, ощущается прилив сил. Повышается сопротивляемость к болевым ощущениям.
- Норадреналин – гормон стресса, который считают предшественником адреналина. Оказывает меньшее воздействие на организм, участвует в регуляции артериального давления, что позволяет стимулировать работу сердечной мышцы
Корковое вещество надпочечников вырабатывает гормоны класса кортикостероидов, которые разделяют на три слоя: клубочковый, пучковый, сетчатая зона. Гормоны клубочковой зоны вырабатывают:
- Альдостерон – гормон отвечающий за обмен ионов калия и натрия в крови человека. Участвует в водно-солевом обмене, способствует увеличению циркуляции крови, повышает артериальное давление
- Кортикостерон – малоактивный гормон, участвует в водно-солевом балансе
- Дезоксикортикостерон – гормон, повышающий сопротивляемость в организме человека, придает силу мышцам и скелету, также регулирует водно-солевой баланс
Гормоны пучковой зоны надпочечников:
- Кортизол – гормон сохраняющий энергетические ресурсы организма, участвует в углеводном обмене. Уровень кортизола часто подается колебаниям, так утром его намного больше чем вечером
- Кортикостерон – (см. выше) также вырабатывается пучковой зоной
Гормоны сетчатой зоны:
- Андрогены – половые гормоны, влияющие на половые признаки: половое влечение, увеличение мышечной массы и силы, жировые отложения, уровень липидов и холестерина в крови
Исходя из вышеизложенного – гормоны надпочечников выполняют важную функцию в организме человека, их избыток либо дефицит может привести к нарушению во всем организме.
Болезни надпочечников можно разделить на патологию формы – опухоли, кисты и функции – альдостерома, кортикостерома, феохромоцитома, андростерома, эстрома. Помочь диагностировать заболевания надпочечников или выявить нарушения в их функциональности можно при помощи ряда обследований, которые назначает врач после собранного анамнеза. Для постановки диагноза врач определяет гормоны надпочечников, позволяющий выявить избыток или дефицит последних. При опухолях надпочечников основной скрининговый метод диагностики – УЗИ, однако более точную картину дает КТ или МРТ органов брюшной полости и забрюшинного пространства. Результаты обследования позволяют составить полную картину заболевания, определить причину, выявить те или иные нарушения в работе надпочечников и других органах и соответственно назначить лечение, которое может проводится как консервативным методом, так и оперативным вмешательством
Заболевания надпочечников:
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие повышенного выделения опухолью из коры надпочечников гормона кортизола. Выработку кортизола и кортикостерона регулирует гипофиз путем выработки адренокортикотропного гормона. Деятельностью гипофиза управляют гормоны гипоталамуса – статины и либерины. Данная многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов, нарушение одного из звеньев может вызвать гиперсекрецию гормонов коры надпочечников, что приведет к развитию синдрома Иценко-Кушинга. В отличие от болезни Иценко-Кушинга синдром проявляется первичным увеличением гиперфункции коры надпочечника, в то время как при болезни Инценко-Кушинга в основе лежит АКТГ-продуцирующая аденома гипофиза. В 20 % случаев причиной синдрома Иценко-Кушинга является опухоль их коры надпочечника. Наиболее характерный признак синдрома – ожирение по кушингоидному типу (жировые отложения на лице, шее, груди, животе, спине при относительно худых конечностях), лицо становится красно-багрового цвета, наблюдается атрофия мышц, снижение тонуса и силы мускулатуры. Диагностика: определение экскреции кортизола в суточной моче, определение кортизола в крови, определение АКТГ в крови, проводят малую дексаметазоновую пробу(в норме прием дексаметазона снижает уровень кортизола, при синдроме Иценко-Кущинга снижения не происходит), выполняют КТ или МРТ органов брюшной полости. При наличии новообразования в надпочечнике проводится хирургическое лечение. Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердченых гликозидов. При болезни Иценко-Кушинга проводится оперативное лечение аденомы гипофиза.
Синдром Конна (первичный гиперальдостеронизм, альдостерома) – симптомокомплекс, обусловленный большей продукцией альдостерона корой надпочечника. Причиной чаще всего является опухоль надпочечника, реже – гиперплазия клубочковой зоны коркового слоя. У больных уменьшается количество калия и увеличивается концентрация натрия в крови, из-за этого повышается артериальное давление.
Впервые синдром был описан ученым из Америки Конном в 1955 году, благодаря чему и получил свое название.
Симптомы: слабость, утомляемость, тахикардия, судороги, головная боль, жажда, парестезии конечностей, повышение артериального давления.
Синдром Конна сопровождается признаками поражения сердца и сосудов, почек, мышечной ткани. Артериальная гипертензия бывает злокачественной и устойчивой к гипотензивной терапии.
Диагностика: исследование электролитов крови (высокий натрий, низкий калий в крови), увеличение уровня альдостерона в плазме, подсчет суточного диуреза, определение уровня ренина в крови, соотношение активности альдостерона плазмы и ренина, определение уровня альдостерона в суточной моче, КТ или МРТ органов брюшной полости – определение новообразований в надпочечниках.
Лечебные мероприятия направлены на коррекцию высокого артериального давления, метаболический расстройств, а также на предотвращение возможных осложнений, обусловленных высоким артериальным давлением и снижением калия в крови. Консервативная терапии радикально не способна улучшить состояния пациентов, полное выздоровление происходит только после оперативного удаления опухоли.
Феохромоцитома – гормонально активная опухоль, активно секретирующая адреналин и норадреналин. Феохромоцитома приводит к выбросу в кровь адреналина или норадреналина, которые приводят к развитию специфических нарушений у пациентов – стойкое кризовое повышение артериального давления (иногда более 200/100 мм.рт.ст.), не поддающееся гипотензивной терапии, учащенное сердцебиение. Чаще всего феохромоцитома представлена опухолью надпочечника. Диагностика основывается на лучевых и гормональных методах исследования. Лучевая диагностика: КТ или МРТ органов брюшной полости и забрюшинного пространства. Гормоны: производится определение уровня хромогранина А, АКТГ, альдостерона, ренина, кортизола крови, определение метанефринов, норметанефринов в суточной моче. Заподозрить феохромоцитому позволяет наличие образование в надпочечнике, повышение уровня метанефринов и норметанефринов в суточной моче. Основной метод лечения при феохромоцитоме – адреналэктомия с опухолью. Подготовке к операции уделяется отдельное внимание – задачами предоперационной подготовки пациентов с феохромоцитомой являются нормализация уровня артериального давления, устранение опасных его колебаний в течение суток, урежение сердечного ритма. В качестве основного препарата, используемого для подготовки к операции, используется доксазозин (кардура). Препарат назначается не менее, чем за 2 недели до планируемой операции. Метод доступа при оперативное лечении зависит от размеров опухоли, расположении, гормональной активности
Эстрома – опухоль коры надпочечника, продуцирующая в большом количестве женские половые гормоны – эстрогены. Как правило эти опухоли злокачественные. Эстромы встречаются очень редко, клинически они проявляются у лиц мужского пола импотенцией, двусторонней гинекомастией, фенимизацией телосложения, иногда гипотрофией яичек. У большинства больных наряду с феминизацией имеются признаки гиперсекрецией глюко- и минералокортикоидов. Поэтому диагностика заключается в исследовании специфических гормонов в крови, выполнение КТ или МРТ органов брюшной полости. Лечение оперативное – удаление опухоли надпочечника.
Андростерома – гормонально активная опухоль надпочечника, вырабатывающая в больших количествах мужские половые гормоны. Картина заболевания у женщин характеризуется расстройством менструального цикла (аменореей или олигоменорей), гипертрофией клитора, оволосением лица и тела, маскулинизацией фигуры, огрубением голоса, иногда облысением головы по мужскому типу. У отдельных больных могут наблюдаться гипертония и расстройства углеводного обмена в виде гипергликемии и умеренно выраженного повышения сахара в моче. У мужчин андростерома встречаются крайне редко и не проявляются какими-либо внешними признаками, поэтому диагноз у них устанавливают в поздней стадии заболевания. Диагностика заключается в выполнении КТ органов брюшной полости или МРТ органов брюшной полости, содержании высокого титра андрогенов и их метаболитов в суточной моче. Лечение – удаление опухоли надпочечника
Гормонально неактивная опухоль надпочечника – образование надпочечника, чаще всего носящая доброкачественный характер, не продуцирующая в высоком количестве гормоны. Данные опухоли надпочечника могут быть различного размера. Пациентам с гормонально неактивными образованиями в надпочечнике менее 3 см показано наблюдение, исследование гормонов в динамике. При размерах опухолей более 3 см, либо при росте опухоли более 1 см за год показано лечение оперативным путем. Диагностика включает в себя гормональные и биохимические анализы крови и мочи, КТ или МРТ органов брюшной полости.
Хирургическое лечение заболеваний надпочечников:
В настоящее время операции на надпочечниках могут быть выполнены традиционным «открытым» доступом, либо с использованием высокотехнологических методов (эндоскопические операции). Стандартным доступом для адреналэктомии чаще всего являются люмботомия или лапаротомия – достаточно травматичные и трудоёмкие вмешательства. Так же могут использоваться такие доступы как чрездиафрагмальные, поддиафрагмальные, трансторакальные. Центр эндокринной хирургии широко использует эндоскопические методики в хирургии надпочечников, которые могут быть как лапароскопические, так и внебрюшинным доступом. Эндоскопические методики по сравнению с «открытой» операцией менее травматичные: при эндоскопических операциях 3 или 4 прокола по 1 см, пациенты меньше находятся на стационарном лечении, восстановительный сокращается в 2-3 раза. Вид оперативного вмешательства чаще всего определяется размером опухоли.
Заболевания надпочечников — причины, симптомы, диагностика, лечение эндокринных патологий
04 Апреля 2012 г.
Заболевания надпочечников считаются тяжелыми эндокринными патологиями, т.к. приводят к серьезным нарушениям в работе многих органов и систем организма человека.
Надпочечники представляют собой небольшие парные органы, расположенные над верхними полюсами почек. Главная задача надпочечников – выработка гормонов, осуществляющих жизненно важные процессы в организме (глюкокортикоидов, минералкортикоидов, эстрогенов, адреналиа и норадреналина и др.)
Основные причины заболеваний надпочечников связаны, как правило, с чрезмерной выработкой или дефицитом гормонов самих надпочечников или гормонов гипофиза (АКТГ).
Наиболее распространенные заболевания надпочечников
- Болезнь Иценко-Кушинга (гиперкортицизм).
- Болезнь Аддисона (гипокортицизм).
- Гиперальдостеронизм.
- Феохромоцитома, феохромобластома (опухоли надпочечников).
- Острая недостаточность коры надпочечников (синдром Нельсона).
- Врожденная гиперплазия коры надпочечников (адреногенитальный синдром).
Болезнь Иценко-Кушинга (гиперкортицизм)
Болезнь Иценко-Кушинга – характеризуется избыточной выработкой адренокортикотропного гормона (АКТГ), вырабатываемого гипофизом. Гиперкортицизм часто возникает после родов в результате нарушения секреции АКТГ, а также вследствие травматического или инфекционного поражения головного мозга.
Симптомы при болезни Иценко-Кушинга: резкий набор веса; ожирение на плечах, животе, лице, спине; атрофия мышц; сухость и истончение кожи; избыточное оволосение; появление стрий – багровых растяжек на бедрах, груди, животе; артериальная гипертензии – повышение артериального давления.
В основном болезнью Иценко-Кушинга страдают женщины в возрасте 25-40 лет (в 5-8 раз чаще, чем мужчины). В некоторых случаях гиперкортицизм носит идиопатический характер (т.е. причину заболевания установить не удается).
Болезнь Аддисона (гипокортицизм)
Болезнь Аддисона (бронзовая болезнь, хроническая недостаточность коры надпочечников) – эндокринная патология, при которой наблюдается снижение или полное прекращение секреции гормонов надпочечников.
В числе причин болезни Аддисона называются аутоиммунные процессы, туберкулез надпочечников, длительная гормональная терапия, некоторые грибковые заболевания, саркоидоз (системное воспалительное заболевание с преимущественным поражением легких), амилоидоз (нарушение белкового обмена), СПИД, адренолейкодистрофия, хирургическое удаление надпочечников. Гипокортицизм наблюдается у мужчин и женщин преимущественно в возрасте 30-40 лет.
Симптомы болезни Аддисона: физическая и умственная утомляемость, гиперпигментация кожных покровов, меланодермия (золотисто-коричневый цвет кожи), снижение аппетита и потеря веса, тошнота и рвота, диарея, боли в животе, тахикардия (учащение частоты сердечных сокращений), гипотония (пониженное артериальное давление), экстрасистолия (вид аритмии), снижение уровня сахара в крови, снижение либидо (полового влечения).
Острая надпочечниковая недостаточность (адиссонический криз)
Основная причина развития острой недостаточности коры надпочечников – хроническая надпочечниковая недостаточность (например, если больной перестает принимать кортикостероиды по причине нехватки собственных). Также адиссонический криз возникает при травмах, операциях, острых инфекционных заболеваниях, при смене климата, тяжелой физической нагрузке, сильном психоэмоциональном стрессе, при остром кровоизлиянии в надпочечники, при инфаркте надпочечников, при менингите, сепсисе, сильной кровопотере, ожоговой болезни и др.
Симптомы адиссонического криза: резкое развитие гипотонии (снижение артериального давления), обильный пот, «похолодание» в конечностях, внезапная слабость, аритмия, тошнота и рвота, сильные боли в животе, диарея, редкое мочеиспускание (олигоанурия), нарушение сознания, галлюцинации, обморок с дальнейшим развитием комы. Состояние требует оказания квалифицированной медицинской помощи и срочной госпитализации.
Врожденная гиперплазия коры надпочечников (адреногенитальный синдром)
Врожденная гиперплазия коры надпочечников возникает в результате дефекта ферментной системы 21-гидроксилазы – фермента, участвующего в синтезе кортизола и альдостерона. Классифицируют вирильную (простую, компенсированную) и сольтеряющую (менее распространенную) формы адреногенитального синдрома.
Симптомы адреногенитального синдрома: гирсутизм (избыточное оволосение у женщин по мужскому типу), олигоменорея (нерегулярные или неустойчивые менструации), аменорея (отсутствие менструаций), часто – уменьшение размеров молочных желез, матки и яичников, гипертрофия клитора. Врожденная гиперплазия коры надпочечников является одной из причин развития бесплодия.
Чрезмерная гиперкалиемия (повышенное содержание калия), развивающаяся при адреногенитальном синдроме, ведет к возникновению мышечного паралича. Более опасны нарушения сердечного ритма (вплоть до остановки сердца). Нарушение водно-солевого баланса ведет к развитию коллапса (критическому состоянию, угрожающему жизни), не исключен летальный исход.
Гиперальдостеронизм
Гиперальдостеронизм – эндокринная патология, характеризующаяся чрезмерной секрецией гормона альдостерона. Гиперальдостеронизм возникает в случае наличия аденомы – опухоли, продуцирующей альдостерон, а также в случае нарушений в других тканях (гипонатриемия, гиперкалиемия, гиперсекреция АКТГ и др.)
Симптомы гиперальдостеронизма: артериальная гипертензия (повышение артериального давления), гиперволемия (увеличение объема циркулирующей крови и плазмы), отеки, мышечная слабость, запоры, тетания (судорожные приступы).
Феохромоцитома (хромаффинома)
Феохромоцитома – опухоль (доброкачественная или злокачественная) ткани надпочечников. Феохромоцитомой страдают люди любого возраста, но чаще – женщины в возрасте 25-50 лет. В детском возрасте чаще встречается у мальчиков. Может иметь наследственный характер, однако чаще всего причины остаются неизвестными. Феохромоцитома может сочетаться с другими опухолями – раком щитовидной железы, аденомой околощитовидных желез или опухолями слизистых, кишечника. Феохромоцитома озлокачествляется в 10% случаев, практически не дает метастазирования.
Симптомы феохромоцитомы: кризы с резким повышением артериального давления, ощущение страха, беспокойство, дрожь, озноб, бледность кожных покровов, боль за грудиной, боль в области сердца, головная боль, тошнота и рвота, тахикардия и экстрасистолия, потливость, сухость во рту. Осложнениями криза являются кровоизлияние в сетчатку глаза, отек легких, нарушение мозгового кровообращения.
Диагностика и лечение заболеваний надпочечников в ГУТА КЛИНИК
В ГУТА КЛИНИК используются самые современные методы диагностики и лечения заболеваний надпочечников. Мы специализируемся не только на лечении заболеваний надпочечников, но также на диагностике и лечении других эндокринных патологий – при заболеваниях щитовидной железы, при нарушениях обмена веществ, ожирении, климактерическом синдроме, сахарном диабете.
Проводится лабораторная диагностика уровня гормонов в крови и моче, специальные тесты и инструментальные исследования (УЗИ, компьютерная томография и др.)
Поскольку заболевания надпочечников в основном связаны со сниженным или, наоборот, повышенным уровнем гормонов надпочечников, основным методом лечения заболевания надпочечников является гормонокорригирующая терапия с динамическим наблюдением за общим состоянием здоровья пациента.
Гормональная терапия назначается строго по показаниям после проведения тщательной диагностики. Учитываются пол, возраст, характер, степень тяжести, течение и форма заболевания, а также другие факторы.
В некоторых случаях по показаниям назначается адреналэктомия (удаление надпочечников). Хирургическое лечение заболеваний проводится на уровне мировых стандартов, позволяя пациенту сохранить высокое качество жизни.
Доверьте свое здоровье опытным эндокринологам ГУТА КЛИНИК!
Лечение надпочечников, онлайн-запись на прием к эндокринологу – МЕДСИ
Симптомы заболеваний надпочечников зависят от конкретной патологии. В самом начале пациенты отмечают признаки переутомления, которые усугубляются по мере прогрессирования заболевания:- Слабость, недомогание
- Повышенная утомляемость
- Повышенная раздражительность
- Понижение или повышение артериального давления
- Нарушение сна
- Снижение аппетита и веса
- Тошнота, рвота
Эндокринологи МЕДСИ в своей практике чаще всего сталкиваются с проблемой объемных образований надпочечников. Их симптомы связаны с размерами образования, потенциалом злокачественности и с наличием или отсутствием гормональной активности.
Симптомы злокачественности опухоли надпочечника типичны для всех онкопатологий: снижение аппетита и веса, боли в брюшной полости и пояснице. К счастью, злокачественные опухоли надпочечников (адренокортикальный рак, злокачественная феохромоцитома) встречаются редко – в 1-2% случаев заболеваний опухолями надпочечников. При своевременной диагностике и, соответственно, лечении возможно полное излечение пациентов.
В большинстве случаев выявления доброкачественных гормонально-неактивных опухолей надпочечников требуется динамическое наблюдение.
Тщательного лабораторного обследования требуют пациенты, отмечающие у себя симптомы гормональной активности опухоли:
- Артериальная гипертензия, особенно кризовое течение
- Тахикардии
- Профузная потливость
- Мышечная слабость и судороги
- Развитие и прогрессирование ожирения с перераспределением жировой ткани в области живота
- Появление багровых «растяжек» на коже
- Избыточное оволосение, особенно на лице
Особое внимание и дообследование необходимо в случаях с отягощенной наследственностью, к которым относятся:
- Раннее развитие артериальной гипертензии, инсультов и инфарктов у родственников (в возрасте до 50 лет)
- Развитие у близких родственников вторичных форм артериальной гипертензии, связанных с заболеваниями надпочечников
Типы заболеваний надпочечников, симптомы и лечение
Главная »Медицинские услуги UCF» Эндокринолог в Орландо » Типы заболеваний надпочечников, симптомы и лечение
Типы заболеваний надпочечников, симптомы и лечение
Что такое надпочечники?Наши тела — сложные творения переплетенных систем, которые должны работать вместе, чтобы жизнь продолжалась. Когда только одна функция выходит из строя или нарушается, наша жизнь и средства к существованию могут быть брошены в штопор.
Менее известный кусок гораздо большей головоломки — надпочечники. Хотя мы относительно не знаем об их существовании на протяжении нашей повседневной жизни, они действуют как регулирующие субъекты всей системы. Часто возникают боли в животе, горле или скованность суставов, но обычно мы не страдаем от боли в надпочечниках. Обычно эти две тихие железы под прикрытием выполняют свою работу, не вызывая особой суеты.
Маленькие надпочечники треугольной формы расположены над каждой почкой и состоят из двух частей — коры и продолговатого мозга.Кора надпочечников составляет большую часть каждого надпочечника и разбивается на три определенные зоны, которые производят определенные жизненно важные гормоны. Кора также играет важную роль в функции надпочечников, вырабатывая гормоны стресса. Вся железа завернута в защитную жировую капсулу. Железы обвивают верхнюю часть каждой почки, как перчатку.
Хотя надпочечники больше всего известны выработкой адреналина — гормона, который выделяется в стрессовых ситуациях, вызывая рефлекс «бей или беги», он также производит кортикостероидные гормоны.Эта группа гормонов включает глюкокортикоиды и минералокортикоиды, которые отвечают за регулирование реакций иммунной системы, борьбу с воспалениями, мониторинг функций сердца и преобразование жиров, белков и углеводов в энергию.
Помимо этих важнейших функций, главный минералокортикоидный гормон — альдостерон — уравновешивает соль и воду в кровотоке, регулируя кровяное давление в организме. Без альдостерона почки теряют слишком много натрия и воды, что может вызвать падение артериального давления или опасное для жизни обезвоживание.
Надпочечники также выделяют половые гормоны, андрогены и эстроген. У мужчин надпочечники обеспечивают правильное формирование половых органов в детстве. У женщин секреция половых гормонов отвечает за рост волос на теле в период полового созревания.
Что такое заболевания надпочечников?Заболевания надпочечников варьируются в зависимости от причин и лечения, однако они могут серьезно препятствовать развитию человека как физически, так и умственно.К следующим заболеваниям надпочечников относятся:
- Болезнь Аддисона. Это нарушение надпочечниковой недостаточности вызвано недостаточной производительностью надпочечников и обычно вызвано ранее существовавшим аутоиммунным заболеванием, таким как ВИЧ, волчанка и диабет I типа. Неспособность производить достаточное количество гормонов, в том числе кортизола и альдостерона, может привести к усталости, тошноте, мышечной слабости и, в конечном итоге, к аддисонскому кризису или надпочечниковому кризису — опасной для жизни ситуации, требующей немедленного лечения и госпитализации.
- Болезнь Кушинга. Прямо противоположно болезни Аддисона, болезнь Кушинга вызывается гиперпродукцией гормонов надпочечниками. Они отправляют слишком много кортизола в кровоток, вызывая ожирение, высокое кровяное давление, чрезмерную растительность на лице, нерегулярные менструальные циклы и склонность к синякам. Эти симптомы могут абсолютно отрицательно сказаться на качестве жизни и требуют профессиональной диагностики, наблюдения и лечения.
- Инцидалома надпочечников. Вызванные новообразованиями или опухолями надпочечников, эти образования могут выделять дополнительные гормоны и наносить ущерб организму. Для их удаления часто требуется хирургическое вмешательство.
- Феохромоцитомы. Люди с этим заболеванием надпочечников страдают опухолями, которые растут в мозговом веществе, что приводит к гиперпродукции адреналина и норадреналина. Избыток этих гормонов вызывает высокое кровяное давление, что в конечном итоге может вызвать сердечный приступ или инсульт.
- Опухоли гипофиза. Расположенный в основании мозга, гипофиз также отвечает за высвобождение гормонов в наш организм. Некоторые гормоны, в том числе адренокортикотропные, заставляют надпочечники перекачивать кортизол в кровоток. Отсутствие связи между гипофизом и надпочечниками из-за доброкачественных или злокачественных опухолей может вывести из строя всю систему.
- Подавление надпочечников. Использование стероидов часто приводит к подавлению работы надпочечников.Поскольку стероиды имитируют кортизол, можно уведомить надпочечники о том, что они выделяют меньше этого кортизола. Когда прием стероидов немедленно прекращается, надпочечники могут не получить сообщение о необходимости начать производство кортизола. Гормональный дисбаланс может сохраняться и продолжаться в течение недель или даже месяцев, пока надпочечники снова не выровняются.
Заболевания надпочечников могут проявляться по-разному.Симптомы могут различаться в зависимости от индивидуальных и ранее существовавших состояний, но часто включают следующее:
- Потеря веса
- Мышечная слабость
- Усталость
- Потемнение кожи
- Головные боли
- Тошнота
- Рвота
- Диарея
- Тяга к соленой пище
- Язвы во рту
- Боль в животе 4
- Запор
- Боль в животе и потеря веса. Гормоны, вырабатываемые надпочечниками, контролируют наш аппетит и процесс обработки пищи. Когда они чрезмерно активны или недостаточно продуцируются, это может привести к проблемам с пищеварением и может помешать вашему организму собирать необходимые ему питательные вещества из пищевых источников.
- Высокое артериальное давление. Хотя этот симптом может указывать на широкий спектр заболеваний, он особенно характерен для заболеваний надпочечников в сочетании с низким уровнем натрия, головными болями и покраснением лица.Избыточное производство гормонов может нарушить особый баланс воды и соли в кровотоке, вызывая заоблачный уровень артериального давления.
- Усталость и слабость. Эти симптомы болезни Аддисона, в частности, могут указывать на основную проблему, требующую немедленного внимания. Недостаток гормонов может вызвать падение артериального давления, ослабление мышц и общую усталость. Многие, у кого в конечном итоге диагностируется болезнь Аддисона, часто сначала испытывают аддисонский кризис, который предупреждает врачей о надпочечниковой недостаточности.
Факторы риска заболеваний надпочечников могут быть разными, но в большинстве случаев они вызваны лежащими в основе аутоиммунными заболеваниями. Другие предопределяющие факторы могут включать:
- Хронические заболевания, включая туберкулез
- Предыдущие инфекции
- Операции по удалению части надпочечников
- Аутоиммунные заболевания, такие как болезнь Грейвса, волчанка или ВИЧ
- Некоторые противогрибковые препараты
Диагноз различных заболеваний надпочечников может варьироваться в зависимости от конкретного случая.Однако первоначальный процесс обычно начинается с разговора со своим лечащим врачом о симптомах, которые вы испытываете. Ведение журнала конкретных симптомов и их возникновения может лучше помочь вашему лечащему врачу в диагностике, мониторинге и лечении заболеваний надпочечников.
После обсуждения симптомов ваш врач может назначить анализ крови для проверки уровня калия и натрия. Они также могут проводить визуализацию, в том числе МРТ или компьютерную томографию, которые могут обнаружить потенциальные опухоли, вздутие живота или другие проблемы, связанные с расстройствами надпочечников.
Лечение заболеваний надпочечников, при которых опухоли проявляются либо на самих железах, либо на гипофизе, обычно включает хирургическое вмешательство. Операция может быть малоинвазивной в зависимости от размера или тяжести опухоли. Плюсы этого лечения включают точное полное удаление указанных опухолей, и пациентам могут не потребоваться дополнительные операции. Обратной стороной хирургического вмешательства могут быть факторы риска, включая инфекцию и время выздоровления.
Подавление гормонов или заместительная терапия дает облегчение тем, кто страдает от болезни Аддисона или Кушинга.Пациентам с болезнью Аддисона ваш врач может назначить ежедневные лекарства, которые дополняют естественную выработку гормонов надпочечниками. Отказ от приема этого лекарства может привести к кризу надпочечников. Люди с болезнью Кушинга могут принимать лекарства, которые помогают подавить гиперпродукцию гормонов. Многие из них добились успеха в лечении заболеваний надпочечников с помощью гормональных препаратов и стали жить счастливой и здоровой жизнью. Однако для некоторых лекарства по рецепту могут быть дорогими или могут вызывать другие симптомы, связанные с конкретным лекарством.
В случае опухолевых заболеваний надпочечников есть шанс на излечение. При раннем обнаружении и удалении рак надпочечников можно полностью остановить. То же самое и с опухолями гипофиза. Инвазивная хирургия через ноздри может удалить эти новообразования и восстановить нормальное функционирование. Если не лечить, раковые опухоли могут распространиться на другие внутренние органы и создать опасные для жизни проблемы.
UCF Health Services предлагает пациентам медицинское обслуживание премиум-класса по доступным ценам. Наша команда врачей, практикующих медсестер и других медицинских специалистов сотрудничает, чтобы обеспечить превосходное медицинское обслуживание.Чтобы получить услуги эндокринологии Орландо, посетите наш портал для пациентов и запишитесь на прием. UCF Health предлагает не только профилактическую помощь, но и лечение эндокринных заболеваний, таких как заболевания надпочечников. Свяжитесь с нами сегодня, чтобы узнать больше.
Заболевания надпочечников: болезнь Аддисона и многое другое
Надпочечники , также называемые надпочечниками, представляют собой небольшие треугольные железы, расположенные на вершине каждой почки (по одной с каждой стороны), размером около полдюйма в высоту и 3 дюйма в длину.Надпочечник состоит из двух частей: внешней области, называемой корой надпочечников, и внутренней области, называемой мозговым веществом надпочечников.
Функция надпочечников
Две части надпочечников, т. Е. Кора надпочечников и мозговое вещество надпочечников, выполняют разные функции. Кора надпочечников производит глюкокортикоиды (то есть кортизол), минералокортикоиды (то есть альдостерон) и андрогены (ДГЭА и андростендион). Кортизол, гормон, необходимый для жизни, оказывает важное влияние на сердце, артериальное давление, иммунитет, обмен веществ, кости и нервную систему.И дефицит кортизола, и его перепроизводство вызовут серьезные проблемы. Альдостерон необходим для баланса жидкости и электролитов (солей), и его избыток может иметь клинические последствия. Андрогенные гормоны надпочечников вызывают проблемы, в основном, у женщин. Мозговое вещество отвечает за выработку адреналина и норадреналина (адреналина), влияя на кровяное давление, сердце и обмен веществ. Избыточная функция мозгового вещества вызовет проблемы.
Регулирование гормонов надпочечников
Кортизол секретируется надпочечниками в ответ на циркадную и стресс-индуцированную стимуляцию адренокортикотропным гормоном (АКТГ), секретируемым гипофизом.Гипофиз — это главная железа эндокринной системы, расположенная у основания мозга. Секреция альдостерона регулируется системой, называемой ренин-ангиотензин, и концентрацией калия, тогда как гипофиз является лишь второстепенным модулятором.
Таким образом, нарушения надпочечников включают: недостаточность надпочечников (дефицит секреции, особенно кортизола), гиперпродукцию гормонов надпочечников, в основном вызываемую опухолями надпочечников (феохромоцитома, альдостеронома, андроген-продуцирующие опухоли) и другими опухолями надпочечников без гиперпродукции гормонов.Рак надпочечников и метастазы
Рак надпочечников (первичная карцинома надпочечников) — это редкая агрессивная форма рака, при которой раковые клетки обнаруживаются в коре надпочечников, внешнем слое надпочечников.
Диагностика рака надпочечников
Симптомы включают боль в животе, потерю веса и / или связанные с гиперпродукцией гормонов, таких как кортизол и андрогены (высокое кровяное давление, высокий уровень глюкозы в крови, увеличение волос и нерегулярные периоды у женщин).
Ранняя диагностика имеет жизненно важное значение, поскольку рак надпочечников может распространяться (метастазировать) в другие отдаленные органы.
Анализы на рак надпочечников включают:
- Рисунки крови
- 24-часовой сбор мочи
- КТ надпочечников
Лечение рака надпочечников
Лечение состоит из операции по удалению рака, когда это возможно. Существуют лекарства для ситуаций, когда операция на надпочечниках невозможна или в случае рецидива, но они не очень эффективны.
Инциденталома надпочечников
инциденталома надпочечников — это образования или опухоли (более одного сантиметра), которые обнаруживаются на надпочечниках (железе, расположенной над каждой почкой). Термин «инциденталома» относится к тому факту, что образование обычно обнаруживается «случайно», то есть когда пациента обследуют на предмет другого состояния, такого как боль в животе или травма. Случайные надпочечники обнаруживаются у 5% всех людей, которым проводят компьютерную томографию грудной клетки и брюшной полости, ультразвуковое исследование брюшной полости или магнитно-резонансную томографию (МРТ) брюшной полости.
Диагностика инциденталомы надпочечников
Для постановки диагноза инциденталомы надпочечников врач изучает историю болезни пациента и проводит медицинский осмотр. Пациенту сделают компьютерную томографию или МРТ. Врач назначит анализы крови и мочи, чтобы исключить гиперпродукцию гормонов при инциденталоме. После этого врач обсудит с пациентом результаты анализов, а врач и пациент определят план лечения.
Лечение инциденталомы надпочечников
При принятии решения о лечении пациента с инциденталомой надпочечников КТ или МРТ покажут, имеет ли опухоль надпочечника злокачественные признаки, а гормональные тесты покажут, вырабатывает ли опухоль чрезмерное количество гормонов надпочечников.Есть два варианта лечения инциденталомы надпочечников:
- Наблюдение за его внешним видом с помощью серии КТ или МРТ, или
- Операция по удалению образования надпочечников
Если выбран первый вариант, врач сообщит пациенту, когда и как часто приходить на сканирование.
Операция обычно проводится в случае эпизалломы надпочечников
- если они выглядят подозрительно на КТ или МРТ
- Масса очень большая и вызывает симптомы, или
- Масса секретирует чрезмерное количество гормонов надпочечников.
Операцию обычно выполняет хирург, специализирующийся на эндокринных заболеваниях (те, которые затрагивают железы, выделяющие гормоны), или уролог (врач, специализирующийся на заболеваниях мочевыделительной системы).
Если инциденталома надпочечника не является большой, операция может быть выполнена лапароскопически. В лапароскопической хирургии используется специальная камера, называемая лапароскопом, для визуализации тела изнутри. Лапароскопия, также называемая «замочной скважиной» или «пластырем», является минимально инвазивной процедурой, поскольку для нее требуется 3 или 4 небольших разреза, а не один большой.Тонкий карандашный лапароскоп и хирургические инструменты вводятся через разрезы.
Лечение состоит из операции по удалению рака, когда это возможно. Существуют лекарства для ситуаций, когда операция на надпочечниках невозможна или в случае рецидива, но они не очень эффективны.
Надпочечниковая недостаточность (болезнь Аддисона)
Болезнь Аддисона , также известная как надпочечниковая недостаточность, возникает, когда недостаточная активность надпочечников не вырабатывает достаточного количества гормона кортизола и, в некоторых случаях, гормона альдостерона.Это потенциально опасное для жизни заболевание поражает обоих полов и может начаться в любом возрасте. Примерно четыре человека из 100 000 страдают надпочечниковой недостаточностью.
В большинстве случаев недостаточность надпочечников возникает в результате разрушения коры надпочечников, внешнего слоя надпочечников. Это заболевание известно как первичная надпочечниковая недостаточность и обычно представляет собой аутоиммунное состояние, при котором иммунная система пациента использует свои антитела для атаки и разрушения собственных надпочечников. Некоторые менее распространенные причины первичной недостаточности надпочечников включают: туберкулез, опухоли надпочечников и другие инфекции.
Вторичная надпочечниковая недостаточность — более распространенная форма надпочечниковой недостаточности, вызванная недостатком адренокортикотропина (АКТГ). АКТГ — это гормон, секретируемый гипофизом, который, в свою очередь, стимулирует надпочечники вырабатывать кортизол, но не альдостерон. Недостаток АКТГ приводит к падению выработки кортизола надпочечниками.
Резкое прекращение лечения глюкокортикоидами, такими как преднизон, обычно является наиболее частой причиной вторичной недостаточности надпочечников.Другие причины вторичной недостаточности надпочечников встречаются реже и включают: опухоли гипофиза, хирургические операции на гипофизе в анамнезе, облучение
Симптомы надпочечниковой недостаточности
- Слабость
- Усталость
- Похудание
- Отсутствие аппетита
- Тошнота
- Рвота
- Боль в животе
- Запор
- Диарея
- Потемнение кожи
- Головокружение при стоянии
- Тяга к соленой пище
- Боль в мышцах и суставах
Если симптомы надпочечниковой недостаточности не лечить, они могут привести к сильной тошноте, рвоте, боли в животе и низкому кровяному давлению.Причины, известные как надпочечниковый кризис, также включают стрессовые события, такие как хирургическое вмешательство, травма и инфекция. Если не лечить надпочечниковый криз, он может быть фатальным.
Диагностика недостаточности надпочечников
Диагностика надпочечниковой недостаточности состоит в основном из серии анализов крови для измерения уровня кортизола в вашей системе. Если уровни недостаточны, можно использовать КТ и МРТ, чтобы определить, можно ли отнести точную причину к надпочечниковой недостаточности.
Чтобы измерить реакцию кортизола, ваш врач может назначить тест на стимуляцию одним из следующих компонентов:
Кортросин (АКТГ) тест
- Обычно делается в лаборатории
- Общая продолжительность одного часа
Тест на толерантность к инсулину
- Выполнено в поликлинике эндокринологии
- Общая продолжительность 2 часа
После того, как будет определено, является ли надпочечниковая недостаточность первичной или вторичной, ваш врач может назначить визуализацию (рентгенологическое исследование) надпочечников (обычно компьютерная томография) или гипофиза (обычно МРТ).
Лечение недостаточности надпочечников
Лечение надпочечниковой недостаточности включает восполнение недостаточного количества гормонов.
Лечение обычно начинается с гидрокортизона или преднизона, кортикостероидов, которые используются в качестве заменителя кортизола. Лекарство принимают внутрь 1-2 раза в день. При необходимости лечение надпочечников может также включать прием флудрокортизона — препарата, заменяющего альдостерон. Пациентам следует удвоить дозу во время стресса, например, болезни с лихорадкой, и сообщить другим поставщикам медицинских услуг о своем состоянии до любых процедур или операций.Пациенты, которые не могут принимать пероральные препараты из-за тошноты или рвоты, должны обратиться за медицинской помощью и немедленно получить инъекционные стероиды, чтобы избежать криза надпочечников.
Поскольку надпочечниковая недостаточность опасна для жизни, пациенты должны постоянно носить браслет или ожерелья с медицинским предупреждением.
Болезнь Кушинга
Болезнь Кушинга возникает, когда человек в течение длительного времени подвергается воздействию высоких уровней определенных химических веществ, называемых глюкокортикоидами надпочечников, одно из которых называется кортизолом.Обычно надпочечники (расположенные над каждой почкой) вырабатывают достаточное количество кортизола, которое обеспечивает адекватную реакцию на стресс. Когда в организме слишком много кортизола, могут возникнуть симптомы болезни Кушинга.
Симптомы болезни Иценко-Кушинга
- Увеличение веса и распределение жира в основном в области живота
- Легкие синяки
- Плохое заживление ран
- Истончение кожи (приводит к появлению фиолетовых или розоватых растяжек на многих частях тела)
- Круглая грань
- Слабые кости, которые могут привести к переломам
- Усталость
- Высокое кровяное давление
- Повышенный уровень сахара в крови
- Слабые мышцы
- Раздражительность, беспокойство, перепады настроения и / или депрессия
- Увеличение прыщей
- Повышенная жажда и мочеиспускание
- Отсутствие менструального цикла; рост волос на лице (у женщин)
Причины болезни Иценко-Кушинга
Помимо избыточной выработки кортизола надпочечниками, симптомы болезни Кушинга могут возникнуть, если человек принимает высокие дозы стероидов для лечения других проблем, таких как ревматоидный артрит, воспалительное заболевание кишечника, волчанка и тяжелая астма.Стероиды также можно назначать пациентам, перенесшим трансплантацию органов. В некоторых случаях опухоль гипофиза, которая стимулирует надпочечники вырабатывать кортизол, может привести к болезни Кушинга.
Частота болезни Кушинга
Тип болезни Кушинга, которая возникает, когда организм вырабатывает слишком много кортизола, встречается редко. Хотя это состояние встречается редко, оно может вызвать серьезные проблемы, если не лечить как можно скорее.
Болезнь Кушинга, вызванная приемом лекарств, не редкость, потому что эти лекарства очень часто используются для лечения многих болезней.
Болезнь Кушинга может возникать у детей и взрослых. Когда он развивается у детей и подростков, он одинаково встречается у мальчиков и девочек. Когда он развивается у взрослых, он больше поражает женщин, чем мужчин.
Диагностика болезни Кушинга
Ваш врач может использовать некоторые методы, чтобы определить, есть ли у вас болезнь Кушинга. К ним относятся:
- Обзор всех лекарств, которые вы сейчас принимаете
- Суточное выделение мочи
- Анализы крови
- Радиографические тесты, такие как МРТ или компьютерная томография, и другие более специализированные тесты для поиска опухолей надпочечников или гипофиза
Лечение болезни Кушинга
Лечение зависит от того, вызвана ли болезнь Кушинга лекарствами или проблемами надпочечников.Если симптомы вызваны лечением высокими дозами стероидов, эндокринолог может помочь с постепенной корректировкой дозы, если врач, который первым прописал лекарство, согласен.
Лечение опухолей надпочечников или гипофиза, вызывающих болезнь Кушинга, включает:
- Хирургический
- Лучевая терапия
- Использование препаратов, снижающих выработку кортизола
Феохромоцитома
Феохромоцитомы — это опухоли, которые развиваются в мозговом веществе надпочечников, внутренней части надпочечника, и могут вызывать перепроизводство катехоламинов.Катехоламины — это гормоны, такие как адреналин и норадреналин, которые участвуют в поддержании артериального давления. Избыток катехоламинов в большинстве случаев вызывает повышение артериального давления. Феохромоцитома — заболевание редкое; из всех пациентов с гипертонией менее одного процента имеют опухоли надпочечников и, как следствие, гиперпродукцию гормонов. Однако, если его не лечить, это может иметь серьезные последствия, включая сердечный приступ, инсульт и другие опасные для жизни состояния.
В большинстве случаев феохромоцитома — это единичная доброкачественная опухоль, которая возникает у пациента, у которого в семейном анамнезе отсутствуют эндокринные проблемы.Однако небольшой процент может быть связан с наследственными причинами.
Симптомы феохромоцитомы
Типичные симптомы могут включать высокое кровяное давление и эпизоды:
Они могут быть привлечены:
- Эмоциональное напряжение
- Упражнение
- Анестезия
- Давление в животе
- Расстройство желудка, вызванное продуктами, содержащими тирамин (например, некоторыми видами сыра)
Другие симптомы включают:
- Головокружение при стоянии
- Похудание
- Одышка
Диагностика феохромоцитомы
При подозрении на феохромоцитому врач назначит анализы крови и суточный сбор мочи.Важно воздержаться от алкоголя и кофеина как минимум за 24 часа до теста и прекратить прием некоторых лекарств, которые также могут ему помешать. В некоторых ситуациях для постановки диагноза может потребоваться дополнительное тестирование.
После получения результатов лабораторных исследований будет назначено визуализирующее (радиологическое) исследование надпочечников. Три основных теста, используемых для обнаружения феохромоцитомы, — это компьютерная томография, магнитно-резонансная томография и мета-йодобензилгуанидин (MIBG). Ваш врач определит, какое сканирование вам подходит.
Лечение феохромоцитомы
По возможности, предпочтительным лечением является хирургическое удаление опухоли надпочечников. Обычно это делается с помощью лапароскопической хирургии, которая является минимально инвазивной и требует меньшего количества дней, проведенных в больнице после процедуры. Однако ваш хирург решит, какой хирургический метод подходит для вашей ситуации. Медикаментозное лечение показано в качестве подготовительного лечения перед операцией на надпочечниках.
Первичный гиперальдостеронизм (синдром Конна)
Синдром Конна — это избыточное производство минералокортикоидов (альдостерона) надпочечниками.
Клинические проявления очень неспецифичны и могут включать: высокое кровяное давление, головные боли, чрезмерное мочеиспускание и жажду, мышечную слабость или судороги. Пациенты могут не иметь жалоб, но иметь гипертонию, не поддающуюся традиционному лечению, или низкий уровень калия, обнаруживаемый в обычных анализах крови. Последствия длительного гиперальдостеронизма связаны с высоким кровяным давлением, низким содержанием калия и включают проблемы с сердцем.
Диагностика синдрома Конна
При необходимости проводится анализ крови и суточный сбор мочи.Чрезвычайно важно, чтобы пациент рассмотрел все свои лекарства с эндокринологом перед тестированием и следовал рекомендациям по отмене некоторых из них, если это необходимо. При необходимости будут назначены альтернативные лекарства для контроля высокого кровяного давления. Пациента могут попросить добавить одну плоскую чайную ложку соли в еду в течение пяти дней и собрать мочу в течение последнего дня солевой нагрузки. Если лабораторные тесты подтверждают диагноз первичного гиперальдостеронизма, затем будут выполнены радиологические тесты (обычно компьютерная томография надпочечников).
Лечение синдрома Конна
Лапароскопическая адреналэктомия (удаление надпочечника с опухолью). Радиологические исследования надпочечников
КТ
Компьютерная томография (также называемая компьютерной томографией) использует ионизированное излучение (рентгеновские лучи) и очень точна для надпочечников. КТ безболезненна и займет около 30 минут. Радиолог может решить ввести контрастное вещество в периферическую вену.Если вы вспоминаете аллергическую реакцию на этот материал в прошлом, вам необходимо сообщить об этом рентгенологу перед инъекцией.
МРТ
МРТ-сканирование использует магнитные поля для создания изображений структур тела. Обследование безболезненно и длится около часа. Большинство аппаратов МРТ закрыты. Вы должны сообщить рентгенологу, если у вас в прошлом были проблемы с клаустрофобией во время МРТ. Также обследование противопоказано, если вам были имплантированы металлические устройства.
MIBG Scan
MIBG Scan — это тест ядерной медицины, используемый для определения наличия и локализации феохромоцитом надпочечников. Радиолог введет радиоактивный краситель, который является предшественником адреналина (гормона, вырабатываемого мозговым веществом надпочечников). * Принесите с собой список всех лекарств (или лекарств)
- Если у вас когда-либо были другие анализы по поводу проблемы с надпочечниками (анализы крови или мочи, компьютерная томография, МРТ), принесите отчеты. Было бы здорово, если бы вы могли получить пленку в Радиологии и тоже принести ее с собой.
Решение о любых других тестах будет принято во время вашего визита. Обычно вам дают письменные инструкции относительно суточного сбора мочи и проведения различных анализов.
Сниженная активность, гиперактивность надпочечников
Надпочечники — маленькие железы, расположенные над обеими почками — состоят из двух отдельных областей: мозгового вещества и коры.
Медулла вырабатывает гормоны, регулирующие реакцию организма на стресс.Мозговое вещество производит адреналин и норадреналин, которые обычно называют адреналином и норадреналином.
Кора головного мозга вырабатывает гормоны, которые влияют на кровяное давление и уровень сахара в крови, рост и некоторые половые характеристики. Кора головного мозга производит стероидные гормоны, такие как кортизол, альдостерон и тестостерон.
Надпочечники взаимодействуют с гипоталамусом и гипофизом. Гипоталамус вырабатывает гормоны, стимулирующие работу гипофиза.В свою очередь, гипофиз вырабатывает гормоны, которые стимулируют выработку гормонов надпочечниками.
В целом, болезни надпочечников вызывают чрезмерную или недостаточную активность желез, вырабатывая слишком много или недостаточно гормонов.
Около 3 процентов людей имеют один или несколько узлов надпочечников. В большинстве случаев эти новообразования не являются злокачественными. Примерно в 10% случаев узелки более серьезны и вызывают перепроизводство определенных гормонов. В редких случаях узелок надпочечника является злокачественным.Также может увеличиться надпочечник.
Заболевания надпочечников с пониженной активностью
Надпочечники могут не вырабатывать адекватный уровень кортизола по многим причинам. Проблема может быть связана с нарушением самих надпочечников или с недостаточной секрецией адренокортикотропного гормона гипофизом. Симптомы недостаточной активности надпочечников включают усталость, потерю веса, плохой аппетит, слабость и желудочно-кишечные проблемы.
Эндокринологи Froedtert и Медицинского колледжа Висконсина имеют опыт диагностики и лечения всех заболеваний, которые приводят к недостаточной активности надпочечников:
- Полигландулярный аутоиммунный синдром Тип 1 и Тип 2
- Первичная надпочечниковая недостаточность (болезнь Аддисона)
- Вторичная недостаточность надпочечников
- Врожденная гиперплазия надпочечников
Гиперактивные заболевания надпочечников
Опухоль надпочечников может привести к гиперпродукции различных гормонов.
Феохромоцитома , редкая, обычно доброкачественная опухоль надпочечников, при которой железы секретируют чрезмерное количество гормонов адреналина и норадреналина (катехоламинов). Это вызывает различные симптомы, такие как высокое кровяное давление, потоотделение, головная боль, боль в груди и беспокойство. Около 10 процентов этих опухолей являются злокачественными и могут распространяться на другие части тела. Это заболевание может иметь семейный анамнез.
Первичный гиперальдостеронизм , также называемый альдостерон-секретирующей аденомой или синдромом Конна, состояние, при котором надпочечниками вырабатывается слишком много гормона альдостерона.Это может привести к снижению уровня калия в крови. Это состояние, часто вызываемое опухолью (аденома коры надпочечника) надпочечников, является одной из наиболее частых причин вторичной гипертензии (высокого кровяного давления). До 10 процентов людей с высоким кровяным давлением страдают нераспознанным заболеванием надпочечников.
Синдром Кушинга , заболевание, вызванное длительным воздействием на ткани высоких уровней гормона кортизола. Расстройства гипофиза могут привести к избыточному выбросу кортизола из надпочечников.
Диагностика заболеваний надпочечников
Взятие пробы из вены надпочечников (AVS) — это минимально инвазивная процедура для сбора образцов крови из надпочечников, чтобы определить, насколько они активны и одна железа более активна, чем другая. Образцы крови собираются через катетер (тонкую трубку) из каждой надпочечниковой вены, а также из руки.
Тест стимуляции АКТГ для надпочечниковой недостаточности измеряет стрессовую реакцию надпочечников на адренокортикотропный гормон (АКТГ).Этот гормон, вырабатываемый гипофизом, стимулирует надпочечники высвобождать кортизол. Во время теста вводится небольшое количество синтетического АКТГ и измеряется количество кортизола, вырабатываемого надпочечниками в ответ. Этот тест используется для диагностики или исключения первичной и вторичной надпочечниковой недостаточности, болезни Аддисона и связанных с ней состояний.
Лечение заболеваний надпочечников
Медицинский колледж Висконсина эндокринологи и хирурги работают в команде, чтобы лечить заболевания надпочечников.
Хирургические варианты включают:
- Лапароскопическая адреналэктомия, малоинвазивная процедура удаления надпочечников
- Операция по сохранению надпочечников — удаление опухоли надпочечника с сохранением нормальной ткани надпочечника
Также могут быть назначены варианты лечения, включая спиронолактон / эплеренон и заместительную терапию стероидными гормонами.
Надпочечниковая недостаточность (болезнь Аддисона) | Johns Hopkins Medicine
Надпочечниковая недостаточность возникает, когда надпочечники не вырабатывают достаточного количества гормона кортизола.У вас два надпочечника. Они расположены чуть выше почек. Они работают с гипоталамусом и гипофизом головного мозга. Кортизол помогает расщеплять жиры, белки и углеводы в организме. Он также контролирует кровяное давление и влияет на работу вашей иммунной системы.
Надпочечниковая недостаточность может быть первичной или вторичной:
Первичная надпочечниковая недостаточность. Это известно как болезнь Аддисона. Возникает при поражении надпочечников.Они не вырабатывают достаточного количества гормонов кортизола и альдостерона. Это состояние встречается редко. Это может произойти в любом возрасте.
Вторичная надпочечниковая недостаточность. Это начинается, когда гипофиз не вырабатывает достаточного количества гормона АКТГ (адренокортикотропина). В результате надпочечники не вырабатывают достаточно кортизола.
Что вызывает надпочечниковую недостаточность?
Первичная надпочечниковая недостаточность чаще всего возникает, когда ваша иммунная система по ошибке атакует ваши здоровые надпочечники.Другие причины могут включать:
Недостаток гормона АКТГ приводит к вторичной надпочечниковой недостаточности. Это может произойти, если вы должны принимать определенные стероиды в течение длительного времени из-за проблем со здоровьем. Например, людям с астмой или ревматоидным артритом может потребоваться прием преднизона. Другие причины включают:
Опухоли гипофиза
Нарушение кровотока в гипофизе
Гипофиз удален или у вас лучевая терапия гипофиза
Удаляются части гипоталамуса
Каковы симптомы недостаточности надпочечников?
При физическом стрессе у вас могут быть легкие симптомы.Симптомы у каждого человека будут разными. Симптомы могут включать:
Слабость
Усталость
Головокружение
Темная кожа (только болезнь Аддисона)
Голубовато-черный цвет вокруг сосков, рта, прямой кишки, мошонки или влагалища (только при болезни Аддисона)
Похудание
Потеря жидкости (обезвоживание)
Отсутствие аппетита
Мышечные боли
Расстройство желудка (тошнота)
Рвота
Диарея
Низкое артериальное давление
Низкий уровень сахара
У женщин с нерегулярными менструациями или без менструаций
Если не лечить, недостаточность надпочечников может привести к:
Эти симптомы могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
Как диагностируется надпочечниковая недостаточность?
Ваш лечащий врач спросит о вашей истории болезни. Вам также понадобится экзамен. Тесты, которые могут диагностировать надпочечниковую недостаточность, включают:
Анализы крови и мочи. Они могут проверять уровни гормонов надпочечников и АКТГ.
Визуальные тесты. К ним относятся рентген, ультразвук и МРТ.
Как лечить надпочечниковую недостаточность?
Ваш лечащий врач подберет для вас лучшее лечение на основе:
Ваш возраст, общее состояние здоровья и прошлое состояние здоровья
Насколько вы больны
Насколько хорошо вы справляетесь с определенными лекарствами, процедурами или терапией
Ожидаемый срок действия состояния
Ваше мнение или предпочтение
Вам нужно будет принимать гормоны, чтобы заменить те, которые не производятся надпочечниками.В основном это кортизол. Но если у вас болезнь Аддисона, вам может потребоваться также альдостерон.
Болезнь Аддисона может быть смертельной. Лечение часто начинается с внутривенного введения жидкостей и лекарств, называемых кортикостероидами. Вы можете принимать эти лекарства внутрь или внутривенно. Возможно, вам придется принимать их до конца жизни. Возможно, вам также понадобится принимать другие лекарства (флудрокортизоны). Это может помочь поддерживать нормальный уровень натрия и калия в организме.
Какие осложнения при надпочечниковой недостаточности?
У вас могут появиться внезапные тяжелые симптомы.Это называется острой надпочечниковой недостаточностью или аддисонским кризом. Это может произойти, когда ваше тело подвергается стрессу. Это может произойти по многим причинам, например из-за болезни, лихорадки, операции или обезвоживания. У вас также может быть кризис, если вы перестанете принимать стероиды или резко снизите их количество. Симптомы аддисонского криза включают симптомы надпочечниковой недостаточности или болезни Аддисона. Но если аддисоновский кризис не лечить, он может привести к:
Жители с надпочечниковой недостаточностью
Принимайте лекарство точно в соответствии с предписаниями.Вы также должны всегда иметь при себе медицинскую карточку или бирку. Это обеспечит вам надлежащее лечение в случае возникновения неотложной ситуации. Во время путешествия всегда берите с собой аптечку с уколом кортизола.
Когда мне следует позвонить своему врачу?
Любое состояние, вызывающее стресс для вашего тела, может повлиять на количество необходимых вам лекарств. Позвоните своему врачу, если:
У вас есть какое-либо заболевание, особенно повышенная температура, рвота или диарея.
Вы забеременели
Вам нужна операция
Немедленно обратитесь за медицинской помощью, если у вас возникли внезапные тяжелые симптомы (аддисонский криз).
Основные сведения о надпочечниковой недостаточности (болезнь Аддисона)
Надпочечниковая недостаточность возникает, когда надпочечники не вырабатывают достаточного количества гормона кортизола.
Первичный вид известен как болезнь Аддисона. Это редкость. Это когда надпочечники не вырабатывают достаточного количества гормонов кортизола и альдостерона.
Вторичная надпочечниковая недостаточность возникает, когда гипофиз не производит достаточного количества гормона АКТГ.В таком случае надпочечники не вырабатывают достаточно кортизола.
Легкие симптомы могут наблюдаться только тогда, когда человек находится в состоянии физического стресса. Другие симптомы могут включать слабость, утомляемость и потерю веса.
Вам нужно будет принимать гормоны, чтобы заменить те, которые не производятся надпочечниками.
Заболевания надпочечников | UA Денвер Диагностика и лечение
Краткий обзор заболеваний надпочечников
- Заболевания надпочечников — это состояния, мешающие работе двух надпочечников, которые вырабатывают несколько важных гормонов, влияя, таким образом, на функции организма, такие как артериальное давление, развитие и вес.
- Заболевания надпочечников могут нарушить процесс полового созревания человека и поддержание беременности у женщин.
- Некоторые заболевания надпочечников являются врожденными (врожденными), другие возникают из-за иммунных состояний, инфекции, опухолей или стресса.
- Врачи могут лечить некоторые заболевания надпочечников с помощью лекарств. Другие заболевания надпочечников требуют хирургического лечения.
Назначить встречу Свяжитесь с нами по телефону 303-733-8848 или запросите встречу онлайн
Что такое заболевания надпочечников?
Надпочечники — это эндокринные (гормональные) железы, которые расположены в верхней части каждой почки, и нарушения работы этих надпочечников могут нарушить несколько важных функций организма.Железы вырабатывают гормоны, которые контролируют инстинкт тела «бей или беги», который является физиологической реакцией на предполагаемое нападение или угрозу здоровью. Эти гормоны также регулируют функции организма.
Связанные с надпочечниками функции, на которые могут повлиять нарушения надпочечников, включают артериальное давление, частоту сердечных сокращений, потоотделение и выработку половых гормонов тестостерона и эстрогена. Они также помогают регулировать то, как организм использует соль и калий, и как человеческое тело созревает в половом отношении и поддерживает беременность.
Типы заболеваний надпочечников
Люди могут испытывать любой из нескольких типов заболеваний надпочечников, в том числе:
- Болезнь Аддисона (также называемая надпочечниковой недостаточностью) — потенциально опасное для жизни заболевание, которое встречается примерно у 4 из 100 000 человек. При болезни Аддисона надпочечники неактивны. Это означает, что они не производят достаточного количества гормонов кортизола и / или альдостерона.
- Рак надпочечника — редкий, агрессивный вид рака наружного слоя надпочечника.
- инциденталома надпочечника — опухоль или новообразование (размером 1 см или больше), обнаруженное на надпочечнике во время обследования на предмет другого заболевания.
- Врожденная гиперплазия надпочечников (CAH) — генетическое заболевание, которое не позволяет организму вырабатывать достаточное количество кортизола. ХАГ также может вызывать другие гормональные проблемы. Легкая форма встречается довольно часто. У 1 из 100 человек есть легкая форма ХАГ.
- Синдром Конна (первичный гиперальдостеронизм) — гиперпродукция надпочечниками гормонов, называемых минералокортикоидами (альдостерон).
- Болезнь Кушинга — когда надпочечники вырабатывают слишком много кортизола. В некоторых случаях болезнь Кушинга вызывается опухолью в гипофизе, который расположен в основании головного мозга. Гипофиз вырабатывает гормоны, которые во многом влияют на работу организма. Опухоли гипофиза почти всегда доброкачественные.
Причины поражения надпочечников
Заболевания надпочечников могут быть вызваны приемом лекарств или самим организмом. Наиболее частые причины этих расстройств:
- Генетические заболевания, от которых родился человек
- Опухоли, включая феохромоцитомы (редкая опухоль, из-за которой надпочечник может вырабатывать слишком много гормонов)
- Инфекции
- Аутоиммунный ответ
- Проблемы с другими эндокринными (гормональными) железами.Наиболее частая проблема связана с гипофизом, который помогает регулировать работу надпочечников.
- Некоторые лекарства. Прием стероидов в высоких дозах может вызвать болезнь Кушинга. Внезапное прекращение приема глюкокортикоидов (например, преднизона) может вызвать надпочечниковую недостаточность. В свою очередь, это может вызвать болезнь Аддисона.
Симптомы поражения надпочечников
Симптомы нарушения работы надпочечников различаются в зависимости от того, что вызывает нарушение. Все заболевания надпочечников могут вызывать боль в животе, слабость, потерю или увеличение веса и усталость.
Специфические симптомы некоторых заболеваний могут также включать следующее.
- Рак надпочечников или другие опухоли надпочечников может вызвать боль в животе и потерю веса. У пациентов может быть повышенный уровень сахара в крови и / или высокое кровяное давление из-за перепроизводства гормонов. У женщин могут наблюдаться нерегулярные менструации или увеличение количества волос на теле.
- Болезнь Аддисона может вызывать отсутствие аппетита, тошноту, рвоту, запор и диарею. Аддисон также может вызывать потемнение кожи, головокружение при стоянии, боли в мышцах и суставах.Если человек не получает лечения от болезни Аддисона, у него может быть надпочечниковый кризис, который может быть фатальным.
- Врожденная гиперплазия надпочечников (ВГК) может быть диагностирована у детей с такими симптомами, как рост ниже среднего и раннее половое созревание. Более тяжелая форма может включать низкое кровяное давление или низкий уровень сахара в крови, проблемы с удержанием соли в организме и проблемы с репродуктивной системой. Они могут включать изменение внешнего вида половых органов и трудности с беременностью (у женщин), доброкачественные опухоли яичек и бесплодие (у мужчин).
- Болезнь Кушинга может включать такие симптомы, как:
- Увеличение веса туловища и круглое лицо
- Кожа хрупкая, с истончением
- Плохое заживление ран и легкое образование синяков
- Повышенная жажда и мочеиспускание
- Высокое кровяное давление и / или высокий уровень сахара в крови
- Раздражительность, перепады настроения, депрессия и / или беспокойство
- А у женщин отсутствие менструации или появление волос на лице
- Феохромоцитома может вызывать эпизоды высокого кровяного давления, потоотделения, головной боли и учащенного сердцебиения, вызванные стрессом, физическими упражнениями или несварением желудка, вызванными употреблением определенных продуктов, таких как некоторые виды сыра, содержащие тирамин.
Диагностика и лечение заболеваний надпочечников
Для диагностики заболевания надпочечников врачи могут назначить различные тесты, например:
- Анализы крови, чтобы определить, насколько хорошо организм вырабатывает гормон кортизол
- Тесты для измерения толерантности к инсулину
- 24-часовой сбор мочи
- Визуализация, например компьютерная томография (КТ) надпочечников и / или магнитно-резонансная томография (МРТ) гипофиза
- Для феохромоцитомы — специальное сканирование, называемое сканированием мета-йодбензилгуанидина (MIBG).
Врач также изучит историю болезни человека и изучит все лекарства, которые он принимает.
Лечение заболеваний надпочечников делится на две основные категории. Некоторые состояния лечатся лекарствами, другие нуждаются в хирургическом лечении.
- Болезнь Аддисона (надпочечниковая недостаточность) лечится заместительной гормональной терапией. Стероиды, такие как гидрокортизон или преднизон, могут заменить кортизол, который организм не вырабатывает в достаточных количествах.Пациенты также могут принимать флудрокортизон вместо альдостерона. Пациенты должны носить медицинское предупреждение, чтобы медицинские работники знали об их состоянии.
- Рак надпочечников лечится хирургическим путем, чтобы удалить рак. Этот агрессивный рак необходимо лечить быстро, чтобы не допустить метастазирования рака (распространения на другие части тела).
- Феохромоцитома чаще всего лечится хирургическим путем. Врачи также могут лечить феохромоцитому с помощью химиотерапии или лучевой терапии.
- Случайные надпочечники лечат в зависимости от того, насколько проблематичными они считаются врачом.
- Если они маленькие и кажутся не очень активными, врач может порекомендовать понаблюдать и подождать.
- При более крупных и агрессивных инциденталомах врач может порекомендовать хирургическое удаление.
Надпочечники и заболевания надпочечников
Надпочечники — это две маленькие железы (каждая весит от 4 до 6 граммов), расположенные в задней части живота непосредственно над почками.Надпочечники вырабатывают множество гормонов, которые необходимы для поддержания нормального функционирования организма. Железы состоят из внешней части, называемой cortex , и внутренней части, называемой medulla . Если бы надпочечник был бутербродом с арахисовым маслом, кора головного мозга была бы хлебом, а мозговое вещество — арахисовым маслом.
Кора надпочечника , или внешняя часть надпочечника, состоит из трех слоев, каждый из которых вырабатывает свой гормон:
- Слой: Zona glomerulosa
Расположение: Самый дальний
Гормон: Альдостерон
Функция: контролирует кровяное давление - Слой: Zona fasciculata
Расположение: Середина
Гормон: кортизол
Функция: контролирует иммунную систему, воспаление, стрессовую реакцию - Слой: Zona reticularis
Расположение: Внутренний
Гормон: Половые гормоны (тестостерон, эстроген)
Функция: Контроль репродуктивных органов и развитие мужских / женских характеристик
мозговое вещество надпочечника , или внутренняя часть надпочечника, вырабатывает группу гормонов, известных как катехоламинов .Эти гормоны помогают с реакцией «борись или беги» (т. Е. Помогают вам реагировать на стрессовые ситуации) и более известны как адреналин .
Заболевание надпочечников обычно возникает при опухоли (раковой или доброкачественной) и / или гиперактивном надпочечнике, который вырабатывает слишком много любого из этих гормонов. К основным заболеваниям гиперактивного надпочечника относятся: первичный гиперальдостеронизм (слишком много альдостерона), синдром Кушинга (слишком много кортизола) и феохромоцитома / параганглиома (слишком много адреналина).Раннее выявление и лечение заболевания надпочечников может значительно улучшить результаты и значительно улучшить качество жизни пациента. Хотя некоторые заболевания надпочечников могут передаваться по наследству (т. Е. Связаны с определенными генами или синдромами), в большинстве случаев они носят спорадический или случайный характер. В следующих разделах представлена информация о состояниях надпочечников и их симптомах, диагностике, лечении и, где это применимо, что известно о генетических причинах.
Следующие шаги
Если вы имеете дело с проблемой надпочечников, наша команда в Колумбийском центре надпочечников всегда готова помочь.Позвоните по телефону (212) 305-0444 или запишитесь на прием онлайн.
Болезнь Аддисона — NHS
Болезнь Аддисона, также известная как первичная надпочечниковая недостаточность или гипоадренализм, является редким заболеванием надпочечников.
Надпочечники — это 2 маленькие железы, расположенные над почками. Они производят 2 основных гормона: кортизол и альдостерон.
Надпочечник поврежден при болезни Аддисона, поэтому он не производит достаточного количества кортизола или альдостерона.
Около 8 400 человек в Великобритании страдают болезнью Аддисона. Это может повлиять на людей любого возраста, хотя чаще всего встречается в возрасте от 30 до 50 лет. Это также чаще встречается у женщин, чем у мужчин.
Симптомы болезни Аддисона
Симптомы на ранней стадии болезни Аддисона похожи на симптомы других более распространенных заболеваний, таких как депрессия или грипп.
Вы можете испытать:
- недостаток энергии или мотивации (усталость)
- мышечная слабость
- плохое настроение
- потеря аппетита и непреднамеренная потеря веса
- повышенная жажда
Со временем эти проблемы могут стать более серьезными и вы можете испытать дополнительные симптомы, такие как головокружение, обморок, судороги и истощение.
У вас также могут появиться небольшие участки потемневшей кожи или потемневшие губы или десны.
Хотя эти симптомы не всегда вызваны болезнью Аддисона, вам следует обратиться к терапевту, чтобы их можно было исследовать.
Почему это происходит
Состояние обычно является результатом проблемы с иммунной системой, которая заставляет ее атаковать внешний слой надпочечников (кору надпочечников), нарушая выработку стероидных гормонов альдостерона и кортизола.
Непонятно, почему это происходит, но на него приходится от 70% до 90% случаев в Великобритании.
Другие возможные причины включают состояния, которые могут повредить надпочечники, такие как туберкулез (ТБ), хотя это нечасто в Великобритании.
Лечение болезни Аддисона
Болезнь Аддисона лечится лекарствами, восполняющими недостающие гормоны. Вам нужно будет принимать это лекарство до конца жизни.
С помощью лечения можно в значительной степени контролировать симптомы болезни Аддисона. Большинство людей с этим заболеванием имеют нормальную продолжительность жизни и могут вести активный образ жизни с небольшими ограничениями.
Но многие люди, страдающие болезнью Аддисона, также обнаруживают, что им необходимо научиться справляться с приступами усталости, и могут быть связанные с этим заболевания, например диабет или недостаточная активность щитовидной железы.
Люди с болезнью Аддисона должны постоянно осознавать риск внезапного ухудшения симптомов, называемого кризом надпочечников.
Это может произойти, когда уровень кортизола в вашем организме значительно упадет.
Кризис надпочечников требует неотложной медицинской помощи. Если не лечить, это может привести к летальному исходу.
Если вы или кто-то из ваших знакомых страдает болезнью Аддисона и испытывает серьезные симптомы, позвоните по номеру 999, чтобы вызвать скорую помощь.
Информация о вас
Если у вас болезнь Аддисона, ваша клиническая бригада передаст информацию о вас в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы профилактики и лечения этого состояния. Вы можете отказаться от регистрации в любое время.
Подробнее о реестре
Последняя проверка страницы: 14 июня 2018 г.
Срок следующей проверки: 14 июня 2021 г.






 Происходит усиление синтеза андрогенов, в результате увеличиваются половые органы, мышечная ткань, ускоренно растут волосы на всем теле независимо от пола больного человека.
Происходит усиление синтеза андрогенов, в результате увеличиваются половые органы, мышечная ткань, ускоренно растут волосы на всем теле независимо от пола больного человека.
