Посев мочи на флору с определением чувствительности к основному спектру антибиотиков, в т.ч. Кандида
Посев мочи c определение чувствительности к антибиотикам является основным методом диагностики мочевой инфекции. Микробиологическое исследование позволяет вырастить бактерии на специальных питательных средах. После получения роста микроорганизмов выполняется их идентификация методом масс-спектрометрии. Антибиотикограмма ставится диско-диффузионным методом с учетом рекомендаций по антибиотикорезистентности возбудителей к антибактериальным препаратам с автоматическим считыванием результата. При получении роста нормальной микрофлоры, попавшей в мочу из уретры, определение антибиотикочувствительности не производится.
В каких случаях обычно назначают посев мочи?
- при наличии симптомов мочевой инфекции
- для контроля лечения через 14 день после окончания приема препаратов
- при обследовании беременных (скрининг бактериурии)
- Что именно определяется в процессе анализа?
Моча здорового человека в норме стерильна.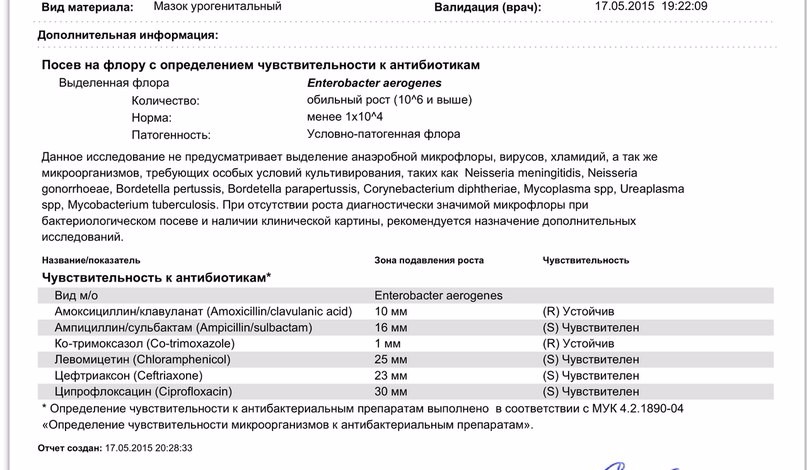
Что означают результаты теста?
При получении роста микроорганизмов в результате указывается выявленный микроорганизм и данные по его чувствительности к антибиотикам. Врач назначает лечение, руководствуясь данными антибиотикочувствительности: R-возбудитель не чувствителен к препарату, S-возбудитель чувствителен.
Обычный срок выполнения теста:
до 8 дней
Нужна ли специальная подготовка к анализу?
Специальная подготовка не требуется.
Подробнее про условия сдачи можно прочитать в разделе «Подготовка».
Посев мочи на микрофлору и определение чувствительности к антибиотикам (катетер) (расширенный спектр)
Стоимость забора биоматериалаНастоящим уведомляем Вас о том, что с 01 марта 2016 года Лаборатория «Литех» изменяет порядок и стоимость забора биоматериала. Прейскурант
*Цены у Партнеров могут отличаться.
|
Описание исследования
Анализ проводится при подозрении на хронические, рецидивирующие или острые инфекции мочеполовой системы.
Посев мочи на микрофлору позволяет определить возбудителя болезни и количественное наличии бактерий в моче.
При нормальном состоянии здоровья моча абсолютно стерильна. Загрязнение бактериями и инфекциями происходит в зараженной микрофлоре мочевыводящего канала. В мочеполовой системе могут быть обнаружены Streptococcus faecalis и Staphylococcus epidermidis, а также Bacteroides, Lactobacillus, Corynebacterium, Enterobacteriaceae и др.
Болезнетворные бактерии, которые часто становятся возбудителями инфекций в мочевыводящей системе: Streptococcus pyogenes, Klebsiella pneumoniae, Proteus mirabilis, Escherichia coli, Salmonella, Staphylococcus aures, S. faecalis, Mycoplasma, Pseudomonas aeruginosa, Proteus mirabilis, Citrobacter, Klebsiella pneumoniae, Serratia, Mycobacteriaceae и др.
faecalis, Mycoplasma, Pseudomonas aeruginosa, Proteus mirabilis, Citrobacter, Klebsiella pneumoniae, Serratia, Mycobacteriaceae и др.
Исследование на чувствительность микроорганизмов к АБП необходимо для разработки эффективного плана лечения инфекционных заболеваний у конкретных больных. Также определение чувствительности позволяет проводить наблюдение за распространением резистентности у микроорганизмов.
Исследование на чувствительность к АБП может проводиться при выявлении этиологически значимых микроорганизмов в концентрации от 100 и более КОЕ/мл.
АБП для исследования выбирают на основании данных о природной чувствительности тех микроорганизмов, которые были обнаружены у больного, а также данных о распространенности у них резистентности и эффективности конкретно взятого АБП. Если есть необходимость подбора расширенного спектра АБП, то в исследовании могут участвовать до 12 антибиотиков.
Исследование на определение чувствительности к антибиотикам микроорганизмов естественной микрофлоры организма не проводится (при выявлении в естественной среде обитания).
Забор биоматериала
Мочу в обязательном порядке собирают либо до начала приема антибиотиков, либо через две недели после окончания приема лекарств.
Для анализа требуется средняя порция мочи, забор возможен в любое время суток, после трехчасовой задержки мочеиспускания. Но для получения корректного результата рекомендуется собирать утренние порции, так как в них повышена концентрация всех микроорганизмов.
Для забора биоматериала рекомендуется использовать специальный универсальный контейнер.
Для женщин:
Перед забором биоматериала проводят гигиенические процедуры наружных половых органов при помощи воды и мыла. Подмывание проводят от лобка к заднему проходу. Затем обсушить полотенцем или салфетками. Если есть вероятность образования выделений из влагалища, то рекомендуется воспользоваться тампоном. При заборе мочи половые губы держать раздвинутыми.
Для мужчин:
Перед забором биоматериала проводят гигиенические процедуры наружных половых органов при помощи теплой воды и мыла, при этом отвести крайнюю плоть. Затем следует просушить полотенцем или салфетками.
Затем следует просушить полотенцем или салфетками.
При заборе биоматериала первую порцию выливают, собирают только среднюю мочу в объеме примерно 30 мл. Забор ведется в универсальный контейнер для сбора биоматериала для анализов. Контейнер закрывают крышкой и подписывают ФИО, дату и время сбора.
Моча – подходящая среда для размножения микроорганизмов и бактерий. Поэтому для получения корректных результатов требуется предоставить биоматериал в лабораторию не позднее, чем через два часа после забора мочи, если хранение происходило при комнатной температуре. Если хранение происходило при температуре от +4 до +8 градусов, то хранить образцы мочи можно не более 6-8 часов. Замораживать биоматериал нельзя!
Причины изменения показателей
В моче здорового человека не наблюдается развития микроорганизмов. Микрофлора может в ограниченном объеме содержать грамположительные палочки, дифтероиды, лактобактерии.
При наличии инфекционных заболеваний в мочевыводящей системе могут находиться: Staphylococcus saprophyticus, Citrobacter, Pseudomonas aeruginosa, Mycoplasma, Salmonella, S.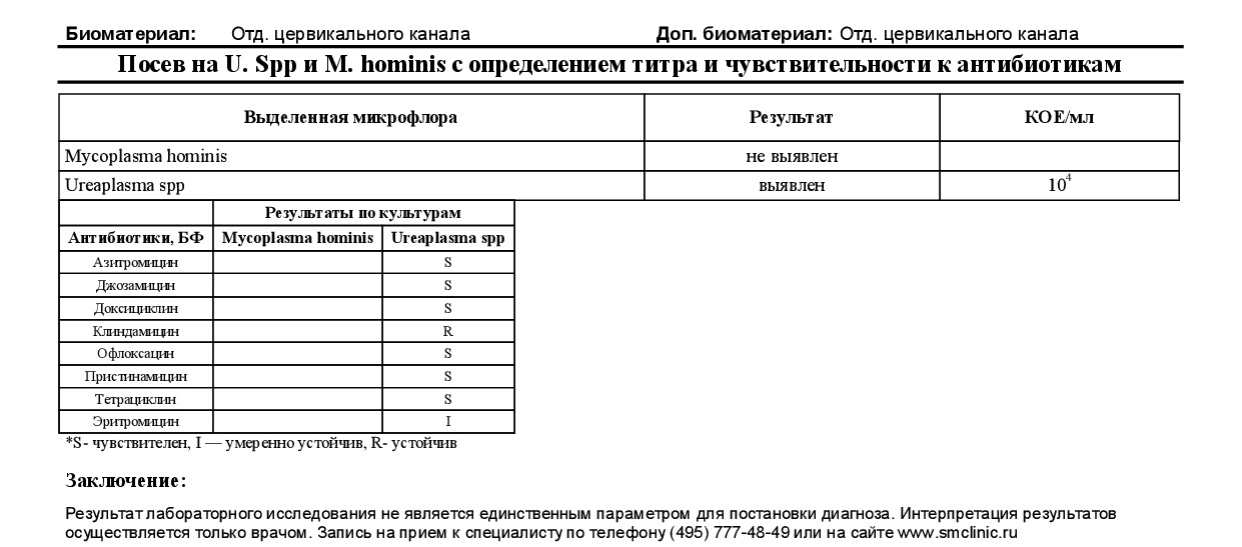 Faecalis, Klebsiella pneumoniae и другие.
Faecalis, Klebsiella pneumoniae и другие.
Бак посев мочи — бактериологический посев мочи на флору. Анализ мочи на стерильность.
Бактериологический посев мочи (бакпосев мочи) — вид бактериологического исследования, при котором выявляются и идентифицируются микроорганизмы, находящиеся в моче, определяется их концентрация. С этой целью биологический материал (моча) помещается в благоприятную для роста и развития микробов питательную среду (агар, сахарный бульон). Если рост микроорганизмов отсутствует, то результат отрицателен. Если рост бактерий или, например, грибков все же выявлен в такой концентрации, при которой возможно развитие инфекции, то результат бакпосева мочи считается положительным.
Концентрация микроорганизмов (количество микроорганизмов в единице объема биоматериала) при бакпосеве мочи определяется в колониеобразующих единицах (КОЕ). Колониеобразующая единица (colony-forming unit — CFU) — одна живая микробная клетка (или группа клеток), из которой вырастает видимая колония микроорганизмов.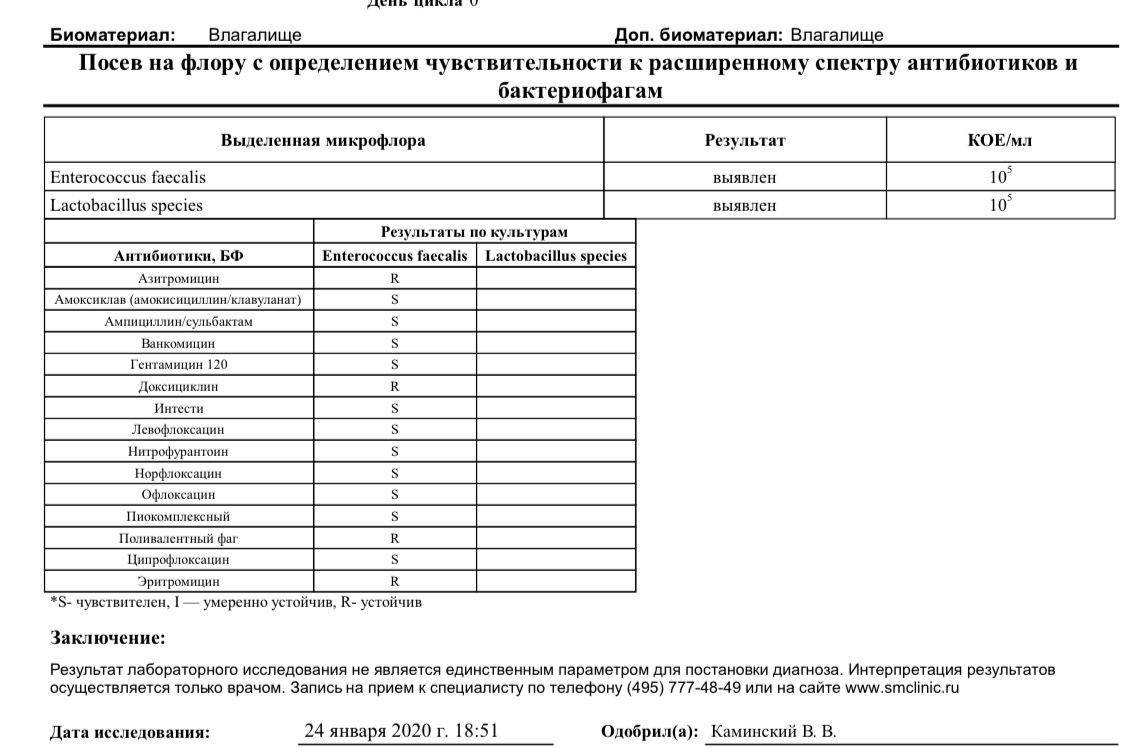
В случае положительного результата бакпосева мочи, то есть выявления возбудителя инфекции, необходимо выбрать эффективный для борьбы с ним антибактериальный препарат. Для этого проводится определение чувствительности к антибиотикам выделенных культур микроорганизмов (антибиотикограмма). Определение чувствительности к антибиотикам исключительно важно, чтобы назначить эффективное лечение.
Бактериологический посев мочи довольно распространенное исследование, обладающее высокой чувствительностью и специфичностью. Широко применяется этот анализ при беременности. Бакпосев мочи также показан для определения эффективности проводимого лечения инфекций мочевыводящей системы.
Недостатками метода являются относительная длительность исследования (4-7 календарных дней) и высокие требования к забору материала. Однако с помощью бакпосева мочи можно получить информацию, которую не могут дать другие методы исследований.
Показания к проведению бакпосева мочи:
- инфекции мочевыводящей системы,
- контроль проведенного лечения,
- уточнение диагноза при нетипичной картине заболевания,
- рецидивирующее течение заболевания,
- беременность,
- сахарный диабет,
- иммунодефицит,
- подозрение на резистентную (устойчивую к антибактериальной терапии) флору.

На бакпосев мочи берется средняя утренняя порция мочи в количестве 3-5 мл, собранная в стерильный пластиковый одноразовый контейнер. Контейнер для сбора мочи на бактериологический посев следует заранее получить в регистратуре лаборатории CMD. Сбор мочи для сдачи анализа на бакпосев мочи осуществляется после тщательного туалета наружных половых органов без применения антисептиков.
Биоматериал для исследования мочи берется до начала антибактериальной терапии или в интервалах между курсами лечения, но не ранее двух недель после ее окончания.
Собранную мочу необходимо доставить в Лабораторию как можно быстрее: при комнатной температуре (+18+20°С) – в течение 1-2 часов; при +4+8°С (холодильная камера) — 5-6 часов.
Как сдать материал на бактериологическое исследование -Лаборатории, параклиники
Как сдать материал на бактериологическое исследованиеБактериологическая лаборатория
-пациентам: как сдать материал на бактериологическое исследование
Общие требования к сбору и транспортировке проб биологического материала для бактериологического исследования:
- Пробы необходимо собирать до начала антибактериальной терапии, при отсутствии такой возможности – посредственно перед повторным приемом (введением) препарата.

- Пробы необходимо собирать с минимальным загрязнением материала нормальной микрофлорой, т.к. её наличие приводит к ошибочной трактовке результата
- Пробы необходимо собирать в стерильную одноразовую посуду, предназначенную для бактериологических исследований. Недопустимо мыть стерильный контейнер перед использованием!
- При сборе и транспортировке пробы не загрязнять наружную поверхность посуды и сопроводительные документы (направления)
- Собранные пробы доставляют в лабораторию не позднее 2-х часов с момента сбора, в случае использования транспортной системы (стерильная пробирка с транспортной средой и тампоном, стерильно упакованным вместе с пробиркой) – в течение 48-72 часов.
ВНИМАНИЕ!
Несоблюдение правил может привести к необходимости повторной сдачи анализа или неправильной трактовке результата
Посуда, используемая для транспортировки проб в бактериологическую лабораторию
Направление в бактериологическую лабораторию ГКБ №15 им. О.М.Филатова на бактериологическое исследование (бак. посев)
О.М.Филатова на бактериологическое исследование (бак. посев)
Копия страхового полиса
Посуда, используемая для транспортировки проб в бактериологическую лабораторию
Вид исследования | Посуда |
Материал собирает пациент самостоятельно | |
бактериологическое исследование мочи с определением степени бактериурии | стерильный одноразовый контейнер |
бактериологическое исследование кала на патогенную кишечную флору | стерильный одноразовый контейнер с вмонтированной в крышку ложечкой |
бактериологическое исследование кала на дисбактериоз | стерильный одноразовый контейнер с вмонтированной в крышку ложечкой |
бактериологическое исследование мокроты | стерильный одноразовый контейнер |
бактериологическое исследование грудного молока | стерильный одноразовый контейнер |
качественное определение антигена Helicobacter pylori в фекалиях человека | Стерильный одноразовый контейнер с вмонтированной в крышку ложечкой |
качественное определение антигенов токсинов А и В Clostridium difficile в фекалиях человека | стерильный одноразовый контейнер с вмонтированной в крышку ложечкой |
Материал забирает специалист в медицинском учреждении | |
бактериологическое исследование отделяемого из различных очагов воспаления:, отиты, синуситы, отделяемое ран и др. | стерильная пробирка с транспортной средой и тампоном, стерильно упакованным вместе с пробиркой |
бактериологическое исследование пунктатов, выпотов, экссудатов | стерильный одноразовый контейнер, стерильная пробирка с транспортной средой и тампоном, стерильно упакованным вместе с пробиркой |
бактериологическое исследование отделяемого слизистой оболочки зева и носа на условно патогенную микрофлору | стерильная пробирка с транспортной средой и тампоном, стерильно упакованным вместе с пробиркой |
Бактериологическое исследование отделяемого слизистой оболочки зева и носа на золотистый стафилококк (S.aureus) | стерильная пробирка с транспортной средой и тампоном, стерильно упакованным вместе с пробиркой |
бактериологическое исследование отделяемого половых органов на условно патогенную микрофлору | стерильная пробирка с транспортной средой и тампоном, стерильно упакованным вместе с пробиркой |
бактериологическое исследование отделяемого конъюнктивы | стерильная пробирка с транспортной средой и тампоном, стерильно упакованным вместе с пробиркой |
Правила сбора биологических материалов, собираемых пациентами самостоятельно
МОЧА
- Перед сбором пробы необходимо тщательно промыть наружные половые органы и область заднего прохода теплой водой с мылом.

- Не допускается использование дезинфектантов для проведения обработки.
- Не допускается собирать мочу с постельного белья, из мочеприемника или судна.
- Для анализа следует собирать среднюю порцию утренней мочи. Начать мочеиспускание в унитаз, среднюю порцию собрать в стерильный одноразовый контейнер в количестве 10-20 мл, закончить мочеиспускание в унитаз.
- Пробу необходимо доставить в лабораторию не позднее 2 часов с момента сбора.
ФЕКАЛИИ
- Собирать фекалии для исследования следует утром.
- Дефекацию производят в сухую чистую, предварительно продезинфицированную ёмкость. Важно тщательно удалить дезинфектанты с поверхности емкости, ополоснуть кипятком и охладить до комнатной температуры.
- Перенести пробу кала 3-4 ложечки (1,5-2,0 г) в стерильный одноразовый контейнер при помощи вмонтированного в его крышку стерильного шпателя-ложечки. При наличии в испражнении патологических примесей – гной, слизь, кровь, хлопья – их необходимо включить в отбираемую пробу.
 — Если фекалии жидкие, контейнер заполняют не более чем на 1/3 объема.
— Если фекалии жидкие, контейнер заполняют не более чем на 1/3 объема. - У реанимационных больных, маленьких детей допускается собирать материал со стерильной сухой пеленки, не касаясь ткани.
- Не допускать попадания в пробу кала мочи или воды.
- Пробу доставляют в лабораторию не позднее 2-х часов с момента сбора. В случае крайней необходимости (невозможности получить утреннюю пробу), допустимо оставить материал, полученный накануне во время вечерней дефекации, в холодильнике, и доставить его в лабораторию утром.
- Внимание! При назначении анализа кала на определение антигена токсинов Clostridium difficile исследованию подлежит только жидкий стул.
МОКРОТА
- Перед сбором мокроты пациент должен почистить зубы и прополоскать рот и горло теплой кипяченой водой.
- Важно, чтобы в контейнер не попало содержимое носоглотки или слюни.
- Пробу мокроты, полученную в результате глубокого кашля, собирают в стерильный одноразовый контейнер с завинчивающейся крышкой.

- Пробу доставляют в лабораторию не позднее 2-х часов с момента сбора.
ГРУДНОЕ МОЛОКО
- При сцеживании молока женщина моет руки с мылом и тщательно обрабатывает соски и околососковую область отдельными смоченными 700 спиртом ватными тампонами.
- Молоко из правой и левой молочных желез исследуется отдельно.
- Первые 5-10 мл молока выливаются, последующие 3-4 мл сцеживаются в стерильный одноразовый контейнер.
- Пробы доставляют в лабораторию в сроки не более 3 часов до момента исследования.
- Молоко, сцеженное накануне, исследованию не подлежит.
Стерильные одноразовые контейнеры для бактериологических исследований приобретаются самостоятельно в аптеках.
В бактериологической лаборатории проводится бактериологическое исследование других биологических материалов, которые забирает специалист в медицинских учреждениях.
Время приема биологического материала на бактериологическое исследование:
понедельник-пятница
8. 30-10.00
30-10.00
Тел. 8 (495) 375-12-24
Главный корпус больницы, центральный вход, справа от справочной
При сдаче материала на исследование необходимо при себе иметь документы:
- Направление в бактериологическую лабораторию ГКБ №15 им. О.М.Филатова на бактериологическое исследование (бак. посев)
- Копия страхового полиса
Посев на флору и чувствительность к антибиотикам (моча)
Исследуемый материал Моча (средняя порция утренней мочи, собранная в специальный контейнер)
Посев на флору и чувствительность к антибиотикам – это микробиологическое исследование, которое позволяет определять количественный и качественный состав микрофлоры в исследуемом биоматериале, выявлять условно-патогенные и патогенные микроорганизмы, определять их чувствительность к антибиотикам.
Посев мочи на флору и расшифровка результатов данного анализа используется для:
- определения возбудителя инфекционного заболевания,
- подбора эффективной антимикробной терапии,
- оценки рациональности проводимой терапии.

Бак посев мочи (бактериологический анализ мочи) – это исследование, выявляющее бактерии, находящиеся в моче. В норме в моче человека могут находиться непатогенные бактерии, неопасные для человека, а их концентрация должна быть пониженной. Количество бактерий будет повышенным при неправильной сдаче анализа или в результате инфицирования мочевыделительной системы (ИМС).
Распространенность ИМС зависит от пола и возраста. У детей и у женщин оно встречается в десятки раз чаще, нежели у мужчин.
Необходимость сдать бак посев мочи на флору может возникать при наличии всевозможных патологий. Его обычно назначают в случаях:
- инфекционных болезней мочеполовой системы,
- рецидивов заболеваний,
- сахарного диабета,
- иммунодефицитного состояния,
- контроля проводимого лечения,
- уточнения диагноза.
Обязательным требованием правильного сбора мочи является чистый пластиковый контейнер, который можно приобрести в аптеке или взять в нашей лаборатории бесплатно. Для исследования необходима утренняя моча, которая собирается после предварительной помывки водой половых органов.
Для исследования необходима утренняя моча, которая собирается после предварительной помывки водой половых органов.
Сдать анализ мочи вы сможете в лаборатории ИНВИТРО, где быстро и качественно проведут исследование по доступным ценам. Собрать материал для анализа вы сможете непосредственно в лаборатории, где для этого есть все необходимые условия.
Бактериологические исследования (бак посев) — (клиники Di Центр)
Чтобы выявить «виновника» заболевания, то есть микроорганизм, вызвавший ту или иную патологию, может быть назначено исследование, называемое бактериологическим посевом или сокращенно: бакпосев.
ОпределениеБактериологический посев — метод исследования биологического материала (кровь, моча, кал и пр.), взятого у пациента и помещенного на искусственную питательную среду, способствующую росту и размножению возбудителя заболевания.
При исследовании можно выявить не только факт наличия возбудителя, но и его концентрацию. Таким образом можно исследовать:
Таким образом можно исследовать:
- кал, мочу, кровь
- спинно-мозговую жидкость (ликвор)
- мокроту
- желчь
- отделяемое из зева, носа, глаз, дыхательных путей, половых органов, ран.
То есть высевать микроорганизмы можно с практически любого участка организма. Подобные методики удобны для нахождения и идентификации бактерий и грибов, вирусы обнаружить таким образом гораздо сложнее, что связано с особенностями биологии вирусов.
Для чего сдают анализ на бакпосев?Бактериологические посевы позволяют не только определить типы микробов, провоцирующих то или иное заболевание, но и подобрать эффективные антибиотики (определить чувствительность микробов к ним), которые помогут выздоровлению.
Только забор материала необходимо сделать до начала антибиотикотерапии. Назначать бактериологический посев могут как в поликлинике (например, всем известное исследование кала на дисбактериоз), так и в стационаре (например, при кишечных инфекциях, а также если биологический материал труднодоступен, как ликвор).
Анализ бак посева (мазок на бактерии) в гинекологии позволяет выявить в полученном материале вид бактерий, определить их количество и чувствительность к антибактериальным лекарственным средствам. Для этих целей может браться посев:
- уреаплазмы
- микоплазмы
- молочницы
- гарднереллы
- возбудителя гонореи
- стафилококки и др.
- влагалища
- цервикального канала
- уретры
- носа
- горла
- соскоба из прямой кишки.
В ряде случаев возможно проведение исследование грудного молока и бакпосев мочи, а также взятие мазка на золотистый стафилококк, стрептококки и энтерококки при беременности.
Посев из прямой кишки берется при подозрении на инфекционную патологию ануса и нижнего отдела кишечника.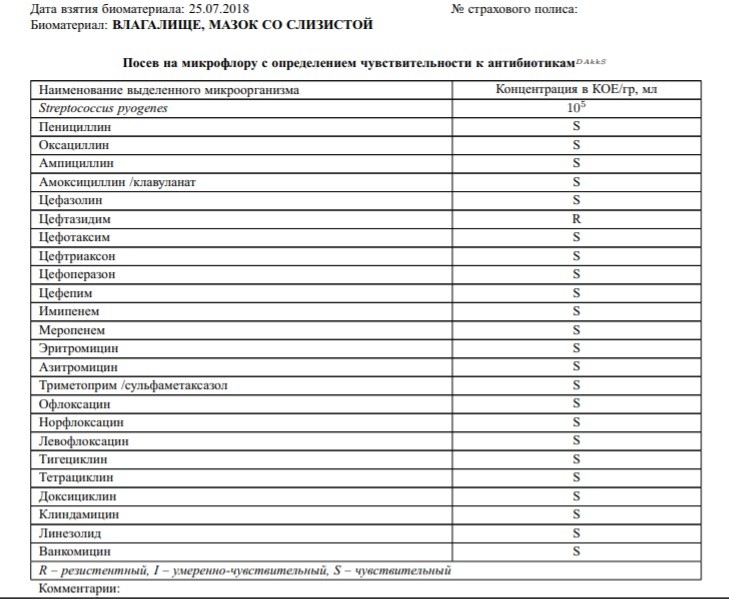 Анализ выявляет основные инфекции, передающиеся половым путем, попавшие туда после анального секса.
Анализ выявляет основные инфекции, передающиеся половым путем, попавшие туда после анального секса.
При выполнении анализа бак посева «Медицинский Ди центр» в Саратове, Энгельсе и области всегда проводит определение чувствительности выявленного микроба к антибиотикам в двух вариантах: к основному или расширенному спектру.
Как проходит бактериологический анализ?После того как материал забирают у пациента, его помещают на специальные питательные среды, через 3−10 дней оценивают результаты. Распознать (идентифицировать) микроб специалисты его микробиологической лаборатории могут путем определения:
- морфологических
- культуральных
- биохимических признаков.
Морфологию (строение) «вредителя» изучают под микроскопом, культуральные свойства характеризуются потребностями, условиями и типом роста микроорганизмов на питательных средах. Биохимические признаки определяются набором ферментов, синтезируемых микробом в процессе жизнедеятельности.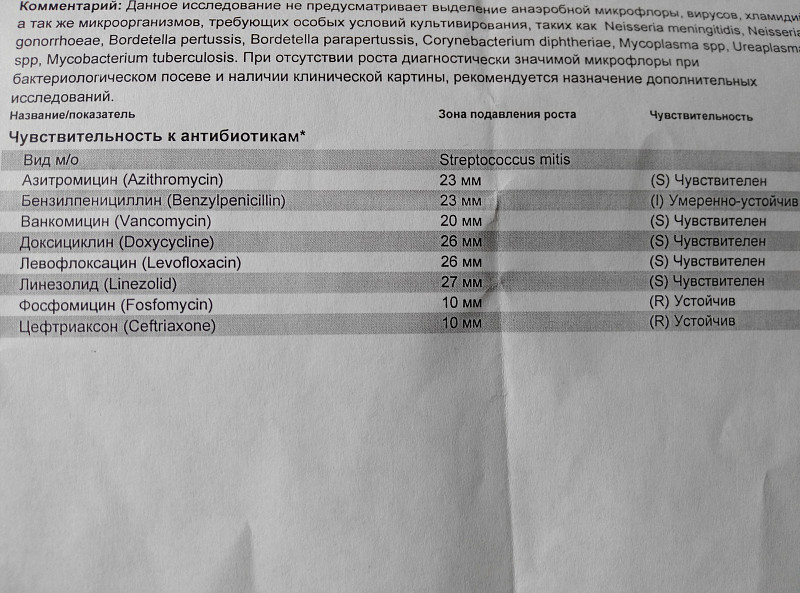 Также обращают внимание на пигменты, окрашивающие колонии микроорганизмов и питательные среды, например, золотистый пигмент образует золотистый стафилококк.
Также обращают внимание на пигменты, окрашивающие колонии микроорганизмов и питательные среды, например, золотистый пигмент образует золотистый стафилококк.
Узнать более точную информацию о времени приема и подготовке к сдаче анализов можно по телефону колл центра: 51−22−51
Микробиологические (бакериологические) исследования — пройти платно в Екатеринбурге
Лабораторная база нашего центра одна из самых больших в городе среди частных клиник. Она оснащена современным европейским оборудованием. Практически все анализы мы делаем сами и только некоторые отправляем в другие лаборатории. За счет этого мы можем держать цены на, сравнительно с другими центрами, низком уровне.
МЦ «Шанс» добровольно участвует в программе федерального контроля качества лабораторных исследований, результаты регулярно перепроверяются в Москве, поэтому мы гарантируем точный результат ваших анализов.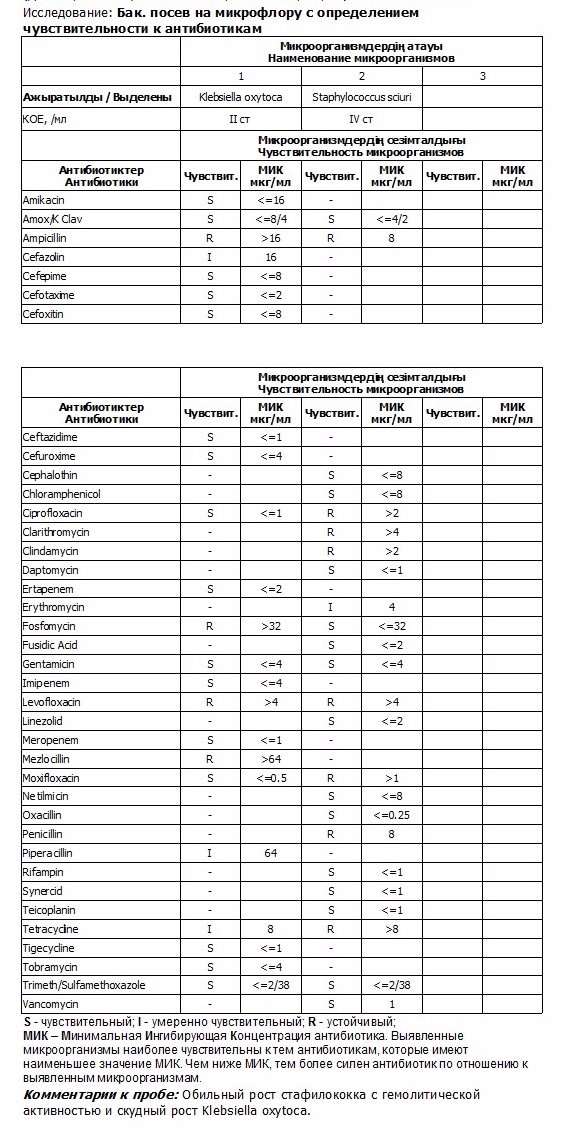 Хочется отметить, что не все лаборатории участвуют в этой программе. Всего две коммерческие клиники в Екатеринбурге имеют лицензию на гистологическое исследование, наш центр один из них. Если у Вас есть вопросы по точности нашей диагностики или любые другие вопросы связанные с лабораторией, Вы всегда можете задать их нашей заведующей лаборатории или главному врачу по телефону или в письме через форму задать вопрос, мы обязательно ответим.
Хочется отметить, что не все лаборатории участвуют в этой программе. Всего две коммерческие клиники в Екатеринбурге имеют лицензию на гистологическое исследование, наш центр один из них. Если у Вас есть вопросы по точности нашей диагностики или любые другие вопросы связанные с лабораторией, Вы всегда можете задать их нашей заведующей лаборатории или главному врачу по телефону или в письме через форму задать вопрос, мы обязательно ответим.
Фильтр по параметрам
Оставить заявку
750
Исследование мочи на микрофлору и чувствительность к антибиотикам
Оставить заявку
750
Исследование мочи с определением чувствительности к бактериофагам
Оставить заявку
750
Исследование отделяемого шейки матки и влагалища на микрофлору, грибковую флору и чувствительность к антибиотикам, антимикотикам
Оставить заявку
750
Исследование уретрального отделяемого на микрофлору, грибковую флору и чувствительность к антибиотикам, антимикотикам
Оставить заявку
750
Исследование секрета предстательной железы на микрофлору и чувствительность к антибиотикам
Оставить заявку
750
Исследование семенной жидкости на микрофлору, грибковую флору и чувствительность к антибиотикам, антимикотикам
Оставить заявку
1035
Количественное определение уреаплазмы, микоплазмы хоминис с определением чувствительности к антибиотикам
Оставить заявку
750
Микробиологическое исследование на дрожжи
Оставить заявку
455
Микробиологическое исследование на гонококки
Оставить заявку
455
Микробиологическое исследование на трихомонады
Оставить заявку
750
Посев Candida spp.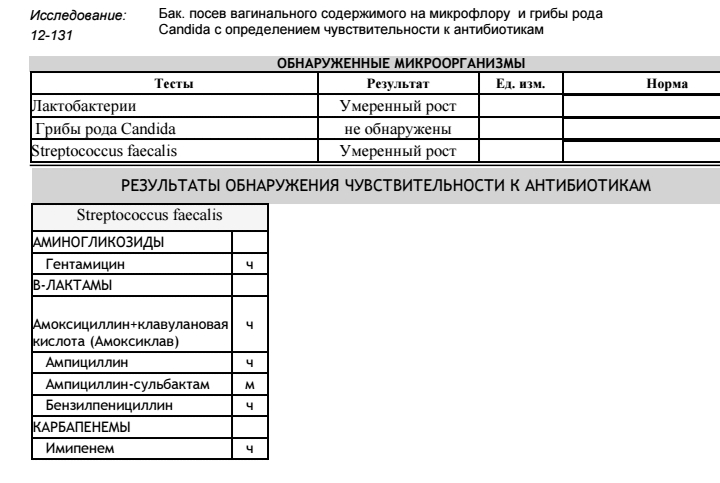 /дрожжеподобные грибы с подбором антимикотических препаратов (моча, мазок урогенитальный, отделяемое уха, мазок с коньюнктивы, из ротоглотки, из носоглотки, из носа, мокрота, кал)
/дрожжеподобные грибы с подбором антимикотических препаратов (моча, мазок урогенитальный, отделяемое уха, мазок с коньюнктивы, из ротоглотки, из носоглотки, из носа, мокрота, кал)
Оставить заявку
750
Исследование отделяемого уха, зева, носа на микрофлору и чувствительность к антибиотикам (1 исследование)
Оставить заявку
750
Микробиологическое исследование отделяемого зева и носа на дифтерию
Оставить заявку
750
Микробиологическое исследование отделяемого глаза
Оставить заявку
2190
Исследование крови на стерильность
Оставить заявку
750
Исследование мокроты
Оставить заявку
750
Посев клинического материала на анаэробную флору с определением чувствительности к антибиотикам (мазок урогенитальный, мазок урогенитальный с секретом предстательной железы, отделяемое уха, мазок с конъюнктивы, из ротоглотки, из носоглотки, из носа)
Оставить заявку
750
Посев на гемолитический стрептококк группы А (мазок из носоглотки, из носа, из ротоглотки)
Оставить заявку
1000
Посев синовиальной жидкости
Оставить заявку
300
Исследование отделяемого носа (риноцитограмма)
Оставить заявку
700
Посев на Brdetella pertussis/parapertussis (коклюш/паракоклюш)
Оставить заявку
700
Посев отделяемого раны на флору с определением чувствительности к антибиотикам
Оставить заявку
700
Посев на золотистый стафилококк количественно с определением чувствительности к антибиотикам
Оставить заявку
650
Посев на золотистый стафилококк качественно без определения чувствительности к антибиотикам
результатов посева мочи и тестов на чувствительность к противомикробным препаратам по методу мочеиспускания в течение 10 лет у пациентов с травмой спинного мозга
Korean J Urol. 2011 May; 52 (5): 345–349.
2011 May; 52 (5): 345–349.
Kyoung Ho Ryu
Отделение урологии, Сеульская больница для ветеранов, Сеул, Корея.
Yun Beom Kim
Отделение урологии, Сеульская больница для ветеранов, Сеул, Корея.
Сеунг Ок Ян
Отделение урологии, Сеульская больница для ветеранов, Сеул, Корея.
Jeong Kee Lee
Отделение урологии, Сеульская больница для ветеранов, Сеул, Корея.
Tae Young Jung
Отделение урологии, Сеульская больница для ветеранов, Сеул, Корея.
Отделение урологии, Сеульская больница для ветеранов, Сеул, Корея.
Автор, ответственный за переписку. Автор для корреспонденции: Тэ Ён Чжон. Отделение урологии, Сеульская больница для ветеранов, 6-2, Dunchon 2-dong, Gangdong-gu, Сеул 134-791, Корея.ТЕЛ: + 82-2-2225-1739, ФАКС: + 82-2-484-4604, moc.liamtoh@tcodoru Получено 8 апреля 2011 г .; Принято 25 апреля 2011 г.
Реферат
Цель
Мы изучили результаты посева мочи и тестов на чувствительность к противомикробным препаратам в соответствии с методом мочеиспускания, используемым у пациентов с травмой спинного мозга (ТСМ) за последние 10 лет.
Материалы и методы
Мы ретроспективно проанализировали 1236 образцов мочи и их тесты на антимикробную чувствительность у 112 пациентов, которые использовали только один метод мочеиспускания с января 2000 по декабрь 2009 года. Методы мочеиспускания были разделены на четыре группы: чистая периодическая катетеризация (CIC) , надлобковая катетеризация, уретральный катетер Фолея и спонтанное мочеиспускание.
Результаты
Из 1236 проб мочи 925 (74,8%) были положительными, а 279 (30,2%) содержали более одной бактерии. Группа CIC показала самый низкий уровень бактериурии, количества колоний и полимикробной инфекции (p <0,001). Возбудителями были в основном грамотрицательные бактерии (84%), в том числе Pseudomonas aeruginosa (22,9%), Escherichia coli (21,1%), видов Klebsiella (6,7%) и видов Citrobacter (6,3%). . Уровень грамположительной бактериальной инфекции составил 13.6%, а основными патогенными организмами были видов Streptococcus (8,6%) и видов Staphylococcus (2,6%). Основные патогенные организмы и результаты тестов на чувствительность к противомикробным препаратам различались в зависимости от метода мочеиспускания.
Выводы
Хотя состояние и предпочтения пациента важны при выборе метода лечения мочевого пузыря, КИК является лучшим методом опорожнения мочевыводящих путей у пациентов с ТСМ. Когда для лечения инфекций мочевыводящих путей необходимо немедленное применение антибиотиков, соответствующий антибиотик может быть выбран в соответствии с методом мочеиспускания на основе нашего исследования и может быть введен до получения результатов теста на чувствительность к противомикробным препаратам.
Когда для лечения инфекций мочевыводящих путей необходимо немедленное применение антибиотиков, соответствующий антибиотик может быть выбран в соответствии с методом мочеиспускания на основе нашего исследования и может быть введен до получения результатов теста на чувствительность к противомикробным препаратам.
Ключевые слова: Бактериурия, тесты на микробную чувствительность, травмы спинного мозга, инфекции мочевыводящих путей
ВВЕДЕНИЕ
Пациенты с травмой спинного мозга (ТСМ) имеют множество урологических осложнений, включая инфекцию мочевыводящих путей (ИМП), камень в мочевом пузыре, почечный камень гидронефроз и пузырно-мочеточниковый рефлюкс [1,2]. Среди этих осложнений рецидивирующие ИМП являются основной причиной заболеваемости, такой как ухудшение состояния верхних мочевыводящих путей [3]. Поэтому профилактика и надлежащее лечение ИМП у пациентов с ТСМ очень важны.
Методы мочеиспускания у пациентов с ТСМ с нейрогенным мочевым пузырем включают чистую прерывистую катетеризацию (CIC), надлобковую катетеризацию (SPC), уретральный катетер Фолея (UF) и дренаж из презерватива.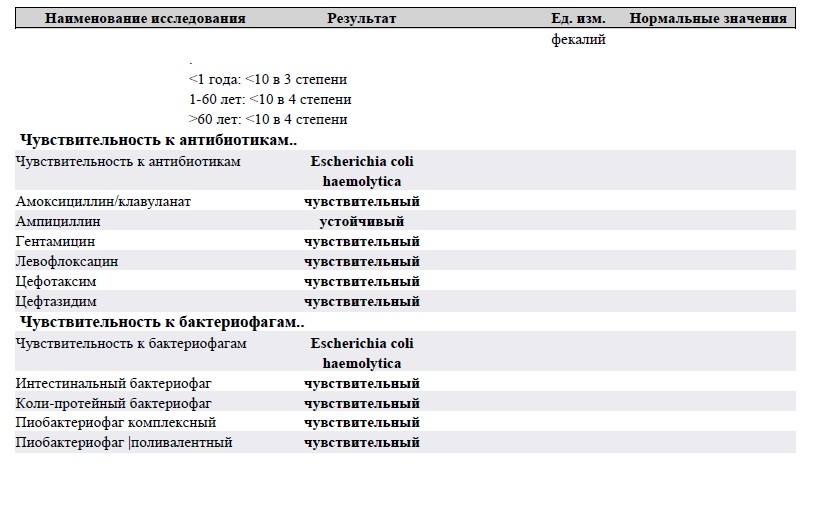 Однако эти методы мочеиспускания повышают риск рецидивов ИМП, связанных с катетером, которые требуют нескольких курсов антибактериальной терапии. В конце концов, риск появления устойчивых к антибиотикам организмов увеличивается. Поэтому предотвращение появления устойчивых к антибиотикам организмов с помощью подходящих антибиотиков является серьезной проблемой.
Однако эти методы мочеиспускания повышают риск рецидивов ИМП, связанных с катетером, которые требуют нескольких курсов антибактериальной терапии. В конце концов, риск появления устойчивых к антибиотикам организмов увеличивается. Поэтому предотвращение появления устойчивых к антибиотикам организмов с помощью подходящих антибиотиков является серьезной проблемой.
Существует множество исследований урологических осложнений и ИМП у пациентов с ТСМ, но исследования ИМП с использованием метода дренирования мочевого пузыря редки. Поэтому в настоящем исследовании мы изучили результаты посевов мочи и тестов на чувствительность к противомикробным препаратам в соответствии с методом дренирования мочевого пузыря, используемым пациентами с травмой спинного мозга за последние 10 лет.
МАТЕРИАЛЫ И МЕТОДЫ
С января 2000 г. по декабрь 2009 г. в это исследование были включены 112 пациентов с ТСМ.Мы ретроспективно изучили медицинские карты пациентов, чтобы проанализировать результаты посевов мочи и тестов на чувствительность к противомикробным препаратам. Распределение по возрасту было сопоставимым для всех четырех групп и составляло от 25 до 80 лет со средним возрастом 55,9 года. Соотношение мужчин и женщин составляло 111: 1 (99,1%: 0,9%). Все пациенты использовали только один метод мочеиспускания (без изменения метода мочеиспускания) в течение периода исследования. Пациенты были разделены на четыре группы следующим образом: CIC (n = 41), SPC (n = 34), UF (n = 9) и спонтанное мочеиспускание (SV; n = 28).
Распределение по возрасту было сопоставимым для всех четырех групп и составляло от 25 до 80 лет со средним возрастом 55,9 года. Соотношение мужчин и женщин составляло 111: 1 (99,1%: 0,9%). Все пациенты использовали только один метод мочеиспускания (без изменения метода мочеиспускания) в течение периода исследования. Пациенты были разделены на четыре группы следующим образом: CIC (n = 41), SPC (n = 34), UF (n = 9) и спонтанное мочеиспускание (SV; n = 28).
Из 1353 образцов мочи мы исключили 117 образцов мочи, которые считались неразрешенной бактериурией. Наконец, в нашем исследовании было проанализировано 1236 образцов мочи. Из этих 1236 проб мочи 898 (72,7%) были получены от пациентов с такими симптомами, как лихорадка, боль в боку, надлобковый дискомфорт, мутная моча и неприятный запах, а 338 (27,3%) были собраны в случае регулярного периодического наблюдения. вверх.
Образцы мочи были собраны путем катетеризации или с использованием метода чистого улова у пациентов, способных к самопроизвольному опорожнению. Образцы мочи, собранные путем катетеризации, получали путем асептической аспирации зажатого и продезинфицированного катетера стерильным шприцем после замены катетера или во время периодической катетеризации.
Образцы мочи, собранные путем катетеризации, получали путем асептической аспирации зажатого и продезинфицированного катетера стерильным шприцем после замены катетера или во время периодической катетеризации.
Все образцы были культивированы, а изоляты идентифицированы в обычной лаборатории. Минимальное количество жизнеспособных клеток для диагностики бактериурии составляло 10 3 КОЕ / мл.
Тесты на чувствительность к противомикробным препаратам были проведены на бактериях, которые считались значимыми, и результаты были разделены по группам метода мочеиспускания.Антибиотики, включенные в наше исследование, включали пенициллин, ампициллин, аугментин, цефазолин, цефокситин, цефотетан, цефуроксим, цефтазидим, цефтриаксон, цефепим, офлоксацин, ципрофлоксацин, левофлоксацин, гентамицин, тобрамицин / пиперамицин, пиперамицин, пиперамицин, амикперазен, амикперазин. , триметоприм-сульфаметоксазол и тетрациклин.
В качестве метода статистического анализа использовался критерий хи-квадрат (с точным критерием Фишера) с использованием SPSS ver. 15.0 (SPSS Inc., Чикаго, Иллинойс, США).Значение p <0,05 считалось статистически значимым.
15.0 (SPSS Inc., Чикаго, Иллинойс, США).Значение p <0,05 считалось статистически значимым.
РЕЗУЛЬТАТЫ
1. Результаты посева мочи
1) Положительный посев мочи
Из 1236 проб 925 (74,8%) оказались положительными. В группе CIC 366 (69,8%) образцов мочи были положительными, и этот результат был значительно ниже, чем в других группах (p <0,001) ().
ТАБЛИЦА 1
Положительные посевы мочи по методу мочеиспускания
2) Подсчет колоний
Подсчет колоний изолированных бактерий представлен в.Группа CIC показала более низкое количество колоний, чем другие группы (p <0,001).
ТАБЛИЦА 2
Подсчет колоний в положительных посевах мочи
3) Полимикробная инфекция
Полимикробная инфекция была обычным явлением. Среди всех (925) положительных проб мочи несколько видов были идентифицированы в 279 (30,2%) пробах мочи. В группе CIC 2 вида были выделены в 53 (14,5%) образцах мочи и 3 вида были выделены в 2 (0,5%) образцах мочи.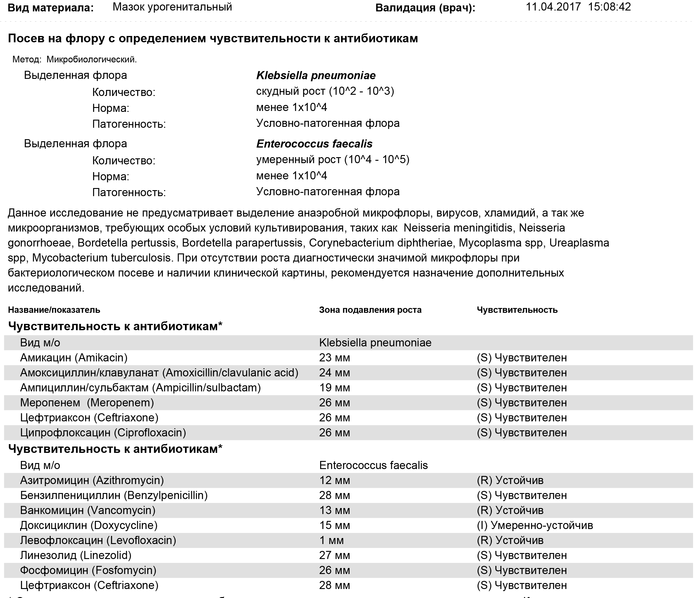 Эти результаты были значительно ниже, чем в других группах (p <0.001) ().
Эти результаты были значительно ниже, чем в других группах (p <0.001) ().
ТАБЛИЦА 3
Изоляты посевов мочи в соответствии с методом мочеиспускания
4) Основные организмы в образцах мочи
Подавляющее большинство случаев бактериурии были вызваны грамотрицательными бактериями (84%). Основные патогенные грамотрицательные бактерии включали Pseudomonas aeruginosa (22,9%) и Escherichia coli ( E. coli , 21,1%), за которыми следовали видов Klebsiella (6,7%), видов Citrobacter (6.3%), видов Providencia (6,3%), Serratia marcescens (4,8%), видов Acinetobacter (4,0%), видов Morganella morganii (3,8%) и видов Proteus (2,7%). Из изолятов 13,6% были грамположительными бактериями, в основном видов Streptococcus (8,6%) и Staphylococcus видов (2,6%).
Наиболее часто выделяемыми патогенами в каждой группе были E. coli в группах CIC и UF и Pseudomonas aeruginosa в группах SPC и SV соответственно ().
ТАБЛИЦА 4
Основные возбудители (первые 1-10)
2. Результаты тестов на чувствительность к противомикробным препаратам
В тестах на чувствительность к противомикробным препаратам ванкомицин, меропенем и имипенем показали очень высокую (более 90%) чувствительность во всех случаях. группы. Другие антибиотики, показавшие высокую чувствительность в каждой группе, были следующими. Амикацин (84,5%), цефепим (83,7%), пиперациллин / тазобактам (73,9%), офлоксацин (70,3%), цефтазидим (66,0%), цефотетан (62,1%), аугментин (61,3%) и тобрамицин (61,3%).3%) показали высокую чувствительность в группе CIC. В группе SPC амикацин (74,0%), цефепим (73,2%), пенициллин (67,1%) и пиперациллин / тазобактам (62,4%) имели высокую чувствительность. В группе УФ офлоксацин (87,5%), амикацин (86,0%), цефотетан (77,3%), цефепим (76,6%), пиперациллин / тазобактам (74,0%), тобрамицин (70,5%) и цефтазидим (64,4%) показали высокая чувствительность. Цефепим (80,3%), пиперациллин / тазобактам (77,7%), цефтазидим (74,6%), амикацин (72,2%) и цефотетан (65,5%) показали высокую чувствительность в группе SV ().
ТАБЛИЦА 5
Результат тестов на чувствительность к противомикробным препаратам в соответствии с методом мочеиспускания
ОБСУЖДЕНИЕ
Разработка методов мочеиспускания для пациентов с ТСМ снизила урологические осложнения и уровень смертности. Однако, несмотря на эти улучшения, ИМП по-прежнему остается основной причиной заболеваемости у пациентов с ТСМ.
Определения значительной бактериурии у пациентов с ТСМ противоречивы. В исследовании пациентов с ТСМ Dedeić-Ljubović и Hukić считали, что значительная бактериурия составляет ≥10 4 КОЕ / мл [4].В другом исследовании Menon и Tan сообщили, что все положительные посевы мочи имели ≥10 5 КОЕ / мл [5]. Однако этим пороговым значениям не хватает чувствительности. Консенсусное заявление Национального института исследований инвалидности и реабилитации (NIDRR) рекомендовало следующие критерии подсчета колоний уропатогенных микроорганизмов для диагностики значительной бактериурии у лиц с ТСМ: (1) ≥10 2 КОЕ / мл для образцов катетера, взятых у лиц, проходящих периодическую катетеризацию. , (2) ≥10 4 КОЕ / мл для образцов с чистой пористостью от мужчин без катетера, использующих устройства для сбора презервативов, и (3) любая определяемая концентрация уропатогенов из постоянных катетеров или надлобковых аспиратов, поскольку подавляющее большинство пациентов с постоянный катетер и бактериурия низкого уровня повысились до более чем 10 5 КОЕ / мл в течение короткого периода времени [6].В нашем исследовании было оценено более 10 3 КОЕ / мл (≥10 3 КОЕ / мл) уропатогенов; этот порог идентичен таковому в большинстве корейских больниц. Согласно определению NIDRR, все положительные результаты посева мочи были значительной бактериурией.
, (2) ≥10 4 КОЕ / мл для образцов с чистой пористостью от мужчин без катетера, использующих устройства для сбора презервативов, и (3) любая определяемая концентрация уропатогенов из постоянных катетеров или надлобковых аспиратов, поскольку подавляющее большинство пациентов с постоянный катетер и бактериурия низкого уровня повысились до более чем 10 5 КОЕ / мл в течение короткого периода времени [6].В нашем исследовании было оценено более 10 3 КОЕ / мл (≥10 3 КОЕ / мл) уропатогенов; этот порог идентичен таковому в большинстве корейских больниц. Согласно определению NIDRR, все положительные результаты посева мочи были значительной бактериурией.
Наше исследование показало, что положительный результат посева мочи составил 74,8%. В другом исследовании пациентов с ТСМ Дедейч-Любович и Хукич сообщили, что в 87,3% проб был положительный посев мочи [4]. Это небольшое различие может быть связано с тем, что в нашу исследуемую популяцию входили пациенты, которых регулярно посещали для периодического наблюдения.
У пациентов, не страдающих травмой спинного мозга, более 10 5 КОЕ / мл считается значительной бактериурией. Наши результаты показали, что в значительной части образцов (41,9%) количество колоний меньше 10 5 КОЕ / мл. Это говорит о том, что низкое количество колоний в образце является важным аспектом диагностики ИМП у пациентов с ТСМ.
Большая часть бактериурии при кратковременной катетеризации возникает из-за одного организма, тогда как пациенты, катетеризованные на срок более 1 месяца, обычно демонстрируют полимикробную флору, вызванную широким спектром грамотрицательных и грамположительных видов бактерий.Такие образцы обычно содержат от двух до четырех видов бактерий, каждый в концентрации 10 5 КОЕ / мл или более. Некоторые могут иметь до шести-восьми видов при такой концентрации. Это явление связано с частотой новых эпизодов бактериурии примерно каждые 2 недели и способностью этих штаммов сохраняться в течение недель и месяцев в катетеризованных мочевых путях [7]. В нашем исследовании частота полимикробной инфекции составила 30,2%, а в группе CIC (14,5%) показатель был значительно ниже, чем в других группах.В другом исследовании пациентов с ТСМ Dedeić-Ljubović и Hukić сообщили о частоте полимикробной инфекции 44,9% и более низкой частоте (40,8%) в группе CIC [4]. С другой стороны, в исследованиях ИМП у пациентов без ПСМ частота полимикробной инфекции колебалась от 3,5% до 21,8% и была ниже, чем у пациентов с ПСМ [8–12].
В нашем исследовании частота полимикробной инфекции составила 30,2%, а в группе CIC (14,5%) показатель был значительно ниже, чем в других группах.В другом исследовании пациентов с ТСМ Dedeić-Ljubović и Hukić сообщили о частоте полимикробной инфекции 44,9% и более низкой частоте (40,8%) в группе CIC [4]. С другой стороны, в исследованиях ИМП у пациентов без ПСМ частота полимикробной инфекции колебалась от 3,5% до 21,8% и была ниже, чем у пациентов с ПСМ [8–12].
В 1966 году Guttmann и Frankel рекомендовали стерильную периодическую катетеризацию для начального лечения нейрогенного мочевого пузыря у пациентов с травмой спинного мозга [13]. В 1972 году Lapides et al. Сообщили, что CIC может предотвратить ИМП у пациентов с неполным дренированием мочевого пузыря и нейрогенным мочевым пузырем [14].Во многих предыдущих исследованиях пациентов с ТСМ ЦИК показал низкий риск урологических осложнений [4,15,16]. В настоящем исследовании группа CIC показала самый низкий уровень положительных посевов мочи, количества колоний и количества изолятов.
Обычными возбудителями неосложненных ИМП являются E. coli (от 34,4% до 67,0%), за которыми следуют Enterococcus , Pseudomonas , Enterobacter , Klebsiella и Staphylococcus [8-12] . Основные организмы, вызывающие ИМП у пациентов с ТСМ, отличаются от таковых у пациентов с интактным спинным мозгом по этиологии, сложности и чувствительности к антимикробным препаратам, а также зависят от типа и продолжительности катетеризации.Интересно, что в большинстве исследований ИМП у пациентов с ТСМ или постоянным катетером E. coli были изолированы менее чем у 20% (от 4,3% до 19%) пациентов, а Pseudomonas aeruginosa , Proteus mirabilis ( P. mirabilis ) или Enterococcus faecalis чаще встречались среди пациентов с травмой спинного мозга, чем среди пациентов с интактным спинным мозгом. Другими распространенными организмами были Klebsiella pneumoniae , Providencia stuartii , Morganella видов, Acinetobacter видов, Serratia видов, Staphylococcus и Candida видов [4,5,17-20].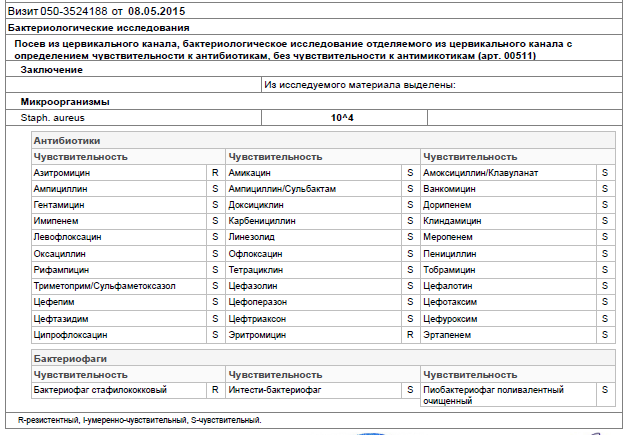 В частности, микроорганизмы, расщепляющие уреазу, включая Klebsiella pneumonia , Proteus mirabilis , Pseudomonas aeruginosa и Providencia stuartii , были изолированы с относительно высокой частотой культур у пациентов с ТСМ или постоянных катетеров. Мобли и Уоррен сообщили, что 86% всех образцов были уреаз-положительными видами бактерий, а основными организмами были P. mirabilis и M. morganii , и эти виды составили более половины образцов [21].В наших результатах микроорганизмы, расщепляющие уреаспластик, были изолированы в 62% культур, и основными организмами были видов Pseudomonas и видов Klebsiella .
В частности, микроорганизмы, расщепляющие уреазу, включая Klebsiella pneumonia , Proteus mirabilis , Pseudomonas aeruginosa и Providencia stuartii , были изолированы с относительно высокой частотой культур у пациентов с ТСМ или постоянных катетеров. Мобли и Уоррен сообщили, что 86% всех образцов были уреаз-положительными видами бактерий, а основными организмами были P. mirabilis и M. morganii , и эти виды составили более половины образцов [21].В наших результатах микроорганизмы, расщепляющие уреаспластик, были изолированы в 62% культур, и основными организмами были видов Pseudomonas и видов Klebsiella .
E. coli , комменсальный организм кишечника и промежности, был наиболее распространен в группах CIC и UF, хотя в нашем исследовании наиболее распространенными бактериями были видов Pseudomonas . Этот результат предполагает, что E. coli прочно связаны с периуретрой, прилегающей к промежности. Munir et al. Сообщили, что E. coli была наиболее частым организмом, вызывающим бактериурию у катетеризованных пациентов, и что существует значительная связь между периуретральной колонизацией и последующей бактериурией [22]. Кроме того, Schlager et al сообщили, что происхождение E. coli , выделенного из мочи детей с нейрогенным мочевым пузырем, получавших CIC, было периуретрой [23].
Munir et al. Сообщили, что E. coli была наиболее частым организмом, вызывающим бактериурию у катетеризованных пациентов, и что существует значительная связь между периуретральной колонизацией и последующей бактериурией [22]. Кроме того, Schlager et al сообщили, что происхождение E. coli , выделенного из мочи детей с нейрогенным мочевым пузырем, получавших CIC, было периуретрой [23].
При лечении ИМП большой проблемой является выбор антибиотиков. Антибиотики первого ряда следует выбирать с учетом эффективности и предотвращения устойчивости к антибиотикам.Следовательно, урологам ничего не остается, кроме как использовать эмпирические антибиотики с учетом политики ограничения антибиотиков (для предотвращения резистентных бактерий предпочитают обычные антибиотики антибиотикам ограниченного применения) до тех пор, пока не будут доступны отчеты теста на чувствительность к противомикробным препаратам. К сожалению, в нескольких исследованиях анализировались результаты тестов на чувствительность к противомикробным препаратам в соответствии с методом мочеиспускания, используемым у пациентов с ТСМ и ИМП. Таким образом, наше исследование предоставляет ценную информацию о лечении антибиотиками первой линии у пациентов с ТСМ и ИМП.
Таким образом, наше исследование предоставляет ценную информацию о лечении антибиотиками первой линии у пациентов с ТСМ и ИМП.
Наши результаты показали разницу в чувствительности к антибиотикам между группами в зависимости от используемого метода мочеиспускания. Ванкомицин, меропенем и имипенем показали очень высокую (более 90%) чувствительность во всех группах. Однако эти антибиотики ограничены и считаются антибиотиками последнего средства. Первоначальное применение этих антибиотиков до выявления бактерий-возбудителей может привести к появлению устойчивых бактерий. Мы предполагаем, что выбор антибиотика первой линии с учетом результата теста на чувствительность к противомикробным препаратам в соответствии с методом опорожнения может привести к усилению лечебного эффекта и снижению выработки устойчивых бактерий.
Это исследование имеет несколько ограничений. Во-первых, методы мочеиспускания у пациентов до 2000 года не могли быть исследованы, поэтому предыдущий метод мочеиспускания мог повлиять на результаты посева мочи и теста на чувствительность к антимикробным препаратам. Во-вторых, мочевые камни, пузырно-мочеточниковый рефлюкс, интервал замены катетера и предыдущее лечение антибиотиками в нашем исследовании не изучались. Если бы эти факторы были дополнительно исследованы, связь между методами мочеиспускания и нашими результатами могла бы быть уточнена.
Во-вторых, мочевые камни, пузырно-мочеточниковый рефлюкс, интервал замены катетера и предыдущее лечение антибиотиками в нашем исследовании не изучались. Если бы эти факторы были дополнительно исследованы, связь между методами мочеиспускания и нашими результатами могла бы быть уточнена.
В заключение, правильный выбор метода мочеиспускания чрезвычайно важен для предотвращения (рецидивирующих) ИМП у пациентов с ТСМ. Кроме того, немедленное введение соответствующих антибиотиков в соответствии с методом мочеиспускания может обеспечить эффективное лечение пациентов с ТСМ с симптоматическими ИМП и снизить риск устойчивости к антибиотикам.
ВЫВОДЫ
Мы изучили результаты посева мочи и тестов на чувствительность к противомикробным препаратам в соответствии с методом мочеиспускания, используемым пациентами с травмой спинного мозга за последние 10 лет.Общепризнано, что CIC уменьшает ИМП и различные урологические осложнения. Мы определили, что количество положительных культур мочи, количество колоний и количество изолятов были ниже в группе CIC, чем в других группах. Кроме того, когда для лечения ИМП необходимо немедленное применение антибиотиков, правильный выбор антибиотиков может быть сделан в соответствии с методом опорожнения.
Сноски
Авторам нечего раскрывать.
Справочные материалы
1. Итак, JG, Oh DJ, Lim YS, Park WH, Shim HB.Урологические осложнения и лечение у 337 пациентов с травмой спинного мозга. Корейский Дж. Урол. 1997; 38: 1075–1080. [Google Scholar] 2. Беннетт К.Дж., Янг М.Н., Адкинс Р.Х., Диас Ф. Сравнение исходов осложнений при лечении мочевого пузыря у пациентов с повреждениями спинного мозга у женщин. J Urol. 1995; 153: 1458–1460. [PubMed] [Google Scholar] 3. Квон Т, Пак Джей, Пак MC, Хан Джи, Ким К. Факторы риска ухудшения состояния верхних мочевыводящих путей у детей с нейрогенным мочевым пузырем. Корейский Дж. Урол. 2009. 50: 1248–1252. [Google Scholar] 4.Дедейч-Любович А., Хукич М. Инфекция мочевыводящих путей, связанная с катетером, у пациентов, страдающих травмами спинного мозга. Bosn J Basic Med Sci. 2009; 9: 2–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Менон Э.Б., Тан Э.С. Инфекция мочевыводящих путей при острой травме спинного мозга. Singapore Med J. 1992; 33: 359–361. [PubMed] [Google Scholar] 6. Профилактика и лечение инфекций мочевыводящих путей у людей с травмами спинного мозга. Заявление о консенсусе по исследованиям Национального института инвалидности и реабилитации.27-29 января 1992 г. J. Am Paraplegia Soc. 1992; 15: 194–204. [PubMed] [Google Scholar] 7. Шеффер А.Дж., Шеффер Э.М. Инфекции мочевыводящих путей. В: Wein AJ, Kavoussi LR, Novick AC, Partin AW, Peters CA, редакторы. Урология Кэмпбелла-Уолша. 9 изд. Филадельфия: Сондерс; 2007. с. 298. [Google Scholar] 8. Ко YH, Oh JS, Cho DY, Bea JH, Koh SK. Изменения возбудителей и антимикробная чувствительность инфекции мочевыводящих путей в период с 1979 по 2001 год. Корейский J Urol. 2003. 44: 342–350. [Google Scholar] 9.Ко ХС, Чой Д.Й., Хан Ю.Т. Изучение изменений чувствительности к антибиотикам к возбудителям инфекции мочевыводящих путей за последние 5 лет. Корейский Дж. Урол. 1999; 40: 809–816. [Google Scholar] 10. Ким SW, Ли JY, Пак WJ, Чо ЙХ, Юн MS. Чувствительность к антибиотикам к возбудителю острой простой инфекции мочевыводящих путей. Корейский Дж. Урол. 2000; 41: 1117–1124. [Google Scholar] 11. Песня HJ, Kim SJ. Изучение антимикробной чувствительности к возбудителю инфекции мочевыводящих путей. Корейский Дж. Урол.2005. 46: 68–73. [Google Scholar] 12. Рю К.Х., Ким М.К., Чон Ю.Б. Недавнее исследование чувствительности к противомикробным препаратам микроорганизмов, вызывающих инфекцию мочевыводящих путей. Корейский Дж. Урол. 2007. 48: 638–645. [Google Scholar] 13. Guttmann L, Frankel H. Значение периодической катетеризации в раннем лечении травматической параплегии и тетраплегии. Параплегия. 1966; 4: 63–84. [PubMed] [Google Scholar] 14. Lapides J, Diokno AC, Silber SJ, Lowe BS. Чистая периодическая самокатетеризация при лечении заболеваний мочевыводящих путей.J Urol. 1972; 107: 458–461. [PubMed] [Google Scholar] 15. Weld KJ, Dmochowski RR. Влияние лечения мочевого пузыря на урологические осложнения у пациентов с травмой спинного мозга. J Urol. 2000; 163: 768–772. [PubMed] [Google Scholar] 16. Gallien P, Nicolas B, Robineau S, Le Bot MP, Durufle A, Brissot R. Влияние управления мочеиспусканием на урологические осложнения в когорте пациентов с травмой спинного мозга. Arch Phys Med Rehabil. 1998. 79: 1206–1209. [PubMed] [Google Scholar] 17. Джуэз Л.А., Гиллеспи В.А., Лидбеттер А., Майерс Б., Симпсон Р.А., Стоуэр М.Дж. и др.Бактериурия и бактериемия у пациентов с длительными постоянными катетерами — исследование на дому. J Med Microbiol. 1988. 26: 61–65. [PubMed] [Google Scholar] 18. Уоррен JW. Катетер-ассоциированные инфекции мочевыводящих путей. Int J Antimicrob Agents. 2001; 17: 299–303. [PubMed] [Google Scholar] 19. Ан CH, Par DH. Клиническая оценка инфекции мочевыводящих путей у пациента с травмой спинного мозга. Корейский Дж. Урол. 1983; 24: 783–788. [Google Scholar] 20. Пендерс Дж., Хейленбрук А.А., Эвераерт К., Ван Лаэр М., Фершраген Г.Л.Мочевые инфекции у пациентов с травмой спинного мозга. Спинной мозг. 2003. 41: 549–552. [PubMed] [Google Scholar] 21. Мобли HL, Уоррен JW. Уреазоположительная бактериурия и непроходимость долговременных мочевых катетеров. J Clin Microbiol. 1987; 25: 2216–2217. [Бесплатная статья PMC] [PubMed] [Google Scholar] 22. Мунир Т., Лодхи М., Хуссейн Р.М., Мубин М. Связь между периуретральной колонизацией уропатогенами и последующей бактериурией у катетеризованных пациентов. J Coll Врачи Surg Pak. 2009. 19: 169–172. [PubMed] [Google Scholar] 23.Шлагер Т.А., Хендли Дж.О., Уилсон Р.А., Саймон В., Уиттам Т.С. Корреляция периуретральной бактериальной флоры с бактериурией и инфекцией мочевыводящих путей у детей с нейрогенным мочевым пузырем, получающих периодическую катетеризацию. Clin Infect Dis. 1999. 28: 346–350. [PubMed] [Google Scholar]посев мочи | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
2019 обзор выполнен Николь Амистани, BS CLS, MT (ASCP) и редакционным советом Lab Tests Online.
(30 июля 2018 г.) Обзор посева мочи. Kaiser Permanente. Доступно на сайте wa.kaiserpermanente.org. По состоянию на май 2019 г.
Brusch, J. (Обновлено 19 июля 2018 г.). Инфекция мочевыводящих путей (ИМП) и цистит (инфекция мочевого пузыря) у женщин. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/233101-overview. По состоянию на май 2019 г.
(30 января 2019 г.) Клиника Мэйо. Инфекции мочевыводящих путей, причины. Доступно в Интернете по адресу http: // www.mayoclinic.org/diseases-conditions/urinary-tract-infection/basics/causes/con-20037892. По состоянию на январь 2015 г.
Клиническая диагностика и лечение Генри с помощью лабораторных методов. Глава. 28, Основное исследование мочи. 22-е изд. Макферсон Р., Пинкус М., ред. Филадельфия, Пенсильвания: Saunders Elsevier: 2011.
Учебник Тиц по клинической химии и молекулярной диагностике. Клинические синдромы, инфекции мочевыводящих путей. Надер Рифаи. 6-е издание, Elsevier Health Sciences; 2017.
Источники, использованные в предыдущих обзорах
Томас, Клейтон Л., Редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (2001). Справочник по диагностическим и лабораторным испытаниям Мосби, 5-е издание: Mosby, Inc., Сент-Луис, Миссури.
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (© 2007). Справочник по диагностическим и лабораторным испытаниям Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 981-983.
Ву, А. (2006). Клиническое руководство по лабораторным исследованиям Титца, четвертое издание.Сондерс Эльзевир, Сент-Луис, Миссури. С. 1621-1622.
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание]. PP 2037-2038.
Forbes, B. et. al. (© 2007). Диагностическая микробиология Бейли и Скотта, двенадцатое издание: Mosby Elsevier Press, Сент-Луис, Миссури. С. 842-855.
(август 2007 г.). Ваша мочевыделительная система и как она работает. Национальный информационный центр по почечным и урологическим заболеваниям [он-лайн информация].Доступно в Интернете по адресу http://kidney.niddk.nih.gov/kudiseases/pubs/yoururinary/. По состоянию на март 2009 г.
(2008). Существующие рекомендации по скринингу на бактериурию поддерживаются. Medscape от Reuters Информация о здоровье [онлайн-информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/576888. По состоянию на март 2009 г.
Стэнли Хеллерштейн, С. (17 сентября 2008 г.). Инфекция мочевыводящих путей. EMedicine [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/969643-overview.По состоянию на март 2009 г.
(ноябрь 2005 г., исправленная). Подход к почечному пациенту. Пособие Merck для специалистов здравоохранения [Он-лайн информация]. Доступно в Интернете по адресу http://www.merck.com/mmpe/sec17/ch326/ch326b.html#sec17-ch326-ch326b-21. По состоянию на март 2009 г.
Барклай, Л. и Мурата, П. (17 мая 2007 г.). Чистка промежности / гениталий во время сбора мочи может минимизировать заражение. Медицинские новости Medscape [On-line CME]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/556640.По состоянию на март 2009 г.
Маккартер, Ю.С., Э.М. Бурд, Г.С. Холл, М. Зервос. 2009. Cumitech 2C, Лабораторная диагностика инфекций мочевыводящих путей . Координирующее изд. S.E. Острый. ASM Press, Вашингтон, округ Колумбия.
Kasper DL, Braunwald E, Fauci AS, Hauser SL, Longo DL, Jameson JL eds (2005). Принципы внутренней медицины Харрисона . 16-е издание, McGraw Hill, стр. 1715 и 1718.
Медицинская энциклопедия MedlinePlus. Посев мочи катетеризованный.Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003752.htm. По состоянию на апрель 2010 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2011). Справочник по диагностическим и лабораторным испытаниям Мосби, 10-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 1017-1019.
(24 мая 2012 г.). Инфекции мочевыводящих путей у взрослых. Национальный информационный центр по почечным и урологическим заболеваниям, NIDDK. [Он-лайн информация]. Доступно в Интернете по адресу http://kidney.niddk.nih.gov/KUDiseases/pubs/utiadult/index.aspx. По состоянию на октябрь 2012 г.
(© 1995-2012). Бактериальная культура, аэробика, моча. Клиника Мэйо Медицинские лаборатории Мэйо [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/Overview/8105. По состоянию на октябрь 2012 г.
Johnson, J. et. al. (4 декабря 2011 г.). Уменьшает ли посев мочи при инфекциях мочевыводящих путей повторные посещения? Новости Medscape Today от J Am Board Fam Med . В 24 (6): 647-655. [Он-лайн информация]. Доступно в Интернете по адресу http: // www.medscape.com/viewarticle/753802. По состоянию на октябрь 2012 г.
Brusch, J. (Обновлено 1 февраля 2012 г.). Цистит у женщин. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/233101-overview. По состоянию на октябрь 2012 г.
Грането, Дж. И Бектел, К. (8 ноября 2011 г.). Неотложное лечение педиатрических пациентов с лихорадкой. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/801598-overview#a1.По состоянию на октябрь 2012 г.
(24 мая 2012 г.). Инфекции мочевыводящих путей у взрослых. Национальный информационный центр по почечным и урологическим заболеваниям, NIDDK. [Он-лайн информация]. Доступно в Интернете по адресу http://kidney.niddk.nih.gov/KUDiseases/pubs/utiadult/index.aspx. По состоянию на декабрь 2015 г.
(© 1995-2015). Бактериальная культура, аэробика, моча. Клиника Мэйо Медицинские лаборатории Мэйо [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/Overview/8105.По состоянию на декабрь 2015 г.
Brusch, J. (Обновлено 19 августа 2015 г.). Цистит у женщин. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/233101-overview. По состоянию на декабрь 2015 г.
(23 июля 2015 г.) Клиника Мэйо. Инфекции мочевыводящих путей, причины. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/urinary-tract-infection/basics/causes/con-20037892. По состоянию на январь 2015 г.
часто задаваемых вопросов: События, связанные с инфекциями мочевыводящих путей (ИМП) | NHSN
Катетер-ассоциированная инфекция мочевыводящих путей [CAUTI] и некатетер-ассоциированная инфекция мочевыводящих путей [UTI] и другие инфекции мочевыделительной системы [USI]
Травма спинного мозга, пациенты, находящиеся под сильным седативным действием или на ИВЛ
Q1: Я обслуживаю пациентов, которые не могут вербализовать или почувствовать надлобковую болезненность, боль или болезненность реберно-позвоночного угла, например.g., пациенты с травмой спинного мозга, пациенты, находящиеся на сильной седации или вентиляции легких. Как я могу сообщить о ОСТОРОЖНОСТИ этим пациентам?
Критерии эпиднадзора не могут быть одинаково чувствительными для всех групп пациентов. Популяции пациентов, у которых критерии ИМП могут быть не столь чувствительны, включают пациентов с травмами спинного мозга, пациентов с травмами головного мозга и пациентов, принимающих сильные седативные препараты. Определения эпиднадзора NHSN должны быть составлены таким образом, чтобы уравновесить чувствительность и специфичность, а также осуществимость. Набор критериев, охватывающих каждую субпопуляцию с высокой специфичностью и чувствительностью, был бы слишком сложным для последовательного применения в разных учреждениях.Просто следуйте критериям, указанным в местах, где вы проводите наблюдение CAUTI.
Механическая вентиляция легких или седация не всегда означают, что пациенты не могут выразить боль словами. Всегда следует проводить физикальное обследование и оценивать пациентов на предмет невербальной передачи боли или болезненности.
100000 КОЕ / мл включены более чем в 1 лабораторную категорию
Q2: Моя лаборатория предлагает следующие значения посевов:
• 75 000–100 000 КОЕ / мл
•> 100 000 КОЕ / мл
Могу ли я использовать положительные культуры с показателем 75–100 000 КОЕ / мл, чтобы соответствовать определению ИМП?
Вы должны проконсультироваться в своей лаборатории, чтобы определить, могут ли они определить, обнаружено ли в посеве мочи не менее 100 000 КОЕ / мл, и если да, то сообщить об этом как ≥ 100 000 КОЕ / мл.Некоторым лабораториям удалось это выяснить.
Если они не могут, и вы не можете с уверенностью сказать, что культура имеет по крайней мере 100 000 КОЕ / мл, потому что она составляет 75 000–100 000 КОЕ / мл, не используйте эту культуру для эпиднадзора NHSN UTI.
Смешанная флора
Q3: Если посев мочи положительный на 1 организм> 100 000 КОЕ / мл, а также на смешанную флору, требуются ли эти результаты посева мочи для ИМП?
Нет, этот посев мочи не подходит для определения ИМП NHSN.Поскольку «смешанная флора» * означает, что помимо идентифицированного организма присутствует по крайней мере 2 организма, такой посев мочи не соответствует критериям положительного посева мочи с 2 или менее организмами. Такой посев мочи нельзя использовать для соответствия критериям NHSN UTI * То же самое верно для флоры промежности, нормальной флоры и флоры влагалища
Морфология, определяющая, что приравнивается к> 2 организмам
Q4: Если результат посева мочи включает:
- Ecoli # 1> 100000 КОЕ / мл
- Ecoli # 2 > 10 000 КОЕ / мл и Staph Aureus> 100 000 КОЕ / мл, считается ли это> 2 микроорганизмами?
№Надзорная идентификация организма NHSN до уровня рода или уровня вида, например Escherichia (род) coli (виды) или Enterococcus видов, — это все, что вы можете получить для целей отчетности. E.coli № 1 и № 2 считаются одним организмом, аналогично Enterococcus вида № 1 и Enterococcus вида № 2 будут считаться одним организмом. Результаты по чувствительности к противомикробным препаратам или различия в морфологии колоний не приравниваются к отчету об отдельных организмах.Этот результат посева мочи не содержит> 2 микроорганизмов и является подходящим образцом.
Другой пример:
Результаты посева мочи:
- Грамотрицательная палочка > 100000 КОЕ / мл грамотрицательный стержень ферментирующего лактозу
- Грамотрицательная палочка > 100000 КОЕ / мл Лактозный ферментирующий грамотрицательный стержень
- Enterococcus видов 40000-50 000 КОЕ / мл
Грамотрицательные палочки № 1 и № 2 равны одному организму; вместе с Enterococcus видов; это подходящий образец, потому что существует не более 2 организмов, один из которых является бактерией с концентрацией> 100 000 КОЕ / мл.
В отличие от:
- Грамотрицательная палочка > 100000 КОЕ / мл грамотрицательный стержень ферментирующего лактозу
- Грамотрицательная палочка > 100000 КОЕ / мл не — грамотрицательный стержень для сбраживания лактозы
- Enterococcus видов 40000-50 000 КОЕ / мл
Грамотрицательные стержни №1 и №2 — два разных организма; Наряду с Enterococcus видов равняются 3 организмам, поэтому эта культура мочи не соответствует критериям , потому что существует более 2 организмов.
Количество организмов в культурах
Q5: У меня есть пациент, у которого был положительный посев мочи с 100000 КОЕ / мл E. coli , а затем, в течение периода повторного инфицирования (RIT), другой посев мочи, который содержал более 100000 КОЕ / мл K. pneumoniae и E. faecium. Может ли какая-либо из этих культур использоваться для соответствия критериям ИМП, или, поскольку в RIT ИМП более 3 организмов, будут ли они исключены?
Не складывайте несколько культур вместе.Наличие более двух микроорганизмов в одном посеве мочи предполагает возможность заражения образца. То же самое не относится к отдельным культурам мочи с менее чем 3 организмами в каждом.
В этом примере первая культура будет иметь право на ИМП. Если с этим посевом мочи не было связано никаких ИМП, то второй посев мочи можно было рассматривать для ИМП, поскольку предыдущий ИМП не был установлен, и в этом посеве мочи было не более 2 микроорганизмов.
Определение одиночных и множественных ИМП
Q6: Есть ли период времени после идентификации UTI, в течение которого нельзя сообщить о другом UTI?
Да.См. Информацию о сроках повторного заражения в главе 2 «Выявление инфекций, связанных со здравоохранением, значок pdf [PDF — 1 МБ]» руководства NHSN.
Пациент сообщил о лихорадке
Q7: Могу ли я использовать заявленную пациентом лихорадку, чтобы соответствовать критериям CDC / NHSN UTI для присутствия при госпитализации (POA)?
Если пациент ( < 65 лет) сообщает о лихорадке> 38,0 ° C (или более 100,4 0 F), в течение периода времени POA и в рамках IWP положительного посева мочи, это можно использовать для определения если соответствие определению инфекции POA.Общий отчет пациента о «лихорадке» без сопутствующего измерения температуры не может быть использован.
Связь с жаром, возрастом и устройством
Q8: Может ли NHSN объяснить возраст и температуру, связанные с использованием мочевого катетера?
ЕСЛИ пациенту> 65 лет, только лихорадка без локализованного признака / симптома ИМП не может использоваться в качестве элемента, если постоянный мочевой катетер не установлен в стационарном месте> 2 дней на дату события.(См. Значок pdf протокола SUTI 1b [PDF — 1 МБ] на странице 7-6)
У пожилого взрослого, не подвергнутого катетеризации пациента, у которого есть лихорадка, но нет других локализующих признаков ИМП, в 90% случаев есть причина, отличная от ИМП. Поэтому один из других симптомов ИМП должен присутствовать, чтобы соответствовать критериям ИМП NHSN в этой популяции пациентов, чтобы избежать чрезмерного вызова ИМП.
ИМП Симптом: дизурия
Q9: Задержка мочи — это то же самое, что дизурия?
Задержка мочи не считается дизурией и не может соответствовать определению ИМП.
ИМП Симптомы: позывы к мочеиспусканию, учащенное мочеиспускание и дизурия
Q10: Если у пациента в анамнезе есть позывы к мочеиспусканию, учащенное мочеиспускание или дизурия, можно ли определить другую признанную причину?
Нет, «без другой признанной причины» не относится к этим симптомам. При наличии положительного посева мочи, который мог быть получен в качестве дифференциального диагноза для подозрения на ИМП, очень редко существует другая ассоциированная причина позывов к мочеиспусканию, учащенного мочеиспускания и дизурии, которые являются отличительными симптомами ИМП.
Q11: Можно ли использовать эти симптомы в тот же день, когда постоянный мочевой катетер был удален и повторно вставлен?
Да. ЕСЛИ эти симптомы возникли, когда постоянный мочевой катетер был на месте , а не на момент появления симптома, его можно использовать в качестве элемента даже в тот день, когда постоянный мочевой катетер находился на месте в течение части дня.
Боль или болезненность реберно-позвоночного угла (CVA)
Q12: Примет ли NHSN боль в пояснице для описания реберно-позвоночной боли?
Боль в левой или правой нижней части спины или в боку допустима.Общая «боль в пояснице» в медицинской карте не должна интерпретироваться как боль или болезненность при сердечно-сосудистых заболеваниях, поскольку может быть много причин боли в пояснице.
Надлобковая болезненность
Q13: Можно ли использовать боль в животе для лечения симптома ИМП по NHSN в виде надлобковой болезненности
Существует множество причин боли в животе, и этот симптом слишком обобщен, чтобы соответствовать локализованному симптому ИМП в виде надлобковой болезненности. Слабая боль в животе или дискомфорт в мочевом пузыре являются приемлемыми симптомами, соответствующими симптому ИМП NHSN — надлобковой болезненности.
«Без другой признанной причины»
Q14: Будет ли NHSN рассматривать жалобу пациента на боль внизу живота или жалобу пациента на боль в боку как «другую признанную причину» из-за недавней операции или какого-либо другого события / процесса заболевания, тем самым встречая «другую признанную причину»?
Клиническое решение об отсутствии других признанных причин признаков / симптомов ИМП, таких как надлобковая болезненность, боль или болезненность реберно-позвоночного угла, должно приниматься лицом, осуществляющим эпиднадзор за ИМП в вашей организации, которое имеет доступ ко всей медицинской карте и клинической картине. .Решение клинического суждения должно быть обосновано и подтверждено медицинской документацией, и должно быть четкое обоснование на случай, если случай будет подтвержден. Общее руководство: признаки / симптомы ИМП в рамках IWP положительного посева мочи, по-видимому, указывают на то, что симптом является симптомом ИМП, связанным с положительным посевом мочи; которые могли быть собраны на основании подозрения на ИМП. Чтобы использовать термин «без другой признанной причины», должно быть ясно, что симптом связан с этой причиной и четко отличается от симптома ИМП.
Сумки для ног / прикрепление урометров
Q15: В моем учреждении меняют постоянные мочевые катетеры с постельных принадлежностей на ножные, чтобы наши пациенты могли посещать физиотерапевтические процедуры.
или:
Моя ICU открывает катетерные системы для замены катетерных мешков на урометры. Следует ли включать их в систему наблюдения CAUTI, поскольку система не является «закрытой»?
Да. Обе эти практики могут увеличивать риск ИМП, и таких пациентов следует включить в наблюдение CAUTI.
АБУТИ и CMS
Q16: Включены ли бессимптомные бактериемические инфекции мочевыводящих путей (ABUTI) у пациентов во взрослых и детских отделениях интенсивной терапии (ICU) или в медицинских, хирургических или терапевтических / хирургических палатах в требования к отчетности в Программе отчетности по качеству стационарных пациентов CMS?
В CMS передаются только данные об ИМП, связанных с катетером (как ABUTI, так и SUTI). Имейте в виду, что АБУТИ может возникнуть у пациентов с постоянным мочевым катетером или без него.Следовательно, если у пациента в одном из этих мест есть ABUTI и постоянный мочевой катетер в течение периода времени, соответствующего правилу, связанному с устройством; это ОСТОРОЖНО, и о нем сообщается в CMS, если отчеты ОСТОРОЖНО для данного места включены в ваш ежемесячный план отчетности.
Пациенты с коловезикальной фистулой
Q17: Исключены ли пациенты с коловезикальной фистулой из подписки NHSN UTI?
No. Пациенты с коловезикальными, энтеровезикальными и ректовезикальными свищами не исключаются из соответствия определению ИМП NHSN.Постоянный мочевой катетер подвергает пациента риску и, следовательно, включен в программу наблюдения CAUTI.
Следует помнить, что цель сдачи образца мочи на посев — определение инфекции. Определения NHSN в настоящее время учитывают загрязнение образцов мочи. Образец с результатом культивирования более чем двух организмов (полимикробный) исключен для использования в соответствии с определением ИМП
.Вторичный ИБП и количество связанных колоний в моче
Q18: Если количество колоний подходящего патогена ИМП не соответствует требованиям для использования в соответствии с определением ИМП, могу ли я все же использовать этот патоген, чтобы отнести BSI с соответствующим патогеном к событию ИМП? Например, предположим, что определение ИМП выполняется с использованием посева мочи с> 100000 КОЕ / мл E.coli и 50 000 КОЕ / мл MRSA, может ли BSI с только MRSA быть отнесен к вторичным BSI?
Нет. Только E. coli имеет количество колоний, подходящих для использования в соответствии с критериями ИМП. Сценарий 1 Руководства по вторичному BSI (Приложение B к значку протокола BSI в формате pdf [PDF — 1 МБ]) гласит: По крайней мере, один организм из образца крови должен соответствовать организму, идентифицированному в результате локальной инфекции, в данном случае моча, которая используется как элемент, отвечающий критерию инфекции, установленному NHSN.MRSA 50 000 КОЕ / мл не используется в качестве элемента в определении ИМП. В этом примере BSI с MRSA только не может быть отнесен к вторичному событию UTI. Кроме того, образец крови должен иметь дату забора в пределах периода атрибуции ИМП вторичной ИМП.
Какая информация необходима для определения ИМП?
Q19: Для оказания помощи NHSN в выявлении случая ИМП, отправьте следующую информацию по адресу [email protected]:
- Дата поступления
- Дата (даты) введения / удаления постоянного мочевого катетера, если применимо
- Пациент старше 65 лет?
- Дата (даты) сбора и результаты посевов мочи, включая количество колоний
- Дата (даты) и типы признаков / симптомов ИМП
- Дата (даты) сбора и результаты любых положительных посевов крови
- Признаки / симптомы ИМП (лихорадка> 38.Эти симптомы нельзя использовать, когда катетер установлен. Установленный постоянный мочевой катетер может вызвать у пациента жалобы на «частые», «неотложные позывы» или «дизурию».
- Пожалуйста, не отправляйте личную информацию через систему электронной почты NHSN.
Диагностика ИМП с помощью посевов мочи
Инфекции мочевыводящих путей (ИМП) включают инфекции, ограниченные мочевым пузырем (цистит), которые чрезвычайно распространены у женщин и могут вызывать боль при мочеиспускании, а также более серьезные инфекции, поражающие также почки (пиелонефрит).Если вы клиницист, вы, вероятно, знакомы с процессом запроса образцов мочи у пациентов с симптомами ИМП, а также знакомы с получением результатов и соответствующими действиями. Но что именно происходит с этой мочой и с микроорганизмами, которые могут из нее вырасти, между моментом ее выхода из мочевого пузыря и моментом появления отчета в медицинской карте?От мочевого пузыря к чашке к скамейке
Одной из наиболее важных переменных в процессе культивирования мочи является метод сбора.Сам мочевой пузырь обычно считается стерильной средой (хотя, как мы обсудим позже, это не всегда так), но внешние гениталии колонизированы комменсальными бактериями, которые могут загрязнять образцы мочи и в конечном итоге расти в культуре. Надлобковый аспират, при котором игла вводится непосредственно через тщательно очищенную кожу в мочевой пузырь, является наиболее эффективным способом избежать риска урогенитального заражения, но этот метод относительно инвазивен и используется редко.Для младенцев, маленьких детей и других лиц, которые не могут мочиться непосредственно в контейнер для образцов (например, люди с нейрогенным мочевым пузырем), мочу можно собирать с помощью катетера Фолея, который вводится через уретру в мочевой пузырь; этот метод также ограничивает загрязнение. Катетер Фолея. Источник: https://commons.wikimedia.org/wiki/File:Foley_catheter_EN.svg Дети старшего возраста и взрослые, которые могут это сделать, могут просто сдать образец мочи с «опорожнением»: то есть они мочатся в чашку.Подход с чистым уловом в середине потока рекомендуется для образцов мочи с опорожнением, чтобы снизить вероятность контаминации. Однако невозможно полностью предотвратить возможность загрязнения, и недавние данные свидетельствуют о том, что очистка и использование образца в середине потока может вообще не снизить загрязнение. (Напротив, часто используемый у младенцев метод сбора мочи в мешках, при котором моча собирается в пластиковый пакет, приклеенный к области промежности, может быть не так подвержен клинически значимому загрязнению, как это обычно предполагается).Как мы увидим, относительная вероятность заражения при различных методах сбора образцов становится важной при клинической интерпретации результатов посева мочи.После взятия пробы мочи ее необходимо доставить в лабораторию. Поскольку количество бактерий является важным фактором при оценке потенциальной клинической значимости любых организмов, присутствующих в образце, важно ограничить рост бактерий в период между сбором образца и посевом для культивирования.Если образец мочи хранится при комнатной температуре, его следует высеять в течение 2 часов после сбора. Время между сбором и посевом можно увеличить до 24 часов, если образец хранится в холодильнике или транспортируется в контейнере с борной кислотой в качестве консерванта.
Предварительный просмотр: Анализ мочи
Обычно бактериям из образца мочи требуется около суток, чтобы вырасти до достаточного количества, чтобы их можно было обнаружить и идентифицировать с помощью стандартных лабораторных методов клинической микробиологии, и, следовательно, также требуется, по крайней мере, столько же времени, чтобы определить, что бактерии отсутствуют культура.Однако ценную информацию о вероятности ИМП можно быстро получить с помощью анализа мочи. Лейкоциты в моче, которые отражают воспаление, типичное для инфекции, могут быть обнаружены и количественно определены с помощью анализа мочи. Присутствие ≥10 лейкоцитов на мкл (или> 5 на поле сильного увеличения) почти всегда наблюдается у людей с ИМП. В анализе мочи также можно проверить наличие нитритов, которые продуцируются грамотрицательными бактериями, способными восстанавливать нитраты до нитритов; Эти виды включают Escherichia coli , наиболее частую причину ИМП.Индикаторная полоска мочи на месте может предоставить предварительную информацию об этих тестах в течение нескольких минут, в то время как микроскопический анализ мочи дает более количественные и точные результаты. Результаты анализа мочи также предоставляют информацию о других параметрах мочи, включая pH и наличие красных кровяных телец, белка и других материалов, которые могут указывать на различные заболевания почек, не связанные с инфекцией.Если анализ мочи человека с симптомами ИМП подтверждает вероятную ИМП, врач может начать эмпирическое антибактериальное лечение на основе наиболее вероятных возбудителей, ожидая результатов посева для подбора терапии.С другой стороны, нормальный анализ мочи предполагает, что ИМП с меньшей вероятностью может быть причиной симптомов. В ряде программ диагностического контроля оценивалась реализация протоколов «рефлекторного» посева мочи, в которых посев мочи проводится только в том случае, если анализ мочи указывает на ИМП. Исследования таких подходов показывают, что они могут быть эффективными для безопасного снижения ненужного потребления антибиотиков. Также важно отметить, что бессимптомная бактериурия или наличие бактерий в моче человека, не имеющего симптомов ИМП, в большинстве случаев не требует лечения (исключение составляют беременные женщины), поэтому посев мочи обычно не проводится. у людей при отсутствии симптомов ИМП.
Основная характеристика: Культура
Как только образец мочи попадает в лабораторию клинической микробиологии, его обычно помещают на 2 типа сред: на чашку с агаром МакКонки, которая подавляет рост грамположительных бактерий, а также позволяет делать некоторые ранние прогнозы об идентичности грамотрицательных бактерий, и пластина с кровяным агаром, позволяющая расти Рост ферментирующих лактозу организмов, таких как Escherichia coli, на двухстороннем планшете мочи с агаром МакКонки (L) и агаром с овечьей кровью (R).Источник: Теа Бреннан-Крон
почти всех бактерий, вызывающих ИМП. Подавляющее большинство ИМП вызываются грамотрицательными бактериями, чаще всего E . coli , которая растет в виде розовых колоний на агаре MacConkey из-за его способности ферментировать лактозу. Другие Enterobacterales, такие как виды Klebsiella и Proteus , также могут вызывать ИМП, как и некоторые виды грамположительных бактерий, в том числе виды Enterococcus и Staphylococcus saprophyticus .Двойные чашки мочи, в которых каждый из 2 типов агара заполняет половину чашки, позволяет более эффективно высевать на чашки. Планшеты инкубируют при 35-37 ° C и исследуют через 20 часов, и, если на этом этапе роста нет, их можно инкубировать в течение дополнительных суток и повторно исследовать.Калиброванные посевные петли, 10 мкл слева, 1 мкл справа. Источник: https://commons.wikimedia.org/wiki/File:Inoculation_loops-plastic_big_and_small.jpg Посев мочи количественно высевают с помощью калиброванной петли для посева, которая собирает 1 или 10 мкл мочи; когда колонии растут на агаре, количество колониеобразующих единиц на миллилитр (КОЕ / мл) можно рассчитать, умножив на 1000 или 100 соответственно.Количественное определение бактерий в посевах мочи имеет важное значение, особенно для образцов мочи, потому что, как мы отметили выше, загрязнение образцов мочи урогенитальной флорой является обычным явлением. Идентичность любых растущих организмов, количество, в котором они растут, и тип образца принимаются во внимание при интерпретации результатов культивирования. Лаборатории клинической микробиологии используют подробные алгоритмы, чтобы определить, какие бактерии сообщаются врачу и как они описаны в отчете. Полные алгоритмы составления отчетов сложны и в некоторой степени различаются в разных лабораториях, но определенные принципы являются общими для всех:
- Когда только 1 или 2 типа бактерий растут и присутствуют в больших количествах (т.е.е. ≥10 000 КОЕ / мл), они почти всегда идентифицируются на уровне вида и сообщаются как таковые.
- Когда растет 3 или более типов бактерий и ни один из них не преобладает (т. Е. Ни один не присутствует при концентрации> 100 000 КОЕ / мл), результаты могут быть представлены как «смешанная бактериальная флора».
- Когда бактерии присутствуют в меньших количествах (т. Е. <10 000 КОЕ / мл), о них можно сообщить более подробно, если они взяты из образцов, которые с большей вероятностью будут стерильны (например, катетеризованной мочи), чем из образцов, которые более вероятны. быть загрязненным (например,г., мочеиспускание).
- Тестирование на чувствительность к противомикробным препаратам обычно не проводится на организмах, которые редко являются уропатогенами (например, Streptococcus видов).
Относительная простота получения образца мочи и быстрый рост большинства уропатогенов в культуре означают, что ИМП часто, на первый взгляд, простой диагноз. Однако интерпретация культур из образца, который должен пройти через плотную микробиоту урогенитальной области, прежде чем попасть в контейнер с образцом, требует большой тщательной работы в лаборатории клинической микробиологии, где специалисты медицинских лабораторий совместно используют свой опыт в распознавании колоний. с подробными алгоритмами, необходимо уравновесить потребность в диагнозе с риском получения слишком большой (клинически нерелевантной) информации.
Обработка посева мочи и результаты
Обработка посева мочи и результаты
Все исследования посевов мочи выполняются вручную. Методика культивирования соответствует национальным рекомендациям и полностью аккредитована UKAS.
Ручное тестирование позволяет тестировать большее количество мочи, чем предыдущий автоматизированный метод, что позволяет лаборатории определять более низкое количество бактерий (до 10 3 КОЕ / мл), а также облегчает наблюдение за значительными организмами, выросшими из смешанных культур.
Если результат посева указывает на инфекцию мочевыводящих путей, чувствительность к антибиотикам будет проверена по росту культуры и будет доступна через 24 часа после получения результата посева. «Прямая чувствительность» больше не выполняется. Тестирование на прямую чувствительность не контролируется посевным материалом, дает неточные результаты и не аккредитовано UKAS.
Результаты посева следует интерпретировать наряду с подсчетом лейкоцитов при микроскопии и клиническими признаками и симптомами. Значительный рост на культуре в отсутствие пиурии может указывать на контаминацию региональной флорой, а не на истинную инфекцию.Однако следует отметить, что лейкоциты в моче разлагаются довольно быстро, и задержки между сбором образцов и микроскопией могут привести к ложно заниженным показаниям лейкоцитов, которые могут объяснить эти результаты.
Что означает результат «Нет значительного роста»?Уровень роста ниже порогового значения для инфекции мочевыводящих путей (<103 КОЕ / мл).
Лабораторных доказательств инфекции мочевыводящих путей нет.
Иногда это может наблюдаться на очень ранних стадиях инфекции или при частично вылеченной инфекции мочевыводящих путей.Поэтому, если симптомы не исчезнут, пришлите повторный образец.
Что означает результат «сомнительная значимость смешанного роста»?Это означает, что культура выявила интенсивный рост по крайней мере 3 организмов без преобладающего организма; это представляет собой загрязнение мочи флорой пациента во время сбора.
Этот результат не исключает инфекции мочевыводящих путей, но невозможно определить возбудитель среди смеси организмов.
Если симптомы не исчезнут, отправьте повторный образец мочи и убедитесь, что пациент понимает оптимальную технику сбора.
Если вы получаете много результатов «смешанный рост сомнительной значимости», обратите внимание на следующее:
- Инструкции, которые даются пациентам по сбору пробы мочи
Плохая методика сбора является наиболее частой причиной сильно смешанного роста в образце мочи. Практически невозможно собрать образец мочи без какого-либо загрязнения нормальной бактериальной флорой, которая обитает в области, окружающей отверстие уретры, но оптимальная техника сбора минимизирует это загрязнение и позволяет выявить и идентифицировать истинную инфекционную причину (инструкция для пациента листовка имеется). - Задержки между сбором образца и лабораторной обработкой
Время между сбором образца и лабораторной обработкой может позволить небольшим количествам контаминирующей бактериальной флоры размножиться до более высоких количеств до лабораторных испытаний, что может привести к интенсивному смешанному росту бактерий в культуре. Это минимизирует использование емкости для образцов с красной крышкой, содержащей консервант борной кислоты.
Консервант снижает чрезмерный рост организмов и, в меньшей степени, снижает деградацию лейкоцитов во время транзита, что приводит к более точным лабораторным результатам как для микроскопии, так и для культивирования.UKAS рекомендует использовать контейнеры с борной кислотой для всех образцов мочи для микроскопии и посева (моча M, C и S) для улучшения качества микробиологических результатов.
Емкости с борной кислотой с красной крышкой предназначены ТОЛЬКО для запросов на микроскопию мочи и посев (MC&S). Емкость с борной кислотой ЗАПРЕЩАЕТСЯ использовать для:
- Другие микробиологические тесты мочи (например, исследования на хламидии, микобактерии, шистосомоз, анализ мочи на антигены)
- Анализ мочи методом ПЦР
- Образцы мочи для немикробиологических тестов (e.грамм. биохимия, вирусология, тестирование на беременность)
- Очень маленькие объемы мочи (<20 мл), например, новорожденные
Использование индикаторных полосок для определения мочи: борная кислота может подавлять показания индикаторных полосок лейкоцитарной эстеразы; Тестирование с помощью щупа, выполненное на образце в контейнере с борной кислотой, следует интерпретировать с осторожностью.
Если необходимы дополнительные тесты в дополнение к микроскопии мочи и посеву, необходимо отправить дополнительный образец в универсальном контейнере с белым верхом .В этом случае рекомендуется собирать чистую уловленную мочу в середине потока в стерильную емкость, а затем переносить в необходимые емкости для образцов.
Если, несмотря на эти меры, у пациента периодически появляются отчеты о смешанном росте из нескольких моч, это может указывать на аномальную архитектуру мочевыводящих путей, иммуносупрессию или другую неинфекционную причину, которая требует других лабораторных исследований или направления к специалисту. Если требуется дополнительная информация, позвоните в лабораторию и попросите обсудить случай с одним из наших микробиологов-консультантов.
Число устойчивых к антибиотикам инфекций мочевыводящих путей растет
Существует глобальный кризис устойчивости к антибиотикам, и инфекции мочевыводящих путей (ИМП) могут быть канарейкой в угольной шахте. ИМП — один из наиболее распространенных типов инфекций; по крайней мере, каждая вторая женщина и каждый десятый мужчина в течение своей жизни будут испытывать ИМП.
Подобно многим человеческим инфекциям, ИМП обычно вызываются бактериями, живущими на нашем теле или в нем, и требуют лечения антибиотиками.Сейчас медицинское сообщество беспокоит то, что ИМП становится все труднее лечить обычными антибиотиками.
Чрезмерное употребление антибиотиков приводит к устойчивости к антибиотикам
В какой-то момент большинство людей прошли курс триметоприма / сульфаметоксазола (Бактрим) или ципрофлоксацина (Ципро), двух распространенных антибиотиков, используемых при ИМП. Однако в последние несколько лет стало ясно, что вероятность того, что эти антибиотики убьют большинство ИМП, быстро снижается. Возможно, вы читали недавнюю пугающую статью New York Times , в которой сообщается, что каждая третья неосложненная ИМП у молодых здоровых женщин резистентна к бактриму, а каждая пятая — к пяти другим распространенным антибиотикам.Довольно страшно, поскольку мы (медицинское сообщество) раньше были уверены, что выписка рецепта на Бактрим — верный рецепт излечения.
Как получается, что мы проигрываем войну антибиотиков с бактериями? Хотя многие факторы способствуют развитию устойчивости к бактериям, на первом месте стоит назначение антибиотиков животным и чрезмерное употребление антибиотиков у людей.
Мы используем много антибиотиков для лечения людей — слишком много, и не всегда по правильным причинам. Когда мы назначаем антибиотики при вирусных заболеваниях, таких как простуда, грипп или обычный синусит, мы без всякой на то причины вызываем массовый сдвиг в составе бактерий в организме (антибиотики бесполезны против вирусных инфекций).
При необходимости антибиотики могут спасти жизнь. Но когда они не нужны, они убивают как хорошие, так и плохие бактерии, заставляя бактерии организма выжить. А бактерии — настоящие выжившие! Под давлением бактерии обмениваются генетическим материалом и развиваются, приобретая такие характеристики выживания, как способность откачиваться, разрушаться или избегать антибиотиков, которые мы хотим использовать против них. Без антибиотиков, убивающих их, эти бактерии могут свободно атаковать нас, а иногда и побеждать.
Тщательно направленное лечение инфекциями мочевыводящих путей антибиотиками
Итак, что нам теперь делать? Как общество и как отдельные люди, мы должны сокращать использование антибиотиков и тщательно контролировать его.И врачи, и пациенты должны осознавать серьезную вероятность потери эффективных антибиотиков при всех инфекциях — даже при простых ИМП. Это возможность, которая дает людям возможность вести информированные беседы со своими врачами. Каждый раз, когда врач прописывает антибиотик, спрашивайте: а мне это нужно? Почему? Есть ли альтернатива без антибиотиков? Одного разговора об этом может быть достаточно, чтобы существенно сократить ненадлежащее использование антибиотиков.
Если у вас наблюдаются симптомы ИМП, такие как жжение при мочеиспускании, учащенное мочеиспускание, кровянистая или мутная моча, боль внизу живота или жар, вам следует обратиться к врачу для сдачи анализов.Вам нужно будет помочиться в контейнер, и медицинский кабинет проверит продукты метаболизма бактерий. Обязательно сообщите своему врачу, были ли у вас ранее ИМП и какой антибиотик вы принимали. Если у вас в анамнезе были инфекции, устойчивые к антибиотикам, поделитесь и этим. Существуют альтернативы Ципро и Бактриму, но выбор антибиотиков ограничен.
Если вам поставили диагноз ИМП, ваш врач может прописать антибиотик без дополнительных анализов. Или они могут сделать посев мочи, чтобы проверить бактерии на наличие определенных антибиотиков, прежде чем решить, какой из них прописать.Это станет более распространенным явлением по мере увеличения устойчивости к антибиотикам. Тестирование на антибиотики включает в себя выращивание образца мочи в чашке Петри, обнаружение бактерий, вызывающих инфекцию, и тестирование их на ряд антибиотиков, чтобы увидеть, какие из них лучше всего убивают бактерии. Этот процесс требует времени и денег, но очень важно правильно лечить инфекцию. Пока вы ждете результатов, прием безрецептурных анальгетиков, таких как парацетамол или ибупрофен, и питье большего количества воды может помочь облегчить боль и дискомфорт при ИМП.
Если устойчивость к антибиотикам продолжит расти, большему количеству людей потребуется внутривенное лечение ИМП, которое мы использовали для лечения простыми курсами пероральных антибиотиков. Мы также можем столкнуться с большим количеством осложнений, таких как почечные инфекции и сепсис, в результате неэффективного лечения.
Унция профилактики
К сожалению, большинство ИМП нельзя полностью предотвратить, и они вызваны различиями в структуре или функции мочевыводящих путей и иммунной системы. Но есть вещи, которые помогут сохранить здоровье.Например, избегайте обезвоживания, чтобы увеличить выработку мочи и избавиться от нежелательных бактериальных вторжений. Хорошая гигиена также важна, но очистка нежных тканей половых органов может повредить их и создать порталы для бактерий. Осторожно очистите область гениталий водой с мягким мылом. Женщинам в постменопаузе может быть полезен вагинальный крем с эстрогеном. Наконец, не было доказано, что употребление клюквы и мочеиспускание после полового акта приносит большую пользу, но и вряд ли повредит.
Следуйте за мной в Twitter @lisa_xpond
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Изменение структуры чувствительности к антибиотикам у уропатогенных Escherichi
Введение
Инфекции мочевыводящих путей (ИМП) в настоящее время относятся к числу наиболее распространенных инфекционных заболеваний во всем мире, при этом хронические и рецидивирующие инфекции вызывают серьезное беспокойство. 1 Уропатогенные Escherichia coli ( E. coli ) (UPEC) являются основными этиологическими агентами и наиболее частой причиной инфекций мочевыводящих путей (ИМП) во всем мире. 1,2 Инфекции постепенно становятся трудно поддающимися лечению, и это может привести к терапевтическим тупикам. 3
Схема лечения ИМП различается в зависимости от возраста пациента, пола, основного заболевания, возбудителя инфекции и наличия поражения нижних или верхних мочевых путей. 4
Escherichia coli проявляет множественную лекарственную устойчивость. При лечении неосложненного цистита предпочтительные антибиотики для эмпирического лечения включают нитрофурантоин, триметоприм / сульфаметоксазол или ципрофлоксацин. Альтернативные варианты включают цефуроксим и цефиксим. При осложненных случаях ИМП и ИМП верхнего уровня у госпитализированных пациентов используются антибиотики: пиперациллин, тазобактам и карбапенемы. 4
Паттерны устойчивости к антибиотикам продемонстрировали большую межрегиональную дифференциацию.Подходящий выбор антибиотика должен быть адаптирован с учетом местной картины восприимчивости.
Обычно эмпирическое противомикробное лечение начинается почти во всех случаях ИМП до получения лабораторных результатов посева мочи, и, таким образом, устойчивость уропатогенов к антибиотикам может увеличиваться из-за неоднократного неправильного выбора антибиотика. Это исследование поможет нам оценить изменение паттерна чувствительности к антибиотикам у E. coli за период времени (2013–2017 гг.), С особым акцентом на БЛРС, продуцирующую E.coli.
Материалы и методы
Рабочий кабинет
Ретроспективное исследование проводилось в больнице медицинского колледжа Кастурба, Мангалор, больнице третичного уровня. Это больница на 1000 коек, которая предоставляет медицинские и другие специализированные услуги, включая эксклюзивные кардиоторакальные, респираторные и урологические отделения. Больница включает отделение неотложной помощи и отделение интенсивной терапии, а также предлагает широкий спектр стационарных и амбулаторных услуг. Лаборатория микробиологии получает около 10 000 образцов мочи в год от стационарных и амбулаторных пациентов.
Образец исследования
Критерии включения
- Образцы мочи, отправленные на посев от пациентов, у которых есть по крайней мере три из следующих симптомов: дизурия, позывы на позывы, частота или надлобковая болезненность.
- Образцы мочи со значительным ростом E. coli (> 10 5 КОЕ / мл) в период с марта по май. В первый, 2013 год, мы получили 500 проб мочи со значительным ростом E. coli в пиковые летние месяцы.Следовательно, мы продолжали анализировать 500 проб в течение того же периода впоследствии в течение следующих 4 лет, чтобы сохранить однородность.
Критерии исключения
Образцы мочи с отрицательным посевом, без значительного роста или роста, кроме E. coli.
Обработка образцов
Проведено влажное исследование нецентрифугированной мочи. Посев мочи проводили полуколичественным методом на агаре Mac Conkey, среде CLED и хроматографическом агаре UTI. Чашки с культурами инкубировали в течение 18-24 часов при 37 ° C.Уропатогены идентифицировали стандартными биохимическими реакциями. Образец мочи с ростом ≥10 5 КОЕ / мл одного микроорганизма или смешанной флоры с преобладающими видами считался значимым и определялся как положительный посев мочи. Отрицательный посев мочи определялся как отсутствие роста, недостаточный рост или смешанная микробная флора без преобладающего организма. 5
Уропатогены идентифицированы стандартными биохимическими реакциями
Тест на чувствительность к антибиотикам (AST) проводился с использованием системы Vitek Compact 2 и модифицированного метода дисковой диффузии Кирби Бауэра.Диски с антибиотиками (Himedia), используемые для лечения кишечной палочки, включали ампициллин (10 мкг), амоксициллин / клавулановую кислоту (30 мкг), цефуроксим (30 мкг), цефтриаксон (30 мкг), цефепим (30 мкг), цефоперазон / сульбактам (75/30 мкг). мкг), амикацин (30 мкг), гентамицин (10 мкг), ципрофлоксацин (5 мкг), имипенем (10 мкг), меропенем (10 мкг) и пиперациллин / тазобактам (100/10 мкг). Интерпретация результатов была основана на рекомендациях Института клинических лабораторных стандартов (CLSI). Продукция ESBL в E. coli будет обнаружена с помощью скрининговых и подтверждающих тестов, рекомендованных руководящими принципами CLSI. 6
Исследование получило одобрение комитета по институциональной этике. IEC KMC MLR 01–17 / 05.
Результаты
Показатели устойчивости к антибиотикам первого ряда для лечения ИМП в нашей системе были: нитрофурантоин: 13,3%, котримоксазол: 0,6%, норфлоксацин: 48%. Показатели устойчивости к препаратам второго ряда были: пиперациллин тазобактам: 23%, карбапенемы: 5,9%. Тенденция устойчивости к антибиотикам за период 5 лет была проанализирована с использованием теста хи-квадрат и теста Кокрейн-Армитиджа.Статистически значимая тенденция в показателях устойчивости к антибиотикам в течение 5 лет наблюдалась для следующих антибиотиков: норфлоксацин, ципрофлоксацин, пиперацилин и тазобактам ( p > 0,001).
Анализ тенденции представлен в Таблице 1 (критерий хи-квадрат) и на Рисунке 1 (Кокрановский критерий Армитиджа).
Таблица 1 Динамика устойчивости к антибиотикам в изолятах E. coli
Рисунок 1 5-летняя тенденция восприимчивости к антибиотикам к антибиотикам Э.coli.
Обсуждение
Периодическое необоснованное использование антибиотиков изменяет кишечную флору, что приводит к резистентности бактерий. Широкая распространенность устойчивости к антибиотикам — серьезная проблема для общественного здравоохранения.
В этом исследовании мы сосредоточили внимание на уропатогенных штаммах E. coli и их характеристиках чувствительности к различным группам антибиотиков, которые обычно назначают для лечения инфекций в течение 5 лет.
Устойчивость к TMP-SXT увеличилась за период времени (2013–2017 гг.).TMP-SXT был эмпирическим лечением первой линии более 30 лет. Это антибиотик, который обычно назначают при неосложненных ИМП во многих развитых и развивающихся странах. Повышение устойчивости к TMP-SXT вызывает беспокойство. Уровень резистентности к TMP-SXT в 2013 году в настоящем исследовании составил 52%, увеличившись до 59,6% в 2017 году. Рост резистентности не является статистически значимым для этого препарата. Это явление могло быть связано с ограниченным использованием этого антибиотика в нашей установке из-за связанных с ним побочных эффектов.Исследование, проведенное Nalini et al. 7 в 2013 году в штате Тамил Наду, Индия, выявило тенденцию к увеличению устойчивости к триметоприму до 68,69%.
В условиях устойчивости к котримоксазолу> 10–20% альтернативной схемой лечения может быть фторхинолон, нитрофурантоин или фосфомицин. Данные настоящего исследования показывают высокий уровень устойчивости к фторхинолонам у E. coli (> 60%). Повышение устойчивости к норфлоксацину было статистически значимым за 5 лет.Это можно объяснить тем, что это один из наиболее часто назначаемых в амбулаторных условиях препаратов. Вызывает серьезное беспокойство то, что E. coli также выработала высокий уровень устойчивости к ним, что согласуется с данными других исследований. 8,9 Это свидетельствует о том, что этот полезный антибиотик мгновенно теряет свою эффективность при лечении ИМП.
Резистентность к нитрофурантоину в нашем исследовании сравнительно ниже (12,8–13,3%). Более низкая устойчивость к нитрофурантоину может быть связана с редким использованием этого препарата при лечении неосложненных инфекций нижних мочевых путей у амбулаторных пациентов.Результаты совпадают с результатами исследования, согласно которому уровень резистентности составляет 13%. 10
В нашем центре третичной медицинской помощи цефалоспорины являются препаратом выбора при лечении осложненных ИМП у госпитализированных пациентов. К сожалению, растущее использование цефалоспоринов третьего поколения привело к высокому уровню резистентности, составляющему до 58%. Цефалоспорины необходимо использовать с осторожностью в качестве эмпирического выбора у госпитализированных пациентов из-за высокого уровня резистентности. В аналогичном исследовании, проведенном в Северо-Восточной Индии Mukherjee et al 11 , сообщается о значительной устойчивости к цефотаксиму (67.5%), цефтриаксон (62,5%), цефтазидим (55%) и 45% уропатогенной кишечной палочки E. coli были продуцентами БЛРС. Наше исследование показало статистически значимое увеличение распространенности БЛРС, то есть с 45,2% до 59,6% за период 5 лет. В различных исследованиях, проведенных в Индии, сообщалось о разной степени распространенности (19–60%) грамотрицательных бактерий, продуцирующих БЛРС. 12 Повышение уровня БЛРС может быть связано с увеличением эмпирического введения цефалоспоринов третьего поколения.Это снижает клиническую ценность цефалоспоринов. Чтобы сохранить эти эффективные противомикробные препараты, врачи должны полагаться на обычные посевы мочи и тесты на чувствительность и соответственно лечить пациентов. Известно, что продуценты БЛРС являются организмами с множественной лекарственной устойчивостью (МЛУ).
Устойчивость к аминогликозидам также выросла за последние несколько лет. Гентамицин во многих странах используется в качестве антибиотика для профилактики при инвазивных урологических процедурах. Изолятов 16.25% показали устойчивость к гентамицину в предыдущих исследованиях. 13 В нашем исследовании уровень устойчивости к аминогликозидам составил 34%. Использование аминогликозидов уменьшилось за последние несколько лет.
В настоящем исследовании мы наблюдали изменение в структуре устойчивости к карбапенемам, которые используются в качестве последнего варианта для лечения кишечной палочки с множественной лекарственной устойчивостью. Эти результаты были аналогичны исследованию, проведенному Рамалингамом Секаром и др. 2016 14 Цефаперазон / сульбакт, пиперациллин / тазобакт и нитрофурантоин показали хорошие показатели чувствительности.
Заключение
Инфекция мочевыводящих путей — одно из наиболее частых состояний в медицинской практике, поражающее людей любого возраста. Высокие показатели устойчивости к антибиотикам среди UPEC оставили у клиницистов меньше возможностей для выбора подходящих антибиотиков для лечения ИМП, вызванных этими микроорганизмами с множественной лекарственной устойчивостью. Тревожный факт появления организмов, продуцирующих БЛРС, требует от лабораторий клинической микробиологии обнаружения продукции БЛРС. Разумное использование антибиотиков и правильное соблюдение антибиотической политики в больницах — это необходимость часа.Исследование подчеркивает необходимость ограниченного использования хинолонов и цефалоспоринов третьего поколения в нашей установке. Это в определенной степени поможет предотвратить возникновение и распространение устойчивости к антибиотикам среди грамотрицательных бацилл. Устойчивость к карбапенему вызывает беспокойство. Правильные рекомендации, управление использованием антибиотиков и постоянная информация для врачей о характере чувствительности могут помочь предотвратить лекарственную устойчивость.
Благодарности
Авторы благодарны Manipal Academy of Higher Education за поддержку.
Раскрытие
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Список литературы
1. Мэтью ГБ, Мэтью AM. Стойкость уропатогенной кишечной палочки Escherichia coli на фоне приема нескольких антибиотиков. Противомикробные агенты Chemother . 2010. 54 (5): 1855–1863. DOI: 10.1128 / AAC.00014-10
2. Ихсан А., Зара Р., Сафия А., Саджид М., Джавид И.Д. Распространенность уропатогенного возбудителя Escherichia coli с множественной лекарственной устойчивостью в регионе Потохар в Пакистане. Азиатский Пак Джей Троп Биомед . 2016; 6 (1): 60–66. DOI: 10.1016 / j.apjtb.2015.09.022
3. Moroh JLA, Fleury Y, Tia H, et al. Разнообразие и устойчивость к антибиотикам уропатогенных бактерий из Абиджана. Афр Дж Урол . 2014; 20: 18–24. DOI: 10.1016 / j.afju.2013.11.005
4. Джхарна М., Шринивас А.Н., Буддхаприя Д., Субхаш К.П. Структура устойчивости к антибиотикам среди обычных бактериальных уропатогенов с особым упором на ципрофлоксацин, устойчивый , Escherichia coli . Индийский журнал J Med Res . 2012; 136: 842–849.
5. Чизбро М 2-й. Окружная лабораторная практика в тропических странах. Часть II . Лондон: Издательство Кембриджского университета; 2006: 105–114.
6. Институт клинических и лабораторных стандартов (CLSI). Стандарты эффективности тестирования чувствительности к противомикробным препаратам ; 26-е информационное приложение; Уэйн, Пенсильвания: CLSI; 2016 M100 – S26.
7. Налини Р., Рамья Дж. Э., Минакш Б. и др. Недавняя картина чувствительности Escherichia Coli при инфекции мочевыводящих путей. Rrjmb . 2014. 3 (3): 31–35.
8. Ниту С., Анита Г., Гита В., Рупиндер Б. Структура устойчивости к противомикробным препаратам изолятов Escherichia coli от пациентов с инфекцией мочевыводящих путей: трехлетнее ретроспективное исследование. ЯПС . 2016; 6 (1): 62–65.
9. Васим А., Фарида Дж., Ваджиха А. Частота Escherichia Coli у пациентов с внебольничной инфекцией мочевыводящих путей и их устойчивость к некоторым широко используемым антибактериальным препаратам. JAMC . 2015; 27 (2): 333–337.
10. Шакья П., Шреста Д., Махарджан Э., Шарма В.К., Паудьял Р., Производство среди ESBL. E. coli и Klebsiella spp. Причинение инфекции мочевыводящих путей: исследование на базе больницы. Открытый микробиол J . 2017; 11: 23–30. DOI: 10.2174 / 1874285801711010023
11. Мукерджи М., Басу С., Мукерджи С.К., Маджумдер М. Множественная лекарственная устойчивость и продукция бета-лактамаз расширенного спектра у уропатогенной кишечной палочки, выделенной у госпитализированных пациентов в Калькутте, Индия. J Clin Diagno Res . 2017; 7 (3): 449–453.
12. Нараян П., Пуджа М., Хридая П., Говардхан Дж. Высокие показатели множественной лекарственной устойчивости среди уропатогенных Escherichia coli у детей и анализы продуцентов БЛРС из Непала. Противомикробная защита от инфекций . 2017; 6 (9): 3–7. DOI: 10.1186 / s13756-016-0165-9
13. Гордон К.А., Джонс Р.Н. Паттерны чувствительности к пероральным противомикробным препаратам среди возбудителей инфекций мочевыводящих путей от госпитализированных пациентов в Северной Америке: сравнительный отчет с Европой и Латинской Америкой: результаты программы антимикробного надзора SENTRY.



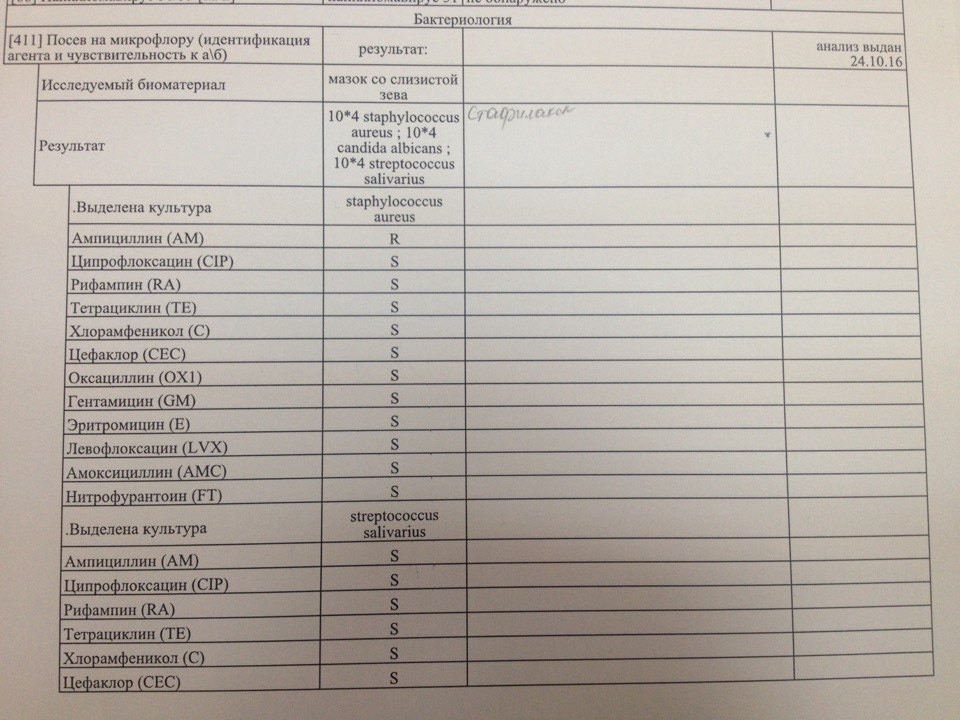


 — Если фекалии жидкие, контейнер заполняют не более чем на 1/3 объема.
— Если фекалии жидкие, контейнер заполняют не более чем на 1/3 объема.
