причины, симптомы, диагностика и лечение
Нефросклероз — это патологическое состояние, вызванное гибелью нефронов, их замещением соединительной тканью с нарастанием почечной недостаточности. Проявляется полиурией, никтурией, гипертензией, отечностью, дискомфортом в пояснице, на поздних этапах — олигурией, гематурией, интоксикацией. Диагностируется с помощью лабораторных анализов, УЗИ, КТ, МСКТ почек, нефросцинтиграфии, ангиографии ренальных сосудов, урографии, биопсии. Для лечения применяют этиопатогенетическую терапию основного заболевания, антикоагулянты, антиагреганты, противоанемические, дезинтоксикационные, витаминно-минеральные средства, заместительную терапию, аллотрансплантацию почки.
Общие сведения
Нефросклероз — вторичное клинико-анатомическое состояние, проявляющееся уплотнением, сморщиванием почек и снижением их функциональной состоятельности вследствие замещения паренхимы волокнами и межуточным веществом соединительной ткани. Сморщенная почка была впервые описана в 1914 году немецкими клиницистом Ф. Фольгардом и патологом К.Т. Фаром.
Обычно нефросклероз осложняет течение урологической и другой соматической патологии. В ХХ веке его ведущей причиной считался гломерулонефрит, в настоящее время — артериальная гипертензия и сахарный диабет (более 60% всех диагностированных случаев). Распространенность нефросклероза в европейских странах составляет 0,06%. При этом 10-20% больных нуждаются в проведении регулярного гемодиализа, а смертность от ХПН достигает 22%.

Нефросклероз
Причины нефросклероза
Сморщивание почки — полиэтиологический процесс, который осложняет различные сосудистые расстройства и урологические болезни. В зависимости от варианта нефросклероза специалисты в сфере урологии и нефрологии выделяют две группы причин, вызывающих первичное или вторичное замещение почечной паренхимы волокнистыми структурными элементами соединительной ткани. Первично сморщенная почка формируется на фоне поражения ренальных сосудов, обусловленного такими заболеваниями, как:
- Артериальная гипертензия. У больных с эссенциальной гипертонической болезнью и симптоматическими гипертензивными состояниями стойко спазмируются и сужаются почечные сосуды, нарушается питание паренхимы. Соединительнотканное уплотнение сосудистой стенки или гибель артериол, клубочковых капилляров завершается соответственно формированием медленно прогрессирующего артериосклеротического нефросклероза либо злокачественного артериолонекротического гломерулосклероза Фара.
- Атеросклероз ренальных артерий. Отложение на внутренней оболочке атеросклеротических бляшек делает сосудистую стенку менее эластичной, сужает просвет сосудов, питающих почечную паренхиму. Уменьшение тканевой перфузии провоцирует деструкцию нефронов и тканевую гипоксию, способствующую избыточному образованию соединительной ткани. Как следствие, в результате атеросклероза корковое вещество истончается, клетки мочевых канальцев атрофируются, из-за чего снижается функциональная состоятельность почки.
- Хроническое венозное полнокровие. На фоне застоя, вызванного нефроптозом, сужением или хроническим тромбозом ренальных вен, паренхиматозные сосуды паретически расширяются, приток насыщенной кислородом артериальной крови уменьшается, в тканях нарастает ишемия. Ситуация усугубляется уплотнением сосудистых стенок, дополнительно нарушающим тканевой метаболизм. В условиях гипоксии происходит частичное отмирание клеток, и на протяжении 10-15 лет возникает нефросклероз.
У некоторых пациентов ангиогенная деструкция почек возникает остро при частичной или полной тромбоэмболии ренальной артерии. Резкое нарушение кровообращения вызывает инфаркт почки — массовую гибель нефронов в результате острой ишемии. Впоследствии некротизированный участок постепенно замещается соединительной тканью, и развивается нефросклероз.
О вторично сморщенной почке говорят в тех случаях, когда пациент изначально страдает урологическим заболеванием, при которых почечная паренхима разрушается под влиянием инфекционных агентов, аутоиммунных комплексов, механических факторов (растяжения, травматизации конкрементами) и др. Основными причинами вторичного (нефрогенного) нефросклероза являются:
- Болезни почек. Склерозирование паренхимы может стать исходом пиелонефрита, туберкулеза почек, гломерулонефрита, мочекаменной болезни, поликистоза. Отдельную группу причин нефросклероза составляют вторичные нефропатии, осложнившее течение других патологических процессов — сахарного диабета, системной красной волчанки, злокачественных неоплазий, гестоза.
- Заболевания нижних мочевыводящих отделов. Нефросклероз может развиться на фоне гидронефроза, обусловленного обтурационным застоем мочи при склерозе шейки мочевого пузыря, формировании уретеро-вагинальных свищей, сдавливании опухолями малого таза. Атрофические процессы наблюдаются у 30-60% пациентов, страдающих пузырно-мочеточниковым рефлюксом.
Патогенез
Несмотря на разнообразие причин, вызывающих нефросклероз, механизм развития заболевания в целом является общим. Вначале под влиянием различных повреждающих факторов (гипоксии, воспалительных и дистрофических процессов, вызванных факторами патогенности микроорганизмов, аутоиммунными комплексами, прямыми травматическими воздействиями и др.) происходит деструкция клубочкового и канальцевого эпителия с выключение части нефронов из общего кровоснабжения.
Поскольку почечные клетки не способны к регенерации, после фагоцитирования разрушенных клеточных элементов начинается нефросклероз — поврежденный участок замещается соединительными волокнами, а сами почки уплотняются. В оставшихся клубочках усиливаются кровообращение и фильтрация, в результате чего увеличивается объем выделяемой мочи и уменьшается ее относительная плотность. На фоне нарушений кровотока повышается синтез ренина, регулирующего клубочковую фильтрацию, что способствует возникновению или усугублению артериальной гипертензии.
Благодаря высоким компенсаторным возможностям почечной ткани клинические признаки почечной недостаточности появляются только при выраженном нефросклерозе с потерей 70% нефронов обеих почек или 85% — одной. При сохранении 5% клеток и менее возникает функциональная несостоятельность органа, требующая проведения заместительной терапии.
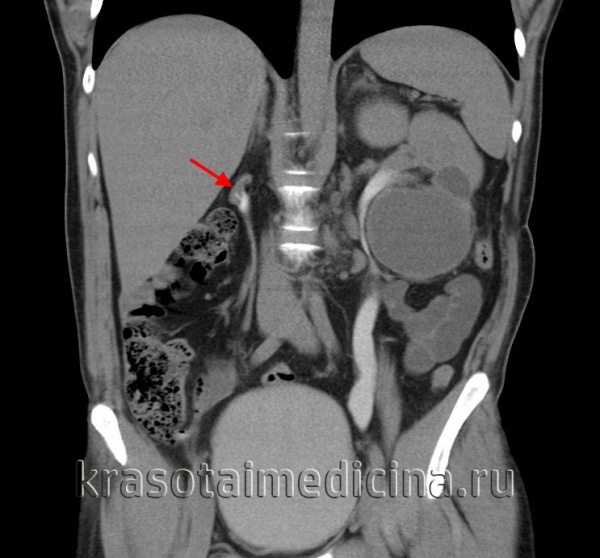
КТ-урография. Выраженная асимметрия размеров почек, значительное уменьшение размеров правой почки.
Симптомы нефросклероза
Клиническая картина заболевания на ранней стадии характеризуется повышением количества суточной мочи (более 2 л), учащением актов мочеиспускания в ночное время (свыше 3-х раз за ночь), постоянными тянущими болями в области поясницы, увеличением артериального давления. По мере прогрессирования нефросклероза появляются отеки: сначала на лице, потом они распространяются равномерно по всему телу. Отечность наиболее выражена утром.
На поздней стадии симптоматика усугубляется: объем суточной мочи снижается до 0,5–0,8 л, в моче может появляться примесь крови, пациента беспокоит сухость во рту, постоянная жажда. Возникают и нарастают общие симптомы интоксикации: головная боль, тошнота и рвота, слабость, мышечные боли.
Осложнения
Серьезные нарушения процессов фильтрации и реабсорбции, возникающие при деструкции более 70-75% исходного числа нефронов, приводят к формированию хронической почечной недостаточности. Поскольку сморщенная почка перестает синтезировать эритропоэтин, необходимый для созревания эритроцитов в костном мозге, часто развивается железодефицитная анемия. У пациентов с нефросклерозом повышается риск нефрогенной артериальной гипертензии вследствие избыточной продукции ренина. При нарушении обмена витамина D возникает остеопороз с повышенной ломкостью костей и склонностью к образованию патологических переломов.
Диагностика
Пациентам с подозрением на нефросклероз назначают комплексное обследование, позволяющее определить особенности морфологической структуры почек, выявить признаки атрофии паренхимы, оценить функциональную состоятельность органа. Наиболее информативными лабораторными и инструментальными методами диагностики сморщенной почки считаются:
- Общий анализ мочи. Для нефросклероза показательно значительное уменьшение относительной плотности мочи (до 1,005-1,015 г/л). При нарастании признаков ХПН возможны эритроцитурия (до 2-3 эритроцитов в поле зрения), цилиндрурия, протеинурия (до 0,033 г/л).
- Общий анализ крови. У пациентов со сморщенной почкой снижается содержание гемоглобина и эритроцитов, отмечается умеренная тромбоцитопения, увеличение длительности кровотечения и времени свертываемости крови. Часто возникает небольшой лейкоцитоз.
- Биохимия крови. Оценка функциональной состоятельности по биохимическим показателям выявляет почечную недостаточность. При нефросклерозе может быть повышено содержание мочевой кислоты, креатинина, мочевины, магния, фосфора, натрия. Снижается уровень белка, калия.
- Сонография. Характерными эхографическими признаками нефросклероза служат уменьшение размеров пораженного органа, истончение паренхимы, атрофия коркового слоя, его нечеткая дифференциация с мозговым веществом. Зачастую по данным УЗИ почек выявляется нефрокальциноз.
- Ренгенологические методы. При обзорной и экскреторной урографии размеры почек, корковый слой уменьшены, в паренхиме определяются кальцификаты. Нарушение заполнения чашечно-лоханочной системы контрастным веществом может свидетельствовать о развитии ХПН.
- Ангиография. На ангиограммах почек артерии обычно сужены, деформированы. У части пациентов мелкий артериальный рисунок может отсутствовать (симптом «обгоревшего дерева»). Корковое вещество истончено. Типична неровность наружного контура почек.
- Динамическая нефросцинтиграфия. При сморщивании почка медленнее накапливает и выводит нефротропный радионуклид. Исследование дополняют статической нефросцинтиграфией, выявляющей дефекты паренхимы по неравномерному распределению радиофармпрепарата.
- Томография почек. На трехмерных моделях и послойных снимках, полученных в ходе КТ, МСКТ, выявляются истонченность коркового слоя, уменьшение размеров органа. Признаками нефросклероза являются сужение и деформация мелких артериальных сосудов.
- Пункционная биопсия почек. При гистологическом анализе биоптата почек отмечается значительное уменьшение количества нефронов, большое количество волокон соединительной ткани. В ходе исследования оценивается состояние артериол и капилляров.
Дифференциальная диагностика нефросклероза проводится с сахарным и несахарным диабетом, острой почечной недостаточностью, быстропрогрессирующим гломерулонефритом, гепаторенальным синдромом, гипохлоремической азотемией. При необходимости пациента, кроме врача-нефролога и уролога консультируют терапевт, кардиолог, фтизиатр, ревматолог, эндокринолог, онколог, онкогематолог.
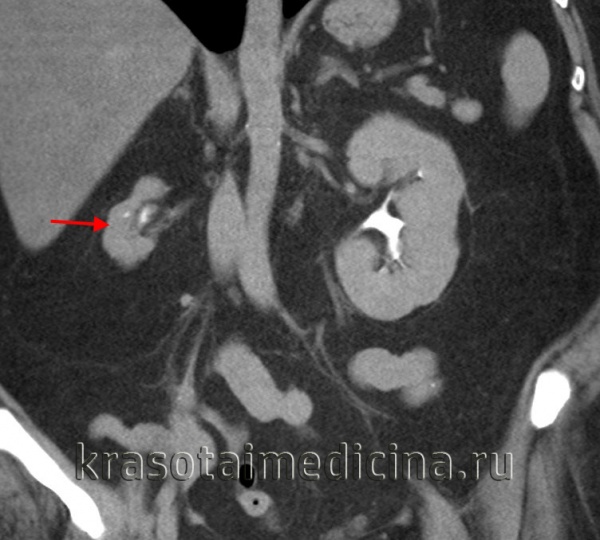
КТ-урография. Нефросклероз справа.
Лечение нефросклероза
Консервативная терапия начальных стадий сморщивания почек направлена на коррекцию основного заболевания, спровоцировавшего склеротический процесс, и нарастающей почечной недостаточности. С учётом патологии, вызвавшей нефросклероз, пациенту назначают антибиотики, гипотензивные препараты, статины, глюкокортикостероиды, антигликемические, диуретические, нестероидные противовоспалительные и другие этиопатогенетические средства. Для купирования расстройств, вызванных функциональной почечной недостаточностью, могут применяться:
- Антикоагулянты и антиагреганты. За счет влияния на реологические свойства крови улучшают кровоток в ренальных артериолах, капиллярах и благодаря восстановлению тканевой перфузии замедляют нефросклероз. С осторожностью назначаются при нарастании ХПН.
- Витаминно-минеральные комплексы. Для коррекции изменений биохимического состава крови, вызванного нарушением фильтрации, используют препараты калия, кальция, витамин D, поливитаминные составы, бифосфонаты. Их прием улучшает метаболизм и предотвращает остеопороз.
- Противоанемические средства. При выявлении анемии назначают препараты эритропоэтина, стимулирующие образование эритроцитов, и железа, необходимого для синтеза гемоглобина. Уменьшение гемической гипоксии позволяет затормозить склеротические процессы в тканях почек.
- Дезинтоксикационная терапия. Чтобы ускорить выведение токсичных метаболитов, накапливающихся в организме при нефросклерозе, применяют энтеросорбенты, которые связывают продукты обмена в кишечнике. Для снижения уровня мочевины могут назначаться растительные средства на основе артишока.
Если сморщивание почки сочетается с ХПН III-IV стадии, показано проведение заместительной почечной терапии — перитонеального диализа, гемодиализа, гемодиафильтрации, гемофильтрации. Радикальным методом лечения, рекомендованным при нефросклерозе с уменьшением количества жизнеспособных нефронов до 5% и менее, является трансплантация почки после полостной или лапароскопической нефрэктомии.
Прогноз и профилактика
При своевременном выявлении болезни прогноз относительно благоприятный, назначение адекватной терапии позволяет добиться длительного состояния компенсации нефросклероза. Со временем работа нефронов ухудшается, развивается хроническая почечная недостаточность: такие пациенты нуждаются в пересадке органа или регулярном гемодиализе.
Для профилактики нефросклероза необходимо соблюдать рекомендации специалиста по лечению нефрологических заболеваний (особенно воспалительного характера), контролировать уровень артериального давления, глюкозы крови, избегать переохлаждений, не злоупотреблять солью и мясной пищей. Важную роль в предупреждении развития сморщенной почки играет регулярное посещение семейного врача для раннего выявления и коррекции соматической патологии.
Первичный нефросклероз код по мкб 10
Содержание статьи
Другие болезни почки и мочеточника
Нарушения, развивающиеся в результате дисфункции почечных канальцев
Сморщенная почка неуточненная
Включены:
- Атрофия почки (терминальная)
- Почечный склероз БДУ
Исключены:
- сморщенная почка вследствие гипертензии (I12.-)
- диффузный склерозирующий гломерулонефрит (N18.-)
- гипертензивный нефросклероз (артериолярный) (артериосклеротический) (I12.-)
- маленькая почка по неизвестной причине (N27.-)
Маленькая почка неясного генеза
Другие болезни почки и мочеточника, не классифицированные в других рубриках
Исключены:
- гидроуретер (N13.4)
- почечная болезнь:
- острая БДУ (N00.9)
- хроническая БДУ (N03.9)
- перегиб и стриктура мочеточника:
- с гидронефрозом (N13.1)
- без гидронефроза (N13.5)
Другие поражения почки и мочеточника при болезнях, классифицированных в других рубриках
Использованные источники: xn—10-9cd8bl.com
нефросклероз доброкачественный
Большой медицинский словарь . 2000 .
Смотреть что такое «нефросклероз доброкачественный» в других словарях:
Гипертонический нефросклероз — Нефросклероз, или нефроангио склероз, первичная сморщенная почка, поздняя стадия гипертонической болезни, протекающей с преимущественным поражением почек. Различают соответственно двум формам гипертонической болезни нефросклероз доброкачественный … Википедия
НЕФРОПАТИЯ — НЕФРОПАТИЯ, nephropathia, термин, предложенный Ашофом (Aschoff) для обозначения страданий почек, в основе которых лежат дегенеративные изменения почечного эпителия, т. е. другими словами все то, что ■Ф. Мюллер (P. Miiller) обозначил как… … Большая медицинская энциклопедия
По́чки — (renes) парный экскреторный и инкреторный орган, выполняющий посредством функции мочеобразования регуляцию химического гомеостаза организма. АНАТОМО ФИЗИОЛОГИЧЕСКИЙ ОЧЕРК Почки расположены в забрюшинном пространстве (Забрюшинное пространство) на… … Медицинская энциклопедия
Полицитемия истинная — Polycythemia МКБ 10 D45. (ICD O 9950/3), D75.1, P61.1 МКБ 9 … Википедия
Болезнь Вакеза — Polycythemia МКБ 10 D45. (ICD O 9950/3), D75.1, P61.1 МКБ 9 … Википедия
Полицитемия — Polycythemia МКБ 10 D45. (ICD O 9950/3), D75.1, P61.1 МКБ 9 … Википедия
Эритремия — Polycythemia МКБ 10 D45. (ICD O 9950/3), D75.1, P61.1 МКБ 9 … Википедия
Истинная полицитемия — Polycythemia МКБ 10 D45.45. (ICD O 9950/3), D75.175.1, P61.161.1 … Википедия
НЕДОСТАТОЧНОСТЬ ПОЧЕЧНАЯ ХРОНИЧЕСКАЯ — мед. Хроническая почечная недостаточность (ХПН) постепенно развивающееся необратимое нарушение функции почек с задержкой выведения из организма продуктов азотистого обмена и расстройством водного, электролитного, осмотического и кислотно… … Справочник по болезням
РЕТИНИТ — (retinitis), воспаление сетчатой оболочки. Под названием Р. описываются разнородные поражения сетчатки, из к рых далеко не все являются по существу воспалительными состояниями. Первые исследователи глазного дна были склонны считать большинство… … Большая медицинская энциклопедия
Использованные источники: dic.academic.ru
Симптомы и лечение нефросклероза почек
Нефросклероз почек — что это такое, знает не каждый. Нефросклероз — заболевание, которое по медицинским меркам было открыто относительно недавно — в начале ХХ века — учеными Фольгардом и Фаром. Они заговорили о нефросклерозе как самостоятельном заболевании с разделением на простую и злокачественную формы. Результатом их совместной работы стало доказательство непосредственной взаимосвязи между повышением артериального давления и склеротическими изменениями в сосудах почек.
Характеристика заболевания
Нефросклероз почек или гипертоническая нефропатия — это замещение паренхимы органов соединительной тканью, что приводит к уменьшению размеров органов и нарушению их функций, в связи с чем возможно прекращение их работоспособности.
Различают следующие виды заболевания:
- Первично сморщенная почка. Появляется в результате нарушения кровоснабжения органа как следствие артериальной гипертензии. Изменения такого рода могут стать причиной серьезного функционального расстройства — почечной недостаточности.
- Вторично сморщенная почка. Развивается на фоне поражения паренхимы органа вследствие различных заболеваний, оказывающих негативное влияние на мочевыделительную систему человека.
Этиология первично сморщенной почки
Причины патологии заболевания кроются во многих факторах.
Например, гипертоническая болезнь. Повышение артериального давления на протяжении долгого периода нарушает структуру сосудов почек, после чего они становятся менее упругими.
Гипертонический нефросклероз имеет 2 следующие разновидности:
- Доброкачественный нефросклероз — понижение упругости артерий почек вследствие увеличения количества соединительной ткани в их стенках. Эта разновидность нефросклероза развивается на протяжении длительного периода.
- Злокачественный нефросклероз является следствием тяжелого течения артериальной гипертензии. При данной форме нефросклероза очень важно вовремя провести гемодиализ. В противном случае в органе начинают происходить необратимые изменения, ведущие к почечной недостаточности. Результатом этого может быть смертельный исход.
Еще одна причина первично сморщенной почки — ее инфаркт. Просвет в почечной артерии закупоривается тромбом, вследствие чего атрофируются живые ткани органа.
Атеросклероз тоже является частой причиной патологии. Наличие атеросклеротических бляшек на стенках артерий приводит к уменьшению просвета в них и к гибели клеток органов.
Возрастные изменения тоже приводят к данному заболеванию. К 45-50 годам на внутренних стенках артерий откладывается кальций, увеличивается количество мышечных волокон. В связи с этим стенки артерий становятся толще, а просветы в них сужаются.
Причина может скрываться в хроническом венозном полнокровии почек. Нарушается отток венозной крови из данных органов, разрастается белок в стенках сосудов, в связи с чем уменьшается их упругость.
Эти процессы происходят на протяжении длительного периода и связаны с наличием у больного заболеваний вен и нефроптозом.
Вторичное проявление патологии
Причины патологии в следующем:
- Пиелонефрит — воспалительное заболевание почек бактериального генеза, характеризующиеся поражением почечной лоханки (пиелит), чашечек и паренхимы данных органов. У детей пиелонефрит часто протекает незаметно, так как симптомы для диагностики немногочисленны. В таком случае болезнь развивается, перерастая в нефросклероз и почечную недостаточность. Чтобы предупредить неблагоприятный исход данного заболевания у детей, необходимо провести диагностику на ранних этапах болезни и вовремя начать лечение.
- Туберкулез почки — заболевание инфекционного характера, вызываемое микробактериями туберкулезной палочки. Заболевание негативно влияет практически на все системы организма.
- Нефролитиаз или почечнокаменная болезнь — наиболее частое заболевание почек, для которого характерно наличие камней в данных органах.
- Сахарный диабет — хроническое заболевание, которое развивается в результате недостаточной выработки организмом больного инсулина. При отсутствии необходимого лечения заболевание быстро прогрессирует, что приводит к атрофии обеих почек. Результат этого — летальный исход.
- Нефропатия беременных. Во время беременности происходят значительные изменения в гормональной системе женщины — будущей матери: головной мозг начинает работать несколько иначе, вследствие чего спазмируются капилляры, снижается циркуляция крови в почках, в организме накапливаются соли. На фоне такого дисбаланса появляется отечность и увеличивается артериальное давление.
- Хронический гломерулонефрит. Нарушение движения крови в почках вследствие невылеченных болезней горла (ангина, фарингит).
Признаки болезни
Основные симптомы сморщенной почки — различные нарушения в мочеиспускании. Они могут быть следующими:
- полиурия — выделение мочи более 2 л. в сутки,
- олигурия — уменьшение объема суточной мочи,
- никтурия — увеличенное мочеиспускание, которое возникает преимущественно ночью. Объем мочи может доходить до 35% от суточной нормы и выше;
- гематурия- наличие крови в моче;
- протеинурия — наличие белков в моче.
Кроме вышеуказанных симптомов, у больных часто отмечается артериальная гипертензия, приступы стенокардии, боли в поясничном отделе, нарушение зрения, отеки на лице и шее, впоследствии распространяющиеся ниже.
Диагностические меры
Чтобы поставить диагноз на начальном этапе заболевания, необходимо своевременно пройти следующие исследования:
- анализ крови;
- анализ мочи;
- УЗИ;
- экскреторную урографию — внутривенное введение больному йодсодержащих веществ, чтобы получить четкую картину почек и мочевыводящих путей;
- ангиографию сосудов почек — введение в вену пациента контрастного вещества с целью определения изменений в сосудах почек;
- сцинтиграфию — введение в вену радиоизотопного вещества, благодаря которому можно определить состояние почечной ткани;
- допплер сосудов почек, позволяющий увидеть уменьшение движения крови в сосудах органов;
- радионуклидную ренографию, помогающую определить работоспособность каждой почки;
- КТ — для определения положения почки и структуры ее тканей;
- Биопсию почки — с целью получения и обследования почечной ткани на наличие онкологии.
Лечебные мероприятия
Если у больного диагностирована доброкачественная форма болезни, лечение заключается в применении мочегонных препаратов, а также препаратов, снижающих повышенное давление. Кроме того, назначается диета, для которой характерно потребление продуктов с пониженным содержанием белка и соли. Пациент должен регулярно проходить обследования, дающие информацию о состоянии почек и их функционировании.
Обязательным является лечение хронических запоров, так как скопление токсических веществ в организме негативно сказывается на работе почек.
С целью улучшения кровообращения в почках и во всем организме рекомендуется ежедневно выполнять умеренные физические нагрузки. Регулярные прогулки и плавание также способствуют улучшению состояния больного.
Как известно, при посещении бани или сауны начинается повышенное потовыделение, благодаря чему из организма выводятся вредные вещества, токсины. Поэтому после согласования с лечащим врачом больному на стадии выздоровления полезно посещать баню и сауну.
Если болезнь злокачественная, лечение должно проходить в стационаре. В таком случае необходимо осторожно принимать лекарства, направленные на снижение давления, чтобы не спровоцировать ухудшения самочувствия пациента. Оперативным путем проводится закупорка сосудов, подающих кровь к почкам, или удаляется атрофированная часть органа, затем больному проводят гемодиализ или пересадку почки. Для данной формы нефросклероза прогноз неблагоприятный: пациент сможет прожить не более года.
Использованные источники: nefrolab.ru
Сморщенная почка неуточненная
Рубрика МКБ-10: N26
Содержание
Определение и общие сведения [ править ]
Нефросклероз — уплотнение и деформация (сморщивание) почек вследствие разрастания соединительной ткани. Различают первичный и вторичный нефросклероз.
Этиология и патогенез [ править ]
Первичный нефросклероз обычно возникает вследствие артериальной гипертензии.
Вторичный нефросклероз — исход воспаления и дистрофии клубочков и канальцев. Доброкачественный нефросклероз обычно не связан с заметным нарушением функции почек. Иногда встречается небольшая протеинурия.
Клинические проявления [ править ]
Доброкачественный нефросклероз обычно протекает благоприятно.
Сморщенная почка неуточненная: Диагностика [ править ]
Макроскопически почки уменьшены в размерах, мелко- и крупнобугристые, плотные, корковый и мозговой слои истончены.
Микроскопически в мелких артериолах развивается гиалиноз всей толщи стенки — артериолосклероз. В клубочках наблюдают коллапс базальной мембраны клубочков, выпадение коллагена в просвете капсулы клубочка, перигломеруляр-ный склероз. Количество клеток в клубочках прогрессивно уменьшается. В итоге клубочки подвергаются полной облитерации и склерозу. Характерны атрофия канальцев и фиброз интерстиция. В междольковых и дуговых артериях наблюдаются удвоение внутренней эластической мембраны и очаговое появление соединительной ткани в мышечной оболочке.
Дифференциальный диагноз [ править ]
Сморщенная почка неуточненная: Лечение [ править ]
Необходимо лечения основного заболевания. Цель лечебных и профилактических мер — стабилизировать состояние.
Использованные источники: wikimed.pro
Хроническая болезнь почек (N18)
Включена: хроническая почечная недостаточность.
При необходимости используйте дополнительный код, чтобы определить основное заболевание.
При необходимости используйте дополнительный код, чтобы определить наличие гипертонии.
Повреждение почек с нормальной или повышенной СКФ (≥90 мл/мин).
Повреждение почек с незначительным уменьшением СКФ (60-89 мл/мин).
Повреждение почек с умеренным уменьшением СКФ (30-59 мл/мин).
Повреждение почек с сильным снижением СКФ (15-29 мл/мин).
Конечная стадия заболевания почек:
- При неудаче аллотрансплантата
- БДУ
- На диализе
- Без диализа или пересадки
- Хроническая почечная недостаточность
- Хроническая уремия БДУ
- Диффузный склерозирующий гломерулонефрит БДУ
Поиск по тексту МКБ-10
Поиск по коду МКБ-10
Поиск по алфавиту
Классы МКБ-10
- I Некоторые инфекционные и паразитарные болезни
(A00-B99)
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
Использованные источники: www.forens-med.ru
Что представляет собой нефроптоз по МКБ-10?
Код нефроптоза по МКБ-10 обозначен как N28.8. Это патология, для которой характерна почечная подвижность по вертикали, то есть она может опускаться и периодически смещаться, не имея постоянного места расположения. Если своевременно начать лечение, то прогнозы положительные, однако иногда развиваются пиелонефрит, гидронефроз и другие осложнения, а сами заболевания могут стать хроническими.
Международная классификация заболеваний создана Всемирной организацией здравоохранения. Она содержит перечень всех патологий и недугов, которые на данный момент известны. Этот нормативный документ создан для того, чтобы облегчить сбор, хранение и анализирование статистики болезней по всему миру.
В МКБ-10 нефроптоз относится к заболеваниям нефротического типа. Его можно найти в 14-ом разделе. Для этой болезни используется код N28.8. В целом рубрика под номером N28 включает прочие почечные болезни, а также патологии мочеточника, которые не классифицированы в остальных разделах. Исключениями являются острая и хроническая формы БДУ, гидроуретер, стриктуры и перегибы мочеточника как без гидронефроза, так и с ним.
Под номером N28.0 установлены почечные инфаркт и ишемия. Исключением является почка Гольдблатта. Кроме того, в этот раздел не включены инфаркты и ишемии внепочечных частей, а также стеноз врожденного типа и атеросклероз.
Приобретенная почечная киста имеет код N28.1. Причем тут учитываются и одиночная, и множественная формы. Исключается только врожденное кистозное почечное заболевание.
Под номером N28.8 пишутся все остальные уточненные заболевания мочеточника и почки. Кроме нефроптоза, сюда еще относятся пиелит, мегалоуретер, гипертрофические почечные изменения, пиелоуретер, уретероцеле, уретерит. Кодом N28.9 обозначаются остальные почечные патологии и болезни мочеточника, которые не уточнены. К примеру, это нефропатия.
Как правило, нефроптоз чаще всего диагностируется для правой почки. Именно мешочек этого органа связан с брюшинными частями печени, 12-перстной кишки, толстого отдела кишечника. Установлено, что большие нагрузки на эти органы плохо отражаются на подвижности почки по вертикали. Негативно влияет и давление такого тяжелого внутреннего органа, как печень. У представительниц женского пола риск развития нефроптоза выше еще и из-за анатомических особенностей: таз низкий и широкий, жировое вместилище более короткое и тонкое вокруг почек.
На данный момент врачи используют классификацию нефроптоза в зависимости от того, насколько сильно опущены почки. Выделяют 3 фазы развития недуга. В большинстве случаев практически не удается полностью точно установить степень изменения положения органа, так как строение тела не позволяет проследить его место расположения. Обычно это касается более полных людей. А вот у людей с худобой можно прощупать места проекции почек и таким методом определить место их нахождения. Фазы развития болезни:
- 1. Первая степень. На этой стадии развития недуга прощупать почки можно только во время вдоха пациента. А вот при выдыхании не получится пропальпировать орган, так как он заходит на подреберье. На ранней стадии довольно сложно установить точный диагноз, особенно если пациент имеет лишний вес.
- 2. Вторая степень. На второй стадии уже намного проще установить точный диагноз. Когда больной находится в стоячем положении, его почки можно прощупать — они выходят из-под ребер. Если до этого человек сначала просто лежал, а потом резко встал, то провести такие манипуляции не получится.
- 3. Третья степень. Эта фаза считается самой тяжелой, так как есть вероятность развития отклонений в работе рядом расположенных органов. На этой стадии прощупать почку уже не составит труда. Она постоянно находится в таком положении, что ребра ее не прикрывают.
Нефроптоз является опасным заболеванием. Оно может спровоцировать нарушение процессов выхода мочи из почек, что приведет к повышению давления в органе и нарушению кровотока. Однако при этом заболевание развивается незаметно. Человек может считать себя совершенно здоровым, а на самом деле в теле уже могут развиваться изменения гидронефротического типа.
Выделяют такие основные осложнения нефроптоза:
- 1. Венозная гипертензия почечных сосудов. При такой патологии сосудистые ножки органов становятся длиннее, а потом перекручиваются, что приводит к нарушению оттока крови. Почечные вены переполняются ею, из-за чего повышается давление. Стенки сосудов становятся тонкими, а потом лопаются.
- 2. Пиелонефрит. Данный недуг характеризуется воспалительными процессами в почках. Из-за того, что сосуды органа сдавлены, в него поступает недостаточно полезных веществ и кислорода. В результате развивается почечная ишемия. В связи с нарушением кровоснабжения защитные механизмы ослабевают, так что активизируются различные микроорганизмы. Развиваются воспалительные процессы. Бактерии могут быть занесены в почки вместе с током крови во время гайморита, бронхита, фарингита. Иногда бактерии поднимаются из мочевого пузыря по мочеточнику.
- 3. Гидронефроз. При такой патологии мочеточники перекручиваются, так что нарушается выведение мочи из почек. Она остается в тканях органа, начинает растягивать чашечку и лоханку. Затем паренхимные ткани атрофируются и перестают функционировать.
- 4. Мочекаменное заболевание. Из-за того, что нарушается отток мочи, в органе появляются отложения солей. Постепенно в протоках формируются камни разных габаритов, которые вызывают болезненные ощущения.
Сначала нефроптоз никак не проявляется, но симптомы будут постепенно возникать и усиливаться. При первой степени развития недуга мешает только дискомфорт. Иногда появляется боль ноющего характера после изнуряющих физических нагрузок. Но постепенно почка опускается все ниже. По мере прогрессирования недуга появляются такие симптомы:
- 1. Болевой синдром. В пояснице чувствуется боль ноющего характера. Из-за сужения просветов почечных кровеносных сосудов затруднен отток мочи и крови. Из-за этого развивается отечность. Постепенно почка увеличивается, а ее фиброзная капсула растягивается. В ней как раз и есть рецепторы, которые отвечают за боль. Если отток крови улучшается, то чувствуется облегчение. К примеру, это происходит, когда человек лежит на другом боку либо на спине. При первой степени развития нефроптоза дискомфорт появляется, когда человек резко изменяет положение тела. На второй стадии боль ощущается после больших нагрузок. Болевой синдром проявляется в виде приступов, которые длятся от пары минут до нескольких часов. На третьей фазе отечность уже не уменьшается, так что боли приобретают постоянный характер.
- 2. Боли в других частях тела. К примеру, неприятные ощущения есть в бедрах, паху, половых органах, животе. Когда почка опускается, то она раздражает нервные окончания, которые рядом располагаются. Как правило, боли носят острый и режущий характер. Иногда их по ошибке принимают за аппендицит. Они настолько ярко выражены, что человек не может передвигаться и даже разговаривать.
- 3. Кровотечение. Оно заметно при мочеиспускании. Сосуды из-за перекручивания истончаются, лопаются, так что кровь переходит в мочу. Из-за этого моча становится темно-красной или бурой.
- 4. Проблемы с пищеварением. Это может быть как понос, так и запор. Появляются тошнота, рвотные приступы, ухудшается аппетит. Такие нарушения связаны с тем, что раздражены нервные окончания, которые располагаются в животе возле почек.
- 5. Интоксикация. Выражена в виде слабости, быстрого утомления, нервозности, повышения температуры тела. Это связано с тем, что в кровь попадают токсины из-за нарушений в работе почек.
Использованные источники: 4prostatit.com
Нефросклероз почки мкб 10 — Гломерулонефрит и Мочекаменная болезнь
Содержание статьи
Мочекаменная болезнь мкб 10
Мочекаменная болезнь (код по МКБ-10 — N20-N23) — это патология, которая характеризуется образованием камней в мочеточниках. В период обострения человек испытывает сильную боль. На начальном этапе заболевание протекает бессимптомно.
Общая информация
Согласно классификации МКБ-10, солевой диатез почек имеет номер E79 и возникает при нарушении обмена мочевой кислоты, при кристаллизации которой формируются уратные конкременты. Образования повреждают слизистую оболочку мочеточников и вызывают воспалительный процесс.
Патология может развиться в любом возрасте, даже у детей. Чаще всего возникает у мужчин, но тяжелые формы диагностируются в основном у женщин. В основном камни образуются в правой почке, но в 20% случаев в патологический процесс бывают вовлечены обе почки.
Местом локализации камней может быть любой отдел мочевыводящих путей. От места образования зависят виды заболевания:
- При камнях в почках диагностируется нефролитиаз.
- Если новообразования появились в мочеточниках, то это уретеролитиаз.
- Цистолитиаз развивается при камнях в мочевом пузыре.
Заболевание обнаруживается случайно при проведении обследования или проявляется сильными почечными коликами, которые возникают при движении камня по мочеточнику или спазме протока.
При молочнокислом диатезе важно нормализовать обмен солей, чтобы предотвратить образование конкрементов.
Причины образований
Основная причина, которая приводит к развитию мочекаменной болезни — это нарушение обмена веществ и водно-солевого состава крови.
На заболевание указывают признаки и отклонения от нормы в составе мочи. К образованию инородных тел в почках и мочеточниках могут привести следующие факторы:
- наследственность;
- жесткая питьевая вода, содержащая минеральные соли, которые при неправильном обмене откладываются в виде камней в почках и мочеточниках;
- малое количество потребляемой жидкости, в результате этого соли и вредные вещества не выводятся из почек;
- сидячий образ жизни;
- употребление продуктов, содержащих в себе много пуриновых соединений (жирное мясо, фасоль, шпинат).
Это внешние причины заболеваемости и смертности (мочекаменная болезнь находится на 3 месте среди патологий мочевыводящей системы, которые могут повлечь за собой летальный исход).
До конца механизм заболевания не изучен, но врачи считают, что к образованию камней могут привести различные внутренние патологии и особенности организма:
- Строение канальцев почки, когда ее структура может способствовать застойным явлениям.
- Проблемы с мочеполовой системой.
- Эндокринные отклонения.
- Длительный прием препаратов, влияющих на обмен веществ.
Мочекислый диатез — одна из внутренних причин, дающая толчок для развития заболевания.
Клиническая картина
Патология может развиться в результате расстройства питания и нарушения обмена веществ, приводящего к отложению солей в почках.
Клиника заболевания протекает в зависимости от формы конкрементов, их размеров, места образования и количества. Проявления патологии:
- Сильные тупые или острые боли в пояснице или области живота. Могут быть периодическими, или мучают пациента постоянно. Почечная колика (острые боли) отдает в паховую или подвздошную область, бедро, низ живота. Боли над лоном бывают при камнях в мочевом пузыре.
- Кровь в моче (гематурия) — частый признак мочекаменной болезни. При этом заболевании возникают различные осложнения. Обострение хронического пиелонефрита сопровождается ознобом, слабостью, усиленным выделением пота, повышением температуры тела до +38…+40°С.
- Нарушение оттока мочи, при котором развивается гидронефроз (расширение чашечно-лоханочной системы).
- Изменения в почках из-за конкрементов вызывают повышение артериального давления.
По международному классификатору мочекаменная болезнь относится к заболеваниям мочеполовой сферы.
Способы диагностики
Существует 5 основных методов для определения диагнозов заболеваний:
- УЗИ почек и мочевого пузыря — дешевый, эффективный и информативный способ обнаружения новообразований.
- Рентген почек. С его помощью можно обнаружить камень размером не менее 3 мм. Но при уратном нефролитиазе неэффективен, потому что этот вид камней пропускает рентгеновские лучи. Является вспомогательным методом. Проводится перед любым оперативным лечением.
- Исследование мочи и крови. С помощью этих анализов выявляется нарушение обмена веществ, определяется химический состав конкрементов, выявляются воспалительные процессы. Метод бесполезен при нефролитиазе.
- Урография почек. Проводится с введением контрастного вещества в вену больного, и препарат с кровотоком проникает в почки. В ходе этого исследования выявляется местоположение новообразования. Метод опасен тем, что возможно возникновение аллергической реакции на компоненты контрастного вещества.
- КТ почек. С помощью этого способа диагностики можно точно определить место камня, при этом уменьшается риск выбора неправильного лечения.
Для обследования больных, страдающих уролитиазом, применяются и другие методы диагностики, которые направлены на определение локализации камня, его размеров и вида.
Состояния, возникающие в перинатальном периоде, диагностируются путем проведения УЗИ почек и мочевого пузыря. Также проводится анализ мочи на наличие гематурии, определение кислот, оксалатов, кальция. Исследуется кровь.
Методы терапии
Терапия уролитиаза направлена на восстановление обменных процессов, нарушение которых привело к образованию конкрементов. Лечение проводится консервативным и хирургическим путями. На начальных этапах заболевания хорошее действие оказывают народные методы.
При мочекаменной болезни большое внимание уделяется питанию больного. Выбор продуктов зависит от химического состава камней, но существуют общие условия, выполнение которых обеспечит положительные результаты в лечении:
- Обогащение рациона продуктами с богатым содержанием клетчатки.
- Питьевой режим (в сутки больной должен выпивать не менее 2-2,5 л воды).
Комплексное лечение проблем с почками включает в себя медикаментозную терапию и методы народной медицины.
Для выбора средств для лечения справочник лекарственных препаратов от мочекаменной болезни рекомендует употребление анальгетиков и спазмолитиков для купирования боли — основного признака заболевания. В тяжелых случаях, когда обезболивающие препараты не помогают, применяются наркотические анальгетики.
Врачи назначают средства, которые растворяют новообразования. Лечение подразумевает прием этих препаратов в течение месяца.
Антибиотики применяются при развитии осложнений (пиелонефрит, воспаление мочевого пузыря). Дозировку и схему приема определяет врач. Самолечение противопоказано.
В тяжелых случаях проводится хирургическое лечение, показанием к нему являются следующие состояния:
- Нарушение оттока мочи по причине перекрытия мочеточника камнем.
- Новообразование больше 5 мм.
- Если камень врос в слизистую оболочку.
- Длительности почечных колик более часа.
Медицинские средства и лекарственные препараты направлены на улучшение состояния больного и облегчение течения заболевания.
Методы народной терапии эффективны в начале развития болезни. Применяются мочегонные травы. На основе растительных компонентов готовятся средства, которые способствуют дроблению мелких камней и выводу их из организма естественным путем.
Выбор метода должен быть согласован с врачом, потому что любое средство может иметь противопоказания, способные вызвать осложнения с необратимыми последствиями.
Использованные источники: pochkam.ru
Нефросклероз почек: что это такое и как проявляется
Ни одно заболевание почек не проходит бесследно, любой патологический процесс в почке приводит к повреждению и гибели ее структурно-функциональных единиц – нефронов. Утрата единичных нефронов на функции органа никак не сказывается. При массовой гибели почечных структур происходит их замещение соединительной тканью, при этом функция почки утрачивается.
Процесс замещения функционирующих нефронов соединительной тканью и есть нефросклероз. Это не самостоятельное заболевание, а возможный исход любых патологических процессов в почке. Исходом нефросклероза является полная утрата функции, уменьшение в размерах и в конечном итоге сморщивание почки. Иногда врачи даже заменяют термин «нефросклероз» понятием «сморщенная почка», по сути это одно и то же.
Причины нефросклероза
Выделяют две формы этой патологии: первично и вторично сморщенную почку.
- Первичный нефросклероз обусловлен поражением сосудов и нарушением кровоснабжения почечной ткани в результате гипертонической болезни, атеросклероза почечных сосудов и инфарктов почки, нарушения венозного оттока. Структура почек претерпевает склеротические изменения с возрастом, к 70 годам количество действующих почечных структурных единиц в почках уменьшается на 30-40 %.
- Вторичная форма заболевания возникает в результате повреждения паренхимы почек при длительном гломерулонефрите, хроническом пиелонефрите, мочекаменной болезни, аутоиммунных процессах, сахарном диабете, амилоидозе, сифилисе, туберкулезе почек, к нефросклерозу может привести тяжелая нефропатия у беременных и травмы органа.
В последние десятилетия основной причиной этой патологии считаются гипертоническая болезнь и сахарный диабет, хотя буквально 20 лет назад лидировал гломерулонефрит.
Основные симптомы нефросклероза
Заболевание может протекать десятками лет, при этом ухудшение функций почки происходит постепенно, а симптомы поначалу не сильно беспокоят больных. К врачу часто обращаются при появлении отеков, нарушении мочеиспускания и появлении признаков артериальной гипертензии. При таких симптомах изменения в почках часто носят необратимый характер, а функция органа уже значительно снижена.
Нарушение мочеиспускания
Этот симптом включает в себя полиурию (чересчур обильное мочеотделение – 2 л в сутки и более) и никтурию (увеличение количества и объема мочеиспускания в ночное время).
При тяжелой форме нефросклероза полиурия сменяется олигурией, когда количество мочи, наоборот, резко уменьшается. Анурия (полное отсутствие мочи может свидетельствовать о терминальной почечной недостаточности).
Также в моче появляется примесь крови, и она окрашивается в цвет мясных помоев – этот симптом называется макрогематурия.
Артериальная гипертензия
При нарушении кровоснабжения почек включается защитный механизм, направленный на повышение давления в почечных сосудах, в результате чего в кровь выбрасываются вещества, повышающие давление во всем кровеносном русле. При нефросклерозе артериальная гипертензия достигает очень высоких значений, возможны гипертонические кризы с повышением систолического давления до 250-300 мм рт. ст., при этом снизить давление очень трудно.
Отеки
Задержка жидкости в организме приводит к появлению отеков. Сначала они появляются на лице в утренние часы и через некоторое время проходят. Затем они постепенно спускаются вниз, отекают пальцы на руках (больные обращают внимание, что не могут утром снять кольца) и голени (не надеть обувь, не застегнуть сапоги). С прогрессированием болезни отеки распространяются по всему телу, возникает анасарка – генерализованный отек подкожно-жировой клетчатки, мягких тканей, в худшем случае и внутренних органов.
Отек легких (сердечная астма) происходит в результате перегрузки сердца из-за возросшего количества жидкости в организме. В результате возникает сердечная недостаточность и застой крови в легочных капиллярах. У больного возникает одышка, кашель, во время приступа наблюдается потливость, цианоз (посинение кожных покровов), учащение пульса и частоты дыхания. Сердечная астма – это серьезное осложнение, которое при отсутствии помощи может привести к летальному исходу.
Стадии нефросклероза
Выделяют 2 периода в развитии этой патологии:
- В первой фазе проявлений нефросклероза нет, однако у пациента есть и может прогрессировать одно или несколько заболеваний, приводящих к замещению нормальной почечной паренхимы соединительной тканью. В этот период в анализах мочи и крови уже появляются изменения, характерные для поражения почек.
- Симптомы, характерные для нефросклероза, и соответственно почечной недостаточности, появляются во второй стадии процесса, когда изменения в структуре почек можно обнаружить и при помощи УЗИ и других инструментальных методов исследования.
Также в зависимости от течения патологического процесса выделяют злокачественную и доброкачественную формы нефросклероза.
К счастью, у подавляющего числа больных встречается вторая форма заболевания, при которой процесс прогрессирует медленно, при успешном лечении основного заболевания прогрессирование нефросклероза можно затормозить.
При злокачественном течении нефросклероз прогрессирует быстро и за несколько лет может привести к полной утрате функции почек, тяжелой почечной недостаточности и обречь больного на пожизненный гемодиализ. Такой неблагоприятный исход может наблюдаться при злокачественной артериальной гипертензии и эклампсии у беременных.
Диагностика нефросклероза
Так как симптомы сморщенной почки появляются на поздних стадиях, очень важно при помощи обследования выявить эту патологию как можно раньше, так как эффективность лечения в таком случае будет намного выше. Важную роль играет сбор анамнеза пациента.
- Общий анализ мочи. Любое обследование почек, конечно, начинается с анализа мочи, при начальном нефросклерозе могут быть выявлены следующие отклонения от нормы: снижение относительной плотности мочи, появление белка, единичных эритроцитов и цилиндров.
- Анализы крови. В клиническом анализе крови возможно снижение уровня гемоглобина и тромбоцитов. В биохимическом – снижение количества общего белка, повышение уровня мочевины, креатинина, мочевой кислоты и натрия. Должно насторожить повышение уровня глюкозы и холестерина.
Такие изменения в анализах мочи и крови очень неспецифичны и могут наблюдаться не только при заболеваниях почек. Однако сочетание таких отклонений в результатах лабораторных исследований, при наличии в анамнезе факторов, которые могут привести к повреждению почек, заставляет врача задуматься о дальнейшей диагностике.
Для обследования используется множество инструментальных методов, таких как УЗИ, экскреторная урография (рентген почек с контрастным веществом), ангиография, компьютерная томография, радиоизотопные исследования и др. Все они выявляют уменьшение почки в размерах, наличие кальциевых отложений, нарушение кровотока в почечных сосудах и другие изменения, свидетельствующие о разрастании соединительной ткани. Точный ответ о состоянии почечной паренхимы может дать биопсия.
Лечение нефросклероза
Специальной терапии, направленной на лечение нефросклероза, не существует. Необходимо лечение заболевания, которое привело к повреждению почек и гибели нефронов с последующим замещением их соединительной тканью. Вот поэтому лечением пациентов с нефросклерозом занимается не только нефролог, но и профильный специалист.
Помимо терапии, направленной на лечение основного заболевания, больным необходимо соблюдать диету. Рекомендуется ограничить количество белка, поваренной соли, в рационе должно быть достаточно витаминов и минеральных солей. При отсутствии артериальной гипертензии и отеков ограничение жидкости и белка не требуется.
При терминальной стадии почечной недостаточности, когда обе почки утратили свои функции, больным показан гемодиализ. Единственным выходом в данной ситуации является трансплантация почки, в последние годы эта операция успешно проводится в России, и для граждан нашей страны она бесплатная.
К какому врачу обратиться
Лечением заболеваний почек и их осложнений, в частности, нефросклероза и почечной недостаточности, занимается врач-нефролог. При необходимости назначаются консультации других специалистов: кардиолога (при высоком давлении), эндокринолога (при диабете), сосудистого хирурга (при атеросклерозе почечной артерии), уролога (при мочекаменной болезни), инфекциониста (при подозрении на туберкулез почки). Получить направление на обследование почек можно, обратившись к терапевту с соответствующими жалобами.
Использованные источники: myfamilydoctor.ru
Симптомы МКБ
Прежде чем разобраться в симптомах МКБ, вкратце напомним строение мочевыводящей системы человека, основой которой являются почки — парные органы, образующие и выделяющие мочу. Мочевыводящие пути начинаются в лоханке почки — полости, расположенной на внутренней стороне почки, которая окружена паренхимой почки (активная ткань почки, вырабатывающая мочу).
В подавляющем большинстве случаев камни начинают свой рост в лоханке почки. Это связано с тем, что лоханка имеет достаточно «свободного места», в котором и образуются камни.
Почка соединяется с мочевым пузырем (в котором собирается моча) при помощи тонких трубочек — мочеточников. Мочеточник имеет разный диаметр в разных местах — наиболее узкие места, это в месте перехода лоханки в мочеточник, и в месте впадения мочеточника в мочевой пузырь. Чаще всего в этих местах и застревают камни, начавшие свое движение от почки к мочевому пузырю. Если камень вырос до больших размеров (более 1 см), находится в почке, то он практически не беспокоит своего «хозяина». Иногда возникают тупые боли в поясничной области, которые могут усиливаться при езде, тряске, беге. О существовании таких камней пациент может узнать совершенно случайно, например, при УЗИ обследовании по какому-то другому поводу. Гораздо хуже, если камень небольших размеров. В этом случае всегда есть вероятность, что камень сойдет с «насиженного» места и начнет свое движение. В этом камень может полностью перекрыть мочеточник, в результате чего развивается почечная колика — сильная боль в области поясницы, часто возникающая внезапно. Острые боли при почечной колике связаны с тем, что камень препятствует оттоку мочи и повышает давление в мочевыводящих путях, что приводит к растяжению эластичных стенок мочеточников, что в свою очередь нарушает питание их питание и кровоснабжение, возникает ишемия. Если камень острый — он травмирует слизистую оболочку мочеточника, вызывая сильный спазм. Все это в комплексе вызывает повышенное раздражение нервных окончаний и очень сильный болевой приступ.
При почечной колике боли располагаются в области поясницы, и распространяются на боковую область туловища и вниз, в паховые области и наружные половые органы. Боли настолько сильны, что часто вызывают общее ухудшение состояния пациента, тошноту, рвоту. Если почечная колика связана с тем, что пошел «песок» или камень попал в нижний отдел мочеточника и застрял там, то может наблюдаться учащение мочеиспускания и резкие боли при отхождении мочи. При этом в моче невооруженным глазом определяется кровь, частицы песка и мелкие кусочки камней.
Почечная колика весьма неприятное осложнение МКБ, но не самое страшное. Гораздо хуже, если человек длительное время не обращает внимания на постоянные боли в пояснице, вызванные МКБ. За это время может произойти хроническое нарушение оттока мочи, что приводит к повреждению почки — почка превращается в наполненный жидкостью и камнями шар соединительной ткани. От постоянного высокого давления в мочевых путях функционально активные элементы почки отмирают и замещаются бесполезной соединительной тканью. Возникает гидронефроз, и почка погибает.
Осложнения МКБ
МКБ проявляет себя не только почечными коликами. Очень часто возникает гнойно-воспалительный процесс — пиелонефрит, цистит.
Пиелонефрит — воспаление почки, которое идет со стороны лоханки. Симптомами пиелонефрита являются повышение температуры, боли в пояснице, которые чаще располагаются с одной стороны, признаки интоксикации. Моча содержит клетки воспаления и бактерии. Вся беда в том, что на камне находится большое количество бактерий, которые активно размножаются, вследствие чего происходит обострение пиелонефрита. Если не принимать никаких мер, то длительно текущий пиелонефрит через 10-15 лет приведет к почечной недостаточности.
Бывают случаи, когда гнойные осложнения и гидронефроз сочетаются друг с другом, и почка становится гнойным пузырем с камнями. Очень редко возникает полная задержка мочи, вызванная закупоркой обеих мочеточников.
Из всего вышесказанного понятно, какую опасность таит в себе мочекаменная болезнь — при запущенном хроническом заболевании МКБ может перейти в разряд болезней напрямую угрожающих жизни больного. К счастью, современная медицина имеет достаточно в своем арсенале средств борьбы с МКБ. Задача больного — вовремя обратиться к врачу, пройти исследование, и прилежно соблюдать курс лечения.
Использованные источники: diabet-gipertonia.ru
Сморщенная почка неуточненная (N26)
Включены:
- Атрофия почки (терминальная)
- Почечный склероз БДУ
Исключены:
- сморщенная почка вследствие гипертензии (I12.-)
- диффузный склерозирующий гломерулонефрит (N18.-)
- гипертензивный нефросклероз (артериолярный) (артериосклеротический) (I12.-)
- маленькая почка по неизвестной причине (N27.-)
Поиск по тексту МКБ-10
Поиск по коду МКБ-10
Поиск по алфавиту
Классы МКБ-10
- I Некоторые инфекционные и паразитарные болезни
(A00-B99)
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
Использованные источники: www.forens-med.ru
Код мкб нефросклероз — Гломерулонефрит и Мочекаменная болезнь
Содержание статьи
Другие болезни почки и мочеточника
Нарушения, развивающиеся в результате дисфункции почечных канальцев
Сморщенная почка неуточненная
Включены:
- Атрофия почки (терминальная)
- Почечный склероз БДУ
Исключены:
- сморщенная почка вследствие гипертензии (I12.-)
- диффузный склерозирующий гломерулонефрит (N18.-)
- гипертензивный нефросклероз (артериолярный) (артериосклеротический) (I12.-)
- маленькая почка по неизвестной причине (N27.-)
Маленькая почка неясного генеза
Другие болезни почки и мочеточника, не классифицированные в других рубриках
Исключены:
- гидроуретер (N13.4)
- почечная болезнь:
- острая БДУ (N00.9)
- хроническая БДУ (N03.9)
- перегиб и стриктура мочеточника:
- с гидронефрозом (N13.1)
- без гидронефроза (N13.5)
Другие поражения почки и мочеточника при болезнях, классифицированных в других рубриках
Использованные источники: xn—10-9cd8bl.com
Нефросклероз почек: что это такое и как проявляется
Ни одно заболевание почек не проходит бесследно, любой патологический процесс в почке приводит к повреждению и гибели ее структурно-функциональных единиц – нефронов. Утрата единичных нефронов на функции органа никак не сказывается. При массовой гибели почечных структур происходит их замещение соединительной тканью, при этом функция почки утрачивается.
Процесс замещения функционирующих нефронов соединительной тканью и есть нефросклероз. Это не самостоятельное заболевание, а возможный исход любых патологических процессов в почке. Исходом нефросклероза является полная утрата функции, уменьшение в размерах и в конечном итоге сморщивание почки. Иногда врачи даже заменяют термин «нефросклероз» понятием «сморщенная почка», по сути это одно и то же.
Причины нефросклероза
Выделяют две формы этой патологии: первично и вторично сморщенную почку.
- Первичный нефросклероз обусловлен поражением сосудов и нарушением кровоснабжения почечной ткани в результате гипертонической болезни, атеросклероза почечных сосудов и инфарктов почки, нарушения венозного оттока. Структура почек претерпевает склеротические изменения с возрастом, к 70 годам количество действующих почечных структурных единиц в почках уменьшается на 30-40 %.
- Вторичная форма заболевания возникает в результате повреждения паренхимы почек при длительном гломерулонефрите, хроническом пиелонефрите, мочекаменной болезни, аутоиммунных процессах, сахарном диабете, амилоидозе, сифилисе, туберкулезе почек, к нефросклерозу может привести тяжелая нефропатия у беременных и травмы органа.
В последние десятилетия основной причиной этой патологии считаются гипертоническая болезнь и сахарный диабет, хотя буквально 20 лет назад лидировал гломерулонефрит.
Основные симптомы нефросклероза
Заболевание может протекать десятками лет, при этом ухудшение функций почки происходит постепенно, а симптомы поначалу не сильно беспокоят больных. К врачу часто обращаются при появлении отеков, нарушении мочеиспускания и появлении признаков артериальной гипертензии. При таких симптомах изменения в почках часто носят необратимый характер, а функция органа уже значительно снижена.
Нарушение мочеиспускания
Этот симптом включает в себя полиурию (чересчур обильное мочеотделение – 2 л в сутки и более) и никтурию (увеличение количества и объема мочеиспускания в ночное время).
При тяжелой форме нефросклероза полиурия сменяется олигурией, когда количество мочи, наоборот, резко уменьшается. Анурия (полное отсутствие мочи может свидетельствовать о терминальной почечной недостаточности).
Также в моче появляется примесь крови, и она окрашивается в цвет мясных помоев – этот симптом называется макрогематурия.
Артериальная гипертензия
При нарушении кровоснабжения почек включается защитный механизм, направленный на повышение давления в почечных сосудах, в результате чего в кровь выбрасываются вещества, повышающие давление во всем кровеносном русле. При нефросклерозе артериальная гипертензия достигает очень высоких значений, возможны гипертонические кризы с повышением систолического давления до 250-300 мм рт. ст., при этом снизить давление очень трудно.
Отеки
Задержка жидкости в организме приводит к появлению отеков. Сначала они появляются на лице в утренние часы и через некоторое время проходят. Затем они постепенно спускаются вниз, отекают пальцы на руках (больные обращают внимание, что не могут утром снять кольца) и голени (не надеть обувь, не застегнуть сапоги). С прогрессированием болезни отеки распространяются по всему телу, возникает анасарка – генерализованный отек подкожно-жировой клетчатки, мягких тканей, в худшем случае и внутренних органов.
Отек легких (сердечная астма) происходит в результате перегрузки сердца из-за возросшего количества жидкости в организме. В результате возникает сердечная недостаточность и застой крови в легочных капиллярах. У больного возникает одышка, кашель, во время приступа наблюдается потливость, цианоз (посинение кожных покровов), учащение пульса и частоты дыхания. Сердечная астма – это серьезное осложнение, которое при отсутствии помощи может привести к летальному исходу.
Стадии нефросклероза
Выделяют 2 периода в развитии этой патологии:
- В первой фазе проявлений нефросклероза нет, однако у пациента есть и может прогрессировать одно или несколько заболеваний, приводящих к замещению нормальной почечной паренхимы соединительной тканью. В этот период в анализах мочи и крови уже появляются изменения, характерные для поражения почек.
- Симптомы, характерные для нефросклероза, и соответственно почечной недостаточности, появляются во второй стадии процесса, когда изменения в структуре почек можно обнаружить и при помощи УЗИ и других инструментальных методов исследования.
Также в зависимости от течения патологического процесса выделяют злокачественную и доброкачественную формы нефросклероза.
К счастью, у подавляющего числа больных встречается вторая форма заболевания, при которой процесс прогрессирует медленно, при успешном лечении основного заболевания прогрессирование нефросклероза можно затормозить.
При злокачественном течении нефросклероз прогрессирует быстро и за несколько лет может привести к полной утрате функции почек, тяжелой почечной недостаточности и обречь больного на пожизненный гемодиализ. Такой неблагоприятный исход может наблюдаться при злокачественной артериальной гипертензии и эклампсии у беременных.
Диагностика нефросклероза
Так как симптомы сморщенной почки появляются на поздних стадиях, очень важно при помощи обследования выявить эту патологию как можно раньше, так как эффективность лечения в таком случае будет намного выше. Важную роль играет сбор анамнеза пациента.
- Общий анализ мочи. Любое обследование почек, конечно, начинается с анализа мочи, при начальном нефросклерозе могут быть выявлены следующие отклонения от нормы: снижение относительной плотности мочи, появление белка, единичных эритроцитов и цилиндров.
- Анализы крови. В клиническом анализе крови возможно снижение уровня гемоглобина и тромбоцитов. В биохимическом – снижение количества общего белка, повышение уровня мочевины, креатинина, мочевой кислоты и натрия. Должно насторожить повышение уровня глюкозы и холестерина.
Такие изменения в анализах мочи и крови очень неспецифичны и могут наблюдаться не только при заболеваниях почек. Однако сочетание таких отклонений в результатах лабораторных исследований, при наличии в анамнезе факторов, которые могут привести к повреждению почек, заставляет врача задуматься о дальнейшей диагностике.
Для обследования используется множество инструментальных методов, таких как УЗИ, экскреторная урография (рентген почек с контрастным веществом), ангиография, компьютерная томография, радиоизотопные исследования и др. Все они выявляют уменьшение почки в размерах, наличие кальциевых отложений, нарушение кровотока в почечных сосудах и другие изменения, свидетельствующие о разрастании соединительной ткани. Точный ответ о состоянии почечной паренхимы может дать биопсия.
Лечение нефросклероза
Специальной терапии, направленной на лечение нефросклероза, не существует. Необходимо лечение заболевания, которое привело к повреждению почек и гибели нефронов с последующим замещением их соединительной тканью. Вот поэтому лечением пациентов с нефросклерозом занимается не только нефролог, но и профильный специалист.
Помимо терапии, направленной на лечение основного заболевания, больным необходимо соблюдать диету. Рекомендуется ограничить количество белка, поваренной соли, в рационе должно быть достаточно витаминов и минеральных солей. При отсутствии артериальной гипертензии и отеков ограничение жидкости и белка не требуется.
При терминальной стадии почечной недостаточности, когда обе почки утратили свои функции, больным показан гемодиализ. Единственным выходом в данной ситуации является трансплантация почки, в последние годы эта операция успешно проводится в России, и для граждан нашей страны она бесплатная.
К какому врачу обратиться
Лечением заболеваний почек и их осложнений, в частности, нефросклероза и почечной недостаточности, занимается врач-нефролог. При необходимости назначаются консультации других специалистов: кардиолога (при высоком давлении), эндокринолога (при диабете), сосудистого хирурга (при атеросклерозе почечной артерии), уролога (при мочекаменной болезни), инфекциониста (при подозрении на туберкулез почки). Получить направление на обследование почек можно, обратившись к терапевту с соответствующими жалобами.
Использованные источники: myfamilydoctor.ru
Нефросклероз почек — что это такое, симптомы и исход заболевания
Нефросклероз – это необратимый процесс в почках, когда работающие клубочки гибнут, а их место занимает соединительная ткань. Из-за этого нарушаются процессы фильтрации крови и выведения ненужных веществ, а также меняется структура органа, что ведет к его деформации.
Код по МКБ-10
В Международной классификации болезней 10-го пересмотра данная патология кодируется шифром I12.
Классификация нефросклероза
Традиционно выделяют такие виды нефросклероза:
- Первичный.
- Атеросклеротический.
- Гипертензивный.
- Инволюционный.
- Вторичный.
Причины развития
Развитие первичного нефросклероза происходит в том случае, когда изначально страдают почечные артерии, несущие кровь в почку. Из-за этого орган страдает от недостатка кислорода и ткань постепенно отмирает.
Очень часто этот вид патологии можно сопровождает людей, страдающих от нелеченой гипертонической болезни. Из-за повышенного системного давления рефлекторно уменьшается диаметр почечных артерий, и паренхима страдает от гипоксии (недостаток кислорода в ткани).
Кроме того, для пожилых людей характеры возрастные изменения артерий (отложение солей кальция в стенках сосудов). Сосуды теряют свою эластичность, и это приводит к ишемизации органа.
Вторичный нефросклероз появляется в том случае, когда уже имеется какое-то фоновое почечное заболевание:
- Пиелонефрит.
- Гломерулонефрит.
- Почечный амилоидоз.
- Различного вида нефропатии.
- Травм и послеоперационных состояний почки.
Так же причиной могут быть общие патологии организма:
- Системные заболевания соединительной ткани (например, системная красная волчанка),
- Сахарный диабет.
- Туберкулез и т.п.
Основные симптомы
Нефросклероз сложно определить на ранних стадиях заболевания, т.к. практически нет никаких характерных для нефросклероза симптомов. Пациенты редко жалуются и не замечают постепенного ухудшения самочувствия. Тем не менее, можно выделить признаки, позволяющие думать в сторону данной патологии. К ним относятся:
- Отеки, чаще всего на лице, распространяющиеся сверху вниз.
- Ощущение дискомфорта (вплоть до боли) в поясничной области.
- Изменение качественных и количественных характеристик мочи (смена цвета на более темный, появление осадка, уменьшение суточного диуреза)
- Наличие стойкой гипертонии.
- Неспецифические признаки (слабость, снижение аппетита, потеря массы тела).
Принципы диагностики
Диагностировать нефросклероз до того, как он начнет проявляться клинически, достаточно трудно, однако возможно. В первую очередь проводят стандартные методы исследования: общий и биохимический анализы крови и мочи. Также показательными будут почечная проба Реберга, анализ мочи по Зимницкому. Среди методов инструментальной диагностики чаще всего используют рентгенографию органа и УЗИ.
Своеввременная диагностика жизненно необходима. Ведь чем раньше начать лечение, тем больше вероятность избежать огромного количества угрожающих патологических состояний.
Методы лечения
На начальных этапах достаточно эффективна медикаментозная терапия, которая определяется исходя из конкретного состояния организма.
При повышенном артериальном давлении используются антигипертензивные препараты. Их особенность состоит в том, что пациент должен принимать лекарства ежедневно в течение очень длительного времени, чтобы постоянно «держать» цифры давления в норме.
При атеросклеротическом поражении целесообразно назначать статины – препараты, понижающие холестерин крови и тормозящие прогрессирование процесса.
Для снижения соединительнотканной перестройки используются кортикостероиды (преднизолон) и цитостатические препараты (метотрексат). Использование их позволяет отсрочить полное замещение паренхимы.
Для компенсации почечной функции проводится дезинтоксикационная и нефропротекторная терапия.
Если же функция почек нарушена настолько, что базовые организменные выделительные потребности не обеспечиваются, в ход идет заместительная терапия. На данное время существуют такие ее виды:
Суть перитонеального диализа состоит в следующем: в брюшной полости из листков брюшины создается «карман», который заполняется фильтрующим раствором, который посредством катетера заменяется через определенный срок. Преимуществом данного метода является простора в обслуживании этой системы.
Гемодиализ – методика, основанная на использовании внешнего аппарата, который подключается к пациенту и фильтрует кровь. Одна процедура гемодиализа длится в среднем несколько часов и должна проводиться 3 раза в неделю.
Пересадка (трансплантация) почки – хирургический метод замены пораженной почки. Несомненно, пересадка обеспечит полноценное замещение функции органа, однако возможно отторжение трансплантата организмом.
Последствия и исход заболевания
К сожалению, нефросклероз – необратимое состояние. Единственное, на что способна современная терапия – частичное торможение развития процесса и неполное замещение потерянной функции. Тем не менее, своевременная диагностика и адекватное лечение дают пациентам возможность вести полноценную жизнь.
Профилактика
Нефросклероз намного легче предупредить, чем лечить. Поэтому этому вопросу нужно уделять отдельное внимание. Врачи рекомендуют:
Выполняя все рекомендации, вы сможете сохранить здоровые почки на долгие годы.
Использованные источники: kardiobit.ru
Сморщенная почка неуточненная (N26)
Включены:
- Атрофия почки (терминальная)
- Почечный склероз БДУ
Исключены:
- сморщенная почка вследствие гипертензии (I12.-)
- диффузный склерозирующий гломерулонефрит (N18.-)
- гипертензивный нефросклероз (артериолярный) (артериосклеротический) (I12.-)
- маленькая почка по неизвестной причине (N27.-)
Поиск по тексту МКБ-10
Поиск по коду МКБ-10
Поиск по алфавиту
Классы МКБ-10
- I Некоторые инфекционные и паразитарные болезни
(A00-B99)
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
Использованные источники: www.forens-med.ru
что это такое, код по МКБ, классификация, признаки, диагностика, лечение и исход заболевания
Нефросклероз почки – вторичное хроническое заболевание, обычно связанное с высоким артериальным давлением. Нефросклероз приводит к отмиранию почечной ткани и дисфункции органа.
Не секрет, что функциональность органа определяется структурой и функциями его тканей. Однако при определенных видах заболевания нередко возникает ситуация, когда функциональная ткань замещается обыкновенной соединительной. Последняя выполняет роль нейтрального наполнителя, но, увы, функции замененной ткани на себя не берет. Понятно, что при этом деятельность органа безвозвратно нарушается.
К таким заболеваниям относит и нефросклероз почки.
Нефросклероз почки — что это такое
Под этим определением подразумевают замещение паренхимы соединительной тканью. Чтобы уяснить суть этого заболевания, нужно обратиться к строению органа.
Почки – парный паренхиматозный орган в виде бобов, размещаются за пристеночным листком брюшины. Орган защищен соединительнотканной фиброзной оболочкой и включает паренхиму и системы накопления и вывода мочи. Паренхима, в свою очередь, состоит из внешнего коркового слоя и внутреннего мозгового вещества.
Корковое вещество паренхимы состоит из нефронов – функциональных единиц органа, выполняющих задачу по образованию мочи. Канальцы этих структур формируют подобие петли как бы соединяющей корковое и мозговое вещество. В мозговом веществе находятся выводящие канальцы, по которым накопленная моча попадает в почечные чашки – элемент системы выведения.
Задача паренхимы – образование мочи. Осуществляется процесс в 2 этапа:
- образование первичной жидкости – в результате фильтрации образуется несколько литров первичной мочи. Объем ее намного больше того количества урины, который обычно выводится организмом: 150–180 л за сутки, в то время как объем мочи не превышает 2 л. Первичная моча подвергается обратному всасыванию;
- при обратном всасывании избыток воды, а также соли и микроэлементов, необходимые организму, возвращаются обратно в кровь. Вторичная моча отличается высоким содержанием мочевины, мочевой кислоты и прочим. Она отправляется в почечную лоханку, а затем выводится через мочеточник в мочевой пузырь.
Таким образом осуществляется не только очистка крови от откровенно токсичных веществ, но и обеспечивается поддержка водно-солевого баланса, а также требуемой концентрации осмотических веществ в крови.
При нефросклерозе нефроны погибают, а их место в паренхиме занимает соединительная ткань, которая эту функцию выполнять не в состоянии. Орган при этом уменьшается в размерах, уплотняется и утрачивает функциональность, что приводит к почечной недостаточности. Восстановить функцию почки в этом случае уже нельзя.
По Международной классификации МКБ-10 болезней код недуга – I12.9.
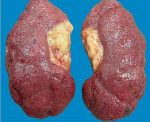
Здоровая почка и почка при нефросклерозеКлассификация и причины
Нефросклероз – болезнь не самостоятельная. Толчком к его появлению выступает гипертоническая болезнь, атеросклероз и любые другие заболевания сосудов или почек, которые приводят к нарушению кровоснабжения органа. Классификация видов недуга связана с разнообразными причинами, провоцирующими нефросклероз.
Различают первичный и вторичный нефросклероз.
Первичный вызван именно нарушениями в работе сосудов – сужением рабочего сечения артерии, что приводит к ишемии органа, развитию инфарктов, появлению рубцов и так далее. Причиной могут стать и возрастные изменения, если они приводят к уменьшению сечения кровеносного русла и застою венозной крови.
Различают несколько видов первичного нефросклероза:
- Атеросклеротический – причиной сужения сосудов в этом случае выступает отложение атеросклеротических бляшек жировой природы. Бляшки заметно уменьшают эластичность сосуда, утолщают стенки, что в итоге и приводит к уменьшению просвета, и, в свою очередь, к ишемии почки. Чаще всего бляшки откладываются на входе почечной артерии или на участках разветвления.
Поверхность почки становится крупноузловатой, на ней видны рубцы неправильной формы. Однако именно атеросклеротический нефросклероз можно считать самым неопасным, поскольку при этом большая часть паренхимы остается функциональной. Однако недуг может сопровождаться гипертонией.
- Гипертонический нефросклероз получил свое название благодаря причине – спазмам сосудов, вызванных гипертонической болезнью. Результат при этом тот же самый: сужение артерий и ишемия. При этом паренхиму постепенно вытесняет соединительная ткань: поверхность органа кажется мелкозернистой. Различают 2 подвида недуга:
- артериосклеротический – или доброкачественный. Во внутренних стенках артерий разрастается соединительная ткань, вызывая уменьшение просвета и потерю эластичности сосуда;
- артериолонекротический – злокачественный. Это некроз артериол и клубочков, сопровождающийся кровоизлиянием в мочевых канальцах, нарушением белкового обмена и так далее.
- Инволютивный – связан с возрастными изменениями. Например, после 45–50 лет на стенках артерий начинает откладываться кальций, что вызывает утолщение стенок и, соответственно, уменьшение просвета. Кроме того, с возрастом возможно истончение слоя коркового вещества и атрофия клеток мочевых канальцев, что приводит к снижению функциональности органа.
Существуют и другие возможные варианты. Причиной, например, может стать хроническое венозное полнокровие. Оно чревато застоем венозной крови, что провоцирует в стенках сосудов синтез коллагена – основного белка соединительной ткани.
Вторичный нефросклероз вызван процессами дистрофического или воспалительного характера, происходящими непосредственно в почке.
Причинами могут быть самые разные заболевания:
- Диабетический – повышенный уровень сахара в крови провоцирует отложения на стенках сосудов, в первую очередь мелких. При этом стенка отекает, уплотняется, но проницаемость ее повышается. В результате в кровь попадает белок. Чтобы компенсировать такое повреждение, в кровь выделяются вещества, увеличивающие свертываемость. При этом ток крови в капиллярных сосудах замедляется, что приводит к поражению не только почек, но и других органов.
- Нефропатический – при беременности гормональная перестройка часто приводит к сбоям в разных системах. Один из них – спазмирование капилляров, что вызывает повышение АД и нарушение кровоснабжения почек. На этом фоне формируются отеки, давление удерживается на высоком уровне, что все вместе приводит к гибели нефронов и их замещению соединительной тканью.
- При хроническом гломерулонефрите циркулирующие иммунные комплексы не разрушаются и, в конце концов, попадают в почки. ЦИКи повреждают оболочку сосудов в клубочках. Для компенсации синтезируются вещества, повышающие тромбообразование, что приводит к сужению сосудов.
- При пиелонефрите бактерии попадают в почечные клубочки и канальца и формируют в них бактериальные тромбы. Вокруг последних накапливаются лейкоциты. При выздоровлении на таких участках остаются рубцы, при затяжном течении болезни образуются гнойники. И те и другие образования приводят к гибели нефронов.
- Мочекаменная болезнь – при застаивании мочи в ней размножаются бактерии, а при обратном забросе жидкости последние попадают в мочевые канальцы и повреждают внутренние стенки.
- Туберкулезный – туберкулезная палочка может осесть на стенках почечных клубочков, что провоцирует воспаление. При этом сосуды сужаются, и даже выздоровление чревато образованием рубцов.
- Красная волчанка – системное заболевание, при котором синтезированные иммунные комплексы «ведут атаку» на собственные органы. Попадая в почки, ЦИКи разрушают ткани почечных клубочков.
- Аналогичным образом обстоит дело и при амилоидозе – нарушении белкового обмена. ЦИК, призванный бороться с аномальным белком – амилоидом, повреждает почечную ткань.
- Травма или даже операция на почке может стать причиной попадания кусочка почечной ткани в артерию и закупорки ее. При этом кровообращении сильно нарушается, что приводит к быстрой гибели нефронов.
Стадии и степени
Клетки почечной ткани погибают постепенно, поэтому и недуг развивается поэтапно. Симптомы заболевания проявляются через месяцы и годы после начала болезни.
Выделяют 2 этапа развития:
- Первый период – формирование фактора, который приводит к нарушению кровоснабжения почек. Симптомы характерны для болезни, провоцирующий этот фактор.
- Второй период – собственно гибель нефронов и замещение их соединительной тканью. Процесс обуславливает почечную недостаточность, которая также делится на 4 типа в зависимости от тяжести болезни:
- на первой стадии может наблюдаться усталость после нагрузки, некоторая общая слабость и снижение работоспособности. Может появиться полиурия, повышение объема мочи, выделяемой ночью. Пациента часто мучает жажда и сухость во рту. В моче может быть обнаружен белок – не всегда, в крови изменяется содержание натрия, кальция и фосфора;
- на второй стадии в крови повышается уровень мочевины, объем ее снижается. АД удерживается на высоком уровне и плохо поддается гипотензивному лечению. Наблюдаются головные боли, тошнота, рвота на фоне отсутствия аппетита и слабости. При успешном лечении основного недуга признаки, как правило, исчезают;
- для третьей стадии характеры сильная слабость, отсутствие аппетита, склонность к вирусным заболеваниям. Объем мочи уменьшается на фоне постоянной сильной жажды. Кожа приобретает характерный желтоватый оттенок, обусловленный желчным пигментом – по норме он должен выводиться с мочой;
- на четвертой стадии полностью отсутствует моча или выделяется в критически малом количестве. Развивается отравление – уремия, наблюдается нарушение свертываемости крови. АД очень высокое, развивается отек легких. Все изменения на этой стадии носят необратимый характер.
Кроме того, по скорости развития болезни различают 2 формы нефросклероза.
- Доброкачественная – отличается постепенностью развития. В этом случае стенки сначала утолщаются в мелких сосудах, затем в крупных. В измененной ткани депонируется жир, в крупных сосудах появляется избыток эластичной ткани, которая способствует закупориванию кровеносного русла. Все вместе приводит к нарушению кровоснабжению и постепенному отмиранию нефронов.
Вероятность развития недуга увеличивается с возрастом, поскольку возрастные изменения и так усугубляют состояние сосудов.
- Злокачественная форма отличается стремительным развитием этого же процесса. Как правило, без вовремя проведенного гемодиализа прогноз оказывается крайне неблагоприятным. Болезнь чаще встречается у людей негроидной расы. В целом злокачественный нефросклероз распространен слабо и редко встречается у людей с постоянно повышенным АД.
Признаки и симптомы
Симптомы первой стадии не отличаются выразительностью, к тому же, поскольку связаны с главным недугом, могут быть непостоянны.
К первым признакам относят симптомы, свойственные практически любым болезням, связанным с повышением АД или ишемией сердца:
- общая слабость и вялость;
- неспецифические головные боли;
- повышение АД – нестойкое и непостоянное;
- плохой аппетит и потеря веса;
- изменение суточного количества мочи.
Симптоматику заболевания определяет и форма нефросклероза – первичная и вторичная. К наиболее информативным относится последний признак – изменение объема мочи. Он напрямую связан с количеством погибших нефронов, что указывает на стадию недуга.
К первичным признакам относят следующие симптомы.
- Полиурия – жидкость из первичной мочи не возвращается в кровь, а всасывается мочевыми канальцами. В результате объем суточной мочи выше, чем объем выпитой жидкости – более, чем на 2 л.
- Никтурия – обычно объем мочи, выделяющийся ночью, меньше дневного. Однако при заболевании ночью сосуды расслабляются, и объем ночной мочи превышает дневной. Этот признак, как правило, появляется первым.
- Цилиндриурия – косвенный признак, непостоянный. В общем анализе мочи обнаруживают цилиндры – слепки белков крови.
- Протеинурия – наблюдается и при первичном, и при вторичном нефросклерозе. Белок из крови из-за нарушения в стенках сосудов попадает в первичную мочу, а назад в кровь не возвращается и выводится с уриной. В ОАМ находят белок.
- Железодефицитная анемия – из-за проблем с синтезом эритропоэтина эритроциты не вырабатываются в должном количестве. Это основная причина слабости и головокружений.
- Повышенное артериальное давление – общий признак, выраженность зависит от стадии. При плохом кровоснабжении в почках начинает вырабатываться ренин, который поддерживает АД на высоком уровне, значительно ухудшая состояние больного. При этом появляются головные боли, онемение конечностей, рвота, тошнота. Возникают гипертонические кризы – до 250/130 и 300/140. Воздействие обычных препаратов, снижающих давление, очень слабое.
- Склонность к кровотечениям – из-за уменьшения выработки урокиназы снижается свертываемость крови. Становятся возможны кровотечения из носа, из десен, на коже появляются гематомы от самого слабого механического воздействия.
- Головные боли – возникают из-за повышения АД. При этом сужаются все сосуды и возникает дисбаланс между поступающей в мозг кровью и оттоком ее – застой. Он и обуславливает головную боль. Чаще всего она сосредоточена в затылочной области, но при устойчивом повышении АД превращается в давящую и не локализованную.
- Склонность к вирусным заболеваниям – связана не столько с состоянием сосудов, сколько с принимаемыми при лечении лекарствами. Препараты этой группы снижают иммунитет.
Вторичные признаки развиваются при значительном поражении почечной ткани и явной дисфункции органа:
- Олигурия – наблюдается при нарушении фильтрации крови. Объем суточной мочи значительно уменьшается — до 500–800 мл. Это признак гибели 70–75% нефронов.
- Анурия – отсутствие мочи. Сопровождается вялостью, тошнотой, рвотой и другими признаками отравления. Анурия появляется при гибели около 90% нефронов. При отсутствии срочного лечения больной гибнет.
- Гематурия – эритроциты проникают в первичную мочу, но в мочевых канальцах не всасываются и выводятся вместе со вторичной мочой. Последняя при этом приобретает характерный красный цвет, анализ показывает наличие в ней эритроцитов.
- Отеки – тот же ренин способствует задержке воды и ионов натрия. Жидкость попадает в окружающие ткани, а не выводится. Отеки, как правило, появляются сначала на лице и голенях, а затем образуются «скрытые отеки». Вес пациента увеличивается до 0,5–1 кг в сутки. В моче находят белок.
- Азотемия – не выводятся продукты белкового обмена – мочевина. Проявляется как сонливость, тошнота, сердцебиение, сильная жажда. Кожа приобретает желтоватый цвет, изо рта слышен характерный аммиачный запах. Азотемия появляется при повреждении 65–70% нефронов.
- Уремия – продукты белкового обмена и другие токсичные вещества не выводятся из организма. Развивается самоотравление. К перечисленным выше симптомам добавляется атрофия мышечной ткани, нарушение чувствительности, на коже откладываются кристаллы мочевины – «уремический иней». Уремия свидетельствует о гибели 90% клеток.
- Нарушение зрения – различают два характерных повреждения: отслойка сетчатки и отек сосочка зрительного нерва. В первом случае к отслоению приводит накопление жидкости под сетчаткой, что сопровождается искрами, пеленой перед глазами, появлением темных пятен. Во втором случае застаивается жидкость возле зрительного нерва в полости глазницы. Отек приводит к сдавливанию волокон нерва и его повреждению. Он сопровождается появлением пелены, головными болями и быстро прогрессирующей слепотой.
- Стенокардия – спазм сосудов в конечном итоге приводит к нарушению кровоснабжения сердца. При физической нагрузке или эмоциональном всплеске наблюдается сильная резкая боль в области сердца или за грудиной.
- Сердечная астма – на более поздних стадиях ишемия сердца и отеки приводят к недостаточности левого желудочка. В результате кровь начинается застаиваться в легочных сосудах, что вызывает отек легочной ткани. Первые приступы астмы появляются при физической нагрузке, затем начинаются ночные приступы. Кашель, как правило, почти сухой или с небольшим количеством слизи. При этом появляется холодный пот, кожа синеет, а сердцебиение значительно повышается. В легких при прослушивании фиксируют влажные хрипы.
Диагностика
Неспецифичность признаков при первичном нефросклерозе и даже при вторичном на первой стадии, затрудняет диагностику. Однако лабораторные исследования помогают довольно быстро уточнить картину.
Биохимический анализ крови при нарушениях в работе почки обнаружит следующие факторы:
- повышение мочевины и креатинина;
- снижение уровня белка;
- повышение содержания калия – на 3–4 стадии недуга, поскольку калий не выводится с мочой;
- повышение содержания натрия – этот признак может отсутствовать, если пациент придерживается диеты;
- повышение уровня магния в крови – тоже характерно для последних стадий.
Общий анализ мочи не менее красноречив:
- отмечается повышение количества белка;
- появление эритроцитов;
- относительная плотность мочи уменьшается.
Общий анализ крови сообщает о снижении уровня гемоглобина, эритроцитов и тромбоцитов. При этом доля лейкоцитов повышается, что свидетельствует об отравлении.
Лабораторное исследование позволяет локализовать очаг поражения, так как явно указывает на нарушения в работе почек.
Для более точной оценки состояния органа прибегают к инструментальным методам исследования.
- УЗИ почек – при заболевании размеры коркового слоя и его функциональность уменьшаются. В паренхиме отмечают специфические отложения солей.
- Урография почек – получение рентгеновского снимка почки и мочевыводящих путей. При нефросклерозе размер и контуры органа изменяются. Также урография позволяет оценить отложение солей.
- Ангиография – дает наиболее полную картину состояния сосудов в почках. При нефросклерозе отмечается сужение и изломанность ответвлений артерии – эффект «обгоревшего дерева».
- Допплер сосудов – проводят, чтобы оценить кровоток в почках: при болезни кровообращение замедленно.
- Рентгенография – наиболее информативный метод на ранних стадиях недуга. Позволяет оценить состояние клубочков и мочевыводящих канальцев.
- Компьютерная томография (КТ)– комплексное исследование, в результате которого получают информацию о строении, структуре, размере почки и состоянии сосудов.
- Биопсия – изъятие ткани на анализ. Биопсия – единственный вид анализа, который позволяет с точностью установить о какой форме недуга – доброкачественной или злокачественной, идет речь.
Лечение
Лечение в первую очередь ориентировано на лечение главного заболевания. Попытки восстановить функцию почки без устранения главного действующего фактора обречены на провал.
Для восстановления органа проводится комплексное лечение, рассчитанное на длительный срок. Обычно терапия назначается курсами с небольшими промежутками между лечением.
В зависимости от стадии, степени повреждения органа назначают медикаменты.
- Антикоагулянты – гепарин, и антиагреганты – трентал. Препараты предупреждают образование тромбов.
- Лекарства из группы, снижающих АД, на последних стадиях болезни применяют с большой осторожностью, так как резкое падение АД для пациента губительно.
- Ингибиторы АПФ – берлиприл, диротон, блокируют синтез ангиотензина, благодаря чему сосуды в почках расширяются.
- Антагонисты кальция – фалипамил, расширяют артерии, в том числе и в почках.
- Мочегонные препараты – индапамид, выводят избыток жидкости и ионы натрия.
- Локаторы b-адренергических рецепторов – пропранолол, снижают выработку ренина, тем самым уменьшая и АД.
- Альфа-адреноблокаторы – празозин, повышают скорость прохождения крови через артерии клубочков.
- Для регулировки водно-солевого баланса могут назначаться специальные препараты калия – панангин.
- Для улучшения общего состояния вводят поливитаминные препараты.
При других нарушениях, связанных с дисфункцией почек, также дополнительно назначают специальные лекарства. Так, при остеопорозе, нередко наблюдающемся при инволютивном нефросклерозе, лечение включает препараты кальция. Для лечения анемии назначают препараты железа или эритропоэтина.
Лечение обязательно сопровождается диетой, ограничивающий потребление поваренной соли и животных белков.
На первых стадиях возможно лечение больного народными средствами:
- Например, березовый сок способствует выведению токсинов, так же как и спиртовой настой осиновых почек, который принимают в количестве 30 капель перед едой.
- Брусничный настой – 1 столовая ложка на 200 мл кипяченой воды, помогает снизить давление.
- Настой из солодки – 2 чайные ложки на 200 мл горячей воды, также помогают вывести токсины.
- Настой из листьев земляники, березы, крапивы и льна – 10 г, 20 г, 20 г и 50 г соответственно, позволяет избавиться от отеков.
Народные средства могут выступать лишь в качестве поддерживающих. Очень полезно применять травяные настои между курсами медикаментозной терапии.
На 3–4 стадии нефросклероза лекарственная терапия в большинстве случаев неэффективна.
Восстановить работу почек при столь большом повреждении –70–75% нефронов, практически невозможно:
- Гемодиализ – кровь пациента пропускается через аппарат «искусственная почка». Таким образом она очищается от токсичных веществ, продуктов белкового обмена и так далее. Частота проведения процедуры зависит от степени тяжести болезни. По сути, это не лечение, а поддержка.
- Пересадка почки – метод, позволяющий вернуться к привычному образу жизни. Однако такая операция довольно рискованна, даже в тех случаях, когда донорский орган предоставил близкий родственник. Вероятность отторжения и развития урологических осложнений очень высока. К хирургическому вмешательству такого рода прибегают лишь в крайнем случае.
Прогноз
Нефросклероз – заболевание хроническое. На 1–2 стадии вполне возможно поддержать функцию почек, но при этом необходимо соблюдать все положенные ограничения: минимум поваренной соли, преимущественно растительный белок, контроль над уровнем кальция, калия и фосфора в крови и пополнении этих элементов, если их недостаточно в ежедневном рационе. При этом медикаментозный курс приходится проходить вновь при обострении болезни.
Периоды ремиссии тем более длительны, чем успешней проходит лечение основной болезни.
На 3–4 стадиях, курс терапии проводят чаще, ограничения в режиме питания и жизнедеятельности более строги. Восстановить погибшую почечную ткань невозможно, поэтому здесь лечение сводится к поддержке функциональности оставшихся нефронов, что может оказаться недостаточным.
Течение доброкачественного нефросклероза определяется состоянием сердца. При отсутствии сердечных патологий исход заболевания всегда благоприятный. Но на фоне сердечной недостаточности лечение затруднено.
Прогноз при злокачественном нефросклерозе неблагоприятен. Обычно, если нет возможности трансплантировать почку, больной может прожить не более года.
Нефросклероз – вторичное заболевание, напрямую связанное с состоянием сосудов и величиной АД. Специальных профилактических мер для его предупреждения не существует, однако самые обычные рекомендации – диета, физическая активность, отсутствие перенапряжений, достаточный отдых, вполне могут предотвратить его появление.
Вторичный нефросклероз мкб 10 — Болезни почек-гломерулонефрит
Содержание статьи
Нефросклероз почек: что это такое и как проявляется
Ни одно заболевание почек не проходит бесследно, любой патологический процесс в почке приводит к повреждению и гибели ее структурно-функциональных единиц – нефронов. Утрата единичных нефронов на функции органа никак не сказывается. При массовой гибели почечных структур происходит их замещение соединительной тканью, при этом функция почки утрачивается.
Процесс замещения функционирующих нефронов соединительной тканью и есть нефросклероз. Это не самостоятельное заболевание, а возможный исход любых патологических процессов в почке. Исходом нефросклероза является полная утрата функции, уменьшение в размерах и в конечном итоге сморщивание почки. Иногда врачи даже заменяют термин «нефросклероз» понятием «сморщенная почка», по сути это одно и то же.
Причины нефросклероза
Выделяют две формы этой патологии: первично и вторично сморщенную почку.
- Первичный нефросклероз обусловлен поражением сосудов и нарушением кровоснабжения почечной ткани в результате гипертонической болезни, атеросклероза почечных сосудов и инфарктов почки, нарушения венозного оттока. Структура почек претерпевает склеротические изменения с возрастом, к 70 годам количество действующих почечных структурных единиц в почках уменьшается на 30-40 %.
- Вторичная форма заболевания возникает в результате повреждения паренхимы почек при длительном гломерулонефрите, хроническом пиелонефрите, мочекаменной болезни, аутоиммунных процессах, сахарном диабете, амилоидозе, сифилисе, туберкулезе почек, к нефросклерозу может привести тяжелая нефропатия у беременных и травмы органа.
В последние десятилетия основной причиной этой патологии считаются гипертоническая болезнь и сахарный диабет, хотя буквально 20 лет назад лидировал гломерулонефрит.
Основные симптомы нефросклероза
Заболевание может протекать десятками лет, при этом ухудшение функций почки происходит постепенно, а симптомы поначалу не сильно беспокоят больных. К врачу часто обращаются при появлении отеков, нарушении мочеиспускания и появлении признаков артериальной гипертензии. При таких симптомах изменения в почках часто носят необратимый характер, а функция органа уже значительно снижена.
Нарушение мочеиспускания
Этот симптом включает в себя полиурию (чересчур обильное мочеотделение – 2 л в сутки и более) и никтурию (увеличение количества и объема мочеиспускания в ночное время).
При тяжелой форме нефросклероза полиурия сменяется олигурией, когда количество мочи, наоборот, резко уменьшается. Анурия (полное отсутствие мочи может свидетельствовать о терминальной почечной недостаточности).
Также в моче появляется примесь крови, и она окрашивается в цвет мясных помоев – этот симптом называется макрогематурия.
Артериальная гипертензия
При нарушении кровоснабжения почек включается защитный механизм, направленный на повышение давления в почечных сосудах, в результате чего в кровь выбрасываются вещества, повышающие давление во всем кровеносном русле. При нефросклерозе артериальная гипертензия достигает очень высоких значений, возможны гипертонические кризы с повышением систолического давления до 250-300 мм рт. ст., при этом снизить давление очень трудно.
Отеки
Задержка жидкости в организме приводит к появлению отеков. Сначала они появляются на лице в утренние часы и через некоторое время проходят. Затем они постепенно спускаются вниз, отекают пальцы на руках (больные обращают внимание, что не могут утром снять кольца) и голени (не надеть обувь, не застегнуть сапоги). С прогрессированием болезни отеки распространяются по всему телу, возникает анасарка – генерализованный отек подкожно-жировой клетчатки, мягких тканей, в худшем случае и внутренних органов.
Отек легких (сердечная астма) происходит в результате перегрузки сердца из-за возросшего количества жидкости в организме. В результате возникает сердечная недостаточность и застой крови в легочных капиллярах. У больного возникает одышка, кашель, во время приступа наблюдается потливость, цианоз (посинение кожных покровов), учащение пульса и частоты дыхания. Сердечная астма – это серьезное осложнение, которое при отсутствии помощи может привести к летальному исходу.
Стадии нефросклероза
Выделяют 2 периода в развитии этой патологии:
- В первой фазе проявлений нефросклероза нет, однако у пациента есть и может прогрессировать одно или несколько заболеваний, приводящих к замещению нормальной почечной паренхимы соединительной тканью. В этот период в анализах мочи и крови уже появляются изменения, характерные для поражения почек.
- Симптомы, характерные для нефросклероза, и соответственно почечной недостаточности, появляются во второй стадии процесса, когда изменения в структуре почек можно обнаружить и при помощи УЗИ и других инструментальных методов исследования.
Также в зависимости от течения патологического процесса выделяют злокачественную и доброкачественную формы нефросклероза.
К счастью, у подавляющего числа больных встречается вторая форма заболевания, при которой процесс прогрессирует медленно, при успешном лечении основного заболевания прогрессирование нефросклероза можно затормозить.
При злокачественном течении нефросклероз прогрессирует быстро и за несколько лет может привести к полной утрате функции почек, тяжелой почечной недостаточности и обречь больного на пожизненный гемодиализ. Такой неблагоприятный исход может наблюдаться при злокачественной артериальной гипертензии и эклампсии у беременных.
Диагностика нефросклероза
Так как симптомы сморщенной почки появляются на поздних стадиях, очень важно при помощи обследования выявить эту патологию как можно раньше, так как эффективность лечения в таком случае будет намного выше. Важную роль играет сбор анамнеза пациента.
- Общий анализ мочи. Любое обследование почек, конечно, начинается с анализа мочи, при начальном нефросклерозе могут быть выявлены следующие отклонения от нормы: снижение относительной плотности мочи, появление белка, единичных эритроцитов и цилиндров.
- Анализы крови. В клиническом анализе крови возможно снижение уровня гемоглобина и тромбоцитов. В биохимическом – снижение количества общего белка, повышение уровня мочевины, креатинина, мочевой кислоты и натрия. Должно насторожить повышение уровня глюкозы и холестерина.
Такие изменения в анализах мочи и крови очень неспецифичны и могут наблюдаться не только при заболеваниях почек. Однако сочетание таких отклонений в результатах лабораторных исследований, при наличии в анамнезе факторов, которые могут привести к повреждению почек, заставляет врача задуматься о дальнейшей диагностике.
Для обследования используется множество инструментальных методов, таких как УЗИ, экскреторная урография (рентген почек с контрастным веществом), ангиография, компьютерная томография, радиоизотопные исследования и др. Все они выявляют уменьшение почки в размерах, наличие кальциевых отложений, нарушение кровотока в почечных сосудах и другие изменения, свидетельствующие о разрастании соединительной ткани. Точный ответ о состоянии почечной паренхимы может дать биопсия.
Лечение нефросклероза
Специальной терапии, направленной на лечение нефросклероза, не существует. Необходимо лечение заболевания, которое привело к повреждению почек и гибели нефронов с последующим замещением их соединительной тканью. Вот поэтому лечением пациентов с нефросклерозом занимается не только нефролог, но и профильный специалист.
Помимо терапии, направленной на лечение основного заболевания, больным необходимо соблюдать диету. Рекомендуется ограничить количество белка, поваренной соли, в рационе должно быть достаточно витаминов и минеральных солей. При отсутствии артериальной гипертензии и отеков ограничение жидкости и белка не требуется.
При терминальной стадии почечной недостаточности, когда обе почки утратили свои функции, больным показан гемодиализ. Единственным выходом в данной ситуации является трансплантация почки, в последние годы эта операция успешно проводится в России, и для граждан нашей страны она бесплатная.
К какому врачу обратиться
Лечением заболеваний почек и их осложнений, в частности, нефросклероза и почечной недостаточности, занимается врач-нефролог. При необходимости назначаются консультации других специалистов: кардиолога (при высоком давлении), эндокринолога (при диабете), сосудистого хирурга (при атеросклерозе почечной артерии), уролога (при мочекаменной болезни), инфекциониста (при подозрении на туберкулез почки). Получить направление на обследование почек можно, обратившись к терапевту с соответствующими жалобами.
Использованные источники: myfamilydoctor.ru
Сморщенная почка неуточненная (N26)
Включены:
- Атрофия почки (терминальная)
- Почечный склероз БДУ
Исключены:
- сморщенная почка вследствие гипертензии (I12.-)
- диффузный склерозирующий гломерулонефрит (N18.-)
- гипертензивный нефросклероз (артериолярный) (артериосклеротический) (I12.-)
- маленькая почка по неизвестной причине (N27.-)
Поиск по тексту МКБ-10
Поиск по коду МКБ-10
Поиск по алфавиту
Классы МКБ-10
- I Некоторые инфекционные и паразитарные болезни
(A00-B99)
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
Использованные источники: www.forens-med.ru
Сморщенная почка неуточненная
Рубрика МКБ-10: N26
Содержание
Определение и общие сведения [ править ]
Нефросклероз — уплотнение и деформация (сморщивание) почек вследствие разрастания соединительной ткани. Различают первичный и вторичный нефросклероз.
Этиология и патогенез [ править ]
Первичный нефросклероз обычно возникает вследствие артериальной гипертензии.
Вторичный нефросклероз — исход воспаления и дистрофии клубочков и канальцев. Доброкачественный нефросклероз обычно не связан с заметным нарушением функции почек. Иногда встречается небольшая протеинурия.
Клинические проявления [ править ]
Доброкачественный нефросклероз обычно протекает благоприятно.
Сморщенная почка неуточненная: Диагностика [ править ]
Макроскопически почки уменьшены в размерах, мелко- и крупнобугристые, плотные, корковый и мозговой слои истончены.
Микроскопически в мелких артериолах развивается гиалиноз всей толщи стенки — артериолосклероз. В клубочках наблюдают коллапс базальной мембраны клубочков, выпадение коллагена в просвете капсулы клубочка, перигломеруляр-ный склероз. Количество клеток в клубочках прогрессивно уменьшается. В итоге клубочки подвергаются полной облитерации и склерозу. Характерны атрофия канальцев и фиброз интерстиция. В междольковых и дуговых артериях наблюдаются удвоение внутренней эластической мембраны и очаговое появление соединительной ткани в мышечной оболочке.
Дифференциальный диагноз [ править ]
Сморщенная почка неуточненная: Лечение [ править ]
Необходимо лечения основного заболевания. Цель лечебных и профилактических мер — стабилизировать состояние.
Использованные источники: wikimed.pro
Нефросклероз почек: что это такое и как проявляется
Ни одно заболевание почек не проходит бесследно, любой патологический процесс в почке приводит к повреждению и гибели ее структурно-функциональных единиц – нефронов. Утрата единичных нефронов на функции органа никак не сказывается. При массовой гибели почечных структур происходит их замещение соединительной тканью, при этом функция почки утрачивается.
Процесс замещения функционирующих нефронов соединительной тканью и есть нефросклероз. Это не самостоятельное заболевание, а возможный исход любых патологических процессов в почке. Исходом нефросклероза является полная утрата функции, уменьшение в размерах и в конечном итоге сморщивание почки. Иногда врачи даже заменяют термин «нефросклероз» понятием «сморщенная почка», по сути это одно и то же.
Причины нефросклероза
Выделяют две формы этой патологии: первично и вторично сморщенную почку.
- Первичный нефросклероз обусловлен поражением сосудов и нарушением кровоснабжения почечной ткани в результате гипертонической болезни, атеросклероза почечных сосудов и инфарктов почки, нарушения венозного оттока. Структура почек претерпевает склеротические изменения с возрастом, к 70 годам количество действующих почечных структурных единиц в почках уменьшается на 30-40 %.
- Вторичная форма заболевания возникает в результате повреждения паренхимы почек при длительном гломерулонефрите, хроническом пиелонефрите, мочекаменной болезни, аутоиммунных процессах, сахарном диабете, амилоидозе, сифилисе, туберкулезе почек, к нефросклерозу может привести тяжелая нефропатия у беременных и травмы органа.
В последние десятилетия основной причиной этой патологии считаются гипертоническая болезнь и сахарный диабет, хотя буквально 20 лет назад лидировал гломерулонефрит.
Основные симптомы нефросклероза
Заболевание может протекать десятками лет, при этом ухудшение функций почки происходит постепенно, а симптомы поначалу не сильно беспокоят больных. К врачу часто обращаются при появлении отеков, нарушении мочеиспускания и появлении признаков артериальной гипертензии. При таких симптомах изменения в почках часто носят необратимый характер, а функция органа уже значительно снижена.
Нарушение мочеиспускания
Этот симптом включает в себя полиурию (чересчур обильное мочеотделение – 2 л в сутки и более) и никтурию (увеличение количества и объема мочеиспускания в ночное время).
При тяжелой форме нефросклероза полиурия сменяется олигурией, когда количество мочи, наоборот, резко уменьшается. Анурия (полное отсутствие мочи может свидетельствовать о терминальной почечной недостаточности).
Также в моче появляется примесь крови, и она окрашивается в цвет мясных помоев – этот симптом называется макрогематурия.
Артериальная гипертензия
При нарушении кровоснабжения почек включается защитный механизм, направленный на повышение давления в почечных сосудах, в результате чего в кровь выбрасываются вещества, повышающие давление во всем кровеносном русле. При нефросклерозе артериальная гипертензия достигает очень высоких значений, возможны гипертонические кризы с повышением систолического давления до 250-300 мм рт. ст., при этом снизить давление очень трудно.
Отеки
Задержка жидкости в организме приводит к появлению отеков. Сначала они появляются на лице в утренние часы и через некоторое время проходят. Затем они постепенно спускаются вниз, отекают пальцы на руках (больные обращают внимание, что не могут утром снять кольца) и голени (не надеть обувь, не застегнуть сапоги). С прогрессированием болезни отеки распространяются по всему телу, возникает анасарка – генерализованный отек подкожно-жировой клетчатки, мягких тканей, в худшем случае и внутренних органов.
Отек легких (сердечная астма) происходит в результате перегрузки сердца из-за возросшего количества жидкости в организме. В результате возникает сердечная недостаточность и застой крови в легочных капиллярах. У больного возникает одышка, кашель, во время приступа наблюдается потливость, цианоз (посинение кожных покровов), учащение пульса и частоты дыхания. Сердечная астма – это серьезное осложнение, которое при отсутствии помощи может привести к летальному исходу.
Стадии нефросклероза
Выделяют 2 периода в развитии этой патологии:
- В первой фазе проявлений нефросклероза нет, однако у пациента есть и может прогрессировать одно или несколько заболеваний, приводящих к замещению нормальной почечной паренхимы соединительной тканью. В этот период в анализах мочи и крови уже появляются изменения, характерные для поражения почек.
- Симптомы, характерные для нефросклероза, и соответственно почечной недостаточности, появляются во второй стадии процесса, когда изменения в структуре почек можно обнаружить и при помощи УЗИ и других инструментальных методов исследования.
Также в зависимости от течения патологического процесса выделяют злокачественную и доброкачественную формы нефросклероза.
К счастью, у подавляющего числа больных встречается вторая форма заболевания, при которой процесс прогрессирует медленно, при успешном лечении основного заболевания прогрессирование нефросклероза можно затормозить.
При злокачественном течении нефросклероз прогрессирует быстро и за несколько лет может привести к полной утрате функции почек, тяжелой почечной недостаточности и обречь больного на пожизненный гемодиализ. Такой неблагоприятный исход может наблюдаться при злокачественной артериальной гипертензии и эклампсии у беременных.
Диагностика нефросклероза
Так как симптомы сморщенной почки появляются на поздних стадиях, очень важно при помощи обследования выявить эту патологию как можно раньше, так как эффективность лечения в таком случае будет намного выше. Важную роль играет сбор анамнеза пациента.
- Общий анализ мочи. Любое обследование почек, конечно, начинается с анализа мочи, при начальном нефросклерозе могут быть выявлены следующие отклонения от нормы: снижение относительной плотности мочи, появление белка, единичных эритроцитов и цилиндров.
- Анализы крови. В клиническом анализе крови возможно снижение уровня гемоглобина и тромбоцитов. В биохимическом – снижение количества общего белка, повышение уровня мочевины, креатинина, мочевой кислоты и натрия. Должно насторожить повышение уровня глюкозы и холестерина.
Такие изменения в анализах мочи и крови очень неспецифичны и могут наблюдаться не только при заболеваниях почек. Однако сочетание таких отклонений в результатах лабораторных исследований, при наличии в анамнезе факторов, которые могут привести к повреждению почек, заставляет врача задуматься о дальнейшей диагностике.
Для обследования используется множество инструментальных методов, таких как УЗИ, экскреторная урография (рентген почек с контрастным веществом), ангиография, компьютерная томография, радиоизотопные исследования и др. Все они выявляют уменьшение почки в размерах, наличие кальциевых отложений, нарушение кровотока в почечных сосудах и другие изменения, свидетельствующие о разрастании соединительной ткани. Точный ответ о состоянии почечной паренхимы может дать биопсия.
Лечение нефросклероза
Специальной терапии, направленной на лечение нефросклероза, не существует. Необходимо лечение заболевания, которое привело к повреждению почек и гибели нефронов с последующим замещением их соединительной тканью. Вот поэтому лечением пациентов с нефросклерозом занимается не только нефролог, но и профильный специалист.
Помимо терапии, направленной на лечение основного заболевания, больным необходимо соблюдать диету. Рекомендуется ограничить количество белка, поваренной соли, в рационе должно быть достаточно витаминов и минеральных солей. При отсутствии артериальной гипертензии и отеков ограничение жидкости и белка не требуется.
При терминальной стадии почечной недостаточности, когда обе почки утратили свои функции, больным показан гемодиализ. Единственным выходом в данной ситуации является трансплантация почки, в последние годы эта операция успешно проводится в России, и для граждан нашей страны она бесплатная.
К какому врачу обратиться
Лечением заболеваний почек и их осложнений, в частности, нефросклероза и почечной недостаточности, занимается врач-нефролог. При необходимости назначаются консультации других специалистов: кардиолога (при высоком давлении), эндокринолога (при диабете), сосудистого хирурга (при атеросклерозе почечной артерии), уролога (при мочекаменной болезни), инфекциониста (при подозрении на туберкулез почки). Получить направление на обследование почек можно, обратившись к терапевту с соответствующими жалобами.
Использованные источники: myfamilydoctor.ru
Сморщенная почка неуточненная (N26)
Включены:
- Атрофия почки (терминальная)
- Почечный склероз БДУ
Исключены:
- сморщенная почка вследствие гипертензии (I12.-)
- диффузный склерозирующий гломерулонефрит (N18.-)
- гипертензивный нефросклероз (артериолярный) (артериосклеротический) (I12.-)
- маленькая почка по неизвестной причине (N27.-)
Поиск по тексту МКБ-10
Поиск по коду МКБ-10
Поиск по алфавиту
Классы МКБ-10
- I Некоторые инфекционные и паразитарные болезни
(A00-B99)
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
Использованные источники: www.forens-med.ru
Нефросклероз мкб 10 — народные средства, первые признаки, польза, стадии
Многие годы пытаетесь вылечить ПРОСТАТИТ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день…Читать далее »
Под нефросклерозом почек (Nephrosclerosis) подразумевают замещение функциональной паренхиматозной почечной ткани на соединительную. Эта ткань не может выполнять функцию паренхимы почек, поэтому деятельность органа кардинально нарушается. Образование соединительной ткани в почке приводит к изменениям системы кровоснабжения почки. Стенки артерий и артериол утолщаются, теряют эластичность и не могут в полном объеме снабжать орган кровью. Это приводит к нарушению питания мини-структур почечной ткани – клубочков и канальцев – и к дальнейшей их гибели. В итоге почка уменьшается в объеме (первично сморщенная почка) и не выполняет своей функции.
Исход для этого тяжелого заболевания разный, в зависимости от вовремя начатого качественного лечения и правильного восстановительного периода.
Прежде чем остановиться на особенностях первичного и вторичного нефросклероза, необходимо рассмотреть причины, которые ведут к развитию этого заболевания.
Причины нефросклероза
Нефросклероз не является самостоятельным заболеванием. Он развивается чаще всего на фоне гипертонической болезни, атеросклероза и других заболеваний сосудов или самих почек, что становится причиной нарушения нормального кровоснабжения органа. По механизму развития различают следующие виды нефросклероза: первичный, или гипертонический, и вторичный.
Первичный нефросклероз: что это такое
Причинами развития первой формы заболевания почек является сужение почечных артерий вследствие поражения их атеросклерозом, тромбозом или тромбоэмболией. В результате нарушается трофика почечных тканей, что приводит к ишемии почки (нарушение кровоснабжения почки). Это осложнение может привести к еще более тяжелому осложнению – инфаркту почки. Опасность этих состояний в том, что почечные сосуды могут быть полностью перекрыты, и почки прекратят выведение продуктов жизнедеятельности из организма. Развивающаяся в таких случаях острая почечная недостаточность может стать угрозой жизни, если пациенту не оказать вовремя квалифицированную медицинскую помощь.
Результатом первичного нефросклероза является первично сморщенная почка, которая развивается на последних стадиях гипертонической болезни. Постоянная гипоксия и недостаточность трофики почечной ткани приводит к атрофическим и дистрофическим изменениям в органе, с постепенным замещением паренхимы на соединительную ткань.
Классификация первичного нефросклероза
Первичный нефросклероз в зависимости от причин, его вызвавших, разделяется на такие виды.
Атеросклеротический
Развивающийся из-за отложения атеросклеротических бляшек на стенках сосудов всего организма, в том числе и на стенках почечных артерий и артериол. Бляшки закрывают просветы сосудов, заметно снижают их эластичность. Стенки сосудов утолщаются, что также ведет к уменьшению их проходимости. В результате развивается ишемия почки. У пораженной почки поверхность становится узловатой, с ишемическими рубцами. Эта форма нефросклероза почки считается менее опасной в прогнозе для пациента, так как часть паренхимы почки остается не затронутой процессом и функционирует.
Гипертонический нефросклероз
Эта форма заболевания получила название в связи с первичной причиной спазма сосудов почек – гипертонической болезни. В результате спазма сосудов также развивается ишемия почки, паренхима замещается соединительной тканью. Этот вид нефросклероза подразделяется на два подвида: артериолосклеротический нефросклероз и артерионекротический. Разница между ними в том, что первый подвид не является злокачественным, в отличие от второго.
Инволютивный
Развивается с возрастом у пожилых людей. На стенках артерий после 50 лет идет процесс отложения кальция, что сказывается на эластичности сосудов и их проходимости. Это приводит к уменьшению кровоснабжения почек и к ишемии.
