2. Артериальная гиперемия, виды, причины, механизмы развития, признаки (макро- и микро-), гемодинамика и лимфообразование, физиологическое и патологическое значение, последствия.
№1
Предмет и методы патологической физиологии. Общие принципы и типы медико-биологических экспериментов. Моделирование болезней и патологических процессов. Примеры моделей. Значение патофизиологии для клиники.
Используя те представления о предмете физиологии нормальной, которые ввел А. М. Уголев, определявший физиологию, как науку о технологиях живых систем. Можно определить предмет патофизиологии, как науку о технических ошибках и технологических дефектах в функционировании живых систем, своего рода биологическую дефектологию. Важная методическая особенность патофизиологии — экспериментальный характер этой науки Эксперименты, применяемые в патофизиологических исследованиях можно условно разделить на аналитические и синтетические, острые и хронические. Конечно, в любой реальной исследовательской программе все эти разновидности экспериментов совмещаются, дополняют друг друга и, порой, границы между этими видами стираются до условности. Синтетические эксперименты проводятся, как правило, in vivo. При аналитических экспериментах, наоборот, из болезни, как целостного явления, вычленяется какой-то компонент, часть, механизм — и он воспроизводится, чаще всего, in vitro. Тем не менее, когда патофизиолог стремится промоделировать какую-либо болезнь или синдром на животных, он решает синтетическую задачу, поскольку стремится, чтобы картина экспериментальной болезни была ближе к той природной, спонтанно существующей нозологической форме, которая им моделируется. Например, иммунизируя кроликов гомогенатом аутологичных почек, В. К. Линдеман (1901) получил аутореактивную нефроцитотоксическую сыворотку, введение которой провоцировало у кроликов иммунопатологический гломерулонефрит, во многом, близкий к подострому злокачественному гломерулонефриту человека. М. Мазуги удалось преобразовать модель Линдемана в гетерологичную, вводя кроликам утиную противокроличью нефроцитотоксическую сыворотку (1934). Эксперименты аналитического типа позволили М. Брауну и Дж. Гольдштейну установить закономерности рецепции липопротеидов клетками сосудистой стенки и механизмы нарушений этого процесса при гиперлипопротеинемиях. Согласно общим принципам моделирования, модель никогда не бывает идентична реальному объекту. Адекватность каждой из моделей того или иного заболевания относительна. Отражая одни аспекты заболевания, модели могут быть лишены других черт, присущих реальной болезни.
3. Дыхательная недостаточность. Виды, этиология. Показатели. Механизмы нарушения вентиляции, диффузии и перфузии. Компенсаторно-приспособительные процессы в системе внешнего дыхания при повреждении отдельных ее звеньев.
Дыхательная недостаточность – пат.процесс, развивающйся из-за нарушения внешнего дыхания, при кот. не обеспечивается пддержание адекватного потребностям организма газового состава артериальной крови в состоянии покоя или при физ.нагрузке. Выделяют рестрективную (нарушение вентиляции альвеол из-за ограничения растяжимости легких), обструктивную (вследствие сужения воздухоносных путей и повышения сопротивления движению воздуха) и перенхиматозную (срыв диффузии и перфузии). Нарушение альвеолярной вентиляции возникает из-за поражения ЦНС (дых.центра, мотонейронов спинного мозга), периферической НС (двигательные и чувствительные), ВДП, грудной кл (развитие пневмоторакса) и легких. Поражение легких: при бронхиальной астме и эмфиземе развивается обструктивная дых.недостаточность (вследствие сужения воздухоносных путей и повышения сопротивления движению воздуха). При этом поражаются верхние (ВДП) или нижние дых.пути (НДП). При сужении ВДП удлиняется вдох и выдох, возрастает нагрузка на дых.мышцы, увеличивается минутный объем дыхания при физ.нагрузке. При уменьшении просвета НДП значительно повышается сопротивление движению воздуха, особенно нарушается акт выдоха. При эмфиземе выдох становится активным (т.к. ослабевает эластическая тяга легких), давление в плевральной полости нарастает, что в итоге приводит к спаданию стенок бронхиол и выдох становится невозможным. Вследствие этого альвеолы остаются постоянно раздутыми и развивается воздушная ловушка. Ателектаз приводит к нарушению расправления легких, что ухудшает растяжимость легких, что является причиной развития рестрективной недостаточности внешнего дыхания (т.е. из-за уменьшения дыхательной поверхности). Нарушения диффузии газов в легких происходит из-за нарушения структуры альвеолокапиллярной мембраны (ее утолщеня), уменьшения площади мембран (при резекции доли легкого) или уменьшения контакта крови с альвеолярным воздухом при значительном ускорении кровотока. Осложнение – развитие гипоксемии. Нарушения перфузии при пневмонии из-за вовлечения кровеносных сосудов кровоток в альвеолах резко снижается, а в части – резко увеличивается. При этом нарушается эластичность легких, что приводит к неравномерной вентиляции.
23. Артериальная гиперемия. Механизм развития постишемической, коллатеральной, вакатной, нейропаралитической гиперемии. Местные проявления и особенности микроциркуляции. Патогенетическое значение.
Артериальная гиперемия — увеличение количества крови, протекающей через периферические сосуды и сосуды микроциркуляторного русла, вследствие расширения приносящих артерий и артериол.
Причины артериальной гиперемии:
Физический фактор – изменение температуры, механические травмы
Химический фактор – действие кислот, щелочей
Биологический фактор – влияние БАВ, гормонов, продуктов жизнедеятельности бактерий.
Физиологическая: рабочая – при увеличении функциональной активности органа; реактивная – увеличение кровотока органа после кратковременного ограничения.
Виды патологической:
Ангионевротическая (нейротоническая, нейропаралитическая).
Постишемическая.
Коллатеральная.
Вакатная.
Воспалительная.
Метаболическая.
Гиперемия на почве артерио-венозного свища.
Механизмы развития патологической артериальной гиперемии:
Нейропаралитическая гиперемия – развивается при параличе, блокаде симпатических влияний. Нейропаралитическую гиперемию можно наблюдать в клинике и в эксперименте на животных при перерезке симпатических волокон и нервов, при нарушении целостности смешанных нервов, при действии симпатолитиков и ганглиоблокаторов.
Нейротоническая гиперемия – развивается при усилении парасимпатических влияний. Впервые воспроизведена К. Бернаром путем раздражения chordatimpani– ветвиn.facialis, состоящей из парасимпатических волокон. В результате раздражения возникала гиперемия и усиление секреции поднижнечелюстной слюнной железы. Холинэргические механизмы развития АГ возможны в органах и тканях (язык, наружные половые органы и т.д.), сосуды которых иннервируются парасимпатическими нервными волокнами.
Коллатеральная АГ. Возникает в результате затруднения кровотока по магистральному артериальному стволу, закрытому тромбом или эмболом. В этих случаях кровь устремляется по коллатеральным сосудам, просвет их рефлекторно расширяется и ткань получает необходимое количество крови. Коллатеральная АГ развивается в том случае, если общий диаметр просвета коллатеральных сосудов превышает диаметр закупоренного магистрального сосуда.
Постишемическая АГ. Развивается, когда фактор, ведущий к сдавлению артерии и малокровию ткани, быстро устраняется. К таким факторам относятся: опухоль, лигатура, скопление жидкости в плевральной и других полостях. В таких случаях обескровленные сосуды быстро расширяются и переполняются кровью, что может привести к разрыву сосуда, кровоизлияниям и малокровию других органов вследствие перераспределения крови. Механизм постишемической АГ: в ишемизированной ткани в связи с недостатком кислорода происходит смена аэробного способа распада глюкозы на анаэробный. Накапливаются продукты анаэробного гликолиза: молочная кислота, ПВК, трикарбоновые кислоты цикла Кребса. Орг. Кислоты и водород являются гуморальными вазодилататорами.
Вакатная АГ. Развивается в связи с уменьшением барометрического давления.
Общая вакатная АГ – при быстром снижении барометрического давления. Пример: у водолазов и кессонных рабочих при быстром подъеме из области повышенного давления. В этом случае вакатная АГ сочетается с газовой эмболией, тромбозом сосудов и кровоизлияниями.
Местная вакатная АГ – при постановке медицинских банок.
Метаболическая АГ. Обусловлена действием метаболитов на неисчерченные мышечные элементы сосудов. При этом расширение сосудов не зависит от иннервационных влияний.
АГ на почве артерио-венозного свища. В том случае, когда образуется соустье между артерией и веной и артериальная кровь устремляется в вену.
Состояние микроциркуляции при артериальной гиперемии. В состоянии артериальной гиперемии приводящие артериолы расширены, в них увеличено количество крови.
Артерио-венозная разность давлений увеличена за счет повышения гидростатического давления в артериальной части русла.
Сопротивление кровотоку в артериальной части русла снижено за счет расширения приводящих артериол.
Объемная скорость кровотока повышена за счет увеличения артерио-венозной разности давлений и снижения сопротивления кровотоку.
Линейная скорость кровотока повышена за счет увеличения артерио-венозной разности давлений и снижения сопротивления кровотоку.
Общая площадь поперечного сечения капиллярного русла увеличена за счет открытия ранее не функционирующих капилляров и артерио-венозных шунтов. Когда открываются ранее не функционирующие капилляры, то сначала они содержат только плазму и функционируют как плазматические. Затем в них проникают форменные элементы крови и по вновь открывшимся капиллярам начинает циркулировать цельная кровь.
Признаки артериальной гиперемии:
Покраснение органа или ткани. Связано с повышением притока артериальной крови и «артериализации» венозной крови (в венозной крови содержится больше, чем обычно оксигемоглобина).
Повышение температуры органа или ткани. Связано с повышенным притоком более теплой артериальной крови и повышением интенсивности в тканях обмена веществ.
Увеличение лимфообразования и лимфооттока. При артериальной гиперемии в артериальной части русла увеличивается гидростатическое давление. Отсюда, увеличивается количество выпотевающей в ткани плазмы. Эта жидкость поступает в лимфатические сосуды (увеличение лимфообразования) и удаляется из ткани (повышение лимфооттока). Таким образом, благодаря явлению увеличения лимфообразования и лимфооттока в гиперемированном органе не образуется отека. Отек для артериальной гиперемии не характерен.
Увеличение объема органа и тургора тканей. Связано с возрастанием крове- и лимфонаполнения.
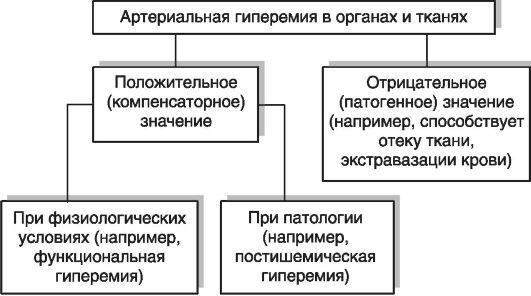
Последствия и значение физиологической артериальной гиперемии:
Активация специфической функции органа или ткани.
Потенцирование неспецифической функции – например, повышение местного иммунитета, т.к. при артериальной гиперемии повышается приток иммуноглобулинов, лимфоцитов, фагоцитов.
Гипертрофия и гиперплазия структурных элементов клеток и тканей – это явление используется в медицине. Усиление гипертрофии и регенерации достигается такими методами, как: компрессы, банки, горчичники. Артериальная гиперемия, которая развивается в таких случаях, называется индуцированной и применяется при ишемии органов, нарушении трофики, снижении активности местного иммунитета.
Последствия и значение патологической артериальной гиперемии:
Перерастяжение и микроразрывыстенок сосудов микроциркуляторного русла.
Микро- и макрокровоизлияния в окружающие сосуд ткани.
Кровотечения наружные и внутренние.
Артериальная гиперемия. Патологическая физиология
Артериальная гиперемия
Артериальной гиперемией (греч. «hyper» – сверх, «haema» – кровь) называется состояние повышенного кровенаполнения органа и ткани, возникающее в результате усиленного притока крови к ним по расширенным артериям.
Артериальная гиперемия может быть местной и общей.
Общее артериальное полнокровие развивается при значительном увеличении объема циркулирующей крови – например, при эритроцитозе. Патологическая артериальная гиперемия возникает также в условиях гипертермии при перегревании организма, при лихорадке у больных с инфекционными заболеваниями, при быстром падении барометрического давления.
Артериальная гиперемия может носить острый, преходящий характер, может быть часто повторяющейся, хронической.
Различают физиологические и патологические артериальные гиперемии.
При физиологической артериальной гиперемии усиление кровотока адекватно возросшим потребностям органа или ткани в кислороде и энергетических субстратах. Примерами физиологической артериальной гиперемии могут служить рабочая гиперемия, когда к усиленно работающему органу увеличивается приток крови, и гиперемия лица, появляющаяся при чувстве радости, гнева, стыда.
Патологическая артериальная гиперемия возникает вне зависимости от метаболических потребностей органа.
По особенностям этиологических факторов и механизмов развития выделяют следующие разновидности патологических артериальных гиперемий:
1) нейропаралитическую;
2) нейротоническую;
3) постишемическую;
4) вакатную;
5) воспалительную;
6) коллатеральную;
7) гипермию вследствие артериовенозного свища.
В основе патогенеза артериальных гиперемий лежат следующие механизмы:
1) миопаралитический;
2) нейрогенный (ангионевротический).
Миопаралитический механизм связан со снижением миогенного тонуса сосудов под влиянием метаболитов (лактата, пуринов, пировиноградной кислоты и др.), медиаторов, внеклеточного увеличения концентрации калия, водорода и других ионов, уменьшения содержания кислорода. Это самый частый механизм развития артериальной гиперемии. Он лежит в основе постишемического, воспалительного, физиологического рабочего артериального полнокровия.
Сущность нейрогенного механизма состоит в изменении нейрогенных констрикторных и дилататорных влияний на сосуды, приводящих к снижению нейрогенного компонента сосудистого тонуса. Данный механизм лежит в основе развития нейротонической, нейропаралитической гиперемии, а также воспалительного артериального полнокровия при реализации аксон-рефлекса.
Нейротоническая артериальная гиперемия возникает при повышении тонуса парасимпатических или симпатических холинергических сосудорасширяющих нервов или при раздражении их центров опухолью, рубцом и т. д. Этот механизм наблюдается только в некоторых тканях. Под влиянием симпатических и парасимпатических вазодилататоров артериальная гиперемия развивается в поджелудочной и слюнной железах, языке, кавернозных телах, коже, скелетных мышцах и др.
Постишемическая артериальная гиперемия представляет собой увеличение кровотока в органе или ткани после временного прекращения кровообращения. Подобная артериальная гиперемия возникает, в частности, после снятия жгута с конечности, быстрого удаления асцитической жидкости. Реперфузия способствует не только положительным изменениям в ткани. Приток большого количества кислорода и усиленное его использование клетками приводят к интенсивному образованию перекисных соединений, активации процессов перекисного окисления липидов и, как следствие, прямому повреждению биологических мембран и свободно-радикальному некробиозу.
Вакатная (лат. «vacuus» – пустой) гиперемия наблюдается при уменьшении барометрического давления над какой-либо частью тела. Данный вид гиперемии развивается при быстром освобождении от сдавления сосудов брюшной полости, например, при стремительном разрешении при родах, удалении опухоли, сдавливающей сосуды, или быстрой эвакуации асцитической жидкости.
Воспалительная артериальная гиперемия возникает под действием вазоактивных веществ (медиаторов воспаления), вызывающих резкое снижение базального тонуса сосудов, а также вследствие реализации в зоне альтерации нейротоничеекого, нейропаралитического механизмов и аксон-рефлекса.
Коллатеральная артериальная гиперемия носит приспособительный характер и развивается вследствие рефлекторного расширения сосудов коллатерального русла при затруднении притока крови по магистральной артерии.
Гиперемия вследствие артериовенозного свища может развиться при повреждении артериальных и венозных сосудов в результате образования соустья между артерией и веной. При этом артериальная кровь под давлением устремляется в венозное русло, обеспечивая артериальное полнокровие.
Для артериальной гиперемии характерны следующие изменения микроциркуляции:
1) расширение артериальных сосудов;
2) увеличение линейной и объемной скоростей кровотока в микрососудах;
3) повышение внутрисосудистого гидростатического давления, увеличение количества функционирующих капилляров;
4) усиление лимфообразования и ускорение лимфообращения;
5) уменьшение артериовенозной разницы по кислороду.
К внешним признакам артериальной гиперемии относится покраснение зоны гиперемии, обусловленное расширением кровеносных сосудов, увеличением количества функционирующих капилляров и повышением содержания оксигемоглобина в венозной крови. Артериальная гиперемия сопровождается местным повышением температуры, что объясняется усиленным притоком более теплой артериальной крови и повышением интенсивности обменных процессов. Вследствие возрастания крове– и лимфонаполнения зоны гиперемии происходит увеличение тургора (напряжения) и объема гиперемированной ткани.
Поделитесь на страничкеСледующая глава >
Артериальная гиперемия
Артериальная гиперемия — это увеличение кровенаполнения органа в результате избыточного поступления крови по артериальным сосудам. Ее характеризуют ряд функциональных изменений и клинические признаки: разлитая краснота, расширение мелких артерий, артериол, вен и капилляров, пульсация мелких артерий и капилляров, увеличение числа функционирующих сосудов, местное повышение температуры, увеличение объема гиперемированного участка, повышение тургора ткани, увеличение давления в артериолах, капиллярах и венах (рис. 10.1), ускорение кровотока, повышение обмена и усиление функции органа.
Причинами артериальной гиперемии могут быть: влияния различных факторов внешней среды, включая биологические, физические, химические; увеличение нагрузки на орган или участок ткани, а также психогенные воздействия. Поскольку часть этих агентов представляет собой обычные физиологические раздражители (увеличение нагрузки на орган, психогенные воздействия), артериальную гиперемию, возникающую под их действием, следует считать физиологической. Основной разновидностью физиологической артериальной гиперемии является рабочая, или функциональная, а также реактивная гиперемия.
Рабочая гиперемия — это увеличение кровотока в органе, сопровождающее усиление функции его (гиперемия поджелудочной железы во время пищеварения, скелетной мышцы во время ее сокращения, увеличение коронарного кровотока при усилении работы сердца, прилив крови к головному мозгу при психической нагрузке).
Реактивная гиперемия представляет собой увеличение кровотока после его кратковременного ограничения. Развивается обычно в почках, головном мозге, коже, кишках, мышцах. Максимум реакции наблюдается через несколько секунд после возобновления перфузии. Ее длительность определяется продолжительностью окклюзии. За счет реактивной гиперемии, таким образом, ликвидируется «задолженность» по кровотоку, возникшая во время окклюзии.
Патологическая артериальная гиперемия развивается под действием необычных (патологических) раздражителей (химические вещества, токсины, продукты нарушенного обмена, образующиеся при воспалении, ожоге; лихорадка, механические факторы). В отдельных случаях условием возникновения патологической артериальной гиперемии является повышение чувствительности сосудов к раздражителям, что наблюдается, например, при аллергии.
Инфекционная сыпь, покраснение лица при многих инфекционных заболеваниях (корь, сыпной тиф, скарлатина), вазомоторные расстройства при системной красной волчанке, покраснение кожи конечности при повреждении определенных нервных сплетений, покраснение половины лица при невралгии, связанной с раздражением тройничного нерва, и т. п., являются клиническими примерами патологической артериальной гиперемии.
В зависимости от фактора, вызывающего патологическую артериальную гиперемию, можно говорить о воспалительной, тепловой гиперемии, ультрафиолетовой эритеме и т. д.
По патогенезу различают два вида артериальной гиперемии — нейрогенную (нейротонического и нейропаралитического типа) и обусловленную действием местных химических (метаболических) факторов.
Нейрогенная артериальная гиперемия нейротонического типа может возникать рефлекторно в связи с раздражением экстеро- и интерорецепторов, а также при раздражении сосудорасширяющих нервов и центров. В качестве раздражителей могут выступать психические, механические, температурные (тепло), химические (скипидар, горчичное масло и др.) и биологические агенты.
Типичным примером нейрогенной артериальной гиперемии является покраснение лица и шеи при патологических процессах во внутренних органах (яичниках, сердце, печени, легких).
В эксперименте на животных (кролики и собаки) нейрогенная артериальная гиперемия впервые была воспроизведена Клодом Бернаром путем раздражения chorda tympani — ветви п. facialis, состоящей из парасимпатических сосудорасширяющих волокон. В качестве ответной реакции возникала гиперемия и усиление секреции поднижнечелюстной слюнной железы.
Артериальная гиперемия, обусловленная холинергическим механизмом (влияние ацетилхолина), возможна и в других органах и тканях (язык, наружные половые органы и т. д.), сосуды которых иннервируются парасимпатическими нервными волокнами.
При отсутствии парасимпатической иннервации развитие артериальной гиперемии обусловлено симпатической (холинергической, гистаминэргической и β-адренэргической) системой, представленной на периферии соответствующими волокнами, медиаторами и рецепторами (Н2-рецепторы для гистамина, β-адренорецепторы для норадреналина, мускариновые рецепторы для ацетилхолина).
Симпатические холинэргические нервы расширяют мелкие артерии и артериолы скелетных мышц, мышц лица, слизистой оболочки щек, кишок. Их медиатором также является ацетилхолин. Допускают, что в части случаев гиперемия является результатом образования в нервных окончаниях или в иннервируемой ткани простагландинов — биологически активных веществ — производных полиненасыщенных жирных кислот.
Простагландины Е и А (ПГЕ, ПГА) оказывают сосудорасширяющее действие на артериолы, метартериолы, прекапилляры и венулы. Из мышечной стенки сосудов выделен простагландин I2 (ПГI2 — простациклин), который, кроме расслабляющего действия на артерии различного диаметра, оказывает мощное антиагрегирующее влияние на тромбоциты.
Нейрогенную артериальную гиперемию нейропаралитического типа можно наблюдать в клинике и эксперименте на животных при перерезке симпатических α-адренэргических волокон и нервов, оказывающих сосудосуживающее действие. В 1842 г. А. П. Вальтер впервые отметил расширение сосудов лапки лягушки при перерезке симпатических волокон седалищного нерва. Позже К. Бернар (1851) наблюдал покраснение и повышение температуры кожи головы кролика на стороне перерезки шейного узла симпатического ствола. Особенно это заметно на ухе (рис. 10.2).
Аналогичные эффекты наблюдаются, также при нарушении целостности смешанных нервов, содержащих в своем составе α-адренэргические сосудосуживающие волокна.
Симпатические сосудосуживающие нервы тонически активны и в обычных условиях постоянно несут импульсы центрального происхождения (1—3 импульса в 1 с в состоянии покоя), которые и определяют нейрогенный (вазомоторный) компонент сосудистого тонуса. Их медиатором является норадреналин.
У человека и животных тоническая импульсация присуща симпатическим нервам, идущим к сосудам кожи верхних конечностей, ушей, скелетной мускулатуры, пищевого канала и др. Перерезка этих нервов в каждом из указанных органов вызывает увеличение кровотока в артериальных сосудах. На этом эффекте основано применение периартериальной и ганглионарной симпатэктомии при эндартериите, сопровождающемся длительными сосудистыми спазмами.
Артериальную гиперемию нейропаралитического типа можно получить и химическим путем, блокируя передачу центральных нервных импульсов в области симпатических узлов (с помощью ганглиоблокаторов) или на уровне симпатических нервных окончаний (с помощью симпатолитических или а-адреноблокирующих средств). В этих условиях блокируются потенциалзависимые медленные Са2+-каналы, нарушается поступление в гладкомышечные клетки внеклеточного Са2+ по электрохимическому градиенту, а также освобождение Ca2+ из саркоплазматического ретикулума. Сокращение гладкомышечных клеток под действием нейромедиатора норадреналина становится, таким образом, невозможным.
Нейропаралитический механизм артериальной гиперемии частично лежит в основе воспалительной гиперемии, ультрафиолетовой эритемы и др.
Представление о существовании артериальной гиперемии (физиологической и патологической), обусловленной местными метаболическими (химическими) факторами, основывается на том, что ряд метаболитов вызывают расширение сосудов, действуя непосредственно на неисчерченные мышечные элементы их стенки, независимо от иннервационных влияний. Это подтверждается также тем, что полная денервация не предотвращает развития ни рабочей, ни реактивной, ни воспалительной артериальной гиперемии.
Расширение сосудов вызывают: снижение в крови и в тканях стенки сосудов PО2, повышение РCO2, избыток неспецифических метаболитов и неорганических ионов (молочная кислота, органические кислоты цикла Кребса, АТФ, АДФ, аденозин, ионы калия), местных биологически активных веществ (брадикинин, гистамин, ПГЕ, ПГА, ПГI2 , немедиаторный ацетилхолин, γ-аминомасляная кислота) и гормонов, приносимых в органы кровью (атрианатрийуретический гормон). Вклад каждого из приведенных факторов в развитие артериальной гиперемии различного генеза неодинаков. В возникновении реактивной и рабочей артериальной гиперемии, а также при гипоксии особое значение, по-видимому, имеет аденозин, образующийся вследствие действия на АМФ экто-5′-нуклеотидазы. Источником аденозина служат гладкомышечные и эндотелиальные клетки сосудов, клетки паренхимы органа, из которых его определенная часть попадает во внеклеточное пространство, вызывая дилатацию сосудов. Аденозиндезаминаза обеспечивает разрушение аденозина. Тем самым поддерживается баланс аденозина внутри- и внеклеточно.
Допускается возможность образования клетками интактного эндотелия особого фактора релаксации. Считают, что им является окись азота (NO).
Важная роль в увеличении кровотока при местных сосудистых реакциях отводится изменению рН тканевой среды — сдвиг реакции среды в сторону ацидоза способствует расширению сосудов благодаря повышению чувствительности к аденозину гладкомышечных клеток, а также уменьшению степени насыщения гемоглобина кислородом. В патологических условиях (ожог, травма, воспаление, действие ультрафиолетовых лучей, ионизирующей радиации и т. д.) наряду с аденозином существенное значение приобретают и другие метаболические факторы.
Механизм их сосудорасширяющего действия полностью еще не изучен. Предполагают, что гипотоническое действие различных продуктов метаболизма основывается на снижении реактивности мышечного слоя сосудистой стенки к растягивающему влиянию, которое оказывает давление крови. В его основе может лежать блокирование кальциевого входа вследствие закрытия определенной части кальциевых каналов в мембране, управляемых ос-рецепторами.
Исход артериальной гиперемии может быть различным. В большинстве случаев артериальная гиперемия сопровождается усилением обмена веществ и функции органа, что является приспособительной реакцией. Однако возможны и неблагоприятные последствия. При атеросклерозе, например, резкое расширение сосуда может сопровождаться разрывом его стенки и кровоизлиянием в ткань. Особенно опасны подобные явления в головном мозге.
Венозная гиперемия. Причины возникновения и механизмы развития. Клинические проявления. Последствия.
23. Артериальная гиперемия. Механизм развития постишемической, коллатеральной, вакатной, нейропаралитической гиперемии. Местные проявления и особенности микроциркуляции. Патогенетическое значение.
Артериальная гиперемия — увеличение количества крови, протекающей через периферические сосуды и сосуды микроциркуляторного русла, вследствие расширения приносящих артерий и артериол.
Причины артериальной гиперемии:
Физический фактор – изменение температуры, механические травмы
Химический фактор – действие кислот, щелочей
Биологический фактор – влияние БАВ, гормонов, продуктов жизнедеятельности бактерий.
Физиологическая: рабочая – при увеличении функциональной активности органа; реактивная – увеличение кровотока органа после кратковременного ограничения.
Виды патологической:
Ангионевротическая (нейротоническая, нейропаралитическая).
Постишемическая.
Коллатеральная.
Вакатная.
Воспалительная.
Метаболическая.
Гиперемия на почве артерио-венозного свища.
Механизмы развития патологической артериальной гиперемии:
Нейропаралитическая гиперемия – развивается при параличе, блокаде симпатических влияний. Нейропаралитическую гиперемию можно наблюдать в клинике и в эксперименте на животных при перерезке симпатических волокон и нервов, при нарушении целостности смешанных нервов, при действии симпатолитиков и ганглиоблокаторов.
Нейротоническая гиперемия – развивается при усилении парасимпатических влияний. Впервые воспроизведена К. Бернаром путем раздражения chordatimpani – ветви n.facialis, состоящей из парасимпатических волокон. В результате раздражения возникала гиперемия и усиление секреции поднижнечелюстной слюнной железы. Холинэргические механизмы развития АГ возможны в органах и тканях (язык, наружные половые органы и т.д.), сосуды которых иннервируются парасимпатическими нервными волокнами.
Коллатеральная АГ. Возникает в результате затруднения кровотока по магистральному артериальному стволу, закрытому тромбом или эмболом. В этих случаях кровь устремляется по коллатеральным сосудам, просвет их рефлекторно расширяется и ткань получает необходимое количество крови. Коллатеральная АГ развивается в том случае, если общий диаметр просвета коллатеральных сосудов превышает диаметр закупоренного магистрального сосуда.
Постишемическая АГ. Развивается, когда фактор, ведущий к сдавлению артерии и малокровию ткани, быстро устраняется. К таким факторам относятся: опухоль, лигатура, скопление жидкости в плевральной и других полостях. В таких случаях обескровленные сосуды быстро расширяются и переполняются кровью, что может привести к разрыву сосуда, кровоизлияниям и малокровию других органов вследствие перераспределения крови. Механизм постишемической АГ: в ишемизированной ткани в связи с недостатком кислорода происходит смена аэробного способа распада глюкозы на анаэробный. Накапливаются продукты анаэробного гликолиза: молочная кислота, ПВК, трикарбоновые кислоты цикла Кребса. Орг. Кислоты и водород являются гуморальными вазодилататорами.
Вакатная АГ. Развивается в связи с уменьшением барометрического давления.
Общая вакатная АГ – при быстром снижении барометрического давления. Пример: у водолазов и кессонных рабочих при быстром подъеме из области повышенного давления. В этом случае вакатная АГ сочетается с газовой эмболией, тромбозом сосудов и кровоизлияниями.
Местная вакатная АГ – при постановке медицинских банок.
Метаболическая АГ. Обусловлена действием метаболитов на неисчерченные мышечные элементы сосудов. При этом расширение сосудов не зависит от иннервационных влияний.
АГ на почве артерио-венозного свища. В том случае, когда образуется соустье между артерией и веной и артериальная кровь устремляется в вену.
Состояние микроциркуляции при артериальной гиперемии. В состоянии артериальной гиперемии приводящие артериолы расширены, в них увеличено количество крови.
Артерио-венозная разность давлений увеличена за счет повышения гидростатического давления в артериальной части русла.
Сопротивление кровотоку в артериальной части русла снижено за счет расширения приводящих артериол.
Объемная скорость кровотока повышена за счет увеличения артерио-венозной разности давлений и снижения сопротивления кровотоку.
Линейная скорость кровотока повышена за счет увеличения артерио-венозной разности давлений и снижения сопротивления кровотоку.
Общая площадь поперечного сечения капиллярного русла увеличена за счет открытия ранее не функционирующих капилляров и артерио-венозных шунтов. Когда открываются ранее не функционирующие капилляры, то сначала они содержат только плазму и функционируют как плазматические. Затем в них проникают форменные элементы крови и по вновь открывшимся капиллярам начинает циркулировать цельная кровь.
Признаки артериальной гиперемии:
Покраснение органа или ткани. Связано с повышением притока артериальной крови и «артериализации» венозной крови (в венозной крови содержится больше, чем обычно оксигемоглобина).
Повышение температуры органа или ткани. Связано с повышенным притоком более теплой артериальной крови и повышением интенсивности в тканях обмена веществ.
Увеличение лимфообразования и лимфооттока. При артериальной гиперемии в артериальной части русла увеличивается гидростатическое давление. Отсюда, увеличивается количество выпотевающей в ткани плазмы. Эта жидкость поступает в лимфатические сосуды (увеличение лимфообразования) и удаляется из ткани (повышение лимфооттока). Таким образом, благодаря явлению увеличения лимфообразования и лимфооттока в гиперемированном органе не образуется отека. Отек для артериальной гиперемии не характерен.
Увеличение объема органа и тургора тканей. Связано с возрастанием крове- и лимфонаполнения.
Последствия и значение физиологической артериальной гиперемии:
Активация специфической функции органа или ткани.
Потенцирование неспецифической функции – например, повышение местного иммунитета, т.к. при артериальной гиперемии повышается приток иммуноглобулинов, лимфоцитов, фагоцитов.
Гипертрофия и гиперплазия структурных элементов клеток и тканей – это явление используется в медицине. Усиление гипертрофии и регенерации достигается такими методами, как: компрессы, банки, горчичники. Артериальная гиперемия, которая развивается в таких случаях, называется индуцированной и применяется при ишемии органов, нарушении трофики, снижении активности местного иммунитета.
Последствия и значение патологической артериальной гиперемии:
Перерастяжение и микроразрывыстенок сосудов микроциркуляторного русла.
Микро- и макрокровоизлиянияв окружающие сосуд ткани.
Кровотечения наружные и внутренние.
9.1. Артериальная гиперемия
Артериальная гиперемия — увеличение кровенаполнения органа или ткани вследствие увеличения притока крови по расширенным артериям и артериолам.
9.1.1. Причины и механизм артериальной гиперемии
К артериальной гиперемии может привести усиленное действие обычных физиологических раздражителей (солнечных лучей, тепла и др.), а также действие болезнетворных факторов (биологических, механических, физических). Расширение просвета приводящих артерий и артериол достигается за счет реализации нейрогенного и гуморального механизмов или их сочетания.
Нейрогенный механизм. Различают нейротоническую и нейропаралитическую разновидности нейрогенного механизма развития артериальной гиперемии. Нейротонический механизм характеризуется преобладанием эффектов парасимпатических вазодилататорных влияний на сосудистую стенку (за счет ацетилхолина) по сравнению с симпатическими влияниями (примером является покраснение лица и шеи при патологических процессах во внутренних органах — яичниках, сердце; классическим примером нейротонической гиперемии у человека считается краска стыда или гнева на щеках). Нейропаралитический механизм заключается в снижении или отсутствии симпатических влияний на стенки артерий и артериол (например, при повреждении симпатических
нервов, идущих к коже верхних конечностей, ушей, отмечается их покраснение; классическим примером нейропаралитической гиперемии у человека считается так называемый морозный румянец на щеках). Проявлением нейропаралитического действия электрического тока считаются так называемые «знаки молнии» (зоны артериальной гиперемии по ходу прохождения тока при поражении молнией).
Гуморальный механизм. Он обусловлен действием на артерии и артериолы вазодилататоров, которые местно увеличиваются и оказывают сосудорасширяющий эффект. Расширение сосудов вызывают гистамин, брадикинин, молочная кислота, избыток углекислоты, оксида азота, аденозина, гипоксия, ацидоз тканевой среды, некоторые простагландины и др.
9.1.2. Виды артериальной гиперемии
Различают физиологическую и патологическую артериальную гиперемию.
К физиологической артериальной гиперемии относят рабочую (функциональную) и реактивную (постишемическую) гиперемию. Рабочая гиперемия обусловлена метаболическими потребностями органа или ткани в связи с увеличением их функционирования. Например, гиперемия в сокращающейся мышце при физической работе, гиперемия поджелудочной железы и кишечной стенки в момент пищеварения, гиперемия секретирующей эндокринной железы, гиперемия слюнных желез. Увеличение сократительной активности миокарда ведет к росту коронарного кровотока, активация головного мозга сопровождается усилением его кровоснабжения. Реактивная (постишемическая) гиперемия наблюдается после временного прекращения кровотока (временной ишемии) и носит защитно-приспособительный характер.
Патологическая артериальная гиперемия развивается в зоне хронического воспаления, в месте длительного действия солнечного тепла, при поражении симпатической нервной системы (при некоторых инфекционных заболеваниях). Патологическая артериальная гиперемия головного мозга отмечается при гипертоническом кризе.
14 Вопрос. Артериальная гиперемия. Характеристика, виды, причины, механизмы развития, проявления, последствия.
Артериальная гиперемия — увеличение кровенаполнения органа или ткани вследствие увеличения притока крови по расширенным артериям и артериолам.
Причины и механизм артериальной гиперемии.
К артериальной гиперемии может привести усиленное действие обычных физиологических раздражителей (солнечных лучей, тепла и др.), а также действие болезнетворных факторов (биологических, механических, физических). Расширение просвета приводящих артерий и артериол достигается за счет реализации нейрогенного и гуморального механизмов или их сочетания.
Нейрогенный механизм. Различают нейротоническую и нейропаралитическую разновидности нейрогенного механизма развития артериальной гиперемии. Нейротонический механизм характеризуется преобладанием эффектов парасимпатических вазодилататорных влияний на сосудистую стенку (за счет ацетилхолина) по сравнению с симпатическими влияниями (примером является покраснение лица и шеи при патологических процессах во внутренних органах — яичниках, сердце; классическим примером нейротонической гиперемии у человека считается краска стыда или гнева на щеках). Нейропаралитический механизм заключается в снижении или отсутствии симпатических влияний на стенки артерий и артериол (например, при повреждении симпатических
нервов, идущих к коже верхних конечностей, ушей, отмечается их покраснение; классическим примером нейропаралитической гиперемии у человека считается так называемый морозный румянец на щеках). Проявлением нейропаралитического действия электрического тока считаются так называемые «знаки молнии» (зоны артериальной гиперемии по ходу прохождения тока при поражении молнией).
Гуморальный механизм. Он обусловлен действием на артерии и артериолы вазодилататоров, которые местно увеличиваются и оказывают сосудорасширяющий эффект. Расширение сосудов вызывают гистамин, брадикинин, молочная кислота, избыток углекислоты, оксида азота, аденозина, гипоксия, ацидоз тканевой среды, некоторые простагландины и др.
Виды артериальной гиперемии.
Различают физиологическую и патологическую артериальную гиперемию.
К физиологической артериальной гиперемии относят рабочую (функциональную) и реактивную (постишемическую)гиперемию. Рабочая гиперемия обусловлена метаболическими потребностями органа или ткани в связи с увеличением их функционирования. Например, гиперемия в сокращающейся мышце при физической работе, гиперемия поджелудочной железы и кишечной стенки в момент пищеварения, гиперемия секретирующей эндокринной железы, гиперемия слюнных желез. Увеличение сократительной активности миокарда ведет к росту коронарного кровотока, активация головного мозга сопровождается усилением его кровоснабжения. Реактивная (постишемическая) гиперемия наблюдается после временного прекращения кровотока (временной ишемии) и носит защитно-приспособительный характер.
Патологическая артериальная гиперемия развивается в зоне хронического воспаления, в месте длительного действия солнечного тепла, при поражении симпатической нервной системы (при некоторых инфекционных заболеваниях). Патологическая артериальная гиперемия головного мозга отмечается при гипертоническом кризе.
Микроциркуляция при артериальной гиперемии
Изменения микроциркуляции при артериальной гиперемии возникают в результате расширения приводящих артерий и артериол. Вследствие увеличения артериовенозной разности давлений в микрососудах скорость кровотока в капиллярах возрастает, повышается внутрикапиллярное давление, увеличивается количество функционирующих капилляров.
Объем микроциркуляторного русла при артериальной гиперемии возрастает главным образом за счет увеличения количества функционирующих капилляров. Например, число капилляров в работающих скелетных мышцах в несколько раз выше, чем в неработающих. При этом функционирующие капилляры расширяются незначительно и главным образом вблизи артериол.
Когда закрытые капилляры раскрываются, они превращаются сначала в плазматические (капилляры, имеющие нормальный просвет, но содержащие лишь плазму крови), а затем в них начинает циркулировать цельная кровь — плазма и форменные элементы. Раскрытию капилляров при артериальной гиперемии способствуют повышение внутрикапиллярного давления и изменение
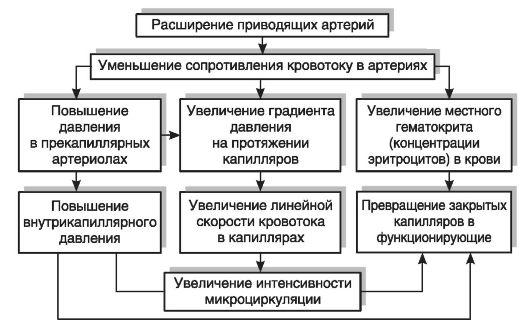
Рис. 9-1. Изменения микроциркуляции при артериальной гиперемии (по Г.И. Мчедлишвили)
механических свойств соединительной ткани, окружающей стенки капилляров. Заполнение же плазматических капилляров цельной кровью обусловлено перераспределением эритроцитов в кровеносной системе: через расширенные артерии в капиллярную сеть поступает повышенный объем крови с относительно высоким содержанием эритроцитов (высокий гематокрит). Заполнению плазматических капилляров эритроцитами способствует повышение скорости кровотока.
Вследствие увеличения количества функционирующих капилляров растет площадь стенок капилляров для транскапиллярного обмена веществ. Одновременно увеличивается поперечное сечение микроциркуляторного русла. Вместе с возрастанием линейной скорости это ведет к значительному повышению объемной скорости кровотока. Увеличение объема капиллярного русла при артериальной гиперемии приводит к повышению кровенаполнения органа (отсюда возник термин «гиперемия», т.е. полнокровие).
Повышение давления в капиллярах может быть весьма значительным. Оно ведет к усилению фильтрации жидкости в тканевые щели, вследствие чего количество тканевой жидкости увеличивается. При этом лимфоотток из ткани значительно усиливается. Если стенки микрососудов изменены, то могут происходить кровоизлияния.
Симптомы артериальной гиперемии
Внешние признаки артериальной гиперемии определяются главным образом увеличением кровенаполнения органа и интенсивности кровотока в нем. Цвет органа при артериальной гиперемии становится ало-красным вследствие того, что поверхностно расположенные сосуды в коже и слизистых оболочках заполняются кровью с высоким содержанием эритроцитов и повышенным количеством оксигемоглобина, поскольку в результате ускорения кровотока в капиллярах при артериальной гиперемии кислород используется тканями только частично, т.е. имеет место артериализация венозной крови.
Температура поверхностно расположенных тканей или органов повышается вследствие усиления кровотока в них, так как баланс приноса и отдачи тепла смещается в положительную сторону. В дальнейшем само по себе повышение температуры может вызвать
усиление окислительных процессов и способствовать еще большему повышению температуры.
Тургор (напряжение) тканей возрастает, так как микрососуды расширяются, переполняются кровью, количество функционирующих капилляров возрастает.