Локализация инфаркта миокарда
- Подробности Опубликовано: 28.04.2016 , Автор: Max Romanchenko
Из предыдущих разделов вы помните, что ЭКГ-отведения дают информацию о разных стенках сердца. Некоторые отведения показывают приблизительно одинаковую область и мы используем это для проверки одного отведения другим: подробнее про соответствие отведений стенкам сердца.
Для определения локализации инфаркта нужно:
- Найти все отведения, где есть типичные для данного инфаркта изменения: зубец Q/элевация ST/негативизация Т для STEMI и депрессия ST/негативизация Т для NSTEMI.
- В случае STEMI — найти отведения с реципроктными изменениями и проверить их соответствие основным изменениям.
- Определить локализацию инфаркта по отведениям с основными изменениями.
Локализация и соответствующее название инфаркта
| Название инфаркта |
Основные изменения |
Реципроктные изменения при STEMI |
Ответственная артерия |
| Перегородочный | V1-V2 | LAD | |
| Передний (передне-верхушечный) | V3-V4 | LAD | |
| Передне-распространенный | I, aVL, V1-V6 | III, aVF | LAD |
| Боковой стенки | I, aVL, V5-V6 | III, aVF | D1 LAD или RCX |
|
Нижней стенки |
II, III, aVF | I, aVL, V4-V6 |
RCA (80%) или RCX (20%) |
| Нижне-боковой | II, III, aVF, I, aVL, V5-V6 | RCX | |
| Высокий боковой | I, aVL | III, aVF | RCX или D1 LAD |
|
Задней стенки |
V7, V8, V9 |
Депрессия ST в V1-V2 Высокий R в V1-V2 Высокий Т в V1-V2 |
RCA или RCX |
| Правого желудочка | V3R, V4R | RCA |
Литература:
Основная локализация инфаркта миокарда по экг
Инфаркт миокарда обладает различной степенью тяжести. Может проходить с болями или вовсе не иметь никаких симптомов.
Во множестве случаев локализация инфаркта миокарда может быть обнаружена только при помощи электрокардиографа.
Причины возникновения заболевания

Инфаркт миокарда или по – другому некроз связан с гибелью мышечных волокон. Он возникает после закупоривания коронарных артерий или после длительного их спазма. Так же имеет связь со стеонизирующим коронаросклерозом.
Участок, пораженный болезнью способен пробить небольшое окошко внутри сердца. У трансмурального инфаркта отверстие проходит на всю длину. При этом на субэпикардиальный участок имеет воздействие внутриполостного потенциала сердца.
В большинстве случаев специалисты отмечают, что поражению подвержены артерии, которые питают левый желудочек сердца. Поэтому инфаркт миокарда возникает только с левой стороны.
Около 1% заболевание может поразить правую сторону.
Интересно, что статистика выявила, что большинство людей умирают мгновенной смертью, другие 30% погибают в больничных стенах.
Выживает лишь от 15 до 20% больных людей.
Существует несколько разновидностей заболевания:
- развивающийся инфаркт с нарушением волокон сердечной мышцы, происходит формирование повреждений;
- у острого инфаркта миокарда, выражено возникновение некроза, который образует большой участок с отмершими клетками, так же наблюдается ишемия сердца;
- подострый инфаркт – характерен стабилизацией состояния у больного человека;
- хронический инфаркт – обусловлен рубцеванием зоны некроза.
В каждый такой момент структура физических клеточных оболочек, а так же и их химический состав имеют большое различие. Поэтому электрические импульсы так сильно отличаются друг от друга. Только при помощи расшифровки электрокардиограммы можно точно определить наступившую стадию инфаркта, а так же его размеры.
Что такое электрокардиограф и методы диагностики

Экг прибор является аппаратом, с помощью которого можно зарегистрировать электрические импульсы. Организм человека выпускает токи с очень маленьким напряжением, поэтому в устройстве оборудован электроусилителем и гальванометром, который и измеряет показатели больного.
Данные, полученные электрокардиографов, поступают на автоматическое записывающее устройство. Под воздействием токов, полученных от сердечной мышцы, аппарат выстраивает электрокардиограмму. При помощи ее специалист сможет поставить точный диагноз и начнет необходимое лечение.
Особенная ткань в сердечной мышцы способствует правильной ритмичной работе в сердце человека. Она похожа на иннервированные перерожденные мышечные волокна. С помощью нее в главный двигатель организма поступает сигнал о сокращении и расслаблении сердца.
Клеточная основа у здоровой сердечной мышцы принимают проходящие импульсы от токопроводящей системы, сердце сокращается, и аппарат начинает фиксировать слабые токи организма.
Электрокардиограф способен воспринимать импульсы, которые проходят через сердечную мышцу. Специалисты утверждают, что здоровые ткани имеют известную электропроводимость. А поврежденные волокна главного мотора человеческого организма или уже погибшие клетки, обладают совершенно другим импульсным потоком.
Диагностика острого инфаркта и другие стадии болезни проводят с помощью устройства экг, где на электрокардиограмме высвечиваются зоны, данные о которых поступает в искаженном формате или имеют неточности. Такие участки несут данные о развитии заболевания.
Инфаркт миокарда основная локализация, которой была разработана на измерении данных отдельных зон сердца, способна охарактеризовать влияние не только на состояние волокон мышцы сердца, но и на электролитический обмен во всем организме человека.
Он способен изменить свое состояние из-за разновидностей гастрита или холецистита. Не редко специалисты замечают, что результаты электрокардиографа могут иметь неправильный диагноз о наступление инфаркта миокарда.
При помощи зубцов можно охарактеризовать возникшие необратимые процессы в сердечной мышцы. Q — отвечает за возбуждение межжелудочковой перегородки, R — показывает возбуждение верха сердца, S — характерен для возбужденных стенок желудка, T — отвечает за реполяризацию, то есть за восстановление желудочка, ST — это интервал времени, который необходим для восстановления.
Электроды аппарата устанавливают на разные участка тела больного человека. Самые главные шесть датчиков установлены на груди больного пациента.
Сердечный инфаркт, который имеет стадию развития, на электрокардиограмме проявляется первыми признаками: над зоной R происходит от увеличения до изменения рубца, S – является патологическим рубцом, T отвечает за изменение направленности рубца в сердце.
После того как возникнет участок с отмершими клетками мышцы, произойдет освобождение ионов калия, а именно главного электролита. Проводимость в такой зоне резко поменяется, что и увидит специалист на электрокардиограмме больного человека.
Показатели электрокардиографа и подготовка к экг

Локализация наступившего инфаркта миокарда по устройству экг, обследование которое следует провести в течении 3-7 дней. В этот отрезок времени происходит образование участков с отмершими клетками, возникает зона ишемической болезни и происходят необратимые повреждения.
Во время возникновения острой стадии при длительности времени от 3 до 7 суток, существует отклонения в направленности зубцов, что характерно при гипертрофированных стенках желудочка. Из-за этого электрический ток имеет направление вверх и в сторону перегородки между желудочками.
Во время образования участков с некрозным образованием с 7 по 10 сутки, специалисты назначают лечение для положительной динамики состояния больного человека, А так же прописывают лекарства, необходимые для снятия болевого синдрома.
Для самой последней стадии характерна медленная положительная динамика восстановления электрокардиограммы. Но над рубцом сохраняются признаки отсутствия зубцов S и изменение направления T – показателя в другую сторону.
Данная диагностика возникает, после того как ткань соединения у рубца не может больше возбуждаться и регенерировать новые клетки. Поэтому в такой зоне токи отсутствуют.
Для того чтобы локализовать участок с повреждениями на сердце можно, зная только где располагаются зоны органа необходимые отведениям аппарата. С помощью диагностирования можно собрать необходимое количество информации обо всех зонах главного двигателя организма человека. Такой способ локализации будет очень точным и правильным.
Экг диагностика вовремя инфаркта миокарда рекомендуется, проводят не меньше, чем с трех отведений. Это поможет быть уверенным в поставленном диагнозе.
Чтобы подготовиться к проведению экг необходимо за 2 дня до исследования отказаться от любых спиртных напитков, не курить сигареты, прекратить прием лекарственных средств, не заниматься физическими нагрузками, постараться не употреблять кофейные напитки.
Если не соблюдать эти правила, то итог обследования может быть с проявлением тахикардии. Не исключено, что может возникнуть ошибка в диагностировании или аппарат покажет более тяжелое заболевание сердца.
Когда врач получить результат электрокардиографа, он обязательно отследит: ритм сердца у больного человека, проводимость, электрическую ось, зубцы и сегменты, комплексы QRS.
Распознавание очага

Найти и выявить очаг поражения можно, как и локализации инфаркта миокарда на аппарате экг. Электродные насадки отправляют в сердце токи по разным сторонам, после чего они пересекаются в центре. Для того правильно изучить пораженную часть очага, необходимо расположить отведения крайне близко с некрозом сердца.
Вокруг умирающих клеток тканей находиться зона повреждений, а вокруг нее расположен участок ишемии.
Истинный размер очага можно определить только момент заживления.
Гибели клеток тканей могут быть подвержены различные участки. Не во всех случаях некроз проходит через всю толщу стенок. Чаще всего он имеет направление к внутренней или внешней стороне. Так же может располагаться по центру.
Специалисты способны определить несколько видов участков с некрозом: интрамуральный, трансмуральный, субэнкардиальный, субэпикардиальный.
Инрамуральный очаг связан с отмираем клеток тканей находящихся во внутренней стенки желудочка, при это он не соприкасается внутренней и наружной оболочкой. Такой инфаркт миокарда в очень редких случаях бывает обширным.
Субэнкардиальный участок связан с локализацией погибших клеток тканей на внутренней стороне сердечной мышцы. Так же имеет другое название — нетрансмуральный инфаркт.
Субэпикардиальный очаг и нетрансмуральный инфаркт очень сильно отличаются. Очаг имеет предрасположенность располагаться снаружи. Он способен соприкасаться с наружной оболочкой сердца.
Трансмуральная зона зависит от повреждения стенки сердца по всей ее толщине. Такое заболевание считается одним из самых тяжелых. У трансмурального инфаркта имеется 4 вида болезни.
Первая стадия является острейшей, и длиться она от одной минуты до нескольких часов. Следующая острый момент имеет продолжительность от одного часа до двух недель. При неострой стадии, болезнь протекает от двух недель до двух месяцев. Момент рубцевания наступает после двух месяцев болезни.
Трансмуральный инфаркт можно определить при помощи электрокардиографического исследования, где к зубцу ST поднимается линия T, которая располагается в отрицательном положении.
В некоторых случаях может встречаться и нижний инфаркт миокарда. Это связано с поражением заднего участка желудочка, который очень тяжело диагностировать с помощью электрокардиографа.
Задний участок сердца делится на диафрагмальный и базальный отдел. Диафрагмальная зона, находиться вместе примыкания задней стенки к диафрагме человека. Ишемия на таком участке способна вызывать заднедиафрагмальный инфаркт миокарда. В базальном отделе верхние стены прилегают к сердечной мышце.
Расположение, таким образом, ишемии вызывает заднебазальный инфаркт.
Заболевание нижнего отдела связано с возникновением закупоривания с правой стороны коронарной артерии.
Осложнение переходит на участки межжелудочковой перегородки и задней стенки сердца.
Постановка диагноза, блокировка пучка Гиса и острейшая стадия

Наиболее тяжелой трудностью для диагностирования при помощи экг возникает при сопутствующей блокаде левой ножки пучка Гуса. В такие моменты импульс может возбуждать желудочек, расположенный с левой стороны, которая способна продвигаться разнообразными путями, но не через системные участки желудочков.
Диагностирование с помощью электрокардиографа прямые и косвенные признаки инфаркта не получиться.
Комплекс медицинских исследований способен выделить момент наступления острейшей стадии инфаркта миокарда. Промежуток для данного заболевания колеблется от 1-3 минут и до 1- 3 часов. При помощи экг можно зарегистрировать в этот момент развитие болезни.
У специалистов нет одинаковых мнений по поводу электрокардиографических критериев. Но специалисты утверждают, что в первую очередь болезнь поражает субэнкардиальные слои сердечной мышцы.
Самым первым звоночком при острейшей стадии инфаркта миокарда служит субэнкардиальная зона ишемической болезни или рост субэнкардиального некроза.
Так же специалисты могут поставить дифференциальный диагноз. Отклонения в электрокардиограмме могут проходить вместе с вазоспастической стенокардией Принцметала.
Диагностическая часть данного заболевания служит имеет основные моменты, которые могут в короткие сроки нормализоваться на экг – графике после купирования сердечного приступа. Такая нормализация состояния у больного человека происходит в течение нескольких минут, реже это может затратить от нескольких часов.
Если для пациента, отсутствуют какие – либо противопоказания, то специалисты рекомендуют проведение системной терапии против возникновения тромбов в сердце. Так же еще назначают экстренную транслюминальную баллонную ангиопластику.
Стадии некроза на электрокардиограмме

Между здоровыми и отмершими клетками тканей на графике электрокардиографа отделяют промежуточные стадии: ишемию и повреждения.
Ишемическая болезнь – это участок с отклонениями, у которого отмечено, что микроскопические отклонения в главном двигатели организма еще не выявлено, а его работа уже частично нарушена. В этот момент на мембранных участках нервных окончаний и в мышечных клетках, следуя друг за другом, возникает две противоположные функции, а именно деполяризация и реполяризация.
Для деполяризации характерна возбуждающая функция. Для этого необходимо раскрыть ионные отделы на участках с мембранными клетками, по которым из-за разности в составах вне и снаружи клеток, смогут двигаться ионы. В отличие от возбуждающей функции реполяризация — это очень энергоемкий процесс.
Для него необходима энергия в формате АТФ. Чтобы синтезировать АТФ, ему необходим кислород. В момент ишемической болезни начинают появляться изменения в функции реполяризации.
Ишемия сердечной мышцы – это обратимое заболевание после продолжительного времени. Обмен веществ способен восстановиться до нормального уровня или будет иметь отрицательную тенденцию, и превращаться в стадию повреждения.
Поражение связано с очень глубокими зонами инфаркта. Только специалисты под микроскопом могут выявить рост числа вакуолей, набухание или дистрофию мышечных волокон, отклонения в структурных зонах мембран, закисление среды и так далее.
В этот момент страдают функции деполяризации и реполяризации. Такое заболевание не может существовать продолжительное время. И поэтому оно способно переходить в стадию ишемической болезни или некроза тканей.
Некрозное состояние связано с гибелью миокарда.
После чего он не может больше деполяризоваться и поэтому отмершие клетки тканей не могут больше формировать зубец R. Только по этой самой причине у трансмурального инфаркта отведения зубца R вообще не существует. Зато формируется желудочный комплекс QRS.
Как отличить инфаркт миокарда от любого другого заболевания

Чтобы правильно локализовать инфаркт, необходимо знать точное расположение тромба, намного реже встречается — коронарный спазм, в левой или правой коронарной артерии.
Левая коронарная артерия делиться на переднюю межжелудочковую артерию, которая способна снабдить кровью переднюю зону межжелудочковой перегородки. А так же вверх и небольшой участок нижнедиафрагмальнной стенки.
А огибающая артерия способна доставить кровь в передневерхние, боковые и заднебазальные участки сердечной мышцы.
Правая коронарная артерия доставляет кровь в правый желудочек, в заднюю часть перегородки, в нижнедиафрагмальную часть стенки левого желудочка и затрагивает участки заднебазального отдела.
Для того чтобы не спутать заболевание связанное с человеческим сердцем, разработали главные экг признаки.
Первым признаком считается отличительная динамика на графике электрокардиограммы. Если экг после небольшого промежутка времени способно обнаружить сопутствующие для инфаркта отклонения в формах, размерах и расположениях зубцов и их сегментов, специалист может с уверенностью диагностировать инфаркт миокарда.
В больницах пациентам каждый день проводят экг обследования.
Это позволяет оценивать динамику заболевания, которая наиболее выражено на периферийной зоне поражения.
Врачи наносят разметки на груди больного человека, чтобы последующим ставить электроды на одни и те же места, что позволит добиваться идентичных результатов медицинского обследования.
Врачи советуют держать у себя дома запасной аппарат экг. Что поможет в момент приезда специалиста сравнить старые и новые показания электрокардиограммы.
Если больной человек хоть раз в жизни имел инфаркт миокарда, то ему необходимо перед выпиской из больницы пройти контрольное исследование на аппарате экг, а полученный результат хранить у себя и дома и брать в дорогу на дальние поездки.
Второй признак считается наличием реципрокности. Такие изменения связанны с зеркальными отклонениями в электрокардиограмме на противоположной стене с левой стороны желудочка.
При снятии результатов специалист учитывает движение электрода у аппарата. Центр сердца считает нулем, поэтому одна стена сердечной мышцы лежит на положительной стороне, а другая имеет отрицательное значение.
Сложности диагностирования методом экг

Специалисты считают, что такой способ медицинского обследования давно устарел. В медицине появились новые и современные способы и технологии изучения сердца человека. С помощью таких аппаратов можно легко и без труда проводить необходимые исследования, что поможет диагностировать заболевание в очень короткие сроки.
Одним из самых сложных вопросов в диагностирование является точная расшифровка результатов электрокардиограммы. Не смотря на то, что существует общепринятые графики и их обозначения, каждый врач может прочитать результат по — своему.
Из-за этого поставленный диагноз может быть неправильным, так как будут не учтены индивидуальные особенности организма человека.
Так же не всегда есть возможность точно определить место очага. Если человек страдает большой массой тела, то расположение сердца немного изменено. Так же во время возникновений нарушений электролитного процесса у человека или болезней желудочно — кишечного тракта и желчного пузыря во время медицинских исследований может выдать неверный результат.
При наличии рубцов или возникновении аневризмы новообразованные изменения в клетках тканей могут сделать его едва заметным.
Бывают случаи, когда после первого исследования поставить диагноз невозможно. Поэтому специалистам приходиться назначать второе обследование. К сожалению, такое ожидание для больного человека может закончиться плачевным исходом.
Принципы лечения

Самая первая помощь при инфаркте миокарда должна быть произведена в самые короткие сроки с момента его наступления. Любое промедление может привести к серьезным последствиям: к гибели больного человека и изменений со стороны гемодинамики.
Самая главная тромболитическая терапия имеет большое значение для пациента. При помощи нее специалисты производят растворение тромба в коронарных и более мелких артериях с полным восстановлением кровеносного потока.
Благодаря такому лечению можно снизить участок некроза и понизить уровень смертности среди больных людей.
Важно, чтобы тромболитическая терапия была начата впервые 6 часов с момента возникновения инфаркта миокарда. Это поможет повысить уровень благоприятного исхода за счет восстановления коронарного потока крови.
Если у пациента возникает аритмия, то врач назначает антиаритмические препараты, которые способны ограничить участок некроза, а так же снизить нагрузки на сердечную мышцу.
 Загрузка…
Загрузка…ЭКГ при инфаркте миокарда: диагностика, локализация
Принцип работы аппарата ЭКГ
Электрокардиограмма считается наиболее доступным способом диагностики заболеваний сердца. Компактный прибор присутствует практически в каждой клинике и санитарном пункте, а его габариты позволяют перевозить ЭКГ на экстренные вызовы. Методика простая и удобная, поэтому используется на первой стадии обследования. Она помогает принять врачам правильное решение на основании точных данных.
Инфарктом миокарда называется острое состояние, при котором ухудшается приток крови к мышцам. Заболевание возникает при закупорке сосуда кровяным тромбом или атеросклеротической бляшкой. Остановка кровотока приводит к недостатку кислорода в тканях, провоцирует отмирание клеток на стенке клапана или перегородке. С помощью ЭКГ кардиолог отслеживает работоспособность разных отделов, получает информацию о наличии очагов возбуждения.
Кардиограмма при инфаркте снимается на основании электрических импульсов, которые передает сердечная мышца. В комплектацию аппарата входят:
- прибор для улавливания напряжения;
- система усиления электрических импульсов;
- записывающее устройство.
Датчики-электроды фиксируются на проксимальных удаленных участках (запястье, лодыжка больного) и грудной клетке в определенных точках.
Локализация очагов ишемии на ЭКГ
ЭКГ диагностика позволяет определить локализацию очага ишемии. Например, он может проявляться в стенках левого желудочка, на передних стенках, перегородках или боковых стенках.
Реже всего он встречается в правом желудочке, поэтому для его определения специалисты используют грудные отведения в диагностике.
Локализация инфаркта по ЭКГ:
- Передний — поражается артерия LAP. Индикаторы: V1-V4. Отведения: II, III, aVF.
- Задний — поражается артерия RCA. Индикаторы: II, III, aVF. Отведения: I, aVF.
- Боковой — поражается артерия Circunflex. Индикаторы: I, aVL, V5. Отведения: VI.
- Базальный — поражается артерия RCA. Индикаторы: отсутствуют. Отведения V1,V2.
- Перегородочный — поражается артерия Septal performan. Индикаторы: V1,V2, QS. Отведения: отсутствуют.

Инфаркт миокарда, или острая ишемия сердечной мышцы, ежегодно уносит миллионов жизней. Ишемия возникает из-за недостаточной доставки крови в сердце.
Отсутствие кровообращения в одном из отделов сердца больше 15 минут приводит к отмиранию этого участка.
В результате наступает некроз (отмирание) клеток сердца. Разрывы в кровеносных сосудах провоцируются тромбами — твердыми сгустками крови, которые забивают капилляр, вены и артерии.
Под сильным давлением поступающей крови происходит разрыв сосуда. Статистика отмечает, что больше половины людей погибает мгновенно, остальные 30% умирают в больницах. Выживает около 15-20% пострадавших.
Может ли ЭКГ не показать инфаркт
Несмотря на эффективность, не всегда удается определить инфаркт на ЭКГ. В некоторых ситуациях данные могут быть ошибочными, а признаки острого приступа – отсутствовать. Это возникает, если перекрытый тромбом участок находится на задней стенке желудочка или возле аортального клапана. Он не попадает в «поле зрения» электродов, дает искаженный или слабый сигнал.
Если пациент жалуется на боль и не удается определить инфаркт миокарда на ЭКГ, врачи предлагают дополнительного обследование. Электроды располагают особым способом:
- по Слопаку;
- по Небу;
- по Клетену.
Важно!Для уточнения рекомендуется пройти ультразвуковое исследование и сканирование кардиовизором, который показывает функциональность мышц сердца.
Ошибки при снятии кардиограммы встречаются крайне редко. При малейшем подозрении на инфаркт больного доставляют в стационар, чтобы подтвердить диагноз другими методами и начать лечение.
Инфаркт и норма: графическая разница
Самописец аппарата ЭКГ преобразует электрические импульсы в точные графики и перекладывает их на бумажную ленту. Они представляют собой острые пики-зубцы, которые сменяются ровными или прерывистыми интервалами. Для расшифровки используются специальные показатели:
- PQ – интервал указывает на проводимость сигнала от предсердия к желудочку;
- Р – заостренный зубец указывает на частоту и полноту сердечных сокращений;
- QRST – важнейший показатель слаженной работы всех отделов органа, указывающий на стадию и вид патологии;
- ST – на ленте выглядит как линия, меняющая положение в зависимости от состояния мышцы миокарда.

При диагностике определить инфаркт помогает знание нормы и отклонений каждого из показателей. Опытный кардиолог может с высокой точностью обнаружить стадию и состояние тканей.
Если сделать ЭКГ здоровому человеку, на ленте будет заметна ритмичность и равномерность зубцов: они «смотрят» вверх, промежутки между ними одинаковые. В спокойном положении сердце работает без резких скачков. Отклонения могут наблюдаться у женщин во время беременности, у подростка в период гормонального всплеска.
ЭКГ при инфаркте миокарда отличается неравномерными пиками, которые по-разному поднимаются или опускаются над контрольной осью. При описании врач отмечает дискордантность одинаковых зубцов: они расположены хаотично, заметны всплески ниже уровня изолинии. Его интересует реципрокность – зеркальное отражение, как один желудочек работает относительно второго.
Результативность ЭКГ
Кардиограмма при инфаркте является «золотым стандартом» диагностики. Наибольшая информативность возникает в первые часы после развития патологического очага. Именно в это время в ходе записи особо остро проявляются признаки инфаркта миокарда на ЭКГ в результате прекращения насыщения кровью сердечных тканей.
Пленка, на которую записан результат обследования уже развитой патологии, отражает начальное нарушение кровотока, если, конечно, он не сформировался в период процедуры. Это проявляется измененным сегментом ST в соотношении к линиям различных отведений, что имеет связь с необходимостью для типичного проявления:
- нарушенного сопровождения по сердечной ткани, которое формируется после полнейшего омертвления клеток или их некроза;
- измененного электролитного состава. После инфаркта наблюдается обширное выделение калия.
На оба процесса требуется определенное количество времени. Исходя из чего, инфаркт на ЭКГ проявляется обычно через 2–3 часа после начала инфарктного поражения. Изменения имеют связь со следующими процессами, протекающими в пораженной зоне, в результате чего происходит ее разделение: омертвления миокарда (его некроз), повреждения ткани, которые далее могут перейти в некроз, недостаточное поступление крови, которое при своевременной терапии может закончиться полным восстановлением.
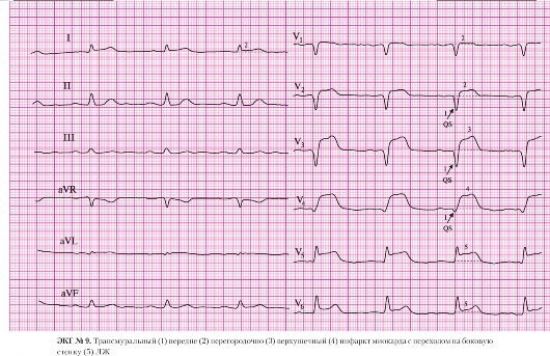
Фото инфаркта миокарда
https://www.youtube.com/watch?v=BlMr1WTbyZ4
Признаки инфаркта на ЭКГ над областью сформированной патологической зоны выглядят следующим образом: отсутствие зубца R или значительное его уменьшение высоты, наличие глубокого патологического зубца Q, поднятие над изолинией сегмента S-T, наличие отрицательного зубца Т. В противоположной от инфарктной зоны стороне определяется наличие сегмента S-T, который расположен ниже уровня изолинии.

Важно учитывать, что исходя из размера нарушенного кровотока, его местонахождения относительно оболочки сердечной мышцы, диагностика может регистрировать лишь некоторые из указанных нарушений.
В результате обнаруженные на ЭКГ признаки дают возможность:
- установить наличие инфаркта;
- обнаружить местонахождение области сердца, где произошел инфаркт;
- определить насколько давно возникло инфарктное состояние;
- определиться с дальнейшей тактикой лечения;
- спрогнозировать возможность дальнейших осложнений, риск развития летального исхода.
Чтобы обнаружить наличие изменений необходимо установить 12 электродов. Если имеется хоть малейшее предположение на инфарктное состояние, то меньшее количество электродов использовать запрещено. Исходя из нахождения патологического очага, по-разному происходит запись кардиограммы.
Бывает разная локализация патологического очага:
- передний инфаркт характеризует отхождение от правой руки глубокого зубца Q, правой ноги – сегмента S-Т, переходящего в отрицательный зубец Т. Датчики, исходящие от области груди, фиксируют отсутствие зубца R, от правой руки- смещение сегмента S-Т;
- боковой инфаркт представлен изменениями, исходящими от левой руки, правой ноги в виде расширенного зубца Q, повышения сегмента S-Т;
- Q инфаркт характеризуется изменениями, исходящими от грудных электродов в виде значительного возвышения сегмента S-Т, положительного Т;
- задний показывает измененное состояние, исходящие от правой ноги в виде широкого зубца Q, положительного зубца Т, который отмечается деформацией;
- инфаркт межжелудочковой перегородки представлен изменениями от левой руки, грудной области. При этом смещается нижний сегмент S-Т, определяется положительный зубец Т, углубляется Q;
- инфаркт правого желудочка на ЭКГ определяется довольно сложно в результате общего источника кровотока. Его обнаружение нуждается в наложении дополнительных электродов.
В основе методики ЭКГ при инфаркте миокарда – способность прибора улавливать электрические импульсы. Для этого одновременно устанавливается 12 электродов, каждый из которых подает данные на ленту аппарата. При остром приступе в ткани сердца перестают поступать кровь и полезные вещества, нарушается баланс калия и магния. После отмирания участка меняется проводимость сигнала, которые отражаются электрокардиографом.

Если симптомы указывают на острый приступ, на кардиограмме фиксируются изменения и отклонения. Через несколько часов ее снимают повторно, чтобы отследить ухудшение или улучшение состояния. Первичная расшифровка проводится врачом скорой помощи, более полная оценка показателей – кардиологом.
Если рассматривать фото кардиограмм, ЭКГ признаки инфаркта миокарда выглядят следующим образом:
- Зубец Т становится отрицательным.
- Показатель Q опускается на нижнюю отметку.
- Линия ST, наоборот, приподнимается над контрольной осью.
На бумажной кардиограмме видны неровные и прерывистые участки. Это позволяет понять, какой желудочек или сосуд пострадал. Врачи определяют примерное время от начала приступа, подбирают методы лечения.
После острого периода инфаркта миокарда участок, перекрытый тромбом, отмирает и покрывается соединительной тканью. Эластичные мышцы превращаются в жесткий рубец. Он мешает нормальному сокращению предсердий, ухудшает наполнение желудочков кровью. Это провоцирует ноющие боли во время активности, чувство усталости и одышку. Последствия зависят от степени поражения:
- при обширном инфаркте значительно повышается риск летального исхода;
- при отмирании участка на миокарде или одном желудочке возможно полное восстановление с минимальными осложнениями;
- при мелких очагах человек переносит приступ «на ногах» практически без рубцевания (микроинфаркт).
Кардиограмма, сделанная в разные периоды, помогает оценить эффективность лечения и подобранных препаратов.
Как выглядит ЭКГ знают все, как ее расшифровать — единицы.
Зубцы на ЭКГ обозначаются латинскими буквами: P, Q, R, S, T, U:
- Р — поляризация предсердий;
- Q, R, S — поляризация желудочков;
- Т — реполяризация желудочков;
- U — функционирование дистальных участков желудочка.
Зубцы, тянущиеся кверху, специалисты называют «положительными», а вниз — «негативными». У здорового человека Q, S всегда имеют негативный результат, а R — положительный.
Чтобы расшифровать ЭКГ проведите анализ интервалов изменения между зубцами и их составляющими. Анализ позволяет установить ритм и частоту сердцебиений.
Чем выше зубец, тем активнее работает сердце. Чем ниже — тем медленнее.
ЭКГ признаки инфаркта диагностируют по Q, S, T, R. Если сложить их показатели вместе, то получится что-то наподобие небольшого горбика, отдаленно напоминающего прогнувшуюся спину кошки. Гипертрофия левого желудочка определяется по R и S, где R вытягивается, а S отклоняется влево.
Блокада правой ножки Гиса диагностируется по R и S, где R уменьшается, а S расширяется. В случае блокады правой ножки Гиса происходит расширение обоих зубцов — R и S.
Стадии инфаркта миокарда на ЭКГ
Развитие приступа и заболевания у каждого пациента протекает индивидуально, отличается интенсивностью боли, возможными проявлениями и осложнениями. Каждая ступень инфаркта миокарда на ленте самописца ЭКГ выделяется рядом признаков:
- Острая стадия ишемии (ОИМ). Длится в течение 15–30 минут, ее редко «ловят» на кардиограмме. Сердце испытывает недостаток крови и кислорода, поэтому зубец T достигает аномального пика. Иногда его фиксируют как предвестник приступа.
- Некротирующая стадия. Может развиваться 1–3 суток. Орган работает не в полную силу, поэтому линия из зубцов практически не имеет четких пиков. По длине показателя QRST на ЭКГ врач может распознать, настолько сильно поражен миокард и стенки.
- Подострая стадия или восстановление. Кардиограмма снимается для сравнения в динамике. Если пики становятся глубже, врач подозревает развитие воспалительного очага или вторичной инфекции в сумке перикарда или предсердии.
- Рубцевание. После инфаркта сердце ослабевает и не может работать с прежними показателями. Основное внимание кардиолог уделяет уровню показателя Q, который начинает возвращаться к нормальному размеру. Период продолжается до полугода.
Наиболее точные показатели снимаются в первые часы после приступа. Они дают максимум информации о месте локализации некроза, степени поражения тканей. Во время лечения первичная кардиограмма становится основой для сравнения в динамике.
Специалисты выделяют 4 стадии инфаркта миокарда по ЭКГ:
- Самая острая стадия. Период развития: от 3 часов до 3 суток. О формирующемся некрозе говорит уменьшающаяся длина зубца R. Чем меньше его длина, тем больше вероятность некроза части сердца.
О серьезных повреждениях сердца говорит подъем ST на 5 и более миллиметров. Показатели характеризуют ишемию сердца. Заканчивается смертью.
- Острая стадия. Период развития: 2 — 3 недели. Характеризуется расширением зоны некроза и увеличением с последующим расширением Q. Показатели зубца Т стремятся до отметки «отрицательных» показателей, то есть он постепенно уменьшается.
- Неострая стадия. Период развития: от 3 месяцев до полугода. Характеризуется удлиненным зубцом T. Чем острее стадия, тем он длиннее. На второй стадии заболевания его длина стабилизируется на несколько недель, затем «Т» стремится в обратную сторону, становясь положительным.
- Рубцовая стадия считается конечной стадией, в результате которой создается рубец. Его наличие определяется по рубцу Q. Рубец остается на своем месте до последнего удара сердца. Рубцы могут затягиваться или увеличиваться.
Активность рубца определяется по зубцу «Т». При увеличении в размерах рубца происходит его движение в положительную сторону, при уменьшении — в негативную сторону. Если же рубец не проявляет своей активности, то показатель «Т» постепенно сглаживается.
Основные виды инфаркта на ЭКГ

В зависимости от места поражения и показателей врач выделяет несколько видов патологии:
- Q-инфаркт. Тромб блокирует работу аорты, поэтому нарушение кровообращения затрагивает все отделы и желудочки.
- Не-Q-инфаркт. Отмирание и рубцевание тканей наблюдается в нижних отделах сердца.
- Передний инфаркт миокарда. Затрагивает 1–4 грудные отведения.
- Боковой. В процесс вовлекаются стенки и сумка на участке 4–6 ответвления.
- Задний не-Q-инфаркт. Наиболее сложный в диагностике вид. Очаг определяется по изменениям показателей R и ST.
На последний вид патологии может указывать усиленный сигнал, поступающий от правой лодыжки. При диагностике важно сравнить реципрокные изменения на ЭКГ, которые помогают сравнить данные с левого и правого желудочков.
Трансмуральный инфаркт ЭКГ
Стадию трансмурального инфаркта специалисты делят на 4 этапа:
- Острейшую стадию, которая длится от минуты до нескольких часов;
- Острую стадию, которая длится от часа до 2 недель;
- Неострую стадию, которая длится от 2 недель до 2 месяцев;
- Рубцовую стадию, которая наступает по истечении 2 месяцев.
Трансмуральный инфаркт относится к острой стадии. По ЭКГ его определить можно по подымающемуся зубцу «ST» к «Т», находящийся в отрицательном положении. На последней стадии его происходит формирование Q. Сегмент «ST» сохраняется на показателях приборов от 2 суток до 4 недель.
Если при повторном обследовании у больного продолжается подъем сегмента «ST», значит у него развивается аневризма левого желудочка.
При трансмуральном инфаркте обнаруживается зубец Q, «ST» движется в сторону изолинии, «Т» расширяется в отрицательной зоне.
Нижний инфаркт и его характеристика
Инфаркт задних областей желудочка сложно диагностировать с помощью ЭКГ. В медицинской практике около 50% случаев диагностика не показывает проблемы с задними областями желудочка.
Задняя стенка желудочка делится на такие части:
- Диафрагмальный отдел, где находятся задние стеночки, прилегающие к диафрагме. Ишемия в этой части вызывает нижний инфаркт (заднедиафрагмальный).
- Базальный отдел (верхние стеночки), прилегающие к сердцу. Ишемия сердца в этой части называется заднебазальным инфарктом.
Нижний инфаркт возникает в результате закупоривания правой коронарной артерии. Осложнения характеризуются поражением отделения межжелудочковой перегородки и задней стенки.
При нем показатели ЭКГ меняются:
- Третий зубец Q становится большим за третий R на 3 мм.
- Рубцовая стадия характеризуется уменьшением Q до половины R (VF).
- Диагностируется расширение третьего зубца Q до 2 мм.
- При заднем инфаркте второй зубец Q возвышается над первым Q (у здорового человека эти показатели обратные).
Наличие Q в одном из отведений — это еще не гарантия заднего инфаркта. Он может пропадать и появляется при интенсивном дыхании человека. Для диагностирования проводить ЭКГ нужно несколько раз.
Врач:
Шишкина Ольга
✓ Статья проверена доктором
Инструментальная диагностика
С помощью кардиограммы можно определить разные заболевания сердца и патологии, влияющие на его работу:
- последствия хронической анемии;
- порок;
- эндокардит;
- перикардит;
- панкреатит;
- обезвоживание при диете или булимии;
- дополнительная хорда в предсердии;
- геморрагический инсульт.
ЭКГ является одной из методик диагностики, которая обязательно дополняется анализами крови, эхокардиографией, УЗИ и МРТ. Только после комплексного обследования кардиолог ставит окончательный диагноз и начинает терапию.
Инфаркт миокарда – опасное состояние, угрожающее необратимыми изменениями в мышцах сердца. При оказании квалифицированной помощи в первые часы можно снизить риск осложнений. При подозрении обязательно рекомендуется кардиограмма с использованием дополнительных анализов, комплексное обследование пациента в условиях стационара. Необходимо помнить о возможности ошибки на ЭКГ, поэтому не следует отказываться от консультации кардиолога.
Основными в постановке диагноза являются инструментальные методы исследования, такие как ЭГК и ЭхоКГ.
Электрокардиография
ЭКГ — наиболее частый способ обнаружения инфаркта миокарда, даже в случае его бессимптомного течения. Острая стадия и процесс выздоровления характеризуются отрицательным зубцом Т. При крупноочаговом инфаркте обнаруживается патологический комплекс QRS или зубец Q. Заживший инфаркт миокарда проявляется в снижении амплитуды зубца R и сохранении зубца Q.
На фото-картинках ниже представлены варианты, как выглядят изменения на ЭКГ при инфаркте миокарда с расшифровкой и описанием, признаки по стадиям (от острой до постинфарктной) и локализации.
Щелкните на картинку выше, чтобы увидеть ее полностью.
Эхокардиография выявляет истончение стенки желудочка и снижение его сократимости. Точность исследования зависит от качества полученного изображения.
Исследование не дает возможности отличить свежий очаг от зажившего рубца, но является обязательным для исключения сопутствующий патологий и осложнений.
Инфаркт миокарда
ОСНОВНОЙ ИНФОРМАЦИОННЫЙ БЛОК ПО ТЕМЕ ЗАНЯТИЯ
Инфаркт миокарда — заболевание, обусловленное возникновением одного или нескольких участков повреждения сердечной мышцы в связи с абсолютной или относительной недостаточностью коронарного кровообращения.
Классификация инфаркта миокарда
По глубине поражения (на основе данных электрокардиографического исследования):
1. Трансмуральный («Q-инфаркт») — с подъемом сегмента ST в первые часы заболевания и формированием зубца Q в последующем.
2. Крупноочаговый («Q-инфаркт») — с подъемом сегмента ST в первые часы заболевания и формированием зубца Q в последующем.
3. Мелкоочаговый («не Q-инфаркт») — не сопровождающийся формированием зубца Q, а проявляющийся отрицательными зубцами Т.
По клиническому течению:
1. Не осложненный инфаркт миокарда.
2. Осложненный инфаркт миокарда.
3. Рецидивирующий инфаркт миокарда.
4. Повторный инфаркт миокарда.
О рсцидивирующем инфаркте миокарда говорят в том случае, когда новый некроз в миокарде развивается в сроки до 2 месяцев (8 недель) с начала первого инфаркта, о повторном инфаркте – если в сроки более 2 месяцев.
По локализации:
1. Инфаркт левого желудочка (передний, задний или нижний, перегородочный)
2. Инфаркт правого желудочка.
3. Инфаркт предсердий.
Ранняя постинфарктная рецидивирующая стенокардия (без развития инфаркта миокарда) встречается в 10—30% случаев, чаще возникает при неполном, субэндокардиальном «ИМ без зубца Q», в сроки от 48 ч до 3-4 недель (обычно в первые 7-14 дней ИМ). Она вызывает появление приступов возвратных болей в сердце после безболевого периода вследствие рецидивирующей ишемии или углубления некроза миокарда на границе ИМ или на отдаленном участке (указывая на наличие многососудистого коронарного поражения). Возможны фоновые изменения сегмента ST на ЭКГ, приступы ОЛЖН, появление митральной регургитации и нарушения проводимости. Сочетание изменений сегмента ST—T в тех же отведениях, что и зубец Q, указывает на окклюзию коронарной артерии или на реокклюзию (исходно реканализированной артерии), или на коронарный спазм.
Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию.
Термин появился в связи с необходимостью выбирать лечебную тактику до окончательного диагноза. Используется для обозначения больных при первом контакте с ними и подразумевает необходимость лечения (ведения) как больных с инфарктом миокарда или нестабильной стенокардией.
Классификация ОКС:
— с подъемом сегмента ST;
— без подъема сегмента ST.
Схема обследования пациента при ОКС
Сбор анамнеза и физикальное обследование
На основании клинических данных больные с подозрением на ОКС без элевации сегмента ST могут быть отнесены к следующим клиническим группам:
больные после затяжного, более 15 минут, приступа ангинозных болей в покое;
больные с впервые возникшей (в предшествующие 28-30 дней) тяжелой стенокардией, то есть со стенокардией, достигающей третьего функционального класса (ФК) по классификации Канадского Сердечно-Сосудистого Общества;
больные, у которых произошла дестабилизация ранее существовавшей стабильной стенокардии с появлением характеристик, присущих третьему ФК и/или появлением болей в покое.
ОКС может проявляться атипично, особенно у молодых (до 40 лет) и пожилых (старше 75 лет) больных. Довольно часто ОКС протекает атипично у женщин и у больных сахарным диабетом. К атипичным проявлениям ОКС можно отнести боль, возникающую преимущественно в покое, боль в эпигастральной области, колющие боли в грудной клетке, нарастание одышки.
Основным методом оценки больных с ОКС является электрокардиограмма (ЭКГ).
Регистрацию ЭКГ необходимо стремиться проводить во время болевого приступа, и сравнивать с ЭКГ, снятой после болей или со «старыми» пленками, снятыми до настоящего обострения. Это особенно важно при наличии гипертрофии левого желудочка, или если больной переносил ранее ИМ.
Велика вероятность наличия ОКС при сочетании соответствующей клинической картины с депрессиями сегмента ST в двух и более смежных отведениях, и/или с инверсией зубца Т более 1 мм в отведениях с преобладающим зубцом R.
Менее информативными являются вышеописанные изменения не превышающие по амплитуде 1 мм. Глубокие симметричные инверсии зубца Т в передних грудных отведениях (V1-V3) обычно свидетельствуют о выраженном проксимальном стенозе передней нисходящей ветви левой коронарной артерии.
Биохимические маркеры повреждения миокарда
Большое значение для диагностики ОКС и определения отдельных форм ОКС имеют биохимические маркеры повреждения миокарда. К ним относят: определение тропонинов T и I, МВ фракцию креатинфосфокиназы (КФК).
Повышенный уровень тропонинов T или I отражает некроз кардиомиоцитов, и при наличии других признаков ишемии миокарда (ангинозные боли, изменения сегмента ST) и повышенном уровне тропонинов следует говорить об инфаркте миокарда. Определение тропонинов – более надежный метод обнаружения повреждения миокарда, чем определение МВ-фракции КФК.
Новые направления в лечении ОКС:
Использование блокаторов тромбоцитарных гликопротеиновых рецепторов IIb/IIIa (антитромбоцитарные препараты) – реопро, интегрилин, амифебан (препараты для внутривенного использования) и орбофебан, лефрадафебан (препараты для перорального применения).
Прямые ингибиторы тромбина – рекомбинантный гирудин (ингибирует тромбин, не влияя на другие коагуляционные и фибринолитические ферменты) – гирулог, аргатробан.
Антибиотикотерапия – применение препаратов группы макролидов – рокситромицин 150 мг 2 раза в сутки в течение 30 дней.
Схема выбора методов лечения при ОКС
Клиническое подозрение на ОКС: данные физикального обследования, ЭКГ, биохимические маркеры
Стойкие подъемы сегмента ST
Тромболизис или ангиопластика


Нет стойких подъемов сегмента ST
Повышение уровня тропонина и/или
Повторная ишемия миокарда
Нестабильная гемодинамика и ритм сердца
Ранняя постинфарктная стенокардия стойких подъемов сегмента ST
НФГ внутривенно или НМГ подкожно
При сохранении ишемии – коронарография и ЧКВ или АКШ

Аспирин
Нитраты
β-адреноблокаторы
НФГ или НМГ
Определение тропонина невозможно: оценка риска по клинике и ЭКГ
Высокий риск





Низкий риск

Нормальный уровень тропонина при поступлении и через 12 часов
Симптоматическая терапия
Нагрузочный тест


