Лимфангит, лимфаденит. Клиникасы, диагностикасы, емі. — Студопедия
Лимфангит (от лимфа и др.-греч. ἀγγεῖον — «сосуд») (лимфангит, лимфангоит, нокардиоз кожно-лимфатический) — воспаление лимфатических сосудов.
Причины лимфангита
Лимфангит развивается вторично, на фоне имеющегося поверхностного или глубокого гнойно-воспалительного очага — инфицированной ссадины или раны, фурункула, абсцесса, карбункула, флегмоны. Основными патогенами при лимфангите выступают золотистый стафилококк, бета-гемолитический стрептококк, реже — кишечная палочка и протей, а также другая аэробная флора в виде монокультуры или в ассоциациях. Специфические лимфангиты чаще связаны с наличием у пациента туберкулеза.
Классификация лимфангитов
С учетом характера и выраженности воспаления лимфангит может быть серозным (простым) и гнойным; по клиническому течению — острым или хроническим; по глубине расположения пораженных сосудов — поверхностным либо глубоким.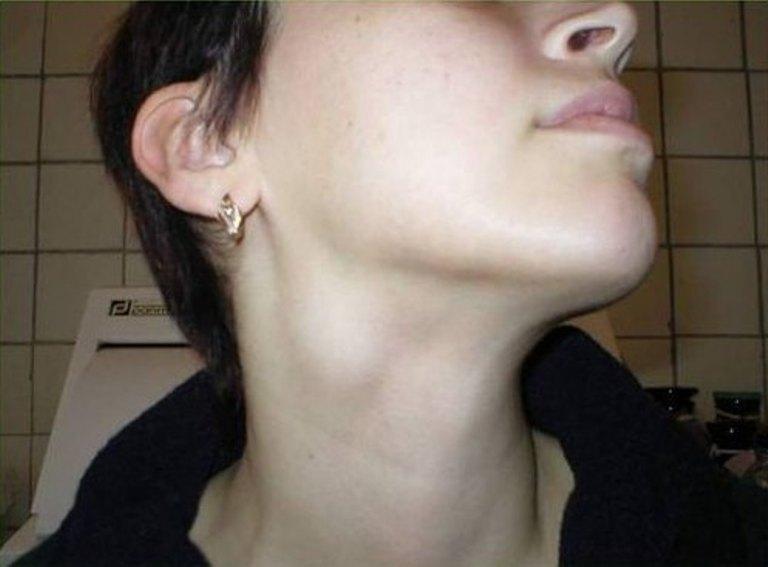
В зависимости от калибра воспаленных лимфатических сосудов лимфангиты подразделяются на капиллярные (ретикулярные или сетчатые) и стволовые (трункулярные). При ретикулярном лимфангите в воспаление вовлекается множество поверхностных лимфатических капилляров; при стволовом — воспаляется один или несколько крупных сосудов.
Симптомы лимфангита
При лимфангите всегда в значительной степени выражена общая интоксикация, сопровождающая тяжелый гнойно-воспалительный процесс. Отмечается высокая температура (до 39-40°С), ознобы, потливость, слабость, головная боль. Ретикулярный лимфангит начинается с появления выраженной поверхностной гиперемии вокруг очага инфекции (раны, абсцесса и т. д.) с усиленным сетчатым (мраморным) рисунком на фоне интенсивной эритемы. По клинической картине сетчатый лимфангит напоминает рожу, однако гиперемия имеет расплывчатые границы, нехарактерные для рожистого воспаления.
Локальным проявлением стволового лимфангита служит наличие на коже узких красных полос по ходу воспаленных лимфатических сосудов, тянущихся к регионарным лимфоузлам.
При глубоком лимфангите локальной гиперемии не наблюдается, однако быстро нарастает отек и боль в конечности; при глубокой пальпации отмечается резкая болезненность, рано развивается лимфедема. В случае перилимфангита участки воспаленных окружающих тканей могут трансформироваться в абсцесс или подфасциальную флегмону, несвоевременное вскрытие которых чревато развитием сепсиса.
Симптоматика хронических лимфангитов стерта и обычно характеризуется стойкими отеками вследствие закупорки глубоких лимфатических стволов и лимфостаза. При невенерическом лимфангите вдоль ствола или венечной борозды полового члена появляется безболезненный уплотненный тяж, который может сохраняться в течение нескольких часов или дней, после чего самопроизвольно исчезает.
При лимфангите в периферической крови наблюдается выраженный лейкоцитоз. При УЗДГ и дуплексном сканировании визуализируются изменения лимфатических сосудов по типу неоднородности структуры, сужения просвета, наличия гиперэхогенного ободка вокруг сосуда, реактивные изменения в соответствующих лимфоузлах.
При УЗДГ и дуплексном сканировании визуализируются изменения лимфатических сосудов по типу неоднородности структуры, сужения просвета, наличия гиперэхогенного ободка вокруг сосуда, реактивные изменения в соответствующих лимфоузлах.
Оценка выраженности, распространенности и глубины лимфангита осуществляется с помощью компьютерной термографии. Комплекс исследований позволяет отличить глубокий лимфангит от флегмоны мягких тканей, тромбофлебита глубоких вен, остеомиелита. Определение возбудителя лимфангита проводится путем бактериологического посева отделяемого гнойной раны. При осложненном лимфангите выполняется исследование крови на стерильность.
Лечение лимфангита
В первую очередь, при остром лимфангите необходима ликвидация первичного очага, поддерживающего воспаление в лимфатических сосудах. Производится обработка инфицированных ран, вскрытие абсцессов, флегмон, панарициев, их дренирование и санация. Пораженная конечность фиксируется в приподнятом положении; пациенту рекомендуется двигательный покой. При лимфангите недопустимы массаж и самостоятельное прогревание участка воспаления, втирание мазей. Медикаментозное лечение включает антибиотики (полусинтетические пенициллины, цефалоспорины 1-2-го поколения, аминогликозиды, линкозамиды), противовоспалительные и антигистаминные препараты, проведение инфузионной терапии, лазерное (ВЛОК) или ультрафиолетовое облучение крови (УФОК).
При лимфангите недопустимы массаж и самостоятельное прогревание участка воспаления, втирание мазей. Медикаментозное лечение включает антибиотики (полусинтетические пенициллины, цефалоспорины 1-2-го поколения, аминогликозиды, линкозамиды), противовоспалительные и антигистаминные препараты, проведение инфузионной терапии, лазерное (ВЛОК) или ультрафиолетовое облучение крови (УФОК).
В случае хронического вялотекущего лимфангита назначаются местные мазевые повязки, компрессы полуспиртовые или с диметилсульфоксидом, грязелечение, УФО; при упорном течении воспаления показана рентгенотерапия. Лечения невенерического лимфангита полового члена не требуется. При лимфангите, вызванном ЗППП, проводят терапию основной инфекции.
Лимфаденит – неспецифическое или специфическое воспалительное поражение лимфоузлов.
Причины развития лимфаденита
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора — стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Клиника
В случае нагноения узел становится плотным и болезненным, развивается общая интоксикация – лихорадка, потеря аппетита, слабость, головная боль. Нарастают местные явления — гиперемия и отек в области пораженного узла, контуры лимфоузла становятся нечеткими за счет периаденита.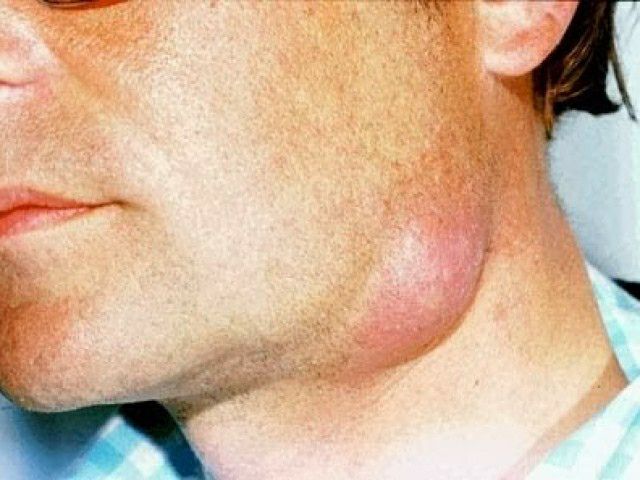 Больной вынужден щадить пораженную область, поскольку при движениях боли усиливаются.
Больной вынужден щадить пораженную область, поскольку при движениях боли усиливаются.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение и прогноз лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном лимфадените показано вскрытие сформировавшегося абсцесса, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
Гидраденит. Лимфаденит. Лимфангит (Доклад) — TopRef.ru
Гидраденит. Лимфаденит. Лимфангит
Гидраденит гнойное воспаление апокриновых потовых желез.
Этиология. Гипергидроз, ссадины, опрелость в сочетании с инфекцией (стафнпо и реже стрептококк). Чаще возникает в подмышечных впадинах, реже в области промежности и пупка.
Симптомы, течение. После небольшого
зуда появляется боль и плотный узел
диаметром 0,53 см, расположенный под
кожей, позже определяется флюктуация. Воспаление может захватить несколько
потовых желез или переходить с одной
железы на другую. Температура повышена,
в кровилейкоцитоз со сдвигом формулы
влево. Диагноз несложен.
Воспаление может захватить несколько
потовых желез или переходить с одной
железы на другую. Температура повышена,
в кровилейкоцитоз со сдвигом формулы
влево. Диагноз несложен.
Лечение в стадии инфильтрации консервативное (покой, антибиотики, ультрафиолетовое облучение, обработка кожи спиртом или антисептиками), при появлении флюктуации вскрытие гнойника. Частая склонность к рецидивам заболевания; в таких случаях показана специфическая иммунотерапия (стафилококковая вакцина, анатоксин, гаммаглобулин), общеукрепляющая и витаминотерапия.
Профилактика. Гигиенические мероприятия, устранение гипергидроза.
ЛИМФАДЕНИТ воспаление лимфатических узлов, нередко гнойное. Вызывается чаще стафило и стрептококками, которые при лимфангите попадают в регионарные лимфатические узлы. Локализация большей частью в паху и подмышечной впадине. Острый лимфаденитпредупреждение о том, что первичный очаг инфекции может привести к сепсису.
Симптомы, течение. Вследствие сильной
боли вынужденное положение конечности,
повышение температуры, отек, при
поверхностном расположении гиперемия
и местное повышение температуры. В
поздней стадии озноб, лейкоцитоз,
флюктуация. Часто первичный очаг инфекции
уже не имеет значения.
Вследствие сильной
боли вынужденное положение конечности,
повышение температуры, отек, при
поверхностном расположении гиперемия
и местное повышение температуры. В
поздней стадии озноб, лейкоцитоз,
флюктуация. Часто первичный очаг инфекции
уже не имеет значения.
Лечение. Вскрытие и санация источника инфекции, антибиотики в соответствии с чувствительностью микрофлоры, покой конечности. При гнойном расплавлении железы вскрытие гнойника.
Осложнения: при подмышечном лимфадените возможно возникновение субпекторальной флегмоны; сепсис.
ЛИМФАНГИТ воспаление лимфатических сосудов.
Симптомы, течение. Гиперемированные, болезненные при пальпации полосы, идущие от первичного очага инфекции к регионарным лимфатическим узлам, практически всегда в воспалительный процесс вовлечены и лимфатические узлы. Характерна высокая температура, в крови лейкоцитоз.
Диагноз обычно нетруден, сложности
возникают при глубоких лимфангитах. Дифференциальный диагноз проводят с
мигрирующим тромбангитом, тромбофлебитом
поверхностных вен.
Дифференциальный диагноз проводят с
мигрирующим тромбангитом, тромбофлебитом
поверхностных вен.
Лечение вскрытие очага инфекции, покой, компресс и антибиотики в соответствии с чувствительностью флоры. Осложнения сепсис.
Прогноз в большинстве случаев благоприятный.
Список литературы
Для подготовки данной работы были использованы материалы с сайта http://max.1gb.ru/
Острый лимфангит и лимфаденит
_Title Острый лимфангит и лимфаденит
_Author
_Keywords
Встречаются у больных с глубокими степенями отморожения и гнойным процессом, расположенным глубоко в тканях по ходу лимфатических сосудов.
Клинически проявляется болями, гиперемией кожных покровов и инфильтрацией, как в зоне лимфатических сосудов, так и лимфатических узлов. В стадии инфильтрации лечение консервативное: иммобилизация конечности, антибиотики (амикацин 0,5 2 раза в/м + доксициклин 0,1 в течение 7 дней), ФТЛ, анальгетики (кодеин/метамизол натрий/парацетамол/кофеин/фенобарбитал по 1 таблетке 2 раза в сутки), антигистаминные ЛС (хлоропирамин 2% — 1,0). При абсцедировании инфильтрата — лечение хирургическое: вскрытие и дренирование гнойного очага.
При абсцедировании инфильтрата — лечение хирургическое: вскрытие и дренирование гнойного очага.
Абсцессы и флегмоны.
Чаще встречаются при глубоких степенях отморожения на кисти и стопе. Клиническая картина разнообразна и зависит от расположения гнойника в межфасциальных пространствах кисти и стопы. Классификации флегмон кисти и стопы изложены в соответствующих руководствах, и в этом разделе на них останавливаться не будем. Лечение флегмон хирургическое — вскрытие и дренирование.
Острый гнойный артрит.
Причинами развития этого осложнения являются некроз капсулы сустава и его инфицирование, а также восходящая инфекция. Клиническая картина острого гнойного артрита во многом зависит от дренирования полости сустава. Если полость сустава вскрылась в результате некроза его капсулы, то клиническая картина не выражена. В том случае, если полость сустава не дренируется, то клиническая картина яркая и следует обязательно вскрыть капсулу сустава для эвакуации гноя. Клиническая картина стихает. Восходящая инфекция может явиться причиной артритов более крупных суставов. Своевременная ампутация нежизнеспособных тканей позволяет избежать указанных выше осложнений и приводит к успеху.
Клиническая картина стихает. Восходящая инфекция может явиться причиной артритов более крупных суставов. Своевременная ампутация нежизнеспособных тканей позволяет избежать указанных выше осложнений и приводит к успеху.
Остеомиелит.
Осложнение, развивающееся у больных с глубокими отморожениями, имеет ряд особенностей и отличий от других видов остеомиелита. Следует различать остеонекроз и остеомиелит. Остеонекроз характерен для отморожения IV степени и является основным его признаком. В течение первых 3 недель после холодовой травмы развивается выраженный остеопороз, легко определяемый на рентгенограммах. В более поздние сроки на этом фоне развиваются явления остеомиелита.
Особенностью его является отсутствие яркой клинической картины. Поэтому диагноз можно достоверно поставить только на основании рентгенограмм. В отдельных случаях развитие остеомиелита является результатом сверх экономных ампутаций пальцев. Объем и характер операции определяется распространенностью процесса и его локализацией.
Гидраденит. Лимфаденит. Лимфангит | Рефераты KM.RU
Гидраденит гнойное воспаление апокриновых потовых желез.
Этиология. Гипергидроз, ссадины, опрелость в сочетании с инфекцией (стафнпо и реже стрептококк). Чаще возникает в подмышечных впадинах, реже в области промежности и пупка.
Симптомы, течение. После небольшого зуда появляется боль и плотный узел диаметром 0,53 см, расположенный под кожей, позже определяется флюктуация. Воспаление может захватить несколько потовых желез или переходить с одной железы на другую. Температура повышена, в кровилейкоцитоз со сдвигом формулы влево. Диагноз несложен.
Лечение
в стадии инфильтрации консервативное (покой, антибиотики, ультрафиолетовое
облучение, обработка кожи спиртом или антисептиками), при появлении
флюктуации вскрытие гнойника. Частая
склонность к рецидивам заболевания; в таких случаях показана специфическая
иммунотерапия (стафилококковая вакцина, анатоксин, гаммаглобулин),
общеукрепляющая и витаминотерапия.
Профилактика. Гигиенические мероприятия, устранение гипергидроза.
ЛИМФАДЕНИТ воспаление лимфатических узлов, нередко гнойное. Вызывается чаще стафило и стрептококками, которые при лимфангите попадают в регионарные лимфатические узлы. Локализация большей частью в паху и подмышечной впадине. Острый лимфаденитпредупреждение о том, что первичный очаг инфекции может привести к сепсису.
Симптомы, течение. Вследствие сильной боли вынужденное положение конечности, повышение температуры, отек, при поверхностном расположении гиперемия и местное повышение температуры. В поздней стадии озноб, лейкоцитоз, флюктуация. Часто первичный очаг инфекции уже не имеет значения.
Лечение. Вскрытие и санация источника инфекции, антибиотики в соответствии с чувствительностью микрофлоры, покой конечности. При гнойном расплавлении железы вскрытие гнойника.
Осложнения: при подмышечном лимфадените возможно возникновение субпекторальной флегмоны; сепсис.
ЛИМФАНГИТ воспаление лимфатических сосудов.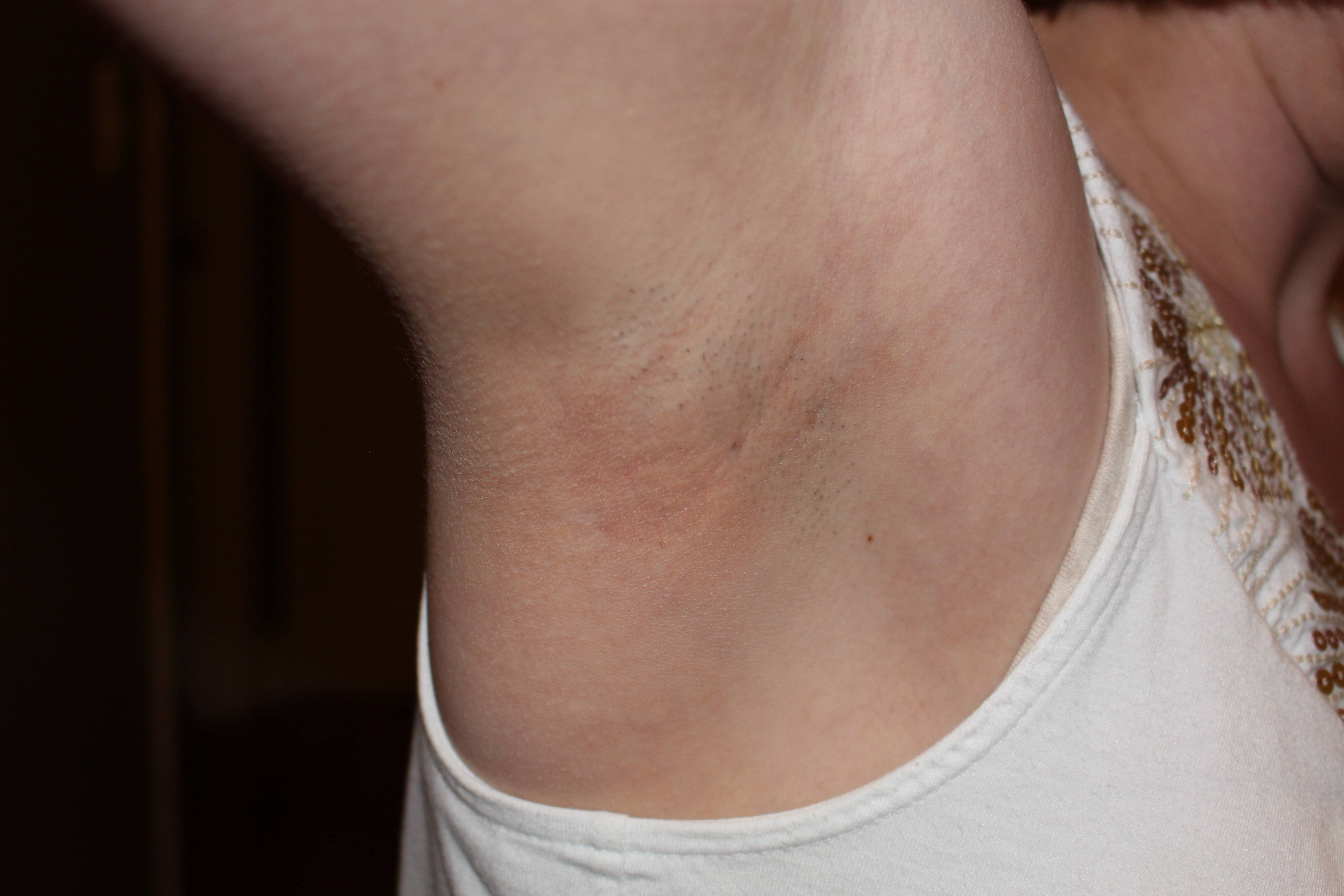
Симптомы, течение. Гиперемированные, болезненные при пальпации полосы, идущие от первичного очага инфекции к регионарным лимфатическим узлам, практически всегда в воспалительный процесс вовлечены и лимфатические узлы. Характерна высокая температура, в крови лейкоцитоз.
Диагноз обычно нетруден, сложности возникают при глубоких лимфангитах. Дифференциальный диагноз проводят с мигрирующим тромбангитом, тромбофлебитом поверхностных вен.
Лечение вскрытие очага инфекции, покой, компресс и антибиотики в соответствии с чувствительностью флоры. Осложнения сепсис.
Прогноз в большинстве случаев благоприятный.
Список литературы
Для подготовки данной работы были использованы материалы с сайта http://max.1gb.ru/
Дата добавления: 07.06.2006
ФГБУ Центр реабилитации (для детей с нарушением слуха)
ДИНАМИЧЕСКАЯ ЭЛЕКТРОНЕЙРОСТИМУЛЯЦИЯ (ДЭНАС-терапия) — это немедикаментозный метод лечения, основанный на воздействии на рефлексогенные зоны и акупунктурные точки короткими импульсами тока, постоянно реагирующими трансформацией своей формы на изменение сопротивления кожи в подэлектродной зоне.
Особенности метода: индивидуальный подбор режимов стимуляции, нейроподобная форма импульса. Меняющиеся параметры импульса вследствие обратной биологической связи препятствуют привыканию сохраняя эффективность на протяжении всего курса лечения.
Эффекты и механизмы действия ДЭНАС-терапии: улучшения функции нейросенсорных структур слухового анализатора, звуковосприятия, состояния тонуса органов артикуляции, расширение объема речевого дыхания и голосообразования, улучшение зрительно-моторной координации и памяти, сокращение сроков коррекции речевых нарушений, обезболивающий, противовоспалительный, иммуномодулирующий, трофический, антистрессовый.
Показания к назначению:
- Болезни ЛОР органов (отиты, тонзиллиты, синуситы, нейросенсорная тугоухость).
- Нервные болезни (последствия черепно-мозговых травм и инфекций центральной нервной системы, логоневроз, невриты, нарушение речевого и интеллектуального развития, детский церебральный паралич).

- Болезни органов дыхания (ринит, ларингит, фарингит, трахеит, бронхит, пневмония, бронхоэктатическая болезнь, бронхиальная астма).
- Болезни органов кровообращения (гипертоническая болезнь, вегетососудистая дистония).
- Заболевания сосудов (атеросклероз, варикозное расширение вен, облитерирующий эндартериит, болезнь Рейно, нарушение лимфооттока, лимфоотек, неспецифический лимфаденит, лимфангит).
- Болезни органов пищеварения (функциональные нарушения органов желудочно-кишечного тракта, дискинезия желчевыводящих путей).
- Болезни почек и мочевых путей (гломерулонефрит, пиелонефрит, цистит, нейрогенная дисфункция мочевого пузыря, энурез).
- Кожные болезни (атопический дерматит, рубцовые изменения).
- Заболевания опорно-двигательного аппарата (сколиоз, последствия травм).
- Глазные болезни (миопия, амблиопия, спазм аккомодации, синдром хронической усталости глаз).
Противопоказания.
Абсолютные: наличие имплантированного кардиостимулятора, кохлеарного импланта, индивидуальная непереносимость электрического тока.
Относительные: эпилептический статус, новообразования любой этиологии и локализации, лихорадка неясного генеза, тромбоз вен.
Лимфангит — обзор | Темы ScienceDirect
Дифференциальный диагноз
Острый лимфангит — это клинический диагноз, который ставят пациенту с лихорадкой с болезненными, линейными красными полосами, которые простираются проксимально от места периферической инфекции или травматической инокуляции. Тромбофлебит является основным критерием дифференциальной диагностики, но он не имеет характерного провоцирующего поражения, если только он не связан с внутрисосудистой канюлей и болезненной регионарной лимфаденопатией, связанной с острым лимфангитом.
Точный этиологический агент (обычно S. pyogenes ) может быть идентифицирован с помощью окрашивания по Граму и посева образца из кожного поражения или посева крови. 51 Острый лимфангит развивается примерно у 20% пациентов с укусами животных, инфицированных Pasteurella canis (собаки) или P. multocida (кошки). 52,53 S. минус инфекцию следует учитывать у ребенка, живущего в переполненном городском доме, который склонен к заражению крысами, потому что поверхностная рана от укуса часто полностью заживает в течение 1-3-недельного инкубационного периода до развития инфекции. острый лимфангит.
multocida (кошки). 52,53 S. минус инфекцию следует учитывать у ребенка, живущего в переполненном городском доме, который склонен к заражению крысами, потому что поверхностная рана от укуса часто полностью заживает в течение 1-3-недельного инкубационного периода до развития инфекции. острый лимфангит.
Происхождение узлового лимфангита обычно устанавливается путем тщательного изучения анамнеза потенциального контакта с возбудителями. Инкубационный период между инокуляцией и развитием лимфангиитных узелков может варьироваться от 1 до 8 недель в зависимости от возбудителя инфекции. 49,54 S. schenckii обнаруживается в почве и растительных остатках, и заражение происходит при контакте с колючим материалом, таким как кусты роз или мох сфагнум. 55 М.marinum — это повсеместный организм в морской и пресноводной среде, аквариумах и плавательных бассейнах. Красновато-синее первичное поражение развивается на месте травмы (например, пальцы и руки при гранулеме рыбаков, локти или колени при гранулеме бассейна). Могут возникать изъязвления с гнойным дренажом, и болезнь может распространяться центростремительно, вызывая узловой лимфангит, похожий на споротрихоид. 56 Быстрорастущая микобактерия почвы и воды M. chelonae может дать подобное созвездие. 57
Могут возникать изъязвления с гнойным дренажом, и болезнь может распространяться центростремительно, вызывая узловой лимфангит, похожий на споротрихоид. 56 Быстрорастущая микобактерия почвы и воды M. chelonae может дать подобное созвездие. 57
Nocardia brasiliensis может получить доступ к лимфатическим сосудам через небольшие раны, загрязненные почвой, и может вызвать узловой лимфангит с гнойным изъязвлением, иногда сопровождающимся региональной аденопатией и системными симптомами. 58 Кожный лейшманиоз Нового Света — это протозойное заболевание, которое наблюдается у путешественников в сельские районы Центральной или Южной Америки, которые сталкиваются с его переносчиком — москитами. После развития неглубокой язвы на месте укуса насекомого часто возникает узловатое лимфатическое распространение с поверхностными чешуйками, выделениями и корками. 59
Гистопатологические изменения, связанные с хроническим узловым лимфангитом, обычно представляют собой образование гранулемы с эпителиоидными и гигантскими клетками и нейтрофильную инфильтрацию различной степени. Диагноз споротрихоза ставится путем выявления спор грибов, окруженных эозинофильным материалом (т. Е. Астероидных тел), или посева образца из тканевого дренажа на агаре Сабуро. M. marinum часто не обнаруживается при кислотостойком окрашивании образцов лимфатической биопсии, но культура на соответствующих средах, инкубированных при 30 ° C, очень чувствительна. Виды Nocardia выглядят как нежные, разветвленные, разветвленные грамположительные бациллы, которые можно выращивать на простых средах, но для проявления характерной колониальной морфологии может потребоваться несколько дней. 60 Патогномоничные гранулы серы иногда можно увидеть в экссудате от поражений. Диагноз кожного лейшманиоза ставится путем прямой визуализации амастигот в гистиоцитах из образца биопсии или соскоба.
Диагноз споротрихоза ставится путем выявления спор грибов, окруженных эозинофильным материалом (т. Е. Астероидных тел), или посева образца из тканевого дренажа на агаре Сабуро. M. marinum часто не обнаруживается при кислотостойком окрашивании образцов лимфатической биопсии, но культура на соответствующих средах, инкубированных при 30 ° C, очень чувствительна. Виды Nocardia выглядят как нежные, разветвленные, разветвленные грамположительные бациллы, которые можно выращивать на простых средах, но для проявления характерной колониальной морфологии может потребоваться несколько дней. 60 Патогномоничные гранулы серы иногда можно увидеть в экссудате от поражений. Диагноз кожного лейшманиоза ставится путем прямой визуализации амастигот в гистиоцитах из образца биопсии или соскоба.
Что такое лимфаденит?
Автор
Элизабет Партридж, доктор медицинских наук, магистр медицины Ассистент клинического профессора педиатрии, отделение детских инфекционных заболеваний, аллергии и иммунологии, медицинский директор больничной эпидемиологии и профилактики инфекций, Детская больница Калифорнийского университета в Дэвисе, Медицинский центр Калифорнийского университета в Дэвисе
Элизабет Партридж, MD, MPH, MS является членом следующих медицинских обществ: Американская академия педиатрии, Американская медицинская ассоциация, Калифорнийская медицинская ассоциация, Калифорнийская ассоциация инфекционных заболеваний, Американское общество инфекционных заболеваний, Общество педиатрических инфекционных болезней, Общество эпидемиологии здравоохранения Америки.
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Декан А. Блумберг, доктор медицины Адъюнкт-профессор педиатрии и руководитель отделения детских инфекционных заболеваний Детской больницы Дэвиса Калифорнийского университета
Декан А. Блумберг, доктор медицины, является членом следующих медицинских обществ: Американская академия педиатрии, Американское общество по микробиологии, Американское общество тропической медицины и гигиены, Калифорнийская медицинская ассоциация, Американское общество инфекционных болезней, Общество педиатрических инфекционных болезней, Медицинское общество долины Сьерра-Сакраменто
Раскрытие информации: получен грант / средства на исследования от Novartis для исследователя клинических исследований; Полученные гонорары за выступление, выплаченные университету, а не самостоятельно от Merck, за выступления и преподавание; Полученные гонорары за выступления и преподавание выплачиваются университету, а не самостоятельно от санофи пастер.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Ларри Лютвик, доктор медицины, главный редактор FACP , ID Cases; Модератор Программы мониторинга возникающих заболеваний; Адъюнкт-профессор медицины, Медицинский колледж Нижнего штата Нью-Йорка
Ларри Лютвик, доктор медицины, FACP является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Американской ассоциации изучения заболеваний печени, Американской Колледж врачей, Американская федерация клинических исследований, Американское общество микробиологии, Американское общество инфекционных заболеваний, Общество инфекционных болезней Нью-Йорка, Международное общество инфекционных болезней, Нью-Йоркская академия наук, Общество практикующих врачей-практиков по делам ветеранов
Раскрытие информации: нечего раскрывать.
Главный редактор
Рассел Стил, доктор медицины , профессор клинической медицины, медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие: Ничего не нужно раскрывать.
Дополнительные участники
Гэри Дж. Ноэль, доктор медицины Профессор кафедры педиатрии Медицинского колледжа Вейля Корнелла; Педиатр, Пресвитерианская больница Нью-Йорка
Гэри Дж. Ноэль, доктор медицинских наук, является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие информации: не подлежит разглашению.
Благодарности
Авторы и редакторы Medscape Reference выражают признательность предыдущему автору, Ульфату Шейху, доктору медицины, магистра здравоохранения, за вклад в разработку и написание этой статьи.
Симптомы, причины и варианты лечения лимфангита
Лимфангит — это воспаление лимфатических каналов в месте травмы, поражающее опухоль общих областей лимфатических узлов.
Значок Facebook. Значок со ссылкой на значок. Значок «Интерес». Значок в виде кармана.Последнее обновлениеОктябрь 9, 2020
Значок Facebook.LinkedIn Icon.Pinterest Icon.Pocket Icon.Что такое лимфангит?
Лимфангит — это состояние, при котором лимфатические сосуды воспаляются в результате инфекции.Лимфатическая система проходит по всему телу и состоит из узлов и этих сосудов. Узлы производят лимфу — прозрачную жидкость, которая омывает и питает органы и другие ткани — в то время как сосуды циркулируют лимфу по всему телу.
Симптомы включают припухлость, часто под мышкой или на сгибе локтя, красные полосы на коже, которые могут исходить из подмышек или паха и могут быть ярко-красными или болезненными, а также лихорадку с ознобом, головную боль, или общее недомогание во всем.
При быстром распознавании лимфангит часто можно успешно лечить с помощью антибиотиков и безрецептурных лекарств, облегчающих боль. В более тяжелых случаях лимфангит может привести к широко распространенной инфекции и шоку, известному как сепсис. Может потребоваться операция или другое вмешательство.
Немедленно обратитесь за неотложной помощью. Врач, скорее всего, возьмет образец лимфатической жидкости, чтобы определить причину воспаления.
Симптомы лимфангита
Основные симптомы
К основным симптомам лимфангита относятся следующие.
- Отек: Может присутствовать отек, иногда болезненный. Области отека могут включать подмышку, локтевой сгиб, пах и нижнюю часть живота.

- Красные полосы на коже: Красные полосы, ведущие от места кожной инфекции к подмышке или паху. Эти полосы могут быть бледными или ярко-красными, болезненными и пульсирующими или горячими на ощупь.
- Другие симптомы включают: Вы также можете испытывать жар с ознобом, головную боль или общее недомогание и / или ломоту во всем теле.
Причины лимфангита
Причины лимфангита описаны ниже, включая инфекционные агенты, разрывы кожи, нелеченые бактериальные инфекции, подавленную иммунную систему, а также связанные и аналогичные причины ваших симптомов.
Инфекционные агенты
Инфекционные агенты, которые могут способствовать возникновению этого состояния, включают:
- Бактерии: Сюда входят бактерии, обычно встречающиеся на коже, такие как бактерии Streptococcus и Staphylococcus.
- Определенные виды грибков
Разрывы на коже
Разрыв кожи любого вида в любом месте тела может позволить нормальным бактериям на коже проникнуть и вызвать инфекцию. К ним относятся:
К ним относятся:
Необработанные бактериальные инфекции
Если не лечить, бактериальная инфекция, поражающая любую поврежденную кожу, может распространиться на лимфатическую систему. К ним относятся:
- Абсцесс: Также известный как фурункул, это болезненная, покрасневшая, заполненная гноем шишка на поверхности кожи.
- Целлюлит: Это болезненная и покрасневшая инфекция среднего слоя кожи, которая может поражать нижележащие слои.
Подавленная иммунная система
Подавленная иммунная система позволяет бактериям закрепиться в организме. Это может включать:
- Общее плохое состояние здоровья: Плохое состояние, например слабость или истощение из-за других болезней, недоедание или чрезмерное напряжение, может привести к лимфангиту.
- Иммунные расстройства: Болезни, которые напрямую влияют на иммунную систему, включают ВИЧ / СПИД.
- Лекарства: Прием некоторых лекарств, таких как кортикостероиды или химиотерапевтические препараты, может привести к лимфангиту.

Связанные и похожие причины
Есть несколько связанных или похожих состояний, которые не следует путать с лимфангитом. К ним относятся:
- Лимфаденит: Это бактериальная инфекция только лимфатических узлов, а лимфангит — это бактериальная инфекция только лимфатических сосудов.Однако лимфаденит по крайней мере одного или нескольких близлежащих лимфатических узлов обычно обнаруживается одновременно с лимфангитом.
- Лимфаденопатия: Это относится к хронически увеличенным лимфатическим узлам. Причина может быть бактериальной, но есть и другие, в том числе вирусные заболевания, некоторые лекарства и опухоли.
- Лимфедема: Это опухоль в руках или ногах, вызванная неспособностью лимфатической системы отводить надлежащим образом. Это не вызвано бактериями и не то же самое, что лимфангит.
- Сепсис: Сепсис, или инфекцию кровотока, иногда путают с лимфангитом из-за красных полос, которые появляются на коже в обоих случаях.
 Сепсис может быть осложнением лимфангита.
Сепсис может быть осложнением лимфангита. - Тромбофлебит: Тромбофлебит — это воспаление вен из-за тромба, которое также имеет покрасневшие полосы в качестве одного из симптомов. Однако это не связано с лимфангитом.
Варианты лечения и профилактики лимфангита
Лимфангит — это острое заболевание и обычно разовое заболевание, которое поддается лечению без длительного эффекта.К основным методам лечения, которые, вероятно, порекомендует ваш врач, относятся следующие: тем не менее, есть несколько профилактических методов и подробностей относительно гигиены, которые вы должны соблюдать, чтобы оставаться в хорошем состоянии.
- Антибиотики: Это состояние можно лечить антибиотиками перорально или внутривенно. Антибиотики можно вводить однократно (внутримышечно или внутримышечно) или внутривенно (внутривенно).
- Лекарства, отпускаемые без рецепта: Сюда входят нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил, Мотрин), для облегчения боли, воспаления и отека.
 При необходимости можно принять дополнительные обезболивающие.
При необходимости можно принять дополнительные обезболивающие. - Теплые компрессы: Теплые компрессы, прикладываемые к коже, помогают разрушить очаги инфекции и, следовательно, уменьшить боль и воспаление.
- Операция: Операция может быть рекомендована, если кожная инфекция переходит в абсцесс.
Профилактика
Следующие способы являются лучшей защитой от развития лимфангита.
- Лечите бактериальные кожные инфекции: Лимфангит почти всегда вызывается бактериальной инфекцией, которая начинается на коже, но не лечится.
- Обратите внимание на трещины на коже: При трещине на коже инфекция может попасть в лимфатические сосуды. Попадая в лимфатические сосуды, бактерии продолжают расти и могут распространяться в лимфатические узлы. Из лимфатической системы инфекция может попасть в кровоток, а оттуда распространиться по организму.
Соблюдайте гигиену
Нормальная кожа имеет множество различных типов бактерий. Однако эти бактерии могут быстро размножаться, если кожу не поддерживать в чистоте путем ежедневного купания и частого мытья рук или если кожа подвергается большему загрязнению, чем обычно.Помните о следующих ситуациях и соблюдайте ассоциативную гигиену:
Однако эти бактерии могут быстро размножаться, если кожу не поддерживать в чистоте путем ежедневного купания и частого мытья рук или если кожа подвергается большему загрязнению, чем обычно.Помните о следующих ситуациях и соблюдайте ассоциативную гигиену:
- Тяжелая физическая работа: Это особенно касается работы, связанной с воздействием грязи, растений и животных. Все они также переносят бактерии и некоторые виды грибков.
- Продолжительное пребывание на открытом воздухе: Отдых в лагере или продолжительный поход в горы не всегда дает много шансов на надлежащую стирку.
- Жизнь в суровых условиях: Это включает в себя переживание стихийного бедствия с паводковыми водами или обломками.Любой, кто работает в зоне бедствия, например, служба быстрого реагирования или волонтер, также уязвим.
Прогноз
Если антибиотики вводятся без промедления, инфекция, воспаление и покраснение обычно проходят в течение нескольких дней. Однако опухоль в лимфатических узлах (особенно под мышкой и в паху) и пораженных лимфатических сосудах может пройти несколько недель или месяцев, прежде чем исчезнет и, наконец, вернется в норму. Конечно, необходимо лечить и первопричину, чтобы лимфангит не вернулся.Это включает:
Однако опухоль в лимфатических узлах (особенно под мышкой и в паху) и пораженных лимфатических сосудах может пройти несколько недель или месяцев, прежде чем исчезнет и, наконец, вернется в норму. Конечно, необходимо лечить и первопричину, чтобы лимфангит не вернулся.Это включает:
- Хорошая гигиена: Это поможет избавиться от чрезмерного роста бактерий или грибков на коже.
- Лечение трещин на коже: Вы должны использовать подходящий антисептический крем или мазь и правильно перевязывать их до полного заживления.
Когда обращаться за дополнительной консультацией по поводу лимфангита
Если не лечить, те же бактерии, которые инфицировали лимфатическую систему, могут распространиться в кровоток. Оттуда инфекция может проникнуть практически в любой орган тела.
Эта широко распространенная системная бактериальная инфекция может быстро подавить защитные силы организма и вызвать сепсис. Сепсис может быть опасным для жизни.
Лимфангит может распространяться очень быстро. Менее чем через день это может стать неотложной медицинской помощью.
Если красные полосы начинают распространяться
Если видны красные полосы, ведущие от места повреждения кожи или абсцесса, состояние становится серьезным и должно быть осмотрено врачом как можно скорее.
Если вы лечитесь
Если вылечитесь сразу, состояние обычно можно вылечить с помощью антибиотиков.
Вопросы, которые ваш врач может задать для определения лимфангита
- Достаточно ли вы больны, чтобы подумать о том, чтобы обратиться в отделение неотложной помощи прямо сейчас?
- Вы недавно потеряли аппетит?
- У вас болит горло?
- Испытывали ли вы тошноту?
- Насколько сильно у вас жар?
Проведите самодиагностику с помощью нашего бесплатного помощника по буям, если вы ответите утвердительно на любой из этих вопросов.
Поделитесь своей историей
Отправить историю
Запрос успешно отправлен
Произошла ошибка, попробуйте еще раз
Была ли эта статья полезной?Прочитать следующий
Слайд 1 из 4
Целлюлит — это бактериальная инфекция кожи и мягких тканей под кожей.
 Целлюлит обычно возникает, когда бактерии попадают на кожу через небольшие порезы или царапины. Это вызывает болезненную, красную отечную сыпь и требует лечения антибиотиками.
Целлюлит обычно возникает, когда бактерии попадают на кожу через небольшие порезы или царапины. Это вызывает болезненную, красную отечную сыпь и требует лечения антибиотиками.Тромбоз глубоких вен — это сгусток крови, обычно в ноге. Это серьезное заболевание, вызывающее боль и отек.
Подмышки могут воспаляться по разным причинам, в том числе по причине мытья тела или дезодорантов. Большинство высыпаний можно устранить с помощью домашнего ухода, но более серьезные высыпания или покраснения могут потребовать консультации врача.
Кожный абсцесс — это болезненное образование под кожей, которое заполняется гноем и бактериями. Большие абсцессы обычно необходимо лечить у врача, который дренирует их и, возможно, пропишет антибиотики.
Ссылки
- Национальная медицинская библиотека США: MedlinePlus. Обновлено 6 декабря 2018 г. MedlinePlus Link
- Vindenes T, McQuillen D.
 Острый лимфангит. Медицинский журнал Новой Англии. 2015; 372: 649. NEJM Link
Острый лимфангит. Медицинский журнал Новой Англии. 2015; 372: 649. NEJM Link - Cohen BE, Nagler AR, Pomeranz MK.Небактериальные причины лимфангита с прожилками. J Am Board Fam Med. 2016; 29 (6): 808-812. NCBI Link
- Fairview Health Services. Ссылка службы здравоохранения Fairview
- Сепсис и целлюлит. Сепсис Альянс. Обновлено 13 декабря 2017 г. Ссылка на Sepsis Alliance
Лимфангит: причины, симптомы и изображения
Лимфангит — это инфекция лимфатических сосудов, по которым лимфатическая жидкость переносится по всему телу.
Лимфангит обычно требует лечения антибиотиками.Кожные инфекции — самая частая причина лимфангита.
Лимфатическая жидкость и лимфатическая система помогают человеку бороться с инфекциями. Обычно лимфатическая жидкость направляется к месту инфекции, чтобы доставить лимфоциты, чтобы помочь бороться с инфекцией. Лимфоциты — это белые кровяные тельца.
Иногда инфицированная лимфатическая жидкость в одной части тела перемещается по лимфатическим сосудам, вызывая лимфангит.
Из этой статьи вы узнаете больше о причинах и симптомах лимфангита, а также о том, как врачи диагностируют и лечат его.
Лимфангит — это тип вторичной инфекции, что означает, что он возникает из-за другой инфекции.
Когда инфекция распространяется от исходного участка к лимфатическим сосудам, сосуды воспаляются и инфицируются.
Бактериальные инфекции — наиболее частая причина лимфангита. Также возможен лимфангит, вызванный вирусной или грибковой инфекцией.
Любая травма, которая позволяет вирусу, бактериям или грибку проникнуть в организм, может вызвать инфекцию, которая приводит к лимфангиту.Некоторые возможные причины включают:
- колотые раны, например, от наступления на гвоздь или другой острый предмет
- нелеченые или тяжелые кожные инфекции, такие как целлюлит
- укусы насекомых и укусы
- рана, требующая наложения швов
- инфицированных хирургических раны
- споротрихоз, грибковая инфекция кожи, распространенная среди садоводов
Люди с лимфангитом могут заметить красные полосы, идущие от места травмы к участкам с большим количеством лимфатических узлов, таким как подмышки или пах.
Необъяснимые красные полосы на любом участке тела также могут быть признаком лимфангита, особенно у человека с уже имеющейся кожной инфекцией.
Другие симптомы лимфангита могут включать:
- недавняя незаживающая рана
- плохое самочувствие или слабость
- лихорадка
- озноб
- головная боль
- снижение энергии и потеря аппетита
- опухоль около травмы или пах или подмышки
Лимфангит может распространиться на кровь, если его не лечить.Эта опасная для жизни инфекция, называемая сепсисом, может вызывать очень высокую температуру, симптомы гриппа и даже органную недостаточность.
Человек, который чувствует себя очень плохо после травмы или у которого высокая температура и симптомы лимфангита, должен обратиться за неотложной медицинской помощью.
Люди со слабой иммунной системой могут быть более уязвимы к лимфангиту. Наличие определенных состояний, таких как диабет, ВИЧ или рак, или прием лекарств, подавляющих иммунную систему, включая химиотерапевтические препараты, могут увеличить риск лимфангита.
Людям с признаками кожных инфекций, у которых есть эти состояния, следует поговорить со своим врачом.
Врач может заподозрить лимфангит только на основании симптомов человека. Если у человека опухшие лимфатические узлы, красные полосы от травмы или другие признаки инфекции, врач может начать лечение антибиотиками.
Они также обычно проводят тщательное обследование, чтобы найти источник первоначальной инфекции, поскольку это может помочь в выборе правильного лечения.
Часто врач назначает антибиотики, ожидая результатов посева. Посев травмы может определить, является ли инфекция бактериальной, вирусной или грибковой, и какое лекарство будет наиболее эффективным.
По результатам посева врач может изменить лечение или добавить дополнительные лекарства в план лечения человека.
В некоторых случаях врач может также выполнить биопсию любых опухших лимфатических узлов, чтобы исключить другие заболевания. Также может быть полезен анализ крови, особенно если причина инфекции неясна.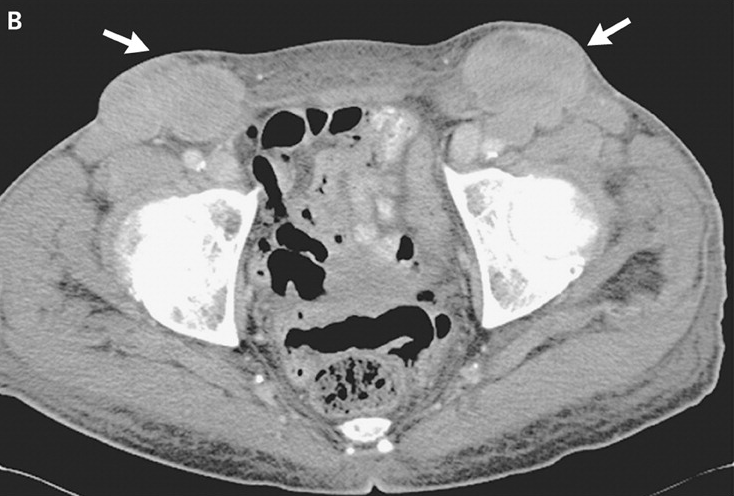
Лимфангит может быстро распространяться, поэтому врачи обычно рекомендуют агрессивное лечение основной инфекции.
В большинстве случаев человеку необходимы антибиотики для лечения бактериальной инфекции. Внутривенные (IV) антибиотики могут доставить лекарство быстрее, поэтому человеку может потребоваться вводить антибиотики внутривенно в больнице или в кабинете врача.
Если инфекция грибковая или вирусная, врач пропишет противогрибковые или противовирусные препараты.
Если первый курс лечения не убивает инфекцию, человеку может потребоваться еще один курс лечения. В редких случаях человеку может потребоваться операция по удалению инфицированной ткани.
Лимфангит может быть очень болезненным. Чтобы облегчить боль, человек может попробовать:
- прикладывать теплые компрессы к травмам и участкам с красными полосами
- использовать противовоспалительные препараты, такие как ибупрофен
- принимать обезболивающие, отпускаемые по рецепту врача
Выздоровление от лимфангита может занять дни, недели или даже месяцы.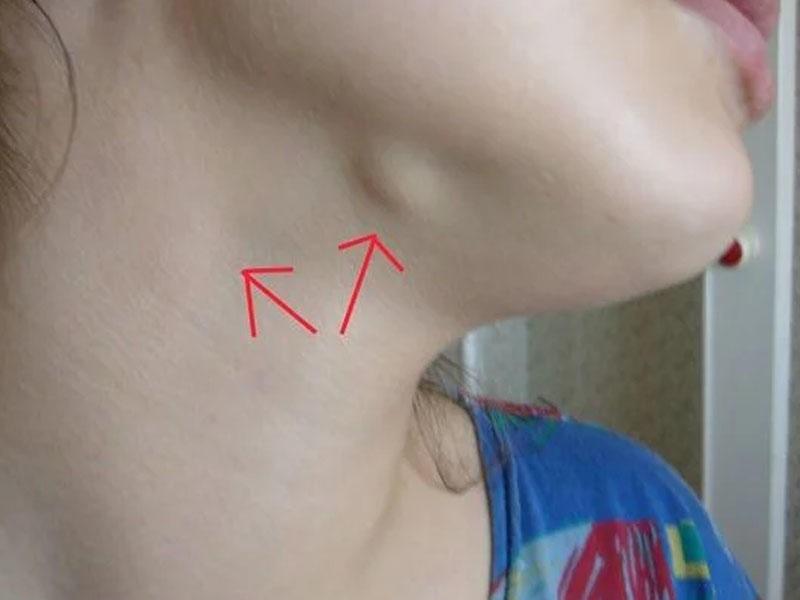 Скорость выздоровления зависит от того, насколько серьезной была инфекция и насколько здоровым был человек до заражения.
Скорость выздоровления зависит от того, насколько серьезной была инфекция и насколько здоровым был человек до заражения.
Людям со слабой иммунной системой, младенцам и пожилым людям может потребоваться больше времени для восстановления.
При лечении инфекция должна быстро прекратить распространение. Чтобы оценить, работает ли лечение, врач может очертить красные полосы маркером или сфотографировать, чтобы увидеть, сокращаются ли они или продолжают распространяться после лечения.
Если появляются новые полосы, рана становится хуже или у человека появляются дополнительные симптомы, это может быть признаком того, что лечение не работает.
Некоторые инфекции лимфангита поражают кожу, мышцы или другие ткани. Восстановление после этих осложнений может занять время.
Человеку, которому была сделана операция по удалению поврежденной ткани, может потребоваться физиотерапия для выздоровления. Однако в большинстве случаев люди могут вернуться к нормальной жизни вскоре после излечения инфекции лимфангита.
У некоторых людей рецидивирующий лимфангит. Это тип хронического лимфангита, который проходит после лечения и позже появляется снова.
Рецидивирующий лимфангит более вероятен, если человек не получает правильного лечения исходной инфекции, вызвавшей лимфангит.Например, у людей со спортивной стопой, которая переходит в лимфангит, лимфангит может снова развиться, если лечение не приведет к полному исчезновению спортивной стопы.
Люди со слабой иммунной системой могут быть предрасположены к развитию рецидивирующего лимфангита, потому что их организм менее способен бороться с инфекциями.
Лимфангит может быть болезненным и пугающим, если человек не знает, что такое красные полосы. Поскольку он быстро распространяется, небезопасно пытаться лечить в домашних условиях или ждать, чтобы увидеть, станет ли оно лучше или хуже.
Однако при своевременной медицинской помощи выздоровление обычно происходит быстро. Даже для людей с серьезными проблемами со здоровьем лечение может быть очень эффективным.
Человек, который думает, что у него лимфангит, должен позвонить своему врачу или обратиться в отделение неотложной помощи, особенно если у него жар или он очень плохо себя чувствует.
Некоторые люди не хотят обращаться к врачу из-за травмы кожи. Ошибки в отношении осторожности могут спасти жизнь и помочь обеспечить максимально быстрое и эффективное лечение.
Педиатрия по случаям болезни Глава
3-летняя женщина обратилась к лечащему врачу с основной жалобой на образование на шее, которое присутствует и ухудшается в течение 4 дней. Образование началось с небольшой шишки, которая увеличилась до размера грецкого ореха и теперь становится болезненной и теплой на ощупь с покраснением. У нее 2 дня поднялась температура до 104 градусов (40 градусов С). Также она жалуется на насморк, кашель и боль в горле в течение 1 недели.У нее снижен аппетит к твердой пище, но она хорошо пьет жидкость, и ее диурез в норме. Она не была такой активной, как обычно, и плохо спала из-за лихорадки. Дома никто не болел, но она ходит в дошкольное учреждение, и несколько детей недавно заболели с болью в горле и симптомами URI. В ее анамнезе нет недавней кожной инфекции, кожной сыпи, потери веса, проблем с зубами или кариеса, тошноты, рвоты или диареи. Нет контакта с кошками или другими животными.Ее прошлый медицинский, семейный и социальный анамнез ничем не примечателен.
Экзамен: VS T 40, P 110, RR 20, BP 80/40, насыщение кислородом 100% в воздухе помещения. Рост и вес находятся на уровне 50-го процентиля. Она устала появляться, но не испытывает острых страданий. Ученики равные и реактивные. Склера белая, конъюнктива прозрачная. TM нормальные. Горло эритематозное, с пятнами экссудата на обеих миндалинах. В ее ноздрях заметна прозрачная носовая слизь. У нее гибкая шея, болезненная двусторонняя шейная лимфаденопатия.Справа нежный теплый передний шейный лимфатический узел размером 2 х 3 см с вышележащей эритемой. Колебание присутствует. Подмышечная или паховая лимфаденопатия не приветствуется. Сердце ровное, без шумов. Легкие чистые. Живот безболезненный и не растянутый. Гепатоспленомегалии или новообразований не отмечено. Ее конечности теплые, пульс полностью, время наполнения капилляров — одна секунда. Никаких высыпаний на коже или рубцов импетиго не отмечается. Неврологический осмотр в норме.
Мазок из зева отправлен на посев на бета-гемолитический стрептококк.CBC показывает 25000 лейкоцитов со сдвигом влево. Эмпирически начато лечение клиндамицином внутривенно. Ультразвуковое исследование показывает образование абсцесса. После консультации с хирургом абсцесс рассекается и дренируется (I&D) для выявления умеренного количества гноя. Окраска по Граму показывает многочисленные лейкоциты и грамположительные кокки. Культура гноя вырастает из Strep pyogenes (стрептококк группы А) в течение 24 часов. В ее посеве из горла также растет стрептококковая инфекция группы А. Ее антибиотики заменены на пенициллин внутривенно. Она реагирует на антибиотики и I&D резким улучшением.Она выписана через 3 дня госпитализации для завершения 10-дневного курса пенициллина.
Лимфаденопатия — это распространенная жалоба, при которой дети обращаются к врачу. К счастью, у большинства этих детей процесс протекает безболезненно. Однако у некоторых детей с серьезными системными заболеваниями или злокачественными новообразованиями может наблюдаться лимфаденопатия. Поэтому важно понимать дифференциальный диагноз, проводить тщательный сбор анамнеза и тщательный физический осмотр, а также знать, какую работу нужно проводить своевременно.Увеличение лимфатического узла (лимфаденопатия) может быть вызвано пролиферацией или инвазией воспалительных клеток (лимфаденит) или инфильтрацией злокачественных клеток. Расположение увеличенного лимфатического узла может быть полезно при дифференциальной диагностике. У здоровых детей пальпируются лимфатические узлы в передней шейной, подмышечной и паховой областях. Пальпируются лимфатические узлы в надключичной области; однако часто отражают злокачественное новообразование средостения.
Важные вопросы, которые следует задать пациенту / опекуну, включают местоположение и продолжительность увеличенного линчевого узла (острый или острый).хронический, локализованный или общий), длительная лихорадка, потеря веса, артралгии, кожные поражения / инфекции или сыпь в анамнезе, рецидивирующие инфекции, статус иммунизации, контакт с больными людьми, недавние поездки, контакт с животными и насекомыми, симптомы URI, боль в горле и проблемы с зубами / кариес. При физическом осмотре обратите особое внимание на расположение, последовательность (твердые или колеблющиеся, гладкие или узловатые, подвижные или фиксированные), количество, распределение и размер. Следует отметить внешний вид вышележащей кожи (красная и теплая при инфекции, фиолетовая окраска у нетуберкулезных микобактерий).Следует обращать внимание на гепатоспленомегалию, синяки, петехии, конъюнктивит, фарингит, пародонтоз и признаки системного заболевания.
Термин «шотти» обычно используется для описания лимфаденопатии. Шотти означает дробовик, что относится к дробовику птиц (крошечные бусинки) или дробовику (более крупные бусинки). Дробовая лимфаденопатия может относиться к образованию лимфатических узлов с крошечными бугорками, средними бугорками или большими бугорками. Этот термин расплывчатый, и может быть предпочтительнее использовать более точную терминологию.
Большинство пациентов с лимфаденопатией, по клиническим оценкам вызванной незначительной инфекцией, не нуждаются в каких-либо лабораторных исследованиях. Лабораторные исследования, которые следует рассмотреть у пациента с потенциально более серьезными проявлениями лимфаденопатии, включают PPD, скрининг на ВИЧ, посев из горла, общий анализ крови, посев крови. В отдельных случаях могут быть полезны серологические исследования на EBV (вирус Эпштейна-Барра), CMV (цитомегаловирус), ВИЧ, Treponema pallidum, Toxoplasma gondii или Brucella. Пациенту с флюктуирующим узлом и подозрением на абсцесс может помочь ультразвуковое исследование.Игольная аспирация подозреваемого абсцесса может свести на нет необходимость в ультразвуковом исследовании, но этот подход является более инвазивным. Хотя при аспирации через иглу можно выделить организм, содержащийся в абсцессе, большинство абсцессов все равно придется удалить хирургическим путем. Иногда может потребоваться биопсия лимфатического узла. Эту ткань обычно отправляют на окрашивание по Граму, бактериальный посев, кислотоустойчивое окрашивание, микобактериальную культуру или ПЦР на Bartonella henselae (болезнь кошачьих царапин). Также следует рассмотреть возможность проведения рентгенологического исследования грудной клетки, чтобы исключить новообразования / злокачественные новообразования средостения.
Дифференциальный диагноз лимфаденопатии лучше всего основан на наличии острого двустороннего шейного лимфаденита, острого одностороннего пиогенного (гнойного) лимфаденита и хронической шейной лимфаденопатии. Наиболее частыми причинами острого двустороннего шейного лимфаденита являются вирусы URI, такие как аденовирус, грипп и RSV. Вирусы, которые обычно вызывают генерализованную лимфаденопатию, такие как EBV и CMV, также могут проявляться как острый двусторонний шейный лимфаденит.Наиболее частыми причинами острого одностороннего гнойного (гнойного) лимфаденита являются золотистый стафилококк и стрептококк группы А. Большинству этих детей от 1 до 4 лет. Типичное клиническое течение лимфаденита, вызванного стрептококком группы А, проявляется в сочетании со стрептококком группы А, оба из которых реагируют на пенициллин. Формирование абсцесса и необходимость хирургического дренирования не характерны для стрептококка группы А. Тем не менее, Staph aureus чаще образует абсцессы, и почти всегда требуется I&D.Если в анамнезе есть проблемы с зубами или зубной абсцесс, причиной может быть анаэробная флора полости рта. Дифференциальный диагноз хронической лимфаденопатии шейки матки более обширен. Наиболее частыми причинами длительной шейной лимфаденопатии являются инфекционные, такие как атипичные микобактериальные инфекции, микобактерии туберкулеза, болезнь кошачьих царапин, ВЭБ, ЦМВ, токсоплазмоз, гистоплазмоз и ВИЧ. Неинфекционная этиология хронической лимфаденопатии шейки матки включает злокачественные новообразования, такие как лейкоз, лимфома, метастатические солидные опухоли, такие как нейробластома, рабдомиосаркома и карцинома носоглотки.Еще одна важная этиология, которая не попадает в вышеперечисленные категории, — болезнь Кавасаки. Болезнь Кавасаки связана с единичным, безболезненным, негнойным увеличенным шейным лимфатическим узлом.
Поскольку большинство случаев острого двустороннего шейного лимфаденита являются вирусными по этиологии и проходят самостоятельно, рекомендуется только симптоматическое лечение. Детям с острым односторонним гнойным (гнойным) лимфаденитом, вызванным Staph aureus или стрептококком группы A, которые не проявляют токсичности и не имеют видимых абсцессов или целлюлита, рекомендуется пероральная эмпирическая терапия цефалексином, оксациллином или клиндамицином.Для плохо выглядящих детей с образованием абсцесса или целлюлитом рекомендуется пункционная аспирация или внутривенная и внутривенная терапия клиндамицином или ванкомицином. Для детей, у которых шейный лимфаденит, связанный с пародонтозом, оптимальны пункционная аспирация или I&D, а также терапия пенициллином или клиндамицином. При подозрении на нетуберкулезную микобактериальную инфекцию оптимальным является хирургическое удаление инфицированного лимфатического узла без антибактериальной терапии. При болезни кошачьих царапин после пункционной аспирации и ПЦР-диагностики инфекции Bartonella обычно не рекомендуется антибиотикотерапия, хотя это противоречиво, поскольку азитромицин имеет некоторую клиническую эффективность.
Прогноз лимфаденопатии и лимфаденита зависит от этиологии. В целом, поскольку острая двусторонняя шейная лимфаденопатия в детском возрасте носит вирусную этиологию, прогноз благоприятный. Поскольку наиболее острый односторонний гнойный (гнойный) лимфаденит вызывается Staph aureus и стрептококком группы А и легко поддается лечению, прогноз также хороший. Поскольку дифференциальный диагноз хронической лимфаденопатии шейки матки более обширен, трудно делать обобщенные выводы о прогнозе.
Лимфангит — это воспаление лимфатических сосудов. Этиология лимфангита может быть опухолевой или доброкачественной. Если лимфатические сосуды инфильтрованы опухолевыми клетками, происходит фиброз вокруг, образуя видимые или пальпируемые тяжи. Лимфангит иногда наблюдается проксимальнее участков целлюлита (особенно вызванных стрептококком группы А) в виде красных полос, идущих от целлюлита проксимально. Такие случаи лечатся так же, как и только целлюлит.
Вопросы
1.Какие показания к биопсии лимфатического узла?
2. Какая наиболее частая причина острой двусторонней шейной лимфаденопатии у детей?
3. Какая наиболее частая причина острого одностороннего шейного лимфаденита связана с лихорадкой и нагноением?
4. Как лучше всего лечить гнойный шейный лимфаденит, вызванный нетуберкулезными микобактериями?
5. Каковы некоторые причины длительного шейного лимфаденита у детей?
Список литературы
1.Лю Дж. Глава 15.5. Оценка опухолей головы и шеи. В: Рудольф AM (ред.). Педиатрия Рудольфа, 21-е издание. 2003, Нью-Йорк: Макгроу-Хилл, стр. 1279-1281.
2. Твист CJ. Оценка лимфаденопатии у детей. Педиатр Clin North Am 2002; 49 (5): 1009-1025.
3. Петерс Т.Р., Эдвардс КМ. Шейная лимфаденопатия и аденит. Педиатр Ред. 2002; 21 (12): 399-405.
Ответы на вопросы
1. Стойкое увеличение, несмотря на эмпирическую терапию, стойкое увеличение или отсутствие улучшения при отрицательных результатах лабораторных исследований, твердое фиксированное образование, образование, расположенное в надключичной области, сопутствующие конституциональные признаки стойкой лихорадки или потери веса.
2. Самоограниченные системные вирусные инфекции, такие как аденовирус, грипп и RSV, являются наиболее распространенными. EBV и CMV также могут проявляться как острый двусторонний шейный лимфаденит.
3. Золотистый стафилококк и пиогеновый стрептококк (стрептококк группы А). Нагноение более вероятно при золотистом стафилококке.
4. Во избежание развития дренирующего свища необходимо полное хирургическое удаление узла.
5. Нетуберкулезные микобактерии и болезнь кошачьих царапин являются обычным явлением.ВЭБ, ЦМВ, токсоплазмоз, гистоплазмоз, ВИЧ — другие инфекционные этиологии. Также необходимо учитывать злокачественные заболевания, такие как лейкоз, лимфома и солидные опухоли, такие как нейробластома, рабдомиосаркома и карцинома носоглотки.
Вернуться к содержанию
Домашняя страница факультета педиатрии Гавайского университета
Лимфаденит и лимфангит | health.am
Альтернативные названия
Инфекция лимфатических узлов; Инфекция лимфатических узлов; Локализованная лимфаденопатия
Определение
Лимфаденит и лимфангит — это инфекция лимфатических узлов (также называемых лимфатическими узлами) и лимфатических каналов соответственно.
Причины, частота возникновения и факторы риска
Лимфатическая система — это сеть сосудов (каналов), узлов (желез) и органов. Он функционирует как часть иммунной системы для защиты от инфекций, воспалений и рака и борьбы с ними. Он также участвует в транспортировке жидкостей, жиров, белков и других веществ в организме.
Лимфатические узлы или узлы — это небольшие структуры, которые фильтруют лимфатическую жидкость. В лимфатических узлах содержится много лейкоцитов, которые помогают бороться с инфекцией.
Лимфаденит и лимфангит — частые осложнения бактериальных инфекций.
Лимфаденит — воспаление лимфатических узлов. Это может произойти, если железы поражены бактериями, вирусами, грибками или другими организмами, и внутри желез развивается инфекция. Это также может произойти в результате циркулирующих раковых клеток или других воспалительных состояний.
Расположение пораженных желез обычно связано с местом основной инфекции, опухоли или воспаления.Обычно это результат целлюлита или другой бактериальной инфекции (обычно инфицирования стрептококками или стафилококками).
Лимфангит поражает лимфатические сосуды / каналы с воспалением канала и, как следствие, болью и системными и локализованными симптомами. Обычно он возникает в результате острой стрептококковой или стафилококковой инфекции кожи (целлюлит) или абсцесса на коже или мягких тканях.
Лимфангит может указывать на прогрессирование инфекции и должен вызывать опасения по поводу распространения бактерий в кровоток, которые могут вызвать опасные для жизни инфекции.Лимфангит можно спутать со сгустком в вене (тромбофлебит).
Симптомы
ЛИМФАДЕНИТ
- лимфатические узлы могут быть опухшими, болезненными и твердыми
- лимфатические узлы кажутся гладкими или неровными на ощупь, или мягкими и «эластичными», если образовался абсцесс
- кожа над узлом может быть покрасневшей и горячей
ЛИМФАНГИТ
- красных полос от инфицированной области до подмышек или паха о может быть слабым или очевидным
- пульсирующая боль вдоль пораженного участка (часто)
- могут поражать лимфатические узлы (см. Выше)
- лихорадка от 100 до 104 градусов по Фаренгейту и / или озноб
- человек может иметь общее недомогание (недомогание) с потерей аппетита, головной болью и болями в мышцах
Признаки и тесты
Осмотр показывает пораженные лимфатические узлы и / или лимфатические сосуды и может указать на причину.Врач может искать доказательства травмы вокруг увеличенных или опухших узлов.
Биопсия и посев пораженного участка или узла могут выявить причину воспаления. Посев крови может выявить распространение инфекции в кровоток.
Лечение
Лимфаденит и лимфангит могут распространяться в течение нескольких часов. Лечение следует начинать незамедлительно.
Специальные антибиотики используются для борьбы с инфекцией, если диагностирована основная причина лимфаденита.Для купирования боли при лимфангите могут потребоваться анальгетики.
Противовоспалительные препараты могут помочь уменьшить воспаление и отек. Аспирин может быть рекомендован как болеутоляющее, противовоспалительное и жаропонижающее средство. (Проконсультируйтесь с врачом перед тем, как давать аспирин детям!)
Абсцесс может потребовать хирургического дренирования. Горячие влажные компрессы могут помочь уменьшить воспаление и боль.
Ожидания (прогноз)
Своевременное лечение антибиотиками может привести к полному выздоровлению, хотя для исчезновения опухоли могут потребоваться недели или даже месяцы.Время до выздоровления будет зависеть от основной причины.
Осложнения
- образование абсцесса
- целлюлит
- сепсис (генерализованная инфекция или инфекция кровотока)
- образование свища (наблюдается при лимфадените, вызванном туберкулезом)
Звонок своему врачу
Позвоните своему врачу или обратитесь в отделение неотложной помощи, если симптомы указывают на лимфаденит или лимфангит.
Профилактика
Хорошее общее состояние здоровья и гигиена помогают предотвратить любую инфекцию.
Последняя редакция: 8 декабря 2012 г.
Армен Э. Мартиросян, доктор медицинских наук
Медицинская энциклопедия
Все материалы ArmMed Media предоставлены только для информации и не являются советом и не заменяют надлежащую медицинскую помощь. Проконсультируйтесь с квалифицированным медицинским работником, который разбирается в вашем конкретном анамнезе для решения индивидуальных проблем.
Лимфаденит | Encyclopedia.com
Определение
Лимфаденит — это воспаление лимфатических узлов. Часто это осложнение бактериальных инфекций, хотя оно также может быть вызвано вирусами или другими возбудителями болезней. Лимфаденит может быть генерализованным, затрагивая несколько лимфатических узлов, или ограничиваться несколькими узлами в области локализованной инфекции. Лимфаденит иногда сопровождается лимфангитом — воспалением лимфатических сосудов, соединяющих лимфатические узлы.
Описание
Лимфатическая система — это сеть сосудов (каналов), узлов (желез) и органов. Это часть иммунной системы, которая защищает от инфекций, воспалений и рака и борется с ними. Лимфатическая система также участвует в транспортировке жидкостей, жиров, белков и других веществ по всему телу. Лимфатические узлы — это небольшие структуры, которые фильтруют лимфатическую жидкость и содержат много лейкоцитов для борьбы с инфекциями. Лимфаденит характеризуется увеличением лимфатических узлов, которые развиваются, когда железы поражены бактериями, вирусами, грибками или другими организмами.Узлы могут быть болезненными и твердыми или мягкими и «эластичными», если образовался абсцесс. Кожа над воспаленным узлом может быть красной и горячей. Расположение пораженных узлов обычно связано с местом основной инфекции, воспаления или опухоли. В большинстве случаев инфекционными организмами являются Streptococci или Staphylococci . Если лимфатические сосуды также инфицированы в состоянии, называемом лимфангитом, от раны будут отходить красные полосы в направлении лимфатических узлов, пульсирующая боль и высокая температура и / или озноб.Ребенок обычно чувствует себя плохо, с потерей аппетита, головной болью и мышечными болями.
Обширная сеть лимфатических сосудов по всему телу и их связь с лимфой Узлы помогает объяснить, почему бактериальная инфекция узлов может быстро распространяться на другие части тела или из них. Лимфаденит у детей часто возникает в области шеи, потому что эти лимфатические узлы расположены близко к ушам и горлу, которые часто являются локализацией бактериальных инфекций у детей.
Лимфаденит также называют инфекцией лимфатических узлов, инфекцией лимфатических узлов или локальной лимфаденопатией.
Демография
Лимфаденит и лимфангит — частые осложнения бактериальных инфекций.
Причины и симптомы
Стрептококковые и стафилококковые бактерии являются наиболее частыми причинами лимфаденита, хотя вирусы, простейшие, риккетсии, грибы и туберкулезная палочка также могут инфицировать лимфатические узлы.Заболевания или расстройства, затрагивающие лимфатические узлы в определенных областях тела, включают кроличью лихорадку (туляремию), болезнь кошачьих царапин , болезнь кошачьих царапин , венерическую лимфогранулему, шанкроид, генитальный герпес, инфицированные угри , абсцессы зубов и бубонную чуму. Лимфаденит также может возникать в сочетании с целлюлитом, который представляет собой глубокую широко распространенную инфекцию тканей, которая развивается из пореза или язвы. У детей тонзиллит или бактериальная ангина являются наиболее частыми причинами лимфаденита в области шеи.Заболевания, которые поражают лимфатические узлы по всему телу, включают мононуклеоз, цитомегаловирусную инфекцию , токсоплазмоз и бруцеллез.
Ранними симптомами лимфаденита являются отек узлов, вызванный скоплением тканевой жидкости, и повышенное количество лейкоцитов в результате реакции организма на инфекцию. Дальнейшее развитие включает лихорадку с ознобом, потерю аппетита, обильное потоотделение, учащенный пульс и общую слабость.
Диагноз
Физикальное обследование
Диагноз лимфаденита обычно основывается на сочетании истории болезни ребенка, внешних симптомов и лабораторных культур.Врач будет нажимать (пальпировать) пораженные лимфатические узлы, чтобы увидеть, болят ли они или нет, и ищет точку входа для инфекции, например, царапину или укус. Опухшие узлы без болезненности иногда возникают из-за болезни кошачьих царапин, которая встречается редко. У детей, если лимфаденит тяжелый или стойкий, врач может исключить паротит, , ВИЧ, опухоли в области шеи и врожденные кисты, напоминающие увеличенные лимфатические узлы.
Хотя лимфаденит обычно диагностируется в лимфатических узлах на шее, руках или ногах, он также может возникать в лимфатических узлах груди или живота.Если у ребенка резко увеличились лимфатические узлы в паху, врач должен исключить грыжу в паховой области, которая не сместилась (ущемленная паховая грыжа). Грыжи встречаются у 1 процента населения в целом; 85 процентов детей с грыжами — мужчины.
Лабораторные тесты
Наиболее важными тестами являются определение количества лейкоцитов (WBC) и посев крови для идентификации организма. Высокая доля незрелых лейкоцитов указывает на бактериальную инфекцию.Посев крови может быть положительным, чаще всего на стафилококк или стрептококк. В некоторых случаях врач может назначить биопсию лимфатического узла для выявления необычной инфекции или лимфомы.
Когда обращаться к врачу
Если у ребенка развиваются симптомы лимфаденита, его следует отвезти к врачу или в отделение неотложной помощи.
Лечение
Лекарства
Лекарства, назначаемые при лимфадените, различаются в зависимости от бактерии или вируса, которые его вызывают.При бактериальных инфекциях ребенок будет лечиться антибиотиками , обычно пенициллином, клиндамицином, цефалоспорином или эритромицином.
Поддерживающая терапия
Поддерживающая терапия лимфаденита включает отдых для пораженного участка и наложение горячих влажных компрессов для уменьшения воспаления и боли.
Хирургия
Целлюлит, связанный с лимфаденитом, не следует лечить хирургическим путем из-за риска распространения инфекции. Гной выводится только при абсцессе и обычно после того, как ребенок начал лечение антибиотиками.В некоторых случаях биопсия воспаленного лимфатического узла необходима, если диагноз не был поставлен и не было ответа на лечение.
Воспаление лимфатических узлов, вызванное другими заболеваниями, требует лечения первопричины.
Прогноз
Прогноз для выздоровления хороший, если ребенка своевременно лечить антибиотиками. В большинстве случаев инфекцию можно взять под контроль за три-четыре дня. Однако в некоторых случаях для исчезновения отека могут потребоваться недели или месяцы; продолжительность выздоровления зависит от первопричины инфекции.У детей с нелеченным лимфаденитом могут развиться абсцессы, целлюлит или заражение крови (сепсис), что иногда приводит к летальному исходу.
Профилактика
Профилактика лимфаденита зависит от своевременного лечения бактериальных и вирусных инфекций.
Проблемы родителей
Родители могут быть обеспокоены тем, что увеличенные лимфатические узлы у их ребенка являются злокачественными. Им следует немедленно обратиться за медицинской помощью к ребенку, чтобы своевременно решить проблему.
КЛЮЧЕВЫЕ ТЕРМИНЫ
Грыжа — Разрыв в стенке полости тела, через который может выступать орган.
Лимфатические узлы — Небольшие бобовидные скопления ткани, расположенные по всей лимфатической системе. Они производят клетки и белки, которые борются с инфекциями и фильтруют лимфу. Узлы иногда называют лимфатическими узлами.
Лимфангит — Воспаление лимфатических сосудов. Часто возникает вместе с лимфаденитом (воспалением лимфатических узлов).




 При необходимости можно принять дополнительные обезболивающие.
При необходимости можно принять дополнительные обезболивающие. Целлюлит обычно возникает, когда бактерии попадают на кожу через небольшие порезы или царапины. Это вызывает болезненную, красную отечную сыпь и требует лечения антибиотиками.
Целлюлит обычно возникает, когда бактерии попадают на кожу через небольшие порезы или царапины. Это вызывает болезненную, красную отечную сыпь и требует лечения антибиотиками. Острый лимфангит. Медицинский журнал Новой Англии. 2015; 372: 649. NEJM Link
Острый лимфангит. Медицинский журнал Новой Англии. 2015; 372: 649. NEJM Link