симптомы у женщин, мужчин и детей, лечение
Лейкоплакия мочевого пузыря (код МКБ-10 – N32) относится к одному из редких заболеваний, которое развивается из-за хронизации воспаления слизистой органа. Диагностика данной болезни очень сложна. Чаще всего это заболевание встречается у женского пола.
При лейкоплакиях у мочевого пузыря поражается слизистая оболочка, вследствие чего осуществляется замена переходного эпителия на многослойный плоский. За счет того, что появляются участки с огрубением, нарушаются функциональные способности органа.
Внимание! Но страшнее то, что болезнь считается предраковым состоянием, так как нередко на месте пораженных областей возникают бляшки ракового типа.
Можно ли вылечить данное заболевание и какие методы применяются?

Что это такое?
Это заболевание характеризуется изменением переходного эпителия в плоский. При этом появляются ороговевшие участки. Патология принадлежит к патоморфологическим разновидностям, то есть к таким, когда изменение эпителия можно определить только по данным биопсии.
При нарушении слизистой мочевого пузыря может возникнуть угроза для человеческой жизни, причем данная патология у женщин наблюдается намного чаще, чем у представителей мужского пола.
В период острого состояния больной человек будет ощущать острую болезненность. Причина заключается в воздействии урины на видоизмененный эпителий, при котором организм человека ощущает сильную боль.
У лейкоплакии имеется 3 стадии развития, представляющие собой хронический процесс:
- Плоскоклеточная метаплазия – происходит апоптоз или изменение плоскоклеточной модуляции. При этом однослойный эпителий постепенно становится многослойным плоским, но при этом клеточные структуры не меняются.
- Клетки в плоском эпителии без участков ороговения.
- Плоскоклеточная метаплазия с появлением ороговения – происходит формирование бляшек.
Справка! Если другие болезни вызывают распространение воспаления, то при лейкоплакии мочевыделительного органа и его шейки начинаются склеротические изменения в его стенке. Постепенно нарушаются сократительные способности мочевого пузыря и наблюдается недержание мочи.
Что такое лейкоплакия мочевого пузыря рассказывается на видео:
Симптомы
Болезнь делится на три основные формы, в зависимости от них могут формироваться признаки лейкоплакии:
- Плоская форма.
- Бородавчатая форма, при которой присутствую участки с ороговением.
- Эрозивный вид, при котором много участков с язвенными образованиями.
При плоской лейкоплакии симптомы длительное время не беспокоят человека. Тогда как при бородавочной и эрозивной форме признаки болезни на лицо.
Если при этом поражена шеечная часть мочевого пузыря, то клиническое течение болезни будет ярко проявляться.
У женщин
К общим симптомам можно отнести следующие:
- Боль в лобковой части, которая отдает в спину.
- Частое желание опорожниться. При этом нередко позывы к мочеиспусканию бывают ложными.
- Во время отделения урины ощущается жжение и режущая боль.
- После похода в сортир создается ощущение, что мочевой пузырь не до конца освободился от жидкости.
- Осадочная часть в виде хлопьев, присутствующих в урине, и кровяные вкрапления (гематурия).
- Во время интимной близости ощущается болезненность.
У мужчин
Болезнь практически не диагностируется у мужчин, так как женская мочевыделительная система более доступна для проникновения инфекции ввиду их физиологического строения.

Именно инфекционный процесс, как было выяснено, является толчком к возникновению лейкоплакии мочевого пузыря.
Если болезнь все же развивается у мужского пола, то протекает она по той же схеме, что и у женщин.
У беременных
Нередко женщины уже во время беременности узнают о диагнозе «лейкоплакия».
Болезнь протекает в это время по признакам цистита:
- появляются боли тянущего характера в нижних отделах живота,
- учащается мочеиспускание,
- нередко беспокоят ложные позывы,
- во время отделения урины чувствуется зуд и жжение.
Справка! Во время вынашивания ребенка лейкоплакия мочевого пузыря может протекать крайне тяжело, в результате возможен самопроизвольный аборт, начало родов раньше срока, отслойка плаценты, проникновение инфекции к эмбриону и отставание его в развитии.
У детей
Каковы симптомы воспаления мочевого пузыря рассказывается на видео:
Диагностика болезни
Для правильной диагностики понадобятся осмотр и консультация таких врачей, как гинеколог и уролог, сбор анамнеза, инструментальная и лабораторная диагностика.
Сама диагностика проводится в следующем порядке:
- Берется мазок из следующих органов: цервикальный канал, шейка матки, анальное отверстие, уретра. Затем он исследуется в лабораторных условиях.
- Мочу нужно сдать на три анализа – биохимический, общий и бактериологический.
- УЗД.
- Сдача урины на анализ по Нечипоренко.
- ПЦР на определение заболеваний венерической направленности. Делается это в момент обострения. Если же сдать анализ во время ремиссии, то результаты будут недостоверными.
- Цистоскопия.
- Биопсия стенок мочевого пузыря.
- Биохимия и общий анализ крови.
- Урофлоуметрия.
Лечение
Лечебные действия при данной патологии будут отталкиваться от симптоматики лейкоплакии.

Консервативная терапия будет показана при течении заболевания с минимальным количеством симптомов. По показаниям будут назначены лекарственные препараты и физиотерапия. Также проводится постоянный контроль над течением патологии.
Внимание! При запущенной болезни может потребоваться оперативное вмешательство.
Консервативное
Медикаментозная терапия применяется с комплексным подходом, и направлена она прежде всего на устранение причины возникновения лейкоплакии:
1. Антибактериальная терапия
Назначается после выявления возбудителя и его чувствительности к определенным группам антибиотиков. Лечение будет длительным, до 3 месяцев, лекарства должен подбирать врач. Прекращается терапия после полного исчезновения возбудителя болезни, это подтвердит трижды отрицательный результат бактериологического исследования урины.
Антибиотики должны быть максимально эффективными и по минимуму вредными, чаще назначают:
- Норфлоксацин;
- Ципрофлоксацин;
- Лефлоксацин.
2. Противовоспалительные медикаменты из группы нестероидных и анальгетики, такие как Спазмалгон и Пенталгин. Также прописываются спазмолитики – Но-шпа, Папаверин и др.

3. Медикаменты, восстанавливающие поврежденные области эпителия
, это чаще всего заменители гликозаминов – кислота гиалуроновая, хондроитин.4. Физиотерапия – электрофорез с новокаиновым раствором, магнитная и микроволновая терапии. Физиотерапевтические процедуры позволяют восстановить стенки мочевого пузыря, не дают образовываться спайкам, питают и кровоснабжают орган.
Хирургическое
Если медикаментозная терапия не дала результатов, то назначается операция.
Она понадобится в таких случаях:
- При стойком воспалении, из-за чего нарушается сократительная способность мочевого пузыря.
- Лейкоплакия 2 и 3 степени, выявленная на гистологическом исследовании.
- Сильные боли, не устраняемые медикаментами.
- Обнаружены атипичные клетки, что грозит перерождением болезни врак.
Хирургическое вмешательство может проходить различным образом:
- При помощи трансуретральной резекции мочевого пузыря (ТУР) – поврежденные части слизистой органа убираются с использованием специальной петли.
- Лазерная коагуляция слизистой поврежденной оболочки.
- Лазерная абляция.
Также применяется лазерная вапоризация мочевого пузыря.

Диета
Лечебное питание предполагает устранение продуктов, которые могут раздражать слизистый слой мочевого пузыря. Блюда должны быть отварными или паровыми.
Допустимо принимать в пищу следующие продукты:
- Свежие фрукты без кислоты, то есть они должны быть сладкими.
- Овощи можно как свежими, так и отварными. Исключение составляет любая капуста, помидоры, лук с чесноком, редька и щавелевые листья.
- Молочная продукция.
- Рыба и мясо не жирных сортов.
- Практически все крупы.
Важно! Требуется соблюдение питьевого режима. В сутки количество жидкости должно составлять не менее 2 л. Это могут быть отвары из лекарственных трав, компоты, кисели, чаи, и обязательно обычная кипяченая или минеральная вода без газа.
Под запретом:
- Специи, острые, соленые продукты.
- Жирные бульоны.
- Блюда жареные или прокопченные.
- Крепкие напитки, например, чай или кофе, а также алкоголь.
Народные способы
Гомеопатия сможет стать подспорьем к основному лечению.

Применяют следующие рецепты.
1.Приготовление настоя из календулы.
Такой напиток снимет воспаление, окажет губительное действие на бактерии и устранит болезненность. Настой принимают внутрь и используют для сидячих ванночек:
- На 400 мл кипятка берется 4 ст. ложки травы.
- Готовое средство принимают по 100 мл в сутки.
- Курс не должен превышать 3 дней.
Чтобы приготовить ванночку необходимо готовый отвар в количестве 500 мл добавить в 2 литра теплой воды. Сидеть в такой ванночке можно от 15 до 20 минут.
2. Использование зверобоя.
В этом растении присутствую противовирусные, противомикробные и противовоспалительные компоненты. Часто зверобой применяют при различных опухолях, в качестве спазмолитика и мочегонного средства. Заваривают его стаканом кипятка, травы берется 1 ст. л. Получившийся настой делят на три приема в сутки.
3. Пророщенные пшеничные зерна.
Мукополисахариды, содержащиеся в этом продукте, способны защитить мочевой пузырь от негативного воздействия. Промытые зерна заворачиваются во влажную салфетку и оставляются для проращивания. Ростки должны появиться через 2 дня, за это время ткань нужно постоянно увлажнять. Такие зерна добавляют практически во все блюда. Преимущество отдается салатам и кашам.
Как лечить лейкоплакию традиционными и народными способами рассказывается на видео:
Осложнения
Даже если лечение было успешным, рекомендуется временами проходить цистоскопию, учитывая то, что заболевание может давать рецидивы.
Иногда заболевание сопровождается осложнениями:
- Малигнизация – это перерождение поврежденного эпителия в онкологию.
- Несостоятельность мочевыводящего органа – за счет рубцевания поврежденных тканей мочевой пузырь теряет свою сократительную способность и не удерживает в себе мочу.
- Развитие недостаточности работы почек, что приводит к смерти больного.
Профилактика
Болезнь нередко передается половым путем, поэтому рекомендуется использовать при этом барьерные контрацептивы.
Важно! Избегайте переохлаждений, одевайтесь по погоде, вовремя устраняйте воспалительные процессы, не доводя их до хронического состояния.
А также придерживайтесь правил гигиены относительно интимных мест.

Причинами развития заболевания могут стать различные факторы:
- вирусы,
- бактерии,
- грибы,
- нарушенный гормональный фон,
- либо длительное химическое, термическое или механическое воздействие, оказываемое на мочевой пузырь.
В любом случае требуется при первой же возможности начать лечение данного заболевания. Оно будет достаточно сложным и длительным. Но, как показала врачебная практика, избавиться от болезни вполне возможно, главное придерживаться рекомендаций доктора.
Лейкоплакия мочевого пузыря: причины, симптомы и лечение
Любую болезнь лучше предупредить, чем впоследствие лечить. Поэтому очень важно знать о первых признаках, симптомах и причинах проявления болезни. Одним из распространенных заболеваний является лейкоплакия мочевого пузыря.
К сожалению статистика, говорит о том, что этому заболеванию подвержены как молодые девушки, так и женщины пенсионного возраста.
Что несет в себе это заболевание
С развитием у человека лейкоплакии, организм начинает замещать клетки переходного эпителия на клетки плоского. Этот эпителий уже не имеет возможности защитить от вредных компонентов, содержащихся в моче.
Заболевание чаще всего приходится на женскую половину, чем на мужскую. Это обусловлено физиологией строения канала, где мочевой пузырь более подвержен инфекции.

Код по МКБ-10
Аббревиатура МКБ в переводе обозначает международный классификатор болезни. Где значится, что код МКБ-10 – N32 относящийся к лейкоплакии мочевого пузыря говорит о возможном переходе в злокачественное образование, онкологию.
Благо, переход этот очень редок. Но это является весомым поводом нанести визит к врачу-онкологу и по его дальнейшим рекомендация сдать необходимые анализы во избежание тенденции перехода болезни в онкологию.
К помощи классификатора прибегают не только врачи, но и пациенты могут найти для себя там исчерпывающую информацию, касающуюся истории их болезни Для того чтобы узнать результат зачастую назначают биопсию. Если подтвердилось, что есть плоскоклеточный эпителий, то можно точно диагностировать появление болезни.
Болезнь быстро развивается и прогрессирует, на учет к врачу становятся уже для дальнейшего лечения, хотя достаточно было бы во время пройти обследование и профилактику.
Как происходит заболевание
Инфекция попадает не только так называемым восходящим путем, но и может быть вызвана вирусами, поэтому очень важно иметь защищенный контакт, если не уверены в половом партнере. Возбудителем инфекции в организме может быть даже кишечная палочка поэтому важно следить за сигналами организма и не игнорировать их проявление.
Очень много факторов, на которые стоит обратить пристальное внимание, дабы обезопасить себя от этого заболевания. Уделите внимание внутриматочной спирали – если срок использования превышен это тоже чревато инфекцией. Эндокринные заболевания, переохлаждение, стрессы, все это значительно подрывает сопротивляемость организма.
Как же понять симптомы и различить их от других болезней?
Болезнь вызывает у человека жалобу на боль в области малого таза и затрудненное мочеиспускание. У одних боль больше ноющая, тянущая у других сильная, острая боль. Все зависит от физиологического строения организма. Болезнь вызывает режущие боли при мочеиспускании, но чаще боль постоянная и жгучая.

Если обострение уже произошло то мочеиспускание, скорее всего, будет более частым, чем обычно, общее состояние человека заметно ухудшается. Ни в коем случае нельзя лечиться самостоятельно, так как Вы можете перепутать с симптомами, напоминающими боли при цистите, потому что симптоматика схожа, и тем самым усугубить свое положение. Во время проведенная диагностика ускорит выздоровление.
Диагностика
Для того чтобы правильно поставить диагноз врач может рекомендовать вам сдать анализ мочи. Осмотр у врача гинеколога для женщин является обязательным. Обычно делают УЗИ и берут биопсию стенок. С помощью цистоскопии можно сопоставить заболевание с хроническим циститом.

Лечение
Только под присмотром врача, зная клиническую картину можно эффективно побороть болезнь.
Курс лечения будет зависеть на прямую от стадии процесса и поражения участков. Исходя из этого будет назначена противовоспалительная и восстанавливающая терапия. Прибегают как к медикаментозному, так и оперативному вмешательству. Нельзя самостоятельно лечиться дома без рекомендаций врача, потому что есть вероятность перехода в онкологию.
Осложнения
Во время воспаления в организме, теряется природная эластичность стенки, и потом сам мочевой пузырь теряет прямую функцию. Из-за этого может быть не контролируемое мочеиспускание особенно дискомфортно, когда это будет происходить в общественных местах.
В следствии может развиться почечная недостаточность, что приводит к летальному исходу. Сама по себе болезнь является негласным предвестником рака, поэтому так важно во время пролечиться и не допустить этого.
Диета
Больным рекомендована диета, которая сведет к минимуму раздражение слизистой. Желательно исключить из меню жареные блюда и отдать предпочтение отварному способу готовки. Желательно употреблять сырые овощи и фрукты, молочные продукты и нежирное мясо. Не рекомендуется острые и соленые блюда, а так же специи. Обязательно употреблять достаточно жидкости в течение дня, можно пить отвар трав купленных в аптеке.
Профилактика
Для профилактики заболевания обязательно соблюдать личную гигиену, следовать здоровому образу жизни – отказаться от курения, алкоголя. Переохлаждения и стрессы должны быть сведены к минимуму. Обязательно проходить обследование и при возможном воспалении пройти курс лечения и профилактики.
 Загрузка…
Загрузка…Лейкоплакия мочевого пузыря: симптомы и лечение
Лейкоплакия мочевого пузыря относится к хроническим заболеваниям и сопровождается поражением слизистой органа, а также симптомами, которые присущи многим нарушениям мочевыделительной системы и лечится разными методами.
Основные причины развития
Как показывает медицинская практика, подобное нарушение чаще диагностируется у женщин. Это связано со специфическим строением мочевыделительной системы.

Лейкоплакия относится к другим поражениям мочевого пузыря и занимает в международной классификации болезней МКБ-10 код N32.
Женский мочеиспускательный канал меньше, чем мужской, поэтому проникновение инфекции происходит намного быстрее и проще. Как правило, патогенная микрофлора попадает из половой системы через наружные органы. При этом главными возбудителями считаются:
- вирус герпеса и гонококки;
- хламидии и трихомонады;
- уреаплазмы и микоплазмы.
Иногда болезнетворные микроорганизмы выполняют заражение через кровь из других органов. При таких условиях инфицирование вызвано кишечной палочкой, стафилококками и стрептококками. Способствовать развитию болезни также могут следующие факторы:
- отсутствие средств защиты при половом акте;
- изменение баланса гормонов и вещественного обмена;
- постоянная смена половых партнеров;
- присутствие очагов заболеваний хронической формы;
- проблемы с эндокринной системой;
- ослабление иммунитета;
- отклонения в развитии мочеполовой системы;
- воспаления в рядом расположенных органах.
По статистике, наибольший процент инфицирования приходится на инфекции, которые передаются половым путем.
Очень часто, нарушение развивается при наличии хронических болезней, в рядом расположенных органах, откуда патогенная микрофлора проникает в мочевой пузырь. Патология может быть вызвана сбоями в работе щитовидной железы и нарушении баланса гормонов, что часто наблюдается у женщин при менопаузе.
Специалисты рекомендуют контролировать сроки использования внутриматочной спирали, так как истечение срока эксплуатации, может негативно сказаться на состоянии женского организма. Также нужно вовремя лечить такие заболевания, как тонзиллит, кариес и гайморит, чтобы инфекции не попали по нисходящим путям.
Причины нарушения могут быть самыми разными, но все они сводятся к проникновению инфекции разными путями, поэтому важно соблюдать основные правила профилактики, избегать стрессов и переохлаждения организма.
Внимание! Необходимо обеспечить защищенный половой акт, так как наибольший риск развития патологии, приходится на инфекции, передающиеся половым путем!
Симптомы
Лейкоплакия мочевого пузыря сопровождается частичной заменой клеток переходного эпителия, который покрывает орган, клетками эпителия плоского типа. Инфицированные зоны покрываются чешуйками, что снижает защитные функции слизистых оболочек от воздействия агрессивного состава мочи. Поражение также может затрагивать слизистые оболочки шейки матки, прямой кишки, ротовой полости и других органов.

Отсутствие соответствующей терапии может вызвать различные осложнения в виде недержания мочи, почечной недостаточности и других патологий, вплоть до летального исхода.
Основными симптомами недуга являются:
- нарушение процесса мочеиспускания и учащенные позывы, которые наиболее сильно проявляются в ночное время;
- недостаточное опорожнение органа;
- ноющие болезненные ощущения в нижней части живота, когда мочевой пузырь наполнен;
- ощущение жжения и болевого синдрома после опорожнения;
- чувство слабости и быстрое утомление.
Такие симптомы основные. Они могут отличаться, в зависимости от формы заболевания. Среди всех видов поражения мочевого пузыря, наиболее остро протекает лейкоплакия его шейки. Нарушение по своей симптоматике очень напоминает цистит, что часто создает определенные трудности в постановке правильного диагноза. Важно выполнить диагностику, которая позволит точно диагностировать заболевание и подобрать соответствующую терапию.
Внимание! Патология на ранних стадиях может проявляться с незначительной симптоматикой, поэтому важно регулярно посещать специалиста, чтобы исключить ряд негативных последствий!
Диагностика
Лейкоплакия шейки мочевого пузыря и его шейки требует тщательной диагностики. В зависимости от того, какого пола пациент, предусмотрено посещение гинеколога или уролога. Диагностика у женщин, выполняется следующим образом:
- осмотр у гинеколога;
- сдача мазка из цервикального канала;
- анализы, позволяющие выявить инфекции, которые передаются половым путем;
- УЗИ органов малого таза;
- анализ крови: общий и биохимический;
- анализ мочи по Нечипоренко, бактериологический и биохимический;
- цистоскопия и биопсия.
Анализы на наличие инфекций, которые передаются половым путем, нужно сдавать во время обострения болезни, так как в период ремиссии результаты могут быть недостаточно точными. Окончательная постановка диагноза выполняется с помощью цистоскопии. Этот метод диагностирования дает возможность осмотреть полость. Если в ней обнаружены белые бляшки, выполняется биопсия с дальнейшим исследованием взятого материала.

Если есть подозрения на наличие патологии у мужчины, диагностика выполняется практически по такой же схеме. Сначала уролог выполняет физиакальный осмотр, затем сдаются анализы крови и мочи. Особое внимание уделяется показателям сахара, креатинина и мочевины. Дополнительно определяется баланс гормонов, уровень белкового обмена и скорость процессов метаболизма.
Если у пациента наблюдаются серьезные нарушения при мочеиспускании, проводится уродинамическое обследование. Также с помощью эндоскопа выполняется исследование мочевого пузыря и его шейки, уретры. Далее может быть назначена биопсия и цистоскопия.
По результатам тщательного обследования ставится диагноз, определяется форма болезни и ее степень, после чего назначается терапия.
Виды лечения
Максимально эффективного способа, позволяющего остановить процесс замещения одного вида эпителия на другой, сейчас не найдено, поэтому применяются основные варианты терапии.
На сегодняшний день патология лечится разными методами, в зависимости от ее вида. К основным из них относятся:
- консервативный — выполняется после выявления возбудителя;
- хирургический — проводится при запущенной степени болезни.
Консервативный метод лечения
Предусматривает применение антибактериальных препаратов, способных подавить активность патогенной микрофлоры, противовоспалительных и общеукрепляющих. Прием антибиотиков является основным вариантом устранения нарушения.
Чтобы обеспечить регенерацию слизистых оболочек, выполняется орошение лекарственными средствами. Они обеспечивают эффективную защиту внутренней поверхности стенок. Восстановление слоя слизистой оболочки, которая состоит из глюкозамиогликанов, является основным направлением, при проведении терапии, после устранения возбудителя. Это обеспечивается за счет приема синтетических препаратов, среди которых:
- гиалуроновая кислота;
- хондроитин сульфат;
- гепарин натрия.
Часто применяется озонотерапия, иглорефлексотерапия, коагуляция измененных участков слизистой и другие процедуры.
Озонотерапия считается одним из наиболее эффективных методов. Она предусматривает введение озона в форме газа, жидкости или масла в полость мочевого пузыря.
Могут применяться и физиотерапевтические методы, к которым относятся:
- электрофорез;
- магнитотерапия;
- воздействие микроволн;
- лезеротерапия и другие процедуры.
Эти методы позволяют устранить воспалительный процесс, устранить спайки и обновить клетки. Дополнительно назначаются иммунокорректоры.
Хирургический метод лечения
Хирургическое вмешательство осуществляется только при запущенных стадиях. Основанием могут стать и подозрения на онкологию. На сегодняшний день существует домашний тест, который может определить рак мочевого пузыря. Подробнее о данном тесте и его особенностях на видео ниже.
Есть несколько видов радикальных хирургических мер, применимых при запущенном состоянии патологии. К наиболее эффективным относятся:
- Резекция мочевого пузыря. Может быть трансуретальной или открытой и проводится чаще всего. Цистоскопическая трансуретальная резекция, выполняется с помощью специального инструмента — цитоскопа, который вводится в мочеиспускательный канал. Основная цель метода — удаление пораженного участка стенки. Далее он тщательно исследуется под микроскопом, после чего диагноз подтверждается или опровергается.
- Лазерная абляция. Современным и эффективным вариантом терапии, считается операция с применением лазера. Он основан на применении светового луча высокой мощности, который выполняет выпаривание клеток и создает условия для роста новых. После проведения процедуры, образуется пленка, которая позволяет предотвратить кровотечение и попадание патогенной микрофлоры в рану. Это позволяет избежать различных осложнений после операции и сократить период восстановления.

Внимание! Хирургическое вмешательство в некоторых случаях является необходимой мерой, способной обеспечить положительный прогноз.
Применение народных средств
Иногда в состав основной терапии включаются дополнительно народные средства. Они не способны самостоятельно справиться с недугом, но облегчают симптоматику. Посоветовавшись со специалистом, можно воспользоваться следующими рецептами:
- Потребуется 1 ст. л. цветков календулы и 2 стакана кипятка. Настой выдержать в течение получаса и использовать для подмываний, чередуя через день, с настоем зверобоя, который готовится аналогично.
- Хорошо справляется с воспалением отвар ромашки. Нужно взять 2 ст. л. растительного сырья и залить стаканом кипятка. Настаивать не более пяти минут, затем процедить и применять каждый день, как внутрь, так и наружно.
- Эффективным средством считается настойка женьшеня. Потребуется 2 ст. л. растения и 450 мл водки. Настаивать в течение трех дней в темном месте, затем принимать по 1 ст. л. 3 раза в день.
- Для приготовления следующего средства, необходимо смешать такие травы: по 20 г душицы и вероники, по 30 г ромашки, тысячелистника, календулы, 40 г горца почечного и 60 г крапивы. Из всей смеси, взять 1 ст. л. и залить 500 мл горячей воды. Кипятить 5 минут, затем настоять около часа и принимать по 100 мл 4 раза в день.
Рецептов народных средств очень много, какое из них станет наиболее полезным при лечении, сможет решить только врач.
Внимание! Не стоит заниматься самолечением и применять народные средства, в качестве основной терапии, так как это может привести к осложнениям и негативным последствиям.
Чтобы предотвратить развитие лейкоплакии, необходимо предохраняться от инфекций, передающихся половым путем, правильно питаться, укреплять иммунную систему и регулярно посещать врача. Это поможет выявить заболевание на ранних стадиях и избежать осложнений.
Лейкоплакия мочевого пузыря: причины, симптомы и лечение
Любую болезнь лучше предупредить, чем впоследствие лечить. Поэтому очень важно знать о первых признаках, симптомах и причинах проявления болезни. Одним из распространенных заболеваний является лейкоплакия мочевого пузыря.
К сожалению статистика, говорит о том, что этому заболеванию подвержены как молодые девушки, так и женщины пенсионного возраста.
Содержание:
Что несет в себе это заболевание
С развитием у человека лейкоплакии, организм начинает замещать клетки переходного эпителия на клетки плоского. Этот эпителий уже не имеет возможности защитить от вредных компонентов, содержащихся в моче. Заболевание чаще всего приходится на женскую половину, чем на мужскую. Это обусловлено физиологией строения канала, где мочевой пузырь более подвержен инфекции.
Код по МКБ-10
Аббревиатура МКБ в переводе обозначает международный классификатор болезни. Где значится, что код МКБ-10 – N32 относящийся к лейкоплакии мочевого пузыря говорит о возможном переходе в злокачественное образование, онкологию.
Благо, переход этот очень редок. Но это является весомым поводом нанести визит к врачу-онкологу и по его дальнейшим рекомендация сдать необходимые анализы во избежание тенденции перехода болезни в онкологию.
К помощи классификатора прибегают не только врачи, но и пациенты могут найти для себя там исчерпывающую информацию, касающуюся истории их болезни Для того чтобы узнать результат зачастую назначают биопсию. Если подтвердилось, что есть плоскоклеточный эпителий, то можно точно диагностировать появление болезни.
Болезнь быстро развивается и прогрессирует, на учет к врачу становятся уже для дальнейшего лечения, хотя достаточно было бы во время пройти обследование и профилактику.
Как происходит заболевание
Инфекция попадает не только так называемым восходящим путем, но и может быть вызвана вирусами, поэтому очень важно иметь защищенный контакт, если не уверены в половом партнере. Возбудителем инфекции в организме может быть даже кишечная палочка поэтому важно следить за сигналами организма и не игнорировать их проявление.
Очень много факторов, на которые стоит обратить пристальное внимание, дабы обезопасить себя от этого заболевания. Уделите внимание внутриматочной спирали – если срок использования превышен это тоже чревато инфекцией. Эндокринные заболевания, переохлаждение, стрессы, все это значительно подрывает сопротивляемость организма.
Как же понять симптомы и различить их от других болезней?
Болезнь вызывает у человека жалобу на боль в области малого таза и затрудненное мочеиспускание. У одних боль больше ноющая, тянущая у других сильная, острая боль. Все зависит от физиологического строения организма. Болезнь вызывает режущие боли при мочеиспускании, но чаще боль постоянная и жгучая.
Если обострение уже произошло то мочеиспускание, скорее всего, будет более частым, чем обычно, общее состояние человека заметно ухудшается. Ни в коем случае нельзя лечиться самостоятельно, так как Вы можете перепутать с симптомами, напоминающими боли при цистите, потому что симптоматика схожа, и тем самым усугубить свое положение. Во время проведенная диагностика ускорит выздоровление.
Диагностика
Для того чтобы правильно поставить диагноз врач может рекомендовать вам сдать анализ мочи. Осмотр у врача гинеколога для женщин является обязательным. Обычно делают УЗИ и берут биопсию стенок. С помощью цистоскопии можно сопоставить заболевание с хроническим циститом.
Лечение
Только под присмотром врача, зная клиническую картину можно эффективно побороть болезнь.
Курс лечения будет зависеть на прямую от стадии процесса и поражения участков. Исходя из этого будет назначена противовоспалительная и восстанавливающая терапия. Прибегают как к медикаментозному, так и оперативному вмешательству. Нельзя самостоятельно лечиться дома без рекомендаций врача, потому что есть вероятность перехода в онкологию.
Осложнения
Во время воспаления в организме, теряется природная эластичность стенки, и потом сам мочевой пузырь теряет прямую функцию. Из-за этого может быть не контролируемое мочеиспускание особенно дискомфортно, когда это будет происходить в общественных местах. В следствии может развиться почечная недостаточность, что приводит к летальному исходу. Сама по себе болезнь является негласным предвестником рака, поэтому так важно во время пролечиться и не допустить этого.
Диета
Больным рекомендована диета, которая сведет к минимуму раздражение слизистой. Желательно исключить из меню жареные блюда и отдать предпочтение отварному способу готовки. Желательно употреблять сырые овощи и фрукты, молочные продукты и нежирное мясо. Не рекомендуется острые и соленые блюда, а так же специи. Обязательно употреблять достаточно жидкости в течение дня, можно пить отвар трав купленных в аптеке.
Профилактика
Для профилактики заболевания обязательно соблюдать личную гигиену, следовать здоровому образу жизни – отказаться от курения, алкоголя. Переохлаждения и стрессы должны быть сведены к минимуму. Обязательно проходить обследование и при возможном воспалении пройти курс лечения и профилактики.
Похожие статьи:
 Нефросклероз почек — что это такое, симптомы и исход заболевания
Нефросклероз почек — что это такое, симптомы и исход заболевания Пиелоэктазия почек — что это такое, симптомы и лечение
Пиелоэктазия почек — что это такое, симптомы и лечение Энурез у детей: что это, причины и лечение
Энурез у детей: что это, причины и лечение Гидронефроз: что это, симптомы, лечение и исход болезни
Гидронефроз: что это, симптомы, лечение и исход болезни- Инфаркт почки: что это, симптомы и методы лечения
 Почечная колика: что это, симптомы, лечение и первая помощь
Почечная колика: что это, симптомы, лечение и первая помощь Хронический гломерулонефрит: формы, симптомы и лечение
Хронический гломерулонефрит: формы, симптомы и лечение Подковообразная почка: причины, симптомы и лечение
Подковообразная почка: причины, симптомы и лечение Уретрит при беременности: симптомы, диагностика и лечение
Уретрит при беременности: симптомы, диагностика и лечение Миелолипома надпочечника: что это, симптомы, диагностика и лечение
Миелолипома надпочечника: что это, симптомы, диагностика и лечение
симптомы и лечение при помощи медикаментов и средств народной медицины
Лейкоплакия мочевого пузыря часто протекает в хронической форме, при которой здоровая ткань частичного эпителия заменяется клетками плоского. Повреждённые участки покрываются ороговевшими чешуйками, стенки мочевого пузыря не способны оградить себя от агрессивного воздействия некоторых компонентов мочи.
Патологический процесс приводит к массе осложнений, резкому ухудшению самочувствия пациента. Вовремя обратитесь к доктору за помощью, не откладывайте визит. Правильная терапия, в большинстве случаев, справляется с неприятными симптомами, существенно улучшает состояние больного.
Причины возникновения
Код заболевания по МКБ–10 №32, в переводе с греческого «лейкоплакия» означает «белая бляшка», что связано с внешним видом изменённой ткани мочевого пузыря. Бляшки при заболевании имеют грязно-белый, желтоватый или серый цвет. Образования могут быть чёткими или с неровными краями, в запущенных случаях такими бляшками усеян весь мочевой пузырь пациента.
Лейкоплакия способна поражать другие слизистые в теле человека. Недуг часто формируется у женщин, что обусловлено анатомическим строением мочеиспускательного канала у представительниц прекрасного пола.
Путь попадания болезнетворных микроорганизмов в мочевой пузырь часто – восходящий (из наружных половых проникают в область мочевого пузыря по нисходящему пути (инфекция проникает с притоком крови из почки, лимфы, матки и её придатков). В таком случае возбудителем заболевания являются стафилококки, протеи, часто — кишечная палочка.
Факторами, влияющими на развитие патологического процесса, являются:
- длительное применение внутриматочной спирали,
- аномальное строение органов мочевыделительной системы пациента,
- течение эндокринных заболеваний,
- хроническое течение патологий воспалительного характера близлежащих органов,
- частая смена половых партнёров, не использование контрацептивов,
- удалённые очаги воспалительных процессов в хронической форме (тонзиллиты, гаймориты, кариозные
Лейкоплакия слизистой полости рта > Клинические протоколы МЗ РК
Диагностические критерии постановки диагноза
[2,5,6]
Жалобы и анамнез: [2,5,6]
Таблица — 2. Жалобы и анамнез
| Нозология | Жалобы | Анамнез |
| Лейкоплакия Плоская форма | отсутствуют, в некоторых случаях на изменение цвета слизистой | Наличие заболеваний желудочно-кишечного тракта, сахарный диабет, наследственные и врожденные дискератозы, лейкоплакии слизистых оболочек других органов (пищевод, шейка матки и др.). Воздействие экзогенных раздражающих факторов |
| Лейкоплакия Веррукозная форма (бляшечная и бородавчатая) | на необычный вид слизистой оболочки, возможно шероховатость, чувство стянутости, жжения, снижение вкуса | Наличие заболеваний желудочно-кишечного тракта, сахарный диабет, наследственные и врожденные дискератозы, лейкоплакии слизистых оболочек других органов (пищевод, шейка матки и др.). Воздействие экзогенных раздражающих факторов |
| Лейкоплакия Эрозивная форма | на наличие боли, особенно при приеме пищи, эрозий | Наличие заболеваний желудочно-кишечного тракта, сахарный диабет, наследственные и врожденные дискератозы, лейкоплакии слизистых оболочек других органов (пищевод, шейка матки и др.). Воздействие экзогенных раздражающих факторов |
| Лейкоплакия курильщиков Таппейнера – | отсутствуют | Наличие заболеваний желудочно-кишечного тракта, сахарный диабет, наследственные и врожденные дискератозы, лейкоплакии слизистых оболочек других органов (пищевод, шейка матки и др.). Воздействие экзогенных раздражающих факторов, курение |
| Мягкая лейкоплакия | протекает без выраженных субъективных ощущений | Наличие заболеваний желудочно-кишечного тракта, сахарный диабет, наследственные и врожденные дискератозы, лейкоплакии слизистых оболочек других органов (пищевод, шейка матки и др.). Воздействие экзогенных раздражающих факторов |
Физикальное обследование: [2,5,6]
Плоская лейкоплакия – на слизистой полости рта обнаруживается пятно, не выступающее над уровнем окружающих тканей, с четкими границами. Пятно расположено на неизмененной слизистой оболочке. Оно выглядит как тонкая папиросная бумага, не поддающаяся соскабливанию. Очаг поражения берется в складку, безболезнен при пальпации, в области щек имеет треугольную форму с основанием, обращенным к углу рта, слизистая угла рта не поражается. Рельеф слизистой оболочки, ее тургор не изменен.
Веррукозная лейкоплакия – трансформация плоской формы. Участок лейкоплакии значительно выступает над уровнем слизистой оболочки, приобретая вид бляшек, бородавок, резко отличается по цвету от окружающих тканей. При пальпации определяется поверхностное уплотнение. Место выраженного кератоза обычно располагается в непосредственной близости с травмирующим фактором. Встречается в виде ограниченных белых бляшек с неровной поверхностью, выступающих над поверхностью слизистой, имеет четкие границы (бляшечная форма). При бородавчатой форме очаг поражения представлен плотными белыми бородавчатыми разрастаниями, не спаянными с подлежащей слизистой оболочкой и резко возвышающимися над уровнем нормальной слизистой оболочки. На фоне складчатой слизистой языка выступающие участки ороговевают сильнее и поверхность напоминает «булыжную мостовую».
Эрозивная форма – эрозии и трещины возникают на фоне плоской или веррукозной формы под действием травм, не склонные к заживлению. Наиболее часто эрозируются очаги лейкоплакии в углах рта, на губах, на боковых поверхностях языка. Лимфатические узлы обычно не изменены.
Лейкоплакия курильщика Таппейнера — помутнение слизистой оболочки твердого и мягкого неба. На этом фоне в задней части твердого неба выделяются мелкие красноватые узелки с точкой выводного протока мелкой слюнной железы в центре
Мягкая лейкоплакия – проявляется набуханием слизистой, ее шелушением и мацерацией без признаков воспаления. Локализуются очаги поражения на слизистой щек по линии смыкания зубов, у углов рта, на слизистой нижней губы, боковых поверхностях языка. Встречается изолированно – только на слизистой полости рта. Слизистая имеет бахромчатый вид из-за множества мелких лоскутков, образованных в результате привычного её прикусывания.
Лейкоплакия мочевого пузыря — причины, симптомы, диагностика и лечение
Лейкоплакия мочевого пузыря — это метаплазия (перерождение) уротелия в многослойный плоский эпителий, иногда с кератинизацией. Симптомы могут отсутствовать, иногда патология клинически проявляется учащенным с дискомфортом мочеиспусканием, ургентными позывами, синдромом хронической тазовой боли. Диагностика подразумевает цистоскопию с биопсией, окончательная верификация выполняется с помощью морфологического исследования. Лечение может быть консервативным — антибиотики, средства, улучшающие кровообращение, витамины, инстилляции или оперативным — направленным на ликвидацию патологических очагов.
Общие сведения
Лейкоплакия (лейкокератоз, лейкоплазия) мочевого пузыря встречается в 1:10 000 случаев. Сам термин подразумевает перерождение нормального переходного эпителия в патологический, нетипичный для слизистых — многослойный ороговевающий плоскоклеточный. Впервые состояние описано в 1862 году австрийским патологом К. Рокитанским, который обратил внимание на избыточное образование клеток с явлениями десквамации. Это наиболее опасный тип лейкоплакии, так как кератинизация либо сопутствует карциноме мочевого пузыря, либо имеет риск озлокачествления. Некератинизированный тип лейкоплакии встречается у женщин и маленьких детей (редко) и не представляет опасности.
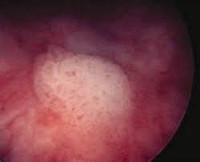
Лейкоплакия мочевого пузыря
Причины
Патогенез и этиология до настоящего времени остаются дискутабельными. Некоторые практики считают лейкоплакию мочевого пузыря гистологическими изменениями ткани при длительно существующем (более 2 лет) хроническом цистите с эпизодами рецидивирования. К состояниям, которые рассматривают в качестве возможных причин, относят:
- Хронические очаги инфекции в организме. В основном, это воспалительные заболевания тазовых органов, которые инициированы специфической (хламидия, микоплазма, герпес, ВПЧ) и неспецифической микрофлорой (кишечная палочка, стрептококк, протей). Патогены могут попадать в пузырь не только восходящим, но и гематогенным путем: из матки, кишечника, почек, кариозных зубов или миндалин. Рецидивирующий цистит рассматривается, как основная причина лейкоплакии.
- Эндокринные нарушения. Исследования показывают, что у пациенток с лейкоплакией менархе наступает позднее, в дальнейшем присутствуют нарушения менструальной функции: менометроррагия, бесплодие, нерегулярные ановуляторные циклы. Прием некоторых оральных контрацептивов способствует развитию гипоэстрогении, на фоне которой переходный эпителий мочевого пузыря заменяется многослойным плоским.
- Травмирующие факторы. Установленные искусственные дренажи, их замена, бужирование уретры приводят к постоянной травматизации и провоцируют метаплазию уротелия. В литературе встречаются данные о развитии лейкоплакии мочевого пузыря после оперативного лечения, лучевого воздействия, при цистолитиазе.
- Дистрофические нарушения. Нарушение кровоснабжения и иннервации стенки мочевого пузыря препятствует нормальной трофики органа. Ишемия нарушает состав муцинового слоя. Слизистая становится более рыхлой, что предрасполагает к внедрению бактерий и вирусов. Запоры, малоподвижный образ жизни, варикозное расширение вен малого таза — факторы, способствующие конгестии и недостаточной трофике тканей.
Нерациональный прием некоторых препаратов, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией относят к факторам риска, способствующим атипичной дифференцировке клеток. В тропических странах метаплазия сопутствует шистосомозу ‒ паразитарному заболеванию, при котором яйца гельминтов могут находиться в мелких сосудах мочевого пузыря (мочеполовой шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, из-за чего на слизистой оболочке персистирует инфекционная и условно-патогенная микрофлора. Стойкое инфицирование, процессы альтерации и репарации приводят к метаплазии и фиброзу. В многослойном плоском эпителии, который является результатом нарушения цитодифференцировки, отсутствует гликогенобразование, и в ряде наблюдений возникает ороговение.
Моча оказывает раздражающее действие на видоизмененные клетки, оставшиеся без естественной защиты (утрата антиадгезивного фактора позволяет микробам задерживаться), что поддерживает воспаление и вызывает болевые ощущения, даже если была проведена адекватная антибактериальная терапия. Через разрушенный слой также происходит миграция ионов калия из мочи в интерстиций, что вызывает деполяризацию нервных окончаний, спазм гладкой мускулатуры, альтерацию кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях белесые бляшки занимают значительную область мочевого пузыря. В формировании лейкоплакии выделяют 3 стадии: плоскоклеточная модуляция, плоскоклеточная метаплазия и присоединение кератинизации (ороговения). В зависимости от гистологических особенностей рассматривают:
- Некератинизированный подтип лейкоплакии. Встречается в области мочепузырного треугольника (также называется псевдомембранозным тригонитом), вариант нормы. Изменения регистрируют преимущественно у женщин, связи с химическими и физическими раздражителями нет, как и риска малигнизации. При появлении симптомов лечится эстрогенами.
- Кератинизированный подтип лейкоплакии. Патология чаще встречается у мужчин, связана с механическим воздействием. При ряде наблюдений регистрируют атипию, поэтому кератинизирующий подтип является фактором риска плоскоклеточного рака.
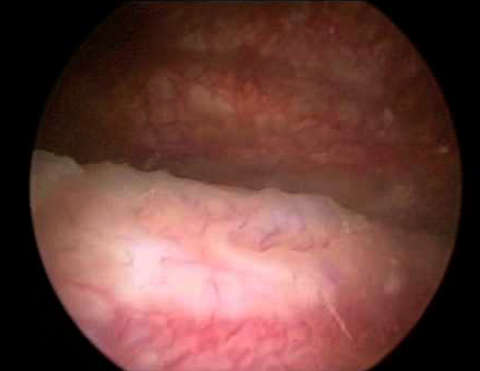
Учитывая то, что лейкоплакия мочевого пузыря — диагноз преимущественно гистологический, выставляемый на основании морфологического исследования, в практической урологии пользуются классификацией по стадиям — от этого зависит тактика ведения пациента. Выделяют три стадии патологического процесса:
- 1 стадия. Для нее характерны метапластические изменения переходного эпителия, которые не видны при выполнении цистоскопии и подтверждаются исключительно гистологически. Количество клеточных слоев увеличено в 2 раза, типично изменение формы верхних слоев (полигональная), пузырькообразные ядра с множественными ядрышками. Гистохимия показывает избыточное количество гликогена и прокератина.
- 2 стадия. Происходит дальнейшее видоизменение эпителия, что можно наблюдать при цистоскопии в виде беловатого или желтоватого налета на слизистой мочевого пузыря. Очаги единичные. Гистологическая картина представлена метапластическим многослойным плоским эпителием с типичной вертикальной дифференцировкой. Нижние слои составляют мелкие гиперхромные полигональные клетки, верхние клетки крупнее в размерах, содержат кератогиалин.
- 3 стадия. Процесс генерализуется, происходит распространение очагов лейкоплакии с вовлечением практически всей слизистой оболочки. Гистологические характеристики идентичны. Воспалительные изменения — утолщение стенок, отек, расширение и ломкость сосудов выражены значительно.
Симптомы
На 1 стадии какие-либо проявления отсутствуют, по мере прогрессирования заболевания появляются жалобы на затрудненное мочеиспускание с резями (53%), постоянные ноющие боли внизу живота (80%), непреодолимые позывы помочиться с недержанием урины (14%). Выраженный болевой синдром свидетельствует либо о тотальном поражении, либо о лейкоплакии шейки мочевого пузыря, особенно богатой нервными окончаниями.
При распространенном процессе симптомы могут быть настолько изнурительными, что значительно страдает качество жизни. Частота позывов на мочеиспускание даже ночью может достигать 5-6 раз в час. Поллакиурия присутствует у 83-95% больных. В запущенных случаях пациенты предъявляют жалобы на появление крови в моче в конце акта мочевыделения (терминальная гематурия), изменение ее качеств — нередко в осадок выпадают белые хлопья, лейкоциты, бактерии. Страдает психоэмоциональная сфера, присоединяются раздражительность, бессонница, подавленное настроение.
Осложнения
У 10-20% больных лейкоплакия мочевого пузыря с кератинизацией протекает с карциномой. Почти всегда на 3 стадии у женщин присоединяется диспареуния — болезненные ощущения при сексуальном контакте, ухудшение симптоматики после половой близости встречается у большинства пациенток. У мужчин лейкоплакия мочевого пузыря сопровождается эректильной дисфункцией. Фоновая рецидивирующая инфекция мочевыводящих путей выявляется практически у всех пациентов.
Рецидивирующий воспалительный процесс приводит к замещению нормальной функциональной ткани на фиброзную, что нарушает нормальное мочевыделение (нейрогенная дисфункция) и приводит к постоянному присутствию остаточной мочи. Неадекватное опорожнение становится причиной образования рефлюкса и пиелонефрита у трети пациентов, присоединения хронической почечной недостаточности в каждом пятом случае и цистолитиаза в 22-35%. Еще одно осложнение лейкоплакии — уменьшение емкости мочевого пузыря (микроцист) при частом мочевыделении и атрофии мышц.
Диагностика
Специфических изменений в общем анализе мочи, которые позволили бы однозначно подтвердить диагноз лейкоплакии мочевого пузыря, нет. Лечением патологии занимается специалист-уролог, при присоединении осложнений может быть полезна консультация нефролога, андролога. Алгоритм исследований при лейкоплакии может быть следующим:
- Лабораторная диагностика. В моче часто повышено количество лейкоцитов, бактерий, эритроцитов, могут присутствовать отслоившиеся чешуйки. Информативна ПЦР-диагностика на ИППП. Дополнительно выполняют культуральное исследование — посев мочи на питательные среды с целью определения возбудителей и чувствительности к лекарствам. У женщин исследуют гормональный профиль (эстрадиол, прогестерон, ФСГ).
- Инструментальная диагностика. Золотой стандарт — цистоскопия, во время которой в мочевом пузыре видны участки лейкоплакии. Из подозрительных мест берут образцы ткани для последующей морфологии, именно она позволяет верифицировать диагноз. УЗИ почек и органов малого таза назначают для уточнения состояния близлежащих структур и оценки возможных осложнений.
Дифференциальную диагностику проводят с циститом грибковой этиологии, для которого также характерны белесые налеты на слизистой органа. Похожая цистоскопическая картина наблюдается при малакоплакии — редком заболевании неизвестной этиологии с появлением желтоватых или беловатых бляшек, иногда с изъязвлениями. При мочеполовом туберкулезе и амилоидозе с помощью с помощью оптики можно увидеть очаги, которые напоминают лейкоплакию.
Лечение лейкоплакии мочевого пузыря
У женщин с некератинизированным подтипом лейкоплакии в отсутствие жалоб проводится динамическое наблюдение, при появлении неблагоприятной симптоматики назначают эстрогены. Лечение лейкоплакии с ороговением может быть на начальных стадиях консервативным (с обязательным наблюдением), далее рекомендован хирургический подход. В клинической практике применяется:
- Медикаментозное лечение. Назначают антибиотики с учетом чувствительности, противовирусные и противовоспалительные средства, иммуномодуляторы. На незапущенных стадиях хороший терапевтический эффект можно получить после инстилляций препаратов на основе гликозаминогликанов. При сопутствующем цистите в мочевой пузырь вводят антисептические растворы, масла с противовоспалительным и витаминизирующим действием, обезболивающие препараты.
- Физиотерапия. В качестве физиотерапевтического воздействия в составе комплексной терапии применяется магнитотерапия, электрофорез, лазеро- и микроволновая терапия. При физиотерапевтических сеансах уменьшается выраженность воспаления, улучшается трофика (что особенно актуально при лейкоплакии, связанной с дистрофическими нарушениями), повышается концентрация препарата в патологическом участке.
- Оперативное лечение. На 2-3 стадии выполняют хирургическое лечение. ИЛТ (интерстициальная лазерная терапия) и ТУР мочевого пузыря (трансуретральная резекция) — щадящие операции при лейкоплакии. При ИЛТ вероятность присоединения осложнений меньше. Цистэктомия в настоящее время выполняется редко и только при обширном поражении.
Прогноз и профилактика
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадии прогноз удовлетворительный при своевременном обращении, поддерживающем лечении и регулярном наблюдении с целью раннего выявления возможной малигнизации. На продвинутой стадии после успешно выполненного хирургического лечения исход относительно благоприятный. К инвалидизации пациента и социальной дезадаптации приводит распространенная форма заболевания с развитием осложнений.
Профилактика подразумевает своевременное обращение к урологу при первых симптомах неблагополучия со стороны органов мочеполовой сферы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональный прием препаратов. Учитывая, что цистит ‒ основной патогенетический фактор в развитии лейкоплакии ‒ может вызываться ИППП, целесообразно придерживаться моногамных отношений или использовать барьерные средства защиты при случайных половых контактах.

 Нефросклероз почек — что это такое, симптомы и исход заболевания
Нефросклероз почек — что это такое, симптомы и исход заболевания Пиелоэктазия почек — что это такое, симптомы и лечение
Пиелоэктазия почек — что это такое, симптомы и лечение Энурез у детей: что это, причины и лечение
Энурез у детей: что это, причины и лечение Гидронефроз: что это, симптомы, лечение и исход болезни
Гидронефроз: что это, симптомы, лечение и исход болезни Почечная колика: что это, симптомы, лечение и первая помощь
Почечная колика: что это, симптомы, лечение и первая помощь Хронический гломерулонефрит: формы, симптомы и лечение
Хронический гломерулонефрит: формы, симптомы и лечение Подковообразная почка: причины, симптомы и лечение
Подковообразная почка: причины, симптомы и лечение Уретрит при беременности: симптомы, диагностика и лечение
Уретрит при беременности: симптомы, диагностика и лечение Миелолипома надпочечника: что это, симптомы, диагностика и лечение
Миелолипома надпочечника: что это, симптомы, диагностика и лечение