Антитела к коронавирусу. Что важно знать.
Коронавирусная инфекция изменила жизнь почти всей планеты в целом и каждого из нас в частности. Инфекция часто протекает без симптомов или в лёгкой форме. Как узнать, переболел я или нет (ведь кашлял же зимой)? Являюсь ли безопасным для окружающих? Могу без страха навещать бабушку, маму, друзей? Эти и другие вопросы волнуют многих людей. Прошло достаточно времени чтобы появилась возможность ответить на них. Для оценки возможного иммунитета есть скрининговое исследование на антитела к коронавирусу (IgM и IgG).
Коронавирусная инфекция
«Имя» коронавируса, вызвавшего пандемию – CoV-2 (сокращённо от Corona Virus 2), или SARS-CoV-2 . Заболевание, вызванное CoV-2, называется COVID (от англ. COrona VIrus Disease). Опасен развитием двустороннего воспаления лёгких и острой дыхательной недостаточности. Проявления напоминают ОРВИ, но настораживает сухой кашель без отделения мокроты, боли в мышцах, одышка, чувство сдавления в груди. При острых признаках заболевания исследуют мазки из зева методом ПЦР, который выявляет генетический материал возбудителя (РНК) и подтверждает диагноз.
Что такое антитела к коронавирусу?
Антитела, или иммуноглобулины – специальные белки, которые вырабатывает иммунная система в ответ на попадание любого инфекционного агента, в том числе CoV-2 в организм человека, даже если не было ярких признаков болезни. Антитела распознают коронавирус, обезвреживают и сохраняют информацию об инфекции на случай новой встречи с инфекцией.
Как образуются антитела?
На первой неделе заболевания начинают синтезироваться иммуноглобулины М (IgM). Они первыми встречаются с инфекцией, поэтому считаются маркерами острой первичной инфекции. Однако, тест на определение антител класса М может давать неспецифическую реакцию, что в ряде случаев приводит к ложноположительному результату. Поскольку на антитела класса М возложена ответственность первыми начать отражать инфекцию и сделать максимально быстро, то эти белки не очень специфичны и могут не очень точно улавливать вирус. К неспецифической реакции с тест- системой могут привести процессы, связанные с воспалением в организме: острые и хронические воспалительные процессы, аутоиммунные заболевания, проблемы с щитовидной железой, беременность и так далее. Это называется «ложноположительный» результат.
При стандартном инфекционном заболевании (в том числе и при коронавирусной инфекции) обычно антитела IgM через месяц исчезают, заменяясь на более специфичные антитела IgG. Однако учёные выяснили, что при коронавирусе IgM могут сохраняться длительное время (до 1,5-3 месяцев от появления симптомов, когда уже сам вирус давно не обнаруживается).
Иммуноглобулины А (IgA) также вырабатываются в острый период инфекции. Их основная цель – защитить слизистые оболочки от коронавируса. IgA более избирательны (специфичны), вырабатываются строго на коронавирус. Их уровень снижается после выздоровления, примерно к 1,5- 2 месяцам после инфицирования.
Иммуноглобулины G (IgG) синтезируются последними, через 5-6 недель с момента попадания вируса в организм, и сохраняют информацию о коронавирусе. Обычно IgG являются архивом памяти перенесеных инфекций, в большинстве случаев пожизненно, либо на несколько лет. Механизмы развития иммунной реакции на коронавирус пока изучаются. Неясно, стойкий иммунитет формируется или нет. Это предстоит узнать. Но в любом случае, выявление IgG свидетельствует о факте попадания коронавируса в организм и иммунном ответе организма.
Лаборатория KDL представляет линейку тестов на определение антител к новой коронавирусной инфекции.
Кому они показаны?
- Тем, кто хочет узнать, перенес он инфекцию или нет независимо от того, были признаки простуды или не было. Только следует понять, что если были подозрительные признаки, целесообразнее обследоваться на IgG спустя 5 недель от предполагаемого периода. Если признаков не было, сроки неважны, обследуйтесь в любое время.
- Тем, кто подозревает течение коронавирусной инфекции сейчас или перенес в недавнее время, даже если проводили исследование мазка из зева методом ПЦР и он показал отрицательный результат. Иногда такое бывает.
Также возможно анонимное выполнение исследование на антитела к коронавирусу с указанием возраста и пола.
Давайте о каждом исследовании по порядку.
Антитела IgM/IgG к вирусу SARS-CoV-2.
Это комплексный тест, скрининговый. Одновременно определяет иммуноглобулины классов М и G, результат по каждому антителу. Выполняется иммунохроматографическим методом (ИХГА). Ответ выдаётся в формате «обнаружено/не обнаружено».
Как понимать результат исследования?
Если Ig M (+) обнаружены, IgG (-)не обнаружены:
- Может быть признаком острой инфекции, особенно при наличии признаков заболевания.
- Возможен ложноположительный результат (при хронических заболеваниях)
Поэтому целесообразно провести исследование мазка из зева методом ПЦР. Если результат ПЦР отрицательный или нет признаков болезни, повторить тест на антитела через 2-3 недели.
Если IgM (+) обнаружены, IgG (+) обнаружены:
- Возможна текущая инфекция, начало выздоровления или недавно перенесенное заболевание
Если IgM (-) не обнаружены, IgG (+) обнаружены:
- Свидетельствует о перенесенном ранее COVID-19
Если IgM (-) не обнаружены, IgG (-) не обнаружены:
- Пациент еще не встречался с вирусом
Антитела IgA к коронавирусу SARS-CoV-2.
Тест выполняется методом ИФА на анализаторе, производитель Евроиммун, Германия. Результат выдается в виде цифрового значения (коэффициент позитивности = КП).
IgA – показатели ранней инфекции, являются более точными в отличие от IgM, поскольку более специфичны.
Как правильно прочитать результат?
Положительный результат – более 1,1. Говорит об обнаружении IgA и может означать:
- Текущую инфекцию сейчас ( в частности, бессимптомное течение)
- Если одновременно определяются IgG, то это период выздоровления или недавно перенесенная инфекция
Пограничный результат – в интервале 0,8 – 1,1. Требует повторного исследования через 2 недели, поскольку может означать:
- Начальный период инфекции, когда не успели сформироваться антитела в достаточном количестве. Как правило, в таком случае есть признаки болезни и требуется подтверждение методом ПЦР (мазок из зева). Тогда через 2 недели будет отмечаться нарастание IgA.
Отрицательный результат –менее 0,8. Означает отсутствие антител IgA, что возможно, если:
- Пациент не встречался с коронавирусом SARS-CoV-2
- Самое начало болезни, когда ещё нет иммунного ответа. При наличии проявлений правильно исследовать мазок из зева на ПЦР.
Антитела IgG к коронавирусу SARS-CoV-2.
Исследование выполняется на анализаторе методом ИФА, производитель Евроиммун, Германия. Результат в виде цифрового значения (коэффициент позитивности = КП).
Расшифровка результатов:
Положительный результат –более 1,1. IgG выявлены, а это может быть в следующих случаях:
- Сформирован иммунитет после давно перенесенной инфекции. Тогда антитела IgM и IgA отсутствуют
- Текущая инфекция в стадии выздоровления или недавно перенесенная – если определяются одновременно IgA и/или IgM
Пограничный результат –в интервале 0,8 – 1,1.
Возможно, IgG ещё немного, что требует повторить исследование через 2 недели и возможно, когда:
- Инфекция протекает менее 5-6 недель. Тогда есть признаки болезни, может быть положительный ПЦР и антитела IgM, IgA. Антитела IgG при повторном исследовании в таком случае возрастут.
- Неспецифическая реакция иммунной системы (очень редко). Тогда повторно тест будет отрицательный.
Отрицательный результат –менее 0,8.
IgG не обнаружены, что может быть, если:
- Не было встречи с SARS-CoV-2 (тогда нет IgA, IgM)
- Острая инфекция. При наличии проявлений следует проверить IgA, IgM и мазок на ПЦР.
Обнаружение антител IgG к коронавирусу SARS-CoV-2.
Выполняется методом ИФА, методика автоматизированная, тест-системы российского производства. Заключение в виде цифры (коэффициент позитивности)
Референсные значения:
- менее 0,9 – отрицательный результат
- 0,9 – 1,0 – пограничный результат
- более 1,0 – положительный результат
Выявление антител класса IgG говорит о наличии иммунного ответа на встречу с инфекцией в прошлом и является признаком перенесенного заболевания
Нужна ли специальная подготовка для определения антител к коронавирусу?
Подготовка не нужна. Для исследования сдаётся венозная кровь утром натощак или днём в часы работы медицинских офисов через 3 часа после еды. Чистую воду без газа пить можно.
Обращаю Ваше внимание, что все результаты исследований должен интерпретировать врач! Ведь полноценная картина складывается из данных истории болезни, осмотра, лабораторных и инструментальных данных. Будьте здоровы с лабораторией KDL, берегите себя и близких!
Только коллективный иммунитет? О чем говорит анализ на антитела к COVID-19 | Все о коронавирусе | Здоровье
В столице масштабное исследование популяционного иммунитета началось 15 мая, планируется провести бесплатно от 3 до 6 миллионов анализов на антитела к коронавирусу. Кроме того, несколько компаний проводят такие тесты на коммерческой основе. И понимание сути таких исследований лишним не будет.
Популяционный или личный?
Главная цель исследования — определить так называемый коллективный иммунитет, то есть у какого процента людей есть антитела к коронавирусу. Сейчас в Москве их обнаруживают примерно у 12,5% населения. Это сопоставимо с популяционным иммунитетом к COVID-19 в некоторых европейских столицах. Считается, что это позволяет постепенно ослаблять режим самоизоляции.

Но людей интересует не только популяционный иммунитет, но и личный. О чем говорят результаты их собственных исследований? Как определить, есть у человека иммунитет к коронавирусу или нет? Если тесты положительные, можно ли стать донором, чтобы сдать свои антитела для лечения больных COVID-19?
Скажем прямо, определение антител в крови, используемое при многих вирусных инфекциях, — это не самый простой анализ. И трактовать его гораздо сложнее, чем обычные анализы крови или мочи. Важную роль играют не только цифры, но и соотношение разных антител.
2 типа антител
Применительно к COVID-19, как и ко многим другим инфекционным заболеваниям, сейчас определяют два типа антител: IgM и IgG. Есть и другие антитела, но для COVID-19 в основном используют эти.
1. IgM — это так называемые антитела острой фазы. Обычно они начинают определяться примерно на 5-й день от начала болезни. И потом они держатся от одной до четырёх недель. Анализ считается положительным при концентрации антител 1 Ед/мл и выше.
2. IgG — эти антитела обеспечивают длительную защиту от повторного заражения и обычно сохраняются долго. Вырабатываться они начинают обычно через 15-20 дней, то есть позже, чем IgM. Если их обнаруживают в концентрации 10 Ед/мл и выше, тест считается положительным.
3 варианта результатов
На основании положительных и отрицательных значений тестов на эти антитела и их сочетания предлагаются три возможных результата теста (см. таблицу).
Таблица. Как расшифровывают анализ на антитела к коронавирусу
| Результат | Показатели антител | Что означает |
| 1 | IgM — меньше 1 IgG — меньше 1 | Тест отрицательный. Пациент не контактировал с коронавирусом или болел COVID-19, но в достаточном количестве антитела не образовались. |
| 2 | IgM — 1 и больше IgG — любое значение | Т. н. стадия иммунологического ответа на коронавирус. То есть пациент еще болен или выздоравливает. |
| 3 | IgM — меньше 1 IgG — 10 и больше | Пациент контактировал с вирусом: болел ранее или, возможно, является его носителем. |
Что означают эти результаты конкретно для людей и как вести себя при разных вариантах?
Людей с результатом № 1 большинство. Им нужно носить маску и перчатки и соблюдать все меры безопасности, которые действуют сейчас и будут вводиться позже. У них нет иммунитета против COVID-19.
Результат № 2 говорит о том, что его иммунная система столкнулась с коронавирусом и организм борется с ним. Это может быть как разгар болезни, так и выход из неё. Но для точного подтверждения COVID-19 нужно ещё сделать ПЦР-диагностику (сдать мазок из полости носа и глотки). Дело в том, что антитела — это косвенные свидетели наличия коронавируса в организме, а ПЦР определяет непосредственно этот вирус, точнее, его геном (РНК).
Результат № 3 расценивают как наличие иммунитета к COVID-19. Он возник или в результате болезни, или из-за бессимптомного контакта с коронавирусом. Не исключено, что при таком результате теста у человека в организме есть этот вирус. Значит, он может быть заразен для окружающих. Чтобы исключить это, надо проводить ПЦР-диагностику. Если ее результат отрицательный, то вируса в организме нет. Такой человек может стать донором антител для больных.
Нужна большая статистика
Все эти выводы сделаны на основе общих закономерностей, характерных для большинства вирусных болезней. Но при некоторых инфекциях бывают исключения из этих правил. Нет ли их при COVID-19? Этого мы пока ещё не знаем, у нас очень мало наблюдений, так как тесты для определения антител появились в мире лишь около месяца назад. Поэтому не все специалисты считают их результаты истиной в последней инстанции. В зависимости от накопления данных со временем их трактовка может меняться. Как менялись взгляды и на собственно COVID-19, и на лечение.
 Вот что думает по этому поводу доцент кафедры инфекционных болезней у детей РНИМУ им. Пирогова, кандидат медицинских наук Иван Коновалов:
Вот что думает по этому поводу доцент кафедры инфекционных болезней у детей РНИМУ им. Пирогова, кандидат медицинских наук Иван Коновалов:
«С антителами IgG и IgM против возбудителя COVID-19 пока не все так ясно, как при ряде других инфекций. Это совершенно новый для нас вирус, и наша иммунная система воспринимает его совершенно иначе. Например, так называемое «серонегативное окно» (это время между началом болезни и выработкой антител) при коронавирусной инфекции может быть довольно длительным, 7-19 дней. При этом у некоторых людей формирование антител IgM может происходить одновременно с IgG, а иногда и позже. Как правило, бывает наоборот: IgM — это антитела острой фазы, они формируются быстрее, но и быстрее угасают. А у некоторых пациентов антитела и вовсе могут не сформироваться.
То есть, строго говоря, пока нельзя точно интерпретировать результаты анализов на антитела. Их уровень не может говорить о сроках, когда человек заразился и переболел COVID-19, если антитела IgG обнаружены. Не знаем точно, защищают они от повторного заражения этой инфекцией или нет. Неясно, может ли человек иметь антитела, но продолжать выделять вирус, и в течение какого времени может оставаться заразным. Для этого нужно делать одновременно ПЦР-тест для определения коронавируса в носоглотке, срок получения результатов которого также может быть достаточно большим. Ответы на все эти вопросы — дело будущего, наработанной статистики. Необходимы более длительные наблюдения, чтобы мы могли говорить об этом уверенно. А пока благодаря тестированию на антитела, проводимому в Москве, мы можем лишь предполагать, что примерно 12,5% людей имели контакт с вирусом. Некоторые из них болели, некоторые, возможно, перенесли болезнь бессимптомно или являются носителями вируса».
Вопросы и ответы про исследование на антитела к COVID19
Заведующая Централизованной лабораторией Ирина Шелестова отвечает на наиболее распространённые вопросы о лабораторной диагностике новой коронавирусной инфекции:
Что такое антитела?
Антитела – это белки, которые вырабатывает наша иммунная система в ответ на возбудителя инфекции, атакующего организм. В лабораторной диагностике именно антитела служат показателем стадии развития инфекции. Они также необходимы для контроля течения заболевания, отслеживания динамики. Антитела бывают двух видов: 1) Антитела IgM.
Иммуноглобулины этого класса первыми появляются в крови в ответ на внедрение чужеродного антигена в организм. Они стремительно реагируют и уничтожают вирус в данный момент времени. Это исследование показывает наличие инфицирования в текущее время.
2) Антитела IgG.
Отвечают за длительную защиту организма после перенесенных инфекционных заболеваний. Обеспечивают основной иммунный ответ. Это исследование показывает наличие выработанного иммунитета, а это значит – болезнь в прошлом.
Для чего сдавать кровь на антитела?
Данное исследование проводится для того, чтобы определить, встречался ли человек с вирусом и каков иммунный ответ его организма. Исследование покажет, на какой стадии находится инфекционное заболевание. Диагностически значимо сдавать два иммуноглобулина, чтобы посмотреть их соотношение.
Уровень антител IgG повышается медленнее, чем IgM — в среднем через 15-20 дней после начала заболевания. При отсутствии в анализе IgM могут указывать на хроническую инфекцию вне фазы обострения либо на давно перенесенную инфекцию, к которой выработался иммунитет. По этой причине IgG могут находиться на низком уровне в течение многих лет, но при повторном воздействии того же антигена, т. е. той же инфекции, уровень антител IgG быстро повышается. Это помогает организму быстрее справиться с болезнью.
Как оценить результаты обследования на антитела к COVID-19?
Важно понимать, что результаты исследования, как и любых других лабораторных исследований, должен оценивать врач, который смотрит не только результаты лабораторного теста, но и учитывает жалобы, анамнез и клиническую картину пациента. Многие пациенты переносят вирус бессимптомно, и когда получают положительные результаты анализа, самостоятельно назначают себе лечение «на всякий случай», нагружая свой организм ненужными лекарствами, которые могут принести вреда больше, чем пользы.
Тем не менее, есть общие рекомендации о том, как трактовать результаты:
· IgM — / IgG — Отсутствие инфицирования на данный момент и в прошлом. У пациента может быть начальная стадия заболевания, когда антитела ещё не выработались или их титр не достиг порога обнаружения (если исследование выполнено до 5-7 дня от начала заболевания).
· IgM + / IgG — У пациента может быть инфицирование в острой фазе (примерно 5-13 день). Рекомендуется сдать мазок на определение коронавируса методом ПЦР.
· IgM + /IgG + У пациента поздняя стадия заболевания COVID-19 (примерно 14-28 день заболевания). Переход к началу стадии выздоровления. Рекомендуется сдать мазок на определение коронавируса методом ПЦР.
· IgM — / IgG + Пациент уже выздоровел или был инфицирован в прошлом (более 28-30 дней назад). Имеется специфический иммунный ответ на COVID-19. Рекомендуется повторить исследование через месяц для оценки «стойкости» иммунитета.
Чем отличается экспресс-анализ крови на антитела к COVID-19 от обычного анализа, который делается несколько дней?
На сегодняшний день в Централизованной лаборатории БУЗОО «КДЦ» проводится два варианта исследования на антитела к новой коронавирусной инфекции: иммуноферментный анализ (ИФА) и экспресс-анализ.
Быстрые системы тестирования, если говорить понятным языком, визуально можно сравнить с домашними тестами для определения беременности. Спустя 30-60 минут они выдают результат в виде полосок (да\нет) для разных типов антител. И в протоколе исследования пациент обнаружит в качестве результата – положительный/отрицательный, там не будет каких-либо цифр для анализа, это называется «качественное» исследование. ИФА-анализ помимо ответа да\нет показывает уровень антител в крови (это уже количественный анализ). В протоколе исследования пациент увидит свои показатели в сравнении с референсными.
То есть экспресс-методика, несмотря на своё главное преимущество – оперативность результата – по своей чувствительности значительно уступает иммуноферментному анализу. Его чувствительность оценивается порядка 85%. Например, если вы находитесь на начальной или завершающей стадии болезни, количество антител невелико и экспресс-тест может их не уловить, дав отрицательный результат.

Если анализ показал положительные антитела G, это означает, что у меня есть иммунитет и я больше не заболею COVID-19? Можно не бояться?
Если у вас положительный тест на антитела G в сочетании с отрицательным ПЦР-анализом (то есть у вас уже был COVID-19, но вы точно не болеете им сейчас), то с высокой вероятностью вы сможете относительно свободно контактировать с другими людьми, не опасаясь заразить их. Но нельзя сказать, что можно полностью забыть об этом заболевании.
Во-первых, положительный тест не даст права нарушать ограничения, которые установлены для всех граждан (например, масочный режим). Меры предосторожности нужно продолжать соблюдать в любом случае. Во-вторых, нет гарантии, что даже при наличии антител вы приобрели стойкий иммунитет и больше не заболеете.
При обнаружении антител класса IgG изоляции, лечения и повторного обследования не требуется. Однако необходимо соблюдать меры предосторожности для предупреждения повторного заражения, поскольку в настоящий момент COVID-19 еще изучен недостаточно.
Что делать, если анализ показал наличие иммуноглобулина М?
В случае обнаружения антител класса IgM необходимо:
✔соблюдение изоляции,
✔вызов врача из поликлиники по месту фактического проживания,
✔мазок для проведения исследования методом ПЦР или изотермальной амплификации для подтверждения диагноза (если не проводилось ранее),
✔наблюдение и лечение по назначению врача (объем и схемы зависят от симптомов заболевания).
Как определить, какой анализ нужно сдать?
Сегодня в Диагностическом центре проводится исследование крови на антитела двумя способами и ПЦР-диагностика (мазок). Каждая методика имеет свои задачи, преимущества и недостатки. Точно определить вид необходимого исследования в вашей конкретной ситуации поможет врач, который затем объективно оценит результаты и даст рекомендации. Будьте здоровы, берегите себя и своих близких, не стесняйтесь обращаться за помощью к специалистам!
Записаться на тест на антитела к COVID-19 теперь можно через приложение
В мобильных приложениях «Госуслуги Москвы» и «Моя Москва» появилась возможность записаться на ИФА-тестирование на наличие антител к COVID-19, которое проводится в столице с 27 мая. Сдать анализ крови можно только по предварительной записи.
Услуга доступна людям в возрасте от 18 лет. Записаться заранее и пройти тест могут те, у кого есть московский полис ОМС, а также те, кто не имеет его, но прикреплен к городской поликлинике. Запись производится за две недели до визита. Пользователь будет направлен в ближайший к поликлинике пункт сдачи крови.
«Городские электронные сервисы постоянно адаптируются к новым условиям и потребностям жителей. Теперь записаться на тестирование на наличие антител к коронавирусу можно и через смартфон, используя городские мобильные приложения. Для этого достаточно авторизоваться и указать номер полиса ОМС», — рассказали в пресс-службе Департамента информационных технологий.
Записаться на сдачу анализа крови
Для того чтобы записаться на тестирование в приложении «Госуслуги Москвы», нужно перейти в раздел «Запись к врачу». Затем необходимо выбрать свое имя и нажать на вкладку «Записаться к врачу». Далее в перечне специальностей и медицинских услуг понадобится выбрать «Кровь (антитела COVID-19)» и в открывшейся форме — свободного специалиста. Ввести данные полиса ОМС, чтобы воспользоваться услугой, можно в разделе «Профиль». Если эта информация уже была введена пользователем в личном кабинете на портале mos.ru, то она автоматически отобразится и в приложении.
.jpg)
В приложении «Моя Москва» сервис расположен в разделе «Медицина». В диалоговом окне нужно кликнуть на кнопку «Начать», далее — «Записаться к врачу». После этого в перечне специальностей и услуг, предложенных чат-ботом, нужно выбрать «Кровь (антитела COVID-19)». Данные полиса ОМС в приложении можно ввести в разделе «Настройки». При наличии личного кабинета на mos.ru с введенными и проверенными данными вся указанная информация отобразится в приложении автоматически.
Записаться на сдачу анализа также можно на портале mos.ru. Для этого пользователю необходимо выбрать в разделе «Услуги» категорию «Здоровье», а в ней сервис «Запись на прием к врачу». В списке специализаций нужно найти вкладку «Кровь (антитела COVID-19)», а затем выбрать удобную дату и время.
Пройти тестирование
Для сдачи теста на антитела к вирусу пользователь, который имеет московский полис ОМС, но не прикреплен к городской поликлинике, может позвонить в пункт сдачи крови по округу своего проживания. Администратор запишет на анализ по телефону. Посмотреть полный перечень поликлиник, где делают анализ, и узнать, как сдать кровь, если нет прикрепления к городской поликлинике, можно на сайте.
Сделать тест можно в 30 поликлиниках, подведомственных Департаменту здравоохранения города Москвы, по предварительной записи. Пункты забора крови работают ежедневно с 08:00 до 20:00. Специальная подготовка к сдаче крови не нужна. Важно иметь при себе только полис ОМС и паспорт.
Благодаря предварительной записи получится избежать очередей и снизить риск распространения коронавирусной инфекции. На входе в поликлинику измерят температуру и выдадут бахилы, маску и перчатки. Горожан с симптомами ОРВИ направят на обследование.
Чтобы доехать до поликлиники на личном или общественном транспорте, жителям необходимо оформить разовый цифровой пропуск для посещения медицинской организации. Это можно сделать онлайн на портале mos.ru, отправив смс на номер 7377 или позвонив по телефону единой справочной службы Правительства Москвы: +7 (495) 777-77-77.
Как получить цифровой пропуск: ответы на главные вопросы
Узнать результат
Результаты станут доступны в электронной медицинской карте пользователя в течение трех дней с момента сдачи крови. Там также будет подробная расшифровка всех показателей и четкое объяснение того, что необходимо делать дальше. Узнать, как получить доступ к электронной медицинской карте, можно на сайте mos.ru.
Результаты исследования показывают, переболел ли человек коронавирусом и у него начал формироваться иммунитет, болеет ли сейчас (возможно, в бессимптомной форме) или пока не соприкасался с вирусом.
В городе продолжается исследование иммунитета жителей к коронавирусу методом случайной выборки. Москвичей приглашают на бесплатный анализ крови в пункты, организованные на базе 30 городских поликлиник. Также обязательное тестирование проводят среди пациентов нековидных стационаров.
Всего планируется провести от трех до шести миллионов тестов. Это самое масштабное в мире исследование популяционного иммунитета к COVID-19.
Все тесты на коронавирус «по полочкам»: как сдать, что покажут
Проходить тестирование или нет – такого вопроса для социально ответственного гражданина просто не должно стоять. Это необходимо для сохранения здоровья и жизни: и вашей, и окружающих вас людей.
Рассмотрим различные тест-системы, которые сегодня позволяют определить, инфицированы ли вы коронавирусом, даже если у вас нет симптомов, и встречались ли вы с ним в прошлом. Степень их точности различается, но одно можно сказать уверенно: они совершенно безопасны и многим просто необходимы.
Метод ПЦР-диагностики
Для того чтобы диагностировать присутствие вируса в организме, сначала появились тесты ПЦР – полимеразной цепной реакции. Эти тесты позволяют обнаружить ДНК вируса в генетическом материале человека (слюне). 
Процедура проводится только медицинским работником в стационаре или у пациента дома.
Различают два метода забора биоматериала для исследования у пациента:
— Из носоглотки и полости рта и метод глубокого забора биоматериала из горла.
Тестирование занимает от нескольких часов до двух дней.
По оценкам врачей, точность ПЦР-тестов к новому коронавирусу составляет в среднем 30–60%.
Что важно знать:
Провести тестирование в первые дни течения болезни;
Тестирование не диагностирует инфекцию, если вирус опустился в легкие и ниже;
Хорошо проводить у пациентов с выраженными симптомами болезни, высокой температурой, кашлем – тогда этот метод диагностики является наиболее показательным.
Для инфицированных людей, прошедших тестирование на второй неделе, в качестве альтернативы можно использовать материал из глубоких дыхательных путей, взятый с помощью всасывающего катетера, или же отхаркивающий материал (мокрота).
Первые тесты ПЦР разрабатывались на основании «генетического паспорта» вируса, который китайцы предоставили в международный генетический банк. Тогда живого штамма вируса в стране еще не было, поэтому первые тесты, которые были зарегистрированы в России в феврале, не отличались высокой чувствительностью. И все же они были одобрены на международном уровне и получили статус «референтных», который дает право применять их по всему миру и даже сравнивать результаты с ними, как с эталоном. После того как в РФ появился собственный живой штамм, наши ученые разработали еще несколько тест-систем, которые сегодня применяются довольно широко, чтобы диагностировать вирус как у больных, так и у контактных групп. И все же, несмотря ни на что, их чувствительность оставляет желать лучшего: доля ложно-отрицательных результатов довольно высока. К тому же точность теста сильно зависит от качества забора материала (медсестра должна взять образцы ДНК из нескольких мест – носовых пазух, горла и пр.).
Всего в Москве на сегодняшний день сделано более 1,7 млн ПЦР-тестов (по данным Департамента здравоохранения г. Москвы).
Согласно требованиям Роспотребнадзора, если у пациента выявлен коронавирус,для выписки и подтверждения выздоровления необходимо два отрицательных ПЦР-теста.
В апреле в России появились экспресс-тесты, которые определяют антитела к ковид IgG и IgM к SARS-Cov-2 по анализу крови. Антитела IgM появляются в крови зараженного вместе с вирусом и держатся от шести недель до двух месяцев (в редких случаях – до полугода), в зависимости от инфекции. Антитела класса IgG возникают после 10-го дня болезни ( на 14-й день) и остаются надолго, а при многих инфекционных заболеваниях на всю жизнь, и их наличие к какому-то возбудителю в крови указывает на то, что человек встречался с ним. Например, при коронавирусах SARS и MERS известно, что они сохраняются в течение трех–пяти лет.
Таким образом, тестирование на антитела позволяет ответить сразу на два вопроса: заражен ли человек в настоящее время (это покажет наличие в крови положительных антител класса IgM) и перенес ли человек инфекцию ранее и получил ли иммунитет к повторному заражению (об этом скажет наличие антител IgG к вирусу).
Что важно знать: иммунитет вырабатывается не навсегда, а только на ближайшие полгода-год. Далее возможно повторное заражение.
Данный тип тестов представлен в двух форматах: экспресс-тесты на антитела (ИХА) и обычный иммуноферментный анализ (ИФА), который, с одной стороны, определяет, встречался ли человек с вирусом (есть ли антитела), с другой стороны, показывает, что у него может быть иммунитет.
ИФА (ИХЛА) (иммуноферментный и иммунохемилюминесцентный анализ) – это лабораторное исследование по крови из вены, с помощью которого выявляют иммунный ответ к вирусу.
Что важно знать:
забор материала осуществляется в клинике, а также с выездом медицинской бригады в дом или в офис;
результат теста – в течение нескольких дней;
у пациента берется кровь из вены.
Тесты ИФА показывают наличие в плазме человека иммуноглобулинов G и говорят о том, что человек уже переболел и у него выработался иммунитет к вирусу.
Но результат пациент получает через 1-2 дня, и требуется специальное лабораторное оборудование. 
С помощью этих тестов определяется и титр (количество) антител в плазме. С одной стороны, чем их в крови больше, тем выше иммунитет к вирусу. С другой, высокий титр антител дает человеку возможность стать донором плазмы, то есть спасти жизни тех, кто тяжело болеет. В Москве прием плазмы от доноров уже начался, и первые результаты лечения с ее помощью врачи называют обнадеживающими.
В тестировании на антитела особенно важна оперативность для медработников (те, кто уже переболел, могут работать на передовой без опасений), да и для любых других профессий.
Государственные учреждения и предприятия начинают активно тестировать своих сотрудников экспресс-тестами.
Экспресс-тест (ИХА) на антитела позволяет ответить сразу на два вопроса: заражен ли человек в настоящее время (это покажет наличие в крови положительных антител класса IgM) и перенес ли человек инфекцию ранее и получил ли иммунитет к повторному заражению (об этом скажет наличие антител IgG к вирусу).
IgM – это первый иммуноглобулин, который начинает вырабатывать организм в ответ на инфекцию примерно на 5-е сутки, и выявляется в острой фазе;
IgG – появляется в крови на 14-е сутки и обеспечивает основной иммунный ответ, а также определяет наличие и уровень защитного иммунитета после перенесенного заболевания.
Что важно знать:
Можно и нужно проводить тестирование всем, у кого нет высокой температуры и явно выраженных признаков заболевания;
Для исследования берется кровь из пальца;
Срок получения результатов – 10 минут.
Самый широкий спектр применения на сегодня: скорая помощь, тестирование сотрудников, тестирование в поликлиниках и больницах, при пересечении границ и на КПП.
Для исследования берется кровь из пальца.
Срок получения результата – 10 минут.
Забор материала осуществляется в клинике, без необходимости в лабораторном оборудовании, а также с выездом медицинской бригады или медицинским персоналом в офисе работодателя.
 Экспресс-тесты имеют на сегодня самый широкий спектр применения: скорая помощь, тестирование сотрудников, тестирование в поликлиниках и больницах
Экспресс-тесты имеют на сегодня самый широкий спектр применения: скорая помощь, тестирование сотрудников, тестирование в поликлиниках и больницахЭкспресс-тест на антитела представляет собой небольшой прибор с тест-полосками. Специалист помещает в него каплю крови пациента с каплей буферного раствора, и примерно через 10–15 минут появляется результат. Если у человека появляется одна полоска напротив буквы М, это означает, что в его крови есть «быстрые» антитела, которые вырабатываются в организме сразу с поступлением вируса. Иными словами, полоска М означает, что у человека идет активный вирусный процесс.
Если высвечивается полоска напротив буквы G, значит, перед нами обладатель антител, которые организм выработал для борьбы с инфекцией. Их наличие с высокой долей вероятности свидетельствует о формировании иммунитета к вирусу.
Если высветились сразу обе полоски, то это говорит о том, что человек болен прямо сейчас и болен минимум 8 дней. Такому пациенту врачи рекомендуют пройти дополнительное обследование. 
Сегодня в России зарегистрированы экспресс-тесты на антитела (они исследуют кровь и выдают результат через несколько минут) и количественные тесты на антитела, которые исследуют плазму, но результаты можно получить только через несколько дней.
По словам эксперта по общественному здоровью и международному здравоохранению, иммунолога Николая Крючкова, массовое применение быстрых тест-систем – значимое событие в истории здравоохранения, и такой опыт будет востребован в будущем для быстрой диагностики большого числа людей.
Если говорить о конкретной тест-системе, то очень важны ее аналитические характеристики. Например, одна из них – чувствительность. Если она высокая, это означает, что тест определяет минимальное количество искомого вещества, чтобы дать положительный ответ. Эта характеристика крайне важна для тестирования на наличие вируса в крови у инфицированных в данный момент людей, то есть для ПЦР-диагностики.
Для тестов на антитела большее значение имеет не чувствительность, а специфичность. То есть способность выявления именно того агента, который мы ищем. По разным оценкам, специфичность представленных на российском рынке тестов на антитела составляет от 90 до 98%.
И чувствительность, и специфичность одинаково важны для экспресс-тестов. По сути это и есть показатели качества. 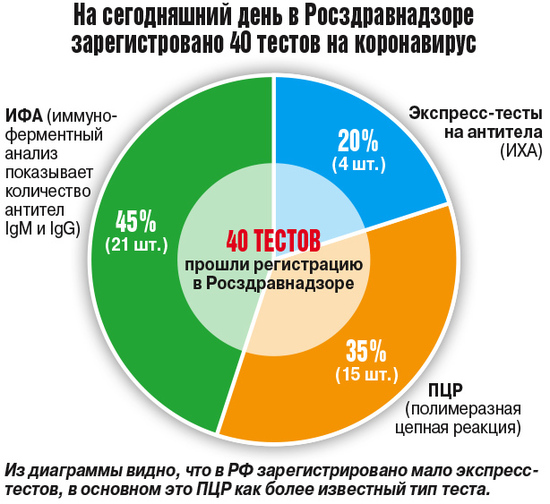
Из 40 тестов, прошедших регистрацию в Росздравнадзоре, на сегодняшний день экспресс-тестов мало по сравнению с ПЦР, как наиболее известным типом теста.
Для оперативного выявления количества носителей вируса правительство Москвы провело испытания 7 разных тестов, представленных на мировом рынке зарубежными производителями, и выбрали голландский экспресс-тест Biozek Medical, который на российском рынке представляет компания «Биотэк» – генеральный дистрибьютор Biozek в России. 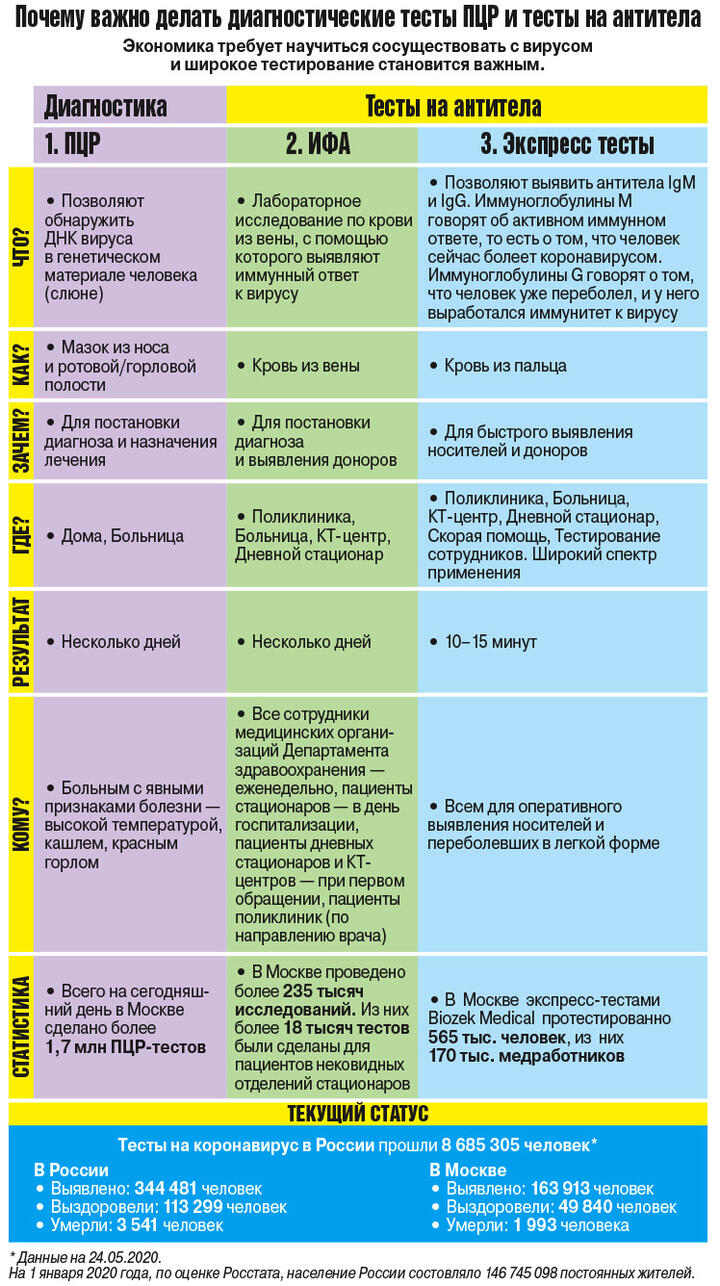
Важно, что тесты работают в синергии друг с другом: Пройдя ПЦР-диагностику, экспресс-исследования на антитела, можно понять, нужно ли человеку КТ и дальнейшие диагностические процедуры, которые помогут ему, в случае необходимости, получить правильное лечение.
В цепочке диагностики экспресс-тестирование занимает ключевую роль, потому что позволяет быстро получать результат при диагностике большого количества людей.
Методика экспресс-тестирования на сегодня самая новая и перспективная, и именно поэтому мы и решили разобраться в ней детальнее. 
Так как существует необходимость как можно быстрее всем пройти через «сито» ИХА-тестов, возникает вопрос доступности этой инновационной и практичной технологии для людей. Исследования можно (и нужно, согласно рекомендациям Росздравнадзора!) проводить на стационарном медицинском объекте. А сами тесты поставщики имеют право поставлять только в клиники. Но на практике оказалось по-другому – в свободной продаже в Сети уйма предложений купить китайские экспресс-тесты фирмы Lepu Technology. 

Продавцы как один декларируют: «Зачем переплачивать клинике, если ты можешь купить и сделать тест сам?!»
К тестам, которые нам удалось купить, прилагалась англоязычная инструкция. 
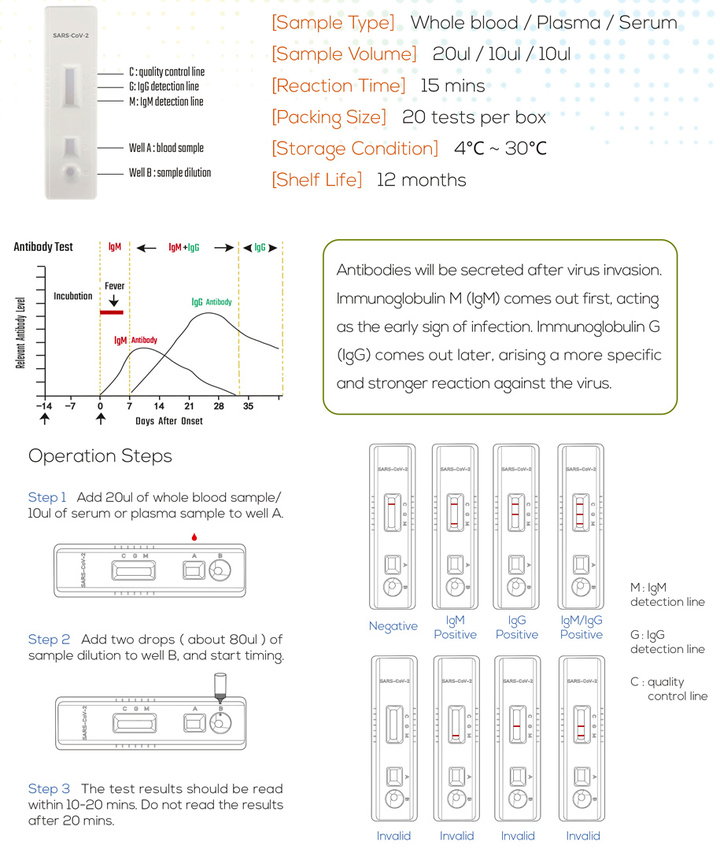
Почему не на русском, если они якобы прошли регистрацию в РФ? Чем чревато само тестирование?
В пресс-службе Росздравнадзора по Москве и Московской области заверяют: «Использование контрафактных медицинских изделий несет угрозу жизни и здоровью граждан. Это касается, в том числе, и применения контрафактных изделий в ходе диагностических процедур».
Чего только стоит точность таких вот купленных из-под полы и проведенных самостоятельно по невнятной инструкции тестов. Отталкиваясь от ложного результата, инфицированные могут заразить окружающих, а «переболевшие» решить, что им море по колено, и заразиться сами опасным вирусом. Журналисты «МК» вызвали огонь на себя и рискнули проверить качество китайских экспресс тестов.
Итоги эксперимента оказались шокирующими. Подробно о нашем расследовании читайте в следующем номере «МК» и на сайте МК.RU в спецпроекте «Тестируем сами».
какую роль в борьбе с COVID-19 может сыграть тест-система Роспотребнадзора — РТ на русском
На следующей неделе в России должна быть зарегистрирована тест-система, которая сможет выявлять характерные антитела в крови людей, болеющих или уже переболевших коронавирусной инфекцией COVID-19. Об этом сообщила на пресс-конференции глава Роспотребнадзора Анна Попова. Ранее она отмечала, что такое тестирование позволит определять людей с иммунитетом — это особенно важно для медицинских сотрудников, которые работают с заражёнными. Между тем исчерпывающих данных о том, может ли человек, победивший инфекцию, вновь её подхватить, пока нет, поскольку, по словам экспертов, неясно, как долго антитела сохраняются в кровотоке.
Глава Роспотребнадзора, главный санитарный врач РФ Анна Попова сообщила, что в скором времени завершатся исследования, которые позволят выявлять антитела, вырабатывающиеся в организме человека, справившегося с коронавирусом. Такое заявление она сделала в субботу, 4 апреля, в ходе пресс-конференции, проходившей в ведомстве.
По словам Поповой, работая на этом направлении, ФБУН ГНЦ вирусологии и биотехнологии «Вектор» уже создал тест-систему, которая способна выявлять антитела. Процедура анализа занимает порядка шести часов.
«Какой уровень людей сегодня имеют иммунитет (к коронавирусу. — RT) в Российской Федерации, мы сможем сказать чуть позже, после того, как, я очень надеюсь, на следующей неделе мы зарегистрируем тест-систему, которая будет использоваться в иммуноферментном анализе», — сообщила Попова.
Как уточнила глава Роспотребнадзора, тест-система позволит определять фазу заболевания коронавирусом. Наличие в крови иммуноглобулина класса М (IgM, антитела «быстрого реагирования») означает, что борьба с инфекцией находится в острой фазе и ещё не завершена. Между тем присутствие иммуноглобулина класса G (IgG, антитела «памяти») свидетельствует, что пациент уже встречался с этим вирусом и имеет к нему иммунитет.
Также по теме
 «К середине апреля — 4 млн масок в сутки»: как Россия наращивает производство средств индивидуальной защиты
«К середине апреля — 4 млн масок в сутки»: как Россия наращивает производство средств индивидуальной защиты Для борьбы с распространением коронавируса Минпромторг РФ увеличивает объёмы производства средств индивидуальной защиты (СИЗ). По…
Ссылаясь на результаты исследования отечественных специалистов, Попова рассказала, что «первая реакция коллективного иммунитета» к COVID-19 в России была зафиксирована в середине марта.
При этом, отметив недостаточность научных данных, главный санитарный врач воздержалась от утверждения о том, что обладатели антител к коронавирусу нового типа имеют гарантированный иммунитет к повторному заражению.
Руководитель Роспотребнадзора считает необходимым продолжить исследование процесса выработки иммунитета к COVID-19. Именно с этой целью была создана тест-система «Вектора». Хотя, как отметила Попова, ведомство готово работать с любыми аналогами.
27 марта, выступая на совещании правительственного координационного совета по коронавирусу, главный санитарный врач России сообщила, что появление теста на антитела позволит в том числе среди медицинского персонала определять «людей, которые уже имеют иммунитет и которые могут более свободно работать с пациентами».
В комментарии RT профессор, доктор биологических наук Константин Северинов отметил, что тест-система на антитела «в техническом отношении упростит и ускорит скрининг больших масс людей». Это позволит выявлять граждан, которые перенесли инфекцию и стали устойчивы к коронавирусу. В то же время эксперт призвал дождаться первых практических результатов использования тест-систем, чтобы делать выводы об их «чувствительности и надёжности».

- РИА Новости
- © Павел Кононов
В свою очередь, заведующий лабораторией экологии вирусов Научно-исследовательского центра фундаментальной и трансляционной медицины Кирилл Шаршов считает, что разработка тест-системы позволит нарастить темпы проведения исследований в области коллективного (популяционного) иммунитета к COVID-19.
«Принято считать, что чем больше людей переболело каким-либо вирусом, тем выше коллективный иммунитет. Тест-системы как раз необходимы для проведения соответствующих исследований, выявления людей, которые перенесли коронавирус, в том числе в бессимптомной форме», — сказал Шаршов в разговоре с RT.
«Иммунная система отвечает»
О значимости создания тест-системы на антитела во время совещания президента РФ с членами правительства высказалась вице-премьер Татьяна Голикова. Она заявила, что к концу марта российские учёные изучили 226 образцов сыворотки крови людей, «которые не были зарегистрированы как больные новой коронавирусной инфекцией». По её словам, из этого числа «было выявлено 11 человек, переболевших и имеющих антитела к новому коронавирусу».
«В настоящее время в Государственном научном центре «Вектор» Роспотребнадзора разработана тест-система для выявления антител в сыворотках крови больных и тех, кто выздоровел после перенесённого нового коронавируса, а также для изучения популяционного иммунитета и оценки эффективности разрабатываемых вакцин», — сообщила Голикова.
Как выяснили сотрудники Научно-клинического центра прецизионной и регенеративной медицины Казанского федерального университета (КФУ), антитела в крови человека вырабатываются через пять-семь дней после инфицирования.
Также по теме
«Если обстановка позволит, скорректируем в сторону сокращения»: Путин продлил период нерабочих дней до 30 апреляВладимир Путин обратился к гражданам России в связи с распространением коронавируса. Глава государства объявил о продлении режима…
В конце марта в интервью RT Константин Северинов заявил, что тестирование на антитела поможет усовершенствовать способы борьбы с COVID-19. В то же время он обратил внимание на ряд сложностей, связанных со сбором большого количества биологического материала и «детектированием антител».
«В чём смысл антительного теста: у заболевших людей в кровотоке появляются возбудители, наша иммунная система отвечает на это заболевание производством антител. Антитела — это специальные белки, которые взаимодействуют с инородным агентом и помогают нам его инактивировать», — пояснил Северинов.
Помимо «Вектора», над разработкой тест-системы на антитела в РФ работают сотрудники КФУ в сотрудничестве с АНО «Научно-исследовательский центр ДНК».
По словам директора Научно-клинического центра прецизионной и регенеративной медицины, профессора кафедры генетики Института фундаментальной медицины и биологии КФУ Альберта Ризванова, тест-система будет работать по принципу тест-полоски на беременность, но на неё будет наноситься капля крови. Если человек заражён коронавирусом или недавно переболел, тест покажет две полоски.
«В данной разработке будут определяться одновременно антитела как раннего (IgM), так и позднего иммунного ответа (IgG), которые вырабатываются сразу на несколько вирусных белков. Всё это, как мы ожидаем, повысит чувствительность и информативность нашей тест-системы», — цитирует Ризванова Единый информационно-издательский центр КФУ.
«Клиническая картина»
Большое внимание использованию антител в борьбе с коронавирусом уделяется в Китае. В частности, в период разгула эпидемии медики КНР переливали плазму крови выздоравливающих от COVID-19 доноров тяжелобольным пациентам.
Этот метод, как сообщил в феврале Комитет по контролю и управлению государственным имуществом КНР, в ряде случаев позволил спасти людей, находившихся в критическом состоянии.
«Клиническая картина изменилась, в течение 12—24 часов после такой терапии лабораторные исследования подтвердили значительное снижение индикаторов воспалительных процессов. Доля лимфоцитов в крови возросла, степень её насыщения кислородом также повысилась, показатели вирусной нагрузки на организм стали лучше», — цитирует ТАСС заявление китайского ведомства.
Метод переливания плазмы крови планируют использовать и власти Соединённых Штатов (на сегодняшний день США являются лидером по числу заболевших COVID-19). В конце марта о соответствующих клинических исследованиях заявил губернатор штата Нью-Йорк Эндрю Куомо.
- РИА Новости
- © Евгений Епанчинцев
По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США, переливание плазмы крови людей, победивших коронавирус, облегчает врачам задачу лечения пациентов.
Однако эксперты, опрошенные RT, указывают, что эффективность данного метода пока не доказана.
«Переливание часто используется в медицине, например при поддержке онкобольных. Однако в случае с коронавирусом, на мой взгляд, не стоит воспринимать данный метод как универсальный и действенный способ помощи инфицированным, поскольку достоверных научных данных на этот счёт пока нет», — сказал Шаршов.
Ещё один вопрос, на который пытаются ответить учёные, — возможно ли повторное инфицирование COVID-19. В начале года китайские медики провели эксперимент на макаках и выяснили, что обезьяны не могут заразиться коронавирусом после перенесённого заболевания.
Комментируя вопрос о повторном инфицировании, Константин Северинов отметил, что антитела вырабатываются в ходе иммунного ответа и делают организм устойчивым к заражению. В то же время, как подчеркнул эксперт, на сегодняшний день нет данных о том, какое количество времени иммуноглобулины против COVID-19 могут сохраняться в кровотоке.
«Эпидемия началась совсем недавно, и сейчас невозможно дать ответы на ключевые вопросы, в том числе касающиеся свойств антител против COVID-19. Антитела действительно дают иммунитет и значительно снижают вероятность повторного заражения, но сколько они могут находиться в кровотоке — мы не знаем. Чтобы понять это, нужны продолжительные исследования. По этой же причине сегодня нереально определить частоту вакцинирования», — пояснил Северинов.
Также учёный подчеркнул, что обладатель иммуноглобулинов против COVID-19 должен соблюдать меры предосторожности — наличие у человека иммунитета к коронавирусу не исключает вероятность того, что он может стать его переносчиком, навредив таким образом окружающим.
где можно сдать анализ на коронавирус и сколько это стоит
Анализы на коронавирусную инфекцию необходимы, чтобы разобраться, есть ли у человека с симптомами ОРВИ или пневмонии коронавирусная болезнь. А еще помогают понять, болел ли человек коронавирусной болезнью в прошлом и есть ли теперь у него иммунитет.

Даниил Давыдов
разобрался с анализами
«Выяснить отношения» с коронавирусной инфекцией помогают два типа анализов:
- ПЦР-анализ на SARS-CoV-2.
- Тесты на антитела к этому вирусу.
О них эта статья.
ПЦР-тест на SARS-CoV-2
Что за анализ. Полимеразная цепная реакция (ПЦР) — молекулярно-генетический анализ, который помогает выявлять возбудителя — РНК коронавируса SARS-CoV-2 — в организме. Если в теле человека есть достаточное для определения в лаборатории количество коронавирусных частиц, ПЦР даст положительный результат — даже если человек чувствует себя здоровым.
ПЦР-тесты назначают:
- чтобы подтвердить или опровергнуть коронавирусную болезнь;
- чтобы убедиться, что пациент с коронавирусной болезнью выздоровел.
А вот кто входит в список людей с подозрением на коронавирусную болезнь:
- Все, кто близко контактировал с больным COVID-19.
- Все пациенты с диагнозом «внебольничная пневмония».
- Все люди старше 65 лет, обратившиеся за медицинской помощью с симптомами ОРВИ — кашлем, насморком, болью в горле, температурой, затрудненным дыханием.
- Медицинские работники с риском инфицирования COVID-19 на рабочих местах — они должны сдавать этот анализ раз в неделю.
- Все медицинские работники с симптомами ОРВИ.
- Все люди с симптомами ОРВИ, которые находятся в учреждениях постоянного пребывания, — это специальные учебно-воспитательные учреждения закрытого типа, кадетские корпуса, дома-интернаты, учреждения ФСИН России. Персонал таких организаций тоже должен сдавать анализ.
В Москве работодатели обязаны каждые две недели тестировать на коронавирус методом ПЦР не менее 10% сотрудников, которые ходят на работу.
ПЦР-тесты для всех вышеперечисленных групп граждан должны быть бесплатными.
Как подготовиться к анализу. За три часа до анализа нельзя есть и чистить зубы. За один-три часа до исследования не рекомендуется полоскать рот лекарственными средствами и рассасывать любые таблетки. Непосредственно перед взятием мазка не стоит жевать жевательную резинку. Если нос заложен, то перед процедурой нужно как следует высморкаться.
Как сдают анализ. РНК коронавируса будут искать в мазке со слизистой носоглотки или ротоглотки. Врач проведет по вашему нёбу и внутренней поверхности носа специальной стерильной палочкой, запечатает образец в контейнер и отправит на исследование.
Мазок для ПЦР-анализа врач может взять на дому. Жители Москвы могут сдать анализ в амбулаторном КТ-центре — это центр компьютерной томографии на базе государственной поликлиники или в государственной больнице.
Результаты анализа могут быть положительными или отрицательными. Если тест даст положительный результат, то руководитель лаборатории обязан в течение двух часов сообщить об этом в ближайшее отделение Роспотребнадзора и передать биоматериал в центр гигиены и эпидемиологии для повторного тестирования. Если центр подтвердит результат, человеку подтвердят диагноз «коронавирусная болезнь».
Если результат отрицательный, это, к сожалению, не гарантирует, что человек не инфицирован. У теста есть предел чувствительности, так что небольшое количество вируса в организме анализ может и не выявить. Решение о дальнейших действиях примет врач. Если подозрения на COVID-19 все еще серьезные, например человек чувствует себя плохо, а КТ указывает на поражения легких, врач продолжит лечить человека и назначит повторный анализ.
Чтобы подтвердить выздоровление от коронавирусной болезни, надо получить два отрицательных результата ПЦР-теста. После этого пациенту закрывают больничный и он имеет право прекратить самоизоляцию. Без двух отрицательных результатов ПЦР-тестов выписаться нельзя — это требование Роспотребнадзора.
Где сдать бесплатно. Людям, которые чувствуют симптомы ОРВИ и подозревают, что уже болеют, стоит вызвать врача из поликлиники на дом. Доктор сам возьмет мазок на анализ и отправит его в лабораторию.
Где сдать за деньги. Сдавать ПЦР-тест на коронавирусную болезнь можно и в частной лаборатории за деньги. Но лаборатории имеют право брать биоматериал на исследования только у людей без признаков инфекции, не контактировавших с больными COVID-19. Если у вас есть симптомы ОРВИ, анализы в частной лаборатории не возьмут.
Получается, что сдавать ПЦР-тест за деньги имеет смысл только людям, которые чувствуют себя хорошо, но подозревают, что могут быть бессимптомными носителями болезни.
Сетевые частные клиники и лаборатории, где можно сдать ПЦР-анализ на коронавирус
Стоимость
2290 Р
Сроки
3 рабочих дня
Стоимость
3395 Р в офисе, 4000 Р на дому
Сроки
1 календарный день с момента доставки в лабораторию
Стоимость
в клинике — 2500 Р, на дому в пределах Мкада — 4350 Р, на дому в пределах 30 км от Мкада — 5350 Р
Стоимость
в лаборатории — 2395 Р, на дому — 5395 Р
Стоимость
4000 Р
Полный список российских лабораторий, которые имеют право делать анализы на коронавирусную инфекцию, есть на сайте Роспотребнадзора.
Лучше быть здоровым и богатым
Рассказываем, как выбрать хорошего врача и не платить за лишние анализы. Дважды в неделю — в вашей почте вместе с другими статьями о деньгах. Подпишитесь, это бесплатно
Тесты на антитела к SARS-CoV-2
Что за анализы. Тесты на антитела к SARS-CoV-2 позволяют выявить специфические антитела к коронавирусу — IgM, IgA и IgG, то есть обнаруживают иммунный ответ организма на инфекцию. Чаще всего определяют IgM и IgG. Сам вирус в организме тест не ищет.
Анализы на антитела назначают, чтобы разобраться, встречался ли когда-нибудь человек с коронавирусной болезнью. Вот какие могут быть варианты:
- если человек заразился примерно семь дней назад, в крови будет высокий уровень IgA или IgM и не будет или будет очень мало IgG. Скорее всего, при таком результате он до сих пор болеет;
- если с момента выздоровления прошло не больше двух недель, в крови будут определяться Ig всех трех типов;
- если человек переболел больше чем две недели назад, в крови не будет или будет очень мало IgA или IgM и будет повышенный уровень IgG.
Антитела IgM образуются в организме примерно на седьмой день болезни, у недавно заболевшего человека тест может дать ложноотрицательный результат. Именно поэтому врачи не назначают анализ на антитела для диагностики коронавирусной болезни.
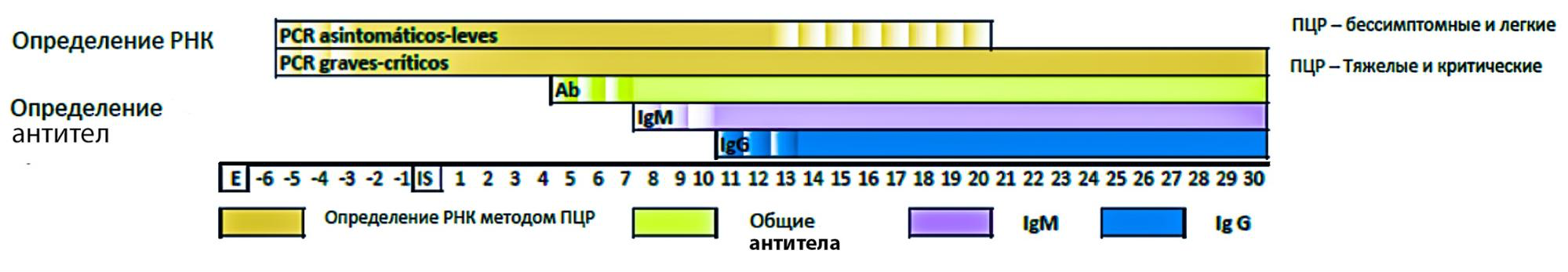 ПЦР-тесты (PCR) определяют инфекцию на следующий день после заражения. РНК вируса определяется в крови до 21—30 дней — в зависимости от тяжести болезни. Тесты на антитела для диагностики коронавирусной болезни не используют, но антитела появляются примерно на 4—7 день с момента заражения. IgM появляются на 6—7 день, а IgG — на 10—11. Источник
ПЦР-тесты (PCR) определяют инфекцию на следующий день после заражения. РНК вируса определяется в крови до 21—30 дней — в зависимости от тяжести болезни. Тесты на антитела для диагностики коронавирусной болезни не используют, но антитела появляются примерно на 4—7 день с момента заражения. IgM появляются на 6—7 день, а IgG — на 10—11. ИсточникЭто подтверждающие тесты: врачам они помогают понять, насколько эффективно организм человека борется с болезнью, а эпидемиологам с работодателями — разобраться, сколько человек уже переболело в конкретном регионе или в рабочем коллективе.
В Москве анализы назначают:
- Всем сотрудникам медицинских организаций Департамента здравоохранения города Москвы — еженедельно.
- Всем пациентам, которые лежат в больницах, — в день госпитализации.
- Пациентам, которые болеют дома и наблюдаются в КТ-центрах, — при первом обращении.
- Пациентам поликлиник — по направлению врача.
Кому рекомендуют сдать тест. Некоторые частные лаборатории рекомендуют сдать анализы на IgG, чтобы понять, есть ли у вас иммунитет к COVID-19. Антитела этого типа — это защитные белки, которые появляются в крови у людей, выздоровевших от коронавирусной болезни, а также у тех, кто переболел бессимптомно, приблизительно на третьей неделе с момента заражения. Однако мы пока не знаем, насколько надежно IgG защищают от повторного заражения коронавирусной болезнью.
Считать, что положительный анализ на IgG дает право жить как до эпидемии, нельзя. Самый надежный способ снизить опасность повторного заражения — продолжать придерживаться режима социального дистанцирования.
Как подготовиться к анализу. Специальной подготовки не требуется, но некоторые лаборатории советуют ничего не есть за 4 часа до сдачи крови. Чистую воду пить можно — так медсестре будет легче взять кровь.
Как сдают анализ. Медсестра возьмет кровь из вены. Сдать кровь можно в офисе лаборатории или на дому.
Результаты анализа. Тесты на антитела бывают качественными и количественными.
Качественные тесты подтверждают сам факт наличия или отсутствия антител к коронавирусу в организме тестируемого человека. То есть дают ответ на вопрос, встречался ли человек с коронавирусом.
Положительный качественный тест на IgM говорит о том, что человек, вероятно, болен прямо сейчас. В этой ситуации нужно проконсультироваться с врачом — скорее всего, он порекомендует сдать ПЦР-тест на SARS-CoV-2. Если человек болел в прошлом, но уже выздоровел, тест на IgM, скорее всего, этого не покажет.
Положительный качественный тест на IgG говорит, что человек болел в прошлом, но, вероятно, уже выздоровел. Точнее сказать по этому тесту не получится.
Можно сделать качественный тест на IgM и IgG одновременно. Из всех качественных анализов этот тест самый информативный, потому что «ловит» оба типа иммуноглобулинов.
Количественные тесты позволяют понять, сколько именно антител находится в вашей крови.Такие тесты нужны врачам и ученым. Если повторять количественный тест на IgG раз в 2—4 недели, то можно понять, нарастает ли иммунный ответ или снижается.
Где сдать бесплатно. Если тест назначает лечащий врач, он выдаст направление на бесплатный анализ. Если человек хочет сдать анализ по собственному желанию, сделать это придется в частной клинике за деньги или заказать тест на дом. Исключение — жители Москвы и Подмосковья. Департамент здравоохранения города Москвы организовал для них две бесплатные программы тестирования.
С 15 мая началась программа бесплатного скринингового обследования москвичей на коронавирусную инфекцию. Это нужно, чтобы выявить бессимптомных носителей инфекции и людей, которые переболели COVID-19 и предположительно выработали иммунитет к вирусу. Попасть в скрининговую программу можно только по приглашению. Департамент выбирает участников случайным образом и присылает им приглашение смс-сообщением или на электронную почту. В письме будет ссылка с записью на тестирование, доступная три дня. При этом человек имеет право отказаться от тестирования.
С 27 мая началась еще одна программа тестирования на наличие антител к коронавирусу. В ней может добровольно поучаствовать любой здоровый совершеннолетний человек с московским полисом ОМС.
Как москвичам бесплатно сдать тест на антитела
В конце марта я тяжело и долго болела, среди прочего меня беспокоила высокая, выше 39,5 °C, температура и сдавленность в груди. Как и многие, я надеялась, что уже переболела коронавирусом, поэтому решила сдать анализ на антитела к нему сразу, как тестирование станет общедоступным.
Полина
бесплатно протестировалась на коронавирус
В конце мая в новостях появилась информация о том, что Мосгорздрав предлагает бесплатное тестирование на антитела к COVID-19. Я записалась на исследование через сайт «Мос-ру». Мне понадобилось только указать номер своего полиса ОМС и выбрать время. Сайт выдал обычный талончик, и в назначенный день я отправилась на тестирование.
Я сдала тест в городской поликлинике соседнего района: в поликлинике по прописке провести такой анализ не предлагали. Для сдающих анализ организовали отдельный вход. Все меры безопасности были соблюдены: на входе выдавали маски, перчатки и бахилы, следили за тем, чтобы посетители сразу расходились по помещению для соблюдения дистанции. Я взяла с собой паспорт и полис, но они не понадобились: спросили только мою фамилию и время, на которое я была записана.
Затем мне пришлось заполнить согласие на проведение медицинских манипуляций и обработку личных данных. Этим документом я разрешала одновременно провести исследование и на коронавирус, и на антитела к нему. В одном кабинете брали мазки из носоглотки, в другом — кровь из вены. Вся процедура — от заполнения документов до взятия крови — заняла 15 минут.
Я узнала результаты исследования меньше чем за сутки: в воскресенье около семи вечера побывала в поликлинике, а в понедельник в первой половине дня они уже появились в моей электронной карте. В итоге у меня на руках два заключения, оба отрицательные.
 Исследование на коронавирусы COVID-19 (2019-nCoV)Определение антител IgM и IgG к коронавирусу SARS-CoV-2
Исследование на коронавирусы COVID-19 (2019-nCoV)Определение антител IgM и IgG к коронавирусу SARS-CoV-2Где сдать за деньги. Вот примеры частных клиник и лабораторий, где можно сдать анализы на антитела.
Где сдать платный анализ на антитела к коронавирусу
Анализ
Полуколичественный на IgG
Цена с учетом забора крови
2850 Р
Сроки
3 рабочих дня
Анализ
Качественный на IgG
Цена с учетом забора крови
1250 Р
Сроки
2 рабочих дня
Анализ
Качественный на IgM и IgG в Москве
Цена с учетом забора крови
3180 Р
Сроки
1—3 дня, не считая день сдачи анализа
Анализ
Качественный на IgM и IgG в регионах
Цена с учетом забора крови
2820 Р
Сроки
1—3 дня, не считая день сдачи анализа
Анализ
Качественный на IgM
Цена с учетом забора крови
1170 Р
Сроки
5 рабочих дней
Анализ
Качественный на IgG
Цена с учетом забора крови
1170 Р
Сроки
5 рабочих дней
Анализ
Качественный на IgM и IgG
Цена с учетом забора крови
2120 Р
Сроки
5 рабочих дней
Анализ
Экспресс-диагностика на IgM и IgG
Цена с учетом забора крови
4190 Р
Сроки
15—20 минут
Анализ
Качественный на IgA
Цена с учетом забора крови
2990 Р
Анализ
Качественный на IgG
Цена с учетом забора крови
2990 Р
Анализ
Качественный на IgA и IgG
Цена с учетом забора крови
4890 Р
Анализ
Качественный на IgG
Цена с учетом забора крови
1550—2200 Р в зависимости от тест-системы
Сроки
В течение часа
Анализ
Полуколичественный на IgM и IgG
Цена с учетом забора крови
3800 Р
Сроки
3—7 суток
Анализ
Качественный на IgG
Цена с учетом забора крови
3800 Р
Сроки
2—3 часа
Анализ
Количественный на IgM и IgG
Цена с учетом забора крови
4800 Р
Сроки
3—6 рабочих дней
Анализ
Качественный на IgM и IgG
Цена с учетом забора крови
5451 Р
Сроки
1 рабочий день
Экспресс-тест. Существует еще экспресс-тест, который можно заказать на дом с доставкой по России. Он предназначен для быстрого обнаружения IgG и IgM в сыворотке крови примерно за 10—15 минут. Это работает примерно как тест на беременность, только по капиллярной крови — нужно будет проколоть палец стерильным прокалывателем и капнуть немного крови на тест-полоску.
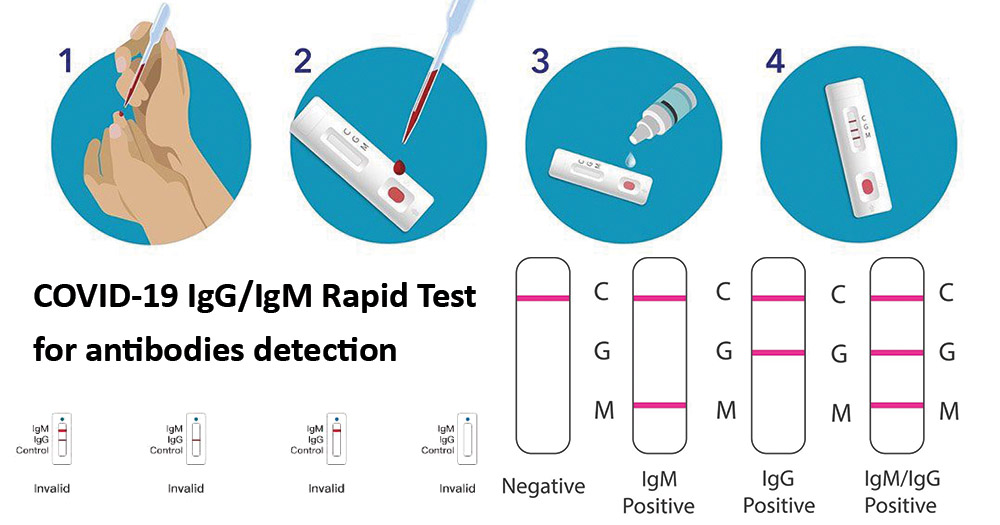 Как работает экспресс-тест. Источник
Как работает экспресс-тест. ИсточникЭкспресс-тест подойдет тем, кто сдает анализ «для себя» и кому не нужен официальный бланк с результатами анализа. Анализ на IgM и IgG (качественный тест) обойдется в 3500 Р. Сроки выполнения — несколько минут.
Антитела группы крови — Creative Diagnostics
 Красные клетки человека содержат антигены на поверхности клеток, которые соответствуют их группе крови. Антитела в сыворотке, идентифицирующие такой антиген, располагаются на поверхности эритроцитов другой группы крови. В настоящее время Международное общество переливания крови (ISBT) внесло в список 35 систем групп крови, представляющих более 300 антигенов.
Красные клетки человека содержат антигены на поверхности клеток, которые соответствуют их группе крови. Антитела в сыворотке, идентифицирующие такой антиген, располагаются на поверхности эритроцитов другой группы крови. В настоящее время Международное общество переливания крови (ISBT) внесло в список 35 систем групп крови, представляющих более 300 антигенов.
Creative Diagnostics — ваш надежный партнер в области антител к группе крови, поскольку мы предлагаем набор высокоспецифичных антител к группе крови для удовлетворения ваших исследовательских требований.Используя базовые технологии и отличную команду ученых, Creative Diagnostics также предоставляет индивидуальные услуги высокого качества и высокой эффективности, которые определенно принесут пользу вашей работе с антителами и всегда предложат лучший подход для преодоления препятствий на вашем пути к успеху.
Какая группа крови?
Наличие или отсутствие определенного белка, антигенов, расположенных на поверхности красных кровяных телец, и антител в плазме крови приводит к различным типам групп крови.До сих пор существует более 300 групп крови человека, но только около 20 являются генетически детерминированными. Среди этих 20 групп крови очень меньшинство составляют клинически значимые трансфузионные реакции, наиболее частыми из которых являются системы ABO и Rh.
Система АВО
Система ABO является наиболее важной системой групп крови при переливании крови человека, поскольку любой человек старше 6 месяцев имеет клинически значимые антитела против A и / или против B в своей сыворотке.Группа крови A содержит антитела против группы крови B в сыворотке и наоборот, тогда как группа крови O не содержит антигена A / B, но оба их антитела находятся в сыворотке. Это открытие является огромным прогрессом в клинической практике переливания крови для предотвращения смертельной опасности при переливании крови, несовместимой с АВО.

Rh система
Система Rh (Rh означает резус) является второй по значимости системой групп крови при переливании крови человека, включая антигены D (или Rho), C, E, c и e, среди которых антиген D является наиболее значимым. ,Те, у кого антиген D находится на поверхности эритроцитов, являются резус-положительными, в то время как те, у кого нет антигена D, являются резус-отрицательными, независимо от наличия других резус-антигенов. Наличие или отсутствие антигена Rh (D) обозначается знаком + или? знак, так что например А? группа ABO типа A и не имеет антигена Rh (D).
Другие клинически важные системы групп крови
Помимо антигенов ABO и Rh-антигенов, многие другие антигены экспрессируются на поверхностной мембране эритроцитов.Например, индивидуум может быть положительным по AB, D и в то же время положительным или отрицательным M и N (система MNS), положительным K (система Келла), отрицательным по Ли или Лебу (система Льюиса) и т. Д. для каждого системного антигена группы крови.
Что такое антитела группы крови?
 Антитела группы крови в сыворотке — это клинически значимые антитела, которые могут специально идентифицировать антигены, расположенные на поверхности эритроцитов другой группы крови, как правило, для целей переливания.Как мы все знаем, при смешивании несовместимых групп крови произойдет сгущение крови или агглютинация. Другими словами, реакции на переливание крови или гемолитическая болезнь плода и новорожденного (HDFN) обычно являются результатом аллоантител, образующихся в результате воздействия другой группы крови при переливании крови или беременности.
Антитела группы крови в сыворотке — это клинически значимые антитела, которые могут специально идентифицировать антигены, расположенные на поверхности эритроцитов другой группы крови, как правило, для целей переливания.Как мы все знаем, при смешивании несовместимых групп крови произойдет сгущение крови или агглютинация. Другими словами, реакции на переливание крови или гемолитическая болезнь плода и новорожденного (HDFN) обычно являются результатом аллоантител, образующихся в результате воздействия другой группы крови при переливании крови или беременности.
Активность анти-A и анти-B в значительной степени присуща классу IgM, в то время как лишь некоторые из них связаны с IgG, покрывающим эритроциты, не влияя на их жизнеспособность, но приводя к HDFN через плаценту.В частности, люди с группой крови O обычно имеют больше анти-A и анти-B IgG, чем любые другие.
Поскольку мономер с 2 участками Fab и частью Fc, несущей рецептор макрофагов, IgG требует высокой концентрации для активации комплемента, но только для иммунных комплексов C3, которые способны усиливать внесосудистый гемолиз. Большинство IgG могут связываться со связанным антигеном на эритроцитах при нормальной температуре тела 37 ° C, которые определяются как теплые антитела и наиболее клинически значимые антитела.С другой стороны, IgM, как пентамер с 10 участками Fab и без рецептора макрофагов, представляет собой холодное антитело, которое связывается с Ag при температуре окружающей среды или более низких температурах. IgM обычно не вызывают клинических проблем, но они могут быть обнаружены при лабораторных исследованиях, поскольку полимеры позволяют активировать комплемент до C9 и внутрисосудистый гемолиз, если они снова активируются при 37 ° C.
,Резус-фактор: что это означает
Каков мой резус-статус и зачем мне его знать?
Во время вашего первого дородового визита ваша кровь будет проверена, чтобы определить вашу группу крови и ваш резус-статус — то есть, есть ли у вас резус-фактор, белок, который у большинства людей есть на поверхности красных кровяных телец.
Если у вас есть резус-фактор, как у большинства людей, ваш статус резус-положительный. (Около 85 процентов кавказцев являются резус-положительными, как и от 90 до 95 процентов афроамериканцев и более 95 процентов американских индейцев и американцев азиатского происхождения.) Если у вас его нет, у вас отрицательный резус-фактор, и вам необходимо принять определенные меры предосторожности во время беременности.
Почему это проблема, если у меня отрицательный резус-фактор?
Если у вас отрицательный резус-фактор, велика вероятность того, что ваша кровь может вступить в реакцию с кровью ребенка, которая, скорее всего, будет положительной. (Это называется резус-несовместимостью.) Вероятно, вы не узнаете этого наверняка, пока не родится ребенок, но в большинстве случаев вы должны предполагать, что он положительный, на всякий случай.
Резус-несовместимость вряд ли нанесет вред вам или вашему ребенку во время вашей первой беременности.Но если кровь вашего ребенка напрямую взаимодействует с вашей (что может происходить в определенные периоды беременности и при родах), ваша иммунная система начнет вырабатывать антитела против этой резус-положительной крови. Если это произойдет, вы станете резус-сенсибилизированным — и в следующий раз, когда вы будете беременны резус-положительным ребенком, эти антитела могут атаковать эритроциты вашего ребенка.
Как я могу защитить своего ребенка, если у меня отрицательный резус-фактор?
К счастью, вы можете избежать резус-сенсибилизации, сделав инъекцию препарата под названием резус-иммуноглобулин (RhoGAM).Врачи назначают его всякий раз, когда есть вероятность контакта вашей крови с кровью ребенка, а также в профилактических целях в начале третьего триместра и в послеродовом периоде.
Если вы резус-отрицательный и ранее были беременны, но не получили эту прививку, другой обычный пренатальный анализ крови покажет вам, есть ли у вас уже антитела, атакующие резус-положительную кровь. (Они могут быть у вас, даже если вы выкидыш, сделали аборт или внематочную беременность.)
Если у вас нет антител, прививка не даст вам их развить.
Если у вас есть антитела, делать прививку уже поздно. Ваш врач составит план для вас и вашего ребенка, который будет контролироваться во время беременности с помощью анализа крови, а затем, возможно, специальных ультразвуковых тестов для выявления анемии плода. Вас могут направить к специалисту по материнско-фетальной медицине для консультации или лечения.
Какова вероятность того, что я и мой ребенок резус-несовместимы?
Резус-статус передается по наследству. Если отец вашего ребенка резус-положительный, как и у большинства людей, у вас есть примерно 75-процентный шанс родить резус-положительного ребенка.Поэтому, если у вас отрицательный резус-фактор, вполне вероятно, что вы и ваш ребенок резус-несовместимы. Фактически, ваш лечащий врач предположит, что это так, на всякий случай.
Нет ничего плохого в прививке резус-иммуноглобулина, даже если окажется, что в этом нет необходимости.
Как могла кровь моего ребенка протечь в мою?
Обычно во время беременности кровь вашего ребенка остается отдельно от вашей. Плацента обеспечивает обмен кислорода, питательных веществ и жидкостей, но не эритроцитов.Фактически, ваша кровь вряд ли будет каким-либо образом смешиваться, пока вы не родите. Вот почему несовместимость резус-фактора обычно не является проблемой для вашего первого ребенка: если ваша кровь не смешивается, пока вы не родите, ребенок родится до того, как ваша иммунная система сможет вырабатывать достаточно антител, чтобы вызвать проблемы.
раз, когда кровь вашего ребенка может просочиться в вашу:
Рождение ребенка : Вам потребуется прививка после родов, если будет обнаружен резус-положительный результат у вашего новорожденного.Поскольку возможно, вы подверглись воздействию крови вашего ребенка во время родов, укол предотвратит выработку в вашем организме антител, которые могут атаковать кровь резус-положительного ребенка во время будущей беременности.
(Ваша родильная бригада возьмет образец крови из пятки новорожденного или из его пуповины сразу после его рождения, чтобы проверить несколько вещей, в том числе резус-фактор, если это необходимо.) Без лечения вероятность того, что вы родитесь, составляет около 15 процентов. вырабатывают антитела, но с лечением шанс близок к 0 процентам.
В третьем триместре : У небольшого числа резус-отрицательных женщин (около 2 процентов) каким-то образом вырабатываются антитела к резус-положительной крови своего ребенка во время третьего триместра. Таким образом, вам также сделают прививку резус-иммуноглобулина на 28 неделе, которая охватывает вас до родов.
Другие возможности : Вам понадобится прививка в любое другое время, когда кровь вашего ребенка может смешаться с вашей, в том числе, если у вас есть:
Если вы окажетесь в любой из этих ситуаций, напомните своему опекуну, что вы резус-отрицательный, и сделайте прививку в течение 72 часов.
Как укол предотвращает выработку антител?
Прививка резус-иммуноглобулина состоит из небольшой дозы антител, собранных у доноров крови. Эти антитела убивают любые резус-положительные клетки крови в вашей системе, что, кажется, не дает вашей иммунной системе вырабатывать собственные антитела. Пожертвованные антитела такие же, как и ваши, но доза недостаточна, чтобы вызвать проблемы у вашего ребенка.
Это называется пассивной иммунизацией: чтобы она сработала, вам необходимо сделать прививку не позднее, чем через 72 часа после любого потенциального контакта с кровью вашего ребенка.Защита продлится 12 недель. Если ваш практикующий подозревает, что более 30 грамм крови вашего ребенка смешалось с вашей (скажем, если вы попали в аварию), вам может потребоваться повторная инъекция. При необходимости можно сделать специальные анализы крови, чтобы точно определить, сколько крови плода смешалось с вашей.
Вам сделают инъекцию в мышцу руки или ягодиц. У вас может появиться болезненность в месте инъекции или небольшая температура. Других известных побочных эффектов нет. Прививка безопасна, независимо от того, действительно ли кровь вашего ребенка резус-положительна.
Что будет с моим ребенком, если у меня разовьются антитела?
Во-первых, имейте в виду, что это очень маловероятно, если вы получаете хороший дородовой уход и при необходимости лечитесь резус-иммуноглобулином. Даже без лечения ваши шансы выработать антитела и стать резус-сенсибилизированным составляют лишь около 50 процентов даже после нескольких беременностей, несовместимых с резус-фактором.
Если вам не сделали прививку, и вы стали резус-сенсибилизированными, а ваш следующий ребенок резус-положительный, ваши антитела могут проникнуть через плаценту и атаковать резус-фактор в резус-положительной крови вашего ребенка, как если бы это была чужеродная кровь. вещество, разрушающее его красные кровяные тельца и вызывающее значительную анемию.Заболевание может вызывать такие проблемы, как:
Хорошая новость заключается в том, что врачи находят новые способы спасения младенцев, у которых развивается резус-фактор. Ваш практикующий врач может контролировать ваш уровень антител и следить за состоянием вашего ребенка во время беременности, чтобы узнать, не развивается ли у него болезнь. Она может проверить состояние красных кровяных телец вашего ребенка с помощью ультразвуковой допплерографии или амниоцентеза.
Если ваш ребенок чувствует себя хорошо, вы можете вынести его до срока без осложнений.После рождения ему могут сделать так называемое обменное переливание крови, чтобы заменить больные резус-положительные эритроциты здоровыми резус-отрицательными клетками. Это стабилизирует уровень эритроцитов и минимизирует дальнейшее повреждение антителами, циркулирующими в его кровотоке.
Со временем эти донорские резус-отрицательные кровяные тельца отомрут, и все красные кровяные тельца вашего ребенка снова станут резус-положительными, но к тому времени атакующие антитела исчезнут.
Если ваш ребенок страдает дистрессом или страдает тяжелой анемией, его могут родить раньше или сделать переливание через пуповину.Выживаемость младенцев, которым сделают переливание внутриутробно, составляет от 80 до 100 процентов, если у них нет водянки (осложнение, вызванное тяжелой анемией), и в этом случае шансы на выживание составляют от 40 до 70 процентов.
А как насчет будущих беременностей?
Как только вы сенсибилизированы, у вас навсегда останутся антитела. И вы производите больше с каждой беременностью, поэтому риск резус-инфекции выше для каждого последующего ребенка.
Ваш резус-статус — это одна из многих вещей, которые определит ваш ранний анализ крови.Узнайте, что еще будет проверять ваш практикующий врач, в нашей статье об общих анализах крови в первом триместре.
Подробнее :
,группа крови | Типы, использование и факты
Историческая справка
Английский врач Уильям Харви объявил о своих наблюдениях за кровообращением в 1616 году и опубликовал свою знаменитую монографию под названием Exercitatio Anatomica de Motu Cordis et Sanguinis in Animalibus ( Анатомические упражнения, касающиеся движения сердца и крови у животных ). в 1628 году. Его открытие, что кровь циркулирует по телу в замкнутой системе, было важной предпосылкой концепции переливания крови от одного животного к другому, принадлежащему к тому же или другому виду.В Англии эксперименты по переливанию крови были впервые проведены на собаках в 1665 году врачом Ричардом Лоуэром. В ноябре 1667 года Лоуэр перелил мужчине кровь ягненка. Тем временем во Франции Жан-Батист Дени, придворный врач короля Людовика XIV, также переливал кровь ягнят людям и описал то, что, вероятно, является первым зарегистрированным описанием признаков и симптомов гемолитической реакции на переливание. Дени был арестован после смертельного исхода, а процедура переливания крови других животных людям была запрещена актом Палаты депутатов в 1668 году, если только это не было санкционировано Медицинским факультетом Парижа.Десять лет спустя, в 1678 году, британский парламент также запретил переливание крови. За следующие 150 лет не было сделано большого прогресса.
В Англии в 19 веке интерес вновь пробудила деятельность акушера Джеймса Бланделла, чьи гуманные инстинкты были вызваны часто фатальным исходом кровотечения после родов. Он настаивал на том, что в таких случаях лучше использовать человеческую кровь для переливания.
В 1875 году немецкий физиолог Леонард Ландуа показал, что если красные кровяные тельца животного, принадлежащего к одному виду, смешать с сывороткой, взятой от животного другого вида, красные кровяные тельца обычно слипаются, а иногда и лопаются — т.е.э., гемолиз. Он объяснил появление черной мочи после переливания гетерологичной крови (крови другого вида) гемолизом несовместимых эритроцитов. Таким образом, опасность переливания крови другого вида человеку была установлена научно.
Получите эксклюзивный доступ к контенту из нашего 1768 First Edition с подпиской. Подпишитесь сегодняЧеловеческие группы крови ABO были открыты американским биологом австрийского происхождения Карлом Ландштейнером в 1901 году. Ландштейнер обнаружил, что в крови есть вещества, антигены и антитела, которые вызывают скопление эритроцитов, когда эритроциты одного типа добавляются к эритроцитам одного типа. второй тип.Он распознал три группы — A, B и O — по их реакции друг на друга. Четвертая группа, AB, была идентифицирована годом позже другой исследовательской группой. Эритроциты группы А слипаются с донорской кровью группы В; у группы B сгусток с кровью группы A; клетки группы AB слипаются с клетками группы A или B, поскольку клетки AB содержат антигены как A, так и B; а те, что принадлежат к группе O, обычно не слипаются с какой-либо группой, потому что они не содержат ни A, ни B. Применение знаний системы ABO в практике переливания крови имеет огромное значение, поскольку ошибки могут иметь фатальные последствия.
Открытие системы Rh Ландштейнером и Александром Винером в 1940 году было сделано потому, что они протестировали человеческие эритроциты с антисывороткой, разработанной у кроликов и морских свинок, путем иммунизации животных эритроцитами макака-резуса Macaca mulatta .
Позже были определены другие группы крови, такие как Келл, Диего, Лютеранец, Даффи и Кидд. Остальные системы групп крови были впервые описаны после выявления антител у пациентов. Часто такие открытия были результатом поиска объяснения неожиданной неблагоприятной реакции у реципиента после переливания ранее совместимой крови.В таких случаях у реципиента вырабатывались антитела против ранее не идентифицированных антигенов в крови донора. В случае системы резус-фактора, например, присутствие в материнской сыворотке антител, направленных против антигенов, присутствующих в красных клетках ребенка, может иметь серьезные последствия из-за реакций антиген-антитело, которые вызывают эритробластоз плода или гемолитическую болезнь новорожденного. Некоторые другие системы групп крови — например, системы Келла и Кидда — были открыты, потому что у младенца был обнаружен эритробластоз плода, хотя мать и ребенок были совместимы в том, что касалось системы резус-фактора.В таблице общепринятые системы групп крови человека перечислены в порядке открытия.
| система | дата открытия | основных антигенов |
|---|---|---|
| ABO | 1901 | A 1 , A 2 , B, H |
| МНС | 1927 | М, С, Ю, с |
| P | 1927 | п. 1 , п. 2 |
| Rh | 1940 | D, C, c, E, e |
| лютеранская | 1945 | Lu a , Lu b |
| Келл | 1946 | К, к |
| Льюис | 1946 | Le a , Le b |
| Даффи | 1950 | Fy a , Fy b |
| Кидд | 1951 | Jk a , Jk b |
| Диего | 1955 | Di a , Di b |
| Yt | 1956 | Yt a , Yt b |
| I | 1956 | я, я |
| Xg | 1962 | Xg a |
| Домброк | 1965 | До а |
Анализы крови на волчанку: Центр волчанки Джонса Хопкинса
Анализы крови, используемые для диагностики волчанки
Антитела образуются в организме в ответ на инфекцию. Когда захватчик (антиген) попадает в организм, белые кровяные тельца, известные как В-лимфоциты, реагируют, создавая особые типы белков, называемые антителами. Антитела — это способ вашего организма запоминать антиген; если он снова попадет в организм, антитела распознают его, объединятся с ним и нейтрализуют, чтобы предотвратить заражение.Однако при аутоиммунных заболеваниях, таких как волчанка, иммунная система может вырабатывать антитела (ауто-антитела), которые атакуют клетки вашего тела, как если бы они были захватчиками, вызывая воспаление, повреждение и даже разрушение. Для выявления специфических аутоантител и диагностики волчанки можно провести несколько анализов крови. Эти анализы крови не являются окончательными сами по себе, но объединение анализов с определенными физическими данными может помочь подтвердить диагноз.
Тест на антиядерные антитела (ANA)
Антиядерные антитела (ANA) — это аутоантитела к ядрам ваших клеток.98% всех людей с системной волчанкой имеют положительный результат теста на АНА, что делает его наиболее чувствительным диагностическим тестом для подтверждения диагноза заболевания. Тест на наличие антиядерных антител называется иммунофлуоресцентным тестом на антинуклеарные антитела. В этом тесте берется образец крови и отправляется в лабораторию. Затем сыворотка из образца крови добавляется к микроскопическому предметному стеклу, подготовленному со специфическими клетками (обычно срезами клеточных линий печени / почек грызунов или клеточных линий культуры ткани человека) на поверхности предметного стекла.Если у пациента есть антинуклеарные антитела, их сыворотка свяжется с клетками на слайде. Затем добавляется второе антитело, помеченное флуоресцентным красителем, чтобы оно прикреплялось к сывороточным антителам и клеткам, которые связались вместе. Наконец, предметное стекло просматривают с помощью флуоресцентного микроскопа и оценивают интенсивность окрашивания и характер связывания при различных разведениях. Тест считается положительным, если наблюдаются флуоресцентные клетки.
Обычно результаты теста ANA указываются в титрах и образцах.Титр дает информацию о том, сколько раз лаборант разбавил плазму крови, чтобы получить образец ANA. Каждый титр включает в себя удвоение количества тестовой жидкости, так что разница между титром 1: 640 и 1: 320 составляет одно разведение. Тогда титр выше определенного уровня считается положительным результатом теста. Титры ANA могут увеличиваться и уменьшаться с течением болезни; эти колебания не обязательно коррелируют с активностью заболевания. Таким образом, бесполезно проходить тест ANA у тех, у кого уже диагностирована волчанка.
Образец теста ANA может дать информацию о типе присутствующего аутоиммунного заболевания и соответствующей программе лечения. Гомогенная (диффузная) картина проявляется в виде общей ядерной флуоресценции и часто встречается у людей с системной волчанкой. Периферический узор указывает на то, что флуоресценция возникает по краям ядра и выглядит лохмато; этот паттерн почти исключительно при системной волчанке. Пятнистый узор также встречается при волчанке. Другой паттерн, известный как ядрышковый паттерн, часто встречается у людей со склеродермией.
Важно понимать, что даже несмотря на то, что 98% людей с волчанкой будут иметь положительную АНА, АНА также присутствуют у здоровых людей (5-10%) и людей с другими заболеваниями соединительной ткани, такими как склеродермия и ревматоидный артрит. Более того, около 20% здоровых женщин будут иметь слабоположительный АНА, и у большинства из этих людей никогда не разовьются какие-либо признаки волчанки. Один источник указывает, что около десяти миллионов американцев имеют положительный АНА, но менее 1 миллиона из них страдают волчанкой.Следовательно, одного положительного теста на АНА никогда не бывает достаточно для диагностики системной волчанки. Скорее, врач назначит тест на ANA, если у пациента впервые появятся другие признаки волчанки. Это связано с тем, что сам по себе тест имеет низкую диагностическую специфичность для системной волчанки, но его ценность возрастает по мере того, как пациент соответствует другим клиническим критериям. У людей с волчанкой может быть отрицательная АНА, но такие случаи редки. Фактически, только 2% людей с волчанкой будут иметь отрицательную АНА. Люди с волчанкой с отрицательным результатом анализа на АНА могут иметь анти-Ro / SSA или антифосфолипидные антитела.
Другие диагностические тесты
У людей с положительным результатом ANA обычно проводятся дополнительные тесты для проверки других антител, которые могут помочь подтвердить диагноз. Определенные аутоантитела и вещества в крови могут дать информацию о том, какое аутоиммунное заболевание присутствует. Чтобы проверить эти антитела, врачи обычно назначают так называемую панель ANA, которая проверяет следующие антитела: анти-двухцепочечная ДНК, анти-Smith, анти-U1RNP, анти-Ro / SSA и анти-La / SSB. ,Некоторые лаборатории также включают в свою панель другие антитела, включая антинуклеопротеины, антицентромеры или антигистоны.
Антитело против дцДНК
Антитело против двухцепочечной ДНК (анти-дцДНК) представляет собой специфический тип антитела ANA, обнаруживаемый примерно у 30% людей с системной волчанкой. Это антитело есть менее чем у 1% здоровых людей, что делает его полезным для подтверждения диагноза системной волчанки. [Однако отсутствие анти-дцДНК не исключает диагноза волчанки.] Наличие антител против дцДНК часто указывает на более серьезную волчанку, такую как волчаночный нефрит (волчанка почек). Когда заболевание активно, особенно в почках, обычно присутствует большое количество анти-ДНК-антител. Однако тест на анти-дцДНК нельзя использовать для мониторинга активности волчанки, потому что анти-дцДНК может присутствовать без какой-либо клинической активности. В настоящее время для обнаружения антител к дцДНК используются три теста, а именно твердофазный иммуноферментный анализ (ELISA), иммунофлуоресцентный тест Crithidia luciliae и тест, называемый радиоиммуноанализом.
Анти-Смит-антитело
Антитело к Sm, рибонуклеопротеину, обнаруженному в ядре клетки, обнаруживается почти исключительно у людей с волчанкой. Он присутствует у 20% людей с этим заболеванием (хотя заболеваемость варьируется в зависимости от этнических групп), но редко встречается у людей с другими ревматическими заболеваниями, а его частота у здоровых людей составляет менее 1%. Таким образом, это также может быть полезно для подтверждения диагноза системной волчанки. В отличие от анти-дцДНК, анти-Sm не коррелирует с наличием почечной волчанки.Были проведены проспективные исследования относительно того, коррелирует ли анти-Sm с обострениями волчанки и активностью заболевания, хотя данные свидетельствуют об обратном. Антитела против Sm обычно измеряют одним из четырех методов: ELISA, контриммуноэлектрофорезом (CIE), иммунодиффузией или гемагглютинацией.
Антитело против U1RNP
Антитела против U1RNP обычно обнаруживаются вместе с антителами против Sm у людей с СКВ. Встречаемость антител против U1RNP у людей с волчанкой составляет примерно 25%, в то время как менее 1% здоровых людей обладают этим антителом.Однако, в отличие от антител против дцДНК и против Sm, антитела против U1RNP неспецифичны для волчанки; их можно найти при других ревматических состояниях, включая ревматоидный артрит, системный склероз, синдром Шегрена и полимиозит.
Anti-U1RNP, как было показано, связан с особенностями склеродермии, включая феномен Рейно; это также было связано с другими заболеваниями, такими как артропатия Жакку, деформация руки, вызванная артритом. Уровни анти-U1RNP могут колебаться у разных людей с течением времени, но это колебание не оказалось значимым показателем активности заболевания.
Антитела против Ro / SSA и против La / SSB
Anti-Ro / SSA и Anti-La / SSB — это антитела, обнаруживаемые в основном у людей с системной волчанкой (30-40%) и первичным синдромом Шегрена. Они также часто встречаются у людей с волчанкой, у которых отрицательный результат теста на антиядерные антитела. Anti-Ro и anti-La также могут быть обнаружены при других ревматических заболеваниях, таких как системный склероз, ревматоидный артрит и полимиозит, и присутствуют в низких титрах примерно у 15% здоровых людей.Эти антитела не являются высокоспецифичными для системной волчанки, но они связаны с определенными состояниями, включая чрезмерную чувствительность к солнцу, клиническую разновидность волчанки, называемую подострой кожной красной волчанкой (SCLE), и синдром, подобный волчанке, связанный с генетической недостаточностью вещество, называемое комплементом (система белков, которая помогает опосредовать иммунный ответ вашего организма). Кроме того, дети матерей с анти-Ro и анти-La антителами подвергаются повышенному риску неонатальной волчанки — необычного состояния, которое вызывает временную сыпь и может привести к врожденной блокаде сердца.Поэтому женщины с волчанкой, желающие забеременеть, должны пройти тестирование на эти антитела.
Антигистоновые антитела
Антитела к гистонам, белкам, которые помогают придать структуру ДНК, обычно обнаруживаются у людей с лекарственно-индуцированной волчанкой (ЛПП), но они также могут быть обнаружены у людей с системной волчанкой. Однако они недостаточно специфичны для системной волчанки, чтобы их можно было использовать для постановки конкретного диагноза.
Тест комплемента сыворотки (крови)
Тест комплемента в сыворотке измеряет уровни белков, потребляемых во время воспалительного процесса.Таким образом, низкие уровни комплемента отражают воспаление в организме. Вариации в уровнях комплемента существуют у разных людей просто из-за генетических факторов.
Источники
- «АНА». 8 апреля 2009 г. Lab Tests Online . 8 апреля 2009 г. Американская ассоциация клинической химии. 6 июля 2009 г. — Ссылка
- «Анализы крови». Участок волчанки . 6 июля 2009 г. — Ссылка
- «Лабораторные испытания». Американский фонд волчанки.6 июля 2009 г. — Ссылка
- Уоллес, Дэниел Дж. Книга о волчанке: руководство для пациентов и их семей . 1-е изд. Нью-Йорк: Oxford University Press, 1995.
- Уоллес, Дэниел Дж. И Бевра Ханнас Хан, ред. Красная волчанка Дюбуа . 7-е изд. Филадельфия: Lippincott Williams & Wilkins, 2007.
