Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике | #10/09
Аллергический контактный дерматит является классической формой реакции гиперчувствительности замедленного типа, опосредованной сенсибилизированными лимфоцитами. По данным ряда авторов, этой патологией страдает от 1% до 2% населения различных регионов. Распространенность заболевания выше в промышленно развитых странах. Она возрастает по мере введения в обиход все новых химических веществ, входящих в состав лекарств, косметических продуктов, медицинских имплантов, средств бытовой химии, промышленных реагентов.
В отличие от простого контактного дерматита, при котором раздражитель у всех людей при воздействии на кожу вызывает воспаление, аллергический дерматит возникает только у сенсибилизированных лиц, то есть у людей, имеющих специфичные к данному веществу иммунные клетки — Т-лимфоциты. Часто причиной контактного дерматита являются безвредные химические вещества, которые в обычных условиях у здоровых людей не вызывают никаких клинических проявлений. Но известны и аллергические дерматиты при контакте с агрессивными агентами — компонентами красок для волос, средствами для роста волос, красителями для тканей, меха и кожи, моющими средствами, медикаментами, соком ядовитых растений.
Классический пример аллергического контактного дерматита — дерматит, вызываемый растениями рода сумах (в частности, сумахом ядоносным — Rhus toxicodendron), при котором высыпания часто имеют линейную форму и располагаются на открытых участках тела.
В основе патогенеза аллергического контактного дерматита лежит туберкулиноподобная реакция гиперчувствительности замедленного (клеточного) типа, индуктивная фаза которой начинается с местного воздействия на кожу низкомолекулярных химических веществ органической или неорганической природы. Их сенсибилизирующие (аллергизирующие) свойства зависят от способности проникать в кожу и образовывать стабильные ковалентные связи с белками организма-хозяина. Так, динитрохлорбензол образует в эпидермисе комплексы с белками, содержащими много лизина и цистеина. Также роль адъюванта могут выполнять липиды кожи.
В формировании гиперчувствительности ведущую роль играют профессиональные макрофаги эпидермиса — многоотростчатые клетки Лангерганса. Формирующаяся замедленная гиперчувствительность направлена не только на само химическое вещество, но и на белок-носитель.
Обычно с момента контакта кожи с аллергеном до развития первых клинических проявлений проходит не менее 10–14 дней. Продолжительность периода сенсибилизации, как правило, бывает более короткой для агрессивных химических веществ. Так, по нашим наблюдениям, лекарственные аллергены при аппликации на кожу могут вызывать проявления контактного дерматита уже на 7–8 сутки. Наиболее частыми медикаментами-аллергенами являются местные формы антибактериальных препаратов, реже наблюдаются контактные аллергические реакции на местные анестетики, антисептики и латекс.
Место и конфигурация очага поражения определяется причинным фактором. Наиболее распространенная форма заболевания — экзематозный дерматит. Заболевание несложно диагностируется и, как правило, характеризуется благоприятным течением. Высыпания исчезают при прекращении воздействия патогенного фактора. Для ускорения регрессии клинических проявлений можно применять местно противовоспалительные средства, преимущественно топические глюкокортикостероиды.
Этиология
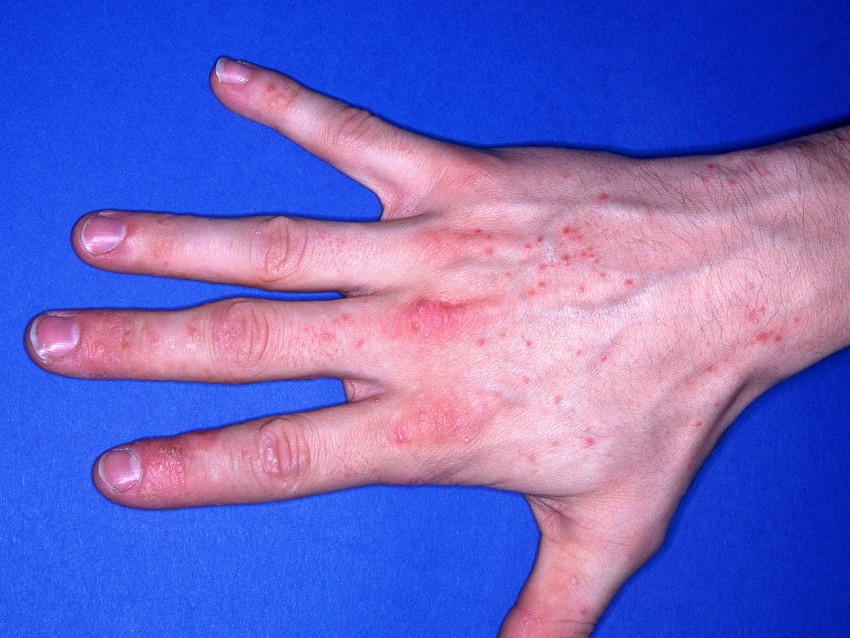
По нашим наблюдениям, самой частой причиной аллергического контактного дерматита являются нержавеющие металлические сплавы, из которых изготавливаются бытовые изделия — предметы кухонной утвари, украшения, часы, джинсовые заклепки, застежки-молнии, ключи, а также предметы медицинского назначения — зубные коронки, брекет-системы, устройства для очагового и внеочагового остеосинтеза. Так, проанализировав 208 случаев аллергического контактного дерматита, встретившихся нам в практике в период с 1999 по 2009 год, мы пришли к выводу, что металлы никель, кобальт и хром, входящие в состав нержавеющих сплавов, явились причиной воспаления у 184 (88,5%) пациентов.
Перечень наиболее распространенных, по нашим данным, причин аллергического контактного дерматита приведен в табл. 1.
Патогенез
Аллергический контактный дерматит — это аллергическая реакция замедленного типа. Попавший на кожу аллерген связывается с тканевыми белками, образуя соединение, способное вызвать аллергию, — антиген. Клетки Лангерганса поглощают антиген в составе мембранных молекул главного комплекса гистосовместимости 2-го класса Т-лимфоцитами. Активированные Т-лимфоциты и клетки Лангерганса вырабатывают гамма-интерферон, интерлейкины 1 и 2, усиливающие иммунный ответ и воспалительную реакцию. Активированные Т-лимфоциты мигрируют по лимфатическим сосудам в паракортикальную зону регионарных лимфатических узлов. В лимфоузлах они проходят антигензависимую пролиферацию и дифференцировку. Часть «специализированных» Т-лимфоцитов принимает участие в иммунном ответе, а остальные превращаются в клетки памяти. Они обуславливают появление быстрого выраженного ответа после повторного контакта с аллергеном. После первого контакта с аллергеном происходит накопление распознающих его Т-лимфоцитов, которое длится обычно 10–14 суток. После этого Т-лимфоциты выходят из регионарных лимфоузлов в кровь и заселяют все периферические органы иммунной системы. При повторном контакте с аллергеном происходит активация клеток памяти и быстрое накопление клеток-эффекторов аллергической реакции замедленного типа — макрофагов и лимфоцитов.
Гистологическая картина
Для гистологической картины аллергического контактного дерматита характерна инфильтрация дермы мононуклеарными клетками, прежде всего, вблизи кровеносных сосудов и потовых желез. Эпидермис гиперплазирован и также инфильтрирован мононуклеарами. Типично образование в эпидермисе пузырьков, соединяющихся с образованием булл. Заполняющая их серозная жидкость содержит гранулоциты и мононуклеары.
Клинические проявления
Заболевание, по нашим данным, чаще встречается у людей молодого и среднего возраста. Тем не менее, возможны и исключения. Так, из обследованных нами людей младшей была полуторагодовалая девочка с аллергией на кобальт, а самым пожилым пациентом — восьмидесятилетний мужчина, сенсибилизированный к хрому и никелю.
В клинике аллергического контактного дерматита различают острую, подострую и хроническую формы, а также легкое, средней тяжести и тяжелое течение.
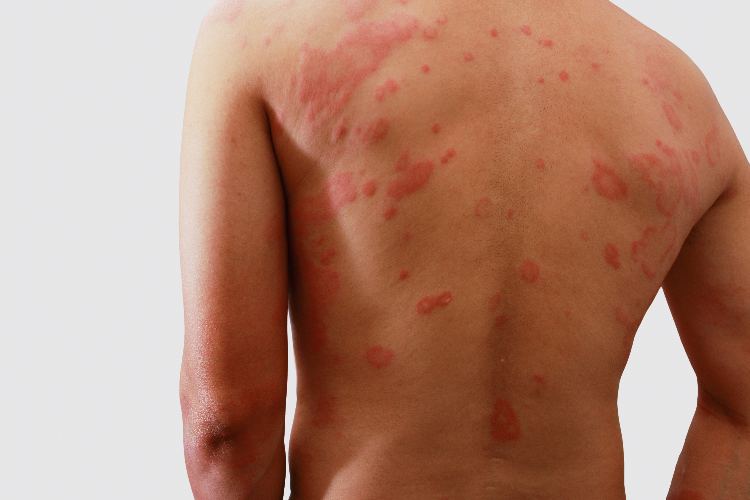
Интервал от первичного воздействия аллергена до формирования кожной гиперчувствительности может быть различным: от сравнительно короткого (2–3 дня при воздействии сильного сенсибилизатора, например, урушиола из сока растений рода сумах) до весьма длительного (несколько месяцев или лет в случае слабого сенсибилизатора, например, солей хромовой кислоты или хлорметилизотиазолинона). Как правило, в уже сенсибилизированном организме заболевание развивается остро через 12–72 часа после воздействия аллергена и проявляется зудом, яркой гиперемией и отечностью кожи в месте контакта, на фоне которых видны папулы, мелкие пузырьки или пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Иногда встречается некроз кожи.
Затухающее воспаление оставляет корки и чешуйки. При хроническом течении появляются шелушение и лихенизация.
Для острого аллергического контактного дерматита характерны следующие стадии развития высыпаний: эритема => папулы => везикулы => эрозии => корки => шелушение. Для хронического течения: папулы => шелушение => лихенизация => экскориации.
При тяжелом аллергическом контактном дерматите (например, вызванном ядом сумаха) пациента могут беспокоить симптомы интоксикации — головная боль, озноб, слабость и лихорадка.
Локализация дерматита может быть любой и зависит от места контакта с аллергеном. Так, профессиональные аллергены чаще формируют очаги воспаления на ладонной и боковых поверхностях кистей и пальцев рук, предплечьях, а металлы-аллергены сенсибилизируют кожу и слизистые оболочки в местах контакта с кольцами, браслетами, застежками-молниями, джинсовыми заклепками («болезнь джинсовых заклепок»), металлическими зубными коронками.
Различные участки кожи характеризует неодинаковая подверженность аллергическому дерматиту. Воспаленные и инфицированные ткани сенсибилизируются чаще. Способствуют формированию аллергии трение, сдавливание, мацерация и повышенное потоотделение. В этой связи чаще сенсибилизируется кожа век, шеи, промежности, передней брюшной стенки в области соприкосновения с застежками и пряжками. Часто пациенты не отдают себе отчет в том, что страдают аллергией, считая, что просто «натерли» кожу в области воспаления.
Аллергический контактный дерматит всегда начинается с участка воздействия аллергена. Поэтому в начале заболевания очаг поражения четко отграничен, хотя зачастую выходит за пределы соприкасавшегося с аллергеном участка кожи. У сенсибилизированных больных поражение может распространяться на другие участки тела или становиться генерализованным.
При однократном контакте заболевание длится несколько дней или недель. При частых и регулярных контактах — месяцы и годы.
ДиагностикаПо локализации кожных поражений, как правило, можно предположить возможные причинные аллергены. В дальнейшем их роль в патологическом процессе определяют при постановке аппликационных кожных тестов. Для проведения аппликационного теста исследуемый материал накладывают на кожу на 48–72 часа, а затем оценивают размеры вызванной аллергеном реакции.
Поскольку аллергия — это всегда системный процесс, кожа и слизистые всего организма являются сенсибилизированными. Следовательно, воспаление развивается при нанесении аллергена на любой участок кожи. Тем не менее, технически удобнее проводить аппликационные кожные пробы в межлопаточной области, наружной поверхности плеча и внутренней поверхности предплечья, при фиксации материала на которых пациент на протяжении исследования чувствует себя наиболее комфортно.
На обработанную спиртом сухую кожу накладывают тестируемые материалы, покрывая их кусочками марли и прикрепляя затем лентой лейкопластыря (поэтому проба называется «пластырной»). Удобно использовать стандартную тест-систему с уже нанесенными на клеящуюся основу стандартизованными аллергенами. Так, в России зарегистрирована система «Аллертест» для диагностики аллергического контактного дерматита к 24 реагентам. Она продается в аптеке и позволяет проводить диагностику контактной аллергии к сульфату никеля, ланолину, неомицина сульфату, дихромату калия, смеси местных анестетиков — производных каинов, смеси ароматизирующих веществ, канифоли, эпоксидной смоле, смеси хинолинов, перуанскому бальзаму, этилендиамина дигидрохлориду, хлориду кобальта, р-терт-бутилфенола формальдегиду, парабенам, смеси карбаматов, смеси черных резин, хлорметилизотиазолинону, квотерниуму 15, меркаптобензотиазолу, парафенилендиамину, формальдегиду, смеси меркаптанов, тиомерсалу и смеси производных тиурама. Это простая и полностью готовая для использования система аппликационного кожного исследования. Аллергены включены в гидрофильный гель, из которого при размачивании его потом выделяется аллерген. «Аллертест» содержит две клеящиеся на кожу пластины, на каждую из которых нанесено по 12 аллергенов. Можно одновременно тестировать все 24 антигена или же требуемый аллерген можно вырезать из пластины ножницами и применить самостоятельно.
Через 48–72 часа от начала постановки лоскуты снимают, выжидают 20–30 минут для стихания неспецифического механического раздражения и учитывают выраженность реакции. Количественно учитывают изменения в месте контакта кожи с аллергеном. Градация положительного результата проводится следующим образом: (+) — эритема; (++) — эритема и папулы; (+++) — эритема, папулы, пузырьки; (++++) — эритема, папулы, пузырьки и сильный отек.
Истинная аллергическая реакция сохраняется 3–7 дней, тогда как реакция, вызванная раздражением кожи, исчезает в течение нескольких часов. Поэтому в сомнительных случаях следует оценить повторно выраженность реакции на следующий день.
Н1-блокаторы на результаты аппликационных проб не влияют. Местное применение кортикостероидов на участке кожи, выбранном для проведения пробы, должно быть прекращено не менее чем за неделю до исследования. Прием системных кортикостероидов в суточной дозе, превышающей 15 мг преднизолона, может подавлять даже резко положительные реакции, поэтому аппликационные кожные пробы проводят не ранее чем через 7 дней после отмены иммуносупрессивной терапии. В редких случаях больным, постоянно принимающим кортикостероиды, кожные пробы проводят, если доза преднизолона не превышает 15 мг/сут. Однако следует иметь в виду, что в этом случае существует риск получения ложноотрицательных результатов теста.
Проводя пластырный тест, следует помнить, что сама по себе процедура может вызвать сенсибилизацию у пациента. Среди веществ, которые обладают способностью вызвать сенсибилизацию уже при первом контакте, стоит отметить растительные смолы, парафенилендиамин, метилсалицилат. Поэтому проведение аппликационной пробы должно быть обосновано. Кроме того, проводя тест, необходимо исключать возможность неспецифического воспаления — первичного раздражения кожи тестируемыми веществами. Для этого тестируемые материалы, если они не входят в стандартную тест-систему, должны использоваться в концентрациях, не вызывающих раздражения у большинства здоровых людей (в контрольной группе). Тест не следует проводить при остром или обширном контактном дерматите, так как повышенная реактивность кожи может привести к получению ложноположительного результата. Кроме того, тестирование с причинным аллергеном может вызвать резкое обострение кожного процесса. Поэтому перед проведением исследования больного необходимо подробно проинструктировать, обратив его внимание на то, что при появлении сильного раздражения он должен удалить повязку с аллергеном и связаться с доктором.
При получении положительного результата аппликационной кожной пробы необходимо помнить, что он указывает лишь на сенсибилизацию к исследуемому веществу, но не является абсолютным доказательством того, что именно этот аллерген послужил причиной дерматита, потому что всегда сохраняется возможность длительной и поливалентной сенсибилизации. Иными словами, причиной аллергии может служить и другой, неисследованный вами антиген. Поэтому при установлении диагноза необходимо также учитывать данные анамнеза и физикального исследования.
Дифференциальная диагностика
Аллергический контактный дерматит приходится дифференцировать с простым контактным дерматитом, себорейным и атопическим дерматитом.
Простой контактный дерматит может развиться вследствие повреждения эпидермиса раздражающими химическими веществами (кротоновое масло, керосин, фенол, органические растворители, детергенты, едкий натр, известь, кислоты и др.) или физического воздействия (перегревания, сдавливания, сжатия). Первичное сенсибилизирующее воздействие при этом отсутствует. Симптомы воспаления возникают сразу после воздействия раздражителя, а не через 12–48 часов, как при аллергическом контактном дерматите. Наличие папул при остром контактном дерматите означает его аллергическую природу. Профессиональный простой контактный дерматит по внешнему виду схож с аллергическим. Пластырный тест позволяет дифференцировать эти состояния.
К отличительным признакам себорейного дерматита относится жирная кожа, а также другие признаки себореи и типичная локализация — волосистая часть головы и носогубные складки. Пораженные участки покрыты сальными корками, обильно шелушатся; зуд, как правило, не характерен.
Атопический дерматит обычно начинается в раннем детском возрасте. Кожа сухая. Характерен зуд, появляющийся до высыпаний, а не после них, как при аллергическом контактном дерматите. Наиболее часто симметрично поражены сгибательные поверхности. Края пораженных участков нечеткие; не наблюдается последовательного развития элементов высыпаний: эритема => папула => везикула.
В нашей практике встречались комбинированные поражения кожи, когда аллергический контактный дерматит развивался на мази и другие топические лекарственные формы для лечения дерматозов. Так, у 45-летней женщины, страдающей микробной экземой, обостряющейся на фоне применения Зинерита (эритромицин, цинка ацетат), нами была выявлена сенсибилизация к эритромицину, антибиотику из группы макролидов. Через 3 суток после отмены этого лекарства симптомы обострения прошли.
Трое из обследованных нами пациентов, длительно получавшие местно Целестодерм-В с гарамицином, жаловались на отсутствие терапевтического эффекта от применения этого медикамента. То есть, несмотря на применение противовоспалительного средства, зуд и интенсивность высыпаний не только не уменьшались, но иногда усиливались через некоторое время после нанесения лекарства. Во время аллергологического обследования методом аппликационного тестирования была установлена сенсибилизация — лекарственная аллергия на антибиотик гентамицин (Гарамицин), входящий в состав препарата. Замена средства на топический глюкокортикостероид Элоком через несколько дней привела к полной регрессии симптомов дерматита у всех троих пациентов.
Проводя дифференциальную диагностику, необходимо также помнить о фотоконтактном, фототоксическом и истинном фотоаллергическом дерматите.
Фотоконтактный дерматит вызывается взаимодействием в коже химического вещества и ультрафиолета. При нем высыпания появляются только на открытых, подвергшихся инсоляции участках тела. Сенсибилизирующим агентом чаще всего являются лекарства (тетрациклины, сульфосоединения, гризеофульфин, гормональные контрацептивы) или местно применяемые смолистые экстракты. При фототоксическом дерматите повреждение кожи вызвано действием веществ (например, соком борщевика), приобретающих токсические местно-раздражающие свойства под действием ультрафиолетовых лучей. При истинном фотоаллергическом дерматите сенсибилизирующий аллерген подвергается химическим изменениям под влиянием ультрафиолетовых лучей. В отсутствие инсоляции он безвреден для организма больного.
Одним из редких вариантов контактной аллергии является контактная крапивница. В зависимости от патогенеза выделяют аллергическую, неиммунную и комбинированную формы этого заболевания. Неиммунная форма развивается вследствие прямого воздействия на кожу или слизистые оболочки агента, чаще всего крапивы, ведущего к выбросу медиаторов из тучных клеток. Аллергическая контактная крапивница обусловлена выработкой специфических IgE-антител и относится по механизму развития к гиперчувствительности 1 типа. Чаще всего ее вызывают пищевые продукты (рыба, молоко, арахис и др.), аллергены домашних животных (слюна, шерсть, эпителий) и антибиотики пенициллинового ряда. О комбинированной форме контактной крапивницы, обусловленной влияниям как иммунных, так и неспецифических факторов, известно мало. Считается, что часто этот тип реакции вызывает персульфат аммония — окисляющее вещество, входящее в состав отбеливателя для волос.
Лечение
В основе лечения аллергического контактного дерматита лежит исключение контакта организма с аллергеном, вызвавшим заболевание. В острой стадии, при отеке и мокнутии, показаны влажно-высыхающие повязки, вслед за которыми местно наносят глюкокортикоиды. Если высыпания представлены крупными пузырями, то их прокалывают, позволяя жидкости стечь; покрышку пузыря не удаляют; каждые 2–3 часа меняют повязки, смоченные жидкостью Бурова. В тяжелых случаях назначают системные кортикостероиды.
Важную роль играют профилактика и лечение стафилококковых и стрептококковых инфекций кожи.
Аллергический контактный дерматит, как правило, характеризуется благоприятным прогнозом. При своевременном выявлении причинного аллергена и устранении контакта с ним симптомы заболевания полностью регрессируют через 1–3 недели, а достаточная информированность пациента о природе и причинных факторах болезни значительно уменьшает возможность хронизации и рецидивирования дерматита.
Профилактика
Для предупреждения формирования аллергического контактного дерматита следует избегать местного применения медикаментов, обладающих высокой сенсибилизирующей способностью, в первую очередь, бета-лактамных антибиотиков, фурацилина, антигистаминных препаратов, сульфаниламидов и местно-анестезирующих средств.
При частых и профессиональных контактах с низкомолекулярными соединениями необходимо использовать средства индивидуальной защиты кожи, слизистых и дыхательных путей — специальную защитную одежду, перчатки, а также защитные кремы.
После выявления причины аллергического контактного дерматита необходимо тщательно проинструктировать пациента и обсудить с ним все возможные источники аллергена, обратив его внимание на необходимость прекращения контакта с этим реагентом и перекрестно реагирующими веществами (наиболее распространенные аллергены, их источники и перекрестно реагирующие вещества приведены в табл. 2). Например, больным с аллергией к никелю не рекомендуется носить украшения из нержавеющей стали и использовать никелированную посуду. Таким пациентам противопоказаны содержащие никель импланты, в том числе зубные коронки и брекет-системы из белого металла, стальные конструкции для остеосинтеза. Находящиеся на джинсах или другой нательной одежде стальные заклепки и застежки также рекомендуют изнутри заклеивать лейкопластырем или тканью во избежание их контакта с кожей.
Если дерматит вызван резиновыми перчатками, их можно заменить на виниловые. Также необходимо помнить, что у таких пациентов нельзя использовать резиновые дренажи и другие предметы медицинского назначения. Им противопоказано применение латексных презервативов.
При аллергии к формальдегиду больному нельзя пользоваться некоторыми медикаментами и косметическими средствами, содержащими этот консервант. Пациенту следует объяснить, что перед применением лекарств и косметики необходимо ознакомиться с их составом, указанным на упаковке.
В случае профессионального дерматита требуется порекомендовать человеку приемлемые виды работ.
Литература
-
Харрисон Т. Р. Внутренние болезни. Под ред. Э. Фаучи, Ю. Браунвальда и др. В двух томах. Пер. с англ. М., Практика — Мак-Гроу-Хилл (совместное изд.), 2002.
-
Паттерсон Р., Грэммер Л. К., Гринбергер П. А. Аллергические болезни: диагностика и лечение. Пер. с англ. под ред. А. Г. Чучалина. М., ГЭОТАР МЕДИЦИНА, 2000.
-
Попов Н. Н., Лавров В. Ф., Солошенко Э. Н. Клиническая иммунология и аллергология. М., РЕИНФОР, 2004.
-
Лусс Л. В., Ерохина С. М., Успенская К. С. Новые возможности диагностики аллергического контактного дерматита // Российский аллергологический журнал. 2008. № 2.
-
Фицпатрик Т., Джонсон Р., Вулф К. и др. Дерматология. Атлас-справочник. Пер. с англ. под ред. Е. Р. Тимофеева. М., Практика, 1999.
Е. В. Степанова, кандидат медицинских наук
НИИ вакцин и сывороток им. И. И. Мечникова РАМН, Москва
Ключевые слова: аллергический контактный дерматит, аппликационные кожные пробы, профилактический дерматит, аллергический дерматит, лекарственные аллергены, профессиональные аллергены, контактные аллергены, аллергия на металлы, контактный дерматит, дерматит на металлы, контактная крапивница.
Наиболее распространенные причины аллергического контактного дерматита
Основные контактные аллергены, их источники и наиболее распространенные перекрестные реагенты
Купить номер с этой статьей в pdf
Контактный дерматит — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 июля 2017; проверки требуют 7 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 июля 2017; проверки требуют 7 правок.Контактный дерматит (устар. Простой дерматит) — реакция кожи (дерматит), возникающая в результате воздействия на неё аллергенов (аллергический контактный дерматит) или раздражителей (раздражающий контакный дерматит)[2][3]. Часто причиной аллергического контактного дерматита является реакция на формальдегид, который высвобождается из производных, входящих в состав многих шампуней, лосьонов, увлажняющих средств[4]. Фототоксический или фотоконтактный дерматит (фотодерматит (англ.)русск.) возникает, когда аллерген или раздражитель активируется под воздействием солнечного света.
Клиническая картина простых дерматитов зависит не только от силы и характера раздражителя, но, главным образом, от индивидуальных особенностей организма, его защитных реакций.[5]
Для острого дерматита характерны краснота, отёчность кожи в очаге поражения, возможны узелки, пузыри, пузырьки, эрозии, мокнутие. Процесс завершается шелушением, нередко остаётся пигментация.
Субъективно больных беспокоят боль, жжение, напряжение кожи. При обширных поражениях больные жалуются на недомогание, повышение температуры тела, функциональные нарушения нервной системы.
Повторно простой дерматит может возникнуть только после нового контакта с раздражителем.
В первую очередь необходимо полностью исключить контакт с раздражителем (аллергеном). После этого, как правило, сыпь проходит самостоятельно в считанные дни или недели. Этот срок будет зависеть от того, насколько был продолжительным контакт кожи с триггером: чем короче контакт — тем быстрее пройдет сыпь и наоборот. В случае сильного зуда при контактном дерматите, обусловленным аллергеном, целесообразно применение антигистаминных препаратов.
Во избежание инфицирования расчесы на коже рекомендовано обрабатывать мягкими антисептическими средствами или отварами трав (ромашки, календулы)[источник?].
Аллергический контактный дерматит: причины, симптомы, лечение
Термин «дерматит» используется в медицине для обозначения воспалительных заболеваний кожи. Причины развития воспаления могут быть разными, но нередко, воспаление обусловлено аллергической реакций. Одной из часто встречающихся разновидностей является аллергический контактный дерматит. Этот недуг проявляется при непосредственном соприкосновении кожи с раздражителем. В этом заключается основное отличие от токсидермии, причиной которой является попадание аллергена внутрь организма через ЖКТ.
Дерматит, вызванный внешним воздействием на кожу, носит название контактного. Этот недуг бывает двух видов. Первый вариант называется простым, он возникает при взаимодействии с веществами, которые вызывают раздражение кожи у любого человека. К таким веществам, к примеру, относят щелочи или кислоты. А вот аллергический контактный дерматит проявляется при соприкосновении с предметами, которые для основной массы людей абсолютно безопасны.
Что вызывает?
При дерматитах этого типа воспалительный процесс развивается после непосредственного соприкосновения определенных предметов с кожными покровами. Существует два вида раздражителей:

- Облигатные. Эти вещества раздражают кожу каждого человека.
- Факультативные. Раздражение при соприкосновениях с предметами этой группы возникают только у лиц, которые отличаются повышенной чувствительностью к ним.
Таким образом, аллергический контактный дерматит проявляется при взаимодействии факультативными раздражителями. Причины развития этого заболевания в особенностях реакций иммунной системы и особой чувствительности кожи.
Для формирования воспалительного процесса необходим длительный контакт, а не мимолетное прикосновение. При попадании раздражителя на кожу происходит соединение его молекул с белковыми клетками тканей эпидермиса. Появление этих соединений иммунной системой воспринимается, как вторжение в организм чужеродных объектов.
Что приводит к синтезу веществ, которые являются медиаторами воспаления. Выработка этих веществ является защитной реакцией организма, так как воспаление ограничивается кожным покровом, а не распространяется вглубь организма.
Воспаление при данной форме дерматита развивается не сразу после контакта, а спустя несколько часов или даже дней. При повторных контактах с аллергеном реакция развивается быстрее, так как иммунная система уже «знакома» с раздражителем и выработка медиаторов воспаления происходит быстрее.
Какие вещества могут вызвать аллергию и спровоцировать развития воспаления кожи? Список раздражителей чрезвычайно велик, все зависит от индивидуальных реакций кожи. Поэтому больным необходима консультация аллерголога и проведение ряда исследований, позволяющих выявить причины развития воспалительной реакции в каждом конкретном случае.

Чаще всего, аллергический дерматит контактного типа провоцирует взаимодействие с такими веществами:
- различные металлы и сплавы, особенно с содержанием никеля, из которых изготавливается фурнитура на одежде, бижутерия, оправы очков и прочие изделия, которые могут длительно контактировать с кожей;
Совет! Реже всего, воспаление кожных покровов вызывают благородные металлы – золото и серебро.
- бытовая химия;
- низкокачественные изделия из пластика, в которых повышенное содержание токсических веществ, например, формальдегида;
- синтетические материалы, используемые для пошива белья, одежды и обуви;
- косметические препараты и средства для мытья и стирки.
Внутренние причины, повышающие риск развития аллергического дерматита:
- передающаяся по наследству особая чувствительность кожи;
- патологии и хронически протекающие заболевания органов ЖКТ;

- неправильная работа эндокринной системы, нарушения обмена веществ;
- авитаминозы;
- постоянное нервное напряжение, сильные стрессы.
Клиническая картина
Аллергические дерматиты могут протекать остро. В этом случае, симптомы выражены ярко. При частом соприкосновении с раздражителем, болезнь переходит в хроническую форму, при этом, симптомы смазаны, они проявляются на фоне структурных изменений кожи. Основные симптомы этого кожного заболевания:
- покраснение;
- образование умеренного или выраженного отека;
- образование сыпи в виде мелких папул или волдырей.
Особенностью контактных дерматитов является то, что локализация высыпаний зависит от места соприкосновения кожного покрова с раздражителем. Но если при простой форме заболевания площадь поражения равна площади контакта, то при аллергической разновидности воспалительный процесс может распространяться и на близь лежащие ткани.

К примеру, если воспаление вызвано ношением сережек из сплава, содержащего никель, то покраснение будет отмечаться не только на мочке, оно может распространиться на всю ушную раковину. При контактно аллергическом дерматите хронического течения отмечаются следующие признаки:
- кожный покров становится более толстым и грубым;
- кожные узоры становятся более рельефными;
- кожа теряет влагу, становится сухой, отмечается шелушение и образование трещин.
Диагностика
До того, как назначить лечение, врач должен провести обследование пациента. Только по симптомам диагноз не ставят, так как все разновидности дерматита проявляются практически одинаково. Чтобы уточнить диагноз и выявить вещества, которые провоцирую обострения контактного дерматита, проводится ряд специфических исследований.
Прежде всего, назначается исследование крови. Пациенту нужно сдать анализ утром до приема пищи. У больных аллергическим дерматитом отмечается лейкоцитоз, то есть, резкое повышение уровня лейкоцитов в крови.

Кроме того, может быть назначено проведение микроскопии, это исследование позволит исключить инфекционную природу болезни. Для выявления предметов, которые вызывают обострения контактной экземы, проводятся специальные диагностические тесты.
Совет! Самоклеящиеся тесты, применяемые в диагностике контактно аллергической экземы, продаются в аптеках, так что при желании такую пробу можно сделать самостоятельно. Но лучше все же проводить исследование под контролем врача.
На тест полоску нанесено около 10 самых распространенных аллергенов, поэтому в процессе одного исследования можно выявить или исключить сразу несколько раздражителей.
Наклеивают полоски на спину и носят их, не снимая двое суток. Затем полоски снимают и изучают состояние кожи. Если имеется аллергическая реакция на определённое вещество, то на коже появятся признаки воспаления в виде покраснения или образования волдыря.

Совет! Одним из наиболее популярных тестов, применяемых в процессе диагностики контактно аллергической экземы, является «Аллерготест». Это набор, в состав которого входит две самоклеющиеся полоски. Применение этого набора позволяет установить реакцию кожи сразу на 24 самых распространенных аллергена.
В процессе диагностики пациент может быть направлен на УЗИ, а также на консультации к эндокринологу и гастроэнтерологу. Это необходимо, так как нередко одной из причин контактно-аллергического дерматита являются гормональные сбои или заболевания ЖКТ.
Способы лечения
После постановки диагноза и установления причин, вызывающих воспаление, назначается лечение. Чтобы вылечить этот недуг навсегда, необходимо исключить контакт с веществом-раздражителем. Если это удастся сделать, то рецидивов заболевания можно избежать.
А как лечить болезнь, если воспаление провоцируют профессиональные факторы? Если нет возможности поменять работу, необходимо применять средства защиты для исключения прямого соприкосновения раздражителя с поверхностью кожи.

В том случае, если контактно аллергический дерматит обостряется при соприкосновении со сплавами, содержащими никель, больным рекомендуют исключить из рациона блюда, которые содержат этот микроэлемент. Это такие продукты, как овсяная и гречневая крупа, продукты с соевыми добавками, просо и пр.
Кроме того, пациентам с контактным дерматитом назначается симптоматическое лечение, направленное на восстановление кожи и устранение дискомфортных ощущений. При контактном дерматите для лечения могут быть применены следующие препараты:
- при тяжелом состоянии назначаются капельницы и уколы с введением препаратов антигистаминного действия и средств с содержанием синтетических аналогов гормонов;
- если состояние средней тяжести, то используются лекарства в форме таблеток. Используют антигистамины, а также лекарства, направленные на купирование воспалительного процесса – гормональные и без содержания гормонов;
- при легком течение болезни достаточно только наружного лечения с использованием мазей, кремов, спреев и растворов.
Проводить лечение с использованием средств системного и наружного действия с содержанием синтетических кортикостероидов рекомендуется только при наличии выраженных симптомов.

Эти средства весьма эффективны, но они имеют множество противопоказаний, а их применение может привести к развитию серьезных негативных эффектов, вплоть до атрофии кожи. Поэтому воспалительные заболевания кожи лечат короткими курсами кортикостероидов.
Используются в лечении и наружные средства, не содержащие гормонов. Их выбор осуществляется с учетом индивидуальных показаний. Так, при наличии мокнущих поверхностей рекомендуют использовать средства, содержащих оксида цинка, которые оказывают подсушивающее действие.
Народные методы
Не стоит пренебрегать и лечением с использованием народных методов. При легкой форме заболевания они весьма эффективны. Чаще всего, используются следующие рецепты:
- Отвар из сбора, в состав которого включены трава чистотела и цветки календулы. Готовый отвар используют для ванночек, примочек и орошения воспаленных участков.
- Настой герани быстро и эффективно снимает зуд.
- Для снятия зуда и устранения отеков рекомендуется протирать кожу картофельным или огуречным соком. Кашицу из этих овощей можно применять для компрессов.

Профилактика
Единственным эффективным методом профилактики рецидивов аллергического контактного дерматита является полное исключение взаимодействие с веществом-раздражителем. Кроме того, людям с предрасположенностью к аллергии, следует исключить из рациона продукты, являющиеся потенциальными аллергенами. В частности:
- красные плоды – фрукты и ягоды;
- мёд;
- цитрусовые;
- морепродукты;
- орехи;
- копченые продукты.

При этом заболевании прогнозы на выздоровление благоприятные. При устранении соприкосновений с раздражителем отмечается полное выздоровление. Но если продолжать контактировать с аллергенами и не лечить заболевание, могут возникнуть осложнения.
Воспалительная реакция может осложниться присоединёнными инфекциями и перейти в экзему. В самых тяжелых случаях возможна полная атрофия кожных покровов.
Итак, аллергический контактный дерматит – это заболевание, развивающееся при непосредственном соприкосновении поверхности кожи с веществами-раздражителями. Для лечения болезни крайне важно определить, какие именно предметы вызывают негативную реакцию и исключить взаимодействие с ними.
Аллергический контактный дерматит — Симптомы и лечение. Журнал Медикал
Контактный аллергический дерматит — распространенное аллергическое заболевание, протекающее с поражением кожных покровов, возникающее в результате непосредственного контакта кожи с аллергеном.
Точных данных по распространенности контактного аллергического дерматита нет в связи с существующими недостатками выявления и учета данных состояний. Ряд авторов указывает, что не менее двух человек из 100 страдают аллергическим контактным дерматитом. Кроме того, аллергический контактный дерматит составляет до 90% от всех профессиональных заболеваний, протекающих с поражением кожи.
По личному опыту могу сказать, что число пациентов с аллергическим контактным дерматитом с каждым годом становится все больше и больше.
Причины контактного аллергического дерматита
От момента самого первого контакта с аллергеном (аллерген – вещество, вызывающее аллергическую реакцию) до возникновения симптомов аллергического контактного дерматита проходит не меньше 14 дней. У пациента с уже развившейся аллергией и имеющейся чувствительностью к данному веществу это время уменьшается до трех суток. Такая относительно медленная скорость развития симптомов заболевания отличает аллергический контактный дерматит от аллергических реакций немедленного типа (например, атопический дерматит), при которых скорость развития симптомов может исчисляться минутами.
Для развития заллергического контактного дерматита аллерген должен иметь тесный и длительный контакт с кожей. В настоящее время описано более трех тысяч веществ, способных спровоцировать развитие аллергического контактного дерматита. И число это продолжает ежедневно увеличиваться.
Симптомы аллергического контактного дерматита
Заболевание может быть острым и хроническим, что определяется частотой контактов с аллергеном. Выраженность симптомов аллергии напрямую зависит от длительности контакта с аллергеном и его химической активности.
Типичными симптомами аллергического контактного дерматита являются покраснение кожи, отечность, мокнутие, появление пузырей в месте воспаления. Возникновение выше указанных симптомов сопровождается интенсивным кожным зудом.
Симптомы аллергического контактного дерматита могут располагаться непосредственно в месте контакта с аллергеном так, и располагаться от этой зоны на некотором расстоянии.
Симптомы аллергического контактного дерматита интенсивнее у более молодых пациентов. Также имеется прямая зависимость между дозой поступившего аллергена и выраженностью проявлений.
При длительном течении заболевания (хроническая форма) в месте обычного контакта с аллергеном возникает утолщение кожи, значительное усиление кожного рисунка, сухость кожи. Возможно появление трещин.
Какие анализы придется сдавать при подозрении на аллергический контактный дерматит
Диагноз устанавливается на основании характерных симптомов заболевания, выявленных контактов с потенциальными аллергенами.
Точно выявить аллерген, вызывающий аллергическое заболевание позволяют накожные аппликационные тесты (patch–тесты). Они представляют собой липкие бумажные пластины, с нанесенными на них аллергенами. На одной пластине может быть больше десяти различных аллергенов. Эти полосы наклеивают на кожу спины на 48 часов. Я думаю, не стоит говорить, что кожа предварительно должна быть очищена. При наличии у пациента аллергической настроенности к какому-либо из тестируемых аллергенов, кожа под соответствующей ячейкой пластины краснеет, может появиться небольшая отечность, а при резко положительной реакции – небольшой волдырь. Кожные изменения достаточно быстро проходят после устранения аллергена с кожи. Данные диагностические тесты свободно можно купить в аптеке, их использование абсолютно безопасно для пациента. Но интерпретировать результаты все-таки должен врач, имеющий опыт работы с подобными тест-системами. На результаты анализов не повлияет приём антигистаминных препаратов, а вот приём кортикостероидов, том числе и местных, следует отменить минимум за 5 дней. Реакцию ставят только в стадию ремиссии заболевания.
Лечение аллергического контактного дерматита
При остром воспалении и развитии мокнутия – делают примочки с холодной водой и/или жидкостью Бурова. Эффективны местные кортикостероидные препараты. Они назначаются коротким курсом до 14 дней с частотой применения 1-2 раза в день. Предпочтение следует отдавать препаратам последнего поколения, не содержащие в своём составе фтора. Например, крема и мази элоком, адвантан, локойд и т.д. При назначении коротким курсом – препараты абсолютно безопасны и не вызывают изменения на коже.
При очень тяжелых реакциях возможно назначение кортикостероидных препаратов внутрь. Длительность лечения и дозировки препаратов в этом случае может определить только врач, что связано с возможность развития целого ряда неприятных побочных эффектов от подобной терапии.
В комплексе лечения могут быть назначены антигистаминные препараты. Они помогут снизить отечность и зуд. Хотя их роль в лечении данного типа аллергических реакций – второстепенная. Примеры препаратов: цетрин, зодак, кларитин, зиртек, эриус и т.д. Назначаются они один раз в сутки, курс лечения не меньше 10 дней.
Особенности питания и образа жизни с аллергическим контактным дерматитом.
Важнейший компонент лечения аллергического контактного дерматита – устранение аллергена, провоцирующего заболевание, из окружающей среды. При этом рекомендации зависят от вида аллергена.
В арсенале «народной медицины» существует целый ряд способов, рекомендуемых к применению при аллергическом контактном дерматите. Например, советуют смазывать пораженные участки кожи яблочным или огуречным соком, сметаной, сливочным маслом, делать компрессы из протертого свежего картофеля. Также эрозии промывают отваром из коры дуба или настоем зверобоя.
Аллергический контактный дерматит у детей.
У детей данное заболевание практически не встречается в связи с особенностями иммунного ответа в первые годы жизни. Дело в том, что аллергический контактный дерматит представляет собой заболевание, протекающее по типу чрезмерного клеточного иммунного ответа, а это звено иммунной системы у детей первых лет жизни функционирует достаточно слабо.
У детей могут быть контактные дерматиты, достаточно похожие на аллергические, но не имеющие под собой иммунной природы. Причиной контактного дерматита является непосредственное повреждение верхнего слоя кожи. Классическим примером подобных реакций является пеленочный дерматит, возникающий у детей первого года жизни при неправильном использовании памперсов.
Аллергический контактный дерматит и беременность.
У беременных женщин заболевание не имеет значимых отличий по сравнению с остальным контингентом пациентов. В лечении стараются проводить максимально полное устранение аллергена из окружающей среды. Следует стремится к лечению с минимальной лекарственной нагрузкой. Назначают препараты местного действия, антигистаминные препараты 3 поколения, например, телфаст, внутрь.
Возможные осложнения аллергического контактного дерматита и прогноз
Прогноз для жизни благоприятный. При устранении контакта с аллергенами – полное излечение заболевания. Сложнее, когда аллергическая реакция развивается на профессиональные аллергены, с которыми пациент встречается на работе. В этом случае иногда приходится менять род профессии, что может привести к социальной дезадаптации больного и просто к личной трагедии.
Профилактика аллергического контактного дерматита
Первичной профилактики, направленной на предотвращение развития заболевания не существует. Некоторые авторы рекомендуют обращать внимание на материал украшений, например, при пирсинге. Так как в этом случае возникает очень длительный контакт потенциальных аллергенов с кожей. Предпочтительнее использовать устойчивые к окислению металлы (титан, золото, серебро и т.д.) и избегать дешевых сплавов, особенно содержащих никель.
При уже развившемся заболевании профилактика направлена на предотвращение развития обострений и состоит в прекращении контактов с аллергеном.
Наиболее часто дерматиты от воздействия химических факторов возникают на производстве и их расценивают как профессиональные вредности. Людям, страдающим, от дерматита в результате воздействия лако-красочных средств, масел и т.п. в условиях производства в первую очередь необходимо соблюдать правила личной гигиены: максимально частая смена рабочей одежды, приём душа после окончания смены, максимально быстрая нейтрализация раздражающего вещества, попавшего на кожу различными средствами. При систематическом возникновении профессионального дерматита, необходим переход заболевшего на работу, исключающую возможность контакта с этим раздажающим фактором.
Проблема хронического контактного дерматита распространена в жизни. Зачастую люди не в состоянии отказаться от контакта с раздражающим веществом. У профессиональных музыкантов нередко встречаются контактные аллергические дерматиты от постоянного соприкосновения с раздражающим фактором, используемым в составе музыкального инструмента. Для стабилизации процесса поражённой кожи в первую очередь необходимо постараться подобрать другой инструмент. Имеется ввиду замена состава контактирующих с кожей поверхностей ( состав дерева, струн и т.п.). В ряде случаев это помогает избежать хронизации процесса.
Аллергический контактный дерматит — как его лечить? — Breaking Med
Оглавление статьи
Аллергический контактный дерматит — воспалительная реакция на коже в виде покраснения, зуда и различных высыпаний в месте непосредственного соприкосновения с аллергеном. Данная реакция — это иммунный ответ организма, возникающий после контакта с чужеродным веществом (антигеном).
 Аллергическая реакция на резинки в китайских шлепанцах
Аллергическая реакция на резинки в китайских шлепанцахЗаболевание часто встречается в педиатрии: случаи бывают примерно у каждого пятого ребенка. В общей популяции распространенность до 10%, при этом чаще диагностируется у женщин, что обусловлено аллергией на косметику, парфюмерию и ювелирные изделия.
Коротко про контактные дерматиты
Аллергический контактный дерматит (код по МКБ-10 — L23) — одна из трех форм контактного дерматита (контактной аллергии). Два других типа — раздражающий контактный дерматит (код по МКБ-10 — L24) и фотоконтактный дерматит. Разберем их различия.
Фотоконтактный дерматит (включает фитофотодерматит) развивается только в одном случае: после попадания на кожу вещества, например, сока определенных растений и последующей активации воспалительного процесса ультрафиолетом. Фитофотодерматит, как правило, не является иммунологическим ответом, а это значит, что может поражать каждого.
 Фитофотодерматит после контакта с борщевиком
Фитофотодерматит после контакта с борщевикомРаздражающий контактный дерматит отличать от аллергического несколько сложнее: первый развивается в результате воздействия химических веществ или раздражителей физической природы (например, стекловаты), которые непосредственно повреждают кожу, второй — из-за воздействия веществ-аллергенов. Раздражающий контактный дерматит может возникать сразу после единичного воздействия или развиваться медленно после многократного контакта с раздражителем.

Раз уж начали про дерматиты, стоит упомянуть атопический дерматит — воспалительное заболевание, приводящее к зуду, покраснению и потрескавшейся коже. Причины развития до конца не установлены, но свой вклад вносят генетика, экологические и иммунологические факторы, в числе которых реакция на аллергены.
Первые случаи атопического дерматита обычно возникают в младенчестве. В этом возрасте заболевание охватывает большую часть тела. В дальнейшем характерны рецидивы: у детей постарше поражения бывают в подколенной ямке и на внутренней части локтя, а у взрослых — на ногах и руках. Отличительные черты — обязательный зуд, характерная локализация поражений, семейный аллергоанамнез, рецидивирующее течение.
 Локтевые сгибы — типичная локация атопического дерматита у подростков
Локтевые сгибы — типичная локация атопического дерматита у подростковПациенты с атопическим дерматитом, связанным с дефектом филаггрина (структурный белок в роговом слое, ответственный за барьерные функции кожи), имеют высокий риск развития аллергического контактного дерматита.
Отличие от аллергии и крапивницы
Эти заболевания похожи, и многие их неосознанно путают. Чтобы внести ясность, расскажем коротко про каждое.
Аллергия — это ряд болезненных состояний, характеризующихся повышенной чувствительностью иммунной системы на воздействие аллергена. К таким состояниям относятся: аллергический ринит, атопический дерматит, аллергическая астма, анафилаксия, крапивница и другие. Медиатором воспаления служат иммуноглобулины E (IgE), а сама реакция может быть после проглатывания, вдыхания, инъекции или прямого контакта с аллергеном.
 Пищевая аллергия, которую многие ошибочно называют диатезом
Пищевая аллергия, которую многие ошибочно называют диатезомТеперь переходим к крапивнице, а точнее одному из ее видов — контактной крапивнице. Аллергическая реакция в данном случае проявляется в течение нескольких минут после воздействия и также быстро может сходить на нет. В этом и есть отличие от аллергического контактного дерматита, у которого для развития реакции требуется до нескольких дней после контакта и само состояние обычно держится более одного дня.
Чтобы легче запомнить:
- аллергические заболевания (крапивница, отек Квинке, пищевая аллергия) — гиперчувствительность I типа (немедленная), медиатор — IgE,
- аллергический контактный дерматит — гиперчувствительность IV типа (замедленная), медиатор — Т-клетки.
Патогенез и причины аллергического дерматита
Итак, аллергический контактный дерматит — результат работы иммунной системы в сенсибилизированным (с повышенной чувствительностью) организме, важную роль в котором играют Т-клетки. Разберемся, как происходит аллергическая реакция.
После контакта с потенциальным аллергеном в кожу проникают низкомолекулярные вещества (гаптены), которые поглощаются дендритными клетками и транспортируется в региональные лимфатические узлы для опознания Т-лимфоцитами (Т-клетками). Этот процесс называется «презентация антигена» — важнейший этап для запуска иммунного ответа.
Распознав антиген, Т-клетки переходят в активированное состояние и начинают делиться: одни превращаются в Т-клетки памяти, другие — в эффекторные Т-клетки. После этого активированные клетки мигрируют в кровоток, а оттуда в место взаимодействия кожи с аллергеном. Эффекторные Т-клетки запускают иммунную реакцию, выделяя цитокины, что приводит к развитию классической воспалительной сыпи.
Важным моментом при аллергическом контактном дерматите является то, что Т-клетки памяти сохраняются в дерме даже после клинического разрешения заболевания. Из-за этого при повторном воздействии на кожу того же аллергена запускается вторичный иммунный ответ в первоначальном месте сенсибилизации. Например, если аллергический дерматит из-за использования косметических средств был на веках, то даже прикосновение пальца к этому аллергену активирует повторную реакция в том же месте.

Начальная сенсибилизация обычно занимает 10–14 дней от первого контакта с сильным аллергеном, к примеру, ядовитом плющом. У некоторых людей специфическая чувствительность появляется после нескольких лет постоянного неинтенсивного воздействия (например, у строителей, много работающих с цементом). Как только организм сенсибилизируется, аллергический контактный дерматит развивается в течение нескольких часов или дней после следующего контакта с веществом.
На сегодня задокументировано более 3000 веществ, которые могут быть причиной аллергического контактного дерматита. Из них около 25 ответственны за половину всех случаев заболевания.
Основные аллергены
| Металлы | Никель, хром, кобальт, алюминий. |
| Местные лекарственные средства | Антибиотики (особенно неомицин, бацитрацин), анестетики (особенно бензокаин, прамоксин), глюкокортикостероиды, формальдегид и другие консерванты. |
| Косметика и парфюмерия | Перуанский бальзам, спирт, жиры, стабилизаторы, изотиазолиноны, ланолин, масла и сок некоторых растений, солнцезащитные средства, ароматизаторы. |
| Растения | Ядовитый плющ, примула, хризантема. |
| Прочие | Эпоксидный клей, канифоль, латексные изделия, меркаптобензотиазол (в резиновых изделиях, особенно в обуви, перчатках и автомобильных шинах), пара-Фенилендиамин (в краске для волос, хне для татуировок), акрилаты. |
 Аллергический контактный дерматит: 1–2 — у каменщика (хронический случай), 3 — у повара на ногтях на чеснок, 4 — у продавца рыбы на морского черта
Аллергический контактный дерматит: 1–2 — у каменщика (хронический случай), 3 — у повара на ногтях на чеснок, 4 — у продавца рыбы на морского чертаСимптомы
Первый и основной признак — появление сыпи или других поражений в месте контакта кожи с аллергеном. В среднем на развитие реакции требуется до 2 недель после первоначального контакта. Однако если был повторный контакт с тем же аллергеном, например, на следующий день, время может снизиться до 12 часов.
В зависимости от типа аллергена поражения могут:
- быть в виде сухих, мокнущих или покрытых корочкой высыпаний,
- включать пузырьки с жидкостью, везикулы, папулы или проявляться только покраснением кожи,
- распространяться широко по телу, не ограничиваясь только участком соприкосновения с веществом.
 Проявление аллергического контактного дерматита на краску для волос
Проявление аллергического контактного дерматита на краску для волосДругие возможные симптомы: зуд, воспаление, локальный отек, боль от прикосновений, растрескивание, изменение цвета и жжение кожи.
Симптомы могут сохраняться в течение недели и даже месяца до полного разрешения.
Как только у человека разовьется реакция на определенное вещество, то наиболее вероятно, что сенсибилизация сохранится на всю жизнь и симптомы будут появляться после каждого контакта с аллергеном. На хроническую форму заболевания часто указывают высыпания в виде с мокнущих зудящих бляшек.
Диагностика
Аллергический контактный дерматит легко выявить при наличии профессиональных вредностей. Заболевание часто встречается у работников производств, медицинского персонала, парикмахеров, косметологов, уборщиков, художников и садоводов.
 Аллергический реакция на татуировку хной
Аллергический реакция на татуировку хнойПри случайных или редких контактах с аллергеном для постановки и подтверждения диагноза применяют аппликационные тесты (патч-тесты). Вариаций таких тестов несколько, но принцип работы схож: сначала на кожу наносят небольшое количество потенциальных веществ-аллергенов, а через пару дней смотрят реакцию.
 Патч-тест для выявление аллергена
Патч-тест для выявление аллергенаДля исключения грибковых инфекций иногда делают микроскопию и посев кожного соскоба.
Дифференциальные диагнозы: контактная крапивница, атопический дерматит, периоральный дерматит, раздражающий контактный дерматит, себорейный дерматит, стригущий лишай, псориаз, дерматомикозы.
Лечение
Лечение аллергического контактного дерматита, как и любой другой аллергии, начинается с исключения контактов с веществом-аллергеном. Если это сделать невозможно, длительность и частоту взаимодействия необходимо сократить по максимуму.
Для симптоматического лечения используются наружные и системные лекарственные препараты. Основные из них — местные кремы и мази с кортикостероидами: гидрокортизоном, преднизолоном, флутиказоном, бетаметазоном, моментазоном, триамцинолоном, клобетазолом.

Дерматолог подбирает препарат в зависимости от локализации и степени тяжести поражений. Курс кортикостероидов должен быть строго ограничен по времени: длительное применение сильных средств может вызывать атрофию кожи и системные побочные эффекты.
Также применяются отдельно или в сочетании с кортикостероидами:
- ингибиторы кальциневрина (такролимус, пимекролимус),
- пероральные антигистаминные препараты (цетиризин, лоратадин, димедрол),
- каламин лосьон, овсяные ванны, холодные компрессы — для облегчения зуда,
- фототерапия UV-B или PUVA, если заболевание плохо контролируется кортикостероидами,
- иммунодепрессанты (циклоспорин, микофенолат, азатиоприн) — в хронических случаях, когда нет возможности полностью исключить аллерген из жизни,
- антибиотики — при распространении бактериальной инфекции.
Диеты с низким содержанием минералов и химических веществ могут потребоваться пациентам с аллергией на никель, хромат, кобальт, перуанский бальзам. Для профилактических действий рекомендуется использовать очищающие и защитные средства для кожи. Кремы, содержащие керамиды, помогут восстановить барьерные функции кожи.
Аллергический контактный дерматит: симптомы и причины
Марина Поздееваоб аллергенах и особенностях системной и местной терапии
Контактный дерматит — распространенное воспалительное заболевание кожи, которое характеризуется развитием эритемы и зудящих кожных поражений вследствие контакта с посторонними веществами. Существует две формы контактного дерматита: простой и аллергический. Простой контактный дерматит обусловлен раздражением неиммунной природы, а аллергический представляет собой реакцию замедленного типа в результате контакта со специфическим кожным аллергеном.
Этиология
Около 25 химических веществ отвечают за половину всех случаев аллергического контактного дерматита (АКД). Среди них никель, консерванты, красители, ароматизаторы и другие вещества. Всего зарегистрировано около 3000 химических веществ-аллергенов.
Никель
Аллергия на никель — основная причина АКД в мире. Заболевание проявляется дерматитом в местах соприкосновения металла с кожей. Никель можно считать профессиональным аллергеном, с которым имеют дело парикмахеры, использующие никелированный инструмент, работники общественного питания — у них посуда из медно-никелевых сплавов или никеля, а также рабочие металлургических предприятий.
Ядовитый плющ
Классический пример аллергена, вызывающего АКД. В России растет на Южных Курилах. При отравлении плющом заболевание характеризуется линейными полосами острого дерматита, которые появляются в местах непосредственного контакта частей растения с кожей.
Компоненты резины, используемой в резиновых перчатках
У всех пациентов, которые носят резиновые перчатки и страдают АКД на коже рук, в первую очередь подозревается аллергия на компоненты резины. Исключение составляют случаи, когда патч-тесты доказывают другую причину аллергической реакции. Как правило, АКД при реакции на компоненты резины имеет четкую границу на предплечье, где кожа не контактирует с перчатками.
Краска для волос и временные татуировки
Частый компонент красок для волос и временных тату хной — п-фенилендиамин — может вызывать острый контактный дерматит с тяжелым отеком лица. Эпидемиологические данные свидетельствуют о том, что положительные патч-тесты на п-фенилендиамин регистрируются примерно в 4 % случаях АКД (исследование немецких ученых под руководством Якоба Тиссена, опубликованное в журнале Contact Dermatitis в 2008 году).
Текстиль
У людей, страдающих аллергией на красители и другие химические добавки, используемые в производстве текстильных изделий, АКД развивается на туловище, при этом подмышечные впадины чаще всего не страдают. Первичные поражения могут быть в виде небольших фолликулярных папул или обширных бляшек.
Консерванты
Консерванты, которые применяют в косметике, относятся к числу основных аллергенов, провоцирующих АКД. Наиболее аллергенными считаются кватерний-15 и изотиазолиноны. Метилизотиазолинон используется в качестве консерванта и может быть агрессивным аллергеном.
Некоторые химические консерванты, широко используемые в шампунях, кремах и других средствах, расщепляются с образованием формальдегида, который также часто вызывает АКД. Среди них кватерний-15, имидазолидинил мочевина, изотиазониноны. Парабены, как правило, не вызывают АКД.
Ароматизаторы и отдушки
В косметической промышленности используется четыре тысячи различных ароматических веществ и среди них немало аллергенов. К сожалению, конкретные ароматические химические вещества, ответственные за развитие аллергии замедленного типа, не выделены. Наиболее частая причина АКД — дезодоранты. Высокому риску профессионального АКД подвержены массажисты и косметологи.
Кортикостероиды
В последнее десятилетие стало очевидно, что у некоторых пациентов с АКД развивается аллергия на местные кортикостероиды. Для выявления сенсибилизации используют патч-тесты с будесонидом и тиксокортола пивалатом.
Неомицин
Риск аллергии на неомицин напрямую связан с частотой его применения в популяции. Вероятность развития АКД значительно повышается, если неомицин используется для лечения хронического застойного дерматита и венозных язв. У пациентов, сенсибилизированных к неомицину, может развиться перекрестная аллергия к химически близким антибиотикам — гентамицину, тобрамицину. Поэтому при лечении больных с аллергией на неомицин следует избегать и системного, и местного назначения аминогликозидов.
Бензокаин
Бензокаин не следует применять местно из‑за высокой вероятности развития АКД. Пациенты, страдающие аллергией на бензокаин, могут применять препараты лидокаина — между этими двумя анестетиками нет перекрестной аллергии.
Фотоаллергия
Фотоаллергический контактный дерматит развивается у пациентов с аллергией на компоненты солнцезащитной косметики или на ультрафиолет.

Патогенез АКД
Аллергены с низкой молекулярной массой (менее 500 d) проникают через роговой слой кожи и связываются с тканевыми белками, образуя в результате патологического процесса новый антиген — иммуногенный неоантиген. Этот процесс называют гаптенизацией. Гаптены могут проникать даже через неповрежденную кожу, однако при нарушении кожного барьера риск сенсибилизации к местным лекарственным препаратам и другим аллергенам повышается.
У многих больных с АКД, развивающимся при аллергии на никель, выявляется мутация в гене филаггрина FLG. Филаггрин участвует в агрегации белков цитоскелета, которые формируют ороговевший слой клеток. Мутации в гене филаггрина приводят к нарушению кожного барьера.
Гаптены активируют толл-подобные рецепторы, что приводит к активации резидентных дендритных клеток, в том числе клеток Лангерганса, которые связывают антиген и переносят его в регионарные лимфатические узлы. Там клетки Лангерганса представляют антиген наивным Т-клеткам (клеткам, еще не контактировавшим с антигеном) и Т-клеткам памяти.На конечной стадии происходит пролиферация Т-лимфоцитов, сопровождаемая выделением провоспалительных цитокинов, таких как интерферон-гамма. Кроме того, эффекторные Т-клетки способствуют гибели гаптен-несущих клеток, вследствие чего и развивается классическая воспалительная сыпь, характерная для АКД.
Первоначальная сенсибилизация обычно занимает 10–14 дней, начиная с первого контакта с сильным аллергеном (например, никелем).

Лечение АКД
Успешная терапия заболевания основывается на выявлении и устранении любых потенциальных аллергенов. В противном случае пациент подвергается повышенному риску хронического или рецидивирующего дерматита.Цель медикаментозной терапии АКД — борьба с клиническими проявлениями и профилактика осложнений.кортикостероиды
Местные кортикостероиды — это основа лечения АКД. При острых тяжелых формах, например, в результате сенсибилизации к ядовитому плющу, назначают двухнедельные курсы системных кортикостероидов. Более короткие курсы могут быть недостаточно эффективны из‑за высокой склонности заболевания к рецидивам. Большинство взрослых людей нуждается в начальной дозировке глюкокортикоидов 40–60 мг (доза для преднизолона).

Долгосрочное применение сильнодействующих системных кортикостероидов сопряжено с серьезными побочными эффектами, в том числе вторичным иммунодефицитом, замедлением репаративных процессов, стероидным сахарным диабетом и др., поэтому длительность лечения должна быть ограничена.
Длительное назначение местных стероидов может стать причиной локальной атрофии кожных покровов и системных побочных эффектов. При использовании средств этой группы в периорбитальной зоне может развиться катаракта, глаукома, перфорация роговицы. Курс лечения местными кортикостероидами зависит от степени тяжести заболевания. Как правило, рекомендуется применение наружных глюкокортикоидов до клинического улучшения.
Аллергия на кортикостероиды группы А, молекула которых не содержит С16‑метил замещение в D-кольце (например, гидрокортизон), развивается гораздо чаще, чем на препараты группы D1 — галогенированные кортикостероиды, чья молекула имеет метильную группировку в положении С16 (бетаметазона дипропионат, клобетазола пропионат, флутикозона пропионат, мометазона фуроат). Эти данные были получены в ходе исследования бельгийских ученых под руководством Мэри Бэк (Marie Baeck) и опубликованы в журнале Contact Dermatitis в июне 2011 года. Поэтому при назначении местных глюкокортикостероидов предпочтение отдают С16‑метилированным кортикостероидам. Наиболее мощным считается клобетазол, который подавляет митоз и увеличивает синтез белков, снижающих воспалительную реакцию.
Местные ингибиторы кальциневрина
Препараты этой группы, в отличие от местных кортикостероидов, не обладают выраженными побочными эффектами. Местные иммуномодуляторы назначают пациентам с АКД, локализующемся на веках, — по рекомендациям греческих ученых под руководством Александры Кацароу (Alexandra Katsarou), опубликованным в Journal of the European Academy of Dermatology в 2009 году. Пимекролимус может быть полезен при легком АКД лица, а такролимус — при поражении рук (исследование под руководством Александры Кацароу, публикация 2012 года).
Пимекролимус применяется при АКД и экземе легкой и умеренной степени тяжести. В РФ пимекролимус назначают детям с 3‑месячного возраста (в США и странах Евросоюза — с 2 лет). Препарат блокирует продукцию и высвобождение воспалительных цитокинов из активированных Т-клеток, связываясь с цитозольным рецептором макрофилином-12. Полученный комплекс ингибирует кальций-зависимую фосфатазу — кальциневрин, блокируя активацию Т-клеток и цитокинов.
Такролимус применяют при умеренном и тяжелом АКД с 2 лет. Препарат образует комплекс с цитозольным белком, который отвечает за кумуляцию препарата внутри клетки. Комплекс такролимус — цитозольный белок блокирует кальциневрин, что предотвращает активацию Т-клеток. Кроме того, такролимус блокирует высвобождение медиаторов аллергии из тучных клеток.

Антигистаминные препараты
Антигистаминные пероральные препараты применяют для контроля аллергического воспаления и, как следствие, уменьшения зуда. Назначаются они один раз в сутки, курсом не менее 10 дней. Местные антигистаминные препараты не используют из‑за высокого риска ятрогенного АКД.
Иммунодепрессанты
Редко, в случае упорного тяжелого АКД или тяжелого АКД рук, лишающего пациента возможности выполнять работу и значительно снижающего качество жизни, назначают иммунодепрессанты азатиоприн, циклоспорин.
Трициклические антидепрессанты
Препараты из даннуой группы назначают эпизодически при высокой тревожности пациента и сильном зуде при неэффективности пероральных антигистаминных препаратов.
Дисульфирам
Дисульфирам, препарат для лечения алкоголизма, способен выводить никель. Применяется в составе комплексной терапии АКД, ассоциированного с аллергией на никель, у пациентов, которые не употребляют алкоголь.
Аллергический контактный дерматит: лечение, симптомы и последствия
Аллергический контактный дерматит, симптомы и лечение которого носят гетерогенно-аллергическую направленность, является распространенным воспалительным процессом кожного покрова. Возбудителями контактного высыпания на коже могут стать продукты питания, шерсть домашних животных, лекарственные препараты, пыльца растений и так далее. Кожный зуд, или почесуха, может возникать практически на любом участке кожного покрова. Однако наиболее часто зудящая сыпь на теле образует кожные высыпания в паховой области, на голове (особенно в ухе или за ухом), на ногах и на руках. Аллергический контактный дерматит (по МКБ-10) относят к группе L25.

Виды, причины и признаки
Дерматит, почесуха пруриго или строфулюс – это общее название воспалительного процесса, вызывающего зудящие высыпания на коже. Термин представляет собой собирательное название гетерогенно-аллергического кожного воспаления. Существует несколько разновидностей воспалительного поражения кожи, обусловленных воздействием повреждающих факторов в результате физического и/или биохимического поражения кожного покрова.
Себорейный дерматит обусловлен воспалением сальных желез, развивается под воздействием видоизменения химического состава в подкожной жировой прослойке. Как правило, кожный зуд затрагивает основные лицевые зоны: переносицу, носогубные складки, ресницы, брови и подбородок. Нередко себорейное воспаление кожи отмечается за ушами или в зоне ушной раковины. Возбудитель дерматита по себорейному типу – дрожжеподобный грибок вида Malassezia restricta и/или Malassezia globosa. В случает его возникновения следует обратиться за помощью к специалистам за помощью и пройти комплексное лечение. Аллергический контактный дерматит (фото распространения пятен по коже ниже) – это чувствительная реакция кожного покрова после взаимодействия с аллергеном, который захватывается клетками эпидермиса и образует дерматит. Причины воспаления, как правило — это генетическая предрасположенность организма к определенному аллергену, то есть передаваемая по наследству. Поэтому очень часто наблюдаются аллергические контактные дерматиты у детей (грудничков), имеющие аллергическую природу возникновения.
Атопический дерматит – это хроническая форма аллергического дерматита, в основе которого лежит наследственная предрасположенность к различным аллергенам-возбудителям. Рецидивирующее течение атопической экземы имеет различные клинические проявления в зависимости от возрастных особенностей человека. Заболевание имеет четкие сезонные характеристики, когда обострение или неполная ремиссия проявляется в зимний период, а частичное или полное исчезновение симптомов наблюдается летом.
Факторы воспаления кожного покрова
При аллергическом контактном дерматите симптомы и лечение определяются в зависимости от стадии заболевания. Так, выделяют следующие формы воспаления кожного покрова:
- острый контактный;
- подострый контактный;
- генерализованный контактный.
Симптоматические признаки острого дерматита
Острая стадия кожного высыпания характеризуется внезапным течением болезни после контакта с аллергенами. Как правило, симптоматические признаки и болевые ощущения купируются после лекарственного вмешательства при условии правильно установленного аллергена. Симптоматические признаки острого дерматита:
- сильное покраснение кожной поверхности, обеспеченное расширением кровеносных сосудов;
- кожное высыпание образует ярко выраженный зуд;
- возникают папулезные узелки, наполненные серозным содержанием;
- отмечается сухость и/или шелушение слоя эпидермы.
Такой дерматит не заразен, и, как правило, после соответствующей медицинской помощи, высыпания проходят бесследно.
Хроническая стадия
Хроническая стадия кожного воспаления имеет более выраженную симптоматику из-за продолжительного воздействия аллергического раздражителя.
Возникновение розоватых или багровых гиперемированных пятен на отдельных участках кожи обусловлены длительным расчесыванием поврежденных зон. Воспалительный процесс осложняется возможным занесением инфекции в наружный слой кожи. Вероятный эффект поражения представлен выше на фото. Симптомы и лечение аллергического контактного дерматита в этом случае осложняются и требуют более длительного терапевтического воздействия. Сроки лечения определяются по ходу самого лечения. Медикаментозная терапия предусматривает применение различных гелей и/или мазей для лечения и пероральный прием фармакологических лекарственных средств. Мазь от аллергического контактного дерматита выписывается строго врачом. В ходе процедурного лечения специалист может назначить несколько видов мазей. В процессе лечения также необходимо делать перерывы от постоянного использования мазей, особенно в случае с детьми.
Тяжелые формы
Подострый аллергический контактный дерматит (фото ниже) требует особого внимания со стороны медицинских работников, так как сыпь на кожном покрове приобретает синюшный оттенок, сопровождающийся возможными аллергическими осложнениями, поллинозом или астмой.
Наиболее тяжелая форма – генерализованный дерматит. Причины клинической патологии кроются в запущенности аллергического состояния. У пациентов отмечается отечность кожного покрова, сильное шелушение и сухость дермы, иногда сопровождающаяся загрубевшим утолщением пораженной зоны. Со стороны кожного покрова отмечаются микротравмы и венозная гиперемия.
Как лечить аллергический контактный дерматит
Перед началом терапевтических действий необходимо четко определиться с видом возбудителя аллергической реакции – аллергеном. В этом поможет тщательная диагностика дерматита. По результатам визуального осмотра пациента и данным лабораторного биохимического исследования лечащий дерматолог определяет степень выраженности состояния и способы терапевтического лечения. Наиболее эффективно аллергический контактный дерматит лечится комплексной терапией, которая включает в себя:
- медикаментозное лечение фармакологическими группами;
- процедуры физиотерапевтической направленности;
- строжайшую гипоаллергенную диету.
Медикаментозное лечение: антигистаминные препараты и глюкокортикостероиды
Для лечения кожных заболеваний из группы контактных применяются антигистаминные препараты и глюкокортикостероиды. Такие фармакологические группы оказывают оперативное и результативное влияние на клинические состояния кожного покрова. Среди фармакологических средств лечения можно выделить следующие антигистаминные препараты:
- «Супрастин» – эффективное средство лечения при атопическом дерматите сезонной и/или хронической формы аллергического кожного воспаления.
- «Кларидол» – фармакологический препарат против различных состояний аллергического происхождения.
- «ЛораГексал» – эффективное лекарственное средство при различных псевдоаллергических реакциях, контактных дерматозах, отеке Квинке и прочих состояниях.
- «Кестин» – фармакологическая комбинация, блокирующая гистаминовые рецепторы.
Дозировку и курс лечения определяет консультирующий специалист-дерматолог или участковый терапевт.
Физиотерапевтическое лечение
Эффективным способом излечения от аллергического контактного дерматита является физиотерапевтическое воздействие посредством низкочастотного лазерного излучения на поврежденные участки кожи. Лазерное воздействие при дерматологических заболеваниях ограничивается от 3 до 5 минут излучения. При ежедневной одноразовой физиотерапевтической процедуре курс лечения рассчитан на 10-15 сеансов, с повторным лазерным воздействием на организм через 1-3 месяца.
Диета
В случае выявления пищевого аллергена возникает острая необходимость соблюдения строгой гипоаллергенной диеты, которая исключает продукт питания, вызывающий аллергическую реакцию.
Риск, обеспечивающий возникновение аллергической клиники, могут вызывать продукты питания, которые подразделяются на три группы в зависимости от степени тяжести их воздействия.
Наиболее сильные раздражители содержат в себе:
- молоко;
- мясо с высокой концентрацией жира;
- морепродукты, в том числе и рыба;
- цитрусовые;
- орехи;
- мед;
- все виды шоколадных изделий;
- томаты;
- пшеница;
- клубника и т. д.
К средней группе риска по содержанию аллергенов относятся:
- картофель;
- свинина;
- мясо индейки;
- абрикос, персик, смородина;
- рис, кукуруза;
- все виды красного перца.

Менее всего аллергический возбудитель содержится в таких продуктах, как:
- баранина;
- яблоки, сливы;
- кабачки, огурцы, тыква и патиссоны.

Это лишь короткий список возможных продуктов питания, вызывающих аллергическую реакцию в организме человека.
Перед составлением диетического рациона необходима консультация лечащего врача или специалиста по диетологии.
Народные средства лечения
Помимо традиционных средств и методов лечения кожного зуда при дерматите, существуют народные способы избавления от этого недуга. При соблюдении лечебных мероприятий, назначенных консультирующим специалистом, эффективно будет применение народной медицины в случае, когда аллергическая реакция не приобрела хронического и/или генерализованного течения болезни. Рассмотрим эффективные способы лечения народными средствами аллергического контактного дерматита:
- Рецепт № 1. Компресс из картофеля. Очищенный среднего размера картофельный плод натирается на мелкой терке. Полученная целебная масса прикладывается к воспаленным участкам кожи на 1,5-2 часа.
- Рецепт № 2. Мазь зверобоя. Свежесобранная трава (250 г) перемешивается с 500 мл растительного масла и настаивается в течение 7-10 дней в сухом и темном месте. После процеживания лекарственное средство для домашнего лечения готово. Мазь зверобоя обладает дезинфицирующим и противовоспалительным свойством, успокаивает нервную систему, устраняет зуд и жжение на пораженных участках кожи.
- Рецепт № 3. Отвар крапивы. Измельченная трава растения (2 ст. л.) заливается стаканом кипятка и настаивается 1,5-2 часа. После остывания до температуры комфорта лекарственный отвар используется в виде лечебных, успокаивающих зуд примочек.
- Рецепт № 4. Чай из одуванчиков. На 100 г листьев одуванчика необходимо 500 мл кипятка. Заваривается домашнее лекарство от кожного зуда как обычный чай, и после 5-7 минут настаивания оно готово к применению. Целебная масса предназначена как для компресса на аллергические раны, так и в виде напитка, который окажет успокаивающее действие на раздраженные рецепторы нервной системы.
- Рецепт № 5. Мазь из чабреца. Тимьян действует на пораженную кожу как антисептик. Чайная ложка сухого порошка травянистого растения смешивается со столовой ложкой качественного сливочного масла.

Целебной мазью смазываются аллергические раны на различных участках кожного покрова.
Дети
Аллергический контактный дерматит у детей чаще всего возникает из-за неправильной одежды. Реакцию могут вызвать складки одежды, которые нарушают комфорт ребенка. Этому же может поспособствовать тугая и неудобная обувь. На практике очень часто встречаются случаи, когда дерматит стал следствием неправильной обуви. Многие родители покупают обувь на размер больше, сопровождая свое действие фразой «на вырост». Или же ребенку приходится за кем-то донашивать обувь, однако он быстро из нее вырастает, что приводит к дискомфорту. В первую очередь врачи как раз-таки и выясняют эти вопросы, чтобы определиться с дальнейшей программой лечения. Возникает аллергический контактный дерматит и у детей с избыточным весом, виной чему служат частые физические контакты (трения) с одеждой (в основном синтетические материалы либо те, которые вызывают аллергенную реакцию). Сам дерматит сопровождается болью и зудом.

В силу нестабильной иммунной системы младенцы и дети до трех лет часто заболевают дерматитом в холодную погоду (преимущественно ниже нуля). В этот момент у ребенка наблюдается нарушение иннервации кожи (обеспечение органов и тканей нервными клетками), а также повышается уровень тугоплавких жирных кислот в организме. Сочетание всех этих факторов приводит к появлению контактного дерматоза. Область поражения приходится на щеки, нос, уши и кончики пальцев. Аллергический контактный дерматит у взрослых основан совсем на другой симптоматике. Это объясняется более устойчивой иммунной системой взрослого в отличие от ребенка.
Меры предосторожности для детей до одного года
Вот на что стоит обратить внимание:
- Годовалому ребенку необходимо избегать контакта с хлором. В наших трубопроводах течет всегда хлорированная вода, поэтому купание ребенка может закончиться его заболеванием. Такую воду следует кипятить либо оставлять на 6-8 часов в открытых емкостях, чтобы весь хлор испарился. Для купания маленьких детей рекомендуется установить на водопроводный кран фильтр-очиститель.
- При стирке детской одежды следует использовать только детское мыло либо специализированные детские порошки. Также стоит более тщательно ополаскивать одежду после стирки.
- Рекомендуется использовать только белую одежду из качественного хлопка. Купленную одежду из магазина необходимо вручную постирать с мылом перед тем, как закинуть ее в стиральную машинку.
- Средства детской гигиены (мыло, шампуни и гели) стоит использовать не чаще одного-двух раз в неделю. Дело в том, что все средства гигиены (невзирая на пометку «детское/детский») содержат в себе поверхностно-активные вещества, которые нейтрализуют и порой уничтожают защитный жировой слой кожи ребенка.
- Детские игрушки и прочие предметы, с которыми контактирует ребенок, нельзя мыть хлором. Вообще, средства бытовой химии следует держать подальше от поля действий вашего малыша.
- При использовании подгузников стоит следить, чтобы ребенок не находился в них более четырех часов. Если ребенок испражнился в подгузник, то немедленно нужно его сменить. Контакты с естественными выделениями могут привести к заболеванию дерматитом.

Другие способы лечения
Кроме различных мазей, примочек и компрессов, не менее эффективно использовать оздоровительные ванны, которые снимут кожное воспаление, успокоят зуд и жжение. Для лечебного эффекта в воду добавляют почки сосны и/или хвойные иголки. Не менее эффективно лечение дерматита слабым раствором морской соли, который успокаивающе действует на воспаленный организм. Все перечисленные способы используются и в профилактике аллергического контактного дерматита.

