Блог
Инсульт: виды, признаки, профилактика
28.06.2019
Инсульт — острое нарушение мозгового кровообращения вследствие закупорки сосудов или их разрыва. После сосудистой катастрофы в течение нескольких минут или часов развивается неврологическая симптоматика, которая прогрессирует, иногда приводя к летальному исходу. В последнее время участились случаи инсульта и в молодом возрасте, до 30 лет.
Виды
Основная классификация инсультов (по МКБ-10) учитывает причину и механизм возникновения инсульта.
-
Ишемический инсульт характеризуется прекращением поступления крови в ткани головного мозга. Причиной заключается в нарушении текучести крови, закупорке артерии тромбом и/или сужении атеросклеротической бляшкой (атеротромботический), спазме сосудов, снижении давления. Чаще развивается в возрасте 50-69 лет. Частота встречаемости 64-75% среди всех видов инсульта.
-
Геморрагический инсульт — кровоизлияние в вещество головного мозга или под паутинную оболочку вследствие разрыва сосуда в результате повышенного артериального давления, атеросклероза, васкулита, аневризм, нарушения свертываемости. В группе высокого риска находятся пациенты в возрасте 50-69 лет. В 39-49 лет встречается реже. Частота встречаемости 15-20% среди всех видов инсульта.
Существуют классификации, в которых выделяют виды инсульта с учетом других признаков.
1. По степени тяжести:
-
малый, в том числе микроинсульт (транзиторная ишемическая атака) — проходящее нарушение мозгового кровообращения с полным исчезновением неврологической симптоматики в течение от 1 суток до 3 недель;
-
средней тяжести;
-
тяжелый, обширный инсульт мозга — поражение большого участка с ярко выраженной неврологической симптоматикой и тяжелым состоянием, иногда с впадением в глубокую кому.

2. По расположению — левого или правого полушария. Каждая сторона отвечает за разные функции, поэтому и симптомы будут разными. Например, если поражается левая половина, страдают движения правой стороны тела, нарушается речь, память. Человек теряет способность к чтению и письму.
При поражении правого полушария нарушено движение левой стороны тела, восприятие себя, своего тела, окружающего пространства, развиваются психические расстройства.
3. По количеству — первичный инсульт (первый) и повторные инсульты (второй, третий, четвертый). Повторные инсульты протекают тяжелее, т.к. очаг поражения с каждым разом увеличивается.
4. По возрасту — у детей, начиная с внутриутробного периода, молодых, пожилых. Выраженность клинических проявлений и прогноз зависят от возраста пациента, причины сопутствующей патологии, своевременности диагностики. Наиболее сложный прогноз при запоздалом обнаружении инсульта, большом размере очага, ослабленном организме вследствии сопутствующих заболеваний, вредных привычках, авитаминозе.
5. По локализации:
-
в вертебро-базилярном бассейне с поражением затылочной доли головного мозга, мозжечка и ствола — развиваются зрительные нарушения, меняется походка;
-
лобных долей — страдает речь, глотание;
-
височных долей — ухудшается память, письмо, речь;
-
теменной доли — страдает речь и понимание речи.
Развитие и группы риска
К развитию инсульта приводит резкое повышение давления, физические нагрузки, эмоциональное перенапряжение. В таких ситуациях происходит разрыв сосуда с последующим кровоизлиянием или спазм с ишемией. Предрасполагающими факторами являются сахарный диабет, высокий уровень холестерина, заболевания сердца, сосудов и крови, избыточный вес.
Существуют шкалы, по которым определяют степень риска развития инсульта: Фрамингамская шкала оценки индивидуального риска развития инсульта, вопросник Лондонской школы гигиены о сердечно-сосудистых заболеваниях Дж. Роуза.
Пройдя такое тестирование, можно выявить степень риска, пройти обследование и своевременно пройти курс лечения, пока ваше здоровье не пострадало.
Выделяют группы риска:
-
по возрасту и полу — вероятность инсульта повышается после 30 лет. Ишемический инсульт встречается чаще у мужчин в возрасте 50-69 лет. Заболеваемость геморрагическим инсультом до 60 лет у мужчин и женщина одинакова, затем выше у женщин;
-
по образу жизни — неблагоприятным фактором являются малоподвижность, вредные привычки, стрессы, тяжелый физический труд. Эти факторы ухудшают здоровье, провоцируют хронические заболевания сердца и сосудов.
Первые признаки и симптомы
Перед инсультом появляются сонливость, головная боль, онемение конечностей, усталость, мушки перед глазами, тошнота, головокружение, колебания температуры, скачет артериальное давление. Это предвестники или первые признаки инсульта, которые появляются за несколько часов или суток до катастрофы. Чаще всего эти симптомы игнорируются, или их списывают на усталость и переутомление.
Симптомы непосредственно инсульта делятся на общемозговые и очаговые Они могут быть разной степени выраженности в зависимости от распространенности патологического процесса.
-
Общемозговые симптомы: головная боль, нарушение сознания вплоть до потери сознания, оглушенность, возбуждение или слабость, нарушение ориентации в пространстве и времени, потливость, чувство жара, судороги.
 Клонит ко сну, иногда знобит.
Клонит ко сну, иногда знобит.
-
Очаговые нарушения при инсульте зависят от того, какая область мозга пострадала. Они могут быть односторонними или двусторонними. К этой группе относятся нарушение речи, зрения (зрительные галлюцинации), походки, движений вплоть до паралича, чувствительности.
Симптомы ишемического инсульта головного мозга развиваются постепенно, при этом преобладают очаговые симптомы.
При геморрагическом инсульте начало стремительное, с преобладанием общемозговых симптомов.
В развитии инсульта выделяют несколько этапов: острый период (с момента удара до 3 недель в среднем), восстановительный период — начиная со 2 недели до 24 мес.
Что делать при инсульте
Существуют приемы, которые позволяют выявить признаки инсульта самостоятельно . Например, их можно применить, если кому-то на улице стало плохо и вы заподозрили инсульт. Нужно попросить человека улыбнуться, заговорить, поднять обе руки. Если пострадавший не может выполнить вашу просьбу или есть асимметрия, следует немедленно вызвать помощь и перечислить все симптомы.
В то же время нужно оказать первую помощь: уложить пострадавшего, подложив под голову небольшую опору, освободить от одежды, которая мешает дышать. Ему нельзя есть и пить, совершать резкие движения. При рвоте следует повернуть голову вбок.
Дальнейшее лечение осуществляется в стационаре. Сначала проводят диагностику для уточнения диагноза, назначают компьютерную и магнитно-резонансную томографию, люмбальную пункцию и ЭЭГ (эхоэнцефалографию), ангиографию. Затем назначают консервативное (базовую терапию, лечение неврологических осложнений) или хирургическое лечение.
После завершения острого периода назначают реабилитацию: массаж, лечебную физкультуру и другие мероприятия в зависимости от степени и вида нарушения. Пациента наблюдают невролог, физиотерапевт, логопед, психотерапевт.
Пациента наблюдают невролог, физиотерапевт, логопед, психотерапевт.
Мозг обладает нейропластичностью: при правильном подходе можно восстановиться после инсульта, вернуть функции мозга и предотвратить осложнения инсульта. Ключевой фактор — своевременное начало лечения, грамотная реабилитация и регулярность выполнения упражнений.
По данным ВОЗ, около 60% пациентов к концу первого года не нуждаются в посторонней помощи, а 30% пациентов работоспособного возраста могут вернуться к трудовой деятельности.
Профилактика
-
Первичная профилактика заключается в правильном питании, занятиях спортом, отказе от вредных привычек и стресса, достаточном сне и отдыхе, регулярных медицинских осмотрах.
-
Вторичная профилактика инсульта включает в себя устранение факторов риска — лечение сопутствующей патологии, регулярное наблюдение у лечащего врача, устранение факторов риска. Такой подход поможет не только предотвратить инсульт, но и укрепить здоровье в целом. По оценкам ВОЗ, создание адекватной системы помощи пациентам с инсультом позволит уже в ближайшие годы снизить летальность в течение 1-го месяца заболевания на 20% и обеспечить независимость в повседневной жизни через 3 мес после его начала не менее чем у 70% пациентов.
Часто задаваемые вопросы
Чем отличается инсульт от инфаркта?
Инфаркт мозга — один из видов инсульта и он носит ишемический характер, т.е. сопровождается прекращением поступления крови в головной мозг. Характерной особенностью являются постепенное развитие клинической картины и преобладание очаговых симптомов: нарушений речи, зрения, походки, движений вплоть до паралича, чувствительности.
Может ли случиться инсульт и инфаркт одновременно?
Если рассматривать только головной мозг, встречается смешанный инсульт, когда в причинах развития инсульта фигурируют и кровоизлияние, и ишемия. Они могут произойти одновременно, когда происходит разрыв сосуда на одном участке и прекращение кровотока в другом. Также ишемия может развиться на месте субарахноидального кровоизлияния через некоторое время.
Они могут произойти одновременно, когда происходит разрыв сосуда на одном участке и прекращение кровотока в другом. Также ишемия может развиться на месте субарахноидального кровоизлияния через некоторое время.
Если рассматривать инфаркт как заболевание сердца, то эти состояния также могут диагностироваться одновременно. Более того, инсульт может развиться в результате инфаркта: страдает функционирование сердца, кровь поступает в головной мозг в недостаточном количестве. Так мы получаем инсульт.
Инсульт бывает только головного мозга?
Инсультом (лат. insultus «наскок, нападение, удар») называют острое нарушение кровоснабжения мозга вследствие ишемии (инфаркта) или кровоизлияния. Если ишемия происходит в других органах, его тоже называют инфарктом. Например, инфаркт миокарда, инфаркт кишечника, почек и т.д. Характеризуется сильными болями, нарушением функции пострадавшего органа и другими симптомами.
Бывает ли инсульт при нормальном или низком давлении?
Артериальная гипертензия — одна из главных, но не единственных причин инсульта. Фактором риска является также тромбоз, атеросклероз, сахарный диабет, при которых давление бывает нормальным и даже сниженным. Кроме того, при низком давлении головной мозг недостаточно снабжается кислородом, что является предпосылкой для развития инсульта по ишемическому типу.
Бывает ли инсульт у детей?
Инсульт диагностируется и у детей. Он может развиться даже в перинатальном периоде. Причины: отклонения в свертывающей системе, патологии сердечно-сосудистой системы, в том числе пороки развития сосудов, вредные привычки у матери во время беременности, кислородное голодание во время родов, травма.
В перинатальном периоде и до года заболевание сопровождается беспокойством, частым плачем, нарушением аппетита, нарушением рефлексов периода новорожденности, косоглазием, судорогами. Диагноз ставится на основании осмотра детского невролога, УЗИ головного мозга, результатов томографии.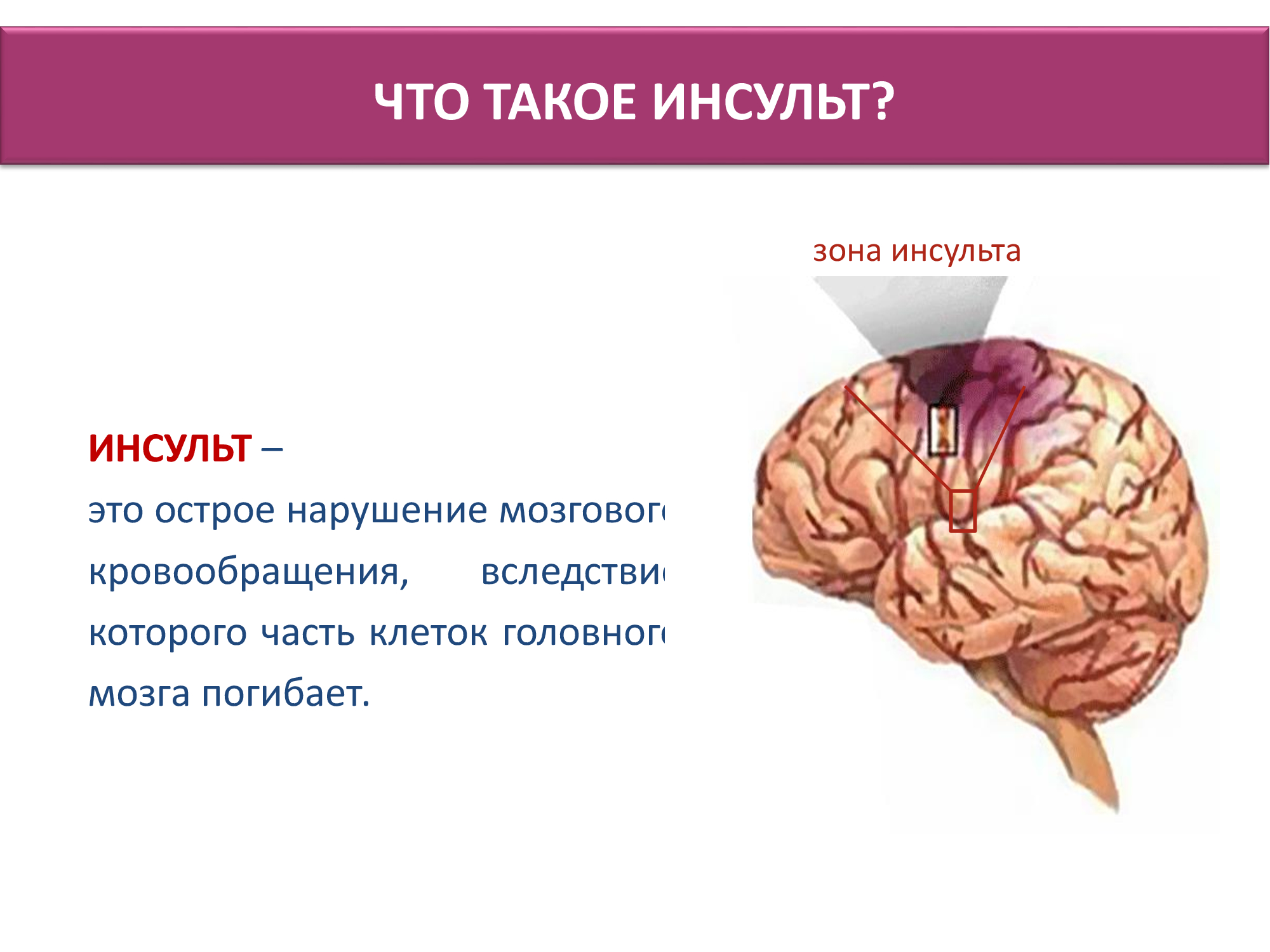 В более старшем возрасте симптомы схожи с признаками инсульта у взрослых.
В более старшем возрасте симптомы схожи с признаками инсульта у взрослых.
Детский организм более пластичен и быстрее поддается терапии. Главное — вовремя диагностировать инсульт и начать лечение.
Может ли инсульт пройти сам?
Есть такое состояние — транзиторный инсульт. Он сопровождается кратковременным нарушением кровообращения, при этом необратимых изменений ткани головного мозга не происходит. Внешние проявления такого инсульта такие же, как и у обычного, но менее выраженные: головная боль, головокружение, потемнение в глазах, изменение чувствительности на различных участках тела. И проходят они в течение 24 часов. Тем не менее, состояние требует квалифицированного лечения и реабилитации, устранения факторов риска, т.к. в последующем есть вероятность вторичного инсульта.
При каком давлении может быть инсульт?
Инсульт может развиться при любом давлении. Артериальная гипертензия является причиной геморрагического инсульта, гипотензия — ишемического.
Помогают ли сосновые шишки в профилактике инсульта?
Сосновые шишки снижают артериальное давление, поэтому их нельзя употреблять при гипотензии. Эффект обусловлен танинами, которые содержатся в шишках. В составе есть также витамин С и Р — они укрепляют стенки сосудов и улучшают кровообращение.
Целесообразность применения средств на основе растительного сырья принимает лечащий врач после детального обследования. В целом сосновые шишки от инсульта могут использоваться только как дополнительный метод.
Помогает ли одуванчик в профилактике инсульта?
Одуванчик после инсульта нормализует уровень холестерина. Его может назначить только врач после тщательного обследования как дополнительный метод лечения.
Лечение инсульта головного мозга в Минске
5-я клиническая больница является профильным центром, где проводят лечение инсульта головного мозга.![]() Врачи 5-го неврологического отделения больницы имеют большой опыт лечения разных видов инсульта.
Врачи 5-го неврологического отделения больницы имеют большой опыт лечения разных видов инсульта.
Инсульт – заболевание, которого боятся также, как и инфаркта. Но, если об инфаркте большинство что-то знает и даже может часто сказать: «Это гибель сердечной мышцы!», то об инсульте – если только эта проблема не затрагивала ранее близких – представления чаще всего достаточно расплывчатые. При этом все понимают: «Заболевание – страшное!» Ведь ещё несколько десятков лет назад от инсульта умирал каждый второй, кто встретился с этим недугом.
Даже при попадании в стационар после инсульта, увы, умирало 25% пациентов, Сейчас же ситуация изменилась. Благодаря развитию диагностики, новых методик лечения этот показатель снизился до 13%.
Более того, если раньше у 80% выживших после инсульта ряд изменений было необратимым, то современные методы лечения позволяют многим пациентам возвращаться к полноценной жизни. Да, часто процесс восстановления идёт очень медленно, и реабилитация малоэффективна для лиц с иными серьёзными заболеваниями: например, деменцией – нарушением способности мыслить. Но современная медицина сделала, к примеру, огромный скачок в восстановлении работы ног, рук после инсульта. А к пациентам, которые после кровоизлияния в мозг, вынуждены питаться с помощью зонда, возвращаются глотательные рефлексы.
Но чтобы при лечении инсульта был достигнут нужный результат, крайне важны своевременная первая помощь, оперативная постановка диагноза, комплексное лечение, тщательный уход за пациентом, объёмная реабилитация. Ведь инсульт – это не просто нарушение кровообращения мозга, закупорка и последующий разрыв сосудов, но и гибель нервных клеток, за которым следуют нарушения движений, зрения, речи, а в тяжёлых случаях паралич, утеря функций других органов (например, надпочечников, яичников).
Шансы восстановления после инсульта выше у пациентов до 50 лет. При этом, чем раньше человек обращается за медпомощью, попадает на стационарное лечение, тем более благоприятный прогноз при реабилитации после инсульта.
Благодаря современным лекарствам, нейроребилитационным методикам со стимуляцией моторных зон, массажу, физиотерапии ряд пациентов начинают ходить говорить и улыбаться так, как они это делали до тяжёлой болезни.
Симптомы
Чтобы своевременно распознать инсульт, важно чётко знать его симптоматику. Какая же она?
- Становится крайне затруднительным поднять одновременно обе руки.
- При улыбке поднимается только одна сторона губ (улыбка получается несимметричной, лицо – перекошенным).
- Слова становятся спутанными. Дикция и артикуляция нарушается. Возникает ощущение, что это речь пьяного человека.
- Немеют мышцы рук, ног, лица (чаще – с одной стороны).
- Голова сильно болит. Кажется, что она – в тисках.
- Человек чувствует, что у него «скачет» артериальное давление.
- Лицо краснеет, при этом пульс замедляется.
- Может повыситься температура.
- Ослабевает зрение, появляются «мушки» перед глазами.
- В теле появляется напряжение, при этом телом становится сложно управлять, теряется контроль за руками, ногами, мимикой.
- Ухудшается процесс осмысливания, теряется концентрация, или и вовсе возникает полное непонимание услышанной речи,
- Беспокоит головокружение, в пространстве становится тяжело ориентироваться. Возникают сложности с восприятием пространства и своего тела. В большой комнате человеку кажется, что его зажали в небольшую коробку. Маленькая дистанция интерпретируется как большое расстояние. При попытке двигать руками человеку кажется, что у него 4 руки и т.д.
- Появляются сложности в восстановлении последовательности событий. Даже при попытке объяснить врачу, что сейчас произошло, почему вызвана скорая помощь, человеку сложность выстроить логическую цепочку.
Классификация инсульта
Чаще всего, когда ставят диагноз инсульт, речь идёт об ишемическом инсульте. На него приходится 90% всех случаев инсультов. Но 10% инсультов приходится на геморрагический и смешанные инсульты. Своевременное определение врачом вида инсульта крайне важно для выбора верной стратегии лечения и минимизации неприятных последствий для пациента.
Своевременное определение врачом вида инсульта крайне важно для выбора верной стратегии лечения и минимизации неприятных последствий для пациента.
Ишемический инсульт
Ишемический инсульт возникает как реакция на блокировку артерий головного мозга или их сужение. Нарушается кровоток. Мозг не получает кислород и иные питательные вещества. Если не принимать меры, клетки начинают отмирать.
Ишемический инсульт сопровождаются образованием тромбов (сгустков крови). При этом ишемический инсульт может быть тромботическим и эмболическим. При тромботическом инсульт тромб формируется в артериях мозга, при эмболическом – вне его. Чаще всего эмболический инсульт возникает на фоне мерцательной аритмии.
Геморрагический инсульт
Геморрагический инсульт – это кровоизлияние из сосудов сосуда мозга в окружающие ткани или в пространство между самой поверхностью мозга и черепом.
Механизм здесь такой. Сначала происходит само кровоизлияние. Затем кровь скапливается и образует гематому. Поэтому геморрагический инсульт называют также внутримозговой гематомой.
Сгустки крови сжимают ткани. Увеличивается внутричерепное давление, развивается дисфункция нейронов. Давление на ткани гематомы приводит к отеку мозгу мозга, образованию грыж, вторичным кровоизлияниям.
Если кровоизлияние нарушает целостность желудочков мозга, возникает гидроцефалия. В этом случае человек может потерять сознание, впасть в кому. Если же давление в головное в мозге – невысокое, то риск осложнений, напротив меньше, и шансы на благоприятный исход – высокие.
Смешанный инсульт
Самые сложные – смешанные формы инсультов. При этом первичным может выступать как геморрагический, так и ишемический инсульт.
«Наложение» ишемического инсульта на геморрагический нередко, если кровь у пациента скапливается в субарахноидальном пространстве – между внутренней средней мозговой оболочкой. Кровь попадает в спинномозговую жидкость. В результате образуется химический (неинфекционный) менингит. Повышается внутричерепное давление. Возникают вторичные вазоспазмы. За ними следуют ишемические атаки – кратковременные прерывания доставки крови к головному мозгу. Если ишемические атаки не прекратить (капельницами уколами), происходит вторичный, в данном случае, ишемический инсульт.
Повышается внутричерепное давление. Возникают вторичные вазоспазмы. За ними следуют ишемические атаки – кратковременные прерывания доставки крови к головному мозгу. Если ишемические атаки не прекратить (капельницами уколами), происходит вторичный, в данном случае, ишемический инсульт.
Также нередки смешанные инсульты, когда сначала развивается ишемическая, а потом геморрагическая форма. Часто такие инсульты возникают у пациентов с атеросклеротическими поражениями сосудов. Это бывает, если пациенты не своевременно обращаются к врачу, занимаются самолечением. Кроме того, такая проблема актуальна в случаях, когда у человека случается ишемический инсульт и при этом в ишемизированном участке наблюдается активный кровоток (реперфузия). В результате образуется вторичная гематома. Такая проблема может возникнуть из-за нарушений биохимических процессов. Это может быть чрезмерно интенсивное окисление липидов, высокий уровень ионизированного кальция в крови.
Причины
К инсульту могут привести разные причины:
- Резкое повышение артериального давления. Вот почему так важно принимать меры, если повысилось давление.
- Аневризмы (врождённые и приобретённые).
- Воспаление сосудистой стенки (васкулит).
- Употребление кокаина или иных средств, усиливающих возбуждение.
- Гиперпротромбинемия и другие патологии, связанные с изменениями коагулирующих свойств крови (способности крови свёртываться). Такие нарушения способствуют образованию тромбозов, а оторванный тромб приводит к инсульту.
- Нарушения проходимости мозговых вен (окклюзии).
- Употребление продуктов, которые содержат трансизомеры жирных кислот или же трансжиры. Больше всего трансжиров содержится в маргарине, гамбургерах, выпечке из песочного теста, пончиках, баранине, козлятине.
Важно! С широким распространением блокаторов давления, доступностью тонометров, увеличением уровня сознательности контроля за давлением количество инсультов в последние десятилетия снизилась. Но в тоже время, возрастает количество пациентов, у которых первопричина инсульта – неправильное питание.
Но в тоже время, возрастает количество пациентов, у которых первопричина инсульта – неправильное питание.
Диагностика
Диагностика инсульта затруднена тем, что, с одной стороны, на этапе осмотра врач должен действовать максимально быстро. Для постановки диагноза и выбора средств первой помощи важна в буквальном смысле важна каждая минута. А, с другой стороны, чтобы назначить корректное лечение, обеспечивающее благоприятный прогноз, нужно провести несколько мероприятий.
Этапы диагностики:
- Проводится осмотр. С помощью комплекса тестов врач определяет действительно ли это инсульт, а не другая патология – черепно-мозговая травма, инфекционное заболевание – например, энцефалит.
- Выполняется томография – компьютерная или магнитно-резонансная. Она важна для оценки состояния артерий, понимания, какие из них заблокированы тромбами, определения вида инсульта – ишемического или геморрагического. От этого обстоятельства зависит схема лечения. Несмотря на то, что результат инсульта разных типов схож (отек и гибель участка мозга), врачу важно понимать на чём концентрироваться изначально: на устранении тромба или разорвавшемся сосуде.
- При необходимости назначается ангиография. Этот метод помогает врачу обследовать разрывы стенок кровеносных сосудов, убедиться в отсутствии воспалении или наоборот подтвердить его развитие.
- Сдаются анализы. Ключевыми факторами для постановки диагноза для врача являются скорость оседания эритроцитов крови, липидный спектр, уровень сахара, показатель свертываемости крови, количество лимфоцитов, концентрация электролитов, молочной кислоты, мочевины, а также показатель микроскопии осадка мочи.
Осложнения
Инсульт чреват рядом физических и психологических осложнений. Масштаб осложнений после инсульта зависят от того, на какое время у пациента было нарушено кровообращение, насколько обширны поражённые участки мозга, каков уход за больным.
Какие осложнения после инсульта самые распространённые, и как снизить их риски?
- Депрессия, утрата интереса к жизни.
 Такое состояние опасно тем, что оно существенно мешает выздоровлению. Многие пациенты ощущают, что находятся в замкнутом круге: из-за болезни они не могут вернуться к привычному образу жизни, важной для них деятельности. И при этом восстановление происходит очень медленно, потому что такое состояние – преграда для восстановления организмом сил.
Такое состояние опасно тем, что оно существенно мешает выздоровлению. Многие пациенты ощущают, что находятся в замкнутом круге: из-за болезни они не могут вернуться к привычному образу жизни, важной для них деятельности. И при этом восстановление происходит очень медленно, потому что такое состояние – преграда для восстановления организмом сил. - Пролежни. Распространённая проблема для больных, которые утратили двигательную активность. Чтобы избежать этого осложнения, профилактику пролежней важно начинает с самого первого дня ухода за больным. Под крестцом должен лежать специальный резиновый круг, на простыни не должно быть складок, кожу следует регулярно обрабатывать комфортным спиртом и тальком либо другими составами.
- Пневмония – распространённое осложнение у пациентов, у которых инсульт привёл к угнетению функций дыхания. Чтобы избежать этого осложнения нужно минимизировать риски застоя в лёгких. Это достигается регулярным поворачиванием больного на постели и медикаментозной терапией.
- Закупорка тромбами лёгочных артерий, их ветвей (тромбоэмболия). Надёжные средства для борьбы с этим осложнением после инсульта приспособления для пневмокомпрессии ног. Кроме того, пациенту могут быть показаны специальные утягивающие чулки.
- Ограничения подвижности суставов. Для предупреждения проблемы пациенту важно обеспечить правильное физиологическое положение, регулярно делать массаж.
Также у некоторых пациентов после инсульта могут возникать проблемы с мочеиспусканием, стулом. Это также учитывается врачами при назначении лечения и выборе методик восстановления.
Последствия
- Утрата движений в руках и ногах. При этом чаще всего страдает какая-то одна сторона тела. При наиболее сложных случаях – конечности парализованы, но часто чувствительность не нарушается. Человек не может управлять руками и ногами, но при прикосновении к ноге, руке реакция есть.
 И это очень хороший сигнал. Благодаря восстановительной терапии, гимнастики ряд пациентов со временем заново обучается управлять конечностями.
И это очень хороший сигнал. Благодаря восстановительной терапии, гимнастики ряд пациентов со временем заново обучается управлять конечностями. - Мышечная слабость и как следствие – сильная утомляемость при ходьбе, попытках написать текст, удержать кружку в руках. Особенно это последствие ощутимо у тех, кто одновременно страдает остеохондрозом. И для борьбы с этим последствием важно не просто повышать тонус мышц, но и решать проблемы с зажатыми костными клетками позвонков.
- Потеря, ухудшение памяти из-за ослабления кровоснабжения мозга.
- Дефекты речи. При поражении нижнего отдела височной области возникает амнecтичecкaя aфaзия – человек логически мыслит, но ему сложно подбирать слова для выражения мыслей. При поражении cpeдниx и зaдниx oтдeлoв виcoчнoй чacти мозга распространена акуcтикo-мнecтичecкaя aфaзия. При ней человеку сложно удержать информацию в памяти, и он не может пересказать текст, а одно и тоже слово начинает употребляться многократно раз подряд. При поражении задних лобных участков развивается динамическая афазия. В этом случае человеку затруднительно строить предложения.
Лечение
Лечение инсультов проводится в стационаре. Наиболее благоприятный прогноз для пациента – когда лечение начато не менее чем в 3 часа после первых симптомов. При лечении используют медикаментозные, хирургические и физиотерапевтические методики.
Медикаментозное лечение
В комплексной медикаментозной терапии важную роль играют следующие мероприятия:
- Терапия неврологических изменений, включая снятие отека мозга.
- Тромболитическая терапия, в том числе лёгочных артерий и вен ног. Особенно важна при ишемическом инсульте. Позволяет не просто возобновить естественное кровообращение, но и повлиять на причину возникновения инсульта- тромб. При проведении тромболитической терапии сгустки тромбы рассасываются.
- Терапия декстранами –препаратами, которые влияют на капилярный кровоток, реологические свойства крови.
 Распространена при геморрагическом инсульте инсульте, сопровождающемся гипертензией.
Распространена при геморрагическом инсульте инсульте, сопровождающемся гипертензией.
При повышенном АД используются гипотензивные препараты, при ишемии эффективны вазоактивные препараты, т.е препараты, которые непосредственно влияют на диаметр просвета кровеносных сосудов и тонус. Это винпоцетин, трентал, пентоксифиллин, курантил.
Хирургическое лечение
При кровоизлиянии при обширном геморрагическом инсульте эффективном инсульте эффективны операции. Чаще всего операции делают при наличии мозжечковых и субкортикальных гематом.
Ранее при этом использовался только открытый способ оперирования. И операции были не только сложны, но и часто опасны, но в наше время, когда в нейрохирургии активно применяется эндоскопия и нейронавигация, травматичность хирургического вмешательства резко снизилась. Особенно благоприятный прогноз у пациентов, к которым применяется методика пункционной аспирации в сочетании с локальным фибринолизом – медикаментозным растворением тромбов и сгустков крови через небольшое трепанационное отверстие. Однако для проведение таких операций возможно только врачами высокой квалификации. Несмотря на то, что методика малоинвазийна, каждая операция – уникальна. Врачу важно дать максимально точную оценку объёму гематомы и подобрать свой объём препарата, вводимый в область гематомы.
При ишемическом инсульте нейрохирургические операции проводятся несколько реже. Но по показаниям операции могут проводится и при ишемическом инсульте. Современные методики помогают удалить слекротические бляшки, восстановить кровоснабжение. Особенно популярна механическая тромболитическая терапия. Сначала врачи проводят УЗ-деструкцию тромба, затем – его аспирацию с помощью катетера и механическое удаление тромба.
Реабилитация
Реабилитация после инсульта должна быть не только комплексной, но и учитывать стадию заболевания.
- Пациент находится в лежачем положении и полностью пассивен. Для некоторых пациентов это несколько суток, для некоторых несколько месяцев.
 Переворачивание больного, дыхательная гимнастика, массаж.
Переворачивание больного, дыхательная гимнастика, массаж. - Пациент –лежачий, но уже может самостоятельно совершать движения руками, ногами, сидеть со сторонней помощью. Продолжаются массажи, дыхательная гимнастика + проводятся занятия, направленные на работу с речевым аппаратом, памятью. Подключаются психолог, логопед. Самое сложное на этом этапе для пациента и его близких – набраться терпения. Человек не воспринимает себя как полностью лежачего, но самостоятельно передвигаться он не может. При этом в таком положении он может находится недели и месяцы. И здесь очень важно поддержать пациента, его желание выздороветь.
- Пациент может самостоятельно передвигаться, но у него ещё нарушены двигательные навыки, мыслительные функции. На этом этапе важно направить усилия на развитие моторики, речи, улучшение психологического равновесия, улучшение подвижности. Какие методики при этом эффективны?
- Эрготерапия, бытовая адаптация. Обучение выполнению повседневных задач. Человека заново учат пользоваться туалетом, соблюдать гигиену, одеваться, обслуживать себя во время приёма пищи.
- Гидрованны. Стимулируется кровоток, лимфоток.
- Гипербарическая оксигенация – физиотерапия в барокамере при высоком давлении. Эта методика направлена на насыщение организма кислородом, увеличение нейронной активности, восстановление чувствительности. У пациентов с невнятной речью, сильной мышечной скованностью, наблюдается существенное улучшение. Речь улучшается, пациенты могут подниматься по лестнице.
Аппликации с парафином в сочетании с ударно — волновой терапией. Особенно эффективны при ограничениях движений в суставах.
Группы риска
Предрасположенность к инсульту неодинаковая для всех. В группе риска находятся:
- Гипертоники. Если верхнее давление часто поднимается выше 140, уже стоит принимать меры и обращаться к врачу для поиска средств для стабилизации ситуации. В 99% случаев непосредственная причина кровоизлияния в мозг –это именно резкое повышение артериального давления.
- Лица с «плохой» наследственностью. Если инсульт был даже у одного близкого родственника, есть повод усилить бдительность.
- Злоупотребляющие алкоголем, сигаретами, наркотиками.
- Тучные люди.
- Любители фаст-фуда.
- Сотрудники офисов, чей образ жизни связан с постоянным сидением за рабочим столом, а вечером нагрузки отсутствуют. Если работа сидячая, в неделю должно быть не менее 150 минут занятий спортом.
- Страдающие эндокринными нарушениями.
- Психологически ранимые, чувствительные люди, у которых давление может подняться из-за плохих вестей, услышанных грубых слов, мелкой ссоры или неудачи.
- Те, кто перенёс инфаркт миокарда, имеет атеросклеротические бляшки.
Всем, кто находится в группах риска, особенно важно регулярно измерять артериальное давление, делать ЭКГ, сдавать биохимический и общий анализ крови, проводить профилактику инсульта.
Профилактика инсульта
- • Следите за уровнем липидов в крови. Если они – не в норме, посоветуйтесь с врачом – что вам лучше принимать статины или препараты, содержащие ненасыщенные кислоты.
- • Избегайте стрессовых ситуаций. Там, где есть место стрессам, есть место и выбросам в кровь катехоламинов. А это стимуляторы гипертензии и разрыва сосудов. Для борьбы со стрессами используйте медитации, аутотренинг, занимайтесь творчеством
- • Не злоупотребляйте алкоголем. Регулярное превышение двух бокалов сухого вина в день даже для крупного здорового мужчины недопустимо.
- • Не переедайте. Особенно будьте осторожны со сладким и солёным
Соблюдение этих рекомендаций позволит минимизировать риски первичных и вторичных инсультов.
Диета и образ жизни после инсульта
Но что делать, если инсульт уже случился? Важно тщательно пересмотреть рацион питания и образ в жизни в целом.
Рекомендации относительно питания после инсульта можно разделить на две группы:
- Во время потери двигательных функций, а иногда – глотательного и жевательного рефлексов.
- При сохранённых пищевых рефлексах, двигательных функций, после реабилитации.
Если нарушены жевательный и даже глотательный рефлексы, работа желудка и кишечника, встаёт вопрос: «Как обеспечить человека питательными веществами?» Для этого используются специальные энтеральные смеси, которые дозированно вводятся через зонд. Предпочтение важно отдавать смесям, обогащённым пищевыми волокнами.
При сохранённых глотательных рефлексах рекомендовано, чтобы питание было богато пищевыми волокнами – особенно растительной клетчаткой. Также важно, чтобы питание было дробным (5-6 раз в день)
- Овощи и фрукты рекомендуется включать в большинство приёмов пищи.
- В рационе должно быть достаточное количество белка, но мало жиров. Поэтому предпочтение следует отдавать нежирной рыбе, курице, телятине.
- Что следует ограничить, так это соль. Многие диетологи рекомендуют после инсульта придерживаться бессолевой диеты. Также нельзя употреблять жареную, копчёную, острую пищу.
- Не рекомендовано пить крепкий зелёный и чёрный чай, кофе, какао, газированные напитки. А вот фруктовые кисели, компоты из сухофруктов, отвар из шиповника следует вводить в свой рацион очень активно.
- Уменьшить риски повторного инсульта можно, если в день съедать 20-30 грамм орехов, а салаты заправлять не сметаной, майонезом, а оливковым маслом.
- Из сладостей можно употреблять чёрный шоколад, но, чтобы шоколад шёл на пользу, а не во вред, важно, чтобы его потребление в день не превышало 20 г. Кроме того важно обращать внимание на состав у шоколада. Полезен только чёрный шоколад, в котором какао бобов – не менее 70%.
Свои рекомендации есть и относительно физических нагрузок. Фразу: «Движение- жизнь!» знают все. После инсульта это девиз как-никогда актуален. Ходьба пешком, занятия в бассейне должны стать важной составляющей каждого дня.
Но не переусердствуйте. Нагрузки должны быть строго дозированы. При этом обязательно наблюдайте, не повышают ли физические нагрузки артериальное давление. Оно не должно превышать 140/90 мм.рт.ст. В норме должна быть и масса тела.
Очень хороший эффект после инсульта даёт гимнастика с элементами йоги. Контроль над телом помогают вернуть статичные асаны. Например, поза дерева. Человек становится на ровную поверхность, вытягивает вверх руки, делает задержку на вдохе, а затем на выдохе опускает руки вниз. Упражнение простое, но при регулярном повторении очень эффективное в данной ситуации.
А вот от тяжелого физического труда, силовых упражнений, способных вызвать одышку, откажитесь. Они могут спровоцировать приступ стенокардии, а затем и повторный инсульт.
Первая помощь
При первых же симптомах инсульта важно незамедлительно вызвать скорую помощь. Кроме того, обязательно запомните следующий алгоритм действий
- Тот, кто вызывает скорую (ведь у самого человека, который встретился с приступом может быть затруднена речь, спутано сознание) должен чётко объяснить и диспетчеру, что конкретно произошло с человеком.
- Человека нужно уложить, но голова и тело должны быть на разных уровнях. Оптимальный вариант – 30 градусов между головой и туловищем. Для обеспечения такого положения можно использовать подушки, одеяла, а если их нет, потому что приступ случился на улице — одежду, сумки.
- Если беда случилась в помещении, важно обязательно открыть форточки. Должен быть обеспечен приток свежего воздуха.
- Если есть ремни, их нужно ослабить, верхние пуговицы одежды – расстегнуть.
- Если началась рвота, человеку нужно помочь лечь на бок и очистить рот.
Помимо этого, если под рукой есть тонометр, обязательно измерьте давление. Эти данные также важны для постановки первичного диагноза и оперативных медицинских назначений.
Повторный инсульт — проблема № 1 для врачей-ангионеврологов | Здоровье
Вторичная профилактика инсульта — под этим словосочетанием в России, как правило, подразумевают предотвращение сосудистой катастрофы у тех, кто ее уже перенес.
Наш сегодняшний собеседник предлагает это понятие расширить, включив в число пациентов, которые должны быть под постоянным наблюдением у специалистов, и тех, у кого нарушение мозгового кровообращения прошло в более легком варианте, но кто об этом зачастую даже не подозревает.
Слово – руководителю службы «СТОП-Инсульт» ЦЭЛТ, доктору медицинских наук, профессору Евгению Широкову.
Проблема № 1
Для врачей-ангионеврологов предотвращение повторного инсульта всегда было проблемой № 1. Среди причин, которые приводят к инвалидности и смерти, повторный инсульт занимает одно из первых мест. Если после первой атаки инсульта больной живет в среднем около 8–9 лет, то после второго острого нарушения мозгового кровообращения срок отпущенной ему жизни сокращается до …2–3 лет.
В том, что без должной профилактики и лечения сосудистая катастрофа может повториться, специалисты не сомневаются. Достаточно обратиться к той же статистике, согласно которой, если пациент перенес один инсульт, то в течение года с вероятностью, близкой к 15%, он перенесет второй, а через несколько лет эта вероятность приближается уже к 30–40%.
– После инсульта в организме сохраняются механизмы, которые привели пациента к такому развитию событий: склонность к внутрисосудистому тромбообразованию, атеросклеротические изменения артерий, – поясняет профессор Широков. – К тому же у тех, кто перенес острое нарушение мозгового кровообращения, нередко есть еще и другие заболевания, такие, как тяжелый диабет, гипертоническая болезнь, сердечная недостаточность, аритмия. В этом случае резервы для предотвращения повторной сосудистой катастрофы у пациентов невелики. Особенно, если сопутствующие заболевания находятся в запущенной форме.
За шаг до беды
Впрочем, есть среди пациентов с повторной угрозой инсульта и такие, кто о перенесенной ими сосудистой катастрофе даже не подозревает. Речь о кратковременных нарушениях мозгового или сердечного кровообращения, получивших название транзиторных ишемических атак. На них часто не обращают должного внимания: ну подумаешь, вдруг внезапно разболелась или закружилась голова, затекла рука или нога…
У профессора Широкова и его коллег такое положение дел ничего, кроме огорчения, не вызывает. Евгений Алексеевич убежден: эти симптомы могут быть проявлением кратковременного нарушения мозгового кровообращения, первым «звоночком», который, оставшись без внимания, может привести к сосудистой катастрофе.
Еще опаснее, если без внимания остались «звоночки» посерьезнее: преходящая потеря зрения, речи, слабость в руке и/или ноге (как правило, на одной стороне тела), внезапная амнезия (при которой человек на какое-то время теряет ориентацию в пространстве и забывает, что делает).
В этом случае двух мнений быть не может: такой больной должен немедленно обратиться к врачу (лучше – к неврологу). И пройти серьезное обследование, включающее в себя ультразвуковое исследование крупных сосудов (прежде всего – сонных артерий), ЭКГ, ЭХО-КГ, развернутые анализы крови с определением липидного профиля и склонности к тромбообразованию, а также на содержание гомоцистеина – аминокислоты, которая приводит к раннему атеросклерозу и образованию тромбов и повышает вероятность инсульта и инфаркта в 5–8 раз.
Скупой платит дважды
Подобное обследование стоит пройти и тем, кто перенес гипертонический криз, внезапный приступ стенокардии (боль в области сердца), аритмии. Эти состояния также можно отнести к разряду предшественников инсульта – транзиторных ишемических атак. О чем подавляющее большинство пациентов не знает. Не соотносят эти состояния с угрозой острого нарушения мозгового кровообращения и большинство врачей поликлиник.
Чего не скажешь о дальновидных иностранцах. Недавно профессор Широков побывал в центре сердечно-сосудистых заболеваний японского города Осака. Увиденное вызвало у него профессиональную зависть: в Стране восходящего солнца профилактике инсульта уделяют гораздо больше внимания, чем у нас, выделяя в группу риска и тех, кто столкнулся с проявлением транзиторных ишемических атак. Им назначают все упомянутые выше исследования, которые в Японии являются составной частью обязательной диспансеризации.
У нас в стране в стандарт оказания медицинской помощи они не входят. Получается парадоксальная ситуация, считает Широков. Вместо того чтобы не допустить первой атаки инсульта, у нас спохватываются лишь тогда, когда мозговая катастрофа уже произошла, вызвав необратимые изменения, а то и гибель отдельных участков головного мозга.
Да и затраты, которые уходят на лечение уже состоявшегося и предотвращение вторичного инсультов несопоставимы с теми, что необходимы для профилактики этого смертельно опасного заболевания. Но ждать, пока наше государство раскачается и пересмотрит стандарты оказания медицинской помощи, не стоит. Нужно устроить себе техосмотр – такой же, какой многие из нас проводят своему автомобилю, не жалея на это времени и средств.
Наша справка
Из 500 тысяч инсультов, которые ежегодно регистрируются в нашей стране, на долю ишемических, вызванных закупоркой или сужением питающих мозг сосудов, приходится подавляющее большинство – 85%.
Геморрагические инсульты с кровоизлиянием в мозг или под его оболочки в результате разрыва сосудистой стенки встречаются гораздо реже – в 10–15% случаев, но являются более тяжелыми и разрушительными по последствиям. К счастью, с тех пор как аппараты для измерения артериального давления прописались в наших семьях на правах утюга, геморрагических инсультов стало меньше. А число ишемических, наоборот, увеличилось. Почему? Механизмов развития ишемического инсульта много. Среди них – разрушительный образ жизни с вредными привычками, неправильным питанием и гиподинамией (дефицитом движения).
***
Если у близкого вам человека наблюдаются описанные выше признаки преходящего нарушения мозгового кровообращения, следует его положить или посадить и измерить ему артериальное давление. Если оно выше 160 мм рт. ст., нужно обязательно вызвать «скорую помощь» и дать больному привычный для него снижающий давление препарат. Также можно дать аспирин. Лучше простой или растворимый: лекарства в специальных формах, предупреждающих раздражение желудка, действуют медленнее.
Кстати
Головной мозг страдает от недостатка питания чаще, чем другие органы. Его потребности в кислороде и питательных веществах очень велики. Составляя всего 5–6% массы тела, он потребляет более 20% всей крови, которую перекачивает сердце.
Мозг очень чувствителен к недостатку кислорода – для того чтобы произошли необратимые изменения нейронов при закупорке крупной артерии, достаточно всего двух минут. А посему предотвратить нарушения мозгового кровообращения нужно как можно раньше. Снабжение мозга остается надежным только до тех пор, пока полноценно работает сердце, а сосуды эластичны и способны расширяться, увеличивая потоки крови, необходимые для функционирования центральной нервной системы.
Смотрите также:
причины, симптомы, диагностика и эффективное лечение в Москве
Что такое
Инсульт – это резкое нарушение нормального кровоснабжения мозга. По природе нарушений различаются два основных вида инсульта: ишемический (его часто называют инфаркт мозга) и гемморагический (включая субарахноидальное кровоизлияние).
В этой статье речь пойдет об ишемическом инсульте, который встречается в 4 раза чаще, чем гемморагический. Слово «ишемический» буквально говорит о том, что кровь не поступает в достаточном объеме в тот или иной орган — при таком инсульте кровь не поступает в мозг из-за закупорки или сильного сужения основных артерий. Как следствие отмирают клетки тканей мозга.
Причины и профилактика ишемических инсультов
Чаще всего причиной инфаркта мозга становится движение тромба по артерии и закупоривание ее в узком месте. Тромб представляет собой сгусток крови, который в основном состоит из тромбоцитов. При нормальной проходимости сосудов тромбоциты отвечают за свертываемость крови, но при атеросклерозе образуются холестериновые бляшки, сужающие просвет артерии, из-за этого привычный ток крови нарушается, образуются побочные завихрения, и тромбоциты склеиваются между собой в сгустки. Также причиной образования тромба может стать повышенный уровень сахара в крови: при нем в стенках артерии образовываются микротравмы из-за увеличения плотности крови, которые также нарушают нормальный кровоток.
Причиной инфаркта мозга может стать и сужение просвета крупной артерии более чем на половину. Подробнее можно прочитать об этом на примере стеноза сонной артерии (прим.коп.ссылка на статью). При сужении артерии не происходит полной остановки кровоснабжения мозга, поэтому часто человек переживает так называемый малый инсульт. Малый инсульт близок по симптомам к обычному инсульту. Хоть степень поражения много меньше, но такое состояние требует безотлагательного обращения за медицинской помощью: дальнейшее ухудшение состояния артерий может привести к инсульту со всеми его последствиями.
Человек не в силах повлиять на движение тромба по сосудам, но каждому под силу обратить внимание на ряд факторов риска, исключить их по возможности, чтобы не допустить образования тромба и минимизировать риск ишемического инсульта.
- Важно проходить курс лечения и периодически проверять свое состояние у врача, если присутствует хроническое заболевание, такое как сахарный диабет, подтвержденный атеросклероз, повышенное артериальное давление, различные нарушения в работе сердца и сосудов.
- Специалисты настоятельно рекомендуют отказаться от табака и алкоголя.
- Желательно поддерживать активный, подвижный образ жизни.
- Нужно следить за своим питанием, не допускать сильного дисбаланса в сторону жиров и быстрых углеводов.
Приведенные пункты являются эффективными, доказанными в ходе многочисленных исследований мерами предотвращения не только инсульта, но и многих других заболеваний.
Но есть и факторы риска, на которые повлиять мы не можем. Среди них пожилой возраст (старше 60 лет) и наследственность (если ближайшие родственники перенесли инсульт, или у них были обнаружены серьезные нарушения работы сосудов).
Симптомы ишемического инсульта
Практически никогда инфаркт мозга не проходит бессимптомно. Вы могли уже столкнуться с активно распространяемыми памятками по своевременному распознаванию инсульта: ведь очень важно вызвать скорую и оказать больному медицинскую помощь как можно раньше – чем раньше оказана помощь, тем меньше поражение мозга.
Основными симптомами ишемического инсульта являются:
- головокружение,
- потеря ориентации в пространстве,
- рвота,
- судороги,
- нарушение координации, речи, зрения, письма, чтения, глотания,
- отсутствие возможности пошевелить отдельными конечностями и/или выполнения простых манипуляций вроде поднятия двух рук одновременно, чистки зубов или перелистывания листов книги.
Симптомы чрезвычайно разнообразны. Зависят они в первую очередь от того, какой именно участок мозга был лишен кровоснабжения – тогда нарушится именно та функция, за которую этот участок отвечает.
Одновременно все симптомы не проявляются, вы можете заметить какой-то один или несколько – и это веский повод незамедлительно вызвать скорую помощь.
Диагностика
Диагностика инсульта достаточно комплексна, ведь для выявления причины и оценки поражения мозга, а значит, и последствий инсульта, врачу потребуется большое количество данных.
Для визуализации состояния сосудов мозга может использоваться КТ или МРТ в зависимости от ситуации. Достаточно информативным исследованием по состоянию кровотока станет ангиография – рентгенологическое исследование с использованием контрастирующего вещества, вводимого в сосуды.
Помимо этого, врач может назначить анализ крови, мочи; тест на уровень глюкозы, холестерина; провести УЗИ-обследование.
Лечение ишемического инсульта
Первостепенная задача при инсульте – спасти пациента и не допустить расширения области поражения головного мозга. В первые часы после инсульта эффективно медикаментозное лечение. Далее после детальной диагностики и визуализации участка пораженного сосуда используются хирургические методы для удаления тромба или бляшки, ставших причиной инсульта.
Лечение можно условно разделить на три этапа:
- обеспечение необходимого функционирования организма и недопущение расширения зоны поражения головного мозга в фазе острого инсульта (первые часы и дни после приступа),
- устранение причины и минимизация последствий инсульта в фазе восстановления,
- профилактика повторного инсульта.
Ни один специалист не может заранее предвидеть, какие именно последствия обнаружатся в организме после инсульта. Ведь в мозге содержатся участки, ответственные практически за все процессы жизнедеятельности. Восстановительный процесс после инсульта занимает от нескольких месяцев до года и более. Поэтому основная цель, которую ставят перед собой специалисты неврологического отделения нашего центра заключается в мерах по минимизации негативных последствий инсульта с учетом зачастую пожилого возраста пациентов и недопущение рецидива. Для этого важно комплексное ведение пациента не одним лечащим врачом, а целой командой специалистов с подключением при необходимости коллег из других отделений. Обращаясь в ФНКЦ, можно быть уверенным, что человеку, в этой сложной ситуации, будет оказана вся необходимая медицинская помощь для скорейшего восстановления функций головного мозга. Для этого специалистами нашего центра разработана собственная трехэтапная программа по реабилитации пациентов после инсульта:
- этап работы с лежачим пациентом (поддержание работы жизненно важных функций организма),
- этап ранней реабилитации (пассивная гимнастика, массаж для восстановления основных функций, пока пациент не встает с постели),
- этап поздней реабилитации (постепенное восстановление двигательных, умственных и других функций организма, пострадавших из-за инсульта).
На всех этапах программы ключевым принципом остается индивидуальный подход к каждому пациенту. Подробнее о программе вы можете узнать здесь.
Инсульт остается актуальной темой для исследования: регулярно появляются новые методики реабилитации, эффективные препараты, схемы лечения. Поэтому наши специалисты на обязательной основе проходят курсы повышения квалификации, участвуют в научных мероприятиях и публикуют данные собственных исследований.
Записаться на прием вы можете через специальную форму на сайте или по телефону.
Регистр инсульта
Аннотация
Программа эпидемиологического мониторирования «Регистр инсульта» основана на разработанных коллективом авторов (Е.И. Гусев, Н.В. Верещагин, В.И. Скворцова, Ю.П. Никитин, Ю.Я. Варакин, С.П. Виноградов, Т.Е. Виноградова, Л.В. Стаховская, В.Л. Фейгин, В.С. Халатов) в 2000 году методических рекомендациях, которые включают цели, задачи и принципы эпидемиологических исследований, подробное описание метода регистра мозгового инсульта, порядка ведения документации, анализ возможных ошибок при проведении исследования. Для реализации работы «Регистра инсульта» создана программа для ввода и первичной обработки данных «Registr.xls».
Программа эпидемиологического мониторирования апробирована на отдельных территориях Российской Федерации. На основании проведенного анализа внесены необходимые коррективы в работу программы, и она подготовлена для широкого применения с целью получения эпидемиологических показателей (заболеваемости, смертности, летальности и др.) в Российской Федерации.
Основными эпидемиологическими характеристиками инсульта являются заболеваемость, смертность и летальность.
Заболеваемость (частота новых случаев инсульта) — количество случаев инсульта, рассчитанное на 1000 жителей изучаемого района за год.
Смертность — количество случаев инсульта, закончившихся летально, рассчитанное на 1000 жителей изучаемого района за год.
Летальность — доля случаев инсульта, закончившихся летально, относительно всех зарегистрированных случаев инсульта в изучаемом районе (в процентах).
Выделяют первичные случаи инсульта (развился у данного больного впервые в жизни) и повторные случаи инсульта (развился у больного, перенесшего инсульт в прошлом), а также смертельный и не смертельный инсульт.
Чтобы отличить первичный инсульт от повторного, а также смертельный от не смертельного, необходимо иметь информацию о времени, прошедшем от начала развития заболевания. В настоящее время таким периодом считается 28 дней. В пределах этого времени любое ухудшение в течении инсульта относится к первичному случаю.
Если эпизод, оцененный как новое острое нарушение мозгового кровообращения, произошел в период до 28 дня от начала зарегистрированного инсульта, он рассматривается как продолжение первичной атаки и не регистрируется как повторный инсульт. Инсульт, произошедший после 28 дня от начала первого инсульта у данного больного, рассматривается как повторный инсульт и вносится в регистр под новым номером.
Выделяют также смертельные случаи инсульта — смерть больного наступила в первые 28 дней от начала заболевания и не смертельные случаи инсульта — больной пережил острую стадию инсульта — 28 дней.
Регистрация случаев инсультаДля получения качественной информации об инсульте ключевыми положениями являются: полнота собранной информации о больных инсультом и достоверность его диагностики.
Сбор информации
Источники информации о случаях инсульта
Информация в регистр должна поступать:
- со станции скорой медицинской помощи (журналы вызовов, карты больных),
- из поликлиник (журналы вызовов на дом, амбулаторные карты, статистические талоны),
- из стационаров (журналы поступления и выписки больных, истории болезни, протоколы вскрытий),
- из бюро судебно-медицинской экспертизы (в случае внезапной смерти),
- из ЗАГС’а (свидетельства о смерти, в которых в качестве причины смерти указана любая цереброваскулярная патология.
- источниками информации также являются беседы с родственниками больного и с врачами, контактировавшими с больным.
Получив извещение о больном с инсультом, сотрудники регистра проводят экспертную оценку медицинской документации на больного, поступившей из разных источников (причем необходимо иметь не только диагностическое заключение, но и подробные данные клинических и инструментальных исследований). Врач-невролог проводит осмотр больных, точность диагностики инсульта у которых (на основании анализа медицинских документов) вызывает сомнение. При возможности специально подготовленные врачи-неврологи проводят обследование всех больных с возможным инсультом, независимо от того, находились они в стационаре или на дому. Ограничение работы экспертной оценкой медицинской документации существенно снижает ее качество.
Случай инсульта может быть выявлен в ближайшие сроки от своего развития (проспективный) или обнаружен в резидуальной стадии заболевания (ретроспективный).
Критерии включения в исследование
Для включения в регистр случай должен:
- соответствовать диагностическим критериям инсульта,
- произойти у человека, постоянно проживающего в изучаемом районе.
Случаи инсульта регистрируются у постоянных жителей изучаемого района (резидентов) в возрасте 25-74 лет (обязательны для включения в базу данных). В зависимости от местных интересов инсульт может изучаться и в более старшей возрастной группе. Если достоверный случай инсульта произошел у резидента во время его пребывания в другом городе, он вносится в регистр. Достоверный случай инсульта произошедший у лица, не являющегося резидентом, не вносится в регистр.
Случай инсульта должен иметь начало в изучаемом периоде времени и иметь более, чем 28-дневный интервал от любого предшествовавшего случая инсульта у данного больного.
Случай должен соответствовать критериям «инсульта» или «смерти от инсульта». Если случай был первоначально расценен врачами как инсульт, но в дальнейшем оказалось, что он имеет другую причину (например, онкологическую патологию), то его учитывают как «ошибочно-диагностированный случай инсульта»(ложноположительный).
Случай должен быть обнаружен и клинически диагностирован врачами как «инсульт» в течение 28 дней от своего начала.
Выявление и подтверждение летальных случаев инсульта
Для выявления и подтверждения летальных случаев инсульта следует проанализировать все диагнозы заключений о смерти. Изучаются не только те случаи смерти, в которых фигурирует инсульт (коды МКБ-10 I60-I69), но и те, которые могли бы быть причиной развития инсульта (сахарный диабет, артериальная гипертония, заболевания сердца).
Особенно сложной диагностика инсульта становится при его выявлении только на основании свидетельства о смерти. Чтобы избежать диагностических ошибок, в этом случае следует учитывать следующие критерии исключения (указанные смертельные случаи не относят к инсульту):
- короткий промежуток времени (менее двух часов) между началом приступа и смертью,
- нет клинических данных о состоянии больного до смерти и не было аутопсии,
- нет клинических записей, подтверждающих диагноз «инсульт».
Диагностика инсульта. Определение инсульта
К инсульту относятся острые нарушения мозгового кровообращения, характеризующиеся внезапным (в течение минут, реже часов) появлением очаговой неврологической и/или общемозговой симптоматики, которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени. Сюда включаются пациенты, имеющие клинические проявления, подозрительные на субарахноидальное, внутримозговое кровоизлияние или инфаркт мозга. При этом не регистрируется преходящая ишемия мозга или инсульт при болезнях крови (например, лейкемии, истинной полицитемии), опухолях или метастатических поражениях мозга. Вторичный инсульт, вызванный травмой, также должен быть исключен из регистра.
Только «общемозговые» симптомы отмечаются, как правило, у больных с субарахноидальным кровоизлиянием.
К очаговым симптомам, позволяющим диагностировать инсульт, относятся парезы или параличи, нарушения координации движений, чувствительности, афазия, гемианопсия, диплопия, парез взора, дисфагия, апраксия, атаксия и др.
Симптомами, которые нельзя отнести к очаговым, если они являются единственным проявлением заболевания, относятся головокружение, локальная головная боль, нечеткость зрения, нарушение когнитивных функций, нарушения сознания, припадки.
У больного с инсультом в большинстве случаев выявляется общее сосудистое заболевание: артериальная гипертония, патология сердца (ИБС, ревматический порок, нарушения ритма различного генеза), синдром перемежающейся хромоты, сахарный диабет и др.
Диагностические категории инсульта
Выделяют три диагностические категории:
1 — определенный инсульт
4 — нет инсульта
5 — определенный инсульт, связанный с определенным острым инфарктом миокарда
9 — недостаточно данных
Распределение диагностических категорий должно строго следовать представленным определениям. Конкурирующие причины смерти должны изучаться под строгим контролем. Местные правила должны быть стандартизированы и сохранена запись о трудных решениях.
Код «недостаточно данных» должен использоваться главным образом для кодирования летальных случаев, особенно для случаев внезапной смерти без вскрытия трупа.
Все пациенты, имеющие недостаточно очевидные симптомы инсульта, но для которых диагноз инсульта не может быть полностью исключен, должны классифицироваться как «недостаточно данных», например, случаи без вскрытия трупа, без документированной истории болезни, без неврологического дефицита и без других диагнозов.
Выжившие пациенты могут быть отнесены в эту категорию если:
- невозможно определить, были имеющиеся симптомы признаками инсульта или другой болезни, например эпилепсии,
- имеющиеся клинические проявления заболевания были типичны для инсульта, но имели неопределенную продолжительность.
Если случай классифицируется 1 (определенный инсульт), 5 (определенный инсульт, связанный с определенным инфарктом миокарда) или 9 (недостаточно данных), один из клинических кодов или кодов из свидетельств о смерти CLIND1, CLIND2 или CLIND3 должен быть между I60.9- I69.9 МКБ-10.
Типы инсультаВсе уточненные случаи инсульта делятся на ишемический, геморрагический инсульт и субарахноидальное кровоизлияние. Дифференциальная диагностика типов инсульта проводится на основании клинических данных, результатов анализа ликвора, церебральной ангиографии, компьютерной томографии головы (КТ), магнитно-резонансной томографии (МРТ), аутопсии.
Следует иметь в виду, что точные данные о типе инсульта нельзя получить, основываясь только на клинических проявлениях заболевания. Анализ клинических данных позволяет лишь предварительно судить о характере инсульта.
Подкатегории инсульта, обозначенные в форме как TYPЕ, кодируются по МКБ-10. Коды для специфических подкатегорий инсульта должны использоваться в тех случаях, если диагноз был подтвержден соответственно следующими критериями.
Субарахноидальное кровоизлияние — МКБ-10: I60.9
Начало в виде сильных головных болей или потери сознания, или и того и другого; наличие менингеальных знаков. Дополнительно к основным симптомам диагноз должен быть подтвержден, по крайней мере, одним из нижеследующих признаков:
- наличие свежего субарахноидального кровоизлияния и аневризмы или артерио-венозная мальформации, выявленные при аутопсии;
- кровь в сильвиевой борозде, между лобными долями, в базальной цистерне или в желудочках мозга, обнаруженная при КТ или МРТ;
- наличие крови в цереброспинальной жидкости (>2 000 эр./см3) и выявление аневризмы или артерио-венозной мальформации при ангиографии;
- наличие крови (>2 000 эр./см3) или ксантохромии в цереброспинальной жидкости при исключении на КТ/МРТ или аутопсии возможности внутримозгового кровоизлияния.
Внутримозговое кровоизлияние — МКБ-10: I61.9
Обычно острое начало во время физической нагрузки. Возможно развитие коматозного состояния, хотя небольшие кровоизлияния не оказывают влияния на уровень сознания. Наличие выраженной артериальной гипертензии (хотя этот симптом также не является обязательным). Частое, но не обязательное, выявление крови или ксантохромии в цереброспинальной жидкости. Кровоизлияние должно быть подтверждено аутопсией, или КТ, или МРТ.
Инфаркт мозга вследствие окклюзии прецеребральных артерий МКБ-10: I63.3
Острое или постепенное развитие очаговых симптомов на фоне отсутствующей или умеренно выраженной общемозговой симптоматики. Диагноз должен быть подтвержден ангиографией, УЗДГ или аутопсией.
Инфаркт мозга вследствие тромбоза мозговых сосудов — МКБ-10: I63.4
Острое начало, иногда во сне. Умеренно выраженные головные боли. Возможно постепенное нарастание очаговой неврологической симптоматики. Нарушения сознания умеренно выражены или отсутствуют. В анамнезе выявляются симптомы атеросклероза или другие заболевания (артериальная гипертензия, сахарный диабет), часты ТИА. Инфаркт мозга не эмболической природы должен быть подтвержден при КТ или МРТ, либо при аутопсии. Инфаркт может быть также диагностирован при четкой клинической картине инсульта, даже если КТ или МРТ хорошего качества не выявило свежих очагов.
Эмболический инфаркт МКБ-10: I63.4
Острейшее начало с развитием общемозговых симптомов и неврологического дефицита в течение нескольких минут. Возможно нарушение сознания. Дополнительные методы исследования, используемые для подтверждения диагноза, такие же, что и при тромботическом инфаркте, но с определением источника эмболии. Наиболее частыми причинами эмболического инфаркта являются:
- аритмия (трепетание и мерцание предсердий)
- клапанный порок сердца (митральный)
- инфаркт миокарда (до 3-х месяцев).
Примечания: если невозможно отнести определенный инсульт ни в одну из этих подкатегорий, то его следует кодировать как острое недостаточно определенное ЦВЗ (МКБ-9:436; МКБ-10: I67.9).
Другие коды (435, 437, 438) также могут использоваться в пункте TYPE. Если есть все клинические признаки инсульта, но на МРТ или КТ (удовлетворительного качества) нет четких свежих очагов, то у пациента возможно ишемический инсульт. В таких случаях тип инсульта кодируется, как 434 (МКБ-9) или 165.9 (МКБ-10) (инфаркт).
Коды МКБ-10 для специфических типов инсульта должны использоваться, только если они подтверждены соответствующими критериями. При невозможности определить тип инсульта его следует кодировать «инсульт неуточненный как кровоизлияние или инфаркт» (МКБ-10:I64) либо «цереброваскулярная болезнь неуточненная»(МКБ-10:I67.9).
Форма регистрации данных и инструкция по ее заполнению
Форма регистрации данных
- CENTRE Код центра (региона)
- RUNIT Paйон (код)
- FN Фамилия больного
- SN Имя больного
- PN Отчество больного
- ADDRESS Дом. адрес больногоLI>
- TEL Телефон больного
- TELREL Телефон родственников
- SERIAL Серийный номер
- DREG Дата регистрации (день, месяц, год)
- SEX Пол: 1 — мужской, 2 — женский
- DBIRTH Дата рождения (день, месяц, год)
- DONSET Дата начала инсульта (день, месяц, год)
- MANAGE Где проводилось лечение:
1-в больнице
2-в доме престарелых
3-дома
4-медицински не обслуживался
5-другие
9-неизвестно - SURVIV Выжил ли в течение 28 дней:
1-да
2-нет
9-неизвестно - TYPE Тип инсульта (код МКБ-10 или 9)LI>
- DIACAT Диагностическая категория инсульта:
1-определенный инсульт
4-не инсульт
5-определенный инсульт в сочетании с определенным ОИМ
9-неизвестно
18-20. Клинический диагноз:
- CLIND1 Основное заболевание или непосредственная причина смерти
- CLIND2 Другое заболевание или вмешательство, обусловившее смерть
- CLIND3 Другое заболевание или основная причина смерти
- PRESTR Инсульт в анамнезе (боле 28 дней до данного инсульта)
1-да, документирован
2-да, не документирован
3-нет, документирован
4-нет, не документирован
9-неизвестно
22-24. Только летальные случаи инсульта. Если больной в течение первых 28 дней инсульта не умер (то есть, если пункт 15 закодирован кодами 1 или 9), то пункты 22-27 нужно заполнить кодами 8, 88, 8888.
- DDEATH Дата смерти (день, месяц, год)
- SURT Время выживания в днях
- NECP Выполнение аутопсии:
1-да, в больнице
2-да, судебно-медицинская экспертиза
4-нет
8-жив в течение 28 дней
9-неизвестно
25-27.Патологоанатомический диагноз:
- NECD1 Тип инсульта (основная причина смерти)
- NECD2 Основное заболевание, приведшее к смерти
- NECD3Сопутствующие заболевания или состояния
- СТ Было ли проведено МРТ или КТ исследование
1-да
2-нет
9-неизвестно - IATRO Возможно ятрогенный случай:
1-да
2-нет
9-неизвестно
30-37. RF Основные факторы риска ССЗ (1-да, 2-нет, 9-неизвестно):
- AH Артериальная гипертензия
- SM Курение
- CVD Заболевания сердца
- AR Мерцательная аритмия
- 34.MI Инфаркт миокарда в анамнезе
- DLP Дислипопротеидемии
- DM Сахарный диабет
- STRESS Длительное психоэмоциональное напряжение или острый стресс
- VERS Версия анкеты ввода данных
Инструкция по заполнению формы регистра
Местная проверка данных
Для гарантии полноты и точности сбора данных каждый Центр должен проводить местную проверку данных для обеспечения их качества. Это может быть достигнуто при проведении приведенных ниже процедур.
- Ведение журнала или контрольного списка
Журнал или контрольный список (возможно ведение компьютерного варианта) должен соответствовать состоянию сбора данных для каждого случая. Содержание контрольного списка может изменяться между Центрами, но должно содержать пункты следующего типа:
- серийный номер инсульта
- имя и адрес
- дата начала
- больница
- дата присвоения серийного номера (или дата начала регистрации)
- сделанные исследования (КТ или МРТ)
- отметка о получении результатов исследований
- заключительная диагностическая категория
- отметка, что данные были представлены для кодирования
- отметка об отправке в ЦСД
- Проверка данных перед передачей их в ЦСОД, включающей визуальный контроль за полнотой и логичностью заполнения форм.
Самое лучшее проверять все данные дважды, чтобы уменьшить ошибки кодирования, настолько, насколько возможно. Только после проверки данных в каждом региональном центре данные должны отправляться в ЦСОД.
- Проверка серийного номера
После того, как данные были кодированы и проверены, серийные номера должны быть проверены снова, сравнивая кодированные значения с первоначальной формой.
Инструкция по заполнению формы регистра
Пустые клеточки в форме 01 — недопустимы. Обязательно должны быть закодированы все предусмотренные протоколом поля для переменных.
- CENTRE Код центра (региона)- присвоен каждому Центру ЦСОД
- RUNIT Paйон (код)- код каждому району исследования присваивается самим региональным центром «Регистр инсульта» и сообщается в ЦСОД
- FN Фамилия больного — заполняется разборчивым почерком, аккуратно.
- SN Имя больного — заполняется разборчивым почерком, аккуратно.
- PN Отчество больного — заполняется разборчивым почерком, аккуратно.
- ADDRESS Домашний адрес больного — заполняется разборчивым почерком, аккуратно.
- TEL Телефон больного — заполняется аккуратно, каждая цифра в отдельной клеточке, последняя цифра номера — в последней клеточке.
- TEL Телефон родственников больного — заполняется аккуратно, каждая цифра в отдельной клеточке, последняя цифра номера — в последней клеточке.
- SERIAL Серийный номер
Введите здесь 7-значный серийный номер случая инсульта, для которого была сделана запись. Каждый выданный серийный номер должен быть уникален внутри каждого регионального центра «Регистр инсульта» НАБИ.
Различные региональные центры «Регистр инсульта» НАБИ могут использовать те же самые серийные номера. Однако серийные номера внутри популяции и регистра должны быть различны для каждого календарного года регистрации случаев. Проверьте, что введенный серийный номер правилен.
- DRЕG Дата регистрации (день, месяц, год)
Введите дату, когда данный специфический случай инсульта был замечен региональным центром «Регистр инсульта» НАБИ, и ему был присвоен серийный номер. Этот пункт в процедуре регистрации, в которой это происходит, может изменяться в различных центрах. Это должно быть определено в пределах каждого центра и не изменяться, чтобы задержка во времени от DONSET до DREG могла быть проверена.
Первые два квадратика — для дня; код 01-31 для специфических дат, или введите 99, если день не известен. Следующие два квадратика — для месяца; код 01-12, или введите 99, если месяц не известен. Последние два квадратика — для года, но вводятся только последние две цифры, а первые две цифры (20) не вводятся. Если год регистрации не известен, что может случаться в попытке записать эту новую единицу ретроспективно для старой регистрации, введите 99 в последние два квадратика.
- SEX Пол: 1 — мужской, 2 -женский.
Все случаи, которые зарегистрированы, должны быть отнесены к мужскому или женскому полу. Если невозможно указать пол случая, то случай не может быть зарегистрирован для исследования, поскольку он не может быть распределен в группы по возрасту и полу для анализа.
- DBIRIH Дата рождения (день, месяц, год).
Введите точную дату рождения. Первые два квадратика — для дня: код 01-31 для специфических дат, или введите 99, если день не известен. Следующие два квадратика -для месяца; код 01-12, или введите 99, если месяц не известен. Последние два квадратика для года, но вводятся только последние две цифры, а первые две цифры (19) не вводятся. Если год рождения не известен, используйте оценку возраста, чтобы получить год рождения. Записи с годом рождения, введенного как 99 (неизвестный) не приемлемы, поскольку они не могут быть распределены в возрастные группы для анализа.
- DONSET Дата начала инсульта (день, месяц, год)
Введите точную дату начала инсульта. Начало инсульта — начало острых признаков, какие бы они ни были, которые продолжались вплоть до развития инсульта (или, в их отсутствии, дата фатального исхода). Там, где пациент имеет неопределенные или неустойчивые симптомы с полным восстановлением (типа транзиторных ишемических атак), сопровождающиеся впоследствии более серьезными продолжительными симптомами, время начала инсульта будет временем начала длительных признаков. Где есть несколько эпизодов, и каждый из них может быть квалифицирован как возможное начало, началом должно считаться начало первого эпизода. Там где имеется неопределенное начало и медленное нарастание симптоматики в течение нескольких дней (но без полного восстановления), начало инсульта должно быть датировано началом эпизода.
В случаях внезапной смерти, дата начала инсульта будет такая же, как дата смерти. Если ко времени регистрации человек уже умер, то следует изучить сопутствующие обстоятельства, чтобы оценить наиболее вероятное время (и, следовательно, дату, поскольку это может быть после полуночи) начала инсульта и смерти. Если человек не был виден в течение некоторого времени, и затем найден мертвым, без возможности определить дату случая смерти, тогда время и дата начала инсульта и смерти оцениваются, как среднее между временем, когда человека видели в последний раз и временем, когда было найдено тело. (региональный центр должен установить процедуры обеспечения качества для стандартизации кодирования подобных проблем, типа хранения файла с такими случаями и как они были кодированы, и проведение комиссий по рассмотрению таких проблем.)
Если дата начала инсульта известна, введите 01-31 в первые два квадратика и 01-12 в третьи и четвертые квадратики для дня и месяца начала инсульта, и года (20—) в пятые и шестые квадратики. Если точная дата начала недостаточно известна, введите 99 в квадратики для дней. Всегда должна быть возможность определить месяц и год начала инсульта, так что эти квадратики должны всегда быть кодированы определенно.
- MANAGE Место лечения
1 — в больнице
2 — в доме престарелых
3 — дома
4 — медицински не обслуживался
5 — другие
6 — неизвестноКод 1 (в больнице) — если медицинская консультация была после начала случая, было принято решение о госпитализации, и пациент был доставлен в больницу живым. Включает также пациентов, у которых симптомы начались, когда они уже были в больнице.
Код 2 (дом престарелых) — если было медицинское решение вести пациента в доме престарелых, и пациент прибыл туда живым, или если он или она уже был там. Местные определения должны использоваться в каждом региональном центре «Регистр инсульта», чтобы решить, что такое больница, а что — дом престарелых.
Код 3 (дома) — если была медицинская консультация, и врачом было принято решение лечить больного дома.
Код 4 (медицински не обслуживался) — где никакое решение по лечению не могло быть принято, так как пациент был мертв к моменту первого осмотра врачом.
Код 5 (другие) — пациент был осмотрен врачом во время инсульта, но из-за слишком быстрой смерти, или несвоевременной диагностики не было принято решения ни о госпитализации, ни о домашнем лечении, или пациент умер при транспортировке.
Код 9 (неизвестно) — если информации недостаточно, чтобы поставить другой код.
- SURVIV Выжил ли в течение 28 дней
1 — да
2 — нет
9 — недостаточно данныхПериод выживания 28 дней начинается со дня появления симптомов. 28-дневный период вычисляется от даты начала симптомов (DONSET). День начала — день № 0(ноль).
В случаях, где один или большое количество инсультов происходят в течение 28-дневного периода, подсчет 28-дневного периода выживания должен начаться от даты начала первого инсульта.
Код 1 (да)- если период выживания — 28 дней, то есть человек жив в полночь между 27-ым и 28-ым днём после начала инсульта. Таким образом, случай смертелен, если DDEATH -DONSET < 28, и случай не смертелен, если разница — 28 или больше.
Код 2 (нет)- если период выживания — 27 дней или меньше.
Код 9 (недостаточно данных) — в случаях, где выживание в течение 28 дней не известно. Это произойдет, если пациент выйдет из поля зрения врачей или имеется трудность в определении даты начала инсульта (DONSET), даты смерти (DDEATH) или обеих дат. Для того чтобы избежать последней проблемы, в случаях с неясным началом период выживания измеряют от даты госпитализации или начала медицинского лечения. Пробуйте записывать продолжительность времени выживания для всех случаев смерти, если это возможно.
- TYPE Тип инсульта (МКБ-10)
Тип инсульта кодируют, используя 4-х-значные коды МКБ. Тип инсульта должен быть кодирован в соответствии с диагностической категорией, пункт 17.
МКБ-10: I60.9, I61.9, I63.3, I63.4, I67.9
Если DIACAT — 4, то тогда вводят 9999. При заполнении квадратиков точки не ставятся.
- DIACAT Диагностическая категория инсульта
1 — определенный инсульт
4 — нет инсульта
5 — определенный инсульт в сочетании с определенным острым инфарктом миокарда
9 — недостаточно данныхКод 1 (определенный инсульт)- если были быстро развившиеся клинические симптомы нарушения мозговых функций, продолжающиеся более чем 24 часа (если только не были прерваны хирургическим вмешательством или смертью), без другой очевидной причины, кроме как сосудистого происхождения. Это пациенты с клиническими признаками и симптомами субарахноидального, внутримозгового кровоизлияния или инфаркта мозга. Не включаются пациенты с ТИА или случаи инсульта при болезнях крови (лейкемии, истинной полицитемии), опухолях или метастазах в мозг. Вторичный инсульт, вызванный травмой, должен также быть исключен.
Тип инсульта кодирован в Пункте 16 (TYPE), а клинические диагнозы кодированы в Пунктах 18-20 (CLINDl, CLIND2, CLIND3).
Код 4 (нет инсульта)- если зарегистрированный случай не удовлетворяет критериям определенного инсульта, данным выше, и имеет другое происхождение. Клинические диагнозы этих случаев будут даны в единицах CLIND1, CLIND2, CLIND3.
Код 5 (Определенный инсульт в сочетании с определенным ОИМ)- если определенный инсульт произошел в течение 28 дней после определенного острого инфаркта миокарда (ОИМ) у того же самого пациента.
Код 9 (недостаточно данных)- если данные относительно происхождения или продолжительности симптомов недостаточны для кодов 1 или 4. Включаются случаи, в которых нет никакого другого диагноза, чем инсульт, чтобы объяснять болезнь, но информация неадекватна, чтобы поставить определенный инсульт, или продолжительность недостаточно выяснена, чтобы определить, было ли это более или менее чем 24 часа.
18-20. CLIND1, CLIND2, CLIND3 Клинические диагнозы или диагнозы из свидетельства о смерти
- CLIND1 Основное заболевание или непосредственная причина смерти
- CLIND2 Другое заболевание или вмешательство, обусловившее смерть
- CLIND3 Другое заболевание или основная причина смерти
Эти диагнозы обычно берутся непосредственно из выписных диагнозов больницы или из диагнозов свидетельств о смерти. Регистраторы «Регистра инсульта» обычно не должны сами ставить диагнозы и не должны ни дополнительно добавлять диагнозы из историй болезни к тем, которые сделаны клиницистами, ни изменять клинические диагнозы.
Эти пункты кодируются соответственно Международной Классификации Болезней 10-ого пересмотра. Код — это полный 4-х-значный код, или, если имеется только код с 3 цифрами, выровняйте кодирование по левому краю и вставьте 9 в четвертый (заключительный) квадратик. Если имеется меньшее количество, чем три кода болезни, введите 9999 в неиспользуемые CLIND поля.
Для случаев смерти, где доступны оба клинических диагноза (то есть выписной диагноз) и диагнозы из свидетельства о смерти, предпочтение должно отдаваться диагнозу из свидетельства о смерти.
При использовании диагнозов из свидетельства о смерти, последовательность кодирования должна соблюдаться, как указано ниже в пункте 1, если это является вообще возможным. Это даст возможность ЦСОД сравнить диагнозы регистрации НАБИ с обычно сообщаемой картиной смертности, базирующейся на основных причинах смерти. Некоторые региональные центры «Регистра инсульта» могут пользоваться другими, менее удовлетворительными правилами для кодирования различных диагнозов. Каждый региональный центр «Регистра инсульта» должен установить собственные правила и следовать им неотступно при кодировании смертельных случаев в любом календарном году, и не должен изменять их без рассмотрения эффектов такого изменения на любом последующем анализе тенденций.
Там, где основная причина смерти была кодирована, или может быть кодирована согласно национальной практике кодирования, следует кодировать эту основную причину смерти сначала в CLIND1. Другие диагнозы из свидетельства о смерти кодируются в CLIND2 и CLIND3. Если имеется четыре или большее количество диагнозов в свидетельстве о смерти, и диагноз, нужный для регистрации, является четвертым или сопутствующей причиной смерти, то его следует кодировать в CLIND3, чтобы убедиться, что он не выпал из записей.
Там где региональный центр «Регистра инсульта» имеет копию свидетельства о смерти, для более точного определения основной причины смерти, следует использовать следующие варианты в порядке предпочтения:
- Кодировать диагнозы согласно последовательности, в которой они представлены на свидетельстве о смерти,
- Кодировать сначала диагноз, который нужен для регистрации случая.
Для не смертельных случаев используются главные коды выписок из больницы, но если ни один из них не доступен, например, когда пациент лечился дома, или кодирование выписки не было выполнено, региональный центр «Регистра инсульта» должен определить до трех МКБ-кодов к клиническим диагнозам врачей. Следует кодировать клинические диагнозы в последовательности, в которой они появляются на выписке или других документах. При этом необходимо убедиться, что главная причина госпитализации поставлена первой. Если имеются больше чем три записанных диагноза, и диагноз нужный для регистрации, не среди первых трех, нужно кодировать этот диагноз в CLIND3. - PRESTR Инсульт в анамнезе
1 — да, документирован
2 — да, не документирован
3 — нет, документирован
4 — нет, не документирован
5 — недостаточные данныеРегиональные центры «Регистра инсульта» устанавливают процедуры для гарантии того, что информация о зарегистрированных пациентах, имели они инсульт в анамнезе или нет, настолько хороша, насколько возможно; но они должны быть свободны от возможности ошибок в трендах при более, чем 10-летней регистрации. Этот пункт важен в подсчете отношения случаев первого инсульта к повторным. Региональным центрам «Регистра инсульта» следует как можно реже использовать код 9 (недостаточно данных) для этого пункта регистрации (с возможным исключением выживших с DIACAT — 4 -нет инсульта). В случаях смерти, когда нет истории болезни с записью о данном случае, заключение о предыдущих инсультах должно быть сделано на основе стандартных записей, используемых последовательно в процессе исследования:
- больничные записи по лечению данного эпизода;
- определенные ранее источники информации в случаях смерти.
Дата начала любого предыдущего инсульта должна быть 28 дней до зарегистрированного случая, или последний будет частью предыдущего случая. Если единственные доступные регистратору источники информации относительно предыдущих случаев инсульта -медицинские записи по текущему случаю, то значит история предыдущих инсультов «не документирована», и единственно возможные коды — 2 и 4. Если записи о предыдущем медицинском лечении или поступлениях в больницу занесены в историю текущего инсульта или обычно перечислены, то значит история предыдущих инсультов «документирована», и возможны коды 1 и 3.Код 1 (да, документирован)- если медицинские записи, просмотренные для регистрации текущего случая, включают записи о предыдущих случаях инсульта, и один из них или более удовлетворяют критериям ЦСОД НАБИ для определенного инсульта. Не кодируйте этот пункт, если в анамнезе только ТИА (< 24 часа).
Код 2 (да, не документирован)- если не были просмотрены медицинские записи о предыдущих случаях инсульта, но упоминание о том, что они были за 28 дней перед началом текущего случая есть в истории текущего случая. Не кодируйте этот пункт, если в анамнезе только транзиторные ишемические атаки.
Код 3 (нет, документирован)- если в имеющихся законченных или ведущихся медицинских записях о текущем случае нет упоминаний о предшествующих этому случаю инсультах, или были только ТИА.
Код 4 (нет, не документирован)- когда не были просмотрены продолжающиеся медицинские записи для текущего случая, или если в любых прежних записях нет инсульта в анамнезе.
Эти критерии должны соответствовать каждому из следующих утверждений в медицинских или медико-юридических записях о текущем инсульте:
- что в анамнезе нет инсульта или другого ЦВЗ.
- что у пациента никогда не было симптомов, похожих на симптомы текущего случая.
- что пациент не был серьезно болен, или никогда не был госпитализирован, или был изначально здоров.
- что пациент имел определенное заболевание или операцию, но без признаков инсульта на этом фоне.
Код 9 (недостаточно данных)- если в записях текущего случая нет данных, подтверждающих или отрицающих инсульт в анамнезе, и нет других источников таких данных.
Пункты 22-27 предназначены только для летальных случаев инсульта. Если больной в течение первых 28 дней не умер (то есть если в пункте 15 стоят коды 1 или 9), пункты 22-27 заполняются кодами 888888,88,8, 8888, 8888, 8888.
- DDEATH Дата смерти (день, месяц, год 20—)
Введите точную дату смерти, используя тот же формат, что и для DREG. Если больной в течение первых 28 дней не умер, кодируйте этот пункт 888888. Следует иметь в виду, что юридически, пациент не является умершим, пока это не документировано врачом. Дата и время этого могут быть намного позже, чем пациент действительно умер. Это может случиться, если не было свидетелей смерти, или поздно вызвали врача, или тело долго доставляли в больницу.
Не следует писать дату и время смерти, которые указаны в медицинских или медико-юридических документах, а необходимо считать их со случая летального заболевания. Смерть должна быть установлена с первого момента необратимой остановки сердечной деятельности, даже если попытки реанимации продолжаются.
Если пациент найден умершим, необходимо изучить обстоятельства смерти и затем вычислите время и дату смерти, как среднее между тем временем, когда его видели последний раз, и тем временем, когда нашли тело.
- SURT Время выживания в днях
Вводится количество календарных дней прошедших от даты начала инсульта (DONSET). Дата начала — это день ноль, и смерть должна быть в пределах 27 или меньше дней, или этот пункт кодируется как 88 (не обозначен).
- NESP Выполнение аутопсии
1 — да, в больнице
2 — да, судебно-медицинская экспертиза
4 — нет
8 — жив в течение 28 дней
9 — недостаточно данныхСтавится код 1 — если аутопсия была выполнена в больнице только для медицинских целей (например, учебное вскрытие или по требованию лечащего врача).
Код 2 — если аутопсия была выполнена по требованию, или для целей судебно-медицинской экспертизы.
Код 4 — если не было аутопсии.
Код 9 — если не известно, выжил пациент или умер в первые 28 дней, или была аутопсия или нет.
25-27. NECD1, NECD2, NECD3 Патологоанатомический диагноз.
- NECD1 Тип инсульта — основная причина смерти
- NECD2 Другое основное заболевание или состояние приведшее к смерти
- NECD3 Сопутствующее заболевание или состояние приведшее к смерти
Желательно кодировать все три патологоанатомических диагноза. Если дан только один диагноз, его следует кодировать его в NECD1, и 9999 в NECD2 и NECD3.
Если аутопсия была сделана, но невозможно посмотреть её результаты, ставится код 9999 в NECD1, NECD2 и NECD3. Если пациент не умер или аутопсия не была сделана, ставится код 8888 в NECD1, NECD2 и NECD3.
- СТ Было ли проведено МРТ или КТ исследование
1 — да
2 — нет
3 — недостаточно данныхКод 1 (да) регистрируется, если данное обследование было сделано в период от появления симптомов до 28 дней от начала заболевания и есть записи, доказывающие это.
Код 2 (нет) — если данное обследование не было сделано между появлением первых симптомов и 28 днями от начала заболевания. Этот код может быть проставлен, если имеются записи, что обследование не было выполнено, или имеются записи обследований, которые были выполнены, но нет записей их результатов, или пациент умер слишком быстро для того, чтобы их сделать, или пациент находился на домашнем лечении или в учреждении, где не было возможности сделать обследование.
Код 9 (недостаточно данных) проставляется, если никакие записи выполненного обследования не доступны и, следовательно, невозможно установить, было ли обследование выполнено или нет.
- IATRO Возможные ятрогенные случаи
1 — да
2 — нет
3 — недостаточно данныхКод 1 проставляется для возможного ятрогенного случая, если инсульт произошел через 0, 1, или 2 дня после любой из следующих процедур:
- хирургическое вмешательство, требующее анестезии,
- проведение эндоваскулярных манипуляций, типа ангиографии, ангиопластики или интраартериального тромболизиса.
«Возможный ятрогенный случай» подразумевает связь с процедурой, но не обязательно причинную. Необходимо вычислить число дней, вычитая дату процедуры от даты начала инсульта. Не следует ставить код 1 для других медицинских или хирургических процедур, которые могут предшествовать началу инсульта, даже при подозрительных обстоятельствах.Код 2 проставляется, если такие медицинские или хирургические процедуры не предшествовали случаю инсульта, или если это произошло 3-мя или более днями ранее.
Код 9 регистрируется, если данные недостаточны, чтобы определить связь с медицинской или хирургической процедурой.
30-37. RF Основные факторы риска ССЗ
1 — да
2 — нет
3 — недостаточно данных
Регистрируется код 1, если медицинские записи или опрос больного или его родственников подтверждает наличие определённого фактора риска.
Определяется код 2, если при опросе или при наличии результатов обследования не выявляется фактор риска ССЗ.
Проставляется код 9, если нет соответствующих записей в истории болезни или при опросе больного или его родственников нет достаточной уверенности в наличии фактора риска.
- AH Артериальная гипертензия
Код 1 проставляется, если у больного инсультом запротоколированы в истории болезни или в амбулаторной карте повышения артериального давления (АД) выше 140/90 мм рт.ст., или САД выше 140 или ДАД выше 90 мм рт.ст.
Код 2 регистрируется, если при опросе, просмотре историй болезни или амбулаторных карт, беседе с участковым врачом или при наличии результатов обследования не выявляется подъём АД.
Код 9 проставляется, если нет соответствующих записей в истории болезни или при опросе больного или его родственников нет достаточной уверенности в наличии артериальной гипертензии.
- SM Курение
Код 1 определяется, если больной инсультом выкуривает хотя бы одну сигарету (папиросу или сигару) в день.
Код 2 регистрируется, если при опросе или при анализе медицинских записей отмечено, что больной не курит в настоящий момент, и никогда не курил.
Код 9 проставляется, если нет соответствующих записей в истории болезни или при опросе больного или его родственников нет достаточной уверенности в наличии или в отсутствии факта курения.
- CVD Заболевания сердца
Код 1 регистрируется, если у больного инсультом по истории болезни или по другим документированным источникам (выписки из стационаров, записи в амбулаторной карте и т.д.) отмечались заболевания сердца в анамнезе, включая операции на сердце, аортокоронарное шунтирование и т.д.
Код 2 определяется, если при опросе или при анализе медицинских записей не выявлено никакого заболевания сердца.
Код 9 проставляется, если нет соответствующих записей в истории болезни или при опросе больного или его родственников и нет достаточной уверенности в наличии какого-либо заболевания сердца или эти сведения недоступны для анализа врачом «Регистра инсульта», или нет полной уверенности в том, что получены достаточно полные данные анамнеза для этого больного.
- AR Мерцательная аритмия
Ставится код 1, если у больного инсультом по истории болезни и (или) по другим документированным источникам (ЭКГ, выписки из стационаров, записи в амбулаторной карте и т.д.) отмечалась мерцательная аритмия.
Регистрируется код 2, если при опросе и (или) при анализе медицинских записей не выявлено нарушения ритма сердца.
Определяется код 9, если нет соответствующих записей в истории болезни или амбулаторной карте и результатов инструментальных исследований, подтверждающих наличие у больного мерцательной аритмии или эти сведения недоступны для анализа врачом «Регистра инсульта», или нет полной уверенности в том, что получены достаточно полные данные анамнеза для этого больного.
- MI Инфаркт миокарда в анамнезе
Код 1 проставляется, если у больного инсультом по истории болезни и (или) по другим документированным источникам (ЭКГ, выписки из стационаров, записи в амбулаторной карте и т.д.) был поставлен диагноз «инфаркт миокарда».
Код 2 регистрируется, если при опросе и (или) при анализе медицинских записей не выявлено никаких данных за наличие у больного инфаркта миокарда в анамнезе.
Код 9 определяется, если нет соответствующих записей в истории болезни или амбулаторной карте и результатов инструментальных исследований, подтверждающих наличие у больного инфаркта миокарда в анамнезе или эти сведения недоступны для анализа врачом «Регистра инсульта», или нет полной уверенности в том, что получены достаточно полные данные анамнеза для этого больного.
- DLP Дислипопротеидемии
Регистрируется код 1, если у больного инсультом по истории болезни и (или) по другим документированным источникам (справки о биохимическом исследовании крови, выписки из стационаров, записи в амбулаторной карте и т.д.) были указания на наличие дислипопротеидемии.
Определяется код 2, если при обследовании в стационарных и (или) амбулаторных условиях или при анализе медицинских записей не выявлено никаких данных за наличие у больного дислипопротеидемии.
Проставляется код 9, если нет соответствующих записей в истории болезни или амбулаторной карте и результатов инструментальных исследований, подтверждающих наличие у больного дислипопротеидемии или эти сведения недоступны для анализа врачом «Регистра инсульта», или нет полной уверенности в том, что получены достаточно полные данные обследования на наличие дислипопротеидемии у этого больного.
- DM Сахарный диабет
Код 1 определяется, если у больного инсультом по истории болезни и (или) по другим документированным источникам (справки о биохимическом исследовании крови, выписки из стационаров, записи в амбулаторной карте и т.д.) были указания на наличие повышенного сахара крови, и больной принимал соответствующую терапию, и наблюдался у эндокринолога по поводу сахарного диабета.
Код 2 проставляется, если при обследовании в стационарных и (или) амбулаторных условиях или при анализе медицинских записей не выявлено никаких данных за наличие у больного сахарного диабета.
Код 9 регистрируется, если нет соответствующих записей в истории болезни или амбулаторной карте и результатов инструментальных исследований, подтверждающих наличие у больного сахарного диабета или эти сведения недоступны для анализа врачом «Регистра инсульта», или нет полной уверенности в том, что получены достаточно полные данные обследования на наличие сахарного диабета у этого больного.
- STRESS Длительное психо-эмоциональное напряжение или острый стресс
Регистрируется код 1, если у больного инсультом при опросе, или по истории болезни, или по другим документированным источникам (выписки из стационаров, записи в амбулаторной карте и т.д.) были указания на длительное психо-эмоциональное напряжение или острый стресс, и больной принимал соответствующую лекарственную терапию.
Проставляется код 2, если при обследовании в стационарных и (или) амбулаторных условиях или при анализе медицинских записей не выявлено никаких данных за наличие у больного длительного психо-эмоционального напряжения или острого стресса, или больной не принимал соответствующую лекарственную терапию.
Определяется код 9, если нет соответствующих записей в истории болезни или амбулаторной карте, подтверждающих наличие у больного длительного психо-эмоционального напряжения или острого стресса, или эти сведения недоступны для анализа врачом «Регистра инсульта», или нет полной уверенности в том, что получены достаточно полные данные о наличии у больного длительного психо-эмоционального напряжения или острого стресса.
- VERS Версия анкеты ввода данных
В пункте 38 надо писать цифру «1». В форму ввода данных эта переменная уже заложена.
Для получения качественной информации об инсульте ключевыми положениями являются: полнота собранной информации о больных инсультом и достоверность диагностики инсульта. Полнота собранной информации зависит от регулярности и полноты охвата основных ее источников. Следует иметь виду, что с ОНМК госпитализируются лишь около половины больных, остальные находятся на дому. Информация о них может быть получена от станции скорой медицинской помощи, территориальной поликлиники, ЗАГC’а (свидетельства о смерти). Медицинская информация при этом может оказаться неполной. Выходом из такой ситуации может стать осмотр больного на дому врачом регистра, а также беседы с родственниками больного и с врачами, контактировавшими с больным. Одним из способов проверки полноты собранной информации о новых случаях инсульта может стать анализ данных ВТЭК об установлении группы инвалидности в связи с перенесенным ОНМК.
Существуют следующие направления обеспечения высокого качества работы по многоцентровой программе «регистр инсульта»:
- Наличие в каждом Центре «Инструктивных материалов по проведению регистра инсульта».
- Строгое соблюдение участниками работы протокола исследования.
- Прохождение непосредственными участниками исследования стажировки в учреждении с реально функционирующим регистром инсультом.
- Коллегиальность в принятии решения в региональном Центре о регистрации случая инсульта (особенно в спорных случаях).
- Доступность консультативной помощи со стороны Координационного Центра.
- Проверка Координационным Центром точности соблюдения протокола исследования на местах:
- путем рассылки тестирующих заданий,
- путем выездной проверки деятельности регионального регистра.
- Проведение рабочих совещаний участников работы с анализом данных региональных регистров.
- Исключение из работы региональных регистров, допускающих нарушение протокола исследования.
Кроме того, следует иметь в виду, что исключения потери данных и возможности осуществления их проверки, каждая запись должна быть учтена в письменном (заполнение бумажных форм) и электронном вариантах. Также должны быть продуманы действия по сохранению первичного материала (т.е. бумажных и электронных версий) в случае пожара, стихийных бедствий, порчи компьютерных данных и т.д.
Внутренний контроль качества
Сертификаты смерти и случаи смерти
Для контроля за точностью данных о смерти больных инсультом следует посещать государственные учреждения для получения свидетельств о смерти и сбора необходимых данных. Важно, чтобы проверка списков проводилась не один раз, и, по возможности двумя разными людьми. Удобно, если у участников есть разрешение отмечать в официальных списках зарегистрированные случаи. Если проверки проводятся ежемесячно или еженедельно, то полезно иногда возвращаться на больший промежуток времени назад, чтобы проверить, что ничего не упущено.
Сертификаты смерти, которые используются как источник для регистрации, должны быть введены в последовательную систему, чтобы судьба каждого в процессе регистрации могла быть прослежена.
Когда случай был определен по сертификату смерти, получение других медицинских или медико-социальных данных должно идти по определенной схеме. В центрах, где получение сертификатов смерти происходит очень поздно, возможно использование альтернативных источников для регистрации. Ими могут быть медико-социальные источники или поиск по местным газетам. Источники первичного определения могут быть различными, но совокупность источников для получения последующей информации по возможности постоянной (обычное медицинское обслуживание, больничные записи, службы неотложной помощи, медико-социальные службы, свидетели и родственники).
В региональном Центре должны быть установлены единые правила для неясных, неадекватных и даже противоречивых данных из различных источников и систем, и для записей в случаях произвольных решений.
Больничные случаи, выявленные в ближайшие сроки
Существует несколько вариантов этого метода определения случаев. Как крайняя степень, это определение пациентов в больнице в остром периоде, и получение информации в процессе лечения методом прямого опроса. Сложность в том, что техника этого метода крайне сложна для стандартизации, поэтому описание симптомов может варьировать в зависимости от исследователя. Периоды отпусков и праздников могут приводить к невосполнимой потере случаев, и нужен большой коллектив для поиска случаев в отделениях.
Определение случаев должно проводиться на рутинной основе, чтобы не было выраженной зависимости от личных взаимоотношений между персоналом регионального центра «Регистр инсульта» и персоналом больницы. Например, вопросы о больных могут быть менее эффективны, чем просмотр журнала поступлений в отделение. Занятый персонал больницы может просто отрицать наличие таких больных, забыть об их наличии или дать неправильные сведения об их возрасте и месте жительства. Все это приводит к потере случаев.
Тогда как крайней формой является сбор информации в остром периоде, существует альтернативный путь определения интересующих пациентов в ближайшие сроки -отмечать их или делать список, по которому проводить дальнейшую регистрацию позже. Этот метод зависит от возможности больничных клинических и регистрационных служб делать заметки, необходимые региональному центру «Регистр инсульта».
Нужен эффективный и надежный метод получения информации из историй болезни на определяющем этапе их заполнения.
Другой проблемой метода выявления случаев в ближайшие сроки является, зачастую, отсутствие выставленного диагноза на данном этапе ведения больного. Поэтому отмечается большее количество случаев, чем то, которое подлежит регистрации. Параллельно существует необходимость в методе проверки качества, встроенном в регистрационную систему. Таким образом, решение о том, какие случаи должны быть исследованы, а какие нет, не будет случайным. Регистрация пациентов в отделениях включает взятие регистрационных документов из регионального центра «Регистр инсульта», либо наличие нескольких видов регистрационных документов. Необходимо позаботиться о безопасности, чтобы документы не были потеряны, вставлены в истории болезни или положены не на место. Должна существовать система учета документов, чтобы следить за тем, какие документы, куда и кем взяты (должен быть журнал учёта ведения документации).
При выявлении случаев в ближайшие сроки, трудно выполнить проверку несколько месяцев спустя, но возможно использование выписных эпикризов, чтобы убедиться, что метод ближайших сроков выявил все диагностированные случаи.
Пациенты, госпитализированные в отъезде, и выявленные позже случаи означают, что часть случаев всегда будет регистрироваться в отдаленные сроки, недели или месяцы спустя.
Больничные случаи, выявленные в отдаленные сроки
Использование выписных диагнозов представляет собой более бюрократическую систему определения случаев, чем регистрация при поступлении в больницу.
Достоинство этого метода в том, что это может быть сделано месяцы и годы после случая заболевания. Недостаток в том, что записи в историях болезни должны быть полными и сами истории должны быть доступны для исследования.
Как только случаи определены, требуется получение историй болезни и выписывание информации из них, при этом необходимо определенное умение для выборки данных из медицинских записей. Эта работа должна периодически проверяться грамотным специалистом. Записи, в которых не удается разобраться, желательно копировать или делать фотокопии. Если необходимо, данные должны собираться неоднократно.
Проблемы сложного кодирования должны обсуждаться регулярно и любые возникшие предложения должны быть занесены в «Журнал проблемных случаев», чтобы позже можно было их рассмотреть. Любые проблемы, затрагивающие общие интересы должны быть рассмотрены в ЦСОД, или на национальном уровне, или на общих совещаниях в НАБИ.
Внебольничные случаи
Пока не будет налажена хорошая система коммуникации с участковыми врачами, эти случаи будут потеряны, хотя с другой стороны, случаи могут быть столь редки, что не стоит ради этого задействовать участковых врачей. Должна быть налажена система работы, при которой случаи выявляются с одинаковой вероятностью год за годом. Как альтернатива, раз в 3 года может быть сделано особое усилие для выяснения насколько малое количество случаев было потеряно, впоследствии исключая их из основных исследований. Этот последний метод является подходящим, если общее соотношение случаев, выявленных таким образом, составит менее 5%.
Это значит, что редкие случаи будут исключены, но следует убеждаться, что они редки путем периодических проверок.
В основном, регистрация случаев на дому проводится на основе регистрации в ближайшие сроки, так как документация и диагностика случаев участковыми врачами могут быть неподходящими для отсроченной регистрации.
Внешний контроль качестваВнешний контроль качества — это расширение, но не замена внутреннего контроля качества.
Внешний контроль качества вводимых данных регистра предусмотрен в структуре программы электронной формы ввода данных и осуществляется в процессе ее заполнения.
Совместно с Координационным центром выясняются и определяются общие области с проблемами в кодировании. Эти сложные и проблемные вопросы обсуждаются и описываются более детально и подробно в соответствующих протоколах и инструкциях и таким образом со временем эти проблемы решаются.
ЦСОД НАБИ выпускает общий годовой отчет, адресованный всем региональным центрам «Регистр инсульта. Дополнения к инструкциям по кодированию обсуждается на Совещаниях НАБИ и после одобрения рассылаются в региональные центры для применения на практике.
Передача данных в Центр статистической обработки- Каждый региональный центр заполняет электронную форму ввода данных в соответствии с инструкциями, изложенными ниже. Пропуски и ошибки при заполнении формы недопустимы.
- Региональная база данных по регистру инсульта отправляется по электронной почте в Центр Статистической обработки Данных (ЦСД) ежемесячно.
| Спонсоры | Ведущий спонсор: Skane University Hospital | ||||||
|---|---|---|---|---|---|---|---|
| Источник | Skane University Hospital | ||||||
| Краткое содержание | Целью этого исследования было изучить, в какой степени у однолетней популяции пациентов с инсультом в университетской больнице имели хорошо регулируемые факторы риска и проблемы со здоровьем через год после инсульт, и если предыдущее наблюдение в группе вмешательства под руководством структурированной медсестры, включая направление к специалистам в случае необходимости может повлиять на исход для здоровья и факторы риска через год после инсульта. | ||||||
| Подробное описание | Протокол последующего наблюдения был разделен на факторы риска, самооценки пациентов и другие. проблемы со здоровьем. Направление к врачу было отправлено, если требовалось медицинское вмешательство относительно факторов риска, измеренных выше пределов, указанных в протоколе наблюдения в в соответствии с руководящими принципами, и / или если о каких-либо проблемах со здоровьем были заявлены пациенты или были обнаружены медсестрой-специалистом. Первичным результатом было сравнение между группой вмешательства и контрольной группой через год после инсульта относительно доля регулируемых факторов риска и самоотчеты о состоянии здоровья. Результаты двух также сравнивались наблюдения группы вмешательства. | ||||||
| Общий статус | Завершено | ||||||
| Дата начала | Февраль 2008 г. | ||||||
| Дата завершения | Апрель 2010 г. | ||||||
| Дата первичного завершения | Февраль 2010 г. | ||||||
| Фаза | Нет данных | ||||||
| Тип исследования | Интервенционный | ||||||
| Первичный результат |
| ||||||
| Вторичный результат |
| ||||||
| Регистрация | 597 | ||||||
| Состояние | |||||||
| Вмешательство | Тип вмешательства: Другой Название вмешательства: Вторичная профилактика, поддерживающее консультирование Описание: Регистрировались самоотчеты пациентов о мобильности, самообслуживании, обычной деятельности, боли / дискомфорте, тревоге / депрессии, состоянии здоровья. Были оценены проблемы со здоровьем. Вторичная профилактика контролировалась путем измерения артериального давления, уровней холестерина, HbA1c, веса для оценки статуса питания. Оценивали функциональное состояние. Было предоставлено поддерживающее консультирование. Если требовалось медицинское вмешательство, направление к врачу направлялось. Этикетка Arm Group: Группа вмешательства Тип вмешательства: Другой Название вмешательства: Стандартное лечение до одного года наблюдения Описание: Никакого вмешательства через три месяца после инсульта. Оценка через год после инсульта и сравнение с группой вмешательства. Этикетка Arm Group: Контрольная группа | ||||||
| Приемлемость | Критерии: Критерии включения: Критерии ВОЗ для определения инсульта Подписанное согласие Критерий исключения: Другой диагноз, вызывающий неврологические симптомы Пол: Все Минимальный возраст: Нет данных Максимальный возраст: Нет данных Здоровые волонтеры: Нет | ||||||
| Общий Официальный |
| ||||||
| Расположение |
| ||||||
| Расположение Страны | Швеция | ||||||
| Дата проверки | Январь 2014 | ||||||
| Ответственная сторона | Тип: Главный следователь Принадлежность следователя: Университетская больница Сконе ФИО следователя: Ann-Cathrin Jonsson Должность следователя: Жопа. Профессор | ||||||
| Ключевые слова | |||||||
| Имеет расширенный доступ | Нет | ||||||
| Состояние Просмотр | |||||||
| Количество рук | 2 | ||||||
| Группа вооружений | Метка: Группа вмешательства Тип: Активный компаратор Описание: Контроль вторичной профилактики через три месяца и один год после инсульта и направление к врачу, если необходимы медицинские вмешательства. Оценка функционального статуса и самоотчеты о состоянии здоровья. Поддерживающее консультирование. Метка: Контрольная группа Тип: Другой Описание: Стандартное лечение без намеченного последующего наблюдения до одного года после инсульта. Контроль вторичной профилактики через год после инсульта и направление к врачу, если требуется медицинское вмешательство. Наблюдение через год после инсульта в соответствии с тем же протоколом, что и в группе вмешательства. | ||||||
| Информация о дизайне исследования | Распределение: Рандомизированный Модель вмешательства: Параллельное присвоение Первичное назначение: Профилактика Маскировка: Нет (открытая этикетка) | ||||||
Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски
Ответственность редакции
Редакция ж-ла «Журнал неврологии и психиатрии им. С.С. Корсакова» следует этическим нормам, принятым международным научным обществом. В своей деятельности редакция опирается на Рекомендации по проведению, описанию, редактированию и публикации результатов научной работы в медицинских журналах Международного комитета редакторов медицинских журналов (ICMJE) и рекомендации Комитета по научной этике публикаций (Committee on Publication Ethics, COPE).
Редакционное решение
Редакция отвечает за принятие решения, какие из присланных в журнал рукописей, будут приняты для публикации. Редакция принимает решение о публикации, руководствуясь политикой журнала, с учетом действующего законодательства в области авторского права, избегая клеветы и плагиата. Редакторская оценка рукописи не зависит от расовой, этнической и половой принадлежности, религиозных верований, гражданства или политических убеждений авторов. Решение о публикации статьи принимается исключительно на основе ее научной значимости, оригинальности, ясности изложения и соответствия темы исследования направлению журнала.
Конфиденциальность
Все сотрудники редакции несут ответственность за раскрытие любой информации о поступившей рукописи сторонним лицам, не входящим в число авторов, рецензентов, потенциальных рецензентов и издателей.
Конфликт интересов
Неопубликованные материалы, раскрытые в представленной авторами рукописи, не могут быть использованы сотрудниками редакции для целей их собственных научных исследований без письменного согласия со стороны авторов.
Плагиат, фальсификация данных и исправление ошибок
При подаче этической жалобы или при выявлении конфликтной ситуации относительно предоставленной рукописи или опубликованной статьи редакция должна предпринимать разумные ответные меры, во взаимодействии с издателем для восстановления нарушенных прав, а при обнаружении ошибок – содействовать публикации исправлений или опровержений. Каждое сообщение о факте неэтичного поведения будет рассмотрено, даже если оно поступило спустя годы после публикации статьи.
Редакция руководствуется следующей политикой в отношении отзыва (ретракции) публикаций (см. файл в формате pdf).
Ответственность рецензентов
Вклад в принятие редакторского решения
Процесс рецензирования призван содействовать редакции в принятии редакционных решений, а также может помочь автору улучшить представляемую рукопись.
Своевременность (Оперативность)
В случае, если выбранный редакцией рецензент не чувствует достаточной квалификации для рецензирования рукописи или осознает, что не сможет подготовить рецензию в указанные редакцией сроки, он должен незамедлительно уведомить об этом редакцию и устраниться от дальнейшего процесса рецензирования.
Конфиденциальность
Любой материал, полученный для выполнения рецензирования, должен рассматриваться как конфиденциальный. Подобные материалы не должны раскрываться сторонним лицам или обсуждаться с ними без предварительного согласования с редакцией.
Стандарты объективности
Рецензирование должно проводиться на объективной основе. Личная критика в адрес автора недопустима. Мнение рецензента должно быть изложено в ясной форме и подкреплено аргументами.
Подтверждение источников
В обязанности рецензента входит определение случаев, когда соответствующие материалу опубликованные работы не были процитированы в тексте рукописи или не указаны в списке литературы. Он также должен определить, все ли заявления, выводы и идеи, заимствованные из иных публикаций, снабжены соответствующими ссылками на источник. В случае если рецензент обнаруживает значительное совпадение или сходство представленной на рецензию рукописи с каким-либо другим известным ему опубликованным материалом, он обязан уведомить об этом редакцию.
Раскрытие информации и конфликт интересов
Не подлежащая раскрытию информация и идеи, полученные рецензентом в ходе рецензирования рукописи, должны рассматриваться как конфиденциальные и не могут быть использованы им в личных целях. Эксперты не могут выполнять рецензирование рукописей, в отношении которых у них наличествует конфликт интересов вследствие конкурентных, коллегиальных или каких-либо иных связей с авторами рукописи, а также компаниями или институтами, имеющими отношение к рукописи.
Ответственность авторов
Достоверность и стандарты исследования
Если в основе рукописи лежит оригинальное исследование, авторы должны представить достоверные результаты проделанной работы и объективное обсуждение значимости исследования. Рукопись должна содержать все ключевые данные, точное описание деталей исследования и ссылки, с тем чтобы обеспечить воспроизводимость результатов. Фальсификация данных или заведомо некорректные утверждения в рукописи рассматриваются как неэтичные и являются неприемлемыми.
Доступность данных
Дополнительно к рукописи редакция может запросить у авторов исходные данные. Автор должен быть готов обеспечить к ним доступ, при условии, что открытие доступа не нарушает конфиденциальности участников эксперимента и прав лица или компании, являющихся владельцем данных.
Оригинальность, плагиат и указание источников
Авторы обязаны направлять в редакцию только оригинальные работы. При упоминании работ других авторов необходимо соблюдать точность при цитировании и указании источника. Публикации, которые оказали значительное влияние при подготовке исследования или определили его формат, также должны быть упомянуты.
Множественные, повторные или конкурирующие публикации
В общем случае, материалы, описывающие содержание одного и того же исследования, не должны публиковаться более чем в одном журнале. Отправка рукописи более чем в один журнал считается неэтичной и неприемлема. Охраняемые авторским правом материалы, уже опубликованные ранее, не могут быть отправлены в журнал для публикации. Кроме того, материалы, находящиеся на рассмотрении в редакции журнала, не могут быть отправлены в другой журнал для публикации в качестве авторской статьи. При подаче статьи автор должен информировать редактора обо всех предшествующих представлениях работы, которые могут рассматриваться как дублирующая или двойная публикация. Автор должен предупредить редактора, если в рукописи содержится информация, опубликованная автором в предшествующих сообщениях или представленная для другой публикации. В таких случаях в новой статье должны присутствовать ссылки на предшествующий материал.
Критерии авторства
Список авторов ограничен лицами, внесшими существенный вклад в
- концепцию и дизайн исследования, получение и интерпретацию данных;
- подготовку первого варианта статьи или ее переработку, направленную на улучшение качества;
- окончательное утверждение версии для печати.
Каждый автор должен принять в работе участие, достаточное для того, чтобы нести публичную ответственность за соответствующую часть содержания статьи.
Участие, заключающееся только в обеспечении финансирования или подборе материала для статьи, не оправдывает включения в состав авторской группы. Общее руководство исследовательским коллективом также не признается достаточным для авторства.
Все лица, указанные в качестве авторов, должны одобрить итоговый вариант рукописи, а также ее отправку в журнал для публикации.
Конфликт интересов
Для отправки статьи в журнал все авторы должны подписать заявление о наличии финансовых или каких-либо других существенных конфликтов интересов, которые могут быть расценены как повлиявшие на результаты исследования или их интерпретацию. Должны быть указаны все источники финансирования описываемой работы.
Участие в рецензировании
По результатам рецензирования статья может быть отослана автору на доработку. Авторы должны принимать активное участие в процессе рецензирования, своевременно отвечая на вопросы и, при необходимости, внося исправления в рукопись в соответствии с требованиями рецензента.
Какая лучшая лекарственная терапия для вторичной профилактики инсульта?
Случай
62-летняя тучная женщина с предшествующим анамнезом диабета 2 типа, гипертонией и привычкой курить по пачке в день обратилась в отделение неотложной помощи по поводу острого начала правосторонней слабости и потеря чувствительности при пробуждении от сна.
Она сообщает, что ежедневно принимала детский аспирин, чтобы «предотвратить сердечные приступы» до инсульта. Ее электрокардиограмма демонстрирует блокаду левой ножки пучка Гиса и частые преждевременные сокращения предсердий.Она выздоравливает с легким гемипарезом и готова к выписке. Какая лучшая медикаментозная терапия для вторичной профилактики инсульта?
Обзор
Цереброваскулярная катастрофа (CVA) представляет собой важный диагноз для госпиталистов: 700 000 человек страдают от инсульта в США каждый год.1 Это переводится в инсульт каждые 45 секунд. Около 200 000 из этих инсультов являются повторяющимися событиями.
Кардиоэмболия — самая частая причина ишемических инсультов, составляющая 29% всех инфарктов.2 Застой вследствие нарушения сократительной функции, фибрилляции предсердий или механических клапанов являются значительными факторами риска. Реже парадоксальный эмбол, возникающий в венозной системе, может проходить через открытое овальное отверстие.
На атеросклероз крупных артерий и лакунарные инфаркты приходится по 16% инсультов. Факторы риска для этих форм инсульта такие же, как и для атеросклероза, и включают гипертонию и диабет. На более редкие причины, такие как васкулит, расслоение, гиперкоагуляция или гематологические нарушения, приходится 3% инсультов.Обращение к ним должно быть обусловлено историческими и нетипичными особенностями, такими как молодой возраст, семейный анамнез или необычное распределение ишемических зон. Несмотря на соответствующую проработку, механизм остается ненадежным в 36% случаев.
Независимо от проявления и остаточного эффекта индексного события, госпиталист должен начать соответствующую терапию, чтобы предотвратить инвалидизирующую сердечно-сосудистую патологию. Хотя антитромботические препараты являются основой вторичной профилактики, было бы ошибкой упускать другие возможности для изменения риска.Оптимальное лечение требует индивидуальной оценки этиологии, выявления изменяемых факторов риска и начала антиагрегантной или антикоагулянтной терапии.
Кардиоэмболический инсульт
Лечение инсульта зависит от этиологии исходного инфаркта. Имеются убедительные доказательства того, что оптимальной терапией кардиоэмболического инсульта является антикоагулянтная терапия варфарином.
Европейское исследование фибрилляции предсердий показало, что варфарин снижает риск повторного инсульта у пациентов с фибрилляцией предсердий на две трети и превосходит антитромбоцитарные препараты для предотвращения кардиоэмболических инсультов.3 Варфарин увеличивает риск экстракраниального кровотечения, но недостаточно сильно, чтобы свести на нет пользу от снижения смертности от инсульта и инвалидности. Целевое международное нормализованное отношение (МНО) для неклапанной фибрилляции предсердий обычно составляет два-три, хотя для некоторых протезных клапанов оно может быть выше.
Некардиоэмболический инсульт
При атеросклеротической и лакунарной церебральной ишемии крупных сосудов самым старым и все еще эффективным лечением повторного инсульта является аспирин.Использование низких доз аспирина после транзиторной ишемической атаки (ТИА) или инсульта снижает количество повторных инсультов или летального исхода примерно на 15-18% .4-5 Большие дозы не кажутся более эффективными, хотя частота желудочно-кишечных жалоб выше. с повышенной дозировкой. Использование 325 мг или 1200 мг аспирина привело к тому же 15% снижению числа повторных ишемических событий. Сходная эффективность наблюдалась при сравнении дозировки 30 мг и 283 мг6.
В то время как подгруппа пациентов может иметь резистентность к аспирину, надежные анализы в клинической практике обычно не доступны для руководства лечением.Текущие рекомендации предполагают, что для вторичной профилактики подходит от 50 до 325 мг аспирина.7
Клопидогрель — еще один антиагрегант, который можно назначать ежедневно в дозе 75 мг в качестве альтернативной терапии для вторичной профилактики некардиоэмболического инсульта. Исследование клопидогрела и аспирина у пациентов с риском ишемических событий, сравнивающее клопидогрель с аспирином у пациентов с риском ишемических событий, продемонстрировало значительное снижение годовой частоты комбинированной конечной точки инсульта, инфаркта миокарда и смерти от сосудов — с 5.83% с аспирином до 5,32% с клопидогрелом.8 Применимость этого исследования к вторичной профилактике инсульта ограничена тем фактом, что только 19% пациентов в это исследование были включены из-за перенесенного инсульта, и результаты не были значимыми для снижения инсульт как единственная конечная точка. Клопидогрель рекомендуется в качестве приемлемого средства для вторичной профилактики CVA и предпочтительнее для пациентов с инсультом и аллергией на аспирин или с недавно установленным коронарным стентированием.
Комбинация низких доз аспирина и дипиридамола с пролонгированным высвобождением доказала превосходство над монотерапией аспирином в нескольких исследованиях.В течение двух лет в исследовании European Stroke Prevention 2 было обнаружено снижение на 18% при использовании одного аспирина по сравнению с 37% при комбинированной терапии, а исследование European / Australiaasian Stroke Prevention in Reversible Ischaemia (Профилактика инсульта в Европе и Австралии) подтвердило, что комбинация снижает абсолютную частоту повторной ишемии. событий на 1% ежегодно. 9-10 Головная боль является частым побочным эффектом дипиридамола и может ограничивать его применение. Дипридамол / аспирин рекомендуется как еще один приемлемый вариант для вторичной профилактики некардиоэмболического инсульта.
Данные свидетельствуют о том, что аспирин / дипиридамол и клопидогрель — хотя и значительно дороже — более эффективны, чем монотерапия аспирином для предотвращения повторных церебральных ишемических событий. Прямое сравнение между аспирином / дипиридамолом и клопидогрелом продолжается в исследовании «Схема профилактики для эффективного предотвращения второго инсульта», результаты которого ожидаются в 2008 году. лучше, чем аспирин, для профилактики некардиоэмболического инсульта, и исследование симптоматического внутричерепного заболевания варфарином и аспирином показало тот же результат у пациентов с внутричерепным стенозом.11-12 Существует мало доказательств того, что варфарин должен играть роль в лечении большинства некардиоэмболических инсультов. Исследование MATCH не показало преимущества добавления аспирина к клопидогрелю по сравнению с монотерапией клопидогрелом для вторичной профилактики некардиоэмболической церебральной ишемии.13 Несмотря на эффективность после коронарного стентирования, комбинация клопидогреля и аспирина не может быть рекомендована для профилактики инсульта.
Что делать
Модификация агрессивного фактора риска — ключ к предотвращению повторных ишемических событий.Одним из наиболее многообещающих методов лечения является использование статинов после CVA. Несмотря на относительно слабую связь между инсультом и гиперлипидемией, рекомендуется поддерживать уровень липопротеинов низкой плотности (ЛПНП) на уровне менее 100 мг / дл (или менее 70 мг / дл у пациентов с самым высоким риском).
Это контрастирует с сильной взаимосвязью между повышенным уровнем ЛПНП и ишемической болезнью сердца. Однако в исследовании «Профилактика инсульта путем агрессивного снижения уровня холестерина» использовались высокие дозы аторвастатина после острого сердечно-сосудистого заболевания, что позволило снизить абсолютный риск второго инсульта на 2.2% в течение следующих пяти лет14. Возможно, результаты этого исследования могут отражать действие статиновой терапии на эндотелий независимо от гиполипидемического эффекта.
Артериальное давление обычно имеет кратковременное повышение после церебральной ишемии. Это позволяет сохранить перфузию до ишемической полутени. По окончании острейшего периода рекомендуется снижение артериального давления до уровня ниже 140/90 мм рт. Ст. (130/80 мм рт. Ст. Для диабетиков).
Доказано, что вмешательства для лечения хронической гипертензии снижают частоту инсультов примерно на 30-40% в течение четырех-пяти лет.15-16 Оптимальный агент не определен, но терапия ингибитором ангиотензинпревращающего фермента (ACE-I) или блокатором рецепторов ангиотензина II (ARB), возможно, в комбинации с диуретиком, была эффективной. Следует организовать тщательное наблюдение за титрованием до целевого значения в амбулаторных условиях. У диабетиков должен быть оптимизирован гликемический контроль, и следует проводить консультации по образу жизни в отношении признанных факторов риска инсульта, таких как курение, малоподвижный образ жизни и злоупотребление алкоголем.
В то время как антитромботическая терапия является основой того, что мы думаем о вторичной профилактике инсульта, было показано, что лечение этих других изменяемых факторов риска влияет на смертность и повторные инсульты в аналогичной степени, и им нельзя пренебрегать.
Как лечить этот случай
Описанному пациенту следует пройти МРТ с диффузией (для определения области ишемии) и целенаправленное обследование на этиологию с мониторингом сердца, эхокардиограммой и УЗИ сонной артерии.
Если предположить, что фибрилляция предсердий или внутрисердечный тромб исключены, это, вероятно, представляет собой атеросклеротическое заболевание. МРТ поможет отличить атеросклеротическую этиологию крупных сосудов от лакунарного инфаркта. Если стеноз сонной артерии более 70% обнаруживается на фоне атеросклеротического инсульта крупных сосудов, пациентку следует направить на каротидную эндартерэктомию.При стенозе от 50% до 69% целесообразно проведение каротидной эндартерэктомии. Лучшее антитромботическое средство при некардиоэмболическом ЦВА — это антитромбоцитарное средство. При инсульте, возникшем при приеме разумной дозы аспирина, я бы не рекомендовал увеличивать дозу, так как мало доказательств того, что 325 мг эффективнее 81 мг. Наиболее подходящим шагом будет переход на альтернативное антитромбоцитарное средство, такое как комбинация дипиридамола / аспирина или клопидогреля.
При отсутствии прямого сравнительного исследования любой выбор приемлем.Доказательства в пользу дипиридамола / аспирина более убедительны для вторичной профилактики инсульта. Аторвастатин в дозе 80 мг в день является доказательной терапией после острого инсульта и может быть начат немедленно. В течение первых нескольких дней после острого приступа ее гипертонию следует лечить снисходительно, но затем будет уместен прием АПФ или БРА — возможно, в сочетании с диуретиком. Целевое артериальное давление для этого пациента как диабетика должно быть не менее 130/80 мм / рт.
Наконец, мы были бы упущены, если бы не подчеркнули важность отказа от курения, физических упражнений и потери веса. TH
Д-р Камблер — доцент отделения больничной медицины в Университете Колорадо, где он является членом Службы по лечению острых инсультов и членом Совета по инсультам.
Ссылки
- Розамонд В., Флегал К., Пятница Г. и др. Обновление статистики сердечных заболеваний и инсульта за 2007 г .: отчет Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсульта. Тираж . 6 февраля 2007 г .; 115 (5): e69-e171.
- Петти Г.В., Браун Р.Д., Виснант Дж. П. и др. Подтипы ишемического инсульта: популяционное исследование заболеваемости и факторов риска. Ход . 1999; 30: 2513-2516.
- Европейская группа по исследованию фибрилляции предсердий. Вторичная профилактика неревматической фибрилляции предсердий после транзиторной ишемической атаки или малого инсульта. Ланцет . 1993; 342: 1255-1262.
- Шведская совместная группа по исследованию малых доз аспирина. Шведское исследование аспирина в низких дозах (SALT) 775 мг аспирина в качестве вторичной профилактики после цереброваскулярных ишемических событий. Ланцет . 1991; 338 (8779): 1345-1349.
- Фаррелл Б., Годвин Дж., Ричардс С. и др. Испытание аспирина в Соединенном Королевстве при транзиторной ишемической атаке (UK-TIA): окончательные результаты (аннотация). J Neurol Neurosurg. Психиатрия 1991; 54: 1044-1054.
- Голландская группа по исследованию TIA. Сравнение двух доз аспирина (30 мг против 283 мг в день) у пациентов после транзиторной ишемической атаки или легкого ишемического инсульта. N Engl J Med . 31 октября 1991 г .; 325 (18): 1261-1266.
- Сакко Р.Л., Адамс Р., Альберс Г. и др.Рекомендации по профилактике инсульта у пациентов с ишемическим инсультом или транзиторной ишемической атакой. Ход . 2006 Февраль; 37 (2): 577-617.
- Руководящий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий. Lancet 1996 Янв; 348: 1329-1339.
- Динер Х., Кунха Л., Форбс С. и др. Европейское исследование профилактики инсульта 2: дипиридамол и ацетилсалициловая кислота во вторичной профилактике инсульта. Дж. Neurol Sci .1996; 143: 1-13.
- Исследовательская группа ESPRIT. Аспирин плюс дипиридамол по сравнению с одним аспирином после церебральной ишемии артериального происхождения (ESPRIT): рандомизированное контролируемое исследование. Ланцет . 2006; 367: 1665-1673.
- Mohr JP, Thompson JLP, Lazar RM и др. Сравнение варфарина и аспирина для профилактики повторного ишемического инсульта. N Engl J Med . 2001 Nov 15; 345 (20): 1444-1451.
- Chimowitz MI, Lynn MJ, Howlett-Smith H, et al. Сравнение варфарина и аспирина при симптоматическом стенозе внутричерепных артерий. N Engl J Med . 31 марта 2005 г .; 352 (13): 1305-1316.
- Diener HC, Bogousslavsky J, Brass LM и др. Сравнение аспирина и клопидогрела с одним клопидогрелом после недавнего ишемического инсульта или транзиторной ишемической атаки у пациентов с высоким риском (MATCH): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 24-30 июля 2004 г .; 36499431): 331-337.
- Профилактика инсульта с помощью исследователей агрессивного снижения уровня холестерина. Высокие дозы аторвастатина после инсульта или транзиторной ишемической атаки. N Engl J Med . 2006; 355 (6): 549-559.
- Коллективная группа «ПРОГРЕСС». Рандомизированное исследование схемы снижения артериального давления на основе периндоприла среди 6105 человек, перенесших инсульт или транзиторную ишемическую атаку. Ланцет 2001; 358 (9287): 1033-1041.
- Исследователи оценочного исследования профилактики сердечных исходов. Влияние ингибитора ангиотензинпревращающего фермента рамиприла на сердечно-сосудистые события у пациентов из группы высокого риска. N Engl J Med .2000, 20 января; 342: 145-153.
Основы практики, обзор, первичная профилактика инсульта
О’Доннелл MJ, Chin SL, Rangarajan S, et al. Глобальные и региональные эффекты потенциально изменяемых факторов риска, связанных с острым инсультом, в 32 странах (INTERSTROKE): исследование случай-контроль. Ланцет . 2016 20 августа. 388 (10046): 761-75. [Медлайн].
Hughes S. INTERSTROKE подчеркивает неотложную необходимость профилактики инсульта. Медицинские новости Medscape .2016 г. 26 июля. [Полный текст].
Фейгин В.Л., Рот Г.А., Нагхави М. и др. Глобальное бремя инсульта и факторы риска в 188 странах в период 1990–2013 гг .: систематический анализ для исследования Global Burden of Disease Study 2013. Lancet Neurol . 2016 15 августа (9): 913-24. [Медлайн].
Hughes S. 90% инсульта можно избежать. Медицинские новости Medscape . 2016 г. 13 июня [Полный текст].
[Рекомендации] Goldstein LB, Bushnell CD, Adams RJ, et al.Рекомендации по первичной профилактике инсульта. Руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Ход . Декабрь 2010 г. [Medline]. [Полный текст].
[Рекомендации] Saposnik G, Barinagarrementeria F, Brown RD Jr, Bushnell CD, Cucchiara B, Cushman M, et al. Диагностика и лечение церебрального венозного тромбоза: заявление для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Ход . 2011 Апрель, 42 (4): 1158-92. [Медлайн].
[Рекомендации] Чобаниан А.В., Бакрис Г.Л., Блэк Х.Р., et al. Седьмой отчет Объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления: отчет JNC 7. ЯМА . 2003. 289 (19): 2560-72. [Медлайн].
Lewington S, Clarke R, Qizilbash N, Peto R, Collins R. Возрастное отношение обычного артериального давления к смертности от сосудов: метаанализ индивидуальных данных для одного миллиона взрослых в 61 проспективном исследовании. Ланцет . 2002. 360 (9349): 1903-13. [Медлайн].
Psaty BM, Lumley T, Furberg CD, Schellenbaum G, Pahor M, Alderman MH, et al. Результаты для здоровья, связанные с различными антигипертензивными методами лечения, используемыми в качестве агентов первой линии: сетевой метаанализ. ЯМА . 2003. 289 (19): 2534-44. [Медлайн].
Шимбо Д., Ньюман Дж. Д., Арагаки А. К., Ламонте М. Дж., Баври А. А., Эллисон М. и др. Связь между ежегодной вариабельностью артериального давления при посещении визита и инсультом у женщин в постменопаузе: данные Инициативы по охране здоровья женщин. Гипертония . 2012 г. 2 июля [Medline].
Wolf PA, D’Agostino RB, Belanger AJ, Kannel WB. Вероятность инсульта: профиль риска из исследования Фрамингема. Ход . 1991. 22 (3): 312-8. [Медлайн]. [Полный текст].
Родригес Б.Л., Д’Агостино Р., Эбботт Р.Д. и др. Риск госпитализированного инсульта у мужчин, включенных в Кардиологическую программу Гонолулу и Фрамингемское исследование: сравнение заболеваемости и влияния факторов риска. Ход .2002. 33 (1): 230-6. [Медлайн]. [Полный текст].
Manolio TA, Kronmal RA, Burke GL, O’Leary DH, Price TR. Краткосрочные предикторы инсульта у пожилых людей. Исследование здоровья сердечно-сосудистой системы. Ход . 1996. 27 (9): 1479-86. [Медлайн]. [Полный текст].
Feigin V, Parag V, Lawes CM, et al. Курение и повышенное артериальное давление являются наиболее важными факторами риска субарахноидального кровоизлияния в Азиатско-Тихоокеанском регионе: обзор 26 когорт с 306 620 участниками. Ход . 2005. 36 (7): 1360-5. [Медлайн]. [Полный текст].
Фейгин В.Л., Ринкель Г.Дж., Лоус С.М. и др. Факторы риска субарахноидального кровоизлияния: обновленный систематический обзор эпидемиологических исследований. Ход . 2005. 36 (12): 2773-80. [Медлайн]. [Полный текст].
Курт Т., Касе С.С., Бергер К., Газиано Дж. М., Кук Н. Р., Бьюринг Дж. Э. Курение и риск геморрагического инсульта у женщин. Ход . 2003. 34 (12): 2792-5. [Медлайн].[Полный текст].
Kurth T, Kase CS, Berger K, Schaeffner ES, Buring JE, Gaziano JM. Курение и риск геморрагического инсульта у мужчин. Ход . 2003. 34 (5): 1151-5. [Медлайн]. [Полный текст].
Снижение последствий курения для здоровья: 25 лет прогресса. Отчет главного хирурга. Роквилл, штат Мэриленд: Департамент здравоохранения и социальных служб США, Служба общественного здравоохранения, Центры по контролю заболеваний, Национальный центр профилактики хронических заболеваний и укрепления здоровья, Управление по курению и здоровью .1989.
Отчет главного хирурга 1989 года о сокращении последствий курения для здоровья: 25 лет прогресса. MMWR Morb Mortal Wkly Rep . 1989. 38 (приложение 2): 1-32.
Burns DM. Эпидемиология сердечно-сосудистых заболеваний, вызванных курением. Программа Cardiovasc Dis . 2003. 46 (1): 11-29. [Медлайн].
Фагерстрем К. Эпидемиология курения: последствия для здоровья и преимущества отказа от курения. Наркотики . 2002. 62 Дополнение 2: 1–9. [Медлайн].
Роббинс А.С., Мэнсон Дж. Э., Ли И. М., Саттерфилд С., Хеннекенс СН. Курение сигарет и инсульт среди американских врачей-мужчин. Энн Интерн Мед. 1994 15 марта. 120 (6): 458-62. [Медлайн].
Song YM, Cho HJ. Риск инсульта и инфаркта миокарда после сокращения или прекращения курения: когортное исследование с участием корейских мужчин. Ход . 2008. 39 (9): 2432-8.[Медлайн]. [Полный текст].
Бонита Р., Дункан Дж., Труэлсен Т., Джексон Р. Т., Биглхол Р. Пассивное курение, а также активное курение повышают риск острого инсульта. Тоб Контроль . 1999. 8 (2): 156-60. [Медлайн]. [Полный текст].
He Y, Lam TH, Jiang B, et al. Пассивное курение и риск заболевания периферических артерий и ишемического инсульта у никогда не куривших китаянок. Тираж . 2008. 118 (15): 1535-40. [Медлайн].[Полный текст].
Ирибаррен С., Дарбинян Дж., Клацкий А.Л., Фридман Г.Д. Когортное исследование воздействия табачного дыма в окружающей среде и риска первого ишемического инсульта и транзиторной ишемической атаки. Нейроэпидемиология . 2004 янв-апр. 23 (1-2): 38-44. [Медлайн].
Куреши А.И., Сури М.Ф., Кирмани Д.Ф., Дивани А.А. Курение сигарет среди супругов: еще один фактор риска инсульта у женщин. Ход . 2005 Сентябрь, 36 (9): e74-6. [Медлайн].[Полный текст].
You RX, Thrift AG, McNeil JJ, Davis SM, Donnan GA. Риск ишемического инсульта и пассивное курение супругов. Мельбурнская группа по изучению факторов риска инсульта (MERFS). Am J Общественное здравоохранение . 1999. 89 (4): 572-5. [Медлайн]. [Полный текст].
Zhang X, Shu XO, Yang G, et al. Связь пассивного курения мужей с распространенностью инсульта среди некурящих китайских женщин. Am J Epidemiol . 2005 г.161 (3): 213-8. [Медлайн]. [Полный текст].
Руководство по клиническим профилактическим службам: отчет Целевой группы США по профилактическим службам . Балтимор, Мэриленд: Уильямс и Уилкинс; 1996.
Tuomilehto J, Rastenyte D. Диабет и непереносимость глюкозы как факторы риска инсульта. Дж. Кардиовасковый риск . 1999. 6 (4): 241-9. [Медлайн].
Bangalore S, Parkar S, Grossman E, Messerli FH. Метаанализ 94 492 пациентов с гипертонией, получавших бета-блокаторы, с целью определения риска нового сахарного диабета. Ам Дж. Кардиол . 2007. 100 (8): 1254-62. [Медлайн].
Collins R, Armitage J, Parish S, Sleigh P, Peto R. MRC / BHF Heart Protection Изучение снижения холестерина с помощью симвастатина у 5963 человек с диабетом: рандомизированное плацебо-контролируемое исследование. Ланцет . 2003. 361 (9374): 2005–16. [Медлайн].
Colhoun HM, Betteridge DJ, Durrington PN, Hitman GA, et al. Первичная профилактика сердечно-сосудистых заболеваний с помощью аторвастатина при диабете 2 типа в Совместном исследовании аторвастатина по диабету (CARDS): многоцентровое рандомизированное плацебо-контролируемое исследование. Ланцет . 2004. 364 (9435): 685-96. [Медлайн].
Шеперд Дж., Бартер П., Кармена Р. и др. Эффект от снижения уровня холестерина ЛПНП значительно ниже рекомендованных в настоящее время уровней у пациентов с ишемической болезнью сердца и диабетом: исследование «Лечение до новых целей» (TNT). Уход за диабетом . 2006. 29 (6): 1220-6. [Медлайн].
Рубинс Х.Б., Робинс С.Дж., Коллинз Д. и др. Диабет, инсулин в плазме крови и сердечно-сосудистые заболевания: анализ подгрупп из интервенционного исследования липопротеинов высокой плотности (VA-HIT) Департамента по делам ветеранов. Арк Интерн Мед. . 2002. 162 (22): 2597-604. [Медлайн]. [Полный текст].
Iso H, Jacobs DR Jr, Wentworth D, Neaton JD, Cohen JD. Уровни холестерина в сыворотке и шестилетняя смертность от инсульта у 350 977 мужчин, прошедших скрининг для участия в испытании по вмешательству с множеством факторов риска. N Engl J Med . 1989. 320 (14): 904-10. [Медлайн].
Leppälä JM, Virtamo J, Fogelholm R, Albanes D, Heinonen OP. Различные факторы риска для разных подтипов инсульта: связь артериального давления, холестерина и антиоксидантов. Ход . 1999. 30 (12): 2535-40. [Медлайн]. [Полный текст].
Zhang X, Patel A, Horibe H, et al. Холестерин, ишемическая болезнь сердца и инсульт в Азиатско-Тихоокеанском регионе. Int J Epidemiol . 2003. 32 (4): 563-72. [Медлайн]. [Полный текст].
Horenstein RB, Smith DE, Mosca L. Холестерин позволяет прогнозировать смертность от инсульта в рамках Проекта объединения женщин. Ход . 2002. 33 (7): 1863-8. [Медлайн]. [Полный текст].
Курт Т., Эверетт Б.М., Бьюринг Дж. Э., Касе С. С., Ридкер П. М., Газиано Дж. М..Уровни липидов и риск ишемического инсульта у женщин. Неврология . 2007. 68 (8): 556-62. [Медлайн].
Sanossian N, Saver JL, Navab M, Ovbiagele B. Холестерин липопротеинов высокой плотности: новая цель для лечения инсульта. Ход . 2007. 38 (3): 1104-9. [Медлайн]. [Полный текст].
[Рекомендации] Краткое изложение Третьего отчета Группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III). ЯМА . 2001. 285 (19): 2486-97. [Медлайн].
Гранди С.М., Климан Дж. И., Мерц С. Н. и др. Последствия недавних клинических испытаний для рекомендаций Панели III по лечению взрослых Национальной образовательной программы по холестерину. Тираж . 2004. 110 (2): 227-39. [Медлайн]. [Полный текст].
Preiss D, Seshasai SR, Welsh P, Murphy SA, Ho JE, Waters DD и др. Риск развития диабета при приеме интенсивных доз по сравнению с терапией статинами в умеренных дозах: метаанализ. ЯМА . 2011, 22 июня. 305 (24): 2556-64. [Медлайн].
Каннель ВБ, Бенджамин Э.Дж. Состояние эпидемиологии мерцательной аритмии. Мед Клин Норт Ам . 2008. 92 (1): 17-40, ix. [Медлайн]. [Полный текст].
Вольф PA, Abbott RD, Kannel WB. Фибрилляция предсердий как независимый фактор риска инсульта: исследование Framingham. Ход . 1991. 22 (8): 983-8. [Медлайн]. [Полный текст].
Gage BF, Waterman AD, Shannon W., Boechler M, Rich MW, Radford MJ.Валидация схем клинической классификации для прогнозирования инсульта: результаты Национального реестра мерцательной аритмии. ЯМА . 2001. 285 (22): 2864-70. [Медлайн]. [Полный текст].
[Рекомендации] Fuster V, Rydén LE, Cannom DS, et al. ACC / AHA / ESC 2006 г. Рекомендации по ведению пациентов с фибрилляцией предсердий: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям и Комитета кардиологов Европейского общества по практическим рекомендациям Руководство по ведению пациентов с фибрилляцией предсердий): разработано в сотрудничестве с Европейской ассоциацией сердечного ритма и Обществом сердечного ритма. Тираж . 2006. 114 (7): e257-354. [Медлайн]. [Полный текст].
Харт Р.Г., Пирс Л.А., Ротбарт Р.М., Маканалти Д.Х., Азинджер Р.В., Гальперин Д.Л. Инсульт с перемежающейся фибрилляцией предсердий: частота и предикторы во время терапии аспирином. Профилактика инсульта у исследователей мерцательной аритмии. Джам Колл Кардиол . 2000. 35 (1): 183-7. [Медлайн].
Hohnloser SH, Pajitnev D, Pogue J, et al. Частота инсульта при пароксизмальной и устойчивой фибрилляции предсердий у пациентов, принимающих пероральные антикоагулянты или комбинированную антиагрегантную терапию: подисследование ACTIVE W. Джам Колл Кардиол . 2007. 50 (22): 2156-61. [Медлайн].
Hart RG, Pearce LA, Halperin JL, et al. Сравнение 12 схем стратификации риска для прогнозирования инсульта у пациентов с неклапанной фибрилляцией предсердий. Ход . 2008. 39 (6): 1901-10. [Медлайн]. [Полный текст].
Hart RG, Pearce LA, Aguilar MI. Метаанализ: антитромботическая терапия для предотвращения инсульта у пациентов с неклапанной фибрилляцией предсердий. Энн Интерн Мед.2007. 146 (12): 857-67. [Медлайн].
Андерсен К.К., Олсен Т.С. Снижение постинсультной смертности у пациентов с инсультом и фибрилляцией предсердий, получавших антикоагулянты: результаты датского регистра контроля качества 22 179 пациентов с ишемическим инсультом. Ход . 2007. 38 (2): 259-63. [Медлайн]. [Полный текст].
Hylek EM, Go AS, Chang Y, et al. Влияние интенсивности пероральной антикоагуляции на тяжесть инсульта и смертность при фибрилляции предсердий. N Engl J Med . 2003. 349 (11): 1019-26. [Медлайн]. [Полный текст].
O’Donnell M, Oczkowski W, Fang J, et al. Предварительное антитромботическое лечение и тяжесть инсульта у пациентов с фибрилляцией предсердий и острым ишемическим инсультом: обсервационное исследование. Ланцет Нейрол . 2006. 5 (9): 749-54. [Медлайн].
ACTIVE Investigators, Connolly SJ, Pogue J, Hart RG, et al. Эффект от клопидогреля, добавленного к аспирину, у пациентов с фибрилляцией предсердий. N Engl J Med . 2009. 360 (20): 2066-78. [Медлайн]. [Полный текст].
АКТИВНАЯ Группа написания АКТИВНЫХ исследователей, Коннолли С., Пог Дж, Харт Р. и др. Клопидогрель плюс аспирин по сравнению с пероральными антикоагулянтами при фибрилляции предсердий в исследовании фибрилляции предсердий Клопидогрель с ирбесартаном для профилактики сосудистых событий (ACTIVE W): рандомизированное контролируемое исследование. Ланцет . 2006. 367 (9526): 1903-12. [Медлайн].
Doufekias E, Segal AZ, Kizer JR.Кардиогенная и аортогенная эмболия головного мозга. Джам Колл Кардиол . 2008. 51 (11): 1049-59. [Медлайн].
Пинто А., Туттоломондо А., Ди Раймондо Д., Фернандес П., Ликата Г. Профиль факторов риска и клинический исход пациентов с ишемическим инсультом, поступивших в отделение внутренней медицины и классифицированных по классификации TOAST. Инт Ангиол . 2006. 25 (3): 261-7. [Медлайн].
Loh E, Sutton MS, Wun CC, et al. Дисфункция желудочков и риск инсульта после инфаркта миокарда. N Engl J Med . 1997. 336 (4): 251-7. [Медлайн]. [Полный текст].
Пфеффер М.А., Браунвальд Э., Мойе Л.А. и др. Влияние каптоприла на смертность и заболеваемость у пациентов с дисфункцией левого желудочка после инфаркта миокарда. Результаты исследования выживаемости и увеличения желудочков. Следователи SAVE. N Engl J Med . 1992. 327 (10): 669-77. [Медлайн]. [Полный текст].
[Рекомендации] Андерсон Дж. Л., Адамс С. Д., Антман Э. М. и др.Рекомендации ACC / AHA 2007 по ведению пациентов с нестабильной стенокардией / инфарктом миокарда без подъема сегмента ST: отчет Американской коллегии кардиологов / Американской кардиологической ассоциации по практическим рекомендациям пациентов с нестабильной стенокардией / инфарктом миокарда без подъема сегмента ST), разработанный в сотрудничестве с Американским колледжем врачей неотложной помощи, Обществом сердечно-сосудистой ангиографии и … Джам Колл Кардиол . 2007. 50 (7): e1-e157. [Медлайн].
[Рекомендации] Антман Э.М., Хэнд М., Армстронг П.В. и др. Актуальное обновление 2007 г. рекомендаций ACC / AHA 2004 г. по ведению пациентов с инфарктом миокарда с подъемом сегмента ST: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Джам Колл Кардиол . 2008. 51 (2): 210-47. [Медлайн].
[Рекомендации] Bonow RO, Carabello B, de Leon AC Jr, et al.Рекомендации ACC / AHA по ведению пациентов с пороком клапанов сердца. Отчет Американского колледжа кардиологии / Американской кардиологической ассоциации. Целевая группа по практическим рекомендациям (Комитет по ведению пациентов с клапанной болезнью сердца). Джам Колл Кардиол . 1998. 32 (5): 1486-588. [Медлайн].
[Рекомендации] Браунвальд Э., Антман Э.М., Бизли Дж. У. и др. Обновление рекомендаций ACC / AHA 2002 года по ведению пациентов с нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST — сводная статья: отчет целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по управлению больных нестабильной стенокардией). Джам Колл Кардиол . 2002. 40 (7): 1366-74. [Медлайн]. [Полный текст].
[Рекомендации] Гиббонс Р.Дж., Абрамс Дж., Чаттерджи К. и др. ACC / AHA 2002 г. Обновление рекомендаций по ведению пациентов с хронической стабильной стенокардией — итоговая статья: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации о практических рекомендациях (Комитет по ведению пациентов с хронической стабильной стенокардией). Джам Колл Кардиол . 2003. 41 (1): 159-68.[Медлайн]. [Полный текст].
[Рекомендации] Антман Э.М., Анбе Д.Т., Армстронг П.В. и др. Рекомендации ACC / AHA по ведению пациентов с инфарктом миокарда с подъемом сегмента ST: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по пересмотру Рекомендаций 1999 года по ведению пациентов с острым инфарктом миокарда) . Джам Колл Кардиол . 2004. 44: E1-E211.
Abbott AL.Само медицинское (нехирургическое) вмешательство в настоящее время является лучшим средством профилактики инсульта, связанного с бессимптомным тяжелым стенозом сонной артерии: результаты систематического обзора и анализа. Ход . 2009. 40 (10): e573-83. [Медлайн]. [Полный текст].
Marquardt L, Geraghty OC, Mehta Z, Rothwell PM. Низкий риск ипсилатерального инсульта у пациентов с бессимптомным стенозом сонной артерии при наилучшем лечении: проспективное популяционное исследование. Ход . 2010. 41 (1): e11-7.[Медлайн]. [Полный текст].
Ву К., Гарг Дж., Хе Р.Дж., Дилли РБ. Современные результаты каротидной эндартерэктомии при бессимптомном стенозе сонной артерии. Ход . 2010. 41 (5): 975-9. [Медлайн]. [Полный текст].
Охене-Фремпонг К, Вайнер С.Дж., Спящий Л.А. ,. Цереброваскулярные нарушения при серповидно-клеточной анемии: частота и факторы риска. Кровь . 1998. 91 (1): 288-94. [Медлайн]. [Полный текст].
Adams RJ, McKie VC, Carl EM, et al.Долгосрочный риск инсульта у детей с серповидно-клеточной анемией, проверенных с помощью транскраниальной допплерографии. Энн Нейрол . 1997. 42 (5): 699-704. [Медлайн].
Adams RJ, McKie VC, Hsu L и др. Профилактика первого инсульта путем переливания крови у детей с серповидно-клеточной анемией и аномальными результатами транскраниальной допплерографии. N Engl J Med . 1998. 339 (1): 5-11. [Медлайн]. [Полный текст].
Miller ST, Macklin EA, Pegelow CH, et al.Тихий инфаркт как фактор риска явного инсульта у детей с серповидно-клеточной анемией: отчет Совместного исследования серповидно-клеточной анемии. Дж Педиатр . 2001. 139 (3): 385-90. [Медлайн].
Клиническое предупреждение Национального института сердца, легких и крови. Сайт NHLBI. 5 декабря 2004 г. [Полный текст].
Адамс Р.Дж., Брамбилла Д. Прекращение профилактических переливаний, используемых для предотвращения инсульта при серповидно-клеточной анемии. N Engl J Med .2005. 353 (26): 2769-78. [Медлайн]. [Полный текст].
Исследование переливания тихого инфаркта (SIT). Обновлено 8 июня 2010 г. Веб-сайт реестра инсультов. Доступно на http://www.strokecenter.org/trials/TrialDetail.aspx?tid_627.
Bernaudin F, Socie G, Kuentz M, et al. Отдаленные результаты родственной трансплантации миелоаблативных стволовых клеток для лечения серповидно-клеточной анемии. Кровь . 2007. 110 (7): 2749-56. [Медлайн]. [Полный текст].
Гулбис Б., Хаберман Д., Дюфур Д. и др.Гидроксимочевина при серповидно-клеточной анемии у детей и для профилактики цереброваскулярных нарушений: опыт Бельгии. Кровь . 2005. 105 (7): 2685-90. [Медлайн]. [Полный текст].
Кратовил Т., Булас Д., Дрисколл М.С., Спеллер-Браун Б., Маккартер Р., Миннити С.П. Терапия гидроксимочевиной снижает скорость ТКД у детей с серповидно-клеточной анемией. Рак крови у детей . 2006. 47 (7): 894-900. [Медлайн].
Zimmerman SA, Schultz WH, Burgett S, Mortier NA, Ware RE.Терапия гидроксимочевиной снижает скорость транскраниального допплеровского кровотока у детей с серповидно-клеточной анемией. Кровь . 2007. 110 (3): 1043-7. [Медлайн]. [Полный текст].
Россоу Дж. Э., Андерсон Г. Л., Прентис Р. Л. и др. Риски и преимущества эстрогена и прогестина у здоровых женщин в постменопаузе: основные результаты Рандомизированного контролируемого исследования Инициативы по охране здоровья женщин. ЯМА . 2002. 288 (3): 321-33. [Медлайн]. [Полный текст].
Андерсон Г.Л., Лимахер М., Ассаф А.Р. и др.Эффекты конъюгированного конского эстрогена у женщин в постменопаузе с гистерэктомией: рандомизированное контролируемое исследование Инициативы по охране здоровья женщин. ЯМА . 2004. 291 (14): 1701-12. [Медлайн].
Hendrix SL, Wassertheil-Smoller S, Johnson KC, et al. Влияние конъюгированного конского эстрогена на инсульт в Инициативе женского здоровья. Тираж . 2006. 113 (20): 2425-34. [Медлайн]. [Полный текст].
Grodstein F, Manson JE, Stampfer MJ, Rexrode K.Гормональная терапия в постменопаузе и инсульт: роль времени после наступления менопаузы и возраста начала гормональной терапии. Арк Интерн Мед. . 2008. 168 (8): 861-6. [Медлайн]. [Полный текст].
Veerus P, Hovi SL, Fischer K, Rahu M, Hakama M, Hemminki E. Результаты эстонского исследования гормональной терапии в постменопаузе [ISRCTN35338757]. Матуритас . 2006. 55 (2): 162-73. [Медлайн].
Моска Л., Грейди Д., Барретт-Коннор Э. и др. Влияние ралоксифена на инсульт и венозную тромбоэмболию по подгруппам у женщин в постменопаузе с повышенным риском ишемической болезни сердца. Ход . 2009. 40 (1): 147-55. [Медлайн]. [Полный текст].
Каммингс С.Р., Эттингер Б., Делмас П.Д. и др. Эффекты тиболона у пожилых женщин в постменопаузе. N Engl J Med . 2008. 359 (7): 697-708. [Медлайн]. [Полный текст].
Vogel VG, Costantino JP, Wickerham DL, et al. Влияние тамоксифена по сравнению с ралоксифеном на риск развития инвазивного рака груди и других исходов заболеваний: исследование NSABP тамоксифена и ралоксифена (STAR) P-2. ЯМА . 2006. 295 (23): 2727-41. [Медлайн]. [Полный текст].
Гиллум Л.А., Мамидипуди СК, Джонстон СК. Риск ишемического инсульта с оральными контрацептивами: метаанализ. ЯМА . 2000. 284 (1): 72-8. [Медлайн]. [Полный текст].
Чан В.С., Рэй Дж., Вай Е.К., Гинзбург С., Ханна М.Э., Кори П.Н. и др. Риск инсульта у женщин, получавших низкие дозы оральных контрацептивов: критическая оценка доказательств. Арк Интерн Мед. .2004. 164 (7): 741-7. [Медлайн]. [Полный текст].
Baillargeon JP, McClish DK, Essah PA, Nestler JE. Связь между текущим использованием низких доз оральных контрацептивов и сердечно-сосудистыми заболеваниями артерий: метаанализ. Дж Клин Эндокринол Метаб . 2005. 90 (7): 3863-70. [Медлайн]. [Полный текст].
Кристенсен Б., Мальм Дж., Карлберг Б. и др. Эпидемиология и этиология ишемического инсульта у молодых людей в возрасте от 18 до 44 лет в северной Швеции. Ход . 1997. 28 (9): 1702-9. [Медлайн]. [Полный текст].
Джеймс А.Х., Бушнелл К.Д., Джеймисон М.Г., Майерс ER. Заболеваемость и факторы риска инсульта при беременности и в послеродовом периоде. Акушерский гинекол . 2005. 106 (3): 509-16. [Медлайн].
Chang CL, Donaghy M, Poulter N. Мигрень и инсульт у молодых женщин: исследование случай-контроль. Совместное исследование Всемирной организации здравоохранения сердечно-сосудистых заболеваний и контрацепции стероидными гормонами. BMJ . 1999. 318 (7175): 13-8. [Медлайн]. [Полный текст].
Kemmeren JM, Tanis BC, van den Bosch MA ,. Риск артериального тромбоза по отношению к оральным контрацептивам (RATIO) исследование: оральные контрацептивы и риск ишемического инсульта. Ход . 2002. 33 (5): 1202-8. [Медлайн]. [Полный текст].
Slooter AJ, Rosendaal FR, Tanis BC, Kemmeren JM, van der Graaf Y, Algra A. Протромботические состояния, оральные контрацептивы и риск ишемического инсульта. Дж. Тромб Хемост . 2005. 3 (6): 1213-7. [Медлайн]. [Полный текст].
Homma S, Sacco RL, Di Tullio MR, Sciacca RR, Mohr JP. Эффект лечения пациентов с инсультом с открытым овальным отверстием: открытое овальное отверстие в исследовании Cryptogenic Stroke Study. Тираж . 2002. 105 (22): 2625-31. [Медлайн].
Majed B, Arveiler D, Bingham A, Ferrieres J, Ruidavets JB, Montaye M и др. Депрессивные симптомы, зависящий от времени фактор риска ишемической болезни сердца и инсульта у мужчин среднего возраста: исследование PRIME. Ход . 2012 1 мая. [Medline].
[Рекомендации] Аппель Л.Дж., Брэндс М.В., Дэниэлс С.Р., Каранджа Н., Элмер П.Дж., Сакс ФМ. Диетические подходы к профилактике и лечению гипертонии: научное заявление Американской кардиологической ассоциации. Гипертония . 2006. 47 (2): 296-308. [Медлайн]. [Полный текст].
[Рекомендации] Департамент здравоохранения и социальных служб США и Департамент сельского хозяйства США. Рекомендации по питанию для американцев, 2005. 6-е изд.Вашингтон, округ Колумбия: США. Государственная типография; . 2005.
Холмс М.В., Ньюкомб П., Хубачек Дж. А. и др. Изменение влияния диетического фолата популяции на связь между генотипом MTHFR, гомоцистеином и риском инсульта: метаанализ генетических исследований и рандомизированных испытаний. Ланцет . 13 августа 2011 г. 378 (9791): 584-94. [Медлайн].
[Рекомендации] Отчет Консультативного комитета по рекомендациям по физической активности. 2008 г.[Полный текст].
Ли CD, Фолсом АР, Блэр СН. Физическая активность и риск инсульта: метаанализ. Ход . 2003. 34 (10): 2475-81. [Медлайн]. [Полный текст].
Wendel-Vos GC, Schuit AJ, Feskens EJ, et al. Физическая активность и инсульт. Мета-анализ данных наблюдений. Int J Epidemiol . 2004. 33 (4): 787-98. [Медлайн]. [Полный текст].
Prospective Studies Collaboration, Whitlock G, Lewington S, Sherliker P, et al.Индекс массы тела и смертность от конкретных причин у 900 000 взрослых: совместный анализ 57 проспективных исследований. Ланцет . 2009. 373 (9669): 1083-96. [Медлайн]. [Полный текст].
Folsom AR, Prineas RJ, Kaye SA, Munger RG. Заболеваемость гипертонией и инсультом в зависимости от распределения жира в организме и других факторов риска у пожилых женщин. Ход . 1990 Май. 21 (5): 701-6. [Медлайн]. [Полный текст].
Исодзуми К. Ожирение как фактор риска цереброваскулярных заболеваний. Кейо Дж. Мед . 2004. 53 (1): 7-11. [Медлайн]. [Полный текст].
Suk SH, Sacco RL, Boden-Albala B, et al. Абдоминальное ожирение и риск ишемического инсульта: исследование инсульта Северного Манхэттена. Ход . 2003. 34 (7): 1586-92. [Медлайн]. [Полный текст].
Walker SP, Rimm EB, Ascherio A, Kawachi I, Stampfer MJ, Willett WC. Размер тела и распределение жира как предикторы инсульта среди мужчин в США. Am J Epidemiol . 1996 г.144 (12): 1143-50. [Медлайн]. [Полный текст].
Zhang Y, Tuomilehto J, Jousilahti P, Wang Y, Antikainen R, Hu G. Факторы образа жизни на риск ишемического и геморрагического инсульта. Арк Интерн Мед. . 2011, 12 сентября [Medline].
О’Доннелл М.Дж., Ксавье Д., Лю Л. и др. Факторы риска ишемического и внутримозгового геморрагического инсульта в 22 странах (исследование INTERSTROKE): исследование случай-контроль. Ланцет . 10 июля 2010 г. 376 (9735): 112-23.[Медлайн].
Андерсон П. Новое руководство AHA / ASA по первичной профилактике инсульта. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/834187. Доступ: 10 ноября 2014 г.
[Рекомендации] Меския Дж. Ф., Бушнелл С., Боден-Альбала Б., Браун Л. Т., Бравата Д. М., Чатурведи С. и др. Рекомендации по первичной профилактике инсульта: заявление для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Ход . 2014 28 октября. [Medline].
Furlan AJ, Reisman M, Massaro J, Mauri L, Adams H, Albers GW и др. Закрытие или медикаментозная терапия криптогенного инсульта с открытым овальным отверстием. N Engl J Med . 2012 15 марта. 366 (11): 991-9. [Медлайн].
[Рекомендации] Фьюри К.Л., Каснер С.Е., Адамс Р.Дж., Альберс Г.В., Буш Р.Л., Фаган С.К. и др. Рекомендации по профилактике инсульта у пациентов с инсультом или транзиторной ишемической атакой: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Ход . 2011 Январь 42 (1): 227-76. [Медлайн].
Совместный обзор рандомизированных исследований антитромбоцитарной терапии — I: Профилактика смерти, инфаркта миокарда и инсульта с помощью длительной антитромбоцитарной терапии у различных категорий пациентов. Сотрудничество исследователей антитромбоцитов. BMJ . 1994. 308 (6921): 81-106. [Медлайн]. [Полный текст].
Tijssen JG. Низкие и высокие дозы ацетилсалициловой кислоты с дипиридамолом и без него: обзор результатов клинических испытаний. Неврология . 1998. 51 (3 Suppl 3): S15-6. [Медлайн].
Hass WK, Easton JD, Adams HP Jr и др. Рандомизированное исследование, сравнивающее тиклопидина гидрохлорид с аспирином для профилактики инсульта у пациентов из группы высокого риска. Группа изучения инсульта тиклопидин аспирин. N Engl J Med . 1989. 321 (8): 501-7. [Медлайн].
Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий (CAPRIE).Руководящий комитет CAPRIE. Ланцет . 1996. 348 (9038): 1329-39. [Медлайн].
Bennett CL, Connors JM, Carwile JM, et al. Тромботическая тромбоцитопеническая пурпура, ассоциированная с клопидогрелом. N Engl J Med . 2000. 342 (24): 1773-7. [Медлайн].
Diener HC, Cunha L, Forbes C, Sivenius J, Smets P, Lowenthal A. Европейское исследование по профилактике инсульта. 2. Дипиридамол и ацетилсалициловая кислота во вторичной профилактике инсульта. Дж. Neurol Sci . 1996. 143 (1-2): 1-13. [Медлайн].
Halkes PH, van Gijn J, Kappelle LJ, Koudstaal PJ, Algra A. Аспирин плюс дипиридамол по сравнению с одним аспирином после церебральной ишемии артериального происхождения (ESPRIT): рандомизированное контролируемое исследование. Ланцет . 2006. 367 (9523): 1665-73. [Медлайн].
Rouhl RP, Lodder J. ESPRIT: действительно ли аспирин плюс дипиридамол превосходит только аспирин у пациентов с ТИА или малым инсультом ?. Эксперт Rev Neurother .2008. 8 (11): 1661-5. [Медлайн].
Albers GW, Amarenco P, Easton JD, Sacco RL, Teal P. Антитромботическая и тромболитическая терапия при ишемическом инсульте: Седьмая конференция ACCP по антитромботической и тромболитической терапии. Сундук . 2004. 126 (3 доп.): 483С-512С. [Медлайн].
Diener HC, Bogousslavsky J, Brass LM и др. Сравнение аспирина и клопидогрела с одним клопидогрелом после недавнего ишемического инсульта или транзиторной ишемической атаки у пациентов с высоким риском (MATCH): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2004. 364 (9431): 331-7. [Медлайн].
Scirica BM, Bonaca MP, Braunwald E, De Ferrari GM, Isaza D, Lewis BS и др. Ворапаксар для вторичной профилактики тромботических событий у пациентов с перенесенным инфарктом миокарда: предварительный анализ подгруппы исследования TRA 2 ° P-TIMI 50. Ланцет . 2012 октябрь 13.380 (9850): 1317-24. [Медлайн].
Milionis HJ, Giannopoulos S, Kosmidou M ,. Терапия статинами после первого инсульта снижает вероятность повторения инсульта в течение 10 лет и улучшает выживаемость. Неврология . 2009. 72 (21): 1816-22. [Медлайн].
Plehn JF, Davis BR, Sacks FM, et al. Снижение частоты инсульта после инфаркта миокарда с помощью правастатина: исследование холестерина и повторяющихся событий (CARE). Следователи по уходу. Тираж . 1999. 99 (2): 216-23. [Медлайн]. [Полный текст].
MRC / BHF Heart Protection Study по снижению холестерина с помощью симвастатина у 20 536 человек из группы высокого риска: рандомизированное плацебо-контролируемое исследование. Ланцет . 2002. 360 (9326): 7-22. [Медлайн].
Amarenco P, Bogousslavsky J, Callahan A 3rd, et al. Высокие дозы аторвастатина после инсульта или транзиторной ишемической атаки. N Engl J Med . 2006. 355 (6): 549-59. [Медлайн].
Юсуф С., Слейт П., Погу Дж., Бош Дж., Дэвис Р., Дагене Г. Влияние ингибитора ангиотензин-превращающего фермента, рамиприла, на сердечно-сосудистые события у пациентов с высоким риском. Исследователи оценочного исследования профилактики сердечных исходов. N Engl J Med . 2000. 342 (3): 145-53. [Медлайн].
Коллективная группа «ПРОГРЕСС». Рандомизированное исследование схемы снижения артериального давления на основе периндоприла среди 6105 человек, перенесших инсульт или транзиторную ишемическую атаку. Ланцет . 2001. 358 (9287): 1033-41. [Медлайн].
Руководители и координаторы ALLHAT для совместной исследовательской группы ALLHAT, Испытание антигипертензивного и гиполипидемического лечения для предотвращения сердечного приступа.Основные исходы у пациентов с гипертонической болезнью высокого риска, рандомизированных по группе ингибитора ангиотензинпревращающего фермента или блокатора кальциевых каналов по сравнению с диуретиком: исследование гипотензивного и липидоснижающего лечения для предотвращения сердечного приступа (ALLHAT). ЯМА . 2002. 288 (23): 2981-97. [Медлайн].
Dahlöf B, Devereux RB, Kjeldsen SE, et al. Заболеваемость сердечно-сосудистыми заболеваниями и смертность в исследовании «Вмешательство лозартана для снижения конечной точки» в исследовании гипертонии (LIFE): рандомизированное исследование атенолола. Ланцет . 2002. 359 (9311): 995-1003. [Медлайн].
Schrader J, Luders S, Kulschewski A, et al. Заболеваемость и смертность после инсульта, сравнение эпросартана с нитрендипином для вторичной профилактики: основные результаты проспективного рандомизированного контролируемого исследования (MOSES). Ход . 2005. 1218–26: 36.
Singer DE, Albers GW, Dalen JE, Go AS, Halperin JL, Manning WJ. Антитромботическая терапия при фибрилляции предсердий: Седьмая конференция ACCP по антитромботической и тромболитической терапии. Сундук . 2004. 126 (3 доп.): 429С-456С. [Медлайн].
Левин С.Р., Брей Р.Л., Тилли BC и др. Антифосфолипидные антитела и последующие тромбоокклюзионные события у пациентов с ишемическим инсультом. ЯМА . 2004. 291 (5): 576-84. [Медлайн].
Crowther MA, Ginsberg JS, Julian J, et al. Сравнение двух интенсивностей варфарина для профилактики рецидивирующего тромбоза у пациентов с синдромом антифосфолипидных антител. N Engl J Med . 2003. 349 (12): 1133-8. [Медлайн].
Chimowitz MI, Lynn MJ, Howlett-Smith H, et al. Сравнение варфарина и аспирина при симптоматическом стенозе внутричерепных артерий. N Engl J Med . 2005. 352 (13): 1305-16. [Медлайн].
Mohr JP, Thompson JL, Lazar RM и др. Сравнение варфарина и аспирина для профилактики повторного ишемического инсульта. N Engl J Med . 2001. 345 (20): 1444-51.[Медлайн].
Granger CB, Alexander JH, McMurray JJ, et al. Апиксабан по сравнению с варфарином у пациентов с фибрилляцией предсердий. N Engl J Med . 2011 15 сентября. 365 (11): 981-92. [Медлайн]. [Полный текст].
Connolly SJ, Eikelboom J, Joyner C и др. Апиксабан у пациентов с фибрилляцией предсердий. N Engl J Med . 2011 г. 3 марта. 364 (9): 806-17. [Медлайн]. [Полный текст].
Connolly SJ, Ezekowitz MD, Yusuf S, et al.Дабигатран по сравнению с варфарином у пациентов с фибрилляцией предсердий. N Engl J Med . 2009 17 сентября. 361 (12): 1139-51. [Медлайн].
Patel MR, Mahaffey KW, Garg J, et al. Ривароксабан в сравнении с варфарином при неклапанной фибрилляции предсердий. N Engl J Med . 2011 сентябрь 8. 365 (10): 883-91. [Медлайн].
Giugliano RP, Ruff CT, Braunwald E, et al. Эдоксабан по сравнению с варфарином у пациентов с фибрилляцией предсердий. N Engl J Med .2013 28 ноября. 369 (22): 2093-104. [Медлайн]. [Полный текст].
Uchino K, Hernandez AV. Ассоциация дабигатрана с повышенным риском острых коронарных событий: метаанализ рандомизированных контролируемых исследований не меньшей эффективности. Арк Интерн Мед. . 2012 г. 9 января. [Medline].
Андерсон П. Ривароксабан плюс аспирин вдвое снижает частоту инсульта. Медицинские новости Medscape . 2018 31 января. [Полный текст].
Eikelboom JW, Connolly SJ, Bosch J и др.Ривароксабан с аспирином или без него при стабильном сердечно-сосудистом заболевании. N Engl J Med . 2017 Октябрь 5. 377 (14): 1319-30. [Медлайн].
Evolocumab (Repatha) [вкладыш в упаковке]. One Amgen Center Drive Thousand Oaks, Калифорния,
-1799: Amgen Inc., декабрь 2017 г. Доступно на [Полный текст].
Сабатин М.С., Джульяно Р.П., Кич А.С. и др. Для Руководящего комитета и следователей FOURIER. Эволокумаб и клинические результаты у пациентов с сердечно-сосудистыми заболеваниями. N Engl J Med . 2017 4 мая. 376 (18): 1713-22. [Медлайн]. [Полный текст].
Szarek M, White HD, Schwartz GG и др., Для комитетов ODYSSEY OUTCOMES и следователей. Алирокумаб снижает общее количество нефатальных сердечно-сосудистых и смертельных событий: исследование ODYSSEY OUTCOMES. Джам Колл Кардиол . 2019 5 февраля. 73 (4): 387-396. [Медлайн]. [Полный текст].
Wendling P. FDA расширяет показания для PCSK9 Alirocumab (Praluent). Медицинские новости Medscape .30 апреля 2019 г. [Полный текст].
Исследовательская группа EC / IC Bypass. Несостоятельность экстракраниально-внутричерепного артериального шунтирования для снижения риска ишемического инсульта. Результаты международного рандомизированного исследования. N Engl J Med . 7 ноября 1985 г. 313 (19): 1191-200. [Медлайн].
Пауэрс В.Дж., Кларк В.Р., Грабб Р.Л. младший, Видин Т.О., Адамс HP-младший, Дердейн С.П. Экстракраниально-внутричерепное шунтирование для профилактики инсульта при гемодинамической церебральной ишемии: рандомизированное исследование Carotid Occlusion Surgery Study. ЯМА . 2011 г. 9 ноября. 306 (18): 1983-92. [Медлайн].
Хьюз С. Незначительные инфекции могут увеличить риск инсульта у детей. Доступно на http://www.medscape.com/viewarticle/820589. Доступ: 23 февраля 2014 г.
Международная конференция по инсульту (ISC) 2014. Тезисы 36, 38, 39. Представлены 12 февраля 2014 г.
новых горизонтов фармакологической терапии для профилактики вторичного инсульта | Кардиология | JAMA Neurology
Важность Даже при доступных в настоящее время методах лечения и изменении образа жизни после ишемического инсульта остается значительный остаточный пожизненный риск рецидива инсульта и сердечно-сосудистых заболеваний.В этом обзоре обобщены новые терапевтические подходы, которые продемонстрировали признаки эффективности для профилактики некардиоэмболического инсульта в рандомизированных клинических испытаниях (РКИ) фазы II и фазы III, а также представлен обзор схем приема лекарств, которые дали многообещающие результаты в первичной профилактике инсульта и могут быть рассмотрены для дальнейшей оценки.
Наблюдения После легкого острого ишемического инсульта или транзиторной ишемической атаки пациенты несут высокий сердечно-сосудистый риск, который недостаточно устраняется длительным антиагрегантным лечением.Эффективная комбинация низких доз ривароксабана с аспирином в качестве антитромботического средства для вторичной профилактики у пациентов с клиническим атеросклерозом и перенесенным инсультом в анамнезе требует дальнейшего изучения. Два международных РКИ в настоящее время оценивают эффективность пероральных ингибиторов фактора XI в сочетании с антитромбоцитами для вторичной профилактики некардиоэмболического ишемического инсульта. Было показано, что агрессивное липидное лечение статинами снижает рецидивы ишемического инсульта и общий сердечно-сосудистый риск.Ингибиторы пропротеинконвертазы, субтилизин / кексин типа 9 — это лекарственные схемы, которые, по мнению исследователей, обеспечивают дополнительную защиту от рецидивов инсульта, в то время как антисмысловые олигонуклеотидные терапии, нацеленные на липопротеин (а), имеют большие перспективы в качестве будущей терапевтической стратегии для снижения остаточного опосредованного сердечно-сосудистого риска. через липопротеин (а). Агонисты рецепторов глюкагоноподобного пептида-1 — это новые противодиабетические препараты, недавно выделенные из-за их неизменно большей пользы в снижении инсульта по сравнению с другими сердечно-сосудистыми исходами.
Выводы и значимость В настоящее время появляется несколько интересных новых возможностей для вторичной профилактики инсульта, в рамках которых РКИ исследуют новые антитромботические, гиполипидемические, противовоспалительные и противодиабетические средства с новыми механизмами, которые, вероятно, уменьшат в будущем бремя повторного инсульта.
Рецидивирующий ишемический инсульт: стратегии профилактики
1. Мозаффариан Д., Бенджамин Э.Дж., Идти КАК, и другие.; Статистический комитет Американской кардиологической ассоциации; Подкомитет по статистике инсульта. Обновление статистики сердечных заболеваний и инсульта за 2016 г .: отчет Американской кардиологической ассоциации [опубликованное исправление опубликовано в Circulation. 2016; 133 (15): e599]. Тираж . 2016; 133 (4): e38 – e360 ….
2. Истон Дж. Д., Saver JL, Альберс GW, и другие. Определение и оценка транзиторной ишемической атаки: научное заявление для медицинских работников от Совета по инсульту Американской кардиологической ассоциации / Американской ассоциации по инсульту; Совет по сердечно-сосудистой хирургии и анестезии; Совет по сердечно-сосудистой радиологии и интервенции; Совет по уходу за сердечно-сосудистыми заболеваниями; и Междисциплинарный совет по заболеваниям периферических сосудов. Инсульт . 2009. 40 (6): 2276–2293.
3. Сакко Р.Л., Kasner SE, Бродерик JP, и другие.; Совет по инсульту Американской кардиологической ассоциации, Совет по сердечно-сосудистой хирургии и анестезии; Совет по сердечно-сосудистой радиологии и интервенции; Совет по сердечно-сосудистым заболеваниям и инсульту; Совет по эпидемиологии и профилактике; Совет по заболеваниям периферических сосудов; Совет по питанию, физической активности и метаболизму. Обновленное определение инсульта для 21 века: заявление для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Инсульт . 2013. 44 (7): 2064–2089.
4. Арсава Е.М., Ким GM, Оливейра-Филью Дж., и другие. Прогнозирование раннего рецидива после острого ишемического инсульта. JAMA Neurol . 2016; 73 (4): 396–401.
5. Kernan WN, Овбьягеле Б, Черный HR, и другие.; Совет Американской кардиологической ассоциации по инсульту, Совет по сердечно-сосудистым заболеваниям и уходу за больными после инсульта, Совет по клинической кардиологии и Совет по заболеваниям периферических сосудов.Рекомендации по профилактике инсульта у пациентов с инсультом и транзиторной ишемической атакой: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта [опубликованная поправка опубликована в Stroke. 2015; 46 (2): e54]. Инсульт . 2014. 45 (7): 2160–2236.
6. Коллективная группа «ПРОГРЕСС». Рандомизированное исследование схемы снижения артериального давления на основе периндоприла среди 6105 человек, перенесших инсульт или преходящую ишемическую атаку [опубликованные исправления опубликованы в Lancet.2002; 359 (9323): 2120 и Lancet 2001; 358 (9292): 1556]. Ланцет . 2001. 358 (9287): 1033–1041.
7. Группа сотрудничества PATS. Исследование гипотензивной терапии после инсульта. Предварительный результат. Chin Med J (англ.) . 1995. 108 (9): 710–717.
8. Джеймс П.А., Опарил С, Картер Б.Л., и другие. Основанное на фактах руководство 2014 года по лечению высокого кровяного давления у взрослых: отчет членов комиссии, назначенных в Восьмой объединенный национальный комитет (JNC 8) [опубликованное исправление опубликовано в JAMA.2014; 311 (17): 1809]. ЯМА . 2014. 311 (5): 507–520.
9. Стоун, штат Нью-Джерси, Робинсон Дж. Г., Лихтенштейн AH, и другие.; Группа рекомендаций ACC / AHA по холестерину, 2013 г. Лечение холестерина в крови для снижения риска атеросклеротических сердечно-сосудистых заболеваний у взрослых: синопсис рекомендаций Американского колледжа кардиологов / Американской кардиологической ассоциации 2013 года по холестерину. Энн Интерн Мед. . 2014; 160 (5): 339–343.
10.Кернан WN, Inzucchi SE, Саван С, Макко РФ, Furie KL. Ожирение: очевидная цель для профилактики инсульта. Инсульт . 2013. 44 (1): 278–286.
11. Amarenco P, Богоуславский Ж, Каллахан А III, и другие.; Профилактика инсульта с помощью исследователей агрессивного снижения уровня холестерина (SPARCL). Высокие дозы аторвастатина после инсульта или транзиторной ишемической атаки. N Engl J Med .2006. 355 (6): 549–559.
12. Наси Х, Брюгц Дж. Дж., Флёренс Р, Ades AE. Сравнительные эффекты статинов на основные цереброваскулярные события: метаанализ нескольких курсов лечения плацебо-контролируемых исследований и исследований активного компаратора. QJM . 2013. 106 (4): 299–306.
13. Карам Дж. Г., Лони-Хатчинсон Л, McFarlane SI. Высокие дозы аторвастатина после инсульта или транзиторной ишемической атаки: Исследователи по предотвращению инсульта путем агрессивного снижения уровня холестерина (SPARCL). J Cardiometab Syndr . 2008. 3 (1): 68–69.
14. Джозеф Дж. П., Афонсу М, Бердай Д, и другие. Преимущества и риски первичной профилактики статинами у пожилых [на французском]. Пресс Мед . 2015; 44 (12 п.1): 1219–1225.
15. Руланд С, Hung E, Ричардсон Д, Мисра С, Горелик ПБ; Афро-американские исследователи исследования профилактики инсульта. Влияние ожирения и метаболического синдрома на факторы риска у афроамериканцев, перенесших инсульт: отчет AAASPS. Arch Neurol . 2005. 62 (3): 386–390.
16. Овбиагеле Б, Баня PM, Хлопок D, Виниско Р, Diener HC. Ожирение и рецидивирующий сосудистый риск после недавнего ишемического инсульта. Инсульт . 2011; 42 (12): 3397–3402.
17. Doehner W, Шенкель Дж. Анкер С.Д., Спрингер Дж. Audebert HJ. Избыточный вес и ожирение связаны с улучшением выживаемости, функционального результата и рецидивов инсульта после острого инсульта или транзиторной ишемической атаки: наблюдения из исследования TEMPiS. Eur Heart J . 2013. 34 (4): 268–277.
18. Веммос К, Ntaios G, Спенгос К, и другие. Связь между ожирением и смертностью после острого первого инсульта: парадокс ожирения и инсульта. Инсульт . 2011. 42 (1): 30–36.
19. Эпштейн Л.Дж., Кристо Д, Strollo PJ Jr, и другие.; Целевая группа по обструктивному апноэ сна для взрослых Американской академии медицины сна. Клинические рекомендации по оценке, ведению и долгосрочному лечению обструктивного апноэ во сне у взрослых. J Clin Sleep Med . 2009. 5 (3): 263–276.
20. Colten HR, Altevogt BM. Нарушения сна и депривация сна: неудовлетворенная проблема общественного здравоохранения. Вашингтон, округ Колумбия: Институт медицины, Национальная академия прессы; 2006.
21. Путаала Дж., Куркинен М, Тарвос V, Салонен О, Kaste M, Татлисумак Т. Тихие инфаркты головного мозга и лейкоареоз у молодых людей с первым в истории ишемическим инсультом. Неврология . 2009. 72 (21): 1823–1829.
22. Mendis S, Абегунде Д, Юсуф С, и другие. Исследование ВОЗ по профилактике рецидивов инфаркта миокарда и инсульта (ВОЗ-PREMISE). Bull World Health Organ . 2005. 83 (11): 820–829.
23. ЖК Каплан, Тиршвелл Д.Л., Longstreth WT Jr, и другие. Сосудистые события, смертность и профилактическая терапия после ишемического инсульта у пожилых людей. [опубликованное исправление опубликовано в Neurology 2006; 66 (4): 493]. Неврология . 2005. 65 (6): 835–842.
24. Мостофски Э., Бургер MR, Шлауг G, Мукамал К.Дж., Розамонд В.Д., Mittleman MA. Алкоголь и начало острого ишемического инсульта: исследование начала инсульта. Инсульт . 2010. 41 (9): 1845–1849.
25. MacKay-Lyons M, Губиц Г, Джакомантонио Н, и другие. Программа реабилитационных упражнений и обучения для предотвращения сосудистых событий после инсульта, не приводящего к инвалидности, или транзиторной ишемической атаки (исследование PREVENT): многоцентровое рандомизированное контролируемое исследование. BMC Neurol . 2010; 10: 122.
26. Приор ПЛ, Хачинский В, Ансуорт К., и другие. Комплексная кардиологическая реабилитация для вторичной профилактики после транзиторной ишемической атаки или легкого инсульта: I: осуществимость и факторы риска. Инсульт . 2011. 42 (11): 3207–3213.
27. Сотрудничество исследователей антитромботических препаратов. Совместный метаанализ рандомизированных исследований антитромбоцитарной терапии для предотвращения смерти, инфаркта миокарда и инсульта у пациентов с высоким риском [опубликованная поправка появляется в BMJ.2002, 324 (7330): 141]. BMJ . 2002. 324 (7329): 71–86.
28. Дикерсон Л.М., Карек ПиДжей, Quattlebaum RG. Профилактика повторного ишемического инсульта. Ам Фам Врач . 2007. 76 (3): 382–388.
29. Фаррелл Б., Годвин Дж, Ричардс С., Варлоу К. Испытание аспирина в Соединенном Королевстве при транзиторной ишемической атаке (UK-TIA): окончательные результаты. J Neurol Neurosurg Psychiatry . 1991. 54 (12): 1044–1054.
30. Голландская группа по исследованию TIA. Сравнение двух доз аспирина (30 мг против 283 мг в день) у пациентов после транзиторной ишемической атаки или легкого ишемического инсульта. N Engl J Med . 1991. 325 (18): 1261–1266.
31. Канадская группа совместных исследований. Рандомизированное исследование аспирина и сульфинпиразона при угрозе инсульта. N Engl J Med . 1978. 299 (2): 53–59.
32. Джонсон Э.С., Дорожки SF, Вентворт CE III, Саттерфилд MH, Абебе Б.Л., Дикер Л.В.Метарегрессионный анализ дозозависимого эффекта аспирина при инсульте. Arch Intern Med . 1999. 159 (11): 1248–1253.
33. Группа сотрудничества ОСВ. Шведское исследование низких доз аспирина (SALT) 75 мг аспирина в качестве вторичной профилактики после цереброваскулярных ишемических событий. Ланцет . 1991; 338 (8779): 1345–1349.
34. Дреппер М.Д., Спар Л, Frossard JL. Клопидогрель и ингибиторы протонной помпы — где мы находимся в 2012 году? Мир Дж. Гастроэнтерол .2012. 18 (18): 2161–2171.
35. Diener HC, Богоуславский Ж, Латунь LM, и другие.; Следователи МАТЧ. Сравнение аспирина и клопидогрела с одним клопидогрелом после недавнего ишемического инсульта или транзиторной ишемической атаки у пациентов с высоким риском (MATCH): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2004. 364 (9431): 331–337.
36. Mega JL, Закрыть SL, Wiviott SD, и другие.Полиморфизм цитохрома p-450 и ответ на клопидогрель. N Engl J Med . 2009. 360 (4): 354–362.
37. Pezalla E, День D, Пуллиадат I. Первоначальная оценка клинического воздействия лекарственного взаимодействия между клопидогрелом и ингибиторами протонной помпы. Джам Колл Кардиол . 2008. 52 (12): 1038–1039.
38. Ван Ю, Пан Y, Чжао X, и другие.; ШАНС Следователи. Клопидогрел с аспирином при остром малом инсульте или транзиторной ишемической атаке (CHANCE): результаты исследования через год. Тираж . 2015; 132 (1): 40–46.
39. Bhatt DL, Фокс К.А., Хаке W, и другие.; ХАРИЗМА Следователи. Клопидогрель и аспирин по сравнению с одним аспирином для предотвращения атеротромботических событий. N Engl J Med . 2006. 354 (16): 1706–1717.
40. Группа ESPS. Европейское исследование профилактики инсульта (ESPS). Основные конечные точки. Ланцет . 1987. 2 (8572): 1351–1354.
41. Diener HC, Cunha L, Forbes C, Сивениус Дж, Смец П, Ловенталь А. Европейское исследование профилактики инсульта. 2. Дипиридамол и ацетилсалициловая кислота во вторичной профилактике инсульта. J Neurol Sci . 1996. 143 (1–2): 1–13.
42. Исследовательская группа исследования «Профилактика инсульта при обратимой ишемии» (SPIRIT). Рандомизированное испытание антикоагулянтов по сравнению с аспирином после церебральной ишемии предполагаемого артериального происхождения. Энн Нейрол . 1997. 42 (6): 857–865.
43. Halkes PH, ван Гийн Дж., Каппелле ЖЖ, Коудсталь П.Дж., Альгра А; Исследовательская группа ESPRIT. Пероральные антикоагулянты средней интенсивности в сравнении с аспирином после церебральной ишемии артериального происхождения (ESPRIT): рандомизированное контролируемое исследование. Ланцет Нейрол . 2007. 6 (2): 115–124.
44. Chimowitz MI, Линн MJ, Хоулетт-Смит H, и другие.; Исследователи по клиническим испытаниям симптоматического внутричерепного заболевания варфарин-аспирин.Сравнение варфарина и аспирина при симптоматическом стенозе внутричерепных артерий. N Engl J Med . 2005. 352 (13): 1305–1316.
45. Ezekowitz JA, Straus SE, Маджумдар SR, Макалистер Ф.А. Инсульт: стратегии первичной профилактики. Ам Фам Врач . 2003. 68 (12): 2379–2386.
46. Райан М, Расчески G, Penix LP. Профилактика инсульта у пациентов с преходящими ишемическими атаками. Ам Фам Врач .1999. 60 (8): 2329–2336.
47. Харт Р.Г., Бенавенте О. Инсульт: часть I. Обновленная клиническая информация о профилактике. Ам Фам Врач . 1999. 59 (9): 2475–2482.
Вторичное ведение ишемического инсульта | Журнал этики
Сложные взаимодействия между 100 миллиардами нейронов, которые образуют нервную систему, не только регулируют и поддерживают основные жизненно важные функции, они делают нас такими, какие мы есть как личности.
В одно мгновение любая или все характеристики, которые определяют нас, могут быть навсегда уничтожены слишком распространенной болезнью — инсультом . Инсульт — это внезапная смерть нейронов из-за нарушения кровотока и оксигенации, приводящая к неврологическому дефициту. Есть две категории инсульта: ишемический инсульт, который возникает в результате окклюзии кровеносного сосуда и является причиной примерно 87 процентов инсультов, и геморрагический инсульт, который возникает в результате разрыва кровеносного сосуда [1].Инсульт является ведущей причиной инвалидности и третьей по значимости причиной смерти (после болезней сердца и всех форм рака). Финансовое бремя инсульта для людей и системы здравоохранения США огромно и продолжает расти — сметная стоимость лечения инсульта в 2009 г. составила 68,9 млрд долларов [1]. Ежегодно происходит около 795 000 инсультов; из них около 185 000 (, более 20 процентов, ) — повторные инсульты [1]. Последняя статистика подчеркивает важность вторичной профилактики инсульта.
В этой статье мы сосредоточимся на профилактике повторного ишемического инсульта, который зависит от конкретной этиологии и сопутствующих факторов. В целом ишемические инсульты можно разделить на инсульты с территорией крупных сосудов и инсульты с территорией мелких сосудов.
Ишемические инсульты на территории крупных сосудов
Ишемический инсульт на территории крупных сосудов вызван окклюзией основной артерии, кровоснабжающей головной мозг (например, внутренней сонной, средней церебральной, позвоночной, базилярной или задней мозговой артерии) или выступающей ветви главной артерии и обычно возникает в результате тромбоэмболических событий. , хотя очаговые тромботические явления также могут вызывать окклюзию основной артерии.Повреждение кровеносных сосудов, застой / турбулентный кровоток и состояние гиперкоагуляции — известные как триада Вирхова — часто являются источниками тромбоэмболических инсультов. Этиология включает тромбоэмболический инсульт от артерии к артерии, кардиоэмболический инсульт и инсульт, связанный с шунтированием справа налево и состояниями гиперкоагуляции.
Тромбоэмболический инсульт между артерией. Тромбообразование в месте поражения артерий может привести к эмболии внутричерепных артерий. Наиболее частая причина — атеросклероз сонных артерий.Профилактика повторного инсульта из-за атеросклероза сонных артерий зависит от степени стеноза.
- При симптоматическом стенозе от 50 до 99 процентов хирургическое лечение с помощью каротидной эндартерэктомии эффективно для снижения риска инсульта, хотя наибольший эффект наблюдается у пациентов с тяжелым стенозом (от 70 до 99 процентов) [2]. Этим пациентам также рекомендуется медикаментозное лечение (например, снижение артериального давления, отказ от курения, гиполипидемическая терапия, антитромбоцитарная терапия) [3].
- Если пациент не является подходящим кандидатом на операцию, эндоваскулярные вмешательства (ангиопластика сонной артерии и / или стентирование) могут быть вариантом, хотя клинические испытания, сравнивающие эндартерэктомию сонной артерии с эндоваскулярной терапией, дали смешанные результаты [4-6].
- При стенозе сонной артерии менее 50% рекомендуется медикаментозное лечение [2].
Кардиоэмболический инсульт. Самая частая причина — фибрилляция предсердий. Другие кардиогенные источники включают острый инфаркт миокарда с аномалиями движения стенок, сильно сниженную фракцию выброса, миксомы предсердий и заболевания клапанов.Вторичная профилактика обычно включает антикоагулянтную терапию варфарином, особенно при фибрилляции предсердий (целевое значение МНО от 2 до 3) [7].
Ход при шунте справа налево. В случае подозрения на тромбоэмболический инсульт без выявленной артериальной или кардиоэмболической этиологии следует рассмотреть возможность шунтирования справа налево. Наиболее распространенным шунтом справа налево является открытое овальное отверстие (PFO), которое позволяет тромбоэмболам возникать в венозном кровообращении (например,g., тромбоз глубоких вен), чтобы получить доступ к артериальному кровообращению. Сопутствующее наличие аневризмы межпредсердной перегородки, по-видимому, увеличивает риск инсульта, хотя вторичное лечение в этих условиях неясно (например, закрытие PFO по сравнению с медикаментозным лечением, антитромбоцитарная терапия по сравнению с антикоагуляцией) [8-11]. В настоящее время продолжаются клинические исследования, помогающие установить рекомендации по лечению.
Инсульт на фоне гиперкоагуляции. Это встречается реже, но его следует учитывать, если визуализация сосудов и оценка сердца не позволяют выявить диагноз или если у пациента в анамнезе есть предыдущие тромботические события.Примеры состояний гиперкоагуляции включают беременность и ранний послеродовой период, злокачественные новообразования и наследственные или приобретенные гиперкоагуляционные заболевания. Меры по профилактике зависят от вероятности рецидива и обычно включают антикоагулянтную терапию.
Ишемические инсульты на территории малых судов
Ишемические инсульты на территории мелких сосудов вызываются окклюзией мелких проникающих церебральных сосудов (например, лентикулостриальных ветвей СМА), что приводит к лакунарным инфарктам, которые обычно возникают в глубоких подкорковых областях мозга, таких как базальные ганглии, таламус, внутренняя капсула, полуовалентный центр и перивентрикулярная область, а также в мосту.
Основные факторы риска включают гипертонию, сахарный диабет, дислипидемию и курение. Профилактика гипертонии требует надлежащего управления следующими четырьмя общими факторами риска.
Гипертония. Лечение гипертонии приводит к снижению риска инсульта примерно на 30-40% [12]. Хотя всем пациентам следует рекомендовать изменение образа жизни (например, снижение веса, физические упражнения, диету с низким содержанием соли), большинству из них требуются антигипертензивные препараты.Оптимальная схема приема лекарств для предотвращения рецидивов остается неясной и может зависеть от индивидуальных медицинских обстоятельств, но данные подтверждают использование только тиазидных диуретиков или в комбинации с ингибиторами ангиотензинпревращающего фермента (АПФ) [3, 13].
Диабет. Диабет является значительным фактором риска повторного инсульта [14]. Рекомендуется контролировать уровень глюкозы до уровня, близкого к нормогликемическому, с целевым уровнем гемоглобина A1C менее или равным 7% [3].
Дислипидемия. Лечение дислипидемии включает упражнения, рекомендации по питанию и прием лекарств с целевым содержанием липопротеинов низкой плотности менее 100 мг / дл и менее 70 мг / дл у пациентов с множественными сосудистыми факторами риска, которые относятся к очень высокому риску сосудистых заболеваний [15] . Клинические испытания показали, что статины снижают риск инсульта, и их использование рекомендуется для профилактики повторного инсульта [3, 16, 17].
Курение. Курение сигарет увеличивает риск инсульта, поэтому отказ от курения имеет решающее значение [18, 19].Стратегии лечения включают консультирование, никотиновые продукты и пероральные препараты для прекращения курения.
Хотя эти факторы риска обсуждаются в разделе, посвященном ишемическому инсульту на территории мелких сосудов, их повреждающее воздействие на сосудистую сеть не зависит от размера сосудов. Таким образом, вторичное лечение инсульта на территории крупных сосудов было бы неполным без лечения сопутствующих сосудистых факторов риска гипертензии, диабета, дислипидемии и курения.
Антиагрегантная терапия
Было показано, что вторичное лечение некардиоэмболического инсульта с помощью антиагрегантов снижает частоту повторения инсульта [20].Антиагреганты включают аспирин, клопидогрель и дипиримадол с пролонгированным высвобождением, последний из которых используется в сочетании с низкими дозами аспирина. Монотерапия аспирином, комбинация аспирина и дипиридамола с пролонгированным высвобождением и монотерапия клопидогрелем являются приемлемыми вариантами для вторичной профилактики инсульта [3].
Модификация образа жизни
Профилактика повторного инсульта также должна включать изменение образа жизни с учетом привычек и состояний, прямо или косвенно повышающих риск инсульта.
Спирт. Пьянство — фактор риска инсульта. Пациентам следует настоятельно рекомендовать отказаться от употребления алкоголя или ограничить его употребление не более 2 порциями в день [21].
Ожирение. Связь между ожирением и инсультом сложна, поскольку у многих людей с ожирением есть другие факторы риска инсульта (например, диабет, гипертония, дислипидемия). Похудение значительно улучшает контроль артериального давления, уровень глюкозы и липидов натощак и, скорее всего, оказывает глобальное влияние на снижение риска инсульта [22].
Бездействие. Регулярные упражнения снижают риск инсульта, вероятно, из-за влияния физической активности на снижение артериального давления и улучшение толерантности к глюкозе [23].
Апноэ во сне. Апноэ во сне является независимым фактором риска инсульта, а нелеченное апноэ во сне может ухудшить функциональные результаты у пациентов с инсультом [24, 25]. Признаки и симптомы апноэ во сне включают храп, ежедневную усталость и дневной сон. Исследования показали, что у пациентов с инсультом и обструктивным апноэ во сне лечение постоянным положительным давлением в дыхательных путях (CPAP) улучшает самочувствие и снижает риск повторного инсульта и смертности [26-28].
Хотя вышеприведенное обсуждение охватывает многие этиологии инсульта, требуется дальнейшая оценка и профилактика, когда выявлены менее распространенные причины инсульта, такие как васкулит, расслоение артерий и моя мойя. В целом, надлежащее распознавание факторов риска инсульта и управление ими может не только предотвратить смерть и инвалидность, но и спасти систему здравоохранения миллиарды.
Список литературы
- Ллойд-Джонс Д., Адамс Р., Карнетон М. и др.Статистика сердечных заболеваний и инсульта — обновление 2009 г .: отчет Статистического комитета Американской кардиологической ассоциации и Подкомитета по статистике инсульта. Тираж . 2009; 119 (3): e21-181.
- Барнетт Х.Дж., Тейлор Д.В., Элиашив М. и др. Преимущества каротидной эндартерэктомии у пациентов с симптоматическим стенозом средней или тяжелой степени: Североамериканские участники клинического испытания симптоматической каротидной эндартерэктомии. N Engl J Med . 1998; 339 (2): 1415-1425.
- Сакко Р.Л., Адамс Р., Альберс Г. и др. Рекомендации по профилактике инсульта у пациентов с ишемическим инсультом или транзиторной ишемической атакой: заявление для медицинских работников от Американской кардиологической ассоциации / Совета Американской ассоциации инсультов по инсульту: спонсируется Советом по сердечно-сосудистой радиологии и вмешательствам. Ход .2006; 37 (2): 577-617.
- Ядав Дж. С., Вули М. Х., Кунц Р. Э. и др. Защищенное стентирование сонной артерии по сравнению с эндартерэктомией у пациентов из группы высокого риска. N Engl J Med . 2004; 351 (15): 1493-1501.
- Мас JL, Chatellier G, Beyssen B и др. Эндартерэктомия в сравнении со стентированием у пациентов с симптоматическим тяжелым стенозом сонной артерии. N Engl J Med . 2006; 355 (16): 1660-1671.
- Группа сотрудничества SPACE; Ринглеб П.А., Алленберг Дж. И др. Результаты 30-дневного исследования SPACE по сравнению ангиопластики с защитным стентом и эндартерэктомии сонной артерии у пациентов с симптомами: рандомизированное исследование не меньшей эффективности. Ланцет . 2006; 368 (9543): 1239-1247.
- Гейдж Б.Ф., ван Валравен С., Пирс Л. и др.Отбор пациентов с фибрилляцией предсердий для антикоагуляции: стратификация риска инсульта у пациентов, принимающих аспирин. Тираж . 2004; 110 (16): 2287-2292.
- Богоуславски Дж., Гарази С., Жанрено Х, Эбишер Н., Ван Мелле Дж. Рецидив инсульта у пациентов с открытым овальным отверстием: Лозаннское исследование. Лозаннский инсульт с группой изучения парадоксальной эмболии. Неврология . 1996; 46 (5): 1301-1305.
- Homma S, Sacco RL, Di Tullio MR, Sciacca RR, Mohr JP. PFO in Cryptogenic Stroke Study (PICSS) Investigators. Эффект лечения пациентов с инсультом с открытым овальным отверстием: открытое овальное отверстие в исследовании Cryptogenic Stroke Study. Тираж . 2002; 105 (22): 2625-2631.
- Хайри П., О’Доннелл С.П., Ландзберг М.Дж.Транскатетерное закрытие в сравнении с медикаментозной терапией открытого овального отверстия и предполагаемых парадоксальных тромбоэмболий: систематический обзор. Энн Интерн Мед. 2003; 139 (9): 753-760.
- Messe SR, Silverman IE, Kizer JR и др. Параметр практики: рецидивирующий инсульт с открытым овальным отверстием и аневризмой межпредсердной перегородки: отчет Подкомитета по стандартам качества Американской академии неврологии. Неврология . 2004; 62 (7): 1042-1050.
- Лоуз CM, Беннетт Д.А., Фейгин В.Л., Роджерс А. Артериальное давление и инсульт: обзор опубликованных обзоров. Ход . 2004; 35 (3): 776-785.
- ПРОГРЕСС Коллективная группа. Рандомизированное исследование схемы снижения артериального давления на основе периндоприла среди 6105 человек, перенесших инсульт или транзиторную ишемическую атаку. Ланцет . 2001; 358 (9287): 1033-1041.
- Хиллен Т., Кошалл С., Тиллинг К. и др. Причина рецидива инсульта является многофакторной: характеры, факторы риска и исходы рецидивов инсульта в Регистре инсультов Южного Лондона. Ход . 2003; 34 (6): 1457-1463.
- Гранди С.М., Климан Дж. И., Мерц С. Н. и др.Последствия недавних клинических испытаний для рекомендаций Панели III по лечению взрослых Национальной образовательной программы по холестерину. Тираж . 2004; 110 (2): 227-239.
- Хеньян Н.Н., Риче Д.М., Восточное Высочество, Ганн П.Н. Влияние статинов на риск инсульта: метаанализ. Энн Фармакотер . 2007; 41 (12): 1937-1945.
- Амаренко П., Богоуславский Дж., Каллахан А. III и др.Высокие дозы аторвастатина после инсульта или транзиторной ишемической атаки. N Engl J Med . 2006; 355 (6): 549-559.
- Вольф ПА, Д’Агостино РБ, Каннель ВБ, Бонита Р., Белэнджер А.Дж. Курение сигарет как фактор риска инсульта: Фрамингемское исследование. ЯМА . 1988; 259 (7): 1025-1029.
- Шинтон Р., Биверс Дж.Мета-анализ связи между курением сигарет и инсультом. BMJ . 1989; 298 (6676): 789-794.
- Сотрудничество исследователей антитромботических препаратов. Совместный метаанализ рандомизированных исследований антитромбоцитарной терапии для предотвращения смерти, инфаркта миокарда и инсульта у пациентов с высоким риском. BMJ . 2002; 324 (7329): 71-86.
- Рейнольдс К., Льюис Б., Нолен Дж. Д., Кинни Г.Л., Сатья Б., Хе Дж.Потребление алкоголя и риск инсульта: метаанализ. ЯМА . 2003; 289 (5): 579-588.
- Андерсон JW, Konz EC. Ожирение и лечение заболеваний: влияние потери веса на сопутствующие заболевания. Obes Res . 2001; 9 (Дополнение 4): 326С-334С.
- Ли И.М., Хеннекенс СН, Бергер К., Бьюринг Дж.Э., Мэнсон Дж.Физические упражнения и риск инсульта у врачей-мужчин. Ход . 1999; 30 (1): 1-6.
- Good DC, Henkle JQ, Gelber D, Welsh J, Verhulst S. Нарушение дыхания во сне и плохой функциональный исход после инсульта. Ход . 1996; 27 (2): 252-259.
- Ягги Х. К., Конкато Дж., Кернан В. Н., Лихтман Дж. Х., Брасс Л. М., Мохсенин В.Обструктивное апноэ во сне как фактор риска инсульта и смерти. Английский язык J Med . 2005; 353 (19): 2034-2041.
- Wessendorf TE, Wang YM, Thilmann AF, Sorgenfrei U, Konietzko N, Teschler H. Лечение обструктивного апноэ во сне с постоянным положительным давлением в дыхательных путях при инсульте. Евро Респир J . 2001; 18 (4): 623-629.
- Мартинес-Гарсия М.А., Солер-Каталония Дж. Дж., Эхарк-Мартинес Л. и др. Непрерывное лечение положительным давлением в дыхательных путях снижает смертность у пациентов с ишемическим инсультом и обструктивным апноэ во сне: последующее 5-летнее исследование. Am J Respir Crit Care Med . 2009; 180 (1): 36-41.
- Мартинес-Гарсия М.А., Галиано-Бланкарт Р., Роман-Санчес П., Солер-Каталония JJ, Каберо-Сальт Л., Сальседо-Майкес Э.Непрерывное лечение положительного давления в дыхательных путях при апноэ во сне предотвращает новые сосудистые события после ишемического инсульта. Сундук . 2005; 128 (4): 2123-2129.
Цитата
Виртуальный наставник. 2009; 11 (10): 772-777.
DOI
10.1001 / virtualmentor.2009.11.10.cprl1-0910.Точки зрения, выраженные в этой статье, принадлежат авторам и не обязательно отражают взгляды и политику AMA.
Информация об авторе
Дерек Рибау, доктор медицины , доцент отделения инсульта отделения неврологии Медицинского центра Университета Вандербильта в Нэшвилле. Он окончил университет Висконсин-Мэдисон, а также ординатуру по неврологии и стипендию по сосудистой неврологии в Университете Вандербильта.
Лиза Херманн, доктор медицины , старший ординатор отделения неврологии Медицинского центра Университета Вандербильта в Нэшвилле.Она окончила Университет Вирджинии и планирует получить стипендию в области сосудистой неврологии по завершении ординатуры.
Вторичная профилактика инсульта | МедЛинк Неврология
Хорхе Монкайо-Гаэте, доктор медицины (Доктор Монкайо-Гаэте из Международного университета Эквадора не имеет соответствующих финансовых отношений, чтобы раскрывать информацию.
)Жульен Богоуславски, доктор медицины (
Доктор Богуславский из Genolier Swiss Medical Network не имеет соответствующей финансовой сети. отношения раскрыть.
)Стивен Р. Левин MD , редактор. (
Доктор Левин из Медицинского научного центра SUNY в Бруклине не имеет соответствующих финансовых отношений, о которых следует раскрывать.
)Первоначально выпущено 14 марта 2012 г .; последнее обновление 6 июля 2020 г .; истекает 6 июля 2023 г.
Обзор
Хотя эпидемиология инсульта во всем мире изменилась, бремя инсульта остается высоким. Согласно исследованию глобального бремени болезней, несмотря на 28% -ное увеличение абсолютного числа цереброваскулярных смертей, в большинстве регионов мира в период с 1990 по 2016 гг. Наблюдалось снижение стандартизованного по возрасту уровня смертности на 36%.В 2016 году 5,5 миллиона случаев смерти во всем мире были связаны с инсультом, который продолжает оставаться второй ведущей причиной смертности. Кроме того, в 2016 году во всем мире было 80 миллионов выживших после инсульта, а с 2006 по 2016 год частота ишемического инсульта увеличилась на 2,6%. Инсульт также остается ведущей причиной длительной нетрудоспособности во всем мире, несмотря на сокращение на 34% глобального стандартизированного по возрасту Показатель YLD (количество лет, прожитых с инвалидностью) (GBD 2016 Stroke Collaborators, 2019).
В Соединенных Штатах ежегодно происходит около 800 000 инсультов, 23% из которых повторяются.Более того, почти шестой части ишемических инсультов предшествует транзиторная ишемическая атака. Большинство рецидивирующих инсультов относятся к тому же подтипу, что и индексное событие, и частота рецидивов инсульта в течение 1 года выше для инфарктов, вызванных поражением крупных артерий, чем для других подтипов ишемического инсульта (Benjamin et al, 2019). Профилактика инсульта и транзиторной ишемической атаки включает как традиционные подходы к управлению факторами риска сосудов (снижение артериального давления, снижение холестерина статинами, отказ от курения и антиагрегантная терапия), так и более конкретные вмешательства, такие как реваскуляризация сонной артерии или антикоагуляция при фибрилляции предсердий.В этой статье авторы обсуждают эффективные вмешательства для оптимальной вторичной профилактики инсульта.
Историческая справка и терминология
Антитромботическая терапия для профилактики инсульта.
Антиагреганты . Поскольку известно, что он вызывает кровотечение, аспирин впервые был предложен в качестве антитромботического препарата в 1953 году Лоуренсом Крейвеном, терапевтом, работающим в Глендейле, пригороде Лос-Анджелеса, Калифорния (Craven 1953). Антиагрегантные эффекты не были обнаружены до конца 1960-х годов (Weiss and Aledort 1967), после чего было начато несколько испытаний (Fields et al 1977; Anonymous 1978).Было продемонстрировано преимущество аспирина в снижении частоты инсульта у пациентов с предшествующими симптоматическими цереброваскулярными заболеваниями; благодаря этому аспирин стал основой вторичной профилактики инсульта. Аспирин также полезен для пациентов с острым инсультом (Anonymous 1997a; Anonymous 1997b). Доказательства дальнейшей пользы от других антиагрегантов были подтверждены хорошо спланированными клиническими испытаниями. Тиклопидин, клопидогрель и комбинация дипиридамола с аспирином доступны для пациентов, которым требуется лекарство, отличное от аспирина (Hass et al 1989; Anonymous 1996; ESPRIT Study Group et al 2006).
Антикоагулянты . То, что стало называться гепарином, было открыто в 1916 году (McLean 1916) и использовалось у пациентов с 1930-х годов, тогда как пероральные антикоагулянты были открыты в 1930-х годах и введены в клиническую практику в 1940-х годах (Link 1959). После клинических и аутопсических исследований, связывающих неклапанную фибрилляцию предсердий с инсультом, данные эпидемиологических исследований показали, что это состояние является наиболее мощным предвестником инсульта, особенно у пожилых людей (Wolf et al 1987).Пятикратное увеличение частоты инсульта у пациентов с фибрилляцией предсердий было значительно снижено в замечательной серии рандомизированных клинических испытаний антикоагулянтной терапии варфарином, проведенных в конце 1980-х и начале 1990-х годов для первичной и вторичной профилактики инсульта (Anonymous, 1994). Антикоагуляция варфарином для достижения четко определенного уровня антикоагуляции (МНО от 2 до 3) оказалась эффективной и в целом безопасной у пациентов с фибрилляцией предсердий. Но в отношении пациентов с синусовым ритмом энтузиасты ошибались, и до сих пор не было доказательств того, что варфарин лучше аспирина (Mohr et al 2001).
Реваскуляризация сонных артерий. Каротидная эндартерэктомия — одна из самых распространенных сосудистых и нейрохирургических операций. Однако разногласия относительно его показаний и безопасности потребовались несколько десятилетий до общего разрешения, а его методология все еще обсуждается. После первых неудач в Китае (Chao et al 1938) и Аргентине (Carrea and Murphy 1955) первая успешная каротидная эндартерэктомия была проведена в США в 1953 году DeBakey в 1975 году (DeBakey 1975). Однако даже через 30 лет после первого хирургического лечения стеноза сонной артерии врачи сомневались в полезности процедуры в свете высокого уровня периоперационных осложнений.В 1962 году WS Fields начал первое рандомизированное исследование каротидной эндартерэктомии (Fields et al 1993). Это испытание продемонстрировало пользу процедуры в профилактике инсульта, но высокий уровень осложнений омрачил результаты. В 1987 г. HJM Barnett разработал крупномасштабное клиническое испытание для оценки рисков и преимуществ каротидной эндартерэктомии у симптомных пациентов с транзиторной ишемической атаксией или легким инсультом: Североамериканское испытание симптоматической эндартерэктомии сонных артерий (NASCET). Результаты этого исследования, опубликованные в 1991 г., ясно продемонстрировали преимущества хирургической процедуры у пациентов со стенозом внутренней сонной артерии более 70% (Anonymous 1991b).Кроме того, европейское исследование European Carotid Study Trial показало такую же пользу хирургического вмешательства по сравнению с медикаментозным лечением пациентов с симптоматическим тяжелым стенозом сонной артерии (Anonymous 1991a). С момента публикации этих результатов количество каротидных эндартерэктомий, выполняемых для профилактики инсульта, постепенно увеличивалось.
Контент, который вы пытаетесь просмотреть, доступен только зарегистрированным, текущим подписчикам MedLink Neurology .
Если вы являетесь подписчиком, пожалуйста, авторизуйтесь.
Если вы являетесь бывшим подписчиком или регистрировались ранее, пожалуйста, сначала войдите в систему, а затем нажмите выберите план обслуживания или обратитесь в службу поддержки подписчиков. Пользователи лицензии на сайт, щелкните ссылку «Доступ к лицензии сайта» на главной странице авторизованного компьютера.
Если вы никогда раньше не регистрировались, щелкните Подробнее о MedLink Neurology или , чтобы просмотреть доступные планы обслуживания.
Антитромбоцитарная терапия для вторичной профилактики ишемического инсульта
US Pharm. 2020; 45 (1): HS8-HS-12.
РЕФЕРАТ: Было показано, что антитромбоцитарная терапия снижает риск повторного инсульта у пациентов, которые уже перенесли некардиоэмболический ишемический инсульт или преходящую ишемическую атаку. Американская кардиологическая ассоциация / Американская ассоциация инсульта и Американский колледж грудных врачей опубликовали рекомендации по антитромбоцитарной терапии для вторичной профилактики ишемического инсульта. Чаще всего используются аспирин, клопидогрель и аспирин / дипиридамол с пролонгированным высвобождением.Хотя однократная антиагрегантная терапия является стандартом профилактики инсульта, некоторые данные позволяют предположить, что короткие курсы двойной антиагрегантной терапии у отдельных пациентов могут обеспечить дополнительную защиту от повторного инсульта.
Инсульт — основная причина смерти и инвалидности. 1 Ежегодно более 795 000 человек в США страдают от инсульта, 87% из которых являются ишемическими. 1 Антитромбоцитарная терапия снижает риск повторного ишемического инсульта, особенно инсульта некардиоэмболического происхождения, и является методом выбора. 2 Руководства по вторичной профилактике ишемического инсульта рекомендуют различные антитромбоцитарные препараты. Чаще всего используются аспирин, клопидогрель и аспирин / дипиридамол с пролонгированным высвобождением (ER-DP). Антиагреганты предпочтительнее антикоагулянтов по этому показанию из-за их связи с более низкой частотой внутричерепных кровоизлияний и несколько более низкой общей смертностью. 2-5 Одинарная антитромбоцитарная терапия обычно предпочтительнее двойной антитромбоцитарной терапии (ДАПТ), поскольку ДАТТ приводит к усилению кровотечений, что перевешивает любые преимущества. 6,7 Однако существуют доказательства того, что короткий курс ДАТТ сразу после легкого ишемического инсульта или транзиторной ишемической атаки (ТИА) с высоким риском может принести пользу, которая перевешивает риск у пациентов с острым малым ишемическим инсультом или ТИА высокого риска. 8 В этой статье будет кратко рассмотрены рекомендации и антиагрегантные препараты, относящиеся к снижению риска некардиоэмболического ишемического инсульта.
Руководства
Руководства Американской кардиологической ассоциации / Американской ассоциации по инсульту (AHA / ASA) 2019 года, которые сосредоточены на раннем лечении ишемического инсульта, настоятельно рекомендуют введение аспирина в течение 24-48 часов после острого ишемического инсульта (AIS). 9 В цитируемых испытаниях изучались дозы от 160 до 300 мг. Если пероральное введение невозможно, целесообразно ректальное или назогастральное введение. Аспирин не рекомендуется в качестве замены тромболитиков или механической тромбэктомии пациентам, которым подходят эти методы лечения. Для пациентов с легким инсультом или ТИА высокого риска в руководстве также настоятельно рекомендуется использовать 21-дневную ДАТТ с аспирином и клопидогрелом, начатую в течение 24 часов после обращения. Тикагрелор не показал дополнительных преимуществ и не предпочтителен перед аспирином при остром лечении инсульта, хотя может быть разумной альтернативой для пациентов, которые не могут принимать аспирин. 9
Рекомендации AHA / ASA по профилактике повторного инсульта 2014 г. содержат исчерпывающие рекомендации по снижению риска повторного инсульта, которые выходят за рамки данной статьи. 4 Что касается антитромбоцитарной терапии, в руководстве рекомендуется использовать аспирин от 50 до 325 мг в день (рекомендация класса I), аспирин / ER-DP 25 мг / 200 мг два раза в день (класс I) или клопидогрель 75 мг в день (класс IIb). Комбинация клопидогреля и аспирина может рассматриваться в течение 21 дня у пациентов с легким ишемическим инсультом или ТИА (класс IIb). 4
Рекомендации Американского колледжа грудных врачей по антитромботической терапии при ишемическом инсульте 2012 г. рекомендуют длительную антитромбоцитарную терапию пациентам, перенесшим некардиоэмболический инсульт. 5 Специальные рекомендуемые агенты включают клопидогрель 75 мг в день, аспирин / ER-DP 25 мг / 200 мг два раза в день, аспирин от 75 до 100 мг в день и цилостазол 100 мг два раза в день. Эти агенты не рекомендуются по сравнению с антиагрегантной терапией, пероральными антикоагулянтами или комбинацией клопидогрела и аспирина.Кроме того, клопидогрель и аспирин / ER-DP рекомендуются по сравнению с аспирином или цилостазолом. 5
Антиагреганты
Аспирин: Этот нестероидный противовоспалительный препарат оказывает свое действие путем ингибирования циклооксигеназы (ЦОГ) -1 и ЦОГ-2. 10 При более низких дозах, используемых при инсульте или ТИА, обычно 325 мг или менее в день, аспирин проявляет преимущественно антитромботический эффект. 11 Более высокие дозы, особенно общие суточные дозы, превышающие 1000 мг, обладают сильным противовоспалительным действием. 11 Аспирин также увеличивает риск кровотечений, включая геморрагический инсульт и желудочно-кишечные (ЖКТ) кровотечения, в зависимости от дозы. 10 Предыдущие рекомендации рекомендовали дозировку 325 мг в день; однако недавние клинические испытания привели к диапазону дозировки от 75 мг до 300 мг для монотерапии. 12
Терапия аспирином при AIS или TIA была предметом многих крупных клинических испытаний и метаанализов. В Международном испытании инсульта (IST) 19 435 пациентов с AIS, появившимися в течение 48 часов после появления симптомов, были рандомизированы для приема 300 мг аспирина в день по сравнению с отсутствием аспирина. 13 На каждые 1000 пациентов, получавших аспирин, к 6 месяцам приходилось на 11 смертей меньше. 13 В китайском исследовании острого инсульта (CAST), которое рандомизировало 21 106 пациентов с AIS для приема аспирина 160 мг в день по сравнению с плацебо, на каждые 1000 пациентов, получавших лечение через 4 недели, было зарегистрировано на 6,8 меньше смертей или нефатальных инсультов. 14 В 2002 году метаанализ Antithrombotic Trialists ‘Collaboration (ATC) обнаружил снижение на 22% риска вторичного инсульта, инфаркта миокарда (ИМ) или смерти от сосудов у пациентов с предшествующим цереброваскулярным заболеванием. 12 Метаанализ 16 плацебо-контролируемых исследований 2009 г., проведенный ATC, показал снижение на 19% серьезных сосудистых событий и снижение риска ишемического инсульта на 22%. 15
Клопидогрель: Этот агент, ингибитор P2Y12, одобрен FDA для снижения сердечно-сосудистых событий у пациентов с недавно перенесенным острым коронарным синдромом (ОКС), инфарктом миокарда или инсультом. 16 Одобрение клопидогреля было основано на результатах исследования клопидогреля и аспирина у пациентов с риском ишемических событий (CAPRIE), в котором сравнивались исходы пациентов с атеросклеротическим заболеванием сосудов, принимавших аспирин или клопидогрел. 17 Составной первичный результат — снижение риска ишемического инсульта, инфаркта миокарда или смерти от сосудов — был статистически значимо ниже при приеме клопидогреля. Хотя аспирин имел более высокий риск желудочно-кишечного кровотечения, общая безопасность была сопоставима между группами. 17 В исследовании «Клопидогрель при нестабильной стенокардии для предотвращения рецидивов» (CURE) оценивалась эффективность клопидогреля и аспирина по сравнению с одним аспирином после ОКС (без подъема сегмента ST) в предотвращении смерти от сердечно-сосудистых причин, нефатального ИМ или инсульта. 18 В ходе исследования было установлено, что DAPT была связана со значительным снижением совокупной смертности от сердечно-сосудистых заболеваний, нефатального ИМ и инсульта (за счет снижения ИМ) и с повышенным риском большого кровотечения. 18
Аспирин / ER-DP: Комбинация аспирина 25 мг и ER-DP 200 мг одобрена для снижения риска инсульта у пациентов с ишемическим инсультом или ТИА в анамнезе. 19 В Европейском исследовании профилактики инсульта 2 (ESPS 2) оценивалась безопасность и эффективность этой комбинации по сравнению с плацебо, только аспирином и только ER-DP. 20 Комбинация аспирина и ER-DP была более эффективной, чем один аспирин 50 мг, один дипиридамол 400 мг или плацебо для вторичной профилактики инсульта и ТИА. Однако разницы в комбинированной конечной точке — инсульте или смерти — не было. Головная боль чаще возникала в группе комбинированной терапии; однако никаких других значимых различий между группами в отношении безопасности и побочных эффектов отмечено не было. 20
Цилостазол: Цилостазол, ингибитор фосфодиэстеразы III, одобрен для лечения перемежающейся хромоты. 21,22 Цилостазол был одобрен на основании восьми клинических испытаний. 21,22 Первичные конечные точки этих испытаний были связаны с максимальным расстоянием ходьбы пациентов. 22-25 В исследовании цилостазола для профилактики вторичного инсульта (CSPS 2) сравнивали цилостазол 100 мг два раза в день с аспирином 81 мг в день для профилактики инсульта у пациентов с некардиоэмболическим инсультом в анамнезе. 26 После начала терапии было обнаружено, что количество инфарктов головного мозга, кровоизлияний в мозг или субарахноидальных кровоизлияний не меньше в группе цилостазола по сравнению с группой аспирина.Более высокая частота геморрагических событий была у пациентов, принимавших аспирин, но другие побочные эффекты были более распространены при приеме цилостазола (например, головная боль, диарея, сердцебиение и тахикардия). 26
В другом исследовании рассматривалась долгосрочная комбинированная терапия, состоящая из цилостазола по 100 мг два раза в сутки и либо от 81 до 100 мг аспирина, либо от 50 до 75 мг клопидогрела, по сравнению с монотерапией такими же дозами аспирина или клопидогреля. 27 Ишемический инсульт произошел у 3% пациентов с ДАТ и у 7% пациентов, получавших монотерапию.Общие и опасные для жизни желудочно-кишечные или внутричерепные кровотечения были сходными в обеих группах лечения, но больше пациентов в группе цилостазола прекратили лечение из-за диареи или сердцебиения. 27 Оба испытания были проведены в Японии, что ограничивает возможность обобщения данных. 26,27
Тикагрелор: Этот пероральный обратимый ингибитор P2Y12 одобрен FDA для использования при ОКС, но он также используется не по назначению при ишемическом инсульте. 28 Исследование ингибирования тромбоцитов и исходов у пациентов (PLATO) показало, что тикагрелор 90 мг два раза в день превосходит клопидогрель 75 мг в день в отношении основной комбинированной конечной точки — смерти от сосудов, инфаркта миокарда или инсульта через 12 месяцев.Комбинированный исход был обусловлен сосудистой смертью и инфарктом миокарда без наблюдаемой разницы по инсульту. 29
Острый инсульт или транзиторная ишемическая атака, леченные аспирином или тикагрелором и исследованием исходов для пациентов (SOCRATES), сравнивали тикагрелор 90 мг два раза в день с аспирином 100 мг в день для предотвращения серьезных ишемических событий у 13199 пациентов с легким инсультом или ТИА. 30 Исследователи не обнаружили различий в основной комбинированной конечной точке — инсульте, инфаркте миокарда или смерти; однако они обнаружили значительное снижение ишемического инсульта в группе тикагрелора.Это преимущество при ишемическом инсульте сопровождалось численным, но не статистически значимым увеличением количества больших или малых кровотечений. 30
Прасугрел: Прасугрел, ингибитор P2Y12, одобрен FDA для снижения сердечно-сосудистых событий у пациентов с ОКС, получающих чрескожное коронарное вмешательство (ЧКВ). 31 Прасугрел был одобрен на основании результатов исследования по оценке улучшения терапевтических результатов путем оптимизации ингибирования тромбоцитов с помощью прасугреля – тромболизиса при инфаркте миокарда (TRITON-TIMI) 38. 32 В этом исследовании сравнивали нагрузочную дозу прасугреля 60 мг с последующим ежедневным приемом 10 мг с ударной дозой клопидогреля 300 мг с последующим приемом 75 мг ежедневно пациентам с ОКС, которым назначено ЧКВ. Первичная комбинированная конечная точка — ИМ, инсульт или сердечно-сосудистая смерть — была значительно ниже для прасугрела; однако при приеме прасугрела наблюдалось значительно более тяжелое, опасное для жизни и смертельное кровотечение. Анализ подгрупп пациентов с инсультом или ТИА в анамнезе выявил численное несущественное увеличение частоты первичной конечной точки и значительно больший риск большого кровотечения в группе прасугрела. 32 Прасугрел противопоказан пациентам с ТИА или инсультом в анамнезе в результате исследований TRITON-TIMI 38. 31
Клинические испытания
Испытание CHANCE: Клопидогрель у пациентов из группы высокого риска с острыми цереброваскулярными событиями, не приводящими к инвалидности (CHANCE), было рандомизированным плацебо-контролируемым двойным слепым исследованием, проведенным в Китае и включавшим 5170 пациентов с острым малым ишемическим инсультом. или ТИА высокого риска. 8 Пациенты были рандомизированы для получения монотерапии аспирином 75 мг в день с нагрузочной дозой от 75 до 300 мг или комбинации аспирина в тех же дозах плюс 75 мг клопидогрела в день с нагрузочной дозой 300 мг в течение 21 дня с последующей монотерапией клопидогрелом. .Первичный исход нового ишемического или геморрагического инсульта через 90 дней снизился в комбинированной группе. Возникновение умеренного или тяжелого кровотечения было одинаковым между группами; однако в комбинированной группе наблюдалась незначительная тенденция к увеличению общего кровотечения. Был сделан вывод, что комбинированная терапия в течение 21 дня с последующей монотерапией клопидогрелом, начатая в течение 24 часов после обращения, снижает риск другого события через 90 дней по сравнению с одним аспирином, без увеличения кровотечения. 8
POINT Испытание: Тромбоцитарное ингибирование при новом ТИА и малом ишемическом инсульте (POINT) было рандомизированным плацебо-контролируемым двойным слепым испытанием с участием 4881 пациента с острым малым ишемическим инсультом или высоким риском. TIA. 33 Пациенты были рандомизированы в течение 12 часов после события на две группы: клопидогрель 75 мг в день с ударной дозой 600 мг плюс аспирин от 50 до 325 мг в день в течение 90 дней и только аспирин в тех же дозах в течение 90 дней.Первичным исходом был ишемический инсульт, ИМ или смерть от ишемических сосудистых причин, а первичным исходом безопасности был риск обширного кровотечения. Хотя объединенная группа продемонстрировала более низкий риск первичного исхода, испытание было прекращено досрочно из-за повышенного риска большого кровотечения в этой группе. Это увеличение произошло в основном из-за несмертельного неинтракраниального кровоизлияния. Единственные различия, наблюдаемые во вторичных исходах, заключались в снижении частоты ишемического инсульта и ишемического или геморрагического инсульта в группе клопидогреля плюс аспирин.Когда были проанализированы определенные периоды времени, польза от клопидогреля плюс аспирин была больше в первые 7 дней и первые 30 дней по сравнению с 90 днями. Кроме того, риск кровотечения был выше в дни с 8 по 90 по сравнению с первыми 7 днями терапии. Был сделан вывод, что пациенты, получавшие клопидогрель плюс аспирин, имели более низкий риск комбинированного исхода, но более высокий риск обширного кровотечения через 90 дней. 33
Заключение
Антиагреганты являются антитромботическими средствами выбора для вторичной профилактики у пациентов с некардиоэмболическим ишемическим инсультом.Обычно рекомендуется монотерапия аспирином, клопидогрелом или аспирином / ER-DP, хотя DAPT может использоваться в начальный 3-недельный период после инсульта у пациентов с острым малым инсультом или ТИА высокого риска.
ССЫЛКИ 1. Бенджамин Э.Дж., Блаха М.Дж., Чиув С.Е. и др. Статистика сердечных заболеваний и инсульта — обновление 2017 г .: отчет Американской кардиологической ассоциации. Тираж . 2017; 135 (10): e146-e603.
2. Berge E, Sandercock PA. Антикоагулянты в сравнении с антиагрегантами при остром ишемическом инсульте. Кокрановская база данных Syst Rev . 2002; (4): CD003242.
3. Де Шрайвер Е.Л., Альгра А., Каппелле Л.Дж. и др. Антагонисты витамина К по сравнению с антитромбоцитарной терапией после транзиторной ишемической атаки или незначительного ишемического инсульта предполагаемого артериального происхождения. Кокрановская база данных Syst Rev . 2012; (9): CD001342.
4. Кернан В.Н., Овбиагеле Б., Блэк Х.Р. и др. Рекомендации по профилактике инсульта у пациентов с инсультом и транзиторной ишемической атакой: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Инсульт . 2014; 45 (7): 2160-2236.
5. Лансберг М.Г., О’Доннелл М.Дж., Хатри П. и др. Антитромботическая и тромболитическая терапия при ишемическом инсульте: Антитромботическая терапия и профилактика тромбоза, 9-е изд: Руководства по клинической практике Американского колледжа грудных врачей, основанные на фактических данных. Сундук . 2012; 141 (дополнение 2): e601S-e636S.
6. Diener HC, Bogousslavsky J, Brass LM, et al. Сравнение аспирина и клопидогрела с одним клопидогрелом после недавнего ишемического инсульта или транзиторной ишемической атаки у пациентов с высоким риском (MATCH): рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2004; 364 (9431): 331-337.
7. Bath PM, Woodhouse LJ, Appleton JP, et al. Антитромбоцитарная терапия аспирином, клопидогрелом и дипиридамолом по сравнению с одним клопидогрелом или аспирином и дипиридамолом у пациентов с острой церебральной ишемией (ТАРДИС): рандомизированное открытое исследование превосходства фазы 3. Ланцет. 2018; 391 (10123): 850-859.
8. Ван И, Ван И, Чжао Х и др. Клопидогрель с аспирином при остром малом инсульте или транзиторной ишемической атаке. N Engl J Med .2013; 369 (1): 11-19.
9. Пауэрс В.Дж., Рабинштейн А.А., Акерсон Т. и др. Рекомендации по раннему ведению пациентов с острым ишемическим инсультом: обновление 2019 г. к рекомендациям 2018 г. по раннему ведению острого ишемического инсульта: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации по инсульту. Инсульт. 2019; 50 (12): e344-e418.
10. Vane JR, Botting RM. Механизм действия аспирина. Thromb Res. 2003; 110 (5-6): 255-258.
11. Моррис Т., Конюшни М., Хоббс А. и др. Влияние низких доз аспирина на острые воспалительные реакции у людей. J Immunol. 2009; 183 (3): 2089-2096.
12. Сотрудничество исследователей антитромботических препаратов. Совместный метаанализ рандомизированных исследований антитромбоцитарной терапии для предотвращения смерти, инфаркта миокарда и инсульта у пациентов с высоким риском. BMJ . 2002; 324 (7329): 71-86.
13. Международная совместная группа по исследованию инсульта. Международное исследование инсульта (IST): рандомизированное исследование аспирина, подкожного гепарина, обоих или ни одного из 19435 пациентов с острым ишемическим инсультом. Ланцет. 1997; 349 (9065): 1569-1581.
14. Chen Z-M. CAST: рандомизированное плацебо-контролируемое исследование раннего применения аспирина у 20 000 пациентов с острым ишемическим инсультом. Ланцет. 1997; 349 (9066): 1641-1649.
15. Бергер Дж. С., Кранц М. Дж., Киттельсон Дж. М., Хиатт В. Р.. Аспирин для профилактики сердечно-сосудистых событий у пациентов с заболеванием периферических артерий: метаанализ рандомизированных исследований. ЯМА . 2009; 301 (18): 1909-1919.
16. Плавикс (клопидогрель) вкладыш в упаковку.Бриджуотер, Нью-Джерси: Партнерство Бристол-Майерс Сквибб / Санофи Фармасьютикалз; Май 2019 г.
17. Управляющий комитет CAPRIE. Рандомизированное слепое исследование клопидогреля по сравнению с аспирином у пациентов с риском ишемических событий (CAPRIE). Ланцет. 1996; 348 (9038): 1329-1339.
18. Юсуф С., Чжао Ф., Мехта С.Р. и др. Эффекты клопидогреля в дополнение к аспирину у пациентов с острыми коронарными синдромами без подъема сегмента ST. N Engl J Med . 2001; 357 (7): 494-502.
19. Вкладыш аггренокса (аспирин / дипиридамол с расширенным высвобождением).Риджфилд, Коннектикут: Берингер Ингельхайм Фармасьютикалз Инк; Ноябрь 2018 г.
. 20. Динер Х.С., Кунха Л., Форбс С. и др. Европейское исследование профилактики инсульта. 2. Дипиридамол и ацетилсалициловая кислота во вторичной профилактике инсульта. J Neurol Sci . 1996; 143 (1-2): 1-13.
21. Плетал (цилостазол) пакет-вкладыш. Роквилл, Мэриленд: Otsuka America Pharmaceutical, Inc; May 2017.
22. Биби Х.Г., Доусон Д.Л., Катлер Б.С. и др. Новое фармакологическое лечение перемежающейся хромоты: результаты рандомизированного многоцентрового исследования. Arch Intern Med. 1999; 159 (17): 2041-2050.
23. Dawson DL, Cutler BS, Meissner MH, Strandness DE Jr. Цилостазол имеет положительные эффекты при лечении перемежающейся хромоты: результаты многоцентрового рандомизированного проспективного двойного слепого исследования. Тираж . 1998; 98 (7): 678-686.
24. Money SR, Herd JA, Isaacsohn JL, et al. Влияние цилостазола на расстояние ходьбы у пациентов с перемежающейся хромотой, вызванной заболеванием периферических сосудов. J Vasc Surg .1998; 27 (2): 267-274.
25. Элам М.Б., Хекман Дж., Кроуз Дж. Р. и др. Влияние нового антитромбоцитарного агента цилостазола на липопротеины плазмы у пациентов с перемежающейся хромотой. Артериосклер тромб Vasc Biol . 1998; 18 (12): 1942-1947.
26. Shinohara Y, Katayama Y, Uchiyama S, et al. Цилостазол для профилактики вторичного инсульта (CSPS 2): контролируемое аспирином двойное слепое рандомизированное исследование не меньшей эффективности. Ланцет нейрол. 2010; 9 (10): 959-968.
27. Тойода К., Учияма С., Ямагути Т. и др.Двойная антитромбоцитарная терапия с использованием цилостазола для вторичной профилактики у пациентов с ишемическим инсультом высокого риска в Японии: многоцентровое открытое рандомизированное контролируемое исследование. Ланцет Нейрол . 2019; 18 (6): 539-548.
28. Брилинта (тикагрелор) вкладыш. Уилмингтон, Делавэр: AstraZeneca Pharmaceuticals LP; Октябрь 2019 г.
. 29. Валлентин Л., Беккер Р.К., Будай А. и др. Тикагрелор в сравнении с клопидогрелом у пациентов с острыми коронарными синдромами. N Engl J Med. 2009; 361 (11): 1045-1057.
30. Johnston SC, Amarenco P, Albers GW, et. Тикагрелор по сравнению с аспирином при остром инсульте или транзиторной ишемической атаке. N Engl J Med . 2016; 375 (1): 35-43.
31. Эффективный (прасугрель) вкладыш в упаковку. Индианаполис, Индиана: Эли Лилли и Ко; Март 2019 г.
. 32. Wiviott SD, Braunwald E, McCabe CH, et al. Прасугрел в сравнении с клопидогрелом у пациентов с острыми коронарными синдромами. N Engl J Med . 2007; 357 (20): 2001-2015.
33. Johnston SC, Easton JD, Farrant M, et al. Клопидогрель и аспирин при остром ишемическом инсульте и ТИА высокого риска. N Engl J Med. 2018; 379 (3): 215-225.


 Клонит ко сну, иногда знобит.
Клонит ко сну, иногда знобит.
 Такое состояние опасно тем, что оно существенно мешает выздоровлению. Многие пациенты ощущают, что находятся в замкнутом круге: из-за болезни они не могут вернуться к привычному образу жизни, важной для них деятельности. И при этом восстановление происходит очень медленно, потому что такое состояние – преграда для восстановления организмом сил.
Такое состояние опасно тем, что оно существенно мешает выздоровлению. Многие пациенты ощущают, что находятся в замкнутом круге: из-за болезни они не могут вернуться к привычному образу жизни, важной для них деятельности. И при этом восстановление происходит очень медленно, потому что такое состояние – преграда для восстановления организмом сил. И это очень хороший сигнал. Благодаря восстановительной терапии, гимнастики ряд пациентов со временем заново обучается управлять конечностями.
И это очень хороший сигнал. Благодаря восстановительной терапии, гимнастики ряд пациентов со временем заново обучается управлять конечностями.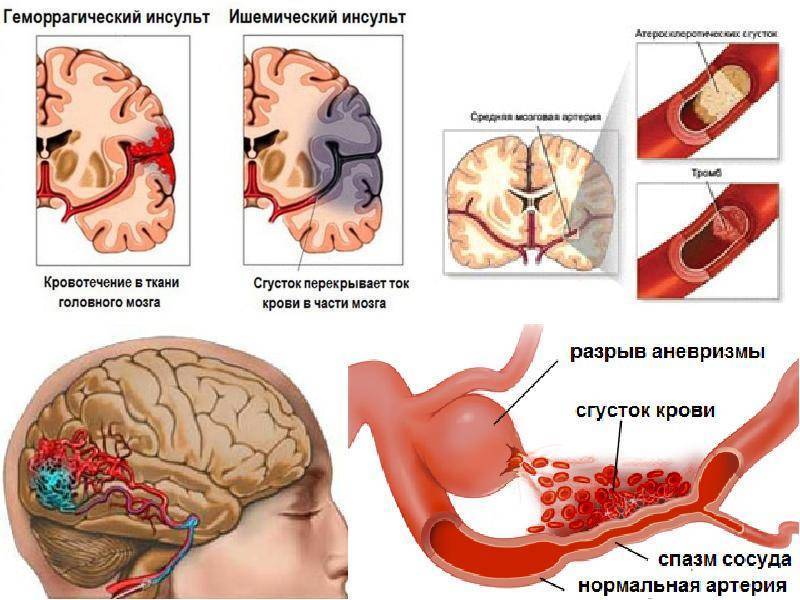 Распространена при геморрагическом инсульте инсульте, сопровождающемся гипертензией.
Распространена при геморрагическом инсульте инсульте, сопровождающемся гипертензией. Переворачивание больного, дыхательная гимнастика, массаж.
Переворачивание больного, дыхательная гимнастика, массаж.