Операция при инфаркте: показания, виды, как проводятся
Виды операций и их особенности
Инфаркт миокарда — закупорка сосуда сердечной мышцы, которая приводит к некрозу клеток сердца. Операция при инфаркте проводится в экстренном порядке или при неэффективности медикаментозной терапии. При несвоевременном обращении к врачу патология может стать причиной летального исхода. Хирургическое лечение — это зачастую единственный шанс спасти пациенту жизнь.
Чаще всего инфаркт возникает на фоне атеросклероза коронарной артерии. С ростом атеросклерозной бляшки просвет артерии сужается.
Когда бляшка достигает критических размеров, она разрывается, а организм, считая это кровотечением, образует тромб, который закупоривает артерию.
В результате отдельная часть миокарда лишается кровообращения, происходит отмирание клеток. Если не восстановить проходимость артерии вовремя, может случиться остановка сердца.
Определить развитие патологии можно по ее предвестникам. К врачу нужно обратиться, если:
- Есть боли в области сердца.
- Есть симптомы стенокардии.
- Случаются резкие скачки артериального давления.
Непосредственно перед приступом у пациента развиваются следующие состояния:
- Длительная боль в сердце и интеграцией в левую руку, живот, под лопатку, в нижнюю челюсть.
- Боль не купируется нитроглицерином.
- Болевые ощущения возрастают при физической нагрузке.
- Возникает отдышка.
- Наблюдается холодный пот.
- Тошнота, рвота.
- Пациент испытывает сильное чувство страха.
При этих симптомах нужно срочно вызвать неотложную помощь. Пациента доставят в отделение реанимации, где проведут диагностику и попытаются снять приступ медикаментозно. Если реанимационные меры не приносят результата, показано срочное хирургическое вмешательство.
Все операции при инфаркте миокарда можно разделить на два вида:
- Открытые вмешательства.
- Неинвазивные вмешательства.
Сегодня врачи чаще используют чрезкожные операции, которые позволяют проводить процедуру без открытого вмешательства, а значит, значительно сокращают риски осложнений и уменьшают восстановительный период после лечения. К неинвазивным хирургическим вмешательствам на сердце относятся:
- Баллонная дилатация и стентирование. Данная операция при инфаркте миокарда позволяет восстановить пропускную способность сосуда путем ввода в него специального баллона. Баллон при введении находится внутри специальной сетки (стента) в сдутом состоянии. Когда конструкция оказывается в месте сужения сосуда, баллон надувается, сетка расправляется и фиксирует стенки сосуда. После этого баллон сдувается и выводится. Сегодня врачи отдают предпочтение именно стентированию перед обычной баллонной дилатацией, которая не фиксирует сосуд, а значит со временем, его пропускная способность опять может снизиться.
- Лазерная ангиопластика. При инфаркте операция методом лазерной ангиопластики считается самой щадящей. В ходе операции в вену пациента вводится катетер оснащенный лазером. Когда прибор достигает холестериновой бляшки, хирург включает лазер и растворяет отложение. В результате восстанавливается кровоснабжение, и пациент чувствует себя лучше.
- При нарушениях сердцебиения пациенту может быть назначена операция по внедрению водителя ритма. Операция причисляется к малоинвазивным. Суть лечения заключается в подключении электродов к участкам миокарда с наименьшим сопротивлением. Сам водитель ритма устанавливают под кожу на груди. Через определенный промежуток времени требуется настройка аппарата в соответствии с индивидуальными особенностями организма.
Несмотря на то, что данные методы помогают предотвратить обширный некроз клеток и спасают жизнь пациенту, они не устраняют первопричины инфаркта — атеросклероз. Прооперированный пациент может вернуться в реанимацию с повторным приступом через несколько лет. Атеросклероз может поражать как прооперированные, так и соседние участки артерий.
Среди наиболее частых осложнений при стентировании можно выделить тромбоз импланта, который развивается спустя несколько месяцев после вмешательства. Для того чтобы избежать подобного явления нужно уделить особое внимание вторичным методам профилактики ишемических заболеваний сердца.
К операциям открытого типа относится коронарное шунтирование. Этот вид хирургического вмешательства исключает пораженный участок артерии из кровотока, путем создания альтернативного пути движения крови. Операция делается на открытом сердце, под общим наркозом.
Для создания обходного пути может быть использована грудная, лучевая или большая подкожная артерия самого пациента.
Чаще всего врачи отдают предпочтение именно грудной артерии, ведь она имеет наибольшее сопротивление к атеросклерозу, что уменьшает риск повторного приступа в отдаленном послеоперационном периоде.
Открытая операция на сердце делается при особых показаниях, если другие вмешательства невозможны, к ним относятся:
- Кровоток нужно восстановить в нескольких сосудах.
- Тромб полностью перекрыл артерию.
- Поражены клапаны сердца.
Период восстановления после открытого вмешательства достаточно длительный. В это время пациент должен находиться в стационаре под контролем врачей.
При правильных реабилитационных мерах в раннем и позднем постоперационном периоде, шансы на продолжительную жизнь пациента велики.
Вторым методом открытого хирургического лечения относится удаление аневризмы. Эта операция проводится достаточно редко из-за ее сложности и высокого риска смертности. Суть процедуры заключается в удалении поврежденных участков сосудов. Чаще всего операция сочетается с шунтированием. Даже при успешно проведенном лечении риск смертности достигает 10%.
После инфаркта и проведенного лечения важно соблюдать все рекомендации врача для полного восстановления кровообращения в сердце. Первые 10 дней после открытого вмешательства пациент находится в отделении реанимации. Там врачи тщательно следят, как сердце учится работать в новых условиях. Далее пациента переводят в палату терапии, где он пробудет еще несколько дней до снятия швов.
Независимо от метода вмешательства после инфаркта миокарда и операции главным принципом реабилитации является сбалансированная физическая активность. В первое время пациентам рекомендуются пешие прогулки, протяженностью не более 1 км. Далее по графику, составленному лечащим врачом нужно увеличивать нагрузки, чтобы приучить сердце работать в оптимальном режиме.
После выписки из больницы рекомендуется продолжить восстановление в специализированном санатории, где под наблюдением специалистов пациенты проходят специальный курс реабилитации.
Возвращение на работу возможно спустя несколько месяцев после операции.
Через 3 месяца каждый пациент должен пройти специальный нагрузочный тест, по которому врач сможет оценить насыщенность миокарда кислородом и эффективность восстановительных процедур.

Стоит отметить, что нельзя с точностью сказать, какая операция при инфаркте лучше.
Выбор вмешательства всегда остается за врачом, который на основании диагностики определяет наиболее подходящее в конкретном случае лечение.
Также для успешного выздоровления важно соблюдать все рекомендации врача, и самое главное, после инфаркта нужно лечить первопричину приступа — атеросклероз, иначе возможен повторный приступ.
Острый инфаркт миокарда, в большинстве своем, требует проведения операции, особенно при обширных или трансмуральных некрозах. Хирургическое лечение позволяет практически полностью восстановить кровоснабжение сердца и его нормальную работу.
Подобная тактика отличается высокой эффективностью и безопасностью, особенно при использовании малоинвазивных вмешательств в кратчайшие сроки. Чем быстрее пациенту сделана операция, тем больше шансов на скорое восстановление и отсутствие осложнений.
Операции при инфаркте делятся на две группы – открытые (доступ к сердцу происходит путем разреза грудной клетки) и чрескожные (в коронарные сосуды заводят зонд через бедренную артерию с помощью маленького отверстия). Из-за низкой травматичности и минимального количества осложнений второй метод теперь используют гораздо чаще.
Виды чрескожных вмешательств:
- Стентирование венечных артерий. Эта техника предполагает установку специального расширителя в суженном месте. Стент представляет собой сетчатую цилиндрическую конструкцию, изготовленную из стали или пластика. Его подводят с помощью зонда в нужное место, он расширяется, прикрепляется к стенке и остается там. Этот способ лечения инфаркта иногда дает осложнения в виде ретромбоза.
- Баллонная ангиопластика. В этом случае через бедренную артерию к сердцу подводят зонд по аналогии со стентированием. В зонде расположен специальный каркасный баллон. Надуваясь, он расширяет стенки пораженных сосудов и восстанавливает нормальное кровообращение. Подобная методика нередко дает временные результаты, но она одна из самых безопасных.
- Лазерная эксимерная ангиопластика – используют оптоволоконный зонд, который подводят к пораженному участку венечной артерии. Через него проходит лазерное излучение. Воздействуя на тромб, он разрушает его, и ток крови возобновляется. Весьма безопасный и эффективный метод, однако нередко неправильное применение лазера вызывает кровотечение.
Открытые операции делают при полной закупорке артерии, когда поставить стент не получается: при обширных поражениях или сопутствующих патологиях сердца (пороки клапанов).
В подобных случаях применяют шунтирование, при котором создают обходные пути тока крови с помощью синтетических элементов или аутоимплантов.
Вмешательство проводят на остановленном сердце с использованием аппарата искусственного кровообращения, но лучше делать это на работающем органе.
Выделяют два вида шунтирования:
- Аортокоронарное – при этом с определенной области тела забирают кусочек вены, а затем один его конец подшивают к аорте, а другой – к венечной артерии, ниже участка закупорки.
- Маммарокоронарное – в подобном случае как шунт используют внутреннюю грудную артерию. Преимущество такого способа в том, что этот сосуд менее подвержен атеросклерозу, более долговечен и, в отличие от вены, не имеет клапанов.
Необходимость операции при инфаркте
Операцию при инфаркте выполняют в тех случаях, когда медикаментозная терапия неэффективна либо имеются экстренные показания.
Перед оперативным вмешательством в обязательном порядке требуется диагностика. Обычно пациенту выполняют ультразвуковое исследование сердца, эхокардиографию, делают электрокардиограмму, проводят сцинтиграфию и коронарографию. Важно также получить результаты клинических анализов. На основании этих исследований специалисты решают, какая требуется операция – экстренная или плановая – и определяются с методикой ее проведения.
Инфаркт миокарда: особенности оперативного лечения
На данный момент самая популярная процедура, которая проводится при инфаркте, – это АКШ (аортокоронарное шунтирование). В 13 больницах столицы делается другая операция – баллонная ангиопластика. Скоро к их числу прибавится еще 7 лечебных учреждений.
Такой способ хирургии подразумевает не только устранение коронекротических тканей, но и предотвращение дальнейших проблем. Например, глиобластома головной вены в результате долгого кислородного голодания. Практика подобной инновации еще недостаточно обширная.
При инфаркте миокарда операция на сердце не может делаться по желанию: она обязательна. Из-за приступа отмирает часть мышечной ткани. Вместе с ней выходит из строя одна из нескольких вен или артерий.
Ее закупоривает тромбный элемент, в результате чего происходит либо прекращение циркуляции крови, либо разрыв сосудистого сообщения.
При отсутствии хирургического вмешательства за таким явлением следует смерть.
Операции снижают риск летального исхода, но не устраняют недуг полностью. Важно помнить, что по вине врачей или пациента могут появиться осложнения, несовместимые с жизнью.
Правильно осуществленные действия устраняют последствия инфаркта, а нахождение в реанимации и стационаре снижает риск повторного возникновения проблемы. Но в дальнейшем сам пациент должен поддерживать свое здоровье путем приема медикаментов и соответствующего образа жизни.
Эффективность хирургического вмешательства зависит от времени его проведения. При инфаркте миокарда существует необходимость сделать операцию не позднее 6 часов с момента появления проблемы. Если устранить тромб и пересадить вену в течение первого часа, то никаких отрицательных последствий для организма не возникнет.
Если хирурги вмешались уже после первого часа с момента инфаркта, возможны побочные проблемы:
- Повышается риск повторного приступа.
- Развивается аневризма.
- Увеличивается шанс развития инсульта.
- Соседствующие с сердцем органы могут оказаться поврежденными, этот процесс способен затронуть почки и желчный проход.
Учитывая эти данные, при первых признаках острого некротического процесса пациента нужно доставить в больницу как можно скорее. Там определяется причина отклонения и варианты лечения.
Делают ли операцию при остром инфаркте тем, кто попадает в категорию безнадежных больных? Даже при отрицательных предположениях хирургические манипуляции начинают, но редко завершают успехом.
После поражения миокарда активируются дополнительные ресурсы организма, обеспечивающие кровообращение. Но их в очень редких случаях хватает больше, чем на 6 часов.
При доставке пациента в больницу в обязательном порядке проводится коронарография. Она позволяет сделать предположения о размере пораженной области сердца. На основе этих данных выбираются инструменты для операции, определяется точный способ хирургического вмешательства.

В случае если пациент поступил с подозрением на тромб, но инфаркт еще не развился, и сердцебиение нормальное, его направляют на дополнительное обследование. Оно включает в себя коронарографию, эхо сердца. Собирается вторичная информация.
Поводом к отказу от операции могут послужить:
- сахарный диабет;
- сопутствующие сосудистые болезни или сердечная недостаточность;
- обширный некроз артерий или ряд заболеваний кровеносной системы.
Дополнительные хирургические манипуляции позволяют корректировать уровень наркоза, выбрать оптимальный вид вмешательства. В случае слабого организма проводятся только поддерживающие процедуры, а устранение тромба назначается уже тогда, когда произошел инфаркт.
До операции необходимо:
- Очистить грудь от волос, чтобы ничто не мешало сделать надрез.
- Рассчитать необходимую дозу наркоза;
- Подписать некоторые бумаги (согласие или отказ пациента по поводу используемых медикаментов и процедур).
Если человек поступил в больницу с уже прогрессирующим инфарктом, то операция на сердце делается в срочном порядке. Ее проводят без предварительной подготовки. Единственной необходимой мерой считается коронарография, которая не отнимает много времени.
Перед началом операции задача хирургов – обеспечить пациенту максимально комфортные условия пребывания, качественный наркоз и систему поддержания жизни.
На время вмешательства подключается аппарат искусственного кровообращения, который выполняет за сердце его работу.
Также необходим прибор для обеспечения дыхания и тщательно подготовленная операционная со всеми инструментами и стопроцентной гигиеной.
Первый шаг непосредственно во время операции – это разрез, который делается на грудной клетке. Он нужен, чтобы хирурги могли добраться до сердца и провести с ним необходимые манипуляции. Нарушается целостность надкостницы.
Все надрезы нужно делать очень осторожно, дабы не задеть крупные сосуды и не вызвать анемию или смерть от потери крови. Иногда найти вены вокруг сердца бывает слишком сложно, потому что их закрывают жировые отложения.
Чтобы капилляры проступили, и было легче понять, сколько из них лежит в оперируемой области, при остром инфаркте предварительно делается массаж сердца.
Хирургия проводится в 2 этапа:
- Пересадка вены (так называемый сестринский сосуд) из бедренной части ноги пациента (может быть охвачена область, рядом с которой лежит тазобедренный сустав).
- Удаление некротических тканей.
Пересадка сосуда необходима, чтобы заменить поврежденный участок аорты сердца. Это срочный и главный элемент операции. Его особенность заключается в том, что для этой цели может понадобиться сосуд из любого места. Редко основой для извлечения материала становится рука.
Извлечь тромб применяющимися повсеместно методами очень сложно, поэтому предпочтение отдается именно такой процедуре. Она может быть бессмысленна, если кровоток нарушен слишком серьезно. Замена нескольких циркуляционных путей обычно не ведет к успеху.
Некротические ткани – это те части мышц, которые отмерли из-за кислородного голодания после блокировки кровообращения. Они не восстановятся, поскольку уже не обладают живыми клетками. Зато соседние участки ткани легко могут способствовать рубцеванию образовавшейся бреши. После удаления некротических элементов на это уходит около одного месяца. Нужный период проводится в стационаре.
Следующие действия направлены на устранение хирургических надрезов. Грудная клетка сшивается при помощи специальной проволоки. После нее соединяется надкостница, а третьими крепятся эпителиальные ткани. Далее происходит реабилитация.
После хирургии пациент направляется в отделение интенсивной терапии (реанимацию), где его должны «поставить на ноги». Около недели он находится на искусственном жизнеобеспечении.
Задача специалистов в этот период – постоянно отслеживать показатели датчиков, чтобы спрогнозировать вероятный повторный инфаркт.

Медсестры обязаны ежедневно промывать рубцующийся участок на груди, иначе в ране образуется гной.
Главным условием выздоровления человека после перенесенной операции является полноценный уход и выполнение всех назначений. Терапевты требуют от подопечных постельного режима, ограничения в резких движениях, соблюдение правильного питания. Если они не придерживаются этих рекомендаций (или же при халатном отношении персонала) могут развиться:
- воспалительные процессы грудины;
- проблемы почек;
- повторные проявления инфаркта;
- разрыв швов.
Если человек подключен к аппаратам, имеющим большую погрешность, вышедшим из строя устройствам, специалисты могут не заметить очередного приступа, что приведет к летальному исходу.
Какую еще операцию делают при инфаркте? В 13 клиниках Москвы на данный момент проводится инновационная процедура – ангиопластика. Такая манипуляция позволяет справиться с тромбом и восстановить кровоток без вскрытия грудины и тяжелых и длительных вмешательств.
Еще на этапе доставки пациента в клинику необходимо дать ему специальный препарат – тромболитик. Такой медикамент позволяет остановить рост тромба в сердце, который привел к инфаркту.
В медицинском учреждении человек обследуется при помощи эндоскопии. В пораженный сосуд вставляется катетер. Через него в кровоток выводится химический элемент, который выделяется отдельным цветом на снимках рентгена.
При помощи излучения область сердца изучается, и в ней находят места с блокированным кровотоком.
Точка, где нормальное течение крови (подсвечено химическим элементом) резко сменяется его отсутствием (нет свечения введенного маркера), считается тромбом.
Тромб удаляется посредством специальных инструментов. Обычно это остроконечный эндоскопический прибор.
Далее сосуд, который подвергся закупорке, слегка надувается, благодаря чему даже при сохранении части тромба образуется достаточный для кровотока просвет.
Затем в проблемный участок имплантируется небольшой стент, всегда удерживающий вену в «открытом» состоянии. Стентирование значительно сокращает риск повторных приступов.
Помощь при инфаркте миокарда должна осуществляться в кратчайшие сроки. Последствия промедления – в лучшем случае инвалидность, а в худшем – летальный исход.
Чтобы предотвратить эти проблемы, человеку со склонностью к инфаркту или его близким нужно постоянно иметь под рукой телефон и знать номер скорой.
Желательным условием является и наличие тромболитиков, но этот дорогостоящий препарат еще не скоро можно будет купить для оказания первой помощи. На российском фармакологическом рынке он слишком редкий и дорогой.
Главное, что требуется от окружающих при приступе инфаркта, – максимально быстро доставить человека в больницу или вызвать скорую помощь. Остальное лежит на плечах специалистов. Ни в коем случае нельзя заниматься самолечением, пытаться самостоятельно провести массаж сердца (вместо вызова «скорой»).
Реабилитационный период

После оперативного вмешательства пациент должен находиться в реанимационном отделении. Длительность его пребывания там зависит от типа проведенного вмешательства и скорости восстановления. В среднем это занимает 10 дней.
Во время реабилитации важно соблюдать диету. Она необходима для снижения риска развития атеросклероза, тромбообразования и варикоза. Обязательно контролируют работу сердца и легких, при необходимости проводят коррекцию.
При проведении операции открытого типа заживление грудной клетки занимает около полугода.
Если операция заключалась в установке водителя ритма, то пациента могут выписать уже на следующий день. Реабилитация заключается в ограничении физических нагрузок.
Операция при инфаркте: виды, показания, противопоказания, осложнения
Осложнения чаще возникают после проведения операции открытого типа. Такое вмешательство может вызвать следующие последствия:
- тромбоз сосудов;
- анемию;
- сердечную недостаточность;
- инсульт;
- нарушение функционирования почек.
Операция при инфаркте может быть выполнена различными способами. Подходящий вариант подбирают индивидуально по показаниям. После операции важен реабилитационный период. При соблюдении рекомендации специалиста риск возможных осложнений значительно снижается.
Операция при инфаркте назначается в двух случаях: когда это экстренные показания или когда терапия лекарственными препаратами оказалась неэффективной. Какую операцию делают при инфаркте, решает врач, ориентируясь на состояние больного и результаты коронарографии. Потенциальные пациенты хотят знать о процедуре максимально много, ведь она изменит их жизнь. Давайте разбираться.
Подготовка
Операция на сердце при инфаркте невозможна без проведения ряда диагностических мероприятий:
- УЗИ сердца;
- ЭКГ;
- ЭхоКГ;
- сцинтиграфия;
- коронарография;
- анализ крови, показывающий, есть ли в ней тропонин — белок сократительного типа, которого нет в организме здоровых людей.
После поставки точного диагноза врач решит, какой будет операция: экстренной или плановой. Первая всегда рискованней второй, ведь времени на подготовку к ней практически нет.
Важно! Коронарографию проводят перед каждой операцией на сердце, чтобы проверить насколько поражены сосуды.
Для этого через бедренную вену вводится катетер вплоть до аортального клапана и по нему пускают контраст, который и даст четкую картину состояния сосудистой системы больного.
Какой вариант будет лучше, решается индивидуально. Однако есть и общие моменты:
- в каком состоянии коронарное русло;
- как сильно распространился некроз миокарда;
- насколько стабильна работа сердца;
- общее состояние пациента и т. п.
Больного тщательно обследуют на совместимость с препаратами, используемыми в терапии, особенно с контрастом, делают повторную проверку резус-фактора и группы крови. Операция поможет устранить последствия первопричины болезни, но не ее саму.
Этот хирургический метод может быть проведен тремя способами. Какой будет выбран, зависит не только от состояния больного и показаний, но и от противопоказаний к методу.
Стентирование
Установку стента часто сравнивают с баллонопластикой. Нередко эти два способа чрескожного вмешательства объединяют для большей эффективности. На баллон насаживают сетчатое кольцо — стент, который после удаления спущенного баллона будет установлен. Сетка не сжимается и остается в вене.
Эта методика одна из самых малоагрессивных, госпитализация после нее минимальная, как и летальный исход. Пациент быстро приходит в норму. Минус — больному нужно постоянно пить препараты, влияющие на кровь. Разжижение позволяет избежать тромбов возле стента, но такая вероятность не исключена, и может привести к повторной операции после инфаркта.
Поэтому в клиниках сейчас предпочитают работать с современными стентами, которые пропитаны веществами пробив тромбоза.
Суть процедуры заключается в том, что в пострадавшей от болезни коронарной артерии делают небольшой разрез, через который в нее введут катетер, имеющий на конце баллон.
В месте сужения артерии его надуют, чтобы увеличить просвет в коронарном сосуде. Это восстановит кровоток. Потом баллон извлекут, а задняя и передняя стенки артерии придут в норму.
Контролирует процесс рентгеновский аппарат.
Для операции могут использовать как руку, так и ногу больного. Недостаток процедуры — вероятность повторного сужения сосуда, что приведет к сбою в кровотоке. Чтобы этого избежать, баллонную транслюминальную дилатацию проводят совместно со стентированием.
Это самый современный и эффективный метод чрескожного оперативного вмешательства при инфаркте. При нем устранение атеросклеротических тканей происходит с минимальным воздействием на стенки коронарного сосуда, что практически исключает их травмирование. Для этого используют эксимерный ксенонхлоридный генератор, вырабатывающий УФ-волны с минимальной длиной.
Под воздействием импульсов периодического типа жидкость испаряется, что приводит к акустическим волнам, которые идут по внутренней стенке артерии и разрушают тромбы в ней. В процессе происходит нагрев и охлаждение, позволяющие вымывать из катетера кровь и контраст.
В этом помогает физиологический раствор, который постоянно вводится в течение всей процедуры. Абляции – лазерные воздействия – длятся по 5 секунд нагрева и 10 секунд охлаждения. Это дает возможность врачу установить нахождение кончика катетера и контролировать процесс.
Медики ставят перед открытым хирургическим вмешательством при инфаркте следующие задачи:
- устранить очаги некроза;
- обеспечить тканям активное заживление;
- нормализовать кровоток в обход травмированных сосудов;
- восстановить сократительную способность миокарда.
Эта процедура позволяет предотвратить необратимые деформации мышцы сердца, что делает сократимость миокарда лучше, а значит, продлевает жизнь и ее качество. Время процедуры около 4 часов, при которых и хирург, и вся его команда должны быть максимально сконцентрированы.
https://www.youtube.com/watch?v=BlMr1WTbyZ4
Ее проводят с использованием аппарата искусственного кровообращения. По показаниям оперируют и при работающем сердце. Сколько она будет длиться, и как шунтирование проведут зависит от того, насколько поражены коронарные сосуды, и нужно ли проводить дополнительную процедуру, например, реконструкцию клапана.
какие делают и нужно ли это?
Содержание статьи
Виды операций при инфаркте и их эффективность
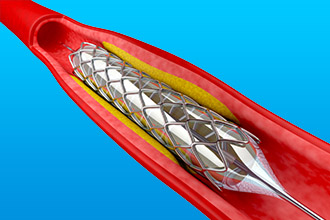 Операции при инфаркте делятся на две группы – открытые (доступ к сердцу происходит путем разреза грудной клетки) и чрескожные (в коронарные сосуды заводят зонд через бедренную артерию с помощью маленького отверстия). Из-за низкой травматичности и минимального количества осложнений второй метод теперь используют гораздо чаще.
Операции при инфаркте делятся на две группы – открытые (доступ к сердцу происходит путем разреза грудной клетки) и чрескожные (в коронарные сосуды заводят зонд через бедренную артерию с помощью маленького отверстия). Из-за низкой травматичности и минимального количества осложнений второй метод теперь используют гораздо чаще.
Виды чрескожных вмешательств:
- Стентирование венечных артерий. Эта техника предполагает установку специального расширителя в суженном месте. Стент представляет собой сетчатую цилиндрическую конструкцию, изготовленную из стали или пластика. Его подводят с помощью зонда в нужное место, он расширяется, прикрепляется к стенке и остается там. Этот способ лечения инфаркта иногда дает осложнения в виде ретромбоза.
- Баллонная ангиопластика. В этом случае через бедренную артерию к сердцу подводят зонд по аналогии со стентированием. В зонде расположен специальный каркасный баллон. Надуваясь, он расширяет стенки пораженных сосудов и восстанавливает нормальное кровообращение. Подобная методика нередко дает временные результаты, но она одна из самых безопасных.
- Лазерная эксимерная ангиопластика – используют оптоволоконный зонд, который подводят к пораженному участку венечной артерии. Через него проходит лазерное излучение. Воздействуя на тромб, он разрушает его, и ток крови возобновляется. Весьма безопасный и эффективный метод, однако нередко неправильное применение лазера вызывает кровотечение.
Открытые операции делают при полной закупорке артерии, когда поставить стент не получается: при обширных поражениях или сопутствующих патологиях сердца (пороки клапанов). В подобных случаях применяют шунтирование, при котором создают обходные пути тока крови с помощью синтетических элементов или аутоимплантов. Вмешательство проводят на остановленном сердце с использованием аппарата искусственного кровообращения, но лучше делать это на работающем органе.
Выделяют два вида шунтирования:
- Аортокоронарное – при этом с определенной области тела забирают кусочек вены, а затем один его конец подшивают к аорте, а другой – к венечной артерии, ниже участка закупорки.
- Маммарокоронарное – в подобном случае как шунт используют внутреннюю грудную артерию. Преимущество такого способа в том, что этот сосуд менее подвержен атеросклерозу, более долговечен и, в отличие от вены, не имеет клапанов.
Надо ли делать операцию и почему?
Операция на сердце при инфаркте миокарда – не вопрос предпочтений, а насущная необходимость, особенно в случае обширного поражения. Если не восстановить кровообращение в тканях, они очень быстро отмирают, в результате чего область некроза увеличивается. Это еще больше нарушает нормальную работоспособность органа, у пациента развивается кардиогенный шок.
Кроме того, продукты распада некротизированных тканей очень токсичны и, попадая в кровь, вызывают острое отравление и полиорганную недостаточность.
Операции, которые делают при инфаркте, при своей простоте эффективно восстанавливают нормальную гемодинамику и устраняют ишемию кардиомиоцитов, в результате чего работа сердца возобновляется.
Тем не менее следует помнить, что хирургическое лечение – временный метод, который не дает полного выздоровления. Он устраняет последствия, вызванные атеросклерозом сосудов. Только профилактика нарушения жирового обмена позволит избавиться от возможных рецидивов.
Последствия, прогноз и осложнения
Результат операции после сердечной атаки предопределен временем, которое прошло от момента приступа до доставки пациента в инфарктное отделение и разрушения тромба. Если вмешательство произошло не позже шести часов, то возможен благоприятный прогноз.
Когда же срочную операцию не выполнили, последствия бывают крайне серьезными:
- повторный приступ;
- аневризма аорты;
- риск возникновения инсульта;
- развитие острой почечной или печеночной недостаточности;
- нарушения дыхания.
После операции пациента переводят в реанимационное отделение, где за ним должным образом ухаживают и проводят профилактику осложнений.
При установке в сердце каких-либо искусственных предметов (стентов) повышается риск образования тромбов. Для предотвращения такой ситуации каждый больной должен принимать антиагрегантные препараты в строго указанной дозе и кратности.
Окончательный прогноз зависит от дальнейшего консервативного лечения, реабилитации и выполнения профилактических мер: если пациент будет строго следовать рекомендациям врача, то его состояние значительно улучшится, а риск повторного приступа уменьшится.
Выводы
Операция при инфаркте миокарда – распространенный и самый эффективный способ лечения этого заболевания. Кардиохирургия имеет широкий арсенал различных методик, что разрешает применять индивидуальный подход к каждому пациенту.
Успех и вероятность осложнений в первую очередь зависят от времени, которое прошло с момента диагностирования до начала лечения. В основном прогноз для пациентов после оперативного вмешательства благоприятный. Снизить возможность повторного приступа может длительное консервативное лечение и соблюдение мер профилактики.
на сердце, какую делают, осложнения, реабилитация
Операция при инфаркте в некоторых ситуациях — единственный способ спасти человеку жизнь и восстановить работу сердечной мышцы.

Показания и противопоказания
При инфаркте операция на сердце является экстренным методом лечения, проводится только в том случае, когда острое течение патологии было упущено или длительный прием медицинских препаратов, направленных на восстановление работы и состояния сердечной мышцы, не дает положительного эффекта.
Противопоказания для хирургического лечения:
- поражена одновременно более чем 1 артерия;
- гепатит;
- сахарный диабет;
- некроз, поразивший обширную площадь мягких тканей;
- кардинальное и необратимое изменение сердца;
- сформированные на сердечной мышце рубцы;
- аневризма;
- разрыв поджелудочного пространства.

Операция при этих состояниях чревата опасными осложнениями, которые тяжело поддаются корректировке и могут стать причиной летального исхода.
Как часто Вы сдаете анализ крови?Poll Options are limited because JavaScript is disabled in your browser.Только по назначению лечащего врача 31%, 1410 голосов
1410 голосов 31%
1410 голосов — 31% из всех голосов
Один раз в год и считаю этого достаточно 17%, 782 голоса
782 голоса 17%
782 голоса — 17% из всех голосов
Только когда болею 16%, 716 голосов
716 голосов 16%
716 голосов — 16% из всех голосов
Как минимум два раза в год 15%, 675 голосов
675 голосов 15%
675 голосов — 15% из всех голосов
Чаще чем два раза в год но меньше шести раз 11%, 502 голоса
502 голоса 11%
502 голоса — 11% из всех голосов
Я слежу за своим здоровьем и сдаю раз в месяц 6%, 276 голосов
276 голосов 6%
276 голосов — 6% из всех голосов
Боюсь эту процедуру и стараюсь не сдавать 4%, 190 голосов
190 голосов 4%
190 голосов — 4% из всех голосов
Всего голосов: 4551
21.10.2019
×
Вы или с вашего IP уже голосовали.Перед операцией проводится тщательное обследование пациента. Если нет необходимости в реанимации, проводится процедура коронарография, которая позволяет увидеть точное месторасположение суженного участка коронарной артерии.
Виды операций
Какую операцию делают при инфаркте, зависит от состояния пациента. При выборе хирургического метода учитывается степень:
- стабильности работы сердечной мышцы;
- поражения коронарного русла;
- распространения некроза на сердечном миокарде.
Операции делятся на 2 вида:
- чрескожные, или малоинвазивные;
- открытые.

Преимущество в хирургическом лечении инфаркта отдается чрескожным операциям. Малоинвазивные процедуры имеют минимальные риски осложнений. Отсутствие необходимости в открытом доступе намного сокращает и упрощает реабилитационный период.
Чрескожное вмешательство
К чрескожным методикам относятся:
- баллонная дилатация;
- стентирование;
- лазерная ангиопластика.
Во многих случаях для лечения сердечно-сосудистых патологий, которые привели к тяжелому инфаркту, могут совмещать одновременно несколько малоинвазивных методик.
Стентирование
Данный вид хирургического вмешательства подразумевает установку в кровеносный сосуд специального стента, который не дает сосуду со временем сузиться (сужение приводит к нарушению кровообращения, и инфаркт может случиться повторно)
Стент представляет собой сетку, которая, расправляясь в кровеносном сосуде, расширяет и фиксирует его стенки в нужном объеме. Вводится стент в полый кровеносный сосуд. Проводится при инфаркте миокарда операция под контролем рентгена и оптического оборудования.
Инфаркт после этого оперативного вмешательства может возникнуть вновь, т.к., несмотря на эффективность данной методики, она не устраняет саму причину патологии. Через время сужение стенок может возникнуть на другом кровеносном сосуде.
Баллонная транслюминальная дилатация
Этот вид хирургического малоинвазивного вмешательства подразумевает проведение маленького разреза в коронарной артерии, через который вводится катетер, оснащенный баллоном. В том месте, где стенки сосуда сильно сужены и препятствуют нормальному кровообращению, баллон надувают, в результате стенки расширяются, восстанавливается нормальный кровоток.

После извлечения баллона стенки сосуда остаются в исправленном положении. Для проведения процедуры может быть использована артерия верхней конечности. Проводится баллонная дилатация под контролем рентгеновского оборудования.
Недостаток такой методики в том, что есть вероятность повторного сужения артериальных стенок. Для предотвращения данного осложнения баллонную дилатацию проводят совместно с установкой стента. Сначала стенки артерии расширяют баллоном, потом устанавливают сетку, препятствующую повторному сужению кровеносного русла.
Эксимерная ангиопластика с помощью лазера
Чрескожная лазерная ангиопластика является современным методом хирургического лечения инфаркта. Преимущество процедуры в минимальных рисках повреждения артерии.
Уделите время для прохождения онлайн тестов:
Для расширения стенок сосуда используется генератор эксимерного ксенохлоридного типа, который генерирует ультрафиолетовые волны. Под их воздействием в кровеносном сосуде разрушается тромб, препятствующий полноценному кровотоку.

Попеременное нагревание и охлаждение волнами тромба способствует полному вымыванию его частиц из артерии. Для нагревания и охлаждения тромба в кровеносное русло вводится физиологический раствор через катетер.
Вмешательство открытого типа
Операции при инфаркте миокарда, требующие открытого доступа к сердечной мышце, бывают таких видов:
- удаление аневризмы;
- шунтирование.
Задачи открытых операций:
- устранение невроза и пораженных им тканей;
- активизация процессов быстрой регенерации и заживления;
- нормализация кровообращения с исключением из него поврежденных сосудов;
- восстановление полноценной работы сердечной мышцы.
Хотя открытые операции являются технически более сложными, чем чрескожные, и имеют риски осложнений, они обеспечивают максимальный эффект в лечении инфаркта.
Шунтирование сосудов
Операция способствует устранению дефектов на сердце, носящих необратимый характер. Длительность операции около 4 часов. В ходе операции требуется подключение пациента к аппарату искусственного кровообращения.

В ходе оперативного вмешательства осуществляется вшивание в поврежденную артерию специального шунта, который восстанавливает кровообращение. Для проведения шунтирования требуется сделать полостной разрез в грудине. Для шунтов используются биологические материалы пациента — бедренная вена, лучевая артерия из руки.
Иссечение аневризмы
Данный метод хирургического лечения инфаркта миокарда является самым сложным. В ходе операции вскрывается грудная клетка, врач получает открытый доступ к сердечной мышце. Цель процедуры — восстановить кровообращение, используя сердечные камеры, с удалением поврежденной соединительной ткани и растворением тромбов.
Если есть необходимость, проводится укрепление стенок сердца с помощью методики их зашивания специальными соединительными материалами. Иссечение аневризмы — сложная процедура хирургии после инфаркта, есть риски того, что организм пациента не перенесет нагрузки в процессе открытой операции.
Прибор «водитель ритма»
Эта методика оперативного лечения инфаркта миокарда относится к малоинвазивным и считается экстренным способом восстановления работы сердца, когда случай острый и нет времени на проведение обследования пациента для выявления точного месторасположения поврежденного коронарного сосуда.

Метод заключается в том, что к участкам миокарда, в которых имеется наименьшая степень сопротивления, подключаются электроды. Алгоритм проведения:
- введение местного наркоза;
- разрез, сделанный параллельно линии ключицы;
- введение в малую вену электродов;
- присоединение электродов к кардиостимулятору;
- вживление кардиостимулятора в жировую ткань;
- зашивание разреза.
Проводится хирургическая процедура под контролем рентгена.
Реабилитация и осложнения
После операции при инфаркте пациент в течение минимум 10 суток должен находиться в условиях больничного стационара под постоянным наблюдением медицинского персонала.
Обязательно назначается соблюдение диеты с исключением жирной и жареной пищи, соли. Диета необходима для предотвращения тяжелых послеоперационных последствий — формирования тромбов, развития атеросклероза, повышения давления. После открытых операций проводится ежедневная обработка швов. С целью профилактики образования тромбов прописывается прием антикоагулянтов.
После выписки назначается ежедневное проведение дыхательной гимнастики, постепенное усиление интенсивности физических нагрузок, диета. Через 3 месяца после проведенной хирургии пациент должен пройти тест с нагрузкой, который показывает степень насыщения сердечной мышцы кислородом и то, насколько правильно проходит реабилитационный период.
Возможные осложнения:
- формирование тромбов;
- сердечная недостаточность;
- инсульт;
- дисфункция почек.
После иссечения аневризмы есть риск развития аритмии, скопления в перикарде крови. Вероятность развития всех этих осложнений присуща преимущественно открытым операциям.
Операция при инфаркте миокарда — Сердце — Сердце
Что такое «стент», разновидности
Операция на сердце при инфаркте миокарда — это не вопрос предпочтений, а насущная необходимость, особенно в случае обширного поражения. Если не восстановить кровообращение в тканях, они очень быстро начинают отмирать, в результате чего область некроза увеличивается. Это еще больше нарушает нормальную работоспособность органа, у пациента развивается кардиогенный шок.
Кроме того, продукты распада некротизированных тканей являются очень токсичными и, попадая в кровь, они могут вызвать острое отравление и полиорганную недостаточность.
Операции, которые делают при инфаркте, при своей простоте, эффективно восстанавливают нормальную гемодинамику и устраняют ишемию кардиомиоцитов, в результате чего работа сердца возобновляется
Тем не менее следует помнить, что хирургическое лечение – это временный метод, который не дает полного выздоровления. Он лишь устраняет последствия, вызванные атеросклерозом сосудов. Только профилактика нарушения жирового обмена позволит избавиться от возможных рецидивов.
Термином «стентирование» называется операция по установке стента внутри артерии, в результате которой проводится механическое расширение суженной части и восстановление нормального кровотока к органу.
Операция относится к эндоваскулярным (внутрисосудистым) хирургическим вмешательствам. Проводится в отделениях сосудистого профиля.
Требует не только высокой квалификации хирургов, но и технической оснащенности.
В хирургии налажены методики не только коронарного стентирования (сосудов сердца), но и установка стентов в сонной артерии для устранения признаков ишемии мозга, в бедренной — для лечения атеросклеротических изменений ног, в брюшной аорте и подвздошной — при наличии выраженных признаков атеросклеротического поражения.
Стент — это легкая сетчатая трубка, достаточно прочная, чтобы обеспечивать каркас артерии длительное время. Стенты изготавливаются из сплавов металла (чаще кобальта) в соответствии с высокими технологиями. Существует множество видов. Они отличаются по размерам, структуре сетки, характеру покрытия.


Можно выделить две группы стентов:
- без покрытия — используются при операциях на артериях среднего размера;
- покрытые специальной оболочкой из полимера, выделяющей в течение года лекарственное вещество, препятствующее повторному стенозу артерии. Стоимость таких стентов значительно дороже. Они рекомендованы для установки в коронарных сосудах, требуют постоянного приема лекарств, снижающих образование тромбов.
Классификация и формы
Все операции при инфаркте миокарда можно разделить на два вида:
- Открытые вмешательства.
- Неинвазивные вмешательства.
Сегодня врачи чаще используют чрезкожные операции, которые позволяют проводить процедуру без открытого вмешательства, а значит, значительно сокращают риски осложнений и уменьшают восстановительный период после лечения. К неинвазивным хирургическим вмешательствам на сердце относятся:
- Баллонная дилатация и стентирование. Данная операция при инфаркте миокарда позволяет восстановить пропускную способность сосуда путем ввода в него специального баллона. Баллон при введении находится внутри специальной сетки (стента) в сдутом состоянии. Когда конструкция оказывается в месте сужения сосуда, баллон надувается, сетка расправляется и фиксирует стенки сосуда. После этого баллон сдувается и выводится. Сегодня врачи отдают предпочтение именно стентированию перед обычной баллонной дилатацией, которая не фиксирует сосуд, а значит со временем, его пропускная способность опять может снизиться.
- Лазерная ангиопластика. При инфаркте операция методом лазерной ангиопластики считается самой щадящей. В ходе операции в вену пациента вводится катетер оснащенный лазером. Когда прибор достигает холестериновой бляшки, хирург включает лазер и растворяет отложение. В результате восстанавливается кровоснабжение, и пациент чувствует себя лучше.
- При нарушениях сердцебиения пациенту может быть назначена операция по внедрению водителя ритма. Операция причисляется к малоинвазивным. Суть лечения заключается в подключении электродов к участкам миокарда с наименьшим сопротивлением. Сам водитель ритма устанавливают под кожу на груди. Через определенный промежуток времени требуется настройка аппарата в соответствии с индивидуальными особенностями организма.
Несмотря на то, что данные методы помогают предотвратить обширный некроз клеток и спасают жизнь пациенту, они не устраняют первопричины инфаркта — атеросклероз. Прооперированный пациент может вернуться в реанимацию с повторным приступом через несколько лет. Атеросклероз может поражать как прооперированные, так и соседние участки артерий.
Среди наиболее частых осложнений при стентировании можно выделить тромбоз импланта, который развивается спустя несколько месяцев после вмешательства. Для того чтобы избежать подобного явления нужно уделить особое внимание вторичным методам профилактики ишемических заболеваний сердца.
В зависимости от состояния больного человека, сопутствующих заболеваний и данных исследований врачи решают, каким способом будут проводить операцию. Существует 2 вида хирургических вмешательств:
- Чрескожные. Осуществляются без большого разреза через разрез-прокол для катетера. Выполняются без остановки сердца.
- Открытые вмешательства, то есть со вскрытием грудной клетки, подключением системы искусственного кровообращения и искусственной вентиляции легких.
Если перед операцией больной не нуждается в срочной реанимации, то его отправляют на коронографию. Это исследование позволяет четко увидеть коронарные сосуды и понять, в каких местах находится сужение и где произошло прекращение кровотока, что позволит более точно проводить операцию.
Но в экстренных случаях времени на такое обследование нет и операция осуществляется в срочном порядке.


Обширный сам по себе является формой инфаркта миокарда, поэтому специфической классификации не имеет. Заболевание классифицируют по локализации, так, чаще всего обширная форма инфаркта миокарда поражает:
- переднюю стенку левого желудочка сердца;
- межжелудочковую перегородку;
- заднюю стенку миокарда;
Выделяют и несколько стадий состояния:
- острейшая — до 2 час. от начала инфаркта;
- острая — до 10 сут. от начала инфаркта;
- подострая — с 10 сут. до 8 мес.;
- период рубцевания — примерно с 8 недели до 6 мес.;
Также патология может протекать с отёком лёгких или без него, что случается чаще. Про симптомы и первые признаки обширного инфаркта читайте ниже.
Ответ на вопрос о том, какую операцию можно делать при инфаркте, всегда зависит от состояния больного, сложности заболевания и результатов проведенного обследования. Оперативные вмешательства обычно делятся на два типа: выполняемые при помощи небольшого прокола через кожу и открытые, для которых требуется вскрытие грудной клетки.
В первом случае для выполнения манипуляций хирургам не нужно выполнять остановку сердца – достаточно лишь сделать миниатюрный разрез на определенном участке кожи, через который вводится катетер.
Во втором случае во время открытой операции хирургам необходимо вскрывать грудную клетку пациента, а также подключать специальные системы для искусственного кровообращения и вентилирования легких.
Любая операция на сердце делается по предписанию кардиолога. В большинстве случаев больного сначала направляют на коронарографию, в процессе этой процедуры специалист может рассмотреть его коронарные сосуды и увидеть зоны сужения, в которых был остановлен кровоток.

В экстренных ситуациях такое обследование не проводят из-за нехватки времени.
Чтобы узнать, поражены сосуды сердца или нет, «вычислить» какие именно сосуды поражены, нужно выполнить процедуру коронарографии. Непосредственно перед процедурой пациент 12 часов не ест, ему бреют паховую область. Это вмешательство может проводиться как по экстренным показаниям, в первые сутки инфаркта миокарда, так и в плановом порядке.
Процедура коронарографии подразумевает то, что пациент находится в рентгеноперационной, лежит на операционном столе. Процедура проходит в условиях седации пациента (полусон).
Через бедренную вену (в проекции верхней части бедра) вводится длинный катетер, под контролем рентгеновского аппарата, до аортального клапана. Затем поочерёдно, врач-рентгенхирург находит устья двух коронарных артерий, и вводит контрастное вещество.
И таким образом, получается картинка коронарных сосудов – есть возможность увидеть участки сужения или прекращения кровотока. Вся процедура записывается на компакт-диск, выдаётся заключение и затем просматривается оперирующим кардиохирургом для оценки возможного оперативного вмешательства.
Симптомы
Симптоматика во многом зависит от локализации поражения и стадии заболевания. Показательным симптомом считается боль в области грудины, которая иррадиирует в лопатки, плечо, нижнюю челюсть, может приводить к онемению левой руки. Боль имеет сжимающий и острый характер, не купируется нитроглицерином.
Обычно, инфаркту сопутствуют:
- кашель;
- одышка;
- тахикардия;
- посинение кожных покровов;
- холодный пот;
- сердечная астма, если имеет место отёк лёгких;


При поражении задней стенки могут появляться симптомы отравления: изжога, рвота, диарея, боль в области живота. В очень редких случаях инфаркт может переноситься практически бессимптомно, или же с нетипичной симптоматикой, например, в правой руке.
Диагностика
Поставить первичный диагноз врач может ещё при первом посещении его больным, поскольку инфаркт миокарда имеет характерные для состояния симптомы. Сперва доктор собирает анамнез жалоб и жизни, выясняя, когда пациент начал чувствовать боль, что сопровождает эти состояния, имеет ли пристрастия к вредным привычкам и жирной пище.
Далее пациент проходит физикальный осмотр и аускультацию, где оценивается оттенок кожи, а также выявляются шумы в сердце и лёгких, выясняется АД и пульс.
Уже на основе этих исследований врач назначает симптоматическое лечение, которое чаще всего оказывается верным, и назначает дальнейшие, уже аппаратные, обследования, например:
- Общий ан-з мочи. Помогает выявить сопутствующие патологии и осложнения заболевания.
- Общий ан-з крови. Помогает определить повышение скорости оседания эритроцитов и обнаружить лейкоцитоз.
- Биохимический ан-з крови. Необходим, чтобы определить наличие у пациента факторов риска, способствующих развитию миокарда, например, повышенное содержание холестерина, сахара и триглицеридов.
- Исследования ферментов крови, которые выявляют наличие в крови белковых ферментов. Эти ферменты высвобождаются из-за разрушения клеток сердца на фоне инфаркта.
- ЭКГ. Основополагающее исследование, поскольку не только подтверждает наличие инфаркта, но и показывает его локализацию, обширность и давность течения.
- ЭхоКГ. Необходима для оценки состояния сосудов, а также размеров и структуры сердца.
- Коагулограмму. Нужна для подбора оптимальных доз лекарственных препаратов.
- Рентген груди. Показывает состояние аорты, наличие осложнений инфаркта.
- Коронарографию. Определяет локализацию и место сужения артерии.
В зависимости от наличия осложнений, сопутствующих патологий, а также аппаратуры в больнице, больной может пройти и другие исследования. Например, дорогое МСКТ, визуализирующее сердечную мышцу полностью.
Виды хирургического лечения
Лечение обширного инфаркта проводится в стационаре, поскольку за состоянием больного необходимо следить постоянно. На первых этапах лечение состоит в сочетании медикаментозного метода с терапевтическим.
Однако лекарственной терапии часто бывает недостаточно, поэтому требуется хирургическое вмешательство.
Терапевтическое
Основа терапии — ограничение любой двигательной активности. Пациент должен соблюдать покой как в физическом плане, так и эмоциональном, поскольку обратное может ухудшить течение заболевания.
На время всего лечения рекомендовано соблюдать диету с ограниченным потреблением животных жиров, алкоголя, соли и кофеина. Особое место в диетическом питании отводится продуктам, способствующим восстановлению организма, то есть злаковым культурам, рыбе, нежирному мясу, овощам и фруктам.
При необходимости пациенту могут давать кислород через маску.
Медикаментозное
Лекарственная терапия направлена на стабилизацию состояния пациента и предотвращение развития осложнений. Для этого применяются
- Аспирин, Плавикс, Тиклопедин и схожие по действию препараты, которые активирует приток крови к поражённому участку.
- Наркотические и ненаркотические анальгетики для снятия болевой симптоматики.
- Лидокаин, Амиодарон и аналоги для устранения аритмии.
- Антикоагулянты для предотвращения тромбообразования.
- Тромболитики для рассасывания тромбов.
Хорошую эффективность показали антагонисты кальция и бета-адреноблокаторы. О том, какие типы операции проводят при обширном инфаркте, читайте ниже.
Операция
Обширный инфаркт часто плохо отвечает на лекарственную терапию. В этом случае пациенту назначается:
- Коронарная ангиопластика, которая предполагает установку стента в сосуд для поддержания нормального просвета в нём.
- Аортокоронарное шунтирование. Сложная операция, при которой создаётся мост из здоровой вены, обеспечивающий оптимальную доставку крови выше сужения.
Иногда операции также не дают положительного эффекта и поражение начинает развиваться и осложняться. В таких случаях показана пересадка сердца.
Осложнения операции
Для стентирования сосудов сердца в бедренную артерию вводится катетер, на конце которого располагается крошечный баллончик с надетым на него стентом. Под контролем рентгеновского аппарата катетер вводят в устье коронарных артерий и перемещают к необходимому участку сужения.
Затем баллончик раздувается до необходимого диаметра. При этом атеросклеротические отложения вдавливаются в стенку.
Стент, как пружина расширяется и оставляется на месте после сдувания баллона и удаления катетера. В результате — кровоток восстановлен.
Операция обычно проводится под местной анестезией. Длится от одного до трех часов. Перед операцией пациенту вводятся препараты, разжижающие кровь для профилактики тромбоза. При необходимости устанавливают несколько стентов.
После хирургического вмешательства больной проводит в стационаре до семи дней под наблюдением врача. Ему рекомендуется обильное питье для вывода с мочой контрастных веществ. Назначают антикоагулянты для предотвращения склеивания тромбоцитов и образования тромбов.
Однако 1/10 часть прооперированных имели осложнения или нежелательные последствия:
- прободение стенки сосуда;
- кровотечение;
- образование скопления крови в виде гематомы на месте прокола бедренной артерии;
- тромбоз стента и необходимость повторного стентирования;
- нарушение функции почек.
После инфаркта и проведенного лечения важно соблюдать все рекомендации врача для полного восстановления кровообращения в сердце. Первые 10 дней после открытого вмешательства пациент находится в отделении реанимации.
Там врачи тщательно следят, как сердце учится работать в новых условиях. Далее пациента переводят в палату терапии, где он пробудет еще несколько дней до снятия швов.
Независимо от метода вмешательства после инфаркта миокарда и операции главным принципом реабилитации является сбалансированная физическая активность. В первое время пациентам рекомендуются пешие прогулки, протяженностью не более 1 км. Далее по графику, составленному лечащим врачом нужно увеличивать нагрузки, чтобы приучить сердце работать в оптимальном режиме.
После выписки из больницы рекомендуется продолжить восстановление в специализированном санатории, где под наблюдением специалистов пациенты проходят специальный курс реабилитации. Возвращение на работу возможно спустя несколько месяцев после операции.
Через 3 месяца каждый пациент должен пройти специальный нагрузочный тест, по которому врач сможет оценить насыщенность миокарда кислородом и эффективность восстановительных процедур.
Стоит отметить, что нельзя с точностью сказать, какая операция при инфаркте лучше. Выбор вмешательства всегда остается за врачом, который на основании диагностики определяет наиболее подходящее в конкретном случае лечение.
Также для успешного выздоровления важно соблюдать все рекомендации врача, и самое главное, после инфаркта нужно лечить первопричину приступа — атеросклероз, иначе возможен повторный приступ.
krov.expert
Большинство операций на сердце можно проводить чрескожным методом, у которого достаточно преимуществ. Кроме того, он отличается пониженным риском развития осложнений и быстрым восстановлением после вмешательства.
Хирургическое оперативное лечение инфаркта миокарда, относящееся к такому типу, способно заметно снизить риск внезапной смерти больного от остановки сердца, улучшить качество его жизни и уменьшить количество приступов стенокардии при ее наличии.
Существует три типа чрескожных вмешательств, в том числе:
- дилатация балонного типа;
- методика стентирования;
- ангиопластика лазерного типа.
Стоит отметить, что все методы, перечисленные выше, не влияют на саму причину патологического состояния пациента, а лишь снижают негативное влияние атеросклеротических бляшек, поражающих сосуды.
К сожалению, спустя некоторое время после операции болезнь может проявить себя снова. В большинстве случаев пациенту при инфаркте миокарда требуется операция одного из трех типов, у каждого из которых есть свои особенности.
Во время дилатации пациенту вводят в сосуды бедер или предплечий специальные катетеры, оснащенные надувными баллонами.
Важно! Чрескожное вмешательство является гораздо более щадящим методом по сравнению с операцией открытого типа, поскольку после такой процедуры пациент быстрее восстанавливается. Кроме того, она не становится причиной серьезных осложнений.
Баллоны надувают после подведения к поврежденным сосудам, стенки которых таким образом расширяются до нормальных размеров. После того как проходимость деформированного сосуда восстанавливается, кровоток в этом месте приходит в норму.
Затем баллоны удаляют при помощи катетеров. Обычно эту процедуру назначают при ишемии, когда больному не требуется сложное оперативное вмешательство в области сердца.
Что полезно для сердца после операции или инфаркта.
Научитесь жить со своими симптомами и ограничениями
Чтобы как можно скорее и лучше себя почувствовать после операции или болезни, вы должны научиться контролировать свое состояние и жить в пределах необходимых ограничений. Иногда бывает полезно представить свой инфаркт или операцию на сердце как поворотный момент в судьбе.
Это в прошлой жизни вы жили, как хотели. А сейчас вы должны начать жить по-другому.
Причем вы должны внушить себе, что новая жизнь не лучше и не хуже старой — она просто другая.
А поскольку она — другая, то вам придется смириться с некоторыми ее особенностями. В частности, в новый образ жизни войдут умение выполнять советы лечащего врача, понимать свое состояние и правильно реагировать на любые испытываемые вами ощущения.
Для этого, во-первых, внимательно выполняйте все инструкции относительно того, когда и как принимать назначенные вам лекарства. Во-вторых, поговорите с врачом о тех побочных явлениях, которые можно ожидать от приема этих лекарств.
И в-третьих, выполняйте все рекомендации врача, касающиеся рациона вашего питания, курения и употребления алкоголя. По мере улучшения вашего состояния ваши ощущения могут изменяться.
Когда это произойдет, дайте об этом знать вашему врачу.
Процедура иссечения аневризмы
Операция такого типа относится к процедурам высокой степени сложности, поскольку в процессе хирургического вмешательства врачи вскрывают грудную клетку пациента, чтобы получить доступ к сердцу.
К главным сосудам подключается аппарат насосного типа, также в задачу хирургов входит остановка процесса кровотока при помощи камер сердца. Такое вмешательство проводится с целью удаления поврежденных участков соединительной ткани и тромбов внутри желудочков при их наличии.
Кому показана операция, обследование
Невозможность введения стента определяется во время обследования.
- Распространенное поражение всех коронарных артерий, из-за которого отсутствует конкретное место для стентирования.
- Диаметр суженной артерии меньше трех мм.
- Сниженная свертываемость крови.
- Нарушение функции почек, печени, дыхательная недостаточность.
- Аллергическая реакция пациента на йодистые препараты.
Преимущество стентирования перед другими операциями:
- малая травматичность методики — нет необходимости вскрывать грудную клетку;
- короткий период нахождения пациента в стационаре;
- сравнительно низкая стоимость;
- быстрое восстановление, возвращение к трудовой деятельности, отсутствие длительной инвалидизации больного.
Осложнения операции
Результат операции после сердечной атаки решает время, которое прошло от момента приступа до доставки пациента в инфарктное отделение и разрушения тромба. Если вмешательство было произведено не позже 6 часов, то прогноз имеет шанс стать благоприятным.
После операции пациента переводят в реанимационное отделение, где ему обеспечивают должный уход и профилактику осложнений.
При установке в сердце каких-либо искусственных предметов (например, стентов), повышается риск образования тромбов. Для предотвращения такой ситуации каждый пациент должен принимать антиагрегантные препараты в строго указанной дозе и кратности.
Окончательный прогноз зависит от дальнейшего консервативного лечения, реабилитации и следования профилактическим мерам. Если пациент будет строго выполнять предписания врача, то его состояние значительно улучшится, а риск повторного приступа уменьшится.
Обширный инфаркт часто даёт осложнения даже при своевременном лечении. Среди них можно выделить:
- локальную некротизацию и рубцевание тканей левого желудочка;
- разрыв миокарда в месте инфаркта;
- аритмии;
- воспаления в серозной оболочке сердца;
- отказ митрального клапана;
- аутоиммунные осложнения;
- отёк лёгких при обширном инфаркте миокарда;
- образование тромбов, тромбоэмболия;
Могут наблюдаться и неспецифические осложнения, связанные с нарушением кровообращения. О том, сколько живут после реанимации обширного инфаркта миокарда, и каков вообще прогноз при его последствиях, читайте ниже.
gidmed.com
Профилактика заболевания
Профилактические меры направлены на предотвращение развития заболеваний сердца. Для этого:
- Откажитесь от курения, которое увеличивает риск развития инфаркта почти на 50%.
- Ограничьте потребление алкогольной продукции.
- Сформируйте режим дня и отдыха, в котором на сон будет отводиться не менее 7 часов.
- Ограничьте объём животных и растительных жиров в рационе.
- Ешьте больше белковых продуктов, бобов, фруктов, нежирного мяса и рыбы.
- Занимайтесь физкультурой и кардиоупражнениями.
Наряду с вышеперечисленным, необходимо постоянно контролировать АД и уровень холестерина и понижать показатели при увеличении.
О том, как может сложиться жизнь после обширного инфаркта миокарда, и каковы последствия для сердца, читайте далее.
виды вмешательств и методы реабилитации организма
Ещё не так давно операция на сердце при инфаркте не проводилась. А сегодня её делают внутри сосуда. Причина острой ишемии миокарда – закупорка коронарного сосуда тромбом.
Кардиохирурги восстанавливают кровоток двумя способами – стентированием сосуда или аортокоронарным шунтированием.
Результат операции зависит от того, насколько быстро пациент поступил в больницу. Существует окно не дольше 6– 8 часов, когда можно предупредить гибель сердечной мышцы. Чем раньше сделана операция, тем меньше риск осложнений.
Как происходит инфаркт
Непосредственная причина инфаркта – закупорка венечной артерии тромбом. Излюбленное место образования кровяного сгустка – на атеросклеротической бляшке или развилке крупных сосудов. На участке, где находится закупоренный тромбом сосуд, погибает сердечная мышца из-за недостатка кислорода.
Это интересно! Процесс отмирания миокарда происходит не сразу, а растягивается на 6–8 часов, в некоторых случаях длится сутки. За это время включаются компенсаторные механизмы организма для восстановления кровотока. Но возможности миокарда иссякают, и процесс ишемии продолжается.
Если в течение часа после приступа операция по восстановлению кровотока проведена, никаких последствий инфаркта не будет. В случае хирургического вмешательства на протяжении 6–8 часов удаётся избежать частых тяжёлых осложнений в восстановительном периоде – аневризмы, сердечной недостаточности.

Какие операции возможны при инфаркте
Лекарственная терапия не всегда эффективна при острой ишемии миокарда. Особенно плохо поддаётся воздействию медикаментов обширный инфаркт.
Когда приступы болей вновь возникают, прибегают к одному из видов хирургического лечения:
- Коронарная ангиопластика устраняет сужение сосуда, вслед за чем устанавливается стент для поддержания просвета артерии.
- Аортокоронарное шунтирование (АКШ) – это создание мостика из вены, который доставляет кровь обходным путём выше места сужения.
- Маммакоронарное шунтирование (МКШ) восстанавливает кровоток миокарда с помощью грудной артерии.
Кстати! Хирургическое вмешательство часто является единственным способом спасти сердечную мышцу от гибели.

Операцию стентирования делают эндоваскулярно – внутри сосуда под контролем оптики с помощью рентгена. Аортокоронарное и маммакоронарное шунтирование представляет собой операцию на открытом сердце.
Для чего делают коронарографию
Перед операцией врачу необходимо знать локализацию и степень стеноза сосудов сердца. Для этого проводится коронарография. Сеанс исследования осуществляется в плановом или экстренном порядке в рентгеноперационном помещении на операционном столе.
Через бедренную вену продвигается катетер до аортального клапана и через него в коронарные артерии под контролем рентгена вводится контраст. Процесс записывается, а затем переносится на флеш-накопитель, который просматривает хирург для определения возможной операции.

После коронарографии человека переводят в палату. На ранку в месте пункции накладывается повязка на сутки и холодный пакет на час. На протяжении 1 дня исследуемый человек придерживается постельного режима с ограничением движений ноги, на которой наложен груз.
Результат коронарографии оценивается хирургом для определения возможной операции. Если сужения сосудов не обнаружено, больной выписывается домой.
Баллонная ангиопластика и стентирование
Чрескожное вмешательство может выполняться одномоментно с коронарографией. Если эндоваскулярная операция проводится отдельно, в сердце через паховую вену продвигается длинный катетер и под контролем рентгена вводится контраст. На экране монитора виден сосудистый рисунок сердца.
Далее, хирург проходит через суженое место катетером с баллончиком, при надувании которого артерия раскрывается, и кровоток миокарда восстанавливается. Манипуляция может быть на этом закончена. Баллон после сдувания извлекается. Пациент выписывается через 3 дня. Но сужение нередко повторяется.
Для того чтобы стабильно обеспечить доставку кислорода, на участке сосуда, суженном бляшкой, устанавливается сетчатая спираль.

Иногда стентирование проводится как отдельная процедура. Выполнение манипуляции сходно с баллонной ангиопластикой. Отличие в том, что на баллон насажен стент – специальная цилиндрическая спираль из металла или пластика.
Во время процедуры баллон раздувается, при этом раскрывая сетку. В следующий момент баллон сдувается, а сетка остаётся на суженом месте. После окончания эндовазального вмешательства катетер с баллоном извлекается.
Внутрисосудистая ангиопластика проводится в экстренных случаях при обширном инфаркте. Современная методика имеет преимущества. Бескровная и безболезненная манипуляция длится всего 20–30 минут. Больной выздоравливает на операционном столе и быстро выписывается.
Недостатком операции является зависимость от антиагрегантов – лекарств, препятствующих тромбозу на месте установки сетки. Продолжительность приёма Аспирина, Клопидогрела – от 6 месяцев до года.

Аортокоронарное шунтирование
АКШ восстанавливает кровообращение миокарда при помощи шунтов между аортой и поражённой коронарной (венечной) артерией.
Показания для оперативного вмешательства аортокоронарного шунтирования:
- полная непроходимость артерии,
- сужение левого коронарного сосуда составляет 50%,
- стеноз на 50% более 3 сосудов,
- невозможность установления стента,
- снижение проходимости всех сосудов больше чем на 70%,
- остро возникшая ишемия в результате стентирования или ангиопластики,
- сопутствующая аневризма сердца,
- сочетание атеросклероза коронарной артерии с патологией клапанов,
- если операция проводится одновременно, сначала протезируют клапан, после чего устанавливают шунты.

Перед аортокоронарным шунтированием делают кардиограмму, проводят ультразвуковое исследование (УЗИ) и коронарографию.
Внимание! Кардиохирурги делают операцию на открытом сердце с подключением к аппарату искусственного кровообращения и вентиляции лёгких под наркозом. Реже оперируют при работающем органе.
Доступ к сердцу осуществляется через разрез грудной клетки. В качестве материала для шунта один из бригады хирургов выделяет часть вены из нижней конечности. Один конец анастомоза присоединяется швом к аорте, а другой к венечной артерии выше места стеноза.
Сразу после сшивания запускают в работу сердце. В грудную клетку хирурги устанавливают дренажи, после чего послойно зашивают ткани разреза.
После операции, которая продолжается 3–4 часа, пациента переводят в реанимационное отделение. Через 24 часа его помещают в палату, если не возникло каких-либо осложнений. Пребывание в больнице длится не больше 3–4 дней.

К экстренному шунтированию прибегают после осложнённой баллонной ангиопластики. Срочное шунтирование проводят также в случае, если при ангиографии обнаружено поражение главной коронарной артерии или нескольких сосудов.
Цель операции в данном случае – предупреждение инфаркта.
Маммакоронарное шунтирование
МКШ является альтернативой аортокоронарного шунтирования. Анастомоз – обходной путь создаётся между коронарной и грудной (маммарной) артерией. Преимущества этих сосудов заключаются не только в большом диаметре, но и в устойчивости к отложению бляшек и формированию тромбов.
Этот вид шунтирования предпочтителен, если пациент склонен к сосудистым заболеваниям. Маммакоронарное шунтирование проводят также при необходимости повторного АКШ.
Прогноз
Прогноз жизни после инфаркта в связи с оперативным вмешательством зависит от возраста больного, сопутствующей патологии. Согласно статистическим данным, шансы выжить в отдалённом периоде выше после шунтирования, чем после установки стента. Время службы анастомоза 10–15 лет.
Но для операции на сердце при инфаркте более безопасный метод баллонной ангиопластики и стентирования.

Шунтирование и стентирование – это доказательства выраженного атеросклероза, а не способ его лечения. После хирургического вмешательства процесс образования бляшек продолжается.
Чтобы остановить прогрессирование, нужно обязательно следить за правильным питанием, параметрами артериального давления, уровнем липидов крови. Кроме этого необходимо периодически посещать кардиолога.
 Загрузка…
Загрузка…