Гепатотоксичность Википедия
Гепатотоксичность (токсичность для печени) — это свойство химических веществ, действуя на организм немеханическим путём, вызывать структурно-функциональные нарушения печени[1].
Общие сведения[ | ]
Печень играет главную роль в биотрансформации и клиренсе (удалении из организма) многих химических веществ, и поэтому чувствительна к токсическим воздействиям лекарственных веществ, ксенобиотиков и к окислительному стрессу. Печень также является органом, высокочувствительным к кислородному голоданию, и может страдать при приёме лекарственных веществ, снижающих печёночный кровоток. Некоторые лекарственные вещества при передозировке и иногда даже при приеме в терапевтических дозах могут оказывать повреждающее воздействие на печень. Другие химические вещества, такие, как растворители и различные реагенты, используемые в лабораториях и в промышленности, природные химические вещества (такие, как микроцистины) и растительные препараты, даже некоторые компоненты биодобавок также могут вызывать поражения печени.
Вещества, которые вызывают повреждения печени, называются гепатотоксичными (гепатотоксическими) веществами (гепатотоксинами).
Механизмы гепатотоксичности[ | ]
Существует множество различных механизмов реализации гепатотоксического эффекта.
Прямая гепатотоксичность[ | ]
Лекарства или токсины, которые обладают истинной прямой гепатотоксичностью — это такие химические вещества, которые имеют предсказуемую кривую зависимости «доза-эффект» (более высокие дозы или концентрации вещества вызывают больший гепатотоксический эффект, более сильное повреждение печени) и обладают хорошо известными и изученными механизмами гепатотоксического действия, такими, как прямое повреждение гепатоцитов или блокада тех или иных метаболических процессов в печени.
Типичным примером истинной прямой гепатотоксичности является гепатотоксичность ацетаминофена (парацетамола) при передозировке, связанная с насыщением его обычного пути метаболизма, имеющего ограниченную пропускную способность, и включением альтернативного пути биотрансформации ацетаминофена, при котором образуется токсический высокореактивный нуклеофильный метаболит. При этом само по себе включение альтернативного пути биотрансформации ацетаминофена ещё не приводит к повреждению печени. К прямому повреждению гепатоцитов приводит накопление токсического метаболита ацетаминофена в таких количествах, при которых он не может быть эффективно обезврежен путём связывания с глютатионом. При этом истощаются запасы глютатиона в печени, после чего реактивный метаболит начинает связываться с белками и другими структурными элементами клетки, что приводит к её повреждению и гибели.
Прямая гепатотоксичность обычно проявляется вскоре после того, как был достигнут определённый «пороговый» уровень концентрации токсического вещества в крови или определённая длительность токсического воздействия.
Метаболизм лекарственных веществ в печени[ |
Возможности лечения лекарственных поражений печени в условиях необходимости продолжения приема гепатотоксичных препаратов | #02/09
Вместе с тем практически все исследователи подчеркивают, что истинную распространенность лекарственных поражений печени оценить весьма затруднительно. Это обусловлено, с одной стороны, нередкими случаями сокрытия побочных эффектов лекарств врачами, с другой — недостаточной осведомленностью об их клинических проявлениях.
Повреждение печени — от субклинических форм до ФПН — описано приблизительно для 1000 лекарственных средств. В последние годы наблюдается четкая тенденция к росту числа лекарственных поражений, вызванная постоянным расширением фармацевтического рынка. Так, в Японии за 30-летний период констатирован 11-кратный (!) рост лекарственной гепатотоксичности. Нельзя игнорировать роль разнообразных биологически активных добавок к пище, которые формально не являются лекарственными препаратами, однако позиционируются в качестве средств для лечения широкого спектра заболеваний, в том числе печени. Опасность биодобавок в отношении повреждения печени и других органов обусловлена несколькими факторами:
-
многокомпонентным составом, не позволяющим вычленить конкретную субстанцию, ответственную за развитие патологической реакции;
-
отсутствием строгого контроля за нежелательными эффектами и их обязательной регистрации.
В то же время и препараты, прошедшие все необходимые, согласно международным критериям, исследования могут представлять опасность в отношении развития малопредсказуемых реакций гиперчувствительности. Особо сложную задачу для врача представляет развитие лекарственной гепатотоксичности у пациентов, которым «причинный» препарат назначен по витальным показаниям. Примерами могут служить полихимиотерапия у онкологических больных, комплексная противотуберкулезная терапия, иммуносупрессия после трансплантации органов, антиретровирусная терапия и т. д. С одной стороны, в этих ситуациях отмена лечения невозможна из-за опасности прогрессирования основного заболевания, с другой — продолжение его нежелательно ввиду риска развития тяжелого гепатита. Кроме того, многокомпонентная терапия, представляющая собой комплекс потенциально гепатотоксичных субстанций, нередко не позволяет конкретизировать вещество, вызвавшее патологическую реакцию. «Безболезненного» выхода из данной ситуации нет, но можно предпринять попытку уменьшить или даже минимизировать риск тяжелого повреждения печени. Возможности этой тактики будут рассмотрены ниже.
Биотрансформация ксенобиотиков и патогенез повреждения печени
Все нежелательные эффекты лекарственных средств с патогенетической точки зрения можно подразделить на следующие варианты:
-
Токсические.
-
Реакции гиперчувствительности:
-
аллергические;
-
псевдоаллергические;
-
идиосинкратические.
Токсические реакции реализуются через прямое повреждающее действие на клетки печени. Среди применяемых в современной медицине веществ к данной группе с полным основанием можно отнести только этиловый алкоголь и парацетамол. Токсические реакции характеризуются четко прослеживаемой зависимостью от дозы поступившего в организм вещества, а также от времени его экспозиции.
Практически все остальные лекарственные средства проявляют повреждающие свойства лишь у некоторых лиц вследствие реакций гиперчувствительности. Отличительной чертой аллергии является двухфазное течение, состоящее из фазы сенсибилизации и разрешающей реакции. Последняя может протекать по одному из 4 типов иммунного ответа согласно классификации Gill-Coombs. Развитие аллергической реакции не зависит от дозы аллергена.
В отличие от аллергии, псевдоаллергическая реакция может развиться уже при первом введении вещества. При этом не выявляются специфические антитела и прослеживается дозозависимость, хотя и не такая жесткая, как в случае токсического действия.
Идиосинкразия, как правило, обусловлена врожденным дефектом одного или нескольких ферментов, участвующих в метаболизме соответствующей субстанции. Патологическая реакция возникает при первой экспозиции, при этом также отмечается зависимость от дозы.
Необходимо принимать во внимание, что в некоторых случаях механизмы повреждения печени могут сочетаться. Печень принимает на себя основной удар в первую очередь при пероральном приеме лекарств, особенно обладающих выраженным эффектом «первого пассажа», т. е. метаболизирующихся преимущественно печенью. Захват большинства ксенобиотиков осуществляется неспецифическим путем посредством диффузии из синусоидов через мембрану гепатоцитов. Обратная диффузия, как правило, затруднена ввиду связывания вещества со специфическими внутриклеточными белками. Последние, в свою очередь, осуществляют его перенос в эндоплазматический ретикулум, где протекают основные процессы метаболизма, и в желчные канальцы, транспортные белки которых участвуют в экскреции метаболитов в желчь.
Большое значение в патогенезе лекарственных поражений печени придается процессам биотрансформации, подразделяющимся на две фазы. Фаза 1 включает совокупность опосредованных цитохромами Р450, преимущественно окислительных реакций, приводящих к образованию активных промежуточных метаболитов, некоторые из которых обладают гепатотоксическими свойствами. Примерами лекарственных средств, не проявляющих самостоятельной гепатотоксичности, но метаболизирующихся с образованием опасных для клеток печени субстанций, могут служить парацетамол, изониазид, меркаптопурин, метотрексат, тетрациклин и др. Семейство цитохромов Р450 — это группа изоферментов с доминантной локализацией в эндоплазматическом ретикулуме, осуществляющих реакции гидроксилирования, деалкилирования и дегидрогенирования. В фазе 2 происходит конъюгация упомянутых метаболитов с глутатионом, сульфатом или глюкуронидом с формированием нетоксичных гидрофильных соединений, которые затем выводятся из печени в кровь или желчь.
В качестве примера образования токсического продукта метаболизма в фазе 1 можно привести синтез из парацетамола под воздействием цитохрома Р450 2Е1 N-ацетил-пара-бензохинонимина (NAPQI), истощающего запасы клеточного глутатиона и нарушающего окислительное фосфорилирование в митохондриях. В терапевтических дозах парацетамол безвреден для печени, однако при приеме высоких доз препарата (10–15 г и более) под воздействием NAPQI развивается различной степени выраженности центролобулярный некроз гепатоцитов. Данный патоморфологический феномен клинически проявляется острым гепатитом вариабельной тяжести, вплоть до ФПН. Необходимо учитывать, что у лиц, злоупотребляющих алкоголем, активность цитохрома Р450 2Е1 повышена, что ведет к ускоренному метаболизму парацетамола и возрастанию риска поражения печени даже при относительно небольшой передозировке лекарственного средства.
Индивидуальные особенности проявления гепатотоксического действия зависят от наличия сопутствующих факторов, к которым относятся возраст, пол, трофологический статус, беременность, доза и длительность приема препарата, лекарственные взаимодействия, полиморфизм и индукция ферментов, фоновое заболевание печени или почек. Так, известно, что у детей реакции на лекарства развиваются редко, за исключением существенного превышения дозы препарата. У пожилых людей выведение лекарств из организма замедляется из-за уменьшения объема печеночной паренхимы и снижения в ней интенсивности кровотока. Отмечено также, что лекарственные поражения печени статистически достоверно чаще возникают у женщин.
Общие принципы диагностики
Первый шаг к установлению диагноза лекарственного поражения печени — тщательный сбор информации о принимаемых препаратах, включая дозировку и длительность приема. Исключение вирусного, алкогольного, аутоиммунного гепатита и других патологических состояний требует выполнения комплекса лабораторных и инструментальных методов диагностики, при этом всегда необходимо иметь в виду возможность наложения действия лекарства на уже имеющееся заболевание печени. Ввиду того, что под воздействием лекарств чаще всего поражаются внутриклеточные органеллы, в первую очередь митохондрии, определенную помощь в дифференциальной диагностике с вирусными гепатитами может оказать доминирующее повышение таких ферментов, как аспартатаминотрансфераза (АСТ), гамма-глутамилтранспептидаза и лактатдегидрогеназа, хотя этот признак нельзя считать патогномоничным.
Специфические гистологические изменения лекарственных поражений печени также отсутствуют, что обусловлено их разнообразием. Нередко обнаруживаются гранулемы, значительная примесь эозинофилов в воспалительном инфильтрате, четкая зона демаркации между участком некроза и непораженной паренхимой. Клинико-морфологические сопоставления позволяют констатировать диспропорционально выраженные патологические изменения по сравнению с удовлетворительным общим состоянием пациента и умеренными сдвигами стандартных печеночных тестов.
Гепатотоксичность отдельных препаратов
Парацетамол (Ацетаминофен). Токсическая доза вариабельна — в среднем 10–20 г, у лиц, злоупотребляющих алкоголем, может быть меньше 10 г. При приеме более 15 г у 80% развивается тяжелое поражение печени, патогенез которого освещен выше. После приема токсической дозы препарата появляются гастроинтестинальные симптомы острого отравления — тошнота, рвота, анорексия, нередко в сочетании с болью в правом подреберье, которые самопроизвольно исчезают через некоторое время (0,5–24 часа). Средняя продолжительность «светлого промежутка» в среднем 2 суток, после чего манифестируют признаки гепатита, при этом подъем трансаминаз может достигать 500-кратного уровня. У 30% развивается ФПН, у 20% — некроз дистальных почечных канальцев. Возможно также токсическое поражение миокарда. В случае выздоровления в течение 5–10 дней клинико-лабораторная симптоматика редуцирует без остаточных изменений.
Нестероидные противовоспалительные препараты (НПВП).
Несмотря на то, что НПВП относительно редко выступают в роли этиологического фактора гепатотоксических реакций, широчайшая их распространенность на фармацевтическом рынке обусловливает значительное абсолютное количество случаев НПВП-гепатопатии. Практически любой препарат из рассматриваемой группы может явиться причиной поражения печени.
Диклофенак обычно вызывает смешанный цитолитически-холестатический гепатит в большинстве случаев в течение первых трех месяцев лечения, в связи с чем специалисты американской Food and Drug Administration (FDA) рекомендуют исследование печеночных ферментов по истечении 2–3 месяцев после начала терапии. Сулиндак служит причиной 25% случаев НПВП-гепатопатии, развивающейся преимущественно у пожилых женщин и имеющей черты холестатического или цитолитически-холестатического гепатита. Ацетилсалициловая кислота при назначении в достаточно высоких дозах может вызывать умеренный цитолиз или формирование микровезикулярного стеатоза.
Антибактериальные препараты. Изониазид вызывает цитолитическую желтуху у 1% больных (более чем у 2% старше 50 лет) и подъем трансаминаз не менее чем в 3 раза у 10–20%; продолжение приема препарата может приводить к развитию ФПН. Карбенициллин, оксациллин, амоксициллин/клавуланат могут служить причиной внутрипеченочного холестаза, в то время как для гепатотоксического действия пенициллина более характерно преобладание цитолиза. Макролиды и триметоприм/сульфаметоксазол в некоторых случаях приводят к тяжелому холестатическому гепатиту, медленно разрешающемуся после отмены препарата.
Эстрогены, в том числе входящие в состав оральных контрацептивов, нередко выступают в роли причины развития изолированного биохимического синдрома холестаза, существенно реже манифестирующего клинически. Другие заболевания печени, ассоциированные с приемом эстрогенов, включают синдром Бадда–Киари, аденому, фокальную нодулярную гиперплазию и гепатоцеллюлярную карциному; для двух последних нозологических форм причинно-следственные отношения четко не установлены.
Никотиновая кислота. Выраженность поражения печени варьирует в широких пределах: от бессимптомного подъема трансаминаз до ФПН. Гепатотоксическое действие проявляется, как правило, при приеме более 3 г в сутки. Имеются сведения о развитии тяжелого поражения печени на фоне приема пролонгированной формы никотиновой кислоты у больных, ранее получавших лечение обычными формами препарата.
Галотан (Фторотан). Гепатотоксические реакции крайне редки (1:10 000), однако имеют важное клиническое значение, так как нередко протекают в форме ФПН с летальностью, достигающей без трансплантации печени 90%. Поражение печени обычно развивается в период до 2 недель после операции. Факторы риска включают предшествующие признаки поражения печени на фоне галотанового наркоза, принадлежность к женскому полу, ожирение и пожилой возраст.
Фитопрепараты. Многие вещества растительного происхождения, входящие в состав пищевых добавок и препаратов восточной медицины, могут в ряде случаев оказывать гепатотоксическое действие. Ввиду того, что эти вещества не регистрируются как лекарства, статистический контроль за их побочными эффектами существенно затруднен. Достоверно установлено, что употребление алкалоидов пирролизидина, входящих в состав некоторых сортов чая, может приводить к развитию веноокклюзионной болезни.
Нужно ли лечить лекарственный гепатит?
В большинстве случаев острых лекарственных поражений печени отмена «причинного» препарата — достаточное условие для обратного развития патологических изменений, что обусловливает особую важность точного дифференциального диагноза. Задача врача существенно осложняется при развитии ФПН, при которой нередко возникают экстренные показания к трансплантации печени. Необходимость трансплантации при ФПН «непарацетамоловой» этиологии определяется: удлинением протромбинового времени > 6,5 с или двумя из трех следующих показателей:
-
возраст < 10 или > 40 лет;
-
длительность желтухи до развития энцефалопатии > 7 дней;
-
протромбиновое время > 3,5 с;
-
сывороточный билирубин > 17,6 мг%.
Летальность при ФПН прямо пропорциональна времени задержки обращения в трансплантационный центр. Вместе с тем своевременно произведенная пересадка печени обеспечивает выживаемость больных на уровне 70–80%.
При интоксикации парацетамолом указывают на плохой прогноз и служат показанием к трансплантации печени следующие показатели: снижение рН < 7,3, удлинение протромбинового времени > 6,5 с, повышение сывороточного креатинина > 3,4 мг/дл или прогрессирование печеночной энцефалопатии до 3–4-й стадии. В остальных случаях лечение заключается в максимально быстром введении специфического антидота — N-ацетилцистеина в дозе 140 мг/кг перорально с последующим переходом на 70 мг/кг каждые 4 часа.
Хронические поражения печени при отмене вызвавшего их препарата также нередко редуцируют или, по крайней мере, останавливаются в развитии, в связи с чем их прогрессирование диктует необходимость проведения тщательного дополнительного обследования с целью исключения других этиологических факторов.
Как отмечалось выше, врач нередко сталкивается с ситуацией, когда отмена гепатотоксичного препарата невозможна без создания непосредственной или отсроченной угрозы для жизни пациента. В данных случаях целесообразным представляется назначение лекарственных средств, обладающих защитным действием на клетки печени.
Среди многочисленной группы гепатопротективных средств можно выделить относительно недавно появившийся на российском фармацевтическом рынке препарат Дипана. В состав этого комплексного растительного гепатопротектора входят сухие экстракты пикрорхизы курроа, андрографиса метельчатого, эклипты белой, филлянтуса нирури, паслена черного, тиноспоры сердцелистной, иссопа водного, бурхавии раскидистой, имбиря лекарственного и перца длинного. Дипана рекомендована к применению при алкогольной болезни печени, неалкогольном стеатогепатите, токсических и лекарственных гепатитах, в том числе с профилактической целью. К отличительным особенностям Дипаны относится ее выраженный нормализующий эффект на функцию желчевыводящих путей, что позволяет с успехом применять ее при билиарных дискинезиях (при отсутствии конкрементов в желчном пузыре и протоках). Это, в свою очередь, обусловливает улучшение качества жизни пациентов вне зависимости от исходного заболевания.
Безусловный интерес представляют данные о эффективности Дипаны в качестве гепатопротектора, используемого в комплексном лечении больных туберкулезом легких с наличием нежелательных побочных реакций на противотуберкулезную терапию. При проведении исследования схема лечения, включающая Дипану, продемонстрировала большую эффективность по сравнению со схемой, включающей силимарин: у больных в основной группе отмена гепатотоксичных химиопрепаратов потребовалась только в 20%, тогда как в контрольной — в 40% случаев. По показателям биохимического анализа крови, характеризующим функцию печени, нормализация оцениваемых показателей произошла к концу лечения в основной группе в 33,3% случаев, в то время как в контрольной — в 6,67% случаев. Терапевтический эффект от применения Дипаны проявлялся в течение первых двух недель терапии и сохранялся в течение всего периода лечения.
Дипана хорошо переносится, в редких случаях наблюдается диспепсия, быстро проходящая после отмены препарата. Таким образом, лекарственные поражения печени занимают существенное место в общей структуре печеночной патологии, хотя их истинную распространенность оценить затруднительно. Низкая предсказуемость большинства гепатотоксических реакций на лекарственные средства существенно осложняет возможность их предотвращения. Препарат, неблагоприятно влияющий на печень, не во всех случаях возможно отменить или заменить другим, более безопасным. В данной ситуации рациональным выходом из сложившейся ситуации может быть назначение препаратов с гепатопротективными свойствами, предшествующих или сопровождающих применение потенциально гепатотоксических средств. Эффективным гепатопротектором, обладающим также выраженным нормализующим эффектом на функцию желчевыводящих путей, является растительный препарат Дипана.
А. О. Буеверов, кандидат медицинских наук ММА им. И. М. Сеченова, Москва
По вопросам литературы обращайтесь в редакцию.
Купить номер с этой статьей в pdf
Лекарственные поражения печени
Т.Е.Полунина, И.В.Маев
Кафедра пропедевтики внутренних болезней и гастроэнтерологии МГМСУ
Печень — это самый большой паренхиматозный внутренний орган, выполняющий жизненно важные функции и содействующий функциям многих систем организма. Печень участвует в метаболизме всех питательных веществ, в пищеварении, синтезе и резервировании необходимых организму веществ, в расщеплении, детоксикации и экскреции ненужных или вредных веществ, в кроветворении и осуществлении ряда других функций.
Учитывая роль печени в метаболизме химических веществ, можно априорно утверждать, что не существует лекарств, которые в определенных условиях не вызывали бы повреждение печени. Непрерывно возрастающий поток сведений о гепатотоксическом действии многих лекарственных препаратов свидетельствует о том, что медикаментозные поражения печени — одна из важнейших проблем гепатологии. Это в значительной степени обусловлено тем, что непросто отличить симптомы основного заболевания от побочных эффектов лечения. По данным литературы, частота лекарственных гепатитов составляет от 1 до 28% всех побочных действий, связанных с медикаментозной терапией. Примерно у 2% больных, госпитализируемых по поводу желтухи, причиной ее оказываются лекарства. В США в 25% случаев фульминантная печеночная недостаточность обусловлена лекарствами.
В настоящее время исследователи выделяют три механизма медикаментозного поражения печени:
Фаза III. Экскреция продуктов биотрансформации с желчью или мочой.Фаза I. Основная система, метаболизирующая лекарства, расположена в микросомальной фракции гепатоцитов гладкой эндоплазматической сети. К ней относятся монооксигеназы со смешанной функцией, цитохром С-редуктаза, цитохром Р-450. Кофактором служит восстановленный никотинамидадениндинуклеотидфосфат в цитозоле. Лекарства подвергаются гидроксилированию или окислению, которые обеспечивают усиление их поляризации.
Система гемопротеинов Р-450, расположенная в эндоплазматической сети гепатоцитов, обеспечивает метаболизм лекарств. При этом образуются токсичные метаболиты. Идентифицировано по меньшей мере 50 изоферментов системы Р-450, и нет сомнений, что их еще больше. У человека метаболизм лекарств обеспечивают цитохромы, относящиеся к трем семействам: P-450-I, P-450-II, P-450-III.
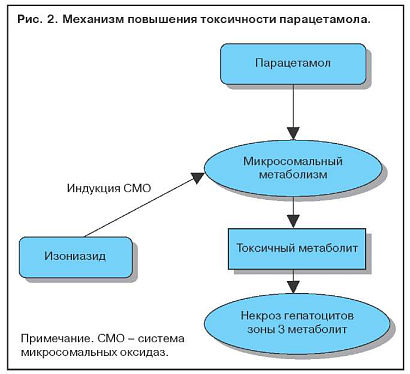
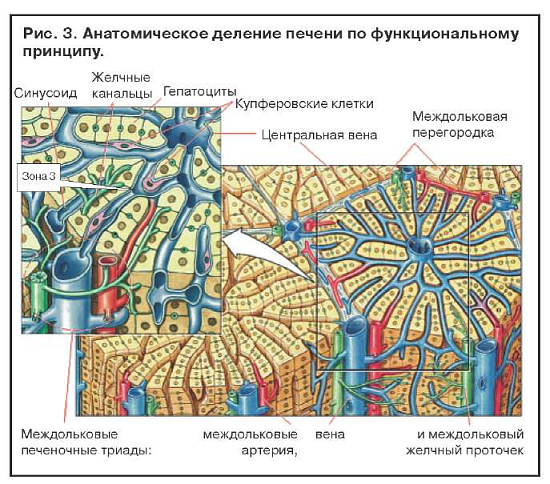
Увеличение содержания ферментов системы цитохрома Р-450 в результате индукции приводит к повышению выработки токсичных метаболитов. Когда два активных препарата конкурируют за один участок связывания на ферменте, метаболизм препарата с меньшей аффинностью замедляется и срок его действия увеличивается. Этанол индуцирует синтез P-450-II-E1 и тем самым увеличивает токсичность парацетамола. Повреждение клеток печени редко бывает обусловлено самим лекарственным препаратом. Токсичность парацетамола увеличивается и при лечении изониазидом, который также индуцирует синтез P-450-II-E1 (рис. 2). Некроз наиболее выражен в зоне 3, где отмечается самая высокая концентрация ферментов, метаболизирующих лекарства (рис. 3).
Фаза II. Механизм действия биотрансформации состоит в конъюгации метаболитов лекарственных препаратов с мелкими эндогенными молекулами. Обеспечивающие ее ферменты неспецифичны для печени, но обнаруживаются в ней в высоких концентрациях.
Фаза III. Продукты биотрансформации лекарств могут выделяться с желчью или мочой. Способ выделения определятся многими факторами, некоторые из них еще не изучены. Высокополярные вещества, а также метаболиты, ставшие полярными после конъюгации, выделяются с желчью в неизмененном виде.
Иммуноаллергические поражения печени связывают с метаболитом, который может оказаться гаптеном для белков клеток печени и вызвать их иммунное повреждение (рис. 4). При наличии генетического дефекта в печени лекарство превращается в токсический метаболит, ковалентно связывается с клеточным белком (глутатионом), приводя к некрозу гепатоцита, а также стимулирует образование антигена (гаптена) и сенсибилизирует Т-лимфоцит, который запускает иммунную гепатотоксичность. Повторная экспозиция (назначение лекарственного препарата) приводит к усилению иммунной реакции.
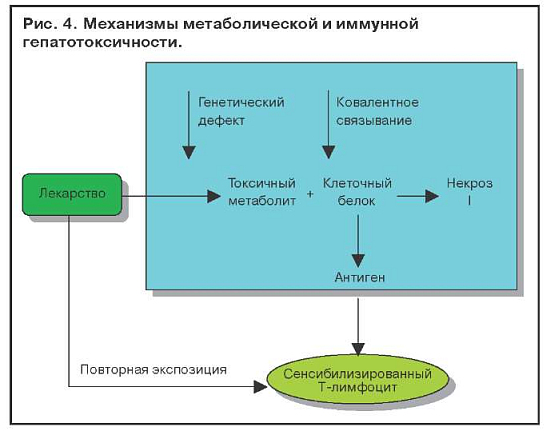
В этом процессе могут участвовать ферменты системы Р-450. На мембране гепатоцитов имеется несколько изоферментов Р-450, индукция которых может привести к образованию специфичеких антител к иммунному повреждению гепатоцита.
Идиосинкразия к диуретикам и тиениловой кислоте сопровождается появлением аутоантител, взаимодействующих с микросомами печени.
Известно шесть механизмов поражения гепатоцита (рис. 5):
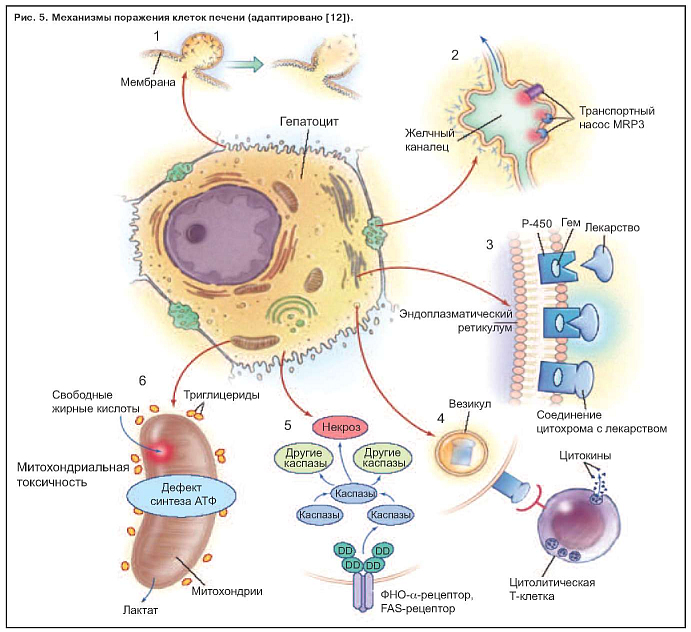
Повреждение клеток печени происходит в специфических структурах пораженных внутриклеточных органелл. Нормальный гепатоцит, показанный в центре рис. 5, может быть поврежден по крайней мере шестью способами, обозначенными цифрами от 1 до 6. Нарушение внутриклеточного гомеостаза кальция приводит к разрушению фибрилл актина на поверхности гепатоцита. Это приводит к вздутию мембраны клетки (1), а в дальнейшем к ее разрушению и лизису. При холестатических заболеваниях разрушение ворсинок актина (2) может происходить рядом с канальцем специфичной части клетки, ответственной за желчную экскрецию. Нарушение передачи в ворсинках актина мультирезистентного белка (MRP3) предотвращает экскрецию в билирубин органических соединений лекарственного препарата.
Многие гепатоцеллюлярные реакции активизируют гемсодержащий цитохром P-450 (3), производя при этом высокоэнергетические реакции, которые могут привести к ковалентной связи лекарственного средства с ферментом, таким образом создавая неактивные продукты метаболизма. Эти неактивные продукты метаболизма в виде пузырьков (4) мигрируют к поверхности клетки и могут быть причинами многогранного иммунного ответа, включающего цитолитические Т-лимфоциты и цитокины. Активация фактора некроза опухоли a (ФНО-a) является триггерным фактором для запуска каскад межклеточных каспаз (5), который заканчивается программированным апоптозом клеток с потерей ядерного хроматина.
Определенные препараты ингибируют функцию митохондрий гепатоцита двойным эффектом, снижая продукцию аденозинтрифосфата (АТФ) и ферментов дыхательной цепи (6). Свободные жирные кислоты не метаболизируются из-за нехватки аэробного дыхания в накоплении лактата и реактивных продуктов окисления. Их накопление приводит к повреждению митохондриальной ДНК. Эта структура повреждения характерна для множества средств, включая ингибиторы обратной транскриптазы нуклеозида, вальпроевой кислоты, тетрациклина, ацетилсалициловой кислоты. Они экскретируются в желчь и могут повредить эпителий желчного протока. DD обозначает смертельный домен.
Проникновение лекарств в гепатоцит зависит от липофильности медикаментов. Жировая растворимость является важнейшим фактором при назначении медикаментов и попадании в системную циркуляцию с диффузным проникновением в энтероцит. Лекарства с незначительной липофильностью плохо абсорбируются и экскретируются с каловыми массами. В противоположность им лекарства, соединяющиеся в комплексе с протеином, обычно альбумином, обладают высокой проницаемостью в разные ткани, исключая жир. Практически все лекарственные препараты, назначенные per os, попадают в печень. Степень печеночной экскреции лекарств зависит от печеночного кровотока и активности метаболитов лекарственных энзимов. В печеночных синусоидах белки диффундируют к эндотелиальному ретикулуму, в дальнейшем к пространству Диссе, а далее — в гепатоциты, связанные ферментами как полярные компоненты. Некоторые водорастворимые молекулы возвращаются к синусоидам, другие — в билиарные канальцы (рис. 6).

Лекарственные поражения печени зависят от свойств лекарственного препарата, особенности больного и прочих факторов (рис. 7). Известно, что вероятность побочных реакций возрастает с увеличением количества одновременно принимаемых лекарств. Установлено, что, если больной принимает одновременно шесть или более препаратов, вероятность побочного действия у него достигает 80%.
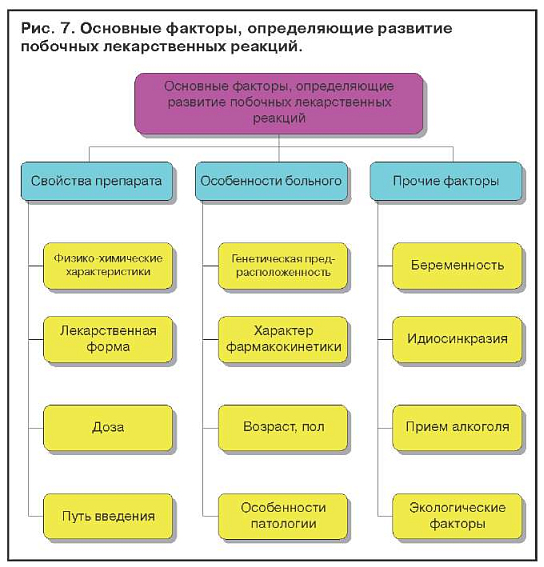
Беременность, стресс, бедное белками питание увеличивают риск токсичности медикаментов. Медикаменты, которые являются энзиматическими индукторами, могут потенцировать действие другого препарата.
Примеры взаимодействия лекарственных препаратов, обусловленного индукцией ферментов печени, представлены на рис. 8.
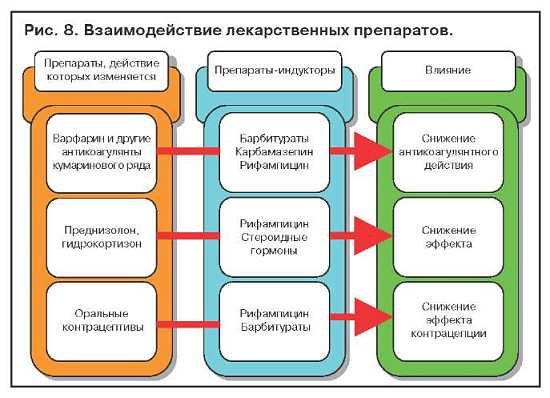
Список лекарств, которые вызывают лекарственные гепатиты, довольно значительный, но лекарственно-индуцированные гепатиты встречаются сравнительно редко. Гепатотоксические реакции, возникающие при применении салицилатов, тетрациклинов и антиметаболитов, зависят от дозы лекарств. Поражения печени, обусловленные лекарственной идиосинкразией, могут возникать при воздействии любых медикаментов. Так, например, галотан, изониазид и парацетомол могут вызвать массивный некроз печени; метилдофа — острый или хронический гепатит. Повреждения печени, связанные с лекарствами, обычно проявляют себя бессимптомным повышением печеночных ферментов, т.е. протекают субклинически, являясь «биохимической находкой» (безжелтушный вариант течения острого лекарственного гепатита). Дальнейший прием препаратов, вызвавших безжелтушный острый лекарственный гепатит, может привести к развитию тяжелых лекарственных гепатитов, сопровождающихся желтухой.
Гепатотоксический эффект лекарственных препаратов подразделяется на дозозависимый, который проявляется при приеме большого количества того или иного препарата, дозонезависимый, связанный с идиосинкразией, и поражения печени без нарушения пигментного обмена. На рис. 9 представлены фармакотерапевтические группы лекарственных препаратов, которые способны вызывать желтухи. Применение препаратов из представленных фармакотерапевтических групп при определенных условиях может вызывать поражения печени без желтухи.
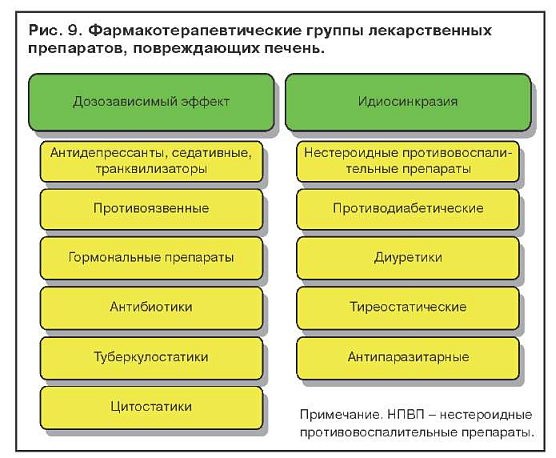
Острые медикаментозные гепатиты подразделяются на цитолитические, холестатические и смешанные формы, сочетающие признаки холестаза и цитолиза. Фактором, способствующим переходу гепатита в хронический, является длительный прием лекарств.
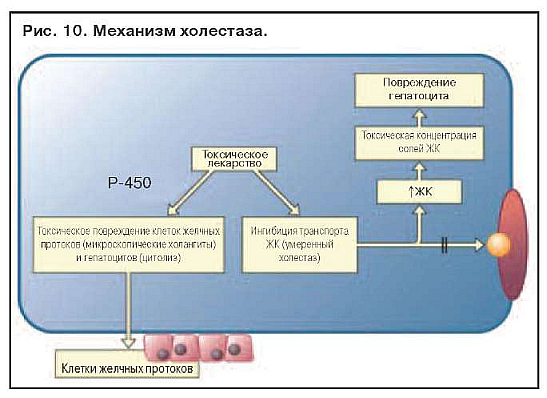
На рис. 10 представлен пример лекарственного повреждения печени. Токсическое лекарственное средство блокирует транспорт желчных кислот (ЖК) и
повреждает клетки желчных протоков и гепатоцитов, вызывая легкий холестаз. Аккумуляция ЖК ведет к повреждению гепатоцита, что приводит к смешанной реакции, включающей холестаз и цитолиз. Особенностью лекарственного холестаза является микроскопический холангит, проявляющийся поражением клеток мелких желчных ходов.
Современную классификацию лекарственных реакций печени представляет Ш.Шерлок (табл. 1).
Таблица 1. Классификация лекарственных реакций печени | ||
Тип реакции | Особенности гепатотоксического действия | Клинико-фармакологическая группа |
Холестаз | ||
Канальцевый | Зависим от дозы,обратим Развитие желтухи с «псевдохирургической» симптоматикой | Антибиотики Гормоны Противоязвенные Антиаритмики Иммунодепрессант |
Паренхиматозноканальцевый | Обратимая желтуха средней степени тяжести | Антибиотики. Уроанитисептики Цитостатики Пероральные сахароснижающие препараты |
Дуктулярный | Развитие желтухи с «псевдохирургической» симптоматикой | Антитиреоидные Туберкулостатики |
Сладж-синдром | Бессимптомное течение Возможен приступ желчной колики | Антибиотики цефалоспоринового ряда |
Цитолиз | ||
Некроз зоны 3 | Зависимая от дозы. Безжелтушная форма течения | НПВП Антибиотики Гормоны Противорвотные Активаторы образования тромбопластины |
Стеатогепатит | Дозозависимый, обратим. Желтуха средней тяжести | Гормоны Антибиотики Противопротозойные |
Острый гепатит | Мостовидные некрозы. Различные нарушения пигментного обмена | Статины Противотуберкулезные Нейролептики Противогрибковые Транквилизаторы и антидепрессанты Нейролептики Мочегонные |
Аллергические реакции | Часто сопровождаются гранулематозом | Антиаритмики Сульфаниламиды НПВП |
Фиброз | Портальная гипертензия. Цирроз | Антитиреоидные Противоподагрические Антихолинэстеразные |
Сосудистые реакции | ||
Пелиоз | Тромбоз | Половые гормоны Антиандрогены Антиэстрогены Антигонадотропные |
Неопластические реакции | ||
Гепатоцеллюлярная аденома | Носит доброкачественный характер | Антигонадотропные Половые и анаболические гормоны |
Тип реакции | Особенности гепатотоксического действия | Клинико-фармакологическая группа |
Холестаз | ||
Канальцевый | Зависим от дозы, обратим Развитие желтухи с «псевдохирургической» симптоматикой | Антибиотики Гормоны Противоязвенные Антиаритмики Иммунодепрессант |
Паренхиматозноканальцевый | Обратимая желтуха средней степени тяжести | Антибиотики. Уроанитисептики Цитостатики Пероральные сахароснижающие препараты |
Дуктулярный | Развитие желтухи с «псевдохирургической» симптоматикой | Антитиреоидные Туберкулостатики |
Сладж-синдром | Бессимптомное течение Возможен приступ желчной колики | Антибиотики цефалоспоринового ряда |
Цитолиз | ||
Некроз зоны 3 | Зависимая от дозы. Безжелтушная форма течения | НПВП Антибиотики Гормоны Противорвотные Активаторы образования тромбопластины |
Стеатогепатит | Дозозависимый, обратим. Желтуха средней тяжести | Гормоны Антибиотики Противопротозойные |
Острый гепатит | Мостовидные некрозы. Различные нарушения пигментного обмена | Статины Противотуберкулезные Нейролептики Противогрибковые Транквилизаторы и антидепрессанты Нейролептики Мочегонные |
Аллергические реакции | Часто сопровождаются гранулематозом | Антиаритмики Сульфаниламиды НПВП |
Фиброз | Портальная гипертензия. Цирроз | Антитиреоидные Противоподагрические Антихолинэстеразные |
Сосудистые реакции | ||
Пелиоз | Тромбоз | Половые гормоны Антиандрогены Антиэстрогены Антигонадотропные |
Неопластические реакции | ||
Гепатоцеллюлярная аденома | Носит доброкачественный характер | Антигонадотропные Половые и анаболические гормоны |
В большинстве случаев осложнения со стороны печени реализуются изолированным повышением уровня аминотрансфераз, без отчетливых клинических проявлений или сопровождаются астеническим синдромом. Бессимптомное повышение уровня аминотрансфераз может наблюдаться при использовании таких лекарственных средств, как изониазид, допегит, амиодарон. При повторном приеме перечисленных препаратов могут развиться тяжелые гепатиты со смертельным исходом. Поэтому на изолированное повышение активности аминотрасфераз необходимо обращать внимание, так как оно может свидетельствовать о развитии лекарственной патологии печени. Диапазон клинических проявлений лекарственных гепатитов разнообразен — от небольшого повышения уровня аминотрансферез, не сопровождающегося клинической симптоматикой, до молниеносных гепатитов и развития циррозов. У человека лекарственные поражения могут напоминать почти все существующие заболевания печени.
Лекарственные гепатиты, сопровождающиеся желтухой, могут протекать по цитолитическому, холестатическому или смешанному варианту. В ряде случаев может развиваться псевдохирургическая симптоматика (боли в животе, лихорадка, желтуха, увеличенный желчный пузырь). К лекарствам, способным вызвать острую псевдохирургическую симптоматику, относятся цитостатики, антидепрессанты, антиаритмические препараты.
Диагностика медикаментозных гепатитов представляет сложную проблему. Предлагается несколько критериев, позволяющих уточнить диагноз и подтвердить ее лекарственный характер:
результаты лабораторно-инструментальных исследований.Хронологический критерий очень показателен, хотя время появления осложнений после приема лекарства крайне разнообразно — от нескольких дней (иногда нескольких часов) до нескольких недель и месяцев. В случае полипрагмазии хронологический фактор очень трудно оценить.
Регресс клинических признаков осложнения после отмены лечения — довольно четкий диагностический признак. Регресс может быть длительным (более месяца), при этом учитывается нормализация уровня аминотрансфераз. При повторном применении лекарства, ранее уже вызвавшего гепатит, рецидив осложнения рассматривается как результат действия данного лекарства.
В ряде работ указывается на необходимость дифференциальной диагностики между медикаментозными гепатитами и вирусными гепатитами, гепатомой, первичным билиарным циррозом печени, алкогольным гепатитом. Кроме того, важно исключить поражение печени вследствие тяжелого инфекционного заболевания, шока, сердечно-сосудистой недостаточности, глистных инвазий, заболеваний желчных путей.
К исследованиям, позволяющим проводить дифференциальную диагностику лекарственного гепатита с другой возможной патологией печени, относятся биохимические исследования сыворотки крови (спектрпеченочных ферментов), иммуноферментный анализ (маркеры вирусных гепатитов и опухолевого процесса) и инструментальные методы исследования (ультразвуковое исследование, компьютерная томография, лапароскопия с биопсией печени, эндоскопическая ретроградная холангиопанкреатография).
Для коррекции лекарственных поражений печени рекомендовано использовать адеметионин (Гептрал).
Адеметионин (Гептрал) относится к аминокислотам или их производным. Это соединение играет важнейшую роль в биохимических реакциях трансметилирования, транссульфатирования и аминопропилирования, участвует в биосинтезе фосфолипидов, глутатиона, таурина и других биологически активных соединений (рис. 11). При применении адеметионина повышается элиминация свободных радикалов и других токсических метаболитов из гепатоцитов, стимулируются процессы регенерации. В эксперименте показана антифибротическая активность адеметионина. Препарат также оказывает антидепрессивное действие.
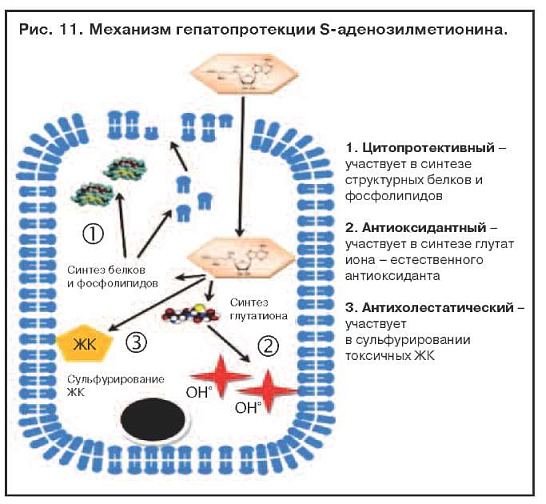
Наличие отчетливого гепатопротекторного действия практически при любой патологии печени, в томчисле при высоких показателях цитолиза и синдроме холестаза, является несомненным преимуществом адеметионина. Наилучшие показатели при лечении адеметионином наблюдаются при токсических гепатитах, в том числе алкогольных. Препарат максимально эффективен при парентеральном введении, так как обладает следующими эффектами:
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Токсичность парацетамола — Википедия
Материал из Википедии — свободной энциклопедии
Токсичность парацетамола в основном связана с истощением в организме запасов глутатиона и накоплением промежуточных продуктов метаболизма парацетамола, обладающих гепатотоксическим действием.[2] А именно образованием из парацетамола в системе микросомальных ферментов цитохрома Р450 N-ацетил-p-бензохинонимина (NAPQI).[3]
Парацетамол с цитохромом Р450 подвергается гидроокислению, что приводит к образованию токсичного метаболита (N-ацетил-p-бензохинонимин, NAPQI). При передозировке, концентрация метаболитов может превысить максимальный уровень, который может связывать печень. Не связанные конъюгаты с глутатионом вызывают повышение уровня метаболитов в крови. Повышенная аккумуляция метаболитов может привести к связыванию белков печени с ними, c последующим некрозом печени.[4]
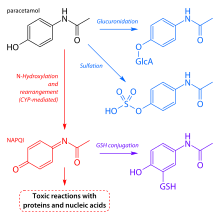 Основные пути метаболизма парацетамола (нажмите для увеличения). Пути метаболизма цитохрома Р-450 N-acetyl-p-benzoquinoneimine (NAPQI) выделены красным.
Основные пути метаболизма парацетамола (нажмите для увеличения). Пути метаболизма цитохрома Р-450 N-acetyl-p-benzoquinoneimine (NAPQI) выделены красным.Одномоментный прием парацетамола в дозе более 10 г у взрослых или более 140 мг/кг у детей ведет к отравлению, сопровождающемуся тяжелым поражением печени.
В начале 2000-х появились данные о гепатотоксическом действии парацетамола при его умеренной передозировке, при назначении парацетамола в высоких терапевтических дозах и одновременном приёме алкоголя или индукторов микросомальной ферментной системы печени Р-450 (антигистаминные препараты, глюкокортикоиды, фенобарбитал, этакриновая кислота). Тяжелые поражения печени могут возникать у лиц, систематически употребляющих алкоголь (для мужчин — ежедневный приём свыше 700 мл пива или 200 мл вина, для женщин — дозы в два раза меньше), особенно, если приём парацетамола произошёл через короткий промежуток времени после употребления алкоголя.[2]
Имеются данные, что тяжёлая гепатотоксичность у взрослых может развиться уже при разовой дозе 7,5 грамм парацетамола. [5]
У детей раннего возраста гепатотоксический эффект парацетамола проявляется в меньшей степени, чем у взрослых из-за особенностей путей метаболизма.[источник не указан 3004 дня]
Кроме того, бесконтрольный приём парацетамола и нестероидных противовоспалительных препаратов часто становится причиной желудочно-кишечных кровотечений, для лечения которых требуется госпитализация. В некоторых случаях наступает летальный исход.[6]
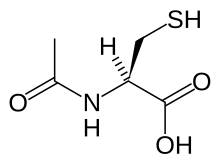
Для детоксикации и снижения токсического воздействия парацетамола применяют ацетилцистеин (N-ацетил-L-цистеин, NAC), который увеличивает запасы глутатиона в печени.[7]
При интоксикации парацетамолом необходимо иметь в виду, что форсированный диурез малоэффективен и даже опасен, перитонеальный диализ и гемодиализ неэффективны. Ни в коем случае нельзя применять антигистаминные препараты, глюкокортикоиды, фенобарбитал и этакриновую кислоту, которые могут оказать индуцирующее влияние на ферментные системы цитохрома Р-450 и усилить образование гепатотоксичных метаболитов.
С целью сокращения летальных случаев и госпитализаций, связанных с приёмом парацетамола, нестероидных противовоспалительных препаратов и других безрецептурных средств Американская гастроэнтерологическая ассоциация организовала специальную просветительскую кампанию «Знайте свои лекарства» (англ. «Gut Check: Know Your Medicine») направленную на повышение грамотности пациентов.[6][8]
Парацетамол содержится более чем в 500 препаратах, отпускаемых как по рецепту, так и без рецепта[6]. Из-за его высокой доступности и относительно высокой токсичности (по сравнению с ибупрофеном и аспирином) существует бо́льшая вероятность передозировок[9]. Токсичность парацетамола — одна из наиболее распространённых в мире причин отравлений[10]. В США, Великобритании, Австралии и Новой Зеландии передозировка парацетамола — наиболее распространённая среди всех передозировок[11][12][13]. Кроме того, и в США и в Великобритании это наиболее распространённая причина острой печёночной недостаточности[14][15].
В Англии и Уэльсе в 1989 и 1990 произошло примерно 41 200 случаев отравления парацетамолом, со смертностью 0,40 %. Это означает примерно 150—200 смертельных исходов и 15-20 трансплантаций печени ежегодно в Англии и Уэльсе[16]. В США с передозировкой парацетамола связано 2 600 госпитализаций и 458 смертей, вызванных печёночной недостаточностью, ежегодно[17]. Исследование случаев острой печёночной недостаточности, проводимое с ноября 2000 по октябрь 2004 Центрами по контролю и профилактике заболеваний США показало, что парацетамол был причиной 41 % всех таких случаев среди взрослых и 25 % случаев среди детей[18].
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Нестероидные противовоспалительные средства
- ↑ М. Ю. Надинская; зав. – акад. РАМН, проф. В.Т.Ивашкин. Хирургия (рус.) (книга, текст/html). Фульминантная печеночная недостаточность: современные представления о причинах, патогенезе и подходах к лечению. Кафедра пропедевтики внутренних болезней ММА им. И.М.Сеченова (2004). — Том 6. — «Токсичность парацетамола обусловлена образованием из него в системе микросомальных ферментов цитохрома Р-450 N-acetyl-p-benzoquinoneimine (NAPQI). Алкоголь, барбитураты и другие вещества, которые индуцируют систему микросомальных ферментов, приводят к увеличению токсичности парацетамола. В дополнение к этому алкоголизм в сочетании с плохим питанием приводит к истощению печеночных запасов глутатиона, который конъюгирует с NAPQI.». Дата обращения 30 октября 2011. Архивировано 2 сентября 2012 года.
- ↑ Л. П. Ананьева. Справочник поликлинического врача (рус.). Комбинированные анальгетики в лечении болевых синдромов. ГУ Институт ревматологии РАМН, Москва (2005). — Том 5, №6. — «Парацетамол через цитохром Р-450 подвергается N-гидроокислению, что приводит к образованию высокоактивного метаболита (N-acetyl-benzoquinone-imine). Прием парацетамола в высоких дозах, превышающих рекомендованные суточные, может превысить способность печени связывать конъюгаты с глутатионом и вызвать повышение уровня метаболитов в крови. Слишком большая аккумуляция метаболитов может привести к связыванию их с белками печени, сопровождаясь некрозом последних.». Дата обращения 30 октября 2011. Архивировано 2 сентября 2012 года.
- ↑ Acetaminophen Toxicity
- ↑ 1 2 3 Ch.M. Wilcox. What physicians can do to curb over-the-counter medicine misuse (англ.) (html) (19 April 2014). Дата обращения 23 апреля 2014. Перевод на русский: Ч.М. Уилкокс. 17000 смертей от парацетамола, НПВП и других безрецептурных лекарств ежегодно в США (рус.) (html) (23 апреля 2014). Дата обращения 23 апреля 2014.
- ↑ Piperno E., Berssenbruegge D.A. Reversal of experimental paracetamol toxicosis with N-acetylcysteine (англ.) // The Lancet : journal. — Elsevier, 1976. — October (vol. 2, no. 7988). — P. 738—739. — DOI:10.1016/S0140-6736(76)90030-1. — PMID 61415.
- ↑ The American Gastroenterological Association. Gut Check: Know Your Medicine (англ.) (html) (недоступная ссылка). Дата обращения 23 апреля 2014. Архивировано 2 сентября 2014 года.
- ↑ Sheen C., Dillon J., Bateman D., Simpson K., Macdonald T. Paracetamol toxicity: epidemiology, prevention and costs to the health-care system (англ.) // QJM : monthly journal of the Association of Physicians : journal. — 2002. — Vol. 95, no. 9. — P. 609—619. — DOI:10.1093/qjmed/95.9.609. — PMID 12205339.
- ↑ Gunnell D., Murray V., Hawton K. Use of paracetamol (acetaminophen) for suicide and nonfatal poisoning: worldwide patterns of use and misuse (англ.) // Suicide & life-threatening behavior : journal. — 2000. — Vol. 30, no. 4. — P. 313—326. — PMID 11210057.
- ↑ Daly F.F., Fountain J.S., Murray L., Graudins A., Buckley N.A. Guidelines for the management of paracetamol poisoning in Australia and New Zealand—explanation and elaboration. A consensus statement from clinical toxicologists consulting to the Australasian poisons information centres (англ.) // The Medical Journal of Australia (англ.)русск. : journal. — 2008. — March (vol. 188, no. 5). — P. 296—301. — PMID 18312195.
- ↑ Hawkins L.C., Edwards J.N., Dargan P.I. Impact of restricting paracetamol pack sizes on paracetamol poisoning in the United Kingdom: a review of the literature (англ.) // Drug safety : an international journal of medical toxicology and drug experience : journal. — 2007. — Vol. 30, no. 6. — P. 465—479. — DOI:10.2165/00002018-200730060-00002. — PMID 17536874.
- ↑ Khashab M., Tector A.J., Kwo P.Y. Epidemiology of acute liver failure (неопр.) // Current gastroenterology reports. — 2007. — March (т. 9, № 1). — С. 66—73. — DOI:10.1007/s11894-008-0023-x. — PMID 17335680.
- ↑ Larson A.M., Polson J., Fontana R.J., Davern T.J., Lalani E., Hynan L.S., Reisch J.S., Schiødt F.V., Ostapowicz G., Shakil A.O., Lee WM; Acute Liver Failure Study Group. Acetaminophen-induced acute liver failure: results of a United States multicenter, prospective study (англ.) // Hepatology (англ.)русск. : journal. — Wiley-Liss, 2005. — December (vol. 42, no. 6). — P. 1364—1372. — DOI:10.1002/hep.20948. — PMID 16317692.
- ↑ Ryder S.D., Beckingham I.J. Other causes of parenchymal liver disease (англ.) // The BMJ. — 2001. — February (vol. 322, no. 7281). — P. 290—292. — DOI:10.1136/bmj.322.7281.290. — PMID 11157536.
- ↑ Buckley N., Eddleston M. Paracetamol (acetaminophen) poisoning (неопр.) // Clinical evidence. — 2005. — December (№ 14). — С. 1738—1744. — PMID 16620471.
- ↑ Lee W.M. Acetaminophen and the U.S. Acute Liver Failure Study Group: lowering the risks of hepatic failure (англ.) // Hepatology (англ.)русск. : journal. — Wiley-Liss, 2004. — July (vol. 40, no. 1). — P. 6—9. — DOI:10.1002/hep.20293. — PMID 15239078. (недоступная ссылка)
- ↑ Bower W.A., Johns M., Margolis H.S., Williams I.T., Bell B.P. Population-based surveillance for acute liver failure (англ.) // The American Journal of Gastroenterology (англ.)русск. : journal. — 2007. — November (vol. 102, no. 11). — P. 2459—2463. — DOI:10.1111/j.1572-0241.2007.01388.x. — PMID 17608778.
Гепатотоксичность — Википедия (с комментариями)
Ты — не раб!
Закрытый образовательный курс для детей элиты: «Истинное обустройство мира».
http://noslave.org
Материал из Википедии — свободной энциклопедии
Гепатотоксичность (токсичность для печени) — это свойство химических веществ, действуя на организм немеханическим путём, вызывать структурно-функциональные нарушения печени[1].
Общие сведения
Печень играет главную роль в биотрансформации и клиренсе (удалении из организма) многих химических веществ, и поэтому чувствительна к токсическим воздействиям лекарственных веществ, ксенобиотиков и к окислительному стрессу. Печень также является органом, высокочувствительным к кислородному голоданию, и может страдать при приёме лекарственных веществ, снижающих печёночный кровоток. Некоторые лекарственные вещества при передозировке и иногда даже при приеме в терапевтических дозах могут оказывать повреждающее воздействие на печень. Другие химические вещества, такие, как растворители и различные реагенты, используемые в лабораториях и в промышленности, природные химические вещества (такие, как микроцистины) и растительные препараты, даже некоторые компоненты биодобавок также могут вызывать поражения печени.
Вещества, которые вызывают повреждения печени, называются гепатотоксичными (гепатотоксическими) веществами (гепатотоксинами).
Механизмы гепатотоксичности
Существует множество различных механизмов реализации гепатотоксического эффекта.
Прямая гепатотоксичность
Лекарства или токсины, которые обладают истинной прямой гепатотоксичностью — это такие химические вещества, которые имеют предсказуемую кривую зависимости «доза-эффект» (более высокие дозы или концентрации вещества вызывают больший гепатотоксический эффект, более сильное повреждение печени) и обладают хорошо известными и изученными механизмами гепатотоксического действия, такими, как прямое повреждение гепатоцитов или блокада тех или иных метаболических процессов в печени.
Типичным примером истинной прямой гепатотоксичности является гепатотоксичность ацетаминофена (парацетамола) при передозировке, связанная с насыщением его обычного пути метаболизма, имеющего ограниченную пропускную способность, и включением альтернативного пути биотрансформации ацетаминофена, при котором образуется токсический высокореактивный нуклеофильный метаболит. При этом само по себе включение альтернативного пути биотрансформации ацетаминофена ещё не приводит к повреждению печени. К прямому повреждению гепатоцитов приводит накопление токсического метаболита ацетаминофена в таких количествах, при которых он не может быть эффективно обезврежен путём связывания с глютатионом. При этом истощаются запасы глютатиона в печени, после чего реактивный метаболит начинает связываться с белками и другими структурными элементами клетки, что приводит к её повреждению и гибели.
Прямая гепатотоксичность обычно проявляется вскоре после того, как был достигнут определённый «пороговый» уровень концентрации токсического вещества в крови или определённая длительность токсического воздействия.
Метаболизм лекарственных веществ в печени
Многие обычные лекарственные препараты подвергаются метаболизму в печени. Этот метаболизм может существенно различаться у разных людей, из-за генетических различий в активности ферментов биотрансформации лекарств.
Гепатотоксичные вещества
- Оксиметалон (Анадрол)
Цитотоксические препараты
Органические растворители
Напишите отзыв о статье «Гепатотоксичность»
Примечания
- ↑ Куценко С.А., Основы токсикологии, Санкт-Петербург, 2002г.
Отрывок, характеризующий Гепатотоксичность
– Не знаю, родная моя… Думаю, мы просто случайно встали на его пути, а он из тех, кто сметает любые препятствия, когда они мешают ему… И ещё… Мне кажется, мы знаем и имеем то, за что Папа готов отдать очень многое, включая даже свою бессмертную душу, только бы получить.– Что же такое он хочет, мамочка?! – удивлённо подняла на меня свои влажные от слёз глаза Анна.
– Бессмертие, милая… Всего лишь бессмертие. Но он, к сожалению, не понимает, что оно не даётся просто из-за того, что кто-то этого хочет. Оно даётся, когда человек этого стоит, когда он ВЕДАЕТ то, что не дано другим, и использует это во благо остальным, достойным людям… Когда Земля становится лучше оттого, что этот человек живёт на ней.
– А зачем оно ему, мама? Ведь бессмертие – когда человек должен жить очень долго? А это очень непросто, правда? Даже за свою короткую жизнь каждый делает много ошибок, которые потом пытается искупить или исправить, но не может… Почему же он думает, что ему должно быть дозволенно совершить их ещё больше?..
Анна потрясала меня!.. Когда же это моя маленькая дочь научилась мыслить совершенно по-взрослому?.. Правда, жизнь не была с ней слишком милостивой или мягкой, но, тем не менее, взрослела Анна очень быстро, что меня радовало и настораживало одновременно… Я радовалась, что с каждым днём она становится всё сильней, и в то же время боялась, что очень скоро она станет слишком самостоятельной и независимой. И мне уже придётся весьма сложно, если понадобится, её в чём-то переубедить. Она всегда очень серьёзно относилась к своим «обязанностям» Ведуньи, всем сердцем любя жизнь и людей, и чувствуя себя очень гордой тем, что когда-нибудь сможет помогать им стать счастливее, а их душам – чище и красивей.
И вот теперь Анна впервые встретилась с настоящим Злом… Которое безжалостно ворвалось в её очень хрупкую ещё жизнь, уничтожая горячо любимого отца, забирая меня, и грозя стать жутью для неё самой… И я не была уверена, хватит ли ей сил бороться со всем одной в случае, если от руки Караффы погибнет вся её семья?..
Отпущенный нам час пролетел слишком быстро. На пороге, улыбаясь, стоял Караффа…
Я в последний раз прижала к груди мою любимую девочку, зная, что не увижу её теперь очень долго, а может даже и никогда… Анна уезжала в неизвестное, и я могла надеяться только лишь на то, что Караффа по-настоящему хотел её учить для своих сумасшедших целей и в таком случае, хоть на какое-то время ей ничто не грозит. Пока она будет находиться в Мэтэоре.
– Вы насладились общением, мадонна? – деланно искренне спросил Караффа.
– Благодарю Вас, Ваше святейшество. Да, конечно же. Хотя, я бы предпочитала сама растить свою дочь, как это принято в нормальном мире, а не отдавать её в руки неизвестным, только потому, что Вы имеете на неё какой-то свой план. Не хватит ли боли для одной семьи, Вы не находите?
– Ну, это смотря для какой, Изидора! – улыбнулся Караффа. – Опять же, есть «семья» и СЕМЬЯ… И Ваша, к сожалению, принадлежит ко второй категории… Вы слишком сильны и ценны, чтобы просто так жить, не платя за свои возможности. Запомните, моя «великая Ведьма», всё в этой жизни имеет свою цену, и за всё приходится платить, вне зависимости от того, нравится Вам это или нет… И уж Вам, к сожалению, придётся платить очень дорого. Но не будем говорить о плохом сегодня! Вы ведь провели чудесное время, не так ли? До встречи, мадонна. Я обещаю Вам, она будет очень скоро.
Я застыла… Как же знакомы были мне эти слова!.. Эта горькая правда так часто сопровождала меня в моей, коротенькой ещё, жизни, что я не могла поверить – слышу их от кого-то ещё!.. Наверное, это и впрямь было верно, что платить приходилось всем, только не все шли на это добровольно… И ещё иногда эта плата являлась слишком дорогой…
Стелла удивлённо вглядывалась в моё лицо, видимо заметив моё странное замешательство. Но я тут же показала ей, что «всё в порядке, всё хорошо», и, замолчавшая на мгновение, Изидора, продолжала свой прерванный рассказ.
Караффа удалился, уводя мою дорогую малышку. Окружающий мир померк, а моё опустошённое сердце капля за каплей медленно заполнялось чёрной, беспросветной тоской. Будущее казалось зловещим. В нём не было никакой надежды, не было привычной уверенности в том, что, как бы сейчас не было трудно, но в конце концов всё как-нибудь образуется, и обязательно будет всё хорошо.
Я прекрасно знала – хорошо не будет… У нас никогда не будет «сказки со счастливым концом»…
Даже не заметив, что уже вечерело, я всё ещё сидела у окна, наблюдая за суетившимися на крыше воробьями и думала свои печальные думы. Выхода не было. Караффа дирижировал этим «спектаклем», и именно ОН решал, когда оборвётся чья-либо жизнь. Я не в силах была противостоять его козням, даже если и могла теперь с помощью Анны их предусмотреть. Настоящее меня пугало и заставляло ещё яростнее искать хотя бы малейший выход из положения, чтобы как-то разорвать этот жуткий «капкан», поймавший наши истерзанные жизни.
Неожиданно прямо передо мной воздух засверкал зеленоватым светом. Я насторожилась, ожидая новый «сюрприз» Караффы… Но ничего плохого вроде бы не происходило. Зелёная энергия всё сгущалась, понемногу превращаясь в высокую человеческую фигуру. Через несколько секунд передо мной стоял очень приятный, молодой незнакомый человек… Он был одет в странную, снежно-белую «тунику», подпоясанную ярко-красным широким поясом. Серые глаза незнакомца светились добром и приглашали верить ему, даже ещё не зная его. И я поверила… Почувствовав это, человек заговорил.
– Здравствуй, Изидора. Меня зовут Север. Я знаю, ты не помнишь меня.
– Кто ты, Север?.. И почему я должна тебя помнить? Значит ли это, что я встречала тебя?
Ощущение было очень странным – будто пытаешься вспомнить то, чего никогда не было… но чувствуешь, что ты откуда-то всё это очень хорошо знаешь.
– Ты была ещё слишком маленькой, чтобы помнить меня. Твой отец когда-то привёз тебя к нам. Я из Мэтэоры…
– Но я никогда не была там! Или ты хочешь сказать, что он просто мне никогда об этом не говорил?!.. – удивлённо воскликнула я.
Незнакомец улыбался, и от его улыбки мне почему-то вдруг стало очень тепло и спокойно, как будто я вдруг нашла своего давно потерянного старого доброго друга… Я ему верила. Во всём, что бы он не говорил.
– Ты должна уходить, Изидора! Он уничтожит тебя. Ты не сможешь противостоять ему. Он сильнее. Вернее, сильнее то, что он получил. Это было давно.
– Ты имеешь в виду не только защиту? Кто же мог ему дать такое?..
Серые глаза погрустнели…
– Мы не давали. Дал наш Гость. Он был не отсюда. И, к сожалению, ока-зался «чёрным»…
– Но Вы ведь в и д и т е!!! Как же вы могли допустить такое?! Как Вы могли принять его в свой «священный круг»?..
– Он нашёл нас. Так же, как нашёл нас Караффа. Мы не отказываем тем, кто способен нас найти. Но обычно это никогда не бывали «опасные»… Мы сделали ошибку.
– А знаете ли Вы, какой страшной ценой платят за Вашу «ошибку» люди?!.. Знаешь ли ты, сколько жизней ушло в небытие в изуверских муках, и сколько ещё уйдёт?.. Отвечай, Север!
Меня взорвало – они называли это всего лишь ошибкой!!! Загадочный «подарок» Караффе был «ошибкой», сделавшей его почти неуязвимым! И беспомощным людям приходилось за это платить! Моему бедному мужу, и возможно, даже моей дорогой малышке, приходилось за это платить!.. А они считали это всего лишь ОШИБКОЙ???
– Прошу тебя, не злись Изидора. Этим сейчас не поможешь… Такое иногда случалось. Мы ведь не боги, мы люди… И мы тоже имеем право ошибаться. Я понимаю твою боль и твою горечь… Моя семья так же погибла из-за чьей-то ошибки. Даже более простой, чем эта. Просто на этот раз чей-то «подарок» попал в очень опасные руки. Мы попробуем как-то это исправить. Но пока не можем. Ты должна уйти. Ты не имеешь права погибнуть.
– О нет, ошибаешься Север! Я имею любое право, если оно поможет мне избавить Землю от этой гадюки! – возмущённо крикнула я.
Гепатопротекторы — Википедия
Гепатопротекторы (от лат. hepar — печень и protecto — защищать) — фармакотерапевтическая группа разнородных лекарственных средств, которые, в отечественной практике, препятствуют разрушению клеточных мембран и стимулируют регенерацию гепатоцитов, тем самым оказывая положительное влияние на функции печени[1]. Гепатопротекторы повышают устойчивость печени к патологическим воздействиям, усиливают ее детоксикационную функцию путем повышения активности ферментных систем (включая цитохром Р450 и другие микросомальные ферменты), а также способствуют восстановлению ее функций при различных повреждениях (в том числе токсического характера)[1][2].
Клиническая эффективность применения гепатопротекторов при различных состояниях противоречива[1].
Группа гепатопротекторов в России включает более 700 препаратов и их комбинаций, использующих вещества из 16 групп (по данным РЛС)[3][4].
Не существует общепринятой классификации этих препаратов. Также, в различных источниках различаются представления о том, какие средства следует относить к «гепатопротекторам». Наиболее часто их классифицируют в зависимости от происхождения
- препараты природного происхождения
- синтетические препараты
и химического состава:
По способу действия:
Фосфолипиды[править | править код]
Некоторые фосфолипиды нормализуют структуры мембран и органелл клетки, а также снижают жировую дистрофию и некроз гепатоцитов и улучшают биохимические показатели функции печени, влияя на клеточные мембраны всех структур печени.[5].
Есть отдельные украинские клинические исследования подтверждающие эффективность препаратов данного типа в комплексной терапии саркомы метотрексатом[6]. Однако в ходе некоторых исследований было установлено, что вещество polyenylphosphatidylcholine (PPC) не дают особого результата при лечении фиброзов печени у пациентов, страдающих алкоголизмом[7].
Некоторые фосфолипидные препараты: эссенциале, ливенциале, эссливер, фосфоглив.
Препараты природного происхождения[править | править код]
По заявлению производителей препаратов растительного происхождения, они нормализуют белковосинтетическую функцию печени, стимулируют восстановление клеток печени, оказывает желчегонное действие, предохраняет печень от воздействия токсичных веществ (алкоголь, лекарственные препараты и т.д.), способствует улучшению процесса пищеварения[источник не указан 1586 дней].
Основные препараты данной группы: ЛИВ-52, бонджигар, аллохол, препараты на основе расторопши пятнистой (карсил), препараты на основе бессмертника песчаного (фламин (лекарство)).
Отдельную группу кандидатных гепатопротекторных препаратов представляют комбинированные экстракты, получаемые из растущей печени животных[8][неавторитетный источник?]. Показано, что использование таких комбинаций биологически активных веществ в эксперименте на модельных животных способствует нормальному восстановлению печени в случае ее токсического повреждения[9][неавторитетный источник?].
Синтетические препараты[править | править код]
Механизмы действия синтетических гепатопротекторов разнообразны и сложны.
Основные препараты данной группы: ацетилцистеин, урсодезоксихолевая кислота.
Аминокислоты[править | править код]
Основные «гепатопротекторные» аминокислоты: метионин, адеметионин, орнитин.
Витамины[править | править код]
В качестве гепатопротекторов применяются витамины группы B и E[6].
Липотропные вещества являются важными факторами, способствующими нормализации обмена липидов и холестерина в организме, стимулируют мобилизации жира из печени и его окисление, что ведёт к уменьшению степени выраженности жировой инфильтрации печени.
По мнению некоторых медиков эффективность большинства гепатопротекторов не подтверждена клиническими испытаниями.
В международной Анатомо-терапевтическо-химической классификации отсутствует объединение лекарственных препаратов под общим названием «гепатопротекторы». Некоторые из средств, которые традиционно называются «гепатопротекторами», могут быть условно отнесены некоторыми странами к подгруппе A05B «Препараты для лечения заболеваний печени».
Ряд специалистов отмечает, что для большинства препаратов, объединенных понятием «гепатопротекторы», отсутствуют надлежащие доказательства клинической эффективности:
И хотя во многих исследованиях показано улучшение самочувствия и биохимических показателей функции печени, для большинства подобных препаратов не существует убедительных доказательств улучшения гистологической картины или вирусологических параметров. Положительные или противоречивые результаты в отношении их эффективности, приведенные в литературе, частично можно объяснить методологическими недостатками исследований, гетерогенностью популяций больных, отсутствием стандартизованных препаратов, а также нечеткостью и необъективностью исследуемых показателей. Действие большинства из этих препаратов изучалось в неконтролируемых исследованиях, в которых вместо объективных параметров (морфология печени, устойчивое исчезновение виремии или выживаемость) использовались субъективные (например, самочувствие).
Таким образом, на самом деле клиническая эффективность многих известных и давно применяющихся гепатопротекторов не доказана. Более того, некоторые из них являются потенциально вредными и способны оказывать гепатотоксический эффект.
Общей проблемой, объединяющей этот класс лекарственных средств, является «слабость» научной доказательной базы. Пожалуй, единственным препаратом, уровень и степень научной доказательности которого не вызывает сомнений, является урсодезоксихолевая кислота.
- ↑ 1 2 3 Ивашкин В.Т. и др. Рациональная фармакотерапия заболеваний органов пищеварения: руководство для практикующих врачей.. — Москва: Литерра, 2003. — С. 86-92. — 1046 с. — ISBN 5-598216-004-0. Архивная копия от 17 января 2018 на Wayback Machine Часть: «Глава 9. Гепатопротекторы»
- ↑ Матвеев А.В. Гепатопротекторы: Анализ международных исследований по препаратам группы лекарств для печени. — Симферополь: ИТ «АРИАЛ», 2013. — 384 с. — ISBN 978-617-648-199-7.[уточнить]
- ↑ Гепатопротекторы: описание фармакологической группы в Энциклопедии РЛС
- ↑ Гепатопротекторы: описание фармакологической группы в Энциклопедии РЛС
- ↑ Ушкалова Е. А. Место Эссенциале Н в современной медицине. // Рац. фармакотер. заболеваний органов пищеварения, 2003 г; 90-92 [неавторитетный источник?]
- ↑ 1 2 В.Л. Кобысь В.Ф. Коноваленко. Роль гепатопротекторов в оптимизации высокодозовой химиотерапии метотрексатом при остеогенной саркоме у детей (рус.) // Онкология. — К.: ГУ «Национальный институт рака», 2008. — Т. 10, № 3. — С. 359. Архивировано 26 августа 2014 года.
- ↑ Lieber CS, Weiss D. G., Groszmann R., Paronetto F., Schenker S. Veterans Affairs Cooperative Study of polyenylphosphatidylcholine in alcoholic liver disease (англ.) // Alcoholism, clinical and experimental research. — 2003 Nov. — Iss. 27 (11). — P. 1765—1772. — PMID 14634492.
- ↑ Мария Недюк. Ученые придумали, как защитить печень от алкоголя, Известия (30 декабря 2016).
- ↑ Гальперин Э.И., Атауллаханов Р.И., Дюжева Т.Г., Платонова Л.В., Мельникова Т.М., Монаков М.Ю., Дудченко А.М., Люндуп А.В., Клабуков И.Д. Возможности биологической комбинации, полученной из растущей печени, для её восстановления при токсическом повреждении (экспериментальное исследование) // Биомедицинская химия. — 2017. — Т. 63, № 5. — С. 440-446. — ISSN 2310-6972. — DOI:10.18097/PBMC20176305440.
41. Побочные и токсические эффекты лекарственных веществ. Тератогенное, эмбриотоксическое, мутагенное действие лекарств.
Побочные эффекты – те эффекты, которые возникают при применении веществ в терапевтических дозах и составляют спектр их фармакологического действия {анальгетик морфин в терапевтических дозах вызывает эйфорию}, могут быть первичными и вторичными:
а) первичные побочные эффекты – как прямое следствие влияния данного препарата на определенный субстрат {гипосаливация при применении атропина для устранения брадиаритмии}
б) вторичные побочные эффекты – косвенно возникающие неблагоприятные влияния {АБ, подавляя нормальную микрофлору, могут привести к суперинфекции}
Токсические эффекты – нежелательные эффекты, проявляющиеся у данного ЛС при выходе из терапевтического диапазона {передозировка ЛС}
Избирательность действия ЛС зависит от его дозы. Чем выше доза препарата, тем менее избирательным он становится.
Тератогенное действие – способность ЛС при назначении его беременной женщине вызывать анатомические аномалии развития плода {талидомид: фокомелия, противобластомные ЛС: множественные дефекты}
Эмбриотоксическое действие – неблагоприятное воздействие, не связанное с нарушением органогенеза в первые три месяца беременности. На более поздних сроках проявляется фетотоксическое действие.
Мутагенное действие ЛС – повреждение зародышевой клетки и ее генетического аппарата ЛС, что проявляется изменением генотипа потомства {адреналин, цитостатики}.
Канцерогенное действие ЛС – способность некоторых ЛС индуцировать канцерогенез.
45. Медицинские и социальные аспекты борьбы с лекарственной зависимостью, наркоманиями и алкоголизмом. Понятие о токсикоманиях.
«То, что человечество в целом будет когда-либо обходиться без искусственного рая, маловероятно. Большинство мужчин и женщин ведут такую тягостную жизнь, которая в лучшем случае так монотонна, убога и ограничена, что желание «уйти» от нее, отключиться хотя бы на несколько мгновений, есть и всегда было одним из основных желаний души» (Huxley, работа «The Doors of Perception»)
1) Лекарственная зависимость – состояние психики и/или физическое состояние, которое является следствием воздействия на организм ЛС и характеризуется специфическими поведенческими реакциями, трудно преодолимым стремлением повторно принимать ЛС, чтобы добиться особого психического эффекта или избежать дискомфорта при отсутствии ЛС в организме. Лекарственная зависимость характеризуется:
а) психологической зависимостью – развитием эмоционального дистресса при прекращении приема ЛС. Человек ощущает себя опустошенным, погружается в депрессию, испытывает чувство страха, тревоги, его поведение становится агрессивным. Все эти психопатологические симптомы возникают на фоне мыслей о необходимости ввести себе ЛС, вызвавшее зависимость. Стремление к приему ЛС может колебаться от простого желания до страстной жажды приема ЛС, которая поглощает все остальные потребности и превращается в смысл жизни человека. Считают, что психологическая зависимость развивается тогда, когда у человека появляется сознание того, что оптимального самочувствия он может достигнуть исключительно благодаря введению ЛС. Основа психологической зависимости — вера человека в действие лекарства (в литературе описаны случаи развития психологической зависимости к плацебо).
б) физической зависимостью — нарушением нормального физиологического состояния организма, которое требует постоянного присутствия в нем ЛС для поддержания состояния физиологического равновесия. Прекращение приема лекарства вызывает развитие специфического симптомокомплекса — абстинентного синдрома – комплекса психических и нейровегетативных расстройств в виде нарушения функции в сторону, противоположную той, которая характерна для действия {морфин устраняет боль, угнетает дыхательный центр, суживает зрачки, вызывает запор; при абстиненции у пациента возникают мучительные боли, частое шумное дыхание, зрачки расширены и развивается упорная диарея}
в) толерантностью. Толерантность к средствам, вызывающим лекарственную зависимость зачастую носит перекрестный характер, т.е. возникает не только к данному химическому соединению, но и ко всем структурно подобным соединениям. Например, у пациентов с лекарственной зависимостью к морфину толерантность возникает не только к нему, но и к другим опиоидным анальгетикам.
Для развития лекарственной зависимости наличие всех 3 критериев не является необходимым условием, в таблице 3 представлены основные виды лекарственной зависимости и составляющие ее компоненты.
Опиоиды, барбитураты, алкоголь вызывают сильные физическую, психологическую зависимости и толерантность. Анксиолитики (диазепам, альпразолам) преимущественно вызывают психологическую зависимость.
2) Наркомания (наркотическая зависимость) – это крайне тяжелая форма лекарственной зависимости, компульсивное применение ЛС, характеризующееся все возрастающим, непреодолимым влечением к введению данного лекарства все увеличивая его дозы. Компульсивность влечения означает, что потребность во введении лекарства доминирует у пациента над всеми другими (даже витальными) потребностями. С позиций данного определения, влечение к морфину – наркомания, тогда как влечение к никотину – лекарственная зависимость.
3) Пристрастие к лекарству — характеризует менее интенсивное влечение к приему лекарств, когда отказ от лекарства вызывает только ощущение легкого дискомфорта, без развития физической зависимости или развернутой картины психологической зависимости. Т.о. пристрастие охватывает ту часть лекарственной зависимости, которая не подпадает под определение наркомании. Например, упомянутая выше лекарственная зависимость к никотину – форма пристрастия.
4) Злоупотребление лекарственными средствами – самовольное применение лекарственных средств в таких дозах и такими способами, которые отличаются от принятых медицинских или социальных стандартов в данной культуре и в данное время. Т.о. злоупотребление ЛС охватывает только социальные аспекты применения лекарств. Примером злоупотребления является использование анаболических стероидов в спорте или для улучшения телосложения молодыми мужчинами.
5) Алкоголизм – хроническое злоупотребление алкоголя (этилового спирта), приводящее со временен к поражению ряда органов (печени, ЖКТ, ЦНС, сердечно-сосудистой системы, иммунной системы) и сопровождающееся психико-физической зависимостью.
6) Токсикомания – хроническое злоупотребление различными ЛС (в т.ч. наркотиками, алкоголем, галлюциногенами), проявляющееся многообразными психическими и соматическими расстройствами, нарушением поведения, социальной деградацией.
Лечение лекарственной зависимости трудная и неблагодарная задача. До сих пор не создано эффективной методики, которая бы обеспечивала бы успех лечения более чем у 30-40% пациентов. Достижение сколько-нибудь заметных результатов возможно только при полной кооперации усилий пациента, врача и того социального окружения, в котором находится заболевший (принцип добровольности и индивидуальности). В основе современных методик лежат следующие принципы:
психотерапевтические и трудотерапевтические методы;
групповое лечение и реабилитация (общества анонимных алкоголиков, наркоманов)
постепенная или резкая отмена препарата на фоне детоксикационной терапии
проведение заместительной терапии (замена наркотического средства медленно и длительнодействующими аналогами с их последующей отменой; например, т.н. программа метадоновой заместительной терапии у героиновых наркоманов)
лечение специфическими антагонистами (налоксоном и налтрексоном) или сенсибилизирующими средствами (тетурамом)
нейрохирургический методы криодеструкции поясной извилины и гиппокампа
