что такое фокальная нодулярная гиперплазия печени, симптомы и лечение
Гиперплазия печени – что это? Отличительной особенностью патологии является наличие у клеток печеночной паренхимы способности к усиленному росту и формированию доброкачественного новообразования, у которого отсутствует капсула.
Выделяют несколько разновидностей гиперплазии:
- Очаговую узелковую.
- Регенераторную.
- Компенсаторную.
Регенераторная форма патологии представляет собой диффузное новообразование, распространяющееся по всей печени.
Компенсаторная форма недуга развивается вследствие отмирания части или целой доли железы.
Развитие фокальной нодулярной гиперплазии печени наблюдается у 3% взрослых пациентов, страдающих от опухолей и опухолевидных поражений железы. ФНГ печени представляет собой опухолевидное формирование в ткани органа, в основе этой патологии лежит гиперплазия печеночной паренхимы, формируемое образование является разделенное на узлы при помощи формируемых фиброзных прослоек.
Принято считать, что узловая гиперплазия печени развивается в результате воздействия на ткани железы повышенной концентрации эндогенного эстрогена. Такое мнение у врачей возникло в результате того, что эта патология чаще всего регистрируется у представительниц женского пола детородного возраста. Также имеются данные о связи недуга с применением пероральных контрацептивов с повышенной концентрацией эстрогенов.
Фокальная нодулярная гиперплазия печени имеет вид солитарного плотного узла серовато-коричневой окраски с диаметром от 1,0 до 25 см, при этом узел не имеет внешней капсулы.
Узловая гиперплазия печени, также как и гепатоцеллюлярная аденома может формироваться в виде одиночного и множественного образования. Многоузелковая форма недуга встречается практически у каждого пятого пациента.
Причины нодулярной гиперплазии печени

 Этиология нодулярной гиперплазии в настоящий момент является изученной не до конца. Врачи предполагают, что патология имеет тесную связь с наличием сосудистых мальформаций, которые нарушают процесс локального кровотока.
Этиология нодулярной гиперплазии в настоящий момент является изученной не до конца. Врачи предполагают, что патология имеет тесную связь с наличием сосудистых мальформаций, которые нарушают процесс локального кровотока.
Помимо этого недуг возникает под влиянием применения глюкокортикостероидов, комбинированных оральных контрацептивов с высокой дозировкой гормонов и эндогенной гиперэстрогенией.
Очень часто недуг сочетается с гемангиомами, также зарегистрированы случаи появления нарушения на фоне каверозной трансформации или патологии в виде врожденного отсутствия воротной вены.
Причиной развития гиперплазии могут являться
- воспалительные патологии печени;
- тромбоз печеночных вен;
- артериозное внутриорганное шунтирование;
- наследственные геморрагические телеангиэктазии;
- цереброваскулярные недуги.
Заболевание чаще всего регистрируется у женщин, принимающих оральные контрацептивы на основе гормонов. Выявление болезни и мужчин чаще всего связывается с приемом анаболических медикаментов или гормональных препаратов на основе тестостерона с целью усиления сексуальной потенции.
Наиболее опасными состояниями, способствующими увеличению рисков развития патологических изменений, являются:
- Нанесение травмы в область брюшной полости.
- Продолжительное воздействие на организм химических канцерогенных соединений.
- Использование химиопрепаратов (развитие патологии выступает в качестве побочного эффекта при применении химиотерапии).
Также способствует увеличению риска развития недуга возникновение сбоя в процессах метаболизма.
Характерная симптоматика патологии

 При развитии ФНГ достаточно часто наблюдается бессимптомное течение. Большая часть случаев наличия патологии выявляется случайным образом при проведении диагностических обследований при других заболеваниях.
При развитии ФНГ достаточно часто наблюдается бессимптомное течение. Большая часть случаев наличия патологии выявляется случайным образом при проведении диагностических обследований при других заболеваниях.
Симптомы болезни не являются специфичными и могут списываться на другие болезни. Клиническая картина прогрессирования нарушения является слабовыраженной.
Очень часто ФНГП сопровождается болезненными ощущениями в области живота, которые локализуются в правом подреберье.
Часто у больного появляются:
- длительные ноющие боли;
- чувство дискомфорта в области размещения печени.
Чаще всего причинами появления болезненности являются:
- Изменение капсулы железы.
- Сдавливание соседних органов расположенных поблизости от печени.
У больного могут появляться типичные признаки расстройства в работе желудочно-кишечного тракта, проявляющиеся в возникновении:
- чувства тошноты;
- позывы к рвоте;
- снижение аппетита.
При достижении опухоли большого размера ее можно прощупать при проведении пальпации через переднюю стенку брюшной полости.
Большинство врачей сходятся во мнении, что связь между степенью проявления симптомов и размером опухолевидного образования отсутствует. Более важным фактором является область локализации новообразования и степень ее влияния на некоторые структуры.
При определенных условиях возможно в редких случаях развитие осложнений патологического состояния. Среди таких осложнений следует выделить желтушность кожного покрова и склер глаз, кровотечения из опухолевидного образования и его малигнизация.
Способы и методы диагностики

 Диагностика заболевания начинается с посещения врача и консультации у него по вопросу ухудшения состояния здоровья.
Диагностика заболевания начинается с посещения врача и консультации у него по вопросу ухудшения состояния здоровья.
Диагностированием патологического состояния чаще всего занимается врач-гастроэнтеролог. У пациента отмечается появление типичных для желудочно-кишечных заболеваний признаков.
В некоторых случаях проведение процедуры внешнего осмотра пациента и пальпации дают возможность предположить наличие у больного опухолевидного новообразования.
Наиболее показательными при диагностике патологического состояния являются инструментальные методы проведения диагностики.
Для уточнения первичного диагноза врач назначает проведение:
- Ультразвукового обследования.
- КТ.
- МРТ.
- Биопсии тканей печени.
- Сцинтиграфия печени.
- Ангиография
Дополнительно назначается проведение биохимического исследования состава крови.
Использование лабораторных методов диагностики не позволяет получить достоверной картины развития заболевания. В редких случаях при проведении лабораторных анализов выявляется у больного повышение уровня билирубина и аланинаминотрансферазы в составе плазмы крови.
Для исключения онкологии проводится анализ на наличие в составе крови онкомаркеров.
Проведение ультразвуковой диагностики дает возможность выявить не только смещение сосудов, но и гипоэхогенный ободок, а также возникновение такого нарушения, как гепаптоз, заключающегося в смещении печени относительно других органов. Такое атипичное расположение железы провоцируется разрастающимся новообразованием.
Больше информации о патологии получает врач при использовании допплерографии сосудов органа. Это связано с тем, что применяемая методика позволяет выявить изменения, имеющиеся в центральной артерии.
Применение КТ дает возможность обнаружить новообразование и зону накопления контраста. Применение МРТ является дополнительным способом диагностики.
Одним из наиболее информативных методов диагностики является применение сцинтиграфии.
В том случае если применение указанных методик диагностики не позволяет установить достоверный диагноз, то врач назначает проведение биопсии. Процедура является достаточно болезненной, поэтому она проводится только в крайних случаях.
Осуществление терапии фибронодулярной гиперплазии печени
Лечение ФНГ печени в большинстве случаев не проводится в том случае, если опухоль не оказывает существенного влияния на работу как самой железы, так и прилежащих к ней соседних органов. Применяемая терапия направлена на устранение факторов, провоцирующих разрастание опухолевого новообразования.
Медикаментозное и хирургическое лечение патологии

 По отзывам большинства пациентов, нормализация рациона питания, исключение из состава меню вредных продуктов и ведение активного образа жизни позволяет значительно улучшить состояние организма.
По отзывам большинства пациентов, нормализация рациона питания, исключение из состава меню вредных продуктов и ведение активного образа жизни позволяет значительно улучшить состояние организма.
В случае возникновения необходимости проведения лечения врач осуществляет выбор метода проведения терапии на основании полученных результатов обследования, наличия сопутствующих патологий и общего состояния здоровья больного.
При необходимости проведения терапевтических мероприятий врач назначает прием гепатопротекторов, нормализующих функционирование железы и повышающих ее регенеративные способности.
Такими средствами являются:
- Эссенциале;
- Карсил;
- Урсофальк.
При назначении препаратов врач должен учитывать возможное наличие противопоказаний к применению лекарственных средств у больного.
Для снятия болевых симптомов рекомендуется применение Но-шпы
Помимо этого врач рекомендует больному соблюдение диетического питания и ведение активного образа жизни. Из рациона питания обязательно требуется исключить такой компонент как спиртные напитки.
При выявлении фолликулярной узелковой гиперплазии при проведении лечения может потребоваться использование радикальных методов. Такие методы лечения заключаются в удалении новообразования или части печени.
Оперативное вмешательство предполагает резекцию пораженного участка железы.
Проводится хирургическое вмешательство под общим наркозом в условиях стационара.
Показанием к проведению оперативного вмешательства могут быть:
- Значительное увеличение и разрастание опухолевидного образования.
- Возникновение кровотечения.
- Появление ярко выраженных болевых ощущений в печени.
После процедуры хирургического вмешательства проводится медикаментозная реабилитация больного. С применением препаратов, позволяющих восстановить функциональные возможности печени.
Применение при лечении диеты и народных средств

 При выявлении ФНГ врачи рекомендуют соблюдение диеты №5, такое питание назначается при любых патологических состояниях печени.
При выявлении ФНГ врачи рекомендуют соблюдение диеты №5, такое питание назначается при любых патологических состояниях печени.
При соблюдении указанной диеты из рациона питания следует удалить жареную, соленую и острую пищу, копчености, соления, консервированные продукты, жирные молочные и кисломолочные продукты, сладости, фаст-фуд, газированные напитки кофе, какао и шоколад.
Рекомендуется ввести в рацион следующий перечень продуктов:
- нежирные кисломолочные продукты – сметана, йогурт, творог;
- нежирные виды мяса – курица, индюшка, кролик;
- свежие овощи;
- фрукты и ягоды;
- орехи и мед.
Больному рекомендуется выпивать в день до 2 литров жидкости в виде чистой воды, зеленого чая, свежих соков минеральной воды для печени.
Переход на дробное питание позволяет значительно снизить нагрузку на печень и улучшить работу всей пищеварительной системы организма.
Существует большое количество рецептов народной медицины, которые способствуют оздоровлению состояния печени в случае выявления ФНГ, но прежде чем использовать любое из них для проведения терапии патологии следует обязательно проконсультироваться с лечащим врачом и в дальнейшем строго выполнять его рекомендации.
Использование средств народной медицины является щадящим методом проведения терапии, но требует продолжительного лечения.
Применение отваров, настоев и различных чаев, приготовленных на основе лекарственных растений, позволяет значительно улучшить состояние печеночной паренхимы и способствует и усиливает отток желчи. Народные средства снимают спазм. Для проведения терапии рекомендуется готовить настои и отвары из следующих лекарственных растений:
- Девясил.
- Бессмертник.
- Фенхель.
Гиперплазия представляет собой доброкачественное новообразование, поэтому оно не представляет опасности для жизни больного, но следует помнить о том, что в результате прогрессирования патологии у пациента появляются осложнения, способные оказать существенное влияние на продолжительность жизни.
Написано статей
633
Фокальная нодулярная гиперплазия печени: симптомы, лечение
Некоторые образования желудочно-кишечного тракта считаются предраковыми. Фокальная нодулярная гиперплазия печени (ФНГ) образуется из разрастания печеночных клеток вокруг увеличенного сосуда. Заболевание имеет наследственную связь. Оно формируется при сосудистом дефекте (мальформации) или под влиянием гормональных лекарственных препаратов. Патология длительно не проявляет себя клинически. Ее случайно обнаруживают при ультразвуковом исследовании, компьютерной или магнитно-резонансной томографии. Лечение производится консервативно, если диаметр полости небольшой. Но если он увеличивается, требуется оперативное вмешательство.

Что это такое?
Гиперплазия печени — это разрастание печеночной ткани в виде доброкачественной опухоли. Она часто сопровождается циррозом. Выявляют патологию в большинстве случаев у женщин среднего возраста. Разрастание дифференцируют со злокачественными опухолями гепатоцитов, крупноузловым циррозом и фиброзом печеночной ткани после гепатита. Проще всего сделать это с помощью визуализации и забора биоптата. Разрастание не содержит капсулы, чаще является одиночным. Выделяют классический и неклассический подвиды. Последний включает типы разрастания с гиперплазией желез, расширением сосудов или наличием атипичных клеток.
Вернуться к оглавлениюЛечение таких патологий чаще оперативное, поскольку при них есть риск озлокачествления и превращения структуры в раковую опухоль.
Причины заболевания
 Причины заболевания до конца не изучены.
Причины заболевания до конца не изучены.Фибронодулярная гиперплазия чаще возникает на фоне сосудистых дефектов. При их наличии нарушается нормальный кровоток в области печени. Кровоснабжение вследствие анатомических аномалий сосудов снижается и возникает разрастание атипичных клеток. На втором месте по частоте находится прием глюкокортикостероидных препаратов, гормонов, комбинированных оральных контрацептивов и других лекарственных средств. Часто сочетанной патологией являются гемангиомы — доброкачественные опухоли артерий и вен. Разрастание печеночной ткани с фиброзом наблюдается при тромбозах венозного русла, наследственных патологиях, сопровождающихся расширением сосудов, и цереброваскулярных заболеваниях.
Вернуться к оглавлениюСимптомы недуга
При заболевании клиническая симптоматика стертая. Она начинается с ощущения тяжести в правом подреберье, поэтому патологию путают с обычным несварением, гепатитом и другими нарушениями деятельности желудочно-кишечного тракта. Симптомы на развернутой стадии заболевания проявляются:
- Болью в животе. Она не имеет локализованного характера, но чаще смещается в сторону правой эпигастральной области.
- Ноющими и тянущими ощущениями. Они локализуются под правой реберной дугой и свидетельствуют о вовлечении в патологический процесс печеночный капсулы.
- Диспепсией. Этот симптомокомплекс включает тошноту, отрыжку кислым содержимым желудка, отсутствие аппетита и рвоту, не приносящую облегчения.
- Желтушностью кожных покровов. Желтуха развивается при обширном поражении гепатоцитов, наличии цитолиза (клеточного разрушения) или обтурации (перекрытия) внутрипеченочных и внепеченочных желчных протоков.
- Мелкоточечными кровоизлияниями на коже. Они возникают вследствие дефицита синтеза печенью факторов свертываемости крови.
Диагностика болезни
 Диагноз ставят при прохождении УЗИ.
Диагноз ставят при прохождении УЗИ.Для того чтобы диагностировать фиброзное разрастание, применяют анамнестические, объективные, лабораторные и инструментальные методики обследования:
- Пациента опрашивают на предмет приема гормональных лекарственных средств и комбинированных оральных контрацептивов. Интересуются, не было ли в анамнезе травм печени.
- С помощью пальпации исследуют переднюю брюшную стенку. Если образование довольно крупное, оно прощупывается. Чаще это наблюдается при разрастаниях левой доли печени.
- Общий анализ крови. Наблюдается повышение количества лейкоцитов, снижение тромбоцитов и ускорение скорости оседания эритроцитов.
- Биохимия крови. Наблюдается повышение печеночных ферментов аспартатаминотрансферазы, аланинаминотрансферазы, гамма-глутамилтрансферазы и щелочной фосфатазы. Растет прямой и непрямой билирубин.
- Анализ на онкологические маркеры (альфа-фетопротеин).
- Ультразвуковое исследование органов брюшной полости. При нем отмечается уплотнение в определенной доли печени, разрастание тканей и образование полостей.
- Биопсия печени. Кусочки печеночной ткани исследуются под микроскопом с целью выявления атипичных клеток.
- Компьютерная или магнитно-резонансная томография. Эти инструментальные методики дают более точные данные о состоянии печени, чем ультразвук.
Лечение заболевания
Подход к терапии зависит от размера образования. Лечение ФНГ печени, пока она не достигла больших размеров, проводится консервативно. Пациента регулярно наблюдают, выполняют ему контрольные лабораторные пробы и инструментальную диагностику. Если больной принимал гормональные медикаменты или комбинированные оральные контрацептивы, их отменяют. Устраняют другие этиологические факторы, которые могли спровоцировать патологию. Но если разрастания достигают крупных размеров, требуется оперативное вмешательство. Для этого больного госпитализируют в ургентное отделение и проводят абдоминальную операцию. Иногда требуется удаление части печени и возобновление достаточного кровотока. Практикуются лапароскопические оперативные вмешательства, характеризующиеся меньшей инвазивностью, лучшей визуализацией процесса и положительным результатом для здоровья.
Фокальная нодулярная гиперплазия печени (ФНГ): что это такое
Одним из самых распространенных заболеваний является нодулярная гиперплазия печени.

В переводе с латинского это название означает «узловое разрастание». Слово «нодулюс» переводится как узел, а гиперплазия означает увеличение.
При данном заболевании вокруг сосудистой сетки печени начинают разрастаться ее здоровые клетки в виде узлов. Образуется доброкачественная опухоль, которая в большинстве случаев не требует лечения. Обычно она не доставляет неудобств больному, поэтому большинство пациентов даже не подозревает о наличии данных изменений в органе.
Чаще всего образуется один субкапсулярный узел, однако в некоторых случаях их может быть и несколько. Размеры таких опухолей в среднем составляют до 5 сантиметров, их наличие обнаруживается при осмотрах или же в ходе операций.

Хирургическое вмешательство требуется в тех случаях, когда такая опухоль резко увеличивается в размерах или сдавливает соседние органы. Быстрый рост гиперплазии может сопровождаться болями и лихорадкой. Так, фокальная нодулярная гиперплазия печени (ФНГ) считается доброкачественным образованием, однако все же необходимо периодически проверяться у врача.
Гиперплазию также называют очаговым циррозом, такая доброкачественная опухоль является второй по распространенности после гемангиомы и встречается в 2% случаев.
Опухоль может возникать у людей разного возраста, однако чаще всего диагностируется у женщин от 30 до 40 лет. Образования обычно бывают одиночными, несколько таких опухолей встречаются очень редко.

Классификация
Специалисты выделяют 2 типа гиперплазии печени:
- классический;
- неклассический.
Первый вариант встречается в 80% случаев. Для него характерно наличие 3 основных признаков, к числу которых относятся:
- появление извилистых сосудов с толстыми стенками;
- увеличение желчных протоков;
- аномальная структура дольки.
При неклассическом течении всегда имеется увеличение желчных протоков. Этот тип можно разделить на 3 подвида:
- аденоматозный гиперпластический;
- телеангиэктатический;
- нодулярная гиперплазия печени с клеточной атипией.
Причины возникновения гиперплазии печени
Сегодня еще до конца не изучены все причины, которые вызывают данное заболевание. Считается, что болезнь провоцируют мальформации сосудов печени, в результате чего нарушается нормальный кровоток на локальных участках.

Также болезнь может вызывать прием глюкокортикостероидов и различных комбинированных оральных контрацептивов. Очень часто данное заболевание идет в тандеме с гемангиомами. Кроме того, гиперплазия печени может быть вызвана различными воспалительными процессами, тромбозом печеночных вен, трансформацией или отсутствием второй вены и т.д.
Сама опухоль представляет собой плотный узел, который имеет коричнево-серый цвет, ее границы четко отделены от других тканей печени. Размеры этого новообразования могут варьироваться. В разрезе четко виден центральный рубец, от которого в обе стороны распространяются клетки новообразования.
Симптомы заболевания
В подавляющем большинстве случаев гиперплазия печени протекает без каких-либо симптомов, поэтому диагностируется данное заболевание далеко не сразу. Чаще всего его обнаруживают при проведении обследований у гастроэнтеролога или же при различных операциях.
Клинические проявления заболевания не только неспецифичны, но и встречаются менее, чем у половины больных. Самым распространенным симптомом является боль в области правого подреберья.
Она присутствует постоянно, но выражена слабо, возможна тяжесть. Большинство людей не обращает на нее внимания.

- Одним из его наиболее характерных заболеванию признаков считается звездчатый шрам, который появляется в центральной части образования. Однако встречается он далеко не у всех больных. Кроме того, такой шрам может быть признаком и некоторых других заболеваний.
- Иногда заболевание может сопровождаться тошнотой или уменьшением аппетита.
- Если новообразования большие, то их можно обнаружить путем пальпации через брюшную стенку. Размеры образования и наличие тех или иных симптомов не связаны между собой. Большое значение имеет локализация опухоли по отношению к другим органам, так как она может сдавливать их и мешать нормальному функционированию.
- Очень редко встречаются осложнения данного заболевания в виде механической желтухи, малигнизации или кровотечений.
Диагностика заболевания
Болезнь не всегда удается диагностировать сразу, так как зачастую она не дает видимых симптомов. Лабораторные исследования не могут выявить какие-либо специфические признаки, которыми характеризуется гиперплазия печени.
Обязательно берется анализ на онкомаркеры для того, чтобы установить доброкачественный характер опухоли.
Основу для диагностики данного заболевания составляют инструментальные методики.
- Так, на УЗИ при данном заболевании может быть видно только смещение сосудов, иногда заметен и гипоэхогенный ободок.
- Допплеровское сканирование позволяет получить больше информации, так как с помощью него хорошо видна увеличенная центральная артерия.
- Компьютерная томография дает возможность выявить отграниченное новообразование, а также накопление контрастного вещества в данной области.
- С помощью МРТ можно выявить то же самое.

Все перечисленные методики являются эффективными только при классическом типе течения заболевания. Высокой результативностью отличается сцинтиграфия печени. При необходимости получения дополнительной информации используется ангиография, но такой метод также относится к неспецифичным.
Если использование неинвазивных методик не принесло результатов, а диагноз установить не получается, то применяется биопсия.
Проведение всех вышеперечисленных процедур, а также консультация у гастроэнтеролога, позволит поставить точный диагноз.
Лечение
В подавляющем большинстве случаев лечение данного заболевания не требуется и не выполняется, потому что опухоль является доброкачественной. Если она не отличается большими размерами, не мешает работе других органов, а также не растет, то беспокоиться не стоит.
Этологический фактор нужно устранить, если он имеется. Например, следует прекратить принимать определенные оральные контрацептивы, снизить дозу стероидных препаратов и т.д. Иногда этих мер хватает для уменьшения опухоли и даже ее полного исчезновения.
Больные должны проходить регулярные обследования, которые позволят контролировать размеры образования, а также следить за их изменениями. Регулярные обследования помогут вовремя выявить показания к хирургическому вмешательству при необходимости.

Если опухоль имеет большие размеры, а также препятствует нормальному оттоку желчи, вызывает нарушения кровообращения или давит на другие внутренние органы, требуется оперативное вмешательство. Также оно является необходимым, если точный диагноз пока не получается установить, но опухоль быстро растет.
Ее удаление осуществляется даже в том случае, когда результаты биопсии находятся в норме.
Прогноз
Обычно врачи дают благоприятный прогноз. Осложнения у данного заболевания развиваются очень редко.
Какой-либо специальной профилактики этой болезни также не существует.
- Необходимо с осторожностью принимать различные гормональные препараты, их назначение в каждом случае должно быть обоснованным.
- Перед началом приема того или иного препарата необходимо пройти ряд исследований.
- Если диагноз уже был установлен, то нужно регулярно делать УЗИ, чтобы наблюдать за динамикой развития опухоли.
Профилактика
Специальной профилактики гиперплазии печени не существует. Образование является доброкачественным, поэтому неопасно для жизни и здоровья человека. Однако рекомендуется периодически наблюдаться у специалиста: своевременные осмотры помогут вовремя обнаружить изменения опухоли.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
MEDISON.RU — Диагностика фокальной нодулярной гиперплазии печени (фибронодулярная гиперплазия)

УЗИ сканер H60
Точность, легкость, быстрота!
Универсальная система — современный дизайн, высокая функциональность и простота в использовании.
Согласно морфологической классификации опухолей печени, ФНГ относится к опухолеподобным процессам и характеризуется гиперплазией печеночной паренхимы, разделенной на узлы фиброзными прослойками в виде звездчатого рубца [14]. Гиперпластические узлы без четких границ переходят в окружающую ткань, не сдавливая ее. Опухоль состоит из гепатоцитов, элементов желчных протоков, купферовских клеток и фиброзной ткани.
Происхождение гиперпластических узлов не совсем ясно. Не исключено, что составной их частью является доброкачественная опухоль — аденома, для которой характерно наличие соединительнотканной капсулы. Подобные узлы регенераторнорепаративного характера могут встретиться и в плотной цирротически измененной печени, подвергшейся субмассивному некрозу. По мнению некоторых авторов, сущность процесса заключается в том, что на месте полной гибели паренхимы отмечается запустение сосудистой системы с исчезновением сети аргирофильных волокон и развитием фиброзной соединительной ткани. Наряду с этим из сохранившихся остатков паренхимы могут образовываться новые узлы с характерными для них особенностями [8, 10, 14]. Считается, что ФНГ является реакцией гепатоцитов на локальные сосудистые мальформации (врожденные или приобретенные). Местные изменения кровотока ведут к появлению участков паренхимы с повышенным артериальным кровоснабжением и гиперплазии клеток печени.
ФНГ развивается в любом возрасте, одинаково часто у лиц разного пола. В то же время имеются данные о том, что подобные новообразования чаще диагностируются у женщин (в 82,2% случаев) [10, 17].
ФНГ встречается у 66,7% пациентов моложе 40 лет, в печени без гепатита и цирроза — у 83,3% [8, 9, 14, 17], в 57,7% случаев ФНГ расположена подкапсульно, в 33,7% — внутрипеченочно [9, 10, 17].
Макроскопически очаговая узловая гиперплазия представляет собой мягкоэластичный, четко ограниченный, иногда инкапсулированный узел серовато-коричневого цвета размером от 0,5 до 6 см. Узлы могут быть как одиночными, так и множественными и располагаться в периферических отделах правой (чаще) и левой доли. Иногда узлы заметно выбухают на поверхности печени, в редких случаях они имеют ножку. Узлы имеют дольчатую структуру с наличием фиброзных прослоек, отходящих, как правило, от центрально расположенного рубца.
При микроскопическом исследовании узлов определяют нормальные гепатоциты, содержащие гликоген и формирующие трабекулярные структуры. Местами наблюдается полиморфизм величины и формы зрелых гепатоцитов, они образуют синцитий. В центре печеночной доли, как правило, располагается центральная вена, имеются синусоиды, выстланные купферовскими клетками (звездчатые ретикулоэндотелиоциты). Портальные прослойки сформированы правильно, достаточно деликатны. В зоне звездчатого рубца и по ходу стромы располагаются сосуды. Сосу дис тый компонент весьма разнообразен как по содержанию (венозные, толстостенные артериальные сосуды с миксоматозной дегенерацией среднего слоя), так и по форме (гемангиоматоз). По ходу портальных септ определяются пролиферирующие желчные протоки, единичные мелкие узлы регенерации и лимфоплазмоцитарные инфильтраты. Эти признаки служат основными дифференциально-диагностическими критериями, позволяющими отличить ФНГ от печеночно-клеточной аденомы [17].
Выделяют 2 типа ФНГ: классическая и неклассическая. При классическом типе выделяют все 3 признака: аномальная нодулярная структура, извилистые толстостенные сосуды, гиперплазия желчных протоков. Центральный рубец присутствует в 65% наблюдений. Он всегда содержит измененные сосуды разного калибра: большие извилистые артерии с гипертрофией интимы и медии, крупные и мелкие вены, капилляры. При неклассическом типе отсутствует один из двух признаков (нодулярная структура или измененные сосуды), но гиперплазия протоков есть всегда. Централь ный рубец отсутствует. В свою очередь неклассический тип делится на 3 подтипа: телеангиэктатический (склонный к кровотечениям), аденоматозный и ФНГ с клеточной атипией.
Опухоль в большинстве случаев (66,7-80,8% пациентов) не проявляет себя клинически и может быть случайно обнаружена при проведении ультразвукового исследования (УЗИ) по иному поводу [18]. Специфичные лабораторные симптомы отсутствуют. ФНГ не озлокачествляется и край не редко вызывает осложнения в виде внутрибрюшного кровотечения.
Ультразвуковая картина ФНГ
Так, при УЗИ в В-режиме вид ФНГ неспецифичен и вариабелен. Чаще всего ФНГ печени выглядит как единичное очаговое образование с нечеткими или четкими, ровными или неровными контурами, несколько неоднородное по своей внутренней структуре, без капсулы. В 80% случаев (рис. 1) очаг изоэхогенный или гипоэхогенный [3, 8, 9, 11-14].
Рис. 1. Ультразвуковая картина ФНГ печени.
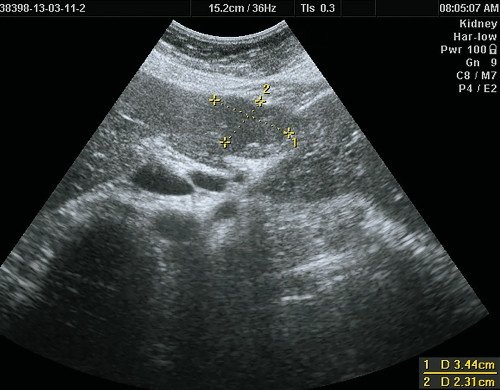
а) В-режим. В IV сегменте печени, выходя на контур печени, деформируя его, визуализируется тканевой плотности гипоэхогенное, несколько неоднородное по эхоструктуре образование размерами 50 х 40 мм, неправильной формы, с четкими ровными контурами.

б) В режиме ЦДК выраженный кровоток в виде «баскетбольной корзинки», определяется «питающая» артерия.
Использование режима цветового допплеровского картирования (ЦДК) выявляет высокую степень кровоснабжения образования (гиперваскулярное, с активным пульсирующим внутренним кровотоком). Типичным признаком ФНГ является «питающая» артерия. В очаге определяются множественные сосуды, которые имеют типичную картину «баскетбольной корзины» или «колеса со спицами», характерную для ФНГ, обусловленную расходящимися от центра к периферии артериями. При допплерографии определяются артериальные сосуды в центре опухоли (с высокой скоростью: систолическая скорость 0,71 м/с, средняя систолическая скорость 0,33 м/с (20,0 ± 11,3 см/с), высокая диастолическая скорость, низкий индекс допплеровской перфузии печени, низкий пульсационный индекс 0,9 ± 0,35) и венозные по периферии [1, 2, 5 10, 14, 15]. Соотношение вен и артерий внутри образований 33 и 44% соответственно.
Для ФНГ характерно отсутствие артериовенозного шунтирования внутри опухоли, обычно кровоснабжение идет одной артерией.
При двухфазной динамической контрастной эхографии типичными признаками являются выраженная васкуляризация образования и быстрое контрастное усиление в раннюю артериальную фазу. В венозную паренхиматозную фазу контрастирования структура образования становится изо- или гиперэхогенной. Центральный рубец остается гипоэхогенным в артериальную и портальную фазы. Сохранение усиления в портальную и паренхиматозную фазы не характерно для метастазов и аденом, что является важным моментом в дифференциальной диагностике [3, 11, 16].
По данным некоторых авторов, чувствительность УЗИ в серошкальном режиме в диагностике ФНГ составляет 93,5%, чувствительность УЗИ с контрастом в диагностике ФНГ достигает 96% [11].
КТ фокальной узловой гиперплазии
На нативных компьютерных томограммах ФНГ представлена негомогенным (иногда гомогенным) образованием гиподенсной (пониженной) плотности (по данным некоторых авторов, гиподенсное у 69% пациентов) или изоденсным с зоной очень низкой плотности в центре (центральный рубец выявляется у 80% пациентов, как зона очень низкой плотности в центре) [9,10, 12, 14].
При нативном исследовании ФНГ может быть неотличима от гемангиомы печени: ФНГ гиподенсна, как и гемангиома, а зона пониженной плотности в узле может иметь звездчатый вид и ошибочно трактоваться как «гиалиновая щель» [9, 10, 17].
После контрастирования образование активно накапливает контраст в артериальную фазу (у 71-96% пациентов), становится гиперденсным при сравнении с окружающей тканью.
Контрастирование равномерно, за исключением зоны центрального рубца, после контрастного «усиления» рубец становится более гиперденсным. В отличие от гемангиомы, гиперконтрастные лакуны которой хотя и могут иметь высокую интенсивность, сравнимую с аортой, узел ФНГ буквально «заливает» контрастом всю площадь, хотя и не совсем равномерно, кроме центрального рубца. В венозную фазу гиперконтрастность сохраняется [9, 12, 14, 17, 18]. По данным других авторов, в венозную фазу в 53,3% случаев образование становится гомогенным и в 73,3% — изоденсным [18].
В позднюю (отсроченную) фазу контрастирования через 4-5 мин после введения контраста центральный рубец ФНГ интенсивно накапливает контрастное вещество и становится особенно хорошо заметен. Сам же узел ФНГ становится гиподенсным по отношению к паренхиме печени (в отличие от гемангиомы, которая на отсроченных сканах гиперденсна) [9, 12, 14, 17, 18].
Чувствительность КТ с контрастом в диагностике узловой гиперплазии достигает 80-100% [17, 18].
МРТ фокальной узловой гиперплазии
При МРТ на Т1- и Т2-взвешенных изображениях данная опухоль проявляется как гомогенное (у 66,7-94% пациентов), иногда неправильной формы, с нечеткими неровными контурами изоинтенсивное образование по сравнению с неизмененной паренхимой. В центре указанного образования визуа лизируется низкоинтенсивная структура линейной формы — соединительнотканный рубец. На Т1-взвешенных изображениях центральный рубец гипоинтенсивный, однако на Т2-взвешенных изображениях центральный рубец дает сильный сигнал — это объясняется тем, что рубец состоит из богато васкуляризированной молодой соединительной ткани [7-10, 12, 14, 17, 18].
Контрастное «усиление» при МРТ имеет такой же, как и при КТ, механизм накопления контраста. При контрастировании отмечается гомогенное усиление образования в раннюю фазу (25 с), кроме соединительнотканного рубца, и только позднее, после 45 с, центральный рубец дает на Т1взвешенных изображениях сильный сигнал. При отсроченном исследовании с контрастированием интенсивность сигнала от образования снижается с усилением контрастирования соединительнотканного рубца. Центральный рубец патогномоничен для ФНГ. Точность МРТ с контрастом в диагностике гиперплазии составляет 80-100% [7-10, 12, 14, 17, 18].
Ангиография узловой гиперплазии
Образование гиперсосудистое, гомогенное, контрастирование, выраженное в артериальную фазу [1, 2, 14]. Чувствительность ангиографии в диагностике узловой гиперплазии в пределах 82-97,3% [1, 2, 14].
Дифференциальная диагностика проводится с аденомой печени (рис. 2), а также с метастазами печени (рис. 3).
Рис. 2. Ультразвуковая картина аденомы печени.

а) В-режим. Объемное образование VI-VII сегмента правой доли печени, гетерогенное, преимущественно повышенной эхогенности, с мелкими гипоэхогенными зонами, с ровными четкими контурами, гипоэхогенным ободком.

б) Режим ЦДК. Образование малососудистое, с отсутствием внутреннего кровотока.
Рис. 3. Ультразвуковая картина метастаза печени.

а) В-режим. В заднедиафрагмальных отделах печени визуализируется объемное образование размерами 50 х 37 мм, тканевой плотности, изоэхогенное, неоднородное по эхоструктуре, с выраженным гипоэхогенным ободком.
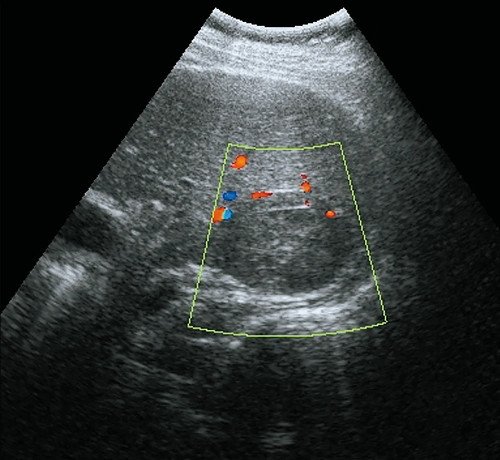
б) Режим ЦДК. Образование аваскулярное.
Лечение узловой гиперплазии
ФНГ требует динамического наблюдения с использованием радиологических методов [8]. Считая узловую гиперплазию гиперваскулярным образованием, одни авторы считают эффективным лечением данной патологии химиоэмболизацию печеночной артерии [1, 2, 5], другие рекомендуют выполнять оперативное лечение [4, 6].
Клиническое наблюдение 1
Пациентка Г., поступила с диагнозом: хронический гастродуоденит.
При УЗИ выявлено образование в печени (рис. 4).
Рис. 4. Ультразвуковая картина ФНГ печени у пациентки Г.
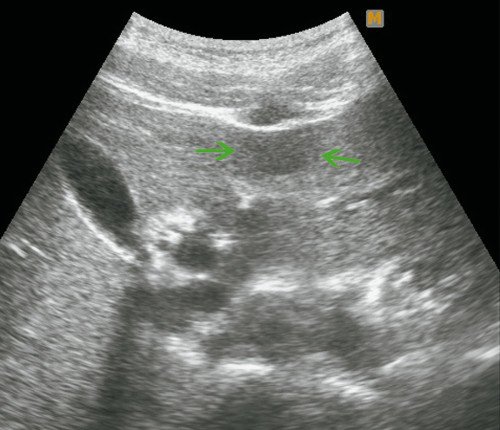
а) В-режим. В левой доле печени, в III сегменте, подкапсульно визуализируется гипоэхогенное образование размерами 28 х 16 мм, с четкими ровными контурами.

б) Режим ЦДК. Определяется «питающая» артерия.
Проведенная КТ (рис. 5) подтвердила диагноз ФНГ.
Рис. 5. Компьютерные томограммы ФНГ печени у пациентки Г.

а) Нативная фаза. В проекции СII-III левой доли печени определяется очаговое образование пониженной плотности, с достаточно плотным контуром, размерами 27 х 15 мм.
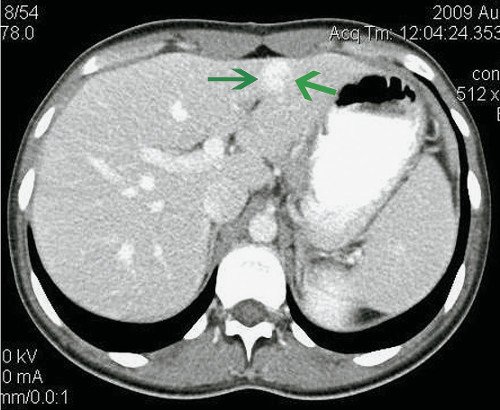
б) Артериальная фаза. При внутривенном контрастировании в артериальную фазу диффузно интенсивно «в виде вспышки» накапливает контрастное вещество.

в) Выделительная фаза. В отсроченную фазу происходит медленное вымывание контраста.
Клиническое наблюдение 2
Пациентка Р. поступила с диагнозом: аксиальная кардиофундальная грыжа пищеводного отдела диафрагмы.
При УЗИ выявлено образование в печени (рис. 6), которое при КТ печени (рис. 7) расценено как ФНГ.
Рис. 6. Ультразвуковая картина ФНГ печени у пациентки Р.

а) В-режим. В правой доле печени визуализируется гипоэхогенное образование до 20 мм, с четкими ровными контурами.
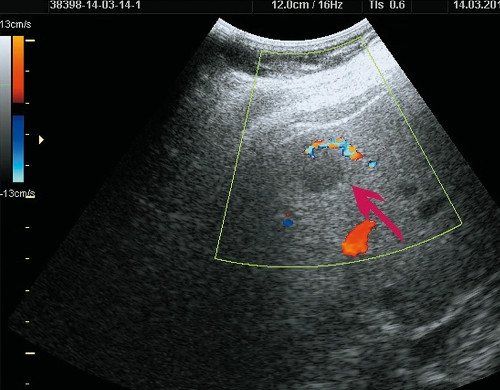
б) Режим ЦДК. Определяется «питающая» артерия.
Рис. 7. Компьютерные томограммы ФНГ печени у пациентки Р.

а) Нативная фаза.

б) Артериальная фаза.
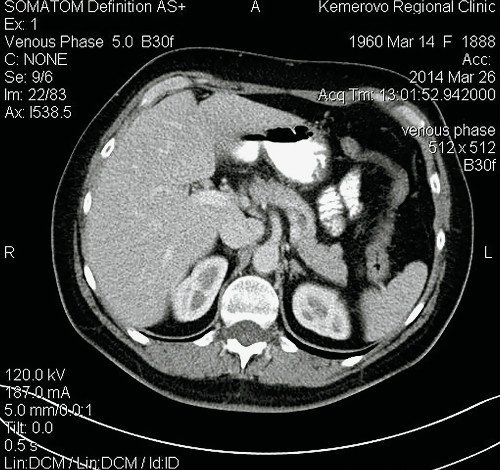
в) Выделительная фаза.
На границе СVIII/VII округлое образование размерами 15 х 15 х 18 мм, визуализируемое только в артериальную фазу. Заключение: гиперваскулярное образование правой доли печени. КТ-картина ФНГ.
В описанных клинических наблюдениях произведена диагностическая пункция образований под ультразвуковым контролем. Гистологическая верификация: ФНГ печени. Рекомендовано динамическое наблюдение.
Заключение
Таким образом, ФНГ — редко встречающееся заболевание печени, которое выявляется случайно при проведении УЗИ. Обязательным в дифференциально-диагностическом поиске должно быть проведение КТ брюшной полости. Сочетанное применение УЗИ и КТ в некоторых случаях позволяет поставить правильный диагноз и не применять пункционную биопсию или диагностическую лапаротомию. В сомнительных случаях, на наш взгляд, необходимо проведение биопсии образования с последующей гистологической верификацией.
Литература
- Акинфеев В.В., Дударев В.С., Дзюбан В.П., Хоружик С.А., Карман А.В., Ребеко И.В., Жарков В.В., Дорош Д.Д., Русинович В.М., Шавликова Л.А. // Материалы 5-го съезда лучевых диагностов Беларуси. 3-4 ноября 2005 г. Минск, 2005: 316-319.
- Дударев В.С., Аникфеев В.В., Дзюбан В.П., Фрадкин С.З., Машевский А.А., Жарков В.В., Кохнюк В.Т., Ребеко И.В., Дорош Д.Д. Диагностическая и интервенционная радиология при опухолевых заболеваниях печени // Материалы 5-го съезда лучевых диагностов Беларуси. 3-4 ноября 2005 г. Минск, 2005: 327-329.
- Зубарев А.В. Новые возможности ультразвука в диагностике объемных поражений печени и поджелудочной железы // Эхография. 2000; 2: 140-146.
- Ивашкин В.Г. Болезни печени и желчевыводящих путей. М.: М-Вести, 2005. 536 с.
- Кунцевич Г.И., Гаврилин А.В., Вишневский В.А., Бурцева Е.А. Комплексная ультразвуковая диагностика метастатического поражения печени // Ультразвуковая диагностика. 2004; 3: 13-20.
- Коваленко Ю.А., Чжао А.В., Чугунов А.О. Выбор объема оперативного вмешательства при очаговых заболеваниях печени // Анналы хирургической гепатологии. 2009; 14 (4): 79-87.
- Ратников В.А., Лубашев Я.А. Сложности и ошибки диагностики заболеваний печени при использовании комплексной МРТ // Материалы 9-й Российской конференции «Гепатология сегодня». 22-24 марта 2004 г. Москва // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2004; 1 (Приложение № 12): 59.
- Шахиджанова С.В., Шария М.А. Диагностика очаговой узловой гиперплазии печени (данные комплексного обследования — магнитно-резонансная томография, компьютерная томография, ультразвуковое исследование // Вестник рентгенологии и радиологии. 2001; 1: 43-45.
- Attal P., Vilgrain V., Brancatelli G., Paradis V., Terris B., Belghiti J., Taouli B., Menu Y. Telangiectatic focal nodular hyperplasia: US, CT, and MR imaging findings with histopathologic correlation in 13 cases // Radiology. 2003; 228 (2): 465-472.
- Buscarini E., Danesino C., Plauchu H., de Fazio C., Olivieri C., Brambilla G., Menozzi F., Reduzzi L., Blotta P., Gazzaniga P., Pagella F., Grosso M., Pongiglione G., Cappiello J., Zambelli A. High prevalence of hepatic focal nodular hyperplasia in subjects with hereditary hemorrhagic telangiectasia // Ultrasound Med Biol. 2004; 30 (9): 1089-1097.
- Bleuzen A., Tranquart F. Incidental liver lesions: diagnostic value of cadence contrast pulse sequencing (CPS) and SonoVue // Eur Radiol. 2004; 14 (Suppl. 8): 53-62.
- Fabre A., Audet P., Vilgrain V., Nguyen B.N., Valla D., Belghiti J., Degott C. Histologic scoring of liver biopsy in focal nodular hyperplasia with atypical presentation // Hepatology. 2002; 35 (2): 414-420.
- Harvey C.J., Albrecht T. Ultrasound of focal liver lesions // Eur Radiol. 2001; 11: 1578-1593.
- Kehagias D., Moulopoulos L., Antoniou A., Hatziioannou A., Smyrniotis V., Trakadas S., Lahanis S., Vlahos L. Focal nodular hyperplasia: imaging findings // Eur Radiol. 2001; 11 (2): 202-212.
- Kudo M., Tochio H., Zhou P. Differentiation of hepatic tumors by color Doppler imaging: role of the maximum velocity and the pulsatility index of the intratumoral blood flow signal // Intervirology. 2004; 47 (3-5): 154-161.
- Leen E., Moug S.J., Horgan P. Potential impact and utilization of ultrasound contrast media // Eur Radiol. 2004; 14: 16-24.
- Schmitz D., Kohler H.H., Heussel C.P., Lohr H.F., Galle P.R. Lymphoma-simulating presentation of focal nodular hyperplasia (FNH) of the liver // Z Gastroenterol. 2001; 39 (3): 219-224.
- Ye Q., Tang Z., Ma Z., Wu Z., Fan J., Qin L., Wang W. Differential diagnosis between hepatic focal nodular hyperplasia and hepatocellular carcinoma with negative alhpa-fetoprotein // Zhonghua Gan Zang Bing Za Zhi. 2000; 8 (3): 136-138.

УЗИ сканер H60
Точность, легкость, быстрота!
Универсальная система — современный дизайн, высокая функциональность и простота в использовании.
что это, причины, симптомы и лечение
Достаточно часто сложность диагностирования некоторых заболеваний приводит к их длительному развитию без соответствующего лечения. Это касается, в том числе, и фокальной нодулярной гиперплазии печени (ФНГП) — опухоли, диагностирование которой часто проходит с некоторыми затруднениями. Связанно это с тем, что довольно часто ее путают со злокачественными новообразованиями и назначают неправильный курс лечения. Поэтому очень важно понимать, в чем состоят отличия этих двух болезней и по каким критериям можно распознать ФНГП.
Содержание статьи
Что это такое
Это заболевание являет собой вторую по частоте возникновения доброкачественную опухоль печени, которая возникает у людей. Чаще встречается аденома.
Гиперплазия печени в медицинской терминологии означает патологию разрастания клеток того или иного органа. В случае с печенью гиперплазия представляет собой отличающееся от нормы чрезмерное разрастание гепатоцитов – структурных элементов железы. В печени это происходит из ткани паренхиме – совокупности всех функционирующих элементов органа.
Отличительной чертой данного вида опухоли является отсутствие у нее капсулы. Само же образование имеет округлую форму и достаточно плотную структуру. Состоит оно из двух видов ткани: в центре находится соединительная, а на периферии опухоли – гепатоцеллюлярная. В самом узле также содержатся желчные протоки человека. Из-за того, что границы опухоли являются четкими, ее достаточно легко увидеть с помощью компьютерных методов диагностики.
Гиперплазия печени считается довольно редкой, так как статистически она составляет всего не более 3% болезней, связанных с печенью человека.
Зачастую доброкачественный характер опухоль сохраняет достаточно долго, но теоретически существует возможность ее перерождение в злокачественное образование.
Возраст человека на возникновение ФНГП существенно роли не играет, но статистические данные говорят о том, что наиболее часто опухоль появляется у женщин 30-40 лет. При этом соотношение заболевания данной болезнью представителей мужского пола к женскому составляет 1 к 8-12.
Гиперплазия печени относится к классу Болезни органов пищеварения, группе Болезни печени, подгруппе Другие болезни печени, имея код К76.8.
Причины
Не существует строгой позиции медицинского сообщества о причинах возникновения фокальной нодулярной гиперплазии печени. Существует список разных возможных причин, которые могут влиять на возникновение опухоли:
- наличие сосудистых мальформаций – аномального строения вен и артерий;
- употребление в качестве лечения глюкокортикостероидов;
- применение высокодозированных оральных контрацептивов;
- наличие эндогенной гиперэстрогении – повышения мужских гормонов у женщин в организме.
Последние исследования, проведенные французскими учеными, говорят о том, что связи между применений оральных контрацептивов и возникновением ФНГП может и не быть.
 При этом существует зарегистрированные случаи сочетания опухоли с некоторыми иными болезнями, среди которых выделяют:
При этом существует зарегистрированные случаи сочетания опухоли с некоторыми иными болезнями, среди которых выделяют:
- трансформацию кавернозного типа;
- отсутствие (врожденное) воротной вены;
- болезни печени воспалительного характера;
- тромбоз печеночных вен;
- артериовенозное внутриорганое шунтирование;
- церебраваскулярные болезни и др.
Во всех перечисленных случаях необходимо быть достаточно внимательным к собственному здоровью, чтобы вовремя заметить наличие симптоматики, которую может вызвать появившаяся опухоль.
Не глядя на то, что одной из причин болезни являются проблемы с гормональным фоном у женщин, вынашивать детей при данном заболевании можно. При этом стоит тщательно относиться к своему здоровью и наблюдать за изменением размеров опухоли. Стоит помнить, что беременность может спровоцировать некоторые изменения в женском организме, поэтому важно фокальную нодулярную гиперплазию печени контролировать.
Симптомы
Значительная часть случаев наличия у человека ФНГП диагностируется случайно при проведении обследования из-за иных заболеваний. Связанно это с тем, что симптоматика долгое время может быть совершенно не выраженной или же признаки развития заболевания могут списываться на другие болезни.
Потому как симптомы не считают специфичными, и они возникают лишь у меньшей части больных, клиническая картина болезни слабо выражена. Очень часто сопровождают ФНГП болезненные ощущения в животе, локализующиеся в правом подреберье.
Частыми случаями является длительное постоянное ощущение ноющей боли, а также определенного дискомфорта. Болезненность проявляется по двум причинам, среди которых:
- изменение капсулы самой печени;
- сдавливание близлежащих органов, находящихся возле железы.
Часто пациент чувствует типичные признаки болезней желудочно-кишечного тракта: тошноту, рвотные позывы и снижение аппетита. Когда опухоль разрастается к достаточно большим размерам, ее можно прочувствовать через переднюю брюшную стенку.
Специалисты отмечают, что связи между симптоматикой и величиной образования нет. Более важной является ее локализация и влияние на некоторые важные структуры. В определенных случаях достаточно редко могут развиться осложнения болезни. Среди них можно выделить желтушность кожный покровов и склер глаз, кровотечение из опухоли и ее малигнизация – озлокачествление.
Диагностика
Зачастую диагностированием занимает гастроэнтеролог. Пациенты отмечают типичные для ЖКТ-заболеваний признаки. В некоторых случаях внешний осмотр и пальпация печени позволяют предположить наличие опухоли.
Наиболее показательными при ФНГП являются инструментальные методы диагностики. Именно поэтому врач назначает пациенту ультразвуковое исследование, компьютерную томографию и магнитно-резонансную томографию.
Лабораторные исследования почти никогда не дают никаких явных признаков фокальной нодулярной гиперплазии печени. Изредка могут быть в анализе крови повышены уровни билирубина и аланинаминотрансферазы.
- Для того чтобы исключить онкологические заболевания, проводится исследование на наличие в крови онкомаркеров. Среди них наиболее популярными являются альфафетопротеины, СА 19-9 и СЕА.
- Ультразвуковое диагностирование органов брюшной полости позволяет обнаружить только некоторое смещение сосудов, а также в некоторых случаях гипоэхогенный ободок.

- Больше информации может быть получено в случае проведения допллерографии сосудов. Связанно это с тем, что данный вид диагностики позволяет увидеть изменения в центральной артерии.

- КТ, в отличии от УЗИ, позволяет увидеть хорошо выделенное образование, а также зону накопление контраста.

- МРТ примерно такой же дает результат.

- Из-за того, что схожие симптомы бывают у многих заболеваний, наиболее информативным методом исследования является сцинтиграфия печени.

- В определенных случаях применяется ангиография.
Если другие методы диагностики не позволяют установить точный диагноз, единственный оставшимся методом является биопсия железы. При этом необходимо обнаружить три большие критерии, или же два большие и 1-2 малые.
Лечение
Терапия фокальной нодулярной гиперплазии печени во многих случаях не проводится. Лечение должно быть направлено на устранения фактора, провоцирующего увеличение размеров опухоли, если она не влияет на работу самой печени или соседних органов.
- Именно поэтому стоит прекратить употребление оральных контрацептивов, нормализовать гормональный фон, а также откорректировать прием некоторых препаратов. Это может позволить не только остановить увеличение образования, но и запустить процесс его регресса.
- При этом нужно систематически проходить полное обследование для контролирования роста опухоли и выявления признаков необходимости оперативного вмешательства.
- Если же образования влияет на печень, ее функциональность или нормальную работу соседних органов, врачом может быть рекомендована энуклеация опухоли или же сегментарная резекция печени.
- Если не удается установить окончательный диагноз, а образования продолжает увеличиваться, пациенту также нужно проводить операцию по его удалению.
Прогноз течения фокальной нодулярной гиперплазии печени в целом является благоприятным. Это связанно с частым отсутствием симптомов, а также небольшим шансом развития осложнений.
Специфических методов профилактики данной болезни не существует. Очень важно тщательно относится к своему здоровью при наличии факторов, которые признаны одними из причин возникновения образования.
Лечение дома
Метод №1
При гиперплазии печени в домашних условиях можно ежедневно употреблять один стакан теплой воды с соком 0,5 лимона. К этой жидкости можно также добавить немного меда.

Метод №2
Хорошо воздействует на печень обычная тыква. Поэтому каждый день рекомендуется съедать около 0,5 килограмма этого продукта. В некоторых случаях можно также выдавливать сок этого овоща.
Метод №3
Народные целители рекомендуют также выпивать по 0,5 стакана сока лесной земляники каждое утро. Делать это нужно летом, когда данная ягода свежая. Если земляника недоступна, можно пить сок клюквы, которая также может позитивно сказаться на здоровье. Ее также можно есть замороженной. Не является противопоказаний употребление морсов из нее.
Метод №4
Еще одним популярным рецептом является отвар из шиповника и спорыша. Сначала нужно закипятить один стакан воды с ложкой плодов шиповника, после чего отвар снять с плиты и дать ему постоять около часа, окутав в теплые вещи. Не надо забывать перед настаиванием всыпать в жидкость одну ложку спорыша. Лечение должно начинаться с небольшого количества употребления данной жидкости. После чего на 10 дней терапии нужно выпивать 150 миллилитров отвара в день. После этого употребление такой жидкости стоит прекратить.
Что касается диеты при фокальной нодулярной гиперплазии печени, она должна быть направлена на уменьшение нагрузки на печень. Поэтому очень важно исключить из рациона жирную, жаренную и острую еду.
Подробнее о диете вы узнаете из этого видео.
Несмотря на то, что прогноз фокальной нодулярной гиперплазии печени является благоприятным, необходимо всегда серьезно относится к своему здоровью при данном заболевании, а также не провоцировать чрезмерной патологическое разрастание тканей печени. Если это будет сделано, то больной за достаточно недолгий период времени придет в норму, уменьшив опухоль. Даже в случаях рекомендации хирургического вмешательства велик шанс полного выздоровления и избавления от проблемы.
Что такое фокальная нодулярная гиперплазия печени
Этот сайт сделан экспертами: токсикологами, наркологами, гепатологами. Строго научно. Проверено экспериментально. Автор этой статьи, эксперт: Гастроэнтеролог-гепатолог Екатерина Кашух
Автор этой статьи, эксперт: Гастроэнтеролог-гепатолог Екатерина КашухВкратце: ФНГ — доброкачественная опухоль печени. Если симптомы не беспокоят больного, то лечение не требуется. ФНГ не свойственно увеличиваться в размерах и перерастать в злокачественную опухоль. Особой диеты не нужно, достаточно придерживаться принципов здорового питания. А вот пить и курить нужно бросить.
Что такое фокальная нодулярная гиперплазия печени? Как заподозрить у себя ФНГ? И самое главное, как её вылечить? Давайте разберёмся во всём по порядку.
Фокальный процесс (лат. focalis, focus — очаг) — патологический процесс, протекающий в ограниченной части органа, называемой очагом. Нодулярный (nodularis, nodulus — уменьшительное от nodus — узел) — процесс, сопровождающийся возникновением узелков. Гиперплазия (новолат. hyperplasia — образование, формирование) — чрезмерное образование новых структурных элементов.
Таким образом, ФНГ — это объёмное образование в печени, ограниченное очагом и сопровождающееся избыточным разрастанием клеток печени (пролиферацией гепатоцитов) из-за сопутствующей мальформации (патологического развития) артерий.
Почему возникает ФНГ
ФНГ является доброкачественной опухолью печени. Точные причины возникновения ФНГ остаются недостаточно ясны. Учёные считают, что наиболее вероятным объяснением возникновения этой доброкачественной опухоли является приспособление клеток печени (гепатоцитов) к условиям аномально повышенного кровотока на том или ином участке печени. Такой кровоток создаётся из-за сосудистых мальформаций.
Питается опухоль гипертрофированной (разросшейся) «питающей» артерией. Ветви воротной вены и центральные вены отсутствуют, а возвращение крови в венозное русло осуществляется через синусоиды (своеобразные «коллекторы»), которые собирают кровь из окружающей ткани органа. Иногда в узлах обнаруживаются кальцинированные (затвердевшие) участки. Центральный звёздчатый рубец выделяется в 65% случаев.
Сосудистые мальформации могут быть:
- Врождёнными, в том числе связанными с наследственными болезнями.
- Приобретёнными в результате травмы и других воздействий.
Факторы риска
Давайте разберёмся, что может увеличить риск появления данной патологии. В целом факторы, провоцирующие развитие ФНГ, изучены недостаточно. К ним относят:
Таким образом, травмирование печени, отмирание её участков вследствие воздействия токсических веществ, артериовенозные мальформации — всё это провоцирует усиление кровообращения в определённом участке органа. Это является фактором, провоцирующим возникновение очага чрезмерного деления клеток, что приводит к формированию ФНГ.
Спорным фактором риска, влияние которого доказано пока только в небольших экспериментах, является курение. Учёные также изучают влияние алкоголя на возникновение ФНГ, но результаты пока не получены.
Какие бывают типы ФНГ
Различают классическую и неклассическую картину ФНГП:
- В первом случае присутствуют все три характерных признака: изменённая структура дольки печени, утолщение сосудистых стенок, разрастание желчевыводящих протоков.
- При неклассическом течении заболевания всегда есть разрастание протоков, а один из перечисленных признаков не отмечается.
Есть ли предрасположенность к болезни
Когда мы слышим о каком-либо заболевании, мы начинаем задумываться: какова вероятность, что оно есть у нас? С развитием лучевых методов визуализации (УЗИ, КТ, МРТ) появилась возможность более точно определять, что же за образование выявлено в печени. Оказалось, что по распространённости она является второй по частоте среди доброкачественных образований печени (после гемангиомы). Однако в целом ФНГ — редкая находка, её распространенность среди людей около 0.03%. Возраст людей с данной патологией колеблется от 20 до 50 лет.
Ранее считалось, что причиной возникновения патологии является применение женщинами гормональных противозачаточных средств. Эта гипотеза вытекала из данных о встречаемости данного процесса: в 90% случаев опухоль выявлялась у женщин. Однако сейчас эта гипотеза подвергнута сомнению и пересмотру. Исследований по этой проблеме не так много, но значительной связи с эстрогенсодержащими контрацептивами и беременностью, при которой тоже меняется гормональный фон, они не показали.
Какие симптомы позволяют заподозрить болезнь
Как же определить наличие или отсутствие у себя такой болезни? Как правило, симптомов, однозначно указывающих на возникновение ФНГ, не наблюдается. У 50–80% людей это образование печени бессимптомно и выявляется случайно, чаще всего — при проведении ультразвукового исследования брюшной полости.
При этом примерно у 5% пациентов встречаются следующие жалобы:
Как видно, такие симптомы могут быть при многих болезнях печени, и чтобы понять их причину, нужно обратиться к врачу.
Как выявить заболевание
Какие обследования стоит пройти при подозрении на ФНГ? И к какому врачу обратиться?
ФНГ выявляется обычно при обращении пациента к терапевту или гастроэнтерологу в связи с жалобами на проблемы с желудочно-кишечным трактом. Подтверждается диагноз проведением анализов и лучевой диагностики. Обычно врачи назначают:
- Лабораторные тесты на концентрацию печёночных ферментов (аминотрансфераз, билирубина и др.) При ФНГ они могут оставаться неизменёнными.
- УЗИ печени с допплерографией может визуализировать орган и обнаружить сосудистые аномалии.
- Компьютерная томография (КТ) делает «послойные» снимки печени, что позволяет выявить точно очаг поражения и особенности строения опухоли. Специальное контрастное вещество при этом вводится в вену, накапливается в сосудах печени и «рисует» структуру опухоли.
- Магнитно-резонансная томография (МРТ) с контрастированием позволяет обнаружить особенности строения очага и выявить элементы, характерные для ФНГ.
- Биопсия печени выполняется, если после лучевой диагностики остались сомнения в точности диагноза. Метод является инвазивным, то есть сопровождается вмешательством внутрь печени, но зато обнаруживает специфические признаки ФНГ с высокой точностью.
Характерными для ФНГ являются такие признаки, которые выявляются в ходе обследования:
- Однородный по структуре очаг, за исключением «рубца» в центре.
- Слабое отличие от прилегающих тканей печени в стадии до введения контраста при КТ или МРТ.
- При введении контраста в фазу наполнения им артерий очаг становится ярким, однородным по структуре. В фазу наполнения контрастом вен этот очаг становится менее ярким и сопоставим по окраске с тканью печени.
- Центральный «рубца» лучше виден при МРТ.
- Очаг без капсулы с часто дольчатыми контурами.
Вы можете задать вопрос врачу-гепатологу в комментариях. Спрашивайте, не стесняйтесь!
Статья обновлялась в последний раз: 18.09.2019
Не нашли то, что искали?
Автор-эксперт: Гастроэнтеролог-гепатолог Екатерина Кашух
Бесплатный путеводитель по знаниям
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
ФНГ печени: особенности заболевания, симптоматика, диагностика
Фокальная нодулярная гиперплазия печени является довольно редким новообразованием доброкачественного характера, у которого внутри отсутствует капсула. Формируется при ускоренном размножении клеточной структуры печени.
ФНГ печени сходно с опухолями злокачественной природы, из-за чего затрудняется его диагностика у пациента. Рассмотрим, что это за болезнь, почему развивается, как проходит её лечение.
ФНГ – что это
Нодулярная гиперплазия печени представляет собой доброкачественное новообразование в органе, которое способно развиться у людей в любом возрасте, а характеристики схожие с опухолями злокачественного характера, как правило, делают диагностику ФНГ затруднительной.
Подобные недуги не подвергают лечению, хотя, если появились подозрения на их образование, нужно проконсультироваться с врачом. В некоторых ситуациях гиперплазия печени бывает злокачественной, что приводит к формированию осложнений, например, очаговой патологии, развивающейся в 2-3% случаев.

Факторы, способствующие образованию ФНГ, до конца не изучены, нередко их связывают с применением гормональных препаратов. Ещё причина возникновения гипертрофии печени может крыться в использовании в терапевтических целях химиопрепаратов.
Почему развивается заболевание
Фокальныйузловой синдром печени – очень редкая патология, выявляется в 2% случаев у больных, которым была проведена аутопсия. Образоваться опухоль способна у человека любого возраста, хотя зачастую диагностируется у представительниц женского пола в возрасте от 30 до 40 лет. В соответствии с исследованиями, практически 85% женщин, у которых диагностирована ФНГ, пользовались гормональными контрацептивами. Но теорию, что эти лекарства стали первопричиной ФНГ, не доказали.
Кроме того, источником проблемы могут стать глюкокортикостероиды, принимаемые в терапевтических целях, и частое применение комбинированной контрацепции в виде таблеток. В результате исследований было обнаружено, что недуг способен развиваться у пациентов, которым диагностирована гемангиома. Кроме того, в некоторых ситуациях фокальная нодулярная гиперплазия печени формируется при тромбозе венозных сосудов в органе и цереброваскулярной патологии.

Также ФНГ может развиться на фоне:
- сосудистых нарушений, патологических перемен и повреждений;
- травм и ушибов в области брюшины.
У больных, которые подвергались химиотерапии, в некоторых случаях тоже может развиться подобная опухоль.
Хотя точных источников формирования таких новообразований не выявлено, отмечены некоторые провоцирующие факторы. В группу риска входят пациенты:
- принимающие определенные медикаментозные средства;
- с нарушениями в метаболизме и переменами в балансе половых гормонов;
- с врождёнными либо приобретенными заболеваниями относительно сосудов печени;
- с алкогольной и никотиновой зависимостью;
- работающие на предприятиях с вредным производством.
Обычно нодулярная гиперплазия печени представлена в виде одиночного формирования, хотя изредка возможно развитие множественного поражения органа.
ФНГ печени – это доброкачественное новообразование, которое не приобретает в процессе развития злокачественный характер. Патология не способна навредить развивающемуся ребенку в процессе вынашивания. Проведение операции может потребоваться лишь при развитии осложнения или в случае развития злокачественной опухоли в органе.
Симптоматика
Поначалу ФНГ протекает бессимптомно, признаки появляются при прогрессировании недуга.
Если патология формируется в правой доле, отмечается формирование шишки крупных размеров на поверхности брюшины, а кожа становится бледно-желтой, у пациента появляются дискомфортные ощущения в районе печени, болевой синдром тянущего характера, рвотные позывы и несварение, вялость, ухудшение аппетита, в результате быстро снижается масса тела.

Больной отмечает возникновение проблем с пищеварением. Новообразования доброкачественного характера похожи на аденому печени, хотя в сравнении с ней, изучая нодулярную гиперплазию печени, есть возможность выявить шрамы с исходящими от них нитями.
Методы диагностики
Неспецифическая симптоматика патологии может быть выявлена во время консультации с гастроэнтерологом. Среди них болезненные ощущения и диспепсия. Диагностировать недуг можно при ощупывании и проведении осмотра. Визуально при ФНГ обнаруживается желтизна кожи и глазных яблок (благодаря нарушенному желчному оттоку).
В процессе лабораторного исследования симптомы выявить практически невозможно. Иногда диагностировать нодулярную гиперплазию печени можно по результатам обследования крови на АЛС, АСТ и билирубин. При подобном заболевании показатели будут немного повышены. Чтобы уточнить отсутствие злокачественности опухоли, сдается кровь на онкомаркеры.
Чтобы выявить наличие ассиметричных лучей в центральной части новообразования, назначается:
- УЗИ – позволяет определить смещенные либо сдавленные формированием сосуды и паренхиму.
- КТ – дает возможность провести сканирование ограниченной опухоли и накопленную контрастную субстанцию в зоне нодулярной гиперплазии печени.
- МРТ – способствует визуализации внутривенного контрастирования.

Неплохо помогает при диагностике данной патологии проведение сцинтиграфии печени, в некоторых случаях назначают дополнительно ангиографию. Если неинвазивные методики оказались малоэффективными при постановке диагноза, назначается биопсия.
Терапевтические действия
Фокальная нодулярная гиперплазия печени — это доброкачественная опухоль, при которой не требуется специфическая терапия. Такое новообразование не опасно для жизнедеятельности человека, не может навредить здоровью и спровоцировать осложнения. Операция, наоборот, способна привести к формированию серьёзных недугов.
Врачи советуют периодически посещать поликлинику для осмотра и обследования. При увеличении новообразования в размере либо весе назначается соответствующая терапия. В случае быстрого изменения опухоли и развития сопутствующих заболеваний проводится хирургическое вмешательство. Операция требуется при нарушенном желчном оттоке, сдавливании органов либо кровеносных сосудов опухолевым формированием.

Развитие ФНГ возможно у беременных, хотя в таком случае заболевание временное. Чаще всего исход патологии является благоприятным.
Диетическое питание
Диета в лечении ФНГ – это самая эффективная методика и мера по предупреждению ее формирования. Соблюдение правильного рациона поможет свести к минимуму возможность разрастания патологических клеток и предотвратить преобразование новообразования в опухоль злокачественного характера.
При нодулярной гиперплазии печени рекомендовано употребление в пищу:
- Свежих овощей, фруктов и ягод. Всей растительной продукции с содержанием антиоксидантов.
- Натуральных и растительных масел, жиров, содержащих омега-3. В этом случае рекомендовано потребление лососевых видов рыб, макрели, орехов.
- Овощей, круп и зерновых культур, содержащих в большом количестве клетчатку и целлюлозу. К ним относится свёкла, морковка, инжир, яблоки, рис и прочие. При подобной патологии эти продукты нужно включать в меню минимум 5 раз в течение недели.
- Мяса птицы и крольчатины. При диете во время лечения ФНГ нужно исключить из питания жирную свинину и сало.
- Хлеба, для приготовления которого используется мука грубого помола. В меню непременно следует ввести потребление цельнозернового и ржаного хлеба.
- Молока и кисломолочной продукции. В рационе должны присутствовать лишь продукты, у которых жирность менее 2%. Можно употреблять только натуральное молоко.
- Основой питания должны стать витамин С и Е. В рацион нужно ввести: чёрную смородину, петрушку, цитрусы, клубнику (при отсутствии аллергии), калину, щавель, морепродукты.

Женщинам 30-45-летнего возраста нужно соблюдать диету с повышенным содержанием стеролов. Это поможет предотвратить формирование печеночного заболевания.
Основная цель терапии при ФНГ – снижение нагрузки на орган. В рацион при лечении фокальной нодулярной гиперплазии печени нужно обязательно включить употребление:
- тыквенных, льняных и подсолнечных семян;
- зелёного горошка, кукурузы, бобов;
- чеснока;
- сельдерея;
- капусты (в особенности брокколи и цветной).
Прежде чем приступить к лечению гиперплазии печени диетой, необходимо получить консультацию у специалиста. Если имеются проблемы с пищеварительной и кишечной системой, составлением целебного меню должен заниматься врач-диетолог.
Что следует исключить из рациона
Употребление даже самых безопасных продуктов на фоне нодулярной болезни печени способно навредить самочувствию пациента. В процессе терапии и в профилактических целях, чтобы предотвратить возможные осложнения, придется отказаться от употребления:
- любых видов кофе;
- газированных напитков;
- сладких соков и нектаров, продаваемых в магазинах;
- любой алкогольной продукции;
- маргарина, спреда, кондитерского крема;
- дрожжей, хлебобулочных изделий, для приготовления которых используется мука высшего сорта.

Профилактические действия
При гиперплазии печени прогноз благоприятный, поскольку орган обладает высокими способностями к восстановлению, и одновременно минимальной возможностью формирования осложнения.
При лечении гиперплазии печени пациенту запрещено употреблять гормональные препараты. Важно внимательно следить, чтобы не было травм брюшины. Больному нужно периодически посещать врача для осмотра, придерживаться здорового образа жизни и своевременно лечить любые заболевания. В профилактических целях рекомендовано прохождение полной диагностики в условиях стационара каждые 6 месяцев.





