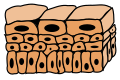
Эпителий мочевого пузыря: что это и для чего он нужен
Это полый эластичный орган, расположенный в полости малого таза, который служит для концентрации и накопления мочи, поступающей из мочеточников, и её выведения.
Микроскопически его стенка представлена оболочками:
- Слизистая
- Собственная пластинка
- Подслизистая основа
- Мышечная
- Наружная оболочка
Общая характеристика эпителия
Эпителии участвуют в построении практически всех органов и обладают большим разнообразием. Они представляют собой пласты особых клеток – эпителиоцитов, которые имеют различную форму и строение.
Особенности:
- Располагается на базальной мембране, которая несет регенерирующую и транспортную функцию.
- Не имеет кровеносных сосудов – трофика происходит за счёт базальной мембраны.
- Обладает полярностью, то есть верхние и нижние отделы пласта имеют свои особенности и различия, например, наличие микроворсинок.
- Имеет высочайшую регенеративную способность.

1) Переходный эпителий
2) Собственный слой
3) Гладкомышечные клетки
4) Подслизистая
5) Мышечная оболочка
Все виды подразделяют на:
- Одно- и многослойные.
- Ороговевающие и неороговевающие.
Эпителий мочевого пузыря представляет собой особый вид ткани, выстилающей растяжимые органы при изменении объёма органа толщина и строение его изменяются он получил название многослойный переходный поверхностный.

Это пограничная ткань, отделяющая орган от внутренней среды организма, а также предохраняет подлежащие ткани от химического, физического и инфекционного действия мочи, создаёт условия для растяжения мышечной оболочки для эффективного удержания даже большой порции жидкости.
Переходный также покрывает и другие мочеотводящие органы – почечную лоханку, мочеточники.
При растяжении стенки вследствие заполнения органа вторичной мочой эпителиальная ткань истончается и её клетки уплощаются, во время же сокращения стенки слизистая формирует многочисленные складки.
Между клетками поверхностного слоя имеются очень плотные контакты, предотвращающие проникновение жидкости сквозь стенку.
Покров мочевого пузыря находится между двух сред, постоянно испытывает воздействие химических веществ, таких как мочевина, креатинин, сульфаты, минеральные соли, а также большой доли жидкости, поэтому клетки довольно быстро изнашиваются и слущиваются, а затем быстро заменяются новыми. Однако с возрастом способность к регенерации существенно снижается.
Эта покровная ткань очень хорошо иннервирована, то есть имеет большое количество чувствительных нервных окончаний, что позволяет головному мозгу своевременно получать сигналы о растяжении органа и необходимости осуществить мочеиспускание.

Частые патологии, поражающие переходный эпителий
Ткань, выстилающая мочевой пузырь, может подвергаться действию патологических агентов, на нем могут возникать инфекционные процессы, эрозии, язвы, опухолевые новообразования.
Наиболее распространённой патологией, поражающей внутреннюю поверхность мочевого пузыря, является цистит – неспецифическое острое или хроническое воспаление. При цистите стенка утолщается, теряет эластичность и способность к растяжению.
Частым явлением считается гиперплазия, дисплазия и метаплазия под действием инфекций, неспецифических воспалительных процессов, почечных камней, метаболитов лекарственных средств. Такие изменения слизистой оболочки причисляются к предраковым состояниям, не обязательно подлежащим озлокачествлению.
Гиперплазией принято считать разрастание внутренней оболочки мочевого пузыря под действием токсических веществ или механических раздражителей.
Дисплазия – появление атипичных клеток среди специализированных клеток свидетельствует о возможном раковом процессе, который может быть доброкачественного характера, например, папиллома, или злокачественного – переходно-клеточный рак, плоскоклеточный рак, аденокарцинома.
Метаплазия – перерождение многоклеточного переходного эпителия в другой вид может быть железистого, плоскоклеточного или нефрогенного характера.

Биохимический анализ мочи на предмет наличия эпителиальной ткани
При биохимическом исследовании возможно обнаружение следующих видов клеток:
- Плоский. Он выстилает нижние отделы мочевыводящих путей мочеиспускательный канал, может присутствовать в норме в единичных количествах, существенно его показатели повышаются при воспалении уретры.
- Переходный. Также встречается в норме в единичном количестве, резкое его повышение у женщин обычно свидетельствует о пиелонефрите, цистите, мочекаменной болезни, у мужчин – о простатите.
- Почечный. Этот вид эпителия выстилает почечные канальцы и в норме в анализе мочи встречаться не должен. Его появление говорит о поражении почечной паренхимы.
Таким образом, эпителий мочевого пузыря является не только важной в функциональном плане тканью, но и существенным диагностическим критерием, позволяющим своевременно поставить правильный диагноз по его наличию в биологических жидкостях.
 Загрузка…
Загрузка…Эпителиальные опухоли мочевого пузыря
Разработка новых методов диагностики и лечения опухолей мочевого пузыря требует от патологоанатома не только определения нозологической принадлежности новообразования, но и точного установления степени дифференцировки и уровня инвазии опухоли. От этого зависит прогноз заболевания, а следовательно, и выбор тактики лечения пациента.Гистологическая классификация ВОЗ опухолей мочевого пузыря, изданная в 2004 г, представляет собой переработанный и дополненный вариант классификации 1999 г.
Значимость классификации заключается в четком определении критериев каждого типа и подтипа опухоли, что позволяет установить направление и уровень дифференцировки клеток.
Выделяют эпителиальные опухоли мочевого пузыря и новообразования мезенхимального происхождения. Доброкачественные новообразования в мочевом пузыре встречаются относительно редко — не более 10%. Злокачественное поражение органа — довольно часто встречающаяся онкоурологическая патология.
У мужчин опухоли мочевого пузыря выявляются в 4 раза чаще, чем у женщин. Новообразования мочевого пузыря составляют 1.5-3% всех злокачественных опухолей и 30-50% опухолей мочеполовых органов. Наиболее часто встречаются в возрасте 40-60 лет.
Гистологическая классификация эпителиальных опухолей мочевого пузыря ВОЗ 2004 г. приведена в табл. 2.1.
Таблица 2.1. Классификация эпителиальных опухолей мочевого пузыря

Слизистая оболочка мочевого пузыря покрыта многослойным эпителием из относительно плоских клеток, похожих на плоский эпителий. В отличие от него поверхностные элементы (зонтичные клетки) крупные и секретируют незначительное количество муцина, как в железистом эпителии. Возможно, по этой причине термин «переходный эпителий» прочно вошел в медицинский лексикон.
Предпочтительный термин для слизистой оболочки мочевого пузыря — «уротелий». Число пластов в нормальном уротелии варьирует от 3 до 7. Увеличение количества клеточных пластов само по себе не есть признак неоплазии, однако чаще встречается в сочетании с атипией ядер и не вызывает проблем при постановке диагноза карциномы.
Собственная пластинка слизистой оболочки — это слой рыхлой соединительной ткани, обычно содержащий немного лимфоцитов и сеть тонкостенных кровеносных сосудов. В правильно ориентированных фрагментах ткани собственная пластинка может быть разделена на внутреннюю и внешнюю зоны, где отделены тонкостенные сосуды и пучки мышечных волокон, принадлежащих мышечной пластинке слизистой оболочки.
Корректная идентификация этих слоев важна для точного стадирования опухолевого процесса. Все поражения мочевого пузыря условно можно разделить на плоские и папиллярные (сосочковые).
Уротелиальная гиперплазия. Urothelial hyperplasia
Гиперплазия — реактивный процесс, сопровождающий воспаление или другие виды повреждения. При гиперплазии отмечается увеличение количества клеточных слоев покровного уротелия (более 7) без атипии клеток. Изредка могут появляться ложные сосочковые структуры. Иногда возникают трудности в дифференциальной диагностике с раком.Реактивная атипия. Reactive atypia
При остром или хроническом воспалении, инфекции, инструментальных вмешательствах или лечении с внутрипузырным введением различных веществ возникают различные атипические изменения уротелия реактивного характера. Реактивная атипия может сопровождаться утолщением эпителиального пласта или нет. Ядра клеток немного увеличены, мономорфны, могут быть заметные центрально расположенные ядрышки.Атипия/дисплазия. Urothelial dysplasia
Синоним: интрауротелиальная неоплазия низкой степени злокачественности (low-grade intra-urothelial neoplasia).Любой из этих терминов применяется к атипичному уротелию, в котором цитологические и структурные изменения недостаточны для диагноза карциномы in situ. Иногда данные изменения ошибочно оцениваются как реактивная воспалительная атипия. Первично возникшая дисплазия уротелия может проявляться симптомами раздражения мочевого пузыря с/или без гематурии. Макроскопически чаще отмечается эритема или эрозирование.
Световая микроскопия выявляет клетки с эозинофильной цитоплазмой, неровными ядерными мембранами, единичными ядрышками, редкими митозами. Более выраженный ядерный полиморфизм с заметными ядрышками и наличием митозов должен склонять врача в пользу диагноза карциномы in situ. Градация уротепиальной дисплазии не принята. При иммуногистохимическом (ИГХ) исследовании наблюдается гиперэкспрессия р53 и Ki-67.
Риск рака на фоне дисплазии составляет 15-19% в срок от 4 до 8 лет. Первичная дисплазия уротелия выявляется у пациентов, у которых отсутствует опухоль мочевого пузыря, и в общей популяции встречается довольно редко (6.8% — у мужчин, 5.7% — у женщин). Частота вторичной дисплазии у пациентов с инвазивной уротелиальной карциномой колеблется от 22 до 86%.
Уротелиальная (переходноклеточная) карцинома in situ. Urothelial carcinoma in situ. 8120/2
Синоним: интрауротелиальная неоплазия высокой степени злокачественности (high-grade intra-urothelial neoplasia)Непапиллярное, т. е. плоское, поражение, в котором покровный эпителий содержит клетки с цитологическими признаками злокачественности. Изолированная карцинома in situ выявляется менее чем в 1-3% случаев уротелиальных опухолей, однако в виде фона карцинома in situ встречается в 45-65% инвазивных уротелиальных карцином.
Характеризуется высоким риском прогрессии. Неопластическая трансформация не всегда поражает всю толщину эпителиального пласта, иногда присутствует только в поверхностном либо базальном слое в виде единичных клеток или групп, рассыпанных среди нормальных уротелиальных элементов.
Карцинома in situ можег вовлекать гнезда фон Брунна или структуры кистозного цистита, что может ошибочно трактоваться как инвазивный рак. Карцинома in situ весьма разнообразна по морфологическим характеристикам и может содержать различные участки.
Выделяют следующие варианты мелкоклеточная, крупноклеточная, педжетоидная, с железистой и плоскоклеточной метаплазией. Эпителий довольно хрупкий и нередко повреждается спонтанно или при взятии биоптата. В этом случае остаются только резидуальные раковые клетки на поверхности, так называемая прильнувшая карцинома in situ (рис. 2.1).

Рис. 2.1. «Прильнувшая» карцинома in situ мочевого пузыря. Резидуальные раковые клетки на поверхности. Окраска гематоксилином и эозином. х400
Собственная пластинка слизистой оболочки обычно инфильтрирована воспалительными элементами, в строме обнаруживается отек и полнокровие сосудов При ИГХ-исследовании отмечают ненормальное (по всей толщине эпителиального пласта) распределение цитокератина (СК)20. Повышенная экспрессия р53 может быть связана с прогрессией карциномы in situ. Анализ ДНК выявляет анеуплоидные клеточные популяции. Возникшая de novo карцинома in situ значительно реже переходит в инвазивный рак (7-15%), чем вторичная (45-65%).
Уротелиальная (переходноклеточная) папиллома. Urothelial papilloma. 8120/0
Уротелиальная папиллома составляет 1-4% всех папиллярных поражений мочевого пузыря, возраст пациентов, как правило, более 50 лет. Опухоль имеет крайне низкий риск рецидива и малигнизации, рецидивирует лишь в 8% случаев. Редко может быть распространенной (диффузный папилломатоз).Микроскопически представляет собой сосочковую опухоль с рыхлой фиброваскулярной стромой, покровом из уротелия, практически неотличимого от нормального, с хорошо определяемыми зонтичными клетками. Могут встречаться редкие типичные митозы с локализацией в базальных отделах эпителия. Иммуногистохимически выявляется СК20, который локализуется в поверхностных (зонтичных) клетках, как и в нормальном уротелии. Альтерации гена ТР53 не наблюдается.
Уротелиальная (переходноклеточная) папиллома, погружной тип. Inverted urothelial papilloma. 8121/0
Синонимы: эндофитная папиллома, инвертированная папилломаОпухоль обладает теми же характеристиками, что и уротелиальная папиллома, но эндофитный компонент преобладает над экзофитным. Составляет менее 1 % всех новообразований мочевого пузыря, обычно выявляется у пациентов в возрасте 60-70 лет, характеризуется доброкачественным клиническим течением, рецидивирует менее чем в 1 % случаев, чрезвычайно редко озлокачествляется. Большинство этих образований одиночное, на ножке или на широком основании, с преимущественной локализацией в области шейки мочевого пузыря или треугольника.
Покровный эпителий чаще нормального гистологического строения. Имеются инвагинаты эпителия в основу и отдельные отшнурованные комплексы пролиферирующего уротелия (рис. 2.2).

Рис. 2.2. Инвертированная урателиальная папиллома мочевого пузыря. Инвагинаты и отшнурованные комплексы пролиферирующего уротелия в основе. Окраска гематоксилином и эозином. х50
Эти комплексы могут залегать глубже собственной пластинки слизистой оболочки, но не в мышечном слое стенки. В центре комплексов эпителий обычно веретеновидный, могут встречаться плоскоэпителиальные участки, реже — железистые структуры с перстневидными клетками. Митозы крайне редки. Некоторые опухоли бикомпонентны и представлены структурами как экзофитной, так и инвертированной папилломы. Описаны трабекулярный и железистый подтипы инвертированной папилломы.
Плоскоклеточная папиллома. Squamous cell papilloma. 8052/0
Очень редкое доброкачественное одиночное сосочковое образование мочевого пузыря, встречается у женщин пожилого возраста без специфических симптомов. Не отличается по строению от плоскоклеточных папиллом других локализаций, обычно не связано с папилломавирусной инфекцией, но иногда может иметь морфологические признаки остроконечной кондиломы в виде койлоцитов.В этих случаях при гибридизации in situ выявляют ДНК вируса папилломы человека 6 го или 11-го типа, как правило, сочетаются с кондиломатозом уретры или связаны с длительно существующей цистостомой и катетером в мочевом пузыре.
Ворсинчатая аденома. Villous adenoma. 8261/0
Синоним: виллезная аденомаДоброкачественная экзофитная опухоль с папиллярными структурами, представленными железистым эпителием кишечного типа, идентична по строению ворсинчатой аденоме толстой кишки. Ядра клеток темные, вытянутой формы, расположены базально. Появление стромальной инвазии свидетельствует об озлокачествлении.
В отличие от других форм железистой метаплазии обладает злокачественным потенциалом Обычно выявляется у пожилых пациентов (средний возраст 65 лет), чаще локализуется по ходу урахуса или в области треугольника. Иммуногистохимически в ворсинчатой аденоме выявляется СК20 (100% случаев), СК7 (56%), раково эмбриональный антиген (СЕА) (89%), эпителиальный мембранный антиген (ЕМА) (22%).
Нефрогенная аденома. Nephrogenic adenoma
В большинстве случаев развитие опухоли связано с оперативным вмешательством, травмой, циститами и мочекаменной болезнью. При цистоскопии нефрогенная аденома может ошибочно приниматься за рак, так как в большинстве случаев представлена папиллярным или полиповидным образованием. Размер редко превышает 4 см.При микроскопическом исследовании выявляются тубулярные и кистозные или папиллярные и полиповидные структуры (рис. 2.3-2.6). Ядерной атипии и митозов обычно не наблюдается, хотя при дегенеративных изменениях атипия возможна.

Рис. 2.3. Нефрогенная аденома мочевого пузыря Кистозные структуры в аденоме. Окраска гематоксилином и эозином. х50

Рис. 2.4. Нефрогенная аденома мочевого пузыря. Тубулярно-кистозные структуры в аденоме. Окраска гематоксилином и эозином. х50

Рис. 2.5. Нефрогенная аденома мочевого пузыря. Тубулярно-кистозные структуры в аденоме Окраска гематоксилином и эозином. х200

Рис. 2.6. Нефрогенная аденома мочевого пузыря. Тубулярные структуры. Окраска гематоксилином и эозином. х200
Папиллярная уротелиальная (переходноклеточная) опухоль низкой степени злокачественности. Non-mvasive papillary urothelial neoplasm ol low malignant potential. 8130/1
Синоним: переходноклеточная опухоль G1Представляет собой папиллярную опухоль уротелия, сходную с типичной папилломой, но с выраженной клеточной пролиферацией, превышающей 6 слоев в эпителиальном пласте. Хотя подсчет клеточных слоев приблизителен, в этой опухоли их число явно превышает нормальный уротелий; структурная и клеточная атипия минимальны: может быть незначительное нарушение полярности, иногда — митозы, обычно в базальных отделах; зонтичные клетки чаще присутствуют.
В большинстве случаев при цитологическом исследовании атипические клетки не обнаруживают. Эти опухоли, как правило, не переходят в рак. однако у пациентов повышается риск новых папиллярных образований с более высокой тенденцией к малигнизации. В серии 95 наблюдений 35% пациентов имели рецидивы, но без опухолевой прогрессии.
Если у пациентов не обнаруживался рецидив при первой контрольной цистоскопии, то 68% из них жили без рецидива 5 лет. В этих опухолях, как и в папиллярных карциномах, могут быть погружные (инвертированные) структуры. Выявляется в 3 случаях на 100 000 человек в год. При цистоскопии обычно определяется типичное сосочковое образование диаметром 1-2 см.
Опухоль чаще локализуется на боковой и задней стенках мочевого пузыря или около устья мочеточника. Категорический диагноз может быть поставлен только при полном удалении образования, например при трансуретральной резекции, так как биопсия не может дать полного представления обо всех участках новообразования.
Андреева Ю.Ю., Франк Г.А.
Опубликовал Константин Моканов
Гистология.RU: МОЧЕОТВОДЯЩИЕ ПУТИ
Материал взят с сайта www.hystology.ru
К мочеотводящим путям относят собирательные трубки, почечные чашки, почечные лоханки, мочеточники, мочевой пузырь, мочеиспускательный канал. Стенка всех отделов мочеотводящих путей, кроме собирательных трубок, состоит из переходного эпителия и собственной пластинки слизистой, составляющих в совокупности слизистую оболочку, а также подслизистой основы, мышечной и наружной оболочек.
Почечные чашки и лоханки выстланы изнутри переходным эпителием. Под эпителием лежит рыхлая неоформленная соединительная ткань собственной пластинки слизистой оболочки. У лошадей и свиней в собственной пластинке содержатся трубчато-альвеолярные железы. Мышечная оболочка почечной чашки и лоханки развита слабо. В ней можно выделить два слоя: внутренний — продольный и наружный — циркулярный. У свиней циркулярный слой в области сосочков развит сильнее и образует сфинктер.
Мочеточники. Внутренним слоем слизистой оболочки мочеточника является переходный эпителий. Собственная пластинка слизистой оболочки состоит из рыхлой неоформленной соединительной ткани. У лошадей в ней содержатся трубчато-альвеолярные железы. Мышечная оболочка содержит три слоя гладкой мышечной ткани: внутренний — продольный, средний — циркулярный и наружный — продольный. У лошадей, крупного рогатого скота и свиней наружный и внутренний продольные слои развиты слабо и

Рис. 306. Поперечный срез мочеточника свиньи:
а — эпителиальный и б — собственный слой слизистой оболочки, в — три слоя мышечной оболочки.
чаще бывают представлены лишь отдельными пучками гладких мышечных клеток. Снаружи мочеточники покрыты соединительнотканной оболочкой — адвентицией (рис. 306). Мочевой пузырь. Стенка мочевого пузыря образована слизистой оболочкой, подслизистой основой, мышечной и наружной (адвентициальной) оболочками. В переходном эпителии мочевого пузыря хорошо представлены специфические для него три слоя клеток: поверхностный, промежуточный и базальный. Поверхностный слой состоит из крупных кроющих клеток. Форма их зависит от степени растяжения стенки органа и колеблется от плоской до кубической. Ядра округлой формы независимо от степени растяжения, а следовательно, и формы клеток. Свободная поверхность клеток имеет защитный слой слизи, или кутикулу.
Собственная пластинка слизистой оболочки состоит из рыхлой соединительной ткани, богатой эластическими волокнами, регулирующими изменения площади слизистой оболочки органа при различной степени его наполнения. Слизистая оболочка в соответствии со степенью сокращения мышечной образует более или менее выраженные складки. Последние отсутствуют в области впадения мочеточников и выхода мочеиспускательного канала, так как эти участки стенки мочевого пузыря не имеют подслизистой основы и слизистая оболочка сращена в них с мышечной стенкой.
Мышечная оболочка мочевого пузыря содержит три нечетко разграниченных слоя гладких мышечных клеток: внутренний и наружный — продольные, а средний (наиболее толстый) — циркулярный.
В шейке мочевого пузыря циркулярный слой мышечной оболочки образует сфинктер.
Наружная оболочка органа в области впадения мочеточников и выхождения мочеиспускательного канала представляет собой соединительнотканную адвентицию, а в области поверхности органа, обращенной в брюшную полость, покрыта серозной оболочкой. Мочевой пузырь иннервируется симпатическими, парасимпатическими и спинальными нейронами. Нервные волокна в стенке мочевого пузыря образуют три нервных сплетения: адвентициальное, межмышечное и подэпителиальное. Адвентициальное сплетение содержит миелиновые и безмиелиновые нервные волокна. В составе нервных сплетений мочевого пузыря имеется значительное количество ганглиев и одиночных нейронов. В числе нейроцитов наряду с типичными мотонейронами имеются и рецепторные нейроциты (клетки II типа Догеля).
Мочеиспускательный канал самок содержит три оболочки: слизистую, мышечную и адвентицию. Внутреннюю часть слизистой оболочки составляет многослойный призматически (местами переходный) эпителий. У кобылы и овцы он многослойный плоский. У свиней и травоядных животных эпителий образует различной глубины впячивания. Собственная пластинка слизистой состоит из соединительной ткани, богатой эластическими волокнами. В мышечной оболочке мочеиспускательного канала самок различают внутренний продольный слой и наружный циркулярный, состоящий из отдельных мышечных пучков.
Мочеиспускательный канал самцов от мочевого пузыря до середины канала выстлан переходным эпителием, который сменяется многослойным призматическим, переходящим в конечной его части в многослойный плоский. Собственная пластинка слизистой оболочки содержит слизистые железы и венозные сплетения, переходящие в пещеристые тела мочеиспускательного канала. В мышечной оболочке два слоя гладких мышечных клеток: внутренний — продольный и наружный — циркулярный. В области внутреннего отверстия мочеиспускательного канала они входят в сфинктер мочевого пузыря.
Почки птиц представлены тремя долями, каждая из которых распадается на корковые и мозговые дольки. Ветви мочеточника, образуя большое число собирательных трубок, формируют дольки мозгового вещества. Ветви последних проникают в корковое вещество почки.
Корковое вещество образовано отдельными корковыми долька ми, между ними проходят крупные междольковые вены. Дольки широким основанием

Рис. 307. Схема строения почечной дольки у курицы:
1 — капсула; 2 — корковая долька; 3 — внутридольковая выносящая вена; 4 — собирательная трубочка; 5— мозговые канальца; 6 — мозговая петля; 7 — вторичные ветви мочеточника; 8 — первичная ветвь мочеточника; 9 — мочеточник.

Рис. 308. Изолированные мозговой (А) и корковый (Б) почечные канальца курицы:
1 — проксимальный отдел нефрона; 2- вставочная часть нефрона; 3 — почечное тельце; 4 — связующая часть нефрона; 5 — петля нефрона; 6 — тонкое колено петли; 7 — толстое колено петли; 8 — корковый собирательный проток.
обращены к поверхности почек, а вершиной — к их мозговому веществу. Одной дольке мозгового вещества соответствует несколько корковых долек. Собирательные трубки, поступающие из мозгового вещества, окружают корковую дольку снаружи (рис. 307).
В центре корковой дольки проходят внутридольковая вена и концевые отделы почечных артерии.
В составе паренхимы почки птиц можно выделить два типа нефронов: корковые и мозговые. Корковые нефроны располагаются в пределах корковых долек, тогда как мозговые в основном локализуются в мозговом веществе органа. Мозговые нефроны по их положению в органе и строению соответствуют нефронам почек млекопитающих. Они состоят из капсулы клубочка и отделов: проксимального, переводящего (тонкого), дистального, вставочного и связующего (рис. 308-А). Корковые нефроны менее извиты, и их петля не имеет тонкого отдела (Б). Они морфологически ближе к канальцам почек рептилий.
Почечные тельца корковых нефронов сосредоточены в центре дольки вблизи междольковой вены. Их сосудистый полюс обращен к внутридольковой вене, а мочевой полюс — к периферии дольки.
Почечные тельца мозговых нефронов лежат в области вершины корковой дольки. Извитый отдел мозгового нефрона может частично проникать в мозговое вещество. Петля мозгового нефрона заходит далеко за пределы коркового вещества, проникая параллельно собирательным трубкам. Изгиб петли образуется за счет толстого отдела нефрона. Каналец нефрона возвращается к своему почечному тельцу и переходит в тонкую связующую часть.
Почки кур получают артериальную кровь через собственную артерию от брюшной аорты и венозную кровь, превышающую количественно артериальную, от хвостово-мезентериальной, внутренней подвздошной и наружной подвздошной вен.
Мочеточники птиц имеют слизистую, мышечную и серозную оболочки. Эпителий слизистой оболочки — многорядный мерцательный с бокаловидными клетками. В собственной пластинке слизистой оболочки много лимфоидной ткани. Мышечная оболочка состоит в начальной части мочеточника из двух слоев: внутреннего — продольного и наружного — циркулярного. В области клоаки имеется три слоя гладких мышечных клеток: кроме названных слоев, здесь присутствует еще наружный продольный слой.

Отзывов (0)
Добавить отзыв
Переходный эпителий (уротелий) и мышцы мочевого пузыря
Рис. 1. Переходный эпителий, или уротелий, выстилает все мочевыводящие пути, за исключением дистальных частей мужской и женской уретры.
ПЕРЕХОДНЫЙ ЭПИТЕЛИЙ (УРОТЕЛИЙ)
Переходный эпителий сформирован слоем базальных клеток (БК), контактирующих с базальной мембраной (БМ), несколькими слоями удлиненных промежуточных клеток (ПК), также связанных с базальной мембраной, и одним слоем больших поверхностных фасеточных клеток (ФК). Тонкие отростки (О) последних направлены к базальной мембране. Базальная эпителиальная поверхность образует многочисленные складки.
 Вопрос о классификации эпителия спорен. Одни авторы считают, что это многорядный эпителий, так как тонкие отростки фасеточных клеток контактируют с базальной мембраной. Другие полагают, что переходный эпителий человека — это многослойный эпителий.
Вопрос о классификации эпителия спорен. Одни авторы считают, что это многорядный эпителий, так как тонкие отростки фасеточных клеток контактируют с базальной мембраной. Другие полагают, что переходный эпителий человека — это многослойный эпителий.
Небольшой участок поверхности фасеточной клетки увеличен на рис. 2. Наиболее характерным признаком для часто двухъядерных фасеточных клеток являются так называемые дисковидные везикулы (ДВ), синтезируемые в комплексе Гольджи и мигрирующие к апикальной плазмолемме (П). Дисковидные везикулы — четко обозначенные чечевицеобразные структуры длиной 0,3—0,8 мкм и шириной 0,12—0,15 мкм, с внутренним мембранным листком, более толстым, чем тот, который ориентирован к цитоплазме. В ненаполненном мочевом пузыре только несколько дисковидных везикул сливаются с апикальной плазмолеммой.
Рис. 3. Когда эпителий растягивается при наполнении мочевого пузыря, некоторое число дисковидных везикул сливаются с апикальной плазмолеммой, становясь ее частью, и открываются, позволяя, таким образом, апикальной плазмолемме растягиваться без ее разрыва.
Половинки открытых дисковидных везикул видны на свободной поверхности фасеточных клеток в виде так называемых тарелочек (Т), расположенных как булыжники мостовой. Жесткие тарелочки соединяются друг с другом ограниченными эластическими участками апикальной плазмолеммы — шарнирными участками (ША), позволяющими апикальной мембране клеток образовывать складки, когда эпителий возвращается в исходное состояние при опорожнении мочевого пузыря. Тарелочки имеют очень плотную ультраструктуру; они не проницаемы для воды, предотвращая, таким образом, резорбцию мочи из мочевых путей.
Рис. 4. В наполненном мочевом пузыре переходный эпителий растягивается и становится плоским, имеющим только два или три клеточных слоя. Фасеточные клетки (ФК) становятся очень тонкими, каждая покрывает определенный участок поверхности слизистой оболочки. Во время этой фазы ядра (Я) этих клеток становятся хорошо видимыми на свободной поверхности эпителия. Из-за множества складок базальной поверхности эпителия базальная мембрана следует эпителиальному растяжению.
Рис. 5. Как и в других шаровидных органах, расположение пучков гладкомышечных клеток мышечной оболочки очень сложное.
МЫШЦЫ МОЧЕВОГО ПУЗЫРЯ
Гладкомышечные пучки (ГП) отделяются от наружного продольного слоя (НС) и следуют внутрь, формируя средний циркулярный слой (CС). Некоторые пучки этого слоя снова изменяют свое направление, поворачивая на 90 градусов внутрь, и образуют внутренний продольный слой (ВС). В области треугольника мочевого пузыря мышечные пучки идут в основном горизонтально (см. головку стрелки). Вокруг отверстия уретры мышечные пучки образуют внутренний сфинктер пузыря (ВСф).
Такое сложное расположение гладких мышц в стенке мочевого пузыря позволяет ему симметрично сокращаться и оказывать наибольшее сопротивление давлению мочи. Рис. 1 и 4 нарисованы в том же масштабе, что и рис. 2 и 3.
переходный эпителий — Transitional epithelium
Переходный эпителий представляет собой тип многослойного эпителия . Эта ткань состоит из нескольких слоев эпителиальных клеток , которые могут заключить контракт и расширить для того , чтобы адаптироваться к степени вздутия необходимо. Переходные эпителии линия органов мочевыделительной системы и известна здесь уротелии . Мочевой пузырь , например , имеет потребность в большой растяжению.
Состав
Появление переходного эпителия зависит от слоев , в котором он находится. Клетки базального слоя кубическим или кубической формы, а также столбчатые или столбец-образную форму, в то время как клетки поверхностного слоя отличаться в зависимости от степени растяжения. Эти клетки , как представляется, кубическим с куполообразной вершиной , когда орган или трубка , в которой они находятся не растягивается. Когда орган или трубка растягивается (например , когда мочевой пузырь заполнен с мочой), компрессы ткани и клетки становятся растянуты. Когда это происходит, клетки сглаживаются, и они , как представляется, плоскоклеточный и нерегулярным.
Клеточные слои
Переходный эпителий состоит из трех типов клеточных слоев: базальные, промежуточные и поверхностные. Базальный слой способствует эпителиальные стволовых клеток для того , чтобы обеспечить постоянное обновление эпителия. Цитоплазма этих клеток богата тонофиламентов и митохондрии ; Однако, они содержат несколько шероховатой эндоплазматической сети . Тонофиламентов играет определенную роль в прикреплении базального слоя к базальной мембране с помощью десмосом . Промежуточный слой клеток является весьма пролиферативным и, следовательно, обеспечивает быстрое восстановление клеток в ответ на повреждение или инфекцию органа или трубки , в которой он находится. Эти клетки содержат видную аппарат Гольджи и массив связанных с мембраной везикул. Они функционируют в упаковках и транспортировке белков, такие как кератин, чтобы поверхностный слой клеток. Поверхностный слой клеток, что , какие линии просвет, является единственным полностью дифференцированным слоем эпителия. Она обеспечивает непроницаемый барьер между просветом и кровотоком, таким образом , чтобы не допустить , чтобы поток крови поглощать вредные отходы или болезнетворные микроорганизмы. Все переходные эпителиальные клетки покрыты микроворсинками и фибриллярная слизистой оболочка.
Эпителий содержит много интимного и деликатное соединения с нервной и соединительной тканью. Эти соединения дают возможность для связи, чтобы сказать клетки расширяться или сжиматься. Поверхностный слой переходного эпителия соединен с базальным слоем с помощью клеточных выступов, таких как промежуточные нити, выступающих из клеточной мембраны. Эти структурные элементы вызывают эпителий, чтобы позволить вздутие; однако, они также вызывают ткань быть относительно хрупкими, и, следовательно, трудно учиться. Все клетки потрогать базальную мембрану.
Клеточная мембрана
Из — за его важности в действующий в качестве осмотического барьера между содержимым мочевых путей и окружающих органов и тканей, переходный эпителий является относительно непроницаем для воды и солей. Это происходит из — за непроницаемости к высокому ороговевшей клеточной мембране , синтезированной в аппарате Гольджи. Мембрана состоит из гексагональной решетки, вместе взятые в аппарате Гольджи и имплантированной в поверхность клетки с помощью обратного пиноцитоза, типа экзоцитоза. Клетки в поверхностном слое переходного эпителия высоко дифференцированы, что позволяет для поддержания этого барьера мембраны. Базальный слой эпителия гораздо менее дифференцированы; однако, он действует как источник замены для более поверхностного слоя. В то время как комплекс Гольджи гораздо менее заметные в клетках базального слоя, эти клетки богаты цитоплазматических белки , которые входят в пакет вместе , чтобы сформировать тонофибриллы . Эти тонофибриллы сходятся в гемидесмосоме присоединить клетки на базальной мембране.
функция
Переходные эпителиальные клетки легко растягиваться для того , чтобы учесть колебания объема жидкости в органе. (Дистальная часть уретры становится не ороговевший многослойным чешуйчатым эпителием у самок, та часть , которая выстилает дно ткани называется базальной мембраной .) Переходный эпителий также функционирует в качестве барьера между просветом , или внутри полого пространства кишечный тракт , что это линия и кровеносное русло. Для достижения этого, клетки переходного эпителия связаны плотных соединений, или практически непроницаемых стыков , которые запечатывают вместе для клеточных мембран соседних клеток. Этот барьер предотвращает повторное поглощение токсичных отходов и патогенных микроорганизмов в крови.
Клиническое значение
Уротелии восприимчивы к карциноме. Поскольку мочевой пузырь находится в контакте с мочой в течение длительных периодов времени, химических веществ , которые концентрируются в моче может вызвать рак мочевого пузыря . Например, курение сигарет приводит к концентрации канцерогенных веществ в моче и является ведущей причиной развития рака мочевого пузыря. Aristolochic кислоты , соединение содержится в растениях Aristolochiaceae семейства, также вызывает ДНК мутации и является причиной печени, мочевого пузыря и уротелиальных рака. Профессиональное воздействие некоторых химических веществ также является фактором риска развития рака мочевого пузыря. Это может включать в себя ароматические амины (анилин краситель), polycytic ароматические углеводороды, и выхлопных газов дизельного двигателя.
карцинома
Карцинома является одним из видов рака , который происходит в эпителиальных клетках. Переходно — клеточный рак является ведущим типом рака мочевого пузыря , происходящим в 9 из 10 случаев. Это также является основной причиной рака мочеточника, уретры и мочевой проток , а второй ведущей причиной развития рака почки. Переходное карцинома может развиваться двумя различными способами. Если клеточный рак переходной расти по направлению к внутренней поверхности мочевого пузыря с помощью пальцев выступов, он известен как папиллярная карцинома. В противном случае, он известен как плоский рак. Любая форма может переходить от неинвазивным к инвазивным путем распространения в мышечные слои мочевого пузыря. Переходно — клеточный рак обычно мультифокальный, более одной опухоли происходит в момент постановки диагноза.
Переходно-клеточный рак может метастазировать, или распространиться на другие части тела через окружающие ткани, лимфатическую систему и кровь. Это может распространиться на ткань и жир, окружающую почку, жир, окружающий мочеточник, или, более прогрессивно, лимфатические узлы и другие органы, в том числе кости. Общие факторы риска развития переходно-клеточный рак включают долгосрочное злоупотребление обезболивающее, курение и воздействие химических веществ, используемых при изготовлении кожи, пластика, текстиля и резины.
больных клеток карциномы Переходные имеют различные варианты лечения. Они включают нефроуретерэктомию или удаление почки, мочеточник, мочевой пузырь и манжету, и сегментную резекцию мочеточника. Это вариант только тогда, когда рак является поверхностным и заражает только нижнюю треть мочеточника. Процедура влечет за собой удаление сегмента ракового мочеточника и реплантацию конца. У пациентов с распространенным раком мочевого пузыря или заболеваниями, также часто обращаются к реконструкции мочевого пузыря в качестве лечения. Современные методы реконструкции мочевого пузыря включают использование ткани желудка и кишечника. Однако, в то время как этот метод эффективен в улучшении функции мочевого пузыря, он может на самом деле увеличивает риск развития рака, и может вызвать другие осложнения, такие как инфекции, мочекаменные и электролитный дисбаланс. Таким образом, другие методы вырисовываются в будущем. Например, современные исследования открывают путь для использования плюрипотентных стволовых клеток, чтобы получить уротелий, так как они являются высоко и неопределенно долго пролиферативным в пробирке (т.е. вне тела).
уротелиальное поражение
Галерея
-

Виды эпителия
-

Схематическое изображение переходного эпителия
-

Вертикальный разрез стенки мочевого пузыря.
-

Поперечный разрез мочеточника.
Рекомендации
Список используемой литературы
внешняя ссылка
Эпителий мочевого пузыря, осадок в моче

Мочевой пузырь
Знаете ли вы, что наше тело, органы, а также слизистые полости внутренних органов покрыты специальным клеточным слоем – эпителием?
Существует эпителий мочевого пузыря, почечных лоханок, гортани. Все наши железы состоят из железистых эпителиальных тканей, и даже эпидермис – наш кожный покров – также является ее разновидностью.
Мочеиспускательная система

Мочеполовая система
Так что же собой представляет эпителий. Если говорить простым языком, то это ряды эпителиоцитов различной толщины и плотности.
Бывают однослойные, многослойные и переходные, и располагаются сразу на базальной мембране – специальном очень тонком бесклеточном слое, который служит границей между эпителиальной тканью и соединительной тканью какого-либо органа.
Мембрана, кстати, играет очень важную роль. Она не только скрепляет эпителий с соединительной тканью, но и организует подпитку клеток, помогает регенерироваться и, являясь своего рода барьером, не дает клеткам мигрировать.
Сами клетки характеризуются хорошей регенерацией, развитой полярностью и сквозь них не проходят кровеносные сосуды.
Мочевой пузырь и остальные мочевыводящие органы обычно выстилает переходный эпителий. Он имеет свои интересные особенности.
В то время, когда мочевой пузырь растягивается, количество эпителиальных слоев клеток уменьшается.
Клеточная мембрана переходных эпителиоцитов складчатая и диссиметричная, имеет два слоя – плотный внешний и тонкий внутренний.
В пустом мочевом пузыре, с помощью проведения специальных исследований, было обнаружено около восьми рядов эпителиальных клеток переходного вида.
А вот при растяжении мочевого пузыря, слой эпителия сплющивается, образуя не более трех рядов. Складчатая поверхность клеточной мембраны разглаживается.
Основными слоями в переходном слое эпителиоцитов являются базальный (клетки имеют треугольную форму и очень мелкие), промежуточный (эпителиоцитные секции более удлиненные, овальной формы) и поверхностный (более крупные эпителиальные клетки, которые как раз и подвержены сплющиванию во время растяжения мочевого пузыря).
Осадок в моче
Итак, конечно же, в нашей моче всегда присутствует осадок. И если мы здоровы, то количество эпителиальных элементов в нем крайне мало. Зачастую это остатки слизистых оболочек мочевого пузыря и влагалища.

Анализ мочи
Однако, если наличие эпителия в осадке значительно увеличено, можно говорить о наличии воспалительных процессов. Причем, каждый вид эпителия показывает наличие характерного только для него заболевания.
Путь прохождения мочи довольно прост. Из почек, через мочеточники моча попадает в мочевой пузырь, а оттуда в мочеиспускательный канал.
Везде, по пути своего следования, она контактирует в основном с переходным эпителием.
Однако при анализе мочи, его наличие можно встретить лишь у людей, больных циститом, пиелонефритом, либо имеющих камни в почках.

Патологии мочевого пузыря
В женской моче чаще всего наличествует плоские эпителиальные элементы.
Здесь все дело в том, что в отличие от мужчин, у которых этот вид эпителия может попасть в мочу только из нижней части мочеиспускательного канала, у женщин плоский эпителий чаще попадает в мочу из влагалища.
В целом, только значительное количество плоского вида эпителия говорит о наличии инфекции либо в мочевом пузыре, либо других органах мочевыводящих путей.
Эпителиальные клетки мочевого пузыря могут присутствовать в осадке мочи как в одиночном и групповом виде, так и целыми скоплениями.
Интересным фактом является то, что при наличии у больного таких заболеваний, как катаральный цистит, различных инфекций в организме и даже, заметьте, после приема некоторых видов лекарственных средств в осадке мочи находится очень большое количество эпителиальной ткани переходного вида со слизистой оболочки мочевого пузыря.
А вот если больной страдает от хронического цистита, в моче имеется в достаточно большом количестве гной, эпителиальной ткани в осадке можно вообще не обнаружить.
Под действием серьезного заболевания, в мочевом пузыре может начаться эпителиальная липодистрофия.
Если у вас в моче будет обнаружен почечный эпителий, это станет показателем поражения почечной паранхимы.
Также это может являться признаком наличия интоксикации, пиелонефрита, инфекционных заболеваний организма, проблем с кровообращением.
Во время возникновения какой-нибудь патологии происходит непредусмотренное отделение эпителиоцетов под дополнительным воздействием измененного и ухудшившегося химического состава среды обитания и увеличения наличия щелочи в моче.
Отделившиеся клетки разбухают и становятся отличными от тех, которые составляют характерный для их вида слой эпителия.
По мере того, как моча движется к точке выхода из организма, клетки присоединяют к себе мельчайшие частицы белков, глюкозы и прочего и видоизменяются настолько, что становятся характерными признаками наличия того или иного заболевания.
Эпителий мочевого пузыря: что это и для чего он нужен
Это полый эластичный орган, расположенный в полости малого таза, который служит для концентрации и накопления мочи, поступающей из мочеточников, и её выведения.
Микроскопически его стенка представлена оболочками:
- Слизистая
- Собственная пластинка
- Подслизистая основа
- Мышечная
- Наружная оболочка
Содержание:
Общая характеристика эпителия
Эпителии участвуют в построении практически всех органов и обладают большим разнообразием. Они представляют собой пласты особых клеток – эпителиоцитов, которые имеют различную форму и строение.
Особенности:
- Располагается на базальной мембране, которая несет регенерирующую и транспортную функцию.
- Не имеет кровеносных сосудов – трофика происходит за счёт базальной мембраны.
- Обладает полярностью, то есть верхние и нижние отделы пласта имеют свои особенности и различия, например, наличие микроворсинок.
- Имеет высочайшую регенеративную способность.

1) Переходный эпителий
2) Собственный слой
3) Гладкомышечные клетки
4) Подслизистая
5) Мышечная оболочка
Все виды подразделяют на:
- Одно- и многослойные.
- Ороговевающие и неороговевающие.
Эпителий мочевого пузыря представляет собой особый вид ткани, выстилающей растяжимые органы — при изменении объёма органа толщина и строение его изменяются — он получил название многослойный переходный поверхностный.

Это пограничная ткань, отделяющая орган от внутренней среды организма, а также предохраняет подлежащие ткани от химического, физического и инфекционного действия мочи, создаёт условия для растяжения мышечной оболочки для эффективного удержания даже большой порции жидкости.
Переходный также покрывает и другие мочеотводящие органы – почечную лоханку, мочеточники.
При растяжении стенки вследствие заполнения органа вторичной мочой эпителиальная ткань истончается и её клетки уплощаются, во время же сокращения стенки слизистая формирует многочисленные складки.
Между клетками поверхностного слоя имеются очень плотные контакты, предотвращающие проникновение жидкости сквозь стенку.
Покров мочевого пузыря находится между двух сред, постоянно испытывает воздействие химических веществ, таких как мочевина, креатинин, сульфаты, минеральные соли, а также большой доли жидкости, поэтому клетки довольно быстро изнашиваются и слущиваются, а затем быстро заменяются новыми. Однако с возрастом способность к регенерации существенно снижается.
Эта покровная ткань очень хорошо иннервирована, то есть имеет большое количество чувствительных нервных окончаний, что позволяет головному мозгу своевременно получать сигналы о растяжении органа и необходимости осуществить мочеиспускание.

Частые патологии, поражающие переходный эпителий
Ткань, выстилающая мочевой пузырь, может подвергаться действию патологических агентов, на нем могут возникать инфекционные процессы, эрозии, язвы, опухолевые новообразования.
Наиболее распространённой патологией, поражающей внутреннюю поверхность мочевого пузыря, является цистит – неспецифическое острое или хроническое воспаление. При цистите стенка утолщается, теряет эластичность и способность к растяжению.
Частым явлением считается гиперплазия, дисплазия и метаплазия под действием инфекций, неспецифических воспалительных процессов, почечных камней, метаболитов лекарственных средств. Такие изменения слизистой оболочки причисляются к предраковым состояниям, не обязательно подлежащим озлокачествлению.
Гиперплазией принято считать разрастание внутренней оболочки мочевого пузыря под действием токсических веществ или механических раздражителей.
Дисплазия – появление атипичных клеток среди специализированных клеток свидетельствует о возможном раковом процессе, который может быть доброкачественного характера, например, папиллома, или злокачественного – переходно-клеточный рак, плоскоклеточный рак, аденокарцинома.
Метаплазия – перерождение многоклеточного переходного эпителия в другой вид может быть железистого, плоскоклеточного или нефрогенного характера.

Биохимический анализ мочи на предмет наличия эпителиальной ткани
При биохимическом исследовании возможно обнаружение следующих видов клеток:
- Плоский. Он выстилает нижние отделы мочевыводящих путей — мочеиспускательный канал, может присутствовать в норме в единичных количествах, существенно его показатели повышаются при воспалении уретры.
- Переходный. Также встречается в норме в единичном количестве, резкое его повышение у женщин обычно свидетельствует о пиелонефрите, цистите, мочекаменной болезни, у мужчин – о простатите.
- Почечный. Этот вид эпителия выстилает почечные канальцы и в норме в анализе мочи встречаться не должен. Его появление говорит о поражении почечной паренхимы.
Таким образом, эпителий мочевого пузыря является не только важной в функциональном плане тканью, но и существенным диагностическим критерием, позволяющим своевременно поставить правильный диагноз по его наличию в биологических жидкостях.