Мерцание предсердий: симптомы, признаки, диагностика и лечение
Описание
Мерцание предсердий — это не сколько диагноз, сколько патологическое состояние, при котором преобладает нарушение ритма, обусловленное беспорядочным сокращением определенных групп волокон мышц предсердий. Если говорить о патогенезе данного заболевания, то основой мерцания предсердий считаются многочисленные мелкие круги движения импульсов в миокарде предсердий.
В современной медицинской практике выделяют параксизмальное и стойкое мерцание, где в последнем случае патологическому процессу предшествуют преобладающие с переменчивой регулярностью пароксизмы. Каждая форма заболевания имеет свою специфику и симптоматику. Так, в случае параксизмального мерцания частота сердечных сокращений составляет 350-600 ударов в минуту, а, если такое состояние преобладает более 48 часов, то развивается ишемия сердца, и формируются патогенные тромбы.
В среднем, пароксизмы могут прогрессировать по несколько раз в сутки, чему предшествуют усиленная физическая нагрузка, повышенная температура окружающей среды, эмоциональный стресс, алкоголь, скопление жидкости в организме и нарушение пищеварения.
А вот стойкое мерцание предсердий является проявлением таких хронических заболеваний сердца, как кардиосклероз атеросклеротический, пороки сердца митральные, алкогольное отравление, миокардит, инфаркт миокарда, тромбоэмболия ветвей легочной артерии, артериальная гипертензия, констриктивный перикардит и прочие патологии сердечной-сосудистой системы. В этих клинических картинах пароксизмы представлены редким желудочковым ритмом.
Данное заболевание при отсутствии своевременных лечебных мер способствует преобладанию сердечной недостаточности, ухудшению общего кровотока, тромбоэмболическим осложнениям и патогенному формированию тромбозов. Поэтому важно знать не только симптомы, но и причины мерцания предсердий.
Так, этиология патологического процесса представлена гипертонией, сердечной недостаточностью, ИБС, инфарктом миокарда, инфекционным поражением сердца, а также пороками миокарда, как приобретенного, так и врожденного характера. Так что вполне очевидно, что мерцание предсердий преобладает на фоне основного заболевания сердечно-сосудистой системы, протекающего в хронической форме.
Однако довольно часто данная патология развивается на фоне хирургических вмешательств, сильнейшего эмоционального потрясения, инсульта, приема определенных лекарственных средств. В так называемую «группу риска» также попали пациенты, страдающие сахарным диабетом, особенно если данное заболевание сопровождается ожирением одной из существующих стадий.
Как показывает статистика, мужчины подвержены этому сердечному заболеванию значительно чаще, чем женщины, причем в данной клинической картине особенно опасен риск неожиданной смерти.
Симптомы
Определить симптоматику данного заболевания очень сложно, поскольку в каждой клинической картине ей предшествует различный патогенный фактор. Так что в современной кардиологии симптомы зависят от формы мерцательной аритмии, состояния сердечной мышцы, особенностей психического и физического состояния конкретного пациента.
Как правило, мерцание предсердий на ранней стадии представлено приступообразным прогрессированием пароксизмов, где после двух рецидивов болезнь склонна к хроническому течению. Однако в большинстве случаев характерный пациент отчетливо наблюдает повышенное потоотделение, дрожь в конечностях, общую слабость, панический страх, головокружение, реже – обмороки.
Как правило, выше перечисленные признаки исчезают мгновенно после нормализации синусового сердечного ритма. Если же в организме преобладает стойкая форма мерцательной аритмии, то со временем пациенты перестают реагировать на все ее тревожные симптомы. А вот сдавливание грудины и одышка напоминают о себе все чаще и чаще, поэтому при возникновении такого дискомфорта важно срочно обратиться за помощью к врачу.
Диагностика
Определить данное заболевание без клинического обследования не предоставляется возможности, поэтому для выявления мерцательной аритмии крайне важно выполнить ЭКГ, УЗИ сердечной мышцы, рентген грудины, холтеровское мониторирование, а также сдать требуемые анализы крови.
Основной диагностикой является ЭКГ, которое достоверно определяет нарушенный сердечный ритм и все присутствующие аномалии сердца. Суточное мониторирование производит наблюдение за частотой пульса в различное время суток для определения интервала параксизмов. Ультразвук определяет размеры камер сердца, состояние его клапанов и сократимость. Если этих методов обследования недостаточно, то также не помешает провести рентген грудной клетки.
Что же касается лабораторных исследований, то анализ крови определяет дефицит электролитов, признаки миокардита и проблемы в работе эндокринной системы, если таковы, конечно, имеются.
Профилактика
Говорить о мерах надежной профилактики в данной клинической картине не приходится, поскольку все заболевания, которые обуславливают мерцание предсердий, протекают в организме в хронической форме. Именно поэтому уберечь себя от такого диагноза весьма затруднительно.
Однако задача каждого пациента строго наблюдать основное заболевание сердца, избегая его рецидивов и обострений, а в стадии ремиссии состояние пациента не вызывает особых тревог со стороны квалифицированного кардиолога.
Лечение
В большинстве клинических картин при мерцательной аритмии врачи выбирают консервативное лечение, поскольку операции на сердце даже при благоприятном клиническом исходе дают осложнения в плане здоровья. Цель медикаментозной терапии – восстановить и поддерживать на допустимом уровне синусовый ритм, а также избежать повторных рецидивов фибрилляции предсердий. Кроме того, преобладает особый контроль частоты ритма и профилактика формирования тромбозов.
Итак, прежде всего, пациент должен знать, как быстро устранить болезненность в груди. Для этого врачи рекомендуют пероральное или внутривенное введение кордарона или новокаиномида, прием хинидина или пропанорма. Однако это достаточно сильные лекарства, которые принимать на ранней стадии мерцания предсердий вовсе не обязательно. Именно поэтому их желательно заменить такими более щадящими медикаментами, как дигоксин, анаприлин и верапамил.
Во избежание формирования тромбозов через двое суток после непрекращающихся болей показан прием Варфарина, а в качестве восстановительной терапии — кордарон соталекса или пропанорма.
Если болезнь преобладает в острой форме, то улучшить самочувствие пациента позволяет электрическая кардиоверсия, то есть непосредственное воздействие электрического разряда на область миокарда для немедленного восстановления сердечного ритма.
Если же болезнь преобладает уже в хронической форме, то в данной клинической картине пациенту пожизненно приходится принимать препараты из фармакологической группы адреноблокаторов, то есть атенолол, эгилок, конкор. Также уместно внутреннее применение дигоксина, антагонистов кальция и варфарина. Конечно, окончательно излечить недуг не предоставляется особой возможности, зато облегчить собственное состояние может каждый пациент.
Мерцание предсердий и желудочков: ЭКГ, лечение
Мерцание предсердий и желудочков – это формы нарушения проведения волны возбуждения по проводящей системе сердца, характеризующиеся изменением ритма и частоты сердечных сокращений. Это два принципиально отличающихся друг от друга заболевания, имеющие различные клинические проявления, подходы к лечению, а также прогноз для жизни и здоровья.Мерцание и трепетание предсердий
Мерцание и трепетание предсердий характеризуется наличием в проводящей системе сердца патологических замкнутых систем проведения волны возбуждения (механизм re-entry). Циркулируя по миокарду, импульс вызывает множественные и асинхронные сокращения кардиомиоцитов, что и создает основу клинической картины аритмии.
Для трепетания предсердий характерна относительная сохранность сердечного ритма и более стройные круги патологического возбуждения. При мерцании (или фибрилляции) предсердий импульс движется практически хаотично, вызывая дезорганизованные сокращения миокарда.
Мерцание предсердий на ЭКГ
Электрокардиографическая картина мерцания предсердий характеризуется следующими особенностями:
- Отсутствие зубца P во всех отведениях.
- Наличие f-волн фибрилляции предсердий.
- Нерегулярность ЧСС, что проявляется различием интервалов R-R.
Частота f-волн при мерцании предсердий составляет от 350-400 до 600-700.
Нередко на ЭКГ выявляются другие признаки поражения миокарда, особенно у пожилых людей.
Лечение мерцания предсердий
Лечение мерцания предсердий зависит от формы аритмии. Пароксизм мерцания предсердий требует медикаментозной кардиоверсии или электроимпульсной терапии в зависимости от общего состояния пациента.
При постоянной форме мерцания предсердий показан контроль ЧСС и профилактика тромбообразования. С этой целью применяются бета-блокаторы, сердечные гликозиды, антиагреганты, антикоагулянты и другие группы препаратов.
Мерцание и трепетание желудочков
Желудочковые аритмии являются угрожающими жизни патологическими состояниями и требуют экстренной медицинской помощи. Это обусловлено высокой вероятностью развития грубых гемодинамических нарушений и асистолии (остановки сердца).
Мерцание желудочков (или фибрилляция желудочков) характеризуется частыми асинхронными сокращениями кардиомиоцитов вследствие множественных патологических кругов проведения возбуждения. В данном случае сердце не справляется со своей насосной функцией, и если вовремя не провести кардиоверсию, пациент погибнет.
Мерцание желудочков на ЭКГ
Электрокардиографическая картина мерцания желудочков характеризуется следующими особенностями:
- Отсутствие желудочковых комплексов (QRS).
- Наличие множественных неправильных и дезорганизованных волн проведения возбуждения по желудочкам.
- Повышение ЧСС до 180 ударов в минуту и выше.
ЭКГ пациента с фибрилляцией желудочков, образно говоря, представляет множество хаотичных пилообразных и волнообразных паттернов, число которых соответствует числу регистрируемых отведений на аппарате.
Лечение мерцания желудочков
Без экстренной кардиоверсии пациент с фибрилляцией желудочков погибнет, поэтому каждому человеку, у которого заподозрена эта аритмия, должна быть немедленно оказана медицинская помощь.
Для купирования пароксизма мерцания желудочков применяют как медикаментозные, так и немедикаментозные методы лечения. Наиболее эффективна электрокардиоверсия с помощью дефибриллятора. Если это по тем или иным причинам невозможно, показано внутривенное введение антиаритмических препаратов. Дальнейшая терапевтическая тактика обязательно включает поиск причин развития фибрилляции желудочков.
Мерцание предсердий и желудочков — Кардиолог
Мерцание как разновидность нарушения ритма существенно отличается от пароксизмальной тахикардии и трепетания. Отличие заключается в том, что при мерцании имеется множество активных гетеротопных очагов возбуждения, которые расположены в различных участках миокарда, имеют различную электрическую силу по сравнению друг с другом и суммарная частота мерцания равна 450—600 возбуждений в минуту.
Мерцание предсердий
При этой разновидности нарушения ритма в различных участках миокарда предсердий появляется множество очагов возбуждения, генерирующих 450—600 импульсов в минуту. Следовательно, ежесекундно к атриовентрикулярному соединению подходят около 10 импульсов, разных по электрической силе. Естественно, пропустить все эти импульсы атриовентрикулярное соединение физиологически не в состоянии. Проходят лишь самые сильные из них, не попавшие в стадию функциональной атриовентрикулярной блокады, при этом интервалы прохождения различны и желудочки возбуждаются аритмично, но обычным путем, поэтому форма и продолжительность комплекса QRS обычны.
В практике эту разновидность аритмии называют упрощенно «мерцательной аритмией», однако грамотнее употреблять термин «мерцание предсердий с аритмической деятельностью желудочков».
Разберем ЭКГ признаки мерцательной аритмии: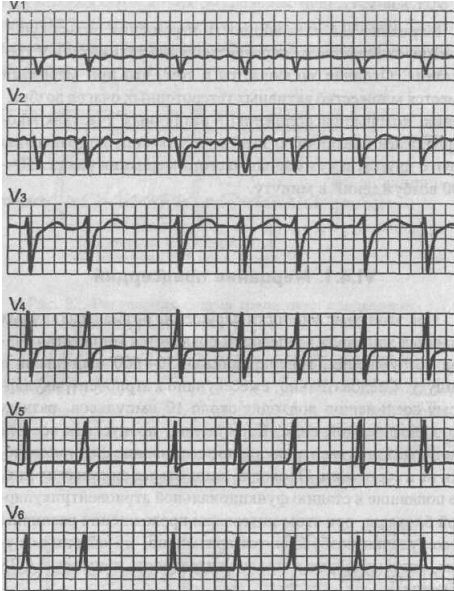
Мерцательная аритмия
(синхронная запись грудных отведений)
1. Высокая частота мерцания (450—600 в мин) не дает возможности проявиться синусовому ритму (частота — 60—90 в минуту), поэтому на ЭКГ отсутствует зубец Р.
2. Вместо зубца Р регистрируются волны мерцания (волны фибрилляции), обозначаемые буквой f, которые лучше всего визуализируются в отведении V1 и V2.
3. Частота волн мерцания — 450—600 в мин.
4. Желудочковые комплексы QRS регистрируются аритмично, интервалы R—R различны.
5. Форма желудочкового комплекса QRS обычная, его ширина не превышает 0,12 с.
6. Частота возбуждения желудочков (ЧСС) обычно в пределах нормы (нормосистолический вариант).
Мерцание желудочков
Мерцание желудочков (фибрилляция) — это состояние клинической смерти пациента и требует немедленного проведения реанимационных мероприятий.
Электрокардиографические критерии фибрилляции следующие: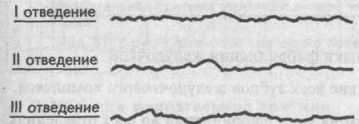
Фибрилляция желудочков
1. Отсутствие на ЭКГ типичной кривой с дифференцированными привычными зубцами Р, Q, R, S и Т.
2. Вместо них регистрируются небольшие различные по величине (0,1—0,3 mV), неодинаковой формы волны фибрилляции.
3. Расстояние между пиками волн различны.
4. Нет четкой изолинии; кривая фибрилляции приобретает хаотическую причудливую форму.
Итоги
ЭКГ признаки мерцания предсердий
1. Отсутствие зубца Р.
2. Регистрация f в отведении V1 и V2.
3. Частота f — 450—600 в мин.
4. Интервалы R—R — различны (аритмия).
5. Форма QRS — обычная.
ЭКГ признаки фибрилляции желудочков
1. Отсутствие всех зубцов желудочкового комплекса.
2. Регистрация волн фибрилляции во всех отведениях.
3. Частота волн фибрилляции 450—600 в мин.
4. Отсутствие изоэлектрической линии.
Дополнительная информация
Разновидности мерцания предсердий
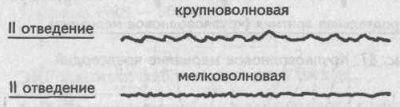
Мерцание предсердий бывает крупно- и мелковолновым в зависимости от амплитуды f-волн. Мелковолновое мерцание протекает с большей частотой (около 600 в мин) и амплитудой волн не более 0,1 mV. При крупноволновом мерцании частота импульсов составляет 450 в мин, а амп-литуда волн — около 0,2 mV. Некоторые авторы выделяют и средневолновое мерцание.
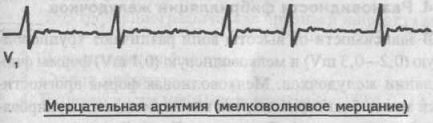
Мелковолновое мерцание предсердий
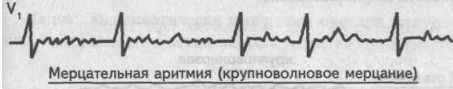
Крупноволновое мерцание предсердий
ЧСС при мерцательной аритмии
В зависимости от частоты возбуждения желудочков различают несколько вариантов мерцательной аритмии:
- брадисистолический вариант — ЧСС — 50—60 в мин
- нормосистолический вариант — ЧСС — 60—90 в мин
- тахисистолический вариант — ЧСС — 90—140 в мин
- пароксизм мерцания — ЧСС — более 140 в мин
Постоянная и преходящие формы мерцания предсердий
Мерцательная аритмия может регистрироваться у пациента постоянно, и такая ее форма называется постоянной.
Если она наблюдается у больных в течение короткого промежутка времени — минуты, часы, сутки, а затем восстанавливается синусовый ритм, то это вариант преходящей, или непостоянной, формы мерцательной аритмии.
Разновидности фибрилляции желудочков
В зависимости от высоты волн различают крупноволновую (0,2—0,3 mV) и мелковолновую (0,1 mV) формы фибрилляции желудочков. Мелковолновая форма прогностически менее благоприятна, так как не поддается купированию посредством дефибрилляции. Ее необходимо перевести в крупноволновую форму путем внутрисердечного введения адреналина с хлористым кальцием и после этого провести дефибрилляцию.
Фибрилляция желудочков
Медицинский блог врача скорой помощи
В долгожданной третьей части обзора по ЭКГ коснемся только самых частых патологий, с которыми сталкивается врач кардиологической бригады скорой помощи. Начало: электрокардиограмма. Часть 1 из 3: теоретические основы ЭКГ.
Мерцательная аритмия
Мерцательная аритмия (мерцание предсердий, фибрилляция предсердий) — аритмия, при которой по предсердиям постоянно и беспорядочно циркулируют волны возбуждения, вызывающие хаотические сокращения отдельных мышечных волокон предсердий. Стенки предсердий не сокращаются ритмично, а «мерцают», как пламя на ветру.
Слева: синусовый ритм и распространение возбуждения в норме.
Справа: мерцательная аритмия, в предсердии видно множество независимых центров возбуждения.
Что это такое?
В норме мышечные волокна предсердий возбуждаются из синусно-предсердного узла и сокращаются согласованно. При мерцательной аритмии возбуждение движется в предсердиях по одному или нескольким кругам и самостоятельно не может остановиться. Это так называемый механизм «повторного входа волны возбуждения» (re-entry). Волны возбуждения на ЭКГ обозначаются буквой f, они появляются на электрокардиограмме беспорядочно и имеют разную высоту и длину. Частота волн f равна от 350 до 700 в минуту, поэтому высота волн мерцания небольшая. Чем меньше частота, тем выше высота волн мерцания. Напомню, в норме высота зубца P равна не превышает 1.5-2.5 мм. Если высота волн f превышает 0,5 мм, мерцательная аритмия считается крупноволновой. Крупноволновая форма обычно встречается при гипертрофии предсердий, например, при стенозе митрального клапана. Также мерцательная аритмия часто бывает при ишемической болезни сердца и тиреотоксикозе.
Сравнение синусового ритма (снизу) и пароксизмальной мерцательной аритмии (сверху) на ЭКГ.
Стрелочками показаны зубец P и волна f.
Различная частота сердечных сокращений (т.е. комплексов QRS) объясняется разной проводимостью предсердно-желудочкового узла, который пропускает импульсы от предсердий к желудочкам. Без этого фильтра желудочки сокращались бы с частотой 350-700 в минуту, что недопустимо и являлось бы фибрилляцией желудочков, а это однозначно клиническая смерть. Под действием лекарственных препаратов проводимость предсердно-желудочкового узла может как увеличиваться (адреналин, атропин), так и уменьшаться (сердечные гликозиды, бета-блокаторы, антагонисты кальция).
Как часто бывает?
Частота распространенности мерцательной аритмии составляет менее 1% у людей моложе 60 лет и более 6% у больных старше 60 лет. Среди пациентов скорой — еще чаще.
Какие бывают?
Для пациента имеет значение, какая это аритмия — постоянная (т.е. уже имеется длительно) или же пароксизмальная (приступообразная). Если аритмия пароксизмальная (т.е. не «старше» 48 часов), ритм пробуют восстановить немедленно. Если аритмия постоянная или возникла более 2 суток назад, сперва проводят антикоагуляционную терапию («разжижение крови») длительностью до 3 недель. При мерцательной аритмии предсердия не могут сокращаться полноценно, поэтому в них застаивается кровь, которая без движения сворачивается и образует сгустки (тромбы). Если теперь без антикоагуляционной «подготовки» восстановить синусовый ритм, эти тромбы будут вытолкнуты в желудочки и потом в аорту, откуда попадут в артерии, закупорив их и вызвав инфаркт миокарда, тромбоэмболию легочной артерии, инсульт и т. д. (кому как «повезет»). Такие случаи были и нередко оканчивались летально.
Возникновение и перемещение тромба в головной мозг при мерцательной аритмии.
Тромб, образовавшийся в левом предсердии, попадает по внутренней сонной артерии в головной мозг, вызывая инсульт.
Постоянную мерцательную аритмиию классифицируют на частоте сердечных сокращений (ЧСС). Поскольку ритм нерегулярный, считают среднее значение ЧСС, например, между минимальным и максимальным значением соответственно самому длинному и короткому интервалу R-R. Нормосистолическая форма имеет ЧСС от 60 до 90 в минуту. При > 90 — это тахисистолическая форма, брадисистолическая. Если помните из статьи Как работает сердце, чем выше ЧСС, тем меньше времени остается остается сердцу для отдыха. При тахикардии сердце начинает болеть, пациент вызывает скорую. После восстановления ритма или медикаментозного снижения ЧСС самочувствие улучшается, боли проходят.
Насколько опасно?
Пароксизмальная мерцательная аритмия обычно тяжело переносится из-за высокой частоты сердечных сокращений, т.к. сердце работает с повышенной нагрузкой. Постоянная форма мерцательной аритмии опасна возникновением тромбов в предсердиях и прогрессированием сердечной недостаточности (одышка, отеки). При правильном лечении постоянной формы МА можно прожить до 10-20 лет и более.
Частота развития ишемического инсульта у пациентов с мерцательной аритмией неревматического происхождения в среднем составляет 5% в год, что в 2-7 раз выше, чем у людей без аритмии. Каждый шестой инсульт происходит у больного с мерцательной аритмией.
Признаки [пароксизмальной] мерцательной аритмии на ЭКГ:
- Зубец P отсуствует во всех отведениях.
- Вместо зубцов P регистрируются беспорядочные и хаотичные волны f с разной формой и высотой. Лучше видны в отведениях II, III, aVF и V1-V2.
- Интервалы R-R разные по продолжительности.
- Комплексы QRS нормальные. Сегмент S-T и зубец T могут несколько изменяться за счет ишемии миокарда, ведь сердце работает в «усиленном» режиме.
Пример мерцательной аритмии на ЭКГ. Кликните по рисунку для увеличения.
Как лечится пароксизмальная мерцательная аритмия?
Восстановление синусового ритма осуществляется 2 способами:
- медикаментозно: медленным внутривенным введением новокаинамида или кордарона.
- электроимпульсная терапия (разряд тока, похожий на дефибрилляцию). Применяется в тяжелых случаях, когда
время — деньгиу больного шок или отек легких. Процедура не слишком простая (например, если пациент в сознании, его нужно погрузить в медикаментозный сон с помощью диазепама).
При постоянной форме МА назначаются препараты для уменьшения свертываемости крови (обычно как минимум аспирин), уменьшения ЧСС (сердечные гликозиды, при необходимости добавляют бета-блокаторы или антагонисты кальция), профилактики сердечной недостаточности (ингибиторы АПФ).
Наджелудочковая пароксизмальная тахикардия (НПТ)
Что это такое?
Вообще пароксизмальная тахикардия — внезапно начинающийся и так же внезапно заканчивающийся приступ регулярных сердечных сокращений с частотой 140-250 в минуту. Когда возникает пароксизмальная тахикардия, сердце внезапно начинает биться с бешеной частотой, как будто вы убегали от трех разъяренных бегемотов (это условно 🙂 ). И так же резко приступ обрывается, причем пациент четко ощущает начало и окончание пароксизма. При этом ЧСС во время приступа имеет постоянное значение и не изменяется от физической нагрузки, фаз дыхания или после введения атропина.
Формирование наджелудочковой пароксизмальной тахикардии.
Какие бывают?
По источнику возникновения патологической импульсации пароксизмальные тахикардии делятся на предсердные, из предсердно-желудочкового узла и желудочковые. Поскольку две первые тахикардии отличаются лишь формой и расположением зубца P на ЭКГ, их объединяют в одну группу и называют наджелудочковыми, или суправентрикулярными (сУпра — сверху, вентрИкулюс — желудочек). Это возможно, потому что разные виды наджелудочковых тахикардий лечатся одинаково. Таким образом, все пароксизмальные тахикардии делятся на желудочковые и наджелудочковые.
Насколько опасно?
Наджелудочковая пароксизмальная тахикардия встречается примерно у 1-3 человека из 1 000, преимущественно у детей и молодежи. В период между приступами сердце работает нормально. Данная аритмия нередко обусловлена некоторыми врожденными особенностями строения сердца (например, наличием дополнительных проводящих путей, создающих условия для механизма «повторного входа волны возбуждения» — re-entry).
Для справки. Желудочковые пароксизмальные тахикардии встречаются, к счастью, реже, но протекают крайне тяжело, с резким падением АД и без экстренной помощи нередко заканчиваются смертью больного. Желудочковая ПТ свидетельствует о тяжелом поражении сердца и у здоровых не встречается.
Желудочковая тахикардия.
На ЭКГ расширенные комплексы QRS. Пример ЭКГ.
Признаки пароксизмальной наджелудочковой тахикардии на ЭКГ:
- Внезапное начало и внезапное окончание пароксизма.
- ЧСС от 140 ударов в минуту.
- Правильный (регулярный) ритм.
- Обычно комплексы QRS нормальные.
- Зубцы P могут иметь разный вид. При предсердной ПТ они находятся перед комплексами QRS, но снижены или деформированы. При ПТ из AV-узла зубцы P находятся после комплексов QRS или наслаиваются на них.
Пример пароксизмальной наджелудочковой тахикардии на ЭКГ.
Кликните по рисунку для увеличения.
Как лечится?
Любопытно, что наджелудочковая пароксизмальная тахикардия — одна из немногих аритмий, при которой пациент может помочь себе самостоятельно, используя так называемые вагусные пробы. Вагусные пробы — это действия, направленные на рефлекторное раздражение блуждающего нерва (nervus vagus — нЭрвус вАгус), который является 10-й парой черепно-мозговых нервов (всего их 12) и иннервирует, грубо говоря, внутренние органы верхней половины тела.
При наджелудочковой пароксизмальной тахикардии используются следующие вагусные пробы:
- проба Вальсальвы: резкое натуживание после глубокого вдоха,
- погружение лица в ледяную воду,
- искусственное вызывание рвоты путем надавливания 2 пальцами на корень языка.
Массаж каротидного синуса и надавливание на глазные яблоки сейчас не рекомендуются.
Именно из-за возможности купировать (снять) пароксизм НПТ самим пациентом число вызовов скорой помощи не так уж велико по сравнению с распространенностью этой аритмии (0.1-0.3%). Вызывают те, у кого снять приступ самостоятельно не получилось.
На этапе скорой помощи обычно вводится верапамил. При неэффективности потом добавляют новокаинамид или кордарон.
Общие закономерности
Особенности лечения и диагностики аритмий:
- впервые возникшую (пароксизмальную) аритмию дома не купируют, а в целях безопасности отвозят в больницу. Невозможно предугадать реакцию конкретного больного на конкретный антиаритмический препарат, поэтому в случае развития осложнений больше шансов выжить в стационаре.
- если аритмия уже возникала ранее и была успешно купирована, пациент должен помнить название препарата, который ему помог. Если же он не помнит, и нет его медицинской документации (например, выписки из больницы), безопаснее отвезти его в стационар снова. Вывод: название препарата нужно выучить. Не можете выучить — напишите на несколько бумажек, которые держите дома на видной месте и носите с собой.
- крайне желательно иметь под рукой несколько последних ЭКГ, снятые как во время нарушения ритма, так и в нормальном состоянии. Врачу будет легче сориентироваться. Это в интересах пациента, ведь причиной любой аритмии может быть патологический процесс в сердце (напр., инфаркт миокарда).
- все антиаритмические препараты способны сами изредка вызывать разные виды аритмий, поэтому любое медикаментозное восстановление ритма — это «фармакологический эксперимент», который периодически заканчивается плохо. Это печально, но как кому повезет. В некоторых случаях больного удается спасти.
- в условиях дефицита времени аритмии следует дифференцировать ровно настолько, насколько отличается лечение при них.
- насколько мне известно, в США пароксизмы мерцательной аритмии в домашних условиях не купируют, а доставляют пациента в стационар (на скорой там в основном парамедики). Поскольку медпомощь дорогая, после нескольких таких приступов пациента просто переводят на постоянную форму мерцательной аритмии. У нас же к таким пациентам ездят годами, иногда по 2 раза в день, купируя пароксизм дома.
Вместо заключения
Приведенная здесь информация — только самая общая характеристика 2 видов аритмий. В реальности все сложнее. Например, обычную наджелудочковую пароксизмальную тахикардию нужно отличать от такой же при синдроме WPW (Вольффа-Паркинсона-Уайта), поскольку отличается лечение. ЭКГ с наджелудочковой ПТ и полной блокадой ножки пучка Гиса очень напоминает желудочковую ПТ.
Для скорой помощи есть небольшое, но толковое руководство для врачей В. В. Руксина «Неотложная кардиологическая помощь в амбулаторной практике». Книга не для студентов, и для полного понимания текста необходимо иметь базовые знания по кардиологии.
Далее — информация про экстрасистолы и ЭКГ при инфаркте миокарда.
Читайте также:
Материал был полезен? Поделитесь ссылкой:
