как проверить с точным результатом
Атеросклероз можно назвать мировой эпидемией, молодеющей с каждым годом. Неутешительны и показатели смертности, среди которых патология сердечно-сосудистой системы занимает лидирующее место. Поэтому важно выставить диагноз, и начать лечение атеросклероза на ранних стадиях его развития. Как медики могут выявить начальные (а значит обратимые) или же прогрессирующие паталогические изменения в сосудистой стенке?
Внешние признаки и характерные жалобы при атеросклерозе
Атеросклеротические изменения развиваются в крупных сосудах: аорте, сердечных, мозговых, артериях кишечника, верхних и нижних конечностей. Но степень поражения сосудистой стенки в разных отделах артериального русла неодинакова, с чем и связана разная клиническая картина.
Как бы ни проявлял себя атеросклероз, причина у него одна – дисбаланс между содержащимися в крови липопротеидами. Поэтому, перед тем, как инструментально проверить кровеносные сосуды на наличие атеросклеротических изменений, применяют функциональные пробы и исследование плазмы на содержание основных маркеров липидного обмена. Но начинается диагностический поиск атеросклероза с опроса и осмотра.
Типичные атеросклеротические симптомы:
- шум и/или пульсация в ушах;
- головокружение, боли в затылке, области лба или во всей голове;
- онемение, похолодание и зябкость конечностей, парестезии в виде ползания мурашек или ощущения жжения и жара;
- повышенная утомляемость, в том числе рук и ног;
- слабость, потемнение в глазах;
- загрудинный дискомфорт и боли, ощущение сердечного толчка в левой половине грудной клетки, одышка, появляющиеся при физической нагрузке, а затем уже и в покое;
- нерегулярные спастические боли в области живота, вздутие, усиливающиеся после погрешностей в рационе.
Подобные жалобы больного уже дают основание подозревать атеросклероз. Поэтому врачи приступают к следующему этапу диагностики – к внешнему осмотру: избыток «плохого» холестерина откладывается в коже в виде ксантом и ксантелазм. Это – небольшие желтые пятнышки по краю нижних век и светло-желтые бугорки в области локтей и пяток.
При физикальном обследовании выявляется неодинаковая пульсация артерий, отдаленных от магистральных, похолодание мягких тканей ушей, пальцев кистей и стоп. И чтобы окончательно подтвердить или опровергнуть диагноз атеросклероза, врачам необходимы данные дополнительных методов исследования.
Читайте также: Факторы риска развития атеросклероза [инфографика]
Способы проверки сосудов на атеросклероз
Перед тем, как определить атеросклероз сосудов любой локализации, назначают общепринятые исследования: общий анализ, коагулограмму, ревматологические пробы крови. Но для окончательного уточнения диагноза необходима специфическая лабораторная диагностика и серьезное инструментальное обследование на атеросклероз.
Липидограмма
Представляет собой анализ плазмы крови на содержание холестеринсодержащих веществ, их соотношения между собой, а также определение так называемого коэффициента атерогенности. Высчитывается он посредством отношения общего холестерина к «плохому» — тому, который способен проникать в сосудистую стенку и откладываться в ней (липопротеина низкой плотности). Исследование наиболее объективно отражает состояние обмена веществ, в первую очередь жирового.
Чтобы не получить ложных результатов, требуется правильная подготовка к проведению исследования:
- последний прием пищи – не позднее, чем за 8 часов до сдачи крови;
- обследуемому в течение 3-4 суток необходимо оградиться от нервного и физического перенапряжения, не менять кардинально рацион;
- курильщикам рекомендуется перед манипуляцией потерпеть без сигареты минимум 30 минут.

Анализ липидного обмена — первый этап в диагностике проблем сосудов
А теперь немного о результатах липидограммы венозной крови: риск развития атеросклеротического заболевания увеличивается при повышенном уровне общего холестерина, липопротеидов с низкой и очень низкой плотностью, триглицеридов. Ситуацию осложняет снижение уровня соединений «хорошего» холестерина, поддающихся выведению из организма – липопротеидов с высокой плотностью.
Читайте также: Что такое коэффициент (индекс) атерогенности? Нормы и расчет показателя
Несмотря на дисбаланс перечисленных веществ к оценке анализа на атеросклероз подходят с учетом индивидуальных параметров пациента: его возраста, пола, наличия или отсутствия артериальной гипертензии, пристрастия к курению.
Стресс-тестирование
Включает наиболее простые тесты с нагрузкой. Пациенту в покое измеряют пульс, АД, снимают кардиограмму. Затем назначают несложную физическую нагрузку (подъем-схождение со степ-платформы, езду на велоэргометре, ходьбу по беговой дорожке) или вводят определенные препараты. Через некоторое время делают повторные измерения.
Лодыжечно-плечевой индекс
Его измеряют только при помощи тонометра. Больному измеряют артериальное давление в покое лежа на спине: сначала на плече, затем на лодыжке с той же стороны.

Индекс вычисляется путем деления показателя верхнего (систолического) АД ноги на показатель систолического АД руки. Затем то же самое проделывают с другой стороны.
УЗИ сосудов
Метод не требует специальной подготовки, результаты ультразвукового исследования будут готовы сразу же после процедуры. Суть УЗИ состоит в отражении ультразвуковых волн, исходящих от датчика, от объектов разной плотности. Следовательно, распадающиеся бляшки или, наоборот, плотные отложения в сосудистой стенке будут видны на мониторе.
УЗИ каких кровеносных сосудов обычно делают? Для исследования пригодны крупные артерии, не прикрытые внутренними органами – позвоночные (в области шеи), сонные, головного мозга, нижних и верхних конечностей. Очень часто в ультразвуковой диагностике нуждается и сердце, атеросклероз клапанов которого приводит к приобретенным порокам.
Ультразвуковая допплерография (УЗДГ)
Это методика УЗИ с использованием допплеровского эффекта, основанного на разнице частот волн, испускаемых специальным датчиком и отраженных движущейся кровью. В результате удается распознать не только атеросклеротическое поражение артерий, но и завихрения крови в суженых местах, а ниже них – уменьшение интенсивности кровотока.
Ангиография
Больше информации можно получить с помощью введения в сосудистое русло препарата, плохо пропускающего рентгеновские лучи – рентгеноконтраста. Когда он заполнит все кровяное русло, производят несколько снимков. На рентгенограмме четко видны изменения просвета всех сосудов, их извилистость, наличие выпячиваний при атеросклерозе.
Перед проведением контрастирования необходимо пройти подготовку.
- Обследуемого направляют в стационар для исключения всех противопоказаний. Берут на анализ кровь и мочу, делают аллергологическую пробу на рентгеноконтрастное вещество.
- За 8 часов перед процедурой пациенту запрещают принимать пищу.
- Непосредственно перед ангиографией в подходящую артерию вводят катетер, предварительно обезболив и сделав разрез мягких тканей в проекции сосуда.
- Контраст вливают медленно, он разносится кровью по всем сосудам, и уж после этого пациенту делают рентгеновские снимки в нужных местах. Обследование занимает не менее 40 минут.
При необходимости контрастирование артерий дополняется компьютерной томографией (КТ), которая позволяет сделать серию снимков, более качественных и точных, чем рентгенаппаратом.
Контрастный препарат не оседает во внутренних органах и тканях, а бесследно выводится почками в течение суток после ангиографии.
Коронарография
Это прицельная контрастная ангиография главных артерий сердца. Контраст вводится в просвет коронаров ангиографическим катетером через бедренную или лучевую артерию. Коронарография всегда осуществляется под контролем АД, частоты дыхания, ЭКГ. Пациент во время процедуры бодрствует и выполняет указания врача (поворачивает голову, делает глубокий вдох, задерживает дыхание).
Особой подготовки не требуется, кроме как прийти на обследование натощак и с очищенным кишечником. После нее обследуемый 1 сутки наблюдается в стационаре.
Читайте также: Коронарография — обследование сосудов сердца. Когда и как делают? Безопасна ли процедура?
МРТ исследование сосудов
Еще более точный метод выявления атеросклероза – магнитно-резонансная томография. Принцип ее таков: внутри капсулы, в которую помещают пациента, создается магнитное поле, и при дополнительном воздействии на организм электромагнитных волн клетки тканей начинают резонировать. Этот отклик и фиксирует аппарат. Преимуществом исследования является возможность оценки полученных данных в реальном времени. Единственное условие подготовки к процедуре – предшествующее воздержание от приема пищи в течение 3 часов.
Ультрасовременной методикой выявления атеросклероза и установления степени его выраженности недавно стала виртуальна эндоскопия сосудов, носящая название внутрисосудистой оптической когерентной томографии. Она выполняется с использованием аппарата МРТ. Суть ее сводится к инфракрасному освещению стенок артерии введенным в нее светодиодом. Он же регистрирует и время возвращения отраженного сигнала и передает на монитор томографа.
Анализ на генетический фактор риска атеросклероза
Генетики во взятой натощак венозной крови определяют наличие полиморфизмов в маркере нарушений липидного обмена (аполипопротеине Е). Исследование позволяет, как диагностировать уже развившийся атеросклероз, так и устанавливать степень риска возникновения заболевания в еще молодом возрасте. В соответствии с полученными данными решается дальнейшая тактика по отношению к обследуемому: от коррекции диеты до радикальных методов лечения.
Генетический анализ на атеросклероз проводится после 10-часового голодания.
Особенности диагностики с учетом локализации и стадии развития
Атеросклероз выявляется сочетанием перечисленных методик, и, как диагностировать поражение того или иного отрезка артериальной магистрали знает только врач.

Для выявления патологии с учетом локализации используют некоторые обязательные обследования.
- Атеросклеротические изменения аорты хорошо видны на КТ и МРТ, при контрастной ангиографии.
- Ишемическую болезнь сердца подтверждают практически все методы, которые помогают отдифференцировать ее от периваскулярного фиброза, вызванного неатеросклеротическими причинами.
- Поражение артериальных сосудов головного мозга подтверждается реоэнцефалографией, КТ, МРТ, УЗИ, допплерографией.
- Атеросклеротическое поражение нижних конечностей выявляется при лодыжечно-плечевом тесте, ангиографии, допплерометрии, КТ, МРТ, УЗИ.
Для постановки диагноза атеросклероза и степени его компенсации используют комплексный подход: какой-либо один единственный метод обследования не дает четкой картины сосудистых изменений. Некоторые исследования проводят амбулаторно, некоторые – стационарно. Большинство методик относится к платным услугам, и лишь малая часть – к бесплатным. Но иногда лучше потратиться, чем оказаться в кардиологической реанимации с инфарктом, в неврологическом отделении – с инсультом, или вообще остаться без ноги или части кишечника.
Принудительного обследования и лечения в нашей стране нет, а значит, человек волен сам распоряжаться своим здоровьем!
Диагностика атеросклероза сосудов — клинико морфологические формы
Поражение кровеносных сосудов холестериновыми бляшками, которые нарушают движение крови и приводят к постепенной закупорке сосуда, называется атеросклерозом. Как диагностировать эту болезнь — зависит от ее локализации, степень проявления и наличия сторонних заболеваний. Все диагностические меры делятся на обязательные и дополнительные и назначаются лечащим врачом в процессе выявления симптоматики и изучения анализов крови.
Развитие атеросклероза и его осложнения
Здоровые сосуды и артерии имеют эластичную, гибкую структуру и прочные стенки. Наличие холестериновых отложений в стенках при атеросклерозе приводит к деформации стенок, ухудшению их эластичности и повышению ломкости.

Клинико-морфологические формы атеросклероза делятся на несколько групп по локализации, осложнениям и исходу:
- Коронарная форма;
- Мозговая;
- Почечная;
- Нижних конечностей;
- Мезентериальная.
Любая из клинико-морфологических форм атеросклероза имеет 2 варианта развития патологий. Первая — медленное сужение просвета сосуда под влиянием растущей бляшки. Она сопровождается возникновением хронической недостаточности кровоснабжения и ишемическими изменениями. К ним относят: дистрофию, атрофию паренхимы, диффузный или мелкоочаговый склероз стромы. Вторая форма — острая окклюзия. Она происходит при осложнениях в виде тромбоза или кровоизлияния в бляшке и приводит к острой недостаточности кровоснабжения и некрозам. Наличие глубоких атероматозных язв провоцирует развитие аневризмы, которая заканчивается разрывом стенки сосуда и обширным кровоизлиянием.
Атеросклероз аорты брюшной полости развивается чаще и сопровождается тромбозом, инфарктами, тромбоэмболией и эмболией атероматозных масс, гангреной. Одновременно может появиться аневризма аорты цилиндрической, мешковидной или грыжевидной формы. Ее опасность — образование забрюшинной гематомы. Если поражены венечные артерии, то возможно развитие ишемии сердца. При поражении сосудов мозга может возникнуть геморрагический или ишемический инфаркт. Атеросклероз почечных артерий приводит к симптоматической почечной гипертонии или атеросклеротическому нефросклерозу.
При локализации болезни в нижних конечностях обычно поражаются бедренные артерии, а осложнение тромбозом сопровождается гангреной.
Этапы развития болезни
Медики выделяют несколько стадий развития заболевания. Для первой характерно незаметное течение без выраженных симптомов и нарушения кровообращения. На втором происходит воспаление липидных образований, внутри который накапливаются тромбоциты. Липидные фракции состоят из желтых пенистых клеток и могут достигать в длину до 1,5 мм. Затем жиры начинают разлагаться и на стенки нарастает соединительная ткань. Процесс этот приводит к образованию фиброзной бляшки, которая возвышается над сосудной стенкой, сужает просвет и нарушает нормальный кровоток.

На третьей стадии начинаются проявляться симптомы болезни и первые осложнения. Разрыв фиброзной бляшки провоцирует закупорку сосудов. Тромб формируется из тромбоцитов, фибрина и эритроцитов, которые остаются на месте разрыва бляшки, и способен полностью закупорить сосуд. Привести это может к инфаркту миокарда, инсульту головного мозга, стенокардии или развитию гангрены.
Если разрушится мелкий кровеносный сосуд, то в основании фиброзной бляшки происходит кровоизлияние. После него бляшка приподнимается, что провоцирует нарушение движения крови и дает начало инсульту или инфаркту миокарда.
При периферической эмболии иногда возникает почечная недостаточность или эмболический инсульт.
Общий план диагностики атеросклероза
Заболевание развивается медленно, и на начальной стадии почти не проявляется. Поэтому чаще атеросклероз диагностируют, когда болезнь уже поразила сосуды и требует медикаментозного или операционного лечения. План диагностики состоит из нескольких этапов:
- Выявление жалоб и симптомов;
- Проведение общего осмотра;
- Установление факторов риска и определение метода их устранения;
- Назначение лабораторных и инструментальных исследований;
- Определение локализации бляшки;
- Определение состояния внутренних органов.
При подозрении на атеросклероз клиническая картина начинает складываться из описания симптомов и их прогрессирования, причины возникновения и факторов, подтолкнувших болезнь к прогрессии.
Общий осмотр
Во время осмотра обязательно проводится оценка веса и роста, равномерность распределения по телу подкожной жировой ткани и степень ожирения (если оно имеется) или худобы. Обследование кожного покрова позволяет выявить:
- Избыточный рост волос или пониженную волосистость тела;
- Цвет кожи: бледный, нормальный, цианоз или покраснение;
- Ухудшение состояния ногтей;
- Наличие и количество жировиков;
- Омертвение ткани на ногах;
- Отечность.

Проверяется состояние лимфатических узлов и опорно-двигательного аппарата для установления:
- Состояния мышечной ткани;
- Деформации костей;
- Деформации или дефигурации, гипермии суставов;
- Амплитуды пассивных и активных движений.
Завершают осмотр:
- Перкуссией для выявления расширения левой части сердца;
- Прослушиванием сердечных тонов и шумом для определения наличия атеросклеротического порока сердца;
- Прослушиванием систолических шумов при подозрении на атеросклероз аорты, артерий в почках и брахицефальных сосудов;
- Пальпацией внутренних органов, чтобы определить их состояние и наличие патологий.
Наличие систолического шума, учащенного пульса в периферических артериях, повышенного АД в пораженной конечности свидетельствуют об атеросклерозе.
Выявление факторов риска
Для правильной постановки диагноза и назначения курса эффективного лечения важно выявление причин и факторов риска заболевания. Для этого врач изучает анамнез жизни пациента:
Наличие хронических или инфекционных болезней у больного и его родственников;
- Профессию и образ жизни;
- Предпочтения в еде;
- Отношение к спорту, алкоголю, курению.
- Выясняется наличие перенесенного инфаркта миокарда, гиперхолестеринемии, диабета или инсульта у больного или его родственников.

Все риски развития заболевания делят на 3 группы. К первой относятся:
- Курение;
- Употребление алкоголя;
- Гиподинамия;
- Неправильное питание;
- Повышенные эмоциональные нагрузки;
- Частые стрессы;
- Авитаминоз;
- Физическое хроническое переутомление.
Все эти причины называют устранимыми, поскольку зависят от человека. Вторая группа включает причины, которые устранить нельзя — это генетическая предрасположенность, пол и возраст. Мужчины подвержены заболеванию больше, чем женщины. А развитие патологии обычно начинается в возрасте 40-45 лет.
К частично устранимым рискам относят болезни, на фоне которых развивается атеросклероз, но которые можно вылечить. К ним относят:
- Гипертонию;
- Дислипидемию;
- Абдоминальное ожирение;
- Сахарный диабет.
Диагностируется атеросклероз сосудов чаще, если имеются продолжительные факторы сразу из нескольких групп.
Причины атеросклероза нижних конечностей дополнительно включают частые переохлаждения, повышенную нагрузку на ноги, ношение неудобной обуви и долгое сидение в неудобной позе.
Выявление симптомов атеросклероза
Для определения локализации заболевания врач анализирует клиническую картину. Диагностика атеросклероза на первой стадии сложна из-за того, что симптомы могут не проявляться или их характер схож с симптомами переутомления, хронической усталости. На доклинической стадии болезнь может проявиться кратковременной болью, вызванной стрессом или перенапряжением. Болевые ощущения поражают сердце, живот, руки или ноги, височную или затылочную часть головы. Иногда наблюдается внезапное снижение концентрации внимания и жар, потливость по ночам и бессонница. Обычно симптомы быстро проходят и не повторяются долгое время.
Симптомы и признаки атеросклероза зависят от локализации и уровня поражения сосудов. Если патология затронула сосуды головного мозга, то на второй стадии будет проявляться:
- Сильная и продолжительная головная боль;
- Ухудшение памяти;
- Бессонница;
- Появление шума в ушах;
- Состояние апатии и депрессии;
- Фотопсия;
- Повышенное АД;
- Раздражительность, плаксивость, агрессия.

Атеросклероз грудной аорты сопровождается ноющей и давящей болью за грудиной, которая отдает в шею, суставы рук и кисти. Усиливается она во время физических нагрузок и стрессовых ситуаций, а от стенокардической боли отличается большей продолжительностью. Во время болевых приступов может ощущаться слабость и потеря чувствительности, головокружения и шум в ушах.
Для клинического проявления атеросклероза почек характерна пониженная фильтрация и появление в моче белка и эритроцитов. Из-за нарушения циркуляции крови часто наблюдается повышенное АД. Если поражены две артерии, то симптоматика ярче: к гипертонии добавляется частая тошнота и рвота, головная боль, головокружения, обмороки. При обширном поражении нарушается работа почек, что приводит к токсикации организма.
Коронаросклероз отличается болью в груди, отдающей в левую руку, плечо и предплечье. Болезнь сопровождается проблемой с дыханием и отдышкой, головокружениями, тошнотой и учащенным биением сердца.
Атеросклероз конечностей можно распознать по:
- Появлению перемежающей хромоты;
- Онемению стоп;
- Судорогам;
- Отсутствию пульса на лодыжках, под коленным суставом и на бедрах;
- Цианозу,
- Язвам;
- Изменению цвета кожи.
Поражение атеросклерозом сосудов в кишечнике сопровождается:
- Внезапными и сильными болями в животе, часто — после еды;
- Вздутием живота;
- Пониженным уровнем давления с одновременным учащенным сердцебиением;
- Нарушениями работы ЖКТ;
- Тошнотой;
- Потерей аппетита.

При желудочно-кишечном кровотечении появляется рвота с кровью, кровь также наблюдается в кале и моче. При предварительном диагнозе атеросклероза внутренних органов врач направляет пациента на консультацию к кардиологу, неврологу, нефрологу или офтальмологу, сосудистому хирургу в зависимости от подозреваемой формы. Точная формулировка диагноза устанавливается после полного обследования врачом-специалистом
Дополнительные способы диагностики
Есть несколько методов, как диагностировать атеросклероз. Основным является общеклинический, состоящий из опроса пациента, сбора данных об истории заболевания, выявления сопутствующих болезней сердца и нарушения обмена веществ, определения факторов атеросклероза. Дополнительно назначается комплекс исследований и процедур, целью которых является:
- Выявление болезни на ранней стадии;
- Определение характера, уровня выраженности и особенности протекания болезни;
- Установление точного диагноза для проведения эффективного и направленного лечения.
Доказательный подход, основанный на выявлении всех параметром, позволяет определить общую клиническую картину болезни.
Лабораторные исследования
Первыми из дополнительных методов назначаются лабораторные исследования. К ним приступают сразу после установления факторов риска и симптомов. Необходимость и последовательность проведения атеросклеротических анализов определяет врач. Обычно материал на анализ на атеросклероз собирают утром: после приема пищи должно пройти не менее 8 часов. Накануне лучше воздержаться от тяжелой пищи, спиртного и физических нагрузок. К методам лабораторной диагностике атеросклероза относят анализы крови биохимический, иммунологический и т.д.

Биохимия
Биохимический анализ крови при атеросклерозе показывает не только количество жиров и холестерина, но определяет уровень:
- Мочевой кислоты;
- Сахара;
- Белка;
- Продуктов распада белка.
Норма сахара для взрослого человека 3,2-5,5 ммоль/л при пробе из пальца, и до 6,2 при пробе из вены. Мочевина играет важную роль в протеиновом обмене веществ. Белок содержит много азота и в процессе метаболизма преобразуется в аммиак. В печени аммиак переходит в менее опасную форму — мочевину, которая выводится из организма с мочой. Нормальный уровень — от 2,5 до 8,3 ммоль/л.
Общий белок — это сумма показателей глобулина и альбумина, присутствующих в сыворотке крови. Его основные функции:
- Процесс свертывания крови;
- Поддержание нормального уровня pH;
- Поддержание иммунных реакций;
- Обеспечение транспортных процессов.
Норма для взрослого человека — от 64 до 83 г/л. Понижение нормы говорит о панкреатите, заболеваниях почек или печени, ЖКТ, гепатите или циррозе, онкологии. Повышение — свидетельство сахарного диабета, эндокринных нарушений или анурии.
Липидограмма
При помощи липидограммы определяют наличие в крови:
- Проатерогенных липидов: липопротеидов очень низкой и низкой плотности, холестерина, триглицеридов;
- Антиатерогенных липидов, к которым относят жироподобные вещества и липопротеиды высокой плотности.

Затем вычисляют отношение показателей этих групп, и если оно выше 3, то шанс развития атеросклероза велик. У здорового человека уровень общего холестерина составляет от 3 до 5,2 ммоль/л, норма ЛНП —3,9 ммоль/л, уровень хорошего холестерина — от 1,42 до 1,58 ммоль/л.
Иммунологический анализ
Целью иммунологического анализа крови является:
- Определение содержания в крови антител к хламидиям и цитомегаловирусу;
- Определение уровня С-активного протеина.
Первый показатель необходим потому, что хламидии и цитомегаловирус могут стать причиной развития атеросклероза. Высокий уровень ЛНП сопровождается увеличением показателя ano-B-протеина в сыворотке. Нормальное его значение для женщин — 0,52-1,29 г/л, для мужчин — 0,6-1,38 г/л.
При диагностике атеросклероза учитывают также следующие коэффициенты:
- Коэффициент оценки показателей атерогенности, нормальное значение которого 4 ммоль/л;
- Коэффициент концентрации триглицидов, норма —2,3 ммоль/л;
- Коэффициент уровня аминокислоты гомоцистеина. Для взрослого человека нормальный определен как 11 мкмоль/л.
Триглицеридами называют нейтральную плазменную фракцию липидов, которые поступают в организм вместе с пищей. Их нормальный уровень составляет от 0,14 до 1,82 ммоль/л. Повышение свидетельствует о сахарном диабете, ожирении и алкоголизме, а причина повышения кроется в проблемах с печенью и щитовидной железой. Триглецериды не оказывают прямого влияния на сосуды, но увеличивают риск развития:
- Сахарного диабета 2 типа;
- Панкреатита;
- Гипертонии%
- Гепатита;
- Цирроза;
- Ишемии сердца;
- Инсульта;
- Инфаркта миокарда.
Образование креатинина связано со спонтанным и необратимым деградированием креатина. У здоровых людей организм регулирует процесс его выработки и вывода. Повышение уровня креатинина с одновременным увеличением в крови мочевины является признаком почечной недостаточности.

Нормальный уровень креатинина:
- Для женщин: 60-100 мкмоль/л в плазме крови и 97-177 мкмоль/кг/сут в моче;
- Для мужчин младше 50 лет показатели соответственно: 74-110 мкмоль/л и 124-230 мкмоль/кг/сут;
- Для мужчин старше 50 лет нормируют лишь показатель для плазмы крови — 70-127 мкмоль/л.
Повышенный уровень креатинина в плазме крови объясняется наличием:
- Хронической и острой почечной недостаточности;
- Акромегалией;
- Приемом нефротоксических препаратов;
- Поражением мышечной ткани;
- Травматическим токсикозом;
- Лучевой болезнью.
Также показатель будет повышен, если в пищу регулярно употребляется много жирных мясных продуктов. Этот фактор влияет и на развитие атеросклероза.
Инструментальная диагностика
Отличаются инструментальные методы диагностики атеросклероза точностью в установлении локализации и степени развития болезни.
Ультразвуковое исследование (УЗИ) — это стандартный способ, применяемый для скриннинга. Его рекомендуют использовать на раннем, доклиническом этапе развития болезни. Ультразвуковое исследование позволяет обнаружить увеличение толщины сосудных стенок головного мозга, сердца, брюшной полости, рук и ног, а также скорость течения крови и наличие бляшек. Этот метод использует высокочастотные звуковые волны, позволяющие получить поперечное изображение тела. Датчик посылает звуковые сигналы и улавливает их отражение, а процессор преобразует звуковую волну в цифровую форму, которая отражается на экране монитора. Изображение можно получить в любой плоскости. УЗИ является одной из самых безопасных процедур, которую разрешено применять даже во время беременности.

Дуплексное сканирование также относится к ультразвуковой диагностике. Построено оно на отражении ультразвука от движущихся эритроцитов. Метод позволяет определить скорость движения крови и ее качество, места сужения или расширения сосудов, тромбы, бляшки, а также установить наличие косвенных симптомов. Недостаток УЗДГ — отсутствие возможности изучить контур артерии и исследовать сосуды мозга.
Ангиография — это совокупность нескольких способ контрастного осмотра сосудов, которые применяют при проведении рентгенографического и рентгеноскопического исследования, МРТ и КТ. При помощи ангиографии изучается состояние артерий, окольный кровоток и общая протяженность патологии. Во время процедуры врач может обнаружить аневризму, мальформации, тромбоз и атеросклероз. Перед процедурой желательность сделать ЭКГ и флюографию и убедиться в отсутствии противопоказаний. К ним относят почечную и сердечную недостаточность, аллергию на контрастное вещество, заболевания щитовидной железы и психические расстройства. За 4 часа до процедуры нельзя есть и пить. Пациента подключают к кардиомонитору и вводят в вену контрастное вещество. Дальнейшее обследование происходит при помощи рентгена.

Электронно-лучевая томография позволяет произвести сканирование со скоростью 15-20 снимков в секунду. Процедура дает возможность для исследования состояния сосудов и сердца, диагностировать болезнь даже на раннем этапе развития. Также к достоинствам метода относится объемное сканирование, большое количество срезов для обеспечения трехмерной реконструкции и высокое качество передачи изображения. Эффективна ЭЛТ для исследования проксимальных участков коронарных сосудов и шунтов, определения отложения кальция на стенках коронарных сосудов и изучения кровоснабжения миокарда.
МРТ или магниторезонансная томография основана на применении сочетания разных по длине электромагнитных волн. Они вызывают ответные колебательные движения ядер атомов водорода молекул воды, находящихся в организме человека. С помощью аппарата МРТ можно наблюдать за работой головного и спинного мозга, внутренних органов и систем. МРТ не производит ионизирующее излучение, и позволяет:
- Исследовать течение крови через основные органы;
- Определить нарушение метаболических процессов;
- Установить нарушение кровообращения головного мозга;
- Визуально исследовать кровеносные сосуды.
ЭКГ представляет собой исследование и регистрацию электрических полей, которые образуются во время сокращения сердечной мышцы. С помощью ЭКГ устанавливается ритмичность работы сердца и нарушение сокращений, перегрузка сердечно-сосудистой системы, размеры отделов сердца, недостаточность кровоснабжения.

При помощи фонокардиограммы устанавливают систолические шумы над проблемной аортой и шумы над сердечным клапаном при формировании атеросклеротического порока сердца. Спиральную компьютерную томографию используют для получения рентгеновских снимков разной глубины с изображением сердца.
Применение тестов, проб и индексов
При подозрении на патологию сосудов нижних и верхних конечностей проводят ряд проб и индексов, которые позволяют выявить заболевание на его ранних этапах.
Лодыжечно-плечевой индекс для диагностики атеросклероза — это сочетание измерения артериального давления и плетизмографии (исследование тонуса и кровотока мелких сосудов). Используется индекс для установления степени пораженности сосудов и определения уровня давления в руках и ногах. Значение индекса показывает разницу в балансе систолического артериального давления между нижними и верхними конечностями.
Как диагностировать атеросклероз сосудов с помощью лодыжечно-плечевого индекса (ЛПИ):
- Измерить давление на лодыжках и руках пациента в состоянии покоя и расслабленности;
- Попросить пациента пройтись активным шагом на беговой дорожке в течение 5-7 минут;
- Вновь измерить давление.

На руках манжеты устанавливают выше уровня пульса в локтевой ямке на 5 см. Для определения ЛПИ лодыжки, щиколотки манжету фиксируют на 5 см выше выступа кости лодыжки. Результат получают из соотношения наивысшего показателя систолического давления в лодыжках и наивысшего показателя на плече. В зависимости от результата показатели делят на 5 групп:
- Норма: от 1 до 29;
- Пограничное значение: от 0,91 до 0,99;
- Мягкая форма: от 0,71 до 0,9;
- Средняя форма: 0,41-0,7;
- При значении менее 0,4 определяют тяжелую степень.
Показатель не рассчитывают для людей с постоянно повышенным давлением.
Показатели для определения поражения сосудов ног и рук
Пробу Раштова проводят из положения стоя. Пациента просят поднять руки вверх, слегка согнув их в локтях, и в течение 30-40 сек. сжимать и разжимать кулаки. У здоровых людей это небольшое упражнение не приводит к изменению цвета кожи, а при наличии патологии сосудов кожа бледнеет. Чем больше выражена бледность — тем больше нарушение движения крови.
Для пробы Боголепова больной должен стоять с вытянутыми руками, пальцы напряжены и направлены вперед. Врач фиксирует цвет кожи на тыльной стороне ладони и выраженность вен. Затем пациенту предлагают поднять правую руку и опустить левую на 30 сек. После этого руки возвращают в исходное положение, и врач начинает отслеживать изменение тона кожи и состояние вен с помощью секундомера. Если человек здоров, то для возвращения нормального состояния кожному покрову потребуется не более 30 сек. При наличии патологии бледность или цианотичность кожи проходит за 40-70 сек.

Пробу Лайнель-Лавастина применяют для установления циркуляции крови в капиллярах. Врач одновременно и с одинаковым усилием надавливает большими пальцами на внутреннюю и внешнюю поверхность последних фаланг пальцев. Результат давления — белое пятно, которое проходит в норме за 2-5 сек. Более продолжительное время свидетельствует о нарушенном кровообращении. Для этого теста важна температура в помещении: при 20-22°С берут нормальное время, при пониженной температуре к норме прибавляют 1-2 сек, при повышенной — сокращают.
Профилактика и лечение атеросклероза
После всех диагностических мер врач назначает лечение атеросклероза. Формулировка диагноза определяет форму, степень патологии и наличие хронических сторонних болезней. Все это учитывается при составлении плана лечебных мер.
Комплексное лечение атеросклерозов сосудов ставит целью не только предотвращение развития болезни, но и профилактику осложнений. Консервативная терапия предполагает назначение медикаментозных препаратов, направленных на снижение уровня холестерина в крови, улучшение состояния сердца и сосудов, трофики тканей. При необходимости принимают меры по снижению уровня сахара в крови, нормализации давления, улучшению работы ЖКТ и восстановлению нормального сна.
Хирургические методы применяют только в случаях, когда жизни пациента угрожает опасность, а лекарственная терапия уже не даст положительного результата. Обязательное условие лечения — изменение образа жизни.
Пациенту необходимо нормализовать обмен веществ, а для этого — организовать правильное питание. Диагностика и лабораторные исследования крови помогут выявить потребность организма в витаминах и минералах и скорректировать диету. Под запрет попадают продукты, богатые холестерином — жирные сорта мяса и рыбы, птицы, жирные молочные продукты и сыры, субпродукты. Ограничить нужно соленую и острую пищу, сладости, изделия из пшеничной муки, выпечку. В рацион рекомендовано ввести свежие овощи и фрукты, морепродукты, мед, нежирную морскую рыбу, мясо кролика и телятину, изделия из ржаной муки, сухофрукты, орехи.

Рациональное питание поможет привести вес в норму, улучшит обмен веществ и укрепит иммунную систему.
Чтобы очистить организм от шлаков и токсинов, нужно пить больше воды. Если врач установил гиподинамию, то обязательно назначается лечебная физкультура. Ежедневные прогулки на свежем воздухе, плавания, занятия йогой или танцами улучшают кровообращение, насыщают организм кислородом, укрепляют мышечную ткань. Еще одна важная мера профилактики болезни — регулярное обследование у врача, если в роду имелись случаи заболевания атеросклерозом.
К развитию атеросклероза приводит повышенный уровень холестерина в крови. Проявляется патология по разным причинам — это может быть наследственность, результат болезней сердца или почек, проживания в районе с неблагоприятной экологией или постоянная физическая усталость. Опасность болезни в том, что долгое время она не проявляет себя: первые симптомы схожи с переутомлением, и поэтому не привлекают внимания. Обычно болезнь диагностируют уже на поздних стадиях, когда происходит нарушение кровообращения и начинают проявляться специфические симптомы. Диагностика заболевания состоит из нескольких этапов и начинается с опроса и осмотра пациента. После этого больного отправляют на осмотр ко врачу узкой специальности и назначают дополнительные исследования. Лечение подбирается исходя из результатов анализов и общего состояния пациента.
Диагностика атеросклероза сосудов — список необходимых анализов
Признаки развития атеросклероза связаны со степенью поражения кровеносных сосудов. И зависят от количества изменений. После выяснения этих факторов появляется возможность понять, в каком состоянии находятся внутренние органы пациента. Главными признаками заболевания считаются: сердечная недостаточность, стенокардия, боль в ногах при ходьбе, гипертония, инфаркт, инсульт или почечная недостаточность. Всё зависит от того, в каком месте находится очаг поражения. Выявление признаков патологии – это первый этап диагностики атеросклероза. Поэтому очень важно подробно рассказать доктору о нарушениях в работе организма.
Как развивается заболевание

При развитии атеросклероза принимают участие два основных фактора: липидный и сосудистый
Развитие атеросклероза происходит постепенно и зависит от многих факторов. Главными считаются следующие:
- нарушение жирового обмена – дислипидемия;
- повышенное давление, способствующее расслоению эпителия стенок сосудов, куда проникают липиды;
- ожирение;
- сахарный диабет;
- табакокурение.
Эти 5 причин признаны Всемирной Организацией Здравоохранения главными факторами, способствующими развитию атеросклероза.
При атеросклерозе внутренние поверхности сосудов покрываются холестерином. На местах наслоения образуются бляшки, сужающие кровеносное русло. Чем дальше развивается процесс, тем становится хуже. Наслоения могут отрываться или разрываться, что способствует образованию тромбов.
При развитии атеросклероза принимают участие два основных фактора: липидный и сосудистый.
Медики считают началом развития заболевания повышение липидного уровня в организме. Это касается триглицеридов и липидов с низкой плотностью – ЛПНП. Они проникают в стенки кровеносных сосудов и образуют холестериновые бляшки.
Сосудистая или эндотелиальная теория рассматривает повреждения внутреннего слоя кровеносных сосудов, как пусковой механизм возникновения атеросклероза. Формирование холестериновых бляшек происходит в местах повреждения сосудистых стенок.
Эти две теории имеют право на существование, ведь они дополняют одна другую, а не исключают. У них является общим образование жирового сгустка, который медленно увеличивается, не проявляя своего присутствия на первых этапах. Всего бляшка имеет 4 стадии развития. На любой из них сгусток может повредиться под воздействием повышенного давления, оторваться или лопнуть. Что чревато летальными последствиями.
Как диагностировать проблему

Для определения причин патологии требуется проведение комплексной диагностики
По месту расположения холестериновых отложений атеросклероз подразделяется на следующие виды:
- брахиоцефальных сосудов;
- сосудов почек;
- периферических артерий;
- сосудов мозга;
- аорты.
Для определения причин патологии требуется проведение комплексной диагностики, которая включает следующие пункты:
- инструментальное диагностирование;
- лабораторные исследования;
- выявление рисков;
- выяснение специфических признаков патологии.
Именно комплексный способ позволяет диагностировать патологию в бессимптомный период.
Анализ факторов риска
До конца медики пока ещё не совсем разобрались с факторами возникновения и развития патологии. Основными считаются следующие причины:
- дислипидемия;
- наследственная предрасположенность;
- малоподвижный образ жизни;
- постоянные стрессовые ситуации;
- употребление жирной и сладкой пищи;
- ожирение;
- эндокринные патологии;
- курение;
- гипертония.
Любой из указанных факторов способен привести к атеросклеротическим изменениям, тем более их комбинации.
Важно! Здоровый образ жизни и занятия посильными видами спорта помогут сократить факторы риска и продлить жизнь.
Анализ клинической картины
После того, как выяснены все риски, необходимо провести клинический анализ для выяснения места расположения атеросклеротических изменений.
Признаки болезни напрямую связаны с местом локализации процесса:
- при атеросклерозе мезентериальных артерий нарушается пищеварение, появляются болевые приступы в верхней части кишечника после неконтролируемого приёма пищи. Боли сопровождают запоры, отрыжка, вздутие живота;
- атеросклероз аорты обладает достаточно длительным бессимптомным периодом. Главный признак – снижение диастолического давления при увеличении пульсового и систолического;
- при атеросклерозе сонных артерий появляются головокружения;
- для атеросклероза сосудов миокарда характерна боль в сердце при физических нагрузках, учащается пульс, появляется одышка;
- при поражениях почечных артерий в урине находят белок, эритроциты. Происходит увеличение концентрации цилиндров;
- заболевание сосудов головного мозга сопровождается шумом в голове, ухудшением памяти и слуха;
- атеросклероз сосудов ног проявляется перемежающейся хромотой.
Лабораторная и инструментальная диагностика атеросклероза

Во время исследования производят измерение давления на плече и голени
Исследования назначаются пациентам с рисками развития патологии.
Самые важные – установление уровня общего холестерина, концентрации ЛПВП и ЛПНП, определение коэффициента атерогенности и количества триглицеридов.
Кроме значений холестерина лабораторно выявляются показатели с-реактивного белка, содержание креатинина и продолжительность почечной фильтрации.
Также проводятся и инструментальные исследования:
- УЗИ толщины стенок кровеносных сосудов;
- МРТ;
- УЗИ с определением скорости кровотока;
- ангиография.
Диагностика атеросклероза нижних конечностей
Для установления точного диагноза в первую очередь анализируются и систематизируются жалобы пациента. Основная – перемежающаяся хромота, появляющаяся при выполнении физических нагрузок. Она сопровождается онемением и слабостью ног, а также сильными мышечными болями. После небольшого отдыха неприятные ощущения проходят.
При пальпации отмечается холодность ног и слабый пульс на периферических артериях. При осмотре заметны трофические изменения мышц, ногтевых пластин и уменьшение волосяного покрова на нижних конечностях. Кожа бледная, заметен цианоз пальцев ног.
При подъёме и сгибании стопа быстро бледнеет, при возвращении в начальное положение – краснеет – это один из типичных признаков присутствия холестериновых сгустков в сосудах ног.
Для точного установления диагноза применяются:
- цифровая субтракционная ангиография – самый точный способ, используется перед проведением хирургических операций;
- МРТ зачастую проводится с применением гадолиния – контрастного вещества. Пациентам с кардиостимуляторами, стентами и при снижении почечной фильтрации процедура противопоказана;
- компьютерная томоангиография позволяет выявить кальциевые наложения;
- дуплексное сканирование помогает определить функционирующие кровеносные сосуды, которые невозможно найти при помощи УЗИ;
- определение лодыжечно-плечевого комплекса – ЛПИ. Во время исследования производят измерение давления на плече и голени. Определяют их соотношение. В нормальном состоянии систолическое давление на плечевой артерии ниже, чем на лодыжечной. Если оно на плече повышено, возможно поражение аорты или артерий ног.
Важно! При появлении хотя бы одного из перечисленных признаков атеросклероза ног не откладывайте посещение врача. Последствия могут быть печальными.
Диагностика атеросклероза головного мозга

Наиболее страшным и смертельно опасным при атеросклерозе сосудов головного мозга является ишемический инсульт
Холестериновые бляшки в кровеносных сосудах головного мозга ухудшают кровообращение в его тканях. Больной жалуется на бессонницу, ухудшение памяти и способностей к учёбе, шаткую походку. Кроме этого больной замечает мушек перед глазами, слышит не проходящий шум в ушах. Наиболее страшным и смертельно опасным при атеросклерозе сосудов головного мозга является ишемический инсульт.
Чтобы этого не произошло, проводится следующая диагностика:
- энцефалография, которая даёт оценку работы головного мозга;
- ангиография проводится с контрастным веществом, позволяющим рассмотреть кровеносные сосуды при рентгенографии;
- транскраниальная допплерография, по-другому УЗИ, внутричерепных артерий;
- дуплексное сканирование шейных артерий позволяет определить нарушения циркуляции крови до её поступления в мозг. Используется допплерометрическое определение интенсивности кровотока.
Исследования совершенно безопасны и помогают достаточно правильно оценить состояние пациента, а вместе с биохимией крови дают возможность для правильной постановки диагноза.
Диагностика атеросклероза: современные методы постановки диагноза на ранних стадиях
Своевременная диагностика атеросклероза помогает избежать развития опасных сосудистых заболеваний. Для достоверной оценки состояния здоровья в медицине существует множество клинических, лабораторных и аппаратных методов исследования. О самых информативных и передовых способах диагностики мы расскажем ниже.
Выявление факторов риска
Истинное происхождение заболевания неизвестно. Разработаны только несколько ведущих теорий объясняющих возможные варианты развития атеросклероза. Однако при разговоре с больным уже в первые минуты можно определить факторы, которые повлияли на сосудистую систему. Самые значимые из них:
- Наследственность, отягощенная атеросклерозом у нескольких поколений.
- Злоупотребление пивом и другими алкогольными напитками.
- Курение.
- Малоподвижный образ жизни и питание продуктами с повышенным содержанием холестерина.
- Сахарный диабет.
- Мужской пол и возраст более 45 лет.
- Нарушение обмена веществ, которое может проявиться ожирением.
Диагностика атеросклероза сосудов начинается именно с установления связи между неспецифическим фактором и конкретным заболеванием. После начинается определение наиболее пострадавшей системы органов.
Клиническое обследование
Вопросами о том, как диагностировать атеросклероз, занимаются специалисты хирургического и терапевтического профиля. Начало проявления симптомов зависит от степени закрытия бляшкой просвета артерии. Учитывая, что атеросклероз — это системное заболевание сосудов, пострадать может практически каждый орган.
- Атеросклероз коронарных артерий, способствует поражению сердечной мышцы. Возникают приступы загрудинной сжимающей боли (стенокардия). В 90% случаев холестериновые бляшки такой локализации являются причиной инфаркта миокарда, который проявляется острой болью, начинающейся в левой руке, лопатке, шее, нижней челюсти и распространяющейся к центру грудной клетки.
- Для атеросклероза грудного отдела аорты характерно появление головокружения, одышки, боли в груди. Возникает ощущение сердцебиения, повышается систолическое (верхнее) давление и снижается диастолическое (нижнее).
- Атеросклероз брюшного отдела аорты сопровождается метеоризмом, запорами и приступообразной болью по всей площади живота. Во время обследования доктор может заметить снижение перистальтики или полный паралич кишечника. При поражении ренальных артерий развивается почечная недостаточность, на фоне сниженного поступления кислорода в орган повышается давление. Патологический процесс при отсутствии лечения осложняется гангреной кишечника и инфарктом почки.
- Атеросклероз артерий верхних и нижних конечностей сопровождается похолоданием, потерей чувствительности, выпадением волос на ногах или руках. Главным симптомом, подтверждающим диагноз, — это перемежающаяся хромота. Этот признак характеризуется появлением хромоты и боли в нижней конечности, заставляющей прекратить движение, после остановки и отдыха человек может продолжить ходьбу. Также наблюдается сниженное наполнение и напряжение пульса на пораженной периферической артерии по сравнению со здоровой.
- Атеросклероз сосудов головного мозга проявляется снижением памяти и внимания. Постепенно ухудшается слух и зрение. Схожая клиническая картина наблюдается при поражении бляшками сонных артерий. Состояние опасно развитием ишемического инсульта.
После определения ведущих симптомов заболевания доктор назначает анализы и аппаратные исследования, необходимые для постановки окончательного диагноза.
Лабораторные анализы при атеросклерозе
Диагностика атеросклероза сосудов с помощью лабораторных методов основана на биохимическом исследовании крови. Анализ, с помощью которого определяют количество холестерина, триглицеридов, ЛПВП, ЛПНП, называется развернутой липидограммой.
- ЛПНП считается атерогенной фракцией. Нормальное значение параметра 3.9 ммоль/л, повышение цифры выше 4,9 ммоль/л четко свидетельствует о атеросклерозе.
- Повышение триглицеридов выше 2,3 ммоль/л является угрозой для состояния здоровья. При таких высоких цифрах можно уверенно утверждать о сформировавшемся атеросклерозе. Нормальное значение соответствует 0,14-1,82 ммоль/л.
- Общий холестерин крови должен быть не менее 3,1 ммоль/л, так как фракция участвует в построении клеточной мембраны, но и не более 5,2 ммоль/л.
- ЛПВП считается «полезной» фракцией холестерина. При значениях свыше 1,58 для мужчин и 1,42 ммоль/л для женщин существенно снижается риск формирования атеросклеротических бляшек. Однако, если параметр ниже 0,9, то можно сделать вывод, что болезнь четко сформировалась.
- Коэффициент атерогенности отражает риск развития заболевания и шансы на формирование осложнений. Рассчитывается по формуле: КА=Общий холестерин-ЛПВП/ЛПВП. Если параметр ниже 3, то беспокоиться не о чем, но значение свыше 5 указывает на атеросклероз.
Эти показатели атеросклероза помогают определиться с медикаментозной терапией, скорректировать диету. По важным диагностическим параметрам можно оценивать эффективность проводимого лечения.
Аппаратные методы диагностики
Чтобы выявить атеросклероз, можно применить как новые, так и старые технологии. Каждый из методов аппаратной диагностики имеет свои преимущества и недостатки. Лечащий врач при назначении исследования учитывает локализацию патологического процесса, материальные возможности больного, индивидуальные особенности организма.
Рентгенография
К одному из важнейших исследований при локализации бляшек в любом артериальном сосуде относится ангиография сосудов. Этот рентгенологический метод был разработан давно, но даже при наличии новых технологий является актуальным. Для получения снимка в артерию вводят контрастное вещество, которое способно визуализировать место наибольшей окклюзии. Метод финансово выгоден для больного и эффективен при постановке диагноза и выборе операции. Недостатком является то, что контрастное вещество может вызвать аллергическую реакцию, исследование инвазивное (требуется рассечение кожи и введение контраста непосредственно в артерию), требуется длительная подготовка к диагностической процедуре.
СКТ с контрастным веществом
Спиральная компьютерная томоангиография — более современный метод диагностики атеросклероза. Как и в первом случае, используется контрастное вещество, однако, снимки делаются на КТ, что позволяет добиться лучшего качества изображения и наблюдать пораженный сосуд в трехмерном пространстве (3D).
МРТ диагностика
Благодаря МРТ можно получить более качественное изображение, чем при КТ и на рентгене. Преимуществом способа является способность выявить патологию в мягкотканных структурах. Проведение исследования не требует инвазивного введения контрастного вещества. Если в теле есть импланты из металла, кардиостимулятор, пирсинг, то проведение МРТ запрещено. Методом можно визуализировать артерии спинного и головного мозга.
Диагностика триплексным сканированием
Существует еще более современное и уникальное исследование, позволяющее как проверить сосуды на атеросклероз, так и безопасно подобрать тактику хирургического лечения. Такой метод как триплексное сканирование позволяет исследовать морфологию артерии, оценивать её проходимость и скорость кровотока в цветном режиме, а также выявлять патологические элементы (наслоившиеся тромбы, атеросклеротические бляшки). Ультразвуковое исследование нередко является ключевым в постановке диагноза. Неинвазивный вариант определения атеросклероза позволяет сканировать сосуды головного мозга, конечностей, почек и других органов в теле человека.
диагностика, обследование, признаки и лечение
Атеросклероз — заболевание кровеносной системы, протекающее в хронической форме. Характеризуется нарушением обменных процессов в организме, формированием жировых отложений на стенках сосудов, препятствующих прохождению крови. В результате питательные вещества и кислород вместе с кровью попадают в клетки в минимальном количестве, что приводит к усугублению негативной симптоматики.

СОДЕРЖАНИЕ СТАТЬИ
Как определить атеросклероз?
При патологиях кровообращения необходимо провести диагностику для исключения вероятности прогрессирования атеросклероза. В противном случае есть риск возникновения опасных осложнений, влияющих на функционирование жизненно важных органов.
Если вы интересуетесь как определить атеросклероз сосудов, обратите внимание на следующие признаки:
- Перемена оттенка кожных покровов конечностей на бледный.
- При небольшом снижении температуры возникает озноб.
- Снижение давления.
- Отеки, чувство тяжести в ногах и других частях тела.
- Болевой синдром в пораженных органах.
Люди, страдающие атеросклерозом, часто жалуются на усталость, апатию, возможные обмороки, постоянное головокружение. Не исключено общее ухудшение состояния здоровья. Возможно развитие патологий различных органов.
Мозг
Нарушение мозгового кровообращения провоцирует множество рисков. Данная патология проявляется при нарушениях структуры сонных артерий и иных сосудов, поставляющих кровь в мозг. Если данный орган получает недостаточное количество кислорода, быстро возникает следующая симптоматика:
- Снижение памяти, больные быстро забывают события, которые произошли с ним недавно.
- Частые головные боли, которые невозможно купировать стандартными анальгетиками. При физической активности они усиливаются.
- Нарушения зрения, образование эффекта мерцания точек перед глазами.
- Патологии сна, практически полное отсутствие сновидений.
- Периодически появляющийся шум в ушах, другие слуховые нарушения.
- Частые обмороки у людей, ранее не страдающих данными явлениями.
- Ухудшение координации.
- При развитии атеросклероза головного мозга возможно периодическое покраснение лица, гипергидроз.
Сердце
При атеросклерозе нередко нарушается работа коронарных сосудов, что оказывает влияние на сердечную мышцу. Возникают симптомы ослабления миокарда, ускорение пульса, нестабильность сердечных ритмов. Проявляется ишемическая болезнь сердца, характеризующаяся такими признаками:
- Боли, проявляющиеся жжением в грудине.
- Постоянное ощущение давления.
- Затруднения при глубоком дыхании, особенно на фазе вдоха.
- Стенокардия.
- Увеличение ритма сердечных сокращений.
Данные симптомы могут усиливаться не только при развитии заболевания, но и при неправильном образе жизни, вредных привычках, несбалансированном рационе, а также при постоянном переутомлении.

Конечности
При атеросклерозе нарушается структура кровеносных сосудов, что оказывает комплексное негативное влияние на организм. Если в верхние или нижние конечности кровь поступает в недостаточном объеме, проявляются следующие признаки:
- Боли в руках или ногах, которые усиливаются при ходьбе, беге, занятии физическим трудом.
- Чувство онемения.
- Недостаточная регенерация ран, особенно на ступнях.
- Температура нижних конечностей намного ниже, чем ранее.
- Пульс на ногах плохо прощупывается.
При атеросклерозе выявляются боли в мышцах. При диагностике этого заболевания необходимо отличать его от артроза, который на начальных этапах имеет схожую симптоматику. При атеросклерозе поражаются не суставы, а мышцы.
Как проводится обследование?
Дифференциальная диагностика атеросклероза включает инструментальные и лабораторные исследования, осуществляющиеся в следующем порядке:
- Анализ мочи и крови.
- УЗИ, рентгеноскопия и другие инструментальные методы, необходимые для визуального анализа состояния сосудистых стенок.
- Определение кровяного давления, проведение ЭКГ.
- Офтальмоскопия.
- Коагулограмма.
- Соотношение физических параметров тела в соответствии с возрастом, индивидуальными особенностями организма.
Методы диагностики
Для выявления атеросклероза используются инструментальные и лабораторные методы. Часто применяется рентгенологическое, ультразвуковое оборудование не только для определения заболевания, но и для уточнения степени его развития.
Ангиография
При ангиографии состояние сосудов диагностируется с применением контрастного рентгена и вспомогательных веществ, с помощью которых просматриваются небольшие сосуды. Вводят специальную жидкость совместно с пигментами, после чего производится снимок.

Противопоказания:
- Острый инфекционный процесс.
- Аллергические реакции.
- Психические расстройства.
При проведении ангиографии можно выявить любые нарушения в структуре сосудистых стенок, определить минимальные нарушения проходимости. Просматриваются отклонения в иных органах.
КТ-ангиография
При проведении компьютерной томографии можно просмотреть структуру сосудов, выявить нарушения в организме. КТ-ангиография практически не оказывает вредного воздействия на человека, так как для ее проведения потребуется минимальный уровень облучения. Отличается небольшим количеством противопоказаний, практически не провоцирует возникновения осложнений.
Данный вид обследования проводится в амбулаторных условиях. Вводится контрастное вещество, после чего осуществляется сканирование рентгеном. Снимок рассматривается не сразу, а после обработки полученных результатов с помощью компьютерных технологий.
УЗИ
Позволяет выявить нарушения сосудов, широко используется для диагностики состояния вертебральных и сонных артерий. В случае достижения сосудистой стенкой толщины 1 мм и более данное отклонение четко заметно. Чтобы оценить общее состояние сердечной мышцы, используют внутрикоронарное УЗИ.
При обращении в современную клинику пациентам предлагают провести дуплексное или триплексное сканирование, характеризующееся получением улучшенного изображения. С помощью данных видов диагностических исследований можно не только рассмотреть подробное строение сосудов, но и различить движения крови по ним, что отмечается соответствующим цветом.
МРТ артерий
Строение сосудов отражается на снимках в двухмерном формате. В большинстве случаев используется контрастный метод, однако иногда процедуру проводят без контраста. МРТ показано при обнаружении сужения просветов сосудов, выраженного нарушениями кровообращения.
Электронно-лучевая томография
Необходима для выявления особенностей функционирования, структуры сердца в трехмерном формате. Для проведения данной процедуры потребуется минимум времени. ЭЛТ отличается минимальным уровнем вредного влияния на пациента. Применяется при диагностике болезней сердца. Необходима для визуализации коронарных артерий, уточнения наличия нарушений, которые невозможно выявить при проведении других диагностических мероприятий.

Анализы
Лабораторная диагностика атеросклероза предусматривает взятие анализов крови и мочи, электрофорез, определение ANO-B- протеина в сыворотке крови, уровня содержания липопротеинов, проверку коагулограммы. Наиболее опасным фактором, указывающим на развитие атеросклероза, считается нарушение липидного обмена, которое можно диагностировать при выявлении дислипопротеинемии.
Анализ крови и мочи выполняется для диагностики уровня таких показателей:
- Холестерин.
- Липопротеиды.
- Триглицериды.
Биохимический анализ крови включает уточнение количества перечисленных выше веществ. Применяется для уточнения коэффициента атерогенности.
Другие лабораторные исследования:
- Электрофорез липопротеинов помогает диагностировать заболевание.
- Определение уровня ano-B-протеина в крови позволяет исключить развитие атеросклероза.
- Для уточнения результатов при обнаружении повышенного количества липопротеинов в крови используют иммунологический метод.
- Коагулограмма показана при беременности, перед сложными операциями для снижения риска обострения заболевания.
Признаки
Для самостоятельного диагностирования атеросклероза необходимо посчитать лодыжечно-плечевой индекс. Чтобы выявить данный параметр, следует разделить уровень систолического давления крови в области лодыжки на данное значение в области плеча. Патология не выявляется, если индекс имеет числовое значение от 0,9 до 1,45. Если полученный результат ниже нормального, необходимо провести более точную диагностику.
Чтобы выполнить данное мероприятие правильно, соблюдайте инструкцию:
- Определите давление в голени.
- Найдите область на руке, которая по охвату равна измеряемой на ноге. Определите давление на соответствующем участке.
- Выполните вычисления.
- Сопоставьте полученное число с нормальными показателями.
Перед выполнением измерений желательно переместиться в горизонтальное положение. Чтобы получить точный результат, измерьте давление несколько раз. Выберите среднее арифметическое число. Так вы сможете с максимальной точностью диагностировать наличие или отсутствие заболевания.
При обнаружении атеросклероза необходима симптоматическая коррекция нарушений, профилактика осложнений. При отсутствии должного лечения атеросклеротические бляшки отрываются, блокируя поступление крови в важные вены и артерии. Своевременно проведенная диагностика снижает риск развития инфаркта, инсульта, летального исхода.
Диагностика атеросклероза — методы обследования, виды анализов
Атеросклероз представляет собой генерализированное заболевание, характеризующееся образованием отложений липопротеидов на стенках сосудов и артерий. Болезнь приводит к нарушению функции кровеносной системы, влечет за собой различные патологии в органах и тканях.
В этиологических основах заболевания находится нарушение липидного обмена и повышенный уровень холестерина в крови, а также повреждение внутренних стенок сосудов и артерий. К счастью, с помощью современной медицины может проводиться диагностика атеросклероза на ранних стадиях, благодаря чему эффективность последующего лечения повышается в разы.
Рассмотрим, как проводится диагностика атеросклероза сосудов и какие анализы необходимо сдать в рамках проводимых исследований.

Диагностика заболевания: общие вопросы
Большинство людей даже не догадываются о том, что у них есть атеросклероз на ранних стадиях — симптоматика неспецифическая, в некоторых случаях симптомы могут отсутствовать вообще.
Для того, чтобы поставить точный диагноз и определить, какие сосуды поражаются при атеросклерозе, необходимо провести комплексное обследование, включающее в себя:
- Определение факторов, которые способствуют развитию атеросклероза;
- Выявить полную симптоматическую картину;
- Проведение лабораторных исследований;
- Проведение аппаратного диагностирования.
При условии проведения всех четырех стадий исследования, возможно диагностировать атеросклероз даже на ранних стадиях и при отсутствии каких-либо симптомов.
Как выявить факторы риска
Как диагностировать атеросклероз, если он находится на первичной стадии? Первый шаг — это определение факторов, которые могут привести к развитию заболевания. На данный момент не изучены все факторы развития атеросклероза, однако медики выделяют следующие ситуации: хронические стрессовые состояния, злоупотребление пищей, богатой на животные жиры, эндокринные патологии и болезни, ожирение, наследственная предрасположенность, дислипидемия, курение, гиподинамия.
В случае, если у пациента обнаружены несколько из вышеперечисленных факторов, его направляют на дальнейшее обследование, которое поможет уточнить диагноз атеросклероз.
Диагностика симптоматической картины
Поскольку атеросклероз является генерализированным заболеванием с вероятностью поражения многочисленных сосудов и артерий, необходимо выявить симптоматику, которая обусловлена или дополняется вышеперечисленными факторами риска.
В зависимости от того, где локализуется атеросклеротическое поражение, у пациента могут быть следующие симптомы:
- Ухудшение когнитивных способностей, постоянные шумы в голове, головные боли — в случае, если пораженные сосуды находятся в голове.
- Перемежающая хромота — возможна в случае поражения магистральных артерий и более мелких сосудов, которые распологаются в нижней части тела.
- Выраженные болевые ощущения в области груди при физических нагрузках разной интенсивности, сердцебиение учащенное, появляется одышка — в случае, если поражены сосуды в области сердечной мышцы. Как правило, дискомфорт пропадает в состоянии покоя или же при приеме препаратов содержащих нитроглицерин.
- Диагностируется резитентная АГ (артериальная гипертензия), появляются признаки нарушения работоспособности почек, с помощью специального аппарата можно услышать определенные шумы, которые находятся в области уменьшения просвета артерий — такие симптомы проявляются в случае атеросклероза почек.
- В случае поражения сосудов головы также возможны головокружения, периодические потемнения в глазах.
- Пониженное диастолическое и повышенное систолическое давление характерно для атеросклеротического поражения аорты. Как правило, такие симптомы проявляются очень поздно, ближе к 60 годам.
- Приступообразные боли в области живота, диспептические расстройства после приема жирной пищи, нарушение перистальтики живота — данные симптомы характеризуют поражения мезентериальных артерий.
Инструментальная и лабораторная диагностика
Диагностика с помощью клинических исследований назначается во всех случаях, когда присутствуют факторы риск развития атеросклероза. Так, биохимические показатели крови при атеросклерозе меняются, а общий анализ крови при атеросклерозе необходим для того, чтобы определить включения форменных элементов крови и их количество.
Наиболее важными показателями являются следующие:
- Показатели общего холестерина, ЛПВП/ЛПНП;
- Показатели триглицеридов;
- Индекс атерогенности — нормальный показатель не превышает 3;
- Содержание с-реактивного белка;
- Показатели нормальной фильрации почек и её скорости;
- Уровень креатинина.
В качестве инструментальных методик диагностики проводится УЗИ с доплерографическим показателем кровотока, МРТ, ангиография, УЗИ-исследование интимы.
Кроме того, для диагностики атеросклероза нижних конечностей необходимо определить лодыжечно-плечевой индекс, провести дуплексное сканирование (позволяет определять функционирующие сосуды и интенсивность кровотока в них), компьютерную томоангиографию (позволяет четко визуализировать отложения в области сосудов), МРТ (назначается в случае сниженной почечной фильтрации), субтракционную ангиографию — последняя методика применяется перед непосредственным хирургическим вмешательством.
Для того, чтобы предупредить появление инсульта и других патологических процессов головного мозга может применяться специфическая диагностика сосудов головного мозга.
Диагностические исследования включают в себя проведение дуплексного сканирования артерий и сосудов шеи для определения качества кровотока, транскраниальной (внутричерепной) ангиографии, энцефалографии, а также УЗИ артерий мозга. Такое комплексное исследование позволяет точно определить работу сосудов головного мозга и шеи.
В конечном результате атеросклероз, диагностика и лечение которого представляет сложность на поздних этапах, можно устранить еще на ранних этапах, предотвратив дальнейшее прогрессирование ряда заболеваний.
причины, симптомы, диагностика и лечение
Атеросклероз — это системное поражение артерий крупного и среднего калибра, сопровождающееся накоплением липидов, разрастанием фиброзных волокон, дисфункцией эндотелия сосудистой стенки и приводящее к местным и общим расстройствам гемодинамики. Атеросклероз может являться патоморфологической основой ИБС, ишемического инсульта, облитерирующего поражения нижних конечностей, хронической окклюзии мезентериальных сосудов и др. Диагностический алгоритм включает определение уровня липидов крови, выполнение УЗИ сердца и сосудов, ангиографических исследований. При атеросклерозе проводится медикаментозная терапия, диетотерапия, при необходимости — реваскуляризирующие хирургические вмешательства.
Общие сведения
Атеросклероз – поражение артерий, сопровождающееся холестериновыми отложениями во внутренних оболочках сосудов, сужением их просвета и нарушением питания кровоснабжаемого органа. Атеросклероз сосудов сердца проявляется главным образом приступами стенокардии. Ведет к развитию ишемической болезни сердца (ИБС), инфаркта миокарда, кардиосклероза, аневризмы сосудов. Атеросклероз может привести к инвалидизации и преждевременной смерти.
При атеросклерозе происходит поражение артерий среднего и крупного калибра, эластического (крупные артерии, аорта) и мышечно-эластического (смешанного: сонные, артерии головного мозга и сердца) типов. Поэтому атеросклероз является наиболее частой причиной инфаркта миокарда, ИБС, мозгового инсульта, нарушений кровообращения нижних конечностей, брюшной аорты, мезентериальных и почечных артерий.
В последние годы заболеваемость атеросклерозом приобрела угрожающие масштабы, опередив по риску развития потери работоспособности, инвалидизации и смертности такие причины как травмы, инфекционные и онкологические заболевания. С наибольшей частотой атеросклероз поражает мужчин старше 45-50 лет (в 3-4 раза чаще, чем женщин), но встречается у пациентов более молодого возраста.
Атеросклероз
Причины атеросклероза
Факторы, влияющие на развитие атеросклероза, разделяются на три группы: неустранимые, устранимые и потенциально устранимые. К неустранимым факторам относятся те, которые нельзя исключить с помощью волевого или медицинского воздействия. В их число входят:
- Возраст. С возрастом риск развития атеросклероза возрастает. Атеросклеротические изменения сосудов в той или иной мере наблюдаются у всех людей после 40-50 лет.
- Пол. У мужчин развитие атеросклероза происходит на десять лет раньше и превышает показатель заболеваемости атеросклерозом среди женщин в 4 раза. После 50-55 лет уровень заболеваемости атеросклерозом среди женщин и мужчин выравнивается. Это объясняется снижением продукции эстрогенов и их защитной функции у женщин в период менопаузы.
- Отягощенная семейная наследственность. Нередко атеросклероз развивается у пациентов, чьи родственники страдают этой болезнью. Доказано, что наследственность по атеросклерозу способствует раннему (до 50 лет) развитию заболевания, в то время как после 50 лет генетические факторы не оказывают ведущей роли в его развитии.
Устранимыми факторами атеросклероза считаются те, которые могут быть исключены самим человеком посредством изменения привычного образа жизни. К ним относятся:
- Курение. Его влияние на развитие атеросклероза объясняется отрицательным воздействием никотина и смол на сосуды. Многолетнее курение в несколько раз увеличивает риск гиперлипидемии, артериальной гипертензии, ИБС.
- Несбалансированное питание. Употребление в пищу большого количества жиров животного происхождения ускоряет развитие атеросклеротических изменений сосудов.
- Гиподинамия. Ведение малоподвижного образа жизни способствует нарушению жирового обмена и развитию ожирения, сахарного диабета, атеросклероза сосудов.
К потенциально и частично устранимым факторам риска относят те хронические нарушения и заболевания, которые возможно скорректировать посредством назначенного лечения. Они включают:
- Артериальную гипертонию. На фоне повышенного артериального давления создаются условия для повышенного пропитывания сосудистой стенки жирами, что способствует формированию атеросклеротической бляшки. С другой стороны, снижение эластичности артерий при атеросклерозе способствует поддержанию повышенного кровяного давления.
- Дислипидемию. Нарушение жирового обмена в организме, проявляющееся повышенным содержанием холестерина, триглицеридов и липопротеидов, играет ведущую роль в развитии атеросклероза.
- Ожирение и сахарный диабет. Повышают вероятность атеросклероза в 5-7 раз. Это объясняется нарушением жирового обмена, лежащего в основе данных заболеваний и являющегося пусковым механизмом атеросклеротического поражения сосудов.
- Инфекции и интоксикации. Инфекционные и токсические агенты оказывают повреждающее воздействие на сосудистые стенки, способствуя их атеросклеротическим изменениям.
Есть мнения, что в развитии атеросклероза играют роль инфекционные агенты (вирус простого герпеса, цитомегаловирус, хламидийная инфекция и др.), наследственные заболевания, сопровождающиеся повышением уровня холестерина, мутации клеток сосудистых стенок и т. д.
Знание факторов, способствующих развитию атеросклероза, особенно важно для его профилактики, т. к. влияние устранимых и потенциально устранимых обстоятельств можно ослабить или совсем исключить. Устранение неблагоприятных факторов позволяет существенно замедлить и облегчить развитие атеросклероза.
Патогенез
При атеросклерозе происходит системное поражение артерий в результате нарушений липидного и белкового обмена в стенках сосудов. Нарушения обмена характеризуются изменением соотношения между холестерином, фосфолипидами и протеинами, а также избыточным образованием β-липопротеидов. Считается, что в своем развитии атеросклероз проходит несколько стадий:
- I cтадия – липидного (или жирового) пятна. Для отложения жиров в сосудистой стенке существенную роль играют микроповреждения стенок артерий и локальное замедление кровотока. Наиболее подвержены атеросклерозированию участки разветвлений сосудов. Сосудистая стенка разрыхляется и отекает. Ферменты артериальной стенки стремятся растворить липиды и защитить ее целостность. Когда защитные механизмы истощаются, на этих участках образуются сложные комплексы соединений, состоящие из липидов (преимущественно холестерина), белков и происходит их отложение в интиме (внутренней оболочке) артерий. Продолжительность стадии липидного пятна различна. Такие жировые пятна видимы только под микроскопом, их можно обнаружить даже у грудных детей.
- II стадия – липосклероза. Характеризуется разрастанием в участках жировых отложений молодой соединительной ткани. Постепенно идет формирование атеросклеротической (или атероматозной) бляшки, состоящей из жиров и соединительнотканных волокон. На данном этапе атеросклеротические бляшки еще жидкие и могут быть подвергнуты растворению. С другой стороны, они представляют опасность, т. к. их рыхлая поверхность может разрываться, а фрагменты бляшек – закупоривать просвет артерий. Стенка сосуда в месте прикрепления атероматозной бляшки теряет свою эластичность, трескается и изъязвляется, приводя к образованию тромбов, также являющихся источником потенциальной опасности.
- III стадия – атерокальциноза. Дальнейшее формирование бляшки связано с ее уплотнением и отложением в ней солей кальция. Атеросклеротическая бляшка может вести себя стабильно или постепенно расти, деформируя и сужая просвет артерии, вызывая прогрессирующее хроническое нарушение кровоснабжения питаемого пораженной артерией органа. При этом высока вероятность острой закупорки (окклюзии) просвета сосуда тромбом или фрагментами распавшейся атеросклеротической бляшки с развитием участка инфаркта (некроза) или гангрены в кровоснабжаемой артерией конечности или органе.
Симптомы атеросклероза
При атеросклерозе чаще страдают грудной и брюшной отделы аорты, коронарные, мезентериальные, почечные сосуды, а также артерии нижних конечностей и головного мозга. В развитии атеросклероза различают доклинический (бессимптомный) и клинический периоды. В бессимптомном периоде в крови обнаруживается повышенное содержание β-липопротеидов или холестерина при отсутствии симптомов заболевания. Клинически атеросклероз начинает себя проявлять, когда происходит сужение артериального просвета на 50% и более. В течении клинического периода выделяют три стадии: ишемическую, тромбонекротическую и фиброзную.
- В стадии ишемии развивается недостаточность кровоснабжения того или иного органа (например, ишемия миокарда вследствие атеросклероза коронарных сосудов проявляется стенокардией).
- В тромбонекротической стадии присоединяется тромбоз измененных артерий — атеротромбоз (так, течение атеросклероза коронарных сосудов может осложниться инфарктом миокарда).
- На стадии фиброзных изменений происходит разрастание соединительной ткани в плохо кровоснабжаемых органах (так, атеросклероз коронарных артерий приводит к развитию атеросклеротического кардиосклероза).
Клинические симптомы атеросклероза зависят от вида пораженных артерий. Проявлением атеросклероза коронарных сосудов служат стенокардия, инфаркт миокарда и кардиосклероз, последовательно отражающие стадии недостаточности кровообращения сердца.
Течение атеросклероза аорты длительное и долгое время бессимптомное, даже в тяжелых формах. Клинически атеросклероз грудной аорты проявляется аорталгией – давящими или жгучими болями за грудиной, иррадиирующими в руки, спину, шею, верх живота. В отличие от болей при стенокардии аорталгия может длиться по несколько часов и дней, периодически ослабевая или усиливаясь. Снижение эластичности стенок аорты вызывает усиление работы сердца, приводя к гипертрофии миокарда левого желудочка.
Атеросклероз брюшной аорты проявляется болями в области живота различной локализации, метеоризмом, запорами. При атеросклерозе бифуркации брюшной аорты наблюдается онемение и похолодание ног, отек и гиперемия стоп, некрозы и язвы пальцев ног, перемежающаяся хромота.
Проявлениями атеросклероза мезентериальных артерий служат приступы «брюшной жабы» и нарушение пищеварительной функции вследствие недостаточности кровоснабжения кишечника. У пациентов отмечается появление резких болей спустя несколько часов после еды. Боли локализуются в области пупка или верхних отделах живота. Продолжительность болевого приступа от нескольких минут до 1-3 часов, иногда болевой синдром купируется приемом нитроглицерина. Появляются вздутие живота, отрыжка, запор, сердцебиение, повышение артериального давления. Позднее присоединяются зловонные поносы с фрагментами непереваренной пищи и неусвоенным жиром.
Атеросклероз почечных артерий ведет к развитию вазоренальной симптоматической артериальной гипертензии. В моче определяются эритроциты, белок, цилиндры. При одностороннем атеросклеротическом поражении артерий отмечается медленное прогрессирование гипертонии, сопровождающееся стойкими изменениями в моче и стойко высокими цифрами АД. Двустороннее поражение почечных артерий вызывает злокачественную артериальную гипертонию.
При атеросклерозе сосудов головного мозга отмечается снижение памяти, умственной и физической работоспособности, внимания, интеллекта, головокружение, нарушения сна. В случаях выраженного атеросклероза сосудов мозга изменяется поведение и психика пациента. Атеросклероз артерий мозга может осложняться острым нарушением мозгового кровообращения, тромбозами, кровоизлияниями.
Проявлениями облитерирующего атеросклероза артерий нижних конечностей служат слабость и боли в икроножных мышцах голени, онемение и зябкость ног. Характерно развитие синдрома «перемежающейся хромоты» (боли в икроножных мышцах возникают при ходьбе и стихают в покое). Отмечаются похолодание, бледность конечностей, трофические нарушения (шелушение и сухость кожи, развитие трофических язв и сухой гангрены).
Осложнения атеросклероза
Осложнениями атеросклероза служат хроническая или острая сосудистая недостаточность кровоснабжаемого органа. Развитие хронической сосудистой недостаточности связано с постепенным сужением (стенозом) просвета артерии атеросклеротическими изменениями – стенозирующим атеросклерозом. Хроническая недостаточность кровоснабжения органа или его части ведет к ишемии, гипоксии, дистрофическим и атрофическим изменениям, разрастанию соединительной ткани и развитию мелкоочагового склероза.
К возникновению острой сосудистой недостаточности приводит острая закупорка сосудов тромбом или эмболом, что проявляется клиникой острой ишемии и инфаркта органов. В ряде случаев может происходить разрыв аневризмы артерии с летальным исходом.
Диагностика атеросклероза
Первоначальные данные за атеросклероз устанавливаются путем выяснения жалоб пациента и факторов риска. Рекомендована консультация кардиолога. При общем осмотре выявляются признаки атеросклеротического поражения сосудов внутренних органов: отеки, трофические нарушения, снижение веса, множественные жировики на теле и др. Аускультация сосудов сердца, аорты выявляет систолические шумы. За атеросклероз свидетельствуют изменение пульсации артерий, повышение АД и т. д.
Данные лабораторных исследований указывают на повышенный уровень холестерина крови, липопротеидов низкой плотности, триглицеридов. Рентгенологически на аортографии выявляются признаки атеросклероза аорты: ее удлинение, уплотнение, кальциноз, расширение в брюшном или грудном отделах, наличие аневризм. Состояние коронарных артерий определяют путем проведения коронарографии.
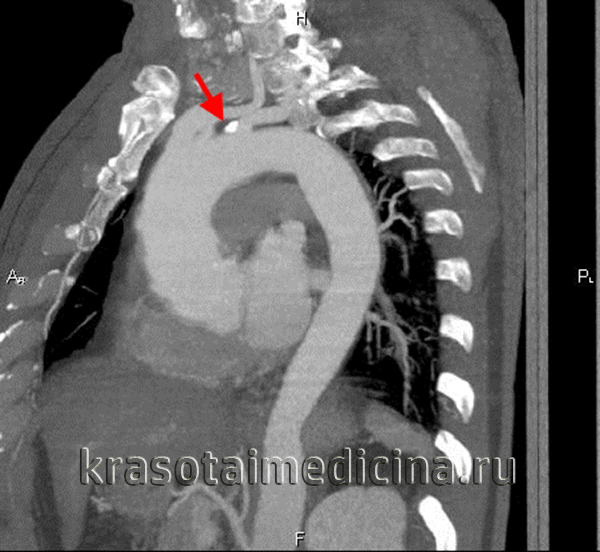
КТ-ангиография дуги аорты. Атеросклероз сосудов дуги аорты. Атеросклеротическая бляшка
Нарушения кровотока по другим артериям определяется проведением ангиографии – контрастной рентгенографии сосудов. При атеросклерозе артерий нижних конечностей по данным ангиографии регистрируется их облитерация. С помощью УЗДГ сосудов почек выявляется атеросклероз почечных артерий и соответственные нарушения функции почек.
Методы ультразвуковой диагностики артерий сердца, нижних конечностей, аорты, сонных артерий регистрируют снижение магистрального кровотока по ним, наличие атероматозных бляшек и тромбов в просветах сосудов. Снижение кровотока может быть диагностировано при помощи реовазографии нижних конечностей.
Лечение атеросклероза
При лечении атеросклероза придерживаются следующих принципов:
- ограничение поступающего в организм холестерина и уменьшение его синтеза клетками тканей;
- усиление выведения холестерина и его метаболитов из организма;
- использование заместительной терапии эстрогенами у женщин в менопаузу;
- воздействие на инфекционных возбудителей.
Ограничение поступающего с пищей холестерина производится назначением диеты, исключающей холестеринсодержащие продукты.
Для медикаментозного лечения атеросклероза используют следующие группы препаратов:
- Никотиновая кислота и ее производные – эффективно снижают содержание триглицеридов и холестерина в крови, повышают содержание липопротеидов высокой плотности, обладающих антиатерогенными свойствами. Назначение препаратов никотиновой кислоты противопоказано пациентам, страдающим заболеваниями печени.
- Фибраты (клофибрат) — снижают синтез в организме собственных жиров. Также могут вызывать нарушения в работе печени и развитие желчнокаменной болезни.
- Секвестранты желчных кислот (холестирамин, колестипол) – связывают и выводят желчные кислоты из кишечника, понижая тем самым количество жиров и холестерина в клетках. При их применении могут отмечаться запоры и метеоризм.
- Препараты группы статинов (ловастатин, симвастатин, правастатин) – наиболее эффективны для снижения холестерина, т. к. уменьшают его производство в самом организме. Применяют статины на ночь, т. к. ночью синтез холестерина усиливается. Могут приводить к нарушениям в работе печени.
Проведение хирургического лечения при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. На артериях проводятся как открытые операции (эндартеректомия), так и эндоваскулярные — с дилатацией артерии при помощи баллонных катетеров и установкой стента в месте сужения артерии, препятствующего закупорке сосуда.
При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Прогноз и профилактика атеросклероза
Во многом прогноз атеросклероза определяется поведением и образом жизни самого пациента. Устранение возможных факторов риска и активная медикаментозная терапия позволяют задержать развитие атеросклероза и добиться улучшения в состоянии пациента. При развитии острых расстройств кровообращения с образованием очагов некроза в органах прогноз ухудшается.
С целью предупреждение атеросклероза необходим отказ от курения, исключение стрессового фактора, переход на нежирную и бедную холестерином пищу, систематическая физическая активность соразмерно возможностям и возрасту, нормализация веса. Целесообразно включение в рацион продуктов, содержащих клетчатку, растительных жиров (льняного и оливкового масел), растворяющих холестериновые отложения. Прогрессирование атеросклероза можно замедлить приемом холестеринснижающих лекарственных препаратов.
