Опущение почек: чем опасно и что делать?
Доктор Иванов о том, как модные диеты, поднятие тяжестей и травмы приводят к болезням почек
Почки — это очень подвижный орган. За день они фильтруют большие объемы крови и «проходят» до 600 метров. Однако вследствие резкого снижения веса, травм, поднятия тяжестей, неиспользования бандажа во время беременности и просто наследственной предрасположенности почки могут опуститься, в том числе в таз. О том, как избежать опущения почек и чем чревато такое заболевание, в своей новой статье рассказал доктор Александр Иванов.
Почки, как и все внутренние органы, обладают подвижностью: при движении диафрагмы во время дыхания почки «проходят» около 3 см, а за сутки — до 600 метров! Фото: pixabay.com
ИНТЕРЕСНЫЕ ФАКТЫ О ПОЧКАХ
Почки, как и все внутренние органы, обладают подвижностью, то есть при движении диафрагмы во время дыхания почки «проходят» около 3 см, а за сутки — до 600 метров! Теперь представьте, что что-то привело к нарушению биомеханики этого органа.
Почка представляет собой парный орган бобовидной формы. Он выводит из организма токсины. Размеры одной почки составляют примерно 10–12 см в длину, 3–4 см в толщину, ее масса — 250–300 граммов. Данный орган расположен глубоко в брюшной полости. За одну минуту через почки проходит около 1,2 л крови. За сутки они фильтруют большой объем крови, образуя до 170 л «первичной мочи», из нее образуется вторичная моча в объеме 1,5 л в сутки, с которой из нашего организма выводятся токсины, например лекарства. Особенностью почек является то, что они не имеют собственных фиксирующих связок, поэтому так часто случается их смещение вниз или опущение.
АНОМАЛЬНАЯ ПОДВИЖНОСТЬ ПОЧКИ
Опущение почек, или нефроптоз, — это аномальная подвижность почки, вследствие чего она спускается в таз. Опущение может давать боль в пояснице, подреберье. Также это приводит к воспалительным заболеваниям самих почек, образованию камней в почечных лоханках.
ЧТО СПОСОБСТВУЕТ ОПУЩЕНИЮ ПОЧЕК
Опущение и фиксация почек может происходить по многим причинам: резкое снижение веса, травмы копчика, сидячий образ жизни, эмоциональный стресс, затяжные роды, беременность, поднятие тяжестей, спайки после операций. Близость почек к диафрагме (основной дыхательной мышце) может приводить к опущению из-за длительного кашля. Существует также наследственная предрасположенность к нефроптозу.
КАК ПРОЯВЛЯЕТСЯ ОПУЩЕНИЕ ПОЧЕК
Проявления дисфункции (нарушение биомеханики) почек могут быть многообразны. Чаще всего опущение и фиксация почек выдает себя болью в поясничном отделе позвоночника и маскируется под радикулопатию (боль в пояснице). Человек может ощущать дискомфорт в животе, как при заболеваниях желудочно-кишечного тракта. Могут быть также колебания артериального давления, отеки под глазами, шум в ушах, судороги икроножных мышц, изменения в моче — наличие белка, эритроцитов и лейкоцитов.
Однако данные симптомы опущения почек проявляются далеко не у всех: по статистике, только 15% людей, больных нефроптозом, могут заметить это.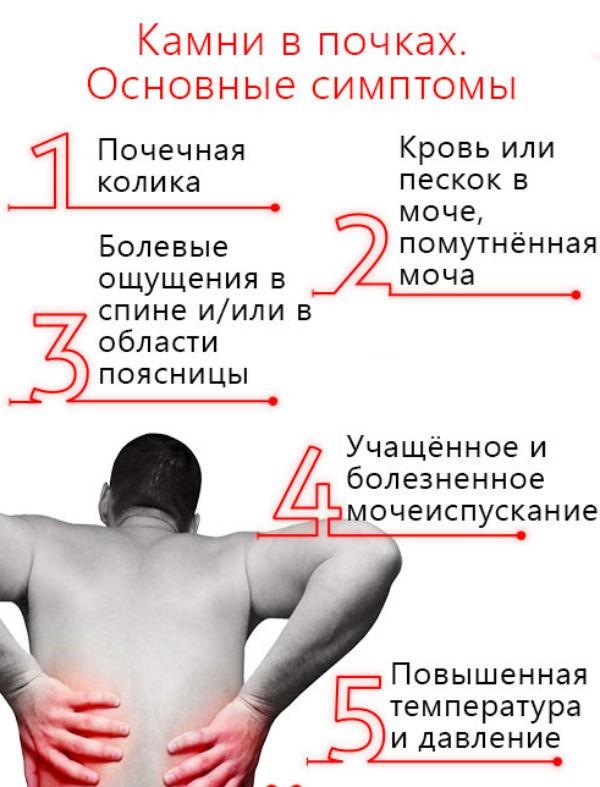
Правая почка опускается чаще, чем левая, из-за близости печени. Женщины страдают опущением почек чаще, чем мужчины, из-за особенностей женского организма в период беременности и пристрастия к различным диетам.
При поражении почек боль возникает, как правило, рано утром в покое. Днем в процессе активной деятельности боль может стихать. Ее ослабление происходит в положении лежа и на четвереньках.
СТЕПЕНИ ОПУЩЕНИЯ ПОЧЕК
Выделяют три степени опущения почек. При первой степени нижний полюс опускается на 0,5 тела позвонка. В этом положении почку называют замороженной из-за относительной неподвижности. Проявления «замороженной» почки: дискомфорт в поясничной области, боли в подреберье, которые отдают в пупочную область.
При второй степени почка опускается на один позвонок и вращается наружу, при этом нарушается кровообращение и отток мочи. Почка раздражает подвздошно-подчревный, подвздошно-паховый, бедренно-половой нервы, а также кожный нерв бедра, что проявляется болью в пояснице и паховой области, иногда в передней поверхности бедра.
При опущении третьей степени почка уходит вниз более чем на один позвонок, как бы соскальзывает. Это состояние еще называют подвывихом почки. При этом задевается бедренный нерв. Пациенты жалуются на боли в поясничной области, в передней поверхности бедра и в области коленного сустава.
КАК ВЫЯВЛЯЮТ И ЛЕЧАТ ОПУЩЕНИЕ ПОЧЕК
Чаще всего опущение почек выявляют при проведении УЗИ-исследования брюшной полости и почек, однако данный метод не является информативным, поскольку при опущении 1-й и 2-й степени в положении лежа почка возвращается в свое ложе. Для диагностики лучше использовать метод урографии почек с контрастным веществом, сдать анализ мочи.
Лечение проводится консервативно: посещение врача-остеопата, исключение факторов риска (ношение тяжестей, бег, прыжки и т. д.), ношение бандажа, специальные упражнения, направленные на укрепление мышц брюшной стенки.
В случае неэффективности консервативного лечения показана операция по фиксации почки.
ОСТЕОПАТИЯ ПРИ ОПУЩЕНИИ ПОЧЕК
Врач-остеопат может пропальпировать (ощутить руками) опущение почек.
В остеопатии существуют техники, позволяющие поставить почку на место. Лечение дополняется ношением бандажа, специальным дыханием (диафрагмальное) и упражнениями для укрепления мышц брюшного пресса. Остеопатическая коррекция может быть эффективна при 1-й и 2-й степени опущения почек.
СЛУЧАЙ ИЗ ПРАКТИКИ
На прием пришла девушка с жалобами на боли в спине. Лечилась у невролога без результата. Выяснилось, что она сидела на жесткой диете и резко похудела. При обследовании обнаружили опущение правой почки на 3 сантиметра. Диагноз подтвердился на УЗИ. После коррекции положения почки боль в спине ушла.
УПРАЖНЕНИЕ «ДИАФРАГМАЛЬНОЕ ДЫХАНИЕ» ПРИ ОПУЩЕНИИ ПОЧЕК
Дыхательные упражнения следует выполнять 3–4 раза в день за 1 час до еды или через 2 часа после еды. При правильном выполнении упражнений не должно быть головокружения, сердцебиения, одышки, зевоты, головной боли, онемения пальцев и других неприятных симптомов.
Исходное положение: лежа на спине, ноги согнуты в коленях, кисти рук на животе, глаза закрыты, тело расслаблено. Сделайте активный выдох, сокращая брюшной пресс, живот при этом втягивается, диафрагма поднимается. После выдоха задержите дыхание на 3 секунды, пока не возникнет потребности сделать вдох. Затем сделайте вдох, при этом живот выпячивается, надувается, как шар, диафрагма напрягается и ее купол опускается. Далее повторяем цикл. Выполняем 8–10 раз.
ПРОФИЛАКТИКА ОПУЩЕНИЯ ПОЧЕК
- регулярно заниматься физкультурой
- регулярно посещать врача-остеопата
- носить бандаж во время беременности
- избегать резкого снижения веса
- избегать поднятия тяжестей
РЕЗЮМЕ
1. Опущение почек, или нефроптоз, — распространенное явление, встречается чаще у женщин: его выявляют на УЗИ или урографии.
2. Нефроптоз может имитировать радикулопатию — боль в пояснице.
3. Причины опущения почек многообразны: снижение веса, травмы, поднятие тяжестей, беременность, наследственная предрасположенность.
4. Выделяют 3 степени опущения почек: 1-я и 2-я поддаются консервативному лечению, 3-я требует оперативного лечения.
5. Консервативное лечение включает остеопатию, лечебную физкультуру и бандаж. Также нужно исключить факторы риска.
Будьте здоровы!
Искренне ваш,
Иванов Александр Александрович — кандидат медицинских наук, врач-остеопат, невролог, натуропат, член российской остеопатической ассоциации, популяризатор здорового образа жизни и осознанного подхода к здоровью
Мнение автора может не совпадать с позицией редакции
опущение почки: лечение. Нефроптоз справа и слева. Опущение почки: лечение или операция?
— Мда… — Я рассматриваю снимки, и понимаю, что здесь не помогут ни лечебная физкультура, ни ношение специального бандажа. Почка опущена на высоту трех позвонков, нижняя ее треть в положении стоя находится аж в тазу.— Знаете, я рекомендую вам хирургическое вмешательство.
Почка опущена на высоту трех позвонков, нижняя ее треть в положении стоя находится аж в тазу.— Знаете, я рекомендую вам хирургическое вмешательство.
— Я знала, что этим все закончится, — как-то обреченно говорит пациентка, — прямо, как у тети.
— У тети?
— Да… У сестры моей мамы тоже было опущение почки. Ей сделали операцию. Это стало кошмаром всей ее жизни. После операции она лежала тридцать дней, у нее были страшные боли. Из-за шрама она развелась с мужем. Через 15 лет после операции у нее на месте шрама развилась грыжа, которую оперировали 7 раз. Я не хочу операцию.
— Да. Мне лучше таблетки пить всю жизнь, чем потом страдать так же, как моя тетя.
— Видите ли, сейчас опущение почки практически не оперируют открытым способом. Есть же лапароскопическая хирургия. Вместо большого разреза — три прокола, каждый из которых не более 5 мм диаметром.
— Я думала, лапароскопия — это когда яичники смотрят.
— Далеко не только.
 Лапароскопическим способом сейчас выполняют очень большое количество операций. Ряд операций выполняют только этим способом. Например — поднятие и фиксация почки при нефроптозе.
Лапароскопическим способом сейчас выполняют очень большое количество операций. Ряд операций выполняют только этим способом. Например — поднятие и фиксация почки при нефроптозе.— Как понять «фиксация почки»?
— Ну, под почку заводится специальная сетка. Она крепится таким способом, что почка как бы висит в гамаке. Сетка поддерживает почку, не дает ей опуститься ниже физиологического уровня. Нормализуется отток мочи, соответственно, моча не задерживается в лоханке, бактерии не успевают размножаться и прекращаются пиелонефриты. Артерия возвращается в нормальное положение, ее диаметр возвращается к норме, и уходят проблемы с артериальным давлением.
— Через полгода вы их будете искать и не найдете. Лежать 2–3 дня. Максимум.
— А потом эту сетку надо удалять?
— Нет. Она остается в организме пожизненно.
— А я не буду ее чувствовать?
— Нет, конечно. Вы же не чувствуете, например, пломбу в зубе.
— Доктор, скажите… А мне можно будет рожать?
— Конечно. Уйдут проблемы с пиелонефритами, с артериальным давлением — других противопоказаний же нет.
— А… — Пациентка смущенно отводит глаза, — А мне можно будет прыгать с парашютом? Это моя мечта. Глупо, конечно, но вдруг эта сетка оторвется?
— Ну, что же в этом глупого? Через месяц после операции вокруг почки образуется мощная соединительнотканная капсула — практически естественный поддерживающий аппарат для почки. Прыгайте, сколько хочется.
Мочекаменная болезнь симптомы и лечение заболевания — Медицинский центр «Лотос»
Мочекаменная болезнь возникает в результате дисбаланса веществ в организме. Нарушение обменного процесса ведет к формированию камней, представляющих собой сгустки нерастворимых солей. Камни мешают нормальному функционированию органов мочевыводящей системы и вызывают довольно неприятные ощущения.
Все статьиПлаксин Олег Федорович
Заведующий урологическим отделением, врач -уролог
Необходимость лечения мочекаменной болезни возникает в результате дисбаланса веществ в организме. Нарушение обменного процесса ведет к формированию камней, представляющих собой сгустки нерастворимых солей.
Нарушение обменного процесса ведет к формированию камней, представляющих собой сгустки нерастворимых солей.
Камни мешают нормальному функционированию органов мочевыводящей системы и вызывают довольно неприятные ощущения. Данное заболевание диагностируется у людей различных возрастных категорий, и даже детей.
Факторы, способствующие развитию мочекаменной болезни
Как уже говорилось выше, нарушенный обмен веществ способствует возникновению нерастворимых солей, из которых, собственно и формируются камни. Это происходит под воздействием следующих факторов:
- Неблагоприятные климатические условия (сильная жара и продолжительное потоотделение могут повлиять на увеличение содержания различных солей в организме).
- Гиповитаминоз. Неполноценное и не рациональное питание.
- Недостаточное количество солнечного света.
- Заболевания желудочно-кишечного тракта, которые носят хронический характер.

- Недостаток жидкости в организме. Обезвоживание в результате отравлений и болезней.
- Заболевания и патологии почек и органов малого таза.
- Заболевания костной системы.
- Частое употребление жесткой воды, а также острых, кислых и копченых продуктов.
- Заболевания щитовидной железы.
Мочекаменная болезнь: симптомы
Камни могут располагаться в разных отделах мочевыделительной системы. Расположение камней влияет на ощущения, которые испытывает человек.
Расположение камней в почках или верхних отделах мочеточников. Дискомфорт и боль в поясничных областях, примесь крови в моче — это типичные признаки «почечной колики». Как правило, боль носит ноющий давящий характер, бывает так же острой.
Обычно дискомфорт ощущается только в одном боку, но если камни появились в двух почках сразу, то боль чувствуется с обеих сторон. Появление свежей или измененной крови в моче можно обнаружить после продолжительной физической нагрузки, либо после серьезного болевого приступа.
При попадании камней в нижние отделы мочеточников, человек чувствует боль внизу живота, а также в паховых областях. Если участились позывы к мочеиспусканию, то это означает, что камни переместились в нижнюю треть мочеточника.
Камень может мешать естественному выходу мочи, что повлечет за собой выраженные боли, которые прекратятся только тогда, когда будут использованы анальгетики и спазмолитики или камень отойдет самостоятельно.
Если камень находится в мочевом пузыре, то человек испытывает сильные рези при мочеиспускании, закладывание струи. Боль возникает в нижней части живота и отдает в паховые области и половые органы. Еще один признак наличия камней в мочевом пузыре — частое мочеиспускание, которое может внезапно останавливаться, хотя больной ощущает, что мочевой пузырь еще не опорожнен.
Лечение мочекаменной болезни
Лечение мочекаменной болезни, в зависимости от проявлений заболевания, может осуществляться различными способами.
- Консервативная терапия (безоперационный способ) используется при малых размерах камня, когда размер камня позволяет надеяться на его самостоятельное отхождение. Лечение состоит из правильного питания и приема лекарственных препаратов, которые способствуют отхождению камня. Подбор диеты осуществляется после отхождения камня и исследования его в специальной лаборатории. Набор продуктов диеты зависит от вида камней, которые бывают оксалатными, уратными, мочекислыми, фосфатными и смешанными. О том, какой вид диеты подойдет именно вам, узнавайте у вашего лечащего врача.
- Контактная литотрипсия. Этот способ применяется, когда камни имеют достаточно большой размер и подлежат удалению. Контактная литотрипсия — это достаточно эффективный способ дробления камней, которые разрушаются при помощи волны ультразвука, лазера или сжатого воздуха. В центре «ЛОТОС» применяется лазерная литотрипсия, которая позволяет разрушать камни различных размеров.

- Уретеропиелоскопия. Эта процедура позволяет провести не только качественный осмотр чашечно-лоханочной системы и мочеточника, но и осуществить хирургическое вмешательство например: выполнить литотрипсию и извлечь камень. С помощью гибкой уретеропиелоскопии можно получить хорошую визуализацию камней, которые находятся в чашечках почки и когда ввиду анатомических особенностей мочеточника проходимость для жесткого уретероскопа невозможна.
- Чрезкожная нефроскопия, (нефролитотрипсия, литоэкстракция). Сложный по исполнению и в то же время очень удобный метод извлечения камней из чашечно-лоханочной системы почки. Когда размер камня достаточно велик и может занимать всю почку, тогда их называют «коралловидными». Метод позволяет извлечь камень целиком или разрушить до фрагментов, позволяющих извлечь их через тубус нефроскопа.
Решить вопрос о методе и способе удаления камня почки или мочеточника можно непосредственно в ООО МЦ «ЛОТОС», обратившись к врачу урологу на консультативный прием.
Профилактика
Большое значение для профилактики образования камней имеет правильное питание. Ограничьте употребление жареных, жирных, острых и копченых продуктов. Следует пить много жидкости (от 2,0 литров в день), преимущественно чистой негазированной воды. В холодное время года ваша поясница должна всегда находиться в тепле.
При проявлении первых симптомов мочекаменной болезни сразу же обращайтесь к врачу. При своевременно начатом лечении можно избежать серьезных проблем со здоровьем.
Не думайте, что заболевание пройдет само собой. Если камни оставить без внимания врача, то последствия могут быть очень печальными: к примеру, у вас может развиться острый пиелонефрит. Также последствием невнимания к своему здоровью может стать появление гнойного воспаления в почке (вплоть до удаления почки).
В медицинском центре «ЛОТОС» вы получите подробную консультацию врача-уролога, сможете осуществить диагностику и проводить лечение заболеваний мочевыделительной системы.
Мочекаменная болезнь — Центральная клиническая больница «РЖД-Медицина»
Мочекаменная болезнь (МКБ) — довольно широко распространенное заболевание, однако, подсчитать точное число пациентов довольно сложно.
Конкремент (камень)– твердая масса, образованная кристаллами мочи в мочевом тракте. Камни могут находиться в почках или мочеточниках, а также в мочевом пузыре.
Конкременты могут самостоятельно отходить по мочевым путям, не причиняя какого-либо дискомфорта, однако, развитие почечной колики сопровождается значительными болями.
Сегодня, в связи с изменением в диете и образе жизни МКБ встречается все чаще.
Факты о мочекаменной болезни:
• МКБ довольно распространенное заболевание (1 из 10 человек).
• Вероятность формирования конкрементов в течение Вашей жизни составляет от 5 до 10%.
• Мужчины страдают МКБ чаще, чем женщины, соотношение примерно 3: 1
• Наиболее вероятно формирование конкрементов в возрасте от 30 до 50 лет.
• У пациентов с МКБ конкременты формируются чаще, чем 1 раз в жизни.
Причины камнеобразования
Что такое конкремент?
Конкремент (камень) – это плотная, твердая масса, которая формируется в желчном пузыре, мочевом пузыре и почках. Конкременты различаются по химическому составу, размеру, локализации.
Камни образуются в почках, а затем либо остаются в них, либо мигрируют в мочеточник. Камни почек образуются при кристаллизации минералов или солей в моче.
Большинство конкрементов покидают Ваше тело при мочеиспускании.
Иногда конкременты не могут самостоятельно отойти из мочеточника, блокируют нормальный отток мочи и вызывают симптомы почечной колики. Также конкременты могут быть настолько велики, что не могут покинуть почку или мочеточник. В обоих случаях Вам может понадобиться специализированное лечение для удаления конкрементов.
Симптомы при мочекаменной болезни.
Довольно часто мочекаменная болезнь ассоциируется с сильным болевым симптомом. На самом деле, симптомы могут различаться от сильной боли до полного ее отсутствия, это зависит от следующих характеристик конкремента: размер, форма и локализация в мочевом тракте (рис 1).
Сильная боль (почечная колика).
Если конкремент блокирует нормальный отток мочи из почки, то вы почувствуете сильную боль, известную как почечная колика. Это острая боль в поясничной области и боковой области живота. Если конкремент переместился из почки в мочеточник, то вы можете ощущать боль в паховой области или области бедра. Мужчины могут отмечать боли в области яичек. (рис. 1)
Рисунок 1: возможная локализация боли при почечной колике.
В основе почечной колики лежит внезапное повышение давления в мочевом тракте. Боль носит приступообразный характер и не исчезает при смене позиции. Она описывается как наиболее интенсивная и сопоставима с болями при родах.
Другие симптомы, которые могут сопровождать почечную колику:
1. Тошнота
2. Рвота
3. Кровь в моче (моча становиться розового цвета)
4. Болезненное мочеиспускание
5. Лихорадка
Почечная колика — это экстренная ситуация и вам необходимо срочно обратиться к врачу или в ближайший госпиталь для купирования боли. В случае повышения температуры тела необходима экстренная госпитализация.
Тупые боли или отсутствие симптомов
Камни могут вызывать повторяющиеся, тупые боли в поясничной области. Такие боли могут быть симптомом и других заболеваний, что требует дополнительного обследования для исключения мочекаменной болезни.
Некоторые камни и вовсе не вызывают дискомфорт. Их называют бессимптомными камнями, которые обычно имеют небольшой размер. Они не препятствуют оттоку мочи, т.к. расположены в нижних чашечках почки или прикреплены к стенке мочеточника. Обычно такие камни являются случайной находкой при обследовании.
Диагностика мочекаменной болезни
Для определения причины Ваших симптомов доктору необходимо провести ряд исследований. В первую очередь доктор проведет опрос и физический осмотр. Затем он проведет УЗИ и другие обследования, если потребуется.
Техники визуализации
Чтобы определить расположения Вашего камня доктору необходимо применить методы визуализации ваших внутренних органов. Вам будет проведено ультразвуковое исследование, при котором используется высокочастотные звук для получения изображения. В дополнение к УЗИ Вам может понадобиться рентгеновский снимок мочевого тракта (обзорная урография). Врач может определить нарушает ли камень отток мочи из почки, определяя степень расширения почечной лоханки и чашечек.
Другой распространенный метод визуализации это компьютерная томография (КТ). При мочекаменной болезни выполняется КТ без контрастирования. С помощью этого исследования можно точно определить размер, форму и плотность камня.
В некоторых случаях доктор может назначить Вам КТ с введением контрастного вещества или внутривенную урографию. Это исследование дает дополнительную информацию о функции и анатомии ваших почек.
Анализ конкремента и другие тесты
В случае почечной колики проводится исследования Вашей крови и мочи для определения наличия инфекции и нарушения функции почек.
Если Ваш камень может самостоятельно отойти с током мочи, то доктор будет рекомендовать Вам фильтровать мочу, чтобы обнаружить камень.
В последующем доктор проведет анализ камня, чтобы определить его вид. Эта информация важна для выбора оптимального дальнейшего лечения и мер профилактики повторного образования камней.
Если у Вас высокий риск повторного камнеобразования, то Вам проведут дополнительные тесты для оценки метаболических нарушений (нарушений обмена).
Интересный факт:
Ежегодно 1 или 2 человека из 1000 переносят приступ почечной колики.
Обычно чтобы облегчить боль используют нестероидные противовоспалительные средства, которые Вы можете принять в виде таблеток или ректальных свечей. Если препараты первой линии не помогут, то Вам будут назначены более сильные обезболивающие препараты – опиоиды. Обычно они вводятся внутривенно. Основной недостаток опиоидов – это то что они вызывают тошноту.
Если препараты первой линии не помогут, то Вам будут назначены более сильные обезболивающие препараты – опиоиды. Обычно они вводятся внутривенно. Основной недостаток опиоидов – это то что они вызывают тошноту.
В редких случаях лекарства не оказывают должного эффекта. Тогда специалисту необходимо обеспечить отток мочи из почки. Это называется декомпрессией.
Существует два основных метода декомпрессии
1. Установка мочеточникового JJ-стента в Ваш мочеточник через мочеиспускательный канал. (рис. 1)
2. Выполнение чрескожной нефростомии – установка дренирующей трубки через кожу. (Рис. 2а и 2б)
Оба метода одинаково эффективны.
Рисунок 1: Установлен JJ-стент для нормализации оттока мочи по мочевому тракту.
Блокированная и инфицированная почка (обструктивный пиелонефрит).
Если у Вас почечная колика сопровождается лихорадкой или вы отмечаете значительное ухудшение общего состояния, то Вам необходимо в экстренном порядке обратиться за специализированной помощью.
Вам проведут обследование, чтобы исключить наличие обструктивного пиелонефрита.
Если у Вас обструктивный пиелонефрит, то Вам необходимо немедленно выполнить декомпрессию, чтобы снизить давление в Вашей почке. После декомпрессии Вам будут назначены антибиотики для лечения пиелонефрита. Удаление конкремента может проводиться только после излечения от пиелонефрита.
Рисунок 2а: Чрескожная нефростомическая трубка дренирует мочу из почки в мочеприемник.
Рисунок 2б: Чрескожная нефростома внутри почки.
Лечение мочекаменной болезни.
Вам поставили диагноз мочекаменной болезни. Совместно с лечащим врачом вы можете выбрать оптимальный для Вас метод лечения.
Факторы, которые могут повлиять на метод лечения:
1. Ваши симптомы
2. Характеристики камня
3. Ваш анамнез
4. Возможности стационара в который Вы обратились и личный опыт Вашего доктора
5. Ваши персональные предпочтения
Если Ваш камень может отойти самостоятельно, то Ваш доктор назначит лекарства облегчающие отхождение камня.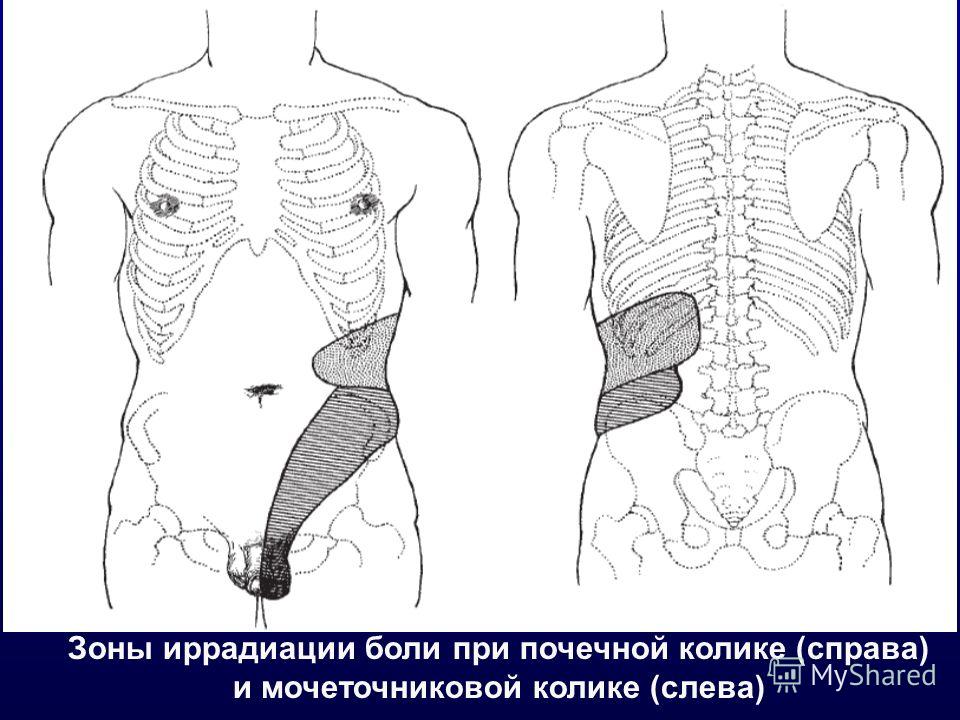 Это называется консервативной терапией.
Это называется консервативной терапией.
Если Ваш камень продолжает расти или вызывает частую и сильную боль, то Вам необходимо активное лечение.
Консервативное лечение.
Большинство камней почек и мочеточников может покинуть Ваш организм с током мочи. Однако, это зависит от размера и расположения камня, избавление от камня займет некоторое время. Вы можете испытывать приступы почечной колики при движении камня. Если Ваш камень небольших размеров, то он отойдет самостоятельно в течение 2–3 недель с вероятностью в 95 %.
Вам необходимо понимать:
1. Чем ближе камень к мочевому пузырю – тем выше шанс его самостоятельного отхождения.
2. Чем больше камень, тем ниже шанс его самостоятельного отхождения.
Существует 2 основных метода консервативной терапии литокинетическая терапия (»изгнание» камней) и литолитическая терапия (растворение камней). Оба этих метода предполагают назначение Вам лекарственных препаратов.
Активное лечение МКБ
Активное лечение необходимо проводить в случае:
1. Продолженного роста камня
Продолженного роста камня
2. Высокого риска образования другого камня
3. Наличия инфекции
4. Большого размера камня
5. Вашего выбора активного метода лечения.
Доктор будет рекомендовать удалить камень из мочеточника в случае:
1. Слишком больших размеров для самостоятельного отхождения
2. На фоне приема лекарственных препаратов у Вас сохраняются боли
3. Ваши почки перестали или могут перестать выполнять свою функцию.
Существуют 3 основных метода малоинвазивного удаления камней
1. Ударно-волновая литотрипсия(рис.3)
2. Уретероскопический метод (контактная уретеролитотрипсия с использованием различных видов энергии) Рис.4
3. Чрескожная нефролитотомия (рис.5а и б)
Какой метод активного лечения будет лучшим для Вас зависит от многих аспектов. Наиболее важный фактор – это симптомы, которые вызывает камень. Основываясь на размере и расположении Вашего камня, доктор может предложить различные методы лечения.
Рис.3 Дистанционная литотрипсия
Рис.4 Контактная литотрипсия или экстракция
Рис.5а Чрескожная нефролитотомия
Рис.5б Фрагментация конкремента
Профилактика мочекаменной болезни.
После отхождения или удаления конкремента Ваш доктор определит риск повторного образования камня. Для этого необходимо провести химический анализ камня. В дополнение доктор примет во внимания анализы Вашей крови и мочи проведенные до лечения.
Если у Вас высокий риск повторного камнеобразования, то доктор проведет дополнительное обследование, на основании которого Вам будет рекомендованы меры профилактики и план дальнейшего регулярного обследования.
Общие рекомендации для профилактики мочекаменной болезни:
В случае низкого риска повторного камнеобразования Ваш доктор будет рекомендовать лишь некоторые изменения образа жизни. Эти меры снизят риск повторного камнеобразования и в целом укрепят Ваше здоровье. Ниже перечислены рекомендации для взрослых пациентов.
Больше пейте.
1. Убедитесь, что Вы выпиваете 2, 5 — 3 литра ежедневно
2. Пейте равномерно в течение дня
3. Выбирайте pH – нейтральные напитки, такие как вода или молоко
4. Отмечайте сколько жидкости вы выделяете с мочой. Должно быть 2 — 2, 5 литра ежедневно.
5. Отмечайте цвет мочи: он должен быть светлым. Старайтесь пить больше если Вы живете в жарком климате или выполняете много физических упражнений. Это поможет компенсировать потерю жидкости.
Скорректируйте Вашу диету.
В зависимости от Вашей индивидуальной ситуации доктор может порекомендовать выполнить коррекцию диеты. Коррекцию диеты необходимо первоначально обсудить с Вашим врачом.
Здоровые привычки
1. Старайтесь выполнять физические упражнения 2 или 3 раза в неделю
2. Избегайте стрессовых ситуаций.
Перевод рекомендаций для пациентов Европейской ассоциации урологов.
Айвазян Д. Р.
Р.
Редактирование: д.м.н. Ягудаев Д.М.
Поделиться страницей:
Боль как симптом урологического заболевания
Боль — один из наиболее частых и важных симптомов урологических болезней. Боли могут быть локализованы в поясничной области, подреберье, над лоном, в области промежности, половых органах. Они разнятся по интенсивности (острые, тупые), периодичности (постоянные, приступами, возникающие периодически), типу иррадиации, могут зависеть или не зависеть от положения тела.
При расспросе детей старшего возраста можно четко определить локализацию боли и ее иррадиацию. Пациенты младшего возраста в большинстве своем не могут описать возникшие боли и выражают их плачем, испугом, капризами. При этом болевой синдром с иррадиацией в область живота у детей этой возрастной группы нередко возникает при заболеваниях, не связанных с мочеполовой системой или с хирургическими заболеваниями. Поэтому правильная интерпретация болевых ощущений у детей возможна только при сопоставлении с другими симптомами, среди которых важное место отводится расстройствам мочеиспускания.
Поэтому правильная интерпретация болевых ощущений у детей возможна только при сопоставлении с другими симптомами, среди которых важное место отводится расстройствам мочеиспускания.
Тупые постоянные боли в поясничной области наиболее характерны для хронического пиелонефрита, гидронефроза, иногда пионефроза, необтурирующих конкрементов почек, включая коралловидные камни. Иррадиация боли при этом мало выражена или отсутствует. Изменение положения тела не влияет на интенсивность боли, обусловленной этими заболеваниями, что позволяет дифференцировать их от остеохондроза грудного и пояснично-крестцового отделов позвоночника. Иногда боли при движении, иррадиирующие в пах и на передневнутреннюю поверхность бедра, вынужденное положение больного (сколиоз в сторону поражения, сгибание нижней конечности в тазобедренном суставе) могут быть проявлением паранефрита, распространившегося в таз и через запирательное отверстие на бедро.
Почечная колика — острый болевой приступ, вызванный резким нарушением оттока мочи из почки вследствие острой окклюзии лоханки или мочеточника. Механизм возникновения болей связан с резким повышением внутрилоханочного давления, которое вызывает обратное затекание мочи, содержащейся в лоханке и чашках, в почечную ткань и ее сосуды (пиелотубулярный и пиеловенозный рефлюксы). Это приводит к выраженному отеку паренхимы, перерастяжению капсулы почки и раздражению барорецепторов с последующей передачей нервного импульса в болевые центры подкорковых структур головного мозга.
Механизм возникновения болей связан с резким повышением внутрилоханочного давления, которое вызывает обратное затекание мочи, содержащейся в лоханке и чашках, в почечную ткань и ее сосуды (пиелотубулярный и пиеловенозный рефлюксы). Это приводит к выраженному отеку паренхимы, перерастяжению капсулы почки и раздражению барорецепторов с последующей передачей нервного импульса в болевые центры подкорковых структур головного мозга.
Меньшее значение имеет раздражение рецепторов в сосудах почечной паренхимы, стенке лоханки и вокруг нее в воротах почки. Последние реагируют на растяжение лоханки и пропотевание мочи в парапельвикальную клетчатку. Этим объясняется почечная локализация болей при любом уровне обтурации от лоханки до устья мочеточника. Быстрое растяжение лоханки приводит к резкому рефлекторному сокращению ее мышц и мышц мочеточника (спастической волне), что также запускает болевой рефлекс. Болевые импульсы из почки, верхней и средней третей мочеточника проводятся по симпатическим нервам через аортально-почечный ганглий, чревный ганглий и малый чревный нерв. Раздражения с дистальной части мочеточника передаются по парасимпатическим нервам в аортально-почечный ганглий, яичковое сплетение, подчревное и тазовые нервные сплетения. Места иррадиации болей связаны с локализацией конкремента в мочеточнике: мезогастральная и подвздошная область — верхняя треть мочеточника, паховая область — средняя треть, половые органы и промежность — нижняя треть мочеточника.
Раздражения с дистальной части мочеточника передаются по парасимпатическим нервам в аортально-почечный ганглий, яичковое сплетение, подчревное и тазовые нервные сплетения. Места иррадиации болей связаны с локализацией конкремента в мочеточнике: мезогастральная и подвздошная область — верхняя треть мочеточника, паховая область — средняя треть, половые органы и промежность — нижняя треть мочеточника.
Причины почечной колики весьма разнообразны — обтурирующие камни почек и верхних мочевых путей, сгустки крови, скопления слизи и гноя, резкие перегибы мочеточника при нефроптозе, некротические массы при туберкулезе почек, некротическом папиллите, распаде опухоли, которые внезапно окклюзируют просвет мочевых путей. Нарушение оттока мочи из почки, приводящее к возникновению почечной колики, может возникать и при аллергическом отеке мочеточника. Перемежающийся гидронефроз у детей также может привести к возникновению острых болей. При этом приступ почечной колики в большинстве случаев непродолжителен, возникает внезапно, без предшествующей симптоматики. Попадание мелких (до 1,0 см) камней из лоханки почки или ее чашек в мочеточник вызывает его спазм и острое нарушение оттока мочи из почки, что приводит к возникновению почечной колики, тогда как более крупные камни почек намного реже обусловливают развитие данного патологического состояния. Во время колики нередко удается пальпировать увеличенную почку, размеры которой уменьшаются по мере стихания болей.
Попадание мелких (до 1,0 см) камней из лоханки почки или ее чашек в мочеточник вызывает его спазм и острое нарушение оттока мочи из почки, что приводит к возникновению почечной колики, тогда как более крупные камни почек намного реже обусловливают развитие данного патологического состояния. Во время колики нередко удается пальпировать увеличенную почку, размеры которой уменьшаются по мере стихания болей.
Для клинической картины почечной колики характерен приступ острых болей в пояснице и боковых отделах живота с выраженной иррадиацией в область внутренней поверхности бедра, паховую область и половые органы. Чрезвычайно типично беспокойное поведение больного: он мечется, не может найти положение, при котором боль уменьшается, живот при пальпации резко болезнен и напряжен в области подреберья. Если обтурация мочеточника произошла в его нижнем отделе, то почечная колика сопровождается учащением мочеиспускания или болями в уретре. Почечная колика сопровождается тошнотой и рвотой, что обусловлено раздражением солнечного сплетения и брюшины вследствие тесной связи почечного и чревного (солнечного) нервных сплетений.
Длительность приступа почечной колики от нескольких минут до нескольких часов. Иногда боль вызывает обморочное или коллаптоидое состояние, болевой шок.
У большинства детей приступ почечной колики продолжается недолго (10-15 мин), иногда сопровождается учащенными позывами к мочеиспусканию (поллакиурия). Боли при почечной колике у детей не носят резкого характера и быстро купируются после принятия теплой ванны или назначения препаратов со спазмолитическим действием.
Патологические изменения мочи при почечной колике различны: от незначительной протеинурии, эритро- и лейкоцитурии до макрогематурии. Однако при полной обтурации мочеточника пораженной почки моча из нее в мочевой пузырь не поступает, а анализ мочи из контралатеральной почки может быть совершенно нормальным. Поэтому для достоверного подтверждения почечной колики необходимо провести ультразвуковое исследование (УЗИ) почек. Определяемое при УЗИ расширение чашечно-лоханочной системы на пораженной стороне является косвенным признаком окклюзии верхних мочевых путей.
Почечную колику распознают по типичному болевому приступу. Нередко уже характерное беспокойное поведение больного позволяет заподозрить почечную колику. Несмотря на яркость клинической картины, необходимо помнить, что под маской почечной колики могут скрываться острые хирургические болезни, требующие неотложной операции. Поэтому почечную колику необходимо дифференцировать от острого холецистита, панкреатита, кишечной непроходимости, острого аппендицита, прободной язвы желудка, тромбоза мезентериальных сосудов, перекрута кисты яичника, внематочной беременности, воспаления придатков матки. Важную роль в дифференциальной диагностике почечной колики и острых хирургических заболеваний играет УЗИ. При острых болях в мошонке необходимы осмотр и пальпация наружных половых органов для дифференциальной диагностики почечной колики и острого эпидидимита, орхита или перекрута семенного канатика.
Появление болей в поясничной области во время мочеиспускания является характерным симптомом забрасывания мочи из мочевого пузыря в лоханку почки (пузырно-мочеточниковый рефлюкс). Чаще всего этот симптом наблюдается в детском возрасте: ребенок плачет и жалуется на боли в поясничной области во время мочеиспускания, но успокаивается после его окончания. Иногда отмечают двухэтапное мочеиспускание: через несколько минут после опорожнения мочевого пузыря больные вновь ощущают позыв на мочеиспускание, после чего без боли выделяют небольшое количество мочи.
Чаще всего этот симптом наблюдается в детском возрасте: ребенок плачет и жалуется на боли в поясничной области во время мочеиспускания, но успокаивается после его окончания. Иногда отмечают двухэтапное мочеиспускание: через несколько минут после опорожнения мочевого пузыря больные вновь ощущают позыв на мочеиспускание, после чего без боли выделяют небольшое количество мочи.
Боли в области мочеточника распространяются сверху вниз — от поясничной области по правой или левой половине живота до мочевого пузыря и половых органов (иррадиация болей).
Боль в области мочевого пузыря может быть постоянной или связанной с актом мочеиспускания — перед началом, во время или в конце него. Болевые импульсы из мочевого пузыря поступают по соматическим нервам брюшной стенки. Боль может возникать в области мочевого пузыря при движении и прекращаться в покое (характерно при наличии камней в мочевом пузыре). Интенсивность — от ощущения незначительной тяжести над лоном до выраженных болей, не прекращающихся ни днем, ни ночью. Боль может иррадиировать в промежность, задний проход и головку полового члена.
Боль может иррадиировать в промежность, задний проход и головку полового члена.
Наиболее часто боли в мочевом пузыре связаны с его воспалением. При этом кроме боли возникает учащение мочеиспускания.
Боль в мочеиспускательном канале может быть связана с его воспалением, травмой, отхождением солей или конкремента. Она может возникать во время мочеиспускания или носить постоянный характер. При мочеиспускании боль возникает в начале или в конце либо продолжается на протяжении всего акта. Интенсивность болей в мочеиспускательном канале может варьировать от резких и выраженных при остром уретрите до незначительного «покалывания» и чувства жжения при хроническом воспалении мочеиспускательного канала. Боль, не связанная с актом мочеиспускания, может быть обусловлена колликулитом (воспалением семенного бугорка). Воспаление семенного бугорка может вызывать также болезненные ощущения в мочеиспускательном канале во время и после полового акта.
Боль в области предстательной железы передается по крестцовым нервам (парасимпатическая иннервация, сегменты LIV-SIV) и появляется при остром и хроническом воспалении предстательной железы и семенных пузырьков, при раке предстательной железы, заболеваниях прямой кишки. При хроническом простатите и везикулите пациенты жалуются на боли ноющего характера с иррадиацией в область промежности, крестца, яичка, полового члена, прямой кишки. При переохлаждении, длительном сидении, например при автомобильной поездке, после приема крепких алкогольных напитков, пива, а у некоторых больных и после полового акта боль может усиливаться. При остром простатите возникает резкая боль с иррадиацией в область ануса, промежность, иногда боль носит пульсирующий характер, усиливается при дефекации. При раке предстательной железы болезненные ощущения появляются под лоном, в заднем проходе, крестце, пояснице, бедрах, возникает чувство давления на промежность. Пояснично-крестцовые боли могут быть следствием и метастазирования рака предстательной железы в кости.
При хроническом простатите и везикулите пациенты жалуются на боли ноющего характера с иррадиацией в область промежности, крестца, яичка, полового члена, прямой кишки. При переохлаждении, длительном сидении, например при автомобильной поездке, после приема крепких алкогольных напитков, пива, а у некоторых больных и после полового акта боль может усиливаться. При остром простатите возникает резкая боль с иррадиацией в область ануса, промежность, иногда боль носит пульсирующий характер, усиливается при дефекации. При раке предстательной железы болезненные ощущения появляются под лоном, в заднем проходе, крестце, пояснице, бедрах, возникает чувство давления на промежность. Пояснично-крестцовые боли могут быть следствием и метастазирования рака предстательной железы в кости.
Боли в мошонке с иррадиацией в паховую область, крестец, поясничную область характерны для заболеваний и травм наружных половых органов. Болевые импульсы из яичка и его придатка передаются по крестцовым, бедренно-половым нервам и яичковому сплетению.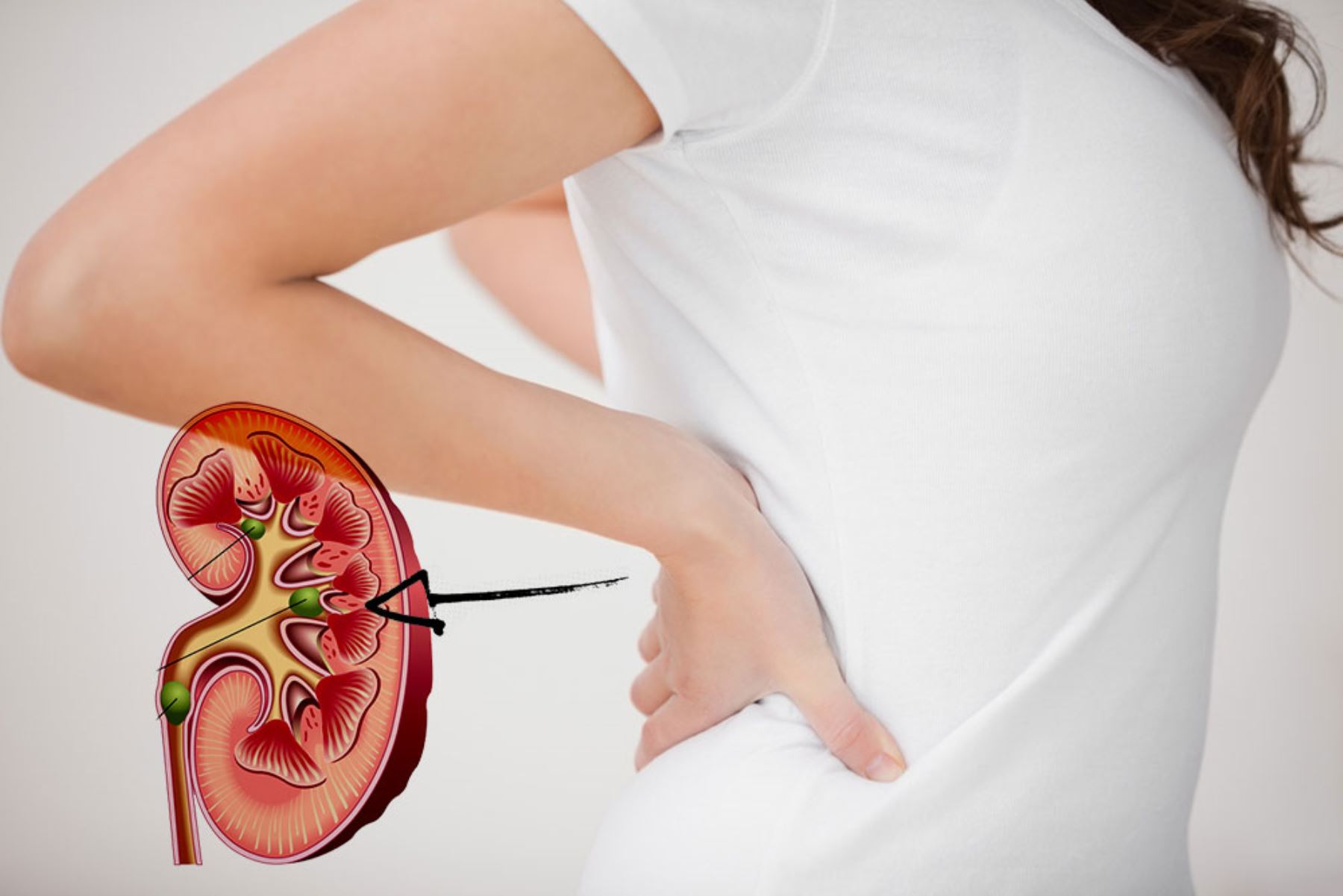 Сильные боли в мошонке, интенсивность которых увеличивается при движении, возникают при остром воспалении яичка и его придатка, при перекруте семенного канатика, при перекруте и некрозе подвесок (гидатид) яичка и придатка. Боли при онкологических и хронических воспалительных заболеваниях наружных половых органов носят тупой характер, больные ощущают тяжесть в области мошонки. Необходимо помнить, что боли при заболеваниях почек, мочевого пузыря, предстательной железы и семенных пузырьков могут иррадиировать в наружные половые органы, и при исключении патологии органов мошонки необходимо обследовать другие органы мочеполовой системы.
Сильные боли в мошонке, интенсивность которых увеличивается при движении, возникают при остром воспалении яичка и его придатка, при перекруте семенного канатика, при перекруте и некрозе подвесок (гидатид) яичка и придатка. Боли при онкологических и хронических воспалительных заболеваниях наружных половых органов носят тупой характер, больные ощущают тяжесть в области мошонки. Необходимо помнить, что боли при заболеваниях почек, мочевого пузыря, предстательной железы и семенных пузырьков могут иррадиировать в наружные половые органы, и при исключении патологии органов мошонки необходимо обследовать другие органы мочеполовой системы.
Ноющие боли в половом члене, сочетающиеся с его искривлением, наблюдаются при болезни Пейрони (фибропластическая индурация полового члена). Воспаление кавернозных тел и головки полового члена (кавернит и баланопостит), ущемление головки крайней плотью (парафимоз) и «перелом» полового члена (разрыв его белочной оболочки), стойкая эрекция, не связанная с сексуальным возбуждением (приапизм), приводят к резко выраженным болям в половом члене.
Киста почки — симптомы и лечение
Киста почки — довольно распространенное заболевание, а с широким введением в практику профилактического ультразвукового исследования число больных, у которых выявлена киста почки на ранних стадиях значительно выросло.
Это заболевание поражает почечную паренхиму чаще всего в возрасте 40-50 лет и старше, и представляет из себя шаровидную полость, заполненную жидкостью, являясь в большинстве случаев доброкачественной опухолью. Киста почки, как многие новообразования, выявленные на ранней стадии, успешно поддается лечению, без хирургического вмешательства. Появление кисты почки может происходить еще во внутриутробном периоде или стать следствием внешних факторов образа жизни человека. Так к причинам возникновения кисты почки можно отнести:
- Курение
- Алкоголь
- Инфекции
- Радиоактивное воздействие
- Травмы поясничной области
- Гормональные изменения
- Нарушенное кровообращение
Как проявляет себя киста почки
- Постоянная или периодическая боль в поясничной области заставляет человека обратиться к врачу.
 После проведения диагностических процедур у таких пациентов чаще всего выявляется киста почки.
После проведения диагностических процедур у таких пациентов чаще всего выявляется киста почки. - Артериальная гипертензия, то есть повышенное давление в полых органах или кровеносных сосудах, часто является предвестником появления кисты почки. Симптомами этого заболевания могут быть сильные головные боли в затылочной части головы, бессонница, сниженная работоспособность, нервозность и раздражительность, ухудшение зрения.
- Еще один признак, сопровождающий наличие кисты почки – кровь в моче, которая может быть видна как невооруженным взглядом, так и при проведении анализа крови, когда внешне цвет мочи не изменен, но выявляется повышенное содержание эритроцитов.
Диагностика кисты почек
Для постановки диагноза почечной кисты необходимо проведение таких анализов:
- Общий анализ крови (для определения кол-ва эритроцитов)
- Определение концентрацию глюкозы, креатина, мочевины и белка в крови
- Ультразвуковое исследование почек
- Компьютерная томография органов забрюшинного пространства с контрастированием
- Исследование функции почек
Не все исследования необходимы при первичном обнаружении кисты почек и на ранней стадии, но будут необходимы для исключения онкологии или при поступлении пациента в стационар для хирургического вмешательства: специалистам необходимо учесть и предусмотреть все риски до и после проведения операции.
Операции при почечной кисте
Необходимость хирургического вмешательства в клинике «Семейная» определяется специалистами высокого уровня. Чаще всего при кисте диаметром менее 5 см, не проявляющей себя клинически, то есть не вызывающей нарушений в кровообращении почки и оттока крови, не рекомендуют проведение операций. Такие кисты требуют наблюдения с применением УЗИ. Самым распространенным методом лечения в таких случаях считается пункция под контролем УЗИ. В стационаре клиники «Семейная» успешно проводят такие операции, но, к сожалению, не все виды почечных кист можно пунктировать, а кроме того после проведения этой операции остается вероятность рецидива заболевания.
Лапароскопические методы хирургии при кисте почек
В стационаре клиники «Семейная» операцию при кисте почек делают по высоким технологиям, успешно применяя лапароскопическую хирургию, гарантирующую успешное проведение операций при любых размерах и локализации новообразования. Это радикальная операция, предполагающая иссечение кисты с гистологическим исследованием, предполагает сохранение малоинвазивности, то есть на брюшной полости остается 3 размера по 5 мм. При проведении лапароскопической операции хирург видит на мониторе тонкие анатомические образования, что делает хирургическое вмешательство безопасным и деликатным. Кроме того, в клинике «Семейная» применяются современное хирургическое оборудование и методики, в том числе ультразвуковые хирургические ножницы, позволяющие проводить бескровные операции. Для профилактики рецидивов может применяться аргон-усиленная плазма (производства США), при близком расположении сосудов используются современные гемостатические средства передовых Европейских производителей. С целью профилактики спаечной болезни и тромбозов применяются синтетические рассасывающиеся шовные материалы, современные противоспаечные барьеры и также компрессионный трикотаж.
После проведения лапараскопических операций на почке пациенты в первый же день могут самостоятельно вставать с постели и пить, на второй день принимать пищу, а на 3-й день пациента могут выписать из стационара. К работе можно приступать через 10-14 дней. В дальнейшем необходимо регулярное наблюдение уролога и проведение УЗИ и КТ по назначению лечащего врача.
Консультация хирурга-уролога при кисте почек
В клинике «Семейная» в Рязани по вопросам кисты почек прием ведут хирурги-урологи с большим опытом работы, которые помогут разобраться с каждым конкретным случаем. При назначении лечения важно знать все сопутствующие заболевания и состояние кисты почек в данный момент. Многим пациентам требуется правильно подобранное нехирургическое лечение, а кому-то срочно нужна операция. Решение о хирургическом вмешательстве принимается на консилиуме, включающем врачей всех смежных специализаций. Для детального изучения Вашего случая запишитесь на консультацию по тел. 8 (4912) 50-60-20. По вопросам возможности бесплатного хирургического лечения в рамках Программы оказания высоко-технологической помощи запишитесь на консультацию к главному врачу Кондрашову Владимиру Ивановичу.
Почечная колика — симптомы у женщин и мужчин, причины, последствия и лечение от EMC
Автор: Уролог, д.м.н., профессор, руководитель Урологической клиники, заведующий кафедрой урологии Медицинской школы ЕМС Григорьев Николай
Почечная колика – это своего рода обострение мочекаменной болезни. Возникает из-за резкого нарушения оттока мочи из почки вследствие миграции камней. Камни в почках, которые не нарушают отток мочи, обычно не вызывают болевых ощущений. Они зарождаются и растут, часто достигают весьма больших размеров. Боль появляется, когда камень покидает свое место и начинает двигаться с током мочи. При этом небольшие камни (4-6 мм) могут причинить большее беспокойство, чем крупные. Мелкий камень легко проникает в мочеточник, стенки которого реагируют на инородный предмет стойким спазмом, это и приводит к резкому нарушению оттока мочи. Начинается почечная колика. Это очень серьезное и опасное состояние. Если срочно не обратиться за помощью, возможны осложнения, вплоть до гибели почки.
В ЕМС круглосуточно работает экстренная служба почечной колики. Специалисты помогут оперативно снять боль и исключат риск возможных осложнений.
Симптомы почечной колики
- Резкая боль в боку, в пояснице, которая может отдавать в область живота, паха, половые органы. Боль очень сильная, по характеру схваткообразная, острая, режущая.
- Тошнота и рвота.
- Задержка мочеиспускания.
- Примесь крови в моче.
- Повышение артериального давления.
- Боль не стихает при изменении положения тела.
Почечная колика у детей
Чем младше ребенок, тем менее отчетливы локальные симптомы и более выражены общие. Почечная колика у маленьких детей проявляется резким двигательным беспокойством, ребенок мечется в кровати, сучит ножками, жалуется на боль по всему животу без точной локализации. Живот резко вздут, напряжен, появляется частая рвота, задержка мочеиспускания, повышается температура.
У детей старшего возраста более характерные симптомы. Ребенок жалуется на боли в поясничной области, имеющие характерную направленность по ходу мочеточника в подвздошную область, в половые органы и по ходу бедра. При низком расположении камня колика часто сопровождается учащенным болезненным мочеиспусканием с иррадиацией боли в головку полового члена и на большие половые губы. Рвота и метеоризм также обычно сопутствуют приступу.
Почечная колика часто возникает на фоне полного здоровья ребенка, однако при мочекаменной болезни провоцирующим фактором может быть предшествующая физическая активность, ходьба, бег. Приступ почечной колики может длиться от нескольких часов до нескольких дней, прекращение боли не свидетельствует о выздоровлении и при отсутствии адекватной диагностики и лечения, она обычно возобновляется через некоторое время. Частые приступы негативно влияют на функцию почки и требуют незамедлительного лечения.
У маленьких детей почечная колика по симптоматике напоминает кишечную непроходимость, поэтому очень важно провести дифференциальную диагностику.
Почечная колика у беременных
Во время беременности нагрузка на организм возрастает в 2 и даже более раз. Иммунитет ослабевает, изменяются метаболические процессы, могут обостряться хронические болезни. Одно из часто прогрессирующих в период беременности заболеваний – мочекаменная болезнь.
Помимо сильной боли из-за нарушения оттока мочи из почки добавляются высокие риски для здоровья и жизни малыша. Нарушение кровоснабжения, кислородное голодание плода, преждевременные роды – ряд осложнений мочекаменной болезни в период беременности.
Диагностические возможности врачей в данном случае сильно ограничены, так как рентген, опасный для плода, не проводится. Обычно между почкой и мочевым пузырем устанавливают стент на весь срок беременности. Стент позволяет обеспечить отток мочи из почки в обход камня. Провести полную диагностику и лечение возможно только после родов.
Этот метод имеет значительные недостатки. Во-первых, неудобство. Наличие стента приводит к сильнейшему дискомфорту и боли. Во-вторых, стенты необходимо менять через определенный промежуток времени, потому что они могут выходить из строя. Эти манипуляции могут повлиять на состояние плода.
Лечение мочекаменной болезни в ЕМС
Врачи-урологи клиники ЕМС применяют безопасный и эффективный способ удаления камней – методику гибкой эндоскопии. Квалификация и огромный опыт работы, в том числе в ведущих зарубежных клиниках, позволяют докторам ЕМС проводить эту операцию без рентгена. Еще одно преимущество – манипуляция проводится без проколов и разрезов, что обеспечивает минимальные сроки восстановления и отличный эстетический эффект. Главное преимущество данной методики – в разы снижаются риски для будущего малыша.
Причины почечной колики
Почечная колика – это не самостоятельное заболевание. Это осложнение ряда болезней:
- мочекаменной болезни,
- воспаления и травм почек,
- туберкулеза почки,
- врожденных аномалий,
- доброкачественных или злокачественных новообразований,
- аллергических реакций, сопровождающихся отеком мочеточников,
- болезни Ормонда.
Камни формируются из-за нарушения обмена солей. Сначала появляется ядро кристаллизации в виде скопления устойчивых микроскопических кристаллов. Со временем на ядре закрепляется все большее количество солей, которые формируют камень. Камни растут бессимптомно и дают о себе знать только когда камень закрывает просвет мочевых путей. Камень закупоривает просвет мочеточника и почечных лоханок, нарушая отток мочи и травмируя стенки органов, что и вызывает колику.
В случае пиелонефрита происходит слущивание почечного эпителия, нагноение и отложение фибрина, что может провоцировать закупорку просвета мочеточника. В результате развивается почечная колика.
Травма тканей почки может приводить к кровотечению и формированию скоплений кровяных сгустков, а также рубцовой ткани, перекрывающих просвет мочевыводящих путей.
При туберкулезе почки формируются специфические туберкулезные гранулемные образования, гноевидные массы, происходит слущивание эпителия почечной ткани. Эти факторы в совокупности могут приводить к затруднению оттока мочи.
Опухолевые образования могут порастать в полость органов мочевыделительной системы или сдавливать их извне, увеличиваясь, образования закрывают просвет мочеточника, что вызывает почечную колику.
Когда при почечной колике обращаться за медицинской помощью
Если вы почувствовали нестерпимую боль в поясничной области, сопровождающуюся одним из вышеперечисленных симптомов, нужно срочно вызывать бригаду скорой помощи на дом либо попросить родных или знакомых отвезти вас в отделение неотложной и экстренной помощи. Потеря времени может привести к осложнениям вплоть до потери почки, хронической почечной недостаточности и даже смерти пациента.
Самолечение в данном случае противопоказано. Также, если почечная колика случилась впервые, не рекомендуется принимать какие-либо препараты до приезда бригады скорой помощи или осмотра врача, это может осложнить постановку диагноза.
К какому врачу идти при почечной колике
Если вы приезжаете в отделение неотложной помощи, вас осмотрит дежурный врач, назначит необходимые для диагностики исследования и при необходимости пригласит дежурного уролога для проведения мероприятий по восстановлению оттока мочи из почки. Если вы вызываете скорую помощь – врач проведет осмотр на дому, предварительно поставит диагноз и транспортирует в клинику для его уточнения и проведения лечения.
Диагностика заболеваний, вызвавших почечную колику
Согласно исследованиям, только одной четверти от общего числа пациентов, поступающих с подозрением на почечную колику, диагностируется именно эта патология. Поэтому задача врача – не только быстро и правильно диагностировать состояние пациента, но и выявить причину почечной колики. Потому что помимо снятия болевого синдрома и удаления камня пациенту может понадобиться лечение основного заболевания, которое вызвало почечную колику. Для этого в ЕМС есть все возможности: собственные клинико-диагностические лаборатории, современное диагностическое оборудование экспертного класса, операционные, оснащенные по последнему слову техники, круглосуточный стационар.
Заболевания, которые можно спутать с почечной коликой
Острый аппендицит. Из-за близости аппендикса к правому мочеточнику это самая частая диагностическая ошибка. По статистике, 40% пациентов с почечной коликой удаляют аппендицит. Основное отличие аппендицита – время возникновения рвоты (при колике рвота возникает сразу, при аппендиците спустя длительное время после начала болезни) и двигательная активность пациента (при аппендиците пациенты лежат относительно спокойно, при почечной колике постоянно двигаются, пытаясь принять положение, облегчающее боль).
Печеночная колика. Процент диагностических ошибок в данном случае значительно меньше. Печеночная колика также отличается резкой и сильной болью локализованной в одном месте. Однако в случае с почечной коликой боль оттает вниз — в область живота и половых органов, при печеночной – распространяется вверх в грудную клетку, лопатку и правое плечо. Кроме того, между печеночной коликой и нарушением диеты прослеживается четкая связь, тогда как на почечную колику диета никак не влияет.
Острый панкреатит. В целом симптомы схожи, главное отличие – при панкреатите падает давление, а при почечной колике оно не изменяется или незначительно повышается.
Кишечная непроходимость. Схожие с почечной коликой симптомы – вздутие живота и метеоризм. Главное отличие – характер боли. При почечной колике она постоянная, а при кишечной непроходимости схваткообразаная, зависящая от частоты сокращения мышц кишечника. Еще одно отличие – при кишечной непроходимости вследствие перитонита поднимается высокая температура. При почечной колике температура не превышает 38˚.
Аневризма брюшного отдела аорты. Как и почечная колика аневризма может сопровождаться болью в животе, отдающей в поясничную область, вздутием живота, тошнотой и рвотой. Основное отличие – очень низкое давление при аневризме.
Пояснично-крестцовый радикулит. Сильная, резкая боль в пояснице также присутствует, но в отличие от колики, нет тошноты, рвоты и задержки мочеиспускания. Интенсивность боли при радикулите меняется с изменением положения тела.
Воспаление придатков. Часто при этом заболевании боль отдает в поясницу, однако женщина ощущает боль в области крестца и матки, что легко диагностируется при пальпации.
Анализы и обследования при почечной колике
Диагностика почечной колики не представляет сложности и проводится в ЕМС в кратчайшие сроки. От момента поступления пациента в клинику до момента окончательной постановки диагноза и принятия решения о проведении хирургического лечения, как правило, проходит около часа.
Диагностические этапы включают в себя:
Проводится оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения (пульс, частота сердечных сокращений и дыхания, артериальное давление), наличие двигательного беспокойства. Затем пальпация живота с целью исключения острой хирургической патологии. Во время процедуры доктор отмечает наличие послеоперационных рубцов.
Затем врач проверяет наличие основных симптомов почечной колики:
- Консультация и осмотр дежурным врачом отделения неотложной помощи и урологом.
- симптом поколачивания (пациент сообщает о болезненных ощущениях во время процедуры постукивания) в зоне локализации боли;
- с помощью пальпации поясничной области врач устанавливает, не появилась ли болезненность на стороне поражения;
- наличие ассоциированных симптомов: дизурия, тошнота, рвота, задержка газов, стула, температура.
- Экстренный общий анализ мочи, экспресс-диагностика микрогематурии (высокое содержание эритроцитов), анализы крови (общий, биохимический). Нормальные показатели анализа мочи не исключают почечной колики, они свидетельствуют об отсутствии оттока мочи из блокированной почки.
- УЗИ мочевыделительной системы — идеальное первичное обследование больных с почечной коликой. Неинвазивное, быстрое, портативное. УЗИ выявляет камни в чашечно-лоханочной системе, в лоханочно-мочеточниковом сегменте и интрамуральном отделе мочеточника. Трансректальное и трасвагинальное УЗИ позволяют выявить камни в юкставезикальном отделе мочеточника.
- КТ мочевыделительной системы. Прогрессирование почечной колики чревато опасными осложнениями и причиняет мучения пациенту. КТ проводится для выявления причины появления камня и выполняется без контраста. Данный метод также применяют в спорных ситуациях, когда непонятна причина некоторых симптомов, и перед операцией для уточнения локализации камня.
Мочекаменная болезнь как одна из самых частых причин возникновения почечной колики
Мочекаменная болезнь — распространенное заболевание, которым страдают от 5 до 15% населения. Около половины от общего числа пациентов подвержены повторному образованию камней, поэтому большое значение играет грамотная профилактика и соблюдение рекомендаций. Более 70% почечных колик диагностируется в возрасте 20-50 лет, у мужчин в два раза чаще, чем у женщин.
Для образования камней существует ряд предпосылок:
- Недостаточный объем мочи. Если в организме производится не более 1 л мочи в сутки, она становится более концентрированной, может застаиваться, что приводит к ее перенасыщению растворенными веществами и, как следствию, образованию камней.
- Гиперкальциурия. Это состояние может быть следствием повышения уровня кальция в крови, гипервитаминоза Д, гиперпаратиреоза, употребления пищи с высоким содержанием белка. Гиперкальциурия увеличивает концентрацию солей кальция в моче, что приводит к образованию кристаллов. Около 80% почечных конкрементов содержат кальций.
- Высокий уровень мочевой кислоты, оксалатов, урата натрия или цистина в моче. Такой состав мочи – следствие диеты с большим количеством белка, солей и оксалатов, а также возможного генетического расстройства, вызывающего повышенную экскрецию.
- Инфекция, которую вызывают расщепляющие мочевину бактерии. Они разрушают мочевину, увеличивая концентрацию аммиака и фосфора, что способствует образованию и росту камней.
- Недостаточный уровень солей лимонной кислоты в моче. Их роль — понижать кислотность мочи и замедлять рост и образование кристаллов. Оптимальный уровень солей лимонной кислоты в моче – 250 мг/л до 300 мг/л.
- Ожирение, гипертония, сахарный диабет. Все эти заболевания способствуют образованию камней в почках и появлению почечной колики.
Осложнения при почечной колике
Почечная колика – это сигнал о том, что в организме происходит опасный патологический процесс, который требует лечения.
Наиболее частые осложнения:
- Болевой шок. Возникает при резкой и сильной боли, в результате страдает нервная, дыхательная и сердечно-сосудистая системы. Состояние может быть опасно для жизни.
- Пиелонефрит ― воспаление лоханки и паренхимы почки.
- Уросепсис ― осложнение в результате инфекционно-воспалительного процесса в мочеполовых органах. Угрожающее жизни состояние.
- Длительная задержка мочи ― невозможность полностью опорожнить мочевой пузырь вследствие нарушения оттока мочи.
- Пионефроз ― гнойно-деструктивный процесс внутри почки.
- Нефросклероз ― замещение почечной паренхимы на соединительную ткань, что нарушает функцию почки и ведет к полной атрофии органа.
- Гидронефроз ― это расширение почечных лоханок из-за ухудшения оттока мочи, которое приводит к снижению жизнеспособности органа.
- Сужение мочеиспускательного канала.
Прогноз при почечной колике
При своевременном обращении после появления первых симптомов прогноз благоприятный. Во многом исход заболевания зависит от возраста, тяжести основного заболевания и общего состояния здоровья больного.
Средства, облегчающие боль при почечной колике
Почечная колика сопровождается мучительными болевыми ощущениями. Избавить от них пациента возможно только с помощью лекарственных препаратов.
- Введение спазмолитиков внутривенно.
- Введение обезболивающих препаратов внутривенно.
Спазмолитики снимают спазм за счет расслабления гладкой мускулатуры мочеточников и мочевого пузыря.
Обезболивающие при почечной колике применяются только при подтверждении диагноза. Анальгетики могут нарушать клиническую картину и усложнять дальнейшую диагностику. В ряде случаев возможно использование наркотических обезболивающих препаратов.
Лечение болезни, вызвавшей почечную колику
Врач составляет персонализированный лечебный план в зависимости от спровоцировавшего почечную колику заболевания и общего состояния здоровья пациента.
- Закупорка мочеточника. Используются лекарственные препараты (камень растворяется либо выводится самостоятельно). Если медикаментозная терапия невозможна, используется дистанционная литотрипсия (неинвазивный метод дробления камней) либо эндоскопическое удаление камня через небольшой прокол.
- Нефроптоз (перегиб мочеточника при опущении почки). На начальных стадиях пациенту рекомендуется носить бандаж для снижения риска смещения почки и выполнять специальные упражнения для укрепления мышечного каркаса. Если данные меры неэффективны, используется хирургический метод восстановления физиологического положения почки.
- Стриктура (сужение) мочеточника. Корректируется только с помощью операции. В ЕМС ее выполняют минимально травматичным эндоскопическим или робот-ассистированным методами. Они обеспечивают минимальную травматичность окружающих тканей и быстрое восстановление пациента. В сложных случаях выполняется пластика мочеточника.
- Доброкачественные и злокачественные опухоли брюшной полости. В данном случае также проводится хирургическое лечение. В случае онкологического заболевания возможно применение комбинации методов: хирургического, радиотерапии и химиотерапии.
Амбулаторное лечение при почечной колике
При легком течении почечной колики, хорошем самочувствии и состоянии здоровья пациента возможно консервативное лечение в домашних условиях с регулярным контролем в клинике.
Лекарственная терапия проводится для устранения боли и обструкции. Первостепенная задача – снять болевой синдром, вторым этапом проводится удаление камня.
Как правило, при почечной колике для лечения болевого синдрома различной степени выраженности используют нестероидные противовоспалительные средства. Данные препараты снижают давление в почечной лоханке и мочеточнике, поэтому обеспечивается длительный анальгезирующий эффект.
Если медикаментозная терапия не дала результата, применяют лечебные блокады.
В качестве дополнительной терапии применяют тепловые процедуры на область живота и нижней части спины, горячие ванны (температура воды 37-39˚). Важно помнить, что тепловые процедуры противопоказаны при макро- и микрогематурии, опухолях любой локализации, сердечно-сосудистой недостаточности и возрастным пациентам.
При попадании камня в мочеточник главная цель – наладить отток мочи и не допустить возрастания давления в почке. Существует несколько способов в зависимости от локализации камня, его структуры и размеров.
Есть еще один метод, он не применяется в ЕМС из-за своей низкой эффективности. Это амбулаторный метод дробления — дистанционная ударно-волновая литотрипсия. Камень «разбивается» на несколько небольших кусочков, которые самостоятельно выводятся с мочой. Это малоинвазивный способ лечения, но он не дает гарантий, что камень разрушится на мелкие кусочки, невозможно определить, когда отойдут фрагменты, будет ли этот процесс сопровождаться повторными почечными коликами или нет. Именно поэтому в настоящее время данная методика заменяется эндоскопической. Когда удаление камня происходит под визуальным контролем и гарантированно позволяет разрушить камни и извлечь их фрагменты.
Реабилитация и профилактика почечной колики
Общие профилактические рекомендации: сбалансированное и полноценное питание, соблюдение питьевого режима, ограничение потребления соли, умеренное употребление алкоголя.
Патогенез
Острая фаза.Внезапное, неожиданное начало приступа, иногда ему предшествует увеличивающийся дискомфорт в области почки. Иногда почечная колика провоцируется ходьбой, бегом, физическими нагрузками, стрессами, пребыванием в жарком климате, перееданием, но может возникать и на фоне полного покоя.
Интенсивность боли зависит от причины, ее вызвавшей, и состояния нервной системы пациента. В большинстве случаев присутствует выраженный болевой синдром. Как правило, это сильная режущая боль в поясничной области или подреберье.
Боль быстро усиливается, достигая пика в течение 1–2 часов (в ряде случаев через 5–6 часов с момента появления). Интенсивность боли зависит от:
- степени и уровня обструкции (небольшой камень, перемещающийся по мочеточнику, может принести гораздо больше страданий, чем неподвижно лежащий в мочеточнике конкремент),
- особенностей конкремента,
- болевого порога пациента,
- скорости возникновения и степени повышения гидростатического давления в проксимальном отделе мочеточника и почечной лоханке.
Особенность боли — распространение вниз по ходу мочеточника в подвздошную, паховую область, половые органы, бедро. Иррадиация боли снижается с перемещением камня, который чаще всего останавливается в местах физиологических сужений мочеточника.
В первые 1,5–2 часа с начала приступа пациент ведет себя беспокойно, мечется в постели в поисках облегчающего боль положения, но ни одно из положений не приносит облегчения.
Боль не ограничена областью почки. Тесные связи почечного и солнечного нервных сплетений обусловливают появление симптомов гастроинтестинального типа: тошноты и рвоты, вздутия живота, пареза кишечника, разлитой боли в животе.
Характерным симптомом почечной колики также является гематурия.
Постоянная фаза.Боль достигает максимальной интенсивности и может носить постоянный характер. Фаза обычно длится 1-4 часа, в некоторых случаях — более 12 часов. Именно в этой фазе большинство пациентов поступают в больницы.
Заключительная фаза.Длится 1,5–3 часа, за это время боль постепенно (или спонтанно) снижается. После прекращения приступа сохраняется тупая боль в пояснице, однако самочувствие пациента значительно улучшается.
Классификация
Условно можно выделить несколько видов почечной колики.
По локализации основной боли
- Левосторонняя
- Правосторонняя
- Двусторонняя
По типу протекания патологии
- Впервые возникшая
- Рецидивирующая
По причине возникновения
- На фоне мочекаменной болезни
- На фоне пиелонефрита
- На фоне роста опухоли брюшной полости
- На фоне почечного кровотечения
- На фоне сосудистых патологий в околопочечном пространстве
- На фоне неуточненной причины
Причины почечной колики
- Недостаточное потребление жидкости
- Генетическая предрасположенность к заболеваниям мочеполовой системы
- Чрезмерные физические нагрузки
- Заболевания мочеполовой системы в анамнезе
- Системные заболевания соединительной ткани
- Инфекционные процессы в мочеполовой системе
- Онкозаболевания органов мочевыделения
- Острый или хронический пиелонефрит
- Туберкулез почки
- Инфаркт почки
- Тромбоз или эмболия почечных вен
Самой частой причиной развития почечной колики является мочекаменная болезнь. Риск развития колики повышен у возрастных пациентов.
Симптомы почечной колики у женщин
У женщин болевой симптом при почечной колике зачастую переходит с поясницы в паховую область, на внутреннюю сторону одного из бедер и в половые органы. Также женщины часто отмечают ощущение резкой боли во влагалище. У женщин важно вовремя провести дифференциальную диагностику с гинекологическими патологиями со схожими симптомами. Например, с разрывом труб матки.
Другие частые симптомы почечной колики у женщин:
- Нарушение менструального цикла
- Нестабильное артериальное давление
- Учащенный пульс
- Обмороки
- Повышенное потоотделение
Симптомы почечной колики у мужчин
У мужчин сильная режущая боль быстро распространяется по мочеточнику к нижним отделам живота и половым органам. Часто симптомы отмечаются в головке полового члена, в ряде случаев боль присутствует в районе промежности и в анальной области. Мужчины чаще испытывают позывы к мочеиспусканию. Мочеиспускание затрудненное и болезненное.
Лечение почечной колики
Главная цель лечения – нормализовать отток мочи, не допустить возрастания давления в почке и удалить камень. Выбор методики зависит от локализации камня, его структуры и размера:
- Безоперационное лечение камней почек и мочеточников — дистанционная ударно-волновая литотрипсия. Суть метода заключается в дроблении камня на мелкие части с помощью ударной волны и выведении вместе с мочой из организма. На данный момент он не используется в ЕМС из-за низкой эффективности.
- Извлечение камня через мочеиспускательный канал без разрезов и проколов (контактная литотрипсия). Метод показан, если камень находится в нижней и средней части мочеточника.
- Микропрокол в поясничной области (перкутанная или чрескожная литотрипсия) – к такому способу доктор прибегает, если размер камня более 8 мм, и он локализуется в почке или верхней части мочеточника.
Первая помощь до приезда бригады скорой помощи
Своевременная и адекватная доврачебная помощь при почечной колике может значительно облегчить состояние больного.
Домашних условиях возможен прием но-шпы, либо можно принять спазмолитики с более сильным обезболивающим действием, например, баралгин или темпалгин. Данные препараты можно принимать в случае повторной почечной колики или у пациентов, подверженных данной патологии.
Если почечная колика возникла впервые на фоне полного здоровья, не рекомендуется самостоятельно принимать препараты до приезда врачей, так как они уменьшают выраженность симптомов, что может затруднить постановку диагноза и определения локализации очага боли в организме.
В любом случае важно не затягивать обращение к врачу. Почечная колика может угрожать жизни.
Диета при почечной колике
- Рекомендуется максимально ограничить калорийность ежедневного рациона. Необходимо исключить жирные блюда и продукты, содержащие большое количество углеводов.
- Минимизировать употребление соленых продуктов. Соль удерживает жидкость в организме, увеличивая нагрузку на внутренние органы. В ряде случаев необходимо полностью отказаться от соли.
- Не употреблять тяжелую, трудно усваиваемую пищу. Мясо и рыбу употреблять в тушеном, вареном или запеченном виде. Идеальный вариант – блюда, приготовленные на пару. Данная технология сохраняет полезные вещества.
- Исключить из рациона продукты, вызывающие метеоризм: бобовые, капуста, копчености, соки, газированные напитки, молочные продукты, виноград, груши и др.
- Желательно не употреблять лук и чеснок, а также пряности. Они содержат масла, которые могут стать причиной спазма.
- Исключить алкогольные напитки.
! При появлении симптомов почечной колики безотлагательно вызывайте скорую помощь!
Телефон для вызова бригады скорой помощи ЕМС +7 495 933 6655.
Стоимость вызова в пределах МКАД – 240 евро, за пределами МКАД (до 10 км) — 281 евро, до 30 км – 366 евро. Оплата производится в рублях по курсу ЦБ на день оплаты.
Причины, симптомы, лечение и профилактика камней в почках
Почки удаляют отходы и жидкость из крови для образования мочи. Иногда, когда у вас слишком много определенных отходов и недостаточно жидкости в крови, эти отходы могут накапливаться и слипаться в ваших почках. Эти скопления отходов называются почечными камнями.
Каковы причины и факторы риска образования камней в почках?
Каждый может получить камень в почках, но у одних людей они выше, чем у других.У мужчин камни в почках возникают чаще, чем у женщин. Камни в почках также чаще встречаются у неиспаноязычных белых людей, чем у людей других национальностей. У вас также может быть больше шансов получить камни в почках, если:
- У вас уже были камни в почках.
- У кого-то из членов вашей семьи были камни в почках.
- Вы пьете недостаточно воды.
- Вы соблюдаете диету с высоким содержанием белка, натрия и / или сахара.
- У вас избыточный вес или ожирение.
- Вы перенесли операцию обходного желудочного анастомоза или другую операцию на кишечнике.
- У вас поликистоз почек или другое кистозное заболевание почек.
- У вас определенное заболевание, при котором в моче содержится высокий уровень цистина, оксалата, мочевой кислоты или кальция.
- У вас заболевание, вызывающее отек или раздражение кишечника или суставов.
- Вы принимаете определенные лекарства, например диуретики (водные таблетки) или антациды на основе кальция.
Вернуться к началу
Каковы симптомы камней в почках?
Если у вас очень маленький камень в почках, который легко перемещается по мочевыводящим путям, у вас может не быть никаких симптомов, и вы можете никогда не узнать, что у вас камень в почках.
Если у вас более крупный камень в почках, вы можете заметить любой из следующих симптомов:
Если у вас наблюдаются какие-либо из этих симптомов, обратитесь к своему врачу.
Вернуться к началу
Как лечить камни в почках?
Лечение камня в почках зависит от размера камня, от того, из чего он сделан, вызывает ли он боль и блокирует ли мочевыводящие пути. Чтобы ответить на эти вопросы и выбрать правильное лечение для вас, ваш врач может попросить вас сделать анализ мочи, крови, рентген и / или компьютерную томографию.При компьютерной томографии иногда используется контрастный краситель. Если у вас когда-либо были проблемы с контрастным красителем, обязательно сообщите об этом своему врачу, прежде чем делать компьютерную томографию.
Если результаты вашего анализа показывают, что ваш камень в почках небольшой, ваш врач может посоветовать вам принять обезболивающее и выпить много жидкости, чтобы протолкнуть камень через мочевыводящие пути. Если камень в почках большой или блокирует мочевыводящие пути, может потребоваться дополнительное лечение.
Один из вариантов лечения — ударно-волновая литотрипсия.В этом лечении используются ударные волны, чтобы разбить камни в почках на мелкие кусочки. После лечения маленькие кусочки почечного камня будут проходить через мочевыводящие пути и выводиться из организма с мочой. Это лечение обычно занимает от 45 минут до одного часа и может проводиться под общим наркозом, что означает, что вы будете спать и не будете чувствовать боли.
Другой вариант лечения — уретероскопия. Это лечение также проводится под общим наркозом. Врач использует длинный инструмент в форме трубки, чтобы найти и удалить камень или найти и разбить камень на мелкие кусочки.Если камень небольшой, врач может удалить его. Если он большой, его, возможно, придется разбить на части. В этом случае будет использован лазер, чтобы разбить камень на части, достаточно маленькие, чтобы пройти через мочевыводящие пути.
В редких случаях для удаления камня в почках требуется операция, называемая чрескожной нефролитотомией. Во время операции вам прямо в почку вставят трубку для удаления камня. Вам нужно будет провести в больнице два-три дня, чтобы пройти курс лечения и выздороветь.
Вернуться к началу
Как предотвратить образование камней в почках?
Лучший способ предотвратить большинство камней в почках — это пить достаточное количество жидкости каждый день. Большинство людей должны выпивать от восьми до 12 чашек жидкости в день. Если у вас заболевание почек и вам необходимо ограничить потребление жидкости, спросите своего врача, сколько жидкости вам нужно пить каждый день. Ограничение потребления натрия и животного белка (мясо, яйца) в рационе также может помочь предотвратить образование камней в почках. Если ваш врач сможет выяснить, из чего состоит ваш камень в почках, он или она сможет дать вам конкретные рекомендации по диете, которые помогут предотвратить образование камней в почках в будущем.
Если у вас есть заболевание, повышающее вероятность образования камней в почках, ваш врач может посоветовать вам принять лекарство для лечения этого состояния.
Никогда не начинайте и не прекращайте лечение или диету, не посоветовавшись предварительно с врачом!
Вернуться к началу
Виды камней в почках
- Кальциевые камни являются наиболее распространенным типом камней в почках. Обычно они состоят из кальция и оксалата (природного химического вещества, содержащегося в большинстве продуктов), но иногда из кальция и фосфата.
- Камни из мочевой кислоты образуются, когда ваша моча часто бывает слишком кислой. Мочевая кислота может образовывать камни сама по себе или с кальцием.
- Струвитные камни могут образоваться при определенных типах инфекций мочевыводящих путей, при которых бактерии производят аммиак, который накапливается в моче. Камни струвита состоят из магния, аммония и фосфата.
- Цистиновые камни состоят из химического вещества, вырабатываемого вашим организмом естественным путем, под названием цистин. Цистиновые камни очень редки и встречаются у людей с генетическим заболеванием, которое вызывает утечку цистина из почек в мочу.
Камни в почках могут быть размером с песчинку или крупнее, а иногда и больше, чем жемчуг. Они могут оставаться в ваших почках или перемещаться по мочеточникам (трубкам, идущим от почек к мочевому пузырю) и выводиться из организма с мочой. Когда камень в почках проходит через мочеточники и выходит из уретры с мочой, это называется прохождением камня в почках. Камень в почках также может застрять в мочевыводящих путях и препятствовать прохождению мочи. Когда у вас выходит камень в почках или большой камень в почках блокирует отток мочи, это может быть очень болезненным.
Вернуться к началу
Симптомы, методы лечения и причины поликистозной болезни почек (PKD)
Обратитесь к врачу за консультацией по поводу ADPKD
Укажите свои контактные данные, чтобы загрузить руководство.
Поликистозная болезнь почек (ПКД) — это генетическое заболевание. Это означает, что это вызвано проблемой с вашими генами. PKD вызывает рост кист внутри почек.Эти кисты делают почки намного больше, чем они должны быть, и повреждают ткани, из которых состоят почки. PKD вызывает хроническое заболевание почек (CKD), которое может привести к почечной недостаточности или терминальной стадии почечной недостаточности (ESRD). PKD вызывает около 2 процентов (2 из 100) случаев почечной недостаточности в Соединенных Штатах каждый год.
Существует два типа PKD: аутосомно-доминантная PKD и аутосомно-рецессивная PKD. Аутосомно-доминантная поликлиническая болезнь вызывает кисты только в почках. Его часто называют «ДОК взрослых», потому что люди с этим типом ДОК могут не замечать никаких симптомов, пока им не исполнится 30–50 лет.Аутосомно-рецессивная поликлиническая болезнь вызывает рост кист как в почках, так и в печени. Аутосомно-рецессивную поликлиническую болезнь часто называют детской поликлинической болезнью, поскольку у детей могут проявляться признаки болезни в первые несколько месяцев жизни или даже до того, как они родятся.
Обратитесь к врачу за консультацией по поводу ADPKD
Укажите свои контактные данные, чтобы загрузить руководство.
Что такое кисты?
Кисты (произносится как сист) — это мешочки с жидкостью.У людей с PKD внутри почек растет множество кист, в результате чего почки становятся намного больше, чем они должны быть. Кисты, вызванные PKD, растут из крошечных фильтров в почках, называемых нефронами. У людей с PKD могут быть одновременно тысячи кист в почках. Почка, заполненная кистами, может весить до 30 фунтов.
Вернуться к началу
Что вызывает поликистоз почек (ПКБ)?
Люди, у которых есть PKD, родились с ней. ДОК почти всегда передается по наследству от одного из родителей или от обоих родителей.ДОК могут иметь люди всех полов, возрастов, рас, национальностей и национальностей. Мужчины и женщины одинаково часто заболевают ДОК. Если у вас есть кровный родственник с PKD, у вас больше шансов иметь PKD или быть носителем гена, вызывающего его. Если у вас есть ген, вызывающий поликлиническую болезнь, но у вас нет болезни, вас называют носителем. Это возможно при аутосомно-рецессивной PKD.
Вернуться к началу
Можно ли предотвратить ДОК?
Невозможно предотвратить любую форму ДОК.Если у вас есть PKD, вы сможете дольше поддерживать работу почек, если будете вести здоровый образ жизни. Вот несколько советов по здоровому образу жизни:
- Поддерживайте нормальное кровяное давление.
- Поддерживайте здоровый уровень сахара в крови.
- Поддерживайте здоровый вес.
- Соблюдайте диету с низким содержанием соли и жиров.
- Ограничьте употребление алкоголя.
- Не курите и не употребляйте табачные изделия. Если вы курите или употребляете табак, бросьте его сейчас.
- Делайте физические упражнения не менее 30 минут в день, большую часть дней в неделю.
- Принимайте все рецептурные лекарства в соответствии с предписаниями врача.
- Не принимайте больше рекомендованной дозы лекарств, отпускаемых без рецепта.
Вернуться к началу
В чем разница между аутосомно-доминантной PKD и аутосомно-рецессивной PKD?
Аутосомно-доминантная PKD (ADPKD) является наиболее распространенным типом PKD. Около 9 из каждых 10 человек с PKD имеют аутосомно-доминантную форму. Это также наиболее распространенное наследственное заболевание почек.ADPKD вызывает образование кист только в почках, и симптомы заболевания могут не проявляться, пока человеку не исполнится 30–50 лет.
Аутосомно-рецессивная PKD (ARPKD) — гораздо менее распространенная форма PKD. ARPKD вызывает образование кист как в почках, так и в печени. Симптомы болезни могут проявиться еще до рождения и могут вызвать опасные для жизни проблемы у младенцев.
Вернуться к началу
Является ли приобретенная кистозная болезнь почек разновидностью PKD?
Приобретенная кистозная болезнь почек (ACKD) не является разновидностью PKD.Хотя ACKD действительно вызывает образование кист внутри почек, как это делает PKD, люди с PKD рождаются с ним, а люди с ACKD нет. Вместо этого ACKD вызывается хронической болезнью почек (CKD) или почечной недостаточностью / ESRD. ACKD чаще встречается у людей, страдающих заболеванием почек в течение длительного времени. ACKD чаще всего возникает у людей, находящихся на диализе, но кисты не возникают в результате лечения диализом. Национальный институт диабета, болезней органов пищеварения и почек имеет больше информации об ACKD.
Вернуться к началу
Что вызывает аутосомно-доминантную PKD?
ADPKD вызывается проблемой с определенным геном.Он почти всегда наследуется от родителя, у которого также есть ADPKD. Чтобы унаследовать болезнь, у ребенка должен быть только один родитель с ADPKD. В среднем, если у обоих родителей есть ADPKD, вероятность того, что их ребенок также родится с PKD, составляет 75%.
Генетическая проблема, вызывающая ADPKD, иногда может возникать сама по себе, что означает, что ребенок может родиться с ADPKD, даже если ни один из родителей не имеет ее. Это происходит только в 1 из 10 случаев ADPKD.
Вернуться к началу
Как я узнаю, что у меня ADPKD?
У детей иногда наблюдаются симптомы ADPKD, но люди с этим заболеванием обычно не замечают симптомов, пока им не исполнится 30–50 лет.Симптомы могут включать:
Если у вас есть какие-либо из этих симптомов, обратитесь к своему врачу. Он или она может захотеть проверить наличие проблем с почками. Если ваш лечащий врач считает, что ваши симптомы могут быть вызваны ADPKD, он или она может попросить вас пройти один или несколько из следующих тестов:
- Визуализирующие обследования, такие как УЗИ, КТ и МРТ
- Генетические тесты с использованием образца вашей крови или слюны (слюны)
Визуализирующие обследования могут быть выполнены для выявления видимых признаков кист в почках.Генетические тесты могут сказать вашему врачу, какой именно у вас PKD или есть ли у вас вероятность развития этого заболевания в будущем. На получение результатов генетических тестов могут уйти месяцы.
Вернуться к началу
Каковы осложнения ADPKD?
Люди с аутосомно-доминантной PKD обычно страдают болью в почках и высоким кровяным давлением. Другие осложнения ADPKD могут включать:
Вернуться к началу
Как лечить ADPKD?
Нет лекарства от ADPKD, но доступно новое лечение, которое, как было показано, замедляет прогрессирование ADPKD до почечной недостаточности.Нажмите сюда, для получения дополнительной информации.
Могут быть другие способы лечения симптомов СДПБП и улучшения вашего самочувствия. Поговорите со своим врачом о лучших способах лечения вашего состояния.
Вернуться к началу
Что вызывает аутосомно-рецессивную PKD?
Как и ADPKD, аутосомно-рецессивная PKD (ARPKD) является наследственным заболеванием. Однако в этом случае ребенок может родиться с заболеванием только в том случае, если оба родителя являются носителями гена, его вызывающего. Носитель — это тот, кто имеет ген, но не болен.Когда оба родителя являются носителями гена, вызывающего ARPKD, их ребенок имеет 1 из 4 (25 процентов) шанс родиться с ARPKD. Вероятность того, что ребенок является носителем гена, вызывающего ARPKD, составляет 1 из 2 (50 процентов), и вероятность того, что ребенок не болеет и не является носителем гена, составляет 1 из 4 (25 процентов). Заболевание обычно поражает не каждое поколение семьи.
Вернуться к началу
Как я узнаю, что я перевозчик?
Единственный способ узнать, являетесь ли вы носителем гена, вызывающего ARPKD, — это пройти генетическое тестирование.Тестирование можно провести с использованием образца крови или слюны. Тест ищет конкретный ген под названием PKHD1. Если у вас есть этот ген, но нет ARPKD, вы являетесь носителем.
Вернуться к началу
Как я узнаю, есть ли у моего ребенка ARPKD?
Признаки и симптомы ARPKD часто заметны еще до рождения ребенка. Беременным женщинам, получающим дородовую помощь, регулярно проводят УЗИ. Ультразвуковые изображения могут показать, что почки будущего ребенка больше, чем они должны быть, что может быть признаком АРПКБП.
Еще один признак АРПКБП — недостаток околоплодных вод в матке. Амниотическая жидкость — это жидкость, которая окружает и защищает ребенка в утробе матери. В первые месяцы беременности организм матери вырабатывает околоплодные воды. В середине и на поздних месяцах беременности, когда почки ребенка начинают работать, они производят околоплодные воды. У некоторых детей с АРПКБП почки сильно повреждены еще до рождения, и их почки не могут вырабатывать достаточное количество околоплодных вод. Ультразвуковые изображения могут показать, что вокруг ребенка недостаточно околоплодных вод.
Если ребенок родился с ARPKD, признаки болезни при рождении могут включать:
- Вздутие живота
- Высокое кровяное давление
- Проблемы с дыханием
- Рвота грудным молоком или смесью после кормления
- Проблемы с ростом лица и конечностей ребенка
Дети с АРПКБП могут не проявлять никаких симптомов. У детей с более тяжелой формой АРПКБП могут проявляться признаки проблем с почками и печенью, например:
- Высокое кровяное давление
- Инфекции мочевыводящих путей
- Боль в спине или боку
- Варикозное расширение вен
- Рост и вес ниже среднего
Вернуться к началу
Каковы осложнения АРПКД?
Дети с более тяжелой формой ARPKD обычно сталкиваются с более серьезными осложнениями, чем дети с легкой формой ARPKD.Как правило, наиболее тяжелое заболевание протекает у детей, у которых симптомы проявляются еще до рождения. Младенцы с очень тяжелой формой АРПБП могут умереть через несколько часов или дней после рождения. Около 30 процентов новорожденных с ARPKD умирают в течение первого месяца. Около 82 процентов младенцев, выживших после первого месяца жизни, все еще живы в возрасте 10 лет. Дети с АРПКБП также могут иметь любое из следующих осложнений:
Вернуться к началу
Как лечить ARPKD?
Нет лекарства от ARPKD.Лечение людей с этим заболеванием направлено на устранение симптомов и лечение осложнений. В зависимости от симптомов и осложнений у ребенка лечение может включать:
Вернуться к началу
Где я могу получить дополнительную информацию?
PKD Foundation — отличный ресурс для получения информации о ДОК и поддержки людей с ДОК и их близких. Посетите веб-сайт www.PKDcure.org или позвоните по телефону 1.800.PKD.CURE (1.800.753.2873).
Вернуться к началу
Гидронефроз — причины, симптомы, диагностика и лечение
Гидронефроз — это опухание почки из-за скопления мочи.Это происходит, когда моча не может стекать из почки в мочевой пузырь из-за закупорки или непроходимости. Гидронефроз может возникнуть в одной или обеих почках.
Основная функция мочевыводящих путей — вывод шлаков и жидкости из организма. Мочевыводящие пути состоят из четырех частей: почек, мочеточников, мочевого пузыря и уретры. Моча образуется, когда почки фильтруют кровь и удаляют лишние отходы и жидкость. Моча собирается в части почек, называемой почечной лоханкой. Из почечной лоханки моча по узкой трубке, называемой мочеточником, попадает в мочевой пузырь.Мочевой пузырь медленно наполняется мочой, которая выходит из организма через еще одну маленькую трубку, называемую уретрой. Гидронефроз возникает, когда есть либо блокировка оттока мочи, либо обратный поток мочи уже в мочевом пузыре (так называемый рефлюкс), который может вызвать увеличение почечной лоханки.
Гидронефроз может вызывать или не вызывать симптомы. Основным симптомом является боль в боку и спине (известная как боль в боку), в животе или паху. Другие симптомы могут включать боль во время мочеиспускания, другие проблемы с мочеиспусканием (учащение позывов или учащение, неполное мочеиспускание, недержание мочи), тошноту и лихорадку.Эти симптомы зависят от причины и тяжести закупорки мочевыводящих путей.
Как возникает гидронефроз?
Гидронефроз обычно вызывается другим основным заболеванием или фактором риска. Причины гидронефроза включают, помимо прочего, следующие заболевания или факторы риска:
- Камень в почках
- Врожденная закупорка (дефект, присутствующий при рождении)
- Сгусток крови
- Рубцевание тканей (в результате травмы или предыдущей операции)
- Опухоль или рак (примеры включают мочевой пузырь, шейку матки, толстую кишку или простату)
- Увеличенная простата (доброкачественная)
- Беременность
- Инфекция мочевыводящих путей (или другие заболевания, вызывающие воспаление мочевыводящих путей)
Как диагностируется гидронефроз?
Ультразвук обычно используется для подтверждения диагноза.В этой процедуре используются звуковые волны для создания изображения почек. Врач также может подтвердить диагноз с помощью рентгена, компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Диагностика также может включать цистоскопию, при которой используется длинная трубка с источником света и камерой на конце (цитоскоп), которая позволяет врачу заглянуть внутрь мочевого пузыря и уретры.
Анализы крови и мочи также могут проверить функцию почек. Врач также может проверить кровь в моче, которая может быть вызвана камнем в почках, инфекцией или другим фактором.
Как лечится гидронефроз?
Гидронефроз обычно лечится путем устранения основного заболевания или причины, например, камня в почках или инфекции. Некоторые случаи можно решить без хирургического вмешательства. Инфекции можно лечить антибиотиками. Камень в почках может пройти сам по себе или может быть достаточно серьезным, чтобы его удалить хирургическим путем.
В случаях тяжелой закупорки и гидронефроза может потребоваться удаление избытка мочи с помощью катетера для слива мочи из мочевого пузыря или специальной трубки, называемой нефростомией, по которой моча выводится из почки.Ключ к лечению — как можно скорее решить проблему, чтобы избежать необратимого повреждения почек.
Тяжелые случаи закупорки мочевыводящих путей и гидронефроза могут повредить почки и привести к почечной недостаточности. При возникновении почечной недостаточности потребуется лечение либо диализом, либо трансплантацией почки. Тем не менее, большинство людей могут вылечиться от гидронефроза, если вылечить его вовремя.
Если вам нужна дополнительная информация, свяжитесь с нами.
© 2015 Национальный фонд почек.Все права защищены. Этот материал не является медицинским советом. Он предназначен только для информационных целей. Проконсультируйтесь с врачом для получения конкретных рекомендаций по лечению.
Гидронефроз — NHS
Гидронефроз — это состояние, при котором одна или обе почки растягиваются и опухают в результате скопления мочи внутри них.
Он может поражать людей любого возраста и иногда выявляется у нерожденных детей во время обычного ультразвукового исследования беременности.Это известно как антенатальный гидронефроз.
Гидронефроз, как правило, не вызывает каких-либо долгосрочных проблем, если его своевременно диагностировать и лечить.
Младенцы с этим заболеванием могут вообще не нуждаться в лечении.
Но это состояние может увеличить ваши шансы на инфекцию мочевыводящих путей (ИМП).
В тяжелых случаях, которые не лечить, могут образоваться рубцы на почках, что может привести к потере функции почек (почечная недостаточность).
Гидронефроз у младенцев
Гидронефроз все чаще обнаруживается у нерожденных младенцев при рутинных ультразвуковых исследованиях.
Это заболевание известно как антенатальный гидронефроз. По оценкам, это происходит как минимум в 1 из 100 беременностей.
Родители могут беспокоиться, узнав, что у вашего ребенка проблемы с почками.
Но большинство случаев гидронефроза у младенцев не являются серьезными и не должны влиять на исход вашей беременности.
Около 4 из каждых 5 случаев разрешаются сами по себе до или в течение нескольких месяцев после рождения и не вызовут долгосрочных проблем для вас или вашего ребенка.
В остальных случаях может потребоваться лечение антибиотиками для предотвращения почечных инфекций, а в некоторых случаях может потребоваться операция.
Подробнее о диагностике антенатального гидронефроза и лечении антенатального гидронефроза.
Признаки и симптомы
Гидронефроз не всегда вызывает симптомы. Если это так, они могут развиваться быстро в течение нескольких часов или постепенно в течение недель или месяцев.
Симптомы могут включать:
- боль в спине или боку — это может быть внезапная и сильная или тупая боль, которая приходит и уходит с течением времени; может ухудшиться после того, как вы выпили много жидкости
- симптомов ИМП, таких как необходимость чаще в туалет, боль или жжение во время мочеиспускания, а также чувство усталости и недомогания
- кровь в моче
- мочеиспускание реже, чем раньше, или со слабой струей
Вам следует обратиться к терапевту, если у вас возникнет сильная или постоянная боль в спине или боку, появятся симптомы ИМП или вы заметите изменение частоты мочеиспускания.
Они могут направить вас на ультразвуковое исследование для оценки состояния почек.
Гидронефроз у младенцев обычно не вызывает симптомов, но вам следует как можно скорее обратиться за медицинской помощью, если у вашего ребенка появляются признаки возможной ИМП, такие как высокая температура без какой-либо другой очевидной причины.
Подробнее о диагностике гидронефроза.
Что вызывает гидронефроз?
Гидронефроз, диагностированный при беременности, обычно протекает в легкой форме.Считается, что это вызвано увеличением количества мочи, вырабатываемой вашим ребенком на поздних сроках беременности.
В более тяжелых случаях это может быть вызвано блокировкой потока мочи из почек в мочевой пузырь, обратным потоком мочи из мочевого пузыря в почки или блокировкой потока мочи из мочевого пузыря.
У взрослых гидронефроз обычно вызывается:
Подробнее о причинах гидронефроза.
Лечение гидронефроза
Если у вас гидронефроз, ваше лечение будет зависеть от причины и степени тяжести этого состояния.
Беременным женщинам и младенцам с этим заболеванием не требуется никакого лечения.
У взрослых первым этапом лечения часто является отток мочи из почек путем введения трубки, называемой катетером, в мочевой пузырь или почки.
Это поможет снизить нагрузку на почки.
После снятия давления может потребоваться лечение причины скопления мочи.
Используемые методы лечения будут зависеть от того, почему развилось заболевание.
Например:
- Камни в почках можно удалить во время операции или разбить с помощью звуковых волн
- увеличенную простату можно лечить с помощью лекарств или хирургическим путем по удалению части простаты
- закупорки мочеточников можно вылечить хирургическим путем, вставив небольшую трубку, называемую стентом.
- рак можно лечить с помощью комбинации химиотерапии, лучевой терапии или хирургического вмешательства по удалению раковой ткани
Подробнее о лечении гидронефроза.
Последняя проверка страницы: 11 июля 2018 г.
Срок следующей проверки: 11 июля 2021 г.
Внематочная почка | NIDDK
На этой странице:
Что такое внематочная почка?
Внематочная почка — это почка, расположенная ниже, выше или на противоположной стороне от нормального положения почки в мочевыводящих путях. Две почки обычно расположены посередине спины, чуть ниже грудной клетки, по обе стороны от позвоночника.
Мочевыводящие пути, включая почки, мочеточники, мочевой пузырь и уретру.Внематочная почка обычно не вызывает никаких симптомов или проблем со здоровьем, и многие люди никогда не узнают, что у них есть это заболевание. Если обнаруживается внематочная почка, ее обычно обнаруживают во время УЗИ плода — визуализирующего теста, который использует звуковые волны для создания картины того, как ребенок развивается в утробе матери — или во время медицинских тестов, проводимых для проверки на инфекцию мочевыводящих путей или найти причину боли в животе.Редко у человека две внематочные почки.
В утробе матери почки плода сначала развиваются в виде маленьких зачатков в нижней части живота внутри таза. В течение первых 8 недель роста почки плода медленно перемещаются из таза в нормальное положение на спине рядом с грудной клеткой. Когда в процессе роста возникает внематочная почка, почка
- остается в тазу около мочевого пузыря
- перестает двигаться вверх слишком рано и остается в нижней части живота
- движется слишком высоко в животе
- пересекает центр тела и часто врастает в другую почку или присоединяется к ней, причем обе почки находятся на одной стороне тела
Есть ли у внематочной почки другое название?
Когда почка остается в тазу, она называется тазовой почкой.Если почка переходит на другую сторону тела, это называется перекрестной эктопией почек.
Внематочная почка может оставаться в тазу рядом с мочевым пузырем (тазовая почка). Внематочная почка может пересекаться и сливаться с другой почкой (перекрестная почечная эктопия).Что вызывает внематочную почку?
Внематочная почка — это врожденный дефект, возникающий во время развития плода. Исследователи не знают точно, что вызывает большинство врожденных дефектов, включая внематочную почку.
Внематочная почка может возникнуть в результате
- Слабо развитая почка
- проблема в ткани почек, которая направляет развивающуюся почку, куда двигаться
- генетический дефект, вызывающий генетическое заболевание
- болезнь, инфекция, лекарство или химическая реакция во время роста плода
Насколько часто встречается внематочная почка?
У большинства людей с внематочной почкой нет симптомов, поэтому исследователи не знают точно, у скольких людей она есть.Некоторые исследования показывают, что примерно у 1 из 1000 человек есть внематочная почка. 1
Какие еще проблемы со здоровьем может вызывать внематочная почка?
Внематочная почка обычно не вызывает проблем со здоровьем или осложнений и может нормально работать. Большинство людей рождаются с двумя почками, поэтому, если ваша внематочная почка вообще не работает, ваша другая почка может выполнять ту работу, которую выполняли бы обе почки. В редких случаях необходимо удалить нефункционирующую внематочную почку. Пока другая почка работает нормально, проблем с одной почкой, также называемой единственной почкой, быть не должно.
Люди с внематочной почкой чаще страдают пузырно-мочеточниковым рефлюксом (ПМР). ПМР — это состояние, при котором моча течет назад от мочевого пузыря к одному или обоим мочеточникам, а иногда и к почкам. У некоторых людей внематочная почка может препятствовать правильному оттоку мочи из организма или может быть связана с ПМР.
Аномальное расположение внематочной почки и потенциальные проблемы с медленным или заблокированным потоком мочи могут быть связаны с другими проблемами, включая
- Инфекция мочевыводящих путей. В мочевыводящих путях с медленным или заблокированным оттоком мочи или ПМР бактерии с мочой не выводятся из мочевыводящих путей, как это обычно бывает, что может привести к инфекции мочевыводящих путей.
- Камни в почках. Камни в почках, также называемые камнями мочевыводящих путей, образуются из минералов, обычно содержащихся в моче, таких как кальций и оксалат. Когда отток мочи медленнее, чем обычно, эти минералы с большей вероятностью накапливаются и образуют камни в почках.
- Травма. Внематочная почка в нижней части живота или таза или сросшаяся внематочная почка могут подвергаться большему риску повреждения в результате определенных видов травм или травм. Проконсультируйтесь с врачом, если у вас или у вашего ребенка внематочная почка и вы хотите заниматься контактными видами спорта или участвовать в других мероприятиях, которые могут привести к травме почек.
Поговорите со своим лечащим врачом о вариантах лечения, если у вас есть какие-либо из этих проблем со здоровьем.
В некоторых случаях внематочная почка может препятствовать правильному оттоку мочи из организма.Каковы симптомы внематочной почки?
У большинства людей с внематочной почкой симптомы отсутствуют. Однако при возникновении осложнений симптомы могут включать
.- боль в животе или спине
- Частое или неотложное мочеиспускание или жжение во время мочеиспускания
- лихорадка
- гематурия, или кровь в моче
- уплотнение или образование в брюшной полости
- высокое кровяное давление
Как медицинские работники диагностируют внематочную почку?
Многие люди с внематочной почкой не обнаруживают ее, если у них нет тестов, сделанных по другим причинам, или если внематочная почка не была обнаружена во время пренатального УЗИ.
Медицинские работники могут использовать визуализацию мочевыводящих путей и лабораторные тесты, чтобы выяснить, есть ли у вас внематочная почка, и исключить другие проблемы со здоровьем. Если у вас внематочная почка и она не вызывает симптомов или других проблем со здоровьем, вам обычно не требуется дальнейшее обследование или лечение.
Визуальные тесты
Специально обученный техник выполняет визуализационные тесты в амбулаторном центре или больнице, а радиолог просматривает изображения.
Медицинские работники используют следующие тесты визуализации для диагностики и лечения внематочной почки.
- Ультразвук использует звуковые волны для изучения структур внутри вашего тела. Изображения могут показать расположение почек.
- Цистоуретрограммы при мочеиспускании используют рентгеновские лучи, чтобы показать, как моча проходит через мочевой пузырь и уретру.
- Радионуклидное сканирование, также называемое ядерным сканированием, может показать расположение и размер внематочной почки, а также любые закупорки в мочевыводящей системе.
- Магнитно-резонансная томография (МРТ) использует магнитное поле и радиоволны — без излучения — для получения изображений ваших органов и структур внутри вашего тела.МРТ может показать расположение, размер, форму и функцию почек.
Лабораторные испытания
Медицинский работник может сдать анализы мочи и крови, чтобы проверить функцию почек.
Как медицинские работники лечат внематочную почку?
Вашему лечащему врачу может не потребоваться лечение вашей внематочной почки, если она не вызывает симптомов или не приводит к повреждению вашего тела или почек. Если тесты показывают, что у вас закупорка или другое возможное осложнение в мочевыводящих путях, ваш лечащий врач может предложить дальнейшее наблюдение или операцию для исправления аномалии.
Если у вас есть VUR с симптомами, специалист в области здравоохранения может оценить и управлять вашей VUR.
Можно ли предотвратить внематочную почку?
Нет. Как и многие другие врожденные дефекты, медицинские работники не знают, что вызывает и как предотвратить внематочную почку.
Клинические испытания внематочной почки
NIDDK проводит и поддерживает клинические испытания при многих заболеваниях и состояниях, включая заболевания почек. Испытания направлены на поиск новых способов предотвращения, обнаружения или лечения заболеваний и улучшения качества жизни.
Что такое клинические испытания и подходят ли они вам?
Клинические испытания являются частью клинических исследований и лежат в основе всех достижений медицины. Клинические испытания ищут новые способы предотвращения, обнаружения или лечения заболеваний. Исследователи также используют клинические испытания для изучения других аспектов лечения, таких как улучшение качества жизни людей с хроническими заболеваниями.
Узнайте, подходят ли вам клинические испытания.
Посмотрите видео директора NIDDK доктора Гриффина П.Роджерс объясняет важность участия в клинических испытаниях.
Какие клинические испытания открыты?
Клинические испытания, которые в настоящее время открыты и набираются, можно просмотреть на сайте www.ClinicalTrials.gov.
Список литературы
[1] Rosenblum ND. Почечные внематочные аномалии и аномалии сращения. Сайт UpToDate.
www.uptodate.com/contents/renal-ectopic-and-fusion-anomalies. Обновлено 15 июля 2019 г. Проверено 31 июля 2019 г.
Волчанка и почки | Lupus Foundation of America
Волчанка поражает разных людей по-разному.У многих людей с волчанкой проблемы с почками.
Как волчанка влияет на почки?
Ваши почки фильтруют отходы и лишнюю воду из вашей крови, чтобы вырабатывать мочу (мочу). Они также помогают контролировать кровяное давление и поддерживать правильный баланс солей, кислот и минералов в крови.
Волчанка может вызывать заболевание почек, называемое волчаночным нефритом. Волчаночный нефрит — это воспаление почек, из-за которого они перестают работать. Когда почки плохо работают, в крови накапливаются отходы, а в организме накапливается лишняя вода.
Волчаночный нефрит чаще всего встречается у людей в возрасте от 20 до 40 лет. Обычно он начинается в течение 5 лет после появления первых симптомов волчанки.
Каковы симптомы волчаночного нефрита?
На ранних стадиях волчаночного нефрита вы можете не заметить никаких симптомов. По мере обострения болезни могут возникать следующие симптомы:
- Отек (обычно в ступнях, лодыжках, ногах или лице)
- Пенистая моча
- Моча чаще, чем обычно, особенно ночью
- Высокое кровяное давление
Беременность может вызывать одни и те же симптомы, например опухшие ступни и лодыжки.Если у вас есть какие-либо из этих симптомов во время беременности, сообщите об этом врачу. Вам могут потребоваться тесты, чтобы выяснить, вызваны ли ваши симптомы беременностью или проблемами с почками.
Узнайте больше о волчанке и беременности.
Другие проблемы мочевыделительной системы
Помимо волчаночного нефрита, лечение волчанки и волчанки может увеличить риск других проблем в мочевыделительной системе (система, вызывающая мочу):
- Инфекции мочевыводящих путей (ИМП)
- Волчаночный цистит (воспаление слизистой оболочки мочевого пузыря)
Наиболее частым признаком ИМП и волчаночного цистита является мочеиспускание чаще, чем обычно.Ваш врач может провести тесты, чтобы определить, вызваны ли проблемы в вашей мочевыделительной системе волчанкой или лекарством, которое вы принимаете для лечения волчанки.
Примите меры для защиты своих почек
Выбор здоровой пищи и напитков может помочь защитить ваши почки и справиться с симптомами волчаночного нефрита и другими проблемами с почками.
Попробуйте следующие шаги:
- Ешьте меньше натрия (соли), чтобы контролировать кровяное давление и уменьшить отек
- Ешьте меньшие порции продуктов с большим количеством белка, таких как мясо и молочные продукты
- Сократите количество продуктов с насыщенными жирами , например сливочное масло и жирное мясо
- Если вы употребляете алкоголь, пейте только в умеренных количествах
- Проконсультируйтесь с врачом, чтобы контролировать свое кровяное давление, диабет или высокий уровень холестерина
Если у вас серьезные проблемы с почками, вам также может потребоваться ограничить количество жидкости, которую вы пьете, или количество определенных минералов в пище, которую вы едите.Вместе со своими врачами составьте план, который подходит именно вам.
Регулярное употребление нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен, может вызвать повреждение почек. Если у вас проблемы с почками, поговорите со своим врачом о способах лечения воспаления, связанного с волчанкой, без применения НПВП.
Узнайте, есть ли у вас волчаночный нефрит
Поскольку волчаночный нефрит может сначала не вызывать симптомов, важно, чтобы люди с волчанкой проходили тестирование на проблемы с почками. Ваш врач или специальный врач, называемый нефрологом, может выяснить, есть ли у вас волчаночный нефрит или другие проблемы с мочевыводящей системой.
Вам могут потребоваться различные виды анализов, в том числе:
- Анализы мочи для проверки крови и белка в моче
- Анализы крови, чтобы проверить, насколько хорошо ваши почки фильтруют отходы из крови
- Биопсия почки для проверки воспаление и рубцы в ткани почек
Найдите правильный план лечения
Проблемы с почками могут быть серьезными, и могут потребоваться месяцы, чтобы найти правильную комбинацию лекарств для их лечения. Ваш врач или нефролог может помочь вам найти план лечения, который вам подходит.
К лекарствам для лечения волчаночного нефрита относятся:
Ваш план лечения может также включать лекарства или другие способы контроля высокого кровяного давления, диабета или высокого уровня холестерина.
Узнайте больше о лекарствах от волчанки.
Причины, лечение и когда обратиться к врачу
Боль в почках, также известная как боль почек, вызвана травмой, поражением или инфекцией почек. Почки — это пара бобовидных органов, расположенных по обе стороны от позвоночника, которые отвечают за фильтрацию крови и поддержание правильного баланса жидкости и электролитов в организме.Боль может быть описана как тупая и пульсирующая или острая и сильная в зависимости от первопричины. Хотя боль в почках иногда ошибочно принимают за боль в спине, ощущение гораздо глубже и располагается выше в верхней части спины, чуть ниже ребер.
Боль в почках может быть классифицирована как односторонняя, если поражена одна почка, или двусторонняя, если поражены обе почки. Это может дать ключ к пониманию того, является ли проблема внутренней (происходит в почках), преренальной (связанной с органом над почками) или постренальной (связанной с обструкцией или нарушением ниже почек).Взаимодействие с другими людьми
Иллюстрация Александры Гордон, VerywellПричины
Причины боли в почках обширны и в широком смысле могут быть охарактеризованы как инфекция, травма, непроходимость или рост.
Инфекция почек
Инфекция почек, также известная как пиелонефрит, обычно вызывается бактериями и может поражать одну или обе почки. Острый пиелонефрит — это тип, который поражает внезапно и серьезно, тогда как более легкие, повторяющиеся случаи называются хроническим пиелонефритом.Пиелонефрит обычно вызывается инфекцией, которая распространилась из нижних мочевыводящих путей, включая мочеточники, мочевой пузырь или уретру.
Острый пиелонефрит часто может развиться в течение двух дней. Симптомы включают:
- Односторонняя или двусторонняя боль в почках, часто тупая и сильная, ощущаемая в боку (спине и боках), животе или паху
- Высокая температура (выше 102 по Фаренгейту)
- Озноб
- Тошнота и рвота
- Усталость
- Путаница
- Болезненное или жжение при мочеиспускании (дизурия)
- Мутная моча или моча с рыбным запахом
- Кровь в моче (гематурия)
- Частые позывы к мочеиспусканию (позывы к мочеиспусканию)
Хронический пиелонефрит протекает менее интенсивно, и в некоторых случаях симптомы могут отсутствовать.Если симптомы все же развиваются, они могут включать тупую боль в боку, сопровождающуюся недомоганием и субфебрильной температурой.
Травма почки
Травма почек возникает в результате тупого удара или проникающей раны, разрывающей одну или обе почки. Из-за уязвимого положения почек в брюшной полости подобные травмы не редкость. Фактически, до 10% травм живота приводит к повреждению почек. Автомобильные аварии, физические нападения и тяжелые падения являются причиной большинства травм почек.Взаимодействие с другими людьми
Проблема с этими травмами заключается в том, что они не всегда имеют явную симптоматику. Хотя некоторые могут проявляться болью, боль может быть скорее тупой, чем специфической, и могут быть или не быть какие-либо признаки синяков или физических травм. При этом прикосновение к области почек обычно вызывает боль.
Другие характерные симптомы могут включать лихорадку, гематурию, неспособность к мочеиспусканию (задержку мочи), снижение активности, учащенное сердцебиение (тахикардия), боль и отек в животе.Подобные симптомы требуют неотложной помощи.
Почечная непроходимость
Почечная непроходимость может возникать в почках или в результате блокады мочевыводящих путей. Те, которые являются внутренними или влияют на мочеточники, могут вызывать одностороннюю или двустороннюю боль. Закупорка в мочевом пузыре или уретре имеет тенденцию влиять на обе почки.
Блокировка, также известная как обструктивная уропатия, может быть вызвана любым количеством состояний, в том числе:
Когда по какой-либо причине возникает непроходимость, почки начинают опухать — состояние, называемое гидронефрозом.Симптомы включают боль в боку, паху или животе, а также лихорадку, дизурию, позывы к мочеиспусканию и тошноту.
Симптомы могут варьироваться в зависимости от местоположения и серьезности препятствия. Камни в почках часто вызывают наибольшую боль, обычно сосредотачиваются на боку и иррадируют в живот и пах волнообразно. Другие менее специфичны, но могут ухудшиться, если не лечить закупорку, что приводит к лихорадке, потоотделению, ознобу, рвоте, гематурии и снижению диуреза.
Опухоли или кисты почек
Опухоли или кисты почек, как правило, не вызывают боли, за исключением случаев, когда они увеличиваются в размерах или не распространяются обширно.К трем наиболее распространенным аномалиям роста относятся:
- Аденома почек: Тип доброкачественной опухоли, которая может достигать значительных размеров
- Почечно-клеточная карцинома (ПКР): Тип рака, который обычно начинается в канальцах почек
- Поликистоз почек (PKD): Наследственное заболевание, при котором доброкачественные кисты, заполненные жидкостью, разрастаются по почкам
В целом, почечные опухоли, доброкачественные или злокачественные, не вызывают боли, пока их размер не нарушит структуру почек.Именно на этой стадии боль обычно будет постоянной, ноющей и со временем может усилиться. Боль чаще всего бывает односторонней и сопровождается гематурией, видимой (макрогематурия) или невидимой (микроскопическая гематурия).
Если речь идет о раке, стойкое недомогание и необъяснимая потеря веса являются контрольными признаками, указывающими на запущенную злокачественную опухоль.
PKD также может протекать без симптомов до тех пор, пока образование кисты не вызовет структурное повреждение почек.Помимо боли в боку, обычно двусторонней, PKD может вызывать прогрессирующее ухудшение симптомов, включая головные боли, высокое кровяное давление, гематурию, боль и отек в животе, рецидивирующие камни в почках, рецидивирующие ИМП и почечную недостаточность.
В отличие от многих других почечных заболеваний, PKD связана с чрезмерным мочеиспусканием (полиурия), а не с нарушением мочеиспускания. Наиболее распространенная форма PKD, известная как аутосомно-доминантная PKD, проявляется симптомами у пациентов в возрасте от 30 до 40 лет. .Примерно в 10% случаев развивается почечная недостаточность.
Когда обращаться к врачу
Люди часто предполагают, что внезапная боль в боку вызвана растянутой мышцей или перенапряжением, и во многих случаях так и будет.
Если боль не проходит, усиливается или сопровождается симптомами мочеиспускания или признаками инфекции, вам следует как можно скорее обратиться к врачу. Это особенно верно, если вы испытываете высокую температуру, озноб, рвоту или не можете помочиться.
Даже если инфекция почек протекает в легкой форме, иногда она может прогрессировать и приводить к бактериемии, если ее не лечить.Это состояние, при котором местная бактериальная инфекция «перетекает» в кровоток, вызывая системные и потенциально опасные для жизни симптомы, включая нерегулярную температуру тела, нарушения дыхания, резкое падение артериального давления и шок. что острый пиелонефрит может проявиться всего за два дня, быстрое реагирование очень важно.
То же самое применимо, если вы испытываете тупую, но постоянную боль наряду с необычными симптомами, такими как болезненное мочеиспускание, хроническая усталость или необъяснимая потеря веса.Ничто из этого не считается нормальным, и вам не следует ждать, пока в моче не появится видимая кровь, чтобы обратиться за помощью.
Если вы беременны, не думайте, что постоянная боль в спине связана с беременностью. Обратите внимание на тупую боль в пояснице или по бокам спины между ребрами и бедрами. Если это сопровождается симптомами инфекции или изменениями мочеиспускания, немедленно обратитесь к врачу. Это особенно актуально, если вы внезапно не можете помочиться. Это может быть признаком непроходимости, требующей неотложной помощи.
Диагностика
Только медицинское обследование может подтвердить состояние почек или точно определить причину боли в почках. Нет никаких надежных самообследований или тестов, которые можно было бы проводить дома. К диагностическим инструментам относятся лабораторные анализы и анализы мочи для оценки химического состава вашего тела и визуализационные тесты для выявления и характеристики характера заболевания.
Лаборатории и тесты
Анализ мочи является центральным при диагностике любого заболевания почек. Лаборатория выполняет полный анализ мочи для оценки химического состава вашей мочи и выявления любых признаков дисфункции почек, включая избыточный белок, альбумин или эритроциты.Отклонения от нормы указывают на проблему с почками. Нормальные результаты, напротив, обычно позволяют исключить почки как причину.
Анализы крови также будут использоваться для оценки вашей функции почек. К ним относятся:
- Креатинин сыворотки (SCr) , который измеряет уровень вещества, называемого креатинином, которое организм производит и выводит с мочой с регулярной скоростью
- Скорость клубочковой фильтрации (СКФ) , которая использует SCr для расчета количества крови, фильтруемой почками
- Азот мочевины крови (BUN) , который измеряет уровень соединения, называемого мочевиной, которое также вырабатывается и выводится с мочой с постоянной скоростью
Любые отклонения от нормы выделения указывают на то, что почки не работают должным образом.
При подозрении на инфекцию можно использовать анализ крови, известный как скорость оседания эритроцитов (СОЭ), для проверки воспаления, а посев мочи может помочь выделить и идентифицировать конкретные бактериальные или грибковые инфекции.
Наконец, общий анализ крови (CBC) и тест функции печени (LFT) могут предложить дополнительные сведения о том, вызвана ли дисфункция ассоциированным заболеванием (например, высоким кровяным давлением, диабетом или циррозом) или изменениями в химическом составе крови. совместимы с раком.(Нет никаких анализов крови или мочи, которые выявляют рак почек).
Визуальные тесты
Визуализирующие тесты используются как средство косвенной визуализации почек и прилегающих структур. Они могут выявить нарушения формы или структуры почек, выявить кисты и солидные опухоли или точно определить место кровотечения или непроходимости.
Среди трех инструментов, обычно используемых для этого:
- Ультразвук использует звуковые волны для создания высококонтрастных изображений внутренних органов.Часто это первый тест, который используется, поскольку он быстрый, портативный и не подвергает вас воздействию ионизирующего излучения. Ультразвук особенно полезен для дифференциации кист от солидных опухолей.
- Компьютерная томография (КТ) использует серию рентгеновских лучей для создания изображения поперечного сечения почек. Тест идеально подходит для выявления поражений, абсцессов, камней, опухолей и других аномалий, которые могут быть пропущены ультразвуком или рентгеном. Хотя радиация сведена к минимуму, она может быть в 200 раз больше, чем при стандартной рентгенографии грудной клетки.
- Магнитно-резонансная томография (МРТ) использует магнитное поле и радиоволны для визуализации почек, обеспечивая более мелкие детали, чем КТ или УЗИ. Хотя МРТ не подвергает вас воздействию ионизирующего излучения, для визуализации определенных тканей может потребоваться радиоактивный контрастный агент.
Другие процедуры
Если визуализирующие тесты не могут предоставить четкое изображение обструкции или расстройства нижних мочевыводящих путей, врач может порекомендовать процедуру, известную как цистоскопия.Это включает в себя введение гибкого оптоволоконного зонда в уретру для осмотра мочевого пузыря и обычно используется для диагностики камней в мочевом пузыре, цистита, стриктур и рака.
Цистоскопия проводится под местной анестезией и может вызвать боль и легкое кровотечение. Также возможно заражение.
При подозрении на рак может быть проведена биопсия, чтобы получить образец клеток подозрительного роста. Это может быть выполнено с помощью тонкоигольной аспирации (FNA), при которой узкая игла вводится в опухоль с помощью ультразвука, или биопсии стержневой иглы (CNB), в которой используется более толстая игла с полым стержнем.Оба почти равны по своей способности правильно диагностировать рак почек.
Дифференциальная диагностика
Люди часто удивляются тому, насколько высоко расположены почки в спине. Во многих случаях постоянную боль неправильно приписывают почкам, хотя на самом деле это проблема мышц или скелета. С этой целью врачам часто необходимо исследовать другие причины «боли в почках», если общий анализ мочи и другие анализы не указывают на нарушение функции почек.
Примеры включают:
- Перелом 11 или 12 ребра, который может имитировать повреждение почек
- Повреждение верхнего грудного или поясничного отдела позвоночника, при котором боль в спинномозговом нерве может отдаваться в бок (так называемая отраженная боль)
- Невропатическая боль в боку, вызванная опоясывающим лишаем (опоясывающий лишай)
- Плеврит, воспаление плевры (слизистой оболочки легких)
- Забрюшинный абсцесс, серьезная гнойная инфекция, расположенная между передней брюшной стенкой и брюшиной (слизистой оболочкой брюшной полости)
Хотя некоторые люди считают, что боль в почках является признаком почечной недостаточности, это случается редко.Если у вас хроническая болезнь почек (ХБП) или острая почечная недостаточность (ОПН), вы чаще чувствуете боль в суставах и мышцах (из-за накопления токсинов и истощения электролитов), чем в почках.
Лечение
Лечение боли в почках так же разнообразно, как и сами причины. При тяжелых заболеваниях обычно требуется помощь специалиста по почкам, известного как нефролог, или специалиста по мочевыводящим путям, известного как уролог.
Инфекция почек
Большинство почечных инфекций являются бактериальными и легко поддаются лечению антибиотиками широкого спектра действия.Грибковые и вирусные инфекции чаще всего наблюдаются у людей с ослабленной иммунной системой, включая реципиентов трансплантата органов и людей с продвинутой стадией ВИЧ.
Посев мочи может помочь изолировать штамм бактерий, чтобы выбрать наиболее подходящий антибиотик. Наиболее часто назначаемые антибиотики включают ампициллин, котримоксазол, ципрофлоксацин и левофлоксацин. В тяжелых случаях может потребоваться внутривенное, а не пероральное введение антибиотиков. Для резистентных бактериальных штаммов может потребоваться комбинированная антибактериальная терапия или более сильные антибиотики, такие как карбапенем.Взаимодействие с другими людьми
Во время лечения вам необходимо пить много воды, чтобы способствовать мочеиспусканию и промыть верхние и нижние мочевыводящие пути.
Травма почки
Лечение травмы почек определяется следующим образом:
- Степень 1 при ушибе почки (ушиб почки) или нерасширяющейся гематоме (сгусток крови)
- 2 степени за рваную рану менее 1 сантиметра
- Оценка 3 за рваную рану более 1 сантиметра
- Степень 4 за разрыв более 1 сантиметра, вызывающий внутреннее кровотечение
- Степень 5 при отслоении или раздроблении почки или при закупорке почечной артерии
Травмы легкой степени часто можно лечить с помощью длительного постельного режима.Более серьезные события могут потребовать хирургического вмешательства, включая установку почечных стентов для открытия закупоренных сосудов. Избирательная эмболия, при которой химический агент или металлическая спираль используется для закупорки кровеносного сосуда, может помочь остановить кровотечение.
В худшем случае может потребоваться хирургическая процедура, известная как нефрэктомия, для удаления одной или, что реже, обеих почек. Несмотря на то, что вы можете нормально функционировать только с одной почкой, для удаления обеих почок вам потребуется пройти диализ до тех пор, пока не будет найден донор органа.
Почечная непроходимость
Лечение в первую очередь направлено на устранение источника непроходимости. Это может включать антибиотики для лечения инфекции, нефростомию (дренаж мочи с помощью уретрального катетера) или хирургическое вмешательство, если камень не может быть выведен самостоятельно.
При тяжелом гидронефрозе может потребоваться чрескожная нефростомия — процедура, при которой через спину вводится трубка для прямого дренирования почек. Стент мочеточника также может быть установлен во время цистоскопии, чтобы открыть заблокированный мочеточник.Взаимодействие с другими людьми
Для устранения основной причины может потребоваться дополнительное лечение.
Опухоли или кисты почек
В зависимости от результатов лечение может включать селективную эмболию для уменьшения размера опухоли (существенное «голодание» опухоли крови, необходимой для роста) или нефрэктомию для удаления части или всей пораженной почки. Часто лечат доброкачественные опухоли. так же, как и злокачественные, если они закупоривают сосуды или канальцы внутри почек.
Терапия рака зависит от стадии злокачественного новообразования, которая зависит от размера опухоли, количества пораженных близлежащих лимфатических узлов и наличия метастазов (распространения) опухоли. Варианты лечения включают химиотерапию, лучевую терапию, иммунотерапию и таргетную терапию нового поколения.
Лечение ДОК не существует. Вместо этого лечение будет сосредоточено на предотвращении осложнений (включая высокое кровяное давление, почечную инфекцию, почечную недостаточность и аневризму головного мозга) в тандеме с рутинным мониторингом заболевания.Взаимодействие с другими людьми
Слово Verywell
Вы не должны игнорировать развитие боли в почках. Хотя безрецептурные обезболивающие, такие как Адвил (ибупрофен) или Тайленол (ацетаминофен), могут обеспечить краткосрочное облегчение, они не могут лечить основную причину, которая в некоторых случаях может быть серьезной или бессимптомной.
То же касается и гидратации. Хотя употребление большого количества воды или клюквенного сока может помочь облегчить легкую инфекцию мочевыводящих путей, это не считается лечебным средством.Если вы сомневаетесь, нужен ли вам врач, просто позвоните в кабинет врача или узнайте, предлагает ли ваша страховая компания бесплатные телемедицинские консультации.
С другой стороны, если вы испытываете внезапную сильную боль в почках — независимо от того, есть ли кровь, жар, тошнота или какой-либо другой симптом — вам необходимо без исключения обратиться за неотложной помощью.
.


 После проведения диагностических процедур у таких пациентов чаще всего выявляется киста почки.
После проведения диагностических процедур у таких пациентов чаще всего выявляется киста почки.