Бессимптомная ишемия миокарда – причины, симптомы, диагностика и лечение в «Клинике Современной Медицины ИАКИ»
Причины бессимптомной ишемии миокарда
Основные причины безболевой ишемии – атеросклеротические поражения сосудов. Бляшки на стенках сужают сосуды. Это приводит к нарушению кровоснабжения сердца. Также ишемия может возникать на фоне спазма коронарных сосудов.
Спровоцировать развитие патологии могут:
-
сахарный диабет;
-
малоподвижный образ жизни;
-
вредные привычки;
-
высокий уровень холестерина в крови и др.
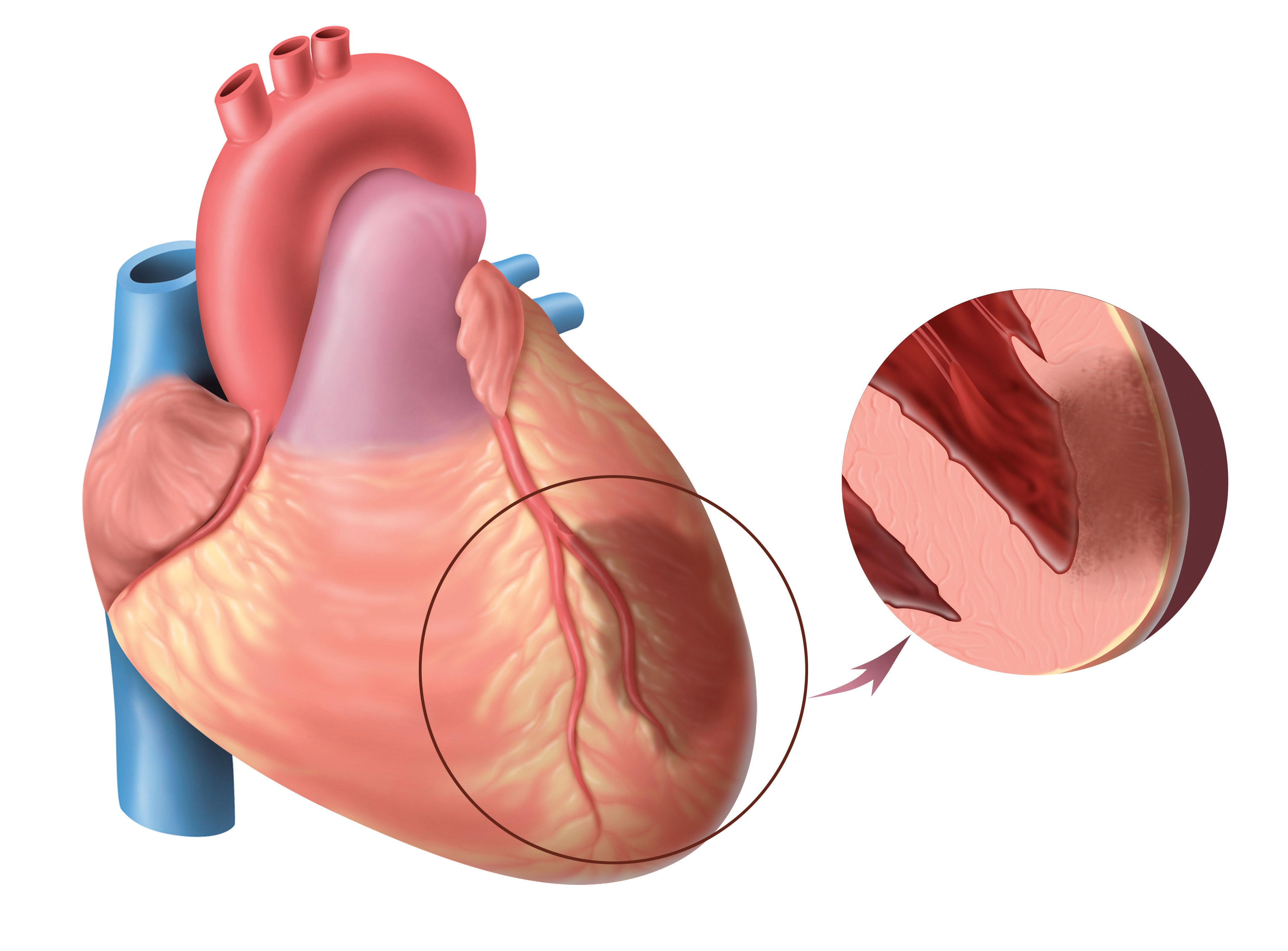
Специалисты выявили, что большое влияние на развитие патологии оказывает и наследственный фактор. Особое внимание здоровью следует оказывать в том случае, если в семье кто-то уже страдает от ишемической болезни сердца.
Классификация заболевания
Специалисты выделяют 2 основные формы безболевой ишемии:
Особенностью патологии является то, что пациент чувствует себя здоровым. Он может не знать о проблеме до тех пор, пока не начнут развиваться осложнения.
В некоторых случаях заболевание сопровождается:
Обычно пациенты не обращают внимания на симптом, который проявил себя однократно!
Между тем, патология прогрессирует! Она может перейти в новую форму и ярко проявить себя приступами боли.
К осложнениям заболевания относят:
В некоторых случаях ишемия становится причиной внезапной смерти. Медицинскими работниками прогноз патологии без адекватной терапии оценивается как неблагоприятный. Это обусловлено тем, что смертность достигает 35%.
Диагностика бессимптомной ишемии миокарда
Очень часто ишемию миокарда обнаруживают случайно, в ходе полного обследования.
Если пациент приходит на прием с подозрением на патологию, то диагностика проводится комплексно.
Обследование включает:
2 МСКТ. Данная современная методика позволяет сканировать сердце и коронарные сосуды. Она является самой информативной и дает возможности для уточнения данных, полученных в рамках ЭхоКГ. В рамках исследования оценивается функционирование сердечных камер и клапанов, обнаруживается коронарный атеросклероз и иные патологии.Лечение бессимптомной ишемии миокарда
Лечение бессимптомной ишемии миокарда основано на эффективном сочетании немедикаментозных средств и медикаментозной терапии.
Немедикаментозные методы
Такие методы позволяют устранить стрессы и их последствия. Пациенту назначают лечебную физкультуру, правильное питание. Больной должен отказаться от приема алкоголя и курения.
Медикаментозные методы
Эти методы терапии ишемии миокарда направлены на улучшение или восстановление нормального тока крови.
Обычно больным назначают препараты, которые:
Методики включают и эффективную терапию сопутствующей гипертонии.. Для нормализации ритма сердца рекомендованы противоаритмические препараты.
Оперативные вмешательства
Если заболевание обнаружено на позднем сроке и лекарственная терапия не дает желаемого результата, проводится оперативное вмешательство в специализированных стационарах.
К базовым операциям относят:
Профилактика патологии сводится к:
-
полному отказу от курения;
-
регулированию потребления алкоголя;
-
исключении стрессовых ситуаций;
-
поддержании оптимальной массы тела.
Также людям, склонным к любым патологиям сердечно-сосудистой системы, рекомендуют соблюдать нормальную физическую активность. Нагрузки должны быть регулярными. Достаточно небольшого комплекса упражнений.
Проведение профилактики невозможно без:
-
отказа от жареных, жирных и консервированных продуктов;
-
дополнения рациона свежими фруктами и овощами;
-
контроля сахара крови и холестерина;
Важно! При склонности к развитию патологии следует регулярно посещать кардиолога. Обычно достаточно 2 приемов в год. Они будут профилактическими и не займут много времени. Регулярно обращаясь к врачу, вы сможете сохранить не только здоровье, но и жизнь, вовремя обнаружив любую сердечную патологию!
Преимущества клиники
Обращаясь в «Клинику Современной Медицины ИАКИ», вы можете рассчитывать на:
-
высокую квалификацию всех специалистов;
-
соблюдение медицинской этики;
-
доступность любых услуг.
Каждый пациент сможет быстро пройти качественное обследование, получить внимание персонала при лечении. Мы придерживаемся личностно-ориентированного подхода. Каждый пациент ценен нам, прежде всего, как личность, а не как больной с интересной историей болезни, или клиент, создающий материальное благополучие специалиста!
В нашей клинике вы не тратите деньги на терапию, а инвестируете их в свое здоровье!
Обращайтесь!
Бессимптомная ишемия миокарда что это такое
На сегодняшний день от болезней сердца погибает 50% мужчин в возрасте от 50 лет и 40% женщин в возрасте от 45 лет. Статистические данные свидетельствуют о том, что за последние десятилетия число пациентов, у которых обнаруживается ишемия миокарда, значительно возросло. Это связано со многими неблагоприятными факторами. Вредные привычки, нездоровое питание, плохая экология не лучшим образом влияют на здоровье сердечной мышцы.
Чтобы предотвратить негативные последствия данной патологии, нужно вовремя распознать ее симптомы и обратиться к врачу. Только кардиолог сможет провести комплексное обследование, поставить точный диагноз и назначить адекватное лечение. Основная задача пациента – не игнорировать проявления каких-либо нарушений и соблюдать все предписания доктора.


Патология заболевания
Ишемия миокарда – это нарушение функционирования коронарных артерий, которые питают сердце кровью. Вследствие действия определенных неблагоприятных факторов в организме человека нарушается нормальный обмен веществ. Это становится причиной образования тромбов, холестериновых бляшек в сосудах. Позже данные новообразования попадают в коронарные артерии и закупоривают их. Этот процесс довольно длительный. Сначала тромб перекрывает лишь 25% артерии. Постепенно размеры новообразования увеличиваются, и оно полностью перекрывает доступ к миокарду. Таким образом, одна из артерий перестает функционировать. Она больше не может переносить кровь к сердечной мышце. Подобное нарушение ведет к кислородному голоданию, недостатку полезных веществ и минералов в крови.
Ткани миокарда при этом страдают больше всего. Они становятся намного тоньше и слабее. Само сердце наоборот заметно увеличивается в размерах, уплотняется. На него ложится слишком большая нагрузка, так как кровь надо перекачивать в несколько раз быстрее, чтобы восполнить недостаток кислорода и полезных веществ. Опасным является то, что болезнь может развиваться годами. Проявления не сразу видны невооруженным глазам. На ранних стадиях данную патологию можно обнаружить лишь на ЭКГ. Исследование показывает, что одна из коронарных артерий перестала работать, а сердце значительно увеличилось.


Как показывает медицинская практика, данная патология успешно поддается терапии на ранних этапах. Избавиться полностью от нее невозможно, однако, грамотное лечение может замедлить темп развития заболевания. С течением времени ишемическая болезнь сердца неизменно прогрессирует. В некоторых случаях необходимо оперативное вмешательство.
Именно поэтому врачи рекомендуют не игнорировать даже саамы незначительные признаки. Ранняя диагностика спасла жизнь многим пациентам с подобным диагнозом. После обнаружения данной патологии можно прожить не один десяток лет, если следовать всем рекомендациям доктора и систематически проходит назначенный курс терапии.
Основные формы ишемической болезни сердца
В современной медицине выделяют несколько разновидностей ишемии миокарда. Они отличаются по характеру течения, степени выраженности клинической картины, способам лечения. Чтобы выбрать правильный терапевтический курс и грамотно подобрать препараты, кардиолог должен определить форму данной патологии.
Наиболее распространенной сегодня является безболевая ишемия миокарда. Она протекает скрыто долгое время. Ее проявления никак не беспокоят больного. Это представляет большую угрозу жизни пациента. Бессимптомное течение выступает частой причиной инфаркта миокарда и внезапной смерти. Организм не успевает приспособиться к патологическим изменениям. Внезапное прекращение функционирования коронарной артерии создает большую нагрузку на сердце, и больной умирает. Определить такую форму крайне сложно, так как характерные симптомы болезни попросту отсутствуют. Чтобы не допустить развития безболевой ишемии миокарда, рекомендуется ежегодно проходить полный медицинский осмотр и делать профилактическую электрокардиограмму.
Хронической формой данного заболевания является стенокардия напряжения. Она развивается достаточно быстро, и может привести к инфаркту. Пациент начинает замечать признаки патологии уже на первой стадии. Однако по невнимательности их легко можно спутать с усталостью, перенапряжением, крепатурой. Особенно это актуально для людей, которые усиленно занимаются спортом.
Они принимают проявления ишемии за последствия эффективной тренировки. Именно поэтому комплексное обследование в качестве профилактики рекомендуется проходить как нетренированным людям, так и тем, кто по долгу профессии связан со спортивной деятельностью.
Еще одной формой является нестабильная стенокардия. Ее называют острой, либо прогрессирующей ишемией миокарда. Приступы каждый раз становятся все сильнее и болезненнее. Больному сложно переносить даже малейшие физические нагрузки. Отсутствие своевременного лечения при такой форме может привести к плачевным последствиям. В большинстве случаев пациенты с подобным диагнозом умирают от внезапного инфаркта сердечной мышцы.


Аритмическая форма чаще встречается у женщин в преклонном возрасте. Однако мужчины также страдают от нее. Как правило, такой вид патологии начинается остро. Позже признаки постепенно угасают, и болезнь переходит в хроническую стадию. Периодически заболевание обостряется. Ремиссия и рецидив систематически сменяют друг друга. Пациент должен находиться под постоянным контролем кардиолога. Его нельзя оставлять самого на долгое время.
Инфаркт миокарда выступает одной из наиболее опасных для жизни форм. Из-за него, как правило, погибает 50% мужчин в возрасте после 50 лет. Холестериновая бляшка отрывается от стенки коронарной артерии, полностью закупоривая просвет. Подача крови резко прекращается. Уровень кислорода в тканях понижается. Следствием этих процессов становится некроз одной из частей сердца. Если организм не подготовлен к этому, пациент погибает практически сразу. Спасти жизнь удается только в том случае, когда больного вовремя доставят в больницу.
Самой опасной, однако, наименее распространенной считается внезапная смерть. Сердце перестает сокращаться из-за того, что к нему поступает слишком мало крови. В группе риска находятся пациенты с безболевой формой патологии. Именно она чаще всего при отсутствии лечения заканчивается внезапной сердечной смертью.
Характерные симптомы
По характеру и интенсивности проявления признаков можно многое сказать о форме и стадии ишемии. Однако диагноз ставится только на основе данных электрокардиограммы. Прогноз зависит от того, насколько быстро больной обратился за помощью к кардиологу и насколько правильный курс терапии был назначен. Чтобы вовремя обратиться к врачу, необходимо не игнорировать очевидные симптомы болезни. К ним относят следующие признаки:
- одышка при физических нагрузках;
- боли в груди с левой стороны;
- дискомфорт при занятиях спортом;
- учащенное сердцебиение;
- давящие ощущения за грудиной;
- боли, которые отдают левую руку или шейный отдел позвоночника;
- особенно громкое биение сердца.
Если вышеперечисленные проявления возникают регулярно с определенной периодичностью, это является повод обратиться к доктору и пройти полное медицинское обследование. Данные симптомы не всегда свидетельствуют именно об ишемической болезни. Иногда они являются признаки других патологий сердца. Дать точный ответ на вопрос о том, чем же именно спровоцирована подобная клиническая картина, может только комплексная диагностика и консультация грамотного кардиолога.
Прежде чем назначать определенный курс терапии врач должен определиться с причинами и формой сердечной патологии. Болезнь может быть вызвана целым рядом негативных факторов. Ведение нездорового образа жизни, частое употребление алкоголя, курение, недостаточная физическая активность, лишний вес, переедание, злоупотребление жирными и жареными блюдами являются основными причинами развития ишемии миокарда.


Кардиолог первым делом назначает проведение электрокардиограммы. Она дает возможность выявить болезнь на самой ранней стадии. На ЭКГ четко просматривается уплотнение и утолщение структур, увеличение сердца и истончение миокарда. Далее врач может отправить больного на доплерографию сонной артерии. Данная процедура помогает определить наличие закупорки коронарной артерии. Нелишним будет сделать коронаграфию. Это даст возможность определить размер холестериновых бляшек и тромбов.
В большинстве случаев лечение осуществляется медикаментозным путем. Кардиолог назначает препараты, которые контролируют работу миокарду, уменьшают нагрузки на сердце. Кроме того, пациенту прописывается лечебная диета. Она исключает все вредные продукты, которые могут стать причиной образования новых тромбов. Ишемия миокарда не является смертельным приговором. С ней можно прожить достаточно долго, если соблюдать все рекомендации врача, правильно питаться и систематически проходит обследование.


Безболевая (бессимптомная) ишемия миокарда (ББИМ) является временным нарушением обменных процессов, кровоснабжения и электрической активности сердца. Патология не сопровождается одышкой, болью и иными симптомами. В международной классификации болезней бессимптомная ишемия миокарда имеет код I25.6. Патология может протекать самостоятельно или сопровождаться другими болезнями. Обычно страдают от нее пожилые люди и больные с сахарным диабетом.
Причины бессимптомной ишемии миокарда
Основные причины безболевой ишемии – атеросклеротические поражения сосудов. Бляшки на стенках сужают сосуды. Это приводит к нарушению кровоснабжения сердца. Также ишемия может возникать на фоне спазма коронарных сосудов.
Спровоцировать развитие патологии могут:
повышенное артериальное давление;
малоподвижный образ жизни;
высокий уровень холестерина в крови и др.


Специалисты выявили, что большое влияние на развитие патологии оказывает и наследственный фактор. Особое внимание здоровью следует оказывать в том случае, если в семье кто-то уже страдает от ишемической болезни сердца.
Классификация заболевания
Специалисты выделяют 2 основные формы безболевой ишемии:
Особенностью патологии является то, что пациент чувствует себя здоровым. Он может не знать о проблеме до тех пор, пока не начнут развиваться осложнения.
В некоторых случаях заболевание сопровождается:
Обычно пациенты не обращают внимания на симптом, который проявил себя однократно!
Между тем, патология прогрессирует! Она может перейти в новую форму и ярко проявить себя приступами боли.
К осложнениям заболевания относят:
нарушения сердечного ритма;
хроническую сердечную недостаточность;


В некоторых случаях ишемия становится причиной внезапной смерти. Медицинскими работниками прогноз патологии без адекватной терапии оценивается как неблагоприятный. Это обусловлено тем, что смертность достигает 35%.
Диагностика бессимптомной ишемии миокарда
Очень часто ишемию миокарда обнаруживают случайно, в ходе полного обследования.
Если пациент приходит на прием с подозрением на патологию, то диагностика проводится комплексно.
2 МСКТ. Данная современная методика позволяет сканировать сердце и коронарные сосуды. Она является самой информативной и дает возможности для уточнения данных, полученных в рамках ЭхоКГ. В рамках исследования оценивается функционирование сердечных камер и клапанов, обнаруживается коронарный атеросклероз и иные патологии.
Лечение бессимптомной ишемии миокарда
Лечение бессимптомной ишемии миокарда основано на эффективном сочетании немедикаментозных средств и медикаментозной терапии.
Такие методы позволяют устранить стрессы и их последствия. Пациенту назначают лечебную физкультуру, правильное питание. Больной должен отказаться от приема алкоголя и курения.
Эти методы терапии ишемии миокарда направлены на улучшение или восстановление нормального тока крови.
Обычно больным назначают препараты, которые:
сокращают свертываемость крови;
расширяют сосуды сердца;
снижают уровень холестерина;
уменьшают нагрузку на миокард.
Методики включают и эффективную терапию сопутствующей гипертонии.. Для нормализации ритма сердца рекомендованы противоаритмические препараты.
Если заболевание обнаружено на позднем сроке и лекарственная терапия не дает желаемого результата, проводится оперативное вмешательство в специализированных стационарах.
К базовым операциям относят:
Профилактика патологии сводится к:
полному отказу от курения;
регулированию потребления алкоголя;
исключении стрессовых ситуаций;
поддержании оптимальной массы тела.
Также людям, склонным к любым патологиям сердечно-сосудистой системы, рекомендуют соблюдать нормальную физическую активность. Нагрузки должны быть регулярными. Достаточно небольшого комплекса упражнений.
Проведение профилактики невозможно без:
отказа от жареных, жирных и консервированных продуктов;
дополнения рациона свежими фруктами и овощами;
контроля сахара крови и холестерина;
употребления продуктов, содержащих омега-3 кислоты.
Важно! При склонности к развитию патологии следует регулярно посещать кардиолога. Обычно достаточно 2 приемов в год. Они будут профилактическими и не займут много времени. Регулярно обращаясь к врачу, вы сможете сохранить не только здоровье, но и жизнь, вовремя обнаружив любую сердечную патологию!
Преимущества клиники
Обращаясь в «Клинику Современной Медицины ИАКИ», вы можете рассчитывать на:
помощь группы врачей;
высокую квалификацию всех специалистов;
соблюдение медицинской этики;
доступность любых услуг.
Каждый пациент сможет быстро пройти качественное обследование, получить внимание персонала при лечении. Мы придерживаемся личностно-ориентированного подхода. Каждый пациент ценен нам, прежде всего, как личность, а не как больной с интересной историей болезни, или клиент, создающий материальное благополучие специалиста!
В нашей клинике вы не тратите деньги на терапию, а инвестируете их в свое здоровье!
Нетрудно определить симптомы ишемической болезни сердца: резкие боли, одышка, стенокардия. Но иногда это заболевание приобретает более коварную, безболезненную форму. Как выявить и лечить безболевую ишемию миокарда и какие могут быть осложнения этого заболевания?
Общая характеристика
Ишемия является недостаточным снабжением кровью мышечной ткани сердца и вызывает её омертвение. Это часто происходит из-за проблем с сосудами, например, при спазме или закупорке их холестериновой бляшкой.
Когда такое нарушение происходит резко, организм немедленно реагирует: человек чувствует боль, изменения пульса и общее ухудшение самочувствия. Но картина резко отличается, если такой дефицит появляется постепенно. Из-за того, что изначально положение не является критическим, организм снова и снова подстраивается под эти изменения. Постепенно, шаг за шагом, сердце привыкает к такому состоянию и не реагирует, даже когда ситуация становится действительно опасной.
Причины безболевой ИБС такие же, как и у ярко выраженной формы этой болезни. К ним относятся:
- Курение. На пачках сигарет не зря пишут о вреде никотина для сердца. Это вещество повышает вязкость крови, из-за чего сердцу сложнее её качать, а если просвет сосуда сужен, он легко закупоривается сгустком тромбоцитов.
- Неправильное питание. Чрезмерная склонность к жирной пище повышает риск развития атеросклероза.
- Сахарный диабет. Неспособность организма правильно перерабатывать жиры приводит к тому, что на стенках сосудов оседают холестериновые «хлопья».
- Малоподвижный образ жизни. Без нагрузки сердечная мышца ослабевает и ей сложнее выполнять свою функцию.
- Черты характера. Исследования показали, что от ИБС чаще страдают не слабые и нервозные, а сильные, энергичные и честолюбивые люди. Раздражительность – тоже опасная черта, как и привычка затаивать обиды.
- Стрессы и отношение к ним. Склонность к переживаниям повышает риск развития атеросклероза.
- Генетическая предрасположенность. Если у кого-то из родителей была безболевая ИБС, высока вероятность появления её у детей.


Симптомы безболевой ишемии миокарда
Патология опасна тем, что её симптомы легко не заметить и они не являются специфическими:
- едва заметная усталость;
- редкие проявления одышки после подъёма по лестнице;
- слабое покалывание в груди после большой нагрузки;
- беспричинная депрессия, вялость и апатия.
Диагностика
Чтобы подтвердить или опровергнуть диагноз, понадобится помощь специалиста. Он составит клиническую картину, расспросит об образе жизни, проанализирует, нет ли генетической предрасположенности и, если нужно, назначит следующие процедуры:
- УЗИ. Звуковые волны из датчика, расположенного на груди пациента, отражаясь от сердечной мышцы, создают ее видеоизображение. Это позволяет изучить состояние мышцы и сосудов. При ишемии левый желудочек будет увеличен, а его способность сокращаться ухудшается.
- ЭКГ. Кардиограмма позволяет исследовать частоту и характер сердечных сокращений. С его помощью можно выявить стенокардию, которая обычно сопровождает ИБС. Это непросто, так как изменения на кардиограмме будут заметны только в момент приступа.
- Суточное сканирование. Запись ведётся в течение дня, при этом больной ведёт обычную жизнь. Потом данные снимаются и просматриваются по времени суток.
- Исследование с нагрузкой. Иногда врачи создают стрессовую ситуацию, чтобы убедиться, что в таких условиях сердце продолжает работать нормально. Пациенту могут предложить подниматься и спускаться по лестнице до или во время обследования, крутить педали велотренажёра, ходить и бегать по беговой дорожке. Если по каким-либо причинам (например, из-за сопутствующих заболеваний) такой вид нагрузки невозможен, её создают с помощью медикаментов, которые влияют на работу сердца.
- Ядерное сканирование. Это обследование назначают, чтобы дифференцировать ишемию от других болезней. В кровь пациента вводится контрастное ядерное вещество, которое делает её видимой для рентген-аппарата. Это позволяет наблюдать за циркуляцией крови. Если ишемия есть, на рентген-обследовании будет тёмное пятно в районе сердца – это скопление крови, которая не может добраться к сердцу в необходимом количестве.
- Лабораторные исследования. У пациента берётся кровь на анализ. Его результаты покажут высокий уровень лейкоцитов и скорости оседания эритроцитов. Биохимический анализ нужен для определения уровня холестерина в целом и «плохого» в отдельности. Оценить риск ишемии и других болезней, связанных с атеросклерозом, помогает уровень гормона инсулина в крови.


Лечение безболевой ишемии сердца
Лечение может включать в себя:
Изменение образа жизни
Это понадобится в любом случае, какой бы план лечения не назначил врач:
- Физическая активность. Включает в себя не только специальные упражнения, но и само отношение к физкультуре: необходимо осознавать её важность и искать возможность размяться в любое удобное время. Даже если работа подразумевает неподвижность, можно добираться до неё пешком частично или полностью, постараться во время рабочего дня отвлекаться, чтобы сделать пару простых упражнений.
- Правильное питание. Требуется пересмотреть привычки питания, отказаться от фастфуда, жирной, копченой и соленой пищи, алкоголя. Врач порекомендует диету, которая поможет не только избавиться от лишнего веса, если он есть, но и нормализовать уровень холестерина в крови, а также снабдить сердце необходимыми минералами.
- Работа над собой. Вероятно, потребуется изменить и взгляды на жизнь: избавиться от лишнего честолюбия, меньше требовать от себя и ожидать от других. Чтобы достигать своих целей, нужно быть здоровым, а для этого порой нужно спокойнее к этим целям относиться.
Медикаментозное лечение
Иногда одной лишь коррекции образа жизни уже недостаточно и требуется лекарственная терапия. Она направлена на достижение сразу нескольких целей.
- Разжижение крови. Это улучшает её циркуляцию, ей проще достигать сердца и снабжать его кислородом.
- Расширение сосудов. Препараты снимают спазм сосудов, они расширяются и это снижает риск их закупорки.
- Антиишемические препараты уменьшают потребность миокарда в кислороде.
- Препараты для снижения давления. Если давление повышено, сосуды травмируются, что ухудшает ситуацию.
- Гипохолестеринемические препараты снижают уровень холестерина в крови, что уменьшает количество тромбов на стенках сосудов.


Хирургическое вмешательство
Операция подразумевает улучшение кровотока хирургическим путём без устранения первопричины ишемии. Возможны такие виды вмешательств:
- Коронарная ангиопластика. Это малоинвазивная процедура. Через бедренную артерию вводится стент, который в этот момент похож на сдувшийся баллончик. Когда он достигает места, где просвет сужен, баллончик расширяется и в сосуде устанавливается проволочный каркас. Это позволяет сохранять просвет необходимого диаметра.
- Коронарное шунтирование – более серьёзная операция, которая проводится на открытом сердце. Назначают её редко, в случаях, когда остальные методы показали себя неэффективными. Во время операции создаётся обходное русло из сосудов, которые позволяют крови достигать сердца, минуя поражённый участок сосуда.
Если не отнестись серьёзно к лечению безболевой ишемии, это может привести к нежелательным последствиям. Первое – хроническая сердечная недостаточность, которая не позволяет вести активный образ жизни и работать физически, а со временем накладывает всё больше ограничений на жизнь пациента.
Если в определённый момент организм начинает реагировать на происходящие в нем изменения, появляются боли за грудиной, одышка, головокружение. Это тоже снижает качество жизни.
Если лечение начато вовремя, а образ жизни вошел в правильное русло, прогнозы в целом положительные при условии, что рекомендации соблюдаются на протяжении всей жизни. Часто те, кто придерживается такого образа жизни из-за ИБС, здоровее и выносливее тех, кто не имеет такого диагноза.


Профилактика
Предупредительные меры включают в себя отказ от употребления табака (в том числе и пассивного курения), сведение к минимуму приёма алкоголя и вредной пищи. Регулярные физические нагрузки помогут укрепить сердечную мышцу и избежать лишнего веса.
Хотя безболевая ишемия миокарда не имеет явных симптомов, её можно выявить диагностическими процедурами и держать под контролем с помощью здорового образа жизни и лекарств.
симптомы, критерии, диагностика и лечение
В том случае, если при обследовании пациента выявлены признаки недостаточного питания миокарда, а симптомов, похожих на стенокардию нет, то ставится диагноз безболевой ишемии. Она сопровождается нарушением обмена веществ, снижением сократительной функции и электрической активности сердечной мышцы. Ее обнаруживают при нарушении ритма, повышенном давлении крови, а также у курильщиков и диабетиков.
📌 Читайте в этой статье
Причины проблем миокарда
Ишемия мышечного слоя сердца, вне зависимости от ее формы, всегда возникает при несоответствии потребности в кислороде и доставкой его по коронарным артериям. Наиболее распространенными факторами, снижающими поступление крови, являются: сужение просвета из-за холестериновых бляшек, стойкий спазм и повышенная свертывающая активность крови. Провокаторами безболевой формы ишемии могут быть:
- курение,
- холод,
- физическое напряжение,
- психоэмоциональная нагрузка.
По данным мониторинга, чаще всего эпизоды возникают утром. Это объясняется повышением частоты сокращений сердца и давления крови, активизаций выброса гормонов стресса, уменьшением разжижения крови фибринолитическими ферментами.
При сахарном диабете безболевые формы инфарктов являются частыми вариантами течения. Такая реакция возможна благодаря тому, что нервные окончания в миокарде утрачивают свою функцию (диабетическая нейропатия). Подобное отмирание чувствительных волокон бывает после инфаркта, длительного приема цитостатических медикаментов.
Высокий болевой порог и отрицание боли характерны для личностей с определенным психологическим типом, что может быть одной из причин патологии. Также обнаружена наследственная предрасположенность.
Рекомендуем прочитать статью о внезапной коронарной смерти. Из нее вы узнаете о причинах внезапной остановки сердца и ее предвестника, факторах риска, оказании первой помощи и отличиях от сердечного приступа.
А здесь подробнее о коронарной недостаточности.
Формы патологии
Ишемия миокарда может быть полностью безболевой. Ее обнаруживают почти у каждого пятого пациента с атеросклеротическим поражением коронарных артерий. При этом даже инфаркт миокарда протекает в атипичной, бессимптомной форме.
Вторая форма болезни – пациент не ощущает приступов стенокардии, но при инфаркте миокарда возникает болевой синдром.
Значительно чаще бывает сочетание болевых приступов и «немых» эпизодов. При кардиомониторировании ЭКГ по Холтеру выявляют примерно половину случаев гипоксии сердечной мышцы, не сопровождающихся приступом стенокардии, нарушением ритма или затрудненным дыханием.
Симптомы безболевой ишемии
Клинические формы болезни могут иметь черты сопутствующих состояний – сахарного диабета, тромбоза сосудов или атеросклеротических нарушений. Проявления бывают в виде:
- головной боли,
- перемежающейся хромоты,
- повышенной жажды и частого мочеиспускания,
- отечности конечностей.
Но сжимающей боли в сердце, перебоев ритма или одышки у пациентов нет. Распространенным вариантом является общее снижение чувствительности кожных покровов.
Смотрите на видео о скрытой ишемии сердца и опасности заболевания:
Критерии и диагностика
Самый доступный и информативный способ – ЭКГ. Признаком, по которому ставится диагноз ишемии миокарда, является изменение ST. Этот интервал находится выше или ниже изолинии на 1 мм и более. Может быть зарегистрирован эпизод и при обычной кардиографии, но чаще его обнаруживают только при мониторировании.
Поэтому холтеровское наблюдение за работой сердца показано всем пациентам, так как нужно оценить частоту безболевых случаев, преимущественное время их возникновения и найти связь с физической активностью. При этом заболевании время исследования может не ограничиваться 24 часами, некоторым больным проводят запись ЭКГ на протяжении 2 и 3 суток.
Если при стандартной и холтеровской диагностике не удалось зафиксировать изменения или полученные данные противоречивы, используются пробы с физической нагрузкой, чреспищеводная электростимуляция миокарда или фармакологические тесты с Добутамином или Курантилом.
Кровоснабжение миокарда оценивают при помощи:
Для изучения работы сердечной мышцы и состояния внутрисердечной гемодинамики назначают стресс-тесты вместе с УЗИ.
Если выявлено несинхронное сокращение волокон на каком-либо участке, пониженный объем выброса крови или низкая скорость кругового укорочения мышечных волокон, то это свидетельство ишемических процессов в миокарде.
Лечение безболевой ишемии миокарда
Для комплексной терапии при низкой переносимости физических нагрузок, общем времени ишемии более 10 минут за сутки применяют такие группы лекарственных препаратов:Показания к оперативному лечению включают несколько факторов риска инфаркта миокарда, снижение функции левого желудочка, суммарное время ишемии за сутки, превышающее один час. В таких случаях проводится шунтирование или стентирование коронарных артерий.
Прогноз
Наличие приступов ишемии в любой форме считается опасным признаком в плане возникновения инфаркта миокарда. При безмолвном варианте треть пациентов переносит острое нарушение коронарного кровообращение или погибает от внезапной остановки сердца. К осложнениям этого заболевания относятся:
При своевременной и успешной операции в большинстве случаев отмечается благоприятное течение патологии, пациенты могут отказаться от медикаментов, а риск сосудистой катастрофы существенно снижается.
Профилактика
Для предотвращения болезни нужно отказаться от курения, снизить количество поваренной соли и жиров животного происхождения, маргарина в питании. При избыточном весе требуется его снижение, уровень физической активности не должен быть меньше получаса в день. Проводится выявление и компенсация повышенного сахара и холестерина в крови, поддержание артериального давления на рекомендованном уровне.
Пациентам, входящим в группы риска (отягощенная наследственность, пожилой возраст, мужской пол, женщины в менопаузе), рекомендуется не реже раза в год проходить ЭКГ и исследование жирового и углеводного обмена.
Рекомендуем прочитать статью об ишемической кардиомиопатии. Из нее вы узнаете о причинах патологии и факторах риска, симптомах, методах диагностики и проведении лечения.
А здесь подробнее о повторном инфаркте миокарда.
Безболевая ишемия миокарда возникает по тем же причинам, что и типичная стенокардия, но из-за нарушения чувствительности протекает в атипичной форме. Симптоматики, характерной для ишемической болезни, нет, при инструментальной диагностике выявляются обменные и функциональные нарушения.
Лечение проводится медикаментами, предотвращающими инфаркт сердечной мышцы. По результатам холтеровского мониторирования и коронарографии может быть назначена реваскуляризация.
Читайте также
Предынфарктное состояние: признаки у женщин и мужчин…
Под действием внешних факторов может возникнуть предынфарктное состояние. Признаки схожи у женщин и мужчин, распознать их бывает непросто из-за локализации боли. Как снять приступ, сколько он длится? Врач на приеме изучит показания на ЭКГ, назначит лечение, а также расскажет о последствиях.Внезапная коронарная смерть: как заметить коронарную…
К сожалению, статистика неутешительная: внезапная коронарная смерть поражает 30 человек из миллиона ежедневно. Крайне важно знать причины развития коронарной недостаточности. Если она настигла больного, неотложная помощь будет эффективной лишь в первый час.Причины ишемии (мозга, миокарда, церебральной)…
Основные причины ишемии заключаются в образовании бляшек, тромбов или эмболов. Механизм развития ишемии мозга, церебральный миокарда связан с закупоркой артерии, питающей орган. В некоторых случаях последствие — летальный исход.Субэндокардиальный инфаркт миокарда : причины, как…
Довольно сложно поддается диагностике, поскольку довольно часто имеет аномальное течение субэндокардиальный инфаркт миокарда. Обычно его выявляют при помощи ЭКГ и лабораторных методов обследования. Острый инфаркт грозит смертью пациенту.
Главная
Гипертония (артериальная гипертензия) – самая распространенная патология сердечно-сосудистой системы. Болезни наиболее подвержены люди старше 60 лет. Гипертония характеризуется стойким повышением артериального давления выше отметки в 140 на 90 мм.рт.ст.
Точные причины возникновения гипертонии неизвестны. Но медики утверждают, что есть ряд предрасполагающих факторов к развитию недуга. Так, гипертонии наиболее подвержены люди, страдающие от избыточной массы тела. Негативно сказываются на сердечно-сосудистой системе и вредные привычки.
Пристрастие к алкоголю и курение повышают вероятность прогрессирования артериальной гипертензии на 30-60%. Не менее важным аспектом является питание. По мнению кардиологов, гипертонии наиболее подвержены люди, которые употребляют чрезмерное количество солений, черного чая, кофе, жирных блюд. Бывает, что артериальная гипертензия является следствием заболеваний мочевыделительной или эндокринной систем.
Характерными симптомами гипертонической болезни являются:
- Боли в области грудной клетки. Нередко болевой синдром сопровождается учащенным сердцебиением и чувством покалывания.
- Головокружение и головные боли. Причем у больного наблюдается повышенная чувствительность к внешним раздражителям. Даже незначительные шумы могут вызвать усиление головокружения и болей в области затылка.
- Отечность. Обычно отекают руки и ноги. Интересным является тот факт, что отечность намного чаще наблюдается у женщин-гипертоников.
- Шум в голове. Обычно данный симптом появляется только при повышении давления. Если показатели АД у гипертоника нормализуются, признак исчезнет.
- Нарушение памяти, повышенная утомляемость, ухудшение зрения.
- Тошнота.
Чтобы диагностировать гипертонию, пациенту нужно пройти комплексную диагностику. Обследование предусматривает отслеживание стабильности повышения АД. Это нужно для того чтобы исключить вторичность гипертонии. Диагностика дополняет ЭКГ, рентгеном грудной клетки, сдачей анализа мочи и крови. Обязательно надо сдать анализ крови на холестерин, ЛПВП, ЛПНП.
Лечение гипертонии – комплексное и симптоматическое. Оно предусматривает использование гипотонических медикаментозных средств. Обычно применяются тиазидные диуретики, сартаны, ингибиторы АПФ, антагонисты кальция, бета-адреноблокаторы.
Обязательно больному нужно соблюдать диету. Диетотерапия предусматривает отказ от алкоголя, жирного мяса, жареных блюд, солений, копченостей, любых полуфабрикатов и некоторых специй. Рацион должен состоять преимущественно из овощей, фруктов, ягод, свежей зелени, нежирного мяса, бобовых, круп. Допускается употребление зеленого чая и свежевыжатых морсов.
Чтобы повысить эффективность терапии, нужно дополнить ее умеренной физической активностью. Отлично подойдет ЛФК, пешие прогулки, йога, дыхательная гимнастика, плавание. Желательно избегать повышенных физических нагрузок, а во время занятий следить за пульсом и общим самочувствием.
Ишемическая (коронарная) болезнь сердца: все о диагнозе ИБС
Определение:
Ишемическая болезнь сердца (ИБС)– заболевание, которое связано с недостаточным кровоснабжением сердечной мышцы (миокарда). Вследствие нарушения пропускной способности коронарных артерий, которые доставляют к сердцу обогащенную кислородом кровь, в тканях миокарда начинается ишемия.
Ишемия миокарда, которая также называется сердечной ишемией, приводит к повреждению сердечной мышцы, снижая способность эффективно перекачивать кровь. Внезапная выраженная закупорка коронарной артерии способствует развитию сердечного приступа. Ишемия миокарда чревата тяжелыми нарушениями ритма сердца. В медицине используется еще один термин — «коронарная болезнь».
Причины
Причиной ишемической болезни сердца становится атеросклероз коронарных артерий. Это хроническое заболевание сопровождается образованием на сосудистых стенках холестериновых отложений, которые со временем становятся плотными бляшками. Эти бляшки частично или полностью перекрывают просвет артерии — это вызывает окклюзию или стеноз. Подвержены атеросклерозу пожилые люди, курильщики, диабетики, люди, которые употребляют много жирной пищи. Атеросклероз становится первопричиной многих болезней сосудов и сердца. Детально о причинах развития ИБС читайте в следующей публикации.
Симптомы
Какие признаки позволяют заподозрить диагноз ИБС? Наиболее характерным симптомом ишемии сердца является стенокардия. Распознать стенокардию не всегда просто. Чаще она проявляется болями за грудиной или в области сердца, однако иногда больной чувствует лишь незначительную тяжесть в груди. Боли переходят в левое плечо или руку, отдают в челюсть и шею. Непривычные ощущения такого рода – веский повод обратиться в кардиологическое отделение и проконсультироваться с доктором.
К основным признакам и симптомам ишемической болезни относятся:
- Чувство сдавливания за грудиной, или боль, как правило, в левой половине грудной клетки;
- Боль в шее или нижней челюсти;
- Боль в плече или руке;
- Липкий пот;
- Одышка;
- Тошнота и рвота.
Ишемические болезни сердца протекают волнообразно: острые формы сменяют хронические. Приступы стенокардии при хронической ишемической болезни сердца длятся не более 10 минут и купируются препаратами нитроглицерина. Более длительные приступы – повод вызвать неотложную медицинскую помощь, ведь это похоже на симптомы сердечного приступа. При этом больного незамедлительно доставляют в специализированное медучреждение, где специалисты проведут кардиологическое обследование и окажут помощь.
Осложнения
Ишемия миокарда приводит к ряду серьезных осложнений, в том числе:
- Сердечный приступ (инфаркт миокарда). При полной закупорке коронарной артерии отсутствие крови и кислорода чревато сердечным приступом. При этом разрушается часть сердечной мышцы, вызывая серьезные, а порой и смертельные повреждения сердца.
- Нарушение сердечного ритма (аритмия). Для правильного сокращения сердечной мышце требуется достаточное количество кислорода. Когда сердце не получает его, происходит нарушение передачи электрических импульсов, координирующих сердцебиение. В результате сердце начинает сокращаться слишком быстро, слишком медленно или нерегулярно. Аритмии бывают опасными для жизни и требуется установка кардиостимулятора — искусственного водителя сердца. С ценами на кардиостимуляторы ознакомьтесь тут.
- Сердечная недостаточность. Если ишемия миокарда повреждает саму сердечную мышцу, это приводит к снижению ее способности эффективно перекачивать кровь к остальной части вашего тела.
Диагностика
Что включает в себя диагностика ИБС? В диагностические мероприятия входит беседа с кардиологом, лабораторные анализы, инструментальные исследования.
- Электрокардиограмма (ЭКГ). При этом обследовании записывают электрическую активность сердца с помощью электродов, прикрепленных к коже. Нарушения электрической активности сердца свидетельствуют об ишемии миокарда.
- Анализы крови. При повреждении сердца в кровь медленно поступают сердечные ферменты. Для диагностики ишемии сердца врач назначит анализ крови на содержание этих ферментов.
- Эхокардиограмма. При этом обследовании используют звуковые волны для получения изображения сердца. Во время эхокардиографии звуковые волны направляют на сердце от датчика, палочкообразного устройства, расположенного на груди. Звуковые волны отражаются от сердца и возвращаются обратно через грудную клетку, а затем их обрабатывают в электронном виде для получения видеоизображения. Эхокардиограмма помогает выявить область повреждения и нарушение насосной функции сердца.
- Коронарография сосудов сердца. При коронарографии рентгеновские изображения используют для изучения внутренней поверхности кровеносных сосудов сердца. В процессе коронарографии в коронарные сосуды вводят контрастное вещество, которое видно на рентгеновских снимках. Рентгеновский аппарат делает серию снимков (ангиограмм), позволяя подробно изучить состояние внутренней поверхности кровеносных сосудов.
- КТ сердца. При проведении КТ выявляют кальцификацию коронарных артерий — признака атеросклероза коронарных артерий. Артерии сердца также визуализируют с помощью КТ сканирования (КТ коронарографии).
- Стресс-тесты. Стресс-тест представляет собой ходьбу по беговой дорожке или езду на велотренажере под контролем сердечного ритма, уровня артериального давления и дыхания. Выполнение физических упражнений заставляет сердце сокращаться сильнее и быстрее, чем при других видах повседневной жизни. Стресс-тест помогает выявить проблемы с сердцем, которые не проявляются в других условиях. Это обследование назначают, если врач подозревает коронарную болезнь, но у пациента нет никаких признаков или симптомов.
- Холтеровское мониторирование. Холтеровский монитор — это небольшое, удобное для ношения устройство, которое записывает сердечный ритм. Холтеровский монитор носят в течение одного дня. В это время устройство постоянно регистрирует сердечные сокращения. Этот вид обследования назначают, если при ЭКГ нельзя получить достаточно информации о состоянии сердца, или врач подозревает у вас безболевую ишемию миокарда.
Транзиторная ишемия миокарда что это такое
Транзиторная неонатальная постгипоксическая ишемия миокарда, по данным разных авторов, встречается у новорожденных детей, перенесших перинатальную гипоксию, с частотой от 25 до 70% и регистрируется в первые часы и дни жизни ребенка.
Этиопатогенез ишемии миокарда у детей. Основное место в генезе постгипоксической ишемии миокарда у новорожденных занимают местные нарушения микроциркуляции, которые возникают в определенных зонах миокарда в результате действия следующих факторов:
— гипоксемия;
— изменения коагуляционных и реологических свойств крови;
— метаболический ацидоз;
— гипогликемия;
— вторичные электролитные нарушения;
— гиперкатехоламинемия;
— гемодинамические нарушения, создающие дополнительную механическую нагрузку на ограниченные в функциональном отношении отделы сердца;
— дисфункция вегетативной нервной системы.


• Патологически протекающая беременность и особенно роды приводят к нарушению маточно-плацентар-ного кровотока и, в конечном итоге, к уменьшению парциального напряжения кислорода в крови плода.
Установлено, что при снижении парциального напряжения кислорода в крови плода и ребенка первых дней жизни до 25—35 мм рт. ст. возникают признаки ишемии миокарда. У части детей и при высоких концентрациях р02 на 3—5-е сутки жизни, достигавших 40—45 мм рт. ст., также выявлялись признаки ишемии сердечной мышцы.
Миокард наряду с ЦНС является одним из самых чувствительных органов, страдающих от дефицита кислорода. В эксперименте показано, что гипоксия в изолированном сердце плода приводит к нарушению механизмов автоматизма и контрактильности миокарда, а в более поздних стадиях проявляется расстройством реполяризации и проведения возбуждения по пучку Гиса.
При гипоксии, продолжающейся длительное время, возникает дефицит энергообеспеченности миокардиальной клетки, а компенсаторный энергетический процесс — гликолиз — не покрывает возникшего дефицита энергии.
Обратимые изменения в клетках при ишемии миокарда возможны при длительности ее до 20 мин.
В пределах от 20 мин до 1 ч ишемии большинство клеток, находящихся в очаге, подвергаются некрозу. Один из возможных механизмов гибели миокардиальных клеток в зоне ишемии заключается в следующем: необходимость в высоком уровне эффективного аэробного метаболизма для сокращения мышцы сердца заставляет поврежденный миокард функционировать сверх своих энергетических возможностей, что способствует быстрому износу внутриклеточных структур и последующей гибели ишемизированных клеток.


Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
НИИ кардиологии им. А.Л. Мясникова
НЦССХ им. А. Н. Бакулева
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
Российского государственного медицинского института Росздрава
С ишемией миокарда может столкнуться внезапно любой человек. Врачи точно не могут выявить факторы, оказывающие влияние на его развитие, т.к. данная патология встречается у людей разных возрастов и профессий. Причиной появления болезни является недостаточное обеспечение кровью миокарда. В итоге мышца испытывает кислородное голодание на протяжении длительного промежутка времени.
Главной из причин развития синдрома ишемии миокарда является атеросклеротическая болезнь сосудов. Очень редко встречаются случаи развития недуга, когда воспалительный процесс затрагивает коронарную артерию. Считается, что такое состояние может спровоцировать сифилис и другие серьёзные недуги. Также многие врачи считают, что следующие факторы ускоряют появление изменений в миокарде:
- неправильное питание, т.е. злоупотребление транс-жирами и углеводами;
- гиподинамия;
- склонность к перееданию;
- курение;
- постоянные стрессы;
- генетическая предрасположенность;
- диабет.
При сочетании нескольких этих факторов развитие ишемии будет проходить быстрее. Чаще пациентами кардиологического отделения становятся мужчины, т.к. у женщин уровень эстрогена выше. Но после того, как выработка женских половых гормонов сходит на нет, процент развития ишемии у женщин растёт. По статистике это происходит после 70 лет, если женщина не решается на гормонозаместительную терапию.


Все ишемии миокарда можно разделить на острые и на коронарные. К острым относят:
- инфаркт;
- внезапную коронарную смерть.
К коронарным ишемиям относят:
- сердечную недостаточность;
- все существующие разновидности стенокардии;
- всевозможные виды аритмий.
Наиболее опасной считается бессимптомная ишемия миокарда. Чаще всего она развивается у женщин. Также с данным недугом сталкиваются люди, имеющие высокий болевой порог. Человек продолжает заниматься своими делами, чувствует только лёгкую усталость, но в конце дня может оказаться в госпитале, если болезнь прогрессирует до инфаркта.
Субэпикардиальная ишемия миокарда зовётся врачами преходящей. Данное название она получила из-за механизма своего развития. Она появляется в результате реакции человека на холод либо чрезмерные физические нагрузки. В отличие от других форм недугов, данная форма ишемии проходит сама, когда организм придёт в состояние баланса. Но если её вовремя не диагностировать, она может перейти в острую форму.
Транзиторная ишемия миокарда является предшественником инфаркта или инсульта. Распознать её можно с помощью ЭКГ. Симптомы при этой форме недуга проявляются внезапно. Все они носят выраженный характер, поэтому её крайне сложно перепутать с обычным переутомлением.


Симптомы ишемии зависят от её формы. Но существуют общие признаки, позволяющие выявить первые ишемические изменения в организме. Во-первых, тягостные ощущения в груди. Они могут возникать в результате физической нагрузки или под эмоциональным давлением. В любом случае при их обнаружении следует немедленно посетить врача. Степень проявления симптомов зависит от того, сколько желудочков были задеты патологией. С некоторыми проявлениями разных форм ишемии вы можете ознакомиться в таблице ниже.
| Форма | Общие симптомы |
|---|---|
| Стенокардия | Наблюдаются сильные боли за грудиной. |
| Неприятные ощущения появляются после физических или психоэмоциональных нагрузок. | |
| Приступы на начальных стадиях проходят после того, как нагрузка прекращается. | |
| Боль может передаваться в лопатку или другие конечности. | |
| Острая ишемия | Пациент испытывает сильную боль за грудиной. |
| Болевой синдром может сохраняться до 1 часа. | |
| Параллельно возникает кашель и повышенное потоотделение. | |
| Повышается артериальное давление. | |
| Нитроглицерин не помогает в купировании приступа. | |
| Субэндокардиальная ишемия | Практически не проявляет себя с помощью болевого синдрома. |
| Наблюдается у пациентов с нестабильной стенокардией. | |
| Способна самостоятельно проходить без приёма медикаментов. | |
| При отсутствии лечения способна перейти в острую форму. | |
| Диагностируется чаще у гипертоников, чем у гипотоников. |
Лечение этого недуга – процесс сложный и трудоёмкий. Необходимо точно определить форму ишемии. Примечательно, что один и тот же пациент может быть носителем двух форм болезни, что несколько усложняет терапию.
Тяжелее всего врачам приходится, если у пациента субэндокардиальная ишемия. В таких ситуациях важную роль играет опрос больного. Чем честнее он будет отвечать на вопросы, тем проще будет определить тип патологии и подобрать соответствующий метод диагностики. К наиболее распространённым способам выявления ишемии относят:
- Коронарографию. Позволяет выявить конкретные места закупорки сосудов, питающих миокард левого желудочка или правого желудочка. Пациенту вводят контраст, а затем делают снимки.
- Нагрузочные пробы. Если ишемия носит временный характер, то таким способом можно её выявить. К пациенту подключают множество приборов, которые записывают его сердечный ритм, а затем он начинает выполнять физические упражнения.
- Электрокардиографию. Позволяет выявить любые нарушения в проводимости сердечной мышцы.
- Мониторинг по Холтеру. К пациенту крепят различные датчики, которые записывают данные о работе его сердца в течение суток.
- Анализ крови на биохимию. Позволяет выявить нарушения в липидном обмене.
Не всем больным, страдающим от ишемии, требуется принимать лекарственные препараты, улучшающие работу сердца. Некоторым пациентам достаточно нормализовать массу тела и снизить количество жиров в пище до минимума. Если же у человека запущенная форма недуга, то врачи могут назначить следующие лекарства:
- Диуретики. Если человек страдает от сильных отёков, то их назначают, чтобы выводить лишнюю жидкость из организма, а заодно облегчить работу сердцу.
- Нитраты. Нужны для того, чтобы на короткий срок увеличивать диаметр сосудов. Их нельзя принимать гипотоником, т.к. дополнительное расширение сосудов может спровоцировать критическое понижение давления и обморок.
- Бета-адреноблокаторы. Замедляют скорость биения сердца, что уменьшает его потребность в кислороде.
Если препараты не дают результата, то больного направляют на операцию. Больному могут внедрить стент или провести шунтирование. Обычно хирургическое вмешательство требуется пожилым людям.
Наиболее серьёзным осложнением патологии считается инфаркт. Также у многих больных наблюдается аритмия, сердечная недостаточность, постинфарктный кардиосклероз. В особо тяжёлых случаях может развиться кардиогенный шок, который в 98% случаев приводит к смерти больного.
3.Методы диагностики БИМ.
4.Сочетание БИМ с экстракардиальными заболеваниями.
На протяжении многих лет основой клинических представлений об ишемии миокарда служила описанная У. Геберденом в 1772 г. типичная картина стенокардии (“геберденова грудная жаба”). Электрокардиографическим критерием приступа стенокардии стало преходящее смещение сегмента ST относительно изолинии. С широким клиническим применением ступенчатой функциональной нагрузочной пробы в виде современной, усовершенствованной и технически оснащенной эргометрии, изменилось представление о неотъемлемости присутствия боли в клинике ИБС. Было засвидетельствовано не только существование скрытой фазы коронарной болезни, но и наличие у многих обследуемых значимого смещения сегмента ST на ЭКГ при отсутствии ангинозного приступа. Внедрение в клиническую практику технически совершенного многочасового мониторирования ЭКГ дало возможность контролировать положение сегмента ST и его смещение в процессе повседневной жизнедеятельности человека. Возник устойчивый интерес к новой форме ишемии миокарда, единственным отражением которой стала мониторная кривая ЭКГ.
Последующее изучение БИМ связано с успехами эхокардиографии и радиоизотопной вентрикулографии. Эти исследования предоставляют возможность регистрации дискинезии стенок левого желудочка и снижения сердечного выброса, возникающих во время БИМ, что значительно увеличило выявляемость данной патологии.
Считается, что патогенетические механизмы болевой и безболевой форм ишемии миокарда сходны, а единственным отличием является наличие или отсутствие их болевого сопровождения. Результаты многих исследований опровергли предположение о том, что при БИМ повреждается меньший объем ответ на вопрос, почему ишемия миокарда в одних случаях проявляется приступами ангинозной боли, а в других – остается “немой”.
БИМ может развиваться двумя основными путями: из-за первично повышенной потребности миокарда в кислороде (“demand silent ischemia”) либо в результате снижения доставки его к миокарду (“supply silent ischemia”). У части больных имеется сочетание этих двух патогенетических механизмов .
БИМ может быть связана с нарушением чувствительности внутримиокардиальных нервных окончаний вследствие нейропатии, развивающейся по разным причинам, например, вследствие сахарного диабета [39], токсического действия патогенезе сердечной боли играет аденозин, который является главным стимулятором внутримиокардиальных болевых рецепторов и выделяется при ишемии миокарда. Уменьшение количества и чувствительности этих рецепторов может стать причиной нарушения формирования ноцицептивного потока импульсов . У больных с БИМ значительно повышается активность антиноцицептивной системы, которая заключается в уменьшении болевых ощущений за счет усиления влияния центральной нервной системы (ретикулярной формации, таламуса и серого вещества вокруг Сильвиева водопровода). Вследствие этого значительно возрастает порог болевой чувствительности, что является важнейшей патогенетической особенностью БИМ [23]. Существенно влияют на уровни болевой восприимчивости и специфику болевого переживания психологические факторы (эмоционально-личностные аспекты, уровень невротизации субъекта, наличие депрессивно-ипохондрических проявлений), социальный и культурный уровень пациента. Установлено, что больные с БИМ имеют сниженную чувствительность к боли в целом, одновременно у них снижена и тактильная чувствительность. В последние годы появились свидетельства обусловленности БИМ генетическими факторами.
Для выявления БИМ может быть использовано несколько методов:
Следует отметить, что в большинстве случаев перед возникновением депрессии сегмента ST отмечается увеличение ЧСС и АД, как свидетельство повышения работы сердца. Самый высокий риск отмечен при систолическом артериальном давлении (САД) 142 мм рт. ст. и выше и диастолическом артериальном давлении (ДАД) 93 мм рт. ст. и выше; наименьший – при САД 120–126 мм рт. ст. и ДАД 79–86 мм рт. ст. При более низких значениях САД и ДАД дальнейшего снижения риска возникновения БИМ не наблюдается, и даже, напротив, имеется их достоверное увеличение, возможно как следствие значительного уменьшения перфузионного давления в аорте.
В соответствии с классификацией P. Cohn (1993) различают следующие типы БИМ:
I тип -встречается у лиц с доказанным (с помощью коронарографии) гемодинамически значимым стенозом коронарных артерий, не имеющих в анамнезе приступов стенокардии, ИМ, нарушений сердечного ритма или застойной сердечной недостаточности;
II тип -выявляется у больных с ИМ в анамнезе без приступов стенокардии;
III тип -встречается у больных с типичными приступами стенокардии или их эквивалентами.
Особенности БИМ при различных заболеваниях ИБС
БИМ диагностируют у значительной части больных с ИБС. Различными методами БИМ выявляют у 40–60 % больных со стабильной стенокардией и у 60–80 % – с нестабильной [40], при этом безболевые эпизоды составляют более половины общего числа эпизодов и суммарного времени ишемии миокарда [33]. При повышении функционального класса стенокардии частота БИМ увеличивается [6]. В большинстве случаев у одного и того же больного наблюдается сочетание как БИМ, так и болевых ангинозных приступов (стенокардии). Причем, лишь небольшая часть эпизодов преходящей ишемии сопровождаются приступами стенокардии (не более чем 20–25% от общего числа эпизодов ишемии), тогда как на долю БИМ приходится около 75–80%. Кроме того, у некоторых пациентов, страдающих ИБС, в течение длительного времени заболевание вообще протекает бессимптомно, приступы стенокардии отсутствуют, и эпизоды БИМ являются практически единственным проявлением заболевания.
Преходящие безболевые эпизоды нарушения коронарной перфузии регистрируют у 20–30 % больных, перенесших инфаркт миокарда, как со стенокардией, так и без нее [40, 56]. Причем при отсутствии стенокардии у таких больных эпизоды БИМ выявляются более редко. Это объясняется, с одной стороны, меньшим объемом миокарда, подверженого ишемии, а с другой стороны – трудностями адекватной оценки ЭКГ в связи с ее исходными изменениями [23]. При наличии постинфарктной стенокардии частота БИМ существенно возрастает и часто является основанием к изменению тактики ведения таких больных [6]. Особенно часто эпизоды БИМ встречаются у пациентов с застойной сердечной недостаточностью и жизнеопасными аритмиями ишемического генеза. Их наличие, как правило, связано с неблагоприятным прогнозом у этой категории больных [16].
Как правило, эпизоды БИМ возникают при повышении артериального давления и увеличении частоты сокращений сердца, а наличие пульсового давления, превышающего 60 мм рт. ст., значительно повышает вероятность их возникновения. Развивающаяся гипертрофия миокарда левого желудочка увеличивает частоту выявления БИМ и ее выраженность, что обусловлено относительным уменьшением площади микроциркуляторного коронарного русла при увеличении объема миокарда и увеличением расстояния диффузии кислорода из капилляров в кардиомиоциты . Получены данные [1], что зависимость между уровнем артериального давления и риском развития БИМ у больных с ИБС имеет нелинейный, такназываемый J-образный характер. Самый высокий риск отмечен при систолическом артериальном давлении (САД) 142 мм рт. ст. и выше и диастолическом артериальном давлении (ДАД) 93 мм рт. ст. и выше; наименьший – при САД 120–126 мм рт. ст. и ДАД 79–86 мм рт. ст. При более низких значениях САД и ДАД дальнейшего снижения риска возникновения БИМ не наблюдается, и даже, напротив, имеется их достоверное увеличение.
