Артерии большого круга кровообращения (анатомия человека)
содержание .. 140 141 142 143 144 145 146 147 148 149 150 ..
Артерии большого круга кровообращения (анатомия человека)
Аорта, aorta, — самый крупный артериальный сосуд человека. Она служит началом большого круга кровообращения. В ней различают три части: восходящую, aorta ascendens, дугу, arcus aortae, нисходящую, aorta descendens (рис. 152).
Рис. 152. Топография и ветвление аорты. 1
— a. thyreoidea inferior; 2 — a. vertebralis; 3 — truncus thyreocervicalis;
4 — a. carotis communis sinistra; 5 — a. subclavia sinistra; 6 — a.
thoracica interna; 7 — a. axillaris sinistra; 8 — arcus aortae; 9 — rami
bronchiales; 10 — aorta descendens; 11 — truncus coeliacus; 12 — a.
mesenterica superior; 13 — diaphragma; 14 — aorta abdominalis; 15 — a.
mesenterica inferior; 16 — a. iliaca communis dextra; 17 — a. sacralis
mediana; 18 — ureter dexter; 19 — a. iliolumbalis; 20 — a. lumbalis IV; 21 —
a. testicularis; 22 — ren dexter; 23 — a. renalis; 24 — glandula
suprarenalis; 25 — a. phrenica inferior; 26 — a. intercostalis posterior; 27
— bronchus principalis dexter; 28 — aorta ascendens; 29 — truncus
brachiocephalicus; 30 — a. subclavia dextra; 31 — a. carotis communis dextra
Восходящая аорта берет начало от артериального конуса левого желудочка и
простирается от устья полулунного клапана аорты до места отхождения
плече-головного ствола, truncus brachiocephalicus. Выше полулунного клапана
часть аорты на протяжении 1,5 см расширена и называется луковицей, bulbus
aortae, в которой различают три выпячивания — синусы, sinus dexter, sinister
et posterior.
Восходящая аорта первоначально располагается позади легочного ствола, а затем находится справа от него. Задней стенкой аорта соприкасается с правой легочной артерией, левым предсердием и левыми легочными венами; спереди и справа она прикрыта правым ушком предсердия.
Дуге аорты соответствует часть, расположенная на 1-2 см ниже начала truncus brachiocephalicus и сужением аорты, isthmus aortae, находящимся на уровне IV грудного позвонка. По форме дуга аорты напоминает часть спирали, так как она направлена спереди назад и справа налево. Она огибает левый бронх и место деления легочного ствола. От выпуклой части дуги аорты в направлении apertura thoracis superior отходят: плече-го ловкой ствол, truncus brachiocephalicus, левая общая сонная артерия, a. carotis communis sinistra, и левая подключичная артерия, a. subclavia sinistra.
Нисходящая аорта продолжается от уровня IV грудного позвонка до IV поясничного позвонка и состоит из двух частей: грудной и брюшной.
Грудная
аорта, aorta tho.racica, имеет длину около 17 см, диаметр в начальной части
3,8 см, в конечной — 2,1 см. Она располагается слева от тел V-VIII и спереди
тел IX-XII грудных позвонков. Через hiatus aorticus диафрагмы аорта
проникает в брюшную полость. Грудная аорта лежит в заднем средостении и
находится в тесных топографических отношениях с кровеносными сосудами и
органами грудной полости. Слева от аорты располагается полунепарная вена,
справа — непарная вена, грудной лимфатический проток, спереди —
околосердечная сумка и левый бронх.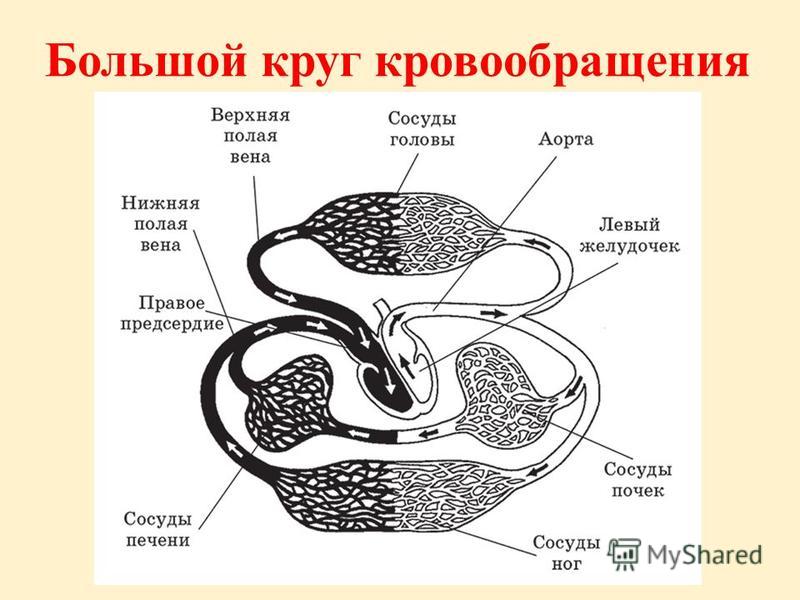
содержание .. 140 141 142 143 144 145 146 147 148 149 150 ..
Артериальные тромбоэмболии большого круга кровообращения Текст научной статьи по специальности «Клиническая медицина»
Передовая
© КОЛЛЕКТИВ АВТОРОВ, 2017 УДК 616.13-005.755
Васильцева О.Я., Ворожцова И.Н., Горлова А.А., Селиванова И.Х.
АРТЕРИАЛЬНЫЕ ТРОМБОЭМБОЛИИ БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ
ФГБНУ «Томский национальный исследовательский медицинский центр Российской академии наук» «Научно-исследовательский институт кардиологии», 634012, Томск
Эмболические осложнения являются серьёзной проблемой современной клинической медицины. Часто они развиваются внезапно, значительно ухудшают состояние пациента и приводят к тяжёлым последствиям. Известно, что около 20% артериальных тромбозов и эмболий являются фатальными и 40% приводят к пожизненной нетрудоспособности. Движение эмбола в артериальной системе весьма разнообразно и часто труднопредсказуемо. В 90—96% случаев артериальные эмболии большого круга кровообращения развиваются на фоне заболеваний сердца, сопровождающихся нарушением сократительной функции сердца (острый инфаркт миокарда, постинфарктная аневризма, различные кардиопатии), а также при врождённых и приобретённых пороках сердца.
Ключевые слова: артериальные тромбоэмболии; большой круг кровообращения; кардиоэмболические осложнения. Для цитирования: Васильцева О.Я., Ворожцова И.Н., Горлова А.А., Селиванова И.Х. Артериальные тромбоэмболии большого круга кровообращения. Клин. мед. 2017; 95 (9): 773—779. DOI http://dx.doi.org/10.18821/0023-2149-2017-95-9-773-779 Для корреспонденции: Васильцева Оксана Ярославна — д-р мед. наук, ст. науч. сотр. отд-ния атеросклероза и хронической ишемической болезни сердца; e-mail: [email protected]
Vasil’tseva O.Ya., Vorozhtsova I.N., Gorlova A.A., Selivanova I.Kh. ARTERIAL THROMBOEMBOLISM IN SYSTEMIC CIRCULATORY SYSTEM
Tomsk National Research Medical Centre, Research Institute of Cardiology, 634012, Tomsk, Russia
Embolic complications constitute a serious challenge for modern medicine. They tend to develop suddenly, markedly deteriorate the patient’s condition, and have severe consequences. Almost 20% of arterial thromboses and embolisms are fatal and 40% cause lifelong disablement. Emboli travel in the bloodstream in an unpredictable manner. 90—96% of the cases of arterial thromboembolism in systemic circulatory system are associated with cardiac diseases accompanied by disturbances in heart contractility (acute myocardial infarction, postinfarction aneurism, cardioapathies) and with congenital or acquired heart disease. 60—70% of the cases of arterial thromboembolism are due to coronary heart disease or its complications. A review of the literature on arterial thromboembolism in systemic circulatory system is presented.
K e y w o r d s: arterial thromboembolism; systemic circulatory system; cardioembolic complications.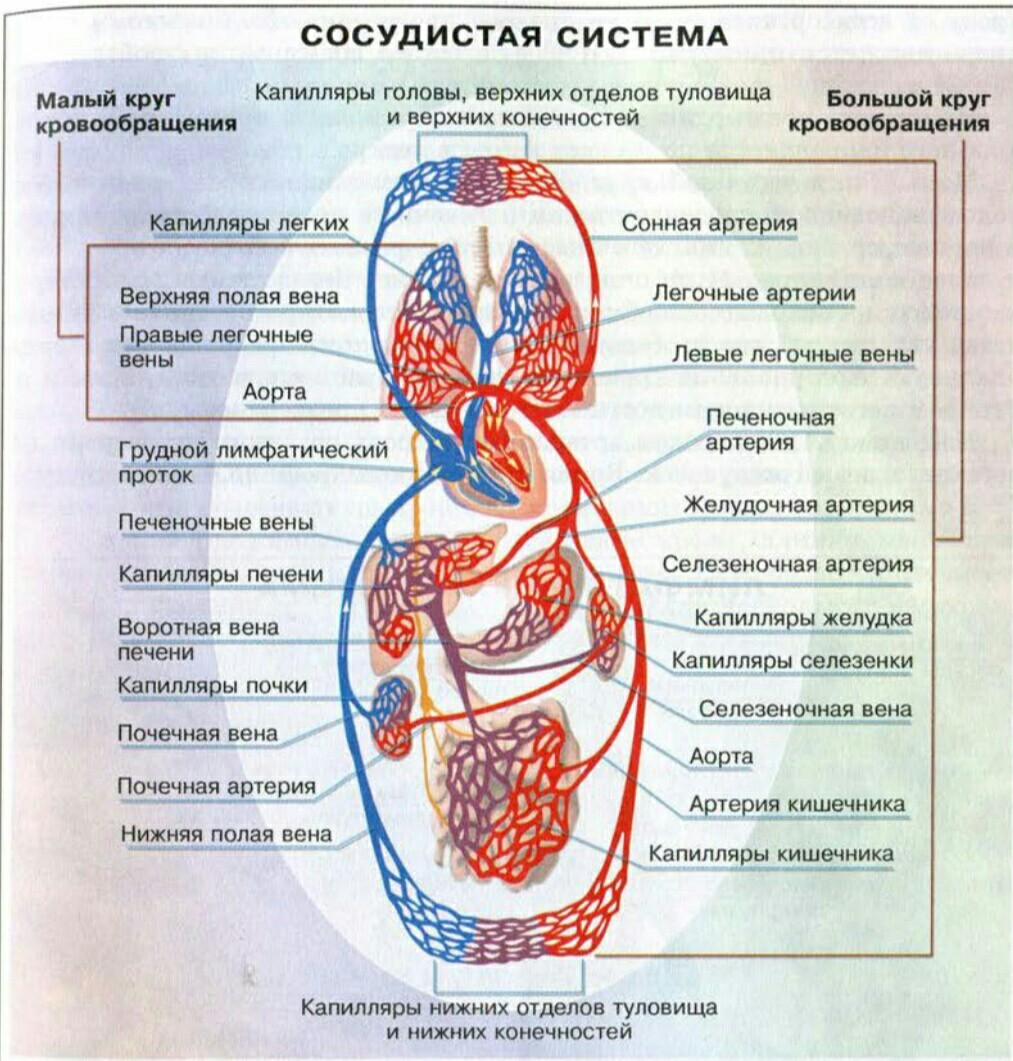
For citation: Vasil’tseva O.Ya., Vorozhtsova I.N., Gorlova A.A., Selivanova I.Kh. Arterial thromboembolism in systemic circulatory
system . Klin. medL 2017; 95 (9): 773—779. DOI http://dx.doi.org/10.18821/0023-2149-2017-95-9-773-779
For correspondence: Olga Ya. Vasil’tseva — MD, PhD, DSc, senior research worker, Dpt. Atherosclerosis and Chronic Coronary Heart Disease; e-mail: [email protected]
Conflict of interests. The authors declare no conflict of interests. Acknowlegments. The study had no sponsorship .
Received 27.09.16 Accepted 18.10.16
Эмболические осложнения являются серьёзной проблемой современной клинической медицины. Часто они развиваются внезапно, значительно утяжеляют состояние пациента и негативно влияют на прогноз, представляя непосредственную угрозу жизни. Под эмболией (греч. етЬаИет — бросать внутрь) понимают циркуляцию в крови (или лимфе) не встречающихся в нормальных условиях частиц и закупорку ими сосудов (частичную или полную). Наиболее частые направления движения эмболов — по току крови. Реже эмбол в силу своей тяжести может двигаться против тока крови, ретроградно. В зависимости от структуры эмболов,
которые могут быть единичными или множественными, выделяют несколько видов эмболии: тромбоэмболию, жировую эмболию, воздушную, газовую, тканевую (клеточную), микробную эмболию и эмболию инородными телами. Тромбоэмболия — наиболее частый вид эмболии; она возникает при отрыве тромба или его части, которые затем нарушают ток крови, частично или полностью перекрывая просвет сосуда, кровоснаб-жающего тот или иной орган [1].
Необходимость дальнейшего совершенствования терапевтического сопровождения пациентов с тромбозами и тромбоэмболиями делает востребованным
более глубокое понимание процессов ремоделирова-ния стенки сосуда, тромбообразования и развития резистентности к антитромботическим препаратам.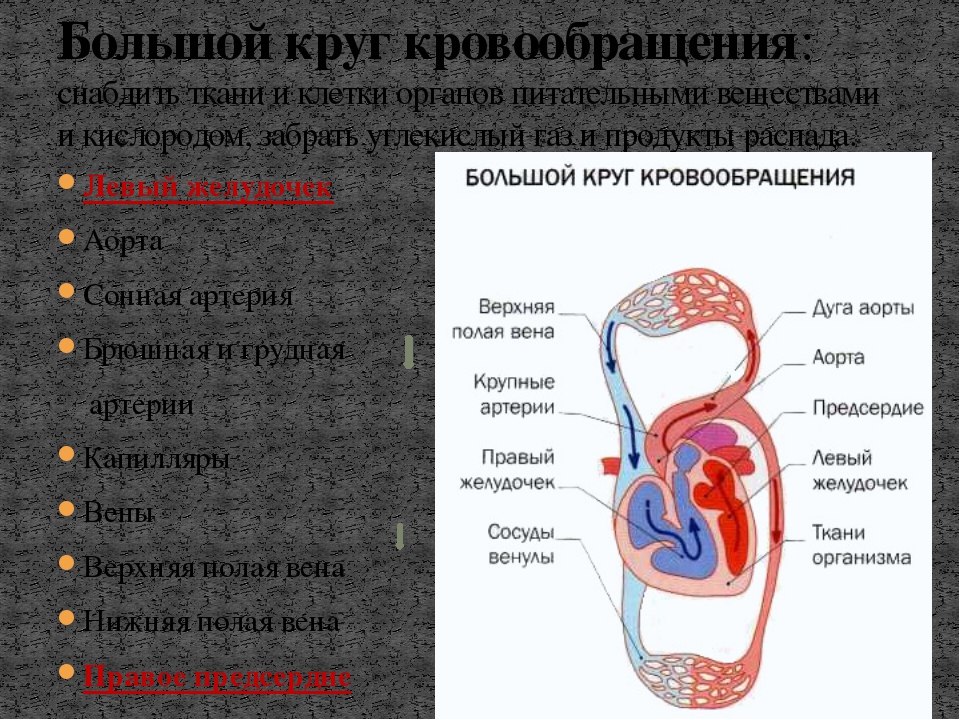
Известно, что около 20% артериальных тромбозов и эмболий являются фатальными и 40% приводят к пожизненной нетрудоспособности [2]. Артериальные тромбы состоят преимущественно из тромбоцитов с небольшим содержанием фибрина и эритроцитов, их называют белыми тромбами. В составе венозных тромбов преобладают эритроциты и фибриновые нити, их называют красными тромбами. Ещё в 1946 г. C.Kubik и R.Adams обратили внимание на различия тромбоза и эмболии при аутопсии. Они указали, что тромбоз in situ имеет более жёсткую по сравнению с эмболом структуру и не смещается под давлением. Кроме того, стенка тромбированного сосуда обычно имеет атеросклеро-тическое поражение, а эмбол подвижен и, как правило, располагается в дистальной части сосуда. В 1969 г. эти особенности были подтверждены и другими исследователями [3] и получили статус критериев дифференциального диагноза между тромбозом и эмболией.
В 90—96% случаев артериальные эмболии большого круга кровообращения развиваются на фоне заболеваний сердца, сопровождающихся нарушением сократительной функции сердца (острый инфаркт миокарда, постинфарктная аневризма, различные кардиопатии), а также при врождённых и приобретённых пороках сердца. По данным статистики, 60—70% эмболий связано с ишемической болезнью сердца и её осложнениями. Так в 6—10% случаев эмболии развиваются у пациентов с острой или хронической аневризмой левого желудочка сердца [4, 5].Следует отметить, что аневризмы сердца чаще развиваются у больных с обширным передним инфарктом миокарда. Если не проводится реперфузи-онная терапия, частота развития аневризм такой локализации достигает 30—35%. При этом, по данным эхокардиографии, большинство внутриполостных тромбов формируется в первые 2 нед инфаркта миокарда и только у 4% больных тромбы образуются в более поздние сроки [6, 7].
Помимо эндотелиальной дисфункции, снижения скорости кровотока и появления зон турбулентности, важная роль в развитии тромбоэмболии отводится изменению реологических свойств крови, которые могут быть связаны с наличием онкологических заболеваний, генетических мутаций и полиморфизмов, а также с медикаментозным воздействием [8—10].
Движение эмбола в артериальной системе весьма разнообразно и часто труднопредсказуемо. Из сердца тромботические массы чаще попадают в сосуды головного мозга, прежде всего в среднюю мозговую
Clinical Medicine, Russian journal. 2017; 95(9) DOI http://dx.doi.org/10.18821/0023-2149-2017-95-9-773-779
Editorial
артерию. Также типичными уровнями эмболических окклюзий артериального сосудистого русла считаются бифуркации аорты, подвздошной, бедренной, подколенной артерий и области подключичной и плечевой артерий. При этом чаще встречается эмболия бедренной артерии, составляющая около 34—40%, на долю бифуркации аорты и подвздошных артерий приходится 22—28%, подколенной артерии — 9,5—15% случаев. Артерии верхних конечностей поражаются у 14—18% пациентов. В 25% случаев наблюдаются множественные эмболии в сосуды одной и той же конечности [11].
Клиническая картина артериальной эмболии большого круга кровообращения разнообразна и зависит от размера тромба, места и уровня окклюзии, степени созданной ишемии. Обычно заболевание начинается остро, на фоне полного благополучия, однако в ряде случаев оно может развиваться и постепенно, с минимальными клиническими проявлениями ввиду неполной обтурации просвета заинтересованного сосуда, развитого коллатерального кровоснабжения в пострадавшем сосудистом регионе и активного эндогенного тромболизиса.
Важную роль в развитии эмболических осложнений отводят оперативным вмешательствам на сердце и сосудах. Так, после аортокоронарного шунтирования инсульты развиваются у 1—6% пациентов, 62% из них имеют эмболическое происхождение [12]. Тромбоэмбо-лические осложнения в этих случаях связывают с использованием аппарата искусственного кровообращения, послеоперациоными фибрилляцией предсердий (ФП), инфарктом миокарда и коагулопатией, обусловленной стимуляцией системы свёртывания крови и подавлением системы фибринолиза [13—15].
Кроме того, подходы к проведению хирургических манипуляций, особенно к способам канюляции аорты, могут значительно влиять и на общее количество микроэмболов, и на концентрацию микроэмболического потока в русле отдельных церебральных артерий, а значит, и на вероятность послеоперационного ишеми-ческого инсульта [16].
У лиц с ФП риск развития тромбоэмболий повышен в 5—6 раз по сравнению с таковым у пациентов с синусовым ритмом. При этом пароксизмальная ФП повышает риск инсульта в той же степени, что и постоянная ФП, однако наиболее часто эмболические осложнения наблюдаются в первые несколько суток начавшейся ФП, в первый год её существования и в ближайшие дни после восстановления синусового ритма [17]. Известно, что ФП обусловливает возникновение каждого пятого инсульта; при этом риск смерти у больных с инсультом в связи с ФП в 2 раза выше, чем у пациентов с синусовым ритмом [18]. Источниками эмболии артерий головного мозга могут быть ушки, камеры и клапаны сердца, аорта и внутренняя сонная артерия. При этом субстратом эмболии из внутренней сонной артерии служат тромботические массы, расположенные на пристеночных атеросклеротических бляшках, покрышки кото-
Клиническая медицина. 2017; 95(9)
DOI http://dx.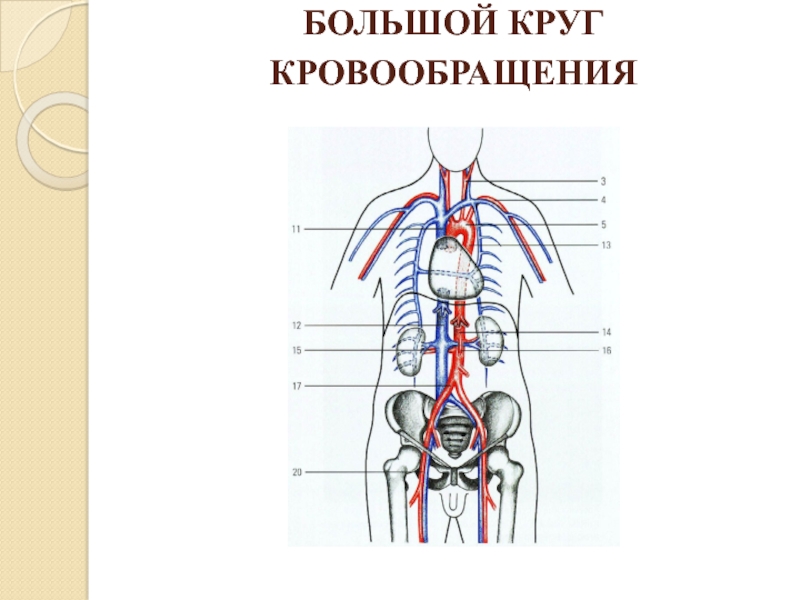 doi.org/10.18821/0023-2149-2017-95-9-773-779
doi.org/10.18821/0023-2149-2017-95-9-773-779
Передовая
рых были истончены или изъязвлены в области очагов атероматоза. В то же время самым частым источником церебральных эмболий все же являются левые отделы сердца, а наиболее типичным местом расположения эм-бола — бассейн средней мозговой артерии [19— 23]. По данным литературы, кардиоэмболический инсульт составляет около 20% всех транзиторных ишемических атак и 12—31% ишемических инсультов [24, 25]. В тече -ние первых 2 нед после кардиоэмболического инсульта отмечается наиболее высокий риск его рецидива, связанный с повторной тромбоэмболией [18, 26—28].
Изучение риска развития инсульта при ФП позволило получить следующие данные. В исследовании AFI (1994 г.) на основе метаанализа выявлено 5 независимых факторов риска системных тромбоэмболий большого круга кровообращения и инсульта: наличие в анамнезе перенесённого инсульта или транзиторной ишемической атаки повышает риск тромбоэмболиче-ских событий в 2,5 раза, сахарный диабет — в 1,7 раза, артериальная гипертония — в 1,6 раза, сердечная недостаточность — в 1,4 раза, возраст старше 65 лет — в 1,4 раза на каждое десятилетие [29, 30].
В исследовании SPAF (1995 г.) факторы риска эмболического инсульта несколько отличались. К ним отнесены следующие факторы: наличие в анамнезе перенесённого инсульта или транзиторной ишемиче-ской атаки повышает риск в 2,9 раза, систолическое артериальное давление на момент обследования более 160 мм рт. ст. — в 2,3 раза, артериальная гипертония — в 2 раза, возраст — в 1,8 раза на каждое десятилетие, женский пол — в 1,6 раза, [31].
Ученые Миннесотского университета провели анализ четырёх крупных исследований, объединивший 37 973 пациентов с ФП: ACTIVE-A и ACTIVE-W с кло-пидогрелом, AVERROES с апиксабаном и RE-LY с да-бигатраном с целью уточнить частоту, факторы риска и медицинские последствия экстракраниальных системных эмболий.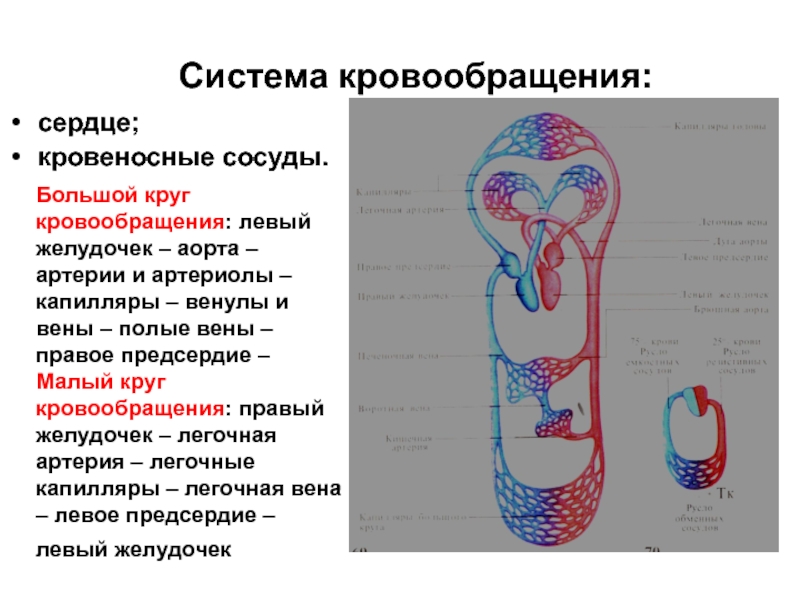 Средняя продолжительность наблюдения составила 2,4 года. Анализ полученных данных показал, что девять из десяти тромбоэмболических осложнений — это инсульты, а каждое десятое событие — экстракраниальная системная эмболия, причём системные эмболии в анамнезе имели 20% пациентов. Частота системной эмболии на период исследования составила около 0,2% в год, в то время как частота инсультов — около 1,9% в год. Пациенты с обоими типами тромбоэмболий имели одинаковый средний возраст — 73,5 года, а также сходную оценку риска по шкале CHADS2 — 2,5 балла. При этом 56% пациентов с системной эмболией чаще составляли женщины, в 77% случаев относившиеся к европеоидной расе. Наиболее часто встречались системные эмболии сосудов нижних конечностей (в 58% случаев), реже — висцеральных и мезентериальных артерий (в 32%) и сосудах рук (в 10%). На основании полученных данных авторы предлагают при всех системных тромбоэмболиях придерживаться столь же агрессивной тактики, как и при инсульте [32].
Средняя продолжительность наблюдения составила 2,4 года. Анализ полученных данных показал, что девять из десяти тромбоэмболических осложнений — это инсульты, а каждое десятое событие — экстракраниальная системная эмболия, причём системные эмболии в анамнезе имели 20% пациентов. Частота системной эмболии на период исследования составила около 0,2% в год, в то время как частота инсультов — около 1,9% в год. Пациенты с обоими типами тромбоэмболий имели одинаковый средний возраст — 73,5 года, а также сходную оценку риска по шкале CHADS2 — 2,5 балла. При этом 56% пациентов с системной эмболией чаще составляли женщины, в 77% случаев относившиеся к европеоидной расе. Наиболее часто встречались системные эмболии сосудов нижних конечностей (в 58% случаев), реже — висцеральных и мезентериальных артерий (в 32%) и сосудах рук (в 10%). На основании полученных данных авторы предлагают при всех системных тромбоэмболиях придерживаться столь же агрессивной тактики, как и при инсульте [32].
При ревматических пороках тромботические массы обычно локализуются в полости левого предсердия, а при кардиопатиях источником эмболии чаще становится левый желудочек. Наиболее часто диагностируемым вариантом реализации парадоксальной эмболии является открытое овальное окно, которое обнаруживается у 17—35% взрослого населения земного шара [33—36]. Симптоматика парадоксальной эмболии непосредственно зависит от органа — источника эмболии калибра сосудистого региона: периферическая, церебральная, почечная, селезёночная, коронарная формы и др. Наиболее серьёзным проявлением является церебральная форма, которая характеризуется двумя вариантами — криптогенный инсульт и транзиторная ишемическая атака [34, 36—41]. Аневризмы аорты и её ветвей составляют 3—4% всех случаев эмболии. Изъязвленные проксимально расположенные атеросклеро-тические бляшки также могут являться местом образования тромба и последующей эмболизации. В 5—10% случаев источник эмболии остаётся неизвестным и не может быть выявлен ни клинически, ни даже при вскрытии [11, 42].
Эмболии сердечными вегетациями являются частыми осложнениями инфекционного эндокардита, причём селезёнка и головной мозг — наиболее типичные места эмболии при левостороннем инфекционном эндокардите (в 20—50% случаев). Риск эмболии зависит от мобильности, консистенции, протяжённости и размера вегетации [43, 44]. Следует обратить особое внимание на то, что тромбоэмболические осложнения эндокардита особенно характерны для грибковых возбудителей [31]. По данным учёных Национального института неврологических расстройств Калифорнии, у госпитализированных пациентов с инфекционным эндокардитом преобладают случаи ишемического инсульта (82,5%), причём риск его развития наиболее высок в первый месяц после верификации диагноза. Шансы пациента с эндокардитом получить инсульт в 80 раз выше, чем у пациента без эндокардита[45].
Тромбоэмболии почечных артерий составляют около 14,5%. Примерно в 70% случаев эмболизиру-ется почечная артерия с одной стороны, в 30% имеет место билатеральное поражение. Как правило, эмболии предшествует нарушение ритма сердца [11]. По данным патологоанатомических исследований, 46% случаев тромбоэмболии почечных артерий связано с септическим эндокардитом, 12% — с атеросклерозом почечных артерий, 10% — с гипертонической болезнью. Скорость прогрессирования поражения зависит от калибра заинтересованного сосуда и соответственно может иметь молниеносный или постепенный характер [7]. В клинической картине следует отметить стойкое повышение артериального давления и развитие болевого синдрома, сопровождающееся олигурией, а при двусторонней эмболизации — анурией. Мочевой синдром заключается в выраженной протеинурии, небольшой гематурии. Чем более крупный сосуд поражён тром-
боэмболией, тем меньше выражена гематурия и может отсутствовать при поражении главных почечных артерий. При небольших повреждениях с развитием инфарктов гематурия может быть значительной. При исследовании крови регистрируется ранний лейкоцитоз со сдвигом лейкоцитарной формулы до нейтрофильных гранулоцитов, нарастание СОЭ [46]. Инфаркты почки или селезёнки иногда бывают первым признаком инфекционного эндокардита [31].
При исследовании крови регистрируется ранний лейкоцитоз со сдвигом лейкоцитарной формулы до нейтрофильных гранулоцитов, нарастание СОЭ [46]. Инфаркты почки или селезёнки иногда бывают первым признаком инфекционного эндокардита [31].
Тромбоэмболия селезёночной артерии достаточно редко диагностируется при жизни. Для её клинической картины характерна интенсивная боль в левом подреберье, усиливающаяся при дыхании, кашле, движениях, однако боль быстро проходит и больные мало фиксируют на ней внимание [11, 47]. По данным пато-логоанатомических исследований, тромбоэмболия сосудов селезёнки при пороках сердца составляет 11%, при септическом эндокардите — 62%, при атеросклерозе — 7%.
Тромботические окклюзии висцеральных ветвей брюшной аорты составляют 45—56% в общей структуре острой абдоминальной ишемии, причём эмболия, являясь одной из наиболее распространённых причин, составляет около 33% [48]. Источниками эмболии могут быть тромбы из полостей сердца на фоне нарушений ритма (особенно ФП), вегетации и тромботические массы клапанного аппарата сердца, постинфарктная аневризма миокарда левого желудочка, аневризма аорты, миграция частиц атероматозных бляшек аорты. Тромбоэмболы, как правило, крупные и закрывают артерии крупного и среднего калибра. Наиболее частая мишень тромбоэмболии — система верхней брыжеечной артерии (91—96% случаев) [49—51]. При поражении мезентериальных сосудов наиболее резко выражен синдром брюшной жабы. Начало может быть острым или постепенным, иногда в два этапа. Боль без определённой локализации является основным симптомом заболевания, она характеризуется особой резкостью, упорством, устойчивостью к аналгезирующей терапии. Почти постоянно наблюдается тошнота и рвота, нередко с примесью крови, также следует отметить запор или понос, нередко с примесью крови, возможен шок. Важно, что при пальпации живот обычно остаётся мягким, мышечной защиты нет, болезненность слабая. Большие диагностические трудности часто возникают в начале заболевания, когда не выражены перитонеаль-ные явления и картина имеет нечёткий характер [7, 51].
Большие диагностические трудности часто возникают в начале заболевания, когда не выражены перитонеаль-ные явления и картина имеет нечёткий характер [7, 51].
Причиной эмболии сосудов верхних и нижних конечностей в 95% случаев являются тромбы в сердце, которые локализуются пристеночно в левом предсердии, левом желудочке, в области левого предсердно-желудочкового клапана или клапана аорты. Реже эм-болизация происходит вследствие изъязвления бляшек подключичной артерии, аневризмы дуги аорты [11, 52]. По данным ряда авторов, 30—40% случаев окклюзии артерии нижней конечности составляет тромбоэмболия [52, 53]. Чаще наблюдается тромбоэмболия артерий
Clinical Medicine, Russian journal. 2017; 95(9) DOI http://dx.doi.org/10.18821/0023-2149-2017-95-9-773-779
Editorial
нижних конечностей. Более 50% крупных эмболов из сердца попадают в бедренные или подколенные артерии. Подвздошные артерии поражаются приблизительно у 20% всех пациентов, брюшная аорта — у 15%. В остальных случаях окклюзии подвергаются, как правило, большеберцовые или малоберцовые сосуды [54]. Клиническая картина развивается бурно, с внезапной боли, бледности кожи, исчезновения пульса с последующим появлением цианотичных пятен с мраморным рисунком. Тяжёлая клиническая картина наблюдается при тромбоэмболии бифуркации брюшного отдела аорты с исчезновением пульса на бедренных артериях и поражением обеих нижних конечностей. Развиваются парестезии с полным исчезновением чувствительности и в дальнейшем некроз тканей [51—53].
Риск тромбоэмболических осложнений значительно увеличивается при наличии у пациентов врождённых или приобретённых тромбофилических состояний. Распространённость их в популяции достаточно высока; так, например, у белых женщин она составляет около 5% [4]. Достижения генетики патологии гемостаза привели к выявлению частых генетических полиморфизмов ДНК, предрасполагающих к развитию артериальных и венозных тромбозов [55]. В настоящее время обсуждаются полиморфизмы генов, кодирующих факторы системы свёртывания крови, а также полиморфизмы и мутации генов системы антикоагулянтов, так или иначе связанные с тромбофилией. Полученные в последние десятилетия данные свидетельствуют о достаточно большой распространённости этих полиморфизмов в популяции [4, 56, 57], однако большинство из них сами по себе не являются драматически опасными. Для их манифестации в виде тромботических осложнений требуются дополнительные внешние и/или внутренние факторы, выполняющие триггерную роль. Наибольшее клиническое протромбогенное значение, по мнению большинства исследователей, имеют наличие антифосфолипидного синдрома, мутации Лейден гена фактора V (резистентность к активированному протеину С), мутации генов протромбина G20210A, дефицит антитромбина III, протеина S. Кроме того, имеют значение гомозиготные изменения по генам PAI-1, тромбоцитарного рецептора фибриногена GPIIIa 1a/1b и фолатного цикла, увеличение содержания факторов VIII, IX, фактора Виллебранда, наследственные дефекты фибринолиза [5].
Достижения генетики патологии гемостаза привели к выявлению частых генетических полиморфизмов ДНК, предрасполагающих к развитию артериальных и венозных тромбозов [55]. В настоящее время обсуждаются полиморфизмы генов, кодирующих факторы системы свёртывания крови, а также полиморфизмы и мутации генов системы антикоагулянтов, так или иначе связанные с тромбофилией. Полученные в последние десятилетия данные свидетельствуют о достаточно большой распространённости этих полиморфизмов в популяции [4, 56, 57], однако большинство из них сами по себе не являются драматически опасными. Для их манифестации в виде тромботических осложнений требуются дополнительные внешние и/или внутренние факторы, выполняющие триггерную роль. Наибольшее клиническое протромбогенное значение, по мнению большинства исследователей, имеют наличие антифосфолипидного синдрома, мутации Лейден гена фактора V (резистентность к активированному протеину С), мутации генов протромбина G20210A, дефицит антитромбина III, протеина S. Кроме того, имеют значение гомозиготные изменения по генам PAI-1, тромбоцитарного рецептора фибриногена GPIIIa 1a/1b и фолатного цикла, увеличение содержания факторов VIII, IX, фактора Виллебранда, наследственные дефекты фибринолиза [5].
В реальной клинической практике тромбоэмболи-ческие события возникают остро, но не имеют столь отличительных признаков, чтобы распознать их в ближайшие минуты и часы. Вместе с тем временные рамки верификации диагноза имеют в таких ситуациях решающее значение для исхода. Отсроченная диагностика, которая наблюдается в большинстве случаев, задерживает назначение лечения и ухудшает прогноз. Настороженность врача, своевременное распознавание факторов риска тромбоэмболических осложнений и их профилактика, а также знание клинических особен-
Передовая
ностей тромбоэмболических осложнений различной локализации могут существенно помочь быстро поставить диагноз и минимизировать последствия тромбоэмболических осложнений.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Исследование не имело спонсорской поддержки.
ЛИТЕРАТУРА
1. Струков А.И., Серов В.В., ред. Патологическая анатомия. 5-е изд. М.: Литтерра; 2010.
2. Заболотских И.Б., Киров М.Ю., Божкова С.А., Буланов А.Ю., Воробьева Н.А., Григорьев Е.В. и др. Периоперационное ведение больных, получающих длительную антитромботическую терапию. Регионарная анестезия и лечение острой боли. 2014; 8(4): 50—66.
3. Caplan L.R., Manning W.J. Brain embolism. CRC Press; 2006.
4. Гайдукова Н.И., Шогенов З.С., Правдивцева Е.В., Семенов В.А., Потешкина Н.Г. Артериальные и венозные тромбозы в остром периоде инфаркта миокарда: клиника, диагностика, принципы лечения и профилактика. Лечебное дело. 2013; 2: 4—9.
5. Бирс М.Х., ред. Руководство по медицине. Диагностика и лечение. Пер. с англ. Чучалин А.Г., ред. М.: ГЭОТАР-Медиа; 2011.
6. Чазов Е.И., ред. Руководство по кардиологии. Т. 3: Заболевания сердечно-сосудистой системы. М.: Практика; 2014..
7. Шиллер Н., Осипов М.А. Клиническая эхокардиография. М.: Практика; 2005.
8. Руксин В.В. Тромбозы в кардиологической практике. 2-е изд. СПб.: Невский Диалект, М.: БИНОМ; 2001.
9. Момот А.П. Патология гемостаза. Принципы и алгоритмы кли-нико-лабораторной диагностики. СПб.: ФормаТ; 2006.
10. Момот А.П. Эволюция представлений о тромбофилии и её роли в патологии человека. Проблемы клинической медицины. 2012; 1: 10—5.
Момот А.П. Эволюция представлений о тромбофилии и её роли в патологии человека. Проблемы клинической медицины. 2012; 1: 10—5.
11. Покровский А.В., ред. Клиническая ангиология. Практическое руководство. Т. 2. М.: Медицина; 2004.
12. Selim M. Perioperative stroke. N. Engl. J. Med. 2007; 356(7): 706— 13 .
13. Dixon B., Santamaria J., Campbell D. Coagulation activation and organ dysfunction following cardiac surgery. Chest. 2005; 128(1): 229—36.
14. Hinterhuber G., Bohler K., Kittler H., Quehenberger P. Extended monitoring of hemostatic activation after varicose vein surgery under general anesthesia . Dermatol. Surg. 2006; 32(5): 632—9.
15. Шрадер Н.И., Шайбакова В.Л., Лихванцев В.В., Левиков Д.И., Левин О.С. Неврологические осложнения аортокоронарного шунтирования. Журнал неврологии и психиатрии им. С.С. Корсакова. 2012; 112(3): 76—81.
16. Бокерия Л.А., Полунина А.Г., Бегачёв А.В., Журавлева С.В., Лефтерова Н.П., Лухова Е.З. Ишемическое повреждение головного мозга в кардиохирургии: морфологические корреляты и этиологическая значимость микроэмболов и гипоперфузии. Креативная кардиология. 2008; 1: 103—14.
17. Ревишвили А.Ш., Антонченко И.В., Ардашев А.В. и др. Арит-мология. Клинические рекомендации по проведению электрофизиологических исследований, катетерной аблации и применению имплантируемых антиаритмических устройств. М.: ГЭОТАР-Медиа; 2011.
18. Национальные рекомендации по диагностике и лечению фибрилляции предсердий. М.: Российское кардиологическое общество; 2012.
19. Ануфриев П.Л., Болотова Т.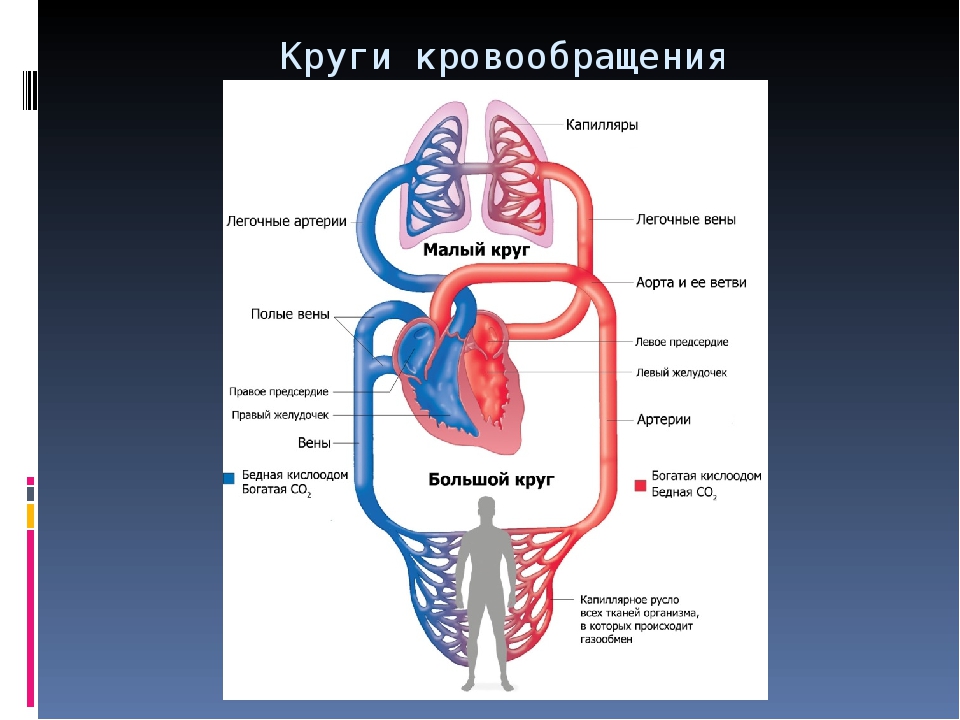 А., Гулевская Т.С., Максимова М.Ю., Евдокименко А.Н. Патогенез множественных инфарктов головного мозга при атеросклерозе и артериальной гипертонии (клинико-морфологическое сопоставление). Международный журнал прикладных и фундаментальных исследований. 2012; 10: 9—13.
А., Гулевская Т.С., Максимова М.Ю., Евдокименко А.Н. Патогенез множественных инфарктов головного мозга при атеросклерозе и артериальной гипертонии (клинико-морфологическое сопоставление). Международный журнал прикладных и фундаментальных исследований. 2012; 10: 9—13.
20. Карпова Е.Н., Муравьев К.А., Муравьева В.Н., Карпов С.М., Шевченко П.П. Эпидемиология и факторы риска развития ише-мического инсульта. Современные проблемы науки и образования. 2015; 4: 441—50.
21. Kuwashiro T., Toyoda K., Yoshimura S., Koga M., Naganuma M., Otsubo R. et al. Atheromatous plaques at the origin of the left subclavian artery in patients with ischemic stroke . Cerebrovasc. Dis. 2010; 29(3): 290—6.
22. Faggioli G.L., Ferri M., Serra C., Biagini E., Manzoli L., Lodi R. et al. The residual risk of cerebral embolism after carotid stenting: the complex interplay between stent coverage and aortic arch atherosclerosis. Eur. J. Vasc. Endovasc. Surg. 2009; 37(5): 519—24.
23. Telman G., Kouperberg E., Hlebtovsky A., Sprecher E., Hoffman A., Beyar R. et al. Determinants of micro-embolic signals in patients with atherosclerotic plaques of the internal carotid artery. Eur. J. Vasc. Endovasc. Surg. 2009; 38(2): 14—7.
24. Wang D., Liu M., Hao Z., Tao W. Association between reduced kidney function and clinical outcomes after ischaemic stroke with atrial fibrillation. Eur. J. Neurol. 2014; 21(1): 160—6.
25. Дамулин И.В., Андреев Д.А., Салпагарова З.К. Кардиоэмболи-ческий инсульт. Неврология, нейропсихиатрия, психосоматика. 2015; 1: 80—6.
26. Wolf P.A., Mitchell J.B., Baker C.S., Kannel W.B., D’Agostino R.B. Impact of atrial fibrillation on mortality, stroke, and medical costs. Arch. Intern. Med 1998; 158(3): 229—34.
Arch. Intern. Med 1998; 158(3): 229—34.
27. Павлова Т.В., Муллова И.С., Дупляков Д.В. Антикоагулянтная терапия у терапевтически сложных пациентов с фибрилляцией предсердий. Российский медицинский журнал. 2015; 2: 20—5.
28. Затейщиков Д.А., Зотова И.В., Данковцева Е.Н., Сидоренко Б.А. Тромбозы и антитромботическая терапия при аритмиях. М.: Практика; 2011.
29. Risk factors for ftroke and efficacy of antithrombotic therapy in atrial fibrillation analysis of pooled data from five randomized controlled trials . Arch. Intern. Med. 1994; 154(13): 1449—57.
30. Чазов Е.И., ред. Руководство по кардиологии. Т. 4: Заболевания сердечно-сосудистой системы. М.: Практика; 2014.
31. Bekwelem W., Connolly S.J., Halperin J.L., Adabag S., Duval S., Chrolavicius S. Extracranial systemic embolic events in patients with nonvalvular atrial fibrillation: Incidence, risk factors, and outcomes. Circulation. 2015; 132(9): 796—803.
32. Онищенко Е.Ф. Открытое окно и инсульт в клинической практике. СПб.: ЭЛБИ-СПб; 2005.
33. Суслина З.А., Фонякин А.В., Гераскина Л.А. и др. Практическая кардионеврология. М.: ИМА-ПРЕСС; 2010.
34. Forteza A.M., Koch S., Campo-Bustillo I., Gutierrez J., Haussen D.C., Rabinstein A.A. et al. Transcranial doppler detection of cerebral fat emboli and relation to paradoxical embolism Circulation. 2011; 123(18): 1947—52.
35. Handke M., Harloff A., Olschewski M., Hetzel A., Geibel A. Patent foramen ovale and cryptogenic stroke in older patients N. Engl. J. Med 2007; 357(22): 2262—8.
36. Arboix A., Alió J. Cardioembolic stroke: clinical features, specific cardiac disorders and prognosis . Curr. Cardiol. Rev. 2010; 6(3): 150—61.
Arboix A., Alió J. Cardioembolic stroke: clinical features, specific cardiac disorders and prognosis . Curr. Cardiol. Rev. 2010; 6(3): 150—61.
37. Kim Y., Kim T.J., Park J.B., Lee S., Kim Y.J., Lee J.S. et al. Novel echocardiographic indicator for potential cardioembolic stroke Eur. J. Neurol. 2016; 23(3): 613—20.
38. Guercini F., Acciarresi M., Agnelli G., Paciaroni M. Cryptogenic stroke: time to determine aetiology. J. Thromb. Haemost. 2008; 6(4): 549—54.
39. Fries C., Roos M., Gaspert A., Vogt P., Salomo F., Wüthrich R.P. et al. Atheroembolic disease-a frequently missed diagnosis: results of a 12-year matched-pair autopsy study. Medicine (Baltimore). 2010; 89(2): 126—32.
40. Rodés-Cabau J., Noël M., Marrero A., Rivest D., Mackey A., Houde C. Atherosclerotic burden findings in young cryptogenic stroke patients with and without a patent foramen ovale Stroke. 2009; 40(2): 419—25.
41. Lyaker M.R., Tulman D.B., Dimitrova G.T., Pin R.H., Papadimos T.J. Arterial embolism. Int. J. Crit. Illn. Inj. Sci. 2013; 3(1): 77—87.
42. Habib G., Lancellotti P., Antunes M.J., Bongiorni M.G., Casalta J.P., Del Zotti F. Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC). Endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). Eur. Heart J. 2015; 36(44): 3075—128.
43. Шевченко Ю.Л. Хирургическое лечение инфекционного эндокардита и основы гнойно-септической кардиохирургии. М.: Династия; 2015.
44. Merkler A.E., Chu S.Y., Lerario M.P., Navi B.B., Kamel H. Temporal relationship between infective endocarditis and stroke . Neurology. 2015; 85(6): 512—6.
Merkler A.E., Chu S.Y., Lerario M.P., Navi B.B., Kamel H. Temporal relationship between infective endocarditis and stroke . Neurology. 2015; 85(6): 512—6.
45. Шилов Е.М., ред. Хроническая болезнь почек и нефропротек-тивная терапия. Методическое руководство для врачей. М.; 2012.
46. Грицюк А.И. Пособие по кардиологии. Киев: Здоров’я; 1984.
47. Holzheimer R.G., Mannick J.A., eds. Surgical treatment. Evidence-based and problem-oriented. Munich: Zuckschwerdt; 2001.
48. Марстон А. Сосудистые заболевания кишечника: патофизиология, диагностика и лечение. Пер. с англ. М.: Медицина; 1989.
49. Белякин С.А., Рыжман Н.Н., Кохан Е.П., Мироненко Д.А., Бобров А.Н., Цымбал Е.В. Этиопатогенетические варианты абдоминальной ишемии по материалам аутопсии. Вестник Российской военно-медицинской академии. 2012; 1: 188—92.
50. ESC Guidelines on the diagnosis and treatment of aortic diseases. Eur. Heart J. 2014; 35: 2873—926. doi:10.1093/eurheartj/ehu281.
51. Национальные рекомендации по ведению пациентов с заболеваниями артерий нижних конечностей. Ангиология и сосудистая хирургия. 2013; 19(2, Прил. 1): 1—64.
52. Donnelly R., Nick J.M. ABC of arterial and venous disease. Strand-ness’s duplex scanning in vascular disorders. Wiley-Blackwell; 2010.
53. Zierler R.Eu., ed. Strandness’s Duplex Scanning in Vascular Disorders. 4th ed. Lippincott Williams & Wilkins; 2009: 313-84.
54. Воробьёв П.А. Диагностика и лечение патологии гемостаза. М.: НЬЮДИАМЕД; 2011.
55. Чарная М.А. Тромбозы в клинической практике. М.: ГОЭТАР-Медиа; 2009.
56. Калашникова Е.А., Кокаровцева С.Н., Коваленко Т.Ф. Частота мутаций в генах V фактора (FV Leiden), протромбина (G20210A) и 5-, 10-метиленгидрофолатредуктазы (С677Т) у русских. Медицинская генетика. 2006; 5(7): 27—9.
57. Шиффман Ф. Дж. Патофизиология крови. Пер. с англ. М.: БИНОМ, СПб.: Невский Диалект; 2000: 191—282.
REFERENCES
1. Strukov A.I., Serov V.V., eds. Patologicheskaya anatomiya. 5th ed. Moscow. Litterra; 2010. (in Russian)
2. Zabolotskikh I.B., Kirov M.Yu., Bozhkova S.A., Bulanov A.Yu., Vorob’eva N.A., Grigor’ev E.V. et al. Perioperative management of patients receiving long-term antithrombotic therapy. Clinical guidelines . Regionarnaya anesteziya i lechenie ostroy boli. 2014; 8(4): 50—66. (in Russian)
3. Caplan L.R., Manning W.J. Brain embolism. CRC Press; 2006.
4. Gajdukova N.I., Shogenov Z.S., Pravdivceva E.V., Semenov V.A., Poteshkina N.G. Arterial and venous thrombosis in acute myocardial infarction: clinical features, diagnosis, principles of treatment and prevention . Lechebnoe delo. 2013; (2): 4—9. (in Russian)
5. Beers M.H., ed. The merck manual of diagnosis and therapy. 17th ed . 2006.
6. Chazov E.I., ed. Rukovodstvo po kardiologii. vol. 3: Zabolevaniya serdechno-sosudistoy sistemy. Moscow: Praktika; 2014. (in Russian)
7. Shiller N., Osipov M.A. Clinical echocardiography (Klinicheskaya ekhokardiografiya).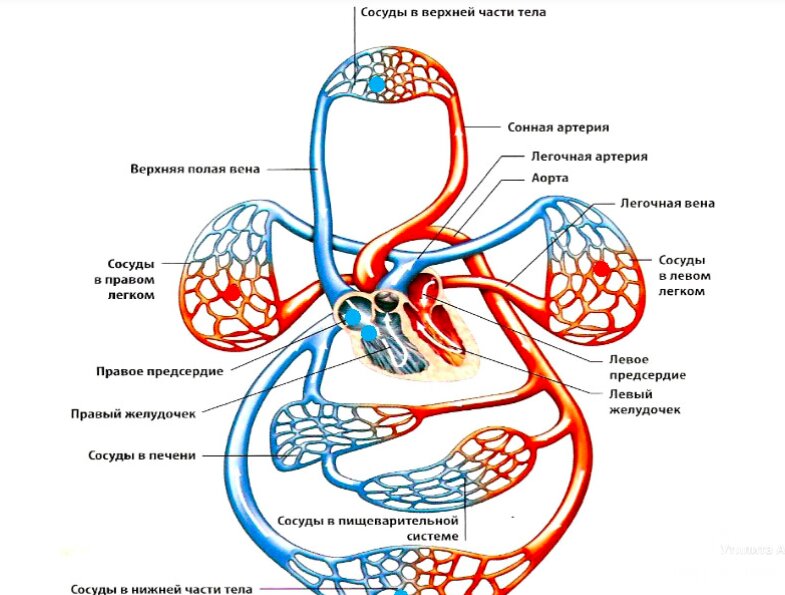 Moscow: Praktika; 2005. (in Russian)
Moscow: Praktika; 2005. (in Russian)
8. Ruksin V.V. Thrombosis in cardiology practice (Trombozy v kardio-logicheskoypraktike). 2nd ed. St. Petersburg: Nevskiy Dialekt, Moscow: BINOM; 2001. (in Russian)
9. Momot A.P. Pathology of hemostasis. The principles and algorithms for clinical and laboratory diagnosis (Patologiya gemostaza. Prin-tsipy i algoritmy kliniko-laboratornoy diagnostiki). St. Petersburg: FormaT; 2006. (in Russian)
10. Momot A.P. The evolution of ideas about the thrombophilia and its role in human pathology. Problemy klinicheskoy meditsiny. 2012; (1): 10—5. (in Russian)
11. Pokrovskiy A.V., ed. Clinical angiology. A practical guide (Klinicheskaya angiologiya. Prakticheskoe rukovodstvo). Vol. 2. Moscow: Meditsina; 2004. 2004; (in Russian)
12. Selim M. Perioperative stroke. N. Engl. J. Med. 2007; 356(7): 706— 13 .
Clinical Medicine, Russian journal. 2017; 95(9) DOI http://dx.doi.org/10.18821/0023-2149-2017-95-9-773-779
Editorial
13. Dixon B., Santamaria J., Campbell D. Coagulation activation and organ dysfunction following cardiac surgery. Chest. 2005; 128(1): 229—36.
14. Hinterhuber G., Bohler K., Kittler H., Quehenberger P. Extended monitoring of hemostatic activation after varicose vein surgery under general anesthesia . Dermatol. Surg. 2006; 32(5): 632—9.
15. Shrader N.I., Shaybakova V.L., Likhvantsev V.V., Levikov D.I., Levin O.S. Neurologic complications of coronary artery bypass grafting . Zhurnal nevrologii i psikhiatrii im. S.S. Korsakova. 2012; 112(3): 76—81. (in Russian)
S.S. Korsakova. 2012; 112(3): 76—81. (in Russian)
16. Bokeriya L.A., Polunina A.G., Begachev A.V., Zhuravleva S.V., Lefterova N.P., Golukhova E.Z. The ischemic brain injury in cardiac surgery: morphological correlates and etiological significance mi-croemboli and hypoperfusion . Kreativnaya kardiologiya. 2008; (1): 103—14. (in Russian)
17. Revishvili A.Sh., Antonchenko I.V., Ardashev A.V. et al. Arrhyth-mology. Clinical guidelines for the electrophysiologic studies, catheter ablation and the use of implantable antiarrhythmic devices (Aritmologiya. Klinicheskie rekomendatsii po provedeniyu elek-trofiziologicheskikh issledovaniy, kateternoy ablatsii i primeneniyu implantiruemykh antiaritmicheskikh ustroystv). Moscow: GEOTAR-Media; 2011. (in Russian)
18. National guidelines on the diagnosis and treatment of atrial fibrillation (Natsional’nye rekomendatsii po diagnostike i lecheniyu fi-brillyatsii predserdiy). Moscow: Rossiyskoe kardiologicheskoe ob-shchestvo; 2012. (in Russian)
19. Anufriev P.L., Bolotova T.A., Gulevskaya T.S., Maksimova M.Yu., Evdokimenko A.N. Pathogenesis of multiple brain infarctions in atherosclerosis and arterial hypertension (clinico-morphological investigation). Mezhdunarodnyy zhurnal prikladnykh i fundamental’nykh issledovaniy. 2012; (10): 9—13. (in Russian)
20. Karpova E.N., Murav’ev K.A., Murav’eva V.N., Karpov S.M., Shevchenko P.P. Epidemiology and risk factors for ischemic stroke. Sovremennye problemy nauki i obrazovaniya. 2015; (4): 441—50. (in Russian)
21. Kuwashiro T., Toyoda K., Yoshimura S., Koga M., Naganuma M., Otsubo R. et al. Atheromatous plaques at the origin of the left subclavian artery in patients with ischemic stroke . Cerebrovasc. Dis. 2010; 29(3): 290—6.
22. Faggioli G.L., Ferri M., Serra C., Biagini E., Manzoli L., Lodi R. et al. The residual risk of cerebral embolism after carotid stenting: the complex interplay between stent coverage and aortic arch atherosclerosis. Eur. J. Vasc. Endovasc. Surg. 2009; 37(5): 519—24.
23. Telman G., Kouperberg E., Hlebtovsky A., Sprecher E., Hoffman A., Beyar R. et al. Determinants of micro-embolic signals in patients with atherosclerotic plaques of the internal carotid artery. Eur. J. Vasc. Endovasc. Surg. 2009; 38(2):14—7.
24. Wang D., Liu M., Hao Z., Tao W. Association between reduced kidney function and clinical outcomes after ischaemic stroke with atrial fibrillation. Eur. J. Neurol. 2014; 21(1): 160—6.
25. Damulin I.V., Andreev D.A., Salpagarova Z.K. Cardioembolic stroke . Nevrologiya, neyropsikhiatriya, psikhosomatika. 2015; (1): 80—6. (in Russian)
26. Wolf P.A., Mitchell J.B., Baker C.S., Kannel W.B., D’Agostino R.B. Impact of atrial fibrillation on mortality, stroke, and medical costs. Arch. Intern. Med. 1998; 158(3): 229—34.
27. Pavlova T.V., Mullova I.S., Duplyakov D.V. Anticoagulant therapy in a therapeutically challenging patients with atrial fibrillation. Ros-siyskiy medit.sin.skiy zhurnal. 2015; (2): 20—5. (in Russian)
28. Zateyshchikov D.A., Zotova I.V., Dankovtseva E.N., Sidorenko B.A. Thrombosis and antithrombotic therapy for arrhythmia (Trombozy i antitromboticheskaya terapiya pri aritmiyakh). Moscow: Praktika; 2011. (in Russian)
29. Risk factors for ftroke and efficacy of antithrombotic therapy in atrial fibrillation analysis of pooled data from five randomized controlled trials . Arch. Intern. Med. 1994; 154(13): 1449—57.
30. Chazov E.I., ed. Direction cardiology. Vol. 4: Diseases of the cardiovascular system (Rukovodstvo po kardiologii. vol. 4: Zabolevaniya serdechno-sosudistoy sistemy). Moscow: Praktika; 2014. (in Russian)
31. Bekwelem W., Connolly S.J., Halperin J.L., Adabag S., Duval S., Chrolavicius S. Extracranial systemic embolic events in patients with nonvalvular atrial fibrillation: Incidence, risk factors, and outcomes. Circulation. 2015; 132(9): 796—803.
Передовая
32 . Onishchenko E . F. Open window and stroke in clinical practice (Ot-krytoe okno i insul’t v klinicheskoy praktike). St. Petersburg: ELBI-SPb; 2005. (in Russian)
33. Suslina Z.A., Fonyakin A.V., Geraskina L.A. et al. Prakticheskaya kardionevrologiya. Moscow: IMA-PRESS; 2010. (in Russian)
34. Forteza A.M., Koch S., Campo-Bustillo I., Gutierrez J., Haussen D.C., Rabinstein A.A. et al. Transcranial doppler detection of cerebral fat emboli and relation to paradoxical embolism Circulation. 2011; 123(18): 1947—52.
35. Handke M., Harloff A., Olschewski M., Hetzel A., Geibel A. Patent foramen ovale and cryptogenic stroke in older patients N. Engl. J. Med. 2007; 357(22): 2262—8.
36. Arboix A., Alió J. Cardioembolic stroke: clinical features, specific cardiac disorders and prognosis Curr. Cardiol. Rev. 2010; 6(3): 150—61.
37. Kim Y., Kim T.J., Park J.B., Lee S., Kim Y.J., Lee J.S. et al. Novel echocardiographic indicator for potential cardioembolic stroke Eur. J. Neurol. 2016; 23(3): 613—20.
38. Guercini F., Acciarresi M., Agnelli G., Paciaroni M. Cryptogenic stroke: time to determine aetiology. J. Thromb. Haemost. 2008; 6(4): 549—54.
39. Fries C., Roos M., Gaspert A., Vogt P., Salomo F., Wüthrich R.P. et al. Atheroembolic disease-a frequently missed diagnosis: results of a 12-year matched-pair autopsy study. Medicine (Baltimore). 2010; 89(2): 126—32.
40. Rodés-Cabau J., Noël M., Marrero A., Rivest D., Mackey A., Houde C. Atherosclerotic burden findings in young cryptogenic stroke patients with and without a patent foramen ovale Stroke. 2009; 40(2): 419—25.
41. Lyaker M.R., Tulman D.B., Dimitrova G.T., Pin R.H., Papadimos T.J. Arterial embolism. Int. J. Crit. Illn. Inj. Sci. 2013; 3(1): 77—87.
42. Habib G., Lancellotti P., Antunes M.J., Bongiorni M.G., Casalta J.P., Del Zotti F. Guidelines for the management of infective endocarditis: The Task Force for the Management of Infective Endocarditis of the European Society of Cardiology (ESC). Endorsed by: European Association for Cardio-Thoracic Surgery (EACTS), the European Association of Nuclear Medicine (EANM). Eur. Heart J. 2015; 36(44): 3075—128.
43. Shevchenko Yu.L. Surgical treatment of infective endocarditis and septic basics of cardiac surgery (Khirurgicheskoe lechenie infektsi-
onnogo endokardita i osnovy gnoyno-septicheskoy kardiokhirurgii). Moscow: Dynasty; 2015. (in Russian)
44. Merkler A.E., Chu S.Y., Lerario M.P., Navi B.B., Kamel H. Temporal relationship between infective endocarditis and stroke . Neurology. 2015; 85(6): 512—6.
45. Shilov E.M., ed. Chronic kidney disease and renal protective therapy. Methodological manual for doctors (Khronicheskaya bolezn’po-chek i nefroprotektivnaya terapiya. Metodicheskoe rukovodstvo dlya vrachey). Moscow; 2012. (in Russian)
46. Gritsyuk A.I. Handbook of cardiology (Posobiepo kardiologii). Kiev: Zdorov’ya; 1984. (in Russian)
47. Holzheimer R.G., Mannick J.A., eds. Surgical treatment. Evidence-based and problem-oriented. Munich: Zuckschwerdt; 2001.
48. Marston A. Vascular disease ofthe gut: pathophysiology, recognition and management. 2nd ed . Hodder Arnold; 1986.
49. Belyakin S.A., Ryzhman N.N., Kokhan E.P., Mironenko D.A., Bo-brov A.N., Tsymbal E.V. Etiopathogenic options abdominal ischemia based on autopsy. VestnikRossiyskoy voenno-meditsinskoy akademii. 2012; (1): 188—92. (in Russian)
50. ESC Guidelines on the diagnosis and treatment of aortic diseases. Eur. Heart J. 2014; 35: 2873—926. doi: 10.1093/eurheartj/ehu281.
51. National guidelines for management of patients with lower extremity arterial disease (Natsional’nye rekomendatsii po vedeniyu patsientov s zabolevaniyami arteriy nizhnikh konechnostey). Angiologiya i sos-udistaya khirurgiya. 2013; 19(2, Suppl. 1): 1—64. (in Russian)
52. Donnelly R., Nick JM. ABC of arterial and venous disease. Strand-ness’s duplex .scanning in vascular disorders. Wiley-Blackwell; 2010.
53. Zierler R.Eu., ed. Strandness’s Duplex Scanning in Vascular Disorders. 4th ed. Lippincott Williams & Wilkins; 2009: 313—84.
54. Vorob’ev P.A. Diagnosis and treatment of diseases ofhemostasis (Di-agnostika i lechenie patologii gemostaza). Moscow: N»YuDIAMED; 2011. (in Russian)
55. Charnaya M.A. Thrombosis in clinical practice (Trombozy v klinicheskoy praktike). Moscow: GEOTAR-Media; 2009. (in Russian)
56. Kalashnikova E.A., Kokarovtseva S.N., Kovalenko T.F. The frequency of mutations in the factor V gene (FV Leiden), prothrombin (G20210A) and 5, 10-metilengidrofolatreduktazy (C677T) in healty Russians. Meditsinskaya genetika. 2006; 5(7): 27—9. (in Russian)
57. Schiffman F.J., ed. Hematologic pathophysiology. Lippincott-Raven; 1998.
Поступила 27.09.16 Принята в печать 18.10.16
Артерии большого круга кровообращения
АОРТА — самый крупный артериальный сосуд, имеющий 3 части: восходящая часть аорты ,
дуга аорты, нисходящая часть, включающая грудную и брюшную аорту.
Восходящая аорта это начальная часть аорты, располагается в переднем средостении кзади от легочного ствола. Сразу после выхода аорты из левого желудочка находится луковица аорты, имеющая 2 ветви — венечные артерии.
Дуга аорты идет налево и кзади, на уровне 4 грудного позвонка продолжается в грудную аорту. От выпуклой части дуги аорты отходят 3 крупные ветви: плечеголовной ствол, левая общая сонная артерия, левая подключичная артерия.
ПЛЕЧЕГОЛОВНОЙ СТВОЛ — непарный сосуд, идет от дуги аорты справа кверху, на уровне правого грудино-ключичного сустава он делится на правую общую сонную и правую подключичную артерии.
ОБЩАЯ СОННАЯ АРТЕРИЯ. Правая общая сонная артерия начинается от плечеголовного ствола, а левая является ветвью дуги аорты. Проходит на шее рядом с трахеей и пищеводом, на уровне щитовидной железы делится на наружную и внутреннюю сонные артерии на уровне нижнего отдела гортани. При кровотечении ее прижимают к сонному бугорку на поперечном отростке VI шейного позвонка.
НАРУЖНАЯ СОННАЯ АРТЕРИЯ идет сквозь толщу околоушной слюнной железы позади угла нижней челюсти. Ее ветви:
1) Верхняя щитовидная артерия — кровоснабжает щитовидную железу, гортань, мышцы шеи.
2) Язычная артерия — отходит на уровне подъязычной кости, дает ветви к языку, подъязычной слюнной железе, небной миндалине.
3) Лицевая артерия — питает мягкие ткани лица, мягкое небо, поднижнечелюстную слюнную железу.
4) Затылочная артерия — питает мягкие ткани затылочной области головы и мышцы шеи.
5) Грудино — ключично-сосцевидная артерия — кровоснабжает одноименную мышцу.
6) Задняя ушная артерия — питает ушную раковину и кожу затылка.
7) Восходящая глоточная артерия — питает глотку и небную миндалину.
8) Верхнечелюстная артерия — питает верхнюю челюсть, твердую мозговую оболочку, зубы верхней челюсти, небо, стенки полости носа, жевательные мышцы.
9) Поверхностные височные артерии — питает мягкие ткани лобной, теменной и затылочной области.
Таким образом, наружная сонная артерия кровоснабжает мягкие ткани головы, шеи, лица, органы полости рта и стенки носа.
ВНУТРЕННЯЯ СОННАЯ АРТЕРИЯ идет на шее рядом с наружной сонной артерией, на шее ветвей не дает. В полость черепа проникает через сонный канал височной кости. В черепе артерия проходит к основанию мозга и дает несколько ветвей:
1) Глазничная артерия — через зрительный канал проникает в глазницу и кровоснабжает глазное яблоко, слезную железу, мышцы глаза, мягкие ткани лба.
2) Передняя мозговая артерия огибает мозолистое тело и кровоснабжает медиальную поверхность больших полушарий головного мозга. Правая и левая передние мозговые артерии имеют анастомоз переднюю соединительную артерию.
3) Средняя мозговая артерия — проходит в боковую борозду полушария большого мозга и отдаёт ветви к его лобной, височной и теменной долям.
4) Задняя соединительная артерия — анастомоз между задней мозговой артерией.
5) Передняя ворсинчатая артерия идет в боковой желудочек полушария большого мозга, входит в состав сосудистого сплетения.
ПОДКЛЮЧИЧНАЯ АРТЕРИЯ. Справа эта артерия отходит от плечеголовного ствола, а левая является ветвью дуги аорты. Ее ветви:
1) Позвоночная артерия идет от подключичной артерии кверху, проходит в отверстии в поперечных отростках шейных позвонков, через большое затылочное отверстие проникает в череп. В черепе она дает ветви, питающие спинной, продолговатый мозг и мозжечок. В полости черепа позвоночные артерии соединяются в базилярную, дающую ветви к варолиеву мосту, мозжечку, внутреннему уху. Затем она делится на 2 мозговые артерии.
Таким образом, в кровоснабжении головного мозга участвуют правая и левая внутренняя сонная артерия, правая и левая позвоночная артерия. На основании мозга вокруг турецкого седла их ветви (передняя мозговая и передняя соединительная артерии, задняя мозговая и задняя соединительная артерии) образуют артериальное кольцо.
2) Внутренняя грудная артерия проходит сбоку от грудины по внутренней поверхности грудной стенки и отдает ветви в межрёберные промежутки, к молочной железе, диафрагме, перикарду, верхнему отделу передней брюшной стенки.
3) Щито — шейный ствол участвует в кровоснабжении щитовидной железы, мышц шеи и мышц задней поверхности лопатки.
4) Реберно-шейный ствол — питает задние мышцы шеи и два верхних межреберья.
5) Поперечные артерии шеи — питают мышцу поднимающую лопатку и ромбовидную мышцу.
Подключичная артерия на уровне наружного края I ребра продолжается в подмышечную артерию.
Артерии и сосуды большого и малого круга кровообращения, схема
Кровообращение – это непрерывающийся поток крови, которая двигается по сосудам и полостям сердца. Данная система отвечает за метаболические процессы в органах и тканях человеческого организма.
Циркулирующая кровь транспортирует к клеткам кислород и питательные вещества, забирая оттуда углекислоту, а также метаболиты. Именно поэтому любые нарушения кровообращения грозят опасными последствиями.
Кровообращение состоит из большого (системного) и малого (лёгочного) круга. Каждый виток имеет сложное строение и функции. Системный круг выходит из левого желудочка, а заканчивается в правом предсердии, а лёгочный – берёт начало из правого желудочка и заканчивается в левом предсердии.
Типы кровеносных сосудов
Кровообращение – это сложная система, которая состоит из сердца и кровеносных сосудов. Сердце постоянно сокращается, проталкивает кровь по сосудам ко всем органам, а также тканям. Кровеносная система состоит из артерий, вен, капилляров.
Систему кровообращения формируют артерии, вены и капилляры
Артерии большого круга кровообращения – это наиболее крупные сосуды, они имеют цилиндрическую форму, транспортируют кровь от сердца к органам.
Структура стенок артериальных сосудов:
- наружная соединительнотканная оболочка;
- средний слой из гладкомышечных волокон с эластическими прожилками;
- прочная упругая внутренняя эндотелиальная оболочка.
Артерии имеют эластические стенки, постоянно сокращаются, благодаря чему кровь равномерно двигается.
С помощью вен большого круга кровообращения кровь двигается от капилляров к сердцу.
Вены имеют такое же строение, как артерии, однако они менее сильные, так как их средняя оболочка содержит меньше гладкомышечных и эластичных волокон.
Именно поэтому на скорость движения крови в венозных сосудах в большей степени влияют близлежащие ткани, в особенности скелетные мышцы. Все вены, кроме полых, оснащены клапанами, которые предотвращают обратное движение крови.
Капилляры – это мелкие сосуды, которые состоят из эндотелия (однослойный пласт плоских клеток). Они достаточно тонкие (около 1 мкм) и короткие (от 0,2 до 0,7 мм).
Благодаря своей структуре, микрососуды насыщают ткани кислородом, полезными веществами, унося от них углекислоту, а также продукты метаболизма.
Кровь по ним двигается медленно, в артериальной части капилляров вода выводится в межклеточное пространство. В венозной части давление крови снижается, и вода поступает назад в капилляры.
Структура большого круга кровообращения
Аорта – это наиболее крупный сосуд большого круга, диаметр которой 2,5 см. Это своеобразный исток, из которого выходят все остальные артерии. Сосуды разветвляются, их размер уменьшается, они идут на периферию, где отдают кислород органам и тканям.
Крупнейшим сосудом системного круга кровообращения является аорта
Аорту подразделяют на следующие отделы:
- восходящий;
- нисходящий;
- дуга, которая их соединяет.
Восходящий участок наиболее короткий, его длина составляет не более 6 см. От него исходят коронарные артерии, которые поставляют богатую кислородом кровь к тканям миокарда.
Иногда для названия восходящего отдела используют термин «сердечный круг кровообращения».
От наиболее выпуклой поверхности дуги аорты отходят артериальные ветви, которые снабжают кровью руки, шею, голову: с правой стороны это плечеголовный ствол, поделенный надвое, а с левой – общая сонная, подключичная артерия.
Нисходящая аорта делиться на 2 группы веток:
Еще советуем прочитать:Сонная артерия на шее
- Пристеночные артерии, которые снабжают кровью грудную клетку, позвоночный столб, спинной мозг.
- Висцеральные (внутренностенные) артерии, которые транспортируют кровь и питательные вещества к бронхам, лёгким, пищеводу и т.д.
Под диафрагмой размещена брюшная аорта, пристеночные ветки которой питают брюшную полость, нижнюю поверхность диафрагмы, позвоночник.
Внутренностенные ветки брюшной аорты делятся на парные и непарные. Сосуды, которые отходят от непарных стволов, транспортируют кислород к печени, селезёнке, желудку, кишечнику, поджелудочной железе. К непарным ветвям относят чревный ствол, а также верхнюю и нижнюю брижеечную артерию.
Парных ствола всего два: почечный, яичниковый или яичковый. Эти артериальные сосуды примыкают к одноименным органам.
Заканчивается аорта левой и правой подвздошной артерией. Их ветви отходят к органам малого таза и ногам.
Многих интересует вопрос о том, как действует системный круг кровообращения. В лёгких кровь насыщается кислородом, после чего транспортируется к левому предсердию, а потом – к левому желудочку. Подвздошные артерии кровоснабжают ноги, а остальные ветви насыщают кровью грудную клетку, руки, органы верхней половины тела.
Вены большого круга кровообращения несут бедную кислородом кровь. Системный круг заканчивается верхней и нижней полой веной.
Схема вен системного круга достаточно понятная. Бедренные вены на ногах объединяются в подвздошную вену, которая переходит в нижнюю полую вену. В голове венозная кровь собирается в яремные вены, а в руках – в подключичные. Яремные, а также подключичные сосуды объединяются, формируя безымянную вену, которая даёт начало верхней полой вене.
Система кровоснабжения головы
Кровеносная система головы – это наиболее сложная структура организма. За кровоснабжение отделов головы отвечает сонная артерия, которая делится на 2 ветви. Наружный сонный артериальный сосуд насыщает кислородом, а также полезными веществами лицо, височную область, ротовую полость, нос, щитовидку и т.д.
Главный сосуд кровоснабжающий голову – это сонная артерия
Внутренняя ветка сонной артерии уходит боле глубоко, формируя Валлизиевый круг, который транспортирует кровь к мозгу. В черепной коробке внутренняя сонная артерия разветвляется на глазную, переднюю, среднюю мозговую, соединительную артерию.
Так формируется всего ⅔ системного круга, который заканчивается задним мозговым артериальным сосудом.
Он имеет другое происхождение, схема его образования следующая: подключичная артерия – позвоночная – базилярная – задняя мозговая.
В данном случае насыщает кровью головной мозг сонная и подключичная артерии, которые соединяются между собой. Благодаря анастомозам (соустья сосудов) мозг выживает при незначительных нарушениях кровотока.
Принцип размещения артерий
Система кровообращения каждой структуры организма примерно напоминает вышеописанную. Артериальные сосуды всегда подходят к органам по самой короткой траектории.
Сосуды в конечностях проходят именно по стороне сгибания, так как разгибательная часть более длинная. Каждая артерия берёт своё начало в месте зародышевой закладки органа, а не его фактического расположения.
К примеру, артериальный сосуд яичка выходит из брюшного отдела аорты. Таким образом, все сосуды соединяются со своими органами с внутренней стороны.
Схема размещения сосудов напоминает строение скелета
Схема размещения артерий также связана со строением скелета. Например, по верхней конечности проходит плечевая ветвь, которая соответствует плечевой кости, локтевая и лучевая артерии тоже проходят рядом с одноименными костями. А в черепной коробке есть отверстия, через которые артериальные сосуды транспортируют кровь к головному мозгу.
Артериальные сосуды большого круга кровообращения с помощью анастомозов формируют сети в области суставов. Благодаря этой схеме, суставы во время движения непрерывно кровоснабжаются.
Размер сосудов и их количество зависят не от габаритов органа, а от его функциональной активности. Органы, которые интенсивнее работают, насыщаются большим количеством артерий. Их размещение вокруг органа зависит от его структуры.
К примеру, схема сосудов паренхиматозных органов (печень, почки, лёгкие, селезёнка) соответствуют их форме.
Структура и функции малого круга кровообращения
Лёгочный круг кровообращения исходит из правого желудочка, из которого выходит несколько лёгочных артериальных сосудов. Замыкается малый круг в левом предсердии, к которому примыкают лёгочные вены.
Лёгочный круг кровообращения так называют по той причине, что он отвечает за газообмен между лёгочными капиллярами и одноименными альвеолами.
Он состоит из общей лёгочной артерии, правой, левой ветки с ответвлениями, сосудов лёгких, которые объединяются в 2 правые, 2 левые вены и входят в левое предсердие.
Из правого желудочка выходит общая лёгочная артерия (диаметр от 26 до 30 мм), она проходит по диагонали (вверх и влево), разделяясь на 2 ветки, которые подходят к лёгким.
Правый лёгочный артериальный сосуд направляется вправо к медиальной поверхности лёгкого, где он делится на 3 ветки, которые тоже имеют ответвления. Левый сосуд более короткий и тонкий, он проходит от точки разделения общей лёгочной артерии к медиальной части левого лёгкого в поперечном направлении.
Возле средней части лёгкого левая артерия делится на 2 ветки, которые в свою очередь подразделяются на сегментарные ветви.
Сосуды малого круга кровообращения
Из капиллярных сосудов лёгких исходят венулы, которые переходят в вены малого круга. Из каждого лёгкого выходит по 2 вены (верхняя и нижняя). При соединении общей базальной вены с верхней веной нижней доли образуется правая нижняя лёгочная вена.
Верхний лёгочный ствол имеет 3 ветки: верхушечнозадняя, передняя, язычковая вена. Он забирает кровь из верхней части левого лёгкого. Левый верхний ствол крупнее нижнего, он собирает кровь из нижней доли органа.
Верхняя и нижняя полые вены транспортируют кровь из верхней и нижней части тела к правому предсердию. Оттуда кровь направляется в правый желудочек, а потом через лёгочную артерию в лёгкие.
Под воздействием большого давления кровь устремляется к лёгким, а под отрицательным – к левому предсердию. По этой причине кровь по капиллярным сосудам лёгких всегда двигается медленно.
Благодаря такому темпу, клетки успевают насытиться кислородом, а углекислота проникает в кровь.
Когда человек занимается спортом или выполняет тяжёлую работу, то потребность в кислороде увеличивается, тогда сердце повышает давление и движение крови ускоряется.
Исходя из всего вышесказанного, кровообращение – это сложная система, которая обеспечивает жизнедеятельность всему организму.
Сердце – это мышечный насос, а артерии, вены, капилляры – это системы каналов, которые транспортируют кислород и питательные вещества ко всем органам и тканям.
Важно следить за состоянием сердечно-сосудистой системы, так как любое нарушение грозит опасными последствиями.
Круги кровообращения
Из предыдущих статей вы уже знаете состав крови и строение сердца. Очевидно, что все функции кровь выполняет только благодаря своей постоянной циркуляции, которая осуществляется благодаря работе сердца. Работа сердца напоминает насос, который нагнетает кровь в сосуды, по которым кровь течет к внутренним органам и тканям.
Кровеносная система состоит из большого и малого (легочного) кругов кровообращения, которые мы подробно обсудим. Описал их Уильям Гарвей, английский врач, в 1628 году.
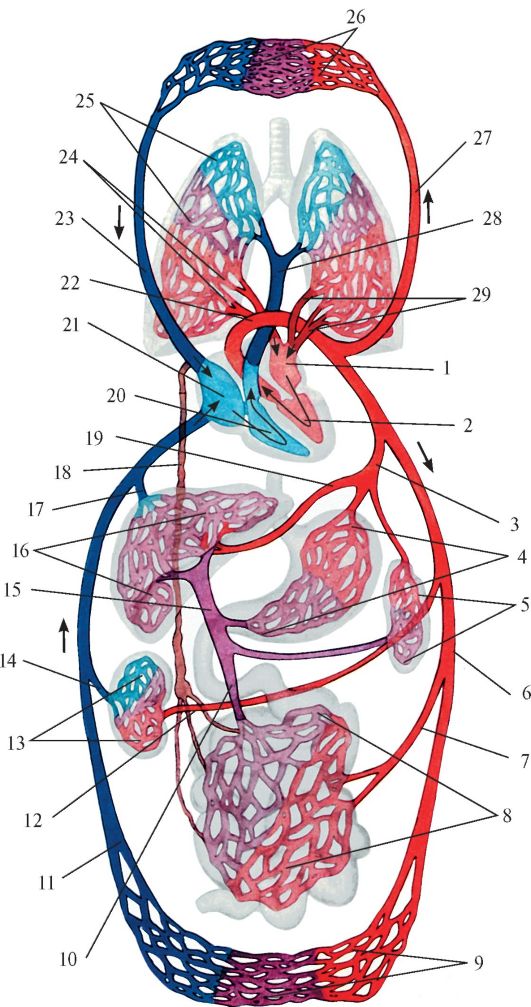
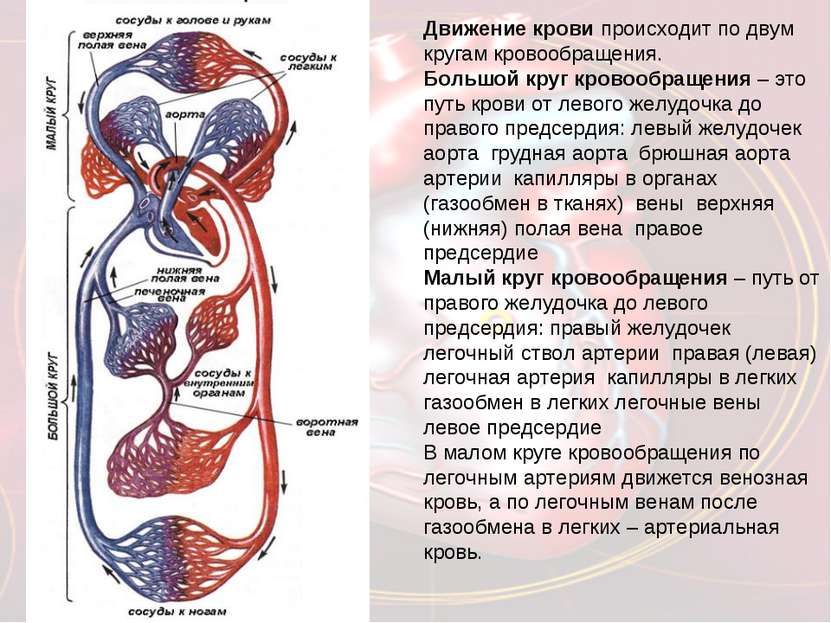
Большой круг кровообращения (БКК)
Этот круг кровообращения служит для доставки кислорода и питательных веществ ко всем органам. Он начинается выходящей из левого желудочка аортой — самым крупным сосудом, которая последовательно разветвляется на артерии, артериолы и капилляры. Открыл БКК и понял значение кругов кровообращения известный английский ученый, врач Уильям Гарвей.
Стенка капилляров однослойна, поэтому через нее происходит газообмен с окружающими тканями, которые к тому же через нее получают питательные вещества. В тканях происходит дыхание, в ходе которого окисляются белки, жиры, углеводы. В результате в клетках образуется углекислый газ и продукты обмена веществ (мочевина), которые также выделяются в капилляры.
Венозная кровь по венулам собирается в вены, возвращаясь в сердце через самые крупные — верхнюю и нижнюю полые вены, которые впадают в правое предсердие. Таким образом, БКК начинается в левом желудочке и заканчивается в правом предсердии.
Кровь проходит БКК за 23-27 секунд. По артериям БКК течет артериальная кровь, а по венам — венозная. Главная функция этого круга кровообращения — обеспечить кислородом и питательными веществами все органы и ткани организма. В сосудах БКК высокое артериальное давление (относительно малого круга кровообращения).
Малый круг кровообращения (легочный)
Напомню, что БКК заканчивается в правом предсердии, которое содержит венозную кровь. Малый круг кровообращения (МКК) начинается в следующей камере сердца — правом желудочке. Отсюда венозная кровь поступает в легочный ствол, который делится на две легочных артерии.
Правая и левая легочные артерии с венозной кровью направляются к соответствующим легким, где разветвляются до капилляров, оплетающих альвеолы. В капиллярах происходит газообмен, в результате которого кислород поступает в кровь и соединяется с гемоглобином, а углекислый газ диффундирует в альвеолярный воздух.
Обогащенная кислородом артериальная кровь собирается в венулы, которые затем сливаются в легочные вены. Легочные вены с артериальной кровью впадают в левое предсердие, где заканчивается МКК. Из левого предсердия кровь поступает в левый желудочек — место начала БКК. Таким образом два круга кровообращения замыкаются.
МКК кровь проходит за 4-5 секунд. Основная его функция состоит в насыщении кислородом венозной крови, в результате чего она становится артериальной, богатой кислородом. Как вы заметили, по артериям в МКК течет венозная, а по венам — артериальная кровь. Артериальное давление здесь ниже, чем БКК.
Интересные факты
В среднем за каждую минуту сердце человека перекачивает около 5 литров, за 70 лет жизни — 220 млн. литров крови. За один день сердце человека совершает примерно 100 тысяч ударов, за всю жизнь — 2,5 млрд. ударов.
Большой и малый круг кровообращения, дополнительные круги (анатомия)
Кровеносная система человека представляет собой замкнутую последовательность артериальных и венозных сосудов, образующих круги кровообращения.
Как у всех теплокровных, у человека сосуды образуют большой и малый круг, состоящие из артерий, артериол, капилляров, венул и вен, замкнутых в кольца.
Анатомия каждого из них объединена камерами сердца: они начинаются и заканчиваются желудочками или предсердиями.
Полезно знать! Правильным ответом на вопрос, сколько у человека кругов кровообращения на самом деле, может быть ответ 2, 3 или даже 4. Это связано с тем, что помимо большого и малого в организме присутствуют дополнительные кровеносные русла: плацентарный, венечный и т. д.
Большой круг кровообращения
В человеческом теле большой круг кровообращения отвечает за транспортировку крови ко всем органам, мягким тканям, кожным покровам, скелетным и другим мышцам. Его роль в организме неоценима — даже незначительные патологии приводят к серьезным дисфункциям целых систем жизнеобеспечения.
Структура
Кровь по большому кругу движется от левого желудочка, контактирует со всеми типами тканей, на ходу отдавая кислород и забирая из них углекислый газ и продукты переработки, до правого предсердия. Сразу из сердца жидкость под большим давлением поступает в аорту, откуда распределяется в направлении миокарда, по ответвлениям отводится к верхнему плечевому поясу и голове, а по самым большим магистралям — грудной и брюшной аортам — направляется в туловище и ноги. По мере удаления от сердца от аорты отходят артерии, а те, в свою очередь, разделяются на артериолы и капилляры. Эти тонкие сосуды буквально опутывают мягкие ткани и внутренние органы, доставляя к ним насыщенную кислородом кровь.
В капиллярной сети происходит обмен веществами с тканями: кровь отдает в межклеточное пространство кислород, растворы солей, воду, пластичные материалы. Далее кровь транспортируется в венулы.
Здесь элементы из внешних тканей активно всасываются в кровь, в результате чего жидкость насыщается углекислым газом, ферментами и гормонами.
Из венул кровь продвигается в трубки малого и среднего диаметра, затем в главные магистрали венозной сети и правое предсердие, то есть в конечный элемент БКК.
Особенности кровотока
Для кровотока по столь протяженному пути важна последовательность создаваемого напряжения сосудов. От того, насколько верно будет соблюдаться этот момент, зависит скорость прохождения биологических жидкостей, соответствие их реологических свойств норме и, как следствие, качество питания органов и тканей.
Эффективность циркуляции поддерживается за счет сокращений сердца и сократительных способностей артерий. Если в крупных сосудах кровь движется толчками за счет выталкивающей силы сердечного выброса, то на периферии скорость кровотока поддерживается за счет волнообразных сокращений стенок сосудов.
Направление кровотока в БКК сохраняется за счет работы клапанов, которые препятствуют обратному току жидкости.
В венах направление и скорость кровотока поддерживается за счет разницы давления в сосудах и предсердии. Обратному кровотоку препятствуют многочисленные клапанные системы вен.
Функции
Система сосудов большого кровеносного кольца выполняет множество функций:
- газообмен в тканях;
- транспортировка питательных веществ, гормонов, ферментов и т. д.;
- выведение из тканей метаболитов, токсинов и шлаков;
- транспортировка иммунных клеток.
Глубокие сосуды БКК участвуют в регуляции давления крови, а поверхностные в терморегуляции организма.
Малый круг кровообращения (легочный)
Размеры малого круга кровообращения (сокращенно МКК) скромнее, чем большого. Практически все сосуды, включая самые мелкие, располагаются в грудной полости. Венозная кровь из правого желудочка поступает в малый круг кровообращения и продвигается от сердца по легочному стволу.
Незадолго до впадения сосуда в легочные ворота он разделяется на левую и правую ветвь легочной артерии, а затем на более мелкие сосуды. В тканях легких преобладают капилляры. Они плотно окружают альвеолы, в которых происходит газообмен — из крови выделяется углекислый газ.
При переходе в венозную сеть кровь насыщается кислородом и по более крупным венам возвращается к сердцу, а точнее в левое предсердие.
В отличие от БКК, по артериям МКК движется венозная кровь, а по венам — артериальная.
Видео: два круга кровообращения
Дополнительные круги
Под дополнительными бассейнами в анатомии понимают сосудистую систему отдельных органов, нуждающихся в усиленном снабжении кислородом и питательными веществами. В человеческом организме выделяют три таких системы:
- плацентарную — формируется у женщин после присоединения эмбриона к стенке матки;
- венечную — снабжает кровью миокард;
- виллизиеву — обеспечивает кровоснабжение участков головного мозга, регулирующих жизненные функции.
Плацентарный
Для плацентарного кольца характерно временное существование — пока женщина вынашивает беременность. Формироваться плацентарная кровеносная система начинает после прикрепления плодного яйца к стенке матки и возникновения плаценты, то есть после 3 недели зачатия.
К концу 3 месяца гестации все сосуды круга сформированы и действуют полноценно. Основная функция этой части кровеносной системы — доставка кислорода к будущему ребенку, так как его легкие пока не функционируют.
После рождения плацента отслаивается, устья сформированных сосудов плацентарного круга постепенно закрываются.
Прерывание связи плода с плацентой возможно только после прекращения пульса в пуповине и начала самостоятельного дыхания.
Венечный круг кровообращения (сердечный круг)
В организме человека сердце считается наиболее «энергопотребляющим» органом, который требует огромных ресурсов, прежде всего, пластичных веществ и кислорода. Именно поэтому на коронарном круге кровообращения лежит важная задача: обеспечивать миокард этими компонентами в первую очередь.
Начинается венечный бассейн на выходе из левого желудочка, где берет начало большой круг. От аорты в области ее расширения (луковицы) отходят коронарные артерии.
Сосуды такого типа имеют скромную длину и обилие ответвлений-капилляров, для которых характерно повышенная проницаемость. Это обусловлено тем, что анатомические структуры сердца требуют практически мгновенного газообмена.
Насыщенная углекислым газом кровь поступает в правое предсердие через венечный синус.
Кольцо Виллизия (Виллизиев круг)
Большой, малый и дополнительные кольца кровообращения представляют собой четко отлаженную систему, действующую гармонично и управляемую сердцем. Одни круги функционируют постоянно, другие включаются в процесс по мере необходимости. От того, насколько правильно будет работать система из сердца, артерий и вен, зависит здоровье и жизнь человека.
Кровообращение. Большой и малый круги кровообращения. Артерии, капилляры и вены
Непрерывное движение крови по замкнутой системе полостей сердца и кровеносных сосудов называется кровообращением. Система кровообращения способствует обеспечению всех жизненно важных функций организма.
Движение крови по кровеносным сосудам происходит за счет сокращений сердца. У человека различают большой и малый круги кровообращения.
Большой и малый круги кровообращения
Большой круг кровообращения начинается самой крупной артерией — аортой. За счет сокращения левого желудочка сердца кровь выбрасывается в аорту, которая затем распадается на артерии, артериолы, снабжающие кровью верхние и нижние конечности, голову, туловище, все внутренние органы и заканчивающиеся капиллярами.
Проходя по капиллярам, кровь отдает тканям кислород, питательные вещества и забирает продукты диссимиляции. Из капилляров кровь собирается в мелкие вены, которые, сливаясь и увеличивая свое сечение, образуют верхнюю и нижнюю полые вены.
Заканчивается большой крут кровообращения в правом предсердии. Во всех артериях большого круга кровообращения течет артериальная кровь, в венах — венозная.
Малый круг кровообращения начинается в правом желудочке, куда венозная кровь поступает из правого предсердия.
Правый желудочек, сокращаясь, выталкивает кровь в легочный ствол, который делится на две легочные артерии, несущие кровь к правому и левому легкому.
В легких они разделяются на капилляры, окружающие каждую альвеолу. В альвеолах кровь отдает углекислый газ и насыщается кислородом.
По четырем легочным венам (в каждом легком по две вены) насыщенная кислородом кровь поступает в левое предсердие (где малый круг кровообращения и заканчивается), а затем — в левый желудочек. Таким образом, в артериях малого круга кровообращения течет венозная кровь, а в его венах — артериальная.
Закономерность движения крови по кругам кровообращения была открыта английским анатомом и врачом У.Гарвеем в 1628г.
Кровеносные сосуды: артерии, капилляры и вены
Строение кровеносных сосудов человека
У человека существует три типа кровеносных сосудов: артерии, вены и капилляры.
Артерии — цилиндрической формы трубки, по которым кровь движется от сердца к органам и тканям. Стенки артерий состоят из трех слоев, которые придают им прочность и упругость:
- Наружной соединительно-тканной оболочки;
- среднего слоя, образованного гладкомышечными волокнами, между которыми залегают эластические волокна
- внутренней эндотелиальной оболочки. Благодаря упругости артерий периодическое выталкивание крови из сердца в аорту превращается в непрерывное движение крови по сосудам.
Капилляры представляют собой микроскопические сосуды, стенки которых состоят из одного слоя эндотелиальных клеток. Толщина их около 1мкм, длина 0,2-0,7мм.
Удалось подсчитать, что общая поверхность всех капилляров тела составляет 6300м2.
Благодаря особенностям строения именно в капиллярах кровь выполняет свои основные функции: отдает тканям кислород, питательные вещества и уносит от них углекислый газ и другие продукты диссимиляции, подлежащие выделению.
Вследствие того, что кровь в капиллярах находится под давлением и движется медленно, в артериальной его части вода и растворенные в ней питательные вещества просачиваются в межклеточную жидкость. В венозном конце капилляра давление крови уменьшается и межклеточная жидкость поступает обратно в капилляры.
Вены — сосуды, несущие кровь от капилляров к сердцу. Их стенки состоят из тех же оболочек, что и стенки аорты, но гораздо слабее артериальных и имеют меньше гладкомышечных и эластических волокон.
Кровь в венах течет под небольшим давлением, поэтому на движение крови по венам большее влияние оказывают окружающие ткани, особенно скелетная мускулатура. В отличие от артерий, вены (за исключением полых) имеют клапаны в виде кармашков, препятствующие обратному току крови.
Оцените, пожалуйста, статью. Мы старались:) (16
Движение крови в организме. Круги кровообращения — урок. Биология, Человек (8 класс)
Кровь движется по двум замкнутым системам сосудов, соединённых с сердцем, — малому и большому кругам кровообращения. Кругооборот крови по большому кругу кровообращения происходит примерно за (20) секунд, по малому кругу — в (5) раз быстрее.
Малый круг кровообращения
Малый круг кровообращения начинается в правом желудочке сердца, из которого выходит лёгочная артерия (т. к. этот сосуд выносит кровь из сердца, то он называется артерией, хотя и содержит бедную кислородом венозную кровь).
Лёгочная артерия разветвляется на левую и правую лёгочные артерии, по которым эта венозная кровь попадает в лёгкие, где обогащается кислородом и превращается в артериальную кровь. По лёгочным венам эта артериальная кровь поступает в левое предсердие, а оттуда в левый желудочек и опять в большой круг.
Посмотри видео.
Большой круг кровообращения
Большой круг кровообращения начинается от левого желудочка аортой, от которой отходят крупные восходящие артерии (несущие кровь к голове и верхним конечностям) и нисходящие артерии (несущие кровь ко всем органам и тканям тела, в том числе к самому сердцу).
Артерии постепенно ветвятся, образуя в органах и тканях сеть капилляров, в которых происходит обмен между кровью и тканями. Отдав кислород и питательные вещества, кровь принимает из тканей углекислый газ и другие продукты обмена. Такая бедная кислородом кровь называется венозной.
Из верхней части тела венозная кровь собирается в верхнюю полую вену, а из нижней — в нижнюю полую вену. Полые вены впадают в правое предсердие, где заканчивается большой круг кровообращения.
Посмотри видео.
Источники:
Любимова З. В., Маринова К. В. Биология. Человек и его здоровье. 8 класс. — М.: Владос.
http://school-collection.edu.ru
Кровеносная система человека: кратко и понятно. Функции и строение кровеносной системы человека
Кровь – это одна из базовых жидкостей человеческого организма, благодаря которой органы и ткани получают необходимое питание и кислород, очищаются от токсинов и продуктов распада.
Эта жидкость может циркулировать в строго определённом направлении благодаря системе кровообращения.
В статье мы поговорим о том, как устроен этот комплекс, благодаря чему поддерживается ток крови, и каким образом система кровообращения взаимодействует с другими органами.
Кровеносная система человека: строение и функции
Нормальная жизнедеятельность невозможна без эффективной циркуляции крови: она поддерживает постоянство внутренней среды, переносит кислород, гормоны, питательные компоненты и другие жизненно необходимые вещества, принимает участие в очищении от токсинов, шлаков, продуктов распада, накопление которых рано или поздно привело бы к гибели отдельно взятого органа или всего организма. Этот процесс регулируется кровеносной системой – группой органов, благодаря совместной работе которых осуществляется последовательное перемещение крови по телу человека.
Давайте рассмотрим, как устроена кровеносная система, и какие функции в организме человека она выполняет.
Строение кровеносной системы человека
На первый взгляд, кровеносная система устроена просто и понятно: она включает сердце и многочисленные сосуды, по которым течёт кровь, поочерёдно достигая всех органов и систем.
Сердце – это своеобразный насос, который подстёгивает кровь, обеспечивая её планомерный ток, а сосуды играют роль путеводных трубок, которые определяют конкретный путь перемещения крови по организму.
Именно поэтому кровеносную систему называют ещё сердечно-сосудистой, или кардиоваскулярной.
Поговорим более подробно о каждом органе, который относится к кровеносной системе человека.
Органы кровеносной системы человека
Как и любой организменный комплекс, кровеносная система включает ряд различных органов, которые классифицируются в зависимости от строения, локализации и выполняемых функций:
- Сердце считается центральным органом кардиоваскулярного комплекса. Оно представляет собой полый орган, образованный преимущественно мышечной тканью. Сердечная полость разделена перегородками и клапанами на 4 отдела – по 2 желудочка и предсердия (левые и правые). Благодаря ритмичным последовательным сокращениям сердце проталкивает кровь по сосудам, обеспечивая её равномерную и непрерывную циркуляцию.
- Артерии несут кровь от сердца к другим внутренним органам. Чем дальше от сердца они локализованы, тем тоньше их диаметр: если в области сердечной сумки средняя ширина просвета составляет толщину большого пальца, то в районе верхних и нижних конечностей его диаметр примерно равен простому карандашу.
Несмотря на визуальную разницу, и крупные и мелкие артерии имеют сходное строение. Они включают три слоя – адвентиций, медиа и интима.
Адвентиций – наружный слой – образован рыхлой фиброзной и эластической соединительной тканью и включает множество пор, через которые проходят микроскопические капилляры, питающие сосудистую стенку, и нервные волокна, регулирующие ширину просвета артерии в зависимости от посылаемых организмом импульсов.
Медиа, занимающая срединное положение, включает эластические волокна и гладкие мышцы, благодаря которым поддерживается упругость и эластичность сосудистой стенки.
Именно этот слой в большей степени регулирует скорость кровотока и артериальное давление, которое может варьироваться в допустимом диапазоне в зависимости от внешних и внутренних факторов, влияющих на организм.
Чем больше диаметр артерии, тем выше процент эластических волокон в срединном слое. По этому принципу сосуды классифицируют на эластические и мышечные.
Интима, или внутренняя выстилка артерий, представлена тонким слоем эндотелия. Гладкая структура этой ткани облегчает циркуляцию крови и служит пропускным каналом для питания медии.
По мере истончения артерий эти три слоя становятся менее выраженными. Если в крупных сосудах адвентиций, медиа и интима хорошо различимы, то в тонких артериолах заметны только мышечные спирали, эластические волокна и тонкая эндотелиальная выстилка.
- Капилляры – самые тонкие сосуды кардиоваскулярной системы, которые являются промежуточным звеном между артериями и венами. Они локализованы в самых отдалённых от сердца участках и содержат не более 5% от общего объёма крови в организме. Несмотря на малый размер, капилляры крайне важны: они окутывают тело плотной сетью, снабжая кровью каждую клеточку организма. Именно здесь происходит обмен веществами между кровью и прилегающими тканями. Тончайшие стенки капилляров легко пропускают молекулы кислорода и питательных компонентов, содержащихся в крови, которые под воздействием осмотического давления переходят в ткани других органов. Взамен кровь получает содержащиеся в клетках продукты распада и токсины, которые по венозному руслу отправляются обратно к сердцу, а затем к лёгким.
- Вены – разновидность сосудов, которые переносят кровь от внутренних органов к сердцу. Стенки вен, как и артерий, образованы тремя слоями. Единственное отличие заключается в том, что каждый из этих слоёв менее выражен. Эта особенность регулируется физиологией вен: для циркуляции крови здесь не требуется наличия сильного давления сосудистых стенок – направление кровотока поддерживается благодаря наличию внутренних клапанов. Большее их количество содержится в венах нижних и верхних конечностей – здесь при низком венозном давлении без попеременного сокращения мышечных волокон кровоток был бы невозможен. В крупных венах, напротив, клапанов очень мало или нет вовсе.
В процессе циркуляции часть жидкости из крови просачивается через стенки капилляров и сосудов к внутренним органам. Эта жидкость, визуально чем-то напоминающая плазму, является лимфой, которая попадает в лимфатическую систему. Сливаясь воедино, лимфатические пути образуют довольно крупные протоки, которые в области сердца впадают обратно в венозное русло кардиоваскулярной системы.
Кровеносная система человека: кратко и понятно о кровообращении
Замкнутые циклы кровообращения образуют круги, по которым кровь движется от сердца к внутренним органам и обратно. Человеческая кардиоваскулярная система включает 2 круга кровообращения – большой и малый.
Кровь, циркулирующая по большому кругу, начинает путь в левом желудочке, затем переходит в аорту и по прилегающим артериям попадает в капиллярную сеть, распространяясь по всему организму.
После этого происходит молекулярный обмен, а затем кровь, лишённая кислорода и наполненная диоксидом углерода (конечным продуктом при клеточном дыхании), попадает в венозную сеть, оттуда – в крупные полые вены и, наконец, в правое предсердие.
Весь этот цикл у здорового взрослого человека занимает в среднем 20–24 секунды.
Малый круг кровообращения начинается в правом желудочке. Оттуда кровь, содержащая большое количество углекислого газа и прочих продуктов распада, попадает в лёгочный ствол, а затем в лёгкие. Там кровь насыщается кислородом и отправляется обратно к левому предсердию и желудочку. Этот процесс занимает порядка 4 секунд.
Помимо двух основных кругов кровообращения, в некоторых физиологических состояниях у человека могут появляться иные пути для циркуляции крови:
- Венечный круг является анатомической частью большого и отвечает исключительно за питание сердечной мышцы. Он начинается на выходе венечных артерий из аорты и заканчивается венозным сердечным руслом, которое образует венечный синус и впадает в правое предсердие.
- Виллизиев круг призван компенсировать недостаточность мозгового кровообращения. Он располагается в основании головного мозга, где сходятся позвоночные и внутренние сонные артерии.
- Плацентарный круг появляется у женщины исключительно во время вынашивания ребёнка. Благодаря ему плод и плацента получают от материнского организма питательные вещества и кислород.
Функции кровеносной системы человека
Основная роль, которую играет кардиоваскулярная система в организме человека, заключается в передвижении крови от сердца к другим внутренним органам и тканям и обратно. От этого зависит множество процессов, благодаря которым возможно поддержание нормальной жизнедеятельности:
- клеточное дыхание, то есть перенос кислорода от лёгких к тканям с последующей утилизацией отработанного углекислого газа;
- питание тканей и клеток поступающими к ним веществами, содержащимися в крови;
- поддержание постоянной температуры тела с помощью распределения тепла;
- обеспечение иммунного ответа после попадания в организм болезнетворных вирусов, бактерий, грибков и других чужеродных агентов;
- выведение продуктов распада к лёгким для последующей экскреции из организма;
- регуляция активности внутренних органов, которая достигается за счёт транспортировки гормонов;
- поддержание гомеостаза, то есть баланса внутренней среды организма.
Кровеносная система человека: кратко о главном
Подводя итоги, стоит отметить важность поддержания здоровья кровеносной системы для обеспечения работоспособности всего организма.
Малейший сбой в процессах циркуляции крови способен стать причиной недополучения кислорода и питательных веществ другими органами, недостаточного выведения токсических соединений, нарушения гомеостаза, иммунитета и других жизненно важных процессов.
Чтобы избежать серьёзных последствий, необходимо исключить факторы, провоцирующие заболевания кардиоваскулярного комплекса – отказаться от жирной, мясной, жареной пищи, которая забивает просвет сосудов холестериновыми бляшками; вести здоровый образ жизни, в которой нет места вредным привычкам, стараться в силу физиологических возможностей заниматься спортом, избегать стрессовых ситуаций и чутко реагировать на малейшие изменения в самочувствии, своевременно принимая адекватные меры по лечению и профилактике сердечно-сосудистых патологий.
Артерии большого круга кровообращения.
1. Брюшная аорта 9. Средняя надпочечная артерия
2. Правая и левая общие подвздошные артерии 10. Почка левая
3. Диафрагма 11. Почечная артерия левая
4. Нижние диафрагмальные артерии 12. Мочеточник левый.
5. Надпочечник 13. Яичковые артерия, правая и левая
6. Верхняя надпочечная артерия 14. Срединная крестцовая артерия
7. Поясничные артерии 15. Пищевод
8. Чревный ствол 16. Прямая кишка
Аорта -— самый крупный артериальный сосуд в теле человека, берег начало из левою желудочка. От аорты отходят все артерии, образующие большой круг кровообращения. Аорта делится на восходящую аорту, дугу и нисходящую аорту (рис. 10, 11).
Восходящая аорта является продолжением левого желудочка, направляется вверх, доходя до уровня II ребра, где продолжается и переходит в дугу аорты. От восходящей аорты отходят правая и левая коронарные артерии — артерии сердца (рис. 10).
Дуга аорты. От дуги аорты отходят три крупных сосуда: плечеголовной ствол, левая общая сонная артерия и левая подключичная артерия (рис. 10).
Плечеголовной ствол отходит от начальной дуги аорты и представляет крупный сосуд длиной 4 см., который идет вверх и вправо и на уровне правого грудино-ключичного сустава делится на две ветви: правую общую сонную артерии и правую подключичную артерию.
За счет плечеголовного ствола, левой общей сонной артерии, левой подключичной артерии осуществляется кровоснабжение шеи, головы, верхних конечностей.
Нисходящая аорта является продолжением дуги аорты и начинается на уровне тел III — IV грудного позвонка до уровня IV поясничного позвонка, где она отдает правую и левую общие подвздошные артерии (рис. 10, 11).
На уровне XII грудного позвонка нисходящая аорта проходит через ворота диафрагмы, спускаясь в брюшную полость. До диафрагмы нисходящая аорта называется грудной аортой, а ниже диафрагмы — брюшной аортой.
Грудная аорта располагается непосредственно на позвоночном столбе и является верхним отделом нисходящей аорты, который находится в грудной полости (рис. 10). От грудной аорты отходят два виде ветвей: внутренностные ветви (к внутренним органам) и пристеночные ветви (к мышечным слоям).
I. Внутренностные ветви:
1. Бронхиальные ветви — в количестве двух, реже трех-четырех, вступают в ворота легких и разветвляются вместе с бронхами, направляются к бронхиальным лимфатическим узлам, околосердечной сумке, плевце, пищеводу (рис. 10).
2. Пищеводные ветви в количестве 3-6 направляются и кровоснабжают стенку пищевода (рис. 10).
3. Средостенньге ветви — кровоснабжают соединительную ткань и лимфатические узлы средостения.
4. Ветви околосердечной сумки — направляются к задней поверхности околосердечной сумки.
II. Пристеночные ветви.
1. Верхние диафрагмальные артерии в количестве двух отходят от аорты и
направляются к верхней поверхности диафрагмы.
2. Задние межреберные артерии начинаются на задней поверхности грудной аорты на
всем ее протяжении и направляются к грудине. Девять из них залегают в
межреберных промежутках от третьего до одиннадцатого включительно. Самые
нижние идут под XII ребром и называются подреберными артериями (рис. 10).
Брюшная аорта является продолжением грудной аорты, начинается на уровне XII грудного позвонка и доходит до IV-V поясничного позвонка, где разделяется на две общие подвздошные артерии. От брюшной аорты отходят так же два вида ветвей: пристеночные и внутренностные ветви (рис. 11).
I. Пристеночные ветви
1. Нижняя днафрагмальная артерия кровоснабжает диафрагму. От нижней диафрагмальной артерии отделяется тонкая веточка, кровоснабжающая надпочечную железу — верхняя надпочечная артерия (рис. 11).
2. Поясничные артерии — 4 парные артерии, отходящие от брюшной аорты на уровне тел I—IV поясничных позвонков, направляются в сторону передней брюшной стенки, прямых мышц живота (рис. 11).
II. Внутренностные ветви.
1. Чревный ствол — коротки сосуд длиной 1-2 см., который отходит от передней поверхности аорты на уровне XII грудного позвонка и сразу разделяется на 3 ветви: левую желудочную артерию, общую печеночную артерию, селезеночную артерию (рис. 11, 12). Благодаря этим трём сосудам и их ветвям происходит артериальное кровоснабжение желудка, поджелудочной железы, селезёнки, печени, желчного пузыря.
2,3. Верхняя брыжеечная артерия. Нижняя брыжеечная артерия.
Отходят от передней поверхности брюшной аорты, идут через брюшину, кровоснабжая толстый, тонкий кишечник (рис. 13, 14).
4. Средняя надпочечная артерия кровоснабжает надпочечник (рис. 11).
5. Почечная артерия — парная крупная артерия. Начинается на уровне II поясничного позвонка и направляется к почке (рис. 11). Каждая почечная артерия отдает небольшую нижнюю надпочечную артерию к надпочечнику.
6. Яичковая (яичниковая) артерия. Отходит от брюшной аорты ниже почечной артерии. Кровоснабжает мужские (женские) половые органы (рис. 11).
Срединная крестцовая артерия является прямым продолжением брюшной аорты, представляет собой тонкий сосуд, проходящий сверху вниз посередине тазовой поверхности крестцовой кости и заканчивается на копчике (рис. 11).
Рисунок 14. Нижняя брызжеечная артерия Рисунок 15. Непарная и полунепарная вены.
1. Нижняя брызжеечная артерия 1. Верхняя полая вена
2. Нижняя брызжеечная вена 2. Правая плечеголовная вена
3. Брюшная аорта 3. Левая плечеголовная вена
4. Правая общая подвздошная артерия 4. Непарная вена
5. Поперечная ободочная кишка (толстая) 5. Полунепарная вена
6. Нисходящая ободочная кишка (толстая) 6. Поясничные вены
7. Сигмовидная кишка (толстая) 7. Восходящие поясничные вены
8. Прямая кишка (толстая кишка) 8. Пищевод
9. Мочевой пузырь 9. Бронхи
10. Нижняя полая вена 10. Задние межреберные вены
11. Добавочная полунепарная вена
12. Правая подключичная вена
13. Правая внутренняя яремная вена
14. Левая подключичная вена
15. Левая внутренняя яремная вена
16. Дуга аорты
17. Нижняя полая вена
18. Общие подвздошные вены (правая, левая)
Вены большого круга кровообращения
Верхняя полая вена.
Верхняя полая вена образуется на уровне I ребра у грудины из слияния двух, правой и левой плечеголовных вен, которые в свою очередь собирают венозную кровь от головы шеи и верхних конечностей (рис. 15). Верхняя полая вена направляется вниз и на уровне III ребра впадает в правое предсердие. В верхнюю полую вену впадают:
1. средостенные вены;
2. вены околосердечной сумки:
3. непарная вена.
Непарная и полунепарная вены
Непарная и полунепарная вены собирают кровь главным образом из стенок брюшной и грудной полостей. Обе вены начинаются в нижнем отделе поясничной области, непарная — справа, полунепарная — слева из восходящих поясничных вен.
Правая и левая восходящие поясничные вены образуются на уровне общих подвздошных вен в крестцовом отделе позвоночника, следуют кверху и впереди поперечных отростков поясничных позвонков. Здесь они широко анастамозируют с поясничными венами. Вверху восходящие поясничные вены проникают в грудную клетку через диафрагму, где меняют свои названия на напарную вену, располагающуюся справа, полунепарную, проходящую слева от позвоночного столба.
Непарная вена направляется вверх по правой переднебоковой поверхности грудного отдела позвоночного столба. На уровне III грудного позвонка впадает в верхнюю полую вену. В непарную вену вливаются:
1. вены пищевода, собирающие кровь от пищевода;
2. бронхиальные вены, собирающие кровь от бронхов;
3. задние межреберные вены в количестве девяти, собирающие кровь от межреберных промежутков;
4. полунепарная вена.
Полунепарная вена проходит по левой боковой поверхности позвоночного столба. На уровне VIII грудного позвонка впадает в непарную вену. Полунепарная вена короче и несколько тоньше, чем непарная вена и принимает:
1. вены пищевода, собирающие кровь от пищевода;
2. вену средостения, собирающие кровь от области средостения;
3. межреберные вены, в количестве 4-6, собирающие кровь от межреберных промежутков;
4. добавочную полунепарную вену, образующую из 3-4 верхних межреберных вен левой стороны.
Нижняя полая вена.
Нижняя полая вена собирает кровь от нижних конечностей, стенок и органов таза, брюшной полости (рис. 16). Нижняя полая вена начинается на правой переднебоковой поверхности IV-V поясничных позвонков из слияния двух общих подвздошных вен, собирающих кровь от нижних конечностей, стенок и органов таза.
Нижняя полая вена принимает две группы ветвей: пристеночные и внутренностные.
I. Пристеночные ветви. К ним относятся следующие:
1. Поясничные вены — по 4 слева и справа. Идут от мышц живота, поясничного отдела спины.
2. Нижняя вена диафрагмы — парная, сопровождает ветви одноименной артерии на нижней поверхности диафрагмы и вливается под диафрагмой в нижнюю полую вену.
Рисунок 16. Нижняя полая вена. Рисунок 17. Воротная вена.
1. Нижняя полая вена 1. Воротная вена
2. Общие подвздошные вены (правая, левая) 2.Нижняя брыжеечная вена
3. Поясничные артерии и вены 3. Верхняя брыжеечная вена
4. Нижние вены диафрагмы 4. Селезеночная вена
5. Яичковая вена правая 5. Правая ветвь вороной вены
6. Яичковая вена левая 6. Левая ветвь вороной вены
7. Почечная вена левая 7. Желудок
8. Левая почка 8. Поджелудочная железа
9. Почечная вена правая 9. Селезенка
10. Надпочечник правый 10. Печень
11. Надпочечник левый 11. Двенадцатиперстная кишка (тонкая)
12. Надпочечные вены правые 12. Тощая кишка (тонкая)
13. Надпочечные вены левые 13. Подвздошная кишка (тонкая)
14. Печеночные вены 14. Слепая кишка (толстая)
15. Брюшная аорта 15. Восходящая ободочная кишка (толстая)
16. Нисходящая ободочная кишка (толстая)
17. Сигмовидная кишка (толстая)
18. Прямая кишка (толстая)
19. Печеночные вены
20. Нижняя полая вена II. Внутренностные ветви. К ним относятся следующие:
1. Яичковая (яичниковая) вена. Собирает венозную кровь от мужских (женских) половых органов (рис. 16).
2. Почечная вена образуется в области ворот почки от слияния 3-4, а иногда и большего числа вен, выходящих из ворот почек. Почечные вены впадают в нижнюю полую вену на уровне I и II поясничных позвонков.
3. Надпочечные вены образуются из небольших вен, выходящих из надпочечной железы.
4. Печеночные вены являются последними ветвями, которые принимает нижняя полая вена в брюшной полости перед впадением в правое предсердие. Печеночные вены собирают кровь из системы капилляров печеночной артерии и воротной вены в толще печени и выходят из печени в области ее заднего края.
Система воротной вены
Воротная вена собирает кровь от непарных органов брюшной полости, от органов пищеварения и подносит ее к печени (рис. 17). Значение воротной вены велико, так как с помощью именно этой вены и осуществляется сбор токсинов, вредных веществ из органов пищеварения (желудка, кишечника), именно из тех органов, где они накапливаются в процессе жизнедеятельности человека, и нейтрализация, инактивация их в печени. Воротная вена образуется позади головки поджелудочной железы путем слияния трех вен: нижней брыжеечной, верхней брыжеечной и селезеночной. Воротная вена достигает ворот печени, где делится на две ветви(левую и правую) соответственно правой и левой долей печени.
Нижняя брыжеечная вена собирает кровь от стенок верхней части прямой кишки, сигмовидной и нисходящей части ободочной кишки.
Верхняя брыжеечная вена собирает кровь от тонкой кишки и ее брыжейки, червеобразного отростка и слепой кишки, восходящей и поперечной части ободочной кишки.
Селезеночная вена собирает кровь от селезёнки, желудка и поджелудочной железы и
большого сальника.
Таким образом, вся венозная кровь от органов пищеварения желудка, поджелудочной железы, кишечника и селезёнки попадает в воротную вену и, проходя через печень, очищается на уровне гепатоцидов от шлаков, токсинов и примесей. После прохождения через гепатоциты печени, венозная кровь, лишённая токсинов собирается в печёночные вены, а по ним попадает в нижнюю полую вену.
Лимфатическая система. К лимфатической системе относят:
1. Большие и малые лимфатические щели (серозные полости брюшины, плевры, околосердечной сумки, пространства оболочек головного и спинного мозга, полости желудочков головного мозга и центральный канал спинного мозга, лимфатические пространства внутреннего уха, камеры глаза, периневральные пространства, полости суставов и т.д.).
2. Лимфатические капилляры, представляющие самые тонкие лимфатические сосуды. Лимфатические капилляры, многократно соединяясь между собой, образуют во всех органах и тканях разнообразные капиллярные лимфатические сети.
3. Лимфатические сосуды образуются из слияния лимфатических капилляров. Они снабжены большим числом парных полулунных клапанов, допускающих ток лимфы только в центральном направлении. Различают поверхностные лимфатические сосуды, которые находятся в подкожной клетчатке и глубокие лимфатические сосуды, расположенные в основном по ходу крупных артериальных стволов. Лимфатические сосуды, соединяясь между собой, образуют сплетения.
4. Лимфатические узлы располагаются по пути поверхностных и глубоких лимфатических сосудов и принимают лимфу от тканей, органов или участков тела, от которых сосуды берут начало (рис. 18). В лимфатическом узле различают сосуды, вступающие в узел, и лимфатические сосуды, выходящие из него. Лимфатические узлы могут иметь разнообразную форму (округлые, продолговатые др.) и различную величину.
сосуды
2. Выносящие лимфатические 2. Правый поясничный лимфатический ствол
сосуды
3. Ворота лимфатического узла 3. Левый поясничный лимфатический ствол
4. Лимфоидаая ткань узла 4. Кишечный ствол
5. Левый подключичный ствол
6. Левый ярёмный ствол
7. Правый подключичный ствол
8. Правый ярёмный ствол
9. Правый лимфатический проток
10.Верхняя полая вена
11.Нижняя полая вена
12.Межреберные лимфатические сосуды
13.Поясничный лимфатические узлы
14. Подвздошные лимфатические узлы
15. Аорта
Основную массу узла образует лимфоидная ткань. Лимфа, поступающая в узел по приносящим сосудам, омывает лимфоидную ткань узла, освобождается здесь от инородных частиц (бактерий, токсинов, клеток опухолей и др.) и. обогатившись лимфоцитами, оттекает от узла по выносящим сосудам. Лимфатические сосуды, несущие лимфу от региональных лимфатических узлов, собираются в крупные лимфатические стволы, которые, в конечном счете, образуют два крупных лимфатических протока: грудной проток и правый лимфатический проток.
Грудной лимфатический проток.
Грудной проток имеет длину 35-45 см, собирает лимфу от обеих нижних конечностей, от органов и стенок таза, от брюшной полости, от левого легкого, от левой половины сердца, от стенок левой половины грудной клетки, от левой верхней конечности и левой половины шеи и головы. Грудной проток образуется в брюшной полости на уровне II поясничного позвонка из слияния 3-х лимфатических сосудов: левого поясничного лимфатического ствола, правого поясничного лимфатического ствола и непарного кишечного лимфатического ствола (рис. 19).
Левый и правый поясничные стволы собирают лимфу от нижних конечностей стенок и органов полости таза, брюшной полости, поясничного и крестцового отделов спинномозгового канала и оболочек спинного мозга.
Кишечный ствол собирает лимфу от всех органов брюшной полости.
Грудной проток несет лимфу снизу вверх, вместе с аортой проходит через аортальное отверстие диафрагмы в грудную полость. В грудной полости грудной проток идёт по передней поверхности тел позвонков и далее впадает в левый венозный угол, место соединения левой внутренней яремной вены и левой подключичной вены. В грудной полости грудной лимфатический проток принимает лимфу от небольших межреберных лимфатических сосудов, а так же в него впадает крупный левый бронхосредостенный ствол, от органов, расположенных в левой половине грудной клетки (левого легкого, левой половины сердца, пищевода, гортани) и щитовидной железы (рис. 15, 19, 25).
В подключичной области слева у места впадения в левый венозный угол грудной проток принимает лимфатическую жидкость от 3-х крупных лимфатических сосудов:
1. левого подключичного ствола, собирающего лимфу от левой верхней конечности;
2. левого яремного ствола, собирающего лимфу от левой половины головы и шеи;
3. левого внутреннего ствола молочной железы, собирающего лимфу от левой половины грудной клетки, диафраьмы и печени.
По ходу протока залегает большое количество лимфатических узлов.
Лимфатические сосуды и узлы брюшной полости.
Правый и левый поясничные лимфатические стволы собирают лимфу от брюшной полости, органов и мышц таза, нижних конечностей.
Кишечный ствол собирает лимфу от петель толстого, тонкого кишечника, почек, надпочечников, печени, селезёнки, поджелудочной железы, желудка.
Лимфатические сосуды и узлы грудной полости.
Лимфа от межрёберных промежутков, диафрагмы, щитовидной железы, гортани, трахеи, пищевода, бронхов, лёгких, сердца, печени поступает в левый или правый бронхосредостенный ствол, либо в левый или правый внутренний ствол молочной железы; а далее — в грудной или правый лимфатический проток.
Правый лимфатический проток
Правый лимфатический проток представляет короткий, длиной 1 — 11/2 см и диаметром до 2 мм лимфатический сосуд, который располагается в правой надключной ямке и впадает в правый венозный угол — место слияния правой внутренней яремной вены и правой подключной вены (рис. 15, 19,25).
Правый лимфатический проток собирает лимфу от правой верхней конечности, правой половины головы и шеи и правой половины грудной клетки. Его образуют путем слияния следующие лимфатические стволы:
1. Правый подключный ствол, который несет лимфу от верхней конечности,
2. Правый яремный ствол — от правой половины головы и шеи.
3. Правый бронхосредостеиный ствол, собирающий лимфу от правой половины сердца, правого легкого, правой половины пищевода и нижней части трахеи, а так же от стенок правой половины грудной клетки.
4. Правый внутренний ствол молочной железы выносит лимфу от передних отделов правой половины диафрагмы и грудной клетки, от верхней поверхности печени.
Рекомендуемые страницы:
АРТЕРИИ БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ
АРТЕРИАЛЬНАЯ СИСТЕМА. АРТЕРИИ МАЛОГО И БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ. АОРТА. АРТЕРИИ ШЕИ И ГОЛОВЫ (ЛД)
АРТЕРИИ МАЛОГО КРУГА КРОВООБРАЩЕНИЯ
Малый (легочной)круг кровообращения обеспечивает газообмен между кровью легочных капилляров и воздухом легочных альвеол.
В его состав входят легочный ствол, правая и левая легочные артерии с их ветвями,микроциркуляторное русло легких, две правые и две левые легочные вены, впадая в левое предсердие. По легочному стволу венозная кровь течет из сердца в легкие, а по легочным венам артериальная кровь направляется из легких в сердце.
Легочный ствол берет начало от правого желудочка сердца и расположен кпереди от аорты, диаметр 30 мм, идет косо вверх, влево и на уровне IV грудного позвонка делится на правую и левую легочные артерии (бифуркация легочного ствола), которые направляются к соответствующему легкому.
Правая легочная артерия диаметром 21 мм идет вправо к воротам легкого, где делится на три долевые ветви, каждая из которых в свою очередь делится на сегментарные ветви.
Левая легочная артерия короче и тоньше правой, проходит от бифуркации легочного ствола к воротам левого легкого в поперечном направлении. На своем пути артерия перекрещивается с левым главным бронхом. Соответственно двум долям левого легкого легочная артерия делится на две ветви, каждая из которых распадается на сегментарные ветви.
АРТЕРИИ БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ
Большой круг кровообращения начинается в левом желудочке, откуда выходит аорта, и заканчивается в правом предсердии.
Основное назначение сосудов большого круга кровообращения — доставка к органам и тканям кислорода и пищевых веществ, гормонов. Обмен веществ между кровью и тканями органов происходит на уровне капилляров, выведение из органов продуктов обмена веществ — по венозной системе.
К кровеносным сосудам большого круга кровообращения относятся аорта с отходящими от нее артериями головы, шеи, туловища и конечностей, ветви этих артерий, мелкие сосуды органов, включая капилляры, мелкие и крупные вены, которые затем образуют верхнюю и нижнюю полые вены.
Аорта(aorta) — самый большой непарный артериальный сосуд тела человека. Начинается из левого желудочка сердца. Она делится на восходящую часть, дугу аорты и нисходящую часть (грудная и брюшная часть).
1. Восходящая часть аорты начинается расширением — луковицей, выходит из левого желудочка сердца на уровне III межреберья слева, идет вверх и на уровне II реберного хряща переходит в дугу аорты. Длина восходящей аорты составляет около 6 см. От нее отходят правая и левая венечные артерии (коронарные), которые снабжают кровью сердце.
2. Дуга аорты начинается от II реберного хряща, поворачивает влево и назад к телу IV грудного позвонка, где проходит в нисходящую часть аорты. В этом месте находится небольшое сужение — перешеек аорты.
3. Нисходящая часть аорты — наиболее длинная часть аорты, начинается от уровня IV грудного позвонка и идет к IV поясничному, где делится на правую и левую подвздошные артерии — бифуркацией аорты. В нисходящей части аорты различают грудную и брюшную аорту.
От дуги аорты отходят крупные сосуды: вправо — плечеголовной ствол, влево – левая общая сонная и левая подключичная артерии, которые обеспечивают кровью шею, голову, верхнюю часть туловища и верхние конечности.
Плечеголовной ствол на уровне правого грудино-ключичного сустава делится на две ветви — правую общую сонную и правую подключичную артерии.
— Правая общая сонная артерия короче левой и состоит только из шейного отдела.
— Левая общая сонная артерия отходит непосредственно от дуги аорты, обычно длиннее правой, на всем протяжении не дает ветвей. Состоит из шейной и грудной части.
На уровне щитовидного хряща гортани правая и левая общая сонная артерия делится на наружную и внутреннюю сонные артерии. Небольшое расширение в начале наружной сонной артерии называется сонным синусом.
Наружная сонная артерия делится на поверхностную височную и верхнечелюстную. Снабжает кровью верхнюю область шеи, лицо и наружные покровы головы. Ветви наружной сонной артерии можно разделить на три группы: переднюю, заднюю и медиальную.
Главная артерия большого круга кровообращения, 5 (пять) букв
Толковый словарь русского языка. С.И.Ожегов, Н.Ю.Шведова. Значение слова в словаре Толковый словарь русского языка. С.И.Ожегов, Н.Ю.Шведова.
-ы, ж. Главная, самая крупная артерия, питающая артериальной кровью все ткани и органы тела. прил. аортовый, -ая, -ое, аортный, -ая, -ое и аортальный, -ая, -ое (спец.).
Википедия Значение слова в словаре Википедия
Ао́рта — самый большой непарный артериальный сосуд большого круга кровообращения . Аорту подразделяют на три отдела: восходящую часть аорты , дугу аорты и нисходящую часть аорты , которая, в свою очередь, делится на грудную и брюшную части.
Толковый словарь живого великорусского языка, Даль Владимир Значение слова в словаре Толковый словарь живого великорусского языка, Даль Владимир
ж. греч. царь-жила; начальная, первая и самая толстая боевая жила в теле, выходящая прямо из (левой половины) сердца вверх, дугой назад и вниз. Из нее отделяются боевые жилы в голову (сонные), в руки (ключишные) и в прочие части, а сама она раздваивается…
Толковый словарь русского языка. Д.Н. Ушаков Значение слова в словаре Толковый словарь русского языка. Д.Н. Ушаков
аорты, ж. (греч. aorte) (анат.). Самая крупная артерия в организме позвоночных и человека, выходящая из левого желудочка сердца.
Роль артерий в системе кровообращения
Артерии — это кровеносные сосуды, которые переносят кровь от сердца к остальным частям тела. Они имеют форму трубок и разветвляются на артериолы, достигая органов и тканей. Насосные сокращения сердца продвигают кровь по артериям.
Библиотека научных фотографий / Getty ImagesАртерии системного кровообращения
Основная артерия большого круга кровообращения — аорта. Он прикреплен к левому желудочку сердца и переносит насыщенную кислородом кровь.Аорта разветвляется на артерии, которые идут к разным органам и частям тела. Вы можете почувствовать пульс в артерии, например сонной артерии на шее или лучевой артерии на запястье.
Легочная артерия отличается от других тем, что она прикреплена к правому желудочку сердца и несет бедную кислородом кровь к легким. Там он разветвляется на артериолы и капилляры, чтобы кровь могла поглощать кислород, прежде чем вернуться в сердце через легочную вену.Эта насыщенная кислородом кровь поступает в левое предсердие и перекачивается в левый желудочек и выходит через аорту.
Строение артерий
Артерии содержат высокий процент особого типа мышц, называемых гладкими мышцами, которые могут контролироваться гормонами и особыми сигналами нервной системы. Внешний слой артерии состоит из коллагеновых волокон. Средний слой состоит из гладких мышц и эластичных волокон. Внутренний слой — это слизистая оболочка, называемая эндотелием.
Кровь проходит через полый центр артерий.Если этот полый центр сужается из-за чрезмерного развития мышцы или образования бляшек, это может повысить кровяное давление. Зубной налет также делает артерии менее гибкими. Если артерия разрывается или блокируется, например, при инсульте или сердечном приступе, ткани, которые она обычно снабжает, погибнут.
Толстые и прочные стенки артерий позволяют им противостоять высокому давлению, которое существует рядом с сердцем. У всех основных органов тела есть свои особые артерии, которые имеют уникальную структуру для доставки необходимых материалов.
Сердечная мышца снабжается кровью коронарных артерий. Левая коронарная артерия и правая коронарная артерия ответвляются от аорты, а левая коронарная артерия далее делится на огибающую артерию и левую переднюю нисходящую артерию. Эти четыре артерии могут быть заменены при операции по аортокоронарному шунтированию (АКШ). Четырехкратное шунтирование заменяет все четыре артерии.
Здоровье артерий
Упрочнение артерий — это общий термин для обозначения атеросклероза и заболевания периферических артерий (ЗПА).Это происходит, когда бляшка образуется из жира, холестерина, кальция, белка и воспалительных клеток, сужая или блокируя артерии. Когда это происходит в артериях сердца, это ишемическая болезнь сердца (ИБС).
Факторы риска ЗПА включают курение, диабет, высокое кровяное давление и высокий уровень холестерина. ЗПА может привести к сердечному приступу, инсульту, транзиторной ишемической атаке, заболеванию почечной артерии и ампутации.
кровеносных путей | SEER Training
Кровеносные сосуды тела функционально разделены на два различных контура: легочный контур и системный контур.Насос легочного контура, по которому кровь циркулирует через легкие, — это правый желудочек. Левый желудочек — это насос для системного контура, который обеспечивает кровоснабжение тканевых клеток тела.
Легочный контур
Легочная циркуляция транспортирует бедную кислородом кровь из правого желудочка в легкие, где кровь пополняет новый приток крови. Затем он возвращает богатую кислородом кровь в левое предсердие.
Системная схема
Системный кровоток обеспечивает функциональное кровоснабжение всех тканей тела.Он переносит кислород и питательные вещества к клеткам и улавливает углекислый газ и продукты жизнедеятельности. Системная циркуляция переносит насыщенную кислородом кровь из левого желудочка через артерии к капиллярам в тканях тела. Из тканевых капилляров дезоксигенированная кровь возвращается через систему вен в правое предсердие сердца.
Коронарные артерии — единственные сосуды, ответвляющиеся от восходящей аорты. От дуги аорты отходят брахиоцефальная, левая общая сонная артерия и левая подключичная артерия.Кровоснабжение головного мозга обеспечивается внутренними сонными и позвоночными артериями. Подключичные артерии обеспечивают кровоснабжение верхних конечностей. Чревная, верхняя брыжеечная, надпочечная, почечная, гонадная и нижняя брыжеечные артерии ответвляются от брюшной аорты, снабжая внутренние органы брюшной полости. Поясничные артерии снабжают кровью мышцы и спинной мозг. Ветви наружной подвздошной артерии обеспечивают кровоснабжение нижней конечности. Внутренняя подвздошная артерия снабжает внутренние органы малого таза.
Основные системные артерии
Все системные артерии являются ответвлениями, прямо или косвенно, от аорты. Аорта поднимается от левого желудочка, изгибается кзади и влево, затем опускается через грудную клетку и брюшную полость. Эта география делит аорту на три части: восходящая аорта, аротическая дуга и нисходящая аорта. Нисходящая аорта подразделяется на грудную ароту и брюшную аорту.
Основные системные вены
После того, как кровь доставляет кислород к тканям и поглощает углекислый газ, она возвращается в сердце через систему вен.Капилляры, в которых происходит газообмен, сливаются в венулы, и они сходятся, образуя все более и более крупные вены, пока кровь не достигнет либо верхней полой вены, либо нижней полой вены, которые стекают в правое предсердие.
Кровообращение плода
Большинство путей кровообращения у плода такие же, как у взрослого, но есть некоторые заметные различия, потому что легкие, желудочно-кишечный тракт и почки не функционируют до рождения. Плод получает кислород и питательные вещества от матери, а также зависит от материнского кровообращения, уносящего углекислый газ и продукты жизнедеятельности.
Пуповина состоит из двух пуповинных артерий, по которым кровь плода идет к плаценте, и одной пупочной вены, по которой кровь, богатая кислородом и питательными веществами, проходит от плаценты к плоду. Венозный проток позволяет крови обходить незрелую печень в кровообращении плода. Овальное отверстие и артериальный проток являются модификациями, которые позволяют крови обходить легкие в кровообращении плода.
Системное кровообращение — обзор
Нейронный контроль
Нейронный контроль системного кровообращения включает механизмы обратной связи, которые действуют как в краткосрочной, так и в долгосрочной перспективе через вегетативную, в первую очередь симпатическую, нервную систему. 126 Кратковременные изменения симпатической активности вызываются либо рефлекторными механизмами с участием периферических рецепторов, либо ответом, генерируемым централизованно. С другой стороны, долгосрочные изменения вызываются модуляцией симпатической нервной системы другими гуморальными факторами и, возможно, центральными механизмами с участием гипоталамуса.
Периферическими рецепторами, составляющими афферентную конечность рефлекса, являются артериальные барорецепторы, артериальные хеморецепторы и рецепторы сердечного растяжения.Артериальные барорецепторы расположены в стенках каротидного синуса и дуги аорты. Афферентные волокна проходят в языкоглоточном и блуждающем нервах и оканчиваются внутри солитарного ядра. Нейроны nucleus tractus solitarius затем возбуждают нейроны в каудальной и промежуточной частях вентролатерального мозгового вещества, вызывая ингибирование симпато-возбуждающих нейронов в ростральном вентролатеральном мозговом веществе. 127 Следовательно, растяжение артериальных барорецепторов увеличивает афферентный вход и приводит к рефлекторному замедлению частоты сердечных сокращений, снижению сократимости сердца и расширению сосудов, тем самым обеспечивая механизм отрицательной обратной связи для гомеостаза артериального давления. 128
Периферические хеморецепторы расположены в каротидных и аортальных телах и стимулируются в основном снижением парциального давления кислорода в артериальной крови. Их афферентные волокна также проходят через языкоглоточный и блуждающий нервы. Активация периферических хеморецепторов приводит к гипервентиляции и симпатическому сужению сосудов, за исключением сердца и головного мозга. 129 Следовательно, сохранение кислорода осуществляется за счет увеличения поглощения кислорода и снижения потребления кислорода тканями.Эти хеморефлексы, тем не менее, подвергаются взаимодействию с отрицательной обратной связью с ингибированием симпатической активации, опосредованной хеморефлексом, посредством стимуляции барорецепторов и грудных афферентов. 130
Рецепторы предсердий расположены в стенках правого и левого предсердий, а также в легочных венах и кавоатриальных соединениях. 131,132 Два типа рецепторов предсердий описаны в зависимости от характера их разряда по отношению к волнам предсердного давления. Рецепторы типа А сигнализируют о сокращении предсердий и, следовательно, реагируют на повышение центрального венозного давления.Эти рецепторы посылают импульсы через миелинизированные волокна блуждающего нерва, в то время как эфферентная часть состоит из симпатической активации. Тахикардия из-за стимуляции синоатриального узла, вызванная растяжением предсердий, называется рефлексом Бейнбриджа. Барорецепторы типа B — это рецепторы растяжения, которые стимулируются увеличением объема предсердий и воспламенением во время систолы желудочков. Афференты проходят через немиелинизированные волокна блуждающего нерва. Расширение предсердий снижает симпатическую активность. Рецепторы, отвечающие на растяжение и сократимость, также присутствуют в желудочках.Рецепторы обеспечивают афферентный вход в мозговой мозг через немиелинизированные С-волокна. 133 Стимуляция этих волокон снижает симпатический тонус и вызывает брадикардию и расширение сосудов. Растяжение миокарда предсердий и желудочков также приводит к высвобождению натрийуретических пептидов, как обсуждалось ранее.
Помимо кратковременного контроля кровообращения, вызванного рефлексами, все большее внимание уделяется центральным путям, отвечающим за центральные командные реакции, например, возникающие в начале упражнения или вызываемые угрожающим стимулом. 126 Ростральный вентролатеральный мозг традиционно считается вазомоторным центром, который контролирует кровообращение через вегетативную, в первую очередь симпатическую нервную систему. 134 Тем не менее, накапливающиеся данные свидетельствуют о том, что дорсомедиальное ядро гипоталамуса может быть критической областью, ответственной за интеграцию вегетативных, неавтономных и сердечно-сосудистых компонентов центральных командных ответов. 135 Действительно, недавние данные предполагают, что группы нейронов в гипоталамусе могут проецироваться в синапс непосредственно с симпатическими пре-ганглионарными волокнами в спинном мозге, подразумевая, что медуллярный вазомоторный центр, возможно, не единственная область, которая напрямую контролирует симпатический отток. 136
Вегетативная нервная система представляет собой эфферентный компонент нервного контроля кровообращения. До трех типов волокон могут иннервировать кровеносные сосуды: симпатические сосудорасширяющие волокна, симпатические сосудорасширяющие волокна и парасимпатические сосудорасширяющие волокна. По мере уменьшения размера сосуда плотность вегетативной иннервации увеличивается. Таким образом, маленькие артерии и артериолы являются наиболее иннервируемыми артериями.
Симпатические вазоконстрикторные волокна высвобождают норадреналин при нервной стимуляции и являются наиболее важными компонентами нервного контроля кровообращения.Постсинаптически, α 1 -адренорецептор является преобладающим рецептором, опосредующим сужение сосудов. Хотя норадреналин является основным нейротрансмиттером в симпатической нервной системе, было обнаружено, что он сосуществует с аденозинтрифосфатом и нейропептидом Y в симпатических нейронах. 137 138 Совместная передача относится к концепции хранения и высвобождения более чем одного типа нейромедиаторов, 139 , который в настоящее время признан нормой для большинства нейронов. Следовательно, в большинстве кровеносных сосудов аденозинтрифосфат и норадреналин действуют синергетически, вызывая сужение сосудов, воздействуя на постсинаптические пуринорецепторы P 2 и α 1 -адренорецепторы, соответственно.Хотя нейропептид Y имеет слабое прямое действие в большинстве сосудов, он, по-видимому, усиливает постсинаптическую активность аденозинтрифосфата и норадреналина и действует пресинаптически, подавляя высвобождение этих передатчиков. 140 Симпатическая вазоконстрикция артериол увеличивает сопротивление сосудов, в то время как сужение емкостных сосудов изменяет объем циркулирующей крови. В более крупных артериях сокращение гладкой мускулатуры сосудов в ответ на активацию симпатической нервной системы вызывает менее значительные изменения калибра артерий, но изменяет тонус сосудов и, следовательно, жесткость артерий.
Симпатические сосудорасширяющие волокна немногочисленны и не обладают тонической активностью. Данные свидетельствуют о том, что симпатические сосудорасширяющие волокна регулируют тонус скелетных сосудов у многих видов животных. Оба холинергических 141 и зависимых от оксида азота 142 143 механизмов вносят вклад в сосудорасширяющий эффект. Парасимпатические сосудорасширяющие волокна находятся в кровеносных сосудах слюнной железы, церебральных артериях и коронарных артериях. Сосудорасширяющий эффект опосредуется высвобождением ацетилхолина с гиперполяризацией гладких мышц сосудов.
Долговременная нервная регуляция кровообращения регулируется гуморальными и другими факторами. Ангиотензин II является важным средством передачи симпатической нервной системы. Он может усиливать высвобождение нейротрансмиттеров симпатическими нервными окончаниями, симпатическую передачу через симпатические ганглии, 144 и, возможно, центральную активацию симпатической нервной деятельности. 145 Также накапливаются доказательства того, что оксид азота взаимодействует с вегетативной нервной системой как на центральном, так и на периферическом уровнях. 146 Оксид азота снижает отток симпатических вазоконстрикторов центрально. Периферически усиленное сужение сосудов до ингибирования синтазы оксида азота было продемонстрировано на денервированном предплечье у людей. 147 Взаимодействие между оксидом азота и холинергическими вазодилататорными волокнами также подтверждается значительной прессорной реакцией на ингибирование синтазы оксида азота с холинергической блокадой. 148 Наконец, накапливающиеся данные свидетельствуют о том, что паравентрикулярное ядро гипоталамуса в центральных проводящих путях может опосредовать устойчивое усиление симпатического нерва вторично по отношению к множеству стимулов. 127 Таким образом, было высказано предположение, что стресс, тревога или патологические состояния, такие как сердечная недостаточность, могут оказывать долгосрочное влияние на нервный контроль кровообращения за счет тонической активации симпато-возбуждающих нейронов, расположенных в паравентрикулярных ядрах гипоталамуса. 126
Если молекула не может проходить между эндотелиальными клетками капилляров, то ее необходимо транспортировать через клеточная мембрана.Механизмы, доступные для транспортировки через стенку капилляра, различаются для различные вещества в зависимости от их молекулярных размеров и степени растворимости в липидах. Например, определенные белки избирательно транспортируются через эндотелиальные клетки медленным, требующим энергии процесс, известный как «трансцитоз». В этом процессе эндотелиальные клетки первоначально поглощают белки в плазме внутри капилляров за счет эндоцитоза. Затем молекулы переправляются через клетки путем везикулярного транспорта и высвобождаются путем экзоцитоза в интерстициальную жидкость с другой стороны боковая сторона.Эндотелиальные клетки обычно содержат большое количество эндоцитотических и экзоцитотических везикул и иногда они сливаются, образуя непрерывные везикулярные каналы через клетку. Капилляры в сердце обычно предотвращают чрезмерное движение жидкостей и молекул. через их стены, но были отмечены клинические ситуации, когда они могут стать «протекающими». Для Например, «синдром утечки капилляров», который может быть вызван после искусственного кровообращения, может продолжаться. от часов до дней.Более конкретно, в таких случаях воспалительная реакция в сосудистой эндотелий может нарушить «привратную» функцию капилляров; их повышенная проницаемость будет привести к отеку миокарда. Из капилляров кровь по всему телу попадает в венозную систему. Он сначала входит венулы, которые затем сливаются, образуя более крупные сосуды — вены (см. рис. 2). Затем вены из различные системные ткани и органы (за вычетом газообменной части легких) объединяются, чтобы произвести две основные вены — нижняя полая вена (нижняя часть тела) и верхняя полая вена (над сердцем).От По этим двум магистральным сосудам кровь возвращается к правому сердечному насосу, особенно в правое предсердие. Как и капилляры, стенки мельчайших венул очень пористые и являются местами, где много фагоцитарные лейкоциты мигрируют из крови в воспаленные или инфицированные ткани. Венулы и вены также обильно иннервируются симпатическими нервами и гладкими мышцами, внутри сужаются, когда эти нервы активируются.Таким образом, повышенная активность симпатического нерва связана с уменьшение венозного объема, что приводит к увеличению сердечного наполнения и, следовательно, к увеличению сердечный выброс (согласно закону сердца Старлинга).
|
Физиология кровообращения | Безграничная анатомия и физиология
Введение в кровоток, давление и сопротивление
Система кровообращения — это непрерывная система трубок, по которым кровь перекачивается к тканям и органам по всему телу.
Цели обучения
Различать кровоток, артериальное давление и сопротивление
Основные выводы
Ключевые моменты
- Система легочного кровообращения направляет дезоксигенированную кровь от сердца к легким через легочную артерию и возвращает ее к сердцу через легочную вену.
- Системная система кровообращения обеспечивает циркуляцию насыщенной кислородом крови из сердца по всему телу в ткани, прежде чем она вернется в сердце.
- Артерии делятся на тонкие сосуды, называемые артериолами, которые, в свою очередь, делятся на более мелкие капилляры, которые образуют сеть между клетками тела. Затем капилляры снова соединяются, образуя вены, по которым кровь возвращается к сердцу.
- Поток крови по артериям, артериолам и капиллярам непостоянен, но может контролироваться в зависимости от потребностей организма.
- Сопротивление сосудов, создаваемое кровеносными сосудами, должно преодолеваться кровяным давлением, создаваемым в сердце, чтобы кровь могла течь через систему кровообращения.
Ключевые термины
- расширение сосудов : открытие кровеносного сосуда.
- поток : Движение крови по телу, строго контролируемое изменениями сопротивления и давления.
- сужение сосудов : Закрытие или сужение кровеносного сосуда.
- сопротивление : сопротивление, которое необходимо преодолеть давлением, чтобы поддерживать кровоток по всему телу.
- давление : Сила, которая преодолевает сопротивление для поддержания кровотока по всему телу.
Система кровообращения — это непрерывная система трубок, по которым кровь перекачивается по всему телу. Он обеспечивает ткани необходимыми питательными веществами и удаляет продукты жизнедеятельности. Система легочного кровообращения направляет дезоксигенированную кровь от сердца к легким через легочную артерию и возвращает ее к сердцу через легочную вену.Системная система кровообращения направляет насыщенную кислородом кровь из сердца по всему телу в ткани, а затем возвращает дезоксигенированную кровь в сердце.
Легочное кровообращение : Легочное кровообращение — это половина сердечно-сосудистой системы, которая переносит обедненную кислородом кровь от сердца к легким и возвращает насыщенную кислородом кровь обратно в сердце.
Сопротивление, давление и расход
На кровообращение влияют три ключевых фактора.
Сопротивление
Чтобы протолкнуть кровь по кровеносной системе, необходимо преодолеть сопротивление потоку. Если сопротивление увеличивается, либо давление должно увеличиваться для поддержания потока, либо скорость потока должна уменьшаться для поддержания давления. На сопротивление может влиять множество факторов, но три наиболее важных — это длина сосуда, радиус сосуда и вязкость крови. По мере увеличения длины, увеличения вязкости и уменьшения радиуса сопротивление увеличивается. Артериолы и капиллярные сети являются основными областями системы кровообращения, которые создают сопротивление из-за небольшого диаметра их просвета.В частности, артериолы способны быстро изменять сопротивление, изменяя свой радиус за счет расширения или сужения сосудов.
Сопротивление, обеспечиваемое периферическим кровообращением, известно как системное сосудистое сопротивление (SVR), в то время как сопротивление, обеспечиваемое сосудистой сетью легких, известно как легочное сосудистое сопротивление (PVR).
Артериальное давление
Артериальное давление — это давление, которое кровь оказывает на стенку кровеносных сосудов. Давление возникает при сокращении сердца, которое заставляет кровь из сердца попадать в кровеносные сосуды.Если кровоток нарушен из-за повышенного сопротивления, артериальное давление должно повыситься, поэтому артериальное давление часто используется в качестве теста на здоровье кровообращения. Артериальное давление можно регулировать путем изменения сердечной деятельности, сужения сосудов или расширения сосудов.
Кровоток
Поток — это движение крови по кровеносной системе. Тканям тела требуется относительно постоянный поток, поэтому давление и сопротивление изменяются, чтобы поддерживать эту последовательность. Слишком высокий поток может повредить кровеносные сосуды и ткани, а слишком низкий поток означает, что ткани, обслуживаемые кровеносным сосудом, могут не получать достаточно кислорода для функционирования.
Раздача крови
У людей закрытая сердечно-сосудистая система, а это означает, что кровь никогда не покидает сеть артерий, вен и капилляров.
Цели обучения
Перечень компонентов распределения кровотока
Основные выводы
Ключевые моменты
- У людей кровь перекачивается из сильного левого желудочка сердца по артериям в периферические ткани и возвращается в правое предсердие сердца по венам.
- После того, как кровь возвращается в правое предсердие, она попадает в правый желудочек и перекачивается через легочную артерию в легкие, а затем возвращается в левое предсердие по легочным венам. Затем кровь поступает в левый желудочек и снова циркулирует в системном кровотоке.
- Закрытие кровеносных сосудов называется сужением сосудов. Сужение сосудов происходит из-за сокращения мышечных стенок сосудов и приводит к повышению артериального давления.
- Сужение сосудов важно для минимизации острой кровопотери в случае кровотечения, а также для сохранения тепла тела и регулирования среднего артериального давления.
- Расширение или открытие кровеносных сосудов называется расширением сосудов. Расширение сосудов происходит за счет расслабления гладкомышечных клеток в стенках сосудов.
- Расширение сосудов увеличивает кровоток за счет снижения сопротивления сосудов. Следовательно, расширение артериальных кровеносных сосудов (в основном артериол) вызывает снижение артериального давления.
Ключевые термины
- сужение сосудов : сужение кровеносных сосудов.
- сосудистое сопротивление : сопротивление потоку, которое необходимо преодолеть, чтобы протолкнуть кровь по кровеносной системе.Сопротивление, обеспечиваемое периферическим кровообращением, известно как системное сосудистое сопротивление (SVR), в то время как сопротивление, обеспечиваемое сосудистой сетью легких, известно как сопротивление легочных сосудов (PVR).
- расширение сосудов : Расширение кровеносных сосудов.
- среднее артериальное давление : среднее артериальное давление в течение одного сердечного цикла.
У людей закрытая сердечно-сосудистая система, а это означает, что кровь никогда не покидает сеть артерий, вен и капилляров.Кровь циркулирует по кровеносным сосудам за счет насосного действия сердца, перекачивается из левого желудочка по артериям в периферические ткани и возвращается в правое предсердие по венам. Затем он попадает в правый желудочек, перекачивается через легочную артерию в легкие и возвращается в левое предсердие по легочным венам. Затем кровь поступает в левый желудочек и снова циркулирует.
Легочный контур : Схема малого круга кровообращения.Кровь, богатая кислородом, показана красным цветом; обедненная кислородом кровь синим цветом.
Распределение крови может регулироваться многими факторами, включая увеличение или уменьшение частоты сердечных сокращений, а также расширение или сужение кровеносных сосудов.
Сужение сосудов
Распределение крови : Кислородная артериальная кровь (красная) и деоксигенированная венозная кровь (синий) распределяются по телу.
Сужение сосудов — это сужение кровеносных сосудов в результате сокращения мышечной стенки сосудов, особенно крупных артерий и мелких артериол.Процесс противоположен вазодилатации, расширению кровеносных сосудов. Этот процесс особенно важен для остановки кровотечения и острой кровопотери. Когда кровеносные сосуды сужаются, кровоток ограничивается или уменьшается, таким образом сохраняя тепло тела или увеличивая сопротивление сосудов. Это делает кожу бледнее, потому что меньше крови достигает поверхности, уменьшая тепловое излучение.
На более высоком уровне сужение сосудов — это один из механизмов, с помощью которого организм регулирует и поддерживает среднее артериальное давление.Вещества, вызывающие сужение сосудов, называются вазоконстрикторами или вазопрессорами. Обобщенное сужение сосудов обычно приводит к повышению системного артериального давления, но оно также может возникать в определенных тканях, вызывая локальное снижение кровотока. Степень сужения сосудов может быть незначительной или серьезной в зависимости от вещества или обстоятельств.
Расширение сосудов
Вазодилатация относится к расширению кровеносных сосудов в результате расслабления гладкомышечных клеток в стенках сосудов, особенно в крупных венах, крупных артериях и меньших артериолах.Этот процесс по сути противоположен сужению сосудов. Когда кровеносные сосуды расширяются, кровоток увеличивается из-за снижения сопротивления сосудов. Следовательно, расширение артериальных кровеносных сосудов (в основном артериол) вызывает снижение артериального давления. Реакция может быть внутренней (из-за местных процессов в окружающей ткани) или внешней (из-за гормонов или нервной системы). Кроме того, реакция может быть локализована в конкретном органе (в зависимости от метаболических потребностей конкретной ткани, например, при физических нагрузках) или может быть системной (проявляться во всем системном кровотоке).Вещества, вызывающие расширение сосудов, называются сосудорасширяющими средствами.
Легочных и системных круговоротов — MCAT Biology
Если вы считаете, что контент, доступный через Веб-сайт (как определено в наших Условиях обслуживания), нарушает или другие ваши авторские права, сообщите нам, отправив письменное уведомление («Уведомление о нарушении»), содержащее в информацию, описанную ниже, назначенному ниже агенту. Если репетиторы университета предпримут действия в ответ на ан Уведомление о нарушении, оно предпримет добросовестную попытку связаться со стороной, которая предоставила такой контент средствами самого последнего адреса электронной почты, если таковой имеется, предоставленного такой стороной Varsity Tutors.
Ваше Уведомление о нарушении прав может быть отправлено стороне, предоставившей доступ к контенту, или третьим лицам, таким как в виде ChillingEffects.org.
Обратите внимание, что вы будете нести ответственность за ущерб (включая расходы и гонорары адвокатам), если вы существенно искажать информацию о том, что продукт или действие нарушает ваши авторские права. Таким образом, если вы не уверены, что контент находится на Веб-сайте или по ссылке с него нарушает ваши авторские права, вам следует сначала обратиться к юристу.
Чтобы отправить уведомление, выполните следующие действия:
Вы должны включить следующее:
Физическая или электронная подпись правообладателя или лица, уполномоченного действовать от их имени; Идентификация авторских прав, которые, как утверждается, были нарушены; Описание характера и точного местонахождения контента, который, по вашему мнению, нарушает ваши авторские права, в \ достаточно подробностей, чтобы позволить репетиторам университетских школ найти и точно идентифицировать этот контент; например, мы требуем а ссылка на конкретный вопрос (а не только на название вопроса), который содержит содержание и описание к какой конкретной части вопроса — изображению, ссылке, тексту и т. д. — относится ваша жалоба; Ваше имя, адрес, номер телефона и адрес электронной почты; а также Ваше заявление: (а) вы добросовестно считаете, что использование контента, который, по вашему мнению, нарушает ваши авторские права не разрешены законом, владельцем авторских прав или его агентом; (б) что все информация, содержащаяся в вашем Уведомлении о нарушении, является точной, и (c) под страхом наказания за лжесвидетельство, что вы либо владелец авторских прав, либо лицо, уполномоченное действовать от их имени.
Отправьте жалобу нашему уполномоченному агенту по адресу:
Чарльз Кон
Varsity Tutors LLC
101 S. Hanley Rd, Suite 300
St. Louis, MO 63105
Или заполните форму ниже:
Системное кровообращение — wikidoc
Главный редактор: C. Майкл Гибсон, M.S., M.D. [1]
Заместитель главного редактора: Кафер Зоркун, М.Н., К.э.н. [2]
Обзор
Системное кровообращение — это часть сердечно-сосудистой системы, которая переносит насыщенную кислородом кровь от сердца к телу и возвращает дезоксигенированную кровь обратно в сердце. Термин противопоставляется малому кровообращению.
Курс
В системном кровообращении артерии доставляют к тканям насыщенную кислородом кровь. Когда кровь циркулирует по телу, кислород диффундирует из крови в клетки, окружающие капилляры, а углекислый газ диффундирует в кровь из капиллярных клеток.Вены возвращают к сердцу дезоксигенированную кровь.
Артерии
Шаблон: См. Также Кислородная кровь попадает в большой круг кровообращения при выходе из левого желудочка через аортальный полулунный клапан. Первой частью большого круга кровообращения является артерия аорты, массивная и толстостенная артерия. Аорта изгибается и отдает основные артерии в верхнюю часть тела, прежде чем проколоть диафрагму, чтобы снабдить нижние части тела своими различными ветвями.
Капилляры
Кровь переходит из артерий в капилляры, которые являются самыми тонкими и многочисленными кровеносными сосудами.Эти капилляры помогают соединить ткань с артериолами для транспортировки питания к клеткам, которые поглощают кислород и питательные вещества из крови. Периферические ткани не полностью дезоксигенируют кровь, поэтому в венозной крови есть кислород, но в более низкой концентрации, чем в артериальной крови. Кроме того, добавляется углекислый газ и отходы.
