что это такое, лечение и прогноз
Отклонения анатомического становления кардиальных и кровоснабжающих структур считаются наиболее распространенными в практике профильных специалистов. Согласно статистике за многие годы, именно нарушения работы сердца приводят к летальному исходу чаще всего. Чуть отстает рак, и то не везде.
Два указанных явления лидируют по числу смертей. Далеко не все пороки развития летальны на ранних этапах, да и на поздних еще есть шансы излечиться и прожить полноценно долгое время. Это не приговор. Варианты подобных болезней различны.
Недостаточность аортального клапана — это отклонение анатомического развития створок крупнейшего кровеносного сосуда, в результате которого происходит обратное забрасывание крови из просвета в левый желудочек.
Вещество курсирует по организму в недостаточных объемах, поскольку какая-то часть двигается в обратном большому кругу направлении.
Это не нормально, гемодинамика нарушается. Наступает гипоксия тканей, постепенная дистрофия или даже атрофия различных структур (головного мозга, почек, печени).
Восстановление потенциально возможно, но только хирургическими методами.
Механизм развития патологии
Понимание глубинных причин отклонения лежит через усвоение минимальной анатомической и физиологической информации.
Нормальная деятельность сердца такова. Через камеры предсердий кровь двигается в желудочки, которые ответственны за обеспечение органов жидкой соединительной тканью.
Левый наиболее важен: двигает кислород и питательные вещества по большому кругу. То есть именно через него обеспечивается все структуры.

В просвет выходит аорта — крупнейшая артерия организма не только человека, но и многих млекопитающих вообще. Ее ветви обуславливают возможность адекватного снабжения тела и отдаленных образований через широкую сеть.
В процессе развития недостаточности клапана, створки входа сначала закрываются не полностью, а затем и вовсе перестают смыкаться.
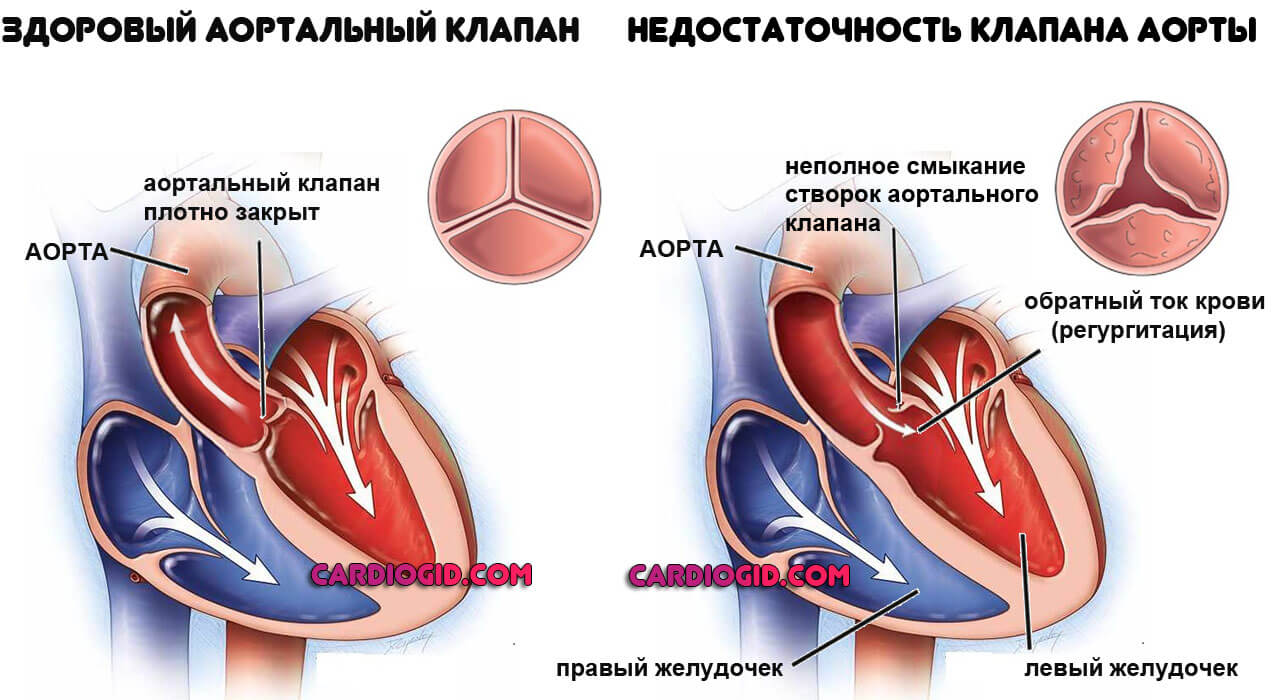
В первый момент наступает частичное нарушение кровообращения, а затем и генерализованное, зависит от количества выключенной из работы жидкой соединительной ткани.
Коррекция проводится радикальными (хирургическими) мерами. Даже на ранних стадиях, если есть проявления.
Гемодинамические нарушения
Встречаются в 100% клинических ситуаций, характер нарушения гемодинамики зависит от степени дисфункции аортального клапана.
Так, на фоне ранней стадии, симптомы почти отсутствуют, компенсация происходит за счет усиления сердечной деятельности: ускорение с одной стороны, с другой — форсирования сокращений.
С течением времени это само по себе приводит к гипертрофии левого желудочка и разрастанию мышечного органа. Измененная таким образом структура уже не может выполнять свои функции.
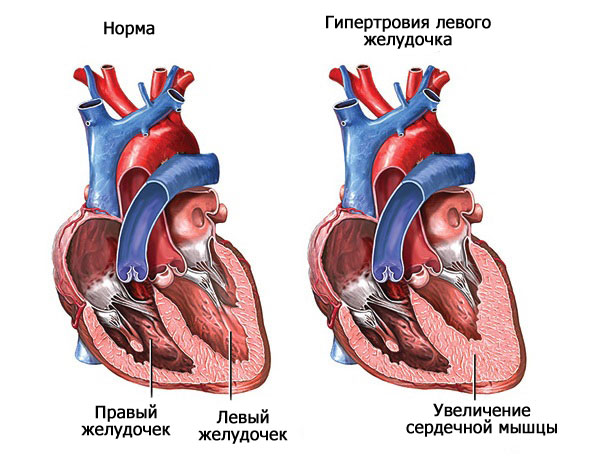
На фоне аортальной недостаточности возникает двойной процесс: сердце уже не работает как прежде, а объем поступающей обратно крови растет с каждый днем.
Частый клинический вариант длительного течения патологического процесса — кардиальная дисфункция. Если болезнь развивается давно, восстановление почти невозможно.
Генерализованное нарушение с коронарной недостаточностью, утолщением миокарда и т.д., вот с чем сталкивается пациент и его лечащий врач.
Единственное, что может спасти человека — пересадка сердца. Но трансплантация столь важной структуры представляет большие сложности. К тому же риски отторжения тканей и смертельного результата высоки.
Классификация
Типизация процесса проводится по главному основанию — характеру и степени отклонений анатомического и физиологического рода.
Согласно данному способу выделяют такие стадии:
Первая или легкая
Количество возвращающейся крови не превышает 10-15% от общего объема. Анатомических изменений еще нет, потому вероятность излечения максимальная.
Нередко врачи выбирают выжидательную тактику, не стремятся к радикальной терапии. Возможно, прогрессирования не будет, тогда лечение поддерживающее, медикаментозное.
Оперативного вмешательства не потребуется. При этом патологические отклонения уже присутствуют, хотя и неявные, среди которых изменение уровня артериального давления и изолированная систолическая гипертензия, с ПД около 80-90 мм ртутного столба.
Вторая, умеренная
Выраженность проявлений средняя, пациенты уже обращают внимание на неполадки со здоровьем, что в общем-то хорошо, поскольку мотивирует обратиться к кардиологу.
Специфичность симптомов минимальна, все выясняется в ходе объективных методик: эхокардиографии и выслушивания сердечного звука как минимум.
Прогноз условно благоприятный. Лечение хирургическое, на данном этапе наблюдение уже не целесообразно, прогрессирование неминуемо, это вопрос времени.
Третья, выраженная
Определяется тяжелыми симптомами даже в состоянии полного покоя, нарушениями со стороны церебральных структур и самого сердца.
Артериальное давление стабильно высокое, с большим ПД и частотой сокращений. Органы также справляются плохо, множественны нарушения со стороны почек, печени, головного мозга, сосудов вообще.
Четвертая или терминальная
Лечению в принципе не поддается, помощь паллиативная. На усмотрение пациента возможны попытки, но обычно заканчиваются они смертью на операционном столе.
Больной и его тело полностью нежизнеспособны. Артериальное давление низкое, стабильная гипотензия. Анатомические структуры отказывают, что убьет человека быстрее, сердечная или полиорганная недостаточность — вопрос стоит подобным образом, но это безусловный результат. Цинично, но истинно.
От первой до последней стадии может пройти не одно десятилетие. В некоторых случаях прогрессирование быстрое, в течение короткого срока. Обуславливается это соматическими патологиями и пагубным образом жизни с другой стороны.
Причины развития нарушения
Зная о факторах становления проблемы, можно сделать выводы и частично повлиять на собственную судьбу в медицинском аспекте.
Так, называют:
- Сифилис, продолжительно текущий. Вопреки возможному представлению, это отнюдь не поражение кожи. На фоне длительного течения возникают терминальные изменения внутренних органов, вплоть до полного отказа. Что собственно и происходит с сердцем: кардиальные структуры разрушаются.
- СПИД. Объясняет частые инфекционные заболевания. Они сопряжены с вовлечением в процесс целых систем организма. Без профильного длительного лечения обеспечение нормального или хотя бы приемлемого уровня жизни невозможно. Часты не только банальные простуды и пневмонии, но и миокардиты в разных вариациях. Поскольку иммунитет недостаточно активен, восстановление маловероятно. А вот разрушение предсердий с резкой остановкой деятельности мышечного органа — самый частый исход. В таких условиях смерть неминуема, вопрос времени. За операцию не возьмется никто, пациент ее попросту не выдержит по причине отсутствия сопротивляемости организма внешним и даже внутренним факторам.
- Атеросклероз аорты. Заболевание распространенное и опасное. На ранних стадиях происходит стеноз или сужение просвета, но это нечастый клинический вариант. Вероятно отложение липидных структур на стенках сосуда. Поскольку это крупнейшая артерия, вполне понятно, чем может закончиться само по себе подобное заболевание. Когда же подключается недостаточность клапана, риски становятся в разы выше. Нередки случаи петрификации, отложения солей кальция в бляшках холестерина. Обычно при длительном течении процесса или у пожилых людей. Не застрахованы и молодые.

- Инфекционные миокардиты. Частично о них было сказано. Это воспалительный процесс в мышечном слое сердца. Лечение антибактериальное, по мере надобности проводится протезирование кардиальных структур при запущенном варианте.
- Ревматоидный артрит и прочие аутоиммунные процессы, такие как волчанка или воспаление стенок сосудов, так называемый васкулит. Несмотря на большой разрушительный потенциал, это весьма редкие причины. На их долю приходится до 5% от общей массы патологических отклонений в клапанах.
- Ревматизм. Классическая болезнь, сопряженная с высоким риском недостаточности. Лечение представляет сложности, поскольку процесс имеет неизвестную природу, этиологию и плохо поддается коррекции. Используются медикаменты, при этом их сочетания подбираются опытным путем, не известно, как отреагирует организм. Между тем, время идет. Особенно неблагоприятен прогноз при позднем обнаружении проблемы, когда патология достигает 3 стадии.
- Длительно текущая артериальная гипертензия. Вариант относительно редок, в такой ситуации дисфункция выступает третичным последствием. Непосредственным предшественником оказывается гипертрофия левого желудочка и общее нарушение гемодинамики.
На фоне длительно текущих патологий описанного рода диагностируется недостаточность аортального клапана 2 степени. Нет, болезнь не перескакивает предыдущий период, просто выявить ее трудно в ранней фазе.
Симптомы в зависимости от стадии
Недостаточность аортального клапана 1 степени определяется только одышкой на фоне интенсивной физической активности. Больше ничем. Чем сложнее процесс, тем существенное полнота клинической картины.
Клинически значимые проявления появляются, примерно, со второго этапа развития недостаточности АК.
Среди возможных признаков:
- Бледность кожных покровов. Пациент выглядит мраморной скульптурой, сквозь дермальный слой просвечивают фиолетовые или синеватые сосуды в структуре сети.
- Изменение оттенка слизистых оболочек ротовой полости и ногтей.
- Вздувание вен на шее, выраженная пульсация при наблюдении.
- Интенсивное сердцебиение. Оно настолько сильное, что пациент содрогается при каждом сокращении.
Это специфические признаки патологического процесса. Они недостаточно понятны и тем более не позволяют быстро определить источник проблемы.
Проявления иного рода, которые провоцируются сердечной недостаточностью куда хуже и ярче с точки зрения клиники:
- Головокружение. Вплоть до невозможности управлять своими движениями и ориентироваться в пространстве. Это результат ишемии церебральных структур, в частности мозжечка.
- Одышка. Аортальная недостаточность 1 степени проявляется незначительными нарушениями гемодинамики. Сердце еще справляется со своими функциями, симптом появляется только при интенсивной физической нагрузке. Дальше — больше. По мере прогрессирования доходит до того, что пациент не в силах встать с постели.
- Слабость, сонливость, существенное снижение общей активности. Больной не способен выполнять повседневные и трудовые обязанности, особенно на поздних стадиях.
- Отеки нижних конечностей, далее еще и лица.
- Выраженная тахикардия, сначала на уровне 100 ударов в минуту, затем больше. Возможно развитие желудочковой пароксизмальной формы, в такой ситуации летальный исход становится вероятным.
- Боли в груди средней степени интенсивности. Даже при инфаркте они редко достигают большой силы. Отдают в живот, ноги, поясницу, спину, верхние конечности. Жгучие или тянущие, давящие.
- Цефалгия (головная боль).
Третья стадия представлена всеми описанными признаками, но возникают и другие объективные проявления:
- Повышение артериального давления в широких пределах. Терминальный этап сопряжен с гипотензией выраженного рода.
- Увеличение печени.
- Ослабление сердечного звука при выслушивании.
Аортальная недостаточность 2 степени — лучший момент для лечения: симптомы уже присутствуют в полной мере, но грубых органических нарушений пока не наступило, что обуславливает хорошие шансы на восстановление.
Диагностика
Обследование пациентов с патологиями сердечнососудистой системы — задача кардиолога или профильного хирурга, на этапе планирования операции. Схема классическая, предполагает не только констатацию факта наличия проблемы, но и выявление первопричины состояния.
Для этих целей назначаются такие мероприятия:
- Устный опрос. На ранних этапах не информативен, пациент и сам толком не сможет сформулировать жалобы.
- Сбор анамнеза. Имеет смысл после определения присутствия каких-либо проблем со здоровьем.
- Выслушивание сердечного звука (аускультация). Глухие тона, возможна параллельно текущая аритмия. Это плохой признак, тем более, если есть подозрения на опасные формы, вроде групповой экстрасистолии или фибрилляции.
- Измерение артериального давления и частоты сокращений. Как уже было сказано, специфический клинический признак — повышение АД, ПД, в терминальной фазе — гипотензия. От этого отталкивается врач в ранней диагностике.
- Электрокардиография. Также применяется для оценки функциональной активности кардиальных структур. Определяются даже малейшие отклонения сердечного ритма, но большого клинического значения это не имеет — речь о следствии, а не о причине.
- Эхокардиография. Основная методика. Все органические расстройства становятся хорошо видны. При этом многие явления, обусловленные самой аортальной недостаточностью как на ладони. По мере прогрессирования сердце растет, обнаруживается утолщение миокарда. 4 фаза и вовсе сопровождается гигантским объемом органа, он мало похож на нормальный. Такая структура не способна обеспечивать кровью даже себя. Также имеется возможность исследовать объем обратного тока (регургитации) и определить размеры клапанного дефекта в мм.

- Коронаграфия. Для выявления степени кровообращения в сосудах кардиальных образований. Если обнаружены отклонения, в краткосрочной перспективе возможен инфаркт. Обширность зависит от того, какая структура стенозирована или закупорена.
- Определение свертываемости или коагулограмма. Особенно важно перед операцией. Как итог долгого течения недостаточности, есть риск нарушения реологических свойств крови. Она становится густой, плохо двигается. Отсюда рост артериального и пульсового давления, повышение риска инфаркта или инсульта.
- Клиническое исследование жидкой соединительной ткани. Для выявления воспалительного процесса (миокардита, эндокардита, перикардита).
В качестве узкоспециализированной меры — МРТ или КТ, также сцинтиграфия.
Лечение
Терапия строго хирургическая, но операцию с ходу мало кто возьмется назначать. Это непрофессионально, сначала нужно ознакомиться с динамикой процесса.
Если есть показания для хирургической курации — ведется краткосрочная подготовка больного к непростому вмешательству.
В качестве предварительной меры показано снижение артериального давления, устранение аритмии и восстановление хотя бы минимальной сократимости миокарда на приемлемом уровне.
Назначаются такие препараты:
- Ингибиторы АПФ, бета-блокаторы и антагонисты кальция. Многообразны по характеру.
- Антиаритмические. Амиодарон наиболее распространен. Также некоторые аналоги.
- В отсутствии противопоказаний — сердечные гликозиды. Но с большой осторожностью.
- Антитромбические средства. При нарушении текучести крови. Аспирин Кардио как основной, простую ацетилсалициловую кислоту пить не стоит, она обладает большим количеством побочных явлений.
- Микроэлементы и минеральные средства. Магния и калия (Аспаркам и подобные).
- Купирование острых приступов проводится Нитроглицерином.
Народные рецепты противопоказаны. Это пустая трата времени, драгоценного, сил и ложные надежды на панацею.
Даже хирургическое лечение не восстанавливает функции клапана полностью, хоть и позволяет долго, качественно жить с небольшими ограничениями.
Оперативное вмешательство направлено на восстановление анатомической целостности структуры, но это маловероятно.

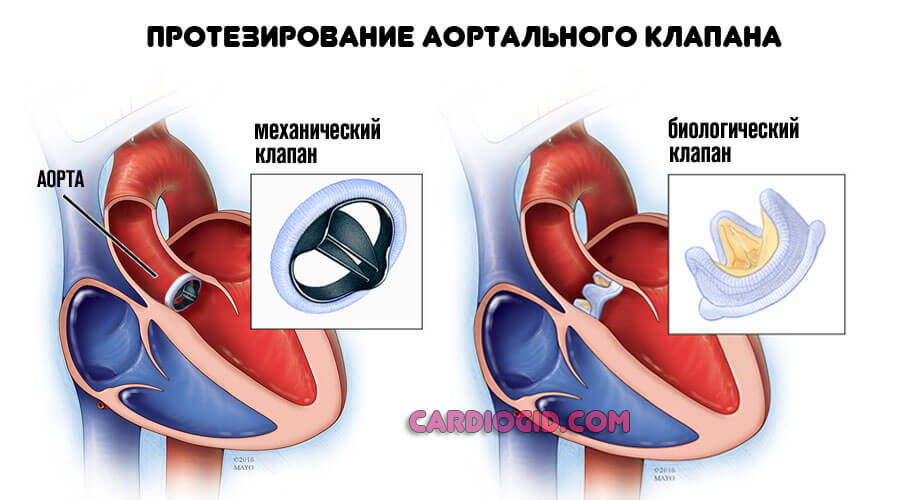
В основном используется протезирование, то есть замены перегородки на искусственную, синтетическую (из материалов, не провоцирующих отторжение).
Методика рискованная, но аналогов ей нет. Лечение лучше начинать до развития органических расстройств со стороны сердца, поскольку кардиальные трансформации уже неустранимы.
На время подготовки или в период динамического наблюдения есть смысл отказаться от курения, алкоголя, ограничить соль (не более 7 граммов с день), полноценно спать (8 часов за ночь), питаться грамотно (меньше жирного, жареного, консервов и полуфабрикатов, больше витаминов и полезного белка). Физическая активность минимальна.
Прогноз и возможные осложнения
Вероятные последствия:
- Остановка сердца в результате дисфункции и недостаточного снабжения кровью.
- Кардиогенный шок. Падение артериального давления и деятельности органа, как итог — снижение выброса, острая гипоксия тканей и смерть с вероятностью почти 100%.
- Инфаркт. Отмирание кардиомиоцитов. От обширности зависят перспективы лечения. В любом случае остается дефект — замещение части здоровых структур на эпителий.
- Инсульт. Похожий процесс. Летальность несколько меньше, но снижение качества жизни выше по причине неврологического дефицита.
Основной фактор летального исхода у пациентов с нарушением работы створок аортального клапана — полиорганная недостаточность, реже остановка сердца. На почетном третьем месте — инфаркт.
Прогноз дифференцирован. На 1 стадии выживаемость 100%, на второй — 80%, на третьей — 45%, на четвертой — 10%, в перспективе 5-ти лет. Терминальная фаза сопряжена с летальностью почти 100%, вопрос времени. Часто пациенты не перешагивают рубеж в 1 год.
При проведении терапии шансы несколько выше. Полное восстановление возможно только на 1 этапе. 2 степень недостаточности аортального клапана уже оставляет след в организме, но этого пока мало для наступления смерти. Вывод — лечение вовремя, иначе не имеет смысла.
В заключение
Патологии сердца — первые по распространенности причины смерти людей всех возрастов. Ранний скрининг и постоянные осмотры у кардиолога в целях профилактики — залог долголетия.
Превенция проста — нормализация рациона, отказ от пагубных привычек, общая коррекция образа жизни.
Аортальная недостаточность: степени, лечение, прогноз
Недостаточность аортального клапана (АК или АОК), или как ее еще называют, аортальная недостаточность – это порок сердца, при котором стенки полулунных клапанов смыкаются не полностью, поэтому часть крови возвращается из устья аорты обратно в левый желудочек.
Изолированно аортальная недостаточность встречается довольно редко, в 4% случаев, а в сочетании с другими пороками – ее распространенность увеличивается до 10%. Чаще всего наблюдается комбинация со стенозом устья аорты (55-60%).
Причины развития
Этиология аортальной недостаточности довольно разнообразна. Выделяют приобретенные и наследственные причины.
Врожденные дефекты представлены:
- Нарушениями структуры заслонки, при которых клапан перестает быть двухстворчатым, а количество створок изменяется в большую или меньшую сторону. Обычно в диапазоне от одной до четырех.
- Синдромом Марфана, который вызывает дегенерацию всей соединительной ткани, в том числе и клапана аорты. Кроме сердца, патология затрагивает глаза и суставы, что характерно для триады Марфана.
- Угнетением синтеза белка, последствием чего является недостаток коллагена и эластина, что делает стенки клапана тонкими и легко растяжимыми.
Список приобретенных этиологических факторов включает:
- Инфекции, которые вызывают воспаление в створках клапана (сифилис, стрептококковая и стафилококковая инфекция). Они образуют своеобразные бородавки на стенках аортальной заслонки.
- Возможно распространение атеросклероза аорты на стенки клапана и дальнейшее прогрессирование бляшки.
- Тяжелые травмы, приводящие к разрыву створок. При этом возможен переход сразу в острую стадию.
- Повышенное АД и компенсаторная гипертрофия левого желудочка приводят к тому, что клапан становится слишком мал для выполнения своих функций. Это называется относительной недостаточностью. Потому что размеры клапана в норме, но в условиях увеличения желудочка недостаточны.
- Системные заболевания соединительной ткани. В результате аутоиммунных процессов ткань клапана воспринимается как чужеродная и разрушается собственными лейкоцитами. (системная красная волчанка, ревматоидный артрит).
Лечащему врачу важно установить происхождение порока для назначения правильного лечения.
Ревматическая этиология чаще всего подтверждается данными анамнеза, ревматическим поражением других органов, специфическим изменением крови.
Инфекционная природа доказывается посевами крови и иммунологическими исследованиями.
Недостаточность сифилитического происхождения обнаруживается с помощью серологических проб или других проявлений сифилиса. Также присутствуют рентгенологические признаки расширения аорты.
Поражение аортальной заслонки может быть единственным проявлением синдрома Марфана, поэтому установление этой этиологии достаточно затруднено.
Изменение гемодинамики
Изменения гемодинамики являются основным звеном в патогенезе заболевания. Они во многом зависят от количества крови, которая возвращается из устья аорты обратно в левый желудочек. То есть левый желудочек наполняется из двух источников, из левого предсердия и из аорты. Это приводит к увеличению объема его камеры.
Количество крови, которое желудочек должен изгнать – повышается. Выполняя лишнюю работу, левый желудочек увеличивает свою массу – происходит гипертрофия миокарда.
В конце концов дилатация левого желудочка приводит к увеличению фиброзного кольца левого атриовентрикулярного клапана и наступает его относительная недостаточность. Это так называемая митрализация порока.
При декомпенсации процесса начинается застой в малом кругу кровообращения. Увеличивается давление в системе легочной артерии. Это приводит к гипертрофии правого желудочка и серьезным последствиям от одышки до отека легких.
Классификация по степеням
Всего выделяют пять степеней клапанной недостаточности:
- На первой стадии объем возврата незначительный и составляет менее 15 процентов от сердечного выброса. Выявить её возможно аускультативно по наличию диастолических шумов.
- Вторая стадия характеризуется увеличением регургитации до 30 процентов. Больной ограничивает физическую нагрузку, в связи с ухудшением состояния. При проведении электрокардиографии выявляются признаки перегрузки и гипертрофии левого желудочка.
- В третью стадию аортальный кровоток снижается в два раза и начинаются яркие клинические проявления.
- При четвертой стадии более половины крови не идет в системный кровоток. Начинается голодание внутренних органов. В патологический процесс включается также правый желудочек и малый круг кровообращения. Одышка возникает даже в состоянии покоя.
- В пятой терминальной стадии из-за невозможности обеспечения питательными веществами внутренних органов, запускается каскад необратимых реакций, которые приводят к смерти.
Симптомы
Симптоматика заболеваний развивается ступенчато.
Интенсивность ее проявления тоже разделяют на пять стадий:
- На 1 стадии симптомы не беспокоят пациента из-за полной компенсации деятельности сердца.
- Для 2 стадии характерно ощущение больным учащенного и усиленного сердцебиения, а также повышенного периферического пульса на артериях (пациент может ощущать, что виски пульсируют), головной боли и быстрой утомляемости.
- На 3 стадии вышеизложенные симптомы начинают проявляться в состоянии покоя. Присоединяются проявления стенокардии, затрудненное дыхание и кашель кровянистой мокротой.
- 4 стадия характеризуется отеками конечностей и всего тела, увеличением размеров живота и повышенным депонированием крови в депо.
- При наступлении 5 стадии наступают симптомы нарушения всех систем организма, что ведет к смерти.
При неэффективности терапии могут формироваться следующие осложнения:
- Инфаркт сердечной мышцы.
- Изменения структуры митрального клапана.
- Нарушения ритма.
Методы диагностики
При визуальном осмотре пациента выявляется бледность кожных покровов или акроцианоз. Становится заметен верхушечный толчок (пульсация передней стенки грудной клетки), который смещается влево и вниз.
Аускультативно определяется диастолический шум во втором межреберье справа от грудины. Помимо этого, аускультация дает данные об ослаблении тонов сердца.
Также наблюдается множество симптомов при обследовании периферических сосудов:
| Название | Выявляемые признаки |
| Симптом Мюссе | Покачивание головой в ритм с сердечными сокращениями |
| Симптом Ландольфи | Сужение зрачка во время систолы и расширение в диастолу |
| Капиллярный пульс Квинке | При надавливании на ноготь происходит изменение величины окрашенного поля |
| Симптом Мюллера | Одновременная пульсация мягкого неба и язычка |
Систолическое давление повышается, а диастолическое снижается до 50 мм. рт. ст и часто ниже. При измерении артериального давления часто регистрируется диастолическое АД равное нулю, правильнее сказать, что определить АД по способу Короткова невозможно.
Пульс также подвержен изменениям. Он становится частым, с высоким подъемом и быстрым спадом.
При обнаружении этих признаков, врач обязан направить больного на следующие анализы, для подтверждения дифференциального диагноза:
- проба крови на антитела – для определения возможных возбудителей.
- общий анализ крови и мочи – для выявления нарушений в работе внутренних органов.
- ЭКГ обнаруживает отклонение электрической оси влево, увеличение зубца R в левых грудных отведениях, а в дальнейшем депрессию сегмента ST и инверсию зубца T первом стандартном отведении.
- На рентгенограмме могут выявляться признаки увеличения тени сердца и аневризмы дуги аорты.
- Эхокардиография (УЗИ сердца) – уточняет изменения структуры клапана, наличие обратного тока крови, позволяет измерить объем выброса и многие другие показатели.
- Фонокардиография (ФКГ) – позволяет выявить самые тихие шумы сердца. Аускультация довольно субъективный метод и требуется уточнение его данных.
Лечение
Бессимптомная стадия аортальной недостаточности в лечении не нуждается. Советуют ограничить нагрузку и каждый год посещать кардиолога с целью контроля за процессом.
Консервативная терапия
Консервативное лечение включает в себя прием фармакологических препаратов различных групп:
| Фармакологическая группа | Принцип действия и цель применения | Примеры препаратов |
| Блокаторы кальциевых каналов | Кальций не проникает в клетку. Из-за чего снижается пред- и постнагрузка на сердце, расширяются коронарные сосуды, уменьшается потребность миокарда в кислороде | Нифедипин, фелодипин, амлодипин. |
| Диуретики | Уменьшают объем циркулирующей крови, путем угнетения канальцевой реабсорбции | Лазикс, индапамид |
| Ингибиторы АПФ | Ингибируют ангиотензинпревращающий белок, вследствие чего ангиотензин два не синтезируется и давление снижается | Каптоприл, Эналаприл |
| Периферические вазодилататоры | Являются донорами оксида азота, который в организме человека выполняет сосудорасширяющую функцию. Применяют для снижения нагрузок на сердце и расширения коронарных сосудов | Нитроглицерин, изосорбида динитрат, изосорбида мононитрат |
Медикаментозное лечение применяется для терапии второй стадии аортальной недостаточности, и, в качестве поддерживающей терапии, на более поздних этапах.
Хирургическое вмешательство
Протезирование аортального клапана показано на третьей и четвертой стадии развития порока. Суть оперативного вмешательства заключается в замене поврежденного клапана на механический или биологический протез, при этом он полностью выполняет функции замененного участка.
В течении всей жизни после операции пациент обязан принимать антикоагулянты.
Также следует придерживаться здорового образа жизни:
- Уменьшить нагрузку и придерживаться режима с балансом между работой и отдыхом.
- Увеличить время для прогулок на улице.
- Избегать стрессовых ситуаций.
- Своевременно и до конца лечить воспалительные процессы в организме.
- Изменить рацион питания. Нельзя много есть, а также следует снизить потребление кофе, жиров и углеводов.
- Отказаться от вредных привычек.
- Женщине с изменениями в кровообращении следует в период вынашивания ребенка быть под усиленным контролем врача. При минимальной угрозе жизни матери или плода следует прервать беременность.
Прогноз жизни
Прогноз жизни во многом зависит от стадии, на которой было выявлено заболевание. При выявлении на начальных стадиях, прогноз благоприятный.
Если патология была обнаружена в период умеренных клинических проявлений, то благодаря медикаментозному лечению в течение пяти лет наблюдается порядка 75% выживших.
При выявлении на последних этапах прогноз неблагоприятен. Больные без хирургической помощи погибают в среднем спустя три года. Операция же заметно увеличивает этот срок.
При обнаружении симптомов этого заболевания следует сразу же обратиться к кардиологу, затягивать время бесполезно и опасно для здоровья.

 Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.Недостаточность аортального клапана 1, 2 степени: симптомы, прогноз жизни

Другие сердечные патологии
Недостаточность аортального клапана классифицируется как приобретенный порок сердца. Заболевание заключается в патологических изменениях в структуре клапана сердечной мышцы и, как следствие, в гемодинамике. Если вам поставили такой диагноз, не стоит отчаиваться, так как болезнь неплохо лечится, а хирургические вмешательства назначаются только в исключительных случаях. По статистике, недуг занимает второе место по распространенности среди населения, уступая лишь митральной недостаточности. Опасность для здоровья человека представляет не сама проблема, а вызванные ей изменения.
1
Проявление заболевания
Для обеспечения нормальной работы сердечной мышцы необходимо беспрерывное и стабильное функционирование как предсердий, так и желудочков. Кровь должна выталкиваться из левого предсердия в левый желудочек, а клапаны сердца плотно закрываться. Во время сжатия желудочка кровь выталкивается в аорту, а затем распределяется по всему организму по расходящимся артериям.

Аортальная же недостаточность приводит к нарушениям работы клапана, то есть при сокращении желудочка он неплотно закрывается, и часть крови, которая должна была поступить в аорту, возвращается в желудочек. Такой процесс длится циклично при каждой попытке вытолкнуть остатки крови. В связи с этим создается дополнительная нагрузка на левый желудочек, для компенсации которой он увеличивается в размере.
С другой стороны формируется недостаток крови в общем кровообращении, что приводит к постоянному дефициту кислорода и питательных веществ, при отсутствии патологий в работе легких и других органов дыхания.
Длительное время заболевание развивается практически без внешних проявлений, часто пациенты не подозревают о наличии данной болезни даже при хронических формах недуга.
Тем не менее в случаях, когда обратный ток крови достигает критических объемов больше 50%, происходит процесс роста всего сердца и развитие недостаточности митрального клапана.

На данном этапе пациент сталкивается с опасностью развития астмы или даже отека легких. Происходит процесс декомпенсации. На данной стадии прогноз жизни зависит в первую очередь от своевременности хирургического вмешательства.

Почему развивается и как проявляется недостаточность митрального клапана 1-4 степени?
2
Классификация стадий болезни
Этот недуг принято классифицировать 2 способами:
- по длине струи регургитации;
- по количеству крови, вернувшейся в желудочек.
Наиболее распространенным считается второй метод классификации, так как он более прост для понимания и восприятия пациентами. Итак, аортальная недостаточность 1 степени характеризуется небольшими объемами (до 15%) регургитационной жидкости. В случаях, если заболевание на компенсационной стадии, лечение не назначается, рекомендуется регулярное наблюдение у врача и диагностика состояния здоровья. Недостаточность аортального клапана 1 степени считается наиболее легкой формой протекания болезни.

Аортальная недостаточность 2 степени характеризуется 15-30% регургитационной крови, симптомы практически отсутствуют. Недостаточность аортального клапана 2 степени также относится к компенсационному этапу протекания болезни, поэтому лечение как таковое не назначается. Как и в первом случае, требуется регулярное наблюдение у врача-кардиолога.
Две следующие степени развития заболевания считаются более серьезными причинами для беспокойства за свое здоровье, так на 3 степени развития количество недополученной крови достигает ее половины. Происходят нарушения гемодинамики, значительно меняется образ жизни больного, так как физическая активность становится в тягость. В случае 4 степени тяжести развития недуга количество вернувшейся в желудочек крови превышает половину. Симптомы развития данной степени тяжести включают тахикардию, сильную одышку и отек легких. Лечение возможно как медикаментозным способом, так и оперативным вмешательством.
В случае формирования и стремительного развития заболевания прогноз длительности жизни для больных составляет около 4 лет.


Симптомы и лечение цереброваскулярной недостаточности
3
Этиология развития
К причинам развития заболевания можно отнести:
- ревматизм, а точнее ревматоидный артрит;
- воспалительный процесс в сердце или инфекционный миокардит;
- травмы грудной клетки;
- болезни соединительных тканей;
- сифилитическое поражение клапана, характерен переход части артерии непосредственно в клапан;
- атеросклероз, в редких случаях.

Порок является вторичным, поэтому врач в первую очередь должен определить и вылечить причины заболевания, а затем приступить к лечению сердца. Одной из наиболее распространенных причин болезни (более 60% случаев) является артрит. Эта болезнь берет свое начало еще в подростковом возрасте, поэтому сложно диагностировать аортальную недостаточность.
Встречаются и врожденные формы болезни, в таких случаях трехстворчатый клапан изначально имеет патологические нарушения, к которым можно отнести и недостаток или избыток количества створок, к примеру, от 1 или 4.

Что такое тетрада Фалло у новорожденных детей и какой прогноз после операции
4
Острая и хроническая формы
Этот недуг имеет как хроническую, так и острую форму протекания. Форма протекания болезни зависит напрямую от причин, которыми она вызвана. Так, резкий удар тупым предметом приводит к развитию острой формы болезни, а заболевания соединительных тканей — к хронической.
Признаки болезни довольно сложно определить у людей, которые находятся в хорошей физической форме. Сердечная мышца компенсирует определенный недостаток объема крови, и поэтому признаки болезни не вызывают должных неудобств и пациент может их не замечать вплоть до визита к специалисту. К признакам аортальной недостаточности хронической формы относятся:
- частые головные боли, как правило, в лобной части, боль пульсирующая, сопровождается шумами;
- потеря сознания при быстром изменении положения тела из горизонтального в вертикальное, головокружения;
- быстрая утомляемость;
- болевые ощущения в сердечной мышце даже в состоянии покоя;
- специфическое чувство пульсации артерий.

В случае острой недостаточности работы клапана наблюдается отек легких и артериальная гипотензия. Оперативное вмешательство допустимо только на последних ступенях его развития и если оно проходит стремительно. Хирургическое вмешательство относят к радикальным методам лечения заболевания и прибегают к нему только в крайних случаях.
5
Необходимая диагностика
Основным методом выявления болезни являются физикальные обследования. Диагностирование заболевания происходит в случае наличия одного или нескольких нижеперечисленных факторов в комплексе с результатами обследования инструментальными методами:
- развиты симптомы заболевания, описанные выше;
- пульсация подключичных или сонных артерий;
- высокое систолическое давление в комплексе с низким диастолическим;
- появление псевдокапиллярного пульса, ускоренное сердцебиение;
- первый тон сердца ослаблен.

Эффективными в диагностировании заболевания являются такие методы инструментального исследования, как ЭКГ, ЭхоКГ, фонокардиография и рентген. Первый используется для выявления гипертрофии левого желудочка. ЭхоКГ применяется для определения наличия трепетания митрального клапана. Благодаря рентгену можно диагностировать патологические изменения сердца, определить размер желудочков и их форму. Фонокардиография используется для выявления диастолических шумов.
6
Применяемое лечение
На первых двух стадиях развития заболевания лечение обычно не проводится, однако больной должен проходить регулярное обследование и наблюдаться у врача-кардиолога.
На двух последних стадиях, 3 и 4, лечение назначается с учетом формы заболевания, симптомов и причин. Как правило, врачи назначают следующие медикаменты, способствующие улучшению состояния больного и предотвращающие дальнейшее развитие болезни:
- группа сердечных гликозидов, в которую входят строфантин и изоланид;
- бета-блокаторы и нитраты, применяются в случае, если расширен корень аорты;
- гидралазин и ингибитор АПФ, которые тормозят развитие дисфункции левого желудочка, эти же лекарства используются, в случае если у пациента выявлены противопоказания к хирургическому вмешательству;
- тромбоэмболические осложнения предупреждают антиагреганты.
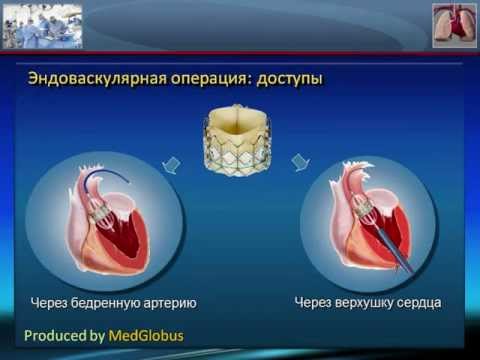
Оперативное вмешательство заключается в замене аортального клапана.
Предотвратить аортальную недостаточность клапана довольно сложно. Так как причиной развития болезни могут стать различные по своей сути явления, разговор о профилактических методах теряет смысл. Первым толчком к развитию болезни часто являются инфекции и воспалительные процессы, уровень сегодняшнего развития медицины довольно высок, поэтому врачам удается избежать их осложнений или минимизировать их последствия влияния на организм. Тем не менее закаливание и соблюдение элементарных правил здорового образа жизни уменьшит вероятность развития заболевания сердечно-сосудистой системы.
Минимальная аортальная недостаточность. Прогноз жизни при недостаточности аортального клапана и что это такое? Лечение легкой и умеренной медленно развивающейся недостаточностью
Недостаточность аортального клапана классифицируется как приобретенный порок сердца. Заболевание заключается в патологических изменениях в структуре клапана сердечной мышцы и, как следствие, в гемодинамике. Если вам поставили такой диагноз, не стоит отчаиваться, так как болезнь неплохо лечится, а хирургические вмешательства назначаются только в исключительных случаях. По статистике, недуг занимает второе место по распространенности среди населения, уступая лишь митральной недостаточности. Опасность для здоровья человека представляет не сама проблема, а вызванные ей изменения.
- по длине струи регургитации;
- по количеству крови, вернувшейся в желудочек.
Показать всё
Проявление заболевания
Для обеспечения нормальной работы сердечной мышцы необходимо беспрерывное и стабильное функционирование как предсердий, так и желудочков. Кровь должна выталкиваться из левого предсердия в левый желудочек, а клапаны сердца плотно закрываться. Во время сжатия желудочка кровь выталкивается в аорту, а затем распределяется по всему организму по расходящимся артериям.
Аортальная же недостаточность приводит к нарушениям работы клапана, то есть при сокращении желудочка он неплотно закрывается, и часть крови, которая должна была поступить в аорту, возвращается в желудочек. Такой процесс длится циклично при каждой попытке вытолкнуть остатки крови. В связи с этим создается дополнительная нагрузка на левый желудочек, для компенсации которой он увеличивается в размере.
С другой стороны формируется недостаток крови в общем кровообращении, что приводит к постоянному дефициту кислорода и питательных веществ, при отсутствии патологий в работе легких и других органов дыхания.
Длительное время заболевание развивается практически без внешних проявлений, часто пациенты не подозревают о наличии данной болезни даже при хронических формах недуга.
Тем не менее в случаях, когда обратный ток крови достигает критических объемов больше 50%, происходит процесс роста всего сердца и развитие недостаточности митрального клапана.
На данном этапе пациент сталкивается с опасностью развития астмы или даже отека легких. Происходит процесс декомпенсации. На данной стадии прогноз жизни зависит в первую очередь от своевременности хирургического вмешательства.

Классификация стадий болезни
Этот недуг принято классифицировать 2 способами:
Наиболее распространенным считается второй метод классификации, так как он более прост для понимания и восприятия пациентами. Итак, аортальная недостаточность 1 степени характеризуется небольшими объемами (до 15%) регургитационной жидкости. В случаях, если заболевание на компенсационной стадии, лечение не назначается, рекомендуется регулярное наблюдение у врача и диагностика состояния здоровья. Недостаточность аортального клапана 1 степени считается наиболее легкой формой протекания болезни.

Аортальная недостаточность 2 степени характеризуется 15-30% регургитационной крови, симптомы практически отсутствуют. Недостаточность аортального клапана 2 степени также относится к компенсационному этапу протекания болезни, поэтому лечение как таковое не назначается. Как и в первом случае, требуется регулярное наблюдение у врача-кардиолога.
Две следующие степени развития заболевания считаются более серьезными причинами для беспокойства за свое здоровье, так на 3 степени развития количество недополученной крови достигает ее половины. Происходят нарушения гемодинамики, значительно меняется образ жизни больного, так как физическая активность становится в тягость. В случае 4 степени тяжести развития недуга количество вернувшейся в желудочек крови превышает половину. Симптомы развития данной степени тяжести включают тахикардию, сильную одышку и отек легких. Лечение возможно как медикаментозным способом, так и оперативным вмешательством.
В случае формирования и стремительного развития заболевания прогноз длительности жизни для больных составляет около 4 лет.

Аортальная недостаточность 2 степени прогноз жизни
Что такое аортальная недостаточность
Неправильно функционирующий аортальный клапан становится причиной того, что левый желудочек испытывает повышенную нагрузку, так как объем крови превышает норму. Из-за этого сердце гипертрофируется, отчего начинает хуже функционировать.
Заболевание сопровождается головокружением, обмороками, болью в грудной клетке, одышкой, частым и неритмичным сердцебиением. Для лечения аортальной недостаточности применяются консервативные методы; при тяжелом течении показана пластика или протезирование аортального клапана.
Недостаточность аортального клапана чаще диагностируется у мужчин. В зависимости от факторов возникновения, это расстройство становится первичным и вторичным. Факторами развития становятся врождённые патологии или перенесённые заболевания. Аортальная недостаточность у 80% больных ревматической этиологии.

Причины аортальной недостаточности
Нарушения в строении клапана
| постинфекционное осложнение фарингита или тонзиллита: ревматическая лихорадка; |
| дегенеративный и сенильный кальцинирующий стеноз аорты; |
| поражение тканей клапана сердца инфекциями: инфекционный эндокардит; |
| травматическое воздействие на ткани сердца; |
| врожденная патология строения клапана: двустворчатый клапан; |
| миксоматозная дегенерация: растяжение и утолщение створок клапана аорты, препятствующее полноценному закрытию. |
Патологии в строении корня аорты
- увеличение и растяжение аорты из-за возрастных изменений;
- систематически повышающееся артериальное давление;
- расслоение стенок аорты;
- ревматические заболевания, деформирующие соединительную ткань;
- патологии сердца;
- использование препаратов, подавляющих тягу к еде.
Наследственные заболевания, поражающие соединительную ткань
- синдром Марфана;
- аортоаннулярная эктазия;
- синдром Элерса-Данлоса;
- болезнь Эрдгейма;
- врожденный остеопороз.
Степени аортальной недостаточности
1 степень — начальная
Объем регургитационной крови не превышает 15% объема выброса из желудочка во время первого сокращения. Начальная аортальная недостаточность не провоцирует симптомов, определяется незначительное увеличение плотности стенок желудочка и клапана. Заболевание диагностируют при проведении эхографии.
Аортальная недостаточность 1 степени опасна тем, что если вовремя не предотвратить развитие болезни, заболевание прогрессирует до последней стадии, при которой начинаются необратимые процессы.
2 степень — скрытая аортальная недостаточность
Объем регургитации достигает 30%. У большинства пациентов не отмечается признаков нарушения работы сердца, однако при проведении эхографии обнаруживается гипертрофия левого желудочка. При врожденном пороке обнаруживается аортальный клапан с неправильным количеством створок. Величина выброса определяется при проведении зондирования полостей сердца. Иногда у больных 2 степенью недостаточности клапана аорты определяется повышенная утомляемость и одышка при физических нагрузках.
3 степень — относительная аортальная недостаточность
В левый желудочек забрасывается 50% крови, которая поступает в аорту. Люди чувствуют болезненность в области грудной клетки. При электро-, эхоркардиографии обнаруживается значительное утолщение левого желудочка. При проведении рентгенографии грудной клетки определяются признаки застоя венозной крови в легких.
4 степень — декомпенсация
Свыше половины объема крови возвращается обратно в желудочек. Характерно выражение одышки, острой левожелудочковой недостаточности, отёчность лёгких, увеличение размеров печени, а также присоединение митральной недостаточности. Пациенту необходима срочная госпитализация.
5 степень — предсмертная
Сердечная недостаточность прогрессирует, происходит застой крови и дистрофические процессы в органах. Результатом этой степени становится смерть человека.
Симптомы аортальной недостаточности
Первыми симптомами становятся следующие:
- ощущение усиленных сокращений сердца в грудной клетке;
- ощущение пульса в голове, конечностях, вдоль позвоночника, как правило, лежа на левом боку.
В последующем присоединяются и другие симптомы:
- стенокардия;
- перебои в работе сердца;
- головокружение при перемене положения тела;
- обмороки.
В зависимости от стадии аортальной недостаточности возможны следующие симптомы:
- утомляемость;
- одышка при физических нагрузках;
- учащенное сердцебиение;
- слабость;
- боли в сердце;
- бледность кожных покровов;
- нервный тик;
- сердечная астма;
- потливость.
К каким врачам обращаться при аортальной недостаточности
Лечение аортальной недостаточности
Тактика лечения заболевания напрямую зависит от стадии. При 1 и 2 стадии аортальной недостаточности, необходимости в лечении нет: пациенту следует регулярно консультироваться у кардиолога. При лечении аортальной недостаточности применяются медикаментозные и хирургические методы.
Медикаментозное лечение
Умеренная аортальная недостаточность требует медикаментозной коррекции — назначения следующих групп препаратов:
| периферические вазодилататоры: нитроглицерин, апрессин, адельфан; |
| гликозиды: изоланид, строфантин, дигоксин: сокращают систолы; |
| гипотензивные средства: периндоприл, каптоприл — предупреждают развитие гипертензии; |
| блокаторы кальциевых каналов: верапамил, дилтиазем, нифедипин — уменьшают нагрузку на сердце и улучшают коронарный кровоток; |
| мочегонные: лазикс, индапамид — предупреждают отеки и застой в легких. |
Для предупреждения резкого снижения артериального давления при острой аортальной недостаточности, указанные препараты применяются в сочетании с допамином.
Хирургическое лечение
Если заболевание представляет угрозу развития осложнений, решение принимается в пользу кардиохирургической операции — протезирования клапана аорты с заменой механическим или биологическим имплантом. Операция обеспечивает 10-летнюю выживаемость у 75% пациентов с недостаточностью аортального клапана.
Протезирование клапана — открытая кардиохирургическая операция, которая длится минимум 2 часа. Замена аортального клапана происходит под постоянным контролем: чреспищеводная эхокардиография и кардиомониторинг. В первый год после операции высок риск осложнений, поэтому пациентам, перенесшим протезирование, назначается прием антикоагулянтов.
Осложнения аортальной недостаточности
Осложнения, которые возникают при аортальной недостаточности, если лечение не было результативным:
- острый инфаркт миокарда;
- вторичный инфекционный эндокардит;
- аритмия.
Выраженная дилатация левого желудочка, как правило, приводит к эпизодическим отекам легких, сердечной недостаточности и внезапному летальному исходу. Проявившаяся стенокардия приводит к смерти пациента в промежутке до 4 лет, а сердечная недостаточность убивает за 2 года, если вовремя не провести лечение хирургическим методом. Аортальная недостаточность в острой форме ведет к сильной недостаточности левого желудочка и, как следствие, ранней смерти.
Диагностика аортальной недостаточности
Дополнительно проводятся следующие диагностические мероприятия:
| ЭКГ: выявление признаков гипертрофии левого желудочка; |
| фонокардиография: определение патологических шумов в сердце; |
| эхокардиография: выявление симптомов недостаточности аортального клапана, анатомический дефект и увеличение левого желудочка; |
| рентгенограмма грудной клетки: показывает расширение левого желудочка и признаки застоя крови; |
| зондирование полостей сердца: определение величины сердечного выброса. |
Кроме того, пациенту требуется сдать анализы крови и мочи для определения наличия сопутствующих заболеваний.
Классификация аортальной недостаточности
Течение
| хроническая недостаточность: в течение продолжительного времени у пациента никаких признаков или симптомов не возникает, но потом появляется одышка, пульс увеличивается, нормальная жизнь становится невозможной. При подозрении на хроническую недостаточность следует как можно скорее пройти обследование; |
| острая недостаточность: появляется неожиданно и зависит от образа жизни человека, пациент испытывает постоянную слабость, одышку, повышенную утомляемость. |
Этиология
- врождённая: передаётся от родителей к ребёнку, формируется у плода;
- приобретённая – формируется при воздействии заболеваний.
Факторы развития
| органическая: отток крови в левый желудочек обусловлен повреждением клапана; |
| умеренная: отток крови в левый желудочек поисходит при здоровом строении клапана, нарушение тока крови связывают с расширением аорты или левого желудочка; |
| ревматическая недостаточность: развивается на фоне ревматизма. |
Прогноз при аортальной недостаточности
На начальных стадиях прогноз в отсутствие дисфункции и дилатации левого желудочка, как правило, благоприятный. После того как появляются жалобы, состояние быстро ухудшается. В течение 3 лет после постановки диагноза жалобы появляются у 10% больных, в течение 5 лет — у 19%, в течение 7 лет— у 25%.
При легкой и умеренной аортальной недостаточности десятилетняя выживаемость составляет 85—95%. При среднетяжелой аортальной недостаточности пятилетняя выживаемость при медикаментозном лечении составляет 75%, десятилетняя — 50%.
Стремительное развитие сердечной недостаточности происходит при выраженной недостаточности аортального клапана. Без хирургического лечения больные, как правило, умирают в течение 4 лет после появления стенокардии и в течение 2 лет после развития сердечной недостаточности.
Но если недостаточность аортального клапана будет излечена протезированием, прогноз жизни улучшится, но только при условии соблюдения рекомендаций кардиохирурга по ограничению риска послеоперационных осложнений.
Профилактика аортальной недостаточности
Первичная профилактика аортальной недостаточности включает в себя следующие меры:
- закаливание;
- прохождение осмотра у кардиолога 1 раз в год;
- обращение к врачу при появлении болей в сердце;
- здоровый образ жизни;
- правильное питание.
Кроме того, профилактикой становится предупреждение и лечение заболеваний, при которых возникает аортальная недостаточность:
- сифилис;
- атеросклероз;
- красная волчанка;
- ревматоидный артрит;
- ревматизм.
Меры вторичной профилактики:
| при хронической аортальной недостаточности требуется тщательно следить за функцией левого желудочка, для этого регулярно делают ЭхоКГ; |
| при появлении систолической дисфункции, даже в отсутствие жалоб, требуется рассмотреть вопрос об операции. |
Вопросы и ответы по теме «Аортальная недостаточность»
Вопрос: После замены клапана аортального и пластики аорты через 2 года сильная одышка Почему? Давление в норме.
Ответ: Причин может быть много, вам необходимо пройти обследование.
Вопрос: У меня биологический аортальный клапан был поставлен 3,5 года назад. 8 месяцев назад сделала последнюю ЭХОграмму в которой выявилась регургитация 3-4 степени. Можно ли её вылечить медпрепаратами? Мне 65 лет.
Ответ: Это зависит от многих факторов, поэтому решающее значение имеет мнение лечащего врача.
Вопрос: Добрый день (или вечер). Может ли причиной аортальной недостаточности при УЗИ быть дисфункция вегетативной нервной системы с эпизодами параксизмальной тревоги? Большое спасибо.
Ответ: Здравствуйте. Нет, скорее общие причины и того и у другого.
Вопрос: Здравствуйте. Аортальная регургитация 2 степени при ФБ 83%. УЗИ пятилетней давности. Еще ранее УЗИ показывало умеренную дилатацию л.ж. при ФБ 59%. Мне 60 лет. В молодости бегал длинные дистанции. Говорят, что это тоже может быть причиной «неполадок» с л. ж. в дальнейшем. Какой может быть прогноз? В настоящее время практически всегда высокое «нижнее» давление (более 90) при практически нормальным «верхним» давлением. Пройти повторное УЗИ проблематично (идет война, Донбасс, Дебальцево). Спасибо.
Ответ: Здравствуйте. На начальных стадиях прогноз, как правило, благоприятный. После того как появляются жалобы, состояние быстро ухудшается, поэтому необходимо наблюдаться у кардиолога.
Вопрос: Здравствуйте. Женщина, 41 год. Недостаточность аортального клапана лёгкой степени с регургитацией 1-2 степени. Митральная,трикуспидальная и лёгочная регургитация 1 степени. Полости сердца не дилатированы.Зон нарушения локальной сократимости миокарда не лоцировано.По профилю движения МЖП нельзя исключить нарушение проводимости по ножкам пучка Гиса. Систолическая функция левого желудочка не изменена. Диастолическая функция левого желудочка изменена по псевдонормальному типу. Вот такое вот заключение. Скажите, пожалуйста, какой прогноз в моей ситуации и лечится ли весь этот ужас?
Ответ: Здравствуйте. При диагностировании заболевания на начальных стадиях лечить его проще, а прогноз — лучше.
Вопрос: Может ли аортальная регургитация длиться 20-30 лет и более. Влияет ли регургитация на показатели давления и разницу между диастолическим и систолическим давлением (например, 130 на 115).
Ответ: Здравствуйте. Прогноз для жизни пациента зависит от основного заболевания, степени регургитации, формы. Ранний показатель смертности типичен для острого развития патологии. При хронической форме 75% пациентов живут более 5 лет, а половина — 10 и дольше. При аортальной недостаточности снижается диастолическое артериальное давление.
Вопрос: Здравствуйте. Мужчина 54 года. Двухстворчатый аортальный клапан. Незначительный стеноз АК. Аортальная регургитация 3 ст. Дилатация левого желудочка. Гипертрофия стенок левого желудочка. Обязательно ли делать операцию по замене клапана? Если не делать, какие последствия?
Ответ: Здравствуйте. Протезирование аортального клапана показано при снижении толерантности к физической нагрузке и первых проявлениях сердечной недостаточности. Возможные осложнения здесь.
Вопрос: Здравствуйте. Мужчина 21 год. Врожденный порок двухстворчатый аортальный клапан. Створки очагово уплотнены. Регургитация 2 ст центральная. Аортальная недостаточность 2 степени. Диагноз поставлен впервые. Возможна ли пластика клапана? Делать ли операцию или ждать 3-4 степень?
Ответ: Здравствуйте. Как правило, при 1-2 степени операция не проводится. Пластика аортального клапана показана при тяжелой аортальной недостаточности, которая определяется выраженностью симптомов и динамикой прогрессирования заболевания.
Вопрос: Здравствуйте. Ребенок 15 лет! Диагноз аортальная недостаточность 1 степени. Возможна ли профессиональная спортивная карьера?
Ответ: Здравствуйте. Как правило, при 1 степени аортальной недостаточности не рекомендуются чрезмерные физические нагрузки, только умеренные. Следуйте рекомендациям лечащего врача.
Вопрос: Здравствуйте. При недостаточности аортального клапана делают операцию по вставлению искусственного клапана. Если недостаточность аорты 1 степени, делать операцию или ждать до 4 степени? Делать ли операцию до рождения ребенка или сначала родить? Как поддержать сердце во время родов? Женщина, 38 лет. Также присутствует гипертрофия левого желудочка. Лекарства, кроме трав и калины, не подходят, так как вызывают мигрень.
Ответ: Здравствуйте. При 1 степени аортальной недостаточности не оперируют. Первая степень не обязательно будет прогрессировать. Сердце во время родов поддерживать не надо, если здоровое. Если нездоровое и это диагностировано — обсудите с кардиологом.
Вопрос: Здравствуйте. 31 год. Недавно делал УЗИ сердца, поставили диагноз: недостаточность аортального клапана, ПМК с регургитацией 1 степени. Служу в армии на лётной должности. Скажите, с таким диагнозом годен к лётной работе?
Ответ: Здравствуйте. ПМК 1 степени это норма. Что касается аортальной недостаточности — смотрят выраженность по протоколу ЭхоКГ. Думаю, что проблем не будет.

Аортальная недостаточность относится к приобретенным порокам сердца. Суть заболевания сводится к нарушению нормальной гемодинамики и связанными с ней патологическими изменениями в структуре сердечного клапана. Недуг достаточно хорошо лечится, операцию назначают лишь в крайних случаях.
Согласно медицинской статистике это заболевание занимает по распространенности второе место после митральной недостаточности. И как обычно в таких случаях происходит, наибольшую проблему представляет собой не само нарушение, а те изменения, которые оно вызывает.
Клиническая картина заболевания
Нормальная работа сердца обеспечивается бесперебойным функционированием предсердья и желудочка. Непременное условие – прохождение крови в одном направлении.

Обогащенная кислородом кровь из левого предсердья выталкивается в левый желудочек. Клапанные створки между этими отделами сердца при этом плотно закрываются. При сжатии желудочка открываются створки полулунного клапана, и кровь выталкиваются в аорту, а оттуда перемещается по расходящимся артериям.
- Недостаточность аортального клапана выражается в нарушении работы створки клапана: после сжатия желудка, когда кровь перемещается в аорту, створки не закрываются полностью и часть крови попадает обратно. При следующем сжатии желудочек пытается вытолкнуть попавшую обратно кровь вместе с новой порцией. Однако часть крови вновь возвращается.
- В итоге левый желудочек постоянно работает с дополнительной нагрузкой и постоянно же испытывает давление оставшейся в нем крови. Чтобы компенсировать дополнительную нагрузку, этот участок гипертрофируется, его мышцы уплотняются, желудочек увеличивается в объеме.
Но это только одна сторона нарушения. Так как часть крови постоянно возвращается обратно, в большом круге кровообращения с самого его начала формируется недостаток крови. Соответственно, организм недополучает кислород и питательные вещества при вполне нормальной, достаточной работе органов дыхания.
При этом понижается диастолическое давление, что служит для сердца сигналом перехода в интенсивный режим.

Поскольку основная нагрузка по компенсации низкого давления ложится на левой желудочек, длительное время нарушение кровообращения носит незначительный характер. Симптомы практически отсутствуют.
Зачастую человек не знает о заболевании, особенно когда аортальная недостаточность протекает в хронической форме.
- Однако когда обратный ток крови достигает значительного объема – более 50%, гипертрофии подвергаются все сердечные мышцы. Сердце расширяется, при этом отверстие между левым желудочком и предсердием растягивается и образуется недостаточность митрального клапана.
- На этой стадии наступает декомпенсация. Нарушение по левожелудочковому типу вызывают развитие астмы, может быть спровоцирован отек легких. Декомпенсация по правожелудочковому типу возникает позднее и, как правило, развивается намного быстрее.
Если на стадии компенсации симптомы могли не проявляться вовсе – у пациентов не наблюдалась даже одышка при занятиях спортом, то при наступлении декомпенсации аортальная недостаточность обретает весьма грозные признаки.
На тяжелых стадиях заболевания прогноз жизни зависит от оперативного вмешательства.
Хроническая и острая формы
Недостаточность аортального клапана может иметь хронический характер, но может принять и острую форму. Как правило, течение болезни определяет причина. Травматическое воздействие тупым орудием, конечно, вызовет острую форму, в то время как красная волчанка, перенесенная в детстве, «оставит» после себя хроническую.

Симптомы могут не наблюдаться совершенно, особенно при хорошей физической подготовке больного. Сердце компенсирует некоторый недостаток крови, поэтому признаки болезни не вызывают должного беспокойства.
Аортальная недостаточность в хронической форме имеет следующие симптомы:
- частые головные боли, сосредоточенные в основном в лобной доле, сопровождаются шумом и ощущением пульсации;
- быстрая утомляемость, обмороки и утрата сознания при резкой смене положения;
- боли в сердце в состоянии покоя;
- пульсация артерий – «пляска артерий», как и ощущение пульсации – наиболее характерные симптомы порока. Пульсация заметна при визуальном осмотре и вызвана большим давлением, с которым левый желудочек выбрасывает кровь в аорту. Но если аортальная недостаточность сопровождается другими недугами сердца, эта характерная картина может не наблюдаться.
Одышка в отличие от недостаточности митрального клапана, например, проявляется только на стадии декомпенсации, когда нарушается кровообмен в легких и появляются симптомы астмы.
Острая недостаточность аортального клапана характеризуется отеком легких и артериальной гипотензией. Лечение оперативным методом в большинстве случаев проводится лишь при ярко выраженной симптоматике и тяжелой стадии недуга.
Классификация заболевания
Рассматривают два способа классификации: по длине струи регургитации крови, то есть, возвращения из аорты в левый желудочек, и по количеству возвращенной крови. Вторая классификация используется чаще при обследовании и беседах с пациентами, так как более понятна.

- Недуг первой степени тяжести характеризуется объемом регургитационной крови не более 15%. Если болезнь находится на стадии компенсации, то лечение не назначается. Больному предписывается постоянное наблюдение у кардиолога и регулярное УЗИ.
- Аортальная недостаточность с объемом возвращенной крови от 15 до 30% носит название 2 степени тяжести и, как правило, выраженными симптомами не сопровождается. На стадии компенсации лечение не проводится.
- При 3 степени объем крови, который недополучает аорта, достигает 50%. Для нее характерны все вышеописанные симптомы, что исключает физическую активность и заметно влияет на образ жизни. Лечение терапевтическое. Необходимо постоянное наблюдение, так как такое повышение объема регургитационной крови нарушает гемодинамику.
- При 4 степени тяжести недостаточность аортального клапана превышает 50%, то есть, половина крови возвращается в желудочек. Заболевание характеризуется сильной одышкой, тахикардией, отеком легких. Предпринимается как медикаментозное, так и операционное лечение.
Длительное время течение болезни может быть вполне благоприятным. Однако при формировании сердечной недостаточности прогноз жизни оказывается более плохим, чем при поражениях митрального клапана – в среднем 4 года.
Причины появления
Аортальная недостаточность бывает врожденной: если вместо 3-створчатого клапана формируется 1-, 2- или 4-створчатый.

Однако более распространенными причинами заболевания являются следующие:
- ревматизм – вернее, ревматоидный артрит, является причиной порока в 60–80 случаях. Так как началом заболевания служит перенесенная еще в подростковом возрасте ревматическая лихорадка, диагностировать аортальную недостаточность бывает нелегко;
- инфекционный миокардит – воспалительное поражение сердечной мышцы;
- сифилитическое поражение аортального клапана – здесь есть вероятность перехода процесса из аорты в клапан, лечение затруднено;
- атеросклероз – также может перейти из аорты, хотя и реже;
- травма грудной клетки;
- системные заболевания соединительной ткани, например красная волчанка.
Лечение заболевания 3, 4 степени тяжести требует вначале установить настоящую причину недуга и, если не показано хирургическое вмешательство, приступить к ее лечению, так как порок носит характер вторичный.
Диагностика
Главными методами установки диагноза являются данные физикального обследования:
- описанные симптомы – склонность к обморокам, ощущение пульсации, боли в сердце и прочее;
- характерная пульсация артерий – сонных, подключичных и так далее;
- очень высокое систолическое и крайне низкое диастолическое давление;
- высокий пульс, образование псевдокапиллярного пульса;
- ослабление первого тона – верхушка сердца, и льющийся диастолический шум после второго тона.
Диагноз – недостаточность аортального клапана, уточняется инструментальными методами:
.jpg)
- ЭКГ – с его помощью выявляют гипертрофию левого желудочка;
- ЭхоКГ – помогает установить отсутствие или наличие трепетания створки митрального клапана. Это явление вызывается ударом струи при регургитации крови;
- рентгенологическое обследование – позволяет оценить форму сердца и обнаружить расширение желудочка;
- фонокардиография – дает возможность оценить диастолический шум.
Лечение заболевания
При заболевании 1 и 2 степени тяжести лечение, как правило, не проводится. Назначается лишь наблюдение и плановое обследование.
Лечение при 3 и 4 степени тяжести определяется формой заболевания, симптомами и первичной причиной. Медикаменты назначаются с учетом проводимого основного лечения.
- Вазодилаторы – гидралазин, ингибитор АПФ. Препараты замедляют дисфункцию левого желудочка. Эта группу лекарств обязательно назначается при противопоказаниях к оперативному вмешательству.
- Сердечные гликозиды – изоланид, строфантин.
- Нитраты и бета-блокаторы – назначаются при расширении корня аорты.
- Антиагреганты входят в курс лечения, если наблюдаются тромбоэмболические осложнения.
Хирургическое вмешательство показано при очень тяжелом течении болезни и обычно представляет собой имплантацию аортального клапана.
Недостаточность аортального клапана довольно сложно предупредить, так как первичным толчком к ее развитию служат воспалительные процессы. Однако закаливание и своевременное лечение инфекционных болезней, особенно связанных с нарушениями гемодинамики, позволяет избавиться от большинства угрожающих факторов.
Недостаточность аортального клапана классифицируется как приобретенный порок сердца. Заболевание заключается в патологических изменениях в структуре клапана сердечной мышцы и, как следствие, в гемодинамике. Если вам поставили такой диагноз, не стоит отчаиваться, так как болезнь неплохо лечится, а хирургические вмешательства назначаются только в исключительных случаях. По статистике, недуг занимает второе место по распространенности среди населения, уступая лишь митральной недостаточности. Опасность для здоровья человека представляет не сама проблема, а вызванные ей изменения.
Для обеспечения нормальной работы сердечной мышцы необходимо беспрерывное и стабильное функционирование как предсердий, так и желудочков. Кровь должна выталкиваться из левого предсердия в левый желудочек, а клапаны сердца плотно закрываться. Во время сжатия желудочка кровь выталкивается в аорту, а затем распределяется по всему организму по расходящимся артериям.

Аортальная же недостаточность приводит к нарушениям работы клапана, то есть при сокращении желудочка он неплотно закрывается, и часть крови, которая должна была поступить в аорту, возвращается в желудочек. Такой процесс длится циклично при каждой попытке вытолкнуть остатки крови. В связи с этим создается дополнительная нагрузка на левый желудочек, для компенсации которой он увеличивается в размере.
С другой стороны формируется недостаток крови в общем кровообращении, что приводит к постоянному дефициту кислорода и питательных веществ, при отсутствии патологий в работе легких и других органов дыхания.
Длительное время заболевание развивается практически без внешних проявлений, часто пациенты не подозревают о наличии данной болезни даже при хронических формах недуга.
Тем не менее в случаях, когда обратный ток крови достигает критических объемов больше 50%, происходит процесс роста всего сердца и развитие недостаточности митрального клапана.

На данном этапе пациент сталкивается с опасностью развития астмы или даже отека легких. Происходит процесс декомпенсации. На данной стадии прогноз жизни зависит в первую очередь от своевременности хирургического вмешательства.

Этот недуг принято классифицировать 2 способами:
- по длине струи регургитации;
- по количеству крови, вернувшейся в желудочек.
Наиболее распространенным считается второй метод классификации, так как он более прост для понимания и восприятия пациентами. Итак, аортальная недостаточность 1 степени характеризуется небольшими объемами (до 15%) регургитационной жидкости. В случаях, если заболевание на компенсационной стадии, лечение не назначается, рекомендуется регулярное наблюдение у врача и диагностика состояния здоровья. Недостаточность аортального клапана 1 степени считается наиболее легкой формой протекания болезни.

Аортальная недостаточность 2 степени характеризуется 15-30% регургитационной крови, симптомы практически отсутствуют. Недостаточность аортального клапана 2 степени также относится к компенсационному этапу протекания болезни, поэтому лечение как таковое не назначается. Как и в первом случае, требуется регулярное наблюдение у врача-кардиолога.
Две следующие степени развития заболевания считаются более серьезными причинами для беспокойства за свое здоровье, так на 3 степени развития количество недополученной крови достигает ее половины. Происходят нарушения гемодинамики, значительно меняется образ жизни больного, так как физическая активность становится в тягость. В случае 4 степени тяжести развития недуга количество вернувшейся в желудочек крови превышает половину. Симптомы развития данной степени тяжести включают тахикардию, сильную одышку и отек легких. Лечение возможно как медикаментозным способом, так и оперативным вмешательством.
В случае формирования и стремительного развития заболевания прогноз длительности жизни для больных составляет около 4 лет.
Аортальная недостаточность 2 степени — Кардиология
анонимно, Женщина, 50 лет
Здравствуйте, доктор. Вчера мне впервые в жизни в 50 лет сделали узи сердца. Это посоветовал терапевт, который при обычном осмотре послушал сердце и предположил врожденный порок сердца. Результат узи: уплотнение аорты, уплотнение аортального клапана. Аортальная недостаточность, ее выраженность от небольшой до умеренной (2 степени). Этиология — неспецифические дегенеративные изменения ак. Гипертрофия левого желудочка. Форма гипертрофии концентрическая. Пл. Поверхности тела 1,65 кв.М. Ритм регулярный. Чсс 75 ударов в минуту. Аорта диаметр на уровне аортального клапана 22 мм; на уровне синусов 34 мм; в восходящем отделе 33 мм. Левый желудочек — конечно-диастолич. Размер 54 мм; конечно-систолич. Размер — 38 мм; визуализируются дополнительные хорды от зслж к в/з мжп. Толщина межжелудочной перегородки (мжп) (д) 9 мм, (с) 13 мм, амплитуда движения 9 мм. Толщина задней стенки зс (д) 9 мм, (с) 15 мм, амплитуда движения 9 мм. Масса миокарда лж 167, индекс массы 101,21 г/кв.М. Все остальное без особенностей, поэтому приводить не буду. Доктор сказал, что у меня скорей всего атеросклеротические изменения клапана. Холестерин у меня 5,8-6,3. Выявилось это 13 лет назад, врач даже мое внимание на это обратил, однако у меня тогда были, с моей точки зрения, более серьезные проблемы, чем холестерин, а именно онкологическая операция по поводу рака правой молочной железы 1 стадии с облучением. Поэтому о холестерине мне еще раз всерьез напомнили только 3 года назад, когда я лечилась от шума в правом ухе. С тех пор холестерин контролирую, стараюсь придерживаться низкожировой диеты. Вот только очень люблю сладкое и, как мне сказали, это губит всю мою диету. Шум в ухе прошел, вот уже около 3-х лет это не беспокоит, а тогда шумело больше полугода. Поставили диагноз атеросклероз брахиоцефальных сосудов. Периодически лечу сосуды, постоянно принимаю кардиомагнил. Ад в основном пониженное (110-115/70-75). Иногда, когда понервничаю, поднимается (135-140/85-90, как-то один раз скакануло до 160). И еще около 4-лет назад у меня была операция по поводу экстирпации матки с придатками. Т.Е. Гормональный дисбаланс уже несколько лет, но я принимаю бады от nsp эфсисдонгква и дикий ямс. Как сказал гинеколог после узи щитовидки, бак, анализа на гормоны щитовидки в апреле этого года, что я несмотря на все мои серьезные проблемы еще молодец. Доктор, как-то не ожидала, что у меня может быть еще и порок сердца. Врач узи вчера меня хорошенько тряхнул, сказал, что если ничего не предпринимать, то через 10 лет мое состояние будет крайне плачевным и потребуется операция. Сказал сделать бак по 5 параметрам (липидный спектр и др.), Жестко контролировать холестерин и что придется принимать, кажется, адреноблокаторы. Доктор сказал, что очень влияет на сердце хронический стресс, депрессия. В течение многих лет это все было и, может быть, и сейчас не совсем прошло. Хотя внешне все в порядке. Я слишком остро на все реагирую и за все переживаю. В каких-то ситуациях внутри остается спокойно несмотря ни на что, а бывали ситуации до отчаяния (вот они то и действовали во вред). В детстве был хронический тонзиллит, удалили миндалины. Но ревматизм не ставили, хотя кололи бицилин несколько лет курсами осенью. Я со вчерашнего дня несколько в шоке. А в инете вообще пишут, что при таком диагнозе не более 10 лет жизни. А если появились симптомы, то и вовсе 3-5. Симптом, наверное, нет. Сегодня ночью, правда, мне казалось, что есть одышка. И вчера и сегодня то тянет, то покалывает сердце.Но допускаю, что это уже на нервной почве после вчерашнего шока. Хотя последние 2-3 года я чувствую, что сердце у меня есть. Несколько недель назад я вдруг почувствовала, что сапоги стали плохо застегиваться даже утром. Внешне отеков как бы нет, но к вечеру сапоги совсем не хотят застегиваться и потом остается такая бороздка от молнии. Доктор, я, конечно, пойду обследоваться, лечиться, но ответьте, пожалуйста. На что в первую очередь должны быть направлены усилия? Меня очень беспокоит прогноз. Хотя моей сестре 58 лет, она живет с пролапсом митрального клапана и сужением аорты (в 17 лет было выявлено). Опять, как и после 2-х своих серьезных операций, все переоценила. А жить-то очень хочется. С уважением, елена.
Особенности аортальной недостаточности и её степени
То, насколько весь организм будет снабжён необходимым количеством крови, зависит исключительно от левого желудочка, точнее, от мощности потока вещества, которое поступает в наиболее крупный сосуд. Во время систолы, когда сердечная мышца сокращается, необходимо максимальное напряжение, только в период диастолы мышцы сердца могут обрести непродолжительный отдых, в это же время потоки крови покидают предсердия.
 Сбой в работе аортальных клапанов возвращает кровь в полость желудочка
Сбой в работе аортальных клапанов возвращает кровь в полость желудочкаПри правильной работоспособности всей системы полость желудочка «ограждается» от исходящих из неё сосудов. Часть работы, которая должна проходить непосредственно на участке, который расположен посредине между левым желудочком и самым крупным сосудом, возлагается на аортальные клапаны полулунного типа. Если наблюдаются сбои в функционировании створок клапанов, вышедшей крови приходится возвращаться в прежнее местоположение, поступая в желудочек. Именно так можно охарактеризовать недуг, который именуется аортальной недостаточностью.
Такое заболевание, как аортальный порок, может быть как приобретенным, так и врождённым. Стоит отметить, что этот недуг может иметь огромное множество комбинированных нарушений. Среди прочих пороков аортальный занимает далеко не первое место, однако, им поражаются порядка 5% всех страдающих типовой болезнью. Как правило, аортальный порок чаще проявляется у представителей сильного пола, нежели у женщин.
Причины, способствующие развитию порока
Первые симптомы больной может начать ощущать ввиду повреждения клапанов аорты. Правда, велика вероятность развития именно функциональной недостаточности, которая возникнет по причине масштабного расширения полости, расположенной между желудочком и аортой. Как показывает практика, аортальная недостаточность любой степени чаще всего развивается у гипертоников, а также у людей, которые страдают от аневризмы аорты. Кроме всего прочего, приобретённый недуг может спровоцировать ревматизм, сифилис, эндокардит (инфекционная составляющая) или атеросклероз аорты. Реже на проявление болезни влияют такие ранее перенесённые заболевания, как красная волчанка и ревматоидный артрит. Врачи стараются выяснить предельно точно, по каким причинам начал развиваться недуг, именно это помогает им в дальнейшем выбрать правильное направление лечения.
Возникающие патологические нарушения
Умеренная аортальная недостаточность может развиваться в разных случаях. Происходящие в организме больного анатомические изменения во многом подвластны патологии, ранее приобретённой пациентом.
Если говорить о поражении клапанов, вызванном ревматизмом, у больного будут сжиматься и спаиваться створки непосредственно в самом основании. Такая ситуация приводит к постепенному сужению полости.
Аортальная недостаточность, которая имеет инфекционную подоплёку, вызванную эндокардитом, изменяет края клапанов. Такое обстоятельство способствует образованию рубцов, а также значительной деформации.
После перенесённого сифилиса негативные изменения начинают «ходить» по организму, поражая клапаны. В таком случае чаще всего страдают оболочки сосуда. В дальнейшем неэластичное основание способствует увеличению зева, при этом наблюдается утолщение и малоподвижность клапанов.
Недостаточность аортального клапана может быть вызвана атеросклерозом, который повлечёт за собой массу дополнительных проявлений, таких как атеросклеротические бляшки. Сжатые клапаны в таком случае не способны закрывать отверстие.
Работа приспособительных функций организма
Из-за того что перенесённые болезни вызывают невозможность сомкнуть полулунные клапаны, потоки крови, возвращающиеся обратно, принуждают левый желудочек функционировать с удвоенной силой, чтобы можно было отдать больший объём крови. По этой причине желудочек увеличивается в размерах, становится более длинным. Если никакого лечения не будет, разовьётся гипертрофия мышцы. Такое проявление много лет будет мучать человека, компенсируя порок.
У тех пациентов, которые страдают от ревматизма, наблюдаются повторные атаки, что вызывает сердечную недостаточность.
Как только будет нарушено функционирование сердца, пациент начнёт ощущать заметное ухудшение состояния. Как правило, в этот период заболевание начинает прогрессировать, появляется левожелудочковая недостаточность, «митрализация» порока.
Степени тяжести заболевания
Существует Международная классификация болезней, согласно которой аортальная недостаточность может иметь несколько степеней тяжести. Определить стадию болезни можно с помощью УЗИ, где больной сможет получить данные относительно внутрисердечного давления.
Недостаточность аортального клапана 1 степени является начальной стадией, в период течения которой количество возвращённой обратно крови не превосходит объёма в 30 мл. всего за 1 сокращение. При этом часть возвращённого вещества не превышает 30% всего объёма желудочка.
Аортальная недостаточность 2 степени может иметь умеренные проявления. В таком случае величина крови, которая возвращается обратно в желудочек, находится в пределах 59 мл. за 1 сокращение. Вместе с тем доля фракции повышается, составляя 50%. Заходящая за клапан струя крови достигает 10 мм. расстояния.
Недостаточность аортального клапана 3 степени считается наиболее опасной, так как относится к числу тяжёлых недугов. При таком состоянии объём возвращённой крови превышает 60 мл. на 1 сокращение. Конечно же, при этом значительно увеличивается доля фракции и длина струи.
Характерные клинические проявления заболевания
Недостаточность аортального клапана имеет целый перечень специфических симптомов. Как правило, большинство пациентов приходят на осмотр к врачу из-за сильных загрудинных болей. Множество людей при этом жалуются на периодическое ночное удушье. Стоит отметить, что эти симптомы проявляются далеко не сразу, многие люди более 15 лет страдают недугом, совершенно об этом не зная, напрягая организм изнурительной физической работой и спортом.
Дающие о себе знать симптомы при аортальной недостаточности схожи с проявлениями, которые наблюдаются в момент атеросклеротического поражения или сифилиса. Если имеют место эндокардит инфекционного характера или ревматизм, человек может отмечать частые головокружения, одышку и усиленное сердцебиение.
Возникающие при аортальной недостаточности боли в грудине имеют такой же характер, как и стенокардические проявления. Как правило, боли такого рода имеют давящий и жгучий характер. Болевые ощущения переходят в левое плечо, руку. Правда, аортальная недостаточность зачастую не связана с физическими нагрузками, её симптоматику не может приглушить «Нитроглицерин».
Недуг может вызвать такой дополнительный симптом, как механические импульсы, которые появляются в разных частях тела, чаще в голове и конечностях.
Если при аортальной недостаточности появилась одышка, это проявление стоит связывать с декомпенсацией, впервые появляясь исключительно в момент физических перегрузок, она начинает беспокоить человека даже в момент покоя, всё более частными становятся приступы удушья, повторяющиеся еженощно.
Аортальная недостаточность приводит к застоям, которые появляются в венозном русле, что проявляется в виде отёков, болей.
 Аортальная недостаточность ухудшает самочувствие человека
Аортальная недостаточность ухудшает самочувствие человекаСвоевременная консультация врача
Недостаточность аортального клапана у детей, как и у взрослых, требует тщательного осмотра. Если больной обращается с типичными симптомами, внимание доктора будет направлено на бледность лица и слизистых. Среди прочих характерных следов болезни чаще остальных встречаются периодическое увеличение и уменьшение зрачков, ритмичное передвижение языка, заметное покачивание головы. Если проверить пульс у больного, врач сможет ощутить мгновенное наполнение и резкий спад.
Современные аускультативные методы помогают определить характерные шумы, которые провоцирует резкое перемещение кровяных потоков. При измерении АД, вероятнее всего, у пациента будет наблюдаться повышение верхней планки с одновременным снижением нижнего параметра (нижний показатель может не превышать 40 мм. рт. ст.)
Современные методы, помогающие установить диагноз
Если возникли характерные для аортальной недостаточности симптомы, необходимо проводить срочную диагностику. Как правило, установить недуг несложно, тем более что в большинстве случаев о болезни напрямую «говорит» возраст пациента.
Если недуг проявился у ребёнка, скорее всего, его спровоцировали ревматические нарушения. Подобную болезнь у детей вызывает и эндокардит инфекционного характера. Аортальная недостаточность у людей среднего возраста, как правило, появляется после сифилиса. Что касается граждан более зрелого возраста, здесь основоположником недуга можно считать атеросклероз.
При проведении ЭКГ врач может заметить гипертрофию, которая наблюдается непосредственно в левом желудочке, правда, если заболевание находится в тяжёлой форме, поражёнными могут быть оба желудочка, а также левое предсердие.
Крайне полезными могут быть данные, которые будут получены посредством фонокардиографии. Такая методика помогает записать шумы.
Рентгенограмма, в свою очередь, также поможет выявить нарушения, благодаря ей врач сможет увидеть расширение контуров и дуги, смещение верхушки.
При обследовании больного ребёнка часто используется эхокардиография. Полученные сведения помогают узнать о факте роста левого желудочка, а также о развитии новых патологий.
Такое серьёзное исследование, как введение катетера в полость сердца, помогает врачам с максимальной точностью определить объём возвращённой обратно крови, а также общую величину выброса. Не менее важны и общие анализы, именно они помогают определить причину, по которой начался развиваться недуг.
 Эхокардиография у больного ребенка
Эхокардиография у больного ребенкаПринципы лечения заболевания
Лечение аортальной недостаточности напрямую зависит от причины, по которой начало развиваться заболевание. Если дело в ревматизме, вероятнее всего, врачом будет назначен курс антибиотиков, а также различные медикаменты, которые смогут в дальнейшем исключить проявление повторных атак.
Недостаточность 1 степени, которую спровоцирует инфекционный эндокардит, потребует совершенно другого принципа лечения. В таком случае больному назначаются противовоспалительные медикаменты и кортикостероидные гормональные препараты.
Нарушения, вызванные коронарными болями, а также гипертонией, можно снять адреноблокирующими препаратами, а также различными пролонгированными и мочегонными медикаментами.
На любой из стадий при атеросклерозе понадобятся строгая диета и статины.
Если прогноз для жизни неутешителен и нет возможности исключить хирургическое вмешательство, тип операции определяется согласно наличию или отсутствию аневризмы аорты. Если такого проявления нет, может быть проведена замена повреждённых клапанов больного на искусственные. При наличии отягощающего фактора больному меняют восходящий отдел, одновременно подшивая коронарные артерии.
 Искусственный протез, заменяющий клапан сердца
Искусственный протез, заменяющий клапан сердцаЗаключение
Прогноз жизни для больных аортальной недостаточностью может быть самым разным. Как показывает практика, с момента развития недуга человек может прожить более 15 лет, однако, как только к основному заболеванию добавятся иные патологии, такие как недостаточность коронарного кровоснабжения, об успешном исходе станет говорить очень сложно. В таком случае без хирургического вмешательства длительность жизни может не превысить пары лет.
