Энурез и физиотерапия: помогают ли природные факторы?
Энурез и физиотерапия: помогают ли природные факторы?
Многие слышали, что с помощью физиотерапии можно излечить практически любые заболевания. Однако мало, кто знает, чем конкретно занимается эта область медицины, когда стоит применять её методы, а когда они будут полостью бесполезны. Давайте попробуем разобраться, стоит ли обращаться к физиотерапии для лечения энуреза у детей.
Физиотерапия – коротко о главном
Чтобы понять, что такое физиотерапия, надо вспомнить все природные факторы (например, электричество, тепло, холод, ультразвук, магнитные поля и т.д.) и то, каким образом они могут действовать на те или иные органы и системы организма человека. Это влияние настолько многогранно, что в медицинской науке физиотерапия была выделена в отдельную специальность. И, разумеется, родитель, не будучи врачом, не только не сможет подобрать правильный режим физиотерапии, но и адекватно оценить, нужна она ребёнку или нет.
Ещё один важный момент: лечить детский энурез исключительно физиотерапией – малоэффективно. Физиотерапевтические методы являются действенным дополнением к лекарственной терапии, на порядок увеличивающим её эффект [1].
Кому показана физиотерапия?
Итак, вы с ребёнком посетили врача, прошли все необходимые обследования, и настала пора назначения лечения. В каких случаях доктор выпишет маленькому пациенту не только таблетки, но и отправит на консультацию к физиотерапевту или врачу ЛФК?
Прежде всего физиотерапия показана, если у ребёнка подтвердилась нейрогенная дисфункция мочевого пузыря (НДМП). Это состояние, при котором нарушается работа мочевого пузыря из-за поражения механизмов нервной регуляции в головном или спинном мозге, а также в периферических нервах и интрамуральных нервных сплетениях [2]. К подобным нарушениям могут привести врожденные аномалии, нейроинфекция, осложнённый период новорождённости, травмы и т.д. Для диагностики НДМП у врачей существуют стандарты и протоколы.
У НДМП выделяют два типа: гиперрефлекторный и гипорефлекторный. При первом варианте дети часто ощущают резкие позывы в туалет, с которыми бывают не в состоянии справиться, ночные эпизоды энуреза случаются несколько раз за ночь, а днём такие пациенты часто принимают «вынужденное положение», чтобы не намочить штанишки (сжимают бёдра и область промежности, переминаются с ноги на ногу) [3].
При гипорефлекторном типе дети до последнего не чувствуют «сигналов» от мочевого пузыря о необходимости сходить в туалет. Такие мальчики и девочки ходят в уборную всего 2-3 раза в сутки, зато в течение дня у них отмечаются частые эпизоды недержания мочи маленькими порциями.
Электрофорез, ультразвук, парафин – что выбрать?
Прежде, чем выбирать метод, которым лечить
Электрофорез
Лекарственный электрофорез – это воздействие на организм постоянным электрическим током в сочетании с введением через кожу определённой области тела лекарственных веществ. Пациентам с гиперрефлекторным мочевым пузырём проводят сеансы электрофореза с холинолитиками (атропин или эуфилин), а при гипорефлекторным — с прозерином [4]. Обычно для достижения эффекта требуется около 10 сеансов.
Ультразвук
В физиотерапии используются ультразвуковые колебания в диапазоне 800-3000 кГц (0,8-3 МГц). Они оказывают множество эффектов как на тканевом, так и на клеточном уровне. Особенно ценно то, что ультразвук стимулирует нервную систему, в результате чего нормализуется передача импульсов. Также ультразвук улучшает кровообращение в области мочевого пузыря. Процедуры совершенно безболезненные, и маленькие пациенты хорошо их переносят.
Диадинамотерапия
Это метод лечения электрическим током, относится к импульсной терапии. Суть его в подаче в область поражённого органа тока различной частоты (от 50 до 100Гц). На протяжении 5-минутного сеанса маленький пациент чувствует лишь легкие покалывания в месте приложения датчиков. На самом же деле в это врем идёт активная стимуляция сфинктера мочевого пузыря, который собственно и отвечает за удерживание мочи в этом анатомическом резервуаре. Данная методика часто применяется при гиперрефлекторный мочевом пузыре.
Парафиновые аппликации
На живот (проекция мочевого пузыря) накладываются тёплые (40-45°С) парафиновые аппликации. Тепло, как известно, обладает спазмолитическим эффектом. В результате прогреваний расслабляется гладкая мускулатура мочевого пузыря, а у ребёнка урежаются императивные позывы к мочеиспусканию, и маленький пациент дольше остаётся сухим.
ЛФК в помощь
Часто врачи назначают детям физиотерапию совместно с сеансами лечебной физкультуры. Дело в том, что лечебная гимнастика при энурезе имеет больший эффект, если ткани и органы «подготовлены» к ней. Этой подготовкой как раз и являются физиотерапевтические процедуры. Также они помогают организму прийти в норму после физических нагрузок. Однако в ЛФК тоже непросто разобраться, не будучи врачом. Так, например, гимнастика Кегеля при энурезе считается действенной методикой, и многие родители, не долго думая, заставляют детей изо дня в день выполнять эти упражнения. Однако, если разобраться, то гимнастика Кегеля при энурезе помогает в основном женщинам, у которых отмечается слабость мышц тазового дна, что и вызывает недержание. Дети редко страдают подобной патологией, поэтому у маленьких пациентов данная лечебная гимнастика при энурезе будет малоэффективна.
Таким образом, методик, способных помочь вашему ребёнку справиться с мокрыми ночами, множество. Выбор остаётся за вами. Точнее не за вами, а за лечащим врачом, с которым каждый здравомыслящий взрослый постарается наладить плодотворное сотрудничество.
- «Современные методы лечения энуреза при нарушениях мочеиспускания у детей» Т.В Отпущенникова, И.В.Казанская
- Нейрогенный мочевой пузырь у детей (Серия «Современная медицина»), Осипов И.Б., Смирнова Л. П., СПб: Питер, 2001г.
- Новые пути коррекции нейрогнннной дисфункции мочевого пузыря к детей (информационное письмо) Шапошникова Н.Ф., Марушкин Д.В. -2007г
- Физиотерапия в педиатрии». Х.Т.Умарова, Т.В.Карачевцева, 1993).
Физические методы лечения нейрогенных дисфункций мочевого пузыря применяют в комплексной патогенетической терапии пациентов с нейрогенными дисфункциями мочевого пузыря и назначают с учётом формы (гипо- или гиперрефлекторной) дисфункции. С учётом ведущей роли нарушений детрузорносфинктерных отношений воздействие осуществляется на местном уровне. При гиперрефлекторной нейрогенной дисфункции мочевого пузыря используют методы, обладающие спазмолитическим, симпатомиметическим эффектами, способствующими расслаблению детрузора и сокращению сфинктера. В случае гипорефлекторной нейрогенной дисфункции мочевого пузыря применяют методы стимуляции детрузора мочевого пузыря, обладающие холиноподобным эффектом (миостимулирующие методы). С учётом важной роли патологии спинальных центров регуляции мочеиспускания в формировании нейрогенной дисфункции мочевого пузыря используют методы, обладающие спазмолитическим, сосудорасширяющим действием. В определённом проценте случаев нейрогенной дисфункции мочевого пузыря может быть связана с невротическими нарушениями личности и дисбалансом процессов возбуждения и торможения в ЦНС и вегетативной регуляции мочевого пузыря (вегетокорригирующие методы).
Спазмолитические методы физиотерапевтического лечения нейрогенной дисфункции мочевого пузыря:
Миостимулирующие методы физиотерапевтического лечения нейрогенной дисфункции мочевого пузыря:
Вегетокорригирующие методы физиотерапевтического лечения нейрогенной дисфункции мочевого пузыря:
Седативные методы физиотерапевтического лечения нейрогенной дисфункции мочевого пузыря:
Правильный и индивидуальный подбор современных методов лечения нарушений мочеиспускания и недержания мочи у детей открывает новые возможности в решении ряда важных медицинских, социальных и психологических проблем, помогает улучшить качество жизни больных и повысить их социальную активность. Самохвалова С.А. Рассказать / Поделиться: |
Энурез: физиопроцедуры и психотерапия | Диагностика и лечение энуреза
Энурез – неконтролируемое рефлекторное мочеиспускание, происходящее преимущественно в ночное время. Эта неприятная проблема может касаться не только детей, но и взрослых. Чаще всего она появляется у людей пожилого возраста в силу возрастных физиологических изменений. Но также недержание мочи может возникнуть вследствие следующих факторов:
- воспалительные процессы органов мочеполовой системы;
- гормональный дисбаланс;
- развитие новообразований;
- нарушения функционирования сфинктера мочевого пузыря;
- психологические причины, стрессы;
- патологии в развитии мочеполовой системы;
- инсульт, черепно-мозговые травмы;
- перенесенное оперативное вмешательство на органах малого таза;
- травмы позвоночника.
Методы диагностики заболевания
Для определения причины возникновения энуреза и назначения эффективного лечения необходимы:
- первичный осмотр врача, полный сбор анамнеза;
- ведение дневника мочеиспусканий для определения ритма и объема выделений мочи;
- УЗИ для исключения патологии почек, предстательной железы у мужчин;
- цистоскопия – осмотр внутренней полости мочевого пузыря с помощью эндоскопа путем его введения в уретру;
- цистография – рентгенологическая диагностика в процессе акта мочеиспускания;
- урофлоуметрия;
- исследование уровня гормонов;
- консультация невролога или врача-психиатра.
Медикаментозное лечение
С учетом выявленных специалистом провоцирующих энурез факторов может быть назначена медикаментозная терапия. Заниматься самолечением категорически не стоит, так как можно только усугубить проблемную ситуацию, а не избавиться от нее.
Как правило, врачом назначаются:
- гормонозаместительная терапия в случае обнаружения гормонального дисбаланса;
- при воспалительных процессах мочеполовой системы и выявлении бактериального возбудителя могут быть назначены антибиотики;
- для нормального функционирования нервной системы назначаются ноотропные препараты;
- антидепрессанты помогут контролировать стрессовое недержание;
- при ослабленном тонусе мочевого пузыря рекомендуется прием тонизирующих препаратов;
- парауретральные инъекции проводятся с целью введения в уретру синтетических веществ, оказывающих укрепляющее действие.
Физиопроцедуры и психотерапия при энурезе
В качестве терапии используются аппараты, работа которых основана на прохождении электротока по организму: дарсонваль, электрофорез, электросон для укрепления сфинктера и стенок мочевого пузыря. Полезно прохождение курса лечебной физкультуры для укрепления мышц тазового дна, иглорефлексотерапия с раздражением биологически активных точек.
В случае неврологической природы энуреза рекомендуются лечение неврозов, прохождение психотерапии, аутотренинги, поведенческая терапия. Если заболевание не поддается комплексу терапевтических процедур, показано хирургическое вмешательство.
Как лечить недержание мочи: физиотерапия и профилактика

Энурез — это такое заболевание, которое может сопровождаться у детей, подростков или взрослых людей симптомами недержания мочи в ночное время. Когда главный вопрос, где в семьях есть страдающие энурезом становится как лечить недержание мочи.
Что характеризуется отсутствием у человека контроля выхода мочи. Причинами которого являются такие проблемы, как болезни мочеполовой системы или недавнее влияние пережитого стресса. При обнаружении которых выявляются как временные, так и постоянные проявления ночного недержания мочи.
Что это значит

Что же это такое ночное недержание мочи, почему и по каким причинам возникает такая патология? По-иному такое недомогание имеет два названия, энурез или инконтиненция, когда человек не в состоянии имея собственную волю устранить непроизвольное мочеиспускание. А помочь себе, может, только в том случае, если обратиться за медицинской помощью. Применив все те необходимые меры, направленные на устранении проблем, вызвавшие у него энурез.
Помимо этого, нужно понимать, что недержание мочи у взрослых, детей или подростков носит противоречивый характер. В том смысле что может возникнуть как на фоне заболеваний, так и иных несвязанных с этим проблем. Когда люди, страдающие недержанием, мочи терпят этот феномен, из-за стеснительности заговорить об этой очень деликатной теме.
Поэтому, как отмечают врачи лечение при энурезе на данный момент требуется детям в соотношении от 17 до 70%, для взрослых такое интервал составляет от 15 до 40%. Куда особенно входят дети из неблагополучных семей, женское население в период переживания климакса, и мужчины при заболевании предстательной железы. Среди которых самой распространенной причиной энуреза становится стресс.
Почему возникает энурез старшего поколения

По проявлениям ночной энурез у взрослых делится на два вида. Первое — это энурез, вызванный пережитой психологической травмой в детстве, с которой человек не смог самостоятельно справиться. Второй же вариант связан с расстройствами мочеиспускания, вызванные такими причинами:
- Проблема была связана с аномально малыми размерами мочевого пузыря, низкою эластичностью и высокой плотностью его стенок.
- Процесс нарушения недержания мочи пришелся на период наступления климакса у женщин. Связанного с уменьшением количества гормона, отвечающего за контроль выхода мочи. Когда вследствие такого феномена в организме женщины особенно во время сна в почечно – лоханочной системе идет интенсивный процесс выработки мочи. Что в результате приводит к ночному недержанию мочи.
- Причины энуреза, связанные с наличием новообразований, за счет которых головной мозг не получает соответствующего сигнала, о том, что пора освободить мочевой пузырь от излишков мочи.
- А также особенно часто ночное недержание мочи среди женщин случается вследствие слабости мышц малого таза. Что происходит вследствие перенесенных родов или же по причине старения женского организма.

- Иногда причины недержания мочи основываются на результате плохого кровообращения мозга, когда теряется связь с центром несущего ответственность за нормальное мочеиспускание. Что происходит по причине старения клеток головного мозга или после травмы головы.
- Слабость сфинктера мочевого пузыря. В большей степени такое явление характерно для людей пожилого возраста, когда вследствие старения их организма в ночное время мышцы, удерживающие мочу не срабатывают и выпускают наружу какую-то часть урины.
Особенности лечения при энурезе

Что делать при недержании и какие лекарства принимать, а отчего лучше отказаться. Все это и еще многие подробности, о том с чем связана такая болезнь, как энурез важно узнать посредством общения с лечащим врачом. Хотя, как считаются многими, особенно пожилыми людьми энурез у них связан с их возрастом и решить с этим ничего нельзя. Однако такое мнение считается в корне неверным.
Так как лечение недержания мочи нынче проводят различными способами, это могут быть как немедикаментозный, так медикаментозный курс реабилитации при энурезе. И лишь в крайнем случае это применение операционного вмешательства.

Лечение в первую очередь проводится специалистом по урологическим проблемам. Где главным значением при определении диагноза играет степень выраженности недержания мочи и причины, вызвавшие проблему. Когда в основу реабилитационного сеанса больных энурезом помимо включения лекарств или операции обязательно входят специальные упражнения, направленные на укрепление мышц малого таза и снижения веса. Ведь именно это особенно в пожилом возрасте считается распространенной проблемой нарушения нормального мочеиспускания.
Весь план тренировок в этом случае составляется и проводиться в первое время под контролем врача, и только после назначается выполнять их в домашних условиях в профилактических целях. Когда больным страдающих энурезом при симптомах заболевания рекомендуется при присутствии даже очень слабых позывов к мочеиспусканию не терпеть, а сразу же бежать в туалет.
Физиотерапевтическое лечение энуреза

В медицинской среде давно уже известно, что в период энуреза в лечении допускается применение различного физиотерапевтического оборудования. Эффективное свойство которых достигается путем действия тока малой интенсивности на мышцы малого таза. Тем самым улучшая их сократительную способность.
А также восстанавливая ход передачи импульсов от мочевыводящей системы в кору головного мозга, в отдел отвечающего за контроль выхода мочи. Что впоследствии улучшает чувствительность к наполнению мочевого пузыря уриной, когда человек спит. То есть он уже перестает мочиться под себя и идет в туалет по мере необходимости.
Особенно востребованными при энурезе могут быть следующие физиотерапевтические процедуры:

- Электросон – оборудование, позволяющее решить проблемное мочеиспускание при стрессовых ситуациях и иных проблем, резвившихся на фоне стресса за счет достижения во время процедуры успокоительного эффекта.
- Применение аппарата Дарсанваль при недержании мочи. Эффективно действует на область сфинктера.
- Процедуры электрофореза способствует улучшению функций ЦНС при энурезе.
- Лечение с помощью магнитотерапии способствует сделать процессы мочеиспускания более контролируемыми самим пациентом. Что достигается за счет действия расслабляющего эффекта на мускулатуру органа мочеиспускания.
Применение медикаментов

Когда проходит лечение энуреза медикаменты применяются в любом случае в независимости оттого какова была истинная причина. Что особенно остро нуждаются люди, страдающие недержанием ургентного типа. Характеризующееся внезапным ощущением позыва к мочеиспусканию. В этом случае медикаменты помогают уменьшить активность сокращения мышц мочевого пузыря, тем самым способствуя увеличению его внутреннего объема.
Особо востребованными во время недержания мочи в лечении будут считаться медикаменты, обладающие спазмолитическим действием, а также успокоительные препараты необходимые для снятия стресса. К примеру, ночное недержание мочи может лечиться с помощью лекарственного средства типа Дриптана. Направленного на восстановление естественных позывов и устранения бесконтрольного расслабления детрузора.
Как правило, один курс медикаментозного лечения во время ночного недержания мочи у взрослых длиться на протяжении 90 суток и не более. Препараты для каждого выписываются согласно индивидуальным особенностям организма больного и характера его мочеиспускания. Когда очередной сеанс приема медикаментов может повторяться в зависимости от проявления энуреза в будущем.
Профилактические меры
Если часто мучают ночные непроизвольные выходы урины, то для их уменьшения следует соблюдать такие рекомендации:
- Иногда энуреза причины возникают на фоне чрезмерного потребления продуктов, способствующих увеличить сократительную активность и раздражение стенок мочевого пузыря. Поэтому стоит исключить шоколадные и кофейные изделия с напитками. Алкоголь, молоко, шоколад и цитрусовые плюс острые ингредиенты.
- У заядлых курильщиков связь между энурезом и курением очень высока. Что происходит у них в связи с поступлением в их организм дыма выделяемых из курительных смесей. Когда защитные функции организма резко снижаются тем самым также ухудшая работу мочевыделительной системы.

- Частые запоры тоже могут влиять на частые непроизвольные позывы к мочеиспусканию. Когда перед тем как лечить энурез врач рекомендует ввести в питание страдающего энурезом продукты, улучшающие опорожнение толстого кишечника. Сюда могут входить сухофрукты, красная свекла, а также свежие яблоки или морковь.
- Иногда при вопросе как вылечить энурез врачи, особенно если проблема была вызвана бактериями советуют женщинам носить нижнее белье только из натуральных тканей. А также не забывать о соблюдении личной гигиены в области гениталий.
- Порой для того, чтобы помочь пациентам с большой массой тела, как избавиться от энуреза медики рекомендуют перейти им на низкокалорийное питание. Так как есть вероятность что мышцы малого таза были ослаблены именно на фоне ожирения.
Если этому следовать, то положительного эффекта можно будет достичь еще быстрее. Однако как думают, многие у кого есть признаки энуреза что для того чтобы снизить непроизвольный выход мочи нужно резко сократить количество выпиваемой жидкости в течение суток. Чего делать не нужно, ведь тем самым увеличенная концентрация моча может вызвать у пострадавшего вагинит мочевого пузыря. Поэтому следует пить воды столько, сколько необходимо.
( Пока оценок нет )
Понравилась статья? Поделиться с друзьями:
Физиолечение при энурезе — Мама и Я
Энурез(лат. Enuresis)– непроизвольное мочеиспускание в ночное или в дневное время.
Наиболее распространен ночной энурез. Дневной и сочетанный (день/ночь) энурез у детей и взрослых распространен относительно реже.
При этом детский энурез встречается чаще, чем энурез у взрослых. Об этом говорят данные статистики, согласно которым недержание мочи наблюдается у 14% детей в возрасте до 6 лет (мальчики страдают энурезом чаще, чем девочки).
С возрастом этот процент существенно уменьшается, тем не менее, недержание мочи – симптом, который нельзя игнорировать, ожидая, что энурез пройдет сам собой. Прежде всего, непроизвольное мочеиспускание указывает на задержку развития нервной системы ребенка.
С другой стороны, детский энурез в свою очередь способен вызвать изменения психики ребенка, значительно повлиять на его нервную систему в период активного развития, что неизбежно будет иметь последствия в будущем. Круг, таким образом, замыкается. А значит, энурез у детей необходимо лечить.
Остается ответить на один вопрос: как лечить энурез?
Содержание статьи:
Лечение энуреза
Лечение энуреза методами интегральной медицины – это, прежде всего, восстановление баланса нервной системы (центральной, вегетативной).
Для этого в нашем Центре применяются фитопрепараты в комплексе с процедурами рефлексо- и физиотерапии. Такое комбинированное воздействие позволяет нормализовать сон, улучшить иннервацию мочеполовой сферы, стимулировать питание, обменные процессы и развитие нервной системы, улучшить психоэмоциональное состояние.
Другая составляющая лечения энуреза – воздействие непосредственно на мочеполовую сферу (область малого таза). С позиций интегральной медицины, энергетические потоки и циркуляция крови этой области управляются почками. Любые дисфункции почек (в первую очередь, на фоне охлаждения) приводят к застойным явлениям, воспалительным процессами и нарушению мочеиспускания (энурез).
Для улучшения энергетического баланса мочеполовой сферы, повышения уровня тепла почек в интегральной медицине применяются фитопрепараты направленного действия в комплексе с прогреваниями области поясницы (стоун-терапия, вакуум-терапия) и рефлексотерапией по биоактивным точкам почек и мочевого пузыря (акупунктура, моксотерапия, акупрессура, магнитно-вакуумная терапия).
Благодаря комплексному подходу и применению прогрессивных методик при диагнозе энурез лечение методами интегральной медицины позволяет достичь следующих результатов:
— нормализовать частоту мочеиспускания,
— устранить непроизвольное мочеиспускание в ночное и в дневное время,
— восстановить баланс нервной системы,
— улучшить функции мочеполовой сферы.
Основные и сопутствующие симптомы энуреза
Основные симптомы энуреза – непроизвольное мочеиспускание (в ночное и дневное время) и учащенное мочеиспускание (частые позывы).
Кроме того, симптомы, которыми проявляется детский энурез, бывают связаны с изменением психоэмоционального состояния ребенка, связанного с недержанием мочи: скрытность, низкая коммуникабельность, робость, подавленность, замкнутость. Ребенок, страдающий энурезом, хуже учится в школе, избегает контактов со сверстниками.
Такие сопутствующие проявления энуреза принято относить к невротическом симптомам.
Поскольку основная причина энуреза состоит в нарушении иннервации мочевыводящих путей, симптомы энуреза проявляются в том числе со стороны вегетативной нервной системы: замедленным пульсом, охлаждением и посинением рук и ног, пониженной температурой тела.
Энурез у детей и взрослых. Комплексный индивидуальный подход
Следует отличать энурез от простого недержания мочи. Энурез – это именно непроизвольное мочеиспускание, наиболее распространенное в детском возрасте (детский энурез) у мальчиков, и отчасти – у взрослых в пожилом возрасте.
В то время как недержание мочи означает срочную необходимость мочеиспускания при первых же позывах (ургентное недержание), подтекание мочи. Недержание мочи в больше степени распространено у женщин, в меньшей степени у мужчин.
Энурез может быть сопутствующим симптомом различных заболеваний или самостоятельным расстройством (первичный энурез).
В силу множественности причин, приводящих к недержанию мочи, при диагнозе энурез лечение должно проводиться только после тщательной диагностики и установления этих причин. В этом случае можно рассчитывать на успешное лечение энуреза.
В зависимости от того, какой энурез имеет место – вторичный (симптоматический) или первичный, лечение энуреза может различаться. Тем не менее, главная причина энуреза – дисбаланс нервной системы.
Одним из основных условий нормальной иннервации и устойчивого состояния нервной системы, как в детском, так и в пожилом возрасте является высокий энергетический статус организма. Снижение энергетики тела в силу ее нерационального расходования, недостаточного поступления (в детском возрасте) или на фоне общего истощения жизненных сил (в пожилом возрасте) может вызвать различные нервные расстройства. Следствием таких расстройств может стать в частности энурез у детей и энурез у взрослых в пожилом возрасте.
Это объясняет, почему лечение энуреза в интегральной медицине включает методы повышения энергетики тела и улучшения энергетического статуса организма. Эти методы включают фитопрепараты, рефлексо- и физиотерапию, направленную на улучшение работы желудочно-кишечного тракта и усвоения пищи, устранение нерационального расходования жизненной энергии (повышение стрессоустойчивости, улучшение качества сна, гармонизацию психоэмоционального состояния).
Лечение энуреза в интегральной медицине направлено также на улучшение кровоснабжения и обменных процессов в нервных тканях. В частности, детский энурез обычно возникает вследствие задержки развития нервной системы, что требует стимулирующей терапии.
Улучшение циркуляции крови и питания нервных тканей с помощью рефлексотерапии и фитотерапии способствует восстановлению баланса вегетативной системы, что служит важным фактором нормализации мочеиспускания (лечение энуреза).
Причины энуреза
Следует также учитывать, что энурез может быть связан с инфекционными заболеваниями мочевыводящих путей. В этом случае лечение энуреза будет включать противовоспалительные и иммуномодулирующие фитопрепараты, назначаемые индивидуально.
Лечение энуреза у взрослых в пожилом возрасте несколько отличается от лечения энуреза у детей. Основное внимание в этом случае уделяется не факторам роста, а факторам истощения нервной системы.
Тем не менее, для повышения энергетики организма и улучшения психоэмоционального фона применяются те же безопасные и эффективные методы, что и для лечения детского энуреза – фитотерапия, рефлексотерапия (акупунктура, точеный массаж, магнитно-вакуумная терапия, акупрессура, моксотерапия) и методы физиотерапии (стоун-терапия).
По сравнению с заместительными препаратами, применяемыми для уменьшения симптомов энуреза (гормональные, психостимуляторы, антидепрессанты, адреномиметики), методы интегральной медицины не оказывают негативных побочных эффектов. Притом что они действуют мягко и безопасно, с их помощью можно достичь значительно большего терапевтического эффекта в лечении энуреза, что доказывает клиническая практика.
Source: inmedclinica.ru
Читайте также
Энурез у детей: недержание мочи ночью у мальчиков и девочек, как вылечить заболевание у малышей и подростков
Чаще всего энурез развивается у малышей, чьи родители в детстве страдали аналогичным недугом. Недержание может возникнуть одновременно по нескольким причинам. Например, если имеется генетическая предрасположенность к болезни, то психические расстройства запросто могут спровоцировать рецидив энуреза. Когда у малыша стали появляться эпизоды непроизвольного мочеиспускания, нельзя временить с визитом врачу, осложненные формы патологии вылечить сложнее.
Основной симптом энуреза – это непроизвольное мочеиспускание, которое в большинстве случаев происходит ночью. Эпизоды недержания у ребёнка могут быть однократными либо повторяться несколько раз за время сна. Чаще непроизвольное мочеиспускание происходит в первой половине ночи. Симптоматика может проявляться каждый день либо быть эпизодической, например, несколько раз в месяц. У ребёнка, страдающего недержанием мочи, отмечается отклонение от нормы диуреза. Мочеиспускание может быть как редким (меньше 5 раз в сутки), так и наоборот, учащенным (более 8 раз).
Диагностика
Как правило, сложностей при диагностике энуреза не возникает. Врачу достаточно имеющихся жалоб и симптомов. На дополнительные обследования доктор направляет для того, чтобы установить причину заболевания и выбрать методику лечения. Первичный осмотр чаще всего проводит педиатр. В зависимости от причин патологии доктор направляет для дальнейшего лечения к узким специалистам. Врачами, которые занимаются лечением энуреза, являются нефролог, уролог, невролог, эндокринолог, психотерапевт или психолог.
Чтобы исключить наследственный фактор, доктор выясняет, имеются ли у близких родственников в анамнезе проблемы с органами мочевыделительной системы. Дополнительные критерии, которые учитывают для подтверждения генетической предрасположенности:
- недержание мочи отмечается постоянно, без периодов улучшения,
- никтурия – усиление диуреза в ночное время,
- жажда в вечернее время.
Если перечисленные отклонения отмечаются у ребенка, то проводят исследования крови на гормон вазопрессин и выявление мутаций на генетическом уровне. Для детального изучения болезни родителей просят вести дневник, в котором требуется фиксировать все эпизоды мочеиспусканий. В рамках лабораторной и инструментальной диагностики назначают:
- общий анализ мочи и крови,
- исследование уровня глюкозы,
- анализ на гормоны щитовидной железы,
- биохимию крови и мочи,
- бактериологический посев урины,
- УЗИ органов мочевыделительной системы,
- урофлоуметрию – измерение скорости неконтролируемого мочеиспускания,
- цистометрию – метод оценки объема мочевого пузыря и давления в нем.
При наличии показаний дополнительно могут быть назначены и иные обследования (рентген поясничного отдела позвоночника, цистоуретрография, электроэнцефалография и другие). Также на приеме врач проводит физикальный осмотр малыша (пальпирует живот, визуально оценивает состояние внешних половых органов и поясничной области позвоночника).
Лечение энуреза у ребёнка
Чтобы избавиться от энуреза у детей, используют разные методы лечения, которые зависят от возраста, причин развития патологии, сопутствующих заболеваний и т.д. Основные виды терапевтического воздействия следующие:
- медикаментозное лечение,
- физиотерапия,
- диета,
- лечебная физкультура,
- психотерапия,
- иные немедикаментозные методы.
Кроме основных способов лечения, может применяться тренировка мочевого пузыря. Этот метод используют только в отношении пациентов с пониженной функциональной емкостью мочевого пузыря. Принцип упражнения заключается в том, что ребенка просят много пить, а затем максимально долго задерживать мочеиспускание. Для успешной борьбы с недержанием нужно соблюдать нестрогую диету, а вечером ограничить употребление жидкости. Днем питание должно быть богато витаминами и минералами. Перед сном можно съедать кусок хлеба с солью.
Еще один метод лечения непроизвольного мочеиспускания – принудительная выработка рефлексов. Для этого используют специальный энурезный будильник, который срабатывает даже при незначительном появлении урины. Датчик фиксируют на трусиках ребенка. Когда малыш начинает мочиться, раздается сигнал, который будит его. Также во время лечения важно не забывать о мотивации ребенка. За каждую ночь без мочеиспускания нужно его хвалить.
Физиотерапевтический
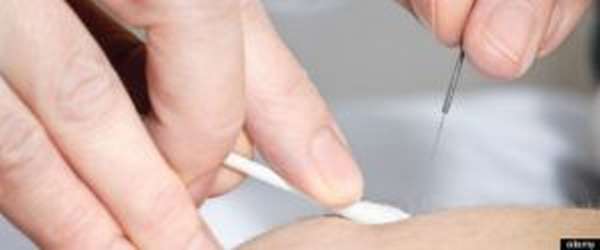
Эффективность лечения детского энуреза значительно выше, когда применяется комплексный подход, включающий одновременно несколько методов. Физиотерапия, назначаемая при недержании мочи, способствует расслаблению мускулатуры, снижению интенсивности воспалительных процессов, нормализации работы нервной и иммунной систем. В лечении энуреза используют следующие процедуры:
- электросон,
- гальванизация на трусиковую зону,
- электрофорез с применением лекарств (бром, новокаин, магний и т.д.),
- аппликации на область поясницы (грязевые, парафиновые),
- электростимуляция токами областей брюшной полости и крестцового отдела позвоночника,
- расслабляющие ванны с лекарственными растениями и солью,
- иглоукалывание,
- стимулирующий массаж областей поясницы, нижней части живота, ног.
Применение физиотерапии как самостоятельного метода лечения недержания мочи у ребёнка нецелесообразно. Достичь нужного положительного эффекта можно только при комплексном воздействии. Курсы лечения энуреза с помощью физиотерапии рекомендуется проходить 2-3 раза в год, чтобы достичь стабильной ремиссии.
Медикаментозный
Применение лекарств при энурезе разрешено только по назначению врача. Принцип лечения медикаментами зависит от формы болезни. При наследственном энурезе показан прием препарата Десмопрессин перед сном. Рекомендованный курс лечения – 3 месяца. После длительного приема препарата необходим перерыв в течение 30 дней, а затем терапию возобновляют. Действие медикамента направлено на купирование никтурии, а в последующем и непроизвольного мочеиспускания.
Чтобы вылечить энурез при нейрогенной дисфункции мочевого пузыря, необходим комплексный подход, включающий одновременно несколько лечебных препаратов. Как правило, назначают блокаторы М-холинорецепторов (Дриптан, Ролитен, Спазмекс). Для достижения положительной динамики необходимо пить таблетки в течение 1-3 месяцев. Дополнительно в курс лечения включают альфа-адреноблокаторы (Доксазозин, Альфузозин, Кардура), которые расслабляют мускулатуру мочевого пузыря и повышают его функциональный объем. Чтобы достичь улучшения мочеиспускания, необходим курс лечения не меньше 3 месяцев.

Если недержание возникло на фоне нарушения психического состояния ребенка, то для нормализации самочувствия требуется прием успокаивающих препаратов. В зависимости от степени выраженности болезни могут быть назначены транквилизаторы (Диазепам, Сибазон), антидепрессанты (Амитриптилин, Амирол) или ноотропы (Пирацетам, Пикамилон). Действие препаратов направлено на купирование тревоги, страха и других расстройств эмоционального состояния. Для повышения эффективности лечения рекомендуется посещать курсы психотерапии.
Психологическая помощь
Если ребенок страдает от энуреза, то одновременно с основной терапией родителям нужно обеспечить благоприятные и комфортные условия для его жизни. Ругать или наказывать за непроизвольное мочеиспускание нельзя. Игнорировать лечение у психотерапевта или психолога не рекомендуется. Иногда грамотного подхода специалиста достаточно, чтобы помочь малышу избавиться от внутренних переживаний и справиться с проблемой.
При серьезных семейных конфликтах, которые влияют на эмоциональное состояние ребёнка, посещать сеансы психотерапии рекомендуется и родителям. Часто проблема заключается именно в ссорах мамы и папы. Найти пути ее решения можно только с помощью семейных сеансов. Для лечения энуреза применяют различные методики (аутогенные тренировки, гипноз, дельфинотерапия и т.д.). Выбирать следует такого специалиста, который разбирается в детской психологии.

Народная медицина
В комплексное лечение энуреза у ребёнка по согласованию с врачом можно добавить методы народной медицины. Лекарственные сборы благоприятно воздействуют на нервную и мочевыделительную системы организма. В природе существует множество целебных растений, которые помогают вылечить недержание, но применять их можно только после разрешения врача. Распространенные рецепты народной медицины выглядят следующим образом:
- Настой из укропа. Семена залить стаканом кипящей воды и оставить на 1 час. Отвар рекомендуется пить утром натощак. Если болеет подросток, то пить нужно по стакану, детям младшего возраста дозировку уменьшают вдвое.
- Мед. Этот продукт благоприятно воздействует на работу почек и нервную систему. В лечебных целях нужно 1 чайную ложку меда рассасывать перед сном.
- Отвар из брусники. Половину стакана листьев растения необходимо залить 500 мл холодной воды и варить на медленном огне 5-7 минут. Настой охладить, а затем процедить. Принимать 3 раза в день по 50 мл перед едой.
- Чай из зверобоя и золототысячника. Травы нужно взять в одинаковых пропорциях и залить кипятком. Оставить напиток настаиваться, а затем пить несколько раз в день вместо обычного чая.
- Отвар из брусники и зверобоя. Для приготовления требуется взять по 1 столовой ложке зверобоя, ягод и листьев брусники. Все ингредиенты смешать и залить 500 мл воды. Довести напиток до кипения и варить на сбавленном огне 10 минут. После охлаждения отвар процедить и принимать по половине стакана 3 раза в день.
- Настой из смеси трав. В качестве ингредиентов нужно взять шесть растений: спорыш, мяту, листья березы, зверобой, ромашку аптечную и золототысячник. Для приготовления настоя требуется 30 грамм поровну смешанных размельченных трав залить 500 мл кипящей воды и настаивать в термосе 10-12 часов. Принимать отвар нужно перед едой по 50 мл. Рекомендуемый курс терапии – 3 месяца. Для улучшения вкуса можно добавить немного сахара или меда.
Кроме настоев и отваров, также используют компрессы из лечебных трав, которые прикладывают к пояснице. Перед применением в домашних условиях методов народной медицины требуется консультация врача. Даже лечебные растения способны спровоцировать побочную реакцию у ребенка.

Профилактика
Чтобы предотвратить возникновение энуреза у ребёнка, родителям требуется соблюдать несложные рекомендации. Меры профилактики недержания мочи следующие:
- Полный отказ от подгузников при достижении двухлетнего возраста.
- Контроль объема жидкости, которую ребенок выпивает в течение дня. Перед сном употребление напитков рекомендуется минимизировать.
- Прививание навыков личной гигиены уже в раннем детстве и контроль правильности их выполнения.
- Полноценное лечение инфекционных заболеваний.
- Соблюдение мер безопасности при игре, беге и т.д., чтобы исключить травматические повреждения.
- Поддержание спокойной обстановки в семье.
Родители часто стесняются того, что ребенок не способен держать мочу, и пытаются справиться с проблемой самостоятельно. Делать это не рекомендуется. Если предостеречь малыша не удалось, то нужно обратиться к специалисту, который подберет правильное и эффективное лечение.
Последствия недержания мочи
В большинстве случаев энурез успешно поддается лечению. При правильно подобранной терапии проявления болезни проходят быстро, и наступает ремиссия. Осложнения патологии отражаются лишь на эмоциональном состоянии. Недержание мочи может серьезно нарушить психику ребенка и осложнить его адаптацию в обществе. Без своевременной помощи дети с энурезом начинают чувствовать себя неполноценными и ущербными. Если этот процесс сопровождается агрессивной реакцией со стороны сверстников, то проблема может усугубляться.

Часто родители долгое время не обращаются к врачу с жалобами на то, что их ребенок мочится по ночам, считая это слишком интимной проблемой. Ошибку совершают не только молодые мамы из-за неопытности, но и взрослые женщины. Если эпизод непроизвольного мочеиспускания отмечался однократно, то поводов для беспокойства нет, и, вероятнее всего, ребенок просто выпил много жидкости перед сном. При регулярном нарушении процесса идти к врачу нужно незамедлительно и полностью соблюдать его рекомендации.
Стрессовое недержание мочи у женщин: причины, предрасположенность, факторы, диагностика, обследование, лечение, физиотерапия, лекарства — Энурез: при стрессе — Энурез
С сокращениями
(определение, факторы, лечение)
Полная версия:
Трухан Д.И., Викторова И.А.
Болезни почек и мочевыводящих путей. – Омск, 2009. – 104 с. – С. 12-19.
Определение и эпидемиология. Стрессовое недержание мочи (СНМ) – внезапное мочеиспускание из-за действий, в результате которых увеличивается внутрибрюшное давление. Значительная физическая или психологическая нагрузка, кашель, – типичные ситуации, способные вызвать стрессовое недержание мочи. Недержание мочи является функциональным расстройством, оказывающим серьёзное влияние на качество жизни больных. Около 40% женщин после 40 лет и около половины после 60 лет страдают стрессовым недержанием мочи. Большинство людей, страдающих недержанием мочи, стесняются обращаться за медицинской помощью. По проведенным исследованиям, только 25% женщин сообщают врачу о своей проблеме, при этом часто проходит от 9 до 12 лет от момента появления первых симптомов до обращения за помощью.
В Российской Федерации симптомы недержания мочи отмечали 36,8% опрошенных женщин (Д.Ю. Пушкарь, 1996). В исследовании EPINCONT (28000 женщин старше 20 лет) было показано увеличение частоты недержания мочи среди молодых женщин (20-30%), отчётливое увеличение частоты недержания мочи к среднему возрасту (30-40%), стабильное увеличение частоты недержания мочи у пожилых женщин (30-50%).
Этиология и патогенезФункция мочеиспускания у женщин находится под контролем эстрогенов. Снижение уровня эстрогенов в менопаузе приводит к атрофии (истончению) подслизистого слоя шейки пузыря и уретры и замене его фиброзной тканью. Снижение эстрогенов – фактор риска для развития недержания мочи.
Другие причины, приводящие к этому, – слабость мышц тазового дна и опущение тазовых органов (мочевой пузырь, матка и прямая кишка), возникающие после частых родов или интенсивных физических нагрузок, а также связанные с возрастными изменениями. Ослаблению мышц тазового дна могут способствовать: травматизация промежности; нарушения нервного контроля мышц тазового дна, часто возникающие у курящих женщин, употребляющих алкоголь и больных сахарным диабетом.
Неоспоримым является факт, что в большинстве случаев болеют рожавшие женщины. В настоящее время доказано, что в развитии заболевания основную роль играет не количество, а характер родов. Чаще недержанием мочи страдают женщины, перенесшие патологические роды, сопровождавшиеся разрывами мышц тазового дна, промежности и мочеполовой диафрагмы.
К стрессовому недержанию мочи могут привести также травмы и врождённые аномалии таза и мочеиспускательного канала, последствия оперативных вмешательств на тазовых органах. В целом выделяют четыре группы факторов риска.
1. Предрасполагающие факторы увеличивают риск развития недержания мочи, когда существуют провоцирующие факторы. Иногда для возникновения СНМ достаточно только предрасполагающих факторов. К ним относятся семейная предрасположенность, пол, раса; анатомические, неврологические и мышечные нарушения.
Семейная предрасположенность – генетические факторы играют определённую роль в возникновении недержания мочи. Женщины, у которых мать или старшая сестра предъявляют жалобы на недержание мочи, имеют высокий риск развития стрессового или смешанного недержания мочи. Ещё более высокий риск развития недержания мочи у женщин, которые знают, что недержание было у матери и бабушки.
Пол. Частота недержания мочи, особенно СНМ, значительно выше у женщин, чем у мужчин. В возрасте 60 лет недержание мочи у женщин в 1,5-2 раза чаще, чем у мужчин, а в более молодом возрасте – в 7 раз чаще. Основная причина СНМ у мужчин – удаление предстательной железы при её гиперплазии или при раке.
2. Стимулирующие факторы могут вызывать СНМ вследствие того, что эти факторы приводят к значительным нарушениям механизма удержания мочи. К ним относятся беременность и роды, хирургические операции на органах малого таза (радикальная гистерэктомия, радикальные операции по поводу рака прямой кишки, влагалищные операции с широкой диссекцией тканей) и лучевая терапия этой области.
3. Провоцирующие факторы способствуют развитию СНМ, как правило, после продолжительного воздействия. К этим факторам относятся инфекция мочевых путей, ожирение, запоры, болезни органов дыхания и курение (хронический кашель), неврологические заболевания, профессиональные факторы и занятия спортом, менопауза, некоторые группы лекарственных препаратов (диуретики, альфа-адреноблокаторы и др.).
4. Декомпенсирующие факторы, воздействующие в определённый период времени или постоянно, могут вызывать СНМ иногда даже без нарушений механизма удержания мочи. Декомпенсирующие факторы способны смещать баланс «удержание – недержание» в сторону недержания мочи при наличии предрасполагающих, стимулирующих и провоцирующих факторов. К этим факторам относятся возраст, деменция и дебильность (психические нарушения), сопутствующие заболевания и нарушения двигательной функции, условия жизни. К наиболее изученным и доказанным факторам относятся возраст, беременность и роды, ожирение.
В норме максимальное давление в уретре должно превышать давление внутри мочевого пузыря в течение всего времени, за исключением процесса мочеиспускания. При стрессовом недержании (при кашле, смехе, физической нагрузке) происходит повышение внутрибрюшного и внутрипузырного давления – оно становится выше, чем давление в уретре, которая остаётся открытой вследствие ослабления сфинктера, и происходит потеря мочи. В патогенезе стрессовой инконтиненции имеет значение смещение или дислокация проксимальной уретры и уретровезикального сегмента. Другими словами, развитие симптомов данного заболевания невозможно без возникновения нарушений анатомических соотношений органов малого таза.
Ряд авторов разделяют СНМ на два основных патогенетических варианта:
- первый, связанный с дислокацией и ослаблением связочного аппарата, неизмененного мочеиспускательного канала и уретровезикального сегмента, что относится к анатомическому недержанию мочи;
- второй, связанный с изменениями в самом мочеиспускательном канале и сфинктерной системе, приводящими к нарушению функции замыкательного аппарата.
Основной жалобой больных является непроизвольное выделение мочи при физической нагрузке и сохранённом физиологическом акте мочеиспускания. В зависимости от степени поражения замыкательного аппарата мочевого пузыря степень недержания мочи может быть различной – от нескольких капель до почти полного опорожнения мочевого пузыря при малейшем движении. Это заболевание часто приносит тяжёлые страдания молодому контингенту больных. Постоянный запах разлагающейся мочи, сопутствующие заболевания кожных покровов нередко отражаются на психике больных, приводя к их социальной дезадаптации.
Дифференциальный диагнозО стрессовом недержании мочи можно говорить, когда данные анамнеза, жалобы и выявленные симптомы указывают на потерю мочи при физической активности, без сопутствующей ургентной симптоматики (нормальная частота дневного и ночного мочеиспускания, отсутствие ургентности при провоцирующих факторах – «мытьё рук»). Подтверждают диагноз положительный кашлевой тест, уродинамическое подтверждение непроизвольной потери мочи при повышении внутрибрюшного давления и отсутствии непроизвольных сокращений детрузора.
ЛечениеСуществует три типа лечения стрессового недержания мочи:
- консервативное;
- фармакологическое;
- хирургическое.
Консервативное лечение СНМ заключается в изменении жизненных стереотипов (снижение массы тела, прекращение курения, ограничение потребления кофе), регулярном опорожнении кишечника, лечении лёгочных заболеваний, упражнений для мышц промежности и других видах лечения, которые могут улучшить функциональное состояние мышц тазового дна.
Необходима тренировка мочевого пузыря, которая заключается в постепенном удлинении промежутков времени между мочеиспусканиями. Консервативным методам лечения следует отдавать предпочтение у пожилых пациенток, ранее оперированных без эффекта, а также у молодых женщин с невыраженными явлениями СНМ, возникшими после родов.
Гимнастические упражнения направлены в первую очередь на укрепление сфинктеров мочевого пузыря и прямой кишки. Они оказывают также стимулирующее действие на мышцы брюшного пресса, органов малого таза и промежности, уменьшая пузырно-уретральный угол. В результате восстанавливаются нормальные анатомические соотношения между шейкой мочевого пузыря, уретрой и лобковым симфизом. Существует целый ряд авторских методик: лечебная физкультура по Д.Н. Атабекову, гимнастика по Ф.А. Юнусову, упражнения Н. Кегеля.
Механические методы. Устранение механическим путём анатомической причины, поддерживающей СНМ. Ранее для устранения симптомов НМПН широко применялись различные виды пессариев, действие которых основано на механической компрессии уретры. В настоящее время широкое применение находят специальные эндоуретральные обтураторы, создающие препятствие непроизвольному выделению мочи. Пациентку обучают введению обтуратора в уретру, и в дальнейшем в амбулаторных условиях она использует их самостоятельно, удаляя перед очередным произвольным мочеиспусканием.
Специальный комплекс упражнений разработан с использованием так называемых вагинальных конусов, имеющих различную массу. Пациентка в течение определенного времени удерживает конус мышцами влагалища, переходя от более легкого к более тяжелому, чем достигается укрепление мышц мочеполовой диафрагмы. Применение влагалищных конусов ограничено вследствие возможных побочных эффектов (дискомфорт, кольпит, влагалищные кровотечения).
Метод биологической обратной связи (БОС). Принцип БОС основан на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях промежности. Идея биологической обратной связи состоит в получении визуального или слухового сигнала от датчика, введённого во влагалище или прямую кишку, о состоянии мышц тазового дна. При данном методе пациентка обучается сокращать и расслаблять мышцы промежности и, таким образом, улучшать механизм удержания мочи.
Физиотерапия. Нормализуют функцию замыкательного аппарата мочевого пузыря различные методы физиотерапевтического воздействия: вибромассаж, диадинамические и гальванические токи, амплипульс, электрофорез.
Электростимуляция мышц тазового дна показана пациенткам, не способным самостоятельно выполнять вышеуказанные упражнения. Известно несколько различных вариантов электрической стимуляции: промежностный, влагалищный, анальный, сакральный. Механизм действия данного вида лечения включает непрямую стимуляцию мускулатуры тазового дна через ветви полового нерва.
Фармакологическое лечение. Недержание мочи, наступившее в период климакса или менопаузы, в ряде случаев успешно лечится назначением заместительной гормональной терапии.
Лекарственные средства позволяют затормозить сокращение стенок мочевого пузыря, вызвать сокращение сфинктера или снизить выработку мочи. Наибольшего эффекта можно достичь при сочетании с гормональной терапией. Необходимо подчеркнуть, что из большого количества лекарств, предложенных для лечения недержания мочи, лишь назначение препаратов с антихолинергической активностью (троспия хлорид, оксибутинин) является патогенетически обоснованным.
Остальные препараты, относящиеся к различным фармакологическим группам, обладают лишь опосредованным действием на нижние мочевые пути, а действие некоторых из них является их побочным эффектом (пикамилон, имипрамин, баклофен, диклофенак, эфедрин, профенид).
Коррекция лекарственной терапии. Существует ряд лекарственных препаратов, способствующих учащенному мочеиспусканию посредством расслабления мышц тазовых органов таким образом, что человек перестает контролировать акт мочеиспускания. К ним можно отнести мочегонные средства, антидепрессанты, седативные препараты, некоторые средства для снижения кровяного давления и антигистаминные препараты. У пожилых людей эти препараты с большей вероятностью являются причинами недержания мочи.
Хирургическое лечение. Целью оперативного лечения СНМ является восстановление нормальных анатомических соотношений малого таза и нижних мочевых путей. При дислокации нормального уретровезикального сегмента и проксимальной части мочеиспускательного канала основной целью оперативного лечения является восстановление изменённых топографо-анатомических соотношений путем перемещения и фиксации уретровезикального сегмента в нормальном анатомическом положении (различные варианты уретроцистоцервикопексий).
Если уретра и шейка мочевого пузыря не функционируют более как сфинктер и представлены чаще ригидной трубкой и рубцово-измененным уретровезикальным сегментом, то пациенты нуждаются в формировании дополнительной опоры мочеиспускательному каналу и шейке мочевого пузыря, а также в создании пассивного удержания мочи путём компрессии уретры, так как функция сфинктера у данных больных полностью утрачена (различные модификации слинговых или петлевых операций). Техника классической слинговой операции заключается в проведении петли под уретрой или шейкой мочевого пузыря и фиксируется к апоневрозу прямых мышц живота или к лонным костям, что позволяет «стабилизировать» уретру.
В последнее время всё большей популярностью пользуются так называемые минимально инвазивные вмешательства, направленные на коррекцию СНМ и обладающие определенными преимуществами перед традиционными операциями (местное обезболивание, непродолжительность операции, хорошая переносимость, короткий период реабилитации, лучшие функциональные результаты). К ним относятся: операция Ульмстена (TVT-методика), лапароскопические вмешательства, парауретральные инъекции коллагена и имплантация микробаллонов, устройства для костной фиксации уретровезикального сегмента.
Наиболее популярная из этой группы операций – так называемая свободная синтетическая петля (TVT) – показана женщинам со стрессовым недержанием мочи на фоне гипермобильности уретры. Хирургические методы лечения обеспечивают немедленный эффект после операции, однако существуют возможные осложнения, которые необходимо обсуждать с пациенткой до оперативного лечения. Оценка различных видов стрессового недержания мочи должна основываться на субъективных и объективных данных и включать отдалённые сроки наблюдения (более 2 лет).
ПрогнозОкончательным критерием положительного результата оперативного лечения СНМ считается восстановление адекватного акта мочеиспускания, отсутствие остаточной мочи и признаков рецидива основного заболевания.
Несмотря на значительные успехи оперативного лечения недержания мочи при напряжении, от 10 до 30% оперативных вмешательств не приводят к устранению недержания. К осложнениям операций следует отнести нарушения сексуальной функции (примерно в 20% случаев после слинговых операций пациентки испытывают дискомфорт при половой жизни в течение первых 4 месяцев и в 5% случаев – в течение 1 года).
Рассказать / Поделиться: