Приложение — ЭхоКГ заключение
Приложение. Эхокардиографическое заключение
Каждое эхокардиографическое исследование заканчивается написанием заключения. Это заключение должно отвечать нескольким требованиям: 1) полно и точно отражать результаты исследования; 2) содержать термины, понятные для врача, не владеющего эхокардиографией; 3) содержать унифицированные формулировки для стандартизации заключений и хранения их в компьютерном банке данных лаборатории.
Для того, чтобы эхокардиографическое заключение удовлетворяло всем этим требованиям, нужны наборы стандартных формулировок для его составления. В Лаборатории эхокардиографии UCSF такой набор формулировок был создан. По мере развития эхокардиографической техники он пополнялся новыми формулировками и в настоящее время может использоваться для написания заключения по результатам обследования, включающего М- модальное, двумерное, все виды допплеровского, чреспищеводное и стресс-эхокардиографическое исследования.
Ниже приводится несколько измененный набор стандартных формулировок Лаборатории эхокардиографии UCSF.
5.10 Вид исследования:
.1 М-модальное исследование
.2 двумерное исследование
.3 двумерное исследование с контрастированием правых отделов сердца
.4 импульсное допплеровское исследование
.5 постоянно-волновое допплеровское исследование
.6 цветное допплеровское сканирование
.7 чреспищеводное эхокардиографическое исследование
.8 стресс-эхокардиография
5.20 Исследование проводилось
.1 в лаборатории эхокардиографии
.2 у постели больного
.3 в операционной
5.30 Интраоперационное чреспищеводное эхокардиографическое исследование перед включением искусственного кровообращения
5.40 Интраоперационное чреспищеводное эхокардиографическое исследование после отключения искусственного кровообращения
Левый желудочек
10.10 Нарушений структуры и функции левого желудочка не выявлено
10.20 Размеры полости левого желудочка — в пределах нормы
10.30 Глобальная сократимость левого желудочка нормальная (фракция выброса — около 60%)
10.40 Гипертрофии левого желудочка (увеличения его массы выше нормальных значений) не выявлено
10.50 Утолщения стенок левого желудочка (более 1,1 см в диастолу) не выявлено
10.60 Глобальная сократимость левого желудочка увеличена (фракция выброса — более 60%)
.1 Это свидетельствует о возможном медикаментозном эффекте или повышении метаболизма (например, при лихорадке, тиреотоксикозе)
10.70 Глобальная сократимость левого желудочка
.1 снижена, фракция выброса — … %
.2 находится на нижней границе нормы (фракция выброса — около 55%)
.3 резко снижена, фракция выброса — менее 20%
10.80 Для расчета объемов левого желудочка использовался алгоритм
.1 «площадь-длина» в двухкамерной позиции
.2 «площадь-длина» в четырехкамерной позиции
.3 Simpson для двух- и четырехкамерной позиций
.4 … [дополняется текстом в произвольной форме]
10.90 Конечно-диастолический объем левого желудочка — … мл
10.100 Индекс конечно-диастолического объема левого желудочка — … мл/м2
10.120 Масса миокарда левого желудочка — … г
10.130 Индекс массы миокарда левого желудочка — … г/м2
10.150 Увеличение отношения конечно-диастолического объема к массе миокарда левого желудочка более 1,1 мл/г свидетельствует о том, что гипертрофия левого желудочка не может компенсировать увеличение его объема
10.160 Ударный объем левого желудочка, вычисленный на основании данных
.1 планиметрического измерения объемов,
.2 допплеровского исследования кровотока в выносящем тракте левого желудочка,
.3 … [дополняется текстом в произвольной форме],
равен … мл
10.170 Минутный объем кровотока, вычисленный на основании данных
.1 планиметрического измерения объемов,
.2 допплеровского исследования кровотока в выносящем тракте левого желудочка,
.3 … [дополняется текстом в произвольной форме],
равен … л/мин
10.180 Сердечный индекс, вычисленный на основании данных
.1 планиметрического измерения объемов,
.2 допплеровского исследования кровотока в выносящем тракте левого желудочка,
.3 … [дополняется текстом в произвольной форме],
равен … л/мин/м2
10.190 Значение dP/dt (показатель глобальной сократимости левого желудочка), вычисленное по форме допплеровского спектра митральной регургитации при исследовании в постоянно-волновом режиме, составляет … мм рт. ст./с
10.200 В полости левого желудочка визуализируется дополнительная хорда
10.210 Гипертрофия левого желудочка
.1 концентрическая
.2 асимметрическая
.3 эксцентрическая
.1 небольшой степени выраженности, толщина стенок 1,2—1,4 см
.2 умеренно выраженная, толщина стенок 1,4—1,6 см
.3 выраженная, толщина стенок 1,6—2,0 см
.4 высокой степени выраженности, толщина стенок превышает 2,0 см
10.220 Хотя утолщения стенок дилатированного левого желудочка не выявлено (средняя толщина миокарда — менее 1,1 см), увеличение массы миокарда левого желудочка позволяет говорить о его гипертрофии
10.230 Систолическая облитерация полости левого желудочка
10.240 Левый желудочек
.1 незначительно дилатирован
.2 умеренно дилатирован
.3 значительно дилатирован
.4 уменьшен
.5 уменьшен, что свидетельствует о гиповолемии
.6 уменьшен, что свидетельствует об уменьшенной преднагрузке
10.250 Можно предполагать застойную (дилатационную) кардиомиопатию в связи с
.1 диффузной гипокинезией и дилатацией левого желудочка
.2 диффузной гипокинезией и дилатацией левого желудочка при нормальной толщине его стенок
.3 диффузной гипокинезией и дилатацией левого желудочка при нормальной толщине его стенок, увеличением левого предсердия
.4 дилатацией всех камер сердца, что свидетельствует о вовлечении в патологический процесс правого желудочка
10.260 Нарушение глобальной сократимости левого желудочка вызвано, по-видимому,
.1 первичным поражением миокарда
.2 ишемической болезнью сердца
.3 длительным гипердинамическим состоянием
.4 декомпенсированным пороком сердца
.5 … [дополняется текстом в произвольной форме]
10.270 Сферическая форма дилатированного левого желудочка указывает на давний, далеко зашедший патологический процесс.
10.280 Дилатация обоих желудочков
.1 и обоих предсердий
10.290 При М-модальном исследовании обнаружены признаки снижения ударного объема левого желудочка, которые могут быть связаны со сниженной глобальной сократимостью левого желудочка:
.1 увеличение расстояния от Е-пика движения передней створки митрального клапана до межжелудочковой перегородки (более 5 мм)
.2 уменьшение амплитуды движения корня аорты (менее 7 мм)
.3 уменьшение раскрытия неизмененных створок аортального клапана
.4 уменьшение раскрытия неизмененных створок митрального клапана
10.300 Обнаружены признаки диастолической дисфункции левого желудочка (снижение податливости левого желудочка):
.1 преобладание наполнения левого желудочка во время предсердной систолы над ранним диастолическим наполнением при допплеровском исследовании трансмитрального кровотока
.2 уменьшение амплитуды раннего диастолического движения корня аорты
.3 уменьшение амплитуды раннего диастолического открытия митрального клапана
.4 увеличение левого предсердия
10.310 При допплеровском исследовании трансмитрального кровотока обнаружено
.1 нормальное соотношение между ранним диастолическим наполнением левого желудочка и предсердной систолой
.2 преобладание наполнения левого желудочка во время предсердной систолы над ранним диастолическим наполнением. Этот тип трансмитрального кровотока свидетельствует о снижении податливости левого желудочка и о нормальном конечно-диастолическом давлении в левом желудочке
.3 преобладание наполнения левого желудочка во время предсердной систолы над ранним диастолическим наполнением. Учитывая пожилой возраст пациента, это — вариант нормы
.4 значительное преобладание раннего диастолического наполнения, резкий спад скорости раннего диастолического наполнения и укорочение времени изоволюметрического расслабления левого желудочка. Это — изменения рестриктивного характера, свидетельствующие о повышении давления в левом предсердии (диастолического давления в левом желудочке)
10.320 Гипертрофическая кардиомиопатия
.1 с обструкцией выносящего тракта левого желудочка в покое
.2 с латентной обструкцией выносящего тракта левого желудочка, выявляемой при
.1 проведении пробы Вальсальвы
.2 ингаляции амилнитрита
.3 физической нагрузке
.3 без обструкции выносящего тракта левого желудочка
10.330 Постоянно-волновое допплеровское исследование, проведенное при пробе
.1 Вальсальвы
.2 с ингаляцией амилнитрита
.3 с физической нагрузкой
не выявило обструкции выносящего тракта левого желудочка
10.340 Максимальный внутрижелудочковый градиент давления, определяемый при допплеровском исследовании в постоянно-волновом режиме, равен … мм рт. ст.
10.350 Асимметрическая гипертрофия левого желудочка. Локализация максимально гипертрофированного участка миокарда
.1 типичная, это
.1 базальные сегменты межжелудочковой перегородки
.2 базальные сегменты межжелудочковой перегородки и соседние с ними сегменты передней стенки
.2 атипичная, это
.1 верхушка
.2 задняя стенка
.3 боковая стенка
.4 правый желудочек
10.360 Межжелудочковая перегородка имеет сигмовидную форму. Учитывая пожилой возраст пациента, это вариант нормы
10.370 Парадоксальное движение межжелудочковой перегородки, связанное с
.1 блокадой левой ножки пучка Гиса
.2 синдромом предвозбуждения желудочков
.3 констриктивным перикардитом
.4 объемной перегрузкой правого желудочка
.5 электростимуляцией правого желудочка
10.380 Асинхронное сокращение-расслабление левого желудочка, характерное для синдрома предвозбуждения. Участок, возбуждающийся раньше других, локализуется в
.1 передней стенке левого желудочка
.2 межжелудочковой перегородке
.3 задней стенке левого желудочка
.4 боковой стенке левого желудочка
.5 правом желудочке
10.390 Рестриктивная кардиомиопатия заподозрена на основании обнаружения нормальных размеров левого желудочка, увеличенного левого предсердия и
.1 нормальной
.2 незначительно сниженной
.3 умеренно сниженной
.4 резко сниженной
глобальной сократимости левого желудочка
10.400 Предполагается связь рестриктивных изменений левого желудочка с сахарным диабетом
10.410 Повышенная эхогенность миокарда левого желудочка позволяет заподозрить инфильтративное поражение сердца, например амилоидоз
10.420 Эхо-структура верхушки левого желудочка соответствует, по-видимому, выраженной трабекуляции. Однако нельзя полностью исключить тромбоз верхушки левого желудочка
Ишемическая болезнь сердца
15.10 Нарушений локальной сократимости левого желудочка не выявлено
15.20 Изменения локальной сократимости левого желудочка с большой вероятностью говорят о наличии у пациента ишемической болезни сердца
15.30 В анамнезе — операция аорто-коронарного шунтирования
15.40 Локальная сократимость левого желудочка характеризуется
.1 гиперкинезией
.2 нормальной сократимостью
.3 гипокинезией
.4 акинезией
.5 дискинезей
.1 базального передне-перегородочного
.2 базального переднего
.3 базального передне-бокового
.4 базального задне-бокового
.5 базального заднего
.6 базального задне-перегородочного
.7 среднего передне-перегородочного
.8 среднего переднего
.9 среднего передне-бокового
.10 среднего задне-бокового
.11 среднего заднего
.12 среднего задне-перегородочного
.13 передне-верхушечного
.14 верхушечного бокового
.15 верхушечного заднего
.16 перегородочно-верхушечного
сегментов левого желудочка
15.50 Учитывая данные клиники, обнаруженные нарушения локальной сократимости левого желудочка
.1 связаны с инфарктом миокарда указанной локализации
.2 связаны с ишемией или инфарктом миокарда указанной локализации
.3 связаны с преходящей ишемией миокарда указанной локализации
.4 являются проявлением гибернирующего миокарда (жизнеспособного миокарда, находящегося под действием постоянной ишемии)
.5 связаны с поражением миокарда неишемического генеза
15.60 Индекс нарушения локальной сократимости левого желудочка — … (0 — гиперкинезия, 1 — нормальная сократимость сегмента, 2 — гипокинезия, 3 — акинезия, 4 — дискинезия)
15.70 В связи с тем, что сократимость указанных сегментов улучшилась
.1 после приема нитроглицерина,
.2 на фоне введения добутамина,
.3 спонтанно во время исследования,
диагностирована преходящая ишемия миокарда этих сегментов
15.80 Аневризмы левого желудочка не выявлено
15.90 Истончение стенки и более яркая эхо-структура сегментов с нарушенной сократимостью свидетельствуют о рубцовых изменениях левого желудочка указанной локализации.
15.100 Аневризма левого желудочка
.1 небольших
.2 средних
.3 больших размеров
.1 верхушечной
.2 задней
.3 боковой
локализации диагностирована в связи с обнаружением диастолической деформации левого желудочка указанной локализации
15.110 Исследование верхушки левого желудочка дает основания думать об операции иссечения аневризмы в анамнезе
15.120 Диффузная гипокинезия левого желудочка, особенно выраженная в его
.1 верхушечных сегментах
.2 базальных сегментах
15.130 Наличие региональной акинезии и диффузной гипокинезии левого желудочка дает основания думать об ишемической кардиомиопатии
15.140 В большинстве случаев нарушения локальной сократимости левого желудочка являются проявлением ишемической болезни сердца, однако нельзя полностью исключить первичное поражение миокарда, типа идиопатической дилатационной кардиомиопатии или миокардита
15.150 Разрыв миокарда левого желудочка
.1 задне-перегородочной локализации
.2 передне-перегородочной локализации
.3 передней стенки левого желудочка
.4 задней стенки левого желудочка
15.160 Псевдоаневризма
.1 задней стенки левого желудочка
.2 передней стенки левого желудочка
.3 верхушки левого желудочка
15.170 Дисфункция или разрыв
.1 передне-латеральной папиллярной мышцы
.2 задне-медиальной папиллярной мышцы
с появлением молотящей (болтающейся)
.1 задней
.2 передней
створки митрального клапана и тяжелой митральной недостаточности
15.180 Дефект межжелудочковой перегородки, образовавшийся в результате ее разрыва. Объем шунта из левого желудочка в правый представляется
.1 небольшим
.2 средним
.3 большим
15.190 Дефект межжелудочковой перегородки, образовавшийся в результате ее разрыва. Максимальный градиент давления между левым и правым желудочком, определяемый при постоянно-волновом допплеровском исследовании, равен … мм рт. ст.
Коронарные артерии
20.10 Проксимальные отделы
1 левой коронарной артерии
2 правой коронарной артерии
не изменены
20.20 Аневризматическое расширение
.1 ствола левой коронарной артерии,
.2 проксимального отдела правой коронарной артерии,
позволяющее заподозрить
.1 болезнь Кавасаки
.2 врожденный порок сердца — фистулу между коронарной артерией и одной из камер сердца или легочной артерией
20.30 Признаки стенозирующего поражения ствола левой коронарной артерии
20.40 При чреспищеводном эхокардиографическом исследовании выявлены признаки кальциноза
.1 ствола левой коронарной артерии
.2 передней нисходящей левой коронарной артерии
.3 левой огибающей коронарной артерии
.4 правой коронарной артерии
Правый желудочек
25.10 Нарушений структуры и функции правого желудочка не выявлено
25.20 Размеры полости правого желудочка — в пределах нормы
25.30 Глобальная сократимость правого желудочка нормальная
25.40 Гипертрофии правого желудочка (утолщения его свободной стенки более 5 мм) не выявлено
25.50 Правый желудочек дилатирован
.1 незначительно
.2 умеренно
.3 значительно
и
.1 занимает верхушку сердца
.2 делит верхушку сердца с левым желудочком
25.60 Правый желудочек уменьшен в размерах
.1 из-за гиповолемии
.2 из-за уменьшения преднагрузки
.3 из-за нарушения его кровенаполнения
25.70 Глобальная сократимость правого желудочка снижена
.1 незначительно
.2 умеренно
.3 значительно
25.80 Учитывая клинические данные, увеличение правого желудочка и правого предсердия при нормальных размерах левых отделов сердца свидетельствует о
.1 формирующемся легочном сердце
.2 сформировавшемся легочном сердце
25.90 Гипертрофия правого желудочка. Толщина свободной стенки правого желудочка составляет … см
25.100 Выявлены нарушения локальной сократимости правого желудочка, указывающие на инфаркт миокарда его
.1 задней стенки
.2 передней стенки
.3 верхушки
25.110 Инфаркт миокарда правого желудочка с формированием аневризмы
25.120 Хотя выраженных нарушений локальной сократимости правого желудочка не выявлено, но обнаружение
.1 дилатации правого желудочка
.2 расширения нижней полой вены
.3 уменьшения амплитуды движения основания правого желудочка
с большой вероятностью говорит об инфаркте миокарда правого желудочка
25.130 Катетер или зонд-электрод
.1 визуализируется в области верхушки правого желудочка
.2 визуализируется в полости правого желудочка
.3 не визуализируется
25.140 Признаки перфорации правого желудочка
.1 не обнаружены
.2 обнаружены
25.150 Учитывая наличие пароксизмальной желудочковой тахикардии и семейный анамнез пациента, обнаружение
.1 изолированной дилатации правого желудочка
.2 аневризмы свободной стенки правого желудочка
.3 гиперплазии модераторного пучка с множественными его прикреплениями к свободной стенке желудочка
дает основания предполагать аритмогенную дисплазию правого желудочка
Предсердия
30.10 При исследовании
.1 левого предсердия
.2 правого предсердия
.3 предсердий
патологических изменений не выявлено
30.20 Максимальный (конечно-систолический) объем левого предсердия — … мл
30.30 Для расчета конечно-систолического объема левого предсердия использовался алгоритм
.1 «площадь-длина» в апикальной двухкамерной позиции
.2 «площадь-длина» в апикальной четырехкамерной позиции
.3 Simpson для двух- и четырехкамерной позиций
30.50 Левое предсердие
.1 не увеличено
.2 незначительно увеличено
.3 умеренно увеличено
.4 значительно увеличено (конечно-систолический объем — более 100 мл)
.5 достигает гигантских размеров (конечно-систолический объем — более 300 мл)
.6 уменьшено (объем — менее 20 мл)
30.60 Максимальный объем правого предсердия — … мл
30.70 Правое предсердие
.1 не увеличено
.2 незначительно увеличено
.3 умеренно увеличено
.4 значительно увеличено (конечно-систолический объем — более 100 мл)
.5 достигает гигантских размеров (конечно-систолический объем — более 300 мл)
.6 уменьшено (объем — менее 20 мл)
30.80 Увеличение обоих предсердий
30.90 Тромбоз
.1 левого предсердия
.2 правого предсердия
.1 не обнаружен
.2 не обнаружен, но не может быть исключен
.3 присутствует с большой вероятностью
.4 диагностирован
30.100 Визуализируется клапан нижней полой вены (евстахиев клапан)
30.110 Зонд-электрод или катетер визуализируется в правом предсердии
30.120 Межпредсердная перегородка обращена выпуклостью в сторону левого предсердия, что свидетельствует о значительном повышении давления в правом предсердии
30.130 Парадоксальное движение межпредсердной перегородки свидетельствует о выравнивании давлений в предсердиях
30.140 Незаращение овального окна обнаружено при контрастировании правых отделов сердца. Это состояние встречается у 20—30% здоровых людей, но может приводить к парадоксальной эмболии
30.150 Увеличение обоих предсердий, типичное для пересаженного сердца
30.160 Расширение коронарного синуса, выраженное
.1 незначительно
.2 умеренно
.3 в большой степени. Значительная дилатация коронарного синуса часто вызвана сбросом в него крови из верхней полой вены
Вены
35.10 Нижняя полая вена нормальных размеров и нормально реагирует на фазы дыхания. Это дает основания считать, что давление в правом предсердии нормальное и не превышает 5 мм рт. ст.
35.20 Печеночные вены не расширены
35.30 Уменьшение диаметра нижней полой вены, свидетельствующее о гиповолемии
35.40 Нижняя полая вена расширена, коллабирует после глубокого вдоха менее чем на 50%. Это дает основания считать, что давление в правом предсердии составляет приблизительно … мм рт. ст.
35.50 При исследовании нижней полой и печеночных вен обнаружены признаки недостаточности трехстворчатого клапана:
.1 систолическая пульсация нижней полой вены,
.2 попадание пузырьков воздуха при контрастировании правых отделов сердца
.1 в нижнюю полую вену
.2 в нижнюю полую и печеночные вены
.3 обратный систолический кровоток
.1 в нижней полой вене
.2 в нижней полой и печеночных венах
35.60 Оценка давления в правом предсердии затруднена из-за того, что нижняя полая вена нормальных размеров, но неадекватно реагирует на фазы дыхания
30.70 Допплеровское исследование кровотока в легочных венах:
.1 кровоток не изменен
.2 обратный систолический кровоток в легочных венах свидетельствует о тяжелой митральной недостаточности
.3 преобладание диастолического кровотока над систолическим указывает на повышение давления в левом предсердии
Митральный клапан
40.10 Патологии структуры и функции митрального клапана не выявлено
40.20 Митральный клапан не изменен
40.30 Патологические изменения митрального клапана связаны с
.1 пролапсом митрального клапана
.2 ревматическим поражением клапана
.3 разрывом хорд
.4 бактериальным эндокардитом
.5 марантическим (кахектическим) эндокардитом
.6 кальцинозом митрального кольца
.7 волчаночным эндокардитом (эндокардитом Либмана—Сакса)
.8 врожденной патологией клапана
.9 карциноидным синдромом
.10 миксомой
.11 механической травмой
.12 неспецифическими изменениями створок клапана
.13 … [дополняется текстом в произвольной форме]
40.40 В анамнезе
.1 операция митральной комиссуротомии
.2 реконструктивная операция на митральном клапане
40.50 Митральный стеноз. Площадь митрального отверстия — … см2
40.60 Митральный стеноз. Степень тяжести порока определяется как
.1 незначительная (площадь митрального отверстия превышает 2,0 см2)
.2 небольшая (площадь митрального отверстия — 1,6—2,0 см2)
.3 умеренная (площадь митрального отверстия — 1,1—1,5 см2)
.4 высокая (площадь митрального отверстия — 0,8—1,0 см2)
.5 критическая (площадь митрального отверстия менее 0,8 см2)
Это суждение основано на
.1 качественной оценке площади митрального отверстия
.2 на результатах планиметрического измерения площади митрального отверстия
.3 на результатах допплеровского исследования трансмитрального кровотока
.4 на результатах планиметрического измерения митрального отверстия и допплеровского исследования трансмитрального кровотока
40.70 Возможный эффект от проведения баллонной ангиопластики митрального стеноза у данного пациента оценивается как
.1 благоприятный
.2 умеренный
.3 неблагоприятный
40.80 Сочетанное поражение митрального клапана (стеноз и недостаточность)
40.90 Утолщение створок митрального клапана, выраженное
.1 незначительно
.2 умеренно
.3 в высокой степени
и распространяющееся
.1 на обе створки
.2 главным образом на переднюю створку клапана
.3 главным образом на заднюю створку клапана
40.100 Подвижность базальной и средней части створок митрального клапана
.1 не нарушена
.2 умеренно снижена
.3 значительно снижена
40.110 Подклапанное укорочение хорд
40.120 Куполообразное диастолическое выбухание передней створки митрального клапана
40.130 Кальциноз митрального кольца, выраженный
.1 незначительно
.2 умеренно
.3 в высокой степени
.4 в высокой степени и приведший к формированию митрального стеноза неревматической этиологии
40.140 Эхо-признаки кальциноза
.1 кончика задне-медиальной папиллярной мышцы
.2 кончика передне-латеральной папиллярной мышцы
.3 кончиков обеих папиллярных мышц
40.150 Митральная регургитация
.1 незначительная, функциональная и не имеет клинического значения
.2 небольшой степени выраженности (1-й степени)
.3 от небольшой до умеренно выраженной (2-й степени)
.4 умеренно выраженная (3-й степени)
.5 от умеренно выраженной до тяжелой (3—4-й степени)
.6 тяжелая (4-й степени)
.7 не обнаружена
.8 обнаружена, но степень ее выраженности не установлена
.9 степень ее выраженности не установлена, но тяжелая митральная недостаточность исключена на основании того, что кровоток раннего диастолического наполнения левого желудочка имеет невысокую скорость
.10 степень ее выраженности не установлена, но обнаруженный ускоренный кровоток раннего диастолического наполнения левого желудочка в отсутствие митрального стеноза свидетельствует о выраженной митральной недостаточности
40.160 Митральная регургитация диагностирована на основании
.1 косвенных находок при двумерном исследовании
.2 обнаружения ретроградного систолического трансмитрального кровотока при допплеровском исследовании
40.170 Митральная недостаточность; объем крови, возвращающейся в диастолу в левый желудочек, приблизительно составляет … % от общего ударного объема левого желудочка
40.180 Площадь, которую занимает струя митральной регургитации в левом предсердии при цветном допплеровском сканировании, составляет … % от площади левого предсердия
40.190 Степень выраженности митральной регургитации при трансторакальном исследовании не может быть точно определена из-за акустической тени, создаваемой
.1 протезированным митральным клапаном
.2 кальцинированным митральным кольцом
40.200 Пролапс митрального клапана
.1 не обнаружен
.2 не может быть исключен
.3 с большой вероятностью обнаружен
.4 диагностирован
.5 обнаружен, но в присутствии выпота в полости перикарда, эта находка может не иметь диагностического значения
40.210 Пролапс
.1 передней
.2 задней
.3 обеих
створок митрального клапана, выраженный
.1 незначительно
.2 умеренно
.3 в высокой степени
Эхокардиография: УЗИ сердца — Инновационный сосудистый центр

Эхокардиография (ЭхоКГ) — это исследование, при котором используются высокочастотные звуковые волны (ультразвук) для осмотра структуры и изучения функции сердца. Общепринятое немедицинское название этого исследования — УЗИ сердца. Исследование абсолютно безвредно для человека.
Эхокардиография использует отраженные ультразвуковые волны для создания изображения сердца, его камер, клапанов, стенок и сосудов (аорты, легочных артерий и вен). Датчик ультразвукового аппарата располагается на груди и посылает ультразвуковые волны, которые отражаются от сердца и вновь улавливаются датчиком, после этого сигнал передается в аппарат, где преобразуется в понятное для специалиста изображение. При необходимости оценки коронарного резерва используются нагрузочные методы эхокардиографии (стресс-эхокг).
Эхокардиография в Инновационном сосудистом центре
В наших клиниках для выполнения УЗИ сердца имеется качественная ультразвуковая техника, позволяющая выполнять полноценное исследование в амбулаторных и стационарных условиях. Наши специалисты обладают значительным опытом подобных исследований и пользуются заслуженным авторитетом у коллег и пациентов.
Показания и противопоказания
Эхокардиография назначается с целью выявления заболеваний сердца и оценки его функции. Чаще всего ЭХОКГ назначает врач кардиолог, при подготовке к большим сосудистым операциям УЗИ сердца может назначить и лечащий врач, либо анестезиолог-реаниматолог.
Эхокардиография позволяет выявить:
- Размер и форму вашего сердца, толщина и движения стенок сердца.
- Оценить насосную функцию сердца — фракцию выброса
- Проверить состояние клапанов сердца, смыкаются ли створки, нет ли сужения в области клапанов.
- Наличие аневризм сердца, тромбов в полостях сердца.
- Аномальные отверстия между предсердиями или желудочками.
- Выявить наличие инфекционного процесса на клапанах.
- Во время эхокардиографии можно оценить давление в легочной артерии и ее размеры
- Определить аневризмы восходящего отдела аорты.
- Скопление жидкости или заболевания наружной оболочки сердца (перикарда).
- Опухоли сердца.
Эхокардиография является безопасными исследованием и не имеет никаких противопоказаний.
Подготовка к УЗИ сердца
Эхокардиография не требует никакой подготовки. Вы можете есть и пить как обычно.Как проводится эхокардиография
При проведении УЗИ сердца пациента укладывают на спину или левый бок. Датчик при проведении эхокардиографии может располагаться в различных плоскостях, для лучшей визуализации камер сердца. Датчик и кожа пациента смачиваются специальным водорастворимым гелем, обеспечивающим плотный контакт плоскости датчика и тела.
Наши аппараты для УЗИ сердца позволяют выполнять различные варианты эхокардиографии. Одномерная ЭхоКГ в М-режиме, позволяет в виде графика воспроизвести движение сердечных стенок и клапанов, что дает оценить функцию желудочков.
Двухмерная эхокардиография показывает срез сердца в определенной проекции и позволяет определить размеры полостей желудочков и предсердий, толщину их стенок, оценить движения клапанов и стенок желудочков, выявить тромбозы полостей сердца.
С помощью допплеровского картирования можно выявить скорость и направление потоков крови в полостях сердца, что позволяет определить клапанную недостаточность или стенозы, дефекты межпредсердной и межжелудочковой перегородок.
Обычный порядок эхокардиографии подразумевает сначала идентификацию клапанов сердца; сердечных перегородок. Далее выявляется характер движения створок клапанов, измеряется толщина стенок и размеры полостей сердца. В завершение допплер-эхокардиографию выявления стенозов или недостаточности клапанов сердца и патологических отверстий в сердечных перегородках.
После исследования
В течение получаса доктор подготовит заключение по результатам ультразвукового обследования сердца. Если будет выявлена серьезная патология, то будет предложена консультация кардиолога или кардиохирурга.
Возможные осложнения
Эхокардиография не имеет осложнений и может проводиться без ограничений.
Глава 2. Стандартные эхокардиографические позиции. Клиническая эхокардиография
Глава 2. Стандартные эхокардиографические позиции
Приставив ультразвуковой датчик к грудной клетке, можно получить бесчисленное множество двумерных изображений (сечений) сердца. Из всевозможных сечений выделяют несколько, которые называют «стандартными позициями». Умение получить все необходимые стандартные позиции и проанализировать их составляет основу знания эхокардиографии.
В наименования стандартных позиций входят и положение датчика относительно грудной клетки, и пространственная ориентация плоскости сканирования, и названия визуализирующихся структур. Строго говоря, именно положение структур сердца на экране определяет ту или иную стандартную позицию. Так, например, положение датчика при получении парастернальной короткой оси левого желудочка на уровне митрального клапана может сильно варьировать у разных пациентов; критерием того, что позиция получена правильно, будет обнаружение правого и левого желудочков, межжелудочковой перегородки и митрального клапана в правильном соотношении. Иными словами, стандартные эхокардиографические позиции — это не стандартные положения ультразвукового датчика, а стандартные изображения структур сердца.
В табл. 3 мы приводим перечень основных стандартных эхокардиографических позиций сердца и анатомические ориентиры, необходимые для правильного их получения.
Таблица 3. Стандартные эхокардиографические позиции
| Позиция | Основные анатомические ориентиры |
|---|---|
| Парастернальный доступ | |
| Длинная ось ЛЖ* | а) Максимальное раскрытие митрального клапана, аортальный клапан |
| б) Максимальное раскрытие аортального клапана, митральный клапан | |
| Длинная ось приносящего тракта ПЖ* | Максимальное раскрытие трехстворчатого клапана, отсутствие структур левых отделов сердца |
| Короткая ось аортального клапана* | Трехстворчатый, аортальный клапаны, круглое сечение корня аорты |
| Короткая ось ЛЖ на уровне митрального клапана* | Митральный клапан, межжелудочковая перегородка |
| Короткая ось ЛЖ на уровне папиллярных мышц* | Папиллярные мышцы, межжелудочковая перегородка |
| Апикальный доступ | |
| Четырехкамерная позиция* | Верхушка ЛЖ, межжелудочковая перегородка, митральный, трехстворчатый клапаны |
| «Пятикамерная позиция»* | Верхушка ЛЖ, межжелудочковая перегородка, митральный, трехстворчатый, аортальный клапаны |
| Двухкамерная позиция* | Верхушка ЛЖ, митральный клапан, отсутствие структур правых отделов сердца |
| Длинная ось левого желудочка** | Верхушка ЛЖ, межжелудочковая перегородка, митральный, аортальный клапаны |
| Субкостальный доступ | |
| Длинная ось сердца** | Межпредсердная, межжелудочковая перегородки, митральный, трехстворчатый клапаны |
| Короткая ось основания сердца** | Клапан легочной артерии, трехстворчатый, аортальный клапаны |
| Длинная ось брюшной аорты** | Продольное сечение брюшной аорты, проходящее через ее диаметр |
| Длинная ось нижней полой вены* | Продольное сечение нижней полой вены, проходящее через ее диаметр |
| Супрастернальный доступ | |
| Длинная ось дуги аорты** | Дуга аорты, правая легочная артерия |
ЛЖ — левый желудочек, ПЖ — правый желудочек
* Позиции, регистрация которых обязательна у всех пациентов.
** Дополнительные позиции.
Парастернальный доступ
Парастернальная позиция длинной оси левого желудочка (рис. 2.1 А,B)
Это позиция, из которой начинается эхокардиографическое исследование. Она предназначена в основном для изучения структур левых отделов сердца. Кроме того, под контролем двумерного изображения сердца в позиции парастернальной длинной оси левого желудочка производится большая часть М-модального исследования.

А.

В.
Рисунок 2.1. Парастернальная позиция длинной оси левого желудочка с оптимальной визуализацией митрального клапана (А) и аортального клапана (В). LV — левый желудочек, RV — правый желудочек, Ao — корень аорты и восходящий отдел аорты, LA — левое предсердие, IVS — межжелудочковая перегородка, PW — задняя стенка левого желудочка, dAo — нисходящий отдел аорты, CS — коронарный синус, RCC — правая коронарная створка аортального клапана, NCC — некоронарная створка аортального клапана, aML — передняя створка аортального клапана, NCC — некоронарная створка аортального клапана, aML — передняя створка митрального клапана, pML — задняя створка митрального клапана.
Датчик устанавливается слева от грудины в третьем, четвертом или пятом межреберье. Центральный ультразвуковой луч (продолжение длинной оси датчика) направляется перпендикулярно поверхности грудной клетки. Датчик поворачивается таким образом, чтобы его плоскость была параллельна воображаемой линии, соединяющей левое плечо с правой подвздошной областью. Для получения оптимального изображения длинной оси левого желудочка часто требуется отклонение плоскости датчика примерно на 30° (центральный луч направлен в сторону левого плеча). Эта позиция рассекает левый желудочек от верхушки до основания. Аорта должна находиться в правой части изображения, область верхушки левого желудочка — в левой.
Ближе всего к датчику находится передняя стенка правого желудочка, за ней — часть выносящего тракта правого желудочка. Ниже и правее расположены корень аорты и аортальный клапан. Передняя стенка аорты переходит в мембранозную часть межжелудочковой перегородки, задняя стенка аорты — в переднюю створку митрального клапана. Кзади от корня аорты и восходящего отдела аорты находится левое предсердие. Задняя стенка левого предсердия — это в норме самая удаленная от датчика структура сердца в данной позиции. Кзади от левого предсердия часто обнаруживается эхо-негативное пространство овальной формы. Это — нисходящая аорта; овальная ее форма обусловлена тем, что срез проходит под острым углом как к длинной, так и к короткой ее оси. Задняя стенка левого предсердия переходит в атриовентрикулярный бугорок и затем в заднюю стенку левого желудочка. В области атриовентрикулярного бугорка часто видна эхо-негативная структура округлой формы; это — коронарный синус. При расширении коронарного синуса его можно ошибочно принять за нисходящую аорту. Впрочем различить эти структуры нетрудно: коронарный синус движется вместе с митральным кольцом, а нисходящая аорта, будучи структурой внесердечной, вместе с сердцем не движется. Задняя стенка левого желудочка визуализируется от уровня митрального кольца до папиллярных мышц; направив центральный ультразвуковой луч книзу, можно расширить область визуализации задней стенки левого желудочка. Верхушка левого желудочка находится на одно или несколько межреберий ниже датчика, установленного парастернально, и в срез не попадает, так что не следует пытаться судить о локальной сократимости верхушечных сегментов левого желудочка из этой позиции. Кпереди от задней стенки левого желудочка находится полость левого желудочка, в норме самая большая из всех структур в этой эхокардиографической позиции. В полости левого желудочка визуализируются передняя и задняя створки митрального клапана. Межжелудочковая перегородка, ограничивающая полость левого желудочка спереди, видна от мембранозной части до области, прилежащей к верхушке левого желудочка.
Структуры, представляющие в этой позиции наибольший интерес, — межжелудочковая перегородка, аортальный и митральный клапаны — обычно не могут быть идеально видны на одном изображении. Поэтому требуется оптимизация изображений отдельных структур. Длинная ось восходящей аорты обычно находится под углом 30° к длинной оси левого желудочка, поэтому для оптимальной визуализации восходящей аорты, корня аорты и аортального клапана нужно слегка повернуть датчик. На рис. 2.1B представлена позиция парастернальной длинной оси левого желудочка, оптимизированная для наилучшей визуализации аортального клапана. Плоскость датчика повернута таким образом, чтобы диаметр корня аорты и восходящего ее отдела был максимальным. Это позволяет исследовать размеры аорты и максимальное раскрытие створок аортального клапана.
Для оптимальной визуализации митрального клапана плоскость датчика отклоняют вперед-назад до тех пор, пока не будет получена позиция, в которой створки митрального клапана раскрываются максимально (рис. 2.1A). Плоскость сечения левого желудочка должна при этом проходить между папиллярными мышцами, так чтобы ни они, ни хорды не попадали в изображение. Эта позиция соответствует максимальному переднезаднему размеру левого желудочка на уровне его основания.
Обязательная часть эхокардиографического исследования — это М-модальное исследование, которое почти всегда проводится исключительно из позиции парастернальной длинной оси левого желудочка. На рис. 2.2, 2.3, 2.4 приведены изображения стандартных позиций М-модального исследования. Двумерное изображение помогает правильно ориентировать ультразвуковой луч для М-модального исследования.

Рисунок 2.2. М-модальное исследование аортального клапана и левого предсердия. Левая коронарная створка аортального клапана не видна, а правая коронарная и некоронарная створки в систолу образуют «коробочку». Для правильного измерения переднезаднего размера левого предсердия ультразвуковой луч должен проходить перпендикулярно его задней стенке. RV — правый желудочек, Ao — аортальный клапан и корень аорты, LA — левое предсердие, R — правая коронарная створка аортального клапана, N — некоронарная створка аортального клапана.

Рисунок 2.3. М-модальное исследование правого желудочка, полости левого желудочка, митрального клапана. Движение передней створки митрального клапана отражает все фазы диастолического наполнения левого желудочка: максимальное открытие клапана в раннюю диастолу, частичное прикрытие в фазу диастазиса, меньшее по амплитуде позднее открытие в фазу предсердной систолы. Движение задней створки митрального клапана зеркально отображает движение передней створки. LV — левый желудочек, RV — правый желудочек, IVS — межжелудочковая перегородка, PW — задняя стенка левого желудочка, aML — передняя створка митрального клапана, pML — задняя створка митрального клапана.

Рисунок 2.4. М-модальное исследование полости левого желудочка. Для правильного измерения размеров полости и толщины задней стенки левого желудочка и толщины межжелудочковой перегородки необходимо, чтобы ультразвуковой луч проходил параллельно короткой оси левого желудочка. LV — левый желудочек, RV — правый желудочек, IVS — межжелудочковая перегородка, PW — задняя стенка левого желудочка.
Парастернальная позиция длинной оси приносящего тракта правого желудочка (рис. 2.5)
Эта позиция предназначена для исследования правых отделов сердца, главным образом трехстворчатого клапана. Датчик устанавливается слева от грудины в третьем или четвертом межреберье. Он должен быть отодвинут как можно дальше от грудины, насколько позволяют легкие. Центральный ультразвуковой луч направляется резко вправо в загрудинную область, — туда, где находится трехстворчатый клапан.

Рисунок 2.5. Парастернальная позиция длинной оси приносящего тракта правого желудочка. RV — правый желудочек, RA — правое предсердие, TV — трехстворчатый клапан, EV — евстахиев клапан.
Плоскость датчика поворачивается на 15—30° по часовой стрелке от положения парастернальной длинной оси левого желудочка.
Трехстворчатый клапан находится в центре изображения. Вверху и слева от него — проксимальная часть приносящего тракта правого желудочка. Внизу изображения — правое предсердие. Часто визуализируется евстахиев клапан, расположенный в правом предсердии в месте впадения нижней полой вены.
В этой позиции не следует допускать попадания в изображение структур, относящихся к левым отделам сердца. Позиция парастернальной длинной оси приносящего тракта правого желудочка получена правильно, если трехстворчатый клапан находится в центре ее, хорошо видны его передняя и задняя створки и диаметр приносящего тракта правого желудочка максимален.
Парастернальная позиция короткой оси аортального клапана (рис. 2.6)
Для получения этой позиции датчик устанавливается в третьем-четвертом межреберье слева от грудины. Центральный ультразвуковой луч направляется перпендикулярно поверхности грудной клетки или отклоняется немного вправо и вверх. Датчик должен быть повернут на 90° по отношению к плоскости, в которой регистрируется парастернальная длинная ось левого желудочка. Вверху изображения оказывается выносящий тракт правого желудочка, справа и книзу от него — клапан легочной артерии и ствол легочной артерии. В центре изображения — аортальный клапан с тремя створками (левая коронарная — справа, правая коронарная — слева вверху, некоронарная — слева внизу). Положение датчика должно быть оптимизировано для получения четкого изображения створок аортального клапана. Корень аорты должен иметь строго округлую форму. Незначительные изменения положения датчика часто позволяют визуализировать ствол левой коронарной артерии и иногда правую коронарную артерию (рис. 2.7).

Рисунок 2.6. Парастернальная позиция короткой оси аортального клапана. RVOT — выносящий тракт правого желудочка, LA — левое предсердие, RA — правое предсердие, IAS — межпредсердная перегородка, L — левая коронарная створка аортального клапана, R — правая коронарная створка аортального клапана, N — некоронарная створка аортального клапана, LCA — ствол левой коронарной артерии, TV — трехстворчатый клапан, PV — клапан легочной артерии.

Рисунок 2.7. Парастернальная позиция короткой оси аортального клапана. Плоскость сканирования проходит через проксимальный отдел восходящей аорты и проксимальные отделы обеих коронарных артерий. Ao — проксимальный отдел восходящей аорты, LCA — ствол левой коронарной артерии, RCA — правая коронарная артерия.
Незначительные изменения положения датчика позволяют визуализировать инфундибулярную часть правого желудочка, расположенную над корнем аорты, клапан легочной артерии и проксимальную часть ствола легочной артерии. Дополнительно повернув датчик по часовой стрелке, можно визуализировать весь ствол легочной артерии до ее бифуркации на правую и левую легочные артерии (рис. 2.8). Эта позиция оптимальна для допплеровского исследования кровотока в легочной артерии.

Рисунок 2.8. Парастернальная позиция короткой оси аортального клапана, ориентированная для оптимальной визуализации легочной артерии. Иногда эту позицию называют парастернальной позицией длинной оси легочной артерии. Ao — корень аорты, dAo — нисходящий отдел аорты, RVOT — выносящий тракт правого желудочка, PA — ствол легочной артерии, PV — клапан легочной артерии, LPA — левая легочная артерия, RPA — правая легочная артерия.
Парастернальная позиция короткой оси левого желудочка на уровне митрального клапана (рис. 2.9)
Из множества сечений левого желудочка, которые можно получить по его парастернальной короткой оси, выделяют позиции парастернальной короткой оси левого желудочка на уровне митрального клапана и на уровне папиллярных мышц. Эти позиции предназначены для исследования левого желудочка, правый желудочек может занимать относительно большое место на изображениях только при его дилатации. Иногда выделяются еще одну парастернальную позицию — по короткой оси левого желудочка на уровне верхушки, но на практике она используется редко.

Рисунок 2.9. Парастернальная позиция короткой оси левого желудочка на уровне митрального клапана. LV — левый желудочек, RV — правый желудочек.
Для получения парастернальной короткой оси левого желудочка на уровне митрального клапана датчик устанавливают слева от грудины в третьем, четвертом или пятом межреберье. Центральный ультразвуковой луч направляют перпендикулярно поверхности грудной клетки или слегка отклоняют влево. Датчик следует повернуть на 90° по отношению к плоскости, в которой регистрируют парастернальную длинную ось левого желудочка.
Ближе всего к датчику, т. е. в верхней части изображения оказывается часть правого желудочка. Структуры, относящиеся к трехстворчатому клапану часто видны в левой части изображения. В норме межжелудочковая перегородка своей выпуклостью обращена к правому желудочку. Левый желудочек, занимающий большую часть изображения, расположен правее и ниже и имеет округлую форму. Бывает непросто рассмотреть границу эндокарда левого желудочка в области его передне-медиальной и передне-латеральной стенок. В центре левого желудочка виден митральный клапан. Позиция парастернальной короткой оси левого желудочка на уровне митрального клапана получена правильно, если полость левого желудочка имеет округлую форму и хорошо видны передняя (выше на изображении) и задняя (ниже на изображении) створки митрального клапана.
Парастернальная позиция короткой оси левого желудочка на уровне папиллярных мышц (рис. 2.10)
Для регистрации этой позиции датчик устанавливают в такое же положение, как и для получения позиции парастернальной короткой оси левого желудочка на уровне митрального клапана, но центральный луч отклоняют немного книзу, или сам датчик смещают на одно межреберье ниже.

Рисунок 2.10. Парастернальная позиция короткой оси левого желудочка на уровне папиллярных мышц. RV — правый желудочек, LV — левый желудочек, AL — передне-латеральная папиллярная мышца, PM — задне-медиальная папиллярная мышца.
Правый желудочек находится еще латеральнее (левее на изображении) и занимает еще меньше места, чем в позиции короткой оси левого желудочка на уровне митрального клапана. Папиллярные мышцы расположены на уровне задне-перегородочной (задне-медиальная папиллярная мышца) и задне-боковой (передне-латеральная папиллярная мышца) стенок левого желудочка. Таким образом, задне-медиальная папиллярная мышца находится на изображении левее передне-латеральной. Позиция парастернальной короткой оси левого желудочка на уровне папиллярных мышц получена правильно, если полость левого желудочка на изображении имеет округлую форму и хорошо видны обе папиллярные мышцы.
Апикальный доступ
Существует четыре стандартные эхокардиографические позиции, регистрируемые с верхушки сердца: четырехкамерная, двухкамерная, пятикамерная и позиция апикальной длинной оси левого желудочка. Для получения этих позиций датчик устанавливают над областью верхушечного толчка, а центральный ультразвуковой луч направляются вверх, в сторону основания сердца.
Апикальная четырехкамерная позиция (рис. 2.11)
Апикальная четырехкамерная позиция сердца — одна из важнейших в двумерной эхокардиографии, так как она позволяет одновременно увидеть предсердия, желудочки, оба атриовентрикулярных клапана, межжелудочковую и межпредсердную перегородки.

Рисунок 2.11. Апикальная четырехкамерная позиция. LV — левый желудочек, LA — левое предсердие, RV — правый желудочек, RA — правое предсердие.
Чтобы правильно получить апикальную четырехкамерную позицию, нужно точно установить датчик над областью верхушки сердца, и плоскость сечения должна проходить через митральный и трехстворчатый клапаны так, чтобы регистрировалось полное их открытие: в этом случае сечение проходит через длинные оси обоих желудочков. Чтобы лучше рассмотреть отдельные структуры (легочные вены, межпредсердную перегородку в верхней ее части) или, например, направить ультразвуковой луч для допплеровского исследования точно по потоку, нужно слегка изменять положение датчика.
На изображении ближе всего к датчику расположена верхушка левого желудочка, ниже — левый желудочек (справа) и правый (слева). Межжелудочковая перегородка проходит посередине изображения. Атриовентрикулярные клапаны располагаются горизонтально в систолу и открываются в диастолу в сторону верхушки сердца. Передняя створка митрального клапана находится медиально, задняя латерально. Септальная створка трехстворчатого клапана прикрепляется к межжелудочковой перегородке (медиально), передняя створка трехстворчатого клапана (самая большая из трех створок) — к латеральной части кольца трехстворчатого клапана. Задняя створка трехстворчатого клапана в этой позиции не видна. Передняя створка митрального клапана прикрепляется на уровне верхнего участка мембранозной части межжелудочковой перегородки. Септальная створка трехстворчатого клапана прикрепляется ближе к верхушке (на изображении — выше) — на уровне среднего участка мембранозной части межжелудочковой перегородки. Поэтому на изображении трехстворчатый клапан оказывается на 5—10 мм выше митрального. Это может существенно помочь в идентификации желудочков при транспозициях магистральных сосудов (митральный клапан всегда соответствует левому желудочку, трехстворчатый — правому).
Апикальная четырехкамерная позиция — одна из основных при исследовании глобальной и локальной сократимости левого желудочка. К сожалению, эндокард в области верхушки левого желудочка в этой позиции, как и во всех других, часто виден не вполне отчетливо. На изображении левое предсердие ограничено в этой позиции митральным клапаном, межпредсердной перегородкой, верхней и боковой стенками. Легочные вены впадают в левое предсердие в области его верхне-боковой и верхне-медиальной стенки. Правый желудочек виден от верхушки до трехстворчатого клапана и от межжелудочковой перегородки до свободной боковой стенки. Слева в нижней части изображения находится правое предсердие.
Для изучения сократимости задне-базальных отделов левого желудочка плоскость сканирования нужно отклонить книзу: тогда на месте митрального клапана на изображении появятся задне-базальные отделы левого желудочка (рис. 2.12).

Рисунок 2.12. Апикальная четырехкамерная позиция с отклонением плоскости сканирования книзу. LV — левый желудочек, RV — правый желудочек, RA — правое предсердие, CS — коронарный синус, IVC — нижняя полая вена.
Апикальная пятикамерная позиция (рис. 2.13)
Хотя термин «пятикамерная позиция» широко распространен в эхокардиографической литературе, его следует признать неудачным, так как аорта — не камера сердца. Правильнее называть эту позицию «четырехкамерной с отклонением плоскости сканирования кпереди».

Рисунок 2.13. Апикальная пятикамерная позиция. LV — левый желудочек, LA — левое предсердие, RV — правый желудочек, RA — правое предсердие, LVOT — выносящий тракт левого желудочка.
Для получения этой позиции центральный ультразвуковой луч датчика, установленный для получения четырехкамерной позиции, должен быть отклонен вверх. В этом случае в центре изображения появится выносящий тракт левого желудочка, аортальный клапан и проксимальная часть восходящего отдела аорты, находящаяся на изображении между предсердиями. Расположение структур сердца в этой позиции аналогично тому, что наблюдается в четырехкамерной позиции. Выносящий тракт левого желудочка на изображении сверху и слева ограничен межжелудочковой перегородкой, переходящей в медиальную стенку аорты, снизу и справа — передней створкой митрального клапана, переходящей в латеральную стенку аорты. Апикальная пятикамерная позиция применяется главным образом для двумерного и допплеровского исследования выносящего тракта левого желудочка и для исследования аортального кровотока.
Апикальная двухкамерная позиция (рис. 2.14)
Эта позиция предназначена для исследования только левых отделов сердца: левого желудочка, левого предсердия и митрального клапана. Для получения этой позиции необходимо сначала получить апикальную четырехкамерную позицию, отклонить центральный ультразвуковой луч немного влево, затем начать поворачивать датчик против часовой стрелки до исчезновения правых отделов сердца. На изображении верхушка левого желудочка находится вверху слева, в правой части изображения — передняя стенка левого желудочка, в левой части изображения — задняя стенка левого желудочка. Передняя створка митрального клапана — справа на изображении, задняя — слева. Внизу на изображении — левое предсердие.

Рисунок 2.14. Апикальная двухкамерная позиция. LV — левый желудочек, LA — левое предсердие.
Апикальная двухкамерная позиция получена правильно, если диаметр левого желудочка на уровне митрального клапана максимален, срез проходит через верхушку левого желудочка и в изображение не попадают правые отделы сердца.
Апикальная позиция длинной оси левого желудочка (рис. 2.15)
Пространственная ориентация этой позиции аналогична парастернальной позиции длинной оси левого желудочка. Рассматриваемая позиция практически не дает дополнительной информации, если удалось хорошо рассмотреть левые отделы сердца в парастернальных позициях. Если же ультразвуковое исследование из парастернального доступа затруднено, то альтернативой ему может стать апикальная позиция длинной оси левого желудочка.

Рисунок 2.15. Апикальная позиция длинной оси левого желудочка. LV — левый желудочек, LA — левое предсердие, Ao — проксимальный отдел восходящей аорты.
Направление центрального ультразвукового луча для получения этой позиции почти такое же, как и для получения апикальной двухкамерной позиции. Для перехода из двухкамерной позиции к позиции длинной оси левого желудочка плоскость датчика поворачивают приблизительно на 30° против часовой стрелки до положения, пока не будут одновременно видны аортальный и митральный клапаны. При этом в верхней части изображения — верхушка левого желудочка, ниже и правее — часть правого желудочка; аортальный клапан и проксимальный отдел аорты — в правой нижней части изображения, левое предсердие — внизу слева.
Апикальная позиция длинной оси левого желудочка получена правильно, если визуализируется верхушка левого желудочка, максимальное открытие створок митрального клапана и максимальное открытие створок аортального клапана.
Субкостальный доступ
Исследования из субкостального доступа применяют в качестве альтернативы парастернальным исследованиям у детей и пациентов с эмфиземой легких. Кроме того, нижняя полая вена, печеночные вены, брюшная аорта могут быть изучены только при субкостальном исследовании. Поэтому в Лаборатории эхокардиографии Калифорнийского Университета в Сан-Франциско (UCSF) субкостальное исследование проводят всем обследуемым.
Субкостальная позиция длинной оси сердца (рис. 2.16)
Для регистрации субкостальной позиции длинной оси сердца датчик устанавливают под мечевидным отростком и центральный ультразвуковой луч направляют вверх и влево. Плоскость датчика поворачивают таким образом, чтобы она проходила через длинную ось сердца. Эта позиция похожа на апикальную четырехкамерную позицию сердца: она позволяет рассмотреть все четыре камеры сердца, трехстворчатый и митральный клапаны. Имеются определенные трудности в получении субкостальной позиции длинной оси сердца, связанные с тем, что эта позиция, как никакая другая, требует отклонения датчика без потери контакта его с поверхностью тела.

Рисунок 2.16. Субкостальная позиция длинной оси сердца. LV — левый желудочек, RV — правый желудочек, LA — левое предсердие, RA — правое предсердие, a — асцит.
На изображении правые отделы сердца оказываются ближе к датчику, — правое предсердие слева, правый желудочек справа. Правее и ниже находятся левый желудочек и левое предсердие. Субкостальная позиция длинной оси сердца получена правильно, если регистрируется максимальное открытие створок митрального и трехстворчатого клапанов. Субкостальная позиция длинной оси сердца — единственная из эхокардиографических позиций, в которой межжелудочковая и межпредсердная перегородки расположены почти перпендикулярно ультразвуковому лучу. Поэтому эта позиция оптимальна для диагностики дефектов межжелудочковой и особенно межпредсердной перегородки, которую вообще относительно трудно рассмотреть при трансторакальном исследовании.
Субкостальная позиция короткой оси основания сердца, субкостальная позиция короткой оси левого желудочка на уровне митрального клапана (рис. 2.17, 2.18)
Эти позиции получают, повернув датчик 90° по часовой стрелке из положения субкостальной длинной оси сердца. Исследования из субкостальной позиции короткой оси основания сердца служат альтернативой парастернального исследования структур правых отделов сердца: трикуспидального клапана, выносящего тракта правого желудочка, легочной артерии и ее клапана. Для перехода к субкостальной позиции короткой оси левого желудочка на уровне митрального клапана ультразвуковой луч нужно слегка отклонить книзу.

Рисунок 2.17. Субкостальная позиция короткой оси основания сердца. RV — правый желудочек, PA — легочная артерия, LA — левое предсердие, RA — правое предсердие, Ao — корень аорты.

Рисунок 2.18. Субкостальная позиция короткой оси левого желудочка на уровне митрального клапана. LV — левый желудочек, RV — правый желудочек, MV — митральный клапан.
Субкостальная позиция длинной оси нижней полой вены, длинной оси брюшной аорты (рис. 2.19, 2.20)
Для получения этих позиций датчик устанавливают под мечевидным отростком, плоскость датчика должна быть направлена параллельно сагитальной оси тела. Для оптимальной визуализации нижней полой вены и печеночных вен датчик обычно приходится отклонять или смещать несколько вправо, для получения длинной оси брюшной аорты — вниз и влево.

Рисунок 2.19. Субкостальная позиция длинной оси нижней полой вены. IVC — нижняя полая вена, RA — правое предсердие, HV — медиальная печеночная вена.

Рисунок 2.20. Субкостальная позиция длинной оси брюшной аорты. В просвете аорты видны плотные, яркие образования — атеросклеротические бляшки. AA — брюшная аорта.
Супрастернальный доступ
Супрастернальная позиция длинной оси дуги аорты, супрастернальная позиция короткой оси дуги аорты (рис. 2.21, 2.22)
Супрастернальный доступ позволяет исследовать крупные сосуды: грудную аорту и ее ветви, легочную артерию, верхнюю полую вену. У взрослых пациентов эта позиция используется главным образом для допплеровских исследований. Датчик устанавливается в яремную ямку, голова пациента должна быть повернута в сторону примерно на 45°. Центральный ультразвуковой луч направляют вниз. Плоскость датчика поворачивают таким образом, чтобы регистрировалась максимальная ширина дуги аорты на всем ее протяжении. На изображении дуга аорты находится вверху, нисходящий отдел аорты занимает правый край изображения, восходящий — левый. У многих пациентов нисходящий и восходящий отделы аорты не помещаются на изображении одновременно, в таких случаях следует переместить датчик вправо для визуализации восходящей аорты или влево для визуализации нисходящей аорты. Справа вверху на изображении можно видеть левую сонную артерию, ниже — левую подключичную артерию. Под дугой аорты, в середине изображения находится правая легочная артерия. Повернув датчик на 90°, можно получить супрастернальную позицию короткой оси дуги аорты. В этой позиции в изображение попадают дуга аорты по короткой ее оси и правая легочная артерия по ее длинной оси.

Рисунок 2.21. Супрастернальная позиция длинной оси дуги аорты. Arch — дуга аорты, dAo — нисходящий отдел аорты, RPA — правая легочная артерия, LCA — левая сонная артерия, LSA — левая подключичная артерия.

Рисунок 2.22. Супрастернальная позиция короткой оси дуги аорты. Arch — дуга аорты, RPA — правая легочная артерия.
Поделитесь на страничкеСледующая глава >
Эхокардиография для чайников
Я всё никак не могу унять своё желание повысить степень взаимодействия диагностов и клиницистов. Долго думала, как я могу этому поспособствовать, пришло в голову следующее: сделать серию публикаций, которая поможет создать общее представление об эхокардиографии. Ориентироваться буду на врачей, далеких от кардиологии, но буду рада, если кардиологи и диагносты меня поддержат и примут участие в проекте. Не могу отделаться от мысли, что идея весьма абсурдная, поэтому обещаю заткнуться, если на публикации не будет особого спроса 🙂
Эхокардиография для чайников, часть 1. Линейные измерения.
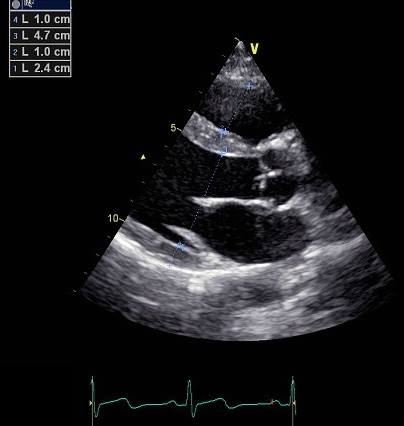
Линейные измерения это тот самый столбец цифр, который расположен в начале любого заключения. Отражают они диаметр той или иной камеры сердца в различные фазы сердечного цикла. Хорошо, если диагност расшифровывает, насколько тот или иной размер больше или меньше нормы, но так бывает не всегда. Я не буду особо грузить вас табличными данными, просто перечислю показатели, которые обычно используются в работе, и скажу, когда нужно быть тревогу.
Совсем вкратце: есть одно мнемоническое правило – 3, 4, 5. Если правый желудочек больше 3 см, левое предсердие и аорта – больше 4 см, а левый желудочек – больше 5,5 см, то это значит, что они увеличены. А теперь подробнее:
Аорта. Её можно измерять на нескольких уровнях, по идее, диагност всегда пишет, где конкретно он аорту измерил. Её диаметр сильно варьирует в зависимости от габаритов пациента, в среднем, норма это менее 4 см в диаметре. Если аорта достигает в диаметре 5 см и более, то это очень плохо. Она может в любой момент порваться, такого пациента нужно отправлять к кардиохирургу.
Левое предсердие. Желательно, чтобы в заключении писались не только передне-задний размер (ширина), но и объём. Некоторые ещё пишут длину, но это как кому нравится, моим кардиологам объёма хватает. Тут тоже важную роль играют габариты пациента; если ваш врач считает индекс размера и объема относительно площади поверхности тела, то прекрасно (признаюсь честно, лично я это делаю далеко не всегда). Если нет, то у большинства прям вот совсем значительным является увеличение передне-заднего размера левого предсердия более 5 см и объема более 90-100 мл.
Правое предсердие. Оно должно быть чуть меньше левого, но нормативы примерно те же самые.
Левый желудочек. С ним связано больше всего измерений. Обычно измеряют диаметр его полости в систолу и диастолу, а также толщину межжелудочковой перегородки и задней стенки в диастолу. Тут реально надо разбираться, большой пациент или маленький, мужчина это или женщина, занимается ли он/она спортом. В спорных случаях помогает расчёт индекса объема левого желудочка и индекса массы миокарда относительно площади поверхности тела. Двухметровый профессиональный атлет вполне может иметь сердце 6 см в диаметре со стенками более 1,2 см толщиной и быть при этом здоровым, тогда как для кого-то размером с меня это будет существенным отклонением от нормы. Не вдаваясь в подробности, оговорю те моменты, которые должны насторожить:
— Конечно-диастолический размер левого желудочка более 5,5 см. Если пациент – крупный мужчина, то он вполне имеет право на полость такого размера. Но если видите такое значение, то всё равно лучше лишний раз задуматься, нет ли у пациента какой-то проблемы.
— Конечно диастолический размер менее 4 см. Это норма для хрупких женщин и подростков, но в иных случаях нужно подумать, нет ли у пациента гиповолемии, компрессии сердца, или, может быть, это вообще ошибка измерения.
— Толщина стенок левого желудочка в диастолу больше 1,3-1,4 см или меньше 0,5 см. У спортсменов возможна так называемая спортивная гипертрофия, но если стенка по толщине приближается к полутора сантиметрам, это всегда патология, нужно искать у пациента гипертоническую болезнь или аортальный стеноз. Если же стенка слишком тонкая, а перед вами не ребенок и не субтильная девушка, то, скорее всего, у пациента в этом месте был инфаркт.
Объем полости левого желудочка тоже играет роль, но о нём я буду говорить в последующих публикациях, чтобы не валить всё в кучу.
Правый желудочек. С ним тоже все непросто, поскольку он имеет сложную анатомическую форму, и нормы очень сильно варьируют в зависимости от уровня, на котором производились измерения. Чаще всего измеряется он на уровне выносящего тракта (недалеко от клапана легочной артерии), тревогу должен вызывать размер больше 3 см.
Это показатели, которые использую лично я. Если вы хотите рассказать о том, что помогает в работе вам, либо если у вас есть вопросы, то не стесняйтесь писать в комментариях!
Татьяна Полякова,
Врач функциональной диагностики
кардиохирургического отделения
ГКБ 81 г. Москвы
