Палочка ядерная в крови повышена причины — Симптомы и Лечение
Палочкоядерные нейтрофилы – это недозревшие (предпоследняя стадия развития) сегментоядерные нейтрофилы. Другие названия сегментоядерных нейтрофилов – просто нейтрофилы, нейтрофильные гранулоциты, нейтрофильные лейкоциты. Эти клетки крови являются подвидом гранулоцитарных лейкоцитов. Два других – эозинофильные лейкоциты и базофильные. Все они составляют иммунную систему человека и формируют ответ, каждый на свой антиген.

Содержание статьи:
Как развиваются нейтрофилы
Чтобы разобраться, откуда берутся как палочкоядерные, так и сегментоядерные лейкоциты, нужно ознакомится с системой кроветворения человека – гемопоэзом. Все клетки крови формируются из гемопоэтической стволовой клетки (гемоцитобласта) и под действием внешних факторов идут двумя путями: миелоидным и лимфоидным. Другими словами, они становятся клетками предшественницами миелопоэза или лимфопоэза.
Так же стволовая клетка может развиваться (дифференцировать) в эритроциты и тромбоциты, но это не лейкоциты. У них другая функция и мы о них писать не будем. Можно сказать, что тромбоциты отвечают за свёртываемость крови при повреждениях, а эритроциты – насыщают организм кислородом.
Лимфоидный путь развития формирует лимфоциты. Это так же подвид лейкоцитов. Они отвечают за иммунитет при хронических заболеваниях, при которых нейтрофилы малоактивны.
Миелоидный путь производит гранулоциты (к которым относятся и нейтрофилы) и моноядерные фагоциты. Все эти клетки — потомки клетки предшественницы миелопоэза, из которой на следующем этапе развивается миелобласт. Либо в случае моноядерного фагоцита – монобласт.
Миелобласт развивается в один из подвидов гранулоцитарных лейкоцитов: эозинофилов, базофилов и нейтрофилов. О эозинофильных и базофильных мы поговорим в другой статье, а здесь остановимся на нейтрофилах.
У нейтрофилов, начиная с миелобласта и заканчивая сегментоядерным нейтрофилом, есть пять этапов развития:
- Промиелоцит.
- Миэлоцит.
- Метамиэлоцит.
- Палочкоядерный нейтрофил.
- Сегментоядерный нейтрофил.
Интересные функции нейтрофила
Когда нейтрофил находится в стадии палочкоядерного, у него ещё не развиты функции защиты организма от бактерий и грибов. Его основная задача — развиваться во взрослого сегментоядерного лейкоцита. Их процент от сегментоядерных имеет клиническое значение в определении, например, процесса восстановления больного после инфекционных заболеваний или появления гнойных воспалений.
Зрелые сегментоядерные лейкоциты имеют ряд функций:
- Основной их задачей является захват чужеродных частиц, например, вирусов и бактерий.
- Они способны передвигаться в некровеносных сосудов, а также имеют способность к хемотаксису (целенаправленному передвижению в очаги повреждений, воспалений или инфекций).
- Фагозитоз — поглощение клеткой чужеродных микрочастиц. Созревшие нейтрофилы могут поглощать частицы твёрдых веществ: металл, пластик. При этом медики относят их к микрофагам, потому что они могут поглотить лишь сравнительно малые частицы. После того, как нейтрофил поглощает патоген, он,как правило, погибает, выделяя большое количество веществ, которые атакуют соседние бактерии и грибы.
- Воспалённые участки кожи и массово погибшие нейтрофилы, формируют вещество под названием гной в местах поражения инфекциями.
- Имеют эффект антибиотика благодаря содержанию в нём антибиотических белков.
- Нетоз – очень важная функция нейтрофилов. Это выброс ДНК – сетки в отношении патогенов (бактерии или грибков). Микроорганизм запутывается в сетях и гибнет.

Лейкоцитарная формула у взрослых и детей
В образце крови в лаборатории подсчитывается доля всех подвидов гранулоцитарных (нейтрофилов, эозинофилов, базофилов), а также клеток лимфоидного ряда – лимфоцитов в процентном отношении друг к другу. Для распознавания подвидов клеток или для диагностики патологий используют окрашивание различными красителями. Это позволяет не только различать клетки по подвидам, которые окрашиваются разными красителями, но и диагностировать патологии в них самих.
Общее сочетание всех лейкоцитов в медицине называют лейкоцитарной формулой или лейкограммой.
Дозревшие сегментоядерные нейтрофилы – самые распространённые клетки. В кровотоке они циркулируют около 6-ти часов, а потом переходят далее в ткани. Их процент у взрослого человека составляет 47% — 72% от общей численности лейкоцитов. Палочкоядерные в нормальных условиях составляют 1% — 5% от сегментоядерных.
У детей в первую неделю жизни, а также в возрасте 5-ти лет происходит лейкоцитарный перекрёст. У грудничков, в первые дни лимфоциты нарастают, к пятому дню их 50%-60%, а количество нейтрофилов – снижается до 35%-45%. Второй лейкоцитарный перекрёст происходит приблизительно до 5-ти лет. Перекрёст получается, когда лимфоцитов и нейтрофилов приблизительно одинаково. Количество нейтрофилов постепенно растёт, а количество лимфоцитов – падает. Нормальные показатели взрослого человека устанавливаются к 14-ти годам.
В литре крови содержится следующее количество нейтрофилов в разные периоды жизни:
- У новорожденных детей 1,5–8 млрд. Количество нейтрофилов — 17–47% от общего количества палочкоядерных 3–17%;
- До 5 лет, второй лейкоцитарный перекрёст: 2–6 млрд. Нейтрофилы — 35–62%, палочкоядерных 0,7–5%;
- Старше 13 лет и взрослые 1,8–6,5 млрд. клеток в литре. Нейтрофилы — 40–60%, палочкоядерных 1–4%;
Отклонения в лейкоцитарной формуле
Сдвигом называется изменение в соотношении дозревших лейкоцитов, к недозревшим. Он бывает либо влево, либо вправо. Медики обращают внимание на наличие или отсутствие нейтрофилов на ранних стадиях развития. Чем моложе клетки в анализе, тем острее инфекция.
Сдвиг формулы влево – это увеличение количества молодых нейтрофилов (палочкоядерных) и возможное появление клеток на предыдущих этапах развития (метамиелоцитов или миелоцитов). Это является признаком различных заболеваний, например:
- Воспалительные процессы в острой форме течения и инфекционные заболевания (дифтерия, скарлатина и другие.)
- Онкологические, злокачественные образования, чаще всего в области желёз.
- Наличие метастаз в костном мозге.
- Это может свидетельствовать о заболеваниях, связанных с миелопоэзом (хронический миелолейкоз).
- Увеличение процента незрелых нейтрофилов бывает в коматозных состояниях.
- При изменениях кислотно-щелочного баланса крови или желудочного сока (ацидозе).
- Вирусы, среди которых туберкулёз.
- Различные типы кровотечений.
- К дисбалансу клеток могут привести состояния эмоционального характера, например, шок или физическое перенапряжение.

Сдвиг формулы вправо, то есть уменьшение количества недозревших нейтрофилов по отношению к сегментоядерным. При этом часто происходит рост числа взрослых нейтрофилов. Такие результаты анализов бывают достаточно редко и могут свидетельствовать о следующих патологиях:
- Заболевания почек и печени.
- Анемия.
- Определённый промежуток времени после переливания крови.
Как видно из патологий, при которых происходят сдвиги лейкограммы, такой симптом как сдвиг соотношения дозревших к недозревшим нейтрофилам, сам по себе ни о чём не говорит, только о необходимости дальнейшей диагностики.
Нейтропения и нейтрофилия
Ещё одним важным фактором при диагностике является количество сегментоядерных, дозревших нейтрофилов по отношению к общему количеству лейкоцитов (о нормах у взрослых и детей мы писали выше). Отклонения называются: нейтрофилия – повышение числа созревших нейтрофилов и понижение их – нейтропения.
Нейтрофилия, её ещё называют лейкоцитоз, бывает при различных патологиях, похожих на те, которые бывают при отклонениях палочкоядерных в лейкоцитарной формуле. (см. выше) Здесь важным обстоятельством является количество недозревших нейтрофилов и стадии их зрелости.
Разделяют шесть типов отклонений:
- Дегенеративный ядерный сдвиг вправо – характеризуется наличием в образце гиперсегментированных (более 5 сегментов) нейтрофилов. Это спорный момент, так как бывает, например, при болезнях кроветворения, но встречается и у вполне здоровых людей.
- Гиперрегенеративный ядерный сдвиг влево – проявление в образцах крови молодых клеток — миелоцитов. Если в анализе отсутствуют эозинофилы, то это указывает на наличие серьёзных гнойных инфекций или сепсиса.
- Когда присутствуют метамиелоциты (3 этап) клетки, то это говорит о гнойных инфекциях средней тяжести и называется – регенеративный ядерный сдвиг влево. По своей основной функции нейтрофилы защищают организм от различных инфекций посредством гноя, и чем моложе клетки в крови, тем острее необходимость их выработки.
- Гипорегенеративный ядерный сдвиг влево – повышение доли более 5 % палочкоядерных нейтрофилов. Такие результаты анализа пациента чаще всего являются признаком лёгких гнойно-воспалительных процессов.
- Нет ядерного сдвига – так говорят, когда увеличиваются дозревшие клетки, а палочкоядерные остаются в пределах 5%.
- При патологических изменениях дозревших клеток (токсогенная зернистость и др.) происходит повышение численности палочкоядерных форм. Это изменение в самих клетках говорит про нарушение функций костного мозга и кроветворения, и встречается при тяжёлых инфекционных заболеваниях. Так же может проявляться при интоксикации и называется – дегенеративный ядерный сдвиг влево.
Нейтропения — недостаток взрослых нейтройфилов. Она возникает при определённых условиях, иногда в острой форме – фебрильная нейтропения. Такой вид характеризуется острым, быстрым течением (несколько часов) и следующими симптомами: озноб, повышение температуры (выше 38 С), общая слабость. Такое состояние крайне опасно, потому что нет иммунного ответа на воспаление и выявить очаг инфекции очень сложно.
В целом, при длительной нейтропении назначается исследование костного мозга, так как необходимо понять: либо это костный мозг снизил выработку (продукцию) клеток миелоидного ряда, либо в организме есть стойкая инфекция и нужно назначать антибиотик или противогрибковый препарат, который и назначается в этих случаях.
В общем, нейтропения указывает ряд различных заболеваний, различной природы. Это и вирусы, опасные для жизни: оспа, гепатит, корь, грипп и другие. Во времена, когда не было антибиотиков, справляться с такими заболеваниями было сложно. Простейшие организмы и грибковые инфекции также могут вызвать нейтропению, малярия или токсоплазма являются тому примером. Бактериальные инфекции так же могут вызвать сниженное число нейтрофилов. Чаще других встречаются стафилококковые, стрептококковые, туберкулёз и другие.

Проведение радио- и химиотерапии. Также при проведении других видов лечения, влияющих на кроветворный процесс.
В медицине нейтропения подразумевает явление, когда сложно установить точный диагноз или источник воспаления из-за слабого иммунного ответа. Поэтому очень важно подробно рассказать лечащему врачу все симптомы, даже, на первый взгляд, незначительные. Желаем вам крепкого здоровья!
Источник: kardiodocs.ru
Читайте также
Ядерная палочка в крови что это — Лор и Простуда
Общий анализ крови является важной диагностической процедурой. По показателям этого исследования врачи могут оценить общее состояние пациента и наличие различных врожденных или приобретенных заболеваний. Важным показателем развернутого анализа крови является содержание палочкоядерных нейтрофилов. Именно палочкоядерные нейтрофилы являются показателем работы костного мозга и иммунной системы, что очень важно при диагностике некоторых заболеваний. Что такое незрелые гранулоциты и как по их количеству происходит диагностика.
Определение
Что такое палочкоядерные нейтрофилы и чем они отличаются от остальных представителей гранулоцитов? Палочкоядерный нейтрофил — это незрелая сегментоядерная клетка из семейства лейкоцитов. Лейкоцит, что это такое — это всем знакомый защитник организма, который является основой иммунитета. Сначала в организме рождаются палочкоядерные нейтрофилы, ядра которых похожи на палочки, они еще не разделились на сегменты. Эти клетки дозревают уже в крови организма.
Рождаются эти клетки в костном мозге человека, потом выбрасываются в кровь. Эти клетки не способны еще проникать в ткани или растворять в себе болезнетворные бактерии. Они живут в крови и созревают там. Норма нейтрофилов в крови может различаться в зависимости от возраста пациента. У мужчин и женщин крови палочкоядерные нейтрофилы нормы одинаковы. Нейтрофилы в анализе крови важны для всех узких специалистов. Нужно знать, что только зрелый нейтрофил может проникать сквозь стенки сосудов и обезвреживать чужеродные клетки внутри тканей.
Нормы
Как обозначаются палочки в крови? Как правило количество нейтрофильных клеток обозначается в процентном соотношении к общему числу лейкоцитов. Этот анализ палочкоядерных в крови дает врачам возможность поставить точный диагноз и определить, как выполняет свои функции костный мозг.
Данное исследование называется развернутый клинический анализ крови.
Для здоровых людей норма палочкоядерных нейтрофилов составляет от 1 до 5% от всего количества лейкоцитов. Если в анализе наблюдаются отклонения, это является поводом для назначения дополнительных диагностических процедур.
Причины повышения
Повышены палочкоядерные наблюдаются при заражении организма различными инфекциями. Когда появляется угроза, костный мозг выбрасывает большое количество палочкоядерных в кровь. Основными заболеваниями, при которых происходит повышение палочкоядерных нейтрофилов являются:
Палочкоядерные нейтрофилы: норма в крови, причины повышения и понижения
Кровь человека состоит из жидкой части – плазмы и из клеток крови – форменных элементов. Последние представлены эритроцитами, лейкоцитами и тромбоцитами. Особую роль в человеческом организме играют лейкоциты.
Они, осуществляя фагоцитоз болезнетворных микроорганизмов, выполняют важную защитную функцию.
В ответ на проникновение патогенов в организм каждый лейкоцит начинает выполнять фагоцитоз, высвобождая биологически активные вещества, которые в свою очередь являются причиной инфекционной симптоматики – температура, покраснение, воспаление, отёк тканей и боль. Поэтому их наличие является доказательством активной напряженности противоинфекционного иммунитета.
Количество лейкоцитарных клеток при воспалительных заболеваниях возрастает, именно поэтому в общем анализе крови им придаётся особое значение. Общий анализ крови, помимо основных элементов, представлен и их разновидностями, несущими информацию о состоянии здоровья человека. Часто можно встретить графу – нейтрофилы, палочкоядерные нейтрофилы и их процентное содержание в крови. Что такое нейтрофилы и что такое палочкоядерные нейтрофилы?
Что такое палочкоядерные нейтрофилы?
 Существует несколько видов лейкоцитов. Каждый вид отличается выполняемой функцией, строением и происхождением.
Существует несколько видов лейкоцитов. Каждый вид отличается выполняемой функцией, строением и происхождением.
Лейкоциты разделяют на гранулоциты и агранулоциты. Гранулоциты отличаются наличием сегментированного ядра и присутствием в цитоплазме специфической зернистости. Гранулоциты по-разному воспринимают окраску. В зависимости от степени восприимчивости красителей, выделяют несколько видов.
Гранулоциты:
- – нейтрофильные,
- – эозинофильные,
- – базофильные.
Основным видом из представленных выше являются нейтрофильные клетки, они составляют до 72 % от всех лейкоцитов крови. От 1% до 5% составляют палочкоядерные нейтрофилы, их ещё называют юными или незрелыми. Своеобразным отличием палочкоядерных в крови является ядро в форме палочки.
Роль сегментации ядра нейтрофилов не изучена до сих пор с физиологической точки зрения. Учёные предполагают, что сегментация ядра и созревание клеток необходимо для облегчения проникновения нейтрофилов в клетки и ткани органов и систем.
Функции палочкоядерных нейтрофилов:
- Защитная функция врождённого иммунитета,
- фагоцитоз вирусов, бактерий и грибов,
- Синтез белковых соединений, играющих важную роль в защите организма.
Однако нарушение процесса перехода клеток в зрелую форму является важным диагностическим признаком. Например, дефицит витамина В12 и фолиевой кислоты при лабораторном исследовании нейтрофилов будет иметь особенности, заключающиеся в наличии пяти и более ядер сегментации в клетках–нейтрофилах. А двухсегментированные ядра указывают на существование такой патологии, как Пельгеровская аномалия лейкоцитов.
Так или иначе, палочкоядерные нейтрофилы выполняют такие же функции, характерные для уже созревших нейтрофилов.
Анализ палочкоядерных нейтрофилов
Оценка палочкоядерных нейтрофилов в крови необходим в следующих случаях:
- Длительное повышение температуры до субфебрильных цифр (37,0 – 38,5˚С,
- Наличие симптомов, характерных для острых респираторных заболеваний,
- В сложных диагностических случаях.
 Необходимость сдачи общего анализа крови с развёрнутой лейкоцитарной формулой определяет специалист. Само исследование нетрудоёмкое, не требует больших финансовых затрат как лаборатории, так и пациента (в случае платного оказания медицинской услуги). Уровень палочкоядерных нейтрофилов оценивается для конкретного потенциального пациента, учитывая хронические инфекционные заболевания, сопутствующие патологии, состояние пациента.
Необходимость сдачи общего анализа крови с развёрнутой лейкоцитарной формулой определяет специалист. Само исследование нетрудоёмкое, не требует больших финансовых затрат как лаборатории, так и пациента (в случае платного оказания медицинской услуги). Уровень палочкоядерных нейтрофилов оценивается для конкретного потенциального пациента, учитывая хронические инфекционные заболевания, сопутствующие патологии, состояние пациента.
Нередки случаи, когда уровень нейтрофилов незначительно повышен у взрослого, что является его индивидуальной нормой.
Подготовка к лабораторному исследованию
Исследования палочкоядерных нейтрофилов можно произвести в любой клинической лаборатории. Нейтрофилы вместе со своими разновидностями (палочкоядерные, сегментоядерные, юные) входят в общий анализ крови.
Анализ крови не требует специфичных способов подготовки пациента. Достаточно сдать капиллярную кровь ранним утром, желательно натощак.
Важно знать, что обильный приём пищи, усиленная физическая работа , приём медикаментозных средств, длительный тревожный психоэмоциональный фон являются провоцирующими факторами для увеличения количественного состава как лейкоцитов, так и разновидностей этих клеток.
Нормальное значение в крови
 Нормальные значения палочкоядерных нейтрофилов имеют диапазон 1%-3%.
Нормальные значения палочкоядерных нейтрофилов имеют диапазон 1%-3%.
Такое маленькое процентное содержание объясняется созреванием палочкоядерных нейтрофильных лейкоцитов в сегентоядерные. Повышение палочкоядерных нейтрофилов в крови, как правило, свидетельствует о возникновении инфекционного процесса у человека. Палочкоядерные в крови сегментируются в зрелые нейтрофилы. Чтобы узнать уровень нейтрофилов, необходимо провести лабораторный анализ крови с исследованием лейкоцитарной формулы.
В крови норма нейтрофилов зависит от возраста исследуемого человека, а также от физиологических состояний организма. В таблице представлены нормативы сегментоядерных и норма палочкоядерных нейтрофилов. В шапке таблицы указано как обозначаются нейтрофилы (NE).
| Возрастная категория | Палочкоядерные нейтрофилы в крови норма | Нейтрофилы в крови, NE. | |
| В 10*9/л | % | ||
| Новорождённые | 0,135-0,78 | 3,00-17,0 | 45% – 80% |
| Дети до года | 0,014-0,18 | 0,05-4,0 | 18 %– 45% |
| 1 – 6 лет | 0,023-0,22 | 0,05-5,0 | 28 %– 60% |
| 6 – 12 лет | 0,032-0,25 | 0,05-5,5 | 37% – 66% |
| 13 – 15 лет | 0,037-0,25 | 0,05-6,0 | 45 %- 69% |
| Норма у женщин | 0,045-0,30 | 1,00-6,0 | 47% — 72% |
| Норма у мужчин | 0,045-0,33 | 1,00-7,0 | 47% — 72% |
В анализе крови относительное и абсолютное число нейтрофилов обозначается английскими буквами:
- NEUT% (NE%) — относительное содержание,
- NEUT# (NE#)— абсолютное содержание.
Норма процентного содержания нейтрофилов в крови составляет 48 %– 78%.
Увеличение нейтрофилов в крови могут быть инфекционно-воспалительные заболевания, инфаркты (некроз) различных органов, опухолевые процессы и другие заболевания инфекционной природы. Увеличение количества нейтрофилов в периферической крови называется нейтрофилией.
К уменьшению нейтрофилов приводят вирусные заболевания такие как: корь, краснуха, ветряная оспа, эпидемический паротит, полиомиелит, а также хронические бактериальные инфекции, состояние после лучевой терапии, грибковые инфекции.
Повышение палочкоядерных нейтрофилов в крови
Что касается палочкоядерных нейтрофилов, то повышенные палочкоядерные являются естественным ответом иммунной системы. Это значит, что при внедрении чужеродного микроорганизма, представляющего опасность для человека, повышаются палочкоядерные нейтрофилы в крови.
Причины повышения палочкоядерных нейтрофилов:
- Острые инфекционные процессы,
- Трофические язвы,
- Ожоги различной степени,
- Вирусные инфекции в тяжёлой форме,
- Хронические воспаления паренхиматозных органов: панкреатит, холецистит, цистит, артрит, миокардит, тонзиллит, васкулит, а также палочкоядерные нейтрофилы повышены при аппендиците,
- Паразитарные заболевания,
- Повышены палочкоядерные могут быть повышены при приёме кортикостероидов, сердечных гликозидов, гепарина, гистамина.
- Ишемия различных тканей,
- Потеря крови,
- Сахарный диабет,
- Обморожения,
- Отравления ядами такими как: ртуть, свинец,
- Злокачественные заболевания,
- Лимфомы,
- Метастазирование в другие органы,
- Печёночная кома,
- Уремия,
- Заболевания почек (гломерулонефриты, пиелонефриты),
- Продолжительные неврологические расстройства,
- Анемия,
- Заболевания соединительной ткани,
- Подагра,
- Апластические процессы в крови,
- Послеоперационные состояния.
Как видно выше, палочкоядерные нейтрофилы могут быть повышены при множестве заболеваний, но основные причины, всё-таки, можно свести к двум большим группам:
- Инфекционные заболевания (бактериальной природы),
- Распад тканей (при ожогах, инфарктах, опухолях и т.д.)
Наряду с этим, физиологическое состояние женщины при беременности сопровождается сдвигом нормы большинства элементов крови, в том числе и нейтрофилов.
У беременных в крови повышены и лейкоциты, и нейтрофилы. Лейкоциты могут повыситься на 10 %, и это будет являться нормой. Но, выраженный лейкоцитоз (значительное увеличение лейкоцитов) скорее будет свидетельствовать о патологии.
При беременности в крови возможно появление незрелых форм. Меняется процентное соотношение нейтрофилов. Палочкоядерные повышены незначительно, в пределах нормы. Но в конце беременности нейтрофилы могут повышаться в несколько раз за счёт палочкоядерных форм.
Повышение палочкоядерных нейтрофилов у детей
У детей младшего возраста, как правило, присутствует в крови повышенный уровень нейтрофилов. Большинство из них являются палочкоядерными. Это является отличительной особенностью анализа крови ребёнка от взрослого
Причинами высокого уровня палочкоядерных нейтрофилов у детей старшего возраста являются такие же патогенетические закономерности возникновения изменений лейкоцитарной формулы, что и у взрослых. Однако можно выделить следующие особенности, характерные для детского возраста:
- Прорезывание зубов у детей до 2 лет,
- Острая бактериальная инфекция – ангина, отит, перитонит, сепсис,
- Гемолитическая анемия,
- Заболевания крови,
- Глистные инвазии.
Исследование крови на количественное содержание палочкоядерных нейтрофилов назначается лечащим врачом и необходимо для подтверждения диагноза, либо в сложных моментах диагностики патологических состояний организма.
 Загрузка…
Загрузка…Что такое палочкоядерные и сегментоядерные нейтрофилы
Анализ крови – это визитная карточка каждого человека, которая может рассказать о состоянии здоровья. Лейкоциты, отвечающие за состояние иммунитете и способность организма ликвидировать вирусы и бактерии, проникающие извне, имеют несколько разновидностей. Самыми масштабными по численности являются нейтрофилы. Эти клетки представлены в виде точечных скоплений, которые легко окрашиваются при проведении лабораторного исследования. Какими бывают нейтрофилы, каковы их функции и значения, рассмотрим далее.
Классификация нейтрофилов
Нейтрофилы – это белые кровяные клетки, относящиеся к лейкоцитам. Свое название они получили , благодаря уникальной способности принимать цвет любого реагента, подстраиваясь под условия среды. Эти клетки вырабатываются костным мозгом, как реакция на состояние здоровья, поэтому исчисление их в анализе крови помогает оценить, есть ли проблемы в организме.
Для того, чтобы нейтрофилы могли быть полезными и препятствовали постоянным атакам микробов извне, они должны пройти шесть стадий формирования: от синтеза клетками костного мозга, до состояния зрелости.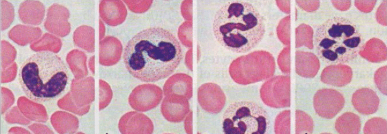 В итоге получаются два типа нейтрофилов:
В итоге получаются два типа нейтрофилов:
- Палочкоядерные – получили свое название из-за характерной вытянустости. Являются молодыми клетками, которые по истечении определенного срока переходят в форму сегментоядерных.
- Сегментоядерные – зрелые клетки, способные активно бороться с патогенными микроорганизмами. Их уникальной особенностью является то, что при нейтрализации бактерий и вирусов, они способны самостоятельно самоуничтожаться.
Строение, роль и функции
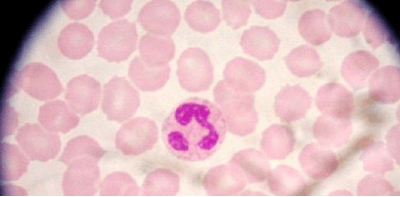 Нейтрофилы продуцируются клетками костного мозга непрерывно, поскольку продолжительность жизни зрелой клетки невелика: от 2 часов до 2 дней. Для того, чтобы лейкоцитарная клетка смогла выполнять свои функции, должно пройти 6 этапов ее формирования. Конечным результатом данного процесса является образование палочкоядерных и сегментоядерных нейтрофилов.
Нейтрофилы продуцируются клетками костного мозга непрерывно, поскольку продолжительность жизни зрелой клетки невелика: от 2 часов до 2 дней. Для того, чтобы лейкоцитарная клетка смогла выполнять свои функции, должно пройти 6 этапов ее формирования. Конечным результатом данного процесса является образование палочкоядерных и сегментоядерных нейтрофилов.
Палочкоядерные нейтрофилы являются незрелыми клетками. Это промежуточная стадия формирования нейтрофилов, при которой клетка как таковая сформирована, но ее функции развиты не все. Когда организм не испытывает атак микробов, эти клетки продолжают формироваться и перерастать в сегментоядерную форму.
В случае же, когда человек болеет, в кровь активно выбрасываются палочкоядерные нейтрофилы, дабы максимально быстро снизить концентрацию патогенных микроорганизмов.Количественный показатель палочкоядерных клеток может постоянно изменяться и подстраиваться под состояние организма. Обычно их не более 6% от доли всех лейкоцитов, находящихся в крови. Любые отклонения от нормы имеют весомые причины, требующие внимания.
Поскольку палочкоядерные нейтрофилы являются промежуточной стадией формирования нейтрофила, то перечень их функций в организме невелик. Главная их задача заключается в стремительном росте и дозревании до дееспособной клетки. Однако, в случае, когда организм испытывает нехватку нейтрофилов (при обширном воспалительном процессе), организм направляет в очаги воспаления именно эти «молодые» клетки, которые не способны полноценно выполнять свои функции.
Задайте свой вопрос врачу клинической лабораторной диагностикиАнна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
Нейтрофилы сегментоядерные являются готовыми клетками, способными противостоять бактериям. Их количество в 10-15 раз больше, нежели численность незрелых клеток.
Именно эти клетки отвечают за способность организма бороться с чужеродными бактериями.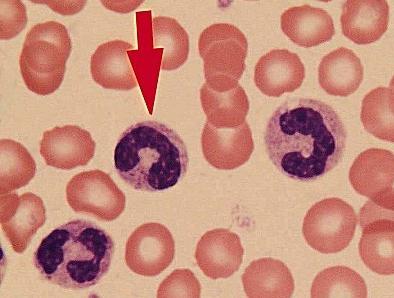 Они способны выполнять следующие функции в организме:
Они способны выполнять следующие функции в организме:
- Высокая миграционная активность – нейтрофилы способны проникать через мембранные барьеры, выходя за пределы кровеносной системы. Это свойство помогает максимально быстро сконцентрироваться большому количеству иммунных клеток в очаге воспаления, нейтрализовав его и не допустив масштабного распространения инфекции по организму.
- Ускоренный фагоцитоз – эти клетки содержат на своей поверхности специальные включения, которые способны захватывать чужеродную клетку и нейтрализовать ее. При этом нейтрофил, выполнив свою основную функцию, самоуничтожается и выводится из организма.
- Адгезия – нейтрофилы способны соединяться с чужеродными клетками.
- Условное переваривание патогенной клетки – нейтрофил после поглощения бактерии увеличивается в объемах в несколько раз, после чего начинается ускоренный процесс нейтрализации «врага». Путем расщепления и распада его компонентов.
- Усиление антибактериального эффекта – в момент, когда сегментоядерные нейтрофилы поглощают и нейтрализуют патогенные бактерии, они гибнут, то есть прекращают свое биологическое существование. В этот момент из их оболочки высвобождается особый фермент – миелопероксидаза, который усиливает антибактериальную способность других клеток и увеличивает их сопротивляемость. Этот фермент имеет зеленовато-серый оттенок, знакомый всем как гной.
Зернистость помогает накапливать большое количество микрокомпонентов, которые обеспечивают их основное биологическое назначение. Среди них выделяют:
- миелоперексидаза;
- лизоцим;
- коллагеназа;
- белковые молекулы;
- лактоферрин.
Помимо положительных свойств, которыми обладают нейтрофилы, также можно выделить одно отрицательное. В момент, когда клетки выделяют ферментные включения, осуществляется атака на здоровые клетки организма, что в дальнейшем вызывает их гибель.
Данное свойство не представляет особой опасности для здоровья, однако учитывается при использовании различных антибиотиков и противовирусных средств.Механизм работы
Рассмотрим механизм работы нейтрофилов поэтапно:
- Попадание чужеродного агента в организм – поступает сигнал о необходимости концентрации и перемещения сегментоядерных нейтрофилов в очаг поражения. Эти клетки проходят все барьеры, выходят за пределы кровеносного русла, попадая в ткани, где начинают воздействовать на патоген.
- Проявление адгезивных свойств – нейтрофил подходит к чужеродной клетке максимально близко, при контакте их мембранных оболочек в нейтрофиле вырабатываются специальные ферменты, расщепляющие оболочку микроба.
- Стадия фагоцитоза – сегментоядерные нейтрофилы поглощают бактерию, вмещая ее массу, при этом мембранная оболочка обладает высокой эластичностью и хорошо растягивается.
- Стадия переваривания и распада – после поглощения активные компоненты нейтрофила начинают активно расщеплять бактерию. Вырабатываемые компоненты пагубны как для самой бактерии, так и для нейтрофила, поэтому данная иммунная клетка погибает вместе с чужеродным агентом.
- Стадия высвобождения и утилизации – в момент замирания клетки высвобождается особый компонент, высокая концентрация которого способствует усилению антибактериального эффекта. Утилизация отмерших клеток производится печенью.
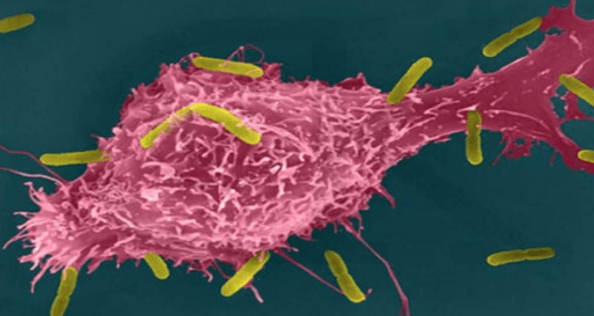
Если же воспаление полномасштабное, а зрелых нейтрофильных клеток практически не осталось, в бой вступают палочкоядерные нейтрофилы. Их перемещение несколько затруднено, а возможность проникать через мембранные преграды ограничена. Если же и этих клеток оказалось мало, и нейтрофилы палочкоядерные не могут оказать сопротивление, организм обращается за резервом юных клеток, польза от которых минимальна.
На практике выявляется, что если собственных сегментоядерных и палочкоядерных клеток оказалось недостаточно, а состояние организма стремительно ухудшается, необходима помощь извне, то есть использование антибиотиков.
Сдвиги лейкоцитарной формулы
Лейкоцитарная формула – это количественный показатель содержания различных включений лейкоцитарных клеток в общем их объеме. Данный показатель позволяет определить состояние иммунитета, а также наличие опасных для жизни заболеваний. Эта формула не имеет ничего общего с математикой, показывая лишь процентный состав лейкоцитарных клеток, что позволяет с точностью определить наличие патологии, а также предположить, что послужило причиной ее развития.
Сдвиг лейкоцитарной формулы – это такое состояние, при котором в крови выявляются увеличения или уменьшения процентного соотношения всех включений.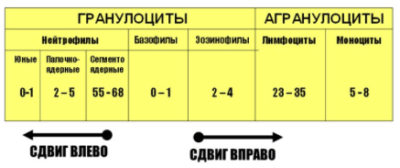 Сдвиги или смещения формулы могут быть двух направлений:
Сдвиги или смещения формулы могут быть двух направлений:
- Вправо – характеризуется увеличением числа зрелых нейтрофилов. Чаще всего развивается при наличии инфекционных заболеваний.
- Влево – указывает на рост численности молодых клеток, неспособных выполнять фагоцитарные функции в полном объеме.
Лейкоцитарная формула определяется с помощью исчисления количества нейтрофилов различной степени зрелости, а также других включений. И поскольку данное процентное соотношение может изменяться в течение дня, то анализ крови рекомендуют сдавать на голодный желудок, при этом предварительно хорошо выспаться и отказаться от физических нагрузок.
Сдвиг вправо называется нейтропенией, а влево – нейтрофилезом. Эти два состояния являются одинаково опасными, поскольку указывают на наличие патологии.
В случае смещения лейкоцитарной формулы важно определить, что именно стало причиной происходящего.Показатели нормы
Для различных возрастов установлены отдельные показатели нормы, причем у мужчин и женщин показатели идентичны. В детском организме нейтрофилов всегда больше, нежели у взрослых, что объясняется естественной необходимостью организма приспособиться к условиям окружающей среды.
Палочкоядерные нейтрофилы имеют такие показатели нормы, как:
- дети до года – 1-4%;
- дети 2-10 лет – 1-5%;
- подростки 10-16 лет – 1-4%;
- взрослые – 1-6%.
Сегментоядерные нейтрофилы преобладают в общей массе лейкоцитов, поэтому для них нормальными считаются такие показатели, как:
- дети до года – 45-75%;
- дети 2-10 лет – 40-65%;
- подростки 10-16 лет – 35-65%;
- взрослые – 45-72%.
Показатели при беременности:
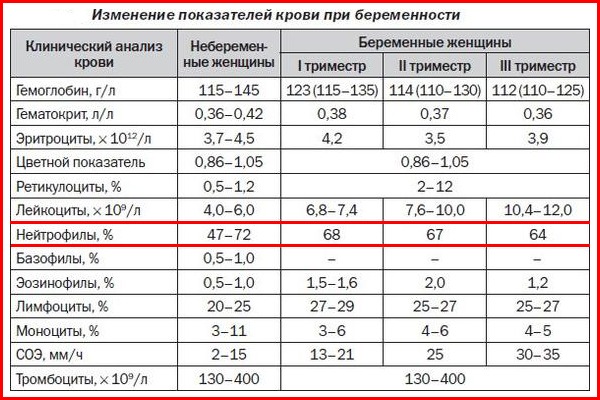
Также во время проведения анализа важно обратить внимание на такие показатели, как содержание в крови миелобластов, промиелоцитов, миелоцитов и метамиелоцитов. Эти четыре начальные стадии формирования нейтрофилов не должны встречаться в крови вообще, так как место их локализации – клетки костного мозга. Вбрасывание этих незрелых клеток в кровь указывает на наличие серьезных патологий.
В некоторых случаях, когда человек здоров и не имеет жалоб на общее самочувствие, лейкоцитарная формула может давать сдвиги. Это связано с неправильной подготовкой к сдаче анализа
Дело в том, что лейкоциты являются очень чувствительными клетками, а их количественный и качественный состав может изменяться в течение дня.Поэтому стоит исключить все внешние факторы, способствующие получению ложных результатов:
- кровь сдают на голодный желудок в первой половине дня;
- человек должен быть максимально спокойным и расслабленным;
- накануне отменяют все физические нагрузки;
- важен полноценный сон и отдых.
Посмотрите видео про анализ крови на этот показатель
Повышение уровня
 Увеличение количественного состава нейтрофилов может быть вызвано несколькими причинами:
Увеличение количественного состава нейтрофилов может быть вызвано несколькими причинами:
- Инфицирование вирусами и бактериями, которые в дальнейшем формируют очаги: ЛОР-заболевания, болезни внутренних органов, аппендицит, пиелонефрит.
- Интоксикация организма парами тяжелых металлов, алкоголем и другими ядовитыми веществами.
- Интоксикация продуктами жизнедеятельности бактерий, которые длительное время находятся в организме и вызывают хронические воспалительные процессы.
- Наличие онкологических новообразований.
- Некрозы, как кожных покровов, так и внутренних органов.
- Укусы насекомых и животных.
Умеренно высокие показатели могут проявляться и у абсолютно здоровых людей. Это возникает при воздействии таких внешних факторов, как:
- отсутствие полноценного сна и отдыха;
- плохое питание или длительные диеты;
- сильные и частые стрессы;
- повышенные физические нагрузки на организм.
В случае выявления повышенных показателей необходимо выявить первопричину и максимально быстро ликвидировать ее.
Для этого используют дополнительные методы диагностики. Нейтрофилез бывает двух типов:
Нейтрофилез бывает двух типов:
- Относительный – увеличение процентного соотношения нейтрофилов в объеме лейкоцитов.
- Абсолютный – увеличение численности нейтрофилов в единице исследуемой крови.
В первом случае данные указывают в процентах, а во втором – в числах.
И первый и второй случай говорят про наличие воспалительного процесса в организме.В каком случае нейтрофилез – вариант нормы?
В медицинской практике выделяют три состояния организма, при которых допускается патологически высокое содержание нейтрофилов в крови:
- Беременность – на фоне гормональной перестройки, а также увеличения объема и массы крови численность нейтрофилов может стремиться к верхней границе или незначительно превышать ее.
- Сильные физические нагрузки – особенно это касается людей, которые профессионально занимаются спортом.
- Снижение стрессоустойчивости – длительные и частые стрессы могут сказываться на состоянии всего организма.
В таком случае процент погрешности будет минимален.
Достаточно редко встречается наследственный нейтрофилез, когда высокие показатели нейтрофилов у ребенка унаследованы от родителей. Незначительные превышения нормы могут быть также спровоцированы сменой места жительства, овуляцией у женщин, злоупотреблением алкоголем и другими патогенными факторами.
Особенности состояния
Полученные результаты исследований могут указывать на степень тяжести прогрессирования заболевания. Для этого используют абсолютные показатели содержания нейтрофилов. Учитывая это, нейтрофилез условно можно разделить на три группы, особенности течения которого имеют существенные отличия. Рассмотрим их.
Легкая стадия нейтрофилеза. Для нее характерны незначительные превышения верхней границы, в рамках 10 млрд клеток на 1 литр крови. Этот показатель свидетельствует о наличии обширного воспалительного процесса, что внешне проявляется высокой температурой, ознобом, тошнотой, головокружением и общей слабостью.
Данная стадия характерна для большинства вирусных и бактериальных инфекций, когда увеличение численности белых кровяных телец является вынужденной мерой.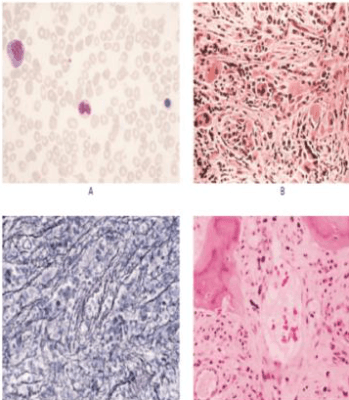 Прогрессирующий нейтрофилез. Для этой стадии характерен стремительный рост клеток с 10 млрд до 20 млрд на 1 литр крови. Причиной этого является обширный воспалительный процесс с наличием гнойных очагов. Клиническая картина дополняется стремительной потерей в весе, обезвоживанием, а также высокой температурой, которая не может нормализоваться даже с помощью специальных жаропонижающих лекарств. В данном случае потребуется госпитализация, так как состояние больного в любую минуту может ухудшиться и спровоцировать летальный исход.
Прогрессирующий нейтрофилез. Для этой стадии характерен стремительный рост клеток с 10 млрд до 20 млрд на 1 литр крови. Причиной этого является обширный воспалительный процесс с наличием гнойных очагов. Клиническая картина дополняется стремительной потерей в весе, обезвоживанием, а также высокой температурой, которая не может нормализоваться даже с помощью специальных жаропонижающих лекарств. В данном случае потребуется госпитализация, так как состояние больного в любую минуту может ухудшиться и спровоцировать летальный исход.
Обширный нейтрофилез. Свидетельствует о наличии масштабного воспалительного процесса, который затрагивает весь организм. Развивается вследствие стремительного роста численности патогенных бактерий, которые проникают в общий кровоток и разносятся ко всем тканям, а также оседают в синовиальной жидкости суставов. Данное состояние может угрожать жизни, поэтому требуется немедленная госпитализация и проведение соответствующей терапии. В противном случае неприятных последствий для здоровья не избежать.
Нужно помнить, что увеличение численности нейтрофилов, как и лимфоцитов в целом, при наличии атаки патогенными микроорганизмами, является нормальной реакцией организма. Это означает, что иммунитет работает в полной мере, а организм настроен на борьбу с инфекцией. Однако, данный процесс следует контролировать.
В случае, когда выраженный нейтрофилез угрожает жизни, при этом заболевание прогрессирует, нужна срочная медицинская помощь.Понижение уровня
Снижение уровня нейтрофилов, показатель которых опускается ниже рекомендованных значений, позволяет утверждать о развитии нейтропении. Этот патологический процесс может быть следствием как нарушения созревания самих клеток в костном мозге, так и их скорейшее отмирание в результате обширного воспалительного процесса. Данное состояние, в зависимости от абсолютного показателя нейтрофилов, а также от скорости течения можно разделить на два типа:
- Острое – нейтропения отмечается наличием крайне низких показателей, которые стремительно снижаются. Причинами могут быть аутоиммунные заболевания, а также обширные воспалительные процессы различной этиологии.
- Хроническое – сниженные показатели находятся примерно на одном уровне в течении длительного времени, что характерно для наличия хронических заболеваний.
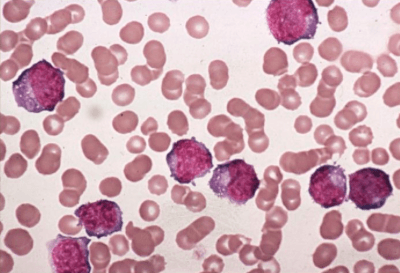 Снижение нейтрофилов провоцирует снижение способности иммунитета противостоять патогенным микроорганизмам, попадающим извне. Это делает человека обезоруженным, поскольку даже самые примитивные вирусы и бактерии без нужного сопротивления иммунитета могут спровоцировать летальный исход.
Снижение нейтрофилов провоцирует снижение способности иммунитета противостоять патогенным микроорганизмам, попадающим извне. Это делает человека обезоруженным, поскольку даже самые примитивные вирусы и бактерии без нужного сопротивления иммунитета могут спровоцировать летальный исход.
Причинами развития нейтропении могут выступать:
- Вирусные заболевания – при этом количественный состав нейтрофилов падает, но общий объем лейкоцитов превышает верхние границы норм.
- Использование медикаментов, которые способны влиять на качество нейтрофилов.
- Прогрессирование онкологических заболеваний, в том числе лейкоз.
- Витаминная недостаточность, а также развитие анемии.
- Воспалительные процессы бактериального плана: туляремия, паратиф, бруцеллез.
- Высокодозные облучения радиацией.
Степени абсолютной нейтропении
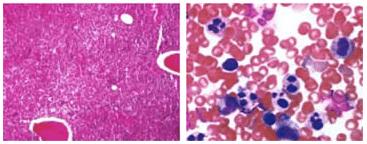 Если рассматривать патологию с точки зрения количественных отклонений от нормы абсолютного показателя, исчисляемого в точном количестве нейтрофилов в одном литре крови, нейтропения может иметь три стадии течения:
Если рассматривать патологию с точки зрения количественных отклонений от нормы абсолютного показателя, исчисляемого в точном количестве нейтрофилов в одном литре крови, нейтропения может иметь три стадии течения:
- Начальная стадия – показатели приближены к значениям нижней границы, но находятся в рамках 1-1,5 млрд клеток. Чаще всего проявляется при наличии системных заболеваний, а также обширных воспалительных процессах, для ликвидации которых требуются большие количества нейтрофилов. Эти клетки отмирают быстрее, чем новые успевают созреть.
- Прогрессирующая стадия – показатели стремятся к 0,5 млрд клеток на 1 литр крови. Данный числовой показатель говорит о наличии угрозы для здоровья, а также о снижении защитных свойств организма. Возникает в результате аутоиммунных заболеваний, но также может быть причиной полномасштабных воспалительных процессов, включая гангрену, воспаление легких и туберкулез. Именно эта стадия чаще всего приобретает хроническое течение и является следствием развития иммунодефицита.
- Запущенная стадия – показатели не превышают 0,5 млрд клеток на 1 литр крови. Данное состояние наиболее опасно для организма, так как указывает на полное отсутствие иммунитета и способности сопротивляться патогенным микроорганизмам. Требует немедленного медицинского вмешательства, а также корректировки с помощью переливания лейкоцитарной массы.
Это указывает на наличие проблем со здоровьем, причины развития которых следует выявить максимально быстро.
Чаще всего нейтропения является следствием воздействия на организм различных провоцирующих факторов. Крайне редко низкий показатель проявляется самостоятельно и провоцирует обратный механизм формирования иммунной реакции.
Необходимо помнить, что низкий уровень нейтрофилов может быть как причиной масштабного воспалительного процесса в организме, когда клетки отмирают быстрее, чем новые успевают созревать, так и полным отсутствием реакции на патогенный микроорганизм.
Прежде, чем приступить к лечению и корректировке нейтропении, необходимо достоверно определить причину.Виды нейтропении
В зависимости от того, что именно послужило первопричиной развития снижения количественного состава нейтрофилов, нейтропения может быть нескольких видов. Рассмотрим каждый из них более подробно.
Иммунная нейтропения развивается по причине прогрессирования аутоиммунных заболеваний, в результате которых в организме начинают образовываться антитела к нейтрофилам. В результате клетки организма сами же уничтожают свои иммунные клетки, лишая его естественной защиты.
В крови детей у ребенка в момент иммунизации также может отмечаться снижение показателей, что является естественным процессом, который самоликвидируется спустя определенное время.Лекарственная нейтропения чаще всего проявляется у пациентов зрелого возраста, которые вынуждены принимать различного рода лекарства. Нейтрофилы в крови повышены у взрослого, если имеет место быть длительный прием антибиотиков цефалоспоринового и пенициллинового ряда. Сюда также относится проведение химиотерапии при наличии онкологических заболеваний. Под воздействием высокотоксичных препаратов, которые способны убивать раковые клетки, оказывается пагубное воздействие на формирование и развитие молодых клеток, которые не могут полноценно выполнять свои функции.
Инфекционная нейтропения вызвана образованием воспалительного процесса, вследствие инфекционного заболевания. Снижение количественного состава нейтрофилов вызвано активной их гибелью и нейтрализацией патогенных микроорганизмов. Клетки костного мозг не успевают вырабатывать нужное количество нейтрофилов, а те, которые вбрасываются в кровь, довольно часто бывают незрелыми. Такое состояние характерно для детского организма.
Фебрильная нейтропения является следствием воздействия лекарств цитостатического типа, а также химиопрепаратов, используемых при борьбе с онкологическими опухолями. Провоцируют развитие нейтропении бактерии, которые в здоровом организме не представляют опасности, но при наличии подавленного иммунитета оказывают повышенную нагрузку на организм.
Наследственная нейтропения может возникать как врожденное генетическое заболевание, которое передается по наследству от родителей к ребенку.
Данное состояние характеризуется сниженным иммунитетом, а также повышенной склонностью к возникновению различного рода заболеваний.В зависимости от того, какая природа у нейтропении, ее условно делят на два типа:
- Доброкачественная – характерна для детского организма. Низкие показатели являются следствием становления иммунитета. К 5-6 годам показатели обычно стабилизируются и находятся в пределах нормы. Внешних клинических проявлений данное состояние не имеет.
- Злокачественная – возникает как ответная реакция на прогрессирование заболевания и носит причинно-следственный характер, то есть может провоцировать усугубление общего состояния.
Профилактика нормальных значений
 Как уже говорилось ранее, отклонения от нормы в показателях является следствием прогрессирования различных заболеваний воспалительного характера. Поэтому в качестве профилактики используют рекомендации, которые способствуют общему укреплению организма:
Как уже говорилось ранее, отклонения от нормы в показателях является следствием прогрессирования различных заболеваний воспалительного характера. Поэтому в качестве профилактики используют рекомендации, которые способствуют общему укреплению организма:
- Правильно питаться, отдавая предпочтение свежим овощам и фруктам, а также нежирным сортам мяса.
- Вести активный образ жизни, но не истязать тело физическими нагрузками.
- Полноценно отдыхать, а также спать не менее 8 часов в сутки.
- Пить не менее 1,5 литра воды в день, исключая прием сладких газированных напитков и кофе.
- В межсезонье, когда высока вероятность заразиться ОРЗ и ОРВИ, необходимо принимать витаминные комплексы, которые укрепят иммунитет.
- Отказаться от вредных привычек, таких как употребление спиртных напитков и табакокурения.
- Ограничить прием медикаментов при наличии незначительных болей, а также отказаться от самолечения.
- Соблюдать правила личной гигиены и после посещения общественных мест тщательно мыть руки.
- Два раза в год проходить диспансеризацию, что позволит выявить наличие патологии на ранних стадиях.
Таким образом, лейкоцит не позволяет микробу паразитировать в организме, путем активизации нейтрофилов. Палочкоядерный нейтрофил и сегментоядерный способствуют поглощению патогенных клеток и их полной нейтрализации. Состояние организма, а также наличие воспалительного процесса отображает лейкоцитарная формула, которая показывает количественный и качественный состав всех форм лейкоцитов, имеющихся в крови. Отклонения от нормы могут быть признаком наличия заболевания, а могут указывать на индивидуальную особенность организма.
Палочкоядерные нейтрофилы:норма и причины повышения
 При первом подозрении на вирусную, бактериальную или грибковую инфекцию врач рекомендует сдать общий анализ крови.
При первом подозрении на вирусную, бактериальную или грибковую инфекцию врач рекомендует сдать общий анализ крови.
В этом наиболее распространенном лабораторном исследовании изучается количество разных клеток крови. В статье разберем причины повышения палочкоядерных нейтрофилов и что это такое.
Общие данные
Нейтрофилы – это клетки, ответственные за иммунитет человека. Медики называют их гранулоцитами, так как внутри клеток под микроскопом обнаруживаются включения. Но популяция нейтрофилов неоднородна.
Среди них выделяют:
- Юные – метамиелоциты, промиелоциты, миелоциты,
- Палочкоядерные,
- Сегментоядерные.
Это деление обусловлено степенями зрелости клеток. Юные – это самые молодые, совсем незрелые нейтрофилы. По мере своего роста и созревания они становится палочкоядерными клетками. Название определено внешним видом их ядер – они имеют вытянутую, как палочки, форму.
Дальнейшее созревание нейтрофилов приведет их к сегментоядерным клеткам. Ядра таких нейтрофилов состоят из нескольких частей – сегментов. Именно эти нейтрофилы становятся одним из первых барьеров в борьбе с любой инфекцией.
Сегментоядерные нейтрофилы постоянно находятся в крови. Они умеют перемещаться по кровотоку, в зависимости от нуждаемости в них. Если где-то в организме ранение или очаг инфекции, то клетки придут туда, формируя в последующем гнойные массы.
Палочкоядерные нейтрофилы выбрасываются в кровоток из костного мозга по мере необходимости.

Разновидности нейтрофилов
Роль и функции в организме человека
Нейтрофилы служат для защиты человека от любой инфекционной патологии. Поэтому природа одарила их особым строением и функциями, которые помогают в осуществлении их оборонительной роли.
Для нейтрофилов характерны следующие свойства:
- Способны перемещаться в место воспаления,
- Фагоцитоз – уничтожают чужеродные бактерии, вирусы,
- Перемещаются амебоидным типом движения,
- Выделяют биологически активные вещества – цитокины – которые служат для привлечения других клеток иммунитета,
- Способны покидать кровоток и проникать в ткани, выполняя защитную функцию там.

Клетки крови
Норма в крови
Среди клеток иммунитета более всего в крови сегментоядерных нейтрофилов – до 70%. Норма палочкоядерных в крови значительно меньше – количество не превышает 6-7%. Это связано с незрелостью «палочек». Если в организме возникнет опасность инфекции и воспаления, то процент палочкоядерных нейтрофилов подскочит вверх.
Первыми в условиях инфекции погибнут зрелые, сегментоядерные нейтрофилы. Поглощая чужеродные бактерии, нейтрофильные клетки погибнут сами. Именно за счет них формируются выделения из носа при насморке, гной из инфицированной раны.

Почувствовав опасность воспаления, в организме начнут активно созревать новые нейтрофилы. Из костного мозга они выбрасываются в кровоток, будучи еще недостаточно сформированными, а именно – палочкоядерными.
Палочкоядерные нейтрофилы не так эффективно сражаются с инфекцией, как сегментоядерные. По мере своего созревания в кровотоке, они превращаются в сегментоядерные и начинают принимать активное участие в борьбе с воспалением.
В анализе крови этот момент отражается, как «сдвиг влево». Юные, незрелые формы в бланке лейкоцитов располагаются в левой части, а зрелые – в правой. Увеличение числа палочкоядерных форм и называют сдвигом лейкоцитарной формулы влево. Это один из главнейших критериев воспаления.
Если же число палочкоядерных нейтрофилов понижено или полностью отсутствует – 0% у взрослого человека, а остальные показатели клинического анализа крови в пределах возрастной нормы, то это не должно вызывать опасения. Это лишь означает, что в организме нет инфекции и иммунитет спокоен.
Повышение количества палочкоядерных клеток
Если число палочкоядерных клеток в процентном соотношении 8 и выше, то говорят о повышении их числа и сдвиге лейкоформулы влево. Причины такого состояния разнообразны и всегда требуют тщательного анализа.
Предположительные источники повышенного числа палочкоядерных нейтрофилов:
- Травмы, ранения,
- Ожоги и ожоговая болезнь,
- Пиелонефрит, цистит, уретрит,
- Острый средний или хронический отит,
- Ларингит, фарингит, тонзиллит,
- ОРВИ,
- Грипп,
- Сахарный диабет,
- Туберкулез,
- Пневмония, бронхит, обострение хронической обструктивной болезни легких,
- Гломерулонефриты,
- Интоксикации солями тяжелых металлов,
- Беременность,
- Ранний послеоперационный период.
Для более конкретного диагноза врач опирается на осмотр и опрос больного, а также на дополнительные методы исследования. При инфекционных заболеваниях в клиническом анализе крови, помимо сдвига лейкоформулы влево, будет повышено СОЭ и общее число лейкоцитов.
У женщин при беременности и интоксикации СОЭ и лейкоциты обнаруживаются в пределах нормы. Увеличение числа палочкоядерных нейтрофилов при туберкулезе и вирусных инфекциях сопровождается увеличением числа лимфоцитов.

Повышение палочкоядерных нейтрофилов у детей нередко сопровождает глистные инвазии, сильные стрессы и переживания. Дети гораздо более чувствительны к самым незначительным изменениям. Увеличение числа палочкоядерных клеток без симптомов со стороны остальных органов у ребенка не должно пугать.
Достаточно лишь провести повторный анализ спустя пару недель и следить за состоянием малыша. Такое состояние может наблюдаться у новорожденного, в связи с резким изменением окружающей среды. Для них нормальным считается 12 и более процентов палочкоядерных нейтрофилов.
Диагностическое значение
Общий клинический анализ крови с определением лейкоформулы назначается очень часто.
Он используется при:
- Профилактических осмотрах,
 Периодических осмотрах,
Периодических осмотрах,- Перед госпитализацией в плановый стационар,
- При госпитализации в любой экстренный стационар,
- У беременных несколько раз во время наблюдения,
- При любом заболевании, требующем выдачи больничного листа,
- В послеоперационном периоде,
- Перед выпиской из любого стационара.
Такой критерий, как количество палочкоядерных нейтрофилов говорит о многом. Увеличение их при вирусных инфекциях указывает на добавление бактериальной флоры. Тогда врачи изменяют тактику лечения.
Повышение числа незрелых нейтрофилов в послеоперационном периоде требует более внимательного наблюдения. Если это лишь временное увеличение, то дополнительного лечения не понадобиться. Но стабильное увеличение говорит об инфекционном осложнении, так как иммунитет ослабляется после любой операции.
Если палочкоядерные нейтрофилы в большом количестве обнаруживаются перед плановой госпитализацией, то это препятствует ей.
Есть вероятность, что у человека развивается инфекция на самых ранних стадиях или есть очаг хронического воспаления, который активировался. Это станет противопоказанием к плановой госпитализации.
Видео
 Загрузка…
Загрузка…
 Периодических осмотрах,
Периодических осмотрах,