польза и вред — Доктор Евдокименко
Что такое лечебная сдача крови из вены, или кровопускание — полезная процедура или шарлатанство? Давайте выясним.
Сразу предупреждаю: я кровопусканиями не занимаюсь. Но знаю о лечебной сдачи крови довольно много, и своими знаниями поделюсь в этой статье. Мы поговорим о пользе и вреде кровопускания, о показаниях и противопоказаниях к этой процедуре.
Для начала давайте попробуем подробнее рассмотреть действие сдачи крови, или кровопускания, на организм с точки зрения чистой науки — с точки зрения физиологии. Опираться мы будем исключительно на данные научных исследований. И на результаты, полученные солидными учеными в серьезных научных лабораториях. Досужие домыслы и мнения различных народных целителей мы принимать во внимание не станем.
Итак. Кровь при кровопускании (при сдаче крови) обычно сливают через вену. Удаление из кровеносного русла определенного количества венозной крови влечет за собой быстрое падение венозного давления: на 10–20% от исходной величины.
А это, в свою очередь, приводит к увеличению разности между венозным и артериальным давлением. И к увеличению разности между давлением в правом предсердии и левом желудочке сердца. В результате усиливается сила сердечных сокращений. Усиление сердечных сокращений, в свою очередь, устраняет сердечно-сосудистую недостаточность!
Кроме того, вслед за снижением венозного давления, через несколько минут автоматически происходит снижение артериального давления.
У здоровых людей артериальное давление обычно снижается на 8–10 единиц (то есть на 8–10 мм ртутного столба). И остается сниженным в течение 2–8 часов. После чего кровяное давление возвращается к исходной величине.
Но у гипертоников повышенное давление нередко снижается гораздо сильнее — на 20–30 процентов! Обратите внимание — чем выше давление было до кровопускания, тем сильнее оно обычно снижается после процедуры! Нередко удается получить просто потрясающие результаты. Если было, скажем, 200/120 — может снизиться до 140/90. Было 160/90 — получаем 130/80.
Причем эффект от кровопускания может быть очень долгим — от двух недель до нескольких месяцев. Особенно при эссенциальной форме гипертонии. Но при гипертонии, возникшей из-за гиперфункции надпочечников, или появившейся на фоне крайне тяжелой степени атеросклероза, эффект от кровопускания, к сожалению, может быть кратковременным (всего 2–4 часа).
Кровопускание не только снижает давление. После удаления из организма определенного количества крови неизбежно происходит гидремия — разжижение крови.
Объясняется разжижение крови очень просто. После любой кровопотери организм старается сразу же восстановить прежний, «привычный» объем циркулирующей жидкости. То есть организм пытается восстановить прежнее количество крови в кровеносном русле — пусть даже за счет того, что кровь станет более жидкой.
А чем можно восполнить потерю объема жидкости быстрее всего? Водой. Но откуда так сразу можно взять воду? — Из клеток и тканей самого организма!
Сразу после кровопускания в кровь начинает поступать вода из различных клеток нашего тела. И вот что интересно. Когда эта вода выходит в кровь, она утаскивает за собой (из клеток) продукты внутриклеточного распада и внутриклеточные токсины. То есть вместе с этой водой из клеток вымываются вредные вещества. Клетки организма очищаются и омолаживаются!
Клетки очистились — это хорошо. Но токсины из клеток ушли в кровь — на первый взгляд это плохо. Однако внутриклеточные токсины вместе с током крови проходят через почки, отфильтровываются в них, и в тот же день выводятся из организма.
Американский профессор Бауер (Bauer) доказал, что сразу после кровопускания почки лучше выводят из организма избытки азота, метаболические продукты распада, излишки холестерина и мочевой кислоты! В первые же сутки после процедуры эффективность выведения этих вредных веществ из нашего организма возрастает на 30–40%.
Кроме того, учеными было доказано, что вязкость крови после кровопускания уменьшается на 20–30%.
Кровопускание оказывает прямое влияние и на органы кроветворения. После кровопускания в кровь из костного мозга поступает большое количество молодых эритроцитов.
Все это приводит к улучшению самочувствия пациента. Гипертоники и сердечные больные после кровопускания, как правило, отмечают целый ряд благоприятных ощущений: у них исчезают или уменьшаются головные боли и чувство давления в голове, уменьшается чувство давления за грудиной. Усиливается прилив крови к конечностям, уменьшается онемение рук или ног. Появляется общее ощущение бодрости и свежести.
Обратите внимание: у женщин детородного возраста естественные потери крови происходят регулярно, раз в месяц — в так называемые «женские дни». Поэтому молодым женщинам кровопускания не нужны. Тем более, что у них повышенное давление бывает очень редко (именно из-за регулярных женских дней).
Зато регулярные кровопускания полезны женщинам постарше, у которых уже прекратились естественные ежемесячные кровотечения. То есть женщинам, вошедшим в климактерический период. И мужчинам старше 25 лет (но особенно — мужчинам старше 40 лет).
Вопрос. Кому категорически нельзя делать кровопускания?
Хороший вопрос. И требует развернутого ответа. Вот он:
Противопоказания к кровопусканию:
1. Низкий гемоглобин, уменьшение количества тромбоцитов и эритроцитов в крови (определяют по клиническому анализу крови, взятой из пальца).
2. Низкий гематокрит (его тоже определяют по клиническому анализу крови).
3. Гипотония, то есть пониженное давление.
4. Тяжелый запущенный атеросклероз, при котором потеряна эластичность кровеносных сосудов (потеряна способность сосудов сжиматься и расширяться).
5. Тяжелые пороки сердца — кроме тех случаев, когда они осложнены сердечно-сосудистой недостаточностью. При сердечно-сосудистой недостаточности кровопускания, наоборот, полезны.
7. Открытые травмы.
8. Беременность, кроме случаев эклампсии — при эклампсии, наоборот, кровопускания могут принести существенную пользу.
9. Кровопускания противопоказаны людям старше 70 лет, ослабленным людям любого возраста, детям и молодым людям до 20 лет.
10. Кровопускания противопоказаны людям, болеющим тяжелыми психическими заболеваниями.
Временные противопоказания к кровопусканию:
1. Нельзя делать кровопускание женщинам непосредственно в критические дни, а так же в первую неделю после их окончания.
2. Нельзя делать кровопускание сразу после гриппа, ангины или тяжелой простуды — после окончания болезни до процедуры должно пройти не меньше 2х недель.
3. Нельзя делать кровопускание сразу после тяжелой травмы или после операции на внутренних органах, особенно если травма или операция была связана с кровопотерей. Необходимо выждать не менее 3х недель.
Теперь перейдем к практическим вопросам. Как именно пускать себе кровь? Кого заставить поработать вашим «персональным вампиром»? Вариантов у нас несколько.
Во-первых, вы можете стать донором и сдавать кровь в каком-нибудь донорском пункте. Таким образом вы поможете не только себе — еще вы поможете какому-то незнакомому человеку, попавшему в беду и нуждающемуся в вашей донорской крови.
Вдобавок ко всему, в донорском пункте у вас бесплатно возьмут анализы, чтобы узнать, годится ваша кровь для переливания или нет. Бесплатный анализ — тоже хорошо. Лишний раз проверить здоровье никому не помешает.
Однако не каждого из нас возьмут в доноры. Кого-то «забракуют» по состоянию здоровья, а кого-то по возрасту.
Ну что ж, в этом случае мы можем обратиться в те коммерческие клиники, в которых практикуют лечебные кровопускания. Но есть способ лучше и дешевле. Можно за небольшие деньги договориться с какой-нибудь знакомой медсестрой, или с медсестрой из поликлиники, чтобы она взяла у вас кровь из вены. Грамм 100–200. И потом просто вылила ее — скажем, в раковину.
Что такое 100 грамм (мл) вашей крови? Это совсем немного — пятая часть одной донорской нормы. Но для улучшения давления вполне достаточно. Надо лишь соблюдать определенные правила:
Основные правила лечебной сдачи крови
В день накануне кровопускания постарайтесь не употреблять спиртные напитки. Кровопускание желательно проводить на пустой желудок, время суток роли не играет.
Атмосфера во время кровопускания должна быть расслабленной и спокойной. Нельзя проводить процедуру «на бегу».
Если кровопускание осуществляется через вену на локтевом сгибе, то руку перед пункцией перетягивают жгутом выше локтя так же, как при обычном внутривенном уколе.
Иголка должна быть достаточно большой по диаметру, чтобы кровь в ней не успела свернуться во время процедуры. Лучше всего для кровопускания подходит игла Дюфо диаметром 1.5 мм.
Кровь собирают в заранее приготовленный градуированный сосуд, а при его отсутствии — в сосуд, емкость которого вам известна.
Самое главное правило: кровь должна вытекать из вены свободно, ее течение нельзя ни стимулировать, ни тормозить.
В первый раз лучше выпустить совсем небольшое количество крови — 50 мл. В следующий раз, примерно месяц, количество выпускаемой крови можно увеличить до 100 мл.
Через месяц после второго кровопускания, если вы хорошо перенесли две первые процедуры, можно выпустить 200 мл крови. И еще через месяц-два — примерно 250–300 мл.
Внимание! Иногда во время кровопускания кровь меняет цвет с темно-бордовой на алую. В этом случае немедленно прекратите процедуру, независимо от того, сколько крови уже выпущено.
После кровопускания иглу вынимают и зажимают место прокола стерильным ватным тампоном, смоченным в спирте. Сверху накладывают давящую повязку.
Сразу после процедуры нельзя «бежать по делам». Примерно 15–20 минут лучше спокойно посидеть, а еще лучше — полежать. Полезно выпить стакан слегка сладкого чая. Но есть можно не раньше, чем через час.
В этот день, и на следующий день не перегружайте себя ни физически, ни эмоционально. Откажитесь от тяжелой пищи и от молочных продуктов. Не ешьте непривычные для вас продукты. В ближайшие дни старайтесь пить побольше простой воды (без газов). А вот кофе и пакетированными соками старайтесь не злоупотреблять. От спиртного после кровопускания желательно воздержаться минимум на 2–3 дня.
Внимание! Проведенное по всем правилам кровопускание, помимо головокружения, может вызвать необычное побочное действие — в течение 2–3 дней может наблюдаться повышенная чувствительность к свету. В эти дни старайтесь поменьше бывать на солнце, носите солнечные очки.
Вопрос. Как часто делать кровопускание? — Кровопускание нужно делать не чаще, чем 1 раз в месяц. Или 1 раз в 2 месяца.
После четырех-пяти кровопусканий нужно сделать перерыв на восстановление — не менее трех месяцев. В сумме за год можно сделать не больше 6 кровопусканий.
В прежние времена кровопускание считалось тайной наукой, знания передавались от одного человека к другому. Существовали определенные традиции и ритуалы. Например, считалось, что кровопускание у женщин надо осуществлять через левую руку, а у мужчин — через правую.
Очень часто выбор дня для кровопускания подбирался с учетом лунного цикла (с учетом фаз луны). Скорее всего, в этом есть рациональное зерно, так как луна влияет на движение воды на нашей планете — она «руководит» океанскими приливами и отливами. И на движение крови в организме она тоже влияет, так как кровь на 90% состоит из воды.
Луна так же оказывает влияние на психику людей. Всем известно, что в полнолуние обостряются психические заболевания и растет количество насильственных преступлений.
Кроме того, как знают многие хирурги, даже самая простая хирургическая операция, проведенная в полнолуние, может осложниться большой кровопотерей или воспалительным процессом. Именно поэтому в полнолуние кровопускание делать нежелательно.
Если попробовать приобщиться к «тайнам предков», то из древних учебников мы можем узнать, что целители прошлого старались приурочить процедуру кровопускания к последней четверти Луны. То есть к тому времени, когда луна идет на убыль, и ее диск виден наполовину или меньше, чем наполовину. В этой фазе Луны в океанах происходят наибольшие приливы — и это период естественного очищения организма от токсинов и жидкостей.
Для справки. Многие люди не знают, как определить, растет Луна или она уже идет на убыль. Вычислить это можно очень простым способом.
Если лунный серп в небе похож на букву «С», значит, это — «Стареющая» луна, «убывающая» луна. Это и есть последняя четверть, когда лучше всего делать кровопускание. Если лунный серп повернут в обратную сторону, то, мысленно приставив к нему палочку, можно получить букву «Р» — «Растущая» луна, то есть это первая четверть.
Растущий месяц обычно наблюдается вечером, а стареющий — утром.
Таким способом фазы луны определяются в нашем, северном полушарии. Но следует заметить, что вблизи экватора месяц всегда виден «лежащим на боку», и там данный «буквенный» метод не работает. А в Южном полушарии серп Луны виден наоборот: растущий месяц (от новолуния до полнолуния) похож на букву «С», а убывающий (от полнолуния до новолуния) похож на букву «Р» без палочки.
Кстати, фазы Луны теперь можно вычислить еще проще. Заходите в Яндекс, нажимаете «Погода» — «Подробно», и в этом разделе справа висит значок Луны. Наводитесь на него, и там текстом отображается, какая сейчас Луна — растущая или убывающая.
Резюме: лечебная сдача крови, или кровопускание — великолепный метод лечения многих заболеваний. Особенно хорошо кровопускание помогает при лечении гипертонии и для снижения повышенного холестерина.
Глава доктора Евдокименко© из книги «БЫТЬ ЗДОРОВЫМ В НАШЕЙ СТРАНЕ». Все права защищены.
ЧИТАТЬ ДАЛЕЕ:
Кровопускание — Википедия
Материал из Википедии — свободной энциклопедии
Проведение надреза вены на локтевом сгибе.Иллюстрация из книги «Бархаш П. А. Общий уход за больными», 1931
Кровопуска́ние (флеботомия) — извлечение определённого количества крови из человека с лечебной целью[1]. В современной медицине практически не используется, доказанной эффективности не имеет[2]. Некоторые врачи использовали пиявок при лечении редких заболеваний крови[3]. В подавляющем большинстве случаев историческое использование кровопускания было вредно для пациентов[4].
Осуществляется при помощи прокола (Венепункция), разреза вены или посредством наложения пиявок (гирудотерапии)[1].
В настоящее время большинство врачей не рассматривают кровопускание как метод лечения. Некоторые исследователи рассматривают гипотезу о возможности применять кровопускание при лечении нескольких заболеваний, характеризующихся избытком железа в организме или чрезмерным количеством эритроцитов в крови. Процедура такого лечения отличается от классического кровопускания: эритроциты отфильтровываются из крови, и оставшаяся плазма крови возвращается в кровоток[2].
Кровопускание в живописи.Egbert van Heemskerck, 1669
Метод был популярен в течение почти двух тысяч лет, вплоть до конца XIX — начала XX веков, когда он постепенно практически вышел из употребления. Кровопускание применялось при сердечно-сосудистой недостаточности, пневмониях, при резких повышениях кровяного давления, при отравлениях различными ядами или токсичными веществами, образующимися в самом организме (уремия). В настоящее время кровопускание практически не применяется. Хотя его побочным полезным эффектом может быть снижение давления, но само по себе повышение давления является не болезнью, а симптомом какого-либо иного нарушения, требующего лечения.
В мусульманской практике кровопускание в качестве лечебного метода известно под названием «хиджама».
Кровопускание (ветеринарн.) — прежде часто употреблялось ветеринарами, как лечебное пособие, но в настоящее время при большинстве болезней оно является анахронизмом. Принося временное и то кажущееся облегчение, кровопускание обыкновенно сильно ослабляет организм животного и тем лишает его возможности самому вести успешную борьбу с болезнью. Число болезней, при которых оно ещё применяется в ветеринарии, весьма ограничено.
- Показания
Хроническая сердечная недостаточность по правожелудочковому типу (застой в большом круге кровообращения), левожелудочковая недостаточность (отёк лёгких), истинная полицитемия, отравление ядами, длительно сохраняющимися в кровеносной системе.
- Противопоказания
Артериальное давление (АД) ниже нормы, особенно при шоке и коллапсе, гиповолемия, анемия, выраженное нарушение свёртываемости крови.
- Возможные осложнения
Обморок, падение АД ниже нормы[5].
 Скарификатор — средневековый инструмент для кровопускания
Скарификатор — средневековый инструмент для кровопусканияКровопускание производят методом венесекции или венепункции (разрезанием или прокалыванием вены). Объём выпускаемой крови — 300—400 мл. Положение пациента — лёжа на спине, место кровопускания — на локтевом сгибе. Техника венепункции соответствует технике забора крови из вены. Используется игла большого диаметра (игла Дюфо), промытая стерильным 5%-м раствором цитрата натрия. Процедуру проводят медленно для предотвращения осложнений.
Гирудотерапия[править | править код]
Сеанс гирудотерапии с целью извлечения крови проводят дольше по времени, чем с целью впрыскивания гирудина. Одна пиявка высасывает 10—15 мл крови за 30—60 минут, за один сеанс устанавливают 4—12 пиявок, таким образом, извлекается 40—180 мл крови[5].
- Общий уход в терапевтической клинике / Под ред. В.Н. Ослопова. — М.: МЕДпресс-информ, 2002. — С. 66—67, 70. — 168 с.
- Бархаш П.А. Общий уход за больными. — М.-Л.: Гос. мед. издат., 1931. — С. 164. — 206 с.
- Оксфорд, Шапталь. Уход за больным. — 2-е изд. — М.-Л.: Государственное издательство, 1929. — С. 85—86. — 382 с.
- Кровопускание // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Ellis, Harold. Phlebotomy : [англ.] // Journal of perioperative practice. — 2018. — Vol. 28, no. 10. — P. 283−284. — DOI:10.1177/1750458918790182. — PMID 30035688.
- DePalma, Ralph G. Bloodletting : Past and Present : [англ.] / Ralph G. DePalma, Hayes, Zacharski // Journal of the American College of Surgeons. — 2007. — Vol. 205, no. 1. — P. 132−144. — DOI:10.1016/j.jamcollsurg.2007.01.071. — PMID 17617342.
- Cook, Lynda S. Therapeutic Phlebotomy : A Review of Diagnoses and Treatment Considerations : [англ.] // Journal of infusion nursing. — 2010. — Vol. 33, no. 2. — P. 81−88. — DOI:10.1097/NAN.0b013e3181d00010. — PMID 20228645.
Кровопускание: польза/вред, лечение кровопусканием — Лечение кровотечений
Сложно переоценить роль крови в организме человека. Она отвечает за доставку кислорода и других необходимых веществ ко всем органам и тканям, регуляцию водного баланса и многое другое. Потеря большого количества крови наносит сильный вред здоровью человека, а иногда несет угрозу его жизни. Однако существуют лечебные методики, основанные на выпускании определенного количества этой жидкости.
Что такое кровопускание?
Кровопускание в медицине называют флеботомией. В современном мире такую процедуру проводят в большинстве случаев для получения материала, необходимого для лабораторных исследований. Выпускание крови может обычно проводиться через вену. В результате этой процедуры у больного отмечается понижение давления и ускорение сердечного ритма.
Для чего его делают?
При проведении легкого кровопускания у человека отмечается:
- Понижение артериального, венозного и капиллярного давления.
- Уменьшение нагрузки на сердце, особенно его правый отдел.
- Улучшение микроциркуляции крови.
- Повышение защитных реакций организма.
- Усиление сердечного, почечного и мозгового кровообращения.
- Стимулирование кроветворных органов.
Применяется кровопускание при высоком давлении, сужении сосудов, угрозе появления уремии, симптомах отека легкого, избытке гемоглобина и железа, угрозе инфаркта и инсульта, заражении крови и других состояниях.
Что дает?
При выпускании крови происходит быстрое снижение давления, что приводит к усилению ритма сердца и устранению сердечной недостаточности. У здоровых людей давление восстанавливается примерно через 6-8 часов. У гипертоников снижение более заметно, при этом эффект от него может сохраняться на несколько месяцев.
Также кровопускание приводит к разжижению крови за счет жидкости, содержащейся в тканях и клетках организма. При этом вместе с ней из тканей уходят токсины и продукты распада, которые затем выводятся из организма. Это приводит к омоложению и очищению клеток.
Кровопускание при правильном использовании приводит к улучшению самочувствия, особенно у людей с гипертонией и болезнями сердца. У них уменьшаются головные боли, ощущение давления в голове, повышается приток крови к конечностям, устраняется их онемение и появляется чувство бодрости.
Историческая справка
Этот способ лечения известен и применяется с давних времен. Он широко использовался он в Китае, Месопотамии, Персии, Древней Греции, Монголии и других странах. Также применяли кровопускания и в качестве ритуального жертвоприношения. Это практиковалась в странах Азии, Южной и Центральной Америки, Амазонии и Африки.
Отношение современной медицины
В современной официальной медицине кровопускание, как лечебная процедура, используется крайне редко. Его могут применять для профилактики инсульта, в редких случаях – как меру для лечения некоторых гинекологических заболеваний, гипертонии, геморроя и депрессии.
Лечебные свойства и противопоказания
Кровопотеря ведет к тому, что снижается питание органов, в первую очередь головного мозга. Из-за этого больной чувствует головокружение, слабость, потемнение в глазах, шум в ушах, беспокойство и чувство страха, у него заостряются черты лица, может возникнуть обморок и потеря сознания.
При дальнейшей потере крови снижается артериальное давление, возникает спазм кровеносных сосудов, поэтому кожа и слизистые бледнеют. Из-за компенсаторной реакции сердца возникает тахикардия. От недостатка кислорода в дыхательной системе возникает одышка.
Признаки кровопотери
Польза кровопускания
Показаниями к местному кровопусканию могут становиться: застой крови в определенном месте и некоторые воспаления. При выпускании крови происходит нормализация ее циркуляции в конкретной области. Принудительное снижение объемов крови может проводиться при угрозе инсульта, проблемах с работой легких и сердца, нарушениях кровообращения, воспалительных заболеваниях мозговых оболочек и других патологиях. При этом отмечается снижение давления, разжижение крови, ускорение кроветворных процессов, выведение токсинов, улучшение кровоснабжения.
При болезнях сердца и гипертонии после кровопускания у больного заметно улучшается самочувствие и общее состояние. У него исчезают головные боли, проходит дискомфорт и онемение в конечностях, пропадает чувство распирания в области груди. Продолжительность такого улучшения может сохраняться до нескольких месяцев.
Вред флеботомии
Однако у кровопускания есть свои побочные эффекты и противопоказания. Неприятные последствия могут развиваться, если процедура флеботомии проводиться неправильно или имеются противопоказания к ней. Так, кровопускание нельзя проводить в следующих случаях:
- При гипотонии, или пониженном давлении.
- При наличии пороков сердца в тяжелой форме.
- При тяжелых психических отклонениях.
- Если в крови содержится недостаточное количество кровяных клеток.
- При запущенном атеросклерозе.
- Детям и пожилым людям.
Существуют и временные ограничения к проведению процедуры кровопускания.
- Период менструации у женщин.
- Послеоперационный период.
- Ослабленное состояние, вызванное длительными тяжелыми заболеваниями или травмами.
- Беременность и кормление грудью.
Техника проведения лечебной процедуры
Гирудотерапия
Гирудотерапией называют кровопускание с использованием пиявок. Благодаря мощной ротовой присоске, они прикрепляются к коже и высасывают некоторое количество крови. Лечебное действие гирудотерапии связано не столько с кровопусканием, сколько с попаданием в кровь человека гирудина, выпускаемого пиявками. Это вещество уменьшает свертываемость крови, расширяет мелкие сосуды и усиливает кровотечение.
Такой метод лечения применяется при гипертонии, ишемии сердца, тромбофлебитах, застое венозной крови в области печени, геморрое, тромбозах и других подобных заболеваниях. Нельзя ставить пиявок при плохой свертываемости крови, высокой чувствительности кожи, анемиях.
Перед процедурой кожу подготавливают, протирая спиртом и обмывая водой. При этом не используются вещества с сильным запахом. Иногда кожные покровы предварительно смачивают подслащенной водой. Пиявок для гирудотерапии выращивают на специальных фермах. Для процедуры отбирают самых голодных и наиболее активных особей. За один прием на нужный участок кожи могут ставить 4-10 пиявок, при этом, избегая тех мест, где крупные сосуды находятся близко к поверхности кожи.
Кровопускание из вены
Такое кровопускание является наиболее обычным методом флеботомии. Производится оно в большинстве случаев с помощью венепункции, то есть прокалывания стенки вены. Объем выпускаемой крови определяется специалистом. Для кровопускания требуются стерильные шприцы, резиновые трубки, жгут и иглы, обычно применяю с просветом 1,5 мм.
Выпускание крови обычно производят через локтевую вену. Перед процедурой на руку человека выше локтя накладывают жгут, который сжимает венозные сосуды, сохраняя при этом нормальную проходимость артерий. Затем переходят к венепункции, не убирая жгута. После выпускания нужного количества крови иглу осторожно вытаскивают из вены и накладывают на место прокола толстый ватный тампон.
Плохая свертываемость крови – это серьезное заболевание, которое требует от человека внимательного отношения к собственному здоровью. Ведь обычная рана может привести к смерти. Принято считать, что гемофилия передается по наследству. Отчасти это так, но бывают случаи, когда причины не наследственные, а приобретенные.
Плохая свертываемость крови
Кровопускание банками
Флеботомию с использованием медицинских банок применяют для уменьшения болезненности процедуры и более быстрого и легкого извлечения крови. Кроме того, такая процедура позволяет выпустить большее количество крови. Банки прикрепляют на выбранный участок кожи. При нагревании воздуха внутри них сосуды под ними начинают активно наполняться кровью. При помощи одной банки можно извлечь около 15 мл крови.
Хиджама
Процедура хиджама известна с давних времен. Она представляет собой способ лечения за счет кровопускания. Этот метод считается эффективным при многих заболеваниях, также он помогает вывести из организма застоявшуюся кровь, способствуя выработки новой.
Перед началом процедуры на область воздействия наносят масло тмина. После этого на выбранные точки устанавливаются специальные, предварительно продезинфицированные банки. С помощью особого насоса из них удаляется воздух. После нескольких минут такого воздействия кожа под банками становится темно-красной, тогда банки убираются. Стерильным лезвием в этих местах делаются надрезы небольшого размера. Затем банки возвращают на кожу и опять с помощью вакуума высасывают из них воздух вместе с застоявшейся кровью. Эти действия повторяют не более семи раз. После окончания процедуры ранки обрабатывают маслом тмина, обеззараживающим их и ускоряющим заживление.
Стоит помнить, что хиджама противопоказана людям, склонным к тромбозу или страдающим гипотензией, анемией или атеросклерозом. Не следует прибегать к этой процедуре беременным, при острых инфекционных болезнях, после отравлений или кровопотерь, а также при наличии гемофилии, онкологии, сердечной недостаточности или цирроза печени.
Тибетское и китайское кровопускания
Методика проведения тибетского кровопускания предусматривает предварительный прием средств на основе лекарственных растений. Проводят процедуру в теплом помещении, при этом пациент должен находиться в удобном для него положении. Поверхность кожи в месте прокола хорошо промывают и обрабатывают.
Затем на сосуд, из которого будет выходить кровь, накладывают жгут. После того, как пациент почувствует онемение, а вена набухнет, ее слегка растирают круговыми движениями и надавливают большим пальцем. Отступив от жгута примерно на три пальца (его оставляют на сосуде в неослабленном виде до конца процедуры), делается надрез кожи с помощью специального инструмента. Вытекающая кровь обычно имеет темный цвет, маслянистый характер и высокую вязкость. После окончания кровопускания место прокола обрабатывают и закрывают тугой повязкой. Сверху на нее можно положить холод, чтобы ускорить остановку крови. На протяжении четверти часа после этого пациент должен отдыхать в спокойном положении.
Перед началом процедуры китайского кровопускания нужно удобно устроить человека. Затем при помощи толстой стерильной иглы в нужной точке проводиться прокол на глубину не более 2 мм. Далее область прокола слегка массируют, чтобы появилась кровь. После образования и подсыхания сгустка это место обрабатывают антисептическими средствами. Больной должен оставаться в сидячем или лежачем положении не менее четверти часа после окончания процедуры. Также необходимо отказаться от еды и физических нагрузок примерно на два часа после кровопускания.
Похожие статьи:
Густая кровь: причины
Давящая повязка: наложение при кровотечении
Как восстановить кровь
Как вывести пятна крови
Контактное кровотечение
Кровопускание при гипертонии: matveychev_oleg — LiveJournal
Ученые: кровопускание полезно для здоровья Кровопускание вновь станет применяться в медицине. Для снижения риска некоторых болезней многие врачи обязательно будут брать кровь у своих пациентов.
Кровопускание вновь станет применяться в медицине. Для снижения риска некоторых болезней многие врачи обязательно будут брать кровь у своих пациентов.
Много веков подряд медики лечили болезни, считая, что они вызваны именно избытком крови в человеческом организме. Сейчас ученые называют кровопускание основной профилактикой гипертонии и высокого уровня холестерина.
Есть мнение, что оно защитит организм даже от рака. Так, в клиниках Великобритании теперь уже начали использовать кровопускание в лечении таких заболеваний, как язвенный колит и многих других болезней кишечника. При язвенном колите замечается гнойное воспаление толстой кишки, заболевание это имеет хронический характер.
Кровопускание полезно для здоровья
Не так давно исследователи из Immanuel Hospital из Берлина провели одно исследование, в котором принимали участие около 60 пациентов с лишним весом. За шесть недель у всех пациентов два раза брали кровь (по 450 миллилитров, что сопоставимо с донорским показателем). В итоге показатель уровня давление у этих людей снизился в среднем на 18 миллиметров ртутного столба. А это в два раза больше, чем при применении современных лекарств.
Кровопускание-профилактика гипертонии и повышенного уровня холестерина
Причем, по статистике, у всех доноров крови уровень холестерина намного ниже, они намного реже сталкивались с заболеваниями сердца и инсультами. Другие исследования показали, что если диабетик постоянно сдает кровь, это улучшается сам показатель нормального уровня сахара в ней.
Один из блогеров Твиттера НАСТЯ пишет: «Я регулярно сдаю кровь».
По мнению редакции intim-news.ru, ученые выяснили, что кровопускание полезно для здоровья человека.
Лечебная сдача крови — кровопускание: польза и вред
Что такое лечебная сдача крови из вены. или кровопускание – полезная процедура или шарлатанство? Давайте выясним.
* Сразу предупреждаю: я кровопусканиями не занимаюсь. Но знаю о лечебной сдачи крови довольно много, и своими знаниями поделюсь в этой статье. Мы поговорим о пользе и вреде кровопускания, о показаниях и противопоказаниях к этой процедуре.
Для начала давайте попробуем подробнее рассмотреть действие сдачи крови, или кровопускания, на организм с точки зрения чистой науки — с точки зрения физиологии. Опираться мы будем исключительно на данные научных исследований. И на результаты, полученные солидными учеными в серьезных научных лабораториях. Досужие домыслы и мнения различных народных целителей мы принимать во внимание не станем.
Итак. Кровь при кровопускании (при сдаче крови) обычно сливают через вену. Удаление из кровеносного русла определенного количества венозной крови влечет за собой быстрое падение венозного давления: на 10—20% от исходной величины.
А это, в свою очередь, приводит к увеличению разности между венозным и артериальным давлением. И к увеличению разности между давлением в правом предсердии и левом желудочке сердца. В результате усиливается сила сердечных сокращений. Усиление сердечных сокращений, в свою очередь, устраняет сердечно-сосудистую недостаточность!
Кроме того, вслед за снижением венозного давления, через несколько минут автоматически происходит снижение артериального давления.
У здоровых людей артериальное давление обычно снижается на 8-10 единиц (то есть на 8-10 мм ртутного столба). И остается сниженным в течение 2—8 часов. После чего кровяное давление возвращается к исходной величине.
Но у гипертоников повышенное давление нередко снижается гораздо сильнее — на 20-30 процентов! Обратите внимание — чем выше давление было до кровопускания, тем сильнее оно обычно снижается после процедуры! Нередко удается получить просто потрясающие результаты. Если было, скажем, 200/120 — может снизиться до 140/90. Было 160/90 — получаем 130/80.
Причем эффект от кровопускания может быть очень долгим — от двух недель до нескольких месяцев. Особенно при эссенциальной форме гипертонии. Но при гипертонии, возникшей из-за гиперфункции надпочечников, или появившейся на фоне крайне тяжелой степени атеросклероза, эффект от кровопускания, к сожалению, может быть кратковременным (всего 2-4 часа).
Кровопускание не только снижает давление. После удаления из организма определенного количества крови неизбежно происходит гидремия — разжижение крови.
Объясняется разжижение крови очень просто. После любой кровопотери организм старается сразу же восстановить прежний, «привычный» объем циркулирующей жидкости. То есть организм пытается восстановить прежнее количество крови в кровеносном русле — пусть даже за счет того, что кровь станет более жидкой.
А чем можно восполнить потерю объема жидкости быстрее всего? Водой. Но откуда так сразу можно взять воду? — Из клеток и тканей самого организма!
Сразу после кровопускания в кровь начинает поступать вода из различных клеток нашего тела. И вот что интересно. Когда эта вода выходит в кровь, она утаскивает за собой (из клеток) продукты внутриклеточного распада и внутриклеточные токсины. То есть вместе с этой водой из клеток вымываются вредные вещества. Клетки организма очищаются и омолаживаются!
Клетки очистились — это хорошо. Но токсины из клеток ушли в кровь — на первый взгляд это плохо. Однако внутриклеточные токсины вместе с током крови проходят через почки, отфильтровываются в них, и в тот же день выводятся из организма.
Американский профессор Бауер (Bauer) доказал, что сразу после кровопускания почки лучше выводят из организма избытки азота, метаболические продукты распада, излишки холестерина и мочевой кислоты! В первые же сутки после процедуры эффективность выведения этих вредных веществ из нашего организма возрастает на 30-40%.
Кроме того, учеными было доказано, что вязкость крови после кровопускания уменьшается на 20-30%.
Кровопускание оказывает прямое влияние и на органы кроветворения. После кровопускания в кровь из костного мозга поступает большое количество молодых эритроцитов.
Все это приводит к улучшению самочувствия пациента. Гипертоники и сердечные больные после кровопускания, как правило, отмечают целый ряд благоприятных ощущений: у них исчезают или уменьшаются головные боли и чувство давления в голове, уменьшается чувство давления за грудиной. Усиливается прилив крови к конечностям, уменьшается онемение рук или ног. Появляется общее ощущение бодрости и свежести.
Обратите внимание: у женщин детородного возраста естественные потери крови происходят регулярно, раз в месяц — в так называемые «женские дни». Поэтому молодым женщинам кровопускания не нужны. Тем более, что у них повышенное давление бывает очень редко (именно из-за регулярных женских дней).
Зато регулярные кровопускания полезны женщинам постарше, у которых уже прекратились естественные ежемесячные кровотечения. То есть женщинам, вошедшим в климактерический период. И мужчинам старше 25 лет (но особенно – мужчинам старше 40 лет).
Вопрос. Кому категорически нельзя делать кровопускания?
Хороший вопрос. И требует развернутого ответа. Вот он:
Противопоказания к кровопусканию.
1. Низкий гемоглобин, уменьшение количества тромбоцитов и эритроцитов в крови (определяют по клиническому анализу крови, взятой из пальца).
2. Низкий гематокрит (его тоже определяют по клиническому анализу крови).
3. Гипотония, то есть пониженное давление.
4. Тяжелый запущенный атеросклероз, при котором потеряна эластичность кровеносных сосудов (потеряна способность сосудов сжиматься и расширяться).
5. Тяжелые пороки сердца — кроме тех случаев, когда они осложнены сердечно-сосудистой недостаточностью. При сердечно-сосудистой недостаточности кровопускания, наоборот, полезны.
6. Астеническое состояние после недавно перенесенного тяжелого заболевания.
7. Открытые травмы.
8. Беременность, кроме случаев эклампсии – при эклампсии, наоборот, кровопускания могут принести существенную пользу.
9. Кровопускания противопоказаны людям старше 70 лет, ослабленным людям любого возраста, детям и молодым людям до 20 лет.
10. Кровопускания противопоказаны людям, болеющим тяжелыми психическими заболеваниями.
Временные противопоказания к кровопусканию.
1. Нельзя делать кровопускание женщинам непосредственно в критические дни, а так же в первую неделю после их окончания.
2. Нельзя делать кровопускание сразу после гриппа, ангины или тяжелой простуды – после окончания болезни до процедуры должно пройти не меньше 2х недель.
3. Нельзя делать кровопускание сразу после тяжелой травмы или после операции на внутренних органах, особенно если травма или операция была связана с кровопотерей. Необходимо выждать не менее 3х недель.
Теперь перейдем к практическим вопросам. Как именно пускать себе кровь? Кого заставить поработать вашим «персональным вампиром»? Вариантов у нас несколько.
Во-первых, вы можете стать донором и сдавать кровь в каком-нибудь донорском пункте. Таким образом вы поможете не только себе — еще вы поможете какому-то незнакомому человеку, попавшему в беду и нуждающемуся в вашей донорской крови.
Вдобавок ко всему, в донорском пункте у вас бесплатно возьмут анализы, чтобы узнать, годится ваша кровь для переливания или нет. Бесплатный анализ — тоже хорошо. Лишний раз проверить здоровье никому не помешает.
Однако не каждого из нас возьмут в доноры. Кого-то «забракуют» по состоянию здоровья, а кого-то по возрасту.
Ну что ж, в этом случае мы можем обратиться в те коммерческие клиники, в которых практикуют лечебные кровопускания. Но есть способ лучше и дешевле. Можно за небольшие деньги договориться с какой-нибудь знакомой медсестрой, или с медсестрой из поликлиники, чтобы она взяла у вас кровь из вены. Грамм 100-200. И потом просто вылила ее — скажем, в раковину.
Что такое 100 грамм (мл) вашей крови? Это совсем немного — пятая часть одной донорской нормы. Но для улучшения давления вполне достаточно. Надо лишь соблюдать определенные правила:
Основные правила лечебной сдачи крови
В день накануне кровопускания постарайтесь не употреблять спиртные напитки. Кровопускание желательно проводить на пустой желудок, время суток роли не играет.
Атмосфера во время кровопускания должна быть расслабленной и спокойной. Нельзя проводить процедуру «на бегу».
Если кровопускание осуществляется через вену на локтевом сгибе, то руку перед пункцией перетягивают жгутом выше локтя так же, как при обычном внутривенном уколе.
Иголка должна быть достаточно большой по диаметру, чтобы кровь в ней не успела свернуться во время процедуры. Лучше всего для кровопускания подходит игла Дюфо диаметром 1.5 мм.
Кровь собирают в заранее приготовленный градуированный сосуд, а при его отсутствии — в сосуд, емкость которого вам известна.
Самое главное правило: кровь должна вытекать из вены свободно, ее течение нельзя ни стимулировать, ни тормозить.
В первый раз лучше выпустить совсем небольшое количество крови — 50 мл. В следующий раз, примерно месяц, количество выпускаемой крови можно увеличить до 100 мл.
Через месяц после второго кровопускания, если вы хорошо перенесли две первые процедуры, можно выпустить 200 мл крови. И еще через месяц-два — примерно 250-300 мл.
Внимание! Иногда во время кровопускания кровь меняет цвет с темно-бордовой на алую. В этом случае немедленно прекратите процедуру, независимо от того, сколько крови уже выпущено.
После кровопускания иглу вынимают и зажимают место прокола стерильным ватным тампоном, смоченным в спирте. Сверху накладывают давящую повязку.
Сразу после процедуры нельзя «бежать по делам». Примерно 15-20 минут лучше спокойно посидеть, а еще лучше — полежать. Полезно выпить стакан слегка сладкого чая. Но есть можно не раньше, чем через час.
В этот день, и на следующий день не перегружайте себя ни физически, ни эмоционально. Откажитесь от тяжелой пищи и от молочных продуктов. Не ешьте непривычные для вас продукты. В ближайшие дни старайтесь пить побольше простой воды (без газов). А вот кофе и пакетированными соками старайтесь не злоупотреблять. От спиртного после кровопускания желательно воздержаться минимум на 2-3 дня.
Внимание! Проведенное по всем правилам кровопускание, помимо головокружения, может вызвать необычное побочное действие — в течение 2-3 дней может наблюдаться повышенная чувствительность к свету. В эти дни старайтесь поменьше бывать на солнце, носите солнечные очки.
Вопрос. Как часто делать кровопускание? — Кровопускание нужно делать не чаще, чем 1 раз в месяц. Или 1 раз в 2 месяца.
После четырех-пяти кровопусканий нужно сделать перерыв на восстановление — не менее трех месяцев. В сумме за год можно сделать не больше 6 кровопусканий.
* * *
В прежние времена кровопускание считалось тайной наукой, знания передавались от одного человека к другому. Существовали определенные традиции и ритуалы. Например, считалось, что кровопускание у женщин надо осуществлять через левую руку, а у мужчин — через правую.
Очень часто выбор дня для кровопускания подбирался с учетом лунного цикла (с учетом фаз луны). Скорее всего, в этом есть рациональное зерно, так как луна влияет на движение воды на нашей планете — она «руководит» океанскими приливами и отливами. И на движение крови в организме она тоже влияет, так как кровь на 90% состоит из воды.
Луна так же оказывает влияние на психику людей. Всем известно, что в полнолуние обостряются психические заболевания и растет количество насильственных преступлений.
Кроме того, как знают многие хирурги, даже самая простая хирургическая операция, проведенная в полнолуние, может осложниться большой кровопотерей или воспалительным процессом. Именно поэтому в полнолуние кровопускание делать нежелательно.
Если попробовать приобщиться к «тайнам предков», то из древних учебников мы можем узнать, что целители прошлого старались приурочить процедуру кровопускания к последней четверти Луны. То есть к тому времени, когда луна идет на убыль, и ее диск виден наполовину или меньше, чем наполовину. В этой фазе Луны в океанах происходят наибольшие приливы — и это период естественного очищения организма от токсинов и жидкостей.
Для справки. Многие люди не знают, как определить, растет Луна или она уже идет на убыль. Вычислить это можно очень простым способом.
Если лунный серп в небе похож на букву «С», значит, это — «Стареющая» луна, «убывающая» луна. Это и есть последняя четверть, когда лучше всего делать кровопускание. Если лунный серп повернут в обратную сторону, то, мысленно приставив к нему палочку, можно получить букву «Р» — «Растущая» луна, то есть это первая четверть.
Растущий месяц обычно наблюдается вечером, а стареющий — утром.
Таким способом фазы луны определяются в нашем, северном полушарии. Но следует заметить, что вблизи экватора месяц всегда виден «лежащим на боку», и там данный «буквенный» метод не работает. А в Южном полушарии серп Луны виден наоборот: растущий месяц (от новолуния до полнолуния) похож на букву «С», а убывающий (от полнолуния до новолуния) похож на букву «Р» без палочки.
Кстати, фазы Луны теперь можно вычислить еще проще. Заходите в Яндекс. нажимаете «Погода» — «Подробно», и в этом разделе справа висит значок Луны. Наводитесь на него, и там текстом отображается, какая сейчас Луна – растущая или убывающая.
Резюме: лечебная сдача крови, или кровопускание — великолепный метод лечения многих заболеваний. Особенно хорошо кровопускание помогает при лечении гипертонии и для снижения повышенного холестерина.
Глава доктора Евдокименко© из книги «БЫТЬ ЗДОРОВЫМ В НАШЕЙ СТРАНЕ»
Отсюда
Флеботомия (кровопускание): цель и описание процедуры
Кровопускание (флеботомия) – извлечение крови из кровеносной системы через разрез (надрез) или прокол в целях получения образца для анализа и диагностики. Кровопускание также проводится как часть лечения у пациентов с некоторыми типами заболеваний крови.
Цель флеботомии
Кровопускание, которое является частью лечения (терапевтическое кровопускание) выполняется для лечения полицитемии, состояния, характеризующегося повышенным уровнем красных клеток крови. Флеботомия также предписывается пациентам с расстройствами, которые увеличивают количество железа в их крови до опасного уровня, в том числе гемохроматоз, гепатит В и гепатит С. Больным с отеком легких могут также назначить процедуры кровопускания для уменьшения общего объема крови.
Кровопускание также используется для забора во время сдачи донорской крови и анализа веществ, содержащихся в ней.
Описание флеботомии
Кровопускание осуществляется подготовленным специалистом. Забор крови обычно осущестляется из вены на тыльной стороне руки или чуть ниже локтя. Некоторые анализы крови, тем не менее, могут потребовать забора крови из артерии. Кожу в области прокола или надреза протирают антисептиком, руку выше этого места перетягивают эластичным жгутом. Жгут действует как турникет, сохраняя кровь внутри руки и делает вены более заметными. Далее в вену вводится игла, а жгут ослабляется. Соответствующее количество крови втягивается шприцем, после чего иглу вынимают из вены. Медперсонал может контролировать пульс и артериальное давление пациента во время процедуры.
В определенных случаях, требующих очень небольшое количество крови для анализа, используется прокол пальца. Специальным инструментом делается небольшой надрез на поверхности подушечки пальца, и небольшое количество крови собирается в узкую стеклянную трубку. Кончик пальца может потребоваться сжать, если требуется получить дополнительное количество крови.
Количество отбираемой крови зависит от цели кровопускания. Доноры крови, как правило, сдают пятьсот миллилитров за сеанс. Объем крови, необходимый для лабораторного анализа, колеблется в широких пределах в зависимости от типа проводимого теста. Как правило, это от пяти до десяти миллилитров.
Терапевтическое кровопускание требует большего количества забираемой крови, чем донорство и анализы. Флеботомия при лечении гемохроматоза обычно включает в себя удаление двухсот пятидесяти миллиграммов крови в неделю. Сеансы кровопускания здесь необходимы, пока уровень железа последовательно не вернется к нормальному уровню, что может занять от нескольких месяцев до нескольких лет. Флеботомия при полицитемии требует удаления такого количества крови, чтобы поддерживать уровень гематокрита пациента (уровень красных кровяных клеток) ниже сорока пяти процентов. Частота и продолжительность сеансов при этом зависят от индивидуальных особенностей пациента.
Диагноз и подготовка
Накануне сдачи крови пациенту обычно рекомендуется прекратить прием любых лекарств и избегать пищи в течение определенного периода времени непосредственно перед анализом. Перед процедурой изучается краткая история болезни пациента, измеряется его артериальное давление. Уровень гематокрита также проверяется с помощью специального теста.
После того, как кровь забрана, игла удаляется, а на место прокола под давлением помещается ватный тампон, чтобы остановить кровотечение. Также может применяться повязка. Для пациентов, сдавших кровь, не являются редкостью ощущения головокружения или тошноты, иногда это может происходить и во время кровопускания. Пациенту может быть предложено отдохнуть в течение короткого периода времени после завершения процедуры. Ему также предписывается пить много жидкости и регулярно питаться в течение следующих суток, чтобы заменить потерянный объем крови. Пациенты, которые испытывают отек в месте прокола или продолжающееся кровотечение после процедуры, должны немедленно обратиться за медицинской помощью.
Подпишитесь на наш Ютуб-канал!
Риски флеботомии
Нередко возникает небольшой синяк или ощущение умеренной болезненности в месте прокола в течение нескольких дней. Терапевтическое кровопускание может вызвать тромбоцитоз и хронический дефицит железа (анемию) у некоторых пациентов. Как и в случае с любой инвазивной процедурой, риск инфекции здесь также имеет место. Этот риск сводится к минимуму за счет использования стерилизованного оборудования, внимательного отношения и правильной техники. Нет никакого риска ВИЧ-инфекции от кровопускания, поскольку все иглы утилизируются после однократного использования.
Артериальный сбор крови несет в себе более высокий риск, чем венозный, и осуществляется опытным врачом или другим специально подготовленным профессионалом. Пациентам, которые страдают анемией или имеют историю сердечно-сосудистых заболеваний, процедура кровопускания не рекомендуется.
Нормальные результаты флеботомии включают получение необходимого количества крови с минимальным дискомфортом для пациента.
Правильно выполненное, кровопускание не несет риск смертности. Процедура может вызывать временную боль и кровотечение, но ими, как правило, легко управлять.
Кровопускание является необходимой медицинской процедурой и, в свою очередь, необходимо для широкого спектра других процедур.
Кровопускание и современная медицина
Несмотря на всё вышесказанное, в настоящее время кровопускание считается «умирающим» лечебным методом, оно практически не используется в клинической практике. Забор крови на анализ уже давно не рассматривается как вариант кровопускания: для анализа достаточно взять у человека до 10 мл крови, чтобы проверить ее по множеству параметров.
Забор крови у доноров также не может рассматриваться как кровопускание: это скорее забор ткани для трансплантации. Да! Кровь считается «жидкой тканью» организма и процедура ее переливания рассматривается как вариант трансплантации.
Даже при гемохроматозе на данный момент кровопускание не используется, потому что существуют более надежные методы лечения этого заболевания. Например, экстракорпоральные методы очистки крови, такие как гемосорбция или плазмаферез.
В прошлом веке кровопусканием лечили гипертоническую болезнь. В настоящий момент такой способ лечения гипертонии также не используется. Созданы весьма эффективные препараты, которые позволяют избежать такого кардинального способа снижения артериального давления, как кровопускание.
Автор статьи: Валерий Викторов, «Портал Московская медицина»©
Отказ от ответственности: Информация, представленная в этой статье про флеботомию (кровопускание), предназначена только для информирования читателя. Она не может быть заменой для консультации профессиональным медицинским работником.
Техника кровопускания. (многоразовая система)
Цель:
— лечебная,
— донорская.
Показания определяет врач:
1. Гипертонический криз.
2. Отек легких.
3. Донорство. Противопоказания определяет врач:
1. Анемия.
2.Гипотония.
3. Судороги.
4. Двигательное возбуждение пациента.
ПРИГОТОВЬТЕ:
— стерильный стол или стерильный лоток,
— иглы Дюфо — 2 штуки,
— стерильный шприц емкостью 20 мл,
— стерильный лоток (для стерильных салфеток и салфеток типа
«монашек»),
179
— стерильные перчатки,
— стерильный 5% раствор цитрата натрия,
— стерильную емкость для крови (она должна быть по объему в 2 раза больше объема взятой у пациента крови).
— стерильную резиновую трубочку с канюлей.
ПРИГОТОВЬТЕ НА ПЕРЕДВИЖНОЙ РАБОЧИЙ СТОЛИК:
— емкость с 70% спиртом,
— противошоковый набор лекарственных средств,
— аптечку «АНТИСПИД»,
— тонометр с фонендоскопом,
— клеенчатый валик,
-жгут,
— целлофановую пеленку (пластипат),
— лоток для использованного материала, не контактировавшего с биологическими жидкостями пациента,
— емкости с дез. растворами для промывания и замачивания использованных инструментов, шприцев’, игл и использованного материала.
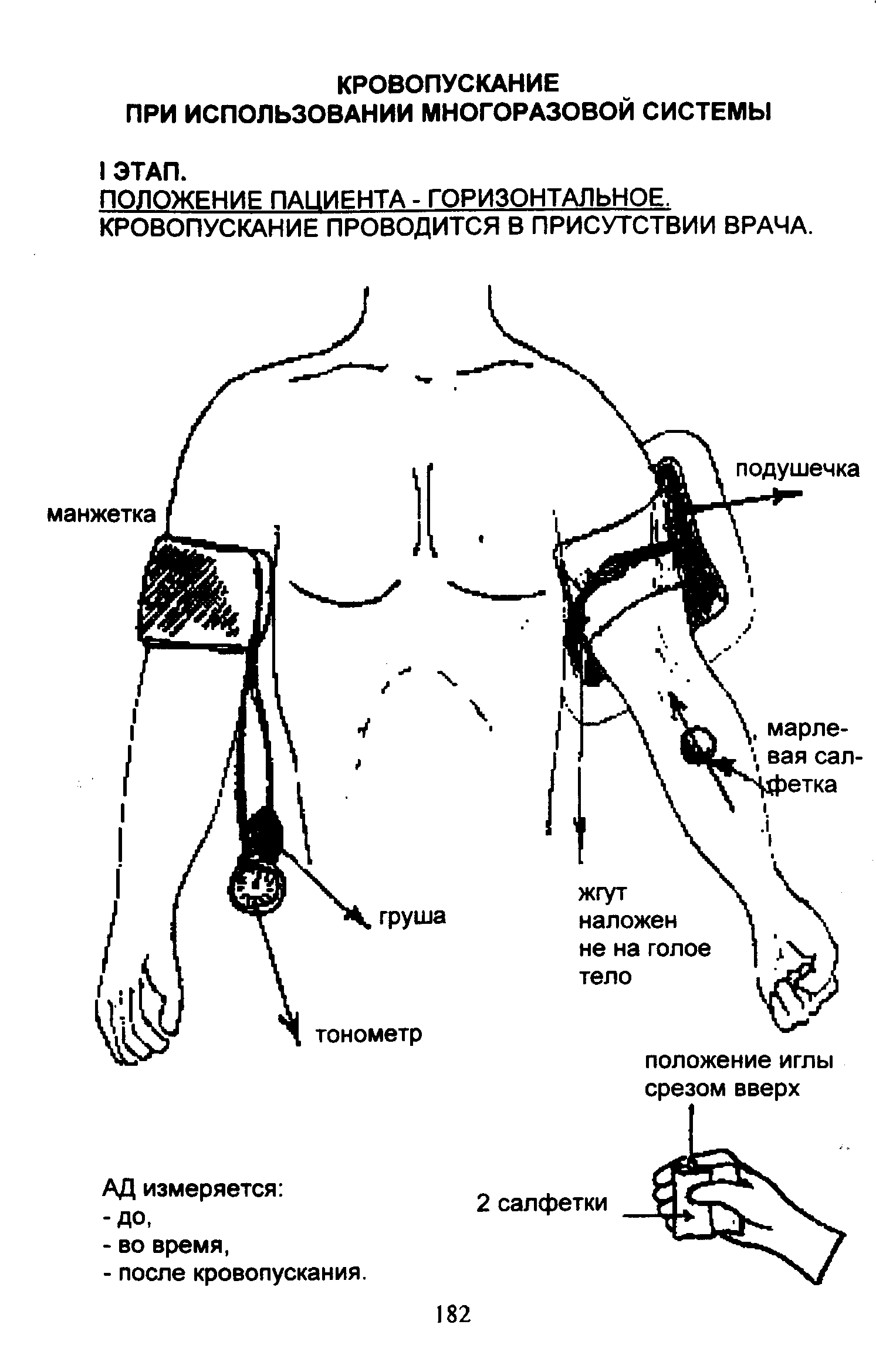
ПОДГОТОВКА ПАЦИЕНТА:
1. Предупредите пациента о назначенной манипуляции.
2. Предупредите, что манипуляция будет проводиться в присутствии и под контролем врача.
3. Удобно уложите пациента, по возможности отодвинув его к противоположному краю кровати.
4. Удобно уложите руку пациента вдоль туловища на дополнительную подушку или свернутое одеяло, чтобы рука лежала без напряжения.
5. На другую руку наложите манжетку тонометра, присоедините тонометр и измерьте АД.
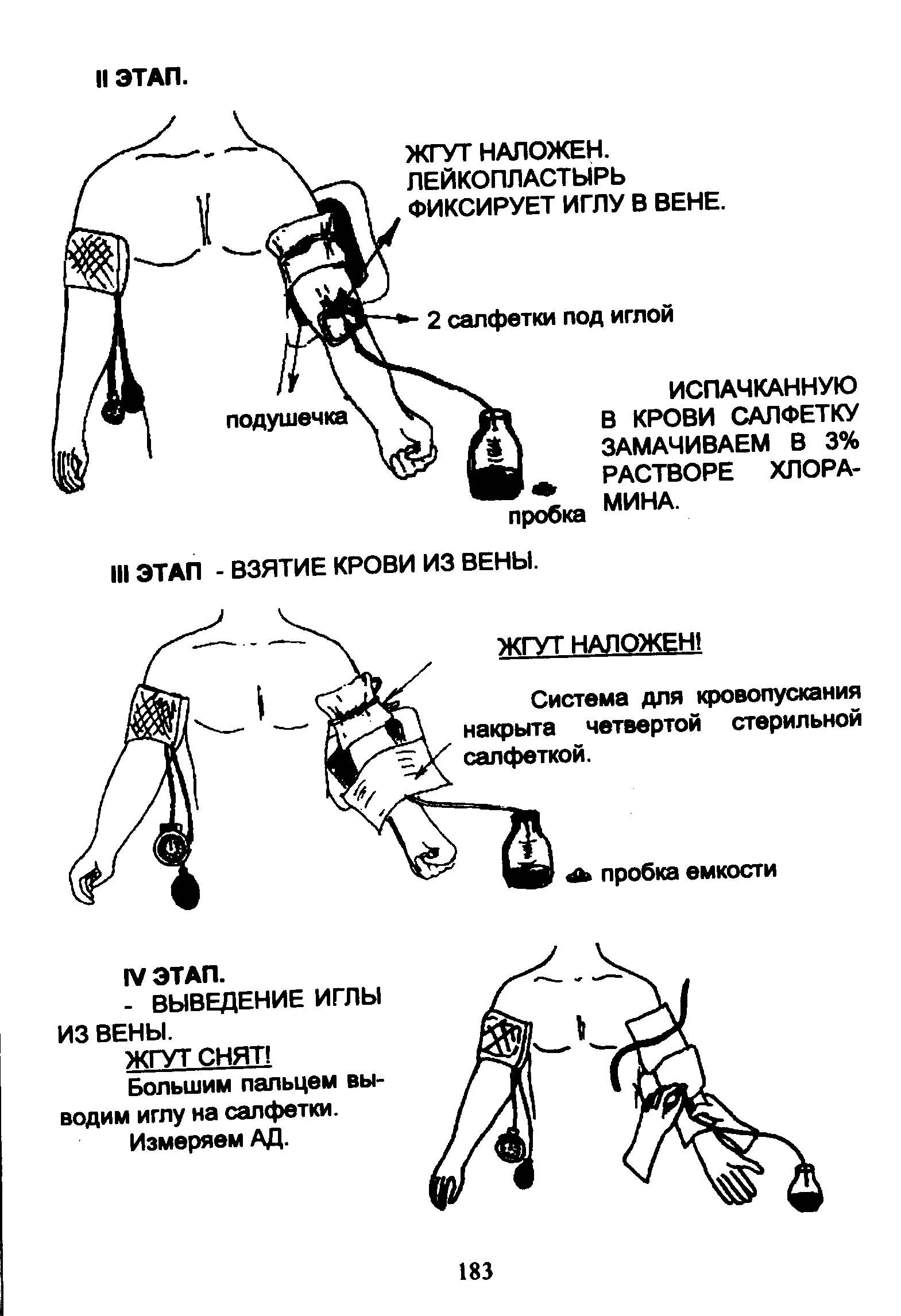
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ:
1. Вымойте руки по инструкции, высушите их и наденьте перчатки.
2. Подготовьте весь стерильный материал.
3. Откройте стерильную емкость для крови.
4. Промойте 5% раствором цитрата натрия резиновую трубочку, сверните ее петелькой и, не касаясь краев емкости, оба конца введите в емкость.
5. Промойте 5% раствором цитрата натрия обе иглы Дюфо, одну из игл положите в стерильный лоток на заранее приготовленные 2 стерильные салфетки (только муфту иглы).
6. Используемый для промывания цилиндр шприца положите в емкость с дез. раствором для промывания.
180
7. Пальпируйте пульс у пациента (до наложения жгута).
8. Наложите жгут (не на голое тело,во избежание спазма сосудов от боли) выше локтевого сгиба на 3-4 см и опять пальпируйте пульс (его свойства не должны измениться).
9. Попросите пациента несколько раз сжать и разжать кулак (если пациент в сознании), нагнетайте кровь от кисти к локтевому сгибу (если
пациент без сознания).
11. Пальпаторно определите наиболее наполненную вену.
12. Обработайте локтевой сгиб стерильными шариками, смоченными спиртом, сначала широко, в одном направлении, от периферии к центру, а затем — непосредственно место инъекции.
13. Снимите сухим шариком избыток спирта.
14. Поставьте емкость для крови ближе к пациенту.
15. Обработайте перчатки ватным шариком, смоченным в спирте, возьмите иглу Дюфо с двумя салфетками, пунктируйте наиболее наполненную вену.
16. Соедините быстрым движением муфту иглы с канюлей резиновой трубочки, при появлении крови свободный конец трубочки опустите в мерную емкость, контролируя, чтобы он не касался крови.
17. Наберите необходимоеколичество крови (определяет врач), СНИМИТЕ ЖГУТ и РАЗОЖМИТЕ КУЛАК пациенту.
18. Приложите стерильный шарик к месту пункции и прижмите его, большим пальцем правой руки извлеките иглу на салфетки, предложите пациенту согнуть руку в локтевом сгибе (если он без сознания,
это может сделать врач).
19. Емкость с полученной кровью, не вынимая резиновой трубочки, уберите подальше от пациента, приподняв иглу с салфетками, дайте возможность оставшейся в резиновой трубочке крови стечь в емкость, придерживая рукой свободный конец трубочки. Салфетки с иглой поднесите плотно к отверстию емкости и вложите в салфетки свободный конец трубочки, быстро закройте емкость с кровью пробкой.
20. Резиновую систему с иглой и весь использованный материал доставьте в процедурный кабинет, промойте и замочите использованные системы и материалы в 3% растворе хлорамина.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ:
1. Под локоть пациента подкладывается резиновый валик, а на него — целлофановая пеленка (ПЛАСТИПАТ).
2. При промывании игл и резиновой трубочки, после открытия флакона с раствором цитрата натрия, предварительно слейте его, обмыв тем самым края емкости стерильным раствором, и только потом залейте в цилиндр шприца, НЕ КАСАЯСЬ ЦИЛИНДРА.
3. Пациент нуждается в динамическом наблюдении мед. персонала.
181
Забор крови из вены – кому и для чего может быть назначен? Особенности подготовки
В вопросах диагностики большую роль играет исследование биоматериалов пациентов в лабораторных условиях. Параметры внутреннего состояния организма, зафиксированные в анализах, объективны и информативны. С помощью исследования венозной крови можно определить заболевания, патологические процессы, контролировать результативность проводимой терапии.
Для выполнения многих анализов врачам приходится брать пробу из вены. Эти образцы анализа подвергаются детальному изучению на содержание гормонов, биохимического и клеточного состава, иммунологические функции.

Зачем назначается анализ из вены?
В современных клинических лабораториях, чтобы расширить показатели и результаты проб крови, применяется исключительно венозная кровь. В прошлом для отдельных видов диагностики брали кровь капиллярную – из пальца, к примеру, когда требовалось сделать общий клинический анализ. Такая методика забора материала нередко приводила к формированию микротромбов, усложняющих процедуру подсчета и расшифровки показателей.
Путем исследования венозной крови врачи получают точную информацию о состоянии здоровья пациента. С учетом полученных данных назначаются требуемые методы дополнительных инструментальных исследований для уточнения диагноза, в том числе и при диспансеризации.

Чаще всего выполняются клинические исследования, которые дают возможность понять характер и стадию патологии, откорректировать методику лечения, провести скрининг и профилактическое обследование пациента.
- В рамках общего анализа образца крови определяется ее клеточный состав, СОЭ. Этот исследование назначают для диагностики инфекций, воспалительных поражений, кровяных патологий. Метод относится к обязательным процедурам для обследования при ежегодных клинических осмотрах.
- Анализ на биохимию дает возможность узнать главные биохимические показатели (белки, тромбоциты, фибриноген, ферменты, холестерин, липиды). Этот анализ может определить заболевания сердца, печени, сосудов, злокачественные опухоли аутоиммунные процессы.
- Гормональные анализы исследуют содержание гормонов и оценивают работу пищеварительных органов, эндокринной системы, функцию метаболизма.
- Иммунологический тест позволяет узнать сведения о состоянии иммунитета на гуморальном и клеточном уровне, реакции на аллергены.
- Серологический анализ изучает конкретные антигены и антитела в кровяной сыворотке пациентов с учетом иммунных реакций.
- Коагулограмма проводится для комплексного выявления свертываемости кровяной жидкости.
- Обследование в наркодиспансере тоже требует сдачи крови и вены.
Кровь приходится сдавать при диагностировании любого вида болезней. Лабораторный анализ – безболезненный и безопасный способ определения патологии в организме.
Забор крови из вены: подготовка
Для взятия образца крови на исследование из вены нужно специально подготовиться. На корректность ответов анализа влияет:
- Время суток,
- Употребление еды и ее качество (многих интересует, можно ли есть перед сдачей крови из вены),
- Употребление алкоголя, сладкого, курение,
- Прием медикаментозных средств,
- Физиотерапевтические процедуры,
- Стрессовые состояния,
- Кровотечения и обильные менструации,
- ВИЧ, гельминты, гепатиты, сифилис и прочие заболевания,
- Варикозное расширение вен,
- Интенсивные занятия спортом (изменяют уровень гормонов),
- Инструментальные способы обследования (УЗИ, МРТ, рентген),
- У женщин – фазы менструального цикла.
Перед тем как сдать анализ крови из вены стоит учесть общепринятые рекомендации, направленные на повышение эффективности обследования и минимизацию риска получения недостоверных ответов.
Медицинские работники лаборатории должны обязательно соблюдать правильную технику взятия пробы крови из вены. Перед тем как приступить к процедуре, нужно обязательно вымыть руки, надеть халат или специальную форму, обеспечить стерильность.
После того как лаборант подготовится, в манипуляционный кабинет может войти пациент. При медосмотре сначала регистрируют направление на анализ в медкнижке. Затем медик объясняет ход следующей манипуляции.

Можно ли есть перед сдачей крови из вены?
Кровь на анализ, как известно, сдается только на голодный желудок и обязательно утром. Выходит, что употреблять пищу запрещается. Разрешается пить простую очищенную воду.
Перед проведением обследования нельзя перегружать желудок жирной, острой и пересоленной едой. За день до сдачи анализа категорически запрещено употребление спиртного. Биоматериал следует сдать до проведения любых инструментальных методов диагностики и физиотерапии.
Если больной пил препараты: инсулин, НПВП или антибиотики, то их отмену нужно обговорить с врачом. За два часа до забора крови взрослым стоит воздержаться от сигарет, тяжелых тренировок, сильных переживаний.
Последующие анализы для контроля результатов в динамике нужно выполнять в таких же условиях, в той же клинической лаборатории. Ведь процедура забора пробы и методы исследования в различных учреждениях отличаются.
Важно! При беременности можно поесть утром, только за 3-4 часа до анализа (натощак приходить не обязательно), чтобы не упасть в обморок. Новорожденного грудничка тоже допускается покормить дома перед процедурой, поскольку ребенку долго голодать нельзя.
Почему для донорства тоже требуется правильно пройти домашнюю подготовку? Причина в том, что кровь донора должна быть идеальной для помощи другим людям.
Читайте также: Полезно ли сдавать кровь – вся правда о донорстве, правила подготовки
Как забирают кровь?
От техники забора крови на анализ из вены зависит корректность получаемых результатов обследования. Это в свою очередь влияет на диагностику, а в дальнейшем – и на правильность терапии. Соблюдение инструкции взятия пробы предотвращает возникновение негативных последствий, которые могут появиться в случае нарушения алгоритма.
Если пациент интересуется, больно ли сдавать кровь из вены, то здесь его ощущения зависят от профессионализма лаборанта. Одним из осложнений неправильного сквозного прокола может стать гематома в области локтевого сгиба. Если работник клиники не соблюдет правила асептики, это может вызвать воспаление периферического сосуда (флебит). А самое страшное – заражение крови (сепсис).
Чтобы взять биоматериал, используются такие инструменты: игла, жгут, шприц (одноразовый), либо приспособление вакуумного типа. Иголка нужна для прямого оттока крови в емкость – пробирку. Этот способ уже практически неактуален, поскольку он неудобен, проходит болезненно, вызывает панический страх (фобию) и оставляет риск контакта крови с руками медиков и прочими нестерильными вещами.
Взятие крови в шприц используется в закрытых лабораторных кабинетах государственных клиник. Большим минусом этого способа становится необходимость применения дополнительных инструментов (тест-системы, стеклянной пробирки), риск гемолиза крови.
В современных центрах применяют новые вакуумные инструменты для принятия венозной крови под названием «вакутейнер». Они состоят из вакуумной пробирки, катетера, тоненькой иглы, держателя, контейнера и специального реактива. Как показали отзывы, такой инструментарий безболезнен и удобен. Кровопускание происходит безопасно. Можно больше не бояться данной процедуры и не падать в обморок от боли.
На видео ниже показано, как берут анализ из вены:
Что показывают параметры крови в биохимическом анализе из вены?

Разберемся, что входит в бланк биохимического анализа крови из вены, и как это расшифровать:
Белки
Сюда входят такие параметры:
- Общий белок,
- Белковые фракции,
- Альбумин,
- Миоглобин,
- Ферритин,
- Трансферрин,
- СРБ,
- Церулоплазмин,
- Мочевина,
- ОБЖЖ – характеристика железосвязывающей функции кровяной сыворотки,
- Ревматоидный фактор – это особые иммуноглобулины (антитела).
Ферменты
Ферменты в анализе представлены маркерами на заболевания печени и амилазой, которая существенно возрастает при появлении проблем с поджелудочной железой. При этом список ферментных веществ, которые проверяют для обозначения состояния здоровья, намного больше:
- Аланинаминотрансфераза,
- Креатинкиназа,
- Аспартатаминотрансфераза,
- Лактатдегидрогеназа,
- Гамма-глютамилтранспептидаза,
- Щелочная фосфатаза и др.
Группа липидов
Эти параметры позволяют выявить заболевания сосудов, сердца, щитовидной железы. Причем здесь обследуется не только норма холестеринового показателя, но и его разновидностей: ЛПНП, ЛПВП, оценивается уровень триглицеридов.
Углеводы
В этом плане самый важный параметр, пожалуй, глюкоза – сахар. Он достоверно покажет, угрожает ли пациенту сахарный диабет.
Пигменты
Главным показателем пигментной группы считается билирубин, его увеличение в крови говорит о патологиях печени, крови, генетических заболеваниях.
Еще в анализе оцениваются азотистые вещества и микроэлементы крови (магний, калий и др.).
 Загрузка…
Загрузка…