Виды пульса
1. Умеренный. Нормальный пульс здорового человека. За пе риод одного дыхания проходит 4 пульсовых волны. Умеренный поверхностный пульс характерен при инфекционных заболеваниях, умеренный глубокий – при простудных, умеренный пустой – при снижении защитных сил организма.
2. Поверхностный. Прощупывается при легком нажатии и исчезает при более сильном надавливании. Он появляется при снижении общего тонуса организма. Поверхностно частый проявляется при жаркой погоде, поверхностно резкий может служить признаком инсульта, поверхностно пустой – солнечного удара, поверхностно-лукообразный – кровопотери, поверхностно-рассеянный – переутомления. При появлении поверхностного пульса при затяжном заболевании прогноз неблагоприятный.
4. Пульс считается редким, если за одно дыхание проходит менее 4 ударов пульсовой волны. Если на 2 дыхания приходится 1 удар пульсовой волны, то пульс считается редчайшим – «отрицательным». Редкий поверхностный пульс при отсутствии органического поражения сердца наблюдается при снижении температуры поверхностных частей тела. Резкий, глубокий – при «холоде» внутри организма, т. е. при снижении деятельности внутренних органов.
5. Частый пульс является признаком повышения интенсивности жизненных процессов, обмена веществ, температуры. Если у взрослого на 1 дыхание приходится 6 ударов, человек болен, если 7 –заболевание тяжелое, если 8–9 – трудно излечимое. При 9 ударах на 1 дыхание возможен летальный исход.
6. Свободный или гладкий пульс характеризуется четкостью ударов, течет, как жемчужина за жемчужиной. Отмечается при полнокровии или при простудных и лихорадочных заболеваниях.
7. Вяжущий или шероховатый пульс обычно нечеток и неравномерен. Подъем и опускание пульсовых волн короткое и как бы затрудненное (вяжущее). Наблюдается при кислородном голодании, меноррагиях у женщин, половых нарушениях у мужчин. Наличие такого пульса в точке «чи» говорит о серьезном заболевании крови.
Как измерить частоту пульса
Для измерения частоты сердечных сокращений необходим секундомер. Хорошо, когда дома есть спортивный секундомер, но часто вместо секундомера применяют механические или электронно-электромеханические (кварцевые) часы с секундной стрелкой или цифровые электронные часы, в которых имеется режим секундомера.
АРТЕРИАЛЬНЫЙ ПУЛЬС УДОБНО ПРОЩУПЫВАТЬ НА ЗАПЯСТЬЕ РУКИ, У ОСНОВАНИЯ БОЛЬШОГО ПАЛЬЦА.
Первый раз, пытаясь нащупать пульс, вначале выберите площадку на запястье, затем мысленно определите, как вы приложите пальцы для прощупывания пуль а. Удобнее всего прощупывать пульс четырьмя пальцами, при этом пятый палец должен использоваться как опора.
ОПУСТИТЕ ПАЛЬЦЫ НА ЗАПЯСТЬЕ РУКИ НА ВЫБРАННУЮ ПЛОЩАДКУ И ПРИЖМИТЕ ПАЛЬЦАМИ ЗА ПЯСТЬЕ ТАК, ЧТОБЫ НАЩУПАТЬ БИЕНИЯ ПУЛЬСОВОЙ ВОЛНЫ НА ЛУЧЕВОЙ АРТЕРИИ.
ПОДСЧИТАЙТЕ ЧАСТОТУ ПУЛЬСА ЗА 1 МИНУТУ, ИСПОЛЬЗУЯ НАРУЧНЫЕ ЧАСЫ В РЕЖИМЕ СЕКУНДОМЕРА.
В настоящее время цифровые измерители артериального давления снабжены дополнительной приставкой для измерения частоты пульса. Это очень удобно. Если вам или вашим близким необходимо часто измерять кровяное давление и пульс, то имеет смысл приобрести такой аппарат и регулярно им пользоваться.
В ряде случаев при определении пульса используют другие артерии: сонную, височную и бедренную. При необходимости на них можно замерить пульс, но чаще на них определяют факт наличия пульса при острых состояниях больного, когда проверяют наличие сердечной деятельности. Также для этой цели используют область сердца, в которой прослушивают его биения, определяя пульс на слух.
59. Утомление (психофизиологический аспект) — процесс временного снижения функциональных возможностей организма (системы, органа) под влиянием интенсивной или длительной работы, проявляющийся ухудшением количественных и качественных показателей этой работы (снижением работоспособности), дискоординацией физиологических функ ций и обычно сопровождающийся ощущением усталости.
Систематическая тренировка формирует физиологические механизмы, расширяющие возможности организма; его готовность к адаптации, что обеспечивает в различные периоды (фазы) развертывания приспособительных физиологических процессов. Известный спортивный физиолог, специалист по адаптации А.В. Коробков выделял несколько таких фаз: начальная, переходная, устойчивая, дезаптация и повторная адаптация. Под готовностью к адаптации понимается такое морфофункциональное состояние организма, которое обеспечивает ему успешное приспособление к новым условиям существования. Для готовности организма к адаптации и эффективности в ее осуществлении значительную роль играют факторы, укрепляющие общее состояние организма, стимулирующие его неспецифическую резистентность (устойчивость): 1) рациональное питание; 2) .обоснованный режим; 3) адаптирующие медикаментозные средства; 4) физическая тренировка; 5)закаливание.
Какие бывают ритмы сердца — Здоров.Сердцем
Виды аритмии
Аритмия – патологическое состояние, при котором нарушена ритмичность, частота и последовательность работы сердца. Аритмией называют любой сердечный ритм, который отличается от нормального. Принято выделять несколько видов аритмии.
Тахикардия
Тахикардия – это увеличенная частота сердечных сокращений, ударов. Она развивается, когда количество ударов превышает 90 в минуту. Тахикардия является нормальным физиологическим явлением, если появляться после нагрузки или эмоционального стресса. Паталогическая тахикардия проявляется в состоянии покоя.
Симптомы тахикардии проявляется:
- болью в груди;
- учащенным пульсом в состоянии покоя;
- сильными толчками и «провалами» в работе сердца;
- потемнением в глазах, головокружением.
Диагностика и лечение. Тахикардию диагностируют измерением количества сердечных сокращений, а уточнить диагноз позволяет ЭКГ. Для лечения назначают антиаритмические средства, например, лидокаин. Если давление понижено, назначают норадреналин. Одновременно прописывают препараты, которые лечат первопричину тахикардии.
АВ-блокада
АВ-блокада развивается, когда сердце частично или полностью прекращает проводить импульс от предсердия к желудочкам. Из-за этого сердечный ритм сбивается, органы и ткани не получают достаточного количества крови и кислорода.
Симптомы. При заболевании развиваются:
- слабость, одышка;
- стенокардия – боль в грудине;
- головокружение, потемнение в глазах;
- брадикардия – уменьшение частоты сердцебиения до 30-50 ударов в минуту.
Диагностика и лечение. АВ-блокаду диагностируют на ЭКГ и эхокардиографии. Если проблема появилась из-за приема некоторых медикаментов (например, папаверина или дротаверина) для ее устранения достаточно прекратить принимать препараты. Если есть сопутствующие сердечные болезни, назначают β-адреностимуляторы, в тяжелых случаях имплантируют кардиостимулятор.
Мерцательная аритмия сердца
Мерцательная аритмия сердца – это сбой сердечного ритма, при котором предсердия сокращаются чаще желудочков. Мышечные волокна возбуждаются часто и хаотично, это называется мерцанием тканей.
При мерцательной аритмии развиваются следующие симптомы:
- сердцебиение учащается;
- возникает покалывание, боль в груди;
- развиваются беспричинные приступы страха;
- повышается потливость;
- учащаются позывы к мочеиспусканию.
Диагностика и лечение. Мерцательную аритмию диагностируют при стандартном осмотре, чтобы подтвердить диагноз, назначают ЭКГ. Заболевание лечат препаратами, которые снижают частоту сердечных сокращений, нормализуют сердечный ритм, предотвращают появление тромбов. Если медикаментозное лечение не помогло, удаляют клетки сердца, которые провоцируют аритмию, или ставят кардиостимулятор.
Синдром слабости синусового узла
Что это. Синдром слабости синусового узла – это повреждение синусового узла (участка сердца, который проводит импульсы). Из-за повреждения синусовый узел перестанет правильно управлять работой сердца, и возникает аритмия.
Синдром слабости синусового узла проявляется:
- головокружением, обмороками;
- потерей сознанием с судорогами;
- постоянной слабостью, невозможностью сосредоточиться;
- редким пульсом, который сменяется частым сердцебиением.
Диагностика и лечение. Чтобы диагностировать болезнь, проводят осмотр, назначают общие анализы крови и мочи, ЭКГ, эхокардиограмму. Чтобы устранить синдром слабости синусового узла, лечат основное заболевание, которое его спровоцировало. Если синдром сопровождается постоянным жалобами, устанавливают кардиостимулятор, который искусственно задает нормальный сердечный ритм.
Трепетание предсердий
Трепетание предсердий – это учащенный равномерный ритм предсердий, которые сокращаются с частотой до 200-400 ударов в минуту. Приступ трепетания предсердий продолжается от 1-2 секунд до нескольких суток.
Симптомы. При трепетании предсердий:
- развивается общая слабость, снижается выносливость;
- в груди появляется дискомфорт, стенокардия – боль за грудиной;
- внезапно развиваются приступы учащенного сердцебиения;
- усиливается одышка.
Диагностика и лечение. Проблему диагностируют на ЭКГ и УЗИ сердца. Медикаментозное лечение направлено на то, чтобы нормализовать сокращения предсердий, предотвратить приступы и снизить риск образования тромбов. Назначают бета-блокаторы, препараты калия, антикоагулянты.
В клинике «Медицентр» диагностируют и назначают эффективное лечение всех видов аритмии. Используют медикаментозную терапию, назначают операции.
Виды аритмии сердца
Аритмия – патология, при которой наблюдается нарушение ритма сердца. Она проявляется в разных вариациях, которые отличаются друг от друга причиной сбоя, симптомами, локализацией и прочими характеристиками. Какие виды аритмии сердца существуют?
Принцип деления аритмии на виды
Аритмия бывает нескольких видов. Деление на типы важно, потому что от этого зависит дальнейшее лечение пациента, прогноз жизни, вероятность развития осложнений и много другое. К тому же нередко у человека проявляется сразу несколько разновидностей нарушения сердечного ритма, которые необходимо дифференцировать.
Аритмию разделяют на виды по принципу локализации патологического очага, по частоте сокращений сердца, по природе сбоя. Также используется классификация по Лауну.
Разновидности аритмии по месту расположения очага
В эту группу входят следующие виды аритмии, которые отличаются друг от друга не только по месту расположения, но и по клинической картине.
Предсердные аритмии
Такая разновидность аритмии локализуется в предсердиях, а конкретнее во внутренней их части или же в перегородке между ними. Патология имеет еще несколько подтипов:
- Предсердная экстрасистолия.
- Предсердная тахикардия.
- Трепетание предсердий.
Под предсердной экстрасистолией понимают состояние, когда сердце сокращается преждевременно из-за поступления импульса из предсердий. Частой причиной такого недуга является увеличение диастолического давления в левом желудочке, а также растяжение левого предсердия.
Нарушение может развиваться еще на фоне других сердечных заболеваний, к примеру, инфаркт миокарда, недостаточность левого желудочка. В качестве осложнений патологии выступает мерцательная аритмия, нарушенное кровообращение.
У пациентов с предсердной экстрасистолией наблюдаются такие симптомы как:
- Ощущение собственного сердцебиения.
- Бледность кожи.
- Удушье.
- Потемнение в глазах.
- Паника.
- Общая слабость.
Второй подтип – предсердная тахикардия. Она отличается тем, что ритм сердца учащается. Происходит это кратковременно приступами, которые могут длиться разное время в зависимости от тяжести заболевания. Возникает патология часто вследствие таких факторов как:
- Высокое кровяное давление.
- Сердечный порок.
- Сбой обменных процессов в организме.
- Ожирение.
Клиническая картина следующая:
- Приступы головокружения.
- Одышка.
- Болевой синдром в области груди.
- Пятна перед глазами.
- Повышенная тревожность.
- Панические атаки.
Тахикардия не считается опасной для жизни человека, но существенно ухудшает качество жизни при запущенном течении, когда аритмические приступы длятся до нескольких дней. Вследствие этого не только ухудшается самочувствие больного, но и истощается сердечная мышца.
Третий подвид – трепетание предсердий. При ней наблюдается сильное увеличение количества сокращений сердца – свыше 200 ударов в минуту. Причиной развития патологии могут быть проблемы с давлением, сердечные болезни. В качестве симптомов выступает выраженная одышка, плохая переносимость физических нагрузок, тревога, боль в груди.
Желудочковые аритмии
Данный вид аритмии сердца также делится на несколько подтипов:
Желудочковая экстрасистолия характеризуется не преждевременным сокращением желудочков сердца. При этом больного беспокоят такие проявления как:
- Выраженное ощущение перебоев в функционировании сердечной мышцы.
- Общая слабость.
- Одышка.
- Болезненные ощущения в зоне сердца.
- Удушье.
- Головокружение.
Желудочковая тахикардия – это учащенное сокращение желудочков. Проявляется в виде недолгих приступов. Опасность патологии заключается в том, что она способна привести к нарушению кровотока и останове сердца. При тяжелой форме частота пульса достигать 300 ударов в минуту.
Фибрилляция желудочков представляет собой состояние, когда желудочки сокращаются не полностью. Это происходит вследствие сбоя в работе отдельных мышечных тканей сердца. Также проявляется приступами, которые длятся недолго. При такой патологии тоже возможны серьезные осложнения вплоть до внезапной остановки сердца.
Тахикардия и фибрилляция имеют схожую с экстрасистолией клиническую картину.
Синусовые аритмии
Синусовая аритмия отличается тем, что изменяется временной период между сокращениями сердечной мышцы. Возникает в виде приступов, которые чаще всего провоцируются такими факторами как:
- Физическая активность.
- Эмоциональное перенапряжение.
- Тяжелые заболевания сердца и сосудов, например, ишемическая болезнь.
- Избыточный вес тела.
- Повышенное артериальное давление.
Есть два подтипа недуга. Первый – это синусовая брадикардия, которая характеризуется замедленным ритмом сердца. Основные проявления данного нарушения:
- Общая слабость.
- Приступы головокружения.
- Бледность кожных покровов.
- Потемнение в глазах.
Второй подвид – это синусовая тахикардия. Она отличается, наоборот, учащенным ритмом сердца. При возникновении приступа пациенты жалуются на боль в области груди, одышку, повышенную тревожность, ощущение сердцебиения, удушье.
Атриовентрикулярные аритмии
Данный тип аритмии характеризуется нарушением сердечной проводимости, сбоем прохождения импульса между предсердиями и желудочками. Причиной развития недуга является атриовентрикулярная блокада, которая приводит к нарушению не только ритма, но и кровообращения.
Существует несколько степеней блокады:
- Первая. При ней наблюдается замедленное проведение импульса из предсердий в желудочки. Пациенты не замечают сбоя, потому что он протекает бессимптомно. Поэтому выявляют заболевание случайно при выполнении электрокардиографии. Также 1 степень не требуется лечения, только наблюдения со стороны медиков.
- Вторая. Происходит потеря части сигналов, вследствие чего они не в полном объеме поступают к желудочкам. В этом случае уже возникают симптомы – дискомфорт в области сердца, слабость, потемнение в глазах, потеря сознания. Такую блокаду уже необходимо лечить.
- Третья. Прохождение импульсов полностью блокируется. У пациентов наблюдается замедленный пульс, не превышающий 45 ударов в минуту. Это чревато развитием кислородного голодания мозга, обмороками и даже внезапной смертью. Лечение требуется обязательно.
Как видно, клинические признаки у разных видов аритмии сердца совпадают, поэтому точно определить тип патологии удается только после проведения инструментального обследования пациента.
Деление на виды по частоте пульса
По количеству ударов в минуту аритмия делится на две основные группы – тахикардия и брадикардия. В первом случае наблюдается повышенная частота сокращений сердца, когда пульс превышает 90 ударов. Вследствие этой болезни ухудшается деятельность сердца, так как к нему поступает меньше питания.
Желудочки не успевают в полной мере наполняться кровью, из-за чего происходит падение артериального давления, снижается работоспособность многих внутренних систем.
Брадикардия, наоборот, характеризуется уменьшением частоты пульса, когда количество ударов в минуту не превышает 50. Данное состояние не менее опасное, чем тахикардия. Оно способно привести к остановке сердца, особенно если у человека наблюдается еще АВ-блокада.
Типы аритмии по электрофизиологическим критериям
Данная классификация аритмии сердца учитывает тип нарушения, происходящий во время патологии. Выглядит она следующим образом:
- Сбой создания импульса.
- Нарушение проведения сигнала.
- Комбинация этих патологических изменений.
Первый вид относится к тахикардии, брадикардии, второй – к сердечной блокаде, третий сочетает оба варианта.
Разновидности аритмии по Лауну
Классификация по Лауну подразумевает деление патологии на классы по мере прогрессирования болезни. Чем больше класс, тем опаснее болезнь и выше риск развития серьезных осложнений.
Выделяют следующие классы:
- 0 – отсутствие аритмии.
- 1 – присваивают, когда экстрасистол менее 30 в час, при этом есть только один источник.
- 2 – экстрасистол повышаются более 30 в час, источник остается также один.
- 3 – наблюдается уже несколько очагов патологических импульсов.
- 4а – возникают парные экстрасистолы из одного источника.
- 4б – появляются полиморфные экстрасистолы, которые сочетаются с иными аритмиями.
- 5 – экстрасистолы «по типу R на T».
Данная классификация была создана уже много лет назад, но до сих пор применяется в медицинской практике.
Редкие варианты аритмии на ЭКГ
При проведении электрокардиографии докторам удается выявить любые разновидности аритмии сердца. Одни нарушения встречаются чаще, другие – реже. Наиболее редко врачи сталкиваются с таким проявлением на электрокардиограмме как синдром дисфункции синусового узла.
Данное заболевание характеризуется сбоем сердечного ритма, возникшим вследствие ухудшения автоматизма или резкого прекращения функционирования предсердного узла. Спровоцировать развитие болезни могут такие факторы как:
- Нарушение формирования импульса.
- Замедленный пульс.
- Эктопические патологии.
Данный синдром представляет опасность для жизни человека, так как способен вызвать внезапную остановку сердца. Также он может сочетаться с такими заболеваниями как легочный отек, коронарная недостаточность, инфаркт сердечной мышцы.
Таким образом, существует несколько классификаций аритмии, которые отличаются друг друга разными критериями. Определить тип патологии по одним только симптомам невозможно, для этого требуется проведение обследования сердца. Это важно, так как от вида нарушения зависит дальнейшая тактика лечения.
Ритмичный пульс и неритмичный пульс.
Понятие ритмичности.
Попробую дать определение ритмичности сердцебиения и пульса, которое будет понятно каждому. Когда же пульс считается ритмичным, а года говорят что пульс неритмичный? Так вот ритмичность – это степень упорядоченности пульса и сокращений сердца. Если все промежутки между сокращениями сердца одинаковые, то говорят, что оно сокращается ритмично, то есть ритм пульса правильный. Точно также, если все промежутки между пульсовыми колебаниями одинаковые, то говорят, что пульс ритмичный. То есть ритмичность пульса – это «однообразность» промежутков между пульсовыми колебаниями. Надеюсь, что мое определение понятное для каждого читателя моего сайта и для каждого моего пациента. И надеюсь, вы поняли разницу между неритмичным сердцебиением и неритмичным пульсом. В первом случае речь идет о степени однообразия интервалов между сердечными сокращениями, во втором – о степени однообразия интервалов между пульсовыми волнами.
Отличия понятий частота пульса и ритмичность.
Не следует путать понятия частоты пульса и ритма пульса человека. В чем же разница? Легче всего объяснить эту разницу на простом примере. Известно, что частота пульса – это количество пульсовых колебаний в минуту. Так вот, предположим мы насчитали 60 ударов пульса в минуту. В этом случае мы можем сказать, что частота пульса 60 в минуту. Теперь попробуем оценить ритмичность. Ведь все 60 ударов могут быть равномерно распределены в течение этой минуты, в таком случает пульс мы охарактеризуем, как ритмичный. Но если мы видим, что пульс то ускоряется, то замедляется, то появляются внеочередные сокращения сердца, то как будто «выпадает», то мы охарактеризуем такой пульс, как неритмичный. В отличие от частоты пульса, которая в норме отличается в зависимости от возраста: у детей – чаще, у взрослых – реже, правильный ритм пульса у детей подразумевает то же, что и у взрослых : упорядоченные сокращения сердца.
Почему в норме серде сокращается ритмично ?
Источник сердечного ритма — это клетки водителя ритма – синуатриального узла. Именно в этой области правого предсердия зарождается импульс, который распространяется на сердце и приводит к его сокращению. Так вот если эти импульсы возникают ритмично, то и сердебиение ритмичное, и пульс ритмичный. Если импульсы в синуатриальном узле возникают неритмично, либо они возникают еще в какой либо области сердца, то пульс становится неритмичным.
Всегда ли пульс в норме ритмичный?
Оказывается в норме пуль не идеально ритмичный. У нормального здорового человека пульс в небольшой степени реагирует на дыхание : при вдохе ускоряется, при выдохе – замедляется. Этот факт любой человек может проверить на себе. Попробуйте найти на запястье пульс, сделать глубокий вдох, задержать дыхание, потом — выдох. Вы убедитесь, что частота пульса изменяется. Кроме того, пульс может реагировать на физическое напряжение, эмоции. И даже внеочередные сокращения сердца — экстрасистолы – в небольшом количестве допускаются у здорового человека. Более того, идеально ритмичный пульс называют ригидным пульсом. Такое состояние встречается у старых людей и может говорить о снижении способности сердца к адаптации к физическим нагрузкам.
Как оценивается ритмичность пульса.
Ритмичность пульса оценивается врачом методом пальпации, то есть, прощупывания пульса. Эта оценка во многом субъективна и не имеет количественного выражения. Любой человек может найти себе пульс на запястье и попытаться оценить его ритмичность. Как правило таким способом человек может заметить лишь достаточно грубые нарушения ритмичности пульса. Более точным способом оценки ритмичности можно считать показания современных электронных тонометров. Кроме артериального давления они обычно показывают частоту пульса и ритмичность. Если пульс неритмичный, то загорается индикатор в виде сердечка, или перечеркнутого сердечка. Это значит, что пульс неритмичный. С помощью ЭКГ врач может точно определить наличие неритмичности сердцебиения и сказать причину, которая к этому ведет. Ну и, наиболее достоверный получается результат при суточном мониторировании ЭКГ (Холтеровское мониторирование ритма сердца).
Основные причины неритмичного пульса и сердцебиения.
Цель данной статьи именно объяснить, что такое ритмичность сердебиения. О причинах неритмичного сердцебиения можно писать очень много, что мы и будем делать на страницах нашего сайта. А сегодня я лишь кратко перечислю основные причины неритмичного сердцебиения.
Редкий и неритмичный пульс.
Как я уже писал, в норме в синуатриальном узле ритмично, то есть, через одинаковые промежутки времени возникают электрические импульсы, которые распространяется на сердце и вызывают ритмичное сердцебиение. Так вот первая группа причин это проблемы с образованием импульса в синуатриальном узле. Так при слабости синусового узла могут быть выпадения в ритме сердца. Кроме того, иногда импульс не может нормально распространиться на все отделы сердца. Кпримеру, при атрио-вентрикулярной блокаде импульс периодически не может достичь желудочков и вызвать их сокращение, возникают так же пропуски сокращений сердца, так называемые «выпадения», то есть пульс становится неритмичным. Все выше написанное приводит к аритмии и редкому пульсу. Но бывают ситуации, когда пульс неритмичный и учащенный или нормальный.
Учащенный и неритмичный пульс.
Аритмия с учащенным пульсом бывает при фибрилляции предсердий (старое название – мерцательная аритмия). При данном заболевании предсердия хаотично сокращаются и в желудочки проходят беспорядочно электрические импульсы с предсердий. При этом возникает учащенное неритмичное сокращение сердца. При фибрилляции предсердий частота пульса может быть и нормальной и даже пониженной, это зависит от способности атрио-ветрикулярного узла проводить электрические импульсы. Но в любом случае, при фибрилляции предсердий пульс неритмичный. Ну и последняя причина, связанная с сердцем – это экстрасистолы, или внеочередные сокращения сердца. Они бывают предсердными и желудочковыми. Суть экстрасистолии в том, что периодически электрический импульс зарождается в аритмогенном очаге, а не в синуатриальном узле. Все, о чем я написал выше – это непосредственные причины и механизмы возникновения неритмичного пульса, связанные с сердцем. Но я хочу, так же отметить, что настоящая причина может быть не в сердце, а в патологии других органов: легких, эндокринной системы, почек, сосудов, желудочно-кишечного тракта. К примеру, при гипертиреозе может возникать экстрасистолия.
Поэтому, если у вас нарушения ритма, врач кардиолог, прежде, чем назначить антиаритмические препараты направит на консультацию к эндокринологу и другим специалистам.
Какие бывают ритмы сердца
Нарушения сердечного ритма
Нарушения сердечного ритма: введение
Сердечная аритмия проявляется в виде нарушений в работе сердца и отклонении частоты его сокращений от нормы. Под данное понятие следует относить любой ритм сердца, который не соответствует нормальному синусовому. Те, у которых возникает эта проблема, ощущают перебои в работе сердца, учащенное сердцебиение, головокружение, обморочное состояние, общую слабость. Установить наличие аритмии можно на основе электрокардиограммы. Если причиной сбоя сердечного ритма является учащенное сердцебиение, то речь идет о тахикардии. Замедленный ритм сердечных сокращений указывает на болезнь под названием брадикардия.
Наиболее распространенным нарушением сердечного деятельности является мерцательная аритмия или тахикардия, при которой наблюдается учащение пульса и сбой сердечного ритма.
Симптомы аритмии включают в себя учащенное сердцебиение (тахикардию), головокружение, сонливость, спутанность мыслей, предобморочное состояние, потерю сознания, судороги, боль в груди и области сердца, и стенокардию (Angina pectoris).
Редкими, но очень опасными для жизни осложнениями аритмии сердца могут быть: эмболии (закупорка сосудов образовавшимися в них сгустками крови – тромбами), инсульт, инфаркт мозга, инфаркт миокарда, повышенная сердечная недостаточность, внезапная смерть из-за остановки сердца.
Нарушения сердечного ритма: причины и риски
Причинами сердечной аритмии могут быть: нервозность, волнение, чувство страха, чрезмерное увлечение кофеином (например, в виде кофе или колы), злоупотребление алкоголем, употребление наркотических веществ, ядов, побочный эффект от приема некоторых лекарственных препаратов, например, гормонов щитовидной железы или антидепрессантов, инфекционно-воспалительные процессы, раздражение так называемого каротидного узла ( синдром каротидного синуса).
Органическими основами аритмий зачастую являются : ишемическая болезнь сердца (ИБС), инфаркт, заболевания миокарда (кардиомиопатия), воспаление сердечной мышцы (миокардит), пороки сердца или сердечных клапанов, врождённое или приобретенное преждевременное возбуждение сердечных желудочков (синдром Вольфа Паркинсона Уайта, или WPW-синдром),высокое кровяное давление (артериальная гипертония), нарушение водно-электролитного баланса,(к примеру, дефицит калия в организме), пониженная (гипотиреоз) или повышенная (гипертиреоз) функции щитовидной железы.
мерцательная аритмия или фибрилляция предсердий: быстрые и нерегулярные импульсы вызывают сокращение предсердий, приводящие к нарушениям сердечного ритма.
Экстрасистолия – это вид аритмии, при которой возникают внеочередные сокращения либо всего сердца, либо определенного его участка. Они могут исходить и из предсердия, и из камеры сердечного желудочка
Суправентрикулярная (наджелудочковая) тахикардия проявляется в виде внеочередных импульсов в предсердии.
WPW- синдром: врождённое или приобретенное преждевременное возбуждение сердечных желудочков, приводящее к тахикардии.
Вентрикулярная аритмия возникает на основе дополнительных внеочередных импульсов в желудочке сердца. На неё необходимо обратить особое внимание, так как она может перейти в опасную для жизни фибрилляцию предсердий.
Мерцательная аритмия, фибрилляция предсердий: ускорение количества сердечных сокращений и электрических импульсов в предсердии. Заполнение предсердий кровью затруднено, а, следовательно, уменьшается и поступление крови в желудочки, поэтому существует угроза функциональной остановки сердца. Без оказания при этом немедленной врачебной помощи смерть может наступить в течение считанных минут.
АВ-блокада (атриовентрикулярная блокада): — частичное или полное нарушение проведения импульса возбуждения от предсердий к желудочкам, приводящее к замедлению сердечного ритма – брадикардии. Выделяют 3 степени атриовентрикулярной блокады. Если проведение импульсов полностью блокируется, может произойти остановка сердца. При таком заболевании в большинстве случаев рекомендуется имплантация кардиостимулятора.
СА –блокада ( синоатриальная блокада )представляет собой один из видов аритмии, когда задерживается или блокируется проведение импульса по волокнам сердца в месте, где происходит соединение между синусовым и атриовентрикулярным узлами.
СССУ – блокада (синдром слабости синусового узла) – Замедленное сердцебиение, иногда попеременное проявление брадикардии и тахикардии в результате нарушения функции синусового узла.
Нарушения сердечного ритма: обследования и диагноз
Неинвазивная диагностика: ЭКГ, тесты с физической нагрузкой (эргометрия), суточное Холтеровское мониторирование ЭКГ, поверхностное ЭКГ- картирование, наружный или имплантируемый петлевой регистратор, эхокардиография, магнитно-резонансная томография (МРТ).
Инвазивная диагностика: электрофизиологическое исследование (ЭФИ) с помощью введения эндокардиальных катетеров-электродов в полость сердца.
Нарушения сердечного ритма: лечение
Имеется значительное количество лекарственных средств, которые назначаются для контроля сердечного ритма. К классическим антиаритмическим препаратам относятся так называемые блокаторы кальциевых каналов, калиевых каналов, антагонисты кальция, бета-блокаторы. Они воздействуют на систему проведения импульса возбуждения в сердечной мышце и, таким образом, нормализуют сердечный ритм.
К эффективным лекарственным средствам против аритмии относятся также сердечные гликозиды ( например, дигоксин, дигитоксин ), которые, увеличивая силу сердечных сокращений и замедляя сердечный ритм, снижают предсердно-желудочковую проводимость. Для восстановления нормального синусового ритма используется кардиоверсия, как медикаментозная, так и электрическая, с применением дефибриллятора. Электрокардиоверсия является экстренной неотложной мерой при лечении трепетания желудочков, фибрилляции желудочков, вентрикулярной и суправентрикулярной тахикардий.
Если медикаментозное лечение мерцательной аритмии не дает желаемых результатов, то в таких случаях применяется метод, который называется «катетерной абляцией». При этом уплотненные волокна сердечных мыщц, из-за которых возникло нарушение сердечного ритма, намеренно «размыкаются». Эта процедура осуществляется при помощи катетера, вводимого в сердце. Катетерная абляция показана при лечении всех форм тахикардии: (фибрилляция предсердий, трепетание предсердий, тахикардия АВ-узлов,WPW-синдром, вентрикулярная тахикардия).
Последней возможностью избежать угрозы остановки сердца является имплантация кардиостимулятора или дефибриллятора (электрошокового устройства). Кардиостимуляторы представляет собой маленькие приборы с питанием от батареек, которые посылают электрические импульсы в сердце и, таким образом, нормализуют сердечный ритм. Они устанавливаются путем малого оперативного вмешательства в непосредственной близости от сердца под ключицей.
Имплантация дефибрилляторов подходит лишь для людей с высоким риском фибрилляции желудочков. Эти приборы вырабатывают электрический разряд (импульс), с помощью которого в критический момент можно восстановить нормальный сердечный ритм.
Нарушения сердечного ритма: примечания
{SOURCE}
Пульсометр — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 2 ноября 2018; проверки требуют 4 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 2 ноября 2018; проверки требуют 4 правки. Пульсомер с беспроводным нагрудным датчиком
Наручный пульсомер с датчиком на пальце
Пульсомер с беспроводным нагрудным датчиком
Наручный пульсомер с датчиком на пальцеПульсо́мер, или монитор сердечного ритма, — устройство персонального мониторинга частоты сокращений сердца в реальном времени или записи его для последующего исследования. Широко используется в тренировках и соревнованиях любителями и спортсменами циклических видов спорта, таких как беговые виды легкой атлетики (особенно бег по шоссе), лыжные гонки, велоспорт, плавание.
Первые образцы данного устройства состояли из коробки и двух электродов крепившихся на грудную клетку. Основным назначением в спортивных тренировках является контроль пульса — звуковой сигнал сообщает о том, что можно добавить темп, или наоборот, пульс слишком высок. Обычно также есть возможность проанализировать, сколько времени пульс был в заданной зоне, ниже её и выше.
Первый беспроводной ЭКГ монитор сердечного ритма был изобретен в 1977 году в качестве учебного пособия для Финской национальной лыжной сборной, розничная продажа персональных сердечных мониторов начата с 1983 года.[1]
Современные пульсомеры обычно состоят из двух элементов: нагрудного ремня-датчика и приёмника на запястье, GPS-навигатора или мобильного телефона. Обычно для получения хорошего контакта электроды датчика смачиваются водой или специальным гелем. Почти все пульсомеры имеют дополнительными функции: часы, секундомер, таймер, календарь, статистика времени нахождения пульса в заданных зонах, звуковая сигнализация выхода пульса из заданной зоны. При вводе возраста, веса и роста прибор предлагает калькуляторы индекса массы тела, сожженных калорий, сожженного жира, причем последний активизируется обычно только при пульсе выше 120 уд/мин. Зоны пульса можно выбрать из предложенных вариантов для различных степеней подготовки или задать по своему усмотрению.
Более продвинутые модели пульсомеров предлагают измерения скорости на тренировке, среднего и максимального пульса, интенсивности и частоты дыхания для оценки параметров, связанных с фитнес-тренировкой, память круговых тренировок. Если приёмником является GPS-навигатор, то данные можно сопоставить со скоростью перемещения, скоростью подъёма, высотой и пр.
Нагрудный датчик[править | править код]
Нагрудный датчик — самый точный датчик для определения пульса. Крепится на груди с помощью специального ремня, имеет автономный источник питания, запускаемый при появлении пульса. Передаёт сигнал на расстояние до 70 см в наручные часы-приёмник. Кисти рук остаются свободными.
Встроенный датчик[править | править код]
Пульсомеры без нагрудного датчика в настоящее время позволяют определить пульс просто коснувшись двух электродов на корпусе пульсомера в течение нескольких секунд. Данные приборы популярны из-за удобства и простоты использования, хотя они не дают такой же высокой точности, как пульсомеры, которые используют нагрудный датчик.
Датчик пульсации крови[править | править код]
Датчик на мочку уха или на палец. Определяет пульс по пульсации крови в тканях.
Проводной датчик[править | править код]
Датчик соединен с устройством отображения посредством провода, данная конструкция отличается надежностью, так как защищена от помех.
Беспроводной датчик[править | править код]
Данные от датчика передаются по радиоканалу как в аналоговом так и цифровом виде. Недостатком является необходимость смены элементов питания, а также возможное нарушение передачи данных в условиях сильных радиопомех, движении под линиями электропередач.
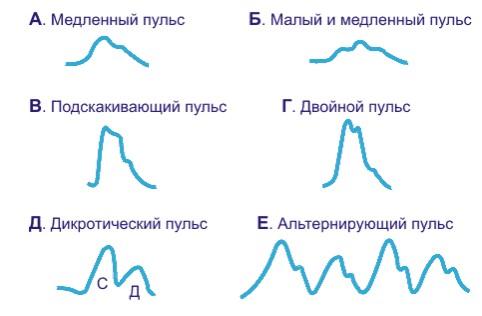
Виды пульса при различных заболеваниях. Диагностика заболеваний по лицу
Виды пульса при различных заболеваниях
Какие состояния могут привести к исчезновению пульса или невозможности его определить? Трудно найти пульс при травме или состоянии шока, будь то физическая или психическая травма, падение, испуг, обморок.
Другим примером состояний, когда пульс перестает прощупываться, может быть холера, сопровождающаяся крайним обезвоживанием организма. При переломе кости, когда кровь поступает в зону повреждения, пульс также становится трудно определимым.
Ослабление пульса возникает при гриппе, который сопровождается обильным потоотделением. Кроме того, влияние на пульс, ослабляя его, оказывают гипотермия (переохлаждение), интенсивные занятия сексом и значительная кровопотеря.
Прогнозируя течение заболевания, необходимо учитывать данные пульса. Наиболее серьезным признаком неблагополучной для здоровья прикованного к постели пациента ситуации является пульс, который определяется лишь третью дистального изгиба подушечки указательного пальца.
Регулярно аритмичный пульс (когда наблюдается выпадение каждого пятого, шестого или седьмого удара) характерен для экстрасистолии (нарушение сердечного ритма в результате преждевременного или неполного сокращения желудочков).
Когда в пульсовом толчке определяется маленькая впадинка, это является признаком аортального стеноза.
В случае диабетической комы пульс будет медленный, равномерный, глубокий и определяется одним пальцем.
В состоянии печеночной прекомы пациент возбужден, буен, говорит бессмысленно и бессвязно, что является результатом воздействия токсинов, проникающих в кровь из печени, на центральную нервную систему. При развитии печеночной комы больного очень трудно вывести из этого состояния. У него отмечается прыгающий и скачущий пульс, а пациент находится в абсолютно бессознательном состоянии и не реагирует даже на болевые раздражители.
Причина уремической комы – высокий уровень мочевины в крови. При этом токсины, не выводимые почками из организма, накапливаются в легких и мозгу, что приводит к выраженной одышке. Пульс, характерный для подобного состояния, аритмичный.
При коме в результате менингита будет ощущаться крайне слабый пульс.
Временное учащение пульса бывает при возбуждении, тревоге, печали и гневе.
Частый пульс будет определяться постоянно при токсическом зобе. Другими патологическими состояниями, вызывающими учащения пульса, являются лихорадка и токсинемия.
Прогноз считается неблагоприятным, если определяется смещение пульса под каждым из трех пальпирующих пальцев (указательным, средним и безымянным).
Медленное биение пульса, перемежающееся с полным отсутствием пульсовых толчков (полная поперечная блокада сердца), прогнозирует летальный исход.
Характеристики пульса, указывающие на неблагоприятный исход болезни :
• О приближении смерти также говорит глубоко расположенный и крайне ослабленный пульс.
• Смертельный исход предвещает прохладный, слабый, похожий на мягкую нить пульс, отражающий слабость сердечной деятельности и слабость тонуса сосудистой стенки.
• Медленный, холодный и глубокий пульс говорит о токсинемии при тифе.
В случае, если пациент в течение месяца при этом диагнозе страдает от лихорадки, то его состояние безнадежно.
• Очень высокая частота пульса.
• Твердость пульса (определение пульса возможно лишь между ударами, например, при артериосклерозе).
• Очень холодный на ощупь пульс (практически неощущаемый), который указывает на нарушение функций миокарда в стадии декомпенсации и вазомоторный парез, т. е. частичный паралич сосудов двигательного центра. Прогноз в этом случае самый плохой.
• Крайняя степень замедления пульса (как результат полной поперечной блокады).
• Высокое напряжение (при гипертонии).
• Резкое снижение амплитуды пульса (при дегидратации).
• Крайняя степень аритмичности (при множественных экстрасистолах).
• Смещение пульса с места его обычного определения.
• Выраженность пульса ниже порога восприятия («отсутствие» пульса).
• Нерегулярная аритмичность (при мерцании и трепетании предсердий).
• Очень слабый пульс, ощущаемый только под указательным пальцем в месте определения пульсового толчка. Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеСледующая глава >
