Вена (анатомия) — это… Что такое Вена (анатомия)?
 Схема венозной системы человека.
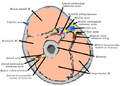
Схема венозной системы человека.Ве́на — кровеносный сосуд, по которому кровь движется к сердцу. Вены получают кровь из капилляров. Вены объединяются в венозную систему, часть сердечно-сосудистой системы. Сосуды, по которым кровь течет от сердца, называются артериями.
Не во всех случаях по венам течет венозная кровь, насыщенная углекислым газом, так же как по артериям не всегда течет артериальная (обогащенная кислородом) кровь. Например, лёгочные вены несут к сердцу обогащенную кислородом кровь, а лёгочная артерия несет венозную кровь от сердца к лёгким. Это же относится и к пупочным венам у плода.
В нескольких системах наблюдается разделение вен на капиллярную сеть и повторное слияние, например в портальной системе печени (воротная вена) и в гипоталамусе.
Важнейшие вены
Важнейшие вены организма:
Флебология
Вены изучает раздел медицины, называющийся флебология. Исследуются строение и функционирование вен, их заболевания и патологические состояния, методы их диагностики, профилактики и лечения.
Вена состоит из нескольких слоев, как и артерия. Это эндотелий (внешний слой), мягкий соединительный слой (у артерии вместо него фиброзный слой), мышечный и плотная соединительная ткань. Если в артерии кровь под большим напором толкается от сердца, поэтому нужна твердая стенка, то в вене наоборот — стенка сосудов тонкая. И зачастую возникают проблемы с движением крови. Так как давление по мере отдаления от сердца падает, в капиллярах оно практически равно атмосферному, тока крови не создается, поэтому существует целая система приспособлений для «проталкивания» крови по венам:
- Во-первых, это клапаны вен, которые позволяют крови течь только в одну сторону — к сердцу, иначе клапаны заполняются встречной кровью и движения не происходит.
- Во-вторых, это специальный венозный пульс (волна сокращений вен), к тому же движение крови может осуществляться и мускулатурой сосудов. Параллельно с растягиванием легких происходит растягивание вены и всасывают кровь из сосудов верхних и нижних конечностей, отчего диафрагму называют иногда венозным сердцем.
В голове и шее меньше клапанов. В неудобной позе венозный отток замедляется, возможно накопление крови больше, чем нужно, в венозном русле, от этого происходит расширение вен. Варикозное расширение вен таза называется геморрой.
См. также
Литература
Ссылки
Вена (анатомия) — Википедия
Материал из Википедии — свободной энциклопедии
Схема венозной системы человека.Ве́на — кровеносный сосуд, по которому кровь движется к сердцу. Вены получают кровь из капилляров. Вены объединяются в венозную систему, часть сердечно-сосудистой системы. Сосуды, по которым кровь течёт от сердца, называются артериями.
Не во всех случаях по венам течёт венозная кровь, насыщенная углекислым газом, так же, как по артериям не всегда течёт артериальная (обогащенная кислородом) кровь. Например, лёгочные вены несут к сердцу обогащенную кислородом кровь, а лёгочная артерия несёт венозную кровь от сердца к лёгким. Это же относится и к пупочным венам у плода.
В нескольких системах наблюдается разделение вен на капиллярную сеть и повторное слияние, например, в портальной системе печени (воротная вена) и в гипоталамусе.
Важнейшие вены
Важнейшие вены организма:
Флебология
Вены изучает раздел медицины, называющийся флебология. Исследуются строение и функционирование вен, их заболевания и патологические состояния, методы их диагностики, профилактики и лечения.
Вена состоит из нескольких слоев, как и артерия. Это эндотелий (внутренний слой), мягкий соединительный слой (у артерии вместо него фиброзный слой), мышечный и плотная соединительная ткань. Если в артерии кровь под большим напором толкается от сердца, поэтому нужна твердая стенка, то в вене наоборот — стенка сосудов тонкая. И зачастую возникают проблемы с движением крови. Так как давление по мере отдаления от сердца падает, в капиллярах оно практически равно атмосферному, тока крови не создается, поэтому существует целая система приспособлений для «проталкивания» крови по венам:
- Во-первых, это клапаны вен, которые позволяют крови течь только в одну сторону — к сердцу, иначе клапаны заполняются встречной кровью и движения не происходит.
- Во-вторых, это специальный венозный пульс (волна сокращений вен), к тому же движение крови может осуществляться и мускулатурой сосудов. Параллельно с растягиванием лёгких происходит растягивание вены и всасывают кровь из сосудов верхних и нижних конечностей, отчего диафрагму называют иногда венозным сердцем.
В голове и шее меньше клапанов. В неудобной позе венозный отток замедляется, возможно накопление крови больше, чем нужно, в венозном русле, от этого происходит расширение вен. Варикозное расширение вен таза называется геморрой.
См. также
Ссылки
Вена (анатомия) — Википедия. Что такое Вена (анатомия)
Ве́на — кровеносный сосуд, по которому кровь движется к сердцу. Вены получают кровь из капилляров. Вены объединяются в венозную систему, часть сердечно-сосудистой системы. Сосуды, по которым кровь течёт от сердца, называются артериями.
Не во всех случаях по венам течёт венозная кровь, насыщенная углекислым газом, так же, как по артериям не всегда течёт артериальная (обогащенная кислородом) кровь. Например, лёгочные вены несут к сердцу обогащенную кислородом кровь, а лёгочная артерия несёт венозную кровь от сердца к лёгким. Это же относится и к пупочным венам у плода.
В нескольких системах наблюдается разделение вен на капиллярную сеть и повторное слияние, например, в портальной системе печени (воротная вена) и в гипоталамусе.
Важнейшие вены
Важнейшие вены организма:
Флебология
Вены изучает раздел медицины, называющийся флебология. Исследуются строение и функционирование вен, их заболевания и патологические состояния, методы их диагностики, профилактики и лечения.Вена состоит из нескольких слоев, как и артерия. Это эндотелий (внутренний слой), мягкий соединительный слой (у артерии вместо него фиброзный слой), мышечный и плотная соединительная ткань. Если в артерии кровь под большим напором толкается от сердца, поэтому нужна твердая стенка, то в вене наоборот — стенка сосудов тонкая. И зачастую возникают проблемы с движением крови. Так как давление по мере отдаления от сердца падает, в капиллярах оно практически равно атмосферному, тока крови не создается, поэтому существует целая система приспособлений для «проталкивания» крови по венам:
- Во-первых, это клапаны вен, которые позволяют крови течь только в одну сторону — к сердцу, иначе клапаны заполняются встречной кровью и движения не происходит.
- Во-вторых, это специальный венозный пульс (волна сокращений вен), к тому же движение крови может осуществляться и мускулатурой сосудов. Параллельно с растягиванием лёгких происходит растягивание вены и всасывают кровь из сосудов верхних и нижних конечностей, отчего диафрагму называют иногда венозным сердцем.
В голове и шее меньше клапанов. В неудобной позе венозный отток замедляется, возможно накопление крови больше, чем нужно, в венозном русле, от этого происходит расширение вен. Варикозное расширение вен таза называется геморрой.
См. также
Ссылки
функции и патологии бедренной вены
Венозные сосуды нижних конечностей — довольно крупные кровеносные каналы, которые локализованы в промежутке между паховой областью и коленом. Одна из них — бедренная вена (лат. v. Femoralis). От того, насколько полными будут ее функции, зависит состояние кожи бедренной части ноги, подкожной клетчатки наружных половых органов и все структуры стоп.
Строение и функции
Как у любого сосуда в организме человека, строение общей бедренной вены (на латыни ее название звучит как v. femoralis) индивидуальна: ее длина и толщина зависят от комплекции человека, других врожденных особенностей и рода занятий. Тем не менее, структура слоев и общая анатомия едины для всех. Располагается она во внутренней части бедра по передней ее поверхности. От кожного покрова ее отделяет мышца бедра и подкожная клетчатка, то есть визуально она не просматривается. Направление этого сосуда совпадает с направлением бедренной артерии.
 Верхняя часть открывается в наружную подвздошную вену (лат. V. iliaca externa), а нижняя является продолжением подколенной вены (лат. V. poplitea). По всей длине сосуд соединен с другими отделами венозной системы: в нее впадает большая подкожная вена (на латыни v. saphena magna) и другие поверхностные сосуды бедренной части. Чуть выше колена и в области паха она располагается за артерией, в то время как в срединной части бедра она выступает вперед нее.
Верхняя часть открывается в наружную подвздошную вену (лат. V. iliaca externa), а нижняя является продолжением подколенной вены (лат. V. poplitea). По всей длине сосуд соединен с другими отделами венозной системы: в нее впадает большая подкожная вена (на латыни v. saphena magna) и другие поверхностные сосуды бедренной части. Чуть выше колена и в области паха она располагается за артерией, в то время как в срединной части бедра она выступает вперед нее.
Анатомическое строение стенок бедренной вены и впадающей в нее v. saphena magna практически совпадает. Они состоят из трех слоев, характеристики которых немного отличаются от менее крупных кровеносных трубок организма:
- Интима — внутренний слой, состоящий из эндотелиальных клеток, вплотную прилегающих друг к другу. Он защищает стенки сосуда от агрессивных компонентов крови и выполняет функцию своеобразного изолирующего слоя. Интима покрывает и клапанный аппарат, который берет начало в среднем слое.
- Медина — средний слой, состоящий из эластичной и соединительной ткани с вкраплениями гладкомышечных клеток. Мышечный сократительный аппарат в этом отделе кровеносной системы намного более скромный, чем в артериях, и цельные «нити» мышц имеют форму тонкой спирали, охватывающей сосуд по периметру. Поверхностная вена на бедре имеет более выраженный и плотный мышечный слой, в то время как глубоко пролегающий бедренный участок венозной сети состоит преимущественно из эластичных волокон. Из соединительных тканей этого слоя также образуются клапаны, поддерживающие ток крови в направлении к сердцу.
- Адвентиция — поверхностный слой, состоящий из коллагена, ретикулина и крайне малого количества мышечных клеток. Так как бедренная вена достаточно крупная в диаметре, и испытывает серьезные нагрузки, для дополнительной опоры ее стенки окружены дополнительной фасцией — пленкой, состоящей из соединительных и эластических тканей.
Благодаря такому строению v. Femoralis способна проталкивать вверх (по направлению к сердцу), не имея выраженной сократительной способности. Таким образом она выполняет транспортную функцию, перемещая насыщенную углекислым газом кровь в легкие, перенося гормоны и питательные вещества из кишечника во все органы. Помимо транспортной функции она участвует в регуляции давления крови.
Патологии
Скорость кровотока в этой части тела наиболее низкая: сказывается и удаленность от сердца, и сила тяжести, и насыщенность крови уплотняющими, сгущающими компонентами. Все это является основной причиной развития патологий — тромбоза и варикоза.
Наиболее распространенным заболеванием считается варикозное расширение вен, которое выражается болезненностью конечности и отечностью, появлением выпирающих узлов и сеточки из мелких венул. В большинстве случаев патологическое растяжение крупных сосудов, локализованных в бедре, происходит на фоне прогрессирующего варикоза голени.
Варикозную болезнь можно вылечить даже на запущенной стадии. Для этого применяются разнообразные хирургические процедуры:
- флебэктомия или удаление пораженного участка кровеносной системы;
- кроссэктомия или «перевязывание» притоков пораженного сосуда.
Если заболевание удалось обнаружить на ранних стадиях, справиться с ней можно с помощью малоинвазивных методов: лазерной и радиочастотной коагуляции, но только в том случае, если диаметр вены не превышает 2 см.
Тромбоз бедренного участка — достаточно редкое, но не исключительное явление. Чаще всего сгустки крови формируются в области голени. Они мигрируют вверх и нередко останавливаются, попадая в подколенную ямку. В этом месте венозная сеть сильно разветвлена, поэтому есть шанс, что тромб останется в них. Если этого не случилось, сгусток продвигается в бедро.
Опасность тромбоза бедренной вены состоит в том, что она имеет довольно большой диаметр, поэтому сгустки легко проникают в более широкие сосуды, а затем мигрируют в легкие, вызывая тромбоэмболию — смертельно опасное состояние.
Для лечения тромбоза используют медикаментозные и хирургические методы. Для начала проводят тромболизис (растворение тромба специальными препаратами), а при неэффективности терапии делают тромбэктомию — операцию по удалению сгустка крови из просвета сосуда.
Поделиться в социальных сетях
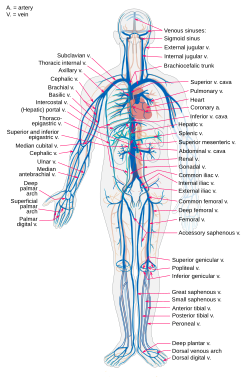
Верхняя полая вена — строение и функции, система верхней полой вены
Венозная система человеческого организма состоит из множества сосудов, которые отвечают за отведение крови от частей тела или отдельных органов. На верхнюю полую вену, расположенную в средней части грудины, возложена важная роль. Она отводит венозную кровь практически от всей верхней половины тела и головы.
Строение и функции
 Верхняя полая вена (сокращенно ВПВ) относится к сосудам средней толщины и является частью большого круга кровообращения. Диаметр ее просвета не превышает 2,5 см, а длина составляет около 8 см. Ее анатомия отличается от других вен полным отсутствием клапанной системы, а направление тока крови поддерживается только за счет всасывающей силы сердца и дыхательных движений. Благодаря этому в трубке постоянно сохраняется отрицательное давление.
Верхняя полая вена (сокращенно ВПВ) относится к сосудам средней толщины и является частью большого круга кровообращения. Диаметр ее просвета не превышает 2,5 см, а длина составляет около 8 см. Ее анатомия отличается от других вен полным отсутствием клапанной системы, а направление тока крови поддерживается только за счет всасывающей силы сердца и дыхательных движений. Благодаря этому в трубке постоянно сохраняется отрицательное давление.
Стенки трубки состоят из трех слоев:
- внутренней интимы, состоящей из эндотелиальных клеток;
- среднего слоя, состоящего преимущественно из эластичных волокон, с примесью небольшого количества мышечных волокон;
- наружного слоя, состоящего из коллагеновых волокон и соединительнотканных клеток.
ВПВ находится в средней части средостения и пролегает в глубоких слоях перикарда. Рядом с ней располагаются верхняя часть легких и вилочковая железа, левый желудочек сердца и реберно-медиастинальные синусы. Впадает сосуд в правое предсердие. Верхняя полая вена собирает кровь из плечеголовых вен, которые, в свою очередь, соединены с сосудистой системой верхнего плечевого пояса. Также этот отдел венозной системы является собирающим бассейном шеи.
Помимо транспортной системы ВПВ выполняет регуляторную функцию.
Система
В структуру отводящей системы верхней полой вены входят достаточно крупные венозные ответвления большого круга кровообращения, отвечающие за кровоток в области головы и шеи, грудной клетки, плеч и рук, верхнего отдела брюшной полости и диафрагмы.
Несмотря на небольшую длину и сравнительно малую толщину, ВПВ испытывает огромные нагрузки, так как отвечает за процесс кровообращения обширной части человеческого организма.
За снабжение ВНВ отвечают ее основные притоки:
- непарная вена, отвечающая за отведение крови от межреберных промежутков, верхней (обращенной в грудину) части диафрагмального купола;
- наружные и внутренние яремные вены, отвечающие за кровообращение в области головы и шеи, лица, глазных впадин и оболочки мозга;
- позвоночные наружные и внутренние венозные трубки, отвечающие за процесс кровообращения в верхней и средней части позвоночного столба. Межреберных промежутков и т. д.;
- подмышечная вена, которая собирает кровь из верхних конечностей посредством ее более мелких притоков — поверхностных и глубоких вен рук, латеральных подкожных и царских вен, промежуточных сосудов локтя и т. д.;
Сама верхняя полая вена образуется соединением двух ветвей плечеголовой вены, в которые впадает пара подключичных трубок. Место слияния располагается за хрящом грудины на уровне первого ребра. Чуть ниже, на уровне второго ребра, эта трубка входит в перикард (сердечную сумку) и соединяется с правым предсердием. На этом небольшом промежутке, длина которого не превышает 3-4 см, в ВПВ впадает множество кровеносных трубок венозной системы, включая сосуды средостения и перикарда, верхний сегмент правой восходящего ствола (он отвечает за кровообращение в верхней части диафрагмы и брюшной полости, бронхом и пищевода).
Патологии
Близость многих жизненно важных органов и непосредственная связь с ними нередко становится причиной возникновения патологий верхней полой вены. В отличие от более протяженных трубок, расположенных в этой области, в просвете ВПВ крайне редко образуются тромбы. Даже при попадании сгустков из расположенных на периферии сосудов она сохраняет функциональность и довольно быстро транспортирует чужеродные элементы в сердце.
Единственной проблемой сосуда, который может значительно ухудшить состояние человека, остается синдром сдавления ВПВ. Эта патология может прогрессировать достаточно быстро, вызывая ряд симптомов, которые не всегда ассоциируются с патологией вен:
- отеки на лице, в области шеи;
- кашель, одышка и тупые боли внутри грудной клетки;
- головные боли, головокружение, обмороки и сонливость;
- судороги в руках, паралич или судороги лицевых мышц;
- тошнота, изжога;
- длительно сохраняющееся полнокровие лица и шеи, иногда верхней части грудной клетки;
- видимое увеличение подкожных вен на груди, в некоторых случаях на шее.
Спровоцировать сдавление ВПВ могут заболевания, сопровождающиеся увеличением объема тканей, находящихся вблизи сосуда. К ним относятся онкологические опухоли органов грудной клетки (лимфомы, метастазы раковой опухоли молочной железы, саркомы мягких тканей в средостении, метастазы меланомы и т. д.), фиброзные изменения стенки вены или прилегающих к ней структур, доброкачественные опухоли нижней части щитовидной железы и т. д. Кроме того, сдавливать ВПВ может сердце или легкие, изменившиеся вследствие хронических или инфекционных заболеваний.
Для выявления причин сдавления сосуда используются современные лучевые и волновые методы диагностики. Они позволяют определить степень изменения венозной трубки и установить причину патологии. Для восстановления ширины просвета ВПВ проводят хирургическое вмешательство или малоинвазивную операцию с установкой расширяющего стента.
Поделиться в социальных сетях
Медиальная подкожная вена руки — Википедия
Материал из Википедии — свободной энциклопедии
Медиальная подкожная вена руки — это крупная поверхностная вена верхней конечности, которая способствует венозному оттоку от части кисти и предплечья. Она берет начало на медиальной (локтевой) стороне дорсальной венозной сети руки и идет до основания предплечья, где ее ход обычно заметен под кожей, поскольку вена проходит в подкожно-жировой клетчатке между листками поверхностной фасции.
Около площадки кпереди от локтевой ямки, в изгибе локтевого сустава, v.basilica, как правило, соединяется посредством срединной локтевой вены (или v. basilica mediana) с другой крупной поверхностной веной верхней конечности, v.cephalica (или латеральной подкожной веной руки). Вариабельность анатомии поверхностных вен предплечья у разных индивидов крайне высока, поэтому выделяют обильную сеть безымянных поверхностных вен, которые соединяются с v.basilica.
По мере восхождения вены вверх по медиальной стороне двуглавой мышцы на плечо (между локтевым и плечевым суставом), медиальная подкожная вена руки обычно прободает плечевую фасцию (глубокая фасция) проксимальнее медиального надмыщелка, а иногда даже выше — в середине плеча. Там, за нижним краем большой круглой мышцы, в медиальную подкожную вену руки впадают передняя и задняя огибающие плечевые вены, после чего вена впадает в плечевые вены и формирует подмышечную вену.
Наряду с другими поверхностными венами предплечья, медиальная подкожная вена руки — это приемлемое место для выполнения венепункции. Тем не менее, медсестрами, выполняющими внутривенные инфузии и инъекции, данная вена иногда рассматривается как «девственная вена», поскольку при обычном положении руки в положении супинации при флеботомии данная вена ниже уровня локтевого сустава становится труднодоступной, поэтому используется нечасто.
Сосудистыми хирургами медиальная подкожная вена руки иногда используется для создания АВ (артериовенозных) фистул или АВ-графтов при формировании доступа для гемодиализа у больных с почечной недостаточностью.
-

Поперечное сечение через середину плеча
Поперечное сечение через середину предплечья.
- Латеральная подкожная вена руки
- Срединная локтевая вена
Яремная вена — Википедия
Материал из Википедии — свободной энциклопедии
| Яремная вена | |
|---|---|
| лат. venae jugulares | |
 Яремные вены. Внутренняя яремная вена (крупная) хорошо видна на левой половине рисунка. Наружная яремная вена изображена справа (идёт поверхностно). Передние яремные вены спускаются вертикально по бокам от срединной линии шеи. | |
| Впадает в | верхняя полая вена |
 Медиафайлы на Викискладе Медиафайлы на Викискладе | |
Яремные вены (лат. venae jugulares) — несколько парных вен, располагающихся на шее и уносящих кровь от шеи и головы; принадлежат к системе верхней полой вены.
Существует три пары яремных вен:
- Внутренняя яремная вена (v. jugularis interna) — самая крупная, является основным сосудом, выносящим кровь из полости черепа. Она является продолжением сигмовидного синуса твёрдой мозговой оболочки и начинается от яремного отверстия черепа луковицеобразным расширением (верхней луковицой яремной вены, bulbus jugularis superior). Далее она спускается по направлению к грудино-ключичному сочленению, будучи прикрытой спереди грудино-ключично-сосцевидной мышцей. В нижних отделах шеи вена находится в общем соединительнотканном влагалище вместе с общей сонной артерией и блуждающим нервом, при этом вена располагается несколько более поверхностно и латеральнее артерии. За грудино-ключичным суставом внутренняя яремная вена сливается с подключичной (здесь имеется нижняя луковица яремной вены, bulbus jugularis inferior), образуя плечеголовную вену.
- Наружная яремная вена (v. jugularis externa) — меньше по диаметру, располагается в подкожной клетчатке, идёт по передней поверхности шеи, в нижних отделах отклоняясь латерально (пересекая задний край грудино-ключично-сосцевидной мышцы примерно на уровне его середины). Эта вена хорошо контурируется при пении, крике или кашле, собирает кровь от поверхностных образований головы, лица и шеи; иногда используется для катетеризации и введения лекарственных средств. Внизу прободает собственную фасцию и впадает в подключичную вену.
- Передняя яремная вена (v. jugularis anterior) — мелкая, формируется из подкожных вен подбородка, спускается вниз на некотором расстоянии от срединной линии шеи. В нижних отделах шеи правая и левая передние яремные вены образуют анастомоз, называемый яремной венозной дугой (arcus venosus juguli). Затем вена уходит под грудино-ключично-сосцевидную мышцу и впадает, как правило, в наружную яремную вену.
В наружную яремную вену впадают следующие вены:
- Задняя ушная вена (v. auricularis posterior), собирает венозную кровь из поверхностного сплетения, располагающегося позади ушной раковины. Она имеет связь с v. emissaria mastoidea.
- Затылочная вена, v. occipitalis, собирает венозную кровь от венозного сплетения затылочной области головы, которая кровоснабжается одноименной артерией. Она впадает в наружную яремную вену ниже задней ушной. Иногда, сопровождая затылочную артерию, затылочная вена впадает во внутреннюю яремную вену.
- Надлопаточная вена (v. suprascapularis), сопровождает одноименную артерию в виде двух стволов, которые соединяются и образуют один ствол, впадающий в концевой отдел наружной яремной вены или в подключичную вену.
Передняя яремная вена (v. jugularis anterior) образуется из кожных вен подбородочной области, откуда направляется вниз вблизи средней линии, залегая вначале на наружной поверхности m. mylohyoideus, а затем — на передней поверхности m. sternohyoideus. Над яремной вырезкой грудины передние яремные вены обеих сторон вступают в межфасциальное надгрудинное пространство, где соединяются между собой посредством хорошо развитого анастомоза, называемого яремной венозной дугой (arcus venosus juguli). Затем яремная вена отклоняется кнаружи и, пройдя позади m. sternocleidomastoideus, впадает в наружную яремную вену перед впадением её в подключичную вену, реже — в последнюю. Как вариант можно отметить, что передние яремные вены обеих сторон иногда сливаются, образуя срединную вену шеи.