Верхушечный толчок в норме расположен. Какие свойства верхушечного толчка надо анализировать? Нормальные показатели у детей и взрослых по возрастам
Сердечный толчок – колебание на ограниченном участке груди в районе нахождения сердца, вызванное сокращением органа и является внешним проявлением его деятельности.
Измененная форма и величина сердца при его напряжении приводит к возникновению колебаний в момент соприкосновения верхушки сердца с грудной клеткой.
В период диастолы (расслабления) желудочков, сердце уменьшается в размерах и несколько отстраняется от грудины, что приводит к исчезновению выпячивания.
Методика определения
Определение сердечного толчка происходит при помощи осмотра и пальпации и предшествует выслушиванию издаваемых им звуков.
Правильно проведенная перкуссия также является довольно информативным методом, но на сегодняшний момент она практически не применяется.
С помощью кардиографии также возможна фиксация колебаний, которые возникают на груди и являются следствием сердечной деятельности.
Для обследования пациента методом кардиографии специалисты прибегают к зеркальному кардиографу Франка
Однако, результаты кардиографии при определении сердечного толчка не всегда могут быть точными и зависят различной проекции толчка на грудь, толщины подкожного слоя, воспринимающих свойств аппарата и т. д.
Визуальный осмотр и пальпация
Визуальный осмотр и пальпация пригодны исключительно для выявления верхушечного толчка. Он возникает, когда левый желудочек и межжелудочковая перегородка совершают движение к грудной клетке.
Дополнительные сердечные толчки возможны при патологических изменениях в желудочках, предсердиях и крупных сосудов. Важно системное нахождение этой симптоматики.
Визуальный осмотр пациента является первоначальным этапом исследования сердечной деятельности и в некоторых случаях более эффективна, чем пальпация.
Необходимо направить луч света по касательной к предполагаемому месту пульсации, который будет способствовать наилучшему выявлению толчков при сердечной работе.
Следует учесть, что при некоторых особенностях тела человека, визуальное наблюдение толчка может отсутствовать, например:
- избыточный вес;
- маленькие промежутки между ребрами;
- развитая мускулатура;
- молочные железы больших размеров или в них находятся имплантаты.
У людей астенического телосложения, вибрации заметны наиболее ярко.
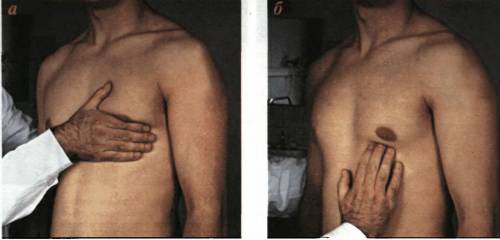
Пальпация является методом диагностики, осуществляемая путем прощупывания тканей и органов руками. Обследование не имеет противопоказаний и применяется для всех категорий пациентов
После осмотра переходят к методу пальпации, который включает в себя следующие действия:
- Расположение правой руки в районе предполагаемого толчка (между 3 и 6 ребрами области верхней части органа).
- Первоначально пульсация определяется всей ладонью с дальнейшей локализацией указательным пальцем (подушечкой).
- Распространенная пульсация предполагает определение ее крайней левой области в нижней части. В этом месте собственно и проявляется толчок.
Наиболее результативным является прощупывание, когда пациент наклоняется или находится лежа на левом боку после глубокого выдоха. Если человек располагается на правом боку, левое легкое отодвигает сердце от грудной клетки, что делает невозможным прослушивание толчков.
Обследование женщин предполагает поднятие левой молочной железы.
В результате под пальцем возникает ощущение ритмичных колебаний, возникающих при ударах левого желудочка об грудную клетку.
Локализация толчка
Верхушка сердца при сокращении формирует вибрации грудной клетки. Верхушка довольно свободно располагается и ритмично двигается. При перемещении тела, соответственно отклоняется и положение маятника.
Осмотр и пальпация сокращений правого желудочка невозможны, т. к. они не приводят к возникновению видимых и ощущаемых колебаний груди. В некоторых случаях наблюдается слабая пальпация движений правого желудочка в детском или юношеском возрасте при небольших переднезадних размерах грудной клетки.
Нормальным расположением толчка считается пятое межреберье медиальней левой мамиллярной линии на 1–1,5 см.

Смещение вибраций может свидетельствовать о патологических процессах в организме или наблюдаться при беременности, метеоризме, чрезмерной потере веса.
Верхушечный толчок, смещенный влево, возникает вследствие:
- заболеваний, одним из симптомов которых является увеличенный левый желудочек: аортального стеноза , гипертонической болезни, недостаточности митрального клапана;
- оттеснение левого желудочка в левую сторону правым при увеличенных размерах последнего;
- наполнения жидкостью или воздухом плевральной полости с правой стороны;
- высокого стояния диафрагмы, которая смещает левый желудочек в левую сто
54. Характеристика верхушечного толчка в норме, его изменения.
2.1 .Верхушечный толчок:
— локализация.
— ритмичность,
— характер: положительный, отрицательный.
— ширина по межреберью: ограниченный, разлитой,
— высота: невысокий, средней высоты, высокий,
— сила: едва пальпируется, иногда только во время выдоха, средней силы, усиленный (приподнимающий).
— смещаемость в положении лежа на левом боку и на правом боку (при необходимости этого исследования).
55. О чем свидетельствует систолическое и диастолическое дрожание в области сердца
Дрожание грудной клет-к и, симптом «кошачьего мурлыканья», напоминающее ощущение, получаемое при поглаживании мурлыкающей кошки, имеет большое значение в диагностике пороков сердца. Этот симптом связан с теми же причинами, что и образование шума при стенозах клапанных отверстий. Для его выявления необходимо положить руку плашмя на те точки, где принято выслушивать сердце. «Кошачье мурлыканье», определяемое над верхушкой сердца во время диастолы, характерно для митрального стеноза, над аортой во время систолы — для стеноза устья аорты и т. д.
56. Какова сила перкуссии при определении границ печени, легких, сердца? Почему?
Печень – тихая перкуссия
Легкие – сравнительная перкуссия – сильная;
Сердце – относительная тупость – сильная; абсолютная – тихая
57. Физическая характеристика звуков, получаемых при сильной перкуссии органов здорового человека?
Различают несколько видов перкуторного звука, отличающихся по физической характеристике.
Тихий, короткий и высокий тон, возникающий при перкуссии над плотными и напряженными тканями, называется тупым звуком. Такой звук выслушивается, например, у здорового человека при перкуссии над печенью.
Громкий, продолжительный, низкий звук, который выслушивается при перкуссии над здоровой легочной тканью, называется ясным легочным звуком.
Сравнительно более громкий, более продолжительный и низкий звук с музыкальным оттенком называется тимпаническим или барабанным. Он напоминает звук, возникающий при ударе в барабан, и выслушивается в норме над полыми органами, содержащими воздух (над желудком, кишечником). Над здоровыми легкими, также содержащими воздух, этот звук не определяется ввиду неоднородности структуры органа (воздух плюс плотные ткани). В патологических случаях тимпанический звук или тимпанический оттенок звука возникает над гладкостенными полостями в легких (каверны), над плевральной полостью, содержащей воздух (пневмоторакс).
58. Какие камеры сердца образуют правый и левый контуры относительно тупости сердца?
Методом перкуссии определяют величину, положение, конфигурацию сердца и сосудистого пучка. Правый контур тупости сердца и сосудистого пучка образован в направлении сверху вниз верхней полой веной до верхнего края III ребра, книзу — правым предсердием. Левый контур сверху образуется левой частью дуги аорты, затем легочным стволом, на уровне III ребра — ушком левого предсердия, а внизу — узкой полосой левого желудочка. Переднюю поверхность сердца образует правый желудочек. Как безвоздушный орган сердце при перкуссии дает тупой звук. Но в связи с тем что оно с боков частично прикрыто легкими, тупость получается двоякого рода — относительная и абсолютная. Относительная тупость сердца является проекцией передней его поверхности на грудную клетку и соответствует истинным границам сердца, абсолютная — передней поверхности сердца, не прикрытой легкими. Перкуссию можно производить в горизонтальном и вертикальном положениях больного: при этом следует учитывать, что размеры сердечной тупости в вертикальном положении меньше, чем в горизонтальном. Это связано с подвижностью сердца и смещением диафрагмы при перемене положения.
7.11Методика определения верхушечного толчка, свойства верхушечного толчка и причины изменений.
При осмотре области верхушки сердца можно видеть ритмичную пульсацию – небольшое выпячивание в пределах одного межреберного пространства, возникающее синхронно с сокращением сердца. Такая пульсация носит название верхушечного толчка. У здорового человека она видна примерно на 1,5 см кнутри от левой срединноключичной линии в пятом межреберье. Этот толчок в норме вызван толчком левого желудочка в грудную стенку. Видимость верхушечного толчка зависит от многих факторов. Здесь играет роль возраст, положение тела, стояние диафрагмы, форма грудной клетки, податливость и толщина грудной стенки, состояние легочной ткани. У детей и молодежи до 20-летнего возраста он хорошо виден, то же самое касается взрослых людей со слабо развитой грудной мускулатурой.
Иногда можно видеть так называемый отрицательный верхушечный толчок – не выпячивание, а втяжение межреберья во время систолы сердца. Такое явление возникает при слипчивом перикардите.
Для определения верхушечного толчка кладут ладонь правой руки на грудь обследуемого основанием кисти к грудине, а пальцами к подмышечной области между 4 и 7 ребрами, причем первые фаланги должны располагаться приблизительно на уровне среднеподмышечной линии. Затем мякотью концевых фаланг трех согнутых пальцев, поставленных перпендикулярно к поверхности грудной клетки, уточняют место верхушечного толчка, продвигая их по межреберьям в сторону до того места, где пальцы при надавливании с умеренной силой начинают ощущать приподнимающие движения верхушки сердца. После этого кисть разворачивают вертикально и устанавливают локализацию верхушечного толчка.
В норме верхушечный толчок расположен в пятом межреберье на 1 – 1,5 см кнутри от левой срединноключичной линии. В положении лежа на левом боку, верхушечный толчок смещается на 2 – 3 см по направлению к передней подмышечной линии, а в положении на правом боку он смещается медиально на 1,5 см к левой парастернальной линии. При смещении верхушечного толчка в положении на левом боку на 4 см и более, а в положении на правом боку до 2 см говорят о подвижном сердце.
При патологических состояниях можно обнаружить смещение верхушечного толчка. Наиболее важной причиной перемещения верхушечного толчка является увеличение камер сердца.
После того, как выявлена локализация верхушечного толчка определяют другие его свойства: ширину, высоту, силу и резистентность.
Под шириной верхушечного толчка понимается площадь производимого им сотрясения. В норме она имеет диаметр 1 – 2 см, если верхушечный толчок захватывает площадь более 2 см, он называется разлитым, если менее 1 см – ограниченный. В норме верхушечный толчок можно покрыть подушечкой пальца, ширина которого составляет у взрослого человека в среднем 1,5 см. Разлитой верхушечный толчок обычно обусловлен увеличением размеров левого желудочка. Это наблюдается при таких пороках сердца, как недостаточность аортального клапана, недостаточность митрального клапана, при гипертонической болезни. При очень больших дилатациях левого желудочка верхушечный толчок бывает в двух и даже в трех межреберьях ( пятое-седьмое). Высота верхушечного толчка – это амплитуда колебания грудной стенки в области верхушки сердца, которая хорошо видна только в боковой проекции и определяется амплитудой приподнятия пальпирующих пальцев. По высоте различают высокий и низкий верхушечный толчок. Это свойство изменяется, как правило, в одном направлении с его шириной. Кроме того, высота верхушечного толчка зависит от силы сердечных сокращений. Увеличение силы сердечных сокращений, а значит высокий верхушечный толчок наблюдается при физическом напряжении, при повышении температуры тела, во время приступа сердцебиения, при тиреотоксикозе, а также при тех причинах, которые приводят к увеличению площади верхушечного толчка. Низкий верхушечный толчок наблюдается в тех случаях, когда имеет место уменьшение его площади.
Сила верхушечного толчка измеряется тем давлением, которое оказывает верхушка сердца на пальпирующие пальцы. Как и первые два свойства, сила зависит от толщины грудной стенки и близости расположения верхушки сердца к пальпирующим пальцам, но главным образом – от силы сокращения левого желудочка. Различают сильный и слабый верхушечный толчок. Сильный верхушечный толчок наблюдается тогда, когда палец, приложенный кончиком перпендикулярно к месту толчка, отчетливо приподнимается даже при относительно сильном надавливании на грудную стенку. Сильный верхушечный толчок является важным признаком гиперфункции и гипертрофии левого желудочка.
Резистентность верхушечного толчка. Это свойство отражает плотность самой сердечной мышцы и вытекает из выше перечисленных свойств. Плотность мышцы левого желудочка значительно увеличивается при его гиперфункции и гипертрофии – тогда говорят о резистентном верхушечном толчке. Таким образом, при гипертрофии и гиперфункции левого желудочка будет характерен разлитой, высокий, сильный, а значит резистентный (упругий) верхушечный толчок. Иногда может наблюдаться расширение площади верхушечного толчка, но нет ощущения силы и высота низкая, то говорят о снижении резистентности верхушечного толчка, т.е. плотность самой сердечной мышцы снижена. Такое состояние отражает миогенную дилатацию левого желудочка.
Методика определения верхушечного толчка, свойства верхушечного толчка и причины изменений.
При осмотре области верхушки сердца можно видеть ритмичную пульсацию – небольшое выпячивание в пределах одного межреберного пространства, возникающее синхронно с сокращением сердца. Такая пульсация носит название верхушечного толчка. У здорового человека она видна примерно на 1,5 см кнутри от левой срединноключичной линии в пятом межреберье. Этот толчок в норме вызван толчком левого желудочка в грудную стенку. Видимость верхушечного толчка зависит от многих факторов. Здесь играет роль возраст, положение тела, стояние диафрагмы, форма грудной клетки, податливость и толщина грудной стенки, состояние легочной ткани. У детей и молодежи до 20-летнего возраста он хорошо виден, то же самое касается взрослых людей со слабо развитой грудной мускулатурой.
Иногда можно видеть так называемый отрицательный верхушечный толчок – не выпячивание, а втяжение межреберья во время систолы сердца. Такое явление возникает при слипчивом перикардите.
Для определения верхушечного толчка кладут ладонь правой руки на грудь обследуемого основанием кисти к грудине, а пальцами к подмышечной области между 4 и 7 ребрами, причем первые фаланги должны располагаться приблизительно на уровне среднеподмышечной линии. Затем мякотью концевых фаланг трех согнутых пальцев, поставленных перпендикулярно к поверхности грудной клетки, уточняют место верхушечного толчка, продвигая их по межреберьям в сторону до того места, где пальцы при надавливании с умеренной силой начинают ощущать приподнимающие движения верхушки сердца. После этого кисть разворачивают вертикально и устанавливают локализацию верхушечного толчка.
В норме верхушечный толчок расположен в пятом межреберье на 1 – 1,5 см кнутри от левой срединноключичной линии. В положении лежа на левом боку, верхушечный толчок смещается на 2 – 3 см по направлению к передней подмышечной линии, а в положении на правом боку он смещается медиально на 1,5 см к левой парастернальной линии. При смещении верхушечного толчка в положении на левом боку на 4 см и более, а в положении на правом боку до 2 см говорят о подвижном сердце.
При патологических состояниях можно обнаружить смещение верхушечного толчка. Наиболее важной причиной перемещения верхушечного толчка является увеличение камер сердца.
После того, как выявлена локализация верхушечного толчка определяют другие его свойства: ширину, высоту, силу и резистентность.
Под шириной верхушечного толчка понимается площадь производимого им сотрясения. В норме она имеет диаметр 1 – 2 см, если верхушечный толчок захватывает площадь более 2 см, он называется разлитым, если менее 1 см – ограниченный. В норме верхушечный толчок можно покрыть подушечкой пальца, ширина которого составляет у взрослого человека в среднем 1,5 см. Разлитой верхушечный толчок обычно обусловлен увеличением размеров левого желудочка. Это наблюдается при таких пороках сердца, как недостаточность аортального клапана, недостаточность митрального клапана, при гипертонической болезни. При очень больших дилатациях левого желудочка верхушечный толчок бывает в двух и даже в трех межреберьях ( пятое-седьмое). Высота верхушечного толчка – это амплитуда колебания грудной стенки в области верхушки сердца, которая хорошо видна только в боковой проекции и определяется амплитудой приподнятия пальпирующих пальцев. По высоте различают высокий и низкий верхушечный толчок. Это свойство изменяется, как правило, в одном направлении с его шириной. Кроме того, высота верхушечного толчка зависит от силы сердечных сокращений. Увеличение силы сердечных сокращений, а значит высокий верхушечный толчок наблюдается при физическом напряжении, при повышении температуры тела, во время приступа сердцебиения, при тиреотоксикозе, а также при тех причинах, которые приводят к увеличению площади верхушечного толчка. Низкий верхушечный толчок наблюдается в тех случаях, когда имеет место уменьшение его площади.
Сила верхушечного толчка измеряется тем давлением, которое оказывает верхушка сердца на пальпирующие пальцы. Как и первые два свойства, сила зависит от толщины грудной стенки и близости расположения верхушки сердца к пальпирующим пальцам, но главным образом – от силы сокращения левого желудочка. Различают сильный и слабый верхушечный толчок. Сильный верхушечный толчок наблюдается тогда, когда палец, приложенный кончиком перпендикулярно к месту толчка, отчетливо приподнимается даже при относительно сильном надавливании на грудную стенку. Сильный верхушечный толчок является важным признаком гиперфункции и гипертрофии левого желудочка.
Резистентность верхушечного толчка. Это свойство отражает плотность самой сердечной мышцы и вытекает из выше перечисленных свойств. Плотность мышцы левого желудочка значительно увеличивается при его гиперфункции и гипертрофии – тогда говорят о резистентном верхушечном толчке. Таким образом, при гипертрофии и гиперфункции левого желудочка будет характерен разлитой, высокий, сильный, а значит резистентный (упругий) верхушечный толчок. Иногда может наблюдаться расширение площади верхушечного толчка, но нет ощущения силы и высота низкая, то говорят о снижении резистентности верхушечного толчка, т.е. плотность самой сердечной мышцы снижена. Такое состояние отражает миогенную дилатацию левого желудочка.
Дата добавления: 2016-07-27; просмотров: 2418;
Похожие статьи:
Билет №45
Данные осмотра и пальпации области сердца и прилежащих областей в норме и патологии. Верхушечный толчок в норме и патологии. Сердечный толчок.
При осмотре области верхушки сердца можно видеть ритмичную пульсацию – небольшое выпячивание в пределах одного межреберного пространства, возникающее синхронно с сокращением сердца. Такая пульсация носит название верхушечного толчка. У здорового человека она видна примерно на 1,5 см кнутри от левой срединноключичной линии в пятом межреберье. Этот толчок в норме вызван толчком левого желудочка в грудную стенку. Видимость верхушечного толчка зависит от многих факторов. Здесь играет роль возраст, положение тела, стояние диафрагмы, форма грудной клетки, податливость и толщина грудной стенки, состояние легочной ткани. У детей и молодежи до 20-летнего возраста он хорошо виден, то же самое касается взрослых людей со слабо развитой грудной мускулатурой.
Иногда можно видеть так называемый отрицательный верхушечный толчок – не выпячивание, а втяжение межреберья во время систолы сердца. Такое явление возникает при слипчивом перикардите.
В норме верхушечный толчок расположен в пятом межреберье на 1 – 1,5 см кнутри от левой срединноключичной линии. В положении лежа на левом боку, верхушечный толчок смещается на 2 – 3 см по направлению к передней подмышечной линии, а в положении на правом боку он смещается медиально на 1,5 см к левой парастернальной линии. При смещении верхушечного толчка в положении на левом боку на 4 см и более, а в положении на правом боку до 2 см говорят о подвижном сердце.
При патологических состояниях можно обнаружить смещение верхушечного толчка. Наиболее важной причиной перемещения верхушечного толчка является увеличение камер сердца.
Под шириной верхушечного толчка понимается площадь производимого им сотрясения. В норме она имеет диаметр 1 – 2 см, если верхушечный толчок захватывает площадь более 2 см, он называется разлитым, если менее 1 см – ограниченный. В норме верхушечный толчок можно покрыть подушечкой пальца, ширина которого составляет у взрослого человека в среднем 1,5 см. Разлитой верхушечный толчок обычно обусловлен увеличением размеров левого желудочка. Это наблюдается при таких пороках сердца, как недостаточность аортального клапана, недостаточность митрального клапана, при гипертонической болезни. При очень больших дилатациях левого желудочка верхушечный толчок бывает в двух и даже в трех межреберьях ( пятое-седьмое). Высота верхушечного толчка – это амплитуда колебания грудной стенки в области верхушки сердца, которая хорошо видна только в боковой проекции и определяется амплитудой приподнятия пальпирующих пальцев. По высоте различают высокий и низкий верхушечный толчок. Это свойство изменяется, как правило, в одном направлении с его шириной. Кроме того, высота верхушечного толчка зависит от силы сердечных сокращений. Увеличение силы сердечных сокращений, а значит высокий верхушечный толчок наблюдается при физическом напряжении, при повышении температуры тела, во время приступа сердцебиения, при тиреотоксикозе, а также при тех причинах, которые приводят к увеличению площади верхушечного толчка. Низкий верхушечный толчок наблюдается в тех случаях, когда имеет место уменьшение его площади.
Сила верхушечного толчка измеряется тем давлением, которое оказывает верхушка сердца на пальпирующие пальцы. Как и первые два свойства, сила зависит от толщины грудной стенки и близости расположения верхушки сердца к пальпирующим пальцам, но главным образом – от силы сокращения левого желудочка. Различают сильный и слабый верхушечный толчок. Сильный верхушечный толчок наблюдается тогда, когда палец, приложенный кончиком перпендикулярно к месту толчка, отчетливо приподнимается даже при относительно сильном надавливании на грудную стенку. Сильный верхушечный толчок является важным признаком гиперфункции и гипертрофии левого желудочка.
Резистентность верхушечного толчка. Это свойство отражает плотность самой сердечной мышцы и вытекает из выше перечисленных свойств. Плотность мышцы левого желудочка значительно увеличивается при его гиперфункции и гипертрофии – тогда говорят о резистентном верхушечном толчке. Таким образом, при гипертрофии и гиперфункции левого желудочка будет характерен разлитой, высокий, сильный, а значит резистентный (упругий) верхушечный толчок. Иногда может наблюдаться расширение площади верхушечного толчка, но нет ощущения силы и высота низкая, то говорят о снижении резистентности верхушечного толчка, т.е. плотность самой сердечной мышцы снижена. Такое состояние отражает миогенную дилатацию левого желудочка.
15.Верхушечный толчок.Механизм возникновения.
Верхушка,образуемая левым желудочком,прилежит к грудной стенке,при систоле приподнимается и продвигается вперёд,прижимаясь к грудной стенке,а сердечная мышца в период систолы плотнеет.Из-за этого можно пальпировать,иногда видеть периодическое выпячивание грудной стенки,синхронное систоле желудочков(верхушечный толчок).Определяют локализацию толчка,его ширину(локализованный,широкий),высоту(высокий,низкий),силу(умеренный,ослабленный,усиленный) и характер(положительный,отрицательный).Пальпация осуществляется ладонью правой руки,расположенной основанием кисти к грудине,а пальцами-к подмышечной области.Затем меняют положение пальцев,располагая руку вертикально,и кончиками пальцев уточняют локализацию верхушечного толчка.Он располагается в 5 межреберье на 1,5 см кнутри от левой срединно-ключичной линии.Если на левом боку-он смещается влево на 3-5 см,на правом-на 1-1,5 см.Ширина равна 1,5-2 см в кв.Высота(величина размаха грудной стенки).Верхушечный толчок хорошо прощупывается у молодых,при тонкой грудной стенке,плохо-при ожирении,отёке подкожной клетчатки,не определяется когда локализуется не в межреберье,а соприкасается с ребром.
Изменение локализации.на положение толчка влияет положение диафрагмы.При высоком стоянии диафрагмы(асцит,метеоризм,беременность)-смещается вверх и влево.При низком стоянии(после родов,операций)-вниз и вправо.При деформациях грудной клетки.Различные процессы в лёгких и плевре(экссудативный плеврит,пневмоторакс смещают его в противоположную сторону).Плевро-перикардиальные спайки и ателектаз сдвигают толчок в больную сторону.Пригипертрофии левого желудочка-смещается влево(до передней или средней подмышечной линии) и вниз(6-7 межреберье).При гипертрофии правого желудочка-влево.При гипертрофии левого желудочка-увеличивается и его сила(он энергичный,приподнимает грудную клетку).Он может стать куполообразным(как подкатывающийся полушар)-при аортальных пороках,недостаточности аортального клапана.Толчок усилен при гипертонической болезни и некоторых врождённых пороках сердца.При дилятации левого желудочка верхушечный толчок становится менее сильным и более широким-разлитой(во 2-3 межреберьях).При гипертрофии и дилятации правого желудочка определяется сердечный точок(колебания над всей областью сердца) и эпигастральная пульсация-левый желудочек оттесняется и не образует верхушечный толчок.Верхушечный толчок может быть отрицательным(при систоле межрёберные промежутки втягиваются-при слипчивом медиастиноперикардите,плевро-перикардиальных спайках).Иногда к верхушечному толчку в пресистоле или после нее присоединяются добавочные толчки,во время которых аускультативно высушиваются добавочные тоны(ритм галопа).При усилении тонов сердца(хлопающий первый тон,акцент второго тона)можно прощупать короткие толчки,соответствующие тонам(симптом двух молоточков).При грубых наложениях на перикарде(больной сидит,наклонившись вперёд),можно пальпировать трение листков перикарда.Можно определить явление в виде колебания,дрожания грудной стенки-«кошачье мурлыкание».
Положение верхушечного толчка у здоровых детей в различные возрастные периоды (по в.И.Молчанову)
Возраст | До 2 лет | 2 – 7 лет | 7 – 12 лет |
Локализация толчка | 1 – 2 см кнаружи от левой срединно-ключичной линии | 1 см кнаружи от левой срединно-ключичной линии | По срединно-ключичной линии или на 0,5 – 1 см кнутри от нее |
4 межреберный промежуток | 5 межреберный промежуток | ||
Пальпацией также можно определить наличие дрожания, которое называется «кошачьим мяуканьем» (fremissment cataire). Это дрожание может быть обнаружено во время систолы – систолическое дрожание (при недостаточности митрального клапана, а также при стенозе легочной артерии и аорты) и во время диастолы – пресистолическое дрожание (при митральном стенозе).
При пальпации следует обратить внимание, нет ли болезненности и пастозности сердечной области, эти явления могут наблюдаться при перикардах.
Методика и данные перкуссии
Перкуссия позволяет определить величину, конфигурацию, положение сердца и размеры сосудистого пучка.
Прежде всего следует занять такое положение, чтобы правильно положить палец-плессиметр (плотно прижать его к грудной клетке и параллельно определяемой границе) и чтобы было удобно наносить перкуторный удар пальцем по пальцу.
Перкутировать сердце у детей следует тихо, т.к. грудная клетка ребенка относительно тонка и при сильных ударах в колебательные движения будут вовлекаться близлежащие ткани, что не даст возможности правильно определить границы относительной и абсолютной сердечной тупости. При определении абсолютной тупости сердца перкуссия должна быть тишайшей. Перкутировать надо от ясного легочного звука к сердечной тупости.
Техника определения границ относительной тупости сердца
В начале определяют правую, затем левую и верхнюю границы. Определение правой границы относительной тупости начинают с определения границы печеночной тупости по правой срединно-ключичной линии от 3-го межреберья вниз. Затем палец-плессиметр поворачивают под прямым углом, ставят на одно межреберье выше параллельно правой границе сердца и перкутируют по направлению к правому краю грудины.
Обнаружив укорочение перкуторного звука, делают отметку по наружному краю пальца. Правая граница образована правым предсердием.
Для определения левой границы относительной тупости сердца предварительно следует найти верхушечный толчок (он совпадает с левой границей относительной тупости и образован левым желудочком). Если верхушечный толчок не удается обнаружить, то перкуссию левой границы проводят по 4-му или 5-му межреберью (в зависимости от возраста больного), начиная от средней подмышечной линии. Палец-плессиметр ставят параллельно ожидаемой границе и передвигают его по направлению к сердцу. Удар пальца должен быть направлен по возможности спереди назад, а не слева направо, т.к. в последнем случае определяется задняя граница сердца. Перкутируют до появления укорочения и отметку ставят также по наружному краю пальца (по краю, обращенному в сторону ясного звука).
При определении верхней границы относительной тупости сердца палец-плессиметр ставят у левого края грудины (lin. рarasternalis sin) параллельно ребрам и, начиная с 1-го межреберья, спускаются вниз по парастернальной линии. При появлении укорочения перкуторного звука делают отметку по верхнему краю пальца. Образуется она конусом легочной артерии и ушком левого предсердия.
Поперечник сердца измеряют в сантиметрах – расстояние от правой до левой границ относительной тупости (по сумме двух слагаемых).
Для определения конфигурации сердца перкуссию таким же образом проводят справа и слева и по другим межреберьям (с 5-го по 2-ое) и полученные точки соединяют между собой.
Определение границ абсолютной тупости сердца (образованной правым желудочком) производят по тем же правилам, применяя тишайшую перкуссию в том же порядке – правую, левую, а затем и верхнюю границы.
Для определения правой границы абсолютной тупости палец-плессиметр ставят на правую границу относительной тупости сердца параллельно правому краю грудины и передвигают его кнутри до появления абсолютно тупого звука. Отметку делают по его наружному краю (обращенному к границе относительной тупости).
Для определения левой границы абсолютной тупости палец-плессиметр ставят параллельно левой границе относительной тупости, несколько кнаружи от нее и перкутируют, передвигая палец-плессиметр внутрь до появления тупого звука. Отметку наносят по наружному краю пальца.
При определении верхней границы абсолютной тупости палец-плессиметр ставят на верхнюю границу относительной тупости сердца у края грудины параллельно ребрам и спускаются вниз до появления тупого звука. Отметку делают по краю пальца, обращенному кверху.
Определение границ сосудистого пучка производят перкуссией по 2-му межреберью. Палец-плессиметр ставят справа по срединно-ключичной линии параллельно ожидаемой тупости и передвигают его по направлению к грудине до появления притупленного звука. Отметку делают по наружному краю пальца. Затем таким же образом производят перкуссию слева и отметку делают по наружному краю пальца-плессиметра. Расстояние между отметками измеряют в сантиметрах.
